Yhdysvaltojen sydänyhdistys (AHA) on jälleen päivittänyt endokardiittiprofylaksiohjeita (1), samoin kuin Britannian NHS (2). Bakteeriendokardiitin ilmaantuvuudeksi arvioidaan väestöstä riippuen 2-6 tapausta 100 000 henkilövuotta kohden, ja miehet sairastuvat naisia useammin (3). Uusien suositusten taustalla on muuttunut käsitys endokardiitin synnystä sekä lääkkeellisen ehkäisyn hyödystä ja riskeistä. Spontaanit päivittäiset bakteremiat ovat paljon tavallisempi syy endokardiitin syntyyn kuin hammaslääketieteelliset tai lääketieteelliset toimet. Tutkimukset osoittavat, että antibioottiprofylaksi vähentää endokardiitin riskiä minimaalisesti, jos ollenkaan (4). Antibiooteista koituvat haitat, kuten anafylaktisen reaktion riski ja resistenttien bakteerikantojen synty, aiheuttavat endokardiittia suuremman vaaran, jos antibiootteja annetaan myös pienen riskin potilaille pienten riskien toimenpiteissä. Uusissa ohjeissa painottuu entisestään hyvä suun ja hampaiden hygienia ja hoito. Lisäksi suosituksen piiriin on otettu ei vain suurimmassa endokardiitin riskissä olevia vaan myös niitä, joille endokardiitin seuraukset olisivat vakavimmat (kuten sydämensiirron saaneet potilaat).
Riskitekijät ovat pysyneet ennallaan: mitraaliläpän prolapsi, degeneratiivinen sydänläppätauti, suonensisäisten huumeiden käyttö, läppäproteesi ja synnynnäiset sydänviat, kuten valvulaarinen tai septaalinen defekti. Harvinaisempia riskitekijöitä ovat reumaattinen sydänvika, idiopaattinen hypertrofinen subaortastenoosi, kehkovaltimosuntti, aortan koarktaatio, aikaisemmin sairastettu endokardiitti sekä vaikea syanoottinen synnynnäinen sydänvika. Tapauksista 90 % on sairaalan ulkopuolelta saatuja infektioita ja yleisimmät aiheuttajamikrobit ovat stafylokokit, streptokokit ja enterokokit (5,6). Suomen Lääkärilehdessä pohdimme tätä aihetta viimeksi vuonna 2006 (7). Niinpä tässä kirjoituksessa käymme lyhyesti läpi vain uusimman suosituksen mukanaan tuomat seikat.
Suu lukuisine mikrobeineen on edelleen merkittävä endokardiitin taudinaiheuttajien lähde. Siten moitteeton suuhygienia ja hyvä hammasterveys ovat bakteeriendokardiitin ehkäisyssä huomattavasti tärkeämpiä seikkoja kuin antibioottiprofylaksin antaminen. Mikrobit muodostavat suussa varsin stabiileja biofilmejä mm. hammaspinnoille. Yksittäisiä bakteerilajeja on suusta identifioitu jo yli 700, joskin ajatellaan, että yhtä aikaa suussa elää 200-300 lajia (8,9).
Viljeltävissä oleva valtafloora on viridans-ryhmän streptokokkeja, mutta varsinkin immunosuppressiopotilailla suun mikrobikasvusto voi olla hyvin erilainen. Viridans-ryhmän streptokokit ovat Kansanterveyslaitoksen tilastojen mukaan viidenneksi yleisin sepsiksen aiheuttaja Suomessa (www. ktl.fi).
Viridans-ryhmän aiheuttamat sepsistapaukset ovat kymmenen viime vuoden kuluessa lisääntyneet ja syyksi arvellaan väestön hampaattomuuden vähenemistä. Tulehtunut ien hampaan ympärillä muodostaa suoran infektioportin suun mikrobeille tunkeutua parenteraalitilaan. Useimmat hammashoitotoimenpiteet aiheuttavat ohimenevää bakteremiaa, josta terveelle ihmiselle ei sinänsä ole haittaa. Mutta Jos henkilö kärsii ientulehduksesta tai muusta kroonisesta suun alueen tulehduksesta, aiheuttaa jo pureskelu ja tavanomaiset päivittäiset toimet, kuten hampaiden harjaus, bakteremiaa (10). Hammasperäistä bakteremiaa paljon tutkinut englantilainen Roberts laski, että hampaiden harjaus kahdesti päivässä muodostaa peräti 154 000-kertaisen bakteremiariskin yksittäisen hampaan poistoon verrattuna! (11). Niinpä uusissa englantilaisissa endokardiittiprofylaksiohjeissa (NICE) ei pääsääntöisesti enää suositella antibioottilääkitystä hammashoitotoimenpiteiden yhteydessä (2). Sen sijaan yhdysvaltalaisissa ohjeissa (AHA) (1) suositus koskee nimenomaan hammastoimenpiteitä, ja profylaksista muiden toimenpiteiden yhteydessä on pääsääntöisesti luovuttu. Tältä osin ohjeet ovat siis varsin erilaiset. Tässä yhteydessä on syytä yleisesti korostaa, että mikäli toimenpiteen jälkeen kehittyy selkeä ko. toimenpiteeseen liittyvä oireilu, on potilasta neuvottava viipymättä kääntymään toimenpiteen tehneen lääkärin tai hammaslääkärin puoleen.
Hengitysteihin, kuten bronkuspuustoon, kohdistuvat toimenpiteet aiheuttavat myös bakteerikylvöä verenkiertoon. Bronkoskopian yhteydessä suositellaan antibioottiprofylaksia taulukossa «Potilasryhmät, joille toimenpidettä edeltävä antib»1 mainituille potilasryhmille, mikäli suoritetaan invasiivisia toimenpiteitä, kuten risojen poisto (1).
Myös enterokokit voivat aiheuttaa endokardiittia maha-suolikanavaan tai virtsateihin kohdistettujen toimenpiteiden seurauksena. Riskiryhmän muodostavat virtsatieinfektiopotilaat sekä varsinkin vanhemmat miehet, joilla on eturauhasen liikakasvu, obstruktiivinen uropatia tai eturauhastulehdus. Uudet AHA:n ohjeet eivät kuitenkaan enää suosita endokardiittiporfylaksia näiden alueiden toimenpiteissä. Siten esimerkiksi ruokatorven, mahan, pohjukaissuolen ja paksusuolen tähystyksen yhteydessä ei antibioottisuojaa tarvita eikä myöskään eturauhaseen kohdistuvissa toimenpiteissä (1). Tässä yhdysvaltalainen ohje jälleen hiukan eroaa englantilaisesta, jossa endokardiittiriskipotilaille suositellaan antibioottiprofylaksia esimerkiksi transuretraalisen prostataresektion yhteydessä (2). Jos toimenpidealueella on infektio, se tulisi hoitaa ennen toimenpidettä (esim. enterokokin aiheuttama virtsatieinfektio).
Lisäksi on syytä korostaa, että vaikka endokardiittiprofylaksia ei suositella uro-genitaalialueen tai maha-suolikanavan alueen toimenpiteissä, käytetään näihin alueisiin kohdistuvissa leikkauksissa usein kirurgista antibioottiprofylaksia estämään leikkauksiin liittyviä infektiokomplikaatioita, kuten esim. fluorokinolonia tai kefuroksiimia prostataleikkausten yhteydessä.
Suomessa tulisi noudattaa yhdysvaltalaisia suosituksia. Duodecimin Terveysporttiin päivitys on myös tehty. Taulukossa «Potilasryhmät, joille toimenpidettä edeltävä antib»1 on lueteltu ne potilasryhmät, joille profylaksi on tarpeen. Rakenteellista sydänvikaa sairastavien antibioottiprofylaksisuosituksia on selvästi tiukennettu. Korjaamatonta rakenteellista sydänvikaa sairastaville suositellaan antibioottiprofylaksia ainoastaan, jos vika aiheuttaa syanoottisuutta. Niinpä esimerkiksi korjaamaton kammioväliseinän aukko (VSD) ei enää tarvitse antibioottiprofylaksia. Ellei sydänleikkauksessa ole käytetty keinomateriaalia, ei profylaksia enää suositella.
Taulukosta «Toimenpiteet, joiden yhteydessä antibioottiprofyla»2 käyvät ilmi toimenpiteet, joissa profylaksia suositellaan sekä ne, joissa profylaksi ei ole tarpeen. Profylaksia ei pääsääntöisesti tarvita virtsateihin tai maha-suolikanavaan kohdistuvissa toimenpiteissä.
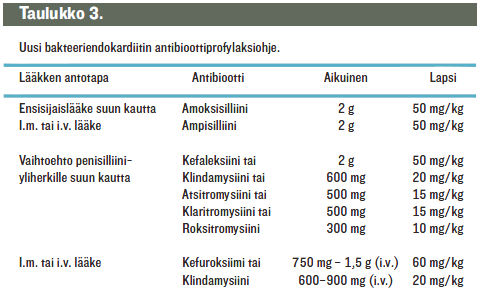
Taulukossa «Uusi bakteeriendokardiitin antibioottiprofylaksioh»3 on esitetty profylaksiin käytettävät antibiootit. Profylaksin tulee aina kattaa viridans-ryhmän streptokokit ja muita mikrobeja tarvittaessa ja yksilöllisesti harkiten. Mikäli potilas jo toimenpiteeseen tullessaan saa antibioottihoitoa, valitaan endokardiittiprofylaksiin jonkin toisen ryhmän lääke kuin mitä hän jo käyttää. Siten esimerkiksi penisilliiniä saavalle riskipotilaalle valitaan tarvittaessa klindamysiini tai makrolidiryhmän antibiootti veristen hoitotoimenpiteiden yhteydessä.
Lopuksi on korostettava potilaan tilanteen yksilöllistä huomioon ottamista pohdittaessa onko antibiootin määrääminen tarpeen ja sopivatko suosituksen mukaiset lääkkeet juuri hänelle. Ja vielä kerran: hyvän suuhygienian ylläpitäminen on hammasperäisen endokardiitin ehkäisyssä paljon tärkeämpää kuin antibioottiprofylaksin antaminen.
The article briefly outlines the latest American Heart Association (AHA) recommendations for the use of antibiotics in the prevention of bacterial endocarditis. In endocarditis prophylaxis, amoxicillin 2 g one hour before treatment is the first drug of choice while cephalexin 2 g one hour before treatment is the second choice. The indications for prophylaxis are stricter than earlier in order to avoid unnecessary and potentially harmful medication. This is also in line with the recent recommendations of the British National Institute of Health and Clinical Excellence (NICE).