Ks. artikkelin pdf-versio «http://www.fimnet.fi/cl/laakarilehti/pdf/2016/SLL232016-1673.pdf»1 Lääkärilehden sivuilla (vaatii FiMnet-tunnuksen).
Spirometria on yleisin keuhkojen toimintakoe. Sillä saadaan mitattua tärkeimmät keuhkojen tilavuudet ja keuhkojen tuuletuskapasiteetti. Astman ja keuhkoahtaumataudin diagnostiikka perustuu pääosin spirometrialöydöksiin (1,2). Myös keuhkoperäisen hengenahdistuksen diagnostiikassa spirometria on keskeinen tutkimus. Suomessa tutkimuksia tehdään vuosittain yli 500 000. On erittäin tärkeää, että tämä tutkijan ja potilaan hyvää yhteistoimintaa vaativa tutkimus on luotettavasti toteutettu. Tutkimuksen vakiointiin ja toistettavuuskriteereihin on kansainvälisestikin kiinnitetty entistä suurempaa huomiota. Tässä suosituksessa noudatetaan Euroopan keuhkolääkäriyhdistyksen (ERS) ja American Thoracic Societyn (ATS) ohjeita spirometriatutkimuksen suorittamisesta ja vakioimisesta (3,4) sekä tutkimuksen tulkinnan päälinjoista (5).
Tutkimuksen tulkinnan kannalta on oleellista, että käytettävissä on mahdollisimman luotettavat viitearvot, jotka perustuvat mittauksiin riittävän suuresta määrästä terveitä tupakoimattomia henkilöitä samasta etnisestä ryhmästä kuin henkilöt, joiden arviointiin mittauksia käytetään. Suomalaisten aikuisten spirometrioissa on vuodesta 1982 lähtien käytetty Viljasen ym. (6) virtaus-tilavuusspirometrian viitearvoja, jotka perustuivat 18-64-vuotiaille terveille tupakoimattomille tehtyihin mittauksiin. Yli 64-vuotiaista ei ollut lainkaan mittaustuloksia, joten viitearvot jouduttiin tälle ikäryhmälle ekstrapoloimaan. Ekstrapolointi johti erityisesti miehillä iän mukana suurenevaan vääristymään yli 55-vuotiaiden tutkittavien uloshengityksen sekuntikapasiteetin ja nopean vitaalikapasiteetin suhteen (FEV1/FVC) viitearvoissa. Tämä näyttää johtaneen obstruktiivisen ventilaatiohäiriön ylidiagnostiikkaan (Kainu ym., julkaisematon havainto). Viljasen ym. aineiston mittausarvoihin on aiheuttanut epätarkkuutta myös mittauksissa käytetty vanhanaikainen kuivamäntäspirometri ja digitaalisen mittaustekniikan puute. Myös väestön antropometriset muutokset 40 vuoden aikana, esimerkiksi keskipituuden suurentuminen 5 cm:llä, voivat vaikuttaa pituuteen suhteutettuihin keuhkotilavuuksiin.
Näiden ongelmien korjaamiseksi on hiljattain julkaistu uudet suomalaiset Kainun ym. (7) spirometrian viitearvot aikuisille. Ne perustuvat 1 000 terveen ja tupakoimattoman 18-84-vuotiaan suomalaisen mittauksiin neljällä eri paikkakunnalla (Helsinki, Kemi, Kuopio ja Tampere). Viljasen ym. viitearvoihin verrattuna ne ovat FVC:n osalta keskimäärin 1 % suuremmat ja FEV1:n osalta 2-3 % pienemmät. Tästä johtuu, että uudet FEV1/FVC:n viitearvot ovat keskimäärin noin 3 % pienemmät kuin vanhat. Erot eivät ole keskimäärin suuria, mutta ne ovat painottuneet nuoriin aikuisiin ja keski-iän ylittäneisiin ikäryhmiin, joissa erot ovat olleet selvästi suuremmat. Viljasen viitearvoissa uloshengitystilavuuden puolivälin ja loppuneljänneksen virtauksien viitearvot (MEF50 ja MEF25) ovat olleet kaikissa ikäryhmissä liian korkeita (7).
Vuonna 2012 julkaistiin uudet monikansalliset spirometrian viitearvot (GLI2012) (8), jotka perustuvat 74 000:n iältään 3-94-vuotiaan henkilön mittauksiin eri puolilta maailmaa; näistä 57 000 on valkoihoisia. GLI2012-yhtälöiden mukaan laskettuihin valkoihoisten arvoihin verrattaessa suomalaisilta mitatut keuhkojen tilavuusarvot (FVC) ovat keskimäärin 5-6 % suuremmat. Erot ovat suurimmat vanhemmissa ikäryhmissä. GLI2012-mittausaineisto ei sisällä tuloksia suomalaisista. Myös lasten spirometrian GLI2012-viitearvot poikkeavat merkittävästi aikaisemmin julkaistuista suomalaisten lasten viitearvoista (9), jotka ovat FEV1:n osalta keskimäärin 5-6 % korkeammat.
Systemaattisten erojen vuoksi suositusryhmämme katsoo, että GLI2012-arvot eivät sovi riittävän hyvin syntyperäisten suomalaisten spirometrian viitearvoiksi. Muiden kuin suomalaisten spirometriatulosten arviointiin GLI2012-arvot tuovat kuitenkin huomattavan parannuksen. Epätarkoilta korjaustermeiltä vältytään GLI2012-arvoja käytettäessä; näitä jouduttiin käyttämään sovellettaessa vanhoja keskieurooppalaisia viitearvoja (ECSC) (10) muiden kuin eurooppalaista syntyperää olevien henkilöiden mittauksissa (11). ECSC-arvoihin nähden Kainun ym. (7) FVC-arvot ovat peräti 6-17 % suuremmat.
Spirometrian oikean tulkinnan kannalta on tärkeää, että keuhkolääkitys on kysymysasetteluun nähden oikea. Jos kyseessä on diagnostinen tutkimus (esim. astman diagnostiikka), tulee tutkittavan olla ilman keuhkoputkiin vaikuttavaa lääkitystä.
Suositeltu lääketauko ennen diagnostista tutkimusta on tavallisen lyhytvaikutteisen sympatomimeetin, kuten salbutamolin käyttäjille 12 tuntia (taulukko 1 «»1). Jos halutaan tutkia tilannetta ilman astman hoidossa käytettyjen yhdistelmävalmisteiden (kortikosteroidi ja pitkävaikutteinen sympatomimeetti) vaikutusta, on lääkityksen oltava tauolla vähintään neljä viikkoa. Jos taas halutaan tutkia tilannetta vain ilman yhdistelmävalmisteen sympatomimeettivaikutusta, on suositeltu tauko tavallisesti 48 tuntia. Keuhkoputkiin vaikuttavien lääkkeiden lääketaukosuositukset on esitetty tarkemmin toisaalla (12).
Ennen spirometriatutkimusta tutkittavan tulee olla vähintään kaksi tuntia tupakoimatta ja vähintään neljä tuntia ilman kahvia, teetä, kolajuomia ja muita piristäviä aineita ja lisäksi tulee välttää raskasta ateriaa (4,12). Jotta yhteistyö tutkimuksen suorittamisessa sujuisi ilman alkoholin aiheuttamia ongelmia, tutkittavan tulee olla ilman alkoholijuomia vuorokauden ajan.
Voimakasta fyysistä rasitusta tulee välttää kahden tunnin ajan ennen spirometriaa.
Tutkittavan ikä on kirjattava spirometriatutkimusta koskevaan tiedostoon vuosissa yhden desimaalin tarkkuudella viitearvojen laskemista varten. Pituus tulee aina mitata ennen tutkimusta yhden senttimetrin tarkkuudella. Myös tutkittavan paino on syytä mitata (kg:n tarkkuudella) ja kirjata painoindeksin laskemista varten. Vaikka painoa ei käytetä viitearvon laskemisessa, tiedolla on suuri merkitys tuloksen tulkinnassa erityisesti silloin, kun tutkittava on ylipainoinen. Oikean viitearvoston valitsemista varten on kirjattava etninen syntyperä. Jos vanhemmat ovat etniseltä taustaltaan erilaisia, tulee asia kirjata tiedostoon.
Spirometriatutkimuksen esitiedostoon on kirjattava käytössä oleva keuhkolääkitys ja viimeisen lääkeannoksen ottoajankohta (lääketauko diagnostisissa tutkimuksissa). Esitiedostoon on kirjattava myös tiedot nykyisestä ja aikaisemmasta tupakoinnista (tupakoinnin määrä ja kesto, josta saadaan laskettua ns. askivuodet). Tieto auttaa tuloksen kliinisessä tulkinnassa.
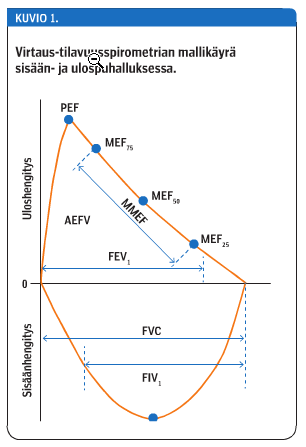
Virtaus-tilavuuspirometriarekisteröinnin muuttujat on esitetty maksimaalisen ulos- ja sisäänhengityksen mallikäyrässä (kuvio 1 «»2).
Spirometriatutkimuksen yksityiskohtaiset suoritusohjeet on esitetty toisaalla (12). Periaatteena on, että luotettavan tuloksen saamiseksi tutkittavan on puhallettava vähintään kolme lähes yhdenmukaista virtaus-tilavuuskäyrää. Tutkimus edellyttää tutkittavalta hyvää yhteistoimintaa ja tutkimuksen suorittajalta riittävää koulutusta.
Puhallusten aikana tutkittava istuu selkä suorana siten, että ryhti ja kaulan asento eivät oleellisesti muutu. Puhallusten ajaksi tutkittavalle on asetettu nenänsuljin. Tutkittavan on pidettävä spirometrin suukappale tiiviisti suussa hampaiden välissä puhallusten ajan siten, että huulet painautuvat tiiviisti suukappaleen ympärille. Ennen ulospuhallusta tutkittavaa pyydetään vetämään keuhkot aivan täyteen ilmaa (totaalikapasiteettitaso, TLC-taso) ja alle yhden sekunnin tauon jälkeen hengittämään ulos niin nopeasti kuin mahdollista ja keuhkot niin tyhjiksi kuin mahdollista. Minimitavoitteena on saada rekisteröidyksi vähintään kolme lähes yhteneväistä käyrää. Yhden tutkimuskerran aikana ei kuitenkaan suositella yli kahdeksaa peräkkäistä puhallusta.
Hitaan vitaalikapasiteetin (VC) mittaamisesta on hyötyä sekä obstruktion että restriktion diagnostiikassa. VC:n mittaus tehdään ennen FVC-puhalluksia kolme kertaa siten, että lepohengityksen jälkeen tutkittavaa pyydetään puhaltamaan keuhkot hitaasti niin tyhjiksi kuin mahdollista (jäännöstilavuustaso, RV-taso) ja heti sen jälkeen vetämään keuhkot täyteen ilmaa (TLC-taso). Mittaus voidaan tehdä myös siten, että lepouloshengityksen jälkeen vedetään keuhkot täyteen ilmaa (TLC-taso) ja sen jälkeen puhalletaan keuhkot tyhjiksi (RV-taso). Parhaaksi katsotaan se puhallustekniikka, jolla saadaan suurin VC-arvo.
Puhallusten hyväksymiskriteerien (3) noudattaminen on tutkimuksen luotettavuuden perusta.
Spirometriatutkimuksen virhelähteitä on esitelty tarkemmin tämän suositusartikkelin sähköisessä versiossa ja toisaalla (12).
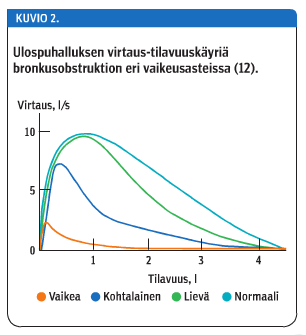
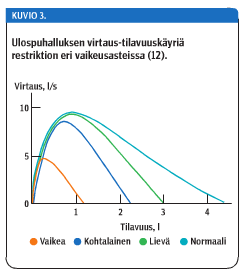
Aluksi arvioidaan spirometriatuloksen luotettavuus. Sen jälkeen tulosta arvioidaan vertaamalla mittaustuloksia viitearvoihin ja tutkimalla käyrien muotoa. Perifeerisessä bronkusobstruktiossa virtaus-tilavuuskäyrän muoto on usein sitä koverampi, mitä vaikeammasta obstruktiosta on kysymys, samalla kun keskimääräiset virtausarvot pienenevät (kuvio 2 «»3). Keuhkojen tilavuuden rajoittumisen (restriktion) vaikeutuessa virtaus-tilavuuskäyrät eivät yleensä ole koveria, vaan käyrien virtaustasot alkavat pienentyä erityisesti ulospuhalluksen loppuvaiheessa virtauksen saavuttaessa nollatason normaalia aikaisemmin, jolloin FVC pienentyy (kuvio 3 «»4).
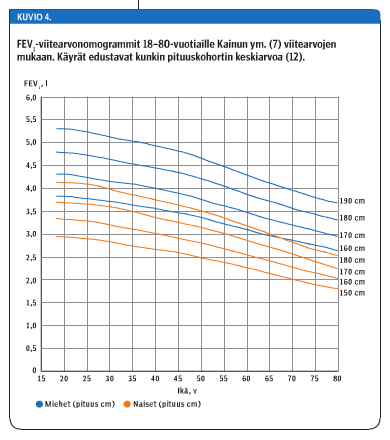
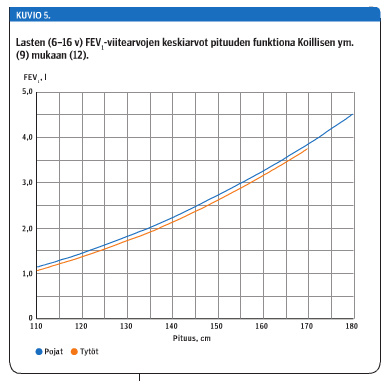
Suomalaisten ja saamelaisten aikuisten spirometriatulosten arvioinnissa suositellaan käytettäväksi Kainun ym. (7) viitearvoja (kuvio 4 «»5) ja syntyperältään muunmaalaisten (aikuisten ja lapsien) tuloksien arvioinnissa monikansallisia GLI2012-viitearvoja (8). Suomalaisten lasten spirometriatulosten arviointiin suositellaan edelleen suomalaisia Koillisen ym. (9) viitearvoja (kuvio 5 «»6).
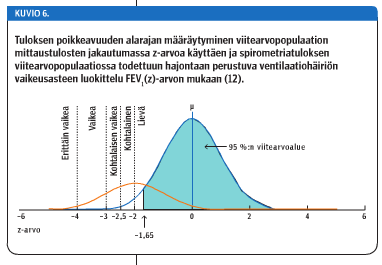
Nyt suositeltavia spirometrian viitearvoja (7,8,9) käytettäessä arviointiperusteet ovat aikaisempaan nähden oleellisesti muuttuneet. Mittaustulosta verrataan viitearvoon z-arvon avulla. Se ilmaisee mitatun tuloksen poikkeaman sukupuolen, iän (0,1 vuoden tarkkuudella) ja pituuden (1 cm:n tarkkuudella) mukaan lasketusta viitearvosta viitearvoaineiston ikäryhmän mittaustulosten keskihajonnan (SD) kerrannaisena. Kliinisessä aineistossa mittaustuloksen z-arvo -1,65 tulkitaan normaalin variaation alarajaksi, koska vain alle 5 %:lla terveistä havaitaan tätä pienempiä tuloksia (kuvio 6 «»7). Tätä rajaa käytetään kaikkien spirometriamuuttujien arvioinnissa, kun kyseessä on kliininen kysymyksenasettelu. Epidemiologisissa ja seulontatyyppisissä tutkimuksissa voidaan käyttää normaalin alarajana z- arvoa -1,96, jolloin terveiden henkilöiden aineistosta 2,5 % saa tämän alle sijoittuvia tuloksia eli "vääriä positiivisia" (8).
Vaikeusaste määritellään nyt viisiportaisella asteikolla aikaisemman neliportaisen asteikon sijasta (taulukko 2 «»10). Jos FEV1(z)-arvo on -2,0:n ja -1,65:n välillä, ventilaatiokapasiteetin alenema on lievä, ja FEV1(z)-arvon ollessa alle -4,0 ventilaatiokapasiteetti on erittäin vaikeasti laskenut.
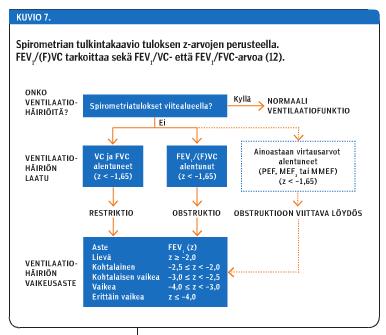
Kuviossa 7 «»8 on esitetty suositeltava spirometrian tulkintakaavio z-arvoja käyttäen.
Jos yhdenkään spirometriatutkimuksessa mitatun muuttujan z-arvo ei ole alle -1,65, eli kaikki mitatut arvot ovat viitealueella, ei ventilaatiohäiriötä ole todettavissa ja tulos on siis normaali. Mikäli yhdenkin mitatun muuttujan arvo on alle -1,65, kyseessä on poikkeava tulos eli ventilaatiohäiriö.
Ventilaatiohäiriö tulkitaan obstruktiiviseksi, kun FEV1/FVC(z) tai FEV1/VC(z) on alle -1,65. Jos ainoastaan jokin mitatuista virtausarvoista PEF, MEF50 tai MMEF on viitealueen alapuolella (z-arvo alle -1,65), on kyseessä obstruktioon viittaava löydös, esimerkiksi lievä pienten hengitysteiden obstruktio (MEF50(z) < -1,65 tai MMEF(z) < -1,65) tai sentraalisten hengitysteiden obstruktio (PEF(z) < -1,65). Tällöin siis FVC:n tai VC:n tulee olla normaalialueella. Uloshengityslihasten heikkous voi myös pienentää PEF-arvoa. Monikansallisissa GLI2012-viitearvoissa ei ole PEF:n viitearvoa eikä MEF50:n viitearvoa, mutta kylläkin MMEF:n viitearvo. Etniseltä taustaltaan ulkomaalaisten henkilöiden sentraalisen obstruktion arviointi jää PEF:n viitearvon puuttuessa käyrän muodon tarkastelun varaan (puhalluksen alkuvaiheen virtaus tasomaisesti rajoittunut).
Ventilaatiohäiriö tulkitaan restriktiiviseksi, jos sekä VC että FVC ovat viitealueen alapuolella (z-arvo alle -1,65). Kainun ym. (7) aineistosta ei vielä ole julkaistu VC:n viitearvoja. Myöskään monikansallisissa GLI2012-viitearvoissa ei ole VC:n viitearvoa. Koska terveillä VC ja FVC eivät poikkea merkittävästi toisistaan, suositellaan VC:n viitearvona käytettäväksi FVC:n viitearvoa.
Jos FEV1/(F)VC on pienentynyt samanaikaisesti kuin FVC ja VC, on kyseessä restriktion lisäksi obstruktiivinen häiriö. Bronkusobstruktiossa FVC usein pienenee (kuvio 3) pienissä hengitysteissä esiintyvän ilmasalpauksen vuoksi. Tällöin tilannetta kutsutaan dynaamiseksi restriktioksi. Näissä tapauksissa FVC saattaa olla selvästi pienempi kuin VC, jonka mittaamisessa ei käytetä keuhkoputkiin dynaamista kompressiota aiheuttavaa uloshengityslihasten maksimaalista voimaa, kuten FVC:n mittauksessa. Todellinen keuhkojen tilavuusrestriktio (pienentynyt keuhkojen totaalikapasiteetti, TLC) voidaan selvittää tilavuusspirometrialla (esim. kaasulaimennosmenetelmä) tai kaikkein luotettavimmin kehopletysmografialla.
Kuviossa 7 «»8 on esitetty todetun ventilaatiohäiriön vaikeusasteen luokittelu FEV1(z)-arvojen perusteella (12). ATS/ERS-suosituksen mukaan kaikki ventilaatiohäiriöt luokitellaan FEV1-arvon perusteella (5). On huomattava, että jos jonkin mitatun muuttujan z-arvo on ollut alle -1,65, on häiriö luokiteltava lieväasteiseksi, jos FEV1(z) on -2,0 tai suurempi. FEV1 voi siis olla normaalialueella, vaikka kyseessä olisi ventilaatiohäiriö (lievä).
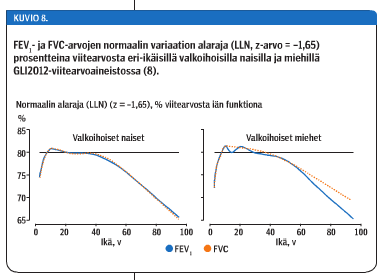
Yli 50-vuotiailla ja alle 10-vuotiailla mittaustulosten hajonta viitearvopopulaatiossa alkaa kasvaa, jolloin normaalivariaation laskennallinen hajontaan perustuva alaraja (z < -1,65) suhteessa samanikäisten ja -pituisten ja samaa sukupuolta olevien henkilöiden viitearvoaineiston keskiarvoon laskee. Esimerkiksi 70-vuotiailla naisilla normaalin FEV1-arvon alaraja on tasolla 73 % viitearvosta ja miehillä tätä hieman matalampi (kuvio 8 «»9). Kainun ym. (7) viitearvoaineistossa ilmiö on samankaltainen.
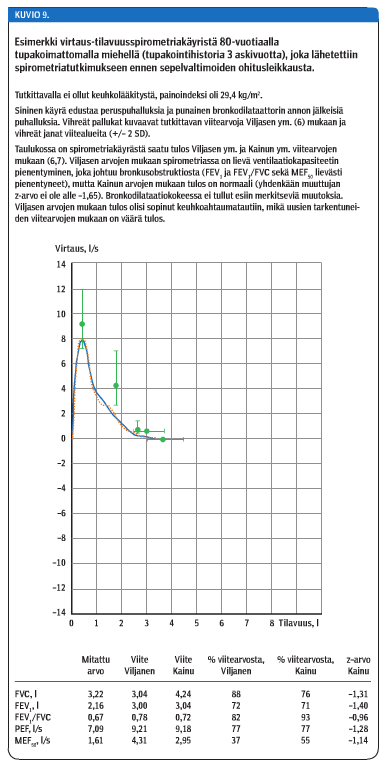
Aikaisempia viitearvoja (6) käytettäessä viitearvomittausten ikäkohtaisia hajontoja ei voitu laskea yli 64-vuotiaille. Esimerkiksi FEV1-arvon alaraja oli kaikissa ikäryhmissä 80 % viitearvosta eli vanhoissa ikäryhmissä todelliseen hajontaan nähden liian korkealla. Tämä on tärkeä syy siihen, että vanhemmassa väestössä Viljasen ym. (6) viitearvot ovat johtaneet ventilaatiohäiriöiden ylidiagnostiikkaan (kuvio 9 «»11).
Syntyperältään suomalaisille ja saamelaisille yli 17-vuotiaille suositellaan käytettäväksi uusia Kainun ym. (7) viitearvoja, kun arvioidaan ulospuhalluksessa mitattuja virtaus-tilavuusspirometrian arvoja ja hidasta vitaalikapasiteettia (VC).
Sisäänhengityksen huippuvirtauksen (PIF) viitearvoksi suositellaan edelleen Viljasen ym. (6) viitearvoa, jonka arvioinnissa käytetään tuloksen prosenttiosuutta viitearvosta; Viljasen arvoista z-rajaa ei ole määritettävissä eri-ikäisille. Saamelaisille ei ole validoitu viitearvoja, mutta suosittelemme käytettäväksi syntyperäisten suomalaisten arvoja.
Suosittelemme käytettäväksi entiseen tapaan suomalaisia Koillisen ym. viitearvoja (9).
Suosittelemme käytettäväksi monikansallisia GLI2012-viitearvoja (8) ja käyttämään rodun mukaisia sovelluksia seuraavilla etnisillä ryhmillä:
a) Valkoinen rotu (Caucasian): kaikki eurooppalaista alkuperää olevat väestöt Euroopassa, Lähi-idässä, Pohjois- ja Etelä-Amerikassa sekä Australiassa
b) Musta rotu (Black): mustarotuiset amerikkalaiset, Saharan eteläpuolinen Afrikka kokonaan. (Malli perustuu mustarotuisten amerikkalaisten mittauksiin.)
c) Eteläisen Aasian rodut (South East Asian): eteläinen Aasia Kiinan keskiosaan asti eli Huaihe-joen ja Qinling-vuoriston eteläpuolinen vyöhyke.
d) Pohjoinen Itä-Aasia (North East Asian): Huaihe-joen ja Qinling-vuoriston muodostamasta vyöhykkeestä pohjoiseen kaikki aasialaiset (Kiina ja Korea). Japanilaisille voidaan käyttää omia viitearvoja, mikäli ne ovat saatavissa (japanilaisilla pienet keuhkotilavuudet pituuteen nähden).
e) Muut (Other): edellä mainittuihin ryhmiin kuulumattomat ja etniseltä taustaltaan näiden yhdistelmät (ei-suomalaiset).
GLI2012-viitearvoissa ei ole inspiratorisen spirometrian viitearvoja (esim. PIF). Ulkomaalaisten henkilöiden inspiratorista spirometriaa tulee arvioida käyrän muodon perusteella sekä mitattujen PEF- ja PIF-arvojen suhteita tarkastelemalla.
Jos tutkittavan toinen vanhemmista on suomalainen ja toinen edustaa muuta etnistä alkuperää, suositellaan pääsääntöisesti käytettäväksi suomalaisia viitearvoja. Rajatapauksissa voidaan vertailussa käyttää myös monikansallisia GLI2012-viitearvoja. Jos muuta etnistä alkuperää oleva toinen vanhempi on valkoihoinen, voidaan käyttää valkoisen rodun viitearvoja. Muiden etnisten ryhmien tutkimuksissa suositellaan Muut-ryhmän viitearvojen käyttöä.
Tulkinta perustuu yksilölliseen harkintaan, ja tuloksia raportoitaessa on selkeästi ilmoitettava käytetty viitearvo ja etninen ryhmä.
Bronkodilataatiokoe on spirometrian lisätutkimus, jolla selvitetään keuhkoputkien obstruktion palautuvuutta lyhytvaikutteisen keuhkoputkia avaavan lääkkeen (ß2-sympatomimeetti tai antikolinergi) vaikutuksesta. Ohimenevä obstruktio on astmalle tyypillistä. Tutkimus on suositeltavaa tehdä aina, jos perusvaiheen spirometrian tai lähetetietojen perusteella tutkimuksen aihe on ilmeinen. Normaalin rajoissa oleva spirometrialöydös ei sulje pois merkittävää bronkodilataatiovastetta, joten diagnostisissa selvittelyissä bronkodilataatiokoe on syytä tehdä varsin herkästi, ellei kokeelle ole vasta-aiheita.
Tavallisin bronkodilataatiokokeessa käytetty lääke on salbutamoliaerosoli. Peruspuhallusten jälkeen tutkittavalle annetaan normaalisti 0,2 mg salbutamolia kaksi kertaa peräkkäin annostelukammiota käyttäen; kokonaisannos salbutamolia on siis 0,4 mg. Alle 10-vuotiaille lapsille suositeltu annos on 0,2-0,3 mg. Salbutamoli-inhalaation jälkeen tehdään uusi spirometriatutkimus 10-15 minuutin kuluttua.
Bronkodilataatiokokeen suoritus on yksityiskohtaisesti kuvattu muualla (12).
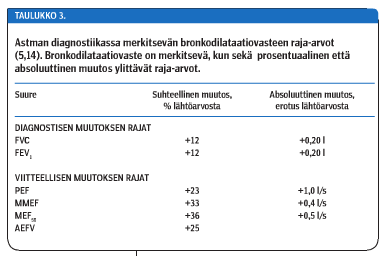
Merkitsevän bronkodilataatiovasteen rajat ovat samat kuin aikaisemmassa suosituksessa (taulukko 3 «»12). FEV1:n ja FVC:n paranemisen raja-arvot, +12 % ja +200 ml lähtöarvosta ovat myös astman diagnostiset raja-arvot bronkodilataatiokokeessa (1,5). Muiden spirometriamuuttujien, kuten PEF:n, MMEF:n ja MEF50:n raja-arvot ylittävä bronkodilataatiovaste on astman suhteen vain viitteellinen, ja usein se antaa aiheen diagnostisiin jatkotutkimuksiin, kuten PEF-vuorokausivaihtelun mittaamiseen tai keuhkoputkien supistumisherkkyyden mittaamiseen histamiini- tai metakoliinialtistuskokeella. On huomattava, että merkitsevä muutos edellyttää sekä suhteellisen että absoluuttisen muutoksen raja-arvon ylittämistä.
Pitemmän aikavälin seurannassa (esim. 2-3 viikon hoitokoe astmalääkityksellä) merkitsevä ja astmalle diagnostinen FEV1:n muutos on +15 % ja +200 ml lähtöarvosta.
Uudet suomalaiset ja kansainväliset viitearvot parantavat suuresti spirometriatutkimuksen diagnostista luotettavuutta. Kainun ym. (7) viitearvot ja niiden laskemiseksi käytetty matemaattinen mallinnus tarkentavat erityisesti vanhempien ikäryhmien tulosten arvioinnin luotettavuutta. Vanhojen suomalaisten viitearvojen käyttö on todennäköisesti johtanut hengitystieobstruktion tai muun ventilaatiohäiriön ylidiagnostiikkaan vanhemmissa ikäryhmissä, ja tästä on voinut seurata vääriä keuhkoahtaumatautidiagnooseja ja mahdollisesti myös turhia astman lisätutkimuksia. Uudet monikansalliset spirometrian viitearvot tuovat suuren parannuksen ulkomaalaisten aikuisten ja lasten spirometriatutkimusten arviointiin.
Uusien tilastopohjaisten arviointimenettelyjen saaminen käyttöön edellyttää laajaa koulutuskierrosta sekä hoitajille että lääkäreille. Laitevalmistajien toivotaan ripeästi asentavan uudet arvot laitteistoihin. Laitevalmistajilta saamiemme tietojen ja uusien ohjelmistojen kokeilukäytön perusteella uskomme, että uudet viitearvot - sekä suomalaiset että kansainväliset - voidaan ottaa käyttöön kesän 2016 aikana. Vertailuissa viitearvoihin suositellaan käytettäväksi sekä z-arvoja että prosentteja viitearvosta; jälkimmäisiä tarvitaan erityisesti haitta-asteen ja toimenpideriskien arvioinnissa.
Virtaus-tilavuusspirometrian tavallisimmat suureet
VC = hidas vitaalikapasiteetti
FVC = nopea vitaalikapasiteetti
FEV1 = uloshengityksen sekuntikapasiteetti
FEV0,5 = ulos hengitetyn ilman tilavuus 0,5 sekunnin kuluttua puhalluksen alusta
FEV6 = ulos hengitetyn ilman tilavuus 6 sekunnin kuluttua puhalluksen alusta
FEV1/vc = sekuntikapasiteetin ja vitaalikapasiteetin suhde
FEV1/fvc = sekuntikapasiteetin ja nopean vitaalikapasiteetin suhde
PEF = uloshengityksen huippuvirtaus
MMEF = uloshengityksen keskivaiheen virtaus (kaksi keskimmäistä tilavuusneljännestä FVC:stä)
MEF50 = uloshengitysvirtaus uloshengitystilavuuden puolivälin kohdalla fvc:stä
MEF25 = uloshengitysvirtaus viimeisen tilavuusneljänneksen kohdalla fvc:stä
PIF = sisäänhengityksen huippuvirtaus
AEFV = uloshengityskäyrän pinta-ala
FET = uloshengitysaika