Ks. artikkelin pdf-versio «http://www.fimnet.fi/cl/laakarilehti/pdf/2018/SLL232018-1483.pdf»1 Lääkärilehden sivuilla (vaatii FiMnet-tunnuksen).
Noin puolella miljardilla ihmisellä maailmassa on toimintakykyä heikentävä kuulovamma (1). Kuulovika vaikeuttaa puheen ja muiden ympäristön äänien vastaanottamista ja haittaa näin kommunikaatiota (2). Nykyään tiedetään, että huono kuulo myös heikentää elämänlaatua ja on yhteydessä masennukseen, kognitiiviseen heikentymiseen ja dementiaan. Kuulovikoja esiintyy kaikenikäisillä, mutta yleisyys lisääntyy huomattavasti iän kasvaessa.
Britanniassa on tutkittu kuulokojekuntoutuksen aloitusta. Viiveen todettiin olevan noin 10 vuotta (3). Vastaavaa tutkimusta ei ole tehty Suomessa, mutta on oletettavaa, että viive on suurin piirtein yhtä pitkä. Monikansallisen selvityksen mukaan Suomessa vain 0,96 %:lla väestöstä on kuulokoje, kun Britanniassa, Tanskassa, Norjassa ja Ruotsissa se on 2,27-3,50 %:lla (4).
Ikäkuulo (presbyacusis) on määritelmän mukaan ikääntymiseen liittyvän rappeuman aiheuttama sisäkorvan toiminnan heikkeneminen. Schuknecht (5) esitti sen mekanismiksi aistisoluvauriota (joka muistuttaa patologisesti meluvamman jälkitilaa), stria vasculariksen toiminnan heikentymistä, spiraaliganglion hermosoluvauriota (joka heikentää tyypillisesti puheentunnistuskykyä) ja basilaarikalvon jäykistymistä. Myös perintötekijät (6), verisuoniriskitekijät (7), ravinnon rasvahapposisältö (8) ja tupakointi (9) on yhdistetty kuulon huononemiseen.
Ikään liittyvä kuulemisvaikeus johtuu osittain myös auditiivisen prosessoinnin häiriöstä. Kuullun käsittely keskushermostossa muuttuu ikääntyessä, ja puheen tunnistaminen vaikeutuu varsinkin hankalammissa kuunteluolosuhteissa. Tämä on kuulotasosta riippumatonta ja erittäin yleistä, joten sen voi jopa ajatella olevan normaali ikääntymisilmiö (10). Auditiivisen prosessoinnin häiriö on yksi syy siihen, että kuulokojekuntoutus korjaa usein vain osittain ikäkuulon aiheuttaman haitan.
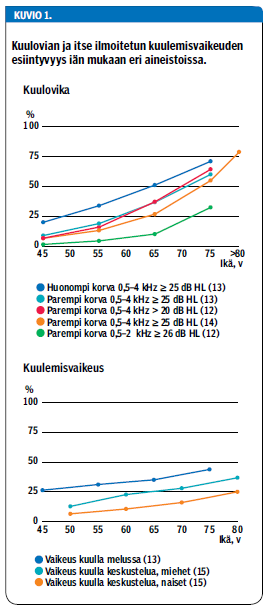
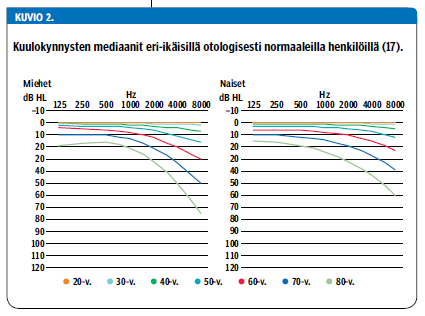
Oululaisissa väestötason tutkimuksissa kuulovikaa - paremman korvan kuulokynnys (better ear hearing level) taajuuksilla 0,5, 1, 2 ja 4 kHz eli BEHL0,5-4 kHz≥ 20 dB HL - esiintyi 37 %:lla 54-66-vuotiaista miehistä ja 18 %:lla naisista (11). 75-vuotiailla kuulovian (BEHL0,5-4 kHz > 20 dB HL) esiintyvyys oli jo 65 % (12). Muissa aineistoissa on saatu samansuuntaisia tuloksia (kuvio 1) (12-15). Ikäkuulo etenee 55 ikävuoden jälkeen noin 9 dB vuosikymmenessä (16). Kuulokynnyksen mediaanit ikäryhmittäin on esitetty kuviossa 2 (17).
Eläkeikäisten määrän ennustetaan lisääntyvän 57 % ja ikäryhmän osuuden väestöstä kasvavan 46 % vuodesta 2010 vuoteen 2030 (taulukko 1 «»1) (18). Joidenkin eläkeikäisten huonokuuloisuutta aiheuttaneiden tekijöiden merkitys saattaa kuitenkin olla vähenemässä. Esimerkiksi työperäisiä meluvammoja syntyy entistä harvemmin, koska työsuojelu on parantunut (19). Altistuminen työperäiselle melulle on vähentynyt myös siksi, että teollisuustyöpaikoista yli kolmannes on kadonnut vuosien 1989 ja 2017 välisenä aikana (20).
Suuri osa Suomessa nykyään todettavista meluvammoista on aiheutunut jo 70-luvulla (kirjoittajien kliininen havainto). Onkin todennäköistä, että uusien ammattitautina korvattavien meluvammojen määrä vähenee nopeasti lähivuosina. Eläkeikäisten kuulovikoja vähentänee omalta osaltaan myös tulehduksellisten korvasairauksien parantunut hoito (21).
Kuulovamma heikentää sekä yleistä että kuuloon liittyvää elämänlaatua (22). Yhdysvalloissa kuulovamma on laatupainotteisia elinvuosia neljänneksi eniten vähentävä krooninen tila (23). Itseraportoitu kuulemisvaikeus huonontaa sekä fyysistä että henkistä elämänlaatua enemmän kuin moni muu krooninen vaiva, kuten diabetes, sydänvika tai iskias (24).
Elämänlaadun heikkeneminen johtuu todennäköisesti muun muassa kommunikaatiovaikeuksista, sosiaalisesta eristäytymisestä ja itsetunnon heikkenemisestä (22). Kuulovammaisten on erityisen vaikeaa saada selvää nopeasta puheesta, ja puheentunnistus taustahälyssä romahtaa (25). Kuulovika heikentää puheentunnistusta kuitenkin myös hiljaisessa ja rauhallisessa ympäristössä, sitä enemmän mitä huonompi kuulo on. Kuulovamma rajoittaa myös siitä kärsivän läheisten sosiaalista elämää, kasvattaa kommunikaatiotaakkaa ja huonontaa elämänlaatua (26).
Kuulokojeiden vaikutusta elämänlaatuun on tutkittu paljon. Suomalaisessa tutkimuksessa sairauteen liittyvä elämänlaatu oli huomattavasti parempi kuulokojesovituksen jälkeen kuin sitä ennen. Yleisessä elämänlaadussa ei EQ-5D mittarilla arvioituna tapahtunut merkitsevää muutosta, mutta VAS-asteikolla siinä nähtiin tilastollisesti merkitsevä paraneminen (27). Toisessa tutkimuksessa puoli vuotta kojesovituksen jälkeen 15D-elämänlaatumittarin kuuloulottuvuus parani sekä kliinisesti että tilastollisesti merkitsevästi. Kokonaispistemäärän paraneminen oli tilastollisesti merkitsevä, mutta kliinisesti vähäinen. Kuitenkin potilaista 44 %:lla kokonaispistemäärän paraneminen oli myös käytännössä huomattava (28). Molemmissa edellä mainituista tutkimuksista kuulokoje sovitettiin yleensä vain toiseen korvaan.
Kuulokoje siis parantaa kuuloon liittyvää elämänlaatua huomattavasti ja yleistäkin elämänlaatua vähän tai kohtalaisesti (3,29). Huomattavaa on, että koje parantaa paitsi käyttäjän myös tämän läheisten elämänlaatua (26).
Potilailla, joilla on aikuisiällä todettu kuulovika, on suurempi riski depressioon kuin normaalikuuloisilla verrokeilla (30,31). Laajassa yli 1000 hengen aineistossa kuulokojeiden käyttöön liittyi kuulovikaisilla selvästi vähentynyt masennusoireiden riski (32). Kuulovian kuntoutus kuulokojeella tai sisäkorvaistutteella vähensi depressiivisiä oireita merkitsevästi 6 ja 12 kuukauden kuluttua interventiosta, ja muutos oli sitä suurempi, mitä vaikeampi depressio oli lähtötilanteessa (33).
Yhteys kognitiivisten toimintojen heikentymisen ja huonon kuulon välillä havaittiin jo lähes 30 vuotta sitten (34). Sittemmin tämä korrelaatio on vahvistunut useassa tutkimuksessa (35-37). Seurantatutkimuksissa on myös todettu, että kognitiivisten toimintojen heikkeneminen on jopa 40-54 % nopeampaa niillä, joilla on lähtötilanteessa kuulovika, kuin normaalikuuloisilla (38,39). Yhteys kuulovikaan on todettavissa silloinkin, kun kognition tutkimiseen käytetään ei-kielellisiä testejä (40).
Kyseessä ei kuitenkaan välttämättä ole syy-seuraussuhde, vaan useita mahdollisia mekanismeja on esitetty. Huonokuuloinen voi menestyä kognitiivisissa testeissä tasoaan heikommin, koska kuulee testitilanteessa väärin. Toisaalta dementoituneen ihmisen kuulontutkimus voi olla epäluotettava, koska hän ei ymmärrä annettuja ohjeita. Kuulovialla ja muistisairaudella saattaa olla myös yhteinen aiheuttaja, esimerkiksi ikääntyessä lisääntyvä hermoston rappeuma. Lisäksi pitkään jatkuva aistideprivaatio voi ajan kuluessa heikentää sentraalisia kognitiivisia järjestelmiä. Välittävinä tekijöinä voivat olla huonon kuulon aiheuttama sosiaalinen eristäytyminen ja masennus. Hermoston resursseja voi myös jäädä vähemmän kognitiivisille toiminnoille, kun niitä pitää ohjata tavallista enemmän kuuloaistimuksen prosessointiin (41,42).
Alustavien tulosten mukaan kognition heikkenemistä voidaan estää, mikä saattaa viitata siihen, että kuulovamma on yksi kognition heikkenemiseen johtava syy. Kuntoutus kuulokojeilla tai sisäkorvaistutteilla näyttäisi parantavan koehenkilöiden suoriutumista kognitiivisissa testeissä lähtötilanteeseen verrattuna (43, 44).
Itseraportoitu kuulovika vaikuttaa lisäävän riskiä vanhuusiän gerastenian (hauraus-raihnausoireyhtymä) kehittymiseen. Tutkittavista, joilla oli neljän vuoden seurannan alussa oireyhtymän esitila, selvä gerastenia kehittyi huomattavasti useammin huonokuuloisille kuin hyväkuuloisille. Oireyhtymän tai sen esitilan kehittymisen riski oli lisääntynyt myös lähtötilanteessa hyväkuntoisilla huonokuuloisilla, vaikka ei yhtä selvästi kuin lähtötilanteessa huonokuntoisilla (45). Kuulontutkimuksella osoitettu vähintään keskivaikea kuulovika lisää gerastenian kehittymisen riskiä 63 %. Niillä saattaa olla yhteinen perussyy, mutta toisaalta gerastenia saattaa kehittyä myös kuulovikaan liittyvän masennuksen, sosiaalisen eristäytymisen ja kognitiivisen heikentymisen seurauksena (46).
Suomalaisessa kaksostutkimuksessa todettiin, että huonoon kuuloon liittyy suurentunut kaatumisten riski. Myös tasapaino oli huonokuuloisilla huonompi kuin parempikuuloisilla (47). Kuulon yhteys kaatumisiin on sittemmin todettu useissa muissakin tutkimuksissa (46,48,49). Yksi mahdollinen selitys sille on kuulo- ja tasapainoelinten sijainti anatomisesti samassa rakenteessa (46-48), mutta kuulon yhteys kaatumisiin vaikuttaa säilyvän, vaikka tasapainoelimen toiminnan heikentyminen otetaan analyysissa huomioon (49).
Muita mahdollisia selittäviä tekijöitä ovat ääniaistimusten antamat vihjeet ympäristöstä ja huonon kuulon aiheuttama kuormitus tarkkaavaisuudelle, jolloin esteiden huomaaminen ja tasapainon ylläpito vaikeutuvat (46-49). Staattinen tasapaino on parempi kahden kuulokojeen kanssa kuin ilman kojeita (50), mutta liikkumista ja kävelemistä kojeet eivät paranna (51).
Huonokuuloisen riski päätyä sairaalahoitoon on lisääntynyt: noin 12 vuoden seurannassa vuotuinen riski oli lievästi huonokuuloisilla 17 % suurempi kuin normaalikuuloisilla. Keskivaikeasti huonokuuloisilla riski oli 19 % verrokkeja suurempi. Kuulokojeiden käyttö ei pienentänyt riskiä joutua sairaalahoitoon, mutta lyhensi hoitojaksoja 13-14 % (52).
Kuolleisuus näyttää olevan kuulovikaisilla 20-39 % suurempi kuin hyväkuuloisilla (53, 54). Mekanismeiksi on esitetty kuulovian aiheuttamaa sosiaalista eristäytymistä, depressiota ja kognitiivista heikkenemistä. On myös mahdollista, että kuulovialla, sairastavuudella ja kuolleisuudella on yhteinen aiheuttaja, kuten inflammaatio, mitokondrioiden toimintahäiriö tai mikrovaskulaarisairaus (45,52-54). Kuulokojeiden käyttö ei vaikuta merkittävästi vähentävän kuolemanriskiä (54).
Koska ikäkuulolle tunnetaan useita riskitekijöitä, on aiheellista kysyä, voiko niihin vaikuttamalla estää tai hidastaa kuulon heikkenemistä. Monet ihmisiä koskevat tutkimukset ovat poikittaistutkimuksia, jolloin ikäryhmät kuuluvat eri populaatioihin, mikä tuo mukanaan monia sekoittavia tekijöitä. Tutkimuksia vaikeuttavat geneettinen vaihtelu ihmisten välillä, ikäkuulon hidas eteneminen ja vaikeus kontrolloida monia kuuloon mahdollisesti vaikuttavia ympäristötekijöitä. Siksi kuulon heikentymisen ehkäisyä tutkitaan usein koe-eläimillä (55).
Antioksidanttien tehosta on saatu eläintutkimuksissa vaihtelevia ja osin ristiriitaisiakin tuloksia, jotka ovat olleet riippuvaisia ainakin osittain käytetyistä koe-eläinkannoista sekä antioksidanteista ja niiden annostelusta. Ihmisillä tehdyissä interventiotutkimuksissa joko ei ole saatu mitään vaikutusta tai on saatu tilastollisesti merkitsevä mutta kliinisesti merkityksetön ero kuulokynnyksissä (56). Rajoitettu kalorien saanti (57) samoin kuin säännöllinen fyysinen harjoittelu (58) estävät ikäkuulon kehittymistä hiirillä.
Kuulovikojen seulonta vastasyntyneiltä on jo vakiintunut käytäntö, jonka hyödyistä on vahva näyttö (59). Koska kuulovika on ikääntyneillä huomattavasti yleisempi kuin lapsilla, ja sen tiedetään voivan aiheuttaa merkittäviä ehkäistävissä tai vähennettävissä olevia haittoja, kuulonseulontaa aikuisille on esitetty jo vuonna 1990 (60). Kyseisessä tutkimuksessa lähes puolella seulotuista 50-65-vuotiaista esiintyi kuulemisvaikeuksia, mutta vain 6 %:lla oli kuulokoje. Niille, joilla oli kuulemisvaikeuksia ja audiometrisesti osoitettu kuulovika, tarjottiin kuulokojetta. Intervention jälkeen kuulokojeiden määrä tutkimusväestössä kolminkertaistui. Seurantatutkimuksessa 8-16 vuoden kuluttua kuitenkin vain 43 % tutkimuksessa kuulokojeen saaneista käytti sitä (61).
Tämän jälkeen laajassa teknologiakatsauksessa selvitettiin kuulonseulonnan toteutettavuutta, kojeista odotettavissa olevaa hyötyä ja seulonnan kustannusvaikuttavuutta. Siinä todettiin, että neljäsosa 55-74-vuotiaista hyötyisi kuulokojeista. 90 % tutkimukseen osallistuneista piti seulontaa hyväksyttävänä. Seulonnan todettiin olevan kustannusvaikuttavaa, jos sen tavoitteena on löytää vähintään 35 dB:n kuulovika paremmassa korvassa. Sellainen on 14 %:lla 55-74-vuotiaista. Seulontaan osallistuneet saivat kuulokojeen keskimäärin 9 vuotta aikaisemmin kuin verrokkiryhmään kuuluvat, ja heidän kojeesta saamansa hyöty oli usean mittarin mukaan parempi (3).
Kyproksella tehdyssä tutkimuksessa seulottiin kuulontutkimuksella hieman yli 3000 eläkeläistä, joiden ikä oli 55-92 vuotta. Jatkotutkimuksiin ohjattiin heistä 46 %. Tutkittavista 18 % päätyi kokeilemaan kuulokojetta ja 11 %:lla se jäi käyttöön (62).
Esimerkiksi Yhdysvalloissa ja Britanniassa näyttöä yleisen, kaikkia ikääntyneitä koskevan kuulonseulonnan hyödyistä pidetään riittämättömänä (63), tarvetta kuntoutukseen liian suurena ja yleistä asennetta kuulokojeita kohtaan haasteellisena (64), joten seulontaa ei ole aloitettu. Tunnistamatonkin kuulovika saattaa kuitenkin johtaa sosiaaliseen eristäytymiseen ja kognition heikentymiseen, joten lisätutkimuksille on tarvetta (65).
Kuulovika on merkittävä elämänlaatua huonontava tekijä. Lisääntyvä tutkimusnäyttö yhdistää sen vahvasti depressioon, kognitiiviseen heikkenemiseen ja muistisairauksiin sekä jopa yleiseen sairastavuuteen ja kuolleisuuteen. Kuntoutus parantaa elämänlaatua ja alustavan tutkimusnäytön perusteella saattaa ehkäistä dementian kehittymistä sekä vähentää ikääntyneiden sairaalahoidon tarvetta. Jos tämä osoittautuu pitävän paikkansa, kuulon kuntoutuksella on suuri kansantaloudellinen merkitys, puhumattakaan sen inhimillisistä vaikutuksista potilaiden ja heidän läheistensä hyvinvointiin.
Ottaen huomioon kognition heikentymisen ja kuulovian vahvan yhteyden, potilas on muistisairauksien selvittelyn yhteydessä paikallaan ohjata myös kuulontutkimuksiin ja tarvittaessa kuulon kuntoutukseen. Vaikka yleistä ikääntyneiden kuulonseulontaa ei nykytiedon valossa pidettäisikään perusteltuna, kuulo on syytä ottaa aktiivisesti puheeksi myös muista syistä johtuvilla vastaanottokäynneillä (64). Nopeaksi ja halvaksi seulontamenetelmäksi riittää kysymys: "Koetteko itsenne huonokuuloiseksi?" (66).
Worldwide over 500 million people suffer from disabling hearing impairment. Traditionally hearing impairment is known to degrade communication by interfering with speech reception. Recently it has been shown to be associated with decreased quality of life, depression, cognitive decline and increased risk of falls and hospitalization as well.
All the factors causing hearing impairment in the younger population accumulate in older people. In addition, there is the concept of presbycusis, which is defined as cochlear dysfunction caused purely by age-dependent degeneration. In a population study performed in Oulu 37% of men and 18% of women aged 54–66 years were found to have hearing impairment (BEHL (better ear hearing level) ≥ 20 dB HL) increasing to 68% in people aged 75 years. The percentage of over-65-year-olds in Finland is predicted to increase by 46% from 2010 to 2030.
Hearing impairment leads to reduced hearing-specific and general quality of life, not only for those hard of hearing but also for their families and caregivers. Hearing aids can improve hearing-specific quality of life considerably and general quality of life slightly or moderately. An elevated risk of depression is also found in patients with hearing impairment. This risk can be decreased by fitting hearing aids.
There is a growing body of evidence of an association between hearing loss and cognitive decline. Persons with hearing impairment have 40–54% faster loss of cognitive functions than those with normal hearing. This correlation between hearing loss and cognitive decline can be found even when using non-verbal cognitive tests. There are preliminary data indicating that cognitive impairment may be reversed by providing amplification. Hearing impairment is also associated with increased risk of frailty, falls and hospitalization, and even mortality.
Universal newborn hearing screening is supported by robust evidence and is well-established in the whole of Finland. As hearing impairment is more common among the older population than among children and is known to cause considerable preventable harm, hearing screening of older adults has been proposed. Such screening has been shown to be cost-effective if it is targeted at persons with at least 35 dB HL BEHL. However, current evidence is considered to be insufficient, the need for rehabilitation too great and the general attitude towards hearing aids too challenging for a universal adult hearing screening programme to be implemented.