Abort
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Raskaudenkeskeytys «Raskaudenkeskeytys»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- I Finland gjordes år 2023 ca 8 300 aborter. Incidensen av abort (7,1/1 000 kvinnor i åldern 15–49 år) är internationellt sett liten. Flest aborter gjordes bland 20–24-åringar (11,9/1000).
- År 2023 genomfördes 99,1 procent av alla aborter medicinskt.
- Andelen upprepade aborter är 37 procent och antalet har varit relativt oförändrat under de senaste åren.
- Enligt ändringen av lagen om avbrytande av havandeskap (1097/2022) kan graviditeten avbrytas på den gravidas begäran fram till graviditetsvecka 12+0.
- En medicinsk abort kan delvis genomföras hemma när graviditeten har varat i högst 10+0 veckor.
- Graviditetens längd kan fastställas tillförlitligt utan ultraljud genom att fråga om begynnelsedatumet för den senaste menstruationen av en person som inte använder hormonella preventivmedel eller spiral och som har en regelbunden menstruationscykel. Om graviditetens längd är tydlig och den är högst 10+0 veckor, kan aborten också genomföras helt på distans.
- Rh-profylax rekommenderas från och med graviditetsvecka 10+1 vid både medicinsk och kirurgisk abort.
- Ett långverkande preventivmedel (spiral eller preventivkapsel) som inletts utan dröjsmål i samband med aborten minskar risken för en ny abort.
Målsättning
- Det primära målet med rekommendationen är att aborten genomförs medicinskt säkert vid en enhet inom hälso- och sjukvården med tillräcklig kompetens och tillräckliga resurser och att patientens individuella behov beaktas i behandlingen av aborten, inklusive behovet av psykiskt och socialt stöd.
- Målet är också att främja rådgivning om prevention av graviditet, vilket stödjer den sexuella och reproduktiva hälsan och förebyggandet av upprepade aborter.
- Målet är en jämlik tillgång till aborttjänster i Finland.
Målgrupper
- Målgruppen för rekommendationen är hälso- och sjukvårdspersonal och andra anställda som i sitt arbete möter personer som söker eller har upplevt abort.
Definition
- Institutet för hälsa och välfärds (THL) definition av abort (abortus arte provocatus, aap): Abort definieras som ett avslutande av graviditet genom medicinska eller kirurgiska åtgärder, där fostret inte är känt för att ha dött i livmodern före ingreppet.
- Som aborter registreras också partiella aborter av flerbördsgraviditeter.
Epidemiologi
- THL registrerar aborter som gjorts i Finland. Uppgifterna publiceras på adressen
«https://thl.fi/sv/statistik-och-data/statistik-efter-amne/sexuell-och-reproduktiv-halsa/aborter/aborter»1.
- Den årliga incidensen av aborter uppges per tusen kvinnor i åldern 15–49 år. Statistiksiffrorna i detta stycke grundar sig på siffrorna för 2023, om inget annat nämns.
- År 2023 gjordes ca 8300 aborter (7,1/1000).
- Antalet aborter har varit relativt stabilt på 2000-talet.
- Särskilt har antalet aborter som gjorts för under 20-åringar minskat under de senaste åren: år 2023 gjordes 5,8 aborter per tusen flickor i åldern 15–19 år, medan motsvarande siffra år 2017 var 7,6. Flest aborter gjordes bland 20–24-åringar (11,9/1000) «Terveyden ja hyvinvoinnin laitos (THL). Raskaudenk...»1.
- Antalet aborter varierar områdesvis (4,5–9,9/1 000, se områdena närmare «https://thl.fi/sv/statistik-och-data/statistik-efter-amne/sexuell-och-reproduktiv-halsa/aborter/aborter»1).
- Andelen medicinska aborter har ökat snabbt. År 2023 utfördes 99,1 % av aborterna medicinskt, medan andelen år 2010 var 89 % och år 2000 11 %.
- Av aborterna gjordes 92,0 procent före graviditetsvecka 12 (graviditetsvecka ≤ 12+0) och 77,5 procent före graviditetsvecka 9 (graviditetsvecka ≤ 9+0). Andelen av dessa tidiga aborter har ökat under de senaste åren «Terveyden ja hyvinvoinnin laitos (THL). Raskaudenk...»1.
- Före lagändringen 1.9.2023 utgjorde sociala orsaker indikation för abort i 92,3 procent
av fallen. Andra allmänna indikationer var ålder över 40 år (3,9 %), att ha fött minst
fyra barn (2,2 %) eller ålder under 17 år (1,3 %) «Terveyden ja hyvinvoinnin laitos (THL). Raskaudenk...»1.
- 4,0 procent av alla aborter gjordes på grund av en eventuell eller konstaterad fosteravvikelse.
- Cirka hälften av abortpatienterna har fött barn tidigare och 9,1 procent har fött barn inom de senaste två åren «Terveyden ja hyvinvoinnin laitos (THL). Raskaudenk...»1.
- Hos 8,2 procent av de kvinnor som genomgått en abort år 2023 hade den tidigare graviditeten avbrutits i en abort inom de föregående två åren «Terveyden ja hyvinvoinnin laitos (THL). Raskaudenk...»1.
- Före aborten
- hade 42,7 % inte använt preventivmedel
- hade 43,8 % använt kondom.
- Efter aborten planerades som preventivmetod
- preventivtabletter eller preventivkapsel för 55,5 %
- hormon- eller kopparspiral för 35,8 % av dem som avbrutit graviditeten.
- Finländarna förhåller sig ganska positivt till aborter. Se tilläggsmaterialet «Suomalaisten suhtautuminen raskaudenkeskeytykseen»1.
- I Finland avbryts graviditeter i liten utsträckning jämfört med andra länder. Jämfört med till exempel de övriga nordiska länderna gjordes minst aborter i Finland (6,7/1 000) och mest i Sverige (15,1/1 000) år 2021. Uppgifter från Danmark finns inte tillgängliga för 2019–2021, men 2018 var motsvarande siffra i Danmark 11,4/1 000 «Pohjoismaiset raskaudenkeskeytykset 2021, tilastor...»2.
Lagstiftning
- Enligt lagändringen om abort (1097/2022, lag om avbrytande av havandeskap) kan havandeskap på begäran av den gravida avbrytas fram till utgången av graviditetsvecka 12+0 «Laki raskauden keskeyttämisestä annetun lain muutt...»3.
- I graviditetsveckorna 12+1–20+0 kan graviditeten avbrytas med tillstånd av Valvira, när en eller flera av de indikationer för abort som föreskrivs i lagen läggs fram som grund för ansökan. Om indikationen är en konstaterad fosterskada eller missbildning kan graviditeten avbrytas med Valviras tillstånd fram till graviditetsvecka 24+0. Se mer information i tabell «Beslutsfattare och indikationer för abort ...»1, «Laki raskauden keskeyttämisestä annetun lain muutt...»3.
- En utlänning som ansöker om tillstånd för avbrytande av havandeskap jämställs med
en finsk medborgare. Tillståndet beviljas enligt samma grunder och förfaranden som
för finska medborgare. När det gäller minderåriga (under 18 år) ska särskild uppmärksamhet
fästas vid följande:
- När abort söks av en minderårig (under 18 år), som på basis av en bedömning av en yrkesperson inom hälso- och sjukvården förmår framställa en giltig begäran om avbrytande av graviditeten, får hennes föräldrar eller andra intressebevakare inte underrättas om avbrytande av graviditet. Den minderårigas föräldrar eller andra intressebevakare får inte heller i övrigt kontaktas, om inte personen själv begär det. Detta gäller även läkemedelsrecept i samband med abort och förebyggande av graviditet och deras preskriptionspraxis.
- Om den som begär abort var under 18 år när hon blev gravid och hennes behov av vård och omsorg, omständigheter som äventyrar utvecklingen eller hennes eget beteende förutsätter att behovet av barnskydd utreds, ska den anmälan som avses i 25 § 1 mom. i barnskyddslagen (417/2007) göras till det organ som ansvarar för socialvården.
- Om den som begär abort var under 18 år när hon blev gravid och det finns skäl att misstänka att hon har fallit offer för ett sexualbrott, ska en anmälan enligt 25 § 3 mom. i barnskyddslagen göras till polisen.
- I ärenden som gäller avbrytande av havandeskap används blanketter som fastställts av social- och hälsovårdsministeriet, se ytterligare information i tabell «Blanketter för ansökan om abort...»2. Blanketterna ska fyllas i omsorgsfullt och tydligt för att undvika onödiga dröjsmål. Ärenden som gäller avbrytande av havandeskap ska alltid behandlas i brådskande ordning.
- Verksamhetsställen inom den privata hälso- och sjukvården och läkare inom den privata sektorn behöver inget separat tillstånd av Valvira för att utföra abort.
- Enligt lagen ska personer som genomgått abort ges preventivrådgivning.
| Beslutsfattare | Indikationer |
|---|---|
| 1Så kallade brottsindikationer är samlag mellan nära släktingar, våldtäkt, sexuellt utnyttjande och våldtäkt eller sexuellt utnyttjande av barn. | |
| Den som begär abort |
|
| Valvira |
|
| Två läkare |
|
| Blankett | Syfte |
|---|---|
| Blanketterna finns på Institutet för hälsa och välfärds (THL) webbplats «https://thl.fi/sv/statistik-och-data/anvisningar-for-inlamning-av-uppgifter/aborter/ab-st-blanketter-fornyas»2 och Finlex webbplats «https://www.finlex.fi/fi/lainsaadanto/saadoskokoelma/2023/624?language=swe»3. Anvisningar för ifyllande av blanketterna för social- och hälsovårdspersonalen finns på sidan «https://thl.fi/sv/statistik-och-data/anvisningar-for-inlamning-av-uppgifter/aborter/ab-st-blanketter-fornyas»2. | |
| AB 1 |
|
| AB 2 |
|
| AB 3 |
|
| AB 4 |
|
Ordnande av behandling
- Det är viktigt att planera och genomföra vården av abortpatienter regionalt.
- En abort kan genomföras inom den öppna hälso- och sjukvården eller den specialiserade sjukvården enligt regional praxis.
- En yrkesutbildad person inom hälso- och sjukvården utreder nödvändiga förhandsuppgifter, fyller i AB 1-blanketten och informerar om alternativen för abort. AB 1-blanketten arkiveras eller fungerar vid behov som remiss till Valvira.
- Fortsatt preventivmedel planeras och man kommer överens om genomförandet av aborten tillsammans med den som begär abort.
- Om det inte finns något gemensamt språk med den som begär abort ska en professionell tolk anlitas.
- Före aborten ska
- hälsotillståndet bedömas på ett övergripande sätt
- graviditetens längd bedömas på basis av någon eller vid behov några av följande metoder:
- menstruationsanamnes
- gynekologisk undersökning
- ultraljudsundersökning
- fortsatt preventivmedel planeras
- behovet av eventuella stödtjänster kartläggas, såsom samtalshjälp eller socialt stöd och vid behov hänvisa till tjänsterna.
Fastställande av graviditetens längd och ultraljudsundersökning
- Graviditetens längd kan fastställas tillförlitligt genom att fråga om begynnelsedatumet för den senaste menstruationen av en person som inte använder hormonella preventivmedel eller spiral och som har regelbunden menstruationscykel «Raskauden keston arvioiminen viimeisen kuukautisvuodon ja tarkentavien kysymysten perusteella on ilmeisesti yhtä luotettavaa kuin ultraäänitutkimuksella tehty arvio.»B. Om menstruationscykeln är oregelbunden eller lång (över 6 veckor) eller om hormonella preventivmedel används är bedömningen inte tillförlitlig.
- Eventuella ytterligare metoder för att fastställa graviditetens längd:
- samlagsdatum (om endast enskilda samlag)
- graviditetssymtomens början
- datum för positivt graviditetstest.
- Rutinmässig ultraljudsundersökning behövs inte om graviditeten har varat högst 10+0 veckor och den kan fastställas tillförlitligt utifrån menstruationen «Lääkkeellisen raskaudenkeskeytyksen toteutus kokonaan etähoitona tai vastaanotolla ilman ultaraäänitutkimusta ja verikokeita on turvallista ja potilastyytyväisyys on hyvä.»A.
- Ultraljudsundersökning ska erbjudas om (bild «Bedömning av behovet av ultraljudsundersökning före abort»1):
- graviditetens längd är oklar
- menstruationscykelns längd är oklar eller lång (över 6 veckor)
- hormonellt preventivmedel, hormonspiral eller kopparspiral används
- graviditetens längd uppskattas till över 10+0 veckor
- patienten har symtom som tyder på utomkvedshavandeskap eller faktorer som ökar risken för utomkvedshavandeskap, såsom tidigare utomkvedshavandeskap, bäckeninflammation, spiralpreventivmedel eller tidigare operation av äggledare
- patienten önskar ultraljudsundersökning.
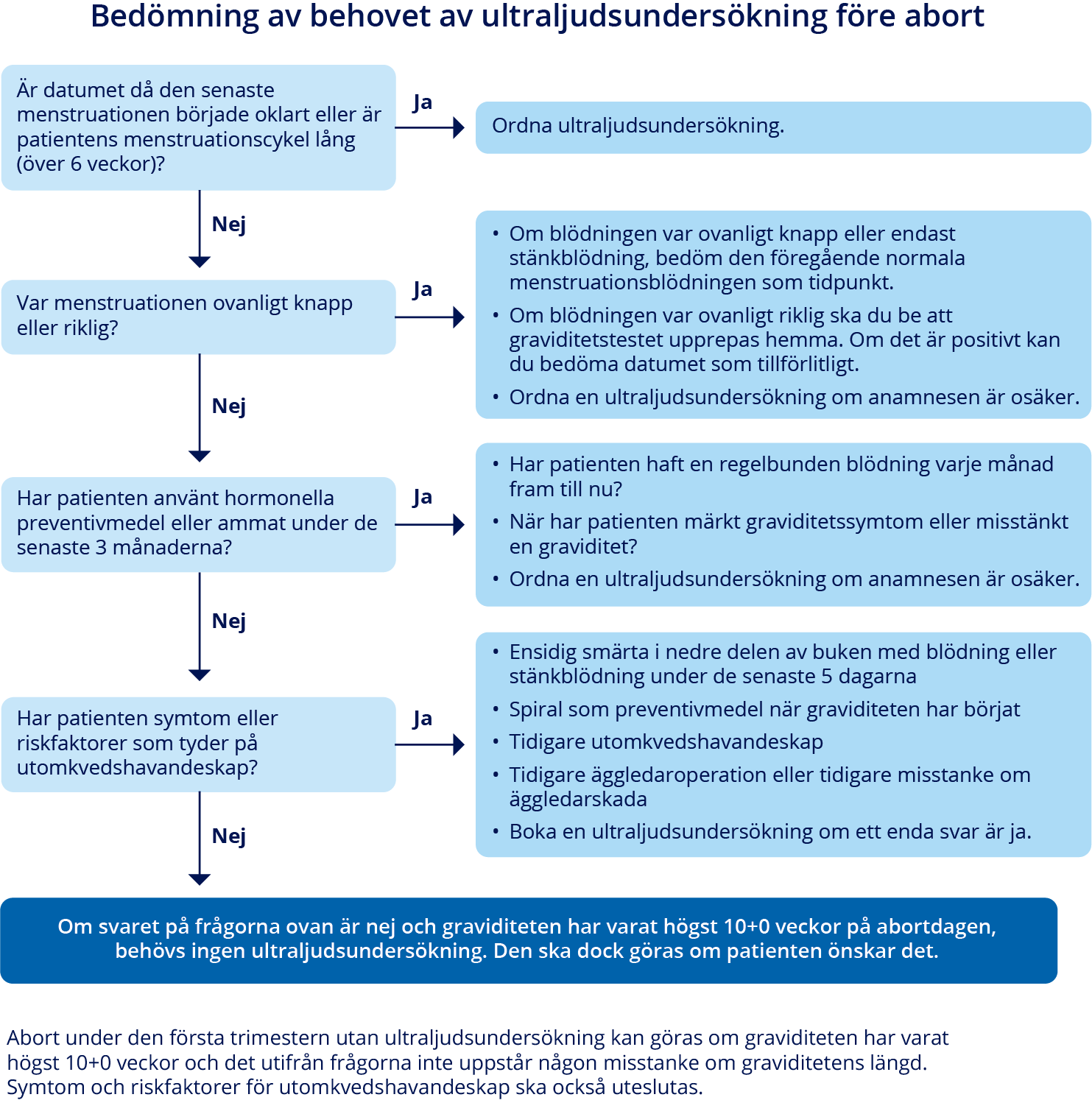
Bedömning av behovet av ultraljudsundersökning före abort.
Redigerad från källan: Aiken A, Lohr PA, Lord J, et al. Effectiveness, safety and acceptability of no-test medical abortion (termination of pregnancy) provided via telemedicine: a national cohort study. BJOG 2021;128(9):1464-1474
Undersökningar
- Screening för klamydia och gonorré erbjuds till alla.
- Provtagning antingen i samband med mottagningen eller patienten tar provet själv.
- Cervikalt eller vaginalt prov är noggrannare än urinprov.
- Fråga också om behovet av svalg- och ändtarmsprov. Om klamydiaprovet från svalget eller ändtarmen är positivt behövs en längre läkemedelsbehandling (doxycyklin 100 mg två gånger per dag i 7 dygn). Se också God medicinsk praxis-rekommendationen Könssjukdomar, sexuellt överförda infektioner «Könssjukdomar, sexuellt överförda infektioner»2.
- Behandlingen och partnerns rådgivning inleds genast när provresultaten är klara.
- Testning av HIV och andra sexuellt överförda sjukdomar ska också erbjudas med låg tröskel till alla.
- Hemoglobinet mäts
- fram till graviditetsvecka 10+0 om
- patienten har blödningsbenägenhet eller medicinering som ökar risken för blödning
- patienten berättar om anemisymtom, har tidigare haft anemi eller har mycket rikliga menstruationer
- från och med graviditetsvecka 10+1 alltid före en planerad abort.
- fram till graviditetsvecka 10+0 om
- Blodgruppen undersöks
- fram till graviditetsvecka 10+0, om det finns en medicinsk orsak för att utreda hemoglobinet (se ovan) och man förbereder sig på en eventuell blodtransfusion
- från och med graviditetsvecka 10+1 på grund av fastställande av behovet av anti-D-skydd.
- Papa-prov eller HPV-prov behöver inte tas rutinmässigt i samband med abort.
- Om patienten berättar om symtom på en vaginal inflammation ska en klinisk undersökning göras. Om bakteriell vaginos konstateras är det bra att inleda behandling före aborten. Behandling av bakteriell vaginos före abort minskar risken för bäckeninflammation «Larsson PG, Platz-Christensen JJ, Dalaker K, ym. T...»4, «Achilles SL, Reeves MF, Society of Family Planning...»5.
- Se tilläggsanvisningar för patienten «Raskaudenkeskeytys imukaavinnalla (ohje potilaalle)»2, «Lääkkeellinen raskaudenkeskeytys (ohje potilaalle, raskauden kesto alle 10+1 viikkoa, terveydenhuollon yksikössä)»3, «Lääkkeellinen raskaudenkeskeytys (ohje potilaalle, raskauden kesto alle 10+1 viikkoa, kotona)»4, «Raskaudenkeskeytys (ohje potilaalle, raskauden kesto yli 10+0 viikkoa)»5.
Rh-profylax
- Det finns inga bevis på behovet av Rh-profylax fram till graviditetsvecka 10+0 vid medicinsk eller kirurgisk abort och därför rekommenderas den inte «Ensimmäisen raskauskolmanneksen aikana tehtävän lääkkeellisen tai kirurgisen raskaudenkeskeytyksen yhteydessä sikiöstä äitiin siirtyvä punasolumäärä on ilmeisesti merkittävästi pienempi kuin immunisaatioon tarvittava. Näin ollen Rh-profylaksi ei todennäköisesti ole tarpeen ensimmäisen raskauskolmanneksen keskeytyksissä.»C.
- Från och med graviditetsvecka 10+1 rekommenderas profylax, eftersom immuniseringsrisken ökar i takt med att graviditeten framskrider och det finns få forskningsrön om detta.
Distansvård
- Distansvård (telefon- eller videomottagning) utan närvaromottagning är möjlig om
- graviditetens längd kan bedömas tillförlitligt utan ultraljudsundersökning (bild «Bedömning av behovet av ultraljudsundersökning före abort»1)
- graviditetens längd på den planerade behandlingsdagen är ≤ 10+0 veckor
- patienten lämpar sig för medicinsk hemabort och godkänner denna möjlighet «Etälääketieteen suositus. Lääkäriliitto 2022. http...»6. Se kriterierna i avsnittet Medicinsk abort ≤ 10+0 veckor «A1»2.
- Distansvården är säker när kriterierna uppfylls. Patientnöjdheten motsvarar patientnöjdheten på en närvaromottagning som omfattar ultraljudsundersökning «Lääkkeellisen raskaudenkeskeytyksen toteutus kokonaan etähoitona tai vastaanotolla ilman ultaraäänitutkimusta ja verikokeita on turvallista ja potilastyytyväisyys on hyvä.»A.
- Om patienten vårdas på distans ges läkemedlen från hälso- och sjukvården.
- Patienten hämtar abortläkemedlen från den enhet som behandlar aborter genom att identifiera sig på ett tillförlitligt sätt.
- Vid behov ska man kunna träffa den som begär abort på tu man hand för att kunna säkerställa att hon själv fattat beslutet om abort.
- Aborten säkerställs genom hCG-mätning av antingen urin eller blod, se närmare avsnittet Eftervård «A2»3.
- Se tilläggsanvisningar för patienten «Raskaudenkeskeytys imukaavinnalla (ohje potilaalle)»2, «Lääkkeellinen raskaudenkeskeytys (ohje potilaalle, raskauden kesto alle 10+1 viikkoa, terveydenhuollon yksikössä)»3, «Lääkkeellinen raskaudenkeskeytys (ohje potilaalle, raskauden kesto alle 10+1 viikkoa, kotona)»4, «Raskaudenkeskeytys (ohje potilaalle, raskauden kesto yli 10+0 viikkoa)»5.
Psykosocialt stöd
- Den som begär abort och dennes partner ska också få psykosocialt stöd och vid behov hänvisas till exempel till en psykolog, psykiatrisk sjukskötare eller socialarbetare.
- För de flesta som beslutat om abort kan beslutsfattandet vara psykiskt belastande, även om beslutet i sig är klart. Särskilt belastande är aborter under senare graviditetsveckor och aborter på fosterindikation «Mikhaylov AV, Zamanayeva YV. Psychological analy...»7, «Andersson IM, Christensson K, Gemzell-Danielsson K...»8.
- En del av dem som begär abort behöver tid och har nytta av möjligheten att diskutera sin situation med en utomstående yrkesutbildad person innan de fattar beslutet. Samtalsstöd kan också behövas efter en abort, eftersom känslor i anslutning till aborten kan vara belastande även om man upplever att man har fattat rätt beslut.
- Utöver personlig samtalshjälp är det viktigt med skriftlig rådgivning.
- Det är bra att sammanställa aktuella kontaktuppgifter för regionala och riksomfattande stöd- och hjälpinstanser och -nätverk som bilaga till patientanvisningarna.
- Särskild uppmärksamhet ska fästas vid att stöda minderåriga och utvärdera ett eventuellt
behov av barnskydd.
- I samband med en minderårigs abort kan det finnas behov av en övergripande bedömning av den ungas situation.
- Det är viktigt att erbjuda psykiskt stöd särskilt om
- personen verkar ledsen eller ångestfylld på mottagningen
- personen har utmaningar med den psykiska hälsan eller har traumatiska upplevelser
- personen har missbruksproblem
- aborttidpunkten är sen
- personen har ekonomiska och sociala problem
- en önskad graviditet avbryts på grund av misstänkt eller konstaterad fosteravvikelse
- aborten görs på basis av hälsotillståndet hos den gravida eller hos det väntade barnets pappa
- personen har tidigare vårdats på grund av infertilitet
- aborten är förknippad med påtryckningar.
- Vid erbjudande av stöd beaktas klientens kulturella bakgrund individuellt.
Abortmetoder
- Det finns två metoder för att avbryta en graviditet:
- medicinsk (graviditetens längd 4–20+0 veckor; vid abort på fosterindikation graviditetens längd ≤ 24+0 veckor)
- kirurgisk (graviditetens längd 7+0–12+0 veckor).
- År 2023 gjordes 99,1 procent av aborterna medicinskt med en kombination av mifepriston och misoprostol.
- En kirurgisk abort är en vakuumaspiration som görs antingen under narkos i operationssalen eller polikliniskt under lokalbedövning. Poliklinisk MVA (manual vacuum aspiration) har visat sig vara lika effektiv och säker som traditionell sugskrapning «Goldberg AB, Dean G, Kang MS, ym. Manual versus el...»9.
| Medicinsk | Kirurgisk |
|---|---|
| Genomförs polikliniskt eller på distans | Dagkirurgisk eller poliklinisk |
| Ingen anestesi | Generell anestesi eller para-/intracervikal anestesi |
| Noninvasiv | Invasiv |
| Känningar i nedre delen av buken, rikligare blödning än menstruation. Smärtstillande läkemedel behövs i allmänhet. | Komplikationer i samband med ingreppet |
| Efterblödning i 10–14 dygn, ibland upp till 4 veckor | Efterblödningen är knapp |
| Cirka 3–5 % behöver vård på grund av ofullständig abort. | Cirka 3 % behöver vård på grund av ofullständig abort. |
| Sjukfrånvaro bedöms individuellt, vanligtvis 1–3 dygn. | Sjukfrånvaro bedöms individuellt, vanligtvis 1–3 dygn. |
| Hormonella preventivmedel kan inledas genast i samband med aborten. Spiral kan sättas in när graviditeten har avbrutits. | Hormonella preventivmedel kan inledas genast i samband med aborten. En spiral kan ofta sättas in i samband med ingreppet. |
| Graviditetens upphörande säkerställs 2–5 veckor efter aborten. | Graviditetens upphörande säkerställs 2–5 veckor efter aborten. |
Allmänt om den medicinska abortmetoden
- Med medicinsk abort avses i denna rekommendation abort som åstadkommits genom en kombination av antiprogestin (mifepriston) och prostaglandin (misoprostol) «Medical methods for termination of pregnancy. Repo...»10, «Royal College of Obstetricians and Gynaecologists....»11, «Mifegyne 200 mg tabletti. Pharmaca Fennica on-line...»12, «Christin-Maitre S, Bouchard P, Spitz IM. Medical t...»13.
- I denna anvisning rekommenderas att man vid en medicinsk abort använder mifepriston och misoprostol på ett sätt som avviker från den officiella indikation och dosrekommendation som överenskommits mellan Fimea (Säkerhets- och utvecklingscentret för läkemedelsområdet) och läkemedelsproducenten. Läkare har rätt att förskriva läkemedel även för andra ändamål än de som tillverkaren rekommenderar (social- och hälsovårdsministeriets förordning om förskrivning av läkemedel 7 § 2 mom.) (726/2003) «Sosiaali- ja terveysministeriön asetus lääkkeen mä...»14.
- Kombinationen av mifepriston och misoprostol har konstaterats avbryta graviditeten effektivt under den första trimestern.
- Graviditetens längd har en inverkan på hur den medicinska aborten lyckas «Raskauden kesto vaikuttaa lääkkeellisen keskeytyksen onnistumiseen niin, että ensimmäisen raskauskolmanneksen aikana pidempään kestänyt raskaus liittyy lisääntyneeseen epäonnistumisen riskiin ja toisen trimesterin aikana päinvastoin.»B. Effekten av en medicinsk abort försämras när gestationsåldern förlängs «Hamoda H, Ashok PW, Flett GM, ym. Medical abortion...»15, «Reeves MF, Monmaney JA, Creinin MD. Predictors of ...»16, «Meaidi A, Friedrich S, Gerds TA, ym. Risk factors ...»17, «Meaidi A, Jasmin Friedrich S, Lidegaard Ø. Risk of...»18.
- En medicinsk abort före graviditetsvecka 7 lyckas fullständigt i 95,7–99,7 procent av fallen, medan 92,7–94,9 procent av aborter före graviditetsvecka 10 lyckas fullständigt «American College of Obstetricians and Gynecologist...»19, «Bartley J, Tong S, Everington D, ym. Parity is a m...»20, «Ashok PW, Templeton A, Wagaarachchi PT, ym. Factor...»21, «von Hertzen H, Honkanen H, Piaggio G, ym. WHO mult...»22.
- En tidigare kirurgisk abort eller lösgöring av moderkakan för hand i samband med vaginal förlossning ökar risken för behov av kirurgisk tömning av livmodern. Ung ålder och en tidigare medicinsk abort minskar risken för ofullständig tömning av livmodern. Resultaten av effekterna av en tidigare kejsarnsitt är motstridiga «Ikä, aiempi keskeytystapa ja istukan irtoamisen ongelmat alatiesynnytyksen yhteydessä voivat vaikuttaa lääkkeellisen raskaudenkeskeytyksen onnistumiseen.»B.
- Den effektivaste sammandragningseffekten uppnås genom att ge misoprostol 36–48 timmar efter mifepriston «Swahn ML, Bygdeman M. The effect of the antiproges...»23, «Schaff EA, Fielding SL, Eisinger SH, ym. Low-dose ...»24, «World Health Organisation Task Force on Post-ovula...»25. Intervallet mellan abortläkemedlen kan dock vara 1–3 dygn utan att den kliniska effekten påverkas nämnvärt «Ensimmäisen ja toisen raskauskolmanneksen raskaudenkeskeytyksissä mifepristonin ja misoprostolin annosväli voi olla 1–3 päivää ilman, että raskauden keskeytymisen epäonnistumisen riski kasvaa merkittävästi.»B. Om dosintervallet är mindre än 6–8 timmar, försämras abortläkemedlens effekt «Kulier R, Kapp N, Gülmezoglu AM, ym. Medical metho...»26.
- Hos en del (22–36 %) abortpatienter börjar blödningen redan efter administrering av mifepriston och före administrering av misoprostol «Gary MM, Harrison DJ. Analysis of severe adverse e...»27, «Aultman K, Cirucci CA, Harrison DJ, ym. Deaths and...»28.
- Vid behov kan upprepad administrering av misoprostol öka antalet fullständiga aborter. Doseringen av läkemedlet kan vid behov upprepas efter 3–4 timmar «Coyaji K, Krishna U, Ambardekar S, ym. Are two dos...»29.
- Mifepriston
- är ett antiprogestin som officiellt har registrerats i Finland för medicinsk abort «Mifegyne 200 mg tabletti. Pharmaca Fennica on-line...»12
- binds till progesteronreceptorer och förhindrar normala effekter av progesteron på livmoderslemhinnan och livmodermuskeln
- gör livmodermuskeln känslig för sammandragningar orsakade av prostaglandiner och mjukar upp livmoderhalsen «Heikinheimo O. Clinical pharmacokinetics of mifepr...»30, «Spitz IM, Bardin CW. Mifepristone (RU 486)--a modu...»31, «Swahn ML, Bygdeman M. The effect of the antiproges...»32
- En officiellt godkänd mifepristondos är en engångsdos på 600 mg. Doser på 200 mg eller 100 mg är dock kliniskt lika effektiva som en dos på 600 mg «Mifepristoni on yhtä tehokas 200 mg:n ja 600 mg:n annoksilla.»A. Vi rekommenderar en dos på 200 mg «Abortion care guideline. Geneva: World Health Orga...»33, «Trujillo L, Heikinheimo O, Tuomi S, Hurskainen R. ...»34.
- Användningen av mifepriston under graviditeten medför sannolikt ingen förhöjd risk för missbildningar, men forskningsevidensen är otillräcklig «Mifepristonin käyttöön raskausaikana ei todennäköisesti liity suurentunutta epämuodostumariskiä, mutta tutkimusnäyttö on riittämätöntä.»D.
- Misoprostol
- är ett prostaglandin som orsakar en uppmjukning av livmoderhalsen och sammandragning i livmodermuskeln «Goldberg AB, Greenberg MB, Darney PD. Misoprostol ...»35, «Hale RW, Zinberg S. Use of misoprostol in pregnanc...»36
- är idag det enda prostaglandinderivatet (PGE1-derivat) som används för medicinsk abort i Finland
- har officiellt registrerats för att förebygga magsår orsakad av antiinflammatoriska läkemedel och för induktion av förlossning.
- Användning av misoprostol under den första trimestern kan öka risken för missbildningar hos fostret (bl.a. medfödd förlamning av kranialnerv VI och VII, dvs. Möbius syndrom samt missbildningar av extremiteter) «Misoprostolin käyttö alkuraskauden aikana saattaa altistaa sikiövaurioille.»C.
- Misoprostol ges 0,8 mg i slidan som engångsdos eller 0,4 mg två gånger med 20 minuters
mellanrum under tungan «von Hertzen H, Huong NT, Piaggio G, ym. Misoprosto...»37.
- Misoprostol absorberas snabbt efter administrering under tungan. Även misoprostol som administreras på kindens slemhinna har undersökts och det absorberas måttligt också från kindens slemhinna «Frye LJ, Byrne ME, Winikoff B. A crossover pharmac...»38.
- Absorption via slidan är långsammare, men effekten är långvarigare «Gemzell-Danielsson K, Bygdeman M, Aronsson A. Stud...»39.
- Dosering av misoprostol under tungan och i slidan är kliniskt lika effektiv, men vid dosering i slidan är biverkningarna mindre «von Hertzen H, Huong NT, Piaggio G, ym. Misoprosto...»37, «Danielsson KG, Marions L, Rodriguez A, ym. Compari...»40, «Zieman M, Fong SK, Benowitz NL, ym. Absorption kin...»41.
- De vanligaste biverkningarna av misoprostol är illamående, kräkningar, diarré, huvudvärk och värmeregleringseffekter, såsom feber «Creinin MD, Schreiber CA, Bednarek P, ym. Mifepris...»42, «Creinin MD, Fox MC, Teal S, ym. A randomized compa...»43, «Winikoff B, Dzuba IG, Creinin MD, ym. Two distinct...»44, «Schaff EA, Eisinger SH, Stadalius LS, ym. Low-dose...»45.
- Amning är inte en kontraindikation för medicinsk abort. Utsöndring av misoprostol i bröstmjölken har inte undersökts och därför rekommenderas i produktresumén en amningspaus på 3–4 timmar efter intaget av läkemedlet.
- En tvillinggraviditet är inte en kontraindikation för medicinsk abort «Hayes JL, Achilles SL, Creinin MD, ym. Outcomes of...»46.
- Vid misstanke om sexualbrott ska graviditetsmaterialet frysas ned för fortsatta undersökningar, om patienten ger sitt samtycke till detta. Konsultera det lokala stödcentret för offer för sexualbrott.
Medicinsk abort, gestationsålder ≤ 10+0 veckor
| Tid | Åtgärder |
|---|---|
| Dag 1 | Diskussion, information, bedömning/säkerställande av stödbehovet och planering av fortsatta preventivmedel |
| Bedömning av graviditetens längd «Bedömning av behovet av ultraljudsundersökning före abort»1 | |
| Vid behov klinisk undersökning | |
| Bedömning av behovet av specialarrangemang | |
| Ifyllning av blankett AB 1 | |
| Planering av smärtlindring | |
| Inledning av abort med mifepriston (200 mg oralt) | |
| Dagarna 2–4 | Administrering av misoprostol (0,2 mg, 4 tabletter) i slidan eller under tungan på den valda behandlingsdagen. |
| Inledande av hormonellt preventivmedel (annat än spiral) | |
| Veckorna 2–5 | Aborten säkerställs med hCG-prov på serum eller urin. |
| Insättning av spiral vid behov |
- Fram till graviditetsvecka 10+0 kan aborten genomföras hemma, varvid den gravida själv doserar misoprostol enligt anvisningarna «Alkuraskauden kotikeskeytyksen turvallisuudessa ja potilastyytyväisyydessä ei ole eroa ennen raskausviikkoa 9 tai raskausviikoilla 9+1–10+0.»B. Detta alternativ har konstaterats vara effektivt och säkert och patientnöjdheten är bra «Lääkkeellisen raskaudenkeskeytyksen toteutus kokonaan etähoitona tai vastaanotolla ilman ultaraäänitutkimusta ja verikokeita on turvallista ja potilastyytyväisyys on hyvä.»A.
- En abort som görs hemma förutsätter god samarbetsförmåga av patienten och lämpar sig närmast för vuxna. Den som genomgår aborten ska ha en vuxen stödperson närvarande eller snabbt tillgänglig «Kopp Kallner H, Fiala C, Gemzell-Danielsson K. Ass...»47. Patientens eller stödpersonens språkkunskaper ska vara tillräckliga för att de ska kunna agera i en situation där patienten behöver hälso- och sjukvårdshjälp.
- I följande situationer ska vården genomföras genom poliklinisk uppföljning eller avdelningsvård:
- personen är minderårig
- personen är oförmögen att förstå genomförandet av en medicinsk abort
- avsaknad av ett gemensamt språk, dvs. svårigheter att kontakta hälso- och sjukvården vid problemsituationer
- kliniskt betydande blödningsbenägenhet (till exempel von Willebrands sjukdom, antikoagulationsbehandling)
- konstaterad betydande hjärtsjukdom
- systemisk glukokortikoidbehandling eller astma i dålig terapeutisk balans.
- Mifepriston har även antiglukokortikoideffekt.
- Glukokortikoiddosen höjs under några dagar.
- Om patienten inte misstänks ha utomkvedshavandeskap kan graviditeten avbrytas medicinskt
redan under graviditetsvecka 4–5, även om en intrauterin graviditet ännu inte kan
säkerställas med ultraljudsundersökning «Raskauden lääkkeellinen keskeyttäminen on tehokasta ja turvallista jo ennen kuin kohdunsisäinen raskaus voidaan varmistaa.»A.
- Att aborten lyckas säkerställs då före aborten (mifepristondagen) och en vecka efter aborten genom en hCG-mätning av blodet. En vecka efter aborten ska hCG-värdet ha minskat med 80 procent från utgångsvärdet för att aborten ska kunna konstateras ha lyckats.
Medicinsk abort, gestationsålder 10+1–24+0 veckor
- Från och med graviditetsvecka 10+1 genomförs en medicinsk abort på en hälso- och sjukvårdsenhet, eftersom blödningen och smärtan kan orsaka behov av behandling och misoprostol kan behöva ges flera gånger «Mifepristonin ja misoprostolin yhdistelmä keskeyttää raskauden täydellisesti suurimmalla osalla hoidetuista myös toisen raskauskolmanneksen aikana, mutta keskeytykseen ilmeisesti liittyy suurempi kohdun kirurgisen tyhjennyksen ja runsaan verenvuodon riski kuin ensimmäisen kolmanneksen keskeytykseen.»A.
- Vid en medicinsk abort under den andra trimestern iakttas samma principer som vid
en abort under den första trimestern «Mifepristonin ja misoprostolin yhdistelmä keskeyttää raskauden täydellisesti suurimmalla osalla hoidetuista myös toisen raskauskolmanneksen aikana, mutta keskeytykseen ilmeisesti liittyy suurempi kohdun kirurgisen tyhjennyksen ja runsaan verenvuodon riski kuin ensimmäisen kolmanneksen keskeytykseen.»A.
- I början ges 200 mg mifepriston oralt. Därefter insätts efter 1–2 dygn «Ensimmäisen ja toisen raskauskolmanneksen raskaudenkeskeytyksissä mifepristonin ja misoprostolin annosväli voi olla 1–3 päivää ilman, että raskauden keskeytymisen epäonnistumisen riski kasvaa merkittävästi.»B 0,8 mg misoprostol i slidan och därefter vid behov en tilläggsdos på 0,4 mg med 3–4 timmars mellanrum högst 5 gånger per dygn «Heikinheimo O, Suhonen S, Haukkamaa M. One- and 2-...»48.
- Tilläggsdoserna av misoprostol tas oralt om det blöder rikligt från slidan.
- Om graviditeten inte avbryts kan misoprostolbehandlingen upprepas följande dag.
- Tiden från att misoprostol ges till att graviditeten avbryts är i genomsnitt 6–8 timmar «Heikinheimo O, Suhonen S, Haukkamaa M. One- and 2-...»48, «Webster D, Penney GC, Templeton A. A comparison of...»49, «Bartley J, Baird DT. A randomised study of misopro...»50.
- Arbetsgruppen rekommenderar att om gestationsåldern är minst 22+0 veckor informeras den gravida om möjligheten till feticid innan aborten inleds. Feticid kan utföras till exempel med kaliumklorid som injiceras i fostrets hjärta, men det finns endast knapp forskningsevidens om detta.
- Ett tidigare kejsarsnitt är inte en kontraindikation beträffande medicinsk abort, men de patienter som genomgått kejsarsnitt ska följas upp särskilt noggrant, eftersom de löper risk för ruptur av livmoderärret «Chapman SJ, Crispens M, Owen J, ym. Complications ...»51.
- När fostret har aborterats kontrolleras moderkakan och membranen. Rutinmässig ultraljudsundersökning rekommenderas inte. Om moderkakan inte kommer ut eller blödningen är riklig övervägs skrapning. Enligt forskning genomförs en skrapning hos 7–19 procent efter en medicinsk abort i den andra trimestern «Dickinson JE, Doherty DA. Maternal complications a...»52, «Nissi R, Santala M, Immonen E, ym. Mifepristone an...»53.
- En abort under den andra trimestern orsakar för de flesta ömhet i brösten och mjölkutsöndring som kan förebyggas med kabergolinmedicinering (1 mg som engångsdos som kan upprepas efter en vecka vid behov). Läkemedlen administreras vanligtvis med början graviditetsvecka 15+0.
Smärtlindring
- En tillräcklig smärtlindring i samband med abort är viktig. Man känner dock inte till en optimal smärtbehandlingsmetod «Profylaktisesti ja terapeuttisesti käytetty ei-steroidaalinen tulehduskipulääke ibuprofeeni helpottaa lääkkeelliseen raskaudenkeskeytykseen liittyvää kipua. Mahdollinen lisälääkitys voidaan tarjota potilaan säätämällä kipupumpulla tai hoitohenkilökunnan antamalla opioidilla.»A.
- Medicinsk abort är ofta förknippad med kraftig smärta i nedre delen av buken «Kemppainen V, Mentula M, Palkama V, ym. Pain durin...»54.
- Oftast varar smärtan inte längre än 24 timmar efter intag av misoprostol «Jackson E, Kapp N. Pain control in first-trimester...»55, «Raymond EG, Weaver MA, Louie KS, ym. Prophylactic ...»56.
- Den svåraste smärtan uppkommer 2,5–4 timmar efter intag av misoprostol och pågår i cirka 1 timme «Colwill AC, Bayer LL, Bednarek P, ym. Opioid Analg...»57.
- Riskfaktorer för kraftig smärta är ung ålder, inga tidigare förlossningar, kraftiga menstruationssmärtor och samtidig illamående «Kemppainen V, Mentula M, Palkama V, ym. Pain durin...»54.
- När graviditeten framskrider ökar behovet av smärtstillande läkemedel «Kemppainen V, Mentula M, Palkama V, ym. Pain durin...»54.
- Vid abort som genomförs hemma kan som smärtbehandling användas:
- antiinflammatoriskt läkemedel, till exempel ibuprofen 600–800 mg x 1–3
- paracetamol 1 000 mg x 1–3
- vid behov svag opioid (t.ex. tramadol 50 mg x 1–2 eller kombination av paracetamol och kodein 500/30 mg x 1–2).
- Antiinflammatoriska smärtstillande läkemedel och paracetamol bör tas cirka en halv timme innan administrering av misoprostol för att förebygga feber och sammandragningssmärta som förekommer som biverkningar av misoprostol.
- I samband med en längre framskriden graviditet kan det behövas effektivare smärtlindring, såsom opioider eller paracervikal anestesi, smärtpump eller ledningsbedövningar på sjukhuset.
- Kom också ihåg behandling av illamående:
- Innan intag av mifepriston kan man använda ondansetron för att snabbt lindra illamåendet.
- Metoklopramid kan användas hemma vid behov.
Antibiotikaprofylax
- Antibiotikaprofylax som används i samband med en kirurgisk abort minskar förekomsten av bäckeninflammation efter abort. Metronidazol, tetracykliner och penicillin verkar vara lika effektiva «Abortion care guideline. Geneva: World Health Orga...»33.
- Det finns ingen evidens på nyttan av rutinmässig antibiotikaprofylax i samband med medicinsk abort «Fjerstad M, Trussell J, Lichtenberg ES, ym. Severi...»58.
- I denna rekommendation föreslås att antibiotikaprofylax ges i samband med en kirurgisk abort, i samband med en eventuellt ny skrapning och i situationer där en sugskrapning eller en hysteroskopi är nödvändig efter en medicinsk abort.
- Läs mer om det praktiska genomförandet i tabell «Genomförande av antibiotikaprofylax i samband med kirurgiskt ingrepp ...»5.
| * manual vacuum aspiration **Om klamydia har behandlats under veckan före ingreppet räcker metronidazol som profylax. |
|
| Ingrepp | Genomförande |
|
|
| För vem | Alla i samband med ingreppet (även i samband med förnyat ingrepp) |
| Hur | I samband med ingreppet doxycyklin 200 mg + metronidazol 500 mg i.v.** eller på ingreppsdagens morgon azitromycin 1000 mg och metronidazol 800 mg p.o.** |
Eftervård
- Efter aborten ska patienten ges muntliga och skriftliga instruktioner om hur man kontaktar avbrytningsenheten vid eventuella komplikationer.
- Det ska vara lätt att kontakta abortenheten om patienten upplever smärta, feber eller avvikande blödning.
- Psykosocialt stöd bör erbjudas med låg tröskel.
- För att säkerställa att graviditeten avbryts görs ett graviditetstest inom 2–5 veckor
efter aborten enligt mätmetoden.
- Graviditetstestet görs både efter en kirurgisk och en medicinsk abort beträffande abort i början av graviditeten. Vid aborter under den andra trimestern behövs inget test om det säkerställts på sjukhus att fostret och moderkakan kommit ut i samband med aborten.
- hCG-prov på urin hemma är lika bra som hCG-prov på blod som görs inom hälso- och sjukvården «Schmidt-Hansen M, Cameron S, Lohr PA, ym. Follow-u...»59, «Aiken A, Lohr PA, Lord J, ym. Effectiveness, safet...»60, «Cameron S, Rowlands S, Gemzell-Danielsson K. Self-...»61.
- Graviditetstest på urin kan göras hemma på egen hand.
- Okänsligt U-hCG-prov (känslighet 1 000 IU/l) rekommenderas 2–3 veckor efter aborten. Efter en lyckad abort minskar hCG-koncentrationen inom 2 veckor till mindre än 500 IU/l «Lähteenmäki P. The disappearance of HCG and return...»62, «Honkanen H, Ranta S, Ylikorkala O, ym. The kinetic...»63.
- Ett känsligt hemmatest som fås på apoteket (känslighet 15–25 IU/l) är användbart 4–5 veckor efter aborten. hCG-koncentrationen är omätbar 5 veckor efter en lyckad abort «Lähteenmäki P, Luukkainen T. Return of ovarian fun...»64.
- Urintesterna ges till patienten i samband med aborten.
- Graviditetstestet bör göras före graviditetsvecka 12 (≤ 12+0). Då kan graviditeten avbrytas utan Valviras tillstånd om det första abortförsöket har misslyckats.
- Efter en abort visar en minskad hCG-koncentration i serum bättre än en ultraljudsundersökning och klinisk undersökning att livmodern tömts nak06030.
- Efter aborten kommer den första menstruationsblödningen vanligtvis inom 4–7 veckor. Blödningen kan vara rikligare än normal menstruationsblödning «Lähteenmäki P, Luukkainen T. Return of ovarian fun...»64.
- Efter aborten återkommer ovulationen snabbt, i genomsnitt 16 dagar efter aborten «Lähteenmäki P, Luukkainen T. Return of ovarian fun...»64, «Schreiber CA, Sober S, Ratcliffe S, ym. Ovulation ...»66, men ovulationen kan ske redan 8 dagar efter aborten. I 89–90 procent av fallen sker
ovulationen i den första menstruationscykeln efter aborten «Schreiber CA, Sober S, Ratcliffe S, ym. Ovulation ...»66. Tillförlitlig preventivmetod bör påbörjas omedelbart efter avbrytandet av graviditeten
(tabell «Inledande av preventivmedel i samband med medicinsk abort....»6).
- Patienten får kontaktuppgifterna till preventivrådgivningsenheter.
- Preventivrådgivning är särskilt viktigt när det är fråga om en ung person eller en person i en svår livssituation, när preventivmedel inte tidigare alls använts eller personen genomgått flera tidigare aborter «Asetus raskauden keskeyttämisestä. 29.5.1970/359, ...»67.
- Hormonell kombinationspreventivmetod (p-piller, plåster eller ring) eller progestinpreventivmedel (tabletter, subkutana kapslar) kan inledas både i samband med kirurgiska och medicinska aborter «Sothornwit J, Eamudomkarn N, Lumbiganon P, ym. Imm...»68, «Lääkkeellisen raskaudenkeskeytyksen yhteydessä aloitettu kapseliehkäisy on tehokasta eikä vaikuta keskeytyksen onnistumiseen.»A.
- Spiral (koppar- eller hormonspiral) kan sättas in efter en medicinsk abort när aborten bekräftats. I samband med aborten kan progestinpiller inledas fram till insättningen av spiralen.
- Vid kirurgisk abort ska omedelbar insättning av spiral prioriteras «Pakarinen P, Toivonen J, Luukkainen T. Randomized ...»69, «Bednarek PH, Creinin MD, Reeves MF, ym. Immediate ...»70, «Okusanya BO, Oduwole O, Effa EE. Immediate postabo...»71.
- Särskilt intrauterin preventivmetod som påbörjas i samband med abort minskar antalet nya aborter jämfört med att spiralen sätts in senare «Lääkkeellisen raskaudenkeskeytyksen jälkeen viiveettä aloitettu kierukkaehkäisy ei vaikuta keskeytykseen liittyviin komplikaatioihin mutta voi lisätä keskeytyksen jälkeisen kierukkaehkäisyn käyttöä.»B, «Pohjoranta E, Suhonen S, Gissler M, ym. Early prov...»72.
| I samband med mifepristonmedicinering | I samband med misoprostolmedicinering (efter 1–3 dygn) | Efter 1–(2) veckor* | |
|---|---|---|---|
| * Om det har gått över 1 vecka mellan aborten och inledande av en långvarig metod (spiral, kapsel) inled i samband med aborten till exempel tablettpreventivmedel som intervallkontraception. | |||
| Kombinerade hormonella preventivmedel (tabletter, plåster, ring) Progestintabletter |
+ | ||
| Preventivkapsel | + | + | (+) |
| Intrauterin preventivmetod (hormon- eller kopparspiral) | (+; efter abort) | + | |
Eftervård av abort i andra trimestern
- Särskilt efter en abort under den andra trimestern är det bra att fråga om patientens och den eventuella partnerns psykiska ork och stödbehov. Anställda vid abortenheten, primärvården och tredje sektorn hjälper vid behov att hantera förlusten.
- Socialarbetarna hjälper till att ordna praktiska ärenden och stödtjänster vid behov.
- Om patienten önskar kremering eller begravning av fostret, kan fostret eller fostrets rester antingen levereras för jordfästning eller kremering som ordnas av abortsjukhuset eller överlåtas till patienten för begravning eller kremering. Samma förfarande gäller för foster som undersöks av patologen efter att de nödvändiga proverna har tagits av fostret.
Särdrag vid abort på fosterindikation
- År 2023 gjordes 4,0 procent av aborterna på basis av en eventuell eller konstaterad fosterskada «Terveyden ja hyvinvoinnin laitos (THL). Raskaudenk...»1. Screeningundersökningar under graviditeten samt eventuella fosterdiagnostiska undersökningar är frivilliga «Valtioneuvoston asetus seulonnoista. 6.4.2011/339....»73.
- När en fosteravvikelse konstateras eller misstänks görs vid behov utöver ultraljudsundersökningen också andra undersökningar vid en fosterdiagnostisk enhet.
- Fostrets strukturella avvikelse kan vara förknippad med risk för kromosomavvikelse eller ärftlig sjukdom, varvid kromosom- eller genetiska undersökningar av moderkakan eller fostervattnet planeras vid behov multiprofessionellt tillsammans med en ärftlighetsläkare.
- Före en abort på fosterindikation ska familjen ges information om fosteravvikelsens art, barnets prognos och vårdmöjligheter samt tillräckligt med tid för att fatta beslut.
- För rådgivningen behövs ofta också specialister från andra specialområden. Efter rådgivningen fattar den gravida beslut om att fortsätta eller avbryta graviditeten.
- Föräldrarna ska tillhandahållas psykiskt stöd om de beslutar att avbryta graviditeten.
- En abort på fosterindikation är särskilt belastande för familjen, eftersom graviditeten oftast har varit önskad och beslutet om avbrytande av graviditeten måste fattas snabbt och eventuellt med knapp information. Situationen motsvarar en plötslig förlust av en nära anhörig och posttraumatiska stressreaktioner är möjliga «González-Ramos Z, Zuriguel-Pérez E, Albacar-Riobóo...»74.
- Det är viktigt att föräldrarna upplever att de uppmärksammas. Förlusten berör hela familjen, även eventuella syskon «Heaney S, Tomlinson M, Aventin Á. Termination of p...»75, «Kecir KA, Rothenburger S, Morel O, ym. Experiences...»76.
- Efter en abort på fosterindikation är det viktigt att ge föräldrarna möjlighet att se och ta farväl av fostret om de så önskar. Möjligheten att ta farväl konkretiserar förlusten och kan hjälpa till med den emotionella hanteringen av förlusten «Grussmann M, Naderer A, Tordy K, ym. Termination o...»77.
- Barnmorskans och läkarens empatiska stöd i sorgen är viktigt för föräldrarna. Att stödja föräldrarna i en situation som på sätt och vis förenar födelse och död är också belastande för personalen. Då kan arbetshandledning som erbjuds av arbetsgivaren vara till hjälp.
- Om gestationsåldern är minst 22+0 graviditetsveckor när graviditeten avbryts har patienten rätt till graviditets- och föräldrapenning.
Efterkontroll
- Efterkontrollen rekommenderas att genomföras vid en enhet med tillräcklig kännedom om den fosteravvikelse som låg till grund för aborten.
- Vid efterkontrollen går man igenom undersökningsresultaten, såsom obduktionsfynd, resultat av kromosom- eller genetiska undersökningar, och fyndens inverkan på följande graviditet. Rådgivning av en ärftlighetsläkare erbjuds utifrån undersökningsfynden senast i detta skede.
- Vid efterkontrollen är det viktigt att kartlägga familjens ork och vid behov ordna stödåtgärder. En del patienter kan lida av posttraumatiska stressymtom, men hos de flesta lindras symtomen med tiden «Daugirdaitė V, van den Akker O, Purewal S. Posttra...»78.
- Efter en abort på fosterindikation är följande graviditet ofta förknippad med en ökad oro för graviditetens framskridande och fostrets tillstånd. Det är viktigt att beakta denna oro och förstå att den är en reaktion på den tidigare förlusten «Bergner A, Beyer R, Klapp BF, ym. Pregnancy after ...»79.
Problemsituationer
- En laglig abort är i allmänhet ett säkert ingrepp.
- Dödligheten i samband med laglig abort är liten. Till exempel i USA är dödligheten 0,6/100 000 «World Health Organization (WHO). Unsafe abortion: ...»80.
- Allvarliga komplikationer förekommer i liten utsträckning både vid abort under den första och andra trimestern «Mentula MJ, Niinimäki M, Suhonen S, ym. Immediate ...»81, «Niinimäki M, Pouta A, Bloigu A, ym. Immediate comp...»82. Hos personer under 18 år som genomgått medicinsk abort förekom lika många eller färre komplikationer som hos vuxna «Niinimäki M, Suhonen S, Mentula M, ym. Comparison ...»83.
| Komplikation | Medicinsk behandling | Kirurgisk behandling (fram till graviditetsvecka 12+0) |
|---|---|---|
| Misslyckad behandling, graviditeten fortsätter | < 1 % | 1 %, större risk om gestationsålder < 7+0 veckor |
| Ofullständig behandling (residua) | gestationsålder < 8 veckor: 3–4 % gestationsålder < 14 veckor: 7 % gestationsålder > 14 veckor: 13 % |
3,5 % |
| Livmoderinflammation | < 1 % | 1 % |
| Riklig blödning som kräver blodtransfusion | gestationsålder < 20 veckor: 0,1–0,2 % gestationsålder > 20 veckor: 0,4 % |
0,1 % |
| Livmoderhalsskada orsakad av instrumentering | - | 1 % |
| Livmoderperforation | - | 0,1 % |
| Livmodersruptur | Andra trimestern, ärr på livmodern som exponeringsfaktor: 0,1 % | - |
Graviditeten fortsätter efter abort
- Det är möjligt att en intrauterin graviditet fortsätter både efter en kirurgisk och medicinsk abort «Kruse B, Poppema S, Creinin MD, ym. Management of ...»85, «Hakim-Elahi E, Tovell HM, Burnhill MS. Complicatio...»86, «Kaunitz AM, Rovira EZ, Grimes DA, ym. Abortions th...»87.
- Graviditeten fortsätter i mindre än 1 procent av fallen «Bartley J, Tong S, Everington D, ym. Parity is a m...»20, «Ashok PW, Templeton A, Wagaarachchi PT, ym. Factor...»21, «Suhonen S, Heikinheimo O, Tikka M, ym. The learnin...»88, «Ashok PW, Penney GC, Flett GM, ym. An effective re...»89.
- I en kirurgisk abort är de vanligaste orsakerna en graviditet som varat mindre än 7 veckor samt anomalier i livmoderhålan. En delorsak kan vara att ingreppsläkaren är oerfaren «Kaunitz AM, Rovira EZ, Grimes DA, ym. Abortions th...»87.
- Om ett okänsligt graviditetstest på urin (1 000 IU) är positivt 2–3 veckor efter aborten ska man säkerställa att graviditeten har avbrutits. hCG-koncentrationen bekräftas antingen med blodprov eller så genomförs en ultraljudsundersökning direkt.
- Om ett känsligt graviditetstest på urin (hemmatest, hCG ≤ 25 IU/l) är positivt mer än 4–5 veckor efter aborten, kontrolleras hCG-koncentrationen på laboratoriet.
- I blodprovet tyder hCG < 5 000 IU/l på en ofullständig tömning och hCG > 10 000 IU/l
på att graviditeten fortsätter.
- En ultraljudsundersökning är alltid nödvändig.
- Om det är fråga om en graviditet som fortsätter och gestationsåldern är ≤ 12+0 veckor,
ges patienten möjlighet att välja mellan att fortsätta graviditeten, ny medicinsk
behandling eller skrapning.
- Från och med graviditetsvecka 12+1 behövs Valviras beslut för att avbryta graviditeten, även om det är fråga om en misslyckad abort. Då görs aborten alltid medicinskt under observation på avdelningen, varvid aborten kan säkerställas genast.
Ofullständig tömning av livmodern (residua)
- Vid en ofullständig abort har vävnad från placentan blivit kvar i livmodern.
- Tecken på detta är en ökad hCG-koncentration i urin eller blod (> 500 IU/l) vid efterkontrollen eller en blödning som varar över 4–6 veckor, även om graviditetstestet är negativt.
- Residua diagnostiseras med ultraljudsundersökning i kombination med koksaltsbesprutning
för en noggrannare bedömning av livmoderhålan.
- En symtomfri patients residua som konstaterats slumpmässigt i ultraljudsundersökningen kräver ingen behandling.
- Residua som konstaterats över en månad efter behandlingen avlägsnas i första hand
polikliniskt vid endoskopi av livmodern 6–10 veckor från början av behandlingen «Wagenaar LP, Hamerlynck TW, Radder CM, ym. Hystero...»90.
- Endoskopi av livmodern är ett effektivt och säkert fertilitetsbesparande ingrepp «Huchon C, Drioueche H, Koskas M, ym. Operative Hys...»91, «van Wessel S, Coryn N, van Vliet H, ym. Reproducti...»92.
- 20–40 procent av residua kräver inga åtgärder.
- Även om residua som kräver behandling konstateras, kan man vänta på att vävnadsbiten torkar och minskar för att kunna säkerställa tillräcklig synlighet. Patientinformation som gäller detta är viktig.
- Om patienten blöder rikligt eller inte vill vänta är också en vakuumaspiration möjlig.
- En poliklinisk vakuumaspiration under bedövning är lika bra som ett ingrepp som utförs under narkos i operationssalen. Vassa redskap bör undvikas.
- I samband med alla ingrepp ges antibiotikaprofylax (tabell «Genomförande av antibiotikaprofylax i samband med kirurgiskt ingrepp ...»5).
Komplikationer vid kirurgisk abort
- Förekomsten av alla komplikationer är 1–2 procent före graviditetsvecka 12. Den vanligaste komplikationen är ofullständig tömning av livmodern som kräver en ny skrapning «Meirik O, My Huong NT, Piaggio G, ym. Complication...»93.
- Komplikationerna av en kirurgisk abort kan delas in i omedelbara och senare komplikationer.
- Omedelbara komplikationer är bland annat riklig blödning, perforation av livmoderväggen och skada på livmoderhalsen. Senare komplikationer är ofullständig tömning av livmodern och infektion samt uppkomst av sammanväxningar i livmoderhålan.
- Den vanligaste omedelbara komplikationen är riklig blödning. Blodtransfusioner behövs i mindre än 0,1 procent av aborter «Royal College of Obstetricians and Gynaecologists....»94.
- Förekomsten av livmoderperforation är 1–4 fall per tusen aborter «Royal College of Obstetricians and Gynaecologists....»94.
- Risken ökar om den som utför ingreppet är oerfaren och om graviditeten är långt gången «Royal College of Obstetricians and Gynaecologists....»94, «Tristan SB, Gilliam M. First trimester surgical ab...»95.
- En livmoderperforation kan leda till blödning eller skador på organen i bukhålan, varvid operationsbehandling är nödvändig.
- Perforationer som leder till allvarliga komplikationer är sällsynta: förekomsten är mindre än 1 per tusen aborter «Medical methods for termination of pregnancy. Repo...»96.
- Cirka 2 procent av dem som genomgått ett kirurgiskt ingrepp behöver en ny skrapning «Niinimäki M, Pouta A, Bloigu A, ym. Immediate comp...»82, «Royal College of Obstetricians and Gynaecologists....»94.
- Infektioner i livmodern eller infektionsmisstankar som kräver antibiotikabehandling förekommer hos cirka 2–9 procent «Laki raskauden keskeyttämisestä annetun lain muutt...»3, «Niinimäki M, Pouta A, Bloigu A, ym. Immediate comp...»82, «Heisterberg L, Kringelbach M. Early complications ...»97.
- Livmodersammanväxningar är sällsynta (under 1 %), men kan i fortsättningen innebära
barnlöshet för patienten «Hooker AB, Lemmers M, Thurkow AL, ym. Systematic r...»98, «Capmas P, Lobersztajn A, Duminil L, ym. Operative ...»99.
- Uppkomsten av sammanväxningar är en komplex händelse och bakgrunden till dem inte är helt känd. De uppkommer ofta till följd av upprepade kirurgiska ingrepp eller en infektion eller inflammation efter ett enskilt ingrepp.
- Utifrån arbetsgruppens erfarenhet har patienter som behandlas på grund av kliniskt betydande sammanväxningar i allmänhet tidigare behandlats kirurgiskt efter en graviditet som avbrutits i den andra trimestern, eller fördröjt efter förlossningen, och tillståndet har ofta varit förknippat med en infektion. Risken för sammanväxningar är störst vid ny skrapning som görs på grund av ofullständig tömning eller infektion.
Långtidseffekter
- Långvariga effekter av abort har undersökts i epidemiologiska undersökningar. De kontakter som rapporteras i detta avsnitt behandlar abort på befolkningsnivå.
- En abort utan komplikationer försämrar inte den framtida fertiliteten och ökar inte risken för missfall eller ektopisk graviditet «Männistö J, Mentula M, Bloigu A, ym. Medical versu...»100, «Männistö J, Mentula M, Bloigu A, ym. Induced abort...»101. Efter en medicinsk abort under den första trimestern finns det ingen skillnad i prevalensen för prematuritet eller låg vikt hos barnet jämfört med personer som inte har genomgått medicinsk abort. En kirurgisk abort ökar dessa risker något, särskilt i händelse av flera tidigare kirurgiska aborter «Kc S, Gissler M, Virtanen SM, ym. Risks of Adverse...»102, «Saccone G, Perriera L, Berghella V. Prior uterine ...»103.
- I uppföljningsstudier har man inte observerat någon ökad risk för somatiska sjukdomar efter en abort «Thorp JM Jr, Hartmann KE, Shadigian E. Long-term p...»104.
- Abort är inte en riskfaktor för bröstcancer «Royal College of Obstetricians and Gynaecologists....»94, «Reeves GK, Kan SW, Key T, ym. Breast cancer risk i...»105.
- Abort har inget samband med ökad psykiatrisk sjuklighet «Royal College of Obstetricians and Gynaecologists....»94, «Steinberg JR, Laursen TM, Lidegaard Ø, ym. Medicat...»106.
- En tidigare psykiatrisk sjukdom ökar risken för psykiska problem både efter abort och förlossning «Academy of Royal Medical Colleges. Induced abortio...»107. Den psykiatriska sjukligheten ökade inte efter abort i den första trimestern, om inga tidigare psykiska problem förekommit «Munk-Olsen T, Laursen TM, Pedersen CB, ym. Induced...»108.
- Negativa psykiska påföljder förekommer i mindre utsträckning om beslutet om abort har varit klart från början «Rocca CH, Samari G, Foster DG, ym. Emotions and de...»109.
Anvisningar för patienten – bruksanvisning för tilläggsmaterial
- Anvisningar för patienter har utarbetats utifrån den uppdaterade God medicinsk praxis-rekommendationen Raskaudenkeskeytys.
- Word-versioner av dessa anvisningar har bifogats (se tilläggsmaterialet «Raskaudenkeskeytys imukaavinnalla (ohje potilaalle)»2, «Lääkkeellinen raskaudenkeskeytys (ohje potilaalle, raskauden kesto alle 10+1 viikkoa, terveydenhuollon yksikössä)»3 «Lääkkeellinen raskaudenkeskeytys (ohje potilaalle, raskauden kesto alle 10+1 viikkoa, kotona)»4 och «Raskaudenkeskeytys (ohje potilaalle, raskauden kesto yli 10+0 viikkoa)»5), som varje verksamhetsställe kan redigera och komplettera (t.ex. med kontaktuppgifter). I anvisningarna presenteras läkemedlen enligt den aktiva substansen. Vid behov kan verksamhetsstället lägga till handelsnamnen.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finlands Gynekologförening
För mer information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Raskaudenkeskeytys»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Tanja Eriksson
Litteratur
Abort. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finlands Gynekologförening. Helsingfors: Finska Läkarföreningen Duodecim, 2025 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»4
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Terveyden ja hyvinvoinnin laitos (THL). Raskaudenkeskeytykset 2022. Suomen virallinen tilasto, Terveys. Tilastoraportti 35/2023
- Pohjoismaiset raskaudenkeskeytykset 2021, tilastoraportti 09/2023, 14.3.2023.
- Laki raskauden keskeyttämisestä annetun lain muuttamisesta. 20.12.2022, 1097/2022 https://finlex.fi/fi/laki/alkup/2022/20221097
- Larsson PG, Platz-Christensen JJ, Dalaker K, ym. Treatment with 2% clindamycin vaginal cream prior to first trimester surgical abortion to reduce signs of postoperative infection: a prospective, double-blinded, placebo-controlled, multicenter study. Acta Obstet Gynecol Scand 2000;79(5):390-6 «PMID: 10830767»PubMed
- Achilles SL, Reeves MF, Society of Family Planning. Prevention of infection after induced abortion: release date October 2010: SFP guideline 20102. Contraception 2011;83(4):295-309 «PMID: 21397086»PubMed
- Etälääketieteen suositus. Lääkäriliitto 2022. https://www.laakariliitto.fi/laakarin-tietopankki/kuinka-toimin-laakarina/etalaaketieteen-suositus/
- Mikhaylov AV, Zamanayeva YV. Psychological analysis of women’s experiences of late pregnancy termination for fetal anomaly. Journal of obstetrics and women's diseases 2021;(5):49-62
- Andersson IM, Christensson K, Gemzell-Danielsson K. Experiences, feelings and thoughts of women undergoing second trimester medical termination of pregnancy. PLoS One 2014;9(12):e115957 «PMID: 25546416»PubMed
- Goldberg AB, Dean G, Kang MS, ym. Manual versus electric vacuum aspiration for early first-trimester abortion: a controlled study of complication rates. Obstet Gynecol 2004;103(1):101-7 «PMID: 14704252»PubMed
- Medical methods for termination of pregnancy. Report of a WHO Scientific Group. World Health Organ Tech Rep Ser 1997;871:i-vii, 1-110 «PMID: 9478169»PubMed
- Royal College of Obstetricians and Gynaecologists. Induced abortion. Guideline No 11, 1997
- Mifegyne 200 mg tabletti. Pharmaca Fennica on-line, pitkä versio, https://pharmacafennica.fi/spc/2089084
- Christin-Maitre S, Bouchard P, Spitz IM. Medical termination of pregnancy. N Engl J Med 2000;342(13):946-56 «PMID: 10738054»PubMed
- Sosiaali- ja terveysministeriön asetus lääkkeen määräämisestä. 6.8.2003. 726/2003. https://www.finlex.fi/fi/laki/alkup/2003/20030726
- Hamoda H, Ashok PW, Flett GM, ym. Medical abortion at 64 to 91 days of gestation: a review of 483 consecutive cases. Am J Obstet Gynecol 2003;188(5):1315-9 «PMID: 12748505»PubMed
- Reeves MF, Monmaney JA, Creinin MD. Predictors of uterine evacuation following early medical abortion with mifepristone and misoprostol. Contraception 2016;93(2):119-25 «PMID: 26285178»PubMed
- Meaidi A, Friedrich S, Gerds TA, ym. Risk factors for surgical intervention of early medical abortion. Am J Obstet Gynecol 2019;220(5):478.e1-478.e15 «PMID: 30763542»PubMed
- Meaidi A, Jasmin Friedrich S, Lidegaard Ø. Risk of surgical evacuation and risk of major surgery following second-trimester medical abortion in Denmark: A nationwide cohort study. Contraception 2020;102(3):201-206 «PMID: 32511945»PubMed
- American College of Obstetricians and Gynecologists’ Committee on Practice Bulletins—Gynecology, Society of Family Planning. Medication Abortion Up to 70 Days of Gestation: ACOG Practice Bulletin, Number 225. Obstet Gynecol 2020;136(4):e31-e47 «PMID: 32804884»PubMed
- Bartley J, Tong S, Everington D, ym. Parity is a major determinant of success rate in medical abortion: a retrospective analysis of 3161 consecutive cases of early medical abortion treated with reduced doses of mifepristone and vaginal gemeprost. Contraception 2000;62(6):297-303 «PMID: 11239616»PubMed
- Ashok PW, Templeton A, Wagaarachchi PT, ym. Factors affecting the outcome of early medical abortion: a review of 4132 consecutive cases. BJOG 2002;109(11):1281-9 «PMID: 12452467»PubMed
- von Hertzen H, Honkanen H, Piaggio G, ym. WHO multinational study of three misoprostol regimens after mifepristone for early medical abortion. I: Efficacy. BJOG 2003;110(9):808-18 «PMID: 14511962»PubMed
- Swahn ML, Bygdeman M. The effect of the antiprogestin RU 486 on uterine contractility and sensitivity to prostaglandin and oxytocin. Br J Obstet Gynaecol 1988;95(2):126-34 «PMID: 3349002»PubMed
- Schaff EA, Fielding SL, Eisinger SH, ym. Low-dose mifepristone followed by vaginal misoprostol at 48 hours for abortion up to 63 days. Contraception 2000;61(1):41-6 «PMID: 10745068»PubMed
- World Health Organisation Task Force on Post-ovulatory Methods of Fertility Regulation, Special Programme of Research, Development and Research Training, World Health Organisation. Comparison of two doses of mifepristone in combination with misoprostol for early medical abortion: a randomised trial. BJOG 2000;107(4):524-30 «PMID: 10759273»PubMed
- Kulier R, Kapp N, Gülmezoglu AM, ym. Medical methods for first trimester abortion. Cochrane Database Syst Rev 2011;2011(11):CD002855 «PMID: 22071804»PubMed
- Gary MM, Harrison DJ. Analysis of severe adverse events related to the use of mifepristone as an abortifacient. Ann Pharmacother 2006;40(2):191-7 «PMID: 16380436»PubMed
- Aultman K, Cirucci CA, Harrison DJ, ym. Deaths and Severe Adverse Events after the use of Mifepristone as an Abortifacient from September 2000 to February 2019. Issues Law Med 2021;36(1):3-26 «PMID: 33939340»PubMed
- Coyaji K, Krishna U, Ambardekar S, ym. Are two doses of misoprostol after mifepristone for early abortion better than one? BJOG 2007;114(3):271-8 «PMID: 17217359»PubMed
- Heikinheimo O. Clinical pharmacokinetics of mifepristone. Clin Pharmacokinet 1997;33(1):7-17 «PMID: 9250420»PubMed
- Spitz IM, Bardin CW. Mifepristone (RU 486)--a modulator of progestin and glucocorticoid action. N Engl J Med 1993;329(6):404-12 «PMID: 8326975»PubMed
- Swahn ML, Bygdeman M. The effect of the antiprogestin RU 486 on uterine contractility and sensitivity to prostaglandin and oxytocin. Br J Obstet Gynaecol 1988;95(2):126-34 «PMID: 3349002»PubMed
- Abortion care guideline. Geneva: World Health Organization; 2022. Licence: CC BY-NC-SA 3.0 IGO. https://iris.who.int/handle/10665/349316
- Trujillo L, Heikinheimo O, Tuomi S, Hurskainen R. Toteutuuko Käypä hoito -suositus varhaisissa raskaudenkeskeytyksissä? Suom Lääkäril 2012;67:333-337
- Goldberg AB, Greenberg MB, Darney PD. Misoprostol and pregnancy. N Engl J Med 2001;344(1):38-47 «PMID: 11136959»PubMed
- Hale RW, Zinberg S. Use of misoprostol in pregnancy. N Engl J Med 2001;344(1):59-60 «PMID: 11136964»PubMed
- von Hertzen H, Huong NT, Piaggio G, ym. Misoprostol dose and route after mifepristone for early medical abortion: a randomised controlled noninferiority trial. BJOG 2010;117(10):1186-96 «PMID: 20560941»PubMed
- Frye LJ, Byrne ME, Winikoff B. A crossover pharmacokinetic study of misoprostol by the oral, sublingual and buccal routes. Eur J Contracept Reprod Health Care 2016;21(4):265-8 «PMID: 27102981»PubMed
- Gemzell-Danielsson K, Bygdeman M, Aronsson A. Studies on uterine contractility following mifepristone and various routes of misoprostol. Contraception 2006;74(1):31-5 «PMID: 16781257»PubMed
- Danielsson KG, Marions L, Rodriguez A, ym. Comparison between oral and vaginal administration of misoprostol on uterine contractility. Obstet Gynecol 1999;93(2):275-80 «PMID: 9932569»PubMed
- Zieman M, Fong SK, Benowitz NL, ym. Absorption kinetics of misoprostol with oral or vaginal administration. Obstet Gynecol 1997;90(1):88-92 «PMID: 9207820»PubMed
- Creinin MD, Schreiber CA, Bednarek P, ym. Mifepristone and misoprostol administered simultaneously versus 24 hours apart for abortion: a randomized controlled trial. Obstet Gynecol 2007;109(4):885-94 «PMID: 17400850»PubMed
- Creinin MD, Fox MC, Teal S, ym. A randomized comparison of misoprostol 6 to 8 hours versus 24 hours after mifepristone for abortion. Obstet Gynecol 2004;103(5 Pt 1):851-9 «PMID: 15121556»PubMed
- Winikoff B, Dzuba IG, Creinin MD, ym. Two distinct oral routes of misoprostol in mifepristone medical abortion: a randomized controlled trial. Obstet Gynecol 2008;112(6):1303-1310 «PMID: 19037040»PubMed
- Schaff EA, Eisinger SH, Stadalius LS, ym. Low-dose mifepristone 200 mg and vaginal misoprostol for abortion. Contraception 1999;59(1):1-6 «PMID: 10342079»PubMed
- Hayes JL, Achilles SL, Creinin MD, ym. Outcomes of medical abortion through 63 days in women with twin gestations. Contraception 2011;84(5):505-7 «PMID: 22018125»PubMed
- Kopp Kallner H, Fiala C, Gemzell-Danielsson K. Assessment of significant factors affecting acceptability of home administration of misoprostol for medical abortion. Contraception 2012;85(4):394-7 «PMID: 22067756»PubMed
- Heikinheimo O, Suhonen S, Haukkamaa M. One- and 2-day mifepristone-misoprostol intervals are both effective in medical termination of second-trimester pregnancy. Reprod Biomed Online 2004;8(2):236-9 «PMID: 14989807»PubMed
- Webster D, Penney GC, Templeton A. A comparison of 600 and 200 mg mifepristone prior to second trimester abortion with the prostaglandin misoprostol. Br J Obstet Gynaecol 1996;103(7):706-9 «PMID: 8688400»PubMed
- Bartley J, Baird DT. A randomised study of misoprostol and gemeprost in combination with mifepristone for induction of abortion in the second trimester of pregnancy. BJOG 2002;109(11):1290-4 «PMID: 12452468»PubMed
- Chapman SJ, Crispens M, Owen J, ym. Complications of midtrimester pregnancy termination: the effect of prior cesarean delivery. Am J Obstet Gynecol 1996;175(4 Pt 1):889-92 «PMID: 8885742»PubMed
- Dickinson JE, Doherty DA. Maternal complications associated with second trimester medical abortion using mifepristone priming and subsequent misoprostol. Contraception 2023;125():110080 «PMID: 37245784»PubMed
- Nissi R, Santala M, Immonen E, ym. Mifepristone and misoprostol is safe and effective method in the second-trimester pregnancy termination. Arch Gynecol Obstet 2016;294(6):1243-1247 «PMID: 27522599»PubMed
- Kemppainen V, Mentula M, Palkama V, ym. Pain during medical abortion in early pregnancy in teenage and adult women. Acta Obstet Gynecol Scand 2020;99(12):1603-1610 «PMID: 32441319»PubMed
- Jackson E, Kapp N. Pain control in first-trimester and second-trimester medical termination of pregnancy: a systematic review. Contraception 2011;83(2):116-26 «PMID: 21237336»PubMed
- Raymond EG, Weaver MA, Louie KS, ym. Prophylactic compared with therapeutic ibuprofen analgesia in first-trimester medical abortion: a randomized controlled trial. Obstet Gynecol 2013;122(3):558-64 «PMID: 23921857»PubMed
- Colwill AC, Bayer LL, Bednarek P, ym. Opioid Analgesia for Medical Abortion: A Randomized Controlled Trial. Obstet Gynecol Fjerstad M, 2011:3302019;134(6):1163-1170 «PMID: 31764725»PubMed
- Fjerstad M, Trussell J, Lichtenberg ES, ym. Severity of infection following the introduction of new infection control measures for medical abortion. Contraception 2011;83(4):330-5 «PMID: 21397090»PubMed
- Schmidt-Hansen M, Cameron S, Lohr PA, ym. Follow-up strategies to confirm the success of medical abortion of pregnancies up to 10 weeks' gestation: a systematic review with meta-analyses. Am J Obstet Gynecol 2020;222(6):551-563.e13 «PMID: 31715147»PubMed
- Aiken A, Lohr PA, Lord J, ym. Effectiveness, safety and acceptability of no-test medical abortion (termination of pregnancy) provided via telemedicine: a national cohort study. BJOG 2021;128(9):1464-1474 «PMID: 33605016»PubMed
- Cameron S, Rowlands S, Gemzell-Danielsson K. Self-assessment of success of early medical abortion using a self-performed urine pregnancy test. Eur J Contracept Reprod Health Care 2019;24(4):319-321 «PMID: 31204845»PubMed
- Lähteenmäki P. The disappearance of HCG and return of pituitary function after abortion. Clin Endocrinol (Oxf) 1978;9(2):101-12 «PMID: 568043»PubMed
- Honkanen H, Ranta S, Ylikorkala O, ym. The kinetics of serum hCG and progesterone in response to oral and vaginal administration of misoprostol during medical termination of early pregnancy. Hum Reprod 2002;17(9):2315-9 «PMID: 12202418»PubMed
- Lähteenmäki P, Luukkainen T. Return of ovarian function after abortion. Clin Endocrinol (Oxf) 1978;8(2):123-32 «PMID: 630723»PubMed
- Fiala C, Bombas T, Parachini M, Agostini A, Lertxundi R, ym. hCG Testing to Determine Outcome after Medical Abortion: A Review. J Preg Child Health 2019;6: 409. doi:10.4172/2376-127X.1000409
- Schreiber CA, Sober S, Ratcliffe S, ym. Ovulation resumption after medical abortion with mifepristone and misoprostol. Contraception 2011;84(3):230-3 «PMID: 21843685»PubMed
- Asetus raskauden keskeyttämisestä. 29.5.1970/359, 7. pykälän 2. mom. www.finlex.fi/fi/laki/ajantasa/1970/19700359#a19.4.2001-348
- Sothornwit J, Eamudomkarn N, Lumbiganon P, ym. Immediate versus delayed postabortal insertion of contraceptive implant. Cochrane Database Syst Rev 2022;5(5):CD013565 «PMID: 35583092»PubMed
- Pakarinen P, Toivonen J, Luukkainen T. Randomized comparison of levonorgestrel- and copper-releasing intrauterine systems immediately after abortion, with 5 years' follow-up. Contraception 2003;68(1):31-4 «PMID: 12878284»PubMed
- Bednarek PH, Creinin MD, Reeves MF, ym. Immediate versus delayed IUD insertion after uterine aspiration. N Engl J Med 2011;364(23):2208-17 «PMID: 21651392»PubMed
- Okusanya BO, Oduwole O, Effa EE. Immediate postabortal insertion of intrauterine devices. Cochrane Database Syst Rev 2014;2014(7):CD001777 «PMID: 25101364»PubMed
- Pohjoranta E, Suhonen S, Gissler M, ym. Early provision of intrauterine contraception as part of abortion care-5-year results of a randomised controlled trial. Hum Reprod 2020;35(4):796-804 «PMID: 32266392»PubMed
- Valtioneuvoston asetus seulonnoista. 6.4.2011/339. https://finlex.fi/fi/laki/ajantasa/2011/20110339
- González-Ramos Z, Zuriguel-Pérez E, Albacar-Riobóo N, ym. The emotional responses of women when terminating a pregnancy for medical reasons: A scoping review. Midwifery 2021;103():103095 «PMID: 34320417»PubMed
- Heaney S, Tomlinson M, Aventin Á. Termination of pregnancy for fetal anomaly: a systematic review of the healthcare experiences and needs of parents. BMC Pregnancy Childbirth 2022;22(1):441 «PMID: 35619067»PubMed
- Kecir KA, Rothenburger S, Morel O, ym. Experiences of fathers having faced with termination of pregnancy for foetal abnormality. J Gynecol Obstet Hum Reprod 2021;50(1):101818 «PMID: 32428779»PubMed
- Grussmann M, Naderer A, Tordy K, ym. Termination of pregnancy for fetal malformation: A traumatic event? A qualitative analysis of women's perception. Z Psychosom Med Psychother 2023;69(1):36-55 «PMID: 36927315»PubMed
- Daugirdaitė V, van den Akker O, Purewal S. Posttraumatic stress and posttraumatic stress disorder after termination of pregnancy and reproductive loss: a systematic review. J Pregnancy 2015;2015():646345 «PMID: 25734016»PubMed
- Bergner A, Beyer R, Klapp BF, ym. Pregnancy after early pregnancy loss: a prospective study of anxiety, depressive symptomatology and coping. J Psychosom Obstet Gynaecol 2008;29(2):105-13 «PMID: 17943588»PubMed
- World Health Organization (WHO). Unsafe abortion: Global and regional estimates of the incidence of unsafe abortion and associated mortality in 2008. 6th ed. Geneva: WHO, 2011
- Mentula MJ, Niinimäki M, Suhonen S, ym. Immediate adverse events after second trimester medical termination of pregnancy: results of a nationwide registry study. Hum Reprod 2011;26(4):927-32 «PMID: 21317416»PubMed
- Niinimäki M, Pouta A, Bloigu A, ym. Immediate complications after medical compared with surgical termination of pregnancy. Obstet Gynecol 2009;114(4):795-804 «PMID: 19888037»PubMed
- Niinimäki M, Suhonen S, Mentula M, ym. Comparison of rates of adverse events in adolescent and adult women undergoing medical abortion: population register based study. BMJ 2011;342:d2111 «PMID: 21508042»PubMed
- Abortion care NICE guideline [NG140]Published: 25 September 2019, https://www.nice.org.uk/guidance/ng140
- Kruse B, Poppema S, Creinin MD, ym. Management of side effects and complications in medical abortion. Am J Obstet Gynecol 2000;183(2 Suppl):S65-75 «PMID: 10944371»PubMed
- Hakim-Elahi E, Tovell HM, Burnhill MS. Complications of first-trimester abortion: a report of 170,000 cases. Obstet Gynecol 1990;76(1):129-35 «PMID: 2359559»PubMed
- Kaunitz AM, Rovira EZ, Grimes DA, ym. Abortions that fail. Obstet Gynecol 1985;66(4):533-7 «PMID: 4047543»PubMed
- Suhonen S, Heikinheimo O, Tikka M, ym. The learning curve is rapid in medical termination of pregnancy--first-year results from the Helsinki area. Contraception 2003;67(3):223-7 «PMID: 12618258»PubMed
- Ashok PW, Penney GC, Flett GM, ym. An effective regimen for early medical abortion: a report of 2000 consecutive cases. Hum Reprod 1998;13(1O):2962-5 «PMID: 9804263»PubMed
- Wagenaar LP, Hamerlynck TW, Radder CM, ym. Hysteroscopic morcellation vs. curettage for removal of retained products of conception: a multicenter randomized controlled trial. Fertil Steril 2023;120(6):1243-1251 «PMID: 37657600»PubMed
- Huchon C, Drioueche H, Koskas M, ym. Operative Hysteroscopy vs Vacuum Aspiration for Incomplete Spontaneous Abortion: A Randomized Clinical Trial. JAMA 2023;329(14):1197-1205 «PMID: 37039805»PubMed
- van Wessel S, Coryn N, van Vliet H, ym. Reproductive and Obstetric Outcomes After Hysteroscopic Removal of Retained Products of Conception. J Minim Invasive Gynecol 2020;27(4):840-846 «PMID: 31352066»PubMed
- Meirik O, My Huong NT, Piaggio G, ym. Complications of first-trimester abortion by vacuum aspiration after cervical preparation with and without misoprostol: a multicentre randomised trial. Lancet 2012;379(9828):1817-24 «PMID: 22405255»PubMed
- Royal College of Obstetricians and Gynaecologists. The Care Of Women Requesting Induced Abortion. Nov 2011
- Tristan SB, Gilliam M. First trimester surgical abortion. Clin Obstet Gynecol 2009;52(2):151-9 «PMID: 19407521»PubMed
- Medical methods for termination of pregnancy. Report of a WHO Scientific Group. World Health Organ Tech Rep Ser 1997;871():i-vii, 1-110 «PMID: 9478169»PubMed
- Heisterberg L, Kringelbach M. Early complications after induced first-trimester abortion. Acta Obstet Gynecol Scand 1987;66(3):201-4 «PMID: 3661126»PubMed
- Hooker AB, Lemmers M, Thurkow AL, ym. Systematic review and meta-analysis of intrauterine adhesions after miscarriage: prevalence, risk factors and long-term reproductive outcome. Hum Reprod Update 2014;20(2):262-78 «PMID: 24082042»PubMed
- Capmas P, Lobersztajn A, Duminil L, ym. Operative hysteroscopy for retained products of conception: Efficacy and subsequent fertility. J Gynecol Obstet Hum Reprod 2019;48(3):151-154 «PMID: 30553048»PubMed
- Männistö J, Mentula M, Bloigu A, ym. Medical versus surgical termination of pregnancy in primigravid women--is the next delivery differently at risk? A population-based register study. BJOG 2013;120(3):331-7 «PMID: 23126244»PubMed
- Männistö J, Mentula M, Bloigu A, ym. Induced abortion and future use of IVF treatment; A nationwide register study. PLoS One 2019;14(11):e0225162 «PMID: 31725766»PubMed
- Kc S, Gissler M, Virtanen SM, ym. Risks of Adverse Perinatal Outcomes after Repeat Terminations of Pregnancy by their Methods: a Nationwide Register-based Cohort Study in Finland 1996-2013. Paediatr Perinat Epidemiol 2017;31(6):485-492 «PMID: 28815662»PubMed
- Saccone G, Perriera L, Berghella V. Prior uterine evacuation of pregnancy as independent risk factor for preterm birth: a systematic review and metaanalysis. Am J Obstet Gynecol 2016;214(5):572-91 «PMID: 26743506»PubMed
- Thorp JM Jr, Hartmann KE, Shadigian E. Long-term physical and psychological health consequences of induced abortion: review of the evidence. Obstet Gynecol Surv 2003;58(1):67-79 «PMID: 12544786»PubMed
- Reeves GK, Kan SW, Key T, ym. Breast cancer risk in relation to abortion: Results from the EPIC study. Int J Cancer 2006;119(7):1741-5 «PMID: 16646050»PubMed
- Steinberg JR, Laursen TM, Lidegaard Ø, ym. Medication and procedural abortions before 13 weeks gestation and risk of psychiatric disorders. Am J Obstet Gynecol 2024;231(4):437.e1-437.e18 «PMID: 38777160»PubMed
- Academy of Royal Medical Colleges. Induced abortion and mental health: A systematic review of the mental health outcomes of induced abortion, including their prevalence and associated factors. 2011. https://www.aomrc.org.uk/wp-content/uploads/2024/06/Induced_Abortion_Mental_Health_1211.pdf
- Munk-Olsen T, Laursen TM, Pedersen CB, ym. Induced first-trimester abortion and risk of mental disorder. N Engl J Med 2011;364(4):332-9 «PMID: 21268725»PubMed
- Rocca CH, Samari G, Foster DG, ym. Emotions and decision rightness over five years following an abortion: An examination of decision difficulty and abortion stigma. Soc Sci Med 2020;248():112704 «PMID: 31941577»PubMed

