Tobaks- och nikotinberoende – profylax och behandling
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Tupakka ja nikotiiniriippuvuuden ehkäisy ja hoito «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Rökning är en betydande orsak till flera sjukdomar och förtida död i Finland. Rökningen har minskat, vilket har förbättrat befolkningens hälsa och minskat hälsokostnaderna.
- Det är väldigt viktigt att förebygga användningen av tobaks- och nikotinprodukter samt tobaks- och nikotinberoende. Det förebyggande arbetet bör riktas till 9–18-åringar och även beakta nya nikotinprodukter.
- Nya tobaksfria nikotinprodukter används för att locka till och med barn i den grundläggande utbildningens lägre årskurser till användning. Därför bör rökfrihet och nikotinfrihet behandlas på barn-, mödra- och preventivrådgivningen samt inom skol- och studerandehälsovården.
- Tobaks- och nikotinberoende är en kronisk sjukdom som kräver upprepat stöd och uppföljning.
- Nikotin orsakar fysiskt beroende, men även psykiska, sociala och genetiska faktorer är starkt förknippade med tobaks- och nikotinberoende.
- Hälso- och sjukvården behöver känna till om en patient använder tobaks- och nikotinprodukter. Informationen ska vara lätt att hitta i patientjournalen. Strukturerad dokumentation underlättar vården och kvalitetsuppföljningen.
- Vårdspersonalens uppgift är att identifiera patientens användning av tobaks- och nikotinprodukter och tobaks- och nikotinberoende, uppmana patienten att upphöra med användningen samt hjälpa och uppmuntra patienten i avvänjningen. Det är särskilt viktigt att läkare ger uppmuntrande budskap.
- Yrkesutbildade personer inom hälso- och sjukvården som vårdar en patient som använder tobaks- och nikotinprodukter är skyldiga att minst en gång om året ha en diskussion med patienten om att upphöra med användningen.
- Handledning som stöder livsstilsförändring underlättar avvänjningen.
- En kort, uppmuntrande uppmaning från en läkare att sluta använda tobaks- och nikotinprodukter är den mest kostnadseffektiva avvänjningsbehandlingen.
- Det är viktigt att välfärdsområdena och andra vårdorganisationer kommer överens om och dokumenterar sina egna verksamhetsmodeller för avvänjning. För den som inleder avvänjning ordnas uppföljning 1–2 veckor, 1 månad och 3 månader efter att avvänjningen inletts. Uppföljningsintervallen anpassas enligt det individuella behovet.
- Återupptagen användning av tobaks- och nikotinprodukter betyder inte att avvänjningen har misslyckats slutgiltigt. Individuella relapsorsaker förknippade med uppfattningar, attityder och beteenden bör bemötas med förståelse.
- Behandling med vareniklin, bupropion, nortriptylin och nikotinersättningspreparat är effektiv och bör aktivt användas vid avvänjning. Vareniklin är det effektivaste läkemedlet.
- I vårdplanen för en patient som använder tobaks- och nikotinprodukter bör man i samråd med patienten dokumentera målsättningen för och förverkligandet av avvänjningen.
- Att sluta använda tobaks- och nikotinprodukter utgör en central del i behandlingen av många sjukdomar. Därför bör avvänjningen vara en del av patientens vårdplan.
- Det finns flera behandlingsmetoder och olika stödformer för att sluta använda tobaks- och nikotinprodukter, och i samråd med patienten väljer man de lämpligaste av dessa.
- När man slutar röka kan läkemedelskoncentrationerna i kroppen påverkas.
Avgränsning av ämnet
- Rekommendationen behandlar avvänjning från tobaks- och nikotinprodukter och effekterna av avvänjningen i en uppföljning på minst 6–12 månader samt förebyggande av användning av tobaks- och nikotinprodukter. Studier med kortare uppföljningstid har uteslutits från rekommendationens källmaterial.
- Det finns begränsat med data gällande avvänjning från nikotinprodukter. Vid avvänjning från dessa produkter är man tvungen att tillämpa information från avvänjningsundersökningar gällande rökning.
Målsättning
- Målsättningen med rekommendationen är att
- motivera och uppmuntra yrkesutbildad personal inom hälso- och sjukvården att aktivt förebygga och behandla tobaks- och nikotinberoende
- främja användningen av behandlingsformer som konstaterats vara kostnadseffektiva
- erbjuda verktyg som baserar sig på vetenskapligt belägg vid valet av behandling.
Målgrupp
- Målgruppen för rekommendationen är all yrkesutbildad personal inom hälso- och sjukvården och rekommendationen betonar betydelsen av att läkare agerar aktivt. De i rekommendationen beskrivna avvänjningsinterventionerna som syftar till att förändra beteendet kan också genomföras inom socialservicen.
Definitioner
- Med tobaksprodukter avses i denna rekommendation produkter som innehåller tobaksväxter (cigarretter, cigarrer, rulltobak, tobaksprodukter som upphettas och snus).
- Med nikotinprodukter avses tobaksfria doseringsformer av nikotin (e-cigaretter, nikotinpåsar och eventuella andra preparat som innehåller nikotin och som finns i konsumenthandeln).
- Med rökning förstås inandning av rök vid rökning eller upphettning av tobak.
- Med tobaksberoende avses ett syndrom som består av fysiskt, psykiskt och socialt beroende orsakat av rökning «Tupakka- ja nikotiiniriippuvuus»1.
- Nikotinberoende uppstår genom en förändring i antal och funktion hos nikotinreceptorerna i det centrala nervsystemet. Detta leder till fysiska abstinenssymtom om användningen upphör. De farmakologiska och beteendereglerande faktorerna vid nikotinberoende liknar dem man ser vid andra substansberoenden, och de uppfyller kriterierna för kemiskt beroende enligt den internationella psykiatriska klassificeringen «GBD 2015 Risk Factors Collaborators. Global, regio...»1.
- Tobaksberoende uppfyller definitionskriterierna för en kronisk sjukdom. ICD-10-diagnoskoderna för beroende orsakat av rökning är F17.29 (beroende orsakat av tobak), F17.20 (beroende orsakat av tobak; för närvarande oberoende) och F17.3 (abstinenssymptom orsakade av tobak) «Terveyden ja hyvinvoinnin laitos. Tautiluokitus IC...»2. Om beroende inte har konstaterats kan koden Z72.0 (tobaksbruk) användas. ICPC-koden är P17 (tobaksmissbruk) «Kvist M, Savolainen T (toim.). ICPC-2 Perusterveyd...»3.
- Termerna i rekommendationen förklaras i tilläggsmaterialet «Tupakka- ja nikotiinituotteiden käyttöön ja vieroitukseen liittyvää terminologiaa»2.
Användning av tobaks- och nikotinprodukter och dess kostnadseffekter
- År 2022 rökte 12 procent av männen och 11 procent av kvinnorna bland de arbetsföra
i åldern 20–64 år dagligen «Tilasto- ja indikaattoripankki Sotkanet. Terveyden...»4.
- Rökning korrelerar till utbildningsnivån. År 2022 rökte 14 procent av de lågutbildade, 8 procent av de medelutbildade och 6 procent av de högutbildade dagligen «Tilasto- ja indikaattoripankki Sotkanet. Terveyden...»5.
- Rökning under graviditeten har minskat. År 2022 rökte 7,5 procent av de gravida dagligen i början av graviditeten. Av dessa slutade 56 procent röka under graviditeten «Suomen virallinen tilasto, Perinataalitilasto – sy...»6.
- Av de vuxna som röker dagligen
- är åtta av tio oroliga för rökningens inverkan på den egna hälsan
- vill sex av tio sluta röka «THL. Terve Suomi tutkimus 2022-2023. Linkki tarkis...»7
- har årligen cirka en av tre män och cirka hälften av kvinnorna försökt sluta röka «Tupakkatilasto 2022. THL. Tilastoraportti 58/2023....»8.
- Av de unga (14–20-åringar) rökte 6 procent av pojkarna och 4 procent av flickorna dagligen 2023 «Tupakkatilasto 2022. THL. Tilastoraportti 58/2023....»8. Korrelationen till utbildningsnivå ses tidigt. År 2023 rökte 2 procent av gymnasieeleverna och 14 procent av dem som deltog i yrkesutbildning dagligen «Tilasto- ja indikaattoripankki Sotkanet. Terveyden...»9.
- År 2022 snusade 6 procent av männen (20–64-åringar) dagligen. Av kvinnorna snusade 1 procent dagligen. I åldersgruppen
20–34 år har dagligt snusande varit vanligare än rökning sedan år 2020. År 2022 snusade
11 procent av männen i denna åldersgrupp dagligen och 9 procent rökte dagligen «Tilasto- ja indikaattoripankki Sotkanet. Terveyden...»9.
- Det blev vanligare att i synnerhet pojkar som studerar vid yrkesläroanstalter snusade under 2010–2019. I högstadierna och gymnasierna jämnades snusandet ut efter 2015. Åren 2019–2021 minskade det dagliga snusandet bland alla unga, men började bli vanligare på nytt 2023 vid yrkesläroanstalter där 17 procent av pojkarna och 7 procent av flickorna snusade dagligen «Tilasto- ja indikaattoripankki Sotkanet. Terveyden...»9.
- År 2022 använde 2,5 procent av männen och 0,5 procent av kvinnorna i åldern 20–64
år nikotinpåsar som snus dagligen «Tupakkatilasto 2022. THL. Tilastoraportti 58/2023....»8.
- År 2023 använde 4 procent av pojkarna i årskurs 8 och 9 inom den grundläggande utbildningen och 5 procent av pojkarna vid en yrkesutbildning nikotinpåsar dagligen. Övriga unga använde nikotinpåsar mer sporadiskt.
- 11 procent av pojkarna i årskurs 8 och 9 och 21 procent av pojkarna inom yrkesutbildningen uppger numera att de använder nikotinpåsar då och då eller dagligen «Tupakkatilasto 2022. THL. Tilastoraportti 58/2023....»8.
- År 2022 använde 1 procent av de vuxna e-cigaretter dagligen «Tilasto- ja indikaattoripankki Sotkanet. Terveyden...»9.
- Den dagliga användningen av elektroniska cigaretter bland unga minskade från 2015 till 2021. Åren 2021–2023 blev användningen vanligare. År 2023 användes e-cigaretter dagligen av 7 procent av pojkarna i årskurs 7–9 i den grundläggande utbildningen, 2 procent i gymnasierna och 6 procent vid yrkesläroanstalterna. Bland flickorna var motsvarande andelar 6, 3 och 7 procent. Experimentell användning blev vanligare bland elever i årskurs 4–5 «Tilasto- ja indikaattoripankki Sotkanet. Terveyden...»9, «Ollila H, Ruokolainen O. Tupakka- ja nikotiinituot...»10. En del unga använder två eller till och med tre olika nikotinprodukter varje månad «Raitasalo K, Bye EK, Pisinger C, ym. Single, Dual,...»11.
- Genom att förebygga att personer börjar röka och genom att stödja rökare att sluta
är det möjligt att uppnå betydande kostnadsinbesparingar inom hälso- och sjukvården
och i hela samhället.
- År 2020 orsakade rökning i Finland 246 000 vårddagar på vårdavdelning inom den specialiserade sjukvården och 164 000 vårddagar på vårdavdelning inom primärvården «Viljakainen A, Jääskeläinen M, Ruokolainen O, Olli...»12. Utöver sjukhusvård kräver sjukdomar orsakade av rökning mycket tjänster inom den öppna sjukvården.
- De direkta och indirekta kostnader som rökning medför för samhället uppgår årligen till sammanlagt cirka 1,3 miljarder euro «Viljakainen A, Jääskeläinen M, Ruokolainen O, Olli...»12.
- Uppgifterna om hur utbredd användningen av tobaks- och nikotinprodukter är i olika befolkningsgrupper publiceras i den årliga Tobaksstatistiken «Terveyden ja hyvinvoinnin laitos. Tupakkatilasto. ...»13. Ett sammandrag och mer information finns också i THL:s informationspaket «https://thl.fi/sv/teman/alkohol-tobak-och-beroenden/tobak»1.
- Välfärdsområdenas och kommunernas uppgifter om användningen av tobaks- och nikotinprodukter finns i statistik- och indikatorbanken Sotkanet.fi «Terveyden ja hyvinvoinnin laitos. Sotkanet.fi. Til...»14.
Sjukdomar orsakade av tobaks- och nikotinprodukter
- Rökning orsakar många sjukdomar «Tupakan käytön / tupakoinnin aiheuttamat sairaudet»3, «National Center for Chronic Disease Prevention and...»15, «WHO monograph on tobacco cessation and oral health...»16.
- Rökning är den största orsaken till förtida dödlighet som kan förebyggas «GBD 2015 Risk Factors Collaborators. Global, regio...»1.
- En rökare förlorar i genomsnitt 10 levnadsår.
- Globalt sett orsakar rökning årligen cirka 7 miljoner förtida dödsfall «GBD 2015 Risk Factors Collaborators. Global, regio...»1. I Finland dör årligen cirka 4 600 personer i sjukdomar orsakade av rökning «Viljakainen A, Jääskeläinen M, Ruokolainen O, Olli...»12, «Tupakan käytön / tupakoinnin aiheuttamat sairaudet»3.
- De mest betydande sjukdomarna som orsakas av rökning är cancer, sjukdomar i andningsorganen, hjärt- och kärlsjukdomar samt munsjukdomar. Rökning ökar också i viss mån risken för att insjukna i allvarliga psykiska störningar «He M, Zhou J, Li X, ym. Investigating the causal e...»17, «Firth J, Wootton RE, Sawyer C, ym. Clearing the ai...»18.
- Användningen av tobaks- och nikotinprodukter ökar risken för komplikationer i samband med behandlingar eller ingrepp såsom operationer, och fördröjer läkningen av sår och frakturer. Att sluta röka främjar däremot läkning och minskar riskerna för komplikationer betydligt «Preoperatiivinen tupakasta vieroitus vähentää leikkauskomplikaatioita ja auttaa pysyvään tupakoimattomuuteen.»A.
- Passiv rökning ökar risken för att insjukna i hjärtsjukdomar och cancer «IARC Working Group on the Evaluation of Carcinogen...»19, «Centers for Disease Control and Prevention (US), N...»20.
- Rökpartiklar som ansamlas i omgivningen (third hand smoke) ökar sjukligheten hos dem som exponeras för partiklarna «Acuff L, Fristoe K, Hamblen J, ym. Third-Hand Smok...»21, «Wu JX, Lau ATY, Xu YM. Indoor Secondary Pollutants...»22. I synnerhet bör man förebygga att barn exponeras för rökpartiklar.
- Rökning försämrar effekten av många läkemedelsbehandlingar eftersom den påskyndar metabolismen av vissa läkemedel «Tupakointi ja lääkeaineinteraktiot»4. Rökningens inverkan på läkemedelsmetabolismen bör beaktas vid avvänjning från tobak och läkemedelsdoserna bör justeras enligt behov.
- En rökare förlorar i genomsnitt 10 levnadsår.
- Rökare är medvetna om rökningens skadliga hälsoeffekter. Om det inte går att sluta
överväger många rökare att minska riskerna genom att röka mindre (harm reduction).
Fördelarna med att röka mindre är dock små.
- En betydande minskning av rökningen verkar minska risken för lungcancer, men övriga hälsofördelar är fortfarande oklara «Merkittävä tupakoinnin vähentäminen vähentää ilmeisesti keuhkosyövän riskiä, mutta muut terveyshyödyt ovat edelleen epäselviä.»B.
- I långvariga uppföljningsundersökningar har en minskning av cigarettmängden till minst hälften gett vissa hälsofördelar «Pisinger C, Godtfredsen NS. Is there a health bene...»23, men har inte konstaterats påverka dödligheten «Tverdal A, Bjartveit K. Health consequences of red...»24.
- Att sluta röka helt bör alltid rekommenderas i första hand, eftersom det är det säkraste sättet att minska hälsoriskerna förorsakade av rökning «Tverdal A, Bjartveit K. Health consequences of red...»24, «Hart C, Gruer L, Bauld L. Does smoking reduction i...»25, «Godtfredsen NS, Holst C, Prescott E, ym. Smoking r...»26, «Godtfredsen NS, Osler M, Vestbo J, ym. Smoking red...»27, «Gerber Y, Myers V, Goldbourt U. Smoking reduction ...»28.
- Snus är en tobaksprodukt som orsakar en högre nikotinhalt i kroppen än nikotinersättningsbehandlingar «Krupski L, Cummings KM, Hyland A, ym. Nicotine rep...»29. Snusanvändning kan eventuellt öka den förtida dödligheten «Swedish snuff use may increase the risk of death, but not the risk of oral cancer.»C och också risken för andra hälsoproblem, såsom förändringar i munslemhinnan, sjukdomar i hjärt- och cirkulationsorganen samt diabetes «Norwegian Institute of Public Health. Health risks...»30.
- Användning av nikotinpåsar medför risk för förgiftning hos barn och unga. Nikotin har en kraftig inverkan på det kardiovaskulära systemet «Nikotiinin haitalliset vaikutukset elimistössä»5, tabell «Skadliga effekter av nikotin i kroppen...»1.
- E-cigarettvätskor innehåller många skadliga ämnen utöver nikotin. Mängden skadliga ämnen är mindre än i tobaksrök, men användningen av e-cigaretter stör lungfunktionen och främjar till exempel uppkomsten av förändringar som ökar risken för hjärt- och lungsjukdomar «Sähkösavuke»6.
- Att samtidigt använda e-cigaretter och tobak är lika skadligt eller till och med skadligare än enbart tobaksrökning «Pisinger C, Rasmussen SKB. The Health Effects of R...»31.
- Nikotinets skadliga effekter på kroppen presenteras i tabell «Skadliga effekter av nikotin i kroppen...»1 och effekternas mekanismer i tilläggsmaterialet «Nikotiinin haitalliset vaikutukset elimistössä»5.
- Att sluta använda tobaks- och nikotinprodukter utgör en central del i behandlingen av många sjukdomar. Därför bör avvänjningen ingå i patientens vårdplan.
| Skadlig effekt | |
|---|---|
| se tilläggsuppgifter i Skadliga effekter av nikotin «Nikotiinin haitalliset vaikutukset elimistössä»5 | |
| Nikotin och endotelfunktionen |
|
| Nikotin och sympatiska nervsystemet |
|
| Nikotin och renin-angiotensinsystemet (RAS) |
|
| Nikotin och metabola effekter |
|
| Nikotin och kemoreflex |
|
| Nikotin och förhöjd cancerrisk |
|
| Nikotin och fosterpåverkan |
|
Prevention
- Rekommendation: Man bör på allt sätt förebygga att människor provar och börjar använda tobaks- och nikotinprodukter. Yrkesutbildade personer inom hälso- och sjukvården bör föra användningen av tobaks- och nikotinprodukter på tal med barn och unga samt deras föräldrar och föra en diskussion som uppmuntrar till nikotinfrihet.
- Inom hälso- och sjukvården kan man tydligen förebygga rökning genom handledning av unga och familjeinterventioner som stöder familjens funktionalitet och handledande fostran «Tupakoinnin aloittamista voidaan ilmeisesti ehkäistä terveydenhuollossa nuorten ohjauksella sekä perheinterventioilla, joissa tuetaan perheen toiminnallisuutta ja ohjaavaa kasvatusta.»B.
- Om föräldrarna eller vårdnadshavarna inte kan sluta röka kan man minska barnens exponering för tobaksrök genom att motivera och vägleda föräldrarna i samband med hälsoundersökningar och sjukvård av barn «Lasten ja nuorten tupakka- ja nikotiinituotteiden käytön aloittamisen ehkäisy»7.
- I Finland provar barn tobaks- och nikotinprodukter redan i de lägre årskurserna i den grundläggande utbildningen och det blir vanligare att de gör det i de högre årskurserna «Ollila H, Ruokolainen O. Tupakka- ja nikotiinituot...»10. Förebyggandet av detta bör inledas redan i årskurs 3–4. Skolhälsovården och munhälsovården har en nyckelroll.
- Den förebyggande verksamheten bör riktas särskilt till 9–18-åringar, eftersom det är i denna ålder provandet av tobaks- och nikotinprodukter börjar och användningen etableras. Försöken kan inledas med snus, nya nikotinprodukter eller e-cigaretter, och därför bör man också fästa uppmärksamhet vid dessa i förebyggandet av rökning. I förebyggandet bör man beakta faktorer som utgör en risk för att barn skall börja använda tobaks- och nikotinprodukter, såsom kamraternas rökning, föräldrarnas rökning, problem med skolgången, «Tupakka- ja nikotiinituotteiden käytön aloittamisen riskitekijät»8 samt enkel tillgång till produkter via nya kanaler (t.ex. sociala medier).
- Genom att utnyttja massmedier och sociala medier samt genom omfattande förebyggande program kan man eventuellt förebygga att barn börjar använda tobaks- och nikotinprodukter. Det är viktigt både för unga och deras föräldrar att skolorna har en aktiv roll «Lasten ja nuorten tupakka- ja nikotiinituotteiden käytön aloittamisen ehkäisy»7.
- Tobakspolitiska åtgärder i samhället, såsom ett högt pris på tobaks- och nikotinprodukter, begränsad tillgång, skydd mot marknadsföring och nikotinfria uppväxt- och livsmiljöer för barn och unga, är de viktigaste faktorerna som förebygger användning.
- När det gäller att förebygga användningen av tobaks- och nikotinprodukter är det viktigt att få med alla vuxna som finns i de ungas närhet, bland annat vårdnadshavare, lärare, läroanstalternas personal, hobbyhandledare, tränare, grannar och ungdomsarbetare.
Faktorer bakom inledning och fortsatt användning av tobaks- och nikotinprodukter
- Det finns flera olika faktorer som bidrar till att man börjar och fortsätter röka, såsom ärftliga faktorer «Tupakoinnin ja tupakkariippuvuuden genetiikkaa»9, sociala och psykiska faktorer och interaktion mellan dessa «Tupakka- ja nikotiinituotteiden käytön aloittamisen riskitekijät»8. Se bild «Utveckling av tobaks- och nikotinberoende som en interaktion mellan av arvs- och miljöfaktorer»1.
- Rökning i familjen och bland kamraterna samt utbildningsnivå och socioekonomisk ställning påverkar att man börjar och fortsätter röka.
- Faktorerna bakom att personer börjar använda snus, elektroniska cigaretter och andra nikotinprodukter är till stor del likartade. De nya nikotinprodukterna försöker med smakämnen och utseende i stor utsträckning nå olika målgrupper, till exempel unga kvinnor, unga och barn.
- E-cigaretter och rökfria tobaksprodukter ökar risken för nikotinberoende och har en särskild koppling till att unga börjar röka «Chan GCK, Stjepanović D, Lim C, ym. Gateway or com...»32, «Tam J, Day HR, Rostron BL, ym. A systematic review...»33, «Araneda D, Korhonen T, Laatikainen T, ym. Associat...»34. Även nya nikotinprodukter, såsom nikotinpåsar, är förknippade med risken att utveckla beroende och övergå till andra produkter.
- Utveckling av nikotinberoende är den viktigaste faktorn som påverkar fortsatt rökning «Tupakka- ja nikotiiniriippuvuus»1, «Tupakka- ja nikotiiniriippuvuuden neurobiologiaa»10. Genetiska faktorer påverkar utvecklingen av nikotinberoende och även andra samtidiga beroenden «Hatoum AS, Colbert SMC, Johnson EC, ym. Multivaria...»35.
- Psykiatriska sjukdomar, särskilt depression och schizofreni, har ett starkt samband med rökning «Lasser K, Boyd JW, Woolhandler S, ym. Smoking and ...»36.

Utveckling av tobaks- och nikotinberoende som en interaktion mellan av arvs- och miljöfaktorer.
Originalbilden tagen från källan: Lerman C, Niaura R. Applying genetic approaches to the treatment of nicotine dependence. Oncogene 2002;21:7412-20, översatt till finska och redigerad av Tellervo Korhonen, Ulla Broms och Jaakko Kaprio «PMID: 12379882»PubMed
Tobaks- och nikotinberoende
Tobaksberoende
- Rekommendation: Man bör fråga om användningen av tobaks- och nikotinprodukter och bedöma beroendet av dem. Även bedömning av det psykiska beroendet hör till vårdplaneringen.
- Med tobaksberoende avses ett syndrom som består av fysiskt, psykiskt och socialt beroende orsakat av rökning, och syndromet klassificeras som en kronisk sjukdom «Tupakka- ja nikotiiniriippuvuus»1.
- De effekter som upplevs i början av rökningen, såsom en känsla av välbehag, förbättrad koncentrationsförmåga och kopplingen mellan rökning och sociala situationer, är givande och bidrar till att man lär sig röka. När rökningen och beroendet tilltar blir de ursprungligen positiva kognitiva effekterna de motsatta «Campos MW, Serebrisky D, Castaldelli-Maia JM. Smok...»37.
- Bedömning av tobaks- och nikotinberoende är en del av god vårdpraxis.
- Bedömningen av tobaks- och nikotinberoende förutsätter att man frågar om användningen. Alla patienter bör således tillfrågas om användningen av tobaks- och nikotinprodukter, om det inte finns uppdaterad information om detta i patientuppgifterna. Det är särskilt viktigt att fråga när patientens kliniska symtom kan bero på användning av tobaks- eller nikotinprodukter.
- Man bör diskutera användningen med dem som röker och använder nikotinprodukter minst en gång om året och samtidigt stöda dem att sluta användningen samt dokumentera användningen, beroende och överenskommen avvänjning.
- Informationen om rökning och användning av nikotinprodukter bör förmedlas mellan olika verksamhetsställen inom hälso- och sjukvården (t.ex. i remisser och epikriser).
Nikotinberoende och mätning av nikotinberoende
- Nikotinberoende uppstår genom en förändring i nikotinreceptorernas antal och funktion i det centrala nervsystemet, vilket leder till fysiska abstinenssymtom om användningen upphör. De beteendereglerande faktorerna vid nikotinberoende liknar dem man påträffar vid andra substansberoenden, och nikotinberoende uppfyller kriterierna för kemiskt beroende enligt den internationella psykiatriska klassificeringen «Tupakka- ja nikotiiniriippuvuus»1.
- Behandlingen av nikotinberoende bör grunda sig på en bedömning av hur allvarligt beroendet är, och för detta kan de nedan beskrivna beroendetesterna användas.
- Två allmänt använda mätare för nikotinberoende är Fagerströms test för nikotinberoende (FTND) «Heatherton TF, Kozlowski LT, Frecker RC, ym. The F...»38 och en version av det som innehåller två frågor, Heaviness of Smoking Index (HSI) «Heatherton TF, Kozlowski LT, Frecker RC, ym. Measu...»39. I tabell «Fagerströms test för nikotinberoende med två frågor (HSI) och klassificering av beroendegrad ...»2 presenteras frågorna och poängsättningen i Fagerströms kortare test (HSI).
- Fagerströms test för nikotinberoende och HSI lämpar sig särskilt för vuxna.
- Vid bedömningen av nikotinberoende hos ungdomar kan man använda testet Hooked On Nicotine Checklist, som utvecklats för ungdomar och är känsligare för de första tecknen på beroende «Nuorten tupakka- ja nikotiiniriippuvuus ja sen arviointi»11.
- Ett eget test har utvecklats för bedömning av snusberoende «Boyle RG, Jensen J, Hatsukami DK, ym. Measuring de...»40. Tester har utvecklats för att bedöma beroende av e-cigaretter, men inget av dessa tester har tills vidare etablerats eller översatts till finska.
- Ovannämnda tester kan också tillämpas för bedömning av beroende av e-cigaretter och andra nikotinprodukter, så länge de använda nikotinmängderna beaktas.
| Fråga | Antal | Poäng |
|---|---|---|
| Tolkning: totala poäng 0–1 = lågt nikotinberoende 2 = måttligt beroende 3 = starkt beroende 4–6 = mycket starkt beroende |
||
| Hur snart (i minuter) efter att du har vaknat röker du din första cigarrett? | ||
| under 6 | 3 | |
| 6–30 | 2 | |
| 31–60 | 1 | |
| över 60 | 0 | |
| Hur många cigarretter röker du dagligen? | ||
| 10 eller färre | 0 | |
| 11–20 | 1 | |
| 21–30 | 2 | |
| över 30 | 3 | |
Psykiskt beroende
- Med psykiskt tobaksberoende avses det betingade beteende som förknippas med upprepad rökning «Jarvis MJ. Why people smoke. BMJ 2004;328(7434):27...»41, «Taipale J. Vakiintunut väliaikaisratkaisu, addikti...»42.
- Rökningsbeteendet är förknippat med etablerade kontextbundna vanor. Kontexten kan vara en fysisk eller social situation, ett psykiskt tillstånd eller en serie handlingar där stimuli utlöser vanan automatiskt eller utan större reflektion. Sådana situationer kan till exempel vara bilkörning, avslutning av en måltid, att gå ut efter att man har varit inomhus, slutförandet av en uppgift samt vissa personers sällskap och starka känslotillstånd.
- Rökare upplever ofta att rökning har ett belönande element, såsom välbehag eller lugn, som uppmuntrar till upprepning och samtidigt stöder utvecklingen av automatisering (se bild «Uppkomst av vana och beroende»2). När automatiseringen är förknippad med psykiska och fysiska effekter ökar risken för att ett beroende skall uppstå «Taipale J. Vakiintunut väliaikaisratkaisu, addikti...»42.
- Vid ett psykiskt beroende har psykiska faktorer en central betydelse antingen som stimuli, belöning eller bådadera. Ett exempel på psykiskt beroende är oförmåga att lindra ångest på andra sätt än genom rökning.
- Typiskt för ett starkt psykiskt beroende är ett tvångsmässigt begär efter tobaksprodukter och oförmåga att avstå från att använda tobaks- och nikotinprodukter «Heloma A, Korhonen T, Patja K, Salminen O, Winell ...»43.
- Med socialt tobaksberoende avses ett psykiskt beroende där rökbeteendet är starkt kopplat till sociala situationer samt den känsla av samhörighet och gemenskap mellan rökare som dessa situationer ger upphov till. Socialt tobaksberoende stärker det övriga tobaksberoendet.
- När det gäller att stödja någon att sluta röka bör man alltid också utreda patientens psykiska beroende: Vilka är de viktigaste kontexterna och de återkommande stimuli som upprätthåller patientens rökning? Vad behöver patienten mest: ändra eller eliminera kontexten som ökar risken för rökning och de stimuli den omfattar, kontrollera sina egna reaktioner eller ändra belöningssystemet?
- Intensiteten i det psykiska beroendet kan bedömas baserat på antalet symtom och deras intensitet (tabell «Symtom på psykiskt tobaksberoende (källa ) ...»3), «Heloma A, Korhonen T, Patja K, Salminen O, Winell ...»43.
| Symtom vid fortsatt rökning | Kraftigt tobaksbegär utan fysiskt nikotinberoende |
| Rastlöshet utan tobaksprodukten | |
| Ångest om tobaken tar slut | |
| Tvångsmässig rökning | |
| Känsla av okontrollerad användning av tobak | |
| Förnekelse av problemen | |
| Idealisering av rökning | |
| Humörsvängningar | |
| Aptitlöshet | |
| Sömnlöshet | |
| Symtom vid rökstopp | Ångest när man tänker på eller planerar att sluta |
| Depression i samband med rökstopp |
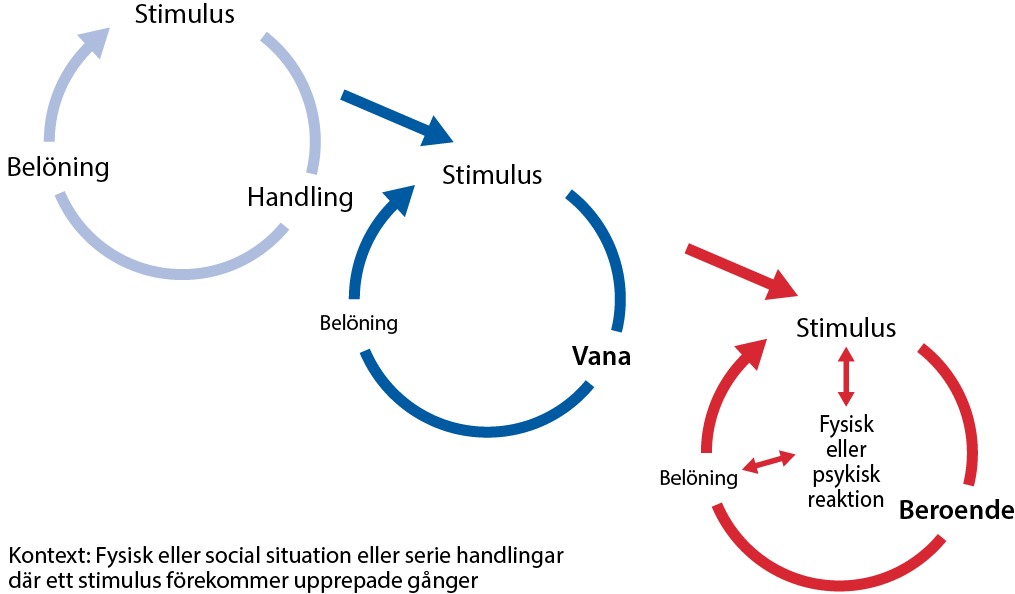
Uppkomst av vana och beroende.
© Finska Läkarföreningen Duodecim
Multiberoende
- Rekommendation: Vid tobaksavvänjning bör man identifiera andra samtidiga beroenden och sträva efter att behandla dem samtidigt.
- Beroenden stärker varandra. Intag av kaffe eller andra produkter som innehåller koffein kan förstärka ett nikotinberoende på samma sätt som alkohol. Kaffe och alkohol kopplas till sena relapser av rökning (över 2 år efter att man har slutat röka) «Krall EA, Garvey AJ, Garcia RI. Smoking relapse af...»45.
- Missbruksproblem, i synnerhet alkoholism, är ofta förknippade med samtidigt nikotinberoende «Alkoholi ja tupakointi»12 (bild «Utveckling av tobaks- och nikotinberoende som en interaktion mellan av arvs- och miljöfaktorer»1).
- Användning av narkotika ökar risken för nikotinberoende. I synnerhet beroende av opioider och lugnande läkemedel är förknippat med samtidigt nikotinberoende «Goodwin RD, Sheffer CE, Chartrand H, ym. Drug use,...»46.
- Att sluta röka minskar risken för att återgå till att använda narkotika «Sullivan MA, Covey LS. Current perspectives on smo...»47.
- Samtidig avvänjning från tobak och droger verkar effektivera tobaksavvänjningen, och utgör inte ett hinder för att avvänjningen skall lyckas «Samanaikainen tupakasta ja päihteistä vieroitus ilmeisesti lisää tupakasta vieroittumista eikä se haittaa päihdevieroituksessa onnistumista.»B.
Att sluta använda tobaks- och nikotinprodukter
- Rekommendation: Vårdpersonal bör ha som målsättning att alla patienter skall avvänja sig från tobaks- och nikotinprodukter.
Positiva effekter av att sluta använda tobaks- och nikotinprodukter
- Rekommendation: Betona de positiva effekterna av att sluta använda tobaks- och nikotinprodukter.
- Det är alltid nyttigt att sluta röka. Fördelarna med att sluta visar sig snabbt:
- Kolmonoxiden försvinner nästan helt ur kroppen inom ett dygn och nikotinet inom 2 dygn «Benowitz NL, Hukkanen J, Jacob P 3rd. Nicotine che...»48.
- Lukt- och smaksinnet börjar förbättras inom några dagar «Abrams D, Niaura R, Brown RA, Emmons KM, Goldstein...»49.
- Hosta och slembildning lindras inom 1–2 månader «Willemse BW, Postma DS, Timens W, ym. The impact o...»50.
- Lungfunktionen förbättras avsevärt inom 2–3 månader «Willemse BW, Postma DS, Timens W, ym. The impact o...»50.
- Att sluta röka är det enda sättet att förhindra utvecklingen av kronisk obstruktiv lungsjukdom (KOL) «Willemse BW, ten Hacken NH, Rutgers B, ym. Effect ...»51.
- HDL-kolesterolkoncentrationen ökar snabbt efter rökstoppet. Eventuell viktökning i samband med rökstopp tar inte heller bort de positiva lipideffekterna «Berlin I. Endocrine and metabolic effects of smoki...»52.
- Erektionsstörningar försvinner hos var fjärde person som slutat röka «Pourmand G, Alidaee MR, Rasuli S, ym. Do cigarette...»53.
- Tandförlusten minskar, hälsotillståndet och terapisvaret i vävnaderna kring tänderna (parodontium) förbättras «Tupakoinnin lopettaneilla ientaskut paranevat paremmin ja luukadon eteneminen hidastuu verrattuna tupakoitsijoihin.»A och risken för förändringar i slemhinnan och muncancer minskar «WHO monograph on tobacco cessation and oral health...»16, «Warnakulasuriya S, Dietrich T, Bornstein MM, ym. O...»54, «Heikkinen AM, Meurman JH, Sorsa T. Tupakka, nuuska...»55.
- Att sluta röka minskar risken för flera sjukdomar hos personer i alla åldrar «Health Benefits of Stopping Smoking. Julkaisussa: ...»56, «United States Public Health Service Office of the ...»57:
- Att sluta som 30-åring återställer den förväntade livslängden till nästan samma nivå som för icke-rökare, och att sluta som 50-åring minskar risken för förtida död till nästan hälften «Doll R, Peto R, Boreham J, ym. Mortality in relati...»58.
- Risken att dö av kranskärlssjukdom halveras på ett år «Fagerström K. The epidemiology of smoking: health ...»59, «. Cigarette smoking and health. American Thoracic ...»60. Ett rökstopp på ett tjugotal år minskar risken för kranskärlssjukdom till nästan samma nivå som hos dem som aldrig har rökt.
- Risken för lungcancer försvinner långsammare och påverkas av hur många år och hur mycket personen har rökt. Att sluta röka minskar risken för lungcancer, men risken återgår aldrig helt till samma nivå som för icke-rökare «Reitsma M, Kendrick P, Anderson J, ym. Reexamining...»61.
- Risken att utveckla livmoderhalscancer i samband med papillomvirusinfektion minskar «Gunnell AS, Tran TN, Torrång A, ym. Synergy betwee...»62, «Louvanto K. Outcames of cervical human papillomavi...»63.
- Att sluta röka minskar behovet av flera läkemedel «Tupakointi ja lääkeaineinteraktiot»4. Till exempel kan behovet av psykofarmaka och eventuella biverkningar av dessa minska.
- Att sluta använda tobaks- och nikotinprodukter minskar den upplevda stressen och förbättrar sömnens kvalitet och längd «Tupakoinnin ja nikotiinituotteiden vaikutus stressiin ja uneen»13.
- Avvänjning från tobaks- och nikotinprodukter underlättar också behandling av andra beroenden.
- Risken att börja röka minskar när användningen av e-cigaretter och nikotinprodukter upphör.
Abstinenssymtom
- De flesta får abstinenssymtom när de slutar använda tobaks- och nikotinprodukter «Tupakka- ja nikotiinituotteiden lopettamiseen liittyvät vieroitusoireet»14.
- Avvänjning från tobaks- och nikotinprodukter kan orsaka fysiologiska, psykologiska, beteenderelaterade och sociala effekter «Clinical Practice Guideline Treating Tobacco Use a...»64.
- De vanligaste abstinenssymtomen är «Tupakka- ja nikotiinituotteiden lopettamiseen liittyvät vieroitusoireet»14
- irritation
- illamående
- otålighet
- röksug
- rastlöshet
- koncentrationssvårigheter
- sömnsvårigheter
- huvudvärk
- ökat sötsug och ökad aptit.
- Största delen av abstinenssymtomen beror på att nikotinhalten i kroppen minskar «Tupakka- ja nikotiinituotteiden lopettamiseen liittyvät vieroitusoireet»14.
- Många av de upplevt positiva effekterna av att använda tobaks- och nikotinprodukter (förbättrat minne, förbättrad koncentrationsförmåga) beror på att abstinenssymtomen har lindrats «Tupakka- ja nikotiinituotteiden lopettamiseen liittyvät vieroitusoireet»14.
- De fysiska abstinenssymtomen börjar 2–12 timmar efter avslutad användning, är som mest intensiva efter 1–3 dygn och varar i genomsnitt 3–4 veckor «Hughes JR, Higgins ST, Bickel WK. Nicotine withdra...»65, «Tupakka- ja nikotiinituotteiden lopettamiseen liittyvät vieroitusoireet»14.
- Det förekommer stora individuella skillnader i symtomens varaktighet som inte förklaras av antalet rökta cigaretter eller graden av nikotinberoende «Tupakka- ja nikotiinituotteiden lopettamiseen liittyvät vieroitusoireet»14.
- Kaffe kan förvärra abstinenssymtomen «Kofeiinituotteet ja tupakoinnin lopettamisen vieroitusoireet»15.
Viktökning
- Rekommendation: Beakta den sannolika viktökning som avvänjningen orsakar när avvänjningsbehandlingen planeras.
- Vid avvänjning är det skäl att förbereda sig på en eventuell viktökning. Vikten går
i genomsnitt upp med 3–5 kg inom ett år efter att man har slutat röka. Det finns flera
faktorer bakom viktökningen, men de viktigaste är att personen äter mer och får långsammare
basalmetabolism «Tupakoinnin lopettaminen ja painon muutokset»16.
- Kvinnor ökar mer i vikt än män. Oro för vikten kan försämra i synnerhet kvinnors motivation att sluta röka «Tupakoinnin lopettaminen ja painon muutokset»16.
- Djurförsök har visat att nikotin har cerebrala effekter som dämpar ätandet «Mineur YS, Abizaid A, Rao Y, ym. Nicotine decrease...»66.
- Endast motion kan på lång sikt dämpa viktökningen hos den som avvänjer sig från tobak «Ainoastaan liikunta saattaa hillitä tupakasta vieroittujan painon nousua pitkällä aikavälillä.»C.
- Läkemedel som används vid avvänjning av tobak bromsar upp viktökningen, men deras positiva effekt försvinner inom ett år «Hartmann-Boyce J, Theodoulou A, Farley A, ym. Inte...»67.
- Om viktökningen är problematisk för en person som skall sluta röka, rekommenderas
följande i handledningen av personen «Tupakoinnin lopettaminen ja painon muutokset»16:
- Hälsofördelarna med att sluta röka i förhållande till riskerna med viktökning betonas.
- Genomgång av metoder för att minska viktökningen:
- För att minska viktökningen på lång sikt betonas betydelsen av motion och kost. Personen bör uppmuntras till att börja motionera eller motionera mera.
- Hälsobyns egenvårdsprogram för vikthantering «https://www.terveyskyla.fi/sv/min-vardvag/egenvardsprogram»2.
Vårdpersonal som initiativtagare till avvänjningen
Utredning av motivationen att sluta röka och avvänjningsintervention
- Fråga om patientens användning av tobaks- och nikotinprodukter och vad patienten själv anser om användningen och om att sluta. Skuldbelägg inte och moralisera inte. Uppmuntra till att sluta och dokumentera informationen om användningen. Redan en kort, några minuter lång intervention är till nytta «Lääkärin toteuttama muutaman minuutin interventio lisää tupakoinnin lopettamisen todennäköisyyttä. Intensiteetin lisääntyessä tupakoinnin lopettaneiden määrä lisääntyy jonkin verran.»A.
- Använd 5 A-verksamhetsmodellen «Motivoivan keskustelun soveltaminen tupakoinnin lopettamisen tukena»17 vid en intensivare intervention. I modellen betonas de viktiga delarna i avvänjningsdiskussionen.
- Ask: Fråga minst en gång om året om användningen av tobak och andra nikotinprodukter, till exempel e-cigaretter, snus eller tobaksfria nikotinpåsar.
- Advise: Berätta varför det är viktigt att sluta – helst med tanke på den sjukdom du behandlar nu. I stället för att ge order och kommendera bör du visa att du bryr dig om och är orolig för patienten.
- Assess: Bedöm viljan att sluta och kom överens om att göra ett försök att sluta. Fråga vad patienten själv anser om sin användning av tobaks- och nikotinprodukter. Vilka tankar och tidigare erfarenheter har hen när det gäller att sluta?
- Assist: Hjälp patienten att försöka sluta använda produkterna. Berätta att du finns där som hjälp och stöd – nu och i framtiden. Bedöm behovet av läkemedelsbehandling och diskutera det, hänvisa till gruppverksamhet, individuell avvänjning, avgiftsfri telefonrådgivning eller digitalt stöd.
- Arrange: Arrangera uppföljningen. Kom överens om följande kontakt, helst en eller två veckor efter dagen då personen slutat. Dokumentera användningen av tobaks- och nikotinprodukter, användningens omfattning och varaktighet samt gör upp en plan för hur patienten bör sluta använda dem.
- Att sluta använda tobaks- och nikotinprodukter är en process som har en bestående förändring av levnadsvanorna som mål «Elämäntapamuutoksen ohjaus tupakasta vieroituksessa»18.
- Motivationen att sluta varierar vid olika tidpunkter.
- Identifiering av förändringsberedskapen underlättar orienteringen av avvänjningssamtalet «Prochaska JO, DiClemente CC. Stages and processes ...»68, «Motivoivan keskustelun soveltaminen tupakoinnin lopettamisen tukena»17. Avvänjning bör erbjudas alla rökare, oberoende av deras förändringsberedskap «West R. Time for a change: putting the Transtheore...»69.
- Om patienten inte är villig att sluta kan ett motiverande samtal föras enligt 5 R-modellen, som tillhandahåller verktyg för att föra ett motiverande samtal som syftar till en djupare beteendeförändring «Keskustelu potilaan kanssa, joka ei ole nyt valmis lopettamaan tupakointia (5 R)»19.
- Sedvanlig diskussion och motiverande diskussion leder till samma avvänjningsresultat «Motivoiva keskustelu ei lisää tupakasta vieroittumista verrattuna tavanomaiseen lyhyeen vieroituskeskusteluun.»A.
Avvänjningshandledning
Grupphandledning
- Rekommendation: Grupphandledning bör erbjudas alla när avvänjningsbehandlingen planeras.
- Grupphandledning nästan fördubblar chanserna att lyckas sluta röka «Kilpeläinen M, Sandström P, Vasankari T. Ryhmähoit...»70.
- Grupphandledning är lika effektivt som intensiv individuell handledning och effektivare än handledningsmaterial eller kort individuell handledning «Ryhmäohjaus on tupakasta vieroituksessa yhtä tehokas kuin intensiivinen yksilöohjaus ja tehokkaampi kuin opasmateriaali tai lyhyt yksilöohjaus.»A.
- Det finns ingen tydlig skillnad mellan olika grupphandledningsmetoder när det gäller att lyckas sluta röka «Eri ryhmänohjausmenetelmien välillä ei ilmeisesti ole eroa tupakoinnin lopettamisen onnistumisessa.»B.
- Ett välplanerat grupprogram är mångsidigt, flexibelt, framskrider stegvis och beaktar gruppens behov «Ryhmäohjauksen toteutus»20
Individuell handledning
- Rekommendation: Gör alltid en avvänjningsintervention när rökning har orsakat sjukdom eller när tobaks- och nikotinprodukter kan försämra patientens tillstånd. Kom överens om uppföljning om avvänjning inleds.
- Några minuters intervention från en läkare ökar sannolikheten för att en person skall sluta röka. Ökad intensitet leder till att antalet personer som slutar röka ökar i viss mån «Lääkärin toteuttama muutaman minuutin interventio lisää tupakoinnin lopettamisen todennäköisyyttä. Intensiteetin lisääntyessä tupakoinnin lopettaneiden määrä lisääntyy jonkin verran.»A.
- Avvänjningshandledningen gör att fler som använder avvänjningsläkemedel eller nikotinersättningsbehandling lyckas med tobaksavvänjningen jämfört med dem som får kort handledning eller skriftligt material «Vieroitusohjaus lisää vieroituslääkkeitä tai nikotiinikorvaushoitoa käyttävien onnistumista tupakasta vieroituksessa verrattuna lyhyeen ohjaukseen tai kirjallisen materiaalin hyödyntämiseen.»A.
- Det är bra att erbjuda alla rökare möjlighet till avvänjningssamtal, och det bör finnas beredskap för detta på alla mottagningar med vårdpersonal.
- Avvänjningshandledning av en skötare är effektivare än en enkel uppmaning om att sluta eller ett kort samtal «Hoitajan antama vieroitusohjaus on tehokkaampaa kuin pelkkä lopettamiskehotus tai lyhyt keskustelu.»A, «Tupakasta vieroituksen ohjaus- ja neuvontatyön vastuu ja toteuttaminen terveydenhuollon henkilöstöryhmissä»21.
- Avvänjningen från tobaksprodukter som genomförs av munvårdspersonal är uppenbarligen effektiv «Suun terveydenhuollon ammattihenkilöiden toteuttama tupakkatuotteista vieroitus on ilmeisesti tehokasta.»B.
- Tobaksavvänjning som genomförs av farmaceutisk personal vid ett apotek leder uppenbarligen till att fler slutar röka «Apteekin farmaseuttisen henkilökunnan toteuttama tupakasta vieroitus ilmeisesti lisää tupakoinnin lopettamista.»B. På apoteket bör man särskilt ge stöd för att behandling med avvänjningsläkemedel och nikotinersättning skall lyckas. På apoteket kan man söka råd och hjälp för att sluta röka «Tupakasta vieroitus apteekissa – toteuttamismuodot ja savuttomuusneuvontaa edistävät tekijät»22.
- Avvänjningssamtal kan leda till förbättrad tobaksavvänjning. En motiverande diskussion ökar inte avvänjningen jämfört med en vanlig kort avvänjningsdiskussion «Motivoiva keskustelu ei lisää tupakasta vieroittumista verrattuna tavanomaiseen lyhyeen vieroituskeskusteluun.»A.
- Avvänjningen blir mer framgångsrik om flera personer inom vårdpersonalen deltar i behandlingen «Kottke TE, Battista RN, DeFriese GH, ym. Attribute...»71.
- Avvänjningshandledning som ges per telefon är effektiv när handledningstillfällena är fler än ett «Puhelimitse annettava vieroitusohjaus on tehokasta, kun ohjauskertoja on useampia kuin yksi.»A.
- Avvänjningsinterventioner riktade till individer på arbetsplatserna är effektiva «Työpaikoilla toteutetut yksilöihin kohdistetut tupakasta vieroituksen interventiot ovat tehokkaita.»A.
- Patientens abstinenssymtom bör följas upp under behandlingen. Särskilt om abstinenssymtomen är kraftiga kan det behövas flera möten. Symtompoängsättning «Tupakasta vierotusoireiden seuranta»23 lämpar sig som ett verktyg för uppföljningen.
Läkemedelsbehandling vid avvänjning
- Rekommendation: Man bör uppmuntra till användning av läkemedel i avvänjningen och uppmärksamhet bör fästas vid att de används på rätt sätt.
- Resultaten av tobaksavvänjningen förbättras när läkemedelsbehandling används. Av de läkemedel som hjälper vid tobaksavvänjning finns vareniklin, bupropion och nortriptylin som receptbelagda preparat på marknaden i Finland. Nikotinersättningspreparat fås receptfritt. Vareniklin är det effektivaste läkemedlet för avvänjning «Varenikliini on tehokkain lääke vieroitushoitoon.»A.
- Läkemedelsbehandling med nikotinersättningspreparat «Kaikki nikotiinikorvaushoitovalmisteet tehoavat tupakasta vieroituksessa ja lisäävät onnistumismahdollisuutta noin 1,5–2-kertaiseksi riippumatta muusta vieroitustuesta.»A, bupropion «Bupropioni on tehokas vieroituslääke tupakoinnin lopettamisessa.»A, nortriptylin «Nortriptyliini on tehokas vieroituslääke tupakoinnin lopettamisessa aikuisilla, joilla ei ole merkittäviä sairauksia.»A eller vareniklin «Varenikliini on tehokkain lääke vieroitushoitoon.»A ökar sannolikheten för att rökavvänjningen skall lyckas 1,5–2,5 gånger jämfört med placebo. Vid valet av läkemedelsbehandling är det skäl att använda den effektivaste läkemedelsbehandlingen som lämpar sig för patienten. Utöver bupropion och nortriptylin har andra depressionsläkemedel eller anxiolytika uppenbarligen ingen effekt vid tobaksavvänjning «Muilla antidepressanteilla tai anksiolyyteillä ei ilmeisesti ole tehoa tupakasta vieroituksessa.»B.
- Avvänjningshandledning leder till att fler som använder avvänjningsläkemedel eller nikotinersättningsbehandling lyckas med tobaksavvänjningen jämfört med dem som får kort handledning eller skriftligt material «Vieroitusohjaus lisää vieroituslääkkeitä tai nikotiinikorvaushoitoa käyttävien onnistumista tupakasta vieroituksessa verrattuna lyhyeen ohjaukseen tai kirjallisen materiaalin hyödyntämiseen.»A.
- Särskild uppmärksamhet bör fästas vid korrekt användning av avvänjningsläkemedel «»24 För att uppnå det bästa resultatet är det skäl att använda läkemedelsbehandlingen under den rekommenderade tiden eller enligt individuell prövning under en längre tid. Vårdkontakterna avtalas 1–2 veckor, 1 månad och 3 månader efter att behandlingen inletts för att kontrollera effekten och biverkningarna.
- Läkemedelsbehandlingen bör kombineras med tillräckligt stöd. En ökning av den använda tiden och antalet stödsamtal förbättrar avvänjningsresultatet «Lääkärin toteuttama muutaman minuutin interventio lisää tupakoinnin lopettamisen todennäköisyyttä. Intensiteetin lisääntyessä tupakoinnin lopettaneiden määrä lisääntyy jonkin verran.»A, «Stead LF, Koilpillai P, Fanshawe TR, ym. Combined ...»72
- Apoteken stöder korrekt användning av läkemedlen. Rådgivning som främjar att förbinda sig till läkemedelsbehandlingen kan vara effektiva «Lääkehoitoon sitoutumista edistävä neuvonta saattaa lisätä sitoutumista vieroituslääkkeen käyttöön.»C.
- Läkemedelsrekommendationerna gäller personer över 18 år. För avvänjningsmedicinering för unga och gravida, se punkterna Unga «A1»2 och Fertilitetspatienter, gravida kvinnor och småbarnsföräldrar «A2»3.
- I tabell «Läkemedel som används vid avvänjningsbehandling...»4 presenteras i korthet alla läkemedel som används vid tobaksavvänjning och som säljs i Finland.
| Preparat | Kontraindikationer och varningar | Vanliga biverkningar | Dosering | Behandlingstid |
|---|---|---|---|---|
| 1 Avvänjning från tobak är inte en officiell indikation för nortriptylin. | ||||
| Avvänjningsläkemedel (receptbelagda läkemedel) | ||||
| Vareniklin | Dosminskning vid svår njursvikt Graviditet |
Illamående Färgstarka drömmar |
Inledning en vecka före rökstopp: inledningsdos 0,5 mg x 1 tre dygn, därefter 0,5 mg x 2 fyra dygn, därefter ökning till behandlingsdosen 1 mg x 2 | 12–24 veckor |
| Bupropion | Krampbenägenhet Anorexi och bulimi Bipolär sjukdom Möjligheten till missbruk bör beaktas i vården av missbrukare Graviditet Observera: Dosminskning vid njur- eller leversvikt Interaktioner bör kontrolleras i Fimeas läkemedelssökning eller i en lämplig läkemedelsdatabas |
Sömnlöshet Muntorka |
Inledning 1–2 veckor före rökstopp: 150 mg på morgonen 6 dygn, därefter 150 mg x 2 | 7–9 veckor |
| Nortriptylin1 | Hjärtsjukdomar Rytmstörningar Graviditet |
Trötthet och muntorka | 75–100 mg/dygn | 8–12 veckor |
| Långverkande nikotinersättningspreparat (med försäljningstillstånd) | ||||
| Nikotinplåster dagplåster (16 h): 25 mg, 15 mg, 10 mg/16 h dygnsplåster (24 h): 21 mg, 14 mg, 7 mg/24 h |
Rekommenderas inte under graviditet | Hudirritation Sömnlöshet |
Startdos enligt rökmängd: högst 20 cigaretter/dygn: 15 mg/16 h eller 14 mg/24 h över 20 cigaretter/dygn: 25 mg/16 h eller 21 mg/24 h. |
2–3 månader med gradvis minskning av plåsterstyrka |
| Kortverkande nikotinersättningspreparat (med försäljningstillstånd) | ||||
| Nikotintuggummi 2 mg och 4 mg |
Inga egentliga kontraindikationer | Ömhet i mun och svalg Magbesvär |
Startdos och mängd enligt mängden rökning eller graden av nikotinberoende: normaldos 8–12 tuggummin/dygn maximal dos enligt preparat och styrka 12–24 tuggummin/dygn |
2–3 månader med gradvis minskning av dosen |
| Nikotinsugtablett 1 mg, 2 mg och 4 mg |
Inga egentliga kontraindikationer | Irritation i mun och matstrupe | Startdos och mängd enligt mängden rökning eller graden av nikotinberoende: normaldos 8–12 sugtabletter/dygn maximal dos 15 sugtabletter/dygn |
2–3 månader med gradvis minskning av dosen |
| Nikotinresoriblett 2 mg |
Inga egentliga kontraindikationer | Irritation i mun och svalg | Startdos vanligtvis 1 resoriblett med 1–2 timmars mellanrum, normaldos 8–12 resoribletter/dygn och maximal dos 30 resoribletter/dygn | 2–3 månader med gradvis minskning av dosen |
| Nikotininhalator 10 mg nikotinpatroner |
Inga egentliga kontraindikationer | Irritation i mun och svalg | Antalet nödvändiga sug och deras frekvens varierar individuellt. 1 patron ersätter cirka 3–4 cigaretter. Dosen är vanligtvis 4–12 patroner/dygn och maximal dos 12 patroner/dygn. | 2–3 månader med gradvis minskning av dosen |
| Nikotinspray 1 mg/spray 2 preparat, det ena doseras som spray på tungan, det andra sprayas på kindens slemhinna |
Inga egentliga kontraindikationer | Irritation i mun och svalg, hicka | I allmänhet 1–2 spraydoser åt gången med 30–60 minuters mellanrum, högst 4 spraydoser/h. Dygnsdos enligt preparatet högst 30–64 spraydoser. | 2–3 månader med gradvis minskning av dosen |
| Nikotinpulver i munhålan Dospåsar 2 mg och 4 mg |
Inga egentliga kontraindikationer Inga effekt- eller säkerhetsstudier har gjorts om doseringsformen | Irritation i mun och svalg, hicka, magbesvär | 1 påse under överläppen i 30 minuter. Normaldos 8–12 påsar/dygn och maximal dos 24 påsar/dygn. | 2–3 månader med gradvis minskning av dosen |
Avvänjningsläkemedel
Vareniklin
- Vareniklin är det effektivaste läkemedlet för avvänjning «Varenikliini on tehokkain lääke vieroitushoitoon.»A. Det är cirka 2,3 gånger effektivare än placebo.
- Den normala behandlingstiden är 12 veckor. Behandlingen bör fortsätta fram till 24 veckor om patientens rökning har minskat men fortsatt under de 2 första behandlingsmånaderna. Om patienten har mycket svårt nikotinberoende och har rökt stora mängder cigaretter innan behandlingen inleds, är det skäl att överväga en behandlingsperiod på 24 veckor.
- Tillförlitligt belägg för nyttan av vareniklin vid snusavvänjning saknas «Luotettava näyttö varenikliinin hyödystä nuuskasta vieroituksessa puuttuu.»D.
- Vareniklin ökar inte neuropsykiatriska symtom hos friska rökare eller patienter med psykiatriska symtom «Anthenelli RM, Benowitz NL, West R, ym. Neuropsych...»73.
- Flera undersökningar har gjorts för att bedöma kardiovaskulära biverkningar av vareniklin. Ingen förhöjd risk har observerats «Kotz D, Viechtbauer W, Simpson C, ym. Cardiovascul...»74, «Monárrez-Espino J, Galanti MR, Hansson J, ym. Trea...»75. Vareniklin kan orsaka illamående, sömnlöshet och huvudvärk «Livingstone-Banks J, Fanshawe TR, Thomas KH, ym. N...»76.
- Tillgången till vareniklin har varit förknippad med långvariga leveranssvårigheter.
Bupropion
- Bupropion är ett effektivt avvänjningsläkemedel vid rökstopp «Bupropioni on tehokas vieroituslääke tupakoinnin lopettamisessa.»A.
- Bupropion är cirka 1,5 gånger effektivare än placebo «Hajizadeh A, Howes S, Theodoulou A, ym. Antidepres...»90 och lika effektivt som nikotinersättningsbehandling «Anthenelli RM, Benowitz NL, West R, ym. Neuropsych...»73.
- Behandlingstiden är cirka 8 veckor. Det lönar sig inte att fortsätta behandlingen om rökningen inte upphör under 7 veckor.
- Effekten av bupropion baserar sig inte på dess antidepressiva effekt. Det är lika effektivt för både depressiva och icke-depressiva rökare «Hughes JR, Stead LF, Lancaster T. Antidepressants ...»77.
- Bupropion har betydande interaktioner och kontraindikationer som bör beaktas. Se tabell «Läkemedel som används vid avvänjningsbehandling...»4.
- Bupropion kan orsaka muntorka och sömnlöshet.
Nortriptylin
- Nortriptylin är ett effektivt läkemedel för tobaksavvänjning hos vuxna som inte har
betydande sjukdomar «Nortriptyliini on tehokas vieroituslääke tupakoinnin lopettamisessa aikuisilla, joilla ei ole merkittäviä sairauksia.»A.
- Nortriptylin är cirka 2 gånger effektivare än placebo och lika effektivt som bupropion «Hajizadeh A, Howes S, Theodoulou A, ym. Antidepres...»90.
- Nortriptylin är ett förmånligt läkemedel. Behandlingstiden är vanligtvis 8 veckor, men även 12 veckors behandling är möjlig.
- Effekten av nortriptylin baserar sig inte på dess antidepressiva effekt. Det är lika effektivt för både depressiva och icke-depressiva rökare «Hughes JR, Stead LF, Lancaster T. Antidepressants ...»77.
- Typiska biverkningar är antikolinerga biverkningar, såsom muntorka och förstoppning samt ackommodationsstörningar och dimsyn. Ortostatisk hypotension förekommer också ofta. Mycket vanliga biverkningar är dessutom hjärtklappning, oregelbundna hjärtslag och takykardi. Läkemedlet kan också ge ökad trötthet och därför är det förnuftigt att ta det fram mot kvällen.
Nikotinersättningsbehandling
- Med nikotinersättningsbehandling avses behandling som genomförs med nikotininnehållande läkemedelspreparat med försäljningstillstånd för vilka indikationen enligt produktresumén är behandling av tobaksberoende.
- Alla nikotinersättningspreparat har effekt vid tobaksavvänjning och ökar möjligheten att lyckas med cirka 1,5–2 gånger oberoende av övrigt avvänjningsstöd «Kaikki nikotiinikorvaushoitovalmisteet tehoavat tupakasta vieroituksessa ja lisäävät onnistumismahdollisuutta noin 1,5–2-kertaiseksi riippumatta muusta vieroitustuesta.»A.
- Det är bra att rekommendera nikotinersättningsbehandling för rökare som försöker sluta och som röker mer än 10 cigaretter per dag «Krupski L, Cummings KM, Hyland A, ym. Nicotine rep...»29, «Stead LF, Perera R, Bullen C, ym. Nicotine replace...»78.
- För rökare med ett starkt nikotinberoende är tuggummit innehållande 4 mg nikotin effektivare än tuggummit innehållande 2 mg «Theodoulou A, Chepkin SC, Ye W, ym. Different dose...»79, «Herrera N, Franco R, Herrera L, ym. Nicotine gum, ...»80, «Kornitzer M, Kittel F, Dramaix M, ym. A double bli...»81.
- Uppmärksamhet bör fästas vid att nikotinersättningsbehandlingen genomförs på rätt sätt «Nikotiinikorvaushoidon oikea käyttö tupakasta vieroituksen tukena»25.
- Nikotinersättningspreparat doseras med gradvis minskande dos.
- Behandlingsinledning med nikotinplåster 2 veckor före tidpunkten då patienten planerar att sluta röka kan förbättra resultaten «Nikotiinilaastarihoidon aloittaminen 2 viikkoa ennen suunniteltua lopettamispäivää saattaa parantaa onnistumistuloksia.»C.
- När nikotinet från tobak tillfälligt ersätts med nikotinersättningspreparat kan man undvika abstinenssymtom i samband med rökstopp eller åtminstone avsevärt lindra dem «Benowitz NL. Pharmacology of nicotine: addiction, ...»82.
- Vid korrekt användning av nikotinersättningspreparat är nikotinhalten i blodet alltid lägre än vid rökning. Det räcker för att lindra abstinenssymtomen men leder inte till de nikotinhaltstoppar som upprätthåller beroendet «Benowitz NL. Pharmacology of nicotine: addiction, ...»82.
- Intag av sura drycker (t.ex. juice) eller kaffe samtidigt som nikotinersättningspreparat (tuggummi, tabletter, pulverpåsar) kan försvaga absorptionen av nikotin från munnens slemhinnor. Man bör undvika att inta dessa drycker cirka 15 minuter före och under användningen av nikotinersättningspreparat «Henningfield JE, Radzius A, Cooper TM, ym. Drinkin...»83.
- En del patienter har nytta av en längre behandling och den kan fortsätta tryggt i åtminstone ett halvt år, om inte den normala behandlingstiden på 2–3 månader är tillräcklig för att avlägsna abstinenssymtomen «National Center for Chronic Disease Prevention and...»15, «Sims TH, Fiore MC. Pharmacotherapy for treating to...»84, «Lee PN, Fariss MW. A systematic review of possible...»85, «Smoking: harm reduction. NICE. Public health guide...»86. Det har inte observerats någon betydande skillnad i effekt mellan normal och mer långvarig behandling «Carpenter MJ, Jardin BF, Burris JL, ym. Clinical s...»87.
- När man vill komma ifrån långvarig användning av nikotintuggummi, minskar man dosen gradvis eller övergår till nikotinplåster «Pietilä K, Puska P. Nikotiinikorvaushoidon turvall...»88, eftersom långtidsanvändning av nikotinplåster inte har rapporterats.
Kombination av läkemedelsbehandlingar vid avvänjning
- En kombination av nikotinplåster och vareniklin kan förbättra resultatet vid tobaksavvänjning, men tillförlitlig forskningsevidens saknas «Nikotiinilaastarin lisääminen varenikliinihoitoon saattaa parantaa tupakasta vieroitustulosta, mutta luotettava tutkimusnäyttö puuttuu.»D.
- En kombination av nikotinplåster med kortverkande nikotinersättningspreparat är effektivare än endast ett nikotinersättningspreparat «Nikotiinilaastarin yhdistäminen lyhytvaikutteiseen nikotiinikorvaushoito-valmisteeseen on tehokkaampaa kuin vain yhden nikotiinikorvaushoitovalmisteen käyttö.»A.
- Anvisningar för genomförande av kombinationsbehandling: «Esimerkkejä nikotiinikorvausyhdistelmähoidon toteuttamiseen»26. Avvänjningsresultaten för personer som är starkt nikotinberoende kan förbättras genom en kombination av nikotinersättningsbehandlingar «Hsia SL, Myers MG, Chen TC. Combination nicotine r...»89.
- Kombinationen av nikotinersättningsbehandling och bupropion förbättrar sannolikt inte behandlingsresultaten «Hajizadeh A, Howes S, Theodoulou A, ym. Antidepres...»90. Detsamma gäller en kombination med nortriptylin «Hajizadeh A, Howes S, Theodoulou A, ym. Antidepres...»90.
Övriga stödmetoder för att sluta röka
- I det här avsnittet behandlas andra stödmetoder som kan användas vid avvänjning eller som patienterna kan föra på tal på mottagningen.
- Egenvårdsmaterial som stöder avvänjningen från tobaks- och nikotinprodukter är till nytta för den som vill sluta på eget initiativ, om det inte finns annat stöd att erbjuda «Vieroitukseen tähtäävästä itsehoitomateriaalista on hyötyä omaehtoisen lopettajan apuna, jos lopettamiseen ei ole tarjolla muuta tukea.»A.
- Användningen av mobilapplikationer vid sidan av annan avvänjningshandledning eller -medicinering kan leda till effektiverad rökavvänjning «Combining mobile applications with other pharmacological or psychosocial treatments may help in smoking cessation.»C.
- Interventioner som bygger på textmeddelanden hjälper uppenbarligen vid avvänjning «Tekstiviesteihin perustuvat interventiot ilmeisesti auttavat vieroituksessa.»B.
- Om patienterna får ekonomiskt stöd för avvänjningen leder det till att fler slutar röka och fler använder läkemedel som hjälp vid avvänjningen «Potilaille annettu taloudellinen tuki vieroitushoitoon lisää tupakoinnin lopettamista ja lääkkeiden käyttöä lopettamisen apuna.»A.
- Finansiering till hälso- och sjukvårdsenheter leder uppenbarligen till mer avvänjningshandledning men inte till fler rökstopp «Rahoitus terveydenhuollon yksiköille ilmeisesti lisää vieroitusohjausta mutta ei tupakoinnin lopettamista.»B.
- Ekonomiska incitament, såsom förmånskuponger, leder till att fler slutar röka «Taloudelliset kannustimet, kuten etusetelit, lisäävät tupakoinnin lopettamista.»A, «Clair C, Mueller Y, Livingstone-Banks J, ym. Biome...»91.
- Hypnoterapi torde ha samma effekt som en kort intervention eller andra beteendeterapier vid rökavvänjning «Hypnoterapia lienee saman tehoinen kuin lyhyt interventio tai muut käyttäytymisterapiat tupakoinnin lopettamisessa.»C.
- Att kombinera motion med stöd för att sluta röka leder troligen inte till att fler slutar röka eller förhindrar att man börjar röka på nytt «Liikunnan yhdistäminen tupakoinnin lopettamisen tukeen ei luultavasti lisää lopettamista tai ehkäise tupakoinnin aloittamista uudelleen.»C, men motion kan eventuellt minska det akuta röksuget under avvänjningen «Roberts V, Maddison R, Simpson C, ym. The acute ef...»92.
- Att involvera en stödperson i avvänjningshandledningen verkar inte öka framgången
med att sluta röka «Tukihenkilön osallistaminen vieroitusohjaukseen ei näytä lisäävän tupakoinnin lopettamisessa onnistumista.»C.
- Omgivningens stöd är dock viktigt för många som skall sluta röka såsom vid andra livsstilsförändringar «Absetz P, Hankonen N. Miten auttaa potilaita omaks...»93.
- Akupunktur eller liknande behandlingar torde inte vara till hjälp vid rökavvänjning «Akupunktuurista tai sen kaltaisista hoidoista ei liene apua tupakoinnin lopettamisessa.»C.
- Kolmonoxidmätning och spirometri effektiverar inte avvänjningen bland rökare «Häkämittaus ja spirometria eivät lisää tupakoijien vieroittautumista.»A men lungåldern, som beräknas baserad på spirometrimätningen, kan effektivera tobaksavvänjningen «Clair C, Mueller Y, Livingstone-Banks J, ym. Biome...»91.
- Snus verkar inte förbättra resultaten av rökavvänjning «Lindson-Hawley N, Hartmann-Boyce J, Fanshawe TR, y...»94, «Fagerstrom K, Rutqvist LE, Hughes JR. Snus as a sm...»95, «Carpenter MJ, Wahlquist AE, Burris JL, ym. Snus un...»96.
- Kotininmätning ingår inte i den normala behandlingen.
- Den som skall genomgå rökavvänjning kan uppmuntras att söka mer information på internet (t.ex. THL www.lopetan.fi «https://www.lopetan.fi»3; Andningsförbundet www.stumppi.fi «https://www.stumppi.fi»4; Savon Sydänalue www.28paivaailman.fi «https://www.28paivaailman.fi»5; Cancerorganisationer för unga www.fressis.fi «https://www.fressis.fi»6 och applikationer för smarta enheter).
- E-cigaretter som används som nikotinersättningsbehandling hjälper uppenbarligen personer
att sluta röka, men är förknippade med hälsorisker och risk för fortsatt nikotinberoende
i en annan form «Nikotiinisähkösavuke - käytettynä nikotiinikorvaushoidon tapaan - ilmeisesti auttaa tupakoinnin lopettamisessa, mutta siihen liittyy vaara terveyshaitoista ja nikotiiniriippuvuuden jatkumisesta toisessa muodossa.»B.
- Användningen av e-cigaretter (elektroniska doseringsanordningar för nikotin) kan upprätthålla nikotinberoendet, eftersom användningen av e-cigaretter verkar fortsätta längre än nikotinersättningsbehandlingarna «Butler AR, Lindson N, Fanshawe TR, ym. Longer-term...»97.
- I undersökningar där e-cigaretter har använts självständigt som konsumentprodukter har användningen av e-cigaretter inte ökat sannolikheten för att sluta röka «Wang RJ, Bhadriraju S, Glantz SA. E-Cigarette Use ...»98, «Hedman L, Galanti MR, Ryk L, ym. Electronic cigare...»99.
- Om patienten vill diskutera användningen av e-cigaretter som hjälp för att sluta röka,
kan följande synpunkter tas upp i diskussionen:
- I Finland är e-cigaretter en konsumentprodukt som omfattas av tobakslagen och e-cigaretterna omfattas därför inte av motsvarande övervakning som läkemedelspreparat. Vid avvänjning bör man alltid i första hand använda nikotinersättningspreparat som godkänts för behandling eller avvänjningsläkemedel och individuell handledning eller grupphandledning.
- E-cigarettvätskor och den aerosol som uppstår vid upphettning av dem innehåller skadliga ämnen, för vilka mängden, sammansättningen och absorptionen varierar beroende på användningsvanor, typ av apparat, apparatens effekt, vätska och vätskeblandning «Sähkösavuke»6. Mängden skadliga ämnen är dock mindre än i tobaksrök.
- Om andra avvänjningsmetoder har prövats och patienten vill pröva e-cigaretter som
hjälp för att sluta röka, är det med tanke på hälsoriskerna viktigt att göra som vid
användning av nikotinersättningsbehandlingar:
- sluta röka helt – samtidig användning minskar sannolikt inte hälsoriskerna eller hjälper till att sluta på lång sikt «Pisinger C, Rasmussen SKB. The Health Effects of R...»31
- dosera nikotin som vid substitutionsbehandling och minska användningen och mängden nikotin gradvis
- sluta använda e-cigaretter när rökningen har upphört
- utnyttja avvänjningshandledning för att behandla nikotinberoende.
- Genom att minska på rökningen uppnår man knappt någon hälsonytta, men en minskning
kan leda till att man slutar röka, eftersom en lyckad minskning ökar rökarens tro
på sin egen beredskap och förmåga att sluta röka senare «Lindson-Hawley N, Hartmann-Boyce J, Fanshawe TR, y...»94, «Harm reduction in nicotine addiction: helping peop...»100, «Beard E, West R, Michie S, ym. Association between...»101
- Nikotinersättningsbehandling (förutom plåster) som innefattar rådgivning bidrar till att minska på rökningen. Det kan också leda till att man slutar röka «Nikotiinikorvaushoidosta (paitsi laastarista) johon liittyy neuvonta, on apua tupakoinnin vähentämisessä. Se saattaa johtaa myös tupakoinnin lopettamiseen.»A.
- En uppmaning att minska rökningen och handledning för att genomföra en minskning hjälper uppenbarligen också sådana rökare som är ovilliga till rökstopp att sluta röka «Kehotus vähentää tupakointia ja ohjaus vähentämisen toteuttamiseen ilmeisesti saattavat auttaa tupakoinnin lopettamisessa myös niitä tupakoijia, jotka eivät ole halukkaita lopettamaan tupakointia.»B.
- Kortverkande nikotinersättningsbehandling är uppenbarligen till nytta när man slutar röka gradvis «Lyhytvaikutteisista nikotiinikorvaushoitovalmisteista on ilmeisesti hyötyä tupakoinnin asteittaisessa lopettamisessa.»B.
- Vareniklin är till hjälp för att minska rökningen «Wu Q, Gilbody S, Peckham E, ym. Varenicline for sm...»102.
Avvänjning från tobaks- och nikotinprodukter för grupper som behöver särskild uppmärksamhet
Unga
- Det är viktigt att föra användningen av tobaks- och nikotinprodukter på tal inte bara
i förebyggande syfte utan också för att få unga att sluta använda tobaks- och nikotinprodukter
tidigt.
- Det händer att väldigt unga personer prövar i synnerhet nya nikotinprodukter som innehåller anmärkningsvärt mycket nikotin, och därför kan man bli tvungen att göra interventioner som syftar till att sluta använda tobaks- och nikotinprodukter även för barn.
- En del unga kan visa tecken på beroende eller uppleva svårigheter att sluta redan efter en liten eller kortvarig nikotinexponering «Nuorten tupakka- ja nikotiiniriippuvuus ja sen arviointi»11.
- De som börjat använda tobaks- och nikotinprodukter uppmanas tydligt att sluta och
informeras om tillgänglig avvänjningshandledning «Jenssen BP, Walley SC, Boykan R, ym. Protecting Ch...»103.
- I avvänjningshandledningen för unga är det nödvändigt att konkretisera fördelarna med att sluta i den ungas nuvarande livssituation och beakta familjens och kamraternas inverkan, samanvändning av olika nikotinprodukter samt övriga utmaningar i den ungas välbefinnande. Unga behöver stöd och tjänster med låg tröskel «Nuorten tupakoinnin ja nikotiinituotteiden käytön lopettamisen tuki»27.
- I avvänjningshandledningen för unga som regelbundet använder tobaks- eller nikotinprodukter
kan man använda samma läkemedelsfria behandlingsformer som i handledningen för vuxna,
även om evidensen för effekten bland unga är svagare «Jenssen BP, Walley SC, Boykan R, ym. Protecting Ch...»103.
- Grupphandledning kan förbättra resultaten för unga att sluta röka «Ryhmäohjaus saattaa lisätä nuorten tupakoinnin lopettamisessa onnistumista.»C.
- Evidensen grundar sig i regel på undersökningar som genomförts med 14–20-åringar i skolan eller inom hälso- och sjukvården.
- Att kombinera nikotinersättningsbehandlingar eller avvänjningsläkemedel med avvänjningshandledning
torde inte vara till nytta vid avvänjning av unga «Nikotiinikorvaushoitojen tai vieroituslääkkeiden yhdistäminen vieroitusohjaukseen ei liene hyödyllistä nuorten tupakasta vieroituksessa.»C, och avvänjningsstödet för unga bör alltid i första hand genomföras utan läkemedel.
- För minderåriga som röker regelbundet och för vilka avvänjning inte har lyckats med behandlingar som syftar till beteendeförändringar och för vilka nikotinberoendet har konstaterats vara starkt kan man enligt individuell prövning använda nikotinersättningsbehandling (med läkarrecept). Då bör nyttan och riskerna med preparaten gås igenom noggrant och användningen stödas av regelbunden avvänjningshandledning och uppföljning. I Finland har nikotinersättningsbehandlingar och avvänjningsläkemedel ingen officiell indikation för tobaksavvänjning hos personer under 18 år.
- Bland unga är det typiskt med snabb relaps och aktiv uppföljning behövs särskilt i början av nikotinersättningsbehandlingen.
- Det har gjorts bara ett fåtal undersökningar om hur säkra nikotinersättningsbehandlingar och avvänjningsläkemedel är för unga personer, men i de rapporterade undersökningarna har de gett samma biverkningar som hos vuxna.
Äldre
- Att sluta röka förbättrar äldres hälsa, minskar risken för nya sjukdomar, förbättrar säkerheten att bo hemma när brandrisken minskar samt eliminerar att hemvårdare exponeras för tobaksrök.
- Evidens för tobaksavvänjningsresultat som presenteras i rekommendationen grundar sig på undersökningar som gjorts med material från rökande vuxna (över 18 år). Interventioner för tobaksavvänjning är uppenbarligen effektiva även för äldre personer «Jenssen BP, Walley SC, Boykan R, ym. Protecting Ch...»103, «Barnett PG, Wong W, Jeffers A, ym. Cost-effectiven...»105.
- För äldre personer kan alla avvänjningsbehandlingar som presenteras i rekommendationen
användas med beaktande av deras kontraindikationer.
- Mångsidiga interventioner (som omfattar rådgivning, material i olika former och uppföljning) verkar ge den bästa effekten «Zbikowski SM, Magnusson B, Pockey JR, ym. A review...»106.
- Ett års beteendeterapi verkar vara kostnadseffektiv, vilket inte är fallet för ett års nikotinersättningsbehandling «Barnett PG, Wong W, Jeffers A, ym. Cost-effectiven...»105.
Infertilitetsvårdspatienter, gravida kvinnor och småbarnsföräldrar
- Rekommendation: Inom hälso- och sjukvården bör man aktivt verka för att ingen inom en familj som planerar en graviditet röker eller använder andra produkter som innehåller nikotin.
- Kvinnans och hennes partners användning av tobaks- och nikotinprodukter bör utredas redan på preventivrådgivningen och bägge bör uppmuntras till nikotinfrihet under graviditeten.
- Rökning försämrar både kvinnors och mäns fertilitet. Avvänjning bör ingå i behandlingen av infertilitet hos rökare «Vine MF. Smoking and male reproduction: a review. ...»107, «Higgins S. Smoking in pregnancy. Curr Opin Obstet ...»108, «Dechanet C, Anahory T, Mathieu Daude JC, ym. Effec...»109.
- Om modern röker fördubblas risken för plötslig oväntad spädbarnsdöd «Zhang K, Wang X. Maternal smoking and increased ri...»110.
- Avvänjningshandledning under graviditeten leder till att fler slutar röka och att
antalet barn som föds med låg vikt och antalet nyfödda i behov av intensivvård minskar
«Raskaudenaikainen vieroitusohjaus lisää tupakoinnin lopettamista ja vähentää pienipainoisina syntyneiden ja tehohoitoon joutuneiden vastasyntyneiden lasten määrää.»A. Tyngdpunkten i gravida kvinnors tobaks- och nikotinavvänjning bör ligga på läkemedelsfria
interventioner.
- Under graviditet bör man särskilt prioritera interventioner som syftar till att förändra beteendet «US Preventive Services Task Force, Krist AH, David...»111.
- I gruppen gravida kvinnor verkar responser som baserar sig på mätningar och ekonomiska
incitament kombinerade med avvänjningshandledning vara effektiva för att stödja personer
att sluta röka «Chamberlain C, O'Mara-Eves A, Porter J, ym. Psycho...»112, «Notley C, Gentry S, Livingstone-Banks J, ym. Incen...»113.
- De i undersökningar granskade mätningsresponserna har gällt fostrets hälsotillstånd eller halterna av skadliga ämnen från tobak i moderns kropp och baserat sig till exempel på observationer vid ultraljudsundersökning, kolmonoxidmätning eller kotininmätning i urinen.
- De i undersökningar granskade ekonomiska incitamenten har gällt ersättningar som är bundna till rökfrihet, såsom förmånskuponger (vouchers).
- Nikotinersättningsbehandling (se tabell «Läkemedel som används vid avvänjningsbehandling...»4) kan leda till att fler slutar röka under graviditeten «Nikotiinikorvaushoito saattaa lisätä tupakoinnin lopettamista raskauden aikana.»C.
- Med tanke på fosterutvecklingen är det säkrast att sluta röka utan att använda nikotinersättningsprodukter.
- Nikotinersättningsbehandling kan användas för gravida rökare som röker mer än 10 cigaretter per dag (se punkten Nikotinersättningsbehandling «A3»4) och som inte på annat sätt har kunnat sluta röka under graviditetens första trimester och som är motiverade att sluta röka «Clinical Practice Guideline Treating Tobacco Use a...»64, «Dempsey DA, Benowitz NL. Risks and benefits of nic...»114, «Coleman T, Britton J, Thornton J. Nicotine replace...»115, «Ekblad M, Vähäkangas K. Kannattaako nikotiinikorva...»116.
- Det verkar inte finnas skillnader mellan dem som använt nikotinersättningsbehandling och dem som fortsatt att röka (kontrollpersoner) i förekomsten av missfall, prematur födsel och medfödda missbildningar «Claire R, Chamberlain C, Davey MA, ym. Pharmacolog...»117.
- Det finns ingen belägg för andra medicinska behandlingar för att sluta röka under graviditeten «Claire R, Chamberlain C, Davey MA, ym. Pharmacolog...»117.
- Nikotinersättningsbehandling under amningstiden utsätter barnet för en mindre mängd
nikotin än om modern röker «Ilett KF, Hale TW, Page-Sharp M, ym. Use of nicoti...»118.
- Under amningstiden bör kortverkande preparat prioriteras «Dempsey DA, Benowitz NL. Risks and benefits of nic...»114.
- Avvänjningsbehandling bör också erbjudas småbarnsföräldrar för att förhindra att barn exponeras för tobaksrök «U.S. Department of Health and Human Services. The ...»119, «Pbert L, Farber H, Horn K, ym. State-of-the-art of...»120, «Behbod B, Sharma M, Baxi R, ym. Family and carer s...»121 och för att förebygga att barn och unga börjar röka. I synnerhet rökande föräldrar med barn som har astma och upprepade infektioner bör få avvänjningsbehandling «von Mutius E. Environmental factors influencing th...»122.
Personer med hjärt- och kärlsjukdomar
- Rekommendation: Varje rökare med artärsjukdom bör få tillräcklig avvänjningsbehandling. Tobaksavvänjningen för en patient som behöver sjukhusvård eller ett kärlingrepp bör inledas redan under sjukhusvistelsen och avvänjningen bör fortsätta efter utskrivningen.
- Rökning ökar risken för att dö av kärlsjukdom till och med femfaldigt «De Backer G, Ambrosioni E, Borch-Johnsen K, ym. Eu...»123, «Syvänne M, Kesäniemi A, Kiilavuori K ym. Valtimosa...»124.
- Att sluta röka är det mest kostnadseffektiva sättet att minska prevalensen och dödligheten i hjärt- och kärlsjukdomar. Genom att avvänja personer med hjärt- och kärlsjukdomar från tobak kan dödligheten och antalet sjukhusvistelser minskas betydligt «Aboyans V, Thomas D, Lacroix P. The cardiologist a...»125, «Gallucci G, Tartarone A, Lerose R, ym. Cardiovascu...»126.
- Avvänjning från tobak är både primärprevention av hjärt- och kärlsjukdomar och sekundärprevention
för den som redan insjuknat.
- När rökningen upphör minskar dödligheten bland personer med kranskärlssjukdom med 36 procent och risken för hjärtinfarkt med 32 procent «Aboyans V, Thomas D, Lacroix P. The cardiologist a...»125.
- Efter en hjärtinfarkt minskar rökstopp under de följande 6 månaderna risken för en ny hjärtinfarkt, hjärninfarkt eller död med 26 procent «Aboyans V, Thomas D, Lacroix P. The cardiologist a...»125.
- Under 4,5 års uppföljning efter ballongdilatation minskade dödligheten bland dem som slutat röka med 30 procent jämfört med dem som fortsatte röka «Aboyans V, Thomas D, Lacroix P. The cardiologist a...»125.
- Vareniklin och bupropion är säkra att använda för personer med hjärt- och kärlsjukdomar och de är mer effektiva än placebo för personer med stabil hjärt- och kärlsjukdom «Rigotti NA, Pipe AL, Benowitz NL, ym. Efficacy and...»127, «Tonstad S, Farsang C, Klaene G, ym. Bupropion SR f...»128, «Rigotti NA, Thorndike AN, Regan S, ym. Bupropion f...»129.
- Produkter som används för nikotinavvänjning ökar inte förekomsten av hjärtincidenter och är trygga för personer med kranskärlssjukdom «Benowitz NL, Gourlay SG. Cardiovascular toxicity o...»130, «. Nicotine replacement therapy for patients with c...»131, «Meine TJ, Patel MR, Washam JB, ym. Safety and effe...»132.
- Nikotinersättningsbehandling är också säker i samband med en hjärtincident «Meine TJ, Patel MR, Washam JB, ym. Safety and effe...»132. Se punkten Nikotinersättningsbehandling «A3»4.
Personer med diabetes
- Rekommendation: Diabetes är redan i sig en så stor risk för hjärt- och kärlsjukdomar att man särskilt bör satsa på tobaksavvänjning bland personer med diabetes.
- Rökning ökar risken för typ 2-diabetes: bland rökare är den 30–40 procent större än bland icke-rökare «U.S. Department of Health and Human Services. The ...»119. För män som röker minst 20 cigaretter per dag är risken för typ 2-diabetes cirka 60 procent och bland kvinnor cirka 90 procent större än för icke-rökare «Patja K, Jousilahti P, Hu G, ym. Effects of smokin...»133. Att sluta röka minskar risken så att den efter 5–10 år motsvarar nivån för icke-rökare «Śliwińska-Mossoń M, Milnerowicz H. The impact of s...»134.
- Risken för hjärt- och kärlsjukdomar och därmed förknippad dödlighet hos en rökande patient med diabetes är betydligt större än hos icke-rökande personer med diabetes. Rökning har konstaterats höja risken för kranskärlssjukdom med 54 procent, risken för hjärtinfarkt med 52 procent och risken för stroke med 44 procent «Śliwińska-Mossoń M, Milnerowicz H. The impact of s...»134. Att sluta röka minskar dessa risker och överhuvudtaget risken för att kärlsjukdomar skall utvecklas hos patienter med diabetes.
- Risken för att utveckla diabetesnefropati är större hos rökande personer med diabetes «Jiang W, Wang J, Shen X, ym. Establishment and Val...»135. Rökning ökar också risken för diabetesretinopati «Cai X, Chen Y, Yang W, ym. The association of smok...»136.
Personer med KOL och astma
- Rekommendation: Personer med lungsjukdomar har stor nytta av avvänjning, varför de måste få stöd för avvänjning i samband med besök på mottagningen.
- Om KOL-patienter slutar röka fördröjs sjukdomens förlopp, symtomen och exacerbationerna
avtar, behovet av sjukhusvård minskar och dödligheten minskar «Anthonisen NR, Connett JE, Kiley JP, ym. Effects o...»137, «Godtfredsen NS, Lam TH, Hansel TT, ym. COPD-relate...»138, «Josephs L, Culliford D, Johnson M, ym. Improved ou...»139.
- Att sluta röka är till nytta vid alla svårighetsgrader av KOL «Scanlon PD, Connett JE, Waller LA, ym. Smoking ces...»140.
- Vid behandling av KOL-patienter framhävs läkemedelsbehandlingens betydelse «Keuhkoahtaumatautipotilaiden hoidossa lääkehoidon merkitys korostuu»A.
- Bupropion och vareniklin är effektivare än placebo för personer med lindrig eller måttlig KOL «Tashkin D, Kanner R, Bailey W, ym. Smoking cessati...»141, «Tashkin DP, Rennard S, Hays JT, ym. Effects of var...»142.
- Rökande astmatiker har fler symtom och exacerbationer. Dessutom använder de mer kortverkande
vidgande läkemedel och gör oftare jourbesök på grund av exacerbationer «Thomson NC, Chaudhuri R, Livingston E. Asthma and ...»143, «Polosa R, Russo C, Caponnetto P, ym. Greater sever...»144, «Shavit O, Swern A, Dong Q, ym. Impact of smoking o...»145, «Thomson NC. Asthma and smoking-induced airway dise...»146.
- Lungfunktionen hos rökande astmatiker försämras snabbare än hos icke-rökande astmatiker «Thomson NC, Chaudhuri R, Livingston E. Asthma and ...»143.
- Att sluta röka förbättrar lungfunktionen hos astmatiker «Jang AS, Park SW, Kim DJ, ym. Effects of smoking c...»147.
Cancerpatienter
- Rekommendation: Uppmuntran till att sluta röka och avvänjning är en viktig del av helhetsbehandling av cancer.
- Rökning är den främsta kända orsaken till cancer och den största orsaken till lungcancer samt cancer i struphuvudet och urinblåsan. Rökning ökar också risken för mun-, matstrups- och magcancer, cancer i bukspottskörteln, njurcancer, levercancer och livmoderhalscancer «WHO monograph on tobacco cessation and oral health...»16, «U.S. Department of Health and Human Services. The ...»119. Rökning försämrar cancerbehandlingsresultaten även när rökning inte är den främsta orsaken till cancern.
- Att sluta röka förbättrar prognosen för många cancerformer «U.S. Department of Health and Human Services. The ...»119, «Chellappan S. Smoking Cessation after Cancer Diagn...»148. Patienter som slutat röka löper mindre risk för biverkningar av behandlingarna, återfall av cancer, utveckling av sekundär cancer och dödsfall. Att sluta röka då en cancer konstateras kan minska risken att avlida med 30–40 procent «U.S. Department of Health and Human Services. The ...»119.
- Liksom vid andra operationer är riskerna för komplikationer vid canceroperationer större för rökare än för icke-rökare «U.S. Department of Health and Human Services. The ...»119, «Jyrkkiö S, Boström P, Minn, H. Tupakointi ja syöpä...»149. De som slutat röka återhämtar sig bättre från operationerna än de som fortsatt röka. Stöd för avvänjning före och efter en canceroperation bör ordnas på samma sätt som vid andra operationer. Relapser sker vanligtvis inom 1–6 månader efter operationen och därför bör man särskilt satsa på att stödja rökfrihet efter operationen.
- Risken för återfall av många cancerformer som behandlas med kurativ målsättning minskar betydligt efter att patienten slutat röka. Under uppföljningsbesöken bör man fråga om rökning, uppmuntra till att sluta röka och ge råd om avvänjning.
- Risken för svåra biverkningar av strålbehandling hos personer med cancer i huvud- och halsregionen eller livmoderhalscancer är betydligt större hos personer som fortsätter att röka än hos personer som slutat «Jyrkkiö S, Boström P, Minn, H. Tupakointi ja syöpä...»149, «Eifel PJ, Jhingran A, Bodurka DC, ym. Correlation ...»150. Rökning försämrar responsen på strålbehandling «Chen AM, Chen LM, Vaughan A, ym. Tobacco smoking d...»151, «Chellappan S. Smoking Cessation after Cancer Diagn...»148.
- Rökning kan påverka cancerläkemedlens metabolism, vilket kan försämra deras effekt «Rouhos A. Tupakoinnin ja lääkeaineiden yhteisvaiku...»152.
- Att sluta röka kan avsevärt förbättra symtomen hos cancerpatienter. Särskilt hos personer med hjärt- och lungsjukdomar minskar symtomen från luftvägarna och hjärtat. De som slutat röka har också klart mindre smärtor än de som fortsatt röka efter en cancerdiagnos «Jyrkkiö S, Boström P, Minn, H. Tupakointi ja syöpä...»149.
- Det är viktigt att diskutera vikten av att sluta röka med cancerpatienterna. De bör informeras om fördelarna med att sluta och erbjudas hjälp med att avvänja sig från tobak.
Psykiatriska patienter
- Rekommendation: Avvänjningstjänster för psykiatriska patienter kräver särskild uppmärksamhet. Avvänjningsbehandlingar kan genomföras med motsvarande metoder som för friska, men sjukdomens karaktär och den medicinering som används bör beaktas i det individuella genomförandet av behandlingen.
- Rökning är 2–4 gånger vanligare bland personer med psykisk sjukdom än bland friska «Lasser K, Boyd JW, Woolhandler S, ym. Smoking and ...»36, «Hickman NJ 3rd, Delucchi KL, Prochaska JJ. A popul...»153, «Smith PH, Mazure CM, McKee SA. Smoking and mental ...»154, «Lawrence D, Mitrou F, Zubrick SR. Smoking and ment...»155. I västvärlden röker upp till 80 procent av dem som lider av schizofreni «Lohr JB, Flynn K. Smoking and schizophrenia. Schiz...»156, «Li Y, Cao XL, Zhong BL, ym. Smoking in male patien...»157, «Cao XL, Li Y, Zhong BL, ym. Current cigarette smok...»158, «Keltner NL, Grant JS. Smoke, smoke, smoke that cig...»159 och 30–45 procent av dem som lider av depression «Heffner JL, Strawn JR, DelBello MP, ym. The co-occ...»160. Rökningen bland psykiskt sjuka har förblivit oförändrad även om rökningen bland den övriga befolkningen har minskat «Cook BL, Wayne GF, Kafali EN, ym. Trends in smokin...»161.
- Personer med svår psykisk störning dör 10–20 år tidigare än den övriga befolkningen «Westman J, Eriksson SV, Gissler M, ym. Increased c...»162. Den förtida dödligheten beror huvudsakligen på sjukdomar orsakade av tobak «Lasser K, Boyd JW, Woolhandler S, ym. Smoking and ...»36 «Parks J, Svendsen D, Singer P, Foti M. Morbidity a...»163.
- Uppföljningen av avvänjningsbehandlingen av psykiatriska patienter bör ordnas så att behandlingens effekt och inverkan på den psykiska hälsan eller psykofarmaka kan kontrolleras «Rüther T, Bobes J, De Hert M, ym. EPA guidance on ...»164. Avvänjning av mentalvårdspatienter bör också ordnas i samband med psykiatrisk sjukhusvård.
- Avvänjning från tobak förbättrar den psykiska hälsan «Tupakasta vieroitus parantaa mielenterveyttä.»A. Att sluta röka minskar till exempel depression, ångest och stress samt förbättrar sinnesstämningen. Patienter med depressions- och affektiva symtom fick betydande nytta av att sluta röka «Taylor G, McNeill A, Girling A, ym. Change in ment...»165.
- Personer som lider av depression eller tidigare haft depression har nytta av depressionsläkemedel eller psykisk behandling under avvänjningen «Masennusta sairastavat ja aikaisemmin masennuksen sairastaneet hyötyvät masennuslääkkeistä tai psyykkisestä hoidosta vieroitushoidon aikana.»A.
- Vareniklin, bupropion och nikotinersättningsbehandling är effektiva och säkra vid tobaksavvänjning för psykiatriska patienter «Varenikliini, bupropioni ja nikotiinikorvaushoito ovat tehokkaita ja turvallisia psykiatristen potilaiden tupakasta vieroituksessa.»A. Behandlingstiden bör vara minst 12 veckor, men att fortsätta behandlingen i upp till ett år stöder rökfriheten «Evins AE, Cather C. Effective Cessation Strategies...»166, «Cather C, Pachas GN, Cieslak KM, ym. Achieving Smo...»167. Depressionssymtom hos personer med somatiska kroniska sjukdomar kan försvåra avvänjningen «Pitkäaikaissairaiden masennusoireet voivat huonontaa tupakasta vieroituksen onnistumista.»B.
Multiberoende
- Rekommendation: Behandling av rusmedelsberoende bör kombineras med behandling av tobaks- och nikotinberoende.
- Det är vanligt att personer med alkohol- och drogberoende röker. Enligt en engelsk studie rökte 48,7 procent av över 100 000 personer som genomgick drogavvänjning. Rökning var vanligast bland opioidanvändare (61,7 %) «Hayhurst KP, Jones A, Cairns D, ym. Tobacco Smokin...»168. I en amerikansk hälsoundersökning rökte 37,8 procent av över 800 000 personer som överkonsumerade alkohol «Weinberger AH, Pacek LR, Giovenco D, ym. Cigarette...»169.
- Behandlingen av rusmedelsberoende bör kombineras med behandling av tobaks- och nikotinberoende, eftersom det underlättar behandlingen av rusmedelsberoendet.
- Beroendeframkallande ämnen verkar i samma riktning i hjärnan, vilket innebär att det med tanke på behandlingen är fråga om samma beroendesjukdom. I regel ger behandling av endast ett beroende inte full effekt.
- Samtidig avvänjning från tobak och droger effektiverar uppenbarligen tobaksavvänjningen, och utgör inte ett hinder för att avvänjningen skall lyckas «Samanaikainen tupakasta ja päihteistä vieroitus ilmeisesti lisää tupakasta vieroittumista eikä se haittaa päihdevieroituksessa onnistumista.»B. Cannabisanvändare slutar röka ungefär hälften så sällan som de som inte använder cannabis «Weinberger AH, Pacek LR, Wall MM, ym. Cigarette sm...»170. Bland opioidberoende motsvarar procenten som slutar röka endast en tredjedel av procenten som slutar bland personer som inte använder opioider «Parker MA, Weinberger AH, Villanti AC. Quit ratios...»171.
- Möjligheten till missbruk av bupropion (genom inhalering eller injicering) bör beaktas i avvänjningsbehandlingen för missbrukare.
- Vid enheter för missbruksavvänjning bör man också stödja tobaksavvänjning bland personalen, eftersom rökning bland de anställda ökar patienternas rökning och minskar det stöd som ges för tobaksavvänjning «Guydish J, Le T, Hosakote S, ym. Tobacco use among...»172.
Munsjukdomar
- Rekommendation: Munvårdsspersonalen bör delta i avvänjningen av patienter som använder tobaks- och nikotinprodukter. En avvänjningsintervention är särskilt viktig bland unga och patienter som har konstaterats ha periodontala sjukdomar eller sjukdomar i munnens slemhinna på grund av tobaks- och nikotinprodukter.
- Användning av tobaksprodukter och i synnerhet samtidig användning av tobaksprodukter och alkohol ökar risken för muncancer och därmed förknippad dödlighet «Siddiqi K, Shah S, Abbas SM, ym. Global burden of ...»173. Rökning ökar risken för leukoplakier och muncancer «Tupakointi lisää leukoplakioiden ja suusyövän vaaraa.»A. Svenskt snus torde inte ha någon inverkan på risken för muncancer «Swedish snuff use may increase the risk of death, but not the risk of oral cancer.»C.
- Rökning ökar risken för parodontit och tandförlust «Tupakointi ilmeisesti lisää tupakoivien nuorten (15–25-vuotiaiden) alveoliluukadon riskiä, heiltä löytyy enemmän parodontiittiin liittyviä patogeenejä, ja heillä todetaan enemmän parodontiittia kuin samanikäisillä nuorilla, jotka eivät tupakoi.»B, «Tupakointi huonontaa merkittävästi parodontiumin terveydentilaa, lisää alveoliluukatoa, heikentää parodontiumin paranemista ja suurentaa hampaiden menettäminen riskiä.»A, «Parodontiitin etenemistä ja hampaiden menetystä ylläpitohoidon aikana ennustavat potilaan tupakointi, epäsäännöllinen ylläpitohoidossa käynti, parodontiitin vaikeusaste alkutilanteessa ja jäännöstaskujen määrä ylläpitohoidon aikana.»A och försämrar prognosen för tandimplantat «Atieh MA, Alsabeeha NH, Faggion CM Jr, ym. The fre...»174, «Dreyer H, Grischke J, Tiede C, ym. Epidemiology an...»175.
- De som använder e-cigaretter har större benägenhet för karies «Vemulapalli A, Mandapati SR, Kotha A, ym. Associat...»176.
- Avvänjningen från tobaksprodukter som genomförs av munvårdspersonal är uppenbarligen effektiv «Suun terveydenhuollon ammattihenkilöiden toteuttama tupakkatuotteista vieroitus on ilmeisesti tehokasta.»B och kostnadseffektiv «Feldman I, Helgason AR, Johansson P, ym. Cost-effe...»177. En intervention är särskilt viktig när patienten har sjukdomar i munnens slemhinna (gingivarecession, leukoplaki, muncancer) eller sjukdomar i fästvävnaden (parodontit eller periimplantit) eller när man planerar att sätta in tandimplantat.
- Tobaksavvänjning är effektiv för patienter med cancer i huvud- och halsregionen «Klemp I, Steffenssen M, Bakholdt V, ym. Counseling...»178.
- Att sluta röka har positiv inverkan på munhälsan. Det förbättrar till exempel behandlingsresultatet och prognosen för parodontit «Tupakoinnin lopettaneilla ientaskut paranevat paremmin ja luukadon eteneminen hidastuu verrattuna tupakoitsijoihin.»A.
- Vid undersökningar av munnen och hälsoundersökningar bör alla patienter tillfrågas om rökning och användning av andra tobaks- och nikotinprodukter och uppmanas att sluta använda dem. I förebyggandet av munsjukdomar är intervention särskilt viktig bland unga.
- Det har utarbetats en verksamhetsmodell för avvänjning från tobaks- och nikotinprodukter inom munhälsovården «Tupakka- ja nikotiinituotteista vieroitus suun terveydenhuollossa»28.
Kirurgi- och sjukhuspatienter
- Rekommendation: En sjukhusvistelse kan möjliggöra tobaksavvänjning. Behandling som syftar till att sluta röka bör alltid inledas direkt när sjukdomar som orsakas av tobak uppkommer.
- Rökning ökar avsevärt operationskomplikationer, såsom sårinfektioner, hjärt- och lungproblem under och efter operationer samt långsammare sårläkning «Kyrö A, Koljonen V. Tupakasta vieroituksen vaikutu...»179.
- Att sluta röka före en operation har konstaterats minska alla komplikationer med 30–40 procent jämfört med om man fortsätter röka «Mills E, Eyawo O, Lockhart I, ym. Smoking cessatio...»180, «Liu D, Zhu L, Yang C. The effect of preoperative s...»181.
- Det är nyttigt och säkert att sluta röka strax före en operation, men den bästa nyttan för att minska risken för komplikationer fås om patienten slutar röka 1–2 månader före operationen «Wong J, Lam DP, Abrishami A, ym. Short-term preope...»182.
- Preoperativ tobaksavvänjning minskar operationskomplikationerna och förbättrar möjligheterna för en bestående rökfrihet «Preoperatiivinen tupakasta vieroitus vähentää leikkauskomplikaatioita ja auttaa pysyvään tupakoimattomuuteen.»A.
- Tobaksavvänjning som inletts under en sjukhusvistelse är effektiv «Sairaalahoidon aikana käynnistyneet tupakasta vieroitukset ovat tehokkaita.»A.
- En förestående operation har konstaterats vara en viktig motivationsfaktor för att sluta röka. I och med detta fördubblas sannolikheten för att lyckas. Redan när en operation planeras eller patienten remitteras till operationsbedömning bör man uppmuntra patienten att sluta röka och ordna det stöd för avvänjningen som behövs, inklusive eventuella läkemedelsbehandlingar. Avvänjningsprocessen och stödet för att sluta röka bör fortsätta på sjukhuset efter operationen och efter utskrivningen från sjukhuset.
- Samarbetet mellan primärvården och den specialiserade sjukvården är centralt och de regionala modellerna för att vara rökfri/nikotinfri inför en operation samt vårdkedjorna bör utvecklas och upprätthållas «Grönholm A, Karhunen-Enckell U, Liira H. Tupakasta...»183.
- Undersökningar visar att man i Finland bör öka användningen av verksamhetsmodeller där man inför elektiva operationer kräver rökfrihet/nikotinfrihet och aktivt stöder avvänjning.
Användare av snus, nikotinpåsar, e-cigaretter och nya tobaks- och nikotinprodukter
- I rökfria tobaksprodukter suger man i sig, tuggar eller har tobaken mot slemhinnorna i näsan eller munhålan. Den mest kända produkten i Finland är svenskt snus.
- Nikotinpåsar (nikotinsnus) är produkter som påminner om snus. Nikotinpåsarna innehåller inte delar av tobaksväxter utan kemiskt framställt pulver som innehåller nikotin. I pulvret ingår ofta smakämnen, varav mentol är det vanligaste. Det vita nikotinpulvret är förpackat på ett sätt som påminner om snus och påsarna används på samma sätt som snus under överläppen «Nikotiinipussit»29.
- Alla rökfria tobaks- och nikotinprodukter orsakar beroende.
- Avvänjningsbehandlingar som syftar till förändrat beteende är effektiva hos vuxna, men inte hos unga «Nethan ST, Sinha DN, Sharma S, ym. Behavioral Inte...»184.
- Tillförlitligt belägg gällande nyttan av vareniklin vid snusavvänjning saknas «Luotettava näyttö varenikliinin hyödystä nuuskasta vieroituksessa puuttuu.»D. Bupropion eller nikotinersättningsbehandlingar är inte heller till nytta vid snusavvänjning «Ebbert JO, Elrashidi MY, Stead LF. Interventions f...»185.
- Det finns tills vidare lite forskning om metoder som fungerar för att sluta använda e-cigaretter och forskningen har fokuserat på olika mobila hjälpmetoder. Att erbjuda individuellt stöd tillsammans med dessa metoder kan hjälpa personer att sluta «Amin S, Pokhrel P, Elwir T, ym. A systematic revie...»186.
- Vid avvänjning från nikotinprodukter kan i regel samma metoder tillämpas som vid avvänjning från tobak «Solimini R, Ruokolainen O, Cselko Z, ym. Good Prac...»187.
Val av avvänjningsbehandling
- Alla avvänjningsåtgärder främjar rökstopp, men vid avvänjningen av varje rökare bör man sträva efter att använda den effektivaste individuella behandlingen.
- Effekten av olika avvänjningsmetoder varierar. De beskrivna resultaten av behandlingarnas effekt är riktgivande och alla avvänjningsbehandlingar har inte undersökts i Finland.
- Samma avvänjningsbehandlingar kan användas för kvinnor och män. Den relativa effekten av olika behandlingsformer kan dock variera beroende på kön «Tupakoinnin lopettaminen ja sukupuoli»30.
- Genom att inkludera avvänjningsläkemedel (bupropion «Bupropioni on tehokas vieroituslääke tupakoinnin lopettamisessa.»A, nortriptylin «Nortriptyliini on tehokas vieroituslääke tupakoinnin lopettamisessa aikuisilla, joilla ei ole merkittäviä sairauksia.»A eller vareniklin «Varenikliini on tehokkain lääke vieroitushoitoon.»A) eller nikotinersättningsbehandling «Kaikki nikotiinikorvaushoitovalmisteet tehoavat tupakasta vieroituksessa ja lisäävät onnistumismahdollisuutta noin 1,5–2-kertaiseksi riippumatta muusta vieroitustuesta.»A i vilken avvänjningsbehandling som helst förbättras resultatet 1,5–2,5 gånger. Att lägga till grupphandledning till vilken avvänjningsbehandling som helst förbättrar resultatet till det dubbla «Ryhmäohjaus on tupakasta vieroituksessa yhtä tehokas kuin intensiivinen yksilöohjaus ja tehokkaampi kuin opasmateriaali tai lyhyt yksilöohjaus.»A.
Ekonomisk information
- Se jämförelsen av effekt, kostnader och behandlingsrespons för avvänjningshandledning och avvänjningsläkemedel vid tobaksavvänjning «hoi40020a.pdf»1(PDF) och mer information «The number needed to treat (NNT) and cost per responder for behavioural interventions for smoking cessation»31, «The number needed to treat (NNT) and cost per responder for pharmacological interventions for smoking cessation»32 samt en video om hur man läser tabellen «Hoitovasteen kustannukset Käypä hoito -suosituksissa: näin luen taulukoita (video)»33.
- Även om cirka 30 samtal (NNT 30) behövs för lyckad avvänjning med hjälp av några minuters avvänjningssamtal med en läkare, är samtal den mest kostnadseffektiva avvänjningsbehandlingen.
- Med både grupphandleding och vareniklinbehandling lyckas avvänjningen för en av 12–14 patienter. Om en lyckad avvänjning uppnås efter ett kort samtal med en läkare är kostnaderna dock endast cirka en tredjedel av kostnaderna jämfört med en lyckad avvänjning som uppnås genom grupphandledning och vareniklinbehandling.
Avvänjningsplan
- Rekommendation: Gör alltid upp en individuell avvänjningsplan tillsammans med patienten och dokumentera den i vårdplanen.
- Vårdpersonalens stöd till en person som genomgår avvänjning från tobak grundar sig på identifiering av personens behov. Bra verktyg är samtal med läkare «Lääkärin toteuttama muutaman minuutin interventio lisää tupakoinnin lopettamisen todennäköisyyttä. Intensiteetin lisääntyessä tupakoinnin lopettaneiden määrä lisääntyy jonkin verran.»A och sjukskötare «Hoitajan antama vieroitusohjaus on tehokkaampaa kuin pelkkä lopettamiskehotus tai lyhyt keskustelu.»A på mottagningen «Keskustelu potilaan kanssa, joka ei ole nyt valmis lopettamaan tupakointia (5 R)»19 samt kartläggning av tobaks- och nikotinberoende «Tupakka- ja nikotiiniriippuvuus»1, «Nuorten tupakka- ja nikotiiniriippuvuus ja sen arviointi»11.
- I avvänjningsplanen dokumenteras det man har kommit överens om i avvänjningshandledningen,
såsom
- tidtabell för avvänjningen, möten och handledning «Ryhmäohjaus on tupakasta vieroituksessa yhtä tehokas kuin intensiivinen yksilöohjaus ja tehokkaampi kuin opasmateriaali tai lyhyt yksilöohjaus.»A, «Lääkärin toteuttama muutaman minuutin interventio lisää tupakoinnin lopettamisen todennäköisyyttä. Intensiteetin lisääntyessä tupakoinnin lopettaneiden määrä lisääntyy jonkin verran.»A, «Hoitajan antama vieroitusohjaus on tehokkaampaa kuin pelkkä lopettamiskehotus tai lyhyt keskustelu.»A, «Puhelimitse annettava vieroitusohjaus on tehokasta, kun ohjauskertoja on useampia kuin yksi.»A, «Suun terveydenhuollon ammattihenkilöiden toteuttama tupakkatuotteista vieroitus on ilmeisesti tehokasta.»B
- läkemedel som används «Varenikliini on tehokkain lääke vieroitushoitoon.»A, «Bupropioni on tehokas vieroituslääke tupakoinnin lopettamisessa.»A, «Kaikki nikotiinikorvaushoitovalmisteet tehoavat tupakasta vieroituksessa ja lisäävät onnistumismahdollisuutta noin 1,5–2-kertaiseksi riippumatta muusta vieroitustuesta.»A, «Nikotiinilaastarin yhdistäminen lyhytvaikutteiseen nikotiinikorvaushoito-valmisteeseen on tehokkaampaa kuin vain yhden nikotiinikorvaushoitovalmisteen käyttö.»A.
- När avvänjningsplanen görs upp är det bra att tala om tidigare försök att sluta, relapser, och att förutse nödvändigt förebyggande av relaps «Varenikliini- tai nikotiinikorvaushoito saattavat auttaa relapsin estossa.»C.
- Det finns få forskningsrön om betydelsen av en avvänjningsplan. Avvänjningsplanering som patienten själv genomför verkar dock hjälpa om patienten med hjälp av den på ett mångsidigt sätt är förberedd på svårigheter i anslutning till avvänjningen (t.ex. abstinenssymtom, röksug, relapser) «de Vries H, Eggers SM, Bolman C. The role of actio...»188.
- Redan en kortfattad plan konkretiserar de överenskomna avvänjningsstegen för både den som skall sluta och för teamet som behandlar personen. Exempel på en avvänjningsplan som dokumenterats i vårdplanen: «Terveys- ja hoitosuunnitelmaesimerkki tupakasta vieroituksessa»34.
Relapser är vanliga vid tobaksavvänjning
- Med relaps (återfall) avses att man börjar röka på nytt.
- Att rökningen återupptas är inte ett tecken på att avvänjningen har misslyckats slutgiltigt. De som har slutat röka har i genomsnitt försökt sluta 3–4 gånger innan de lyckas permanent «Curry SJ, McBride CM. Relapse prevention for smoki...»189, «Helakorpi S, Patja K, Prättälä R, Uutela A. Suomal...»190. Individuella orsaker till uppfattningar, attityder och beteenden som lett till relapser bör bemötas med förståelse.
- Att sluta röka borde uppfattas som en långvarig process som kan ta till och med flera år, Under denna process måste rökaren leta efter nya modeller att använda i situationer där hen vill röka.
- Upp till mer än hälften av dem som slutar röka börjar röka på nytt 6–12 månader efter att de slutat «Hughes JR, Keely J, Naud S. Shape of the relapse c...»191, «Borland R, Partos TR, Yong HH, ym. How much unsucc...»192. Det lönar sig att utnyttja erfarenheterna från tidigare försök i avvänjningsplaneringen.
- Upprepade återfall är kännetecknande för en kronisk sjukdom «Fiore MC, Jaén CR, Baker TB, et al. Treating Tobac...»193. Patienten får inte skuldbeläggas för dem, utan bör uppmuntras att sluta på nytt. De som börjat röka igen kan stöd av likställda.
- Återfall sker oftast inom 3 månader efter att man har slutat «Ockene JK, Emmons KM, Mermelstein RJ, ym. Relapse ...»194, «Hunt WA, Barnett LW, Branch LG. Relapse rates in a...»195, «Gulliver SB, Hughes JR, Solomon LJ, ym. An investi...»196, «Garvey AJ, Bliss RE, Hitchcock JL, ym. Predictors ...»197.
- Kraftigt nikotinberoende och abstinenssymtom till följd av det är centrala riskfaktorer för att återuppta användningen «Fiore MC, Jaén CR, Baker TB, et al. Treating Tobac...»193, «al'Absi M, Carr SB, Bongard S. Anger and psychobio...»198, «Piasecki TM, Niaura R, Shadel WG, ym. Smoking with...»199, «Swan GE, Ward MM, Jack LM. Abstinence effects as p...»200.
- Upprepade enstaka återfall (kortvarig rökning) vid avvänjning från tobak leder lätt till att man igen börjar röka permanent «Brandon TH, Vidrine JI, Litvin EB. Relapse and rel...»201, «Kirchner TR, Shiffman S, Wileyto EP. Relapse dynam...»202, «Shiffman S. Reflections on smoking relapse researc...»203.
- Andra riskfaktorer är brist på motivation «Abrams D, Niaura R, Brown RA, Emmons KM, Goldstein...»49, «Brandon TH, Vidrine JI, Litvin EB. Relapse and rel...»201, «Shiffman S. Reflections on smoking relapse researc...»203, psykiska problem «Pitkäaikaissairaiden masennusoireet voivat huonontaa tupakasta vieroituksen onnistumista.»B, tobaksrökning bland familjemedlemmar eller på arbetsplatsen «Fiore MC, Jaén CR, Baker TB, et al. Treating Tobac...»193, «Buczkowski K, Marcinowicz L, Czachowski S, ym. Mot...»204, problem med viktkontrollen «Ockene JK, Emmons KM, Mermelstein RJ, ym. Relapse ...»194, «Tupakoinnin lopettaminen ja painon muutokset»16, stress «al'Absi M, Carr SB, Bongard S. Anger and psychobio...»198, «Piasecki TM, Niaura R, Shadel WG, ym. Smoking with...»199, «Swan GE, Ward MM, Jack LM. Abstinence effects as p...»200, alkoholanvändning «Alkoholi ja tupakointi»12 och kaffedrickande «Kofeiinituotteet ja tupakoinnin lopettamisen vieroitusoireet»15.
Förhindrande av relaps
- Med förhindrande av relapser avses en behandling som pågår längre än en normal behandling och som syftar till att förbli rökfri och förhindra relaps. Med det avses också behandlingar som kortvarigt stöder personer som börjat röka på nytt och personer som har enstaka återfall.
- Behandling med vareniklin eller nikotinersättning kan hjälpa till att förhindra relaps «Varenikliini- tai nikotiinikorvaushoito saattavat auttaa relapsin estossa.»C.
- Det är bra att kalla dem som slutar röka till ett uppföljningsbesök 1–2 veckor efter att avvänjningsbehandlingen inleddes för att möjliggöra en individuell bedömning av behovet av att förhindra relaps.
- Rökfrihet hos en patient som får sjukhusvård stöds genom dagliga avvänjningssamtal.
- Relapser föregås av att den som slutar röka vacklar i tron på sin förmåga att sluta röka «Kirchner TR, Shiffman S, Wileyto EP. Relapse dynam...»202, «Shiffman S. Reflections on smoking relapse researc...»203. Rökarens tro på sin egen förmåga bör stärkas och rökaren bör uppmuntras att söka metoder som stöder tilliten till den egna förmågan.
- Man bör berätta för rökaren att även relapser är en del av processen med att sluta röka och att man inte skall skämmas för dem eller vara rädd för att misslyckas.
- Rökare bör uppmuntras att utarbeta förebyggande verksamhetsmodeller för situationer där frestelsen att börja röka på nytt är stor. Man kan tillsammans med rökaren gå igenom orsakerna till en relaps och göra upp en plan för hur man kan undvika relapser i framtiden.
- Rökare bör informeras om nikotinabstinenssymtom och om deras karaktär och varaktighet samt om eventuell läkemedelsbehandling av abstinenssymtomen, identifiering av situationer där risk för relaps föreligger samt åtgärder efter ett enskilt återfall. Rökare bör också informeras om psykiskt beroende och om att röksuget är långvarigt.
Organisation av förebyggande av och avvänjning från användning av tobaks- och nikotinprodukter
- Rekommendation: Överallt inom hälso- och sjukvården bör man känna till rökningens betydelse som riskfaktor för sjukdomar och patienternas rökvanor. Användningen av tobaks- och nikotinprodukter måste förebyggas och patienterna måste uppmanas att sluta använda dem. Dessutom bör patienterna rekommenderas avvänjning och vid behov hänvisas till fortsatt behandling.
- På rådgivningen bör man uppmärksamma rökande föräldrar på fördelarna med att sluta röka och de risker som tobaks- och nikotinprodukter medför för barnet, inklusive ökad risk för att börja röka.
- Det är viktigt att man inom i synnerhet skol- och studerandehälsovården, preventivrådgivningen och munhälsovården är aktiva när det gäller att förebygga att barn och unga testar tobaks- och nikotinprodukter samt bidrar till att användningen upphör i ett tidigt skede.
- Alla rökare bör erbjudas avvänjning. Man bör särskilt satsa på patienter som lider av sjukdomar som orsakats av tobak och sådana patienter vars sjukdomsförlopp, behandling eller tillfrisknande väsentligt påverkas av rökning.
- I vårdplanen bör man för rökare i samarbete med patienten fastställa målen för och genomförandet av avvänjningen.
- När avvänjningen inleds ordnas vårdkontakter för patienten efter 1–2 veckor, 1 månad och 3 månader. Uppföljningsintervallen anpassas efter det individuella behovet.
- Vårdenheterna bör uppdatera sin behandlingsprocess för tobaksavvänjning i enlighet med riktlinjerna i denna rekommendation.
- Genom att utbilda vårdpersonal kan man förbättra utredningen av rökvanor, uppmana fler att sluta röka, öka tillgången till avvänjningshandledning och hänvisa fler till telefonrådgivning «Terveydenhuollon ammattihenkilöiden kouluttautumisella saatetaan lisätä tupakoinnin tilan selvittämistä, lopetuskehotuksen antamista, vieroitusohjauksen tarjoamista ja neuvontapuhelinpalveluun ohjaamista.»C.
- Vårdpersonal bör stöda patienten i att sluta röka genom att föra det på tal minst en gång om året.
- Vårdpersonalen bör i samband med annan vård föra användningen av tobaks- och nikotinprodukter på tal och erbjuda avvänjningsbehandling till alla som önskar det.
- Avvänjningsklinikernas behandlingsresultat är bättre än primärvårdens «Brose LS, West R, McDermott MS, ym. What makes for...»205. Varje välfärdsområde bör ha en enhet eller en grupp för tobaksavvänjning samt personer som ansvarar för avvänjningen.
- Avvänjningsenheten bör behärska alla kända effektiva avvänjningsmetoder, organisera användningen av dem inom sitt område och fungera som konsultationsenhet för den övriga hälso- och sjukvården.
- Inom alla områden i den specialiserade sjukvården bör man uppmuntra till rökfrihet, inleda avvänjning och vid behov hänvisa patienterna till fortsatt vård.
- Att föra användningen av tobaks- och nikotinprodukter på tal och åtminstone en kort avvänjningsintervention bör införas i de riksomfattande riktlinjerna och regionala vårdkedjorna för alla de sjukdomsgrupper där det är viktigt att minska på rökningen.
- Apotekspersonalen bör handleda i avvänjningen och följa upp att läkemedelsbehandlingen genomförs på rätt sätt «Tupakasta vieroitus apteekissa – toteuttamismuodot ja savuttomuusneuvontaa edistävät tekijät»22.
- När man organiserar avvänjning från tobak bör man fästa särskild uppmärksamhet vid tillräcklig kompetens.
- Vårdpersonal bör utbilda sig i hantering av avvänjningsmetoder «Lancaster T, Silagy C, Fowler G. Training health p...»206.
- Särskild uppmärksamhet bör fästas vid den regionala organisationen av tobaks- och nikotinberoendeprofylax och avvänjning i samarbete med social- och undervisningssektorn samt medborgarorganisationer (ungdoms- och idrottsorganisationer) och patientorganisationer.
- Samarbetet mellan primärvården och den specialiserade sjukvården är centralt. Verksamhetsmodellen
Rökfri hälso- och sjukvård främjar rökfrihet «https://www.steso.fi/savuton-sairaala»7. På Stesos webbplats finns material som kan utnyttjas för att utveckla den egna organisationens
verksamhet.
- Information som stöd för utvecklingen av tobaksavvänjningen samt exempel på olika verksamhetsmodeller finns också på THL:s webbplats «https://www.thl.fi/tupakkavieroitus»8.
- Arbetsgruppen föreslår att vården i Finland skall organiseras enligt tabell «Organisation av vården vid olika verksamhetspunkter inom hälso- och sjukvården ...»5.
| Uppgifter | Kompetens | |
|---|---|---|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Enheten för tobaks- och nikotinavvänjning
- Rekommendation: I alla välfärdsområden inrättas en avvänjningsenhet eller grupp som ansvarar för avvänjningen och ansvarspersoner utnämns som stöder avvänjningen från tobaks- och nikotinprodukter i regionen.
- Avvänjningsenheterna eller grupperna som ansvarar för avvänjningen fungerar som samordningscentraler för avvänjningen från tobaks- och nikotinprodukter. De upprätthåller information om avvänjningstjänsterna och personalens utbildning i regionen, planerar och utvecklar åtgärder mot användningen av tobaks- och nikotinprodukter och erbjuder multiprofessionella avvänjningstjänster som stöd för avvänjningstjänsterna på basnivå (primärvården och företagshälsovården).
- Den ansvariga instansen samarbetar och utnyttjar strukturerna för förebyggande rusmedelsarbete samt främjande av välfärd och hälsa.
Utveckling av avvänjningskompetens
- Rekommendation: Personalens avvänjningskompetens bör utvecklas och verksamhetssätten förenhetligas.
- Avvänjning bör erbjudas alla rökare, sålunda bör alla inom vårdpersonalen kunna identifiera rökningsvanor, inleda avvänjning och vid behov hänvisa patienterna till fortsatt behandling «Fiore MC, Jaén CR, Baker TB, et al. Treating Tobac...»193.
- När avvänjningen organiseras bör man se till att personalen har tillräcklig sakkunskap,
eftersom personalens kompetens främjar genomförandet av interventionerna och ökar
deras effekt.
- I Finland har läkarnas och tandläkarnas aktivitet gällande avvänjning varit obetydlig, och de upplever att det finns brister i deras avvänjningskompetens «Keto J, Jokelainen J, Timonen M, ym. Physicians di...»207, «Grönholm A, Litkey D, Jokelainen J, ym. Finnish De...»208.
- Utbildning ökar viljan att erbjuda avvänjningshandledning «Gordon JS, Mahabee-Gittens EM, Andrews JA, ym. A r...»209, «Flemming K, Graham H, McCaughan D, ym. Health prof...»210.
- Om man själv röker kan viljan att erbjuda patienter avvänjningshandledning minska «Duaso MJ, Bakhshi S, Mujika A, ym. Nurses' smoking...»211.
- Individuell handledning av en handledare som specialiserat sig på avvänjning är effektivare än enbart en uppmaning om att sluta, sedvanlig behandling eller egenvård – både med och utan läkemedelsbehandling «Vieroitukseen erikoistuneen ohjaajan antama yksilöohjaus on tehokkaampaa kuin pelkkä lopettamiskehotus, tavanomainen hoito tai itsehoito – sekä ilman lääkehoitoa että lääkehoidon kanssa.»A.
- Kunskap om handledningsmetoder som stöder livsstilsförändring främjar genomförandet av avvänjningen «Elämäntapamuutoksen ohjaus tupakasta vieroituksessa»18.
- Även på mottagningar med hög arbetstakt bör man föra användning av tobaks- och nikotinprodukter och avvänjning på tal, eftersom det medför hälsofördelar för individer och minskar samhällets kostnader «Maciosek MV, LaFrance AB, Dehmer SP, ym. Health Be...»212.
- Systematiska verksamhetsmodeller för avvänjningshandledning som innehåller utbildning och dokumentering av handledningen ökar den avvänjningshandledning som yrkesutbildade personer genomför «Katz DA, Holman J, Johnson S, ym. Implementing smo...»213.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Allmänmedicinska föreningen i Finland
För mer information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Peter Nyberg
Litteratur
Tobaks- och nikotinberoende – profylax och behandling. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Allmänmedicinska föreningen i Finland. Helsingfors: Finska Läkarföreningen Duodecim, 2024 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»9
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- GBD 2015 Risk Factors Collaborators. Global, regional, and national comparative risk assessment of 79 behavioural, environmental and occupational, and metabolic risks or clusters of risks, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016;388(10053):1659-1724 «PMID: 27733284»PubMed
- Terveyden ja hyvinvoinnin laitos. Tautiluokitus ICD-10. 2011, Suomalainen 3. uudistettu painos Maailman terveysjärjestön (WHO) luokituksesta ICD-10. Linkki tarkistettu 6.12.2023 https://thl.fi/documents/10531/1449887/ICD-10.pdf/8091c7cc-fda6-4e86-8ef9-7790d8d6a1a2 «https://thl.fi/documents/10531/1449887/ICD-10.pdf/8091c7cc-fda6-4e86-8ef9-7790d8d6a1a2»10
- Kvist M, Savolainen T (toim.). ICPC-2 Perusterveydenhuollon kansainvälinen luokitus. Kuntaliiton verkkojulkaisu 2010 Linkki tarkistettu 6.12.2023 https://www.kuntaliitto.fi/julkaisut/2010/1344-icpc-2-perusterveydenhuollon-kansainvalinen-luokitus «https://www.kuntaliitto.fi/julkaisut/2010/1344-icpc-2-perusterveydenhuollon-kansainvalinen-luokitus»11
- Tilasto- ja indikaattoripankki Sotkanet. Terveyden ja hyvinvoinnin laitos. Päivittäin tupakoivien osuus (%), 20 - 64-vuotiaat (ind. 4405), Viitattu 27.9.2023 www.sotkanet.fi «http://www.sotkanet.fi»12
- Tilasto- ja indikaattoripankki Sotkanet. Terveyden ja hyvinvoinnin laitos. Päivittäin tupakoivien osuus (%), keskitason koulutusinfo (ind. 4409), Päivittäin tupakoivien osuus (%), korkea koulutusinfo (ind. 4410), Päivittäin tupakoivien osuus (%), matala koulutusinfo (ind. 4408). Viitattu 27.9.2023 www.sotkanet.fi «http://www.sotkanet.fi»12
- Suomen virallinen tilasto, Perinataalitilasto – synnyttäjät, synnytykset ja vastasyntyneet. THL. Ennakkotieto: Perinataalitilasto – synnyttäjät, synnytykset ja vastasyntyneet 2021, Linkki tarkistettu 6.12.2023 https://urn.fi/URN:NBN:fi-fe2022112867358 «https://urn.fi/URN:NBN:fi-fe2022112867358»13
- THL. Terve Suomi tutkimus 2022-2023. Linkki tarkistettu 8.12.2023 https://repo.thl.fi/sites/tervesuomi/ilmioraportit_2023/tupakka_ja_nikotiinituotteiden_kaytto.html «https://repo.thl.fi/sites/tervesuomi/ilmioraportit_2023/tupakka_ja_nikotiinituotteiden_kaytto.html»14
- Tupakkatilasto 2022. THL. Tilastoraportti 58/2023. https://urn.fi/URN:NBN:fi-fe20231024141156 «https://urn.fi/URN:NBN:fi-fe20231024141156»15
- Tilasto- ja indikaattoripankki Sotkanet. Terveyden ja hyvinvoinnin laitos. Tupakointi ja nuuskaaminen (ryhmä-id 769). Viitattu 27.9.2023 www.sotkanet.fi «http://www.sotkanet.fi»12
- Ollila H, Ruokolainen O. Tupakka- ja nikotiinituotteiden käyttö ja hankintatavat nuorilla oppilaitostyypeittäin 2017–2023. Tutkimuksesta tiiviisti 49/2023. Terveyden ja hyvinvoinnin laitos, Helsinki. Linkki tarkistettu 6.12.2023 https://urn.fi/URN:ISBN:978-952-408-159-7 «https://urn.fi/URN:ISBN:978-952-408-159-7»16
- Raitasalo K, Bye EK, Pisinger C, ym. Single, Dual, and Triple Use of Cigarettes, e-Cigarettes, and Snus among Adolescents in the Nordic Countries. Int J Environ Res Public Health 2022;19(2): «PMID: 35055504»PubMed
- Viljakainen A, Jääskeläinen M, Ruokolainen O, Ollila H, Laatikainen T. Tupakoinnin yhteiskunnalliset kustannukset 2020 ja vertailu vuoteen 2012. Tutkimuksesta tiiviisti 52/2022. Terveyden ja hyvinvoinnin laitos, Helsinki. Linkki tarkistettu 6.12.2023 https://urn.fi/URN:ISBN:978-952-343-975-7 «https://urn.fi/URN:ISBN:978-952-343-975-7»17
- Terveyden ja hyvinvoinnin laitos. Tupakkatilasto. Suomen virallinen tilasto. Saatavilla osoitteesta http://www.thl.fi/tilastot/tupakkatilasto «http://www.thl.fi/tilastot/tupakkatilasto»18
- Terveyden ja hyvinvoinnin laitos. Sotkanet.fi. Tilasto- ja indikaattoripankki. Saatavilla osoitteesta www.sotkanet.fi «http://www.sotkanet.fi»12
- National Center for Chronic Disease Prevention and Health Promotion (US) Office on Smoking and Health. 2014;(): «PMID: 24455788»PubMed
- WHO monograph on tobacco cessation and oral health integration. Geneva: World Health Organization; 2017. Licence: CC BY-NC-SA 3.0 IGO. Linkki tarkistettu 6.12.2023 http://apps.who.int/iris/bitstream/handle/10665/255692/9789241512671-eng.pdf;jsessionid «http://apps.who.int/iris/bitstream/handle/10665/255692/9789241512671-eng.pdf;jsessionid»19
- He M, Zhou J, Li X, ym. Investigating the causal effects of smoking, sleep, and BMI on major depressive disorder and bipolar disorder: a univariable and multivariable two-sample Mendelian randomization study. Front Psychiatry 2023;14():1206657 «PMID: 37900287»PubMed
- Firth J, Wootton RE, Sawyer C, ym. Clearing the air: clarifying the causal role of smoking in mental illness. World Psychiatry 2023;22(1):151-152 «PMID: 36640385»PubMed
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Personal habits and indoor combustions. IARC Monogr Eval Carcinog Risks Hum 2012;100(Pt E):1-538 «PMID: 23193840»PubMed
- Centers for Disease Control and Prevention (US), National Center for Chronic Disease Prevention and Health Promotion (US), Office on Smoking and Health (US). 2010;(): «PMID: 21452462»PubMed
- Acuff L, Fristoe K, Hamblen J, ym. Third-Hand Smoke: Old Smoke, New Concerns. J Community Health 2016;41(3):680-7 «PMID: 26512014»PubMed
- Wu JX, Lau ATY, Xu YM. Indoor Secondary Pollutants Cannot Be Ignored: Third-Hand Smoke. Toxics 2022;10(7): «PMID: 35878269»PubMed
- Pisinger C, Godtfredsen NS. Is there a health benefit of reduced tobacco consumption? A systematic review. Nicotine Tob Res 2007;9(6):631-46 «PMID: 17558820»PubMed
- Tverdal A, Bjartveit K. Health consequences of reduced daily cigarette consumption. Tob Control 2006;15(6):472-80 «PMID: 17130377»PubMed
- Hart C, Gruer L, Bauld L. Does smoking reduction in midlife reduce mortality risk? Results of 2 long-term prospective cohort studies of men and women in Scotland. Am J Epidemiol 2013;178(5):770-9 «PMID: 23825165»PubMed
- Godtfredsen NS, Holst C, Prescott E, ym. Smoking reduction, smoking cessation, and mortality: a 16-year follow-up of 19,732 men and women from The Copenhagen Centre for Prospective Population Studies. Am J Epidemiol 2002;156(11):994-1001 «PMID: 12446255»PubMed
- Godtfredsen NS, Osler M, Vestbo J, ym. Smoking reduction, smoking cessation, and incidence of fatal and non-fatal myocardial infarction in Denmark 1976-1998: a pooled cohort study. J Epidemiol Community Health 2003;57(6):412-6 «PMID: 12775785»PubMed
- Gerber Y, Myers V, Goldbourt U. Smoking reduction at midlife and lifetime mortality risk in men: a prospective cohort study. Am J Epidemiol 2012;175(10):1006-12 «PMID: 22306566»PubMed
- Krupski L, Cummings KM, Hyland A, ym. Nicotine replacement therapy distribution to light daily smokers calling a quitline. Nicotine Tob Res 2013;15(9):1572-7 «PMID: 23482718»PubMed
- Norwegian Institute of Public Health. Health risks of Scandinavian snus consumption - English summary (pdf). 2014 https://www.fhi.no/globalassets/dokumenterfiler/rapporter/2014/health-risks-of-scandinavian-snus-consumption-english-summary-pdf.pdf «https://www.fhi.no/globalassets/dokumenterfiler/rapporter/2014/health-risks-of-scandinavian-snus-consumption-english-summary-pdf.pdf»20
- Pisinger C, Rasmussen SKB. The Health Effects of Real-World Dual Use of Electronic and Conventional Cigarettes versus the Health Effects of Exclusive Smoking of Conventional Cigarettes: A Systematic Review. Int J Environ Res Public Health 2022;19(20): «PMID: 36294263»PubMed
- Chan GCK, Stjepanović D, Lim C, ym. Gateway or common liability? A systematic review and meta-analysis of studies of adolescent e-cigarette use and future smoking initiation. Addiction 2021;116(4):743-756 «PMID: 32888234»PubMed
- Tam J, Day HR, Rostron BL, ym. A systematic review of transitions between cigarette and smokeless tobacco product use in the United States. BMC Public Health 2015;15():258 «PMID: 25849604»PubMed
- Araneda D, Korhonen T, Laatikainen T, ym. Association of snus experimentation in late adolescence with daily cigarette smoking in early adulthood: A longitudinal study among Finnish men. Scand J Public Health 2020;48(6):638-645 «PMID: 30973058»PubMed
- Hatoum AS, Colbert SMC, Johnson EC, ym. Multivariate genome-wide association meta-analysis of over 1 million subjects identifies loci underlying multiple substance use disorders. Nat Ment Health 2023;1(3):210-223 «PMID: 37250466»PubMed
- Lasser K, Boyd JW, Woolhandler S, ym. Smoking and mental illness: A population-based prevalence study. JAMA 2000;284(20):2606-10 «PMID: 11086367»PubMed
- Campos MW, Serebrisky D, Castaldelli-Maia JM. Smoking and Cognition. Curr Drug Abuse Rev 2016;9(2):76-79 «PMID: 27492358»PubMed
- Heatherton TF, Kozlowski LT, Frecker RC, ym. The Fagerström Test for Nicotine Dependence: a revision of the Fagerström Tolerance Questionnaire. Br J Addict 1991;86(9):1119-27 «PMID: 1932883»PubMed
- Heatherton TF, Kozlowski LT, Frecker RC, ym. Measuring the heaviness of smoking: using self-reported time to the first cigarette of the day and number of cigarettes smoked per day. Br J Addict 1989;84(7):791-9 «PMID: 2758152»PubMed
- Boyle RG, Jensen J, Hatsukami DK, ym. Measuring dependence in smokeless tobacco users. Addict Behav 1995;20(4):443-50 «PMID: 7484325»PubMed
- Jarvis MJ. Why people smoke. BMJ 2004;328(7434):277-9 «PMID: 14751901»PubMed
- Taipale J. Vakiintunut väliaikaisratkaisu, addiktio, itsesäätely ja toistaminen. Psykoterapia 2017;36:169-81
- Heloma A, Korhonen T, Patja K, Salminen O, Winell K (toim). Tupakka- ja nikotiiniriippuvuus (s. 94-97 ja s 150-155). Kustannus Oy Duodecim 1. painos 2022
- Winell K, Patja K, Korhonen T, Ollila H. Tupakka- ja nikotiiniriippuvuuden ja tunnistamisen keinot ja riippuvuuden arviointi. Taulukko s. 152. Kirjassa: Heloma A, Korhonen T, Patja K, Salminen O, Winell K. (toim.). Tupakka- ja Nikotiiniriippuvuus. Kustanus Oy Duodecim 1. painos, Tallinna 2022
- Krall EA, Garvey AJ, Garcia RI. Smoking relapse after 2 years of abstinence: findings from the VA Normative Aging Study. Nicotine Tob Res 2002;4(1):95-100 «PMID: 11906685»PubMed
- Goodwin RD, Sheffer CE, Chartrand H, ym. Drug use, abuse, and dependence and the persistence of nicotine dependence. Nicotine Tob Res 2014;16(12):1606-12 «PMID: 25063773»PubMed
- Sullivan MA, Covey LS. Current perspectives on smoking cessation among substance abusers. Curr Psychiatry Rep 2002;4(5):388-96 «PMID: 12230968»PubMed
- Benowitz NL, Hukkanen J, Jacob P 3rd. Nicotine chemistry, metabolism, kinetics and biomarkers. Handb Exp Pharmacol 2009;(192):29-60 «PMID: 19184645»PubMed
- Abrams D, Niaura R, Brown RA, Emmons KM, Goldstein MG, Monti PM. The Tobacco Dependence Treatment Handbook: A Guide to Best Practices. The Guilford Press, New York; 2003
- Willemse BW, Postma DS, Timens W, ym. The impact of smoking cessation on respiratory symptoms, lung function, airway hyperresponsiveness and inflammation. Eur Respir J 2004;23(3):464-76 «PMID: 15065840»PubMed
- Willemse BW, ten Hacken NH, Rutgers B, ym. Effect of 1-year smoking cessation on airway inflammation in COPD and asymptomatic smokers. Eur Respir J 2005;26(5):835-45 «PMID: 16264044»PubMed
- Berlin I. Endocrine and metabolic effects of smoking cessation. Curr Med Res Opin 2009;25(2):527-534 «PMID: 28925757»PubMed
- Pourmand G, Alidaee MR, Rasuli S, ym. Do cigarette smokers with erectile dysfunction benefit from stopping?: a prospective study. BJU Int 2004;94(9):1310-3 «PMID: 15610111»PubMed
- Warnakulasuriya S, Dietrich T, Bornstein MM, ym. Oral health risks of tobacco use and effects of cessation. Int Dent J 2010;60(1):7-30 «PMID: 20361572»PubMed
- Heikkinen AM, Meurman JH, Sorsa T. Tupakka, nuuska ja suun terveys. Duodecim 2015;131:1975-80 «https://www.duodecimlehti.fi/duo12513»21
- Health Benefits of Stopping Smoking. Julkaisussa: Reversal of Risk After Quitting Smoking. IARC Handbooks of Cancer Prevention, Tobacco Control. IARC 2007, vol. 11. Lyon, France http://www.iarc.fr/en/publications/pdfs-online/prev/handbook11/HB11_Reversal_of_Risk.pdf «http://www.iarc.fr/en/publications/pdfs-online/prev/handbook11/HB11_Reversal_of_Risk.pdf»22
- United States Public Health Service Office of the Surgeon General; National Center for Chronic Disease Prevention and Health Promotion (US) Office on Smoking and Health, Washington (DC): US Department of Health and Human Services; 2020. Publications and Reports of the Surgeon General. Smoking Cessation: A Report of the Surgeon General [Internet] https://www.cdc.gov/tobacco/sgr/2020-smoking-cessation/index.html «https://www.cdc.gov/tobacco/sgr/2020-smoking-cessation/index.html»23
- Doll R, Peto R, Boreham J, ym. Mortality in relation to smoking: 50 years' observations on male British doctors. BMJ 2004;328(7455):1519 «PMID: 15213107»PubMed
- Fagerström K. The epidemiology of smoking: health consequences and benefits of cessation. Drugs 2002;62 Suppl 2():1-9 «PMID: 12109931»PubMed
- . Cigarette smoking and health. American Thoracic Society. Am J Respir Crit Care Med 1996;153(2):861-5 «PMID: 8564146»PubMed
- Reitsma M, Kendrick P, Anderson J, ym. Reexamining Rates of Decline in Lung Cancer Risk after Smoking Cessation. A Meta-analysis. Ann Am Thorac Soc 2020;17(9):1126-1132 «PMID: 32603182»PubMed
- Gunnell AS, Tran TN, Torrång A, ym. Synergy between cigarette smoking and human papillomavirus type 16 in cervical cancer in situ development. Cancer Epidemiol Biomarkers Prev 2006;15(11):2141-7 «PMID: 17057029»PubMed
- Louvanto K. Outcames of cervical human papillomavirus (HPV) infection among mothers in the Finnish Family HPV Study. Väitöskirja, Turun Yliopisto 2011 http://urn.fi/URN:ISBN:978-951-29-4534-4 «http://urn.fi/URN:ISBN:978-951-29-4534-4»24
- Clinical Practice Guideline Treating Tobacco Use and Dependence 2008 Update Panel, Liaisons, and Staff. A clinical practice guideline for treating tobacco use and dependence: 2008 update. A U.S. Public Health Service report. Am J Prev Med 2008;35(2):158-76 «PMID: 18617085»PubMed
- Hughes JR, Higgins ST, Bickel WK. Nicotine withdrawal versus other drug withdrawal syndromes: similarities and dissimilarities. Addiction 1994;89(11):1461-70 «PMID: 7841857»PubMed
- Mineur YS, Abizaid A, Rao Y, ym. Nicotine decreases food intake through activation of POMC neurons. Science 2011;332(6035):1330-2 «PMID: 21659607»PubMed
- Hartmann-Boyce J, Theodoulou A, Farley A, ym. Interventions for preventing weight gain after smoking cessation. Cochrane Database Syst Rev 2021;10(10):CD006219 «PMID: 34611902»PubMed
- Prochaska JO, DiClemente CC. Stages and processes of self-change of smoking: toward an integrative model of change. J Consult Clin Psychol 1983;51(3):390-5 «PMID: 6863699»PubMed
- West R. Time for a change: putting the Transtheoretical (Stages of Change) Model to rest. Addiction 2005;100(8):1036-9 «PMID: 16042624»PubMed
- Kilpeläinen M, Sandström P, Vasankari T. Ryhmähoito tupakasta vieroituksessa. Kirjassa: Heloma A, Kiianmaa K, Korhonen T, Winell K. (toim.). Tupakka- ja Nikotiiniriippuvuus. Kustanus Oy Duodecim 1. painos, 2017
- Kottke TE, Battista RN, DeFriese GH, ym. Attributes of successful smoking cessation interventions in medical practice. A meta-analysis of 39 controlled trials. JAMA 1988;259(19):2883-9 «PMID: 3367456»PubMed
- Stead LF, Koilpillai P, Fanshawe TR, ym. Combined pharmacotherapy and behavioural interventions for smoking cessation. Cochrane Database Syst Rev 2016;3(3):CD008286 «PMID: 27009521»PubMed
- Anthenelli RM, Benowitz NL, West R, ym. Neuropsychiatric safety and efficacy of varenicline, bupropion, and nicotine patch in smokers with and without psychiatric disorders (EAGLES): a double-blind, randomised, placebo-controlled clinical trial. Lancet 2016;387(10037):2507-20 «PMID: 27116918»PubMed
- Kotz D, Viechtbauer W, Simpson C, ym. Cardiovascular and neuropsychiatric risks of varenicline: a retrospective cohort study. Lancet Respir Med 2015;3(10):761-8 «PMID: 26355008»PubMed
- Monárrez-Espino J, Galanti MR, Hansson J, ym. Treatment With Bupropion and Varenicline for Smoking Cessation and the Risk of Acute Cardiovascular Events and Injuries: a Swedish Case-Crossover Study. Nicotine Tob Res 2018;20(5):606-613 «PMID: 28595356»PubMed
- Livingstone-Banks J, Fanshawe TR, Thomas KH, ym. Nicotine receptor partial agonists for smoking cessation. Cochrane Database Syst Rev 2023;5(5):CD006103 «PMID: 37142273»PubMed
- Hughes JR, Stead LF, Lancaster T. Antidepressants for smoking cessation. Cochrane Database Syst Rev 2007;(1):CD000031 «PMID: 17253443»PubMed
- Stead LF, Perera R, Bullen C, ym. Nicotine replacement therapy for smoking cessation. Cochrane Database Syst Rev 2012;11():CD000146 «PMID: 23152200»PubMed
- Theodoulou A, Chepkin SC, Ye W, ym. Different doses, durations and modes of delivery of nicotine replacement therapy for smoking cessation. Cochrane Database Syst Rev 2023;6(6):CD013308 «PMID: 37335995»PubMed
- Herrera N, Franco R, Herrera L, ym. Nicotine gum, 2 and 4 mg, for nicotine dependence. A double-blind placebo-controlled trial within a behavior modification support program. Chest 1995;108(2):447-51 «PMID: 7634882»PubMed
- Kornitzer M, Kittel F, Dramaix M, ym. A double blind study of 2 mg versus 4 mg nicotine-gum in an industrial setting. J Psychosom Res 1987;31(2):171-6 «PMID: 3295212»PubMed
- Benowitz NL. Pharmacology of nicotine: addiction, smoking-induced disease, and therapeutics. Annu Rev Pharmacol Toxicol 2009;49():57-71 «PMID: 18834313»PubMed
- Henningfield JE, Radzius A, Cooper TM, ym. Drinking coffee and carbonated beverages blocks absorption of nicotine from nicotine polacrilex gum. JAMA 1990;264(12):1560-4 «PMID: 2395197»PubMed
- Sims TH, Fiore MC. Pharmacotherapy for treating tobacco dependence: what is the ideal duration of therapy? CNS Drugs 2002;16(10):653-62 «PMID: 12269859»PubMed
- Lee PN, Fariss MW. A systematic review of possible serious adverse health effects of nicotine replacement therapy. Arch Toxicol 2017;91(4):1565-1594 «PMID: 27699443»PubMed
- Smoking: harm reduction. NICE. Public health guideline Published: 5 June 2013 https://www.nice.org.uk/guidance/ph45/resources/smoking-harm-reduction-pdf-1996359619525 «https://www.nice.org.uk/guidance/ph45/resources/smoking-harm-reduction-pdf-1996359619525»25
- Carpenter MJ, Jardin BF, Burris JL, ym. Clinical strategies to enhance the efficacy of nicotine replacement therapy for smoking cessation: a review of the literature. Drugs 2013;73(5):407-26 «PMID: 23572407»PubMed
- Pietilä K, Puska P. Nikotiinikorvaushoidon turvallisuus. Suom Lääkäril 2000;55:45-50
- Hsia SL, Myers MG, Chen TC. Combination nicotine replacement therapy: strategies for initiation and tapering. Prev Med 2017;97():45-49 «PMID: 28257667»PubMed
- Hajizadeh A, Howes S, Theodoulou A, ym. Antidepressants for smoking cessation. Cochrane Database Syst Rev 2023;5(5):CD000031 «PMID: 37230961»PubMed
- Clair C, Mueller Y, Livingstone-Banks J, ym. Biomedical risk assessment as an aid for smoking cessation. Cochrane Database Syst Rev 2019;3(3):CD004705 «PMID: 30912847»PubMed
- Roberts V, Maddison R, Simpson C, ym. The acute effects of exercise on cigarette cravings, withdrawal symptoms, affect, and smoking behaviour: systematic review update and meta-analysis. Psychopharmacology (Berl) 2012;222(1):1-15 «PMID: 22585034»PubMed
- Absetz P, Hankonen N. Miten auttaa potilaita omaksumaan ja ylläpitämään terveellisiä elämäntapoja? Duodecim 2017;13:1015-21 «https://www.duodecimlehti.fi/duo13734»26
- Lindson-Hawley N, Hartmann-Boyce J, Fanshawe TR, ym. Interventions to reduce harm from continued tobacco use. Cochrane Database Syst Rev 2016;10(10):CD005231 «PMID: 27734465»PubMed
- Fagerstrom K, Rutqvist LE, Hughes JR. Snus as a smoking cessation aid: a randomized placebo-controlled trial. Nicotine Tob Res 2012;14(3):306-12 «PMID: 21994343»PubMed
- Carpenter MJ, Wahlquist AE, Burris JL, ym. Snus undermines quit attempts but not abstinence: a randomised clinical trial among US smokers. Tob Control 2017;26(2):202-209 «PMID: 27071730»PubMed
- Butler AR, Lindson N, Fanshawe TR, ym. Longer-term use of electronic cigarettes when provided as a stop smoking aid: Systematic review with meta-analyses. Prev Med 2022;165(Pt B):107182 «PMID: 35933001»PubMed
- Wang RJ, Bhadriraju S, Glantz SA. E-Cigarette Use and Adult Cigarette Smoking Cessation: A Meta-Analysis. Am J Public Health 2021;111(2):230-246 «PMID: 33351653»PubMed
- Hedman L, Galanti MR, Ryk L, ym. Electronic cigarette use and smoking cessation in cohort studies and randomized trials: A systematic review and meta-analysis. Tob Prev Cessat 2021;7():62 «PMID: 34712864»PubMed
- Harm reduction in nicotine addiction: helping people who can’t quit. A report by the Tobacco Advisory Group of the Royal College of Physicians. London; 2007 https://shop.rcplondon.ac.uk/products/harm-reduction-in-nicotine-addiction-helping-people-who-cant-quit?variant6509405637 «https://shop.rcplondon.ac.uk/products/harm-reduction-in-nicotine-addiction-helping-people-who-cant-quit?variant6509405637»27
- Beard E, West R, Michie S, ym. Association between electronic cigarette use and changes in quit attempts, success of quit attempts, use of smoking cessation pharmacotherapy, and use of stop smoking services in England: time series analysis of population trends. BMJ 2016;354():i4645 «PMID: 27624188»PubMed
- Wu Q, Gilbody S, Peckham E, ym. Varenicline for smoking cessation and reduction in people with severe mental illnesses: systematic review and meta-analysis. Addiction 2016;111(9):1554-67 «PMID: 27043328»PubMed
- Jenssen BP, Walley SC, Boykan R, ym. Protecting Children and Adolescents From Tobacco and Nicotine. Pediatrics 2023;151(5): «PMID: 37066689»PubMed
- Chen D, Wu LT. Smoking cessation interventions for adults aged 50 or older: A systematic review and meta-analysis. Drug Alcohol Depend 2015;154():14-24 «PMID: 26094185»PubMed
- Barnett PG, Wong W, Jeffers A, ym. Cost-effectiveness of extended cessation treatment for older smokers. Addiction 2014;109(2):314-22 «PMID: 24329972»PubMed
- Zbikowski SM, Magnusson B, Pockey JR, ym. A review of smoking cessation interventions for smokers aged 50 and older. Maturitas 2012;71(2):131-41 «PMID: 22209349»PubMed
- Vine MF. Smoking and male reproduction: a review. Int J Androl 1996;19(6):323-37 «PMID: 9051418»PubMed
- Higgins S. Smoking in pregnancy. Curr Opin Obstet Gynecol 2002;14(2):145-51 «PMID: 11914691»PubMed
- Dechanet C, Anahory T, Mathieu Daude JC, ym. Effects of cigarette smoking on reproduction. Hum Reprod Update 2011;17(1):76-95 «PMID: 20685716»PubMed
- Zhang K, Wang X. Maternal smoking and increased risk of sudden infant death syndrome: a meta-analysis. Leg Med (Tokyo) 2013;15(3):115-21 «PMID: 23219585»PubMed
- US Preventive Services Task Force, Krist AH, Davidson KW, ym. Interventions for Tobacco Smoking Cessation in Adults, Including Pregnant Persons: US Preventive Services Task Force Recommendation Statement. JAMA 2021;325(3):265-279 «PMID: 33464343»PubMed
- Chamberlain C, O'Mara-Eves A, Porter J, ym. Psychosocial interventions for supporting women to stop smoking in pregnancy. Cochrane Database Syst Rev 2017;2(2):CD001055 «PMID: 28196405»PubMed
- Notley C, Gentry S, Livingstone-Banks J, ym. Incentives for smoking cessation. Cochrane Database Syst Rev 2019;7(7):CD004307 «PMID: 31313293»PubMed
- Dempsey DA, Benowitz NL. Risks and benefits of nicotine to aid smoking cessation in pregnancy. Drug Saf 2001;24(4):277-322 «PMID: 11330657»PubMed
- Coleman T, Britton J, Thornton J. Nicotine replacement therapy in pregnancy. BMJ 2004;328(7446):965-6 «PMID: 15105300»PubMed
- Ekblad M, Vähäkangas K. Kannattaako nikotiinikorvaushoito raskauden aikana? Duodecim 2020;136:23-9 «https://www.duodecimlehti.fi/duo15334»28
- Claire R, Chamberlain C, Davey MA, ym. Pharmacological interventions for promoting smoking cessation during pregnancy. Cochrane Database Syst Rev 2020;3(3):CD010078 «PMID: 32129504»PubMed
- Ilett KF, Hale TW, Page-Sharp M, ym. Use of nicotine patches in breast-feeding mothers: transfer of nicotine and cotinine into human milk. Clin Pharmacol Ther 2003;74(6):516-24 «PMID: 14663454»PubMed
- U.S. Department of Health and Human Services. The Health Consequences of Smoking: 50 Years of Progress. A Report of the Surgeon General. Atlanta, GA: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2014. Printed with corrections, January 2014 https://www.surgeongeneral.gov/library/reports/50-years-of-progress/full-report.pdf «https://www.surgeongeneral.gov/library/reports/50-years-of-progress/full-report.pdf»29
- Pbert L, Farber H, Horn K, ym. State-of-the-art office-based interventions to eliminate youth tobacco use: the past decade. Pediatrics 2015;135(4):734-47 «PMID: 25780075»PubMed
- Behbod B, Sharma M, Baxi R, ym. Family and carer smoking control programmes for reducing children's exposure to environmental tobacco smoke. Cochrane Database Syst Rev 2018;1(1):CD001746 «PMID: 29383710»PubMed
- von Mutius E. Environmental factors influencing the development and progression of pediatric asthma. J Allergy Clin Immunol 2002;109(6 Suppl):S525-32 «PMID: 12063508»PubMed
- De Backer G, Ambrosioni E, Borch-Johnsen K, ym. European guidelines on cardiovascular disease prevention in clinical practice. Third Joint Task Force of European and Other Societies on Cardiovascular Disease Prevention in Clinical Practice. Eur Heart J 2003;24(17):1601-10 «PMID: 12964575»PubMed
- Syvänne M, Kesäniemi A, Kiilavuori K ym. Valtimosairauksien ehkäisy 2010-luvulla: eurooppalainen hoitosuositus. Duodecim 2014;130:451-9 «https://www.duodecimlehti.fi/duo11529»30
- Aboyans V, Thomas D, Lacroix P. The cardiologist and smoking cessation. Curr Opin Cardiol 2010;25(5):469-77 «PMID: 20671551»PubMed
- Gallucci G, Tartarone A, Lerose R, ym. Cardiovascular risk of smoking and benefits of smoking cessation. J Thorac Dis 2020;12(7):3866-3876 «PMID: 32802468»PubMed
- Rigotti NA, Pipe AL, Benowitz NL, ym. Efficacy and safety of varenicline for smoking cessation in patients with cardiovascular disease: a randomized trial. Circulation 2010;121(2):221-9 «PMID: 20048210»PubMed
- Tonstad S, Farsang C, Klaene G, ym. Bupropion SR for smoking cessation in smokers with cardiovascular disease: a multicentre, randomised study. Eur Heart J 2003;24(10):946-55 «PMID: 12714026»PubMed
- Rigotti NA, Thorndike AN, Regan S, ym. Bupropion for smokers hospitalized with acute cardiovascular disease. Am J Med 2006;119(12):1080-7 «PMID: 17145253»PubMed
- Benowitz NL, Gourlay SG. Cardiovascular toxicity of nicotine: implications for nicotine replacement therapy. J Am Coll Cardiol 1997;29(7):1422-31 «PMID: 9180099»PubMed
- . Nicotine replacement therapy for patients with coronary artery disease. Working Group for the Study of Transdermal Nicotine in Patients with Coronary artery disease. Arch Intern Med 1994;154(9):989-95 «PMID: 8179456»PubMed
- Meine TJ, Patel MR, Washam JB, ym. Safety and effectiveness of transdermal nicotine patch in smokers admitted with acute coronary syndromes. Am J Cardiol 2005;95(8):976-8 «PMID: 15820167»PubMed
- Patja K, Jousilahti P, Hu G, ym. Effects of smoking, obesity and physical activity on the risk of type 2 diabetes in middle-aged Finnish men and women. J Intern Med 2005;258(4):356-62 «PMID: 16164575»PubMed
- Śliwińska-Mossoń M, Milnerowicz H. The impact of smoking on the development of diabetes and its complications. Diab Vasc Dis Res 2017;14(4):265-276 «PMID: 28393534»PubMed
- Jiang W, Wang J, Shen X, ym. Establishment and Validation of a Risk Prediction Model for Early Diabetic Kidney Disease Based on a Systematic Review and Meta-Analysis of 20 Cohorts. Diabetes Care 2020;43(4):925-933 «PMID: 32198286»PubMed
- Cai X, Chen Y, Yang W, ym. The association of smoking and risk of diabetic retinopathy in patients with type 1 and type 2 diabetes: a meta-analysis. Endocrine 2018;62(2):299-306 «PMID: 30128962»PubMed
- Anthonisen NR, Connett JE, Kiley JP, ym. Effects of smoking intervention and the use of an inhaled anticholinergic bronchodilator on the rate of decline of FEV1. The Lung Health Study. JAMA 1994;272(19):1497-505 «PMID: 7966841»PubMed
- Godtfredsen NS, Lam TH, Hansel TT, ym. COPD-related morbidity and mortality after smoking cessation: status of the evidence. Eur Respir J 2008;32(4):844-53 «PMID: 18827152»PubMed
- Josephs L, Culliford D, Johnson M, ym. Improved outcomes in ex-smokers with COPD: a UK primary care observational cohort study. Eur Respir J 2017;49(5): «PMID: 28536250»PubMed
- Scanlon PD, Connett JE, Waller LA, ym. Smoking cessation and lung function in mild-to-moderate chronic obstructive pulmonary disease. The Lung Health Study. Am J Respir Crit Care Med 2000;161(2 Pt 1):381-90 «PMID: 10673175»PubMed
- Tashkin D, Kanner R, Bailey W, ym. Smoking cessation in patients with chronic obstructive pulmonary disease: a double-blind, placebo-controlled, randomised trial. Lancet 2001;357(9268):1571-5 «PMID: 11377644»PubMed
- Tashkin DP, Rennard S, Hays JT, ym. Effects of varenicline on smoking cessation in patients with mild to moderate COPD: a randomized controlled trial. Chest 2011;139(3):591-599 «PMID: 20864613»PubMed
- Thomson NC, Chaudhuri R, Livingston E. Asthma and cigarette smoking. Eur Respir J 2004;24(5):822-33 «PMID: 15516679»PubMed
- Polosa R, Russo C, Caponnetto P, ym. Greater severity of new onset asthma in allergic subjects who smoke: a 10-year longitudinal study. Respir Res 2011;12(1):16 «PMID: 21261960»PubMed
- Shavit O, Swern A, Dong Q, ym. Impact of smoking on asthma symptoms, healthcare resource use, and quality of life outcomes in adults with persistent asthma. Qual Life Res 2007;16(10):1555-65 «PMID: 17917792»PubMed
- Thomson NC. Asthma and smoking-induced airway disease without spirometric COPD. Eur Respir J 2017;49(5): «PMID: 28461294»PubMed
- Jang AS, Park SW, Kim DJ, ym. Effects of smoking cessation on airflow obstruction and quality of life in asthmatic smokers. Allergy Asthma Immunol Res 2010;2(4):254-9 «PMID: 20885910»PubMed
- Chellappan S. Smoking Cessation after Cancer Diagnosis and Enhanced Therapy Response: Mechanisms and Significance. Curr Oncol 2022;29(12):9956-9969 «PMID: 36547196»PubMed
- Jyrkkiö S, Boström P, Minn, H. Tupakointi ja syöpä – mitä hyötyä lopettamisesta? Duodecim 2012;128:1081-7 «https://www.duodecimlehti.fi/duo10283»31
- Eifel PJ, Jhingran A, Bodurka DC, ym. Correlation of smoking history and other patient characteristics with major complications of pelvic radiation therapy for cervical cancer. J Clin Oncol 2002;20(17):3651-7 «PMID: 12202666»PubMed
- Chen AM, Chen LM, Vaughan A, ym. Tobacco smoking during radiation therapy for head-and-neck cancer is associated with unfavorable outcome. Int J Radiat Oncol Biol Phys 2011;79(2):414-9 «PMID: 20399030»PubMed
- Rouhos A. Tupakoinnin ja lääkeaineiden yhteisvaikutusten mekanismit ja merkitys. Kirjassa: Heloma A,, Korhonen T, Patja K, Salminen O, Winell K. (toim.). Tupakka- ja Nikotiiniriippuvuus. Kustannus Oy Duodecim 1. painos, 2022;220-2
- Hickman NJ 3rd, Delucchi KL, Prochaska JJ. A population-based examination of cigarette smoking and mental illness in Black Americans. Nicotine Tob Res 2010;12(11):1125-32 «PMID: 20855413»PubMed
- Smith PH, Mazure CM, McKee SA. Smoking and mental illness in the U.S. population. Tob Control 2014;23(e2):e147-53 «PMID: 24727731»PubMed
- Lawrence D, Mitrou F, Zubrick SR. Smoking and mental illness: results from population surveys in Australia and the United States. BMC Public Health 2009;9():285 «PMID: 19664203»PubMed
- Lohr JB, Flynn K. Smoking and schizophrenia. Schizophr Res 1992;8(2):93-102 «PMID: 1360812»PubMed
- Li Y, Cao XL, Zhong BL, ym. Smoking in male patients with schizophrenia in China: A meta-analysis. Drug Alcohol Depend 2016;162():146-53 «PMID: 26996743»PubMed
- Cao XL, Li Y, Zhong BL, ym. Current cigarette smoking in Chinese female patients with schizophrenia: A meta-analysis. Psychiatry Res 2016;235():203-5 «PMID: 26688158»PubMed
- Keltner NL, Grant JS. Smoke, smoke, smoke that cigarette. Perspect Psychiatr Care 2006;42(4):256-61 «PMID: 17107571»PubMed
- Heffner JL, Strawn JR, DelBello MP, ym. The co-occurrence of cigarette smoking and bipolar disorder: phenomenology and treatment considerations. Bipolar Disord 2011;13(5-6):439-53 «PMID: 22017214»PubMed
- Cook BL, Wayne GF, Kafali EN, ym. Trends in smoking among adults with mental illness and association between mental health treatment and smoking cessation. JAMA 2014;311(2):172-82 «PMID: 24399556»PubMed
- Westman J, Eriksson SV, Gissler M, ym. Increased cardiovascular mortality in people with schizophrenia: a 24-year national register study. Epidemiol Psychiatr Sci 2018;27(5):519-527 «PMID: 28580898»PubMed
- Parks J, Svendsen D, Singer P, Foti M. Morbidity and Mortality in People with Serious Mental Illness. Alexandria VA: National Association of State Mental Health Program Directors (NASMHPD) Medical Directors Council. 2006 https://www.nasmhpd.org/sites/default/files/Mortality%20and%20Morbidity%20Final%20Report%208.18.08.pdf «https://www.nasmhpd.org/sites/default/files/Mortality%20and%20Morbidity%20Final%20Report%208.18.08.pdf»32
- Rüther T, Bobes J, De Hert M, ym. EPA guidance on tobacco dependence and strategies for smoking cessation in people with mental illness. Eur Psychiatry 2014;29(2):65-82 «PMID: 24485753»PubMed
- Taylor G, McNeill A, Girling A, ym. Change in mental health after smoking cessation: systematic review and meta-analysis. BMJ 2014;348():g1151 «PMID: 24524926»PubMed
- Evins AE, Cather C. Effective Cessation Strategies for Smokers with Schizophrenia. Int Rev Neurobiol 2015;124():133-47 «PMID: 26472528»PubMed
- Cather C, Pachas GN, Cieslak KM, ym. Achieving Smoking Cessation in Individuals with Schizophrenia: Special Considerations. CNS Drugs 2017;31(6):471-481 «PMID: 28550660»PubMed
- Hayhurst KP, Jones A, Cairns D, ym. Tobacco Smoking Rates in a National Cohort of People with Substance Use Disorder Receiving Treatment. Eur Addict Res 2021;27(2):151-155 «PMID: 32720918»PubMed
- Weinberger AH, Pacek LR, Giovenco D, ym. Cigarette Use Among Individuals with Alcohol Use Disorders in the United States, 2002 to 2016: Trends Overall and by Race/Ethnicity. Alcohol Clin Exp Res 2019;43(1):79-90 «PMID: 30408209»PubMed
- Weinberger AH, Pacek LR, Wall MM, ym. Cigarette smoking quit ratios among adults in the USA with cannabis use and cannabis use disorders, 2002-2016. Tob Control 2020;29(1):74-80 «PMID: 30952691»PubMed
- Parker MA, Weinberger AH, Villanti AC. Quit ratios for cigarette smoking among individuals with opioid misuse and opioid use disorder in the United States. Drug Alcohol Depend 2020;214():108164 «PMID: 32652375»PubMed
- Guydish J, Le T, Hosakote S, ym. Tobacco use among substance use disorder (SUD) treatment staff is associated with tobacco-related services received by clients. J Subst Abuse Treat 2022;132():108496 «PMID: 34111773»PubMed
- Siddiqi K, Shah S, Abbas SM, ym. Global burden of disease due to smokeless tobacco consumption in adults: analysis of data from 113 countries. BMC Med 2015;13():194 «PMID: 26278072»PubMed
- Atieh MA, Alsabeeha NH, Faggion CM Jr, ym. The frequency of peri-implant diseases: a systematic review and meta-analysis. J Periodontol 2013;84(11):1586-98 «PMID: 23237585»PubMed
- Dreyer H, Grischke J, Tiede C, ym. Epidemiology and risk factors of peri-implantitis: A systematic review. J Periodontal Res 2018;53(5):657-681 «PMID: 29882313»PubMed
- Vemulapalli A, Mandapati SR, Kotha A, ym. Association between vaping and untreated caries: A cross-sectional study of National Health and Nutrition Examination Survey 2017-2018 data. J Am Dent Assoc 2021;152(9):720-729 «PMID: 34274068»PubMed
- Feldman I, Helgason AR, Johansson P, ym. Cost-effectiveness of a high-intensity versus a low-intensity smoking cessation intervention in a dental setting: long-term follow-up. BMJ Open 2019;9(8):e030934 «PMID: 31420398»PubMed
- Klemp I, Steffenssen M, Bakholdt V, ym. Counseling Is Effective for Smoking Cessation in Head and Neck Cancer Patients-A Systematic Review and Meta-Analysis. J Oral Maxillofac Surg 2016;74(8):1687-94 «PMID: 26973223»PubMed
- Kyrö A, Koljonen V. Tupakasta vieroituksen vaikutukset leikkaushoidon tuloksiin. Kirjassa: Heloma A,, Korhonen T, Patja K, Salminen O, Winell K. (toim.). Tupakka- ja Nikotiiniriippuvuus. Kustannus Oy Duodecim 1. painos, 2022;258-9
- Mills E, Eyawo O, Lockhart I, ym. Smoking cessation reduces postoperative complications: a systematic review and meta-analysis. Am J Med 2011;124(2):144-154.e8 «PMID: 21295194»PubMed
- Liu D, Zhu L, Yang C. The effect of preoperative smoking and smoke cessation on wound healing and infection in post-surgery subjects: A meta-analysis. Int Wound J 2022;19(8):2101-2106 «PMID: 35451193»PubMed
- Wong J, Lam DP, Abrishami A, ym. Short-term preoperative smoking cessation and postoperative complications: a systematic review and meta-analysis. Can J Anaesth 2012;59(3):268-79 «PMID: 22187226»PubMed
- Grönholm A, Karhunen-Enckell U, Liira H. Tupakasta vieroitus ennen leikkausta. Suom Lääkäril 2017;5
- Nethan ST, Sinha DN, Sharma S, ym. Behavioral Interventions for Smokeless Tobacco Cessation. Nicotine Tob Res 2020;22(4):588-593 «PMID: 31251347»PubMed
- Ebbert JO, Elrashidi MY, Stead LF. Interventions for smokeless tobacco use cessation. Cochrane Database Syst Rev 2015;2015(10):CD004306 «PMID: 26501380»PubMed
- Amin S, Pokhrel P, Elwir T, ym. A systematic review of experimental and longitudinal studies on e-cigarette use cessation. Addict Behav 2023;146():107787 «PMID: 37393697»PubMed
- Solimini R, Ruokolainen O, Cselko Z, ym. Good Practice Statements for the treatment of nicotine dependence. Tob Prev Cessat 2023;9():24 «PMID: 37448706»PubMed
- de Vries H, Eggers SM, Bolman C. The role of action planning and plan enactment for smoking cessation. BMC Public Health 2013;13():393 «PMID: 23622256»PubMed
- Curry SJ, McBride CM. Relapse prevention for smoking cessation: review and evaluation of concepts and interventions. Annu Rev Public Health 1994;15():345-66 «PMID: 8054089»PubMed
- Helakorpi S, Patja K, Prättälä R, Uutela A. Suomalaisen aikuisväestön terveyskäyttäytyminen ja terveys, kevät 2001. Helsinki 2001
- Hughes JR, Keely J, Naud S. Shape of the relapse curve and long-term abstinence among untreated smokers. Addiction 2004;99(1):29-38 «PMID: 14678060»PubMed
- Borland R, Partos TR, Yong HH, ym. How much unsuccessful quitting activity is going on among adult smokers? Data from the International Tobacco Control Four Country cohort survey. Addiction 2012;107(3):673-82 «PMID: 21992709»PubMed
- Fiore MC, Jaén CR, Baker TB, et al. Treating Tobacco Use and Dependence: 2008 Update. Quick Reference Guide for Clinicians. Rockville, MD: U.S. Department of Health and Human Services. Public Health Service. April 2009. https://www.healthquality.va.gov/tuc/phs_2008_quickguide.pdf «https://www.healthquality.va.gov/tuc/phs_2008_quickguide.pdf»33
- Ockene JK, Emmons KM, Mermelstein RJ, ym. Relapse and maintenance issues for smoking cessation. Health Psychol 2000;19(1S):17-31 «PMID: 10709945»PubMed
- Hunt WA, Barnett LW, Branch LG. Relapse rates in addiction programs. J Clin Psychol 1971;27(4):455-6 «PMID: 5115648»PubMed
- Gulliver SB, Hughes JR, Solomon LJ, ym. An investigation of self-efficacy, partner support and daily stresses as predictors of relapse to smoking in self-quitters. Addiction 1995;90(6):767-72 «PMID: 7633293»PubMed
- Garvey AJ, Bliss RE, Hitchcock JL, ym. Predictors of smoking relapse among self-quitters: a report from the Normative Aging Study. Addict Behav 1992;17(4):367-77 «PMID: 1502970»PubMed
- al'Absi M, Carr SB, Bongard S. Anger and psychobiological changes during smoking abstinence and in response to acute stress: prediction of smoking relapse. Int J Psychophysiol 2007;66(2):109-15 «PMID: 17544533»PubMed
- Piasecki TM, Niaura R, Shadel WG, ym. Smoking withdrawal dynamics in unaided quitters. J Abnorm Psychol 2000;109(1):74-86 «PMID: 10740938»PubMed
- Swan GE, Ward MM, Jack LM. Abstinence effects as predictors of 28-day relapse in smokers. Addict Behav 1996;21(4):481-90 «PMID: 8830906»PubMed
- Brandon TH, Vidrine JI, Litvin EB. Relapse and relapse prevention. Annu Rev Clin Psychol 2007;3():257-84 «PMID: 17716056»PubMed
- Kirchner TR, Shiffman S, Wileyto EP. Relapse dynamics during smoking cessation: recurrent abstinence violation effects and lapse-relapse progression. J Abnorm Psychol 2012;121(1):187-97 «PMID: 21787035»PubMed
- Shiffman S. Reflections on smoking relapse research. Drug Alcohol Rev 2006;25(1):15-20 «PMID: 16492573»PubMed
- Buczkowski K, Marcinowicz L, Czachowski S, ym. Motivations toward smoking cessation, reasons for relapse, and modes of quitting: results from a qualitative study among former and current smokers. Patient Prefer Adherence 2014;8():1353-63 «PMID: 25336926»PubMed
- Brose LS, West R, McDermott MS, ym. What makes for an effective stop-smoking service? Thorax 2011;66(10):924-6 «PMID: 21709164»PubMed
- Lancaster T, Silagy C, Fowler G. Training health professionals in smoking cessation. Cochrane Database Syst Rev 2000;(3):CD000214 «PMID: 10908465»PubMed
- Keto J, Jokelainen J, Timonen M, ym. Physicians discuss the risks of smoking with their patients, but seldom offer practical cessation support. Subst Abuse Treat Prev Policy 2015;10():43 «PMID: 26525302»PubMed
- Grönholm A, Litkey D, Jokelainen J, ym. Finnish Dentists Find Smoking Cessation Important but Seldom Offer Practical Support for Their Patients. Community Dent Health 2017;34(4):241-247 «PMID: 29112340»PubMed
- Gordon JS, Mahabee-Gittens EM, Andrews JA, ym. A randomized clinical trial of a web-based tobacco cessation education program. Pediatrics 2013;131(2):e455-62 «PMID: 23319529»PubMed
- Flemming K, Graham H, McCaughan D, ym. Health professionals' perceptions of the barriers and facilitators to providing smoking cessation advice to women in pregnancy and during the post-partum period: a systematic review of qualitative research. BMC Public Health 2016;16():290 «PMID: 27030251»PubMed
- Duaso MJ, Bakhshi S, Mujika A, ym. Nurses' smoking habits and their professional smoking cessation practices. A systematic review and meta-analysis. Int J Nurs Stud 2017;67():3-11 «PMID: 27880873»PubMed
- Maciosek MV, LaFrance AB, Dehmer SP, ym. Health Benefits and Cost-Effectiveness of Brief Clinician Tobacco Counseling for Youth and Adults. Ann Fam Med 2017;15(1):37-47 «PMID: 28376459»PubMed
- Katz DA, Holman J, Johnson S, ym. Implementing smoking cessation guidelines for hospitalized veterans: effects on nurse attitudes and performance. J Gen Intern Med 2013;28(11):1420-9 «PMID: 23649783»PubMed

