Alaraajojen laskimovajaatoiminta
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sisältö
- Alaraajojen laskimovajaatoiminta on yleistä aikuisväestössä.
- Diagnostiikka ja hoidon tarpeen arviointi perustuvat oireisiin, kliiniseen tutkimukseen ja erikoissairaanhoidossa tehtävään laskimoiden ultraäänitutkimukseen.
- Kompressiohoidolla ei voida estää laskimovajaatoimintaa etenemästä.
- Kajoavan hoidon on perustuttava ultraäänitutkimuksen löydökseen.
- Valtaosa pintalaskimoiden kajoavasta hoidosta voidaan toteuttaa polikliinisesti laskimonsisäisillä menetelmillä.
- Kajoava hoito tulisi aina toteuttaa, mikäli potilaalla on ihomuutoksia tai laskimohaava, ellei hoidolle ole estettä.
- Syvien laskimoiden virtausesteen hoitoon käytetään laskimonsisäisiä menetelmiä.
- Suositus ei käsittele laskimohaavojen hoitoa. Aihetta käsitellään Käypä hoito -suosituksessa Krooninen alaraajahaava «Krooninen alaraajahaava»1, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»1.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Alaraajojen laskimovajaatoiminta»2
- Suosituksen yleiskielinen potilasversio suomeksi «Alaraajojen laskimovajaatoiminta»3 ja ruotsiksi «Venös insufficiens i benen»4
Suosituslauseet
| Harkitse komplisoituneen (kliiniset luokat C4–C6) pintalaskimovajaatoiminnan kajoavaa hoitoa, kun se on teknisesti mahdollista. «A1»2 |
| Laskimoiden toimintaa parantavia, suun kautta otettavia valmisteita voidaan harkita lievittämään potilaan kokemia oireita. Mahdolliset lääkkeiden yhteisvaikutukset tulee huomioida potilasta neuvoessa. «A2»3 |
| Pinnallisen päärungon vajaatoiminta hoidetaan ensisijaisesti lämpökatetrihoidolla. «A3»4 |
Suosituksen tavoitteet
- Suosituksen tavoitteena on
- antaa kokonaiskuva nykyaikaisesta laskimovajaatoiminnan diagnostiikasta ja hoidosta
- yhdenmukaistaa hoidonaiheita
- tuoda esiin kajoavan hoidon eri vaihtoehdot ja niiden tekninen toteutus sekä vertailla eri hoitomuotojen tuloksia
- käsitellä kompressiohoidon merkitystä laskimovajaatoiminnassa
- tuoda esiin kustannusvaikuttavuuden näkökulma.
Kohderyhmä
- Suosituksen kohderyhmänä ovat laskimovajaatoimintaa sairastavia potilaita kohtaavat ja hoitavat perusterveydenhuollon, erikoissairaanhoidon, työterveyshuollon ja yksityissektorin työntekijät.
Esiintyvyys
- Oireisen pintalaskimoiden vajaatoiminnan esiintyvyys aikuisväestössä on 30–40 % «Mäkivaara LA, Jukkola TM, Sisto T, ym. Incidence o...»2.
- Vähäisten ihonalaisten laskimolaajentumien (teleangiektasioiden ja retikulaaristen laskimoiden) esiintyvyys on jopa 80 % «Chiesa R, Marone EM, Limoni C, ym. Chronic venous ...»3.
- Suonikohjujen ilmaantuvuus työikäisellä väestöllä oli pitkäaikaisessa (13 vuotta) ultraäänitutkimukseen ja kliiniseen arvioon perustuvassa seurantatutkimuksessa noin 1 % «Robertson LA, Evans CJ, Lee AJ, ym. Incidence and ...»4.
- Laskimovajaatoiminnan riskitekijöitä ovat naissukupuoli, raskaudet ja sukurasite «Lee AJ, Evans CJ, Allan PL, ym. Lifestyle factors ...»5, «Ahti TM, Mäkivaara LA, Luukkaala T, ym. Effect of ...»6, «Laurikka JO, Sisto T, Tarkka MR, ym. Risk indicato...»7.
Patofysiologia
- Alaraajassa jo todettu pinta- tai syvien laskimoiden vajaatoiminta johtaa uusien suonikohjujen
ilmaantumiseen. Samoin vajaatoimintaisten laskimoiden määrä suurenee seurannassa merkittävältä osalla potilaista «Robertson LA, Evans CJ, Lee AJ, ym. Incidence and ...»4, «Labropoulos N, Leon L, Kwon S, ym. Study of the ve...»8, «Robertson L, Lee AJ, Gallagher K, ym. Risk factors...»9, «Kostas TI, Ioannou CV, Drygiannakis I, ym. Chronic...»10.
- Laskimoiden vajaatoiminnan kehittymisen perussyyt ja -mekanismit ovat tuntemattomia.
- Keskeinen laskimopainetta nostava tekijä on refluksi eli takaisinvirtaus, joka on seurausta laskimoläppien toimintahäiriöstä «Bergan JJ, Pascarella L, Schmid-Schönbein GW. Path...»11, «Bergan JJ, Schmid-Schönbein GW, Smith PD ym. Chron...»12.
- Syvissä laskimoissa, erityisesti lantion laskimoissa, myös ahtaumilla on merkitystä «Neglén P, Hollis KC, Olivier J, ym. Stenting of th...»13, «Raju S, Darcey R, Neglén P. Unexpected major role ...»14, «Neglén P, Thrasher TL, Raju S. Venous outflow obst...»15, «Gloviczki P, Gloviczki ML. Evidence on efficacy of...»16.
- Laskimopaineen nousu aiheuttaa laskimovajaatoiminnan oireita ja voi johtaa ihon ja ihonalaiskudoksen muutoksiin ja laskimohaavan syntyyn «Bergan JJ, Schmid-Schönbein GW, Smith PD ym. Chron...»12, «Coleridge Smith PD, Thomas P, Scurr JH, ym. Causes...»17.
- Lihavuus voi aiheuttaa samantyyppisiä oireita ja ihomuutoksia kuin laskimoiden vajaatoiminta. Tämä johtuu vatsaontelon paineen kohoamisesta, mikä vaikeuttaa laskimopaluuta alaraajoista, ja ilmeisesti myös pohjelihaspumpun huonommasta toiminnasta «Meulendijks AM, Franssen WMA, Schoonhoven L, ym. A...»18, «van Rij AM, De Alwis CS, Jiang P, ym. Obesity and ...»19, «Davies HO, Popplewell M, Singhal R, ym. Obesity an...»20, «Langan EA, Wienandt M, Bayer A, ym. Effect of obes...»21, «Millen RN, Thomas KN, Versteeg MPT, ym. Popliteal ...»22.
Diagnostiikka ja hoidonaiheet
Oireet ja kliininen tutkimus
- Alaraajaoireet (särky, turvotus, väsyminen, kutina) eivät ole laskimovajaatoiminnan suhteen spesifisiä «Chiesa R, Marone EM, Limoni C, ym. Chronic venous ...»3. Olennaista on muodostaa kokonaiskuva potilaan oireista ja sulkea pois muut alaraajaoireita aiheuttavat sairaudet, kuten tuki- ja liikuntaelinperäiset ja neurologiset sairaudet sekä alaraajojen tukkiva valtimotauti, sekä sisätautiperäiset syyt, kuten sydämen vajaatoiminta.
- Laskimovajaatoiminnan diagnoosi voidaan tehdä kliinisen tilanteen arvioinnin perusteella ilman kuvantamistutkimuksia.
- Kliinisessä tutkimuksessa todetaan mahdolliset suonikohjut ja muut laskimovajaatoimintaan liittyvät ihomuutokset (pigmentaatio, ekseema, lipodermatoskleroosi eli ihonalaiskudoksen kovettuminen, avoin tai parantunut haava) sekä mahdollinen alaraajaturvotus «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24.
- Laskimovajaatoiminnan kliinisen luokan (C0–C6, taulukko «Laskimovajaatoiminnan vaikeusasteen kliininen luokittelu. Ks. kuvat kliinisistä luokista ja lisätietoa . ...»2) määrittely on käyttökelpoinen menetelmä arvioitaessa taudin vaikeusastetta. Olennaista on erottaa toisistaan komplisoitumaton (kliiniset luokat C2–C3) ja komplisoitunut (kliiniset luokat C4–C6) laskimovajaatoiminta. Kliinistä luokitusta ei ole tarkoitettu laskimovajaatoiminnan etenemisen seurantaan tai hoidon vasteen arviointiin. Se on tarkoitettu taudin ajankohtaisen vaikeusasteen arviointiin.
- Laskimovajaatoiminnan aiheuttaman haitan ja laskimovajaatoiminnan etenemisen arvioinnissa voidaan potilaalta kysyä taudin aiheuttaman kivun määrää ja havainnoida turvotusta sekä näkyviä kohjuja. Taudin vaikeusasteesta kertovat myös laskimohypertensioon liittyvät ihomuutokset, ihon paksuuntuminen pitkäaikaisen turvotuksen seurauksena, laskimohaavojen esiintyminen ja kompressiohoidon tarve.
- Kliinisen luokituksen ja aiheutuneen haitan perusteella luodaan kokonaisarvio: aiheutuuko laskimovajaatoiminnasta merkittävää haittaa ja voiko sitä lievittää lääkinnällisillä hoitosukilla? Tukisukat voivat auttaa turvotukseen etenkin, jos potilas on raskaana, ja muissa tilanteissa, joissa operatiiviseen hoitoon ei olla etenemässä.
- Jos potilaalla on merkittävää haittaa aiheuttava C2–C3-luokan vajaatoiminta, voidaan tehdä lähete erikoissairaanhoidon arvioon.
| Kliininen luokka | Kuvaus | Kuva |
|---|---|---|
| C0 | Ei näkyviä tai palpoituvia laskimotaudin löydöksiä | «C0, ei näkyviä laskimovajaatoiminnan merkkejä»1 |
| C1 | Teleangiektasiat tai retikulaariset laskimot | «C1, luuta- ja hämähäkkisuonia»2 |
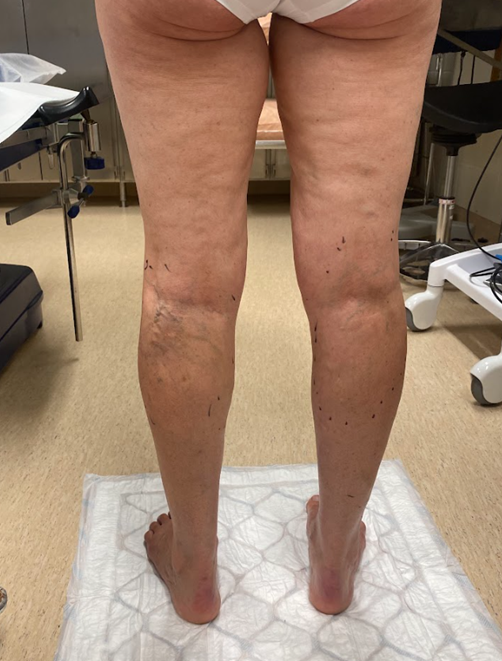
| C2 | Suonikohjut | «C2, suonikohjuja»3 |
| C2r | Uusiutuneet suonikohjut | |
| C3 | Turvotus | «C3, laskimovajaatoimintaan littyvää turvotusta»4 |
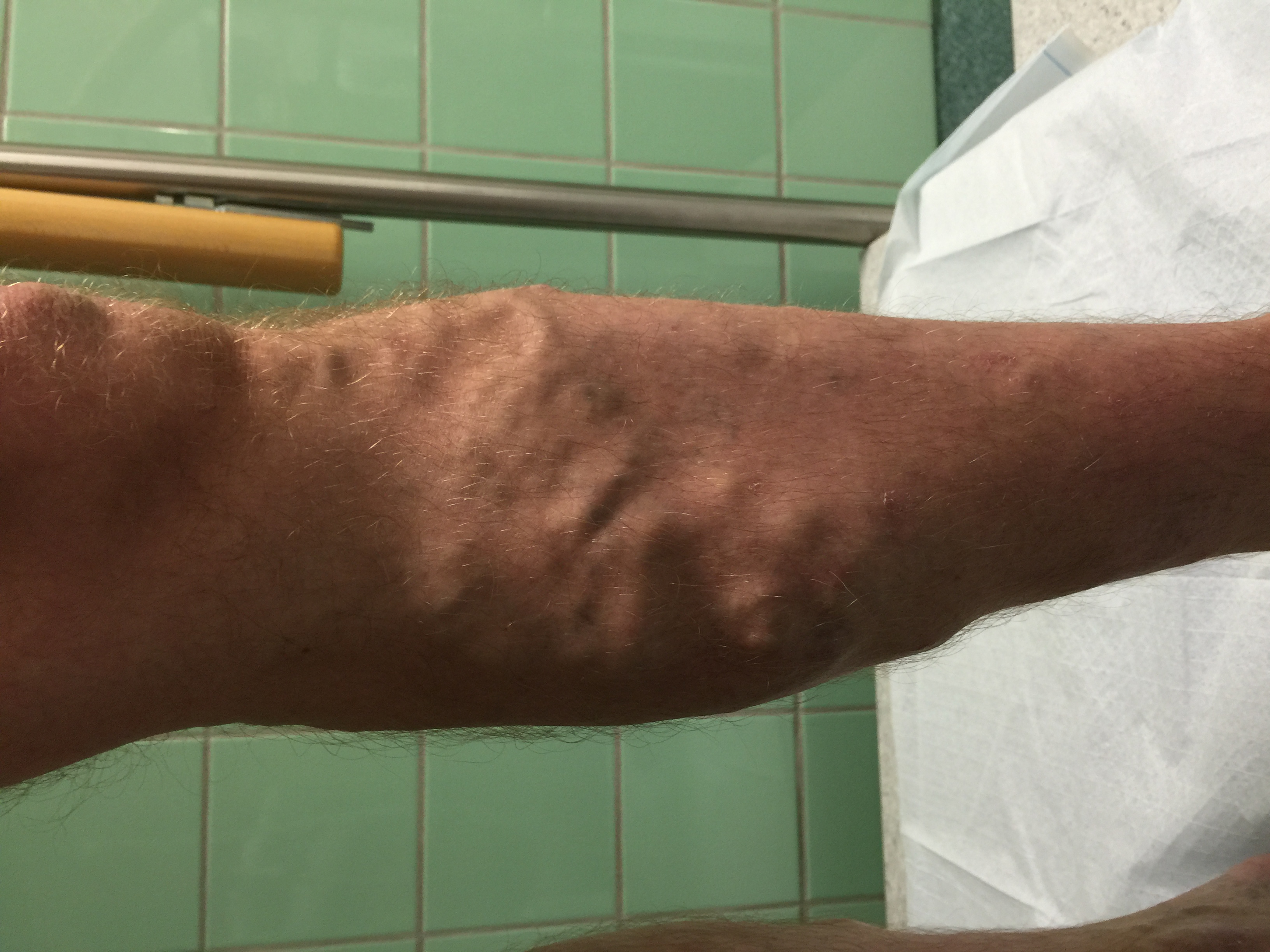
| C4 | Laskimovajaatoiminnasta johtuvat ihon ja ihonalaiskudoksen muutokset | «C4, Laskimovajaatoimintaan liittyviä ihomuutoksia»5 |
| C4a | Pigmentaatio tai ekseema | |
| C4b | Lipodermatoskleroosi tai atrophie blanche (valkosurkastuma) | |
| C4c | Corona phlebectatica | «C4c, corona phlectatica»6, «Corona phlebectatica ja vuotanut kohju»7 |
| C5 | Parantunut laskimohaava | «C5, parantunut laskimohaava»8 |
| C6 | Avoin laskimohaava | «C6, laskimohaava»9 |
| C6r | Uusiutunut avoin laskimohaava |
C0, ei näkyviä laskimovajaatoiminnan merkkejä
HUS kuva-arkisto
C1, luuta- ja hämähäkkisuonia
HUS kuva-arkisto
C2, suonikohjuja
HUS kuva-arkisto
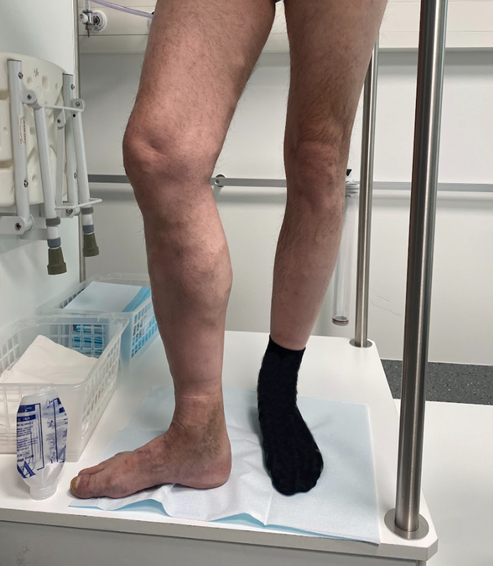
C3, laskimovajaatoimintaan littyvää turvotusta
HUS kuva-arkisto
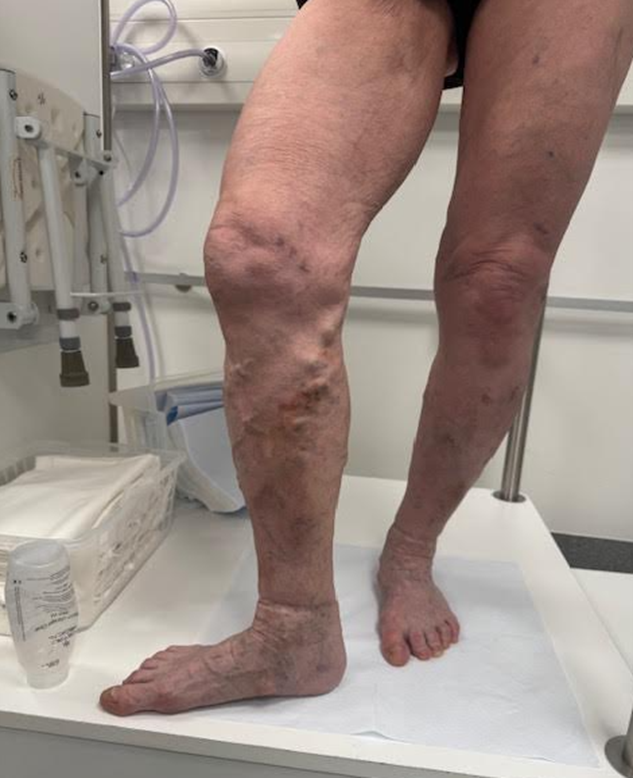
C4, Laskimovajaatoimintaan liittyviä ihomuutoksia
HUS kuva-arkisto
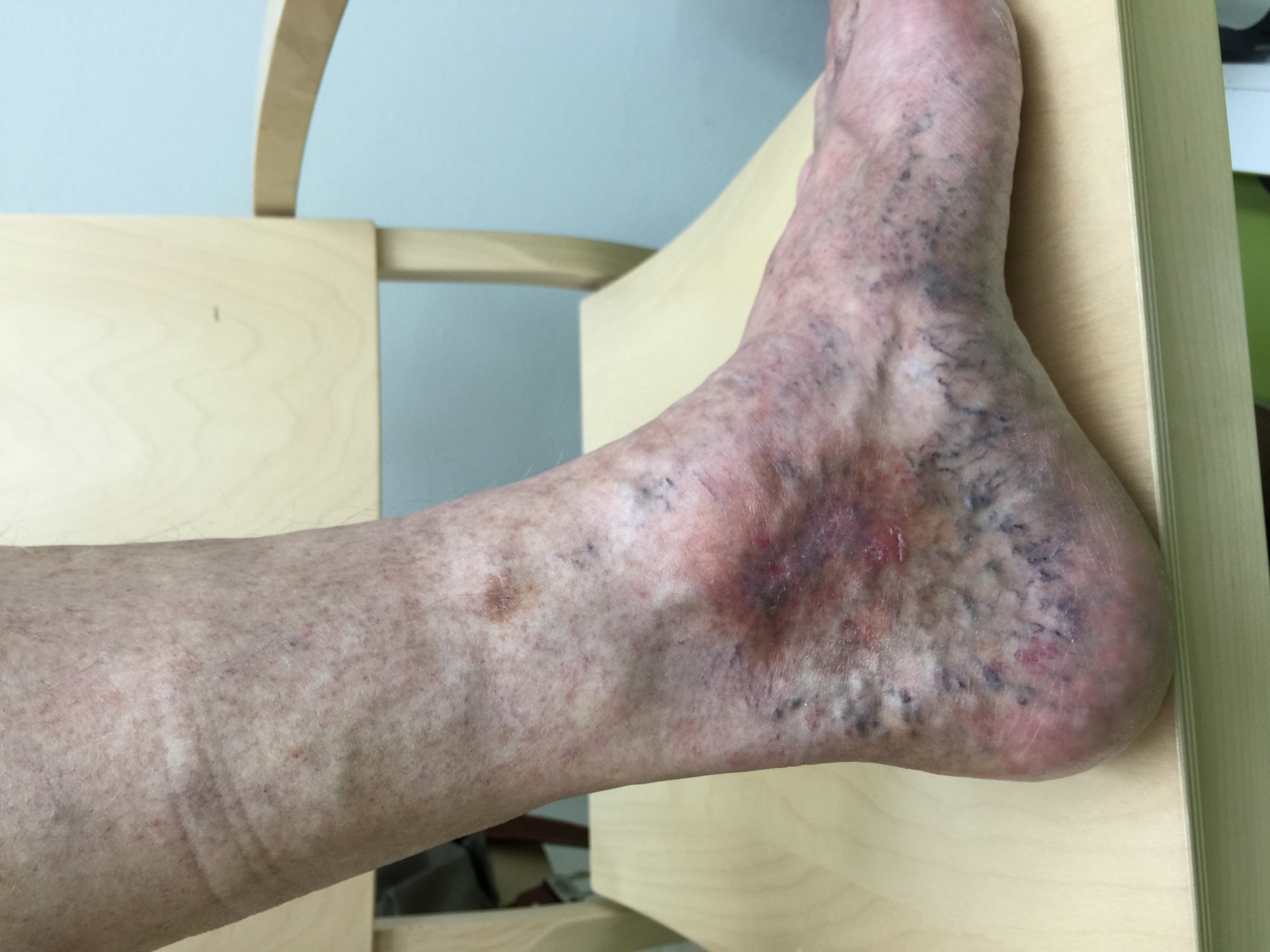
C4c, corona phlectatica
HUS kuva-arkisto
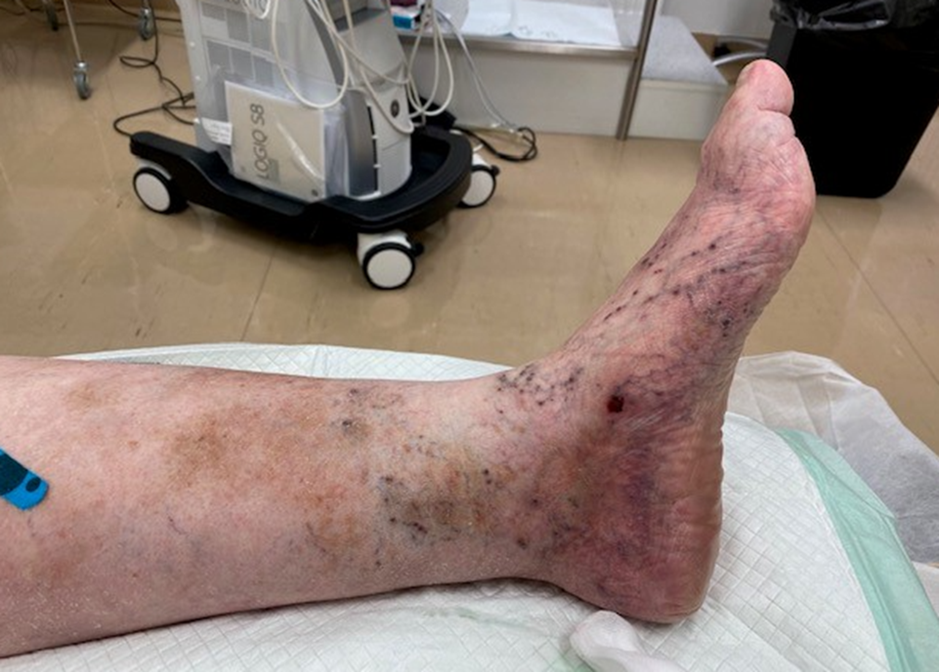
Corona phlebectatica ja vuotanut kohju
HUS kuva-arkisto
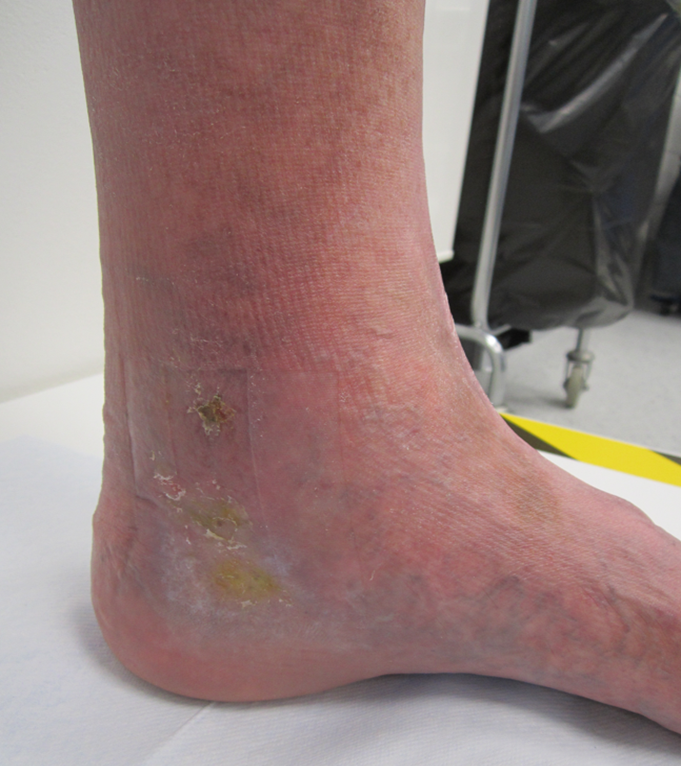
C5, parantunut laskimohaava (sama jalka kuin seuraava kuvassa [imk01644], jossa haava auki)
HUS kuva-arkisto
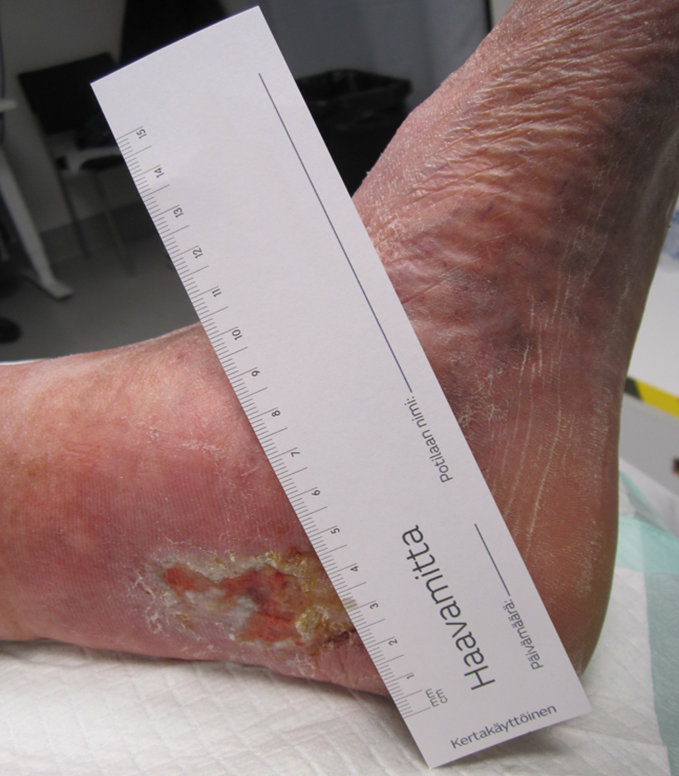
C6, laskimohaava (sama jalka kuin kuvassa [imk01643] hoitoon saapuessa)
HUS kuva-arkisto
Kuvantaminen
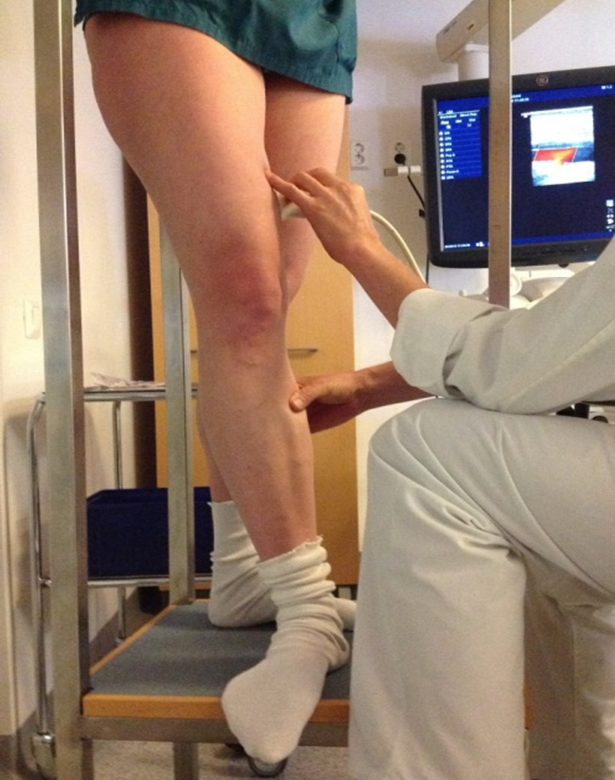
- Ultraäänitutkimus on laskimovajaatoiminnan diagnostiikan kultainen standardi, mikäli kajoavaa hoitoa harkitaan «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24, «Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex...»25. Se tehdään erikoissairaanhoidossa ja samalla suunnitellaan mahdollinen hoito. Laskimovajaatoiminnan kuvantamistutkimuksia ei suositella tehtäväksi avoterveydenhuollossa.
- Pintalaskimoiden vajaatoiminnan diagnostiikassa ei ultraäänitutkimuksen lisäksi tavallisesti tarvita muita kuvantamistutkimuksia.
- Ultraäänitutkimus tehdään potilaan seistessä siten, että hänen painopisteensä on ei-tutkittavalla jalalla. Laskimovirtaus ylöspäin provosoidaan mansetilla tai manuaalisesti. Nopealla pohjelihaksen puristuksella ja vapautuksella voidaan todeta mahdollinen refluksi eli takaisinvirtaus tarkasteltavassa laskimossa. Refluksin saamiseksi esiin voidaan reiden yläosan ja lantion laskimoissa käyttää myös Valsalvan menetelmää «Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex...»25.
- Refluksi luokitellaan pintalaskimoissa patologiseksi, jos se kestää yli 0,5 sekuntia. Reiden ja polven alueen syvissä laskimoissa patologisena pidetään yli 1 sekunnin kestoista refluksia «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24.
- Ultraäänitutkimuksessa käydään läpi alaraajan pinnalliset päärungot (vena saphena magna, vena saphena anterior ja vena saphena parva) ja niiden yhdistyminen (safenofemoraalinen ja safenopopliteaalinen junktio) syviin laskimoihin, muut merkittävät pintarungot ja sivuhaarat sekä syvät laskimot ja merkittävät yhdyslaskimot «Jalan pintalaskimoiden anatomia»10. Refluksin lisäksi todetaan laskimoiden mahdolliset ahtaumat ja tukokset. Tutkimus kohdennetaan potilaan oireiden ja muiden löydösten mukaan «Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex...»25.
- Ultraäänitutkimuksen yhteydessä tehdään tarvittaessa hoitosuunnitelma kajoavaa hoitoa varten. Tähän liittyen mitataan pinnallisten päärunkojen ja muiden hoidon kannalta merkittävien pintalaskimoiden läpimitat sekä huomioidaan hoidettavien laskimoiden suoruus tai mutkaisuus ja niiden etäisyys ihon pinnasta «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24. Yhteisen reisilaskimon virtauskuvaajan muodosta voidaan arvioida mahdollista lonkkalaskimon virtausestettä. Faasiton virtauskuvaaja viittaa kulkuesteeseen. Ultraäänitutkimuksella voidaan saada myös hyvä kuva lantion laskimoiden anatomiasta, mutta tämä vaatii erityistä perehtyneisyyttä. Tarvittaessa lisäkuvantamiseen voidaan käyttää tietokonetomografiaa tai magneettikuvausta. On suositeltavaa tehdä viipalekuvaus ennen syvien laskimoiden kajoavia toimenpiteitä «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Coleridge-Smith P, Labropoulos N, Partsch H, ym. D...»26.
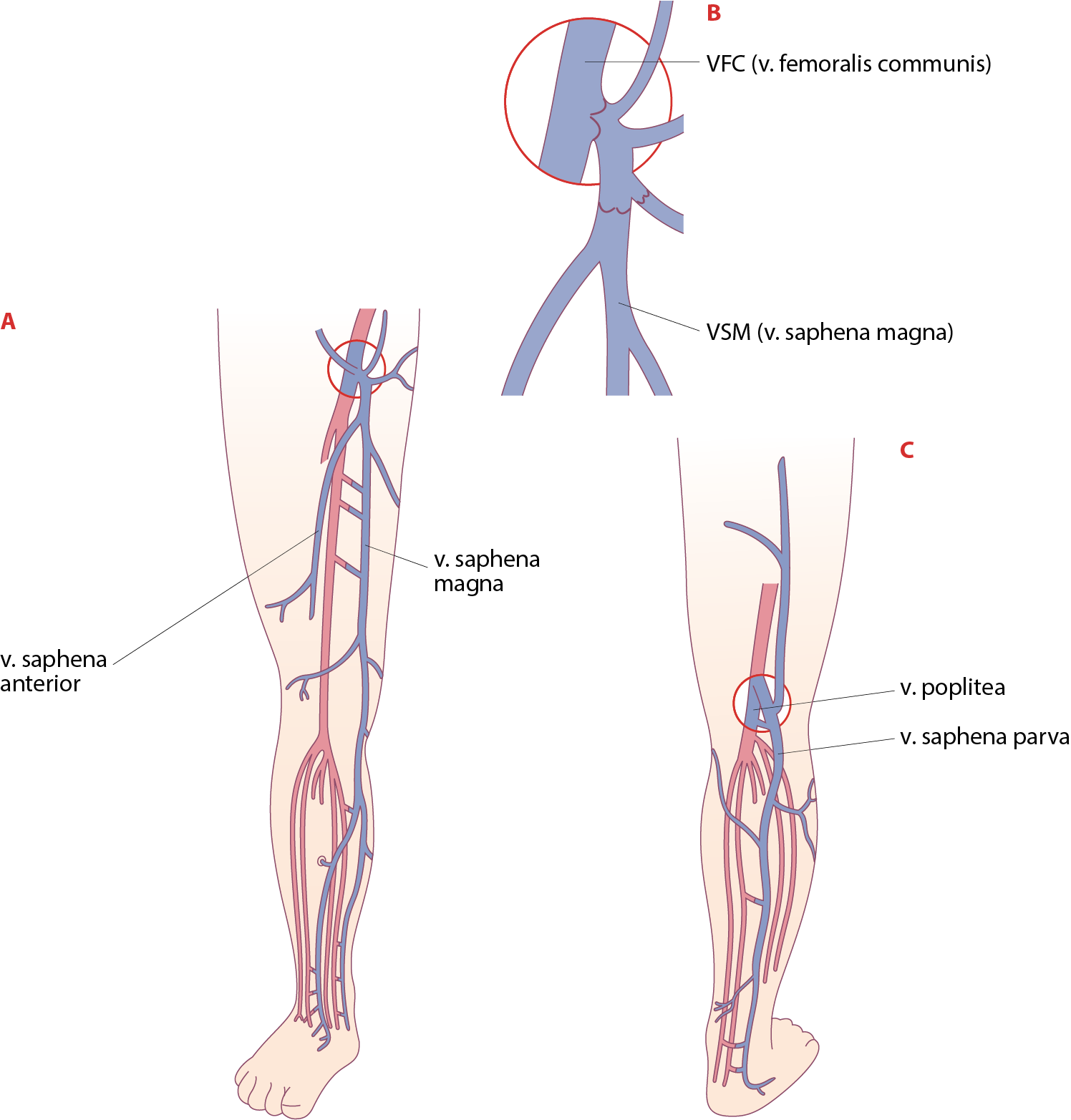
Jalan pintalaskimoiden anatomia.
A) Jalkaterän pinnalliset laskimot yhdistyvät isoksi kehräslaskimoksi (vena saphena magna) sisäkehräksen edessä, ja tämä runko jatkaa raajan sisäsivua pitkin nivuseen.
B) Vena saphena magna (VSM) yhtyy yhteiseen reisilaskimoon (v. femoralis communis, VFC) nivustasolla safenofemoraalisessa junktiossa.
C) Ulkokehräksen takaa alkaa vastaavasti pieni kehräslaskimo (v. saphena parva), joka kulkee pohkeen takana yhtyen useimmiten polvitaipeessa polvitaivelaskimoon (v. poplitea) safenopopliteaalisessa junktiossa.
Muokattu lähteestä: Saarinen J, Halmesmäki K, Pokela M, Laine M. Laskimoiden anatomia ja fysiologia. Kirjassa: Kirurgia. Salminen P, Koljonen V, Pakarinen M, Sallinen V (toim.). 4., uudistettu painos. Kustannus Oy Duodecim 2024
Hoidonaiheet
- Suositus: Harkitse komplisoituneen (kliiniset luokat C4–C6) pintalaskimovajaatoiminnan kajoavaa hoitoa, kun se on teknisesti mahdollista.
- Haittaavia oireita aiheuttavan komplisoitumattoman (kliiniset luokat C2–C3) pintalaskimovajaatoiminnan lämpökatetrihoito on vaikuttavaa, jos ultraäänitutkimuksessa todetaan merkittävä laaja-alainen refluksi. Hoitopäätökseen vaikuttavat kuitenkin terveydenhuollon käytössä olevat resurssit elämänlaatua parantavan kirurgian toteuttamiseen «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Nelzén O, Skoog J, Bernfort L, ym. Editor's Choice...»27, «Inderhaug E, Schelp CH, Glambek I, ym. Cost-effect...»28, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Epstein D, Bootun R, Diop M, ym. Cost-effectivenes...»30, «Ontario Health (Quality). Nonthermal Endovenous Pr...»31, «Marsden G, Perry M, Bradbury A, ym. A Cost-effecti...»32, «Vicente-Jiménez S, Lopez-Valcarcel B, Maynar M, ym...»33, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34.
- Komplisoitumattoman pintalaskimovajaatoiminnan ennaltaehkäisevä hoito ei ole aiheellista «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34, «Ulukan MO, Karakaya A, Erkanli K, ym. Efficiency o...»35.
- Pelkkien suonikohjujen hoito ei ole aiheellista.
- Syviä laskimoita hoidetaan erikseen harkiten kajoavasti laskimovajaatoiminnassa, jossa taustalla on merkittävä lonkkalaskimon virtauseste «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Oireisen lonkkalaskimoahtauman stenttaus on turvallista ja parantaa valikoitujen potilaiden elämänlaatua.»B.
- Sairastettu laaja-alainen pintalaskimotukos on lähtökohtaisesti laskimovajaatoiminnan kajoavan hoidon aihe. Kajoava hoito voi tulla kyseeseen myös pienemmän pintalaskimotukoksen jälkeen, jos kyseessä on toistuva tukos.
- Kajoava hoito on myös aiheellista, jos suonikohju on vuotanut verta ulospäin «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Bock R, Fontenot D, Bock S, ym. Protocol-based tre...»36, «Tan M, Campbell B, Parsi K, ym. Management of blee...»37.
- Ylipaino näyttää heikentävän pintalaskimovajaatoiminnan hoitotuloksia. Kun BMI on
yli 30, vaste kajoavaan hoitoon heikkenee eivätkä toimenpiteet paranna elämänlaatua
kuten normaalipainoisilla henkilöillä «Merkittävä ylipaino ilmeisesti huonontaa pintalaskimoiden kajoavan hoidon tuloksia.»B, «Deol ZK, Lakhanpal S, Franzon G, ym. Effect of obe...»38, «Talutis SD, Chin AL, Lawrence PF, ym. Increased bo...»39, «Pisharody VA, West AB, Rajani RR, ym. Vein diamete...»40, «Zottola ZR, Geiger JT, Choo GE, ym. Obese patients...»41, «Ahmed T, Portnoy R, Chachati G, ym. Correlation of...»42, «Zollmann M, Zollmann C, Zollmann P, ym. Recurrence...»43.
- Vaikeassa lihavuudessa painonpudotus on suositeltavaa, koska se vaikuttaa normalisoivan laskimoiden virtausolosuhteita ja vähentävän laskimovajaatoiminnan oireita ja ihomuutoksia «Shaalan W, El Emam A, Lotfy H, ym. Clinical and he...»44, «Wiewiora M, Piecuch J, Glück M, ym. Impact of weig...»45.
- Potilaan liikuntakyky tulee ottaa huomioon kajoavaa hoitoa suunniteltaessa. Kajoava hoito ei hyödytä potilasta, jonka itsenäinen liikuntakyky on selvästi heikentynyt.
Hoito
Konservatiivinen hoito
- Suositus: Laskimoiden toimintaa parantavia, suun kautta otettavia valmisteita voidaan harkita lievittämään potilaan kokemia oireita. Mahdolliset lääkkeiden yhteisvaikutukset tulee huomioida potilasta neuvoessa.
- Laskimoiden toimintaa parantavat, suun kautta otettavat valmisteet ilmeisesti jonkin verran lievittävät laskimovajaatoiminnan oireita lumelääkkeeseen verrattuna «Laskimoiden toimintaa parantavat suun kautta otettavat valmisteet ilmeisesti jonkin verran lievittävät laskimovajaatoiminnan oireita lumelääkkeeseen verrattuna.»B.
- Oireita on pyritty lievittämään rutosideillä, hidrosmiinillä ja diosmiinillä (pilkottu ja puhdistetttu flavonoidiseos, micronized purified flavonoid fraction, MPFF), kalsiumdobesilaatilla, Centella asiaticalla, aminaftonella, männynkuoriuutteella ja viinirypäleensiemenuutteella «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34, «Rabe E, Ballarini S, Lehr L, ym. A randomized, dou...»46, «Rabe E, Agus GB, Roztocil K. Analysis of the effec...»47, «Rabe E, Blanc-Guillemaud V, Onselaer MB, ym. Reduc...»48, «Martinez-Zapata MJ, Vernooij RW, Simancas-Racines ...»49, «Kakkos SK, Nicolaides AN. Efficacy of micronized p...»50, «Aziz Z, Tang WL, Chong NJ, ym. A systematic review...»51, «Gloviczki ML, Kakkos SK, Urbanek T, ym. The role o...»52.
- Valmisteet vaikuttavat vähentävän erityisesti turvotusta, niin koettua kuin objektiivisesti mitattuakin. Tuotteiden vaikutusmekanismit perustuvat laskimoiden läpäisevyyden ja tulehduksellisten välittäjäaineiden vähentymiseen sekä laskimoiden tonuksen parantumiseen.
- MPFF on näistä eniten tutkittu, ja sen on osoitettu lievittävän turvotuksen lisäksi myös alaraajojen kipua, painontunnetta ja kramppeja. Valmistetta ei tällä hetkellä ole saatavilla Suomesta.
Kompressiohoito
Oireita aiheuttava komplisoitumaton (kliiniset luokat C2–C3) laskimovajaatoiminta
- Kompressiohoito ei näytä estävän pintalaskimovajaatoiminnan etenemistä «Kompressiohoito ei vaikuta laskimovajaatoiminnan luonnolliseen kulkuun, mutta se saattaa vähentää turvotusta ja laskimovajaatoimintaan liittyviä oireita.»C.
- Kompressiohoito vähentää laskimovajaatoiminnan oireita ja hyödyttää osaa potilaista, etenkin raskaana olevia ja niitä, joiden hoidossa ei edetä kajoavaan hoitoon «Knight Nee Shingler SL, Robertson L, Stewart M. Gr...»53, «Frydrych-Szymonik A, Ochałek K, Jankowicz-Szymańsk...»54, «Saliba-Júnior OA, Rollo HA, Saliba O, ym. Positive...»55, «Dahm KT, Myrhaug HT, Strømme H, ym. Effects of pre...»56, «Palfreyman SJ, Michaels JA. A systematic review of...»57.
- Kompressiohoitoa käsittelevien tutkimusten asetelmat, menetelmät ja seuratut päätetapahtumat vaihtelevat paljon. Hoitosukkahoidon hoitomyöntyvyys on usein vähäistä. Näyttö elämänlaadun paranemisesta vaihtelee.
- Kompressiohoidon vaikutuksesta laskimovajaatoiminnan ennusteeseen ei ole näyttöä «O'Flynn N, Vaughan M, Kelley K. Diagnosis and mana...»58.
- Ks. Vältä viisaasti -suositus «Kompressiohoito suonikohjujen pahenemisen estossa»2.
- Useimmille potilaille riittää polvimittainen hoitosukka. Hoitosukka on komplisoitumattomassa taudissa omakustanteinen. Ks. STM:n Valtakunnalliset lääkinnällisen kuntoutuksen apuvälineiden luovutusperusteet «https://julkaisut.valtioneuvosto.fi/items/a021fb27-6a94-4a6b-8458-4d1fcf3dff66»1.
Komplisoitunut (kliiniset luokat C4–C6) laskimovajaatoiminta
- Kompressiohoito on merkittävä osa hoidon kokonaisuutta «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34.
- Kompressiohoito vähentää laskimohaavojen uusiutumista kajoavan hoidon jälkeenkin «Clarke-Moloney M, Keane N, O'Connor V, ym. Randomi...»59.
- Käypä hoito -suositus Krooninen alaraajahaava «Krooninen alaraajahaava»1, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»1 käsittelee tätä aihetta.
Alaraajojen tukkiva valtimotauti ja kompressiohoito
- Suurin osa valtimotautia sairastavista potilaista ilmeisesti sietää hyvin kompressiohoitoa, ja hoito on heille turvallista «Potilaat, joiden nilkkapaine on yli 60 mmHg sietävät ilmeisesti hyvin puristusluokan II kompressiohoitoa.»B.
- Jos potilaan nilkkapaine on yli 60 mmHg, voi kompressiohoidon aloittaa puristusluokan 2 lääkinnällisellä hoitosukalla tai vastaavan paineen antavilla kompressiosidoksilla, mutta potilaan ihotilannetta ja mahdollista jalan oireilua tulee seurata tiiviisti ja tarvittaessa keventää kompressiota.
- Ks. myös Käypä hoito -suositus Krooninen alaraajahaava «Krooninen alaraajahaava»1, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»1.
Toimenpiteen jälkeinen kompressiohoito
- Saattaa olla, että kompressiohoito ei johda parempaan tulokseen kajoavassa hoidossa eikä lisää sen turvallisuutta. Ensimmäisten päivien aikana kompressio helpottaa kipua, mutta ero ei ole kliinisesti merkittävä «Kompressiohoito ei liene välttämätöntä vena saphena magnan ja parvan vaahtoskleroterapian jälkihoitona, eikä lyhyt, 4 tunnin mittainen hoito kompressiosukalla johtane pelkän magnarungon termoablaation jälkeen huonompaan toipumiseen kuin 72 tuntia kestävä hoito.»A.
- Toimenpiteiden jälkeen on vanhastaan käytetty viikkojen mittaisia kompressiohoitoja. Nykyiset laskimonsisäiset hoitomenetelmät ovat kuitenkin luonteeltaan huomattavasti perinteistä leikkaushoitoa kevyempiä.
- Nykytiedon perusteella kompressiohoito jää hoitavan lääkärin ja potilaan harkintaan lämpökatetrihoidon, vaahtoruiskutuksen tai näiden yhdistelmän jälkeen.
- Kompressiohoidon kesto tulee kuitenkin suunnitella toimenpidekokonaisuuden perusteella. Jos pinnallinen päärunko hoidetaan lämpökatetrihoidolla ja samassa yhteydessä suonikohjut poistetaan kirurgisesti, toimenpiteen jälkeisen kompressiohoidon tarve on todennäköisesti pitempi kuin pelkän päärunkoablaation jälkeen.
- Kompressiohoitoa kannattaa harkita, jos potilaalla on hyytymishäiriö, antikoagulaatio,
kaksi tai useampia hyytymiseen vaikuttavia lääkkeitä tai hän on sairastanut syvän
laskimotukoksen.
- Tämä potilasryhmä on suljettu pois useista satunnaistetuista tutkimuksista, eikä sen kompressiohoidosta siten ole tarpeeksi tietoa.
Kajoava hoito
Päärunkovajaatoiminnan hoitomenetelmän valinta
- Suositus: Pinnallisen päärungon vajaatoiminta hoidetaan ensisijaisesti lämpökatetrihoidolla.
- Ensisijainen hoitomenetelmä pinnallisen päärungon (vena saphena magna, vena saphena anterior ja vena saphena parva) vajaatoiminnassa on lämpökatetrihoito (laser- tai radiotaajuusablaatio) paikallispuudutuksessa
«De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24.
- Lämpökatetrihoito on tehokas «Termoablaation pitkäaikaistulokset ovat selvästi paremmat kuin ultraääniohjatun vaahtoskleroterapian 5 vuoden seurannassa.»A ja kustannusvaikuttavin hoitomuoto «Lämpökatetrihoito on kustannusvaikuttavin oireisen C2–C6-tason päärunkovajaatoiminnan hoitomuoto.»A.
- Jos lämpökatetrihoito ei ole teknisesti mahdollinen esimerkiksi hoidettavan laskimon mutkaisuuden tai laskimonsisäisen arpimuodostuksen takia, voidaan käyttää vaahtoskleroterapiaa.
- Muita pinnallisen päärungon hoitomenetelmiä ovat esimerkiksi liima-ablaatio ja mekanokemiallinen
ablaatio (MOCA).
- Liima-ablaatiolla voidaan pinnallisen päärungon vajaatoiminta hoitaa yhtä tehokkaasti
kuin lämpökatetrihoidolla «Pinnallisen päärungon hoito liima-ablaatiolla tukkii kohdelaskimon yhtä tehokkaasti kuin lämpökatetrihoito.»A.
- Koska liima-ablaatio on selvästi kalliimpi hoitomuoto kuin lämpökatetrihoito, sen kustannusvaikuttavuus jää heikommaksi «Lämpökatetrihoito on kustannusvaikuttavin oireisen C2–C6-tason päärunkovajaatoiminnan hoitomuoto.»A.
- Liima-ablaatioon liittyy enemmän ihoreaktioita kuin lämpökatetrihoitoon «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Louden CD, Clark J, Yanquez F, ym. Severe adverse ...»60.
- Mekanokemiallisen hoidon pitkäaikaisteho on huonompi kuin lämpökatetrihoidon, eikä sen käyttöä voi perustella ensisijaisena hoitomuotona «Lim AJM, Mohamed AH, Hitchman LH, ym. Clinical out...»61.
- Liima-ablaatiolla voidaan pinnallisen päärungon vajaatoiminta hoitaa yhtä tehokkaasti
kuin lämpökatetrihoidolla «Pinnallisen päärungon hoito liima-ablaatiolla tukkii kohdelaskimon yhtä tehokkaasti kuin lämpökatetrihoito.»A.
Tekniikat
- Hoito perustuu toimenpidettä edeltävään ultraäänitutkimukseen, ja se kohdennetaan mahdollisuuksien mukaan kaikkiin kliinisesti merkittäviin vajaatoimintaisiin laskimoihin. Laskimonsisäiset hoitomenetelmät edellyttävät ultraääniohjausta. Riittävä osaaminen rakenteiden tunnistamisessa, kohdelaskimon punktiossa, puuduttamisessa ja hoitotuloksen arvioimisessa on välttämätöntä.
- Lämpökatetrihoito perustuu suonen seinämän kuumentamiseen laser- tai radiotaajuuskuidulla ja sen seurauksena syntyvään seinämävaurioon. Vaurioitunut suoni kutistuu, virtaus suonessa lakkaa, ja ajan kuluessa suonen tilalle kehittyy arpijuoste. Menetelmään olennaisesti liittyvä tumesenssipuudutus tarkoittaa puudute-keittosuola-adrenaliiniliuoksen ruiskuttamista hoidon kohteena olevan suonen ympärille ultraääniohjauksessa. Puudutusvaikutuksen lisäksi tumesenssi suojaa ympäröiviä kudoksia ja supistaa hoidon kohteena olevaa laskimoa, mikä lisää lämpökatetrihoidon vaikutusta suonen seinämässä «Gloviczki P, Gloviczki ML. Guidelines for the mana...»62, «Lohr J, Kulwicki A. Radiofrequency ablation: evolu...»63.
- Merkittävä osa lämpökatetrihoidoista voidaan toteuttaa poliklinikkaoloissa. Erityistä jälkiseurantaa ei tarvita, ja potilas voi mobilisoitua heti.
- Vaahtoskleroterapia perustuu ilma-sklerosanttiseoksen aiheuttamaan seinämävaurioon kohdesuonessa. Suomessa sklerosanttina käytetään polidokanolia tai natriumtetradekyylisulfaattia «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Wong M, Parsi K, Myers K, ym. Sclerotherapy of low...»64. Vaahdon kokonaismäärää 16 ml/toimenpidekerta ei suositella ylitettäväksi. Lisäksi on huomioitava valmistajan ilmoittama enimmäismäärä painokiloa kohden (Pharmaca Fennica «https://pharmacafennica.fi/substance»2 (vaatii käyttöoikeuden)). Lääkkeen ja ilman sekoitussuhteesta ei ole täsmällistä tietoa, mutta tyypillisesti on käytetty suhdetta 1:3 tai 1:4.
- Vaahtoskleroterapian suhteellisia vasta-aiheita ovat hyytymishäiriö ja vaikea migreeni. Tiedossa oleva avoin foramen ovale, akuutti tukostilanne ja raskaus ovat vaahtoskleroterapian vasta-aiheita.
- Pinnallisten päärunkojen avoleikkaus on suonensisäistä hoitoa selvästi kajoavampi toimenpide. Avoleikkaus ei enää ole suositeltava hoitomuoto, sillä toipumisaika toimenpiteestä on pitempi eivätkä pitkäaikaistulokset ole lämpökatetrihoitoa parempia «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23. Lämpökatetrihoidolla voidaan hoitaa onnistuneesti läpimitaltaan suuretkin päälaskimorungot «Cabrero Fernandez M, Martinez Lopez I, Hernandez M...»65.
- Mekanokemiallisessa ablaatiossa pinnallisen päärungon vaurio aiheutetaan mekaanisen seinämävaurion ja ruiskutettavan sklerosantin yhdistelmällä «Elias S, Raines JK. Mechanochemical tumescentless ...»66. Liima-ablaatiossa pinnallinen päärunko suljetaan liimaamalla (syanoakrylaattiliima) «Lawson J, Gauw S, van Vlijmen C, ym. Sapheon: the ...»67.
Kajoavan hoidon jälkihoito
- Lämpökatetrihoidosta (laser- ja radiotaajuusablaatio) toipuminen on nopeaa, ja vakavia
komplikaatioita esiintyy harvoin «Siribumrungwong B, Noorit P, Wilasrusmee C, ym. A ...»68, «Medical Advisory Secretariat. Endovascular radiofr...»69, «Brittenden J, Cotton SC, Elders A, ym. A randomize...»70, «Samuel N, Carradice D, Wallace T, ym. Randomized c...»71.
- Merkittävä osa laskimonsisäisten menetelmien jälkeisistä komplikaatioista on hyvin lieviä. Vakavien komplikaatioiden (infektio, syvä laskimotukos, hermovaurio) ilmaantuvuus on kaikissa näissä hoitomuodoissa pieni «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»72, «Nemoto H, Mo M, Ito T, ym. Venous thromboembolism ...»73, «Cao G, Gu HC, Wang JT, ym. Comparison of endovenou...»74, «Bontinis V, Bontinis A, Koutsoumpelis A, ym. A net...»75, «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»76.
- Syvän laskimotukoksen estämiseksi toimenpiteen jälkeen käytetään tarvittaessa antikoagulanttia. Hoidon tarve ja kesto arvioidaan yksilöllisesti kokonaistukosriski puntaroiden (BMI, tupakointi, estrogeenin käyttö, tukoshistoria) «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23.
- Tyypillinen työkyvyttömyyden kesto lämpökatetrihoidon jälkeen on ammatista riippuen 0–7 vuorokautta. Liima-ablaatio tai vaahtohoito ei yleensä aiheuta työkyvyttömyyttä.
Suonikohjujen hoito pintalaskimovajaatoiminnassa
- Suurin osa potilaista ei tarvitse suonikohjujen hoitoa päärunkovajaatoiminnan hoidon
yhteydessä «Suurin osa potilaista ei tarvitse suonikohjujen hoitoa päärunkovajaatoiminnan hoidon yhteydessä.»A.
- Pelkkä päärunkovajaatoiminnan hoito lämpökatetrihoidolla on riittävä toimenpide yli 60 %:lle potilaista «Aherne TM, Ryan ÉJ, Boland MR, ym. Concomitant vs....»77, «Mohamed A, Leung C, Hitchman L, ym. A prospective ...»78, «Rahman T, Vähäaho S, Laukontaus S ym. Randomized c...»79, «Bezerra de Souza Fonseca FL, Lins EM, Albuquerque ...»80. Suonikohjujen koko pienenee kuukausien kuluessa päärungon hoidon jälkeen «Bezerra de Souza Fonseca FL, Lins EM, Albuquerque ...»80. Suonikohjut voidaan harkinnan mukaan hoitaa myös päärunkoablaation yhteydessä samassa toimenpiteessä tai tarvittaessa myöhemmin erillisellä toimenpiteellä.
- Mikäli kookkaat suonikohjut saavat alkunsa vajaatoimintaisesta anteriorisesta safeenalaskimosta (vena saphena anterior) «Caggiati A, Bergan JJ, Gloviczki P, ym. Nomenclatu...»81, «Meissner M, Boyle EM, Labropoulos N, ym. The anter...»82, on kohjujen samanaikainen hoito joko vaahtohoidolla tai kirurgisesti poistaen usein perustelua anteriorisen safeenalaskimon lämpökatetrihoidon yhteydessä, sillä se on itsessään yleensä lyhyt ja pelkästään sen hoito ei usein riitä surkastuttamaan suonikohjuja «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23.
- Suonikohjujen hoitomenetelmän valinnan tueksi ei ole täsmällistä tietoa. Suonikohjut voi poistaa joko kirurgisesti tai vaahtoskleroterapialla.
Päärunkojen kajoavan hoidon pitkäaikaistulokset
- Laserablaation ja radiotaajuusablaation pitkäaikaistulokset ovat yhtä hyviä, mutta vaahtoskleroterapiaan liittyy huomattavasti enemmän sekä ultraäänitutkimuksella todettavan refluksin että kliinisesti merkittävän vajaatoiminnan uusiutumista kuin lämpökatetrihoitoon. Kliinisesti ero ei tule esiin vielä vuoden kuluessa hoidosta, mutta se on selvästi havaittavissa 5 vuoden seurannassa «Termoablaation pitkäaikaistulokset ovat selvästi paremmat kuin ultraääniohjatun vaahtoskleroterapian 5 vuoden seurannassa.»A.
- Ylipainon negatiivinen vaikutus kajoavan hoidon tuloksiin tulee esiin erityisesti, jos BMI on yli 45. Jo vähäisempikin ylipaino heikentää sekä kliinistä hoitotulosta että elämänlaadun kohenemista. Lisäksi on viitteitä siitä, että ylipaino heikentää sklerosantin käyttöön perustuvien hoitomuotojen (vaahtoskleroterapia, mekanokemiallinen ablaatio) tehoa «Deol ZK, Lakhanpal S, Franzon G, ym. Effect of obe...»38, «Talutis SD, Chin AL, Lawrence PF, ym. Increased bo...»39, «Pisharody VA, West AB, Rajani RR, ym. Vein diamete...»40.
Vaahtoskleroterapia
- Päärunkovajaatoiminnan hoidon pitkäaikaistulokset ovat merkittävästi lämpökatetrihoitoa huonommat «van der Velden SK, Biemans AA, De Maeseneer MG, ym...»83, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Vähäaho S, Halmesmäki K, Albäck A, ym. Five-year f...»84.
- Hoidetun päärungon refluksia on todettu vuoden seurannassa 30–50 %:lla ja 5 vuoden kuluttua jopa 80 %:lla. Päärungon rekanalisaatiosta (avautumisesta) huolimatta uusia suonikohjuja ilmaantuu kuitenkin melko hitaasti.
Lämpökatetrihoito
- Laser- ja radiotaajuusablaation jälkeen laskimovajaatoiminta on uusiutunut vuoden seurannassa 2–6 %:lla ja 5 vuoden seurannassa 10–23 %:lla. Taudin uusiutumisen perussyy on yleensä ollut anteriorisen safeenalaskimon vajaatoiminta tai hoidetun pinnallisen päärungon rekanalisaatio «van der Velden SK, Biemans AA, De Maeseneer MG, ym...»83, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Vähäaho S, Halmesmäki K, Albäck A, ym. Five-year f...»84, «van den Bos R, Arends L, Kockaert M, ym. Endovenou...»85, «Rasmussen L, Lawaetz M, Bjoern L, ym. Randomized c...»86, «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»72.
Uudet laskimonsisäiset hoitomenetelmät
- Alkuvaiheessa lyhyissä seurannoissa päärunko pysyi tukkeutuneena yli 90 %:lla liima-ablaation jälkeen «Morrison N, Gibson K, McEnroe S, ym. Randomized tr...»87, «Almeida JI, Javier JJ, Mackay EG, ym. Two-year fol...»88, «Proebstle TM, Alm J, Dimitri S, ym. The European m...»89.
- Kahden vuoden seurannoissa lämpökatetrihoidolla ja liima-ablaatiolla on päästy erittäin hyvään, 94–96 %:n tulokseen päärungon hoidossa. Mekanokemiallisen ablaation jälkeen hoitotulos on selvästi heikompi, noin 80 % «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»72.
Kustannusvaikuttavuus
- Lämpökatetrihoito on kustannusvaikuttavin hoitomuoto oireisessa C2–C6-tason päärunkovajaatoiminnassa «Lämpökatetrihoito on kustannusvaikuttavin oireisen C2–C6-tason päärunkovajaatoiminnan hoitomuoto.»A.
- Toimenpiteen kustannukset muodostuvat laskimonsisäisissä menetelmissä eri tavalla. Merkittäviä kustannuksiin vaikuttavia tekijöitä ovat materiaali- ja henkilöstökustannukset, toimenpiteen suorituspaikka (poliklinikka, leikkaussali) ja työkyvyttömyyden kesto. Hoidon pitkäaikaistulos vaikuttaa myös merkittävästi kustannuksiin, koska laskimovajaatoiminnan uusiutumisen hoito aiheuttaa kustannusten kumuloitumista.
- Päärunkojen kajoavan hoidon kustannusvaikuttavuutta on mallinnettu niin matemaattisin mallein (Markovin malli tai Monte Carlo -simulaatio) kuin tavanmukaisen tutkimusasetelman keinoin.
- Asetelmasta riippumatta lämpökatetrihoito kohensi elämänlaatua vähintään yhtä hyvin kuin muut tutkitut hoitomenetelmät ja oli kuitenkin hoidoista edullisin «Nelzén O, Skoog J, Bernfort L, ym. Editor's Choice...»27, «Inderhaug E, Schelp CH, Glambek I, ym. Cost-effect...»28, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Epstein D, Bootun R, Diop M, ym. Cost-effectivenes...»30, «Ontario Health (Quality). Nonthermal Endovenous Pr...»31, «Marsden G, Perry M, Bradbury A, ym. A Cost-effecti...»32, «Vicente-Jiménez S, Lopez-Valcarcel B, Maynar M, ym...»33.
Pintalaskimotukos
Epidemiologia
- Pintalaskimotukoksen ilmaantuvuudeksi on arvioitu 0,64–1,31/1 000/v «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Geersing GJ, Cazemier S, Rutten F, ym. Incidence o...»91.
- Pintalaskimotukoksen sairastavista jopa 80 %:lla on suonikohjuja, minkä lisäksi taustalla on usein jokin tukokselle altistanut tilapäinen riskitekijä, kuten immobilisaatio «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Decousus H, Quéré I, Presles E, ym. Superficial ve...»92.
- Harvinaisempien syiden (Behçetin tauti, Bürgerin tauti, maligniteetti) mahdollisuus tulee muistaa, jos raajassa ei ole suonikohjuja eikä tukokselle ole muitakaan ilmeisiä riskitekijöitä, tukos koskee useampaa suonta, on bilateraalinen tai uusiutuu ja vaihtaa paikkaa «Decousus H, Epinat M, Guillot K, ym. Superficial v...»93, «van Doormaal FF, Atalay S, Brouwer HJ, ym. Idiopat...»94, «Torgutalp M, Sahin Eroglu D, Sezer S, ym. Analysis...»95, «Díez-Vidal A, Gómez López J, Rodríguez Fuertes P, ...»96, «Chen W, Liu X. Diagnostic Value of Revised Diagnos...»97.
- Merkittävällä osalla pintalaskimotukoksen sairastavista, mahdollisesti jopa 25–30 %:lla, todetaan jo diagnoosihetkellä myös syvä laskimotukos «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Decousus H, Quéré I, Presles E, ym. Superficial ve...»92, «Galanaud JP, Genty C, Sevestre MA, ym. Predictive ...»98. Syvä laskimotukos voi tällöin sijaita muuallakin raajassa kuin suoraan pintalaskimotukoksen jatkona «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Décousus H, Bertoletti L, Frappé P. Spontaneous ac...»99.
- Diagnoosihetkellä pintaan rajoittuva tukos voi myöhemminkin laajentua tai edetä syväksi laskimotukokseksi «Decousus H, Prandoni P, Mismetti P, ym. Fondaparin...»100, «Leizorovicz A, Becker F, Buchmüller A, ym. Clinica...»101, «Cannegieter SC, Horváth-Puhó E, Schmidt M, ym. Ris...»102.
Diagnostiikka
- Tukkeutunut laskimo on kiinteytynyt ja arka, usein jopa hipaisuarka. Iho laskimon päällä ja ympäristössä punoittaa ja on induroitunut. Ihon haavautuminen ja hyytymän purkautuminen iholle ovat mahdollisia, jos tukkeutunut laskimo sijaitsee hyvin lähellä ihoa. Lievät yleisoireet ja myös vähäinen CRP-pitoisuuden suureneminen ovat mahdollisia «Poredoš P, Spirkoska A, Ježovnik MK. In patients w...»103.
- Erotusdiagnostiikassa huomioon otettavia tauteja ja löydöksiä ovat ruusutulehdus, muu selluliitti, kyhmyruusu ja akuutti lipodermatoskleroosi «Miteva M, Romanelli P, Kirsner RS. Lipodermatoscle...»104, «Viljamaa J. Laskimovajaatoimintaan liittyvä CEAP-l...»105, «Pérez-Garza DM, Chavez-Alvarez S, Ocampo-Candiani ...»106, «Nazarko L. Red legs: how to differentiate between ...»107.
- D-dimeeri voi olla viitealueella, joten se ei ole käyttökelpoinen pintalaskimotukoksen diagnostiikassa tai sulkemisessa pois «Siragusa S, Terulla V, Pirrelli S, ym. A rapid D-d...»108, «Gillet JL, Ffrench P, Hanss M, ym. [Predictive val...»109, «Soyode E, Pritchard W, Hayman M, ym. Validation of...»110.
- On epäselvää, mitkä tekijät mahdollisesti ennustaisivat pintalaskimotukoksen etenemistä syväksi laskimotukokseksi, eikä tämän riskin arviointiin ole käytettävissä kliinistä mittaria «van Royen FS, van Smeden M, Moons KGM, ym. Managem...»111, «van Royen FS, van Smeden M, van Doorn S, ym. Predi...»112. Wellsin kriteerit eivät tällaiseksi sovellu, koska ne pohjautuvat populaatioihin, joista pintalaskimotukosta sairastavat on suljettu pois «Wells PS, Hirsh J, Anderson DR, ym. Accuracy of cl...»113, «Baggen VJ, Chung K, Koole K, ym. Association of va...»114, «Kearon C, Wit K de, Parpia S, Schulman S, Spencer ...»115.
- Diagnoosi on suositeltavaa varmistaa ja samanaikainen syvä laskimotukos sulkea pois ultraäänitutkimuksella.
Hoito
- Hoidon tärkein tavoite on estää pintalaskimotukosta etenemästä syväksi laskimotukokseksi «Décousus H, Bertoletti L, Frappé P. Spontaneous ac...»99, «Di Nisio M, Wichers IM, Middeldorp S. Treatment fo...»116.
- Yli 5 cm:n pituinen pintalaskimotukos hoidetaan antikoagulaatiolla «Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choic...»117. Hoidon kesto on 6 viikkoa «Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choic...»117.
- Fondaparinuuksin tehosta on hyvä näyttö «Decousus H, Prandoni P, Mismetti P, ym. Fondaparin...»100, mutta sen käyttö on jäänyt Suomessa vähäiseksi. Rivaroksabaani ei liene fondaparinuuksia
huonompi pintalaskimotukoksen hoidossa «Rivaroksabaani ei liene fondaparinuuksia huonompi pintalaskimotukoksen hoidossa.»C. Rivaroksabaani otetaan suun kautta, mikä on luonnollisesti etu fondaparinuuksiin
verrattuna «Stevens SM, Woller SC, Kreuziger LB, ym. Antithrom...»118. Pintalaskimotukos voidaan hoitaa rivaroksabaanilla (annos 10 mg x 1).
- Ennen hoidon aloittamista tulee tarkistaa PVK + T, Krea ja ALAT.
- Rivaroksabaani ei sovellu käytettäväksi raskauden tai imetyksen aikana «Syvä laskimotukos ja keuhkoembolia. Käypä hoito -s...»119, «Nunez-Pellot C, Akers A, Običan S, ym. Lactation s...»120.
- Rivaroksabaanin sijaan voidaan tarvittaessa käyttää enoksapariinia (annos 40 mg x 1; suurempi annos, jos potilas on selvästi ylipainoinen) «Di Nisio M, Wichers I, Middeldorp S. Treatment of ...»121, «Bontinis A, Pouliopoulou I, Bontinis V, ym. Antico...»122, «Lobastov K, Dubar E, Schastlivtsev I, ym. A system...»123. Enoksapariini soveltuu käytettäväksi myös raskauden ja imetyksen aikana «Syvä laskimotukos ja keuhkoembolia. Käypä hoito -s...»119, «Nunez-Pellot C, Akers A, Običan S, ym. Lactation s...»120.
- Antikoagulaatio lievittää yleensä myös nopeasti pintalaskimotukokseen liittyvää kipua.
Oireita voi lisäksi hoitaa raajan kohoasennolla, kylmällä ja tulehduskipulääkkeellä.
- Suomessa myynnissä olevan mukopolysakkaridipolysulfaattia sisältävän paikallishoitovalmisteen tehosta ei ole kunnollista näyttöä «Di Nisio M, Wichers IM, Middeldorp S. Treatment fo...»116, «Vecchio C, Frisinghelli A. Topically applied hepar...»124.
- Hoitosukan käytöstä antikoagulaation ja kipulääkityksen lisänä ei ilmeisesti ole hyötyä «Boehler K, Kittler H, Stolkovich S, ym. Therapeuti...»125. Pintalaskimotukos ei kuitenkaan ole hoitosukan vasta-aihe, eikä sen käyttöä ole tarpeen keskeyttää, jos potilas on käyttänyt sukkaa esimerkiksi laskimovajaatoiminnan oireiden hoitona «Sevestre MA, Talbot M, Bertoletti L, ym. Unresolve...»126.
- Lähelle safeenalaskimon (vena saphena magna, anterior tai parva) ja syvän laskimon yhtymäkohtaa ulottuvan tukoksen leikkaushoitoa akuuttivaiheessa ei suositella «Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choic...»117, «Sevestre MA, Talbot M, Bertoletti L, ym. Unresolve...»126, «Kakkos SK, Gohel M, Baekgaard N, ym. Editor's Choi...»127.
- Ihon punoitus ja induraatio ovat seurausta laskimon seinämän tulehdusreaktion leviämisestä ympäröiviin kudoksiin. Kyseessä ei ole bakteeritulehdus, ja pintalaskimotukosta ei ole tarpeen hoitaa mikrobilääkkeellä.
- Syväksi laskimotukokseksi edennyt pintalaskimotukos hoidetaan syvän laskimotukoksen hoitoperiaatteiden mukaisesti, ks. Käypä hoito -suositus Syvä laskimotukos ja keuhkoembolia «Syvä laskimotukos ja keuhkoembolia»5, «Syvä laskimotukos ja keuhkoembolia. Käypä hoito -s...»119.
- Sairastettu laaja-alainen pintalaskimotukos on lähtökohtaisesti laskimovajaatoiminnan kajoavan hoidon aihe, ja potilas tulee lähettää verisuonikirurgin arvioon. Kajoava hoito voi tulla kyseeseen myös pienemmän pintalaskimotukoksen jälkeen, jos kyseessä on toistuva tukos.
Syvien laskimoiden vajaatoiminta
- Syvien laskimoiden vajaatoiminta voi aiheuttaa samankaltaisia oireita kuin pintalaskimovajaatoiminta, ja se voi ilmetä samanaikaisesti pintalaskimovajaatoiminnan kanssa.
- Yleisin syvien laskimoiden vajaatoimintaa aiheuttava tila on sairastetun syvän laskimotukoksen jälkitila eli posttromboottinen oireyhtymä. Laskimotukos voi vaurioittaa suonta aiheuttaen vajaatoimintaa tai virtausesteen. Molemmat johtavat laskimopaineen nousuun raajassa.
- Syvän laskimon virtauseste voi aiheutua myös ei-tromboottisesta syystä, tyypillisimmin vasemman lonkkalaskimon jäämisestä puristuksiin oikean lonkkavaltimon ja selkärangan väliin (May-Thurnerin oireyhtymä) «Laine M. Syvien laskimoiden krooniset ongelmat - m...»128.
- Munasarja- tai kiveslaskimoissa ja sisemmässä lonkkalaskimossa voi esiintyä vajaatoimintaa
ja kohjuisuutta, joka saattaa aiheuttaa välilihan, ulkosynnyttimien tai kivesten kohjuja,
kroonista alavatsakipua, yhdyntäkipuja ja alaraajojen pintalaskimovajaatoimintaa.
- Näiden laskimoiden lievä vajaatoiminta on tavallinen ja yleensä oireeton löydös naisilla raskauden jälkeen.
- Lantiolaskimoiden vajaatoiminnan diagnostiikka ja hoito tapahtuu asiaan perehtyneessä erikoissairaanhoidon yksikössä.
Diagnostiikka
- Syvien laskimoiden refluksi on todettavissa ultraäänitutkimuksella samaan tapaan kuin pintalaskimoiden.
- Ultraäänitutkimuksessa lonkkalaskimon virtausesteeseen voi viitata faasiton virtaus yhteisessä reisilaskimossa. Lonkkalaskimoiden suora arviointi ultraäänitutkimuksella vaatii harjaantuneisuutta «Sloves J, Almeida JI. Venous duplex ultrasound pro...»129.
- Oireet ovat samankaltaisia kuin pintalaskimovajaatoiminnassa (C3–C6).
- Reiteen asti jatkuva turvotus, laskimoperäinen katkokävely ja alavatsan kohjut ovat tyypillisiä lonkkalaskimotason virtausesteestä aiheutuvia oireita.
- Myös lantion alueen kasvain voi painaa lonkkalaskimoa, ja tämän sulkemiseksi pois vatsan alueen kuvantaminen onkin aiheellista, jos potilaalla on muuten selittämätön toispuoleinen alaraajaturvotus.
Kajoava hoito
- Oireisen lonkkalaskimoahtauman stenttaus on turvallista ja parantaa toimenpiteeseen huolellisesti valittujen potilaiden elämänlaatua «Oireisen lonkkalaskimoahtauman stenttaus on turvallista ja parantaa valikoitujen potilaiden elämänlaatua.»B.
- Vajaatoimintaisten lantion laskimoiden tukkiminen suonensisäisesti saattaa helpottaa lantion kipuoireita ja parantaa elämänlaatua osalla naisista «Vajaatoimintaisten lantion laskimoiden tukkiminen suonensisäisesti saattaa helpottaa lantion kipuoireita ja parantaa elämänlaatua osalla naisista.»C.
- Mikäli paikallisten suonikohjujen paineistuminen häpyhuulissa tai sisäreisissä aiheuttaa merkittävää haittaa, voidaan sitä pyrkiä lievittämään vaahtoskleroterapialla «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Ahuja RS, Garg T, Sudheendra D. Management of Pati...»130.
Hoidon porrastus
- Avoterveydenhuollossa on tärkeää tunnistaa potilaat, jotka sairastavat komplisoitunutta (kliiniset luokat C4–C6) laskimovajaatoimintaa, ja ohjata heidät erikoissairaanhoitoon tarkempaa diagnostiikkaa ja kajoavaa hoitoa varten, mikäli potilas on kävelevä. Haittaavia oireita aiheuttavassa laskimovajaatoiminnassa (kliiniset luokat C2–C3) voidaan erikoissairaanhoitoa konsultoida kiireettömästi. Potilaan tilanne arvioidaan kliinisen luokituksen mukaisesti (taulukko «Laskimovajaatoiminnan vaikeusasteen kliininen luokittelu. Ks. kuvat kliinisistä luokista ja lisätietoa . ...»2). Erikoissairaanhoidossa hoidon tarve arvioidaan oireiden, kliinisten löydösten ja ultraäänitutkimuksen perusteella.
- Laskimovajaatoiminnan kuvantamistutkimuksia ei suositella tehtäväksi avoterveydenhuollossa.
- Komplisoitumaton pintalaskimotukos voidaan tutkia ja hoitaa avoterveydenhuollossa. Jos kyseessä on ollut laaja-alainen tukos, potilas voidaan lähettää laskimovajaatoiminnan hoidon tarpeen arvioon erikoissairaanhoitoon. Potilas voidaan lähettää arvioon myös siinä tapauksessa, että pieni tukos uusiutuu.
- Kajoavien toimenpiteiden jälkeen hoidetuilla alueilla raajassa esiintyy usein ihonalaiskudoksen kovettumista, ihon tummumista, verenpurkaumia ja paikallista arkuutta. On harvinaista, että toimenpiteiden jälkeiset paikalliset löydökset edellyttävät lisätoimenpiteitä, antikoagulaatiota tai mikrobilääkehoitoa. Epäselvissä tilanteissa suositellaan konsultoimaan herkästi toimenpideyksikköä. Suonensisäisen hoidon jälkeen hoidettu pintalaskimo näkyy ultraäänikuvauksessa tukkeutuneena, mikä on hoidon tavoiteltu tulos.
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verisuonikirurgisen yhdistyksen asettama työryhmä
Alaraajojen laskimovajaatoiminta -suosituksen historiatiedot «Alaraajojen laskimovajaatoiminta, Käypä hoito -suosituksen historiatiedot»3
Puheenjohtaja:
Karoliina Halmesmäki, dosentti, verisuonikirurgian erikoislääkäri, osastonylilääkäri; Helsingin yliopisto, HUS, Vatsakeskus
Kokoava kirjoittaja:
Sari Vähäaho, LKT, verisuonikirurgian erikoislääkäri, ylilääkäri; Päijät-Hämeen hyvinvointiyhtymä, operatiivinen tulosalue, verisuonikirurgia
Jäsenet:
Matti Laine, LKT, verisuonikirurgian erikoislääkäri; Helsingin yliopisto, HUS, Vatsakeskus
Ville Mattila, dosentti, kirurgian, erityisesti ortopedian ja traumatologian, professori, ylilääkäri, ortopedi; Tampereen yliopisto, TAYS, Tekonivelsairaala Coxa, Käypä hoito -toimittaja; Suomalainen Lääkäriseura Duodecim
Matti Pokela, dosentti, erikoislääkäri; Oulun yliopisto, OYS, POHDE, verisuonikirurgia
Jukka Saarinen, dosentti, apulaisylilääkäri; Tampereen yliopisto, TAYS, verisuonikirurgia
Teemu Taulavuori, lääketieteen lisensiaatti, yleislääketieteen erikoislääkäri, ylilääkäri; LAPHA pohjoinen perusterveydenhuolto, Muonion-Enontekiön yksikkö, asiantuntijalääkäri; KELA
Jaakko Viljamaa, LL, verisuonikirurgian erikoislääkäri; Varsinais-Suomen hyvinvointialue, Sydänkeskus ja Turun yliopisto
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 2.12.2025 julkaistun suosituksen laatimisen yhteydessä.
Karoliina Halmesmäki: Sivutoimet: ammatinharjoittaja; Eiran sairaala, verisuonikirurgia. Koulutustoiminta: PVK-asiantuntijalääkäri, Steripolar ja Respecta, luentopalkkiot. Luottamustoimet terveydenhuollon alalla: President's Institute – Executive Network 2021–2022, European Society of Vascular Surgery, Council Member, Finnish Representative 2018–2021, Finnish Society of Angiology, Board Member 2008–2019, Mikko Suni Society, Board Member 2017–2018, Finnish Society of Surgery, Board Member 2017–2018, Finnish Society of Vascular Surgery, President 2016–2018, Finnish Society of Vascular Surgery, Vice President 2014-2016, Finnish Institute for Health and Welfare, Clinical expert 2016–. Muut sidonnaisuudet: Eiran sairaalan osake, Aktavit Oy:n, Orionin ja Aplagon-start-up-yrityksen osakkeita.
Matti Laine: Luottamustoimet terveydenhuollon alalla: Suomen verisuonikirurgisen yhdistyksen (SVKY) hallituksen jäsen 2022–.
Ville Mattila: Sivutoimet: asiantuntijalääkäri, keskinäinen vakuutusyhtiö Turva. Tutkimus- ja kehitystyö: Suomen Akatemia, valtion tutkimusrahoitus, Sigrid Juselius, HY.
Matti Pokela: Sivutoimet: yksityislääkäri; Mehiläinen. Koulutustoiminta: Johnsson & Johsson – Ethicon Masterclass -anastamoosikurssi erikoistuville. Luottamustoimet terveydenhuollon alalla: Valvira pysyvä asiantuntija 2024–2028, verisuonikirurgian ala.
Jukka Saarinen: Sivutoimet: erikoislääkäri; Pihlajalinna oy.
Teemu Taulavuori: Sivutoimet: tuntiopettaja; Oulun Yliopisto. Koulutustoiminta: Plandent Rovala. Luottamustoimet terveydenhuollon alalla: SYLY ry EURIPA-edustaja 2025 alkaen.
Jaakko Viljamaa: Sivutoimet: yksityisvastaanotto; Terveyden Tuottajat Oy (useita toimipaikkoja). Koulutustoiminta: Luentopalkkiot: Grex Medical (2023), Oy Verman Ab (2023, 2024), Suomen Haavanhoitoyhdistys (2023, 2024). Luottamustoimet terveydenhuollon alalla: Suomen Lääkäriliitto, haavanhoidon erityispätevyystoimikunta (varapuheenjohtaja), UEMS MJC on Wound Healing (jäsen), EPUAP Helsinki 2025 (paikallisen järjestelytoimikunnan jäsen).
Sari Vähäaho: Sivutoimet: luennoija, LAB-ammattikorkeakoulu. Kongressit ja seminaarit: Abbott, Supera workshop, 2023, Maquet Finland (Getinge), Vascular academy, 2023, W. L. Gore, apuraha Charing Cross -kongressiin, 2024. Luottamustoimet terveydenhuollon alalla: Lääkäriliiton erityispätevyystoimikunnan jäsen (haavanhoidon erityispätevyys), Suomen Verisuonikirurgisen yhdistyksen hallituksen jäsen.
Kirjallisuusviite
Alaraajojen laskimovajaatoiminta. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verisuonikirurgisen Yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2025 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»3
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Krooninen alaraajahaava. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu 27.4.2025). Saatavilla internetissä: www.kaypahoito.fi
- Mäkivaara LA, Jukkola TM, Sisto T, ym. Incidence of varicose veins in Finland. Vasa 2004;33(3):159-63 «PMID: 15461068»PubMed
- Chiesa R, Marone EM, Limoni C, ym. Chronic venous disorders: correlation between visible signs, symptoms, and presence of functional disease. J Vasc Surg 2007;46(2):322-30 «PMID: 17600668»PubMed
- Robertson LA, Evans CJ, Lee AJ, ym. Incidence and risk factors for venous reflux in the general population: Edinburgh Vein Study. Eur J Vasc Endovasc Surg 2014;48(2):208-14 «PMID: 24951373»PubMed
- Lee AJ, Evans CJ, Allan PL, ym. Lifestyle factors and the risk of varicose veins: Edinburgh Vein Study. J Clin Epidemiol 2003;56(2):171-9 «PMID: 12654412»PubMed
- Ahti TM, Mäkivaara LA, Luukkaala T, ym. Effect of family history on the incidence of varicose veins: a population-based follow-up study in Finland. Angiology 2009;60(4):487-91 «PMID: 19625267»PubMed
- Laurikka JO, Sisto T, Tarkka MR, ym. Risk indicators for varicose veins in forty- to sixty-year-olds in the Tampere varicose vein study. World J Surg 2002;26(6):648-51 «PMID: 12053212»PubMed
- Labropoulos N, Leon L, Kwon S, ym. Study of the venous reflux progression. J Vasc Surg 2005;41(2):291-5 «PMID: 15768012»PubMed
- Robertson L, Lee AJ, Gallagher K, ym. Risk factors for chronic ulceration in patients with varicose veins: a case control study. J Vasc Surg 2009;49(6):1490-8 «PMID: 19497512»PubMed
- Kostas TI, Ioannou CV, Drygiannakis I, ym. Chronic venous disease progression and modification of predisposing factors. J Vasc Surg 2010;51(4):900-7 «PMID: 20347686»PubMed
- Bergan JJ, Pascarella L, Schmid-Schönbein GW. Pathogenesis of primary chronic venous disease: Insights from animal models of venous hypertension. J Vasc Surg 2008;47(1):183-92 «PMID: 18178472»PubMed
- Bergan JJ, Schmid-Schönbein GW, Smith PD ym. Chronic venous disease. N Engl J Med 2006;355:488-98 PMID: 16885552
- Neglén P, Hollis KC, Olivier J, ym. Stenting of the venous outflow in chronic venous disease: long-term stent-related outcome, clinical, and hemodynamic result. J Vasc Surg 2007;46(5):979-990 «PMID: 17980284»PubMed
- Raju S, Darcey R, Neglén P. Unexpected major role for venous stenting in deep reflux disease. J Vasc Surg 2010;51(2):401-8; discussion 408 «PMID: 20006920»PubMed
- Neglén P, Thrasher TL, Raju S. Venous outflow obstruction: An underestimated contributor to chronic venous disease. J Vasc Surg 2003;38(5):879-85 «PMID: 14603188»PubMed
- Gloviczki P, Gloviczki ML. Evidence on efficacy of treatments of venous ulcers and on prevention of ulcer recurrence. Perspect Vasc Surg Endovasc Ther 2009;21(4):259-68 «PMID: 20628101»PubMed
- Coleridge Smith PD, Thomas P, Scurr JH, ym. Causes of venous ulceration: a new hypothesis. Br Med J (Clin Res Ed) 1988;296(6638):1726-7 «PMID: 3135894»PubMed
- Meulendijks AM, Franssen WMA, Schoonhoven L, ym. A scoping review on Chronic Venous Disease and the development of a Venous Leg Ulcer: The role of obesity and mobility. J Tissue Viability 2020;29(3):190-196 «PMID: 31668667»PubMed
- van Rij AM, De Alwis CS, Jiang P, ym. Obesity and impaired venous function. Eur J Vasc Endovasc Surg 2008;35(6):739-44 «PMID: 18313335»PubMed
- Davies HO, Popplewell M, Singhal R, ym. Obesity and lower limb venous disease - The epidemic of phlebesity. Phlebology 2017;32(4):227-233 «PMID: 27178403»PubMed
- Langan EA, Wienandt M, Bayer A, ym. Effect of obesity on venous blood flow in the lower limbs. J Dtsch Dermatol Ges 2023;21(6):622-629 «PMID: 37190846»PubMed
- Millen RN, Thomas KN, Versteeg MPT, ym. Popliteal vein compression, obesity, and chronic venous disease. J Vasc Surg Venous Lymphat Disord 2022;10(1):200-208.e2 «PMID: 34343719»PubMed
- De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's Choice - European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. Eur J Vasc Endovasc Surg 2022;63(2):184-267 «PMID: 35027279»PubMed
- Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 Society for Vascular Surgery, American Venous Forum, and American Vein and Lymphatic Society clinical practice guidelines for the management of varicose veins of the lower extremities. Part I. Duplex Scanning and Treatment of Superficial Truncal Reflux: Endorsed by the Society for Vascular Medicine and the International Union of Phlebology. J Vasc Surg Venous Lymphat Disord 2023;11(2):231-261.e6 «PMID: 36326210»PubMed
- Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex ultrasound investigation of the veins in chronic venous disease of the lower limbs: UIP consensus document - Parte II: anatomy]. Rev Port Cir Cardiotorac Vasc 2007;14(2):99-108 «PMID: 17684606»PubMed
- Coleridge-Smith P, Labropoulos N, Partsch H, ym. Duplex ultrasound investigation of the veins in chronic venous disease of the lower limbs--UIP consensus document. Part I. Basic principles. Eur J Vasc Endovasc Surg 2006;31(1):83-92 «PMID: 16226898»PubMed
- Nelzén O, Skoog J, Bernfort L, ym. Editor's Choice - Short Term Cost Effectiveness of Radiofrequency Ablation and High Ligation and Stripping for Great Saphenous Vein Incompetence. Eur J Vasc Endovasc Surg 2024;67(5):811-817 «PMID: 38311050»PubMed
- Inderhaug E, Schelp CH, Glambek I, ym. Cost-effectiveness analysis of five procedures for great saphenous vein reflux in a Norwegian healthcare setting or societal setting. SAGE Open Med 2018;6():2050312118801709 «PMID: 30263121»PubMed
- Brittenden J, Cooper D, Dimitrova M, ym. Five-Year Outcomes of a Randomized Trial of Treatments for Varicose Veins. N Engl J Med 2019;381(10):912-922 «PMID: 31483962»PubMed
- Epstein D, Bootun R, Diop M, ym. Cost-effectiveness analysis of current varicose veins treatments. J Vasc Surg Venous Lymphat Disord 2022;10(2):504-513.e7 «PMID: 34450353»PubMed
- Ontario Health (Quality). Nonthermal Endovenous Procedures for Varicose Veins: A Health Technology Assessment. Ont Health Technol Assess Ser 2021;21(8):1-188 «PMID: 34211617»PubMed
- Marsden G, Perry M, Bradbury A, ym. A Cost-effectiveness Analysis of Surgery, Endothermal Ablation, Ultrasound-guided Foam Sclerotherapy and Compression Stockings for Symptomatic Varicose Veins. Eur J Vasc Endovasc Surg 2015;50(6):794-801 «PMID: 26433594»PubMed
- Vicente-Jiménez S, Lopez-Valcarcel B, Maynar M, ym. Clinical results and cost-effectiveness of radiofrequency and cyanoacrylate ablation compared with traditional surgical stripping for treating varicose veins. J Vasc Surg Venous Lymphat Disord 2022;10(4):846-854.e2 «PMID: 34781007»PubMed
- Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 Society for Vascular Surgery, American Venous Forum, and American Vein and Lymphatic Society clinical practice guidelines for the management of varicose veins of the lower extremities. Part II: Endorsed by the Society of Interventional Radiology and the Society for Vascular Medicine. J Vasc Surg Venous Lymphat Disord 2024;12(1):101670 «PMID: 37652254»PubMed
- Ulukan MO, Karakaya A, Erkanli K, ym. Efficiency of Prophylactic Ablation of the Tributary Venous Pathways Draining Around the Saphenofemoral Junction to Decrease the Rate of Future Varicose Vein and Symptoms Occurence. Ann Vasc Surg 2021;75():267-274 «PMID: 33823264»PubMed
- Bock R, Fontenot D, Bock S, ym. Protocol-based treatment of spontaneous hemorrhage from varicose veins prevents recurrence of bleeding. J Vasc Surg Venous Lymphat Disord 2025;13(1):101988 «PMID: 39393526»PubMed
- Tan M, Campbell B, Parsi K, ym. Management of bleeding varicose veins. Phlebology 2024;39(4):273-275 «PMID: 38053359»PubMed
- Deol ZK, Lakhanpal S, Franzon G, ym. Effect of obesity on chronic venous insufficiency treatment outcomes. J Vasc Surg Venous Lymphat Disord 2020;8(4):617-628.e1 «PMID: 32335333»PubMed
- Talutis SD, Chin AL, Lawrence PF, ym. Increased body mass index and vein diameter are associated with incomplete target vein closure following microfoam ablation of incompetent saphenous veins. J Vasc Surg Venous Lymphat Disord 2024;12(2):101690 «PMID: 37788744»PubMed
- Pisharody VA, West AB, Rajani RR, ym. Vein diameter, obesity, and rates of recanalization after mechanochemical ablation. J Vasc Surg Venous Lymphat Disord 2024;12(6):101935 «PMID: 38945360»PubMed
- Zottola ZR, Geiger JT, Choo GE, ym. Obese patients with CEAP (clinical, etiology, anatomy, pathophysiology) C2 and C3 disease show enhanced symptom improvement after endovenous thermal ablation. J Vasc Surg Venous Lymphat Disord 2024;12(4):101873 «PMID: 38513798»PubMed
- Ahmed T, Portnoy R, Chachati G, ym. Correlation of body mass index with recanalization risk after endovenous thermal ablation. J Vasc Surg Venous Lymphat Disord 2022;10(1):82-86 «PMID: 34271246»PubMed
- Zollmann M, Zollmann C, Zollmann P, ym. Recurrence types 3 years after endovenous thermal ablation in insufficient saphenofemoral junctions. J Vasc Surg Venous Lymphat Disord 2021;9(1):137-145 «PMID: 32361003»PubMed
- Shaalan W, El Emam A, Lotfy H, ym. Clinical and hemodynamic outcome of morbidly obese patients with severe chronic venous insufficiency with and without bariatric surgery. J Vasc Surg Venous Lymphat Disord 2021;9(5):1248-1256.e2 «PMID: 33540136»PubMed
- Wiewiora M, Piecuch J, Glück M, ym. Impact of weight loss due to sleeve gastrectomy on shear stress of the femoral vein in morbid obesity. Obes Surg 2014;24(5):806-12 «PMID: 24421156»PubMed
- Rabe E, Ballarini S, Lehr L, ym. A randomized, double-blind, placebo-controlled, clinical study on the efficacy and safety of calcium dobesilate in the treatment of chronic venous insufficiency. Phlebology 2016;31(4):264-74 «PMID: 25991692»PubMed
- Rabe E, Agus GB, Roztocil K. Analysis of the effects of micronized purified flavonoid fraction versus placebo on symptoms and quality of life in patients suffering from chronic venous disease: from a prospective randomized trial. Int Angiol 2015;34(5):428-36 «PMID: 25972136»PubMed
- Rabe E, Blanc-Guillemaud V, Onselaer MB, ym. Reduction of lower-limb edema in patients with chronic venous disease by micronized purified flavonoid fraction: a systematic literature review and meta-analysis. Int Angiol 2023;42(6):488-502 «PMID: 38131655»PubMed
- Martinez-Zapata MJ, Vernooij RW, Simancas-Racines D, ym. Phlebotonics for venous insufficiency. Cochrane Database Syst Rev 2020;11(11):CD003229 «PMID: 33141449»PubMed
- Kakkos SK, Nicolaides AN. Efficacy of micronized purified flavonoid fraction (Daflon®) on improving individual symptoms, signs and quality of life in patients with chronic venous disease: a systematic review and meta-analysis of randomized double-blind placebo-controlled trials. Int Angiol 2018;37(2):143-154 «PMID: 29385792»PubMed
- Aziz Z, Tang WL, Chong NJ, ym. A systematic review of the efficacy and tolerability of hydroxyethylrutosides for improvement of the signs and symptoms of chronic venous insufficiency. J Clin Pharm Ther 2015;40(2):177-85 «PMID: 25630350»PubMed
- Gloviczki ML, Kakkos SK, Urbanek T, ym. The role of venoactive compounds in the treatment of chronic venous disease. J Vasc Surg Venous Lymphat Disord 2025;13(5):102258 «PMID: 40348378»PubMed
- Knight Nee Shingler SL, Robertson L, Stewart M. Graduated compression stockings for the initial treatment of varicose veins in people without venous ulceration. Cochrane Database Syst Rev 2021;7(7):CD008819 «PMID: 34271595»PubMed
- Frydrych-Szymonik A, Ochałek K, Jankowicz-Szymańska A, ym. Effects of light compression on chronic venous disease, edema and comfort in women during pregnancy and postpartum period: a prospective randomized study. Int Angiol 2024;43(5):476-484 «PMID: 39495124»PubMed
- Saliba-Júnior OA, Rollo HA, Saliba O, ym. Positive perception and efficacy of compression stockings for prevention of lower limb edema in pregnant women. J Vasc Bras 2022;21():e20210101 «PMID: 35399341»PubMed
- Dahm KT, Myrhaug HT, Strømme H, ym. Effects of preventive use of compression stockings for elderly with chronic venous insufficiency and swollen legs: a systematic review and meta-analysis. BMC Geriatr 2019;19(1):76 «PMID: 30845919»PubMed
- Palfreyman SJ, Michaels JA. A systematic review of compression hosiery for uncomplicated varicose veins. Phlebology 2009;24 Suppl 1():13-33 «PMID: 19307438»PubMed
- O'Flynn N, Vaughan M, Kelley K. Diagnosis and management of varicose veins in the legs: NICE guideline. Br J Gen Pract 2014;64(623):314-5 «PMID: 24868066»PubMed
- Clarke-Moloney M, Keane N, O'Connor V, ym. Randomised controlled trial comparing European standard class 1 to class 2 compression stockings for ulcer recurrence and patient compliance. Int Wound J 2014;11(4):404-8 «PMID: 23078587»PubMed
- Louden CD, Clark J, Yanquez F, ym. Severe adverse reactions after cyanoacrylate endovenous ablation. J Vasc Surg Cases Innov Tech 2023;9(4):101309 «PMID: 37767344»PubMed
- Lim AJM, Mohamed AH, Hitchman LH, ym. Clinical outcomes following mechanochemical ablation of superficial venous incompetence compared with endothermal ablation: meta-analysis. Br J Surg 2023;110(5):562-567 «PMID: 36894167»PubMed
- Gloviczki P, Gloviczki ML. Guidelines for the management of varicose veins. Phlebology 2012;27 Suppl 1():2-9 «PMID: 22312060»PubMed
- Lohr J, Kulwicki A. Radiofrequency ablation: evolution of a treatment. Semin Vasc Surg 2010;23:90-100 PMID: 20685563
- Wong M, Parsi K, Myers K, ym. Sclerotherapy of lower limb veins: Indications, contraindications and treatment strategies to prevent complications - A consensus document of the International Union of Phlebology-2023. Phlebology 2023;38(4):205-258 «PMID: 36916540»PubMed
- Cabrero Fernandez M, Martinez Lopez I, Hernandez Mateo MM, ym. Prospective study of safety and effectiveness in the use of radiofrequency ablation for incompetent great saphenous vein ≥12 mm. J Vasc Surg Venous Lymphat Disord 2017;5(6):810-816 «PMID: 29037350»PubMed
- Elias S, Raines JK. Mechanochemical tumescentless endovenous ablation: final results of the initial clinical trial. Phlebology 2012;27(2):67-72 «PMID: 21803800»PubMed
- Lawson J, Gauw S, van Vlijmen C, ym. Sapheon: the solution? Phlebology 2013;28 Suppl 1():2-9 «PMID: 23482526»PubMed
- Siribumrungwong B, Noorit P, Wilasrusmee C, ym. A systematic review and meta-analysis of randomised controlled trials comparing endovenous ablation and surgical intervention in patients with varicose vein. Eur J Vasc Endovasc Surg 2012;44(2):214-23 «PMID: 22705163»PubMed
- Medical Advisory Secretariat. Endovascular radiofrequency ablation for varicose veins: an evidence-based analysis. Ont Health Technol Assess Ser 2011;11(1):1-93 «PMID: 23074413»PubMed
- Brittenden J, Cotton SC, Elders A, ym. A randomized trial comparing treatments for varicose veins. N Engl J Med 2014;371(13):1218-27 «PMID: 25251616»PubMed
- Samuel N, Carradice D, Wallace T, ym. Randomized clinical trial of endovenous laser ablation versus conventional surgery for small saphenous varicose veins. Ann Surg 2013;257(3):419-26 «PMID: 23160149»PubMed
- Shahzad N, Elsherif M, Obaidat I, ym. A Systematic Review and Meta-Analysis of Randomised Controlled Trials Comparing Thermal Versus Non-Thermal Endovenous Ablation in Superficial Venous Incompetence. Eur J Vasc Endovasc Surg 2023;66(5):687-695 «PMID: 37295602»PubMed
- Nemoto H, Mo M, Ito T, ym. Venous thromboembolism complications after endovenous laser ablation for varicose veins and role of duplex ultrasound scan. J Vasc Surg Venous Lymphat Disord 2019;7(6):817-823 «PMID: 31540837»PubMed
- Cao G, Gu HC, Wang JT, ym. Comparison of endovenous laser treatment and high ligation in treatment of limb varicosity: A meta-analysis. Int Wound J 2019;16(3):696-702 «PMID: 30767406»PubMed
- Bontinis V, Bontinis A, Koutsoumpelis A, ym. A network meta-analysis on the efficacy and safety of thermal and nonthermal endovenous ablation treatments. J Vasc Surg Venous Lymphat Disord 2023;11(4):854-865.e5 «PMID: 37030442»PubMed
- Shahzad N, Elsherif M, Obaidat I, ym. A Systematic Review and Meta-Analysis of Randomised Controlled Trials Comparing Thermal Versus Non-Thermal Endovenous Ablation in Superficial Venous Incompetence. Eur J Vasc Endovasc Surg 2023;66(5):687-695 «PMID: 37295602»PubMed
- Aherne TM, Ryan ÉJ, Boland MR, ym. Concomitant vs. Staged Treatment of Varicose Tributaries as an Adjunct to Endovenous Ablation: A Systematic Review and Meta-Analysis. Eur J Vasc Endovasc Surg 2020;60(3):430-442 «PMID: 32771286»PubMed
- Mohamed A, Leung C, Hitchman L, ym. A prospective observational cohort study of concomitant versus sequential phlebectomy for tributary varicosities following axial mechanochemical ablation. Phlebology 2019;34(9):627-635 «PMID: 30864464»PubMed
- Rahman T, Vähäaho S, Laukontaus S ym. Randomized controlled trial comparing immediate and delayed treatment of varicose veins following mechanochemical ablation. JVS-Vascular Insights 2023;1:100030
- Bezerra de Souza Fonseca FL, Lins EM, Albuquerque Godoi ET, ym. Morphofunctional evaluation of great saphenous vein's tributaries after thermoablation: A case series. J Vasc Surg Venous Lymphat Disord 2025;13(1):101986 «PMID: 39393525»PubMed
- Caggiati A, Bergan JJ, Gloviczki P, ym. Nomenclature of the veins of the lower limbs: an international interdisciplinary consensus statement. J Vasc Surg 2002;36(2):416-22 «PMID: 12170230»PubMed
- Meissner M, Boyle EM, Labropoulos N, ym. The anterior saphenous vein. Part 1. A position statement endorsed by the American Vein and Lymphatic Society, the American Venous Forum, and the International Union of Phlebology. J Vasc Surg Venous Lymphat Disord 2024;12(3):101721 «PMID: 38008181»PubMed
- van der Velden SK, Biemans AA, De Maeseneer MG, ym. Five-year results of a randomized clinical trial of conventional surgery, endovenous laser ablation and ultrasound-guided foam sclerotherapy in patients with great saphenous varicose veins. Br J Surg 2015;102(10):1184-94 «PMID: 26132315»PubMed
- Vähäaho S, Halmesmäki K, Albäck A, ym. Five-year follow-up of a randomized clinical trial comparing open surgery, foam sclerotherapy and endovenous laser ablation for great saphenous varicose veins. Br J Surg 2018;105(6):686-691 «PMID: 29652086»PubMed
- van den Bos R, Arends L, Kockaert M, ym. Endovenous therapies of lower extremity varicosities: a meta-analysis. J Vasc Surg 2009;49(1):230-9 «PMID: 18692348»PubMed
- Rasmussen L, Lawaetz M, Bjoern L, ym. Randomized clinical trial comparing endovenous laser ablation and stripping of the great saphenous vein with clinical and duplex outcome after 5 years. J Vasc Surg 2013;58(2):421-6 «PMID: 23768792»PubMed
- Morrison N, Gibson K, McEnroe S, ym. Randomized trial comparing cyanoacrylate embolization and radiofrequency ablation for incompetent great saphenous veins (VeClose). J Vasc Surg 2015;61(4):985-94 «PMID: 25650040»PubMed
- Almeida JI, Javier JJ, Mackay EG, ym. Two-year follow-up of first human use of cyanoacrylate adhesive for treatment of saphenous vein incompetence. Phlebology 2015;30(6):397-404 «PMID: 24789750»PubMed
- Proebstle TM, Alm J, Dimitri S, ym. The European multicenter cohort study on cyanoacrylate embolization of refluxing great saphenous veins. J Vasc Surg Venous Lymphat Disord 2015;3(1):2-7 «PMID: 26993674»PubMed
- Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. Annual diagnosis rate of superficial vein thrombosis of the lower limbs: the STEPH community-based study. J Thromb Haemost 2014;12(6):831-8 «PMID: 24679145»PubMed
- Geersing GJ, Cazemier S, Rutten F, ym. Incidence of superficial venous thrombosis in primary care and risk of subsequent venous thromboembolic sequelae: a retrospective cohort study performed with routine healthcare data from the Netherlands. BMJ Open 2018;8(4):e019967 «PMID: 29678975»PubMed
- Decousus H, Quéré I, Presles E, ym. Superficial venous thrombosis and venous thromboembolism: a large, prospective epidemiologic study. Ann Intern Med 2010;152(4):218-24 «PMID: 20157136»PubMed
- Decousus H, Epinat M, Guillot K, ym. Superficial vein thrombosis: risk factors, diagnosis, and treatment. Curr Opin Pulm Med 2003;9(5):393-7 «PMID: 12904709»PubMed
- van Doormaal FF, Atalay S, Brouwer HJ, ym. Idiopathic superficial thrombophlebitis and the incidence of cancer in primary care patients. Ann Fam Med 2010;8(1):47-50 «PMID: 20065278»PubMed
- Torgutalp M, Sahin Eroglu D, Sezer S, ym. Analysis of vascular involvement in 460 patients with Behçet's syndrome: Clinical characteristics and associated factors. Joint Bone Spine 2022;89(2):105277 «PMID: 34536626»PubMed
- Díez-Vidal A, Gómez López J, Rodríguez Fuertes P, ym. Superficial vein thrombosis and its relationship with malignancies: a prospective observational study. J Thromb Thrombolysis 2024;57(4):650-657 «PMID: 38491266»PubMed
- Chen W, Liu X. Diagnostic Value of Revised Diagnostic Criteria for Thromboangiitis Obliterans (Buerger's Disease): A Cross-sectional Study. Angiology 2025;():33197251320145 «PMID: 39968908»PubMed
- Galanaud JP, Genty C, Sevestre MA, ym. Predictive factors for concurrent deep-vein thrombosis and symptomatic venous thromboembolic recurrence in case of superficial venous thrombosis. The OPTIMEV study. Thromb Haemost 2011;105(1):31-9 «PMID: 20886192»PubMed
- Décousus H, Bertoletti L, Frappé P. Spontaneous acute superficial vein thrombosis of the legs: do we really need to treat? J Thromb Haemost 2015;13 Suppl 1():S230-7 «PMID: 26149029»PubMed
- Decousus H, Prandoni P, Mismetti P, ym. Fondaparinux for the treatment of superficial-vein thrombosis in the legs. N Engl J Med 2010;363(13):1222-32 «PMID: 20860504»PubMed
- Leizorovicz A, Becker F, Buchmüller A, ym. Clinical relevance of symptomatic superficial-vein thrombosis extension: lessons from the CALISTO study. Blood 2013;122(10):1724-9 «PMID: 23821661»PubMed
- Cannegieter SC, Horváth-Puhó E, Schmidt M, ym. Risk of venous and arterial thrombotic events in patients diagnosed with superficial vein thrombosis: a nationwide cohort study. Blood 2015;125(2):229-35 «PMID: 25398934»PubMed
- Poredoš P, Spirkoska A, Ježovnik MK. In patients with superficial vein thrombosis the inflammatory response is increased and related to the recanalization rate. Arch Med Sci 2019;15(2):393-401 «PMID: 30899292»PubMed
- Miteva M, Romanelli P, Kirsner RS. Lipodermatosclerosis. Dermatol Ther 2010;23(4):375-88 «PMID: 20666825»PubMed
- Viljamaa J. Laskimovajaatoimintaan liittyvä CEAP-luokitus (Lisätietoaineisto). Käypä hoito -suosituksessa Krooninen alaraajahaava. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu 05.04.2025). Saatavilla internetissä: www.kaypahoito.fi
- Pérez-Garza DM, Chavez-Alvarez S, Ocampo-Candiani J, ym. Erythema Nodosum: A Practical Approach and Diagnostic Algorithm. Am J Clin Dermatol 2021;22(3):367-378 «PMID: 33683567»PubMed
- Nazarko L. Red legs: how to differentiate between cellulitis, venous eczema and lipodermatosclerosis. Br J Community Nurs 2022;27(10):486-494 «PMID: 36194405»PubMed
- Siragusa S, Terulla V, Pirrelli S, ym. A rapid D-dimer assay in patients presenting at the emergency room with suspected acute venous thrombosis: accuracy and relation to clinical variables. Haematologica 2001;86(8):856-61 «PMID: 11522543»PubMed
- Gillet JL, Ffrench P, Hanss M, ym. [Predictive value of D-dimer assay in superficial thrombophlebitis of the lower limbs]. J Mal Vasc 2007;32(2):90-5 «PMID: 17379463»PubMed
- Soyode E, Pritchard W, Hayman M, ym. Validation of the age-adjusted D-dimer in an ambulatory deep vein thrombosis diagnostic service: beware of superficial thrombophlebitis. Br J Haematol 2020;191(3):e94-e96 «PMID: 33174708»PubMed
- van Royen FS, van Smeden M, Moons KGM, ym. Management of superficial venous thrombosis based on individual risk profiles: protocol for the development and validation of three prognostic prediction models in large primary care cohorts. Diagn Progn Res 2021;5(1):15 «PMID: 34404480»PubMed
- van Royen FS, van Smeden M, van Doorn S, ym. Predictive factors of clot propagation in patients with superficial venous thrombosis towards deep venous thrombosis and pulmonary embolism: a systematic review and meta-analysis. BMJ Open 2024;14(4):e074818 «PMID: 38626964»PubMed
- Wells PS, Hirsh J, Anderson DR, ym. Accuracy of clinical assessment of deep-vein thrombosis. Lancet 1995;345(8961):1326-30 «PMID: 7752753»PubMed
- Baggen VJ, Chung K, Koole K, ym. Association of varicosities and concomitant deep venous thrombosis in patients with superficial venous thrombosis, a systematic review. Eur J Gen Pract 2015;21(1):70-6 «PMID: 24909345»PubMed
- Kearon C, Wit K de, Parpia S, Schulman S, Spencer FA, Sharma S, et al. Diagnosis of deep vein thrombosis with D-dimer adjusted to clinical probability: prospective diagnostic management study. BMJ 2022;376: e067378
- Di Nisio M, Wichers IM, Middeldorp S. Treatment for superficial thrombophlebitis of the leg. Cochrane Database Syst Rev 2018;2(2):CD004982 «PMID: 29478266»PubMed
- Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choice - European Society for Vascular Surgery (ESVS) 2023 Clinical Practice Guidelines on Antithrombotic Therapy for Vascular Diseases. Eur J Vasc Endovasc Surg 2023;65(5):627-689 «PMID: 37019274»PubMed
- Stevens SM, Woller SC, Kreuziger LB, ym. Antithrombotic Therapy for VTE Disease: Second Update of the CHEST Guideline and Expert Panel Report. Chest 2021;160(6):e545-e608 «PMID: 34352278»PubMed
- Syvä laskimotukos ja keuhkoembolia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2023 (viitattu 27.4.2025). Saatavilla internetissä: www.kaypahoito.fi
- Nunez-Pellot C, Akers A, Običan S, ym. Lactation safety of cardiovascular medications. Am Heart J Plus 2025;55():100552 «PMID: 40496474»PubMed
- Di Nisio M, Wichers I, Middeldorp S. Treatment of Lower Extremity Superficial Thrombophlebitis. JAMA 2018;320(22):2367-2368 «PMID: 30383173»PubMed
- Bontinis A, Pouliopoulou I, Bontinis V, ym. Anticoagulants for the treatment of isolated lower limb superficial vein thrombosis a Bayesian network meta-analysis of randomized controlled trials. Thromb Res 2024;241():109101 «PMID: 39047307»PubMed
- Lobastov K, Dubar E, Schastlivtsev I, ym. A systematic review and meta-analysis for the association between duration of anticoagulation therapy and the risk of venous thromboembolism in patients with lower limb superficial venous thrombosis. J Vasc Surg Venous Lymphat Disord 2024;12(2):101726 «PMID: 38008180»PubMed
- Vecchio C, Frisinghelli A. Topically applied heparins for the treatment of vascular disorders : a comprehensive review. Clin Drug Investig 2008;28(10):603-14 «PMID: 18783299»PubMed
- Boehler K, Kittler H, Stolkovich S, ym. Therapeutic effect of compression stockings versus no compression on isolated superficial vein thrombosis of the legs: a randomized clinical trial. Eur J Vasc Endovasc Surg 2014;48(4):465-71 «PMID: 25116277»PubMed
- Sevestre MA, Talbot M, Bertoletti L, ym. Unresolved questions on venous thromboembolic disease. Therapeutic management of superficial vein thrombosis (SVT). Consensus statement of the French Society for Vascular Medicine (SFMV). J Med Vasc 2024;49(3-4):162-169 «PMID: 39278695»PubMed
- Kakkos SK, Gohel M, Baekgaard N, ym. Editor's Choice - European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg 2021;61(1):9-82 «PMID: 33334670»PubMed
- Laine M. Syvien laskimoiden krooniset ongelmat - mitä tapahtuu akuutin laskimotukoksen jälkeen? Duodecim 2024;140(17):1403-10
- Sloves J, Almeida JI. Venous duplex ultrasound protocol for iliocaval disease. J Vasc Surg Venous Lymphat Disord 2018;6(6):748-757 «PMID: 30336903»PubMed
- Ahuja RS, Garg T, Sudheendra D. Management of Patients when Superficial Venous Disease Arises from Pelvic Escape Points. Semin Intervent Radiol 2021;38(2):226-232 «PMID: 34108810»PubMed

