Diabeteksen munuaistauti
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sisältö
- Diabeteksen munuaistaudin kehittymisen riskitekijöitä ovat huono glukoositasapaino, kohonnut verenpaine, tupakointi, obesiteetti, dyslipidemia ja perintötekijät.
- Diabeteksen munuaistaudin merkkejä ovat pienentynyt glomerulussuodos (GFR; glomerular filtration rate) ja/tai lisääntynyt albuminuria.
- GFR:ää ja albuminuriaa tulee seuloa vuosittain «de Boer IH, Khunti K, Sadusky T, ym. Diabetes Mana...»1 tyypin 1 diabetesta sairastavilta, kun tauti on kestänyt yli 5 vuotta, ja tyypin 2 diabetesta sairastavilta heti taudin toteamisen jälkeen.
- Seulontamenetelminä käytetään laskennallisen GFR:n (eGFR, estimated GFR) määritystä ja kertavirtsanäytteen albumiini- ja kreatiniinipitoisuuden suhdetta (U-AlbKre).
- Kun munuaistauti on todettu, seurataan munuaisten toimintaa ja vastetta annettuun hoitoon määrittämällä eGFR ja U-AlbKre tarpeen mukaan, mutta kuitenkin vähintään kerran vuodessa.
- Diabeteksen munuaistaudin ehkäisyssä ja hoidossa tärkeitä ovat kohonneen verenpaineen hoito, hyvä glukoositasapaino ja tupakoimattomuus. Vaikka statiinihoito ei hidasta munuaistaudin etenemistä, on se tarpeen sydän- ja verisuonitautiriskin vähentämiseksi.
- Angiotensiinikonvertaasin (ACE) estäjät, angiotensiinireseptorin (ATR) salpaajat ja tyypin 2 diabetesta sairastavilla myös natriumin- ja glukoosinkuljettajaproteiini 2:n (SGLT2) estäjät ovat ensisijaisia lääkkeitä diabeteksen munuaistaudin ehkäisyssä ja hoidossa.
- Myös GLP-1-reseptoriagonistien, eritoten semaglutidin, ja finerenonin munuaissuojavaikutus on osoitettu tyypin 2 diabetesta sairastavilla.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Diabeteksen munuaistauti»1
- Suosituksen yleiskielinen potilasversio suomeksi «Diabeteksen munuaistauti»2 ja ruotsiksi «Diabetisk njursjukdom»3
Aiheen rajaus
- Suositus koskee diabeteksen komplikaation, munuaistaudin, ehkäisyä ja hoitoa aikuisilla.
- Suositus ei käsittele yleisesti kroonisen munuaistaudin hoitoa, dialyysihoitoa, munuaisen tai haiman siirtoa eikä saarekesolusiirtoja.
Kohderyhmä
- Kohderyhmänä ovat diabetesta sairastavia henkilöitä hoitavat lääkärit ja kaikki muut hoitoon osallistuvat terveydenhuollon ammattilaiset.
Määritelmät
- Diabetekseen liittyvä munuaisvaurio on krooninen munuaistauti, jonka merkkejä ovat pienentynyt glomerulussuodos ja/tai lisääntynyt albuminuria.
- Kroonisen munuaistaudin luokittelu ja eri vaiheet esitetään kuvassa «Munuaistaudin etenemisen riski suurenee albuminurian lisääntyessä ja eGFR:n pienentyessä»1.
- CKD-EPI-kaavalla laskettu glomerulussuodos luokitellaan vaiheisiin G1–G5, ks. taulukko «Kroonisen munuaistaudin vaiheet glomerulusten laskennallisen suodatusnopeuden (eGFR) perusteella....»1.
- Albuminuria luokitellaan vaiheisiin A1–A3, ks. taulukko «Albuminurian luokittelu....»2.
- Aikaisemmassa kirjallisuudessa diabeteksen munuaistaudista käytettiin myös nimitystä "diabeettinen nefropatia", joka terminä viittaa munuaisbiopsiassa nähtäviin hyperglykemian aiheuttamiin rakenteellisiin muutoksiin munuaisissa.
| Vaihe | eGFR (ml/min/1,73 m2) | ICD-10 | |
|---|---|---|---|
| * Krooninen munuaistauti, johon ei liity munuaispuhdistuman heikkenemistä, mutta jossa esiintyy albuminuriaa. | |||
| G1 | Normaali tai suuri | ≥ 90 | N18.1* |
| G2 | Lievästi pienentynyt | 60–89 | N18.2 |
| G3a | Lievästi–kohtalaisesti pienentynyt | 45–59 | N18.3 |
| G3b | Kohtalaisesti–vaikeasti pienentynyt | 30–44 | N18.3 |
| G4 | Vaikeasti pienentynyt | 15–29 | N18.4 |
| G5 | Loppuvaiheen munuaisvaurio | < 15 | N18.5 |
| Albuminurian luokittelu | Kertanäyte U-AlbKre (mg/mmol) | Vuorokausikeräys dU-Alb (mg/vrk) | |
|---|---|---|---|
| A1 | Normaali | < 3 | < 30 |
| A2 | Kohtalaisesti lisääntynyt albuminuria (entinen "mikroalbuminuria") | 3–30 | 30–300 |
| A3 | Voimakkaasti lisääntynyt albuminuria (entinen "makroalbuminuria" tai "proteinuria") | > 30 | > 300 |
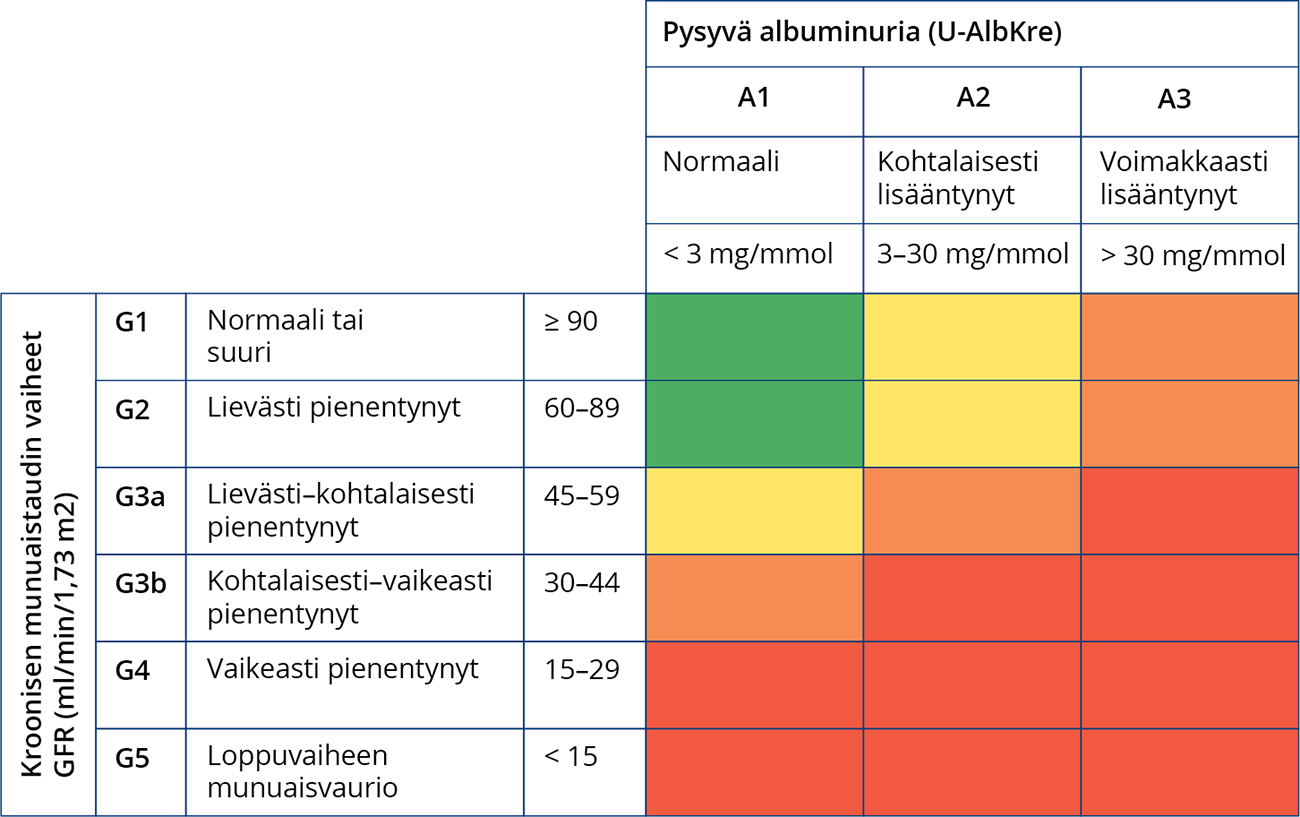
Munuaistaudin ennuste GFR- ja albuminurialuokkien perusteella. Vihreä kuvastaa pientä (jos ei ole muita merkkejä munuaistaudista), keltainen kohtalaisesti suurentunutta, oranssi suurta ja punainen erittäin suurta munuaistaudin etenemisen riskiä (kuva mukailtu lähteestä KDIGO 2024).
Esiintyvyys ja ilmaantuvuus
- Tyypin 1 diabetes
- Suomessa 1990-luvulla tyypin 1 diabetekseen sairastuneista henkilöistä 30,7 %:lle ilmaantui 25 vuoden seuranta-aikana kohtalaisesti lisääntynyt albuminuria. Voimakkaasti lisääntyneen albuminurian 25 vuoden kumulatiivinen ilmaantuvuus oli 10,8 % «Jansson Sigfrids F, Groop PH, Harjutsalo V. Incide...»2.
- Osalla albuminuria voi säilyä pitkään vakaana tai korjaantua. Tämä riippuu keskeisesti plasman glukoosipitoisuuden ja verenpaineen hoitotasapainosta «Mogensen CE, Christensen CK. Predicting diabetic n...»3, «Mogensen CE, Christensen CK, Vittinghus E. The sta...»4, «Hovind P, Tarnow L, Rossing P, ym. Predictors for ...»5, «Williams ME. Diabetic nephropathy: the proteinuria...»6, «Molitch ME, DeFronzo RA, Franz MJ, ym. Nephropathy...»7, «Jansson Sigfrids F, Groop PH, Harjutsalo V. Incide...»2.
- GFR voi pienentyä myös ilman, että havaitaan edeltävää albuminuriaa «Molitch ME, Steffes M, Sun W, ym. Development and ...»8, «Thorn LM, Gordin D, Harjutsalo V, ym. The Presence...»9.
- Pieni osa tyypin 1 diabetesta sairastavista päätyy munuaisten korvaushoitoon. Suomalaisessa lähes 30000 potilaan aineistossa vuosilta 1965–2011 vain 1543 potilaan tila eteni munuaisten korvaushoitoa vaativaan vajaatoimintaan. Kumulatiivinen ilmaantuvuus oli 2,2 % ja 7,0 % taudin kestettyä 20 ja 30 vuotta «Helve J, Sund R, Arffman M, ym. Incidence of End-S...»10.
- Tyypin 2 diabetes
- Albuminuriaa esiintyy yleisesti taudin toteamisen aikaan. Vuoden 1990 suomalaisessa aineistossa albuminuria todettiin 18 %:lla tyypin 2 diabetesta sairastavista jo taudin diagnoosihetkellä «Niskanen LK, Penttilã I, Parviainen M, ym. Evoluti...»11 ja Hollannissa albuminuria todettiin 17 %:lla «Spijkerman AM, Dekker JM, Nijpels G, ym. Microvasc...»12.
- Kymmenen vuoden kuluttua diabetesdiagnoosista albuminurian esiintyvyys on 25–35 %.
- Kroonisen munuaistaudin (eGFR < 60 ml/min/1,73 m2 ja/tai lisääntynyt albuminuria) esiintyvyys perusterveydenhuollon tyypin 2 diabetesta sairastavilla potilailla Suomessa on 30,1–41,9 % «Metsärinne K, Bröijersen A, Kantola I, ym. High pr...»13, «Hagnäs M, Sundqvist H, Jokelainen J, ym. The preva...»14, «Metsärinne K, Pietilä M, Kantola I, ym. The majori...»15.
- GFR:n pienenemisen ja albuminurian lisääntymisen myötä kuolemanriski ja loppuvaiheen munuaisten vajaatoiminnan riski suurenevat merkittävästi (kuva «Munuaistaudin etenemisen riski suurenee albuminurian lisääntyessä ja eGFR:n pienentyessä»1), «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «Writing Group for the CKD Prognosis Consortium, Gr...»17.
- Parantuneiden hoitomahdollisuuksien ja sydän- ja verisuonitautien aiheuttaman lisääntyneen kuolleisuuden takia vain pieni osa etenee loppuvaiheen munuaisten vajaatoimintaan «Finne P, Groop PH, Arffman M, ym. Cumulative Risk ...»18.
- Vuonna 2023 tyypin 2 diabetes oli tavallisin ja tyypin 1 diabetes toiseksi tavallisin uusien munuaiskorvaushoitopotilaiden diagnoosi Suomessa «THL. Munuaistautirekisteri. Taustaraportti 2023. ...»19.
- Kuten tyypin 1 diabeteksessa myös tyypin 2 diabeteksessa albuminuria voi korjaantua normaaliksi.
Riskitekijät
- Korkea ikä on tärkein diabeteksen munuaistaudin riskitekijä.
- Hyperglykemia on keskeinen diabeteksen munuaistaudin puhkeamisen riskitekijä.
- Kohonnut verenpaine on tärkeä diabeteksen munuaistaudin etenemiseen vaikuttava riskitekijä.
- Jos verenpaine on alle 130/85 mmHg, munuaisten toiminta heikkenee hitaammin kuin silloin, jos verenpaine on 140/90 mmHg «Verenpainetasolla alle 130/85 mmHg munuaisten toiminta heikkenee hitaammin kuin tasolla 140/90 mmHg.»A, ja vaikutus tulee esiin ilman kynnysarvoa (kuva «Verenpaineen merkitys diabeteksen munuaistaudin etenemiseen eri aineistoissa»2).
- Tyypin 1 diabetesta sairastavilla taudin pitkä kesto ja miessukupuoli ovat riskitekijöitä «Andersen AR, Christiansen JS, Andersen JK, ym. Dia...»20, «Harjutsalo V, Maric C, Forsblom C, ym. Sex-related...»21.
- Tyypin 2 diabetesta sairastavilla diabetesdiagnoosi nuorella iällä on riskitekijä «Misra S, Ke C, Srinivasan S, ym. Current insights ...»22, «Tommerdahl KL, Shapiro ALB, Nehus EJ, ym. Early mi...»23, «Tommerdahl KL, Kendrick J, Nelson RG, ym. Youth ve...»24, «ISPAD. 2024 Clinical Practice Consensus Guidelines...»25.
- Dyslipidemia lisää diabeteksen munuaistaudin ilmaantumisen ja etenemisen riskiä «Dyslipidemia lisää diabeteksen munuaistaudin ilmaantumisen ja etenemisen riskiä.»A.
- Tupakointi lisää diabeteksen munuaistaudin ilmaantumisen ja etenemisen riskiä «Tupakointi lisää diabeteksen munuaistaudin ilmaantumisen ja etenemisen riskiä.»A.
- Palamattomien nikotiinivalmisteiden, kuten sähkösavukkeiden, vaikutuksista munuaistaudin syntyyn tai etenemiseen ei ole luotettavaa tutkimusnäyttöä, mutta nikotiini saattaa ainakin osittain selittää tupakoinnin haitallisia munuaisvaikutuksia «Jaimes EA, Zhou MS, Siddiqui M, ym. Nicotine, smok...»26.
- Lihavuus on itsenäinen tyypin 1 ja tyypin 2 diabeteksen munuaistaudin riskitekijä «Todd JN, Dahlström EH, Salem RM, ym. Genetic Evide...»27, «Mohammedi K, Chalmers J, Herrington W, ym. Associa...»28, «Hill CJ, Cardwell CR, Maxwell AP, ym. Obesity and ...»29. Erityisesti keskivartalolihavuus ja viskeraalirasvan lisääntynyt määrä lisäävät riskiä «Parente EB, Mutter S, Thorn LM, ym. Relationship B...»30, «Zhao Q, Yi X, Wang Z. Meta-Analysis of the Relatio...»31.
- Vähäinen liikkuminen on riskitekijä. Ks. lisätietoa «Fyysinen aktiivisuus ja diabeteksen munuaistauti»1.
- Hypertensiivinen raskaus (pre-eklampsia) on riskitekijä «Gordin D, Hiilesmaa V, Fagerudd J, ym. Pre-eclamps...»32.
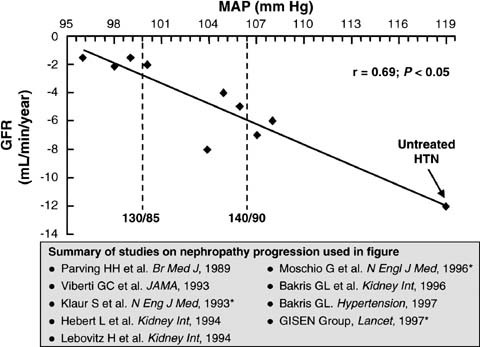
Verenpainee n merkitys diabeteksen munuaistaudin etenemiseen eri aineistoissa. Eri aineistoissa on selkeästi osoitettu verenpainee n merkitys diabeteksen munuaistaudin etenemisessä . Mitä matalampi verenpaine, sitä hitaammin on GFR pienenee.
Kuvan lähde: Bakris GL ym. Am J Kidney Dis 2000;36:646-61
Copyright: Elsevier. Lupa kuvan käyttöön saatu: Leo Niskanen 11.05.2007
Taudinkulku
- Diabeteksen munuaistaudin merkit ovat pienentynyt eGFR ja lisääntynyt albuminuria «American Diabetes Association Professional Practic...»33.
- Klassisessa taudinkulussa erityisesti tyypin 1 diabeteksessa ensimmäisenä merkkinä
munuaistaudista havaitaan kohtalaisesti lisääntynyttä albuminuriaa ja samanaikaisesti
usein ilmenee retinopatiaa ja verenpaineen nousua. Myöhemmin albuminuria lisääntyy,
munuaisten toiminta alkaa huonontua (eGFR pienenee) ja lopulta osalle kehittyy vaikea-asteinen
munuaistauti ja munuaiskorvaushoidon tarve «Kussman MJ, Goldstein H, Gleason RE. The clinical ...»34.
- Munuaisvaurion kulku lienee tyypin 2 diabeteksessa varsin samankaltainen kuin tyypin 1 diabeteksessa, joskin sen kuvaaminen on vaikeampaa, koska taudin alkamisajankohta ei ole todettavissa tarkasti ja muiden munuaistoimintaan vaikuttavien sairauksien esiintyvyys on suuri.
- Verenpaine kohoaa tyypin 1 diabeteksessa munuaisvaurion myötä, mutta tyypin 2 diabeteksessa hypertensio on hyvin yleinen jo ennen diabeteksen puhkeamista.
- Diabeteksessa munuaisten toiminta voi heikentyä, vaikka albumiinin eritys virtsaan
olisi normaali «Diabetesta sairastavilla eGFR saattaa laskea ilman todettavissa olevaa albuminuriaa.»A.
- Tyypin 1 diabetesta sairastavilla voi olla pienentynyt eGFR ilman albuminuriaa «Molitch ME, DeFronzo RA, Franz MJ, ym. Nephropathy...»7, «Molitch ME, Steffes M, Sun W, ym. Development and ...»8.
- Tyypin 2 diabetekseen liittyvä munuaistauti voi edetä klassisen taudinkulun tapaan, mutta jopa 30–50 %:lla tyypin 2 diabetesta sairastavista ei nähdä lainkaan albuminuriaa vaan tavallisena löydöksenä on pienentynyt eGFR «Koye DN, Magliano DJ, Reid CM, ym. Risk of Progres...»35, «Kramer HJ, Nguyen QD, Curhan G, ym. Renal insuffic...»36.
- Jos tyypin 2 diabetesta sairastavan eGFR on pienentynyt ilman samanaikaisesti havaittavaa albuminuriaa (A1-taso, ks. taulukko «Albuminurian luokittelu....»2), munuaistaudin etenemiseen riski on pienempi kuin A3-tason albuminurisessa munuaistaudissa «THL. Munuaistautirekisteri. Taustaraportti 2023. ...»19, «Jos tyypin 2 diabetesta sairastavalla eGFR on alentunut ilman samanaikaisesti havaittavaa albuminuriaa, on munuaistaudin etenemiseen riski pienempi kuin proteinurisessa munuaistaudissa.»B.
- Tyypin 2 diabetesta sairastavilla pienenevä eGFR ilman albuminuriaa heijastanee heikentyneen munuaisfunktion lukuisia etiologisia taustasyitä «Diabetesta sairastavilla eGFR saattaa laskea ilman todettavissa olevaa albuminuriaa.»A.
Seulonta
- Munuaissuodoksen seulonnassa käytetään CKD-EPI-kaavaan perustuvaa laskennallista glomerulussuodosta «Inker LA, Eneanya ND, Coresh J, ym. New Creatinine...»37.
- Tätä varten tarvitaan tieto iästä, sukupuolesta ja plasman kreatiniiniarvosta. Lähes kaikki suomalaiset laboratoriot ilmoittavat eGFR-arvon automaattisesti kreatiniiniarvon määrityksen yhteydessä.
- Albuminurian seulonnassa käytetään virtsan albumiini- ja kreatiniinipitoisuuden suhdetta
(U-AlbKre) «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- Aamunäyte on suositeltava, mutta myös muuna aikana otettua näytettä voidaan käyttää seulonnassa «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- Iäkkäiltä voidaan saada vääriä positiivisia tuloksia, kun kreatiniinin eritys virtsaan iän myötä vähenee.
- eGFR ja U-AlbKre tulee tyypin 1 diabetesta sairastavilta tutkia diabeteksen diagnoosihetkellä
(akuutin hyperglykemian korjaannuttua) ja seuloa vuosittain «de Boer IH, Khunti K, Sadusky T, ym. Diabetes Mana...»1, kun taudin diagnosoinnista on kulunut 5 vuotta, ja tyypin 2 diabetesta sairastavilta
vuosittain diagnosoinnista alkaen.
- Albuminuria on varsin harvinainen tyypin 1 diabetesta sairastavilla ennen kuin tauti on kestänyt yli 5 vuotta.
- Tyypin 2 diabetesta sairastavilla albuminuriaa esiintyy usein jo taudin toteamisen aikaan «Niskanen LK, Penttilã I, Parviainen M, ym. Evoluti...»11, «Spijkerman AM, Dekker JM, Nijpels G, ym. Microvasc...»12.
- THL:n diabetesrekisterin «https://www.thl.fi/kansallisten-laaturekisterien-raportit/diabetesrekisteri/index.html»1 mukaan 18–74-vuotiaiden suomalaisten seulontatilanne on tällä hetkellä (19.9.2025) seuraavanlainen:
- Tyypin 1 diabetesta sairastavien munuaistaudin seulonta toteutuu melko hyvin: eGFR on määritetty vähintään kerran 24 kuukauden aikana 92 %:lla ja U-AlbKre 83 %:lla.
- Tyypin 2 diabetesta sairastavien munuaistaudin seulonnan toteutumisessa on edelleen parantamisen varaa ja hyvinvointialueiden välillä on eroja: eGFR on määritetty vähintään kerran 24 kuukauden aikana 89 %:lla ja U-AlbKre 60 %:lla.
- Diabetesta sairastavien kroonisen munuaistaudin seulonta vaikuttaa työryhmän käsityksen mukaan säästävän terveydenhuollon kuluja loppuvaiheen munuaistaudin ilmaantumisen riskin vähenemisen ja sydän- ja verisuonitautipäätetapahtumien vähenemisen vuoksi.
Diagnostiikka
- Diabeteksen munuaistaudin diagnoosin voi asettaa, jos diabetesta sairastavalla henkilöllä yli 3 kuukauden välein mitattuna todetaan U-AlbKre ≥ 3 mg/mmol ja/tai eGFR < 60 ml/min/1,73 m2.
- Kroonisen munuaistaudin luokittelu ja eri vaiheet esitetään kuvassa «Munuaistaudin etenemisen riski suurenee albuminurian lisääntyessä ja eGFR:n pienentyessä»1.
- Arvioitu glomerulussuodos luokitellaan vaiheisiin G1–G5.
- Albuminuria luokitellaan vaiheisiin A1–A3.
- Albuminurian diagnoosi perustuu lisääntyneen albumiinin erityksen osoittamiseen (taulukko
«Kroonisen munuaistaudin vaiheet glomerulusten laskennallisen suodatusnopeuden (eGFR)
perusteella....»1).
- Lisääntyneeksi albuminuriaksi määritellään yleensä yli 3 mg/mmol:n U-AlbKre-arvo (taulukko «Kroonisen munuaistaudin vaiheet glomerulusten laskennallisen suodatusnopeuden (eGFR) perusteella....»1) «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- Albumiinin eritys vaihtelee päivittäin.
- Virtsatieinfektio, akuutti kuumetauti, fyysinen rasitus, kuukautiset ja sydämen vajaatoiminta voivat lisätä albuminuriaa «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- Albuminuria vaikuttaa merkittävästi ennusteeseen kaikilla eGFR:n tasoilla «National Kidney Foundation. KDIGO 2012 clinical pr...»38, «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «Writing Group for the CKD Prognosis Consortium, Gr...»17.
- Työryhmä suosittelee sekä kroonisen munuaistaudin vaiheen mukaisen (N18.1–18.5) että
diabeteksen munuaistaudin diagnoosikoodin (E10–11.2) kirjaamista.
- Kroonisen munuaistaudin vaiheen mukainen diagnoosikoodi tulee päivittää taudin edetessä.
- U-AlbKre-menetelmällä mitatun albuminurian ja koko vuorokauden proteiinin erityksen vastaavuuden voi tarkastaa proteinuria-laskurilla «Proteinuria-laskuri»1.
- Kun albuminuria on todettu ja hoitoa tehostettu kaikkien riskitekijöiden osalta, hoitovaste kannattaa varmistaa 3–6 kuukauden kuluttua.
- Kun potilaalla on todettu albuminuria tai pienentynyt eGFR, albuminurian määrää ja
eGFR:ää tulee seurata säännöllisesti.
- Seurannan tiheys riippuu potilaan munuaistaudin etenemisnopeudesta ja vaikeudesta «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33 sekä paikallisista hoitopoluista.
- Seuranta on tarpeen vähintään kerran vuodessa «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33. Virtsan kemiallista seulontaa (U-KemSeul) tai virtsan partikkelien peruslaskentaa (U-Solut) suositellaan ainakin munuaistaudin diagnosointivaiheessa. Diabeteksen munuaistaudissa havaitaan joskus myös mikroskooppista hematuriaa.
- Munuaisten ultraääni on lisätutkimus, jota saatetaan tarvita erotusdiagnostiikassa.
- Muiden syiden mahdollisuutta munuaistaudin taustalla tulee epäillä seuraavissa tilanteissa:
- Diabetesta sairastavalla henkilöllä ei ole munuaisvaurion lisäksi muita merkkejä mikrovaskulaaritaudista (retinopatia tai neuropatia).
- Munuaistauti etenee nopeasti (eGFR pienenee yli 5 ml/min/1,73 m2/vuosi toistuvasti mitattuna optimaalisesta hoidosta huolimatta ja ilman selittävää muuta syytä).
- Munuaistauti alkaa alle 5 vuodessa tyypin 1 diabeteksen diagnoosista.
- Esiintyy makroskooppista hematuriaa.
- Ks. lisätietoartikkeli «Milloin on syytä epäillä diabeteksen munuaistaudin taustalla muuta munuaissairautta kuin diabeettista munuaistautia ja harkita biopsiaa»2 ja kohta Konsultaatioon ohjaaminen «A1»2.
Munuaistaudin etenemisen riski ja vaikutus potilaan ennusteeseen
- Munuaistaudin ilmaantuminen tyypin 1 diabetesta sairastavalle ennustaa kuolemanriskin lisääntymistä verrattuna muuhun väestöön «Groop PH, Thomas MC, Moran JL, ym. The presence an...»39.
- eGFR:n pieneneminenja albuminurian lisääntyminen ennustavat suurentuvaa kokonais- ja sydän- ja verisuonitautikuolleisuuden riskiä sekä tyypin 1 että tyypin 2 diabetesta sairastavilla «Albuminurian vaikeutuminen ja eGFR:n lasku ennustavat suurentuvaa kokonais- ja kardiovaskulaarikuolleisuuden riskiä sekä tyypin 1 että tyypin 2 diabetesta sairastavilla.»A jo tapauksissa, joissa albuminurian määrä jää alle viitealueen ylärajan «Virtsan lisääntyneeseen albumiinineritykseen liittyy diabetesta sairastavilla suurempi kokonaiskuolleisuus jo tapauksissa, joissa albuminurian määrä jää alle viitealueen ylärajan.»A.
- Vuonna 2024 KDIGO:n julkaisemassa kroonisen munuaistaudin hoito-ohjeistuksessa «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16 suositellaan validoitujen riskilaskurien käyttämistä kroonisen munuaistaudin yksilöllisen etenemisen riskin arvioimisessa, jos potilaalla on pienentynyt eGFR (< 60 ml/min/1,73 m2).
- Riskilaskureista laajimmin validoitu on Kidney Failure Risk Equation (KFRE) «https://kidneyfailurerisk.com/»2, «Tangri N, Stevens LA, Griffith J, ym. A predictive...»40, «Tangri N, Grams ME, Levey AS, ym. Multinational As...»41.
- Laskuria voi käyttää, kun eGFR on alle 60 ml/min/1,73 m2 «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16.
- Riskilaskurit ovat käyttökelpoisia myös diabetesta sairastavan munuaistaudin etenemisriskin arvioimisessa, ja KFRE-laskuria voidaan hyödyntää myös potilaan hoitotietoisuuden lisäämisessä.
- Vuonna 2023 Euroopan kardiologiyhdistyksen (ESC) julkaisemassa diabetesta sairastavan potilaan valtimotaudin hoito-ohjeistuksessa korostetaan pienentyneen eGFR:n ja lisääntyneen albuminurian merkitystä valtimotautiriskin ja -ennusteen arvioinnissa «ESC Clinical Practice Guidelines. ESC Guidelines f...»42.
- Alla luetellaan merkittävät kohde-elinvauriot, jotka nostavat tyypin 2 diabetesta
sairastavan potilaan korkeimpaan sydän- ja verisuonitautitapahtumien ilmaantumista ennustavaan riskiluokkaan. SCORE2- tai SCORE-OP-laskentaa ei enää erikseen tarvita, jos todetaan yksikin näistä:
- voimakkaasti lisääntynyt albuminuria (> 30 mg/mmol)
- eGFR < 45 ml/min/1,73 m2
- kohtalaisesti lisääntynyt albuminuria (3–30 mg/mmol) ja samanaikaisesti kohtalaisesti pienentynyt eGFR (45–59 ml/min/1,73 m2)
- kohtalaisesti lisääntynyt albuminuria (3–30 mg/mmol) ja diabeettinen neuropatia ja retinopatia.
- ESC:n suosittelemat laskurit, SCORE2 < 70-vuotiaille tai SCORE2-OP ≥ 70-vuotiaille, soveltuvat ainoastaan potilaille, joilla ei ole todettu merkittävää kohde-elinvauriota eikä lisääntynyttä albuminuriaa ja joilla eGFR on 45–59 ml/min/1,73 m2 tai parempi.
- FINRISKI-laskuri ei huomioi eGFR:ää eikä albuminuriaa algoritmissaan, joten sen käyttöä ei suositella diabeteksen munuaistautia sairastavan sydän- ja verisuonitaudin esiintymisen riskin arvioimisessa.
Diabeteksen munuaistaudin kokonaisvaltainen hoito
Yleiset hoitotavoitteet
- Todetun diabeteksen munuaistaudin etenemistä sekä sydän- ja verisuonitautitapahtumien riskiä voidaan ehkäistä tehokkaalla, kaikkiin riskitekijöihin kohdistuvalla kokonaisvaltaisella hoidolla «Albuminurian eteneminen diabeteksen munuaistaudiksi voidaan ehkäistä tehokkaalla, kaikkiin riskitekijöihin kohdistuvalla kokonaisvaltaisella hoidolla ja samalla vähentää riskiä sairastua kardiovaskulaaritapahtumiin.»A.
- Diabeteksen munuaistaudin hoidossa pyritään erityisesti albuminurian vähentämiseen sekä eGFR:n pienenemisen hidastamiseen lääkkeettömin ja lääkkeellisin keinoin.
- Hyvä glukoositasapaino vähentää varhaisen diabeteksen munuaistaudin ilmaantumista
sekä tyypin 1 että tyypin 2 diabetesta sairastavilla «Hyvä glukoositasapaino vähentää varhaisen diabeteksen munuaistaudin ilmaantumista tyypin 1 ja tyypin 2 diabetesta sairastavilla.»A.
- Hyvin intensiivinen hyperglykemian hoito hidastaa albuminurian ilmaantumista, mutta sen vaikutus munuaistaudin etenemiseen on epäselvä ja se saattaa altistaa hypoglykemioille erityisesti vaikeutuvassa munuaisten vajaatoiminnassa «Hyvin intensiivinen hyperglykemian hoito hidastaa albuminurian ilmaantumista, mutta sen vaikutus munuaistaudin etenemiseen on epäselvä.»A.
- Glukoositasapainon paranemisella on ilmeisesti pitkään kestävä vaikutus ("metabolinen muisti") diabeteksen munuaistaudin etenemisen hidastamisessa «Glukoositasapainon paranemisella on ilmeisesti pitkään kestävä vaikutus (”metabolinen muisti”) diabeteksen munuaistaudin etenemisen hidastamisessa.»B.
- Verenpaineen hoito diabeteksen munuaistaudissa on yksilöllistä. Verenpainetavoite
on diabeteksen munuaistaudissa yleisesti alle 130/80 mmHg (kotitaso < 125/80 mmHg)
«Chang AR, Lóser M, Malhotra R, ym. Blood Pressure ...»43, ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»44. Myös matalampaa verenpainetta on hyväksyttävää tavoitella, jos haittaoireita ei esiinny.
Korkea ikä ei vaikuta hoitotavoitteisiin, joskin iäkkäiden ja hauraiden potilaiden
käytännön tavoite voi olla korkeampikin «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «The Task Force for diabetes, pre-diabetes, and car...»45, «McEvoy JW, McCarthy CP, Bruno RM, ym. 2024 ESC Gui...»46
- Eri kansainvälisten hoitosuositusten mukaan verenpainetavoite on < 120–130/80 mmHg «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «The Task Force for diabetes, pre-diabetes, and car...»45, «McEvoy JW, McCarthy CP, Bruno RM, ym. 2024 ESC Gui...»46.
- Kohonneen verenpaineen Käypä hoito -suosituksen mukaan verenpainetavoite on < 130/80 mmHg (kotitaso < 125/80 mmHg).
- Vuonna 2022 julkaistussa KDIGO:n diabetesta ja kroonista munuaistautia sairastavien hoito-ohjeessa suositellaan yksilöllistä ruokavaliota, jossa on runsaasti kasviksia, hedelmiä, täysjyväviljatuotteita, palkokasveja, kasviproteiinin lähteitä, pehmeitä rasvoja sekä pähkinöitä ja vain vähän prosessoituja lihavalmisteita, runsaasti lisättyä sokeria tai valkoista viljaa sisältäviä tuotteita ja sokerilla makeutettuja juomia «Kidney Disease: Improving Global Outcomes (KDIGO) ...»47.
- Ruokasuolan käyttö suositellaan rajoittamaan alle 5 grammaan vuorokaudessa «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16.
- Proteiinirajoitteinen ruokavalio (alle 0,8 g/kg/vrk) ei hidasta munuaisvaurion etenemistä tyypin 1 ja 2 diabetesta sairastavilla «Proteiinirajoitteinen ruokavalio (alle 0,8 g/kg/vrk) ei hidasta munuaisvaurion etenemistä tyypin 1 ja 2 diabetesta sairastavilla.»A.
- Runsasproteiinisen ruokavalion vaikutusta diabeteksen munuaistaudin etenemiseen ei ole tutkittu.
- Tupakoinnin lopettaminen saattaa hidastaa diabeteksen munuaistaudin etenemistä «Tupakoinnin lopettaminen saattaa hidastaa diabeteksen munuaistaudin etenemistä.»C.
- Plasman lipidipitoisuuksien pieneneminen ei hidasta diabeteksen munuaistaudin etenemistä
«Lipiditason laskeminen ei hidasta diabeteksen munuaistaudin etenemistä.»A, mutta vähentää kuolleisuutta sydän- ja verisuonitauteihin «Baigent C, Landray MJ, Reith C, ym. The effects of...»48.
- Dyslipidemian hoitotavoitteet ovat samat kuin muillakin suuren sydän- ja verisuonitautiriskin potilailla. Ks. Käypä hoito -suositus Dyslipidemiat «Dyslipidemiat»5, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»49.
- Lihavuusleikkaus saattaa vähentää tyypin 2 diabetesta sairastavien mikrovaskulaarikomplikaatioiden ilmaantuvuutta ja lievittää jo olemassa olevan diabeteksen munuaistaudin vaikeusastetta elintapahoitoon verrattuna «Lihavuusleikkaus saattaa vähentää tyypin 2 diabetesta sairastavien mikrovaskulaarikomplikaatioiden ilmaantuvuutta ja lievittää jo olemassa olevan diabeteksen munuaistaudin vaikeusastetta elintapahoitoon verrattuna.»B.
- Jo kolmen kilogramman suuruinen, elintapamuutoksilla saavutettu painon väheneminen saattaa pienentää sellaisten henkilöiden munuaistaudin etenemisen riskiä, joilla on tyypin 2 diabetes ja ylipainoa tai lihavuutta «Look AHEAD Research Group. Effect of a long-term b...»50.
ACE:n estäjät ja ATR:n salpaajat
- Angiotensiinikonvertaasin (ACE) estäjät tai angiotensiinireseptorin (ATR) salpaajat ovat ensisijaisia verenpainelääkkeitä diabeteksen munuaistaudissa «Kidney Disease: Improving Global Outcomes (KDIGO) ...»47.
- Diabeteksen munuaistaudissa ACE:n estäjät tai ATR:n salpaajat ehkäisevät ja vähentävät albuminuriaa sekä hidastavat munuaisten suodatustoiminnan heikkenemistä «Diabeteksen munuaistaudissa ACE:n estäjät tai ATR:n salpaajat ehkäisevät ja vähentävät albuminuriaa sekä hidastavat munuaisten suodatustoiminnan heikkenemistä.»A.
- ACE:n estäjistä ja ATR:n salpaajista on hyötyä vaikeassakin kroonisessa munuaistaudissa (GFR alle 30 ml/min), eikä niiden käyttöä pidä tarpeettomasti keskeyttää «Batlle D, Ramagudu P, Soler MJ. Progress in retard...»51.
- Jos seerumin kreatiniinipitoisuus on lähtötilanteessa suurentunut, ACE:n estäjän tai
ATR:n salpaajan käyttö on aloitettava pienellä annoksella ja potilasta on seurattava
tiiviisti. Seerumin kreatiniini- ja kaliumpitoisuuden määritys 1–2 viikon kuluttua
hoidon aloituksesta on tarpeen samoin kuin annoksen suurentamisen jälkeen. Tällöin
hoitoa aloitettaessa seerumin kreatiniinipitoisuuden lievä suurentuminen on normaalia
ja ennustaa munuaisten toiminnan parantunutta säilymistä pidemmällä aikavälillä. ACE:n
estäjän tai ATR:n salpaajan käytön keskeyttäminen on siten näillä potilailla tarpeen
vain, jos seerumin kreatiniinipitoisuus suurenee yli 30 % lähtöarvosta ensimmäisten
2 kuukauden aikana tai kehittyy hyperkalemia «Bakris GL, Weir MR. Angiotensin-converting enzyme ...»52.
- Lievä hyperkalemia, alle 5,5 mmol/l, ei vaadi yleensä hoidon keskeyttämistä, vaan kaliumpitoisuutta voi pyrkiä pienentämään muilla keinoin, kuten ruokavaliorajoituksilla, ACE:n estäjän tai ATR:n salpaajan annoksen pienentämisellä, diureeteilla tai hyperkalemialääkkeillä (kaliumin sitojilla).
- Lääkkeiden annokset munuaisten vajaatoiminnassa on kuvattu tarkemmin valmisteyhteenvedossa ja Lääkkeet ja munuaiset -tietokannassa «https://www.terveysportti.fi/apps/renbase/»3 (vaatii käyttöoikeuden).
- Tutkimukset ovat osoittaneet, että ACE:n estäjän ja ATR:n salpaajan yhteiskäyttö aiheuttaa akuuttia munuaisvauriota, eikä se ole suositeltavaa. Ks. Vältä viisaasti -suositus «RAS-järjestelmää lamaavien lääkkeiden yhdistelmä verenpainetaudissa»3.
- ACE:n estäjien tai ATR:n salpaajien käyttö raskautta suunniteltaessa tai raskauden aikana ei ole suositeltavaa. Ks. Vältä viisaasti -suositus «ACE-estäjät ja ATR-salpaajat raskauden aikana»4.
SGLT2:n estäjät
- Diabeteksen munuaistautia ja tyypin 2 diabetesta sairastaville suositellaan natriumin- ja glukoosinkuljettajaproteiini
2:n (SGLT2) estäjiä, jos eGFR on ≥ 20 ml/min/1,73 m2 «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- SGLT2:n estäjät (dapagliflotsiini, empagliflotsiini, kanagliflotsiini) vähentävät tyypin 2 diabetesta ja kroonista munuaistautia sairastavien munuaisvaurion pahentumisen riskiä noin 30–40 % «SGLT2 inhibitors appear to reduce the composite outcome of kidney disease progression or renal or cardiovascular death and risk of sustained eGFR decrease by approximately 30-40 % in patients with type 2 diabetes and chronic kidney disease.»A.
- SGLT2:n estäjän käyttöä voidaan jatkaa dialyysihoidon aloittamiseen asti «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16.
- SGLT2:n estäjän käyttöä aloitettaessa tai annosta muutettaessa ei tarvita rutiinimaisesti eGFR:n seurantaa (vrt. ACE:n estäjät tai ATR:n salpaajat), vaikka eGFR olisi pienentynyt.
- SGLT2:n estäjien on todettu lisäksi vähentävän tyypin 2 diabetesta sairastavien akuutin munuaisvaurion riskiä noin 20 % eGFR:n tasosta riippumatta.
- SGLT2:n estäjät vähentävät sellaisten tyypin 2 diabetesta sairastavien hyperkalemian riskiä noin 10–20 %, joilla on suuri valtimotautiriski tai jotka sairastavat myös kroonista munuaistautia. SGLT2:n estäjät eivät lisää hypokalemian riskiä.
- SGLT2:n estäjiä ei suositella käytettäväksi tyypin 1 diabetesta sairastavien kroonisen munuaistaudin hoidossa ketoasidoosiriskin vuoksi.
GLP-1-reseptoriagonistit
- Glukagoninkaltaisen peptidi 1:n (GLP-1) reseptoriagonistit vähentävät tyypin 2 diabetesta sairastavien albuminurian määrää ja vaikeutumista «Kristensen SL, Rørth R, Jhund PS, ym. Cardiovascul...»53, «Mann JFE, Ørsted DD, Brown-Frandsen K, ym. Liraglu...»54, «Marso SP, Bain SC, Consoli A, ym. Semaglutide and ...»55.
- GLP-1-reseptoriagonistit, erityisesti semaglutidi, vähentävät tyypin 2 diabetesta ja kroonista munuaistautia sairastavien potilaiden munuaispäätetapahtumien (loppuvaiheen munuaistauti, vähintään 50 %:n alenema eGFR-tasossa lähtötilanteeseen verrattuna tai munuaistaudista tai sydän- ja verisuonitaudista johtuva kuolema) ilmaantumisen riskiä. Loppuvaiheen munuaistautiin sisältyvät dialyysihoito, munuaissiirto ja eGFR:n pieneneminen pysyvästi alle arvon 15 ml/min/1,73 m2 «Glucagon-like peptide 1 (GLP-1) receptor agonists, especially semaglutide, reduce clinically important kidney events including kidney replacement therapy, a persistent eGFR of <15 ml/min/1.73 m2, at sustained reduction in eGFR by at least 50%, or death in patients with type 2 diabetes.»A.
- GLP-1-reseptoriagonisteja voidaan käyttää eGFR-arvoon 15 ml/min/1,73 m2 saakka tyypin 2 diabetesta sairastavilla.
GIP-/GLP-1-kaksoisreseptoriagonisti
- Tirtsepatidi vähentää albuminurian määrää, mutta eGFR-taso ei muutu (SURPASS 1-5) «Heerspink HJL, Sattar N, Pavo I, ym. Effects of ti...»56. Tässä vaiheessa (5.2.2025) ei ole vielä julkaistu diabeteksen munuaistautia sairastavien aineistoilla tehtyjä satunnaistettuja kontrolloituja tutkimuksia, joissa munuaispäätetapahtumat olisivat ensisijaisia päätetapahtumia.
Finerenoni
- Finerenonihoito vähentää diabeteksen munuaistautia (albuminuria ja osalla pienentynyt GFR) sairastavien potilaiden munuaisvaurion pahentumisen riskiä «Finerenone appears to reduce the composite kidney failure and risk of progression by approximately 15-30 % in patients with diabetic nephropathy (albuminuria) and type 2 diabetes.»A.
- Finerenonin käyttöaihe on albuminurinen tyypin 2 diabetekseen liittyvä munuaistauti.
- Finerenonia aloittaessa GFR:n tulee olla vähintään 25 ml/min/1,73 m2, ja kaliumia tulee seurata hoidon aikana, katso tarkemmin valmisteyhteenvedosta.
- Finerenonia suositellaan käytettäväksi yhdessä ACE:n estäjän tai AT2-reseptorin salpaajan kanssa.
- Finerenonia käytetään yhdessä SGLT2:n estäjien kanssa tai ilman SGLT2:n estäjiä, mikäli
ne eivät ole siedettyjä.
- Finerenonin ja SGLT2:n estäjän empagliflotsiinin yhtäaikainen käyttö vähentää albuminurian määrää enemmän kuin kummankaan käyttö erikseen «Agarwal R, Green JB, Heerspink HJL, ym. Finerenone...»57.
- Ks. kuva Tyypin 2 diabeteksen munuaistaudin etenemisen hidastaminen «Tyypin 2 diabeteksen munuaistaudin etenemisen hidastaminen»3.

Tyypin 2 diabeteksen munuaistaudin etenemisen hidastaminen.
Lääkehoidossa huomioitavia erityistilanteita
- Tyypin 2 diabeteksen munuaistautia sairastavien hoitoon on saatavilla lukuisia munuaistautiennustetta
parantavia lääkkeitä, ja näiden lääkkeiden yhtäaikainen käyttö yleistyy.
- On suositeltavinta lisätä lääkitykseen yksi lääkeaine kerrallaan ja seurata munuaistoimintaa tiiviisti (ks. kuva «Tyypin 2 diabeteksen munuaistaudin etenemisen hidastaminen»3).
- ACE:n estäjät, ATR:n salpaajat ja finerenoni saattavat altistaa akuutille munuaisvauriolle akuutin infektion ja/tai elimistön kuivumisen yhteydessä.
- SGLT2:n estäjät saattavat altistaa (euglykeemisen) ketoasidoosin ja metformiini laktaattiasidoosin riskille.
- Potilaita tulee ohjeistaa väliaikaisesti tauottamaan alla luetellut niin kutsutut
riskilääkkeet kuumeisen, oksentelua tai ripulointia aiheuttavan infektion tai sairaalahoidon
ajaksi tai ennen suunniteltuja leikkauksia ("Sick Day Protocol") «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «https://www.rxfiles.ca/rxfiles/uploads/documents/SADMANS-Rx.pdf»4. Näiden riskilääkkeiden muistamista helpottaa kirjainyhdistelmä MADMANS:
- M – metformiini
- A – ACE:n estäjät
- D – diureetit
- M – MRA:t eli mineralokortikoidireseptorin antagonistit (esim. finerenoni ja spironolaktoni)
- A – ATR:n salpaajat
- N – NSAID:t
- S – SGLT2:n estäjät
- Kokonais-, valtimotauti- tai munuaistautiennustetta parantavat lääkkeet tulee aloittaa uudelleen, kun potilaan vointi on kohentunut.
Konsultaatioon ohjaaminen
- Hoitoketjut muodostetaan alueellisten resurssien mukaisesti.
- Sisätautilääkärin tai nefrologin konsultaatio on aiheellinen, jos kehittyy erotusdiagnostinen tai merkittävä hoito-ongelma, eGFR pienenee (alle 20–30 ml/min/1,73 m2) tai diabeteksen munuaistauti etenee nopeasti tehostetusta hoidosta huolimatta (eGFR pienenee nopeasti, U-AlbKre suurenee yli arvon 180 mg/mmol tai syntyy epäily nefroottisesta oireyhtymästä).
- Lisätietoaineistossa «Milloin on syytä epäillä diabeteksen munuaistaudin taustalla muuta munuaissairautta kuin diabeettista munuaistautia ja harkita biopsiaa»2 esitetään, milloin on syytä harkita munuaisbiopsiaa.
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Nefrologiyhdistyksen asettama työryhmä
Diabeteksen munuaistauti -suosituksen historiatiedot «Diabeteksen munuaistauti, Käypä hoito -suosituksen historiatiedot»5
Puheenjohtaja:
Kaj Metsärinne, LKT, professori, sisätautien ja nefrologian dosentti ja erikoislääkäri; TYKS Medisiininen tulosryhmä
Jäsenet:
Tapio Hellman, LT, dosentti, sisätautien ja nefrologian erikoislääkäri; TYKS Munuaiskeskus
Tuula Meinander, LL, BSc, sisätautien ja kardiologian erikoislääkäri, terveydenhuoltoon erikoistuva lääkäri; Käypä hoito -toimittaja, Suomalainen Lääkäriseura Duodecim
Satu Mäkelä, LT, dosentti, sisätautien ja nefrologian erikoislääkäri, nefrologian ylilääkäri; Munuaiskeskus, Sisätautien vastuualue, Tays, Pirkanmaan hyvinvointialue
Asiantuntija:
Tarja Kaipainen, TtM, laillistettu ravitsemusterapeutti, Pohjois-Savon hyvinvointialue; Käypä hoito -toimittaja (ravitsemustiede), Suomalainen Lääkäriseura Duodecim
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 28.10.2025 julkaistun suosituksen laatimisen yhteydessä.
Tapio Hellman: Sivutoimet: FinnGen, kliininen koordinaattori. Tutkimus- ja kehitystyö: Pfizer (konsultointipalkkio), AstraZeneca (tutkimusyhteistyö). Koulutustoiminta: AstraZeneca, Astellas (asiantuntijatoiminta), GSK (advisory board, toiminta päättynyt), Novo Nordisk (advisory board, toiminta päättynyt), Vifor (advisory board). Kongressit ja seminaarit: AstraZeneca (NCRMSF 2022, SNY 2023, ERA 2024). Luottamustoimet terveydenhuollon alalla: Munuais- ja maksaliiton eduskunnan tukiryhmän jäsen. Toiminta terveydenhuollon ohjaukseen pyrkivissä hankkeissa: Careme-hanke (AstraZeneca). Muut sidonnaisuudet: Novo Nordisk (osakeomistus), Faron Pharmaceuticals Oy (osakeomistus).
Tuula Meinander: Sivutoimet: yksityislääkäri (Mehiläinen Finlayson, Pihlajalinna Koskikeskus, Aava Ratina); väitöskirjatutkija, Tampereen yliopisto, oikeuslääketiede. Koulutustoiminta: Suomalainen Lääkäriseura Duodecim, Suomen Lääkäriliitto, Suomen Kardiologinen Seura, Pihlajalinna Oyj. Kongressit ja seminaarit: Suomen Kardiologinen Seura, Orion Oyj. Luottamustoimet terveydenhuollon alalla: Suomen Lääkäriliiton luottamuslääkäri ja Tampereen terveyspoliittisen valiokunnan jäsen, Suomen Kardiologisen Seuran Sydänääni-lehden toimittaja ja tromboosijaoksen puheenjohtaja, Guidelines International Network (G-I-N) Pohjoismaisen työryhmän jäsen.
Kaj Metsärinne: Sivutoimet: Terveystalo Pulssi Turku, yksityisvastaanotto. Tutkimus- ja kehitystyö: AstraZeneca Oy, Bayer Oy, Boehringer Ingelheim Oy. Koulutustoiminta: Astra-Zeneca Oy, Bayer Oy, Baxter Oy, Boehringer Ingelheim Oy, CSL Vifor, Pharmacosmos Oy.
Satu Mäkelä: Sivutoimet: Liikenne- ja potilasvahinkolautakunnan potilasvahinko-osaston lääkärivarajäsen. Koulutustoiminta: Astellas Pharma, AstraZeneca, Boehringer Ingelheim, Bayer, Sanofi Pharma, CLS Vifor, Hansa Biopharma, GlaxoSmithKline. Luottamustoimet terveydenhuollon alalla: Suomen Munuaistautirekisterin johtoryhmän jäsen, Pirkanmaan hyvinvointialueen lääketyöryhmän puheenjohtaja.
Kirjallisuusviite
Diabeteksen munuaistauti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Nefrologiyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2025 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»5
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- de Boer IH, Khunti K, Sadusky T, ym. Diabetes Management in Chronic Kidney Disease: A Consensus Report by the American Diabetes Association (ADA) and Kidney Disease: Improving Global Outcomes (KDIGO). Diabetes Care 2022;45(12):3075-3090 «PMID: 36189689»PubMed
- Jansson Sigfrids F, Groop PH, Harjutsalo V. Incidence rate patterns, cumulative incidence, and time trends for moderate and severe albuminuria in individuals diagnosed with type 1 diabetes aged 0-14 years: a population-based retrospective cohort study. Lancet Diabetes Endocrinol 2022;10(7):489-498 «PMID: 35489369»PubMed
- Mogensen CE, Christensen CK. Predicting diabetic nephropathy in insulin-dependent patients. N Engl J Med 1984;311(2):89-93 «PMID: 6738599»PubMed
- Mogensen CE, Christensen CK, Vittinghus E. The stages in diabetic renal disease. With emphasis on the stage of incipient diabetic nephropathy. Diabetes 1983;32 Suppl 2():64-78 «PMID: 6400670»PubMed
- Hovind P, Tarnow L, Rossing P, ym. Predictors for the development of microalbuminuria and macroalbuminuria in patients with type 1 diabetes: inception cohort study. BMJ 2004;328(7448):1105 «PMID: 15096438»PubMed
- Williams ME. Diabetic nephropathy: the proteinuria hypothesis. Am J Nephrol 2005;25(2):77-94 «PMID: 15746541»PubMed
- Molitch ME, DeFronzo RA, Franz MJ, ym. Nephropathy in diabetes. Diabetes Care 2004;27 Suppl 1():S79-83 «PMID: 14693934»PubMed
- Molitch ME, Steffes M, Sun W, ym. Development and progression of renal insufficiency with and without albuminuria in adults with type 1 diabetes in the diabetes control and complications trial and the epidemiology of diabetes interventions and complications study. Diabetes Care 2010;33(7):1536-43 «PMID: 20413518»PubMed
- Thorn LM, Gordin D, Harjutsalo V, ym. The Presence and Consequence of Nonalbuminuric Chronic Kidney Disease in Patients With Type 1 Diabetes. Diabetes Care 2015;38(11):2128-33 «PMID: 26310691»PubMed
- Helve J, Sund R, Arffman M, ym. Incidence of End-Stage Renal Disease in Patients With Type 1 Diabetes. Diabetes Care 2018;41(3):434-439 «PMID: 29263163»PubMed
- Niskanen LK, Penttilã I, Parviainen M, ym. Evolution, risk factors, and prognostic implications of albuminuria in NIDDM. Diabetes Care 1996;19(5):486-93 «PMID: 8732714»PubMed
- Spijkerman AM, Dekker JM, Nijpels G, ym. Microvascular complications at time of diagnosis of type 2 diabetes are similar among diabetic patients detected by targeted screening and patients newly diagnosed in general practice: the hoorn screening study. Diabetes Care 2003;26(9):2604-8 «PMID: 12941726»PubMed
- Metsärinne K, Bröijersen A, Kantola I, ym. High prevalence of chronic kidney disease in Finnish patients with type 2 diabetes treated in primary care. Prim Care Diabetes 2015;9(1):31-8 «PMID: 25066820»PubMed
- Hagnäs M, Sundqvist H, Jokelainen J, ym. The prevalence of chronic kidney disease and screening of renal function in type 2 diabetic patients in Finnish primary healthcare. Prim Care Diabetes 2020;14(6):639-644 «PMID: 32527663»PubMed
- Metsärinne K, Pietilä M, Kantola I, ym. The majority of type 2 diabetic patients in Finnish primary care are at very high risk of cardiovascular events: A cross-sectional chart review study (STONE HF). Prim Care Diabetes 2022;16(1):135-141 «PMID: 34972659»PubMed
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int 2024;105(4S):S117-S314 «PMID: 38490803»PubMed
- Writing Group for the CKD Prognosis Consortium, Grams ME, Coresh J, ym. Estimated Glomerular Filtration Rate, Albuminuria, and Adverse Outcomes: An Individual-Participant Data Meta-Analysis. JAMA 2023;330(13):1266-1277 «PMID: 37787795»PubMed
- Finne P, Groop PH, Arffman M, ym. Cumulative Risk of End-Stage Renal Disease Among Patients With Type 2 Diabetes: A Nationwide Inception Cohort Study. Diabetes Care 2019;42(4):539-544 «PMID: 30692239»PubMed
- THL. Munuaistautirekisteri. Taustaraportti 2023. https://repo.thl.fi/sites/laaturekisterit/munuaistautirekisteri/mtr_taustaraportti.pdf
- Andersen AR, Christiansen JS, Andersen JK, ym. Diabetic nephropathy in Type 1 (insulin-dependent) diabetes: an epidemiological study. Diabetologia 1983;25(6):496-501 «PMID: 6363177»PubMed
- Harjutsalo V, Maric C, Forsblom C, ym. Sex-related differences in the long-term risk of microvascular complications by age at onset of type 1 diabetes. Diabetologia 2011;54(8):1992-9 «PMID: 21509443»PubMed
- Misra S, Ke C, Srinivasan S, ym. Current insights and emerging trends in early-onset type 2 diabetes. Lancet Diabetes Endocrinol 2023;11(10):768-782 «PMID: 37708901»PubMed
- Tommerdahl KL, Shapiro ALB, Nehus EJ, ym. Early microvascular complications in type 1 and type 2 diabetes: recent developments and updates. Pediatr Nephrol 2022;37(1):79-93 «PMID: 33852054»PubMed
- Tommerdahl KL, Kendrick J, Nelson RG, ym. Youth versus adult-onset type 2 diabetic kidney disease: Insights into currently known structural differences and the potential underlying mechanisms. Clin Sci (Lond) 2022;136(21):1471-1483 «PMID: 36326718»PubMed
- ISPAD. 2024 Clinical Practice Consensus Guidelines. Shah A, Barrientos-Pérez M, Chang N, ym. Chapter 03: Type 2 Diabetes in Children and Adolescents. 05 Jun 2025. https://www.ispad.org/resource/icpcg-chapter-3-2024-pdf.html
- Jaimes EA, Zhou MS, Siddiqui M, ym. Nicotine, smoking, podocytes, and diabetic nephropathy. Am J Physiol Renal Physiol 2021;320(3):F442-F453 «PMID: 33459165»PubMed
- Todd JN, Dahlström EH, Salem RM, ym. Genetic Evidence for a Causal Role of Obesity in Diabetic Kidney Disease. Diabetes 2015;64(12):4238-46 «PMID: 26307587»PubMed
- Mohammedi K, Chalmers J, Herrington W, ym. Associations between body mass index and the risk of renal events in patients with type 2 diabetes. Nutr Diabetes 2018;8(1):7 «PMID: 29343817»PubMed
- Hill CJ, Cardwell CR, Maxwell AP, ym. Obesity and kidney disease in type 1 and 2 diabetes: an analysis of the National Diabetes Audit. QJM 2013;106(10):933-42 «PMID: 23696677»PubMed
- Parente EB, Mutter S, Thorn LM, ym. Relationship Between Abdominal Fatness and Onset and Progression of Albuminuria in Type 1 Diabetes. Diabetes Care 2023;46(3):e81-e82 «PMID: 36701210»PubMed
- Zhao Q, Yi X, Wang Z. Meta-Analysis of the Relationship between Abdominal Obesity and Diabetic Kidney Disease in Type 2 Diabetic Patients. Obes Facts 2021;14(4):338-345 «PMID: 34148035»PubMed
- Gordin D, Hiilesmaa V, Fagerudd J, ym. Pre-eclampsia but not pregnancy-induced hypertension is a risk factor for diabetic nephropathy in type 1 diabetic women. Diabetologia 2007;50(3):516-22 «PMID: 17216281»PubMed
- American Diabetes Association Professional Practice Committee. 11. Chronic Kidney Disease and Risk Management: Standards of Care in Diabetes-2025. Diabetes Care 2025;48(1 Suppl 1):S239-S251 «PMID: 39651975»PubMed
- Kussman MJ, Goldstein H, Gleason RE. The clinical course of diabetic nephropathy. JAMA 1976;236(16):1861-3 «PMID: 989537»PubMed
- Koye DN, Magliano DJ, Reid CM, ym. Risk of Progression of Nonalbuminuric CKD to End-Stage Kidney Disease in People With Diabetes: The CRIC (Chronic Renal Insufficiency Cohort) Study. Am J Kidney Dis 2018;72(5):653-661 «PMID: 29784612»PubMed
- Kramer HJ, Nguyen QD, Curhan G, ym. Renal insufficiency in the absence of albuminuria and retinopathy among adults with type 2 diabetes mellitus. JAMA 2003;289(24):3273-7 «PMID: 12824208»PubMed
- Inker LA, Eneanya ND, Coresh J, ym. New Creatinine- and Cystatin C-Based Equations to Estimate GFR without Race. N Engl J Med 2021;385(19):1737-1749 «PMID: 34554658»PubMed
- National Kidney Foundation. KDIGO 2012 clinical practice guideline for the evaluation and management of chronic kidney disease. Kidney Int Suppl 2013;3:1-150
- Groop PH, Thomas MC, Moran JL, ym. The presence and severity of chronic kidney disease predicts all-cause mortality in type 1 diabetes. Diabetes 2009;58(7):1651-8 «PMID: 19401416»PubMed
- Tangri N, Stevens LA, Griffith J, ym. A predictive model for progression of chronic kidney disease to kidney failure. JAMA 2011;305(15):1553-9 «PMID: 21482743»PubMed
- Tangri N, Grams ME, Levey AS, ym. Multinational Assessment of Accuracy of Equations for Predicting Risk of Kidney Failure: A Meta-analysis. JAMA 2016;315(2):164-74 «PMID: 26757465»PubMed
- ESC Clinical Practice Guidelines. ESC Guidelines for the management of cardiovascular disease in patients with diabetes. 15 Nov 2023, https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/CVD-and-Diabetes-Guidelines
- Chang AR, Lóser M, Malhotra R, ym. Blood Pressure Goals in Patients with CKD: A Review of Evidence and Guidelines. Clin J Am Soc Nephrol 2019;14(1):161-169 «PMID: 30455322»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 5.2.2025). Saatavilla internetissä: www.kaypahoito.fi
- The Task Force for diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and the European Association for the Study of Diabetes (EASD). 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J 2019; 00, 1-69. doi:10.1093/eurheartj/ehz486
- McEvoy JW, McCarthy CP, Bruno RM, ym. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J 2024;45(38):3912-4018 «PMID: 39210715»PubMed
- Kidney Disease: Improving Global Outcomes (KDIGO) Diabetes Work Group. KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease. Kidney Int 2022;102(5S):S1-S127 «PMID: 36272764»PubMed
- Baigent C, Landray MJ, Reith C, ym. The effects of lowering LDL cholesterol with simvastatin plus ezetimibe in patients with chronic kidney disease (Study of Heart and Renal Protection): a randomised placebo-controlled trial. Lancet 2011;377(9784):2181-92 «PMID: 21663949»PubMed
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Look AHEAD Research Group. Effect of a long-term behavioural weight loss intervention on nephropathy in overweight or obese adults with type 2 diabetes: a secondary analysis of the Look AHEAD randomised clinical trial. Lancet Diabetes Endocrinol 2014;2(10):801-9 «PMID: 25127483»PubMed
- Batlle D, Ramagudu P, Soler MJ. Progress in retarding the progression of advanced chronic kidney disease: Grouds for optimism. Kidney Int 2006;70:S40-4
- Bakris GL, Weir MR. Angiotensin-converting enzyme inhibitor-associated elevations in serum creatinine: is this a cause for concern? Arch Intern Med 2000;160(5):685-93 «PMID: 10724055»PubMed
- Kristensen SL, Rørth R, Jhund PS, ym. Cardiovascular, mortality, and kidney outcomes with GLP-1 receptor agonists in patients with type 2 diabetes: a systematic review and meta-analysis of cardiovascular outcome trials. Lancet Diabetes Endocrinol 2019;7(10):776-785 «PMID: 31422062»PubMed
- Mann JFE, Ørsted DD, Brown-Frandsen K, ym. Liraglutide and Renal Outcomes in Type 2 Diabetes. N Engl J Med 2017;377(9):839-848 «PMID: 28854085»PubMed
- Marso SP, Bain SC, Consoli A, ym. Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med 2016;375(19):1834-1844 «PMID: 27633186»PubMed
- Heerspink HJL, Sattar N, Pavo I, ym. Effects of tirzepatide versus insulin glargine on kidney outcomes in type 2 diabetes in the SURPASS-4 trial: post-hoc analysis of an open-label, randomised, phase 3 trial. Lancet Diabetes Endocrinol 2022;10(11):774-785 «PMID: 36152639»PubMed
- Agarwal R, Green JB, Heerspink HJL, ym. Finerenone with Empagliflozin in Chronic Kidney Disease and Type 2 Diabetes. N Engl J Med 2025;393(6):533-543 «PMID: 40470996»PubMed

