Venös insufficiens i nedre extremiteterna
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Alaraajojen laskimovajaatoiminta «Alaraajojen laskimovajaatoiminta»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Venös insufficiens i nedre extremiteterna är vanlig bland den vuxna befolkningen.
- Diagnostiken och bedömningen av vårdbehovet grundar sig på symtom, klinisk undersökning och ultraljudsundersökning av vener inom den specialiserade sjukvården.
- Progressionen av venös insufficiens kan inte förhindras med kompressionsbehandling.
- Invasiv behandling ska basera sig på fynden i en ultraljudsundersökning.
- Största delen av den invasiva behandlingen av ytliga vener kan genomföras polikliniskt med intravenösa metoder.
- Invasiv behandling ska alltid genomföras om patienten har hudförändringar eller venösa sår, såvida det inte finns något hinder för behandlingen.
- Flödeshinder i djupa vener behandlas med intravenösa metoder.
- I rekommendationen behandlas inte venösa sår. Detta tema behandlas i God medicinsk praxis-rekommendationen Kroniskt sår i nedre extremiteterna «Kroniska sår i nedre extremiteter»2, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»1.
Rekommendationer
| Överväg invasiv behandling vid komplicerad (kliniska klasserna C4-C6) ytlig venös insufficiens, då det är tekniskt möjligt. «A1»2 |
| Orala preparat som förbättrar venernas funktion kan övervägas för att lindra patientens symtom. Eventuella interaktioner mellan läkemedel ska beaktas vid vägledningen av patienten. «A2»3 |
| Insufficiens i huvudstammen av en ven behandlas i första hand med endovenös radiofrekvensbehandling. «A3»4 |
Rekommendationens syfte
- Målsättningen med rekommendationen är att
- ge en helhetsbild av den moderna diagnostiken och behandlingen av venös insufficiens
- förenhetliga vårdindikationerna
- lyfta fram de olika alternativen för invasiv vård och deras tekniska genomförande samt jämföra resultaten av olika behandlingsformer
- diskutera kompressionsbehandlingens betydelse vid venös insufficiens
- föra fram kostnadseffektivitetsaspekten.
Målgrupp
- Målgruppen för rekommendationen är personal som möter och vårdar patienter med venös insufficiens inom primärvården, den specialiserade sjukvården, företagshälsovården och den privata sektorn.
Prevalens
- Prevalensen av symtomatisk insufficiens i ytliga vener bland vuxna är 30–40 % «Mäkivaara LA, Jukkola TM, Sisto T, ym. Incidence o...»2.
- Prevalensen av små subkutana varicer (teleangiektasier och retikulära vener) är upp till 80 % «Chiesa R, Marone EM, Limoni C, ym. Chronic venous ...»3.
- I en långvarig (13 år) uppföljningsstudie som grundade sig på ultraljudsundersökning och klinisk bedömning var incidensen av åderbråck bland befolkningen i arbetsför ålder cirka 1 % «Robertson LA, Evans CJ, Lee AJ, ym. Incidence and ...»4.
- Riskfaktorer för venös insufficiens är kvinnligt kön, graviditeter och släktbelastning «Lee AJ, Evans CJ, Allan PL, ym. Lifestyle factors ...»5, «Ahti TM, Mäkivaara LA, Luukkaala T, ym. Effect of ...»6, «Laurikka JO, Sisto T, Tarkka MR, ym. Risk indicato...»7.
Patofysiologi
- Redan konstaterad ytlig eller djup veninsufficiens i nedre extremiteterna leder till
att det uppkommer nya åderbråck. Hos en betydande del av patienterna ökar också andelen
vener med insufficiens under uppföljning «Robertson LA, Evans CJ, Lee AJ, ym. Incidence and ...»4, «Labropoulos N, Leon L, Kwon S, ym. Study of the ve...»8, «Robertson L, Lee AJ, Gallagher K, ym. Risk factors...»9, «Kostas TI, Ioannou CV, Drygiannakis I, ym. Chronic...»10.
- Grundorsakerna och -mekanismerna för att det utvecklas venös insufficiens är okända.
- En central faktor som ökar ventrycket är reflux, dvs. återflöde, som är en följd av insufficiens i venklaffarna «Bergan JJ, Pascarella L, Schmid-Schönbein GW. Path...»11, «Bergan JJ, Schmid-Schönbein GW, Smith PD ym. Chron...»12.
- I de djupa venerna, särskilt i bäckenvenerna, är också förträngningar av betydelse «Neglén P, Hollis KC, Olivier J, ym. Stenting of th...»13, «Raju S, Darcey R, Neglén P. Unexpected major role ...»14, «Neglén P, Thrasher TL, Raju S. Venous outflow obst...»15, «Gloviczki P, Gloviczki ML. Evidence on efficacy of...»16.
- Ökat ventryck orsakar symtom på venös insufficiens och kan leda till förändringar i huden och underhudsvävnaden samt till att det uppkommer venösa sår «Bergan JJ, Schmid-Schönbein GW, Smith PD ym. Chron...»12, «Coleridge Smith PD, Thomas P, Scurr JH, ym. Causes...»17.
- Fetma kan orsaka samma typ av symtom och hudförändringar som venös insufficiens. Detta beror på att trycket i bukhålan ökar, vilket försvårar det venösa återflödet från nedre extremiteterna. Nedsatt funktion i vadmuskelpumpen verkar också orsaka samma typ av symtom i nedre extremiteterna «Meulendijks AM, Franssen WMA, Schoonhoven L, ym. A...»18, «van Rij AM, De Alwis CS, Jiang P, ym. Obesity and ...»19, «Davies HO, Popplewell M, Singhal R, ym. Obesity an...»20, «Langan EA, Wienandt M, Bayer A, ym. Effect of obes...»21, «Millen RN, Thomas KN, Versteeg MPT, ym. Popliteal ...»22.
Diagnostik och behandlingsindikationer
Symtom och klinisk undersökning
- Symtomen i de nedre extremiteterna (värk, svullnad, trötthet, klåda) är inte specifika för venös insufficiens «Chiesa R, Marone EM, Limoni C, ym. Chronic venous ...»3. Det är viktigt att skapa sig en helhetsbild av patientens symtom och att utesluta andra sjukdomar som orsakar symtom i nedre extremiteterna, t.ex. sjukdomar i stöd- och rörelseorganen, neurologiska sjukdomar, perifer artärsjukdom i nedre extremiteterna och inremedicinska orsaker (såsom hjärtsvikt).
- Diagnosen venös insufficiens kan ställas på basis av en bedömning av det kliniska tillståndet utan bilddiagnostiska undersökningar.
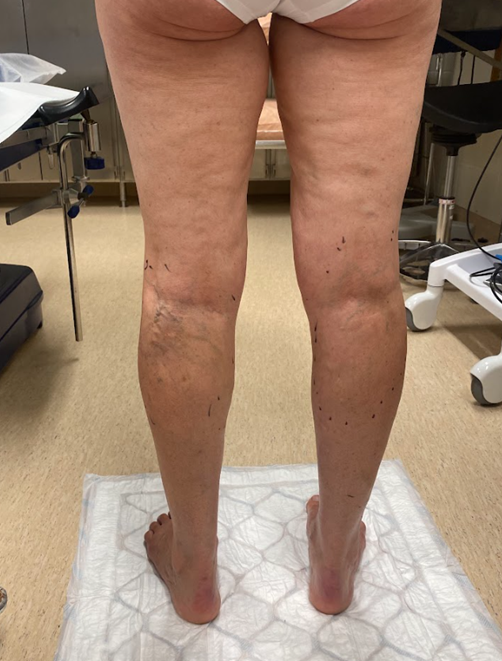
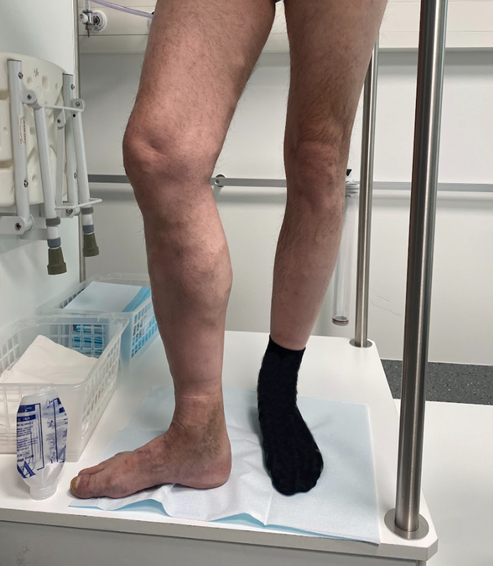
- I den kliniska undersökningen konstateras eventuella åderbråck och andra hudförändringar i anslutning till venös insufficiens (pigmentering, eksem, lipodermatoskleros (indurerad underhudsvävnad) eller ett aktivt eller läkt sår) samt eventuell svullnad i de nedre extremiteterna «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24.
- Fastställande av klinisk klass för venös insufficiens (C0–C6, tabell «Klinisk klassificering av svårighetsgraden av venös insufficiens. Se bilder av kliniska klasser och mer information . ...»2) är en användbar metod vid bedömning av sjukdomens svårighetsgrad. Det väsentliga är att skilja mellan okomplicerad (kliniska klasserna C2–C3) och komplicerad (kliniska klasserna C4–C6) venös insufficiens. Den kliniska klassificeringen är inte avsedd för uppföljning av hur venös insufficiens framskrider eller för bedömning av behandlingssvaret. Klassificeringen är avsedd för att bedöma sjukdomens aktuella svårighetsgrad.
- Vid bedömningen av de men venös insufficiens orsakar och hur venös insufficiens framskrider kan man be patienten beskriva hur omfattande smärta sjukdomen orsakar och observera svullnad och synliga åderbråck. Sjukdomens svårighetsgrad kan även bedömas utifrån hudförändringar relaterade till venös hypertension, indurerad hud till följd av långvarig svullnad, förekomst av venösa sår och behov av kompressionsbehandling.
- Utifrån den kliniska klassificeringen och det men som sjukdomen orsakar görs en helhets-bedömning: orsakar venös insufficiens betydande men och kan de lindras med medicinska kompressionsstrumpor? Stödstrumpor kan hjälpa mot svullnad särskilt om patienten är gravid samt i andra situationer där kirurgisk behandling inte övervägs.
- Om patienten har venös insufficiens i klass C2–C3 som orsakar betydande men, kan man utfärda en remiss för bedömning inom den specialiserade sjukvården.
| Klinisk klass | Beskrivning | Bild |
|---|---|---|
| C0 | Inga synliga eller palperbara fynd associerade med venös sjukdom | «C0, ei näkyviä laskimovajaatoiminnan merkkejä»1 |
| C1 | Teleangiektasier och retikulära vener | «C1, luuta- ja hämähäkkisuonia»2 |
| C2 | Åderbråck | «C2, suonikohjuja»3 |
| C2r | Recidiverande åderbråck | |
| C3 | Svullnad | «C3, laskimovajaatoimintaan littyvää turvotusta»4 |
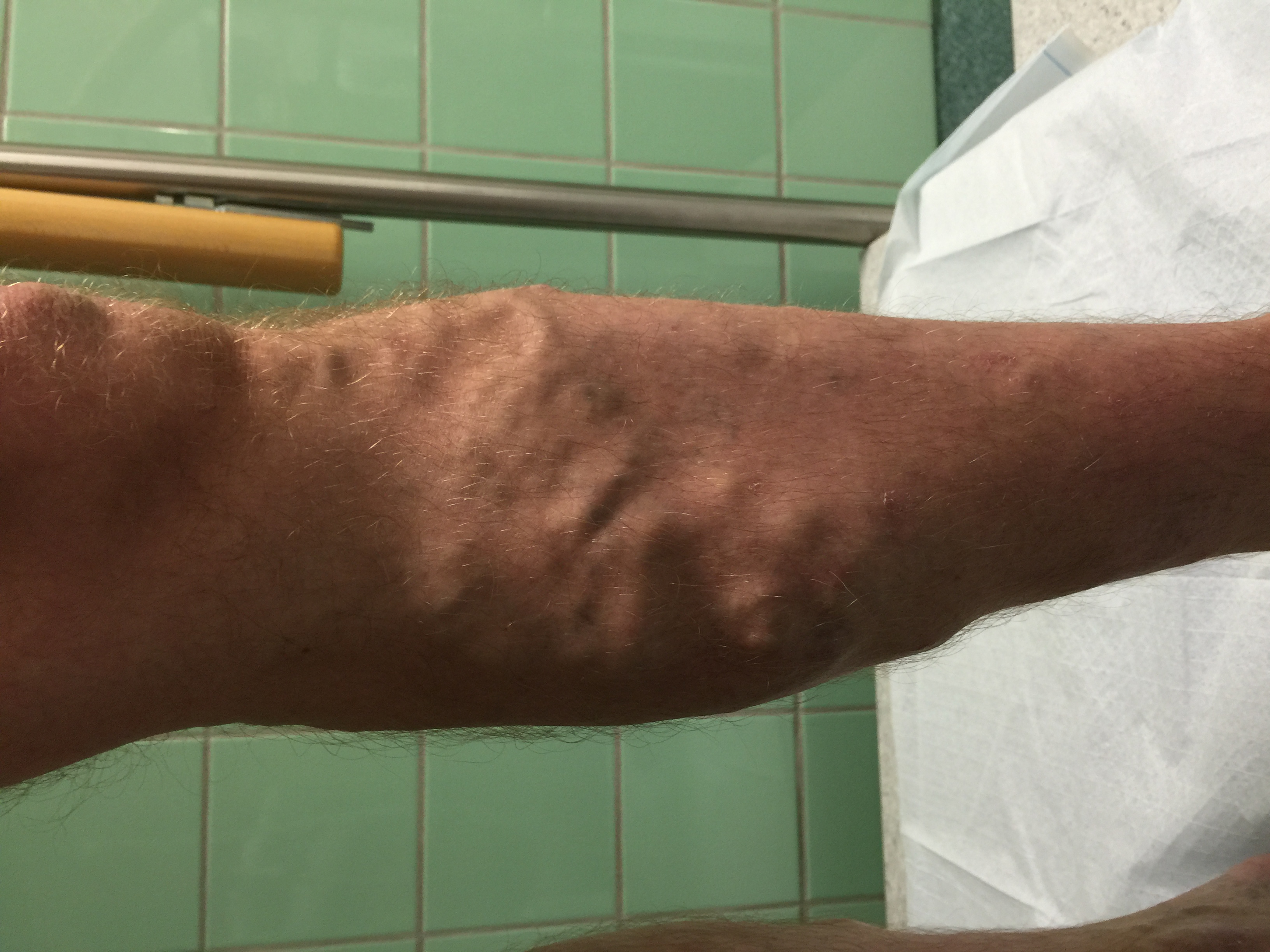
| C4 | Förändringar i hud och underhud på grund av venös insufficiens | «C4, Laskimovajaatoimintaan liittyviä ihomuutoksia»5 |
| C4a | Pigmentering eller eksem | |
| C4b | Lipodermatoskleros eller atrophie blanche (vit atrofi) | |
| C4c | Corona phlebectatica | «C4c, corona phlectatica»6 och «Corona phlebectatica ja vuotanut kohju»7. |
| C5 | Läkt venöst sår | «C5, parantunut laskimohaava»8 |
| C6 | Aktivt venöst sår | «C6, laskimohaava»9 |
| C6r | Recidiverande aktivt venöst sår |
C0, ei näkyviä laskimovajaatoiminnan merkkejä
HUS kuva-arkisto
C1, luuta- ja hämähäkkisuonia
HUS kuva-arkisto
C2, suonikohjuja
HUS kuva-arkisto
C3, laskimovajaatoimintaan littyvää turvotusta
HUS kuva-arkisto
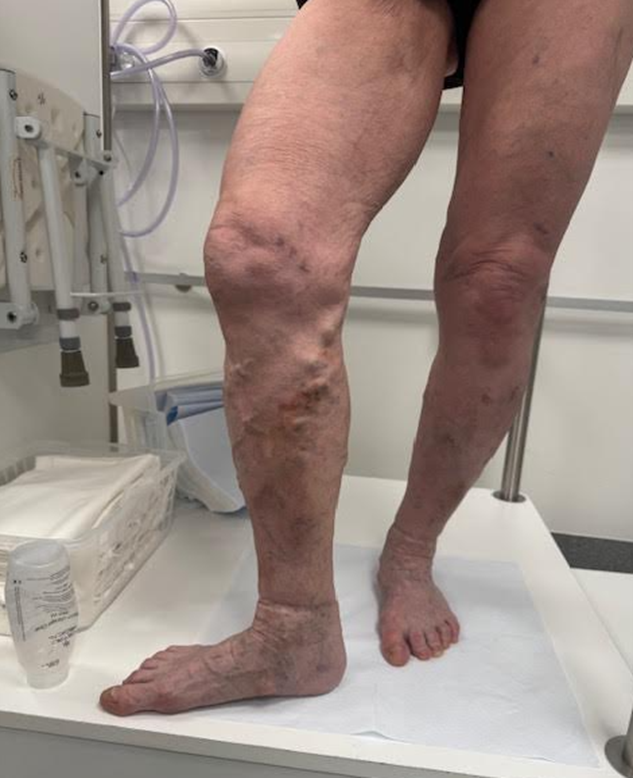
C4, Laskimovajaatoimintaan liittyviä ihomuutoksia
HUS kuva-arkisto
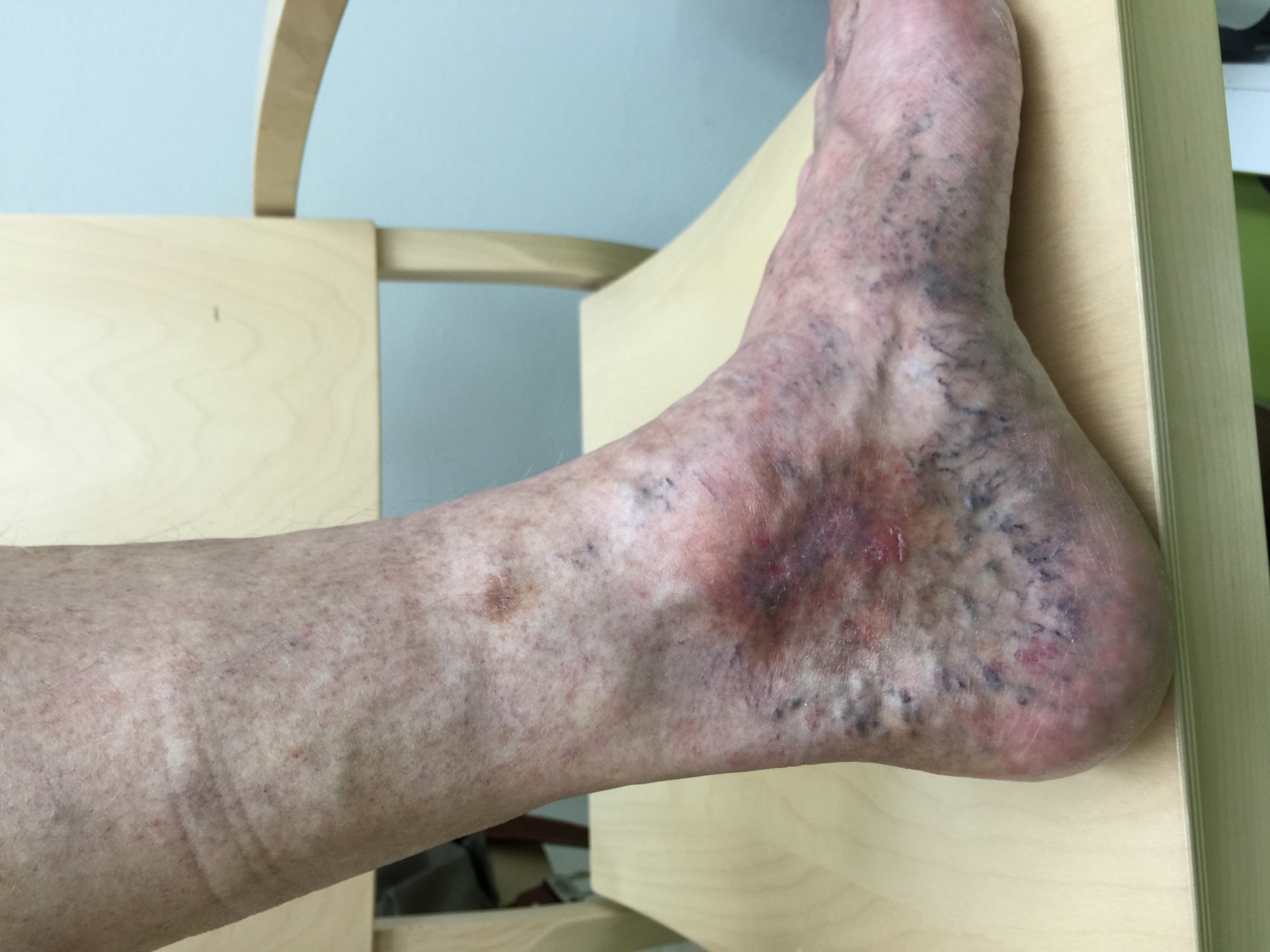
C4c, corona phlectatica
HUS kuva-arkisto
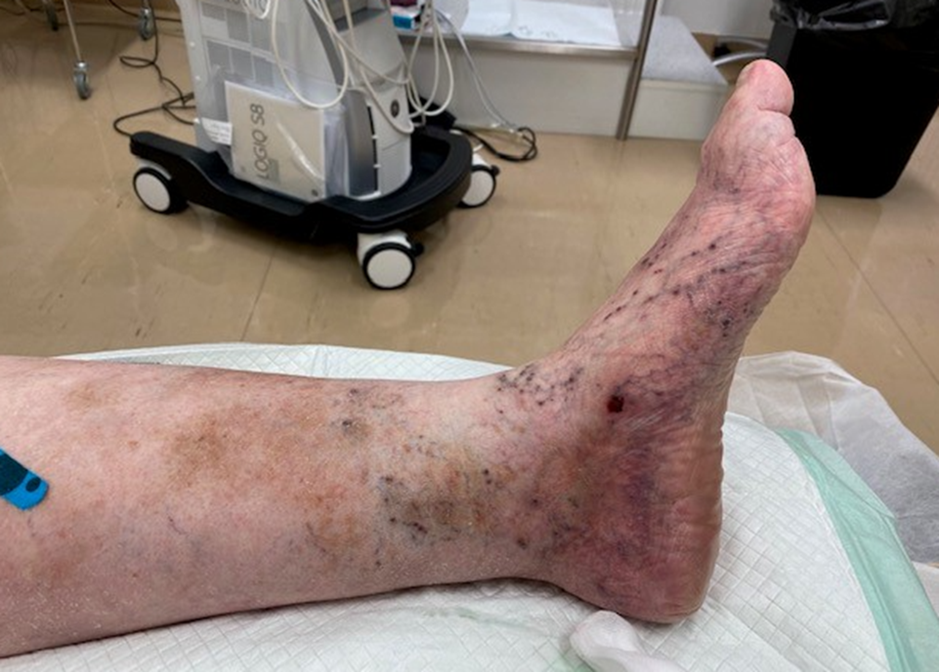
Corona phlebectatica ja vuotanut kohju
HUS kuva-arkisto
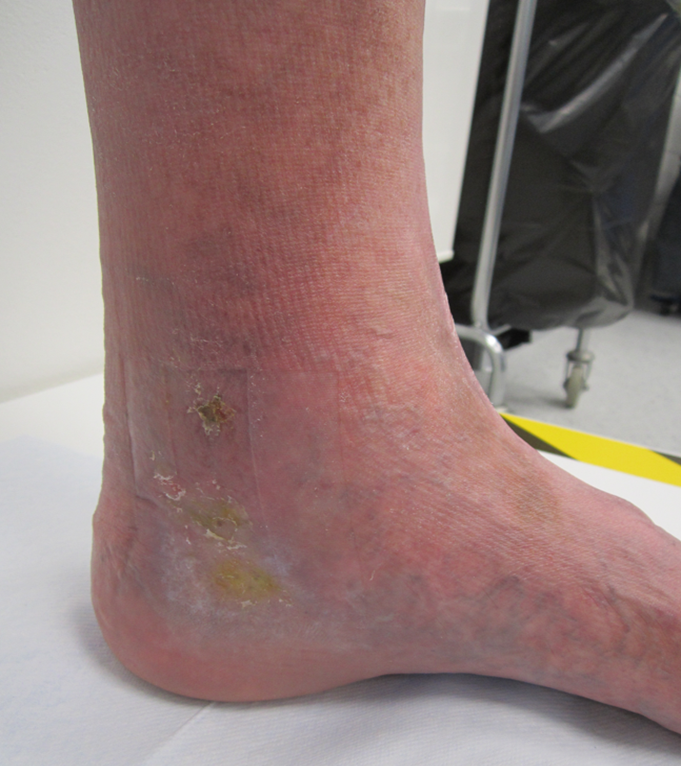
C5, parantunut laskimohaava (sama jalka kuin seuraava kuvassa [imk01644], jossa haava auki)
HUS kuva-arkisto
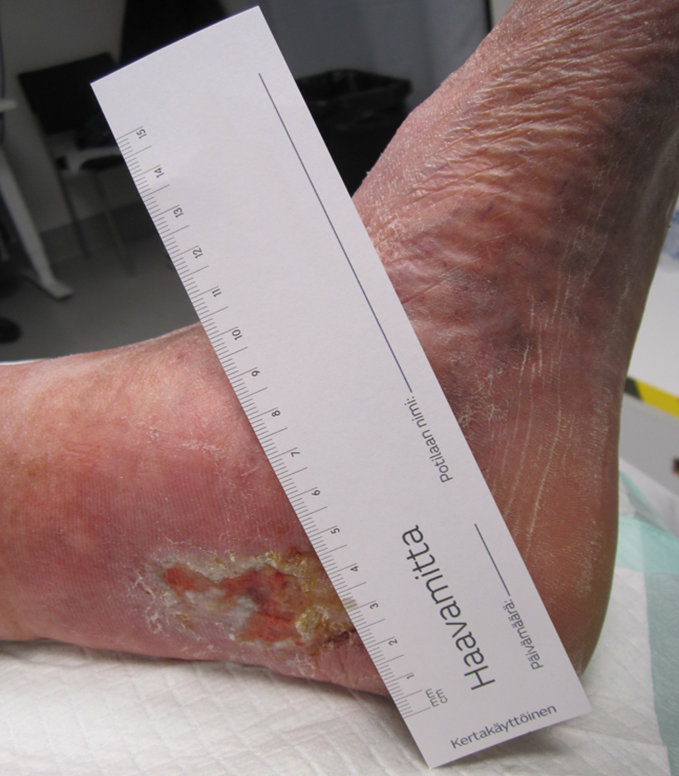
C6, laskimohaava (sama jalka kuin kuvassa [imk01643] hoitoon saapuessa)
HUS kuva-arkisto
Bilddiagnostik
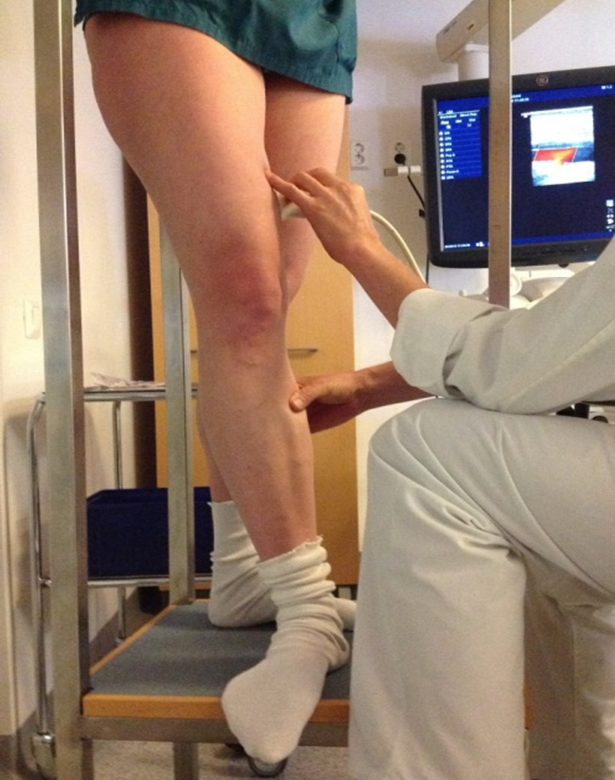
- Ultraljudsundersökning är guldstandarden för diagnostisering av venös insufficiens, om invasiv behandling övervägs «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24, «Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex...»25. En ultraljudsundersökning görs inom den specialiserade sjukvården och samtidigt planeras eventuell behandling. Bilddiagnostiska undersökningar av venös insufficiens rekommenderas inte inom öppenvården.
- Diagnostiken av insufficiens i de ytliga venerna kräver utöver ultraljudsundersökning vanligtvis inga andra bilddiagnostiska undersökningar.
- Ultraljudsundersökningen görs i stående så att patientens tyngdpunkt är på benet som inte undersöks. Venflödet uppåt provoceras med manschett eller manuellt. Genom snabb sammanpressning och frigörande av vadmuskeln kan man konstatera eventuell reflux, dvs. flöde i retrograd riktning i den undersökta venen. Reflux kan också provoceras fram med Valsalva-manövern i lårets övre del och bäckenvenerna «Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex...»25.
- Reflux i ytliga vener klassificeras som patologisk, om den räcker över 0,5 sekunder. I de djupa venerna i låret och knäet anses refluxen vara patologisk, om den räcker över 1 sekund «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24.
- I ultraljudsundersökningen går man igenom nedre extremitetens ytliga huvudstammar (vena saphena magna, vena saphena anterior och vena saphena parva) och deras sammankopplingar med de djupa venerna (den safenofemorala och safenopopliteala junktionen), övriga betydande ytstammar och sidogrenar samt djupa vener och betydande förgreningsvener «Jalan pintalaskimoiden anatomia»10. Utöver reflux noteras eventuella förträngningar och tromboser i venerna. Undersökningen inriktas enligt patientens symtom och andra fynd «Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex...»25.
- I samband med ultraljudsundersökningen görs vid behov en vårdplan för invasiv behandling. I anslutning till detta mäts diametern på ytliga huvudstammar och andra ytliga vener som är viktiga för behandlingen. Därtill beaktas hur raka eller krokiga de vener är som skall behandlas samt deras avstånd från hudens yta «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24. Utifrån flödesgrafiken för den gemensamma lårvenen kan man bedöma om det finns ett eventuellt flödeshinder i höftvenen. Ett faslöst flödesschema indikerar flödeshinder. Ultraljudsundersökning kan också ge en bra bild av bäckenvenernas anatomi, men tolkningen kräver särskild kompetens. Vid behov kan datortomografi eller magnetundersökning användas som ytterligare bilddiagnostiska undersökningar. Det rekommenderas att MR-tomografi används före invasiva åtgärder i de djupa venerna «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Coleridge-Smith P, Labropoulos N, Partsch H, ym. D...»26.
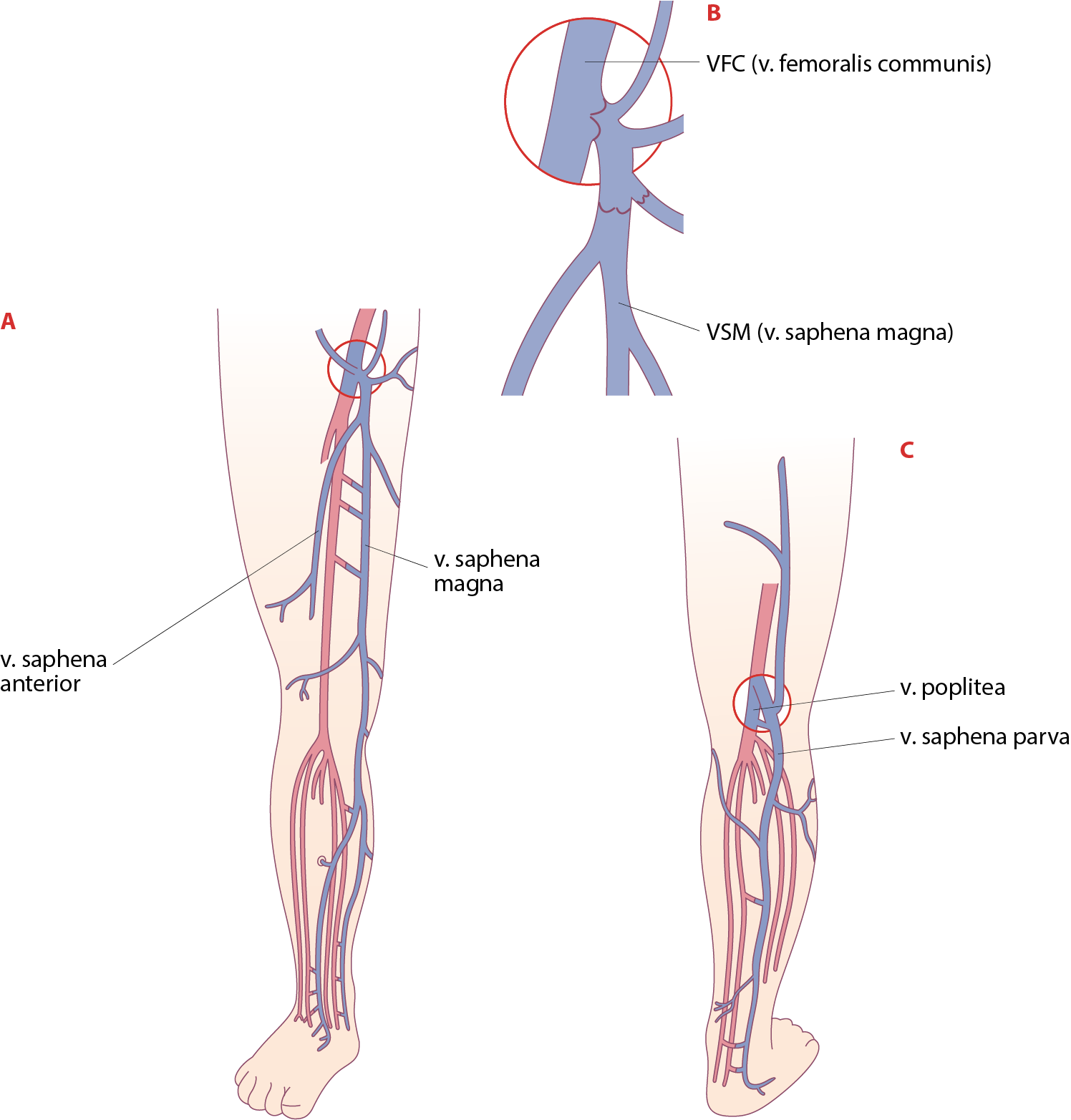
Jalan pintalaskimoiden anatomia.
A) Jalkaterän pinnalliset laskimot yhdistyvät isoksi kehräslaskimoksi (vena saphena magna) sisäkehräksen edessä, ja tämä runko jatkaa raajan sisäsivua pitkin nivuseen.
B) Vena saphena magna (VSM) yhtyy yhteiseen reisilaskimoon (v. femoralis communis, VFC) nivustasolla safenofemoraalisessa junktiossa.
C) Ulkokehräksen takaa alkaa vastaavasti pieni kehräslaskimo (v. saphena parva), joka kulkee pohkeen takana yhtyen useimmiten polvitaipeessa polvitaivelaskimoon (v. poplitea) safenopopliteaalisessa junktiossa.
Muokattu lähteestä: Saarinen J, Halmesmäki K, Pokela M, Laine M. Laskimoiden anatomia ja fysiologia. Kirjassa: Kirurgia. Salminen P, Koljonen V, Pakarinen M, Sallinen V (toim.). 4., uudistettu painos. Kustannus Oy Duodecim 2024
Behandlingsindikationer
- Rekommendation: Överväg invasiv behandling vid komplicerad (kliniska klasserna C4-C6) ytlig venös insufficiens, då det är tekniskt möjligt.
- Endovenös radiofrekvensbehandling av okomplicerad (kliniska klasserna C2–C3) ytlig venös insufficiens som ger besvärande symtom är effektiv, om det i ultraljudsundersökning konstateras signifikant omfattande reflux. Vårdbeslutet är dock beroende av vilka resurser hälso- och sjukvården har för att genomföra kirurgiska åtgärder som förbättrar livskvaliteten «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Nelzén O, Skoog J, Bernfort L, ym. Editor's Choice...»27, «Inderhaug E, Schelp CH, Glambek I, ym. Cost-effect...»28, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Epstein D, Bootun R, Diop M, ym. Cost-effectivenes...»30, «Ontario Health (Quality). Nonthermal Endovenous Pr...»31, «Marsden G, Perry M, Bradbury A, ym. A Cost-effecti...»32, «Vicente-Jiménez S, Lopez-Valcarcel B, Maynar M, ym...»33, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34.
- Förebyggande behandling av okomplicerad ytlig venös insufficiens är inte befogad «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34, «Ulukan MO, Karakaya A, Erkanli K, ym. Efficiency o...»35.
- Behandling av enbart åderbråck är inte motiverad.
- Vid venös insufficiens behandlas djupa vener invasivt separat enligt övervägande, om den underliggande orsaken är betydande flödeshinder i höftvenen «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Oireisen lonkkalaskimoahtauman stenttaus on turvallista ja parantaa valikoitujen potilaiden elämänlaatua.»B.
- Genomgången omfattande ytlig ventrombos är i regel en indikation för invasiv behandling av venös insufficiens. Invasiv behandling kan komma i fråga även efter en mindre ventrombos, om det är fråga om recidiverande trombos.
- Invasiv behandling är också motiverad om ett åderbråck har orsakat en yttre blödning «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Bock R, Fontenot D, Bock S, ym. Protocol-based tre...»36, «Tan M, Campbell B, Parsi K, ym. Management of blee...»37.
- Övervikt verkar försämra behandlingsresultaten vid insufficiens i ytliga vener. När
BMI är över 30, försämras svaret på invasiv behandling och åtgärderna förbättrar inte
livskvaliteten på samma sätt som hos personer med normal vikt «Merkittävä ylipaino ilmeisesti huonontaa pintalaskimoiden kajoavan hoidon tuloksia.»B, «Deol ZK, Lakhanpal S, Franzon G, ym. Effect of obe...»38, «Talutis SD, Chin AL, Lawrence PF, ym. Increased bo...»39, «Pisharody VA, West AB, Rajani RR, ym. Vein diamete...»40, «Zottola ZR, Geiger JT, Choo GE, ym. Obese patients...»41, «Ahmed T, Portnoy R, Chachati G, ym. Correlation of...»42, «Zollmann M, Zollmann C, Zollmann P, ym. Recurrence...»43.
- Vid svår fetma rekommenderas viktminskning, eftersom lägre vikt verkar normalisera flödesförhållandena i venerna och minska symtomen och hudförändringarna vid venös insufficiens «Shaalan W, El Emam A, Lotfy H, ym. Clinical and he...»44, «Wiewiora M, Piecuch J, Glück M, ym. Impact of weig...»45.
- Patientens rörelseförmåga ska beaktas vid planeringen av invasiv behandling. Invasiv behandling gynnar inte en patient som har klart nedsatt förmåga att självständigt röra på sig.
Behandling
Konservativ behandling
- Rekommendation: Orala preparat som förbättrar venernas funktion kan övervägas för att lindra patientens symtom. Eventuella interaktioner mellan läkemedel ska beaktas vid vägledningen av patienten.
- Orala preparat som förbättrar venernas funktion verkar i viss mån lindra symtomen på venös insufficiens jämfört med placebo «Laskimoiden toimintaa parantavat suun kautta otettavat valmisteet ilmeisesti jonkin verran lievittävät laskimovajaatoiminnan oireita lumelääkkeeseen verrattuna.»B.
- Symtomlindring har prövats med rutocider, hidrosmin och diosmin (mikroniserad och renad flavonoidfraktion, micronized purified flavonoid fraction, MPFF), kalciumdobesilat, Centella asiatica, aminafton, tallbarkextrakt och vindruvsfröextrakt «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34, «Rabe E, Ballarini S, Lehr L, ym. A randomized, dou...»46, «Rabe E, Agus GB, Roztocil K. Analysis of the effec...»47, «Rabe E, Blanc-Guillemaud V, Onselaer MB, ym. Reduc...»48, «Martinez-Zapata MJ, Vernooij RW, Simancas-Racines ...»49, «Kakkos SK, Nicolaides AN. Efficacy of micronized p...»50, «Aziz Z, Tang WL, Chong NJ, ym. A systematic review...»51, «Gloviczki ML, Kakkos SK, Urbanek T, ym. The role o...»52.
- Preparaten verkar särskilt minska både upplevd och objektivt uppmätt svullnad. Produkternas verkningsmekanismer grundar sig på en minskning av permeabiliteten i venerna och av de inflammatoriska signalsubstanserna samt på en förbättring av tonus i venerna.
- Av dessa är MPFF det mest undersökta preparatet, och det har visat sig lindra förutom svullnad även smärta, tryckkänsla och kramper i nedre extremiteterna. Preparatet finns för närvarande inte att tillgå i Finland.
Kompressionsbehandling
Symtomatisk okomplicerad venös insufficiens (kliniska klasserna C2–C3)
- Kompressionsbehandling verkar inte förhindra progressionen av ytlig venös insufficiens
«Kompressiohoito ei vaikuta laskimovajaatoiminnan luonnolliseen kulkuun, mutta se saattaa vähentää turvotusta ja laskimovajaatoimintaan liittyviä oireita.»C.
- Kompressionsbehandling minskar symtomen på venös insufficiens och gynnar en del patienter, i synnerhet gravida och dem för vilka en invasiv behandling inte övervägs «Knight Nee Shingler SL, Robertson L, Stewart M. Gr...»53, «Frydrych-Szymonik A, Ochałek K, Jankowicz-Szymańsk...»54, «Saliba-Júnior OA, Rollo HA, Saliba O, ym. Positive...»55, «Dahm KT, Myrhaug HT, Strømme H, ym. Effects of pre...»56, «Palfreyman SJ, Michaels JA. A systematic review of...»57.
- Uppläggen, metoderna och de uppföljda utfallen i de studier som behandlar kompressionsbehandling uppvisar stor variation. Ordinationsföljsamheten är ofta svag då det gäller kompressionsstrumpor. Evidensen för att livskvaliteten skulle förbättras varierar.
- Det finns ingen evidens för att kompressionsbehandlingen skulle inverka på prognosen för venös insufficiens «O'Flynn N, Vaughan M, Kelley K. Diagnosis and mana...»58.
- Se Avstå klokt-rekommendationen «Kompressiohoito suonikohjujen pahenemisen estossa»2. Använd inte enbart kompressionsbehandling för att behandla symtomatisk okomplicerad venös insufficiens, om patienten kan få invasiv behandling.
- För de flesta patienter räcker det med en kompressionsstrumpa av knälängd. Vid okomplicerad sjukdom ska kompressionsstrumpan skaffas på egen bekostnad. Se SHM:s riksomfattande grunder för utlämnande av hjälpmedel för medicinsk rehabilitering «https://julkaisut.valtioneuvosto.fi/items/a021fb27-6a94-4a6b-8458-4d1fcf3dff66»1.
Komplicerad (kliniska klasserna C4–C6) venös insufficiens
- Kompressionsbehandling är en betydande del av vårdhelheten «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 S...»34.
- Kompressionsbehandling minskar recidiv av venösa sår även efter invasiv behandling «Clarke-Moloney M, Keane N, O'Connor V, ym. Randomi...»59.
- Ämnet behandlas i God medicinsk praxis-rekommendationen Kroniska sår i nedre extremiteter «Kroniska sår i nedre extremiteter»2, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»1.
Benartärsjukdom (oblitererande arterioskleros) och kompressionsbehandling
- Största delen av patienterna med benartärsjukdom verkar tåla kompressionsbehandling väl och behandlingen är trygg för dem «Potilaat, joiden nilkkapaine on yli 60 mmHg sietävät ilmeisesti hyvin puristusluokan II kompressiohoitoa.»B.
- Om patientens ankeltryck är över 60 mmHg, kan kompressionsbehandlingen inledas med en medicinsk kompressionsstrumpa i kompressionsklass 2 eller med kompressionsförband som ger motsvarande tryck. Patientens hudsituation och eventuella symtom i benet ska emellertid följas upp noggrant och vid behov ska kompressionen minskas.
- Se även God medicinsk praxis-rekommendationen Kroniska sår i nedre extremiteter «Kroniska sår i nedre extremiteter»2, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»1.
Kompressionsbehandling efter ingrepp
- Kompressionsbehandling efter ett invasivt ingrepp leder inte nödvändigtvis till ett bättre resultat och gör inte heller behandlingen säkrare. Under de första dagarna lindrar kompression smärtan, men skillnaden är inte kliniskt signifikant «Kompressiohoito ei liene välttämätöntä vena saphena magnan ja parvan vaahtoskleroterapian jälkihoitona, eikä lyhyt, 4 tunnin mittainen hoito kompressiosukalla johtane pelkän magnarungon termoablaation jälkeen huonompaan toipumiseen kuin 72 tuntia kestävä hoito.»A.
- Traditionellt har man efter ingrepp använt kompressionsbehandlingar i flera veckor. De nuvarande intravenösa behandlingsmetoderna är emellertid till sin natur betydligt lättare än traditionell operationsbehandling.
- Enligt gällande kunskap ankommer det på den behandlande läkaren att tillsammans med patienten överväga kompressionsbehandling efter endovenös radiofrekvensbehandling, skuminjektion eller en kombination av dessa.
- Kompressionsbehandlingens längd ska dock planeras enligt ingreppshelheten. Om den ytliga huvudstammen behandlas med endovenös radiofrekvensbehandling samtidigt som åderbråcken avlägsnas kirurgiskt, är behovet av kompressionsbehandling efter ingreppet sannolikt längre än efter enbart huvudstamablation.
- Kompressionsbehandling bör övervägas om patienten har en koagulationsstörning, antikoagulation,
två eller flera läkemedel som påverkar koagulationen eller om patienten har haft djup
ventrombos.
- Denna patientgrupp har uteslutits från flera randomiserade undersökningar och därför finns det inte tillräckligt med information om kompressionsbehandling för dessa patienter.
Invasiv behandling
Val av vårdmetod för insufficiens i ytlig huvudstam
- Rekommendation: Venös insufficiens i en ytlig huvudstam behandlas i första hand med endovenös radiofrekvensbehandling.
- Den primära behandlingsmetoden vid insufficiens i en ytlig huvudstam (vena saphena magna, vena saphena anterior och vena saphena parva) är endovenös radiofrekvensbehandling (laser- eller radiofrekvensbehandling) under
lokalbedövning «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 S...»24.
- Endovenös radiofrekvensbehandling är effektiv «Termoablaation pitkäaikaistulokset ovat selvästi paremmat kuin ultraääniohjatun vaahtoskleroterapian 5 vuoden seurannassa.»A och är den mest kostnadseffektiva behandlingsformen «Lämpökatetrihoito on kustannusvaikuttavin oireisen C2–C6-tason päärunkovajaatoiminnan hoitomuoto.»A.
- Om endovenös radiofrekvensbehandling inte är tekniskt möjlig, till exempel på grund av att den behandlade venen är krokig eller på grund av en intravenös ärrbildning, kan skumsklerosering användas.
- Andra metoder för att behandla insufficiens i en ytlig huvudstam är till exempel injektionsbehandling
med kärlklister och mekanokemisk ablation (MOCA).
- Vid injektionsbehandling med kärlklister kan insufficiensen i en ytlig huvudstam behandlas
lika effektivt som med endovenös radiofrekvensbehandling «Pinnallisen päärungon hoito liima-ablaatiolla tukkii kohdelaskimon yhtä tehokkaasti kuin lämpökatetrihoito.»A.
- Eftersom injektionsbehandling med kärlklister är en klart dyrare behandlingsform än endovenös radiofrekvensbehandling, är dess kostnadseffektivitet sämre «Lämpökatetrihoito on kustannusvaikuttavin oireisen C2–C6-tason päärunkovajaatoiminnan hoitomuoto.»A.
- Injektionsbehandling med kärlklister ger oftare hudreaktioner än endovenös radiofrekvensbehandling «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Louden CD, Clark J, Yanquez F, ym. Severe adverse ...»60.
- Den mekanokemiska behandlingens långtidseffekt är sämre än den vid endovenös radiofrekvensbehandling, och således kan användningen av mekanokemisk behandling inte motiveras som primär behandlingsform «Lim AJM, Mohamed AH, Hitchman LH, ym. Clinical out...»61.
- Vid injektionsbehandling med kärlklister kan insufficiensen i en ytlig huvudstam behandlas
lika effektivt som med endovenös radiofrekvensbehandling «Pinnallisen päärungon hoito liima-ablaatiolla tukkii kohdelaskimon yhtä tehokkaasti kuin lämpökatetrihoito.»A.
Teknik
- Behandlingen grundar sig på en ultraljudsundersökning som görs före ingreppet, och undersökningen riktas i den mån det är möjligt till alla vener med kliniskt betydande insufficiens. Intravenösa behandlingsmetoder förutsätter ultraljudsstyrning. Tillräcklig kompetens för identifiering av strukturer, punktion av målvener, bedövning och bedömning av behandlingsresultat är nödvändig.
- Endovenös radiofrekvensbehandling grundar sig på upphettning av kärlväggen med laser- eller radiofrekvensbehandling och på den väggskada som uppstår till följd av detta. Ett skadat blodkärl krymper, flödet i blodkärlet upphör och med tiden utvecklas ärrstråk i stället för blodkärlet. Med tumescensbedövning, som är en väsentlig del av metoden, avses injektion av en blandning av lokalbedövning och adrenalinlösning med koksalt runt det behandlade blodkärlet under ultraljudsstyrning. Utöver bedövningseffekten skyddar tumescens de omgivande vävnaderna och får den ven som är föremål för behandlingen att dra sig samman, vilket ökar den endovenösa radiofrekvensbehandlingens effekt i kärlväggen «Gloviczki P, Gloviczki ML. Guidelines for the mana...»62, «Lohr J, Kulwicki A. Radiofrequency ablation: evolu...»63.
- En betydande del av de endovenösa radiofrekvensbehandlingarna kan genomföras polikliniskt. Det behövs ingen särskild uppföljning och patienten kan mobiliseras genast.
- Skumsklerosering grundar sig på en väggskada i målkärlet som orsakas av en blandning av luft och skleroserande medel. Som skleroserande medel används i Finland polidokanol eller natriumetradekylsulfat «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Wong M, Parsi K, Myers K, ym. Sclerotherapy of low...»64. Man rekommenderar att inte överskrida en totalmängd skum på 16 ml per åtgärd. Dessutom ska man beakta den maximala mängd per kilo kroppsvikt som tillverkaren uppgett (Pharmaca Fennica «https://pharmacafennica.fi/substance»2 (kräver åtkomsträtt)). Det finns ingen exakt information om blandningsförhållandet mellan läkemedel och luft, men förhållandet 1:3 eller 1:4 har vanligtvis använts.
- Relativa kontraindikationer för skumsklerosering är en koagulationsstörning och svår migrän. En känd aktiv foramen ovale, en akut trombossituation och graviditet är kontraindikationer för skumsklerosering.
- Öppen operation av de ytliga huvudstammar är en klart mer invasiv åtgärd än intravenös behandling. Öppen operation är inte längre en rekommenderad behandlingsform, eftersom återhämtningstiden efter åtgärden är längre och långtidsresultaten inte är bättre än vid endovenös radiofrekvensbehandling «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23. Med endovenös radiofrekvensbehandling kan man framgångsrikt behandla även stora huvudstammar «Cabrero Fernandez M, Martinez Lopez I, Hernandez M...»65.
- Vid mekanokemisk ablation orsakas skada på en ytlig huvudstam genom mekanisk väggskada och en injektion av skleroserande medel «Elias S, Raines JK. Mechanochemical tumescentless ...»66. Vid injektionsbehandling med kärlklister försluts den ytliga huvudstammen genom limning (cyanoakrylatlim) «Lawson J, Gauw S, van Vlijmen C, ym. Sapheon: the ...»67
Eftervård av invasiva ingrepp
- Återhämtningen från endovenös radiofrekvensbehandling (laser- och radiofrekvensbehandling)
är snabb och allvarliga komplikationer förekommer sällan «Siribumrungwong B, Noorit P, Wilasrusmee C, ym. A ...»68, «Medical Advisory Secretariat. Endovascular radiofr...»69, «Brittenden J, Cotton SC, Elders A, ym. A randomize...»70, «Samuel N, Carradice D, Wallace T, ym. Randomized c...»71.
- En betydande del av komplikationerna efter intravenösa metoder är mycket lindriga. Incidensen av allvarliga komplikationer (infektion, djup ventrombos, nervskada) är låg i alla dessa behandlingsformer «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»72, «Nemoto H, Mo M, Ito T, ym. Venous thromboembolism ...»73, «Cao G, Gu HC, Wang JT, ym. Comparison of endovenou...»74, «Bontinis V, Bontinis A, Koutsoumpelis A, ym. A net...»75, «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»76.
- Antikoagulantia används vid behov för att förhindra djup ventrombos efter ett ingrepp. Vårdbehovet och dess varaktighet bedöms individuellt genom att bedöma den totala trombosrisken (BMI, rökning, användning av östrogen, trombosanamnes) «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23.
- Patienten är i typiska fall arbetsoförmögen (beroende på yrke) 0–7 dygn efter endovenös radiofrekvensbehandling. Injektionsbehandling med kärlklister eller skumsklerosering orsakar i allmänhet inte arbetsoförmåga.
Behandling av åderbråck vid ytlig venös insufficiens
- Största delen av patienterna behöver inte behandlas för åderbråck i samband med behandling
av insufficiens i en huvudstam «Suurin osa potilaista ei tarvitse suonikohjujen hoitoa päärunkovajaatoiminnan hoidon yhteydessä.»A.
- För över 60 % av patienterna räcker det att enbart behandla insufficiens i en huvudstam med endovenös radiofrekvensbehandling «Aherne TM, Ryan ÉJ, Boland MR, ym. Concomitant vs....»77, «Mohamed A, Leung C, Hitchman L, ym. A prospective ...»78, «Rahman T, Vähäaho S, Laukontaus S ym. Randomized c...»79, «Bezerra de Souza Fonseca FL, Lins EM, Albuquerque ...»80. Åderbråckens storlek minskar inom några månader efter behandlingen av huvudstammen «Bezerra de Souza Fonseca FL, Lins EM, Albuquerque ...»80. Åderbråck kan enligt övervägande även behandlas i samband med huvudstamsablation vid samma ingrepp eller vid behov senare med ett separat ingrepp.
- Om stora åderbråck börjar i en insufficient vena saphena anterior «Caggiati A, Bergan JJ, Gloviczki P, ym. Nomenclatu...»81, «Meissner M, Boyle EM, Labropoulos N, ym. The anter...»82, är det ofta motiverat att behandla åderbråcken antingen med skumsklerosering eller kirurgiskt i samband med endovenös radiofrekvensbehandling av vena saphena anterior, eftersom venen i sig vanligtvis är kort och enbart behandling av den ofta inte räcker till för att få åderbråcken att skrumpna och försvinna «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23.
- Det finns ingen exakt information som stöd för valet av behandlingsmetod för åderbråck. Åderbråck kan avlägsnas antingen kirurgiskt eller med skumbehandling.
Långtidsresultat vid invasiv behandling av huvudstammen
- Långtidsresultaten av laserablation och radiofrekvensbehandling är lika bra, men skumsklerosering orsakar betydligt mer recidiv av såväl reflux (som konstateras genom ultraljudsundersökning) som kliniskt betydande insufficiens än endovenös radiofrekvensbehandling. Kliniskt framträder skillnaden inte ännu inom ett år från behandlingen, men den kan tydligt observeras under 5 års uppföljning «Termoablaation pitkäaikaistulokset ovat selvästi paremmat kuin ultraääniohjatun vaahtoskleroterapian 5 vuoden seurannassa.»A.
- Övervikt har visat sig inverka negativt på resultaten av invasiv behandling, särskilt om BMI är över 45. Redan en mindre övervikt försämrar både det kliniska behandlingsresultatet och förbättringen av livskvaliteten. Dessutom finns det tecken på att övervikt försämrar effekten av behandlingsformer som grundar sig på användning av skleroserande medel (skleroterapi, mekanokemisk ablation) «Deol ZK, Lakhanpal S, Franzon G, ym. Effect of obe...»38, «Talutis SD, Chin AL, Lawrence PF, ym. Increased bo...»39, «Pisharody VA, West AB, Rajani RR, ym. Vein diamete...»40.
Skumsklerosering
- Skumsklerosering ger betydligt sämre långtidsresultat i behandlingen av insufficiens i en huvudstam än endovenös radiofrekvensbehandling «van der Velden SK, Biemans AA, De Maeseneer MG, ym...»83, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Vähäaho S, Halmesmäki K, Albäck A, ym. Five-year f...»84.
- Under ett års uppföljning har 30–50 % av patienterna konstaterats ha reflux i den behandlade huvudstammen och efter 5 år upp till 80 % av patienterna. Trots rekanalisering (öppnande) av huvudstammen uppkommer emellertid nya åderbråck rätt långsamt.
Endovenös radiofrekvensbehandling
- Efter laser- och radiofrekvensbehandling har recidiv av venös insufficiens uppkommit hos 2–6 % av patienterna under ett års uppföljning och hos 10–23 % av patienterna under 5 års uppföljning. Grundorsaken till att sjukdomen recidiverar har i allmänhet varit insufficiens i vena saphena anterior eller rekanalisering av en behandlad ytlig huvudstam «van der Velden SK, Biemans AA, De Maeseneer MG, ym...»83, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Vähäaho S, Halmesmäki K, Albäck A, ym. Five-year f...»84, «van den Bos R, Arends L, Kockaert M, ym. Endovenou...»85, «Rasmussen L, Lawaetz M, Bjoern L, ym. Randomized c...»86, «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»72.
Nya endovenösa behandlingsmetoder
- I kortvarig uppföljning i det inledande skedet har huvudstammen hållits tilltäppt hos över 90 % av patienterna efter en injektionsbehandling med kärlklister «Morrison N, Gibson K, McEnroe S, ym. Randomized tr...»87, «Almeida JI, Javier JJ, Mackay EG, ym. Two-year fol...»88, «Proebstle TM, Alm J, Dimitri S, ym. The European m...»89.
- I två års uppföljningar har man med endovenös radiofrekvensbehandling och injektionsbehandling med kärlklister uppnått mycket bra resultat hos 94–96 % av patienterna vid behandling av huvudstammen. Efter mekanokemisk ablation är behandlingsresultatet klart sämre, cirka 80 % «Shahzad N, Elsherif M, Obaidat I, ym. A Systematic...»72.
Kostnadseffektivitet
- Endovenös radiofrekvensbehandling är den mest kostnadseffektiva behandlingsformen vid symtomatisk insufficiens på C2–C6-nivå i en ytlig huvudstam «Lämpökatetrihoito on kustannusvaikuttavin oireisen C2–C6-tason päärunkovajaatoiminnan hoitomuoto.»A.
- Kostnaderna för en åtgärd uppstår på olika sätt vid användningen av endovenösa metoder. Betydande faktorer som påverkar kostnaderna är material- och personalkostnader, platsen för åtgärden (poliklinik, operationssal) och den tid patienten är arbetsoförmögen. Behandlingens långtidsresultat har också en betydande inverkan på kostnaderna, eftersom behandlingen av recidiverande venös insufficiens leder till att kostnaderna kumuleras.
- Kostnadseffektiviteten för invasiv behandling av huvudstammar har modellerats såväl med matematiska modeller (Markovs modell eller Monte Carlo-simulationen) som med hjälp av sedvanliga forskningsupplägg.
- Oberoende av upplägg har endovenös radiofrekvensbehandling förbättrat livskvaliteten minst lika bra som de andra undersökta behandlingsmetoderna. Samtidigt har endovenös radiofrekvensbehandling varit den förmånligaste behandlingsmetoden. «Nelzén O, Skoog J, Bernfort L, ym. Editor's Choice...»27, «Inderhaug E, Schelp CH, Glambek I, ym. Cost-effect...»28, «Brittenden J, Cooper D, Dimitrova M, ym. Five-Year...»29, «Epstein D, Bootun R, Diop M, ym. Cost-effectivenes...»30, «Ontario Health (Quality). Nonthermal Endovenous Pr...»31, «Marsden G, Perry M, Bradbury A, ym. A Cost-effecti...»32, «Vicente-Jiménez S, Lopez-Valcarcel B, Maynar M, ym...»33.
Ytlig ventrombos
Epidemiologi
- Incidensen av ytlig ventrombos har uppskattats vara 0,64–1,31/1 000/år «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Geersing GJ, Cazemier S, Rutten F, ym. Incidence o...»91.
- Upp till 80 % av de patienter som har en ytlig ventrombos har även åderbråck, och dessutom finns det ofta i bakgrunden någon tillfällig riskfaktor som ökar risken för trombos, såsom immobilisering «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Decousus H, Quéré I, Presles E, ym. Superficial ve...»92.
- Det är även skäl att beakta risken för mer sällsynta orsaker (Behçets sjukdom, Bürgers sjukdom, malignitet) om det inte finns några åderbråck i extremiteten och det inte heller finns andra uppenbara riskfaktorer för trombos samt om trombosen gäller flera kärl, är bilateral eller recidiverande och byter plats «Decousus H, Epinat M, Guillot K, ym. Superficial v...»93, «van Doormaal FF, Atalay S, Brouwer HJ, ym. Idiopat...»94, «Torgutalp M, Sahin Eroglu D, Sezer S, ym. Analysis...»95, «Díez-Vidal A, Gómez López J, Rodríguez Fuertes P, ...»96, «Chen W, Liu X. Diagnostic Value of Revised Diagnos...»97.
- Hos en betydande del av dem som har ytlig ventrombos, eventuellt hos upp till 25–30 %, konstateras även djup ventrombos redan vid diagnostidpunkten «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Decousus H, Quéré I, Presles E, ym. Superficial ve...»92, «Galanaud JP, Genty C, Sevestre MA, ym. Predictive ...»98. Djup ventrombos kan då även finnas på andra ställen i extremiteten än som en direkt fortsättning på den ytliga ventrombosen «Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. ...»90, «Décousus H, Bertoletti L, Frappé P. Spontaneous ac...»99.
- En trombos som begränsas till ytan vid diagnostidpunkten kan även senare utvidgas eller utvecklas till djup ventrombos «Decousus H, Prandoni P, Mismetti P, ym. Fondaparin...»100, «Leizorovicz A, Becker F, Buchmüller A, ym. Clinica...»101, «Cannegieter SC, Horváth-Puhó E, Schmidt M, ym. Ris...»102.
Diagnostik
- En tilltäppt ven är fast och öm, ofta till och med beröringsöm. Huden ovanför venen och i dess omgivning rodnar och är indurerad. Det kan uppstå sår och koagel på huden, om den tilltäppta venen befinner sig direkt under huden. Lindriga allmänna symtom och även en liten ökning av CRP-halten kan förekomma «Poredoš P, Spirkoska A, Ježovnik MK. In patients w...»103.
- Sjukdomar och fynd som ska beaktas i differentialdiagnostiken är rosfeber, annan cellulit, knölros och akut lipodermatoskleros «Miteva M, Romanelli P, Kirsner RS. Lipodermatoscle...»104, «Viljamaa J. Laskimovajaatoimintaan liittyvä CEAP-l...»105, «Pérez-Garza DM, Chavez-Alvarez S, Ocampo-Candiani ...»106, «Nazarko L. Red legs: how to differentiate between ...»107.
- D-dimeren kan vara inom referensområdet och är således inte användbar för diagnostik eller uteslutande av ytlig ventrombos «Siragusa S, Terulla V, Pirrelli S, ym. A rapid D-d...»108, «Gillet JL, Ffrench P, Hanss M, ym. [Predictive val...»109, «Soyode E, Pritchard W, Hayman M, ym. Validation of...»110.
- Det är oklart vilka faktorer som eventuellt indikerar huruvida ventrombos utvecklas till djup ventrombos, och det finns ingen klinisk mätare för bedömning av denna risk «van Royen FS, van Smeden M, Moons KGM, ym. Managem...»111, «van Royen FS, van Smeden M, van Doorn S, ym. Predi...»112. Wells kriterier lämpar sig inte som sådana, eftersom de grundar sig på populationer där personer med ytlig ventrombos har uteslutits «Wells PS, Hirsh J, Anderson DR, ym. Accuracy of cl...»113, «Baggen VJ, Chung K, Koole K, ym. Association of va...»114, «Kearon C, Wit K de, Parpia S, Schulman S, Spencer ...»115.
- Det rekommenderas att diagnosen säkerställs och att djup ventrombos samtidigt utesluts genom ultraljudsundersökning.
Behandling
- Det viktigaste målet med behandlingen är att förhindra att ytlig ventrombos utvecklas till djup ventrombos «Décousus H, Bertoletti L, Frappé P. Spontaneous ac...»99, «Di Nisio M, Wichers IM, Middeldorp S. Treatment fo...»116.
- Ytlig ventrombos på över 5 cm behandlas med antikoagulation «Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choic...»117. Behandlingen räcker 6 veckor «Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choic...»117.
- Det finns bra evidens för effekten av fondaparinux «Decousus H, Prandoni P, Mismetti P, ym. Fondaparin...»100, men preparatet har just inte använts i Finland. Rivaroxaban torde inte vara sämre
än fondaparinux vid behandling av ytlig ventrombos «Rivaroksabaani ei liene fondaparinuuksia huonompi pintalaskimotukoksen hoidossa.»C. Rivaroxaban tas oralt, vilket naturligtvis är en fördel jämfört med fondaparinux
«Stevens SM, Woller SC, Kreuziger LB, ym. Antithrom...»118. Ytlig ventrombos kan behandlas med rivaroxaban (dos 10 mg x 1).
- Innan behandlingen inleds kontrolleras liten blodbild + T, Krea och ALAT.
- Rivaroxaban lämpar sig inte för användning under graviditet eller amning «Syvä laskimotukos ja keuhkoembolia. Käypä hoito -s...»119, «Nunez-Pellot C, Akers A, Običan S, ym. Lactation s...»120.
- I stället för rivaroxaban kan man vid behov använda enoxaparin (dos 40 mg x 1; större dos om patienten har tydligt övervikt) «Di Nisio M, Wichers I, Middeldorp S. Treatment of ...»121, «Bontinis A, Pouliopoulou I, Bontinis V, ym. Antico...»122, «Lobastov K, Dubar E, Schastlivtsev I, ym. A system...»123. Enoxaparin kan användas även under graviditet och amning «Syvä laskimotukos ja keuhkoembolia. Käypä hoito -s...»119, «Nunez-Pellot C, Akers A, Običan S, ym. Lactation s...»120.
- Antikoagulation ger vanligen också snabb smärtlindring i samband med ytlig ventrombos.
Symtomen kan även behandlas genom att placera extremiteten i upphöjt läge eller kallt
samt med antiinflammatoriska läkemedel.
- Det finns ingen tillförlitlig evidens för effekten av ett lokalt behandlingspreparat som innehåller mukopolysackaridpolysulfat och som säljs i Finland «Di Nisio M, Wichers IM, Middeldorp S. Treatment fo...»116, «Vecchio C, Frisinghelli A. Topically applied hepar...»124.
- Användning av kompressionsstrumpa som tillägg till antikoagulation och smärtstillande läkemedel verkar inte ge någon nytta «Boehler K, Kittler H, Stolkovich S, ym. Therapeuti...»125. Ytlig ventrombos är dock inte en kontraindikation för kompressionsstrumpa och det är inte nödvändigt att avbryta användningen av den, om patienten har använt strumpa till exempel för att behandla symtom på venös insufficiens «Sevestre MA, Talbot M, Bertoletti L, ym. Unresolve...»126.
- Operation av trombos som sträcker sig fram till safenavenens (vena saphena magna, anterior eller parva) och den djupa venens förgreningsställe rekommenderas inte i det akuta skedet «Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choic...»117, «Sevestre MA, Talbot M, Bertoletti L, ym. Unresolve...»126, «Kakkos SK, Gohel M, Baekgaard N, ym. Editor's Choi...»127.
- Rodnad och induration i huden är en följd av att den inflammatoriska reaktionen i venens vägg sprids till de omgivande vävnaderna. Det är inte fråga om en bakterieinfektion, och ytlig ventrombos behöver inte behandlas med antimikrobiella läkemedel.
- Ytlig ventrombos som utvecklats till djup ventrombos behandlas enligt behandlingsprinciperna för djup ventrombos, se God medicinsk praxis-rekommendationen Djup ventrombos och lungemboli «Syvä laskimotukos ja keuhkoembolia»3, «Syvä laskimotukos ja keuhkoembolia. Käypä hoito -s...»119.
- Genomgången omfattande ytlig ventrombos är i regel en orsak till invasiv behandling av venös insufficiens, och patienten ska remitteras till en kärlkirurg för bedömning. Invasiv behandling kan komma i fråga även efter en mindre ventrombos, om det är fråga om recidiverande trombos.
Insufficiens i djupa vener
- Insufficiens i djupa vener kan orsaka liknande symtom som insufficiens i ytliga vener och uppträda samtidigt med insufficiens i ytliga vener.
- Det vanligaste tillståndet som orsakar nedsatt funktion i de djupa venerna är ett följdtillstånd av djup ventrombos, dvs. posttrombotiskt syndrom. Ventrombos kan skada kärlet och orsaka insufficiens eller flödeshinder. Båda leder till ökat ventryck i extremiteten.
- Ett flödeshinder i en djup ven kan också ha en icke-trombotisk orsak. Vanligtvis har vänstra höftvenen hamnat i kläm mellan högra höftartären och ryggraden (May-Thurners syndrom) «Laine M. Syvien laskimoiden krooniset ongelmat - m...»128.
- I äggstocks- eller testikelvenerna och i den inre höftvenen kan det förekomma insufficiens
och bråck som kan orsaka åderbråck i mellangården, de yttre genitalierna eller testiklarna,
kronisk smärta i nedre buken, samlagsmärtor och insufficiens i de ytliga venerna i
nedre extremiteterna.
- Lindrig insufficiens i dessa vener är ett vanligt och oftast symtomfritt fynd hos kvinnor efter graviditet.
- Diagnostiken och behandlingen av insufficiens i bäckenvenerna sker vid en enhet som är insatt i ämnet inom den specialiserade sjukvården.
Diagnostik
- Reflux i de djupa venerna kan konstateras genom ultraljudsundersökning på samma sätt som i de ytliga venerna.
- I ultraljudsundersökningen kan ett faslöst flöde i den gemensamma lårbensvenen vara en indikation på flödeshinder i höftvenen. En direkt bedömning av höftvenerna med hjälp av ultraljudsundersökning kräver speciell förtrogenhet med undersökningen «Sloves J, Almeida JI. Venous duplex ultrasound pro...»129.
- Symtomen är liknande som vid ytlig venös insufficiens (klass C3–C6).
- Svullnad fram till låret, venös klaudikation och åderbråck i nedre buken är typiska symtom som orsakas av flödeshinder ovanför höftvenen.
- Även en tumör i bäckenområdet kan trycka på höftvenen. För att utesluta detta är det motiverat att avbilda bukområdet, om patienten har en annars oförklarlig ensidig svullnad i nedre extremiteterna.
Invasiv behandling
- Stentning av en symtomatisk höftvensstenos kan göras tryggt och förbättrar livskvaliteten hos de patienter som noggrant valts ut för åtgärden «Oireisen lonkkalaskimoahtauman stenttaus on turvallista ja parantaa valikoitujen potilaiden elämänlaatua.»B.
- Hos en del kvinnor kan smärtsymtom i bäckenet lindras och livskvaliteten förbättras då insufficiens i bäckenvener täpps till intravenöst «Vajaatoimintaisten lantion laskimoiden tukkiminen suonensisäisesti saattaa helpottaa lantion kipuoireita ja parantaa elämänlaatua osalla naisista.»C.
- Om tryckbildningen i lokala åderbråck i blygdläpparna eller på insidan av låren orsakar betydande olägenheter, kan man sträva efter att lindra symtomen med skumbehandling «De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's...»23, «Ahuja RS, Garg T, Sudheendra D. Management of Pati...»130.
Nivåstrukturerad vård
- Inom öppenvården är det viktigt att identifiera patienter som har komplicerad venös insufficiens (kliniska klasserna C4–C6) och att hänvisa dem till den specialiserade sjukvården för noggrannare diagnostik och invasiv vård. Detta gäller patienter som fortfarande klarar av att gå. Vid venös insufficiens som orsakar besvärande symtom (kliniska klasserna C2–C3) kan den specialiserade sjukvården konsulteras utan brådska. Patientens tillstånd bedöms enligt den kliniska klassificeringen (tabell «Klinisk klassificering av svårighetsgraden av venös insufficiens. Se bilder av kliniska klasser och mer information . ...»2). Inom den specialiserade sjukvården bedöms vårdbehovet enligt symtom, kliniska fynd och ultraljudsundersökning.
- Bilddiagnostiska undersökningar av venös insufficiens rekommenderas inte inom öppenvården.
- En okomplicerad ytlig ventrombos kan undersökas och behandlas inom öppenvården. Om det har varit fråga om en omfattande trombos, kan patienten remitteras till den specialiserade sjukvården för bedömning av behovet av vård för venös insufficiens. Patienten kan också remitteras för bedömning vid recidiverande trombos.
- I de områden som behandlats efter invasiva åtgärder förekommer ofta indurerad underhudsvävnad, hudförmörkning, hematom och lokal ömhet. Det är sällsynt att lokala fynd efter ett ingrepp kräver ytterligare ingrepp, antikoagulation eller antimikrobiell läkemedelsbehandling. I oklara situationer rekommenderas att den enhet som genomfört ingreppet konsulteras med låg tröskel. Efter intravenös behandling syns den behandlade ytliga venen som tilltäppt i ultraljudsundersökningen, vilket också är det eftersträvade resultatet av behandlingen.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Föreningen för kärlkirurgi i Finland
För mer information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Alaraajojen laskimovajaatoiminta»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Peter Nyberg
Litteratur
Venös insufficiens i nedre extremiteterna. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Föreningen för kärlkirurgi i Finland. Helsingfors: Finska Läkarföreningen Duodecim, 2026 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»3
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Krooninen alaraajahaava. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu 27.4.2025). Saatavilla internetissä: www.kaypahoito.fi
- Mäkivaara LA, Jukkola TM, Sisto T, ym. Incidence of varicose veins in Finland. Vasa 2004;33(3):159-63 «PMID: 15461068»PubMed
- Chiesa R, Marone EM, Limoni C, ym. Chronic venous disorders: correlation between visible signs, symptoms, and presence of functional disease. J Vasc Surg 2007;46(2):322-30 «PMID: 17600668»PubMed
- Robertson LA, Evans CJ, Lee AJ, ym. Incidence and risk factors for venous reflux in the general population: Edinburgh Vein Study. Eur J Vasc Endovasc Surg 2014;48(2):208-14 «PMID: 24951373»PubMed
- Lee AJ, Evans CJ, Allan PL, ym. Lifestyle factors and the risk of varicose veins: Edinburgh Vein Study. J Clin Epidemiol 2003;56(2):171-9 «PMID: 12654412»PubMed
- Ahti TM, Mäkivaara LA, Luukkaala T, ym. Effect of family history on the incidence of varicose veins: a population-based follow-up study in Finland. Angiology 2009;60(4):487-91 «PMID: 19625267»PubMed
- Laurikka JO, Sisto T, Tarkka MR, ym. Risk indicators for varicose veins in forty- to sixty-year-olds in the Tampere varicose vein study. World J Surg 2002;26(6):648-51 «PMID: 12053212»PubMed
- Labropoulos N, Leon L, Kwon S, ym. Study of the venous reflux progression. J Vasc Surg 2005;41(2):291-5 «PMID: 15768012»PubMed
- Robertson L, Lee AJ, Gallagher K, ym. Risk factors for chronic ulceration in patients with varicose veins: a case control study. J Vasc Surg 2009;49(6):1490-8 «PMID: 19497512»PubMed
- Kostas TI, Ioannou CV, Drygiannakis I, ym. Chronic venous disease progression and modification of predisposing factors. J Vasc Surg 2010;51(4):900-7 «PMID: 20347686»PubMed
- Bergan JJ, Pascarella L, Schmid-Schönbein GW. Pathogenesis of primary chronic venous disease: Insights from animal models of venous hypertension. J Vasc Surg 2008;47(1):183-92 «PMID: 18178472»PubMed
- Bergan JJ, Schmid-Schönbein GW, Smith PD ym. Chronic venous disease. N Engl J Med 2006;355:488-98 PMID: 16885552
- Neglén P, Hollis KC, Olivier J, ym. Stenting of the venous outflow in chronic venous disease: long-term stent-related outcome, clinical, and hemodynamic result. J Vasc Surg 2007;46(5):979-990 «PMID: 17980284»PubMed
- Raju S, Darcey R, Neglén P. Unexpected major role for venous stenting in deep reflux disease. J Vasc Surg 2010;51(2):401-8; discussion 408 «PMID: 20006920»PubMed
- Neglén P, Thrasher TL, Raju S. Venous outflow obstruction: An underestimated contributor to chronic venous disease. J Vasc Surg 2003;38(5):879-85 «PMID: 14603188»PubMed
- Gloviczki P, Gloviczki ML. Evidence on efficacy of treatments of venous ulcers and on prevention of ulcer recurrence. Perspect Vasc Surg Endovasc Ther 2009;21(4):259-68 «PMID: 20628101»PubMed
- Coleridge Smith PD, Thomas P, Scurr JH, ym. Causes of venous ulceration: a new hypothesis. Br Med J (Clin Res Ed) 1988;296(6638):1726-7 «PMID: 3135894»PubMed
- Meulendijks AM, Franssen WMA, Schoonhoven L, ym. A scoping review on Chronic Venous Disease and the development of a Venous Leg Ulcer: The role of obesity and mobility. J Tissue Viability 2020;29(3):190-196 «PMID: 31668667»PubMed
- van Rij AM, De Alwis CS, Jiang P, ym. Obesity and impaired venous function. Eur J Vasc Endovasc Surg 2008;35(6):739-44 «PMID: 18313335»PubMed
- Davies HO, Popplewell M, Singhal R, ym. Obesity and lower limb venous disease - The epidemic of phlebesity. Phlebology 2017;32(4):227-233 «PMID: 27178403»PubMed
- Langan EA, Wienandt M, Bayer A, ym. Effect of obesity on venous blood flow in the lower limbs. J Dtsch Dermatol Ges 2023;21(6):622-629 «PMID: 37190846»PubMed
- Millen RN, Thomas KN, Versteeg MPT, ym. Popliteal vein compression, obesity, and chronic venous disease. J Vasc Surg Venous Lymphat Disord 2022;10(1):200-208.e2 «PMID: 34343719»PubMed
- De Maeseneer MG, Kakkos SK, Aherne T, ym. Editor's Choice - European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. Eur J Vasc Endovasc Surg 2022;63(2):184-267 «PMID: 35027279»PubMed
- Gloviczki P, Lawrence PF, Wasan SM, ym. The 2022 Society for Vascular Surgery, American Venous Forum, and American Vein and Lymphatic Society clinical practice guidelines for the management of varicose veins of the lower extremities. Part I. Duplex Scanning and Treatment of Superficial Truncal Reflux: Endorsed by the Society for Vascular Medicine and the International Union of Phlebology. J Vasc Surg Venous Lymphat Disord 2023;11(2):231-261.e6 «PMID: 36326210»PubMed
- Cavezzi A, Labropoulost N, Partscht H, ym. [Duplex ultrasound investigation of the veins in chronic venous disease of the lower limbs: UIP consensus document - Parte II: anatomy]. Rev Port Cir Cardiotorac Vasc 2007;14(2):99-108 «PMID: 17684606»PubMed
- Coleridge-Smith P, Labropoulos N, Partsch H, ym. Duplex ultrasound investigation of the veins in chronic venous disease of the lower limbs--UIP consensus document. Part I. Basic principles. Eur J Vasc Endovasc Surg 2006;31(1):83-92 «PMID: 16226898»PubMed
- Nelzén O, Skoog J, Bernfort L, ym. Editor's Choice - Short Term Cost Effectiveness of Radiofrequency Ablation and High Ligation and Stripping for Great Saphenous Vein Incompetence. Eur J Vasc Endovasc Surg 2024;67(5):811-817 «PMID: 38311050»PubMed
- Inderhaug E, Schelp CH, Glambek I, ym. Cost-effectiveness analysis of five procedures for great saphenous vein reflux in a Norwegian healthcare setting or societal setting. SAGE Open Med 2018;6():2050312118801709 «PMID: 30263121»PubMed
- Brittenden J, Cooper D, Dimitrova M, ym. Five-Year Outcomes of a Randomized Trial of Treatments for Varicose Veins. N Engl J Med 2019;381(10):912-922 «PMID: 31483962»PubMed
- Epstein D, Bootun R, Diop M, ym. Cost-effectiveness analysis of current varicose veins treatments. J Vasc Surg Venous Lymphat Disord 2022;10(2):504-513.e7 «PMID: 34450353»PubMed
- Ontario Health (Quality). Nonthermal Endovenous Procedures for Varicose Veins: A Health Technology Assessment. Ont Health Technol Assess Ser 2021;21(8):1-188 «PMID: 34211617»PubMed
- Marsden G, Perry M, Bradbury A, ym. A Cost-effectiveness Analysis of Surgery, Endothermal Ablation, Ultrasound-guided Foam Sclerotherapy and Compression Stockings for Symptomatic Varicose Veins. Eur J Vasc Endovasc Surg 2015;50(6):794-801 «PMID: 26433594»PubMed
- Vicente-Jiménez S, Lopez-Valcarcel B, Maynar M, ym. Clinical results and cost-effectiveness of radiofrequency and cyanoacrylate ablation compared with traditional surgical stripping for treating varicose veins. J Vasc Surg Venous Lymphat Disord 2022;10(4):846-854.e2 «PMID: 34781007»PubMed
- Gloviczki P, Lawrence PF, Wasan SM, ym. The 2023 Society for Vascular Surgery, American Venous Forum, and American Vein and Lymphatic Society clinical practice guidelines for the management of varicose veins of the lower extremities. Part II: Endorsed by the Society of Interventional Radiology and the Society for Vascular Medicine. J Vasc Surg Venous Lymphat Disord 2024;12(1):101670 «PMID: 37652254»PubMed
- Ulukan MO, Karakaya A, Erkanli K, ym. Efficiency of Prophylactic Ablation of the Tributary Venous Pathways Draining Around the Saphenofemoral Junction to Decrease the Rate of Future Varicose Vein and Symptoms Occurence. Ann Vasc Surg 2021;75():267-274 «PMID: 33823264»PubMed
- Bock R, Fontenot D, Bock S, ym. Protocol-based treatment of spontaneous hemorrhage from varicose veins prevents recurrence of bleeding. J Vasc Surg Venous Lymphat Disord 2025;13(1):101988 «PMID: 39393526»PubMed
- Tan M, Campbell B, Parsi K, ym. Management of bleeding varicose veins. Phlebology 2024;39(4):273-275 «PMID: 38053359»PubMed
- Deol ZK, Lakhanpal S, Franzon G, ym. Effect of obesity on chronic venous insufficiency treatment outcomes. J Vasc Surg Venous Lymphat Disord 2020;8(4):617-628.e1 «PMID: 32335333»PubMed
- Talutis SD, Chin AL, Lawrence PF, ym. Increased body mass index and vein diameter are associated with incomplete target vein closure following microfoam ablation of incompetent saphenous veins. J Vasc Surg Venous Lymphat Disord 2024;12(2):101690 «PMID: 37788744»PubMed
- Pisharody VA, West AB, Rajani RR, ym. Vein diameter, obesity, and rates of recanalization after mechanochemical ablation. J Vasc Surg Venous Lymphat Disord 2024;12(6):101935 «PMID: 38945360»PubMed
- Zottola ZR, Geiger JT, Choo GE, ym. Obese patients with CEAP (clinical, etiology, anatomy, pathophysiology) C2 and C3 disease show enhanced symptom improvement after endovenous thermal ablation. J Vasc Surg Venous Lymphat Disord 2024;12(4):101873 «PMID: 38513798»PubMed
- Ahmed T, Portnoy R, Chachati G, ym. Correlation of body mass index with recanalization risk after endovenous thermal ablation. J Vasc Surg Venous Lymphat Disord 2022;10(1):82-86 «PMID: 34271246»PubMed
- Zollmann M, Zollmann C, Zollmann P, ym. Recurrence types 3 years after endovenous thermal ablation in insufficient saphenofemoral junctions. J Vasc Surg Venous Lymphat Disord 2021;9(1):137-145 «PMID: 32361003»PubMed
- Shaalan W, El Emam A, Lotfy H, ym. Clinical and hemodynamic outcome of morbidly obese patients with severe chronic venous insufficiency with and without bariatric surgery. J Vasc Surg Venous Lymphat Disord 2021;9(5):1248-1256.e2 «PMID: 33540136»PubMed
- Wiewiora M, Piecuch J, Glück M, ym. Impact of weight loss due to sleeve gastrectomy on shear stress of the femoral vein in morbid obesity. Obes Surg 2014;24(5):806-12 «PMID: 24421156»PubMed
- Rabe E, Ballarini S, Lehr L, ym. A randomized, double-blind, placebo-controlled, clinical study on the efficacy and safety of calcium dobesilate in the treatment of chronic venous insufficiency. Phlebology 2016;31(4):264-74 «PMID: 25991692»PubMed
- Rabe E, Agus GB, Roztocil K. Analysis of the effects of micronized purified flavonoid fraction versus placebo on symptoms and quality of life in patients suffering from chronic venous disease: from a prospective randomized trial. Int Angiol 2015;34(5):428-36 «PMID: 25972136»PubMed
- Rabe E, Blanc-Guillemaud V, Onselaer MB, ym. Reduction of lower-limb edema in patients with chronic venous disease by micronized purified flavonoid fraction: a systematic literature review and meta-analysis. Int Angiol 2023;42(6):488-502 «PMID: 38131655»PubMed
- Martinez-Zapata MJ, Vernooij RW, Simancas-Racines D, ym. Phlebotonics for venous insufficiency. Cochrane Database Syst Rev 2020;11(11):CD003229 «PMID: 33141449»PubMed
- Kakkos SK, Nicolaides AN. Efficacy of micronized purified flavonoid fraction (Daflon®) on improving individual symptoms, signs and quality of life in patients with chronic venous disease: a systematic review and meta-analysis of randomized double-blind placebo-controlled trials. Int Angiol 2018;37(2):143-154 «PMID: 29385792»PubMed
- Aziz Z, Tang WL, Chong NJ, ym. A systematic review of the efficacy and tolerability of hydroxyethylrutosides for improvement of the signs and symptoms of chronic venous insufficiency. J Clin Pharm Ther 2015;40(2):177-85 «PMID: 25630350»PubMed
- Gloviczki ML, Kakkos SK, Urbanek T, ym. The role of venoactive compounds in the treatment of chronic venous disease. J Vasc Surg Venous Lymphat Disord 2025;13(5):102258 «PMID: 40348378»PubMed
- Knight Nee Shingler SL, Robertson L, Stewart M. Graduated compression stockings for the initial treatment of varicose veins in people without venous ulceration. Cochrane Database Syst Rev 2021;7(7):CD008819 «PMID: 34271595»PubMed
- Frydrych-Szymonik A, Ochałek K, Jankowicz-Szymańska A, ym. Effects of light compression on chronic venous disease, edema and comfort in women during pregnancy and postpartum period: a prospective randomized study. Int Angiol 2024;43(5):476-484 «PMID: 39495124»PubMed
- Saliba-Júnior OA, Rollo HA, Saliba O, ym. Positive perception and efficacy of compression stockings for prevention of lower limb edema in pregnant women. J Vasc Bras 2022;21():e20210101 «PMID: 35399341»PubMed
- Dahm KT, Myrhaug HT, Strømme H, ym. Effects of preventive use of compression stockings for elderly with chronic venous insufficiency and swollen legs: a systematic review and meta-analysis. BMC Geriatr 2019;19(1):76 «PMID: 30845919»PubMed
- Palfreyman SJ, Michaels JA. A systematic review of compression hosiery for uncomplicated varicose veins. Phlebology 2009;24 Suppl 1():13-33 «PMID: 19307438»PubMed
- O'Flynn N, Vaughan M, Kelley K. Diagnosis and management of varicose veins in the legs: NICE guideline. Br J Gen Pract 2014;64(623):314-5 «PMID: 24868066»PubMed
- Clarke-Moloney M, Keane N, O'Connor V, ym. Randomised controlled trial comparing European standard class 1 to class 2 compression stockings for ulcer recurrence and patient compliance. Int Wound J 2014;11(4):404-8 «PMID: 23078587»PubMed
- Louden CD, Clark J, Yanquez F, ym. Severe adverse reactions after cyanoacrylate endovenous ablation. J Vasc Surg Cases Innov Tech 2023;9(4):101309 «PMID: 37767344»PubMed
- Lim AJM, Mohamed AH, Hitchman LH, ym. Clinical outcomes following mechanochemical ablation of superficial venous incompetence compared with endothermal ablation: meta-analysis. Br J Surg 2023;110(5):562-567 «PMID: 36894167»PubMed
- Gloviczki P, Gloviczki ML. Guidelines for the management of varicose veins. Phlebology 2012;27 Suppl 1():2-9 «PMID: 22312060»PubMed
- Lohr J, Kulwicki A. Radiofrequency ablation: evolution of a treatment. Semin Vasc Surg 2010;23:90-100 PMID: 20685563
- Wong M, Parsi K, Myers K, ym. Sclerotherapy of lower limb veins: Indications, contraindications and treatment strategies to prevent complications - A consensus document of the International Union of Phlebology-2023. Phlebology 2023;38(4):205-258 «PMID: 36916540»PubMed
- Cabrero Fernandez M, Martinez Lopez I, Hernandez Mateo MM, ym. Prospective study of safety and effectiveness in the use of radiofrequency ablation for incompetent great saphenous vein ≥12 mm. J Vasc Surg Venous Lymphat Disord 2017;5(6):810-816 «PMID: 29037350»PubMed
- Elias S, Raines JK. Mechanochemical tumescentless endovenous ablation: final results of the initial clinical trial. Phlebology 2012;27(2):67-72 «PMID: 21803800»PubMed
- Lawson J, Gauw S, van Vlijmen C, ym. Sapheon: the solution? Phlebology 2013;28 Suppl 1():2-9 «PMID: 23482526»PubMed
- Siribumrungwong B, Noorit P, Wilasrusmee C, ym. A systematic review and meta-analysis of randomised controlled trials comparing endovenous ablation and surgical intervention in patients with varicose vein. Eur J Vasc Endovasc Surg 2012;44(2):214-23 «PMID: 22705163»PubMed
- Medical Advisory Secretariat. Endovascular radiofrequency ablation for varicose veins: an evidence-based analysis. Ont Health Technol Assess Ser 2011;11(1):1-93 «PMID: 23074413»PubMed
- Brittenden J, Cotton SC, Elders A, ym. A randomized trial comparing treatments for varicose veins. N Engl J Med 2014;371(13):1218-27 «PMID: 25251616»PubMed
- Samuel N, Carradice D, Wallace T, ym. Randomized clinical trial of endovenous laser ablation versus conventional surgery for small saphenous varicose veins. Ann Surg 2013;257(3):419-26 «PMID: 23160149»PubMed
- Shahzad N, Elsherif M, Obaidat I, ym. A Systematic Review and Meta-Analysis of Randomised Controlled Trials Comparing Thermal Versus Non-Thermal Endovenous Ablation in Superficial Venous Incompetence. Eur J Vasc Endovasc Surg 2023;66(5):687-695 «PMID: 37295602»PubMed
- Nemoto H, Mo M, Ito T, ym. Venous thromboembolism complications after endovenous laser ablation for varicose veins and role of duplex ultrasound scan. J Vasc Surg Venous Lymphat Disord 2019;7(6):817-823 «PMID: 31540837»PubMed
- Cao G, Gu HC, Wang JT, ym. Comparison of endovenous laser treatment and high ligation in treatment of limb varicosity: A meta-analysis. Int Wound J 2019;16(3):696-702 «PMID: 30767406»PubMed
- Bontinis V, Bontinis A, Koutsoumpelis A, ym. A network meta-analysis on the efficacy and safety of thermal and nonthermal endovenous ablation treatments. J Vasc Surg Venous Lymphat Disord 2023;11(4):854-865.e5 «PMID: 37030442»PubMed
- Shahzad N, Elsherif M, Obaidat I, ym. A Systematic Review and Meta-Analysis of Randomised Controlled Trials Comparing Thermal Versus Non-Thermal Endovenous Ablation in Superficial Venous Incompetence. Eur J Vasc Endovasc Surg 2023;66(5):687-695 «PMID: 37295602»PubMed
- Aherne TM, Ryan ÉJ, Boland MR, ym. Concomitant vs. Staged Treatment of Varicose Tributaries as an Adjunct to Endovenous Ablation: A Systematic Review and Meta-Analysis. Eur J Vasc Endovasc Surg 2020;60(3):430-442 «PMID: 32771286»PubMed
- Mohamed A, Leung C, Hitchman L, ym. A prospective observational cohort study of concomitant versus sequential phlebectomy for tributary varicosities following axial mechanochemical ablation. Phlebology 2019;34(9):627-635 «PMID: 30864464»PubMed
- Rahman T, Vähäaho S, Laukontaus S ym. Randomized controlled trial comparing immediate and delayed treatment of varicose veins following mechanochemical ablation. JVS-Vascular Insights 2023;1:100030
- Bezerra de Souza Fonseca FL, Lins EM, Albuquerque Godoi ET, ym. Morphofunctional evaluation of great saphenous vein's tributaries after thermoablation: A case series. J Vasc Surg Venous Lymphat Disord 2025;13(1):101986 «PMID: 39393525»PubMed
- Caggiati A, Bergan JJ, Gloviczki P, ym. Nomenclature of the veins of the lower limbs: an international interdisciplinary consensus statement. J Vasc Surg 2002;36(2):416-22 «PMID: 12170230»PubMed
- Meissner M, Boyle EM, Labropoulos N, ym. The anterior saphenous vein. Part 1. A position statement endorsed by the American Vein and Lymphatic Society, the American Venous Forum, and the International Union of Phlebology. J Vasc Surg Venous Lymphat Disord 2024;12(3):101721 «PMID: 38008181»PubMed
- van der Velden SK, Biemans AA, De Maeseneer MG, ym. Five-year results of a randomized clinical trial of conventional surgery, endovenous laser ablation and ultrasound-guided foam sclerotherapy in patients with great saphenous varicose veins. Br J Surg 2015;102(10):1184-94 «PMID: 26132315»PubMed
- Vähäaho S, Halmesmäki K, Albäck A, ym. Five-year follow-up of a randomized clinical trial comparing open surgery, foam sclerotherapy and endovenous laser ablation for great saphenous varicose veins. Br J Surg 2018;105(6):686-691 «PMID: 29652086»PubMed
- van den Bos R, Arends L, Kockaert M, ym. Endovenous therapies of lower extremity varicosities: a meta-analysis. J Vasc Surg 2009;49(1):230-9 «PMID: 18692348»PubMed
- Rasmussen L, Lawaetz M, Bjoern L, ym. Randomized clinical trial comparing endovenous laser ablation and stripping of the great saphenous vein with clinical and duplex outcome after 5 years. J Vasc Surg 2013;58(2):421-6 «PMID: 23768792»PubMed
- Morrison N, Gibson K, McEnroe S, ym. Randomized trial comparing cyanoacrylate embolization and radiofrequency ablation for incompetent great saphenous veins (VeClose). J Vasc Surg 2015;61(4):985-94 «PMID: 25650040»PubMed
- Almeida JI, Javier JJ, Mackay EG, ym. Two-year follow-up of first human use of cyanoacrylate adhesive for treatment of saphenous vein incompetence. Phlebology 2015;30(6):397-404 «PMID: 24789750»PubMed
- Proebstle TM, Alm J, Dimitri S, ym. The European multicenter cohort study on cyanoacrylate embolization of refluxing great saphenous veins. J Vasc Surg Venous Lymphat Disord 2015;3(1):2-7 «PMID: 26993674»PubMed
- Frappé P, Buchmuller-Cordier A, Bertoletti L, ym. Annual diagnosis rate of superficial vein thrombosis of the lower limbs: the STEPH community-based study. J Thromb Haemost 2014;12(6):831-8 «PMID: 24679145»PubMed
- Geersing GJ, Cazemier S, Rutten F, ym. Incidence of superficial venous thrombosis in primary care and risk of subsequent venous thromboembolic sequelae: a retrospective cohort study performed with routine healthcare data from the Netherlands. BMJ Open 2018;8(4):e019967 «PMID: 29678975»PubMed
- Decousus H, Quéré I, Presles E, ym. Superficial venous thrombosis and venous thromboembolism: a large, prospective epidemiologic study. Ann Intern Med 2010;152(4):218-24 «PMID: 20157136»PubMed
- Decousus H, Epinat M, Guillot K, ym. Superficial vein thrombosis: risk factors, diagnosis, and treatment. Curr Opin Pulm Med 2003;9(5):393-7 «PMID: 12904709»PubMed
- van Doormaal FF, Atalay S, Brouwer HJ, ym. Idiopathic superficial thrombophlebitis and the incidence of cancer in primary care patients. Ann Fam Med 2010;8(1):47-50 «PMID: 20065278»PubMed
- Torgutalp M, Sahin Eroglu D, Sezer S, ym. Analysis of vascular involvement in 460 patients with Behçet's syndrome: Clinical characteristics and associated factors. Joint Bone Spine 2022;89(2):105277 «PMID: 34536626»PubMed
- Díez-Vidal A, Gómez López J, Rodríguez Fuertes P, ym. Superficial vein thrombosis and its relationship with malignancies: a prospective observational study. J Thromb Thrombolysis 2024;57(4):650-657 «PMID: 38491266»PubMed
- Chen W, Liu X. Diagnostic Value of Revised Diagnostic Criteria for Thromboangiitis Obliterans (Buerger's Disease): A Cross-sectional Study. Angiology 2025;():33197251320145 «PMID: 39968908»PubMed
- Galanaud JP, Genty C, Sevestre MA, ym. Predictive factors for concurrent deep-vein thrombosis and symptomatic venous thromboembolic recurrence in case of superficial venous thrombosis. The OPTIMEV study. Thromb Haemost 2011;105(1):31-9 «PMID: 20886192»PubMed
- Décousus H, Bertoletti L, Frappé P. Spontaneous acute superficial vein thrombosis of the legs: do we really need to treat? J Thromb Haemost 2015;13 Suppl 1():S230-7 «PMID: 26149029»PubMed
- Decousus H, Prandoni P, Mismetti P, ym. Fondaparinux for the treatment of superficial-vein thrombosis in the legs. N Engl J Med 2010;363(13):1222-32 «PMID: 20860504»PubMed
- Leizorovicz A, Becker F, Buchmüller A, ym. Clinical relevance of symptomatic superficial-vein thrombosis extension: lessons from the CALISTO study. Blood 2013;122(10):1724-9 «PMID: 23821661»PubMed
- Cannegieter SC, Horváth-Puhó E, Schmidt M, ym. Risk of venous and arterial thrombotic events in patients diagnosed with superficial vein thrombosis: a nationwide cohort study. Blood 2015;125(2):229-35 «PMID: 25398934»PubMed
- Poredoš P, Spirkoska A, Ježovnik MK. In patients with superficial vein thrombosis the inflammatory response is increased and related to the recanalization rate. Arch Med Sci 2019;15(2):393-401 «PMID: 30899292»PubMed
- Miteva M, Romanelli P, Kirsner RS. Lipodermatosclerosis. Dermatol Ther 2010;23(4):375-88 «PMID: 20666825»PubMed
- Viljamaa J. Laskimovajaatoimintaan liittyvä CEAP-luokitus (Lisätietoaineisto). Käypä hoito -suosituksessa Krooninen alaraajahaava. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu 05.04.2025). Saatavilla internetissä: www.kaypahoito.fi
- Pérez-Garza DM, Chavez-Alvarez S, Ocampo-Candiani J, ym. Erythema Nodosum: A Practical Approach and Diagnostic Algorithm. Am J Clin Dermatol 2021;22(3):367-378 «PMID: 33683567»PubMed
- Nazarko L. Red legs: how to differentiate between cellulitis, venous eczema and lipodermatosclerosis. Br J Community Nurs 2022;27(10):486-494 «PMID: 36194405»PubMed
- Siragusa S, Terulla V, Pirrelli S, ym. A rapid D-dimer assay in patients presenting at the emergency room with suspected acute venous thrombosis: accuracy and relation to clinical variables. Haematologica 2001;86(8):856-61 «PMID: 11522543»PubMed
- Gillet JL, Ffrench P, Hanss M, ym. [Predictive value of D-dimer assay in superficial thrombophlebitis of the lower limbs]. J Mal Vasc 2007;32(2):90-5 «PMID: 17379463»PubMed
- Soyode E, Pritchard W, Hayman M, ym. Validation of the age-adjusted D-dimer in an ambulatory deep vein thrombosis diagnostic service: beware of superficial thrombophlebitis. Br J Haematol 2020;191(3):e94-e96 «PMID: 33174708»PubMed
- van Royen FS, van Smeden M, Moons KGM, ym. Management of superficial venous thrombosis based on individual risk profiles: protocol for the development and validation of three prognostic prediction models in large primary care cohorts. Diagn Progn Res 2021;5(1):15 «PMID: 34404480»PubMed
- van Royen FS, van Smeden M, van Doorn S, ym. Predictive factors of clot propagation in patients with superficial venous thrombosis towards deep venous thrombosis and pulmonary embolism: a systematic review and meta-analysis. BMJ Open 2024;14(4):e074818 «PMID: 38626964»PubMed
- Wells PS, Hirsh J, Anderson DR, ym. Accuracy of clinical assessment of deep-vein thrombosis. Lancet 1995;345(8961):1326-30 «PMID: 7752753»PubMed
- Baggen VJ, Chung K, Koole K, ym. Association of varicosities and concomitant deep venous thrombosis in patients with superficial venous thrombosis, a systematic review. Eur J Gen Pract 2015;21(1):70-6 «PMID: 24909345»PubMed
- Kearon C, Wit K de, Parpia S, Schulman S, Spencer FA, Sharma S, et al. Diagnosis of deep vein thrombosis with D-dimer adjusted to clinical probability: prospective diagnostic management study. BMJ 2022;376: e067378
- Di Nisio M, Wichers IM, Middeldorp S. Treatment for superficial thrombophlebitis of the leg. Cochrane Database Syst Rev 2018;2(2):CD004982 «PMID: 29478266»PubMed
- Twine CP, Kakkos SK, Aboyans V, ym. Editor's Choice - European Society for Vascular Surgery (ESVS) 2023 Clinical Practice Guidelines on Antithrombotic Therapy for Vascular Diseases. Eur J Vasc Endovasc Surg 2023;65(5):627-689 «PMID: 37019274»PubMed
- Stevens SM, Woller SC, Kreuziger LB, ym. Antithrombotic Therapy for VTE Disease: Second Update of the CHEST Guideline and Expert Panel Report. Chest 2021;160(6):e545-e608 «PMID: 34352278»PubMed
- Syvä laskimotukos ja keuhkoembolia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2023 (viitattu 27.4.2025). Saatavilla internetissä: www.kaypahoito.fi
- Nunez-Pellot C, Akers A, Običan S, ym. Lactation safety of cardiovascular medications. Am Heart J Plus 2025;55():100552 «PMID: 40496474»PubMed
- Di Nisio M, Wichers I, Middeldorp S. Treatment of Lower Extremity Superficial Thrombophlebitis. JAMA 2018;320(22):2367-2368 «PMID: 30383173»PubMed
- Bontinis A, Pouliopoulou I, Bontinis V, ym. Anticoagulants for the treatment of isolated lower limb superficial vein thrombosis a Bayesian network meta-analysis of randomized controlled trials. Thromb Res 2024;241():109101 «PMID: 39047307»PubMed
- Lobastov K, Dubar E, Schastlivtsev I, ym. A systematic review and meta-analysis for the association between duration of anticoagulation therapy and the risk of venous thromboembolism in patients with lower limb superficial venous thrombosis. J Vasc Surg Venous Lymphat Disord 2024;12(2):101726 «PMID: 38008180»PubMed
- Vecchio C, Frisinghelli A. Topically applied heparins for the treatment of vascular disorders : a comprehensive review. Clin Drug Investig 2008;28(10):603-14 «PMID: 18783299»PubMed
- Boehler K, Kittler H, Stolkovich S, ym. Therapeutic effect of compression stockings versus no compression on isolated superficial vein thrombosis of the legs: a randomized clinical trial. Eur J Vasc Endovasc Surg 2014;48(4):465-71 «PMID: 25116277»PubMed
- Sevestre MA, Talbot M, Bertoletti L, ym. Unresolved questions on venous thromboembolic disease. Therapeutic management of superficial vein thrombosis (SVT). Consensus statement of the French Society for Vascular Medicine (SFMV). J Med Vasc 2024;49(3-4):162-169 «PMID: 39278695»PubMed
- Kakkos SK, Gohel M, Baekgaard N, ym. Editor's Choice - European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg 2021;61(1):9-82 «PMID: 33334670»PubMed
- Laine M. Syvien laskimoiden krooniset ongelmat - mitä tapahtuu akuutin laskimotukoksen jälkeen? Duodecim 2024;140(17):1403-10
- Sloves J, Almeida JI. Venous duplex ultrasound protocol for iliocaval disease. J Vasc Surg Venous Lymphat Disord 2018;6(6):748-757 «PMID: 30336903»PubMed
- Ahuja RS, Garg T, Sudheendra D. Management of Patients when Superficial Venous Disease Arises from Pelvic Escape Points. Semin Intervent Radiol 2021;38(2):226-232 «PMID: 34108810»PubMed

