Diabetisk njursjukdom
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Diabeteksen munuaistauti «Diabeteksen munuaistauti»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Faktorer som ökar risken för utvecklingen av diabetisk njursjukdom är dålig glukosbalans, förhöjt blodtryck, rökning, obesitet, dyslipidemi och ärftliga faktorer.
- Minskad glomerulär filtration (GFR; glomerular filtration rate) och ökad albuminuri är indikatorer på diabetisk njursjukdom.
- GFR och albuminuri ska screenas årligen «de Boer IH, Khunti K, Sadusky T, ym. Diabetes Mana...»1 hos personer med typ 1-diabetes när sjukdomen har varat i över 5 år och hos personer med typ 2-diabetes genast efter att sjukdomen diagnostiserats.
- Som screeningmetoder används bestämning av beräknad GFR (eGFR, estimated GFR) och förhållandet mellan albumin- och kreatininhalten i engångsurin (U-AlbKre).
- Då njursjukdom har diagnostiserats följer man upp njurarnas funktion och hur de svarar på behandlingen genom att bestämma eGFR och U-AlbKre enligt behov, dock minst en gång per år.
- Vid förebyggande och behandling av diabetisk njursjukdom är det viktigt att behandla förhöjt blodtryck samt att patienten har en god glukosbalans och inte röker. Även om statinbehandling inte bromsar upp njursjukdomens förlopp, är behandlingen nödvändig för att minska risken för hjärt- och kärlsjukdomar.
- De primära läkemedlen vid förebyggande och behandling av diabetisk njursjukdom är angiotensinkonvertashämmare (ACE-hämmare) och angiotensinreceptorblockerare (ARB), samt för personer med typ 2-diabetes även natrium- och glukostransportprotein 2 (SGLT2).
- Även GLP-1-receptoragonister, särskilt semaglutid, och finerenon har påvisats skydda njurarna hos personer med typ 2-diabetes.
Avgränsning av ämnet
- Rekommendationen gäller förebyggande och behandling av njursjukdom som en komplikation
av diabetes hos vuxna.
- Rekommendationen redogör inte allmänt för behandling av kronisk njursjukdom, dialysbehandling, transplantation av njure eller bukspottkörtel eller för cell-ö-transplantationer.
Målgrupp
- Målgruppen är läkare som vårdar diabetiker samt andra yrkesutbildade personer inom hälso- och sjukvården som deltar i vården.
Definitioner
- En njurskada som kan uppkomma i samband med diabetes är kronisk njursjukdom, vars indikatorer är minskad glomerulär filtration och/eller ökad albuminuri.
- Klassificeringen av kronisk njursjukdom och de olika stadierna presenteras på bild
«Munuaistaudin etenemisen riski suurenee albuminurian lisääntyessä ja eGFR:n pienentyessä»1.
- Glomerulär filtration som beräknats med CKD-EPI-formeln klassificeras i stadierna G1–G5, se tabell «Sjukdomsstadierna vid kronisk njursjukdom enligt den glomerulära filtrationshastigheten (eGFR)....»1.
- Albuminuri klassificeras i stadierna A1–A3, se tabell «Tabell 2. Klassificering av albuminuri....»2.
- Tidigare kallades diabetisk njursjukdom i litteraturen också för "diabetesnefropati", vilket som term hänvisar till de strukturella förändringarna av hyperglykemi i njurarna och som kan ses vid njurbiopsi.
| Status | eGFR (ml/min/1,73 m2) | ICD-10 | |
|---|---|---|---|
| * Kronisk njursjukdom utan försvagad njurclearance, men med albuminuri. | |||
| G1 | Normal eller stor | ≥ 90 | N18.1* |
| G2 | Lätt minskad | 60–89 | N18.2 |
| G3a | Lätt–måttligt minskad | 45–59 | N18.3 |
| G3b | Måttligt–svårt minskad | 30–44 | N18.3 |
| G4 | Svårt minskad | 15–29 | N18.4 |
| G5 | Njurskada i slutskedet | < 15 | N18.5 |
| Klassificering av albuminuri | Engångsundersökning av U-AlbKre (mg/mmol) | Dygnssamling dU-Alb (mg/dygn) | |
|---|---|---|---|
| A1 | Normal | < 3 | < 30 |
| A2 | Måttligt ökad albuminuri (tidigare "mikroalbuminuri") | 3–30 | 30–300 |
| A3 | Kraftigt ökad albuminuri (tidigare "makroalbuminuri" eller "proteinuri") | > 30 | > 300 |
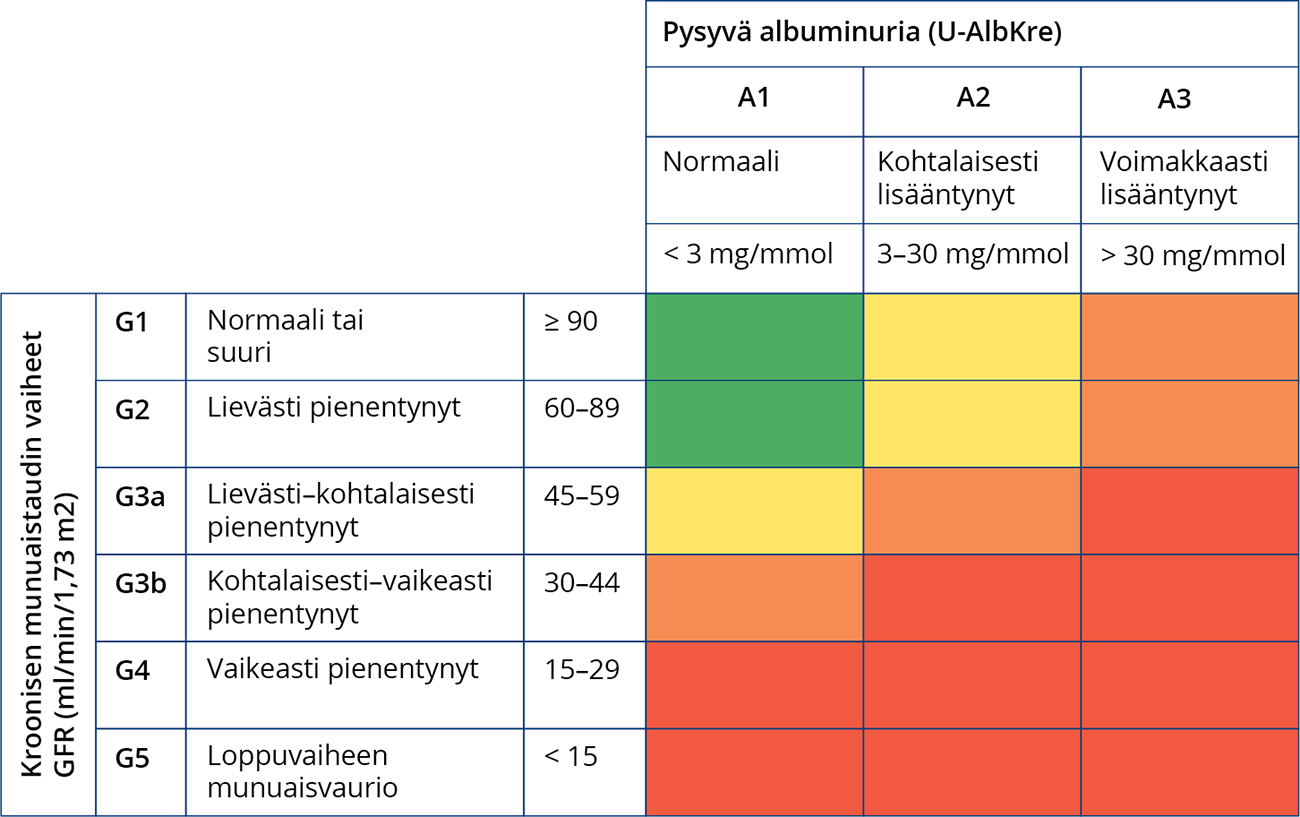
Munuaistaudin ennuste GFR- ja albuminurialuokkien perusteella. Vihreä kuvastaa pientä (jos ei ole muita merkkejä munuaistaudista), keltainen kohtalaisesti suurentunutta, oranssi suurta ja punainen erittäin suurta munuaistaudin etenemisen riskiä (kuva mukailtu lähteestä KDIGO 2024).
Prevalens och incidens
- Typ 1-diabetes
- Av de personer som insjuknade i typ 1-diabetes på 1990-talet i Finland uppkom måttligt ökad albuminuri hos 30,7 % under en uppföljningsperiod på 25 år. Den kumulativa incidensen av kraftigt ökad albuminuri under 25 år var 10,8 % «Jansson Sigfrids F, Groop PH, Harjutsalo V. Incide...»2.
- Hos en del kan albuminurinivån vara stabil under lång tid eller återgå till normal nivå. Detta beror i hög grad på den terapeutiska balansen för glukoshalten i plasma och blodtrycket «Mogensen CE, Christensen CK. Predicting diabetic n...»3, «Mogensen CE, Christensen CK, Vittinghus E. The sta...»4, «Hovind P, Tarnow L, Rossing P, ym. Predictors for ...»5, «Williams ME. Diabetic nephropathy: the proteinuria...»6, «Molitch ME, DeFronzo RA, Franz MJ, ym. Nephropathy...»7, «Jansson Sigfrids F, Groop PH, Harjutsalo V. Incide...»2.
- GFR kan också minska utan att den föregås av albuminuri «Molitch ME, Steffes M, Sun W, ym. Development and ...»8, «Thorn LM, Gordin D, Harjutsalo V, ym. The Presence...»9.
- En liten del av de personer som har typ 1-diabetes får njurersättningsterapi. I ett finländskt material som omfattade nästan 30 000 patienter under 1965–2011 progredierade endast 1 543 patienters tillstånd till njursvikt som krävde njurersättningsterapi. Den kumulativa incidensen var 2,2 % och 7,0 % när sjukdomen pågått i 20 respektive 30 år «Helve J, Sund R, Arffman M, ym. Incidence of End-S...»10.
- Typ 2-diabetes
- Albuminuri förekommer generellt när sjukdomen diagnostiseras. I ett finländskt material från 1990 diagnostiserades albuminuri hos 18 % av personerna med typ 2-diabetes redan vid tidpunkten för diagnosen «Niskanen LK, Penttilã I, Parviainen M, ym. Evoluti...»11 och i Holland konstaterades albuminuri hos 17 % «Spijkerman AM, Dekker JM, Nijpels G, ym. Microvasc...»12.
- Tio år efter diabetesdiagnosen är förekomsten av albuminuri 25–35 %.
- Förekomsten av kronisk njursjukdom (eGFR < 60 ml/min/1,73 m2 och/eller ökad albuminuri) hos patienter med typ 2-diabetes inom primärvården i Finland är 30,1–41,9 % «Metsärinne K, Bröijersen A, Kantola I, ym. High pr...»13, «Hagnäs M, Sundqvist H, Jokelainen J, ym. The preva...»14, «Metsärinne K, Pietilä M, Kantola I, ym. The majori...»15.
- Minskad GFR och kraftigare albuminuri höjer i betydande grad dödsrisken och risken för njursvikt i slutskedet (bild «Munuaistaudin etenemisen riski suurenee albuminurian lisääntyessä ja eGFR:n pienentyessä»1), «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «Writing Group for the CKD Prognosis Consortium, Gr...»17.
- På grund av förbättrade behandlingsmöjligheter och ökad dödlighet i hjärt- och kärlsjukdomar utvecklas njursvikt i slutstadiet endast hos en liten del av patienterna «Finne P, Groop PH, Arffman M, ym. Cumulative Risk ...»18.
- År 2023 var typ 2-diabetes den vanligaste diagnosen och typ 1-diabetes den näst vanligaste diagnosen hos nya patienter som fick njurersättningsterapi i Finland «THL. Munuaistautirekisteri. Taustaraportti 2023. ...»19.
- På samma sätt som vid typ 1-diabetes kan albuminuri vid typ 2-diabetes återgå till normal nivå.
Riskfaktorer
- Hög ålder är den största riskfaktorn för diabetisk njursjukdom.
- Hyperglykemi är en central riskfaktor för att diabetisk njursjukdom ska utvecklas.
- Högt blodtryck är en viktig faktor som påverkar utvecklingen av diabetisk njursjukdom.
- Om blodtrycket är under 130/85 mmHg, försämras njurfunktionen långsammare än då blodtrycket är 140/90 mmHg «Verenpainetasolla alle 130/85 mmHg munuaisten toiminta heikkenee hitaammin kuin tasolla 140/90 mmHg.»A, och effekten framträder utan tröskelvärde (bild «Verenpaineen merkitys diabeteksen munuaistaudin etenemiseen eri aineistoissa»2 ).
- Hos personer med typ 1-diabetes utgörs riskfaktorerna av lång varaktighet av sjukdomen och manligt kön «Andersen AR, Christiansen JS, Andersen JK, ym. Dia...»20, «Harjutsalo V, Maric C, Forsblom C, ym. Sex-related...»21.
- Hos personer med typ 2-diabetes utgör en diabetesdiagnos i ung ålder en riskfaktor «Misra S, Ke C, Srinivasan S, ym. Current insights ...»22, «Tommerdahl KL, Shapiro ALB, Nehus EJ, ym. Early mi...»23, «Tommerdahl KL, Kendrick J, Nelson RG, ym. Youth ve...»24, «ISPAD. 2024 Clinical Practice Consensus Guidelines...»25.
- Dyslipidemi ökar incidensen och progressionen av diabetisk njursjukdom «Dyslipidemia lisää diabeteksen munuaistaudin ilmaantumisen ja etenemisen riskiä.»A.
- Tobaksrökning ökar incidensen och progressionen av diabetisk njursjukdom «Tupakointi lisää diabeteksen munuaistaudin ilmaantumisen ja etenemisen riskiä.»A.
- Det finns inga tillförlitliga forskningsbevis om hur icke-brännbara nikotinpreparat, såsom elektriska cigaretter, påverkar uppkomsten eller progressionen av njursjukdom, men nikotin kan åtminstone delvis förklara rökningens skadliga effekter på njurarna «Jaimes EA, Zhou MS, Siddiqui M, ym. Nicotine, smok...»26.
- Fetma är i sig en riskfaktor för njursjukdom i samband med typ 1- och typ 2-diabetes «Todd JN, Dahlström EH, Salem RM, ym. Genetic Evide...»27, «Mohammedi K, Chalmers J, Herrington W, ym. Associa...»28, «Hill CJ, Cardwell CR, Maxwell AP, ym. Obesity and ...»29. Särskilt äppelfetma och en ökad mängd visceralfett ökar risken «Parente EB, Mutter S, Thorn LM, ym. Relationship B...»30, «Zhao Q, Yi X, Wang Z. Meta-Analysis of the Relatio...»31.
- För lite motion är en riskfaktor. För mer information, se «Fyysinen aktiivisuus ja diabeteksen munuaistauti»1.
- Hypertensiv graviditet (preeklampsi) är en riskfaktor «Gordin D, Hiilesmaa V, Fagerudd J, ym. Pre-eclamps...»32.
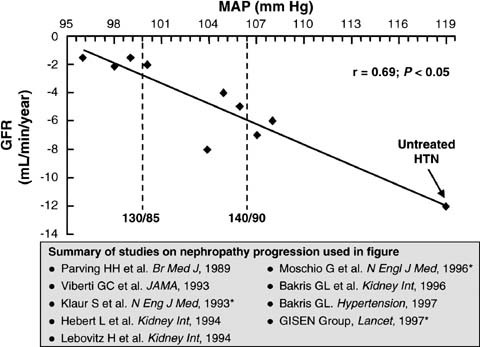
Verenpainee n merkitys diabeteksen munuaistaudin etenemiseen eri aineistoissa. Eri aineistoissa on selkeästi osoitettu verenpainee n merkitys diabeteksen munuaistaudin etenemisessä . Mitä matalampi verenpaine, sitä hitaammin on GFR pienenee.
Kuvan lähde: Bakris GL ym. Am J Kidney Dis 2000;36:646-61
Copyright: Elsevier. Lupa kuvan käyttöön saatu: Leo Niskanen 11.05.2007
Sjukdomsförloppet
- Indikatorerna på diabetisk njursjukdom är minskad eGFR och ökad albuminuri «American Diabetes Association Professional Practic...»33.
- I det klassiska sjukdomsförloppet, särskilt vid typ 1-diabetes, observeras som första
tecken på njursjukdom måttligt ökad albuminuri. Samtidigt förekommer ofta retinopati
och högt blodtryck. Senare ökar albuminurin, njurfunktionen börjar försämras (eGFR
minskar) och hos en del utvecklas slutligen svår njursjukdom och ett behov av njurersättningsterapi
«Kussman MJ, Goldstein H, Gleason RE. The clinical ...»34.
- Njurskadans förlopp vid typ 2-diabetes torde vara mycket likartat som vid typ 1-diabetes, även om sjukdomsförloppet är svårare att beskriva eftersom sjukdomens begynnelsetidpunkt inte kan fastställas noggrant och prevalensen av andra sjukdomar som påverkar njurfunktionen är stor.
- Vid typ 1-diabetes stiger blodtrycket på grund av njurskada, men vid typ 2-diabetes är det mycket vanligt med hypertension redan innan diabetes bryter ut.
- Vid diabetes kan njurfunktionen försämras fastän utsöndringen av albumin i urinen
är normal «Diabetesta sairastavilla eGFR saattaa laskea ilman todettavissa olevaa albuminuriaa.»A.
- Personer med typ 1-diabetes kan ha minskad eGFR utan albuminuri «Molitch ME, DeFronzo RA, Franz MJ, ym. Nephropathy...»7, «Molitch ME, Steffes M, Sun W, ym. Development and ...»8.
- Njursjukdom i samband med typ 2-diabetes kan framskrida på samma sätt som det klassiska sjukdomsförloppet, men upp till 30–50 % av dem som har typ 2-diabetes har inte albuminuri, utan det vanliga fyndet är minskad eGFR «Koye DN, Magliano DJ, Reid CM, ym. Risk of Progres...»35, «Kramer HJ, Nguyen QD, Curhan G, ym. Renal insuffic...»36.
- Om eGFR hos en person med typ 2-diabetes har minskat utan samtidigt observerbar albuminuri (nivå A1, se tabell «Tabell 2. Klassificering av albuminuri....»2), är risken för progressiv njursjukdom mindre än vid albuminurisk njursjukdom på A3-nivå «THL. Munuaistautirekisteri. Taustaraportti 2023. ...»19, «Jos tyypin 2 diabetesta sairastavalla eGFR on alentunut ilman samanaikaisesti havaittavaa albuminuriaa, on munuaistaudin etenemiseen riski pienempi kuin proteinurisessa munuaistaudissa.»B.
- Minskad eGFR hos personer med typ 2-diabetes utan albuminuri torde avspegla flertalet etiologiska bakomliggande orsaker till nedsatt njurfunktion «Diabetesta sairastavilla eGFR saattaa laskea ilman todettavissa olevaa albuminuriaa.»A.
Screening
- Vid screening av glomerulär njurfiltration används en beräknad glomerulär filtration
som grundar sig på CKD-EPI-formeln «Inker LA, Eneanya ND, Coresh J, ym. New Creatinine...»37.
- För detta behövs information om ålder, kön och kreatininvärdet i plasma. Nästan alla finländska laboratorier uppger automatiskt eGFR-värdet i samband med bestämningen av kreatininvärdet.
- Vid screening av albuminuri används förhållandet mellan albumin- och kreatininhalten
i urinen (U-AlbKre) «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- Morgonprov rekommenderas, men även prov som tagits under andra tider kan användas vid screening «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- Äldre personer kan ge falskt positiva resultat, då utsöndringen av kreatinin i urinen minskar med åldern.
- Hos personer med typ 1-diabetes ska eGFR och U-AlbKre undersökas när diabetes diagnostiseras
(efter att akut hyperglykemi återgått till normal nivå) och screenas årligen «de Boer IH, Khunti K, Sadusky T, ym. Diabetes Mana...»1 när det gått 5 år sedan sjukdomen diagnostiserades. Personer med typ 2-diabetes skall
screenas varje år från och med diagnosen.
- Albuminuri är mycket sällsynt hos personer med typ 1-diabetes innan sjukdomen har varat i över 5 år.
- Hos personer med typ 2-diabetes förekommer albuminuri ofta redan när sjukdomen konstateras «Niskanen LK, Penttilã I, Parviainen M, ym. Evoluti...»11, «Spijkerman AM, Dekker JM, Nijpels G, ym. Microvasc...»12.
- Enligt diabetesregistret vid Institutet för hälsa och välfärd «https://www.thl.fi/kansallisten-laaturekisterien-raportit/diabetesrekisteri/index.htm»1l är screeningsituationen för finländare i åldern 18–74 år för närvarande (19.9.2025)
följande:
- Screening för njursjukdom hos personer med typ 1-diabetes genomförs rätt bra: eGFR har fastställts minst en gång under 24 månader hos 92 % och U-AlbKre hos 83 %.
- Screeningen för njursjukdom hos personer med typ 2-diabetes kan fortfarande förbättras och det finns skillnader mellan välfärdsområdena: eGFR har fastställts minst en gång under 24 månader hos 89 % och U-AlbKre hos 60 %.
- Screening för kronisk njursjukdom hos personer med diabetes verkar enligt arbetsgruppen spara hälso- och sjukvårdskostnader, eftersom risken för att det ska uppkomma en njursjukdom i slutskedet minskar, liksom även dödligheten i hjärt- och kärlsjukdomar.
Diagnostik
- Diagnosen diabetisk njursjukdom kan ställas, om det hos en person med diabetes konstateras att U-AlbKre >= 3 mg/mmol och/eller att eGFR < 60 ml/min/1,73 m2 mätt med över 3 månaders intervall.
- Klassificeringen av kronisk njursjukdom och de olika stadierna presenteras på bild
«Munuaistaudin etenemisen riski suurenee albuminurian lisääntyessä ja eGFR:n pienentyessä»1.
- Den uppskattade glomerulära filtrationen klassificeras i stadierna G1–G5.
- Albuminuri klassificeras i stadierna A1–A3.
- Diagnosen albuminuri kräver påvisande av ökad utsöndring av albumin (tabell «Sjukdomsstadierna vid kronisk njursjukdom enligt den glomerulära filtrationshastigheten
(eGFR)....»1).
- Som ökad albuminuri definieras i allmänhet ett U-AlbKre-värde på över 3 mg/mmol (tabell «Sjukdomsstadierna vid kronisk njursjukdom enligt den glomerulära filtrationshastigheten (eGFR)....»1) «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16.
- Albuminutsöndringen varierar dagligen.
- Urinvägsinfektion, akut febersjukdom, fysisk ansträngning, menstruation och hjärtsvikt kan öka albuminurin «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- Albuminuri har en betydande inverkan på prognosen på alla eGFR-nivåer «National Kidney Foundation. KDIGO 2012 clinical pr...»38, «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «Writing Group for the CKD Prognosis Consortium, Gr...»17.
- Arbetsgruppen rekommenderar att diagnoskoden för njursjukdom vid både kronisk njursjukdom
enligt stadium (N18.1–18.5) och diabetisk njursjukdom (E10–11.2) dokumenteras.
- Diagnoskoden enligt den kroniska njursjukdomens stadium ska uppdateras i takt med att sjukdomen framskrider.
- Motsvarigheten mellan albuminuri mätt med U-AlbKre-metoden och proteinutsöndringen under hela dygnet kan kontrolleras med proteinuriräknare «Proteinuria-laskuri»1.
- När albuminuri har konstaterats och behandlingen har effektiverats med beaktande av alla riskfaktorer, lönar det sig att kontrollera behandlingssvaret om 3–6 månader.
- Då en patient konstaterats ha albuminuri eller minskat eGFR, ska mängden albuminuri
och eGFR regelbundet följas upp.
- Uppföljningsfrekvensen beror på hur snabbt patientens njursjukdom framskrider och hur svår den är «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33 samt på de lokala vårdvägarna.
- Uppföljning är nödvändig minst en gång per år «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33. Kemisk screening av urin (U-KemSeul) eller grundberäkning av urinpartiklar (U-Celler) rekommenderas åtminstone i diagnosskedet av en njursjukdom. Vid diabetisk njursjukdom observeras ibland även mikroskopisk hematuri.
- Ultraljud av njurarna är en tilläggsundersökning som kan behövas vid differentialdiagnostik.
- Möjligheten att andra orsaker ligger bakom njursjukdomen ska misstänkas i följande
situationer:
- En person med diabetes har förutom njurskada inga andra tecken på mikrovaskulär sjukdom (retinopati eller neuropati).
- Njursjukdomen framskrider snabbt (eGFR minskar med över 5 ml/min/1,73 m2/år upprepade gånger trots optimal behandling och utan någon annan förklarande orsak).
- Njursjukdomen börjar inom mindre än 5 år efter att typ 1-diabetes diagnostiserats.
- Det förekommer makroskopisk hematuri.
- Se artikeln med tilläggsinformation «Milloin on syytä epäillä diabeteksen munuaistaudin taustalla muuta munuaissairautta kuin diabeettista munuaistautia ja harkita biopsiaa»2 och punkten Hänvisning till konsultation «A1»2.
Risk för att njursjukdomen progredierar och dess inverkan på patientens prognos
- Uppkomsten av njursjukdom hos personer med typ 1-diabetes indikerar en ökning av dödlighetsrisken i jämförelse med den övriga befolkningen «Groop PH, Thomas MC, Moran JL, ym. The presence an...»39.
- Minskad eGFR och ökad albuminuri förutspår en ökad risk vad gäller den totala dödligheten samt för dödlighet i hjärt- och kärlsjukdomar både hos personer med typ 1- och typ 2-diabetes «Albuminurian vaikeutuminen ja eGFR:n lasku ennustavat suurentuvaa kokonais- ja kardiovaskulaarikuolleisuuden riskiä sekä tyypin 1 että tyypin 2 diabetesta sairastavilla.»A redan i fall där mängden albuminuri inte når upp till referensområdets övre gräns «Virtsan lisääntyneeseen albumiinineritykseen liittyy diabetesta sairastavilla suurempi kokonaiskuolleisuus jo tapauksissa, joissa albuminurian määrä jää alle viitealueen ylärajan.»A.
- I KDIGO:s vårdanvisningar för kronisk njursjukdom (publicerade 2024) «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16 rekommenderas användning av validerade riskräknare för att bedöma risken för individuellt progredierande kronisk njursjukdom, om patienten har minskad eGFR (< 60 ml/min/1,73 m2).
- Av riskräknarna är Kidney Failure Risk Equation (KFRE) «https://kidneyfailurerisk.com/»2, «Tangri N, Stevens LA, Griffith J, ym. A predictive...»40, «Tangri N, Grams ME, Levey AS, ym. Multinational As...»41 den mest validerade.
- Räknaren kan användas när eGFR är under 60 ml/min/1,73 m2 «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16.
- Riskräknarna är också användbara för att bedöma risken för progredierande njursjukdom hos personer med diabetes, och KFRE-räknaren kan också utnyttjas för att öka patientens vårdmedvetenhet.
- I vårdanvisningarna för artärsjukdom hos patienter med diabetes publicerade av Europeiska kardiologföreningen (ESC) 2023 framhävs betydelsen av minskad eGFR och ökad albuminuri i bedömningen av risken och prognosen för artärsjukdom «ESC Clinical Practice Guidelines. ESC Guidelines f...»42.
- Nedan listas betydande skador på målorganen, vilka flyttar upp patienter med typ 2-diabetes
i den riskklass som indikerar den största förekomsten av hjärt- och kärlsjukdomsfall.
SCORE2- eller SCORE-OP-beräkning behövs inte längre separat om någon av följande konstateras:
- kraftigt ökad albuminuri (> 30 mg/mmol)
- eGFR < 45 ml/min/1,73 m2
- måttligt ökad albuminuri (3–30 mg/mmol) och samtidig måttligt minskad eGFR (45–59 ml/min/1,73 m2)
- måttligt ökad albuminuri (3–30 mg/mmol) och diabetisk neuropati och retinopati.
- De räknare som ESC rekommenderar, SCORE2 för < 70-åringar eller SCORE2-OP för ≥ 70-åringar, lämpar sig endast för patienter som inte har konstaterats ha betydande skador på målorganen eller ökad albuminuri och hos vilka eGFR är 45–59 ml/min/1,73 m2 eller bättre.
- FINRISKI-räknaren beaktar inte eGFR eller albuminuri i sin algoritm, och således rekommenderas användningen av den inte för bedömning av risken för hjärt- och kärlsjukdomar hos personer med diabetes.
Helhetsinriktad behandling av diabetisk njursjukdom
Allmänna behandlingsmål
- Progressionen av en diagnostiserad diabetisk njursjukdom samt risken för hjärt- och kärlsjukdomar kan förebyggas med en effektiv, övergripande behandling av alla riskfaktorer «Albuminurian eteneminen diabeteksen munuaistaudiksi voidaan ehkäistä tehokkaalla, kaikkiin riskitekijöihin kohdistuvalla kokonaisvaltaisella hoidolla ja samalla vähentää riskiä sairastua kardiovaskulaaritapahtumiin.»A.
- Vid behandlingen av diabetisk njursjukdom strävar man särskilt efter att minska albuminuri samt att bromsa upp minskningen av eGFR med läkemedelsfria och farmakologiska metoder.
- En god glukosbalans minskar incidensen av tidig diabetisk njursjukdom både hos personer
med typ 1- och typ 2-diabetes «Hyvä glukoositasapaino vähentää varhaisen diabeteksen munuaistaudin ilmaantumista tyypin 1 ja tyypin 2 diabetesta sairastavilla.»A.
- Mycket intensiv behandling av hyperglykemi bromsar uppkomsten av albuminuri, men behandlingens inverkan på njursjukdomens progression är oklar och den kan öka risken för hypoglykemi, särskilt vid förvärrad njursvikt «Hyvin intensiivinen hyperglykemian hoito hidastaa albuminurian ilmaantumista, mutta sen vaikutus munuaistaudin etenemiseen on epäselvä.»A.
- En förbättrad glukosbalans verkar ha en långvarig effekt ("metaboliskt minne") när det gäller att bromsa progressionen av diabetisk njursjukdom «Glukoositasapainon paranemisella on ilmeisesti pitkään kestävä vaikutus (”metabolinen muisti”) diabeteksen munuaistaudin etenemisen hidastamisessa.»B.
- Behandlingen av blodtrycket vid diabetisk njursjukdom är individuell. Det eftersträvade
blodtrycket vid diabetisk njursjukdom är i allmänhet under 130/80 mmHg (vid mätning
hemma < 125/80 mmHg) «Chang AR, Lóser M, Malhotra R, ym. Blood Pressure ...»43, se God medicinsk praxis-rekommendationen Högt blodtryck «Högt blodtryck»2, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»44. Det är också acceptabelt att sträva efter ett lägre blodtryck, om inga biverkningar
förekommer. Hög ålder påverkar inte vårdmålen, även om det eftersträvade blodtrycket
för äldre och bräckliga patienter i praktiken även kan vara högre «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «The Task Force for diabetes, pre-diabetes, and car...»45, «McEvoy JW, McCarthy CP, Bruno RM, ym. 2024 ESC Gui...»46.
- Enligt olika internationella vårdrekommendationer är det eftersträvade blodtrycket < 120–130/80 mmHg «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «The Task Force for diabetes, pre-diabetes, and car...»45, «McEvoy JW, McCarthy CP, Bruno RM, ym. 2024 ESC Gui...»46.
- Enligt God medicinsk praxis-rekommendationen Högt blodtryck är det eftersträvade blodtrycket < 130/80 mmHg (vid mätning hemma < 125/80 mmHg).
- I KDIGO:s vårdanvisning för personer med diabetes och kronisk njursjukdom från 2022 rekommenderas individuell kost som innehåller rikligt med grönsaker, frukter, fullkornsprodukter, baljväxter, växtproteinkällor, mjuka fetter samt nötter och endast små mängder processade köttprodukter, produkter som innehåller en stor mängd tillsatt socker eller vita spannmål samt drycker sötade med socker. «Kidney Disease: Improving Global Outcomes (KDIGO) ...»47.
- Det rekommenderas att användningen av koksalt begränsas till under 5 gram per dygn «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16.
- Proteinfattig kost (under 0,8 g/kg/dygn) bromsar inte upp njurskadans progression hos personer med typ 1- och typ 2-diabetes «Proteiinirajoitteinen ruokavalio (alle 0,8 g/kg/vrk) ei hidasta munuaisvaurion etenemistä tyypin 1 ja 2 diabetesta sairastavilla.»A.
- Inverkan av proteinrik kost på progressionen av diabetisk njursjukdom har inte undersökts.
- Progressionen av diabetisk njursjukdom kan bromsas upp om att patienten slutar röka «Tupakoinnin lopettaminen saattaa hidastaa diabeteksen munuaistaudin etenemistä.»C.
- Minskade lipidhalter i plasma bromsar inte upp sjukdomsprogressionen vid diabetisk
njursjukdom «Lipiditason laskeminen ei hidasta diabeteksen munuaistaudin etenemistä.»A, men minskar dödligheten i hjärt- och kärlsjukdomar «Baigent C, Landray MJ, Reith C, ym. The effects of...»48.
- Behandlingsmålen för dyslipidemi är desamma som för andra patienter med stor risk för hjärt- och kärlsjukdomar. Se God medicinsk praxis-rekommendationen Dyslipidemier «Dyslipidemier»3, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»49.
- Bariatrisk operation kan minska förekomsten av mikrovaskulära komplikationer hos personer med typ 2-diabetes och lindra en redan befintlig diabetisk njursjukdoms svårighetsgrad jämfört med livsstilsbehandling «Lihavuusleikkaus saattaa vähentää tyypin 2 diabetesta sairastavien mikrovaskulaarikomplikaatioiden ilmaantuvuutta ja lievittää jo olemassa olevan diabeteksen munuaistaudin vaikeusastetta elintapahoitoon verrattuna.»B.
- Redan en viktminskning på tre kilogram som uppnåtts genom livsstilsförändringar kan minska risken för progressiv njursjukdom hos personer med typ 2-diabetes och övervikt eller fetma «Look AHEAD Research Group. Effect of a long-term b...»50.
ACE-hämmare, ARB-blockerare
- Angiotensinkonvertashämmare (ACE-hämmare) eller angiotensinreceptorblockerare (ARB) är de primära blodtrycksläkemedlen vid diabetisk njursjukdom «Kidney Disease: Improving Global Outcomes (KDIGO) ...»47.
- Vid diabetisk njursjukdom förebygger och minskar ACE-hämmare eller ARB-blockerare albuminuri och bromsar försämringen av njurarnas filtreringsfunktion «Diabeteksen munuaistaudissa ACE:n estäjät tai ATR:n salpaajat ehkäisevät ja vähentävät albuminuriaa sekä hidastavat munuaisten suodatustoiminnan heikkenemistä.»A.
- ACE-hämmare och ARB-blockerare är till nytta även vid svår kronisk njursvikt (GFR under 30 ml/min) och användningen av dem får inte avbrytas i onödan «Batlle D, Ramagudu P, Soler MJ. Progress in retard...»51.
- Om kreatininhalten i serum är förhöjd i utgångsläget, ska ACE-hämmare eller ARB-blockerare
börja användas i liten dos och patienten ska övervakas med täta intervall. Kreatinin-
och kaliumhalten i serum ska bestämmas 1–2 veckor efter att behandlingen inletts,
liksom också efter att dosen ökats. En lindrig ökning av kreatininhalten i serum är
normal när behandlingen inleds och indikerar att den förbättrade njurfunktionen bibehålls
på längre sikt. För dessa patienter behöver användningen av ACE-hämmare eller ARB-blockerare
därför avbrytas endast om kreatininhalten i serum överstiger 30 % av utgångsvärdet
under de första 2 månaderna eller om hyperkalemi utvecklas «Bakris GL, Weir MR. Angiotensin-converting enzyme ...»52.
- Lindrig hyperkalemi, under 5,5 mmol/l, kräver i allmänhet inte att behandlingen avbryts, utan man kan försöka minska kaliumhalten med andra metoder, såsom med kostbegränsningar, minskning av dosen ACE-hämmare eller ARB-blockerare, diuretika eller hyperkalemiläkemedel (med kaliumbindare).
- Läkemedelsdoserna vid njursvikt beskrivs närmare i produktresuméerna och databasen Lääkkeet ja munuaiset «https://www.terveysportti.fi/apps/renbase/»3 (kräver åtkomsträtt).
- Nyare studier har visat att samtidig användning av ACE-hämmare och ARB-blockerare orsakar akut njurskada och rekommenderas därför inte. Se Avstå klokt-rekommendationen «RAS-järjestelmää lamaavien lääkkeiden yhdistelmä verenpainetaudissa»3. Undvik att kombinera ARB-blockerare eller reninhämmare med ACE-hämmare vid behandling av blodtryckspatienter.
- Användning av ACE-hämmare eller ARB-blockerare rekommenderas inte vid planerad graviditet eller under graviditet. Se Avstå klokt-rekommendationen «ACE-estäjät ja ATR-salpaajat raskauden aikana»4. Behandla inte en diabetiker med ACE-hämmare eller ARB-blockerare under graviditet. Användningen av dessa läkemedel ska avslutas redan när en graviditet planeras eller senast när graviditet konstateras.
SGLT2-hämmare
- För personer med diabetisk njursjukdom och typ 2-diabetes rekommenderas natrium- och
glukostransportörprotein 2 (SGLT2)-hämmare, om eGFR är >= 20 ml/min/1,73 m2 «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, «American Diabetes Association Professional Practic...»33.
- SGLT2-hämmare (dapagliflozin, empagliflozin, kanagliflozin) minskar risken för att njurskador ska förvärras hos personer med typ 2-diabetes och kronisk njursjukdom med cirka 30–40 % «SGLT2 inhibitors appear to reduce the composite outcome of kidney disease progression or renal or cardiovascular death and risk of sustained eGFR decrease by approximately 30-40 % in patients with type 2 diabetes and chronic kidney disease.»A.
- Användningen av SGLT2-hämmare kan fortsätta tills dialysbehandling inleds «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16.
- När användningen av SGLT2-hämmare inleds eller dosen ändras behövs ingen rutinmässig uppföljning av eGFR (jfr ACE-hämmare eller ARB-blockerare), fastän eGFR skulle ha minskat.
- SGLT2-hämmare har dessutom konstaterats minska risken för akut njurskada med cirka 20 % hos personer med typ 2-diabetes oberoende av eGFR-nivån.
- SGLT2-hämmare minskar risken för hyperkalemi med cirka 10–20 % hos personer med typ 2-diabetes som löper stor risk för artärsjukdom eller som också lider av kronisk njursjukdom. SGLT2-hämmare ökar inte risken för hypokalemi.
- Användning av SGLT2-hämmare rekommenderas inte vid behandling av kronisk njursjukdom hos personer med typ 1-diabetes, på grund av risken för ketoacidos.
GLP-1-receptoragonister
- Receptoragonister av glukagonliknande peptid 1 (GLP-1) minskar mängden albuminuri och förvärring av albuminurin hos personer med typ 2-diabetes «Kristensen SL, Rørth R, Jhund PS, ym. Cardiovascul...»53, «Mann JFE, Ørsted DD, Brown-Frandsen K, ym. Liraglu...»54, «Marso SP, Bain SC, Consoli A, ym. Semaglutide and ...»55.
- GLP-1-receptoragonister, särskilt semaglutid, minskar incidensen för att patienter med typ 2-diabetes och kronisk njursjukdom dör i njursjukdom (njursjukdom i slutskedet, minst 50 % nedsatt eGFR-nivå jämfört med utgångsläget eller dödsfall på grund av njursjukdom eller hjärt- och kärlsjukdom). I njursjukdomens slutskede ingår dialysbehandling, njurtransplantation och en bestående minskning av eGFR under värdet 15 ml/min/1,73 m2 «Glucagon-like peptide 1 (GLP-1) receptor agonists, especially semaglutide, reduce clinically important kidney events including kidney replacement therapy, a persistent eGFR of <15 ml/min/1.73 m2, at sustained reduction in eGFR by at least 50%, or death in patients with type 2 diabetes.»A.
- GLPr-1-receptoragonister kan användas upp till eGFR-värdet 15 ml/min/1,73 m2 hos personer med typ 2-diabetes.
GIP/GLP-1-dubbelreceptoragonist
- Tirzepatid minskar mängden albuminuri, men eGFR-nivån förändras inte (SURPASS 1–5) «Heerspink HJL, Sattar N, Pavo I, ym. Effects of ti...»56. I detta skede (5.2.2025) har det ännu inte publicerats randomiserade kontrollerade undersökningar gällande diabetisk njursjukdom, där dödlighet i njursjukdom skulle vara det primära utfallet.
Finerenon
- Finerenonbehandling minskar risken för att njurskadan ska förvärras hos patienter med diabetes (albuminuri och hos en del patienter med minskad GFR) «Finerenone appears to reduce the composite kidney failure and risk of progression by approximately 15-30 % in patients with diabetic nephropathy (albuminuria) and type 2 diabetes.»A.
- Indikationen för finerenon är albuminurisk njursjukdom i samband med typ 2-diabetes.
- När finerenon inleds ska GFR vara minst 25 ml/min/1,73 m2 och kalium ska följas upp under behandlingen, se närmare i produktresumén.
- Finerenon rekommenderas att användas tillsammans med ACE-hämmare eller AT2-receptorblockerare.
- Finerenon används tillsammans med SGLT2-hämmare eller utan SGLT2-hämmare, om patienten
inte tål SGLT2-hämmare.
- Samtidig användning av finerenon och SGLT2-hämmaren empagliflozin minskar mängden albuminuri mer än separat användning av någondera «Agarwal R, Green JB, Heerspink HJL, ym. Finerenone...»57.
- Se bild Uppbromsning av progressionen av njursjukdom vid typ 2-diabetes «Tyypin 2 diabeteksen munuaistaudin etenemisen hidastaminen»3.

Tyypin 2 diabeteksen munuaistaudin etenemisen hidastaminen.
Särskilda situationer som ska beaktas i läkemedelsbehandlingen
- Det finns många läkemedel som förbättrar njursjukdomens prognos vid behandling av
personer med njursjukdom och typ 2-diabetes, och det blir vanligare att dessa läkemedel
används samtidigt.
- Det rekommenderas att man lägger till ett läkemedel åt gången i medicineringen och följer njurfunktionen med täta intervall (se bild «Tyypin 2 diabeteksen munuaistaudin etenemisen hidastaminen»3).
- ACE-hämmare, ARB-blockerare och finerenon kan öka risken för akut njurskada i samband med akut infektion och/eller uttorkning av kroppen.
- SGLT2-hämmare kan öka risken för (euglykemisk) ketoacidos och metformin för laktatacidos.
- Patienterna ska uppmanas att tillfälligt göra ett uppehåll med de nedan uppräknade
så kallade riskläkemedlen under en infektion som orsakar feber, kräkningar eller diarré,
under sjukhusvård eller före planerade operationer ("Sick Day Protocol") «Kidney Disease: Improving Global Outcomes (KDIGO) ...»16, https://www.rxfiles.ca/rxfiles/uploads/documents/SADMANS-Rx.pdf. Det är lättare
att komma ihåg riskläkemedlen med bokstavskombinationen MADMANS:
- M – metformin
- A – ACE-hämmare
- D – diuretika
- M – MRA, dvs. mineralkortikoidreceptorns antagonister (t.ex. finerenon och spironolakton)
- A – ARB-blockerare
- N – NSAID
- S – SGLT2-hämmare
- Läkemedel som förbättrar den totala prognosen samt prognosen för artärsjukdom eller njursjukdom ska inledas på nytt när patientens tillstånd har förbättrats.
Remittering för konsultation
- Vårdkedjorna utformas enligt de regionala resurserna.
- Konsultation med läkare i invärtes medicin eller nefrologi är motiverad, om det utvecklas ett differentialdiagnostiskt eller betydande behandlingsproblem, eGFR minskar (under 20–30 ml/min/1,73 m2) eller om den diabetiska njursjukdomen progredierar snabbt trots intensifierad behandling (eGFR minskar snabbt, U-AlbKre ökar över 180 mg/mmol eller det uppstår misstanke om nefrotiskt syndrom).
- I tilläggsmaterialet «Milloin on syytä epäillä diabeteksen munuaistaudin taustalla muuta munuaissairautta kuin diabeettista munuaistautia ja harkita biopsiaa»2 redogörs för när det finns anledning att överväga njurbiopsi.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finlands Nefrologförening
För mera information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Diabeteksen munuaistauti»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Peter Nyberg
Litteratur
Diabetisk njursjukdom. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finlands Nefrologförening. Helsingfors: Finska Läkarföreningen Duodecim, 2026 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»4
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- de Boer IH, Khunti K, Sadusky T, ym. Diabetes Management in Chronic Kidney Disease: A Consensus Report by the American Diabetes Association (ADA) and Kidney Disease: Improving Global Outcomes (KDIGO). Diabetes Care 2022;45(12):3075-3090 «PMID: 36189689»PubMed
- Jansson Sigfrids F, Groop PH, Harjutsalo V. Incidence rate patterns, cumulative incidence, and time trends for moderate and severe albuminuria in individuals diagnosed with type 1 diabetes aged 0-14 years: a population-based retrospective cohort study. Lancet Diabetes Endocrinol 2022;10(7):489-498 «PMID: 35489369»PubMed
- Mogensen CE, Christensen CK. Predicting diabetic nephropathy in insulin-dependent patients. N Engl J Med 1984;311(2):89-93 «PMID: 6738599»PubMed
- Mogensen CE, Christensen CK, Vittinghus E. The stages in diabetic renal disease. With emphasis on the stage of incipient diabetic nephropathy. Diabetes 1983;32 Suppl 2():64-78 «PMID: 6400670»PubMed
- Hovind P, Tarnow L, Rossing P, ym. Predictors for the development of microalbuminuria and macroalbuminuria in patients with type 1 diabetes: inception cohort study. BMJ 2004;328(7448):1105 «PMID: 15096438»PubMed
- Williams ME. Diabetic nephropathy: the proteinuria hypothesis. Am J Nephrol 2005;25(2):77-94 «PMID: 15746541»PubMed
- Molitch ME, DeFronzo RA, Franz MJ, ym. Nephropathy in diabetes. Diabetes Care 2004;27 Suppl 1():S79-83 «PMID: 14693934»PubMed
- Molitch ME, Steffes M, Sun W, ym. Development and progression of renal insufficiency with and without albuminuria in adults with type 1 diabetes in the diabetes control and complications trial and the epidemiology of diabetes interventions and complications study. Diabetes Care 2010;33(7):1536-43 «PMID: 20413518»PubMed
- Thorn LM, Gordin D, Harjutsalo V, ym. The Presence and Consequence of Nonalbuminuric Chronic Kidney Disease in Patients With Type 1 Diabetes. Diabetes Care 2015;38(11):2128-33 «PMID: 26310691»PubMed
- Helve J, Sund R, Arffman M, ym. Incidence of End-Stage Renal Disease in Patients With Type 1 Diabetes. Diabetes Care 2018;41(3):434-439 «PMID: 29263163»PubMed
- Niskanen LK, Penttilã I, Parviainen M, ym. Evolution, risk factors, and prognostic implications of albuminuria in NIDDM. Diabetes Care 1996;19(5):486-93 «PMID: 8732714»PubMed
- Spijkerman AM, Dekker JM, Nijpels G, ym. Microvascular complications at time of diagnosis of type 2 diabetes are similar among diabetic patients detected by targeted screening and patients newly diagnosed in general practice: the hoorn screening study. Diabetes Care 2003;26(9):2604-8 «PMID: 12941726»PubMed
- Metsärinne K, Bröijersen A, Kantola I, ym. High prevalence of chronic kidney disease in Finnish patients with type 2 diabetes treated in primary care. Prim Care Diabetes 2015;9(1):31-8 «PMID: 25066820»PubMed
- Hagnäs M, Sundqvist H, Jokelainen J, ym. The prevalence of chronic kidney disease and screening of renal function in type 2 diabetic patients in Finnish primary healthcare. Prim Care Diabetes 2020;14(6):639-644 «PMID: 32527663»PubMed
- Metsärinne K, Pietilä M, Kantola I, ym. The majority of type 2 diabetic patients in Finnish primary care are at very high risk of cardiovascular events: A cross-sectional chart review study (STONE HF). Prim Care Diabetes 2022;16(1):135-141 «PMID: 34972659»PubMed
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int 2024;105(4S):S117-S314 «PMID: 38490803»PubMed
- Writing Group for the CKD Prognosis Consortium, Grams ME, Coresh J, ym. Estimated Glomerular Filtration Rate, Albuminuria, and Adverse Outcomes: An Individual-Participant Data Meta-Analysis. JAMA 2023;330(13):1266-1277 «PMID: 37787795»PubMed
- Finne P, Groop PH, Arffman M, ym. Cumulative Risk of End-Stage Renal Disease Among Patients With Type 2 Diabetes: A Nationwide Inception Cohort Study. Diabetes Care 2019;42(4):539-544 «PMID: 30692239»PubMed
- THL. Munuaistautirekisteri. Taustaraportti 2023. https://repo.thl.fi/sites/laaturekisterit/munuaistautirekisteri/mtr_taustaraportti.pdf
- Andersen AR, Christiansen JS, Andersen JK, ym. Diabetic nephropathy in Type 1 (insulin-dependent) diabetes: an epidemiological study. Diabetologia 1983;25(6):496-501 «PMID: 6363177»PubMed
- Harjutsalo V, Maric C, Forsblom C, ym. Sex-related differences in the long-term risk of microvascular complications by age at onset of type 1 diabetes. Diabetologia 2011;54(8):1992-9 «PMID: 21509443»PubMed
- Misra S, Ke C, Srinivasan S, ym. Current insights and emerging trends in early-onset type 2 diabetes. Lancet Diabetes Endocrinol 2023;11(10):768-782 «PMID: 37708901»PubMed
- Tommerdahl KL, Shapiro ALB, Nehus EJ, ym. Early microvascular complications in type 1 and type 2 diabetes: recent developments and updates. Pediatr Nephrol 2022;37(1):79-93 «PMID: 33852054»PubMed
- Tommerdahl KL, Kendrick J, Nelson RG, ym. Youth versus adult-onset type 2 diabetic kidney disease: Insights into currently known structural differences and the potential underlying mechanisms. Clin Sci (Lond) 2022;136(21):1471-1483 «PMID: 36326718»PubMed
- ISPAD. 2024 Clinical Practice Consensus Guidelines. Shah A, Barrientos-Pérez M, Chang N, ym. Chapter 03: Type 2 Diabetes in Children and Adolescents. 05 Jun 2025. https://www.ispad.org/resource/icpcg-chapter-3-2024-pdf.html
- Jaimes EA, Zhou MS, Siddiqui M, ym. Nicotine, smoking, podocytes, and diabetic nephropathy. Am J Physiol Renal Physiol 2021;320(3):F442-F453 «PMID: 33459165»PubMed
- Todd JN, Dahlström EH, Salem RM, ym. Genetic Evidence for a Causal Role of Obesity in Diabetic Kidney Disease. Diabetes 2015;64(12):4238-46 «PMID: 26307587»PubMed
- Mohammedi K, Chalmers J, Herrington W, ym. Associations between body mass index and the risk of renal events in patients with type 2 diabetes. Nutr Diabetes 2018;8(1):7 «PMID: 29343817»PubMed
- Hill CJ, Cardwell CR, Maxwell AP, ym. Obesity and kidney disease in type 1 and 2 diabetes: an analysis of the National Diabetes Audit. QJM 2013;106(10):933-42 «PMID: 23696677»PubMed
- Parente EB, Mutter S, Thorn LM, ym. Relationship Between Abdominal Fatness and Onset and Progression of Albuminuria in Type 1 Diabetes. Diabetes Care 2023;46(3):e81-e82 «PMID: 36701210»PubMed
- Zhao Q, Yi X, Wang Z. Meta-Analysis of the Relationship between Abdominal Obesity and Diabetic Kidney Disease in Type 2 Diabetic Patients. Obes Facts 2021;14(4):338-345 «PMID: 34148035»PubMed
- Gordin D, Hiilesmaa V, Fagerudd J, ym. Pre-eclampsia but not pregnancy-induced hypertension is a risk factor for diabetic nephropathy in type 1 diabetic women. Diabetologia 2007;50(3):516-22 «PMID: 17216281»PubMed
- American Diabetes Association Professional Practice Committee. 11. Chronic Kidney Disease and Risk Management: Standards of Care in Diabetes-2025. Diabetes Care 2025;48(1 Suppl 1):S239-S251 «PMID: 39651975»PubMed
- Kussman MJ, Goldstein H, Gleason RE. The clinical course of diabetic nephropathy. JAMA 1976;236(16):1861-3 «PMID: 989537»PubMed
- Koye DN, Magliano DJ, Reid CM, ym. Risk of Progression of Nonalbuminuric CKD to End-Stage Kidney Disease in People With Diabetes: The CRIC (Chronic Renal Insufficiency Cohort) Study. Am J Kidney Dis 2018;72(5):653-661 «PMID: 29784612»PubMed
- Kramer HJ, Nguyen QD, Curhan G, ym. Renal insufficiency in the absence of albuminuria and retinopathy among adults with type 2 diabetes mellitus. JAMA 2003;289(24):3273-7 «PMID: 12824208»PubMed
- Inker LA, Eneanya ND, Coresh J, ym. New Creatinine- and Cystatin C-Based Equations to Estimate GFR without Race. N Engl J Med 2021;385(19):1737-1749 «PMID: 34554658»PubMed
- National Kidney Foundation. KDIGO 2012 clinical practice guideline for the evaluation and management of chronic kidney disease. Kidney Int Suppl 2013;3:1-150
- Groop PH, Thomas MC, Moran JL, ym. The presence and severity of chronic kidney disease predicts all-cause mortality in type 1 diabetes. Diabetes 2009;58(7):1651-8 «PMID: 19401416»PubMed
- Tangri N, Stevens LA, Griffith J, ym. A predictive model for progression of chronic kidney disease to kidney failure. JAMA 2011;305(15):1553-9 «PMID: 21482743»PubMed
- Tangri N, Grams ME, Levey AS, ym. Multinational Assessment of Accuracy of Equations for Predicting Risk of Kidney Failure: A Meta-analysis. JAMA 2016;315(2):164-74 «PMID: 26757465»PubMed
- ESC Clinical Practice Guidelines. ESC Guidelines for the management of cardiovascular disease in patients with diabetes. 15 Nov 2023, https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/CVD-and-Diabetes-Guidelines
- Chang AR, Lóser M, Malhotra R, ym. Blood Pressure Goals in Patients with CKD: A Review of Evidence and Guidelines. Clin J Am Soc Nephrol 2019;14(1):161-169 «PMID: 30455322»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 5.2.2025). Saatavilla internetissä: www.kaypahoito.fi
- The Task Force for diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and the European Association for the Study of Diabetes (EASD). 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J 2019; 00, 1-69. doi:10.1093/eurheartj/ehz486
- McEvoy JW, McCarthy CP, Bruno RM, ym. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J 2024;45(38):3912-4018 «PMID: 39210715»PubMed
- Kidney Disease: Improving Global Outcomes (KDIGO) Diabetes Work Group. KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease. Kidney Int 2022;102(5S):S1-S127 «PMID: 36272764»PubMed
- Baigent C, Landray MJ, Reith C, ym. The effects of lowering LDL cholesterol with simvastatin plus ezetimibe in patients with chronic kidney disease (Study of Heart and Renal Protection): a randomised placebo-controlled trial. Lancet 2011;377(9784):2181-92 «PMID: 21663949»PubMed
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Look AHEAD Research Group. Effect of a long-term behavioural weight loss intervention on nephropathy in overweight or obese adults with type 2 diabetes: a secondary analysis of the Look AHEAD randomised clinical trial. Lancet Diabetes Endocrinol 2014;2(10):801-9 «PMID: 25127483»PubMed
- Batlle D, Ramagudu P, Soler MJ. Progress in retarding the progression of advanced chronic kidney disease: Grouds for optimism. Kidney Int 2006;70:S40-4
- Bakris GL, Weir MR. Angiotensin-converting enzyme inhibitor-associated elevations in serum creatinine: is this a cause for concern? Arch Intern Med 2000;160(5):685-93 «PMID: 10724055»PubMed
- Kristensen SL, Rørth R, Jhund PS, ym. Cardiovascular, mortality, and kidney outcomes with GLP-1 receptor agonists in patients with type 2 diabetes: a systematic review and meta-analysis of cardiovascular outcome trials. Lancet Diabetes Endocrinol 2019;7(10):776-785 «PMID: 31422062»PubMed
- Mann JFE, Ørsted DD, Brown-Frandsen K, ym. Liraglutide and Renal Outcomes in Type 2 Diabetes. N Engl J Med 2017;377(9):839-848 «PMID: 28854085»PubMed
- Marso SP, Bain SC, Consoli A, ym. Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med 2016;375(19):1834-1844 «PMID: 27633186»PubMed
- Heerspink HJL, Sattar N, Pavo I, ym. Effects of tirzepatide versus insulin glargine on kidney outcomes in type 2 diabetes in the SURPASS-4 trial: post-hoc analysis of an open-label, randomised, phase 3 trial. Lancet Diabetes Endocrinol 2022;10(11):774-785 «PMID: 36152639»PubMed
- Agarwal R, Green JB, Heerspink HJL, ym. Finerenone with Empagliflozin in Chronic Kidney Disease and Type 2 Diabetes. N Engl J Med 2025;393(6):533-543 «PMID: 40470996»PubMed

