Antimikrobiella läkemedel vid behandling av tandrelaterade infektioner och vid förebyggandet av komplikationer
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Mikrobilääkkeet hammasperäisten infektioiden hoidossa ja komplikaatioiden ehkäisyssä «Mikrobilääkkeet hammasperäisten infektioiden hoidossa ja komplikaatioiden ehkäisyssä»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Inom tandvården kan antimikrobiella läkemedel dels användas profylaktiskt för att förhindra eventuella lokala eller systemiska infektionskomplikationer som beror på en åtgärd, eller en infektion i åtgärdsområdet, och dels vid akuta infektioner som stöd för den odontologiska vården.
- Största delen av de akuta infektionerna i mun- och käkområdet är tandrelaterade blandinfektioner, orsakade av aeroba eller anaeroba bakterier, som hör till munnens normala mikrobiom.
- Omsorgsfull daglig egenvård och regelbunden tandvård är de viktigaste faktorerna i förebyggandet av tandrelaterade infektioner.
- De flesta patienter behöver inte antimikrobiell profylax i samband med tandvård. Antimikrobiell profylax behövs inte vid åtgärder där incidensen för komplikationer är liten, som vid slemhinnebiopsi eller när man avlägsnar en infekterad tand hos en frisk patient.
- Antimikrobiell profylax är i huvudsak befogad före kirurgiska ingrepp i ett infekterat område. Läkemedlet ges som en engångsdos, 30–90 minuter före åtgärden.
- Som profylax används i första hand amoxicillin. Som profylax hos patienter som är allergiska mot penicillin (ingen anafylaxi) används i första hand cefalexin, och som profylax hos patienter som fått en anafylaktisk reaktion används clindamycin.
- Vid behandling av tandrelaterade infektioner är den primära åtgärden att behandla infektionshärden. Antimikrobiella läkemedel ska inte användas som ett alternativ till behandlingen av infektionshärden. Fördröjd eller otillräcklig behandling av infektionsorsaken kan leda till att infektionen sprids och blir livshotande.
- Vid misstanke om att det uppstått en tandrelaterad infektion ska patienten genast hänvisas till tandvård.
- När antimikrobiell läkemedelsbehandling används som tillägg till odontologisk behandling ska uppföljningen av patienten vara lika intensiv och noggrann som vid behandling utan antimikrobiella läkemedel. Om man har kunnat eliminera infektionens fokus, räcker det i allmänhet att man behandlar infektionen med antimikrobiella läkemedel under 3 – 5 dygn. Om symtomen inte lindras tydligt inom 3 dygn eller om de förvärras, ska man göra en brådskande ny bedömning.
- Läkemedel som i första hand används vid behandling av tandrelaterade infektioner är penicillin eller amoxicillin, vid behov tillsammans med metronidazol. Vid behandling av personer som är allergiska mot penicillin (ingen anafylaxi) används cefalexin i stället för penicillin. Clindamycin kan användas vid behandling av personer som fått en anafylaktisk reaktion av penicillin.
- I valet av antimikrobiella läkemedel beaktas infektionens svårighetsgrad, patientens infektionskänslighet och användning av antimikrobiella läkemedel under den senaste tiden.
Avgränsning av ämnet
- Rekommendationen behandlar användning av antimikrobiell profylax inom tandvården och antimikrobiell medicinering i samband med behandling av akuta tandrelaterade infektioner inom primärvården.
- Rekommendationen omfattar inte odontologiska åtgärder som vidtas vid behandling av tandinfektioner, och som nästan alltid prioriteras i behandlingen.
- Av lokala antiseptika behandlas i rekommendationen endast användning av klorhexidin.
- I rekommendationen behandlas inte lokal användning av antimikrobiella läkemedel vid behandling av muninfektioner.
- Rekommendationen omfattar inte förebyggande eller behandling av slemhinneinfektioner i munnen, spottkörtelinfektioner eller undersöknings- och behandlingslinjer för kroniska infektioner i mun- och käkområdet, eller käkfrakturer.
- Rekommendationerna om antimikrobiell läkemedelsprofylax vid bakteriell endokardit följer European Society of Cardiology, ESC rekommendation från 2023 «2023 ESC Guidelines for the management of endocard...»1.
- Rekommendationen omfattar inte behandling av tandrelaterade fjärrinfektioner.
Målsättning
- Syftet med rekommendationen är att
- uppdatera uppgifterna om användningen av antimikrobiell profylax inom tandvården och om antimikrobiell läkemedelsbehandling vid akuta infektioner i munnen
- vägleda vid valet av antimikrobiella läkemedel med hänsyn till patientens övriga sjukdomar och behandlingen av dem
- främja en ändamålsenlig användning av antimikrobiella läkemedel i tandvården.
Målgrupp
- Målgrupper för rekommendationen är
- tandläkare och läkare inom primärvården
- övriga yrkesutbildade personer inom hälso- och sjukvården.
Definitioner
- Med antimikrobiell läkemedelsprofylax avses systemisk antimikrobiell medicinering som ges före en åtgärd, och med vilken man strävar efter att antingen förhindra att det uppstår en infektion i det område som åtgärdas, att infektionen förvärras, eller att det utvecklas en generaliserad infektion, såsom sepsis eller en fjärrinfektion.
- Vid antimikrobiell läkemedelsbehandling har har man redan konstaterat den infektion som är föremål för behandlingen.
- Med empirisk antimikrobiell behandling avses behandling som ges utan mikrobiologisk diagnos, utgående från erfarenhetsbaserad information och det lokala resistensläget.
- Riktad behandling med antimikrobiella läkemedel grundar sig på en mikrobiologisk diagnos.
- Med en akut infektion i munområdet avses i denna rekommendation en plötslig infektion vars viktigaste symtom är smärta och svullnad, och som kan vara förknippad med generella infektionssymtom, såsom feber.
- Ett lokalt antiseptikum är ett ytligt använt kemiskt ämne eller en blandning som minskar mängden mikrober.
Incidensen av tandrelaterade infektioner
- Lindriga tandrelaterade infektioner är påtagligt vanliga inom primärvården, men man känner inte till deras exakta incidens.
- Incidensen av allvarliga tandrelaterade infektioner som kräver sjukhusvård (tabell «Kännetecken på allvarlig infektion....»1, indikationer för remittering till sjukhus) är enligt olika undersökningar 5,4–11,1/100 000/år. Incidensen har ökat under de senaste 20 åren «Meisgeier A, Pienkohs S, Dürrschnabel F, ym. Risin...»2, «Robertson DD, Smith AJ. Significant increase in ho...»3.
- Personer som insjuknat i tandrelaterad infektion som kräver sjukhusvård är oftast vuxna, som i övrigt är friska «Furuholm J, Rautaporras N, Uittamo J, ym. Health s...»4, «Velhonoja J, Lääveri M, Soukka T, ym. Deep neck sp...»5.
- Tandrelaterade infektioner som kräver sjukhusvård är sällsynta hos barn.
| Undersökning av patienten | Vårdas inom primärvården | Indikationer för remittering till sjukhus |
|---|---|---|
| Anamnes | Inga kroniska sjukdomar | Sjukdom eller medicinering som ökar risken för komplikationer i samband med en infektion:
patienter som har avsevärt ökad infektionsrisk (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) |
| Allmäntillstånd | Normalt | Feber Hög pulsfrekvens Lågt blodtryck Sjukdomskänsla Avvikande yrsel eller trötthet Störning i medvetandegraden |
| Inspektion och palpation | Lokal svullnad, lindrig rodnad eller hetta | Ökad svullnad Sväljnings-, tal- eller andningssvårigheter Ökande rodnad/hudreaktion Akut infektion som framskrider trots ändamålsenlig behandling |
| Öppning av munnen | Normal eller något begränsad | Tydligt begränsad |
Komplikationer och dödlighet vid tandrelaterade infektioner
- Största delen av de spridda infektionerna i käkområdet samt av de djupa halsinfektionerna är tandrelaterade «Chow A. Infections of the oral cavity, neck and h...»6, «Velhonoja J, Lääveri M, Soukka T, ym. Deep neck sp...»5, «Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7.
- I ett finländskt material konstaterades komplikationer i samband med 22 % av de djupa halsinfektionerna, och dödligheten i en djup halsinfektion var 1,4 % «Velhonoja J, Lääveri M, Soukka T, ym. Deep neck sp...»5. I ett annat finländskt material som endast omfattade tandrelaterade infektioner som krävde sjukhusvård utvecklades en fjärrinfektion eller någon annan allvarlig infektionskomplikation hos 8 % av patienterna, och dödligheten var 1 % «Furuholm J, Uittamo J, Rautaporras N, ym. Streptoc...»8. Till exempel vid endokardit är olika neurologiska komplikationer, såsom hjärninfarkter, betydligt vanligare än dödligheten. Hjärninfarkter orsakar ofta en bestående försämring av funktionsförmågan «García-Cabrera E, Fernández-Hidalgo N, Almirante B...»9.
- Svåra kroniska sjukdomar och sådana sjukdomar och behandlingar som försämrar immunförsvaret ökar dödligheten vid tandrelaterade infektioner «Furuholm J, Rautaporras N, Uittamo J, ym. Health s...»4, «Lee JJ, Hahn LJ, Kao TP, ym. Post-tooth extraction...»10, «Seppänen L, Lauhio A, Lindqvist C, ym. Analysis of...»11.
Etiologi för akuta tandrelaterade infektioner
- En akut tandrelaterad infektion kan utgå från
- En apikal parodontit som omger tandrotens spets «Hampaan ytimen tulehduksen keskeiset käsitteet»1, «Ylijoki S, Suuronen R, Jousimies-Somer H, ym. Diff...»12, «Søndenbroe R, Markvart M, Cort ID, ym. Patients wi...»13
- Apikal parodontit är den vanligaste orsaken till akuta tandrelaterade infektioner «Furuholm J, Uittamo J, Rautaporras N, ym. Are ther...»14, «Mahmoodi B, Weusmann J, Azaripour A, ym. Odontogen...»15.
- Vanligtvis börjar en infektion med pulpanekros, och med att mikrober sprider sig från rotkanalerna till periapikalområdet, vilket kan leda till en mer omfattande infektion.
- Tandrelaterade infektioner som kräver sjukhusvård utgår oftast från en apikal parodontit i en tand där rotbehandling ännu inte har inletts, eller där rotbehandling pågår «Furuholm J, Uittamo J, Rautaporras N, ym. Are ther...»14.
- En infektion i extraktionsområdet efter tandextraktion «Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7, «Ylijoki S, Suuronen R, Jousimies-Somer H, ym. Diff...»12, «Søndenbroe R, Markvart M, Cort ID, ym. Patients wi...»13
- Vanligtvis finns det redan en infektion i området som breder ut sig efter tandextraktionen.
- En infektion i vävnaderna kring en tand som bryter fram, dvs. perikoronit «Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7, «Ylijoki S, Suuronen R, Jousimies-Somer H, ym. Diff...»12, «Søndenbroe R, Markvart M, Cort ID, ym. Patients wi...»13
- En sjukdom i tändernas stödjevävnader, dvs. tandlossningssjukdom eller parodontit
«Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7
- Akuta infektioner i tändernas stödjevävnader är
- parodontal abscess som vanligen orsakas av obehandlad kronisk parodontit, men sällan av främmande föremål «Melnick, P, Takei, H. Diagnosis and Management of ...»16, «Herrera D, Roldán S, González I, ym. The periodont...»17, «Herrera D, Retamal-Valdes B, Alonso B, ym. Acute p...»18 (se även God medicinsk praxis-rekommendationen Parodontit «Parodontit»2 ja «Parodontaalisten absessien luokittelu»2)
- nekrotiserande parodontala sjukdomar «Herrera D, Retamal-Valdes B, Alonso B, ym. Acute p...»18
- endo-periolesion «Herrera D, Retamal-Valdes B, Alonso B, ym. Acute p...»18 (se även God medicinsk praxis-rekommendationen Parodontit «Parodontit»2 och «Endo-paroleesioiden luokittelu»3).
- Akuta infektioner i tändernas stödjevävnader är
- En tandskada «Flores MT, Andersson L, Andreasen JO, ym. Guidelin...»19, «Flores MT, Andersson L, Andreasen JO, ym. Guidelin...»20, «Flores MT, Malmgren B, Andersson L, ym. Guidelines...»21, «Hinckfuss SE, Messer LB. An evidence-based assessm...»22.
- I käkområdet kan en infektion även utgå från en käkfraktur «Andreasen JO, Jensen SS, Schwartz O, ym. A systema...»23 eller en kirurgisk åtgärd, såsom insättning av tandimplantat «Esposito M, Grusovin MG, Worthington HV. Intervent...»24.
Mikrobiologi
- Variga infektioner i munnen är vanligen blandinfektioner orsakade av bakterier som hör till munnens normala mikrobiom «Furuholm J, Uittamo J, Rautaporras N, ym. Streptoc...»8, «Siqueira JF Jr, Rôças IN. Microbiology and treatme...»25.
- De vanligaste patogenerna vid variga infektioner i munområdet är viridans-streptokocker, anaeroba gramnegativa stavar, såsom arterna Prevotella, Fusobacterium och Porphyromonas, samt av anaeroba kocker arterna Parvimonas och Veillonella «Furuholm J, Uittamo J, Rautaporras N, ym. Streptoc...»8, «Herrera D, Retamal-Valdes B, Alonso B, ym. Acute p...»18, «Siqueira JF Jr, Rôças IN. Microbiology and treatme...»25.
- Tandrelaterade abscesser är oftast blandinfektioner, orsakade av viridans-streptokocker och anaeroba gramnegativa stavar. Av viridans-streptokockerna kopplas särskilt Streptococcus anginosus-gruppen samman med allvarliga tandrelaterade infektioner «Furuholm J, Uittamo J, Rautaporras N, ym. Streptoc...»8.
- I sällsynta fall kan patogenen vara Staphylococcus aureus, betahemolytisk streptokock eller aerob gramnegativ stav (t.ex. arten Klebsiella). I en nyligen gjord inhemsk undersökning konstaterades båda dessa endast i 1 procent av de tandrelaterade infektionerna som krävde sjukhusvård «Furuholm J, Uittamo J, Rautaporras N, ym. Streptoc...»8 Eftersom de är sällsynta behöver de inte rutinmässigt omfattas av de antimikrobiella läkemedlen vid empirisk behandling.
- Vid munrelaterade fjärrinfektioner har flera olika bakteriearter konstaterats «Lou Y, Sun Z, Ma H, ym. Odontogenic infections in ...»26, «Lee JJ, Hahn LJ, Kao TP, ym. Post-tooth extraction...»27. De vanligaste fynden är munnens streptokocker, vilka har rapporterats i 40–65 % av de fjärrinfektioner som tolkats vara munrelaterade «Parahitiyawa NB, Jin LJ, Leung WK, ym. Microbiolog...»28. Fusobakterier är de näst vanligaste fynden «Parahitiyawa NB, Jin LJ, Leung WK, ym. Microbiolog...»28. Vid endokarditer är viridans-streptokocker det vanligaste munrelaterade fyndet, och därför ska de alltid omfattas av endokarditprofylax «Delgado, V, Marsan, N, de Waha, S ym. ESC Scientif...»29. I övrigt finns det ingen information om hur en viss bakterie i munnen kan associeras med olika fjärrinfektioner.
- Vid nekrotiserande parodontala sjukdomar anses spiroketer och andra anaerober ha en central roll «Listgarten M, Socransky, S. Ultrastructural charac...»30, «Loesche WJ, Syed SA, Laughon BE, ym. The bacteriol...»31, «Gmür R, Wyss C, Xue Y, ym. Gingival crevice microb...»32, «Herrera D, Retamal-Valdes B, Alonso B, ym. Acute p...»18.
Känslighet för antimikrobiella läkemedel
- Känsligheten för V-penicillin förenat med metronidazol är fortfarande god hos centrala
patogener vid variga infektioner i munområdet i Finland «Rihtniemi L, Tjäderhane L, Kotiranta A ym. Juurika...»33, «Hjelm K, Seppänen L, Richardson R. Hammasperäisten...»34. Se känslighetsstatistik för Helsingfors och Nyland «https://diagnostiikka.hus.fi/mikrobiologian-herkkyystilastot»1.
- Känsligheten för clindamycin och makrolider (t.ex. azitromycin) ska följas upp, och användningen av dem kräver övervägande, eftersom man också har fått indikationer om större resistens mot munnens mikrober, särskilt streptokocker, och dåligt behandlingssvar «Rihtniemi L, Tjäderhane L, Kotiranta A ym. Juurika...»33. Se känslighetsstatistik för Helsingfors och Nyland «https://diagnostiikka.hus.fi/mikrobiologian-herkkyystilastot»1.
- Bakteriernas känslighet för antimikrobiella läkemedel har försämrats kraftigt globalt sett, och i en nyligen utgiven rapport anser Världshälsoorganisationen WHO att det är ett av de största hoten mot folkhälsan «WHO; Antimicrobial resistance: A global report on ...»35, «WHO: Antimicrobial resistance, 2023. https://www.w...»36. Ett viktigt sätt att bekämpa spridningen av antimikrobiell resistens är att använda antimikrobiella läkemedel endast i situationer där de med största sannolikhet är till hjälp «Tamma PD, Cosgrove SE. Addressing the Appropriaten...»37, «Maunuksela T, Huovinen P, Vuopio J. Suomessa käyte...»38.
Predisponerande faktorer
- Faktorer som ökar risken för för lokal spridning av tandrelaterade infektioner och
gör infektionerna vanligare är:
- oskötta tänder och en tanduppsättning i dåligt skick «Velhonoja J, Lääveri M, Soukka T, ym. Risk factors...»39, «Aksoy A, Demirkıran BB, Bora A, ym. Comprehensive ...»40, «Opitz D, Camerer C, Camerer DM, ym. Incidence and ...»41, «Seppänen L, Lemberg KK, Lauhio A, ym. Is dental tr...»42
- en infektion i en kindtand i underkäken «Furuholm J, Rautaporras N, Uittamo J, ym. Health s...»4
- rökning, riklig alkoholkonsumtion och droganvändning «Furuholm J, Rautaporras N, Uittamo J, ym. Health s...»4, «Aksoy A, Demirkıran BB, Bora A, ym. Comprehensive ...»40
- svåra kroniska sjukdomar, sjukdomar och behandlingar som försämrar immunförsvaret, psykiatriska sjukdomar, demens, över 60 års ålder «Dou K, Shi Y, Yang B, ym. Risk factors for life-th...»43, «Grubeck-Loebenstein B, Wick G. The aging of the im...»44, «Velhonoja J, Lääveri M, Soukka T, ym. Deep neck sp...»5 samt diabetes «Diabetes may increase the risk of severe infection complications of dental origin, and the length of hospital stay.»C. Se även tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2.
- Stress, nedsatt immunförsvar (t.ex. avancerad HIV, akut leukemi), dålig munhygien, tobaksrökning och undernäring kan leda till ökad risk för nekrotiserande parodontalsjukdomar «Albandar JM. Aggressive and acute periodontal dise...»45, «Herrera D, Retamal-Valdes B, Alonso B, ym. Acute p...»18.
| Ökad infektionsrisk | Avsevärt ökad infektionsrisk |
|---|---|
| Det finns inga direkta bevis på hur de faktorer som presenteras i tabellen påverkar
hur stor infektionsrisken är, och experternas uppfattning om risken varierar. Risken
ska bedömas från fall till fall. Patienter med ökad infektionsrisk vårdas i allmänhet inom primärvården, och användningen av antimikrobiell profylax övervägs utgående från hur allvarlig infektionen i åtgärdsområdet är och hur invasiv åtgärden är. Patienter som har avsevärt ökad infektionsrisk ska i allmänhet inte vårdas inom primärvården utan konsultation av den behandlande läkaren inom den specialiserade sjukvården. * För dessa patienter rekommenderar European Society of Cardiology (ESC) antimikrobiell profylax för att förebygga endokardit i samband med åtgärder som orsakar bakteriemi (se «Delgado, V, Marsan, N, de Waha, S ym. ESC Scientif...»29). Antimikrobiell profylax ska också övervägas för patienter som har genomgått en kateterburen korrigering av mitralklaffen eller trikuspidalklaffen (MitraClip eller TriClip). För dessa patienter rekommenderar ESC att munhälsan upprätthålls kontinuerligt genom daglig egenvård och genom individuellt planerad regelbunden professionell vård (se även avsnittet Förebyggande åtgärder «A1»2). |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
- När behovet av tandvård inte är brådskande, kan man i vissa fall minska risken för infektionskomplikationer genom att flytta tidpunkten för behandlingen (t.ex. genom att vidta åtgärder efter den postoperativa karenstiden eller genom att beakta tidpunkten för läkemedel som doseras sällan och som ökar infektionsrisken).
- Om patienten har avsevärt ökad infektionsrisk
- ska man avhålla sig från åtgärder, om de inte är särskilt viktiga eller brådskande. Detta är fallet till exempel när en obehandlad tand medför en större risk än behandlingen av den (t.ex. känd ökad infektionskänslighet i takt med att cancerbehandlingarna framskrider).
- behandlingen riktas i huvudsak endast mot tydliga fokuständer.
Förebyggande åtgärder
- Omsorgsfull daglig egenvård (rengöring av tänderna två gånger per dag) och regelbunden tandvård är de viktigaste faktorerna för att förebygga tandrelaterade infektioner «Delgado, V, Marsan, N, de Waha, S ym. ESC Scientif...»29.
- För att förhindra munrelaterade fjärr- och allmäninfektioner rekommenderas att infektioner i munområdet behandlas före operationer där man sätter in ett främmande föremål i kroppen (hjärtklaff, led- eller kärlprotes), före öppna hjärtoperationer och organtransplantationer samt innan man påbörjar en kraftig immunsuppressiv läkemedelsbehandling «Yamagata K, Onizawa K, Yanagawa T, ym. A prospecti...»46, «Bergmann OJ. Oral infections and septicemia in imm...»47, «Melkos AB, Massenkeil G, Arnold R, ym. Dental trea...»48, «Elad S, Raber-Durlacher JE, Brennan MT, ym. Basic ...»49, «Delgado, V, Marsan, N, de Waha, S ym. ESC Scientif...»29 och regelbundet efter sådana.
- Det är också viktigt att behandla infektioner i munnen före strålbehandling i käkområdet och innan man börjar använda läkemedel mot benskörhet (t.ex. denosumab, bisfosfonater), särskilt när läkemedel används vid cancersjukdomar «Elad S, Raber-Durlacher JE, Brennan MT, ym. Basic ...»49, «Bamias A, Kastritis E, Bamia C, ym. Osteonecrosis ...»50, «Dodson TB. The Frequency of Medication-related Ost...»51. Det är också viktigt att behandla muninfektioner regelbundet efter att man har påbörjat strålbehandling och medicinering.
- En effektiv behandling av infektioner i munnen hos patienter som annars är friska – inga långtidssjukdomar eller medicineringar som ökar risken för orala infektioner (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) – skulle avsevärt minska behovet av antimikrobiella läkemedel i samband med tandvård.
Diagnostik
- Diagnostiken grundar sig på en omsorgsfull anamnes, heltäckande klinisk undersökning av patienten och radiologisk bilddiagnostik «Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7.
- Om patienten visar tecken på en spridd infektion, allmänna symtom eller en allvarlig kronisk sjukdom, görs dessutom laboratorieundersökningar som har en central roll med tanke på infektionen och den kroniska sjukdomen.
Anamnes
- I anamnesen är det viktigt att man beaktar bland annat:
- kroniska sjukdomar och medicinering av dem (se tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2)
- graviditet och amning
- läkemedelsallergier
- tidigare användning av antimikrobiella läkemedel
- tandinfektionens symtomhistoria
- vidtagna åtgärder.
Klinisk diagnos
- Symtomen på en plötslig tandrelaterad infektion varierar från en obehaglig känsla till kraftig smärta och från lindrig svullnad till svårigheter att öppna munnen och svälja samt till förträngning av luftvägarna. Intraoral svullnad syns inte nödvändigtvis utåt «Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7, «Siqueira JF Jr, Rôças IN. Microbiology and treatme...»25 (se även tabell «Kännetecken på allvarlig infektion....»1).
- Den infekterade tanden kan vara tugg- och knackningsöm och kännas hög. Tandens rörlighet kan ha ökat, tandköttet kan vara ömt och svullet, och det kan komma blod eller var ur tandköttsfickorna.
- Den intraorala och yttre svullnaden och dess omfattning undersöks genom palpering, och man ser efter en eventuell skillnad mellan höger och vänster sida, i munbotten genom att man palperar med båda händerna.
- Andra symtom och fynd kan vara feber, lokalt förstorade lymfkörtlar eller ömhet och illaluktande andedräkt [ «Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7, «Herrera D, Roldán S, González I, ym. The periodont...»17, «Siqueira JF Jr, Rôças IN. Microbiology and treatme...»25 (se även tabell «Kännetecken på allvarlig infektion....»1).
- Svårigheter att svälja, tala, öppna munnen, vända på huvudet och andas, svullnad i
halsen, hög feber samt snabbt tilltagande symtom är tecken på allvarlig infektion
(tabell «Kännetecken på allvarlig infektion....»1).
- Redan om ett av symtomen förekommer, är det i allmänhet motiverat att remittera patienten till den specialiserade sjukvårdens akutmottagning för bedömning.
- När man bedömer infektionens svårighetsgrad ska man också beakta eventuella läkemedel som påverkar den kliniska bilden (t.ex. den febernedsättande effekten hos smärtstillande läkemedel).
- Också lindriga allmänna symtom kan vara tecken på en spridd infektion. Man bör överväga remittering till en enhet inom den specialiserade sjukvården för mun- och käksjukdomar, särskilt om patienten har ökad infektionsrisk på grund av sjukdom eller medicinering.
- Hos en neutropenisk patient kan de lokala infektionssymtomen vara lindriga, fastän det skulle vara fråga om en redan spridd infektion. Därför ska man i bedömningen av infektionens svårighetsgrad särskilt hos neutropeniska patienter beakta feber och andra allmänna symtom som det eventuella enda tecknet på en allvarlig infektion.
- Vid nekrotiserande parodontalsjukdomar finns det tre alltid förekommande drag: ulcerös och nekrotisk tandköttspapill, tandkött som lätt börjar blöda, och smärta. Såren kan vara täckta av en gulaktigt vit eller gråaktig beläggning «Klokkevold, PR, Carranza, FA. Acute Gingival Infec...»52.
- Vid differentialdiagnostik av tandrelaterade infektioner ska man beakta ett brett spektrum av andra inflammatoriska och neoplastiska förändringar och sjukdomar, såsom svalginfektioner, sinuit, spottkörtelinfektioner, lymfadenit och mononukleos. Se även God medicinsk praxis-rekommendationerna Muncancer «Muncancer»3, Visdomständer «Visdomständer»4, Tandfyllning «Tandfyllning»5, Parodontit «Parodontit»2 och Smärta och funktionsstörningar i tuggorganen «Smärta och funktionsstörningar i käksystemet (TMD)»6.
Radiologiska undersökningar
- Inom primärvården är panoramatomografi av tanduppsättningen (PTG) och intraorala röntgenbilder de primära undersökningarna «Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa...»7. I vissa fall behövs också andra bilddiagnostiska undersökningar.
- Vid snabbt framskridande infektioner kan det vara ont om röntgenfynd tydande på osteit.
Laboratorieundersökningar
- Vid misstanke om en allvarlig infektion kan man komplettera informationen i anamnesen
och den kliniska undersökningen genom att fastställa blodstatus (leukocyter) och C-reaktivt
protein (CRP) i serum.
- CRP-halten över 50 mg/l eller leukocytmängden över 10 x 109/l indikerar allvarlig sjukdom «Furuholm J, Rautaporras N, Uittamo J, ym. Health s...»4, «Póvoa P, Almeida E, Moreira P, ym. C-reactive prot...»53.
- Hos patienter med allmänna symtom (försämrat allmäntillstånd, sepsis eller feber) tas dessutom blododlingsprov två gånger innan man påbörjar behandling med antimikrobiella läkemedel «HUS. Mikrobilääke-hoito-opas. 2024. https://www.hu...»54.
- Också om antimikrobiell medicinering påbörjas empiriskt vid en akut infektion rekommenderas
mikrobprovtagning innan antimikrobiell medicinering inleds om
- patienten visar tecken på allvarlig infektion (tabell «Kännetecken på allvarlig infektion....»1)
- patienten har en långvarig sjukdom eller medicinering som avsevärt ökar infektionsrisken (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2)
- infektionen persisterar eller förvärras trots en odontologisk behandling som normalt anses vara effektiv.
- I mikrobprovet bör man identifiera centrala patogener för muninfektioner och andra allvarliga sjukdomsalstrare, och fastställa deras känslighet för antimikrobiella läkemedel «Siqueira JF Jr, Rôças IN. Microbiology and treatme...»25, «Furuholm J, Uittamo J, Rautaporras N, ym. Streptoc...»8, «Herrera D, Retamal-Valdes B, Alonso B, ym. Acute p...»18. Medicinering med antimikrobiella läkemedel riktas vid behov enligt fynden med beaktande av patientens kliniska tillstånd.
Antimikrobiella läkemedel inom tandvården
Allmänt
- Största delen av patienterna behöver inte antimikrobiella läkemedel i samband med tandvård.
- Indikationerna för antimikrobiella läkemedel inom tandvården är (tabell «Indikationer för profylax vid olika åtgärder specificerade enligt patientens infektionsrisk
(se tabell ). Profylax används dessutom alltid om man har planerat att inleda antimikrobiell
läkemedelsbehandling efter en åtgärd....»3, «Indikationerna för antimikrobiell läkemedelsbehandling specificerade enligt infektionens
svårighetsgrad och patientens allmänhälsa....»5)
- engångsprofylax för att förebygga infektionskomplikationer
- blodiga åtgärder, speciellt om de når till benytan
- på basis av infektionsgraden i åtgärdsområdet, patientens allmäntillstånd och åtgärdens art
- behandling av akut infektion som tillägg till odontologisk behandling
- engångsprofylax för att förebygga infektionskomplikationer
- Användningen av antimikrobiella läkemedel ska, baserat på åtgärden eller patientens
infektionsrisk, begränsas till situationer där man har orsak att anta att användningen
är till nytta.
- Antimikrobiella läkemedel ska inte användas som smärtstillande läkemedel ( «https://www.kaypahoito.fi/hoi50103»2 och «https://www.duodecimlehti.fi/duo16798»3).
- När man bedömer infektionsrisken ska den risk som patientens samtliga sjukdomar och medicineringar medför beaktas som en helhet.
- Man ska säkra de antimikrobiella läkemedlenas lämplighet för patienten med hänsyn
till bland annat allergier, interaktioner, graviditet, amning och eventuellt förändrad
läkemedelsmetabolism. Se bland annat:
- Användning av läkemedel vid kronisk njursvikt (Renbase) «https://www.terveysportti.fi/apps/renbase»4
- Användning av läkemedel vid leversvikt (Heparbase) «https://www.terveysportti.fi/apps/heparbase/»5
- Läkemedelsinteraktioner och biverkningar (Riskbase, Inxbase) «https://www.terveysportti.fi/apps/interaktio/»6
- Användning av läkemedel under graviditet och amning (Gravbase, Lactbase) «https://www.terveysportti.fi/apps/raim/»7
- Man bör ta reda på vilka antimikrobiella läkemedel patienten har fått under den senaste
månaden, och om hen har utsatts för, eller bär, multiresistenta mikrober. Risken för
att resistenta stammar väljs och berikas ska beaktas i valet av läkemedel.
- Det antimikrobiella läkemedel som patienten fått under den föregående månaden är inte nödvändigtvis effektivt på grund av förändringar i mikrobiomet. Alltså ersätts till exempel V-penicillin vid behov med amoxicillin och amoxicillin med cefalexin eller clindamycin i sådana situationer.
- Vid behandling av bärare av multiresistenta mikrober (t.ex. MRSA, ESBL) framhävs behovet av att undvika onödig användning av antimikrobiella läkemedel för att skydda det normala mikrobiomet «Anttila, V-J. Moniresistentit bakteerit. Helsinki...»55, «Anttila, V-J. MRSA (metisilliinille resistentti St...»56.
- Man ska undvika onödig bredspektrig antimikrobiell läkemedelsbehandling som gynnar utvecklingen av antimikrobiell resistens och främjar uppkomsten av dysbios.
- Den antimikrobiella medicineringen ska vara tillräcklig, men så smalspektrig och kortvarig
som möjlig.
- Användningen av antimikrobiella läkemedel orsakar störningar i det normala mikrobiomet (dysbios) överallt i kroppen «Kirchner M, Mafura M, Hunt T, ym. Antimicrobial re...»57, «Zaura E, Brandt BW, Teixeira de Mattos MJ, ym. Sam...»58.
- Längre behandling med antimikrobiella läkemedel orsakar större förändringar i det normala mikrobiomet än kort behandling «Abeles SR, Jones MB, Santiago-Rodriguez TM, ym. Mi...»59.
- Redan en engångsdos amoxicillin förändrar mikrobiomet och gör att det väljs ut resistenta streptokocker i munnen «Khalil D, Hultin M, Rashid MU, ym. Oral microflora...»60.
- Till de kliniskt synliga biverkningarna av antimikrobiella läkemedel hör bland annat tarminflammation Clostridioides difficile och jästsvampinfektioner på slemhinnorna.
- En kur med munsköljmedel som innehåller klorhexidin kan vara till nytta som tillägg
till ett systemiskt antimikrobiellt läkemedel, men ersätter inte det antimikrobiella
läkemedlet «Ugwumba CU, Adeyemo WL, Odeniyi OM, ym. Preoperati...»61, «Duvall NB, Fisher TD, Hensley D, ym. The comparati...»62, «Barbosa M, Prada-López I, Álvarez M, ym. Post-toot...»63, «Maharaj B, Coovadia Y, Vayej AC. A comparative stu...»64.
- Sköljning med klorhexidin före en åtgärd minskar förekomsten av bakteriemi, men den har ensamt mindre effekt än ett systemiskt antimikrobiellt läkemedel «Barbosa M, Prada-López I, Álvarez M, ym. Post-toot...»63, «Arteagoitia I, Rodriguez Andrés C, Ramos E. Does c...»65.
Kontraindikationer
- Kontraindikationerna för antimikrobiell läkemedelsprofylax och -behandling är
- allmänna absoluta och relativa kontraindikationer för läkemedelsbehandling (t.ex. allergi mot läkemedlet eller mot en annan beståndsdel i preparatet, interaktioner med andra läkemedel som patienten använder, avvikande läkemedelsmetabolism orsakad av kroniska sjukdomar eller behandlingen av dem eller annan interaktion)
- tidigare kraftig antibiotikadiarré (Clostridioides difficile-diarré), särskilt under de föregående månaderna. Om användningen av antimikrobiella läkemedel likväl bedöms vara befogad, ska en infektionsläkare konsulteras.
- under graviditet och amning är tetracykliner kontraindicerade, men penicillinderivat kan användas
- akut pulpit, där symtomen inte lättar med antimikrobiell läkemedelsbehandling «Mikrobilääkehoidoista ei ilmeisesti ole hyötyä eikä sitä suositella äkillisen pulpiitin hoidossa.»C.
Principer för antimikrobiell profylax
- Största delen av patienterna behöver inte antimikrobiell profylax i samband med tandvårdsåtgärder.
- Profylax kan behövas på grund av infektionsgraden i åtgärdsområdet, åtgärdens art
eller patientens allmänhälsa (se tabellerna «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen
). ...»2 ja «Indikationer för profylax vid olika åtgärder specificerade enligt patientens infektionsrisk
(se tabell ). Profylax används dessutom alltid om man har planerat att inleda antimikrobiell
läkemedelsbehandling efter en åtgärd....»3 samt bild «Hammasperäisen infektion hoidon periaatteet»1).
- Patienter med infektionsrisk kan grovt indelas i två grupper. I tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2 finns exempel på läkemedelsbehandling och underliggande sjukdomar hos patienter i båda grupperna.
- I första hand används engångsprofylax som tas cirka 60 (30–90) minuter före en åtgärd.
- Profylaxen ska i tillräcklig grad täcka de viktigaste infektionspatogenerna till tandrelaterade infektioner i åtgärdsområdet och de viktigaste patogenerna till fjärrinfektioner i varje patientgrupp (se avsnittet Mikrobiologi «A2»3) «Furuholm J, Uittamo J, Rautaporras N, ym. Streptoc...»8, «Siqueira JF Jr, Rôças IN. Microbiology and treatme...»25. Hit hör alltid munnens streptokocker.
- Munnens mikrober kan spontant, eller i samband med ett ingrepp i infektionskällan, orsaka en lokal infektionskomplikation «Seppänen L, Lemberg KK, Lauhio A, ym. Is dental tr...»42 eller en fjärrinfektion på en annan plats i kroppen «Rajasuo A, Nyfors S, Kanervo A, ym. Bacteremia aft...»66, «Kinane DF, Riggio MP, Walker KF, ym. Bacteraemia f...»67, «Lou Y, Sun Z, Ma H, ym. Odontogenic infections in ...»68, «Thornhill MH, Gibson TB, Yoon F, ym. Antibiotic Pr...»69, «Delgado, V, Marsan, N, de Waha, S ym. ESC Scientif...»29
- Utöver infektionskänsligheten påverkar åtgärdsområdets infektionsgrad och åtgärdens omfattning och svårighetsgrad risken för lokala infektionskomplikationer. Det har påvisats särskilt i samband med kirurgiska åtgärder som berör visdomständer «Arteagoitia I, Diez A, Barbier L, ym. Efficacy of ...»70, «Lacasa JM, Jiménez JA, Ferrás V, ym. Prophylaxis v...»71, «Halpern LR, Dodson TB. Does prophylactic administr...»72, «Lee JY, Do HS, Lim JH, ym. Correlation of antibiot...»73, «Chuang SK, Perrott DH, Susarla SM, ym. Risk factor...»74, «Mikrobilääkeprofylaksi ilmeisesti vähentää terveiden potilaiden viisaudenhammaskirurgian infektiokomplikaatioita 66 % ja lisää lievien, ohimenevien haittavaikutusten esiintyvyyttä.»B.
- Antimikrobiell läkemedelsprofylax behövs inte när man extraherar en icke-infekterad tand som inte kräver osteotomi om patienten är frisk «Mikrobilääkeprofylaksi ei ole tarpeen terveen potilaan infektoitumattoman hampaan poistossa, jossa ei tarvita osteotomiaa.»A.
- Antimikrobiell läkemedelsprofylax hindrar inte att friska patienter förlorar ett implantat i ett tidigt skede «Toimenpidettä edeltävästi annettu mikrobilääkeprofylaksi ei estä terveiden henkilöiden implantin varhaista menettämistä.»A.
- Profylax med antimikrobiella läkemedel verkar att minska förekomsten av bakteriemi «Amoxicillin 2 g p.o.»B.
- Åtgärder som omfattar tänder och slemhinna, liksom också daglig egenvård, orsakar bakteriemi «Sonbol H, Spratt D, Roberts GJ, ym. Prevalence, in...»75, «Mougeot FK, Saunders SE, Brennan MT, ym. Associati...»76, «Tomás I, Diz P, Tobías A, ym. Periodontal health s...»77, «Zhang W, Daly CG, Mitchell D, ym. Incidence and ma...»78.
- Tandvårdsåtgärder i det infekterade området orsakar i alla fall en större tillfällig förekomst av bakterier i blodet än egenvård «Lucas VS, Gafan G, Dewhurst S, ym. Prevalence, int...»79, «Lockhart PB, Brennan MT, Sasser HC, ym. Bacteremia...»80. Tandköttsinflammation och parodontit leder i alla fall till att egenvård och avlägsnande av biofilm åstadkommer en ökad förekomst och längre varaktighet av bakterier i blodet, jämfört med en situation där tandköttsinflammation inte förekommer «Forner L, Larsen T, Kilian M, ym. Incidence of bac...»81. Av olika behandlingsåtgärder förekommer bakteriemi oftast i samband med tandextraktion och näst vanligast vid parodontologisk instrumentering «Martins CC, Lockhart PB, Firmino RT, ym. Bacteremi...»82. Även andra invasiva åtgärder som skadar slemhinnan orsakar bakteriemi «Martins CC, Lockhart PB, Firmino RT, ym. Bacteremi...»82.
- Med tanke på risken för en fjärrinfektion är andelen bakterier i blodet och i synnerhet patientens infektionskänslighet centrala faktorer «Shelburne SA, Sahasrabhojane P, Saldana M, ym. Str...»83, «Whimbey E, Kiehn TE, Brannon P, ym. Clinical signi...»84.
- Profylax med antimikrobiella läkemedel rekommenderas för patienter med hög risk för endokardit, och enligt övervägande för andra patienter med en sjukdom eller medicinering som ökar risken för infektionskomplikationer (se tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2 och bild «Hammasperäisen infektion hoidon periaatteet»1. Rekommendationen följer ESC:s rekommendation om profylax vid bakteriell endokardit «Delgado, V, Marsan, N, de Waha, S ym. ESC Scientif...»29, «Laine, J, Ryödi, E. Bakteeriendokardiitin ehkäisy ...»85.
- Forskningsbevisen för att antimikrobiell läkemedelsprofylax är effektiv för andra än ovan nämnda infektionskomplikationer eller fjärrinfektioner är motstridiga «Cahill TJ, Harrison JL, Jewell P, ym. Antibiotic p...»86, «Sperotto F, France K, Gobbo M, ym. Antibiotic Prop...»87, «Thornhill MH, Gibson TB, Yoon F, ym. Endocarditis,...»88, «Rutherford SJ, Glenny AM, Roberts G, ym. Antibioti...»89, «Vähäsarja, N. 2023. Antibiotic prophylaxis in dent...»90, «Rademacher WMH, Walenkamp GHIM, Moojen DJF, ym. An...»91, «Thornhill MH, Crum A, Rex S, ym. Analysis of Prost...»92, «McGregor JC, Wilson GM, Gibson G, ym. The effect o...»93.
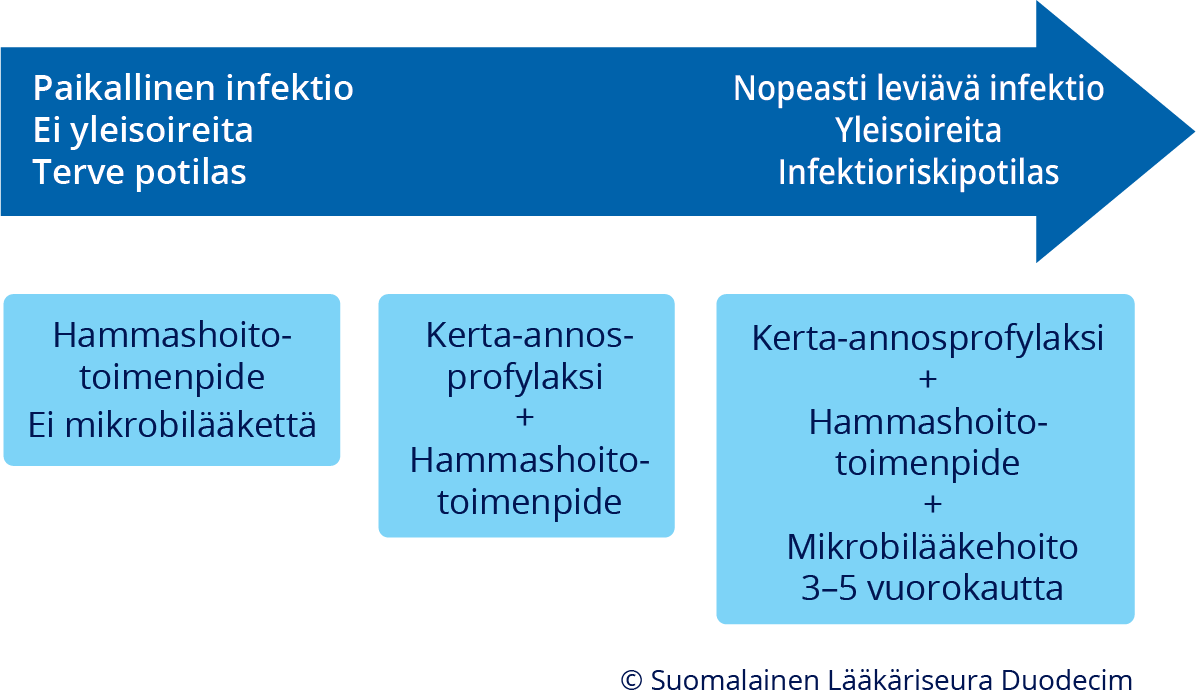
Hammasperäisen infektion hoidon periaatteet.
Hammasperäisten infektioiden hoidossa mikrobilääkehoito on toissijainen, eikä sen aloittamisella voi perustella hammaslääketieteellisen hoidon lykkäämistä. Useimmat potilaat eivät tarvitse mikrobilääkeprofylaksia tai -hoitoa hammasperäisen infektion hoidon yhteydessä. Jos mikrobilääkitystä tarvitaan, se aloitetaan ennen hammashoitotoimenpidettä kerta-annosprofylaksilla.
© Suomalainen Lääkäriseura Duodecim
Indikationer för antimikrobiell profylax
- Profylax behövs i regel inte i samband med följande undersöknings- eller behandlingsåtgärder:
- undersökning av mun och tänder
- mätning av tandköttsfickor
- reparativ och annan korrigerande vård
- supragingival borttagning av biofilm och tandsten
- rotfyllning
- ortodontisk behandling
- utprovning av tandprotes
- vanlig borttagning av icke-infekterad tand hos en frisk patient
- sedvanlig insättning av enstaka implantat eller sedvanlig parodontal kirurgi hos en frisk patient
| Ingen ökad infektionsrisk (frisk) |
|---|
| Tandextraktion i samband med abscess (permanenta tänder) Invasivt ingrepp i benvävnad, till exempel kirurgisk tandextraktion förknippad med en betydande riskfaktorer (det finns en lokal infektion i området, till exempel perikoronit, om man borrar i ben (osteotomi), tanden ligger djupt inbäddad i benet, om det uppkommer omfattande eventuellt hematom i vävnaden) |
| Ökad infektionsrisk |
Behandlingsåtgärder som orsakar bakteriemi i följande patientgrupper:
|
Hos andra patienter med förhöjd infektionsrisk används profylax på samma sätt som
hos friska patienter. Dessutom ska man överväga användning med hänsyn till patientens
risk för infektionskomplikationer, infektionsgraden i åtgärdsområdet samt åtgärdens
invasivitet, varaktighet, svårighetsgrad och omfattning. Profylax kan krävas i samband
med
|
| Avsevärt ökad infektionsrisk |
| Invasiva undersöknings- och vårdåtgärder i samband med tandvård. |
Genomförande av antimikrobiell profylax
- Engångsprofylax ges oralt cirka 60 minuter (30–90 minuter) före en åtgärd «Ren YF, Malmstrom HS. Effectiveness of antibiotic ...»94. Patienter med avsevärt förhöjd infektionsrisk får vid behov profylax intravenöst under sjukhusförhållanden.
- Vid oral antimikrobiell profylax ska man i första hand använda läkemedel som absorberas
väl via munnen, med vilka man uppnår goda halter i målvävnaden, och som har god känslighet.
- För att förebygga tandrelaterade infektionskomplikationer används i första hand amoxicillin, och för personer som är allergiska mot penicillin (ingen anafylaxi) första generationens cefalosporin antingen ensamt eller tillsammans med metronidazol «Terveysportti. Lääkkeet ja hinnat 2025. https://ww...»95. Se även anvisningarna för olika medicinska specialiteter i rekommendationstexten (mikrobiella läkemedel inom mun- och käkkirurgi «A3»4, endodonti «A4»5, parodontologi «A5»6, behandling av tandtrauma «A6»7 och hos barn «A7»8).
- Det primära alternativet för patienter som fått en anafylaktisk allergisk reaktion av läkemedel i penicillingruppen är clindamycin. Moxifloxacin kan övervägas om clindamycin inte är lämpligt (se även avsnittet Genomförande av antimikrobiell läkemedelsbehandling «A8»9). Rekommenderad antimikrobiell profylax anges i tabell «Primära antimikrobiella läkemedel vid engångsprofylax....»4.
| Risk | Primärt | Vid penicillinallergi (annan än anafylaktisk reaktion) | Vid penicillinallergi (anafylaktisk reaktion) | |
|---|---|---|---|---|
| * Metronidazol 400 mg i kombination med engångsprofylax övervägs från fall till fall.
I allmänhet är det nödvändigt för patienter med ökad och avsevärt ökad infektionsrisk
i de fall då åtgärden utförs i ett varigt område, det finns misstanke om att infektionen
spridit sig lokalt, patienten har allmänsymtom eller när antimikrobiell läkemedelsbehandling
fortsätter med kombinationsmedicinering. ** Vid endokarditprofylax är cefalexindosen för vuxna 2 g enligt European Society of Cardiologys (ESC) rekommendation «2023 ESC Guidelines for the management of endocard...»1. *** Om clindamycin inte lämpar sig för användning, kan azitromycin eller claritromycin användas sekundärt vid endokarditprofylax enligt ESC rekommendation: dosen för vuxna är 500 mg och dosen för barn 15 mg/kg (max. dosen för barn är 500 mg) «2023 ESC Guidelines for the management of endocard...»1. Av dessa alternativ rekommenderas azitromycin för gravida. |
||||
| Anknyter till åtgärden (tabell «Indikationer för profylax vid olika åtgärder specificerade enligt patientens infektionsrisk
(se tabell ). Profylax används dessutom alltid om man har planerat att inleda antimikrobiell
läkemedelsbehandling efter en åtgärd....»3) eller i samband med ökad infektionsrisk (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) |
Vuxna | Amoxicillin* 2 g |
Cefalexin** 1,5 g |
Clindamycin*** 600 mg |
| Barn | Amoxicillin 50 mg/kg (max. dos 2 g) |
Cefalexin 50 mg/kg (max. dos 1,5 g) |
Clindamycin 20 mg/kg (max. dos 600 mg) |
|
| Patienter med avsevärt ökad infektionsrisk (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) | Vuxna och barn | Medicinering oralt eller intravenöst, den specialiserade sjukvården Vård inom primärvården endast efter att man konsulterat behandlande läkare. |
||
Principer för antimikrobiell läkemedelsbehandling
- Vid behandling av en tandrelaterad infektion är det primära kirurgisk behandling av infektionshärden (tandextraktion, öppnande av böld och vid behov kanalisering), instrumentering av rotkanalen eller annan mekanisk rengöring. Enbart antimikrobiell medicinering räcker inte för att behandla en infektion «Seppänen L, Lemberg KK, Lauhio A, ym. Is dental tr...»42, «Brennan MT, Runyon MS, Batts JJ, ym. Odontogenic s...»96, «Rautaporras N, Uittamo J, Furuholm J, ym. Severe i...»97.
- Behandling med antimikrobiella läkemedel är i allmänhet inte nödvändig om infektionen kan behandlas effektivt lokalt, om det inte finns några tecken på att infektionen spridit sig lokalt eller på en generaliserad infektion, och om patientens infektionsrisk inte har ökat.
- Behovet av antimikrobiell läkemedelsbehandling i samband med akut behandling av en tandrelaterad infektion bedöms utgående från patientens allmänna symtom, andra sjukdomar (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2), främmande föremål i kroppen, infektionsgraden och blodcirkulationen i åtgärdsområdet, och åtgärdens art och omfattning (tabell «Indikationerna för antimikrobiell läkemedelsbehandling specificerade enligt infektionens svårighetsgrad och patientens allmänhälsa....»5).
- Det antimikrobiella läkemedel som väljs ska täcka de munmikrober som sannolikt har orsakat infektionen i åtgärdsområdet, och som kan bidra till att det uppstår en fjärrinfektion (se avsnittet Mikrobiologi «A2»3).
Indikationer för antimikrobiell läkemedelsbehandling
- Indikationerna för antimikrobiell läkemedelsbehandling i samband med akuta tandrelaterade infektioner presenteras i tabell «Indikationerna för antimikrobiell läkemedelsbehandling specificerade enligt infektionens svårighetsgrad och patientens allmänhälsa....»5.
| Alltid, om patienten har allmänna symtom eller en infektion som sprids snabbt |
Tandextraktion eller annan behandlingsåtgärd av akut infektion, då tanden är förknippad
med abscess
|
| Ska övervägas som tillägg till rotbehandling om patienten har ökad eller avsevärt ökad infektionsrisk vid apikal parodontit |
| Ska övervägas som tillägg till lokal behandling av nekrotiserande parodontala sjukdomar |
Genomförande av antimikrobiell läkemedelsbehandling
- Antimikrobiell läkemedelsbehandling av en tandrelaterad infektion inleds cirka 60 minuter (30–90 minuter) «Ren YF, Malmstrom HS. Effectiveness of antibiotic ...»94 före odontologisk behandling av infektionskällan med engångsprofylax (tabell «Primära antimikrobiella läkemedel vid engångsprofylax....»4).
- Behandlingens längd ska bedömas individuellt utgående från infektionens svårighetsgrad, åtgärden, och förutsättningarna för att patientens vävnader läker. Om infektionshärden kan elimineras, infektionsfokus kan behandlas på ett tillfredsställande sätt och blodcirkulationen i vävnaderna är god räcker det i allmänhet med en behandling på 3–5 dygn «Ribeiro ED, de Santana IHG, Viana MRM, ym. Optimal...»98. Om symtomen inte tydligt lindras inom 3 dygn eller om symtomen förvärras, behövs en ny bedömning omgående.
- V-penicillin som det enda antimikrobiella läkemedlet räcker i allmänhet för att behandla en frisk patient «Cooper L, Stankiewicz N, Sneddon J, ym. Indication...»99 då infektionsfokus är begränsat till alveolarkammen och den odontologiska behandlingen har varit framgångsrik. Om infektionshärden inte genast kan behandlas på ett tillfredsställande sätt, det finns tecken på att infektionen spritt sig lokalt eller om patienten har allmänna symtom, behandlas patienten förutom med V-penicillin också med metronidazol (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6).
- Allvarliga infektionskomplikationer utvecklas oftast från periapikala infektioner i de nedre kindtänderna «Furuholm J, Uittamo J, Rautaporras N, ym. Are ther...»14, vilket man ska beakta vid beslut om antimikrobiell medicinering.
- Vid behandling av allvarligare infektioner hos patienter med ökad eller avsevärt ökad infektionsrisk, (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) eller patienter som nyligen fått flera penicillinkurer, är det primära valet amoxicillin, antingen ensamt eller i kombination med metronidazol eller klavulansyra (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6). Om patienten är överkänslig för penicillin (ingen anafylaxi), ersätts V-penicillin med första generationens cefalosporin (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6). I behandlingen av en person som fått en anafylaktisk reaktion av penicillin används i första hand clindamycin. Vid behandling av allvarliga infektioner hos patienter som är allergiska mot penicillin, kan man i specialfall använda moxifloxacin. Moxifloxacin har rapporterats ge ett bättre terapisvar än clindamycin «Cachovan G, Böger RH, Giersdorf I, ym. Comparative...»100. Moxifloxacin ska ändå användas bara efter särskilt övervägande på grund av eventuella biverkningar, och även för att bevara effekten vid läkemedlets andra primära indikationer.
- Det primära läkemedlet för barn är amoxicillin, vid behov i kombination med metronidazol. Vid behandling av personer som är allergiska mot penicillin ersätts amoxicillin med cefalexin (ingen anafylaxi av penicillin). För personer som fått en anafylaktisk reaktion av penicillin är clindamycin det primära alternativet. Moxifloxacin lämpar sig inte för barn. Se tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6.
- Beträffande parodontala infektioner, se punkten Antimikrobiella läkemedel inom parodontologi «A5»6 i rekommendationen.
- Kortvarig användning av munsköljmedel som innehåller klorhexidin är ofta motiverad i samband med odontologisk behandling som tillägg till ett systemiskt antimikrobiellt läkemedel.
| Primärt | Allergiska mot penicillin (annan än anafylaktisk reaktion) |
Allergiska mot penicillin (anafylaktisk reaktion) |
||
|---|---|---|---|---|
| * Metronidazol kombinerat med antimikrobiell läkemedelsbehandling övervägs från fall
till fall. I allmänhet är det nödvändigt när infektionshärden inte omedelbart kan
behandlas på ett tillfredsställande sätt, om man misstänker att infektionen spritt
sig lokalt utanför alveolarkammen, eller när patienten har allmänna symtom. ** Om kombinationsbehandling med V-penicillin och metronidazol inte är möjlig, kan amoxicillin-klavulansyra med dosen 500 (125) mg x 3 användas som alternativ medicinering. |
||||
| Friska patienter och patienter med ökad infektionsrisk (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) |
Vuxna | V-penicillin 1 milj. IU x 3–4 +/- metronidazol* 400 mg x 3** | cefalexin 500 mg x 3 +/- metronidazol* 400 mg x 3 | clindamycin 300 mg x 4 |
| Barn | Friska: amoxicillin 50 mg/kg/dygn fördelat på 3 doser (maximidos 1 500 mg/dygn) Patienter med förhöjd infektionsrisk: amoxicillin 50 mg/kg/dygn +/- metronidazol* 22,5 mg/kg/dygn fördelat på 3 doser (maximidos 1200 mg/dygn) eller amoxicillin-klavulansyra 50 (12,5) mg/kg/dygn fördelat på 3 doser (maximal dos 2 800 (400) mg/dygn) |
Friska: cefalexin 50 mg/kg/dygn fördelat på 3 doser (maximidos 1 500 mg/dygn) Patienter med förhöjd infektionsrisk: cefalexin 50 mg/kg/dygn +/- metronidazol* 22,5 mg/kg/dygn fördelat på 3 doser (maximidos 1 200 mg/dygn) |
clindamycin 20 mg/kg/dygn fördelat på 4 doser (maximidos 1 200 mg/dygn) | |
| Patienter med avsevärt ökad infektionsrisk (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) |
Vuxna och barn | Medicinering oralt eller intravenöst, den specialiserade sjukvården Behandling inom primärvården endast efter konsultation av den behandlande läkaren |
||
Rekommendationer för olika medicinska specialiteter
Antimikrobiella läkemedel vid mun- och käkkirurgi
Profylax
- Mikrobiell läkemedelsprofylax behövs inte vid kirurgiska åtgärder i ett infekterat område hos en frisk patient, där incidensen av komplikationer är liten (t.ex. slemhinnebiopsi och vanlig tandextraktion) «Mikrobilääkeprofylaksi ei ole tarpeen terveen potilaan infektoitumattoman hampaan poistossa, jossa ei tarvita osteotomiaa.»A.
- Vid mun- och käkkirurgiska åtgärder ska man prioritera engångsprofylax, och den ska
riktas med hänsyn till patientens infektionskänslighet, infektionsgraden i åtgärdsområdet
och åtgärdens svårighetsgrad, samt patientens antimikrobiella läkemedelshistoria.
Infektionsrisken i åtgärdsområdet ökas också av strålbehandling i området, särskilt
i höga doser, och av antiresorptiva läkemedel. Risken för käkbensnekros orsakad av
antiresorptiva läkemedel är beroende av dosen.
- Antimikrobiell läkemedelsprofylax som getts strax före eller direkt efter en åtgärd verkar förebygga lokala infektionskomplikationer vid visdomstandkirurgi, och öka förekomsten av lindriga övergående biverkningar (t.ex. gastrointestinal irritation och eksem) «Mikrobilääkeprofylaksi ilmeisesti vähentää terveiden potilaiden viisaudenhammaskirurgian infektiokomplikaatioita 66 % ja lisää lievien, ohimenevien haittavaikutusten esiintyvyyttä.»B. På grund av ökade biverkningar och det växande resistensproblemet ska behovet av profylax övervägas enligt patientens immunsvar, infektionsnivån i åtgärdsområdet och åtgärdens svårighetsgrad. I översikten hittades inga tydliga bevis på att tidpunkten för administreringen av antimikrobiella läkemedel (strax före åtgärden, genast efter åtgärden eller båda) skulle ha betydelse för utvecklingen av en lokal infektionskomplikation efter åtgärden.
- Antimikrobiell läkemedelsprofylax har ingen effekt på tidiga infektionskomplikationer vid insättning av tandimplantat «Toimenpidettä edeltävästi annettu mikrobilääkeprofylaksi ei estä terveiden henkilöiden implantin varhaista menettämistä.»A.
- Det finns inte tillräcklig vetenskaplig evidens på effekten av antimikrobiell profylax som ges i samband med andra invasiva mun- och käkkirurgiska åtgärder (t.ex. endodontisk kirurgi och lokala bentransplantat), men profylax kan antas minska infektionskomplikationerna på samma sätt som vid tandextraktion «Lindeboom JA, Frenken JW, Valkenburg P, ym. The ro...»101, «Lindeboom JA, Tuk JG, Kroon FH, ym. A randomized p...»102.
- Om antimikrobiell medicinering anses nödvändig efter en åtgärd på grund av åtgärdens art eller en infektion i operationsområdet, rekommenderas korta kurer (1–3 dagar).
- De primära alternativen för antimikrobiella läkemedel som doseras oralt är då:
- Vuxna:
- V-penicillin 1 milj. IU x 3–4
- cefalexin 500 mg x 3 (penicillinallergi, ingen anafylaktisk reaktion)
- doxycyklin startdos 100 mg x 2, därefter 100 mg x 1 eller clindamycin 300 mg x 4 (anafylaxi av penicillin)
- Barn:
- amoxicillin 50 mg/kg/dygn fördelat på 3 doser
- cefalexin 50 mg/kg/dygn fördelat på 3 doser (penicillinallergi, ingen anafylaxi)
- clindamycin 20 mg/kg/dygn fördelat på 4 doser (anafylaxi av penicillin)
- Vuxna:
Behandling av en akut infektion
- Vid behandling av en tandrelaterad infektion är det viktigt att man avlägsnar infektionskällan. Behandlingen omfattar, förutom öppning av den eventuella bölden, också tandextraktion eller öppning av rotkanalerna. Enbart antimikrobiell medicinering räcker inte för att behandla en infektion «Seppänen L, Lemberg KK, Lauhio A, ym. Is dental tr...»42, «Brennan MT, Runyon MS, Batts JJ, ym. Odontogenic s...»96.
- Antimikrobiell läkemedelsbehandling av en tandrelaterad infektion inleds cirka 60 minuter (30–90 minuter) före den odontologiska behandlingen av infektionskällan med en profylaktisk engångsdos (tabell «Primära antimikrobiella läkemedel vid engångsprofylax....»4).
- Behandlingens längd ska bedömas individuellt utgående från åtgärden och förutsättningarna för att patientens vävnader läker. Om infektionshärden kan öppnas och blodcirkulationen i vävnaderna är god, räcker det vanligtvis med en 3–5 dygn lång behandling. Det är motiverat att använda antiseptiskt munvatten som tillägg till det systemiska antimikrobiella läkemedlet.
- De läkemedel som används vid behandling av en akut infektion finns sammanställda i tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6.
Antimikrobiella läkemedel vid endodonti
Profylax
- Antimikrobiell läkemedelsprofylax används inte i samband med rotbehandling hos en frisk patient. Profylax ger ingen nytta i behandlingen av akut pulpit «Mikrobilääkehoidoista ei ilmeisesti ole hyötyä eikä sitä suositella äkillisen pulpiitin hoidossa.»C, och den hindrar inte att en symtomfri apikal parodontit blir akut i samband med öppning och utvidgning av rotkanalerna «Penisilliini tai amoksisilliini ei ehkäise oireettoman apikaalisen parodontiitin akutisoitumista juurikanavien avauksen ja laajennuksen yhteydessä.»B.
- Vid rotbehandling ska engångsprofylax prioriteras, och vid valet av profylax ska man beakta patientens infektionsbenägenhet, åtgärdsområdets infektionsgrad och patientens antimikrobiella läkemedelshistoria.
- Användning av kofferdam i samband med rotbehandling rekommenderas «http://www.kaypahoito.fi/nak08716»8, eftersom den minskar risken för att rotkanalen kontamineras. Man ska ändå beakta, att insättning av kofferdam kan orsaka betydande bakteriemi, särskilt om tandköttet runt tanden är inflammerat «Sonbol H, Spratt D, Roberts GJ, ym. Prevalence, in...»75.
- Behandling med antimikrobiella läkemedel har i allmänhet inte påvisats inverka på smärtan eller infektionsgraden efter rotbehandlingsåtgärder «Penisilliini tai amoksisilliini ei ehkäise oireettoman apikaalisen parodontiitin akutisoitumista juurikanavien avauksen ja laajennuksen yhteydessä.»B.
Behandling av en akut infektion
- Pulpit (se tilläggsmaterialet «Hampaan ytimen tulehduksen keskeiset käsitteet»1):
- Tandpulpan är åtminstone delvis vital, vilket förhindrar att mikrober fortplantar sig och sprids i kroppen «Segura-Egea JJ, Gould K, Şen BH, ym. Antibiotics i...»103.
- Behandling med antimikrobiella läkemedel verkar inte vara till nytta och rekommenderas inte vid behandling av akut pulpit «Mikrobilääkehoidoista ei ilmeisesti ole hyötyä eikä sitä suositella äkillisen pulpiitin hoidossa.»C. Se Avstå klokt-rekommendationen «Mikrobilääkkeet äkillisen pulpiitin hoidossa»5. Antimikrobiella läkemedel rekommenderas inte vid behandling av akut pulpit.
- Som behandling ges i första hand korrigerande tandvård eller pulpaextraktion som efterföljs av rotbehandling.
- Primär akut apikal parodontit:
- Antimikrobiella läkemedels effekt vid behandling av primär akut apikal parodontit har inte undersökts.
- Eftersom det vid primär akut apikal parodontit fortfarande finns vital vävnad i rotkanalen, åtminstone i rotens yttersta tredjedel, kan den till sin infektionsgrad jämföras med pulpit. Det finns således inga indikationer för antimikrobiell läkemedelsbehandling «Segura-Egea JJ, Gould K, Şen BH, ym. Antibiotics i...»103.
- Sekundär akut apikal parodontit (se tilläggsmaterialet «Hampaan ytimen tulehduksen keskeiset käsitteet»1):
- Den primära behandlingen är att avlägsna inflammationssekret via tandens rotkanaler eller med incision. Tandextraktion kan också komma i fråga.
- Infektionen finns i tandens rotkanal, där det i detta skede inte finns någon blodcirkulation kvar. Infektionen kan således inte nås med systemisk antimikrobiell läkemedelsbehandling, och den ska inte behandlas enbart med antimikrobiella läkemedel «Segura-Egea JJ, Gould K, Şen BH, ym. Antibiotics i...»103, «Matthews DC, Sutherland S, Basrani B. Emergency ma...»104.
- Med antimikrobiell läkemedelsbehandling uppnås i allmänhet ingen extra nytta som tillägg till dränering i behandlingen av eller i smärtlindringen av infektioner hos friska patienter «Juurikanavien avauksen ja laajennuksen jälkeen aloitetusta mikrobilääkehoidoista ei ilmeisesti ole hyötyä äkillisen apikaalisen parodontiitin hoidossa.»B. Se Avstå klokt-rekommendationen «Mikrobilääkkeet äkillisen apikaalisen parodontiitin hoidossa»6. Antimikrobiella läkemedel rekommenderas inte för behandling av akut apikal parodontit utan allmänna symtom hos patienter med god allmänhälsa.
- Om patienten har allmänna symtom (t.ex. feber, illamående, se tabell «Kännetecken på allvarlig infektion....»1), bölden finns under käkvinkeln eller i näs-ögonområdet eller om patienten har cellulit, progressiv diffus svullnad eller trismus, ska patienten ges antimikrobiell medicinering (tabell «Kännetecken på allvarlig infektion....»1 och «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6), fastän inflammationssekretet kan avlägsnas via tanden eller med hjälp av incision (eller helst båda vägarna) eller genom tandextraktion «Segura-Egea JJ, Gould K, Şen BH, ym. Antibiotics i...»103, «Matthews DC, Sutherland S, Basrani B. Emergency ma...»104. Patienter med symtom som tyder på allvarlig infektion ska remitteras till akutmottagningen inom den specialiserade sjukvården. Antimikrobiell medicinering är ofta också befogad i behandlingen av en patient utan allmänsymtom med ökad eller avsevärt ökad infektionsrisk (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6).
- Kort behandling med antimikrobiella läkemedel ska övervägas för att stödja rotbehandlingen, om patienten på grund av kronisk sjukdom eller behandling av en kronisk sjukdom har nedsatt vävnadsrespons och ökad eller avsevärt ökad infektionsbenägenhet (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6). Om möjligt, ska patienter med infektionsrisk behandlas först när patienten är mindre infektionsbenägen.
- Det har publicerats flera undersökningar som jämför olika antimikrobiella läkemedel vid behandling av akut sekundär apikal parodontit. Gemensamt för dem är att man i allmänhet inte har kunnat påvisa effektskillnader mellan antimikrobiella läkemedel trots responsvariabeln. De flesta jämförelseundersökningarna av antimikrobiella läkemedel har metodiskt eller till sin rapportering varit sådana att eventuella skillnader i effekten inte kan konstateras på ett tillförlitligt sätt.
- I en finländsk undersökning «Rihtniemi L, Tjäderhane L, Kotiranta A ym. Juurika...»33 var V-penicillin tillsammans med metronidazol fortfarande effektivt i den empiriska antimikrobiella behandlingen av rotkanalsrelaterade infektioner. Även i en systematisk översikt var mikroberna i endodontiska infektioner känsliga för betalaktamer (penicillin, amoxicillin, cefalexin) «Lang PM, Jacinto RC, Dal Pizzol TS, ym. Resistance...»105. Särskilt för patienter med ökad infektionsrisk kan amoxicillin betraktas som det primära alternativet framom V-penicillin, eftersom det absorberas bättre och är effektivare mot enterokocker «Rihtniemi L, Tjäderhane L, Kotiranta A ym. Juurika...»33, (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6). En kombination av amoxicillin och klavulansyra kommer i fråga närmast om man misstänker amoxicillinresistenta anaerober eller stafylokocker. För patienter som fått en anafylaktisk allergisk reaktion av läkemedel i penicillingruppen är det primära alternativet clindamycin «Rihtniemi L, Tjäderhane L, Kotiranta A ym. Juurika...»33, «Lang PM, Jacinto RC, Dal Pizzol TS, ym. Resistance...»105 (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6).
- För patienter med ökad eller avsevärt ökad infektionsrisk (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6) ska antimikrobiell läkemedelsbehandling övervägas, också om allmänna symtom inte förekommer. Patienter med avsevärt ökad infektionsrisk bör alltid vårdas vid en enhet för mun- och käksjukdomar inom den specialiserade sjukvården (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6).
Antimikrobiella läkemedel vid parodontologi
Profylax
- Antimikrobiell läkemedelsprofylax används vid parodontologisk behandling enligt tabell
«Indikationer för profylax vid olika åtgärder specificerade enligt patientens infektionsrisk
(se tabell ). Profylax används dessutom alltid om man har planerat att inleda antimikrobiell
läkemedelsbehandling efter en åtgärd....»3.
- Behovet av profylax är beroende av åtgärdsområdets omfattning, parodontitens svårighetsgrad, och vilken åtgärd det är fråga om. Om man bedömer att åtgärden endast medför liten bakteriemi av samma storleksklass som egenvård, behövs i allmänhet ingen profylax.
- Parodontal kirurgi hos friska patienter kräver i allmänhet ingen profylax. Om åtgärden är förknippad med omfattande osteotomi, bedöms behovet av profylax från fall till fall.
- Subgingival instrumentering kan göras med cirka en veckas intervall om patienten behöver en engångdos av profylax.
Behandling av en akut infektion
- Parodontal abscess:
- Behandlingen riktas enligt orsaken. Förstahandsbehandlingen av en böld i samband med parodontit är att man avlägsnar var, antingen via tandköttsfickan eller med incision, och att man avlägsnar hårda och mjuka beläggningar på rotens yta «Parodontiitti. Käypä hoito -suositus. Suomalaisen ...»106, «Herrera D, Alonso B, de Arriba L, ym. Acute period...»107. Se även God medicinsk praxis-rekommendationen Parodontit, avsnittet böld i anslutning till parodontit «Parodontit»2 och tilläggsmaterialet «Parodontaalisten absessien luokittelu»2. Om tandens prognos är hopplös, kan den primära behandlingen också vara tandextraktion «Klokkevold, P, Carranza, F. Acute Periodontal Infe...»108 (se God medicinsk praxis-rekommendationen Parodontit «Parodontit»2).
- Det finns inga placebokontrollerade studier om tilläggsnyttan av antimikrobiell läkemedelsbehandling «Leroy R, Bourgeois J, Verleye L, ym. Should system...»109. Antimikrobiell medicinering behövs i allmänhet inte vid behandling av en böld i samband med parodontit hos en frisk patient.
- När det är fråga om en inflammation som sprider sig snabbt i ansiktet eller om patienten har diffus svullnad, allmänna symtom (>= 38 °C feber), ökad eller avsevärt ökad infektionsrisk (tabell «Kännetecken på allvarlig infektion....»1 och «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) eller om man inte kan tömma bölden på var, används utöver parodontologisk behandling ett systemiskt antimikrobiellt läkemedel «Heitz-Mayfield LJ. Systemic antibiotics in periodo...»110, «Slots J, Research, Science and Therapy Committee. ...»111. Patienten ska hänvisas till akutmottagningen inom den specialiserade sjukvården (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6).
- Eftersom mikrobiomet i anslutning till parodontit till största delen anaerobt är metronidazol eller amoxicillin-klavulansyra de primära alternativa antimikrobiella läkemedlen «Herrera D, Alonso B, de Arriba L, ym. Acute period...»107, «Herrera D, Roldán S, O'Connor A, ym. The periodont...»112. I behandlingen av personer som är allergiska mot penicillin har clindamycin eller azitromycin använts «Heitz-Mayfield LJ. Systemic antibiotics in periodo...»110. Om amoxicillin väljs, kan det påbörjas med en förhöjd (1 g) dos «Melnick, P, Takei, H. Diagnosis and Management of ...»113, «Slots J, Research, Science and Therapy Committee. ...»111.
- Efter behandlingen i det akuta skedet kontrolleras behandlingssvaret.
- Nekrotiserande parodontala sjukdomar:
- Syftet med den primära behandlingen är att göra patienten smärtfri, eliminera predisponerande faktorer och förhindra att sjukdomen framskrider. Akutbehandlingen omfattar försiktig borttagning av pseudomembran och mekanisk behandling utan att irritera tandköttet. Behandlingen fortsätter efter 1–2 dygn «Preshaw PM. Antibiotics in the treatment of period...»114, «Holmstrup P WJ. Necrotizing periodontal disease. K...»115, «Dufty J, Gkranias N, Donos N. Necrotising Ulcerati...»116.
- Till egenvården hör munsköljmedel som innehåller klorhexidin «Klokkevold, P, Carranza, F. Acute Periodontal Infe...»108, «Holmstrup P WJ. Necrotizing periodontal disease. K...»115, «Hartnett AC, Shiloah J. The treatment of acute nec...»117 och försiktig borttagning av bakteriebiofilm från det sjuka området.
- Om patienten har allmänna symtom (feber, svullnad i lymfkörtlarna), inleds antimikrobiell läkemedelsbehandling som stöd för den mekaniska behandlingen «Holmstrup P WJ. Necrotizing periodontal disease. K...»115, «Marucha PT. Treatment of acute gingival disease. K...»118, «Ahl DR, Hilgeman JL, Snyder JD. Periodontal emerge...»119, «Johnson BD, Engel D. Acute necrotizing ulcerative ...»120.
- Det har inte gjorts några högklassiga undersökningar enligt nuvarande praxis om användningen av antimikrobiella läkemedel vid behandling av nekrotiserande parodontalsjukdomar. Behandlingen med antimikrobiella läkemedel grundar sig på experternas erfarenhet och rekommendationer. Metronidazol, amoxicillin, penicillin eller doxycyklin kan rekommenderas för behandling «Herrera D, Alonso B, de Arriba L, ym. Acute period...»107, «Holmstrup P WJ. Necrotizing periodontal disease. K...»115, «Marucha PT. Treatment of acute gingival disease. K...»118, «American Academy on Pediatric Dentistry Council on...»121, «Dar-Odeh N, Atef A, Flaifl Y, ym. Evaluation of me...»122 (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6).
- Anvisningar om eventuell antimikrobiell medicinering för behandling av kronisk parodontit finns i God medicinsk praxis-rekommendationen Parodontit «Parodontit»2, «Parodontiitti. Käypä hoito -suositus. Suomalaisen ...»106.
Antimikrobiella läkemedel vid behandling av tandskador
- Vid tandskador strävar man efter att med ett systemiskt antimikrobiellt läkemedel förebygga inflammatorisk resorption vid tandroten eller skydda en patient med ökad infektionsrisk mot mikrober i traumaområdet «Hinckfuss SE, Messer LB. An evidence-based assessm...»22.
- Det finns inga starka forskningsbevis beträffande effekten av antimikrobiell läkemedelsbehandling för att förebygga inflammatorisk resorption i tandroten eller för att förbättra helhetsprognosen för en avulserad tand «Hinckfuss SE, Messer LB. An evidence-based assessm...»22, «Bourgeois J, Carvalho JC, De Bruyne M, ym. Antibio...»123. Eftersom forskningsbevis saknas i samband med tandskador, ska man följa allmän internationell vårdpraxis, enligt vilken antimikrobiell medicinering ska övervägas från fall till fall, främst i situationer där en utslagen permanent tand (avulsion) fixeras tillbaka på sin plats (replantation). I sådana fall kommer V-penicillin, amoxicillin eller doxycyklin i fråga «Bourguignon C, Cohenca N, Lauridsen E, ym. Interna...»124, «Fouad AF, Abbott PV, Tsilingaridis G, ym. Internat...»125, «Day PF, Flores MT, O'Connell AC, ym. International...»126. Risken för missfärgning av en tand som utvecklas vid användning av doxycyklin verkar vara liten och användningen av doxycyklin kan övervägas från fall till fall vid behandling av barn över 8 år «Cross R, Ling C, Day NP, ym. Revisiting doxycyclin...»127, «Pöyhönen H, Nurmi M, Peltola V, ym. Dental stainin...»128.
Antimikrobiella läkemedel inom barntandvården
Profylax
- Indikationerna och de allmänna principerna för antimikrobiell profylax är desamma för barn och vuxna (tabell «Primära antimikrobiella läkemedel vid engångsprofylax....»4).
Behandling av en akut infektion
- Största delen av infektionerna orsakade av mjölktänder är lokala, och begränsade till munhålan «Leroy R, Bourgeois J, Verleye L, ym. Are systemic ...»129, «Joachim MV, Abdo M, Alkeesh K, ym. Factors associa...»130.
- Den primära behandlingen av en infekterad mjölktand är extraktion.
- Behandling med antimikrobiella läkemedel bör användas som stöd för annan behandling
om
- ett friskt barn har en snabbt framskridande tandrelaterad infektion som orsakar svullnad i ansiktet, feber och en allmän sjukdomskänsla
- barnets immunförsvar avviker från det normala, antingen på grund av en sjukdom eller behandlingen av en sjukdom «American Academy of Pediatric Dentistry. Antibioti...»131, «American Academy of Pediatric Dentistry. Use of an...»132, «https://www.aapd.org/globalassets/media/policies_guidelines/bp_antibioticprophylaxis.pdf»9, «https://www.aapd.org/globalassets/media/policies_guidelines/bp_antibiotictherapy.pdf»10
- Vid svåra allmänna symtom (tabell «Kännetecken på allvarlig infektion....»1) ska barnet remitteras till akutmottagningen inom den specialiserade sjukvården.
- Vid behandling av tandrelaterad cellulit hos barn förkortar en snabb kirurgisk behandling nödvändig sjukhusvård, och minskar vårdkostnaderna «Thikkurissy S, Rawlins JT, Kumar A, ym. Rapid trea...»133, «Kara A, Ozsurekci Y, Tekcicek M, ym. Length of hos...»134.
- Barnens ämnesomsättning och bland annat kroppens vattenhalt avviker klart från motsvarande hos vuxna, och därför ska man hålla sig till rekommendationerna enligt vikt när man doserar alla antimikrobiella läkemedel.
- Vid behandling av tandinfektioner hos barn används i huvudsak samma läkemedel som hos vuxna. Tillägg av metronidazol vid antimikrobiell läkemedelsbehandling övervägs från fall till fall. Metronidazol behövs i allmänhet bara vid behandling av svåra och snabbt framskridande infektioner, särskilt när infektionshärden inte omedelbart kan behandlas på ett tillfredsställande sätt, om man misstänker att infektionen sprids utanför alveolarkammen, eller om patienten har allmänna symtom, i synnerhet om patienten har ökad infektionsrisk «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6.
- Vid behandling av små barn kan man i stället för tabletter eller kapslar använda en flytande läkemedelsform (oral suspension).
- Tetracyklin kan orsaka inre missfärgning av en tand som håller på att utvecklas och därför rekommenderas det inte för barn under 8 år eller för gravida kvinnor «Kim SJ, Kim EH, Lee M, ym. Risk of Dental Discolor...»135, «Olson CA, Riley HD Jr. Complications of tetracycli...»136.
- Vid användning av doxycyklin verkar risken för missfärgning vara liten «Cross R, Ling C, Day NP, ym. Revisiting doxycyclin...»127, «Pöyhönen H, Nurmi M, Peltola V, ym. Dental stainin...»128.
Uppföljning
- Det är särskilt viktigt att noggrant följa upp patienten, och att muntligt och skriftligt ge tydliga direktiv om den fortsatta vården, och tydliga kontaktuppgifter, i samband med behandlingen av infektioner i mun- och käkområdet, eftersom det är mycket svårt att bedöma hur situationen utvecklas.
- Om symtomen inte lindras tydligt inom 3 dygn eller om de förvärras, ska en ny bedömning genast göras.
- Vid snabbt utvecklade infektioner är det bra att göra det första uppföljningsbesöket om ett dygn, eftersom man redan då i allmänhet kan se behandlingssvaret. Om infektionen har spritt sig snabbt, om den finns utanför alveolarkammen, eller om patienten har allmänna symtom, ska infektionens utveckling följas upp i enlighet med den individuella situationen.
- Utöver den egentliga infektionsbehandlingen ska man också ta ställning till patientens smärtstillande medicinering och munhygien. I synnerhet när det gäller barn och åldringar ska man säkra tillgången till näring och vätska. Observera att svullnad och smärtor i munnen och svalget stör ätande och drickande, och också kan försvåra läkemedelsintaget.
- Trots påbörjad behandling kan en tandrelaterad infektion fortsätta att sprida sig
och komma att kräva sjukhusvård.
- Infektioner i fram- och hörntandsområden svarar i allmänhet väl på behandling hos tandläkare.
- Infektioner i kindtänderna, särskilt kindtänderna i underkäken, kan sprida sig snabbt. I underkäkens kindtandsområde sprids infektionen vanligtvis till mjukvävnaderna på tungsidan av munbotten, vilka har direkt kontakt med de djupa strukturerna som omger svalget och halsen ända ner till mediastinum.
- En infektion i underkäksområdet kan också sprida sig och utveckla munbottenflegmone (angina Ludovici eller s.k. Ludwigs angina) och vidare till en djup infektion i halsen.
- Kindtandsrelaterade infektioner i övre käken sprider sig vanligen till gommen eller kinden, men de kan också sprida sig till bihålorna och till och med till ögonhålan.
- Vid feber eller andra tecken på allvarlig infektion, ska patienten alltid kontakta den tandläkare eller den akutmottagning som utförde åtgärden (tabell «Kännetecken på allvarlig infektion....»1)
Differentiering och arbetsfördelning
- Patienter med en akut tandrelaterad infektion ska alltid undersökas och behandlas utan dröjsmål.
- Patienter med symtom på en allvarlig infektion (tabell «Alternativ för första linjens antimikrobiella medicinering (3–5 dygn) vid behandling av tandrelaterad infektion....»6) ska hänvisas till en enhet för mun- och käksjukdomar inom den specialiserade sjukvården som ett jourfall.
- Patienter som har en sjukdom eller medicinering som ökar risken för tandrelaterade infektionskomplikationer ska också bedömas vid en jourmottagning.
- Infektioner i munområdet hos friska patienter (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) behandlas inom primärvården. Detsamma gäller patienter med ökad infektionsrisk (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) som inte har allmänna symtom och hos vilka infektionen inte hotar luftvägarna (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2). Det rekommenderas att man vid behov med låg tröskel konsulterar en enhet för mun- och käksjukdomar inom den specialiserade sjukvården, eller den läkare som ansvarar för behandlingen av kronisk sjukdom inom närområdet för att säkerställa vårdlinjerna och arbetsfördelningen för patienter med ökad infektionsrisk.
- Behandlingen av septiska patienter (identifierat infektionsfokus och systemisk respons på den: feber, ökad puls och andningsfrekvens) och patienter med andra tecken på allvarlig infektion hör alltid till den specialiserade sjukvården (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2).
- Den primära vårdplatsen för patienter med avsevärt ökad infektionsrisk (tabell «Eventuella individuella riskfaktorer för infektionskomplikationer (Se PDF-versionen ). ...»2) är inom den specialiserade sjukvården, men enligt överenskommelse kan de vårdas i samarbete med primärvården.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finska Tandläkarsällskapet Apollonia
För mera information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Mikrobilääkkeet hammasperäisten infektioiden hoidossa ja komplikaatioiden ehkäisyssä»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Anders Bergman
Litteratur
Antimikrobiella läkemedel vid behandling av tandrelaterade infektioner och vid förebyggandet av komplikationer. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finska Tandläkarsällskapet Apollonia. Helsingfors: Finska Läkarföreningen Duodecim, 2026 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»11
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- 2023 ESC Guidelines for the management of endocarditis. ESC Clinical Practice Guidelines. European Society of Cardiology 2023. https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Endocarditis-Guidelines
- Meisgeier A, Pienkohs S, Dürrschnabel F, ym. Rising incidence of severe maxillofacial space infections in Germany. Clin Oral Investig 2024;28(5):264 «PMID: 38644434»PubMed
- Robertson DD, Smith AJ. Significant increase in hospital admissions for the management of severe dental infection in England 2000-2020. J Infect 2021;83(4):496-522 «PMID: 34289400»PubMed
- Furuholm J, Rautaporras N, Uittamo J, ym. Health status in patients hospitalised for severe odontogenic infections. Acta Odontol Scand 2021;79(6):436-442 «PMID: 33502919»PubMed
- Velhonoja J, Lääveri M, Soukka T, ym. Deep neck space infections: an upward trend and changing characteristics. Eur Arch Otorhinolaryngol 2020;277(3):863-872 «PMID: 31797041»PubMed
- Chow A. Infections of the oral cavity, neck and head. Kirjassa: Principles and practice of infectious diseases. Mandell GL, Bennett JE, Dolin R (toim.). Volume 1. 6. painos. Philadelphia: Churchill Livingstone. 2005;787-802
- Jäsberg, H, Kellokoski, J. 2021. Poski turvoksissa, suu ei aukea: akuutit hammasperäiset infektiot. Suomen Lääkärilehti 2021;76(15):937-942
- Furuholm J, Uittamo J, Rautaporras N, ym. Streptococcus anginosus: a stealthy villain in deep odontogenic abscesses. Odontology 2023;111(2):522-530 «PMID: 36346473»PubMed
- García-Cabrera E, Fernández-Hidalgo N, Almirante B, ym. Neurological complications of infective endocarditis: risk factors, outcome, and impact of cardiac surgery: a multicenter observational study. Circulation 2013;127(23):2272-84 «PMID: 23648777»PubMed
- Lee JJ, Hahn LJ, Kao TP, ym. Post-tooth extraction sepsis without locoregional infection--a population-based study in Taiwan. Oral Dis 2009;15(8):602-7 «PMID: 19619196»PubMed
- Seppänen L, Lauhio A, Lindqvist C, ym. Analysis of systemic and local odontogenic infection complications requiring hospital care. J Infect 2008;57(2):116-22 «PMID: 18649947»PubMed
- Ylijoki S, Suuronen R, Jousimies-Somer H, ym. Differences between patients with or without the need for intensive care due to severe odontogenic infections. J Oral Maxillofac Surg 2001;59(8):867-72; discussion 872-3 «PMID: 11474438»PubMed
- Søndenbroe R, Markvart M, Cort ID, ym. Patients with severe odontogenic infections receive insufficient dental treatment before hospitalization - a retrospective cross-sectional study. Acta Odontol Scand 2024;83():702-711 «PMID: 39704696»PubMed
- Furuholm J, Uittamo J, Rautaporras N, ym. Are there differences between dental diseases leading to severe odontogenic infections requiring hospitalization? A retrospective study. Quintessence Int 2022;53(6):484-491 «PMID: 35274510»PubMed
- Mahmoodi B, Weusmann J, Azaripour A, ym. Odontogenic Infections: A 1-year Retrospective Study. J Contemp Dent Pract 2015;16(4):253-8 «PMID: 26067725»PubMed
- Melnick, P, Takei, H. Diagnosis and Management of Periodontal Abscesses, kirjassa Newman and Carranza's Clinical Periodontology and Implantology, Chapter 69, 813-818.e2
- Herrera D, Roldán S, González I, ym. The periodontal abscess (I). Clinical and microbiological findings. J Clin Periodontol 2000;27(6):387-94 «PMID: 10883867»PubMed
- Herrera D, Retamal-Valdes B, Alonso B, ym. Acute periodontal lesions (periodontal abscesses and necrotizing periodontal diseases) and endo-periodontal lesions. J Clin Periodontol 2018;45 Suppl 20():S78-S94 «PMID: 29926493»PubMed
- Flores MT, Andersson L, Andreasen JO, ym. Guidelines for the management of traumatic dental injuries. I. Fractures and luxations of permanent teeth. Dent Traumatol 2007;23(2):66-71 «PMID: 17367451»PubMed
- Flores MT, Andersson L, Andreasen JO, ym. Guidelines for the management of traumatic dental injuries. II. Avulsion of permanent teeth. Dent Traumatol 2007;23(3):130-6 «PMID: 17511833»PubMed
- Flores MT, Malmgren B, Andersson L, ym. Guidelines for the management of traumatic dental injuries. III. Primary teeth. Dent Traumatol 2007;23(4):196-202 «PMID: 17635351»PubMed
- Hinckfuss SE, Messer LB. An evidence-based assessment of the clinical guidelines for replanted avulsed teeth. Part II: prescription of systemic antibiotics. Dent Traumatol 2009;25(2):158-64 «PMID: 19290893»PubMed
- Andreasen JO, Jensen SS, Schwartz O, ym. A systematic review of prophylactic antibiotics in the surgical treatment of maxillofacial fractures. J Oral Maxillofac Surg 2006;64(11):1664-8 «PMID: 17052593»PubMed
- Esposito M, Grusovin MG, Worthington HV. Interventions for replacing missing teeth: treatment of peri-implantitis. Cochrane Database Syst Rev 2012;1(1):CD004970 «PMID: 22258958»PubMed
- Siqueira JF Jr, Rôças IN. Microbiology and treatment of acute apical abscesses. Clin Microbiol Rev 2013;26(2):255-73 «PMID: 23554416»PubMed
- Lou Y, Sun Z, Ma H, ym. Odontogenic infections in the antibiotic era: approach to diagnosis, management, and prevention. Infection 2024;52(2):301-311 «PMID: 37926767»PubMed
- Lee JJ, Hahn LJ, Kao TP, ym. Post-tooth extraction sepsis without locoregional infection--a population-based study in Taiwan. Oral Dis 2009;15(8):602-7 «PMID: 19619196»PubMed
- Parahitiyawa NB, Jin LJ, Leung WK, ym. Microbiology of odontogenic bacteremia: beyond endocarditis. Clin Microbiol Rev 2009;22(1):46-64, Table of Contents «PMID: 19136433»PubMed
- Delgado, V, Marsan, N, de Waha, S ym. ESC Scientific Document Group, 2023 ESC Guidelines for the management of endocarditis: Developed by the task force on the management of endocarditis of the European Society of Cardiology (ESC) Endorsed by the European Association for Cardio-Thoracic Surgery (EACTS) and the European Association of Nuclear Medicine (EANM), European Heart Journal, Volume 44, Issue 39, 14 October 2023, Pages 3948–4042, https://doi.org/10.1093/eurheartj/ehad193
- Listgarten M, Socransky, S. Ultrastructural characteristics of a spirochete in the lesion of acute necrotizing ulcerative gingivostomatitis (Vincent's infection). Arch Oral Biol 1964;9():95-6 «PMID: 14104906»PubMed
- Loesche WJ, Syed SA, Laughon BE, ym. The bacteriology of acute necrotizing ulcerative gingivitis. J Periodontol 1982;53(4):223-30 «PMID: 6122728»PubMed
- Gmür R, Wyss C, Xue Y, ym. Gingival crevice microbiota from Chinese patients with gingivitis or necrotizing ulcerative gingivitis. Eur J Oral Sci 2004;112(1):33-41 «PMID: 14871191»PubMed
- Rihtniemi L, Tjäderhane L, Kotiranta A ym. Juurikanavien mikrobilyödökset Suomessa ja niiden merkitys. Suom Hammaslääkäril 2010;1:18-26
- Hjelm K, Seppänen L, Richardson R. Hammasperäisten paiseiden mikrobiologia. Suom Hammaslääkäril 2012;9:20-9
- WHO; Antimicrobial resistance: A global report on surveillance, 2014. https://www.who.int/drugresistance/documents/surveillancereport/en/.
- WHO: Antimicrobial resistance, 2023. https://www.who.int/news-room/fact-sheets/detail/antimicrobial-resistance
- Tamma PD, Cosgrove SE. Addressing the Appropriateness of Outpatient Antibiotic Prescribing in the United States: An Important First Step. JAMA 2016;315(17):1839-41 «PMID: 27139055»PubMed
- Maunuksela T, Huovinen P, Vuopio J. Suomessa käytetään Pohjoismaista eniten mikrobilääkkeitä avohoidossa. Suom Lääkäril 2015;36:2259-63
- Velhonoja J, Lääveri M, Soukka T, ym. Risk factors and preventive measures for severe orofacial and neck infections: a three-year observational study. BMC Oral Health 2025;25(1):136 «PMID: 39856655»PubMed
- Aksoy A, Demirkıran BB, Bora A, ym. Comprehensive evaluation of deep neck infections: A retrospective analysis of 111 cases. Laryngoscope Investig Otolaryngol 2024;9(5):e70027 «PMID: 39464792»PubMed
- Opitz D, Camerer C, Camerer DM, ym. Incidence and management of severe odontogenic infections-a retrospective analysis from 2004 to 2011. J Craniomaxillofac Surg 2015;43(2):285-9 «PMID: 25555896»PubMed
- Seppänen L, Lemberg KK, Lauhio A, ym. Is dental treatment of an infected tooth a risk factor for locally invasive spread of infection? J Oral Maxillofac Surg 2011;69(4):986-93 «PMID: 20950917»PubMed
- Dou K, Shi Y, Yang B, ym. Risk factors for life-threatening complications of head and neck space infections: A systematic review and meta-analysis. J Stomatol Oral Maxillofac Surg 2024;125(4S):101954 «PMID: 38908479»PubMed
- Grubeck-Loebenstein B, Wick G. The aging of the immune system. Adv Immunol 2002;80():243-84 «PMID: 12078483»PubMed
- Albandar JM. Aggressive and acute periodontal diseases. Periodontol 2000 2014;65(1):7-12 «PMID: 24738583»PubMed
- Yamagata K, Onizawa K, Yanagawa T, ym. A prospective study to evaluate a new dental management protocol before hematopoietic stem cell transplantation. Bone Marrow Transplant 2006;38(3):237-42 «PMID: 16850033»PubMed
- Bergmann OJ. Oral infections and septicemia in immunocompromised patients with hematologic malignancies. J Clin Microbiol 1988;26(10):2105-9 «PMID: 3182997»PubMed
- Melkos AB, Massenkeil G, Arnold R, ym. Dental treatment prior to stem cell transplantation and its influence on the posttransplantation outcome. Clin Oral Investig 2003;7(2):113-5 «PMID: 12768464»PubMed
- Elad S, Raber-Durlacher JE, Brennan MT, ym. Basic oral care for hematology-oncology patients and hematopoietic stem cell transplantation recipients: a position paper from the joint task force of the Multinational Association of Supportive Care in Cancer/International Society of Oral Oncology (MASCC/ISOO) and the European Society for Blood and Marrow Transplantation (EBMT). Support Care Cancer 2015;23(1):223-36 «PMID: 25189149»PubMed
- Bamias A, Kastritis E, Bamia C, ym. Osteonecrosis of the jaw in cancer after treatment with bisphosphonates: incidence and risk factors. J Clin Oncol 2005;23(34):8580-7 «PMID: 16314620»PubMed
- Dodson TB. The Frequency of Medication-related Osteonecrosis of the Jaw and its Associated Risk Factors. Oral Maxillofac Surg Clin North Am 2015;27(4):509-16 «PMID: 26362367»PubMed
- Klokkevold, PR, Carranza, FA. Acute Gingival Infections and Management. Kirjassa: Newman and Carranza's Clinical Periodontology and Implantology, 14. painos, 2023, p.238-250.e4
- Póvoa P, Almeida E, Moreira P, ym. C-reactive protein as an indicator of sepsis. Intensive Care Med 1998;24(10):1052-6 «PMID: 9840239»PubMed
- HUS. Mikrobilääke-hoito-opas. 2024. https://www.hus.fi/sites/default/files/2024-09/mikrobilaakehoito-opas-8_2024.pdf
- Anttila, V-J. Moniresistentit bakteerit. Helsinki: Kustannus Oy Duodecim, 2025. [online] Saatavilla internetissä (vaatii käyttäjätunnuksen): https://www.terveysportti.fi/apps/dna/ltk/article/ykt00009/search/resistentit%20bakteerit
- Anttila, V-J. MRSA (metisilliinille resistentti Staphylococcus aureus). Helsinki: Kustannus Oy Duodecim, 2024. [online]. Saatavilla internetissä (vaatii käyttäjätunnuksen): https://www.terveyskirjasto.fi/dlk00586
- Kirchner M, Mafura M, Hunt T, ym. Antimicrobial resistance characteristics and fitness of Gram-negative fecal bacteria from volunteers treated with minocycline or amoxicillin. Front Microbiol 2014;5():722 «PMID: 25566232»PubMed
- Zaura E, Brandt BW, Teixeira de Mattos MJ, ym. Same Exposure but Two Radically Different Responses to Antibiotics: Resilience of the Salivary Microbiome versus Long-Term Microbial Shifts in Feces. mBio 2015;6(6):e01693-15 «PMID: 26556275»PubMed
- Abeles SR, Jones MB, Santiago-Rodriguez TM, ym. Microbial diversity in individuals and their household contacts following typical antibiotic courses. Microbiome 2016;4(1):39 «PMID: 27473422»PubMed
- Khalil D, Hultin M, Rashid MU, ym. Oral microflora and selection of resistance after a single dose of amoxicillin. Clin Microbiol Infect 2016;22(11):949.e1-949.e4 «PMID: 27569711»PubMed
- Ugwumba CU, Adeyemo WL, Odeniyi OM, ym. Preoperative administration of 0.2% chlorhexidine mouthrinse reduces the risk of bacteraemia associated with intra-alveolar tooth extraction. J Craniomaxillofac Surg 2014;42(8):1783-8 «PMID: 25028067»PubMed
- Duvall NB, Fisher TD, Hensley D, ym. The comparative efficacy of 0.12% chlorhexidine and amoxicillin to reduce the incidence and magnitude of bacteremia during third molar extractions: a prospective, blind, randomized clinical trial. Oral Surg Oral Med Oral Pathol Oral Radiol 2013;115(6):752-63 «PMID: 23453612»PubMed
- Barbosa M, Prada-López I, Álvarez M, ym. Post-tooth extraction bacteraemia: a randomized clinical trial on the efficacy of chlorhexidine prophylaxis. PLoS One 2015;10(5):e0124249 «PMID: 25955349»PubMed
- Maharaj B, Coovadia Y, Vayej AC. A comparative study of amoxicillin, clindamycin and chlorhexidine in the prevention of post-extraction bacteraemia. Cardiovasc J Afr 2012;23(9):491-4 «PMID: 23108516»PubMed
- Arteagoitia I, Rodriguez Andrés C, Ramos E. Does chlorhexidine reduce bacteremia following tooth extraction? A systematic review and meta-analysis. PLoS One 2018;13(4):e0195592 «PMID: 29684028»PubMed
- Rajasuo A, Nyfors S, Kanervo A, ym. Bacteremia after plate removal and tooth extraction. Int J Oral Maxillofac Surg 2004;33(4):356-60 «PMID: 15145038»PubMed
- Kinane DF, Riggio MP, Walker KF, ym. Bacteraemia following periodontal procedures. J Clin Periodontol 2005;32(7):708-13 «PMID: 15966875»PubMed
- Lou Y, Sun Z, Ma H, ym. Odontogenic infections in the antibiotic era: approach to diagnosis, management, and prevention. Infection 2024;52(2):301-311 «PMID: 37926767»PubMed
- Thornhill MH, Gibson TB, Yoon F, ym. Antibiotic Prophylaxis Against Infective Endocarditis Before Invasive Dental Procedures. J Am Coll Cardiol 2022;80(11):1029-1041 «PMID: 35987887»PubMed
- Arteagoitia I, Diez A, Barbier L, ym. Efficacy of amoxicillin/clavulanic acid in preventing infectious and inflammatory complications following impacted mandibular third molar extraction. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005;100(1):e11-8 «PMID: 15953905»PubMed
- Lacasa JM, Jiménez JA, Ferrás V, ym. Prophylaxis versus pre-emptive treatment for infective and inflammatory complications of surgical third molar removal: a randomized, double-blind, placebo-controlled, clinical trial with sustained release amoxicillin/clavulanic acid (1000/62.5 mg). Int J Oral Maxillofac Surg 2007;36(4):321-7 «PMID: 17229548»PubMed
- Halpern LR, Dodson TB. Does prophylactic administration of systemic antibiotics prevent postoperative inflammatory complications after third molar surgery? J Oral Maxillofac Surg 2007;65(2):177-85 «PMID: 17236918»PubMed
- Lee JY, Do HS, Lim JH, ym. Correlation of antibiotic prophylaxis and difficulty of extraction with postoperative inflammatory complications in the lower third molar surgery. Br J Oral Maxillofac Surg 2014;52(1):54-7 «PMID: 24029441»PubMed
- Chuang SK, Perrott DH, Susarla SM, ym. Risk factors for inflammatory complications following third molar surgery in adults. J Oral Maxillofac Surg 2008;66(11):2213-8 «PMID: 18940482»PubMed
- Sonbol H, Spratt D, Roberts GJ, ym. Prevalence, intensity and identity of bacteraemia following conservative dental procedures in children. Oral Microbiol Immunol 2009;24(3):177-82 «PMID: 19416445»PubMed
- Mougeot FK, Saunders SE, Brennan MT, ym. Associations between bacteremia from oral sources and distant-site infections: tooth brushing versus single tooth extraction. Oral Surg Oral Med Oral Pathol Oral Radiol 2015;119(4):430-5 «PMID: 25758845»PubMed
- Tomás I, Diz P, Tobías A, ym. Periodontal health status and bacteraemia from daily oral activities: systematic review/meta-analysis. J Clin Periodontol 2012;39(3):213-28 «PMID: 22092606»PubMed
- Zhang W, Daly CG, Mitchell D, ym. Incidence and magnitude of bacteraemia caused by flossing and by scaling and root planing. J Clin Periodontol 2013;40(1):41-52 «PMID: 23137266»PubMed
- Lucas VS, Gafan G, Dewhurst S, ym. Prevalence, intensity and nature of bacteraemia after toothbrushing. J Dent 2008;36(7):481-7 «PMID: 18448227»PubMed
- Lockhart PB, Brennan MT, Sasser HC, ym. Bacteremia associated with toothbrushing and dental extraction. Circulation 2008;117(24):3118-25 «PMID: 18541739»PubMed
- Forner L, Larsen T, Kilian M, ym. Incidence of bacteremia after chewing, tooth brushing and scaling in individuals with periodontal inflammation. J Clin Periodontol 2006;33(6):401-7 «PMID: 16677328»PubMed
- Martins CC, Lockhart PB, Firmino RT, ym. Bacteremia following different oral procedures: Systematic review and meta-analysis. Oral Dis 2024;30(3):846-854 «PMID: 36750413»PubMed
- Shelburne SA, Sahasrabhojane P, Saldana M, ym. Streptococcus mitis strains causing severe clinical disease in cancer patients. Emerg Infect Dis 2014;20(5):762-71 «PMID: 24750901»PubMed
- Whimbey E, Kiehn TE, Brannon P, ym. Clinical significance of colony counts in immunocompromised patients with Staphylococcus aureus bacteremia. J Infect Dis 1987;155(6):1328-30 «PMID: 3572043»PubMed
- Laine, J, Ryödi, E. Bakteeriendokardiitin ehkäisy [online]. Helsinki: Kustannus Oy Duodecim, 2022. Saatavilla internetissä (vaatii käyttöoikeuden): https://www.terveysportti.fi/apps/dna/ltk/article/ykt00136/search/endokardiitti
- Cahill TJ, Harrison JL, Jewell P, ym. Antibiotic prophylaxis for infective endocarditis: a systematic review and meta-analysis. Heart 2017;103(12):937-944 «PMID: 28213367»PubMed
- Sperotto F, France K, Gobbo M, ym. Antibiotic Prophylaxis and Infective Endocarditis Incidence Following Invasive Dental Procedures: A Systematic Review and Meta-Analysis. JAMA Cardiol 2024;9(7):599-610 «PMID: 38581643»PubMed
- Thornhill MH, Gibson TB, Yoon F, ym. Endocarditis, invasive dental procedures, and antibiotic prophylaxis efficacy in US Medicaid patients. Oral Dis 2024;30(3):1591-1605 «PMID: 37103475»PubMed
- Rutherford SJ, Glenny AM, Roberts G, ym. Antibiotic prophylaxis for preventing bacterial endocarditis following dental procedures. Cochrane Database Syst Rev 2022;5(5):CD003813 «PMID: 35536541»PubMed
- Vähäsarja, N. 2023. Antibiotic prophylaxis in dentistry for the prevention of infective endocarditis. Karolinska Institutet. https://hdl.handle.net/10616/48534
- Rademacher WMH, Walenkamp GHIM, Moojen DJF, ym. Antibiotic prophylaxis is not indicated prior to dental procedures for prevention of periprosthetic joint infections. Acta Orthop 2017;88(5):568-574 «PMID: 28639846»PubMed
- Thornhill MH, Crum A, Rex S, ym. Analysis of Prosthetic Joint Infections Following Invasive Dental Procedures in England. JAMA Netw Open 2022;5(1):e2142987 «PMID: 35044470»PubMed
- McGregor JC, Wilson GM, Gibson G, ym. The effect of antibiotic premedication on postoperative complications following dental extractions. J Public Health Dent 2024;84(4):343-350 «PMID: 39134053»PubMed
- Ren YF, Malmstrom HS. Effectiveness of antibiotic prophylaxis in third molar surgery: a meta-analysis of randomized controlled clinical trials. J Oral Maxillofac Surg 2007;65(10):1909-21 «PMID: 17884515»PubMed
- Terveysportti. Lääkkeet ja hinnat 2025. https://www.terveysportti.fi/apps/laakkeetjahinnat/
- Brennan MT, Runyon MS, Batts JJ, ym. Odontogenic signs and symptoms as predictors of odontogenic infection: a clinical trial. J Am Dent Assoc 2006;137(1):62-6 «PMID: 16457000»PubMed
- Rautaporras N, Uittamo J, Furuholm J, ym. Severe infections after teeth removal - are we doing enough in preventing them? J Clin Exp Dent 2022;14(3):e254-e262 «PMID: 35317298»PubMed
- Ribeiro ED, de Santana IHG, Viana MRM, ym. Optimal treatment time with systemic antimicrobial therapy in odontogenic infections affecting the jaws: a systematic review. BMC Oral Health 2025;25(1):253 «PMID: 39966906»PubMed
- Cooper L, Stankiewicz N, Sneddon J, ym. Indications for the use of metronidazole in the treatment of non-periodontal dental infections: a systematic review. JAC Antimicrob Resist 2022;4(4):dlac072 «PMID: 35959239»PubMed
- Cachovan G, Böger RH, Giersdorf I, ym. Comparative efficacy and safety of moxifloxacin and clindamycin in the treatment of odontogenic abscesses and inflammatory infiltrates: a phase II, double-blind, randomized trial. Antimicrob Agents Chemother 2011;55(3):1142-7 «PMID: 21173173»PubMed
- Lindeboom JA, Frenken JW, Valkenburg P, ym. The role of preoperative prophylactic antibiotic administration in periapical endodontic surgery: a randomized, prospective double-blind placebo-controlled study. Int Endod J 2005;38(12):877-81 «PMID: 16343114»PubMed
- Lindeboom JA, Tuk JG, Kroon FH, ym. A randomized prospective controlled trial of antibiotic prophylaxis in intraoral bone grafting procedures: single-dose clindamycin versus 24-hour clindamycin prophylaxis. Mund Kiefer Gesichtschir 2005;9(6):384-8 «PMID: 16270222»PubMed
- Segura-Egea JJ, Gould K, Şen BH, ym. Antibiotics in Endodontics: a review. Int Endod J 2017;50(12):1169-1184 «PMID: 28005295»PubMed
- Matthews DC, Sutherland S, Basrani B. Emergency management of acute apical abscesses in the permanent dentition: a systematic review of the literature. J Can Dent Assoc 2003;69(10):660 «PMID: 14611715»PubMed
- Lang PM, Jacinto RC, Dal Pizzol TS, ym. Resistance profiles to antimicrobial agents in bacteria isolated from acute endodontic infections: systematic review and meta-analysis. Int J Antimicrob Agents 2016;48(5):467-474 «PMID: 27742205»PubMed
- Parodontiitti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Hammaslääkäriseura Apollonia ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2025 (viitattu 25.1.2025). Saatavilla internetissä: www.kaypahoito.fi
- Herrera D, Alonso B, de Arriba L, ym. Acute periodontal lesions. Periodontol 2000 2014;65(1):149-77 «PMID: 24738591»PubMed
- Klokkevold, P, Carranza, F. Acute Periodontal Infections and Management. Kirjassa: Newman and Carranza's Clinical Periodontology and Implantology. 14. painos. USA: St Louis, MO. Elsavier 2024, s. 435-39.
- Leroy R, Bourgeois J, Verleye L, ym. Should systemic antibiotics be prescribed in periodontal abscesses and pericoronitis? A systematic review of the literature. Eur J Oral Sci 2022;130(4):e12884 «PMID: 35781706»PubMed
- Heitz-Mayfield LJ. Systemic antibiotics in periodontal therapy. Aust Dent J 2009;54 Suppl 1():S96-101 «PMID: 19737272»PubMed
- Slots J, Research, Science and Therapy Committee. Systemic antibiotics in periodontics. J Periodontol 2004;75(11):1553-65 «PMID: 15633334»PubMed
- Herrera D, Roldán S, O'Connor A, ym. The periodontal abscess (II). Short-term clinical and microbiological efficacy of 2 systemic antibiotic regimes. J Clin Periodontol 2000;27(6):395-404 «PMID: 10883868»PubMed
- Melnick, P, Takei, H. Diagnosis and Management of Periodontal Abscesses. Kirjassa: Newman and Carranza's Clinical Periodontology and Implantology. 14. painos. USA: St Louis, MO. Elsavier 2024, s. 813-18.
- Preshaw PM. Antibiotics in the treatment of periodontitis. Dent Update 2004;31(8):448-50, 453-4, 456 «PMID: 15554049»PubMed
- Holmstrup P WJ. Necrotizing periodontal disease. Kirjassa: Clinical periodontology and implant dentistry. Lindhe J, Lang NP, Karring T (toim). Volume I, 5. painos. Blackwell Munksgaard, Oxford, UK . 2008;459-74
- Dufty J, Gkranias N, Donos N. Necrotising Ulcerative Gingivitis: A Literature Review. Oral Health Prev Dent 2017;15(4):321-327 «PMID: 28761942»PubMed
- Hartnett AC, Shiloah J. The treatment of acute necrotizing ulcerative gingivitis. Quintessence Int 1991;22(2):95-100 «PMID: 2068255»PubMed
- Marucha PT. Treatment of acute gingival disease. Kirjassa: Carranza's clinical periodontology. Newman MG, Takei HH, Klokkevold PR, Carranza FA (toim.). 10. painos. Saunders Elsevier, St. Louis, MO, USA. 2006b;706-13
- Ahl DR, Hilgeman JL, Snyder JD. Periodontal emergencies. Dent Clin North Am 1986;30(3):459-72 «PMID: 3459680»PubMed
- Johnson BD, Engel D. Acute necrotizing ulcerative gingivitis. A review of diagnosis, etiology and treatment. J Periodontol 1986;57(3):141-50 «PMID: 3514841»PubMed
- American Academy on Pediatric Dentistry Council on Clinical Affairs. Guideline on appropriate use of antibiotic therapy for pediatric dental patients. Pediatr Dent 2008;30(7 Suppl):212-4 «PMID: 19216423»PubMed
- Dar-Odeh N, Atef A, Flaifl Y, ym. Evaluation of metronidazole oral monotherapy in anaerobic oral infections. Int J Clin Pharmacol Ther 2024;62(11):517-524 «PMID: 39120079»PubMed
- Bourgeois J, Carvalho JC, De Bruyne M, ym. Antibiotics at replantation of avulsed permanent teeth? A systematic review. J Evid Based Dent Pract 2022;22(2):101706 «PMID: 35718435»PubMed
- Bourguignon C, Cohenca N, Lauridsen E, ym. International Association of Dental Traumatology guidelines for the management of traumatic dental injuries: 1. Fractures and luxations. Dent Traumatol 2020;36(4):314-330 «PMID: 32475015»PubMed
- Fouad AF, Abbott PV, Tsilingaridis G, ym. International Association of Dental Traumatology guidelines for the management of traumatic dental injuries: 2. Avulsion of permanent teeth. Dent Traumatol 2020;36(4):331-342 «PMID: 32460393»PubMed
- Day PF, Flores MT, O'Connell AC, ym. International Association of Dental Traumatology guidelines for the management of traumatic dental injuries: 3. Injuries in the primary dentition. Dent Traumatol 2020;36(4):343-359 «PMID: 32458553»PubMed
- Cross R, Ling C, Day NP, ym. Revisiting doxycycline in pregnancy and early childhood--time to rebuild its reputation? Expert Opin Drug Saf 2016;15(3):367-82 «PMID: 26680308»PubMed
- Pöyhönen H, Nurmi M, Peltola V, ym. Dental staining after doxycycline use in children. J Antimicrob Chemother 2017;72(10):2887-2890 «PMID: 29091225»PubMed
- Leroy R, Bourgeois J, Verleye L, ym. Are systemic antibiotics indicated in children presenting with an odontogenic abscess in the primary dentition? A systematic review of the literature. Clin Oral Investig 2021;25(5):2537-2544 «PMID: 33791867»PubMed
- Joachim MV, Abdo M, Alkeesh K, ym. Factors associated with prolonged hospitalizations from odontogenic infections in children. J Clin Pediatr Dent 2022;46(6):40-44 «PMID: 36624903»PubMed
- American Academy of Pediatric Dentistry. Antibiotic prophylaxis for dental patients at risk for infection. The Reference Manual of Pediatric Dentistry. Chicago, Ill.: American Academy of Pediatric Dentistry; 2022:500-6.
- American Academy of Pediatric Dentistry. Use of antibiotic therapy for pediatric dental patients. The Reference Manual of Pediatric Dentistry. Chicago, Ill.: American Academy of Pediatric Dentistry; 2024:533-7.
- Thikkurissy S, Rawlins JT, Kumar A, ym. Rapid treatment reduces hospitalization for pediatric patients with odontogenic-based cellulitis. Am J Emerg Med 2010;28(6):668-72 «PMID: 20637381»PubMed
- Kara A, Ozsurekci Y, Tekcicek M, ym. Length of hospital stay and management of facial cellulitis of odontogenic origin in children. Pediatr Dent 2014;36(1):18E-22E «PMID: 24717702»PubMed
- Kim SJ, Kim EH, Lee M, ym. Risk of Dental Discoloration and Enamel Dysplasia in Children Exposed to Tetracycline and Its Derivatives. Yonsei Med J 2022;63(12):1113-1120 «PMID: 36444547»PubMed
- Olson CA, Riley HD Jr. Complications of tetracycline therapy. J Pediatr 1966;68(5):783-91 «PMID: 5325961»PubMed

