Faryngotonsillit (halsfluss)
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Nielutulehdus «Nielutulehdus»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Akut faryngotonsillit orsakas vanligtvis av virus och är oavsett den infektiösa organismen en lindrig sjukdom som läker av sig själv. Berätta detta även för patienten!
- Betahemolytiska grupp A streptokocker (Streptococcus pyogenes) (GAS*) är den vanligaste och viktigaste infektiösa organismen bakom faryngotonsillit och behandlas med antimikrobiella läkemedel.
- Diagnosen baseras på symtomen och fynden. För bedömning av behovet av svalgprov rekommenderar arbetsgruppen användning av Centorkriterierna.
- Mikrobiologisk diagnostik rekommenderas när Centorpoängen är ≥ 3. Det mikrobiologiska provet väljs lokalt. Arbetsgruppen rekommenderar i första hand snabbtester.
- Målet med behandlingen är att lindra symtomen och förkorta symtomens varaktighet. Vid lindrig faryngotonsillit hos en patient som har svalgsmärta (Centorpoäng 0–2) behandlas symtomen utan antimikrobiella läkemedel. Den primära behandlingen vid GAS-orsakad faryngit är penicillin V.
- Kom även ihåg sällsynta infektiösa organismer.
- Viktiga för differentialdiagnostiken är struplocksinflammation (epiglottit), supraglottit, struphuvudsinflammation (laryngit) och peritonsillär abscess.
- Under en GAS-epidemi undersöks närkontakter och även symtomfria bärare av GAS.
Mål och målgrupper
- Målet med vårdrekommendationen är diagnostik baserad på symtomen, fynden och vid behov
mikrobiologiska undersökningar samt adekvat behandling:
- Penicillin V ska föredras som primärt läkemedel
- Att identifiera och bryta epidemier.
- I synnerhet försöker man
- undvika oriktad mikrobiologisk GAS-diagnostik när symtomen pekar mot en virusinfektion i de övre luftvägarna
- förbättra personalens färdigheter att öka patienternas medvetenhet om vårdlinjerna för faryngotonsillit.
- Målgruppen är personal inom öppenvården som undersöker och tar hand om patienter med faryngotonsillit.
Avgränsning
- Vårdrekommendationen gäller akut eller recidiverande faryngotonsillit orsakad av mikrober hos både barn och vuxna.
- Andra inflammatoriska tillstånd än de som är orsakade av bakterier eller virus (t.ex. reflux, svampinfektioner) behandlas inte.
Epidemiologi
- Faryngotonsillit förekommer hos patienter i alla åldrar och är en vanlig orsak till besök inom primärhälsovården. Faryngotonsillit kan orsakas av många olika mikrober «Bisno AL. Acute pharyngitis: etiology and diagnosi...»1, «Mäkelä M. Management of sore-throat patients in pr...»2, «Shulman ST, Bisno AL, Clegg HW ym. Clinical practi...»3, varav de flesta är virus.
- Betydande infektiösa organismer som orsakar faryngotonsillit och mikrober som är viktiga för differentialdiagnostiken presenteras i tabell «Mikrober som orsakar faryngotonsillit och den kliniska sjukdomsbilden , , ...»1.
| Infektiös organism | Sjukdomsbild | Epidemiologi | |
|---|---|---|---|
| A. Viktigaste infektiösa organismer | |||
| Bakterier (betahemolytiska streptokocker) | Betahemolytiska streptokocker grupp A (Streptococcus pyogenes, GAS) | Faryngotonsillit, scharlakansfeber | Vanligast hos barn och unga |
| Grupperna C och G (Streptococcus dysgalactiae subspecies equisimilis, GCS o. GGS) | Faryngotonsillit | Relativt sällsynt infektiös organism utanför epidemier | |
| Virus | Adenovirus | Konjunktivit, feber, faryngotonsillit | Vanligast hos patienter under 5 år |
| Epstein–Barr-virus (EBV) | Mononukleos, faryngotonsillit | Vanligast hos patienter i åldrarna 16–20 | |
| B. Infektiösa organismer som ska beaktas i differentialdiagnostiken | |||
| Bakterier | Anaeroba bakterier | Vincents angina, faryngotonsillit med sårbildning | |
| Arcanobacterium haemolyticum | Faryngotonsillit, hudutslag som liknar scharlakansfeber | Vanligast hos patienter i åldrarna 15–18 | |
| Chlamydia pneumoniae | Pneumoni, faryngotonsillit | Förekommer lika ofta i svalgprov hos både symtomfria patienter och patienter med symtom | |
| Corynebacterium diphtheriae | Difteri: beläggningar i svalgen, vid svår infektion brungröna blödande beläggningar som lätt lossnar | År 2016 förekom det i EU-länder sammanlagt nio fall «Lumio J. Kurkkumätä (difteria), Lääkärikirja Duode...»7 | |
| Francisella tularensis | Tularemi: infektion i munsvalget | ||
| Fusobacterium necrophorum | Faryngotonsillit, Lemierres syndrom | Vanligast hos patienter i åldrarna 14–20 «Van TT, Cox LM, Cox ME ym. Prevalence of Fusobacte...»6 | |
| Mycoplasma pneumoniae | Pneumoni, bronkit, faryngotonsillit | Förekommer lika ofta i svalgprov hos både symtomfria patienter och patienter med symtom | |
| Neisseria gonorrhoeae (gonorré) | Faryngotonsillit | Könssjukdom | |
| Treponema pallidum (syfilis) | Smärtsamt sår, allmänsymtom, förstorade lymfkörtlar, hudutslag | Könssjukdom | |
| Yersinia enterocolitica | Faryngotonsillit, enterokolit | ||
| Virus | Coxsackie A-virus | Herpangina, höstblåsor, vesikulös stomatit, "hand-foot-and-mouth disease" | |
| Herpes simplex -virus 1 och 2 | Faryngotonsillit, infektion i tandkött och munhåla | ||
| HI-virus | Primär HIV-infektion | ||
| Morbillivirus (mässling) | Faryngotonsillit utan beläggningar, konjunktivit och hög feber samt hudutslag som börjar bakom öronen och i pannan och sprider sig nedåt på kroppen, Kopliks fläckar | År 2018 förekom det 16 fall i Finland, i huvudsak ovaccinerade men även vaccinerade vuxna «https://thl.fi/fi/web/infektiotaudit-ja-rokotukset/taudit-ja-torjunta/taudit-ja-taudinaiheuttajat-a-o/tuhkarokko/tuhkarokon-ja-muiden-mpr-tautien-esiintyvyys-suomessa»1 | |
| Rhino- och coronavirus Influensa- och parainfluensavirus Respiratory syncytial (RS)-virus |
Övre luftvägsinfektion | ||
| Cytomegalovirus (CMV) | Cytomegalovirus-mononukleos | ||
- Sjukdomsincidensen och förekomsten av infektiösa organismer varierar enligt årstiden, befolkningen, definitionen av faryngotonsillit och den lokala epidemiologin. Även när man letar efter mikrober förblir etiologin öppen för en liten del av patienterna «McMillan JA, Sandstrom C, Weiner LB ym. Viral and ...»8, «Glezen WP, Clyde WA Jr, Senior RJ ym. Group A stre...»9, «EVANS AS, DICK EC. ACUTE PHARYNGITIS AND TONSILLIT...»10. Faryngotonsilliten kan även orsakas av flera mikrober samtidigt.
- Betahemolytiska streptokocker (BHS) orsakar en stor del av bakteriell faryngotonsillit. Hos patienter yngre än
tre år är BHS sällsynt som infektiös organism bakom faryngotonsillit «Glezen WP, Clyde WA Jr, Senior RJ ym. Group A stre...»9. Betahemolytiska streptokocker grupp A (Streptococcus pyogenes) (GAS) förekommer i 14 % av alla faryngotonsilliter hos vuxna och i 25–37 % av faryngotonsilliterna
hos barn (< 18-åringar) «Shaikh N, Leonard E, Martin JM. Prevalence of stre...»11, «Oliver J, Malliya Wadu E, Pierse N ym. Group A Str...»12. Ju fler symtom, desto större är sannolikheten för GAS-sjukdom «Oireiden lisääntyessä streptokokkitaudin todennäköisyys kasvaa.»A.
- Om GAS påvisas i svalgprovet, differentierar det positiva svaret inte huruvida det är fråga om en kronisk bärare eller akut GAS-orsakad faryngotonsillit. Symtomfritt bärarskap av GAS i svalget är mycket vanligt framför allt hos barn «Oireeton StrA:n nielukantajuus on lapsilla melko yleistä.»A.
- Incidensen av svalgsmärta som symtom i barnfamiljer är 35 % hos barn och 14 % hos vuxna under ett år. GAS-infektioner som bekräftats med odling förekommer hos 12 % av barnen och 5 % av vuxna «Danchin MH, Rogers S, Kelpie L ym. Burden of acute...»13.
- Andelen av andra streptokocker vid f faryngotonsillit är inte känd, men den är mindre än av GAS «Zaoutis T, Attia M, Gross R ym. The role of group ...»14, «Kakuya F, Kinebuchi T, Okubo H ym. Acute Pharyngit...»15, «Ivaska L, Niemelä J, Lempainen J ym. Aetiology of ...»16, «Hedin K, Bieber L, Lindh M ym. The aetiology of ph...»17, «Centor RM, Atkinson TP, Ratliff AE ym. The clinica...»18.
- Adenovirus är den vanligaste orsaken till faryngotonsillit efter GAS. Adenovirusinfektion förekommer i alla åldersgrupper men är vanligast hos barn under 5 år. Hos barn påminner infektion orsakad av adenovirus om bakteriell faryngotonsillit «Putto A. Febrile exudative tonsillitis: viral or s...»19, «Ruuskanen O, Meurman O, Sarkkinen H. Adenoviral di...»20, «Moffet HL, Siegel AC, Doyle HK. Nonstreptococcal p...»21, «Ruuskanen O, Sarkkinen H, Meurman O ym. Rapid diag...»22.
- Andra virus orsakar sammanlagt ungefär lika många faryngotonsilliter som adenovirus. Virus torde orsaka de flesta fallen av tonsillit med beläggningar hos barn som kräver sjukhusvård och inte reagerar på behandling med antimikrobiella läkemedel «Putto-Laurila A, Mertsola J, Ruuskanen O. Viral ca...»23.
- Sjukdomen kan även orsakas av en könssjukdom eller till exempel difteri eller mässling som är sällsynta i Finland. Om patienten har haft riskbeteende eller har återvänt från ett land där man löper risk att insjukna i dessa sjukdomar, och patientens vaccinationsskydd har varit bristfälligt, bör dessa sällsynta sjukdomsorsakande faktorer beaktas «Das M, Pakarinen L, Ruotsalainen E ym. Tuhkarokkot...»24, «Suomen kurkkumätä-tapaukset 1993-1996 olivat peräi...»25, «Jahkola M, Lumio J, Sinisalo M, Vuento R, Haikala ...»26.
Sjukdomsbild
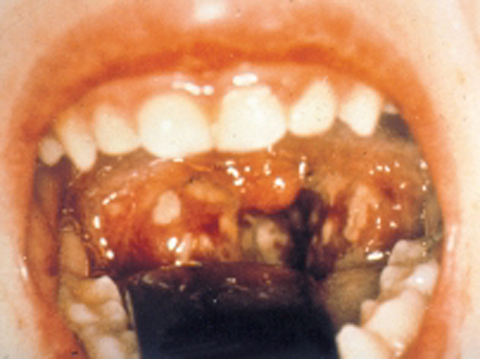
- Det huvudsakliga symtomet vid både bakteriell och viral faryngotonsillit är svalgsmärta och de viktigaste fynden är olika graders rodnad och svullnad i svalget samt i varierande grad ljusa beläggningar på tonsillerna. Se bilderna «Adenovirusinfektion»1, «GAS-orsakad faryngit»2, «Mononukleos»3.
- Också bakteriell faryngotonsillit läker oftast utan behandling. Hos en tredjedel av patienterna med svalgsmärta försvinner smärtan om tre dygn och hos 82 % av patienterna inom en vecka «Cohen R, Estrangin E, Lecompte MD ym. [Bacterial e...»27.
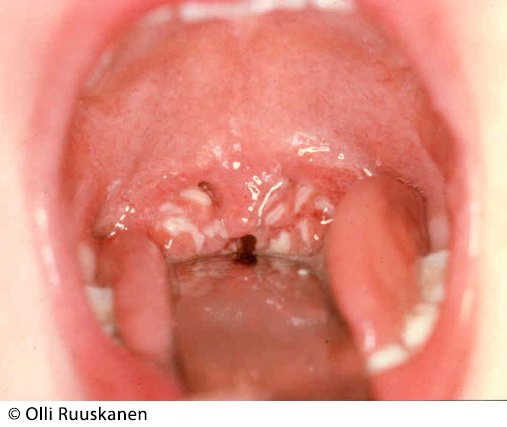
Adenovirusinfektion

GAS-orsakad faryngit
Mononukleos
Viral faryngotonsillit
- Till viral faryngotonsillit hör utöver svalgsmärta ofta andra besvär i de övre luftvägarna, såsom hosta, snuva, konjunktivit, heshet, blåsor på munnens slemhinnor, diarré och hudutslag som är typiska för virussjukdomar.
- Av patienter med adenovirusinfektion har 30–50 % snuva och hosta «Ruuskanen O, Meurman O, Sarkkinen H. Adenoviral di...»20, «Ruuskanen O, Sarkkinen H, Meurman O ym. Rapid diag...»22. Hög och långvarig feber är typiskt för adenovirusinfektioner hos barn «Putto A. Febrile exudative tonsillitis: viral or s...»19, «Ruuskanen O, Sarkkinen H, Meurman O ym. Rapid diag...»22, «Putto-Laurila A. Respiratory virus infections in c...»28.
- Mononukleos är en infektion som oftast orsakas av EBV, men också CMV kan orsaka en motsvarande sjukdomsbild. Manifest mononukleos är vanligast hos tonåringar. Symtomen inkluderar svalgsmärta, sväljningssvårigheter, grötigt tal, långvarig feber och ibland andningssvårigheter. Fynden inkluderar inflammerade tonsiller, petekier i gombåge, förstorade lymfkörtlar på halsen och ibland förstorad mjälte eller lever. I tidigt sjukdomsskede kan det ibland konstateras svullna ögonlock «Lennon P, Crotty M, Fenton JE. Infectious mononucl...»29.
GAS-orsakad faryngotonsillit
- Följande symtom och fynd är typiska vid GAS-orsakad faryngotonsillit:
- Snabbt inträdande symtom, svalgsmärta, feber (över 38 °C), beläggningar på tonsillerna
och svullna och ömmande lymfkörtlar i käkvinklarna. Andra vanliga symtom är huvudvärk
och framför allt hos barn magont, illamående och kräkningar «Wessels MR. Clinical practice. Streptococcal phary...»4, «Wannamaker LW. Diagnosis of pharyngitis: Clinical ...»30.
- Ytterligare fynd som stöder diagnosen GAS-infektion är smultrontunga, petekier i svalg, hudutslag som påminner om scharlakansfeber, perianal streptokockinfektion, infektion i nagelvall och svinkoppor.
- Snabbt inträdande symtom, svalgsmärta, feber (över 38 °C), beläggningar på tonsillerna
och svullna och ömmande lymfkörtlar i käkvinklarna. Andra vanliga symtom är huvudvärk
och framför allt hos barn magont, illamående och kräkningar «Wessels MR. Clinical practice. Streptococcal phary...»4, «Wannamaker LW. Diagnosis of pharyngitis: Clinical ...»30.
- Faryngotonsillit orsakad av grupp C- eller G-streptokocker (GBS och GGS) påminner om den sjukdom som orsakas av GAS «Bisno AL. Acute pharyngitis: etiology and diagnosi...»1, «Turner JC, Fox A, Fox K ym. Role of group C beta-h...»31, «McCue JD. Group G streptococcal pharyngitis. Analy...»32.
Diagnostik
- Målet är att
- identifiera fall med svalgsmärta där faryngotonsillit sannolikt är orsakad av virus och på så sätt undvika onödig laboratoriediagnostik
- hitta de mikrober av vars behandling patienten har nytta, samt identifiera de fall som är viktiga med tanke på differentialdiagnostiken.
- Diagnosen baseras på symtomen och fynden.
- Patientens symtom samt deras varaktighet och svårighetsgrad utreds genom intervju.
- Till undersökningen av alla patienter med svalgsmärta hör inspektion av svalget och palpation av halsen.
- Hos patienter med svåra symtom underlättas differentialdiagnostiken genom att undersöka svalgets nedre del med spegel eller endoskop. GAS-orsakad faryngotonsillit kan inte tillförlitligt diagnostiseras endast baserat på kliniska symtom och fynd «Mäkelä M. Management of sore-throat patients in pr...»2, «Steinhoff MC, Abd el Khalek MK, Khallaf N ym. Effe...»33, «McIsaac WJ, White D, Tannenbaum D ym. A clinical s...»34, «Hart WJ. Streptococcal pharyngitis. A demonstratio...»35, «Centor RM, Witherspoon JM, Dalton HP ym. The diagn...»36, «Lieberman D, Shvartzman P, Korsonsky I ym. Aetiolo...»37. CRP-prov hjälper inte i diagnostiken «CRP-määrityksestä ei ilmeisesti ole apua nielutulehduksen diagnostiikassa.»B. Se även Avstå klokt-rekommendationen «CRP on nielukipupotilaan diagnostiikassa tarpeeton»1 (på finska): CRP-prov ska inte tas när du misstänker virus- eller GAS-orsakad faryngotonsillit.
- Om en person i patientens närhet har en sjukdom orsakad av GAS ökar sannolikheten för GAS-orsakad faryngotonsillit «Danchin MH, Rogers S, Kelpie L ym. Burden of acute...»13.
Bedömning av den kliniska bilden: Centorkriterierna
- Vid bedömning av behovet av svalgprov hos en patient med svalgsmärta rekommenderar
arbetsgruppen att man använder poängsättning baserad på symtomen och fynden, eftersom ju fler symtom, desto större är sannolikheten för GAS-sjukdom «Oireiden lisääntyessä streptokokkitaudin todennäköisyys kasvaa.»A. Se även Behandlingsdiagram «Behandlingsdiagram för faryngotonsillit»4 utskriftsversion av diagrammet «gvr00017a.pdf»1.
- Arbetsgruppen rekommenderar användning av Centorkriterierna (tabell «Centorkriterierna för svalgsmärta...»2)
- Problemet med McIsaac-kriterierna som användes tidigare är ökningen av positiva resultat. Orsaken är den att barn under 15 år får ett extra poäng på grund av sin ålder, vilket ökar antalet diagnostiska tester och eventuellt användningen av antimikrobiella läkemedel. Barn är även oftare bärare av GAS.
- Hos patienter med lindriga symtom (2 Centorpoäng) torde behandling med antimikrobiella läkemedel inte tydligt främja barnets tillfrisknande «Zwart S, Rovers MM, de Melker RA ym. Penicillin fo...»38.
- Arbetsgruppen rekommenderar användning av Centorkriterierna (tabell «Centorkriterierna för svalgsmärta...»2)
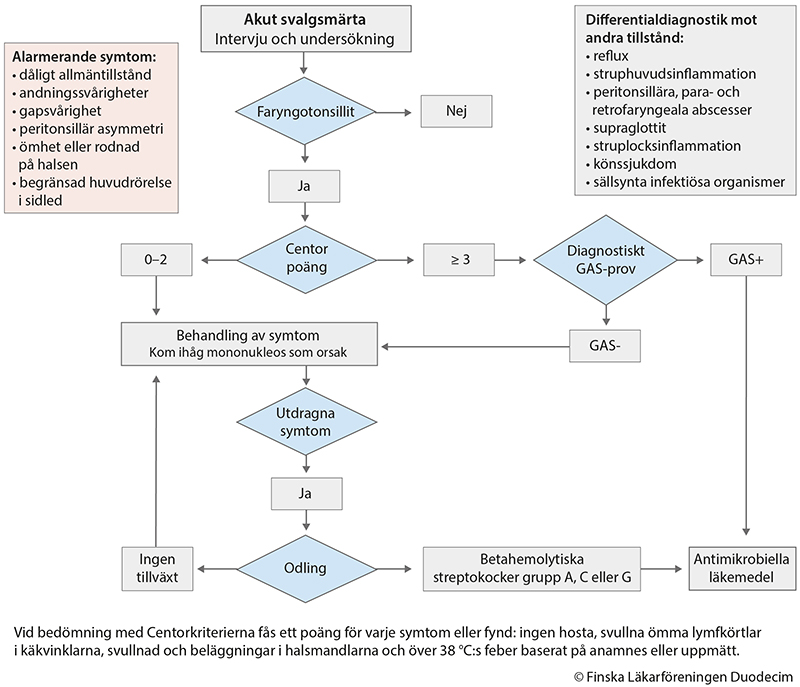
Behandlingsdiagram för faryngotonsillit.
Utskriftsversion av diagrammet (PDF) «gvr00017a.pdf»1
| Ingen hosta | 1 poäng |
| Svullna ömma lymfkörtlar i käkvinklarna | 1 poäng |
| Svullnad eller beläggningar i tonsillerna | 1 poäng |
| Över 38 °C:s feber baserat på anamnes eller uppmätt | 1 poäng |
Mikrobiologisk diagnostik
- Mikrobiologisk diagnostik rekommenderas när Centorpoängen är ≥ 3 (se Behandlingsdiagram
för faryngit «Behandlingsdiagram för faryngotonsillit»4 , utskriftsversion av diagrammet «gvr00017a.pdf»1). Se även Avstå klokt-rekommendationen «Lieväoireisen nielukipupotilaan nielunäyte on tarpeeton»2 (på finska): Svalgprov ska inte tas av en patient med svalgsmärta, vars symtom är lindriga (Centorpoäng
0–2).
- När Centorpoängen är 2, verkar GAS förekomma i svalgodlingen hos cirka 20 % av vuxna patienter med faryngotonsillit och hos cirka 30 % av barnpatienterna «Kun Centor-pisteet ovat 2, StrA näyttää esiintyvän nieluviljelyssä noin 20 %:lla aikuisista nielutulehduspotilaista ja noin 30 %:lla lapsipotilaista.»B.
- Risken för allvarliga komplikationer är liten i Finland. Historiskt sett har det gällande följdsjukdomar av akut faryngotonsillit konstaterats att behandling med antimikrobiella läkemedel minskar incidensen av reumatisk feber och den kan även minska glomerulonefrit hos den endemiska befolkningen. I Finland är reumatisk feber sällsynt och behandling av faryngotonsillit med antimikrobiella läkemedel har sannolikt ingen betydande effekt på prevalensen av reumatisk feber «Mikrobilääkehoito vähentää äkillisen nielutulehduksen jälkitaudeista reumakuumeen ilmaantuvuutta ja saattaa vähentää glomerulonefriittiä endeemisessä väestössä. Suomessa reumakuume on harvinainen, eikä nielutulehduksen mikrobilääkehoidolla ole ilmeisesti merkittävää vaikutusta reumakuumeen esiintyvyyteen.»B.
- Faryngtotonsillit läker även utan behandling. Hos slumpmässigt utvalda patienter med svalgsmärta torde behandling med antimikrobiella läkemedel förkorta symtomens varaktighet med mindre än ett dygn «Spinks A, Glasziou PP, Del Mar CB. Antibiotics for...»39. Behandling med antimikrobiella läkemedel har även biverkningar.
- Om GAS påvisas i svalgprovet, differentierar det positiva resultatet inte huruvida det är fråga om en kronisk bärare eller akut GAS-orsakad faryngotonsillit. Symtomfritt bärarskap av GAS i svalget är mycket vanligt framför allt hos barn «Oireeton StrA:n nielukantajuus on lapsilla melko yleistä.»A.
- Oriktad mikrobiologisk diagnostik ökar kostnaderna.
- I första hand utreds möjligheten av streptokockinfektion. Baserat på symtomen och anamnesen letar man vid behov efter andra infektiösa organismer.
- Det mikrobiologiska provet väljs lokalt. Arbetsgruppen rekommenderar att snabbtester
(metoder för påvisning av antigen eller nukleinsyra) används som primärt prov, eftersom
behandlingens mål är att lindra svåra symtom. Negativ antigenpåvisning bekräftas med
odling endast vid utdragna symtom.
- Resultaten från snabbtester fås snabbare än resultaten från odlingen (möjligt i samband med mottagningsbesöket).
- Enligt undersökningar påskyndar behandling med antimikrobiella läkemedel försvinnandet av symtom med ungefär ett dygn jämfört med placebo, när behandlingen grundar sig på svalgsmärta, och med ungefär två dygn, när patientens svalgodling är GAS-positiv «Spinks A, Glasziou PP, Del Mar CB. Antibiotics for...»39.
- Snabbtester är idag dyrare än svalgodling. Det är bra att beakta att tolkningen av odlingsresultatet och svarsproceduren medför extra kostnader.
- Jämfört med svalgodling har antigentester för GAS en sensitivitet på 70–97 % och specificiteten är över 95 % «StrA-antigeenitestien herkkyys on 70–97 % ja tarkkuus yli 95 % verrattuna nieluviljelyyn.»A.
- Känsligheten hos tester baserade på påvisning av nukleinsyra torde ligga på 95–100 % och specificiteten på 90–95 % «Nukleiinihapon osoittamiseen perustuvien testien sensitiivisyys lienee 95–100 % ja spesifisyys 90–95 % verrattuna nieluviljelyyn.»C.
- Se närmare punkterna Snabbtester och Svalgodling.
- Enligt klinisk erfarenhet kan ett snabbtest förbli positivt efter att patienten har haft GAS-orsakad faryngotonsillit. Vilken klinisk betydelse detta har är svårt att uppskatta. Användningen av svalgodling i diagnostiken kan övervägas vid faryngotonsillit som recidiverar inom kort eller ofta.
- Hos patienter med kraftiga symtom och negativt svar från mikrobiologiska tester bör man överväga atypiska infektiösa organismer (se punkt Påvisning av andra infektiösa organismer).
- I en epidemisituation används svalgodling för diagnostiken, eftersom man då även kan
utreda känsligheten för antimikrobiella läkemedel hos stammen som orsakar epidemin.
- Vid användning av antigentest kan det hända att en del symtomfria bärare inte upptäcks.
- Erfarenheterna av diagnostiken och behandlingen vid epidemier baserar sig på användningen av svalgodling.
- Mikrobiologisk diagnostik av faryngotonsillit kräver alltid tillstånd och den kan nivåstruktureras på många olika sätt. Detaljerna avtalas med områdets stödlaboratorium för klinisk mikrobiologi. Se tilläggsmaterialet «Mikrobiologisen diagnostiikan porrastus»3.
Snabbtester
- Kommersiella metoder för antigenpåvisning i bakterier finns endast för påvisning av grupp A streptokocker.
- Jämfört med svalgodling har antigentester för GAS en känslighet på 70–97 % och specificiteten är över 95 % «StrA-antigeenitestien herkkyys on 70–97 % ja tarkkuus yli 95 % verrattuna nieluviljelyyn.»A. Testernas känslighet vid sedvanlig användning varierar både hos olika tester och i olika områden «Nissinen A, Strandén P, Myllys R ym. Point-of-care...»40. Se Tolkning av antigenpåvisning i svalgprov «Nielunäytteen antigeeniosoituksen tulkinta»4.
- Nukleinsyratesternas känslighet vid påvisning av grupp A streptokocker torde vara bättre än hos antigentester för streptokocker (känslighet 95–100 % och specificitet 91–95 %) «Nukleiinihapon osoittamiseen perustuvien testien sensitiivisyys lienee 95–100 % ja spesifisyys 90–95 % verrattuna nieluviljelyyn.»C. Utöver grupp A har det även tagits fram ett test för påvisning av grupperna C/G, men än så länge finns det endast lite publicerad information om användning av testet och det lämpar sig tills vidare inte som patientnära test, "point-of-care test". Sensitiviteten och specificiteten av det använda testet bör testas och konstateras som tillräckliga för de lokala förhållandena.
Svalgodling
- Svalgodlingsresultatet avläses 18–24 timmar efter provtagningen. Om resultatet är negativt vid denna tidpunkt ska tillväxten kontrolleras dagen efter. Se tilläggsmaterialet «Nieluviljely»5. Svalgodlingens träffsäkerhet i identifieringen av GAS varierar enligt använd metod och användarnas utbildning.
- Svalgodling är det enda sättet att få information om den infektiösa organismens känslighet för antimikrobiella läkemedel. GAS är än så länge penicillinkänsliga i Finland och penicillin är det primära antimikrobiella läkemedlet även om det gjorts vissa observationer om resistens globalt «Musser JM, Beres SB, Zhu L ym. Reduced ...»41.
Påvisning av andra infektiösa organismer
- Grupp C- och G-streptokocker som infektiösa organismer bakom faryngotonsillit utreds med svalgodling av streptokocker (Ps-StrVi). Omfattande svalgodling (Ps-BaktVi) kan ibland behövas för att påvisa andra infektiösa organismer än streptokocker, i synnerhet om sjukdomen blir långvarig hos patienter som vårdas på sjukhus eller om symtomen är atypiska.
- Vid misstanke om mononukleos kan dominansen av mononukleära celler vid differentialräkningen av leukocyter hjälpa i att åtskilja sjukdomen från en t faryngotonsillit orsakad av streptokocker. Vid behov analyseras antikroppar mot Epstein–Barr (S-EBVAb) eller görs ett snabbtest (S-Mono-AbO). I tidigt sjukdomsskede kan snabbtestresultatet vara negativt hos upp till 40 % av alla barn under 10 år och hos 10–20 % av vuxna «Lennon P, Crotty M, Fenton JE. Infectious mononucl...»29. Se artikeln Mononukleos «Mononukleoosi»1 i Lääkärin tietokannat (kräver användarrätt).
- Om man i differentialdiagnostiken letar efter mer sällsynta infektiösa organismer som orsakar faryngotonsillit, ska man först kontrollera det regionala laboratoriets anvisningar om provtagning och anteckna i svalgodlingsremissen ett omnämnande om misstanken (t.ex. gonorréodling från svalg (-GcVi), vid misstänkt syfilis eller HIV blodprov (S-TrpaAb, S-HIV-AgAb)).
- Om man i Finland misstänker en sällsynt infektiös organism hos en person som har återvänt från högriskländer för sjukdomen, ska man omgående anmäla misstanken till smittskyddsläkaren vid Institutet för hälsa och välfärd (THL) eller kommunens läkare med ansvar för smittsamma sjukdomar. Vid misstänkt difteri och mässling tas proven under handledning av THL:s, sjukvårdsdistrikts eller kommunens smittskyddsläkare eller specialist på infektionssjukdomar.
Differentialdiagnostik
- Hos en patient med svalgsmärta måste man även komma ihåg andra orsaker till svalgsmärta,
till exempel
- reflux, i synnerhet om patienten dessutom har halsbränna eller sur smak i munnen
- struphuvudsinflammation (laryngit), med förekomst av heshet, hosta och ibland svårigheter att andas in och hörbara andningsljud (stridor)
- struplocksinflammation (epiglottit) eller inflammation ovanför struphuvudet (supraglottit) som numera är vanligare och som utöver struplocket omfattar annan vävnad ovanför stämbandsnivån. Patienten har andnöd, smärta vid sväljning eller sväljningssvårigheter.
- För att diagnostisera dessa rekommenderas utöver inspektion av svalget och palpation av halsen även undersökning med spegel eller endoskop.
Behandling
Akut faryngit
- Målet är i första hand att lindra patientens symtom. Vidare är syftet med behandlingen att minska smittsamheten, förebygga epidemier och förhindra komplikationer.
- Hos de flesta patienterna som behandlats med antimikrobiella läkemedel är svalgodlingen tydligen negativ 24 timmar efter att behandlingen inleddes «Suurimmalla osalla mikrobilääkehoidon saaneista nieluviljely on ilmeisesti negatiivinen 24 tunnin kuluttua hoidon aloituksesta.»B. Patienten kan då återgå till daghemmet, skolan eller arbetet, om hens allmäntillstånd tillåter detta.
Behandling av symtom
- Smärtstillande läkemedel lindrar både spontan smärta och smärta vid sväljning. Paracetamol
verkar lindra smärtan vid akut f faryngotonsillit effektivt, och risken för allvarliga
biverkningar är liten. Hos mononukleospatienter måste man komma ihåg påverkan på levern.
Antiinflammatoriska smärtstillande läkemedel kan lindra smärtan men användningen av
dem bör undvikas hos patienter med ateroskleros eller riskfaktorer för ateroskleros,
och hos patienter med ökad risk för blödning i matsmältningskanalen eller tidigare
blödning «Kenealy T. Sore throat. BMJ Clin Evid 2014;2014: ...»42, «Ruperto N, Carozzino L, Jamone R ym. A randomized,...»43, «Moore N, Le Parc JM, van Ganse E ym. Tolerability ...»44. Se God medicinsk praxis-rekommendationen Smärta «Kipu»2 (på finska).
- Att ta smärtstillande en halv timme före måltiden gör det lättare att äta.
- Svalgsmärta kan även lindras med lokalt verkande egenvårdsläkemedel. Sådana är sugtabletter
och munspray som innehåller bensokain, bensydamin, amylmetakresol eller diklorbensylalkohol
och flurbiprofen.
- Effekten av dessa läkemedel mot svalgsmärta och sväljningssvårigheter har undersökts i randomiserade, dubbelblinda placebokontrollerade studier, men effekten är liten och studierna är förknippade med flera felkällor. Preparaten i studierna motsvarar inte alltid de preparat som säljs i Finland. De kan ändå provas, eftersom de tydligen tolereras väl vid kortvarig behandling «Chrubasik S, Beime B, Magora F. Efficacy of a benz...»45, «Busch R, Graubaum HJ, Grünwald J ym. Double-blind ...»46, «Palm J, Fuchs K, Stammer H ym. Efficacy and safety...»47, «Weckmann G, Hauptmann-Voß A, Baumeister SE ym. Eff...»48, «Cingi C, Songu M, Ural A ym. Effects of chlorhexid...»49, «Russo M et. Al Effects of a single dose of flurbip...»50, «Shephard A, Smith G, Aspley S ym. Randomised, doub...»51, «de Looze F, Russo M, Bloch M ym. Efficacy of flurb...»52.
- Förskrivning av antimikrobiella läkemedel för svalgsmärta ökar människornas benägenhet att söka upp läkare vid insjuknande «Little P, Gould C, Williamson I ym. Reattendance a...»53, varvid patienternas orealistiska önskemål om snabbt tillfrisknande kan leda till ett onödigt nytt besök «Macfarlane J, Prewett J, Rose D ym. Prospective ca...»54. Att övertyga patienten om att det räcker med vaksam uppföljning av infektionssjukdomen kräver lyssnande och bra kommunikationsfärdigheter «Barden LS, Dowell SF, Schwartz B ym. Current attit...»55, «Little P. Delayed prescribing of antibiotics for u...»56, «Lundkvist J, Akerlind I, Borgquist L ym. The more ...»57.
- Hos vuxna med kraftiga symtom kan man överväga enkeldos av kortikosteroid (dexametason
10 mg, prednisolon 60 mg).
- Hos friska patienter med svalgsmärta torde en enkeldos av kortison som komplement till behandlingen förkorta smärtperioden utan allvarliga biverkningar «Perusterveillä nielukipuisilla potilailla kerta-annos kortisonia lisättynä hoitoon lyhentänee kipujaksoa ilman vakavia haittavaikutuksia.»B.
- Det finns inte forskningsrön om biverkningar vid återkommande användning.
- Effekten av kortisonbehandling vid okomplicerad mononukleos har inte påvisats tillräckligt «Rezk E, Nofal YH, Hamzeh A ym. Steroids for sympto...»58.
- Om sjukdomen förlängs och vid sjukhusvård ska man alltid bedöma nutritionstillståndet och säkerställa ett tillräckligt näringsintag vid behov genom att Intensifiera näringsbehandlingen.
Behandling med antimikrobiella läkemedel
- Behandling av akut faryngit med antimikrobiella läkemedel baserar sig på påvisning
av GAS med snabbtest eller svalgodling.
- Om man använder svalgodling i diagnostiken och det förväntas att svaret kommer att dröja, kan behandling med antimikrobiella läkemedel övervägas för en patient med hög feber och kraftiga symtom (4 Centorpoäng) redan innan man får odlingssvaret.
- Också vid grupp C- och G-streptokockorsakad faryngotonsillit med hög feber och kraftiga symtom rekommenderas behandling med antimikrobiella läkemedel.
- Profylaxbehandling av patientens närkontakter behövs inte, om inte det är fråga om en epidemisituation «Lähikontaktien profylaktinen hoito ei liene tarpeen silloin, ellei ole kyse epidemiatilanteesta.»C.
- Behandling med antimikrobiella läkemedel förkortar tydligen varaktigheten av svalgsmärtan
hos GAS-positiva patienter som har svalgsmärta med ungefär 2,5 dagar «Spinks A, Glasziou PP, Del Mar CB. Antibiotics for...»39.
- Av patienter inom primärhälsovården, vars svalgsmärta som varat kortare tid än en vecka behandlas med antimikrobiella läkemedel, kan ungefär hälften vara smärtfria tre dagar efter att behandlingen inleddes, medan av de patienter som behandlas med placebo är ungefär en tredjedel smärtfria «Perusterveydenhuollossa mikrobilääkehoitoa alle viikon kestäneeseen nielukipuun saavista potilaista noin puolet saattaa olla kivuttomia 3 vuorokauden kuluttua hoidon aloituksesta, kun lumehoitoa saavista kivuttomia on noin kolmannes.»C. Hos dessa patienter minskar symtomens varaktighet mindre än ett dygn vid behandling med antimikrobiella läkemedel.
- Behandling med antimikrobiella läkemedel minskar följdsjukdomar med varbildning av akut faryngotonsillit (faryngeal abscess, infektion i mellanörat m.m.), men dessa är sällsynta och behandling med antimikrobiella läkemedel i förebyggandet av dem har endast liten effekt «Mikrobilääkehoito näyttää vähentävän äkillisen nielutulehduksen märkäisiä jälkitauteja (nielupaise, korvatulehdus ym.), joskin jälkitaudit ovat harvinaisia ja mikrobilääkehoidon vaikutus on niiden ehkäisyssä vähäinen.»B.
- Historiskt sett har det gällande sådana sällsynta följdsjukdomar av faryngotonsillit som orsakar inflammatorisk reaktion i bindväven konstaterats att behandling med antimikrobiella läkemedel minskar incidensen av reumatisk feber och den kan även minska glomerulonefrit. I Finland är reumatisk feber sällsynt och behandling av faryngotonsillit med antimikrobiella läkemedel har tydligen ingen betydande effekt på prevalensen av reumatisk feber «Mikrobilääkehoito vähentää äkillisen nielutulehduksen jälkitaudeista reumakuumeen ilmaantuvuutta ja saattaa vähentää glomerulonefriittiä endeemisessä väestössä. Suomessa reumakuume on harvinainen, eikä nielutulehduksen mikrobilääkehoidolla ole ilmeisesti merkittävää vaikutusta reumakuumeen esiintyvyyteen.»B. Tidigare reumatisk feber bör dock beaktas som riskfaktor hos bland annat invandrare från utvecklingsländer. Se mer information om ämnet «Nielutulehdus ja reumaattinen kuume»6.
- Penicillin V är det primära antimikrobiella läkemedlet på grund av dess få biverkningar,
avsaknad av betydande läkemedelsresistens och förmånliga användningskostnader. Se även Avstå klokt-rekommendationen «Muut mikrobilääkkeet kuin V-penisilliini nielutulehduksessa»7 (på finska): Använd inte några andra antimikrobiella läkemedel utöver penicillin
vid akut faryngotonsillit, om patienten inte har kontraindikation för penicillin.
- Penicillin kan vara lika effektivt i behandlingen av GAS-orsakad faryngotonsillit (symtomen försvinner) som andra antimikrobiella läkemedel som används för att behandla faryngottonsillit «Penisilliini saattaa olla yhtä tehokas StrA-nielutulehduksen hoidossa (oireiden häviäminen) kuin muut nielutulehduksen hoitoon käytetyt mikrobilääkkeet.»C.
- Penicillin är ett smalspektrumantibiotikum och har färre biverkningar än bredspektrumläkemedel.
- Dygnsdosen för vuxna är 2–3 miljoner enheter och för barn 50000–100000 enheter/kg/dygn delat på tre doser. Dygnsdosen får barn får inte överskrida dosen för vuxna.
- I synnerhet hos små barn, där det inte går att ta penicillin, är alternativet amoxicillinmixtur.
Amoxicillin verkar vara lika effektiv i behandlingen av GAS-orsakad faryngotonsillit
som penicillin «Amoksisilliini näyttää olevan yhtä tehokas kuin penisilliini StrA-nielutulehduksen hoidossa.»B.
- Enligt det aktuella kunskapsläget är användningen av amoxicillin i behandlingen av GAS-orsakad faryngotonsillit inte förknippad med någon betydligt ökad risk för hudreaktioner. En del av EBV-patienterna får hudutslag utan exponering för antimikrobiella läkemedel. Amoxicillin kan i någon mån öka risken för hudutslag «Osa EBV-potilaista saa ihottuman ilman mikrobilääkealtistusta. Amoksisilliini saattaa hieman lisätä riskiä saada hankala ihottuma.»C.
- Som behandlingstid har tio dygn etablerats.
- En längre kur med antimikrobiella läkemedel avlägsnar GAS ur svalget på en patient med akut faryngotonsillit bättre än en kort kur «Pidempi mikrobilääkekuuri poistaa lyhyttä kuuria paremmin StrA:n akuuttia nielutulehdusta sairastavan potilaan nielusta. Jälkitauteja esiintyy suhteellisen harvoin eikä niissä ole osoitettu eroa 5 ja 10 vuorokauden penisilliinikuurien välillä.»A). Följdsjukdomar förekommer mycket sällan och avseende dem har det inte påvisats någon skillnad mellan penicillinkurer på fem respektive tio dygn.
- Prokainpenicillin eller bensylpenicillin kan användas i sällsynta situationer om patienten inte kan svälja läkemedel i flytande form eller tablettform «Shulman ST, Bisno AL, Clegg HW ym. Clinical practi...»3. Vid behov ska man konsultera en infektionsläkare om doseringen och behandlingens längd.
- Som andra linjens läkemedel för behandling av streptokockorsakad faryngotonsillit
används första generationens cefalosporiner
- Vid användning av första generationens cefalosporiner är tydligen eradikeringen av GAS effektivare än vid användning av penicillin «Ensimmäisen polven kefalosporiinia käytettäessä StrA:n eradikaatio on ilmeisesti tehokkaampi kuin penisilliiniä käytettäessä.»B, «Disney FA, Dillon H, Blumer JL ym. Cephalexin and ...»59, «Deeter RG, Kalman DL, Rogan MP ym. Therapy for pha...»60.
- För vuxna är dosen 500 mg cefalexin tre gånger om dagen. För barn är dosen 40–50 mg cefalexin per kg och dygn. Behandlingen pågår tio dagar.
- Cefalosporiner ska inte användas för en patient hos vilken penicillin har orsakat en anafylaktisk reaktion eller svullnad i struphuvudet.
- Makrolider kan användas endast om områdets resistenssituation tillåter detta och resistenstest har gjorts. Det har påvisats att resistenssituationen har förbättrats, om användningen av makrolider har begränsats. Behandlingens längd vid faryngotonsillit är 4–10 dygn beroende på preparat. Se tabellen med tilläggsmaterial «Nielutulehduksen mikrobilääkkeet»8.
- Klindamycin lämpar sig för behandling av akut tonsillit hos en patient som är allergisk
mot penicillin eller cefalosporiner. Klindamycin bör i första hand användas endast
vid utdragen eller recidiverande tonsillit. När beslut om behandling fattas ska biverkningarna
på tarmfloran beaktas.
- Klindamycin är effektiv för eradikeringen av GAS hos patienter med recidiverande tonsilliter «Klindamysiini näyttää olevan tehokas StrA:n eradikaatiossa potilailla, joilla on toistuvia nielurisatulehduksia.»B.
- Doseringen av antimikrobiella läkemedel vid faryngotonsillit samt behandlingens längd visas i tabellen «Nielutulehduksen mikrobilääkkeet»8.
- Behandlingen av sällsynta infektiösa organismer visas i tilläggsmaterialet «Harvinaisten nielutulehduksen aiheuttajien hoito»9.
Streptokockernas läkemedelsresistens
- GAS har inte utvecklat penicillinresistens eller betydande penicillintolerans i Finland «Musser JM, Beres SB, Zhu L ym. Reduced ...»41. I Finland är kring 2–3 % av grupp A-streptokocker klindamycin- och erytromycinresistenta. Se tilläggsmaterialet «A-streptokokin lääkeherkkyys nielunäytteistä Suomessa»10.
- Grupp G- och C streptocker är vanligtvis bland annat penicillin- och erytromycinkänsliga «Kataja J, Seppälä H, Skurnik M ym. Different eryth...»61, «Dagan R, Ferne M. Association of penicillin-tolera...»62, «Rolston KV. Group G streptococcal infections. Arch...»63.
Utdragna symtom eller förvärrande av symtomen
- Om penicillin inte lindrar symtomen vid GAS-orsakad faryngotonsillit på några dagar eller om patientens symtom ökar, kan sjukdomen ha orsakats av en samtidig virusinfektion och då gör antimikrobiella läkemedel ingen nytta «Ruuskanen O, Sarkkinen H, Meurman O ym. Rapid diag...»22, «Putto-Laurila A, Mertsola J, Ruuskanen O. Viral ca...»23.
- Om patientens allmäntillstånd har försämrats eller om man misstänker en komplikation, krävs vid behov konsultation av jourkaraktär av en öron, näs och halsläkare, en barnläkare eller en infektionsläkare.
- För mononukleos orsakad av EBV eller CMV finns ingen botande läkemedelsbehandling. Symtomatisk smärtbehandling och vätskebehandling är viktiga, eftersom sjukdomen i värsta fall kan pågå flera veckor. Om patientens allmäntillstånd har försämrats på grund av sväljningssvårigheter eller täppthet i svalget, kan hen tas in på sjukhus. Det är bra att komma ihåg sådana sällsynta komplikationer av mononukleos som kan försämra patientens allmäntillstånd och kräva sjukhusvård. Behandling med antimikrobiella läkemedel ska övervägas om man misstänker blandinfektion. Vid svåra fall med komplikationer kan hotande svullnad i luftvägarna behandlas med kortison inom den specialiserade sjukvården för att på så sätt eventuellt påskynda tillfrisknandet «Johanssen E, Kaye K. Epstein - Barr virus Infectio...»64, «Torre D, Tambini R. Acyclovir for treatment of inf...»65..
- Om en patient lider av recidiverande tonsilliter övervägs byte eller komplettering av behandlingen med antimikrobiella läkemedel så att behandlingen täcker andra mikrober i svalget som orsakar betalaktamas (se punkt Recidiverande tonsilliter).
Recidiverande tonsilliter
- Tonsillit är recidiverande när patienten har minst fyra tonsilliter med kraftiga symtom
om året eller minst tre infektioner inom ett halvår.
- Ungefär en procent av barn i åldern 4–15 år har minst tre GAS-orsakade faryngit faryngotonsilliter per år «St Sauver JL, Weaver AL, Orvidas LJ ym. Population...»66.
- 90–96 % av patienterna med recidiverande tonsillit har bakterier som orsakar betalaktamas i den normala bakteriefloran i svalget, vilket kan försämra penicillinets effekt «Brook I. Medical treatment of non-streptococcal re...»67, «Brook I, Hirokawa R. Treatment of patients with a ...»68.
- Andra orsaker till recidiverande tonsillit kan vara dålig följsamhet «Schwartz RH, Wientzen RL Jr, Pedreira F ym. Penici...»69, ny smitta från en närkontakt eller recidiverande virusinfektioner hos en bärare «Kaplan EL, Gastanaduy AS, Huwe BB. The role of the...»70.
- Behandling med antimikrobiella läkemedel vid recidiverande tonsillit:
- Som läkemedelsbehandling vid recidiverande infektion rekommenderas första generationens cefalosporiner, som tydligen ger effektivare eradikering av GAS än användningen av penicillin «Ensimmäisen polven kefalosporiinia käytettäessä StrA:n eradikaatio on ilmeisesti tehokkaampi kuin penisilliiniä käytettäessä.»B.
- Klindamycin (300 mg × 3–4/dygn, i tio dygn) är ger effektiv eradikering av GAS i svalget hos patienter med recidiverande tonsilliter, «Klindamysiini näyttää olevan tehokas StrA:n eradikaatiossa potilailla, joilla on toistuvia nielurisatulehduksia.»B. Arbetsgruppen rekommenderar att man överväger behandling med klindamycin vid recidiverande tonsilliter innan patienten remitteras till bedömning för tonsillektomi. När detta övervägs bör tarmbiverkningarna av klindamycin beaktas.
- Patienter med recidiverande, utdragna eller kroniska tonsilliter eller patienter som inte reagerar på behandlingen hänvisas till konsultation hos en specialist i öron, näs och halssjukdomar.
Tonsillektomi
- Operation för avlägsnande av tonsillerna övervägs om en patient trots effektiv läkemedelsbehandling har fyra eller fler tonsilliter med kraftiga symtom om året eller minst tre infektioner inom ett halvår, om den peritonsillära abscessen inte läker genom tömning och läkemedelsbehandling eller om den peritonsillära abscessen recidiverar «Herzon FS. Harris P. Mosher Award thesis. Peritons...»71. Operation övervägs även vid behandling av peritonsillär abscess hos barn.
- Hos vuxna med recidiverande faryngotonsillit kan tonsillektomi minska läkarbesök och sjukfrånvaro med anknytning till svalgsmärta under en uppföljningsperiod om sex månader «Toistuvista nielutulehduksista kärsivillä aikuisilla nielurisojen poisto saattaa vähentää nielukipuun liittyviä lääkärikäyntejä ja sairauspoissaoloja 6 kuukauden seuranta-aikana. Vaikutus elämänlaatuun on riippuvainen toimenpidettä edeltävien vaivojen häiritsevyydestä.»C. Påverkan på livskvaliteten beror på hur besvärande symtomen har varit före operationen.
- Barn med recidiverande eller utdragna tonsilliter hade endast liten nytta av att operera bort tonsillerna eller tonsillerna och adenoiden (gomtonsillen). Under en ettårig uppföljning minskade operationen antalet nya perioder med svalgsmärta med 1–2, bortsett från perioden med svalgsmärta efter operationen «Toistuvista tai pitkittyvistä nielurisatulehduksista kärsivillä lapsilla nielurisojen tai nielu- ja kitarisojen poisto vähentää hieman uusien nielukipujaksojen määrää (1–2) vuoden seurannassa, kun mukaan ei lasketa leikkauksen aiheuttamaa nielukipujaksoa.»A.
- I samband med en peritonsillär abscess är det vanlig praxis att operera bort tonsillerna efter den andra peritonsillära abscessen hos vuxna och redan i samband med den första peritonsillära abscessen hos barn. Även för vuxna görs tonsillektomi lätt redan i samband med den första peritonsillära abscessen, om den är dubbelsidig.
Komplikationer och följdsjukdomar
Peritonsillär abscess och peritonsillit
- Faryngotonsillit behöver inte behandlas med antimikrobiella läkemedel för att förebygga varbildande komplikationer. Konstaterade eller misstänkta komplikationer kräver bedömning av jourkaraktär inom den specialiserade sjukvården.
- Förekomsten av peritonsillär abscess är 37/100000 personer per år. Det finns ingen betydande skillnad mellan könen «Risberg S, Engfeldt P, Hugosson S. Incidence of pe...»72. Peritonsillär abscess är vanligtvis ensidig och kan utvecklas trots att patienten har behandlats med antimikrobiella läkemedel. Hos barn är peritonsillär abscess sällsynt. Se tilläggsmaterialet «Nielupaise»11.
- Symtom vid peritonsillär abscess är feber, kraftig svalgsmärta, ofta på den sidan där bölden finns, eventuellt smärta som strålar till örat, tal- och sväljningssvårigheter samt gapsvårighet (trismus). Till fynden hör ensidig svullnad av svalget. Vid palpation med bomullspinne eller finger känns det peritonsillära området (ovanför tonsillen) åtstramande och öm. Svårighet vid huvudrörelse i sidled samt rodnad, svullnad eller ömhet av halsen i sin tur tyder på en djupare abscess.
- Peritonsillit, cellulit som liknar peritonsillär abscess, orsakar motsvarar symtom och slutlig diagnos av bölden fås först när man får ut var från området till exempel genom aspiration.
- Inom öppenvården behövs vanligtvis inte laboratorieundersökningar och bilddiagnostik.
- Grundläggande behandling av abscessen omfattar tömning antingen genom aspiration eller dränering, behandling med antimikrobiella läkemedel och vid behov vätskebehandling och smärtbehandling som stöd. Om varig sekret kommer ut behöver denna inte odlas. Behandlingen av peritonsillit motsvarar behandlingen av peritonsillär abscess utan kirurgisk dränering. Se tilläggsmaterialet «Nielupaise»11.
Para- och retrofaryngeala abscesser
- Symtomen och etiologin vid para- och retrofaryngeala abscesser är liknande som vid peritonsillär abscess. Viktiga differentialdiagnostiska fynd är svårighet att röra huvudet i sidled samt rodnad, svullnad eller ömhet av halsen. Som ytterligare fynd förekommer svullnad i svalgets sida eller bakvägg. Patienten kan även känna att det är svårt att andas.
- Undersökning med spegel eller endoskop används som hjälp vid diagnostiseringen.
- Behandlingen består av kirurgiskt öppnande inom den specialiserade sjukvården och behandling med antimikrobiella läkemedel baserat på odlingsprovet. Se tilläggsmaterialet «Syvien kaulapaiseiden tutkiminen ja hoito»12.
- Para- och retrofaryngeala abscesser kan leda till även svåra komplikationer, såsom förträngning av luftvägarna eller allmän septikemi med spridning via trombos i vena jugularis (Lemierres syndrom). Djupa abscesser i samband med faryngotonsillit kan även sträcka sig till mediastinum, varvid patienten har lokal smärta och ömhet i halsryggradens och bröstkotornas område samt feber. Då är det ytterst viktigt att säkra patientens luftvägar och att skicka patienten brådskande till sjukhusvård. Också neurologiskt deficit i de övre extremiteterna är möjligt «Tunkel A. Subdural Empyema, Epidural Abscess, and ...»73.
Icke-varbildande eller icke-suppurativa följdsjukdomar och associerade sjukdomar
- Som immunologisk följdsjukdom efter GAS-orsakad faryngotonsillit kan reumatisk feber utvecklas. Dess symtom uppträder i lederna, hjärtat, det centrala nervsystemet eller subkutan vävnad. Bestående förändringar och symtom kan kvarstå i hjärtklaffarna och lederna «Karthikeyan G, Guilherme L. Acute rheumatic fever....»74.
- Av följdsjukdomarna av akut faryngotonsillit minskar behandling med antimikrobiella
läkemedel incidensen av reumatisk feber och den kan även minska glomerulonefrit hos
den endemiska befolkningen. I Finland är reumatisk feber sällsynt och behandling av
faryngotonsillit med antimikrobiella läkemedel har tydligen ingen betydande effekt
på prevalensen av reumatisk feber «Mikrobilääkehoito vähentää äkillisen nielutulehduksen jälkitaudeista reumakuumeen ilmaantuvuutta ja saattaa vähentää glomerulonefriittiä endeemisessä väestössä. Suomessa reumakuume on harvinainen, eikä nielutulehduksen mikrobilääkehoidolla ole ilmeisesti merkittävää vaikutusta reumakuumeen esiintyvyyteen.»B.
- Se mer information om ämnet «Nielutulehdus ja reumaattinen kuume»6.
- Faryngotonsillit orsakad av grupp C och G streptokocker är inte förknippade med risk för reumatisk feber.
- Toxinorsakade komplikationer av GAS är scharlakansfeber och toxiskt chocksyndrom (streptococcal toxicshock syndrome, streptococcal TSS). Hudutslagen vid scharlakansfeber, som är knallröda, finprickiga och småknottriga, kan tryckas bort, och även smultrontunga kan förekomma. Under det senaste decenniet har scharlakansfeber blivit betydligt vanligare i England, Kina och Hongkong. Orsaken till spridningen är oklar «Drug and Therapeutics Bulletin. Managing scarlet f...»75, «Lamagni T, Guy R, Chand M ym. Resurgence of scarle...»76, «Liu Y, Chan TC, Yap LW ym. Resurgence of scarlet f...»77, «Lee CF, Cowling BJ, Lau EHY. Epidemiology of Reeme...»78. Symtom och fynd vid GAS-betingat toxiskt chocksyndrom är lågt blodtryck, skador i minst två organsystem, till exempel njurskada, blodkoagulationsstörningar, leverirritation, akut andningssviktsyndrom (ARDS), rodnade makulopapulära utslag eller akut och kraftig smärta som orsakas av mjukvävnadsnekros «https://wwwn.cdc.gov/nndss/conditions/streptococcal-toxic-shock-syndrome/case-definition/2010/»2. Enstaka TSS-fall har kopplats till grupp A streptokockorsakad faryngotonsillit.
Streptokockepidemier och behandling av dem
- Som epidemi betraktas en situation där GAS-orsakad infektion ( faryngotonsillit, scharlakansfeber,
svinkoppor, perianal dermatit eller vulvovaginit) har konstaterats hos två eller fler
familjemedlemmar eller personer i en liten anstaltsgrupp eller där 20 % av personerna
i en större anstaltsgrupp har insjuknat, till exempel fem barn i ett daghem med 25
barn «Terveyden ja hyvinvoinnin laitos. Toimenpideohje A...»79. När epidemi fastställs i daghem beaktas endast fall som konstaterats inom loppet
av två veckor. I samband med en enstaka infektion undersöks och behandlas inte symtomfria
familjemedlemmar.
- Vid misstänkt epidemi ska man kontakta kommunens läkare med ansvar för smittsamma sjukdomar som vid behov inleder utredningsarbetet.
- Epidemier kan orsakas av grupp A, C och G streptokocker «McCue JD. Group G streptococcal pharyngitis. Analy...»32, «Gerber MA, Randolph MF, Martin NJ ym. Community-wi...»80, «James L, McFarland RB. An epidemic of pharyngitis ...»81, «Efstratiou A, Teare EL, McGhie D ym. The presence ...»82.
- Grupp A streptokocker sprids lätt i närkontakter och via sekret (varbildande hudinfektion). Nära kontakt till exempel inom familjen, i skolor, daghem och militären ökar smittsamheten «Wannamaker LW. Perplexity and precision in the dia...»83, «Falck G, Holm SE, Kjellander J ym. The role of hou...»84, «Falck G, Kjellander J. Outbreak of group A strepto...»85, «Smith TD, Wilkinson V, Kaplan EL. Group A streptoc...»86.
- Även livsmedel som kontaminerats med GAS «Streptokokki A:lla kontaminoitunut ruoka voi aiheuttaa nielutulehdusepidemian.»A eller GBS «Yamaguchi T, Kawahara R, Katsukawa C ym. Foodborne...»87 kan orsaka en faryngotonsillitepidemi. Vid misstanke om epidemi som sprids via livsmedel görs en anmälan till kommunens livsmedelstillsyn för utredning av matförgiftning (SHM:s förordning 251/2007) «https://www.ruokavirasto.fi/henkiloasiakkaat/tietoa-elintarvikkeista/ota-yhteytta-elintarvikevalvontaan/»3.
- Diagnostik:
- Det viktigaste är snabb identifiering av epidemin och samtidig behandling till exempel i en daghemsgrupp «Falck G, Kjellander J. Outbreak of group A strepto...»85.
- Som diagnostisk metod används svalgodling. Vid behov tas bakterieodlingsprov även från andra infektionsområden (hudlesioner, vagina, analöppning).
- Svalgodling tas av alla familjemedlemmar eller personer i en liten anstaltsgrupp, både personer med och utan symtom.
- Vid en epidemi i ett daghem tas prov av alla barn i daghemsgruppen samt av personal och familjemedlemmar som uppvisar symtom «Gerber MA. Treatment failures and carriers: percep...»88. Alternativt kan prov tas av alla familjemedlemmar för barn med positiv svalgodling. Vid behov utvidgas provtagningen, om epidemin förekommer i flera daghemsgrupper.
- Se även THL:s åtgärdsanvisning Toimenpideohje A-ryhmän beetahemolyyttisen streptokokin aiheuttamien infektioiden ja epidemioiden ehkäisemiseksi «https://thl.fi/fi/web/infektiotaudit/taudit-ja-mikrobit/bakteeritaudit/a-ryhman-streptokokki/toimenpideohje-a-ryhman-beetahemolyyttisen-streptokokin-aiheuttamien-infektioiden-ja-epidemioiden-ehkaisemiseksi»4.
- En GAS-orsakad farygnotonsillitepidemi torde kunna brytas genom hygienhandledning och samtidig behandling av alla som testat positivt för GAS «StrA:n nielutulehdusepidemia saataneen katkaistua hygieniaohjauksella ja hoitamalla samanaikaisesti kaikki henkilöt, joilla todetaan streptokokki A.»D. Efter behandlingen tas ingen svalgodling för uppföljning, men om symtomen recidiverar ska svalgodling tas och behandling med antimikrobiella läkemedel riktas efter odlingssvaret.
- Behandlingen med antimikrobiella läkemedel väljs enligt samma principer som vid infektion orsakad av enskild streptokock.
- Patienter som behandlats med antimikrobiella läkemedel kan återvända till skolan och daghemmet 24 timmar efter att behandlingen inleddes, om det inte behöver en längre sjukfrånvaro på grund av symtomen «Suurimmalla osalla mikrobilääkehoidon saaneista nieluviljely on ilmeisesti negatiivinen 24 tunnin kuluttua hoidon aloituksesta.»B.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Allmänmedicinska föreningen i Finland, Finlands Otolaryngologförening rf, Finlands Infektionsläkare rf och Finlands Kliniska Mikrobiologer rf
För mera information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Nielutulehdus»1 (på finska)
Översättare: Lingoneer Oy
Granskning av översättningen: Hans Blomberg
Litteratur
Faryngotonsillit (halsfluss). God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Allmänmedicinska föreningen i Finland, Finlands Otolaryngologförening rf, Finlands Infektionsläkare rf och Finlands Kliniska Mikrobiologer rf. Helsingfors: Finska Läkarföreningen Duodecim, 2020 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»5
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Bisno AL. Acute pharyngitis: etiology and diagnosis. Pediatrics 1996;97:949-54 «PMID: 8637780»PubMed
- Mäkelä M. Management of sore-throat patients in primary care. Helsingin yliopisto, yleislääketieteen ja perusterveydenhuollon laitos. Väitöskirjat 1:1990, Yliopistopaino Helsinki 1990:37-38
- Shulman ST, Bisno AL, Clegg HW ym. Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the Infectious Diseases Society of America. Clin Infect Dis 2012;55:e86-102 «PMID: 22965026»PubMed
- Wessels MR. Clinical practice. Streptococcal pharyngitis. N Engl J Med 2011;364:648-55 «PMID: 21323542»PubMed
- ESCMID Sore Throat Guideline Group., Pelucchi C, Grigoryan L ym. Guideline for the management of acute sore throat. Clin Microbiol Infect 2012;18 Suppl 1:1-28 «PMID: 22432746»PubMed
- Van TT, Cox LM, Cox ME ym. Prevalence of Fusobacterium necrophorum in Children Presenting with Pharyngitis. J Clin Microbiol 2017;55:1147-1153 «PMID: 28122872»PubMed
- Lumio J. Kurkkumätä (difteria), Lääkärikirja Duodecim, 6.5.2019
- McMillan JA, Sandstrom C, Weiner LB ym. Viral and bacterial organisms associated with acute pharyngitis in a school-aged population. J Pediatr 1986;109:747-52 «PMID: 3534196»PubMed
- Glezen WP, Clyde WA Jr, Senior RJ ym. Group A streptococci, mycoplasmas, and viruses associated with acute pharyngitis. JAMA 1967;202:455-60 «PMID: 4293014»PubMed
- EVANS AS, DICK EC. ACUTE PHARYNGITIS AND TONSILLITIS IN UNIVERSITY OF WISCONSIN STUDENTS. JAMA 1964;190:699-708 «PMID: 14201582»PubMed
- Shaikh N, Leonard E, Martin JM. Prevalence of streptococcal pharyngitis and streptococcal carriage in children: a meta-analysis. Pediatrics 2010;126:e557-64 «PMID: 20696723»PubMed
- Oliver J, Malliya Wadu E, Pierse N ym. Group A Streptococcus pharyngitis and pharyngeal carriage: A meta-analysis. PLoS Negl Trop Dis 2018;12:e0006335 «PMID: 29554121»PubMed
- Danchin MH, Rogers S, Kelpie L ym. Burden of acute sore throat and group A streptococcal pharyngitis in school-aged children and their families in Australia. Pediatrics 2007;120:950-7 «PMID: 17974731»PubMed
- Zaoutis T, Attia M, Gross R ym. The role of group C and group G streptococci in acute pharyngitis in children. Clin Microbiol Infect 2004;10:37-40 «PMID: 14706084»PubMed
- Kakuya F, Kinebuchi T, Okubo H ym. Acute Pharyngitis Associated With Streptococcus dysgalactiae Subspecies equisimilis in Children. Pediatr Infect Dis J 2018;37:537-542 «PMID: 29227465»PubMed
- Ivaska L, Niemelä J, Lempainen J ym. Aetiology of febrile pharyngitis in children: Potential of myxovirus resistance protein A (MxA) as a biomarker of viral infection. J Infect 2017;74:385-392 «PMID: 28077283»PubMed
- Hedin K, Bieber L, Lindh M ym. The aetiology of pharyngotonsillitis in adolescents and adults - Fusobacterium necrophorum is commonly found. Clin Microbiol Infect 2015;21:263.e1-7 «PMID: 25658556»PubMed
- Centor RM, Atkinson TP, Ratliff AE ym. The clinical presentation of Fusobacterium-positive and streptococcal-positive pharyngitis in a university health clinic: a cross-sectional study. Ann Intern Med 2015;162:241-7 «PMID: 25686164»PubMed
- Putto A. Febrile exudative tonsillitis: viral or streptococcal? Pediatrics 1987;80:6-12 «PMID: 3601520»PubMed
- Ruuskanen O, Meurman O, Sarkkinen H. Adenoviral diseases in children: a study of 105 hospital cases. Pediatrics 1985;76:79-83 «PMID: 2989764»PubMed
- Moffet HL, Siegel AC, Doyle HK. Nonstreptococcal pharyngitis. J Pediatr 1968;73:51-60 «PMID: 4968805»PubMed
- Ruuskanen O, Sarkkinen H, Meurman O ym. Rapid diagnosis of adenoviral tonsillitis: a prospective clinical study. J Pediatr 1984;104:725-8 «PMID: 6325657»PubMed
- Putto-Laurila A, Mertsola J, Ruuskanen O. Viral causes of tonsillitis and fever unresponsive to antibiotic therapy. Pediatr Infect Dis J 1999;18:71-2 «PMID: 9951987»PubMed
- Das M, Pakarinen L, Ruotsalainen E ym. Tuhkarokkotapaus Suomessa – mitä tehdä. Suom Lääkär 2009;7:597-600
- Suomen kurkkumätä-tapaukset 1993-1996 olivat peräisin Venäjältä. Kansanterveyslaitoksen tiedotuslehti 1997;2:10-1
- Jahkola M, Lumio J, Sinisalo M, Vuento R, Haikala O, Eskola J. Kurkkumätä Suomessa 1993 Vanhasta taudista uusi haaste. Suom Lääkär 1993;48:1768-70
- Cohen R, Estrangin E, Lecompte MD ym. [Bacterial epidemiology of pharyngitis in pediatric private practice]. Presse Med 1994;23:1753-7 «PMID: 7831263»PubMed
- Putto-Laurila A. Respiratory virus infections in children. Diagnostic and differential diagnostic studies. Väitöskirja, Turun yliopisto, 1987
- Lennon P, Crotty M, Fenton JE. Infectious mononucleosis. BMJ 2015;350:h1825 «PMID: 25899165»PubMed
- Wannamaker LW. Diagnosis of pharyngitis: Clinical and epidemiologic features. In Management of Pharyngitis in an era of declining rheumatic fever. Report of the eighty-sixth Ross conference on pediatric research. Ross Laboratories, Columbus, Ohio 1984;25-42
- Turner JC, Fox A, Fox K ym. Role of group C beta-hemolytic streptococci in pharyngitis: epidemiologic study of clinical features associated with isolation of group C streptococci. J Clin Microbiol 1993;31:808-11 «PMID: 8463391»PubMed
- McCue JD. Group G streptococcal pharyngitis. Analysis of an outbreak at a college. JAMA 1982;248:1333-6 «PMID: 7109155»PubMed
- Steinhoff MC, Abd el Khalek MK, Khallaf N ym. Effectiveness of clinical guidelines for the presumptive treatment of streptococcal pharyngitis in Egyptian children. Lancet 1997;350:918-21 «PMID: 9314870»PubMed
- McIsaac WJ, White D, Tannenbaum D ym. A clinical score to reduce unnecessary antibiotic use in patients with sore throat. CMAJ 1998;158:75-83 «PMID: 9475915»PubMed
- Hart WJ. Streptococcal pharyngitis. A demonstration of the inaccuracy of clinical diagnosis without culture. Can Fam Physician 1976;34-9
- Centor RM, Witherspoon JM, Dalton HP ym. The diagnosis of strep throat in adults in the emergency room. Med Decis Making 1981;1:239-46 «PMID: 6763125»PubMed
- Lieberman D, Shvartzman P, Korsonsky I ym. Aetiology of respiratory tract infections: clinical assessment versus serological tests. Br J Gen Pract 2001;51:998-1000 «PMID: 11766873»PubMed
- Zwart S, Rovers MM, de Melker RA ym. Penicillin for acute sore throat in children: randomised, double blind trial. BMJ 2003;327:1324 «PMID: 14656841»PubMed
- Spinks A, Glasziou PP, Del Mar CB. Antibiotics for sore throat. Cochrane Database Syst Rev 2013;:CD000023 «PMID: 24190439»PubMed
- Nissinen A, Strandén P, Myllys R ym. Point-of-care testing of group A streptococcal antigen: performance evaluated by external quality assessment. Eur J Clin Microbiol Infect Dis 2009;28:17-20 «PMID: 18604573»PubMed
- Musser JM, Beres SB, Zhu L ym. Reduced In Vitro Susceptibility of Streptococcus pyogenes to ß-Lactam Antibiotics Associated with Mutations in the pbp2x Gene Is Geographically Widespread. J Clin Microbiol 2020;58: «PMID: 31996443»PubMed
- Kenealy T. Sore throat. BMJ Clin Evid 2014;2014: «PMID: 24589314»PubMed
- Ruperto N, Carozzino L, Jamone R ym. A randomized, double-blind, placebo-controlled trial of paracetamol and ketoprofren lysine salt for pain control in children with pharyngotonsillitis cared by family pediatricians. Ital J Pediatr 2011;37:48 «PMID: 21958958»PubMed
- Moore N, Le Parc JM, van Ganse E ym. Tolerability of ibuprofen, aspirin and paracetamol for the treatment of cold and flu symptoms and sore throat pain. Int J Clin Pract 2002;56:732-4 «PMID: 12510944»PubMed
- Chrubasik S, Beime B, Magora F. Efficacy of a benzocaine lozenge in the treatment of uncomplicated sore throat. Eur Arch Otorhinolaryngol 2012;269:571-7 «PMID: 22015737»PubMed
- Busch R, Graubaum HJ, Grünwald J ym. Double-blind comparison of two types of benzocaine lozenges for the treatment of acute pharyngitis. Arzneimittelforschung 2010;60:245-8 «PMID: 20533760»PubMed
- Palm J, Fuchs K, Stammer H ym. Efficacy and safety of a triple active sore throat lozenge in the treatment of patients with acute pharyngitis: Results of a multi-centre, randomised, placebo-controlled, double-blind, parallel-group trial (DoriPha). Int J Clin Pract 2018;72:e13272 «PMID: 30329199»PubMed
- Weckmann G, Hauptmann-Voß A, Baumeister SE ym. Efficacy of AMC/DCBA lozenges for sore throat: A systematic review and meta-analysis. Int J Clin Pract 2017;71: «PMID: 28869700»PubMed
- Cingi C, Songu M, Ural A ym. Effects of chlorhexidine/benzydamine mouth spray on pain and quality of life in acute viral pharyngitis: a prospective, randomized, double-blind, placebo-controlled, multicenter study. Ear Nose Throat J 2010;89:546-9 «PMID: 21086279»PubMed
- Russo M et. Al Effects of a single dose of flurbiprofen spray for the treatment of sore throat. International journal of clinical pharmacy 2015; 37:193-193
- Shephard A, Smith G, Aspley S ym. Randomised, double-blind, placebo-controlled studies on flurbiprofen 8.75 mg lozenges in patients with/without group A or C streptococcal throat infection, with an assessment of clinicians' prediction of 'strep throat'. Int J Clin Pract 2015;69:59-71 «PMID: 25296661»PubMed
- de Looze F, Russo M, Bloch M ym. Efficacy of flurbiprofen 8.75?mg spray in patients with sore throat due to an upper respiratory tract infection: A randomised controlled trial. Eur J Gen Pract 2016;22:111-8 «PMID: 27028316»PubMed
- Little P, Gould C, Williamson I ym. Reattendance and complications in a randomised trial of prescribing strategies for sore throat: the medicalising effect of prescribing antibiotics. BMJ 1997;315:350-2 «PMID: 9270458»PubMed
- Macfarlane J, Prewett J, Rose D ym. Prospective case-control study of role of infection in patients who reconsult after initial antibiotic treatment for lower respiratory tract infection in primary care. BMJ 1997;315:1206-10 «PMID: 9393227»PubMed
- Barden LS, Dowell SF, Schwartz B ym. Current attitudes regarding use of antimicrobial agents: results from physician's and parents' focus group discussions. Clin Pediatr (Phila) 1998;37:665-71 «PMID: 9825210»PubMed
- Little P. Delayed prescribing of antibiotics for upper respiratory tract infection. BMJ 2005;331:301-2 «PMID: 16081428»PubMed
- Lundkvist J, Akerlind I, Borgquist L ym. The more time spent on listening, the less time spent on prescribing antibiotics in general practice. Fam Pract 2002;19:638-40 «PMID: 12429667»PubMed
- Rezk E, Nofal YH, Hamzeh A ym. Steroids for symptom control in infectious mononucleosis. Cochrane Database Syst Rev 2015;:CD004402 «PMID: 26558642»PubMed
- Disney FA, Dillon H, Blumer JL ym. Cephalexin and penicillin in the treatment of group A beta-hemolytic streptococcal throat infections. Am J Dis Child 1992;146:1324-7 «PMID: 1415072»PubMed
- Deeter RG, Kalman DL, Rogan MP ym. Therapy for pharyngitis and tonsillitis caused by group A beta-hemolytic streptococci: a meta-analysis comparing the efficacy and safety of cefadroxil monohydrate versus oral penicillin V. Clin Ther 1992;14:740-54 «PMID: 1468091»PubMed
- Kataja J, Seppälä H, Skurnik M ym. Different erythromycin resistance mechanisms in group C and group G streptococci. Antimicrob Agents Chemother 1998;42:1493-4 «PMID: 9624500»PubMed
- Dagan R, Ferne M. Association of penicillin-tolerant streptococci with epidemics of streptococcal pharyngitis in closed communities. Eur J Clin Microbiol Infect Dis 1989;8:629-31 «PMID: 2506025»PubMed
- Rolston KV. Group G streptococcal infections. Arch Intern Med 1986;146:857-8 «PMID: 3963972»PubMed
- Johanssen E, Kaye K. Epstein - Barr virus Infectious Mononucleosis, Epstein-Barr Virus–Associated Malignant Diseases, and Other Diseases. Kirjassa Mandell GL, Bennet JE, Dolin R, toim. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases. Philadelphia: Churchill Livingstone 2010;1989-2009
- Torre D, Tambini R. Acyclovir for treatment of infectious mononucleosis: a meta-analysis. Scand J Infect Dis 1999;31:543-7 «PMID: 10680982»PubMed
- St Sauver JL, Weaver AL, Orvidas LJ ym. Population-based prevalence of repeated group A beta-hemolytic streptococcal pharyngitis episodes. Mayo Clin Proc 2006;81:1172-6 «PMID: 16970213»PubMed
- Brook I. Medical treatment of non-streptococcal recurrent tonsillitis. Am J Otolaryngol 1989;10:227-33 «PMID: 2764234»PubMed
- Brook I, Hirokawa R. Treatment of patients with a history of recurrent tonsillitis due to group A beta-hemolytic streptococci. A prospective randomized study comparing penicillin, erythromycin, and clindamycin. Clin Pediatr (Phila) 1985;24:331-6 «PMID: 3888491»PubMed
- Schwartz RH, Wientzen RL Jr, Pedreira F ym. Penicillin V for group A streptococcal pharyngotonsillitis. A randomized trial of seven vs ten days' therapy. JAMA 1981;246:1790-5 «PMID: 6792379»PubMed
- Kaplan EL, Gastanaduy AS, Huwe BB. The role of the carrier in treatment failures after antibiotic for group A streptococci in the upper respiratory tract. J Lab Clin Med 1981;98:326-35 «PMID: 7021717»PubMed
- Herzon FS. Harris P. Mosher Award thesis. Peritonsillar abscess: incidence, current management practices, and a proposal for treatment guidelines. Laryngoscope 1995;105:1-17 «PMID: 7630308»PubMed
- Risberg S, Engfeldt P, Hugosson S. Incidence of peritonsillar abscess and relationship to age and gender: retrospective study. Scand J Infect Dis 2008;40:792-6 «PMID: 18609198»PubMed
- Tunkel A. Subdural Empyema, Epidural Abscess, and Suppurative Intracranial Thrombophlebitis. Kirjassa Mandell G ym. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases 2010;89:1279-87
- Karthikeyan G, Guilherme L. Acute rheumatic fever. Lancet 2018;392:161-174 «PMID: 30025809»PubMed
- Drug and Therapeutics Bulletin. Managing scarlet fever. BMJ 2018;362:k3005
- Lamagni T, Guy R, Chand M ym. Resurgence of scarlet fever in England, 2014-16: a population-based surveillance study. Lancet Infect Dis 2018;18:180-187 «PMID: 29191628»PubMed
- Liu Y, Chan TC, Yap LW ym. Resurgence of scarlet fever in China: a 13-year population-based surveillance study. Lancet Infect Dis 2018;18:903-912 «PMID: 29858148»PubMed
- Lee CF, Cowling BJ, Lau EHY. Epidemiology of Reemerging Scarlet Fever, Hong Kong, 2005-2015. Emerg Infect Dis 2017;23:1707-1710 «PMID: 28930009»PubMed
- Terveyden ja hyvinvoinnin laitos. Toimenpideohje A-ryhmän streptokokkitapauksiin. https://thl.fi/fi/web/infektiotaudit/taudit-ja-mikrobit/bakteeritaudit/a-ryhman-streptokokki/toimenpideohje-a-ryhman-beetahemolyyttisen-streptokokin-aiheuttamien-infektioiden-ja-epidemioiden-ehkaisemiseksi
- Gerber MA, Randolph MF, Martin NJ ym. Community-wide outbreak of group G streptococcal pharyngitis. Pediatrics 1991;87:598-603 «PMID: 2020503»PubMed
- James L, McFarland RB. An epidemic of pharyngitis due to a nonhemolytic group A streptococcus at lowry air force base. N Engl J Med 1971;284:750-2 «PMID: 4994046»PubMed
- Efstratiou A, Teare EL, McGhie D ym. The presence of M proteins in outbreak strains of Streptococcus equisimilis T-type 204. J Infect 1989;19:105-11 «PMID: 2809234»PubMed
- Wannamaker LW. Perplexity and precision in the diagnosis of streptococcal pharyngitis. Am J Dis Child 1972;124:352-8 «PMID: 5056872»PubMed
- Falck G, Holm SE, Kjellander J ym. The role of household contacts in the transmission of group A streptococci. Scand J Infect Dis 1997;29:239-44 «PMID: 9255882»PubMed
- Falck G, Kjellander J. Outbreak of group A streptococcal infection in a day-care center. Pediatr Infect Dis J 1992;11:914-9 «PMID: 1454431»PubMed
- Smith TD, Wilkinson V, Kaplan EL. Group A streptococcus-associated upper respiratory tract infections in a day-care center. Pediatrics 1989;83:380-4 «PMID: 2645567»PubMed
- Yamaguchi T, Kawahara R, Katsukawa C ym. Foodborne Outbreak of Group G Streptococcal Pharyngitis in a School Dormitory in Osaka, Japan. J Clin Microbiol 2018;56: «PMID: 29491014»PubMed
- Gerber MA. Treatment failures and carriers: perception or problems? Pediatr Infect Dis J 1994;13:576-9 «PMID: 8078758»PubMed

