Prematur förlossning
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Ennenaikainen synnytys «Ennenaikainen synnytys»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Under graviditeten är sporadiska sammandragningar vanliga, men de förutspår dåligt
det verkliga hotet om en prematur förlossning.
- När en prematur förlossning hotar, grundar sig remitteringen från primärvården till specialsjukvården på palpations- och spekulumundersökning av livmoderhalsen samt anamnestiska uppgifter.
- En mätning av livmoderhalsens längd som gjorts med ultraljudsundersökning i specialsjukvården ger en mer objektiv uppfattning om risken för en prematur förlossning än en klinisk undersökning som grundar sig på palpation.
- De biokemiska test som förebådar förlossning har en svag träffsäkerhet när det gäller att förutse en prematur förlossning.
- Målet med tokolytisk läkemedelsbehandling är att flytta fram en prematur förlossning så länge att glukokortikoidbehandlingen före födseln hinner genomföras och föderskan förflyttas till en lämplig förlossningsplats. Arbetsgruppen rekommenderar nifedipin som primär tokolyt. Tokolytisk läkemedelsbehandling ska inte förlängas i onödan.
- Behandling med glukokortikoider före förlossningen minskar dödligheten och sjukdomsincidensen hos prematurer. Behandlingen ska ges till alla gravida kvinnor med hot om prematur förlossning under graviditetsveckorna 22+5 – 34+6, i specialfall även senare. Behandlingen kan vid behov upprepas ≥ 7 dygn efter den föregående behandlingen. Rutinmässiga återbehandlingar med jämna mellanrum rekommenderas inte.
- Behandling med bredspektrumantibiotika minskar risken för korioamnionit och infektioner hos nyfödda i samband med fostervattenavgång.
- Vid förlossning före graviditetsvecka 32 rekommenderas att mödrar ges intravenöst magnesiumsulfat eftersom det har visat sig minska risken för CP-skada hos ett barn som föds som prematur.
- Vaginalt doserat progesteron kan förebygga prematur förlossning hos patienter som tidigare haft en mycket prematur förlossning eller hos vilka en förkortad livmoderhals (under 25 mm) konstateras före graviditetsveckan 22+0.
Målgrupp och avgränsning av ämnet
- Målgruppen är arbetstagare inom primärvården och specialsjukvården som
- vårdar gravida kvinnor eller
- deltar i vården av nyfödda.
- I rekommendationen behandlas spontan prematur förlossning under ettbarns- och flerbördsgraviditet.
- Rekommendationen kan tillämpas även för hantering av vårdrelaterad prematur förlossning för delar som gäller magnesiumprotektion, glukokortikoidbehandling och vård av förlossning
Definitioner
- Graviditetsveckan anges som fulla veckor+ dagar.
- Med förlossning avses att ett barn föds i en situation där graviditetsveckan 22+0 har fyllts eller en födelsevikt på 500 gram har uppnåtts.
- Förlossningen är prematur om den sker före graviditetsvecka 37+0. Klassificering av prematur förlossning:
- prematur spontan förlossning (true preterm birth) orsakad av sammandragningar och för tidig mognad av livmodermunnen
- prematur förlossning orsakad av prematur spontan fostervattenavgång (preterm prelabour rupture of membranes, PPROM)
- vårdrelaterad (kejsarsnitt eller induktion av förlossning på grund av graviditetskomplikationer).
- Gruppering av prematur förlossning och den nyfödda enligt graviditetsveckor:
- lindrigt prematur: 34+0–36+6 graviditetsveckan (late preterm)
- måttligt prematur: 32+0–33+6 graviditetsveckan (moderately preterm)
- mycket prematur: 28+0–31+6 graviditetsveckan (very preterm)
- extremt prematur: under 28+0 graviditetsveckan (extremely preterm)
- Ett barn som fötts före graviditetsvecka 37+0 kallas prematur.
- En nyfödd med en födelsevikt under 2 500 g har tidigare kallats prematur, men i denna vårdrekommendation definieras prematuritet enligt graviditetsveckorna, eftersom deras kliniska relevans är bättre.
- Vanliga termer är också
- prematur med låg vikt (very low birth weight infant, VLBW): födelsevikt ≤ 1 500 g
- prematur med mycket låg vikt (extremely low birth weight infant, ELBW): födelsevikt ≤ 1 000 g.
- I det finländska registret Små prematurer samlas uppgifter om alla nyfödda med en födelsevikt på ≤ 1 500 g eller som är födda före graviditetsvecka 32.
- Hotande förtidsbörd avser följande som framträder före graviditetsvecka 37+0:
- regelbundna sammandragningar som orsakar mognad i livmoderhalsen (förkortas, öppnas, blir mjuk)
- prematur fostervattenavgång.
- Definitioner av fostervattenavgång:
- fostervattenavgång före förlossningen börjar (prelabour rupture of membranes, PROM)
- prematur (under 37+0 graviditetsveckan) fostervattenavgång före förlossningen börjat (preterm prelabour rupture of membranes, PPROM)
- Med korioamnionit avses inflammation i fosterhinnorna.
- Klinisk korioamnionit är ett tillstånd där inflammation i fosterhinnorna är förknippad med kliniska tecken på infektion hos modern eller fostret.
- Subklinisk korioamnionit är ett tillstånd där fosterhinnorna är inflammerade antingen i samband med mikrobinvasion eller utan mikrobinvasion, men inga fynd av klinisk korioamnionit kan observeras.
- Histologisk korioamnionit konstateras efter förlossningen på basis av leukocytinfiltration i fosterhinnorna.
- Med tokolys avses läkemedelsbehandling som förhindrar sammandragningar i livmodern.
Epidemiologi
- Av de barn som föddes levande i Finland (53 453) föddes 5,6 % före graviditetsvecka
37+0, 0,7 % före graviditetsvecka 32+0 och 0,2 % före graviditetsvecka 28+0.
- Under de senaste tio åren har det inte skett någon förändring i prevalensen. En allt större andel av de mycket prematura förlossningarna har däremot skötts på universitetssjukhusen «Rautava L, Lehtonen L, Peltola M ym. The effect of...»1.
- Förekomsten av prematura förlossningar varierar från land till land. I Finland är
förekomsten av prematura förlossningar en av de minsta i Europa «Zeitlin J, Szamotulska K, Drewniak N ym. Preterm b...»2. Se THL:s perinatalstatistik «https://www.thl.fi/fi/tilastot/tilastot-aiheittain/seksuaali-ja-lisaantymisterveys/synnyttajat-synnytykset-ja-vastasyntyneet/perinataalitilasto-synnyttajat-synnytykset-ja-vastasyntyneet»1 och följande webblänkar: «http://www.europeristat.com/images/doc/EPHR2010_w_disclaimer.pdf»2, «http://www.marchofdimes.com/»3.
- Cirka två tredjedelar av spontana prematura förlossningar inleds med sammandragningar och cirka en tredjedel med fostervattenavgång «Delorme P, Goffinet F, Ancel PY ym. Cause of Prete...»3
- Vid flerbördsgraviditeter är risken för prematur förlossning större än vid ettbarnsgraviditeter
- Nästan hälften av tvillingar och i praktiken alla trillingar föds prematurt «https://sampo.thl.fi/pivot/prod/fi/synre/vastasysair/summary_chmeasuresbyyear?mittarit_0=86548&mittarit_0=86539&mittarit_0=86550&sairaala_0=10822&sairaala_0=10836&sairaala_0=10851&sairaala_0=10848&sairaala_0=10854&aika_0=87»4, «Razaz N, Avitan T, Ting J ym. Perinatal outcomes i...»4.
Riskfaktorer
- Som bakomliggande faktor för en prematur förlossning finns delvis dåligt kända faktorer som anknyter till fostret, föräldrarnas genetiska variation, mikrobmiljön och övriga yttre faktorer samt samverkan mellan dessa «Zhang G, Feenstra B, Bacelis J ym. Genetic Associa...»5, «Bezold KY, Karjalainen MK, Hallman M ym. The genom...»6, «Monangi NK, Brockway HM, House M ym. The genetics ...»7.
- Av de prematura förlossningarna uppskattas 25–40 % vara en följd av en intrauterin
infektion «Goldenberg RL, Hauth JC, Andrews WW. Intrauterine ...»8, «Nadeau HC, Subramaniam A, Andrews WW. Infection an...»9, tabell «Betydelsen av infektioner som en riskfaktor för prematur förlossning....»1.
- Inflammationsresponsen kan orsaka en prematur fostervattenavgång eller påbörja förlossningen.
- Infektionen kan ge lindriga symtom eller vara symtomfri.
- Infektionen är uppenbarligen ofta kronisk.
- Även vilken som helst infektion med hög feber, såsom gastroenterit eller lunginflammation, eller en infektion i bukhålan, såsom en blindtarmsinflammation, kan sätta igång förlossningen för tidigt även om fostret inte är infekterat.
- Parodontit (inflammation i tändernas fästvävnad) är uppenbarligen en av riskfaktorerna
för prematur förlossning «Parodontiitti ilmeisesti suurentaa ennenaikaisen synnytyksen riskiä.»B.
- Det finns dock inga entydiga forskningsevidens om parodontitbehandlingens förmåga att förebygga prematur förlossning «Kim AJ, Lo AJ, Pullin DA ym. Scaling and root plan...»10, «Shah M, Muley A, Muley P. Effect of nonsurgical pe...»11, «Schwendicke F, Karimbux N, Allareddy V ym. Periodo...»12, «López NJ, Uribe S, Martinez B. Effect of periodont...»13.
- Eftersom den tidiga behandlingen av parodontit är effektiv för att eliminera en muninfektion (se God medicinsk praxis-rekommendation Parodontiitti «Parodontiitti»2 (på finska), «Parodontiitti. Suomalaisen Lääkäriseuran Duodecimi...»14; Parodontit «Parodontit»3 (på svenska)), rekommenderas behandling av parodontit även under graviditeten.
- Behandling av parodontit kan ges i vilket skede av graviditeten som helst.
- Ju tidigare förlossningen sker, desto mer sannolikt är det att den har satts i gång av en infektion «Goldenberg RL, Hauth JC, Andrews WW. Intrauterine ...»8, «Palacio M, Cobo T, Bosch J ym. Cervical length and...»15.
- Hanteringen av riskfaktorer för infektion behandlas i punkten Antimikrobiell behandling.
- Riskfaktorer och riskkoefficienter för prematur förlossning har sammanställts i tabellerna «Betydelsen av infektioner som en riskfaktor för prematur förlossning....»1 och «Riskfaktorer för prematur förlossning. Spontana och vårdrelaterade prematura förlossningar
har inte specificerats....»2, «Miller ES, Tita AT, Grobman WA. Second-Trimester C...»16.
- Riskfaktorerna kartläggs på mödrarådgivningen. Om möjligt strävar man efter att minska risken genom att påverka levnadsvanorna. Riskfaktorerna beaktas när den individuella uppföljningen av kvinnan planeras. Vid behov remitteras riskpatienterna till specialsjukvården (se punkten Hänvisning av patienten till specialsjukvården).
- Motion ökar inte risken för prematur förlossning «Hegaard HK, Hedegaard M, Damm P ym. Leisure time p...»17, «Di Mascio D, Magro-Malosso ER, Saccone G ym. Exerc...»18, «Magro-Malosso ER, Saccone G, Di Mascio D ym. Exerc...»19, «Hinman SK, Smith KB, Quillen DM ym. Exercise in Pr...»20.
- Under graviditeten är det skäl att undvika sådana motionsgrenar där risken för olycksfall eller syrebrist framhävs.
- Motion under graviditeten behandlas mer ingående i God medicinsk praxis-rekommendationen Liikunta «Liikunta (ylläpito lopetettu)»4 (på finska); Motion «»5 (på svenska), «Liikunta. Suomalaisen Lääkäriseuran Duodecimin ja ...»21.
- Arbetsgruppen rekommenderar att kvinnor med hotande förtidsbörd avstår från motion (se punkten Hotande förtidsbörd).
- Arbete ökar inte risken för prematur förlossning hos symtomfria kvinnor «Casas M, Cordier S, Martínez D ym. Maternal occupa...»22.
- Risken för prematur förlossning hos personer som arbetar under graviditeten är mindre
än hos personer som inte arbetar (s.k. Healthy worker effect), men fysiskt belastande
arbete kan öka risken för prematur förlossning något «Raskauden aikana työssä käyvien ennenaikaisen synnytyksen riski on pienempi kuin työssä käymättömien (Healthy worker -effect), mutta fyysisesti kuormittava työ saattaa hieman lisätä ennenaikaisen synnytyksen riskiä.»B, «Räisänen S, Gissler M, Saari J ym. Contribution of...»23, tabell «Riskfaktorer för prematur förlossning. Spontana och vårdrelaterade prematura förlossningar
har inte specificerats....»2.
- Bestämmelser om gravida kvinnors arbete finns i arbetarskyddslagen «http://www.finlex.fi/fi/laki/ajantasa/2002/20020738»5 och arbetsavtalslagen «http://www.finlex.fi/fi/laki/ajantasa/2001/20010055»6, «Työturvallisuuslaki ja ennenaikaisen synnytyksen riski»1.
- Samlag ökar inte risken för prematur förlossning
- hos kvinnor med låg risk som saknar tecken på infektioner i genitalområdet «Mills JL, Harlap S, Harley EE. Should coitus late ...»24, «Read JS, Klebanoff MA. Sexual intercourse during p...»25
- hos kvinnor med tidigare prematur förlossning «Yost NP, Owen J, Berghella V ym. Effect of coitus ...»26
- vid tvillinggraviditeter «Neilson JP, Mutambira M. Coitus, twin pregnancy, a...»27.
- Det finns inga tillförlitliga forskningsdata på inverkan av samlag hos kvinnor som
har en hotande förtidsbörd eller placenta praevia «Jones C, Chan C, Farine D. Sex in pregnancy. CMAJ ...»28.
- Arbetsgruppen rekommenderar dock att dessa kvinnor avstår från samlag eller annan penetration (se punkten Hotande förtidsbörd).
Symtom
- Symtom på hotande förtidsbörd kan vara
- sammandragningar i livmodern
- smärtor i nedre delen av buken och nedre delen av ryggen
- känslan av tryck i bäckenet och
- blodig, blodslemmig eller vattnig flytning. (Se även punkten Jourremiss till specialsjukvården i rekommendationen)
- Sammandragningar i livmodern är vanliga.
- Enligt erfarenhetsmässig information är smärtfria och oregelbundna sammandragningar i allmänhet ofarliga.
- Endast 4 % av de kvinnor som hänvisats till sjukhusjouren under graviditetsveckan 22–34 födde före graviditetsveckan 34+0 «Rahkonen L, Unkila-Kallio L, Nuutila M ym. Cervica...»82.
- I tabell «Symtom, fynd och anamnestiska riskfaktorer vid prematur förlossning. Omarbetad från källa....»3 sammanställs symtom, fynd och anamnestiska riskfaktorer utifrån vilka hotet om prematur förlossning bedöms.
| Liten risk | Stor risk | |
|---|---|---|
| Anamnes | Tidigare fullgången förlossning | Tidigare prematur förlossning, blödning under första och andra trimestern, flerbördsgraviditet |
| Typ av sammandragningar | Oregelbundna, smärtfria, kortvariga | Smärtsamma, regelbundna, tilltagande |
| Flytning | Ingen flytning, normal vitflytning | Blödning eller blodslemmig flytning, vattnig flytning, lukt i vitflytningen |
| Kliniska fynd | Fast, bakåtriktad livmoderhals, sluten innermun, ledande fosterdelen högt, liten mängd Bishop-poäng | Mjuk livmoderhals (Bishops poäng ≥ 4): livmoderhalsen i ledlinjen, förkortad, mjuk och öppen, ledande fosterdelen lågt |
Diagnostik
- En rutinmässig gynekologisk bäckenundersökning av symtomfria mödrar med liten risk är inte nödvändig inom primärvården eller specialsjukvården «Alexander S, Boulvain M, Ceysens G ym. Repeat digi...»84.
- En kvinna med symtom genomgår en yttre undersökning och en gynekologisk bäckenundersökning
redan inom primärvården. Dessutom fästs uppmärksamhet vid eventuella allmänna symtom
och tecken på infektion:
- Grundundersökningar av urin görs för att utesluta symtomfri bakteriuri och urinvägsinfektion (primärvården) «Virtsatieinfektiot. Suomalaisen Lääkäriseuran Duod...»85 (se punkten Bakteriuria ja VTI raskauden aikana; Bakteriuri och UVI under graviditet i God medicinsk praxis-rekommendationen Virtsatieinfektiot «Virtsatieinfektiot»6 (på finska); Urinvägsinfektioner «Urinvägsinfektioner»7 (på svenska)).
- Undersökningen av primärurinprovet görs för att utesluta klamydia och gonorré (primärvården).
- För dem som har prematura sammandragningar görs en GBS (grupp B streptokock) bedömning (PCR eller odling) inom specialsjukvården för att hjälpa till i planeringen av antibiotikaprofylax för den kommande förlossningen. Endast GBS som hittats i urinen behandlas under graviditeten.
- En ultraljudsundersökning av livmoderhalsen görs i specialsjukvården.
- Arbetsgruppen anser att det inte är ändamålsenligt att man i rådgivningsarbetet eller akuta situationer inom primärvården utan specialkompetens börjar använda ultraljudsundersökning av livmoderhalsen för att bedöma risken för prematur förlossning.
- Biokemiska snabbtest som påvisar mognad i livmodermunnen kan inte på ett tillförlitligt sätt förutspå prematur förlossning hos kvinnor med prematura sammandragningar, förkortad livmodermun eller tryckkänsla «Kohdunsuun kypsymistä osoittavat biokemialliset pikatestit eivät pysty luotettavasti ennustamaan ennenaikaista synnytystä naisilla, joilla on ennenaikaisia supistuksia, kohdunsuun lyhenemistä tai paineen tunnetta.»B.
Yttre undersökning
- Vid palpation av livmodern fästs uppmärksamhet vid
- livmoderns sammandragningskänslighet
- palpationsömhet i livmodern
- mängden fostervatten
- den ledande fosterdelens höjd och eventuella fästning i bäckenets övre öppning.
Bäckenundersökning
- I spekulumundersökningen fäster man uppmärksamhet vid
- om livmodermunnen är synligt öppen eller om fostervattenhinnorna putar ut
- om det finns blodig, vattnig eller slemmig flytning i slidan eller som tecken på infektion ökad eller illaluktande vitflytning (se punkten Prematur fostervattenavgång).
- Att mäta pH i vitflytningen med hjälp av ett striptest kan ge indikationer på en eventuell infektion eller om fostervatten sipprar ut, men det är mycket ospecifikt.
- I palpationsundersökningen av livmoderhalsen observeras livmoderhalsens längd, ställning, fasthet och eventuell öppning samt höjden på den ledande fosterdelen.
- I bedömningen kan man använda en så kallad modifierad Bishops poängsättning, med hjälp
av vilken livmoderhalsens mognad får ett numeriskt värde «Iams J, Romero R. Diagnosis of preterm labor. Path...»86, tabell «Livmoderhalsens mognad bedöms med så kallade modifierade Bishop-poäng, ....»4. Ju fler Bishops poäng, desto större är risken för prematur förlossning «Iams J, Romero R. Diagnosis of preterm labor. Path...»86.
- En enkel Bishop-poängsättning, som endast bedömer hur mycket livmodermunnen har öppnat sig samt dess längd och den ledande fosterdelens höjd, kan lika effektivt berätta om mognaden av livmodermunnen som de modifierade Bishop-poängen «Laughon SK, Zhang J, Troendle J ym. Using a simpli...»87.
- Hos en omföderska kan cervikalkanalens mun öppnas redan före graviditetsvecka 30 utan att innermunnen öppnas «Vidaeff AC, Ramin SM. From concept to practice: th...»88, men det är inget tecken på skadlig mognad i livmodermunnen.
- En uppmjukad livmoderhals som konstaterats vid palpation (t.ex. före graviditetsveckan 30+0 + 0 Bishops poäng över 4) förutspår bättre en prematur förlossning än antalet sammandragningar «Iams JD, Newman RB, Thom EA ym. Frequency of uteri...»89. Se tabell «Livmoderhalsens mognad bedöms med så kallade modifierade Bishop-poäng, ....»4.
- Resultatet från palpationen är dock subjektiv och bedömningarna varierar mer mellan forskarna än vid ultraljudsundersökning «Matijevic R, Grgic O, Vasilj O. Is sonographic ass...»90.
| Kriterium | Poäng | ||
|---|---|---|---|
| 0 | 1 | 2 | |
| Livmodermunnen öppen (cm) | sluten | 1–2 | 3–4 |
| Cervikalkanalens längd (cm) | > 4 | 2–4 | 1–2 |
| Ledande fosterdelens höjd1) | -3 | -2 | -1 eller 0 |
| Fasthet | fast | halvmjuk | mjuk |
| Livmoderhalsens ställning | bakåtlutad | i mitten | framåtlutad |
| 1) cm ovanför eller nedanför ryggradsnivån (sittbensutskottsnivån). 0 = på ryggradsnivå. | |||
Vaginal ultraljudsundersökning av cervikalkanalen
- Genom undersökningen bedöms längden på den slutna delen av cervikalkanalen «Kohdunkaulakanavan tutkiminen ultraäänellä emättimen kautta»2.
- Cervikalkanalens längd mätt med ultraljud är i genomsnitt 14 mm längre än vid manuell undersökning «Jackson GM, Ludmir J, Bader TJ. The accuracy of di...»92.
- Eftersom mognandet i livmoderhalsen börjar från inre munnen, hittas den förkortade cervikalkanalen med ultraljud tidigare än genom palpation «Iams JD, Goldenberg RL, Meis PJ ym. The length of ...»93.
- Rätt undersökningsteknik presenteras i tilläggsmaterialet «Kohdunkaulakanavan tutkiminen ultraäänellä emättimen kautta»2.
- Cervikalkanalen förkortas när graviditeten framskrider «Salomon LJ, Diaz-Garcia C, Bernard JP ym. Referenc...»94. Cervikalkanalens genomsnittliga längd är
- 42 mm graviditetsvecka 20 (genomsnittliga kvartilavståndet 38–48 mm)
- 35 mm graviditetsvecka 28 (genomsnittliga kvartilavståndet 28–43 mm)
- 30 mm graviditetsvecka 36 (genomsnittliga kvartilavståndet 22–36 mm).
- Cervikalkanalens längd på < 25 mm före graviditetsvecka 28 kan alltid anses vara avvikande och är förknippad med en större risk för prematur förlossning «Berghella V, Roman A, Daskalakis C ym. Gestational...»95, «Mella MT, Berghella V. Prediction of preterm birth...»96.
- I uppföljningsundersökningar har man konstaterat att en kort cervikalkanal förkortas snabbare än en lång «Papastefanou I, Pilalis A, Kappou D ym. Cervical l...»97.
- Ju kortare cervikalkanalen är vid andra trimestern, desto större är risken för prematur förlossning «Iams JD, Goldenberg RL, Meis PJ ym. The length of ...»93, «Son M, Grobman WA, Ayala NK ym. A universal mid-tr...»98.
- Ju tidigare graviditetsvecka man upptäcker en kort livmoderhals, desto större är risken för prematur förlossning «Berghella V, Roman A, Daskalakis C ym. Gestational...»95, «Kohdunkaulakanavan pituus raskausviikoittain ja riski ennenaikaiseen synnytykseen oireettomilla yhtä lasta odottavilla suuren riskin äideillä»3.
Cervikalkanalens längd hos kvinnor med symtom
- Av kvinnor med prematura sammandragningar vid ettbarnsgraviditet föder inom följande
vecka «Kun kohdunkaulanavan pituus supistelevalla potilaalla yksisikiöisessä raskaudessa on yli 15 mm, 2–4 % synnyttää viikon sisällä. Kun kaksosia odottavilla äideillä kohdunkaulan kanavan pituus on yli 25 mm, on todennäköisyys synnyttää viikon kuluessa hyvin pieni.»C, «Berghella V, Palacio M, Ness A ym. Cervical length...»99
- endast 2–4 %, om cervikalkanalens längd är minst 15 mm
- till och med hälften, om cervikalkanalens längd är under 15 mm.
- Kvinnor som väntar tvillingar och som har sammandragningar men cervikalkanalens längd är mer än 25 mm har mycket liten sannolikhet att föda inom en vecka «Kun kohdunkaulanavan pituus supistelevalla potilaalla yksisikiöisessä raskaudessa on yli 15 mm, 2–4 % synnyttää viikon sisällä. Kun kaksosia odottavilla äideillä kohdunkaulan kanavan pituus on yli 25 mm, on todennäköisyys synnyttää viikon kuluessa hyvin pieni.»C.
- Informationen om cervikalkanalens längd ser ut att förlänga graviditetens längd och minska risken för prematur förlossning hos kvinnor som har sammandragningar och som väntar ett barn «Berghella V, Palacio M, Ness A ym. Cervical length...»99.
Cervikalkanalens längd hos kvinnor utan symtom
- Av kvinnor som under graviditetsveckorna 16–24 har en cervikalkanal < = 25 mm föder
- 30 % före graviditetsvecka 37 vid ettbarnsgraviditet «Oireettomista naisista, joilla yksisikiöisessä raskaudessa todetaan < 25 millimetrin pituinen kohdunkaula raskausviikoilla 18–24, saattaa synnyttää ennenaikaisesti jopa noin 30 %. Kuitenkaan suurimmalla osalla ennenaikaisesti synnyttävistä naisista kohdunkaula ei ole lyhentynyt toisen raskauskolmanneksen lopulla.»C
- 75 % före graviditetsvecka 37 och 25 % före graviditetsvecka 28 vid tvillinggraviditeter «Kun kohdunkaulakanavan pituus oireettomilla kaksosia odottavilla naisilla on rakenneultraäänen yhteydessä ≤ 25 mm, 25 % naisista synnyttää ennen raskausviikkoa 28 ja 75 % ennen raskausviikkoa 37.»B.
- Livmoderhalsen hos de flesta kvinnor som föder prematurt har dock inte förkortats i slutet av andra trimestern
- En kort cervikalkanal på ≤ 25 mm under graviditetsveckorna 16–23 förekommer i Finland
och Sverige endast hos 0,35–0,5 % av de gravida «Taipale P, Hiilesmaa V. Sonographic measurement of...»100, «Kuusela P, Jacobsson B, Söderlund M ym. Transvagin...»101
- Eftersom en kort cervikalkanal är sällsynt i Finland «Taipale P, Hiilesmaa V. Sonographic measurement of...»100 finns det inte tillräckliga grunder för att rekommendera screening av cervikalkanalens längd för alla gravida.
- I internationella undersökningar där screeningen av cervikalkanalens längd har påvisats
vara kostnadseffektiv har beräkningarna gjorts med antagandet att förekomsten av en
cervikalkanal med en längd på ≤ 25 mm är 0,83–1,7 % och att man om det framträder
inleder progesteronbehandling «Cahill AG, Odibo AO, Caughey AB ym. Universal cerv...»102, «Werner EF, Hamel MS, Orzechowski K ym. Cost-effect...»103, «Crosby DA, Miletin J, Semberova J ym. Is routine t...»104.
- Kostnadsnyttan har inte kunnat påvisas i alla undersökningar «Jain S, Kilgore M, Edwards RK ym. Revisiting the c...»105.
Biokemiska snabbtest som förutspår prematur förlossning
- För att bedöma hotet av prematur förlossning har man utvecklat kommersiella snabbtest,
varav följande är tillgängliga i Finland:
- insulinliknande tillväxtfaktorbindande protein-1 fosforylerad form (phIGFBP-1) (från cervikalkanalen),
- moderkakans alfa1-mikroglobulin (PAMG-1) (från slidans botten).
- Biokemiska snabbtest som påvisar mognad i livmodermunnen kan inte på ett tillförlitligt sätt förutspå prematur förlossning hos kvinnor med prematura sammandragningar, förkortad livmodermun eller tryckkänsla «Kohdunsuun kypsymistä osoittavat biokemialliset pikatestit eivät pysty luotettavasti ennustamaan ennenaikaista synnytystä naisilla, joilla on ennenaikaisia supistuksia, kohdunsuun lyhenemistä tai paineen tunnetta.»B.
Hänvisning av patienten till specialsjukvården
- Situationen i livmoderhalsen följs upp inom primärvården med 1–3 veckors mellanrum
fram till graviditetsveckan 34 +6 om
- patienten har oregelbundna men störande sammandragningar eller sammandragningskänslighet
i livmodern men livmoderhalsen är inte mjuk (tabellerna «Symtom, fynd och anamnestiska riskfaktorer vid prematur förlossning. Omarbetad från
källa....»3 och «Livmoderhalsens mognad bedöms med så kallade modifierade Bishop-poäng, ....»4), (se punkten Bäckenundersökning).
- Vid behov utfärdar primärvården sjukledighet och utesluter infektion som orsak till sammandragningarna (urinvägsinfektion, klamydia).
- patienten har oregelbundna men störande sammandragningar eller sammandragningskänslighet
i livmodern men livmoderhalsen är inte mjuk (tabellerna «Symtom, fynd och anamnestiska riskfaktorer vid prematur förlossning. Omarbetad från
källa....»3 och «Livmoderhalsens mognad bedöms med så kallade modifierade Bishop-poäng, ....»4), (se punkten Bäckenundersökning).
- Principerna för hänvisning av patienten från primärvården till specialsjukvården finns samlade i tabell «Remittering från primärvården till specialsjukvården....»5.
| Jourremiss | Görs alltid om
|
| Tidsbokningsremiss | Görs redan i början av graviditeten om patienten tidigare har haft en mycket prematur
(graviditetsvecka < 28) förlossning eller två sena missfall. Görs redan vid andra trimestern om patienten
Görs före graviditetsvecka 35 om patienten har en mjuk livmoderhals utan sammandragningskänningar eller andra symtom. |
| Ingen remiss | Om patienten
|
Prematur fostervattenavgång
- En prematur förlossning föregås i 30–40 % av fallen av fostervattenavgång (PPROM) «Erdemir G, Kultursay N, Calkavur S ym. Histologica...»106, «Henderson JJ, McWilliam OA, Newnham JP ym. Preterm...»107. Cirka hälften av dessa föderskor har en klinisk eller subklinisk, dvs. dold infektion «van der Ham DP, Vijgen SM, Nijhuis JG ym. Inductio...»108, «Park CW, Yoon BH, Park JS ym. A fetal and an intra...»109.
- Förlossning före graviditetsvecka 34+0 börjar i samband med PPROM av sig själv inom 2 dygn endast hos 26–37 % (i fullgångna graviditeter i samband med PPROM hos upp till 75 %) «Melamed N, Hadar E, Ben-Haroush A ym. Factors affe...»110, «Pasquier JC, Bujold E, Rabilloud M ym. Effect of l...»111.
- Blodig flytning vid ettbarnsgraviditet
- i 1. trimestern fördubblar risken för PPROM
- i 2.–3. trimestern medför en 4–6 gånger större risk för PPROM
- upprepat under flera trimestrar medför en 7 gånger större risk för PPROM «Lykke JA, Dideriksen KL, Lidegaard O ym. First-tri...»112.
Inverkan på foster och nyfödda
- Prematur fostervattenavgång kan leda till
- korioamnionit och fosterinfektion
- navelsträngskompression
- störningar i moderkakans funktion
- blödning i moderkakan
- för tidig avlossning av moderkakan
- felställningar och ledkontraktur i fostrets extremiteter
- lunghypoplasi hos nyfödd «Simhan HN, Canavan TP. Preterm premature rupture o...»113, «ACOG Committee on Practice Bulletins-Obstetrics.. ...»114, «Laudy JA, Tibboel D, Robben SG ym. Prenatal predic...»115.
- Risken för letal lunghypoplasi ökas av «Laudy JA, Tibboel D, Robben SG ym. Prenatal predic...»115, «Sim WH, Araujo Júnior E, Da Silva Costa F ym. Mate...»116
- PPROM före graviditetsvecka 20+0
- moderns tidiga korioamnionit
- liten mängd fostervatten som pågått länge (över 8 veckor)
- Fostervattenpölens ringa storlek (under 1 cm).
- Efter graviditetsvecka 24+0 är fostervattenavgången sällan förknippad med letal lunghypoplasi, men även då ökar fostrets exponering för en långvarig liten fostervattenmängd den nyföddas benägenhet för lungblödningar, pneumothorax och förhöjt lungartärtryck «Laudy JA, Tibboel D, Robben SG ym. Prenatal predic...»115, «Sim WH, Araujo Júnior E, Da Silva Costa F ym. Mate...»116, «Williams O, Michel B, Hutchings G ym. Two-year neo...»117.
Konstaterande
- Diagnosen fostervattenavgång grundar sig i allmänhet på en klinisk undersökning.
- En upprepad också liten vattnig vaginal flytning kan vara ett tecken på fostervattenavgång.
- På basis av erfarenhetsmässig information tyder en enstaka liten mängd vätska som sipprar ut i allmänhet inte på fostervattenavgång.
- Om fostervattenavgången är osäker kan det pålitligare verifieras med ett PAMG-1- eller
IGFBP-1-test. PAMG-1-testet har visat sig vara mest känsligt och dess positiva prognosvärde
bäst fastän patienten också hade haft blodig flytning «Jos lapsivedenmeno jää kliinisesti epävarmaksi, se voidaan luotettavimmin varmentaa PAMG-1- ja IGFBP-1-testillä. Näistä PAMG-1-testi osoittautui herkimmäksi ja sen positiivinen ennustearvo oli paras, vaikka potilaalla olisi veristä vuotoakin.»B. De ovan nämnda testerna lämpar sig även för primärvården.
- Provet tas med bomullspinne från slidans botten
- Blod, sperma, urin, desinfektionsmedel, läkemedel eller nära förestående förlossning påverkar inte testresultatet «Lykke JA, Dideriksen KL, Lidegaard O ym. First-tri...»112, «Westwood M, Gibson JM, Davies AJ ym. The phosphory...»118, «Rutanen EM. Comment on: guidelines for the managem...»119, «Wilfong L. Effects of maternal blood on the readab...»120, «Kubota T, Takeuchi H. Evaluation of insulin-like g...»121.
- Inget av testerna rekommenderas dock om den vaginala blodiga flytningen är riklig «Di Renzo GC, Roura LC, Facchinetti F. Rutanen EM. ...»122.
- I samband med användningen av testerna ska det kliniska helhetsläget alltid bedömas.
- Båda testerna kan enligt flera vårdrekommendationer användas för att påvisa fostervattenavgång «Di Renzo GC, Roura LC, Facchinetti F ym. Guideline...»123, (Uptodate; Dynamed), även om kostnaderna för PAMG-1-testet är högre.
- pH-test av slidan «Ernest JM, Meis PJ, Moore ML ym. Vaginal pH: a mar...»124, «Liang DK, Qi HB, Luo X ym. Comparative study of pl...»125:
- pH > 4,5 kan vara ett tecken på fostervattenavgång eller infektion.
- pH-testet är mycket inexakt och rekommenderas inte för påvisande av fostervattenavgång.
Principer för vård och uppföljning
- Om prematur fostervattenavgång misstänks, ska patienten remitteras jourmässigt till specialsjukvården.
- Behandling med glukokortikoider ges för att utveckla fostrets lungor när graviditeten har pågått i mindre än 35+0 veckor, i särskilda fall även senare. Se punkten Antenatal glukokortikoidbehandling.
- Profylaktisk behandling med bredspektrigt mikrobläkemedel inleds eftersom den fördröjer
en prematur förlossning och minskar risken för korioamnionit och infektion hos den
nyfödda «Ennenaikaisen lapsiveden menon jälkeen annettu laajakirjoinen antibioottihoito ei ehkäise ennenaikaista synnytystä, mutta viivästyttää sitä 48 tuntia – 7 vuorokautta ja vähentää korioamnioniitin ja vastasyntyneen infektion riskiä sekä vähentää vastasyntyneen lisähapen, surfaktantin ja teho-osastohoidon tarvetta.»A.
- Det finns inga tydliga forskningsevidens om vilken typ av antibiotika, hurdan dosering
och hur lång behandling som skulle vara förmånligast i respektive skede av graviditeten.
- I de flesta studier har antibiotika från betalaktamgruppen använts ensam eller tillsammans med makrolider.
- I Finland har man allmänt använt cefuroxim med dosen 1,5 g x 3 i.v. i tre dygn.
- Enligt arbetsgruppens uppfattning kan man under tidiga graviditetsveckor (t.ex. under 32 veckor) kombinera cefuroxim med makrolider, som har effekt på ureaplasma och mykoplasma, till exempel en engångsdos av azitromycin 1 000 mg per os.
- Det finns inga tydliga forskningsevidens om vilken typ av antibiotika, hurdan dosering
och hur lång behandling som skulle vara förmånligast i respektive skede av graviditeten.
- Tokolys förbättrar inte moderns eller den nyföddas prognos «Tokolyysin käyttö ennenaikaisen lapsiveden menon jälkeen ei ilmeisesti paranna äidin tai vastasyntyneen ennustetta.»B.
- Om fosterhinnorna spricker spontant utan sammandragningar i livmodern före graviditetsvecka
37, är en uppföljningslinje med tanke på den nyföddas och moderns prognos ett bättre
handlingssätt än en omedelbar förlossning, om inga tecken på fosternödläge eller infektion
framträder «Sikiökalvojen puhjetessa spontaanisti ilman kohdun supistuksia alle 37. raskausviikolla seurantalinja on vastasyntyneen ja äidin ennusteen kannalta välitöntä synnytystä suositeltavampi toimintatapa, mikäli ei ilmaannu merkkejä sikiön ahdingosta tai infektiosta.»A.
- Det finns inga tillförlitliga forskningsrön om hur långt graviditeten bör fortsättas,
om
- bristen på fostervatten har pågått i flera veckor
- fostervattenavgång skett före graviditetsvecka 24+0
- föderskan har GBS-kolonisation.
- Det finns inga tillförlitliga forskningsrön om hur långt graviditeten bör fortsättas,
om
- Hos kvinnor med fostervattenavgång kan en sjukhusobservation bättre än hemmavården
avslöja korioamnionit och andra komplikationer efter PPROM «Greig PC, Ernest JM, Teot L. Low amniotic fluid gl...»126, «Practice Bulletin No. 172 Summary: Premature Ruptu...»127. Det finns dock få forskningsevidens om detta «Abou El Senoun G, Dowswell T, Mousa HA. Planned ho...»128.
- Bestämning av CRP i samband med prematur fosterhinneruptur (PPROM) avslöjar inte korioamnionit eller en intraamniotisk infektion på ett tillförlitligt sätt, och inget entydigt gränsvärde för diagnos av korioamnionit kan fastställas «CRP:n määrittäminen ennenaikaisen sikiökalvojen puhkeamisen (PPROM) yhteydessä ei paljasta korioamnioniittia tai intra-amniaalista infektiota luotettavasti eikä yksiselitteistä raja-arvoa korioamnioniitin diagnosoimiseksi voida asettaa.»C.
Korioamnionit
- Korioamnionit komplicerar upp till 40–70 % av alla prematura förlossningar «Tita AT, Andrews WW. Diagnosis and management of c...»129.
- PPROM är den största riskfaktorn för korioamnionit «Tita AT, Andrews WW. Diagnosis and management of c...»129, men korioamnionit förekommer också när hinnorna är intakta «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130, «Romero R, Miranda J, Chaiworapongsa T ym. Prevalen...»131.
- Korioamnionit kan indelas i en klinisk, subklinisk eller histologisk form «Tita AT, Andrews WW. Diagnosis and management of c...»129.
- Med klinisk korioamnionit avses en infektion i fosterhinnorna som orsakas av mikrobinvasion
och som är förknippad med moderns feber och åtminstone två av följande: takykardi
hos modern eller fostret, leukocytos, ömhet i livmodern eller illaluktande flytning «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130, «Thomas W, Speer CP. Chorioamnionitis: important ri...»132, «Kim CJ, Romero R, Chaemsaithong P ym. Acute chorio...»133, «Johnson CT, Farzin A, Burd I. Current management a...»134.
- Klinisk korioamnionit påträffas hos 5–10 % av alla prematura förlossningar «Goldenberg RL, Culhane JF, Iams JD ym. Epidemiolog...»41. Andelen PPROM-patienter av dessa är 26 % «van der Ham DP, Vijgen SM, Nijhuis JG ym. Inductio...»108.
- Med subklinisk korioamnionit avses en infektion i livmodern (inflammation) som förekommer
antingen tillsammans eller utan mikrobinvasion «Myntti T, Rahkonen L, Pätäri-Sampo A ym. Compariso...»135.
- Den är fyra gånger vanligare än klinisk korioamnionit «Buhimschi IA, Nayeri UA, Laky CA ym. Advances in m...»136.
- Histologisk korioamnionit kan konstateras efter förlossningen på basis av leukocytinfiltration
i fosterhinnorna.
- Tillståndet kan bero på en infektion (50 %) eller inflammation (50 %) «Kim CJ, Romero R, Chaemsaithong P ym. Acute chorio...»133.
- Ju tidigare under graviditeten förlossningen sker desto vanligare är tillståndet «Kim CJ, Romero R, Chaemsaithong P ym. Acute chorio...»133
- Korioamnionit kan leda till
- prematur förlossning «Johnson CT, Farzin A, Burd I. Current management a...»134
- dåligt framskridande förlossning och förhöjd risk för kejsarsnitt «Johnson CT, Farzin A, Burd I. Current management a...»134, «Chapman E, Reveiz L, Illanes E ym. Antibiotic regi...»137
- livmoderinfektion och sepsis efter förlossning «Tita AT, Andrews WW. Diagnosis and management of c...»129, «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130
- nedsatt funktion i moderkakan och för tidig avlossning av moderkakan «Tikkanen M, Nuutila M, Hiilesmaa V ym. Clinical pr...»138
- blödning efter förlossningen «Johnson CT, Farzin A, Burd I. Current management a...»134
- infektion och inflammatorisk reaktion hos fostret (FIRS) «FIRS:n merkitys sikiölle ja vastasyntyneelle»4, «Soraisham AS, Singhal N, McMillan DD ym. A multice...»139
- syrebrist hos fostret «Johnson CT, Farzin A, Burd I. Current management a...»134.
- Korioamnionit påverkar barnets hälsa under neonatalperioden och därefter (se tilläggsmaterialet
«Korioamnioniitin vaikutukset keskosen terveyteen»5).
- Både klinisk och histologisk korioamnionit ökar avsevärt risken för en tidig bakterieinfektion hos prematuren.
- Kopplingen till risken för nekrotiserande enterokolit är oklar.
- Kopplingen till risken för RDS-sjukdom hos prematuren är oklar.
- Korioamnionit kan öka risken för kronisk lungsjukdom, dvs. bronkopulmonell dysplasi hos prematuren.
- Både klinisk och histologisk korioamnionit ökar risken för allvarliga hjärnventrikelblödningar.
- Korioamnionit har associerats med risken för störningar i den neurologiska utvecklingen och CP-skada, men forskningsevidensen på detta är mycket motstridig på grund av flera störfaktorer och varierande definitioner av korioamnionit.
Diagnostiken för korioamnionit
- Symtom och fynd på klinisk korioamnionit är förutom feber takykardi hos modern och fostret, ömhet i livmodern och illaluktande flytning «Tita AT, Andrews WW. Diagnosis and management of c...»129, «Johnson CT, Farzin A, Burd I. Current management a...»134. Precisionen för dessa tecken är dålig i diagnostiken för korioamnionit (sensitivitet 62 %) och leder ofta till över- eller underdiagnostik «Evers AC, Nijhuis L, Koster MP ym. Intrapartum fev...»140.
- Även om uppföljningen av CRP i plasma efter PPROM används allmänt i Finland, när man
bedömer förekomsten av klinisk korioamnionit, är dess prognosvärde svagt och ett entydigt
gränsvärde för diagnos av korioamnionit kan inte fastställas «CRP:n määrittäminen ennenaikaisen sikiökalvojen puhkeamisen (PPROM) yhteydessä ei paljasta korioamnioniittia tai intra-amniaalista infektiota luotettavasti eikä yksiselitteistä raja-arvoa korioamnioniitin diagnosoimiseksi voida asettaa.»C.
- Enligt en studie är prognosvärdet av ett CRP-värde på ≥ 22 mg/L vid påvisande av korioamnionit i samband med fostervattenavgång 0,94 «Stepan M, Cobo T, Musilova I ym. Maternal Serum C-...»141.
- Leukocytos (B-leuk över 15 E9/l) förekommer hos cirka 70–90 % av patienter med klinisk korioamnionit. Värdet av leukocytundersökningen minskas dock av att även förlossningen och administreringen av glukokortikoider orsakar leukocytos «Tita AT, Andrews WW. Diagnosis and management of c...»129.
- En rekommendation om betydelsen av fostervattenspunktion i diagnostiken för subklinisk
korioamnionit kan inte ges eftersom undersökningens roll är oetablerad «Tita AT, Andrews WW. Diagnosis and management of c...»129, «Johnson CT, Farzin A, Burd I. Current management a...»134, «Evers AC, Nijhuis L, Koster MP ym. Intrapartum fev...»140.
- Målet med fostervattenspunktionen är att utreda förekomsten av infektion och dess mikrobetiologi.
- En bakteriell invasion av fostervatten kan konstateras genom bakterieodling av fostervattnet eller påvisning med PCR «Tita AT, Andrews WW. Diagnosis and management of c...»129, «Myntti T, Rahkonen L, Tikkanen M ym. Amniotic flui...»142.
- Flera olika biokemiska inflammationsmarkörer har undersökts, men hittills har ingen av dem visat sig vara tillräckligt tillförlitlig för klinisk diagnostik «Kim CJ, Romero R, Chaemsaithong P ym. Acute chorio...»133, «Myntti T, Rahkonen L, Pätäri-Sampo A ym. Compariso...»135, «Myntti T, Rahkonen L, Tikkanen M ym. Amniotic flui...»142.
Behandling av korioamnionit
- Det är osäkert om man med antibiotikabehandling kan driva ut mikrober i en livmoderinfektion «Kim CJ, Romero R, Chaemsaithong P ym. Acute chorio...»133.
- Det finns ingen tydlig forskningsevidens för huruvida graviditeten ska avslutas om man misstänker subklinisk korioamnionit hos modern.
- Klinisk korioamnionit:
- En bredspektrig antibiotikabehandling inleds för modern «Tita AT, Andrews WW. Diagnosis and management of c...»129, «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130, «Johnson CT, Farzin A, Burd I. Current management a...»134, «Chapman E, Reveiz L, Illanes E ym. Antibiotic regi...»137.
- Det finns ingen klar forskningsevidens om vilken typ av antibiotika, hurdan dosering och hur lång behandling som skulle vara förmånligast i respektive skede av graviditeten.
- I Finland används allmänt kombinationen cefuroxim 1,5 g x 3 intravenöst och metronidazol 400 mg x 3 per os. Andra alternativ är en kombination av piperacillin-tazobaktam 4 g x 3 intravenöst eller cefuroxim och azitromycin (500 mg x 1 eller 1 000 mg engångsdos).
- Alternativ för penicillinallergiker är till exempel klindamycin 900 mg x 3 intravenöst eller särskilt vid allvarlig infektion imipenem-cilastatin 1 g x 4 i.v.
- Modern får glukokortikoidbehandling före födseln (om inte den getts tidigare). Behandlingen är säker och förvärrar inte korioamnioniten «Fishman SG, Gelber SE. Evidence for the clinical m...»143.
- Före graviditetsvecka 32 ges magnesiumsulfat som neuroprotektion för fostret. Se stycket Magnesiumsulfat.
- Föderskan flyttas till universitetssjukhuset om graviditeten har varat under 32+0 veckor eller barnets beräknade födelsevikt är ≤ 1 500 g.
- Graviditeten ska avslutas eftersom risken för att modern får sepsis och för att sjukdomsincidensen
hos fostret ökar «Tita AT, Andrews WW. Diagnosis and management of c...»129, «Johnson CT, Farzin A, Burd I. Current management a...»134.
- Ett kejsarsnitt förbättrar inte barnets prognos i förhållande till vaginal förlossning «Johnson CT, Farzin A, Burd I. Current management a...»134.
- En bredspektrig antibiotikabehandling inleds för modern «Tita AT, Andrews WW. Diagnosis and management of c...»129, «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130, «Johnson CT, Farzin A, Burd I. Current management a...»134, «Chapman E, Reveiz L, Illanes E ym. Antibiotic regi...»137.
Förebyggande och behandling av hotande förtidsbörd
- Man bedömer om
- förlossning pågår
- fostervattnet har gått (se punkten Prematur fostervattenavgång).
- Fostrets nödläge och infektion i livmodern utesluts (se punkten Korioamnionit).
- I dessa fall kan det vara fördelaktigare att föda än att fortsätta graviditeten «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130.
- Samtal mellan föräldrarna och barnläkaren eller barnavdelningens vårdpersonal rekommenderas.
- Vid behov ska psykosocialt stöd ordnas för familjen.
Vila och avdelningsvård
- Det finns endast få forskningsevidens på hur effektivt sängläge är för att förhindra en prematur förlossning. Därför ska man när man överväger att inleda sänglägesbehandlingen bedöma eventuella fördelar och nackdelar med sänglägesbehandlingen «Sciscione AC. Maternal activity restriction and th...»144.
- Sängläge har inte konstaterats minska prematur förlossning vid ettbarnsgraviditeter hos symtomfria patienter med hög risk «Sosa CG, Althabe F, Belizán JM ym. Bed rest in sin...»145.
- Vid en tvillinggraviditet hindrade sängläge inte prematur förlossning, men den ökade fostertillväxten «Crowther CA, Han S. Hospitalisation and bed rest f...»146.
- Sängläge har konstaterats öka bland annat risken för tromboemboliska komplikationer, osteoporos, psykisk stress och kostnader «Sciscione AC. Maternal activity restriction and th...»144, «Kovacevich GJ, Gaich SA, Lavin JP ym. The prevalen...»147, «Promislow JH, Hertz-Picciotto I, Schramm M ym. Bed...»148, «Fox NS, Gelber SE, Kalish RB ym. The recommendatio...»149.
- Mödrar med symtom som följs upp inom öppenvården kan röra sig enligt hur symtomen tillåter.
- Inom sjukhusvården hänvisas mödrarna till sängläge enligt tillståndet i livmodermunnen «Fox NS, Gelber SE, Kalish RB ym. The recommendatio...»149.
- För mödrar som förordnats sängläge ska en bedömning av risken för tromboemboli göras «Kaaja R. Laskimotukoksen ehkäisy ja hoito raskaude...»150 (tabell «Symtom, fynd och anamnestiska riskfaktorer vid prematur förlossning. Omarbetad från källa....»3), utifrån vilken behovet av trombosprofylax (stödstrumpor eller LMWH) ska beslutas «Kaaja R. Laskimotukoksen ehkäisy ja hoito raskaude...»150, «Bates SM, Greer IA, Middeldorp S ym. VTE, thrombop...»151, «Laskimotukos ja keuhkoembolia. Suomalaisen Lääkäri...»152, «Bain E, Wilson A, Tooher R ym. Prophylaxis for ven...»153, «Guimicheva B, Czuprynska J, Arya R. The prevention...»154, «Liang YJ, Li ZL, Wang L ym. [Comparision of risk f...»155.
- Lågmolekylärt heparin (LMWH) är ett tryggt läkemedel vid förebyggande och behandling av trombos under graviditeten «Andersen AS, Berthelsen JG, Bergholt T. Venous thr...»156, «Galambosi P, Hiilesmaa V, Ulander VM ym. Prolonged...»157.
- Vätskebehandling har inte visat sig vara effektivare än sänglägesbehandling vid förebyggande av prematura sammandragningar «Nestehoito ennenaikaisen synnytyksen hoidossa»6.
Antimikrobiell behandling
- Rutinmässig profylaktisk antimikrobiell läkemedelsbehandling verkar inte förebygga
risken för prematur förlossning «Rutiinimainen profylaktinen antibioottihoito ei näytä estävän ennenaikaista synnytystä eikä vaikuta suotuisasti lapsen terveyteen.»B.
- Även om risken för prematur förlossning bedöms vara stor rekommenderas inte antibiotikabehandling om fosterhinnorna är intakta och inga tecken på infektion kan observeras.
- Även om bakteriell vaginos ökar risken för prematur förlossning och behandlingen med
antimikrobiella läkemedel är effektiv vid behandling av bakteriell vaginos under graviditeten,
minskar behandlingen inte risken för prematur förlossning eller prematur fostervattenavgång «Bakteerivaginoosin antibioottihoito raskauden aikana ei vähennä ennenaikaisen synnytyksen riskiä.»A.
- Det finns inga bevis på fördelar med screening och behandling av bakteriell vaginos hos gravida kvinnor utan symtom «Nygren P, Fu R, Freeman M, Bougatsos C, Guise JM. ...»158.
- Klamydiainfektion ökar risken för prematur förlossning
- Behandlingen av en infektion under graviditeten kan minska risken för prematur fostervattenavgång och låg födelsevikt «Raskaudenaikaisen klamydiainfektion hoito saattaa vähentää ennenaikaisen lapsivedenmenon, pienen syntymäpainon ja ennenaikaisen synnytyksen vaaraa.»C.
- Det finns inga tillförlitliga forskningsrön om nyttan med screening av klamydiainfektion hos symtomfria kvinnor «Low N, Redmond S, Uusküla A ym. Screening for geni...»159.
- Trikomonasinfektion under graviditeten ökar risken för prematur förlossning «Silver BJ, Guy RJ, Kaldor JM ym. Trichomonas vagin...»38
- Metronidazolbehandling verkar inte minska risken för prematur förlossning trots att den har en bra behandlingseffekt på själva infektionen «Raskaudenaikaisen trikomonasinfektion hoitaminen peroraalisella metronidatsolilla ei vaikuta vähentävän ennenaikaisen synnytyksen riskiä. Oireettomilla naisilla se saattaa jopa lisätä ennenaikaisen synnytyksen vaaraa.»C.
- Behandlingen av en symtomfri infektion kan till och med öka risken för prematur förlossning «Raskaudenaikaisen trikomonasinfektion hoitaminen peroraalisella metronidatsolilla ei vaikuta vähentävän ennenaikaisen synnytyksen riskiä. Oireettomilla naisilla se saattaa jopa lisätä ennenaikaisen synnytyksen vaaraa.»C, alltså rekommenderas inte screening av symtomfria kvinnor.
- Obehandlad bakteriuri ökar risken för pyelonefrit och kan även öka risken för prematur
förlossning «Oireettoman bakteriurian hoito raskausaikana näyttäisi vähentävän ennenaikaisen synnytyksen ja vastasyntyneen pienipainoisuuden riskiä.»C.
- Både urinvägsinfektion med symtom och symtomfri bakteriuri (bakterietillväxt minst 105 bakterier/ml) ska behandlas. Se punkten Bakteriuria ja VTI raskauden aikana; Bakteriuri och UVI under graviditet i God medicinsk praxis-rekommendationen Virtsatieinfektiot «Virtsatieinfektiot»6 (på finska); Urinvägsinfektioner «Urinvägsinfektioner»7 (på svenska).
- En vaginal candida-infektion verkar öka risken för prematur förlossning, men det finns inga övertygande evidens på fördelar med screening och behandling av symtomfria kvinnor «Farr A, Kiss H, Hagmann M ym. Routine Use of an An...»30, «Roberts CL, Algert CS, Rickard KL ym. Treatment of...»31.
- En Ureaplasma urealyticum-kolonisation i slidan verkar öka risken för prematur förlossning, men det finns ingen evidens på effekten av erytromycinbehandling vid prevention av prematur förlossning eller liten födelsevikt (under 2 500 g) «Raynes Greenow CH, Roberts CL, Bell JC ym. Antibio...»160.
- Symtomfri kolonisation av slidan genom betahemolytisk streptokock i grupp B (GBS)
verkar inte öka risken för prematur förlossning «Romero R, Mazor M, Oyarzun E ym. Is there an assoc...»161, «Garland SM, Kelly N, Ugoni AM. Is antenatal group ...»162, «Daskalakis G, Papapanagiotou A, Mesogitis S ym. Ba...»163, «Choi SJ, Park SD, Jang IH ym. The prevalence of va...»164.
- Antimikrobiell läkemedelsbehandling verkar inte minska prematura förlossningar, låg vikt (under 2 500 g) eller prematur fostervattenavgång «Klebanoff MA, Regan JA, Rao AV ym. Outcome of the ...»165.
Glukokortikoidbehandling
Behandlingsindikationer
- Antenatal glukokortikoidbehandling minskar dödligheten «Antenataalinen kortikosteroidihoito vähentää ennen 34. raskausviikkoa syntyneiden keskosten neonataalikuolleisuutta.»A och sjukdomsincidensen hos prematurer «Antenataalinen glukokortikoidihoito hieman ennenaikaisen synnytyksen (34+0 – 36+6 raskausviikkoa) uhatessa näyttää vähentävän vastasyntyneen vakavien hengityskomplikaatioiden vaaraa, erityisesti jos suunniteltu synnytystapa on keisarileikkaus.»B, även upprepat «Antenataalisen glukokortikoidihoidon uusinta, tarvittaessa toistetusti, raskaana oleville naisille ennenaikaisen synnytyksen uhan jatkuessa vähintään 7 päivää ensimmäisen glukokortikoidihoidon jälkeen vähentää RDS-taudin esiintyvyyttä ja vastasyntyneisyyskauden vakavaa sairastavuutta raskausviikolla alle 34+0.»A, «Carlo WA, McDonald SA, Fanaroff AA ym. Association...»166, «Gyamfi-Bannerman C, Thom EA, Blackwell SC ym. Ante...»167, «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
- Behandlingen ska ges till alla gravida kvinnor som hotas av en prematur förlossning
under graviditetsveckorna 22+5–34+6.
- Det finns inga kända kontraindikationer.
- Behandlingen kan också enligt prövning ges från och med graviditetsvecka 22+0 om den nyfödda har en aktiv vårdlinje.
- Glukokortikoidbehandling rekommenderas även vid risk för prematur förlossning under
graviditetsvecka 35+0–36+6, särskilt om
- risken för andningssvårigheter hos den nyfödda bedöms vara stor
- risken för att den nyfödda behöver intensivvård bedöms vara stor
- kejsarsnitt har planerats «Antenataalinen glukokortikoidihoito hieman ennenaikaisen synnytyksen (34+0 – 36+6 raskausviikkoa) uhatessa näyttää vähentävän vastasyntyneen vakavien hengityskomplikaatioiden vaaraa, erityisesti jos suunniteltu synnytystapa on keisarileikkaus.»B.
Genomförande av behandlingen
- Rekommenderad läkemedelsbehandling är 12 mg betametason två gånger med 24 timmars
mellanrum intramuskulärt «Suositeltava valmiste ennenaikaisen synnytyksen uhatessa lienee beetametasoni, jonka annos on 12 mg kahdesti 24 tunnin välein lihakseen annettuna.»C
- Effekten på fostrets prognos beror på dosen: prognosen är bättre efter två glukokortikoiddoser än efter en dos «Chawla S, Natarajan G, Shankaran S ym. Association...»169. Att tidigarelägga den senare dosen verkar inte vara till någon extra nytta, även om förlossningen förväntas ske inom mindre än 24 timmar efter den föregående dosen «The American College of Obstetrics and Gynecology,...»170.
- Behandlingen är till nytta även om endast den första dosen hinner ges «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
- Glukokortikoidbehandling är till nytta även om förlossningen bedöms ske inom de närmaste timmarna «Norman M, Piedvache A, Børch K ym. Association of ...»171.
- Om betametason inte finns att tillgå kan 6 mg dexametason ges fyra gånger med 12 timmars
mellanrum intramuskulärt.
- Dexametason har mer skadliga effekter än betametason på fostret och barnet som föds «American College of Obstetricians and Gynecologist...»172, «Elimian A, Garry D, Figueroa R ym. Antenatal betam...»173, «Lee BH, Stoll BJ, McDonald SA ym. Neurodevelopment...»174.
- Behandlingen med glukokortikoid är som effektivast när den ges 1–7 dygn före en prematur förlossning.
- Behandlingen eller väntan på dess respons får inte fördröja förlossningen om behovet av den är omedelbar.
Återbehandling
- Återbehandling med 12 mg betametason en eller två gånger med 24 timmars mellanrum
intramuskulärt tidigast 7 dygn efter den första behandlingen eller den föregående
återbehandlingen.
- I de flesta studier som behandlar upprepad vård har man gett två doser. Vård med en eller två doser har inte jämförts sinsemellan.
- Det finns begränsad information om långtidseffekterna. I en studie som omfattade en 7–8 års uppföljning, där man använde en ny dos, konstaterades inga långtidsfördelar eller -nackdelar «Crowther CA, Anderson PJ, McKinlay CJ ym. Mid-Chil...»175.
- Återbehandling ges om en prematur förlossning är sannolik inom de följande 1–7 dygnen.
- Återbehandling vid behov upprepade gånger, minskar förekomsten av RDS och den allvarliga sjukdomsincidensen under neonatalperioden före graviditetsvecka 34+0 «Antenataalisen glukokortikoidihoidon uusinta, tarvittaessa toistetusti, raskaana oleville naisille ennenaikaisen synnytyksen uhan jatkuessa vähintään 7 päivää ensimmäisen glukokortikoidihoidon jälkeen vähentää RDS-taudin esiintyvyyttä ja vastasyntyneisyyskauden vakavaa sairastavuutta raskausviikolla alle 34+0.»A.
- Återberhandlingen kan vid behov upprepas.
- Rutinmässiga återbehandlingar med jämna mellanrum rekommenderas inte «Amiya RM, Mlunde LB, Ota E ym. Antenatal Corticost...»176.
Konsekvenser för moderns hälsa
- Glukokortikoidbehandling före förlossning
- ökar inte moderns dödsrisk och ökar inte infektioner «Yhdellä antenataalisella kortikosteroidihoitokerralla on vähäisiä vaikutuksia äidin terveyteen.»A
- ökar leukocytosen tillfälligt
- försämrar övergående den friska moderns glukosbalans «Antenataalinen kortikosteroidihoito saattaa heikentää ohimenevästi äidin sokeritasapainoa.»C och kan orsaka flera dagars hyperglykemi hos mammor med diabetes «Mathiesen ER, Christensen AB, Hellmuth E ym. Insul...»177, «Star J, Hogan J, Sosa ME ym. Glucocorticoid-associ...»178.
- Återbehandlingar «Crowther CA, Anderson PJ, McKinlay CJ ym. Mid-Chil...»179
- kan öka moderns sömnlöshet i förhållande till personer som fått en behandling
- ökar inte risken för korionamnionit.
Effekter på livmodern, moderkakan och fostret
- Glukokortikoidbehandling som föregår förlossning
- bromsar moderkakans tillväxt «Sawady J, Mercer BM, Wapner RJ ym. The National In...»180.
- försämrar tillfälligt fostrets biofysikaliska profil och minskar fostrets pulsvariation men försämrar inte navelsträngens eller hjärnans blodflöde «Antenataalinen kortikosteroidihoito ilmeisesti huonontaa tilapäisesti sikiön biofysikaalista profiilia mutta ei vaikuttane napanuoran eikä sikiön aivojen verenvirtaukseen.»C.
- ökar inte risken för fosterdöd «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
- Det finns inga tillförlitliga forskningsrön om behandlingens inverkan på sammandragningar i livmodern.
Effekter på den nyfödda
- Behandling med glukokortikoid före förlossningen minskar neonataldödligheten hos prematurer
födda före graviditetsvecka 34+0, «Antenataalinen kortikosteroidihoito vähentää ennen 34. raskausviikkoa syntyneiden keskosten neonataalikuolleisuutta.»A, se «Lisätietoa antenataalisesta kortikosteroidihoidosta»7.
- För de som fötts mycket prematurt (graviditetens längd under 28+0 veckor) är metaanalysdata bristfälliga «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
- I den observerande kohortundersökningen minskar antenatal glukokortikoidbehandling
dödlighet och neurologisk funktionsnedsättning hos barn födda under graviditetsvecka
23+0–25+6 «Carlo WA, McDonald SA, Fanaroff AA ym. Association...»166, «Periviable birth. Obstetric Care Consensus No. 4. ...»181.
- Hos barn som fötts under graviditetsvecka 22+0–22+6 konstaterades ingen betydande skillnad.
- Antenatal glukokortikoidbehandling minskar risken för död, hjärnblödning, periventrikulär leukomalaci och nekrotiserande enterokolit hos barn födda graviditetsvecka 23+0 –25+6 «Gyamfi-Bannerman C, Thom EA, Blackwell SC ym. Ante...»167.
- Behandlingen minskar incidensen av respiratoriskt distressyndrom hos barn födda före graviditetsvecka 34+0 (se «Lisätietoa antenataalisesta kortikosteroidihoidosta»7).
- Vid hot om en något prematur förlossning (graviditetsvecka 34+0–36+6) verkar antenatal glukokortikoidbehandling minska risken för allvarliga andningskomplikationer hos den nyfödda, särskilt om det planerade förlossningssättet är kejsarsnitt «Antenataalinen glukokortikoidihoito hieman ennenaikaisen synnytyksen (34+0 – 36+6 raskausviikkoa) uhatessa näyttää vähentävän vastasyntyneen vakavien hengityskomplikaatioiden vaaraa, erityisesti jos suunniteltu synnytystapa on keisarileikkaus.»B. Behandlingen verkar dock öka förekomsten av hypoglykemi hos nyfödd (P-gluk under 2,2 mmol/L) på ett statistiskt signifikant sätt «Crowther CA, McKinlay CJ, Middleton P ym. Repeat d...»182.
- Effekten är tydligast hos de barn som föds inom 1–7 dygn efter administreringen av läkemedlet «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
- Även i samband med för tidig fostervattenavgång (över 24 timmar innan förlossningen) samt födelse på grund av preeklampsi hos modern, minskar kortikosteroider incidensen av respiratoriskt distressymtom «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
- Behandling med glukokortikoid före förlossningen minskar även sjukdomsincidensen i
den övriga neonatalperioden, se «Lisätietoa antenataalisesta kortikosteroidihoidosta»7.
- Behandlingen minskar förekomsten av hjärnblödningar «Liebowitz M, Clyman RI. Antenatal Betamethasone: A...»183 och nekrotiserande enterokolit hos prematurer. Behandlingen med glukokortikoid före förlossningen torde dock inte minska prematurens kroniska lungsjukdom vid 28 dygns ålder och ökar inte heller infektioner i neonatalperioden «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
Senare verkningar
- Glukokortikoidbehandlingen före födseln verkar inte påverka följande egenskaper under barndomen eller i vuxen ålder: huvudets omkrets, vikt, längd, blodtryck, uppkomsten av sensoriska funktionsnedsättningar, intellektuell prestation och utbildningsnivå «Roberts D, Dalziel S. Antenatal corticosteroids fo...»168.
- Inte heller med återbehandling har ovan nämnda skadliga effekter på barnet fram till 7 års ålder konstaterats «Crowther CA, Anderson PJ, McKinlay CJ ym. Mid-Chil...»179, «Crowther CA, McKinlay CJ, Middleton P ym. Repeat d...»182.
Tokolytisk behandling
- Målet med tokolys, dvs. läkemedelsbehandling som dämpar sammandragningar i livmodern, är att flytta fram den prematura förlossningen så länge att man hinner genomföra glukortikoidbehandlingen före förlossningen och förflytta föderskan till en lämplig förlossningsplats.
- Tokolys ges när
- graviditeten varat i 22+5–34+6 veckor och kortikoidbehandingen har bedömts vara nödvändig.
- Tokolys i samband med prematur fostervattenavgång förbättrar inte graviditetsprognosen «Tokolyysin käyttö ennenaikaisen lapsiveden menon jälkeen ei ilmeisesti paranna äidin tai vastasyntyneen ennustetta.»B.
- Kontraindikationer är
- moderns eller fostrets nödläge som kräver omedelbar förlossning
- klinisk korioamnionit (se punkten Korioamnionit).
Tokolytiska läkemedel
- Kalciumblockeraren nifedipin:
- Arbetsgruppen rekommenderar nifedipin som primär tokolyt.
- Kalciumblockeraren nifedipin verkar vara den effektivaste behandlingen och som ger minst biverkningar för nyfödda vid hotande prematur förlossning.
- Nifedipin är som tokolyt effektivare för att flytta fram en prematur förlossning med 48 timmar jämfört med placebo, oxytocinreceptorantagonisten atosiban, betamimetika eller Mg-sulfat «Kalsiumsalpaaja nifedipiini on tokolyyttinä tehokkaampi siirtämään ennenaikaista synnytystä 48 tunnilla kuin lume, oksitosiinireseptoriantagonisti atosibaani, beetamimeetit tai magnesiumsulfaatti. Se saattaa vähentää vastasyntyneen sairastavuutta ja tehohoidon tarvetta verrattuna oksitosiinireseptoriantagonisti atosibaaniin ja beetamimeetteihin.»A.
- Kalciumblockeraren nifedipin kan minska sjukdomsincidensen hos nyfödda och behovet av intensivvård jämfört med oxytocinreceptorantagonisten atosiban och betamimetika «Flenady V, Wojcieszek AM, Papatsonis DN ym. Calciu...»184.
- Största delen av studier har gjorts med kortverkande nifedipin, som i Finland endast finns tillgänglig som specialtillståndspreparat.
- Dosering:
- Arbetsgruppen rekommenderar användning av kortverkande nifedipin. I början ges en mättnadsdos på 10 mg p.o. x 4 med 15 minuters mellanrum (40 mg/h) och som fortsatt behandling 10–20 mg p.o. x 3/dygn i 3 dygn.
- Om kortverkande nifedipin inte finns att tillgå används depot-nifedipin 20 mg p.o. x 2(–3)/dygn i 3 dygn tills glukokortikoidbehandlingen har hunnit verka.
- Enligt studier uppnåddes ingen förbättring av moderns eller den nyföddas tillstånd genom underhållsbehandling med nifedipin, alltså finns det ingen grund för att förlänga nifedipinbehandlingen.
- Om moderns blodtryck redan innan medicineringen inleds är lågt (systoliskt RR < 100 mmHg) eller om medicineringen orsakar kraftiga hypotensionsymtom, rekommenderas i stället för nifedipin användning av oxytocinreceptorantagonisten atosiban.
- Oxytocinreceptorantagonisten atosiban
- Oxytocinreceptorantagonisten atosiban orsakade mindre biverkningar för modern än kalciumblockeraren, men i ingen studie var den effektivare i fråga om förlängning av graviditeten än kalciumblockeraren «Oksitosiiniantagonisti atosibaani ei ole tehokkaampi kuin kalsiumkanavan salpaajat, beetamimeetti tai lumelääke tarkasteltaessa raskauden pitkittymistä tai vastasyntyneen selviytymistä. Oksitosiiniantagonistiin liittyy vähemmän äidin haittavaikutuksia kuin hoidettaessa kalsiumkanavan salpaajilla tai beetamimeeteillä.»B.
- Atosiban kan vara lämpligare än nifedipin för tokolys under en transport eftersom det inte orsakar en sänkning i moderns blodtryck «Romero R, Sibai BM, Sanchez-Ramos L ym. An oxytoci...»185, «Greig PC, Massmann GA, Demarest KT ym. Maternal an...»186.
- COX-inhibitor (indometacin):
- Användning av COX-inhibitor utan särskilda skäl rekommenderas inte på grund av eventuella allvarliga biverkningar hos fostret, även om de torde vara lika effektiva som kalciumblockeraren nifedipin för att flytta fram en prematur förlossning med 48 timmar «Cox-inhibiittori indometasiini lienee yhtä tehokas kuin kalsiumsalpaaja nifedipiini siirtämään ennenaikaista synnytystä 48 tunnilla, eikä alle 48 tunnin käytöllä näyttäisi olevan vakavia haittavaikutuksia sikiölle. Riittävä turvallisuustieto puuttuu samoin kuin pitkän aikavälin vaikutusten arviointi.»C. Användningen av dem kräver monitorering av fostrets tillstånd på grund av allvarliga biverkningar hos fostret.
- Allvarliga biverkningar som drabbar foster och nyfödda är minskning av fostervattnet, sluten ductus arteriosus, periventrikulär leukomalaci, långvarig njursvikt, pulmonell hypertension och nekrotiserande enterokolit «Amin SB, Sinkin RA, Glantz JC. Metaanalysis of the...»187, «Butler-O'Hara M, D'Angio CT. Risk of persistent re...»188, «Vermillion ST, Newman RB. Recent indomethacin toco...»189, «Tarcan A, Gürakan B, Yildirim S ym. Persistent pul...»190, «Vermillion ST, Scardo JA, Lashus AG ym. The effect...»191.
- Betamimetika:
- Betamimetika kan fördröja inledandet av förlossningen, men de rikliga biverkningar de orsakar leder ofta till att behandlingen avbryts «Neilson JP, West HM, Dowswell T. Betamimetics for ...»192.
- Långvarig användning av betasympatomimetika medför risk för lungödem hos modern och hos diabetikermodern försämras glukosbalansen «Helmerhorst FM, Perquin DA, Donker D ym. Perinatal...»193 och användningen av dem rekommenderas inte.
- Användningen av tokolytiska läkemedel ska inte kombineras. Kombinationsbehandlingen har fler biverkningar för modern vilka leder till att behandlingen avslutas, och man uppnår inte heller någon tilläggseffekt jämfört med användningen av enbart ett läkemedel «Vogel JP, Nardin JM, Dowswell T ym. Combination of...»194.
- Tokolytisk läkemedelsbehandling ska inte förlängas i onödan, eftersom ingen bedömning av de tokolytiska läkemedlen har gjorts med avseende på långvariga effekter och förlängda behandlingar har inte visat sig vara till nytta för att förhindra prematur förlossning. Behandlingen kan dock upprepas om sammandragningarna börjar på nytt efter avslutad behandling.
Progesteronbehandling
- Vaginalt doserat progesteron kan förebygga prematur förlossning hos kvinnor som tidigare haft en mycket prematur förlossning eller hos vilka livmoderhalsens längd före graviditetsvecka 22+0 är under 25 mm '. Hos dessa patienter kan man som behandling använda naturligt progesteron vaginalt 200 mg per dag.
- Bevisen på fördelarna med progesteronbehandling är motstridiga och i Finland är förekomsten av kort livmoderhals liten jämfört med många andra länder. Arbetsgruppen rekommenderar således inte att man inleder en praxis med progesteronbehandling utifrån resultaten av rutinmässig screening och screening av livmoderhalsen.
- Hos kvinnor med symtom (prematura sammandragningar) skjuter inte progesteronbehandlingen upp förlossningen och förbättrar inte den nyföddas prognos «Dodd JM, Jones L, Flenady V ym. Prenatal administr...»195, «Martinez de Tejada B, Karolinski A, Ocampo MC ym. ...»196.
- För att förebygga prematur förlossning har man använt både 17-alfahydroxprogesteronkaproat
som ges i muskeln och naturligt progesteron som doseras vaginalt.
- Progesteronets effekt kan ha samband med dess antiinflammatoriska effekt «Furcron AE, Romero R, Plazyo O ym. Vaginal progest...»197.
- 17-alfahydroxprogesteronkaproat har sämre effekt än naturligt progesteron. Dessutom är dess antiinflammatoriska effekt mindre och kan orsaka fler biverkningar «O'Brien JM, Lewis DF. Prevention of preterm birth ...»198, «Saccone G, Khalifeh A, Elimian A ym. Vaginal proge...»199
- Om progestinbehandling används rekommenderas naturligt progesteron «O'Brien JM, Lewis DF. Prevention of preterm birth ...»198 i ljuset av nuvarande uppgifter
- Enligt metaanalyser har bevisen på nyttan av progesteronbehandling vid flerbördsgraviditeter varit motstridiga. Enligt tidigare studier har progesteron inte minskat risken för prematur förlossning «Dodd JM, Jones L, Flenady V ym. Prenatal administr...»195, men de senaste metaanalyserna har visat att vaginal progesteronbehandling avsevärt minskar risken för prematur förlossning vid de flerbördsgraviditeter där man i den andra trimestern konstaterar en livmoderhals på < 25 mm «Schuit E, Stock S, Rode L ym. Effectiveness of pro...»200, «Romero R, Conde-Agudelo A, El-Refaie W ym. Vaginal...»201.
Stödstygn för livmoderhalsen och pessar
Stödstygn
- Se bild «Kaikukuva kohdunkaulan tukilangan asettamisen jälkeen»1.
- Vid ettbarnsgraviditeter minskar det elektiva stödstygnet inte dödligheten eller den
betydande sjukdomsincidensen hos fostret eller den nyfödda, även om det kan minska
förlossningar före graviditetsvecka 35 hos kvinnor med tidigare prematur förlossning
eller missfall under den andra trimestern och en livmoderhals på ≤ 25 mm vid andra
trimestern «Kohdunkaulan tukilangan asettaminen saattaa vähentää ennenaikaisen synnytyksen riskiä naisilla, joilla on suuri ennenaikaisen synnytyksen riski, mutta se ei vähennä sikiön tai vastasyntyneen kuolleisuutta tai merkittävää sairastavuutta.»A.
- De som fått ett stödstygn har dock fler kejsarsnitt och biverkningar hos modern.
- För kvinnor vars enda fynd eller riskfaktor är en kort livmoderhals är stödstygnet till nytta endast om livmoderhalsens längd är mindre än 10 mm «Berghella V, Ciardulli A, Rust OA ym. Cerclage for...»202.
- Vid ettbarnsgraviditeter där cervikalkanalen har öppnats i hela sin längd och fosterhinnorna är synliga under graviditetsveckorna 14–27, kan en jourmässig insättning av ett stödstygn förlänga graviditetens längd och förbättra sannolikheten för att den nyfödda överlever «Päivystyksellinen tukilangan laitto saattaa pidentää raskauden kestoa ja parantaa vastasyntyneen eloonjäämisen todennäköisyyttä silloin, kun kohdunsuu on avautunut ulkosuutaan myöten ja lapsivesikalvot ovat näkyvillä raskausviikoilla 14–27.»C.
- När fosterhinnorna syns vid livmoderhalsens mun är insättningen av stödstygn förknippat med en risk för fostervattenavgång på ca 4 % «Ehsanipoor RM, Seligman NS, Saccone G ym. Physical...»203.
- Vid flerbördsgraviditeter verkar stödstygnet inte vara till nytta för att förhindra prematur förlossning eller förbättra den nyföddas prognos, och den kan till och med öka risken för mycket låg födelsevikt samt risken för respiratoriskt distressyndrom hos den nyfödda «Ehkäisevästä tukiompeleesta ei näytä olevan hyötyä ennenaikaisen synnytyksen estossa tai vastasyntyneen ennusteen parantamisessa monisikiöisissä raskauksissa. Se saattaa jopa lisätä erittäin pienen syntymäpainon ja vastasyntyneen hengitysvaikeusoireyhtymän riskiä.»C.
- En abdominell stödtråd som placeras i laparotomi eller laparoskopi kan i särskilda fall (t.ex. ett vaginalt stödtråd som misslyckats vid en tidigare graviditet eller en skadad eller obefintlig livmoderhals) vara ett alternativ till en vaginalt placerad stödtråd «Sneider K, Christiansen OB, Sundtoft IB ym. Recurr...»204, «Zaveri V, Aghajafari F, Amankwah K ym. Abdominal v...»205.
- På grund av infektionsrisken rekommenderas avlägsnande av stödstygnet allmänt efter
fostervattenavgång, även om det finns få forskningsrön om ämnet «American College of Obstetricians and Gynecologist...»206, «Galyean A, Garite TJ, Maurel K ym. Removal versus ...»207.
- Omedelbar borttagning eller uppföljning av stödstygn efter PPROM har jämförts endast i en liten randomiserad studie. Enligt den medförde uppföljningen ingen nytta i fråga om utdragen graviditet eller sjukdomsincidens hos en nyfödd, men i uppföljningsgruppen förekom mer korioamnionit. Resultaten var dock inte statistiskt signifikanta «Galyean A, Garite TJ, Maurel K ym. Removal versus ...»207.
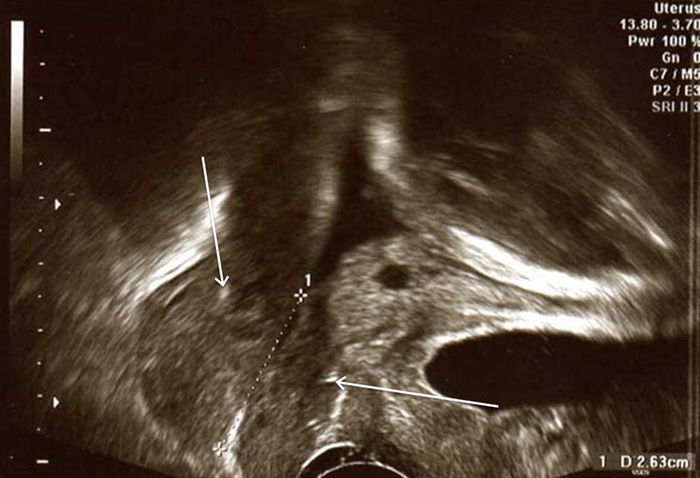
Kaikukuva kohdunkaulan tukilangan asettamisen jälkeen. Kohdunkaulan tukilangan (nuolet) asettamisen jälkeen kaikukuvassa näkyy 26 mm:n pituinen umpinainen osuus kohdunkaulaa (katkoviiva). Sittemmin potilaalta meni lapsivesi raskausviikolla 31+2 , ja tukilanka poistettiin seuraavana päivänä. Potilas synnytti alateitse raskausviikolla 32+1. Lapsi painoi 2012 g, eikä hänellä ollut infektio-ongelmia.
© PKSSK:n äitiyspoliklinikka
Pessar
- Pessar har under tidiga graviditetsveckor istället för stödstygn använts för att förebygga
prematur förlossning, men i ljuset av dagens kunskap minskar användningen av pessar
uppenbarligen inte risken för prematur förlossning
- vid ettbarnsgraviditeter hos kvinnor som konstaterats ha en förkortad cervikalkanal under graviditetsveckorna 18+0–24+6 «Arabin-pessaarin käyttö ei ilmeisesti vähennä ennenaikaisuutta sellaisissa yksisikiöisissä raskauksissa naisilla, joilla on ultraäänitutkimuksella todettu lyhentynyt kohdunkaulakanava raskausviikoilla 18+0 – 24+6.»B
- vid flerbördsgraviditeter hos kvinnor som konstaterats ha en förkortad cervikalkanal under graviditetsveckorna 16–24 «Arabin-pessaarista ei ilmeisesti ole hyötyä ennenaikaisen synnytyksen estossa niissä monisikiöraskauksissa, joissa todetaan lyhentynyt kohdunkaula raskausviikoilla 16–24.»B.
- I största delen av undersökningarna var fostervattenavgång under pessarbehandlingen en indikation för borttagning av pessar.
- I två undersökningar avlägsnades pessaret inte automatiskt efter prematur fostervattenavgång, om det inte fanns tecken på infektion. Prevalensen av korioamnionit ökade dock inte jämfört med kontrollgrupperna, men pessaret minskade antalet prematura förlossningar «Goya M, de la Calle M, Pratcorona L ym. Cervical p...»208, «Goya M, Pratcorona L, Merced C ym. Cervical pessar...»209.
- Ett pessar är allmänt taget en vältolererad behandlingsform och dess insättning kräver ingen bedövning eller helnarkos «Falcão V, Melo C, Matias A ym. Cervical pessary fo...»210. Det har också använts som alternativ till stödtråd på basis av äldre forskningsrön «Goya M, de la Calle M, Pratcorona L ym. Cervical p...»208, «Goya M, Pratcorona L, Merced C ym. Cervical pessar...»209.
- Nackdelar:
- I randomiserade studier har användningen av pessar inte förknippats med allvarliga biverkningar eller skadeverkningar för modern eller den nyfödda «Goya M, de la Calle M, Pratcorona L ym. Cervical p...»208, «Goya M, Pratcorona L, Merced C ym. Cervical pessar...»209, «Liem S, Schuit E, Hegeman M ym. Cervical pessaries...»211, «Nicolaides KH, Syngelaki A, Poon LC ym. Cervical p...»212.
- Vitflytningen ökar hos en betydande del av dem som använder pessar (26–100 %) «Goya M, Pratcorona L, Merced C ym. Cervical pessar...»209, «Liem S, Schuit E, Hegeman M ym. Cervical pessaries...»211, «Arabin-pessaarin käyttö ei ilmeisesti vähennä ennenaikaisuutta sellaisissa yksisikiöisissä raskauksissa naisilla, joilla on ultraäänitutkimuksella todettu lyhentynyt kohdunkaulakanava raskausviikoilla 18+0 – 24+6.»B, «Arabin-pessaarista ei ilmeisesti ole hyötyä ennenaikaisen synnytyksen estossa niissä monisikiöraskauksissa, joissa todetaan lyhentynyt kohdunkaula raskausviikoilla 16–24.»B, men enligt randomiserade studier verkar användningen av pessar inte öka mängden infektioner eller behovet av antibiotika «Liem S, Schuit E, Hegeman M ym. Cervical pessaries...»211, «Nicolaides KH, Syngelaki A, Poon LC ym. Cervical p...»212, «Nicolaides KH, Syngelaki A, Poon LC ym. A Randomiz...»213.
Behandling av prematur förlossning
- En prematur förlossning kännetecknas av följande faktorer jämfört med en fullgången
graviditet:
- Prevalensen av infektion, blödning i moderkakan och övriga problem med moderkakan är större «Romero R, Gotsch F, Pineles B ym. Inflammation in ...»214, «Slattery MM, Geary M, Morrison JJ. Obstetric antec...»215.
- En nyfödd är mer utsatt för hjärnblödningar «McCrea HJ, Ment LR. The diagnosis, management, and...»216 och har en större allmän blödningsbenägenhet «Saxonhouse MA, Sola MC. Platelet function in term ...»217 – desto mer ju tidigare prematur det är fråga om.
- Förlossningen är förknippad med fler avvikelser i kardiotokografin (KTG) «To WW, Leung WC. The incidence of abnormal finding...»218 och nedsatt allmäntillstånd hos den nyfödda «Low JA. Determining the contribution of asphyxia t...»219, men acidos är inte vanligare «Hankins GD, Snyder RR, Yeomans ER. Umbilical arter...»220.
- Effekterna av asfyxi på en prematur är allvarligare än på en fullgången nyfödd «Low JA. Determining the contribution of asphyxia t...»219, «Gunn AJ, Quaedackers JS, Guan J ym. The premature ...»221.
- Effekterna av acidos observeras redan i samband med högre pH-värden i navelblodet än vid fullgången förlossning «Victory R, Penava D, da Silva O ym. Umbilical cord...»222.
- Vårdlinjerna för prematur förlossning är beroende av
- graden av prematuritet
- orsakerna som lett till prematur förlossning (se punkten Prematur fostervattenavgång, blödning, Korioamnionit)
- övriga faktorer som påverkar förlossningsprognosen (avvikande fosterbjudning, flerbördsgraviditet, förlossningens framskridande, eventuellt nödläge hos fostret).
- Tanken är att episiotomi påskyndar utdrivningsskedet och därmed skyddar barnet mot asfyxi i slutskedet, men forskningsevidens saknas.
Antibiotikabehandling vid förlossning
- Profylaktisk användning av antibiotika:
- Det finns inga belägg för att en rutinmässig antibiotikabehandling vid prematur förlossning (GBS-påvisning negativ) skulle förbättra moderns eller barnets prognos «Practice Bulletin No. 171 Summary: Management of P...»223.
- Om GBS-påvisningen är positiv eller GBS-tillståndet inte är känt, rekommenderas i samband med förlossningen antimikrobiell medicinering (vanligtvis penicillin) för att förebygga GBS-sjukdom hos den nyfödda «Mercer B. Antibiotics in the management of PROM an...»224.
- Om föderskan har feber (över 38 °C) rekommenderas inledning av bredspektrigt antibiotika «Money D, Allen VM, INFECTIOUS DISEASES COMMITTEE.....»225.
- I samband med klinisk korioamnionit under förlossningen (se punkten Korioamnionit)
- strävar man efter att utreda bakterieetiologin (enligt övervägande urinodling, GBS-odling i slidan eller PCR-undersökning, blododling) och inleder antibiotikabehandling
- rekommenderas för behandling av klinisk infektion, om GBS är positiv, G-penicillin 5 milj. IU + 2,5 milj. IU med 4 timmars mellanrum intravenöst «Piano V, Verhagen S, Schalkwijk A ym. Diagnosing n...»227
- inleds medicinering för att sänka moderns feber (paracetamol 1 g antingen via munnen eller intravenöst) «Czikk MJ, McCarthy FP, Murphy KE. Chorioamnionitis...»226
- följs fostrets tillstånd upp och man förbereder sig inför födseln av ett barn i potentiellt dåligt skick «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130
- antibiotikabehandling som begränsar sig endast till förlossningsdagen förebygger senare infektionskomplikationer hos modern lika effektivt som fortsatt behandling efter förlossningen «Edwards RK. Chorioamnionitis and labor. Obstet Gyn...»130, «Edwards RK, Duff P. Single additional dose postpar...»228.
Magnesiumsulfat som neuroprotektion hos foster och nyfödda
Indikation, effekt och administreringssätt
- Arbetsgruppen rekommenderar att magnesiumsulfat används vid neuroprotektion av fostret
före graviditetsvecka 32:
- Som startdos ges intravenöst 4–6 g inom 30 minuter och därefter fortsätts underhållsbehandlingen med dosen 1–2 g/h under 12 timmar.
- Vården koncentreras till universitetssjukhusen och den planeras så nära barnets födelse som möjligt.
- Behandlingen får inte skjuta upp förlossningen i en nödsituation för modern eller fostret.
- Magnesiumsulfat som ges till modern intravenöst vid hot om prematur förlossning minskar risken för CP-skada hos prematuren med 32 % «Äidille ennen uhkaavaa ennenaikaista synnytystä annettu magnesiumsulfaattihoito vähentää syntyvän lapsen CP-vamman vaaraa.»A men påverkar inte dödligheten.
- Nuvarande forskningsevidens räcker inte för att påvisa den optimala dosen för magnesiumsulfatbehandling,
behandlingens längd eller absoluta gränser för graviditetsveckor
- Startdosen i olika studier har varit 4–6 g och den har getts under 20–30 minuter. I en del av studierna har man efter startdosen fortsatt med en underhållsdos på 1–2 g/h som har fortsatts med i 12–24 timmar «Doyle LW, Crowther CA, Middleton P ym. Magnesium s...»229, «Conde-Agudelo A, Romero R. Antenatal magnesium sul...»230.
- Underhållsdosen torde förbättra behandlingens skyddande effekt jämfört med enbart startdosen.
- I jämförelsen av behandlingstiden kunde man inte hitta en skillnad i prevalensen av CP-skada mellan de grupper som fick magnesiumsulfat i mindre än 12 timmar, 12–18 timmar och över 18 timmar «McPherson JA, Rouse DJ, Grobman WA ym. Association...»231.
- I olika studier har magnesiumsulfat i fostrets neuroprotektiva syfte getts före graviditetsveckan
30–34 «Zeng X, Xue Y, Tian Q ym. Effects and Safety of Ma...»232.
- I den största randomiserade studien som påvisar den neuroprotektiva effekten av magnesiumsulfat var gränsen för behandlingen 32 graviditetsveckor «Rouse DJ, Hirtz DG, Thom E ym. A randomized, contr...»233.
- Magnesiumsulfatets neuroprotektiva effekt är desto bättre ju mer prematur förlossning det är frågan om «Cahill AG, Stout MJ, Caughey AB. Intrapartum magne...»234.
- NNT under graviditetsveckorna 22–27 är 15
- NNT under graviditetsveckorna 28–31 är 35
- NNT under graviditetsveckorna 32–36 är 336.
- Variationerna i CP-incidensen förändrar NNT-värdena, alltså kan NNT-värdena vara annorlunda i Finland än de ovan nämnda.
- Magnesiumsulfatbehandling i form av neuroprotektion verkar inte påverka den nyföddas kortvariga prognos (Apgar-poäng, behov av intensivvård, respons på återupplivningsåtgärder) «Conde-Agudelo A, Romero R. Antenatal magnesium sul...»230, «Drassinower D, Friedman AM, Levin H ym. Does magne...»235.
- Magnesiumsulfatbehandlingen verkar inte påverka prognosen för barn som klarat sig till skolåldern, men det finns få forskningsrön om långtidsprognosen «Doyle LW, Anderson PJ, Haslam R ym. School-age out...»236, «Chollat C, Enser M, Houivet E ym. School-age outco...»237.
- Man bör sträva efter att tidsplanera administreringen av magnesiumsulfat nära födseln.
- Magnesiumsulfatbehandling som ges mindre än 12 timmar före förlossningen minskar risken för CP-skada jämfört med ett längre intervall mellan dosering av magnesiumsulfat som getts tidigare före förlossningen och födseln «Turitz AL, Too GT, Gyamfi-Bannerman C. Proximity o...»238.
- I behandlingsrekommendationerna för Australien och Kanada rekommenderas att Mg-behandlingen inleds senast 4 timmar före födseln «Antenatal Magnesium Sulphate for Neuroprotection G...»239, «Magee L, Sawchuck D, Synnes A ym. SOGC Clinical Pr...»240.
- Det finns inte tillräcklig forskningsevidens för nyttan av en ny dos «Rouse DJ, Hirtz DG, Thom E ym. A randomized, contr...»233.
- Det pågår flera internationella multicenterundersökningar av magnesiumsulfatbehandling som utreder den optimala graviditetslängden när behandlingen inleds, den optimala start- och underhållsdosen, behandlingstiden samt uppföljningen av patienterna.
Kontraindikationer och skadeverkningar
- Kontraindikationer för magnesiumsulfatbehandling är njursvikt hos modern (GFR < 30 ml/min) och oliguri < 30 ml/h, bradykardi, AV-block, myastenia gravis och behov av omedelbar förlossning.
- Nackdelarna med behandlingen för modern:
- Behandling med magnesiumsulfat som ges i form av neuroprotektion för fostret verkar inte öka risken för allvarliga biverkningar hos modern, såsom dödlighet, hjärt- eller andningsstopp, andningsförlamning, lungödem, svår postpartumblödning eller kejsarsnitt «Käytetyillä annoksilla magnesiumsulfaattihoito ei aiheuta äidille lumehoitoon verrattuna vakavien komplikaatioiden vaaraa, joskin se aiheuttanee lumehoitoon verrattuna enemmän haittavaikutuksia.»A, «Conde-Agudelo A, Romero R. Antenatal magnesium sul...»230, «McPherson JA, Rouse DJ, Grobman WA ym. Association...»231.
- Lindrigare biverkningar såsom vallningar (flushing), svettningar, smärta i kanylområdet och illamående eller kräkningar är vanliga (70–77 %) och leder till att behandlingen avbryts i till och med 12 % av fallen «Conde-Agudelo A, Romero R. Antenatal magnesium sul...»230, «McPherson JA, Rouse DJ, Grobman WA ym. Association...»231, «Bain ES, Middleton PF, Crowther CA. Maternal adver...»241.
- Det har inte konstaterats några olägenheter för fostret av behandlingen «Äidille annettu magnesiumsulfaattihoito ei näytä aiheuttavan vastasyntyneelle vakavia komplikaatioita.»C.
- Magnesiumsulfat har inte konstaterats ha skadliga interaktioner med nifedipin, atosiban, indometacin eller betamimetika.
Uppföljning under behandlingen
- Under infusionen rekommenderas uppföljning av moderns puls, blodtryck, andningsfrekvens, senreflexer och fostrets puls. Behandlingen avbryts om modern konstateras ha hypotension, andningsfrekvensen minskar till < 10/min, reflexerna dämpas så att man inte får fram dem, medvetandenivån sjunker eller urinutsöndringen minskar till < 30 ml/h.
Uppföljning av fostrets tillstånd under förlossningen
- Eftersom en prematur förlossning med avseende på asfyxi är en riskfödsel «Gunn AJ, Quaedackers JS, Guan J ym. The premature ...»221, «Victory R, Penava D, da Silva O ym. Umbilical cord...»222 rekommenderas kontinuerlig KTG-övervakning under förlossningen och vid behov snabbt avslutande av förlossningen.
- ST-analys av fostrets EKG har inte validerats som metod för uppföljning av förlossning före graviditetsvecka 36+0 «Rosén KG. Fetal electrocardiogram waveform analysi...»242.
- Det finns inga forskningsrön om användning av mikroblodprov i samband med prematur
förlossning.
- I allmänhet har man avhållit sig från att ta mikroblodprov tidigare än vid förlossning under graviditetsvecka 34+0 bland annat på grund av fostrets blödningskänslighet «Saxonhouse MA, Sola MC. Platelet function in term ...»217.
Förlossningssätt
- Forskningsdata härstammar från retrospektiva kohortundersökningar och kan orsaka urvalsskevhet.
- I undersökningarna har barnets tillstånd utretts men effekterna på moderns sjukdomsincidens har inte utretts på ett heltäckande sätt.
- På grund av forskningsevidensens karaktär betonas individuell bedömning vid behandling av prematura förlossningar.
- Förlossningen av ett för tidigt fött barn planeras individuellt i samförstånd med föderskan.
Kejsarsnitt
- Evidensen på förlossningssättets inverkan på dödligheten eller sjukdomsincidensen
hos den nyfödda är motstridig i fråga om mycket prematura förlossningar med normal
fosterbjudning «Keisarileikkaus saattaa vähentää normaalitarjontaisen vastasyntyneen vaikeita aivoverenvuotoja ja kuolleisuutta hyvin ennenaikaisen (alle 26 viikkoa) synnytyksen yhteydessä.»C.
- Ett kejsarsnitt ökar dock moderns allvarliga sjukdomsincidens «Grant A, Glazener CM. Elective versus selective ca...»243.
- Vid en prematur sätesförlossning kan kejsarsnittet minska dödligheten och sjukdomsincidensen hos den nyfödda särskilt hos förstföderskor och när graviditeten varat i < 32 veckor «Ennenaikaisessa perätilasynnytyksessä keisarileikkaus saattaa vähentää kuolleisuutta ja vastasyntyneen sairastavuutta erityisesti ensisynnyttäjillä ja raskauden keston ollessa < 32 viikkoa.»C.
- Vid prematura tvillingförlossningar före graviditetsvecka 30+0, kan kejsarsnittet minska sjukdomsincidensen och dödligheten hos B-fostret, om B-fostret
befinner sig i annan än huvudbjudning «Keisarileikkaus saattaa vähentää B-sikiön sairastavuutta ja kuolleisuutta ennenaikaisissa kaksossynnytyksissä (ennen viikkoa 30+0), jos B-sikiö on muussa kuin päätarjonnassa.»C.
- Vid tvillingförlossning under graviditetsveckorna 32–37 verkar en planerad vaginal förlossning när A-fostret är i huvudbjudning minska sjukdomsincidensen hos nyfödda «Schmitz T, Prunet C, Azria E ym. Association Betwe...»244.
Sugklocka
- Användningen av en sugklocka medför en ökad risk för intra- eller extrakranial blödning
jämfört med spontan vaginal förlossning eller akut kejsarsnitt, men när gestationsåldern
är över 32 veckor verkar användningen av en sugklocka inte öka sjukdomsincidensen
eller dödligheten i betydande grad. Det finns ingen tillräcklig forskningsevidens
om hur användningen av en sugklocka påverkar tillståndet hos nyfödda som fötts före
graviditetsvecka 32+0 eller som väger mindre än 1 500 g «Imukupin käyttöön liittyy suurentunut riski intra- tai ekstrakraniaaliseen verenvuotoon verrattuna spontaaniin alatiesynnytykseen tai päivystykselliseen keisarileikkaukseen, mutta gestaatioiän ollessa yli 32 viikkoa imukupin käyttö ei näytä lisäävän merkittävää sairastavuutta tai kuolleisuutta. Imukupin käytön vaikutuksesta alle 32+0 ja/tai alle > 1 500 g painoisen vastasyntyneen vointiin ei ole riittävää tutkimusnäyttöä.»C.
- I tre små studier av sugklocksförlossning av nyfödda över 1 500 g konstaterades inga bevis på problem «Imukupin käyttöön liittyy suurentunut riski intra- tai ekstrakraniaaliseen verenvuotoon verrattuna spontaaniin alatiesynnytykseen tai päivystykselliseen keisarileikkaukseen, mutta gestaatioiän ollessa yli 32 viikkoa imukupin käyttö ei näytä lisäävän merkittävää sairastavuutta tai kuolleisuutta. Imukupin käytön vaikutuksesta alle 32+0 ja/tai alle > 1 500 g painoisen vastasyntyneen vointiin ei ole riittävää tutkimusnäyttöä.»C.
- I allmänhet har man avhållit sig från prematura sugklocksförlossningar på grund av blödningsbenägenhet hos prematurer «McCrea HJ, Ment LR. The diagnosis, management, and...»216, «Saxonhouse MA, Sola MC. Platelet function in term ...»217.
- Om det konstateras vara motiverat att snabbt avsluta förlossningen under förlossningens andra skede, ska förutsättningarna, fördelarna och riskerna för kejsarsnitt och sugklocksförlossning övervägas individuellt.
Fördröjd kapning av navelsträng
- I samband med en prematur förlossning minskar en fördröjd kapning av navelsträngen (30–120 s) sannolikheten för hjärnblödningar och nekrotiserande enterokolit, ökar hemoglobinhalten hos nyfödda och förbättrar järnförråden jämfört med att navelsträngen kapas omedelbart efter födseln «Henderson J, Gray R, Brocklehurst P. Systematic re...»91.
- Om det inte är möjligt att skjuta upp kapningen av navelsträngen lönar det sig att mjölka navelsträngen innan den kapas «Sweet DG, Carnielli V, Greisen G ym. European Cons...»245.
Gränser för behandlingen
- Det är inte skäl att fastställa en absolut veckogräns för behandlingens aktivitet «Hoidon aktiivisuuden vaikutus ennusteeseen hyvin ennenaikaisena (alle 27. raskausviikolla) syntyneillä»8. Avstående från en aktiv vårdlinje överenskoms med familjen från fall till fall så att fostrets prognos beaktas.
- I fråga om prematurer födda under graviditetsveckorna 22+0–23+6 är forskningsevidensen om prognosen knapp på grund av små patientmängder.
- I en svensk nationell registerstudie «Hoidon aktiivisuuden vaikutus ennusteeseen hyvin ennenaikaisena (alle raskausviikolla 27) syntyneillä»9 var dödligheten hos prematurer födda under graviditetsveckorna 22+0–24+6 35 % fram till ett års ålder i de områden där den perinatala vårdlinjen var aktiv
och 59 % i området för den minst aktiva vårdlinjen. Inklusive dödfödda var risken
för dödlighet eller sensorisk eller neurologisk funktionsnedsättning vid 2,5 års ålder
även klart mindre på områden med en aktiv vårdlinje (aOR 0,44; 95 % CI 0,25–0,77) «Serenius F, Blennow M, Maršál K ym. Intensity of p...»246, «Manley BJ, Dawson JA, Kamlin CO ym. Clinical asses...»247.
- En aktiv vårdlinje understöds även av att det är svårt att på ett tillförlitligt sätt förutspå överlevnadsprognosen för ett mycket prematurt barn i förlossningssalen.
- I den aktiva vårdlinjen ingår
- centralisering av förlossningen till ett universitetssjukhus (se punkten Centralisering av prematura förlossningar)
- antenatal glukokortikoidbehandling (se punkten Antenatal glukokortikoidbehandling) H22+5–34+6
- tokolytisk behandling (se punkten Tokolytisk behandling)
- magnesiumneuroprotektion (se punkten Magnesiumneuroprotektion) H23+0–31+6
- övervakning av fostrets tillstånd under förlossningen
- kejsarsnitt (enligt prövning från fall till fall)
- neonatologiska teamets närvaro vid förlossningen
- intubation omedelbart efter födseln
- surfaktantbehandling före 2 timmars ålder
- intagning av ett fött barn för vård på en intensivvårdsavdelning för nyfödda, om barnet fortfarande lever vid 30 minuters ålder.
Centralisering av prematura förlossningar
- Till ett universitetssjukhus ska centraliseras
- förlossningar före graviditetsvecka 32+0 «Sosiaali- ja terveysministeriön selvityksiä 2010:4...»248, «http://urn.fi/URN:ISBN:978-952-00-2963-0»8
- förlossningar där fostret vikt uppskattas vara ≤ 1500 g.
- En födsel utanför tjänstetid har konstaterats betydligt öka små prematurers (födelsevikt ≤ 1500 g eller graviditetens längd < 32 veckor) totala dödlighet under det första levnadsåret (inklusive dödfödda) «Rautava L, Lehtonen L, Peltola M ym. The effect of...»1.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finlands Gynekologförening
För mera information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Ennenaikainen synnytys»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Hanna Schalin
Litteratur
Prematur förlossning. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Finlands Gynekologförening. Helsingfors: Finska Läkarföreningen Duodecim, 2021 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»9
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Rautava L, Lehtonen L, Peltola M ym. The effect of birth in secondary- or tertiary-level hospitals in Finland on mortality in very preterm infants: a birth-register study. Pediatrics 2007;119:e257-63 «PMID: 17200251»PubMed
- Zeitlin J, Szamotulska K, Drewniak N ym. Preterm birth time trends in Europe: a study of 19 countries. BJOG 2013;120:1356-65 «PMID: 23700966»PubMed
- Delorme P, Goffinet F, Ancel PY ym. Cause of Preterm Birth as a Prognostic Factor for Mortality. Obstet Gynecol 2016;127:40-8 «PMID: 26646125»PubMed
- Razaz N, Avitan T, Ting J ym. Perinatal outcomes in multifetal pregnancy following fetal reduction. CMAJ 2017;189:E652-E658 «PMID: 28483844»PubMed
- Zhang G, Feenstra B, Bacelis J ym. Genetic Associations with Gestational Duration and Spontaneous Preterm Birth. N Engl J Med 2017;377:1156-1167 «PMID: 28877031»PubMed
- Bezold KY, Karjalainen MK, Hallman M ym. The genomics of preterm birth: from animal models to human studies. Genome Med 2013;5:34 «PMID: 23673148»PubMed
- Monangi NK, Brockway HM, House M ym. The genetics of preterm birth: Progress and promise. Semin Perinatol 2015;39:574-83 «PMID: 26459968»PubMed
- Goldenberg RL, Hauth JC, Andrews WW. Intrauterine infection and preterm delivery. N Engl J Med 2000;342:1500-7 «PMID: 10816189»PubMed
- Nadeau HC, Subramaniam A, Andrews WW. Infection and preterm birth. Semin Fetal Neonatal Med 2016;21:100-5 «PMID: 26778525»PubMed
- Kim AJ, Lo AJ, Pullin DA ym. Scaling and root planing treatment for periodontitis to reduce preterm birth and low birth weight: a systematic review and meta-analysis of randomized controlled trials. J Periodontol 2012;83:1508-19 «PMID: 22376207»PubMed
- Shah M, Muley A, Muley P. Effect of nonsurgical periodontal therapy during gestation period on adverse pregnancy outcome: a systematic review. J Matern Fetal Neonatal Med 2013;26:1691-5 «PMID: 23617740»PubMed
- Schwendicke F, Karimbux N, Allareddy V ym. Periodontal treatment for preventing adverse pregnancy outcomes: a meta- and trial sequential analysis. PLoS One 2015;10:e0129060 «PMID: 26035835»PubMed
- López NJ, Uribe S, Martinez B. Effect of periodontal treatment on preterm birth rate: a systematic review of meta-analyses. Periodontol 2000 2015;67:87-130 «PMID: 25494599»PubMed
- Parodontiitti. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Hammaslääkäriseura Apollonia ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Palacio M, Cobo T, Bosch J ym. Cervical length and gestational age at admission as predictors of intra-amniotic inflammation in preterm labor with intact membranes. Ultrasound Obstet Gynecol 2009;34:441-7 «PMID: 19731395»PubMed
- Miller ES, Tita AT, Grobman WA. Second-Trimester Cervical Length Screening Among Asymptomatic Women: An Evaluation of Risk-Based Strategies. Obstet Gynecol 2015;126:61-6 «PMID: 26241257»PubMed
- Hegaard HK, Hedegaard M, Damm P ym. Leisure time physical activity is associated with a reduced risk of preterm delivery. Am J Obstet Gynecol 2008;198:180.e1-5 «PMID: 18226619»PubMed
- Di Mascio D, Magro-Malosso ER, Saccone G ym. Exercise during pregnancy in normal-weight women and risk of preterm birth: a systematic review and meta-analysis of randomized controlled trials. Am J Obstet Gynecol 2016;215:561-571 «PMID: 27319364»PubMed
- Magro-Malosso ER, Saccone G, Di Mascio D ym. Exercise during pregnancy and risk of preterm birth in overweight and obese women: a systematic review and meta-analysis of randomized controlled trials. Acta Obstet Gynecol Scand 2017;96:263-273 «PMID: 28029178»PubMed
- Hinman SK, Smith KB, Quillen DM ym. Exercise in Pregnancy: A Clinical Review. Sports Health 2015;7:527-31 «PMID: 26502446»PubMed
- Liikunta. Suomalaisen Lääkäriseuran Duodecimin ja Käypä hoito -johtoryhmän asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Casas M, Cordier S, Martínez D ym. Maternal occupation during pregnancy, birth weight, and length of gestation: combined analysis of 13 European birth cohorts. Scand J Work Environ Health 2015;41:384-96 «PMID: 25940455»PubMed
- Räisänen S, Gissler M, Saari J ym. Contribution of risk factors to extremely, very and moderately preterm births - register-based analysis of 1,390,742 singleton births. PLoS One 2013;8:e60660 «PMID: 23577142»PubMed
- Mills JL, Harlap S, Harley EE. Should coitus late in pregnancy be discouraged? Lancet 1981;2:136-8 «PMID: 6113493»PubMed
- Read JS, Klebanoff MA. Sexual intercourse during pregnancy and preterm delivery: effects of vaginal microorganisms. The Vaginal Infections and Prematurity Study Group. Am J Obstet Gynecol 1993;168:514-9 «PMID: 8438920»PubMed
- Yost NP, Owen J, Berghella V ym. Effect of coitus on recurrent preterm birth. Obstet Gynecol 2006;107:793-7 «PMID: 16582114»PubMed
- Neilson JP, Mutambira M. Coitus, twin pregnancy, and preterm labor. Am J Obstet Gynecol 1989;160:416-8 «PMID: 2916629»PubMed
- Jones C, Chan C, Farine D. Sex in pregnancy. CMAJ 2011;183:815-8 «PMID: 21282311»PubMed
- Leitich H, Bodner-Adler B, Brunbauer M ym. Bacterial vaginosis as a risk factor for preterm delivery: a meta-analysis. Am J Obstet Gynecol 2003;189:139-47 «PMID: 12861153»PubMed
- Farr A, Kiss H, Hagmann M ym. Routine Use of an Antenatal Infection Screen-and-Treat Program to Prevent Preterm Birth: Long-Term Experience at a Tertiary Referral Center. Birth 2015;42:173-80 «PMID: 25677078»PubMed
- Roberts CL, Algert CS, Rickard KL ym. Treatment of vaginal candidiasis for the prevention of preterm birth: a systematic review and meta-analysis. Syst Rev 2015;4:31 «PMID: 25874659»PubMed
- Rours GI, Duijts L, Moll HA ym. Chlamydia trachomatis infection during pregnancy associated with preterm delivery: a population-based prospective cohort study. Eur J Epidemiol 2011;26:493-502 «PMID: 21538042»PubMed
- Elliott B, Brunham RC, Laga M ym. Maternal gonococcal infection as a preventable risk factor for low birth weight. J Infect Dis 1990;161:531-6 «PMID: 2313131»PubMed
- Donders GG, Desmyter J, De Wet DH ym. The association of gonorrhoea and syphilis with premature birth and low birthweight. Genitourin Med 1993;69:98-101 «PMID: 8509101»PubMed
- Johnson HL, Ghanem KG, Zenilman JM ym. Sexually transmitted infections and adverse pregnancy outcomes among women attending inner city public sexually transmitted diseases clinics. Sex Transm Dis 2011;38:167-71 «PMID: 20852454»PubMed
- Waight MT, Rahman MM, Soto P ym. Sexually transmitted diseases during pregnancy in Louisiana, 2007-2009: high-risk populations and adverse newborn outcomes. J La State Med Soc 2013;165:219-26 «PMID: 24133786»PubMed
- Wijesooriya NS, Rochat RW, Kamb ML ym. Global burden of maternal and congenital syphilis in 2008 and 2012: a health systems modelling study. Lancet Glob Health 2016;4:e525-33 «PMID: 27443780»PubMed
- Silver BJ, Guy RJ, Kaldor JM ym. Trichomonas vaginalis as a cause of perinatal morbidity: a systematic review and meta-analysis. Sex Transm Dis 2014;41:369-76 «PMID: 24825333»PubMed
- Li DK, Raebel MA, Cheetham TC ym. Genital herpes and its treatment in relation to preterm delivery. Am J Epidemiol 2014;180:1109-17 «PMID: 25392064»PubMed
- Bladh M, Josefsson A, Carstensen J ym. Intergenerational Cohort Study of Preterm and Small-for-Gestational-Age Birth in Twins and Singletons. Twin Res Hum Genet 2015;18:581-90 «PMID: 26330196»PubMed
- Goldenberg RL, Culhane JF, Iams JD ym. Epidemiology and causes of preterm birth. Lancet 2008;371:75-84 «PMID: 18177778»PubMed
- Mercer BM, Goldenberg RL, Moawad AH ym. The preterm prediction study: effect of gestational age and cause of preterm birth on subsequent obstetric outcome. National Institute of Child Health and Human Development Maternal-Fetal Medicine Units Network. Am J Obstet Gynecol 1999;181:1216-21 «PMID: 10561648»PubMed
- Kazemier BM, Buijs PE, Mignini L ym. Impact of obstetric history on the risk of spontaneous preterm birth in singleton and multiple pregnancies: a systematic review. BJOG 2014;121:1197-208; discussion 1209 «PMID: 24899245»PubMed
- Bhattacharya S, Townend J, Bhattacharya S. Recurrent miscarriage: Are three miscarriages one too many? Analysis of a Scottish population-based database of 151,021 pregnancies. Eur J Obstet Gynecol Reprod Biol 2010;150:24-7 «PMID: 20207064»PubMed
- Watson LF, Rayner JA, King J ym. Intracervical procedures and the risk of subsequent very preterm birth: a case-control study. Acta Obstet Gynecol Scand 2012;91:204-10 «PMID: 22085381»PubMed
- Hua M, Odibo AO, Longman RE ym. Congenital uterine anomalies and adverse pregnancy outcomes. Am J Obstet Gynecol 2011;205:558.e1-5 «PMID: 21907963»PubMed
- Chan YY, Jayaprakasan K, Tan A ym. Reproductive outcomes in women with congenital uterine anomalies: a systematic review. Ultrasound Obstet Gynecol 2011;38:371-82 «PMID: 21830244»PubMed
- Stout MJ, Odibo AO, Graseck AS ym. Leiomyomas at routine second-trimester ultrasound examination and adverse obstetric outcomes. Obstet Gynecol 2010;116:1056-63 «PMID: 20966689»PubMed
- Fox NS, Roman AS, Stern EM ym. Type of congenital uterine anomaly and adverse pregnancy outcomes. J Matern Fetal Neonatal Med 2014;27:949-53 «PMID: 24050215»PubMed
- Girsen AI, Mayo JA, Carmichael SL ym. Women's prepregnancy underweight as a risk factor for preterm birth: a retrospective study. BJOG 2016;123:2001-2007 «PMID: 27172996»PubMed
- Marchi J, Berg M, Dencker A ym. Risks associated with obesity in pregnancy, for the mother and baby: a systematic review of reviews. Obes Rev 2015;16:621-38 «PMID: 26016557»PubMed
- Cnattingius S, Villamor E, Johansson S ym. Maternal obesity and risk of preterm delivery. JAMA 2013;309:2362-70 «PMID: 23757084»PubMed
- Astma. Suomalaisen Lääkäriseuran Duodecimin, Suomen Keuhkolääkäriyhdistys ry:n, Suomen Lastenlääkäriyhdistys ry:n ja Suomen Kliinisen Fysiologian Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2012 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Diabetes. Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Epilepsiat (aikuiset). Suomalaisen Lääkäriseuran Duodecimin ja Suomen Neurologinen Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Kohonnut verenpaine. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Kaksisuuntainen mielialahäiriö. Suomalaisen Lääkäriseuran Duodecimin, Suomen Psykiatriyhdistys ry:n ja Suomen Nuorisopsykiatrisen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2013 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Staneva A, Bogossian F, Pritchard M ym. The effects of maternal depression, anxiety, and perceived stress during pregnancy on preterm birth: A systematic review. Women Birth 2015;28:179-93 «PMID: 25765470»PubMed
- Saraswat L, Bhattacharya S, Maheshwari A ym. Maternal and perinatal outcome in women with threatened miscarriage in the first trimester: a systematic review. BJOG 2010;117:245-57 «PMID: 19943827»PubMed
- McCormack RA, Doherty DA, Magann EF ym. Antepartum bleeding of unknown origin in the second half of pregnancy and pregnancy outcomes. BJOG 2008;115:1451-7 «PMID: 18715242»PubMed
- Grady R, Alavi N, Vale R ym. Elective single embryo transfer and perinatal outcomes: a systematic review and meta-analysis. Fertil Steril 2012;97:324-31 «PMID: 22177461»PubMed
- Pandey S, Shetty A, Hamilton M ym. Obstetric and perinatal outcomes in singleton pregnancies resulting from IVF/ICSI: a systematic review and meta-analysis. Hum Reprod Update 2012;18:485-503 «PMID: 22611174»PubMed
- Messerlian C, Platt RW, Tan SL ym. Low-technology assisted reproduction and the risk of preterm birth in a hospital-based cohort. Fertil Steril 2015;103:81-8.e2 «PMID: 25456793»PubMed
- Okun N, Sierra S, GENETICS COMMITTEE. ym. Pregnancy outcomes after assisted human reproduction. J Obstet Gynaecol Can 2014;36:64-83 «PMID: 24444289»PubMed
- Pinborg A, Wennerholm UB, Romundstad LB ym. Why do singletons conceived after assisted reproduction technology have adverse perinatal outcome? Systematic review and meta-analysis. Hum Reprod Update 2013;19:87-104 «PMID: 23154145»PubMed
- Wisborg K, Henriksen TB. [Is smoking during pregnancy a cause of premature delivery?]. Ugeskr Laeger 1995;157:6707-12 «PMID: 8540135»PubMed
- Wisborg K, Henriksen TB, Hedegaard M ym. Smoking during pregnancy and preterm birth. Br J Obstet Gynaecol 1996;103:800-5 «PMID: 8760711»PubMed
- Dahlin S, Gunnerbeck A, Wikström AK ym. Maternal tobacco use and extremely premature birth - a population-based cohort study. BJOG 2016;123:1938-1946 «PMID: 27411948»PubMed
- Tupakkariippuvuus ja tupakasta vieroitus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yleislääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2012 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Lundsberg LS, Illuzzi JL, Belanger K ym. Low-to-moderate prenatal alcohol consumption and the risk of selected birth outcomes: a prospective cohort study. Ann Epidemiol 2015;25:46-54.e3 «PMID: 25453352»PubMed
- Henderson J, Gray R, Brocklehurst P. Systematic review of effects of low-moderate prenatal alcohol exposure on pregnancy outcome. BJOG 2007;114:243-52 «PMID: 17233797»PubMed
- Miyake Y, Tanaka K, Okubo H ym. Alcohol consumption during pregnancy and birth outcomes: the Kyushu Okinawa Maternal and Child Health Study. BMC Pregnancy Childbirth 2014;14:79 «PMID: 24555868»PubMed
- Patra J, Bakker R, Irving H ym. Dose-response relationship between alcohol consumption before and during pregnancy and the risks of low birthweight, preterm birth and small for gestational age (SGA)-a systematic review and meta-analyses. BJOG 2011;118:1411-21 «PMID: 21729235»PubMed
- Henderson J, Kesmodel U, Gray R. Systematic review of the fetal effects of prenatal binge-drinking. J Epidemiol Community Health 2007;61:1069-73 «PMID: 18000129»PubMed
- Gouin K, Murphy K, Shah PS ym. Effects of cocaine use during pregnancy on low birthweight and preterm birth: systematic review and metaanalyses. Am J Obstet Gynecol 2011;204:340.e1-12 «PMID: 21257143»PubMed
- Halmesmäki E. Päihteidenkäyttäjän raskaus. Duodecim 2000;116:1797-8 http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus duo91653
- Hayatbakhsh MR, Flenady VJ, Gibbons KS ym. Birth outcomes associated with cannabis use before and during pregnancy. Pediatr Res 2012;71:215-9 «PMID: 22258135»PubMed
- Ruiz M, Goldblatt P, Morrison J ym. Mother's education and the risk of preterm and small for gestational age birth: a DRIVERS meta-analysis of 12 European cohorts. J Epidemiol Community Health 2015;69:826-33 «PMID: 25911693»PubMed
- Larsen AD. The effect of maternal exposure to psychosocial job strain on pregnancy outcomes and child development. Dan Med J 2015;62: «PMID: 25634513»PubMed
- Raudaskoski T, Gissler M. [Obstetric characteristics of a grand multipara]. Duodecim 2014;130:1309-17 «PMID: 25095478»PubMed
- Vähä-Eskeli K, Erkkola R. The effect of short-term heat stress on uterine contractility, fetal heart rate and fetal movements at late pregnancy. Eur J Obstet Gynecol Reprod Biol 1991;38:9-14 «PMID: 1988331»PubMed
- Rahkonen L, Unkila-Kallio L, Nuutila M ym. Cervical length measurement and cervical phosphorylated insulin-like growth factor binding protein-1 testing in prediction of preterm birth in patients reporting uterine contractions. Acta Obstet Gynecol Scand 2009;88:901-8 «PMID: 19575312»PubMed
- Uotila J, Sikkinen J. [Threatening preterm birth--to deliver the baby or stop contractions?]. Duodecim 2009;125:1325-31 «PMID: 19711599»PubMed
- Alexander S, Boulvain M, Ceysens G ym. Repeat digital cervical assessment in pregnancy for identifying women at risk of preterm labour. Cochrane Database Syst Rev 2010;:CD005940 «PMID: 20556763»PubMed
- Virtsatieinfektiot. Suomalaisen Lääkäriseuran Duodecimin, Suomen Nefrologiyhdistys ry:n, Kliiniset mikrobiologit ry:n, Suomen Infektiolääkärit ry:n, Suomen Kliinisen Kemian Erikoislääkäriyhdistys ry:n, Suomen Lastenlääkäriyhdistys ry:n, Suomen Urologiyhdistyksen ja Suomen yleislääketieteen yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2015 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Iams J, Romero R. Diagnosis of preterm labor. Pathophysiology. Kirjassa: Obstetrics, Normal and Problem Pregnancies. Gabbe SG, Niebyl JR, Simpson JL (toim.) Churchill Livingstone Elsevier 2007:677-79
- Laughon SK, Zhang J, Troendle J ym. Using a simplified Bishop score to predict vaginal delivery. Obstet Gynecol 2011;117:805-11 «PMID: 21383643»PubMed
- Vidaeff AC, Ramin SM. From concept to practice: the recent history of preterm delivery prevention. Part I: cervical competence. Am J Perinatol 2006;23:3-13 «PMID: 16450266»PubMed
- Iams JD, Newman RB, Thom EA ym. Frequency of uterine contractions and the risk of spontaneous preterm delivery. N Engl J Med 2002;346:250-5 «PMID: 11807149»PubMed
- Matijevic R, Grgic O, Vasilj O. Is sonographic assessment of cervical length better than digital examination in screening for preterm delivery in a low-risk population? Acta Obstet Gynecol Scand 2006;85:1342-7 «PMID: 17091415»PubMed
- Henderson J, Gray R, Brocklehurst P. Systematic review of effects of low-moderate prenatal alcohol exposure on pregnancy outcome. BJOG 2007;114:243-52 «PMID: 17233797»PubMed
- Jackson GM, Ludmir J, Bader TJ. The accuracy of digital examination and ultrasound in the evaluation of cervical length. Obstet Gynecol 1992;79:214-8 «PMID: 1731287»PubMed
- Iams JD, Goldenberg RL, Meis PJ ym. The length of the cervix and the risk of spontaneous premature delivery. National Institute of Child Health and Human Development Maternal Fetal Medicine Unit Network. N Engl J Med 1996;334:567-72 «PMID: 8569824»PubMed
- Salomon LJ, Diaz-Garcia C, Bernard JP ym. Reference range for cervical length throughout pregnancy: non-parametric LMS-based model applied to a large sample. Ultrasound Obstet Gynecol 2009;33:459-64 «PMID: 19277949»PubMed
- Berghella V, Roman A, Daskalakis C ym. Gestational age at cervical length measurement and incidence of preterm birth. Obstet Gynecol 2007;110:311-7 «PMID: 17666605»PubMed
- Mella MT, Berghella V. Prediction of preterm birth: cervical sonography. Semin Perinatol 2009;33:317-24 «PMID: 19796729»PubMed
- Papastefanou I, Pilalis A, Kappou D ym. Cervical length at 11-40 weeks: unconditional and conditional longitudinal reference ranges. Acta Obstet Gynecol Scand 2016;95:1376-1382 «PMID: 27638185»PubMed
- Son M, Grobman WA, Ayala NK ym. A universal mid-trimester transvaginal cervical length screening program and its associated reduced preterm birth rate. Am J Obstet Gynecol 2016;214:365.e1-5 «PMID: 26928150»PubMed
- Berghella V, Palacio M, Ness A ym. Cervical length screening for prevention of preterm birth in singleton pregnancy with threatened preterm labor: systematic review and meta-analysis of randomized controlled trials using individual patient-level data. Ultrasound Obstet Gynecol 2017;49:322-329 «PMID: 27997053»PubMed
- Taipale P, Hiilesmaa V. Sonographic measurement of uterine cervix at 18-22 weeks' gestation and the risk of preterm delivery. Obstet Gynecol 1998;92:902-7 «PMID: 9840546»PubMed
- Kuusela P, Jacobsson B, Söderlund M ym. Transvaginal sonographic evaluation of cervical length in the second trimester of asymptomatic singleton pregnancies, and the risk of preterm delivery. Acta Obstet Gynecol Scand 2015;94:598-607 «PMID: 25732204»PubMed
- Cahill AG, Odibo AO, Caughey AB ym. Universal cervical length screening and treatment with vaginal progesterone to prevent preterm birth: a decision and economic analysis. Am J Obstet Gynecol 2010;202:548.e1-8 «PMID: 20079888»PubMed
- Werner EF, Hamel MS, Orzechowski K ym. Cost-effectiveness of transvaginal ultrasound cervical length screening in singletons without a prior preterm birth: an update. Am J Obstet Gynecol 2015;213:554.e1-6 «PMID: 26071914»PubMed
- Crosby DA, Miletin J, Semberova J ym. Is routine transvaginal cervical length measurement cost-effective in a population where the risk of spontaneous preterm birth is low? Acta Obstet Gynecol Scand 2016;95:1391-1395 «PMID: 27623283»PubMed
- Jain S, Kilgore M, Edwards RK ym. Revisiting the cost-effectiveness of universal cervical length screening: importance of progesterone efficacy. Am J Obstet Gynecol 2016;215:101.e1-7 «PMID: 26821336»PubMed
- Erdemir G, Kultursay N, Calkavur S ym. Histological chorioamnionitis: effects on premature delivery and neonatal prognosis. Pediatr Neonatol 2013;54:267-74 «PMID: 23639744»PubMed
- Henderson JJ, McWilliam OA, Newnham JP ym. Preterm birth aetiology 2004-2008. Maternal factors associated with three phenotypes: spontaneous preterm labour, preterm pre-labour rupture of membranes and medically indicated preterm birth. J Matern Fetal Neonatal Med 2012;25:642-7 «PMID: 21827362»PubMed
- van der Ham DP, Vijgen SM, Nijhuis JG ym. Induction of labor versus expectant management in women with preterm prelabor rupture of membranes between 34 and 37 weeks: a randomized controlled trial. PLoS Med 2012;9:e1001208 «PMID: 22545024»PubMed
- Park CW, Yoon BH, Park JS ym. A fetal and an intra-amniotic inflammatory response is more severe in preterm labor than in preterm PROM in the context of funisitis: unexpected observation in human gestations. PLoS One 2013;8:e62521 «PMID: 23658737»PubMed
- Melamed N, Hadar E, Ben-Haroush A ym. Factors affecting the duration of the latency period in preterm premature rupture of membranes. J Matern Fetal Neonatal Med 2009;22:1051-6 «PMID: 19900043»PubMed
- Pasquier JC, Bujold E, Rabilloud M ym. Effect of latency period after premature rupture of membranes on 2 years infant mortality (DOMINOS study). Eur J Obstet Gynecol Reprod Biol 2007;135:21-7 «PMID: 17113211»PubMed
- Lykke JA, Dideriksen KL, Lidegaard O ym. First-trimester vaginal bleeding and complications later in pregnancy. Obstet Gynecol 2010;115:935-44 «PMID: 20410766»PubMed
- Simhan HN, Canavan TP. Preterm premature rupture of membranes: diagnosis, evaluation and management strategies. BJOG 2005;112 Suppl 1:32-7 «PMID: 15715592»PubMed
- ACOG Committee on Practice Bulletins-Obstetrics.. ACOG Practice Bulletin No. 80: premature rupture of membranes. Clinical management guidelines for obstetrician-gynecologists. Obstet Gynecol 2007;109:1007-19 «PMID: 17400872»PubMed
- Laudy JA, Tibboel D, Robben SG ym. Prenatal prediction of pulmonary hypoplasia: clinical, biometric, and Doppler velocity correlates. Pediatrics 2002;109:250-8 «PMID: 11826203»PubMed
- Sim WH, Araujo Júnior E, Da Silva Costa F ym. Maternal and neonatal outcomes following expectant management of preterm prelabour rupture of membranes before viability. J Perinat Med 2017;45:29-44 «PMID: 27780154»PubMed
- Williams O, Michel B, Hutchings G ym. Two-year neonatal outcome following PPROM prior to 25 weeks with a prolonged period of oligohydramnios. Early Hum Dev 2012;88:657-61 «PMID: 22682720»PubMed
- Westwood M, Gibson JM, Davies AJ ym. The phosphorylation pattern of insulin-like growth factor-binding protein-1 in normal plasma is different from that in amniotic fluid and changes during pregnancy. J Clin Endocrinol Metab 1994;79:1735-41 «PMID: 7527409»PubMed
- Rutanen EM. Comment on: guidelines for the management of spontaneous preterm labor: identification of spontaneous preterm labor, diagnosis of preterm premature rupture of membranes and preventive tools for preterm birth. J Matern Fetal Neonatal Med 2012;25:546-9; author reply 547-8 «PMID: 22046975»PubMed
- Wilfong L. Effects of maternal blood on the readability and reliability of the amnisure rapid immunoassay. Med Educ Foundation Am Coll Osteopathic Obstet Gynecol Winter Newslett 2009;30:11-2
- Kubota T, Takeuchi H. Evaluation of insulin-like growth factor binding protein-1 as a diagnostic tool for rupture of the membranes. J Obstet Gynaecol Res 1998;24:411-7 «PMID: 10063236»PubMed
- Di Renzo GC, Roura LC, Facchinetti F. Rutanen EM. Comment on: guidelines for the management of spontaneous preterm labor: identification of spontaneous preterm labor, diagnosis of preterm premature rupture of membranes and preventive tools for preterm birth. J Matern Fetal Neonatal Med 2012;25:546-9; author reply 547-8 «PMID: 22046975»PubMed
- Di Renzo GC, Roura LC, Facchinetti F ym. Guidelines for the management of spontaneous preterm labor: identification of spontaneous preterm labor, diagnosis of preterm premature rupture of membranes, and preventive tools for preterm birth. J Matern Fetal Neonatal Med 2011;24:659-67 «PMID: 21366393»PubMed
- Ernest JM, Meis PJ, Moore ML ym. Vaginal pH: a marker of preterm premature rupture of the membranes. Obstet Gynecol 1989;74:734-8 «PMID: 2812649»PubMed
- Liang DK, Qi HB, Luo X ym. Comparative study of placental a-microglobulin-1, insulin-like growth factor binding protein-1 and nitrazine test to diagnose premature rupture of membranes: a randomized controlled trial. J Obstet Gynaecol Res 2014;40:1555-60 «PMID: 24888915»PubMed
- Greig PC, Ernest JM, Teot L. Low amniotic fluid glucose levels are a specific but not a sensitive marker for subclinical intrauterine infections in patients in preterm labor with intact membranes. Am J Obstet Gynecol 1994;171:365-70; discussion 370-1 «PMID: 8059814»PubMed
- Practice Bulletin No. 172 Summary: Premature Rupture of Membranes. Obstet Gynecol 2016;128:934-6 «PMID: 27661647»PubMed
- Abou El Senoun G, Dowswell T, Mousa HA. Planned home versus hospital care for preterm prelabour rupture of the membranes (PPROM) prior to 37 weeks' gestation. Cochrane Database Syst Rev 2014;:CD008053 «PMID: 24729384»PubMed
- Tita AT, Andrews WW. Diagnosis and management of clinical chorioamnionitis. Clin Perinatol 2010;37:339-54 «PMID: 20569811»PubMed
- Edwards RK. Chorioamnionitis and labor. Obstet Gynecol Clin North Am 2005;32:287-96, x «PMID: 15899361»PubMed
- Romero R, Miranda J, Chaiworapongsa T ym. Prevalence and clinical significance of sterile intra-amniotic inflammation in patients with preterm labor and intact membranes. Am J Reprod Immunol 2014;72:458-74 «PMID: 25078709»PubMed
- Thomas W, Speer CP. Chorioamnionitis: important risk factor or innocent bystander for neonatal outcome? Neonatology 2011;99:177-87 «PMID: 20881433»PubMed
- Kim CJ, Romero R, Chaemsaithong P ym. Acute chorioamnionitis and funisitis: definition, pathologic features, and clinical significance. Am J Obstet Gynecol 2015;213:S29-52 «PMID: 26428501»PubMed
- Johnson CT, Farzin A, Burd I. Current management and long-term outcomes following chorioamnionitis. Obstet Gynecol Clin North Am 2014;41:649-69 «PMID: 25454996»PubMed
- Myntti T, Rahkonen L, Pätäri-Sampo A ym. Comparison of amniotic fluid matrix metalloproteinase-8 and cathelicidin in the diagnosis of intra-amniotic infection. J Perinatol 2016;36:1049-1054 «PMID: 27583392»PubMed
- Buhimschi IA, Nayeri UA, Laky CA ym. Advances in medical diagnosis of intra-amniotic infection. Expert Opin Med Diagn 2013;7:5-16 «PMID: 23530840»PubMed
- Chapman E, Reveiz L, Illanes E ym. Antibiotic regimens for management of intra-amniotic infection. Cochrane Database Syst Rev 2014;:CD010976 «PMID: 25526426»PubMed
- Tikkanen M, Nuutila M, Hiilesmaa V ym. Clinical presentation and risk factors of placental abruption. Acta Obstet Gynecol Scand 2006;85:700-5 «PMID: 16752262»PubMed
- Soraisham AS, Singhal N, McMillan DD ym. A multicenter study on the clinical outcome of chorioamnionitis in preterm infants. Am J Obstet Gynecol 2009;200:372.e1-6 «PMID: 19217596»PubMed
- Evers AC, Nijhuis L, Koster MP ym. Intrapartum fever at term: diagnostic markers to individualize the risk of fetal infection: a review. Obstet Gynecol Surv 2012;67:187-200 «PMID: 22901952»PubMed
- Stepan M, Cobo T, Musilova I ym. Maternal Serum C-Reactive Protein in Women with Preterm Prelabor Rupture of Membranes. PLoS One 2016;11:e0150217 «PMID: 26942752»PubMed
- Myntti T, Rahkonen L, Tikkanen M ym. Amniotic fluid rapid biomarkers are associated with intra-amniotic infection in preterm pregnancies regardless of the membrane status. J Perinatol 2016;36:606-11 «PMID: 27054843»PubMed
- Fishman SG, Gelber SE. Evidence for the clinical management of chorioamnionitis. Semin Fetal Neonatal Med 2012;17:46-50 «PMID: 21962477»PubMed
- Sciscione AC. Maternal activity restriction and the prevention of preterm birth. Am J Obstet Gynecol 2010;202:232.e1-5 «PMID: 19766979»PubMed
- Sosa CG, Althabe F, Belizán JM ym. Bed rest in singleton pregnancies for preventing preterm birth. Cochrane Database Syst Rev 2015;:CD003581 «PMID: 25821121»PubMed
- Crowther CA, Han S. Hospitalisation and bed rest for multiple pregnancy. Cochrane Database Syst Rev 2010;:CD000110 «PMID: 20614420»PubMed
- Kovacevich GJ, Gaich SA, Lavin JP ym. The prevalence of thromboembolic events among women with extended bed rest prescribed as part of the treatment for premature labor or preterm premature rupture of membranes. Am J Obstet Gynecol 2000;182:1089-92 «PMID: 10819836»PubMed
- Promislow JH, Hertz-Picciotto I, Schramm M ym. Bed rest and other determinants of bone loss during pregnancy. Am J Obstet Gynecol 2004;191:1077-83 «PMID: 15507924»PubMed
- Fox NS, Gelber SE, Kalish RB ym. The recommendation for bed rest in the setting of arrested preterm labor and premature rupture of membranes. Am J Obstet Gynecol 2009;200:165.e1-6 «PMID: 19019329»PubMed
- Kaaja R. Laskimotukoksen ehkäisy ja hoito raskauden aikana. SLL 2012;32:2138-2142
- Bates SM, Greer IA, Middeldorp S ym. VTE, thrombophilia, antithrombotic therapy, and pregnancy: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest 2012;141:e691S-e736S «PMID: 22315276»PubMed
- Laskimotukos ja keuhkoembolia. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 11.9.2017). Saatavilla internetissä: www.kaypahoito.fi
- Bain E, Wilson A, Tooher R ym. Prophylaxis for venous thromboembolic disease in pregnancy and the early postnatal period. Cochrane Database Syst Rev 2014;:CD001689 «PMID: 24519568»PubMed
- Guimicheva B, Czuprynska J, Arya R. The prevention of pregnancy-related venous thromboembolism. Br J Haematol 2015;168:163-74 «PMID: 25312482»PubMed
- Liang YJ, Li ZL, Wang L ym. [Comparision of risk factors and pathogens in patients with early- and late-onset ventilator-associated pneumonia in intensive care unit]. Zhonghua Nei Ke Za Zhi 2017;56:743-746 «PMID: 29036955»PubMed
- Andersen AS, Berthelsen JG, Bergholt T. Venous thromboembolism in pregnancy: prophylaxis and treatment with low molecular weight heparin. Acta Obstet Gynecol Scand 2010;89:15-21 «PMID: 19916891»PubMed
- Galambosi P, Hiilesmaa V, Ulander VM ym. Prolonged low-molecular-weight heparin use during pregnancy and subsequent bone mineral density. Thromb Res 2016;143:122-6 «PMID: 27236710»PubMed
- Nygren P, Fu R, Freeman M, Bougatsos C, Guise JM. Screening and Treatment for Bacterial Vaginosis in Pregnancy: Systematic Review to Update the 2001 U.S. Preventive Services Task Force Recommendation [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US); 2008 Jan.
- Low N, Redmond S, Uusküla A ym. Screening for genital chlamydia infection. Cochrane Database Syst Rev 2016;9:CD010866 «PMID: 27623210»PubMed
- Raynes Greenow CH, Roberts CL, Bell JC ym. Antibiotics for ureaplasma in the vagina in pregnancy. Cochrane Database Syst Rev 2011;:CD003767 «PMID: 21901685»PubMed
- Romero R, Mazor M, Oyarzun E ym. Is there an association between colonization with group B Streptococcus and prematurity? J Reprod Med 1989;34:797-801 «PMID: 2677355»PubMed
- Garland SM, Kelly N, Ugoni AM. Is antenatal group B streptococcal carriage a predictor of adverse obstetric outcome? Infect Dis Obstet Gynecol 2000;8:138-42 «PMID: 10968595»PubMed
- Daskalakis G, Papapanagiotou A, Mesogitis S ym. Bacterial vaginosis and group B streptococcal colonization and preterm delivery in a low-risk population. Fetal Diagn Ther 2006;21:172-6 «PMID: 16490998»PubMed
- Choi SJ, Park SD, Jang IH ym. The prevalence of vaginal microorganisms in pregnant women with preterm labor and preterm birth. Ann Lab Med 2012;32:194-200 «PMID: 22563554»PubMed
- Klebanoff MA, Regan JA, Rao AV ym. Outcome of the Vaginal Infections and Prematurity Study: results of a clinical trial of erythromycin among pregnant women colonized with group B streptococci. Am J Obstet Gynecol 1995;172:1540-5 «PMID: 7755068»PubMed
- Carlo WA, McDonald SA, Fanaroff AA ym. Association of antenatal corticosteroids with mortality and neurodevelopmental outcomes among infants born at 22 to 25 weeks' gestation. JAMA 2011;306:2348-58 «PMID: 22147379»PubMed
- Gyamfi-Bannerman C, Thom EA, Blackwell SC ym. Antenatal Betamethasone for Women at Risk for Late Preterm Delivery. N Engl J Med 2016;374:1311-20 «PMID: 26842679»PubMed
- Roberts D, Dalziel S. Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database Syst Rev 2006;:CD004454 «PMID: 16856047»PubMed
- Chawla S, Natarajan G, Shankaran S ym. Association of Neurodevelopmental Outcomes and Neonatal Morbidities of Extremely Premature Infants With Differential Exposure to Antenatal Steroids. JAMA Pediatr 2016;170:1164-1172 «PMID: 27723868»PubMed
- The American College of Obstetrics and Gynecology, Consensus statement 677, November 2016
- Norman M, Piedvache A, Børch K ym. Association of Short Antenatal Corticosteroid Administration-to-Birth Intervals With Survival and Morbidity Among Very Preterm Infants: Results From the EPICE Cohort. JAMA Pediatr 2017;171:678-686 «PMID: 28505223»PubMed
- American College of Obstetricians and Gynecologists’ Committee on Practice Bulletins—Obstetrics.. Practice Bulletin No. 171: Management of Preterm Labor. Obstet Gynecol 2016;128:e155-64 «PMID: 27661654»PubMed
- Elimian A, Garry D, Figueroa R ym. Antenatal betamethasone compared with dexamethasone (betacode trial): a randomized controlled trial. Obstet Gynecol 2007;110:26-30 «PMID: 17601892»PubMed
- Lee BH, Stoll BJ, McDonald SA ym. Neurodevelopmental outcomes of extremely low birth weight infants exposed prenatally to dexamethasone versus betamethasone. Pediatrics 2008;121:289-96 «PMID: 18245420»PubMed
- Crowther CA, Anderson PJ, McKinlay CJ ym. Mid-Childhood Outcomes of Repeat Antenatal Corticosteroids: A Randomized Controlled Trial. Pediatrics 2016;138: «PMID: 27650051»PubMed
- Amiya RM, Mlunde LB, Ota E ym. Antenatal Corticosteroids for Reducing Adverse Maternal and Child Outcomes in Special Populations of Women at Risk of Imminent Preterm Birth: A Systematic Review and Meta-Analysis. PLoS One 2016;11:e0147604 «PMID: 26841022»PubMed
- Mathiesen ER, Christensen AB, Hellmuth E ym. Insulin dose during glucocorticoid treatment for fetal lung maturation in diabetic pregnancy: test of an algorithm [correction of analgoritm]. Acta Obstet Gynecol Scand 2002;81:835-9 «PMID: 12225298»PubMed
- Star J, Hogan J, Sosa ME ym. Glucocorticoid-associated maternal hyperglycemia: a randomized trial of insulin prophylaxis. J Matern Fetal Med 2000;9:273-7 «PMID: 11132581»PubMed
- Crowther CA, Anderson PJ, McKinlay CJ ym. Mid-Childhood Outcomes of Repeat Antenatal Corticosteroids: A Randomized Controlled Trial. Pediatrics 2016;138: «PMID: 27650051»PubMed
- Sawady J, Mercer BM, Wapner RJ ym. The National Institute of Child Health and Human Development Maternal-Fetal Medicine Units Network Beneficial Effects of Antenatal Repeated Steroids study: impact of repeated doses of antenatal corticosteroids on placental growth and histologic findings. Am J Obstet Gynecol 2007;197:281.e1-8 «PMID: 17826421»PubMed
- Periviable birth. Obstetric Care Consensus No. 4. American College of Obstetricians and Gynecologists. Obstet Gynecol 2016;127:e157–69
- Crowther CA, McKinlay CJ, Middleton P ym. Repeat doses of prenatal corticosteroids for women at risk of preterm birth for improving neonatal health outcomes. Cochrane Database Syst Rev 2015;:CD003935 «PMID: 26142898»PubMed
- Liebowitz M, Clyman RI. Antenatal Betamethasone: A Prolonged Time Interval from Administration to Delivery Is Associated with an Increased Incidence of Severe Intraventricular Hemorrhage in Infants Born before 28 Weeks Gestation. J Pediatr 2016;177:114-120.e1 «PMID: 27514239»PubMed
- Flenady V, Wojcieszek AM, Papatsonis DN ym. Calcium channel blockers for inhibiting preterm labour and birth. Cochrane Database Syst Rev 2014;:CD002255 «PMID: 24901312»PubMed
- Romero R, Sibai BM, Sanchez-Ramos L ym. An oxytocin receptor antagonist (atosiban) in the treatment of preterm labor: a randomized, double-blind, placebo-controlled trial with tocolytic rescue. Am J Obstet Gynecol 2000;182:1173-83 «PMID: 10819855»PubMed
- Greig PC, Massmann GA, Demarest KT ym. Maternal and fetal cardiovascular effects and placental transfer of the oxytocin antagonist atosiban in late-gestation pregnant sheep. Am J Obstet Gynecol 1993;169:897-902 «PMID: 8238146»PubMed
- Amin SB, Sinkin RA, Glantz JC. Metaanalysis of the effect of antenatal indomethacin on neonatal outcomes. Am J Obstet Gynecol 2007;197:486.e1-10 «PMID: 17980183»PubMed
- Butler-O'Hara M, D'Angio CT. Risk of persistent renal insufficiency in premature infants following the prenatal use of indomethacin for suppression of preterm labor. J Perinatol 2002;22:541-6 «PMID: 12368969»PubMed
- Vermillion ST, Newman RB. Recent indomethacin tocolysis is not associated with neonatal complications in preterm infants. Am J Obstet Gynecol 1999;181:1083-6 «PMID: 10561622»PubMed
- Tarcan A, Gürakan B, Yildirim S ym. Persistent pulmonary hypertension in a premature newborn after 16 hours of antenatal indomethacin exposure. J Perinat Med 2004;32:98-9 «PMID: 15008397»PubMed
- Vermillion ST, Scardo JA, Lashus AG ym. The effect of indomethacin tocolysis on fetal ductus arteriosus constriction with advancing gestational age. Am J Obstet Gynecol 1997;177:256-9; discussion 259-61 «PMID: 9290437»PubMed
- Neilson JP, West HM, Dowswell T. Betamimetics for inhibiting preterm labour. Cochrane Database Syst Rev 2014;:CD004352 «PMID: 24500892»PubMed
- Helmerhorst FM, Perquin DA, Donker D ym. Perinatal outcome of singletons and twins after assisted conception: a systematic review of controlled studies. BMJ 2004;328:261 «PMID: 14742347»PubMed
- Vogel JP, Nardin JM, Dowswell T ym. Combination of tocolytic agents for inhibiting preterm labour. Cochrane Database Syst Rev 2014;:CD006169 «PMID: 25010869»PubMed
- Dodd JM, Jones L, Flenady V ym. Prenatal administration of progesterone for preventing preterm birth in women considered to be at risk of preterm birth. Cochrane Database Syst Rev 2013;:CD004947 «PMID: 23903965»PubMed
- Martinez de Tejada B, Karolinski A, Ocampo MC ym. Prevention of preterm delivery with vaginal progesterone in women with preterm labour (4P): randomised double-blind placebo-controlled trial. BJOG 2015;122:80-91 «PMID: 25209926»PubMed
- Furcron AE, Romero R, Plazyo O ym. Vaginal progesterone, but not 17a-hydroxyprogesterone caproate, has antiinflammatory effects at the murine maternal-fetal interface. Am J Obstet Gynecol 2015;213:846.e1-846.e19 «PMID: 26264823»PubMed
- O'Brien JM, Lewis DF. Prevention of preterm birth with vaginal progesterone or 17-alpha-hydroxyprogesterone caproate: a critical examination of efficacy and safety. Am J Obstet Gynecol 2016;214:45-56 «PMID: 26558340»PubMed
- Saccone G, Khalifeh A, Elimian A ym. Vaginal progesterone vs intramuscular 17a-hydroxyprogesterone caproate for prevention of recurrent spontaneous preterm birth in singleton gestations: systematic review and meta-analysis of randomized controlled trials. Ultrasound Obstet Gynecol 2017;49:315-321 «PMID: 27546354»PubMed
- Schuit E, Stock S, Rode L ym. Effectiveness of progestogens to improve perinatal outcome in twin pregnancies: an individual participant data meta-analysis. BJOG 2015;122:27-37 «PMID: 25145491»PubMed
- Romero R, Conde-Agudelo A, El-Refaie W ym. Vaginal progesterone decreases preterm birth and neonatal morbidity and mortality in women with a twin gestation and a short cervix: an updated meta-analysis of individual patient data. Ultrasound Obstet Gynecol 2017;49:303-314 «PMID: 28067007»PubMed
- Berghella V, Ciardulli A, Rust OA ym. Cerclage for sonographic short cervix in singleton gestations without prior spontaneous preterm birth: systematic review and meta-analysis of randomized controlled trials using individual patient-level data. Ultrasound Obstet Gynecol 2017;50:569-577 «PMID: 28295722»PubMed
- Ehsanipoor RM, Seligman NS, Saccone G ym. Physical Examination-Indicated Cerclage: A Systematic Review and Meta-analysis. Obstet Gynecol 2015;126:125-35 «PMID: 26241265»PubMed
- Sneider K, Christiansen OB, Sundtoft IB ym. Recurrence rates after abdominal and vaginal cerclages in women with cervical insufficiency: a validated cohort study. Arch Gynecol Obstet 2017;295:859-866 «PMID: 28233116»PubMed
- Zaveri V, Aghajafari F, Amankwah K ym. Abdominal versus vaginal cerclage after a failed transvaginal cerclage: a systematic review. Am J Obstet Gynecol 2002;187:868-72 «PMID: 12388966»PubMed
- American College of Obstetricians and Gynecologists.. ACOG Practice Bulletin No.142: Cerclage for the management of cervical insufficiency. Obstet Gynecol 2014;123:372-9 «PMID: 24451674»PubMed
- Galyean A, Garite TJ, Maurel K ym. Removal versus retention of cerclage in preterm premature rupture of membranes: a randomized controlled trial. Am J Obstet Gynecol 2014;211:399.e1-7 «PMID: 24726507»PubMed
- Goya M, de la Calle M, Pratcorona L ym. Cervical pessary to prevent preterm birth in women with twin gestation and sonographic short cervix: a multicenter randomized controlled trial (PECEP-Twins). Am J Obstet Gynecol 2016;214:145-152 «PMID: 26627728»PubMed
- Goya M, Pratcorona L, Merced C ym. Cervical pessary in pregnant women with a short cervix (PECEP): an open-label randomised controlled trial. Lancet 2012;379:1800-6 «PMID: 22475493»PubMed
- Falcão V, Melo C, Matias A ym. Cervical pessary for the prevention of preterm birth: is it of any use? J Perinat Med 2017;45:21-27 «PMID: 27171387»PubMed
- Liem S, Schuit E, Hegeman M ym. Cervical pessaries for prevention of preterm birth in women with a multiple pregnancy (ProTWIN): a multicentre, open-label randomised controlled trial. Lancet 2013;382:1341-9 «PMID: 23924878»PubMed
- Nicolaides KH, Syngelaki A, Poon LC ym. Cervical pessary placement for prevention of preterm birth in unselected twin pregnancies: a randomized controlled trial. Am J Obstet Gynecol 2016;214:3.e1-9 «PMID: 26321037»PubMed
- Nicolaides KH, Syngelaki A, Poon LC ym. A Randomized Trial of a Cervical Pessary to Prevent Preterm Singleton Birth. N Engl J Med 2016;374:1044-52 «PMID: 26981934»PubMed
- Romero R, Gotsch F, Pineles B ym. Inflammation in pregnancy: its roles in reproductive physiology, obstetrical complications, and fetal injury. Nutr Rev 2007;65:S194-202 «PMID: 18240548»PubMed
- Slattery MM, Geary M, Morrison JJ. Obstetric antecedents for preterm delivery. J Perinat Med 2008;36:306-9 «PMID: 18598119»PubMed
- McCrea HJ, Ment LR. The diagnosis, management, and postnatal prevention of intraventricular hemorrhage in the preterm neonate. Clin Perinatol 2008;35:777-92, vii «PMID: 19026340»PubMed
- Saxonhouse MA, Sola MC. Platelet function in term and preterm neonates. Clin Perinatol 2004;31:15-28 «PMID: 15183653»PubMed
- To WW, Leung WC. The incidence of abnormal findings from intrapartum cardiotocogram monitoring in term and preterm labours. Aust N Z J Obstet Gynaecol 1998;38:258-61 «PMID: 9761148»PubMed
- Low JA. Determining the contribution of asphyxia to brain damage in the neonate. J Obstet Gynaecol Res 2004;30:276-86 «PMID: 15238103»PubMed
- Hankins GD, Snyder RR, Yeomans ER. Umbilical arterial and venous acid-base and blood gas values and the effect of chorioamnionitis on those values in a cohort of preterm infants. Am J Obstet Gynecol 1991;164:1261-4 «PMID: 1903592»PubMed
- Gunn AJ, Quaedackers JS, Guan J ym. The premature fetus: not as defenseless as we thought, but still paradoxically vulnerable? Dev Neurosci 2001;23:175-9 «PMID: 11598316»PubMed
- Victory R, Penava D, da Silva O ym. Umbilical cord pH and base excess values in relation to neonatal morbidity for infants delivered preterm. Am J Obstet Gynecol 2003;189:803-7 «PMID: 14526318»PubMed
- Practice Bulletin No. 171 Summary: Management of Preterm Labor. Obstet Gynecol 2016;128:931-3 «PMID: 27661646»PubMed
- Mercer B. Antibiotics in the management of PROM and preterm labor. Obstet Gynecol Clin North Am 2012;39:65-76 «PMID: 22370108»PubMed
- Money D, Allen VM, INFECTIOUS DISEASES COMMITTEE.. The prevention of early-onset neonatal group B streptococcal disease. J Obstet Gynaecol Can 2013;35:939-948 «PMID: 24165063»PubMed
- Czikk MJ, McCarthy FP, Murphy KE. Chorioamnionitis: from pathogenesis to treatment. Clin Microbiol Infect 2011;17:1304-11 «PMID: 21672080»PubMed
- Piano V, Verhagen S, Schalkwijk A ym. Diagnosing neuropathic pain in patients with cancer: comparative analysis of recommendations in national guidelines from European countries. Pain Pract 2013;13:433-9 «PMID: 23279302»PubMed
- Edwards RK, Duff P. Single additional dose postpartum therapy for women with chorioamnionitis. Obstet Gynecol 2003;102:957-61 «PMID: 14672470»PubMed
- Doyle LW, Crowther CA, Middleton P ym. Magnesium sulphate for women at risk of preterm birth for neuroprotection of the fetus. Cochrane Database Syst Rev 2009;:CD004661 «PMID: 19160238»PubMed
- Conde-Agudelo A, Romero R. Antenatal magnesium sulfate for the prevention of cerebral palsy in preterm infants less than 34 weeks' gestation: a systematic review and metaanalysis. Am J Obstet Gynecol 2009;200:595-609 «PMID: 19482113»PubMed
- McPherson JA, Rouse DJ, Grobman WA ym. Association of duration of neuroprotective magnesium sulfate infusion with neonatal and maternal outcomes. Obstet Gynecol 2014;124:749-55 «PMID: 25198275»PubMed
- Zeng X, Xue Y, Tian Q ym. Effects and Safety of Magnesium Sulfate on Neuroprotection: A Meta-analysis Based on PRISMA Guidelines. Medicine (Baltimore) 2016;95:e2451 «PMID: 26735551»PubMed
- Rouse DJ, Hirtz DG, Thom E ym. A randomized, controlled trial of magnesium sulfate for the prevention of cerebral palsy. N Engl J Med 2008;359:895-905 «PMID: 18753646»PubMed
- Cahill AG, Stout MJ, Caughey AB. Intrapartum magnesium for prevention of cerebral palsy: continuing controversy? Curr Opin Obstet Gynecol 2010;22:122-7 «PMID: 20179596»PubMed
- Drassinower D, Friedman AM, Levin H ym. Does magnesium exposure affect neonatal resuscitation? Am J Obstet Gynecol 2015;213:424.e1-5 «PMID: 26026919»PubMed
- Doyle LW, Anderson PJ, Haslam R ym. School-age outcomes of very preterm infants after antenatal treatment with magnesium sulfate vs placebo. JAMA 2014;312:1105-13 «PMID: 25226476»PubMed
- Chollat C, Enser M, Houivet E ym. School-age outcomes following a randomized controlled trial of magnesium sulfate for neuroprotection of preterm infants. J Pediatr 2014;165:398-400.e3 «PMID: 24837863»PubMed
- Turitz AL, Too GT, Gyamfi-Bannerman C. Proximity of magnesium exposure to delivery and neonatal outcomes. Am J Obstet Gynecol 2016;215:508.e1-6 «PMID: 27177525»PubMed
- Antenatal Magnesium Sulphate for Neuroprotection Guideline Development Panel. Antenatal magnesium sulphate prior to preterm birth for neuroprotection of the fetus, infant and child: National clinical practice guidelines. Adelaide: the University of Adelaide, 2010. ISBN 978-0-86396-720-7
- Magee L, Sawchuck D, Synnes A ym. SOGC Clinical Practice Guideline. Magnesium sulphate for fetal neuroprotection. J Obstet Gynaecol Can 2011;33:516-529 «PMID: 21639972»PubMed
- Bain ES, Middleton PF, Crowther CA. Maternal adverse effects of different antenatal magnesium sulphate regimens for improving maternal and infant outcomes: a systematic review. BMC Pregnancy Childbirth 2013;13:195 «PMID: 24139447»PubMed
- Rosén KG. Fetal electrocardiogram waveform analysis in labour. Curr Opin Obstet Gynecol 2005;17:147-50 «PMID: 15758606»PubMed
- Grant A, Glazener CM. Elective versus selective caesarean section for delivery of the small baby. Cochrane Database Syst Rev 2001;:CD000078 «PMID: 11279676»PubMed
- Schmitz T, Prunet C, Azria E ym. Association Between Planned Cesarean Delivery and Neonatal Mortality and Morbidity in Twin Pregnancies. Obstet Gynecol 2017;129:986-995 «PMID: 28486364»PubMed
- Sweet DG, Carnielli V, Greisen G ym. European Consensus Guidelines on the Management of Respiratory Distress Syndrome - 2016 Update. Neonatology 2017;111:107-125 «PMID: 27649091»PubMed
- Serenius F, Blennow M, Maršál K ym. Intensity of perinatal care for extremely preterm infants: outcomes at 2.5 years. Pediatrics 2015;135:e1163-72 «PMID: 25896833»PubMed
- Manley BJ, Dawson JA, Kamlin CO ym. Clinical assessment of extremely premature infants in the delivery room is a poor predictor of survival. Pediatrics 2010;125:e559-64 «PMID: 20176671»PubMed
- Sosiaali- ja terveysministeriön selvityksiä 2010:4. Yhtenäiset päivystyshoidon perusteet. Työryhmän raportti 2010, sivu 55. http://urn.fi/URN:ISBN:978-952-00-2963-0
- Ahmad I, Beharry KD, Valencia AM ym. Influence of a single course of antenatal betamethasone on the maternal-fetal insulin-IGF-GH axis in singleton pregnancies. Growth Horm IGF Res 2006;16:267-75 «PMID: 16920374»PubMed
- Alfirevic Z, Stampalija T, Roberts D ym. Cervical stitch (cerclage) for preventing preterm birth in singleton pregnancy. Cochrane Database Syst Rev 2012;:CD008991 «PMID: 22513970»PubMed
- Althuisius SM, Dekker GA, Hummel P ym. Cervical incompetence prevention randomized cerclage trial: emergency cerclage with bed rest versus bed rest alone. Am J Obstet Gynecol 2003;189:907-10 «PMID: 14586323»PubMed
- Amorim MM, Santos LC, Faúndes A. Corticosteroid therapy for prevention of respiratory distress syndrome in severe preeclampsia. Am J Obstet Gynecol 1999;180:1283-8 «PMID: 10329891»PubMed
- Andrews WW, Klebanoff MA, Thom EA ym. Midpregnancy genitourinary tract infection with Chlamydia trachomatis: association with subsequent preterm delivery in women with bacterial vaginosis and Trichomonas vaginalis. Am J Obstet Gynecol 2006;194:493-500 «PMID: 16458652»PubMed
- Angelescu K, Nussbaumer-Streit B, Sieben W ym. Benefits and harms of screening for and treatment of asymptomatic bacteriuria in pregnancy: a systematic review. BMC Pregnancy Childbirth 2016;16:336 «PMID: 27806709»PubMed
- Baud O, Foix-L'Helias L, Kaminski M ym. Antenatal glucocorticoid treatment and cystic periventricular leukomalacia in very premature infants. N Engl J Med 1999;341:1190-6 «PMID: 10519896»PubMed
- Bergenhenegouwen L, Vlemmix F, Ensing S ym. Preterm Breech Presentation: A Comparison of Intended Vaginal and Intended Cesarean Delivery. Obstet Gynecol 2015;126:1223-30 «PMID: 26551172»PubMed
- Bergenhenegouwen LA, Meertens LJ, Schaaf J ym. Vaginal delivery versus caesarean section in preterm breech delivery: a systematic review. Eur J Obstet Gynecol Reprod Biol 2014;172:1-6 «PMID: 24199680»PubMed
- Berghella V, Saccone G. Fetal fibronectin testing for prevention of preterm birth in singleton pregnancies with threatened preterm labor: a systematic review and metaanalysis of randomized controlled trials. Am J Obstet Gynecol 2016;215:431-8 «PMID: 27133012»PubMed
- Bond DM, Middleton P, Levett KM ym. Planned early birth versus expectant management for women with preterm prelabour rupture of membranes prior to 37 weeks' gestation for improving pregnancy outcome. Cochrane Database Syst Rev 2017;3:CD004735 «PMID: 28257562»PubMed
- Brocklehurst P, Gordon A, Heatley E ym. Antibiotics for treating bacterial vaginosis in pregnancy. Cochrane Database Syst Rev 2013;:CD000262 «PMID: 23440777»PubMed
- Cohen I, Veille JC, Calkins BM. Improved pregnancy outcome following successful treatment of chlamydial infection. JAMA 1990;263:3160-3 «PMID: 2348525»PubMed
- Conde-Agudelo A, Romero R, Hassan SS ym. Transvaginal sonographic cervical length for the prediction of spontaneous preterm birth in twin pregnancies: a systematic review and metaanalysis. Am J Obstet Gynecol 2010;203:128.e1-12 «PMID: 20576253»PubMed
- Conde-Agudelo A, Romero R. Cervical phosphorylated insulin-like growth factor binding protein-1 test for the prediction of preterm birth: a systematic review and metaanalysis. Am J Obstet Gynecol 2016;214:57-73 «PMID: 26149828»PubMed
- Corbella S, Taschieri S, Del Fabbro M ym. Adverse pregnancy outcomes and periodontitis: A systematic review and meta-analysis exploring potential association. Quintessence Int 2016;47:193-204 «PMID: 26504910»PubMed
- Costeloe K, Hennessy E, Gibson AT ym. The EPICure study: outcomes to discharge from hospital for infants born at the threshold of viability. Pediatrics 2000;106:659-71 «PMID: 11015506»PubMed
- Crowther CA, McKinlay CJ, Middleton P ym. Repeat doses of prenatal corticosteroids for women at risk of preterm birth for improving neonatal health outcomes. Cochrane Database Syst Rev 2015;:CD003935 «PMID: 26142898»PubMed
- Deren O, Karaer C, Onderoglu L ym. The effect of steroids on the biophysical profile and Doppler indices of umbilical and middle cerebral arteries in healthy preterm fetuses. Eur J Obstet Gynecol Reprod Biol 2001;99:72-6 «PMID: 11604189»PubMed
- Domin CM, Smith EJ, Terplan M. Transvaginal ultrasonographic measurement of cervical length as a predictor of preterm birth: a systematic review with meta-analysis. Ultrasound Q 2010;26:241-8 «PMID: 21084959»PubMed
- Drife J. Mode of delivery in the early preterm infant (<28 weeks). BJOG 2006;113 Suppl 3:81-5 «PMID: 17206971»PubMed
- Flenady V, Reinebrant HE, Liley HG ym. Oxytocin receptor antagonists for inhibiting preterm labour. Cochrane Database Syst Rev 2014;:CD004452 «PMID: 24903678»PubMed
- Folger AT. Maternal Chlamydia trachomatis infections and preterm birth:the impact of early detection and eradication during pregnancy. Matern Child Health J 2014;18:1795-802 «PMID: 24337865»PubMed
- Frenette P, Dodds L, Armson BA ym. Preterm prelabour rupture of membranes: effect of latency on neonatal and maternal outcomes. J Obstet Gynaecol Can 2013;35:710-717 «PMID: 24007706»PubMed
- Fuchs I, Tsoi E, Henrich W ym. Sonographic measurement of cervical length in twin pregnancies in threatened preterm labor. Ultrasound Obstet Gynecol 2004;23:42-5 «PMID: 14970998»PubMed
- Fuchs IB, Henrich W, Osthues K ym. Sonographic cervical length in singleton pregnancies with intact membranes presenting with threatened preterm labor. Ultrasound Obstet Gynecol 2004;24:554-7 «PMID: 15386604»PubMed
- Gordon MC, McKenna DS, Stewart TL ym. Transvaginal cervical length scans to prevent prematurity in twins: a randomized controlled trial. Am J Obstet Gynecol 2016;214:277.e1-277.e7 «PMID: 26363481»PubMed
- Gülmezoglu AM, Azhar M. Interventions for trichomoniasis in pregnancy. Cochrane Database Syst Rev 2011;:CD000220 «PMID: 21563127»PubMed
- Heng YJ, Liong S, Permezel M ym. Human cervicovaginal fluid biomarkers to predict term and preterm labor. Front Physiol 2015;6:151 «PMID: 26029118»PubMed
- Herbst A, Källén K. Influence of mode of delivery on neonatal mortality and morbidity in spontaneous preterm breech delivery. Eur J Obstet Gynecol Reprod Biol 2007;133:25-9 «PMID: 16996196»PubMed
- Herbst A, Källén K. Influence of mode of delivery on neonatal mortality in the second twin, at and before term. BJOG 2008;115:1512-7 «PMID: 19035987»PubMed
- Hirvonen M, Ojala R, Korhonen P ym. Cerebral palsy among children born moderately and late preterm. Pediatrics 2014;134:e1584-93 «PMID: 25422011»PubMed
- Holzer I, Lehner R, Ristl R ym. Effect of delivery mode on neonatal outcome among preterm infants: an observational study. Wien Klin Wochenschr 2017;129:612-617 «PMID: 28004267»PubMed
- Hui SY, Chor CM, Lau TK ym. Cerclage pessary for preventing preterm birth in women with a singleton pregnancy and a short cervix at 20 to 24 weeks: a randomized controlled trial. Am J Perinatol 2013;30:283-8 «PMID: 22875662»PubMed
- Hunter T, Shah J, Synnes A ym. Neonatal outcomes of preterm twins according to mode of birth and presentation. J Matern Fetal Neonatal Med 2018;31:682-688 «PMID: 28274162»PubMed
- Högberg U, Holmgren PA. Infant mortality of very preterm infants by mode of delivery, institutional policies and maternal diagnosis. Acta Obstet Gynecol Scand 2007;86:693-700 «PMID: 17520401»PubMed
- Ide M, Papapanou PN. Epidemiology of association between maternal periodontal disease and adverse pregnancy outcomes--systematic review. J Periodontol 2013;84:S181-94 «PMID: 23631578»PubMed
- Kazemier BM, Koningstein FN, Schneeberger C ym. Maternal and neonatal consequences of treated and untreated asymptomatic bacteriuria in pregnancy: a prospective cohort study with an embedded randomised controlled trial. Lancet Infect Dis 2015;15:1324-33 «PMID: 26255208»PubMed
- Kelly MK, Schneider EP, Petrikovsky BM ym. Effect of antenatal steroid administration on the fetal biophysical profile. J Clin Ultrasound 2000;28:224-6 «PMID: 10800000»PubMed
- Kenyon S, Boulvain M, Neilson JP. Antibiotics for preterm rupture of membranes. Cochrane Database Syst Rev 2013;:CD001058 «PMID: 24297389»PubMed
- Kenyon S, Pike K, Jones DR ym. Childhood outcomes after prescription of antibiotics to pregnant women with preterm rupture of the membranes: 7-year follow-up of the ORACLE I trial. Lancet 2008;372:1310-8 «PMID: 18804274»PubMed
- Kenyon SL, Taylor DJ, Tarnow-Mordi W ym. Broad-spectrum antibiotics for preterm, prelabour rupture of fetal membranes: the ORACLE I randomised trial. ORACLE Collaborative Group. Lancet 2001;357:979-88 «PMID: 11293640»PubMed
- Kindinger LM, Poon LC, Cacciatore S ym. The effect of gestational age and cervical length measurements in the prediction of spontaneous preterm birth in twin pregnancies: an individual patient level meta-analysis. BJOG 2016;123:877-84 «PMID: 26333191»PubMed
- Kiss H, Petricevic L, Husslein P. Prospective randomised controlled trial of an infection screening programme to reduce the rate of preterm delivery. BMJ 2004;329:371 «PMID: 15294856»PubMed
- Klebanoff MA, Carey JC, Hauth JC ym. Failure of metronidazole to prevent preterm delivery among pregnant women with asymptomatic Trichomonas vaginalis infection. N Engl J Med 2001;345:487-93 «PMID: 11519502»PubMed
- Lee BH, Stoll BJ, McDonald SA ym. Adverse neonatal outcomes associated with antenatal dexamethasone versus antenatal betamethasone. Pediatrics 2006;117:1503-10 «PMID: 16651303»PubMed
- Lee SM, Romero R, Park JW ym. The clinical significance of a positive Amnisure test in women with preterm labor and intact membranes. J Matern Fetal Neonatal Med 2012;25:1690-8 «PMID: 22280400»PubMed
- Leitich H, Egarter C, Reisenberger K ym. Concomitant use of glucocorticoids: a comparison of two metaanalyses on antibiotic treatment in preterm premature rupture of membranes. Am J Obstet Gynecol 1998;178:899-908 «PMID: 9609557»PubMed
- Lim AC, Hegeman MA, Huis In 'T Veld MA ym. Cervical length measurement for the prediction of preterm birth in multiple pregnancies: a systematic review and bivariate meta-analysis. Ultrasound Obstet Gynecol 2011;38:10-7 «PMID: 21465606»PubMed
- Lodha A, Zhu Q, Lee SK ym. Neonatal outcomes of preterm infants in breech presentation according to mode of birth in Canadian NICUs. Postgrad Med J 2011;87:175-9 «PMID: 21266402»PubMed
- Lorthe E, Goffinet F, Marret S ym. Tocolysis after preterm premature rupture of membranes and neonatal outcome: a propensity-score analysis. Am J Obstet Gynecol 2017;217:212.e1-212.e12 «PMID: 28412086»PubMed
- Malloy MH. Impact of cesarean section on neonatal mortality rates among very preterm infants in the United States, 2000-2003. Pediatrics 2008;122:285-92 «PMID: 18676545»PubMed
- Marlow N, Bower H, Jones D ym. The ORACLE Children Study: educational outcomes at 11 years of age following antenatal prescription of erythromycin or co-amoxiclav. Arch Dis Child Fetal Neonatal Ed 2017;102:F131-F135 «PMID: 27515985»PubMed
- Mackeen AD, Seibel-Seamon J, Muhammad J ym. Tocolytics for preterm premature rupture of membranes. Cochrane Database Syst Rev 2014;:CD007062 «PMID: 24578236»PubMed
- McKinlay CJ, Crowther CA, Middleton P ym. Repeat antenatal glucocorticoids for women at risk of preterm birth: a Cochrane Systematic Review. Am J Obstet Gynecol 2012;206:187-94 «PMID: 21982021»PubMed
- Morales R, Adair CD, Sanchez-Ramos L ym. Vacuum extraction of preterm infants with birth weights of 1,500-2,499 grams. J Reprod Med 1995;40:127-30 «PMID: 7738922»PubMed
- Morris JM, Roberts CL, Bowen JR ym. Immediate delivery compared with expectant management after preterm pre-labour rupture of the membranes close to term (PPROMT trial): a randomised controlled trial. Lancet 2016;387:444-52 «PMID: 26564381»PubMed
- Naik Gaunekar N, Raman P, Bain E ym. Maintenance therapy with calcium channel blockers for preventing preterm birth after threatened preterm labour. Cochrane Database Syst Rev 2013;:CD004071 «PMID: 24173691»PubMed
- Norman JE, Marlow N, Messow CM ym. Vaginal progesterone prophylaxis for preterm birth (the OPPTIMUM study): a multicentre, randomised, double-blind trial. Lancet 2016;387:2106-2116 «PMID: 26921136»PubMed
- Nygren P, Fu R, Freeman M ym. Evidence on the benefits and harms of screening and treating pregnant women who are asymptomatic for bacterial vaginosis: an update review for the U.S. Preventive Services Task Force. Ann Intern Med 2008;148:220-33 «PMID: 18252684»PubMed
- Palacio M, Kühnert M, Berger R ym. Meta-analysis of studies on biochemical marker tests for the diagnosis of premature rupture of membranes: comparison of performance indexes. BMC Pregnancy Childbirth 2014;14:183 «PMID: 24884494»PubMed
- Papatsonis DN, Flenady V, Liley HG. Maintenance therapy with oxytocin antagonists for inhibiting preterm birth after threatened preterm labour. Cochrane Database Syst Rev 2013;:CD005938 «PMID: 24122673»PubMed
- Penn ZJ, Steer PJ, Grant A. A multicentre randomised controlled trial comparing elective and selective caesarean section for the delivery of the preterm breech infant. BJOG 2014;121 Suppl 7:48-53 «PMID: 25488088»PubMed
- Rafael TJ, Berghella V, Alfirevic Z. Cervical stitch (cerclage) for preventing preterm birth in multiple pregnancy. Cochrane Database Syst Rev 2014;:CD009166 «PMID: 25208049»PubMed
- Ramsauer B, Duwe W, Schlehe B ym. Effect of blood on ROM diagnosis accuracy of PAMG-1 and IGFBP-1 detecting rapid tests. J Perinat Med 2015;43:417-22 «PMID: 25389980»PubMed
- Ramsauer B, Vidaeff AC, Hösli I ym. The diagnosis of rupture of fetal membranes (ROM): a meta-analysis. J Perinat Med 2013;41:233-40 «PMID: 23314505»PubMed
- Rastogi S, Das B, Salhan S ym. Effect of treatment for Chlamydia trachomatis during pregnancy. Int J Gynaecol Obstet 2003;80:129-37 «PMID: 12566185»PubMed
- Ray B, Platt MP. Mortality of twin and singleton livebirths under 30 weeks' gestation: a population-based study. Arch Dis Child Fetal Neonatal Ed 2009;94:F140-3 «PMID: 18838469»PubMed
- Reinebrant HE, Pileggi-Castro C, Romero CL ym. Cyclo-oxygenase (COX) inhibitors for treating preterm labour. Cochrane Database Syst Rev 2015;:CD001992 «PMID: 26042617»PubMed
- Rocheleau CM, Bertke SJ, Lawson CC ym. Factors associated with employment status before and during pregnancy: Implications for studies of pregnancy outcomes. Am J Ind Med 2017;60:329-341 «PMID: 28299820»PubMed
- Romero R, Nicolaides KH, Conde-Agudelo A ym. Vaginal progesterone decreases preterm birth?=?34?weeks of gestation in women with a singleton pregnancy and a short cervix: an updated meta-analysis including data from the OPPTIMUM study. Ultrasound Obstet Gynecol 2016;48:308-17 «PMID: 27444208»PubMed
- Ross SM, van Middelkoop A. Trichomonas infection in pregnancy--does it affect perinatal outcome? S Afr Med J 1983;63:566-7 «PMID: 6845046»PubMed
- Rours GI, Smith-Norowitz TA, Ditkowsky J ym. Cost-effectiveness analysis of Chlamydia trachomatis screening in Dutch pregnant women. Pathog Glob Health 2016;110:292-302 «PMID: 27958189»PubMed
- Ryan GM Jr, Abdella TN, McNeeley SG ym. Chlamydia trachomatis infection in pregnancy and effect of treatment on outcome. Am J Obstet Gynecol 1990;162:34-9 «PMID: 2301514»PubMed
- Saccone G, Ciardulli A, Xodo S ym. Cervical Pessary for Preventing Preterm Birth in Singleton Pregnancies With Short Cervical Length: A Systematic Review and Meta-analysis. J Ultrasound Med 2017;36:1535-1543 «PMID: 28398701»PubMed
- Saccone G, Ciardulli A, Xodo S ym. Cervical pessary for preventing preterm birth in twin pregnancies with short cervical length: a systematic review and meta-analysis. J Matern Fetal Neonatal Med 2017;30:2918-2925 «PMID: 27915496»PubMed
- Saccone G, Rust O, Althuisius S ym. Cerclage for short cervix in twin pregnancies: systematic review and meta-analysis of randomized trials using individual patient-level data. Acta Obstet Gynecol Scand 2015;94:352-8 «PMID: 25644964»PubMed
- Sheiner E, Mazor-Drey E, Levy A. Asymptomatic bacteriuria during pregnancy. J Matern Fetal Neonatal Med 2009;22:423-7 «PMID: 19530000»PubMed
- Silva MJ, Florêncio GL, Gabiatti JR ym. Perinatal morbidity and mortality associated with chlamydial infection: a meta-analysis study. Braz J Infect Dis 2011;15:533-9 «PMID: 22218511»PubMed
- Simonson C, Barlow P, Dehennin N ym. Neonatal complications of vacuum-assisted delivery. Obstet Gynecol 2007;109:626-33 «PMID: 17329513»PubMed
- Smaill FM, Vazquez JC. Antibiotics for asymptomatic bacteriuria in pregnancy. Cochrane Database Syst Rev 2015;:CD000490 «PMID: 26252501»PubMed
- Sotiriadis A, Papatheodorou S, Kavvadias A ym. Transvaginal cervical length measurement for prediction of preterm birth in women with threatened preterm labor: a meta-analysis. Ultrasound Obstet Gynecol 2010;35:54-64 «PMID: 20014326»PubMed
- Star J, Hogan J, Sosa ME ym. Glucocorticoid-associated maternal hyperglycemia: a randomized trial of insulin prophylaxis. J Matern Fetal Med 2000;9:273-7 «PMID: 11132581»PubMed
- Subtil D, Tiberghien P, Devos P ym. Immediate and delayed effects of antenatal corticosteroids on fetal heart rate: a randomized trial that compares betamethasone acetate and phosphate, betamethasone phosphate, and dexamethasone. Am J Obstet Gynecol 2003;188:524-31 «PMID: 12592266»PubMed
- Thinkhamrop J, Hofmeyr GJ, Adetoro O ym. Antibiotic prophylaxis during the second and third trimester to reduce adverse pregnancy outcomes and morbidity. Cochrane Database Syst Rev 2015;1:CD002250 «PMID: 25621770»PubMed
- Thomas SJ, Morgan MA, Asrat T ym. The risk of periventricular-intraventricular hemorrhage with vacuum extraction of neonates weighing 2000 grams or less. J Perinatol 1997;17:37-41 «PMID: 9069063»PubMed
- Thorp JA, Jones PG, Clark RH ym. Perinatal factors associated with severe intracranial hemorrhage. Am J Obstet Gynecol 2001;185:859-62 «PMID: 11641666»PubMed
- Tommiska V, Heinonen K, Ikonen S ym. A national short-term follow-Up study of extremely low birth weight infants born in Finland in 1996-1997. Pediatrics 2001;107:E2 «PMID: 11134466»PubMed
- Trochez-Martinez RD, Smith P, Lamont RF. Use of C-reactive protein as a predictor of chorioamnionitis in preterm prelabour rupture of membranes: a systematic review. BJOG 2007;114:796-801 «PMID: 17567416»PubMed
- van Beukering MD, van Melick MJ, Mol BW ym. Physically demanding work and preterm delivery: a systematic review and meta-analysis. Int Arch Occup Environ Health 2014;87:809-34 «PMID: 24390632»PubMed
- van de Laar R, van der Ham DP, Oei SG ym. Accuracy of C-reactive protein determination in predicting chorioamnionitis and neonatal infection in pregnant women with premature rupture of membranes: a systematic review. Eur J Obstet Gynecol Reprod Biol 2009;147:124-9 «PMID: 19819609»PubMed
- van der Ham DP, van der Heyden JL, Opmeer BC ym. Management of late-preterm premature rupture of membranes: the PPROMEXIL-2 trial. Am J Obstet Gynecol 2012;207:276.e1-10 «PMID: 22901981»PubMed
- Wen SW, Fung Kee Fung K, Oppenheimer L ym. Neonatal morbidity in second twin according to gestational age at birth and mode of delivery. Am J Obstet Gynecol 2004;191:773-7 «PMID: 15467539»PubMed
- Wen SW, Fung Kee Fung K, Oppenheimer L ym. Neonatal mortality in second twin according to cause of death, gestational age, and mode of delivery. Am J Obstet Gynecol 2004;191:778-83 «PMID: 15467540»PubMed
- Yang Q, Wen SW, Chen Y ym. Neonatal death and morbidity in vertex-nonvertex second twins according to mode of delivery and birth weight. Am J Obstet Gynecol 2005;192:840-7 «PMID: 15746680»PubMed
- Yang Q, Wen SW, Chen Y ym. Neonatal mortality and morbidity in vertex-vertex second twins according to mode of delivery and birth weight. J Perinatol 2006;26:3-10 «PMID: 16307004»PubMed
- Åberg K, Norman M, Ekéus C. Preterm birth by vacuum extraction and neonatal outcome: a population-based cohort study. BMC Pregnancy Childbirth 2014;14:42 «PMID: 24450413»PubMed

