Epilepsiat (aikuiset)
Ota käyttöön
- Luentomateriaali «http://www.kaypahoito.fi/khl00125»1
- Taulukko: Epilepsian diagnostiikan perusta «Epilepsian diagnostiikan perusta....»1
- Taulukko: Valproaatin käyttöä epilepsian hoidossa hedelmällisessä iässä olevilla naispuolisilla potilailla koskevat ohjeet «Valproaatin käyttöä epilepsian hoidossa hedelmällisessä iässä olevilla naispuolisilla potilailla koskevat ohjeet....»2
- Kaavio: Epilepsian hoidon porrastus (PDF) «hoi50072a.pdf»1
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sisältö
- Epilepsiat ovat etiologialtaan, oireiltaan ja ennusteeltaan monimuotoinen neurologinen sairausryhmä, jonka hyvän hoidon edellytys on mahdollisimman tarkka diagnoosi.
- Potilas lähetetään jatkotutkimuksiin jo ensimmäisen epileptisen kohtauksensa jälkeen, koska aivojen rakenteelliset poikkeavuudet voivat olla aivoperäisen kohtauksen syynä ja vaatia kiireellistä kirurgista hoitoa. Epilepsialääkitystä ei yleensä tule aloittaa päivystystilanteessa ennen huolellista diagnostiikkaa ja hoidonohjausta.
- Epilepsiadiagnoosi perustuu potilaalta ja silminnäkijältä saatuun kohtauskuvaukseen, jota täydennetään EEG:llä ja aivojen magneettikuvauksella.
- Hoidon tavoitteena on kohtauksettomuus ilman merkittäviä haittavaikutuksia.
- Epilepsiaan, erityisesti vaikeahoitoiseen epilepsiaan ja toistuviin kohtauksiin, liittyy suurentunut kuoleman riski, jota voidaan pienentää lääke- ja leikkaushoidolla.
- Epilepsiaa hoidetaan ensisijaisesti pitkäaikaisella kohtauksia ehkäisevällä lääkityksellä, jonka valinta riippuu epilepsiatyypistä.
- Valproaattia ei saa käyttää raskauden aikana, paitsi tilanteissa, joissa ei ole sopivaa vaihtoehtoista hoitoa. Valproaattia ei myöskään saa käyttää naispuolisilla potilailla, joiden on mahdollista tulla raskaaksi, ellei erityistä uutta raskaudenehkäisyohjelmaa noudateta.
- Vaikeassa epilepsiassa on diagnoosin ja hoitomahdollisuuksien varmistamiseksi ilman tarpeetonta viivettä konsultoitava vaikeaan epilepsiaan perehtynyttä neurologia ja harkittava potilaan lähettämistä erikoissairaanhoidon erityistason yksikköön.
- Hoidonohjauksella voidaan parantaa hoitotuloksia.
- Hoidossa ja kuntoutuksessa on huomioitava kohtausten lisäksi epilepsian ja sen etiologian aiheuttamat muut mahdolliset vaikutukset toimintakykyyn.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Epilepsiat (aikuiset)»1 ja lyhyt abstrakti englanniksi «Epilepsy (Adults)»2
- Suosituksen yleiskielinen potilasversio suomeksi «Epilepsiat aikuisilla»3 ja ruotsiksi «Epilepsi hos vuxna»4
Tavoitteet
- Suosituksen tavoitteena on
- esittää näyttöön perustuva suositus aikuisten epilepsian diagnostiikasta, hoidon aiheista, hoitomenetelmien valinnasta, lääkkeiden käytöstä ja kuntoutuksesta
- yhtenäistää hoitokäytäntöjä.
Kohderyhmät
- Suositus on tarkoitettu kaikille aikuisten epilepsioita hoitaville terveydenhuollon ammattilaisille.
Aiheen rajaus
- Suositus ei käsittele lasten epilepsioita eikä kuumekouristuksia. Niiden osalta viitataan Käypä hoito -suositukseen Epilepsiat ja kuumekouristukset (lapset ja nuoret) «Epilepsiat ja kuumekouristukset (lapset). Käypä ho...»1, «Epilepsiat ja kuumekouristukset (lapset ja nuoret)»5. Lapsuudesta aikuisuuteen jatkuvien epilepsiaoireyhtymien hoidon osalta suosituksessa pyritään kuitenkin noudattamaan lasten suosituksen kanssa yhtenäisiä periaatteita. Suosituksen laatimisessa on siten pyritty tekemään yhteistyötä lasten suosituksen valmistelleen työryhmän kanssa ja osittain hyödynnetty samoja näytönastekatsauksia. Suositus ei myöskään käsittele pitkittyneen kohtauksen eikä status epilepticuksen hoitoa. Niiden osalta viitataan Käypä hoito -suositukseen Epileptinen kohtaus (pitkittynyt) «Epileptinen kohtaus (pitkittynyt; status epileptic...»2, «Epileptinen kohtaus (pitkittynyt; status epilepticus)»6.
Määritelmät
- Epileptinen kohtaus on ohimenevä aivotoiminnan häiriö, jonka syynä on laajuudeltaan vaihtelevalla anatomisella aivoalueella tapahtuva poikkeava, liiallinen tai synkroninen hermosolujen sähköinen toiminta «Fisher RS, van Emde Boas W, Blume W ym. Epileptic ...»3.
- Epilepsia on aivojen sairaus, jossa potilaalla on pitkäkestoinen taipumus saada epileptisiä kohtauksia ja mahdollisesti myös neurologisia, kognitiivisia, psyykkisiä tai sosiaalisia toimintakyvyn ongelmia «Fisher RS, van Emde Boas W, Blume W ym. Epileptic ...»3.
- Epilepsiadiagnoosi edellyttää, että a) potilaalla on ollut vähintään 2 ilman merkittäviä altistavia tekijöitä esiintynyttä epileptistä kohtausta, joiden välillä on ollut yli 24 tuntia, b) potilaalla on ollut yksi ilman altistavia tekijöitä ilmennyt epileptinen kohtaus ja hänen aivoissaan havaitaan jokin pitkäaikainen kohtauksille altistava tekijä, jonka vuoksi kohtausten uusimisriski on seuraavan 10 vuoden aikana yli 60 % (eli sama kuin kahden kohtauksen jälkeen), tai c) potilaalle tehdään jonkin epilepsiaoireyhtymän diagnoosi «Fisher RS, Acevedo C, Arzimanoglou A ym. ILAE offi...»4.
- Useimmiten epilepsiadiagnoosi tehdään vasta, kun taipumus toistuviin kohtauksiin on osoitettu sen pohjalta, että kohtauksia on ollut vähintään kaksi.
- Jos kohtaus liittyy johonkin välittömään ja poikkeukselliseen altistavaan tekijään (aivovammaan, aivosairauteen tai systeemiseen häiriöön), tilannetta ei hoideta epilepsiana, jos altistava tekijä voidaan poistaa tai hoitaa muutoin. Altisteisena kohtauksena pidetään 7 vuorokauden kuluessa akuutista aivotapahtumasta esiintynyttä epileptistä kohtausta.
- Epilepsiaoireyhtymä on kokonaisuus, jonka muodostavat epilepsiaan liittyvät oireet (esim. kohtaustyyppi), kohtausten alkamisikä ja tutkimuslöydökset (esim. EEG-löydös). Kokonaisuus on etiologiastaan riippumatta samanlainen samaa oireyhtymää sairastavilla «Engel J Jr, International League Against Epilepsy ...»5.
- Vaikea epilepsia on tila, jossa asianmukaisesta lääkehoidosta huolimatta esiintyy merkittäviä arkielämää haittaavia epilepsiaan liittyviä oireita, kuten toistuvia kohtauksia, kognitiivisia tai käyttäytymisen ongelmia, kehityksen hidastumista tai hoidon haittavaikutuksia. "Asianmukaisesta lääkehoidosta huolimatta" tarkoittaa, ettei kahdella kohtaustyypin tai epilepsiaoireyhtymän mukaan oikein valitulla ja riittävinä annoksina käytetyllä lääkityksellä (ainoana lääkkeenä tai yhdistelmälääkityksenä) ole saavutettu kohtauksettomuutta «STM nimeämä vaikean epilepsian diagnostiikan ja ho...»6.
- Yksittäinen vaikea epilepsiaoireyhtymä on niin sanottu harvinaisepilepsia (harvinaissairaus, orphan/rare disease), jos sen ilmaantuvuus on pienempi kuin 5/10 000 «Health-EU. The Public Health Portal of the Europea...»7, «http://www.ec.europa.eu/health-eu/health_problems/rare_diseases/index_en.htm»2. Euroopan unionin lääkeviranomainen on hyväksynyt nimettyihin harvinaisepilepsioihin lääkkeitä erityisellä lupamenettelyllä.
Luokittelu
Kuva 1 . Epilepsioiden luokittelu ILAE:n mukaan (mukailtu lähteestä «Scheffer IE, Berkovic S, Capovilla G ym. ILAE clas...»10, «Epilepsioiden luokittelu ILAE:n mukaan»1)
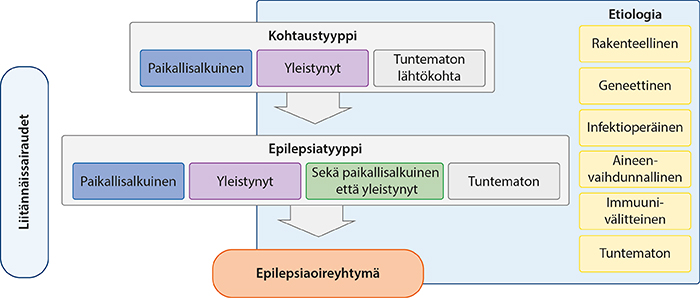
- Epilepsiat ovat etiologialtaan, alkamisiältään, oireiltaan ja ennusteeltaan monimuotoisia neurologisia sairauksia.
- Epilepsioiden luokittelu on portaittainen prosessi, jossa ensin määritetään kohtaustyyppi, sen jälkeen epilepsiatyyppi ja sitten mahdollinen epilepsiaoireyhtymä. EEG:tä käytetään tukena luokittelussa. Lisäksi määritetään aina myös epilepsian taustasyy ja liitännäissairaudet «Fisher RS, Cross JH, French JA ym. Operational cla...»8, «Fisher RS, Cross JH, D'Souza C ym. Instruction man...»9, «Scheffer IE, Berkovic S, Capovilla G ym. ILAE clas...»10, «Epilepsiamääritelmät ja termit 2019»1.
- Alkuvaiheessa luokittelu on vaikeaa, jos potilaalla esiintyy pelkästään tajuttomuus-kouristuskohtauksia ja EEG- ja aivojen kuvantamislöydös ovat normaalit. Tällöin kohtausten luokittelussa voidaan käyttää uuden luokittelun mukaan "lähtökohta tuntematon" -kategoriaa.
- Paikallisalkuiset ja yleistyneet kohtaukset ja epilepsiat:
- Paikallisalkuiset kohtaukset alkavat paikallisesti vain yhteen aivopuoliskoon rajoittuvassa
hermoverkostossa.
- Purkaus voi kuitenkin myöhemmin levitä molempiin aivopuoliskoihin, ja kohtaus voi edetä tajuttomuus-kouristuskohtaukseksi (paikallisalkuinen tajuttomuus-kouristuskohtaus).
- Yleistyneissä kohtauksissa purkaukset alkavat ja leviävät heti molempiin aivopuoliskoihin ja kliiniset piirteet ja EEG-löydös ilmentävät molempien aivopuoliskojen tai niiden osien yhtäaikaista aktivoitumista kohtauksen alusta lähtien.
- Lähtökohdaltaan tuntemattomina pidetään kohtauksia, joista ei ole riittävästi tietoa niiden luokittelemiseksi paikallisalkuiseksi tai yleistyneeksi. Kohtausten luokitusta tulisi tällöin pyrkiä säännöllisin välein arvioimaan uudelleen.
- Paikallisalkuiset kohtaukset alkavat paikallisesti vain yhteen aivopuoliskoon rajoittuvassa
hermoverkostossa.
- Epilepsian etiologia:
- rakenteellinen syy
- Epilepsian taustalta voidaan tunnistaa rakenteellinen tila tai sairaus, johon tiedetään liittyvän suurentunut riski sairastua epilepsiaan.
- geneettinen syy
- Epilepsia aiheutuu tunnetusta tai oletetusta geneettisestä muutoksesta, ja sairauden ydinoire ovat epileptiset kohtaukset.
- infektioperäinen syy
- Epilepsia aiheutuu tunnetusta tai oletetusta infektiosta, ja sairauden ydinoire ovat epileptiset kohtaukset.
- aineenvaihdunnallinen syy
- Epilepsian taustalta voidaan tunnistaa aineenvaihdunnallinen tila tai sairaus, johon tiedetään liittyvän suurentunut riski sairastua epilepsiaan.
- immuunivälitteinen syy
- Epilepsian taustalta voidaan tunnistaa immuunivälitteinen tila tai sairaus, johon tiedetään liittyvän suurentunut riski sairastua epilepsiaan.
- tuntematon syy
- Epilepsian syy on arviointihetkellä tuntematon. Taustalla voi kuitenkin olla toistaiseksi tunnistamaton geneettinen, rakenteellinen tai muu syy, jolloin epilepsian etiologia tulisi pyrkiä arvioimaan säännöllisin välein uudelleen.
- Epilepsiaoireyhtymässä epilepsiaan liittyvät oireet esiintyvät etiologiastaan riippumatta samankaltaisina eri potilailla «Scheffer IE, Berkovic S, Capovilla G ym. ILAE clas...»10, «Eriksson K, Peltola J, Kälviäinen R. Kohtausten ho...»11, «International League Against Epilepsy (ILAE). www....»12, «http://www.ilae-epilepsy.org»3.
- Keskeisimpiä tekijöitä oireyhtymän määrittämisessä ovat kohtaustyyppi, oireiden alkamisikä, EEG-löydös ja sukuanamneesi.
- Oireyhtymätasoinen diagnoosi ei ole kaikissa tapauksissa mahdollinen.
- Väestöpohjaisissa tutkimuksissa «Manford M, Hart YM, Sander JW ym. The National Gen...»13, «Eriksson KJ, Koivikko MJ. Prevalence, classificati...»14 vain kolmasosa kaikista epilepsiadiagnooseista oli oireyhtymätasoisia.
- Niilläkin potilailla, joilla ei päästä oireyhtymädiagnoosiin, epilepsiatyypin määrittäminen on hoidon suunnittelun kannalta tärkeää.
- rakenteellinen syy
- Tavallisimmat yleistyneet epilepsiaoireyhtymät ilmaantuvat alle 20 vuoden iässä, mutta erityisesti pelkin tajuttomuus-kouristuskohtauksin ilmenevä yleistynyt epilepsia saattaa alkaa myös myöhemmin aikuisiässä «Marini C, King MA, Archer JS ym. Idiopathic genera...»15.
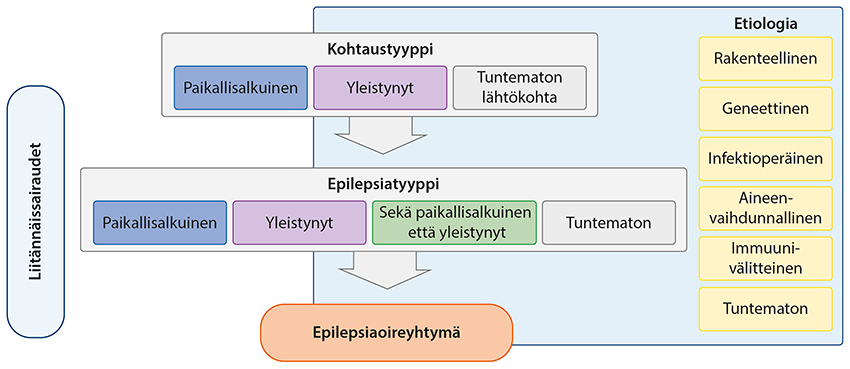
Epilepsioiden luokittelu ILAE:n mukaan. Mukaeltu lähteestä: Scheffer IE, Berkovic S, Capovilla G, ym. ILAE classification of the epilepsies: Position paper of the ILAE Commission for Classification and Terminology. Epilepsia 2017;58:512-21
Esiintyvyys
- Arviolta 8–10 % väestöstä saa elämänsä aikana vähintään yhden epileptisen kohtauksen ja 4–5 % epilepsian.
- Suomalaisessa tutkimuksessa epilepsian ilmaantuvuudeksi saatiin 20–39-vuotiailla 0,18/1 000/v ja 40–59-vuotiailla 0,28/1 000/v «Keränen T, Riekkinen PJ, Sillanpää M. Incidence an...»16.
- Viimeaikaisten pohjoismaisten tutkimusten mukaan ilmaantuvuus suurenee ikääntyneillä
merkittävästi siten, että 60–69-vuotiailla se on 0,70–0,96/1 000/v ja yli 70-vuotiailla
1,22–1,59/1 000/v «Forsgren L, Bucht G, Eriksson S ym. Incidence and ...»17, «Olafsson E, Hauser WA, Ludvigsson P ym. Incidence ...»18. Samanlainen suuntaus on todettavissa Kansaneläkelaitoksen laatimien epilepsialääkkeiden
erityiskorvaustilastojen perusteella «Sillanpää M, Kälviäinen R, Klaukka T ym. Temporal ...»19. Aktiivisen epilepsian (ainakin yksi epileptinen kohtaus viimeisten 5 vuoden aikana)
esiintyvyys aikuisilla on suomalaisen tutkimuksen mukaan ollut 6,3/1 000 «Keränen T, Riekkinen PJ, Sillanpää M. Incidence an...»16.
- Euroopassa se on ollut eri tutkimusten mukaan 5,3–6,3/1 000 ja mediaani 5,5/1 000 «Forsgren L, Beghi E, Oun A ym. The epidemiology of...»20.
- Aikaisemmissa tutkimuksissa epilepsia luokiteltiin kolmeen luokkaan taudin etiologian
ja osin ennusteen mukaan. Idiopaattisella tarkoitettiin epilepsiaa, jossa ei ollut
tunnistettavaa ulkopuolista aiheuttavaa tekijää. Useat näistä ovat siis hyväennusteisia,
geneettisiä oireyhtymiä. Todennäköinen symptomaattinen tarkoitti sitä, ettei epilepsian
syytä ollut tunnistettu, ja symptomaattinen sitä, että syy oli tunnistettu. Pitkäaikaisseurannassa
(40 vuotta) lapsena idiopaattiseen epilepsiaan sairastuneista 92 % tulee kohtauksettomiksi
ja 86 % voi lopettaa lääkityksen. Todennäköisesti symptomaattisen epilepsian ryhmässä
vastaavat luvut ovat 68 % ja 57 % ja symptomaattisen epilepsian ryhmässä 45 % ja 19
% «Sillanpää M, Jalava M, Kaleva O ym. Long-term prog...»21.
- Samassa aineistossa lääkitys jouduttiin aloittamaan uudelleen 37 %:lle, eikä entisen hyvin toimineen lääkityksen uudelleen aloittaminen enää palauttanut kohtauksettomuutta 7 %:lle kaikista potilaista, joilta lääkitys oli lopetettu (32 vuoden seuranta lopetuksen jälkeen) «Sillanpää M, Schmidt D. Prognosis of seizure recur...»22.
- Samassa aineistossa 30 vuoden kuluttua elossa oli odotettuun nähden 60 % symptomaattisen ryhmän potilaista ja 25 vuoden kuluttua 96 % idiopaattisen ryhmän potilaista «Sillanpää M, Jalava M, Kaleva O ym. Long-term prog...»21.
- Epilepsiaa sairastavien suhteellinen kuoleman riski on kolminkertainen muuhun väestöön nähden (RR 3,33, CI 2,83–3,92) «Nevalainen O, Ansakorpi H, Simola M ym. Epilepsy-r...»23.
- Epilepsian etiologia vaikuttaa kuolleisuuteen eniten: Idiopaattisessa epilepsiassa
kuolleisuus on tutkimusten mukaan lähellä muun väestön kuolleisuutta (RR 1,27, CI
0,75–2,20). Symptomaattisessa epilepsiassa RR on vastaavasti 4,73 (CI 3,27–6,83).
Kuolleisuus on suurinta (RR 10,3, CI 4,03–26,2), jos potilaalla on syntymästä lähtien
epilepsia ja kehitysvamma tai muu vaikea neurologinen vamma.
- Epilepsia suurentaa kuolleisuutta normaaliväestöön nähden kaikissa ikäryhmissä.
- Kuolinsyistä merkittäviä ovat epilepsian etiologiset syyt, itsemurhat, tapaturmat ja status epilepticus.
- Epilepsiaa sairastavien itsemurhariski on tavallista suurempi (RR 2,9, CI 2,2–3,8) «Nevalainen O, Simola M, Ansakorpi H ym. Epilepsy, ...»24.
- Tärkein suoraan epilepsiaan liittyvä kuolinsyy on odottamaton epilepsiaan liittyvä
äkkikuolema (sudden unexpected death in epilepsy, SUDEP).
- Alle 40-vuotiailla epilepsiaa sairastavilla se on 23 kertaa yleisempi kuin samanikäisellä normaaliväestöllä ja aivoverenkiertohäiriöiden jälkeen toiseksi yleisin neurologinen syy potentiaaliseen elinvuosien menettämiseen (YPLL) «Saetre E, Abdelnoor M. Incidence rate of sudden de...»25.
- Aikuisiässä SUDEPiin kuolee 1,4/1 000 (95 %:n luottamusväli 0,9–2,2) henkeä vuodessa «Saetre E, Abdelnoor M. Incidence rate of sudden de...»25.
- SUDEP on alidiagnosoitu, ja sen riski liittyy erityisesti vaikeahoitoiseen epilepsiaan, mutta myös muita riskitekijöitä on tunnistettu «Sveinsson O, Andersson T, Carlsson S ym. The incid...»26.
- Vaikeassa epilepsiassa kuolleisuus on merkitsevästi suurempi kuin kohtauksettomilla potilailla. Epilepsialeikkauksen jälkeen kohtauksettomiksi tulevilla kuolleisuus pienenee normaaliväestön tasalle (SMR 1,17,95 %:n luottamusväli 0,60–2,04), kun taas niillä, joilla etenkin yleistyneet tajuttomuus-kouristuskohtaukset kohtaukset jatkuvat, kuolleisuus säilyy merkitsevästi tavallista suurempana (SMR 2,11, 95 %:n luottamusväli 1,55–2,81) «Sperling MR, Barshow S, Nei M ym. A reappraisal of...»27.
Hoidon porrastus
- Hoidon porrastus kuvataan kaaviossa «hoi50072a.pdf»1.
- Potilas, jolla epäillään yksittäistä epileptistä kohtausta tai toistuvia kohtauksia (epilepsiaa), tulee lähettää erikoissairaanhoitoon päivystyspotilaana tai kiireellisenä poliklinikkapotilaana.
- Potilas tulee lähettää päivystyspotilaana, jos kohtaus on pitkittynyt, kohtaus toistuu
uudelleen saman vuorokauden aikana, kohtaukseen liittyy yleisoireita tai neurologisen
tutkimuksen tulos on poikkeava. Jos epileptinen kohtaus on mennyt ohi ja potilaan
vointi on normaali, tehdään kiireellinen polikliininen lähete neurologille.
- Pitkittyneitä kohtauksia lukuun ottamatta pitkäaikaista epilepsialääkitystä ei yleensä tule aloittaa päivystystilanteessa ennen huolellista diagnostiikkaa ja hoidonohjausta.
- Epileptisen kohtauksen tutkimukset ja epilepsian diagnostiikka ovat yleensä kiireellistä,
koska kuvantamistutkimuksilla suljetaan alkuvaiheessa pois myös aivokasvaimen tai
verisuonimuutosten mahdollisuus. Epilepsian taustalta löydettävät kirurgista hoitoa
vaativat sairaudet kuuluvat yleensä kiireelliseen neurokirurgin hoitoon.
- Kun epilepsian taustalla on hyvänlaatuinen (ei sinänsä leikkaushoitoa vaativa) aivomuutos, tulee pohtia epilepsiakirurgisia selvittelyjä ja epilepsialeikkausta, ellei kohtauksia saada lääkkeillä hallintaan.
- Epilepsiadiagnoosin tekee ja hoidon aloittaa aina neurologi tai neurologian yksikkö. Erityistilanteissa, kuten palliatiivisten potilaiden hoidossa, hoidon aloitus voi perustua neurologin tai neurologisen yksikön konsultaatioon.
- Epilepsian pitkäaikaishoitoa annetaan erikoissairaanhoidossa, kun kyseessä on
- lääkehoidon aloitus ja hoidon ohjaus, kunnes kohtauksettomuus on saavutettu ja ammatillisen ja muun kuntoutuksen toimenpiteet saatu suunniteltua
- päätös lääkehoidon lopettamisesta
- raskauden suunnittelu ja seuranta tai
- vaikea epilepsia.
- Ks. myös sosiaali- ja terveysministeriön ajankohtaiset ohjeet kiireettömän hoidon perusteista «http://www.stm.fi»4.
- Nuori siirtyy lastenneurologin hoidosta aikuisneurologin hoitoon yleensä noin 16 vuoden
iässä (paikallisen työnjaon mukaisesti 15–18 vuoden iässä)
- Siirtymistä edeltää lastenneurologiassa siirtymävaihe, joka alkaa jo useita vuosia ennen varsinaista siirtymistä ja jonka aikana valmistellaan pääasiallisen omahoitovastuun siirtymistä mahdollisuuksien mukaan huoltajilta nuorelle itselleen.
- Hoidon jatkuvuuden varmistamiseksi aikuisneurologin tai aikuisneurologian yksikön tulisi aloittaa paikallisen työnjaon mukaisesti 15–16 vuotta täyttäneiden nuorten hoito.
- Kehitysvammaisten epilepsiapotilaiden hoidosta ja seurannasta voivat huolehtia kehitysvammalääkärit.
- Vaikeassa epilepsiassa tulee myös kehitysvammaisilla konsultoida neurologia.
- Kun potilaan todetaan sairastuneen vaikeaan epilepsiaan, diagnoosin tarkistamiseksi ja hoidon mahdollisuuksien arvioimiseksi on ilman tarpeetonta viivettä konsultoitava vaikeaan epilepsiaan perehtynyttä neurologia ja harkittava potilaan lähettämistä erikoissairaanhoidon yksikköön, jossa on vaikeaan epilepsiaan perehtynyt neurologi, jolla on tarvittaessa tukenaan moniammatillinen työryhmä ja mahdollisuus tasokkaaseen kuvantamiseen, video-EEG-rekisteröintiin ja geenidiagnostiikkaan.
- Epilepsian invasiivinen diagnostiikka (kallonsisäiset video-EEG-rekisteröinnit), päätökset epilepsialeikkauksista ja epilepsiakirurgiset leikkaukset tehdään Suomessa kahdessa keskuksessa (HUS ja KYS).
- Epilepsiakirurgisten selvittelyjen jälkeen stimulaattorihoito voidaan aloittaa HUS:n ja KYS:n lisäksi muissakin yliopistosairaaloissa.
- Haasteellisissa harvinaisissa ja vaikeissa epilepsioissa järjestetään kansallisen moniammatillisen työryhmän kokouksia, ja ellei niissä löydetä ratkaisua, on mahdollista konsultoida Euroopan harvinaisten ja vaikeiden epilepsioiden osaamisverkostoa (European Reference Network EpiCARE, «https://epi-care.eu/»5) sen jäsenkeskusten kautta (nykyisin Suomessa KYS Epilepsiakeskus).
Epilepsioiden diagnostiikka
- Diagnostiikan tarkoituksena on selvittää, ovatko kyseessä epileptiset vai muut kohtaukset, määrittää kohtaustyyppi tai -tyypit, tunnistaa epilepsiaoireyhtymä ja selvittää epilepsian syy «Engel J Jr, International League Against Epilepsy ...»5, «Eriksson K, Peltola J, Kälviäinen R. Kohtausten ho...»11, «International League Against Epilepsy (ILAE). www....»12, taulukko «Epilepsian diagnostiikan perusta....»1.
- Hyvän hoidon perusta on tarkka diagnoosi eli kohtaus- ja epilepsiatyypin sekä epilepsiaoireyhtymän tunnistaminen. Taulukon «Epilepsian diagnostiikan perusta....»1 avulla diagnoosin voi perustella sairaskertomukseen ja lausuntoihin ja kertoa potilaalle ja omaisille.
- Diagnoosi perustuu potilaan ja silminnäkijän kohtauskuvaukseen ja kliiniseen tutkimukseen,
jota täydennetään EEG:llä ja tarvittaessa unideprivaatio- ja video-EEG:llä «Eriksson K, Peltola J, Kälviäinen R. Kohtausten ho...»11.
- Kun selvitetään epileptiseksi epäiltyjä kohtausmaisia oireita, lääkärin olisi potilaan itsensä antaman oirekuvauksen lisäksi potilaan luvalla aina haastateltava henkilökohtaisesti jotakuta kohtauksen nähnyttä, jotta oireista saataisiin mahdollisimman tarkka kuvaus diagnoosin perustaksi.
- Pelkkä poikkeava kohtauksenvälinen EEG-löydös ei todista, että potilaalla on epilepsia, eikä normaali löydös sulje pois epilepsiaa «Pohlmann-Eden B, Newton M. First seizure: EEG and ...»28.
- Epilepsiadiagnoosi edellyttää, että muut kohtausmaisia oireita aiheuttavat sairaudet on riittävän tarkasti suljettu pois ja potilaalle on tehty vähintään peruslaboratoriokokeet ja EKG-rekisteröinti ja harkittu sydänperäisten tajunnanhäiriöiden selvittämisen tarvetta.
- Video-EEG on tarpeen epäselvissä tilanteissa erotusdiagnostiikan ja kohtaustyypin
varmistamiseksi.
- Vaikeassa epilepsiassa video-EEG:tä tarvitaan epilepsiadiagnoosin tarkentamiseksi, kohtaustyypin ja oireyhtymän määrittämiseksi ja leikkaushoidon mahdollisuuksien arvioimiseksi.
- Aivojen rakenteellisten muutosten tunnistamiseksi aivojen kuvantaminen on tarpeen.
- Aivojen magneettitutkimus on epilepsiapotilaalle suositeltavin kuvantamismenetelmä
«Aivojen magneettikuvaus (MRI) lienee tietokonekuvausta (TT) tarkempi tuomaan esille epileptisen kohtauksen taustalla olevia aivojen rakenteellisia muutoksia jo 1. kohtauksen jälkeen, ja se saattaa auttaa myös epilepsiaoireyhtymän diagnosoinnissa.»C.
- Aivojen magneettitutkimuksella saadaan selville epilepsian etiologisia muutoksia, kuten aivojen kuorikerroksen kehityshäiriöitä, joita aivojen tietokonekuvauksella ei voida todeta.
- Aivojen tietokonekuvaus on suositeltava akuuttitilanteissa ja tilanteissa, joissa aivojen magneettikuvaus on vasta-aiheinen.
- Aivojen magneettikuvaus on tehtävä potilaille, joiden epileptisen kohtauksen tai epilepsian etiologia ei ole selvinnyt akuuttitilanteessa suoritetulla tietokonekuvauksella eikä muulla tutkimuksella «Pohlmann-Eden B, Newton M. First seizure: EEG and ...»28.
- Jos kohtaukset jatkuvat, on suositeltavaa toistaa magneettikuvaus normaalin löydöksen jälkeen erityisprotokollaa noudattamalla 3 teslan laitteella epilepsiaan perehtyneessä yksikössä, sillä uusintakuvaus tuo usein esille muutoksia, joita ei havaita rutiinimaisessa tutkimuksessa. Erikoistilanteissa voi olla hyödyllistä käyttää myös muita kuvaustekniikoita, kuten SPECT- tai PET-kuvausta.
- Epilepsian diagnostiikkaan on tarjolla lukuisia erilaisia geneettisiä tutkimuksia, kuten kromosomitutkimus, molekyylikaryotyypitys, yksittäisten geenien tutkiminen, geenipaneelitutkimus ja eksomisekvensointi. Tutkimus on aiheellinen, jos aikuispotilaalla on tunnettuun geenivirheeseen sopiva oirekuva ja geenitutkimustiedolla on merkitystä potilaan hoidon kannalta. Joidenkin epilepsian taustalla olevien geenimutaatioiden tunnistaminen voi vaikuttaa potilaan lääkehoitoon, muuhun hoitoon (esim. dieettihoito), seurantaan ja perinnöllisyysneuvontaan.
- Aikuispotilaiden yksittäiset diagnostiset geenitutkimukset (esim. EPM1) voi toteuttaa
hoitava neurologi, jos hänellä on riittävä kokemus tutkimusvastauksen tulkinnasta.
Jos geenivirhe todetaan, potilaalle tulee tarjota perinnöllisyysneuvontaa. Jos geenitutkimuksen
tulos on vaikeasti tulkittava, perinnöllisyyslääketieteen konsultaatio on aiheellinen.
Yksittäisiä geenitutkimuksia laajempien diagnostisten tutkimusten työnjaosta kannattaakin
sopia oman yliopistosairaalan perinnöllisyyslääketieteen yksikön kanssa. Epilepsian
mahdollista geneettistä etiologiaa selvitetään myös vaikean epilepsian konsultaatioiden
yhteydessä, ja useimmiten geenitutkimusten harkinta onkin järkevää yhdistää niihin.
- Molekyylikaryotyypitys on ensisijainen tutkimus potilailta, joilla on epilepsian lisäksi kehityshäiriöitä, älyllinen kehitysvamma tai dysmorfioita.
- Rengaskromosomit eivät välttämättä tule esiin molekyylikaryotyypityksessä, joten niitä on muistettava erikseen kysyä kromosomitutkimuksen kysymyksenasettelussa.
- Laaja epilepsioiden geenipaneelitutkimus tai eksomisekvenointi kannattaa ottaa lapsena etiologialtaan tuntemattomaan enkefalopatiaan tai vaikeaan epilepsiaan sairastuneilta.
- Yksittäisten geenien tutkiminen tulee kyseeseen potilailla, joilla kliinisten syiden
pohjalta epäillään tai löydösten perusteella tiedetään olevan spesifinen sairaus:
- EPM1-geeni Unverricht–Lundborgin taudissa
- Yksittäisten geenien tarkempi analysointi voi tulla kyseeseen myös potilailla, joilla kliinisten syiden pohjalta epäillään tai löydösten perusteella tiedetään olevan spesifinen sairaus, mutta paneelitutkimuksessa tai eksomisekvenoinnissa mutaatiota ei ole löytynyt:
- TSC1- ja TSC2-geenit tuberoosiskleroosipotilaalla
- Glukoosin kuljettajaproteiini tyyppi 1:n häiriö (SLC2A1-geeni, sisältää geenin sekvensoinnin ja deleetio- tai duplikaatioanalyysin)
- Suvussa esiintyvän geenivirheen kantajuuden tutkiminen oireettomalta henkilöltä edellyttää aina perinnöllisyyslääkärin antamaa perinnöllisyysneuvontaa ennen tutkimuksen tekemistä.
- Aivojen magneettitutkimus on epilepsiapotilaalle suositeltavin kuvantamismenetelmä
«Aivojen magneettikuvaus (MRI) lienee tietokonekuvausta (TT) tarkempi tuomaan esille epileptisen kohtauksen taustalla olevia aivojen rakenteellisia muutoksia jo 1. kohtauksen jälkeen, ja se saattaa auttaa myös epilepsiaoireyhtymän diagnosoinnissa.»C.
| Läpikäytävä asia | |
|---|---|
| 1. Kohtauskuvaus | Potilaan ja silminnäkijän yksityiskohtainen kuvaus kohtauksenaikaisista oireista |
| 2. Kohtaustyyppi tai -tyypit | Määritys kohtauskuvauksen perusteella
Vähintään on yritettävä erottaa, onko kyseessä paikallisalkuinen vai yleistynyt kohtaustyyppi |
| 3. Epilepsiaoireyhtymä | Oireyhtymätasoinen diagnoosi ei aina ole mahdollinen
Vähintään on yritettävä erottaa, onko kyseessä paikallisalkuinen vai yleistynyt epilepsiaoireyhtymä |
| 4. Etiologia | Osa epilepsioista jää edelleen syyltään tuntemattomaksi
Vähintään yritettävä erottaa, onko kyseessä rakenteellinen, geneettinen, aineenvaihdunnallinen, infektioperäinen vai immuunivälitteinen epilepsia |
| 5. Toimintakyky | Epilepsian aiheuttama tai siihen liittyvä toimintakyvyn (esimerkiksi työ- tai ajokyky) muutos, tarvittavat tukitoimet ja kuntoutus |
Hoidon tavoitteet, toteutus ja seuranta
- Hoidon tavoitteena on saavuttaa kohtauksettomuus ilman merkittäviä haittavaikutuksia.
- Akuutin aivovamman tai systeemihäiriön yhteydessä esiintyviä kohtauksia ei hoideta
pitkäaikaisella epilepsialääkityksellä, ellei kyseessä ole pitkittynyt kohtaus tai
status epilepticus.
- Riskiarviota tehtäessä on tärkeää erottaa toisistaan todelliset akuutit, altisteiset epileptiset kohtaukset ja hoidettavat epileptiset kohtaukset, joiden takana on tavanomaiseen elämään kuuluvia altistavia tekijöitä.
- Poikkeustapauksessa esimerkiksi tiettyjen neuroleptien (esim. klotsapiinin) aiheuttamia epileptisiä kohtauksia voidaan joutua hoitamaan pitkäaikaisella epilepsialääkityksellä, ellei potilas tule toimeen ilman kyseistä neuroleptia «Wong J, Delva N. Clozapine-induced seizures: recog...»29.
- Päihdevieroitukseen liittyvien kohtausten ilmetessä on aina huolehdittava potilaan ohjaamisesta asianmukaiseen päihdeongelman hoitoon. Ks. Käypä hoito -suositus Alkoholiongelmat «Alkoholiongelma...»30, «Alkoholiongelmat»7.
- Aivovamman jälkeen aloitettu epilepsialääkitys estää akuutteja symptomaattisia epileptisiä kohtauksia muttei aivovamman jälkeisen epilepsian kehittymistä «Aivovamman jälkeen aloitettu epilepsialääkitys estää akuutteja symptomaattisia epileptisiä kohtauksia, mutta ei estä aivovamman jälkeisen epilepsian kehittymistä; näin ollen sen käyttö on akuuttivaiheen jälkeen tarpeetonta.»A. Ei siten ole aiheellista ehkäistä nykyisin käytettävissä olevilla lääkkeillä pitkäaikaisesti epilepsian syntymistä suuren riskin potilailla ennen ensimmäisiä kohtausoireita, mutta akuutteja symptomaattisia kohtauksia voidaan valituissa tapauksissa ehkäistä 1–2 viikon suonensisäisellä akuuttivaiheen epilepsialääkkeellä.
- Epilepsian lääkehoito aloitetaan useimmiten toisen epilepsiakohtauksen jälkeen.
- Ensimmäisen kohtauksen jälkeen aloitettu lääkitys pienentää kohtauksen uusiutumisriskin puoleen muttei vaikuta pitkäaikaisennusteeseen «Ensimmäisen kohtauksen jälkeen aloitettu lääkitys vähentänee kohtauksen uusiutumisriskiä puoleen, mutta pitkäaikaisen kohtauksettomuuden saavuttamisessa ryhmät eivät kuitenkaan eroa toisistaan.»B.
- Ensimmäisen kohtauksen jälkeen kannattaa harkita säännöllistä epilepsialääkitystä,
jos
- ensimmäinen kohtaus oli pitkittynyt, sillä pitkittyneeseen kohtaukseen liittyy suurentunut kuoleman riski (ks. Käypä hoito -suositus Epileptinen kohtaus (pitkittynyt) «Epileptinen kohtaus (pitkittynyt; status epileptic...»2, «Epileptinen kohtaus (pitkittynyt; status epilepticus)»6)
- kohtausten etiologia on rakenteellinen (esim. aikaisempi aivoverenkierron häiriö, aivokasvain tai aivovamma) ja EEG:ssä havaitaan epileptiformisia poikkeavuuksia «Symptomaattinen etiologia ja epileptiformiset EEG-löydökset lienevät tärkeimmät ennustetekijät 1. epileptisen kohtauksen uusiutumiselle.»C (ks. kohta Määritelmät «A1»2).
- Lääkehoidon aloittamisen perusteista keskustellaan aina potilaan kanssa ja hänen kanssaan tehdään yhteinen hoitosuunnitelma, johon myös hän on valmis sitoutumaan. Epilepsialääkitystä ei siten yleensä tule aloittaa päivystystilanteessa.
Potilasinformaatio ja hoidonohjaus
- Epilepsiadiagnoosin tekemiseen ja lääkityksen aloittamiseen liittyy aina hoidonohjaus, jossa käydään läpi lääkehoidon toteuttaminen, epilepsian vaikutukset ja mahdolliset rajoitukset jokapäiväiseen elämään, työ- ja ajokykyyn sekä sosiaaliturvan tarve. Alkuvaiheen hoidonohjauksella ja sen yksilöllisellä kohdentamisella hoidon jatkuessa on mahdollista parantaa potilaan itsehoidon tuloksia «Bradley PM, Lindsay B, Fleeman N. Care delivery an...»31.
- Epilepsian lääkehoidolla tarkoitetaan kohtauksia ehkäisevää pitkäaikaislääkitystä.
- Aikuispotilas tarvitsee lääkkeitä kohtauksien ensiavuksi vain poikkeustapauksessa, tilanteessa, jossa hänellä on hoidosta huolimatta taipumus saada pitkittyneitä kohtauksia tai sarjakohtauksia. Koulutettu omainen tai hoitaja antaa hänelle tarvittaessa tämän ensiapulääkkeen. Ks. Käypä hoito -suositus Epileptinen kohtaus (pitkittynyt) «Epileptinen kohtaus (pitkittynyt; status epileptic...»2, «Epileptinen kohtaus (pitkittynyt; status epilepticus)»6.
- Kohtauksien ennakko-oireisiin tarvittaessa itse otettavia lääkkeitä (bentsodiatsepiineja) ei tule käyttää, sillä ne ovat tehottomia ja aiheuttavat helposti riippuvuutta.
- Suullisen tiedon ja keskustelun lisäksi annetaan kirjallista potilasinformaatiota epilepsiasta «https://www.terveyskyla.fi/aivotalo/sairaudet/epilepsia/tietoa-epilepsiasta»6.
Ajokyky
- Lääkäri informoi potilasta moottoriajoneuvon kuljettamista koskevista rajoituksista EU-direktiivin 2009/113/EY ja sosiaali- ja terveysministeriön asetuksen ajoterveydestä 25.11.2011/1181 mukaan ja tekee asiasta merkinnän sairauskertomukseen Traficomin ohjeiden mukaan «https://www.traficom.fi/fi/saadokset/ajoterveyden-arviointiohjeet-terveydenhuollon-ammattilaisille»7.
- Käytettävissä on kirjallista aineistoa potilaille moottoriajoneuvon kuljettamisen
rajoituksista «https://www.terveyskyla.fi/aivotalo/sairaudet/epilepsia/epilepsia-ja-arki/ajoterveys»8.
- Jo yksittäisen epileptisen kohtauksen jälkeen potilaalta kielletään ryhmän 2 moottoriajoneuvon kuljettaminen 5 vuoden määräajaksi. Epilepsia taas aiheuttaa ryhmän 2 moottoriajoneuvon kuljettamiskiellon vähintään 10 vuoden määräajaksi. Kiellon purkamisen edellytys on, että epilepsialääkitys on voitu lopettaa ja henkilö on sen jälkeen ollut kohtaukseton vähintään 10 vuotta.
- Henkilöauton kuljettaminen yksityisesti (ryhmä 1) on mahdollista, kun yksittäisestä, satunnaisena pidetystä kohtauksesta on kulunut 3–(6) kuukautta, mutta jos potilaalla diagnosoidaan epilepsia eli todetaan alttius toistuviin kohtauksiin ja aloitetaan kohtauksia ehkäisevä lääkehoito, henkilöautoa voi kuljettaa jälleen vasta 12 kuukauden kohtauksettomuuden jälkeen.
- Edellä mainitut ohjeet koskevat kaikkia epileptisiä kohtauksia niiden tyypistä tai esiintymisajankohdasta riippumatta. Unenaikaisia kohtauksia käsitellään siten samoin kuin valveen aikaisia. Samoja ohjeita noudatetaan myös, vaikkei tajunta hämärtyisi kohtauksen aikana. Tämä Traficomin ohjeiden mukainen tulkinta kohtausten luonteesta on Suomessa EU direktiiviä tiukempi. Tiukennus perustuu tutkimustietoon siitä, että kohtauksissa tajunnan hämärtymisen astetta on vaikea arvioida eivätkä kohtaukset aina tapahdu samaan aikaan vaan epilepsiakohtauksiin liittyy nimenomaan yllätyksellisyys.
- Ajokyky arvioidaan aina yksilöllisesti, ja ajoluvan saanti edellyttää, ettei potilaalla ole muita ajoluvan saannin esteitä esimerkiksi epilepsian aiheuttaneen perussairauden takia. Etenevä aivosairaus saattaa merkitä pitempääkin ajokieltoa. Asian arvioi neurologi.
- Jos epilepsiaa sairastava saa kohtauksen yli 3 vuoden tauon jälkeen, ajokielto kestää 6 kuukautta kohtauksetonta aikaa, kunhan lääkitystä tehostetaan kohtauksen jälkeen. Jos kohtauksettomuutta on täyttynyt alle 3 vuotta kohtauksen uusiessa, ajokielto kestää normaaliin tapaan 12 kuukautta kohtauksetonta aikaa.
- Osalla epilepsiaa sairastavista lääkitys voidaan lopettaa, kun potilas on ollut kohtaukseton vähintään 3 vuotta. Jos lääkitys lopetetaan vähitellen neurologin ohjauksessa yli 3 vuoden kohtauksettomuuden jälkeen, ajamisessa ei tarvitse pitää taukoa.
- Lääkityksen lopettaminen saattaa aiheuttaa kohtauksen yleensä vuoden kuluessa. Tällaisen kohtauksen jälkeen riittää 3 kuukauden ajokielto, jos lääkitys aloitetaan uudelleen. Ajokielto lisätään siihen ajanjaksoon, jonka lääkityksen saaminen tehokkaalle tasolle vie.
- Lääkärin tulee ilmoittaa poliisille ajokiellosta Traficomin ohjeiden mukaan aina, kun arvioi kuljettajan ajokyvyttömyyden kestävän vähintään 6 kuukautta «https://www.traficom.fi/fi/saadokset/ajoterveyden-arviointiohjeet-terveydenhuollon-ammattilaisille»7.
Asevelvollisuus
- Jos potilas on asevelvollinen, otetaan lausunnolla kantaa myös hänen palveluskelpoisuuteensa «https://puolustusvoimat.fi/tietoa-meista/sotilaslaaketieteen-keskus/terveystarkastusohjeet»9.
- Vasta diagnosoitu epilepsia tai epileptinen kohtaus nuorella johtaa asevelvollisen vapauttamiseen palveluksesta, yleensä 2 vuoden määräajaksi (palveluskelpoisuusluokka E). Jos epilepsiakohtaukset eivät tänä aikana uusiudu asianmukaisen lääkityksen vaikutuksesta tai yksittäisen kohtauksen jälkeen ilman lääkitystä, potilas voi palvella palveluskelpoisuusluokassa B. Luonnollisesti myös epilepsian mahdollisesti aiheuttanut sairaus vaikuttaa luokitukseen.
- Jos neurologi katsoo riittävän todennäköiseksi, että jo pitkään epilepsiaa sairastanut ei asianmukaisessa hoidossa ollessaan todennäköisesti saa palveluksen aikana epileptisiä kohtauksia, tämä voi palvella palveluskelpoisuusluokassa B.
- B-luokassa palvelevat sijoitetaan peruskoulutuskauden jälkeen avustaviin palvelustehtäviin, esimerkiksi esikunta- tai huoltotehtäviin. Epilepsiaa sairastavat vapautetaan yleensä valvomista edellyttävistä tehtävistä. Käytännössä A-luokkaan eli taistelujoukkoihin, joissa on selvittävä kenttäoloissa, on mahdollista päästä ainoastaan silloin, jos epilepsia (lähinnä eräät lapsuusiän hyvänlaatuiset epilepsiat) katsotaan täysin parantuneeksi (potilas on ollut oireeton ilman lääkitystä vähintään 5 vuotta). Tässäkään tapauksessa epilepsiaa sairastanut ei sovellu eräisiin erityistehtäviin, kuten lentäjäksi.
- Jos epilepsiakohtauksia ilmenee seurannassa asianmukaisesta hoidosta huolimatta, potilas kuuluu luokkaan C eli hänet vapautetaan rauhanajan palveluksesta.
Kuntoutus
- Sairastumisen vaikutuksia toimintakykyyn (työkyky, sosiaalinen toimintakyky, liitännäissairaudet
tai -oireet) arvioidaan diagnosointivaiheesta lähtien tapauksittain ja myöhemmin tarpeen
mukaan.
- Ammatillisen kuntoutuksen tukitoimet käynnistetään tarvittaessa viiveettä.
- Työkyvyn arviointi tehdään kiinteässä yhteistyössä työterveyshuollon kanssa.
- Tiettyjen ammattien, kuten raskaan liikenteen ajoneuvon kuljettamisen, harjoittamiseen epilepsia aiheuttaa heti pysyvän rajoituksen, mutta muutoin on syytä pyrkiä aktiivisin hoitotoimin kohtauksettomuuteen ennen pysyvää kannanottoa työkykyyn.
- Epileptisen kohtauksen jälkeen esiintyy usein jälkioireita (väsymys, sekavuus, päänsärky), joiden vuoksi potilas saattaa tarvita lyhytaikaista sairauslomaa, vaikka hän muutoin kykenisi työhönsä.
- Joskus myös lääkityksen vaihto tai lääkkeiden hankalat haittavaikutukset saattavat johtaa lyhytaikaisen sairausloman tarpeeseen.
- Kohtausten (kohtaustiheyden ja kohtausten vaikeusasteen) ja niiden jälkioireiden lisäksi epilepsiaa sairastavien toimintakyvyn arviossa on otettava huomioon epilepsian aiheuttaneen sairauden vaikutukset toimintakykyyn ja kognitioon sekä mahdolliset liitännäissairaudet «Kälviäinen R. Epilepsia. Kirjassa: Toimintakyky. M...»32.
- Epilepsiapotilaan työ- ja toimintakyvyn arvioinnissa ja ammatillisen kuntoutuksen suunnittelussa on hyödyllistä käyttää neuropsykologista tutkimusta.
- Hoidonohjauksen lisäksi vastasairastuneelle ja hänen omaisilleen tulee järjestää mahdollisuus osallistua erilliseen ensitietopäivään, jossa moniammatillinen työryhmä kertaa sairastumiseen liittyvää tietoa ryhmälle potilaita ja omaisia ja ohjaa vertaistuen piiriin «https://www.terveyskyla.fi/aivotalo/sairaudet/epilepsia/tukea-ja-toimintaa/vertaistuki»10.
- Osalle potilaista epilepsiaan sairastuminen aiheuttaa merkittäviä sopeutumisongelmia.
Tällaiset potilaat saattavat hyötyä ryhmämuotoisista sopeutumisvalmennuskursseista
«https://www.terveyskyla.fi/aivotalo/sairaudet/epilepsia/tukea-ja-toimintaa/sopeutumisvalmennus»11, «Epilepsiaa sairastavat saattavat hyötyä kohdennetuista hoito- ja kuntoutusinterventioista, mutta luotettava näyttö puuttuu.»D.
- Sopeutumisvalmennuksen päämääränä on edistää kuntoutujan ja hänen perheensä valmiuksia toimia elinympäristössään mahdollisimman täysipainoisesti. Tavoitteena on motivoida itsehoitoon, ohjata omatoimisuuteen ja tukea soveltuvien yksilöllisten selviytymiskeinojen löytämisessä.
- Sopeutumisvalmennuksessa annetaan tietoa sairaudesta ja sen vaikutuksista alustusten sekä ammattilaisten ohjaamien ryhmä- ja yksilökeskusteluiden ja toiminnallisten harjoitusten avulla. Lisäksi käsitellään sairastumisen aiheuttamia tunteita ja kokemuksia. Vaikeaa epilepsiaa sairastavat tarvitsevat tietoa ja ohjausta myös itsenäisen ja turvallisen selviytymisensä tukemiseksi.
- Sopeutumisvalmennus perustuu potilaan ja hoitavan tahon yhdessä tekemään kuntoutussuunnitelmaan.
- Epilepsiaan liittyy psykiatristen liitännäissairauksien (masentuneisuus ja ahdistuneisuus) suurentunut riski, mikä on otettava huomioon hoidossa ja lääkityksen valinnassa «Epilepsiapotilailla esiintyy enemmän ahdistuneisuutta ja masennusta kuin väestössä keskimäärin.»A, «SSRI-lääkitys ei heikentäne epilepsian hoitotasapainoa.»C.
- Osa potilaista tarvitsee somaattisen sairastumisensa takia tiiviimpää psykiatrista hoitoa esimerkiksi yleissairaalan psykiatrisessa poliklinikassa.
Epilepsian lääkehoidon seuranta
- Epilepsian lääkehoito aloitetaan kohtaustyypin mukaan valitulla ensisijaislääkkeellä. Tavoitteena on löytää pienin annos, jolla kohtaukset pysyvät poissa. Jos lääkityksen aikana ilmenee satunnaisia kohtauksia, lääkeannosta on yleensä suurennettava, vaikka kohtauksille olisi tiedossa selkeä altistava tekijä (lukuun ottamatta lääkityksen laiminlyöntiä ja alkoholin väärinkäyttöä). Ensisijaisia ovat kohtausten jääminen pois ja lääkehoidon hyvä siedettävyys eikä lääkeaineen pitoisuus seerumissa. Potilaaseen tulee siten olla hänen kohtaustilanteensa, vointinsa ja mahdollisten haittavaikutusten arvioimiseksi yhteydessä 2–8 viikon kuluttua lääkityksen aloittamisesta. Suositeltavinta on, että arviointi tehdään vastaanotolla, mutta potilaaseen on vähintään oltava yhteydessä puhelimitse. Potilaalla tulee myös olla mahdollisuus saada helposti yhteys hoitopaikkaan, jos mahdollisia ongelmia ilmenee.
- Työryhmä ehdottaa, että
- ennen lääkehoidon aloittamista määritetään perusverenkuva ja ALAT sekä seerumin natriumpitoisuus potilailta, joille aloitetaan okskarbatsepiinilääkitys, sekä ikääntyneiltä tai diureettihoitoa käyttäviltä potilailta, joille aloitetaan karbamatsepiini- tai valproaattilääkitys
- perusverenkuva ja ALAT määritetään noin 6 viikkoa hoidon aloituksen jälkeen ja toisen kerran noin 3 kuukauden kuluttua edellisestä kerrasta (fenytoiini, karbamatsepiini, valproaatti). Natriumpitoisuus voidaan tarkistaa okskarbatsepiinia käyttäviltä ja ikääntyneiltä tai diureettihoidossa olevilta karbamatsepiinin tai valproaatin käyttäjiltä.
- oireettomien potilaiden rutiinimaisesta laboratorioseurannasta voidaan tämän jälkeen luopua «Epilepsies: diagnosis and management. Clinical Gui...»33, «https://www.nice.org.uk/guidance/cg137»12.
- Lääkehoidon alkuvaiheessa esiintyy usein haittavaikutuksia, mutta ne ovat yleensä lieviä ja itsestään ohimeneviä. Niitä voidaan myös usein lievittää aloittamalla pienellä annoksella ja suurentamalla annosta vähitellen.
- Lääkityksen aloittamisen yhteydessä potilaan kanssa tulee keskustella harvinaisiin,
vakaviin haittoihin viittaavista oireista, joiden ilmetessä pitää ottaa yhteyttä lääkäriin.
- Erityisesti on mainittava yliherkkyysreaktioiden oireet (ihottumat), maksavaurion oireet (oksentelu, vatsakipu) ja psyykkiset haittavaikutukset (masentuneisuus, aggressiivisuus, itsetuhoisuus).
- Idiosynkraattiset lääkeainereaktiot eivät yleensä riipu annoksesta ja tulevat useimmiten 12 viikon kuluessa lääkkeen aloituksesta (huippu 10–21 vuorokauden kuluttua). Akuutit idiosynkraattiset reaktiot edellyttävät kyseisen lääkkeen käytön keskeyttämistä.
- Lievä leukopenia (leukosyyttimäärä yli 2 x 109/l) ja maksaentsyymiarvojen suureneminen (ALAT ad 2–3 x viitealueen ylärajan) ovat tavallisia epilepsialääkkeitä käyttävillä, eikä niihin tarvitse reagoida. Muutokset eivät yleensä viittaa harvinaisiin vakaviin haittoihin, kuten agranulosytoosiin tai hepatiittiin, joiden ilmaantumista ei voida ennustaa laboratoriokokeiden perusteella «Zaccara G, Franciotta D, Perucca E. Idiosyncratic ...»34. Lievä hyponatremia (128–135) on tavallista eikä oireettomana aiheuta toimenpiteitä.
- Epilepsialääkkeet saattavat suurentaa itsemurhariskiä «Epilepsialääkkeet saattavat vaikuttaa itsetuhoriskiin.»C. Epilepsiapotilaan itsemurhariskiin vaikuttavat monet tekijät, ennen kaikkea aiempi ja nykyinen psyykkinen oireisto. Epilepsialääkitystä aloitettaessa tai vaihdettaessa potilasta ja hänen omaisiaan on kehotettava ottamaan yhteyttä hoitavaan lääkäriin, jos potilaalla ilmenee mielialamuutoksia tai itsetuhoajatuksia tai -käyttäytymistä.
- Painonnousua voi liittyä valproaatin, karbamatsepiinin, gabapentiinin ja pregabaliinin käyttöön. Topiramaatti ja tsonisamidi taas voivat aiheuttaa painonlaskua «Ben-Menachem E. Weight issues for people with epil...»35.
- Topiramaatin käyttöä ensisijaislääkkeenä rajoittavat siihen liittyvät kognitiiviset ongelmat «Lee HW, Jung DK, Suh CK ym. Cognitive effects of l...»36, «Meador KJ, Loring DW, Vahle VJ ym. Cognitive and b...»37.
- Lääkepitoisuuksien rutiinimainen seuranta oireettomilla potilailla ei ole tarpeen «Tomson T, Dahl ML, Kimland E. Therapeutic monitori...»38.
- Epilepsialääkkeet voivat vaikuttaa haitallisesti D-vitamiiniaineenvaihduntaan ja altistaa luukadolle ja luun murtumille. Riski lienee suurentunut erityisesti maksaentsyymejä indusoivilla lääkkeillä «Lee RH, Lyles KW, Colón-Emeric C. A review of the ...»39.
- Lääkepitoisuusmääritysten aiheita ovat erityisesti fenytoiiniannoksen muuttaminen,
hoitoon sitoutumisen arviointi potilaalla, jolla on huono hoitovaste, mahdollisten
annoksesta riippuvien lääkehaittojen arviointi ja epäily lääkkeiden yhteisvaikutuksista
tai farmakokineetikan muutoksista esimerkiksi raskauden tai sairauden takia «Patsalos PN, Spencer EP, Berry DJ. Therapeutic Dru...»40.
- Sopivan ylläpitolääkeannoksen määrittämisessä voi olla apua seerumin fenytoiini- ja karbamatsepiinipitoisuuden määrittämisestä.
- Valproaattipitoisuuksia voidaan määrittää, kun arvioidaan hoitomyöntyvyyttä ja mahdollisia toksisia vaikutuksia. Tehon ja hoitoalueella olevan valproaattipitoisuuden välillä ei ole selvää yhteyttä.
- Seerumista määritettyjen brivarasetaami-, eslikarbatsepiini-, gabapentiini-, lakosamidi-, lamotrigiini-, levetirasetaami-, okskarbatsepiini-, perampaneeli-, pregabaliini-, retigabiini-, rufinamidi-, topiramaatti-, tiagabiini- ja tsonisamidipitoisuuksien ja lääkkeiden tehon tai haittavaikutusten välistä suhdetta ei tunneta.
- Maksaentsyymejä indusoivat epilepsialääkkeet, ensisijaisesti karbamatsepiini, voivat aiheuttaa kliinisesti merkittäviä yhteisvaikutuksia muiden sairauksien hoidossa käytettävien lääkkeiden sekä eri epilepsialääkkeiden kanssa «Zaccara G, Perucca E. Interactions between antiepi...»41. Karbamatsepiini voi heikentää muun muassa varfariinin, eräiden kalsiumin estäjien, statiinien ja psyykenlääkkeiden tehoa. Karbamatsepiini, okskarbatsepiini ja valproaatti voivat mahdollisesti heikentää myös suorien antikoagulanttien tehoa «Galgani A, Palleria C, Iannone LF ym. Pharmacokine...»42. Karbamatsepiini voi suurentaa seerumin kokonaiskolesteroli-, LDL-kolesteroli- ja HDL-kolesterolipitoisuuksia «Vyas MV, Davidson BA, Escalaya L ym. Antiepileptic...»43.
- Jos kohtaukset eivät lopu ensimmäisellä lääkkeellä, kokeillaan vielä toista lääkettä ainoana lääkkeenä (vaihtoehtoinen lääke). Vaikka suurilla potilasjoukoilla tehdyt tutkimukset eivät ole osoittaneet lääkeaineiden välisiä eroja, yksilöiden väliset erot tehossa ja siedettävyydessä ovat usein merkittäviä. Toinen lääke lisätään vähitellen ylläpitoannokseen ja odotetaan, kunnes kohtaukset pysyvät poissa riittävän kauan, ennen kuin ensimmäisen lääkkeen käyttö asteittain lopetetaan. Jos kohtauksia esiintyy, kun ensimmäistä ja toista lääkettä käytetään yhdessä asianmukaisina annoksina, kohtaukset eivät todennäköisesti lopu, kun toista lääkettä käytetään yksinään. Tällöin tätä lääkettä ei kannata yrittää käyttää ainoana lääkkeenä. Toisaalta jos kohtauksettomuutta ei saavuteta pelkällä toisella lääkkeellä mutta ensimmäisen ja toisen lääkkeen yhdistelmällä saavutetaan, kannattaa palata tähän jo lääkityksen vaihtovaiheessa kokeiltuun lisälääkehoitoon. Lisälääkehoidossa uutta lääkettä on kohtauksien jatkuessa kokeiltava riittävän suurin annoksin, ennen kuin lääke todetaan tehottomaksi.
- Geneerinen substituutio epilepsiassa:
- Kaksi saman määrän samaa lääkeainetta sisältävää valmistetta ovat biologisesti samanarvoisia, jos niiden biologinen käytettävyys (hyötyosuus ja imeytymisvaiheen nopeus) on riittävän todennäköisesti ja hyväksyttävän tarkasti samanlainen. Esimerkiksi epilepsiassa näissä tutkimuksissa yleisesti sallittu 80–125 %:n vaihteluväli ei ole riittävä, kun otetaan huomioon riskit, joita kohtauksettoman potilaan lääketasapainon muutoksista voi seurata (uudet yllättävät kohtaukset, pitkittyneet kohtaukset, status epilepticus) «Krämer G, Biraben A, Carreno M ym. Current approac...»44.
- Edellä mainitusta syistä epilepsialääkkeet on rajattu Suomessa Fimean linjauksen mukaan lääkevaihdon ulkopuolelle (Fimea, Laatimisperiaatteet, «https://www.fimea.fi/laakehaut_ja_luettelot/laakevaihto/laatimisperiaatteet»13).
- Rinnakkaisvalmisteen käyttö voidaan siis aloittaa uutena hoitona epilepsiaan, mutta apteekin tai sairaalan henkilökunnan ei pidä ilman aihetta vaihtaa aiempaa muulla valmisteella aloitettua hoitoa rinnakkaisvalmisteeseen vaihtolistan perusteella.
- Mahdollinen epähuomiossa tapahtunut valmisteen vaihtuminen on syytä pitää mielessä, kun selvitetään kohtaustilanteen yllättävän huonontumisen syitä.
Epilepsialääkityksen lopettaminen
- Kohtausten uusiutumisriski lääkityksen lopettamisen jälkeen on aikuisilla 30–60 %
«Specchio LM, Beghi E. Should antiepileptic drugs b...»45, ja se on lääkityksen jatkamiseen nähden yli kaksinkertainen «Lossius MI, Hessen E, Mowinckel P ym. Consequences...»46.
- Kohtausten vähäiseen uusiutumisriskiin viittaavat hyvä lääkevaste hoidon alussa ja vähintään 3 vuotta jatkunut kohtauksettomuus «Specchio LM, Beghi E. Should antiepileptic drugs b...»45.
- Suurta uusiutumisriskiä ennustavia tekijöitä ovat yleistyneiden tajuttomuus-kouristuskohtausten esiintyminen, myoklooniset kohtaukset, huono lääkevaste hoidon alussa, useampien epilepsialääkkeen tarve ja aktiivisen epilepsian jatkuminen yli 10 vuotta «Specchio LM, Beghi E. Should antiepileptic drugs b...»45.
- Nuoruusiän myoklonusepilepsiassa kohtaukset uusiutuvat lähes kaikilla potilailla lääkitystä lopetettaessa, joten hoitoa on syytä jatkaa useimmiten pysyvästi tai ainakin läpi työiän «Panayiotopoulos CP, Obeid T, Tahan AR. Juvenile my...»47.
- Tunnettu esimerkiksi rakenteellinen tai geneettinen etiologia puoltaa lääkityksen jatkamista, kun taas EEG-löydös ei juuri auta ennustamaan uusiutumistaipumusta aikuisella eikä EEG:tä kannata tehdä lääkkeen lopettamiseksi.
- Lääkityksen lopettamisen edellytyksenä ovat vähintään 3–5 vuoden kohtauksettomuus
ja potilaan oma halukkuus «Schmidt D, Gram L. A practical guide to when (and ...»48.
- Neurologi keskustelee potilaan kanssa kohtausten uusiutumisriskistä, siihen vaikuttavista tekijöistä ja mahdollisesti uusiutuvien kohtausten vaikutuksista työkykyyn ja autolla ajamiseen.
- Lääkityksen lopettamista suunniteltaessa on potilaan kanssa keskusteltava siitä, että entisen hyvin toimineen lääkityksen uudelleen aloittaminen ei vajaalla 10 %:lla potilaista enää palauta kohtauksettomuutta «Sillanpää M, Schmidt D. Prognosis of seizure recur...»22.
- Epilepsialääkitys lopetetaan asteittain, tavallisimmin usean kuukauden kuluessa, koska lääkkeiden käytön äkillinen keskeyttäminen voi altistaa kohtauksille. Jos potilas käyttää useaa epilepsialääkettä samanaikaisesti, niiden käyttö lopetetaan yksi lääke kerrallaan.
- Jos potilas saa lääkkeen käytön lopettamisen jälkeen kohtauksen, lääkitys aloitetaan uudelleen ja uutta lopettamista kannattaa yrittää vain poikkeustapauksissa.
Epilepsian lääkehoito
Paikallisalkuinen epilepsia
- Valtaosa aikuisiässä alkavista epilepsioista on paikallisalkuisia.
- Diagnoosi perustuu kliinisiin piirteisiin, jotka sopivat kohtausten paikallisalkuisuuteen ja EEG- ja kuvantamislöydöksiin.
- Paikallisalkuinen epilepsia voi alkaa missä iässä tahansa.
- Paikallisalkuisen epilepsian ensisijaiseksi lääkkeeksi suositellaan okskarbatsepiinia «Okskarbatsepiini on tehokas paikallisalkuisten ja toonis-kloonisten kohtausten ensisijaislääke.»A, pitkävaikutteista karbamatsepiinia «Karbamatsepiini on tehokas paikallisalkuisten ja toonis-kloonisten kohtausten ensisijaislääke.»A tai levetirasetaamia «Levetirasetaami on kliiniseltä käytettävyydeltään karbamatsepiinia vastaava paikallisalkuisen epilepsian ja toonis-kloonisten kohtausten ensisijaislääke.»A.
- Vaihtoehtoisia lääkkeitä ovat eslikarbatsepiini «Eslikarbatsepiiniasetaatti lienee teholtaan karbamatsepiinin veroinen paikallisalkuisen epilepsian ensisijaislääkkeenä.»B, lakosamidi «Lakosamidi on ilmeisesti kliiniseltä käytettävyydeltään karbamatsepiinia vastaava paikallisalkuisen epilepsian ja toonis-kloonisten kohtausten ensisijaislääke.»B, lamotrigiini «Lamotrigiini on ilmeisesti teholtaan ja haittavaikutuksiltaan kliinisesti karbamatsepiinia vastaava paikallisalkuisen epilepsian ja toonis-kloonisten kohtausten ensisijaislääke.»B, topiramaatti «Topiramaatti on tehokas paikallisalkuisten ja toonis-kloonisten kohtausten ensisijaislääke.»A, valproaatti «Valproaatti on tehokas paikallisalkuisten ja toonis-kloonisten kohtausten ensisijaislääke.»A, gabapentiini «Gabapentiini on ilmeisesti kliiniseltä käytettävyydeltään karbamatsepiinia vastaava paikallisalkuisten kohtausten ensisijaislääke.»B ja tsonisamidi «Tsonisamidi on ilmeisesti kliiniseltä käytettävyydeltään karbamatsepiinia vastaava paikallisalkuisen epilepsian ja toonis-kloonisten kohtausten ensisijaislääke.»B.
- Valproaatin käyttöä ensisijaislääkkeenä paikallisalkuisessa epilepsiassa rajoittaa sen hieman heikompi teho pelkkiin paikallisiin yleistymättömiin kohtauksiin. Lisäksi hedelmällisessä iässä oleville naisille valproaattia ei saa käyttää paikallisalkuisen epilepsian hoidossa, paitsi jos muut hoidot ovat tehottomia tai niitä ei siedetä «Mattson RH, Cramer JA, Collins JF. A comparison of...»49, «https://www.fimea.fi/-/uusia-ohjeita-valproaatin-kayttoon-raskaudenaikaisen-altistuksen-valttamiseksi»14.
- Pregabaliinia ei suositella ensisijaislääkkeeksi «Pregabaliini on ilmeisesti teholtaan lamotrigiinia heikompi paikallisalkuisen epilepsian ja toonis-kloonisten kohtausten ensisijaislääke.»B.
- Paikallisalkuisten epilepsioiden lisälääkkeinä voidaan käyttää brivarasetaamia «Brivarasetaami on tehokas paikallisalkuisen epilepsian lisälääke nuorilla ja aikuisilla ainakin lyhytaikaisessa käytössä.»A, eslikarbatsepiinia «Eslikarbatsepiiniasetaatti vähentää lisälääkkeenä aikuisten paikallisalkuisia epilepsiakohtauksia lumelääkkeeseen verrattuna.»A, gabapentiinia «Gabapentiini on tehokas paikallisalkuisen epilepsian lisälääke.»A, klobatsaamia «Patsalos PN, Spencer EP, Berry DJ. Therapeutic Dru...»40, lakosamidia «Lakosamidi vähentää lisälääkkeenä lumelääkkeeseen verrattuna paikallisalkuisia epilepsiakohtauksia.»A, lamotrigiinia «Lamotrigiini on tehokas paikallisalkuisen epilepsian lisälääke.»A, levetirasetaamia «Levetirasetaami on tehokas paikallisalkuisen epilepsian lisälääke.»A, perampaneelia «Perampaneeli vähentää lisälääkkeenä lumelääkkeeseen verrattuna yli 12-vuotiaiden paikallisalkuisia epilepsiakohtauksia.»A, pregabaliinia «Pregabaliini on tehokas paikallisalkuisen epilepsian lisälääke.»A, tiagabiinia «Tiagabiini on tehokas paikallisalkuisen epilepsian lisälääke.»A, topiramaattia «Topiramaatti on tehokas paikallisalkuisen epilepsian lisälääke.»A tai tsonisamidia «Tsonisamidi on tehokas paikallisalkuisen epilepsian lisälääke.»A.
- Erityistilanteissa (esim. yliherkkyydet ja muiden lääkkeiden tehon puute) paikallisalkuisissa
epilepsioissa voidaan käyttää fenytoiinia «Fenytoiini on tehokas paikallisalkuisten ja toonis-kloonisten kohtausten ensisijaislääke.»A, fenobarbitaalia «Fenobarbitaali on tehokas paikallisalkuisten ja toonis-kloonisten kohtausten ensisijaislääke, mutta sillä on enemmän haittavaikutuksia kuin karbamatsepiinilla ja fenytoiinilla.»A, retigabiinia «Retigabiini vähentää lisälääkkeenä lumelääkkeeseen verrattuna paikallisalkuisia epilepsiakohtauksia.»A tai vigabatriinia «Wheless JW, Ramsay RE, Collins SD. Vigabatrin. Neu...»51.
- Vigabatriinia harkittaessa on otettava huomioon näkökenttäpuutoksen riski «Vigabatriinihoitoon ilmeisesti liittyy konsentrisen näkökenttäpuutoksen lähes puolella aikuispotilaista ja myös osalla lapsipotilaista.»B, «Wheless JW, Ramsay RE, Collins SD. Vigabatrin. Neu...»51, «Kälviäinen R, Nousiainen I, Mäntyjärvi M ym. Vigab...»52, «Kälviäinen R, Nousiainen I. Visual field defects w...»53 ja retigabiinia harkittaessa ihon, huulten ja silmän (verkkokalvon) pigmenttimuutoksien riski «European Medicines Agency recommends restricting T...»54.
- Fenytoiinilla ja fenobarbitaalilla on todettu olevan enemmän pitkäaikaisia haittavaikutuksia kuin muilla mainituilla lääkkeillä «Kwan P, Brodie MJ. Phenobarbital for the treatment...»55, «De Marcos FA, Ghizoni E, Kobayashi E ym. Cerebella...»56, «Scheinfeld N. Impact of phenytoin therapy on the s...»57.
- Lääkkeen valinta edellyttää aina yksilöllisten tekijöiden huomioimista ja arvion hyötysuhteesta hoidon tehon ja mahdollisten haittavaikutusten osalta.
Yleistyneet epilepsiat
- Tavallisimmat yleistyneet epilepsiat ovat etiologialtaan geneettisiä ja muodostavat oireyhtymäjatkumon, johon kuuluvat lapsuus- ja nuoruusiän poissaoloepilepsia, yleistyneet heräämisen yhteydessä ilmenevät tajuttomuus-kouristuskohtaukset ja nuoruusiän myoklonusepilepsia.
- Yleistyneet epilepsiat ilmenevät yleensä ensioirein alle 20 vuoden iässä. Erityisesti
pelkin tajuttomuus-kouristuskohtauksin ilmenevä yleistynyt epilepsia saattaa alkaa
myös myöhemmin aikuisiässä, mutta tilan diagnosoiminen edellyttää tavallisesti myös
yleistyneeseen epilepsiaan sopivia EEG-muutoksia «Marini C, King MA, Archer JS ym. Idiopathic genera...»15.
- Yli 25–30 vuoden iässä alkava epilepsia, jonka kohtaukset ovat luokittelemattomia ja EEG-löydös on normaali, kannattaa siten hoitaa ensisijaisesti kuten paikallisalkuinen epilepsia.
- Lääkehoidon periaatteet ovat samat niissäkin yleistyneissä epilepsioissa, jotka eivät sovi näihin oireyhtymiin.
- Ensisijainen lääke yleistyneissä epilepsiaoireyhtymissä ja niihin liittyvissä yleistyneissä kohtauksissa on pitkävaikutteinen valproaatti «Valproaatti lienee tehokkaampi kuin lamotrigiini ja paremmin siedetty kuin topiramaatti yleistyneissä epilepsioissa.»C. Valproaatin käyttöä hedelmällisessä iässä olevilla naisilla koskevat vuonna 2018 annetut rajoitukset (taulukko «Valproaatin käyttöä epilepsian hoidossa hedelmällisessä iässä olevilla naispuolisilla potilailla koskevat ohjeet....»2), «https://www.fimea.fi/-/uusia-ohjeita-valproaatin-kayttoon-raskaudenaikaisen-altistuksen-valttamiseksi»14.
- Vaihtoehtoisia lääkkeitä ovat lamotrigiini «Valproaatti lienee tehokkaampi kuin lamotrigiini ja paremmin siedetty kuin topiramaatti yleistyneissä epilepsioissa.»C, levetirasetaami «Trinka E, Marson AG, Van Paesschen W ym. KOMET: an...»58 ja topiramaatti «Valproaatti lienee tehokkaampi kuin lamotrigiini ja paremmin siedetty kuin topiramaatti yleistyneissä epilepsioissa.»C ja lisälääkkeitä klobatsaami «Ng YT, Collins SD. Clobazam. Neurotherapeutics 200...»50, perampaneeli «Perampaneeli lisälääkkeenä lienee lumelääkettä tehokkaampi vaikeahoitoisen yleistyneen epilepsian toonis-kloonisten kohtauksien hoidossa.»B ja tsonisamidi «Crespel A, Gelisse P, Reed RC ym. Management of ju...»59. Topiramaattia ja tsonisamidia ei tule käyttää yhtä aikaa.
- Valproaatin käyttöön liittyy kehittyvälle sikiölle epilepsialääkkeistä suurin epämuodostumien, kehityksen viiveen, autismikirjon ja ADHD-häiriöiden riski.
- Näiden syiden takia valproaattia ei tytöillä tai hedelmällisessä iässä olevilla naisilla saa käyttää yleistyneessä epilepsiassa vaan kohtauksettomuuteen on pyrittävä ensisijaisesti lamotrigiinilla tai levetirasetaamilla.
- Lääkevaihdos olisi aloitettava yhteistyössä potilaan kanssa, mutta pitäen mielessä epilepsian yleiset hoitotavoitteet, kun potilas on ilmaissut ymmärtävänsä valproaatin käytön riskit.
- Lääkevaihdos tulisi tehdä hitaasti nostamalla ensin vaihdettava lääke valproaatin rinnalle, jotta pystytään seuraamaan uuden lääkkeen mahdollisia sivuvaikutuksia. Sen jälkeen voidaan ryhtyä pienentämään valproaatin annosta hitaasti. Kohtauksen yhteydessä uuden lääkkeen annosta suurennetaan.
- Jos kohtauksettomuutta ei saavuteta muita vaihtoehtoja käyttämällä tai niistä on haittavaikutuksia, valproaatin aloittamista on harkittava, mutta Fimean oheistamaa raskaudenehkäisyohjelmaa on noudatettava «https://www.fimea.fi/ajankohtaista/laaketurvatiedotteet/myyntiluvanhaltijoiden_tiedotteet»15.
- Valproaattia voidaan käyttää niissä vaikeissa epilepsioissa, joissa se on sopivin kohtaustyypin tai oireyhtymän kannalta ja joissa sairauden vaikeuden vuoksi raskaus on epätodennäköinen. Riittävästä raskauden ehkäisystä on kuitenkin huolehdittava.
| Valproaattia ei saa käyttää raskauden aikana, paitsi tilanteissa, joissa ei ole sopivaa vaihtoehtoista hoitoa. | |
| Valproaattia ei saa käyttää naispuolisilla potilailla, joiden on mahdollista tulla raskaaksi, ellei erityistä uutta raskaudenehkäisyohjelmaa noudateta. | |
| Valproaattia voidaan käyttää niissä vaikeissa epilepsioissa, joissa se on sopivin kohtaustyypin tai oireyhtymän kannalta ja joissa sairauden vaikeuden vuoksi raskaus on epätodennäköinen. Riittävästä raskauden ehkäisystä on kuitenkin huolehdittava. | |
| Jos valproaatin käyttö joudutaan aloittamaan tai sen käyttöä joudutaan jatkamaan epilepsian kohtaustasapainon säilyttämiseksi, | |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| Jos valproaattia ryhdytään vaihtamaan toiseen lääkkeeseen, | |
|
|
|
|
|
|
|
|
Nuoruusiän poissaoloepilepsia
- Nuoruusiän poissaoloepilepsiassa «International League Against Epilepsy (ILAE). www....»12
- poissaolokohtauksia esiintyy harvemmin kuin lapsuusiän poissaoloepilepsiassa.
- 75 %:lla esiintyy yleistyneitä tajuttomuus-kouristuskohtauksia ja kolmasosalla potilaista niitä on ilmennyt ennen poissaolokohtauksia
- pienellä osalla esiintyy myokloonisia nykäyksiä
- Osalla potilaista epilepsia osoittautuukin seurannassa nuoruusiän myoklonusepilepsiaksi «Wirrell EC, Camfield CS, Camfield PR ym. Long-term...»60, «Reutens DC, Berkovic SF. Idiopathic generalized ep...»61.
- oireet alkavat 10–17 vuoden iässä, useimmiten 10–12 vuoden iässä
- neurologinen kehitys on normaalia.
- Nuoruusiän poissaoloepilepsia on yhtä yleinen pojilla ja tytöillä.
- Tyypilliset poissaolokohtaukset ovat lyhyitä epileptisiä kohtauksia, joita luonnehtii yhtäkkinen selkeä tajunnanhäiriö.
- Kohtausten aikana EEG:ssä näkyy yleistynyt 3–4 Hz:n piikkihidasaaltopurkaus.
- Valproaatti ja etosuksimidi ovat yhtä tehokkaita poissaolokohtausten lääkkeitä «Etosuksimidilla ja valproaatilla on ilmeisesti yhtä hyvä ja lamotrigiinia parempi teho poissaolokohtauksiin lapsuusiän poissaoloepilepsiassa.»B, mutta etosuksimidi tehoaa vain poissaolokohtauksiin.
- Jos nuorella on ollut tajuttomuus-kouristuskohtauksia, aloitetaan valproaatilla «Valproaatti lienee tehokkaampi kuin lamotrigiini ja paremmin siedetty kuin topiramaatti yleistyneissä epilepsioissa.»C. Valproaatin käytössä tulee huomioida rajoitukset tytöillä ja nuorilla naisilla (taulukko «Valproaatin käyttöä epilepsian hoidossa hedelmällisessä iässä olevilla naispuolisilla potilailla koskevat ohjeet....»2).
- Pelkkien poissaolokohtauksien hoito voidaan vaihtoehtoisesti aloittaa etosuksimidilla kuten lapsuusiän poissaoloepilepsiassa «Etosuksimidilla ja valproaatilla on ilmeisesti yhtä hyvä ja lamotrigiinia parempi teho poissaolokohtauksiin lapsuusiän poissaoloepilepsiassa.»B.
- Vaihtoehtoisena tai lisälääkkeenä voidaan käyttää lamotrigiinia «Lamotrigiini saattaa tehota lumelääkettä paremmin poissaolokohtauksiin.»C, «Lamotrigiini lisälääkkeenä saattaa vähentää poissaolokohtauksia, jos etosuksimidi tai valproaatti ei ole yksinään tehonnut, mutta luotettava näyttö puuttuu.»D ja lisälääkkeenä topiramaattia «Montouris GD, Biton V, Rosenfeld WE. Nonfocal gene...»62, levetirasetaamia «Di Bonaventura C, Fattouch J, Mari F ym. Clinical ...»63, klobatsaamia «Ng YT, Collins SD. Clobazam. Neurotherapeutics 200...»50 tai perampaneelia «French JA, Krauss GL, Wechsler RT ym. Perampanel f...»65.
- Fenytoiini, karbamatsepiini, okskarbatsepiini, gabapentiini, pregabaliini ja vigabatriini saattavat lisätä kohtauksia nuoruusiän poissaoloepilepsiassa «Glauser T, Ben-Menachem E, Bourgeois B ym. ILAE tr...»64.
Nuoruusiän myoklonusepilepsia
- Pääkohtaustyyppi ovat yleensä aamuisin esiintyvät myoklooniset nykäykset, jotka ovat yhtäkkisiä, lyhyitä, tois- tai molemminpuolisia yläraajoihin painottuvia lihasnykäyksiä.
- Yleistyneitä toonis-kloonisia kohtauksia esiintyy noin 80–95 %:lla «International League Against Epilepsy (ILAE). www....»12.
- Yleistyneet tajuttomuus-kouristuskohtaukset ilmaantuvat keskimäärin 3 vuoden kuluessa myokloonisten nykäysten alkamisesta ja esiintyvät usein joko aamulla herätessä tai yöllä.
- Yleistyneet kohtaukset voivat alkaa myokloonisilla nykäyksillä.
- Poissaolokohtauksia esiintyy 15–30 %:lla potilaista.
- Kohtaukset alkavat 8–24 vuoden iässä, ja niiden huippu on 12–18 vuoden iässä.
- EEG:ssä tyypillisiä interiktaalisia löydöksiä ovat paroksysmaaliset, yleistyneet,
molemminpuoliset ja symmetriset 4–6 Hz:n monipiikkihidasaaltopurkaukset «International League Against Epilepsy (ILAE). www....»12.
- Paikallisia EEG-muutoksia esiintyy kolmasosalla potilaista, erityisesti frontaalialueella.
- Diagnoosi viivästyy usein monimuotoisen taudinkuvan vuoksi «Panayiotopoulos CP, Obeid T, Tahan AR. Juvenile my...»47, «Grünewald RA, Panayiotopoulos CP. Juvenile myoclon...»66.
- Taudin ensisijaislääke on valproaatti «Valproaatti lienee tehokkaampi kuin lamotrigiini ja paremmin siedetty kuin topiramaatti yleistyneissä epilepsioissa.»C. Lääkityksestä tulee pitkäaikainen, joten valproaatin käytössä on huomioitava rajoitukset tytöillä ja hedelmällisessä iässä olevilla naisilla (taulukko «Valproaatin käyttöä epilepsian hoidossa hedelmällisessä iässä olevilla naispuolisilla potilailla koskevat ohjeet....»2).
- Vaihtoehtoisena lääkkeenä voidaan käyttää topiramaattia «Valproaatti lienee tehokkaampi kuin lamotrigiini ja paremmin siedetty kuin topiramaatti yleistyneissä epilepsioissa.»C tai levetirasetaamia «Levetirasetaami saattaa olla tehokas ainoana lääkkeenä nuoruusiän myoklonus-epilepsiassa, mutta luotettava tutkimusnäyttö puuttuu.»D ja lisälääkkeenä perampaneelia «French JA, Krauss GL, Wechsler RT ym. Perampanel f...»65.
- Tajuttomuus-kouristuskohtauksiin ja poissaolokohtauksiin voidaan käyttää lamotrigiinia «Valproaatti lienee tehokkaampi kuin lamotrigiini ja paremmin siedetty kuin topiramaatti yleistyneissä epilepsioissa.»C, mutta se voi myös pahentaa myokloniaa «Biraben A, Allain H, Scarabin JM ym. Exacerbation ...»67, joten on yksilöllistä, riittääkö lamotrigiini ainoaksi lääkkeeksi nuoruusiän myoklonusepilepsiassa.
- Fenytoiini, karbamatsepiini, okskarbatsepiini, gabapentiini, pregabaliini ja vigabatriini saattavat lisätä kohtauksia nuoruusiän myoklonusepilepsiassa «Karbamatsepiini ja fenytoiini saattavat lisätä kohtauksia nuoruusiän myoklonus-epilepsiassa, mutta luotettava näyttö puuttuu.»D, «Glauser T, Ben-Menachem E, Bourgeois B ym. ILAE tr...»64.
Muut epilepsiaoireyhtymät
Etenevä myoklonusepilepsia (EPM1) eli Unverricht–Lundborgin tauti (ULD)
- Etenevä myoklonusepilepsia on EPM1-geenivirheen aiheuttama sairaus, jossa esiintyy tajuttomuus-kouristuskohtausten ja myokloonisten kohtausten lisäksi muita neurologisia oireita ja löydöksiä. Ks. Lääkärin tietokantojen artikkeli Unverricht–Lundborgin tauti (progressiivinen myoklonusepilepsia tyyppi 1, EPM1) «Unverricht-Lundborgin tauti (progressiivinen myoklonusepilepsia tyyppi 1, EPM1)»1 (vaatii käyttöoikeuden).
- Diagnoosi perustuu kliiniseen kuvaan ja geenitutkimukseen.
- Kohtausten alkuvaiheen lääkehoito nuoruusiässä on useimmiten sama kuin nuoruusiän myoklonusepilepsiassa.
- Tilanteen edetessä voidaan käyttää useamman lääkkeen yhdistelmää, jonka perustana ovat usein valproaatti ja klonatsepaami tai klobatsaami. Lisälääkkeinä käytetään levetirasetaamia tai brivarasetaamia, perampaneelia tai topiramaattia tai tsonisamidia «Kälviäinen R. Progressive Myoclonus Epilepsies. Se...»68, «Crespel A, Ferlazzo E, Franceschetti S ym. Unverri...»69. Lisäksi voidaan käyttää pirasetaamia, joka auttaa vain myokloniaan.
- Fenytoiini, karbamatsepiini, okskarbatsepiini, gabapentiini, pregabaliini ja vigabatriini pahentavat myokloniaa kuten nuoruusiän myoklonusepilepsiassa «Karbamatsepiini ja fenytoiini saattavat lisätä kohtauksia nuoruusiän myoklonus-epilepsiassa, mutta luotettava näyttö puuttuu.»D, «Glauser T, Ben-Menachem E, Bourgeois B ym. ILAE tr...»64, eikä niitä tule käyttää myöskään etenevissä myoklonusepilepsioissa.
Lapsuusiässä alkavat vaikeat epilepsiaoireyhtymät
- Useimmat lapsuusiässä alkavat vaikeat epilepsiaoireyhtymät jatkuvat aikuisikään siten,
että kohtausoireet jatkuvat edelleen vaikeina tai potilaalla on eriasteisia kehityksellisiä
erityisvaikeuksia tai kehitysvammaisuutta.
- Tällaisia oireyhtymiä ovat muun muassa Dravet'n oireyhtymä, myokloonis-atoninen epilepsia (aiemmin myoklonis-astaattinen epilepsia eli Doosen epilepsia) ja Lennox–Gastaut'n oireyhtymä.
- Näiden oireyhtymien spesifisen lääkehoidon osalta viitataan Käypä hoito -suositukseen Epilepsiat ja kuumekouristukset (lapset ja nuoret) «Epilepsiat ja kuumekouristukset (lapset ja nuoret)»5, «Epilepsiat ja kuumekouristukset (lapset). Käypä ho...»1, sillä erityistä tietoa kyseisten oireyhtymien lääkehoidosta aikuisiässä on toistaiseksi vähän.
- Vaikeisiin oireyhtymiin käytössä olevia harvinaisia lääkkeitä ovat rufinamidi (Lennox–Gastaut'n oireyhtymä) «Rufinamidi saattaa vähentää epätyypillisiä poissaolo- ja drop-kohtauksia Lennox–Gastaut´n epilepsiassa.»C, stiripentoli (Dravet'n oireyhtymä) «Stripentolin, valproaatiin ja klobatsaamin yhdistelmä ilmeisesti vähentää lasten ja nuorten kohtauksia Dravet’n oireyhtymässä.»B ja kannabidioli «Kannabidioli lisälääkkeenä muiden epilepsialääkkeiden kanssa saattaa vähentää lasten ja nuorten kohtauksia Dravet’n oireyhtymässä.»C, «Kannabidioli lienee tehokas lisälääke äkilliseen kaatumiseen johtavien kohtausten hoitoon Lennox–Gastaut´n oireyhtymän (LGS) hoidossa.»B.
Epilepsian leikkaushoito
- Epilepsiakirurgialla tarkoitetaan vaikean epilepsian hoidoksi tehtävää epileptogeenisen alueen kirurgista poistoa tai eristämistä.
- Leikkaushoidon mahdollisuudet tulee selvittää, jos potilaalla on vaikeahoitoinen epilepsia
potilaan kognitiivisesta tasosta riippumatta. Ks. kohdat Määritelmät «A1»2 ja Hoidon porrastus «A2»3.
- Lääkkeisiin tai niiden yhdistelmiin reagoimattomuuden selvittämiseen ei yleensä tarvita enempää kuin 2–3 vuotta siitä, kun kohtauksia alkaa esiintyä toistuvasti «Brodie MJ, Kwan P. Staged approach to epilepsy man...»70, «Shorvon S, Luciano AL. Prognosis of chronic and ne...»71. Tämän jälkeen tulee harkita leikkausta, koska ennuste on todennäköisesti parempi, kun leikkaus tehdään varhain «Langfitt JT, Wiebe S. Early surgical treatment for...»72, «Nearing K, Madhavan D, Devinsky O. Temporal lobe e...»73.
- Kirurginen hoito edellyttää, että kohtauksista aiheutuu huomattavaa haittaa, potilaan yleinen terveydentila on riittävän hyvä ja hän on kykenevä yhteistyöhön sekä leikkausta edeltävien tutkimusten aikana että niiden jälkeen.
- Ohimolohkoepilepsian leikkaushoito:
- Tapauksissa, joissa ohimolohkoepilepsia oireilee lääkehoidosta huolimatta, leikkaushoito lopettaa aikuisilla kohtaukset kahdella kolmasosalla potilaista ja on tehokkaampaa kuin lääkehoito «Lääkehoidosta huolimatta oireilevan ohimolohkoepilepsian leikkaushoito ilmeisesti lopettaa kohtaukset yli puolella potilaista ja on tehokkaampaa kuin lääkehoito.»B.
- Pitkäaikaistulokset (yli 5 vuotta) ovat saman suuntaisia kuin lyhyellä seuranta-ajalla saadut «Kaksi kolmesta potilaasta näyttäisi olevan kohtauksettomia yli 5 vuoden seurannassa lääkehoidolle reagoimattoman ohimolohkoepilepsian leikkaushoidon jälkeen.»C
- Leikkauksesta huolimatta lääkehoitoa tulee yleensä jatkaa. Sen lopettaminen perustuu yksilölliseen päätökseen, sillä yli kolmanneksella potilaista kohtaukset uusiutuvat lääkehoidon lopettamisen jälkeen «Schmidt D, Baumgartner C, Löscher W. Seizure recur...»74. Leikkaushoidon jälkeen voidaan lääkitystä kuitenkin keventää vähitellen kohtauksettomilla potilailla. Niillä potilailla, joilla kohtauksettomuutta ei saavuteta heti leikkauksen jälkeen, leikkaus saattaa kuitenkin parantaa myöhemmän lääkehoidon tehoa, joten lääkehoitoponnisteluja kannattaa jatkaa «Steven DA, Wiebe S. Evaluating surgery effectivene...»75.
- Kun potilaat valitaan oikein, kognitiiviset ongelmat eivät yleensä lisäänny merkittävästi leikkauksen jälkeen «Téllez-Zenteno JF, Dhar R, Hernandez-Ronquillo L y...»76 eikä epilepsiakirurgia lisää psyykkistä sairastavuutta «Epilepsiakirurgia ei ilmeisesti lisää psyykkistä sairastavuutta.»B.
- Ohimolohkon ulkopuolisen epilepsian leikkaushoito:
- Ohimolohkon ulkopuolisen paikallisalkuisen epilepsian leikkaushoito lopettaa kohtaukset kolmasosalla potilaista (34 %; osuus on lohkon mukaan 27–46 %) «Ohimolohkon ulkopuolisen paikallisalkuisen epilepsian leikkaushoito lopettaa kohtaukset kolmasosalla potilaista, mutta luotettava näyttö puuttuu.»C.
- Yksittäisten leesioiden ja niihin liittyvien epileptogeenisten alueiden poistoleikkauksissa kirurgisen hoidon ennuste saattaa kuitenkin ohimolohkon ulkopuolisissakin tapauksissa olla parempi «Epilepsiakirurgia (sekä ohimolohkokirurgia että ohimolohkon ulkopuolinen epilepsiakirurgia) lopettanee kohtaukset yli puolella potilaista silloin, jos epilepsiakirurgian yhteydessä poistetaan yksittäinen epileptogeeninen leesio (hyvänlaatuinen kasvain, aivojen kuorikerroksen kehityshäiriö tai verisuoniepämuodostuma).»C. Viimeaikaisissa sarjoissa ohimolohkon ulkopuolisen epilepsian kirurgisen hoidon tulokset ovat edelleen parantuneet: pitkäaikaisseurannassa kohtauksettomien potilaiden osuus on noin 60 % «Delev D, Oehl B, Steinhoff BJ ym. Surgical Treatme...»77, «Baud MO, Perneger T, Rácz A ym. European trends in...»78.
- Sellaisilla potilailla, joilla asianmukaisten epilepsiakirurgisten selvittelyjen perusteella
epilepsiaa aiheuttavaa aivoaluetta ei voida poistaa eikä eristää, kohtauksia on joskus
mahdollista vähentää tai lievittää aivokurkiaisen halkaisulla tai stimulaatiohoidolla.
Näillä hoidoilla potilas harvoin tulee kohtauksettomaksi.
- Aivokurkiaisen halkaisulla saavutetaan vaikeimmassa kohtaustyypissä (atoniset kohtaukset) kohtauksettomuus 35 %:lla potilaista «Aivokurkiaisen halkaisu tuo kohtauksettomuuden 35 % potilaista vaikeimman kohtaustyypin eli atoonisten kohtausten suhteen yli 5 vuoden seurannassa, mutta luotettava näyttö puuttuu.»D.
- Vagushermostimulaation on todettu vähentävän kohtauksia lääkehoitoon reagoimattoman paikallisalkuisen epilepsian lisähoitona «Vagushermostimulaatiohoito on ilmeisesti tehokas paikallisalkuisen epilepsian lisähoitona.»B, yleistyneiden idiopaattisten epilepsioiden lääkehoidon lisänä «Kostov H, Larsson PG, Røste GK. Is vagus nerve sti...»79 ja Lennox–Gastaut'n oireyhtymän lisähoitona «Karceski S. Vagus nerve stimulation and Lennox-Gas...»80.
- Syväaivostimulaation (DBS) on todettu vähentävän tai lieventävän kohtauksia vaikean epilepsian lisähoitona «Syväaivostimulaatiohoito saattaa vähentää kohtauksia vaikeahoitoisessa epilepsiassa.»C.
Epilepsian ruokavaliohoito
- Ketogeenisessä ruokavaliossa hiilihydraattien saantia rajoitetaan ja energia saadaan
pääasiassa rasvoista, jolloin aivot käyttävät energialähteenä glukoosin sijasta ketoaineita.
- Ruokavalion toteuttaminen on aikaa vievää ja vaatii tiivistä yhteistyötä ruokavaliohoitoon perehtyneen ravitsemusterapeutin kanssa.
- Ketogeenista ruokavaliota tai mukailtua ketogeenistä ruokavaliota (Atkinsin dieettiä) voidaan harkita vaikean epilepsian hoidossa, jos epilepsialääkkeillä ei saada riittävää vastetta, haittavaikutuksia esiintyy runsaasti eikä kirurginen hoito ole mahdollista «Ketogeeninen dieetti saattaa vähentää kohtauksia lasten epilepsian hoidossa.»C, «Payne NE, Cross JH, Sander JW ym. The ketogenic an...»81. Aikuisilla ketogeenisen ruokavalion hyödyistä epilepsian hoitotasapainon parantamiseksi on tehty vain muutamia lyhytaikaisia tutkimuksia, joissa yksittäiset potilaat ovat saaneet hoidosta hyötyä. Pitkäaikainen ketogeeninen ruokavalio voi suurentaa kolesteroliarvoja «Martin-McGill KJ, Jackson CF, Bresnahan R ym. Keto...»82, «Kverneland M, Molteberg E, Iversen PO ym. Effect o...»83.
- Tietyissä lapsuusiässä alkavissa epilepsioissa, kuten Dravet'n oireyhtymässä, ketogeenisestä ruokavaliosta voi kuitenkin olla hyötyä «Ziobro J, Eschbach K, Sullivan JE ym. Current Trea...»84.
- Tärkein toistaiseksi tunnistettu hoidettava metabolinen epilepsia on glukoosin kuljettajaproteiini tyyppi 1 -puutosoireyhtymä (Glucose transporter type 1 deficiency syndrome (GLUT1-DS)), johon liittyy kehityksen hidastuminen. Oireyhtymän aiheuttaa mutaatio SLC2A1-geenissä. Epilepsialääkkeet eivät yksinään auta potilasta, vaan oireyhtymän hoitoon käytetään ketogeenistä ruokavaliota «Koch H, Weber YG. The glucose transporter type 1 (...»85.
Epilepsian hoito ennen raskautta ja sen aikana
- Epilepsiapotilaiden raskauksien tulisi olla suunniteltuja, mikä edellyttää huolellista
raskauden ehkäisyä. Kohtaustilanteen tulisi olla mahdollisimman hyvä ennen raskautta
«Lamusuo S, Paloviita K, Kälviäinen R. Nainen ja ep...»86.
- Epilepsialääkkeistä karbamatsepiini, okskarbatsepiini, eslikarbatsepiini, perampaneeli (yli 8 mg), fenytoiini ja topiramaatti (yli 200 mg/vrk:n annoksina) heikentävät kaikkien ehkäisytablettien, ehkäisykapselin ja -renkaan tehoa merkittävästi «Gaffield ME, Culwell KR, Lee CR. The use of hormon...»87. Muut epilepsialääkkeet eivät heikennä hormonaalisen ehkäisyn tehoa. Hormoni- tai kuparikierukka ovat luotettavimpia ehkäisymenetelmiä.
- Epilepsialääkkeistä erityisesti lamotrigiinin pitoisuudet voivat pienentyä kliinisesti merkittävästi estrogeenia sisältävien ehkäisytablettien käytön aikana ja suurentua niiden käyttötauon aikana «Sabers A. Pharmacokinetic interactions between con...»88. Pelkästään progestiinia sisältävät tabletit eivät aiheuta lamotrigiinin pitoisuuden vaihtelua «Gaffield ME, Culwell KR, Lee CR. The use of hormon...»87.
- Raskauden suunnittelu «Lamusuo S, Paloviita K, Kälviäinen R. Nainen ja ep...»86:
- Raskautta suunniteltaessa mietitään, onko viimeisestä kohtauksesta kulunut jo riittävän pitkä aika (3–5 vuotta), jotta lääkehoitoa voitaisiin yrittää lopettaa ja tilannetta seurata jonkin aikaa ilman lääkkeitä. Lääkehoidon lopettamisessa noudatetaan tavanomaisia periaatteita (ks. edeltä), ja mahdollisuudet lopettamiseen riippuvat esimerkiksi potilaan sairastamasta epilepsiaoireyhtymästä tai epilepsian etiologiasta. Raskauden suunnittelu ei muuta näitä periaatteita.
- Useimmiten lääkehoidon lopettaminen ei ole järkevää tai mahdollista.
- Pitkittyneet kohtaukset tai kohtauksiin liittyvät tapaturmat ovat vaarallisia sikiölle, joten epilepsia, jossa kohtausriski on yhä olemassa, hoidetaan normaaliin tapaan pysyvällä epilepsialääkityksellä myös raskauden aikana.
- Epämuodostumariski on epilepsialääkkeitä käyttävillä naisilla noin kolminkertainen
(7,1 %, 95 %:n luottamusväli 5,6–8,5) normaaliväestöön (2,3 %, 95 %:n luottamusväli
1,5–3,1) verrattuna «Meador K, Reynolds MW, Crean S ym. Pregnancy outco...»89.
- Siitä, mikä lääke olisi turvallisin sekä kehittyvälle sikiölle että pitämään äidin epilepsia raskauden aikana mahdollisimman hyvässä hoitotasapainossa, ei ole luotettavaa tutkimustietoa. Epämuodostumariski riippuu annoksesta, minkä takia lääke valitaan kohtaustyyppiin mahdollisimman hyvin sopivaksi ja käytetään pienintä mahdollista kohtauksettomuuden säilyttävää annosta.
- Lamotrigiinin osalta saattaa olla tarpeen määrittää lääkeainepitoisuus ja tuloksen ja kokonaistilanteen perusteella harkita annoksen suurentamista jo raskautta suunniteltaessa.
- Valproaatin käyttö hedelmällisyysikäisillä tytöillä ja naisilla:
- Valproaattia ei saa käyttää raskauden aikana, paitsi tilanteissa, joissa sopivaa vaihtoehtoista hoitoa ei ole (taulukko «Valproaatin käyttöä epilepsian hoidossa hedelmällisessä iässä olevilla naispuolisilla potilailla koskevat ohjeet....»2).
- Valproaattialtistukseen liittyvä epämuodostumariski on selvästi suurempi (10,3 %, 95 %:n luottamusväli 8,8–12) kuin okskarbamatsepiinin (3,0 %, 95 %:n luottamusväli 1,4–5,4), levatirasetaamin (2,8 %, 95 %:n luottamusväli 1,7–4,5) ja lamotrigiinin (2,9 %, 95 %:n luottamusväli 2,3–3,7) «Tomson T, Battino D, Bonizzoni E ym. Comparative r...»90.
- Pieniin valproaattiannoksiin (< 650 mg/vrk:ssa, epämuodostumariski 6,3 %, 95 %:n luottamusväli 4,5–8,6) liittyvä epämuodostumien riski saattaa olla saman suuruinen kuin lamotrigiiniin yli 325 mg:n vuorokausiannoksella (4,3 %, 95 %:n luottamusväli 2,9–6,2) «Tomson T, Battino D, Bonizzoni E ym. Comparative r...»90.
- Pieniinkin valproaattiannoksiin raskauden aikana on liitetty suurentunut neuropsykiatristen häiriöiden ja älyllisen kehityksen hidastumisen riski noin 30–40 %:lla lapsista «Bromley R, Weston J, Adab N ym. Treatment for epil...»91.
- Levetirasetaamiin liittyvä epämuodostumien riski 250–4 000 mg:n vuorokausiannoksilla on 2,8 %, (95 %:n luottamusväli 1,7–4,5), mutta sen osalta ei tiedetä pienen ja suuren annoksen riskin eroa.
- Valproaattia tai topiramaattia sisältävä yhdistelmälääkitys näyttää suurentavan epämuodostumariskiä (topiramaatti yhdistelmänä vs. yhdistelmä ilman topiramaattia: 14,9 % vs. 6,6 %; OR=2,51, 95 %:n luottamusväli 1,23–5,10) «Vajda FJE, O'Brien TJ, Lander CM, Graham J, Eadie ...»92, «Vajda FJE, Graham JE, Hitchcock AA ym. Antiepilept...»93.
- Myös suuret lääkeannokset suurentavat epämuodostumariskiä, joten vaikeaa epilepsiaa sairastavien hoidossa pyritään mahdollisimman järkevään yhdistelmälääkitykseen ja välttämään yksittäisten lääkkeiden suuria annoksia «Tomson T, Xue H, Battino D. Major congenital malfo...»94.
- Foolihappolisän käyttö:
- Foolihappolisän on todettu pienentävän epilepsialääkkeiden aiheuttamaan hermostoputken sulkeutumishäiriöiden sekä uusimpien tutkimusten mukaan myös autismismikirjon häiriöiden riskiä «Bjørk M, Riedel B, Spigset O ym. Association of Fo...»95. Foolihappolisä annetaan kaikille raskautta suunnitteleville epilepsiaa sairastaville naisille, olivatpa heidän folaattiarvonsa ja lääkityksensä millaiset tahansa. Hoito aloitetaan raskautta suunniteltaessa ainakin 2 kuukautta ennen ehkäisyn poisjättämistä ja sitä jatketaan vähintään 12. raskausviikon loppuun. Suuriannoksisen foolihappolisän hyödyistä ei ole näyttöä, vaan siitä saattaa jo olla haittaa aivojen kehitykselle «Asadi-Pooya AA. High dose folic acid supplementati...»96.
- Koska epilepsiaa sairastava nainen voi joutua käyttämään foolihappolisää jopa vuosia, Suomessa heille on päädytty suosittelemaan samaa lisää kuin normaaliväestölle, mutta pienempää kuin riskiperheille. Työryhmä suosittaa foolihappolisää 0,4 mg x 1:n folaattiannoksella.
- Normaaliväestössä 0,4 mg:n foolihappolisän on vastaavasti arvioitu pienentävän sikiön hermostoputken sulkeutumishäiriön vaaraa noin 50 % «STM:n asiantuntijaryhmä. Foolihappo ja hermostoput...»97, «Ritvanen A. Hermostoputken sulkeutumishäiriöt ja f...»98.
- Jos perheessä on ollut raskaus, jossa on todettu neuraaliputken sulkeutumishäiriö, suositellaan ennen hedelmöittymistä ja alkuraskauden aikana käytettäväksi 4 mg:n foolihappolisää, jonka on todettu pienentävän sulkeutumishäiriöiden toistumisriskiä näissä perheissä yli 70 % (1 mg 4 x 1, reseptiin merkintä Sic!) «STM:n asiantuntijaryhmä. Foolihappo ja hermostoput...»97.
- Jos anamneesissa on aiemman raskauden aikainen epämuodostuma, ennen uutta raskautta pyritään mahdollisuuksien mukaan etsimään uusi lääke tai lääkeyhdistelmä, jolla saavutetaan kohtauksettomuus tai mahdollisimman hyvä kohtaustilanne.
- Epilepsiapotilaan raskaudenaikainen seuranta:
- Neurologian poliklinikan ja äitiyspoliklinikan seurantojen järjestämiseksi epilepsiapotilaan olisi positiivisen raskaustestin tehdessään otettava heti yhteyttä hoitavaan neurologiin.
- Raskausajan lääkeainepitoisuuksien säännöllinen seuranta ja tarvittaessa annoksen suurentaminen ovat tärkeitä erityisesti lamotrigiinia käytettäessä, koska sen pitoisuus voi pienentyä merkittävästi raskauden edetessä, mikä voi johtaa kohtausriskin suurenemiseen. Lamotrigiinin osalta suositellaan yksilöllistä raskauden ajan lääkeainepitoisuuden seurantaa ja pitoisuuden pienenemisen välttämiseksi annostuksen suurentamista.
- Myös okskarbatsepiinin ja levetirasetaamin käyttäjillä saattaa tapahtua merkittäviä pitoisuuden pienentymisiä ja siten kohtausriskin suurenemista.
- Karbamatsepiinin ja valproaatin pitoisuudet eivät aktiivisen vapaan lääkeaineen osalta välttämättä pienene raskauden aikana, eikä annoksia siten tarvitse pelkän pitoisuuden pienenemisen perusteella yleensä suurentaa «Tomson T, Landmark CJ, Battino D. Antiepileptic dr...»99.
- Vähintään seurantaverikokeet olisi hyvä ottaa joka raskauskolmanneksella.
- Neuvolaseurannan lisäksi epilepsiaa sairastavan raskautta seurataan riskiraskauden mukaisesti äitiyspoliklinikassa.
- Jos lääkeannosta on suurennettu raskauden aikana, pitoisuus suurenee synnytyksen jälkeen, jolloin annosta on syytä pienentää. Lamotrigiinin pitoisuus alkaa suurentua 1–2 viikkoa synnytyksen jälkeen.
- Epilepsiaa sairastava voi imettää lääkityksestä huolimatta, ja imettämistä on tuettava normaaliin tapaan.
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Neurologinen Yhdistys ry:n asettama työryhmä
Epilepsiat (aikuiset) -suosituksen historiatiedot «Epilepsiat (aikuiset), Käypä hoito -suosituksen historiatiedot»2
Puheenjohtaja:
Reetta Kälviäinen, professori, johtaja; Itä-Suomen yliopisto ja Kuopion epilepsiakeskus, neurokeskus, KYS
Jäsenet:
Hanna Ansakorpi, LT, neurologian erikoislääkäri; OYS:n neurologian klinikka
Arto Immonen, LT, dosentti, neurokirurgian erikoislääkäri; KYS Neurokeskus
Tapani Keränen, dosentti, vs. ylilääkäri; Kanta-Hämeen keskussairaalan neurologian yksikkö
Jorma Komulainen, LT, dosentti, lastentautien ja lastenendokrinologian erikoislääkäri, Käypä hoito -päätoimittaja; Suomalainen Lääkäriseura Duodecim
Sanna Komulainen, LL, yleislääketieteen erikoislääkäri; Mehiläinen, Terveyspalvelut
Salla Lamusuo, LT, neurologian erikoislääkäri; TYKS:n neurotoimialue
Jukka Peltola, professori, ylilääkäri; TAYS ja Tampereen yliopisto, neuroalojen ja kuntoutuksen vastuualue
Sidonnaisuudet:
Sidonnaisuusilmoitukset on kerätty 27.2.2020 julkaistun suosituksen laatimisen yhteydessä.
Hanna Ansakorpi: Sivutoimet: Asiantuntijalääkäri, Kela; Neurologian erikoislääkäri, Rokua Oy; Konsultoiva neurologi, Medishare Oy (Kokkolan ja Kemin keskussairaalat); Tutkijalääkäri, kliiniset lääketutkimukset, Medishare Oy (NCTC Oy). Luento-, koulutus- ja asiantuntijapalkkiot: Eisai AB, Orion Oy, Tervemedia Oy. Ohjaushankkeet: Sosiaali- ja terveysministeriön rahoituksella projektitutkijana harvinaissairauksien hoitorekisterien pilotointihankkeessa (Kansallinen neurokeskus). Luottamustoimet: Epilepsialiiton hallituksen jäsen ja varajäsen sekä asiantuntijaryhmän jäsen; Epilepsialiiton julkaiseman lehden toimitusneuvoston jäsen; Suomen Epilepsiatutkimuksen tukisäätiön hallituksen jäsen. Muut sidonnaisuudet: Osallistun/olen osallistunut seuraaviin kliinisiin lääketutkimuksiin: Amgen Oy (migreenitutkimus), Lundbeck Oy (Alzheimerin tautitutkimus), Eisai AB (unihäiriötutkimus), Teva Oy (sarjoittainen päänsärkytutkimus), UCB Oy (epilepsiatutkimus).
Arto Immonen: Luento-, koulutus- ja asiantuntijapalkkiot: UCB Pharma Oy
Tapani Keränen: Sivutoimet: Konsultoiva neurologi, Kanta-Hämeen keskussairaala, neurologian yksikkö; Asiantuntijalääkäri, Vakuutusoikeus. Luento-, koulutus- ja asiantuntijapalkkiot: Orion Pharma Oy, UCB Oy, Zambon.
Jorma Komulainen: Sivutoimet: Konsultoiva lastenendokrinologi, Eksote. Luento-, koulutus- ja asiantuntijapalkkiot: Kustannus Oy Duodecim. Luottamustoimet: Guidelines International Network Nordic: Steering group jäsen 2/2019 saakka; Väestöliitto: Hallituksen jäsen; ITLA: Hallituksen varajäsen. Ohjaushankkeet: STM: Palveluvalikoimaneuvosta (pysyvä asiantuntija), palvelutuotannon kehittämisryhmä (pysyvä asiantuntija), hoitoon pääsyn ja yhtenäisten hoidon kriteereiden työryhmä (jäsen) Kela: Sosiaalilääketieteellinen neuvottelukunta (jäsen vuoden 2018 loppuun saakka) THL: TOIMIA-ohjausryhmä (jäsen syksyyn 2019 saakka). Muut sidonnaisuudet: Kustannus Oy Duodecim: EBMeDS toimituksen jäsen.
Sanna Komulainen: Ei sidonnaisuuksia.
Reetta Kälviäinen: Tutkimusrahoitus: UCB, Eisai (tutkimussopimukset KYS), Orion. Luento-, koulutus- ja asiantuntijapalkkiot: Eisai, GW Pharmaceuticals, Marinus Pharmaceuticals, Oma Medical, Orion, Sandoz, Takeda, UCB. Muut palkkiot: Epilepsiaseuran puheenjohtaja; Epilepsialiiton asiantuntijatyöryhmän jäsen; Suomen Neurologisen yhdistyksen johtokunnan varapuheenjohtaja; European Academy of Neurology epilepsia paneelin puheenjohtaja. Ohjaushankkeet: STM lääkkeiden hintalautakunnan asiantuntijajäsen STM valatkunnallinen terveyden tutkimuksen arviointiryhmä KYS harvinaissairausyksikön ohjausryhmän puheenjohtaja Euroopan harvinaisten epilepsioiden osaamisverkoston EpiCARE ERN Suomen jäsenen (KYS) vastuuhenkilö ja Euroopan ohjausryhmän jäsen STM keskittämisasetuksen vaikean epilepsian diagnostiikan ja hoidon koordinaatiotyöryhmän puheenjohtaja.
Salla Lamusuo: Tutkimusrahoitus: Neuro Event Labs. Luento-, koulutus- ja asiantuntijapalkkiot: UCB, Sandoz. Korvaukset koulutus- ja kongressikuluista: Allergan, Biogen Idec, OrionPharma, Eisai, UCB. Luottamustoimet: Suomen Epilepsiaseuran hallituksen jäsen. Muut sidonnaisuudet: Mehiläinen/ Neo: neurologian erikoislääkärin yksityisvastaanotto.
Jukka Peltola: Tutkimusrahoitus: Eisai, Fennomedical. Muut sidonnaisuudet: Osakeomistus Neuro Event Labs, Korvaus koulutusaineiston tuottamisesta Medtronics, Sandoz.
Kirjallisuusviite
Epilepsiat (aikuiset). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Neurologinen Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»17
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Epilepsiat ja kuumekouristukset (lapset). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Lastenneurologinen Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2013 (viitattu 29.1.2020). Saatavilla internetissä: www.kaypahoito.fi
- Epileptinen kohtaus (pitkittynyt; status epilepticus). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenneurologinen Yhdistys ry:n ja Suomen Neurologinen Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 29.1.2020). Saatavilla internetissä: www.kaypahoito.fi
- Fisher RS, van Emde Boas W, Blume W ym. Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE). Epilepsia 2005;46:470-2 «PMID: 15816939»PubMed
- Fisher RS, Acevedo C, Arzimanoglou A ym. ILAE official report: a practical clinical definition of epilepsy. Epilepsia 2014;55:475-82 «PMID: 24730690»PubMed
- Engel J Jr, International League Against Epilepsy (ILAE).. A proposed diagnostic scheme for people with epileptic seizures and with epilepsy: report of the ILAE Task Force on Classification and Terminology. Epilepsia 2001;42:796-803 «PMID: 11422340»PubMed
- STM nimeämä vaikean epilepsian diagnostiikan ja hoidon yhteensovittamistyöryhmä, 2018
- Health-EU. The Public Health Portal of the European Union: Rare Diseases (online http://ec.europa.eu/health-eu/health_problems/rare_diseases/index_en.htm) 25.4.2008
- Fisher RS, Cross JH, French JA ym. Operational classification of seizure types by the International League Against Epilepsy: Position Paper of the ILAE Commission for Classification and Terminology. Epilepsia 2017;58:522-530 «PMID: 28276060»PubMed
- Fisher RS, Cross JH, D'Souza C ym. Instruction manual for the ILAE 2017 operational classification of seizure types. Epilepsia 2017;58:531-542 «PMID: 28276064»PubMed
- Scheffer IE, Berkovic S, Capovilla G ym. ILAE classification of the epilepsies: Position paper of the ILAE Commission for Classification and Terminology. Epilepsia 2017;58:512-521 «PMID: 28276062»PubMed
- Eriksson K, Peltola J, Kälviäinen R. Kohtausten hoidosta epilepsian hoitoon – tunnista epilepsiaoireyhtymä. Duodecim 2005;121:505-12 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus=duo94845»18
- International League Against Epilepsy (ILAE). www.ilae-epilepsy.org http://www.ilae-epilepsy.org
- Manford M, Hart YM, Sander JW ym. The National General Practice Study of Epilepsy. The syndromic classification of the International League Against Epilepsy applied to epilepsy in a general population. Arch Neurol 1992;49:801-8 «PMID: 1524512»PubMed
- Eriksson KJ, Koivikko MJ. Prevalence, classification, and severity of epilepsy and epileptic syndromes in children. Epilepsia 1997;38:1275-82 «PMID: 9578522»PubMed
- Marini C, King MA, Archer JS ym. Idiopathic generalised epilepsy of adult onset: clinical syndromes and genetics. J Neurol Neurosurg Psychiatry 2003;74:192-6 «PMID: 12531947»PubMed
- Keränen T, Riekkinen PJ, Sillanpää M. Incidence and prevalence of epilepsy in adults in eastern Finland. Epilepsia 1989;30:413-21 «PMID: 2787742»PubMed
- Forsgren L, Bucht G, Eriksson S ym. Incidence and clinical characterization of unprovoked seizures in adults: a prospective population-based study. Epilepsia 1996;37:224-9 «PMID: 8598179»PubMed
- Olafsson E, Hauser WA, Ludvigsson P ym. Incidence of epilepsy in rural Iceland: a population-based study. Epilepsia 1996;37:951-5 «PMID: 8822693»PubMed
- Sillanpää M, Kälviäinen R, Klaukka T ym. Temporal changes in the incidence of epilepsy in Finland: nationwide study. Epilepsy Res 2006;71:206-15 «PMID: 16876984»PubMed
- Forsgren L, Beghi E, Oun A ym. The epidemiology of epilepsy in Europe - a systematic review. Eur J Neurol 2005;12:245-53 «PMID: 15804240»PubMed
- Sillanpää M, Jalava M, Kaleva O ym. Long-term prognosis of seizures with onset in childhood. N Engl J Med 1998;338:1715-22 «PMID: 9624191»PubMed
- Sillanpää M, Schmidt D. Prognosis of seizure recurrence after stopping antiepileptic drugs in seizure-free patients: A long-term population-based study of childhood-onset epilepsy. Epilepsy Behav 2006;8:713-9 «PMID: 16616648»PubMed
- Nevalainen O, Ansakorpi H, Simola M ym. Epilepsy-related clinical characteristics and mortality: a systematic review and meta-analysis. Neurology 2014;83:1968-77 «PMID: 25339211»PubMed
- Nevalainen O, Simola M, Ansakorpi H ym. Epilepsy, excess deaths and years of life lost from external causes. Eur J Epidemiol 2016;31:445-53 «PMID: 26520637»PubMed
- Saetre E, Abdelnoor M. Incidence rate of sudden death in epilepsy: A systematic review and meta-analysis. Epilepsy Behav 2018;86:193-199 «PMID: 30017838»PubMed
- Sveinsson O, Andersson T, Carlsson S ym. The incidence of SUDEP: A nationwide population-based cohort study. Neurology 2017;89:170-177 «PMID: 28592455»PubMed
- Sperling MR, Barshow S, Nei M ym. A reappraisal of mortality after epilepsy surgery. Neurology 2016;86:1938-44 «PMID: 27164679»PubMed
- Pohlmann-Eden B, Newton M. First seizure: EEG and neuroimaging following an epileptic seizure. Epilepsia 2008;49 Suppl 1:19-25 «PMID: 18184150»PubMed
- Wong J, Delva N. Clozapine-induced seizures: recognition and treatment. Can J Psychiatry 2007;52:457-63 «PMID: 17688010»PubMed
- Alkoholiongelmat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Päihdelääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2015 (viitattu 29.1.2020). Saatavilla internetissä: www.kaypahoito.fi
- Bradley PM, Lindsay B, Fleeman N. Care delivery and self management strategies for adults with epilepsy. Cochrane Database Syst Rev 2016;2:CD006244 «PMID: 26842929»PubMed
- Kälviäinen R. Epilepsia. Kirjassa: Toimintakyky. Matikainen E, Aro T, Huunan-Seppälä A, Kivekäs J, Kujala S, Tola S (toim.) Kustannus Oy Duodecim 2004
- Epilepsies: diagnosis and management. Clinical Guideline (CG137). NICE 2012, updated 2018, https://www.nice.org.uk/guidance/cg137
- Zaccara G, Franciotta D, Perucca E. Idiosyncratic adverse reactions to antiepileptic drugs. Epilepsia 2007;48:1223-44 «PMID: 17386054»PubMed
- Ben-Menachem E. Weight issues for people with epilepsy--a review. Epilepsia 2007;48 Suppl 9:42-5 «PMID: 18047602»PubMed
- Lee HW, Jung DK, Suh CK ym. Cognitive effects of low-dose topiramate monotherapy in epilepsy patients: A 1-year follow-up. Epilepsy Behav 2006;8:736-41 «PMID: 16647301»PubMed
- Meador KJ, Loring DW, Vahle VJ ym. Cognitive and behavioral effects of lamotrigine and topiramate in healthy volunteers. Neurology 2005;64:2108-14 «PMID: 15985582»PubMed
- Tomson T, Dahl ML, Kimland E. Therapeutic monitoring of antiepileptic drugs for epilepsy. Cochrane Database Syst Rev 2007;:CD002216 «PMID: 17253477»PubMed
- Lee RH, Lyles KW, Colón-Emeric C. A review of the effect of anticonvulsant medications on bone mineral density and fracture risk. Am J Geriatr Pharmacother 2010;8:34-46 «PMID: 20226391»PubMed
- Patsalos PN, Spencer EP, Berry DJ. Therapeutic Drug Monitoring of Antiepileptic Drugs in Epilepsy: A 2018 Update. Ther Drug Monit 2018;40:526-548 «PMID: 29957667»PubMed
- Zaccara G, Perucca E. Interactions between antiepileptic drugs, and between antiepileptic drugs and other drugs. Epileptic Disord 2014;16:409-31 «PMID: 25515681»PubMed
- Galgani A, Palleria C, Iannone LF ym. Pharmacokinetic Interactions of Clinical Interest Between Direct Oral Anticoagulants and Antiepileptic Drugs. Front Neurol 2018;9:1067 «PMID: 30581412»PubMed
- Vyas MV, Davidson BA, Escalaya L ym. Antiepileptic drug use for treatment of epilepsy and dyslipidemia: Systematic review. Epilepsy Res 2015;113:44-67 «PMID: 25986191»PubMed
- Krämer G, Biraben A, Carreno M ym. Current approaches to the use of generic antiepileptic drugs. Epilepsy Behav 2007;11:46-52 «PMID: 17537678»PubMed
- Specchio LM, Beghi E. Should antiepileptic drugs be withdrawn in seizure-free patients? CNS Drugs 2004;18:201-12 «PMID: 15015901»PubMed
- Lossius MI, Hessen E, Mowinckel P ym. Consequences of antiepileptic drug withdrawal: a randomized, double-blind study (Akershus Study). Epilepsia 2008;49:455-63 «PMID: 17888074»PubMed
- Panayiotopoulos CP, Obeid T, Tahan AR. Juvenile myoclonic epilepsy: a 5-year prospective study. Epilepsia 1994;35:285-96 «PMID: 8156946»PubMed
- Schmidt D, Gram L. A practical guide to when (and how) to withdraw antiepileptic drugs in seizure-free patients. Drugs 1996;52:870-4 «PMID: 8957157»PubMed
- Mattson RH, Cramer JA, Collins JF. A comparison of valproate with carbamazepine for the treatment of complex partial seizures and secondarily generalized tonic-clonic seizures in adults. The Department of Veterans Affairs Epilepsy Cooperative Study No. 264 Group. N Engl J Med 1992;327:765-71 «PMID: 1298221»PubMed
- Ng YT, Collins SD. Clobazam. Neurotherapeutics 2007;4:138-44 «PMID: 17199029»PubMed
- Wheless JW, Ramsay RE, Collins SD. Vigabatrin. Neurotherapeutics 2007;4:163-72 «PMID: 17199033»PubMed
- Kälviäinen R, Nousiainen I, Mäntyjärvi M ym. Vigabatrin, a gabaergic antiepileptic drug, causes concentric visual field defects. Neurology 1999;53:922-6 «PMID: 10496247»PubMed
- Kälviäinen R, Nousiainen I. Visual field defects with vigabatrin: epidemiology and therapeutic implications. CNS Drugs 2001;15:217-30 «PMID: 11463129»PubMed
- European Medicines Agency recommends restricting Trobalt to last-line therapy in partial epilepsy. 30 May 2013. EMA/321395/2013
- Kwan P, Brodie MJ. Phenobarbital for the treatment of epilepsy in the 21st century: a critical review. Epilepsia 2004;45:1141-9 «PMID: 15329080»PubMed
- De Marcos FA, Ghizoni E, Kobayashi E ym. Cerebellar volume and long-term use of phenytoin. Seizure 2003;12:312-5 «PMID: 12810345»PubMed
- Scheinfeld N. Impact of phenytoin therapy on the skin and skin disease. Expert Opin Drug Saf 2004;3:655-65 «PMID: 15500423»PubMed
- Trinka E, Marson AG, Van Paesschen W ym. KOMET: an unblinded, randomised, two parallel-group, stratified trial comparing the effectiveness of levetiracetam with controlled-release carbamazepine and extended-release sodium valproate as monotherapy in patients with newly diagnosed epilepsy. J Neurol Neurosurg Psychiatry 2013;84:1138-47 «PMID: 22933814»PubMed
- Crespel A, Gelisse P, Reed RC ym. Management of juvenile myoclonic epilepsy. Epilepsy Behav 2013;28 Suppl 1:S81-6 «PMID: 23756489»PubMed
- Wirrell EC, Camfield CS, Camfield PR ym. Long-term prognosis of typical childhood absence epilepsy: remission or progression to juvenile myoclonic epilepsy. Neurology 1996;47:912-8 «PMID: 8857718»PubMed
- Reutens DC, Berkovic SF. Idiopathic generalized epilepsy of adolescence: are the syndromes clinically distinct? Neurology 1995;45:1469-76 «PMID: 7644043»PubMed
- Montouris GD, Biton V, Rosenfeld WE. Nonfocal generalized tonic-clonic seizures: response during long-term topiramate treatment. Topiramate YTC/YTCE Study Group. Epilepsia 2000;41 Suppl 1:S77-81 «PMID: 10768306»PubMed
- Di Bonaventura C, Fattouch J, Mari F ym. Clinical experience with levetiracetam in idiopathic generalized epilepsy according to different syndrome subtypes. Epileptic Disord 2005;7:231-5 «PMID: 16162433»PubMed
- Glauser T, Ben-Menachem E, Bourgeois B ym. ILAE treatment guidelines: evidence-based analysis of antiepileptic drug efficacy and effectiveness as initial monotherapy for epileptic seizures and syndromes. Epilepsia 2006;47:1094-120 «PMID: 16886973»PubMed
- French JA, Krauss GL, Wechsler RT ym. Perampanel for tonic-clonic seizures in idiopathic generalized epilepsy A randomized trial. Neurology 2015;85:950-7 «PMID: 26296511»PubMed
- Grünewald RA, Panayiotopoulos CP. Juvenile myoclonic epilepsy. A review. Arch Neurol 1993;50:594-8 «PMID: 8503795»PubMed
- Biraben A, Allain H, Scarabin JM ym. Exacerbation of juvenile myoclonic epilepsy with lamotrigine. Neurology 2000;55:1758 «PMID: 11113246»PubMed
- Kälviäinen R. Progressive Myoclonus Epilepsies. Semin Neurol 2015;35:293-9 «PMID: 26060909»PubMed
- Crespel A, Ferlazzo E, Franceschetti S ym. Unverricht-Lundborg disease. Epileptic Disord 2016;18:28-37 «PMID: 27582036»PubMed
- Brodie MJ, Kwan P. Staged approach to epilepsy management. Neurology 2002;58:S2-8 «PMID: 11971127»PubMed
- Shorvon S, Luciano AL. Prognosis of chronic and newly diagnosed epilepsy: revisiting temporal aspects. Curr Opin Neurol 2007;20:208-12 «PMID: 17351493»PubMed
- Langfitt JT, Wiebe S. Early surgical treatment for epilepsy. Curr Opin Neurol 2008;21:179-83 «PMID: 18317277»PubMed
- Nearing K, Madhavan D, Devinsky O. Temporal lobe epilepsy: a progressive disorder? Rev Neurol Dis 2007;4:122-7 «PMID: 17943064»PubMed
- Schmidt D, Baumgartner C, Löscher W. Seizure recurrence after planned discontinuation of antiepileptic drugs in seizure-free patients after epilepsy surgery: a review of current clinical experience. Epilepsia 2004;45:179-86 «PMID: 14738426»PubMed
- Steven DA, Wiebe S. Evaluating surgery effectiveness. Adv Neurol 2006;97:557-61 «PMID: 16383163»PubMed
- Téllez-Zenteno JF, Dhar R, Hernandez-Ronquillo L ym. Long-term outcomes in epilepsy surgery: antiepileptic drugs, mortality, cognitive and psychosocial aspects. Brain 2007;130:334-45 «PMID: 17124190»PubMed
- Delev D, Oehl B, Steinhoff BJ ym. Surgical Treatment of Extratemporal Epilepsy: Results and Prognostic Factors. Neurosurgery 2019;84:242-252 «PMID: 29618099»PubMed
- Baud MO, Perneger T, Rácz A ym. European trends in epilepsy surgery. Neurology 2018;91:e96-e106 «PMID: 29898967»PubMed
- Kostov H, Larsson PG, Røste GK. Is vagus nerve stimulation a treatment option for patients with drug-resistant idiopathic generalized epilepsy? Acta Neurol Scand Suppl 2007;187:55-8 «PMID: 17419830»PubMed
- Karceski S. Vagus nerve stimulation and Lennox-Gastaut syndrome: a review of the literature and data from the VNS patient registry. CNS Spectr 2001;6:766-70 «PMID: 15489825»PubMed
- Payne NE, Cross JH, Sander JW ym. The ketogenic and related diets in adolescents and adults--a review. Epilepsia 2011;52:1941-8 «PMID: 22004525»PubMed
- Martin-McGill KJ, Jackson CF, Bresnahan R ym. Ketogenic diets for drug-resistant epilepsy. Cochrane Database Syst Rev 2018;11:CD001903 «PMID: 30403286»PubMed
- Kverneland M, Molteberg E, Iversen PO ym. Effect of modified Atkins diet in adults with drug-resistant focal epilepsy: A randomized clinical trial. Epilepsia 2018;59:1567-1576 «PMID: 29901816»PubMed
- Ziobro J, Eschbach K, Sullivan JE ym. Current Treatment Strategies and Future Treatment Options for Dravet Syndrome. Curr Treat Options Neurol 2018;20:52 «PMID: 30315507»PubMed
- Koch H, Weber YG. The glucose transporter type 1 (Glut1) syndromes. Epilepsy Behav 2019;91:90-93 «PMID: 30076047»PubMed
- Lamusuo S, Paloviita K, Kälviäinen R. Nainen ja epilepsia. Suom Lääkäril 2007;40:3631-6
- Gaffield ME, Culwell KR, Lee CR. The use of hormonal contraception among women taking anticonvulsant therapy. Contraception 2011;83:16-29 «PMID: 21134499»PubMed
- Sabers A. Pharmacokinetic interactions between contraceptives and antiepileptic drugs. Seizure 2008;17:141-4 «PMID: 18206393»PubMed
- Meador K, Reynolds MW, Crean S ym. Pregnancy outcomes in women with epilepsy: a systematic review and meta-analysis of published pregnancy registries and cohorts. Epilepsy Res 2008;81:1-13 «PMID: 18565732»PubMed
- Tomson T, Battino D, Bonizzoni E ym. Comparative risk of major congenital malformations with eight different antiepileptic drugs: a prospective cohort study of the EURAP registry. Lancet Neurol 2018;17:530-538 «PMID: 29680205»PubMed
- Bromley R, Weston J, Adab N ym. Treatment for epilepsy in pregnancy: neurodevelopmental outcomes in the child. Cochrane Database Syst Rev 2014;:CD010236 «PMID: 25354543»PubMed
- Vajda FJE, O'Brien TJ, Lander CM, Graham J, Eadie MJ. Antiepileptic drug combinations not involving valproate and the risk of fetal malformations. Epilepsia 2016;57:1048-52
- Vajda FJE, Graham JE, Hitchcock AA ym. Antiepileptic drugs and foetal malformation: analysis of 20 years of data in a pregnancy register. Seizure 2019;65:6-11 «PMID: 30593875»PubMed
- Tomson T, Xue H, Battino D. Major congenital malformations in children of women with epilepsy. Seizure 2015;28:46-50 «PMID: 25777785»PubMed
- Bjørk M, Riedel B, Spigset O ym. Association of Folic Acid Supplementation During Pregnancy With the Risk of Autistic Traits in Children Exposed to Antiepileptic Drugs In Utero. JAMA Neurol 2018;75:160-168 «PMID: 29279889»PubMed
- Asadi-Pooya AA. High dose folic acid supplementation in women with epilepsy: are we sure it is safe? Seizure 2015;27:51-3 «PMID: 25891927»PubMed
- STM:n asiantuntijaryhmä. Foolihappo ja hermostoputken sulkeutumishäiriöt. Duodecim 1996;112:983 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus=duo60217»19
- Ritvanen A. Hermostoputken sulkeutumishäiriöt ja foolihappo. Duodecim 1996;112:975-82 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus=duo60216»20
- Tomson T, Landmark CJ, Battino D. Antiepileptic drug treatment in pregnancy: changes in drug disposition and their clinical implications. Epilepsia 2013;54:405-14 «PMID: 23360413»PubMed

