Purentaelimistön kipu ja toimintahäiriöt (TMD)
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sanoma
- Purentaelimistön kipu ja toimintahäiriöt (temporomandibular disorders, TMD) on yhteisnimitys leukanivelten, puremalihasten, hampaiston ja niihin läheisesti liittyvien kudosten sairaus- ja kiputiloille sekä toimintahäiriöille.
- TMD:n tavallisimpia oireita ovat leukanivelten tai puremalihasten kipu, leukaniveläänet, leukojen väsyminen ja jäykkyys, suun rajoittunut avautuminen ja alaleuan liikehäiriöt. Muita oireita ovat muun muassa päänsärky, kasvokipu ja korvakipu.
- TMD-vaivat ovat yleisiä, ja ne ovat hammassäryn jälkeen tavallisin suun ja kasvojen alueen kiputila, jonka takia potilas hakeutuu hoitoon. TMD-vaivoja esiintyy naisilla enemmän kuin miehillä, ja ne ovat yleisimpiä 35–50 vuoden iässä.
- Kouluikäisillä TMD-oireet ja -löydökset ovat myös melko yleisiä mutta ne ovat yleensä lieviä ja ajoittaisia.
- TMD:n hoidon tarvetta esiintyy arvioiden mukaan noin 7–9 %:lla suomalaisista. Yleisin hoitoon hakeutumisen syy on kipu. Hoidon tarpeen ja terveyspalveluiden lisääntyneen käytön välillä on selvä yhteys.
- TMD-vaivat voidaan luokitella lihasperäisiin, nivelperäisiin ja näiden yhdistelmiin. TMD-diagnoosi perustuu oireiden selvittämiseen ja tarkkaan kliiniseen tutkimukseen, joita täydennetään tarvittaessa muun muassa kuvantamistutkimuksilla.
- Diagnostiikassa on huomioitava muut kasvojen alueen kiputilat, kuten hammasperäiset syyt, päänsäryn eri muodot, korva- ja niskaperäiset syyt, fibromyalgia ja muut yleissairauksiin liittyvät kiputilat.
- TMD:n hoidon ennuste on yleensä hyvä. Potilaan informoiminen, omahoito-ohjeiden antaminen, alaleuan liikeharjoitusten ohjeistaminen ja fysioterapeuttiset hoidot sekä tarvittaessa kipulääkkeet ja purentakiskon valmistaminen ovat suositeltavia ensi vaiheen hoitomuotoja. Vain noin 10–15 %:ssa tapauksista tarvitaan vaativampia, esimerkiksi psykologisia hoitomuotoja, erikoissairaanhoitoon kuuluvia toimenpiteitä, kipuklinikan konsultaatioita tai kirurgista hoitoa.
- Hyvän ja tasapainoisen purentatoiminnan saavuttamiseksi purennan tasapainotus ja proteettiset tai oikomishoitotoimenpiteet saattavat tulla kysymykseen hoidon myöhemmässä vaiheessa.
| PTH, perusterveydenhuolto ESH, erikoissairaanhoito Ks. tarkemmat ohjeet DC/TMD-FIN lomakkeiden käyttöön lisätietoaineistosta «DC/TMD-FIN lomakkeiden käyttö»1 |
||
| Linkki | ||
|---|---|---|
| DC/TMD-FIN lomakkeet PTH ja ESH | «https://inform-iadr.com/index.php/tmd-assessmentdiagnosis/dc-tmd-translations/»1 | |
|
«hoi50057s.pdf»1 | |
|
«hoi50057t.pdf»2 | |
|
«hoi50057z.pdf»3 | |
|
«hoi50057n.pdf»4 | |
|
«hoi50057o.pdf»5 | |
|
«hoi50057p.pdf»6 | |
|
«hoi50057q.pdf»7 | |
|
«hoi50057y.pdf»8 | |
|
«hoi50057x.pdf»9 | |
|
«hoi50057r.pdf»10 | |
|
|
||
| DC/TMD-FIN lomakkeet ESH | ||
|
«hoi50057ad.pdf»11 | |
|
«hoi50057ae.pdf»12 | |
|
«hoi50057ac.pdf»13 | |
|
«hoi50057ab.pdf»14 | |
| Potilasohjeita PTH ja ESH | ||
| Leukanivel ja puremalihakset | Kuva | «Leukanivel ja puremalihakset»1, «imk01063.pdf»15 |
| Tietoa puremalihaskivusta ja omahoidosta | Tulostettava potilasohje | «hoi50057ag.pdf»16 |
| Tietoa leukanivelkivuista ja omahoidosta | Tulostettava potilasohje | «hoi50057ah.pdf»17 |
| Alaleuan liikeharjoitusohjeet TMD-potilaalle | Tulostettava potilasohje + kuvat | «hoi50057aj.pdf»18 |
| Leuan liikerataharjoittelut | Video | «Leuan liikerataharjoittelut (video)»2 |
| Naksuvan leukanivelen liikeharjoitusohjeet | Tulostettava potilasohje | «hoi50057al.pdf»19 |
| Yliliikkuvan leukanivelen omahoito-ohjeet | Tulostettava potilasohje | «hoi50057ak.pdf»20 |
| Puremalihasten lämpökäsittely – omahoito-ohjeet | Tulostettava potilasohje | «hoi50057l.pdf»21 |
| Puremalihasten hieronta ja venyttely | Tulostettava potilasohje + kuvat | «hoi50057ai.pdf»22 |
| Potilaan ohjeistus puremalihasten käsittelyyn kotona | Video | «Potilaan ohjeistus puremalihasten käsittelyyn kotona (video)»3 |
| Puremalihasten hieronta potilastuolissa | Video | «Puremalihasten hieronta potilastuolissa (video)»4 |
| Rentouttava palleahengitysharjoitus | Tulostettava potilasohje | «hoi50057m.pdf»23 |
| Asentosuositukset | Tulostettava potilasohje | «hoi50057am.pdf»24 |
| Jäljennösten ja indeksin otto | Video | «Jäljennösten ja indeksin otto (video)»5 |
| Stabilisaatiokiskon suuhun sovitus | Video | «Stabilisaatiokiskon suuhun sovitus (video)»6 |
| Purentakiskon käyttö | Tulostettava potilasohje | «hoi50057an.pdf»25 |
| Oireita ja löydöksiä, joiden syynä voi olla TMD:tä vakavampi patologia | Lisätietoaineisto | «Oireita ja löydöksiä, joiden syynä voi olla TMD:tä vakavampi patologia»7 |

Leukanivel ja puremalihakset.
a. Leukanivelen välilevy on paikoillaan eikä nivelpinnassa ole muutoksia
b. Leukanivelen välilevy on pois paikoiltaan ja nivelpinnassa on kulumismuutoksia.
Kuvan tulostettava versio (PDF) «imk01063.pdf»15
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Purentaelimistön kipu ja toimintahäiriöt (TMD)»1
- Suosituksen yleiskielinen potilasversio suomeksi «Purentaelimistön kipu ja toimintahäiriöt»2 ja ruotsiksi «Smärta och funktionsstörningar i käksystemet (TMD)»3
Tavoitteet ja kohderyhmä
- Suosituksen tavoitteena on antaa ohjeita purentaelimistön kivuista ja toimintahäiriöistä (temporomandibular disorders, TMD) aiheutuvien oireiden sekä toiminnallisen haitan vähentämiseen ja hoitolinjojen yhtenäistämiseen.
- Suositus käsittelee purentaelimistön kipujen ja toimintahäiriöiden kliiniseen tutkimiseen ja kuvantamiseen pohjautuvaa diagnostiikkaa ja hoitoa.
- Suosituksen kohderyhmä ovat kaikki TMD-potilaita perusterveydenhuollossa ja erikoissairaanhoidossa hoitavat.
Määritelmä
- TMD on yhteisnimitys leukanivelten, puremalihasten, hampaiston ja niihin läheisesti
liittyvien kudosten sairaus- ja kiputiloille sekä toimintahäiriöille. TMD kuuluu muskuloskeletaalisiin
kiputiloihin.
- TMD on yleinen kasvokivun aiheuttaja, ja kipu on yleisin hoitoon hakeutumisen syy.
- Kivun lisäksi tavallisimpia oireita ovat leukaniveläänet (naksahdus, rahina), leukojen väsyminen ja jäykkyys, suun rajoittunut avautuminen ja alaleuan liikehäiriöt.
- TMD-kivulle ovat tyypillisiä seuraavat piirteet:
- Kipu paikallistuu kasvojen, leuan, ohimon ja korvan alueelle tois- tai molemminpuolisena.
- Kipua kuvataan yleensä tylpäksi, jomottavaksi ja häiritseväksi.
- Kivulle on tyypillistä oirevaihtelu.
- Pureskelu tai muut leuan toiminnot muuttavat oireita.
- TMD:hen saattaa myös liittyä epäspesifisiä oireita. Niitä ovat
- kivut, säryt ja vieraat tuntemukset (esim. puutuminen) leukojen, kasvojen ja pään alueella
- korvaoireet, kuten korvakipu, korvien soiminen ja tukkoisuus
- nieluoireet, kuten palan tunne kurkussa ja nielemisvaikeudet
- äänen käyttöön liittyvät ongelmat, kuten äänen käheytyminen ja pettäminen
- niska- ja hartiasärky sekä huimauksen tunne.
Esiintyvyys
- TMD-oireet ja -löydökset ovat väestössä yleisiä «De Kanter RJ, Truin GJ, Burgersdijk RC ym. Prevale...»1, «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2, «Rutkiewicz T, Könönen M, Suominen-Taipale L ym. Oc...»3, «Lövgren A, Häggman-Henrikson B, Visscher CM ym. Te...»4, «Qvintus V, Sipilä K, Le Bell Y ym. Prevalence of c...»5, «Banafa A, Suominen AL, Sipilä K. Factors associate...»6.
- Useimmissa tutkimuksissa yksittäisten oireiden esiintyvyys aikuisväestössä on ollut 25–50 % «Kunttu K, Pesonen T, Saari J. Korkeakouluopiskelij...»7, «Huhtela OS, Näpänkangas R, Joensuu T ym. Self-Repo...»8, «Köhler A...»12 ja kliinisten löydösten esiintyvyys 40–90 % «Qvintus V, Sipilä K, Le Bell Y ym. Prevalence of c...»5, «Carlsson GE. Epidemiology and treatment need for t...»9, «Jussila P, Kiviahde H, Näpänkangas R ym. Prevalenc...»10. Oireiden ja löydösten kriteerit eri epidemiologisissa tutkimuksissa vaihtelevat suuresti «Carlsson GE. Epidemiology and treatment need for t...»9.
- Oireet ovat yleisimpiä 35–50 vuoden iässä «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2, «Lövgren A, Häggman-Henrikson B, Visscher CM ym. Te...»4, «Al-Jundi MA, John MT, Setz JM ym. Meta-analysis of...»11, «Köhler A...»12, «Yekkalam N, Wänman A. Prevalence of signs and symp...»13.
- Naisilla on todettu useammin ja enemmän TMD-oireita ja kliinisiä löydöksiä kuin miehillä «De Kanter RJ, Truin GJ, Burgersdijk RC ym. Prevale...»1, «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2, «Rutkiewicz T, Könönen M, Suominen-Taipale L ym. Oc...»3, «Lövgren A, Häggman-Henrikson B, Visscher CM ym. Te...»4, «Jussila P, Kiviahde H, Näpänkangas R ym. Prevalenc...»10, «Yekkalam N, Wänman A. Prevalence of signs and symp...»13, «Johansson A, Unell L, Carlsson GE ym. Gender diffe...»14.
- TMD:n luonnolliseen kulkuun kuuluu oireiden ja löydösten sekä oireettomien jaksojen vaihtelu eri ajanjaksoina «Banafa A, Suominen AL, Sipilä K. Factors associate...»6, «Magnusson T, Egermarki I, Carlsson GE. A prospecti...»15, «Fillingim RB, Slade GD, Greenspan JD ym. Long-term...»16.
- TMD-oireet näyttävät vähentyvän yli 70 vuoden iässä «Lövgren A, Häggman-Henrikson B, Visscher CM ym. Te...»4, «Köhler A...»12, «Yekkalam N, Wänman A. Prevalence of signs and symp...»13, «Hiltunen K, Peltola JS, Vehkalahti MM ym. A 5-year...»17, «Osterberg T, Carlsson GE. Relationship between sym...»18, vaikka kliinisiä löydöksiä saatetaan tuolloin todeta enemmän kuin nuoremmissa ikäryhmissä «Rutkiewicz T, Könönen M, Suominen-Taipale L ym. Oc...»3, «Köhler AA, Hugoson A, Magnusson T. Clinical signs ...»19, «Salonen L, Helldén L, Carlsson GE. Prevalence of s...»20.
- TMD-oireita esiintyy vain harvoin 3–5-vuotiailla lapsilla «Köhler AA, Helkimo AN, Magnusson T ym. Prevalence ...»21.
- TMD-oireita on 6–8-vuotiaista 26 %:lla ja kliinisiä löydöksiä 14 %:lla «Vierola A, Suominen AL, Eloranta AM ym. Determinan...»22.
- Kouluikäisillä oireita ja löydöksiä on todettu suhteellisen yleisesti (35–62 %) mutta ne ovat yleensä lieviä ja ajoittaisia «Köhler AA, Helkimo AN, Magnusson T ym. Prevalence ...»21, «Könönen M, Waltimo A, Nyström M. Does clicking in ...»23, «List T, Wahlund K, Wenneberg B ym. TMD in children...»24. Vakavampia oireita on noin 5–9 %:lla 10–15-vuotiaista «Köhler AA, Helkimo AN, Magnusson T ym. Prevalence ...»21.
- TMD-kipu on yleisempää tytöillä kuin pojilla «List T, Wahlund K, Wenneberg B ym. TMD in children...»24, «Wahlund K. Temporomandibular disorders in adolesce...»25, «Nilsson IM, List T, Drangsholt M. Prevalence of te...»26, «Ivkovic N, Racic M, Lecic R ym. Relationship Betwe...»27, «Ribeiro-Dasilva MC, Fillingim RB, Wallet SM. Estro...»28, «Tashiro A, Bereiter DA. The effects of estrogen on...»29.
Hoidon tarve, terveyspalveluiden käyttö ja sairauslomat
- TMD-oireet ja löydökset ovat usein lieviä, eikä TMD vaadi aina hoitoa.
- TMD:n hoidon tarvetta on eri tutkimusten mukaan 3–16 %:lla aikuisista «Al-Jundi MA, John MT, Setz JM ym. Meta-analysis of...»11, «Köhler AA, Hugoson A, Magnusson T. Clinical signs ...»19, «De Kanter RJ, Käyser AF, Battistuzzi PG ym. Demand...»30, «Magnusson T, Egermark I, Carlsson GE. Treatment re...»31.
- Suomalaisessa seurantatutkimuksessa todettiin, että hoidon tarvetta oli 7–9 %:lla väestöstä «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2.
- Naisilla hoidon tarvetta on enemmän kuin miehillä ja tarve on yleisintä 35–50 vuoden iässä «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2, «Köhler A...»12, «De Kanter RJ, Käyser AF, Battistuzzi PG ym. Demand...»30.
- TMD:n hoidon tarpeen ja terveyspalveluiden lisääntyneen käytön välillä on selvä yhteys
«Kuttila M, Kuttila S, Le Bell Y ym. Association be...»32.
- TMD-hoidon tarpeessa olevat käyvät lääkärissä kaksi kertaa useammin kuin TMD-oireettomat «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2, «Rantala MA, Ahlberg J, Suvinen TI ym. Temporomandi...»33.
- Suurin ero ryhmien välillä on fysioterapia- ja mielenterveyspalvelujen käytössä sekä korva-, nenä- ja kurkkutautien erikoislääkärillä ja sisätautilääkärillä käynneissä «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2, «Rantala MA, Ahlberg J, Suvinen TI ym. Temporomandi...»33, «White BA, Williams LA, Leben JR. Health care utili...»34.
- TMD:n hoidon tarpeessa olevat pitävät useammin sairauslomia kuin muut «Kuttila M, Niemi PM, Kuttila S ym. TMD treatment n...»2, «Kuttila M, Kuttila S, Le Bell Y ym. Association be...»32, «Alanen P, Kirveskari P. Association between TMJ dy...»35, «Wedel A, Carlsson GE. Sick-leave in patients with ...»36 ja TMD:n hoito voi vähentää sairauspoissaoloja «Kirveskari P, Alanen P. Effect of occlusal treatme...»37.
- Lapsilla ja nuorilla on jonkin verran vähemmän hoidon tarvetta kuin aikuisilla «Köhler AA, Helkimo AN, Magnusson T ym. Prevalence ...»21, «Wahlund K. Temporomandibular disorders in adolesce...»25, «Nilsson IM, List T, Drangsholt M. Incidence and te...»38.
Taustatekijöitä
- TMD:n oireiden syntyyn ja ennusteeseen vaikuttavat monet fysiologiset, psyykkiset ja käyttäytymiseen liittyvät tekijät. Nämä taustatekijät voivat altistaa, käynnistää tai ylläpitää TMD-oireita «Maixner W, Diatchenko L, Dubner R ym. Orofacial pa...»39.
- TMD-vaivoja voidaan verrata muihin kehon muskuloskeletaalisiin ongelmiin, ja pitkittyneen TMD-kivun on osoitettu olevan samankaltainen ongelma kuin muut krooniset kipuongelmat «Dworkin SF. Behavioral characteristics of chronic ...»40, «Suvinen TI, Reade PC, Kemppainen P ym. Review of a...»41, «Chen H, Nackley A, Miller V ym. Multisystem dysreg...»42.
- TMD-oireista kärsivillä on todettu verrokkeihin verrattuna useammin
- muita kipuja, kuten päänsärkyä, korva-, niska ja selkäkipua «de Leeuw JR, Steenks MH, Ros WJ ym. Assessment of ...»43, «Kuttila S, Kuttila M, Le Bell Y ym. Aural symptoms...»44, «Kuttila S, Kuttila M, Le Bell Y ym. Characteristic...»45, «Plesh O, Adams SH, Gansky SA. Temporomandibular jo...»46, «Maixner W, Fillingim RB, Williams DA ym. Overlappi...»47, «Ohrbach R, Fillingim RB, Mulkey F ym. Clinical fin...»48, «Ashraf J, Zaproudina N, Suominen AL ym. Associatio...»49, «Sipilä K, Suominen AL, Alanen P ym. Association of...»50 sekä laaja-alaista kipua «John MT, Miglioretti DL, LeResche L ym. Widespread...»51, «Velly AM, Look JO, Schiffman E ym. The effect of f...»52
- psykologisia tai psykososiaalisia oireita «Suvinen TI, Reade PC, Kemppainen P ym. Review of a...»41, «Manfredini D, Winocur E, Ahlberg J ym. Psychosocia...»53, «Fillingim RB, Slade GD, Diatchenko L ym. Summary o...»54, «Naylor B, Boag S, Gustin SM. New evidence for a pa...»55
- unihäiriöitä «Ahlberg K, Ahlberg J, Könönen M ym. Perceived orof...»56, «Smith MT, Wickwire EM, Grace EG ym. Sleep disorder...»57.
- TMD-oireiden syntyä ja kroonistumista ennustavat «Maixner W, Diatchenko L, Dubner R ym. Orofacial pa...»39
- naissukupuoli «Warren MP, Fried JL. Temporomandibular disorders a...»58, «Wang J, Chao Y, Wan Q ym. The possible role of est...»59, «Kang SC, Lee DG, Choi JH ym. Association between e...»60, «Quinelato V, Bonato LL, Vieira AR ym. Association ...»61
- muiden kipujen esiintyminen
- muut kivut ja laaja-alainen kipu «John MT, Miglioretti DL, LeResche L ym. Widespread...»51, «Velly AM, Look JO, Schiffman E ym. The effect of f...»52, «Sipilä K, Suominen AL, Alanen P ym. Association of...»62
- fibromyalgia «Gui MS, Pimentel MJ, Rizzatti-Barbosa CM. Temporom...»63, «Ayouni I, Chebbi R, Hela Z ym. Comorbidity between...»64
- huonoksi koettu yleisterveys
- tietyt yleissairaudet, esimerkiksi tuki- ja liikuntaelimistön sairaudet ja systeemiset sidekudossairaudet
- yleinen nivelten yliliikkuvuus «Ögren M, Fältmars C, Lund B ym. Hypermobility and ...»65, «Dijkstra PU, Kropmans TJ, Stegenga B. The associat...»66, «Chang TH, Yuh DY, Wu YT ym. The association betwee...»67
- unihäiriöt
- tupakointi
- traumat
- kasvojen ja leukojen alueen sekä kaularangan traumat (esim. piiskanisku- eli whiplash-vamma) «Warren MP, Fried JL. Temporomandibular disorders a...»58
- suuri parafunktioiden ja epäspesifisten purentaelimistöön liittyvien oireiden (mm. leuan väsyminen, jäykkyys ja paineen tunne) määrä
- psykologiset ja psykososiaaliset tekijät, kuten ahdistuneisuus, masennus, stressi, somatisaatio ja katastrofointi «Suvinen TI, Reade PC, Kemppainen P ym. Review of a...»41, «Niemi PM, Le Bell Y, Kylmälä M ym. Psychological f...»69, «Ferrando M, Andreu Y, Galdón MJ ym. Psychological ...»70, «Celic R, Panduric J, Dulcic N. Psychologic status ...»71, «Sipilä K, Mäki P, Laajala A ym. Association of dep...»72, «Manfredini D, Landi N, Bandettini Di Poggio A ym. ...»73, «Slade GD, Diatchenko L, Bhalang K ym. Influence of...»74, «Velly AM, Look JO, Carlson C ym. The effect of cat...»75, «Fillingim RB, Ohrbach R, Greenspan JD ym. Psycholo...»76, «De La Torre Canales G, Câmara-Souza MB, Muñoz Lora...»77, «Guarda-Nardini L, Rossi A, Arboretti R ym. Single-...»78
- geneettiset tekijät «Fillingim RB, Slade GD, Diatchenko L ym. Summary o...»54, «Slade GD, Fillingim RB, Sanders AE ym. Summary of ...»79, «Slade GD, Ohrbach R, Greenspan JD ym. Painful Temp...»80, «Smith SB, Parisien M, Bair E ym. Genome-wide assoc...»81, «Sanders AE, Jain D, Sofer T ym. GWAS Identifies Ne...»82, «Diatchenko L, Slade GD, Nackley AG ym. Genetic bas...»83, «Meloto CB, Serrano PO, Ribeiro-DaSilva MC ym. Geno...»84, «Smith SB, Maixner DW, Greenspan JD ym. Potential g...»85.
- Lisäksi TMD:hen yhteydessä olevia, hampaistoon liittyviä tekijöitä ovat esimerkiksi
- avopurenta ja ristipurenta «Mohlin BO, Derweduwen K, Pilley R ym. Malocclusion...»86, «Sipilä K, Ensio K, Hanhela H ym. Occlusal characte...»87, «Seligman DA, Pullinger AG. Analysis of occlusal va...»88
- syvä purenta ja pieni alaleuka «Pahkala R, Qvarnström M. Can temporomandibular dys...»89
- Angle II -luokan purenta «Henrikson T, Nilner M, Kurol J. Symptoms and signs...»90, «McNamara JA Jr, Türp JC. Orthodontic treatment and...»91
- purentainterferenssit «Sipilä K, Ensio K, Hanhela H ym. Occlusal characte...»87, «Kirveskari P, Jamsa T, Alanen P. Occlusal adjustme...»92, «Le Bell Y, Jämsä T, Korri S ym. Effect of artifici...»94, «Sipilä K, Zitting P, Siira P ym. Temporomandibular...»95 ja erityisesti esimerkiksi pitkä liuku sekä liu'un deviaatio nivelaseman (CR)) ja keskipurennan (CO, ICP) välillä «Raustia AM, Pirttiniemi PM, Pyhtinen J. Correlatio...»96, «Jiménez-Silva A, Tobar-Reyes J, Vivanco-Coke S ym....»97, «Jussila P, Krooks L, Näpänkangas R ym. The role of...»98, «Manfredini D, Lombardo L, Siciliani G. Temporomand...»99
- molaarituen puute «Wang MQ, Xue F, He JJ ym. Missing posterior teeth ...»100 (ks. Käypä hoito -suositus Lyhentyneen hammaskaaren hoito «Lyhentyneen hammaskaaren hoito»4)
- hampaiston huomattava kuluminen «Seligman DA, Pullinger AG. Dental attrition models...»101.
Bruksismi
- Bruksismi on tahdosta riippumatonta puremalihasten työtä, jota voi esiintyä sekä nukkuessa
että valveilla.
- Bruksismi voi olla rytmistä (narskuttelu), toonista (hampaat yhdessä tai niitä puristetaan yhteen) tai puremalihasten aktivoitumista ilman hammaskontaktia.
- Nukkuessa voi esiintyä kaikentyyppistä bruksismia. Valveilla ollessa bruksismi on yleensä toonista.
- Bruksismi voi olla harmitonta, riskitekijä jollekin tai jopa osa suojaavaa fysiologista tapahtumaa «Lobbezoo F, Ahlberg J, Glaros AG ym. Bruxism defin...»102, «Lobbezoo F, Ahlberg J, Raphael KG ym. Internationa...»103.
- Bruksismia voidaan arvioida anamneesin ja suun kliinisten löydösten perusteella «Manfredini D, Ahlberg J, Aarab G ym. Towards a Sta...»104.
- Bruksismilla on todettu merkittävä geneettinen tausta, mutta useat ulkopuoliset tekijät voivat olla sen riskitekijöitä. Nämä voivat myös muuttaa bruksismin merkitystä yksilötasolla «Abe Y, Suganuma T, Ishii M ym. Association of gene...»105, «Ahlberg J, Piirtola M, Lobbezoo F ym. Correlates a...»106.
- Bruksismia pidetään nykyään keskushermoston säätelemänä «Bader G, Lavigne G. Sleep bruxism; an overview of ...»107, «Lobbezoo F, Naeije M. Bruxism is mainly regulated ...»108.
- Tietyt neurologiset sairaudet ja lääkkeet voivat lisätä bruksismia tai aiheuttaa bruksismin
tapaisia oireita «Carra MC, Huynh N, Lavigne G. Sleep bruxism: a com...»109, «de Baat C, Verhoeff M, Ahlberg J ym. Medications a...»110. Näitä ovat esimerkiksi
- parkinsonismi
- SSRI- ja SNRI-lääkitykset
- lailliset ja laittomat psykoaktiiviset aineet: alkoholin, tupakkavalmisteiden, stimulanttien ja tiettyjen huumeiden (esim. amfetamiini, ekstaasi) käyttö «de Baat C, Verhoeff M, Ahlberg J ym. Medications a...»110.
- Bruksismi voi aiheuttaa TMD-oireita ja kudosvaurioita purentaelimistössä, mutta tämän taustalla olevat mekanismit ovat epäselvät «Magnusson T, Egermarki I, Carlsson GE. A prospecti...»15, «Carlsson GE, Magnusson T, Egermark I. Prediction o...»111, «Huhtela OS, Näpänkangas R, Joensuu T ym. Self-Repo...»8, «Manfredini D, Lobbezoo F. Relationship between bru...»112.
- Lapsilla pään ja kaulan alueen kipujen todennäköisyys kasvaa niillä, joilla on yöbruksismia ja levoton yöuni ja jotka jättävät aterioita väliin. TMD:n riski on tavallista suurempi niillä lapsilla, joilla on selkä-, niska- ja hartiakipua tai päänsärkyä «Vierola A, Suominen AL, Eloranta AM ym. Determinan...»22.
- Ennen TMD-hoitoa on arvioitava, minkä tyyppisestä bruksismista on kyse. Purentakiskohoito voi olla tehokasta potilaalle, jolla on nukkuessa rytmistä tai sekatyypin bruksismia. Purentakisko voidaan tehdä myös suojaamaan hampaita «Kirveskari P. Bruksismi. Duodecim 2006;122:678-8...»113.
- Bruksismioireisiin on käytetty biopalautehoitoa «Crider A, Glaros AG, Gevirtz RN. Efficacy of biofe...»114, «Mishra KD, Gatchel RJ, Gardea MA. The relative eff...»115 ja elektrostimulaatioita. Vaikka hoito vähensi lihasaktiviteettia, se ei vähentänyt TMD-kipua «Jadidi F, Nørregaard O, Baad-Hansen L ym. Assessme...»116, «Raphael KG, Janal MN, Sirois DA ym. Effect of cont...»117.
- Myös botuliinitoksiinia on käytetty tahdosta riippumattoman puremalihastyön vähentämiseksi. Hoitoprotokollasta tai potilaskohtaisesta hoidontarpeen arvioinnista ei ole selvää ohjetta bruksismin hoidossa. Botuliinitoksiinin käyttö on lisääntynyt, mutta hoidon vaikuttavuudesta purentafysiologian alalla on niukasti näyttöä «Persaud R, Garas G, Silva S ym. An evidence-based ...»118, «Ernberg M, Hedenberg-Magnusson B, List T ym. Effic...»119, «Sycha T, Kranz G, Auff E ym. Botulinum toxin in th...»120, «Häggman-Henrikson B, Alstergren P, Davidson T ym. ...»121, «Ågren M, Sahin C, Pettersson M. The effect of botu...»122.
- Purentaan liittyvien tekijöiden ei ole voitu osoittaa aiheuttavan bruksismia «Lobbezoo F, Ahlberg J, Manfredini D ym. Are bruxis...»123. Niin ikään ei ole luotettavaa näyttöä siitä, että purennan tasapainotus vähentäisi bruksismia. Purentaan kohdistuvia laajoja muutoksia (hiontoja) ei voida pitää bruksismin hoitosuositukseen kuuluvina.
Diagnostiikka
- Diagnoosin tekeminen edellyttää tarkkaa ja laaja-alaista anamneesia ja systemaattista purentaelimistön kliinistä tutkimusta, joita täydennetään tarvittaessa muun muassa kuvantamistutkimuksilla.
- TMD-potilaan kokonaisvaltaiseen tutkimiseen sisältyy myös purennan tutkiminen ja tarvittaessa
muita tutkimuksia (esim. leukanivelen kuormitus- ja provokaatiotestit sekä kaularangan
tutkiminen) «Okeson JP. Management of temporomandibular disord...»124. Kansainvälinen tiedeyhteisö (INfORM/ IADR) on kehittänyt TMD:n diagnostiikkaan uudistetun
kriteeristön, Diagnostic Criteria for Temporomandibular Disorders, DC/TMD «Schiffman E, Ohrbach R, Truelove E ym. Diagnostic ...»125, «Sipilä K, Leskinen J, Suvinen T. Purentaelimistön ...»126, «Suvinen T, Sipilä K, Forssell H. Purentaelimistön ...»127. Se koostuu kahdesta osasta:
- Axis I -osan avulla tehdään somaattinen diagnoosi. Se sisältää TMD-kivun seulontakyselyn, TMD-oirekyselyn ja kliinisen tutkimuksen. Ks. taulukko «TMD-suosituksen taustamateriaali...»1 ja «DC/TMD-FIN lomakkeiden käyttö»1.
- Axis II -osan avulla kartoitetaan kivun kroonisuutta ja kipuun liittyvää toimintahaittaa, kivun laaja-alaisuutta, leuan toimintarajoituksia, purentaelimistön parafunktioita ja toimintahäiriöitä sekä psykologisia ja psykososiaalisia taustatekijöitä, kuten depressio- ja ahdistusoireita sekä epäspesifisiä fyysisiä oireita. Axis II -kyselyistä osa on tarkoitettu perusterveydenhuoltoon ja laajempi osa erikoissairaanhoitoon tai erikoishammashoitoon soveltuvaksi. Ks. taulukko «TMD-suosituksen taustamateriaali...»1 ja «DC/TMD-FIN lomakkeiden käyttö»1.
- DC/TMD-kriteeristöstä on kehitetty suomenkielinen käännös (DC/TMD-FIN) , jonka osiot on julkaistu konsortion internetsivustolla «https://ubwp.buffalo.edu/rdc-tmdinternational/tmd-assessmentdiagnosis/dc-tmd/»2.
Potilaan oireiden selvittely (anamneesi)
- Hammaslääkärin tekemän suun perustutkimuksen yhteydessä selvitetään
- potilaan yleisanamneesi, muun muassa sairaudet, allergiat, aiemmat hoidot, lääkitykset ja päihteiden käyttö
- TMD-oireet seulontakyselyllä «Lövgren A, Visscher CM, Häggman-Henrikson B ym. Va...»129. Saman seulontakyselyn voi tehdä, lääkäri, fysioterapeutti, suuhygienisti tai muu terveydenhuollon ammattilainen, jos epäily TMD:stä todetaan.
- Jos potilas hakeutuu TMD-vaivojen vuoksi hoitoon, selvitetään keskeisimmät TMD-oireet tarkemmalla kyselyllä (TMD-oirekysely «hoi50057s.pdf»1).
- Lisäksi on syytä selvittää seuraavia asioita:
- kivun voimakkuus ja alkamisajankohta ja siihen liittyvät tekijät, kuten pään, kasvojen ja niskan alueen traumat (esim. autokolari), isku leukaan, hammashoitotoimenpiteet (korottava paikka, suun pitkäkestoinen auki pitäminen) ja huonosti istuvat tai uudet proteesit
- kivun haitta-aste (ks. tulostettava versio DC/TMD-FIN GCPS 2.0, PTH Seulonta, ESH
«hoi50057o.pdf»5)
- GCPS 2.0 -kyselyn perusteella kivun haitta-asteluokka voidaan jakaa seuraavasti: 0 = ei toimintahaittaa, I = vähäinen kivun voimakkuus, lievä toimintahaitta, II = suuri kivun voimakkuus, lievä toimintahaitta, III = kohtalainen toimintahaitta, IV = vaikea toimintahaitta. Ohjeistot GCPS 2.0 -luokituksesta ja muiden instrumenttien pisteytyksestä ovat nähtävillä INfORMin internetsivulla «https://buffalo.app.box.com/s/92q6em1r0no5uh5hqxoyu8pcjayhu63v»3.
- kipualueen sijainti ja laajuus kipupiirrosta apuna käyttäen (ks. tulostettava kipupiirros; Kipukuva DC/TMD-FIN, PTH Seulonta, ESH «hoi50057n.pdf»4).
- uni- ja valveaikainen hampaiden narskuttelu tai hampaiden yhteen pureminen ja parafunktionaaliset tavat ja tottumukset (esim. poskien tai kynsien pureskelu tai liiallinen purukumin pureskelu) (ks. tulostettava versio Purentaelimistön parafunktiot DC/TMD-FIN OBC «hoi50057r.pdf»10)
- leuan toimintarajoitukset (ks. tulostettava versio DC/TMD-FIN JFLS-8 «hoi50057q.pdf»7)
- psyykkinen kuormittuneisuus (ks. tulostettava versio Kysely terveydentilastanne-4 DC/TMD-FIN PHQ-4 «hoi50057p.pdf»6)
- Lisäksi psykososiaalisia taustatekijöitä voidaan selvittää laajemmilla DC/TMD Axis II -kyselyillä «DC/TMD-FIN lomakkeiden käyttö»1.
Kliininen tutkimus
- Suun perustutkimukseen sisältyy seulontakyselyn lisäksi tutkimus, joka voi antaa viitteitä
TMD-ongelmasta:
- inspektio (asymmetriat, turvotukset, ihomuutokset)
- palpaatio (m. temporalis, m. masseter, leukanivelet lateraalisesti) «TMD Puremalihaspalpaatio m. temporalis ja m. masseter»2, «M. masseterin palpaatio»3, «M. temporaliksen palpaatio»4, «Leukanivelen palpaatio nivelpään ympäriltä»5
- alaleuan maksimaalinen avausliike «Suun maksimaalinen avustamaton avaus»6, «Suun maksimaalinen avustettu avaus»7, avausliikkeen liikerajoitus (alle 40 mm), liikerajoitukset sivuliikkeissä, liikekipu ja leukaniveläänet «Leukaniveläänten rekisteröinti»8
- intraoraalinen tutkimus, suun limakalvon inspektio (tuumorit, purentalinjat poskissa), ylikuormituksen ja bruksismin merkit, esimerkiksi hampaiden kuluminen, kiiltävät bruksofasetit, hampaiden tai täytteiden lohkeamiset ym.
- purennan tutkiminen: purennasta tutkitaan liukuliikkeet (artikulaatioliikkeet) ja hampaiden kosketussuhteet alaleuan eri asennoissa sekä liuku CR (nivelasema) -ICP (ks. artikkeli Purenta-analyysi; Terveysportti/Hammaslääketieteen tietokannat, Therapia Odontologica «Purenta-analyysi»1 (vaatii käyttöoikeuden))
- irrotettavien proteesien istuvuuden tutkiminen.
- Tämän tutkimuksen voivat hammaslääkärin lisäksi tehdä soveltuvin osin myös muut terveydenhuollon ammattilaiset. Erotusdiagnostisesti tutkitaan tarvittaessa myös sylkirauhaset, nenä ja sivuontelot, temporaaliarteriat ja kaula sekä aivohermojen toiminta.
- Jos potilas hakeutuu TMD-vaivojen takia hoitoon tai hänellä todetaan TMD-oireita seulontakyselyn perusteella, tehdään kliininen tutkimus DC/TMD-kriteeristön mukaan. Ks. tulostettava lomake kliininen tutkimus «hoi50057z.pdf»3.
- DC/TMD-kliininen tutkimus sisältää seuraavat vaiheet (ks. Yksityiskohtaiset ohjeet
DC/TMD-tutkimusta varten «hoi50057t.pdf»2):
- viimeisen 30 vuorokauden aikana esiintyneen kivun ja päänsäryn paikantaminen
- etuhampaiden väliset suhteet keskipurenta-asemassa: vertikaalinen (VYP) ja horisontaalinen (HYP) ylipurenta
- avausliikkeen liikerata: suora tai korjautuva deviaatio tai korjautumaton deviaatio (oikealle tai vasemmalle)
- suun avausliikkeen laajuuksien rekisteröinti kolmella eri tavalla: kivuton avaus, maksimaalinen avustamaton (potilas avaa itse) «Suun maksimaalinen avustamaton avaus»6 ja avustettu avaus (tutkijan avustamana) «Suun maksimaalinen avustettu avaus»7
- maksimaalisen avustamattoman ja avustetun avauksen yhteydessä esiintyvät kivut leukanivelissä tai puremalihaksissa. Tutkimuksessa rekisteröidään kipu, tuttu kipu ja tuttu päänsärky (jälkimmäinen rekisteröidään silloin, kun kipu on m. temporaliksen alueella).
- maksimaalinen sivuliike oikealle ja vasemmalle sekä maksimaalinen protruusio
- edellä mainituissa liikkeissä esiintyvä liikekipu (leukanivelten tai puremalihasten alueella). Tutkimuksessa rekisteröidään kipu, tuttu kipu ja tuttu päänsärky (kun kipu on m. temporaliksen alueella).
- leukaniveläänet: naksuminen, rahina (sekä tutkijan että tutkittavan havainnoimana) avaus- ja sulkuliikkeen sekä sivuliikkeen ja protruusion aikana «Leukaniveläänten rekisteröinti»8
- kipu tai tuttu kipu naksahduksen aikana
- leuan lukkiutuminen avauksessa tai ääriavauksessa
- puremalihaspalpaatiot:
- M. temporalis ja m. masseter -lihakset palpoidaan ekstraoraalisesti (temporalis-lihaksen taka-, keski- ja etuosa, masseter-lihaksen ylä-, keski- ja alaosa ja) 1 kg:n voimalla painaen etusormella 2 sekunnin ajan «TMD Puremalihaspalpaatio m. temporalis ja m. masseter»2, «M. masseterin palpaatio»3, «M. temporaliksen palpaatio»4.
- Palpaation yhteydessä rekisteröidään kipu, tuttu kipu, tuttu päänsärky (m. temporaliksen kohdalla) sekä heijastekipu. Mikäli potilas tuntee kipua, palpaatio tehdään 5 sekunnin ajan heijastekivun tunnistamista varten.
- Lisäksi täydentävinä lihaspalpaatioina voidaan tarvittaessa tutkia m. digastricus posterior «M. digastricus posteriorin palpointi»9, m. pterygoideus medialis «M. pterygoideus medialiksen palpaatio»10, m. pterygoideus lateralis «M. pterygoideus lateraliksen palpaatio»11 sekä m. temporaliksen kiinnityskohta «M. temporaliksen kiinnityskohdan palpaatio»12. Nämä palpaatiot tehdään 0,5 kg voimalla.
- leukanivelpalpaatiot
- lateraalisesti (0,5 kg voimalla) «Leukanivelpalpaatio lateraalisesti»13 ja nivelpään ympäriltä (1 kg voimalla) ks. «Palpaatiossa käytettävän voiman testaus mittarilla»14, «Leukanivelen palpaatio nivelpään ympäriltä»5. Palpaatiossa rekisteröidään kipu, tuttu kipu ja heijastekipu.
- Purennan tutkiminen:
- Tutkitaan liukuliikkeet (artikulaatioliikkeet) ja hampaiden kosketussuhteet alaleuan eri asennoissa sekä liuku CR (nivelasema) -ICP (ks. artikkeli Purenta-analyysi; Terveysportti/Hammaslääketieteen tietokannat, Therapia Odontologica «Purenta-analyysi»1(vaatii käyttöoikeuden)).
- Huomioidaan suuontelon, nenänielun ja sylkirauhasten pahanlaatuisiin kasvaimiin mahdollisesti liittyvät varoitusmerkit, esimerkiksi turvotukset ja tuntomuutokset. Ks. Käypä hoito -suositus Suusyöpä «Suusyöpä»5.

TMD Puremalihaspalpaatio m. temporalis ja m. masseter

M. masseterin palpaatio
© Kirsi Sipilä

M. temporaliksen palpaatio
© Kirsi Sipilä

Leukanivelen palpaatio nivelpään ympäriltä
© Kirsi Sipilä

Suun maksimaalinen avustamaton avaus
© Kirsi Sipilä

Suun maksimaalinen avustettu avaus
© Kirsi Sipilä

Leukaniveläänten rekisteröinti
© Kirsi Sipilä

M. digastricus posteriorin palpointi
© Kirsi Sipilä

M. pterygoideus medialiksen palpaatio
© Kirsi Sipilä

M. pterygoideus lateraliksen palpaatio
© Kirsi Sipilä

M. temporaliksen kiinnityskohdan palpaatio
© Kirsi Sipilä

Leukanivelpalpaatio lateraalisesti
© Kirsi Sipilä

Palpaatiossa käytettävän voiman testaus mittarilla
© Kirsi Sipilä
Diagnoosin laatiminen
- DC/TMD-protokollan mukaiset kliiniset diagnoosit esitetään taulukossa «Kliiniset DC/TMD-diagnoosit ja vastaavat ICD-10-diagnoosit...»2. Menetelmä kattaa yleisimmät TMD-diagnoosit. Harvinaisemmille TMD-kiputiloille ja toimintahäiriöille on julkaistu laajennettu taksonomia «Peck CC, Goulet JP, Lobbezoo F ym. Expanding the t...»130.
- DC/TMD:n mukaiset diagnoosit voidaan jaotella kahteen ryhmään: kipudiagnooseihin ja leukaniveldiagnooseihin (taulukko «Kliiniset DC/TMD-diagnoosit ja vastaavat ICD-10-diagnoosit...»2). Diagnoosi laaditaan DC/TMD-oirekyselyn ja kliinisen tutkimuksen löydösten perusteella käyttäen apuna Diagnoosipuuta «hoi50057y.pdf»8 ja Diagnostiset kriteerit -taulukkoa «hoi50057x.pdf»9, «https://ubwp.buffalo.edu/rdc-tmdinternational/tmd-assessmentdiagnosis/dc-tmd/»2, «Schiffman E, Ohrbach R, Truelove E ym. Diagnostic ...»125.
- Kipu- ja leukaniveldiagnooseja on tarkennettu lisäämällä TMD-peräinen päänsärky- ja
myofaskiaalinen heijastekipu -diagnoosi.
- Tutkijoiden välisen toistettavuuden on osoitettu olevan erinomainen kipuun liittyvissä diagnooseissa «Schiffman E, Ohrbach R, Truelove E ym. Diagnostic ...»125.
- Suomenkielinen Axis I -protokolla on testattu ja todettu luotettavaksi erityisesti kipuun liittyville diagnooseille «Leskinen J, Suvinen T, Teerijoki-Oksa T ym. Diagno...»131.
| *Osteoartroosin taustalla ovat usein ikääntymiseen liittyvät muutokset nivelessä,
nivelen liikakuormituksesta (esim. bruksismista) aiheutuva "mikrotrauma" tai iskun
aiheuttama "makrotrauma" ja niistä johtuva nivelpintojen vaurioituminen. Sekä mikro-
että makrotraumaan voi liittyä myös välilevyn virheasento jälkitiloineen. **Osteoartriitti on osteoartoosin akuutti vaihe. Akuutin traumaattisen artriitin syynä on joko "mikrotrauma" tai "makrotrauma". Suun avaaminen on vaikeutunutta ja kivuliasta, ja nivel on palpaatioarka. Nivelalueella voi myös olla turvotusta. Usein potilas ei saa sairaan puolen hampaitaan yhteen. Panoraamakuvauksen avulla suljetaan pois mahdollinen kondyylifraktuura ja muut syyt. |
||
| DC/TMD | ICD-10 | |
|---|---|---|
| Purentaelimistön toimintahäiriöt | - | K07.60 leukanivelen dysfunktio-oireyhtymä (yleisnimitys TMD-epäilylle) |
| Kipuun liittyvät diagnoosit | Myalgia | M79.1 lihassärky (myalgia) |
| Myofaskiaalinen kipu | M79.1 lihassärky (myalgia) | |
| Myofaskiaalinen heijastekipu | M79.1 lihassärky (myalgia) | |
| Artralgia | K07.63 leukanivelen kipu | |
| TMD-peräinen päänsärky | G44.8 muu päänsärkyoireyhtymä | |
| Leukaniveldiagnoosit | Palautuva diskusdislokaatio | K07.61 leukanivelen naksuminen (välilevyn palautuva virheasento) |
| Palautuva diskusdislokaatio, ajoittaisella lukkiutumisella | K07.61 leukanivelen naksuminen (välilevyn palautuva virheasento) | |
| Palautumaton diskudislokaatio avausrajoituksella | S03.0 leukanivelen välilevyn sijoiltaanmeno (välilevyn palautumaton virheasento, leukalukko) | |
| Palautumaton diskudislokaatio ilman avausrajoitusta | S03.0 leukanivelen välilevyn sijoiltaanmeno (välilevyn palautumaton virheasento, leukalukko) | |
| Degeneratiivinen nivelsairaus | K07.65, M19.9 leukanivelen degeneratiiviset sairaudet (osteoartroosi*, osteoartriitti**) | |
| Leukanivelen dislokaatio/luksaatio | K07.62, S03.3 toistuva leukanivelen välilevyn ja nivelen sijoiltaanmeno | |
| - | K07.64 leukanivelen jäykkyys | |
| - | S03.4 leukanivelen nyrjähdys tai venähdys | |
| - | M12.5 leukanivelen traumaattinen nivelsairaus | |
| Bruksismi | - | Bruksismille ei ole koodia, voidaan käyttää G47.8 muu elimellinen unihäiriö (unibruksismi) |
Lasten ja nuorten TMD-oireiden selvittely ja toiminnallinen tutkimus
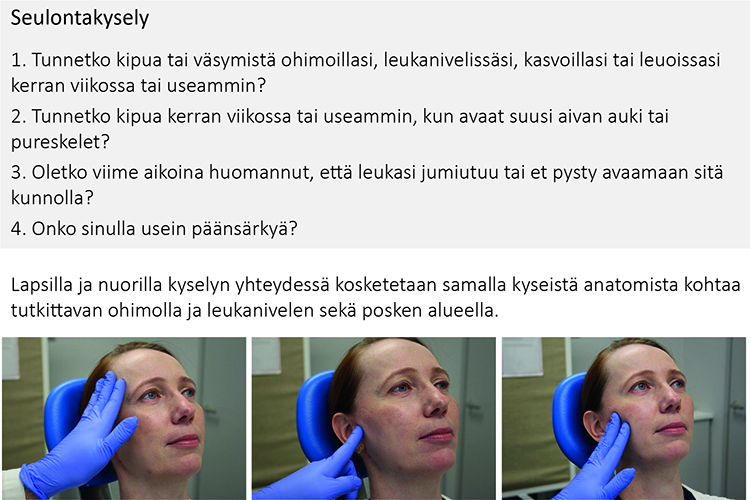
- Seulonta tehdään lapsille ja nuorille TMD-oireiden seulontakyselyn mukaisesti esittämällä neljä kysymystä ja koskettamalla kyseisiä anatomisia kohtia (ks. seulontakysely «A1»2), «Nilsson IM, List T, Drangsholt M. Prevalence of te...»26, «Nilsson IM, List T, Drangsholt M. Incidence and te...»38, «Nilsson IM, List T, Drangsholt M. The reliability ...»132, «Lövgren A, Visscher CM, Häggman-Henrikson B ym. Va...»129.
- Jos seulonnassa saadaan yksi tai useampi positiivinen vastaus, tehdään tarkempi anamneesi
ja kliininen tutkimus lapsille ja nuorille taulukon «Lasten ja nuorten tarkempi TMD-oireiden selvittely ja toiminnallinen tutkimus...»3 mukaisesti «Magnusson T, Helkimo H. Temporomandibular Disorder...»133.
- Kipuun liittyvät kysymykset ovat usein liian vaikeita alle 12-vuotialle «Gaffney A. Cognitive developmental aspects of pain...»134.
- Lapsen kipua voidaan mitata luotettavasti kasvokipukuvien avulla «http://www.iasp-pain.org/education»4, (ks. tulostettava kuva «https://s3.amazonaws.com/rdcms-iasp/files/production/public/Content/ContentFolders/Resources2/FPSR/facepainscale_finnish_finland_fin-fi.pdf»5) «Tsze DS, Hirschfeld G, Dayan PS ym. Defining No Pa...»135.
- Lihaspalpaatioarkuudet lapsilla ja nuorilla ovat usein vaikeasti tulkittavissa «Magnusson T, Helkimo H. Temporomandibular Disorder...»133. Silmän räpäysheijasteen (ei-tahdonalainen kipuheijaste) seuraaminen palpoitaessa tuo lisää tarkkuutta «Gaffney A. Cognitive developmental aspects of pain...»134.
- Alle kouluikäisten vanhemmilta kysytään peukalon tai tutin imeskelystä, kynsien pureskelusta ja purukumin käytöstä.
- Pikkulasten narskuttelu saattaa liittyä leukojen, hampaiston ja suun alueen kasvun aikaiseen yleiseen motoriikan kehitykseen. Se yleensä loppuu aikanaan eikä vaadi hoitoa, ellei lapsella ole samanaikaisesti esimerkiksi päänsärkyä tai muita TMD-vaivoja.
- Oireissa havaittavat puolierot saattavat myös olla kliinisesti merkittäviä
- Suu avautuu lapsilla jonkin verran vähemmän kuin teini-ikäisillä. Yli 10-vuotiailla arvot ovat jo aikuisten arvojen kaltaisia «Magnusson T, Helkimo H. Temporomandibular Disorder...»133.
- Erityisesti lasten ja nuorten osalta on suositeltavaa kiinnittää huomiota mahdolliseen TMD:hen liittyvään päänsärkyoireiluun. On mahdollista, että heillä päänsärkyoireet ilmenevät aikaisemmin kuin TMD-oireet «Aromaa M, Rautava P, Helenius H ym. Factors of ear...»137, «Liljeström MR, Aromaa M, Bell YL ym. Familial occu...»138. Varhainen puuttuminen päänsärkyoireiluun voi ehkäistä lapsen kivun kroonistumista.
- Nuorten mahdollinen kipulääkkeiden käyttö on syytä selvittää «Nilsson IM, List T, Drangsholt M. Incidence and te...»38.
- Runsaan kipulääkkeiden käytön on havaittu liittyvän muun muassa päänsäryn pahenemiseen ja pitkittymiseen ja mahdollisesti kipulääkepäänsäryn kehittymiseen «Laimi K, Metsähonkala L, Anttila P ym. Outcome of ...»139.
- Unen huonon laadun, yöbruksismin ja epäsäännöllisen ateriarytmin on havaittu vaikuttavan TMD-kivun ja päänsäryn esiintymiseen «Vierola A, Suominen AL, Eloranta AM ym. Determinan...»22.
- Yleissairauksista on hyvä huomioida muun muassa lastenreuma, joka voi oireilla leukanivelen alueella (ks. kappale Tulehduksellisiin nivelsairauksiin liittyvät TMD-ongelmat ja kiputilat «A2»3).
| 1. Tarkempi anamneesi, kysytään seuraavia asioita |
|
| 2. Tutkitaan kliinisesti |
|
Kuvantamis- ja muut tutkimukset (radiologi)
- Kuvantamismenetelmät täydentävät kliinistä tutkimusta. Tavallisimpia tutkimuksia ovat yksittäisten hampaiden/hammasryhmien periapikaalikuvat ja panoraamakuvaus (PTG).
- TMD-oireiden kuvantamistutkimusten aiheita ovat
- oireiden muiden syiden sulkeminen pois ja diagnoosin vahvistaminen
- tilanteet, joissa tavanomainen purentafysiologinen hoito ei auta (esim. jatkuva leukanivelkipu, kivuliaat naksahdukset)
- huomattavat liikerajoitukset ja purennan muutokset
- esitiedoissa tai kliinisessä tutkimuksessa esiin tulleet viitteet traumasta
- erotusdiagnostiikka, tunto- tai liikemuutokset, esimerkiksi ympäröivien kudosten patologiset prosessit, kuten sylkirauhasten pahanlaatuiset kasvaimet, jotka saattavat aiheuttaa TMD-oireiden kaltaisia oireita.
- Muun kuin natiivikuvan tarpeesta päättää erikoishammaslääkäri.
Panoraamakuvaus (PTG)
- Panoraamakuvaus antaa hyvän yleiskuvan hampaiston ja leukojen alueen luisten rakenteiden muutoksista, mikä on tärkeää erotusdiagnostiikan kannalta.
Kartiokeilatietokonetomografia- eli KKTT-tutkimus
- Jos kliinisen tutkimuksen perusteella epäillään leukanivelen luumuutoksia, voidaan tapauskohtaisesti harkita jatkokuvausmenetelmänä kartiokeilatietokonetomografiatutkimusta (KKTT-tutkimusta).
- KKTT:n käytön aiheita ovat muun muassa leukanivelen degeneratiiviset muutokset, vaikeasti tulkittavat murtumat, murtumien jälkitilat, kasvainepäilyt ja ankyloosit.
- KKTT:llä on mahdollista kuvantaa nivelen luiset rakenteet kolmiulotteisesti «Honda K, Larheim TA, Maruhashi K ym. Osseous abnor...»140, «Honey OB, Scarfe WC, Hilgers MJ ym. Accuracy of co...»141. Myös nivelraon suuruus on arvioitavissa sen avulla «Ikeda K, Kawamura A. Assessment of optimal condyla...»142, «Ikeda K, Kawamura A, Ikeda R. Assessment of optima...»143.
- KKTT-tutkimuksessa pehmytkudokset eivät erotu.
- KKTT-laitteilla kuvantamisessa käytettävät sädeannokset ovat suurempia kuin hampaiston ja leukojen alueen tavanomaisessa intraoraali-, panoraama- ja kefalometrisessa kuvantamisessa «SEDENTEXCT. “Radiation Protection: Cone beam CT fo...»144.
- Vaikka KKTT-tutkimus osoittaa tarkasti leukanivelen luumuutoksia, se ei sovellu rutiinikäyttöön, sillä sen vaikutuksesta hoitopäätöksiin ei ole toistaiseksi näyttöä «SEDENTEXCT. “Radiation Protection: Cone beam CT fo...»144.
Magneettikuvaus (MK)
- MK ei rajallisen saatavuutensa ja kalliin hintansa vuoksi sovellu rutiinikäyttöön «Ribeiro-Rotta RF, Marques KD, Pacheco MJ ym. Do co...»145. Sitä voidaan hyödyntää leukanivelen pehmyt- ja kovakudosmuutosten tarkemmassa diagnostiikassa «Larheim TA, Katzberg RW, Westesson PL ym. MR evide...»146. MK:ta käytetään vaikeissa tapauksissa kliinisen diagnoosin vahvistamiseen ja hoitovasteen puuttuessa esimerkiksi leukanivelen välilevyn (muodon, rakenteen, paikan ja toiminnan) ja muiden pehmytkudosten tilanteen selvittämiseen. MK:lla voidaan tutkia myös nivelten liikelaajuutta.
- Magneettikuvauksessa potilas ei altistu ionisoivalle säteilylle.
- MK:ta pidetään leukanivelvaivoista kärsivien suositeltavana jatkotutkimuksena, ja se perustuu MK-löydösten ja kirurgisten löydösten hyvään korrelaatioon (88–93 %) erityisesti välilevyn sijainnin osalta «Schellhas KP. Internal derangement of the temporom...»147, «Raustia AM, Pyhtinen J, Pernu H. Clinical, magneti...»148, «Kerstens HC, Golding RP, Valk J ym. Magnetic reson...»149.
- MK-tutkimuksissa välilevyn virheasentoja on todettu 33 %:lla oireettomista ja 77–84 %:lla oireisista potilaista «Tallents RH, Katzberg RW, Murphy W ym. Magnetic re...»150, «Katzberg RW, Westesson PL, Tallents RH ym. Anatomi...»151, «Tomas X, Pomes J, Berenguer J ym. MR imaging of te...»152. Nivelvälilevyn virheasennon toteaminen ei siten aina edellytä hoitoa, ellei potilaalla ole kipu- tai lukkiutumisoireita.
- MK:ssa todettavalla leukanivelen nestekertymällä näyttää olevan selvempi yhteys leukanivelkipuun ja vakavampiin nivelensisäisiin rakennemuutoksiin kuin pelkästään nivelvälilevyn virheasentoon «Westesson PL, Brooks SL. Temporomandibular joint: ...»153, «Larheim TA, Westesson PL, Sano T. MR grading of te...»154.
- Leukanivelkipu liittyy usein MK:ssa todettaviin nivelensisäisiin rakennemuutoksiin, osteoartroosiin, nivelen nestekertymään ja luuytimen ödeemaan «Larheim TA. Role of magnetic resonance imaging in ...»156, «Larheim TA. Role of magnetic resonance imaging in ...»156, «Matsubara R, Yanagi Y, Oki K ym. Assessment of MRI...»157.
- Systemoidun katsausartikkelin mukaan ei ole selkeää näyttöä kliinisen ja MK-tutkimuksen välisestä korrelaatiosta «Koh KJ, List T, Petersson A ym. Relationship betwe...»158, mikä korostaa kliinisen tutkimuksen tärkeyttä «Park JW, Song HH, Roh HS ym. Correlation between c...»159.
- MK pitäisi tehdä vain, jos sen oletetaan vaikuttavan hoitoon «Pupo YM, Pantoja LL, Veiga FF ym. Diagnostic valid...»160.
Erotusdiagnostiikka
- Hammasperäiset kivut ja kasvojen alueen kipuja aiheuttavat sairaudet ovat erotusdiagnostinen ongelma TMD-oireista kärsiviä hoitavalle kliinikolle.
- Kasvokivut voivat johtua patologisista muutoksista kasvojen alueen elimissä tai rakenteissa, liittyä neurologisiin tai systeemisairauksiin, olla merkkejä keskushermoston patologiasta tai olla päänsärkyjen tai niska-hartiakipujen ilmentymiä «Kalso, Haanpää, Hamunen, Kontinen, Vainio (toim.) ...»161.
- Harvinaisia, mutta tärkeitä TMD:tä vakavampia patologisia tiloja esitetään lisätietoaineiston taulukossa «Oireita ja löydöksiä, joiden syynä voi olla TMD:tä vakavampi patologia»7.
- Eri kasvokivuilla on niille tyypillisiä piirteitä, joiden perusteella tiettyä diagnoosia voidaan epäillä ja jonka mukaan kliinisiä ja tarvittaessa radiologisia tutkimuksia suunnataan (ks. Kasvokipujen differentiaalidiagnostiikka Taulukko 1, Terveysportti/Hammaslääketiede ja suu, Therapia Odontologica «Kasvokipujen differentiaalidiagnostiikka»2 (vaatii käyttöoikeuden)).
Hammasperäiset kivut
- Hampaiden vihlominen on kasvojen kiputiloista yleisin, ja sitä esiintyy 8–50 %:lla
väestöstä «Kontturi-Narhi V. Dentin hypersensitivity - factor...»162.
- Puolessa tapauksista vihlomisen syynä on paljastunut dentiinipinta. Muita oireiden aiheuttajia voivat olla karies, täytteiden saumavuoto, kuspimurtumat ja pulpatulehdukset. Ks. «https://www.hammaslaakariliitto.fi/fi/suun-sairaudet-ja-tapaturmat/hampaiden-ja-suun-sairaudet/hampaiden-vihlominen»6.
- Dentiinikipu on tyypillisesti terävää ja lyhytkestoista. Noin kymmenesosalla vihlomispotilaista oireet ovat kroonistuneet ja vihlominen kestää kauan esimerkiksi ympäristön lämpötilan vaihtuessa (ks. artikkeli Vihlovat hampaat «Vihlovat hampaat (K03.80)»3 (vaatii käyttöoikeuden); Terveysportti/Hammaslääketieteen tietokannat, Therapia Odontologica).
- Hampaan pulpakipu voi aiheuttaa erotusdiagnostisia vaikeuksia «Bergenholz G, Horsted-Bindslev P, Reit C (toim.) T...»163. Pulpiittikipu voi tuntua eri paikassa, jopa eri leuassa, kuin kivun aiheuttava hammas
on (kuitenkin aina samassa kasvopuoliskossa), ja se saattaa lisäksi säteillä korvaan,
poskeen ja ohimoseutuun.
- Pulpakipu voi olla hyvin vaihtelevaa tulehduksen asteen mukaan, ja se saattaa muistuttaa muita kasvokipuja, minkä vuoksi esimerkiksi trigeminusneuralgia voidaan virheellisesti tulkita hammassäryksi tai päinvastoin. Ks. Käypä hoito -suositus Hampaan juurihoito «Hampaan juurihoito»6.
- TMD-kivusta poikkeavasti pulpakivulle on tyypillistä, ettei se pysy kauan samanlaisena vaan muuttuu lyhyistä vihlaisuista lopulta jatkuvaan kipuun (ks. artikkeli Ekstrakraniaalisten syiden aiheuttama kasvokipu; Terveysportti/Hammaslääketieteen tietokannat, Therapia Odontologica «Ekstrakraniaalisten syiden aiheuttama kasvokipu»4 (vaatii käyttöoikeuden)).
- Kiinnityskudoksiin tai pehmytkudoksiin liittyvää kipua voi myös esiintyä, esimerkkeinä akuutti ientulehdus, parodontaaliabskessi, endo-paroleesio tai trauman aiheuttama kipu pehmytkudoksen vaurioituessa.
- Puhkeamattomat tai osittain puhjenneet viisaudenhampaat voivat infektoituessaan aiheuttaa TMD-tyyppistä kipua. Ks. Käypä hoito -suositus Viisaudenhammas «Viisaudenhammas»7.
Leukojen alueen patologiset tilat
- Hyvänlaatuisiin leukojen alueen muutoksiin, tuumoreihin tai kystoihin liittyy kipuoireita ainoastaan tulehduksen yhteydessä.
- Pahanlaatuiset leukojen alueen tuumorit, primäärit tai metastaasit, aiheuttavat useimmiten kipua erityisesti vaurioittaessaan hermokudosta «Nieminen M, Aro K, Jouhi L ym. Causes for delay be...»164. Tällöin voi esiintyä myös tuntoaistimuutoksia.
- Akuutin leukojen osteomyeliitin tärkein oire ovat kova kipu ja muut tulehdusoireet. Krooniseen leukaosteomyeliittiin liittyy diffuusia, voimakkuudeltaan vaihtelevaa kipua.
Nenän sivuontelotulehdukset
- Akuuttiin sivuontelotulehdukseen (sinuiittiin) voi liittyä diffuusia, tylppää kipua ja paineen tunnetta poskien, yläleuan hampaiden (poskiontelotulehdus) ja otsan (otsaontelotulehdus) alueella sekä syvällä nenän ja silmien seudussa (seulalokeroston ja kitaontelon tulehdus).
- Kipuun, joka paikallistuu keskikasvojen alueelle, liittyy lähes aina muita tyypillisiä oireita, kuten nenän tukkoisuutta ja nenäeritteitä. Ks. Käypä hoito -suositus Sivuontelotulehdus «Sivuontelotulehdus»8.
- Krooninen sivuontelotulehdus ei yleensä aiheuta kasvokipua, mutta sitä voi liittyä taudin pahenemisvaiheeseen «Sharav, Benoliel (toim.) Orofacial pain and headac...»165.
Sylkirauhassairaudet
- Toispuolisen toistuvan leuanalus- ja korvasylkirauhasen turvotuksen ja kivun syy on yleensä sylkikivitauti. Tyypillisesti oireet lisääntyvät syömisen yhteydessä.
- Muita sylkirauhassairauksia ovat tulehdukset, yleissairauksiin liittyvä sialoosi ja kasvaimet (ks. artikkeli Sylkirauhasen turvotus; Terveysportti/Lääkärin tietokannat «Sylkirauhasen turvotus»5 (vaatii käyttöoikeuden)).
Jättisoluarteriitti
- Jättisoluarteriitti (aiemmin temporaaliarteriitti) on suurten ja keskikokoisten valtimoiden seinämän tulehdus, jota esiintyy yli 50-vuotiailla, usein osana polymyalgia rheumaticaa.
- Oireena on voimakas uusi tai aikaisemmasta poikkeava terävä, sykkivä päänsärky, joka paikallistuu toiseen tai molempiin ohimoihin. Yleisoireita ovat usein kuume, väsymys ja laihtuminen «van der Geest KSM, Sandovici M, Brouwer E ym. Diag...»166, yleinen sairauden tunne, näköhäiriöt ja leukaklaudikaatio (= pureskelun provosoima kipu ja jäykkyys puremalihaksissa, pureskelun hitaus).
- Löydöksenä on turvonnut, aristava, kyhmyinen ohimovaltimo.
- Varhainen diagnoosi ja lääkärin hoito ovat tärkeitä sokeutumisvaaran vuoksi.
- Diagnoosi perustuu laskon ja CRP-arvon suurenemiseen, valtimobiopsiaan ja nopeaan vasteeseen kortikosteroidihoidolle (ks. artikkeli Jättisoluarteriitti; Terveysportti/Lääkärin tietokannat «Jättisoluarteriitti (temporaaliarteriitti)»6 (vaatii käyttöoikeuden)).
Korvakipu
- Korvakivun syy voi olla korvassa tai sen välittömässä läheisyydessä (primaarinen korvakipu), tai se voi olla säteilykipua kauempana olevasta prosessista (sekundaarinen korvakipu).
- Primaarisen korvakivun taustalla voi olla äkillinen tulehdus tai trauma, alipaine tai harvinaisemmissa tapauksissa kasvain tai neuralgia.
- Sekundaarisen korvakivun syy voi olla leukanivelperäinen «Kuttila S. Secondary aural symptoms in relation to...»167, tai kipu voi heijastua niskan, nielun, kurkunpään, nielurisojen tai korvasylkirauhasen
alueen sairauksista, harvemmin ruokatorvesta tai sydämestä (ks. artikkeli Aikuisen
korvanseudun kipu; Terveysportti/Lääkärin tietokannat «Aikuisen korvanseudun kipu»7 (vaatii käyttöoikeuden)).
- Väestötutkimuksen mukaan sekundaarisesta korvakivusta 35 % liittyy kaularangan toimintahäiriöön, 20 % TMD-oireisiin ja 30 % sekä kaularangan että TMD-oireisiin «Kuttila S. Secondary aural symptoms in relation to...»167.
- TMD-potilailla voi olla muitakin korvaoireita, kuten korvan tukkoisuutta tai tinnitusta «Porto De Toledo I, Stefani FM, Porporatti AL ym. P...»168.
Niskakipu
- Niskakivun lähteitä voivat ovat muun muassa lihakset, kaularangan nivelet ja nivelsiteet, hermojuuret ja kovakalvo. Niskakivulle löytyy vain harvoin yhtä yksittäistä syytä «Kalso, Haanpää, Hamunen, Kontinen, Vainio (toim.) ...»161. Ks. Käypä hoito -suositus Niskakipu (aikuiset) «Niskakipu (aikuiset)»9.
- Purentaelimistön kipu ja niskakipu muistuttavat toisiaan. Ne ovat monimuotoisia muskuloskeletaalisia kipuongelmia, joihin vaikuttavat fyysiset, psykologiset, psykososiaaliset ja geneettiset tekijät. Ks. Käypä hoito -suositus Niskakipu (aikuiset) «Niskakipu (aikuiset)»9, «Visscher CM, Schouten MJ, Ligthart L ym. Shared Ge...»169, «Marklund S, Wiesinger B, Wänman A. Reciprocal infl...»170.
- Kroonisella TMD-kivulla ja siihen liittyvällä päänsäryllä on yhteys pään ja niska-hartiaseudun muihin kipuihin «Vivaldi D, Di Giosia M, Tchivileva IE ym. Headache...»171.
- TMD:n hoidon tarpeessa olevilla esiintyy niskakipua 2–3 kertaa useammin kuin muilla «Maixner W, Fillingim RB, Williams DA ym. Overlappi...»47, «Kuttila M. Treatment need for temporomandibular di...»172, «Visscher CM, Lobbezoo F, de Boer W ym. Prevalence ...»173.
- Niskakipu voi aiheuttaa säteilykipua kasvojen alueelle ja siten muistuttaa TMD-kipua
«Sharav, Benoliel (toim.) Orofacial pain and headac...»165.
- Niskan säteilykivussa ei esiinny leukojen liikerajoituksia eikä liikekipua ja sen aiheuttama kasvokipu pysyy ensisijaisesti samalla puolella kasvoja.
- Potilaat, joilla on pitkäaikaista niska- ja TMD-kipua, tarvitsevat moniammatillista hoitoa «Wiesinger B, Malker H, Englund E ym. Does a dose-r...»174. Ks. Käypä hoito -suositus Niskakipu (aikuiset) «Niskakipu (aikuiset)»9.
Päänsärky
- Päänsärky on yleinen oire, ja sen syyt ovat moninaiset.
- Päänsärkyihin ja TMD-kipuun liittyy monia samanlaisia patofysiologisia mekanismeja ja eri järjestelmien häiriöitä sekä samanaikaisia muita kipu- ja terveysongelmia «Vivaldi D, Di Giosia M, Tchivileva IE ym. Headache...»171, «Dahan H, Shir Y, Velly A ym. Specific and number o...»175, «List T, Jensen RH. Temporomandibular disorders: Ol...»176, «Costa YM, Conti PC, de Faria FA ym. Temporomandibu...»177.
- Päänsäryt jaetaan kansainvälisen kriteeristön ICHD-3, 2018, «https://ichd-3.org»7 mukaan primaarisiin ja sekundaarisiin eli muihin sairauksiin tai vammoihin liittyviin
päänsärkyihin
- Tärkeimmät primaariset päänsäryt ovat migreeni (ks. Käypä hoito -suositus Migreeni «Migreeni»10), jännityspäänsärky ja trigeminaaliset autonomiset päänsäryt (esim. Hortonin päänsärky).
- Primaaripäänsärky voi muuttaa muotoaan ajan myötä, ja useita eri päänsärkyjä voi esiintyä samanaikaisesti. Pitkäaikaisseurannassa migreenin on todettu pysyvän muuttumattomana jopa 40–50 %:ssa tapauksista «Bille B. A 40-year follow-up of school children wi...»178, «Guidetti V, Galli F. Evolution of headache in chil...»179, «Monastero R, Camarda C, Pipia C ym. Prognosis of m...»180.
- Sekundaarisen päänsäryn syynä voivat olla aivoverenkiertohäiriöt, aivopaineen muutos, trauma, tulehdus, TMD, niska-hartiaseutu (kervikogeeninen päänsärky), silmäperäiset ongelmat tai kipulääkkeiden runsas ja pitkittynyt käyttö (ns. lääkepäänsärky) «Headache Classification Committee of the Internati...»181.
- Päänsärky saattaa olla osa TMD-oireistoa ja parantua tai helpottua TMD:n hoidolla
«Graff-Radford SB. Facial pain. Curr Opin Neurol 20...»182, «Forssell H, Kirveskari P, Kangasniemi P. Changes i...»183, «von Piekartz H, Lüdtke K. Effect of treatment of t...»184, «Doepel M, Nilner M, Ekberg E ym. Headache: short- ...»185, «Mongini F, Evangelista A, Milani C ym. An educatio...»186, «Costa YM, Porporatti AL, Stuginski-Barbosa J ym. H...»187.
- TMD:hen liittyvä päänsärky diagnosoidaan DC/TMD-kriteeristön mukaan «Schiffman E, Ohrbach R, Truelove E ym. Diagnostic ...»125, «hoi50057s.pdf»1, «hoi50057t.pdf»2.
- TMD on yhtä yleistä migreeni- ja jännityspäänsärkypotilailla kuin potilailla, joilla ei ole päänsärkyoireita «Jensen R, Rasmussen BK, Pedersen B ym. Muscle tend...»188, «Ballegaard V, Thede-Schmidt-Hansen P, Svensson P y...»189, mutta ilmeisesti päänsäryn esiintymistiheys ja voimakkuus korreloivat TMD-oireiden esiintymiseen «Liljeström MR, Le Bell Y, Anttila P ym. Headache c...»190, «Melo CE, Oliveira JL, Jesus AC ym. Temporomandibul...»191, «Franco AL, Gonçalves DA, Castanharo SM ym. Migrain...»192.
- Migreenin, kahden samanaikaisesti esiintyvän päänsäryn ja päänsäryn esiintymistiheyden on havaittu olevan TMD:n synnyn ja esiintymisen riskitekijöitä «Ashraf J, Zaproudina N, Suominen AL ym. Associatio...»49, «Ballegaard V, Thede-Schmidt-Hansen P, Svensson P y...»189, «Tchivileva IE, Ohrbach R, Fillingim RB ym. Tempora...»193.
- Lihasperäinen TMD ja jännityspäänsärky voivat olla saman laajemman kipusairauden ilmentymiä ja voivat siten edeltää ja pahentaa toinen toistaan «Svensson P. Painful issues in head pain classifica...»194, «Conti PC, Costa YM, Gonçalves DA ym. Headaches and...»195.
- Migreeniä potevilla lapsilla on raportoitu esiintyvän enemmän kliinisiä TMD-löydöksiä
kuin päänsäryttömillä lapsilla «Liljeström MR, Jämsä A, Le Bell Y ym. Signs and sy...»196, mutta suomalaisessa seurantatutkimuksessa päänsäryn esiintyminen 13 vuoden iässä
ei ennustanut TMD-oireiden kehitystä murrosiän aikana «Liljeström MR, Le Bell Y, Laimi K ym. Are signs of...»197.
- Erityisesti lasten ja nuorten osalta on suositeltavaa kiinnittää huomiota mahdolliseen TMD:hen liittyvään päänsärkyoireiluun. On mahdollista, että heillä päänsärkyoireet ilmenevät aikaisemmin kuin TMD-oireet «Aromaa M, Rautava P, Helenius H ym. Factors of ear...»137, «Liljeström MR, Aromaa M, Bell YL ym. Familial occu...»138.
- Varhainen puuttuminen päänsärkyoireiluun voi ehkäistä lapsen kivun kroonistumista.
Neuropaattinen kasvokipu
- Neuropaattisen eli hermovauriokivun syynä on vaurio tai sairaus somatosensorisessa järjestelmässä. Neuralgia-nimitystä käytetään neuropaattisesta kivusta, joka on kohtauksellista, lyhytaikaista, sähköiskunomaista kipua.
- Neuropaattisen kasvokivun syynä on useimmin toimenpiteessä (puudutus, hampaan juurihoito tai poisto, leikkaus tms.) syntynyt hermovaurio.
- Trigeminushermovaurion jälkeisen neuropaattisen kivun esiintyvyys on 5 % «Jääskeläinen SK, Teerijoki-Oksa T, Virtanen A ym. ...»198.
- Kivun syitä voivat myös yleissairaudet, muun muassa vyöruusu, diabetes, sidekudossairaudet tai kasvaimet.
- Diagnostiikassa on keskeistä kivun neuroanatomisesti johdonmukainen sijainti ja poikkeavat tuntoaistilöydökset (esim. hypoestesia, allodynia). Ks. Käypä hoito -suosituksen Kipu «Kipu»11 taulukko 1. Neuropaattisen kivun diagnostiset kriteerit ja diagnoosin varmuus.
Trigeminusneuralgia
- Trigeminusneuralgia on harvinainen, toispuolinen, useimmiten trigeminus- eli kolmoishermon haarojen II ja III alueelle paikantuva voimakas, kohtauksellinen kipu.
- Kipukohtaukset ovat lyhytkestoisia, erittäin voimakkaita ja sähköiskunomaisia, ja ne voivat tuntua hampaiston, leuan ja leukanivelen alueella.
- Kivun laukaisee kosketusärsyke (esim. hampaiden harjaus, leuan liikkeet), mikä on erotusdiagnostisesti tärkeä verrattuna pulpakipuun, jota provosoi kylmä- tai kuumaärsyke.
- Trigeminusneuralgian ensisijainen hoito on karbamatsepiini- tai okskarbatsepiinilääkitys.
Idiopaattiset suu- ja kasvokivut – atyyppinen kasvokipu, atyyppinen hammassärky ja suupolte
- Atyyppinen kasvokipu on keskikasvojen alueelle paikallistuva syvä, jomottava, jatkuva tai lähes jatkuva kipu.
- Kipu ei noudata neuroanatomisia rajoja, ja kipualue usein laajenee vuosien kuluessa. Kipuun voi liittyä tuntohäiriötuntemuksia ja potilailla on usein myös muita kipu - ja terveysongelmia.
- Kivulle ei tarkoista tutkimuksista huolimatta pystytä osoittamaan selkeää syytä. Luotettavaan
diagnoosiin päästään ainoastaan eri erikoisalojen yhteistyöllä «Kalso, Haanpää, Hamunen, Kontinen, Vainio (toim.) ...»161.
- Neurofysiologisia ja psykofyysisiä tuntotestauksia käyttävät tutkimukset osoittavat, että atyyppisen kasvokivun ja hammassäryn sekä suupoltteen taustalla on neuroplastisia mekanismeja «Forssell H, Tenovuo O, Silvoniemi P ym. Difference...»199, «Hagelberg N, Forssell H, Aalto S ym. Altered dopam...»200, «Forssell H, Jääskeläinen S, Tenovuo O ym. Sensory ...»202.
- Atyyppinen hammassärky on atyyppisen kasvokivun muoto, jossa kipu rajoittuu ainoastaan hampaiston alueelle. Hoitona ovat turhien toimenpiteiden välttäminen, tarvittaessa neuropaattisen kivun lääkitys ja ohjaaminen kivun hoidon asiantuntijalle.
Yleiset lihasperäiset kiputilat
- Fibromyalgia on reumatauteihin luettava krooninen kipu-uupumusoireyhtymä, joka aiheuttaa laaja-alaisesti kipuja lihaksissa ja sidekudoksissa. Sitä esiintyy enemmän naisilla kuin miehillä. Yleisintä se on keski-ikäisillä ja sitä vanhemmilla naisilla «Jones GT, Atzeni F, Beasley M ym. The prevalence o...»203.
- Fibromyalgian vallitsevuus Suomessa on 2 %. Ks. Käypä hoito -suositus Kipu «Kipu»11, «Mikkelson M. Reumataudit ja fibromyalgia. Kirjassa...»204.
- Fibromyalgiapotilailla esiintyy usein muiden tuki- ja liikuntaelimistön kipujen ohella
TMD-oireita, kuten lihaskipuja sekä leukanivelten ja puremalihasten palpaatioarkuutta
«Ayouni I, Chebbi R, Hela Z ym. Comorbidity between...»64.
- TMD-potilaista 10 %:lla on fibromyalgia «Manfredini D, Tognini F, Montagnani G ym. Comparis...»205 ja diagnosoiduista fibromyalgiapotilaista 59–93 %:lla on TMD-oireita «Gui MS, Pimentel MJ, Rizzatti-Barbosa CM. Temporom...»63.
- Fibromyalgian ja TMD:n välillä on todettu yhteyksiä, jotka perustuvat samankaltaisiin kivun aistimisen paikallisiin ja sentraalisiin mekanismeihin «Ayouni I, Chebbi R, Hela Z ym. Comorbidity between...»64, «Slade GD, Greenspan JD, Fillingim RB ym. Overlap o...»206.
Tulehduksellisiin nivelsairauksiin liittyvät TMD-ongelmat ja kiputilat
- Kliinisesti tärkeimmät leukaniveltä vaurioittavat sairaudet kuuluvat tuki- ja liikuntaelimistön
sairauksiin sekä tulehduksellisiin reumasairauksiin, joita ovat
- nivelreuma (ks. Käypä hoito -suositus Nivelreuma «Nivelreuma»12)
- lastenreuma (juveniili idiopaattinen artriitti, JIA)
- spondyloartropatiat
- ankylopoieettinen spondyliitti
- nivelpsoriaasi (psoriaasiartriitti)
- Reiterin tauti (reaktiivinen artriitti).
- Nivelreumaa tai lastenreumaa epäiltäessä potilaasta tehdään viipymättä lähete reumasairauksiin
tai lasten reumasairauksiin perehtyneelle lääkärille diagnoosin varmistamista ja hoidon
aloitusta varten.
- Lapsipotilaat (oireettomatkin), joilla on muutoksia leukanivelissä tai -nivelessä (esim. PTG-kuvassa) tai poikkeavia leukanivelen löydöksiä (ks. kohta 3 min tutkimus «A4»4), on syytä lähettää tilannearvioon ja tarvittaessa hoitoon.
- Reumatologille lähettämisen aiheeksi riittää epäily nivelkalvon tulehduksesta (synoviitti) (kliinisinä löydöksinä voi olla voimakas palpaatioarkuus, turvotus, alaleuan liikerajoitus tai liikekipu) tai artriitista.
- Nivelreumassa lähes joka toiselle potilaalle ilmaantuu muutaman vuoden kuluessa taudin alkamisesta oireita myös leukaniveliin.
- Aikuisilla tila johtaa usein alaleuan liikerajoituksiin ja tyypillisiin TMD-kipuoireisiin nivelissä ja lihaksissa.
- Leukanivelen kuvantamistutkimuksissa todetaan aluksi synoviittia (MK:ssa), eroosioita ja myöhemmin nivelpään litistymistä, nivelraon kaventumista ja vaikeissa tapauksissa jopa koko nivelpään tuhoutumista «Voog U, Alstergren P, Eliasson S ym. Progression o...»207, «Helenius LM, Hallikainen D, Helenius I ym. Clinica...»208, «Helenius LM, Tervahartiala P, Helenius I ym. Clini...»209.
- Leukaniveltulehdus on lastenreuman yhteydessä yleinen. Magneettikuvauksella tehtyjen tutkimusten mukaan sen esiintyvyys on jopa 70 %. Erityisen tavanomainen löydös se on polyartriittityyppisessä lastenreumassa.
- Lastenreumassa leukanivel voi joskus myös olla ensimmäisenä sairastuva nivel. Leukanivel on usein sekä kliinisesti että subjektiivisesti oireeton, vaikka tauti kuitenkin etenee, ja leukanivelmuutokset voivat tulla ensimmäistä kertaa esille vasta esimerkiksi oikomishoidon suunnittelun yhteydessä.
- Lastenreumassa tulee kiinnittää erityistä huomiota leukojen, leukanivelten ja hampaiston
kehityksen seuraamiseen «Kunnamo I. Arthritis in children: epidemiology, cl...»210, «Stoll ML, Sharpe T, Beukelman T ym. Risk factors f...»211.
- Leukanivelen artriittia todetaan reumasairauden asteesta riippumatta myös lieväoireisilla tai täysin oireettomillakin lapsilla «Stoll ML, Sharpe T, Beukelman T ym. Risk factors f...»211.
- Lapsilla tauti johtaa hoitamattomana tai hoidon viivästyessä usein avopurentaan ja pienileukaisuuteen.
- Lapsilla, joilla leukanivelen niveltulehdus on lievä tai vasta-alkanut tai joille aloitetaan asianmukainen reumalääkehoito tai niveltulehduksen muutoin rauhoittuessa, leukanivelen muutokset voivat pysähtyä ja nivelpinta uusiutua «Twilt M, Schulten AJ, Verschure F ym. Long-term fo...»212, «Twilt M, Arends LR, Cate RT ym. Incidence of tempo...»213.
- Jos epäillään, että lapsella on reumasairaus, voidaan käyttää lyhyttä, noin 3 minuuttia
kestävää tutkimusta, johon kuuluvat
- kliinikon arvioima kipu leukanivelalueella
- leukanivelen palpointi suu auki ja kiinni
- leuan deviaatio suun maksimaalisessa avauksessa (suurempi tai yhtä suuri kuin 3 mm)
- suun maksimaalinen avaus avustamatta (suu avautuu lapsilla jonkin verran vähemmän kuin teini-ikäisillä, mutta yli 10-vuotiailla arvot ovat jo aikuisten arvojen kaltaisia) «Magnusson T, Helkimo H. Temporomandibular Disorder...»133
- kasvojen asymmetria edestä
- kasvojen profiili (pienileukaisuudessa kupera) «Stoustrup P, Herlin T, Spiegel L ym. Standardizing...»214.
- Tavallisimmat spondyloartropatioihin kuuluvat sairaudet ovat ankylopoieettinen spondyliitti,
nivelpsoriaasi ja Reiterin tauti «Helenius LM, Hallikainen D, Helenius I ym. HLA-DRB...»215, «Helenius LM, Hietanen JH, Helenius I ym. Focal sia...»216, «Könönen M, Wenneberg B . Kirjassa: Laskin DM, Gree...»217.
- Ankylopoieettiselle spondyliitille on tyypillistä selkärangan ja risti-suoliluunivelten tulehduksellinen jäykistyminen. Sairaus on tyypillisesti miehillä vaikeampi kuin naisilla.
- Purentaelimistöön tauti ilmaantuu muutaman vuoden kuluttua diagnosoinnista. Potilaan on vaikea avata suuta, ja hänen leukanivelensä on palpaatioarka. Röntgenologisesti tyypillisiä piirteitä ovat nivelpään tasoittuminen ja eroosio.
- Leukanivelvaurioita esiintyy noin viidesosalla «Könönen M, Wenneberg B . Kirjassa: Laskin DM, Gree...»217.
- Psoriaasi on krooninen, monimuotoinen, immuunivälitteinen tulehdussairaus, jonka tavallisimmat ilmenemismuodot ovat iho- ja nivelpsoriaasi.
- Psoriaasiartriitille on tyypillistä, että se alkaa ihopsoriaasilla, ja 10–20 %:lle ilmaantuu myöhemmin seronegatiivinen niveltulehdus. Esiintyvyydessä ei ole sukupuolieroja «Könönen M, Wenneberg B . Kirjassa: Laskin DM, Gree...»217.
- Vajaalla kolmasosalla potilaista tauti ilmaantuu muutaman vuoden kuluttua diagnoosista myös purentaelimistöön. Tärkein koettu oire on leukanivelkipu alaleuan liikkeissä. Kliinisesti tärkeimmät ovat lihasten ja leukanivelten palpaatioarkuus ja nivelen rahina.
- Leukanivelvaurioita esiintyy alle kolmasosalla. Tyypillisimpiä vaurioita ovat eroosio ja nivelpään tasoittuminen «Kononen M. Craniomandibular disorders in psoriatic...»218.
- Reiterin taudille (reaktiivinen artriitti) on tyypillistä, että nuorella miehellä ilmenee muutama viikko ruoansulatuskanavan tai virtsatietulehduksen jälkeen aseptinen, nivelestä toiseen siirtyvä polyartriitti, tavallisimmin painoa kantavissa nivelissä. Taudin klassiseen kuvaan kuuluu myös silmätulehdus (Reiterin oireyhtymä: uretriitti, artriitti, konjunktiviitti).
- Purentaelimistössä tauti ilmenee noin kuuden vuoden kuluttua sairauden toteamisesta. Tärkeimmät oireet ovat aamujäykkyys ja kipu ja turvotus leukanivelen alueella. Kliinisesti esiintyy palpaatioarkuutta leukanivelissä ja puremalihaksissa ja röntgenologisesti tyypillisin muutos on toispuolinen eroosio «Könönen M. Signs and symptoms of craniomandibular ...»219, «Könönen M, Kovero O, Wenneberg B ym. Radiographic ...»220.
- Leukanivelen infektioartriitin oireet ovat dramaattisia. Kliinisiä löydöksiä ovat punoitus, turvotus, kuumotus, kipu ja toimintahäiriöt. Koska tulehdus saattaa levitä kaulan alueelle, potilas on ohjattava välittömästi sairaalahoitoon «Leighty SM, Spach DH, Myall RW ym. Septic arthriti...»221.
Tulehduksellisiin nivelsairauksiin liittyvä hammaslääketieteellinen hoito
- Aikuisten leukanivelvaivoja hoidetaan yleensä oireenmukaisesti
- lääkityksillä yhdessä hoitavan lääkärin kanssa
- purentakiskoilla
- alaleuan liikeharjoituksilla «Kopp S. Medical management of TMJ arthritis. Kirja...»222, «Tegelberg A, Kopp S. Short-term effect of physical...»223
- fysioterapeuttisilla hoidoilla
- stabiilissa vaiheessa tarvittaessa purennan tasapainotuksella ja proteettisella hoidolla purentatoiminnan kuntouttamiseksi
- nivelen kortikosteroidipistoksilla «Kopp S, Akerman S, Nilner M. Short-term effects of...»224, «Wenneberg B, Kopp S, Gröndahl HG. Long-term effect...»225, «Vallon D, Akerman S, Nilner M ym. Long-term follow...»226, «de Souza RF, Lovato da Silva CH, Nasser M ym. Inte...»227.
- Purentaelimistön hoidolla pyritään taudin oireiden vähentämiseen, tulehdusmuutosten minimoimiseen ja purentatoiminnan ylläpitämiseen.
- Periaatteessa hoito jakaantuu akuutin ja ei-akuutin vaiheen hoitoon.
- Akuutissa vaiheessa keskitytään yhteistyössä hoitavan lääkärin kanssa estämään leukanivelen tulehdusta ja kudosmuutoksia ja siten ylläpitämään purentatoimintaa.
- Taudin ei-akuutissa, rauhallisessa vaiheessa pyritään varmistamaan purentaelimistön tai leukanivelen toiminta vähentämällä nivelen ja lihasten kuormitusta. Purentafysiologisen hoidon lisänä käytetään tarvittaessa kipulääkkeitä, fysioterapiaa, proteettista, ortodonttista tai kirurgista hoitoa.
- Lasten ja nuorten hoidossa on täsmennetty termistöä ja yhteistyöverkosto on julkaissut konsensussuositukset «Stoustrup P, Resnick CM, Pedersen TK ym. Standardi...»228.
TMD:n hoito
- TMD:n hoidon tavoitteina ovat kivun vähentäminen, lihaksiin ja niveliin kohdistuvan kuormituksen vähentäminen ja normaalin toiminnan palauttaminen.
- Hoidossa tulee huomioida yksilöllisesti potilaan kipu ja toimintahaitta (ks. kohta
Diagnostiikka «A5»5).
- Hoidossa otetaan huomioon kunkin potilaan yksilölliset taustatekijät.
- Kivun laaja-alaisuus ja psykologiset sekä psykososiaaliset kuormittavat tekijät (ks. kohta Diagnostiikka «A5»5) saattavat heikentää tavanomaisen hoidon vastetta, jolloin hoidossa voi olla tarpeen konsultoida erikoishammaslääkäriä tai lähettää potilas monialaiseen hoitoon.
- Hoitoja yhdistämällä saadaan usein parempia tuloksia kuin yksittäisillä hoidoilla (ks. taulukko «Yhteenveto TMD kivun ja toimintahäiriöiden hoidosta...»5) «Kurita H, Kurashina K, Kotani A. Clinical effect o...»229, «Türp JC, Jokstad A, Motschall E ym. Is there a sup...»230.
- Purentaelimistön yleisimpien toimintahäiriöiden hoitomuodot on koottu taulukkoon «Yhteenveto TMD kivun ja toimintahäiriöiden hoidosta...»5.
Potilaan informoiminen ja omahoidon ohjeistus
- Potilaan informoiminen ja kannustaminen on oleellinen osa purentafysiologista hoitoa ja tärkeää hoidon kaikissa vaiheissa. Ks. lisätietoaineisto, tulostettavat potilasohjeet «hoi50057ag.pdf»16 ja «hoi50057ah.pdf»17.
- Yksinomaan informoiminen ja omahoito ovat ilmeisesti tehokkaita vähentämään oireiden
voimakkuutta ja potilaan ahdistuneisuusoireita «Informointi ja aktiivinen ohjeistettu omahoito ilmeisesti vähentää TMD:n oireita.»B.
- Kehon ja mielen yhdistävien hoitomuotojen positiivisen tehon taustalla ajatellaan olevan potilaan oman pystyvyyden tunteen ja kehotuntemuksen lisääntyminen «Hadhazy VA, Ezzo J, Creamer P ym. Mind-body therap...»235.
- Neuvonta sisältää tietoa
- vaivojen yleisyydestä ja vaihtelevasta luonteesta
- yksilöllisistä taustatekijöistä (ks. kohta Taustatekijöitä «A9»6)
- TMD:n hyvästä hoitovasteesta (80–90 %) ja hyvästä ennusteesta «Anastassaki A, Magnusson T. Patients referred to a...»236.
- aktiivisesta omahoidosta. Lisäksi siihen liittyy ohjeistaminen ja motivointi. Ks. lisätietoaineisto, tulostettavat potilasohjeet ja videot (ks. taulukko «TMD-suosituksen taustamateriaali...»1).
- Omahoito määritellään hoidoksi, jossa potilas on itse aktiivisesti ja fyysisesti mukana
suorittamassa hoitoa. Omahoito voi sisältää
- lämpö- tai kylmähauteiden käyttöä (ks. lisätietoa «hoi50057l.pdf»21)
- liikeharjoitteita (ks. lisätietoa «hoi50057aj.pdf»18 ja video Leuan liikerataharjoittelut «Leuan liikerataharjoittelut (video)»2 sekä liikerataharjoitteluohjeet naksuvalle leukanivelelle «hoi50057al.pdf»19)
- pehmytkudosten käsittelyä ja venytyksiä (ks. lisätietoa «hoi50057ai.pdf»22 ja video Potilaan ohjeistus puremalihasten käsittelyyn kotona «Potilaan ohjeistus puremalihasten käsittelyyn kotona (video)»3).
- asennon hallintaa (ks. lisätietoa «hoi50057am.pdf»24)
- rentoutusharjoituksia (ks. lisätietoa «hoi50057m.pdf»23)
- myös akuutin kivun lääkehoidon (ks. kohta Lääkehoito «A6»7)
- tietoisuustaitoharjoituksia ja tapakontrollia
- käyttäytymisterapian hoitomuotoja (ks. kohta Psykologiset hoitomenetelmät «A7»8) ja biopalautehoitoa «Aggarwal VR, Fu Y, Main CJ ym. The effectiveness o...»233
- liikunnan ja fyysisen aktiivisuuden lisäämistä «Shimada A, Ishigaki S, Matsuka Y ym. Effects of ex...»237.
- Omahoidon ohjeet on hyvä demonstroida ja opettaa käytännössä, ja kotiin kannattaa antaa mukaan kirjalliset ohjeet. Seurantakäynnillä asiat kerrataan ja harjoitteita muutetaan ja lisätään asteittain kuntoutuksen edetessä, yleensä noin kolme uutta harjoitusta tai muutosta kerrallaan.
Lämpö- ja kylmäkäsittelyt
- Lämpökäsittelystä voi olla hyötyä TMD:n hoidossa muiden hoitomuotojen lisänä. Lämpö voi auttaa vähentämään kipua ja lihasjännitystä sekä parantamaan leuan toimintaa ja suun avauskapasiteettia «Furlan RM, Giovanardi RS, Britto AT ym. The use of...»238. Ks. lisätietoa «hoi50057l.pdf»21.
- Kylmähaudetta suositellaan yleensä tulehduksellisen tilan ja turvotuksen helpottamiseksi.
Pehmytkudoskäsittelyt ja liikeharjoitukset
- Potilaalle voidaan ohjeistaa kivuliaiden ja kireiden puremalihasten pehmytkudoskäsittely-ja venytysmenetelmiä. Ne voivat yhdessä lämpöhoidon kanssa helpottaa kipua ja lihaskiristystä sekä tukea liikeharjoitusten suorittamista.
- Aktiivinen ohjeistettu leuan liikeharjoittelu voidaan suorittaa osana omahoitoa tai
fysioterapeuttisen hoidon osana. Harjoittelu ilmeisesti vähentää TMD-kipua ja toiminnan
häiriötä sekä niistä aiheutunutta haittaa «Aktiivinen ohjeistettu liikeharjoittelu ilmeisesti vähentää TMD-kipua ja toiminnan häiriötä sekä niistä aiheutuvaa haittaa.»B.
- Liikeharjoitusten avulla lihakset rentoutuvat, lihasvoima lisääntyy ja alaleuan liikelaajuudet suurenevat «Magnusson T, Syrén M. Therapeutic jaw exercises an...»239, «De Laat A, Stappaerts K, Papy S. Counseling and ph...»240, «Carlson CR, Bertrand PM, Ehrlich AD ym. Physical s...»241, «Nicolakis P, Erdogmus B, Kopf A ym. Effectiveness ...»242, «Nicolakis P, Erdogmus B, Kopf A ym. Effectiveness ...»243.
- Liikeharjoitukset aktivoivat, venyttävät ja vahvistavat lihaksia. Liikkeet tehdään
peilin edessä. Isotoniset ja isometriset liikkeet vaihtelevat. Potilaan yksilöllisen tilanteen
mukaan valitaan liikkeistä sopivat, rentouttavat tai lihasvoimaa vahvistavat, ja harjoitusohjelmaa täydennetään nousujohteisesti kuntoutuksen edetessä. Ks. taulukko
«TMD-suosituksen taustamateriaali...»1, esimerkiksi ohjeet «hoi50057aj.pdf»18 ja «hoi50057ai.pdf»22.
- Yksittäisiä lihaksia vuorotellen jännittämällä ja rentouttamalla voidaan edistää lihaksen kuntoutumista «Bae Y, Park Y. The Effect of Relaxation Exercises ...»244.
- Naksuvalle leukanivelelle on alkuvaiheessa oma ohjeensa «hoi50057al.pdf»19, jossa harjoitus tehdään alaleuka eteen siirrettynä kärkipurenta-asemassa.
- Monilla TMD-potilailla on hyvä kiinnittää myös huomiota niska-hartiaseudun ryhtiin sekä pään ja alaleuan asentoon «hoi50057am.pdf»24.
- Palautumattoman diskusdislokaation (leukalukko) aiheuttamaa suun avausrajoitusta voidaan parantaa jokapäiväisillä suun aukivenytyksillä, joskin myös pelkkä informaatio saattaa olla yhtä tehokasta «Craane B, Dijkstra PU, Stappaerts K ym. Randomized...»245, «Schiffman EL, Look JO, Hodges JS ym. Randomized ef...»246.
Rentoutusharjoitukset
- Syvähengitysharjoitukset vaikuttavat autonomisen hermoston toimintaan ja liittyvät tunteiden, erityisesti ahdistuneisuuden ja pelon, hallintaan «Anderson BE, Bliven KCH. The Use of Breathing Exer...»247, «Jerath R, Crawford MW, Barnes VA ym. Self-regulati...»248, ks. «hoi50057m.pdf»23. Ne saattavat lieventää kivun tuntemusta ja parantaa kipupotilaan elämänlaatua «Anderson BE, Bliven KCH. The Use of Breathing Exer...»247, «Jerath R, Crawford MW, Barnes VA ym. Self-regulati...»248.
- Rentoutusharjoituksista voi olla hyötyä TMD-potilaan kokonaisvaltaisen oireilun lievittämisessä
«Huhtela OS, Koivisto N, Hägg V ym. Effectiveness o...»234, «Ferendiuk E, Bieganska JM, Kazana P ym. Progressiv...»249, «Bae Y, Park Y. The Effect of Relaxation Exercises ...»244.
- Lihasrentoutus vähentää kipua ja parantaa leuan toimintaa.
Tietoisuustaitoharjoitukset
- Säännöllisistä tietoisuustaitoharjoituksista (mindfulness meditation) saattaa olla hyötyä stressin ja kroonisen kivun hallinnassa. Säännöllisten harjoitusten on havaittu vähentävän kroonisen kivun yhteydessä esiintyviä masennusoireita ja negatiivistä tunneherkkyyttä ja kohottavan potilaan elämänlaatua «Hilton L, Hempel S, Ewing BA ym. Mindfulness Medit...»250, «Ball EF, Nur Shafina Muhammad Sharizan E, Franklin...»251, «Schumer MC, Lindsay EK, Creswell JD. Brief mindful...»252.
- On myös viitteitä siitä, että säännölliset tietoisuusharjoitukset voivat parantaa unen laatua «Rusch HL, Rosario M, Levison LM ym. The effect of ...»253 ja lieventää kipua «Abrahamsen R, Baad-Hansen L, Zachariae R ym. Effec...»254.
Purentakiskohoito
- Kaikki purentakiskot ovat todennäköisesti tehokkaampia lyhyellä aikavälillä sekä lihasperäisen että nivelperäisen TMD:n hoidossa kuin hoitamatta jättäminen tai lumekisko «Al-Moraissi EA, Farea R, Qasem KA ym. Effectivenes...»255, «Kuzmanovic Pficer J, Dodic S, Lazic V ym. Occlusal...»256.
- Stabilisaatiokisko, jossa on stabiilit kontaktit kaikkiin vastaleuan hampaisiin, on
tavallisin, nukkuessa käytettävä kisko (taulukko «Yleisimmät purentakiskotyypit (muunneltu Therapia Odontologicasta)....»4, ks. kuva «Stabilisaatiokisko»15 ja lisätietoa, tulostettava potilasohje «hoi50057an.pdf»25), (video: Jäljennösten ja indeksin otto «Jäljennösten ja indeksin otto (video)»5), (video: Stabilisaatiokiskon suuhun sovitus «Stabilisaatiokiskon suuhun sovitus (video)»6).
- Se soveltuu sekä lyhyt- että pitkäaikaiseen käyttöön, ja sen käyttöä suositellaan sekä lihas- että nivelperäisten TMD-oireiden hoitoon «Kovapintainen stabilisaatiokisko vähentää kohtalaisesti nivel- ja lihasperäistä TMD-kipua aikuispotilailla verrattuna kontrolleihin (minimaalinen hoito, hoitamatta jättäminen tai lumekiskohoito) sekä lyhyellä että pitkällä aikavälillä.»A.
- Suurin osa TMD-kivusta kärsivistä hyötyy stabilisaatiokiskon käytöstä «Türp JC, Komine F, Hugger A. Efficacy of stabiliza...»257. Kiskosta saattaa olla apua myös TMD-vaivojen hoidossa yöbruksismin tai erilaisten parafunktioiden ja jännityspäänsäryn yhteydessä.
- Stabilisaatiokisko näyttää vähentävän leukanivelen naksumista «Wänman A, Marklund S. Treatment outcome of supervi...»258.
- Stabilisaatiokiskon avulla hampaisto voidaan suojata narskuttelun (rytminen bruksismi) tai hampaiden voimakkaan yhteen puremisen (tooninen bruksismi) aiheuttamalta liian suurelta purentarasitukselta.
- Stabilisaatiokiskon vaikutuksesta lihasaktiviteettiin on ristiriitaisia tuloksia «Baad-Hansen L, Jadidi F, Castrillon E ym. Effect o...»259, «Klasser GD, Greene CS, Lavigne GJ. Oral appliances...»260.
- Stabilisaatiokisko suojaa limakalvoja ja parodontaalisesti vaurioituneita hampaita.
- Stabilisaatiokiskoa voidaan käyttää myös ennen proteettista hoitoa esimerkiksi toiminnallisen purentakorkeuden määrittämiseen ja oikean nivelaseman etsimiseen sekä ortodonttisen hoidon retentiokojeeksi ja parodontologisen hoidon tueksi.
- Stabilisaatiokiskolla ei ole merkittäviä vasta-aiheita, mutta mahdollinen uniapnea
on syytä huomioida «Nikolopoulou M, Ahlberg J, Visscher CM ym. Effects...»261.
- Jos potilaalla on vaikea uniapnea, stabilisaatiokisko voi pahentaa uniapneaa mahdollisesti nielun ilmatilan pienentymisen vuoksi.
- Relaksaatiokisko on yläleukaan valmistettava kisko, jossa on kontaktit vain hampaiston
etualueella (taulukko «Yleisimmät purentakiskotyypit (muunneltu Therapia Odontologicasta)....»4).
- Vaikka relaksaatiokiskon käytöstä on vain vähän tieteellistä näyttöä «Relaksaatiokisko saattaa vähentää aikuisten lihasperäisiä TMD-vaivoja, mutta luotettava tutkimusnäyttö puuttuu.»D, kokeneet kliinikot suosivat sitä varsinkin hoidon alkuvaiheessa, koska relaksaatiokiskon rakenne on yksinkertainen ja sen hoitovaste on kokemusten perusteella hyvä.
- On kuitenkin huomioitava, että kisko soveltuu takahampaiden ylipuhkeamisriskin ja etuhampaiden intruusioriskin vuoksi vain lyhytaikaiseen käyttöön.
- Kiskotyyppi ei sovellu potilaille, joilla on avopurenta tai niukka ylipurenta.
- Kisko muutetaan stabilisaatiokiskoksi akuutin vaiheen jälkeen.
- Relaksaatiokiskosta on viime vuosina ilmestynyt muunnelmia, jotka peittävät vain osan
hampaistoa «Esivalmistettu, hampaiston osittain peittävä relaksaatiokisko näyttää vähentävän sekä lihasperäistä että nivelperäistä TMD-kipua yhtä lailla kuin stabilisaatiokisko.»C.
- Esivalmistetussa, etualueen pienessä kiskossa kontakteja on kulmahampaasta kulmahampaaseen.
- Kisko sovitetaan potilaalle yksilöllisesti suoraan vastaanotolla, ja se näyttää toimivan kuten stabilisaatiokisko sekä lihas- että nivelperäisten TMD-kipujen lievittämisessä sekä lyhyellä aikavälillä että vuoden seurannassa.
- Kisko soveltuu lähinnä ajoittaiseen ja oireidenmukaiseen yökäyttöön (vuorokautinen käyttöaika korkeintaan 8 tuntia) siihen liittyvään takahampaiden ylipuhkeamisriskin ja etuhampaiden intruusioriskin takia.
- NTI-tss-kisko (nociceptive trigeminal inhibition tension suppression system) peittää
vain keskimmäiset inkisiivit, ja siinä on vain yksi kontakti alahampaisiin.
- Kisko saattaa olla tehokas bruksismin, TMD:n ja päänsäryn yhteydessä. Sen käyttöön voi kuitenkin liittyä ei-toivottuja purennan ja parodontiumin muutoksia ja muita riskejä, kuten kiskon aspiraatio ja nieleminen.
- Tutkimukset indikoivat, että molemmat kiskot näyttävät olevan yhtä tehokkaita TMD-kipujen lievityksessä kuin stabilisaatiokisko ja toimivat paremmin kuin pelkkä informaatio «Esivalmistettu, hampaiston osittain peittävä relaksaatiokisko näyttää vähentävän sekä lihasperäistä että nivelperäistä TMD-kipua yhtä lailla kuin stabilisaatiokisko.»C.
- Esivalmistetussa, etualueen pienessä kiskossa kontakteja on kulmahampaasta kulmahampaaseen.
- Pehmeä purentakisko (resilienssikisko) peittää koko hammaskaaren, ja se on kontaktissa
vastapurijoihin.
- Pehmeän purentakiskon käyttö saattaa helpottaa oireita, mutta luotettava tutkimusnäyttö asiasta puuttuu «Pehmeä purentakisko (resilienssikisko) saattaa vähentää TMD-oireita, mutta luotettava tutkimusnäyttö hoidon tehosta puuttuu.»D.
- Ohjaavista kiskotyypeistä anteriorisen repositiokiskon (Farrarin kisko, taulukko «Yleisimmät purentakiskotyypit (muunneltu Therapia Odontologicasta)....»4) tarkoituksena on ohjata alaleuka terapeuttiseksi katsottavaan asemaan, jossa välilevy
on paikoillaan eikä naksumista esiinny (ks. artikkeli Purentaelimen toimintahäiriön
hoito, Kiskotyypit; Terveysportti/Hammaslääketieteen tietokannat, Therapia Odontologica
«Purentaelimistön toimintahäiriön hoito»8 (vaatii käyttöoikeuden)).
- Heikon hoitovasteensa ja purennan muutosten vuoksi kiskoa ei suositella jatkuvaan välilevyn palautuvan anteriorisen virheasennon hoitoon (leukanivelen avaus- ja sulkemisliikkeen aikainen naksuminen) «Lundh H, Westesson PL, Kopp S ym. Anterior reposit...»262, «Tecco S, Festa F, Salini V ym. Treatment of joint ...»263.
- Kiskosta voi kuitenkin olla yökäytössä apua potilaille, jotka kärsivät leukanivelten toistuvasta lukkiutumisesta aamuisin ja kivuliaasta naksumisesta «Simmons HC 3rd, Board of Directors, American Acade...»264.
- Käyttötapa ei paranna välilevyn virheasentoa, mutta se rauhoittaa tilanteen ja estää välilevyn kiinnikkeiden jatkuvan traumatisoitumisen yön aikana.
- Kun tilanne on rauhoittunut (yleensä 1–2 kuukauden aikana), repositiokiskosta on pyrittävä eroon ja hoitoa jatketaan tavallisella yökäyttöisellä stabilisaatiokiskolla.
- Purentakiskon toimivuus ja hoitovaste tulee arvioida seurantakäynneillä, ja potilaan saavutettua oireettoman tilan kiskohoitoa voi seurata purennan tasapainotus tai purennan kuntoutus esimerkiksi proteettisesti tai oikomishoidolla, joilla pyritään tasapainoiseen purentatoimintaan.
- Markkinoilla on myös valmiita ei-yksilöllisiä kiskoja, joita voi vapaasti tilata tai ostaa. Niistä voi olla apua akuutissa tilanteessa, mutta on syytä korostaa niihin liittyviä riskejä, kuten muutoksia purennassa ja jopa TMD:n pahenemista.
| Kiskotyyppi | Rakenne | Käyttöaiheet | Käyttötapa | Rajoitukset |
|---|---|---|---|---|
| Stabilisaatiokisko | Stabiilit kontaktit nivelasemassa (CR) ja keskipurenta-asemassa Kulmahammasohjaus ja etualueen ohjaus artikulaatioliikkeissä |
TMD:n oireet | Nukkuessa | Ei merkittäviä |
| Relaksaatiokisko | Vain etuhampaat (dd. 13–23) kontaktissa Artikulaatioliikkeet kuten stabilisaatiokiskossa |
TMD:n oireet, erityisesti lihasperäiset jännitystilat ja kivut | Max. 8 tuntia vrk:ssa | Takahampaiden ylipuhkeamisen riski, jos käyttö on jatkuvaa |
| Anteriorinen repositiokisko | Kaikki hampaat kontaktissa Ohjaa alaleukaa eteenpäin ja estää alaleuan taaksepäin suuntautuvat liikkeet etualueen vallin avulla |
Välilevyn palautuva virheasento Traumaattinen artriitti |
Nykyään vain vaikeissa kivuliaissa tapauksissa Nukkuessa |
Enintään 1–2 kuukautta, artriitissa muutama päivä |

Stabilisaatiokisko
Uniapneakiskohoito ja TMD
- Uniapnea (obstructive sleep apnea, OSA) on systeeminen elämää uhkaava tauti, ja sen hoito on yleensä elämän mittainen. Ks. Käypä hoito -suositus Uniapnea (obstruktiivinen uniapnea aikuisilla) «Uniapnea (obstruktiivinen uniapnea aikuisilla)»13.
- Uniapneakiskon teko edellyttää lääkärin tekemää diagnoosia. Uniapneakiskohoidon toteuttaa asiaan perehtynyt hammaslääkäri.
- Ennen uniapneakiskon valmistamista on tärkeä huomioida uniapneakiskon vaikutus purentaelimistöön ja TMD:hen, minkä vuoksi korostetaan tarkan DC/TMD-kriteeristöön perustuvan tutkimuksen tekemistä. Uniapneakiskoa ei pidetä merkittävänä TMD:n synnyn tai sen pahenemisen riskitekijänä «Alessandri-Bonetti A, Bortolotti F, Moreno-Hay I y...»265.
- On kuitenkin huomioitava uniapneakiskon aiheuttamat mahdolliset muutokset purennassa «Hamoda MM, Almeida FR, Pliska BT. Long-term side e...»266.
- Uniapneakisko ei ole ensisijainen uniapnean hoitomuoto. Lievässä ja keskivaikeassa
uniapneassa sekä potilaille, joille CPAP-hoito (Continous Positive Air Pressure) ei
kokeiluista ja hoidon ohjauksesta huolimatta onnistu, uniapneakisko on vaihtoehto
CPAP-hoidolle «Ramar K, Dort LC, Katz SG ym. Clinical Practice Gu...»267,
- Kiskon kriteerinä ovat BMI < 30, AHI 5–30 ja asentoriippuvuus.
- Sivuvaikutukset, jotka saavat potilaan jättämään hoidon kesken, ovat harvinaisempia uniapneakiskohoidossa kuin CPAP- hoidossa «Ramar K, Dort LC, Katz SG ym. Clinical Practice Gu...»267.
- Uniapneasta kärsiville TMD-potilaille tulee tehdä seurantatutkimus uniapneakiskohoidon aikana kuukauden välein, kunnes TMD on oireeton. Oireettomilla purentaa seurataan puolen vuoden välein uniapneakiskohoidon aikana «Alessandri-Bonetti A, Bortolotti F, Moreno-Hay I y...»265.
Lääkehoito
- Lääkkeiden käytön tulee olla muuta hoitoa tukevaa, kuuriluontoista ja useimmiten lyhytaikaista.
- Lääkehoidon vaikuttavuudesta tavanomaisen TMD:n hoidossa on niukasti tietoa, eikä
yleisesti hyväksyttyjä suosituksia lääkehoidosta toistaiseksi ole «Köhler AA, Helkimo AN, Magnusson T ym. Prevalence ...»21, «Martin WJ, Forouzanfar T. The efficacy of anticonv...»268, «List T, Axelsson S. Management of TMD: evidence fr...»269, «Mujakperuo HR, Watson M, Morrison R ym. Pharmacolo...»271. TMD:n hoidossa tulisikin noudattaa kivun ja muun lääkehoidon yleisiä periaatteita.
Ks. Käypä hoito -suositus Kipu «Kipu»11.
- Useissa oppikirjoissa on suositeltu lääkitystä purentaelimistön toimintahäiriön hoidon tueksi «Okeson JP. Ed Management of temporomandibular diso...»272, «Laskin DM, Greene CS, Hylander WL. Eds. TMDs an ev...»273.
- Kipulääkkeet TMD:n hoidossa:
- Kipulääkkeiden käyttöaiheita TMD:ssä ovat akuutti puremalihaskipu, akutisoitunut leukanivelartroosi ja traumaattinen leukanivelen artriitti ja joissain tapauksissa kroonistunut TMD-kipu.
- Parasetamoli on turvallisin kipulääke.
- Se on hyödyllinen silloin, kun kipu ei ole voimakasta.
- Parasetamolia käytetään erityisesti potilailla, jotka kuuluvat sydän- ja verenkiertoelimistön sairauksien tai ruoansulatuskanavan haittojen kannalta riskiryhmään.
- Raskauden ja imetyksen aikana parasetamoli on ensisijainen vaihtoehto.
- Normaaliannos on 500–1000 mg x 3–4/vrk «Kalso, Haanpää, Hamunen, Kontinen, Vainio (toim.) ...»161.
- Yli 3 g:n vuorokausiannokset suurentavat haittavaikutusten riskiä (esim. maksatoksisuus). Pitkäaikaisessa käytössä vuorokausiannos on syytä rajoittaa 3 g/vrk:aan, ja lääkkeen lyhyen vaikutusajan vuoksi on parempi ottaa 500 mg 4–6 tunnin välein kuin 1 000 mg harvemmin.
- Tulehduskipulääkkeet ovat tehokkaampia kuin parasetamoli tilanteissa, joihin liittyy
kudosvaurio tai tulehdus, kuten leukanivelen artroosi tai artriitti.
- Turvallisimpia tulehduskipulääkkeistä ovat ibuprofeeni, naprokseeni ja diklofenaakki, joiden kipua lievittävä (analgeettinen) teho on yhtä hyvä. Valmisteen valintaan vaikuttavat muun muassa potilaan ominaisuudet, annostelutiheys ja valmisteiden hieman erilainen haittavaikutusprofiili.
- Tulehduskipulääkkeiden käyttöä TMD-kivun hoidossa tulee punnita suhteessa haittavaikutuksiin «List T, Axelsson S, Leijon G. Pharmacologic interv...»274, «Coxib and traditional NSAID Trialists' (CNT) Colla...»275.
- Ruoansulatuskanavan verenvuodon riskin osalta turvallisin vaihtoehto on ibuprofeeni.
- Sydän- ja verenkiertoelimistön haittojen osalta turvallisin on naprokseeni. Pieni annos ibuprofeenia on myös melko turvallinen molempien (kohdissa 1. ja 2. mainittujen) haittojen osalta, mutta suuri ibuprofeeniannos (esim. 800 mg x 3) suurentaa molempien haittojen riskiä.
- Munuaisten vajaatoiminta ja taipumus astmakohtauksiin on huomioitava.
- Lääkeaineinteraktioiden mahdollisuus (esim. antikoagulantit, verenpainelääkkeet) on otettava huomioon (ks. Lääkärin käsikirja, Duodecim, Tulehduskipulääkkeiden turvallinen käyttö «Tulehduskipulääkkeiden turvallinen käyttö»9 (vaatii käyttöoikeuden)).
- Lihas- ja nivelperäisessä TMD-kivussa suositeltavat kipulääkkeet ja annokset ovat seuraavat: parasetamoli (500–1 000 mg x 3–4), ibuprofeeni (400–800 mg x 3–4), naprokseeni (250–500 mg x 2), diklofenaakki (25–50 mg x 3 tai depotvalmistetta 100 mg x 1), «Kalso, Haanpää, Hamunen, Kontinen, Vainio (toim.) ...»161.
- Erityisesti nivelperäisessä kivussa naprokseeni on kliinisesti ja tilastollisesti merkitsevästi tehokkaampi kuin selekoksibi tai lumelääke «Ta LE, Dionne RA. Treatment of painful temporomand...»276.
- Muut TMD:hen liittyvät lääkehoidot:
- Tutkimusnäyttö bentsodiatsepiinien käytön hyödyllisyydestä TMD:n hoidossa ei ole riittävää «Mujakperuo HR, Watson M, Morrison R ym. Pharmacolo...»271, eikä niitä suositella TMD:n hoitoon.
- Lihasrelaksanttien, kuten titsanidiinin, vaikuttavuudesta TMD:n hoidossa ei ole näyttöä «List T, Axelsson S. Management of TMD: evidence fr...»269, «Mujakperuo HR, Watson M, Morrison R ym. Pharmacolo...»271.
- Kun harkitaan lihasrelaksanttien käyttöä TMD:n hoidossa, tulee huomioida niiden monet sivuvaikutukset, muun muassa suun kuivuminen, pahoinvointi, lihasheikkous ja väsymys.
- Näyttö masennuslääkkeiden käytön hyödystä tavanomaisen TMD:n hoidossa ei ole riittävää «List T, Axelsson S. Management of TMD: evidence fr...»269, «Cascos-Romero J, Vázquez-Delgado E, Vázquez-Rodríg...»270, «Mujakperuo HR, Watson M, Morrison R ym. Pharmacolo...»271.
- Kroonisen kivun hoidossa masennuslääkkeiden käytöstä on kuitenkin paljon näyttöä «Fishbain D. Evidence-based data on pain relief wit...»277, «Finnerup NB, Attal N, Haroutounian S ym. Pharmacot...»278. Kliinisessä käytössä trisykliset masennuslääkkeet ja gabapentinoidit ovat osoittautuneet hyödyllisiksi muille hoidoille resistenteissä puremalihaskivuissa, erityisesti jos niihin liittyy myös unihäiriöitä «Plesh O, Curtis D, Levine J ym. Amitriptyline trea...»279, «Rizzatti-Barbosa CM, Nogueira MT, de Andrade ED ym...»280, «Alajbeg IZ, Boric Brakus R, Brakus I. Comparison o...»281, «Kimos P, Biggs C, Mah J ym. Analgesic action of ga...»282.
- Kun harkitaan trisyklisten antidepressanttien käyttöä TMD:n hoidossa, tulee huomioida, että niiden käyttö edellyttää lääkkeisiin perehtyneisyyttä. Lisäksi tulee huomioida niiden haittavaikutukset, muun muassa suun kuivuminen, virtsaretentio ja sydämen tiheälyöntisyys. Trisyklisiä antidepressantteja tulisikin määrätä varovaisesti vanhuksille ja sydän- ja verenkiertoelimistön sairauksia poteville.
- Varovaisuutta on noudatettava yhteiskäytössä muiden serotonergisesti vaikuttavien lääkkeiden (esim. SSRI- ja SNRI-lääkkeet ja triptaanit) kanssa, sillä siihen liittyy serotonergisen oireyhtymän riski. SSRI- ja SNRI-lääkkeillä on todettu olevan myös kohtalainen yhteys lisääntyneen unibruksismin kanssa «de Baat C, Verhoeff M, Ahlberg J ym. Medications a...»283.
- Paikallisesti iholle siveltävien kipulääkevalmisteiden tehosta TMD-kivun hoidossa on vähän tutkittua tietoa «Senye M, Mir CF, Morton S ym. Topical nonsteroidal...»284. Niiden käytöstä on kuitenkin hyvää tutkimusnäyttöä muiden akuuttien ja kroonisten muskuloskeletaalisten kipujen hoidossa aikuisilla «Derry S, Wiffen PJ, Kalso EA ym. Topical analgesic...»285.
- Injektioina annettavat lääkkeet:
- Kortikosteroideja voidaan käyttää leukanivelen artriitin ja artroosin hoidossa «Wenneberg B, Kopp S, Gröndahl HG. Long-term effect...»225, «Vallon D, Akerman S, Nilner M ym. Long-term follow...»226, «Stoustrup P, Kristensen KD, Küseler A ym. Temporom...»286.
- Leukaniveleen annetun hyaluronihapon vaikutus leukanivelkipuun on ollut kortikosteroidin kaltainen 6 kuukauden seurannassa «de Souza RF, Lovato da Silva CH, Nasser M ym. Inte...»227, «Moldez MA, Camones VR, Ramos GE ym. Effectiveness ...»287.
- Toimenpiteen steriliteettiin ja leukanivelen pistotekniikkaan tulee kiinnittää erityistä huomiota, sillä kirjallisuudessa on esitetty, että toistuvat injektiot aiheuttavat nivelpään pinnan vaurioitumista «Schindler C, Paessler L, Eckelt U ym. Severe tempo...»288.
- Botuliinitoksiinia on käytetty tahdosta riippumattoman puremalihastyön vähentämiseksi. Hoitoprotokollasta tai potilaskohtaisesta hoidontarpeen arvioinnista ei ole selvää ohjetta bruksismin hoidossa. Botuliinitoksiinin käyttö on lisääntynyt, mutta hoidon vaikuttavuudesta purentafysiologian alalla on niukasti näyttöä «Persaud R, Garas G, Silva S ym. An evidence-based ...»118, «Ernberg M, Hedenberg-Magnusson B, List T ym. Effic...»119, «Sycha T, Kranz G, Auff E ym. Botulinum toxin in th...»120, «Häggman-Henrikson B, Alstergren P, Davidson T ym. ...»121, «Ågren M, Sahin C, Pettersson M. The effect of botu...»122.
Fysioterapeuttiset hoitomuodot
- Fysioterapeuttisia hoitoja voidaan käyttää TMD:n hoidossa «Transkutaaninen sähköinen hermostimulaatio (transcutaneous electrical nerve stimulation, TENS) voi vähentää erityisesti pureskeluun ja nivelen liikkeisiin liittyviä kipuja TMD-potilailla.»C, «Fysioterapeuttisilla hoitomuodoilla, kuten leukanivelen ja kaularangan mobilisaatiolla sekä eri manuaalitekniikoilla, voidaan ilmeisesti vähentää sekä lihas- että nivelperäiseen TMD:hen liittyvää kipua.»B, «Akupunktuuri ilmeisesti vähentää TMD:stä johtuvaa puremalihaskipua ainakin lyhyellä aikavälillä verrattuna lumehoitoon tai hoitamattomaan kontrolliryhmään.»B, «Aktiivinen ohjeistettu liikeharjoittelu ilmeisesti vähentää TMD-kipua ja toiminnan häiriötä sekä niistä aiheutuvaa haittaa.»B. Lisäksi potilaita tulee kannustaa aktiiviseen ohjattuun omahoitoon ja harjoitteluun «Aktiivinen ohjeistettu liikeharjoittelu ilmeisesti vähentää TMD-kipua ja toiminnan häiriötä sekä niistä aiheutuvaa haittaa.»B (ks. kohta Potilaan informoiminen ja omahoidon ohjeistus «A8»9). Myös yleisestä fyysisestä aktiivisuudesta ja liikunnasta voi olla hyötyä «Shimada A, Ishigaki S, Matsuka Y ym. Effects of ex...»237.
- Fysioterapian tavoitteena on vähentää potilaan kipuja ja parantaa potilaan toimintakykyä.
- TMD-vaivojen fysioterapeuttisina hoitomuotoina voidaan käyttää
- alaleuan liikeharjoituksia, «Aktiivinen ohjeistettu liikeharjoittelu ilmeisesti vähentää TMD-kipua ja toiminnan häiriötä sekä niistä aiheutuvaa haittaa.»B, «hoi50057aj.pdf»18, (potilaan omahoidon osalta ks. kohta Potilaan informoiminen ja omahoidon ohjeistus «A8»9)
- lämpö- ja kylmähoitoa «hoi50057l.pdf»21, (potilaan omahoidon osalta ks. myös kohta Potilaan informoiminen ja omahoidon ohjeistus «A8»9)
- manuaalista myofaskiaalisten kudosten käsittelyä ja venyttelyä vastaanotolla suoritettuna, (ks. video Puremalihasten hieronta potilastuolissa «Puremalihasten hieronta potilastuolissa (video)»4, potilaan omahoidon osalta ks. myös kohta Potilaan informoiminen ja omahoidon ohjeistus «A8»9).
- manuaalista nivelen ja neuraalikudoksen mobilisaatiota «Fysioterapeuttisilla hoitomuodoilla, kuten leukanivelen ja kaularangan mobilisaatiolla sekä eri manuaalitekniikoilla, voidaan ilmeisesti vähentää sekä lihas- että nivelperäiseen TMD:hen liittyvää kipua.»B
- ultraäänihoitoa
- transkutaanista hermostimulaatiota (TENS) «Transkutaaninen sähköinen hermostimulaatio (transcutaneous electrical nerve stimulation, TENS) voi vähentää erityisesti pureskeluun ja nivelen liikkeisiin liittyviä kipuja TMD-potilailla.»C
- akupunktuuria «Akupunktuuri ilmeisesti vähentää TMD:stä johtuvaa puremalihaskipua ainakin lyhyellä aikavälillä verrattuna lumehoitoon tai hoitamattomaan kontrolliryhmään.»B
- pienienergiaista laserhoitoa «Laserhoito (pienienergiainen, low-level) saattaa lievittää TMD-lihaskipua lyhytaikaisessa seurannassa.»C.
- Leuan liikeharjoituksia ja niska-hartiaseudun harjoitteita voi tehdä kuntosalimaisesti fysioterapian osana. Siitä vaikuttaa olevan hyötyä myös TMD:hen liittyvissä kroonisissa, laaja-alaisissa kiputiloissa «Häggman-Henrikson B, Wiesinger B, Wänman A. The ef...»289, «Storm Mienna C, Glas L, Magnusson M ym. Patients' ...»290.
- Asennon korjaus- ja ylläpito-ohjauksesta sekä rentoutusharjoitusohjelmasta yhdistettynä muihin hoitomuotoihin voi olla hyötyä (potilaan omahoidon osalta ks. myös kohta Potilaan informointi ja omahoidon ohjeistus «A8»9) «Carlson CR, Bertrand PM, Ehrlich AD ym. Physical s...»241, «Wright EF, Domenech MA, Fischer JR Jr. Usefulness ...»291, «Komiyama O, Kawara M, Arai M ym. Posture correctio...»292, «Michelotti A, Steenks MH, Farella M ym. The additi...»293, Pään asentoa ja niskan ryhtiä korjaavilla harjoitteilla näyttää myös olevan oireita lievittävä vaikutus sekä lihas- että nivelperäisessä TMD:ssä «Armijo-Olivo S, Pitance L, Singh V ym. Effectivene...»294.
- Lämpö- ja kylmähoitoa käytetään voimakkaiden lihasjännitystilojen hoitoon «Dahlström L. Conservative treatment methods in cra...»295. Paikallista kylmähoitoa käytetään muun muassa tulehdukselliseen tilanteeseen ja turvotuksiin.
- Manuaalinen terapia ja mobilisaatio:
- Manuaalista myofaskiaalisten kudosten käsittelyä voidaan käyttää TMD-lihaskivun vähentämiseen «Armijo-Olivo S, Pitance L, Singh V ym. Effectivene...»294.
- Kaularangan mobilisaatiota parantava hoito voi lievittää TMD-kipua, johon liittyy myös kaularankaperäistä oireilua «Armijo-Olivo S, Pitance L, Singh V ym. Effectivene...»294, «Fysioterapeuttisilla hoitomuodoilla, kuten leukanivelen ja kaularangan mobilisaatiolla sekä eri manuaalitekniikoilla, voidaan ilmeisesti vähentää sekä lihas- että nivelperäiseen TMD:hen liittyvää kipua.»B.
- Myös äänen tuottoon vaikuttavien ja artikulointiin käytettävien sekä hengitys- ja kurkunpään lihasten käsittelyjä voidaan käyttää TMD oireiden lievittämiseen «Leppänen K, Ilomäki I, Laukkanen AM. One-year foll...»296.
- Ultraäänihoitoa on käytetty yhdessä lihasten venytyksen ja muiden liikeharjoitusten kanssa TMD-potilaiden pitkittyneissä kiputiloissa, mutta luotettava tutkimusnäyttö asiasta puuttuu «Okeson JP. Ed Management of temporomandibular diso...»272, «Laskin DM, Greene CS, Hylander WL. Eds. TMDs an ev...»273.
- Transkutaanista hermostimulaatiota (TENS) voidaan käyttää TMD:hen liittyvän lihaskivun
hoidossa «Transkutaaninen sähköinen hermostimulaatio (transcutaneous electrical nerve stimulation, TENS) voi vähentää erityisesti pureskeluun ja nivelen liikkeisiin liittyviä kipuja TMD-potilailla.»C
- TENS on lääkkeetön TMD:n hoitomuoto, jolla voidaan vaikuttaa lihasjännitykseen (lepo-EMG), lihaspaksuuteen, suun maksimaaliseen avaukseen ja kipuun lyhytaikaisessa seurannassa «Fertout A, Manière-Ezvan A, Lupi L ym. Management ...»297.
- Tutkimuksissa se ei ole vähentänyt merkitsevästi TMD-oireita bruksismista kärsivillä «Alvarez-Arenal A, Junquera LM, Fernandez JP ym. Ef...»298.
- TENS ei sovellu sydämentahdistinpotilaille, vakavista psykiatrisista sairauksista kärsiville henkilöille tai vahingoittuneelle iholle «Fertout A, Manière-Ezvan A, Lupi L ym. Management ...»297.
- Akupunktuuri ilmeisesti lievittää kipua ja laukaisee lihasjännitystä sekä vähentää
purentaelimistön toimintahäiriöistä johtuvia aikuispotilaiden oireita ja löydöksiä
lyhyellä aikavälillä «Akupunktuuri ilmeisesti vähentää TMD:stä johtuvaa puremalihaskipua ainakin lyhyellä aikavälillä verrattuna lumehoitoon tai hoitamattomaan kontrolliryhmään.»B.
- Akupunktuuri vaikuttaa TMD-potilaiden hoidossa eniten alaleuan liikekapasiteettiin sekä liikekipuun ja lihaskipuun «Raustia AM, Pohjola RT. Acupuncture compared with ...»299, «List T, Helkimo M, Andersson S ym. Acupuncture and...»300, «List T, Helkimo M. Acupuncture and occlusal splint...»301.
- Akupunktuuri voi olla vaihtoehto tai sitä voidaan käyttää yhdessä tavanomaisen TMD-hoidon kanssa erityisesti potilailla, joilla on lihasperäinen TMD «La Touche R, Goddard G, De-la-Hoz JL ym. Acupunctu...»302, «Cho SH, Whang WW. Acupuncture for temporomandibula...»303.
- Laserhoito (pienienergiainen, low-level) saattaa lievittää TMD-lihaskipua lyhytaikaisessa seurannassa «Laserhoito (pienienergiainen, low-level) saattaa lievittää TMD-lihaskipua lyhytaikaisessa seurannassa.»C.
Psykologiset hoitomenetelmät
- Psykologisilla hoitomenetelmillä pyritään vaikuttamaan potilaan kipukokemukseen, kipukäyttäytymiseen ja suhtautumiseen kipuunsa. Tavoitteena on potilaan oman hallinnan ja pystyvyyden kokemisen, selviytymiskeinojen ja valintamahdollisuuksien kehittäminen ja vahvistaminen. Näitä menetelmiä voidaan käyttää perusterveydenhuollossa esim. omahoidon ohjauksen yhteydessä
- Erilaisia hoitomenetelmiä voidaan käyttää myös yksilö- tai ryhmähoitoina sellaisinaan tai yhdistettynä moniammatilliseen hoitoon «Kalso, Haanpää, Hamunen, Kontinen, Vainio (toim.) ...»161.
- Kognitiivisen käyttäytymisterapian (KKT) on osoitettu olevan tehokas hoitomuoto erilaisten kroonisten kiputilojen hoidossa «Turner JA, Holtzman S, Mancl L. Mediators, moderat...»304, «Ehde DM, Dillworth TM, Turner JA. Cognitive-behavi...»305. Ks. Käypä hoito -suositus Kipu «Kipu»11, «Kipu. Käypä hoito -suositus. Suomalaisen Lääkärise...»306.
- KKT yksinään tai jonkin tavanomaisen TMD:n hoitomuodon lisänä ilmeisesti vähentää TMD-kipua, kipuun liittyvää haittaa ja depressio-oireita pitkäaikaisseurannassa «Kognitiivinen käyttäytymisterapia (KKT) yksinään tai jonkin tavanomaisen TMD-hoitomuodon lisänä ilmeisesti vähentää TMD-kipua, kipuun liittyvää haittaa ja depressio-oireita pitkäaikaisseurannassa.»B.
- TMD-potilaista erityisesti psyykkisesti kuormittuneet potilaat voivat hyötyä KKT:hen perustuvista hoidoista, joissa on mukana psykologi tai psykoterapeutti «Roldán-Barraza C, Janko S, Villanueva J ym. A syst...»231, «Randhawa K, Bohay R, Côté P ym. The Effectiveness ...»232, «Kotiranta U, Suvinen T, Forssell H. Tailored treat...»307.
Purennan tasapainotus
- Purennan tasapainotus kattaa sekä hampaille tehtävät muotoa korjaavat rakenteet että hampaiston selektiivisen hionnan, jonka päämääränä on tasapainoinen ja toimiva purenta (ks. artikkeli Purennan tasapainotushionta; Terveysportti/Hammaslääketieteen tietokannat, Therapia Odontologica «Purentaelimistön toimintahäiriön hoito»8 (vaatii käyttöoikeuden)) sekä purentavoimien suotuisa jakautuminen hampaiston koko alueelle. On huomioitava, että purennan tasapainotushionta on irreversiibeli hoitomuoto ja sen käytöstä TMD:n hoitoon on eriäviä mielipiteitä «De Boever JA, Carlsson GE, Klineberg IJ. Need for ...»308.
- Akuutti TMD, lukuun ottamatta yksittäisten kipua provosoivien interferenssien poistoa, ja leukanivelartriitti, johon liittyy systeeminen tulehdus, ovat purennan tasapainottamisen vasta-aiheita.
- Purennan tasapainotuksesta TMD:n hoidossa ei ole näyttöä. Kliinisen kokemuksen perusteella siitä voi olla hyötyä potilaille, joilla on todettu kroonista leukanivelkipua tai degeneratiivisia muutoksia ja sen seurauksena epätasapainoisen purennan aiheuttama huono pureskelukyky «Wänman A. Orofacial smärta och käkfunktionsstörnin...»309.
- Myalgian hoidossa ei ole voitu todeta, että purennan tasapainottamisella olisi parempi teho verrattuna plaseboon, hoitamatta jättämiseen tai pelkästään informaatioon, miksi reversiibelit hoitomuodot ovat suositeltavia «Koh H, Robinson PG. Occlusal adjustment for treati...»310.
- Potilaalla, jolla on dysokkluusio ("phantom bite", ”occlusal dysesthesia”) ja jolla ei objektiivisesti voida todeta muutoksia purennassa, irreversiibelit hoidot ovat vasta-aiheisia «Jagger RG, Korszun A. Phantom bite revisited. Br D...»311, «Imhoff B, Ahlers MO, Hugger A ym. Occlusal dysesth...»312.
- Kliinisen kokemuksen perusteella purennan tasapainotus on usein tarpeen muun hammashoidon, kuten proteettisen, ortodonttisen, parodontologisen, kariologisen ja endodonttisen hoidon, tukena, vaikka sen tehosta on vain vähän näyttöä «Burgett FG, Ramfjord SP, Nissle RR ym. A randomize...»313, «Harrel SK, Nunn ME. The association of occlusal co...»314, (ks. artikkeli Purennan tasapainotushionta; Terveysportti/Hammaslääketieteen tietokannat, Therapia Odontologica «Purentaelimistön toimintahäiriön hoito»8 (vaatii käyttöoikeuden)).
- Alaleuan murtumien jälkihoidoissa käytetään tarvittaessa purennan tasapainotusta purentaelimistön toiminnan parantamiseksi.
- Kariologinen ja proteettinen hoito toteutetaan niin, ettei lisätä TMD:lle altistavia tekijöitä (interferenssejä) purentaan.
- Hammasproteettinen ja oikomishoito saattavat tulla kyseeseen toimivan purennan aikaansaamiseksi «De Boever JA, Carlsson GE, Klineberg IJ. Need for ...»308, «Panula K. Correction of dentofacial deformities wi...»315.
- Proteettista hoitoa ei pidetä ensisijaisena TMD-vaivoissa, eikä molaarituen korvaaminen proteesien avulla ole tarpeellista TMD:n vuoksi, jos purenta muuten on riittävän stabiili «De Boever JA, Carlsson GE, Klineberg IJ. Need for ...»316. Nykykäsityksen mukaan kymmenen purentakontaktissa olevan hammasparin katsotaan riittävän stabiiliin purentaan. Ks. Käypä hoito -suositus Lyhentyneen hammaskaaren hoito «Lyhentyneen hammaskaaren hoito»4.
- Malokkluusiopotilailla TMD-oireiden todennäköisyys vähentyä ortognaattis-kirurgisen hoidon jälkeen on suurempi kuin oireiden todennäköisyys lisääntyä. Etukäteen ei voida ennustaa esimerkiksi leukaepäsuhdan perusteella, miten oireiden käy «Al-Riyami S, Cunningham SJ, Moles DR. Orthognathic...»317, «Al-Moraissi EA, Wolford LM, Perez D ym. Does Ortho...»318.
Lasten ja nuorten TMD:n hoito
- Lasten ja nuorten TMD:n hoitolinjat noudattavat aikuisten hoitolinjoja.
- Asiallinen informointi lapsen kehitysaste huomioiden on ensisijaisen tärkeää.
- On syytä kiinnittää huomiota riittävään yöuneen sekä stressi- ja rasitustekijöiden vähentämiseen.
- Kipulääkkeiden käyttöä on syytä seurata ja minimoida.
- Lihaskivun hoidossa valitaan ensisijaisesti lämpöhauteiden käyttö ja lihaksia rentouttavat käsittelyt ja venyttelyt «hoi50057l.pdf»21, «hoi50057ai.pdf»22. Pienen lapsen huoltajan voi opastaa suorittamaan nämä.
- Nuorille voidaan opettaa alaleuan liikeharjoituksia «hoi50057aj.pdf»18, ks. video Leuan liikerataharjoittelut «Leuan liikerataharjoittelut (video)»2.
- Stabilisaatiokiskon käytöstä nuorilla saattaa olla hyötyä TMD-kivun hoidossa «Yöllä käytettävä kovapintainen stabilisaatiokisko yhdistettynä lyhyeen informaatioon saattaa vähentää nivel- ja lihasperäistä TMD-kipua nuorilla 3 ja 6 kuukauden aikavälillä verrattuna informaatioon ja rentoutusharjoituksiin tai pelkkään informaatioon.»C, «Christidis N, Lindström Ndanshau E, Sandberg A ym....»319.
- Potilaan informoinnin ja kiskohoidon yhdistelmä vähensi merkitsevästi TMD-kipua, kun vertailukohtana oli pelkkä informointi tai ohjattujen rentoutusharjoitusten ja informoinnin yhdistelmä «Wahlund K, List T, Larsson B. Treatment of temporo...»320.
- Kiskohoito osoittautui tehokkaammaksi kuin ohjattu rentoutushoito «Wahlund K, Nilsson IM, Larsson B. Treating temporo...»321.
- Kisko on suunniteltava niin, ettei se estä hampaiden puhkeamista kasvun aikana, ja sitä tulee seurata riittävän usein. Kiskon käyttöaika on yleensä lyhyt, vain muutama kuukausi. Jos oireet uusiutuvat, valmistetaan uusi kisko. Kovaa akryylikiskoa valmistettaessa voi käyttää pallopinteitä tai Adamsin pinteitä retention saamiseksi akryylireunan sijasta. Pehmeitä kiskoja voidaan käyttää lasten ja nuorten TMD-vaivojen hoidossa, mutta tutkimusnäyttöä niiden tehosta ei ole.
- Leukojen transversaalisen kasvun pysähdyttyä (tytöillä 13–15 vuoden ja pojilla 15–18 vuoden iässä) sama kisko voi olla pidempään käytössä.
- Pehmeää kiskoa (resilienssikisko) voidaan käyttää oikomishoidon aikana oikojahammaslääkärin ohjaamana.
- Hampaiston ja leukojen kehityksen aikana on syytä seurata purennan kehitystä. Jos on syytä epäillä poikkeavuuksia, pitää konsultoida oikomishoidon erikoishammaslääkäriä.
Monioireisen, pitkittyneen TMD-kivun hoito
- Hyvästä hoitoennusteesta huolimatta TMD-kipuoireet voivat noin 8–10 %:lla potilaista pitkittyä ja kroonistua «Suvinen TI, Reade PC, Kemppainen P ym. Review of a...»41, «Suvinen TI, Kemppainen P, Le Bell Y ym. Research D...»322.
- TMD-oireiden kroonistumisen ja myös huonojen hoitotulosten kannalta psykologiset ja
psykososiaaliset kuormitustekijät ovat somaattisia tekijöitä merkittävämpiä ennustekijöitä
«Fillingim RB, Ohrbach R, Greenspan JD ym. Potentia...»323.
- Näitä tekijöitä voivat olla ahdistus- ja depressio-oireet, runsas erilaisten somaattisten oireiden kokeminen, stressi sekä erilaiset ajatus- ja tulkintavirheet, kuten katastrofointi, passiiviset selviytymiskeinot ja koettu kivun huono kontrolli «Suvinen TI, Reade PC, Kemppainen P ym. Review of a...»41, «Ohrbach R, Dworkin SF. Five-year outcomes in TMD: ...»324, «Garofalo JP, Gatchel RJ, Wesley AL ym. Predicting ...»325, «Epker J, Gatchel RJ. Coping profile differences in...»326, «Forssell H, Kauko T, Kotiranta U ym. Predictors fo...»327.
- Myös muut kivut ja terveysongelmat komplisoivat TMD-kivun kliinistä kuvaa «Maixner W, Fillingim RB, Williams DA ym. Overlappi...»47, «Forssell H, Kauko T, Kotiranta U ym. Predictors fo...»327.
- Kun TMD-kipuun liittyy muita ongelmia, psyykkistä oireilua tai muita kipuja, kohtalaista
tai voimakasta toimintahaittaa ja tavanomaisen TMD-hoidon vaste on huono, potilas
tulee ohjata tarkempiin tutkimuksiin ja jatkohoitoon erikoishammaslääkärille tai erikoissairaanhoitoon «Kotiranta U, Suvinen T, Forssell H. Tailored treat...»307, «Türp JC, Jokstad A, Motschall E ym. Is there a sup...»230, , «SBU. Methods of treating chronic pain. In Axelsson...»328.
- Kuntouttava, yksilöllinen hoito tulee toteuttaa moniammatillisena yhteistyönä. Mukana tulisi olla hammaslääkärin lisäksi ainakin kipupsykologi.
- Laaja-alaisesta kivusta kärsiville potilaille myös fysioterapeutin arvio on oleellinen.
- Usein voi myös olla tarve konsultoida lääketieteen eri alojen asiantuntijoita.
Leukanivelen kirurginen hoito
- Leukanivelkirurgian aiheita ovat leukanivelen tuumorit, kehitykselliset tai hankitut nivelen epämuodostumat ja ankyloosi «Sharav Y ja Benoliel R (toim.) Orofacial pain and ...»330, «De Leeuw R ja Klassner G (toim.) Orofacial Pain, G...»331.
- Muista syistä johtuva leukanivelen kipu ja toimintahäiriö tarvitsee harvoin kirurgista hoitoa «Al-Baghdadi M, Durham J, Araujo-Soares V ym. TMJ D...»332.
- Tällöin edellytyksenä ovat
- potilasta merkittävästi haittaava kohtalainen tai voimakas leukanivelen kipu tai toimintahäiriö, joka pahenee leuan toiminnoissa
- huono vaste konservatiiviselle hoidolle.
- Diagnoosin varmistamiseksi kuvantamistutkimukset ovat usein tarpeen, ja ne tulee aina tehdä ennen kirurgista hoitoa.
- Kirurgisia hoitomenetelmiä ovat leukanivelen huuhtelu (artrosenteesi), nivelen tähystys
(artroskopia) ja harvoin avonivelkirurgia «Holmlund A: Temporomandibular joint surgery. Kirja...»333, «Westermark A: Temporomandibular joint reconstructi...»334.
- Leukanivelhuuhtelu saattaa lievittää leukanivelkipua, mutta se ei vaikuta leuan liikelaajuuteen «Leukanivelhuuhtelu saattaa lievittää leukanivelkipua, mutta ei vaikuta leuan liikelaajuuteen.»C.
| Myalgia/myofaskiaalinen kipu/myofaskiaalinen heijastekipu (Lihasperäinen toimintahäiriö K07.60, M79.1) TMD-peräinen päänsärky (G44.8) |
|
| Leukanivelen palautuva diskusdislokaatio (K07.61) |
|
| Leukanivelen palautumaton diskusdislokaatio (S03.0) (leukalukko, "closed lock") |
|
| Degeneratiivinen nivelsairaus, osteoartroosi (K07.65, M19.0)artralgia (K07.63) |
|
| Akuutti traumaattinen artriitti (K07.60, S03.4) |
|
| Leukanivelen luksaatio, hypermobiili nivel (K07.62) |
|
| Bruksismi (G47.8) |
|
TMD-hoidon seuranta
- TMD-hoidon tehoa on tärkeä seurata ja kirjata potilastietoihin.
- Seurannassa käytetään samoja menetelmiä kuin alkuvaiheen selvittelyissä.
- Seurantakäynneillä selvitetään seuraavia asioita:
- TMD-oireet: kivun voimakkuus (NRS/VAS), sijainti ja luonne
- yleinen tilan paraneminen
- tunnetason toimintakyky (esim. kivun kanssa selviytyminen, coping)
- fyysinen toimintakyky
- hoitoon sitoutuminen, esimerkiksi
- omahoidon suorittamistiheys (esim. kuinka monta kertaa päivässä ja viikossa)
- omahoidon annos (esim. kuinka monta toistoa tai harjoituskertaa tai kuinka pitkän ajan minuuteissa)
- kiskon käytön tiheys (esim. kuinka monta yötä viikossa ja keskimäärin kuinka monta tuntia)
- kiskoon liittyvät seurantakäynnit, havainnot ja tehdyt muutokset
- lääkeannostelu, lääkityksen vaikutus (teho ja haitat)
- hoitoon tai hoitosuunnitelmaan tehdyt muutokset «Dickerson SM, Weaver JM, Boyson AN ym. The effecti...»335
- mahdolliset hoidon haittavaikutukset «Dworkin RH, Turk DC, Farrar JT ym. Core outcome me...»336, «Dworkin RH, Turk DC, Wyrwich KW ym. Interpreting t...»337.
- Jos hoito ei ole edennyt suunnitellun ohjeen mukaan, pyritään miettimään syytä siihen yhdessä potilaan kanssa.
TMD:n hoito perusterveydenhuollossa ja erikoissairaanhoidossa
- Vuonna 2011 astui voimaan terveydenhuoltolaki (1326/2010), joka säätää julkisesti rahoitettuun terveydenhuoltoon sisältyvistä hoidoista «https://stm.fi/hyvinvoinnin-edistaminen/lainsaadanto»8. Vuonna 2019 julkaistiin päivitetyt purentaelimistön ja leukanivelen toimintahäiriöiden Yhtenäisten kiireettömän hoidon perusteet perusterveydenhuollossa ja erikoissairaanhoidossa «Yhtenäiset kiireettömänhoidon perusteet 2019. Sosi...»338, «https://julkaisut.valtioneuvosto.fi/bitstream/handle/10024/161496/STM_J02_Yhtenaisen%20kiireettoman%20hoidon%20perusteet.pdf?sequence=4&isAllowed=y»9.
- Suurin osa TMD-potilaista hoidetaan perusterveydenhuollossa. Hoitovastuu on hammaslääkärillä, joka toimii tarvittaessa yhteistyössä muiden ammattilaisten (mm. lääkärit, suuhygienistit, fysioterapeutit ja psykologit) kanssa.
- Yhtenäisen hoitokäsityksen ja hoitoketjun toimivuuden saavuttamiseksi tehdään tarvittaessa yhteistyötä perusterveydenhuollon ja erikoishammashoidon tai erikoissairaanhoidon eri toimijoiden kesken.
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Hammaslääkäriseura Apollonia ry:n asettama työryhmä
Purentaelimistön kipu ja toimintahäiriöt (TMD) -suosituksen historiatiedot «Purentaelimistön kipu ja toimintahäiriöt (TMD), Käypä hoito -suosituksen historiatiedot»8
Puheenjohtaja:
Kirsi Sipilä, protetiikan ja purentafysiologian professori, protetiikan ja purentafysiologian erikoishammaslääkäri, kivunhoitolääketieteen erityispätevyys; Oulun yliopisto ja OYS
Jäsenet:
Jari Ahlberg, dosentti, protetiikan ja purentafysiologian erikoishammaslääkäri; PKS-SEHYK, Helsingin yliopisto
Marika Doepel, HLT, protetiikan ja purentafysiologian erikoishammaslääkäri
Outi Huhtela, protetiikan ja purentafysiologian erikoishammaslääkäri; Itä-Suomen yliopisto ja KYS
Sisko Huumonen, hammaslääketieteellisen radiologian professori, hammaslääketieteellisen radiologian erikoishammaslääkäri; Itä-Suomen yliopisto ja KYS
Marjo-Riitta Liljeström, HLT, protetiikan ja purentafysiologian erikoishammaslääkäri; Turun yliopisto
Ritva Näpänkangas, dosentti, protetiikan ja purentafysiologian erikoishammaslääkäri; Oulun yliopisto ja OYS
Marja Pöllänen, dosentti, parodontologian erikoishammaslääkäri, Käypä hoito -toimittaja Suomalainen Lääkäriseura Duodecim
Taina Remes-Lyly, HLL
Tuija Teerijoki-Oksa, HLT, suukirurgian erikoishammaslääkäri, kivunhoitolääketieteen erityispätevyys; TYKS
Asiantuntijat:
Paula Vähäsalo, dosentti, lastentautien erikoislääkäri, lastenreumatologi; Oulun yliopisto ja OYS
Sari Åman, LT, sisätautien ja reumatologian erikoislääkäri; OYS
Kiitokset: FT Martti Puhakka (valokuvat) ja HLL Teemu Tirri (videoiden kuvaaja)
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 16.4.2021 julkaistun suosituksen laatimisen yhteydessä.
Jari Ahlberg: Sivutoimet: KYS, ylihammaslääkäri; yksityishammaslääkäri. Korvaukset seminaari- ja kongressikuluista: Sunstar Suisse. Luottamustoimet: Potilasvahinkolautakunta, asiantuntija.
Marika Doepel: Sivutoimet: Hammas NEO (Mehiläinen) Turku, yksityishammaslääkäri. Luottamustoimet: Suomen Hammaslääkäriseura Apollonia.
Outi Huhtela: Sivutoimet: PSSHP, Kuopion hammaslääketieteen opetusklinikka, kliininen opettaja; Plusterveys, Kuopion Hymyhammas, yksityishammaslääkäri EHL; Ostopalvelu EHL-konsultaatio perusterveydenhuolto Siunsote, Joensuu. Luottamustoimet: DC-TMD kansallinen toimikunta.
Sisko Huumonen: Sivutoimet: KYS, ylihammaslääkäri. Luento-, koulutus- ja asiantuntijapalkkiot: Potilasvakuutuskeskus.
Marjo-Riitta Liljeström: Ei sidonnaisuuksia.
Ritva Näpänkangas: Sivutoimet: OYS, hammas- ja suusairaudet, EHL; Hammaslääkärikeskus Furka Oy, Oulu, ammatinharjoittaja, yksityishammaslääkäri. Luento-, koulutus- ja asiantuntijapalkkiot: Hammashohde Oy, Voco. Luottamustoimet: Suomen Hammaslääkäriseura Apollonia, hallituksen jäsen 2021-. Ohjaushankkeet: Sosiaali- ja terveysministeriö, Terveydenhuollon palveluvalikoimaneuvosto (PALKO), Suun terveydenhuollon jaosto, jäsen.
Marja Pöllänen: Sivutoimet: Hammas Mehiläinen, Turku, erikoishammaslääkäri. Luento-, koulutus- ja asiantuntijapalkkiot: Ekoweb Turku. Luottamustoimet: STM, Palveluvalikoimaneuvoston jäsen; Meritalon Hammaslääkärit Oy, hallituksen pj.
Taina Remes-Lyly: Sivutoimet: Kiwa Inspecta Oy, pääauditoija. Luottamustoimet: Palko, Palveluvalikoimaneuvoston jäsen kaksi kautta, päättyi 5.2020; Palko 2 jaoston jäsen.
Kirsi Sipilä: Sivutoimet: OYS, hammas- ja suusairaudet, ylihammaslääkäri, Luottamustoimet: Suomen Hammaslääketieteen säätiön hallituksen jäsen, Suomen Kivuntutkimusyhdistys ry:n tutkimustoimikunnan jäsen.
Tuija Teerijoki-Oksa: Sivutoimet: TY, opetustyö ja opinnäytetöiden ohjaus; Meritalon hammaslääkärit, Turku, yksityishammaslääkäri (lopettanut v. 2019). Luento-, koulutus- ja asiantuntijapalkkiot: Terveystalo Oyj - Terveystalon Lääkäripäivät 2018. Luottamustoimet: Suomen Kivuntutkimusyhdistys ry:n hallituksen jäsen; Suomen Kivuntutkimusyhdistys ry:n kasvokiputoimikunnan jäsen.
Kirjallisuusviite
Purentaelimistön kipu ja toimintahäiriöt (TMD). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Hammaslääkäriseura Apollonia ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»10
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- De Kanter RJ, Truin GJ, Burgersdijk RC ym. Prevalence in the Dutch adult population and a meta-analysis of signs and symptoms of temporomandibular disorder. J Dent Res 1993;72:1509-18 «PMID: 8227702»PubMed
- Kuttila M, Niemi PM, Kuttila S ym. TMD treatment need in relation to age, gender, stress, and diagnostic subgroup. J Orofac Pain 1998;12:67-74 «PMID: 9656901»PubMed
- Rutkiewicz T, Könönen M, Suominen-Taipale L ym. Occurrence of clinical signs of temporomandibular disorders in adult Finns. J Orofac Pain 2006;20:208-17 «PMID: 16913430»PubMed
- Lövgren A, Häggman-Henrikson B, Visscher CM ym. Temporomandibular pain and jaw dysfunction at different ages covering the lifespan--A population based study. Eur J Pain 2016;20:532-40 «PMID: 26311138»PubMed
- Qvintus V, Sipilä K, Le Bell Y ym. Prevalence of clinical signs and pain symptoms of temporomandibular disorders and associated factors in adult Finns. Acta Odontol Scand 2020;78:515-521 «PMID: 32286898»PubMed
- Banafa A, Suominen AL, Sipilä K. Factors associated with signs of temporomandibular pain: an 11-year-follow-up study on Finnish adults. Acta Odontol Scand 2020;78:57-63 «PMID: 31401930»PubMed
- Kunttu K, Pesonen T, Saari J. Korkeakouluopiskelijoiden terveystutkimus 2016. Ylioppilaiden Terveydemhoitosäätiön tutkimuksia 48. ISBN 978-952-5696-49-3 (verkkojulkaisu), https://www.yths.fi/app/uploads/2020/01/KOTT_2016-1.pdf
- Huhtela OS, Näpänkangas R, Joensuu T ym. Self-Reported Bruxism and Symptoms of Temporomandibular Disorders in Finnish University Students. J Oral Facial Pain Headache 2016;30:311-317 «PMID: 27792798»PubMed
- Carlsson GE. Epidemiology and treatment need for temporomandibular disorders. J Orofac Pain 1999;13:232-7 «PMID: 10823035»PubMed
- Jussila P, Kiviahde H, Näpänkangas R ym. Prevalence of Temporomandibular Disorders in the Northern Finland Birth Cohort 1966. J Oral Facial Pain Headache 2017;31:159-164 «PMID: 28437513»PubMed
- Al-Jundi MA, John MT, Setz JM ym. Meta-analysis of treatment need for temporomandibular disorders in adult nonpatients. J Orofac Pain 2008;22:97-107 «PMID: 18548838»PubMed
- Köhler AA, Hugoson A, Magnusson T. Prevalence of symptoms indicative of temporomandibular disorders in adults: cross-sectional epidemiological investigations covering two decades. Acta Odontol Scand 2012;70:213-23 «PMID: 22126531»PubMed
- Yekkalam N, Wänman A. Prevalence of signs and symptoms indicative of temporomandibular disorders and headaches in 35-, 50-, 65- and 75-year-olds living in Västerbotten, Sweden. Acta Odontol Scand 2014;72:458-65 «PMID: 24417523»PubMed
- Johansson A, Unell L, Carlsson GE ym. Gender difference in symptoms related to temporomandibular disorders in a population of 50-year-old subjects. J Orofac Pain 2003;17:29-35 «PMID: 12756928»PubMed
- Magnusson T, Egermarki I, Carlsson GE. A prospective investigation over two decades on signs and symptoms of temporomandibular disorders and associated variables. A final summary. Acta Odontol Scand 2005;63:99-109 «PMID: 16134549»PubMed
- Fillingim RB, Slade GD, Greenspan JD ym. Long-term changes in biopsychosocial characteristics related to temporomandibular disorder: findings from the OPPERA study. Pain 2018;159:2403-2413 «PMID: 30028791»PubMed
- Hiltunen K, Peltola JS, Vehkalahti MM ym. A 5-year follow-up of signs and symptoms of TMD and radiographic findings in the elderly. Int J Prosthodont 2003;16:631-4 «PMID: 14714843»PubMed
- Osterberg T, Carlsson GE. Relationship between symptoms of temporomandibular disorders and dental status, general health and psychosomatic factors in two cohorts of 70-year-old subjects. Gerodontology 2007;24:129-35 «PMID: 17696889»PubMed
- Köhler AA, Hugoson A, Magnusson T. Clinical signs indicative of temporomandibular disorders in adults: time trends and associated factors. Swed Dent J 2013;37:1-11 «PMID: 23721032»PubMed
- Salonen L, Helldén L, Carlsson GE. Prevalence of signs and symptoms of dysfunction in the masticatory system: an epidemiologic study in an adult Swedish population. J Craniomandib Disord 1990;4:241-50 «PMID: 2098401»PubMed
- Köhler AA, Helkimo AN, Magnusson T ym. Prevalence of symptoms and signs indicative of temporomandibular disorders in children and adolescents. A cross-sectional epidemiological investigation covering two decades. Eur Arch Paediatr Dent 2009;10 Suppl 1:16-25 «PMID: 19863894»PubMed
- Vierola A, Suominen AL, Eloranta AM ym. Determinants for craniofacial pains in children 6-8 years of age: the PANIC study. Acta Odontol Scand 2017;75:453-460 «PMID: 28622039»PubMed
- Könönen M, Waltimo A, Nyström M. Does clicking in adolescence lead to painful temporomandibular joint locking? Lancet 1996;347:1080-1 «PMID: 8602059»PubMed
- List T, Wahlund K, Wenneberg B ym. TMD in children and adolescents: prevalence of pain, gender differences, and perceived treatment need. J Orofac Pain 1999;13:9-20 «PMID: 10425964»PubMed
- Wahlund K. Temporomandibular disorders in adolescents. Epidemiological and methodological studies and a randomized controlled trial. Swed Dent J Suppl 2003;:inside front cover, 2-64 «PMID: 14717039»PubMed
- Nilsson IM, List T, Drangsholt M. Prevalence of temporomandibular pain and subsequent dental treatment in Swedish adolescents. J Orofac Pain 2005;19:144-50 «PMID: 15895837»PubMed
- Ivkovic N, Racic M, Lecic R ym. Relationship Between Symptoms of Temporomandibular Disorders and Estrogen Levels in Women With Different Menstrual Status. J Oral Facial Pain Headache 2018;32:151–158 «PMID: 29561915»PubMed
- Ribeiro-Dasilva MC, Fillingim RB, Wallet SM. Estrogen-Induced Monocytic Response Correlates with TMD Pain: A Case Control Study. J Dent Res 2017;96:285-291 «PMID: 27856968»PubMed
- Tashiro A, Bereiter DA. The effects of estrogen on temporomandibular joint pain as influenced by trigeminal caudalis neurons. J Oral Sci 2020;62:150-155 «PMID: 32132330»PubMed
- De Kanter RJ, Käyser AF, Battistuzzi PG ym. Demand and need for treatment of craniomandibular dysfunction in the Dutch adult population. J Dent Res 1992;71:1607-12 «PMID: 1522294»PubMed
- Magnusson T, Egermark I, Carlsson GE. Treatment received, treatment demand, and treatment need for temporomandibular disorders in 35-year-old subjects. Cranio 2002;20:11-7 «PMID: 11831338»PubMed
- Kuttila M, Kuttila S, Le Bell Y ym. Association between TMD treatment need, sick leaves, and use of health care services for adults. J Orofac Pain 1997;11:242-8 «PMID: 9610314»PubMed
- Rantala MA, Ahlberg J, Suvinen TI ym. Temporomandibular joint related painless symptoms, orofacial pain, neck pain, headache, and psychosocial factors among non-patients. Acta Odontol Scand 2003;61:217-22 «PMID: 14582589»PubMed
- White BA, Williams LA, Leben JR. Health care utilization and cost among health maintenance organization members with temporomandibular disorders. J Orofac Pain 2001;15:158-69 «PMID: 11443827»PubMed
- Alanen P, Kirveskari P. Association between TMJ dysfunction and sick leaves. Community Dent Oral Epidemiol 1983;11:95-7 «PMID: 6573245»PubMed
- Wedel A, Carlsson GE. Sick-leave in patients with functional disturbances of the masticatory system. Swed Dent J 1987;11:53-9 «PMID: 3473711»PubMed
- Kirveskari P, Alanen P. Effect of occlusal treatment on the use of medical services in TMJ dysfunction patients with head and neck symptoms. Proc Finn Dent Soc 1984;80:227-9 «PMID: 6441167»PubMed
- Nilsson IM, List T, Drangsholt M. Incidence and temporal patterns of temporomandibular disorder pain among Swedish adolescents. J Orofac Pain 2007;21:127-32 «PMID: 17547124»PubMed
- Maixner W, Diatchenko L, Dubner R ym. Orofacial pain prospective evaluation and risk assessment study--the OPPERA study. J Pain 2011;12:T4-11.e1-2 «PMID: 22074751»PubMed
- Dworkin SF. Behavioral characteristics of chronic temporomandibular disorders: Diagnosis and assessment. Kirjassa: Sessle BJ, Bryant PS, Dionne RA (toim.) Temporomandibular disorders and related pain conditions. Progress in pain research and management. Munksgaard, Copenhagen 4. painos. 1995:175-92
- Suvinen TI, Reade PC, Kemppainen P ym. Review of aetiological concepts of temporomandibular pain disorders: towards a biopsychosocial model for integration of physical disorder factors with psychological and psychosocial illness impact factors. Eur J Pain 2005;9:613-33 «PMID: 15978854»PubMed
- Chen H, Nackley A, Miller V ym. Multisystem dysregulation in painful temporomandibular disorders. J Pain 2013;14:983-96 «PMID: 23721875»PubMed
- de Leeuw JR, Steenks MH, Ros WJ ym. Assessment of treatment outcome in patients with craniomandibular dysfunction. J Oral Rehabil 1994;21:655-66 «PMID: 7830201»PubMed
- Kuttila S, Kuttila M, Le Bell Y ym. Aural symptoms and signs of temporomandibular disorder in association with treatment need and visits to a physician. Laryngoscope 1999;109:1669-73 «PMID: 10522940»PubMed
- Kuttila S, Kuttila M, Le Bell Y ym. Characteristics of subjects with secondary otalgia. J Orofac Pain 2004;18:226-34 «PMID: 15509002»PubMed
- Plesh O, Adams SH, Gansky SA. Temporomandibular joint and muscle disorder-type pain and comorbid pains in a national US sample. J Orofac Pain 2011;25:190-8 «PMID: 21837286»PubMed
- Maixner W, Fillingim RB, Williams DA ym. Overlapping Chronic Pain Conditions: Implications for Diagnosis and Classification. J Pain 2016;17:T93-T107 «PMID: 27586833»PubMed
- Ohrbach R, Fillingim RB, Mulkey F ym. Clinical findings and pain symptoms as potential risk factors for chronic TMD: descriptive data and empirically identified domains from the OPPERA case-control study. J Pain 2011;12:T27-45 «PMID: 22074750»PubMed
- Ashraf J, Zaproudina N, Suominen AL ym. Association Between Temporomandibular Disorders Pain and Migraine: Results of the Health 2000 Survey. J Oral Facial Pain Headache 2019;33:399–407 «PMID: 31247056»PubMed
- Sipilä K, Suominen AL, Alanen P ym. Association of clinical findings of temporomandibular disorders (TMD) with self-reported musculoskeletal pains. Eur J Pain 2011;15:1061-7 «PMID: 21664847»PubMed
- John MT, Miglioretti DL, LeResche L ym. Widespread pain as a risk factor for dysfunctional temporomandibular disorder pain. Pain 2003;102:257-263 «PMID: 12670667»PubMed
- Velly AM, Look JO, Schiffman E ym. The effect of fibromyalgia and widespread pain on the clinically significant temporomandibular muscle and joint pain disorders--a prospective 18-month cohort study. J Pain 2010;11:1155-64 «PMID: 20466595»PubMed
- Manfredini D, Winocur E, Ahlberg J ym. Psychosocial impairment in temporomandibular disorders patients. RDC/TMD axis II findings from a multicentre study. J Dent 2010;38:765-72 «PMID: 20600559»PubMed
- Fillingim RB, Slade GD, Diatchenko L ym. Summary of findings from the OPPERA baseline case-control study: implications and future directions. J Pain 2011;12:T102-7 «PMID: 22074748»PubMed
- Naylor B, Boag S, Gustin SM. New evidence for a pain personality? A critical review of the last 120 years of pain and personality. Scand J Pain 2017;17:58-67 «PMID: 28850375»PubMed
- Ahlberg K, Ahlberg J, Könönen M ym. Perceived orofacial pain and its associations with reported bruxism and insomnia symptoms in media personnel with or without irregular shift work. Acta Odontol Scand 2005;63:213-7 «PMID: 16040443»PubMed
- Smith MT, Wickwire EM, Grace EG ym. Sleep disorders and their association with laboratory pain sensitivity in temporomandibular joint disorder. Sleep 2009;32:779-90 «PMID: 19544755»PubMed
- Warren MP, Fried JL. Temporomandibular disorders and hormones in women. Cells Tissues Organs 2001;169:187-92 «PMID: 11455113»PubMed
- Wang J, Chao Y, Wan Q ym. The possible role of estrogen in the incidence of temporomandibular disorders. Med Hypotheses 2008;71:564-7 «PMID: 18597950»PubMed
- Kang SC, Lee DG, Choi JH ym. Association between estrogen receptor polymorphism and pain susceptibility in female temporomandibular joint osteoarthritis patients. Int J Oral Maxillofac Surg 2007;36:391-4 «PMID: 17391927»PubMed
- Quinelato V, Bonato LL, Vieira AR ym. Association Between Polymorphisms in the Genes of Estrogen Receptors and the Presence of Temporomandibular Disorders and Chronic Arthralgia. J Oral Maxillofac Surg 2018;76:314.e1-314.e9 «PMID: 29175417»PubMed
- Sipilä K, Suominen AL, Alanen P ym. Association of clinical findings of temporomandibular disorders (TMD) with self-reported musculoskeletal pains. Eur J Pain 2011;15:1061-7 «PMID: 21664847»PubMed
- Gui MS, Pimentel MJ, Rizzatti-Barbosa CM. Temporomandibular disorders in fibromyalgia syndrome: a short-communication. Rev Bras Reumatol 2015;55:189-94 «PMID: 25440696»PubMed
- Ayouni I, Chebbi R, Hela Z ym. Comorbidity between fibromyalgia and temporomandibular disorders: a systematic review. Oral Surg Oral Med Oral Pathol Oral Radiol 2019;128:33-42 «PMID: 30981530»PubMed
- Ögren M, Fältmars C, Lund B ym. Hypermobility and trauma as etiologic factors in patients with disc derangements of the temporomandibular joint. Int J Oral Maxillofac Surg 2012;41:1046-50 «PMID: 22658266»PubMed
- Dijkstra PU, Kropmans TJ, Stegenga B. The association between generalized joint hypermobility and temporomandibular joint disorders: a systematic review. J Dent Res 2002;81:158-63 «PMID: 11881629»PubMed
- Chang TH, Yuh DY, Wu YT ym. The association between temporomandibular disorders and joint hypermobility syndrome: a nationwide population-based study. Clin Oral Investig 2015;19:2123-32 «PMID: 25687768»PubMed
- Häggman-Henrikson B, List T, Westergren HT ym. Temporomandibular disorder pain after whiplash trauma: a systematic review. J Orofac Pain 2013;27:217-26 «PMID: 23882454»PubMed
- Niemi PM, Le Bell Y, Kylmälä M ym. Psychological factors and responses to artificial interferences in subjects with and without a history of temporomandibular disorders. Acta Odontol Scand 2006;64:300-5 «PMID: 16945896»PubMed
- Ferrando M, Andreu Y, Galdón MJ ym. Psychological variables and temporomandibular disorders: distress, coping, and personality. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2004;98:153-60 «PMID: 15316541»PubMed
- Celic R, Panduric J, Dulcic N. Psychologic status in patients with temporomandibular disorders. Int J Prosthodont 2006;19:28-9 «PMID: 16479755»PubMed
- Sipilä K, Mäki P, Laajala A ym. Association of depressiveness with chronic facial pain: a longitudinal study. Acta Odontol Scand 2013;71:644-9 «PMID: 22816436»PubMed
- Manfredini D, Landi N, Bandettini Di Poggio A ym. A critical review on the importance of psychological factors in temporomandibular disorders. Minerva Stomatol 2003;52:321-6, 327-30 «PMID: 12874536»PubMed
- Slade GD, Diatchenko L, Bhalang K ym. Influence of psychological factors on risk of temporomandibular disorders. J Dent Res 2007;86:1120-5 «PMID: 17959908»PubMed
- Velly AM, Look JO, Carlson C ym. The effect of catastrophizing and depression on chronic pain--a prospective cohort study of temporomandibular muscle and joint pain disorders. Pain 2011;152:2377-2383 «PMID: 21871734»PubMed
- Fillingim RB, Ohrbach R, Greenspan JD ym. Psychological factors associated with development of TMD: the OPPERA prospective cohort study. J Pain 2013;14:T75-90 «PMID: 24275225»PubMed
- De La Torre Canales G, Câmara-Souza MB, Muñoz Lora VRM ym. Prevalence of psychosocial impairment in temporomandibular disorder patients: A systematic review. J Oral Rehabil 2018;45:881-889 «PMID: 29972707»PubMed
- Guarda-Nardini L, Rossi A, Arboretti R ym. Single- or multiple-session viscosupplementation protocols for temporomandibular joint degenerative disorders: a randomized clinical trial. J Oral Rehabil 2015;42:521-8 «PMID: 25704621»PubMed
- Slade GD, Fillingim RB, Sanders AE ym. Summary of findings from the OPPERA prospective cohort study of incidence of first-onset temporomandibular disorder: implications and future directions. J Pain 2013;14:T116-24 «PMID: 24275219»PubMed
- Slade GD, Ohrbach R, Greenspan JD ym. Painful Temporomandibular Disorder: Decade of Discovery from OPPERA Studies. J Dent Res 2016;95:1084-92 «PMID: 27339423»PubMed
- Smith SB, Parisien M, Bair E ym. Genome-wide association reveals contribution of MRAS to painful temporomandibular disorder in males. Pain 2019;160:579-591 «PMID: 30431558»PubMed
- Sanders AE, Jain D, Sofer T ym. GWAS Identifies New Loci for Painful Temporomandibular Disorder: Hispanic Community Health Study/Study of Latinos. J Dent Res 2017;96:277-284 «PMID: 28081371»PubMed
- Diatchenko L, Slade GD, Nackley AG ym. Genetic basis for individual variations in pain perception and the development of a chronic pain condition. Hum Mol Genet 2005;14:135-43 «PMID: 15537663»PubMed
- Meloto CB, Serrano PO, Ribeiro-DaSilva MC ym. Genomics and the new perspectives for temporomandibular disorders. Arch Oral Biol 2011;56:1181-91 «PMID: 21536254»PubMed
- Smith SB, Maixner DW, Greenspan JD ym. Potential genetic risk factors for chronic TMD: genetic associations from the OPPERA case control study. J Pain 2011;12:T92-101 «PMID: 22074755»PubMed
- Mohlin BO, Derweduwen K, Pilley R ym. Malocclusion and temporomandibular disorder: a comparison of adolescents with moderate to severe dysfunction with those without signs and symptoms of temporomandibular disorder and their further development to 30 years of age. Angle Orthod 2004;74:319-27 «PMID: 15264641»PubMed
- Sipilä K, Ensio K, Hanhela H ym. Occlusal characteristics in subjects with facial pain compared to a pain-free control group. Cranio 2006;24:245-51 «PMID: 17086853»PubMed
- Seligman DA, Pullinger AG. Analysis of occlusal variables, dental attrition, and age for distinguishing healthy controls from female patients with intracapsular temporomandibular disorders. J Prosthet Dent 2000;83:76-82 «PMID: 10633025»PubMed
- Pahkala R, Qvarnström M. Can temporomandibular dysfunction signs be predicted by early morphological or functional variables? Eur J Orthod 2004;26:367-73 «PMID: 15366380»PubMed
- Henrikson T, Nilner M, Kurol J. Symptoms and signs of temporomandibular disorders before, during and after orthodontic treatment. Swed Dent J 1999;23:193-207 «PMID: 10901603»PubMed
- McNamara JA Jr, Türp JC. Orthodontic treatment and temporomandibular disorders: is there a relationship? Part 1: Clinical studies. J Orofac Orthop 1997;58:74-89 «PMID: 9114557»PubMed
- Kirveskari P, Jamsa T, Alanen P. Occlusal adjustment and the incidence of demand for temporomandibular disorder treatment. J Prosthet Dent 1998;79:433-8 «PMID: 9576319»PubMed
- Kirveskari P, Le Bell Y, Salonen M ym. Effect of elimination of occlusal interferences on signs and symptoms of craniomandibular disorder in young adults. J Oral Rehabil 1989;16:21-6 «PMID: 2746403»PubMed
- Le Bell Y, Jämsä T, Korri S ym. Effect of artificial occlusal interferences depends on previous experience of temporomandibular disorders. Acta Odontol Scand 2002;60:219-22 «PMID: 12222646»PubMed
- Sipilä K, Zitting P, Siira P ym. Temporomandibular disorders, occlusion, and neck pain in subjects with facial pain: a case-control study. Cranio 2002;20:158-64 «PMID: 12150261»PubMed
- Raustia AM, Pirttiniemi PM, Pyhtinen J. Correlation of occlusal factors and condyle position asymmetry with signs and symptoms of temporomandibular disorders in young adults. Cranio 1995;13:152-6 «PMID: 8949853»PubMed
- Jiménez-Silva A, Tobar-Reyes J, Vivanco-Coke S ym. Centric relation-intercuspal position discrepancy and its relationship with temporomandibular disorders. A systematic review. Acta Odontol Scand 2017;75:463-474 «PMID: 28641068»PubMed
- Jussila P, Krooks L, Näpänkangas R ym. The role of occlusion in temporomandibular disorders (TMD) in the Northern Finland Birth Cohort (NFBC) 1966. Cranio 2019;37:231-237 «PMID: 29308993»PubMed
- Manfredini D, Lombardo L, Siciliani G. Temporomandibular disorders and dental occlusion. A systematic review of association studies: end of an era? J Oral Rehabil 2017;44:908-923 «PMID: 28600812»PubMed
- Wang MQ, Xue F, He JJ ym. Missing posterior teeth and risk of temporomandibular disorders. J Dent Res 2009;88:942-5 «PMID: 19783804»PubMed
- Seligman DA, Pullinger AG. Dental attrition models predicting temporomandibular joint disease or masticatory muscle pain versus asymptomatic controls. J Oral Rehabil 2006;33:789-99 «PMID: 17002737»PubMed
- Lobbezoo F, Ahlberg J, Glaros AG ym. Bruxism defined and graded: an international consensus. J Oral Rehabil 2013;40:2-4 «PMID: 23121262»PubMed
- Lobbezoo F, Ahlberg J, Raphael KG ym. International consensus on the assessment of bruxism: Report of a work in progress. J Oral Rehabil 2018;45:837-844 «PMID: 29926505»PubMed
- Manfredini D, Ahlberg J, Aarab G ym. Towards a Standardized Tool for the Assessment of Bruxism (STAB)-Overview and general remarks of a multidimensional bruxism evaluation system. J Oral Rehabil 2020;47:549-556 «PMID: 31999846»PubMed
- Abe Y, Suganuma T, Ishii M ym. Association of genetic, psychological and behavioral factors with sleep bruxism in a Japanese population. J Sleep Res 2012;21:289-96 «PMID: 22545912»PubMed
- Ahlberg J, Piirtola M, Lobbezoo F ym. Correlates and genetics of self-reported sleep and awake bruxism in a nationwide twin cohort. J Oral Rehabil 2020;47:1110-1119 «PMID: 32613647»PubMed
- Bader G, Lavigne G. Sleep bruxism; an overview of an oromandibular sleep movement disorder. REVIEW ARTICLE. Sleep Med Rev 2000;4:27-43 «PMID: 12531159»PubMed
- Lobbezoo F, Naeije M. Bruxism is mainly regulated centrally, not peripherally. J Oral Rehabil 2001;28:1085-91 «PMID: 11874505»PubMed
- Carra MC, Huynh N, Lavigne G. Sleep bruxism: a comprehensive overview for the dental clinician interested in sleep medicine. Dent Clin North Am 2012;56:387-413 «PMID: 22480810»PubMed
- de Baat C, Verhoeff M, Ahlberg J ym. Medications and addictive substances potentially inducing or attenuating sleep bruxism and/or awake bruxism. J Oral Rehabil 2021;48:343-354 «PMID: 32716523»PubMed
- Carlsson GE, Magnusson T, Egermark I. Prediction of demand for treatment of temporomandibular disorders based on a 20-year follow-up study. J Oral Rehabil 2004;31:511-7 «PMID: 15189306»PubMed
- Manfredini D, Lobbezoo F. Relationship between bruxism and temporomandibular disorders: a systematic review of literature from 1998 to 2008. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2010;109:e26-50 «PMID: 20451831»PubMed
- Kirveskari P. Bruksismi. Duodecim 2006;122:678-8
- Crider A, Glaros AG, Gevirtz RN. Efficacy of biofeedback-based treatments for temporomandibular disorders. Appl Psychophysiol Biofeedback 2005;30:333-45 «PMID: 16385422»PubMed
- Mishra KD, Gatchel RJ, Gardea MA. The relative efficacy of three cognitive-behavioral treatment approaches to temporomandibular disorders. J Behav Med 2000;23:293-309 «PMID: 10863679»PubMed
- Jadidi F, Nørregaard O, Baad-Hansen L ym. Assessment of sleep parameters during contingent electrical stimulation in subjects with jaw muscle activity during sleep: a polysomnographic study. Eur J Oral Sci 2011;119:211-8 «PMID: 21564315»PubMed
- Raphael KG, Janal MN, Sirois DA ym. Effect of contingent electrical stimulation on masticatory muscle activity and pain in patients with a myofascial temporomandibular disorder and sleep bruxism. J Orofac Pain 2013;27:21-31 «PMID: 23424717»PubMed
- Persaud R, Garas G, Silva S ym. An evidence-based review of botulinum toxin (Botox) applications in non-cosmetic head and neck conditions. JRSM Short Rep 2013;4:10 «PMID: 23476731»PubMed
- Ernberg M, Hedenberg-Magnusson B, List T ym. Efficacy of botulinum toxin type A for treatment of persistent myofascial TMD pain: a randomized, controlled, double-blind multicenter study. Pain 2011;152:1988-1996 «PMID: 21514731»PubMed
- Sycha T, Kranz G, Auff E ym. Botulinum toxin in the treatment of rare head and neck pain syndromes: a systematic review of the literature. J Neurol 2004;251 Suppl 1:I19-30 «PMID: 14991339»PubMed
- Häggman-Henrikson B, Alstergren P, Davidson T ym. Pharmacological treatment of oro-facial pain - health technology assessment including a systematic review with network meta-analysis. J Oral Rehabil 2017;44:800-826 «PMID: 28884860»PubMed
- Ågren M, Sahin C, Pettersson M. The effect of botulinum toxin injections on bruxism: A systematic review. J Oral Rehabil 2020;47:395-402 «PMID: 31769044»PubMed
- Lobbezoo F, Ahlberg J, Manfredini D ym. Are bruxism and the bite causally related? J Oral Rehabil 2012;39:489-501 «PMID: 22489928»PubMed
- Okeson JP. Management of temporomandibular disorders and occlusion. St. Louis, Elsevier, 2019:186-7
- Schiffman E, Ohrbach R, Truelove E ym. Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: recommendations of the International RDC/TMD Consortium Network* and Orofacial Pain Special Interest Group†. J Oral Facial Pain Headache 2014;28:6-27 «PMID: 24482784»PubMed
- Sipilä K, Leskinen J, Suvinen T. Purentaelimistön kipujen ja toimintahäiriöiden uusi diagnostikka-Axis I. Suomen Hammaslääkärilehti 2017;2:18-23
- Suvinen T, Sipilä K, Forssell H. Purentaelimistön kipujen ja toimintahäiriöiden uusi diagnostikka-Axis II. Suomen Hammaslääkärilehti 2017;2:24-29
- Ohrbach R, editor. Diagnostic Criteria for Temporomandibular Disorders:Assessment Instruments. Version 15May2016.[Diagnostiset Kriteerit Purentaelimistön Kivuille ja Toimintahäiriöille (DC/TMD-FIN):Tutkimusinstrumentit: FinnishVersion 25May2016]Sipilä K, Suvinen T,Trans.www.rdc-tmdinternational.org.Accessed on 11.10.2020.
- Lövgren A, Visscher CM, Häggman-Henrikson B ym. Validity of three screening questions (3Q/TMD) in relation to the DC/TMD. J Oral Rehabil 2016;43:729-36 «PMID: 27573533»PubMed
- Peck CC, Goulet JP, Lobbezoo F ym. Expanding the taxonomy of the diagnostic criteria for temporomandibular disorders. J Oral Rehabil 2014;41:2-23 «PMID: 24443898»PubMed
- Leskinen J, Suvinen T, Teerijoki-Oksa T ym. Diagnostic criteria for temporomandibular disorders (DC/TMD): interexaminer reliability of the Finnish version of Axis I clinical diagnoses. J Oral Rehabil 2017;44:493-499 «PMID: 28407454»PubMed
- Nilsson IM, List T, Drangsholt M. The reliability and validity of self-reported temporomandibular disorder pain in adolescents. J Orofac Pain 2006;20:138-44 «PMID: 16708831»PubMed
- Magnusson T, Helkimo H. Temporomandibular Disorders. Kirjassa: Pediatric dentistry. A clinical approach. Eds. Koch G, Poulsen S, 2nd edition. Wiley Blackwell 2009, UK.
- Gaffney A. Cognitive developmental aspects of pain in school-age children. In: Schlechter NL, Berde CB, Yaster M (eds). Pain in Infants, Children and Adolescents. Hong Kong: William & Wilkins Baltimore; 1993 pp. 75-85
- Tsze DS, Hirschfeld G, Dayan PS ym. Defining No Pain, Mild, Moderate, and Severe Pain Based on the Faces Pain Scale-Revised and Color Analog Scale in Children With Acute Pain. Pediatr Emerg Care 2018;34:537-544 «PMID: 27228146»PubMed
- Nydell A, Helkimo M, Koch G. Craniomandibular disorders in children--a critical review of the literature. Swed Dent J 1994;18:191-205 «PMID: 7871479»PubMed
- Aromaa M, Rautava P, Helenius H ym. Factors of early life as predictors of headache in children at school entry. Headache 1998;38:23-30 «PMID: 9504999»PubMed
- Liljeström MR, Aromaa M, Bell YL ym. Familial occurrence of signs of temporomandibular disorders in headache children and their mothers. Acta Odontol Scand 2007;65:134-40 «PMID: 17514514»PubMed
- Laimi K, Metsähonkala L, Anttila P ym. Outcome of headache frequency in adolescence. Cephalalgia 2006;26:604-12 «PMID: 16674770»PubMed
- Honda K, Larheim TA, Maruhashi K ym. Osseous abnormalities of the mandibular condyle: diagnostic reliability of cone beam computed tomography compared with helical computed tomography based on an autopsy material. Dentomaxillofac Radiol 2006;35:152-7 «PMID: 16618847»PubMed
- Honey OB, Scarfe WC, Hilgers MJ ym. Accuracy of cone-beam computed tomography imaging of the temporomandibular joint: comparisons with panoramic radiology and linear tomography. Am J Orthod Dentofacial Orthop 2007;132:429-38 «PMID: 17920495»PubMed
- Ikeda K, Kawamura A. Assessment of optimal condylar position with limited cone-beam computed tomography. Am J Orthod Dentofacial Orthop 2009;135:495-501 «PMID: 19361736»PubMed
- Ikeda K, Kawamura A, Ikeda R. Assessment of optimal condylar position in the coronal and axial planes with limited cone-beam computed tomography. J Prosthodont 2011;20:432-8 «PMID: 21689204»PubMed
- SEDENTEXCT. “Radiation Protection: Cone beam CT for dental and maxillofacial radiology”, Evidence based guidelines 2011 (v2.0 Final); saatavilla osoitteessa: http://www.sedentexct.eu/guidelines
- Ribeiro-Rotta RF, Marques KD, Pacheco MJ ym. Do computed tomography and magnetic resonance imaging add to temporomandibular joint disorder treatment? A systematic review of diagnostic efficacy. J Oral Rehabil 2011;38:120-35 «PMID: 20678103»PubMed
- Larheim TA, Katzberg RW, Westesson PL ym. MR evidence of temporomandibular joint fluid and condyle marrow alterations: occurrence in asymptomatic volunteers and symptomatic patients. Int J Oral Maxillofac Surg 2001;30:113-7 «PMID: 11405445»PubMed
- Schellhas KP. Internal derangement of the temporomandibular joint: radiologic staging with clinical, surgical, and pathologic correlation. Magn Reson Imaging 1989;7:495-515 «PMID: 2607900»PubMed
- Raustia AM, Pyhtinen J, Pernu H. Clinical, magnetic-resonance imaging and surgical findings in patients with temporomandibular joint disorder--a survey of 47 patients. Rofo 1994;160:406-11 «PMID: 8173050»PubMed
- Kerstens HC, Golding RP, Valk J ym. Magnetic resonance imaging of partial temporomandibular joint disc displacement. J Oral Maxillofac Surg 1989;47:25-9 «PMID: 2911054»PubMed
- Tallents RH, Katzberg RW, Murphy W ym. Magnetic resonance imaging findings in asymptomatic volunteers and symptomatic patients with temporomandibular disorders. J Prosthet Dent 1996;75:529-33 «PMID: 8709019»PubMed
- Katzberg RW, Westesson PL, Tallents RH ym. Anatomic disorders of the temporomandibular joint disc in asymptomatic subjects. J Oral Maxillofac Surg 1996;54:147-53; discussion 153-5 «PMID: 8604061»PubMed
- Tomas X, Pomes J, Berenguer J ym. MR imaging of temporomandibular joint dysfunction: a pictorial review. Radiographics 2006;26:765-81 «PMID: 16702453»PubMed
- Westesson PL, Brooks SL. Temporomandibular joint: relationship between MR evidence of effusion and the presence of pain and disk displacement. AJR Am J Roentgenol 1992;159:559-63 «PMID: 1503025»PubMed
- Larheim TA, Westesson PL, Sano T. MR grading of temporomandibular joint fluid: association with disk displacement categories, condyle marrow abnormalities and pain. Int J Oral Maxillofac Surg 2001;30:104-12 «PMID: 11405444»PubMed
- Emshoff R, Brandlmaier I, Bertram S ym. Relative odds of temporomandibular joint pain as a function of magnetic resonance imaging findings of internal derangement, osteoarthrosis, effusion, and bone marrow edema. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003;95:437-45 «PMID: 12686927»PubMed
- Larheim TA. Role of magnetic resonance imaging in the clinical diagnosis of the temporomandibular joint. Cells Tissues Organs 2005;180:6-21 «PMID: 16088129»PubMed
- Matsubara R, Yanagi Y, Oki K ym. Assessment of MRI findings and clinical symptoms in patients with temporomandibular joint disorders. Dentomaxillofac Radiol 2018;47:20170412 «PMID: 29451403»PubMed
- Koh KJ, List T, Petersson A ym. Relationship between clinical and magnetic resonance imaging diagnoses and findings in degenerative and inflammatory temporomandibular joint diseases: a systematic literature review. J Orofac Pain 2009;23:123-39 «PMID: 19492537»PubMed
- Park JW, Song HH, Roh HS ym. Correlation between clinical diagnosis based on RDC/TMD and MRI findings of TMJ internal derangement. Int J Oral Maxillofac Surg 2012;41:103-8 «PMID: 22000957»PubMed
- Pupo YM, Pantoja LL, Veiga FF ym. Diagnostic validity of clinical protocols to assess temporomandibular disk displacement disorders: a meta-analysis. Oral Surg Oral Med Oral Pathol Oral Radiol 2016;122:572-586 «PMID: 27765328»PubMed
- Kalso, Haanpää, Hamunen, Kontinen, Vainio (toim.) Kipu. 4. painos, Kustannus Oy Duodecim 2018
- Kontturi-Narhi V. Dentin hypersensitivity - factors related to the occurrence of pain symptoms. Kuopion yliopiston julkaisuja B. Hammaslääketiede 5. 1993
- Bergenholz G, Horsted-Bindslev P, Reit C (toim.) Texbook of Endodontology. Second edition Oxford, UK: Blackwell Publishing, 2010:255-76
- Nieminen M, Aro K, Jouhi L ym. Causes for delay before specialist consultation in head and neck cancer. Acta Oncol 2018;57:1677-1686 «PMID: 30141700»PubMed
- Sharav, Benoliel (toim.) Orofacial pain and headache. Second edition. Quintessence Publishing Co, 2015
- van der Geest KSM, Sandovici M, Brouwer E ym. Diagnostic Accuracy of Symptoms, Physical Signs, and Laboratory Tests for Giant Cell Arteritis: A Systematic Review and Meta-analysis. JAMA Intern Med 2020;180:1295-1304 «PMID: 32804186»PubMed
- Kuttila S. Secondary aural symptoms in relation to cranio-cervical and general disorders. Turku, Turun yliopisto, 2003
- Porto De Toledo I, Stefani FM, Porporatti AL ym. Prevalence of otologic signs and symptoms in adult patients with temporomandibular disorders: a systematic review and meta-analysis. Clin Oral Investig 2017;21:597-605 «PMID: 27511214»PubMed
- Visscher CM, Schouten MJ, Ligthart L ym. Shared Genetics of Temporomandibular Disorder Pain and Neck Pain: Results of a Twin Study. J Oral Facial Pain Headache 2018;32:107–112 «PMID: 29509827»PubMed
- Marklund S, Wiesinger B, Wänman A. Reciprocal influence on the incidence of symptoms in trigeminally and spinally innervated areas. Eur J Pain 2010;14:366-71 «PMID: 19640751»PubMed
- Vivaldi D, Di Giosia M, Tchivileva IE ym. Headache attributed to TMD Is Associated With the Presence of Comorbid Bodily Pain: A Case-Control Study. Headache 2018;58:1593-1600 «PMID: 30178880»PubMed
- Kuttila M. Treatment need for temporomandibular disorders in adults. A longitudinal study. Turku, Turun yliopisto, 1998
- Visscher CM, Lobbezoo F, de Boer W ym. Prevalence of cervical spinal pain in craniomandibular pain patients. Eur J Oral Sci 2001;109:76-80 «PMID: 11347659»PubMed
- Wiesinger B, Malker H, Englund E ym. Does a dose-response relation exist between spinal pain and temporomandibular disorders? BMC Musculoskelet Disord 2009;10:28 «PMID: 19254384»PubMed
- Dahan H, Shir Y, Velly A ym. Specific and number of comorbidities are associated with increased levels of temporomandibular pain intensity and duration. J Headache Pain 2015;16:528 «PMID: 26002637»PubMed
- List T, Jensen RH. Temporomandibular disorders: Old ideas and new concepts. Cephalalgia 2017;37:692-704 «PMID: 28068790»PubMed
- Costa YM, Conti PC, de Faria FA ym. Temporomandibular disorders and painful comorbidities: clinical association and underlying mechanisms. Oral Surg Oral Med Oral Pathol Oral Radiol 2017;123:288-297 «PMID: 28153123»PubMed
- Bille B. A 40-year follow-up of school children with migraine. Cephalalgia 1997;17:488-91; discussion 487 «PMID: 9209767»PubMed
- Guidetti V, Galli F. Evolution of headache in childhood and adolescence: an 8-year follow-up. Cephalalgia 1998;18:449-54 «PMID: 9793696»PubMed
- Monastero R, Camarda C, Pipia C ym. Prognosis of migraine headaches in adolescents: a 10-year follow-up study. Neurology 2006;67:1353-6 «PMID: 17060559»PubMed
- Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders, 3rd edition. Cephalalgia 2018;38:1-211 «PMID: 29368949»PubMed
- Graff-Radford SB. Facial pain. Curr Opin Neurol 2000;13:291-6 «PMID: 10871253»PubMed
- Forssell H, Kirveskari P, Kangasniemi P. Changes in headache after treatment of mandibular dysfunction. Cephalalgia 1985;5:229-36 «PMID: 3910260»PubMed
- von Piekartz H, Lüdtke K. Effect of treatment of temporomandibular disorders (TMD) in patients with cervicogenic headache: a single-blind, randomized controlled study. Cranio 2011;29:43-56 «PMID: 21370769»PubMed
- Doepel M, Nilner M, Ekberg E ym. Headache: short- and long-term effectiveness of a prefabricated appliance compared to a stabilization appliance. Acta Odontol Scand 2011;69:129-36 «PMID: 21142584»PubMed
- Mongini F, Evangelista A, Milani C ym. An educational and physical program to reduce headache, neck/shoulder pain in a working community: a cluster-randomized controlled trial. PLoS One 2012;7:e29637 «PMID: 22253751»PubMed
- Costa YM, Porporatti AL, Stuginski-Barbosa J ym. Headache Attributed to Masticatory Myofascial Pain: Clinical Features and Management Outcomes. J Oral Facial Pain Headache 2015;29:323-30 «PMID: 26485379»PubMed
- Jensen R, Rasmussen BK, Pedersen B ym. Muscle tenderness and pressure pain thresholds in headache. A population study. Pain 1993;52:193-199 «PMID: 8455967»PubMed
- Ballegaard V, Thede-Schmidt-Hansen P, Svensson P ym. Are headache and temporomandibular disorders related? A blinded study. Cephalalgia 2008;28:832-41 «PMID: 18498400»PubMed
- Liljeström MR, Le Bell Y, Anttila P ym. Headache children with temporomandibular disorders have several types of pain and other symptoms. Cephalalgia 2005;25:1054-60 «PMID: 16232157»PubMed
- Melo CE, Oliveira JL, Jesus AC ym. Temporomandibular disorders dysfunction in headache patients. Med Oral Patol Oral Cir Bucal 2012;17:e1042-6 «PMID: 22926473»PubMed
- Franco AL, Gonçalves DA, Castanharo SM ym. Migraine is the most prevalent primary headache in individuals with temporomandibular disorders. J Orofac Pain 2010;24:287-92 «PMID: 20664830»PubMed
- Tchivileva IE, Ohrbach R, Fillingim RB ym. Temporal change in headache and its contribution to the risk of developing first-onset temporomandibular disorder in the Orofacial Pain: Prospective Evaluation and Risk Assessment (OPPERA) study. Pain 2017;158:120-129 «PMID: 27984525»PubMed
- Svensson P. Painful issues in head pain classification. Pain 2011;152:713-714 «PMID: 21282007»PubMed
- Conti PC, Costa YM, Gonçalves DA ym. Headaches and myofascial temporomandibular disorders: overlapping entities, separate managements? J Oral Rehabil 2016;43:702-15 «PMID: 27191928»PubMed
- Liljeström MR, Jämsä A, Le Bell Y ym. Signs and symptoms of temporomandibular disorders in children with different types of headache. Acta Odontol Scand 2001;59:413-7 «PMID: 11831493»PubMed
- Liljeström MR, Le Bell Y, Laimi K ym. Are signs of temporomandibular disorders stable and predictable in adolescents with headache? Cephalalgia 2008;28:619-25 «PMID: 18422716»PubMed
- Jääskeläinen SK, Teerijoki-Oksa T, Virtanen A ym. Sensory regeneration following intraoperatively verified trigeminal nerve injury. Neurology 2004;62:1951-7 «PMID: 15184595»PubMed
- Forssell H, Tenovuo O, Silvoniemi P ym. Differences and similarities between atypical facial pain and trigeminal neuropathic pain. Neurology 2007;69:1451-9 «PMID: 17909158»PubMed
- Hagelberg N, Forssell H, Aalto S ym. Altered dopamine D2 receptor binding in atypical facial pain. Pain 2003;106:43-8 «PMID: 14581109»PubMed
- Baad-Hansen L, Pigg M, Ivanovic SE ym. Intraoral somatosensory abnormalities in patients with atypical odontalgia--a controlled multicenter quantitative sensory testing study. Pain 2013;154:1287-94 «PMID: 23725780»PubMed
- Forssell H, Jääskeläinen S, Tenovuo O ym. Sensory dysfunction in burning mouth syndrome. Pain 2002;99:41-7 «PMID: 12237182»PubMed
- Jones GT, Atzeni F, Beasley M ym. The prevalence of fibromyalgia in the general population: a comparison of the American College of Rheumatology 1990, 2010, and modified 2010 classification criteria. Arthritis Rheumatol 2015;67:568-75 «PMID: 25323744»PubMed
- Mikkelson M. Reumataudit ja fibromyalgia. Kirjassa Arokoski J, Alaranta H, Pohjolainen T (toim.) Fysiatria. Keuruu: Otavan Kirjapaino OY 2009, s. 329-341
- Manfredini D, Tognini F, Montagnani G ym. Comparison of masticatory dysfunction in temporomandibular disorders and fibromyalgia. Minerva Stomatol 2004;53:641-50 «PMID: 15894939»PubMed
- Slade GD, Greenspan JD, Fillingim RB ym. Overlap of Five Chronic Pain Conditions: Temporomandibular Disorders, Headache, Back Pain, Irritable Bowel Syndrome, and Fibromyalgia. J Oral Facial Pain Headache 2020;34:s15-s28 «PMID: 32975538»PubMed
- Voog U, Alstergren P, Eliasson S ym. Progression of radiographic changes in the temporomandibular joints of patients with rheumatoid arthritis in relation to inflammatory markers and mediators in the blood. Acta Odontol Scand 2004;62:7-13 «PMID: 15124777»PubMed
- Helenius LM, Hallikainen D, Helenius I ym. Clinical and radiographic findings of the temporomandibular joint in patients with various rheumatic diseases. A case-control study. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005;99:455-63 «PMID: 15772594»PubMed
- Helenius LM, Tervahartiala P, Helenius I ym. Clinical, radiographic and MRI findings of the temporomandibular joint in patients with different rheumatic diseases. Int J Oral Maxillofac Surg 2006;35:983-9 «PMID: 17052893»PubMed
- Kunnamo I. Arthritis in children: epidemiology, clinical features, and differential diagnosis. Väitöskirja, Helsingin yliopisto 1988
- Stoll ML, Sharpe T, Beukelman T ym. Risk factors for temporomandibular joint arthritis in children with juvenile idiopathic arthritis. J Rheumatol 2012;39:1880-7 «PMID: 22589268»PubMed
- Twilt M, Schulten AJ, Verschure F ym. Long-term followup of temporomandibular joint involvement in juvenile idiopathic arthritis. Arthritis Rheum 2008;59:546-52 «PMID: 18383409»PubMed
- Twilt M, Arends LR, Cate RT ym. Incidence of temporomandibular involvement in juvenile idiopathic arthritis. Scand J Rheumatol 2007;36:184-8 «PMID: 17657671»PubMed
- Stoustrup P, Herlin T, Spiegel L ym. Standardizing the Clinical Orofacial Examination in Juvenile Idiopathic Arthritis: An Interdisciplinary, Consensus-based, Short Screening Protocol. J Rheumatol 2020;47:1397-1404 «PMID: 31787607»PubMed
- Helenius LM, Hallikainen D, Helenius I ym. HLA-DRB1* alleles and temporomandibular joint erosion in patients with various rheumatic diseases. Scand J Rheumatol 2004;33:24-9 «PMID: 15124939»PubMed
- Helenius LM, Hietanen JH, Helenius I ym. Focal sialadenitis in patients with ankylosing spondylitis and spondyloarthropathy: a comparison with patients with rheumatoid arthritis or mixed connective tissue disease. Ann Rheum Dis 2001;60:744-9 «PMID: 11454637»PubMed
- Könönen M, Wenneberg B . Kirjassa: Laskin DM, Greene CS, Hylander WL (toim.) Temporomandibular disorders. An evidence-based approach to diagnosis and treatment. Quintessence Publishing Co, Inc 2006
- Kononen M. Craniomandibular disorders in psoriatic arthritis. A radiographic and clinical study. Väitöskirja, University of Helsinki 1987
- Könönen M. Signs and symptoms of craniomandibular disorders in men with Reiter's disease. J Craniomandib Disord 1992;6:247-53 «PMID: 1298759»PubMed
- Könönen M, Kovero O, Wenneberg B ym. Radiographic signs in the temporomandibular joint in Reiter's disease. J Orofac Pain 2002;16:143-7 «PMID: 12043521»PubMed
- Leighty SM, Spach DH, Myall RW ym. Septic arthritis of the temporomandibular joint: review of the literature and report of two cases in children. Int J Oral Maxillofac Surg 1993;22:292-7 «PMID: 8245570»PubMed
- Kopp S. Medical management of TMJ arthritis. Kirjassa: Laskin DM, Greene CS, Hylander WL (toim.) Temporomandibular disorders. An evidence-based approach to diagnosis and treatment. Quintessence Publishing Co, Inc 2006
- Tegelberg A, Kopp S. Short-term effect of physical training on temporomandibular joint disorder in individuals with rheumatoid arthritis and ankylosing spondylitis. Acta Odontol Scand 1988;46:49-56 «PMID: 3164163»PubMed
- Kopp S, Akerman S, Nilner M. Short-term effects of intra-articular sodium hyaluronate, glucocorticoid, and saline injections on rheumatoid arthritis of the temporomandibular joint. J Craniomandib Disord 1991;5:231-8 «PMID: 1814964»PubMed
- Wenneberg B, Kopp S, Gröndahl HG. Long-term effect of intra-articular injections of a glucocorticosteroid into the TMJ: a clinical and radiographic 8-year follow-up. J Craniomandib Disord 1991;5:11-8 «PMID: 1809765»PubMed
- Vallon D, Akerman S, Nilner M ym. Long-term follow-up of intra-articular injections into the temporomandibular joint in patients with rheumatoid arthritis. Swed Dent J 2002;26:149-58 «PMID: 12611144»PubMed
- de Souza RF, Lovato da Silva CH, Nasser M ym. Interventions for the management of temporomandibular joint osteoarthritis. Cochrane Database Syst Rev 2012;:CD007261 «PMID: 22513948»PubMed
- Stoustrup P, Resnick CM, Pedersen TK ym. Standardizing Terminology and Assessment for Orofacial Conditions in Juvenile Idiopathic Arthritis: International, Multidisciplinary Consensus-based Recommendations. J Rheumatol 2019;46:518-522 «PMID: 30647179»PubMed
- Kurita H, Kurashina K, Kotani A. Clinical effect of full coverage occlusal splint therapy for specific temporomandibular disorder conditions and symptoms. J Prosthet Dent 1997;78:506-10 «PMID: 9399195»PubMed
- Türp JC, Jokstad A, Motschall E ym. Is there a superiority of multimodal as opposed to simple therapy in patients with temporomandibular disorders? A qualitative systematic review of the literature. Clin Oral Implants Res 2007;18 Suppl 3:138-50 «PMID: 17594378»PubMed
- Roldán-Barraza C, Janko S, Villanueva J ym. A systematic review and meta-analysis of usual treatment versus psychosocial interventions in the treatment of myofascial temporomandibular disorder pain. J Oral Facial Pain Headache 2014;28:205-22 «PMID: 25068215»PubMed
- Randhawa K, Bohay R, Côté P ym. The Effectiveness of Noninvasive Interventions for Temporomandibular Disorders: A Systematic Review by the Ontario Protocol for Traffic Injury Management (OPTIMa) Collaboration. Clin J Pain 2016;32:260-78 «PMID: 25924094»PubMed
- Aggarwal VR, Fu Y, Main CJ ym. The effectiveness of self-management interventions in adults with chronic orofacial pain: A systematic review, meta-analysis and meta-regression. Eur J Pain 2019;23:849-865 «PMID: 30620145»PubMed
- Huhtela OS, Koivisto N, Hägg V ym. Effectiveness of applied relaxation method vs splint in treatment of temporomandibular disorders in Finnish students. J Oral Rehabil 2020;47:123-131 «PMID: 31493297»PubMed
- Hadhazy VA, Ezzo J, Creamer P ym. Mind-body therapies for the treatment of fibromyalgia. A systematic review. J Rheumatol 2000;27:2911-8 «PMID: 11128685»PubMed
- Anastassaki A, Magnusson T. Patients referred to a specialist clinic because of suspected temporomandibular disorders: a survey of 3194 patients in respect of diagnoses, treatments, and treatment outcome. Acta Odontol Scand 2004;62:183-92 «PMID: 15513414»PubMed
- Shimada A, Ishigaki S, Matsuka Y ym. Effects of exercise therapy on painful temporomandibular disorders. J Oral Rehabil 2019;46:475-481 «PMID: 30664815»PubMed
- Furlan RM, Giovanardi RS, Britto AT ym. The use of superficial heat for treatment of temporomandibular disorders: an integrative review. Codas 2015;27:207-12 «PMID: 26107088»PubMed
- Magnusson T, Syrén M. Therapeutic jaw exercises and interocclusal appliance therapy. A comparison between two common treatments of temporomandibular disorders. Swed Dent J 1999;23:27-37 «PMID: 10371003»PubMed
- De Laat A, Stappaerts K, Papy S. Counseling and physical therapy as treatment for myofascial pain of the masticatory system. J Orofac Pain 2003;17:42-9 «PMID: 12756930»PubMed
- Carlson CR, Bertrand PM, Ehrlich AD ym. Physical self-regulation training for the management of temporomandibular disorders. J Orofac Pain 2001;15:47-55 «PMID: 11889647»PubMed
- Nicolakis P, Erdogmus B, Kopf A ym. Effectiveness of exercise therapy in patients with internal derangement of the temporomandibular joint. J Oral Rehabil 2001;28:1158-64 «PMID: 11874517»PubMed
- Nicolakis P, Erdogmus B, Kopf A ym. Effectiveness of exercise therapy in patients with myofascial pain dysfunction syndrome. J Oral Rehabil 2002;29:362-8 «PMID: 11966970»PubMed
- Bae Y, Park Y. The Effect of Relaxation Exercises for the Masticator Muscles on Temporomandibular Joint Dysfunction (TMD). J Phys Ther Sci 2013;25:583-6 «PMID: 24259807»PubMed
- Craane B, Dijkstra PU, Stappaerts K ym. Randomized controlled trial on physical therapy for TMJ closed lock. J Dent Res 2012;91:364-9 «PMID: 22318373»PubMed
- Schiffman EL, Look JO, Hodges JS ym. Randomized effectiveness study of four therapeutic strategies for TMJ closed lock. J Dent Res 2007;86:58-63 «PMID: 17189464»PubMed
- Anderson BE, Bliven KCH. The Use of Breathing Exercises in the Treatment of Chronic, Nonspecific Low Back Pain. J Sport Rehabil 2017;26:452-458 «PMID: 27632818»PubMed
- Jerath R, Crawford MW, Barnes VA ym. Self-regulation of breathing as a primary treatment for anxiety. Appl Psychophysiol Biofeedback 2015;40:107-15 «PMID: 25869930»PubMed
- Ferendiuk E, Bieganska JM, Kazana P ym. Progressive muscle relaxation according to Jacobson in treatment of the patients with temporomandibular joint disorders. Folia Med Cracov 2019;59:113-122 «PMID: 31891364»PubMed
- Hilton L, Hempel S, Ewing BA ym. Mindfulness Meditation for Chronic Pain: Systematic Review and Meta-analysis. Ann Behav Med 2017;51:199-213 «PMID: 27658913»PubMed
- Ball EF, Nur Shafina Muhammad Sharizan E, Franklin G ym. Does mindfulness meditation improve chronic pain? A systematic review. Curr Opin Obstet Gynecol 2017;29:359-366 «PMID: 28961631»PubMed
- Schumer MC, Lindsay EK, Creswell JD. Brief mindfulness training for negative affectivity: A systematic review and meta-analysis. J Consult Clin Psychol 2018;86:569-583 «PMID: 29939051»PubMed
- Rusch HL, Rosario M, Levison LM ym. The effect of mindfulness meditation on sleep quality: a systematic review and meta-analysis of randomized controlled trials. Ann N Y Acad Sci 2019;1445:5-16 «PMID: 30575050»PubMed
- Abrahamsen R, Baad-Hansen L, Zachariae R ym. Effect of hypnosis on pain and blink reflexes in patients with painful temporomandibular disorders. Clin J Pain 2011;27:344-51 «PMID: 21178599»PubMed
- Al-Moraissi EA, Farea R, Qasem KA ym. Effectiveness of occlusal splint therapy in the management of temporomandibular disorders: network meta-analysis of randomized controlled trials. Int J Oral Maxillofac Surg 2020;49:1042-1056 «PMID: 31982236»PubMed
- Kuzmanovic Pficer J, Dodic S, Lazic V ym. Occlusal stabilization splint for patients with temporomandibular disorders: Meta-analysis of short and long term effects. PLoS One 2017;12:e0171296 «PMID: 28166255»PubMed
- Türp JC, Komine F, Hugger A. Efficacy of stabilization splints for the management of patients with masticatory muscle pain: a qualitative systematic review. Clin Oral Investig 2004;8:179-95 «PMID: 15179561»PubMed
- Wänman A, Marklund S. Treatment outcome of supervised exercise, home exercise and bite splint therapy, respectively, in patients with symptomatic disc displacement with reduction: A randomised clinical trial. J Oral Rehabil 2020;47:143-149 «PMID: 31520538»PubMed
- Baad-Hansen L, Jadidi F, Castrillon E ym. Effect of a nociceptive trigeminal inhibitory splint on electromyographic activity in jaw closing muscles during sleep. J Oral Rehabil 2007;34:105-11 «PMID: 17244232»PubMed
- Klasser GD, Greene CS, Lavigne GJ. Oral appliances and the management of sleep bruxism in adults: a century of clinical applications and search for mechanisms. Int J Prosthodont 2010;23:453-62 «PMID: 20859563»PubMed
- Nikolopoulou M, Ahlberg J, Visscher CM ym. Effects of occlusal stabilization splints on obstructive sleep apnea: a randomized controlled trial. J Orofac Pain 2013;27:199-205 «PMID: 23882452»PubMed
- Lundh H, Westesson PL, Kopp S ym. Anterior repositioning splint in the treatment of temporomandibular joints with reciprocal clicking: comparison with a flat occlusal splint and an untreated control group. Oral Surg Oral Med Oral Pathol 1985;60:131-6 «PMID: 3862019»PubMed
- Tecco S, Festa F, Salini V ym. Treatment of joint pain and joint noises associated with a recent TMJ internal derangement: a comparison of an anterior repositioning splint, a full-arch maxillary stabilization splint, and an untreated control group. Cranio 2004;22:209-19 «PMID: 15293777»PubMed
- Simmons HC 3rd, Board of Directors, American Academy of Craniofacial Pain.. Guidelines for anterior repositioning appliance therapy for the management of craniofacial pain and TMD. Cranio 2005;23:300-5 «PMID: 16353472»PubMed
- Alessandri-Bonetti A, Bortolotti F, Moreno-Hay I ym. Effects of mandibular advancement device for obstructive sleep apnea on temporomandibular disorders: A systematic review and meta-analysis. Sleep Med Rev 2019;48:101211 «PMID: 31605905»PubMed
- Hamoda MM, Almeida FR, Pliska BT. Long-term side effects of sleep apnea treatment with oral appliances: nature, magnitude and predictors of long-term changes. Sleep Med 2019;56:184-191 «PMID: 30850300»PubMed
- Ramar K, Dort LC, Katz SG ym. Clinical Practice Guideline for the Treatment of Obstructive Sleep Apnea and Snoring with Oral Appliance Therapy: An Update for 2015. J Clin Sleep Med 2015;11:773-827 «PMID: 26094920»PubMed
- Martin WJ, Forouzanfar T. The efficacy of anticonvulsants on orofacial pain: a systematic review. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2011;111:627-33 «PMID: 21497736»PubMed
- List T, Axelsson S. Management of TMD: evidence from systematic reviews and meta-analyses. J Oral Rehabil 2010;37:430-51 «PMID: 20438615»PubMed
- Cascos-Romero J, Vázquez-Delgado E, Vázquez-Rodríguez E ym. The use of tricyclic antidepressants in the treatment of temporomandibular joint disorders: systematic review of the literature of the last 20 years. Med Oral Patol Oral Cir Bucal 2009;14:E3-7 «PMID: 19114953»PubMed
- Mujakperuo HR, Watson M, Morrison R ym. Pharmacological interventions for pain in patients with temporomandibular disorders. Cochrane Database Syst Rev 2010;:CD004715 «PMID: 20927737»PubMed
- Okeson JP. Ed Management of temporomandibular disorders and occlusion. 8 ed, St.Louis, Missouri: Elsevier, 2019
- Laskin DM, Greene CS, Hylander WL. Eds. TMDs an evidence-based approach to diagnosis and treatment. Quintessence publishing co, 2006
- List T, Axelsson S, Leijon G. Pharmacologic interventions in the treatment of temporomandibular disorders, atypical facial pain, and burning mouth syndrome. A qualitative systematic review. J Orofac Pain 2003;17:301-10 «PMID: 14737874»PubMed
- Coxib and traditional NSAID Trialists' (CNT) Collaboration., Bhala N, Emberson J ym. Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials. Lancet 2013;382:769-79 «PMID: 23726390»PubMed
- Ta LE, Dionne RA. Treatment of painful temporomandibular joints with a cyclooxygenase-2 inhibitor: a randomized placebo-controlled comparison of celecoxib to naproxen. Pain 2004;111:13-21 «PMID: 15327804»PubMed
- Fishbain D. Evidence-based data on pain relief with antidepressants. Ann Med 2000;32:305-16 «PMID: 10949061»PubMed
- Finnerup NB, Attal N, Haroutounian S ym. Pharmacotherapy for neuropathic pain in adults: a systematic review and meta-analysis. Lancet Neurol 2015;14:162-73 «PMID: 25575710»PubMed
- Plesh O, Curtis D, Levine J ym. Amitriptyline treatment of chronic pain in patients with temporomandibular disorders. J Oral Rehabil 2000;27:834-41 «PMID: 11065017»PubMed
- Rizzatti-Barbosa CM, Nogueira MT, de Andrade ED ym. Clinical evaluation of amitriptyline for the control of chronic pain caused by temporomandibular joint disorders. Cranio 2003;21:221-5 «PMID: 12889679»PubMed
- Alajbeg IZ, Boric Brakus R, Brakus I. Comparison of amitriptyline with stabilization splint and placebo in chronic TMD patients: a pilot study. Acta Stomatol Croat 2018;52:114-122 «PMID: 30034010»PubMed
- Kimos P, Biggs C, Mah J ym. Analgesic action of gabapentin on chronic pain in the masticatory muscles: a randomized controlled trial. Pain 2007;127:151-60 «PMID: 17030096»PubMed
- de Baat C, Verhoeff M, Ahlberg J ym. Medications and addictive substances potentially inducing or attenuating sleep bruxism and/or awake bruxism. J Oral Rehabil 2021;48:343-354 «PMID: 32716523»PubMed
- Senye M, Mir CF, Morton S ym. Topical nonsteroidal anti-inflammatory medications for treatment of temporomandibular joint degenerative pain: a systematic review. J Orofac Pain 2012;26:26-32 «PMID: 22292137»PubMed
- Derry S, Wiffen PJ, Kalso EA ym. Topical analgesics for acute and chronic pain in adults - an overview of Cochrane Reviews. Cochrane Database Syst Rev 2017;5:CD008609 «PMID: 28497473»PubMed
- Stoustrup P, Kristensen KD, Küseler A ym. Temporomandibular joint steroid injections in patients with juvenile idiopathic arthritis: an observational pilot study on the long-term effect on signs and symptoms. Pediatr Rheumatol Online J 2015;13:62 «PMID: 26689191»PubMed
- Moldez MA, Camones VR, Ramos GE ym. Effectiveness of Intra-Articular Injections of Sodium Hyaluronate or Corticosteroids for Intracapsular Temporomandibular Disorders: A Systematic Review and Meta-Analysis. J Oral Facial Pain Headache Wint;32:53–66 «PMID: 29244893»PubMed
- Schindler C, Paessler L, Eckelt U ym. Severe temporomandibular dysfunction and joint destruction after intra-articular injection of triamcinolone. J Oral Pathol Med 2005;34:184-6 «PMID: 15689233»PubMed
- Häggman-Henrikson B, Wiesinger B, Wänman A. The effect of supervised exercise on localized TMD pain and TMD pain associated with generalized pain. Acta Odontol Scand 2018;76:6-12 «PMID: 28870137»PubMed
- Storm Mienna C, Glas L, Magnusson M ym. Patients' experiences of supervised jaw-neck exercise among patients with localized TMD pain or TMD pain associated with generalized pain. Acta Odontol Scand 2019;77:495-501 «PMID: 30957601»PubMed
- Wright EF, Domenech MA, Fischer JR Jr. Usefulness of posture training for patients with temporomandibular disorders. J Am Dent Assoc 2000;131:202-10 «PMID: 10680388»PubMed
- Komiyama O, Kawara M, Arai M ym. Posture correction as part of behavioural therapy in treatment of myofascial pain with limited opening. J Oral Rehabil 1999;26:428-35 «PMID: 10373091»PubMed
- Michelotti A, Steenks MH, Farella M ym. The additional value of a home physical therapy regimen versus patient education only for the treatment of myofascial pain of the jaw muscles: short-term results of a randomized clinical trial. J Orofac Pain 2004;18:114-25 «PMID: 15250431»PubMed
- Armijo-Olivo S, Pitance L, Singh V ym. Effectiveness of Manual Therapy and Therapeutic Exercise for Temporomandibular Disorders: Systematic Review and Meta-Analysis. Phys Ther 2016;96:9-25 «PMID: 26294683»PubMed
- Dahlström L. Conservative treatment methods in craniomandibular disorder. Swed Dent J 1992;16:217-30 «PMID: 1481129»PubMed
- Leppänen K, Ilomäki I, Laukkanen AM. One-year follow-up study of self-evaluated effects of voice massage, voice training, and voice hygiene lecture in female teachers. Logoped Phoniatr Vocol 2010;35:13-8 «PMID: 20350071»PubMed
- Fertout A, Manière-Ezvan A, Lupi L ym. Management of temporomandibular disorders with transcutaneous electrical nerve stimulation: A systematic review. Cranio 2019;:1-12 «PMID: 31709922»PubMed
- Alvarez-Arenal A, Junquera LM, Fernandez JP ym. Effect of occlusal splint and transcutaneous electric nerve stimulation on the signs and symptoms of temporomandibular disorders in patients with bruxism. J Oral Rehabil 2002;29:858-63 «PMID: 12366541»PubMed
- Raustia AM, Pohjola RT. Acupuncture compared with stomatognathic treatment for TMJ dysfunction. Part III: Effect of treatment on mobility. J Prosthet Dent 1986;56:616-23 «PMID: 3464742»PubMed
- List T, Helkimo M, Andersson S ym. Acupuncture and occlusal splint therapy in the treatment of craniomandibular disorders. Part I. A comparative study. Swed Dent J 1992;16:125-41 «PMID: 1455324»PubMed
- List T, Helkimo M. Acupuncture and occlusal splint therapy in the treatment of craniomandibular disorders. II. A 1-year follow-up study. Acta Odontol Scand 1992;50:375-85 «PMID: 1476055»PubMed
- La Touche R, Goddard G, De-la-Hoz JL ym. Acupuncture in the treatment of pain in temporomandibular disorders: a systematic review and meta-analysis of randomized controlled trials. Clin J Pain 2010;26:541-50 «PMID: 20551730»PubMed
- Cho SH, Whang WW. Acupuncture for temporomandibular disorders: a systematic review. J Orofac Pain 2010;24:152-62 «PMID: 20401353»PubMed
- Turner JA, Holtzman S, Mancl L. Mediators, moderators, and predictors of therapeutic change in cognitive-behavioral therapy for chronic pain. Pain 2007;127:276-286 «PMID: 17071000»PubMed
- Ehde DM, Dillworth TM, Turner JA. Cognitive-behavioral therapy for individuals with chronic pain: efficacy, innovations, and directions for research. Am Psychol 2014;69:153-66 «PMID: 24547801»PubMed
- Kipu. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Anestesiologiyhdistyksen ja Suomen Yleislääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2015 (viitattu 11.2.2021). Saatavilla internetissä: www.kaypahoito.fi
- Kotiranta U, Suvinen T, Forssell H. Tailored treatments in temporomandibular disorders: where are we now? A systematic qualitative literature review. J Oral Facial Pain Headache 2014;28:28-37 «PMID: 24482785»PubMed
- De Boever JA, Carlsson GE, Klineberg IJ. Need for occlusal therapy and prosthodontic treatment in the management of temporomandibular disorders. Part I. Occlusal interferences and occlusal adjustment. J Oral Rehabil 2000;27:367-79 «PMID: 10887909»PubMed
- Wänman A. Orofacial smärta och käkfunktionsstörningar. Tandläkartidinigen 3 2016: 58-66
- Koh H, Robinson PG. Occlusal adjustment for treating and preventing temporomandibular joint disorders. Cochrane Database Syst Rev 2003;:CD003812 «PMID: 12535488»PubMed
- Jagger RG, Korszun A. Phantom bite revisited. Br Dent J 2004;197:241-3 «PMID: 15359317»PubMed
- Imhoff B, Ahlers MO, Hugger A ym. Occlusal dysesthesia-A clinical guideline. J Oral Rehabil 2020;47:651-658 «PMID: 32080883»PubMed.
- Burgett FG, Ramfjord SP, Nissle RR ym. A randomized trial of occlusal adjustment in the treatment of periodontitis patients. J Clin Periodontol 1992;19:381-7 «PMID: 1634627»PubMed
- Harrel SK, Nunn ME. The association of occlusal contacts with the presence of increased periodontal probing depth. J Clin Periodontol 2009;36:1035-42 «PMID: 19930093»PubMed
- Panula K. Correction of dentofacial deformities with orthognathic surgery: Outcome of treatment with special reference to costs, benefits and risks. Väitöskirja. Oulun yliopisto 2003. http://herkules.oulu.fi/isbn9514269934/
- De Boever JA, Carlsson GE, Klineberg IJ. Need for occlusal therapy and prosthodontic treatment in the management of temporomandibular disorders. Part II: Tooth loss and prosthodontic treatment. J Oral Rehabil 2000;27:647-59 «PMID: 10931259»PubMed
- Al-Riyami S, Cunningham SJ, Moles DR. Orthognathic treatment and temporomandibular disorders: a systematic review. Part 2. Signs and symptoms and meta-analyses. Am J Orthod Dentofacial Orthop 2009;136:626.e1-16, discussion 626-7 «PMID: 19892270»PubMed
- Al-Moraissi EA, Wolford LM, Perez D ym. Does Orthognathic Surgery Cause or Cure Temporomandibular Disorders? A Systematic Review and Meta-Analysis. J Oral Maxillofac Surg 2017;75:1835-1847 «PMID: 28419845»PubMed
- Christidis N, Lindström Ndanshau E, Sandberg A ym. Prevalence and treatment strategies regarding temporomandibular disorders in children and adolescents-A systematic review. J Oral Rehabil 2019;46:291-301 «PMID: 30586192»PubMed
- Wahlund K, List T, Larsson B. Treatment of temporomandibular disorders among adolescents: a comparison between occlusal appliance, relaxation training, and brief information. Acta Odontol Scand 2003;61:203-11 «PMID: 14582587»PubMed
- Wahlund K, Nilsson IM, Larsson B. Treating temporomandibular disorders in adolescents: a randomized, controlled, sequential comparison of relaxation training and occlusal appliance therapy. J Oral Facial Pain Headache 2015;29:41-50 «PMID: 25635959»PubMed
- Suvinen TI, Kemppainen P, Le Bell Y ym. Research Diagnostic Criteria Axis II in screening and as a part of biopsychosocial subtyping of Finnish patients with temporomandibular disorder pain. J Orofac Pain 2013;27:314-24 «PMID: 24171181»PubMed
- Fillingim RB, Ohrbach R, Greenspan JD ym. Potential psychosocial risk factors for chronic TMD: descriptive data and empirically identified domains from the OPPERA case-control study. J Pain 2011;12:T46-60 «PMID: 22074752»PubMed
- Ohrbach R, Dworkin SF. Five-year outcomes in TMD: relationship of changes in pain to changes in physical and psychological variables. Pain 1998;74:315-26 «PMID: 9520246»PubMed
- Garofalo JP, Gatchel RJ, Wesley AL ym. Predicting chronicity in acute temporomandibular joint disorders using the research diagnostic criteria. J Am Dent Assoc 1998;129:438-47 «PMID: 9573694»PubMed
- Epker J, Gatchel RJ. Coping profile differences in the biopsychosocial functioning of patients with temporomandibular disorder. Psychosom Med 2000;62:69-75 «PMID: 10705913»PubMed
- Forssell H, Kauko T, Kotiranta U ym. Predictors for future clinically significant pain in patients with temporomandibular disorder: A prospective cohort study. Eur J Pain 2017;21:188-197 «PMID: 27461164»PubMed
- SBU. Methods of treating chronic pain. In Axelsson S, Boivie J, Eckerlund I, Gerdle B, Johansson E, Kristiansson m, List T, Lundberg B, Mannheimer C, marke L-Å, Olsson G, Segerdahl M,Sjöström B, Söderlund A, Willman A, eds. SBU-report no 177:1+2. Stockholm: The Swedish council on technology assessment in helth care (SBU) 2006:299-410, 437-43
- Gatchel RJ, McGeary DD, McGeary CA ym. Interdisciplinary chronic pain management: past, present, and future. Am Psychol 2014;69:119-30 «PMID: 24547798»PubMed
- Sharav Y ja Benoliel R (toim.) Orofacial pain and headache. Second edition. Quintessence Publishing Co, 2015
- De Leeuw R ja Klassner G (toim.) Orofacial Pain, Guidelines for Assessment, Diagnosis, and Management. 6 painos. Quintessence Publishing USA, 2018.
- Al-Baghdadi M, Durham J, Araujo-Soares V ym. TMJ Disc Displacement without Reduction Management: A Systematic Review. J Dent Res 2014;93:37S-51S «PMID: 24659775»PubMed
- Holmlund A: Temporomandibular joint surgery. Kirjassa: Oral and Maxillofacial surgery. Eds. L. Andersson, K-E Kahnberg, M.A.Pogrel. Wiley-Blackwell 2010. ss. 1209-1236
- Westermark A: Temporomandibular joint reconstruction. Kirjassa: Oral and Maxillofacial surgery. Eds. L. Andersson, K-E Kahnberg, M.A.Pogrel. Wiley-Blackwell 2010. ss. 1237-47
- Dickerson SM, Weaver JM, Boyson AN ym. The effectiveness of exercise therapy for temporomandibular dysfunction: a systematic review and meta-analysis. Clin Rehabil 2017;31:1039-1048 «PMID: 27697824»PubMed
- Dworkin RH, Turk DC, Farrar JT ym. Core outcome measures for chronic pain clinical trials: IMMPACT recommendations. Pain 2005;113:9-19 «PMID: 15621359»PubMed
- Dworkin RH, Turk DC, Wyrwich KW ym. Interpreting the clinical importance of treatment outcomes in chronic pain clinical trials: IMMPACT recommendations. J Pain 2008;9:105-21 «PMID: 18055266»PubMed
- Yhtenäiset kiireettömänhoidon perusteet 2019. Sosiaali- ja terveysministeriön julkaisuja 2019:2. Sosiaali- ja terveysministeriö, Helsinki 2019
- Bouchard C, Goulet JP, El-Ouazzani M ym. Temporomandibular Lavage Versus Nonsurgical Treatments for Temporomandibular Disorders: A Systematic Review and Meta-Analysis. J Oral Maxillofac Surg 2017;75:1352-1362 «PMID: 28132759»PubMed
- Calixtre LB, Moreira RF, Franchini GH ym. Manual therapy for the management of pain and limited range of motion in subjects with signs and symptoms of temporomandibular disorder: a systematic review of randomised controlled trials. J Oral Rehabil 2015;42:847-61 «PMID: 26059857»PubMed
- Chen J, Huang Z, Ge M ym. Efficacy of low-level laser therapy in the treatment of TMDs: a meta-analysis of 14 randomised controlled trials. J Oral Rehabil 2015;42:291-9 «PMID: 25491183»PubMed
- Christidis N, Doepel M, Ekberg E ym. Effectiveness of a prefabricated occlusal appliance in patients with temporomandibular joint pain: a randomized controlled multicenter study. J Oral Facial Pain Headache 2014;28:128-37 «PMID: 24822236»PubMed
- Dahlström L, Haraldson T. Bite plates and stabilization splints in mandibular dysfunction. A clinical and electromyographic comparison. Acta Odontol Scand 1985;43:109-14 «PMID: 3863444»PubMed
- de Melo LA, Bezerra de Medeiros AK, Campos MFTP ym. Manual Therapy in the Treatment of Myofascial Pain Related to Temporomandibular Disorders: A Systematic Review. J Oral Facial Pain Headache 2020;34:141-148 «PMID: 32255579»PubMed
- Doepel M, Nilner M, Ekberg E ym. Long-term effectiveness of a prefabricated oral appliance for myofascial pain. J Oral Rehabil 2012;39:252-60 «PMID: 21985440»PubMed
- Dworkin SF, Turner JA, Mancl L ym. A randomized clinical trial of a tailored comprehensive care treatment program for temporomandibular disorders. J Orofac Pain 2002;16:259-76 «PMID: 12455427»PubMed
- Dworkin SF, Huggins KH, Wilson L ym. A randomized clinical trial using research diagnostic criteria for temporomandibular disorders-axis II to target clinic cases for a tailored self-care TMD treatment program. J Orofac Pain 2002;16:48-63 «PMID: 11889659»PubMed
- Ebrahim S, Montoya L, Busse JW ym. The effectiveness of splint therapy in patients with temporomandibular disorders: a systematic review and meta-analysis. J Am Dent Assoc 2012;143:847-57 «PMID: 22855899»PubMed
- Ekberg E, Nilner M. A 6- and 12-month follow-up of appliance therapy in TMD patients: a follow-up of a controlled trial. Int J Prosthodont 2002;15:564-70 «PMID: 12475163»PubMed
- Ekberg E, Nilner M. Treatment outcome of appliance therapy in temporomandibular disorder patients with myofascial pain after 6 and 12 months. Acta Odontol Scand 2004;62:343-9 «PMID: 15848979»PubMed
- Fernandes AC, Duarte Moura DM, Da Silva LGD ym. Acupuncture in Temporomandibular Disorder Myofascial Pain Treatment: A Systematic Review. J Oral Facial Pain Headache 2017;31:225-232 «PMID: 28738107»PubMed
- Ferreira AP, Costa DR, Oliveira AI ym. Short-term transcutaneous electrical nerve stimulation reduces pain and improves the masticatory muscle activity in temporomandibular disorder patients: a randomized controlled trial. J Appl Oral Sci 2017;25:112-120 «PMID: 28403351»PubMed
- Fricton J, Look JO, Wright E ym. Systematic review and meta-analysis of randomized controlled trials evaluating intraoral orthopedic appliances for temporomandibular disorders. J Orofac Pain 2010;24:237-54 «PMID: 20664825»PubMed
- Gatchel RJ, Stowell AW, Wildenstein L ym. Efficacy of an early intervention for patients with acute temporomandibular disorder-related pain: a one-year outcome study. J Am Dent Assoc 2006;137:339-47 «PMID: 16570467»PubMed
- Lindfors E, Magnusson T, Ernberg M. Jaw exercises in the treatment of masticatory myofascial pain: Efficacy, patient’s views and dentist’s experiences. Cost-effectiveness of therapeutic jaw exercises in the treatment of masticatory myofacial pain – a randomized controlled study. Väitöskirja 2018 Karolinska Institut, Ruotsi
- Maia ML, Bonjardim LR, Quintans Jde S ym. Effect of low-level laser therapy on pain levels in patients with temporomandibular disorders: a systematic review. J Appl Oral Sci 2012;20:594-602 «PMID: 23329239»PubMed
- Melis M, Di Giosia M, Zawawi KH. Low level laser therapy for the treatment of temporomandibular disorders: a systematic review of the literature. Cranio 2012;30:304-12 «PMID: 23156972»PubMed
- Munguia FM, Jang J, Salem M ym. Efficacy of Low-Level Laser Therapy in the Treatment of Temporomandibular Myofascial Pain: A Systematic Review and Meta-Analysis. J Oral Facial Pain Headache Summ;32:287–297 «PMID: 29697718»PubMed
- Nilner M, Ekberg E, Doepel M ym. Short-term effectiveness of a prefabricated occlusal appliance in patients with myofascial pain. J Orofac Pain 2008;22:209-18 «PMID: 18780534»PubMed
- Nilsson H, Limchaichana N, Nilner M ym. Short-term treatment of a resilient appliance in TMD pain patients: a randomized controlled trial. J Oral Rehabil 2009;36:547-55 «PMID: 19604318»PubMed
- Nilsson H, Vallon D, Ekberg EC. Long-term efficacy of resilient appliance therapy in TMD pain patients: a randomised, controlled trial. J Oral Rehabil 2011;38:713-21 «PMID: 21434963»PubMed
- Paço M, Peleteiro B, Duarte J ym. The Effectiveness of Physiotherapy in the Management of Temporomandibular Disorders: A Systematic Review and Meta-analysis. J Oral Facial Pain Headache Summ;30:210-20 «PMID: 27472523»PubMed
- Petrucci A, Sgolastra F, Gatto R ym. Effectiveness of low-level laser therapy in temporomandibular disorders: a systematic review and meta-analysis. J Orofac Pain 2011;25:298-307 «PMID: 22247925»PubMed
- Porporatti AL, Costa YM, Réus JC ym. Placebo and nocebo response magnitude on temporomandibular disorder-related pain: A systematic review and meta-analysis. J Oral Rehabil 2019;46:862-882 «PMID: 31155735»PubMed
- Shukla D, Muthusekhar MR. Efficacy of low-level laser therapy in temporomandibular disorders: A systematic review. Natl J Maxillofac Surg 2016;7:62-66 «PMID: 28163481»PubMed
- Siegert R, Gundlach KK. [Stabilizing splint versus relaxing appliances in the treatment of myofacial pain. Preliminary results of a prospective randomized study]. Dtsch Zahnarztl Z 1989;44:S17-9 «PMID: 2700332»PubMed
- Stapelmann H, Türp JC. The NTI-tss device for the therapy of bruxism, temporomandibular disorders, and headache - where do we stand? A qualitative systematic review of the literature. BMC Oral Health 2008;8:22 «PMID: 18662411»PubMed
- Storm Mienna C, Glas L, Magnusson M ym. Patients' experiences of supervised jaw-neck exercise among patients with localized TMD pain or TMD pain associated with generalized pain. Acta Odontol Scand 2019;77:495-501 «PMID: 30957601»PubMed
- Truelove E, Huggins KH, Mancl L ym. The efficacy of traditional, low-cost and nonsplint therapies for temporomandibular disorder: a randomized controlled trial. J Am Dent Assoc 2006;137:1099-107; quiz 1169 «PMID: 16873325»PubMed
- Turk DC, Rudy TE, Kubinski JA ym. Dysfunctional patients with temporomandibular disorders: evaluating the efficacy of a tailored treatment protocol. J Consult Clin Psychol 1996;64:139-46 «PMID: 8907093»PubMed
- Turner JA, Mancl L, Aaron LA. Short- and long-term efficacy of brief cognitive-behavioral therapy for patients with chronic temporomandibular disorder pain: a randomized, controlled trial. Pain 2006;121:181-194 «PMID: 16495014»PubMed
- Wahlund K, Larsson B. Long-term treatment outcome for adolescents with temporomandibular pain. Acta Odontol Scand 2018;76:153-160 «PMID: 29073802»PubMed
- Wahlund K, Nilsson IM, Larsson B. Treating temporomandibular disorders in adolescents: a randomized, controlled, sequential comparison of relaxation training and occlusal appliance therapy. J Oral Facial Pain Headache 2015;29:41-50 «PMID: 25635959»PubMed
- van Grootel RJ, Buchner R, Wismeijer D ym. Towards an optimal therapy strategy for myogenous TMD, physiotherapy compared with occlusal splint therapy in an RCT with therapy-and-patient-specific treatment durations. BMC Musculoskelet Disord 2017;18:76 «PMID: 28183288»PubMed
- Vier C, Almeida MB, Neves ML ym. The effectiveness of dry needling for patients with orofacial pain associated with temporomandibular dysfunction: a systematic review and meta-analysis. Braz J Phys Ther 2019;23:3-11 «PMID: 30146108»PubMed
- Wright E, Anderson G, Schulte J. A randomized clinical trial of intraoral soft splints and palliative treatment for masticatory muscle pain. J Orofac Pain 1995;9:192-9 «PMID: 7488989»PubMed
- Wu JY, Zhang C, Xu YP ym. Acupuncture therapy in the management of the clinical outcomes for temporomandibular disorders: A PRISMA-compliant meta-analysis. Medicine (Baltimore) 2017;96:e6064 «PMID: 28248862»PubMed
- Xu GZ, Jia J, Jin L ym. Low-Level Laser Therapy for Temporomandibular Disorders: A Systematic Review with Meta-Analysis. Pain Res Manag 2018;2018:4230583 «PMID: 29861802»PubMed
- Zhang Y, Zhang J, Wang L ym. Effect of transcutaneous electrical nerve stimulation on jaw movement-evoked pain in patients with TMJ disc displacement without reduction and healthy controls. Acta Odontol Scand 2020;78:309-320 «PMID: 31876451»PubMed


