Insulinberoende diabetes
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Insuliininpuutosdiabetes «Insuliininpuutosdiabetes»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Inledning
- Cirka 45 000 personer har typ 1-diabetes i Finland. Om den nuvarande stigande trenden kvarstår, ökar antalet personer med typ 1-diabetes med en tredjedel under de följande 10 åren (Diabetesregistret: «https://www.thl.fi/kansallisten-laaturekisterien-raportit/diabetesrekisteri/index.html»1), «STAKES, raportteja 8/2005. Diabetes Suomessa....»1.
- Andra former av insulinberoende diabetes är sekundär diabetes – till exempel till följd av bukspottkörtelinflammation, pankreatektomi (total bortoperation av bukspottkörteln) eller immunologiska cancerbehandlingar – eller monogent orsakad diabetes.
- Också ett tillstånd som börjat som typ 2-diabetes kan med tiden leda till signifikant insulinbrist.
- Typ 1- och typ 2-diabetes representerar ytterligheter, och mellan dem finns det många patienter som har drag av båda huvudtyper. I oklara situationer är det bättre att använda diagnosen "diabetes, ospecificerad" än att ställa en specifik undertypsdiagnos som senare kan visa sig vara felaktig och som patienten skulle ha hela sitt liv. Detta är viktigt till exempel med tanke på val av behandling och rätten till läkemedelsersättning och andra ersättningar
- Vid behandlingen av insulinberoende diabetes används modern teknik i alltför liten utsträckning. En stor del av patienterna med insulinberoende diabetes uppnår för närvarande inte målen för god glukosbalans bedömt med HbA1c-värdet eller med time in range (TIR) (för dem som använder kontinuerlig glukosmätning).
- Patienten ansvarar i huvudsak själv för sin diabetesbehandling och därför är stöd och handledning i egenvård och levnadsvanor av stor betydelse för patientens livskvalitet och vårdresultat.
- Psykosociala och socioekonomiska risk- och resursfaktorer samt livskvalitet och behandlingsbörda ska beaktas i det förebyggande arbetet av diabetes, associerade sjukdomar och i individuell vård och handledning.
Avgränsning av ämnet
- I denna rekommendation behandlas prevention, diagnostik, behandling och handledning i egenvård av insulinberoende diabetes hos ≥ 16-åringar.
Målgrupp
- Målgruppen för rekommendationen är i första hand alla yrkesutbildade personer inom hälso- och sjukvård som deltar i vården av personer med diabetes.
Centrala rekommendationer
- Rekommendationens huvudsakliga mål är att erbjuda metoder för diagnostik och god vård för patienter med insulinberoende diabetes, stöd för patientens livskvalitet och för prevention av associerade sjukdomar (följdsjukdomar).
- Med insulinberoende diabetes avses här typ 1-diabetes och därmed jämförbara tillstånd (dvs. signifikant insulinbrist på grund av sekundär diabetes, typ 2-diabetes, monogen diabetes eller annan diabetes).
- Cirka 45 000 personer har typ 1-diabetes i Finland. Prevalensen av andra former av insulinberoende diabetes är okänd.
- Diabetes är en sjukdom som karakteriseras av kroniskt förhöjd plasmaglukoshalt. Den kan associeras med akuta och kroniska följdsjukdomar som väsentligt påverkar patientens livskvalitet och prognos «Alberti KG, Zimmet PZ. Definition, diagnosis and c...»2.
- Trots att den centrala orsaken till hyperglykemi vid insulinberoende diabetes är bristfällig insulinutsöndring, kan insulinresistens (försämrad effekt av insulin) ytterligare försvåra hyperglykemin.
- Diabetes är ingen enhetlig sjukdom. Den kan, på basis av fenotyp eller etiologi, indelas i olika typer och de vanligaste är typ 1-diabetes, typ 2-diabetes och sekundär diabetes. Klassificeringen är inte entydig utan grundar sig på konsensusbaserade definitioner.
- En osäker eller inexakt klassificering av diabetestyp ska inte ensamt ligga till grund för val av behandling. Diabetessjukdomens karaktär kan också förändras då sjukdomen framskrider (se bilderna «Diabeteksen etiologisten alaryhmien ja glykemian vaiheiden jakautuminen»1, «Diabeteksen eteneminen»2 och «Patofysiologialtaan erilaisten diabetestyyppien sijoittuminen insuliinin tuotannon ja insuliiniresistenssin suhteelliselle asteikolle»3). Viktigare än klassificering är att bedöma diabetessjukdomens svårighetsgrad och att sträva efter effektiv prevention av diabetiska följdsjukdomar. Observera att också personer med "vanlig" typ 2-diabetes kan med tiden utveckla betydande insulinbrist och då behandlas hyperglykemin på samma sätt som vid insulinberoende diabetes.
- Behandlingen av insulinberoende diabetes i olika livssituationer och i sjukdomens
olika skeden kräver särskilt kunnande och ett multiprofessionellt nätverk. Vården
och handledningen av personer med diabetes bör koncentreras till vårdpersonal som
är insatt i ämnet. Det viktigaste målet för behandling och handledningen i egenvård
är att
- stöda patientens fysiska, psykiska och sociala välbefinnande och hens beredskap att modifiera sitt välbefinnande utan krav på oskäliga begränsningar
- förebygga akuta följdsjukdomar (allvarliga hypoglykemier, ketoacidos, hyperglykemiskt hyperosmolärt syndrom) och därmed relaterade dödsfall
- förebygga symtom som beror på avvikande glukosbalans (hyperglykemi, hypoglykemi)
- förebygga kroniska följdsjukdomar, dvs. Mikrovaskulära (retinopati, nefropati, neuropati) och makrovaskulära följdsjukdomar. Detta förutsätter en god kontroll av blodglukosnivån samt behandling av de olika komponenterna i metabola syndromet.
- Behandlingsintensiteten av hyperglykemin avgörs individuellt med beaktande av egenvårdsresurserna, patientens hypoglykemikänslighet, sjukdomsskedet, andra sjukdomar och förväntad livslängd.
- Individuellt anpassade glukosmål bör alltid eftersträvas. För patienter med typ 1-diabetes innebär detta att man, om patienten får nytta av det, aktivt erbjuder moderna behandlingsmetoder, såsom automatiserad insulintillförsel med insulinpump (Automated Insulin Delivery, AID) och kontinuerlig vävnadsglukosmätning.
- Makrovaskulära följdsjukdomar utgör den största orsaken till diabetesmortalitet och
-morbiditet.
- Enligt en undersökning baserad på det nationella diabetesregistret var den åldersstandardiserade totala dödligheten nästan dubbelt så hög hos personer med typ 1-diabetes jämfört med befolkningen i stort. Bland 30–49-åringar var dödligheten nästan fyra gånger högre «Putula E, Kauppala T, Vanhamäki S, ym. All-cause m...»3.
- Av de enskilda dödsorsaksgrupperna var överdödligheten relaterad till kronisk njursjukdom och kranskärlssjukdom störst «From the American Association of Neurological Surg...»4.
- För att förebygga kroniska följdsjukdomar behövs övergripande behandling av alla riskfaktorer (bl.a. dyslipidemi, förhöjt blodtryck, tobaksrökning, hyperglykemi, psykosociala riskfaktorer). För detta behöver patienterna multiprofessionell handledning och stöd samt adekvat läkemedelsbehandling.
- Vård och behandling av diabetes samt handledning och stöd för egenvård ska planeras individuellt, med beaktande av patientens livssituation och resurser (t.ex. kunskaper, färdigheter samt psykiska, sociala och ekonomiska förutsättningar).
- Livskvaliteten påverkas inte bara av sjukdomen utan ofta också av behandlingen som kan vara krävande.
- Centralt för framgångsrik vård och nödvändiga livsstilsförändringar är att egenvården handleds och stöds multiprofessionellt och uppfattas som motiverande och resursstödande.

Diabeteksen etiologisten alaryhmien ja glykemian vaiheiden jakautuminen.

Diabeteksen eteneminen.

Patofysiologialtaan erilaisten diabetestyyppien sijoittuminen insuliinin tuotannon ja insuliiniresistenssin suhteelliselle asteikolle.
MODY = maturity-onset diabetes in the young
Definitioner
Vad är diabetes?
- Diabetes är en sjukdom där glukoshalten i plasma är långvarigt förhöjd. Sjukdomen kan vara förknippad med akuta och kroniska följdsjukdomar som väsentligt påverkar patientens livskvalitet och prognos «Alberti KG, Zimmet PZ. Definition, diagnosis and c...»2.
- För hyperglykemi krävs åtminstone någon grad av störning i insulinutsöndringen – insulinet räcker inte till för att kompensera för insulinresistensen (nedsatta effekt av insulin i målvävnaderna).
- Typ 1-diabetes (T1D, DM1) (ICD-10-kod E10.*):
- Betacellerna som producerar insulin i bukspottkörteln förstörs med varierande hastighet av en autoimmunprocess i typ 1-diabetes. Detta leder till insulinbrist som obehandlad leder till ketoacidos, koma och död. Insulineffekten (insulinkänsligheten) är generellt samma som hos den övriga befolkningen, men övervikt och metabolt syndrom kan förekomma tillsammans med typ 1-diabetes eller utvecklas senare.
- Såväl genetiska som miljörelaterade faktorer bidrar till sjukdomens etiologi.
- Diabetesautoantikroppar kan mätas hos 90 procent av patienterna då de insjuknar.
- Andelen personer med typ 1-diabetes av alla som har diabetes är i Finland cirka 10–15 procent.
- LADA (Latent Autoimmune Diabetes in Adults) (ICD-10-kod E10.*):
- LADA är tills vidare inte någon etablerad diagnos och kriterierna är inte entydiga. I Världshälsoorganisationens (WHO) och amerikanska diabetesföreningens (ADA) klassificeringar inkluderas LADA under typ 1-diabetes «American Diabetes Association Professional Practic...»5. Med incipient LADA avses typ 2-diabetes som inte genast kräver insulinbehandling, men där hälften av patienterna med tiden utvecklar betydande insulinbrist. Detta anses vara förknippat med en autoimmunprocess som bl.a. kännetecknas av diabetesantikroppspositivitet. Det finns dock ingen direkt evidens för något samband mellan LADA och autoimmunitet. Typiskt för LADA är att sjukdomen börjar i vuxen ålder, att patienten inte initialt behöver insulin och att blodprov är positiva för GAD-antikroppar «Tuomi T, Carlsson A, Li H, ym. Clinical and geneti...»6, «Leslie RD, Williams R, Pozzilli P. Clinical review...»7.
- Upp till 10 procent av patienterna som insjuknar i diabetes då de är äldre än 35 år har GAD-antikroppar i blodet. Bestämningen av GAD-antikroppar hör därför ofta till diagnostiken av diabetes.
- LADA påminner om typ 2-diabetes, men insulinbristen utvecklas i allmänhet snabbare än vid typ 2-diabetes men långsammare än vid typ 1-diabetes «STAKES, raportteja 8/2005. Diabetes Suomessa....»1. Patienter med LADA uppvisar komponenter av det metabola syndromet i lindrigare grad än patienter med typ 2-diabetes, men i högre grad än patienter med typ 1-diabetes. «Tuomi T, Santoro N, Caprio S, ym. The many faces o...»9. Eftersom det finns drag av båda diabeteshuvudtyper, ska båda beaktas i behandlingen av LADA «Buzzetti R, Tuomi T, Mauricio D, ym. Management of...»10.
- Åtminstone hälften av LADA-patienterna behöver insulinbehandling i något skede.
- Typ 2-diabetes (T2D, DM2) (ICD-10-kod E11.*) (se God medicinsk praxis-rekommendationen Typ 2-diabetes
«Typ 2-diabetes»2, «Tyypin 2 diabetes. Käypä hoito -suositus. Suomalai...»8):
- Typ 2-diabetes är en heterogen sjukdomsgrupp som saknar tydliga diagnostiska kriterier.
- Den vanligaste formen av T2D börjar i vuxen ålder. Patienten har ofta övervikt och högt blodtryck eller störningar i fettomsättningen, alltså. metabolt syndrom.
- Utvecklingen av T2D påverkas både av genetiska faktorer och miljöfaktorer. Sjukdomen associeras med insulinbrist och med nedsatt insulineffekt (insulinresistens). Eftersom insulinresistensen ökar behovet av insulin, är den kroppsegna insulinproduktionen otillräcklig i förhållande till behovet.
- Cirka 75 procent av personerna med diabetes som diagnostiseras i Finland har typ 2-diabetes.
- Särskilt hos personer av afrikanskt eller asiatiskt ursprung är det inte ovanligt att diabetes börjar med ketoacidos utan autoantikroppar. Vanligtvis kan insulinbehandlingen avslutas efter inledningsskedet och tablettbehandling kan inledas i stället. Hos en del patienter återkommer hyperglykemi-ketoacidosfasen flera gånger. Tillståndet anses vara en form av typ 2-diabetes.
- Sekundär diabetes (ICD-10-kod E13.*):
- Diabetes kan uppstå till följd av andra sjukdomar och tillstånd som påverkar insulinutsöndringen eller insulinkänsligheten. Insulinbrist orsakas till exempel av bukspottkörtelinflammation och andra sjukdomar i bukspottkörteln, av bortoperation av bukspottkörteln (pankreatektomi), av vissa biologiska cancerläkemedel (som frigör immunförsvaret, s.k. kontrollpunktshämmare eller checkpoint-inhibitorer), av immunosuppressiva läkemedel som används efter transplantation och av hemokromatos. Vissa sjukdomar (Cushings syndrom, feokromocytom) och kortikosteroidläkemedel försämrar både effekten (insulinresistens) och utsöndringen av insulin. Också akromegali och vissa antipsykotika kan öka insulinresistensen. Om patienten har sjukdom i bukspottkörteln bör eventuell exokrin insufficiens utredas och enzymsubstitutionsbehandling inledas vid behov.
- MODY (maturity-onset diabetes of the young) (ICD-10-kod E13.* eller E14.*) «Murphy R, Colclough K, Pollin TI, ym. The use of p...»11, «Naylor RN, Patel KA, Kettunen JLT, ym. Precision t...»12 «Stride A, Hattersley AT. Different genes, differen...»13:
- MODY omfattar olika former av monogen diabetes som orsakas av mutationer i över tio olika gener. De vanligaste generna som kommer i fråga är glukokinas (GCK) och hepatic nuclear factor (HNF) 1A, HNF4A och HNF1B.
- Diagnosen MODY grundar sig på DNA-test «Miettinen P, Tuomi T. MODY-diabetes - yksigeeninen...»14, «Merenmies J, Ala-Houhala M, Tuomi T. Kystinen munu...»15.
- Typiskt för MODY är att diabetes förekommer i flera generationer i följd och att den ofta konstaterats i puberteten eller i yngre vuxenålder. Diabetesantikroppar saknas. Graviditetsdiabetes är också vanlig i dessa släkter.
- MODY kan också förekomma utan släktanamnes. Till exempel har 5 procent av dem som har GCK-diabetes och 50 procent av dem som har HNF1B-diabetes en ny (de novo) mutation, som inte förekommer hos föräldrarna.
- Genvarianterna påverkar bukspottkörtelns utveckling och degeneration eller insulinresponsen på glukosstimulering. Kliniskt är insulinbristen varierande.
- Till skillnad från typ 1-diabetes kan många MODY-former behandlas med läkemedel som stimulerar insulinutsöndringen «Naylor RN, Patel KA, Kettunen JLT, ym. Precision t...»12.
- En del MODY-former kännetecknas av nedsatt exokrin bukspottkörtelfunktion (steatorré=fettdiarré) samt strukturella avvikelser i njurarna, bukspottkörteln, könsorganen och gallgångarna, av hypomagnesemi, hyperurikemi, avvikande levervärden och hypertriglyceridemi.
- Glukokinasdiabetes (GCK-diabetes, tidigare MODY2) är den vanligaste formen av MODY-diabetes i Finland. Den är förknippad med lindrigt förhöjt fasteblodsocker, som i allmänhet är konstant och kräver ingen läkemedelsbehandling.
- Den näst vanligaste formen är HNF1A-diabetes (tidigare MODY3) som kännetecknas av uttalad hyperglykemi i samband med måltider. Patienterna är ofta mycket känsliga för sulfonureidpreparat och kan utveckla hypoglykemi redan vid intag av en liten dos.
- HNF4A-diabetes (tidigare MODY1) påminner om HNF1A-diabetes men är mer sällsynt. Graviditeten kan kompliceras av barnets stora vikt och benägenhet för hypoglykemi. Triglyceridhalten är vanligtvis mycket låg.
- HNF1B-diabetes (tidigare MODY5) kan vara förknippad med cystisk njursjukdom, partiell bukspottkörtelagenesi, förhöjda transaminasvärden, gikt och strukturanomalier i könsorganen och gallgångarna.
- Av alla diabetesfall i Finland utgör MODY mindre än 2 procent.
- Mitokondriell diabetes (mitochondrial diabetes with deafness, MIDD) (ICD-10-kod E13.*) «Maassen JA, Kadowaki T. Maternally inherited diabe...»16:
- En mutation i mitokondriellt DNA kan orsaka en sällsynt diabetesform som nedärvs uteslutande maternellt.
- Sjukdomsbilden är brokig, men den omfattar oftast nedsatt hörsel (sensorisk), neurologiska symtom, muskelsymtom, kardiomyopati, smal habitus och laktatemi.
- Graden av insulinbrist varierar från mycket lindrig som behandlas med orala diabetespreparat till total insulinbrist «Naylor RN, Patel KA, Kettunen JLT, ym. Precision t...»12.
- Diagnosen grundar sig på DNA-testning.
- Graviditetsdiabetes (ICD-10-kod O24.4):
- Diabetes som konstaterats under graviditeten kallas graviditetsdiabetes. Se God medicinsk praxis-rekommendationen Raskausdiabetes «Raskausdiabetes»3, «Raskausdiabetes. Käypä hoito -suositus. Suomalaise...»17.
- Också tidigare odiagnostiserade fall av typ 1-diabetes, typ 2-diabetes och MODY-diabetes kan förekomma under graviditeten. Om graviditetsdiabetes konstateras hos en ung patient utan tecken på metabolt syndrom, bör diabetesantikroppar bestämmas och möjligheten till MODY beaktas.
- Kriterierna för plasmaglukoshalten vid diagnostik av graviditetsdiabetes avviker från den övriga diabetesdiagnostiken. Se God medicinsk praxis-rekommendationen Raskausdiabetes «Raskausdiabetes»3, «Raskausdiabetes. Käypä hoito -suositus. Suomalaise...»17.
- Neonataldiabetes (NDM) (ICD-10-kod E13.* eller E14.*) «Murphy R, Colclough K, Pollin TI, ym. The use of p...»11, «Naylor RN, Patel KA, Kettunen JLT, ym. Precision t...»12, «Njølstad PR, Søvik O, Cuesta-Muñoz A, ym. Neonatal...»18, «Gloyn AL, Pearson ER, Antcliff JF, ym. Activating ...»19:
- Om diabetes konstateras hos ett spädbarn yngre än 6 månader, är det fråga om neonatal diabetes.
- NDM kan vara antingen permanent (ICD-10-kod E13) eller övergående (P70.2, KB60.20).
- Det finns flera genvarianter som orsakar permanent NDM «Huopio H, Otonkoski T. Vastasyntyneen diabetes. Du...»20. Diagnosen grundar sig på DNA-testning, vilket är en förutsättning för val av rätt behandling.
- Undertyperna till diabetes beskrivs närmare i tilläggsmaterialet «Diabetestyypit»1.
Prevalens och incidens
- År 2024 hade sammanlagt 45 170 personer typ 1-diabetes i Finland, varav 13 procent var under 18 år och 7 procent över 75 år. Se Diabetesregistrets resultatrapport (thl.fi) «https://repo.thl.fi/sites/laaturekisterit/diabetesrekisteri/DM_koko_suomi1.html»2.
- Prevalensen av typ 1-diabetes var 0,70 procent (regional variation 0,69–0,95 %). Diabetesregistrets resultatrapport (thl.fi) «https://repo.thl.fi/sites/laaturekisterit/diabetesrekisteri/DM_koko_suomi1.html»2. Prevalensen av typ 1-diabetes ökade i Finland med 38 procent från 1992 till 2002 (3,2 % per år) «STAKES, raportteja 8/2005. Diabetes Suomessa....»1.
- Incidensen av typ 1-diabetes i Finland är störst i världen.
- Diabetesincidensen varierar mer än 350-faldigt mellan olika befolkningsgrupper «Karvonen M, Viik-Kajander M, Moltchanova E, ym. In...»21.
- Incidensen ökade bland personer under 15 år från 1982 till 2005, då den nådde 64 fall per 100 000 personår, men minskade sedan betydligt «Parviainen A, But A, Knip M. Miksi pikkulasten tyy...»22. Förändringarna var tydliga särskilt i gruppen barn under 5 år. Eventuella orsaker till förändringarna i incidensen diskuteras i referensen «Parviainen A, But A, Knip M. Miksi pikkulasten tyy...»22. Under åren 2018–2024 sjönk den totala incidensen från 22 till 19/100 000 personår men ökade i gruppen 0–17-åringar (till 64/100 000 personår), «https://www.thl.fi/kansallisten-laaturekisterien-raportit/diabetesrekisteri/DM_koko_suomi1.html»3, «THL. Laaturekisterit. https://www.thl.fi/kansalli...»23.
Prevention
Det finns inga kända metoder att förebygga typ 1-diabetes
- Den genomsnittliga risken att insjukna i typ 1-diabetes är 5–8 procent om ett syskon eller den ena föräldern har typ 1-diabetes «Harjutsalo V, Podar T, Tuomilehto J. Cumulative in...»24, «Harjutsalo V, Reunanen A, Tuomilehto J. Differenti...»25 (mer information «Diabetestyypit»1).
- Risken för barn att insjukna i typ 1-diabetes kan beräknas med hjälp av HLA- och autoantikroppsbestämningar och ämnesomsättningsundersökningar «Riskiä sairastua tyypin 1 diabetekseen voidaan ennustaa HLA- ja autovasta-ainemääritysten sekä metabolisten tutkimusten avulla, mutta tämä toimii vain riskiryhmillä.»B, men motsvarande evidens finns inte för vuxna.
- Immunologiska terapier undersöks i syfte att förebygga typ 1-diabetes. Ett immunologiskt läkemedelspreparat används i USA för riskgrupper, men i EU-området har inga sådana preparat beviljats försäljningstillstånd.
Prevention av annan insulinberoende diabetes
- De vanligaste orsakerna till bukspottkörtelinflammation är excessiv alkoholkonsumtion, gallstenssjukdom och hypertriglyceridemi. Att åtgärda dessa riskfaktorer i ett tidigt skede förhindrar bukspottkörtelinflammationer och därmed också diabetes.
- Däremot känner man inte till några metoder för att förebygga diabetes orsakad av genetiska varianter (MODY, MIDD).
- Orsakerna till omvandlingen av typ 2-diabetes till insulinberoende diabetes är inte kända, och det finns inga etablerade metoder för att förebygga denna utveckling.
Diagnostik och screening
Fastställande av diabetesdiagnosen
- Diabetesdiagnosen grundar sig på två diagnostiska blodglukosvärden eller på ett HbA1c-värde (tabell «Klassificering av avvikande i glukosomsättningen enligt plasmaglukoshalten på venblod....»1). Om patienten har symtom (törst, stor urinmängd, oförklarlig viktminskning), kan diagnosen grunda sig på ett enskilt plasmaglukosvärde över 11 mmol/l «Report of the Expert Committee on the Diagnosis an...»26, «World Health Organisation. Definition, Diagnosis a...»27. Se tabell «Klassificering av avvikande i glukosomsättningen enligt plasmaglukoshalten på venblod....»1.
- Typ 1-diabetes konstateras vanligen hos en patient med symtom, men en lindrigt förhöjd glukosnivå kan nog konstateras slumpmässigt i ett tidigt skede. Screening och diagnostik av annan insulinberoende diabetes, såsom monogen diabetes, görs också i ett tidigare skede.
- Ett fasteglukosvärde på 7–11 mmol/l hos en symtomfri patient ska kontrolleras inom
2–4 veckor. Om värdet är över 11 mmol/l ska behandlingen inledas genast. Vid snabbt
insättande symtom som tyder på hyperglykemi ska blodglukosen alltid mätas. HbA1c-nivån kan nämligen ibland vara till och med normal.
- Diagnosen diabetes kan inte ställas med apparater för kontroll av vävnadsglukos (sensorer).
- I glukosbelastningstestet används uteslutande blodprov från ven «Stahl M, Brandslund I, Jørgensen LG, ym. Can capil...»28, «Colagiuri S, Sandbaek A, Carstensen B, ym. Compara...»29.
| Variabel | Normal | IGT | IFG | Diabetes |
|---|---|---|---|---|
| WHO = Världshälsoorganisationen ADA = American Diabetes Association IGT = nedsatt glukostolerans (Impaired Glucose Tolerance) IFG = förhöjt fastevärde (Impaired Fasting Glucose) |
||||
| Fastevärde (mmol/l) | ≤ 6,0 (WHO) ≤ 5,5 (ADA) |
6,1–6,9 (WHO) 5,6–6,9 (ADA) |
≥ 7,0 | |
| Tvåtimmars värde i glukosbelastningstest (mmol/l) | < 7,8 | 7,8–11,0 | > 11,0 | |
| Sporadiskt värde för patient med symtom (mmol/l) | > 11,0 | |||
| HbA1c-nivå (mmol/mol, %) | < 42 mmol/mol, 6,0 % | ≥ 48 mmol/mol, 6,5 % | ||
Diagnos av diabetestyp
- Det finns inga entydiga kriterier för de olika diabetesformerna i diagnosskedet, utan klassificeringen grundar sig initialt på det mest sannolika alternativet; kompletterande tester bekräftar vid behov diagnosen. Differentialdiagnostiken för diabetes behandlas i tabellen i bild «Differentialdiagnostik»4. Den preliminära diagnosen görs på basis av anamnesen (hur snabb var symtomutvecklingen, viktminskning, infektion, andra sjukdomar, släktanamnes), nuläget (allmäntillstånd, vikt, midjemått), blodglukosnivå och vid behov på syra-bas-balansen och förekomsten av ketonkroppar.
- Värdet av graden av övervikt har minskat för klassificeringen av diabetestyp: upp till 50 procent av den vuxna befolkningen har övervikt, och personer som insjuknar i typ 1-diabetes eller monogen diabetes kan likväl ha övervikt.
- Patienter med afrikanskt eller asiatiskt ursprung som utvecklar typ 2-diabetes har sällan betydande övervikt.
- I inledningsskedet är det viktigt att utreda om det kan vara fråga om signifikant insulinbrist och om behovet av insulinbehandling är akut.
- Patienter som inom några veckor utvecklat uttalade hyperglykemiska symtom (polyuri,
törst) eller som har symtom som tyder på ketoacidos (illamående, magsmärtor eller
kräkningar) eller viktminskning, ska få blodglukosvärdet kontrollerat med snabbmätare
(kapillärt blodprov från fingertoppen) eller hänvisas till akutmottagning (se avsnittet
Ketoacidos «A1»2).
- Om halten av ketonkroppar i blodet ökat (och nått övre gränsen för referensområdet för snabbmätaren eller laboratoriet), remitteras patienten till akutmottagning eller kontrolleras syra-bas-balansen (pH och BE, basöverskott) omedelbart, beroende på vilketdera är lämpligare.
- Kompenserad ketoacidos (normalt pH och lågt BE i samband med överskott av ketonkroppar) måste också åtgärdas akut för att undvika att tillståndet inte framskrider till florid ketoacidos.
- Bestämningen av GAD-antikroppar hos vuxna kan bidra till att fastställa eller utesluta
autoimmun diabetes «GAD-vasta-ainepitoisuuden tutkiminen saattaa auttaa aikuisten autoimmuunidiabeteksen toteamisessa tai sulkemisessa pois.»C. Autoimmun diabetes kan utvecklas i vilken ålder som helst, men GAD-antikroppsbestämning
rekommenderas åtminstone för alla personer som insjuknat i en ålder under 40 år samt
i dessa fall:
- Patienten har inte metabolt syndrom (t.ex. ingen övervikt, normala blodlipider).
- Diabetes är förknippad med betydande viktminskning.
- Typ 1-diabetes finns i patientens släkt.
- Patienten är tonåring eller ung vuxen.
- Särskilt hos barn och unga förekommer insulin-, öcells- och tyrosinfosfatas- (IA-2) antikroppar oftare än GAD-antikroppar. GAD-antikroppar lämpar sig för screening, men om resultatet är negativt hos en tonåring eller ung vuxen, bör IA-2-antikroppar analyseras åtminstone upp till 30 års ålder, och vid behov även ZnT8-antikroppar bestämmas.
- Behovet av flerdosbehandling med insulin utvecklas snabbt (inom 1–2 år).
- Diabetessjukdomen är förknippad med andra autoimmuna sjukdomar.
- Remissionen hos en patient som fått diagnosen typ 1-diabetes varar längre än 2–3 år.
- Om antikroppar inte kan påvisas i diagnosskedet eller senare, kan det vara fråga om monogen diabetes.
- Mätmetoden och referensvärdena kan variera mellan olika laboratorier «Mire-Sluis AR, Gaines Das R, Lernmark A. The World...»30.
- C-peptidhalten används som mått på insulinutsöndringen.
- Bestämningen av halten påverkar inte valet av akutvård.
- För diagnostiken av insulinberoende diabetes är C-peptidbestämning nödvändig, men tolkning av resultatet är inte alltid enkel.
- Samtidigt mäts glukoshalten. Insulinbristen kan bedömas utifrån C-peptidhalten endast
om plasmaglukoshalten är över 7 mmol/l. Om glukoshalten är under 7 mmol/l, kan C-peptidhalten
vara låg utan att detta skulle indicera insulinbrist.
- Tidpunkten för provtagningen eller en föregående måltid har ingen betydelse för tolkningen av C-peptidsvaret. För postprandiell C-peptid (dvs. stimulerad) är det skäl att använda laboratoriets referensvärden i stället för faste-C-peptid.
- En C-peptidhalt under 0,3 nmol/l under hyperglykemi innebär i allmänhet betydande insulinbrist och kan leda till ketoacidos «Madsbad S, Alberti KG, Binder C, ym. Role of resid...»31.
- En C-peptidhalt under 0,7 nmol/l under hyperglykemi innebär eventuell insulinbrist och behov av insulinbehandling.
- I diagnosskedet av diabetes kan C-peptidhalten vara tillfälligt låg, eftersom långvarig hyperglykemi kan trötta ut betacellerna. C-peptidhalten kan kontrolleras då hyperglykemin korrigerats, till exempel efter 2–6 månader.
- För uppföljning av diabetessjukdomen kan upprepade C-peptidbestämningar vara till nytta, eftersom de indicerar hur insulinbristen utvecklas eller korrigeras.
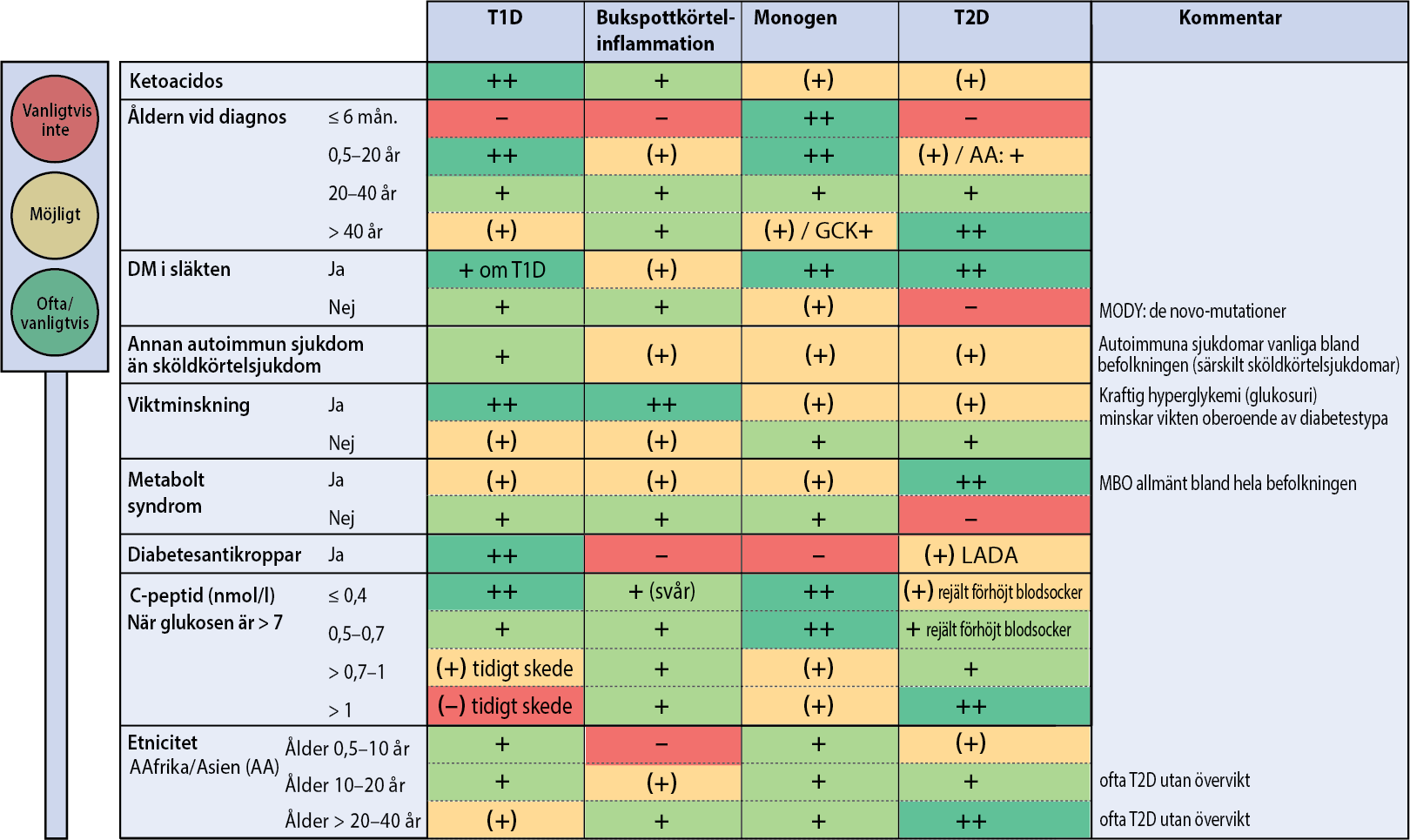
Differentialdiagnostik. Det finns inga entydiga algoritmer för klassificeringen av diabetes. Tabellen innehåller tips på vilka egenskaper som ger poäng då det gäller klassificering av olika typer av diabetes.
Till exempel ketoacidos tyder starkt på typ 1-diabetes (därför ++), men kan sällan förekomma vid monogen diabetes eller typ 2-diabetes (därför +). Metabolt syndrom (MBO) är så vanligt att diabetestypen inte kan avgöras endast på grund MBO, men om MBO inte föreligger (därför -), har patienten sannolikt inte traditionell typ 2-diabetes. Då är det skäl att åtminstone överväga andra alternativ.
Diabetesregistret (nationellt kvalitetsregister)
- THL:s diabeteskvalitetsregister samlar nationellt jämförbar information om vårdkvaliteten och resultaten hos personer med typ 1- och typ 2-diabetes. Syftet med registret är att stöda informationsunderlaget för social- och hälsovårdstjänsternas ledning och yrkesutbildade personer med tanke på att främja vårdeffektivitet, -jämlikhet och -säkerhet. Vårdenheterna uppmuntras att utnyttja datat i kvalitetsregistret för gemensam utveckling samt för att utvärdera och utveckla den egna verksamheten.
- Rapport från THL:s kvalitetsregister, typ 1-diabetes: «https://www.thl.fi/kansallisten-laaturekisterien-raportit/diabetesrekisteri/DM_koko_suomi1.html»3.
Behandling
Behandlingens syfte
- Under diagnostiseringen av diabetes utreds aterosklerossjukdomens riskfaktorer och behandling. Samtidigt framkommer det om det patienten redan utvecklat aterosklerotisk artärsjukdom, kronisk njursjukdom, förändringar i ögonbotten, fotförändringar eller neuropati. Se God medicinsk praxis-rekommendationerna Diabetisk retinopati «Diabetisk retinopati»4, «Diabeettinen retinopatia. Käypä hoito -suositus. S...»32 och Fotkomplikationer hos personer med diabetes «Fotkomplikationer hos diabetiker»5, «Diabetekseen liittyvät jalkaongelmat. Käypä hoito ...»33.
- Vårdmålen fastställs individuellt i samråd med patienten med beaktande av patientens
livssituation och egenvårdsresurser.
- De individuella målen kan vara mera eller mindre stränga än de generella målen.
- De individuella målen och motiveringarna antecknas i vårdplanen.
- Då vården planeras ska behovet av stöd för egenvård och patientens resurser (ork) beaktas. Personerna med diabetes ska ha tydliga numeriska och funktionella egenvårdsmål (t.ex. antal och tidpunkter för de dagliga mätningarna, återställd hypoglykemimedvetenhet; läs mer «Diabetesta sairastavan hoidonohjauksen järjestäminen, toteutus ja sisältö»2).
- Målvärdena för glukosbalansen, lipiderna och blodtrycket presenteras i tabell «Målen för glukosbalansen vid insulinberoende diabetes. ...»2.
- Det allmänna målet för HbA1c-nivån är individuellt men bör vara under 48–53 mmol/mol (6,5–7,0 %) för patienter på läkemedels- eller insulinbehandling. Äldre personer, multisjuka och personer som använder läkemedel med risk för hypoglykemi kan ha ett högre, tryggare mål (se avsnittet Äldre personer «A3»3).
- Målet för LDL-kolesterolhalten beror på hur länge patienten haft diabetes samt på förekomsten av eventuella associerade sjukdomar. Målet nås med hjälp av livsstilsförändringar och, vid behov, med läkemedelsbehandling «Visseren FLJ, Mach F, Smulders YM, ym. 2021 ESC Gu...»34, «Diabeetikoilla, joilla on sepelvaltimosairaus, aivovaltimosairaus tai perifeerinen valtimosairaus (mukaan lukien aortan ateroskleroottinen aneurysma), on ilmeisesti aiheellista pyrkiä pienempään LDL-kolesteroliarvoon kuin 1,4 mmol/l ja käyttää statiinia kolesteroliarvoista riippumatta, ellei statiinille ole vasta-aihetta. LDL-arvon tavoitteelle ei käytännössä ilmeisesti ole alarajaa.»B. Se God medicinsk praxis-rekommendationen Dyslipidemiat «Dyslipidemier»6, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»86.
- Den högsta nivån för blodtrycket som mäts på mottagningen ska ligga under 140/80 mmHg (hemma < 135/80 mmHg). Se God medicinsk praxis-rekommendationen Kohonnut verenpaine «Högt blodtryck»7, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»35. Målet på mottagningen för behandlat blodtryck är < 130/80 mmHg (hemma < 125/80 mmHg) ifall att risken för hjärt- och kärlsjukdomar är stor (kardiovaskulär sjukdom eller, hos symtomfria personer > 10 % risk med FINRISKI-räknaren «https://www.terveyskirjasto.fi/pgt00013»4) och om ett striktare mål kan uppnås utan olägenheter. Se God medicinsk praxis-rekommendationen Kohonnut verenpaine «Högt blodtryck»7, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»35.
| * HbA1c-nivån 53 mmol/mol (7 %) motsvarar en genomsnittlig blodglukosnivå på 8,5 mmol/l. ** «Dunn TC, Ajjan RA, Bergenstal RM, ym. Is It Time t...»71 *** International Consensus on TIR (internationell konsensus om tiden inom målområdet för glukos) «Battelino T, Danne T, Bergenstal RM, ym. Clinical ...»69. |
||
| Allmänna vårdmål för glukosbalansen för personer med insulinberoende diabetes. | ||
|---|---|---|
| Mätare | Mål | Observera |
| HbA1c-nivån | < 53 mmol/mol (7,0 %)* | Förutsätter att inga allvarliga hypoglykemier förekommer (individuell målsättning; se avsnittet Allmänna mål för vården «A4»4) |
| Andelen registrerade vävnadsglukosvärden* 3,9–10 mmol/l Under graviditet 3,5–7,8 mmol/l |
> 70% | |
| Andelen registrerade vävnadsglukosvärden* | ||
| < 3,9 mmol/l | < 4 %*** | < 1 % om funktionsförmågan är nedsatt |
| < 3,1 mmol/l | < 1 % | |
| > 10 mmol/l | ≤ 25 % | Tillämpas inte om funktionsförmågan är nedsatt |
| > 13,9 mmol/l | ≤ 5 % | < 10 % om funktionsförmågan är nedsatt |
| Medelvärde | Individuellt, vanligtvis ≤ 8,5(–10) mmol/l** | |
| Variationskoefficient | < 30 % | |
| Fasteblodsocker | < 7 mmol/l | Vid egenmätning |
| Glukoshalten cirka 2 timmar efter måltid | < 8–10 mmol/l | Vid egenmätning |
| Målnivåerna för lipider och blodtryck hos personer med insulinberoende diabetes | ||
| LDL-kolesterol, se God medicinsk praxis-rekommendationen Dyslipidemier, interaktivt diagram «https://www.terveysportti.fi/xmedia/hoi/hoi50025/Dyslipidemiapotilaan_kokonaisriski.html»5 | < 2,6 mmol/l | Alla |
| < 1,8 mmol/l | Om risken för artärsjukdom är hög | |
| < 1,4 mmol/l | Om risken för artärsjukdom är särskilt hög | |
| Blodtryck (mmHg) | < 140/80 < 130/80 |
Alla Stor sjukdomsrisk (se God medicinsk praxis-rekommendationen Högt blodtryck «Högt blodtryck»7) |
Allmänna vårdmål
- Målen för vården och egenvården är ett så gott och normallångt liv som möjligt, inga diabetiska följdsjukdomar och samt en smidig vardag utan oskäliga begränsningar.
- De konkreta målen är symtomfrihet och upprätthållande av en så normal blodglukoshalt som möjligt (undvikande av alltför höga och alltför låga blodglukosvärden och excessiv blodglukosvariation, "berg- och dalbana").
- Kosten:
- Målet är en hälsofrämjande kost som är gynnsam med tanke på glukosbalansen och viktkontrollen och som minskar risken för artärsjukdomar. Se avsnittet Kost vid behandling av diabetes «A5»5.
- God viktkontroll (och vid behov viktminskning) är central. Diabetesvårdenheten fastställer tillsammans med patienten individuella mål enligt diabetestyp. Se God medicinsk praxis-rekommendationen Fetma (barn, unga, vuxna) «Fetma (barn, unga och vuxna)»8, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»36.
- Motion:
- Regelbunden fysisk aktivitet är en väsentlig del av vården.
- Fysisk aktivitet ökar insulinkänsligheten oberoende av diabetestyp, minskar fasteplasmaglukosvärdet och sänker blodtrycket.
- Rökning:
- Rökstopp utgör en del av diabetesbehandlingen. Se God medicinsk praxis-rekommendationen Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito «Tobaks- och nikotinberoende – profylax och behandling»9, «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito...»37 och avsnittet Tobaks- och nikotinprodukter och andra rusmedelt «A10»6 i denna rekommendation.
- Alkohol:
- Alkoholkonsumtionen ska bedömas i relation till patientens helhetssituation (se God
medicinsk praxis-rekommendationen Alkoholmissbruk «Alkoholmissbruk»10, «Alkoholiongelmat. Käypä hoito -suositus. Suomalais...»38 och avsnittet Alkohol «A11»7 i denna rekommendation), eftersom
- alkohol innehåller mycket energi
- alkoholkonsumtion ökar risken för hypoglykemi och kan komplicera insulinbehandlingen
- riklig alkoholkonsumtion höjer blodtrycket.
- Alkoholkonsumtionen ska bedömas i relation till patientens helhetssituation (se God
medicinsk praxis-rekommendationen Alkoholmissbruk «Alkoholmissbruk»10, «Alkoholiongelmat. Käypä hoito -suositus. Suomalais...»38 och avsnittet Alkohol «A11»7 i denna rekommendation), eftersom
Uppföljning (mottagning hos läkare eller sjukskötare som är insatt i diabetesvård eller annan kontakt)
- Uppföljningskontakterna planeras individuellt bland annat med beaktande av hur länge patienten haft sjukdomen, behandling, patientens ålder och andra sjukdomar.
- Tätare och individuellt anpassade kontakter rekommenderas om vårdmålen ännu inte nåtts
eller om patientens livssituation, psykosociala resurser, behandlingsföljsamhet eller
ork är hotade. Mer information: Psykosocialt stöd «Psykososiaalinen tuki»3.
- Patienten erbjuds vid behov multiprofessionellt stöd och handledning samt t.ex. rehabiliteringsinterventioner (se avsnittet Anpassningsträning och rehabilitering «A2»8).
- En mer omfattande undersökning bör göras årligen och inkludera en bedömning av patientens behov av stöd och handledning.
- Se respektive God medicinsk praxis-rekommendationer för närmare anvisningar om behandlingen av diabetisk retinopati «Diabetisk retinopati»4, «Diabeettinen retinopatia. Käypä hoito -suositus. S...»32, diabetisk njursjukdom «Diabetisk njursjukdom»11, «Diabeteksen munuaistauti. Käypä hoito -suositus. S...»39 och graviditetsdiabetes «»12, «Raskausdiabetes. Käypä hoito -suositus. Suomalaise...»17.
- Se tabell «Innehållet i kontrollbesöken för vuxna patienter med diabetes....»3.
| Med 6–12 månaders intervall | Årligen | Med 1–3 års intervall |
|---|---|---|
| Bedömning av hur egenvården fungerar, vilka utmaningar som föreligger, patientens sinnesstämning och ork att hantera vården | P-Krea, estimerad glomerulär filtrationshastighet (eGFR) | |
| HbA1c-nivå | Albuminuri (U-AlbKre) | Lipider |
| Hypoglykemier (symtomgivande låg glukoshalt), ketoacidosepisoder | Undersökning av fötterna (alla) | Ögonbottenfotografering och syn |
| Vikt, motion, matvanor, levnadsvanor | Mun- och tandhälsa | Fysisk prestationsförmåga (EKG vid behov och med 3–5 års intervall när diabetes har pågått i över 20 år) |
| Blodtrycksnivån (hemmätningar) | Mätning av blodtryck och puls | Körhälsa |
| Injektionsställena | Blodstatus ("liten blodbild") | |
| Undersökning av fötterna (riskfötter) | P-K och P-Na för personer på blodtrycksmedicinering | |
| Följande undersökningar utförs vid behov: TSH med 5 års intervall samt för patienter med hypoglykemier eller särskilt höga lipidvärden. Årligen vid pågående substitutionsbehandling för hypotyreos. Celiakiantikroppar för alla som har typ 1-diabetes: tas vid diagnosskedet och med 5 års intervall fram till 20 års ålder och därefter om patienten har buksymtom eller anemi som tyder på celiaki. B12-vitamin med 5 års intervall (perniciös anemi, ökat behov av B12-vitamin hos patienter på metformin) Blodstatus ALAT, ASAT, Tromb (Fib-4-index) S-Korsol för personer med typ 1-diabetes och misstanke om Addisons sjukdom (oförklarlig viktminskning eller benägenhet för hypoglykemi, hyperpigmentering, illamående, hyperkalemi, hyponatremi som inte förklaras av hyperglykemi). |
||
Behandling av hyperglykemi
- Målen för behandlingen av hyperglykemi är symtomfrihet samt prevention av akuta och kroniska följdsjukdomar.
- En osäker indelning i olika diabetesundergrupper får inte vara den enda grunden för val av behandling. Diabetessjukdomens karaktär kan förändras under årens lopp (se bilderna «Diabeteksen etiologisten alaryhmien ja glykemian vaiheiden jakautuminen»1, «Diabeteksen eteneminen»2, «Patofysiologialtaan erilaisten diabetestyyppien sijoittuminen insuliinin tuotannon ja insuliiniresistenssin suhteelliselle asteikolle»3).
- Förbättrad glukosbalans förhindrar uppkomst och progression av både mikro- och makrovaskulära komplikationer (följdsjukdomar). Evidensen är starkare för prevention av mikrovaskulära följdsjukdomar «Diabetes Control and Complications Trial Research ...»40, «Nathan DM, Cleary PA, Backlund JY, ym. Intensive d...»41. Minskningen av den absoluta risken beror på graden av hyperglykemi vid behandlingsstart.
- Det är väsentligt att hyperglykemin åtgärdas i ett tidigt skede av diabetesförloppet – detta kan minska risken för i hjärt- och kärlsjukdomar på sikt «Lind M, Imberg H, Coleman RL, ym. Historical HbA(1...»42.
- Behandling av hyperglykemi och glukosbalans enligt målvärden skyddar också mot eventuella skadliga effekter av långvarig hyperglykemi på kognitionen (minne, koncentration, initiativförmåga), trötthet och humöret.
Insulinbehandling
Insulin
- Insulinbehandling är indicerad
- alltid vid typ 1-diabetes och andra diabetesformer där insulinproduktionen är klart
bristfällig (t.ex. diabetes efter bortoperation av bukspottkörtel eller svår bukspottkörtelinflammation,
vissa MODY-former såsom HNF1B-, WFS1- och INS-diabetes).
- Också hos personer med andra diabetesformer än typ 1-diabetes kan hyperglykemi behandlas med insulin.
- vid misstanke om insulinbrist
- Insulinutsöndringen kan utredas genom att mäta C-peptid och blodglukoshalt samtidigt. C-peptid kan även mätas vid långvarig typ 1-diabetes. Se kapitlet Diagnos av diabetestyp, avsnittet C-peptidmätning «A6»9.
- alltid vid typ 1-diabetes och andra diabetesformer där insulinproduktionen är klart
bristfällig (t.ex. diabetes efter bortoperation av bukspottkörtel eller svår bukspottkörtelinflammation,
vissa MODY-former såsom HNF1B-, WFS1- och INS-diabetes).
- Insulinbehovet ökar hos alla med diabetes och insulinresistens (som kan bero på långvarig hyperglykemi, allvarlig inflammatorisk sjukdom, annan akut sjukdom, kirurgiska ingrepp, kortikosteroidbehandling och graviditet).
- Checklista för insättning av insulinbehandling: se tilläggsmaterialet «Insuliinihoidon aloituksen tarkistuslista»4.
- Dosräknare kan användas för doseringen av måltids- och korrigeringsdoser.
Insulinpreparat
- Snabbverkande insulinanaloger:
- Snabbverkande insulinanaloger används som måltidsinsulin, tillfälligt för att korrigera hyperglykemi samt som enda insulin för insulinbehandling med insulinpump.
- Aspart-, glulis- och lisproinsuliner börjar verka inom 10–20 minuter. Det finns också en mera snabbverkande form av aspartinsulin som börjar verka inom 3–5 minuter. Maximal effekt uppnår efter 1–2 timmar och effekten varar i 3–5 timmar.
- Måltidsinsulinet doseras enligt blodglukoshalten och enligt matens näringsinnehåll 0–20 minuter före måltiden.
- Kortverkande humaninsuliner användes tidigare som måltids- och korrigeringsinsulin, men användningen av dem rekommenderas inte längre vid insulinberoende diabetes. Ibland kan en person som flyttar till Finland använda kortverkande insulin på detta sätt. När snabbinsulin därefter insätts som måltidsinsulin behövs handledning och justering också av det långverkande insulinet.
- Långverkande insulinanaloger:
- Långverkande insulinanaloger används vid insulinbrist för att täcka behovet av basinsulin.
- Detemirinsulinets verkningstid beror på dosen och är cirka 12–24 timmar. Dosering två gånger per dag möjliggör skilda basinsulinnivåer på dagen och natten samt justering av dosen vid motion. Försäljningen av detemirinsulin upphör under år 2026.
- Verkningstiden för glargin 100 (100 enheter/ml) är cirka 20–30 timmar. Vanligtvis
doseras glargin 100 en gång per dygn.
- Om verkningstiden känns mindre än 24 timmar, kan glargin 100 doseras vid insulinberoende diabetes 2 gånger per dag, men övergång till ett ultralångverkande preparat är att rekommendera.
- Ultralångverkande insulinanaloger:
- Doseras en gång per dygn, men verkningstiden är betydligt längre än 24 timmar. En längre verkningstid kan vara till nytta för patienter som injicerar insulinet vid varierande tidpunkter. Förekomsten av nattliga hypoglykemier är lägre med glargin 100-insulin «Degludekinsuliinilla yöllisten hypoglykemioiden esiintyvyys on vähäisempää kuin glargiini- 100 ky/ml tai detemirinsuliineilla.»A.
- Verkningstiden för glargin 300 (300 enheter/ml) är längre än för glargin 100. Verkningstiden
för degludekinsulin (100 enheter/ml och 200 enheter/ml) är mer än 33–42 timmar.
- Effekterna av de olika insulinkoncentrationerna skiljer sig inte väsentligt från varandra.
- Se även Diabeteshuset «https://www.terveyskyla.fi/sv/diabeteshuset/egenvard-av-diabetes/insulinbehandling/insulinpreparat»6.
- Kombinationsinsulin:
- Medellångverkande NPH-insulin (Neutral Protamin Hagedorn) används numera endast i undantagsfall för behandling av insulinberoende diabetes (till exempel i samband med kortikosteroidbehandling). NPH-insulin Protaphane kommer att dras bort från marknaden under 2025. Kombinationen av aspartinsulin och protaminerat aspartinsulin blir kvar.
- Kombinationsinsulin rekommenderas inte som enda insulinpreparat för behandling av insulinberoende diabetes. Kombinationsinsulin kan övervägas som tillägg bl.a. i samband med kortikosteroidbehandling.
- Protaminerat aspartinsulin (som utgör 70 % av innehållet i kombinationspreparatet
aspartinsulin + protaminerat aspartinsulin) fungerar liksom NPH-insulin:
- Verkan inträder inom 0,5–1 timme och varar, beroende på dos, i 12–20 timmar.
- Insulinet ska blandas omsorgsfullt före varje injektion.
- Absorptionen av insulinet och i förutsägbarheten av effekten varierar mera än för långverkande insulinanaloger och risken för hypoglykemier är högre «American Diabetes Association Professional Practic...»5, «Chiang JL, Kirkman MS, Laffel LM, ym. Type 1 diabe...»44.
- Insulinets maximala effekt uppnås cirka 4–12 timmar efter injektionen, och under denna tid är risken för hypoglykemi hög..
- Det snabbverkande aspartinsulinet i kombinationen (30 % av innehållet i kombinationen) fungerar på samma sätt som andra snabbverkande insuliner.
Justering av insulinbehandlingen
- Grundbehandlingen vid insulinberoende diabetes syftar till att efterlikna kroppens fysiologiska insulinsekretion nattetid och under tiden måltider (basinsulin) och i anslutning till måltiderna (måltidsinsulin). Detta sker med flerdosbehandling eller pumpbehandling «American Diabetes Association Professional Practic...»5.
- Kontinuerlig glukosmätning gynnar blodsockerbalansen mera än fingertoppsmätningar och kontinuerlig blodsockermätning bör inledas genast efter diagnos «Jatkuva glukoosisensorointi parantaa diabeteksen hoitotasapainoa hoitomuodosta riippumatta verrattuna sormenpäämittauksiin, ja se kannattaa aloittaa heti diagnoosivaiheen jälkeen.»A.
- Med hjälp av kontinuerlig mätning av vävnadsglukoskoncentrationen (sensorering) eller med hjälp av egenmätningar av blodglukosvärdet administreras lämplig dos basinsulin för att täcka behovet av basinsulin som varierar under olika tider på dygnet, olika dagar och periodiskt.
- Lämplig snabbverkande insulinanalog doseras före måltiderna enligt den uppskattade mängden kolhydrat i maten, blodglukosvärdet före måltiden, effekten av tidigare insulindoser och graden av fysisk aktivitet.
- Praktisk insulinbehandling vid insulinberoende diabetes behandlas närmare i tilläggsmaterialet «Insuliinihoito ja insuliininpuutosdiabetes»5.
- Målen för blodglukoskoncentrationen, administrering av insulin, tillbudsstående insulinpreparat, egenmätningar av blodglukos och kontinuerlig glukosmätning planeras individuellt i samarbete med diabetespatienten «Canadian Diabetes Association Clinical Practice Gu...»45.
- Antalet glukosmätningar som behövs för att uppnå behandlingsmålen är individuellt «Chiang JL, Kirkman MS, Laffel LM, ym. Type 1 diabe...»44.
- Om en person med nydiagnostiserad typ 1-diabetes är i gott skick och hens kliniska
tillstånd inte förutsätter annat, kan behandlingen inledas också polikliniskt enligt
de lokala vårdkedjorna.
- För fungerande handledning ska vårdenheten ha beredskap att genomföra behandlingen, att uppgöra en tydlig vårdplan, tillräckliga resurser och tillräcklig kompetens.
- Om insulinbristen hos vuxna utvecklats långsamt, kan insulinbehandlingen inledas stegvis enligt patientens glukosprofil, antingen med basinsulin eller måltidsinsulin.
- Om insulinbehandlingen inletts på en vårdavdelning, bör insulindosen minskas när patienten skrivs hem, eftersom insulinkänsligheten förbättras när hyperglykemin avtar, ketosen klingar av och den fysiska aktiviteten ökar.
- Praktiska instruktioner finns i följande tilläggsmaterial:
- Närmare information om injicering av insulin, val och kontroll av injektionsställen:
«Insuliinin pistäminen»6 ja «Insuliinipistosten pistospaikat»7.
- Checklista för omständigheter som ska beaktas när insulinbehandling inleds: «Insuliinihoidon aloituksen tarkistuslista»4.
- Patienthandledning och praktiskt genomförande av insulinbehandling behandlas närmare i boken Diabetes «Ilanne-Parikka P. Tyypin 1 diabeteksen hoito. Kirj...»46, i Lääkärin käsikirja «Ilanne-Parikka P. Tyypin 1 diabetes: Insuliinihoit...»47 och i vårdrekommendationen som utgetts av Stiftelsen för vårdforskning Hotus «https://hotus.fi/sv/vardrekommendationer/handledning-for-vuxna-diabetespatienter-om-insulinbehandling/»7, «Hotus. 2020. Hotus-hoitosuositus®: Aikuisten diabe...»48.
- Material kring patienthandledning vid typ 1-diabetes ingår i skriftserien om typ 1-diabetes «https://www.diabetes.fi/diabetes/tyypin_1_diabetes»8 på Diabetesförbundets webbplats www.diabetes.fi.
- Evidensöversikt om minnespennor och smartpennor med doseringsguide: «Älykynät saattavat parantaa diabeteksen monipistoshoidossa hoitotasapainoa ja vähentää hypoglykemian esiintymistä yhdistettynä reaaliaikaiseen glukoosiseurantaan (CGM).»C.
- Närmare information om injicering av insulin, val och kontroll av injektionsställen:
«Insuliinin pistäminen»6 ja «Insuliinipistosten pistospaikat»7.
Insulinpump
- Insulinpumparna och glukossensorerna är medicintekniska produkter som överlämnas till patienten som använder dem hemma. Det finns lagstadgade bestämmelser om registrering, spårbarhet och säkerställande av kompetensen i användningen av produkterna «https://www.finlex.fi/fi/lainsaadanto/saadoskokoelma/2021/719?%2Flanguage=swe%2F719&language=swe#OT3_OT3»9.
- Pumpbehandling, särskilt behandling med automatiserad insulinpump (AID, automated
insulin delivery), övervägs om behandlingsmålen för blodglukos (tabell «Målen för glukosbalansen vid insulinberoende diabetes. ...»2) inte uppnås trots i övrigt optimal insulinbehandling, eller om pumpbehandling väsentligt
underlättar patientens vardag.
- AID-pumpen är det mest fysiologiska sättet att dosera insulin.
- AID-pumpen doserar insulin utifrån olika algoritmer styrd av kontinuerlig glukosmätning.
- De nuvarande AID-pumparna reglerar automatiskt basinsulinnivån genom att administrera frekventa minidoser (mikrobolusdoser) av olika storlek. Användaren doserar själv måltidsdoserna (bolusdoserna) med pumpen, men AID-pumparna utvecklas hela tiden.
- AID-pumparna programmeras manuellt för basalfunktion, och användaren kan själv växla pumpen från automatiskt läge till manuellt läge. Pumpen kan också göra detta automatiskt i vissa situationer.
- Vid pumpbehandling ges snabbverkande insulin som subkutan infusion enligt patientens individuella behov, vilket ersätter patientens basala insulinutsöndring som saknas (basdosering). Bolusdoserna som behövs för måltids- och korrigeringsinsulin doseras med pumpen enligt samma principer som vid injektionsbehandling «Lahtela J, Saraheimo M, Pasternack I ym. Insuliini...»49.
- I den så kallade baspumpen ställs insulinets bashastighet in manuellt utan att någon algoritm styr insulindoseringen utifrån värdena från glukossensorn.
- Pumpbehandlingen förutsätter att användaren förstår funktionsprinciperna för pumputrustningen och kontinuerlig glukosmätning, sörjer för kanylbytena och vet och kan reagera vid eventuella problem. AID-pumpbehandling förutsätter kontinuerlig glukosmätning.
- Alla som står på pumpbehandling ska ha en blodglukosmätare, injektionsutrustning och recept för injicerbart insulin i reserven (för måltids- och basinsulin) med anvisningar för eventuella funktionsstörningar i pumpen och andra specialsituationer. Vid behov övergår man till injektionsbehandling också då patienten vistas på sjukhus, om patienten själv inte klarar av användningen av pumpen och om det inte finns personal som behärskar pumpbehandlingen. Om man övergår till injektionsbehandling, måste den långsamma anslagstiden (2–4 timmar) för effekten av injicerbart basinsulin beaktas, vilket kan betyda att små doser av snabbinsulin behövs med ett par timmars intervall tills basinsulinet börjar verka.
- Dessutom ska alla som står på pumpbehandling ha tillgång till en ketonmätare och teststickor för ketoner, emedan ketoacidos kan utvecklas snabbt om tillförseln av långverkande insulin uteblir, t.ex. vid störningar i pumpens funktion.
- Läs mer om egenmätning av ketonkroppar vid typ 1-diabetes «Ketoaineiden omamittaaminen tyypin 1 diabeteksessa»8.
Fördelarna med AID-pumpbehandling
- De direkta kostnaderna för pumpbehandling är högre än för flerdosbehandling. De totala kostnaderna minskar dock när kostnaderna för behandling av komplikationer beaktas. AID-pumpbehandlingen är förmodligen en kostnadseffektiv behandling för personer med typ 1-diabetes jämfört med sedvanlig behandling «AID (automated insulin delivery) -pumppuhoito on todennäköisesti kustannusvaikuttavaa hoitoa tyypin 1 diabetesta sairastaville verrattuna tavanomaiseen hoitoon.»B.
- Kontinuerlig glukosmätning under pumpbehandling är mer kostnadseffektivt än fingertoppsmätningar «Jiao Y, Lin R, Hua X, ym. A systematic review: Cos...»50.
- Pumpbehandling utan automatisk reglering av insulindoseringen (kontinuerlig subkutan insulininfusion = Continuous Subcutaneous Insulin Infusion (CSII)) torde inte avsevärt förbättra HbA1c-nivån eller livskvaliteten hos vuxna med typ 1-diabetes jämfört med flerdosbehandling (Multiple Daily Injections (MDI)) kopplad till kontinuerlig glukosmätning (Continuous Glucose Monitoring (CGM)) «Insuliinipumppuhoito ilman automaattista insuliinin annostelun säätelyä (CSII) ei parantane tyypin 1 diabetesta sairastavien aikuisten HbA1c-tasoa tai elämänlaatua merkittävästi verrattuna jatkuvaan glukoosiseurantaan (CGM) yhdistettyyn monipistoshoitoon (MDI)»C.
- AID-pumpbehandling förbättrar blodsockerbalansen hos personer med typ 1-diabetes oberoende
av utgångsläget eller den tidigare blodsockerbalansen «AID (automated insulin delivery) -pumppuhoito parantaa tyypin 1 diabetesta sairastavien hoitotasapainoa lähtötilanteesta tai aiemmasta hoitotasapainosta riippumatta.»A.
- AID-pumpbehandling förbättrar både HbA1c-nivån och TIR-värdet (time in range, tid inom målområdet) jämfört med användningen av baspump och kontinuerlig glukosmätning «NICE. Multiple Technology Appraisal Hybrid closed ...»51.
- AID-pumpbehandling förbättrar HbA1c-nivån hos personer med typ 1-diabetes jämfört med flerdosbehandling och kontinuerlig glukosmätning «Choudhary P, Kolassa R, Keuthage W, ym. Advanced h...»52.
- AID-pumpbehandlingen förbättrar TIR-värdet (tid inom glukosmålområdet) mera hos personer med typ 1-diabetes och en HbA1c-utgångsnivå på över 64 mmol/mol än hos personer med typ 1-diabetes och en HbA1c-utgångsnivå som är lägre än detta «Yang Q, Zeng B, Hao J, ym. Real-world glycaemic ou...»53.
- AID-pumpbehandling kan också lämpa sig för gravida och äldre, men de flesta studier
har utförts med barn, unga och medelålders personer.
- AID-pumpbehandling kan förbättra blodsockerbalansen (TIR, tid inom glukosmålområdet) för personer med typ 1-diabetes under graviditet «AID (automated insulin delivery) -pumppuhoito saattaa parantaa tyypin 1 diabetesta sairastavien hoitotasapainoa (TIR, aika glukoositavoitealueella) raskausaikana.»C.
- AID-pumpbehandling kan öka tiden inom glukosmålområdet (TIR) också hos äldre personer jämfört med sedvanlig behandling «AID (automated insulin delivery) -pumppuhoito saattaa lisätä aikaa glukoositavoitealueella (TIR) myös iäkkäillä verrattuna tavanomaiseen hoitoon.»C.
- Utgående från ovanstående ska alltså AID-pump övervägas, om optimal blodsockerbalans inte kan uppnås med annan insulinbehandling. AID-pumpbehandling förbättrar också livskvaliteten.
- En förutsättning för lyckad behandling är att patienten får gedigen handledning i
användningen av tekniken.
- Lyckad pumpbehandling förutsätter sakkunnig personal och upprepad patienthandledning (se Handledning i egenvård av diabetes som behandlas med insulinpump «Insuliinipumppuhoitoisen diabeteksen omahoidon ohjaus»9). Av patienten förväntas kunskaper och färdigheter att förstå tekniken och pumpens funktion samt noggrann behandling av sin diabetes, regelbunden kontroll av glukoshalten och god motivation «Saraheimo M, Honkasalo M, Miettinen M. [Insulin pu...»54.
- Utbildningsstigen för insulinpumpbehandling är viktig. Den stöder användningen av den nödvändiga tekniken och undanröjer hinder mot egenvård «Gallen G, Rosso A, Alonso-Carril N, ym. Expert pan...»55.
- Handledning i egenvård är nödvändig för patienter med insulinpump. Då behandlingen inleds ska patienten lära sig grunderna till användningen av pumpen. Därefter ska patienten uppdateras regelbundet i användningen av insulinpump.
- Nyttan av pumpbehandling optimeras då patienten själv kan bedöma måltidens kolhydratmängd och utnyttja dosguiden.
- Behandlingsresultatet kan påverkas av insulinpumpens automatiskt justerande inställningar, lämpliga bolusvanor och av att infusionssetet byts i rätt tid. «Rytter K, Schmidt S, Rasmussen LN, ym. Education p...»56.
Användning av andra läkemedel än insulin för behandling av typ 1-diabetes
- Användning av andra läkemedel rekommenderas inte rutinmässigt för behandling av typ 1-diabetes.
- Användningen av metformin kan reducera patientens kroppsvikt och insulindos, men evidensen är bristfällig och grundar sig på få och små studier «Livingstone R, Boyle JG, Petrie JR, ym. A new pers...»43.
- Användningen av SGLT2-hämmare och GLP-1-receptoragonister för behandling av typ 1-diabetes
undersöks för närvarande, men det finns inga godkända indikationer för dessa läkemedel
vad gäller behandling av typ 1-diabetes.
- GLP-1-receptoragonistbehandling som används vid sidan om insulinbehandling kan leda till viktminskning hos överviktiga personer med typ 1-diabetes, kan minska insulindosen och sänka HbA1c-nivån något «Insuliinihoidon rinnalla käytettävä GLP-1-reseptoriagonistihoito voi vähentää ylipainoisten tyypin 1 diabetesta sairastavien painoa ja pienentää insuliiniannosta sekä laskea vähäisesti HbA1c-tasoa.»C. I Finland är GLP-1-receptoragonister inte indicerade för behandling av typ 1-diabetes.
- SGLT2-hämmare kan öka risken för ketoacidos hos personer med diabetes med typ 1-diabetes.
Användningen av SGLT2-hämmare som tillägg till insulinbehandling vid typ 1-diabetes
förbättrar glukosbalansen (enligt HbA1c-nivå och TIR-värde), minskar patientens vikt och insulindosen, men ökar risken för
ketoacidos «Tyypin 1 diabeteksessa SGLT2:n estäjien käyttö insuliinihoidon lisänä parantaa glukoositasapainoa (HBA1c-tasolla ja TIR-arvolla mitattuna), vähentää painoa ja pienentää insuliiniannosta, mutta suurentaa ketoasidoosin riskiä.»A. I Finland är SGLT2-hämmare inte indicerade för behandling av typ 1-diabetes.
- Läs mer om SGLT2-hämmare och ketoacidos: «SGLT2:n estäjä ja ketoasidoosi»10.
Handledning och stöd för egenvården
- Målet är att ge alla som har diabetes så goda kunskaper och färdigheter som möjligt för att hen ska kunna genomföra behandlingen och fatta de nödvändiga dagliga besluten om sin vård, att stöda vårduthålligheten och livskvaliteten och att förebygga akuta komplikationer och följdsjukdomar «Introduction: Standards of Medical Care in Diabete...»57.
- Patienthandledningen ska ges vid rätt tidpunkt, för relevanta behov, kontinuerligt, planmässigt, målinriktat och individuellt anpassat.
- I patienthandledningen ska man beakta diabetespatientens individuella förhållanden och livssituation, såsom familjen. Behandlingen av diabetes i vardagen ger mycket för familjen att fundera på och kräver problemlösningar som hela familjen och i synnerhet partnern kunde delta i. Det är viktigt att problemlösningsfärdigheterna stöds och utvecklas «Rintala TM. 2013. Diabeteksen näkyvä ja näkymätön ...»58.
- I patienthandledningen ska de närstående beaktas. Man måste fundera på hur mycket de närstående behöver veta för att de ska kunna stöda personen med diabetes och hurdant kamratstöd de närstående har tillgång till.
- Tillräcklig handledning och långvarigt stöd är viktiga för framgångsrik egenvård. Psykosocialt stöd behandlas närmare i tilläggsmaterialet «Psykososiaalinen tuki»3.
- Att komma till insikt om att diabetes och behandlingen av diabetes hör till diabetespatientens vardag är en pågående process där hens egen, aktiva roll är väsentlig.
- Handledningen för behandling av typ 1-diabetes kan inledas polikliniskt eller på en vårdavdelning.
- Grupphandledning, anpassningsträning och rehabiliterande interventioner kan stöda inlärning och den individuella patienthandledningen. Se avsnittet Anpassningsträning och rehabilitering «A2»8.
- Enligt de nationella DSMES-normerna (Diabetes Self-Management Education and Support = Utbildning och stöd för egenvård vid diabetes) ska alla som insjuknat i diabetes få handledning i egenvård. Alla ska erbjudas kunskaper, färdigheter och stöd för att bättre kunna fatta beslut som gäller egenvården. Diabeteskontrollen och hanteringen av egenvården bör utvärderas regelbundet. Diabetespreventionsprogrammen (DPP) bör vara intensiva och ge goda behandlingsresultat «Introduction: Standards of Medical Care in Diabete...»57, «American Diabetes Association. 5. Facilitating Beh...»59.
- En sjukskötare specialiserad på behandling av diabetes (diabetesskötare) ansvarar för handledningen av patienter med insulinberoende diabetes.
- Diabetesskötarnas insatser är verkningsfulla och kostnadseffektiva «Carey N, Courtenay M. A review of the activity and...»60, «Zhu Y, Zhang H, Xi Y, ym. The Implication of Diabe...»61.
- Diabetesskötarnas arbete är väsentligt för att patienten ska få god vård, goda resultat och klara av hanteringen av sin egenvård.
- Diabetesskötarna bör delta i regelbunden och kontinuerlig fortbildning, eftersom handledningen av patienter med typ 1-diabetes kräver specialkompetens. I bästa fall är patienthandledningen ett multiprofessionellt samarbete (läkare, vårdare, näringsterapeut, fotterapeut, fysioterapeut, socialarbetare, psykolog eller annan yrkesutbildad person inom psykisk hälsa och yrkesutbildad person inom munhälsa). Behovet av multiprofessionell fortbildning ska också tillgodoses.
- Det ska finnas en plan för arbetsfördelningen och samarbetet mellan dem som deltar i patienthandledningen på vårdenheten.
- Handledning och stöd för egenvården kan också genomföras digitalt «https://hotus.fi/sv/vardrekommendationer/handledning-i-egenvard-som-genomfors-pa-distans-for-personer-med-langtidssjukdom/»10, «Hotus. 2022. Hotus-hoitosuositus®: Etäyhteydellä t...»62.
- Diabetesskötaren kan få hjälp av elektroniska stödtjänster för egenvård och kamratstöd (exempel på möjligheter till kamratstöd «https://diabetes.fi/tukea-ja-palveluja/vertaistuki/»11).
- En del av mottagningsbesöken kan ske per telefon eller över nätet.
- Med hjälp av ett strukturerat patienthandledningsprogram kan patientens behandlingsbalans förbättras, diabetesrelaterad stress minskas, välbefinnande ökas och allvarliga akuta diabeteskomplikationer förebyggas «Strukturoidun hoidonohjausohjelman avulla on mahdollista parantaa diabeteksen hoitotasapainoa, vähentää diabetekseen liittyvää stressiä, lisätä hyvinvointia ja ehkäistä diabeteksen vakavia, akuutteja komplikaatioita.»C.
- Grunderna för patienthandledningen och vårdplanen presenteras i tilläggsmaterialet «Diabetesta sairastavan hoidonohjauksen järjestäminen, toteutus ja sisältö»2 och handledningen av egenvården för personer med insulinberoende diabetes i tilläggsmaterialet «Insuliininpuutosdiabetesta sairastavan omahoidon ohjaus»11, se även Hälsobyns hälso- och vårdplan för person med diabetes «https://www.terveyskyla.fi/sv/diabeteshuset/stod-for-diabetesbehandling/professionellt-stod-vid-diabetes/vardplan-vid-diabetes/halso-och-vardplan-for-en-person-med-diabetes»12.
Livskvaliteten utgör utgångspunkt för handledningen
- God livskvalitet och psykiskt välbefinnande är centrala vårdmål «Krans HMJ, Porta M, Keen H, Staehr-Johansen K. (to...»63, «Canadian Diabetes Association Clinical Practice Gu...»64, «Peeples M, Tomky D, Mulcahy K, ym. Evolution of th...»65.
- Den generella livskvaliteten för personer med diabetes påverkar diabetessjukdomen och egenvården, och vice versa: diabetessjukdomen, dess symtom och vårdutmaningarna påverkar livskvaliteten.
- Under uppföljningsbesöken (kontrollbesöken) är det nödvändigt att utreda och uppfölja den allmänna livskvaliteten hos personen med diabetes och bedöma hur diabetessjukdomen och egenvården påverkar livskvaliteten. Därigenom kan personen med diabetes få adekvat stöd i frågor som är centrala för livskvaliteten «Nuutinen H. Diabetesta sairastavan elämänlaadun ar...»66.
- Sjukdomens effekter på livskvaliteten bör beaktas då individuella stödbehov, nya behandlingsformer, effekterna av psykosociala interventioner och uppföljningen av vården övervägs. «https://www.terveyskyla.fi/sv/diabeteshuset/stod-for-diabetesbehandling/diabetes-och-humoret»13
- Arbetsgruppen rekommenderar utvärdering av livskvaliteten som en del av vårduppföljningen och som en indikator på vårdkvaliteten.
- Psykosocialt stöd behandlas mer detaljerat i tilläggsmaterialet «Psykososiaalinen tuki»3.
Egenkontroll av glukoshalten
- Egenkontrollen av glukoshalten vid insulinberoende diabetes sker i första hand genom kontinuerlig mätning av vävnadsglukosen och, vid behov, genom fingertoppsmätningar av blodglukosen.
- De flesta personer med insulinberoende diabetes behöver och använder insulinbehandling. Arbetsgruppen rekommenderar kontinuerlig mätning av vävnadsglukosen också för patienter som står på annan läkemedelsbehandling än insulin, till exempel patienter med MODY-diabetes. En del MODY-patienter utan läkemedelsbehandling har också nytta av vävnadsglukosmätning, eftersom de med hjälp av kontinuerlig mätning kan justera intaget av kolhydrater till en lämplig nivå (och skjuta upp behovet av behandling med insulin eller andra läkemedel).
- Om en patient med insulinberoende diabetes inte kan eller vill mäta kontinuerligt vävnadsglukosen, ska patienten uppmuntras att mäta glukosen i fingertoppsblod (kapillärglukos) 8–15 gånger per dygn.
- Kvälls- och morgonmätningar (vid läggdags och vid uppvaknandet på morgonen) används för att bedöma om basinsulindosen är lagom under natten. Plasmaglukosen kan nå minimum kring klockan 3–4 och vid misstanke om nattlig hypoglykemi rekommenderas antingen väckning för fingertoppsmätning på morgonsidan av natten eller kortvarig kontinuerlig glukosmätning.
- Bedömning om basinsulindosen är lagom dagtid kan ske exempelvis genom att utelämna en (1) måltid under en vanlig dag och uppfölja förändringen i plasmaglukoshalten (ökning: för litet basinsulin; minskning: för mycket basinsulin).
- Målet med parmätningar (glukosmätning precis före måltid och cirka 2 timmar efter måltidens början) är att ge en uppfattning om hur olika måltider och motion påverkar glukosvärdena. Med hjälp av mätresultaten justeras också måltidsinsulindoserna under olika tider på dygnet «Guideline on Self-Monitoring of Blood Glucose in N...»67.
- Om patienten använder läkemedel som ökar risken för hypoglykemi, ska glukoshalten
kontrolleras
- vid misstanke om hypoglykemi
- före fordonskörning och under långa körsträckor med minst 3 timmars intervall
- vid ansvarsfulla eller riskfyllda uppdrag
- i samband med fysisk ansträngning.
- Målvärdena för egenkontrollen och behovet att mäta glukosvärdet bör bedömas på nytt
- i samband med ändringar läkemedelsbehandlingen och vårdformer
- vid ändrade levnadsförhållanden och livssituationer (t.ex. ändringar i arbetsbeskrivningen, nya skeden i livet)
- i samband med akut sjukdom
- i samband med medicinska ingrepp (t.ex. operationer)
- vid tillfällig användning av läkemedel som påverkar glukosomsättningen (särskilt kortikosteroidbehandling)
- under graviditet och amning
- när möjligheterna till adekvat egenvård försämras (t.ex. vid nedsatt kognition eller funktion)
- då psykosocial belastning eller vårdtrötthet hotar. Mer information: Psykosocialt stöd «Psykososiaalinen tuki»3.
Kontinuerlig glukosmätning (Continuous Glucose Monitoring, CGM)
- En glukossensor placeras under huden där den mäter glukoshalten i den subkutana vävnaden Resultaten överförs trådlöst med 1–5 minuters intervall till en terminal med inställda larmgränser. Terminalen kan vara en smarttelefon, en separat läsapparat eller insulinpump.
- Om glukoshalten i blodet stiger eller sjunker snabbt, kan fördröjningen i vävnadsglukoshalten uppgå till 15 minuter. Detta ska beaktas i handledningen av patienter som använder kontinuerlig glukosmätning. Vid hypoglykemisymtom ska blodglukoshalten kontrolleras genom fingertoppsmätning, särskilt om symtomet inte motsvarar sensorvärdet.
- Glukossensorn underlättar identifiering av symtomfria hypoglykemier och prognostisering av sjunkande blodglukoshalt till exempel före fysisk ansträngning. Kontinuerlig glukosmätning underlättar egenvården avsevärt.
- Kontinuerlig glukosmätning förbättrar diabetesbalansen oberoende av behandlingsform jämfört med fingertoppsmätningar. Kontinuerlig glukosmätning bör inledas genast efter att diagnosen blivit klar «Jatkuva glukoosisensorointi parantaa diabeteksen hoitotasapainoa hoitomuodosta riippumatta verrattuna sormenpäämittauksiin, ja se kannattaa aloittaa heti diagnoosivaiheen jälkeen.»A.
- Kontinuerlig glukosmätning är en kostnadseffektiv behandling av typ 1-diabetes «Jatkuva glukoosisensorointi on kustannusvaikuttavaa tyypin 1 diabeteksen hoidossa.»A.
- Lim från glukossensorerna orsakar ofta lindrig irritation (rodnad, skarpt avgränsad hudreaktion under limmet). Även kraftigare allergiska kontakteksem som sprids utanför kontaktområdet kan förekomma (svullnad, papler, exkoriationer eller blåsor). Reaktionen kan bland annat bero på isobornylakrylat (som inte längre används i sensorlimmet) eller 2-etylcyanoakrylat «Hyry HSI, Liippo JP, Virtanen HM. Allergic contact...»68. Vid misstanke om kontaktallergi bör patienten remitteras till hudpoliklinik för utredning.
- Vårdenheten ansvarar för att lära patienten använda och utnyttja kontinuerlig glukosmätning i vården.
- Om förutsättningarna för bilkörning inte uppfylls på grund av hypoglykemier, uppfyller kontinuerlig glukosmätning inte kriterierna för tillräckligt god körhälsa, emedan apparaten inte hinner larma om stundande hypoglykemi i tid.
Övriga hjälpmedel för egenkontroll
- Patienten kan dela data från blodglukosmätare och glukossensorer till exempel till
vårdenheten eller någon insatt närstående person med hjälp av olika avläsningsprogram,
smarttelefonapplikationer och programvara.
- Dessa kan utnyttjas inte bara för diabetesvården för barn och unga utan också till exempel för vården av äldre och på distansmottagningar.
Kosten – en del av diabetesvården
- För personer med diabetes rekommenderas samma kost som för den övriga befolkningen. Läs mer om de finländska näringsrekommendationerna här: «https://www.ruokavirasto.fi/globalassets/teemat/terveytta-edistava-ruokavalio/kuluttaja-ja-ammattilaismateriaali/julkaisut/ravitsemussuositukset_2014_fi_web_versio_5.pdf»14 och de nordiska näringsrekommendationerna «https://pub.norden.org/nord2023-003/»15.
- Den rekommenderade kosten innehåller
- rikligt med vegetabilier (rotfrukter, grönsaker, baljväxter, bär, frukt) och fullkornssäd
- knappt med mat och dryck som har lågt näringsvärde (t.ex. mat och dryck som innehåller mycket socker eller andra fiberfattiga kolhydrater)
- knappt med hårt fett (mättat och transfett) och måttligt med mjukt fett
- knappt med salt
- alkohol med måtta.
- Kostrekommendationerna för personer med diabetes «ElSayed NA, Aleppo G, Aroda VR, ym. 5. Facilitatin...»72, «Diabetes and Nutrition Study Group (DNSG) of the E...»73 gör det möjligt att sammanställa en individuell kost tämligen flexibelt med tanke på fördelningen av energinäringsämnen.
- För personer med diabetes rekommenderas större fiberintag än för befolkningen i övrigt, 35 g per dag. För att trygga ett tillräckligt fiberintag kan fibertillskott användas «Diabetes and Nutrition Study Group (DNSG) of the E...»73.
- Det praktiska genomförandet av kosten presenteras i tabell 1 «https://sydan.fi/ammattilaispalvelu/wp-content/uploads/sites/5/2021/09/Sydan-ja-ruoka-suosituksen-taulukot-ja-kuvat-paivitetty-2021.pdf»16. Läs mera om lämplig kost för personer med diabetes i Hälsobyn «https://www.terveyskyla.fi/sv/diabeteshuset/egenvard-av-diabetes/diabetes-och-ata»17 och om sötning Diabetesförbundet «https://www.diabetes.fi/terveydeksi/syominen/diabetes_ja_ruokavalio/makeuttaminen#e6530262»18.
- Näringsfaktorerna som inverkar på risken för artärsjukdomar, i synnerhet kvaliteten av fetter och kolhydrater i kosten samt mängden av salt som används, beaktas i kostbehandlingen för alla personer som har diabetes. Se Hjärtförbundet «https://sydan.fi/ammattilaispalvelu/artikkeli/sydan-ja-ruoka-suositus/»19.
- Osteoporos eller ökad frakturbenägenhet förekommer i samband med diabetes och därför ska behoven av kalcium och D-vitamin tillgodoses (enligt Finlands näringsrekommendationer, såvida inte högre individuellt behov föreligger).
- Målen för kostbehandlingen ställs individuellt i samråd med den som har diabetes eller dens närstående, så att tidigare matvanor, ålder, andra sjukdomar och psykosociala situation beaktas.
- Vid typ 1-diabetes är det viktigt att samordna mat, motion och insulin.
- Alla som insjuknat i diabetes ska få sakkunnig kosthandledning redan i diagnosskedet. Detta kan senare vid behov kompletteras av en yrkesutbildad person inom hälso- och sjukvården, t.ex. näringsterapeut, diabetesskötare eller hälsovårdare som är förtrogen med diabetesbehandling.
- Handledning av näringsterapeut är nödvändig för patienter med
- celiaki eller omfattande matallergi (flera centrala födoämnen)
- flera sjukdomar som kräver kostbehandling
- gastropares (fördröjd magsäckstömning)
- ätstörning
- måttlig eller svår njursvikt
- undernäring
- vegankost eller annan vegetarisk kost (särskilt patienter som motionerar mycket)
- nydebuterad typ 1-diabetes.
- Handledning av näringsterapeut kan behövas om
- det är svårt för patienten att hålla sig till kosten
- patienten har övervikt och vill gå ner i vikt eller har problem med viktkontrollen
- uppföljningen av en ung patient ska övergå från pediatrisk till vuxenuppföljning eller patienten blir självständig och flyttar från hemmet där hen vuxit upp
- patienten planerar graviditet
- patienten har betydande dyslipidemi.
- Intensifierad kostbehandling kan sänka HbA1c-nivån för både typ 1- och typ 2-diabetes med cirka 1 procentenhet (motsvarar en minskning på cirka 6–10 mmol/mol) «Pastors JG, Warshaw H, Daly A, ym. The evidence fo...»74.
- En jämn måltidsrytm underlättar både behandling och viktkontroll. Med jämn måltidsrytm
avses intag av ungefär samma antal måltider vid samma tidpunkter varje dag.
- Periodisk fasta kan avse olika slags måltidsrytmer: Ätandet kan begränsas till ett visst tidsfönster (t.ex. mellan kl. 8 och 16) eller antalet måltider kan begränsas till 2–3 per dag. Man kan också under vissa dagar (t.ex. 2 dagar i veckan) äta mindre (vanligtvis under 600 kcal/dag) eller totalfasta och under andra dagar "som vanligt" «Silva AI, Direito M, Pinto-Ribeiro F, ym. Effects ...»75.
- Enligt separata studier har effekten av periodisk fasta på glykeminivån (fasteglukos, HbA1c) varit varierande. En översiktsstudie fann inte bevis på att periodisk fasta kunde allmänt rekommenderas för personer med diabetes.
- Om man trots allt beslutar sig för att pröva effekten av periodisk fasta, kan det vara nödvändigt att ändra medicineringen under fastedagarna. Det är viktigt att komma ihåg att störtätande och ätstörningar är vanligare hos personer med diabetes än hos den övriga befolkningen och att periodisk fasta i olika former kan stärka benägenheten för störtätande.
- Vid behandlingen av äldre patienter är det särskilt viktigt att trygga en tillräckligt
näringsrik och mångsidig kost. Se Livskraft på äldre dar: kostrekommendation för äldre
personer «https://www.julkari.fi/handle/10024/140762»20.
- Målen med kosten kan vid behov vara flexibla, och de uppställs individuellt i samråd med patienten.
- Det är viktigt att viktuppföljningen är regelbunden och att man ingriper om oavsiktlig viktminskning sker. Hos äldre personer är undernäring vanligt och kan avsevärt försämra funktionsförmågan. Regelbunden screening av risken för undernäring rekommenderas (Livskraft på äldre dar: kostrekommendation för äldre personer «https://www.julkari.fi/handle/10024/140762»20). Läs artikeln i Lääkärin käsikirja: Iäkkäiden ravitsemustilan arviointi «Iäkkäiden ravitsemustilan arviointi»1 (kräver åtkomsträtt).
Medelhavskost, hälsofrämjande nordisk kost och vegetarisk kost
- Den så kallade medelhavskosten erbjuder ett sätt att förverkliga den rekommenderade kosten för personer med diabetes. Med medelhavskost avses kost med rikligt med grönsaker, baljväxter och frukt, fisk, olivolja, nötter och fullkornsprodukter och knappt med kött, socker och fiberfattigt spannmål.
- Medelhavskosten kan förbättra glukosbalansen hos personer med diabetes, men tills vidare är bevisen knapphändiga «Ajala O, English P, Pinkney J. Systematic review a...»76.
- Medelhavskosten har i viktminskningsstudier visat sig vara minst lika effektiv som en kost med litet fett eller litet kolhydrat «Freedland SJ, Aronson WJ. Words of wisdom. Re: Wei...»77.
- Medelhavetskosten kan tillämpas i den finländska matkulturen genom användning av den så kallade hälsofrämjande nordiska kosten som bygger på bär, grönsaker, fisk, rypsolja och fullkornsspannmål (särskilt råg, korn och havre) «Uusitupa M, Hermansen K, Savolainen MJ, ym. Effect...»78, «Kolehmainen M, Ulven SM, Paananen J, ym. Healthy N...»79.
- Vegetarisk kost verkar vara kopplad till bättre glukosbalans hos personer med typ
2-diabetes «Yokoyama Y, Barnard ND, Levin SM, ym. Vegetarian d...»80. Den vegetariska kosten har en gynnsam effekt också på andra kardiometabola riskfaktorer
hos personer med diabetes «Viguiliouk E, Kendall CW, Kahleová H, ym. Effect o...»81.
- I studierna har vegetarisk kost betytt lakto-ovovegetarisk, laktovegetarisk och vegansk kost.
- En vegetarisk kost utgör grunden för kostbehandlingen och rekommenderas allmänt för alla. Läs mer i de nordiska näringsrekommendationerna «https://pub.norden.org/nord2023-003/»15, «Viguiliouk E, Kendall CW, Kahleová H, ym. Effect o...»81, «Diabetes and Nutrition Study Group (DNSG) of the E...»73.
Energiintag och viktkontroll
- Energiintaget ska ställas i relation till förbrukningen.
- Viktkontrollen stöds bäst av matvanor som också på längre sikt är realistiska och beaktar patientens hälsotillstånd och personliga preferenser. För en framgångsrik viktkontroll är införandet av en hälsofrämjande kost viktigare än kostens sammansättning av energinäringsämnen «Painonhallinnan onnistumisen näkökulmasta ruokavalion tiettyä energiaravintoainekoostumusta tärkeämpää on se, että ruokavalio toteutuu.»A.
- Viktminskning förbättrar glukosbalansen och minskar behovet av diabetesmedicinering hos personer med typ 2-diabetes och övervikt. En betydande viktminskning kan också leda till remission av typ 2-diabetes. Se God medicinsk praxis-rekommendationen Fetma (barn, unga och vuxna), avsnittet Inverkan av viktminskning på sjukdomar, reproduktiv hälsa och dödsrisk; Diabetes och dess förstadium «Lihavuus (lapset, nuoret ja aikuiset)»13, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»36.
- Viktkontrollen för insulinbehandlade personer med diabetes behandlas närmare i avsnittet Viktkontroll för insulinbehandlade personer med diabetes.
- Det väsentliga för framgångsrik viktminskning är att det totala energiintaget minskar «Castañeda-González LM, Bacardí Gascón M, Jiménez C...»82.
- Det verkar som om proportionerna av de olika energinäringsämnena i kosten inte påverkar viktreduktionen på längre sikt. Se God medicinsk praxis-rekommendationen Fetma (barn, unga, vuxna) «Fetma (barn, unga och vuxna)»8, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»36.
- Att komponera måltider enligt tallriksmodellen är ett enkelt sätt att bedöma om portionerna av huvudrätten och de rekommenderade grönsakerna är lagom. Se Livsmedelsverkets webbplats «https://www.ruokavirasto.fi/sv/livsmedel3/halsoframjande-kost/narings–och-matrekommendationer/tallriksmodellen/»21.
- För närmare information, se Direct-styrningsmodellen «Diabetes Remission Clinical Trial (DiRECT) -ohjausmalli»12.
Protein
- Andelen protein i kosten för personer under 65 år bör hålla sig vid 10–20 procent
av energiintaget (0,8–1,3 g/kg). Detta motsvarar 50–100 gram protein per dag då genomsnittsintaget
av energi är 2 000 kcal «Pfeiffer AFH, Pedersen E, Schwab U, ym. The Effect...»83. För personer över 65 år rekommenderas 15–20 procent av energiintaget «Pfeiffer AFH, Pedersen E, Schwab U, ym. The Effect...»83, «Vireyttä seniorivuosiin – ikääntyneiden ruokasuosi...»84.
- Om kosten syftar på viktkontroll, anses en större mängd protein (23–32 procent av energiintaget) vara säker för personer med diabetes åtminstone under ett (1) år, om patienten inte har njursvikt «Pfeiffer AFH, Pedersen E, Schwab U, ym. The Effect...»83.
- Det finns inte tillräckligt med forskningsunderlag om sambandet mellan glukosbalansen och proteinkvaliteten (vegetabiliskt protein respektive animaliskt protein) som skulle tillåta en rekommendation «Pfeiffer AFH, Pedersen E, Schwab U, ym. The Effect...»83.
- Enligt näringsrekommendationerna på populationsnivå är dock fisk, fjäderfäkött, baljväxter och fettfria och fettsnåla mjölkprodukter rekommenderade proteinkällor. Det maximalt rekommenderade intaget av rött kött och köttprodukter är 350 gram per vecka; se de nordiska näringsrekommendationerna «https://pub.norden.org/nord2023-003/nord2023-003.pdf»22. Riklig användning av rött kött och särskilt av processade köttprodukter associeras bland annat med ökad risk för tjock- och ändtarmscancer och prostatacancer «Kushi LH, Byers T, Doyle C, ym. American Cancer So...»85.
- Om patienten har lindrig njursvikt eller tecken på njurskada (t.ex. albuminuri), ska proteinmängden i kosten kontrolleras så att den följer de allmänna nationella näringsrekommendationerna.
- Information om kosten för personer med längre framskriden njursvikt finns i Diabeteshuset i Hälsobyn «https://www.terveyskyla.fi/sv/diabeteshuset/diabetesrelaterade-sjukdomar/diabetes-och-njurar/naringsterapi-vid-diabetisk-njursjukdom»23 och i Njurhuset «https://www.terveyskyla.fi/sv/njurhuset/kronisk-njursjukdom/behandling-av-kronisk-njursjukdom»24.
Fett
- Av fettintaget ska åtminstone två tredjedelar utgöras av mjukt (omättat) fett och
högst en tredjedel hårt (mättat eller transfett).
- En ännu mindre andel hårt fett (under 7 %) av det totala energiintaget kan vara till fördel om LDL-kolesterolhalten i blodet är hög. Se God medicinsk praxis-rekommendationen Dyslipidemiat «Dyslipidemier»6, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»86.
- Att ersätta mättat fett med omättat fett minskar risken för artärsjukdomar. Se God medicinsk praxis-rekommendationen Dyslipidemiat «Dyslipidemier»6, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»86.
- Det finns indikationer på att ersättning av mättat fett med enkelomättat fett kan vara fördelaktigt för glukosomsättningen, eftersom det förbättrar insulinkänsligheten «Vessby B, Uusitupa M, Hermansen K, ym. Substitutin...»87, «Schwingshackl L, Strasser B, Hoffmann G. Effects o...»88.
- Minskad fettanvändning kan främja viktminskning hos överviktiga personer med diabetes «Unick JL, Beavers D, Bond DS, ym. The long-term ef...»89. För att minska mängden fett är det skäl att välja produkter med lägre fetthalt bland sådana produkter som innehåller hårt fett. Källor till hårt fett är till exempel ost, feta mjölk- och köttprodukter, korv, bakverk och smörbaserade bredbara pålägg.
- Fett ska inte ersättas med kolhydrater av dålig kvalitet (socker, spannmål med låg fiberhalt).
- Det är inte nödvändigt att sträva efter en särskilt fettsnål kost (< 25 % av energiintaget), eftersom intaget av mjukt fett då ofta blir för litet och lipideffekterna blir ogynnsamma. Se God medicinsk praxis-rekommendationen Dyslipidemier «Dyslipidemier»6, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»86.
Kolhydrater
- Andelen kolhydrater av energiintaget kan variera «American Diabetes Association Professional Practic...»90. För vardagsmaten är det viktigt att välja kolhydrater med fiber (fullkornsprodukter,
rotfrukter, frukter och bär).
- Socker ska inte utgöra mer än 10 procent av energiintaget (högst 50 g/dygn).
- Om patientens glukosbalans är dålig eller om hen har övervikt, är det fördelaktigt att begränsa intaget av sockerhaltiga livsmedel. Begränsning också av andra fiberfattiga kolhydrater, såsom spannmål med låg fiberhalt, är till nytta «Ajala O, English P, Pinkney J. Systematic review a...»76, «Mann JI, Te Morenga L. Diet and diabetes revisited...»91.
- Begränsning av intaget av socker och fiberfattiga spannmål kan också vara gynnsamt om blodets triglyceridhalt är hög eller HDL-kolesterolhalt låg.
- Vatten är att preferera som törstsläckare. Artificiellt sötade drycker kan rekommenderas om de ersätter sockrade drycker «American Diabetes Association Professional Practic...»90.
- Artificiella sötningsmedel är trygga vid måttlig användning «Campbell JI, Mortensen A, Mølgaard P. Tissue lipid...»92. Intaget blir inte för stort vid användning av vanliga mängder livsmedel.
- Att övergå från användning av drycker som sötats med socker till användning av artificiellt sötade drycker kan stöda viktkontroll och minska risken för artärsjukdomar «McGlynn ND, Khan TA, Wang L, ym. Association of Lo...»93.
- Det glykemiska indexet beskriver hur olika födoämnen med samma kolhydratmängd ökar
plasmaglukosen. Glukosbalansen kan förbättras en aning om det glykemiska indexet beaktas.
- En kost med lågt glykemiskt index kan reducera HbA1c-nivån och mängden glykerade proteiner hos personer med diabetes med otillräcklig glukoskontroll jämfört med en kost med högt glykemiskt index «Ruokavalion matala glykeeminen indeksi voi alentaa HbA1c-tasoa ja glykoituneiden proteiinien määrää diabetesta sairastav illa, joilla hoitotasapaino ei ole optimaalinen, verrattuna ruokavalioon, jossa glykeeminen indeksi on korkea.»C.
- Att föredra mat med lågt glykemiskt index kan hjälpa till att bibehålla bantningsresultatet «Larsen TM, Dalskov SM, van Baak M, ym. Diets with ...»94.
- Om valet av kost följer de allmänna rekommendationerna, ligger mängden kolhydrater i kosten och kostens glykemiska index på rekommenderad nivå «Livesey G, Taylor R, Livesey H, ym. Is there a dos...»95.
Samordning av insulinbehandling och kost
- Utgångspunkten för planeringen av insulinbehandlingen är patientens måltids- och dagsrytm. Praktiska anvisningar för dosering av insulin finns i tilläggsmaterialet «Insuliinihoito ja insuliininpuutosdiabetes»5 och i artikeln om insulinbehandling vid typ-1 diabetes i Lääkärin käsikirja «Tyypin 1 diabetes: hoito»2 (kräver åtkomsträtt).
- Lyckad samordning av insulinbehandlingen och kosten förutsätter kunskap och förmåga
hur kolhydratmängden i kosten bedöms.
- Måltidsinsulindosen bestäms enligt kolhydratinnehållet i måltiden och den aktuella fysiska belastningen.
- Det verkar som om en god förmåga att uppskatta kolhydratintaget hos personer med diabetes som doserar måltidsinsulin utifrån kolhydratmängd är associerad med bättre glukosbalans «American Diabetes Association. 4. Lifestyle Manage...»96.
- Kolhydraträkning med 5–10 grams noggrannhet rekommenderas, men ett bedömningsfel på 10 g i kolhydratmängd för en hel måltid verkar inte ha någon signifikant inverkan på glukosresponsen efter måltiden «Bell KJ, King BR, Shafat A, ym. The relationship b...»97. Det genomsnittliga bedömningsfelet för en måltid är ± 15 g. Över 60 procent av måltidernas kolhydratmängder bedöms lägre än den verkliga mängden «Brazeau AS, Mircescu H, Desjardins K, ym. Carbohyd...»98. Det finns endast få studier i ämnet bland vuxna.
- Personer som haft diabetes under lång tid begår oftare bedömningsfel «Bruttomesso D, Costa S, Dal Pos M, ym. Educating d...»99. Bedömningen av kolhydratinnehållet i en måltid ska uppövas med jämna intervall under patienthandledningen och enligt individuella behov. Det finns både fritt tillgängliga och kommersiella mobilapplikationer som används som stöd för kolhydratbedömningen (se HuimaHiilari «https://www.terveyskyla.fi/sovellukset/huimahiilari»25).
- Måltidsinsulin kan också användas med standarddoser om måltidernas kolhydratinnehåll är oförändrat dag efter dag.
- Exempel på kolhydratinnehållet i maten finns på Diabetesförbundets webbplats «https://www.diabetes.fi/terveydeksi/syominen/tietoa_hiilihydraateista_ja_elintarvikkeista/hiilihydraattitaulukko»26. Intensifierad kosthandledning och anpassning insulindoserna till måltidernas kolhydratmängder
verkar förbättra HbA1c-nivån och livskvaliteten vid typ 1-diabetes utan att öka risken för hypoglykemier
«Pastors JG, Warshaw H, Daly A, ym. The evidence fo...»74.
- En måltid med högt innehåll av fett eller protein leder till en långsammare ökning av blodglukoshalten, där fett fördröjer stegringen och både fett och protein bidrar till en mer långvarig effekt «Paterson M, Bell KJ, O'Connell SM, ym. The Role of...»100, «Smart CE, Evans M, O'Connell SM, ym. Both dietary ...»101. Då kan måltidsinsulinet injiceras efter måltiden eller i två omgångar: en del av dosen i början av måltiden och resten senare. Vid pumpbehandling kan man utnyttja en förlängd bolus eller kombinationsbolus. Se avsnittet Insulinbehandling «A7»10.
- Den individuella variationen är stor (egen uppföljning behövs).
- Det finns formler som beaktar protein eller fett för beräkning av doseringen av måltidsinsulin, men metoderna är arbetskrävande och det är oklart om de kan tillämpas och om de är till nytta för patienten i praktiken «Bell KJ, Smart CE, Steil GM, ym. Impact of fat, pr...»102.
Lågkolhydratkost
- Det finns ingen entydig definition av lågkolhydratkost och i kliniska studier har mängden kolhydrater i kosten varierat «Ajala O, English P, Pinkney J. Systematic review a...»76. Tolkningen av resultaten av dessa studier försvåras av att målet ofta har varit viktminskning.
- Rekommendationen är att minska mängden mat och dryck som innehåller socker och fiberfattiga spannmålsprodukter. I allmänhet behöver inte mängden fullkornsprodukter eller vegetabilier begränsas (grönsaker, rotfrukter, baljväxter, frukter, bär). De är goda kolhydratkällor i kosten och också källor till fiber, flera vitaminer och mineralämnen «Väriä ja voimaa – parhaat ruokavalinnat Diabetekse...»103. I befolkningsundersökningar har ett större intag av fullkornsspannmål och fiber förknippats med en mindre total- och kardiovaskulärdödlighet bland personer med diabetes «He M, van Dam RM, Rimm E, ym. Whole-grain, cereal ...»104, «Burger KN, Beulens JW, van der Schouw YT, ym. Diet...»105. Extremt kolhydratsnål (s.k. ketogen) kost rekommenderas inte för personer med diabetes «Mann JI, De Leeuw I, Hermansen K, ym. Evidence-bas...»106.
- Det finns ganska litet information om långtidshälsoeffekterna av en lågkolhydratkost
(mindre än 40 % av energiintaget).
- Resultaten av viktminskning med en lågkolhydratkost och med en kost med måttligt med fett skiljde sig inte från varandra i en tvåårs uppföljningsstudie bland feta personer med diabetes och inte heller i en ettårs uppföljningsstudie bland feta personer med typ 2-diabetes «Castañeda-González LM, Bacardí Gascón M, Jiménez C...»82.
- En lågkolhydratkost kan eventuellt genomföras kortvarigt för personer med typ 1-diabetes utan allvarliga biverkningar. Säkerheten om den används under flera år kan dock tills vidare inte bedömas «Vähähiilihydraattinen ruokavalio voidaan mahdollisesti toteuttaa tyypin 1 diabetesta sairastavilla lyhytaikaisesti ilman vakavia haittavaikutuksia, mutta useamman vuoden mittaisen käytön turvallisuutta ei kuitenkaan pystytä tällä hetkellä arvioimaan.»C.
- En kost med lågt kolhydratinnehåll och högt innehåll av animaliskt protein har i vissa populationsundersökningar varit förknippad med högre mortalitet «Fung TT, van Dam RM, Hankinson SE, ym. Low-carbohy...»107, «Sjögren P, Becker W, Warensjö E, ym. Mediterranean...»108, «Lagiou P, Sandin S, Weiderpass E, ym. Low carbohyd...»109, «Trichopoulou A, Psaltopoulou T, Orfanos P, ym. Low...»110. En måltid som innehåller rikligt med protein och knappt med kolhydrater (t.ex. fisk eller kött och grönsaker) ger en annan blodglukosrespons än en måltid som innehåller mer kolhydrater. En proteinrik måltid ökar blodglukoshalten cirka 3–6 timmar efter måltiden; den individuella variationen är stor «Paterson M, Bell KJ, O'Connell SM, ym. The Role of...»100, «Smart CE, Evans M, O'Connell SM, ym. Both dietary ...»101. Detta kan inte behandlas med snabbinsulin före måltiden. Behandlingen fokuserar i högre grad på basinsulinet, och patienten behöver individuella anvisningar för insulinbehandling som beaktar kosten och måltidsrytmen. För mer information se «Insuliinihoito ja insuliininpuutosdiabetes»5.
Kost och annan läkemedelsbehandling
- Användning av metformin, pioglitazon, gliptiner, GLP-1-receptoragonister och SGLT2-hämmare förutsätter inga förändringar i måltidsrytmen eller mängden intagen mat.
- Vid användning av läkemedel som ökar insulinutsöndringen (t.ex. sulfonylureor) rekommenderas en jämn fördelning av kolhydratintaget under dagen.
- För den som använder glinider kan det vara bra att justera läkemedelsdosen enligt mängden kolhydrat i måltiden.
Motion och annan fysisk aktivitet
- Regelbunden motion rekommenderas för alla som har diabetes. Motion minskar insulinresistensen och förbättrar glukosbalansen samt har en fördelaktig inverkan på viktkontroll, kardiovaskulär och pulmonell funktion, blodfetter och blodtryck. Dessutom ökar den energin och välbefinnandet «Colberg S, Riddell M. Physical Activity: Regualtio...»111, «Colberg SR, Sigal RJ, Yardley JE, ym. Physical Act...»112, «Thomas DE, Elliott EJ, Naughton GA. Exercise for t...»113, «Canadian Diabetes Association Clinical Practice Gu...»114.
- För personer med diabetes lämpar sig samma allmänna motionsrekommendationer som för
andra «Colberg SR, Sigal RJ, Yardley JE, ym. Physical Act...»112, «Canadian Diabetes Association Clinical Practice Gu...»114.
- Målet är att öka vardagsaktiviteten och minska orörligheten.
- Stillasittande bör avbrytas med en halv timmes intervall med lätt motion i några minuter (30–3-regeln) «Introduction: Standards of Medical Care in Diabete...»57.
- Uthållighetsträning som belastar stora muskelgrupper (t.ex. gång, cykling, simning, dans) rekommenderas minst 2,5 timmar i veckan fördelat på minst tre dagar. Högst två konsekutiva dagar utan motion åt gången är acceptabelt.
- Även HIIT (high-intensity interval training) lämpar sig för de flesta personer med diabetes.
- Muskelkonditionsträning rekommenderas under 2–3 dagar per vecka.
- Motion som utvecklar balansen och smidigheten rekommenderas särskilt för äldre personer och för dem som haft diabetes länge.
- En progressiv ökning av motion enligt subjektivt tillstånd och subjektiva begränsningar rekommenderas för dem som tidigare motionerat lite.
- Innan ett krävande motionsprogram inleds ska läkare bedöma begränsningarna och riskerna
med motion för personer med kroniska sjukdomar och särskilt för personer med artärsjukdom
eller mikrovaskulära komplikationer «Canadian Diabetes Association Clinical Practice Gu...»114. Faktorer som ska beaktas är
- svår retinopati: kraftig motion eller motion som höjer blodtrycket kraftigt rekommenderas inte (ögonbottenkontroll)
- blodcirkulationen i fötterna, eventuell avsaknad av skyddskänseln, hållningsfel, förändrade belastningsomständigheter och lämpliga skor
- blodtryck och hjärttillstånd (vilo-EKG, vid behov belastnings-EKG).
- Regelbunden motion ökar insulinkänsligheten och minskar behovet av insulin (men förbättrar inte nödvändigtvis glukosbalansen), förbättrar hjärt- och lungfunktionen, blodfettvärdena och endotelfunktionen, och associeras med minskad hjärt- och kärlmorbiditet samt minskad dödlighet «Chimen M, Kennedy A, Nirantharakumar K, ym. What a...»115.
- Inverkan av motion på blodglukosvärdet varierar «Goedecke JH, Ojuka EO (eds): Diabetes and Physical...»116, «Zaharieva DP, Riddell MC. Prevention of exercise-a...»117, «Thabit H, Leelarathna L. Basal insulin delivery re...»118.
- Benägenheten för hypoglykemi ökar, då insulinkänsligheten och insulinupptaget ökar under motion. I synnerhet aerobisk motion minskar behovet av insulin.
- Ökad utsöndring av stresshormoner efter tung träning eller under anaerob träning ökar blodglukoshalten och insulinbehovet och utgör den viktigaste orsaken till hyperglykemi efter träningspass.
- Blodglukoshalten kan sjunka alltför mycket under, genast efter och till och med 24
timmar efter ett träningspass. Denna effekt påverkas av
- Insulinkoncentrationen i blodet under och efter motion
- typ, tidpunkt, varaktighet och intensitet av motionen
- träningsvanan i den aktuella motionsgrenen samt muskelkonditionen
- kostintaget före och under motionen.
- Blodglukoshalten kan öka för mycket under eller genast efter motionen. Orsaken kan
vara
- excessiv kolhydratladdning
- alltför kraftig minskning av insulindoserna eller insulinbrist
- ökad adrenalinutsöndring (ökar till följd av motion eller tävlingssituation)
- intervallträning.
- Person med insulinberoende diabetes behöver individuell handledning för att på egen
hand kunna ändra insulindoserna enligt effekten av motionspasset och av egenmätningar
av glukosen.
- Inlärningen av insulindoseringen och kolhydratintaget i samband med motionspass sker med hjälp av egenmätningar av blodglukosen eller kontinuerlig blodglukosmätning.
- Tung och långvarig uthållighetsträning förutsätter en minskning av den effektiva insulindosen under själva motionspasset med 20–30 (upp till 50) procent eller ökat intag av kolhydrat.
- Efter kraftig och långvarig motion reduceras också följande basinsulindos (eller insulinpumpens basinsulindosering under 4–12 timmar) med 10–30 procent. Alternativt kan vederbörande inta ett extra kolhydrat- och proteinhaltigt mellan- eller kvällsmål.
- Det är särskilt viktigt att minska basinsulindosen som inverkar under natten efter ett motionspass på eftermiddagen eller kvällen. Förutom dosminskning kan det vara nödvändigt att ändra insulinpumpens nattliga funktionsprofil «Cryer PE. Exercise-related hypoglycemia-associated...»119.
- Närmare anvisningar för hur man förbereder sig för motion och för ändrad insulinadministration presenteras i tilläggsmaterialet «Insuliinihoito ja liikunta»13. För AID-pumpbehandling se också «Moser O, Zaharieva DP, Adolfsson P, ym. The use of...»120.
- Ytterligare anvisningar för personer med typ 1-diabetes som motionerar finns i boken Diabetes «http://www.terveysportti.fi/dtk/pit/koti»27 (kräver åtkomsträtt), i artikeln Liikunnan ja muun hoidon yhteensovittaminen tyypin 1 diabeteksessa «Niskanen L. Liikunnan ja muun hoidon yhteensovitta...»121.
- De allmänna rekommendationerna för hälsofrämjande motion finns på UKK-institutets
webbplats «https://ukkinstituutti.fi/sv/motionsrekommendationer/»28.
- Läkemedel kan inte ersätta den omfattande effekten som hälsofrämjande motion har. Se Hälsobyn «https://www.terveyskyla.fi/sv/diabeteshuset/egenvard-av-diabetes/diabetes-och-motion»29.
- Goda anvisningar om motion för personer med diabetes finns bland annat i ADA:s (American Diabetes Association) ställningstagande som finns på nätadressen «http://care.diabetesjournals.org/content/39/11/2065»30, i vårdrekommendationen av det kanadensiska diabetesförbundet «http://www.diabetes.ca/diabetes-and-you/healthy-living-resources/exercise/physical-activity-diabetes»31 och boken Diabetes «https://www.terveysportti.fi/apps/dtk/pit»32 (kräver åtkomsträtt).
- Om tungt fysiskt arbete hindrar en god glukosbalans, kan företagshälsovården vara till hjälp.
Tillstånd som ska beaktas vid behandling av diabetes och handledning i egenvård
Rädsla för hypoglykemi
- Upplevelser av hypoglykemi kan vara traumatiska och redan en enda hypoglykemiepisod kan leda till rädsla. Traumabaserad fobi kan påverka egenvården, också då den inte är medveten. Å andra sidan är graden av rädsla inte alltid associerad med antalet och frekvensen av hypoglykemier.
- Läs mer i tilläggsmaterialet «Hypoglykemiapelko»14.
- Användningen av AID-pumpar minskar risken för hypoglykemi.
- Utrustningen som används för kontinuerlig glukosmätning ger larm vid hypoglykemi (larmgränsen kan man själv ställa in).
Ätstörningar
- Se närmare information i avsnittet om Ätstörningar «A8»11.
Diabetes och depression
- Cirka 30 procent av personer med diabetes upplever kliniskt betydande depressionssymtom «Anderson RJ, Freedland KE, Clouse RE, ym. The prev...»122, «Ali S, Stone MA, Peters JL, ym. The prevalence of ...»123, «Barnard KD, Skinner TC, Peveler R. The prevalence ...»124.
- Allvarlig depression förekommer hos cirka 10 procent av personer med diabetes «Egede LE. Diabetes, major depression, and function...»125, «Moussavi S, Chatterji S, Verdes E, ym. Depression,...»126, vilket är dubbelt så mycket som hos personer utan kronisk sjukdom.
- Frågor om eventuell depression bör ställas och depressivitet ska bedömas årligen hos alla personer med diabetes och hos dem som själva uppger tidigare depression eller depressiva symtom «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127.
- Närmare information om bakgrund, screening och behandling av depression finns i tilläggsmaterialet «Diabetes ja masennus»15.
Diabetes och ångest
- Det är nödvändigt att efterfråga ångest, bedöma dess grad och vid behov hänvisa patienten
till en yrkesutbildad person inom psykisk hälsa om patienten uppvisar ångest eller
oro som påverkar egenvården. Samma gäller om patienten känner oro relaterade följdsjukdomar,
insulinbehandlingen, läkemedelsanvändningen eller hypoglykemirisken och om hen visat
tecken på rädsla, haft irrationella tankar eller ångestsymtom, såsom undvikande beteende,
tvångsbeteende eller socialt tillbakadragande «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127.
- Närmare information om bakgrund, screening och behandling av ångest finns i tilläggsmaterialet «Diabetes ja ahdistus»16.
Anpassningsträning och rehabilitering
- Anpassningsträning är rehabilitering som syftar till att stöda patienten i att förstå sjukdomens och behandlingens betydelse för identiteten och för patientens möjligheter och resurser att genomföra egenvård i syfte att trygga en god vardag och livskvalitet.
- Att säkerställa god medicinsk vård är en viktig del av anpassningsträningen och rehabiliteringen för personer med diabetes, liksom multiprofessionell handledning och stöd för egenvård och levnadsvanor.
- När någon insjuknar i en kronisk sjukdom, såsom diabetes, bör anpassningsträning och rehabilitering kopplas till vårdplaneringen i ett tidigt skede och detta ska antecknas i vård- och serviceplanen.
- Tillgången till anpassningsträning och rehabiliteringsinterventioner ska tillgodoses särskilt då vården eller patientens livssituation ändras.
- Vid behov kan företagshälsovården bistå patienten i att uppnå en god diabetesbalans också med beaktande av arbetsbelastning och skiftarbete.
- Mer information om rehabilitering, rehabiliteringsalternativ och utkomst under rehabiliteringstiden finns i socialskyddsguiden (Social trygghet för dig med diabetes 2026) «https://www.diabetes.fi/diabetes/sosiaaliturva_oikeudet_ja_velvollisuudet»33
Akuta diabeteskomplikationer
Hypoglykemi
- Hypoglykemi är en stor utmaning när det gäller att uppnå behandlingsmålen för blodglukos «American Diabetes Association Professional Practic...»5, «Canadian Diabetes Association Clinical Practice Gu...»137, «Cryer PE. Hypoglycemia in Diabetes: Pathophysiolog...»138.
- Hypoglykemierna kan vara lindriga, signifikanta eller allvarliga. Se tabell «Klassificering av hypoglykemi , ....»4, «American Diabetes Association Professional Practic...»5, «International Hypoglycaemia Study Group. Glucose C...»139.
- Efter hypoglykemiepisoderna följer i allmänhet en reaktiv ökning av blodglukoshalten. Detta beror på effekten av hormoner som motverkar insulinets verkan (adrenalin, glukagon, kortisol).
- Oro och rädsla för alltför låg blodglukoshalt är vanligt särskilt bland personer med
insulinbehandlad diabetes och kan väsentligt påverka egenvården, glukosbalansen och
livskvaliteten.
- Rädsla för hypoglykemi behandlas i tilläggsmaterialet «Hypoglykemiapelko»14 och i tilläggsmaterialet om psykosocialt stöd «Diabetesteknologiasanastoa»17.
- Vid substitutionsbehandling av insulinbrist är målet att undvika blodglukoshalter under 4 mmol/l, vilket nog är rätt svårt i praktiken.
- Ultralångverkande insulinanaloger (degludek 100 enheter/ml, degludek 200 enheter/ml
och glargin 300 enheter/ml) ger färre nattliga hypoglykemier «Monipistoshoidossa glargiini 300 yks/ml -valmisteella esiintyy aikuisilla diabetesta sairastavilla vähemmän yöllisiä hypoglykemioita kuin glargiini 100 yks/ml -valmisteella.»A, «Degludekinsuliinilla yöllisten hypoglykemioiden esiintyvyys on vähäisempää kuin glargiini- 100 ky/ml tai detemirinsuliineilla.»A.
- Om patienten saknar hypoglykemikänningar, återställs känningarna oftast då blodglukoshalten ökar till över 4 mmol/l. Målet kan då vara en blodglukoshalt på 5–8 mmol/l före måltid.
- Personer med typ 1-diabetes får ett glukagonrecept och de närstående eller andra som deltar i vården handleds i användning av glukagonpreparatet «American Diabetes Association Professional Practic...»5, «International Hypoglycaemia Study Group. Glucose C...»139.
- I snitt upplever vuxna med typ 1-diabetes två hypoglykemiepisoder per vecka som de själva åtgärdar «Frier BM, Jensen MM, Chubb BD. Hypoglycaemia in ad...»142.
- 30–40 procent av personer med typ 1-diabetes upplever 1–3 allvarliga hypoglykemiepisoder årligen «International Hypoglycaemia Study Group. Minimizin...»143.
| Allvarlighetsgrad | Plasmaglukoshalten |
|---|---|
| Lindrig hypoglykemi Låg glukoshalt som personen med diabetes behandlar på egen hand med intag av snabba kolhydrater eller genom att minska dosen av snabbinsulin före måltid |
≤ 3,9 mmol/l |
| Signifikant hypoglykemi Kliniskt signifikant låg blodglukoshalt vid egenmätning eller kontinuerlig glukosmätning (i minst 15 minuter) eller kliniskt signifikant låg plasmaglukoshalt vid laboratoriemätning |
< 3,0 mmol/l |
| Allvarlig hypoglykemi Nedsatt kognitiv funktionsförmåga och behov av hjälp av annan person för att åtgärda hypoglykemin |
Ingen definierad gräns för glukoshalten |
- Orsaken till återkommande hypoglykemi är i allmänhet för stora eller felinriktade
insulindoser. Andra orsaker kan vara alkoholbruk, hypotyreos, hypokortisolism och
incipient njursvikt.
- Alkohol förhindrar frisättning av glukos från levern och ökar därför risken för hypoglykemi «Kauppinen-Mäkelin R, Otonkoski T. Hypoglykemian sy...»141.
- Berusningstillstånd kan försvåra identifieringen av hypoglykemi.
- Vanliga orsaker till hypoglykemi vid insulinbehandling behandlas närmare i tilläggsmaterialet «Hypoglykemian syitä»18.
Hypoglykemisymtom
- Adrenalin ger följande symtom: darrning, svettning, hjärtklappning, domningar, blekhet, paniksymtom, ångest, rastlöshet och hungerkänsla.
- Lokala neuroglykopeniska symtom omfattar domningar i läpparna, dimsyn eller inskränkt synfält, öronringningar (tinnitus) samt domningar i fingrar och tår.
- Allmänna neuroglykopeniska symtom omfattar koncentrationssvårigheter, försvagad tankeförmåga, försvagad omdömesförmåga, aggressivitet, förvirring, kramper och medvetslöshet «Kauppinen-Mäkelin R, Otonkoski T. Hypoglykemian oi...»140.
- Hos personer med diabetes varierar tröskeln för hypoglykemisymtom individuellt beroende
på HbA1c-nivå och frekvensen av hypoglykemiepisoder «International Hypoglycaemia Study Group. Glucose C...»139.
- Om symtomtröskeln är låg, ökar risken för allvarliga hypoglykemier.
- Patienter med insulinbrist bör på varje mottagning tillfrågas om symtomatiska och symtomfria hypoglykemier «American Diabetes Association Professional Practic...»5.
- Automatiska avläsningsprogram för blodglukos- och vävnadsglukosmätare underlättar bedömningen av hur ofta hypoglykemier förekommer.
Identifiering av symtomatisk och symtomfri hypoglykemi
- På diabetesmottagningarna utreds förekomsten av symtomatiska och symtomfria hypoglykemier.
- Symtomfria hypoglykemier kan utredas till exempel med frågan: "På vilken blodglukosnivå känner du att du har hypoglykemi? Har du uppmätt blodglukosvärden som är klart under 3 mmol/l utan symtom?" Clarke-enkäten kan också användas «Clarke WL, Cox DJ, Gonder-Frederick LA, ym. Reduce...»144
- Normalt leder hypoglykemi till en ökad kroppsegen (endogen) utsöndring av motverkande hormoner vilket verkar för att korrigera hypoglykemin (motreglering, counterregulation). Hypoglykemi före motion försvagar denna respons och ökar risken för hypoglykemi under motion «Cryer PE. Exercise-related hypoglycemia-associated...»119.
- Hypoglykemisymtomen kan förändras eller försvagas om diabetessjukdomen har varit långvarig, om patienten har frekventa hypoglykemier eller om HbA1c-nivån är låg «International Hypoglycaemia Study Group. Minimizin...»143. Om patienten inte känner av hypoglykemi (hypoglycemia unawareness), kan detta relatera till autonom neuropati, upprepade hypoglykemier eller användning av betablockerare.
- Försvagade eller uteblivna hypoglykemisymtom och glukosvariabilitet vid kontinuerlig glukosmätning är associerade med ökad risk för allvarlig hypoglykemi hos patienter med typ 1-diabetes «Weinstock RS, DuBose SN, Bergenstal RM, ym. Risk F...»145.
- Frekvensen av allvarliga hypoglykemiepisoder kan reduceras genom strukturerad handledning av patienter med flerdosbehandling, innefattande beteendevetenskapliga inslag, och genom kontinuerlig glukosmätning och, vid behov, dosering via insulinpump och automatiserad, sensorstyrd pumpbehandling «Yeoh E, Choudhary P, Nwokolo M, ym. Interventions ...»146.
Behandling av hypoglykemi
- Se Akuuttihoito-opas: Hypoglykemia «https://www.terveysportti.fi/apps/dtk/aho/article/aho01821»34 (kräver åtkomsträtt).
- Lindrig hypoglykemi behandlas med intag av mat eller dryck som innehåller snabba kolhydrater, dvs. kolhydrater som absorberas snabbt (10–20 g).
- Allvarlig hypoglykemi kräver i regel att behandling med intravenös glukosinfusion
som påbörjas skyndsamt, till exempel 100 ml G 10 % (i perifer ven) eller 50–100 ml
G 30 % (i central ven) och som uppföljs enligt blodglukosbestämningar.
- Om glukosinfusion inte är lättillgänglig eller inte kan verkställas, kan en ampull (1 mg) glukagon injiceras subkutant eller intramuskulärt i lår- eller överarmsmuskel, vid behov genom kläderna.
- I stället för injektionspreparat kan svår hypoglykemi också åtgärdas med nasalt pulverpreparat. Engångsdosen, 3 mg glukagon, doseras i ena näsborren.
- Glukagon återställer vanligtvis medvetandenivån snabbt, utom i de fall att leverns glukoslager är uttömda eller då glukosfrisättningen hämmas av patientens etanolkonsumtion.
- I synnerhet alkoholmissbrukare och allvarligt undernärda patienter ska administreras tiamin (100 mg i.m. eller i.v.) före glukosdosen.
- Vid misstänkt hypokortisolism ska, efter glukosadministration och provtagning, glukokortikoid ges.
- Om patienten är medvetslös, ska fria luftvägar säkerställas och andra tänkbara orsaker till medvetslösheten utredas.
- På en vård- eller serviceboendeenhet där det finns patienter som behandlas med insulin ska glukagonpreparat finnas tillgängligt för akut bruk vid allvarlig hypoglykemi. Personalen ska få handledning i användningen av glukagon.
- Behandlingen av hypoglykemi hos insulinbehandlade personer med diabetes behandlas närmare i tilläggsmaterialet «Insuliinihoitoista diabetesta sairastavan äkillisen hypoglykemian hoito»19.
- Efter den akuta behandlingen utreds orsakerna till hypoglykemin snabbt i samråd med patienten, patienthandledningen intensifieras och vid behov justeras behandlingen för att förebygga ny hypoglykemi.
- Efter allvarlig hypoglykemiepisod bör en bedömning göras om patienten uppfyller de medicinska kraven för körkort (se avsnittet Körförmåga «A9»12).
Ketoacidos
- Vid insulinbrist frigörs fettsyror från fettvävnaden, och en stor mängd fettsyror leder till ketos och slutligen till ketoacidos.
- Symtom på ketoacidos är ökad urinutsöndring, illamående, kräkningar, buksmärtor och acetondoft i utandningsluften. Ofta orsakar samtidig hyperglykemi ökad urinutsöndring och törst.
- Ketoacidos konstateras genom mätning av ketonkroppar i blodet och blodgasanalys. Bestämning
av ketonkroppar i urinen rekommenderas inte.
- Bestämning av ketonkroppar i kapillärblod med snabbmätare kan användas som screening för ketos. Om värdena överskrider referensområdet (över 1,5 mmol/l), ska bestämningen av ketonkroppar göras på ven- eller artärblod. Dessutom bestäms blodets pH och BE.
- Vid ketoacidos är basöverskottet (BE) mera negativt än -2,5.
- Vid ketoacidos är blodets pH-värde lågt (under 7,3), vid kompenserad ketoacidos normalt.
- Det är fråga om svår ketoacidos om blodets pH är lägre än 7,0. För mer information se «Aikuisen ketoasidoosin hoito»20.
- Graden av hyperglykemi är inte nödvändigtvis särskilt extrem vid betydande ketoacidos, oftast dock över 15 mmol/l (med undantag bl.a. för dem som använder SGLT2-hämmare, är mycket underviktiga, är gravida eller har hypokortisolism).
- Ketoacidos tyder i allmänhet på absolut (total) insulinbrist. Förekomsten av ketoacidos
innebär alltså ett behov av permanent insulinbehandling.
- Ketoacidos kan i undantagsfall också utvecklas vid typ 2-diabetes, där patienten kan få kraftigt ökat insulinbehov till exempel i samband med en svår infektion.
- Ketoacidos utan betydande hyperglykemi kan utvecklas hos personer med typ 2-diabetes som behandlas med SGLT2-hämmare.
- Ketoacidos är vanligtvis förknippad med svår dehydrering. Då ketoacidosen korrigeras, förbättras insulinets effekt väsentligt och hyperglykemin avklingar.
- Orsaken till ketoacidosen utreds. Det kan gälla till exempel:
- färsk insulinbrist (typ 1-diabetes)
- utebliven insulindos
- försämring eller förlust av insulinpreparatets effekt (denaturering, uppvärmning, frysning)
- tekniskt problem vid insulinpumpsbehandling (kanylen i sådant läge att den inte drar ordentligt, kanylen är bruten, katetern sitter löst eller är tilltäppt eller pumpen är i olag)
- infektion eller annan akut sjukdom som ökar insulinbehovet och insulinresistensen
- kortikosteroidbehandling.
- Tillräcklig vätsketillförsel, insulinbehandling och kaliumtillförsel är de väsentliga elementen för behandling av ketoacidos.
- Behandlingen av ketoacidos hos vuxna beskrivs i tilläggsmaterialet «Aikuisen ketoasidoosin hoito»20 och i Terveysporttis handbok Akuuttihoito «https://www.terveysportti.fi/apps/dtk/aho»35 (kräver åtkomsträtt).
- Det är viktigt att förebygga ketoacidos. För att undvika ketoacidos ska patienter med insulinberoende diabetes regelbundet utbildas i att effektivera sin egenvård under sjukdomsdagar, identifiera symtomen på ketoacidos, mäta ketonkropparna och agera tryggt (öka doseringen av insulin, byta kanyler i pumpen och uppsöka vård) om de misstänker att de löper risk för ketoacidos. Efter varje ketoacidosepisod behöver patienten intensifierad patienthandledning för att förhindra återfall av ketoacidos.
Kroniska följdsjukdomar vid diabetes
- Komplikationer vid diabetes (perifer neuropati, bensår, extremitetamputationer, njursjukdom, nedsatt syn samt hjärn- och hjärtinfarkt) står i samband med depression, ångest, minskad autonomi, försämrad allmän fysisk funktionsförmåga och sämre livskvalitet «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Vileikyte L, Peyrot M, Gonzalez JS, ym. Predictors...»128, «Carrington AL, Mawdsley SK, Morley M, ym. Psycholo...»129, «Palmer S, Vecchio M, Craig JC, ym. Prevalence of d...»130, «Cukor D, Coplan J, Brown C, ym. Anxiety disorders ...»131.
- Rädsla för komplikationer är den främsta orsaken till diabetesrelaterad mental belastning. Depression i samband med komplikationer ökar dödsrisken «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Winkley K, Sallis H, Kariyawasam D, ym. Five-year ...»132, «Palmer SC, Vecchio M, Craig JC, ym. Association be...»133.
- Kronisk neuropatisk smärta står i samband med psykologisk belastning, depression och sömnsvårigheter. För att lindra detta bör man utnyttja smärtstillande läkemedel och stöd från personal inom psykisk hälsa för att förbättra egenvården av smärta «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Vinik AI, Park TS, Stansberry KB, ym. Diabetic neu...»134, «Argoff CE, Cole BE, Fishbain DA, ym. Diabetic peri...»135.
- Om man upptäcker att patienten har kognitiv nedsättning (sämre minne och informationsbearbetning), funktionsbegränsningar (t.ex. nedsatt motorisk kontroll eller syn), skador som påverkar förmågan att klara sig utan handledning och stöd (t.ex. pares eller amputation) eller en kombination av dessa «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Young-Hyman D, Peyrot M, Hill-Briggs F. Diabetes-r...»136, ska behovet av stöd och graden av självständighet i egenvården bedömas.
Retinopati
- Ämnet behandlas närmare i God medicinsk praxis-rekommendationen Diabetisk retinopati «Diabetisk retinopati»4, «Diabeettinen retinopatia. Käypä hoito -suositus. S...»147.
Neuropati
- Se tilläggsmaterialet «Neuropatia»21.
Njursjukdom
- Ämnet behandlas i God medicinsk praxis-rekommendationen Diabetisk njursjukdom «Diabetisk njursjukdom»11, «Diabeteksen munuaistauti. Käypä hoito -suositus. S...»39.
Fotproblem
- Ämnet behandlas i God medicinsk praxis-rekommendationen Fotkomplikationer hos personer med diabetes «Fotkomplikationer hos diabetiker»5, «Diabetekseen liittyvät jalkaongelmat. Käypä hoito ...»33.
Dyslipidemi
- Ämnet behandlas i God medicinsk praxis-rekommendationen Dyslipidemier «Dyslipidemier»6, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»86.
Högt blodtryck
- Ämnet behandlas i God medicinsk praxis-rekommendationen Högt blodtryck «Högt blodtryck»7, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»35.
Hjärt- och kärlsjukdomar
- Kranskärlssjukdom behandlas i God medicinsk praxis-rekommendationerna Krooninen sepelvaltimo-oireyhtymä «Krooninen sepelvaltimo-oireyhtymä»14, «Krooninen sepelvaltimo-oireyhtymä. Käypä hoito -su...»148 och Sepelvaltimotautikohtaus «Sepelvaltimotautikohtaus»15, «Sepelvaltimotautikohtaus. Käypä hoito -suositus. S...»149.
- Sömnapné behandlas i God medicinsk praxis-rekommendationen Sömnapné (obstruktiv sömnapné hos vuxna) «Sömnapné (obstruktiv sömnapné hos vuxna)»16, «Uniapnea (obstruktiivinen uniapnea aikuisilla). Kä...»150.
- Hjärninfarkt (stroke) och TIA behandlas i God medicinsk praxis-rekommendationen Hjärninfarkt och TIA «Hjärninfarkt och TIA»17, «Aivoinfarkti ja TIA. Käypä hoito -suositus. Suomal...»151.
- Perifer artärsjukdom behandlas i God medicinsk praxis-rekommendationen Benartärsjukdom «Benartärsjukdom»18, «Alaraajojen tukkiva valtimotauti. Käypä hoito -suo...»152.
Diabetes och munnen
- Personer med diabetes har ökad risk för många munsjukdomar samt tandförlust «Manfredi M, McCullough MJ, Vescovi P, ym. Update o...»153, «D'Aiuto F, Gable D, Syed Z, ym. Evidence summary: ...»154, «Ahmadinia AR, Rahebi D, Mohammadi M, ym. Associati...»155, «Raju K, Taylor GW, Tahir P, ym. Association of too...»156, «Weijdijk LPM, Ziukaite L, Van der Weijden GAF, ym....»157.
- Risken för munsjukdomar ökar särskilt mycket, om glukosbalansen inte ligger inom behandlingsmålet «Preshaw PM, Alba AL, Herrera D, ym. Periodontitis ...»158, «Botero JE, Yepes FL, Roldán N, ym. Tooth and perio...»159, «Costa FO, Miranda Cota LO, Pereira Lages EJ, ym. P...»160.
- Tandförluster och dålig munhälsa hos personer med diabetes påverkar den allmänna hälsan och försämrar livskvaliteten «Southerland JH, Moss K, Taylor GW, ym. Periodontit...»161, «Teratani G, Awano S, Soh I, ym. Oral health in pat...»162, «Huang DL, Chan KC, Young BA. Poor oral health and ...»163, «Raju K, Taylor GW, Tahir P, ym. Association of too...»156.
- Det är viktigt att en yrkesutbildad person inom hälso- och sjukvården hänvisar diabetespatienten till regelbunden odontologisk vård.
- Diabetes ökar risken bland annat för följande munsjukdomar och munhälsoproblem:
- tandköttsinflammation och sjukdomar i tandens stödjevävnad (parodontit) «Sandberg GE, Sundberg HE, Fjellstrom CA, ym. Type ...»164, «Karjalainen KM, Knuuttila ML. The onset of diabete...»165, «Tsai C, Hayes C, Taylor GW. Glycemic control of ty...»166, «Tervonen T, Karjalainen K, Knuuttila M, ym. Alveol...»167, «Zheng M, Wang C, Ali A, ym. Prevalence of periodon...»168.
- Sambandet mellan diabetes och parodontit är dubbelriktat: en hög glukoshalt ökar risken för parodontit och försvårar parodontit och dess behandling, medan en obehandlad parodontit försämrar glukosbalansen «Preshaw PM, Alba AL, Herrera D, ym. Periodontitis ...»158, «Bascones-Martinez A, Matesanz-Perez P, Escribano-B...»169, «Lalla E, Lamster IB. Assessment and management of ...»170, «Morita I, Inagaki K, Nakamura F, ym. Relationship ...»171, «Chee B, Park B, Bartold PM. Periodontitis and type...»172, «Sima C, Glogauer M. Diabetes mellitus and periodon...»173, «Stöhr J, Barbaresko J, Neuenschwander M, ym. Bidir...»174, «Wu CZ, Yuan YH, Liu HH, ym. Epidemiologic relation...»175.
- Parodontit ökar risken för diabetes och många diabeteskomplikationer och ökar mortaliteten «Wu HQ, Wei X, Yao JY, ym. Association between reti...»176, «Nguyen ATM, Akhter R, Garde S, ym. The association...»177.
- Det är viktigt att behandla parodontit, då behandlingen av parodontit kan förbättra glukosbalansen (HbA1c-nivån sjunker i genomsnitt 0,43 % (ca 4 mmol/mol) när HbA1c-nivån i utgångsläget är ≥ 6,5 % (47 mmol/mol)) «Preshaw PM, Alba AL, Herrera D, ym. Periodontitis ...»158, «Simpson TC, Needleman I, Wild SH, ym. Treatment of...»178, «Teeuw WJ, Gerdes VE, Loos BG. Effect of periodonta...»179, «Parodontiitin hoidolla voidaan ilmeisesti parantaa diabeteksen hoitotasapainoa (interventioryhmässä HbA1c pienenee keskimäärin 0,43 % enemmän kuin kontrolliryhmässä).»B.
- Den förändring i HbA1c-nivån som parodontitbehandlingen åstadkommer är större om HbA1c-nivån i utgångsläget är > 8 % (64 mmol/mol). När HbA1c-nivån är 8–9 % (64–75 mmol/mol) är den viktade medelvärdesskillnaden 0,93 % (-1,28 – -0,58) och när nivåerna i utgångsläget är ≥ 9 % (≥ 75 mmol/mol) är skillnaden -1,18 (ca –11 mmol/mol) (-1,38 – -0,98)) «Chen YF, Zhan Q, Wu CZ, ym. Baseline HbA1c Level I...»180.
- För patienter med diabetes och parodontit som behandlas med tandimplantat kan dålig glukosbalans bromsa upp integrationen av benvävnaden med implantatet (osseointegrationen) och öka risken för periimplantär infektion «D'Aiuto F, Gable D, Syed Z, ym. Evidence summary: ...»154.
- karies, där orsaken ofta ligger i att glukosbalansen inte är inom målområdet och i
dålig oral egenvård «Sampaio N, Mello S, Alves C. Dental caries-associa...»181, «Schmolinsky J, Kocher T, Rathmann W, ym. Diabetes ...»182, «de Lima AKA, Amorim Dos Santos J, Stefani CM, ym. ...»183
- karies hos vuxna (särskilt karies nära tandköttet (rotkaries)) «Sandberg GE, Sundberg HE, Fjellstrom CA, ym. Type ...»164, «Lalla E, Lamster IB. Assessment and management of ...»170, «Karjalainen KM, Knuuttila ML, Käär ML. Relationshi...»184, «Siudikiene J, Machiulskiene V, Nyvad B, ym. Dental...»185, «Moore PA, Weyant RJ, Etzel KR, ym. Type 1 diabetes...»186, «Garton BJ, Ford PJ. Root caries and diabetes: risk...»187, «de Lima AKA, Amorim Dos Santos J, Stefani CM, ym. ...»183
- karies i tandkronorna hos barn och unga med dålig glukosbalans «Lalla E, Lamster IB. Assessment and management of ...»170, «Miko S, Ambrus SJ, Sahafian S, ym. Dental caries a...»188, «Rai K, Hegde AM, Kamath A, ym. Dental caries and s...»189, «Arheiam A, Omar S. Dental caries experience and pe...»190
- inflammationer i tändernas rotspetsar «Ng YL, Mann V, Gulabivala K. A prospective study o...»191, «López-López J, Jané-Salas E, Estrugo-Devesa A, ym....»192, «Segura-Egea JJ, Castellanos-Cosano L, Machuca G, y...»193, «Marotta PS, Fontes TV, Armada L, ym. Type 2 diabet...»194, «Sánchez-Domínguez B, López-López J, Jané-Salas E, ...»195, «Gupta A, Aggarwal V, Mehta N, ym. Diabetes mellitu...»196.
- xerostomi (muntorrhet) och minskad salivutsöndring «Sandberg GE, Sundberg HE, Fjellstrom CA, ym. Type ...»164, «Lalla E, Lamster IB. Assessment and management of ...»170, «Moore PA, Guggenheimer J, Etzel KR, ym. Type 1 dia...»197, «Busato IM, Ignácio SA, Brancher JA, ym. Impact of ...»198, «Hatipoğlu Ö, Önsüren AS, Hatipoğlu FP, ym. Caries-...»199.
- munsveda, sårnader i mungiporna och glossit «Lalla E, Lamster IB. Assessment and management of ...»170, «Saini R, Al-Maweri SA, Saini D, ym. Oral mucosal l...»200
- orala svampinfektioner «Guggenheimer J, Moore PA, Rossie K, ym. Insulin-de...»201, «Melton JJ, Redding SW, Kirkpatrick WR, ym. Recover...»202, «Hammad MM, Darwazeh AM, Idrees MM. The effect of g...»203, «Al Mubarak S, Robert AA, Baskaradoss JK, ym. The p...»204
- oral lichen ruber planus «Petrou-Amerikanou C, Markopoulos AK, Belazi M, ym....»205
- cancer i munnen «D'Aiuto F, Gable D, Syed Z, ym. Evidence summary: ...»154
- dysgeusi (smakstörning),
- tandköttsinflammation och sjukdomar i tandens stödjevävnad (parodontit) «Sandberg GE, Sundberg HE, Fjellstrom CA, ym. Type ...»164, «Karjalainen KM, Knuuttila ML. The onset of diabete...»165, «Tsai C, Hayes C, Taylor GW. Glycemic control of ty...»166, «Tervonen T, Karjalainen K, Knuuttila M, ym. Alveol...»167, «Zheng M, Wang C, Ali A, ym. Prevalence of periodon...»168.
- Kroniska och akuta infektioner i munnen kan höja glukoshalten i blodet.
- Egenvård för att upprätthålla och främja munhälsan ska stödas bland annat under regelbundna tandläkarbesök.
- Regelbunden tandvård kan minska behovet av diabetesrelaterad sjukhus- och intensivvård «Mosen DM, Pihlstrom DJ, Snyder JJ, ym. Assessing t...»206.
- Tandläkare ska fastställa intervallet mellan munundersökningarna och behovet av underhållsbehandling
individuellt. Behovet påverkas såväl av glukosbalansen som bland annat av
- nivån på oral egenvård
- rökning och andra riskfaktorer relaterade till den allmänna hälsan
- parodontit och risken för karies.
- Efter parodontologisk behandling kan periodontal risk assessment (PRA)-modellen «http://www.perio-tools.com/pra/en/»36, «Lang NP, Tonetti MS. Periodontal risk assessment (...»207, användas för att fastställa intervallet mellan orala underhållsbehandlingar för
personer med diabetes, enligt vilken
- intervallet mellan undersökning och oral underhållsbehandling för personer med diabetes inte får överskrida 6 månader
- intervallet mellan undersökning och underhållsbehandling för rökare eller personer med svår eller medelsvår parodontit ska vara 3–4 månader.
- Munsjukdomar hos personer med diabetes i god glukosbalans behandlas enligt samma principer
som hos övriga patienter «Vernillo AT. Dental considerations for the treatme...»208, «Alexander RE. Routine prophylactic antibiotic use ...»209.
- Personer med diabetes med dålig glukosbalans och med behov för krävande munåtgärder (t.ex. munkirurgiska åtgärder) bör hänvisas till kliniker för munsjukdomar inom den specialiserade sjukvården, där man också från fall till fall bedömer behovet av antimikrobiell medicinering för munvården «Alexander RE. Routine prophylactic antibiotic use ...»209, «Jansson H, Lindholm E, Lindh C, ym. Type 2 diabete...»210.
Specialsituationer
Körförmåga
- Bestämmelser om förutsättningarna för körhälsa för personer med diabetes finns i EU-direktivet 2006/1106, körkortslagen (386/2011 och dess ändring 70/2015) och vägtrafiklagen (267/1981).
- Anvisningarna för bedömning av körhälsan presenteras i Traficoms tillämpningsanvisning «https://www.traficom.fi/sv/foreskrifter/anvisningar-om-bedomning-av-korhalsa-halso-och-sjukvardspersonal»37.
- Inspektionsintervallet för personer med diabetes är 1–5 år (R1) för personbilsförare och 1–3 år (R2) för förare i tung trafik och yrkestrafik. Läkare antecknar i journalhandlingarna att hälsokraven uppfylls. Myndigheterna behöver inget separat utlåtande. Om läkaren bedömer att oförmågan att köra är kortvarig (mindre än 6 månader), ska läkaren underrätta patienten om körförbudet och anteckna detta i journalhandlingarna. Om oförmågan att köra bedöms vara långvarig (minst 6 månader) ska läkaren anmäla detta till polisen.
- Med tanke på körhälsan är det väsentligt att den som har diabetes regelbundet och med tanke på trafiksäkerheten följer upp sina glukosvärden tillräckligt, är medveten om betydelsen av en tillräcklig glukoskontroll och om riskerna då glukoshalten minskar för mycket, identifierar sina egna hypoglykemikänningar och kan handla trafiksäkert vid eventuella hypoglykemisymtom.
- Om förutsättningarna för bilkörning inte uppfylls, ger kontinuerlig glukosmätning
inte rätt att köra. Apparaten hinner inte nödvändigtvis larma om blodglukosvärdet
sjunker snabbt. Det kan också förekomma funktionsstörningar i apparaten.
- Med tanke på trafiksäkerheten ska särskild uppmärksamhet fästas vid hypoglykemier som uppkommer utan förhandssymtom när man är vaken, vid allvarliga hypoglykemier (som kräver hjälp av annan person) och återkommande hypoglykemier (två gånger inom 12 månader). Viktigt för helhetsbedömningen är att beakta eventuella andra hjärt- och kärlsjukdomar och multisjuka, äldre diabetespatienter. Retinopati kan påverka synen och neuropati fötternas funktionsförmåga.
- Då glukoshalten är förhöjd, försämras koncentrationsförmågan och trötthet tillstöter, vilket kan försämra körförmågan.
- Personer med diabetes ska vara medvetna om betydelsen av tillräcklig glukoskontroll och riskerna med alltför låga blodglukosvärden. I praktiken ska personer med diabetes visa att de följer upp sina glukosvärden i körsituationer.
Insulinbehandling på vårdavdelning
- Infektioner, operationer och andra akuta sjukdomar ökar utsöndringen av stresshormoner och därmed insulinbehovet, och man ska därför vara beredd att ibland t.o.m. snabbt öka insulindoserna och sedan minska dem när patienten återhämtat sig.
- På intensivvårds- eller övervakningsavdelning administreras insulin till kritiskt sjuka patienter som kontinuerlig intravenös infusion. En basinsulininjektion ges subkutant 2–4 timmar innan infusionen avslutas.
- Administreringen av basinsulin får avbrytas endast om patienten får insulin genom infusion. I samband med måltider ska en patient med insulinbrist också få snabbverkande insulin.
- Behandling med insulinpump kan fortsätta på vårdavdelning och under ingrepp endast om patienten själv kan ansvara för korrekt genomförande av pumpbehandlingen. Om detta är oklart på grund av patientens sjukdomstillstånd, är det säkrast att övergå till flerdosbehandling som genomförs av personalen. Vanligen har patienten recept för injektionsbehandling (reservsystem) sedan tidigare.
- Vid akut sjukdom kontrolleras blodglukosen ofta, till en början med 1–2 timmars intervall. När situationen stabiliseras kan uppföljning ske mer sällan. Om patienten intar mat genom munnen kontrolleras blodglukosen före måltiderna. Om patienten är fastande, kontrolleras blodglukosen med 4–6 timmars intervall.
- Blodglukoskontrollen genomförs genom fingertoppsmätningar eller mätning av glukosen
i venblodsplasma.
- Trots att kontinuerlig glukosmätning har visat sig minska förekomsten av hypoglykemier, kan tekniken inte användas i sjukhusförhållanden, då kontinuerlig glukosmätning inte kan anses vara tillräckligt noggrann och säker «Gomez AM, Umpierrez GE. Continuous glucose monitor...»211.
- Hos patienter med hypotermi, dålig perifer cirkulation eller dålig vävnadsperfusion kontrolleras blodglukosen genom ven- eller artärblodprov. I akuta situationer kan den kapillära glukoshalten mätas på prov från örsnibben på samma sätt som vid fingertoppsmätningar.
- Inom sjukhusvården är ett tryggt blodglukosvärde generellt 8–10 mmol/l. Ett alltför snävt blodglukosmål kan öka dödligheten «NICE-SUGAR Study Investigators, Finfer S, Chittock...»212.
- Ketonämnen ska kontrolleras med låg tröskel om patienten har långvarig hyperglykemi, gastrointestinala symtom eller försämrat allmäntillstånd. Se avsnittet Ketoacidos «A1»2.
- Eventuell behandling med metformin och SGLT2-hämmare ska avbrytas under akuta behandlingsfaser.
Hyperglykemi vid kortikosteroidbehandling
- Användning av glukokortikosteroider försämrar vävnadernas insulinkänslighet, ökar leverns glukosproduktion, hämmar insulinutsöndring och kan orsaka hyperglykemi.
- När kortikosteroidbehandling inleds för en person med diabetes, ska blodglukoskontrollen effektiviseras och för diabetespatienter som får insulinbehandling ska insulindoserna vid behov ökas.
- Farmakokinetiken och doseringsformen för de enskilda glukokortikoidpreparaten påverkar behovet och doseringen av tilläggsinsulin «American Diabetes Association. 14. Diabetes Care i...»213.
- Hyperglykemi orsakad av medellångverkande kortikosteroidpreparat (prednisolon eller
metylprednisolon) som ges som engångsdos på morgonen infaller kring middagstid och
kvarstår till eftermiddagen (tidigt på kvällen); blodglukosen sjunker markant under
natten.
- Om basinsulinet som används är en långverkande insulinanalog, kan hyperglykemin korrigeras
med måltidsinsulin eller genom att tillsätta kombinationsinsulin till lunch.
- Tillägg av en dos långverkande insulinanalog eller extra insulindoser på kvällen kan leda till nattlig hypoglykemi.
- Insulindoserna ökas under kortikosteroidpreparatets verkningstid också för patienter på pumpbehandling.
- Farmakologisk kortikosteroidbehandling hämmar den kroppsegna kortisolproduktionen
och leder lätt till relativ kortisolbrist på morgonsidan av natten, vilket ökar risken
för hypoglykemi. För patienter som använder flerdosbehandling eller insulinpumpbehandling
kan den totala dygnsdosen av kortikosteroid (prednison, prednisolon) med fördel delas
i två doser (två tredjedelar av dygnsdosen på morgonen och en tredjedel av dygnsdosen
kl. 16–18) för att undvika nattlig hypoglykemi. Detta ska alltid göras för patienter
som också har hypokortisolism.
- Då höjs samtliga insulindoser när kortikosteroidbehandlingen inleds, där morgon- och dagsdoserna ökas mer än kvällsdoserna.
- Om basinsulinet som används är en långverkande insulinanalog, kan hyperglykemin korrigeras
med måltidsinsulin eller genom att tillsätta kombinationsinsulin till lunch.
- Långverkande kortikosteroider (dexametason) och kortikosteroid som ges med kontinuerlig infusion orsakar jämn hyperglykemi under hela dygnet. Samtliga insulindoser ökas.
- En intraartikulär kortikosteroidinjektion kan också öka blodglukosen i flera dagar.
- Patienter på kortikosteroidbehandling ska instrueras att minska insulindoser som ökats eller justerats, då kortikosteroiddosen minskar gradvis. Mottagningstider till diabetesskötare eller diabetesläkare kontakter ska fastslås för uppföljning.
Metformin och kontrastmedelsundersökningar
- Metformin metaboliseras inte i kroppen utan elimineras helt via njurarna. Läkemedlet är inte nefrotoxiskt, men vid njursvikt kan ansamling av metformin i kroppen öka risken för laktatacidos.
- Om njursvikt konstateras, ska risken för laktatacidos beaktas, då man uppskattar behovet av kontrastundersökningar.
- Användning av röntgenkontrastmedel kan leda till akut njursvikt, som dock oftast är övergående.
- Om eGFR är över 45 ml/min behöver metforminbehandlingen inte avbrytas.
- Om eGFR är 30–45 ml/min avbryts metforminbehandlingen i samband med undersökningen och återinförs 48 timmar efter undersökningen, om njurfunktionen inte påverkats.
- Om eGFR är under 30 ml/min är metformin kontraindicerat och användningen av jodhaltiga kontrastmedel bör undvikas.
- I akuta situationer sätts metformin ut i samband med undersökningen.
- Metforminbehandlingen återupptas efter 48 timmar om eGFR är oförändrat.
Diabetes och andra autoimmuna sjukdomar
- Personer med typ 1-diabetes har oftare än genomsnittspopulationen autoimmuna sjukdomar, oftast hypotyreos eller hypertyreos, celiaki, atrofisk gastrit och brist på B12-vitamin, vitiligo eller alopeci och ibland binjurebarksvikt (Addisons sjukdom) eller hypogonadism.
- Förekomsten av dessa eller en del av dessa sjukdomar hos en och samma patient kallas i varierande grad även autoimmun polyendokrinopati 2 (autoimmune polyendocrinopathy syndrome 2, APS2), Smiths syndrom (Addisons sjukdom + typ 1-diabetes eller sköldkörtelsjukdom) eller APS3 (typ 1-diabetes och sköldkörtelsjukdom). Eftersom begreppen i varierande grad avser ett gemensamt uttryck för olika sjukdomar, ska dessa helst inte användas i patientens diagnosförteckning och i stället uppräknas sjukdomarna separat.
- I Finland är prevalensen av det mycket sällsynta APS1-syndromet (dvs. den autosomalt recessivt nedärvda APECED-sjukdomen) högre än i andra länder. Denna sjukdom är ofta förknippad med hypoparatyreos, Addisons sjukdom, kronisk candidiasis, ektodermal dystrofi (bl.a. tand- och nagelförändringar) samt flera olika autoimmuna sjukdomar som utvecklas med åldern, också typ 1-diabetes. Se artikeln APECED (autoimmun polyendokrinopati-candidiasis-ektodermal dystrofi) i Lääkärin käsikirja «APECED (autoimmuunipolyendokrinopatia–kandidoosi–ektodermidystrofia)»3 (kräver åtkomsträtt).
- Med undantag av APS1 (APECED) är alla polyendokrinopatier vanligare hos kvinnor än hos män.
- Det finns inga exakta morbiditetsiffror. Många sjukdomar är subkliniska eller förblir odiagnostiserade. I västländerna får cirka 10 procent av personerna med typ 1-diabetes sköldkörtelsjukdom, 4 procent celiaki (i Finland är siffran högre), 5–10 procent perniciös anemi och 0,5 procent Addisons sjukdom «Kahaly GJ, Hansen MP. Type 1 diabetes associated a...»214.
- Dessutom kan alla personer med diabetes, men särskilt de som har typ 1-diabetes, insjukna i andra autoimmuna sjukdomar, såsom astma, ledsjukdomar (ledgångsreumatism, SLE, psoriasis), tarmsjukdomar och neurologiska sjukdomar (multipel skleros, myasthenia gravis), oftare än genomsnittspopulationen. Här påverkas glukosbalansen av inflammationstillståndet, av sjukdomarna själva (viktminskning och diarré) och av läkemedlen som sjukdomarna behandlas med. Effektiviserad patienthandledning är nödvändig i diagnosskedet och då nya behandlingar introduceras.
Screening och diagnostik
- Sköldkörtelsjukdomar ska aktivt screenas hos personer med typ 1-diabetes genom bestämning
av TSH vid diagnos och därefter med 3–5 års intervall. Se tabell «Klassificering av avvikande i glukosomsättningen enligt plasmaglukoshalten på venblod....»1.
- TSH-bestämningen i inledningsskedet görs 3–6 månader efter diabetesdiagnosen, om det inte finns någon klinisk misstanke om sköldkörtelsjukdom. Acidos minskar nämligen T4v-halten och det kan vara svårt att tolka sköldkörtelvärdena i samband med akut sjukdom. Också stressituationen ökar TSH-halten övergående (under några månader). I samband med ett avvikande TSH-resultat är det skäl att kontrollera värdet 1–3 månader efter det första provet, om det inte finns klinisk misstanke om sköldkörtelsjukdom.
- Rutinscreening av sköldkörtelantikroppar (TPO-va) rekommenderas inte, eftersom testet är positivt hos upp till en fjärdedel av patienterna med 1-diabetes, men endast cirka hälften utvecklar klinisk sjukdom «Kahaly GJ, Hansen MP. Type 1 diabetes associated a...»214.
- Hypotyreos ökar risken för hypoglykemi och därför ska sköldkörtelvärdena kontrolleras om patienten har benägenhet för hypoglykemi, också ifall att screeningvärdena tidigare varit normala.
- När symtom på hypo- eller hypertyreos framkommer, ska sköldkörtelvärdena kontrolleras också ifall att screeningvärdena tidigare varit normala.
- Celiaki ska aktivt screenas hos personer med typ 1-diabetes genom att mäta vävnadstransglutaminas-antikropparna
i diagnosskedet och därefter eventuellt med 5 års intervall fram till medelåldern.
- I allmänhet används IgA-klassens celiakiantikroppar då inverkan av glutenfri kost screenas och uppföljs.
- Samtidigt med första bestämningen av antikroppar mot celiaki ska den totala IgA-halten i serum också bestämmas, eftersom cirka 5 procent av befolkningen har IgA-brist. Om IgA-halten är normal, räcker det senare med bestämning av transglutaminasantikroppar. Om antikroppsresultatet är positivt, görs fortsatt diagnostik enligt God medicinsk praxis-rekommendationen Celiaki «Celiaki»19, «Keliakia. Käypä hoito -suositus. Suomalaisen Lääkä...»215.
- Celiakiantikroppar ska kontrolleras hos patienter med benägenhet för diarré, viktminskning eller anemi. Avsaknaden av dessa svårare symtom utesluter dock inte celiaki.
- Celiakigentest rekommenderas inte i screeningsyfte, eftersom HLA-typen i fråga är allmän bland finländarna och de flesta inte utvecklar celiaki.
- Rutinscreening av parietalcellsantikroppar rekommenderas inte, eftersom parietalcellsantikroppar
förekommer också i andra tillstånd än atrofisk gastrit. I samband med atrofisk gastrit
förekommer parietalcellsantikroppar redan flera år innan kliniskt signifikant sjukdom
framträder.
- Atrofisk gastrit ökar risken för B12-vitaminbrist, vilket i sin tur ökar risken för perniciös anemi och neurologiska symtom.
- Blodstatus ("liten blodbild") ingår i de regelbundna kontrollerna. B12-vitaminhalten (B12TC) kontrolleras dock om patienten har förhöjt MCV-värde, neuropati eller metforminmedicinering.
- Den farligaste sjukdomen som associeras med typ 1-diabetes är Addisons sjukdom. Den
kan obehandlad kan leda till döden och även då den är lindrig ökar risken för hypoglykemi.
Addisons sjukdom betyder brist på glukokortikoider och mineralokortikoider, men initialt
kan dessa hormonbrister framträda vid olika tidpunkter.
- Risken för Addisons sjukdom ska utredas om patienten har något av följande:
- oförklarlig - särskilt nattlig - benägenhet för hypoglykemi eller minskat insulinbehov
- pigmentering av hud och hudveck (även utanför solexponerade områden)
- viktminskning
- ortostatisk hypotension i avsaknad av svår autonom neuropati
- saltbegär, hyponatremi eller hyperkalemi.
- En patient med Addisons sjukdom kan drabbas av en Addisonkris (akut binjurebarkssvikt) i samband med en infektion.
- I Addisons sjukdom är kortisolhalten på morgonen vanligtvis låg, men initialt kan den vara inom referensvärdena. Samtidigt kontrolleras ACTH, S-Na- och S-K-halten på morgonen och vid behov bestäms plasmareninhalten. Reninvärdet ökar redan innan den kliniska bristen på mineralokortikoid kan registreras.
- Endokrinolog ska konsulteras med låg tröskel.
- Risken för Addisons sjukdom kan bedömas genom att mäta binjurebarkantikroppar S-AdrAb.
- Risken för Addisons sjukdom ska utredas om patienten har något av följande:
Inverkan av andra autoimmuna sjukdomar på behandlingen av diabetes
- Hypotyreos ökar risken för hypoglykemi och ofta har insulinbehovet minskat då hypotyreos diagnostiseras. Då tyroxinsubstitutionsbehandling inleds, ökar insulinbehovet, och detta bör förberedas genom att öka basinsulindosen och informera patienten om att hen ska öka egenmätningarna av blodglukosen. Insulindoserna justeras ända tills tyroxindosen stabiliserats. Vid behov inbokas extra kontakter till exempel till diabetesskötare, initialt med två veckors intervaller.
- Hypertyreos ökar insulinbehovet. Insättning av tyreostatikabehandling sänker vanligtvis blodglukoshalten redan inom ett par veckor. En minskning av basinsulindosen bör inledas senast inom en vecka efter hypertyreosdiagnosen, såvida blodglukoshalten i utgångsläget inte är hög. Patienten ska informeras om risken för hypoglykemi, behovet av tätare egenmätningar och om behovet av att justera insulindoserna under behandlingen av hypertyreos. Extra kontakter med diabetesskötare eller läkare ska inbokas en vecka efter att behandlingen inletts och därefter med 2–4 veckors intervall.
- Celiaki påverkar glukosbalansen i varierande grad i relation till graden av malabsorption, viktminskning och återhämtning av kroppsvikten. Intensifierad patient- och kostrådgivning behövs. Patienterna remitteras till näringsterapeut för handledning i glutenfri kost.
- Addisons sjukdom ökar risken för hypoglykemi och viktminskning. Då substitutionsbehandling
med glukokortikoid inleds, ökar blodglukoshalten enligt glukokortikoidpreparatets
effektprofil. Hydrokortison, som används allmänt, är ofta alltför kortverkande för
personer med typ 1-diabetes och leder till hypoglykemier när effekten avtar. Ofta
används det mera långverkande läkemedlet prednisolon i två doser eller hydrokortison
på dagen och en mindre dos prednisolon i början av kvällen eller till natten.
- Substitutionsbehandlingen vid Addisons sjukdom ska inledas inom specialsjukvården.
- Samordningen av substitutionsbehandlingen med glukokortikoid och insulinbehandling för patienter med typ 1-diabetes och Addisons sjukdom planeras inom specialsjukvården, som också primärt ska ansvara för den fortsatta vården.
Ätstörningar
- Ätstörningar är vanligare hos personer med typ 1-diabetes än hos den övriga befolkningen
«Jones JM, Lawson ML, Daneman D, ym. Eating disorde...»216, «Young V, Eiser C, Johnson B, ym. Eating problems i...»217.
- Att låta bli att ta insulin i viktminskningssyfte är den vanligaste ätstörningen hos personer med typ 1-diabetes «Pinhas-Hamiel O, Hamiel U, Greenfield Y, ym. Detec...»218, «Goebel-Fabbri AE, Fikkan J, Franko DL, ym. Insulin...»219.
- Hos personer med typ 1-diabetes och ätstörning är frekvenserna för vårdtrötthet och hypoglykemirädsla mycket höga «Martyn-Nemeth P, Quinn L, Hacker E, ym. Diabetes d...»220.
- Ätstörning hos personer med diabetes är ofta bestående «Young V, Eiser C, Johnson B, ym. Eating problems i...»217, «Rydall AC, Rodin GM, Olmsted MP, ym. Disordered ea...»221, «Rodin G, Olmsted MP, Rydall AC, ym. Eating disorde...»222, «Scheuing N, Bartus B, Berger G, ym. Clinical chara...»223, «Colton PA, Olmsted MP, Daneman D, ym. Eating Disor...»224.
- Ätstörning hos personer med diabetes är associerad med hög glukosnivå och dessutom är diabetiska följdsjukdomar vanligare hos personer med ätstörningar «Young V, Eiser C, Johnson B, ym. Eating problems i...»217, «Rydall AC, Rodin GM, Olmsted MP, ym. Disordered ea...»221, «Rodin G, Olmsted MP, Rydall AC, ym. Eating disorde...»222, «Scheuing N, Bartus B, Berger G, ym. Clinical chara...»223, «Colton PA, Olmsted MP, Daneman D, ym. Eating Disor...»224, «Nielsen S, Emborg C, Mølbak AG. Mortality in concu...»225 än hos personer med diabetes utan ätstörningar.
- Personer med diabetes som har ätstörningar har hög psykiatrisk morbiditet «Hudson JI, Hiripi E, Pope HG Jr, ym. The prevalenc...»226.
Följder av ätstörningar hos personer med diabetes
- Det är vanligare att personer med diabetes minskar insulindosen som en metod för viktkontroll än att de har en ätstörning som uppfyller samtliga diagnostiska kriterier «Jones JM, Lawson ML, Daneman D, ym. Eating disorde...»216. Den blir vanligare med åldern «Rydall AC, Rodin GM, Olmsted MP, ym. Disordered ea...»221. Vid så kallad diabulimi försöker patienten gå ner i vikt eller kompensera för hetsätning genom att minska eller utelämna insulindoser «Young V, Eiser C, Johnson B, ym. Eating problems i...»217, «Kelly SD, Howe CJ, Hendler JP, ym. Disordered eati...»227. Detta höjer blodglukoshalten och ökar förekomsten av både mikrovaskulära (retinopati och nefropati) och makrovaskulära komplikationer «Scheuing N, Bartus B, Berger G, ym. Clinical chara...»223, «Nielsen S, Emborg C, Mølbak AG. Mortality in concu...»225, «Kelly SD, Howe CJ, Hendler JP, ym. Disordered eati...»227, «Larrañaga A, Docet MF, García-Mayor RV. Disordered...»228.
- Bulimi är särskilt problematiskt med tanke på behandlingen av diabetes. Kolhydratrik mat som intas genom hetsätning med därpå följande perioder av fasta och motion leder till markanta variationer i glukosbalansen, vilket kan leda till ketoacidos «Goebel-Fabbri AE, Fikkan J, Franko DL, ym. Insulin...»219, «Kelly SD, Howe CJ, Hendler JP, ym. Disordered eati...»227.
- Risken för dödsfall är förhöjd hos personer med både diabetes och ätstörning «Goebel-Fabbri AE, Fikkan J, Franko DL, ym. Insulin...»219, «Nielsen S, Emborg C, Mølbak AG. Mortality in concu...»225, «Suokas JT, Suvisaari JM, Gissler M, ym. Mortality ...»229.
Misstanke om ätstörning och tidig identifiering
- Det är viktigt att identifiera en ätstörning så tidigt som möjligt och att behandla symtomen aktivt «Jones JM, Lawson ML, Daneman D, ym. Eating disorde...»216, «Scheuing N, Bartus B, Berger G, ym. Clinical chara...»223, «Kelly SD, Howe CJ, Hendler JP, ym. Disordered eati...»227, «Pritts SD, Susman J. Diagnosis of eating disorders...»230, «Gilbert N, Arcelus J, Cashmore R, ym. Should I ask...»231. Risken för ätstörningar ska beaktas hos flickor med diabetes redan före puberteten «Rodin G, Olmsted MP, Rydall AC, ym. Eating disorde...»222.
- Identifieringen kan försvåras av att man uppfattar beteendet som vårdrelaterat. Vid bedömningen av ätbeteendet ska bakgrunden och orsaken till beteendet beaktas: att inte injicera insulin på grund av svag egenvård är en annan sak än att låta bli att injicera insulin i viktminskningssyfte «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Young-Hyman DL, Davis CL. Disordered eating behavi...»232, «Peterson CM, Fischer S, Young-Hyman D. Topical rev...»233.
- Ätstörning kan misstänkas om glukosbalansen för en ung person med diabetes inte håller, vikten är låg eller om hen är missnöjd med sitt utseende och sin vikt «Jones JM, Lawson ML, Daneman D, ym. Eating disorde...»216, «Rodin G, Olmsted MP, Rydall AC, ym. Eating disorde...»222, «Larrañaga A, Docet MF, García-Mayor RV. Disordered...»228.
- Också lindriga symtom på ätstörning hos personer med typ 1-diabetes ska tas på allvar «Rydall AC, Rodin GM, Olmsted MP, ym. Disordered ea...»221.
- En person med ätstörning talar i allmänhet inte spontant om sina ätstörningssymtom «Pritts SD, Susman J. Diagnosis of eating disorders...»230, och därför ska risken för ätstörning alltid utredas aktivt vid minsta misstanke «Pritts SD, Susman J. Diagnosis of eating disorders...»230, «Gilbert N, Arcelus J, Cashmore R, ym. Should I ask...»231.
- I vården av en ung person med diabetes rekommenderas att man rutinmässigt inkluderar frågor om ätbeteende, viktkontroll och kroppsuppfattning «Jones JM, Lawson ML, Daneman D, ym. Eating disorde...»216, «Goebel-Fabbri AE, Fikkan J, Franko DL, ym. Insulin...»219, «Rodin G, Olmsted MP, Rydall AC, ym. Eating disorde...»222. I tabell «Screeningfrågor om ätstörningar för personer med diabetes (bearbetad från , , . Se God medicinsk praxis-rekommendationen Ätstörningar , )....»5 finns förslag till screeningfrågor «Morgan JF, Reid F, Lacey JH. The SCOFF questionnai...»234, «Saarni S, Pietiläinen K, Rissanen A. [Eating disor...»235, «Zuijdwijk CS, Pardy SA, Dowden JJ, ym. The mSCOFF ...»236.
- Vid behov remitteras patienten för konsultation till ungdoms- eller vuxenpsykiater eller för bedömning av behovet av psykiatrisk specialiserad sjukvård.
- För behandlingen av ätstörningar används olika psykoedukativa och terapeutiska metoder «Kelly SD, Howe CJ, Hendler JP, ym. Disordered eati...»227. Se God medicinsk praxis-rekommendationen Ätstörningar «Ätstörningar»20, «Syömishäiriöt. Käypä hoito -suositus. Suomalaisen ...»237.
| Gör du så att du kräks för att du känner dig obehagligt mätt? |
| Oroar du dig för att du har förlorat kontrollen över hur mycket du äter? |
| Har du gått ner i vikt mer än 6 kilo under de senaste 3 månaderna? |
| Tycker du att du är fet medan andra säger att du är mager? |
| Dominerar mat eller tankar om mat ditt liv? |
| Har du minskat eller hoppat över insulindoser för att gå ner i vikt? |
| Tolkning: Två ja-svar på de första fem frågorna eller ja-svar på den sista frågan väcker misstanke om ätstörning. |
Viktkontroll för personer med insulinbehandlad diabetes
- Insulinbehandlade personer med diabetes kan i huvudsak utnyttja samma metoder för viktkontroll och enligt samma kriterier som övriga personer, dvs. hypokalorisk kost, motion, läkemedel mot fetma och fetmakirurgi.
- I en hypokalorisk kost verkar det vara viktigare att minska energiintaget än andelen olika energinäringsämnen i kosten. Se God medicinsk praxis-rekommendationen Fetma (barn, unga, vuxna) «Fetma (barn, unga och vuxna)»8, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»36.
- Det finns inga bevis på effekten av en kolhydratsnål kost för viktkontroll hos personer med typ 1-diabetes. Denna fråga har i huvudsak berörts i studier med personer med typ 2-diabetes.
- Fasta rekommenderas inte som bantningsmetod för insulinbehandlade personer med diabetes, och inte heller för någon annan.
- Typ 1-diabetes och annan uttalad insulinbrist är kontraindikationer mot behandling med mycket energisnål kost i form av energi- och näringsersättning (ENE).
- Patienten ska handledas i tätare egenkontroll av blodglukosen än normalt samt i att minska insulindoserna i enlighet med egenkontrollsresultaten och viktminskningen.
- Det är väsentligt att viktkontrollen genomförs under multiprofessionell handledning och stöd. Psykologiska interventioner och psykoterapeutiskt stöd kan vara till hjälp.
- Se även avsnittet Användning av andra läkemedel än insulin vid behandling av typ 1-diabetes «A12»13.
Fetmakirurgi och insulinberoende patienter
- Insulinberoende patienter kan genomgå fetmaoperationer, men då är det nödvändigt att en specialist som är insatt i diabetesbehandling konsulteras, emedan operationen förändrar upptaget av kolhydrater, orsakar betydande variationer i glukosnivån och medför en risk för hypoglykemi i samband med måltider. Signifikant gastropares och njursvikt är uppenbara kontraindikationer mot fetmakirurgi hos insulinberoende patienter. Man måste också se till att fetman inte beror på hyperkaloriskt näringsintag på grund av korrigering av hypoglykemier.
- I Finland har tills vidare få fetmaoperationer utförts på personer med typ 1-diabetes. Också den internationella forskningslitteraturen är knapp «Maraka S, Kudva YC, Kellogg TA, ym. Bariatric surg...»238, «Mahawar KK, De Alwis N, Carr WR, ym. Bariatric Sur...»239, «Ashrafian H, Harling L, Toma T, ym. Type 1 Diabete...»240, «Vilarrasa N, Rubio MA, Miñambres I, ym. Long-Term ...»241. Viktminskningsresultatet av en fetmaoperation verkar vara lika gott hos personer med insulinberoende diabetes som typ 2-diabetes. Högt blodtryck, höga serumlipidhalter och sömnapné korrigerades lika effektivt. Enligt en studie upphörde mikroalbuminuri hos 25 procent av deltagarna till följd av operationen. Operationen hade ingen effekt på retinopati.
- Insulinbehovet hos personer med typ 1-diabetes är ofta förhöjt omedelbart efter fetmakirurgi (såsom efter andra operationer), Detta står i motsats till personer med typ 2-diabetes.
- Emedan fetmaoperationer i allmänhet görs på personer med typ 2-diabetes och emedan deras insulinbehandling avbryts i samband med operationen, är det viktigt att i riskuppgifterna i patientjournalen för insulinberoende patienter anteckna att i insulinbehandlingen under inga omständigheter får avbrytas.
- Den totala dagliga insulinmängden minskar när vikten minskar, vilket ska beaktas genom tillräcklig uppföljning av glukosvärdet.
- Fetmakirurgi förefaller att inte påverka glukosbalansen hos personer med typ 1-diabetes under en längre uppföljning.
Alkohol och insulinbehandlad diabetes
- Måttlig alkoholkonsumtion (för kvinnor 1 och för män 2 restaurangportioner per dag) har inte visat sig vara till skada, men patienten ska informeras om alkoholens effekter i samband med kontrollbesök.
- Det är bra att identifiera om patienten är storkonsument av alkohol och att erbjuda hjälp. Se God medicinsk praxis-rekommendationen Alkoholmissbruk «Alkoholmissbruk»10, «Alkoholiongelmat. Käypä hoito -suositus. Suomalais...»38 avsnittet Risknivåer för alkoholkonsumtion. Måttlig alkoholkonsumtion påverkar inte behandlingen av typ 1-diabetes, men patienter som använder rikligt med alkohol har svårt att uppnå god glukosbalans.
- Berusningstillstånd kan förhindra identifieringen av hypoglykemi och, å andra sidan, kan hypoglykemi tolkas som berusningstillstånd.
- Riklig alkoholkonsumtion förhindrar nybildning av glukos i levern och kan öka risken för allvarlig hypoglykemi och till och med leda till döden «Kerr D, Cheyne E, Thomas P, ym. Influence of acute...»242. Se God medicinsk praxis-rekommendationen Alkoholmissbruk «Alkoholmissbruk»10 tabell 1. Alkoholens största effekter på metabolismen.
- Alkoholkonsumtion höjer vanligtvis blodets glukoshalt omedelbart vid intag men medför en risk för hypoglykemi 8–12 timmar senare.
- Vid intag av mer än 2–3 portioner alkohol under en måltid är det i allmänhet bra att reducera måltidsinsulindosen, särskilt om alkoholintaget fortsätter senare.
- Efter kvällens alkoholkonsumtion bör en reduktion av basinsulindosen med 10–20 procent, alternativt extra intag av långverkande kolhydrater (smörgås e.d.) övervägas.
- Alkoholdrycker innehåller ofta kolhydrater som höjer blodglukosen. Söta alkoholdrycker
(cider, öl, söta viner) ökar glukoshalten mest markant.
- På grund av kolhydratinnehållet i alkohol rekommenderas av säkerhetsskäl inte måltidsinsulin i samband med alkoholkonsumtion, eftersom alkohol försämrar hypoglykemikänningarna.
- Personer med typ 1-diabetes bör i samband med rikligare alkoholkonsumtion säkerställa ett tillräckligt intag av kolhydrater tillsammans med mat eller dryck.
- Riskerna med riklig alkoholkonsumtion är att patienten försummar att mäta blodglukos, att injicera insulin och att i övrigt upprätthålla sin diabetesbehandling «Ahmed AT, Karter AJ, Liu J. Alcohol consumption is...»243, «Knychala MA, Jorge ML, Muniz CK, ym. High-risk alc...»244.
- Storkonsumtion av alkohol ökar risken för kronisk njursjukdom och allvarlig retinopati «Harjutsalo V, Feodoroff M, Forsblom C, ym. Patient...»245, «Beulens JW, Kruidhof JS, Grobbee DE, ym. Alcohol c...»246.
- Alkoholdrycker innehåller mycket energi och kan därför utgöra ett centralt problem för viktkontrollen.
- Riklig alkoholkonsumtion höjer blodtrycket.
Tobaks- och nikotinprodukter och andra rusmedel
- Att sluta använda tobaks- och nikotinprodukter utgör en del av diabetesbehandlingen.
I patienthandledningen ska patienten i god tid informeras om olägenheterna med användningen
av tobaks- och nikotinprodukter och uppmuntras till att avstå från dessa «Rankin D, Barnard K, Elliott J, ym. Type 1 diabete...»247. Se God medicinsk praxis-rekommendationen Förebyggande och behandling av tobaks-
och nikotinberoende «Tobaks- och nikotinberoende – profylax och behandling»9.
- Rekommendation: Diabetes är redan i sig en så stor risk för artärsjukdom att man bör satsa alldeles särskilt på tobaksavvänjning bland personer med diabetes.
- Rökning ökar risken för typ 2-diabetes: risken för typ 2-diabetes bland rökare är
30–40 procent högre än bland icke-rökare «U.S. Department of Health and Human Services. The ...»248. För män som röker 20 cigaretter per dag eller mera är risken för typ 2-diabetes
cirka 60 procent och bland kvinnor cirka 90 procent högre än för icke-rökare «Patja K, Jousilahti P, Hu G, ym. Effects of smokin...»249. Tobaksstopp minskar denna risk så att den efter 5–10 år motsvarar nivån för icke-rökare «Śliwińska-Mossoń M, Milnerowicz H. The impact of s...»250.
- Unga rökande vuxna har ofta högt blodglukosvärde «Gerber PA, Locher R, Schmid B, ym. Smoking is asso...»251, «Hofer SE, Rosenbauer J, Grulich-Henn J, ym. Smokin...»252, «Mays D, Streisand R, Walker LR, ym. Cigarette smok...»253.
- Risken för hjärt- och kärlsjukdomar och därmed förknippad mortalitet för personer med diabetes som röker är betydligt högre än för personer med diabetes som inte röker. Rökning höjer risken för kranskärlssjukdom med 54 procent, risken för stroke med 44 procent och risken för hjärtinfarkt med 52 procent «Śliwińska-Mossoń M, Milnerowicz H. The impact of s...»250. Rökstopp minskar dessa risker och den övergripande risken för kärlsjukdomar hos personer med diabetes. Risken för diabetisk njursjukdom, neuropati och andra mikrovaskulära följdsjukdomar är också förhöjd hos personer med diabetes som röker «Feodoroff M, Harjutsalo V, Forsblom C, ym. Smoking...»254, «Uruska A, Araszkiewicz A, Uruski P, ym. Higher ris...»255.
- Användningen av droger kan påverka livskontrollen. Droganvändning kan leda till att insulininjektioner uteblir, blodglukoskontroller försummas och glukosbalansen försämras.
- Droganvändning kan också öka risken för ketoacidos och hyperglykemiskt non-ketotiskt koma, något som grundar sig främst på fallbeskrivningar och erfarenheter från personer på opioidsubstitutionsbehandling (särskilt metadonsubstitutionsbehandling) «Tiras S, Haas V, Chevret L, ym. Nonketotic hypergl...»256, «Byard RW, Riches KJ, Kostakis C, ym. Diabetic keto...»257. Det är klart att det inte finns några randomiserade studier i ämnet. Flera droger är också associerade med en ökad risk för serotoninsyndrom vid samtidig användning bl.a. med SSRI-läkemedel.
- Man uppskattat att gatudroger används i London i större utsträckning bland unga personer
med typ 1-diabetes än bland den övriga befolkningen «Ng RS, Darko DA, Hillson RM. Street drug use among...»258.
- Tramadol, som är en svag opioid, används i viss mån för behandling av neuropatiska smärtor. Den kan ibland öka risken för hypoglykemi «Jonville-Bera A-, Marie A, Magba D, ym. [Tramadol-...»259.
- För att förebygga och behandla beroenden (bl.a. alkohol-, tobaks- och rusmedelsberoende) är det nödvändigt att beakta möjligheterna till psykologiska interventioner och psykoterapeutiskt stöd för att hjälpa användare att minska och sluta använda rusmedel. Patienten bör hänvisas till rätt vård i god tid.
Vård och uppföljning i olika livsskeden
Övergång från pediatrisk uppföljning till vuxenuppföljning
- Unga personer med diabetes kan, på ett åldersrelaterat sätt, brottas med identitetsfrågor kring sjukdomen och sträva efter att förneka sjukdomen eller protestera mot de gränser och regler som vuxna fastställt för behandlingen.
- Ökat behov att fatta självständiga beslut hör till den normala utvecklingen. Kamratstödsgrupper
är viktiga för utvecklingen av jaget och självkänslan.
- Den kognitiva utvecklingen och förmågan att fatta beslut varierar mycket bland de unga och påverkar riskbeteendet och förmågan att genomföra egenvård i vardagen «Kuther TL. Medical decision-making and minors: iss...»260, «Coleman DL, Rosoff PM. The legal authority of matu...»261.
- Om den unga har svårigheter att uppnå rätt glukosbalans ska detta inte automatiskt kopplas till uppror eller likgiltighet för hälsan.
- I ungdomen är det viktigt att utifrån patientens individuella livssituation diskutera välbefinnandet i allmänhet, blodsockrets inverkan på humöret och orken, diabetesbehandlingens belastning, vårdtrötthet, sexualitet, graviditet och preventivmedel samt betydelsen av god vård också med tanke på sexualhälsan och riskbeteende «Hanna KM, Stupiansky NW, Weaver MT, ym. Alcohol us...»262, «Jaser SS, Yates H, Dumser S, ym. Risky business: r...»263, «Maiorino MI, Bellastella G, Esposito K. Diabetes a...»264, «Hatzimouratidis K, Hatzichristou D. How to treat e...»265, «Sereika S, Schmitt P, Powell A, ym. Long-term effe...»266, «Charron-Prochownik D, Sereika SM, Becker D, ym. Lo...»267.
- Planeringen av övergången och tidpunkten för övergången av vårdansvaret från pediatrisk
enhet till vuxenenhet ska inledas i god tid (cirka ett år innan) i samråd med patienten
med diabetes eller med patientens familj.
- Övergångsskedet till en ny vårdenhet är en riskperiod och den unga kan falla utanför vårdsystemet, eftersom den nya vårdenheten kräver att den unga återskapar ett förtroendefullt förhållande med nya vuxna.
- Å andra sidan vill en del unga bli kvitt sin gamla roll och börja om från början i en ny miljö. Då kan det vara lättare att repetera grunderna för egenvården så att den unga "inte förlorar ansiktet".
- Under övergångsskedet:
- Kunskaperna och färdigheterna för god egenvård repeteras.
- Behovet av åldersanpassat psykosocialt stöd och av eventuella anpassningstränings- och rehabiliteringsinterventioner samt kamratstöd bedöms.
- Vårdrelationen ska visa förståelse, uppskattning, intresse och ge stöd. Den får inte skapa skuldkänslor.
- I vissa situationer hänvisas den unga till en yrkesutbildad person inom mental hälsa som är insatt i diabetes- och ungdomsfrågor. Sådana situationer kan uppkomma t.ex. då det uppstår svårigheter för den unga personen med diabetes att engagera sig i det stöd som vårdplatsen möjliggör. Andra psykosociala belastningar kan bli aktuella, såsom tecken på rädsla för hypoglykemier eller andra fobier, ätstörningar, depression, ångest, andra psykiska störningar eller kognitiva utmaningar.
- Intervallerna mellan mottagningsbesöken är på många vuxenmottagningar alltför långa för den ungas behov. För 16–20-åringar är det ofta nödvändigt att träffa en diabetesskötare eller läkare med 2 (1–3) månaders intervall.
Yrkesval för personer med insulinbehandlad diabetes
- Yrkesvägledning rekommenderas för personer med insulinbehandlad diabetes.
- Se Diabetesförbundets guide «Alkoholmissbruk»10i.
- Frågor om yrkesval är centrala byggstenar i den ungas identitet, och förändringar i karriär, arbete och bransch samt byten mellan dem vara av stor betydelse i livet. I frågor som gäller yrkesval, val och byte av arbete eller bransch är det bra att söka yrkesvalshandledning, t.ex. tjänster av yrkesvalspsykolog.
- Begränsningarna som gäller insulinberoende personer med diabetes i arbetslivet relaterar främst till tillfälliga försämringar av funktionsförmågan till följd av eventuell hypoglykemi. Men också en hög blodglukoshalt försämrar arbetsförmågan bland annat genom att orsaka trötthet.
- Vid långvarig diabetessjukdom blir arbetsoförmågan och behovet av omskolning ofta aktuellt i det fallet att patienten ursprungligen valt ett arbete eller yrke som kanske inte varit riktigt lämpligt på grund av insulinbehandlingen.
- Exempel på yrken som inte lämpar sig för personer på insulinbehandling:
- förbjudna yrken:
- pilot
- lok- eller metroförare
- dykare
- rökdykare (också i frivilliga brandkårer)
- sjöman
- yrken som övervägs individuellt:
- flygvärdinna eller steward
- polis
- olika övervakningsuppgifter där en övergående nedsatt medvetandegrad kan orsaka fara för arbetstagaren själv eller andra personer
- byggnadsarbetare (arbete på byggnadsställningar)
- sotare
- Det är möjligt att få yrkeskörkort, men med åren blir det småningom en stor utmaning att behålla yrkeskörtillståndet.
- Exempelvis skiftarbete och oväntade variationer i arbetsbelastningen försvårar upprätthållandet
av en god glukosbalans och kan på sikt inverka skadligt på hälsotillståndet hos personer
med diabetes.
- Om en person som redan är i arbetslivet insjuknar i diabetes som kräver insulinbehandling betyder detta nödvändigtvis inte att personen förlorar sin arbetsplats. I stora organisationer kan en anställd ofta placeras i ett jobb där diabetes inte orsakar fara för den anställda själv eller andra.
- Vid val av yrke ska, förutom själva diabetesbehandlingen, också möjligheten till blodglukosuppföljning beaktas.
- förbjudna yrken:
Värnplikten och diabetes
- Enligt ett beslut av Försvarsmaktens huvudstab år 2018 är diabetes (inklusive typ
2-diabetes) ett hinder för beväringstjänst tills vidare. Däremot utgör till exempel
glukokinas-MODY (MODY2-diabetes) ingen grund för befrielse från militärtjänstgöring,
då den inte kräver läkemedelsbehandling och inte medför någon hypoglykemirisk.
- Uppbådsläkaren fattar beslut om befrielse från tjänstgöring under fredstid. Alla som har typ 1-diabetes ska genomgå uppbådshälsoundersökning och delta i uppbådsförrättningarna på samma sätt som övriga män som under det aktuella året fyller 18 år. Försvarsmakten fattar beslut om befrielse från tjänstgöring och för detta behövs inget separat intyg från vårdenheten.
Sexual- och reproduktionshälsa
- Diabetes kan påverka sexuallivet för både män och kvinnor. Konsekvenserna kan vara psykiska eller fysiska, till exempel då de är förknippade med autonom neuropati. Mer information «Seksuaali- ja lisääntymisterveys»22.
Graviditet
Graviditetsdiabetes
- Ämnet behandlas i detalj i God medicinsk praxis-rekommendationen Graviditetsdiabetes «Raskausdiabetes»3, «Raskausdiabetes. Käypä hoito -suositus. Suomalaise...»17.
Graviditet och diabetes
- Hos personer med diabetes är graviditet förknippad med ökad risk för graviditetskomplikationer och försämring av den gravida kvinnans diabeteskomplikationer «Hawdon JM. Babies born after diabetes in pregnancy...»268. Detta kan minimeras genom god planering och god behandling av graviditeten.
- Alla personer med diabetes, oberoende av diabetestyp, hör under graviditeten till
specialsjukvården (mödra- och diabetespoliklinikerna).
- Under graviditeten förutsätter insulinbehandlingen noggrannare uppföljning och patienthandledning än vanligt, eftersom graviditeten påverkar behovet av insulin. Oftast ökar insulinkänsligheten under den tidiga av graviditeten, vilket ökar risken för hypoglykemi. I slutet av graviditeten ökar insulindoserna betydligt. Efter förlossningen återgår insulinbehovet till nivån före graviditeten.
- Preventivmedel och graviditetsplaner ska aktivt tas upp till diskussion med personer med diabetes i fertil ålder under uppföljningsbesöken.
- Kontraindikationer mot graviditet:
- Graviditet rekommenderas inte om patienten har svår njursvikt (eGFR < 30 ml/min/1,73 m2) eller kranskärlssjukdom.
- Relativa kontraindikationer mot graviditet är svår, obehandlad retinopati som hotar synen (svår bakgrundsretinopati, proliferativ retinopati eller makulasvullnad), medelsvår njursvikt (eGFR 30–60 ml/min/1,73 m2), autonom neuropati (särskilt gastropares, dvs. tömningsstörning av magsäcken) och njurtransplantation.
- Kvinnliga personer med diabetes ska remitteras till mödrapoliklinik redan då graviditet planeras och senast omedelbart efter att graviditet konstaterats.
Graviditetsplanering
- Graviditetsplanering är viktig både för modern och fostret.
- Graviditetsplaneringen förbättrar glukosbalansen under tidig graviditet och minskar perinataldödligheten och fostermissbildningar «Wahabi HA, Alzeidan RA, Bawazeer GA, ym. Preconcep...»269.
- Betydelsen av en god glukosbalans i början av graviditeten är mycket stor med tanke på graviditetsprognosen. Dålig glukosbalans i början av graviditeten är kraftigt associerad med ökad risk för missbildningar. Förekomsten av missbildningar ökar nämligen i takt med stigande HbA1c-nivå «Suhonen L, Hiilesmaa V, Teramo K. Glycaemic contro...»270, «Nielsen GL, Møller M, Sørensen HT. HbA1c in early ...»271, «Jensen DM, Korsholm L, Ovesen P, ym. Peri-concepti...»272. Det finns ingen enhetlig rekommendation för målnivån för HbA1c före graviditeten «American Diabetes Association. 13. Management of D...»273. Glukosbalansen kan anses vara tillräcklig med tanke på graviditeten, då HbA1c-nivån är under 53 mmol/mol (7,0 %). Även en lägre nivå (under 42 mmol/mol, 6,0 %) kan eftersträvas om patienten inte har hypoglykemier. Risken för hypoglykemi ska dock alltid beaktas. Om HbA1c-nivån överstiger 86 mmol/mol (10,0 %) ska en effektiv preventivmetod användas tills god glukosbalans uppnåtts.
- Ögonbottentillståndet kontrolleras när graviditeten planeras eller senast i början av graviditeten.
- Om förhöjt blodtryck medicineras, är labetalol, metoprolol, propranolol och nifedipin lämpliga läkemedel. Andra blodtrycksmediciner rekommenderas inte under graviditeten. ACE-hämmare och AT2-receptorblockerare under graviditeten ökar nämligen risken för missbildningar, och användningen av dem ska avslutas redan då graviditet planeras eller senast i början av graviditet (före graviditetsvecka 6), om blodtrycksmedicinering är indicerad för att skydda njurarna. Statiner och fibrater ska sättas ut under graviditeten.
- För personer med diabetes inleds acetosalicylsyra (ASA) 100 mg på kvällen i början av graviditeten för att förebygga preeklampsi. Se God medicinsk praxis-rekommendationen Graviditetshypertoni och preeklampsi «Graviditetshypertoni och preeklampsi»21, «Raskaudenaikainen kohonnut verenpaine ja pre-eklam...»274.
- Folsyratillskott rekommenderas för alla kvinnor med diabetes från och med att preventivmedel seponerats, i en dos på minst 1 mg per dygn fram till slutet av graviditetsvecka 12.
- Redan då graviditet planeras ska betydelsen av rökstopp betonas för rökare och kostrådgivning ordnas för viktminskning för överviktiga.
- Snabbinsulinerna lispro- och aspartinsulin är säkra för fostret «Hod M, Damm P, Kaaja R, ym. Fetal and perinatal ou...»275, «González Blanco C, Chico Ballesteros A, Gich Salad...»276. De långverkande insulinanalogerna degludek-, detemir- och glargininsulin är sannolikt säkra för fostret «Callesen NF, Damm J, Mathiesen JM, ym. Treatment w...»277.
- Metforminbehandling kan fortsätta. DPP-4-hämmare, GLP-1-receptoragonister, pioglitazon och SGLT2-hämmare ska inte användas under graviditet.
Vård och uppföljning under graviditeten
- Under graviditeten uppföljs moderns glukosbalans och fostrets välbefinnande på diabetespolikliniken och mödrapolikliniken.
- Behandling med insulinpump och flerdosbehandling under graviditet hos kvinnor med typ 1-diabetes är lika effektiva och säkra med avseende på moderns glukosbalans och fostrets hälsa «Farrar D, Tuffnell DJ, West J, ym. Continuous subc...»278.
- Kontinuerlig glukosmätning torde vara till nytta under graviditeten «Secher AL, Ringholm L, Andersen HU, ym. The effect...»279, «Murphy HR, Rayman G, Lewis K, ym. Effectiveness of...»280, «Drever E, Tomlinson G, Bai AD, ym. Insulin pump us...»281.
- AID-pumpbehandling kan förbättra glukosbalansen (TIR, tid inom glukosmålområdet) hos kvinnor med typ 1-diabetes under graviditet «AID (automated insulin delivery) -pumppuhoito saattaa parantaa tyypin 1 diabetesta sairastavien hoitotasapainoa (TIR, aika glukoositavoitealueella) raskausaikana.»C.
- Under graviditet ligger blodglukosmålet HbA1c under 53–58 mmol/mol (7–7,5 %), men om inga hypoglykemier förekommer, eftersträvas en nivå under 48 mmol/mol (< 6,5 %). Under andra och tredje graviditetstrimestern ökar risken för att fostret växer för mycket (stor i förhållande till graviditetsveckan eller Large for Gestational Age, LGA) och risken för graviditetskomplikationer, såsom förtidsbörd och preeklampsi. Riskökningen står i förhållande till HbA1c-nivån «American Diabetes Association. 13. Management of D...»273, «Maresh MJ, Holmes VA, Patterson CC, ym. Glycemic t...»282.
Förlossningsvård
- Under förlossningen är målet för blodglukoshalten 4–7 mmol/l.
- Behandlingen av hyperglykemi under förlossningen planeras individuellt i god tid före själva förlossningen.
- Under amning kan modern använda dessa blodtrycksmediciner: labetalol, enalapril, metoprolol, nifedipin och hydroklortiazid.
- Efter förlossningen rekommenderas tät egenkontroll av blodglukosen för modern, då benägenheten för hypoglykemi ökar i samband med amning.
- Enligt vissa undersökningar framkommer diabetes som en riskfaktor för förlossningsdepression «Silverman ME, Reichenberg A, Savitz DA, ym. The ri...»283, «Miller ES, Peri MR, Gossett DR. The association be...»284, «Hellwig J. Postpartum Depression: Diabetes is a Ri...»285, «Nicklas JM, Miller LJ, Zera CA, ym. Factors associ...»286. Behovet av psykosocialt stöd och livsstilshandledning bör beaktas före och efter förlossningen.
Äldre personer
- Minimimålet för behandlingen av hyperglykemi hos personer med diabetes oberoende av ålder är en glukosnivå som inte orsakar symtom såsom trötthet, ökad urinutsöndring, dehydrering, törst, viktminskning, infektionskänslighet eller förvirring.
- Särskild uppmärksamhet måste fästas vid att undvika hypoglykemier hos äldre, eftersom redan lindriga hypoglykemiepisoder kan leda bland annat till förvirring och fallolyckor med ödesdigra följder. Upprepade hypoglykemier försämrar också den kognitiva prestationsförmågan.
- Den kognitiva prestationsförmågan ska vid behov bedömas (med neuropsykologiska test), om patientens förmåga att klara av vården är osäker.
- Om en äldre person har allvarliga hypoglykemier, ska orsaken utredas och behandlas.
- Behandlingsmålen för personer under 75 år med diabetes som annars är friska är desamma som för yngre personer med diabetes, eftersom den genomsnittliga förväntade återstående livslängden kan uppgå till 15 år och behandlingen av riskfaktorer påverkar morbiditeten på samma sätt som för yngre personer «Meneilly GS. Diabetes in the elderly. Med Clin Nor...»287, «Durso SC. Using clinical guidelines designed for o...»288.
- Vid vård av en förhållandevis frisk person över 75 år med en (1) sjukdom som påverkar
den förväntade livslängden, kan samma behandlingsmål tillämpas som för yngre personer,
förutsatt att behandlingen inte medför komplikationer
- Tänkbara läkemedelsinteraktioner ska beaktas.
- Om hypoglykemier utgör ett problem för patienten, kan HbA1c-målnivån ligga vid 58–69 mmol/mol (7,5–8,5 %).
- Målet för blodtrycket är under 140/80 mmHg.
- Behandlingsmålen fastställs tillsammans med patienten enligt patientens helhetssituation
och behov. Hos personer över 75 år med flera kroniska sjukdomar (t.ex. hjärtsvikt,
kronisk obstruktiv lungsjukdom, demens) är de centrala målen för diabetesbehandlingen
att förbättra livskvaliteten och att stöda självständigheten och symtomfriheten.
- Blodtrycksmålet för att förhindra stroke är under 150/90 mmHg, såvida blodtrycksmedicineringen inte orsakar yrsel.
- Äldre patienter får precis samma nytta som yngre av behandling av lipidstörningar, men för äldre personer som använder statiner ska eventuella läkemedelsinteraktioner särskilt beaktas.
Insulinbehandling och handledning av äldre
- Antalet äldre personer med insulinbehandlad diabetes ökar kraftigt under de närmaste decennierna på grund av ökningen av den förväntade livslängden bland befolkningen och den förbättrade prognosen för diabetes. Detta är viktigt att notera till exempel inom hemvården.
- Äldre personer med diabetes kan ha bra funktionsförmåga, god kognitiv kondition och lång förväntad livslängd framför sig. Åldrandet kan dock vara förknippat med specifika frågor, såsom sjukdomsförlopp, kognitiv försämring, komplexa vårdanvisningar, övriga samtidiga sjukdomar, multimedicinering, försämrad funktionsförmåga, begränsade sociala och ekonomiska resurser samt depression «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Kirkman MS, Briscoe VJ, Clark N, ym. Diabetes in o...»289.
- Personer som har diabetes har högre risk för lindrig kognitiv försämring än personer som inte har diabetes «Luchsinger JA, Reitz C, Patel B, ym. Relation of d...»290.
- Diabetes är förknippad med ökad risk för minnessjukdom (både Alzheimers sjukdom och
i synnerhet vaskulär demens). Risken för minnessjukdom är ungefär dubbelt så stor
bland personer med diabetes som bland den övriga befolkningen. Risken är klart större
om patienten har upplevt hypoglykemier «Lin CH, Sheu WH. Hypoglycaemic episodes and risk o...»291.
- Enligt en metaanalys var risken för alla former av demens 73 % högre hos personer med diabetes jämfört med personer utan diabetes: risken för Alzheimers sjukdom var 56 % högre och för vaskulär demens 127 % högre «Gudala K, Bansal D, Schifano F, ym. Diabetes melli...»292.
- För att identifiera kognitiv försämring bör personer över 65 år bedömas årligen med relevanta bedömningsverktyg «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Palta P, Schneider ALC, Biessels GJ, ym. Magnitude...»293.
- Vid kognitiv försämring hos en vårdklient ska vårdpersonalen också beakta att klienten kan ha depression, läkemedelsinteraktioner, sköldkörtelproblem eller delirium «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127.
- Psykosocialt stöd omfattar stöd för egenvård, tillgång till hälso- och sjukvårdstjänster, ekonomiskt och emotionellt stöd samt stöd i vardagen för det fysiska och psykiska välbefinnandet. Äldre personer med diabetes och depression torde få nytta av multiprofessionellt stöd av sjukskötare, läkare och psykiater inom primärvården «Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psyc...»127, «Piette JD, Richardson C, Himle J, ym. A randomized...»294, «Unützer J, Katon W, Callahan CM, ym. Collaborative...»295, «Katon WJ, Von Korff M, Lin EH, ym. The Pathways St...»296.
- Uppnåendet av målen för god glukosbalans kan försvåras särskilt av kraven på rätt kost, av fysiska begränsningar (såsom försvagade sinnen), av försämrat minne och av nedsatta kognitiva färdigheter.
- Hypoglykemikänningarna avtrubbas med stigande ålder «Bremer JP, Jauch-Chara K, Hallschmid M, ym. Hypogl...»297.
- Hypoglykemi korrigeras långsammare med stigande ålder «Marker JC, Cryer PE, Clutter WE. Attenuated glucos...»298.
- Diabetes med för ökad fallrisk «Sinclair AJ, Conroy SP, Bayer AJ. Impact of diabet...»299.
- Risken för hypoglykemi stiger generellt hos äldre personer med undervikt och njursvikt.
- Risken för doseringsfel av insulin ökar:
- av patientrelaterade orsaker som försvårar doseringen (såsom minnessjukdom, försämrad syn, motoriska problem)
- då många personer deltar i vården
- då omsättningen av hemvårdspersonalen är stor. Kunskapsnivån hos vårdpersonalen varierar och då kan personalens respons till avvikande insulinbehov hos klienten variera på ett inadekvat sätt.
- Insulinbehandlingen bör planeras och genomföras så att risken för hypoglykemi är så
liten som möjligt och att hyperglykemier inte förorsakar symtom.
- Man kan bli tvungen att ge avkall på HbA1c-målen. Allmänt taget är den övre HbA1c- målnivån cirka 70 mmol/mol (8,5 %), om patientens förväntade kvarvarande livslängd inte är kort.
- Om tidpunkten för injektion av basinsulin av praktiska skäl varierar från dag till dag, bör övergång till ultralångverkande insulin som har en jämn effektprofil övervägas. Detta är särskilt viktigt för patienter med insulinbrist, som redan efter ett par timmars fördröjning av basinsulininjektionen kan få hyperglykemi och acidos.
- Den nya kontinuerliga glukosmätningen med sensorteknik torde inom den närmaste framtiden kunna användas för glukoskontrollen hos insulinbehandlade äldre. Tekniken kunde till exempel möjliggöra automatisk larmöverföring till trygghetstelefoncentralen vid hypopglykemi «Lee JM, Hirschfeld E, Wedding J. A Patient-Designe...»300, «Pulkkinen M, Tuomaala AK. Monitoring of blood gluc...»301.
- Automatiserad insulintillförsel med insulinpump (Automated Insulin Delivery, AID) kan förlänga tiden inom glukosmålområdet (time in range, TIR) också hos äldre personer jämfört med konventionell behandling «AID (automated insulin delivery) -pumppuhoito saattaa lisätä aikaa glukoositavoitealueella (TIR) myös iäkkäillä verrattuna tavanomaiseen hoitoon.»C.
- Om äldre personer får stöd av sina familjemedlemmar eller av servicehemmets eller servicehusets personal under sjukvård eller långtidsvård, ska dessa aktörers möjligheter att erbjuda emotionellt, socialt och instrumentellt stöd för vården tillgodoses. Samma gäller för vårdsamtal och då vårdplaner uppgörs och vårdbeslut fattas.
Ytterligare särdrag i behandlingen av äldre
- Betydelsen av bensårsprofylax ökar.
- Utveckling av eventuell njursvikt ska följas upp.
- Oförändrad kroppsvikt är ett tecken på god metabol balans. Alltför stor viktminskning ska undvikas. Det optimala BMI-värdet för äldre är 24–30 kg/m².
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Föreningen för Invärtes Medicin i Finland och Diabetesförbundets läkarråd
För mer information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Insuliininpuutosdiabetes»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Robert Paul
Litteratur
Insulinberoende diabetes. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Föreningen för Invärtes Medicin i Finland och Diabetesförbundets läkarråd. Helsingfors: Finska Läkarföreningen Duodecim, 2026 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»38
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- STAKES, raportteja 8/2005. Diabetes Suomessa.
- Alberti KG, Zimmet PZ. Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: diagnosis and classification of diabetes mellitus provisional report of a WHO consultation. Diabet Med 1998;15(7):539-53 «PMID: 9686693»PubMed
- Putula E, Kauppala T, Vanhamäki S, ym. All-cause mortality and factors associated with it in Finnish patients with type 1 diabetes. J Diabetes Complications 2024;38(12):108881 «PMID: 39426005»PubMed
- From the American Association of Neurological Surgeons (AANS), American Society of Neuroradiology (ASNR), Cardiovascular and Interventional Radiology Society of Europe (CIRSE), Canadian Interventional Radiology Association (CIRA), Congress of Neurological Surgeons (CNS), European Society of Minimally Invasive Neurological Therapy (ESMINT), European Society of Neuroradiology (ESNR), European Stroke Organization (ESO), Society for Cardiovascular Angiography and Interventions (SCAI), Society of Interventional Radiology (SIR), Society of NeuroInterventional Surgery (SNIS), and World Stroke Organization (WSO), Sacks D, Baxter B, ym. Multisociety Consensus Quality Improvement Revised Consensus Statement for Endovascular Therapy of Acute Ischemic Stroke. Int J Stroke 2018;13(6):612-632 «PMID: 29786478»PubMed
- American Diabetes Association Professional Practice Committee. 2. Diagnosis and Classification of Diabetes: Standards of Care in Diabetes-2024. Diabetes Care 2024;47(Suppl 1):S20-S42 «PMID: 38078589»PubMed
- Tuomi T, Carlsson A, Li H, ym. Clinical and genetic characteristics of type 2 diabetes with and without GAD antibodies. Diabetes 1999;48(1):150-7 «PMID: 9892237»PubMed
- Leslie RD, Williams R, Pozzilli P. Clinical review: Type 1 diabetes and latent autoimmune diabetes in adults: one end of the rainbow. J Clin Endocrinol Metab 2006;91(5):1654-9 «PMID: 16478821»PubMed
- Tyypin 2 diabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Tuomi T, Santoro N, Caprio S, ym. The many faces of diabetes: a disease with increasing heterogeneity. Lancet 2014;383(9922):1084-94 «PMID: 24315621»PubMed
- Buzzetti R, Tuomi T, Mauricio D, ym. Management of Latent Autoimmune Diabetes in Adults: A Consensus Statement From an International Expert Panel. Diabetes 2020;69(10):2037-2047 «PMID: 32847960»PubMed
- Murphy R, Colclough K, Pollin TI, ym. The use of precision diagnostics for monogenic diabetes: a systematic review and expert opinion. Commun Med (Lond) 2023;3(1):136 «PMID: 37794142»PubMed
- Naylor RN, Patel KA, Kettunen JLT, ym. Precision treatment of beta-cell monogenic diabetes: a systematic review. Commun Med (Lond) 2024;4(1):145 «PMID: 39025920»PubMed
- Stride A, Hattersley AT. Different genes, different diabetes: lessons from maturity-onset diabetes of the young. Ann Med 2002;34(3):207-16 «PMID: 12173691»PubMed
- Miettinen P, Tuomi T. MODY-diabetes - yksigeeninen haiman beetasolujen kehitys- ja toimintahäiriö. Duodecim 2012;218:1989-98
- Merenmies J, Ala-Houhala M, Tuomi T. Kystinen munuaissairaus ja diabetes - alidiagnosoitu yksigeeninen kehityshäiriö. Duodecim 2012;218:1999-2006
- Maassen JA, Kadowaki T. Maternally inherited diabetes and deafness: a new diabetes subtype. Diabetologia 1996;39:375-82
- Raskausdiabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Diabetesliiton lääkärineuvoston ja Suomen Gynekologiyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Njølstad PR, Søvik O, Cuesta-Muñoz A, ym. Neonatal diabetes mellitus due to complete glucokinase deficiency. N Engl J Med 2001;344(21):1588-92 «PMID: 11372010»PubMed
- Gloyn AL, Pearson ER, Antcliff JF, ym. Activating mutations in the gene encoding the ATP-sensitive potassium-channel subunit Kir6.2 and permanent neonatal diabetes. N Engl J Med 2004;350(18):1838-49 «PMID: 15115830»PubMed
- Huopio H, Otonkoski T. Vastasyntyneen diabetes. Duodecim 2011;127:534-41
- Karvonen M, Viik-Kajander M, Moltchanova E, ym. Incidence of childhood type 1 diabetes worldwide. Diabetes Mondiale (DiaMond) Project Group. Diabetes Care 2000;23(10):1516-26 «PMID: 11023146»PubMed
- Parviainen A, But A, Knip M. Miksi pikkulasten tyypin 1 diabeteksen ilmaantuvuus vähenee? Duodecim 2021;137:1009-11
- THL. Laaturekisterit. https://www.thl.fi/kansallisten-laaturekisterien-raportit/diabetesrekisteri/DM_koko_suomi1.html
- Harjutsalo V, Podar T, Tuomilehto J. Cumulative incidence of type 1 diabetes in 10,168 siblings of Finnish young-onset type 1 diabetic patients. Diabetes 2005;54(2):563-9 «PMID: 15677516»PubMed
- Harjutsalo V, Reunanen A, Tuomilehto J. Differential transmission of type 1 diabetes from diabetic fathers and mothers to their offspring. Diabetes 2006;55(5):1517-24 «PMID: 16644714»PubMed
- Report of the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Diabetes Care 1997;20:1183-97
- World Health Organisation. Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications. Report of a WHO Consultation. Part 1: Diagnosis and Classification of Diabetes Mellitus. Geneva: World Health Organisation Department of Noncommunicable Disease Surveillance 1999:1-59
- Stahl M, Brandslund I, Jørgensen LG, ym. Can capillary whole blood glucose and venous plasma glucose measurements be used interchangeably in diagnosis of diabetes mellitus? Scand J Clin Lab Invest 2002;62(2):159-66 «PMID: 12004932»PubMed
- Colagiuri S, Sandbaek A, Carstensen B, ym. Comparability of venous and capillary glucose measurements in blood. Diabet Med 2003;20(11):953-6 «PMID: 14632723»PubMed
- Mire-Sluis AR, Gaines Das R, Lernmark A. The World Health Organization International Collaborative Study for islet cell antibodies. Diabetologia 2000;43(10):1282-92 «PMID: 11079747»PubMed
- Madsbad S, Alberti KG, Binder C, ym. Role of residual insulin secretion in protecting against ketoacidosis in insulin-dependent diabetes. Br Med J 1979;2(6200):1257-9 «PMID: 117878»PubMed
- Diabeettinen retinopatia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Silmälääkäriyhdistyksen ja Diabetesliiton lääkärineuvoston asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Diabetekseen liittyvät jalkaongelmat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Diabetes Käypä hoito -neuvottelukunnan nimeämä työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Visseren FLJ, Mach F, Smulders YM, ym. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J 2021;42(34):3227-3337 «PMID: 34458905»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lihavuustutkijat ry:n ja Suomen Lastenlääkäriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2025 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yleislääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Alkoholiongelmat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Päihdelääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2015 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Diabeteksen munuaistauti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Nefrologiyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Diabetes Control and Complications Trial Research Group, Nathan DM, Genuth S, ym. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med 1993;329(14):977-86 «PMID: 8366922»PubMed
- Nathan DM, Cleary PA, Backlund JY, ym. Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes. N Engl J Med 2005;353(25):2643-53 «PMID: 16371630»PubMed
- Lind M, Imberg H, Coleman RL, ym. Historical HbA(1c) Values May Explain the Type 2 Diabetes Legacy Effect: UKPDS 88. Diabetes Care 2021;44(10):2231-7 «PMID: 34244332»PubMed
- Livingstone R, Boyle JG, Petrie JR, ym. A new perspective on metformin therapy in type 1 diabetes. Diabetologia 2017;60(9):1594-1600 «PMID: 28770327»PubMed
- Chiang JL, Kirkman MS, Laffel LM, ym. Type 1 diabetes through the life span: a position statement of the American Diabetes Association. Diabetes Care 2014;37(7):2034-54 «PMID: 24935775»PubMed
- Canadian Diabetes Association Clinical Practice Guidelines Expert Committee, McGibbon A, Richardson C, ym. Pharmacotherapy in type 1 diabetes. Can J Diabetes 2013;37 Suppl 1():S56-60 «PMID: 24070964»PubMed
- Ilanne-Parikka P. Tyypin 1 diabeteksen hoito. Kirjassa: Ilanne-Parikka P, Rönnemaa T, Saha M-T ja Sane T (toim.) Diabetes. Kustannus Oy Duodecim, Tampere 2015. http://www.terveysportti.fi/dtk/pit/koti
- Ilanne-Parikka P. Tyypin 1 diabetes: Insuliinihoito. Lääkärin käsikirja 24.2.2017. Kustannus Oy Duodecim, 2016. https://www.terveysportti.fi
- Hotus. 2020. Hotus-hoitosuositus®: Aikuisten diabetesta sairastavien insuliinihoidon ohjauksen sisältö. Työryhmä: Rintala T-M, Hynynen M-A, Kettunen T, Olli S, Vähätalo M. Hoitotyön tutkimussäätiö. Saatavilla: www.hotus.fi/hoitosuositukset.
- Lahtela J, Saraheimo M, Pasternack I ym. Insuliinipumppu aikuisten tyypin 1 diabeteksen hoidossa. Suom Lääkäril 2012;47:3477-84
- Jiao Y, Lin R, Hua X, ym. A systematic review: Cost-effectiveness of continuous glucose monitoring compared to self-monitoring of blood glucose in type 1 diabetes. Endocrinol Diabetes Metab 2022;5(6):e369 «PMID: 36112608»PubMed
- NICE. Multiple Technology Appraisal Hybrid closed loop systems for managing blood glucose levels in type 1 diabetes Committee papers. 2023. www.nice.org.uk/guidance/ta943/evidence/appraisal-consultation-committee-papers-pdf-13254232141
- Choudhary P, Kolassa R, Keuthage W, ym. Advanced hybrid closed loop therapy versus conventional treatment in adults with type 1 diabetes (ADAPT): a randomised controlled study. Lancet Diabetes Endocrinol 2022;10(10):720-731 «PMID: 36058207»PubMed
- Yang Q, Zeng B, Hao J, ym. Real-world glycaemic outcomes of automated insulin delivery in type 1 diabetes: A meta-analysis. Diabetes Obes Metab 2024;26(9):3753-3763 «PMID: 38888056»PubMed
- Saraheimo M, Honkasalo M, Miettinen M. [Insulin pump therapy: for whom and why?]. Duodecim 2013;129(15):1571-8 «PMID: 24163975»PubMed
- Gallen G, Rosso A, Alonso-Carril N, ym. Expert panel opinion on the optimal educational pathway for diabetes educators for training people with type 1 diabetes on the MiniMed™ 780G system: a Delphi consensus. Acta Diabetol 2025;62(5):685-694 «PMID: 39470803»PubMed
- Rytter K, Schmidt S, Rasmussen LN, ym. Education programmes for persons with type 1 diabetes using an insulin pump: A systematic review. Diabetes Metab Res Rev 2021;37(5):e3412 «PMID: 33010190»PubMed
- Introduction: Standards of Medical Care in Diabetes-2021. Diabetes Care 2021;44(Suppl 1):S1-S2 «PMID: 33298409»PubMed
- Rintala TM. 2013. Diabeteksen näkyvä ja näkymätön läsnä oleminen – Substantiivinen teoria aikuisen henkilön perheen arkielämästä. Akateeminen väitöskirja. Acta Universitatis Tamperensis 1889. Tampereen Yliopisto, Terveystiede, Tampere.
- American Diabetes Association. 5. Facilitating Behavior Change and Well-being to Improve Health Outcomes: Standards of Medical Care in Diabetes-2021. Diabetes Care 2021;44(Suppl 1):S53-S72 «PMID: 33298416»PubMed
- Carey N, Courtenay M. A review of the activity and effects of nurse-led care in diabetes. J Clin Nurs 2007;16(11C):296-304 «PMID: 17931323»PubMed
- Zhu Y, Zhang H, Xi Y, ym. The Implication of Diabetes-Specialized Nurses in Aiming for the Better Treatment and Management of Patients with Diabetes Mellitus: A Brief Narrative Review. Diabetes Ther 2024;15(5):917-927 «PMID: 38472627»PubMed
- Hotus. 2022. Hotus-hoitosuositus®: Etäyhteydellä toteutettava pitkäaikais- sairautta sairastavan omahoidon ohjaus. Työryhmä: Virtanen H, Marin K, Hiltunen AM, Kaila A, Kajula O, Kesänen J. Hoitotyön tutkimussäätiö. Saatavilla: www.hotus.fi/hoitosuositukset.
- Krans HMJ, Porta M, Keen H, Staehr-Johansen K. (toim.) Diabetes Care and research in Europe. The St Vincent Declaration Action Programme. Implementation document 1995. WHO.
- Canadian Diabetes Association Clinical Practice Guidelines Expert Committee, Cheng AY. Canadian Diabetes Association 2013 clinical practice guidelines for the prevention and management of diabetes in Canada. Introduction. Can J Diabetes 2013;37 Suppl 1():S1-S212 «PMID: 24070926»PubMed
- Peeples M, Tomky D, Mulcahy K, ym. Evolution of the American Association of Diabetes Educators' diabetes education outcomes project. Diabetes Educ 2007;33(5):794-817 «PMID: 17925584»PubMed
- Nuutinen H. Diabetesta sairastavan elämänlaadun arvioinnista. DEHKO-raportti 2010:1. Diabetesliitto. https://www.diabetes.fi/files/1420/DEHKO-raportti_2010_1_Diabetesta_sairastavan_elamanlaadun_arvioinnista.pdf
- Guideline on Self-Monitoring of Blood Glucose in Non-Insulin Treated Type 2 Diabetes. International Diabetes Federation 2009
- Hyry HSI, Liippo JP, Virtanen HM. Allergic contact dermatitis caused by glucose sensors in type 1 diabetes patients. Contact Dermatitis 2019;81(3):161-166 «PMID: 31206704»PubMed
- Battelino T, Danne T, Bergenstal RM, ym. Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range. Diabetes Care 2019;42(8):1593-1603 «PMID: 31177185»PubMed
- Hannula P. Mitä kirjata sairauskertomukseen? Uudet verensokerin seurantakeinot paikkaavat HbA1c:n puutteita. Diabetes ja lääkäri 2018;1:21-4
- Dunn TC, Ajjan RA, Bergenstal RM, ym. Is It Time to Move Beyond TIR to TITR? Real-World Data from Over 20,000 Users of Continuous Glucose Monitoring in Patients with Type 1 and Type 2 Diabetes. Diabetes Technol Ther 2024;26(3):203-210 «PMID: 38444315»PubMed
- ElSayed NA, Aleppo G, Aroda VR, ym. 5. Facilitating Positive Health Behaviors and Well-being to Improve Health Outcomes: Standards of Care in Diabetes-2023. Diabetes Care 2023;46(Supple 1):S68-S96 «PMID: 36507648»PubMed
- Diabetes and Nutrition Study Group (DNSG) of the European Association for the Study of Diabetes (EASD). Evidence-based European recommendations for the dietary management of diabetes. Diabetologia 2023;66(6):965-985 «PMID: 37069434»PubMed
- Pastors JG, Warshaw H, Daly A, ym. The evidence for the effectiveness of medical nutrition therapy in diabetes management. Diabetes Care 2002;25(3):608-13 «PMID: 11874956»PubMed
- Silva AI, Direito M, Pinto-Ribeiro F, ym. Effects of Intermittent Fasting on Regulation of Metabolic Homeostasis: A Systematic Review and Meta-Analysis in Health and Metabolic-Related Disorders. J Clin Med 2023;12(11): «PMID: 37297894»PubMed
- Ajala O, English P, Pinkney J. Systematic review and meta-analysis of different dietary approaches to the management of type 2 diabetes. Am J Clin Nutr 2013;97(3):505-16 «PMID: 23364002»PubMed
- Freedland SJ, Aronson WJ. Words of wisdom. Re: Weight loss with a low-carbohydrate, Mediterranean, or low-fat diet. Shai I, Schwarzfuchs D, Henkin Y, Shahar DR, Witkow S, Greenberg I, Golan R, Fraser D, Bolotin A, Vardi H, Tangi-Rozental O, Zuk-Ramot R, Sarusi B, Brickner D, Schwartz Z, Sheiner E, Marko R, Katorza E, Thiery J, Fiedler GM, Blüher M, Stumvoll M, Stampfer MJ. Dietary Intervention Randomized Controlled Trial (DIRECT) Group. N Engl J Med 2008;359:229-41. Eur Urol 2009;55(1):249-50 «PMID: 20050018»PubMed
- Uusitupa M, Hermansen K, Savolainen MJ, ym. Effects of an isocaloric healthy Nordic diet on insulin sensitivity, lipid profile and inflammation markers in metabolic syndrome -- a randomized study (SYSDIET). J Intern Med 2013;274(1):52-66 «PMID: 23398528»PubMed
- Kolehmainen M, Ulven SM, Paananen J, ym. Healthy Nordic diet downregulates the expression of genes involved in inflammation in subcutaneous adipose tissue in individuals with features of the metabolic syndrome. Am J Clin Nutr 2015;101(1):228-39 «PMID: 25527767»PubMed
- Yokoyama Y, Barnard ND, Levin SM, ym. Vegetarian diets and glycemic control in diabetes: a systematic review and meta-analysis. Cardiovasc Diagn Ther 2014;4(5):373-82 «PMID: 25414824»PubMed
- Viguiliouk E, Kendall CW, Kahleová H, ym. Effect of vegetarian dietary patterns on cardiometabolic risk factors in diabetes: A systematic review and meta-analysis of randomized controlled trials. Clin Nutr 2019;38(3):1133-1145 «PMID: 29960809»PubMed
- Castañeda-González LM, Bacardí Gascón M, Jiménez Cruz A. Effects of low carbohydrate diets on weight and glycemic control among type 2 diabetes individuals: a systemic review of RCT greater than 12 weeks. Nutr Hosp 2011;26(6):1270-6 «PMID: 22411372»PubMed
- Pfeiffer AFH, Pedersen E, Schwab U, ym. The Effects of Different Quantities and Qualities of Protein Intake in People with Diabetes Mellitus. Nutrients 2020;12(2): «PMID: 32019211»PubMed
- Vireyttä seniorivuosiin – ikääntyneiden ruokasuositus. Valtion ravitsemusneuvottelukunta.Terveyden ja hyvinvoinnin laitos, 2020. https://www.julkari.fi/bitstream/handle/10024/139415/THL_OHJ_4_2020_Vireytt%c3%a4%20seniorivuosiin_verkko.pdf?sequence4isAllowedy
- Kushi LH, Byers T, Doyle C, ym. American Cancer Society Guidelines on Nutrition and Physical Activity for cancer prevention: reducing the risk of cancer with healthy food choices and physical activity. CA Cancer J Clin 2006;56(5):254-81; quiz 313-4 «PMID: 17005596»PubMed
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Vessby B, Uusitupa M, Hermansen K, ym. Substituting dietary saturated for monounsaturated fat impairs insulin sensitivity in healthy men and women: The KANWU Study. Diabetologia 2001;44(3):312-9 «PMID: 11317662»PubMed
- Schwingshackl L, Strasser B, Hoffmann G. Effects of monounsaturated fatty acids on glycaemic control in patients with abnormal glucose metabolism: a systematic review and meta-analysis. Ann Nutr Metab 2011;58(4):290-6 «PMID: 21912106»PubMed
- Unick JL, Beavers D, Bond DS, ym. The long-term effectiveness of a lifestyle intervention in severely obese individuals. Am J Med 2013;126(3):236-42, 242.e1-2 «PMID: 23410564»PubMed
- American Diabetes Association Professional Practice Committee. 5. Facilitating Behavior Change and Well-being to Improve Health Outcomes: Standards of Medical Care in Diabetes-2022. Diabetes Care 2022;45(Suppl 1):S60-S82 «PMID: 34964866»PubMed
- Mann JI, Te Morenga L. Diet and diabetes revisited, yet again. Am J Clin Nutr 2013;97(3):453-4 «PMID: 23364020»PubMed
- Campbell JI, Mortensen A, Mølgaard P. Tissue lipid lowering-effect of a traditional Nigerian anti-diabetic infusion of Rauwolfia vomitoria foilage and Citrus aurantium fruit. J Ethnopharmacol 2006;104(3):379-86 «PMID: 16455217»PubMed
- McGlynn ND, Khan TA, Wang L, ym. Association of Low- and No-Calorie Sweetened Beverages as a Replacement for Sugar-Sweetened Beverages With Body Weight and Cardiometabolic Risk: A Systematic Review and Meta-analysis. JAMA Netw Open 2022;5(3):e222092 «PMID: 35285920»PubMed
- Larsen TM, Dalskov SM, van Baak M, ym. Diets with high or low protein content and glycemic index for weight-loss maintenance. N Engl J Med 2010;363(22):2102-13 «PMID: 21105792»PubMed
- Livesey G, Taylor R, Livesey H, ym. Is there a dose-response relation of dietary glycemic load to risk of type 2 diabetes? Meta-analysis of prospective cohort studies. Am J Clin Nutr 2013;97(3):584-96 «PMID: 23364021»PubMed
- American Diabetes Association. 4. Lifestyle Management. Diabetes Care 2017;40(Suppl 1):S33-S43 «PMID: 27979891»PubMed
- Bell KJ, King BR, Shafat A, ym. The relationship between carbohydrate and the mealtime insulin dose in type 1 diabetes. J Diabetes Complications 2015;29(8):1323-9 «PMID: 26422396»PubMed
- Brazeau AS, Mircescu H, Desjardins K, ym. Carbohydrate counting accuracy and blood glucose variability in adults with type 1 diabetes. Diabetes Res Clin Pract 2013;99(1):19-23 «PMID: 23146371»PubMed
- Bruttomesso D, Costa S, Dal Pos M, ym. Educating diabetic patients about insulin use: changes over time in certainty and correctness of knowledge. Diabetes Metab 2006;32(3):256-61 «PMID: 16799403»PubMed
- Paterson M, Bell KJ, O'Connell SM, ym. The Role of Dietary Protein and Fat in Glycaemic Control in Type 1 Diabetes: Implications for Intensive Diabetes Management. Curr Diab Rep 2015;15(9):61 «PMID: 26202844»PubMed
- Smart CE, Evans M, O'Connell SM, ym. Both dietary protein and fat increase postprandial glucose excursions in children with type 1 diabetes, and the effect is additive. Diabetes Care 2013;36(12):3897-902 «PMID: 24170749»PubMed
- Bell KJ, Smart CE, Steil GM, ym. Impact of fat, protein, and glycemic index on postprandial glucose control in type 1 diabetes: implications for intensive diabetes management in the continuous glucose monitoring era. Diabetes Care 2015;38(6):1008-15 «PMID: 25998293»PubMed
- Väriä ja voimaa – parhaat ruokavalinnat Diabeteksen hoidossa ja ehkäisyssä. Taulukko 7.45. Hiilihydraattien turvallinen vähentäminen. Diabetesliitto 2015
- He M, van Dam RM, Rimm E, ym. Whole-grain, cereal fiber, bran, and germ intake and the risks of all-cause and cardiovascular disease-specific mortality among women with type 2 diabetes mellitus. Circulation 2010;121(20):2162-8 «PMID: 20458012»PubMed
- Burger KN, Beulens JW, van der Schouw YT, ym. Dietary fiber, carbohydrate quality and quantity, and mortality risk of individuals with diabetes mellitus. PLoS One 2012;7(8):e43127 «PMID: 22927948»PubMed
- Mann JI, De Leeuw I, Hermansen K, ym. Evidence-based nutritional approaches to the treatment and prevention of diabetes mellitus. Nutr Metab Cardiovasc Dis 2004;14(6):373-94 «PMID: 15853122»PubMed
- Fung TT, van Dam RM, Hankinson SE, ym. Low-carbohydrate diets and all-cause and cause-specific mortality: two cohort studies. Ann Intern Med 2010;153(5):289-98 «PMID: 20820038»PubMed
- Sjögren P, Becker W, Warensjö E, ym. Mediterranean and carbohydrate-restricted diets and mortality among elderly men: a cohort study in Sweden. Am J Clin Nutr 2010;92(4):967-74 «PMID: 20826627»PubMed
- Lagiou P, Sandin S, Weiderpass E, ym. Low carbohydrate-high protein diet and mortality in a cohort of Swedish women. J Intern Med 2007;261(4):366-74 «PMID: 17391111»PubMed
- Trichopoulou A, Psaltopoulou T, Orfanos P, ym. Low-carbohydrate-high-protein diet and long-term survival in a general population cohort. Eur J Clin Nutr 2007;61(5):575-81 «PMID: 17136037»PubMed
- Colberg S, Riddell M. Physical Activity: Regualtion of glucose metabolism, clinical management strategies, and weight control. Kirjassa: Peters A, Laffel L (toim.) Type 1 diabetes sourcebook. ADA ja JDRF, Alexandria 2013.
- Colberg SR, Sigal RJ, Yardley JE, ym. Physical Activity/Exercise and Diabetes: A Position Statement of the American Diabetes Association. Diabetes Care 2016;39(11):2065-2079 «PMID: 27926890»PubMed
- Thomas DE, Elliott EJ, Naughton GA. Exercise for type 2 diabetes mellitus. Cochrane Database Syst Rev 2006;2006(3):CD002968 «PMID: 16855995»PubMed
- Canadian Diabetes Association Clinical Practice Guidelines Expert Committee, Sigal RJ, Armstrong MJ, ym. Physical activity and diabetes. Can J Diabetes 2013;37 Suppl 1():S40-4 «PMID: 24070962»PubMed
- Chimen M, Kennedy A, Nirantharakumar K, ym. What are the health benefits of physical activity in type 1 diabetes mellitus? A literature review. Diabetologia 2012;55(3):542-51 «PMID: 22189486»PubMed
- Goedecke JH, Ojuka EO (eds): Diabetes and Physical Activity. Med Sport Sci, Basel, Karger, 2014;60:141-53
- Zaharieva DP, Riddell MC. Prevention of exercise-associated dysglycemia: a case study-based approach. Diabetes Spectr 2015;28(1):55-62 «PMID: 25717279»PubMed
- Thabit H, Leelarathna L. Basal insulin delivery reduction for exercise in type 1 diabetes: finding the sweet spot. Diabetologia 2016;59(8):1628-31 «PMID: 27287376»PubMed
- Cryer PE. Exercise-related hypoglycemia-associated autonomic failure in diabetes. Diabetes 2009;58(9):1951-2 «PMID: 19720823»PubMed
- Moser O, Zaharieva DP, Adolfsson P, ym. The use of automated insulin delivery around physical activity and exercise in type 1 diabetes: a position statement of the European Association for the Study of Diabetes (EASD) and the International Society for Pediatric and Adolescent Diabetes (ISPAD). Diabetologia 2025;68(2):255-280 «PMID: 39653802»PubMed
- Niskanen L. Liikunnan ja muun hoidon yhteensovittaminen tyypin 1 diabeteksessa. Kirjassa: Ilanne-Parikka P, Rönnemaa T, Saha M-T ja Sane T (toim.) Diabetes. Kustannus Oy Duodecim, Tampere 2015. Tarkistettu verkkoversioon 17.2.2016. http://www.terveysportti.fi/dtk/pit/koti
- Anderson RJ, Freedland KE, Clouse RE, ym. The prevalence of comorbid depression in adults with diabetes: a meta-analysis. Diabetes Care 2001;24(6):1069-78 «PMID: 11375373»PubMed
- Ali S, Stone MA, Peters JL, ym. The prevalence of co-morbid depression in adults with Type 2 diabetes: a systematic review and meta-analysis. Diabet Med 2006;23(11):1165-73 «PMID: 17054590»PubMed
- Barnard KD, Skinner TC, Peveler R. The prevalence of co-morbid depression in adults with Type 1 diabetes: systematic literature review. Diabet Med 2006;23(4):445-8 «PMID: 16620276»PubMed
- Egede LE. Diabetes, major depression, and functional disability among U.S. adults. Diabetes Care 2004;27(2):421-8 «PMID: 14747223»PubMed
- Moussavi S, Chatterji S, Verdes E, ym. Depression, chronic diseases, and decrements in health: results from the World Health Surveys. Lancet 2007;370(9590):851-8 «PMID: 17826170»PubMed
- Young-Hyman D, de Groot M, Hill-Briggs F, ym. Psychosocial Care for People With Diabetes: A Position Statement of the American Diabetes Association. Diabetes Care 2016;39(12):2126-2140 «PMID: 27879358»PubMed
- Vileikyte L, Peyrot M, Gonzalez JS, ym. Predictors of depressive symptoms in persons with diabetic peripheral neuropathy: a longitudinal study. Diabetologia 2009;52(7):1265-73 «PMID: 19399473»PubMed
- Carrington AL, Mawdsley SK, Morley M, ym. Psychological status of diabetic people with or without lower limb disability. Diabetes Res Clin Pract 1996;32(1-2):19-25 «PMID: 8803478»PubMed
- Palmer S, Vecchio M, Craig JC, ym. Prevalence of depression in chronic kidney disease: systematic review and meta-analysis of observational studies. Kidney Int 2013;84(1):179-91 «PMID: 23486521»PubMed
- Cukor D, Coplan J, Brown C, ym. Anxiety disorders in adults treated by hemodialysis: a single-center study. Am J Kidney Dis 2008;52(1):128-36 «PMID: 18440682»PubMed
- Winkley K, Sallis H, Kariyawasam D, ym. Five-year follow-up of a cohort of people with their first diabetic foot ulcer: the persistent effect of depression on mortality. Diabetologia 2012;55(2):303-10 «PMID: 22057196»PubMed
- Palmer SC, Vecchio M, Craig JC, ym. Association between depression and death in people with CKD: a meta-analysis of cohort studies. Am J Kidney Dis 2013;62(3):493-505 «PMID: 23623139»PubMed
- Vinik AI, Park TS, Stansberry KB, ym. Diabetic neuropathies. Diabetologia 2000;43(8):957-73 «PMID: 10990072»PubMed
- Argoff CE, Cole BE, Fishbain DA, ym. Diabetic peripheral neuropathic pain: clinical and quality-of-life issues. Mayo Clin Proc 2006;81(4 Suppl):S3-11 «PMID: 16608048»PubMed
- Young-Hyman D, Peyrot M, Hill-Briggs F. Diabetes-related functional impairment and disability. In Psychosocial Care for People with Diabetes. Young-Hyman D, Peyrot M, Eds. American Diabetes Association 2012, Alexandria, VA, p. 273–289.
- Canadian Diabetes Association Clinical Practice Guidelines Expert Committee, McGibbon A, Richardson C, ym. Pharmacotherapy in type 1 diabetes. Can J Diabetes 2013;37 Suppl 1():S56-60 «PMID: 24070964»PubMed
- Cryer PE. Hypoglycemia in Diabetes: Pathophysiology, prevalence an prevention. 2. painos. Alexandria, VA, American Diabetes Association 2013.
- International Hypoglycaemia Study Group. Glucose Concentrations of Less Than 3.0 mmol/L (54 mg/dL) Should Be Reported in Clinical Trials: A Joint Position Statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care 2017;40(1):155-157 «PMID: 27872155»PubMed
- Kauppinen-Mäkelin R, Otonkoski T. Hypoglykemian oireet aikuisella. Endokrinologia; Oppiportti 1.4.2010 (viitattu 18.1.2017). Kustannus Oy Duodecim.
- Kauppinen-Mäkelin R, Otonkoski T. Hypoglykemian syyt aikuisilla. Endokrinologia; Oppiportti 1.4.2010 (viitattu 18.1.2017). Kustannus Oy Duodecim.
- Frier BM, Jensen MM, Chubb BD. Hypoglycaemia in adults with insulin-treated diabetes in the UK: self-reported frequency and effects. Diabet Med 2016;33(8):1125-32 «PMID: 26248501»PubMed
- International Hypoglycaemia Study Group. Minimizing Hypoglycemia in Diabetes. Diabetes Care 2015;38(8):1583-91 «PMID: 26207052»PubMed
- Clarke WL, Cox DJ, Gonder-Frederick LA, ym. Reduced awareness of hypoglycemia in adults with IDDM. A prospective study of hypoglycemic frequency and associated symptoms. Diabetes Care 1995;18(4):517-22 «PMID: 7497862»PubMed
- Weinstock RS, DuBose SN, Bergenstal RM, ym. Risk Factors Associated With Severe Hypoglycemia in Older Adults With Type 1 Diabetes. Diabetes Care 2016;39(4):603-10 «PMID: 26681721»PubMed
- Yeoh E, Choudhary P, Nwokolo M, ym. Interventions That Restore Awareness of Hypoglycemia in Adults With Type 1 Diabetes: A Systematic Review and Meta-analysis. Diabetes Care 2015;38(8):1592-609 «PMID: 26207053»PubMed
- Diabeettinen retinopatia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Silmälääkäriyhdistyksen ja Diabetesliiton lääkärineuvoston asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Krooninen sepelvaltimo-oireyhtymä. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Sepelvaltimotautikohtaus. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuranasettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Uniapnea (obstruktiivinen uniapnea aikuisilla). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Keuhkolääkäriyhdistyksen ja Suomen Unitutkimusseura ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Aivoinfarkti ja TIA. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Neurologinen yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Alaraajojen tukkiva valtimotauti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verisuonikirurgisen Yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Manfredi M, McCullough MJ, Vescovi P, ym. Update on diabetes mellitus and related oral diseases. Oral Dis 2004;10(4):187-200 «PMID: 15196139»PubMed
- D'Aiuto F, Gable D, Syed Z, ym. Evidence summary: The relationship between oral diseases and diabetes. Br Dent J 2017;222(12):944-948 «PMID: 28642531»PubMed
- Ahmadinia AR, Rahebi D, Mohammadi M, ym. Association between type 2 diabetes (T2D) and tooth loss: a systematic review and meta-analysis. BMC Endocr Disord 2022;22(1):100 «PMID: 35418054»PubMed
- Raju K, Taylor GW, Tahir P, ym. Association of tooth loss with morbidity and mortality by diabetes status in older adults: a systematic review. BMC Endocr Disord 2021;21(1):205 «PMID: 34663281»PubMed
- Weijdijk LPM, Ziukaite L, Van der Weijden GAF, ym. The risk of tooth loss in patients with diabetes: A systematic review and meta-analysis. Int J Dent Hyg 2022;20(1):145-166 «PMID: 33973353»PubMed
- Preshaw PM, Alba AL, Herrera D, ym. Periodontitis and diabetes: a two-way relationship. Diabetologia 2012;55(1):21-31 «PMID: 22057194»PubMed
- Botero JE, Yepes FL, Roldán N, ym. Tooth and periodontal clinical attachment loss are associated with hyperglycemia in patients with diabetes. J Periodontol 2012;83(10):1245-50 «PMID: 22248217»PubMed
- Costa FO, Miranda Cota LO, Pereira Lages EJ, ym. Progression of periodontitis and tooth loss associated with glycemic control in individuals undergoing periodontal maintenance therapy: a 5-year follow-up study. J Periodontol 2013;84(5):595-605 «PMID: 22769441»PubMed
- Southerland JH, Moss K, Taylor GW, ym. Periodontitis and diabetes associations with measures of atherosclerosis and CHD. Atherosclerosis 2012;222(1):196-201 «PMID: 22440543»PubMed
- Teratani G, Awano S, Soh I, ym. Oral health in patients on haemodialysis for diabetic nephropathy and chronic glomerulonephritis. Clin Oral Investig 2013;17(2):483-9 «PMID: 22552594»PubMed
- Huang DL, Chan KC, Young BA. Poor oral health and quality of life in older U.S. adults with diabetes mellitus. J Am Geriatr Soc 2013;61(10):1782-8 «PMID: 24001058»PubMed
- Sandberg GE, Sundberg HE, Fjellstrom CA, ym. Type 2 diabetes and oral health: a comparison between diabetic and non-diabetic subjects. Diabetes Res Clin Pract 2000;50(1):27-34 «PMID: 10936666»PubMed
- Karjalainen KM, Knuuttila ML. The onset of diabetes and poor metabolic control increases gingival bleeding in children and adolescents with insulin-dependent diabetes mellitus. J Clin Periodontol 1996;23(12):1060-7 «PMID: 8997648»PubMed
- Tsai C, Hayes C, Taylor GW. Glycemic control of type 2 diabetes and severe periodontal disease in the US adult population. Community Dent Oral Epidemiol 2002;30(3):182-92 «PMID: 12000341»PubMed
- Tervonen T, Karjalainen K, Knuuttila M, ym. Alveolar bone loss in type 1 diabetic subjects. J Clin Periodontol 2000;27(8):567-71 «PMID: 10959782»PubMed
- Zheng M, Wang C, Ali A, ym. Prevalence of periodontitis in people clinically diagnosed with diabetes mellitus: a meta-analysis of epidemiologic studies. Acta Diabetol 2021;58(10):1307-1327 «PMID: 34028620»PubMed
- Bascones-Martinez A, Matesanz-Perez P, Escribano-Bermejo M, ym. Periodontal disease and diabetes-Review of the Literature. Med Oral Patol Oral Cir Bucal 2011;16(6):e722-9 «PMID: 21196866»PubMed
- Lalla E, Lamster IB. Assessment and management of patients with diabetes mellitus in the dental office. Dent Clin North Am 2012;56(4):819-29 «PMID: 23017553»PubMed
- Morita I, Inagaki K, Nakamura F, ym. Relationship between periodontal status and levels of glycated hemoglobin. J Dent Res 2012;91(2):161-6 «PMID: 22157098»PubMed
- Chee B, Park B, Bartold PM. Periodontitis and type II diabetes: a two-way relationship. Int J Evid Based Healthc 2013;11(4):317-29 «PMID: 24298927»PubMed
- Sima C, Glogauer M. Diabetes mellitus and periodontal diseases. Curr Diab Rep 2013;13(3):445-52 «PMID: 23430581»PubMed
- Stöhr J, Barbaresko J, Neuenschwander M, ym. Bidirectional association between periodontal disease and diabetes mellitus: a systematic review and meta-analysis of cohort studies. Sci Rep 2021;11(1):13686 «PMID: 34211029»PubMed
- Wu CZ, Yuan YH, Liu HH, ym. Epidemiologic relationship between periodontitis and type 2 diabetes mellitus. BMC Oral Health 2020;20(1):204 «PMID: 32652980»PubMed
- Wu HQ, Wei X, Yao JY, ym. Association between retinopathy, nephropathy, and periodontitis in type 2 diabetic patients: a Meta-analysis. Int J Ophthalmol 2021;14(1):141-147 «PMID: 33469496»PubMed
- Nguyen ATM, Akhter R, Garde S, ym. The association of periodontal disease with the complications of diabetes mellitus. A systematic review. Diabetes Res Clin Pract 2020;165():108244 «PMID: 32526263»PubMed
- Simpson TC, Needleman I, Wild SH, ym. Treatment of periodontal disease for glycaemic control in people with diabetes. Cochrane Database Syst Rev 2010;(5):CD004714 «PMID: 20464734»PubMed
- Teeuw WJ, Gerdes VE, Loos BG. Effect of periodontal treatment on glycemic control of diabetic patients: a systematic review and meta-analysis. Diabetes Care 2010;33(2):421-7 «PMID: 20103557»PubMed
- Chen YF, Zhan Q, Wu CZ, ym. Baseline HbA1c Level Influences the Effect of Periodontal Therapy on Glycemic Control in People with Type 2 Diabetes and Periodontitis: A Systematic Review on Randomized Controlled Trails. Diabetes Ther 2021;12(5):1249-1278 «PMID: 33481189»PubMed
- Sampaio N, Mello S, Alves C. Dental caries-associated risk factors and type 1 diabetes mellitus. Pediatr Endocrinol Diabetes Metab 2011;17(3):152-7 «PMID: 22027069»PubMed
- Schmolinsky J, Kocher T, Rathmann W, ym. Diabetes status affects long-term changes in coronal caries - The SHIP Study. Sci Rep 2019;9(1):15685 «PMID: 31666549»PubMed
- de Lima AKA, Amorim Dos Santos J, Stefani CM, ym. Diabetes mellitus and poor glycemic control increase the occurrence of coronal and root caries: a systematic review and meta-analysis. Clin Oral Investig 2020;24(11):3801-3812 «PMID: 32829477»PubMed
- Karjalainen KM, Knuuttila ML, Käär ML. Relationship between caries and level of metabolic balance in children and adolescents with insulin-dependent diabetes mellitus. Caries Res 1997;31(1):13-18 «PMID: 8955988»PubMed
- Siudikiene J, Machiulskiene V, Nyvad B, ym. Dental caries and salivary status in children with type 1 diabetes mellitus, related to the metabolic control of the disease. Eur J Oral Sci 2006;114(1):8-14 «PMID: 16460335»PubMed
- Moore PA, Weyant RJ, Etzel KR, ym. Type 1 diabetes mellitus and oral health: assessment of coronal and root caries. Community Dent Oral Epidemiol 2001;29(3):183-94 «PMID: 11409677»PubMed
- Garton BJ, Ford PJ. Root caries and diabetes: risk assessing to improve oral and systemic health outcomes. Aust Dent J 2012;57(2):114-22 «PMID: 22624749»PubMed
- Miko S, Ambrus SJ, Sahafian S, ym. Dental caries and adolescents with type 1 diabetes. Br Dent J 2010;208(6):E12 «PMID: 20339402»PubMed
- Rai K, Hegde AM, Kamath A, ym. Dental caries and salivary alterations in Type I Diabetes. J Clin Pediatr Dent 2011;36(2):181-4 «PMID: 22524081»PubMed
- Arheiam A, Omar S. Dental caries experience and periodontal treatment needs of 10- to 15-year old children with type 1 diabetes mellitus. Int Dent J 2014;64(3):150-4 «PMID: 24506709»PubMed
- Ng YL, Mann V, Gulabivala K. A prospective study of the factors affecting outcomes of non-surgical root canal treatment: part 2: tooth survival. Int Endod J 2011;44(7):610-25 «PMID: 21366627»PubMed
- López-López J, Jané-Salas E, Estrugo-Devesa A, ym. Periapical and endodontic status of type 2 diabetic patients in Catalonia, Spain: a cross-sectional study. J Endod 2011;37(5):598-601 «PMID: 21496655»PubMed
- Segura-Egea JJ, Castellanos-Cosano L, Machuca G, ym. Diabetes mellitus, periapical inflammation and endodontic treatment outcome. Med Oral Patol Oral Cir Bucal 2012;17(2):e356-61 «PMID: 22143698»PubMed
- Marotta PS, Fontes TV, Armada L, ym. Type 2 diabetes mellitus and the prevalence of apical periodontitis and endodontic treatment in an adult Brazilian population. J Endod 2012;38(3):297-300 «PMID: 22341063»PubMed
- Sánchez-Domínguez B, López-López J, Jané-Salas E, ym. Glycated hemoglobin levels and prevalence of apical periodontitis in type 2 diabetic patients. J Endod 2015;41(5):601-6 «PMID: 25670246»PubMed
- Gupta A, Aggarwal V, Mehta N, ym. Diabetes mellitus and the healing of periapical lesions in root filled teeth: a systematic review and meta-analysis. Int Endod J 2020;53(11):1472-1484 «PMID: 32654191»PubMed
- Moore PA, Guggenheimer J, Etzel KR, ym. Type 1 diabetes mellitus, xerostomia, and salivary flow rates. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001;92(3):281-91 «PMID: 11552145»PubMed
- Busato IM, Ignácio SA, Brancher JA, ym. Impact of clinical status and salivary conditions on xerostomia and oral health-related quality of life of adolescents with type 1 diabetes mellitus. Community Dent Oral Epidemiol 2012;40(1):62-9 «PMID: 21883355»PubMed
- Hatipoğlu Ö, Önsüren AS, Hatipoğlu FP, ym. Caries-related salivary parameters and oral microbial flora in patients with type 1 diabetes: A meta-analysis. Diabetes Metab Res Rev 2022;38(5):e3527 «PMID: 35289060»PubMed
- Saini R, Al-Maweri SA, Saini D, ym. Oral mucosal lesions in non oral habit diabetic patients and association of diabetes mellitus with oral precancerous lesions. Diabetes Res Clin Pract 2010;89(3):320-6 «PMID: 20488573»PubMed
- Guggenheimer J, Moore PA, Rossie K, ym. Insulin-dependent diabetes mellitus and oral soft tissue pathologies: II. Prevalence and characteristics of Candida and Candidal lesions. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2000;89(5):570-6 «PMID: 10807713»PubMed
- Melton JJ, Redding SW, Kirkpatrick WR, ym. Recovery of Candida dubliniensis and other Candida species from the oral cavity of subjects with periodontitis who had well-controlled and poorly controlled type 2 diabetes: a pilot study. Spec Care Dentist 2010;30(6):230-4 «PMID: 21044102»PubMed
- Hammad MM, Darwazeh AM, Idrees MM. The effect of glycemic control on Candida colonization of the tongue and the subgingival plaque in patients with type II diabetes and periodontitis. Oral Surg Oral Med Oral Pathol Oral Radiol 2013;116(3):321-6 «PMID: 23953417»PubMed
- Al Mubarak S, Robert AA, Baskaradoss JK, ym. The prevalence of oral Candida infections in periodontitis patients with type 2 diabetes mellitus. J Infect Public Health 2013;6(4):296-301 «PMID: 23806705»PubMed
- Petrou-Amerikanou C, Markopoulos AK, Belazi M, ym. Prevalence of oral lichen planus in diabetes mellitus according to the type of diabetes. Oral Dis 1998;4(1):37-40 «PMID: 9655043»PubMed
- Mosen DM, Pihlstrom DJ, Snyder JJ, ym. Assessing the association between receipt of dental care, diabetes control measures and health care utilization. J Am Dent Assoc 2012;143(1):20-30 «PMID: 22207663»PubMed
- Lang NP, Tonetti MS. Periodontal risk assessment (PRA) for patients in supportive periodontal therapy (SPT). Oral Health Prev Dent 2003;1(1):7-16 «PMID: 15643744»PubMed
- Vernillo AT. Dental considerations for the treatment of patients with diabetes mellitus. J Am Dent Assoc 2003;134 Spec No():24S-33S «PMID: 18196670»PubMed
- Alexander RE. Routine prophylactic antibiotic use in diabetic dental patients. J Calif Dent Assoc 1999;27(8):611-8 «PMID: 10530114»PubMed
- Jansson H, Lindholm E, Lindh C, ym. Type 2 diabetes and risk for periodontal disease: a role for dental health awareness. J Clin Periodontol 2006;33(6):408-14 «PMID: 16677329»PubMed
- Gomez AM, Umpierrez GE. Continuous glucose monitoring in insulin-treated patients in non-ICU settings. J Diabetes Sci Technol 2014;8(5):930-6 «PMID: 25125454»PubMed
- NICE-SUGAR Study Investigators, Finfer S, Chittock DR, ym. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009;360(13):1283-97 «PMID: 19318384»PubMed
- American Diabetes Association. 14. Diabetes Care in the Hospital. Diabetes Care 2017;40(Suppl 1):S120-S127 «PMID: 27979901»PubMed
- Kahaly GJ, Hansen MP. Type 1 diabetes associated autoimmunity. Autoimmun Rev 2016;15(7):644-8 «PMID: 26903475»PubMed
- Keliakia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Gastroenterologiayhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Jones JM, Lawson ML, Daneman D, ym. Eating disorders in adolescent females with and without type 1 diabetes: cross sectional study. BMJ 2000;320(7249):1563-6 «PMID: 10845962»PubMed
- Young V, Eiser C, Johnson B, ym. Eating problems in adolescents with Type 1 diabetes: a systematic review with meta-analysis. Diabet Med 2013;30(2):189-98 «PMID: 22913589»PubMed
- Pinhas-Hamiel O, Hamiel U, Greenfield Y, ym. Detecting intentional insulin omission for weight loss in girls with type 1 diabetes mellitus. Int J Eat Disord 2013;46(8):819-25 «PMID: 23674378»PubMed
- Goebel-Fabbri AE, Fikkan J, Franko DL, ym. Insulin restriction and associated morbidity and mortality in women with type 1 diabetes. Diabetes Care 2008;31(3):415-9 «PMID: 18070998»PubMed
- Martyn-Nemeth P, Quinn L, Hacker E, ym. Diabetes distress may adversely affect the eating styles of women with type 1 diabetes. Acta Diabetol 2014;51(4):683-6 «PMID: 24615054»PubMed
- Rydall AC, Rodin GM, Olmsted MP, ym. Disordered eating behavior and microvascular complications in young women with insulin-dependent diabetes mellitus. N Engl J Med 1997;336(26):1849-54 «PMID: 9197212»PubMed
- Rodin G, Olmsted MP, Rydall AC, ym. Eating disorders in young women with type 1 diabetes mellitus. J Psychosom Res 2002;53(4):943-9 «PMID: 12377307»PubMed
- Scheuing N, Bartus B, Berger G, ym. Clinical characteristics and outcome of 467 patients with a clinically recognized eating disorder identified among 52,215 patients with type 1 diabetes: a multicenter german/austrian study. Diabetes Care 2014;37(6):1581-9 «PMID: 24623022»PubMed
- Colton PA, Olmsted MP, Daneman D, ym. Eating Disorders in Girls and Women With Type 1 Diabetes: A Longitudinal Study of Prevalence, Onset, Remission, and Recurrence. Diabetes Care 2015;38(7):1212-7 «PMID: 25887359»PubMed
- Nielsen S, Emborg C, Mølbak AG. Mortality in concurrent type 1 diabetes and anorexia nervosa. Diabetes Care 2002;25(2):309-12 «PMID: 11815501»PubMed
- Hudson JI, Hiripi E, Pope HG Jr, ym. The prevalence and correlates of eating disorders in the National Comorbidity Survey Replication. Biol Psychiatry 2007;61(3):348-58 «PMID: 16815322»PubMed
- Kelly SD, Howe CJ, Hendler JP, ym. Disordered eating behaviors in youth with type 1 diabetes. Diabetes Educ 2005;31(4):572-83 «PMID: 16100333»PubMed
- Larrañaga A, Docet MF, García-Mayor RV. Disordered eating behaviors in type 1 diabetic patients. World J Diabetes 2011;2(11):189-95 «PMID: 22087355»PubMed
- Suokas JT, Suvisaari JM, Gissler M, ym. Mortality in eating disorders: a follow-up study of adult eating disorder patients treated in tertiary care, 1995-2010. Psychiatry Res 2013;210(3):1101-6 «PMID: 23958333»PubMed
- Pritts SD, Susman J. Diagnosis of eating disorders in primary care. Am Fam Physician 2003;67(2):297-304 «PMID: 12562151»PubMed
- Gilbert N, Arcelus J, Cashmore R, ym. Should I ask about eating? Patients' disclosure of eating disorder symptoms and help-seeking behaviour. Eur Eat Disord Rev 2012;20(1):80-5 «PMID: 21800399»PubMed
- Young-Hyman DL, Davis CL. Disordered eating behavior in individuals with diabetes: importance of context, evaluation, and classification. Diabetes Care 2010;33(3):683-9 «PMID: 20190297»PubMed
- Peterson CM, Fischer S, Young-Hyman D. Topical review: a comprehensive risk model for disordered eating in youth with type 1 diabetes. J Pediatr Psychol 2015;40(4):385-90 «PMID: 25502449»PubMed
- Morgan JF, Reid F, Lacey JH. The SCOFF questionnaire: assessment of a new screening tool for eating disorders. BMJ 1999;319(7223):1467-8 «PMID: 10582927»PubMed
- Saarni S, Pietiläinen K, Rissanen A. [Eating disorders and type I diabetes]. Duodecim 2003;119:1124-30
- Zuijdwijk CS, Pardy SA, Dowden JJ, ym. The mSCOFF for screening disordered eating in pediatric type 1 diabetes. Diabetes Care 2014;37(2):e26-7 «PMID: 24459158»PubMed
- Syömishäiriöt. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenpsykiatriyhdistys ry:n, Suomen Nuorisopsykiatrinen yhdistys ry:n ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2025 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Maraka S, Kudva YC, Kellogg TA, ym. Bariatric surgery and diabetes: Implications of type 1 versus insulin-requiring type 2. Obesity (Silver Spring) 2015;23(3):552-7 «PMID: 25611727»PubMed
- Mahawar KK, De Alwis N, Carr WR, ym. Bariatric Surgery in Type 1 Diabetes Mellitus: A Systematic Review. Obes Surg 2016;26(1):196-204 «PMID: 26452482»PubMed
- Ashrafian H, Harling L, Toma T, ym. Type 1 Diabetes Mellitus and Bariatric Surgery: A Systematic Review and Meta-Analysis. Obes Surg 2016;26(8):1697-704 «PMID: 26694210»PubMed
- Vilarrasa N, Rubio MA, Miñambres I, ym. Long-Term Outcomes in Patients with Morbid Obesity and Type 1 Diabetes Undergoing Bariatric Surgery. Obes Surg 2017;27(4):856-863 «PMID: 27709487»PubMed
- Kerr D, Cheyne E, Thomas P, ym. Influence of acute alcohol ingestion on the hormonal responses to modest hypoglycaemia in patients with Type 1 diabetes. Diabet Med 2007;24(3):312-6 «PMID: 17263767»PubMed
- Ahmed AT, Karter AJ, Liu J. Alcohol consumption is inversely associated with adherence to diabetes self-care behaviours. Diabet Med 2006;23(7):795-802 «PMID: 16842486»PubMed
- Knychala MA, Jorge ML, Muniz CK, ym. High-risk alcohol use and anxiety and depression symptoms in adolescents and adults with type 1 diabetes mellitus: a cross-sectional study. Diabetol Metab Syndr 2015;7():24 «PMID: 25821523»PubMed
- Harjutsalo V, Feodoroff M, Forsblom C, ym. Patients with Type 1 diabetes consuming alcoholic spirits have an increased risk of microvascular complications. Diabet Med 2014;31(2):156-64 «PMID: 23952587»PubMed
- Beulens JW, Kruidhof JS, Grobbee DE, ym. Alcohol consumption and risk of microvascular complications in type 1 diabetes patients: the EURODIAB Prospective Complications Study. Diabetologia 2008;51(9):1631-8 «PMID: 18626626»PubMed
- Rankin D, Barnard K, Elliott J, ym. Type 1 diabetes patients' experiences of, and need for, social support after attending a structured education programme: a qualitative longitudinal investigation. J Clin Nurs 2014;23(19-20):2919-27 «PMID: 24443789»PubMed
- U.S. Department of Health and Human Services. The Health Consequences of Smoking: 50 Years of Progress. A Report of the Surgeon General. Atlanta, GA: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2014. Printed with corrections, January 2014
- Patja K, Jousilahti P, Hu G, ym. Effects of smoking, obesity and physical activity on the risk of type 2 diabetes in middle-aged Finnish men and women. J Intern Med 2005;258(4):356-62 «PMID: 16164575»PubMed
- Śliwińska-Mossoń M, Milnerowicz H. The impact of smoking on the development of diabetes and its complications. Diab Vasc Dis Res 2017;14(4):265-276 «PMID: 28393534»PubMed
- Gerber PA, Locher R, Schmid B, ym. Smoking is associated with impaired long-term glucose metabolism in patients with type 1 diabetes mellitus. Nutr Metab Cardiovasc Dis 2013;23(2):102-8 «PMID: 22118957»PubMed
- Hofer SE, Rosenbauer J, Grulich-Henn J, ym. Smoking and metabolic control in adolescents with type 1 diabetes. J Pediatr 2009;154(1):20-23.e1 «PMID: 18804216»PubMed
- Mays D, Streisand R, Walker LR, ym. Cigarette smoking among adolescents with type 1 diabetes: strategies for behavioral prevention and intervention. J Diabetes Complications 2012;26(2):148-53 «PMID: 22494839»PubMed
- Feodoroff M, Harjutsalo V, Forsblom C, ym. Smoking and progression of diabetic nephropathy in patients with type 1 diabetes. Acta Diabetol 2016;53(4):525-33 «PMID: 26668013»PubMed
- Uruska A, Araszkiewicz A, Uruski P, ym. Higher risk of microvascular complications in smokers with type 1 diabetes despite intensive insulin therapy. Microvasc Res 2014;92():79-84 «PMID: 24423616»PubMed
- Tiras S, Haas V, Chevret L, ym. Nonketotic hyperglycemic coma in toddlers after unintentional methadone ingestion. Ann Emerg Med 2006;48(4):448-51 «PMID: 16997682»PubMed
- Byard RW, Riches KJ, Kostakis C, ym. Diabetic ketoacidosis--a possible complicating factor in deaths associated with drug overdose: two case reports. Med Sci Law 2006;46(1):81-4 «PMID: 16454466»PubMed
- Ng RS, Darko DA, Hillson RM. Street drug use among young patients with Type 1 diabetes in the UK. Diabet Med 2004;21(3):295-6 «PMID: 15008844»PubMed
- Jonville-Bera A-, Marie A, Magba D, ym. [Tramadol-induced hypoglycemia in a diabetic patient]. Therapie 2010;65(5):499-500 «PMID: 21416746»PubMed
- Kuther TL. Medical decision-making and minors: issues of consent and assent. Adolescence 2003;38(150):343-58 «PMID: 14560886»PubMed
- Coleman DL, Rosoff PM. The legal authority of mature minors to consent to general medical treatment. Pediatrics 2013;131(4):786-93 «PMID: 23530175»PubMed
- Hanna KM, Stupiansky NW, Weaver MT, ym. Alcohol use trajectories after high school graduation among emerging adults with type 1 diabetes. J Adolesc Health 2014;55(2):201-8 «PMID: 24661736»PubMed
- Jaser SS, Yates H, Dumser S, ym. Risky business: risk behaviors in adolescents with type 1 diabetes. Diabetes Educ 2011;37(6):756-64 «PMID: 22002971»PubMed
- Maiorino MI, Bellastella G, Esposito K. Diabetes and sexual dysfunction: current perspectives. Diabetes Metab Syndr Obes 2014;7():95-105 «PMID: 24623985»PubMed
- Hatzimouratidis K, Hatzichristou D. How to treat erectile dysfunction in men with diabetes: from pathophysiology to treatment. Curr Diab Rep 2014;14(11):545 «PMID: 25193347»PubMed
- Sereika S, Schmitt P, Powell A, ym. Long-term effects of preconception counseling (PC) during adolescence on family planning vigilance (FPV) in adult women with type 1 diabetes (TID): 15 year follow-up. Diabetes 2014;63(Suppl. 1):A198
- Charron-Prochownik D, Sereika SM, Becker D, ym. Long-term effects of the booster-enhanced READY-Girls preconception counseling program on intentions and behaviors for family planning in teens with diabetes. Diabetes Care 2013;36(12):3870-4 «PMID: 24130343»PubMed
- Hawdon JM. Babies born after diabetes in pregnancy: what are the short- and long-term risks and how can we minimise them? Best Pract Res Clin Obstet Gynaecol 2011;25(1):91-104 «PMID: 21237719»PubMed
- Wahabi HA, Alzeidan RA, Bawazeer GA, ym. Preconception care for diabetic women for improving maternal and fetal outcomes: a systematic review and meta-analysis. BMC Pregnancy Childbirth 2010;10():63 «PMID: 20946676»PubMed
- Suhonen L, Hiilesmaa V, Teramo K. Glycaemic control during early pregnancy and fetal malformations in women with type I diabetes mellitus. Diabetologia 2000;43(1):79-82 «PMID: 10663219»PubMed
- Nielsen GL, Møller M, Sørensen HT. HbA1c in early diabetic pregnancy and pregnancy outcomes: a Danish population-based cohort study of 573 pregnancies in women with type 1 diabetes. Diabetes Care 2006;29(12):2612-6 «PMID: 17130193»PubMed
- Jensen DM, Korsholm L, Ovesen P, ym. Peri-conceptional A1C and risk of serious adverse pregnancy outcome in 933 women with type 1 diabetes. Diabetes Care 2009;32(6):1046-8 «PMID: 19265024»PubMed
- American Diabetes Association. 13. Management of Diabetes in Pregnancy. Diabetes Care 2017;40(Suppl 1):S114-S119 «PMID: 27979900»PubMed
- Raskaudenaikainen kohonnut verenpaine ja pre-eklampsia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Gynekologiyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
- Hod M, Damm P, Kaaja R, ym. Fetal and perinatal outcomes in type 1 diabetes pregnancy: a randomized study comparing insulin aspart with human insulin in 322 subjects. Am J Obstet Gynecol 2008;198(2):186.e1-7 «PMID: 17905178»PubMed
- González Blanco C, Chico Ballesteros A, Gich Saladich I, ym. Glycemic control and pregnancy outcomes in women with type 1 diabetes mellitus using lispro versus regular insulin: a systematic review and meta-analysis. Diabetes Technol Ther 2011;13(9):907-11 «PMID: 21714679»PubMed
- Callesen NF, Damm J, Mathiesen JM, ym. Treatment with the long-acting insulin analogues detemir or glargine during pregnancy in women with type 1 diabetes: comparison of glycaemic control and pregnancy outcome. J Matern Fetal Neonatal Med 2013;26(6):588-92 «PMID: 23211128»PubMed
- Farrar D, Tuffnell DJ, West J, ym. Continuous subcutaneous insulin infusion versus multiple daily injections of insulin for pregnant women with diabetes. Cochrane Database Syst Rev 2016;2016(6):CD005542 «PMID: 27272351»PubMed
- Secher AL, Ringholm L, Andersen HU, ym. The effect of real-time continuous glucose monitoring in pregnant women with diabetes: a randomized controlled trial. Diabetes Care 2013;36(7):1877-83 «PMID: 23349548»PubMed
- Murphy HR, Rayman G, Lewis K, ym. Effectiveness of continuous glucose monitoring in pregnant women with diabetes: randomised clinical trial. BMJ 2008;337():a1680 «PMID: 18818254»PubMed
- Drever E, Tomlinson G, Bai AD, ym. Insulin pump use compared with intravenous insulin during labour and delivery: the INSPIRED observational cohort study. Diabet Med 2016;33(9):1253-9 «PMID: 26927202»PubMed
- Maresh MJ, Holmes VA, Patterson CC, ym. Glycemic targets in the second and third trimester of pregnancy for women with type 1 diabetes. Diabetes Care 2015;38(1):34-42 «PMID: 25368104»PubMed
- Silverman ME, Reichenberg A, Savitz DA, ym. The risk factors for postpartum depression: A population-based study. Depress Anxiety 2017;34(2):178-187 «PMID: 28098957»PubMed
- Miller ES, Peri MR, Gossett DR. The association between diabetes and postpartum depression. Arch Womens Ment Health 2016;19(1):183-6 «PMID: 26184833»PubMed
- Hellwig J. Postpartum Depression: Diabetes is a Risk Factor. Nursing for women's health 2009;13(3):181-6
- Nicklas JM, Miller LJ, Zera CA, ym. Factors associated with depressive symptoms in the early postpartum period among women with recent gestational diabetes mellitus. Matern Child Health J 2013;17(9):1665-72 «PMID: 23124798»PubMed
- Meneilly GS. Diabetes in the elderly. Med Clin North Am 2006;90(5):909-23 «PMID: 16962849»PubMed
- Durso SC. Using clinical guidelines designed for older adults with diabetes mellitus and complex health status. JAMA 2006;295(16):1935-40 «PMID: 16639053»PubMed
- Kirkman MS, Briscoe VJ, Clark N, ym. Diabetes in older adults. Diabetes Care 2012;35(12):2650-64 «PMID: 23100048»PubMed
- Luchsinger JA, Reitz C, Patel B, ym. Relation of diabetes to mild cognitive impairment. Arch Neurol 2007;64(4):570-5 «PMID: 17420320»PubMed
- Lin CH, Sheu WH. Hypoglycaemic episodes and risk of dementia in diabetes mellitus: 7-year follow-up study. J Intern Med 2013;273(1):102-10 «PMID: 23003116»PubMed
- Gudala K, Bansal D, Schifano F, ym. Diabetes mellitus and risk of dementia: A meta-analysis of prospective observational studies. J Diabetes Investig 2013;4(6):640-50 «PMID: 24843720»PubMed
- Palta P, Schneider ALC, Biessels GJ, ym. Magnitude of cognitive dysfunction in adults with type 2 diabetes: a meta-analysis of six cognitive domains and the most frequently reported neuropsychological tests within domains. J Int Neuropsychol Soc 2014;20(3):278-291 «PMID: 24555960»PubMed
- Piette JD, Richardson C, Himle J, ym. A randomized trial of telephonic counseling plus walking for depressed diabetes patients. Med Care 2011;49(7):641-8 «PMID: 21478777»PubMed
- Unützer J, Katon W, Callahan CM, ym. Collaborative care management of late-life depression in the primary care setting: a randomized controlled trial. JAMA 2002;288(22):2836-45 «PMID: 12472325»PubMed
- Katon WJ, Von Korff M, Lin EH, ym. The Pathways Study: a randomized trial of collaborative care in patients with diabetes and depression. Arch Gen Psychiatry 2004;61(10):1042-9 «PMID: 15466678»PubMed
- Bremer JP, Jauch-Chara K, Hallschmid M, ym. Hypoglycemia unawareness in older compared with middle-aged patients with type 2 diabetes. Diabetes Care 2009;32(8):1513-7 «PMID: 19487634»PubMed
- Marker JC, Cryer PE, Clutter WE. Attenuated glucose recovery from hypoglycemia in the elderly. Diabetes 1992;41(6):671-8 «PMID: 1587394»PubMed
- Sinclair AJ, Conroy SP, Bayer AJ. Impact of diabetes on physical function in older people. Diabetes Care 2008;31(2):233-5 «PMID: 18024850»PubMed
- Lee JM, Hirschfeld E, Wedding J. A Patient-Designed Do-It-Yourself Mobile Technology System for Diabetes: Promise and Challenges for a New Era in Medicine. JAMA 2016;315(14):1447-8 «PMID: 27115262»PubMed
- Pulkkinen M, Tuomaala AK. Monitoring of blood glucose level in 2016. Duodecim 2016;132:1899-903

