Lihavuus (lapset, nuoret ja aikuiset)
Käypä hoito -suosituksen Lihavuus (lapset ja nuoret) päivitysluonnos on lausuntokierroksella 28.6.2026 asti. Suositus on samanaikaisesti Terveysportin käyttäjien tutustuttavana ja arvioitavana. Lausuntoja voi antaa myös Terveysportin kautta «https://www.terveysportti.fi/apps/dtk/ltk/article/hsu00013»1 (vaatii käyttöoikeuden).
Käypä hoito -suosituksen Lihavuus (aikuiset) päivitysluonnos on lausuntokierroksella 28.6.2026 asti. Suositus on samanaikaisesti Terveysportin käyttäjien tutustuttavana ja arvioitavana. Lausuntoja voi antaa myös Terveysportin kautta «https://www.terveysportti.fi/apps/dtk/ltk/article/hsu00021»2 (vaatii käyttöoikeuden).
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sanoma
- Suositus koskee lasten, nuorten ja aikuisten lihavuuden ehkäisyä ja hoitoa.
- Lihavuus on pitkäaikaissairaus, jossa kehon rasvakudoksen määrä on liian suuri.
- Lihavuuden ehkäisy ja hoito on tärkeää kaikissa ikäryhmissä, koska lihavuudella on merkittäviä fyysisiä, psyykkisiä, sosiaalisia ja taloudellisia vaikutuksia sekä yksilöille että yhteiskunnalle.
- Lihavuuden ehkäisyn ja hoidon tavoitteena on estää lihavuuden paheneminen, auttaa
potilasta painonhallinnassa, ehkäistä ja hoitaa lihavuuden aiheuttamia sairauksia
sekä parantaa työ- ja toimintakykyä ja elämänlaatua.
- Lihavuuden hoidon tulee olla kiinteä osa terveydenhuollon toimintaa. Tämä edellyttää alueellisten moniammatillisten hoito-ohjelmien ja hoitoketjujen luomista, henkilökunnan jatkuvaa kouluttamista sekä laihdutus- ja painonhallintaryhmien järjestämistä. Pääosa lihavuuden hoidosta toteutetaan perusterveydenhuollossa.
- Hoito on potilaslähtöistä: potilas itse ja lasten ja nuorten osalta lisäksi hänen perheensä osallistetaan hoidon suunnitteluun ja kannustetaan omahoitoon.
- Lapset ja nuoret:
- Äidin raskaudenaikainen lihavuus ja useat siihen liittyvät häiriöt edistävät syntyvän lapsen lihomistaipumusta.
- Lapsuusiän lihavuudella on merkittävä taipumus jatkua aikuisikään. Painon kehitystä
on tärkeää seurata koko lapsuuden ja nuoruuden ajan.
- Lapsilla lihavuuden arvioimiseen käytetään sekä pituuspainoa että painoindeksiä (ISO-BMI eli aikuista vastaava painoindeksi).
- Lapsen lihominen tulee tunnistaa varhain, sillä varhainen hoito on tehokkainta.
- Erikoissairaanhoitoa tulee konsultoida, jos lapsen lihavuus on vaikea-asteinen, herää epäily lihavuutta aiheuttavasta sairaudesta tai lapsella todetaan merkkejä lihavuuden liitännäissairauksista.
- Lihavuuteen liittyviä sairauksia ja muita valtimotaudin riskitekijöitä voidaan todeta jo lapsuusiässä ja niitä voidaan vähentää elintapamuutosten avulla.
- Lasten ja nuorten lihavuuden ehkäisy ja hoito perustuvat elintapamuutosten tukemiseen.
- Ensisijainen hoitotavoite ovat elintapojen pysyvät muutokset
- Toissijainen hoitotavoite on yksilöllisen painotavoitteen saavuttaminen.
- Aikuiset:
- Lihavuuden kokonaisarvioon liittyvät painoindeksin (BMI, body mass index) lisäksi vyötärönympäryksen mittaaminen sekä lihavuuden liitännäissairauksien ja niiden keskeisten vaaratekijöiden selvittäminen.
- Terveydenhuollossa lihavuutta tulee ehkäistä ja hoitaa erityisen aktiivisesti
- henkilöillä, joilla on lihavuuden lisäksi liitännäissairauksia tai niiden vaaratekijöitä
- henkilöillä, joilla on vaikea lihavuus (BMI ≥ 35 kg/m2)
- naisilla, jotka ovat lihavia ja suunnittelevat raskautta tai ovat raskaana tai on vaikeuksia raskaaksi tulemisessa
- Ensisijainen hoitomuoto on suunnitelmallinen, usealla tapaamiskerralla toteutettava elintapaohjaus (elintapahoito), jossa huomioidaan ruokatottumukset, liikunta, uni, päihteet, psyykkinen hyvinvointi ja voimavarat sekä käsitellään syömiseen ja painonhallintaan liittyviä ajatuksia, tunteita, asenteita ja käyttäytymistä.
- Aikuisilla elintapahoitoa tukevia menetelmiä voivat olla erittäin niukkaenergiainen dieetti (ENED) ja lääkitys.
- Potilaat, joilla on monia tai hankalasti hoidettavia sairauksia, lähetetään erikoissairaanhoitoon, jos hoito perusterveydenhuollossa ei tuota tavoiteltua tulosta.
- Sairaalloista lihavuutta voidaan hoitaa kirurgisesti, jos asianmukainen konservatiivinen (ei-kirurginen) hoito ei tuota pysyvää laihtumistulosta.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Lihavuus (lapset, nuoret ja aikuiset)»1 ja lyhyt abstrakti englanniksi «Obesity in children, adolescents and adults»2
- Suosituksen yleiskielinen potilasversio suomeksi «Lihavuus lapsilla ja nuorilla»3 (lapset ja nuoret) ja «Lihavuus aikuisilla»4 (aikuiset) ja ruotsiksi «Fetma hos barn och unga»5 (lapset ja nuoret) ja «Fetma hos vuxna»6 (aikuiset)
Tavoitteet ja kohderyhmät
- Suositus koskee lapsia, nuoria ja aikuisia. Sen tavoitteena on edistää lihavuuden ja siihen liittyvien sairauksien tunnistamista, ehkäisyä ja hoitoa Suomessa.
- Suositus on tarkoitettu terveydenhuollon ammattilaisille perusterveydenhuollosta erikoissairaanhoitoon sekä kaikille, jotka voivat edistää terveyttä ja painonhallintaa tukevien elintapojen toteutumista.
Lihavuuden määritelmä ja luokitus
Lapset ja nuoret
- Lasten ja nuorten lihavuutta voidaan kliinisessä työssä arvioida pituuspainon tai painoindeksin (body mass index, BMI) avulla (taulukko «Kliiniseen käyttöön soveltuvat suomalaisten lasten ja nuorten ylipainon ja lihavuuden kriteerit...»1), «Saari A, Sankilampi U, Hannila ML ym. New Finnish ...»1, «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Suomessa käytettävällä pituuspainoprosentilla tarkoitetaan poikkeamaa samaa sukupuolta olevien samanpituisten lasten keskipainosta.
- Kansainvälisesti käytetyin tapa ylipainon ja lihavuuden arvioimiseksi on laskea BMI,
joka korreloi myös lapsilla kehon rasvakudoksen määrään «Pietrobelli A, Faith MS, Allison DB ym. Body mass ...»3.
- Lapsilla kehon koostumus ja rasvakudoksen määrä ja siten myös BMI:n viitearvot muuttuvat iän myötä. Muutos on erilainen tytöillä ja pojilla «Laitinen J, Power C, Järvelin MR. Family social cl...»4, «Fuentes RM, Notkola IL, Shemeikka S ym. Tracking o...»5.
- Koska lapsen BMI muuttuu kasvun ja kehityksen myötä, pelkän BMI-arvon perusteella
on vaikea arvioida mahdollista poikkeavuutta, joten painon kehitystä tulee arvioida
painoindeksikäyrästöltä.
- Iänmukaisilla BMI-käyrillä lasten ylipainon ja lihavuuden BMI-persentiilirajat on määritetty siten, että 18 vuoden iässä BMI-arvoja 25 kg/m2 ja 30 kg/m2 vastaavat BMI-persentiilit määrittävät ylipainon ja lihavuuden myös 2–18-vuotiailla «Cole TJ, Bellizzi MC, Flegal KM ym. Establishing a...»6.
- Suomessa on syytä käyttää suomalaiseen aineistoon perustuvia kasvukäyriä, jotka poikkeavat hieman kansainvälisistä käyristä «Saari A, Sankilampi U, Hannila ML ym. New Finnish ...»1.
- Lapsen BMI-arvon voi muuttaa ISO-BMI:ksi eli aikuista vastaavaksi painoindeksiksi
laskurin avulla «Lasten painoindeksin (ISO-BMI) laskin»1.
- ISO-BMI kuvaa painoindeksiä, joka lapsella on tulevaisuudessa aikuisena, jos hänen painoindeksinsä pysyy iän karttuessa samassa kohdassa jakaumaa.
- ISO-BMI:tä käytettäessä voidaan soveltaa aikuisten ylipainon ja lihavuuden rajoja 25 kg/m2 ja 30 kg/m2 (taulukko «Kliiniseen käyttöön soveltuvat suomalaisten lasten ja nuorten ylipainon ja lihavuuden kriteerit...»1). Vaikealla lihavuudella tarkoitetaan tilaa, jossa ISO-BMI > 35 kg/m2.
- On tärkeää havaita muutos lapsen painokäyrässä. Jatkuva nousu viittaa lihomiseen, ja ylipainon rajan ylittäneillä ennakoi lihavuutta (taulukko «Kliiniseen käyttöön soveltuvat suomalaisten lasten ja nuorten ylipainon ja lihavuuden kriteerit...»1).
- Vyötärönympärysmitalla voidaan arvioida vatsaonteloon kertyneen viskeraalisen rasvakudoksen määrää. Suomalaisilla lapsilla ei toistaiseksi ole vyötärönympärysmitan viitearvoja, mutta kansainvälisissä tutkimuksissa vyötärönympäryksen ja pituuden suhdetta < 0,5 on pidetty normaalina «Browning LM, Hsieh SD, Ashwell M. A systematic rev...»7.
| Ylipaino | Lihavuus | |
|---|---|---|
| * Yli 2-vuotiailla lapsilla ISO-BMI (aikuista vastaava painoindeksi) kuvaa painoindeksiä, joka lapsella on tulevaisuudessa aikuisena, jos hänen painoindeksinsä pysyy ikätovereihin verrattuna samalla tasolla «Saari A, Sankilampi U, Hannila ML ym. New Finnish ...»1 | ||
| ISO-BMI (≥ 2 v)* | 25–29,9 kg/m2 | ≥ 30 kg/m2 |
| Pituuspaino < 7 v | 10–20 % | > 20 % |
| Pituuspaino ≥ 7 v | 20–40 % | > 40 % |
Aikuiset
- Lihavuus on pitkäaikaissairaus, jossa rasvakudoksen määrä on energiansaannin ja -kulutuksen epäsuhdan vuoksi lisääntynyt liiallisesti.
- Lihavuus voidaan luokitella painoindeksin ja vyötärönympärysmitan mukaan.
- Ks. lisätietoa vyötärönympäryksestä «Painoindeksi ja vyötärön ympärys»1 ja kuva «Vyötärönympäryksen mittaamiskohta»1.
- Lihavuuden vaikeusasteen kokonaisarviossa otetaan huomioon liitännäissairauksien esiintyvyys.
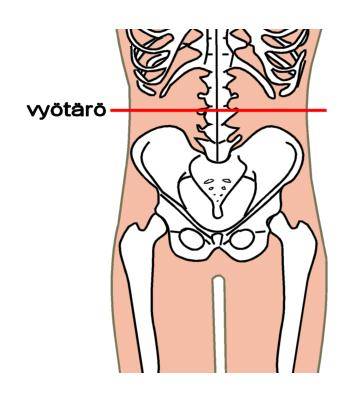
Vyötärönympäryksen mittaamiskohta. Horisontaalinen mittaustaso on alimman kylkiluun alareunan ja suoliluun harjun yläreunan puolivälissä.
Painoindeksin (BMI) laskeminen
- BMI (paino (kg) jaettuna metreinä mitatun pituuden neliöllä (m2) (ks. taulukko «Aikuisten lihavuuden luokitus painoindeksin (BMI, kg/m2) perusteella...»2) on käyttökelpoinen suhteellisen painon mittari «Painoindeksi ja vyötärön ympärys»1, ja sillä on yleensä vahva yhteys rasvakudoksen määrään «Revicki DA, Israel RG. Relationship between body m...»8, «Garrow JS, Webster J. Quetelet's index (W/H2) as a...»9.
- Painoindeksi ilmeisesti arvioi kehon rasvakudoksen määrän yleisemmin liian pieneksi kuin liian suureksi «Painoindeksi ilmeisesti arvioi kehon rasvakudoksen määrän yleisemmin liian pieneksi kuin liian suureksi. Painoindeksi on siis spesifi, mutta ei kovin sensitiivinen liiallisen rasvan määrän osoitin.»B. Painoindeksi on spesifinen muttei kovin herkkä liiallisen rasvan määrän osoitin.
- Ylipainon on kansainvälisesti sovittu alkavan BMI-arvosta 25 kg/m2, koska sen ylittyminen suurentaa monien sairauksien riskiä «Obesity: preventing and managing the global epidem...»10, «Clinical Guidelines on the Identification, Evaluat...»11.
- Aasialaistaustaisilla jo BMI 23 kg/m2 luokitellaan ylipainoksi, koska heillä liitännäissairauksia esiintyy pienemmillä BMI-arvoilla «American Diabetes Association. Standards for medic...»12 kuin muissa ryhmissä «Obesity: preventing and managing the global epidem...»10, «Clinical Guidelines on the Identification, Evaluat...»11.
- BMI 30 kg/m2 on kansainvälisesti hyväksytty lihavuuden raja-arvo, jonka yläpuolella sairastuvuusriski
on selvästi suurentunut.
- Aasialaistaustaisilla vastaava lihavuuden raja-arvo on BMI 27,5 kg/m2.
- Painoindeksi ei erota turvotusten ja epätavallisen suuren lihasmassan aiheuttamaa painon nousua, mutta ne voidaan arvioida kliinisessä tutkimuksessa.
- Yli 65-vuotiaille suositeltava BMI on 23–29 kg/m2. Ks. kohta Yli 65-vuotiaiden painonhallinta «A1»2.
| *BMI-rajat aasialaistaustaisille: ylipainon alaraja on BMI 23 kg/m2 ja lihavuuden alaraja 27,5 kg/m2 | ||||
| Normaalipaino | Ylipaino* | |||
| Lihavuus* | ||||
| Vaikea lihavuus | Sairaalloinen lihavuus | |||
| 18,5–24,9 | 25,0–29,9 | 30,0–34,9 | 35,0–39,9 | 40 tai yli |
Vyötärönympäryksen mittaaminen
- Vatsaonteloon ja sisäelimiin kertynyt liiallinen rasvakudos (viskeraalirasva) ilmenee vyötärönympäryksen suurenemisena eli vyötärölihavuutena.
- Viskeraalirasva on aineenvaihdunnallisesti aktiivisempaa kuin ihonalainen rasvakudos (esim. lantiolle ja reisiin kertyvä). Se on myös vaarallisempaa terveydelle kuin ihonalaisrasva «Bigaard J, Frederiksen K, Tjønneland A ym. Waist c...»13.
- Vyötärönympäryksen mittaaminen täydentää BMI:n määritystä erityisesti silloin, kun
BMI on < 30 kg/m2. Ks. lisätietoa aiheesta «Painoindeksi ja vyötärön ympärys»1 ja kuva «Vyötärönympäryksen mittaamiskohta»1.
- Kliinisessä työssä merkittävän vyötärölihavuuden alarajana voidaan pitää miehillä arvoa 100 cm ja naisilla 90 cm. Nämä mukailevat kansainvälisiä metabolisen oireyhtymän määrityksessä käytettyjä raja-arvoja. Ks. lisätietoa aiheesta «Painoindeksi ja vyötärön ympärys»1.
Kehon koostumuksen arviointi
- Rasvakudoksen määrän osuus painosta ("rasvaprosentti") ja lihasmassan määrä voidaan arvioida, jos arviolle on selkeä kliininen tarve ja käytettävissä on luotettava kehonkoostumusmittari.
- Kliininen tarve voi esiintyä esimerkiksi lihavuusleikkauksen tai muun nopean laihtumisen ja siitä mahdollisesti syntyvän lihaskadon arviossa.
- DEXA (kaksoisenergiaiseen röntgenabsorptiometriaan perustuva koko kehon mittaus) kuuluu luotettavimpiin kehonkoostumuksen mittausmenetelmiin.
- Bioimpedanssimittauksiin (BIA) on suhtauduttava varauksellisesti, koska kehon nestepitoisuus ja siten kehonkoostumustulos vaihtelevat herkästi päivästä toiseen. Kaupallisissa laitteissa olevat yhtälöt myös vaihtelevat, joten laitetta vaihtamalla yleensä saadaan myös erilainen tulos.
Lihavuuden esiintyvyys
Lapset ja nuoret
- Koko Suomen kattavaa tietoa lasten ja nuorten ylipainon ja lihavuuden yleisyydestä
on tähän asti ollut saatavissa vähän. Valtakunnallisen perusterveydenhuollon avohoidon
hoitoilmoitusrekisterin (Avohilmo) kattavuuden parantuessa voidaan tulevaisuudessa
saada vuosittain päivittyvää valtakunnallista ja kuntakohtaista tietoa lasten ja nuorten
lihavuuden esiintymisestä ja kehityksen muutoksista.
- Avohilmo kerää lastenneuvoloiden ja kouluterveydenhuollon käyntitiedoista mitatut pituus- ja painotiedot. Vuonna 2018 kertyneiden tietojen perusteella 2–16-vuotiaista pojista 27 % ja tytöistä 18 % oli vähintään ylipainoisia, kun arviointiin käytettiin aikuisia vastaavaa painoindeksiä (ISO-BMI). Lihavien poikien osuus oli 8 % ja tyttöjen 4 %. Ylipainon ja lihavuuden yleisyydessä havaittiin kuntakohtaisia eroja. Tutkimuksessa olivat mukana ne kunnat, joissa kasvutietojen kattavuus oli vähintään 50 % (noin puolet kaikista kunnista) «Lundqvist A, Jääskeläinen S. Lasten ja nuorten yli...»14.
- Vuonna 2019 kerätyn kouluterveyskyselyn «https://thl.fi/fi/web/lapset-nuoret-ja-perheet/tutkimustuloksia/terveys-ja-toimintakyky»3 mukaan peruskoulun 8.–9. luokan pojista 20 % ja tytöistä 14 % oli vähintään ylipainoisia. Ammatillisissa oppilaitoksissa opiskelevien vähintään ylipainoisten poikien (27 %) ja tyttöjen (22 %) osuudet olivat lukiolaisia suuremmat (18 % ja 14 %). Tulokset perustuvat itse ilmoitettuihin pituus- ja painotietoihin.
- Viime vuosikymmenten aikana lasten ja nuorten ylipainoisuus ja lihavuus on lisääntynyt Suomessa ja maailmalla «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «Vuorela N, Saha MT, Salo MK. Change in prevalence ...»15. Avohilmoon kertyneiden suomalaisten lasten mitattujen pituus- ja painotietojen perusteella 2–16-vuotiaiden lasten ylipaino ei kuitenkaan yleistynyt vuosien 2014–2018 aikana «Lundqvist A, Jääskeläinen S. Lasten ja nuorten yli...»14.
Aikuiset
- Kansallisen FinTerveys 2017 -tutkimuksen tulosten perusteella Suomessa on arviolta
2,5 miljoonaa vähintään ylipainoista (BMI vähintään 25 kg/m2) 30 vuotta täyttänyttä aikuista «Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus...»16, ja heistä noin miljoona on lihavia (BMI vähintään 30 kg/m2). Tulokset perustuvat mitattuihin paino- ja pituustietoihin.
- Miesten painoindeksi oli keskimäärin 27,7 kg/m2 ja naisten 27,5 kg/m2.
- Vähintään ylipainoisten miesten osuus oli 72 % ja naisten 63 %. Joka neljäs mies (26 %) ja nainen (28 %) oli lihava. Vaikeasti lihavia (BMI vähintään 35 kg/m2) miehiä oli noin 6 % ja sairaalloisen lihavia (BMI vähintään 40 kg/m2) miehiä 1 %. Vastaavat osuudet naisilla olivat 10 % ja 3 % (taulukko «Painoindeksin (kg/m2) jakauma (%) ikäluokittain miehillä ja naisilla, FinTerveys 2017 -tutkimus ...»3).
- Lähes puolet suomalaisista oli vyötärölihavia (vyötärönympärys naisilla > 90 cm ja miehillä > 100 cm).
- Ikäryhmittäin tarkasteltuna miesten keskimääräinen painonnousu taittui alaspäin 70-vuotiaana. Naisilla vastaava taittumista ei tapahtunut; keskimääräinen painoindeksi oli yli 28 kg/m2 kaikissa ylimmissä ikäryhmissä (vähintään 50-vuotiaat).
- Koulutusryhmien välillä oli eroa lihavuuden esiintyvyydessä. Perusasteen koulutuksen saaneista kolmannes oli lihavia, kun korkea-asteen koulutuksen saaneista heitä oli alle neljäsosa.
- Työikäisten painoindeksi ja vyötärönympärys kääntyivät vuosikymmenen kestäneen tasaisemman vaiheen jälkeen nousuun vuosien 2011 ja 2017 välisenä aikana.
- Lihavuus oli yleisempää 65 vuotta täyttäneillä naisilla kuin työikäisillä naisilla. Miehillä osuus oli samansuuruinen. Vyötärölihavia oli 65 vuotta täyttäneistä miehistä ja naisista yli 50 %. Naisten vyötärönympärys suureni vuosien 2011 ja 2017 välisenä aikana. Sen sijaan naisten painoindeksi ja miesten vyötärönympärys pysyivät ennallaan.
- Vähintään 80-vuotiaista miehistä vähintään ylipainoisia oli 71 % ja lihavia 17 %. Vastaavat luvut naisilla olivat 78 % ja 35 %.
- Jos vähintään 65 vuotta täyttäneillä käytetään suositeltavan BMI:n alueena 23–29 kg/m2:aa, ylipainon ja lihavuuden osuudet eroavat edellä esitetystä.
- Suomalaisten aikuisten keskimääräinen painoindeksi ja vyötärönympärys suurenivat FINRISKI-tutkimuksen tutkimusalueilla vuosien 1992–2017 aikana (n = 31 400). Vuonna 1997 miehistä ja naisista noin 15 % oli lihavia (BMI ≥ 30 kg/m2), kun vuonna 2017 osuus oli 23 %. Tulokset perustuvat mitattuihin paino- ja pituustietoihin. Keskimäärin suomalaisen työikäisen ikävuosittainen painonousu oli 300–500 g «Pajunen P, Vartiainen E, Männistö S ym. Intra-indi...»17.
- Korkeakouluissa opiskelevista miehistä 36 % ja naisista 26 % oli vähintään ylipainoisia. Lihavia oli sekä miehistä että naisista 8 %. Ylipainoisuus oli yleisempää ammattikorkeakouluopiskelijoilla kuin yliopisto-opiskelijoilla «Kunttu K, Pesonen T, Saari J. Korkeakouluopiskelij...»18. Tulokset perustuivat itseilmoitettuihin pituus- ja painotietoihin.
- THL:n perinataalitilastojen itseilmoitettujen pituus- ja painotietojen mukaan vuonna 2017 kaikista synnyttäjistä 38 % oli vähintään ylipainoisia ja 14 % oli lihavia. Vastaavat osuudet 35 vuotta täyttäneillä synnyttäjillä olivat 43 % ja 17 % «Perinataalitilasto – synnyttäjät, synnytykset ja v...»19, «http://urn.fi/URN:NBN:fi-fe2018103146930»4.
- Suomessa on tehty vähän tutkimuksia etnisistä ryhmistä ja maahanmuuttajataustaisesta väestöstä. Maahanmuuttajien terveys- ja hyvinvointitutkimus ja Romanien hyvinvointitutkimus osoittivat, että etnisillä ryhmillä voi olla terveyteen liittyviä erityistarpeita, jotka eri toimijoiden on hyvä huomioida «Castaneda A, Rask S, Koponen P ym. Maahanmuuttajie...»20, «Weiste-Paakkanen A, Lämsä R, Kuusio H, (toim.). Su...»21. Esimerkiksi somali- ja kurditaustaisilla naisilla ylipaino ja lihavuus olivat yleisiä. Myös Romanien hyvinvointitutkimukseen osallistuneilla ylipaino ja lihavuus olivat yleisempiä kuin koko väestöllä keskimäärin. Tulokset perustuivat mitattuihin paino- ja pituustietoihin. Lähi-Idästä ja Afrikasta tulevilla naisilla liikunta oli vähäistä. Afrikkalaistaustaiset myös käyttivät vähän tuoreita kasviksia, hedelmiä ja marjoja.
| a) ikävakioitu b) sukupuoli-ikä-yhdysvaikutus |
|||||||
| 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | 30+ vuottaa) | |
|---|---|---|---|---|---|---|---|
| Miehet | |||||||
| < 18,5 | 0,1 | 1,2 | . | 0,4 | 0,8 | . | 0,4 |
| 18,5–24,9 | 38,0 | 25,8 | 22,8 | 25,6 | 25,2 | 29,4 | 27,7 |
| 25,0–29,9 | 39,7 | 49,1 | 43,3 | 44,1 | 52,3 | 53,8 | 45,8 |
| 30,0–34,9 | 16,7 | 17,8 | 26,0 | 23,8 | 17,9 | 13,4 | 20,2 |
| 35,0–39,9 | 4,1 | 5,2 | 5,9 | 4,8 | 3,3 | 2,5 | 4,6 |
| ≥ 40,0 | 1,4 | 0,9 | 2,0 | 1,3 | 0,6 | 0,9 | 1,3 |
| Naiset | |||||||
| < 18,5 | 1,4 | 0,8 | 0,6 | 1,5 | 0,7 | 1,0 | 1,0 |
| 18,5–24,9 | 54,4 | 40,1 | 33,3 | 28,9 | 24,8 | 21,4 | 35,7 |
| 25,0–29,9 | 26,1 | 35,4 | 34,7 | 39,8 | 42,1 | 42,6 | 35,8 |
| 30,0–34,9 | 10,6 | 15,9 | 20,2 | 18,6 | 23,4 | 25,5 | 18,0 |
| 35,0–39,9 | 5,0 | 5,2 | 7,6 | 7,0 | 7,2 | 7,8 | 6,5 |
| ≥ 40,0 | 2,5 | 2,7 | 3,8 | 4,3 | 1,8 | 1,8 | 3,0 |
| p < 0,001 b) | |||||||
Lihavuuden tausta- ja riskitekijät
- Lihavuus on seurausta pitkäaikaisesta liiallisesta energiansaannista suhteessa energiankulutukseen. Käytännössä lihavuuden taustatekijät ovat moninaiset ja siihen vaikuttavat monet yksilölliset ja yhteiskunnalliset tekijät.
- Lihavuudelle altistavan ympäristön muodostumiseen vaikuttavat useat yhteiskunnan rakenteisiin
ja toimintoihin liittyvät tekijät. Ympäristö vuorovaikutuksessa ihmisen biologisten
ja psykologisten ominaisuuksien sekä sosiaalisten ja taloudellisten olosuhteiden kanssa
altistaa monet terveydelle haitalliselle painon nousulle.
- Väestön lihomisen taustalla on ennen kaikkea elinympäristön ja elintapojen muuttuminen lihomista edistäviksi. Elintapoihin vaikuttavat sekä ihminen itse että lihavuudelle altistava ympäristö. Lihavuudelle altistavat muun muassa työ- ja arkiliikunnan väheneminen sekä runsaasti energiaa sisältävien ruokien helppo saatavuus, laajat tuotevalikoimat, edulliset hinnat sekä suuret annos- ja pakkauskoot «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «Sørensen TI. Conference on "Multidisciplinary appr...»22, «Vandevijvere S, Chow CC, Hall KD ym. Increased foo...»23.
- Jopa pääosa väestön lihomisesta viimeisten 30–40 vuoden aikana voi selittyä siitä, että ruokaympäristö on muuttunut liialliseen energiansaantiin houkuttelevaksi «Mustajoki P. Ruokaympäristön muutos selittää pääos...»24. Pelkkä elintapaohjaus ja hoitojärjestelmän kehittäminen eivät siten enää riitä, vaan lihavuusepidemian taltuttamiseksi tarvitaan myös laajempia yhteiskunnallisia toimia.
- Edellä mainittujen syiden vuoksi maailman terveysjärjestö (WHO) suosittaa jäsenmailleen muun muassa lisättyyn sokeriin, suolaan ja tyydyttyneeseen rasvaan kohdistuvien haittaverojen käyttöönottoa, jonka tavoitteena on vähentää myös väestöryhmien välisiä terveyseroja.
Perimä
- Suurin osa noin 500 geenialueesta, joiden on todettu olevan yhteydessä lihavuuteen, ilmentyy aivoissa «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25. Niiden epäillään vaikuttavan ruokahalun säätelyyn «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25. Näistä geeneistä monet ovat osa leptiini-melanokortiinisignaalireittiä, esimerkiksi MC4-reseptorigeenivirhe, joka selittää noin 3 % vaikeasta lihavuudesta Suomessa. Osa geeneistä vaikuttaa rasvakudoksen kertymiseen kehon eri osiin «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25.
- Perimä voi selittää osan (30–70 %) ihmisten välisistä painoeroista «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25, «Goodarzi MO. Genetics of obesity: what genetic ass...»26.
- Lihavuudelle altistavat yksittäiset geenimuutokset ovat harvinaisia. Niitä voi esiintyä erityisesti henkilöillä, joiden lihominen on alkanut varhain, jopa imeväisiässä, ja jatkunut vaikeana sen jälkeen «Lihavuutta aiheuttavat yhden geenin mutaatiot»2, «den Hoed M, Ekelund U, Brage S ym. Genetic suscept...»27.
- Tavallisen lihavuuden osalta perimän rooli on monimutkainen. Suuri joukko geenejä voi vaikuttaa lihomistaipumukseen, mutta lihavuuden synnyssä ratkaiseva vaikutus on elinympäristöllä ja elintavoilla «Silventoinen K, Rokholm B, Kaprio J ym. The geneti...»28, «Pietiläinen KH, Kaprio J, Rissanen A ym. Distribut...»29, «Haworth CM, Carnell S, Meaburn EL ym. Increasing h...»30, «Wardle J, Carnell S, Haworth CM ym. Evidence for a...»31, «Locke AE, Kahali B, Berndt SI ym. Genetic studies ...»32.
Psykososiaaliset tekijät
- Lihavuus on yleisempää alemmissa sosioekonomisissa ryhmissä. Yhteys nähdään sekä lapsilla
että aikuisilla, mutta sitä selittäviä tekijöitä tunnetaan puutteellisesti «Laitinen J, Power C, Järvelin MR. Family social cl...»4, «Russell CG, Taki S, Laws R ym. Effects of parent a...»33, «Wang Y, Lim H. The global childhood obesity epidem...»34.
- Koulutuksen tai tulojen perusteella alempaan sosioekonomiseen ryhmään kuuluvien vanhempien lapsilla on suurempi riski kehittyä lihavaksi.
- Aikuisilla erityisesti sosioekonomisesti alhainen työasema ja koulutus ovat yhteydessä lihavuuteen «Ball K, Crawford D. Socioeconomic status and weigh...»35.
- Sekä oma että perheessä koettu stressi suurentavat lihavuudelle ja painonnousulle altistavien ruokatottumusten riskiä «Chen Y, Qian L. Association between lifetime stres...»36, «Parks EP, Kumanyika S, Moore RH ym. Influence of s...»37, «Sinha R, Jastreboff AM. Stress as a common risk fa...»38, «Pervanidou P, Chrousos G. Stress and Pediatric Obe...»39, «Perheolot ja lasten lihavuus»3.
- Sekä oma että perheessä koettu masennus suurentavat painon nousun ja vyötärölihavuuden riskiä «Needham BL, Epel ES, Adler NE ym. Trajectories of ...»40, «Lojko D, Buzuk G, Owecki M ym. Atypical features i...»41, «Lampard AM, Franckle RL, Davison KK. Maternal depr...»42, «Marmorstein NR, Iacono WG, Legrand L. Obesity and ...»43, «Byrne ML, O'Brien-Simpson NM, Mitchell SA ym. Adol...»44.
- Yksinäisyydellä on tilastollinen yhteys suurempaan painoindeksiin ja ylipainoon. Yhteys on nähty sekä lapsilla että aikuisilla «Lauder W, Mummery K, Jones M ym. A comparison of h...»45, «Peltzer K, Pengpid S. Overweight and obesity and a...»46.
- Lihavuuteen liittyvät psykososiaaliset tekijät ovat mutkikkaita, ja usein samat asiat voivat olla sekä lihavuuden syitä että seurauksia.
Ruokatottumukset ja syömiskäyttäytyminen
- Ruokavalion suurempi energiatiheys on yhteydessä liialliseen painon nousuun «Pérez-Escamilla R, Obbagy JE, Altman JM ym. Dietar...»47.
- Painon nousua ennustavat runsas lihan, vähäkuituisten viljatuotteiden, makeisten ja sokeroitujen juomien kulutus «Fogelholm M, Anderssen S, Gunnarsdottir I ym. Diet...»48, «Frantsve-Hawley J, Bader JD, Welsh JA ym. A system...»49, «Bucher Della Torre S, Keller A, Laure Depeyre J ym...»50.
- Sosioekonomisten tekijöiden yhteys lihavuuteen välittyy ainakin osittain ruokatottumusten kautta: pienituloiset miehet ja naiset käyttävät harvemmin kasviksia ja useammin sokeroituja virvoitusjuomia kuin keski- tai suurituloiset «Wang Y, Lim H. The global childhood obesity epidem...»34, «Ovaskainen M, Paturi M, Harald K ym. Aikuisten ruo...»51, «Raulio S, Tapanainen H, Männistö S ym. Ravitsemuks...»52.
- Ruoan suuret tarjoilu- ja annoskoot saavat syömään enemmän «Hollands GJ, Shemilt I, Marteau TM ym. Portion, pa...»53 ja ovat yhteydessä liialliseen painon nousuun «Syrad H, Llewellyn CH, Johnson L ym. Meal size is ...»54, «Kral TV, Hetherington MM. Variability in children'...»55, «English L, Lasschuijt M, Keller KL. Mechanisms of ...»56.
- Makumieltymykset, erityisesti voimakas mieltymys rasvaan, on liitetty suurentuneeseen lihomisen riskiin «Cox DN, Hendrie GA, Carty D. Sensitivity, hedonics...»57, «Deglaire A, Méjean C, Castetbon K ym. Associations...»58, «Lampuré A, Castetbon K, Deglaire A ym. Association...»59.
- Tietyt syömiskäyttäytymisen piirteet, kuten hallitsematon syöminen, tunnesyöminen
«Chaput JP, Leblanc C, Pérusse L ym. Risk factors f...»60, «Péneau S, Ménard E, Méjean C ym. Sex and dieting m...»61, ahminta, voimakkaana koettu ruoan palkitsevuusarvo ja voimakas syömisen halu, ovat
yhteydessä lihomiseen «Chaput JP, Leblanc C, Pérusse L ym. Risk factors f...»60, «Péneau S, Ménard E, Méjean C ym. Sex and dieting m...»61, «French SA, Epstein LH, Jeffery RW ym. Eating behav...»62, «Kral TVE, Moore RH, Chittams J ym. Identifying beh...»63, «Hays NP, Roberts SB. Aspects of eating behaviors "...»64, «van Strien T, Herman CP, Verheijden MW. Eating sty...»65, «Carr KA, Lin H, Fletcher KD ym. Food reinforcement...»66, «Ivezaj V, Kalebjian R, Grilo CM ym. Comparing weig...»67, «Lihavien lasten syömiskäyttäytyminen»4
- Tunnesyöminen välittää masennuksen ja lihavuuden välistä yhteyttä erityisesti naisilla «van Strien T, Konttinen H, Homberg JR ym. Emotiona...»68, «Lazarevich I, Irigoyen Camacho ME, Velázquez-Alva ...»69.
- Syömisen tietoisen rajoittamisen yhteydestä painon liialliseen nousuun on ristiriitaisia tutkimustuloksia. Syömisen tietoisen rajoittamisen luonne (mm. jäykkä vs. joustava), muut syömiskäyttäytymispiirteet ja itsesäätelykyky selittävät todennäköisesti havaittuja eroja «Hagan KE, Forbush KT, Chen PY. Is dietary restrain...»70, «Schaumberg K, Anderson DA, Anderson LM ym. Dietary...»71.
- Ahmintahäiriö (binge eating disorder, BED) suurentaa lihomisen ja lihavuuteen liittyvien metabolisten sairauksien riskiä «de Zwaan M. Binge eating disorder and obesity. Int...»72, «Mitchell JE. Medical comorbidity and medical compl...»73.
- Syömiskäyttäytymispiirteisiin vaikuttavat sekä perintötekijät että kasvuympäristö «Kral TVE, Moore RH, Chittams J ym. Identifying beh...»63.
- Tietyt lääkkeet voivat vaikuttaa syömisen hallintaan ja johtaa lihomiseen. Ks. kohta Lihavuuden hoidossa ja ehkäisyssä huomioitavat muut lääkkeet «A2»3.
Fyysinen aktiivisuus
- Vähäinen fyysinen aktiivisuus on yhteydessä ylipainoon ja lihavuuteen «Must A, Parisi SM. Sedentary behavior and sleep: p...»74, «Jiménez-Pavón D, Kelly J, Reilly JJ. Associations ...»75.
- Runsas istuminen ja muu paikallaanolo (sedentary behaviour) valveillaoloaikana saattavat edistää lihavuuden kehittymistä «Runsas istuminen ja muu paikallaanolo (sedentary behaviour) valveillaoloaikana saattavat edistää lihavuuden kehittymistä.»C. Paikallaanololla tarkoitetaan toimintaa, jonka energiankulutus on vähäistä (enintään 1,5 kertaa lepoenergiankulutus).
Uni
- Niukka (lyhentynyt tai iänmukaista lyhyempi) uni altistaa lihomiselle «Niukka (lyhentynyt tai iänmukaista lyhyempi) uni altistaa aikuiset ja lapset lihomiselle.»A.
Lasten ja nuorten erityispiirteet
- Perheen merkitys lapsen ja nuorten lihavuuden kehittymisessä on keskeinen.
- Vanhempien lihavuus on ilmeisesti lapsuusiän lihavuuden merkittävä riskitekijä «Vanhempien lihavuus on ilmeisesti lapsuusiän lihavuuden riskitekijä.»B.
- Äidin tai molempien vanhempien ylipaino ennen raskautta ja vanhempien lihavuus tai lihominen lapsen syntymän jälkeen suurentavat lapsen ylipainon riskiä «Laitinen J, Power C, Järvelin MR. Family social cl...»4, «Lake JK, Power C, Cole TJ. Child to adult body mas...»76, «Danielzik S, Czerwinski-Mast M, Langnäse K ym. Par...»77, «Lawlor DA, Smith GD, O'Callaghan M ym. Epidemiolog...»78, «Salsberry PJ, Reagan PB. Taking the long view: the...»79, «Jääskeläinen A, Pussinen J, Nuutinen O ym. Interge...»80, «Mamun AA, Lawlor DA, O'Callaghan MJ ym. Family and...»81, «Whitaker KL, Jarvis MJ, Beeken RJ ym. Comparing ma...»82, «Li L, Law C, Lo Conte R ym. Intergenerational infl...»83.
- Vanhempien elintavat ennen lapsen syntymää ja sen jälkeen ovat yhteydessä lapsuusiän
lihavuuteen. Osa yhteyksistä voi selittyä epigeneettisistä muutoksista, mutta myös
kodilla on tärkeä merkitys ympäristönä, jossa elintavat kehittyvät.
- Äidin tupakointi raskauden aikana näyttää suurentavan lapsen ylipainon riskiä «Oken E, Levitan EB, Gillman MW. Maternal smoking d...»84.
- Vähän liikkuvien vanhempien lapset liikkuvat keskimääräistä vähemmän, ja heillä on suurentunut lapsuusiän lihavuuden riski «Fogelholm M, Nuutinen O, Pasanen M ym. Parent-chil...»85.
- Lapsilla, joiden äideillä on normaali painoindeksi ja terveelliset elintavat (terveyttä edistävä ruokavalio, vähäinen tai kohtuullinen alkoholinkäyttö, tupakoimattomuus), on pienempi lihavuuden riski «Dhana K, Haines J, Liu G ym. Association between m...»86.
- Äidin raskaudenaikainen lihavuus, liiallinen raskaudenaikainen painon nousu ja raskausdiabetes lisäävät syntyvän lapsen lihomisalttiutta. Taustalla olevat tekijät tunnetaan vielä puutteellisesti, mutta todennäköisesti ainakin epigeneettisillä mekanismeilla on vaikutusta «van Dijk SJ, Molloy PL, Varinli H ym. Epigenetics ...»87, «Hammoud NM, Visser GHA, van Rossem L ym. Long-term...»88, «Kaseva N, Vääräsmäki M, Matinolli HM ym. Pre-pregn...»89, «Boney CM, Verma A, Tucker R ym. Metabolic syndrome...»90, «Godfrey KM, Sheppard A, Gluckman PD ym. Epigenetic...»91, «Godfrey KM, Reynolds RM, Prescott SL ym. Influence...»92.
- Imeväisiän ravitsemus on yhteydessä lapsuusiän lihavuuteen «Patro-Golab B, Zalewski BM, Kolodziej M ym. Nutrit...»93, «Pietrobelli A, Agosti M, MeNu Group.. Nutrition in...»94.
- Imetys saattaa ehkäistä lapsen myöhempää lihomista «Imetys saattaa ehkäistä lapsen myöhempää lihomista.»C.
- Lisäruokien aloittamisen aikataulu ei ole yhteydessä lihavuuteen, kun noudatetaan lisäruokien aloittamissuosituksia (eli lisäruokiin aletaan tutustua maisteluannoksilla 4–6 kk:n iässä) «EFSA Panel on Nutrition, Novel Foods and Food Alle...»95.
- Runsas energian ja proteiinin (erityisesti maitoproteiinin) saanti imeväisiässä saattaa olla yhteydessä myöhempään kehon lisääntyneeseen rasvakudoksen määrään «Pearce J, Langley-Evans SC. The types of food intr...»96, «Laine S, Schwab U, Salminen S, Isolauri E. Imeväis...»97.
- Lapsen runsas painonnousu ensimmäisten kahden vuoden aikana ja painoindeksin varhainen kääntyminen nousuun (adiposity rebound) ennustavat ylipainon riskiä myöhemmin lapsuusiässä «Rolland-Cachera MF, Deheeger M, Maillot M ym. Earl...»98, «Lagström H, Hakanen M, Niinikoski H ym. Growth pat...»99, «Rolland-Cachera MF, Cole TJ. Does the age at adipo...»100.
- Lapsen ja perheen ruokailutottumuksilla on yhteys lapsuusiän lihavuuteen.
- Ruoan käyttö palkintona sekä vanhempien malli epäterveellisestä ruokailusta, puutteelliset ravitsemustiedot, heikko taloudellinen tilanne ja ajan puute «Mazarello Paes V, Ong KK, Lakshman R. Factors infl...»101 lisäävät lapsen lihavuutta edistävää ruokailua.
- Päivittäisten aterioiden lukumäärällä ja perheaterioilla on yhteys lasten ja nuorten
painoon «Psaltopoulou T, Tzanninis S, Ntanasis-Stathopoulos...»102.
- 11 tutkimuksen meta-analyysissä (n=18 849) päivittäisten aterioiden tai ruokailukertojen suurempi lukumäärä oli yhteydessä 22 % pienempään ylipainoisuuden tai lihavuuden todennäköisyyteen «Kaisari P, Yannakoulia M, Panagiotakos DB. Eating ...»103. Myös suomalaisessa poikkileikkaustutkimuksessa 3 pääaterian (aamupala, lounas, päivällinen) syöminen liittyi vähäisempään lasten ylipainoon «Eloranta AM, Lindi V, Schwab U ym. Dietary factors...»104.
- 57 tutkimusta käsittäneen systemaattisen katsauksen ja meta-analyysin (203706 tutkittavaa) mukaan perheaterioiden suurempi toistumisuseus saattaa olla yhteydessä lasten ja nuorten pienempään painoindeksiin «Perheaterioiden useus saattaa olla yhteydessä lasten ja nuorten ravitsemukselliseen terveyteen.»C. Vanhempien sosioekonominen asema vaikutti perheaterioiden useuden ja painoindeksin väliseen yhteyteen. Aterioiden esiintymisuseudella oli voimakkaampi yhteys painoindeksiin, jollei sosioekonomista asemaa huomioitu analyysissä «Dallacker M, Hertwig R, Mata J. Parents' considera...»105. Myös 8 tutkimuksen meta-analyysin (n = 44 016) mukaan vähintään 3 perheateriaa viikossa vähensi lapsen tai nuoren ylipainoisuuden todennäköisyyttä 12 % verrattuna lapseen tai nuoreen, joilla perheaterioita oli harvemmin kuin 3 kertaa viikossa «Hammons AJ, Fiese BH. Is frequency of shared famil...»106. Lisäksi 3 tutkimuksen meta-analyysin mukaan (n = 104 353) vähintään 5 perheateriaa viikossa vähensi häiriintyneen syömiskäyttäytymisen todennäköisyyttä nuorilla 35 % verrattuna nuoriin, joilla oli enintään 1 perheateria viikossa «Hammons AJ, Fiese BH. Is frequency of shared famil...»106.
- Myös päivähoidolla ja esikoululla on merkitystä lasten ruokailutottumusten ohjaajina «Mazarello Paes V, Ong KK, Lakshman R. Factors infl...»101. Lapsen kasvaessa kaveripiirin vaikutus ruokailutottumuksiin lisääntyy «Draper CE, Grobler L, Micklesfield LK ym. Impact o...»107.
- Hyvin energiatiheiden tuotteiden mainostaminen lastenohjelmissa näyttää olevan yhteydessä lasten ylipainoisuuden esiintymiseen «Lobstein T, Dibb S. Evidence of a possible link be...»108. Ruokamainokset lisäävät erityisesti paljon televisiota katsovien lasten mieltymystä energiatiheisiin tuotteisiin «Boyland EJ, Harrold JA, Kirkham TC ym. Food commer...»109.
- Lapsuus- ja nuoruusiässä todettu ylipainoisuus ja lihavuus ennustavat myöhempää ylipainoisuuden riskiä «Lapsuus- ja nuoruusiässä todettu ylipainoisuus ja lihavuus ennustavat myöhempää ylipainoisuuden riskiä.»A. Lihavilla lapsilla ja nuorilla on viisinkertainen riski aikuisiän lihavuuteen muihin lapsiin verrattuna «Simmonds M, Llewellyn A, Owen CG ym. Predicting ad...»110. Lihavista lapsista 55 % on lihavia myös nuorina, ja lihavista nuorista 88 % on lihavia aikuisina. Toisaalta 70 % lihavista aikuisista ei ole ollut lihavia lapsuudessa tai nuoruudessa.
Aikuisten erityispiirteet
- Mitä enemmän alkoholista saadaan energiaa, sitä suurempi on lihavuuden todennäköisyys «Shelton NJ, Knott CS. Association between alcohol ...»111. Etenkin suuria määriä alkoholia kuluttavat ja suuria määriä kerralla juovat ovat alttiita painon nousulle «Sayon-Orea C, Martinez-Gonzalez MA, Bes-Rastrollo ...»112. Tutkimusnäyttö alkoholin ja painon välisistä yhteyksistä on kuitenkin ristiriitaista, ja tutkimuksissa on paljon sekoittavia tekijöitä. Luultavasti enintään kohtuullisesti alkoholia käyttävät elävät keskimäärin muutenkin terveyttä edistävällä tavalla, mikä voi suojata lihavuudelta «Traversy G, Chaput JP. Alcohol Consumption and Obe...»113.
- Vuorotyön tekeminen on yhteydessä painon nousuun. Etenkin yötyötä tekevillä on muita suurempi lihomisen, erityisesti vyötärölihavuuden kehittymisen, riski «Sun M, Feng W, Wang F ym. Meta-analysis on shift w...»114. Työajat vaikuttavat terveyteen työn ja muun elämän yhteensovittamisen sekä unen että palautumisen kautta, ja ne liittyvät vuorotyöhön, ylitöihin ja työhön sidoksissa olevaan aikaan. Myös unihäiriöt ovat vuorotyötä ja epäsäännöllistä työtä tekevillä selvästi yleisempiä kuin päivätyötä tekevillä. Matkatyöt ja toisaalta myös työtehtävät, jotka vaativat paljon istumista (paikallaanoloa), voivat vähentää liikunnallista aktiivisuutta ja vaikeuttaa aterioiden rytmittämistä ja siten altistaa lihomiselle.
Lihavuuden ehkäisy
Yleistä
- Lasten, nuorten ja aikuisten ylipainon ja lihavuuden ehkäisyn tavoitteena on painonnousun hallinta.
- Painonnousun ehkäisy on helpompaa kuin laihduttaminen ja laihdutustuloksen ylläpito «Schwartz MW, Seeley RJ, Zeltser LM ym. Obesity Pat...»115. Pitkän ajan tavoitteena on terveyden, työkyvyn ja toimintakykyisten elinvuosien lisääminen.
- Lihavuuden ehkäisyssä vastuu on niin yksilöillä, perheillä, terveydenhuollolla kuin yhteiskunnalla «Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus...»16, «Chan RS, Woo J. Prevention of overweight and obesi...»116, «Utley JM, Affuso O, Rucks AC. Adolescent obesity i...»117, «Wang Y, Cai L, Wu Y ym. What childhood obesity pre...»118.
- Onnistuneet ehkäisytoimet vaativat laajaa yhteiskunnan eri toimijoiden yhteistyötä «Psaltopoulou T, Tzanninis S, Ntanasis-Stathopoulos...»102, «Wang Y, Cai L, Wu Y ym. What childhood obesity pre...»118, «World Health Organization. Report of the Commissio...»119. Tällaisia toimijoita ovat erityisesti terveydenhuoltovarhaiskasvatus ja koulut, ruokapalvelut, liikuntatoimi, yhdyskuntasuunnittelu, sosiaali- ja terveysjärjestöt, elintarviketeollisuus, kauppa sekä ravitsemus-, liikunta- ja terveyspolitiikkaa tekevät päätöksentekijät. Eri toimijoita koskevia tavoitteita lihavuuden ehkäisemiseksi ja ehdotuksia käytännön toimista on koottu kansallisen lihavuusohjelman toimintasuunnitelmaan «Kansallisen lihavuusohjelman ohjelmaryhmä. Lihavuu...»120, «Kansallinen lihavuusohjelma. Lihavuus laskuun – Hy...»121.
- Tähänastiset ehkäisytoimet eivät ole riittäneet pysäyttämään lihavuuden yleistymistä
väestötasolla «Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus...»16. Lihavuuden ehkäisyyn tähtäävien liikunta- ja ravitsemusinterventioiden vaikutukset
painoon ovat toistaiseksi olleet varsin vaatimattomia etenkin yli 12-vuotiailla nuorilla
«Brown T, Moore TH, Hooper L ym. Interventions for ...»122. Laadukkaita tutkimuksia on vähän «McCrabb S, Lane C, Hall A ym. Scaling-up evidence-...»123.
- Pohjoismaissa ja Alankomaissa tehdyistä ehkäisyinterventioista laadittu systemaattinen katsaus «Panter J, Tanggaard Andersen P, Aro AR ym. Obesity...»124 osoitti, että yhteisöissä (kunnat, koulut, työpaikat) toteutettujen interventioiden tulokset olivat vaatimattomia. Suotuisa muutos osallistujien BMI:ssä havaittiin vain kuudessa 33 tutkimuksesta.
- Lapset
- Varhaiskasvatuksessa ja alkuopetuksessa toteutetuista ehkäisyinterventioista kootussa systemaattisessa katsauksessa «Ward DS, Welker E, Choate A ym. Strength of obesit...»125 todettiin, että monipuolisilla ja monialaisilla interventioilla, joihin osallistettiin lasten vanhemmat, oli jonkin verran vaikuttavuutta.
- Uusien ehkäisy- ja hoitomenetelmien hyödyntäminen perinteisten rinnalla voi olla lasten ja nuorten näkökulmasta mukaansatempaavaa ja tuloksellista «Li JS, Barnett TA, Goodman E ym. Approaches to the...»126, «Antwi F, Fazylova N, Garcon MC ym. The effectivene...»127.
- Varhaislapsuudessa aloitettu ateroskleroosin ehkäisyyn tähtäävä elintapaohjaus vaikutti suotuisasti ylipainon ja lihavuuden esiintymiseen tytöillä mutta ei pojilla, kun lapsia seurattiin 10-vuotiaiksi asti «Hakanen M, Lagström H, Kaitosaari T ym. Developmen...»128, «Niinikoski H, Lagström H, Jokinen E ym. Impact of ...»129. Lapsilla ja nuorilla jo lihomisen pysäyttämisellä voi olla valtimosairauksien riskin kannalta myönteistä merkitystä «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Toimijoilla on käytettävissään myös muita keinoja, joilla voidaan vähentää lihavuutta edistävän (obesogeenisen) ympäristön epäedullisia vaikutuksia painonhallintaan «Erkkola M, Fogelholm M, Konttinen H, ym. Ruokaympä...»130. Keinot voivat perustua muun muassa ravitsemus-, liikunta- ja unisuosituksiin, lainsäädäntöön ja verotukseen. Lisäksi lasten terveellisempää ruokaympäristöä voidaan kehittää rajoittamalla epäterveellisten elintarvikkeiden markkinointia erityisesti digiympäristössä.
- Ihmisten elintapoihin voidaan vaikuttaa myös muokkaamalla heidän valintaympäristöään
«Marteau TM. Changing minds about changing behaviou...»131. Lähestymistavasta käytetään myös nimitystä tuuppaus (nudging) «Kolehmainen M, Poutanen K, Absetz P ym. Tuuppaamal...»132.
- Terveyttä edistäviä tuuppauskeinoja ovat esimerkiksi ruoan tarjoilutapojen tai kaupan elintarvikkeiden hyllyjärjestyksen muokkaaminen, ruoan tarjoilu- ja annoskokojen pienentäminen, elintarvikkeiden pakkausmerkinnät ja ympäristön rakentaminen liikuntaa edistäväksi «Marteau TM, Hollands GJ, Fletcher PC. Changing hum...»133.
- Systemaattisten katsausten mukaan tuuppaukseen perustuneet toimet lisäsivät aikuisten terveyttä edistäviä ruokavalintoja 15 % «Arno A, Thomas S. The efficacy of nudge theory str...»134 ja vähensivät energiansaantia noin 10 % «Hollands GJ, Shemilt I, Marteau TM ym. Portion, pa...»53, «Crockett RA, King SE, Marteau TM ym. Nutritional l...»135 tai 130 kcal/vrk «Cadario R, Chandon P. Which Healthy Eating Nudges ...»136. Vaikuttavimmat toimet kohdistuivat annos- ja tarjoilukokoon sekä valinnan helppouteen «Cadario R, Chandon P. Which Healthy Eating Nudges ...»136. Ylipainoisia tai lihavia ei kuitenkaan tarkasteltu erikseen.
- Työympäristön muokkaamisen vaikutusta selvittäneen systemaattisen katsauksen mukaan sähköpöytien käyttöönotto vähensi istumista 57–100 minuuttia päivässä istumatyötä tekevillä, mutta ylipainoisia tai lihavia ei tarkasteltu erikseen «Shrestha N, Kukkonen-Harjula KT, Verbeek JH ym. Wo...»137.
- Toistaiseksi ei ole julkaistu tutkimustuloksia tuuppaustoimien vaikutuksista painon kehitykseen.
- Terveydenhuollon tehtävät:
- Tehtävänä on tunnistaa ja määritellä lihavuutta ehkäisevää työtä tukevat rakenteet ja toimenpiteet.
- Tehtävänä on toimia asiantuntijana monitahoisessa ehkäisytyössä.
- Painonhallinnalle suotuisten elintapojen edistämisessä oikea-aikainen tuki ja painon seuranta toimivat paremmin kuin epäterveellisten elintapojen ja lihomisen riskien korostaminen «NICE. guideline 2015, Preventing excess weight gai...»138, «RACP. Evidence review on obesity 2018, Action to p...»139, «Ramos Salas X. The ineffectiveness and unintended ...»140. Keskeisiä ovat motivoiva, asiakaslähtöinen ohjausote ja valinnanvapauden huomioiminen. Terveydenhuollon ammattilaisten ohjausosaamista tulee kehittää, jotta elintapaohjaus olisi mahdollisimman monipuolista ja yksilöllistä.
- Painonnousuun ja sen syihin tarjotaan kokonaisvaltaisesti hyvinvointia edistävää tukea
mahdollisimman aikaisessa vaiheessa.
- Lasten ja nuorten painon kehitystä seurataan neuvoloissa ja kouluterveydenhuollossa. Tavoitteena on saada kansallisesti kattava ja päivittyvä lasten ja nuorten kasvutietojen rekisteri, jonka avulla voidaan seurata kuntakohtaisesti lasten ja nuorten ylipainon ja lihavuuden kehitystä, ja hyödyntää sitä muun muassa ehkäisytoimien suunnittelussa ja kohdentamisessa.
- Tavoitteena on, että jokainen aikuinen tietää painoindeksinsä (BMI) ja vyötärönympäryksensä sekä ymmärtää niiden merkityksen omalle terveydelleen «Kansallisen lihavuusohjelman ohjelmaryhmä. Lihavuu...»120. Tämä edellyttää painon kirjaamista potilastietojärjestelmiin ja tiedon aktiivista seurantaa.
- Terveydenhuollon tehtävä on kartoittaa terveydentila kokonaisvaltaisesti, havaita henkilöt, joilla on riski lihoa, ja ohjata heidät ehkäisyn ja hoitotoimien piiriin.
- Terveydenhuollossa seurataan tarttumattomien sairauksien (esimerkiksi kohonnut verenpaine,
tyypin 2 diabetes, uniapnea ja mielenterveyden ongelmat) riskiryhmiin kuuluvien painoa
«Suomalainen Lääkäriseura Duodecim, Suomen Akatemia...»141.
- Suomalaisessa tyypin 2 diabeteksen ehkäisytutkimuksessa terveyttä edistävien elintapamuutosten (tavoitteena vähintään 5 %:n painon väheneminen, suositusten mukainen ruokavalio sekä vähintään 4 tunnin viikoittainen liikunta) suotuisat vaikutukset havaittiin vielä 13 seurantavuoden jälkeen «Lindström J, Peltonen M, Eriksson JG ym. Improved ...»142. Tutkimukseen osallistuneilla oli lähtötilanteessa diabeteksen riski.
- Elintapaohjauksessa huomioidaan painonhallintaa tukeville elintapamuutoksille otolliset
elämänvaiheet ja käytetään yksilölle sopivinta elintapaohjausta.
- Tällaisia elämänvaiheita ovat muun muassa raskauden suunnittelu, raskausaika, pikkulapsiaika, koulun aloittaminen, nuoren kotoa muuttaminen, työttömyys, sairastuminen, vaihdevuodet, eläkkeelle siirtyminen tai muut elämänvaiheet, joihin usein liittyy nousujohteinen painon kehitys. Elintapaohjauksessa tuen vahvistamiseksi huomioidaan myös ne lapsen, nuoren ja perheen elämän tapahtumat ja muutokset, joihin voi liittyä herkkyys lihomiseen. Tällaisia ovat muun muassa vanhempien ero, perheen muutto toiselle paikkakunnalle, nuoren harrastuksen loppuminen, koulupudokkuus, mielenterveyden pulmat ja perheen vähävaraisuus.
- Järjestelmällisen ehkäisevän terveydenhuollon ulkopuolelle jäävät ryhmät (esim. ilman opiskelu- tai työpaikkaa olevat nuoret aikuiset, työkyvyttömyyseläkkeellä olevat, työttömät, maahanmuuttajat ja iäkkäät) vaativat kaikilta toimijoilta erityistä lihavuuden ehkäisyn tarpeen tunnistamista ja ohjausta sekä toimijoiden välistä yhteistyötä ja ohjausta sosiaali- ja terveysjärjestöjen tarjoamien maksuttomien ja matalan kynnyksen palvelujen piiriin.
- Viime aikoina lihavuus on liitetty myös ilmastonmuutokseen ja kestävään kehitykseen «Swinburn BA, Kraak VI, Allender S ym. The Global S...»143, «World Health Organization. Global action plan on p...»144. Terveyttä edistävä ravitsemus on keskeisessä osassa kestävän kehityksen tavoitteiden toteutumisessa «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»145. Lihavuuden keskeinen merkitys ilmastonmuutoksen kannalta on se, että ihmiset syövät enemmän kuin olisi tarpeen, mikä suurentaa hiilijalanjälkeä. Ilmastonmuutoksen lisäksi tällä on merkitystä ruoan koko ympäristövaikutuksen kannalta.
- Lihavuuden ehkäisyyn soveltuvia elintapahoidon osatekijöitä (ruokatottumukset, fyysisen aktiivisuus ja uni) ja periaatteita kuvataan taulukossa «Lasten ja nuorten elintapahoidon osatekijät ja periaatteet, joita voidaan soveltaa myös lihavuuden ehkäisyssä...»7 (lapset ja nuoret) ja taulukossa «Aikuisten lihavuuden elintapahoidon osatekijät ja periaatteet. Näitä periaatteita voidaan soveltaa myös lihavuuden ehkäisyssä...»10 (aikuiset).
Ruokatottumukset ja syömiskäyttäytyminen
- Terveyttä edistävä ruokavalio, säännöllinen ateriarytmi ja sopivat annoskoot ovat
painonhallinnassa keskeisiä tekijöitä. Valtion ravitsemusneuvottelukunnan eri-ikäisille
ja eri väestöryhmille sekä joukkoruokailuun antamat ravitsemussuositukset vuonna 2014
«http://www.vrn.fi»5 ovat perusta terveyttä edistävälle ravitsemukselle ja painonhallinnalle.
- Arjen terveyttä edistävät ruokavalinnat ovat ruokavalion perusta.
- Kasvikunnan tuotteisiin painottuvan ruokavalion energiatiheys on yleensä pieni, mikä auttaa painonhallinnassa «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»145.
- Terveyttä edistävä ruokavalio on mahdollista toteuttaa tutuilla suomalaiseen ruokavalioon kuuluvilla elintarvikkeilla ja ruoilla «Kanerva N, Harald K, Männistö S ym. Adherence to t...»146.
- Systemaattinen kirjallisuuskatsaus osoitti, että runsaasti kuitua sisältävien ruokien (esim. täysjyväviljat), hedelmien, pähkinöiden sekä yleisemmin ravitsemussuositusten mukaisen ruokavalion toteutuminen ennustaa aikuisilla pienempää painon nousua «Fogelholm M, Anderssen S, Gunnarsdottir I ym. Diet...»48. Toisessa systemaattisessa katsauksessa ja meta-analyysissa myös runsaampi palkokasvien kulutus oli yhteydessä pienempään lihavuuden riskiin ja kalan kulutus pienempään vyötärönympärykseen «Schlesinger S, Neuenschwander M, Schwedhelm C ym. ...»147.
- Syömiskäyttäytymisellä on geneettinen ja biologinen pohja, mutta siihen vaikuttavat voimakkaasti ympäristö ja psykologiset tekijät «French SA, Epstein LH, Jeffery RW ym. Eating behav...»62. Jo varhaiset kokemukset erilaisista mauista vaikuttavat siihen, millaiseksi ruokatottumukset ja makumieltymykset muodostuvat.
- Lapset:
- Varhaisympäristö (perhe, varhaiskasvatus ja koulu) vaikuttaa keskeisesti lasten syömiskäyttäytymiseen
«Scaglioni S, De Cosmi V, Ciappolino V ym. Factors ...»148.
- Vanhemmat vaikuttavat lastensa ruokatottumuksiin, -asenteisiin ja -käyttäytymiseen kodin ruokatarjonnan ja mallioppimisen välityksellä «Draper CE, Grobler L, Micklesfield LK ym. Impact o...»107, «DeCosta P, Møller P, Frøst MB ym. Changing childre...»149.
- Osa vanhemmista tarvitsee neuvolan tai kouluterveydenhuollon tukea ja tietoa lapsen sopivista iänmukaisista ruoka-annoksista ja syömisen säätelystä «Small L, Lane H, Vaughan L ym. A systematic review...»150.
- Välipalojen määrään ja laatuun tulee kiinnittää huomiota, koska ne sisältävät usein
runsaasti rasvaa, sokeria ja suolaa «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»151.
- Lasten välipalojen ja aterioiden laatua voidaan parantaa sekä syömisen välipalaistumista voidaan ehkäistä Sapere-ruokakasvatusmenetelmällä, joka on kaikkia aisteja hyödyntävä toiminnallinen ruokakasvatusmenetelmä varhaiskasvatuksessa «Mustonen S, Tuorila H. Sensory education decreases...»152.
- Säännöllinen ateriarytmi auttaa syömään kohtuullisesti yksittäisillä aterioilla ja vähentää napostelua ja ruoan ahmintaa «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»145. Sopivat ateriavälit ovat kuitenkin yksilöllisiä ja kulttuurisidonnaisia.
- Aamupalan säännöllinen syöminen saattaa ehkäistä ylipainon ja lihavuuden riskiä lapsilla ja nuorilla «Aamupalan syöminen saattaa olla yhteydessä vähentyneeseen ylipainon ja lihavuuden riskiin lapsilla ja nuorilla.»C, «Blondin SA, Anzman-Frasca S, Djang HC ym. Breakfas...»153, «Dallacker M, Hertwig R, Mata J. The frequency of f...»154. Perheen yhdessä syöminen saattaa olla yhteydessä lasten ja nuorten ravitsemukselliseen terveyteen «Perheaterioiden useus saattaa olla yhteydessä lasten ja nuorten ravitsemukselliseen terveyteen.»C, «Hammons AJ, Fiese BH. Is frequency of shared famil...»106.
- Ks. lisätietoa lasten painonhallintaa tukevista ruokailutottumuksista «Painonhallintaa tukevat ruokailutottumukset lapsilla»5.
- Varhaisympäristö (perhe, varhaiskasvatus ja koulu) vaikuttaa keskeisesti lasten syömiskäyttäytymiseen
«Scaglioni S, De Cosmi V, Ciappolino V ym. Factors ...»148.
- Aikuiset
- Aamiaisen edullinen vaikutus painonhallintaan on havaittu poikkileikkaustutkimuksissa mutta systemaattisen katsauksen mukaan ei satunnaistetuissa tutkimuksissa «Sievert K, Hussain SM, Page MJ ym. Effect of break...»155.
- Pienemmät ruokailuastiat sekä annos- ja pakkauskoot pienentävät energiansaantia keskimäärin 140–230 kcal/vrk «Hollands GJ, Shemilt I, Marteau TM ym. Portion, pa...»53. Aterian annoskoostumusta voidaan muokata ottamalla salaatti päälautaselle erillisen salaattilautasen sijasta «Nelimarkka K, Raulio S, Saarela A ym. Minä valitse...»156. Lisäksi ruokien tarjoilujärjestys joukkoruokailussa vaikuttaa tehtyihin valintoihin; terveellisempien vaihtoehtojen kulutus lisääntyy, kun ne sijoitetaan linjaston alkuun «Kongsbak I, Rohden Skov L, Køpke Nielsen B ym. In...»157.
Fyysinen aktiivisuus
- Painonhallintaa edistävät päivittäinen arkiaktiivisuus, istumisen ja muun paikallaanolon vähentäminen ja vapaa-ajan liikunta.
- Terveydenhuollon ammattilaisten tehtävä on ottaa liikuntatottumukset puheeksi, kirjata tiedot ja kannustaa liikkumaan. Erityisesti tuetaan sellaisia ihmisiä, jotka eivät ole fyysisesti aktiivisia tai eivät liiku liikuntasuositusten mukaisesti. On hyvä hyödyntää myös kuntien, kolmannen sektorin ja yksityisen sektorin liikuntaneuvonnan tarjoamia palveluja.
- Arkiaktiivisuutta voidaan lisätä esimerkiksi valitsemalla portaat hissin sijasta sekä liikkumalla työ-, koulu- ja asiointimatkat ainakin osittain jalan tai polkupyörällä.
- Kansallisissa suosituksissa istumisen ja muun paikallaanolon vähentämiseksi korostetaan tauottamaan istumista ja paikallaanoloa aina, kun se on mahdollista, ja työskentelemään vaihtelevissa asennoissa «Sosiaali- ja terveysministeriö. Istu vähemmän - vo...»158.
- Maailman terveysjärjestö WHO on julkaissut fyysisen aktiivisuuden lisäämiseksi toimintasuunnitelman vuosiksi 2018–2030 «World Health Organization. Global action plan on p...»144. Suunnitelma sisältää 4 tavoitetta ja 20 niihin liittyvää poliittista toimenpidettä, joissa huomioidaan aktiivinen yhteiskunta, aktiivinen ympäristö, fyysisesti aktiiviset kansalaiset ja erityisryhmät.
- Yhdysvaltalainen suositus painottaa kodeissa, kouluissa, yhteisöissä ja seuroissa tapahtuvan liikunnan lisäämisen merkitystä lasten lihomisen ehkäisyssä «Council on Sports Medicine and Fitness., Council o...»159.
- Lapset
- Runsas istuminen ja muu paikallaanolo (sedentary behavior) valveilla saattavat edistää
lasten lihavuuden kehittymistä «Runsas istuminen ja muu paikallaanolo (sedentary behaviour) valveillaoloaikana saattavat edistää lihavuuden kehittymistä.»C.
- Ruutuajan vähentämiseen tähtäävät interventiot vähensivät aikuisilla ruutuaikaa ja pienensivät painoindeksiä, mutta lapsilla ja nuorilla ei tutkimuskatsauksessa havaittu samanlaista painoindeksin muutosta «Wu L, Sun S, He Y ym. The effect of interventions ...»160.
- Varhaisvuosien fyysisen aktiivisuuden suomalaisessa suosituksessa alle 8-vuotiaille suositellaan joka päivä vähintään 3 tuntia kaikenlaista liikkumista, joka sisältää pari tuntia kevyttä liikkumista ja ulkoilua sekä tunnin verran reipasta ja vauhdikasta aktiivisuutta. Liikunta on lasta osallistavaa ja monipuolisesti motorisia taitoja harjaannuttavaa. Lisäksi kehotetaan välttämään pitkiä, yli tunnin istumisjaksoja «Varhaisvuosien fyysisen aktiivisuuden suositukset ...»161.
- Kouluikäisten fyysisen aktiivisuuden suomalaisessa suosituksessa 7–18-vuotiaille suositellaan vähintään 1–2 tuntia liikuntaa päivässä monipuolisesti ja ikään sopivalla tavalla. Yli 2 tunnin pituisia istumisjaksoja tulee välttää, ja ruutuajaksi viihdemedian ääressä suositellaan enintään 2 tuntia päivässä «Opetusministeriö ja Nuori Suomi. Fyysisen aktiivis...»162.
- Fyysinen aktiivisuus edistää painonhallintaa 3–17-vuotiailla «Varhaisvuosien fyysisen aktiivisuuden suositukset ...»161.
- Suurempi liikunnan määrä on yhteydessä vähäisempään riskiin liiallisen painon ja rasvakudoksen määrän kertymiseen 3–6-vuotiailla. Tietoa ei ole riittävästi, jotta voitaisiin arvioida tarkasti, millainen liikuntamäärä tarvitaan painon ja rasvakudoksen määrän vähentämiseksi. Kansanterveysvaikutusten näkökulmasta olisi kuitenkin tärkeää, että lapset lisäisivät liikkumistaan noin 3 tuntiin päivässä (sisältää kevyen ja vauhdikkaan liikkumisen), jos he liikkuvat tätä vähemmän.
- Suurempi liikunnan määrä on yhteydessä vähäisempään kehon painoon ja rasvakudoksen määrään sekä seurannassa vähäisempään painon ja rasvakudoksen määrän lisääntymiseen 7–17-vuotiailla.
- Raskas liikunta (esim. rasittavuudeltaan hölkkää tai juoksua vastaava liikunta) on painon ja rasvakudoksen määrän myönteisen kehittymisen kannalta hyödyllisempää kuin kevyempi liikunta (esim. kävelyä vastaava liikunta «Ramires VV, Dumith SC, Gonçalves H. Longitudinal A...»164).
- Runsas istuminen ja muu paikallaanolo (sedentary behavior) valveilla saattavat edistää
lasten lihavuuden kehittymistä «Runsas istuminen ja muu paikallaanolo (sedentary behaviour) valveillaoloaikana saattavat edistää lihavuuden kehittymistä.»C.
- Aikuiset
- Yhdysvaltalainen väestön liikuntasuositus suosittelee aikuisille kohtalaisen kuormittavaa
kestävyysliikuntaa (esim. reipas kävely) vähintään 150–300 minuuttia viikossa tai
raskasta liikuntaa (esim. juoksu) 75–150 minuuttia viikossa sekä lisäksi lihasvoimaharjoittelua
kahdesti viikossa «The Department of Health and Human Services. The P...»165, «Liikunta. Käypä hoito -suositus. Suomalaisen Lääk...»166.
- Suositukset eivät kuitenkaan spesifisti ole tarkoitetut ylipainon vähentämiseen.
- Systemaattisessa kirjallisuuskatsauksessa osoitettiin, että suuri fyysinen aktiivisuus on yhteydessä tavallista vähäisempään painonnousuun 1–22 vuoden seurannassa, kun kohtalaisen kuormittavaa liikuntaa harrastettiin vähintään 2 tuntia 30 minuuttia viikossa «The Department of Health and Human Services. The P...»165, «King A, ym. Part F. Chapter 5. Cardiometabolic hea...»167.
- UKK-instituutti on laatinut liikkumissuositukset, jotka perustuvat edellä mainittuihin Yhdysvaltojen terveysministeriön suosituksiin «The Department of Health and Human Services. The P...»165. Niissä korostetaan kevyttä liikuskelua mahdollisimman usein, taukoja paikallaanoloon aina mahdollisuuksien mukaan ja riittävää määrää palauttavaa unta «https://www.ukkinstituutti.fi/liikkumisensuositus/aikuisten-liikkumisen-suositus»6.
- Yhdysvaltalainen väestön liikuntasuositus suosittelee aikuisille kohtalaisen kuormittavaa
kestävyysliikuntaa (esim. reipas kävely) vähintään 150–300 minuuttia viikossa tai
raskasta liikuntaa (esim. juoksu) 75–150 minuuttia viikossa sekä lisäksi lihasvoimaharjoittelua
kahdesti viikossa «The Department of Health and Human Services. The P...»165, «Liikunta. Käypä hoito -suositus. Suomalaisen Lääk...»166.
Uni
- Painonhallintaa edistävät jokaöinen riittävän pitkä ja riittävän hyvälaatuinen uni
sekä säännöllinen uni-valverytmi nukkumaanmenoaikojen ja heräämisaikojen osalta «Unihäiriöt lihavuudessa»6.
- Ks. lisätietoa nukahtamista houkuttelevista keinoista ja uni-valverytmin säännöllistämisestä «Lisää unta painonhallinnan tueksi»7.
- Painonhallinnan interventiot ovat harvoin koskeneet pelkästään nukkumista, vaan useimmiten unen kohentaminen on näissä satunnaistetuissa tutkimuksissa ollut yksi useammasta samaan aikaan tavoiteltavista elintapamuutoksista «Univelka ja sen vaikutus painoon»8.
- Terveydenhuollon ammattilaisten tehtävänä on ottaa nukkumistottumukset puheeksi, kirjata tiedot ja kannustaa nukkumaan tarpeeksi. Erityisesti tuetaan niitä, jotka nukkuvat liian vähän (univaje) tai joiden uni-valverytmi on huomattavan epäsäännöllinen (esim. sosiaalinen jetlag). Vuorotyötä ja etenkin yötyötä tekeville tulee suunnata lihavuutta ehkäiseviä toimenpiteitä.
- Lapsilla sopiva unen määrä on yksilöllinen, kouluikäisillä 8–11 tuntia vuorokaudessa ja nuoremmilla suurempi «Hirshkowitz M, Whiton K, Albert SM ym. National Sl...»168.
- Aikuisille suositellaan säännöllistä 7–9 tunnin yöunta «Riittävä uni»9.
Lihavuuden vaikutukset terveyteen ja hyvinvointiin
Lihavuuden psykososiaaliset vaikutukset
- Lihavuus ja painon nousu heikentävät terveyteen liittyvää fyysistä elämänlaatua «Lihavuus ja painon nousu heikentävät terveyteen liittyvää fyysistä elämänlaatua.»A, «Griffiths LJ, Parsons TJ, Hill AJ. Self-esteem and...»169, «Tsiros MD, Olds T, Buckley JD ym. Health-related q...»170, «Ul-Haq Z, Mackay DF, Fenwick E ym. Meta-analysis o...»171, «Sanders RH, Han A, Baker JS ym. Childhood obesity ...»172. Yhteys on annosvasteenomainen. Lihavuuden yhteys terveyteen liittyvään psyykkiseen elämänlaatuun on sen sijaan heikompi tai yhteys on epäselvä.
- Ylipaino ja lihavuus näyttävät olevan yhteydessä myös psyykkiseen huonovointisuuteen, esimerkiksi masentuneisuuteen, huonommaksi koettuun elämänlaatuun, tunne-elämän ja käyttäytymisen häiriöihin sekä heikompaan itsetuntoon, erityisesti lapsilla «Lihavien lasten psyykkinen hyvinvointi»10.
- Lihavat ovat systemaattisen katsauksen mukaan normaalipainoisia useammin vähän koulutettuja «Kim TJ, Roesler NM, von dem Knesebeck O. Causation...»173 ja heidän tulotasonsa on alempi «Kim TJ, von dem Knesebeck O. Income and obesity: w...»174 kuin normaalipainoisilla vertailuhenkilöillä. Tätä voivat selittää muun muassa lihavuuteen liittyvä stigma ja ennakkoluulot sekä niistä johtuva syrjintä ja tuen ja kannustuksen puute opinnoissa ja työelämässä.
- Lihavat lapset ja aikuiset kokevat syrjintää, ennakkoluuloja ja kiusaamista myös muilla elämänalueilla, kuten mediassa ja ihmissuhteissa «Puhl RM, King KM. Weight discrimination and bullyi...»175, «Rankin J, Matthews L, Cobley S ym. Psychological c...»176.
- Lihaviin kohdistuvia negatiivisia asenteita, tietoisia tai tiedostamattomia, esiintyy myös terveydenhuollossa «Phelan SM, Burgess DJ, Yeazel MW ym. Impact of wei...»177.
- Lihavuuteen liittyvät syrjintäkokemukset ja ennakkoluulojen kohtaaminen voivat vaikeuttaa painonhallintaa «Lihavien leimaaminen ja lihavuuden hoito»11.
- Lihavuutta ja siihen liittyviä psykososiaalisia tekijöitä on tarkasteltu myös muista kuin lääketieteen, muun muassa yhteiskuntatieteiden, näkökulmista. Lihavuus saa eri yhteyksissä erilaisia merkityksiä «Harjunen H. 2009. Women and Fat. Approaches to the...»178. Esimerkiksi lihavuuden puheeksi ottamisen haastavuudessa ammattilaisen kannalta lienee osin kyse siitä, että ammattilainen näkee asian vain terveyskysymyksenä, kun taas potilaalle lihavuus voi olla koko muuhun elämään liittyvä, tunnevaltainen asia tai identiteettikysymys «Painon puheeksi ottaminen lihavan potilaan hoidossa»12.
Lihavuuteen liittyvät sairaudet lapsilla ja nuorilla
- Lapsuusiän lihomiseen liittyy aineenvaihdunnallisia muutoksia, jotka ovat valtimosairauksien
riskitekijöitä «Mattsson N, Rönnemaa T, Juonala M ym. Childhood pr...»179. Valtaosalla lapsista ja nuorista, jotka ovat lihavia, on todettavissa lihavuuden
lisäksi muita valtimosairauksien riskitekijöitä, ja niiden riski suurenee lihavuuden
vaikeutuessa «Valtaosalla lihavista lapsista ja nuorista on todettavissa lihavuuden lisäksi muita valtimosairauksien riskitekijöitä, ja niiden riski kasvaa lihavuuden vaikeutuessa.»A.
- Lapsuuden lihavuus on yhteydessä valtimosairauksien riskitekijöihin (esim. kohonnut verenpaine, poikkeavat veren rasva-arvot ja sokeriaineenvaihdunnan häiriöt) aikuisena «Callo Quinte G, Barros F, Gigante DP ym. Overweigh...»180. Riski pienenee, jos henkilö, joka on ollut lapsena lihava, saavuttaa aikuisena normaalipainon «Juonala M, Viikari JS, Raitakari OT. Main findings...»181, «Juonala M, Magnussen CG, Berenson GS ym. Childhood...»182.
- Veren lipoproteiinipitoisuuksissa selvin muutos on HDL-kolesterolipitoisuuden pieneneminen ja triglyseridipitoisuuden suureneminen. Kokonais- ja LDL-kolesterolipitoisuudet suurenevat lievästi «Skinner AC, Mayer ML, Flower K ym. Using BMI to de...»183.
- Kansainvälisissä suosituksissa suositellaan, että lapsille ja nuorille, jotka ovat lihavia, tehdään seulontatutkimuksia aineenvaihdunnallisten muutosten toteamiseksi (taulukko «Kliiniset löydökset ja toimintaohjeet lasten ja nuorten tutkimiseen...»5).
- Nuoruusiässä todettu lihavuus ja suuri triglyseridi-, insuliini- ja herkän CRP:n pitoisuus
suurentavat aikuisiän metabolisen oireyhtymän riskiä «Mattsson N, Rönnemaa T, Juonala M ym. Childhood pr...»179.
- Metabolisen oireyhtymän määritelmä lapsuus- ja nuoruusiässä ei kuitenkaan ole vakiintunut «Zimmet P, Alberti G, Kaufman F ym. The metabolic s...»184.
- Vaikka insuliinipitoisuus on lihavilla lapsilla suurempi kuin normaalipainoisilla lapsilla «Huerta MG, Roemmich JN, Kington ML ym. Magnesium d...»185, «Krekoukia M, Nassis GP, Psarra G ym. Elevated tota...»186, paastoglukoosin pitoisuus ja HbA1c-pitoisuus suurenevat yleensä vasta vaikeassa lihavuudessa «Skinner AC, Mayer ML, Flower K ym. Using BMI to de...»183.
- Rutiininomaista plasman insuliinipitoisuuden määrittämistä ei kuitenkaan suositella, koska siihen liittyy ikään, murrosiän kehitykseen ja määritysmenetelmän ongelmiin liittyvää vaihtelua «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Kohonnut verenpaine, erityisesti systolinen verenpaine, yleistyy melko varhain painon suurentuessa «Skinner AC, Mayer ML, Flower K ym. Using BMI to de...»183.
- Lihavuuden myötä kaulavaltimon seinämän paksuus kasvaa «Reinehr T, Toschke AM. Onset of puberty and cardio...»187.
- Jo lapsuusiässä lihavuuteen liittyvät lieväasteinen tulehdusreaktio ja oksidatiivinen stressi, jotka ovat valtimotaudin riskitekijöitä «Codoñer-Franch P, Tavárez-Alonso S, Murria-Estal R...»188, «Chen W, Srinivasan SR, Li S ym. Metabolic syndrome...»189.
- Lihavuus on insuliiniresistenssin ja tyypin 2 diabeteksen tärkein yksittäinen riskitekijä lapsilla ja nuorilla sukupuolesta, iästä ja etnisestä tausta riippumatta «Shah S, Kublaoui BM, Oden JD ym. Screening for typ...»190, «Lee JM, Okumura MJ, Davis MM ym. Prevalence and de...»191, «Viner RM, Segal TY, Lichtarowicz-Krynska E ym. Pre...»192, «Wabitsch M, Hauner H, Hertrampf M ym. Type II diab...»193, «Saha MT, Keskinen P, Veijola R ym. [Is type 2 diab...»194, «Sinha R, Fisch G, Teague B ym. Prevalence of impai...»195, «Shalitin S, Abrahami M, Lilos P ym. Insulin resist...»196, «Uçkun-Kitapçi A, Teziç T, Firat S ym. Obesity and ...»197. Ks. lisätietoa tyypin 2 diabeteksesta lihavilla lapsilla ja nuorilla «Tyypin 2 diabetes lihavilla lapsilla ja nuorilla»13.
- Acanthosis nigricans -ihopigmentaatio kainaloissa ja niskassa (taivetummuus) on yleinen vaikeasti lihavilla murrosikäisillä. Sitä voidaan pitää kliinisenä, huomattavan insuliiniresistenssin ulkoisena merkkinä «Brickman WJ, Huang J, Silverman BL ym. Acanthosis ...»198, «Niskan acanthosis nigricans (taivetummuus) teini-ikäisellä pojalla»2.
- Rasvamaksa on ilmeisesti tavallinen ylipainoisilla tai lihavilla lapsilla ja nuorilla «Lihavilla nuorilla ilmeisesti esiintyy kohonneita ALAT-arvoja sopien rasvamaksaan.»B, «Yu EL, Golshan S, Harlow KE ym. Prevalence of Nona...»199.
- Riski sairastua myöhemmin astmaan on ilmeisesti suurempi lapsilla ja nuorilla, jotka
ovat lihavia, kuin normaalipainoisilla «Lihavat lapset ovat ilmeisesti normaalipainoisia suuremmassa riskissä sairastua myöhemmin astmaan.»B.
- On kuitenkin epäselvää, kummalla on suurempi merkitys astmaoireilun kehittymisessä, lihavuudella vai runsaasti istumista sisältävällä elämäntavalla (vähäinen fyysinen aktiivisuus).
- Lapsilla, joilla on astma, saattaa olla terveitä suurempi lihomisen riski, mutta astman oikea hoito pienentää sitä.
- Unenaikaisten hengityshäiriöiden esiintyvyys on ilmeisesti etenkin yli 8-vuotiailla lihavilla lapsilla suurempi kuin normaalipainoisilla «Lihavilla lapsilla, etenkin yli 8-vuotiailla, esiintyy unenaikaisia hengityshäiriöitä ilmeisesti useammin kuin normaalipainoisilla, ja lihavuus on niiden itsenäinen riskitekijä.»B.

Acanthosis nigricans niskassa. Insuliiniresistenssiin liittyvä ihomuutos teini-ikäisellä pojalla, jolla todettiin tyypin 2 diabetes.
Lähde: Lääkärikirja Duodecim -kuvat, 24.9.2013, Sirpa Tenhola, Artikkelin tunnus: ldk00611, Kustannus Oy Duodecim
Lihavuuteen liittyvät sairaudet aikuisilla
- Lihavuus suurentaa merkittävästi monien sairauksien ja oireyhtymien riskiä.
- Sairauksien riskin suuruus riippuu lihavuuden määrästä ja fyysisestä kunnosta.
- Riskiä suurentaa erityisesti vyötäröpainotteinen ja varhain alkanut lihavuus «Bender R, Jöckel KH, Trautner C ym. Effect of age ...»200.
- Lihavuuden liitännäissairaudet jaetaan metabolisiin, mekaanisiin ja mielenterveydellisiin ongelmiin ("lihavuuden 3M"), «Lihavuuteen liittyvät terveyshaitat»3.
- Tärkeimpiä metabolisia liitännäissairauksia ovat tyypin 2 diabetes, rasvamaksa ja sepelvaltimotauti, mekaanisia liitännäissairauksia obstruktiivinen uniapnea ja nivelrikko ja mielenterveydellisiä ongelmia masennus.
- Lihavuuden aiheuttama liitännäissairauksien riskin suureneminen verrattuna normaalipainoisiin esitetään taulukossa «Lihavuuteen liittyvien sairauksien riskit aikuisilla verrattuna normaalipainoisiin...»4.

Lihavuuteen liittyviä terveydellisiä ongelmia. Kuvaan on merkitty sinisellä tekstillä lihavuuden metabolisia, punaisella mekaanisia ja vihreällä mielenterveydellisiä seurauksia. Mustalla merkityssä astmassa on sekä metabolisia että mekaanisia tekijöitä.
Kuva muokattu lähteestä: Pitkäaikaissairaudet-tietokanta. Lihavuus. Terveysportti, Duodecim. Lihavuuteen liittyvät terveyshaitat. kuva 6.05. Kuvan alkuperä: Tiina Ripatin piirros. Tietokannan sisältö löytyy myös painettuna Pietiläinen K, Mustajoki P, Borg P (toim.). Lihavuus. Kustannus oy Duodecim, 2015, 1. painos
Lihavuus ja lisääntymisterveys
- Lihavuus lisää useiden lisääntymisterveyden häiriöiden vaaraa.
- Raskauden ehkäisyyn liittyvät ongelmat:
- Lihavuus tulee ottaa huomioon hormonaalista raskaudenehkäisymenetelmää valittaessa. Ks. Käypä hoito -suositus Raskauden ehkäisy «Raskauden ehkäisy»7, «Raskauden ehkäisy. Käypä hoito -suositus. Suomalai...»236.
- Kuukautiskierron häiriöt:
- Yli puolet munasarjojen monirakkulaoireyhtymää (PCOS) sairastavista naisista on ylipainoisia tai lihavia, ja vyötärölihavuus on heillä tyypillistä. Lihavuus saattaa voimistaa PCOS:n oireita ja löydöksiä, kuten kuukautiskierron häiriöitä ja hyperandrogenismia «Laitinen J, Taponen S, Martikainen H ym. Body size...»237, «Lim SS, Davies MJ, Norman RJ ym. Overweight, obesi...»238, «Lim SS, Norman RJ, Davies MJ ym. The effect of obe...»239.
- Kohdun limakalvon hyperplasian ja syövän esiintyvyys on suurentunut vuotohäiriöistä kärsivillä naisilla, jotka ovat lihavia, jo ennen vaihdevuosi-ikää «Wise MR, Jordan V, Lagas A ym. Obesity and endomet...»240.
- Hedelmättömyys:
- Naisen lihavuus lisää erityisesti ovulaatiohäiriöstä «Rich-Edwards JW, Goldman MB, Willett WC ym. Adoles...»241, «Grodstein F, Goldman MB, Cramer DW. Body mass inde...»242 johtuvan hedelmättömyyden vaaraa, mutta se voi myös huonontaa spontaanin raskaaksi tulemisen todennäköisyyttä tai hedelmöityshoitojen onnistumista, vaikkei ovulaatiohäiriötä olisikaan «van der Steeg JW, Steures P, Eijkemans MJ ym. Obes...»243, «Luke B, Brown MB, Stern JE ym. Female obesity adve...»244.
- Naisen lihavuus voi olla este hedelmöityshoitojen aloittamiselle esimerkiksi siihen liittyvän sikiön- ja raskauskomplikaatioiden riskin vuoksi.
- Myös miehen lihavuus voi vaikuttaa epäsuotuisasti hedelmällisyyteen ja koeputkihedelmöityshoidon onnistumiseen «Nguyen RH, Wilcox AJ, Skjaerven R ym. Men's body m...»245, «Petersen GL, Schmidt L, Pinborg A ym. The influenc...»246.
- Sikiö- ja raskauskomplikaatiot:
- Äidin lihavuus on sikiön vakavien epämuodostumien itsenäinen riskitekijä. Epämuodostumien riski on sitä suurempi, mitä enemmän ylipainoa äidillä on «Stothard KJ, Tennant PW, Bell R ym. Maternal overw...»247, «Persson M, Cnattingius S, Villamor E ym. Risk of m...»248, «Brite J, Laughon SK, Troendle J ym. Maternal overw...»249.
- Äidin lihavuus suurentaa keskenmenoriskiä «Metwally M, Ong KJ, Ledger WL ym. Does high body m...»250.
- Äidin ylipaino ja lihavuus suurentavat raskausdiabeteksen riskiä «Torloni MR, Betrán AP, Horta BL ym. Prepregnancy B...»251, «Santos S, Voerman E, Amiano P ym. Impact of matern...»252, «Raskausdiabetes. Käypä hoito -suositus. Suomalaise...»253, «Chu SY, Callaghan WM, Kim SY ym. Maternal obesity ...»254.
- Äidin ylipaino ja lihavuus suurentavat sikiön liikakasvun riskiä «Kalliala I, Markozannes G, Gunter MJ ym. Obesity a...»225, «Santos S, Voerman E, Amiano P ym. Impact of matern...»252, «HAPO Study Cooperative Research Group. Hyperglycae...»255.
- Raskaudenaikaiset verenpainehäiriöt (hypertensio, gestaatiohypertensio ja pre-eklampsia) ovat yleisempiä äideillä, jotka ovat ylipainoisia tai lihavia «Kalliala I, Markozannes G, Gunter MJ ym. Obesity a...»225, «Santos S, Voerman E, Amiano P ym. Impact of matern...»252, «HAPO Study Cooperative Research Group. Hyperglycae...»255, «Denison FC, Norwood P, Bhattacharya S ym. Associat...»256, «Wang Z, Wang P, Liu H ym. Maternal adiposity as an...»257.
- Lihavuus suurentaa erityisesti iatrogeenisen ennenaikaisen synnytyksen riskiä. Myös spontaaneja ennenaikaisia synnytyksiä esiintyy keskimääräistä enemmän naisilla, jotka ovat lihavia «Cnattingius S, Villamor E, Johansson S ym. Materna...»258, «Marchi J, Berg M, Dencker A ym. Risks associated w...»259, «Räisänen S, Gissler M, Saari J ym. Contribution of...»260.
- Lihavuus on yliaikaisen raskauden riskitekijä «Cnattingius S, Villamor E, Johansson S ym. Materna...»258, «Marchi J, Berg M, Dencker A ym. Risks associated w...»259, «Räisänen S, Gissler M, Saari J ym. Contribution of...»260.
- Ylipainoisten ja lihavien äitien todennäköisyys synnyttää suunnitellulla tai kiireellisellä keisarileikkauksella on suurentunut normaalipainoisiin verrattuna «Denison FC, Norwood P, Bhattacharya S ym. Associat...»256, «Robinson HE, O'Connell CM, Joseph KS ym. Maternal ...»262. Lihavuus suurentaa keisarileikkauksen jälkeisten infektio- ja muiden komplikaatioiden riskiä «Anderson V, Chaboyer W, Gillespie B. The relations...»263, «Pallasmaa N, Ekblad U, Aitokallio-Tallberg A ym. C...»264.
- Lihavuus suurentaa synnytyksen yhteydessä tapahtuvien anestesiakomplikaatioiden riskiä «Dresner M, Brocklesby J, Bamber J. Audit of the in...»265, «Vricella LK, Louis JM, Mercer BM ym. Impact of mor...»266, «von Ungern-Sternberg BS, Regli A, Bucher E ym. Imp...»267.
- Raskaus- ja lapsivuodeajan tromboembolisten komplikaatioiden riski on sitä suurempi, mitä suurempi äidin BMI on «Larsen TB, Sørensen HT, Gislum M ym. Maternal smok...»268, «Butwick AJ, Bentley J, Leonard SA ym. Prepregnancy...»269, «Blondon M, Harrington LB, Boehlen F ym. Pre-pregna...»270.
- Lihavien äitien sikiöillä ja vastasyntyneillä on ilmeisesti suurentunut asfyksiaan liittyvien komplikaatioiden, CP-vamman ja kuoleman riski «Lindam A, Johansson S, Stephansson O ym. High Mate...»271, «Persson M, Johansson S, Villamor E ym. Maternal ov...»272, «Villamor E, Tedroff K, Peterson M ym. Association ...»273, «Aune D, Saugstad OD, Henriksen T ym. Maternal body...»274.
- Synnyttäjän henkeä uhkaavat komplikaatiot, tehohoito ja äitiyskuolleisuus lisääntyvät ylipainon lisääntyessä. Erityisesti vaikea ja sairaalloinen lihavuus on merkittävä riskitekijä «Lisonkova S, Muraca GM, Potts J ym. Association Be...»275.
Lihavuuteen liittyvä kuolleisuus
- Lihavuus suurentaa ennenaikaisen kuoleman riskiä eniten painoindeksijakauman ääripäässä.
- Kuolleisuus suurenee selvästi, kun painoindeksi ylittää arvon 30 kg/m2 «Troiano RP, Frongillo EA Jr, Sobal J ym. The relat...»276, «McGee DL, Diverse Populations Collaboration.. Body...»277, «Yu E, Ley SH, Manson JE ym. Weight History and All...»278, «Xu H, Cupples LA, Stokes A ym. Association of Obes...»279. Painoindeksiin 23 kg/m2 verrattuna kuolleisuus on ei-tupakoitsijoilla 1,2-kertainen (relative risk) painoindeksillä 30 kg/m2, 2,5-kertainen painoindeksillä 40 kg/m2 ja 4-kertainen painoindeksillä 45 kg/m2 «Aune D, Sen A, Prasad M ym. BMI and all cause mort...»280.
- Kuolleisuuden suureneminen liittyy erityisesti rasvakudoksen suureen määrään «Lee DH, Keum N, Hu FB ym. Predicted lean body mass...»281.
- Painoindeksillä mitatun lihavuuden yhteys kuolleisuuteen näyttää häviävän yli 75-vuotiailla «Stevens J, Cai J, Pamuk ER ym. The effect of age o...»282.
- Eliniän ennuste on 40-vuotiailla lihavilla noin 4 vuotta lyhyempi kuin normaalipainoisilla «Bhaskaran K, Dos-Santos-Silva I, Leon DA ym. Assoc...»283.
- Vyötärölihavuuden raja-arvojen (vyötärönympärys miehillä noin 100 cm ja naisilla noin 90 cm) ylittyminen merkitsee huomattavasti suurentunutta kuoleman ja sairauksien riskiä. Jo lievemmin suurentunut vyötärönympärys merkitsee suurentunutta sairauksien riskiä «Han TS, van Leer EM, Seidell JC ym. Waist circumfe...»284, «Lemieux S, Prud'homme D, Bouchard C ym. A single t...»285, «Tankó LB, Bagger YZ, Qin G ym. Enlarged waist comb...»286.
- Lihavuuden lisäksi kestävyyskunto (kuvaa verenkierto- ja hengityselimistön toimintaa kuormituksessa) vaikuttaa kuolleisuuteen: hoikalla huonokuntoisella on suurempi riski kuolla valtimosairauksiin kuin ylipainoisella hyväkuntoisella «Lee CD, Blair SN, Jackson AS. Cardiorespiratory fi...»287, «Kennedy AB, Lavie CJ, Blair SN. Fitness or Fatness...»288, «Huono kestävyyskunto normaalipainoisella on suurempi kokonaiskuolleisuuden sekä sydän- ja verisuonitautikuolleisuuden riski kuin lihavuus hyväkuntoisella. Toisaalta, vaikka hyvä kunto ja suuri fyysinen aktiivisuus vähentävät lihavuuden aiheuttamaa riskiä sairastua tyypin 2 diabetekseen, on lihavan hyväkuntoisen riski kuitenkin suurempi kuin huonokuntoisen normaalipainoisen.»A.
- Painonmuutoksilla ja kuolleisuudella on U:n muotoinen yhteys «Mikkelsen KL, Heitmann BL, Keiding N ym. Independe...»289.
Lasten ja nuorten lihavuuden hoito
Hoidon järjestäminen
- Päävastuu lihavuuden ehkäisyn ja hoidon toteuttamisesta kuuluu perusterveydenhuollolle.
- Terveydenhuolto voi toimia käytännön järjestelyissä yhteistyössä kunnan ja ulkopuolisten palveluntarjoajien kanssa.
- Hoito organisoidaan paikallisen ja alueellisen hoitoketjun mukaan. Niiden laatimisesta
ja ylläpidosta huolehtii moniammatillinen tiimi.
- Hoitoresurssien tarvetta voidaan arvioida seuraamalla lihavien lasten osuutta ikäluokasta.
- Hoidossa korostuvat hoitohalukkuus, perhekeskeisyys, asiakaslähtöisyys, tavoitteellisuus, toiminnan jatkuvuus ja moniammatillinen asiantuntemus.
- Hoito voidaan toteuttaa ryhmä- tai yksilömuotoisena tai niiden yhdistelmänä.
- Lihomisen seulonta, ehkäisy ja oikea-aikainen puheeksi ottaminen ovat osa neuvoloiden ja kouluterveydenhuollon terveydenedistämistyötä.
- Perheiden elintapa- ja käyttäytymisen muutosta tukeva ohjaus järjestetään perusterveydenhuollossa moniammatillisena yhteistyönä.
- Lihavuuden hoidossa on syytä käyttää ainakin lääketieteen, ravitsemustieteen, käyttäytymistieteiden ja fysioterapian asiantuntemusta.
- Ravitsemusterapeutin tulisi olla mukana jokaisessa lihavuuden hoitotiimissä hoidon
suunnittelun asiantuntijana.
- Hoidon toteutus on lisäksi myös toisen hoitoon hyvin perehtyneen terveydenhuollon ammattilaisen vastuulla.
- Ravitsemusterapeutille tulisi lähettää
- perusterveydenhuollossa lapsipotilaat paikallisen hoitoketjun mukaan, jolloin lähettämisen kriteerinä voivat olla painoon tai painokehitykseen pohjautuvat kriteerit tai lihavuuden liitännäissairauksiin pohjautuvat kriteerit
- erikoissairaanhoidossa lihavuuden vuoksi hoidossa olevat lapset ja nuoret.
- Erikoissairaanhoidon konsultaatioon ja hoitoon kuuluvat erityisesti ne lapset ja nuoret,
jotka ovat vaikeasti lihavia tai joilla lihavuuden erotusdiagnostiikka vaatii lisätutkimuksia
tai joilla on lihavuuteen liittyviä sairauksia.
- Alueelliset hoitoketjut ohjaavat erikoissairaanhoitoon lähettämistä.
- Erikoissairaanhoitoon lähettämisen kriteerit ovat
- vaikea lihavuus (ISO-BMI ≥ 35 kg/m2) tai hyvin nopea lihominen
- hidastuva pituuskasvu ja samanaikainen lihominen ennen murrosiän loppuvaihetta
- henkisen kehityksen viive tai poikkeavat kasvojen tai raajojen piirteet
- kohonnut verenpaine
- dyslipidemia
- poikkeava glukoosiaineenvaihdunta
- suurentunut ALAT-arvo (> 80 U/l)
- unenaikaiset hengityshäiriöt
- epäsäännölliset kuukautiset, vaikea akne tai hirsutismi tytöllä
- lihavuusleikkausarvio murrosiän jälkeen.
Esitiedot ja tutkiminen
- Lapsen tai nuoren perheolot, kouluolot, mahdolliset muut oireet ja sairaudet, käytössä olevat lääkkeet sekä suvussa esiintyvät sairaudet selvitetään.
- Elintavat kartoitetaan esimerkiksi motivoivan haastattelun avulla.
- lyhyt kysely «hoi50124b.pdf»1
- motivoiva haastattelu, ks. «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Pituuden ja painon kehitystä arvioidaan kasvukäyrien avulla.
- Kliinisen tutkimisen tavoitteena on löytää lihavuuden liitännäissairauksiin viittaavia löydöksiä ja tunnistaa sinänsä harvinaiset endokriiniset sairaudet ja lihavuusoireyhtymät.
- Verenpaine mitataan oikeasta olkavarresta. Mansetin koko tulee tarkistaa: kumipussin
leveyden tulee vähintään 40 % olkavarren pituudesta ja pituuden vähintään 80 % olkavarren
paksuimman kohdan ympärysmitasta.
- Verenpaine tulkitaan käyttämällä sukupuoli-, ikä- ja pituuskohtaisia viitearvoja «Flynn JT, Kaelber DC, Baker-Smith CM ym. SUBCOMMIT...»290.
- Insuliiniresistenssiin viittaava taivetummuus (acanthosis nigricans) tarkastetaan kainaloista ja kaulan alueelta «Niskan acanthosis nigricans (taivetummuus) teini-ikäisellä pojalla»2.
- Kilpirauhanen palpoidaan autoimmuunityreoidiitin aiheuttaman struuman toteamiseksi.
- Selän ryhti ja alaraajojen nivelten liikkuvuudet, virheasennot ja aristukset tutkitaan.
- Lapsella, jonka murrosikäkehitys ei ole vielä alkanut, voi olla androgeenivaikutuksen merkkejä (tavallisimmin kainalohikoilu ja hiusten rasvoittuminen), jotka alle 8-vuotiaalla tytöllä ja alle 9-vuotiaalla pojalla viittaavat ennenaikaiseen adrenarkeen.
- Murrosiän kehitys arvioidaan Tannerin asteikolla.
- Alkava rintarauhasen kehitys tytöllä ja gynekomastian toteaminen pojalla vaatii inspektion lisäksi palpaation, jotta rauhaskudos voidaan erottaa rasvakudoksesta.
- Tytöllä on huomioitava karvoituksen esiintyminen kasvojen alueella tai häpykarvoituksen
leviäminen vatsan tai reisien alueelle (hirsutismi).
- Munasarjaperäiseen hyperandrogenismiin murrosikäisellä tytöllä voi viitata myös vaikea akne.
- Jos lapsella on vaikea päänsärky, silmänpohjat tulee tutkia pseudotumor cerebrin mahdollisuuden vuoksi.
- Kliiniset löydökset ja toimintaohjeet lasten ja nuorten tutkimiseen kuvataan taulukossa «Kliiniset löydökset ja toimintaohjeet lasten ja nuorten tutkimiseen...»5.
| 2 h OGTT, 2 tunnin sokerirasituskoe; P-Gluk, plasman glukoosi; T2DM, tyypin 2 diabetes;
ADA, American Diabetes Association; WHO, Maailman terveysjärjestö * Äidin raskautta edeltävä diabetes tai raskausdiabetes, T2DM ensimmäisen tai toisen asteen sukulaisella, suurentuneeseen diabetesriskiin liittyvä etninen tausta, merkkejä insuliiniresistenssistä, kuten acanthosis nigricans, hypertensio, dyslipidemia, monirakkulaiset munasarjat ja pieni syntymäpaino (SGA) «American Diabetes Association.. 2. Classification ...»292. |
|
| Löydös | Toimintaohje |
|---|---|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Hoidon yleisperiaatteet
- Hoidon edellytyksenä on, että
- lapsi on lihava tai
- lapsi on ylipainoinen ja hänen pituuspainonsa, ISO-BMI:nsä tai ikään suhteutettu BMI:nsä kasvukäyrällä on jatkuvassa nousussa tai
- lapsi on ylipainoinen ja hänellä on merkkejä lihavuuden liitännäissairauksista.
- Lihomisvaaran varhainen tunnistaminen ja terveellisiin elintapoihin kannustaminen ovat tärkeitä, koska jo lihoneen lapsen menestyksekäs painonhallinta on vaikeaa «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Hoidon tarkoituksena on parantaa toimintakykyä ja elämänlaatua sekä ehkäistä ja hoitaa lihavuuteen liittyviä vaaratekijöitä ja sairauksia. Tavoitteen saavuttamisen edellytyksiä ovat pysyvät painonhallintaa tukevat elintavat.
- Hoidon tulee olla riittävän yksilöllistä «Lasten lihavuuden hoidon yksilöllisyys»15. Lapsen, nuoren ja perheen osallistaminen ja motivoiminen perustuvat yksilöllisten tarpeiden ja toiveiden huomioimiseen.
Puheeksi ottaminen ja lähestymistapa
- Asian esille ottamisen tavalla on merkittävä vaikutus potilaan painonhallintaan ja
siihen pyrkimiseen «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293, «Stanford FC, Kyle TK. Respectful Language and Care...»294, (taulukko «Lasten ja nuorten lihavuuden puheeksi ottaminen ja hoito-ote...»6).
- Terveydenhuollossa koetaan usein haastavaksi ottaa puheeksi lapsen paino vanhempien kanssa «Bradbury D, Chisholm A, Watson PM ym. Barriers and...»295.
- Asiaan tarttumista voi vaikeuttaa vanhempien puutteellinen kyky tunnistaa lapsensa ylipaino «Lundahl A, Kidwell KM, Nelson TD. Parental underes...»296.
- Ks. lisäaineisto «Painon puheeksi ottaminen lihavan potilaan hoidossa»12.
- Puheeksi ottamisessa on hyvä pyrkiä sensitiivisyyteen ja myönteisyyteen. Ylipainon puheeksi ottamisen apuna voi käyttää Suomessa kehitettyä opasta Neuvola- ja kouluikäisen lapsen ylipainon puheeksiotto – opas lapsiperheen kanssa työskentelevälle ammattilaisille «http://urn.fi/URN:ISBN:978-952-343-322-9»7.
- Jotta hoito onnistuisi, sekä lapsen että hänen perheensä tulee olla halukkaita hoitoon.
- Ensisijaista on hyvän yhteistyön luominen perhekeskeisen vuorovaikutuksen avulla «Zolnierek KB, Dimatteo MR. Physician communication...»297, «Charlton CR, Dearing KS, Berry JA ym. Nurse practi...»298, «McPherson AC, Hamilton J, Kingsnorth S ym. Communi...»299.
- Painonhallintaohjelmaan osallistumisen esteenä voivat perheillä olla lihavuuteen liittyvä kielteinen leima, lihavuuden kieltäminen ja logistiset esteet «Kelleher E, Davoren MP, Harrington JM ym. Barriers...»300.
- Jos perhe on valmis ja halukas, annetaan tietoa hoitomahdollisuuksista ja perhe ohjataan hoitoon.
- Jos perheellä ei ole jaksamista painonhallinnan kohentamiseen, perhe ohjataan tarvittaessa psyykkisen tai sosiaalisen tuen piiriin. Kasvuseurantaa jatketaan iänmukaisesti, minkä lisäksi voidaan sopia ylimääräisiä seurantakäyntejä.
- Hoidossa pyritään pysyviin koko perheen terveyttä edistäviin elintapoihin. Yhdessä perheen kanssa asetetaan elintapamuutoksia koskevat tavoitteet ja perheenjäseniä tuetaan muutosten toteuttamisessa «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «US Preventive Services Task Force., Grossman DC, B...»303. Perhettä ohjataan maltillisiin muutostavoitteisiin. Perheen valmiudet, voimavarat ja tarpeet huomioidaan tavoitteista sovittaessa.
- Elintapamuutoksilla voidaan tavoitella pituuspainon tai ikään suhteutetun BMI:n pysymistä nykyisenä tai niiden pienenemistä. Tavoitteena voi olla myös painon nousun hidastuminen. Normaalipainon tavoittelu ei ole useinkaan realistista. Painon laskiessa kasvavan lapsen ylipaino vähenee, mutta näin tapahtuu myös painon pysyessä samana tai noustessa maltillisesti, jolloin pituuspaino tai ikään suhteutettu BMI pienenee.
- Vaikea-asteisessa lihavuudessa tai lihavuuden liitännäissairauksissa, jos kasvu on päättymässä, painon pienenemisen tavoite voi olla esimerkiksi 7 % lähtöpainosta «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «US Preventive Services Task Force., Grossman DC, B...»303.
- Jos painokäyrä on ollut pitkään noususuuntainen, lihomisen pysäyttäminen voi olla merkittävä tulos. Jos lapsella tai nuorella on ahmintataipumusta, huomattavaa painonvaihtelua ("jojoilua") tai useita epäonnistuneita painonhallintayrityksiä, tavoitteena on ensisijaisesti pituuspainon tai painon ylläpito.
- Syömishäiriöoireet ja muut syömiskäyttäytymisen ongelmat, esimerkiksi ahminta ja tunnesyöminen, on huomioitava, koska ne saattavat vaikeuttaa hoitoa «Syömishäiriöoireet ovat yleisiä lihavilla lapsilla ja nuorilla. Ne tulee huomioida hoidossa, sillä ne saattavat vaikeuttaa hoitoa.»C, «Lihavien lasten syömiskäyttäytyminen»4. Mahdollinen ahmintataipumus tulee selvittää ennen hoidon aloittamista erityisesti nuorilta «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16. Myös lasten hallitsematonta syömistä kannattaa kartoittaa «Tunnesyöminen lapsilla ja nuorilla»17.
| Puheeksi ottaminen ja keskustelu «McPherson AC, Hamilton J, Kingsnorth S ym. Communi...»299 |
|
| Hoidon hyvinvointilähtöinen lähestymistapa «Hayes JF, Fitzsimmons-Craft EE, Karam AM ym. Disor...»301, «Golden NH, Schneider M, Wood C ym. Preventing Obes...»302 |
|
| Hoitohalukkuuden ja muutosvalmiuden herättely |
|
| Perhetilanteen kartoittaminen ja etenemisestä sopiminen |
|
Elintapahoito
- Elintapahoitoon sisältyvät (ks. taulukko «Lasten ja nuorten elintapahoidon osatekijät ja periaatteet, joita voidaan soveltaa
myös lihavuuden ehkäisyssä...»7)
- perhetilanteen ja elintapojen selvittäminen
- elintapamuutosten ja motivaation edistäminen sekä tavoitteiden asettaminen
- painonhallintaa edistävät ruokailutottumukset ja syömisen hallinnan vahvistaminen
- fyysisen aktiivisuuden lisääminen ja paikallaan olon vähentäminen
- riittävä uni ja lepo
- painon seuranta
- pitkän aikavälin hoitosuunnitelma.
- Keskeistä on perheen omahoitovalmiuksien vahvistaminen.
- Hoitomuodon valintaan vaikuttavat perheen tarpeet, toiveet ja valmiudet sekä lapsen tai nuoren lihavuuden aste ja samanaikaiset sairaudet. Lapsille ja nuorille soveltuvat hoitomuodot ovat mini-interventio eli omatoiminen painonhallinta tai useita ohjauskertoja sisältävä strukturoitu elintapahoito. Niiden tukena voidaan käyttää mobiilisovelluksia ja tekstiviestejä.
- Painonhallinnan ohella tulee kiinnittää huomioita elämänlaatuun, psyykkiseen ja fyysiseen hyvinvointiin ja toimintakykyyn sekä myönteisen kehonkuvan muodostumiseen.
- Jokaisella hoitoon osallistuvalla ammattilaisella tulee olla riittävästi osaamista painonhallintaa edistävistä elintavoista ja käyttäytymismuutosten tukemisesta ja kannustava asenne «Stewart L, Reilly JJ, Hughes AR. Evidence-based be...»304.
| Hyvinvointia ja painonhallintaa edistävät elintavat |
|---|
| Perhetilanteen ja elintapojen selvittäminen |
|
| Elintapamuutosten ja motivaation edistäminen ja tavoitteiden asettaminen |
|
| Painonhallintaa edistävät ruokatottumukset ja syömisen hallinnan vahvistaminen |
|
| Fyysisen aktiivisuuden lisääminen ja paikallaan olon vähentäminen |
|
| Riittävä uni ja lepo |
|
| Painon seuranta |
|
| Pitkän aikavälin hoitosuunnitelma |
|
Mini-interventio
- Mini-intervention tavoitteena on motivoida ja tukea perhettä omatoimiseen painonhallintaan «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293. Lisäksi perheellä tulee olla aina mahdollisuus myös terveydenhuollon järjestämään painonhallinnan ohjaukseen.
- Mini-interventio toteutetaan lääkärikäynnillä tai terveydenhoitajan käynnillä tai sitä varten varataan erillinen aika muulle terveydenhuollon ammattilaiselle. Mini-intervention toteutumista voidaan tukea muutaman seurantakäynnin avulla.
- Mini-interventioon sisältyvät «Lihavuuden mini-interventio»20
- painon ja elintapojen puheeksi ottaminen potilaslähtöisesti «Painon puheeksi ottaminen lihavan potilaan hoidossa»12 (Puheeksiotto-opas, «http://urn.fi/URN:ISBN:978-952-343-322-9»7)
- painotilanteen arvioiminen (pituus, paino, pituuspaino, BMI, vyötärönympärys)
- keskusteleminen elintavoista ja painosta, niihin vaikuttavista tekijöistä sekä niiden vaikutuksesta lapsen tai nuoren hyvinvointiin.
Strukturoitu elintapahoito
- Strukturoidussa elintapahoidossa perheelle tarjotaan useita ohjauskertoja ryhmässä, yksilöllisesti tai näiden yhdistelmänä. Ohjaus voidaan toteuttaa lähiohjauksena, etäohjauksena tai internetin välityksellä.
- Hoidon suunnittelussa on tärkeää tiedostaa, että perhe on päävastuussa painonhallinnasta hoidon alusta alkaen. Hoidossa käytetään samoja potilaslähtöisen ohjauksen keinoja kuin mini-interventiossa yksilöllisten tarpeiden, tilanteen ja mahdollisuuksien mukaan.
- Yksilöohjauksen sisältö suunnitellaan yhteistyössä perheen kanssa. Ryhmäohjauksen painotus valitaan ryhmän tarpeiden mukaisesti. Myös ryhmäohjaukseen osallistujat asettavat muutostavoitteensa yksilöllisesti.
- Jotta hoito olisi motivoivaa, ohjauksessa tulee huomioida yksilölliset tarpeet «Lasten lihavuuden hoidon yksilöllisyys»15.
Painoneutraali lähestymistapa
- Kun tavoitteena on pituuspainon säilyttäminen, ohjaukseen voidaan valita painoneutraali lähestymistapa.
- Lähestymistapa keskittyy erityisesti elämänlaadun parantamiseen, terveyden edistämiseen sekä terveyttä edistävien elintapojen lisäämiseen ja terveysriskien vähentämiseen painosta riippumatta «Tylka TL, Annunziato RA, Burgard D ym. The weight-...»310. Keskeisiä periaatteita ovat kokonaisvaltainen (sosiaalinen, emotionaalinen, henkinen, fyysinen) hyvinvointi, jota tavoitellaan intuitiivisen syömisen (nälän ja kylläisyyden tunnistaminen ja kuunteleminen) ja liikunnan ilon kautta. Keskeistä on myös kaiken kokoisten ihmisten arvostus ja kunnioitus.
- Lähestymistavasta on tutkimusnäyttöä varsin vähän ja vain aikuisten osalta (ks. kohta Aikuisten painoneutraali lähestymistapa «A3»4). Tutkimukset kuitenkin viittaavat, että se voi edistää erityisesti osallistujien psyykkistä hyvinvointia (mm. masentuneisuus ja koettu stressi vähenevät ja itsetunto ja elämänlaatu paranevat) «Ulian MD, Aburad L, da Silva Oliveira MS ym. Effec...»311.
Elintapamuutosten tukeminen
- Elintapamuutosten lähtökohtana ovat perheen elämäntilanne, voimavarat ja jaksaminen sekä perheenjäsenten näkemykset elintapamuutosten tarpeesta ja mahdollisuuksista.
- Konkreettisina työkaluina voidaan käyttää muutosmotivaatiota kartoittavia ja sitä herätteleviä menetelmiä (ks. lapsen vanhemmille «hoi50124c.pdf»2 ja nuorelle «hoi50124d.pdf»3). Näitä voidaan toistaa hoidon seurannassa.
- Potilaslähtöisten toimintatapojen, kuten motivoivan haastattelun ja ratkaisukeskeisen
ohjauksen, avulla voidaan edistää terveyskäyttäytymistä «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14. Ne soveltuvat myös lasten ja nuorten lihavuuden hoidossa käytettäviksi «Christie D, Channon S. The potential for motivatio...»312, «Mutschler C, Naccarato E, Rouse J ym. Realist-info...»313, «Vallabhan MK, Jimenez EY, Nash JL ym. Motivational...»314. Esimerkiksi motivoivan haastattelun käyttämisen yhteydestä painon laskuun on alustavaa
näyttöä lapsilla, jotka ovat lihavia «Resnicow K, McMaster F, Bocian A ym. Motivational ...»315.
- Motivoivassa, potilaslähtöisessä ohjausotteessa vältetään suostuttelua, väittelyä ja vastakkainasettelua. Keskeisiä ovat kuunteleminen ja potilaan ja hänen perheensä oman vastuun ja valinnanvapauden korostaminen esimerkiksi omien ratkaisujen löytämiseen kannustamalla «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Perheiden elintapamuutosten tueksi ja ammattilaisten työn avuksi on saatavilla sähköistä
aineistoa:
- Neuvokas perhe: «https://neuvokasperhe.fi/lasten-ylipaino»8
- Terveyskylän Lastentalo: «https://www.terveyskyla.fi/lastentalo»9.
Elintapahoidon vaikuttavuus ja siihen liittyvät tekijät
- Ylipainoisten ja lihavien leikki-, esikoulu- ja alakouluikäisten lasten perhekeskeiset painonhallintainterventiot «Ylipainoisten ja lihavien leikki-, esikoulu- ja alakouluikäisten lasten perhekeskeiset painonhallintainterventiot ovat ilmeisesti vaikuttavaa hoitoa, kun ruokailu- ja liikuntatottumuksia kohennetaan käyttäytymisen muutosta tukevien menetelmien avulla.»B sekä ylipainoisten ja lihavien nuorten (12–17-vuotiaiden) painonhallintainterventiot «Ylipainoisten ja lihavien nuorten (12–17-vuotiaiden) painonhallintainterventiot ovat ilmeisesti vaikuttavaa hoitoa, kun ruokailu- ja liikuntatottumuksia kohennetaan käyttäytymisen muutosta tukevien menetelmien avulla.»B ovat ilmeisesti vaikuttavaa hoitoa, kun ruokailu- ja liikuntatottumuksia kohennetaan käyttäytymisen muutosta tukevien menetelmien avulla «Colquitt JL, Loveman E, O'Malley C ym. Diet, physi...»316, «Mead E, Brown T, Rees K ym. Diet, physical activit...»317, «Al-Khudairy L, Loveman E, Colquitt JL ym. Diet, ph...»318.
- Lähes kaikki lasten (alle 12-vuotiaat) «Colquitt JL, Loveman E, O'Malley C ym. Diet, physi...»316, «Mead E, Brown T, Rees K ym. Diet, physical activit...»317 ja useat nuorten hoito-ohjelmat «Al-Khudairy L, Loveman E, Colquitt JL ym. Diet, ph...»318 ovat olleet perhekeskeisiä.
- Useimmat lasten ja nuorten hoito-ohjelmat ovat koostuneet monista osatekijöistä, eli niissä on edistetty ruoka- ja liikuntatottumusten muutoksia psykologisten menetelmien avulla.
- Yksittäisten osatekijöiden vaikuttavuutta ei voida erottaa. Lisäksi hoidon osatekijöiden sisältö on vaihdellut tutkimuksittain «Militello LK, Kelly S, Melnyk BM ym. A Review of S...»319.
- 5–11-vuotiaiden hoito-ohjelma lapsille, jotka ovat ylipainoisia tai lihavia, saattaa olla yhtä vaikuttavaa, kun se kohdistuu vain vanhempaan tai vanhempaan ja lapseen «Loveman E, Al-Khudairy L, Johnson RE ym. Parent-on...»320, joskin näyttö asiasta on rajallista ja lähestymistapa lienee huonosti sovellettavissa maassamme.
- Koska perheen sosioekonominen asema on käänteisessä yhteydessä lihavuuden esiintymiseen, on tärkeä tutkia lihavuuden hoidon vaikuttavuutta perheissä, joilla on matala sosioekonominen asema. Systemaattiseen katsaukseen sisältyneistä tutkimuksista neljässä viidestä kontrolloimattomassa tutkimuksessa lihavuuden hoito pienensi merkitsevästi painoindeksiä nuorilla, joiden perheillä oli matala sosioekonominen asema «Kornet-van der Aa DA, Altenburg TM, van Randeraad-...»321. Nuorten ottaminen mukaan ohjelman suunnitteluun ja toteuttamiseen on suositeltavaa, samoin esimerkiksi harrastuksen sisällyttäminen hoito-ohjelmaan.
- Sähköisten kanavien, älypuhelimen ja pelillisyyden käytöstä lasten ja nuorten painonhallinnassa
on riittämättömästi tutkimuksia, ja useiden tutkimusten laatu on heikko. Menetelmien
vaikuttavuudesta saatuun tutkimusnäyttöön tulee siten suhtautua varovaisesti.
- Vanhempiin kohdistettua lasten ylipainon ja lihavuuden ehkäisyä tai hoitoa sähköisten kanavien (kuten Internet) kautta ei ole todettu vaikuttavaksi hoidoksi «Hammersley ML, Jones RA, Okely AD. Parent-Focused ...»322.
- Toisen systemaattisen katsauksen mukaan mobiiliterveystekniikalla (esim. älypuhelinsovellukset, tekstiviestit) vaikutti olevan vähäinen mutta merkitsevä vaikuttavuus lasten lihavuuden hoidossa, kun tekniikkaa käytettiin elintapojen tarkkailuun, yleensä muun painonhallintaohjelman lisänä «Darling KE, Sato AF. Systematic Review and Meta-An...»323. Sen sijaan toisen systemaattisen katsauksen mukaan mobiilitekniikan (esim. älypuhelin, tekstiviestit) käytöllä lasten lihavuuden hoidossa ei ollut vaikutusta painoon mutta se edisti hoito-ohjelmassa pysymistä «Lee J, Piao M, Byun A ym. A Systematic Review and ...»324.
- Tekstiviestien käytön itsenäistä vaikuttavuutta nuorten lihavuuden hoidossa on vaikea arvioida, koska niitä on käytetty pääosin osana useista osatekijöistä koostuvaa hoitoa «Lee J, Piao M, Byun A ym. A Systematic Review and ...»324. Ei myöskään tiedetä tekstiviestien suositeltavaa lähettämisen ajankohtaa tai sisältöä, mutta nuorten on todettu hyväksyvän niiden käytön.
- Pelilähtöinen terveyden edistämisohjelma (kuten "exergaming") saattaa olla vaikuttavaa hoitoa lapsille ja nuorilla, jotka ovat ylipainoisia tai lihavia. Vaikuttavuutta voi lisätä pelillisyyden käyttö osana muuta painonhallintaohjelmaa «Ameryoun A, Sanaeinasab H, Saffari M ym. Impact of...»326.
- Hoidon vaikuttavuus saattaa olla yhteydessä sen intensiteettiin.
- Systemaattisessa katsauksessa todettiin yhteys ylipainon tai lihavuuden hoidon vaikuttavuuden ja hoito-ohjelman kontaktiajan (= tapaamisten lukumäärä x niiden kesto) ja välillä «O'Connor EA, Evans CV, Burda BU ym. Screening for ...»327. Vähintään 26 tuntia kontaktiaikaa sisältäneet hoito-ohjelmat vähensivät 6–12 kuukaudessa lasten ja nuorten painoa tyypillisesti 0,2 BMI-SDS-yksikköä (standard deviation score) «Jääskeläinen J, Dalla Valle M. Lasten ja nuorten l...»328, kun taas vertailuryhmässä painon lasku oli vähäinen tai sitä ei ollut lainkaan «O'Connor EA, Evans CV, Burda BU ym. Screening for ...»327. Toisessa lihavuuden ehkäisyä ja hoitoa käsitelleessä systemaattisessa katsauksessa ei sen sijaan todettu yhteyttä kontaktiajan tai hoito-ohjelman keston ja vaikuttavuuden välillä «Heerman WJ, JaKa MM, Berge JM ym. The dose of beha...»329. Katsaukseen sisältyneissä tutkimuksissa hoidon kontaktiaika oli keskimäärin 27,7 tuntia (SD 32,2) ja kesto 26 viikkoa (SD 23,4).
- On suositeltu, että lihavuuden hoito-ohjelma sisältäisi vähintään 26 tuntia kontaktiaikaa «US Preventive Services Task Force., Grossman DC, B...»303 ja toistuisi riittävän usein «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2. On myös esitetty, ettei vaikuttavalle hoidolle voida antaa vähimmäiskontaktiaikaa tai -kestoa «Heerman WJ, JaKa MM, Berge JM ym. The dose of beha...»329.
- Hoidon vaikuttavuus voi olla yhteydessä hoidon toteuttamispaikkaan.
- Hoito-ohjelman vaikuttavuus voi kasvaa, kun se toteutetaan erikoistuneessa yksikössä «Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Li...»330.
- Perusterveydenhuollossa toteutetuilla lasten lihavuuden ehkäisy- ja hoito-ohjelmilla on ollut vaatimaton vaikuttavuus «Seburg EM, Olson-Bullis BA, Bredeson DM ym. A Revi...»331. Vaikuttavimmat interventiot ovat olleet pääosin hoito-ohjelmia ja sisältäneet useita hoidon osatekijöitä sekä elintapojen havainnointia.
- Myös yksilötasolla hoidon vaikuttavuuteen yhteydessä olevia tekijöitä tunnetaan vähän.
- Hoito-ohjelmaan osallistuvien lasten ikä saattaa olla yhteydessä hoidon vaikuttavuuteen.
- Systemaattisessa katsauksessa todettiin positiivinen yhteys lasten iän ja hoidon vaikuttavuuden välillä «Janicke DM, Steele RG, Gayes LA ym. Systematic rev...»332.
- Toisaalta suomalaisen erikoissairaanhoidossa toteutetun painonhallintaohjelman «Dalla Valle M, Laatikainen T, Lehikoinen M ym. Pae...»333 vaikuttavuus oli parempi alle 10-vuotiailla verrattuna vähintään 10-vuotiaisiin lihaviin lapsiin. Hoito oli vaikuttavinta 2–6-vuotiailla lapsilla.
- Nuorilla henkinen hyvinvointi hoidon alussa voi ennustaa suurempaa painon alenemista hoidon aikana «Yackobovitch-Gavan M, Nagelberg N, Demol S ym. Inf...»334.
- Perheen psykososiaalinen kuormittuneisuus (esim. lapsen käytösongelmat, vanhemman mielenterveysongelmat, perheen taloudelliset ongelmat) oli yhteydessä painonhallintaohjelman keskeyttämiseen ja sen vähäisempään vaikuttavuuteen kohorttitutkimuksessa «Phan TT, Chen FF, Pinto AT ym. Impact of Psychosoc...»335. Ennen painonhallintaohjelman alkua on pyrittävä tunnistamaan perheiden psykososiaalisen tuen tarve.
- Ennen painonhallintaohjelmaa todettu voimakkaasti häiriintynyt syöminen oli yhteydessä ohjelman vähäisempään vaikuttavuuteen «Balantekin KN, Hayes JF, Sheinbein DH ym. Patterns...»336.
- Hoitotutkimuksessa 7–12-vuotiaiden lasten vanhempien raportoimat oman toimintansa emotionaaliset esteet (esim. rasva- tai sokeripitoisten ruokien tai ruutuajan rajoittamisesta koettu syyllisyys) nousivat mitatuista asenteista ainoaksi tekijäksi, joka selitti lasten vähäisempää painon alenemista «Steinsbekk S, Jozefiak T, Ødegård R ym. Impaired p...»337.
- Hoito-ohjelmaan osallistuvien lasten ikä saattaa olla yhteydessä hoidon vaikuttavuuteen.
- Hoidon pitkäaikaisesta vaikuttavuudesta on vähän tutkimustietoa lapsilla, jotka ovat
ylipainoisia tai lihavia.
- Hoidon edulliset vaikutukset saattavat näkyä 6, 12 ja 24 kk:n seurannassa «Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Li...»330.
- Pitkäaikaisen hoitotuloksen aikaansaamiseksi on ehdotettu niin sanottua ylläpito-ohjelmaa pitkäaikaissairauksien hoitomallin mukaisesti «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Hoito-ohjelman osallistujien, ohjaajien ja sidosryhmien edustajien kokemuksia hoidon
vaikuttavuutta lisäävistä ja vähentävistä tekijöistä on selvitetty laadullisilla tutkimuksilla.
- Lasten lihavuuden vaikuttavat hoito-ohjelmat ovat sisältäneet uusien elintapojen harjaannuttamisen käytännössä, koko perheen mukaan ottamisen sekä sosiaalisen tuen aikuisille ja lapsille . Ammattilaisten antama tuki ja myönteinen ote ovat auttaneet lasten vanhempia jatkamaan hoitoa «Lasten ja nuorten painonhallintaohjelmien vaikuttavuus»21, «Kelleher E, Davoren MP, Harrington JM ym. Barriers...»300.
- Nuoret ovat kokeneet tärkeäksi omalle ikäryhmälleen suunnitellut aktiiviset painonhallintaohjelmat sekä niissä ja lähipiirissään saamansa tuen «Jones HM, Al-Khudairy L, Melendez-Torres GJ ym. Vi...»339, «Lasten ja nuorten painonhallintaohjelmien vaikuttavuus»21.
- Painonhallintaohjelman osallistujalle voi terveellisen ruokailun ja liikunnan myötä syntyä kokemus elintapamuutosten eduista sekä pystyvyyden tunne ja itsesäätelykyky niiden jatkamiseen «Sutcliffe K, Melendez-Torres GJ, Burchett HED ym. ...»340.
- Hoitotutkimusten tulosten arviointia hankaloittavat hoito- ja verrokkiryhmien vaihtelevat asetelmat. Hoito- ja verrokkiryhmät ovat vaihdelleet tutkimuksissa kohderyhmän, keston, kontaktiajan, toteuttamistavan ja -paikan sekä sisällön osalta. Vaikuttavuuden arvioinnissa käytetyt päävastemuuttujat ovat epäyhtenäisiä (esim. BMI, BMI-SDS). Lisäksi monissa tutkimuksissa on ollut runsaasti tutkimuksen keskeyttäneitä «Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Li...»330. Tutkimuksissa on usein todettu interventioryhmien sisällä laaja vaihteluväli vaikuttavuudessa «O'Connor EA, Evans CV, Burda BU ym. Screening for ...»327. Muiden mahdollisten hoitotulokseen vaikuttavien tekijöiden merkitystä on usein huomioitu puutteellisesti.
Lääkehoito
- Lasten ja nuorten lihavuuden lääkehoito voi tulla kyseeseen elintapoihin kohdistuvan hoidon lisänä lähinnä yli 12-vuotiailla nuorilla «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Lääkehoito tulee toteuttaa lihavuuden hoitoon perehtyneen lastentautien erikoislääkärin valvonnassa, eikä se korvaa elintapamuutokseen tähtäävää ohjausta.
- Lasten ja nuorten, joilla on lihavuuden hoitoon tarkoitettu lääke, tulee saada ravitsemusohjausta, ja heille tulee järjestää säännöllinen seuranta «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Lasten ja nuorten lihavuuden lääkehoidosta on vähän pitkäkestoista tutkimustietoa «Mead E, Atkinson G, Richter B ym. Drug interventio...»341.
- Metformiini
- on ensisijaislääke tyypin 2 diabeteksessa, ja se voi tulla kyseeseen myös nuorilla, joilla on esidiabetes, sekä munasarjojen monirakkulatautia sairastavilla lihavilla tytöillä «Kendall D, Vail A, Amin R ym. Metformin in obese c...»342. Lääkkeellä ei ole käyttöaihetta pelkän lihavuuden hoitoon.
- ilmeisesti auttaa lihavien lasten lyhytaikaisessa painonhallinnassa, mutta hoitotulos yli 6 kuukautta kestävässä hoidossa on huonompi «Metformiini ilmeisesti auttaa lihavien lasten lyhyen aikajakson painonhallinnassa, mutta hoitotulos yli 6 kuukautta kestävässä hoidossa on huonompi.»B. Painon aleneminen saattaa aiheutua metformiinihoitoon liittyvästä ruokahaluttomuudesta ja suolistoperäisistä haittavaikutuksista. Annoksen asteittainen suurentaminen vähentää haittavaikutuksia.
- Orlistaatti
- ilmeisesti parantaa laihdutustulosta vaikeasti lihavilla nuorilla, mutta suurin osa keskeyttää hoidon haittavaikutusten vuoksi 3 kuukauden kuluessa «Orlistaatti ilmeisesti parantaa laihdutustulosta vaikeasti lihavilla nuorilla, mutta suurin osa keskeyttää hoidon haittavaikutusten vuoksi.»B, «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- GLP-1-analogit liraglutidi ja semaglutidi
- laskevat painoindeksiä merkitsevästi lumelääkettä enemmän 12–17-vuotiailla lihavilla nuorilla «Elintapahoitoon yhdistetty GLP-1-analogihoito (liraglutidi tai semaglutidi) laskee painoa merkitsevästi elintapahoitoon yhdistettyä lumelääkettä enemmän yli 12-vuotiaiden nuorten lihavuuden hoidossa.»A.
- Liraglutidilla on indikaatio vähintään 12-vuotiaiden lasten lihavuuden hoidossa, ja se on rajoitetusti peruskorvattava tällä indikaatiolla. Ks. lisätietoa «https://www.kela.fi/laake3051»10.
Leikkaushoito
- Nuoruusikäisille (13–18-vuotiaat) potilaille voidaan harkita lihavuuskirurgiaa, jos lihavuuden konservatiivinen hoito ei ole ollut tuloksellista ja lihavuus heikentää merkittävästi nuoren elämänlaatua tai aiheuttaa liitännäissairauksia.
- Nuorten arvioimisessa lihavuusleikkauksen osalta noudatetaan samoja periaatteita kuin aikuisilla.
- Leikkaushoitoa voidaan harkita, jos nuoren ISO-BMI on yli 35 kg/m2 ja hänellä on lihavuuteen liittyvä tyypin 2 diabetes, uniapnea, kohonnut verenpaine tai muu vaikea liitännäissairaus «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Leikkaushoitoa voidaan harkita myös ilman lihavuuteen liittyviä sairauksia, jos ISO-BMI on yli 40 kg/m2 ja lihavuudesta aiheutuu vaikea elämänlaadun haitta.
- Ennen lihavuuskirurgiaa nuorta tulee hoitaa konservatiivisesti samoin periaattein kuin aikuisilla.
- Ennen lihavuuskirurgiaa nuorta tulee arvioida moniammatillisesti asiaan perehtyneen pediatrin johdolla. 16–17-vuotiaiden leikkausharkinnassa on mukana joko pediatri tai lihavuuden hoitoon perehtynyt sisätautilääkäri tai endokrinologi.
- Nuoren tulee olla riittävän kypsä harkitsemaan itse lihavuuskirurgiaa, ja hänen tulisi olla puberteettikehitykseltään asteella Tanner 4–5.
- Nuoren leikkausharkintaa tehtäessä on huolellisesti arvioitava kokonaistilanne, perheen tuki, nuoren psykologinen kypsyys ja mahdollisuus huolehtia jatkohoidosta myös mahdollisten komplikaatioiden tullen.
- Potilaan tulee olla sitoutunut lihavuuskirurgian edellyttämiin muutoksiin ruokavaliossa ja liikunnassa sekä säännölliseen seurantaan.
- Nuorella ei saa olla päihdeongelmaa, ja tupakointi on syytä lopettaa kuukausi ennen leikkausta.
- Lihavuusleikkauksen jälkeen on olemassa mielialaongelmien riski «Järvholm K, Karlsson J, Olbers T ym. Characteristi...»343.
- Lihavuuskirurgian tulokset nuoruusikäisillä ovat ilmeisesti vastaavat kuin aikuisilla «Lihavuuskirurgia ilmeisesti aikaansaa samankaltaisen painonlaskun nuoruusikäisillä (13–18-vuotiailla) kuin aikuisilla.»B, joskin uusintaleikkauksia tehtäneen nuoruusikäisille aikuisia enemmän.
- Leikkaukset tehdään aina niihin erikoistuneissa yksiköissä, joissa toimii moniammatillinen hoitotiimi.
- Lihavuusleikkauksen jälkeen seurannan tulee jatkua läpi eliniän samoin periaattein kuin aikuisilla.
Aikuisten lihavuuden hoito
Hoidon järjestäminen
- Lihavuuden hoidon tulee olla kiinteä osa terveydenhuollon toimintaa samalla tavalla kuin muiden pitkäaikaissairauksien, kuten diabeteksen ja kohonneen verenpaineen, hoidon. Tämä edellyttää alueellisten moniammatillisten hoito-ohjelmien ja hoitoketjujen luomista, henkilökunnan jatkuvaa kouluttamista sekä laihdutus- ja painonhallintaryhmien organisointia.
- Pääosa lihavuuden hoidosta tapahtuu perusterveydenhuollossa (terveyskeskukset ja työterveyshuolto), jossa sen toteutuksesta vastaavat lihavuuden hoitoon perehtyneet terveydenhuollon ammattilaiset.
- Ks. kohta Erikoissairaanhoitoon lähettämisen kriteerit «A4»5.
- Lihavuuden hoitosuunnitelma tehdään yhdessä potilaan kanssa. Painonhallinta edellyttää pitkäaikaista omaseurantaa ja mahdollisuutta terveydenhuollon tukeen onnistuneen laihtumistuloksen jälkeenkin. Elintapamuutosten onnistumista ja ylläpitoa tulee seurata ja tukea terveydenhuollon kontaktien yhteydessä.
- Aikuisilla lihavuuden hoitovaihtoehtoja ovat elintapahoito, erittäin niukkaenergiainen dieetti (ENED), lääkkeet ja lihavuusleikkaus.
- Hoito voidaan toteuttaa kasvokkaisin yksilötapaamisin, painonhallintaryhmissä, etävastaanottoina tai internetpohjaisten hoitomuotojen avulla (esim. Terveyskylän Painonhallintatalo «https://www.terveyskyla.fi/painonhallinta/»11).
- Ryhmäohjauksen tulee olla säännöllistä terveydenhuollon toimintaa, jonka toteutuminen tulee varmistaa riittävällä ryhmäohjauksen toteutukseen tarvittavilla henkilö- ja aikaresursseilla.
- Lihavuuden hoito on moniammatillista, mikä parantaa hoidon tuloksellisuutta «Tapsell LC, Lonergan M, Batterham MJ ym. Effect of...»344, «Peckmezian T, Hay P. A systematic review and narra...»345, «Montesi L, El Ghoch M, Brodosi L ym. Long-term wei...»346. Sekä perusterveydenhuollossa että erikoissairaanhoidossa tiimiin kuuluvat lihavuuden hoitoon hyvin perehtyneet lääkäri, sairaanhoitaja tai terveydenhoitaja ja ravitsemusterapeutti. Lisäksi ryhmään tulisi kuulua psykologi ja fysioterapeutti tai muu liikunnan asiantuntija, tai heitä voidaan konsultoida. Myös perhe- ja sosiaalityöntekijää sekä toimintaterapeuttia voidaan konsultoida tarvittaessa. Kätilö on keskeinen henkilö äitiys- ja perheneuvolassa.
- Lihavuuden hoitotyötä tekevillä tulee olla vähintään perustietämys lihavuudesta ja siihen vaikuttavista tekijöistä sekä osaamista yksilö- ja ryhmäohjauksesta. Heidän suhtautumisensa lihavuutta sairastaviin tulee olla myönteinen.
- Pääosa hoidosta voidaan toteuttaa hoitajan tai ravitsemusterapeutin vetämänä.
- Ravitsemuksellisissa erityistapauksissa konsultoidaan aina ravitsemusterapeuttia. Ks. lisätietoa ravitsemusterapeutille lähettämisestä osana lihavuuden hoitoa «Ravitsemusterapeutille lähettäminen osana lihavuuden hoitoa»22.
- Myös psykologin konsultaatio on monille potilaille tarpeellinen sekä taustalla mahdollisesti olevien mielenterveysongelmien tunnistamiseksi että syömisen hallinnan parantamiseksi ja lihavuudesta johtuvan psykologisen taakan työstämiseksi.
- Kaikki lihavuuden hoitomuodot (elintapahoito, ENED ja lääkehoito) leikkauksia lukuun ottamatta voidaan toteuttaa perusterveydenhuollossa.
- Lihavuuden leikkaushoito keskitetään yliopistosairaaloihin tai muihin leikkaushoitoon perehtyneisiin sairaaloihin
- Lähetteet erikoissairaanhoitoon (myös lähetteet lihavuusleikkausarvioon) tehdään alueelliseen endokrinologian tai sisätautien poliklinikkaan.
- Erikoissairaanhoitoon lähettämisen kriteerit aikuisilla ovat
- 1. lihavuusleikkausarvio elintapahoidon jälkeen (ks. Lisäkriteerit alempana ja Leikkaushoidon aiheet «A5»6) tai
- 2. hankalahoitoinen lihavuus tai vaikeat lihavuuden liitännäissairaudet, joiden hoito perusterveydenhuollossa ei ole mahdollista tai tuottanut tulosta
- sekä 1. että 2. kohdan lisäksi:
- BMI ≥ 35 kg/m2, jos potilaalla on lihavuuden liitännäissairaus (kuten tyypin 2 diabetes tai sen esiaste, kohonnut verenpaine, metabolinen oireyhtymä, rasvamaksa, uniapnea, kantavien nivelten nivelrikko, munasarjojen monirakkulatauti), tai BMI ≥ 40 kg/m2 ilman liitännäissairauksia ja
- potilaalla halukkuus ja valmius lihavuuden hoitoon.
- Lisäkriteereitä lihavuusleikkausarvioon lähettämiseksi:
- Lihavuusleikkausarviota voidaan harkita myös, jos potilaalla on tyypin 2 diabetes ja BMI ≥ 30 kg/m2 eikä lihavuuden ja diabeteksen konservatiivinen hoito ole tuottanut riittävää tulosta.
- Ennen lihavuusleikkausarvioon lähettämistä potilaan on tullut laihduttaa noin 5 % painostaan, minkä tarkoituksena on todentaa potilaan sitoutuminen lihavuusleikkauksen edellyttämiin elintapamuutoksiin sekä yhteistyöhön terveydenhuollon kanssa.
- Ks. lihavuusleikkauksen tarkemmat kriteerit kohdasta Leikkaushoidon aiheet «A5»6.
- Jos lähete palautuu erikoissairaanhoidosta takaisin perusterveydenhuoltoon, perusterveydenhuollon tulee järjestää asianmukainen lihavuuden hoito. Tarvittaessa hoidon järjestämisestä voidaan konsultoida erikoissairaanhoitoa.
Potilaan tutkiminen
- Taulukkoon «Lihavuuden tutkiminen ja kokonaisarvio ...»8 on koottu asiat, jotka tulee selvittää hoidettaessa potilasta, jolla on ylipainoa tai lihavuutta.
| Tutkimus/tieto | Selvitettävät asiat ja lisätietoa |
|---|---|
| Paino, pituus, vyötärönympärys | «Painoindeksi ja vyötärön ympärys»1 |
| Ikä | Ks. kohta Yli 65-vuotiaiden painonhallinta «A1»2 |
| Elintavat |
|
| Tyypin 2 diabetes | Diabetesriskitesti «https://diabetes.fi/diabetestietoa/tee-riskitesti/»12 |
| Sukuanamneesi |
|
| Lipidi- ja glukoosiaineen- vaihdunta |
|
| Verenpaine | |
| Muut sairaudet | Rasvamaksa:
Syömishäiriöt TULES (miten vaikuttaa liikkumiseen ja sen lisäämiseen) |
| Epäily uniapneasta | Yöpolygrafia |
| Epäily endokrinologisesta sairaudesta |
|
| Valmiudet omahoitoon | Halukkuus ja voimavarat laihduttamiseen tai painonhallintaan |
Hoidon tavoitteet ja yleisperiaatteet
- Terveydenhuollossa lihavuuden hoidon tarkoituksena on ehkäistä ja hoitaa lihavuuteen liittyviä tai lihavuuden vuoksi pahenevia sairauksia sekä parantaa työ- ja toimintakykyä ja elämänlaatua.
- Lihavuuden hoidon tavoitteena ovat myönteiset pysyvät elintapojen muutokset ja niiden
myötä riittävä laihtuminen (vähintään 5 %) tai nykypainon ylläpito (painonhallinta).
Vähintään 5 %:n painon vähenemisellä ilmeisesti saavutetaan edullisia aineenvaihdunnallisia
muutoksia «Vähintään 5 %:n painon alenemisella ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia, ja se on realistinen saavuttaa. Hyöty painonlaskusta on selkein lihavilla henkilöillä, joilla on glukoosiaineenvaihdunnan häiriö.»B, ja se on realistinen saavuttaa.
- Tavoitteet asetetaan yhdessä potilaan kanssa ja lähitavoite kirjataan potilaskertomukseen. Painon vähentämistavoite asetetaan riittävän pieneksi, jotta se on mahdollinen saavuttaa. Tavoitteen saavuttaminen kannustaa potilasta jatkamaan painonhallintaa.
- Jos paino on ollut pitkään nousussa, jo lihomisen pysäyttäminen voi olla merkittävä tulos.
- Normaalipainon tavoittelu ei useinkaan ole realistista varsinkaan vaikeasti ja sairaalloisen lihavilla (ks. Vältä viisaasti -suositus «Normaalipaino laihdutustavoitteena»24).
- Lihavuuden liitännäissairauksien, etenkin tyypin 2 diabeteksen, paraneminen tai hoitotasapainon kohentuminen on suoraan yhteydessä painonlaskun määrään «Lean ME, Leslie WS, Barnes AC ym. Primary care-led...»347, «Lean MEJ, Leslie WS, Barnes AC ym. Durability of a...»348.
- Liitännäissairauksien lievenemisen lisäksi laihtuminen saattaa parantaa toimintakykyä ja elämänlaatua «Kaukua J, Pekkarinen T, Sane T ym. Health-related ...»349, «Kolotkin RL, Andersen JR. A systematic review of r...»350.
Hoitoon valinnan perusteet
- Hoitoon valinnan perusteita:
- lihavuuden määrä:
- mitä enemmän ylipainoa, sitä suurempi sairauksien vaara ja enemmän muita haittoja
- vyötärölihavuus:
- viskeraalirasvaan liittyvä suurentunut sairastumisvaara; ks. kohta Lihavuuteen liittyvät sairaudet aikuisilla «A6»7
- lihavuuden liitännäissairaudet tai niiden vaaratekijät:
- tyypin 2 diabetes tai sen esiaste
- kohonnut verenpaine
- dyslipidemia
- rasvamaksa
- uniapnea
- sepelvaltimotauti
- kantavien nivelten nivelrikko
- astma
- munasarjojen monirakkulatauti (PCOS)
- diagnoosin ajankohta:
- Otollinen lähtökohta lihavuuden hoidolle on sairaus, jonka vaikeusastetta voidaan laihdutuksella helpottaa (etenkin tyypin 2 diabetekseen äskettäin sairastuneelle, joka on lihava, tulisi aina tarjota lihavuuden hoitoa).
- ikä:
- Mitä nuorempi potilas on, sitä tärkeämpiä ovat lihomisen tai painon nousun ehkäisy ja lihavuuden hoito.
- Yli 65-vuotiailla lihavuuden hoito on aiheellista vain, jos laihtumisella arvioidaan olevan myönteinen vaikutus terveyteen ja toimintakykyyn.
- raskauden toive, raskaus tai imetys:
- Raskaussuunnitelmista tulee tiedustella lihavuuden hoitoa suunniteltaessa. Jos nainen ei toivo raskautta, luotettava ehkäisy on varmistettava siten, että huomioidaan lihavuuden vaikutus menetelmän valintaan (ks. Käypä hoito -suositus Raskauden ehkäisy «Raskauden ehkäisy»7, «Raskauden ehkäisy. Käypä hoito -suositus. Suomalai...»236).
- koko perheen ylipaino; lihavien vanhempien elintapahoito tukee lasten ylipainon hoitoa ja ehkäisyä
- potilaan valmius ja halukkuus hoitoon.
- lihavuuden määrä:
Hoitomenetelmän valinta
- Hoitomenetelmän valintaan vaikuttavat potilaan omat toiveet, elämäntilanne, voimavarat, lihavuuden määrä ja samanaikaiset sairaudet.
- Hoitomenetelmä valitaan aina yhdessä potilaan kanssa keskustelemalla.
- Ehdotettavat hoitomenetelmät ovat (taulukko «Aikuisten lihavuuden hoitomenetelmän valintaperiaatteet (++ ensisijainen, + mahdollinen
hoitomuoto)...»9)
- omatoimiseen lihavuuden hoitoon motivointi eli mini-interventio «Lihavuuden mini-interventio»20 tai
- useita ohjauskertoja sisältävä tavoitteellinen elintapahoito. Myös jatkuvuus hoitosuhteessa
on tärkeää.
- Elintapahoito voidaan toteuttaa yksilö- tai ryhmäohjauksena ja siinä voidaan hyödyntää internetpohjaista ja etäohjaustekniikkaa.
- Jos tavoitteena on laihduttaminen, elintapahoidon ohessa voidaan käyttää erittäin niukkaenergiaista dieettiä (ENED), lääkitystä tai leikkaushoitoa.
- Sekä hoidon suunnittelu- että toteutusvaiheessa on tärkeää selvittää, onko potilaalla syömishäiriöille altistavia ajatusmalleja ja syömishäiriöoireita, koska tiukka laihduttaminen voi provosoida syömishäiriötyyppistä ajattelua ja käyttäytymistä. Mahdollinen ahmintataipumus tulee selvittää ennen hoidon aloittamista «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16.
| Painoindeksi (BMI) ja lisätekijät | Mini-interventio tai elintapahoito | ENED a) ja elintapahoito | Lääkitys + elintapahoito | Leikkaus b) + elintapahoito |
|---|---|---|---|---|
| a) ENED, erittäin niukkaenergiainen dieetti
b) Ks. kohta Leikkaushoidon aiheet «A5»6. BMI 30–34,9 kg/m2 koskee tyypin 2 diabetesta. c) Tyypin 2 diabetes tai sen esiaste, kohonnut verenpaine, metabolinen oireyhtymä, rasvamaksa, uniapnea, kantavien nivelten nivelrikko, munasarjojen monirakkulatauti (PCOS) tai muita lihavuuden liitännäissairauksia d) BMI vähintään 27 kg/m2 (paitsi orlistaatilla vähintään 28 kg/m2) Aasialaistaustaisilla ylipainon raja-arvo on BMI 23 kg/m2 ja lihavuuden raja-arvo 27,5 kg/m2. |
||||
| BMI 25–29,9 kg/m2 | ++ | |||
| Lisäksi vyötärölihavuus tai liitännäissairauksiac) | ++ | + d) | ||
| BMI 30–34,9 kg/m2 | ++ | + | + | |
| Lisäksi liitännäissairauksia c) | ++ | + | + | + jos tyypin 2 diabetes b) |
| BMI 35–39,9 kg/m2 | ++ | + | + | |
| Lisäksi liitännäissairauksiac) | ++ | + | + | + |
| BMI 40 kg/m2 tai yli | ++ | + | + | + |
Lihavuuden puheeksi ottaminen ja hoidon toteutus
- Lihavuuden hoidon tarve otetaan esille hyvän puheeksi ottamisen periaatteita noudattaen (esim. kysy–kerro–kysy) «Painon puheeksi ottaminen lihavan potilaan hoidossa»12. Sillä, että terveydenhuollon ammattilainen ottaa puheeksi lihavuuden hoidon, on merkittävä vaikutus potilaan painonhallintaan ja siihen pyrkimiseen «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293. Keskeistä on välttää syyllistämistä. Lihavuudesta ja sen hoidosta keskustellaan potilaan kanssa positiivisesti ja kannustavasti käyttämällä potilaskeskeistä työskentelytapaa, esimerkiksi motivoivaa haastattelua «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14, «Samdal GB, Eide GE, Barth T ym. Effective behaviou...»351, «Absetz P, Hankonen N. How to help patients adopt a...»352.
- THL, HUS ja Sydänliitto ovat julkaisseet lyhyen oppaan painon puheeksi ottamisesta, ks. «http://urn.fi/URN:NBN:fi-fe2021081243185»14.
- Potilaskeskeinen keskusteleminen tarkoittaa omista, potilasta koskevista ennakko-oletuksista luopumista, kysymysten esittämistä ja kiinnostuksen osoittamista. Olennaista on selvittää, mitä potilas itse ajattelee painostaan ja mitä hän mahdollisesti jo on tehnyt tai kokeillut saadakseen painonsa hallintaan.
- Jos potilas on kiinnostunut, hänelle annetaan tietoa tarjolla olevista hoitomahdollisuuksista (taulukko «Aikuisten lihavuuden hoitomenetelmän valintaperiaatteet (++ ensisijainen, + mahdollinen hoitomuoto)...»9) ja pohditaan yhdessä, mitkä vaihtoehdot tulevat kysymykseen hänen tapauksessaan.
- Lihavuuden hoitoon halukkaille ja siihen valmiille potilaille varataan käynti lihavuuden hoitoon perehtyneelle terveydenhuollon asiantuntijalle niin sanottuun lihavuuden hoidon mini-interventioon «Lihavuuden mini-interventio»20 tai suunnitelmalliseen elintapahoitoon.
- Ellei potilas ole halukas lihavuuden hoitoon, hänelle annetaan tietoa siitä, minne hän voi ottaa yhteyttä, jos hän myöhemmin kokee tarvitsevansa hoitoa. Potilaan torjuva reaktio on harvoin merkki hoitomotivaation puutteesta. Ennemminkin se voi kertoa onnistumisen uskon vähäisyydestä tai painosta keskustelemisen nostattamista vaikeista tunteista. Torjuvaa suhtautumista kannattaa pitää senhetkisenä kokemuksena, joka johtuu esimerkiksi elämäntilanteesta. Potilasta ymmärtävä ja hänen valinnanvapauttaan arvostava suhtautuminen voi edistää potilaan omaehtoisen motivaation ja muutosvalmiuden lisääntymistä.
- Jos potilaalla on ahmintataipumusta, tiukkaa laihduttamista ei suositella vaan tavoitteena on ensisijaisesti painonhallinta ja täsmäsyömisen harjoittelu (säännöllisesti, riittävästi, monipuolisesti, sallivasti). Mahdollinen ahmintataipumus tulisikin selvittää ennen hoidon aloittamista «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16.
- Pitkäaikaisen hoitosuunnitelman, seurannan ja hoidon tehostamisen tarve korostuu erityisesti silloin, kun taustalla on painonvaihtelua.
- Sekä painonhallinnassa että laihduttamisessa ammattilaisen keskeinen tehtävä on potilaan omahoitovalmiuksien vahvistaminen.
- Ruoka- ja liikuntatottumusten lisäksi tarkastellaan myös muita painoon ja painonhallintaan vaikuttavia tekijöitä, kuten unta, elämäntilannetta ja voimavaroja, sekä syömisen hallintaan vaikuttavia tekijöitä, kuten tunnesyömistä ja ahmintaa.
Mini-interventio
- Mini-intervention tavoitteena on motivoida potilasta omatoimiseen lihavuuden hoitoon, mikä voi jo itsessään auttaa potilasta «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293. Potilaalla tulee olla kuitenkin aina mahdollisuus myös lihavuuden muihin hoitovaihtoehtoihin.
- Mini-interventio toteutetaan lääkärikäynnin yhteydessä tai sitä varten varataan erillinen aika asiaan perehtyneelle terveydenhuollon ammattilaiselle. Mini-intervention toteutumista voidaan tarvittaessa tukea muutaman seurantakäynnin avulla. Mini-intervention suunnitelma ja toteutus kirjataan potilastietojärjestelmään.
- Mini-interventioon sisältyvät «Lihavuuden mini-interventio»20
- lihavuuden ja elintapojen puheeksi ottaminen potilaslähtöisesti «Painon puheeksi ottaminen lihavan potilaan hoidossa»12
- lihavuuden arvioiminen (paino, pituus, BMI, vyötärönympärys, lihavuuden liitännäissairaudet ja näiden tietojen kirjaaminen potilastietojärjestelmään)
- keskustelu lihavuudesta, siihen vaikuttavista tekijöistä sekä sen vaikutuksesta potilaan hyvinvointiin
- konkreettinen omahoitosuunnitelma
- paikkakuntakohtaisesti tarjolla olevien painonhallinnan ja laihdutuksen keinojen esittely painonhallinnan ja laihdutuksen tueksi ja toteuttamiseksi (huomioidaan myös kansanterveysjärjestöjen, kolmannen sektorin ja muiden toimijoiden tarjoamat palvelut)
- kirjallinen ja sähköinen materiaali elintapamuutosten ja painonhallinnan tueksi (ks. lisätietoa aiheesta «Ylipainoisille ja terveydenhuoltohenkilöstölle suositeltavaa kirjallisuutta»25).
Elintapahoito
- Elintapahoidolla tarkoitetaan lihavuuden hoitomuotoa, jossa potilaalle tarjotaan useita ohjauskertoja hänen painonhallintansa kannalta keskeisiin elintapoihin liittyvistä asioista, joko ryhmässä tai yksilöllisesti. Ohjaus voidaan toteuttaa lähiohjauksena, etäohjauksena tai internetin välityksellä.
- Hoidon suunnittelussa on tärkeää tiedostaa, että potilas on päävastuussa laihduttamisestaan ja painonhallinnastaan, ja häntä kannustetaan siihen hoidon alusta alkaen. Hoidon suunnittelussa käytetään potilaslähtöisen ohjauksen keinoja «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Elintapahoidon tavoitteena on yksilöllisten tarpeiden, tilanteen ja mahdollisuuksien
mukaan
- nykypainon ylläpitäminen (painonhallinta) tai
- vähintään 5 %:n painon väheneminen (laihduttaminen) ja saavutetun painon ylläpito.
- Tällaisella painon vähentymisellä ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia «Vähintään 5 %:n painon alenemisella ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia, ja se on realistinen saavuttaa. Hyöty painonlaskusta on selkein lihavilla henkilöillä, joilla on glukoosiaineenvaihdunnan häiriö.»B, ja se on realistinen saavuttaa.
- Normaalipainon tavoittelu ei useinkaan ole realistista varsinkaan vaikeasti ja sairaalloisen lihavilla (ks. Vältä viisaasti -suositus «Normaalipaino laihdutustavoitteena»24).
- Painonhallinnan tai laihtumisen ohella hoidossa tulee kiinnittää huomioita
- elämänlaatuun sekä psyykkiseen ja fyysiseen toimintakykyyn
- lihavuuden liitännäissairauksien ja niiden vaaratekijöiden hoitoon, syömishäiriön kehittymisen riski mukaan luettuna.
Elintapahoidon toteutus
- Elintapahoito voidaan toteuttaa moniammatillisena yksilö- tai ryhmäohjauksena. Yksilö- ja ryhmäohjaus saattavat olla yhtä tehokkaita «Ryhmä- ja yksilöneuvonta saattavat olla yhtä tehokkaita lihavuuden hoidossa.»C. Vertaistuen saaminen ja antaminen, kokemusten vaihtaminen ja yhdessä oppiminen sekä kustannustehokkuus puoltavat ryhmäohjauksen käyttöä.
- Hoidon toteutus yksilöohjauksena on aiheellista, jos tarjolla ei ole sopivaa ryhmäohjausta tai potilaalla on terveyteen tai ajankäyttöön liittyviä, psyykkisiä tai muita syitä, joiden perusteella ryhmäohjaus ei ole sopiva vaihtoehto.
- Laihdutuksen ja painonhallinnan yksilö- ja ryhmäohjauksen toteuttamiseen on tarjolla koulutusta. Ks. lisätietoa aiheesta «Painonhallintaan liittyvä koulutus»26
- Elintapahoidon ohjauskertojen määrä ja hoitoaika pohditaan yksilöllisesti. Ohjauskertojen
määrään ja hoitoaikaan vaikuttavat lihavuuden vaikeus, liitännäissairaudet, muut sairaudet
ja käytettävissä olevat resurssit.
- Suositeltava määrä ohjauskertoja ensimmäisen 6–12 kuukauden aikana on 1–2 tapaamista kuukaudessa, alussa viikoittain, yhteensä 14 kertaa tai enemmän «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353. Myös tätä vähäisemmällä tapaamiskertojen määrällä voidaan saavuttaa tuloksia, mutta laihtuminen on tavallisesti vaatimattomampaa «Tronieri JS, Wadden TA, Chao AM ym. Primary Care I...»354.
- Vaikkei seurannan optimaalisesta kestosta ole yksimielisyyttä, laihtumistulos säilyy yleensä paremmin, jos mahdollisuus seurantaan jatkuu myös tämän jälkeen «Webb VL, Wadden TA. Intensive Lifestyle Interventi...»355. Seuranta on mahdollista toteuttaa myös etäyhteydellä, esimerkiksi puhelimen välityksellä. Myös liitännäissairauksien hoidon yhteydessä painonseuranta luonnollisesti jatkuu.
- Elintapahoidon ohjaussisältö ja -menetelmät tulee suunnitella yksilöllisesti sopiviksi siten, että huomioidaan potilaan elämäntilanne, voimavarat ja kognitiivinen kapasiteetti. Esimerkiksi masennus- ja ahdistuneisuushäiriöitä sairastavilla fyysinen ja sosiaalinen aktiivisuus ovat terveitä henkilöitä vähäisempää «de Wit LM, Fokkema M, van Straten A ym. Depressive...»356, mikä tulee ottaa huomioon ohjauksessa. Tämä koskee sekä yksilö- että ryhmähoidon suunnittelua ja toteutusta.
- Laihdutus- ja painonhallintaohjauksen voi toteuttaa myös internetin välityksellä tai
esimerkiksi videovälitteisenä etäohjauksena. Niiden tuloksellisuus vaihtelee käytetyn
menetelmän ja sisällön mukaan, mutta ne voivat tuoda uusia mahdollisuuksia elintapahoidon
toteutukseen tai tehostamiseen.
- Internetpohjaiset lihavuuden hoito-ohjelmat ilmeisesti tukevat laihdutusta ja painonhallintaa «Internet-pohjaiset lihavuuden hoito-ohjelmat ilmeisesti tukevat laihdutusta ja painonhallintaa.»B.
- Videovälitteistä elintapaohjausta on toteutettu sekä yksilö- että ryhmäohjauksena. Videovälitteinen ryhmäohjaus oli yhtä tehokas painonhallinnan ylläpitäjänä kuin kasvotusten tapahtuva ryhmäohjaus «Laitinen J, Korkiakangas E, Alahuhta M ym. Feasibi...»357. Videovälitteinen ohjaus voi olla varteenotettava ohjaustapa esimerkiksi haja-asutusalueilla, missä etäisyydet ovat pitkät.
- Älypuhelinsovellukset voivat olla hyödyllisiä apuvälineitä painonhallinnassa «Semper HM, Povey R, Clark-Carter D. A systematic r...»358, «Stuckey MI, Carter SW, Knight E. The role of smart...»359.
- Lihavuuden hoito edellyttää pitkäaikaista omaseurantaa onnistuneen laihtumistuloksen jälkeenkin. Elintapamuutosten onnistumista ja ylläpitoa tulee seurata ja tukea terveydenhuollon kontaktien yhteydessä. Mitä pidempään seuranta jatkuu, sitä paremmin saavutettu laihtumistulos ylläpidetään «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Webb VL, Wadden TA. Intensive Lifestyle Interventi...»355.
- Ohjaajan antama tuki osoittautui tärkeimmäksi ja hyödyllisimmäksi ohjauksen elementiksi painonhallintaohjelmiin osallistujien kokemuksia tutkittaessa. Hyvä suhde ohjaajaan ja ryhmäohjelmissa myös muihin osallistujiin näyttivät lisäävän muutosmotivaatiota «Osallistujien näkökulma: mikä painonhallintaohjelmissa auttaa?»27.
Elintapahoidon sisältö
- Yksilöohjauksessa elintapahoidon sisältö suunnitellaan yhteistyössä potilaan kanssa.
- Ryhmäohjaus voidaan toteuttaa erilaisilla sisällöillä, joissa painotus valitaan ryhmän tarpeiden mukaisesti. Ryhmäohjausta voidaan tukea lyhyillä yksilövastaanotoilla. Myös ryhmäohjauksessa olevien muutostavoitteet asetetaan yksilöllisesti.
- Potilasta ohjataan maltillisiin elintapamuutostavoitteisiin ja tuetaan muutosten toteutumisessa. Yksilöllisten muutostarpeiden tunnistamisessa voidaan käyttää apuna validoidun 6-FQ-kyselyn (six-factor questionnaire) väittämiä «Validoitu 6-FQ-kysely potilaslähtöisen ja yksilöllisen elintapaohjauksen työkaluna»18. Kyselyssä on eritelty kuusi tyypillistä painonhallintaa vaikeuttavaa tekijää: vaivattomuuden arvostaminen, kiireisyys, alttius houkutuksille, liikunnan harrastamisen haasteet, itsearvostuksen puute ja mustavalkoinen ajattelu. Väittämien tarkka pisteyttäminen ei ole olennaista, vaan tärkeää on keskustella aiheista siten, että potilas voi itse oivaltaa, mitkä ovat juuri hänen henkilökohtaiset haasteensa.
- Onnistumiseen vaikuttavat tekijät ovat yksilöllisiä, joten ohjauksenkin tulee olla yksilölliset tarpeet huomioivaa ja siinä tulee huomioida myös psykologiset tekijät. Ohjattavien itsemääräämisen tunteen, onnistumisen uskon ja myönteisen kehonkuvan tukeminen on keskeistä, sillä ne näyttävät ennustavan painon laskua ja sen pysyvyyttä «Painonhallinnan onnistumisen psykologisia tekijöitä»28.
- Elintapahoitoon sisältyvät (taulukko «Aikuisten lihavuuden elintapahoidon osatekijät ja periaatteet. Näitä periaatteita
voidaan soveltaa myös lihavuuden ehkäisyssä...»10)
- potilaan tilanteen kartoittaminen
- elintapamuutosten ja motivaation edistäminen sekä tavoitteiden asettaminen
- syömisen hallinnan vahvistaminen
- painonhallintaa tukevat ruokatottumukset
- fyysisen aktiivisuuden lisääminen ja paikallaan olon vähentäminen
- riittävä uni
- painon seuranta.
Elintapahoito: ruokatottumukset ja syömisen hallinta
- Lihavuuden elintapahoitoon kuuluvat aina olennaisesti ruokatottumusten tarkastelu ja painonhallintaa edistävien ja estävien ajatusten, tunteiden, asenteiden ja toimintamallien tunnistaminen ja ohjaaminen painonhallintaa ja syömisen hallintaa tukeviksi (ks. taulukko «Aikuisten lihavuuden elintapahoidon osatekijät ja periaatteet. Näitä periaatteita voidaan soveltaa myös lihavuuden ehkäisyssä...»10). Laihtumista ja painonhallintaa tukevan ruokailun voi toteuttaa monella tapaa «Painonhallintaa tukevat aikuisten ruokailutottumukset aikuisilla»29.
- Keskeisenä pyrkimyksenä ruokatottumusten muutoksessa on parantaa syömisen hallintaa (esim. säännöllinen syöminen, rauhallinen syömisnopeus, kasvisten syönti, riittävä proteiininsaanti), vähentää vähäravinteisia energianlähteitä ja turvata riittävä ravintoaineiden (vitamiinit, kivennäis- ja hivenaineet, proteiini ja hyvälaatuinen rasva) saanti.
- Painonhallintaa tukevat parhaiten ruokatottumukset, jotka ovat pitkälläkin aikavälillä
realistiset ja huomioivat potilaan terveydentilan ja henkilökohtaiset mieltymykset.
Painonhallinnan onnistumisen näkökulmasta ruokavalion energiaravintoainekoostumusta
tärkeämpää on se, että tavoiteltu terveyttä edistävä ruokavalio toteutuu «Painonhallinnan onnistumisen näkökulmasta ruokavalion tiettyä energiaravintoainekoostumusta tärkeämpää on se, että ruokavalio toteutuu.»A.
- Ravitsemussuositusten mukaiset ruokatottumukset «https://www.ruokavirasto.fi/teemat/terveytta-edistava-ruokavalio/ravitsemus–ja-ruokasuositukset/»15 tukevat painonhallintaa kokonaisterveyden näkökulmasta.
- Kun tavoitteena on painon väheneminen, ruokavalion energiamäärän tulee olla pienempi
kuin energiankulutus. Käytännössä tarkat energiarajoitukset eivät useinkaan ole tarpeen
vaan sekä painon vähentämistä että pysyvää painonhallintaa tukeva ruokailu toteutuu
- syömällä säännöllisesti
- rauhallisella syömisnopeudella
- suosimalla elintarvikkeita, joissa on pieni energiatiheys, erityisesti kasviksia
- pienentämällä runsaasti energiaa sisältävien ruokien annoskokoja
- vähentämällä runsaasti sokeria tai alkoholia sisältävien juomien käyttöä
- huolehtimalla ruokavalintojen monipuolisuudesta
- syömällä riittävästi proteiinia.
- Jos tarvitaan tarkempaa energiarajoitusta, on tärkeää, ettei energiarajoitus syömisen hallinnan tukemiseksi ole liian tiukka. Alle 1 200 kcal (5,0 MJ) vuorokaudessa sisältävää ruokavaliota ei suositella, ellei kyseessä ole erittäin niukkaenergiainen dieetti (ENED).
- Ruokavalion energiamäärästä riippumatta on tärkeä huolehtia riittävästä mutta kuitenkin kohtuullisesta proteiinin saannista, sillä proteiinilla on useita myönteisiä, laihtumista ja sen jälkeistä painonhallintaa tukevia vaikutuksia «Proteiinin tarve painonhallinnassa»30.
- Nykyisiä ruokatottumuksia voi arvioida haastattelemalla, ruokapäiväkirjalla tai erilaisilla
ruoankäyttökyselyillä, joita on esimerkiksi Terveyskylä Pro -sivuilla (Virtuaalikeskukset/Lihavuuden
hoito/Ohjausmateriaali, vaatii käyttöoikeuden). «https://ammattilaiset.terveyskyla.fi/oppaat-ja-valmennukset»16, materiaalipankin kohta 1.9. Syömiskäyttäytymisen arviointi.
- Yliopistosairaanhoitopiirien työntekijät kirjautuvat palveluun organisaatiotunnuksella.
- Muut terveydenhuollon ammattilaiset kirjautuvat palveluun VRK-henkilökortilla (terveydenhuollon varmennekortti).
Elintapahoito: fyysinen aktiivisuus
- Fyysisen aktiivisuuden puheeksi ottaminen, säännöllinen liikuntaharjoittelu sekä päivittäisen arkiaktiivisuuden lisääminen kuuluvat lihavuuden elintapahoitoon «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Yumuk V, Tsigos C, Fried M ym. European Guidelines...»360, «Ryan DH, Kahan S. Guideline Recommendations for Ob...»361, «Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASS...»362. Ks. taulukko «Aikuisten lihavuuden elintapahoidon osatekijät ja periaatteet. Näitä periaatteita voidaan soveltaa myös lihavuuden ehkäisyssä...»10.
- Terveyden kannalta paras liikuntamuoto on sellainen, joka on itselle mieluinen ja jota pystyy toteuttamaan säännöllisesti.
- Yleisten väestön liikuntasuosituksen mukaisesti «2018 Physical Activity Guidelines Advisory Committ...»163 kunnon ylläpitämiseksi ja parantamiseksi ja monien terveysongelmien vähentämiseksi
kohtuukuormitteista kestävyysliikuntaa (esim. reipas kävely) suositellaan 150–300
minuuttia viikossa ja lihasvoima- ja liikehallintaharjoittelua kahdesti viikossa.
- Liikunta kannattaa jakaa useammalle viikonpäivälle, mieluiten jokaiselle viikonpäivälle.
- Edellä mainitussa suosituksessa kohtuukuormitteista kestävyysliikuntaa 150 minuuttia
viikossa on niin sanottu minimimäärä ja 300 minuuttia viikossa optimaalinen määrä.
- Jos pystyy ja haluaa harrastaa raskasta liikuntaa, kuten juoksua, sen niin sanottu minimimäärä viikossa on 75 minuuttia ja optimimaalinen määrä 150 minuuttia.
- Ks. lihasvoimaharjoittelun periaatteet «Lihasvoimaharjoittelun periaatteet»31.
- Monet ylipainoiset ja lihavat tarvitsevat liikuntaa yleisiä liikuntasuosituksia enemmän
hallitakseen tai vähentääkseen painoaan «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Ryan DH, Kahan S. Guideline Recommendations for Ob...»361, «Donnelly JE, Blair SN, Jakicic JM ym. American Col...»363, «Saris WH, Blair SN, van Baak MA ym. How much physi...»364.
- Kliinisesti merkittävä painon väheneminen (≥ 5 %) on vaikea saavuttaa pelkästään fyysistä aktiivisuutta lisäämällä, vaan siihen tarvitaan myös ruokatottumusten muutos «Swift DL, Johannsen NM, Lavie CJ ym. The role of e...»365. Laihtumistuloksen saavuttaminen varmistuu, kun kestävyysliikunnan määrä on 225–420 minuuttia viikossa «Donnelly JE, Blair SN, Jakicic JM ym. American Col...»363, «Saris WH, Blair SN, van Baak MA ym. How much physi...»364, «Swift DL, Johannsen NM, Lavie CJ ym. The role of e...»365.
- Onnistuneen laihduttamisen jälkeen laihtumistuloksen ylläpitämiseksi suositellaan 200–300 minuuttia kestävyysliikuntaa viikossa «Donnelly JE, Blair SN, Jakicic JM ym. American Col...»363, «Saris WH, Blair SN, van Baak MA ym. How much physi...»364.
- Vaikka laihtuminen olisi vähäistäkin, lisätyllä fyysisellä aktiivisuudella saavutetaan
monia terveyshyötyjä ja parempi kestävyys- ja lihaskunto «Petridou A, Siopi A, Mougios V. Exercise in the ma...»366.
- Fyysisen aktiivisuuden lisääminen auttaa säilyttämään laihtumistuloksen paremmin kuin pelkkä ruokavalioon perustuva energiansaannin vähentäminen «King A, ym. Part F. Chapter 5. Cardiometabolic hea...»167, «Swift DL, Johannsen NM, Lavie CJ ym. The role of e...»365.
- Kohtuukuormitteinen (esim. reipas kävely) tai raskas (esim. juoksu) kestävyysliikunta ilman ruokavalio-ohjausta saa aikaan 2–3 %:n suuruisen painon vähenemisen 6 kuukaudessa henkilöillä, jotka ovat ylipainoisia tai lihavia, jos liikuntaa harrastetaan 3–5 kertaa viikossa «Kohtuukuormitteinen tai raskas kestävyysliikunta ilman ruokavalio-ohjausta aikaansaa 2–3 % suuruisen painon vähenemisen 6 kuukaudessa, jos liikuntaa harrastetaan 3–5 kertaa viikossa.»A.
- Liikunta yhdistettynä vähäenergiaiseen ruokavalioon ilmeisesti parantaa laihtumistulosta muutaman kilogramman verran 3–6 kuukauden aikana pelkkään ruokavalioon nähden «Kestävyysliikuntaharjoittelu yhdistettynä niukkaenergiaiseen ruokavalioon lisää painon vähenemistä enintään muutaman kilogramman pelkkään niukkaenergiaiseen ruokavalioon verrattuna.»A.
- Kohtuukuormitteinen kestävyysliikunta yhdistettynä lihasvoimaharjoitteluun lienee
tehokkain tapa saada aikaan suotuisia muutoksia kehon koostumukseen henkilöillä, jotka
ovat ylipainoisia tai lihavia «Schwingshackl L, Dias S, Strasser B ym. Impact of ...»369. Laihduttaessa pyritään vähentämään rasvakudoksen määrää ja samalla säästämään rasvatonta
kudosta, joka on pääasiassa lihaskudosta.
- Lihasvoimaharjoittelu auttaa ehkäisemään laihtumisesta johtuvaa lihaskatoa «Cava E, Yeat NC, Mittendorfer B. Preserving Health...»370, «Trouwborst I, Verreijen A, Memelink R ym. Exercise...»371.
- Riittävällä proteiinin saannilla ja lihasvoimaharjoittelulla lihaskato voidaan ruokavaliolla tapahtuvan laihduttamisen yhteydessä ehkäistä 50–80-vuotiailla lihavilla henkilöillä lähes täysin «Lihasvoimaharjoittelu säilyttää lähes kokonaan kehon rasvattoman painon energiarajoitukseen perustuvan dieetin aikana lihavilla ikääntyneillä naisilla ja miehillä.»A.
- Lihasvoimaharjoittelu voi vähentää erittäin niukkaenergiaisesta dieetistä (ENED) aiheutuvaa lihaskatoa «Voimaharjoittelu vaikeasti lihavilla miehillä ja naisilla»32.
- Ks. lihasvoimaharjoittelun periaatteet «Lihasvoimaharjoittelun periaatteet»31.
- Liikuntaneuvonnassa potilaalle annetaan konkreettisia neuvoja ja kannustetaan maltilliseen
liikunnan määrän lisäämiseen siten, että päivittäinen energiankulutus suurenee. Tavoitteena
on, että liikkumisesta tulee säännöllistä.
- Pienikin lisäys päivittäiseen fyysiseen aktiivisuuteen on parempi kuin se, ettei muutosta tapahtuisi lainkaan.
- Istumisen ja muun paikallaanoloajan (sedentary behaviour) vähentäminen on yksi liikuntaneuvonnan tavoitteista «Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASS...»362. Paikallaanololla tarkoitetaan toimintaa, jossa energiankulutus on vähäinen (suuruudeltaan enintään 1,5 kertaa lepoaineenvaihdunta).
- Ohjeita liikuntaneuvonnan toteuttamisesta ja fyysisen aktiivisuuden lisäämisestä esitetään taulukossa «Aikuisten lihavuuden elintapahoidon osatekijät ja periaatteet. Näitä periaatteita voidaan soveltaa myös lihavuuden ehkäisyssä...»10. Ks. lisätietoa liikuntaneuvonnasta «Aittasalo M. Miten tuen potilasta muuttamaan liikk...»372.
- Liikuntaharjoittelu yksin tai ravitsemusohjaukseen yhdistettynä ilmeisesti auttaa ehkäisemään liiallista painonnousua raskauden aikana tai synnytyksen jälkeen «Dalrymple KV, Flynn AC, Relph SA ym. Lifestyle Int...»409.
Elintapahoito: uni
- Lihavuuden elintapahoitoon kuuluu nukkumistottumusten (taulukko «Aikuisten lihavuuden elintapahoidon osatekijät ja periaatteet. Näitä periaatteita voidaan soveltaa myös lihavuuden ehkäisyssä...»10) ja mahdollisten univaikeuksien lyhyt kartoitus «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Yumuk V, Tsigos C, Fried M ym. European Guidelines...»360, «Ryan DH, Kahan S. Guideline Recommendations for Ob...»361, «Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASS...»362.
- Ongelmien selvittämisessä auttaa uni-valvepäiväkirjan «hoi50067a.pdf»4 pito.
- Potilas merkitsee uni-valvepäiväkirjaan vähintään viikon ajan nukkumaanmenonsa ja heräämisensä sekä arvioi samalla yöunensa laadun (asteikolla 0–10). Uni-valvepäiväkirjaan voi lisäksi merkitä myös aterioinnin ja liikunnan ajankohdat sekä muita nukkumiseen vaikuttavia asioita.
- Unen tarve on yksilöllistä. Kun aamulla herää virkeänä ja päivällä pysyy virkeänä
ilman, että nukkuu päiväunia, on yöuni ollut sekä riittävän pitkä että riittävän laadukas
ja täyttänyt unentarpeen.
- Keskimääräinen yöunen pituus vaihtelee aikuisilla tavallisesti 6 ja 9 tunnin välillä «Riittävä uni»9. Suosituksena on nukkua 7–9 tuntia joka yö. Potilaan tulee varata omaa unentarvettaan vastaava tuntimäärä yöunta varten, mikä vaatii ajankäytön suunnittelua ja hallintaa.
- Yöunen määrän lisäksi myös yöunen laadulla on merkitystä «Riittävä uni»9.
- Yöunen laatua voi parantaa säännöllistämällä sekä nukkumaanmenoaikaa että heräämisaikaa. Nukkumaanmenoajan tulee tällöin olla sellainen, että potilaalla on mahdollisuus nukkua itselleen riittävän pitkä yöuni.
- Se, että potilas herää säännöllisesti samaan aikaan aamuisin riippumatta siitä, kuinka pitkään hän edeltäneenä yönä nukkui, vähitellen säännöllistää uni-valverytmin ja parantaa yöunen laatua.
- Painonhallintaa voidaan tukea yöunta kohentamalla. Siinä auttavat nukahtamista houkuttelevat keinot ja uni-valverytmin säännöllistäminen «Lisää unta painonhallinnan tueksi»7. Kun nämä ohjeet annetaan potilaalle, on hyvä neuvoa uni-valvepäiväkirjan «hoi50067a.pdf»4 pito.
- Uniapnea
- Lihavuuden kannalta kliinisesti keskeisin unihäiriö on uniapnea «Unihäiriöt lihavuudessa»6. Potilaalta, joka on ylipainoinen tai lihava, tulee selvittää, onko hänellä uniapnea.
Uniapnean riski kartoitetaan anamneesin ja kliinisen tutkimuksen perusteella «Ylipainoisen potilaan uniapneatutkimus»33.
- Myös uni-valverytmin häiriöihin «Uni-valverytmin häiriöt»34 on syytä kiinnittää huomiota.
- Laihduttamisella voidaan lievittää unenaikaisia hengityshäiriöitä ja niistä johtuvia unihäiriöitä «Unihäiriöt ja laihduttaminen»35. Uniapneapotilaille on tavoitteena vähintään 7–11 prosentin laihtuminen.
- Vaikka uniapnean hoito ylipainehengityslaitteen (CPAP-laitteen) avulla toteutuisi suositusten mukaisesti, potilaan paino ei välttämättä laske «Ylipainoisen potilaan uniapneatutkimus»33. Uniapnean hoitoon sisältyvät tämän takia aina laihduttaminen ja elintapahoito «CPAP-hoidon vaikutus painonhallintaan»36.
- Lihavuuden leikkaushoidon jälkeinen laihtuminen on huomattavaa ja pitkäaikaista, mikä lievittää obstruktiivisen uniapnean löydöksiä ja oireita mutta harvoin poistaa uniapnean hoidon tarpeen kokonaan «Kirurginen laihdutushoito ilmeisesti lieventää uniapnean vaikeusastetta.»B.
- Lihavuuden kannalta kliinisesti keskeisin unihäiriö on uniapnea «Unihäiriöt lihavuudessa»6. Potilaalta, joka on ylipainoinen tai lihava, tulee selvittää, onko hänellä uniapnea.
Uniapnean riski kartoitetaan anamneesin ja kliinisen tutkimuksen perusteella «Ylipainoisen potilaan uniapneatutkimus»33.
| Elintapahoidon keskeiset sisällöt |
|---|
| Potilaan tilanteen kartoittaminen |
|
| Elintapamuutosten ja motivaation edistäminen ja tavoitteiden asettaminen |
|
| Syömisen hallinnan vahvistaminen |
|
| Painonhallintaa tukevat ruokatottumukset |
|
| Fyysisen aktiivisuuden lisääminen ja paikallaanolon vähentäminen |
|
| Riittävä uni |
|
| Painon seuranta |
|
Lihavuuden elintapamuutoksen ohjaustyöhön sopivat lähestymistavat
- Psykologiset ja käyttäytymisteorioihin perustuvat interventiot tehostavat lihavuuden hoitoa ja parantavat hoitoon sitoutumista «Psykologiset ja käyttäytymisteorioihin perustuvat interventiot tehostavat lihavuuden hoitoa ja parantavat hoitoon sitoutumista.»A.
- Ohjauksessa hyödynnettäviä psykologisia lähestymistapoja ovat muun muassa motivoiva haastattelu, ratkaisukeskeinen työskentelytapa ja kognitiivis-behavioraaliset menetelmät. Niiden tarkoituksena on edistää potilaan valmiuksia omahoitoon ja vastuun ottamista omasta hyvinvoinnista.
- Motivoiva haastattelu on potilaskeskeinen ohjaustekniikka, jonka käyttämisellä on todettu myönteinen vaikutus käyttäytymismuutosten toteutumiseen «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14. Sen avulla voidaan tukea potilaan motivoitumista muutokseen, suunnittelemaan tarvittavia muutoksia itse sekä sitoutumaan niihin «Mustajoki P. Miten potilas motivoituu hoitonsa akt...»367. Motivoivan haastattelun käyttäminen saattaa tehostaa painonhallintaohjelmien painoa alentavaa vaikutusta «Christie D, Channon S. The potential for motivatio...»312, «Barnes RD, Ivezaj V. A systematic review of motiva...»368.
- Ratkaisukeskeinen työskentely on kaikkeen ohjaustyöhön soveltuva, potilaan toiveisiin, vahvuuksiin ja onnistumisiin päähuomion kiinnittävä toimintatapa. Sen käyttämisen on havaittu edistävän potilaiden psykososiaalista hyvinvointia (esim. mieliala) ja suotuisaa terveyteen liittyvää käyttäytymistä (esim. ruokailutottumukset) «Zhang A, Franklin C, Currin-McCulloch J ym. The ef...»373, «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Kognitiivis-behavioraalisilla menetelmillä tarkoitetaan terapeuttista työskentelyä, jossa tarkastellaan erityisesti sitä, miten potilas rakentaa ajatteluaan ja päätelmiään. Kognitiivis-behavioraalisesta psykoterapiasta lainattuja menetelmiä ovat esimerkiksi mielikuvatyöskentely ja käyttäytymisanalyysi, ja niiden käyttäminen vaatii ohjaajalta erityistä perehtymistä. Menetelmien on todettu tukevan laihtumista ja pysyvää painonhallintaa osana muuta elintapainterventiota, lisäävän psykologista tyytyväisyyttä sekä vähentävän stressiä, ahdistuneisuutta ja parantavan itsetuntoa. Ks. lisätietoa «Kognitiivisen käyttäytymisterapian vaikutus painonhallintaan»37.
- Myös niin sanottujen tietoisuustaitojen harjoittaminen ja hyväksymis- ja omistautumisterapia kuuluvat kognitiivisiin menetelmiin. Tietoisuustaitojen yhdistämisen elintapainterventioihin on havaittu vaikuttavan myönteisesti erityisesti syömiskäyttäytymisen muutoksiin muun muassa tunnesyömisen osalta ja siten auttavan myös painonhallinnassa. Ks. lisätietoa «Tietoisuustaidot osana painonhallinnan ohjausta»38.
- Ohjauksessa käytettäviä menetelmiä olennaisempia saattavat olla ohjaajan vuorovaikutustaidot. Painonhallintaohjelmiin osallistuneet ovat kokeneet ohjaajan ominaisuudet, esimerkiksi ystävällisyyden ja kyvyn kuunnella ja kannustaa, ohjauksen tärkeimmäksi ja motivoivimmaksi tekijäksi «Osallistujien näkökulma: mikä painonhallintaohjelmissa auttaa?»27.
Painoneutraali lähestymistapa
- Jos tavoitteena ovat nykyisen painon säilyttäminen ja painonnousun ehkäisy, ohjaukseen voidaan valita painoneutraali lähestymistapa. Lähestymistavasta käytetään myös nimitystä "terveyttä kaiken kokoisena" (Health At Every Size®).
- Painoneutraali lähestymistapa on hyvä valinta, jos potilaalla on vaikeaa ahmintaa tai hänellä on ollut lukuisia epäonnistuneita laihdutusyrityksiä «Bacon L, Stern JS, Van Loan MD ym. Size acceptance...»374.
- Painoneutraali lähestymistapa keskittyy erityisesti elämänlaadun parantamiseen ja terveyden edistämiseen sekä terveellisten elintapojen lisäämiseen ja terveysriskien vähentämiseen nykyisestä painosta riippumatta «Tylka TL, Annunziato RA, Burgard D ym. The weight-...»310. Lähestymistavan keskeinen periaate on kokonaisvaltainen (sosiaalinen, emotionaalinen, henkinen ja fyysinen) hyvinvointi, jota tavoitellaan intuitiivisen syömisen (nälän ja kylläisyyden tunnistaminen ja kuunteleminen) ja liikunnan ilon kautta. Keskeistä on myös erikokoisten kehojen arvostus ja kunnioitus.
- Painoneutraalia lähestymistapaa edustaneista tutkimuksista tehdyn, 14 tutkimusta sisältäneen systemaattisen katsauksen mukaan lähestymistavan mukaisella ohjauksella on edullinen vaikutus syömiskäyttäytymiseen (mm. syömisen tietoinen kontrollointi ja ahminta vähenevät), energiansaantiin, ruokavalion laatuun sekä erityisesti psyykkiseen hyvinvointiin (masentuneisuuden ja koetun stressin väheneminen sekä itsetunnon, yleisen hyvinvoinnin ja elämänlaadun paraneminen) «Ulian MD, Aburad L, da Silva Oliveira MS ym. Effec...»311. Myös terveyttä kuvaavissa kliinisissä muuttujissa, kuten valtimotautien riskitekijöissä (mm. verenpaine, veren lipidit), on havaittu terveydelle edullisia muutoksia «Ulian MD, Aburad L, da Silva Oliveira MS ym. Effec...»311, «Khasteganan N, Lycett D, Furze G ym. Health, not w...»378.
Erittäin niukkaenergiainen dieetti (ENED)
- Lihavuuden elintapahoidon tukena muun elintapahoidon rinnalla voidaan toteuttaa muutaman viikon (enintään 16 viikkoa) niin sanottu erittäin niukkaenergiainen dieetti eli ENE-dieetti (ENED; engl. VLED tai VLCD eli very low energy/calorie diet) «ENE-dieetin käytännön toteutus»39.
- ENE-dieetin aikana potilas laihtuu aluksi tavallisesti 1,5–2,5 kg viikossa, mutta ruokavaliojakson loppua kohden laihtuminen hidastuu. Laihtumistulos 8–16 viikon aikana on yleensä 15–21 kg.
- ENE-dieetillä voidaan tehostaa laihtumista ja vähentää lihavuuteen liittyviä liitännäissairauksia
«ENE-dieetillä voidaan tehostaa laihtumista ja vähentää lihavuuteen liittyviä liitännäissairauksia, mutta saavutettu laihtumistulos tarvitsee pysyäkseen rinnalle myös elintapahoitoa.»A. Sitä ei tule toteuttaa ainoana lihavuuden hoitomuotona eli ilman asianmukaista elintapaohjausta
ja seurantaa. Ainoana hoitomuotona se tuottaa vain lyhytaikaisen laihtumisen «Wadden TA, Stunkard AJ, Liebschutz J. Three-year f...»379.
- Saavutettu laihtumistulos tarvitsee pysyäkseen suunnitelmallisen ENE-dieetin purun «ENE-dieetin käytännön toteutus»39, jonka rinnalla aloitetaan pitkäjänteinen elintapahoito.
- ENE-dieetti suositellaan toteutettavaksi terveydenhuollon ammattilaisen arvioinnissa ja ohjauksessa, koska se ei sovellu kaikille ja voi väärin toteutettuna aiheuttaa terveysriskejä.
- ENE-dieetin soveltuvuus tulee arvioida ennen sen aloittamista ja tarvittaessa varmistaa sopivuus lääkäriä konsultoiden.
- ENE-dieetin vaikutukset potilaan lääkitykseen tulee arvioida ja lääkärin tehdä niihin tarvittaessa muutoksia. Ks. lisätietoa «ENE-dieetin vasta-aiheet, lääkitysmuutokset ja haittavaikutukset»40.
- ENE-dieetillä on myös joitakin haittavaikutuksia, joista tulee keskustella potilaan kanssa etukäteen.
- ENE-dieetti ei sovellu käytettäväksi lihavuuden hoitomuotona
- tyypin 1 diabeetikoille
- normaalipainoisille (painoindeksi < 25 kg/m2)
- raskaana oleville tai imettäville naisille
- potilaille, joilla on kliininen hoitamaton syömishäiriö
- ENE-dieetti ei sovi potilaille, joilla on merkittäviä syömisen hallinnan vaikeuksia, vaikkei heillä olisikaan kliinistä diagnoosia. Ruokavalion soveltuvuutta tulee harkita myös silloin, jos potilaalla on aiemmin ollut syömishäiriö.
- potilaille, joilla on vaikea akuutti sairaus, kuten epästabiili angina pectoris, aivoverenkierron häiriö, tai huomattava munuais- tai maksasairaus tai vaikea infektio.
- ENE-dieetin soveltuvuutta tulee harkita tarkemmin, jos
- potilas on alle 18- tai yli 65-vuotias
- potilaan painoindeksi on 25–30 kg/m2
- potilaalla on kihti tai sappikivet
- potilaalla on vaikeuksia tulla raskaaksi.
- ENE-dieetti perustuu vähentyneeseen energiansaantiin. ENE-valmisteet sisältävät vuorokaudessa energiaa noin 800 kcal, hiilihydraatteja 35–80 grammaa, proteiinia noin 60 g, välttämättömiä rasvahappoja vähintään kolme grammaa sekä tarvittavat vitamiinit ja hivenaineet. Vähäisen proteiinimäärän vuoksi ENE-valmisteiden lisäksi suositellaan proteiinilisää (20–70 g/vrk) kehon koon mukaan. Ks. lisätietoa proteiinintarpeesta «Proteiinin tarve painonhallinnassa»30.
- ENE-dieetin voi toteuttaa kaupallisilla valmisteilla tai tavallisella ruoalla «ENE-dieetin käytännön toteutus»39.
- ENE-dieetin käyttöaika on 4–10 viikkoa ja enimmillään 16 viikkoa. Jakson pituus riippuu lihavuuden määrästä: mitä vaikea-asteisempi lihavuus on kyseessä, sitä pidempi käyttöaika on mahdollinen. ENE-dieetti lopetetaan vaiheittain 2–5 viikon aikana «ENE-dieetin käytännön toteutus»39, jolloin vähitellen siirrytään syömään tavallista ruokaa siten, että energiamääriä kasvatetaan maltillisesti. Myös tänä aikana on tärkeää seurata painoa ja antaa ohjausta ruokatottumusten muutokseen ja syömisen hallintaan. Ks. esimerkki ENE:n purusta ja suunnitelmasta painon takaisinnousun varalle «ENE-dieetin käytännön toteutus»39.
- ENE-dieetin jälkeen potilas tarvitsee edelleen elintapaohjausta ja seurantaa pysyvien painonhallintaa edistävien ruoka- ja liikuntatottumusten sekä ruokasuhteen kehittymiseksi «Painonhallintaa tukevat aikuisten ruokailutottumukset aikuisilla»29. Laihtuminen ENE-jakson jälkeen on edelleen mahdollista, mutta ennen kaikkea on tärkeää pyrkiä säilyttämään saavutettu laihtumistulos terveyttä edistävällä ruokavaliolla.
- Tutkimukset ENE-dieetin turvallisuudesta ja tehosta rajoittuvat aikuisikäisiin potilaisiin, jotka ovat lihavia (BMI yli 30 kg/m2) «Amatruda JM, Richeson JF, Welle SL ym. The safety ...»380, «Mulholland Y, Nicokavoura E, Broom J ym. Very-low-...»381. Heille nykyään käytössä olevat ENE-valmisteet ohjeen mukaisesti toteutettuina ovat osoittautuneet turvallisiksi.
- Yli 65-vuotiaat:
- Yli 65-vuotiaiden ENE-dieettihoidosta on puutteellisesti tietoa «Ikääntyneiden ravitsemus, lihavuus ja laihdutus – yleisiä näkökohtia»41.
- Varovaisuutta suositellaan etenkin lihaskadon ja kuivuman vuoksi. Turvallisuudesta, riittävästä proteiininsaannista «Proteiinin tarve painonhallinnassa»30 ja liikunnasta sekä potilaan seurannasta on aina huolehdittava.
- ENE-dieetillä saavutettava nopea laihtuminen, liitännäissairauksien oireiden lievittyminen ja metabolian paraneminen voivat vähentää lääkityksen tarvetta ja parantaa fyysistä toimintakykyä ja elämänlaatua. ENE-dieetin vaikutuksia tyypin 2 diabeetikoilla on kuvattu viitteissä «Lean MEJ, Leslie WS, Barnes AC ym. Durability of a...»348, «Snel M, Sleddering MA, Vd Peijl ID ym. Quality of ...»382.
- Lisätietoa ja tarkemmat ohjaajan oppaat löytyvät internetosoitteesta TerveyskyläPro
/ Virtuaalikeskukset / Lihavuuden hoito, «https://ammattilaiset.terveyskyla.fi/oppaat-ja-valmennukset/»17 (vaatii käyttöoikeuden).
- Yliopistosairaanhoitopiirien työntekijät kirjautuvat palveluun organisaatiotunnuksella.
- Muut terveydenhuollon ammattilaiset kirjautuvat palveluun VRK-henkilökortilla.
Painonhallinta ja raskaus
- Terveydenhuollon ja yhteiskunnan resurssit tulisi suunnata ennen kaikkea lihavuuden ehkäisyyn ja hoitoon ennen raskautta, koska raskaudenaikaisten interventioiden hyöty raskaus- ja synnytyskomplikaatioiden ehkäisyssä on nykyisen näytön perusteella rajallinen «Stephenson J, Heslehurst N, Hall J ym. Before the ...»383, «Hanson M, Barker M, Dodd JM ym. Interventions to p...»384.
- Raskauksien välinen painonnousu on yleistä sekä normaalipainoisilla että ylipainoisilla naisilla, joten myös sitä tulisi ehkäistä tulevien raskauksien komplikaatioriskin vähentämiseksi «Oteng-Ntim E, Mononen S, Sawicki O ym. Interpregna...»385, «Wallace JM, Bhattacharya S, Horgan GW. Weight chan...»386, «Cnattingius S, Villamor E. Weight change between s...»387, «Villamor E, Cnattingius S. Interpregnancy weight c...»388, «Villamor E, Cnattingius S. Interpregnancy weight c...»389.
- Hedelmällisessä iässä oleville tai jo raskautta suunnitteleville naisille, jotka ovat ylipainoisia tai lihavia, tulisi tarjota tietoa laihdutuksen ja painonhallinnan edullisista vaikutuksista hedelmällisyyteen ja raskaus- ja synnytyskomplikaatioiden todennäköisyyteen sopivien terveydenhuoltokontaktien yhteydessä (esim. painonhallintaan, perhesuunnitteluun, lapsettomuuteen tai gynekologisiin aiheisiin liittyvät käynnit).
- Koko perheen terveellisten elintapojen tukemiseksi ja lihavuuden ehkäisemiseksi raskautta toivovat naiset, jotka ovat ylipainoisia tai lihavia, ohjataan sopivaan lihavuuden hoitoon (ks. taulukko «Aikuisten lihavuuden hoitomenetelmän valintaperiaatteet (++ ensisijainen, + mahdollinen hoitomuoto)...»9) mahdollisimman hyvissä ajoin ennen raskauden toivottua alkamisajankohtaa.
- Äitiysneuvolan tehtävä on tarjota odottajille tietoa terveellisen ravitsemuksen, liikunnan ja painonhallinnan tärkeydestä äidin itsensä, syntyvän lapsen ja koko perheen terveyden edistämiseksi sekä ohjeita ja keinoja näiden toteuttamiseksi. Puheeksi ottamista ja elintapaneuvontaa ohjaavat samat periaatteet kuin edellä kuvattiin aikuispotilaiden osalta. Ks. kohta Lihavuuden puheeksi ottaminen ja hoidon toteutus «A7»8.
- Raskaana olevien ja juuri synnyttäneiden painonhallinta- ja elintapaneuvonnassa erityisen keskeistä on pyrkiä herättämään äidin tai vanhempien oma muutoshalukkuus ja motivaatio sitoutua huolehtimaan paitsi omasta myös syntyvän lapsen ja koko perheen terveydestä. Neuvonta tulisi toteuttaa motivoivasti ja kannustavasti keskustelemalla siten, että huomioidaan yksilölliset elämäntilanteet, voimavarat ja jaksaminen ja varotaan syyllistävää asennetta.
- Vanhemman syömishäiriöoireet voivat vaikuttaa lasten syömiskäyttäytymiseen, minkä
vuoksi niitä tulisi seuloa ja tarvittaessa kartoittaa odottavilta äideiltä:
- Ks. esimerkiksi SCOFF-seula «https://www.mielenterveystalo.fi/aikuiset/itsearviointi/Pages/SCOFF.aspx»18
- Foolihappolisä (400 µg/vrk) on paras aloittaa jo raskauden suunnitteluvaiheessa (vähintään 2 kuukautta ennen ehkäisyn poisjättämistä) tai, jos niin ei ole tehty, heti raskauden toteamisen jälkeen, ja sitä jatketaan 12. raskausviikkoon saakka. Jos naisen painoindeksi on ≥ 30 kg/m2, voidaan lääkärin harkinnan mukaan tarvittaessa käyttää suurempaa annostusta «Terveyden ja hyvinvoinnin laitos ja Valtion ravits...»390.
- Ellei lihavuuden hoitoa ole aloitettu jo ennen raskautta, aloitetaan elintapahoito
viimeistään alkuraskaudessa. Raskaudenaikaisesta elintapaohjauksesta on ilmeisesti
hyötyä raskaudenaikaisen painonnousun rajoittamisessa äidin painoindeksistä riippumatta
«Raskaudenaikainen elämäntapahoito ilmeisesti auttaa rajoittamaan raskaudenaikaista painonnousua.»B.
- Ks. raskausajan liikuntasuositukset (Käypä hoito -suositus Liikunta «Liikunta»8) «Liikunta. Käypä hoito -suositus. Suomalaisen Lääk...»166.
- Ks. raskausajan yleiset ravitsemussuositukset «Terveyden ja hyvinvoinnin laitos ja Valtion ravits...»390 ja Käypä hoito -suosituksen Raskausdiabetes «Raskausdiabetes»9 kohta Ravitsemushoitosuositukset).
- Raskausaikaiseksi painonnousuksi suositellaan 7–11 kg naisille, jotka ovat ylipainoisia (BMI 25–29,9 kg/m2), ja 5–9 kg naisille, jotka ovat lihavia (BMI ≥ 30 kg/m2) «IOM (Institute of Medicine). Weight Gain During Pr...»391. Suositusta vähäisempi painonnousu saattaa altistaa sikiön pienipainoisuudelle ja ennenaikaiselle synnytykselle, kun taas suurempaan painonnousuun liittyy suurentunut sikiön liikakasvun, keisarileikkauksen ja verenpainekomplikaatioiden vaara «Goldstein RF, Abell SK, Ranasinha S ym. Associatio...»392 sekä raskauden jälkeisen ylipainon riski «Linné Y, Dye L, Barkeling B ym. Long-term weight d...»393, «Nehring I, Schmoll S, Beyerlein A ym. Gestational ...»394.
- Synnyttäjät, joiden painoindeksi on ennen raskautta tai alkuraskaudessa ≥ 40 kg/m2 (harkinnan mukaan myös ≥ 35 kg/m2 yhdistyneenä edellä mainitut suositukset selkeästi ylittävään raskaudenaikaiseen painonnousuun), lähetetään synnytyssairaalan äitiyspoliklinikkaan synnytystapa-arvioon, sisältäen anestesialääkärin konsultaation 36–37. raskausviikolla.
- Synnytyssairaalassa ja neuvolassa kannustetaan imetykseen, mistä voi olla hyötyä sekä äidin painonhallinnassa että lapsen lihavuuden ehkäisyssä «Hakulinen T, Otronen K, Kuronen M. Kansallinen ime...»395, «Gillman MW, Rifas-Shiman SL, Camargo CA Jr ym. Ris...»396, «Forbes JD, Azad MB, Vehling L ym. Association of E...»397, «Hollis JL, Crozier SR, Inskip HM ym. Modifiable ri...»398.
- Synnyttäjä, joka on ylipainoinen tai lihava, voi tarvita tehostettua imetysohjausta ja -tukea. Maidonnousu voi heillä olla hormonaalisista syistä tavanomaista hitaampaa ja imetys mekaanisista syistä haastavampaa (esim. rintojen suuri koko). Nämä seikat voivat altistaa imettämättä jättämiselle ja lyhytaikaiselle imetykselle «Bever Babendure J, Reifsnider E, Mendias E ym. Red...»399, «Rasmussen KM, Kjolhede CL. Prepregnant overweight ...»400, «Winkvist A, Brantsæter AL, Brandhagen M ym. Matern...»401, «Guelinckx I, Devlieger R, Bogaerts A ym. The effec...»402.
- Äidin hyvinvoinnin (painonhallinta mukaan luettuna) seurannan tulisi jatkua raskauden jälkeenkin, ensin synnytyksen jälkitarkastuksen yhteydessä ja myöhemmin yhdistettynä lapsen neuvolakäynteihin ja mahdollisiin ehkäisyneuvolakäynteihin.
- Tutkimusnäyttö synnytyksen jälkeisen elintapa- painonhallintaohjauksen optimaalisesta
ajankohdasta ja keinoista on riittämätöntä, mutta yksilöllistä tukea ja seurantaa
sekä ravitsemusohjausta sisältävillä tai ravitsemus- ja liikuntaohjausta yhdistävillä
menetelmillä on saavutettu positiivisia tuloksia «Lim S, O'Reilly S, Behrens H ym. Effective strateg...»403, «van der Pligt P, Willcox J, Hesketh KD ym. Systema...»404, «Huseinovic E, Bertz F, Leu Agelii M ym. Effectiven...»405, «Hagberg L, Winkvist A, Brekke HK ym. Cost-effectiv...»406.
- Laihdutus- ja painonhallintaohjaus, jossa hyödynnetään mobiili- ja internetpohjaisia sekä muita kotona toteutettavia menetelmiä, voi olla erityisesti synnytyksen jälkeisessä elämäntilanteessa toteuttamiskelpoinen vaihtoehto «Phelan S, Hagobian T, Brannen A ym. Effect of an I...»407, «Haire-Joshu D, Cahill AG, Stein RI ym. Randomized ...»408, «Dalrymple KV, Flynn AC, Relph SA ym. Lifestyle Int...»409.
- Imetyksen loputtua sopiva lihavuuden hoito valitaan tavanomaiseen tapaan (ks. taulukko «Aikuisten lihavuuden hoitomenetelmän valintaperiaatteet (++ ensisijainen, + mahdollinen hoitomuoto)...»9).
Yli 65-vuotiaiden painonhallinta
- Vanhemmat aikuiset, yli 65-vuotiaat, ovat heterogeeninen ryhmä – sitä heterogeenisempi, mitä vanhemmista on kyse. On siis tärkeää ottaa huomioon henkilön toimintakyky, mahdollinen gerastenia (hauraus-raihnausoireyhtymä) ja sairaudet «Suominen M, Finne-Soveri H, Hakala P ym. Ravitsem...»410, «Suominen MH, Jyvakorpi SK, Pitkala KH ym. Nutritio...»411. Ks. lisätietoa yli 65-vuotiaiden ravitsemuksesta, lihavuudesta ja laihdutuksesta «Ikääntyneiden ravitsemus, lihavuus ja laihdutus – yleisiä näkökohtia»41 ja tuore kansallinen suositus «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»412.
- Yli 65-vuotiaille, jotka ovat normaalipainoisia (painoindeksi 23–29 kg/m2), suositellaan painon vakaana pitämistä, terveyttä edistävää ruokavaliota ja liikuntaa «Volkert D, Beck AM, Cederholm T ym. ESPEN guidelin...»413.
- Ylipainon vähentäminen yli 65-vuotiaalla voi yleensä tulla kyseeseen, jos painoindeksi on ≥ 35 kg/m2, tai joissakin tapauksissa, kun BMI on ≥ 30 kg/m2. Ylipainon vähentämisen tarve liittyy joihinkin sairauksiin, kuten tyypin 2 diabetekseen, tuki- ja liikuntaelimistön sairauksiin tai toimintakyvyn vajeisiin, joiden haittoja pyritään parantamaan laihduttamalla.
- Yli 60-vuotiaita sisältäneen systemaattisen katsauksen mukaan hoitoratkaisujen ei tämän ikäisillä pidä perustua pelkästään ikään vaan myös arvioon kokonaistilanteesta «Haywood C, Sumithran P. Treatment of obesity in ol...»414.
- Elintapojen muuttamiseen perustuvat laihdutusinterventiot saattavat parantaa liikuntakykyä
ja kuntoa sekä elämänlaatua ylipainoisilla yli 65-vuotiailla «Elintapojen muuttamiseen perustuvat laihdutusinterventiot saattavat parantaa liikuntakykyä ja kuntoa sekä elämänlaatua ylipainoisilla yli 60-vuotiailla.»C.
- Paras näyttö laihdutuksen hyödyistä yli 65-vuotiaiden fyysiselle toimintakyvylle ja elämänlaadulle on saatu interventioilla, joissa on yhdistetty liikuntaa ja ravitsemusta.
- Fyysinen toimintakyky on parantunut selvästi enemmän, kun laihdutus on yhdistynyt terveyttä edistävään ruokavalioon ja liikuntaan. Tällöin myös lihas- ja luumassaa on säästynyt «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415, «Rejeski WJ, Ambrosius WT, Burdette JH ym. Communit...»416, «Villareal DT, Apovian CM, Kushner RF ym. Obesity i...»417, «Beavers KM, Nesbit BA, Kiel JR ym. Effect of an En...»418.
- Ruokavalio, jolla vähennetään energiansaantia maltillisesti ja huolehditaan proteiinin ja ravintoaineiden saannin riittävyydestä, yhdistettynä lihasvoimaharjoittelun periaatteella tehtyyn liikuntaan saattaa ehkäistä sarkopeniaa (eli lihasmassan ja lihasvoiman vähenemistä) ja luukatoa «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415.
- Proteiinipitoiset, ravitsemukselliset tarpeet tyydyttävät ruokavaliot voivat mahdollisesti säästää lihasta, kun ne sisältävät proteiinia 1,2–1,5 g/kehonpaino kg/vrk, kun samalla rajoitetaan energiansaantia «Beavers KM, Nesbit BA, Kiel JR ym. Effect of an En...»418.
- Laihduttaminen tulisi toteuttaa hitaasti, ja sen tulisi tähdätä vähintään 5 %:n (tavallisimmin 5–10 %:n) painon vähentymiseen noin puolen vuoden kuluessa «Volkert D, Beck AM, Cederholm T ym. ESPEN guidelin...»413.
- Sarkopeenisesta lihavuudesta kärsivälle suositellaan erityisen maltillista energiarajoitusta, koska hitaampi laihtumisnopeus säästää lihaskudosta.
- Erittäin niukkaenergiaista dieettiä (ENED) ei yleisesti suositella yli 65-vuotiaiden
laihdutukseen, koska siihen liittyy suuria riskejä (sarkopenia, luumassan väheneminen).
- Erittäin niukkaenergiaisen dieetin (ENED) hyödyistä vanhimpien potilaiden lihavuuden hoidossa ei juuri ole näyttöä.
- Tutkimukset yli 65-vuotiaiden laihduttamisesta ovat hyvin heterogeenisiä «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415.
- Mikään yli 65-vuotiaiden laihdutustutkimuksista ei ole tehty perusterveydenhuollossa, joten tutkimusten sovellettavuus on huonohko «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415, «Rejeski WJ, Ambrosius WT, Burdette JH ym. Communit...»416, «Villareal DT, Apovian CM, Kushner RF ym. Obesity i...»417.
- Suurin osa yli 65-vuotiaiden laihdutustutkimuksista on ollut lyhytaikaisia (12 viikkoa–6 kuukautta). Tarvitaan tutkimuksia myös laihdutuksen pitkäaikaisvaikutuksista.
- Yhtään tutkimusta ei ole tehty varsinaisessa vanhuusiässä (alkaa 75–80 vuoden iästä).
- Etenkin vanhimmassa ikäryhmässä terveydenhuollon ammattilaisten tulee tapauskohtaisesti arvioida laihdutuksen tarve, hyödyt ja haitat ja ottaa huomioon sarkopenian ja luumassan vähenemisen ehkäisy sekä laihdutuksen mahdollinen vaikutus kokonaisterveyteen.
- Sarkopeenisen lihavan laihdutuksessa on paljon riskejä: jos menetetty paino tulee takaisin tai rasvakudoksen määrä suhteessa lihaskudokseen kasvaa, on lopputulos lähtötilannetta huonompi ja fyysinen toimintakyky entistä heikompi «Villareal DT, Apovian CM, Kushner RF ym. Obesity i...»417, «Prado CM, Siervo M, Mire E ym. A population-based ...»419.
- Lihavuusleikkauksistakaan ei voida antaa satunnaistettuun tutkimusnäyttöön perustuvaa
suositusta.
- Yksilölliset ratkaisut etenkin intensiivisestä painon vähentämisestä (ENED, kirurgia) on syytä tehdä yhteistyössä geriatrin kanssa ja geriatrisen kokonaisarvion perusteella.
Lihavuuden elintapahoidon vaikutus painoon
- Hyvin toteutetulla elintapahoidolla voidaan vähentää ylipainoa ja lihavuutta sekä niihin liittyviä sairauksien riskitekijöitä «US Preventive Services Task Force., Curry SJ, Kris...»420, «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
- Vähintään 5 %:n painon alenemisella ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia, ja se on realistinen saavuttaa «Vähintään 5 %:n painon alenemisella ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia, ja se on realistinen saavuttaa. Hyöty painonlaskusta on selkein lihavilla henkilöillä, joilla on glukoosiaineenvaihdunnan häiriö.»B. Hyöty painonlaskusta on selkein lihavilla, joilla on glukoosiaineenvaihdunnan häiriö.
- Meta-analyysi hoitotutkimuksista (BMI ≥ 25 kg/m2 ja pitkäaikaissairauksia, kuten diabetesta, sairastavat suljettu pois) osoitti, että elintapahoitoon osallistuneiden painon väheneminen oli keskimäärin 2,4 kg enemmän kuin verrokkien (95 %:n luottamusväli 1,9–2,8 kg, 67 tutkimusta, 22065 henkilöä) 12–18 kuukauden kuluttua. Elintapahoitojen erojen ja tutkimusten toteuttamisen erojen takia ei voida sanoa, mitkä tekijät olivat onnistumisen kannalta keskeisiä «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
- Toisessa meta-analyysissä tutkittiin elintapahoidon vaikutusta henkilöillä (keskimääräinen BMI ≥ 30 kg/m2), joilla oli vähintään yksi lihavuuden liitännäissairaus. Painon väheneminen oli 12 kuukauden kohdalla keskimäärin 2,9 kg enemmän kuin verrokkien (95 %:n luottamusväli 1,5–4,3 kg, 15 tutkimusta, 4 048 henkilöä) «Dombrowski SU, Avenell A, Sniehott FF. Behavioural...»422.
- Elintapahoidon tehossa ei liene eroa sillä, toteutetaanko se ryhmä- vai yksilöohjauksena «Ryhmä- ja yksilöneuvonta saattavat olla yhtä tehokkaita lihavuuden hoidossa.»C, «Paul-Ebhohimhen V, Avenell A. A systematic review ...»423, «Lindström J, Ilanne-Parikka P, Peltonen M ym. Sust...»424.
- Internetpohjaiset lihavuuden hoito-ohjelmat ilmeisesti tukevat laihdutusta ja painonhallintaa kustannustehokkaasti «Internet-pohjaiset lihavuuden hoito-ohjelmat ilmeisesti tukevat laihdutusta ja painonhallintaa.»B. Ohjelmia voidaan käyttää sekä itsenäisinä että ryhmähoito-ohjelmaan yhdistettyinä «Teeriniemi AM, Salonurmi T, Jokelainen T ym. A ran...»425.
- Ks. lisätietoa onnistuneen laihduttajan tyyppikuvasta «Painonhallinnan onnistumisen psykologisia tekijöitä»28, «Painonhallinnassa pitkäkestoisesti onnistumisen piirteitä»42.
Laihtumisen vaikutus sairauksiin, lisääntymisterveyteen ja kuolemanriskiin
- Laihtumisen myönteisistä vaikutuksista sairauksiin on runsaasti kliinistä näyttöä ja kokemusta. Seuraavassa esitellään satunnaistettuja hoitotutkimuksia, joiden kesto on ollut yleensä vähintään yksi vuosi.
Diabetes ja sen esiaste
- Ks. Käypä hoito -suositus Tyypin 2 diabetes «Tyypin 2 diabetes»10, «Tyypin 2 diabetes. Käypä hoito -suositus. Suomalai...»426.
- Tyypin 2 diabetes:
- Laihtuminen on yhteydessä parempaan glukoositasapainoon «Laihtuminen on yhteydessä parempaan glukoositasapainoon ylipainoisilla tyypin 2 diabetesta sairastavilla.»A, «Norris SL, Zhang X, Avenell A ym. Long-term effect...»427 ja vähentää diabeteslääkityksen tarvetta ylipainoisilla tyypin 2 diabeetikoilla «Lean ME, Leslie WS, Barnes AC ym. Primary care-led...»347, «Pascale RW, Wing RR, Butler BA ym. Effects of a be...»428.
- Brittiläinen DiRECT (Diabetes REmission Clinical Trial) -tutkimus «Lean ME, Leslie WS, Barnes AC ym. Primary care-led...»347, «Lean MEJ, Leslie WS, Barnes AC ym. Durability of a...»348 tutki intensiivisen painonhallintaohjelman vaikutusta painon vähenemiseen ja diabeteksen
remissioon 298 henkilöllä, joilla oli tyypin 2 diabetes (ikä 20–65 vuotta, diabeteksen
kesto alle 6 vuotta, BMI 27–45 kg/m2 eikä insuliinihoitoa käytössä).
- Tutkittavat käyttivät noin 800 kcal/vrk sisältävää ravintovalmistetta 3–5 kuukautta, siirtyivät ruokaan 2–8 viikon aikana ja saivat sen jälkeen tukea painonhallintaan kuukausittain 24. kuukauteen saakka.
- Keskimääräinen painonlasku oli 12 kuukauden kuluttua koeryhmässä 10,0 (SD 8,0) kg ja vertailuryhmässä 1,0 (SD 3,7) kg ja 24 kuukauden kuluttua vastaavasti 7,6 (SD 6,5) kg ja 2,3 (SD 5,2) kg.
- Koeryhmässä diabetesremission saavutti 46 % tutkittavista 12 kuukauden kuluttua ja 36 % 24 kuukauden kuluttua. Vertailuryhmässä vastaavat luvut olivat 4 % ja 3 %.
- Sekä 12 että 24 kuukauden kuluttua diabetesremissio oli sitä suurempi, mitä suurempi painon väheneminen oli.
- Yhdysvaltalainen monikeskustutkimus Look AHEAD (Action for Health in Diabetes) «Gregg EW, Chen H, Wagenknecht LE ym. Association o...»429 tutki intensiivisen elintapahoidon vaikutuksia valtimotapahtumiin 5 145 henkilöllä,
joilla oli tyypin 2 diabetes (ikä 45–76 vuotta, BMI keskimäärin 35,8 kg/m2 ja diabeteksen kesto 5 vuotta). Tavoite oli vähintään 7 %:n suuruinen pysyvä painon
väheneminen.
- Painon väheneminen oli vuoden kuluttua keskimäärin 8,6 % intensiivihoidossa ja 0,7 % tavanomaisessa hoidossa, ja tuolloin diabetes oli remissiossa (ilman lääkehoitoa normoglykemia tai heikentynyt glukoosin sieto) 11,5 %:lla intensiivihoidon ja 2,0 %:lla tavanomaisen hoidon ryhmästä.
- Neljän vuoden kohdalla vastaavat painon vähenemiset olivat 4,7 % ja 0,8 % ja remissioluvut 7,3 % ja 2,0 %.
- Myös glukoositasapaino parani intensiiviryhmässä merkitsevästi enemmän vähemmällä lääkehoidolla tavanomaiseen hoitoon verrattuna.
- Diabeteksen esiaste:
- Jo vähäinen (3–5 kg) laihtuminen elintapoja muuttamalla lähes puolittaa tyypin 2 diabetekseen sairastumisen riskin 7–10 vuoden seurannassa henkilöillä, joilla on heikentynyt glukoosinsieto «Jo varsin vähäinen (3–5 kg) laihtuminen elintapoja muuttamalla lähes puolittaa tyypin 2 diabeteksen sairastumisriskin 7–10 vuoden seurannassa henkilöillä, joilla on heikentynyt glukoosinsieto.»A, «Li G, Zhang P, Wang J ym. The long-term effect of ...»430. Hoitotutkimusten meta-analyysissä (potilaiden BMI ≥ 25 kg/m2 ja pitkäaikaissairauksia sairastavat suljettu pois) elintapahoitoon osallistuneiden, joilla oli heikentynyt glukoosinsieto, riski sairastua tyypin 2 diabetekseen oli pienentynyt 33 % vertailuryhmään nähden 1–9 vuoden aikana (RR 0,67, 95 %:n luottamusväli 0,51–0,89, 9 tutkimusta, 3140 henkilöä) «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
Rasvamaksa
- Ks. Käypä hoito -suositus Ei-alkoholiperäinen rasvamaksatauti (NAFLD) «Ei-alkoholiperäinen rasvamaksatauti (NAFLD)»11, «Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yle...»431.
- Laihtumista suositellaan rasvamaksapotilaille «Hsu CC, Ness E, Kowdley KV. Nutritional Approaches...»432.
- Painonlaskun määrä on suorassa yhteydessä maksan rasvapitoisuuden vähenemiseen ja myös tulehduksen ja fibroosin asteen korjaantumiseen.
- Elintapainterventiossa, jossa otettiin maksabiopsiat ennen vuoden kestävää interventiota ja sen jälkeen, havaittiin, että 10 %:n suuruinen painon väheneminen johti maksan rasvapitoisuuden vähenemiseen kaikilla potilailla, rasvamaksatulehduksen vähenemiseen 90 %:lla potilaista ja fibroosin asteen vähenemiseen 45 %:lla potilaista «Vilar-Gomez E, Martinez-Perez Y, Calzadilla-Bertot...»433.
Dyslipidemia
- Ks. Käypä hoito -suositus Dyslipidemiat «Dyslipidemiat»12, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»434.
- Laihtuminen vaikuttaa edullisesti dyslipidemiaan «Schwingshackl L, Dias S, Hoffmann G. Impact of lon...»435, «Poobalan A, Aucott L, Smith WC ym. Effects of weig...»436. Suotuisa vaikutus kestää jopa 3 vuotta «Galani C, Schneider H. Prevention and treatment of...»437, «Douketis JD, Macie C, Thabane L ym. Systematic rev...»438.
- Laihtumisen vaikutukset veren lipoproteiineihin ovat yhteydessä moniin tekijöihin, kuten siihen, miten laihduttaminen ja painonhallinta on toteutettu (ruokavalion koostumus, liikunnan aiheuttama energiankulutus), ja siihen, mitataanko veren rasva-arvoja aktiivisen laihtumisen aikana vai vasta painonhallintavaiheessa «Poobalan A, Aucott L, Smith WC ym. Effects of weig...»436, «Noakes M, Clifton PM. Weight loss and plasma lipid...»439.
- Systemoidussa katsauksessa «Aucott L, Gray D, Rothnie H ym. Effects of lifesty...»440 painonlaskun vaikutus kokonaiskolesterolipitoisuuden pienenemiseen oli noin 1,3 %/laihdutettu kg ja triglyseridin vähenemiseen noin 1,6 %/laihdutettu kg 2–3 vuoden seurannassa lihavilla potilailla (keskimääräinen BMI < 35 kg/m2). Yli 3 vuoden tutkimuksissa suotuisia vaikutuksia lipideihin ei saavutettu. Muutkin seikat kuin pelkkä painon väheneminen vaikuttanevat merkittävästi pidemmällä aikavälillä.
- Laihtuminen pienentää veren triglyseridipitoisuutta ja suurentaa HDL-kolesterolipitoisuutta
ylipainoisilla dyslipidemiapotilailla.
- Laihtumisen aikana HDL-kolesterolipitoisuus voi aluksi pienentyä, mutta painonhallintavaiheessa se saattaa suurentua «Noakes M, Clifton PM. Weight loss and plasma lipid...»439, «Dattilo AM, Kris-Etherton PM. Effects of weight re...»441.
- Laihtuminen saattaa pienentää LDL-kolesterolipitoisuutta, mutta painonhallintavaiheessa se yleensä palaa lähtöarvoon, ellei tyydyttyneiden rasvojen osuutta ruokavaliossa ole vähennetty pysyvästi «Noakes M, Clifton PM. Weight loss and plasma lipid...»439, «Dattilo AM, Kris-Etherton PM. Effects of weight re...»441.
Kohonnut verenpaine
- Ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»13, «Kohonnut verenpaine. Käypä hoito -suositus. Suoma...»442.
- Niukkaenergiaisen ruokavalion avulla saavutettu keskimäärin 4 kg:n suuruinen laihtuminen ilmeisesti alentaa ylipainoisten hypertensiivisten potilaiden verenpainetta noin 6/3 mmHg «Vähäenergiaisen ruokavalion avulla saavutettu keskimääräin 4,1 kg:n suuruinen laihtuminen ilmeisesti alentaa ylipainoisten hypertensiivisten henkilöiden verenpainetta noin 6/3 mmHg.»B.
- Pitkäaikaiseen edulliseen verenpainevaikutukseen tarvitaan laihtumisen ohella myös pysyviä ravinnon laadun muutoksia, kuten suolan käytön vähentämistä.
Valtimosairaudet
- Laihtuminen hidastanee valtimosairauksien kulkua «Galani C, Schneider H. Prevention and treatment of...»437, «Douketis JD, Macie C, Thabane L ym. Systematic rev...»438, «Lavie CJ, Milani RV, Ventura HO. Obesity and cardi...»443.
- Look AHEAD -tutkimus «Look AHEAD Research Group., Wing RR, Bolin P ym. C...»445, «Look AHEAD Research Group., Pi-Sunyer X, Blackburn...»446 selvitti, intensiivisellä elintapahoidolla, jonka tavoite on vähintään 7 %:n pysyvä painon väheneminen, vähentää valtimotapahtumia tavalliseen hoitoon verrattuna henkilöillä, joilla on tyypin 2 diabetes (5 145 henkilöä, ikä 45–76 vuotta, BMI >25 kg/m2). Valtimotapahtumissa ei todettu eroa ryhmien välillä, kun tutkimus keskeytettiin (seuranta-ajan mediaani oli 9,6 vuotta). Painon väheneminen 1 vuoden kuluttua oli keskimäärin 8,6 % intensiivi- ja 0,7 % tavallisen hoidon ryhmässä. Tutkimuksen päättyessä vastaavat luvut olivat 6,0 % ja 3,5 %. Verenpainelääkkeiden, statiinien ja insuliinin käyttö oli intensiiviryhmässä vähäisempää. Intensiiviryhmässä oli myös virtsainkontinenssia, uniapneaa ja depressiota vähemmän kuin tavallisessa hoidossa. Elämänlaatu parani fyysisen toiminnan, liikkuvuuden ja seksuaalitoiminnan osalta intensiiviryhmässä verrokkiryhmään verrattuna.
Uniapnea
- Ks. Käypä hoito -suositus Uniapnea «Uniapnea (obstruktiivinen uniapnea aikuisilla)»14, «Uniapnea (obstruktiivinen uniapnea aikuisilla). Kä...»447.
- Ylipainoisella uniapneapotilaalla laihduttaminen ja painonhallinta ovat hoidon perusta.
- Laihdutus lieventää uniapnean vaikeusastetta henkilöillä, jotka ovat ylipainoisia tai lihavia «Elintapahoidot lieventävät uniapnean vaikeusastetta.»A.
- Ks. lisätietoaineistot «Unihäiriöt ja laihduttaminen»35 ja «Ylipainoisen potilaan uniapneatutkimus»33.
Astma
- Ks. Käypä hoito -suositus Astma «Astma»15, «Astma. Käypä hoito -suositus. Suomalaisen Lääkäris...»448.
- Systemoitu katsaus satunnaistetuista kontrolloiduista painon vähenemiseen tähtäävistä elintapainterventioista astmaa sairastavilla aikuisilla, jotka olivat lihavia «Okoniewski W, Lu KD, Forno E. Weight Loss for Chil...»449 (6 tutkimusta, N=502, kesto 8 viikkoa–18 kuukautta, painonlasku 1,8–14,5 %) osoitti astmaan liittyvän elämänlaadun parantumista ja hengitysfunktioiden (FEV1, FVC, TLC) parantumista.
Polvi- ja lonkkanivelrikko
- Ks. Käypä hoito -suositus Polvi- ja lonkkanivelrikko «Polvi- ja lonkkanivelrikko»16, «Polvi- ja lonkkanivelrikko. Käypä hoito -suositus....»450.
- Laihtuminen saattaa lievittää kipua ja parantaa polven nivelrikkoa potevien toimintakykyä «Christensen R, Bartels EM, Astrup A ym. Effect of ...»451. Yhdistetty laihdutus- ja liikuntaharjoitteluohjelma ilmeisesti parantaa ylipainoisten ja lihavien polvinivelrikkopotilaiden objektiivista toimintakykyä ja vähentää subjektiivista toimintahaittaa «Polvi- ja lonkkanivelrikko. Käypä hoito -suositus....»450.
- Vaikka laihdutus saattaa pienentää nivelrikon riskiä, sen nivelsairauksia pysäyttävästä tai parantavasta vaikutuksesta ei ole satunnaistettujen hoitotutkimusten antamaa tieteellistä näyttöä «Polvi- ja lonkkanivelrikko. Käypä hoito -suositus....»450.
Lisääntymisterveys
- Pienikin painon väheneminen voi palauttaa kuukautiskierron säännöllisyyttä munasarjojen monirakkulatautia sairastavilla naisilla «Goodman NF, Cobin RH, Futterweit W ym. AMERICAN AS...»452, «Naderpoor N, Shorakae S, de Courten B ym. Metformi...»453.
- Elintapahoito saattaa lisätä spontaaneja raskauksia lapsettomuushoidoissa olevilla naisilla, jotka ovat lihavia «Einarsson S, Bergh C, Friberg B ym. Weight reducti...»454, «Lan L, Harrison CL, Misso M ym. Systematic review ...»455.
- Raskauksien välinen laihtuminen saattaa vähentää verenpainekomplikaatioiden, raskausdiabeteksen, keisarileikkauksen ja sikiön liikakasvun vaaraa seuraavassa raskaudessa «Wallace JM, Bhattacharya S, Horgan GW. Weight chan...»386, «Villamor E, Cnattingius S. Interpregnancy weight c...»389, «Wallace JM, Bhattacharya S, Campbell DM ym. Inter-...»456.
Kuolemanriski
- Painonlaskuun tähtäävien elintapahoitotutkimuksien meta-analyysissä, jossa potilaiden BMI oli > 25 kg/m2 ja pitkäaikaissairaudet, kuten diabetes, oli suljettu pois, elintapahoitoa saaneiden ennenaikaisen kuoleman riski ei eronnut verrokeista «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
- Meta-analyysi satunnaistetuista hoitotutkimuksista osoitti, että painonlaskuun tähtäävä
elintapahoito (koostui vähän rasvaa ja vähän tyydyttynyttä rasvaa (< 10 E %) sisältävästä
ruokavaliosta liikunnan kanssa tai ilman sitä) vähentää ennenaikaisen kokonaiskuoleman
riskiä henkilöillä, joiden BMI oli ≥ 30 kg/m2, tavalliseen hoitoon verrattuna «Ma C, Avenell A, Bolland M ym. Effects of weight l...»444. Suhteellisen riskin pienenemä oli 18 % (54 tutkimusta, 30206 henkilöä, 685 tapahtumaa,
RR 0,82, 95 %:n luottamusväli 0,71–0,95). Tutkimusten mediaanikeston (2 vuotta) aikana
todettiin elintapahoidolla keskimäärin 6 kuolemaa vähemmän 1 000 henkeä kohden (95
%:n luottamusväli 2–10).
- Elintapahoidolla ei todettu vaikutusta valtimotauti- tai syöpäkuolemiin eikä uusien valtimotapahtumien tai syöpien ilmaantumiseen.
- Väestötutkimusten mukaan laihtuminen pienentää ennenaikaista kuolemanriskiä lihavilla tyypin 2 diabeetikoilla ja niillä ylipainoisilla, joilla on muita lihavuuden liitännäissairauksia «Williamson DF, Pamuk E, Thun M ym. Prospective stu...»457, «Williamson DF, Thompson TJ, Thun M ym. Intentional...»458.
Laihduttamisen mahdolliset haittavaikutukset
Painonvaihtelu (weight cycling)
- Painonvaihtelu (weight cycling, "jojoilu") on yleistä laihduttajilla.
- Henkilöt, joilla paino on vaihdellut paljon ("jojoilijat"), lihovat tavallisesti seurannassa enemmän kuin henkilöt, joilla ei ole esiintynyt painonvaihteluita «Field AE, Manson JE, Taylor CB ym. Association of ...»459. On epäselvää, nouseeko paino vuosien saatossa painonvaihtelun takia vai johtuuko painonnousu taustalla olevasta taipumuksesta lihavuuteen, jota pyritään kompensoimaan toistuvalla (toisinaan epäonnistuneella) laihduttamisella.
- Kun nykypaino tai painonnousu on huomioitu tilastollisesti, painonvaihtelujen ei ole havaittu lisäävän itsenäisesti tyypin 2 diabeteksen vaaraa eikä valtimosairauksien riskitekijöitä «Painonvaihtelijat lihovat seurannassa enemmän kuin henkilöt, joilla ei painonvaihteluita. Kun tämä on huomioitu, lihavien henkilöiden painonvaihtelut eivät itsenäisesti lisää valtimotaudin riskitekijöitä.»A.
- Havainnoivissa tutkimuksissa on saatu ristiriitaisia tuloksia suurten painonvaihteluiden vaikutuksesta kuolleisuuteen: joissakin kuolleisuus on lisääntynyt «Hamm P, Shekelle RB, Stamler J. Large fluctuations...»460, «Blair SN, Shaten J, Brownell K ym. Body weight cha...»461, «Diaz VA, Mainous AG 3rd, Everett CJ. The associati...»462, toisissa ei «Field AE, Manson JE, Taylor CB ym. Association of ...»459, «Lissner L, Andres R, Muller DC ym. Body weight var...»463, «Gregg EW, Gerzoff RB, Thompson TJ ym. Intentional ...»464.
- Suuret painonvaihtelut aikuisiässä ovat yhteydessä psyykkiseen oireiluun ja syömishäiriöihin «Brownell KD, Rodin J. Medical, metabolic, and psyc...»465, «Lahti-Koski M, Männistö S, Pietinen P ym. Prevalen...»466.
- Lihavuuden hoidossa on keskeistä pyrkiä estämään painon takaisinnousua, jotta saavutettu painon vähenemistulos ja sen avulla saavutetut terveyshyödyt saadaan pysymään. Tätä voidaan edistää yksilöllisen tarpeen mukaan riittävän pitkäaikaisesti painonhallintaan annettavalla tuella.
Lihaskato
- Laihdutettaessa pyritään rasvakudoksen määrän vähentämiseen siten, että samalla säästetään lihaskudosta. Näin pidetään yllä lihasmassaa, mikä parantaa perusaineenvaihduntaa (lepoenergiankulutusta). Perusaineenvaihdunta vähenee ruokavaliolla laihdutettaessa, etenkin jos syntyy lihaskatoa. Tällöin painonhallinta vaikeutuu.
- Lihaskatoa tapahtuu erityisen herkästi lihavuusleikkauksen ja erittäin niukkaenergiaisen dieetin (ENED) aikana, jolloin paino laskee nopeasti ja proteiininsaanti voi olla puutteellista.
- Vähäinen fyysinen aktiivisuus laihduttamisen aikana jouduttaa lihaskatoa.
- Lihaskato on erityisen haitallista iäkkäille.
- On arvioitu, että laihdutettaessa menetetystä painosta noin 20–25 % saisi olla lihasmassaa (rasvatonta kudosta) «Webster JD, Hesp R, Garrow JS. The composition of ...»467, koska tämä on tavanomainen suhdeluku rasvattoman kudoksen osuudesta ylimääräistä painokiloa kohden.
- Lihaskadon riskistä kannattaa keskustella potilaan kanssa, ja lihaskatoa kannattaa arvioida vastaanotolla, vaikka karkeastikin (esim. raajojen lihasvoimien testaus). Bioimpedanssimittareiden antamiin lukemiin on kehon nestepitoisuuden vaihtelun vuoksi suhtauduttava varauksellisesti.
- Suurempi energiarajoitus, nopeampi painonlasku ja vähäinen fyysinen aktiivisuus saattavat
lisätä lihaskatoa laihdutuksen aikana «Suurempi energiarajoitus, nopeampi painonlasku ja vähäinen fyysinen aktiivisuus saattavat lisätä lihaskatoa laihdutuksen aikana.»C.
- Liiallisen lihaskadon vaara saattaa olla suuri, jos
- energiarajoitus on tiukka (alle 1 500 kcal/vrk) ja laihtuminen nopeaa (yli 1 kg viikossa)
- laihduttajan fyysinen aktiivisuus on vähäinen tai
- ravinnossa on tarpeeseen nähden jatkuvasti liian vähän proteiinia (alle 60 g/vrk) «Proteiinin tarve painonhallinnassa»30.
- Liiallisen lihaskadon vaara saattaa olla suuri, jos
- Lihaskadon vähentämiseksi suositellaan
- maltillista laihdutusvauhtia (noin 0,5–1 kg viikossa)
- liikuntaa, erityisesti lihasvoimaharjoittelua
- ruokavalion riittävän proteiinimäärän varmistamista. Ks. lisätietoa aiheesta «Proteiinin tarve painonhallinnassa»30.
Sappikivitauti
- Suuret painonvaihtelut lihavilla saattavat lisätä sappikivitaudin vaaraa «Everhart JE. Contributions of obesity and weight l...»213, «Syngal S, Coakley EH, Willett WC ym. Long-term wei...»468, «Erlinger S. Gallstones in obesity and weight loss....»469.
- Laihduttamisen aikana sappikiviä esiintyy noin 10 %:lla niukkaenergiaista ruokavaliota
käyttäneistä ja 30 %:lla lihavuusleikkauksen jälkeen «Erlinger S. Gallstones in obesity and weight loss....»469.
- Noin kolmasosa sappikivistä on oireettomia.
- Sappikivien muodostuminen on tavallisempaa, jos paino laskee > 25 %, painonlasku on > 1,5 kg viikossa tai ruokavalio on erittäin niukkaenergiainen ja vähärasvainen.
Osteoporoosi
- Elintapamuutoksin tai niukkaenergiaisella ruokavaliolla toteutetun laihduttamisen
aikana luuston mineraalimäärä ja luuntiheys ilmeisesti hieman pienentyvät «Laihduttaminen ruokavaliolla ilmeisesti pienentää hieman luuston kivennäisainemäärää ja -tiheyttä, mutta painon palautuessa myös luuston kivennäisainemäärä ja -tiheys palautuvat kohti alkutilannetta.»B. Muutoksen merkitystä osteoporoosin kehittymisen tai luunmurtumien kannalta ei tunneta.
- Luuntiheyden väheneminen laihdutuksen aikana on systemaattisempi reisiluun yläosassa kuin lannerangassa «Zibellini J, Seimon RV, Lee CM ym. Does Diet-Induc...»470, «Soltani S, Hunter GR, Kazemi A ym. The effects of ...»471.
- Jos paino palautuu, myös luuston kivennäisainemäärä ja -tiheys ilmeisesti palautuvat kohti alkutilannetta «Laihduttaminen ruokavaliolla ilmeisesti pienentää hieman luuston kivennäisainemäärää ja -tiheyttä, mutta painon palautuessa myös luuston kivennäisainemäärä ja -tiheys palautuvat kohti alkutilannetta.»B.
- Lihavuusleikkauksen jälkeen luuntiheys pienenee «Scibora LM, Ikramuddin S, Buchwald H ym. Examining...»472 kliinisesti merkittävästi (> 0,03 g/cm2) jopa 60 %:lla potilaista «Geoffroy M, Charlot-Lambrecht I, Chrusciel J ym. I...»473. Murtumariski on ilmeisesti suurentunut lihavuusleikkaukseen liittyvän luuntiheyden pienenemisen myötä «Lu CW, Chang YK, Chang HH ym. Fracture Risk After ...»474, «Lalmohamed A, de Vries F, Bazelier MT ym. Risk of ...»475, «Nakamura KM, Haglind EG, Clowes JA ym. Fracture ri...»476, «Rousseau C, Jean S, Gamache P ym. Change in fractu...»477.
- Proteiinien tai kalsiumin tai molempien runsas saanti saattaa vähentää laihduttamisen aikana tapahtuvia luustomuutoksia, mutta fyysisen aktiivisuuden edullinen merkitys on epäselvä «Runsas proteiinien ja/tai kalsiumin saanti saattavat vähentää laihduttamisen aikana tapahtuvia luustomuutoksia. Fyysisen aktiivisuuden merkitys on epäselvä.»C.
- Kalsiumin ja D-vitamiinin saantia koskevat väestösuositukset:
- D-vitamiinilisää (vähintään 400 IU/vrk eli 10 µg/vrk) suositellaan osteoporoosivaarassa oleville, erityisesti postmenopausaali-iässä oleville laihduttajille, tarvittaessa myös vitamiinin pitoisuusmittaus.
- Lihavuusleikkauksen jälkeen kalsiumin vähimmäissaantisuositus on 1 000 mg/vrk ja D-vitamiinin saantisuositus 1 200 IU/vrk eli 30 µg/vrk. (saavutetaan yleensä monivitamiinilla annoksella 400 IU/vrk ja kalsium-D-valmisteella annoksella 800 IU/vrk). Ks. kohta Seuranta leikkauksen jälkeen «A9»11.
- Useimmiten D-vitamiinin tarve on kuitenkin edellä mainittuja suosituksia suurempi, minkä vuoksi veriarvojen seuranta on tarpeen.
Syömishäiriöt
- Laihduttaminen saattaa mutkistaa suhtautumista ruokaan ja syömiseen, mikä voi ilmetä erilaisina syömishäiriöoireina. Koska syömishäiriöoireet ovat tavallisia lihavilla nuorilla «Syömishäiriöoireet ovat yleisiä lihavilla lapsilla ja nuorilla. Ne tulee huomioida hoidossa, sillä ne saattavat vaikeuttaa hoitoa.»C ja aikuisilla «Syömishäiriöoireiden huomioinen lihavuuden hoidossa»43, ne tulee ottaa huomioon, sillä ne saattavat vaikeuttaa hoitoa.
- Laihdutus- ja painonhallintaohjelmat, joissa ammattitaitoisesti ohjataan energiansaannin vähentämiseen, energiankulutuksen lisäämiseen ja käyttäytymisen muuttamiseen, eivät lisää vaaraa sairastua syömishäiriöihin «da Luz FQ, Hay P, Touyz S ym. Obesity with Comorbi...»478, «National Task Force on the Prevention and Treatmen...»479.
- Ahmintahäiriöstä (binge eating disorder, BED) kärsiviä ei tule sulkea pois ammattitaitoisesti
ohjatuista laihdutusohjelmista, mutta ohjaus syömishäiriön asianmukaiseen hoitoon
on pidettävä mielessä silloin, kun laihdutusohjelman lyhyt- tai pitkäaikaistulos on
epätavallisen huono.
- Ks. lisätietoa ahminnan seulontakysymyksistä «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16.
- Ahmintahäiriöstä kärsivän hoidossa ensisijainen tavoite on ahmintakäyttäytymisen loppuminen ja vasta sitten laihduttaminen «Amianto F, Ottone L, Abbate Daga G ym. Binge-eatin...»480.
- Ahminnasta ja muista syömishäiriöoireista kärsivien tapauksessa voidaan miettiä hyvinvoinnin tavoittelemista myös painoneutraalin lähestymistavan avulla. Ks. kohta Painoneutraali lähestymistapa «A3»4.
- Ks. Käypä hoito -suositus Syömishäiriöt «Syömishäiriöt»17, «Syömishäiriöt. Käypä hoito -suositus. Suomalaisen ...»481.
Lihavuuden lääkehoito
- Lihavuuden lääkehoitoa voidaan käyttää elintapaohjauksen tukena, jos painoindeksi on vähintään 30 kg/m2 tai vaihtoehtoisesti vähintään 27 kg/m2 (orlistaattia käytettäessä 28 kg/m2), jos potilaalla on lihavuuteen liittyviä liitännäissairauksia.
- Lihavuuden lääkehoidolla tavoitellaan kylläisyyden paranemista, painonlaskun tehostamista, liitännäissairauksien lievittymistä ja elämänlaadun paranemista.
- Lääkehoidon aloitus vaatii huolellisen alkuarvion (anamneesi ja potilaan tutkiminen) sekä lääkkeen tehon ja turvallisuuden ja elintapahoidon toteutumisen säännöllisen seurannan.
- Lääkehoidon rinnalla tarvitaan aina elintapahoitoa. Elintapahoito sisältää yksilöllisen suunnitelman, jossa huomioidaan syömistottumukset, liikunta, uni ja psykologiset tekijät. Se voidaan toteuttaa yksilö-, ryhmä-, etä- tai digitaalisena hoitona. Ensimmäinen seuranta suositellaan tehtäväksi viimeistään kuukauden kuluessa lääkehoidon aloituksesta.
- Myyntiluvan saaneita lihavuuslääkkeitä ovat naltreksonin ja bupropioninyhdistelmävalmiste, liraglutidi, semaglutidi, tirtsepatidi, fentermiinin ja topiramaatin yhdistelmävalmiste sekä orlistaatti.
- Kaikki lääkkeet orlistaattia lukuun ottamatta hillitsevät ruokahalua. Orlistaatti estää ruoan rasvojen imeytymistä.
- Kun elintapahoitoon yhdistetään lihavuuslääke, painonlasku on 12–18 kuukauden aikana keskimäärin 4–17,8 % eli 2,6–21,2 kg suurempi kuin käytettäessä lumelääkettä «Liu L, Li Z, Ye W, ym. Safety and effects of anti-...»538, «Greenway FL, Fujioka K, Plodkowski RA ym. Effect o...»487, «Gadde KM, Allison DB, Ryan DH, ym. Effects of low-...»539, «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483, «Wilding JPH, Batterham RL, Calanna S, ym. Once-Wee...»482, «Jastreboff AM, Aronne LJ, Ahmad NN, ym. Tirzepatid...»541.
- Maksimaalinen hoitovaste saavutetaan yleensä 6–18 kuukaudessa. Tehokkaampia lääkkeitä käytettäessä maksimaalisen vasteen saavuttaminen voi kestää pidempään.
- Mikäli hoito ei tuota merkittävää hyötyä (esimerkiksi jos ruokahalu ei vähene, paino ei laske tai liitännäissairaudet eivät lievity) 3–6 kuukaudessa, harkitaan vaihtoa toiseen lääkevalmisteeseen tai muita hoitovaihtoehtoja.
- Lihavuuslääketutkimuksissa on havaittu merkittävää painonnousua lääkityksen lopettamisen
jälkeen sekä lääke- että lumeryhmissä «Wilding JPH, Batterham RL, Davies M, ym. Weight re...»542 ja lääkeryhmäläisten siirtyessä käyttämään lumevalmistetta «Rubino D, Abrahamsson N, Davies M, ym. Effect of C...»543, «Aronne LJ, Sattar N, Horn DB, ym. Continued Treatm...»544. Tämä viittaa siihen, että hoidon tulee olla pitkäkestoinen tai mahdollisesti pysyvä.
- On epäselvää, voiko jollekin potilasryhmälle jossain hoidon vaiheessa suositella lääkityksen purkamista. Mikäli hoidon lopettamista harkitaan, annosta on pienennettävä vähitellen elintapahoitoa tehostaen ja painonkehitystä seuraten. Lääkityksen aloittaminen uudelleen tulee ajankohtaiseksi, jos paino alkaa nousta.
- Orlistaatin tehosta ja turvallisuudesta on saatavilla seurantatietoa neljän vuoden ajalta, liraglutidin ja tirtsepatidin kolmen vuoden ajalta, semaglutidin ja fentermiini-topiramaatin kahden vuoden ajalta ja naltreksoni-bupropionin vuoden ajalta.
GLP-1-reseptoriagonistit
- Liraglutidi ja semaglutidi ovat glukagoninkaltaisen peptidi 1 (GLP-1) -hormonin reseptoriagonisteja, ja ne vaikuttavat suolistosta erittyvän GLP-1-hormonin tavoin. Ne lisäävät haiman insuliinituotantoa ja vähentävät glukagonin eritystä sekä maksan endogeenista glukoosintuotantoa pienentäen näin veren glukoosipitoisuutta. Lisäksi ne vähentävät ruokahalua. GLP-1-reseptoriagonisteja käytetään sekä diabeteslääkkeinä että lihavuuslääkkeinä. Ne ovat lisäksi hyödyllisiä esidiabeteksen hoidossa.
Liraglutidi
- Liraglutidi on kerran päivässä pistettävä GLP-1-reseptoriagonisti.
- Lihavuuden hoitoon indisoitu liraglutidiannos on 3,0 mg/vrk. Tyypin 2 diabeteksen hoitoon indisoitu liraglutidiannos on 1,2–1,8 mg/vrk.
- Aloitusannos on 0,6 mg. Annosta suurennetaan asteittain 1,2–1,8–2,4–3,0 mg 1–2 viikon välein «Lihavuuslääkkeiden aloitus ja annoksen nostaminen...»11.
- Jos ilmenee pahoinvointia, voimakasta ruokahaluttomuutta tai muita haittavaikutuksia, annoksen suurentamista pitää hidastaa.
- Liraglutidi laskee sekä diabetesta sairastamattomien että tyypin 2 diabetesta sairastavien painoa ja parantaa painonlaskun pysyvyyttä lumeeseen verrattuna «Liraglutidi 3,0 mg s.c.»A.
- Vuoden kestäneissä tutkimuksissa tavanomaiseen elintapahoitoon yhdistetty liraglutidi 3,0 mg/vrk on laskenut painoa 8,0 % ja intensiiviseen käyttäytymisterapiaan yhdistetty 11,5 %. Vastaava painonlasku oli lumelääkeryhmässä 2,6 % ja 6,1 % «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483.
- Painonlaskun pysyvyystutkimuksessa alkuvaiheen vähäenergiaisella ruokavaliolla saavutetun 6 %:n painon vähenemisen jälkeen lääkeryhmään kuuluneiden paino väheni edelleen 6,2 % ja lumeryhmään kuuluneiden 0,2 % 56 viikon kuluttua «Wadden TA, Hollander P, Klein S ym. Weight mainten...»485.
- 5 %:n painonlaskun saavutti 56 viikon kuluttua 63 % liraglutidiryhmään kuuluneista ja 27 % lumeryhmään kuuluneista ja 10 %:n painonlaskun vastaavasti 33 % ja 11 % «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483.
- Kolmen vuoden jälkeen painonpudotus oli liraglutidiryhmässä 6,1 % ja lumeryhmässä 1,9 % «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483.
- Liraglutidi ja sen käyttöön liittyvä laihtuminen voivat ehkäistä ylipainoisten henkilöiden diabeteksen esiasteen kehittymistä tyypin 2 diabetekseksi.
- Liraglutidi edistää tyypin 2 diabetesta sairastavien laihtumista ja parantaa glukoositasapainoa. Liraglutidia 3,0 mg käyttäneet diabetesta sairastavat laihtuivat 6,0 %, 1,8 mg käyttäneet 4,7 % ja lumeryhmään kuuluneet 2,0 % pelkillä elintavoilla.
- Tavallisimmat haittavaikutukset ovat pahoinvointi, oksentelu, ripuli, ummetus, närästys ja muut vatsavaivat. Pahoinvointi useimmiten helpottaa muutaman kuukauden kuluessa annoksen suurentamisen päätyttyä. Haittavaikutusten ilmaantumista voi vähentää suurentamalla annosta hitaasti.
- Liraglutidia ei suositella raskaana oleville eikä imettäville.
- Liraglutidi on rajoitetusti peruskorvattava lääke lihavuuden hoidossa. Ks. lisätietoja Kelan sivustolta «https://www.kela.fi/laake3051»10.
Semaglutidi
- Semaglutidi on kerran viikossa pistettävä GLP-1-reseptoriagonisti.
- Lihavuuden hoitoon indisoitu semaglutidiannos on 2,4 mg/vk. Tyypin 2 diabeteksen hoitoon indisoitu semaglutidiannos on 1,0 mg/vk. Diabeteksen hoitoon löytyy myös tablettimuotoinen semaglutidivalmiste.
- Aloitusannos on 0,25 mg kerran viikossa. Annosta suurennetaan asteittain 0,25–0,5–1,0–1,7–2,4 mg noin kuukauden välein «Lihavuuslääkkeiden aloitus ja annoksen nostaminen...»11. Jos ilmenee pahoinvointia, voimakasta ruokahaluttomuutta tai muita haittavaikutuksia, annoksen suurentamista pitää hidastaa.
- 68 viikkoa kestäneissä tutkimuksissa tavanomaiseen elintapahoitoon yhdistetty semaglutidi 2,4 mg/vk laski painoa keskimäärin 14,9 % ja intensiiviseen käyttäytymisterapiaan yhdistetty 16,0 %. Vastaava painonlasku lumelääkeryhmässä oli 2,4 % ja 5,7 % «Wilding JPH, Batterham RL, Calanna S, ym. Once-Wee...»540.
- 5 %:n painonlaskun saavutti 86 % semaglutidiryhmään kuuluneista ja 32 % lumeryhmään kuuluneista ja 10 %:n painonlaskun vastaavasti 69 % ja 12 % «Wilding JPH, Batterham RL, Calanna S, ym. Once-Wee...»482.
- Kahden vuoden jälkeen painonpudotus oli lääkeryhmässä 15,2 % ja lumeryhmässä 2,6 % «Garvey WT, Batterham RL, Bhatta M, ym. Two-year ef...»545.
- Semaglutidi ja sen käyttöön liittyvä laihtuminen normalisoivat veren glukoosipitoisuuden 81 %:lla henkilöistä, joilla oli lihavuutta ja diabeteksen esiaste «McGowan BM, Bruun JM, Capehorn M, ym. Efficacy and...»546. Lumelääkeryhmässä vastaava osuus oli 14 %.
- Semaglutidi 2,4 mg/vk edistää tyypin 2 diabetesta sairastavien laihtumista ja parantaa glukoositasapainoa «Davies M, Færch L, Jeppesen OK, ym. Semaglutide 2·...»547. Semaglutidia 2,4 mg käyttäneet diabetesta sairastavat laihtuivat 9,6 %, 1,0 mg käyttäneet 7,0 % ja lumeryhmään kuuluneet 3,4 % pelkillä elintavoilla.
- Lisäksi tutkimuksessa, jossa vertailtiin suoraan liraglutidia 3,0 mg/vrk ja semaglutidia 2,4 mg/vk käyttäneiden painonlaskua, havaittiin, että liraglutidia käyttäneet laihtuivat 6,4 %, semaglutidia käyttäneet 15,8 % ja lumelääkeryhmään kuuluneet (pelkillä elintavoilla) 1,9 % «Rubino DM, Greenway FL, Khalid U, ym. Effect of We...»548.
- Kardiovaskulaariturvallisuus ja teho lumeeseen verrattuna on osoitettu semaglutidi 2,4 mg -lääkkeellä tutkittavilla, joilla ei ollut diabetesta «Lincoff AM, Brown-Frandsen K, Colhoun HM, ym. Sema...»486. Vakavien sydänperäisten haittatapahtumien riski oli merkitsevästi pienempi lääkeryhmässä (6,5 %) kuin lumeryhmässä (8,0 %).
- Semaglutidin yleisiä haittavaikutuksia ovat pahoinvointi, ummetus, ripuli, närästys ja muut vatsavaivat. Haittavaikutusten ilmaantumista voi vähentää suurentamalla annosta hitaasti.
- Semaglutidia ei suositella raskaana oleville eikä imettäville.
- Semaglutidi ei tällä hetkellä ole peruskorvattava lääke lihavuuden hoidossa.
- Tämän lääkkeen osalta tutkimusnäyttö arvioidaan Käypä hoito -suosituksen seuraavan päivityksen yhteydessä.
Tirtsepatidi
- Tirtsepatidi on sekä GLP-1:n että glukoosiriippuvaisen insulinotrooppisen peptidin (GIP) reseptoriagonisti, ja se vaikuttaa suolistosta erittyvien GLP-1- ja GIP-hormonien tavoin. Se pienentää veren glukoosipitoisuutta ja vähentää ruokahalua. Tirtsepatidia käytetään sekä diabeteslääkkeenä että lihavuuslääkkeenä. Se on lisäksi hyödyllinen esidiabeteksen hoidossa.
- Tirtsepatidia käytetään ihonalaisena injektiona kerran viikossa.
- Lihavuuden ja tyypin 2 diabeteksen hoidossa on samat annosvahvuudet.
- Aloitusannos on 2,5 mg kerran viikossa. Annosta suurennetaan asteittain 2,5 mg noin kuukauden välein. Jos ilmenee pahoinvointia, voimakasta ruokahaluttomuutta tai muita haittavaikutuksia, annoksen suurentamista pitää hidastaa. Suositeltava ylläpitoannos on 5, 10 tai 15 mg «Lihavuuslääkkeiden aloitus ja annoksen nostaminen...»11.
- 72 viikkoa kestäneissä tutkimuksissa tavanomaiseen elintapahoitoon yhdistetty tirtsepatidi 15 mg/vk laski painoa 20,9 % ja intensiiviseen käyttäytymisterapiaan yhdistetty 24,3 %. Vastaava painonlasku lumelääkeryhmässä oli 3,1 % ja 4,5 %.
- 5 %:n painonlaskun saavutti 91 % tirtsepatidi 15 mg -ryhmään kuuluneista ja 35 % lumeryhmään kuuluneista ja 10 %:n painonlaskun vastaavasti 84 % ja 19 % «Jastreboff AM, Aronne LJ, Ahmad NN, ym. Tirzepatid...»541.
- Kolmen vuoden jälkeen painonpudotus oli tirtsepatidi 15 mg -ryhmässä 19,7 % ja lumeryhmässä 1,3 % «Jastreboff AM, le Roux CW, Stefanski A, ym. Tirzep...»549.
- Tirtsepatidi 15 mg ja sen käyttöön liittyvä laihtuminen normalisoivat veren glukoosipitoisuuden 93 %:lla henkilöistä, joilla oli lihavuutta ja diabeteksen esiaste. Lumelääkeryhmässä vastaava osuus oli 58,9 %. Diabetes puhkesi 1,3 %:lle tirtsepatidiryhmään kuuluneista ja 13,7 %:lle lumeryhmään kuuluneista «Jastreboff AM, le Roux CW, Stefanski A, ym. Tirzep...»549.
- Tirtsepatidi 15 mg/vk edistää tyypin 2 diabetesta sairastavien laihtumista ja parantaa glukoositasapainoa «Garvey WT, Frias JP, Jastreboff AM, ym. Tirzepatid...»550. Tirtsepatidia käyttäneet diabetesta sairastavat laihtuivat 14,7 % ja lumeryhmään kuuluneet 3,2 % pelkillä elintavoilla.
- Tirtsepatidin yleisiä haittavaikutuksia ovat pahoinvointi, ummetus, ripuli, närästys ja muut vatsavaivat. Haittavaikutusten ilmaantumista voi vähentää suurentamalla annosta hitaasti.
- Tirtsepatidia ei suositella raskaana oleville eikä imettäville.
- Tirtsepatidi ei tällä hetkellä ole peruskorvattava lääke lihavuuden hoidossa.
- Tämän lääkkeen osalta tutkimusnäyttö arvioidaan Käypä hoito -suosituksen seuraavan päivityksen yhteydessä.
Fentermiini-topiramaatti
- Fentermiinin ja topiramaatin yhdistelmävalmiste vähentää ruokahalua osittain tuntemattomien mekanismien kautta. Fentermiini lisää noradrenaliinin vapautumista. Topiramaatin vaikutus pohjautunee GABA-A-reseptorien aktivaatioon, hiilihappoanhydraasientsyymin inhibitioon ja glutamaattireseptorin antagonisaatioon.
- Fentermiini-topiramaattitabletti otetaan kerran vuorokaudessa aamuisin.
- Aloitusannos on 3,75 mg/23 mg kahden viikon ajan. Suositeltu ylläpitoannos on 7,5 mg/46 mg. Suurempiin annoksiin 11,25 mg/69 mg ja 15 mg/92 mg siirrytään erikseen harkiten «Lihavuuslääkkeiden aloitus ja annoksen nostaminen...»11. Mikäli lääke lopetetaan, suuriannoksisen (15 mg/92 mg) hoidon vähennys on tehtävä asteittain kouristusriskin vuoksi.
- Vuoden seurannassa lääkeryhmiin kuuluneiden painonlasku oli 5,1 % annoksella 3,75/23 mg, 7,8 % annoksella 7,5/46 mg ja 9,8–10,9 % annoksella 15/92 mg «Gadde KM, Allison DB, Ryan DH, ym. Effects of low-...»539, «Allison DB, Gadde KM, Garvey WT, ym. Controlled-re...»551. Lumelääkeryhmään kuuluneiden keskimääräinen painonpudotus oli 1,2–1,6 %.
- Kahden vuoden seurannassa lääkeryhmiin kuuluneiden paino laski 9,3 % annoksella 7,5/46 mg, 10,5 % annoksella 15/92 mg ja lumelääkeryhmään kuuluneiden 1,8 %.
- Yleisiä haittavaikutuksia ovat pahoinvointi, vatsavaivat, suun kuivuminen, ummetus, parestesiat, päänsärky, huimaus, unettomuus, psyykkiset häiriöt, kognitiiviset häiriöt ja sydämentykytys. Haittavaikutusten ilmaantumista voi vähentää suurentamalla annosta hitaasti.
- Fentermiini-topiramaatti voi aiheuttaa sikiöhaittoja, minkä vuoksi fertiili-ikäisen tulee käyttää erittäin luotettavaa ehkäisyä lääkettä käytettäessä. Fentermiini-topiramaatti saattaa myös vähentää etinyyliestrogeenipitoisen ehkäisypillerin tehoa.
- Lääkärin tarkistuslista vasta-aiheista, ks. «https://fimea.fi/documents/147152901/159469570/ED-11-003-01_Qsiva_HCP+Guide_Checklist+(Fillable+Form)_FI.pdf/98525d8f-d83f-eac5-309e-260478ffc6e9/ED-11-003-01_Qsiva_HCP+Guide_Checklist+(Fillable+Form)_FI.pdf?t=1729257849171»19.
- Fentermiini-topiramaatti ei tällä hetkellä ole peruskorvattava lääke lihavuuden hoidossa.
- Tämän lääkkeen osalta tutkimusnäyttö arvioidaan Käypä hoito -suosituksen seuraavan päivityksen yhteydessä.
Naltreksoni-bupropioni
- Bupropioni vähentää dopamiinin ja noradrenaliinin takaisinottoa, ja naltreksoni toimii opioidireseptorin antagonistina. Lääke vähentää ruokahalua.
- Naltreksoni-bupropionin (8 mg SR/90 mg SR) aloitusannos on 1 tabletti päivässä, ja annosta suurennetaan asteittain, esimerkiksi 1–2 viikon välein ylläpitoannokseen 2 tablettia 2 kertaa päivässä päivässä «Lihavuuslääkkeiden aloitus ja annoksen nostaminen...»11.
- Naltreksoni-bupropioni (8 mg SR/90 mg SR) 2 tablettia 2 kertaa päivässä vähentää sekä diabetesta sairastamattomien että tyypin 2 diabetesta sairastavien painoa lumeeseen verrattuna «Naltreksoni-bupropioni (N 8 mg SR / B 90 mg SR) 2 tablettia 2 kertaa päivässä suun kautta annosteltuna vähentää painoa lumeeseen verrattuna lihavilla potilailla, sekä ei-diabeetikoilla että tyypin 2 diabeetikoilla.»A.
- Vuoden kestäneessä tutkimuksessa tavanomaiseen elintapahoitoon yhdistetty naltreksoni-bupropioni 32/360 mg laski painoa 6,1–6,4 %. Lumeryhmään kuuluneiden paino laski 1,3–1,9 %.
- 5 %:n painonlaskun saavutti 48 % naltreksoni-bupropioniryhmään kuuluneista ja 16 % lumeryhmään kuuluneista ja 10 %:n painonlaskun vastaavasti 25 % ja 7 % «Greenway FL, Fujioka K, Plodkowski RA ym. Effect o...»487.
- Tutkimuksessa, joka sisälsi erittäin intensiivinen elintapaohjauksen, naltreksoni-bupropioniryhmään kuuluneiden paino väheni vuoden seurannassa 9,3 % ja lumeryhmään kuuluneiden 5,1 % «Wadden TA, Foreyt JP, Foster GD ym. Weight loss wi...»489.
- Tyypin 2 diabetesta sairastavien paino laski 5 % naltreksoni-bupropioniryhmässä ja 1,8 % lumeryhmässä «Hollander P, Gupta AK, Plodkowski R ym. Effects of...»488.
- Tavallisimmat haittavaikutukset ovat pahoinvointi, oksentelu, ummetus, suun kuivuminen, päänsärky, huimaus, unettomuus ja verenpaineen nousu. Pahoinvointia voi hillitä hidastamalla annoksen suurentamista. Unettomuushaittavaikutuksen vuoksi ilta-annos kannattaa ottaa jo alkuillasta.
- Naltreksoni-buproprionia ei suositella raskaana oleville eikä imettäville.
- Lääkärin tarkistuslista, ks. «https://fimea.fi/documents/147152901/159469402/NAMY+12+Formulär+FI_B+V.+02+13.02.2020+-+to+FIMEA.pdf/518889ee-1cbe-58b4-0bc4-a8fb2520ce14/NAMY+12+Formulär+FI_B+V.+02+13.02.2020+-+to+FIMEA.pdf?t=1590666612816»20
- Naltreksoni-bupropioni on rajoitetusti peruskorvattava lääke lihavuuden hoidossa. Ks. lisätietoja «https://www.kela.fi/laake3055»21.
Orlistaatti
- Lääke estää haiman lipaasientsyymiä eli ruoan rasvojen imeytymistä.
- Sitä käytetään annoksella 60 mg kolmesti päivässä (käsikauppavalmiste) tai 120 mg kolmesti päivässä (reseptivalmiste). Orlistaatti otetaan pääaterioiden yhteydessä. Suolistohaittavaikutuksien ehkäisy edellyttää vähärasvaista ruokavaliota.
- Kahden vuoden seurannassa vuorokausiannos 60 mg kolmesti päivässä (7 %:n laihtuminen alkupainosta) ja 120 mg kolmesti päivässä (8 %:n laihtuminen) vähensivät painoa enemmän kuin pelkkä ruokavaliohoito (5 %:n laihtuminen) «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490
- Orlistaatti edistää aikuisten laihtumista ja ehkäisee laihtumisen jälkeistä lihomista. Ero lumelääkkeeseen annoksella 120 mg kolmesti päivässä on 1–4 vuoden hoidossa keskimäärin 3 kg «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490, «Sjöström L, Rissanen A, Andersen T ym. Randomised ...»491, «Davidson MH, Hauptman J, DiGirolamo M ym. Weight c...»492, «Hollander PA, Elbein SC, Hirsch IB ym. Role of orl...»493, «Torgerson JS, Hauptman J, Boldrin MN ym. XENical i...»494, «Richelsen B, Tonstad S, Rössner S ym. Effect of or...»495.
- Yli 10 % alkupainosta laihtuneiden osuus oli orlistaattiryhmässä lumeryhmään verrattuna 12 %-yksikköä suurempi «Orlistaatti edistää laihtumista ja estää laihtumisen jälkeistä painon suurenemista (ero lumelääkkeeseen 3–4 kg). Yleisimmät haittavaikutukset olivat rasvaiset/öljyiset ulosteet, ulostamispakko ja tuhriminen, joita esiintyi 15–30 %:lla orlistaattia käyttäneistä potilaista.»A.
- Veren LDL-kolesterolipitoisuus pienenee enemmän kuin painonlaskun perusteella voisi olettaa «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490.
- Orlistaatin käyttöön liittyvä laihtuminen ilmeisesti ehkäisee tyypin 2 diabeteksen ilmaantuvuutta henkilöillä, joilla on ylipainoa «Orlistaatin käyttö ilmeisesti pienentää tyypin 2 diabeteksen ilmaantuvuutta lihavilla verrattuna lumeeseen, erityisesti jos glukoosinsieto on heikentynyt.»B. Teho on suurin ylipainoisilla, joiden glukoosinsieto on heikentynyt.
- Yleisimmät haittavaikutukset ovat rasvaiset tai öljyiset ulosteet, ulostamispakko ja tuhriminen, joita esiintyy 15–30 %:lla orlistaattia käyttävistä «Orlistaatti edistää laihtumista ja estää laihtumisen jälkeistä painon suurenemista (ero lumelääkkeeseen 3–4 kg). Yleisimmät haittavaikutukset olivat rasvaiset/öljyiset ulosteet, ulostamispakko ja tuhriminen, joita esiintyi 15–30 %:lla orlistaattia käyttäneistä potilaista.»A. Haittavaikutukset ilmaantuvat tavallisesti hoidon alkuvaiheessa ja liittyvät liian rasvaisen ruoan käyttöön «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490, «Sjöström L, Rissanen A, Andersen T ym. Randomised ...»491, «Davidson MH, Hauptman J, DiGirolamo M ym. Weight c...»492, «Hollander PA, Elbein SC, Hirsch IB ym. Role of orl...»493, «Torgerson JS, Hauptman J, Boldrin MN ym. XENical i...»494.
- Koska orlistaatti vähentää rasvan imeytymistä suolistosta, se voi pitkään käytettynä aiheuttaa rasvaliukoisten vitamiinien puutostiloja. Tämän vuoksi orlistaattihoidon kanssa suositellaan monivitamiinivalmistetta (1 tabletti päivässä ennen nukkumaanmenoa, ei yhtä aikaa orlistaatin kanssa). Suositus koskee myös itsehoitovalmisteena myytävää orlistaattia.
- Lääke ei ole peruskorvattava lihavuuden hoidossa.

Lihavuuden hoidossa ja ehkäisyssä huomioitavat muut lääkkeet
- Tietyt lääkkeet voivat vaikuttaa syömisen hallintaan ja johtaa lihomiseen.
- Tietyt keskushermostoon vaikuttavat lääkkeet vaikuttavat myös painoon «Bray GA, Ryan DH. Medical therapy for the patient ...»496.
- Lihomiselle altistavia masennuslääkkeitä (mirtatsapiini, paroksetiini, amitriptyliini), psykoosilääkkeitä (olantsapiini, sertindoli, ketiapiini, klotsapiini, paliperidoni, risperidoni), litiumia tai epilepsialääkkeitä (karbamatsepiini, valproiinihappo) määrättäessä on syytä kertoa asiasta potilaalle ja neuvoa häntä painonhallinnassa «Bray GA, Ryan DH. Medical therapy for the patient ...»496, «Huhn M, Nikolakopoulou A, Schneider-Thoma J ym. Co...»497, «Bak M, Fransen A, Janssen J ym. Almost all antipsy...»498, «Serretti A, Mandelli L. Antidepressants and body w...»499.
- Laihtumiselle altistavat masennuslääkkeet (bupropioni) tai epilepsialääkkeet (lamotrigiini, topiramaatti, tsonisamidi) on myös huomioitava, jotta laihduttamisen mahdollisten haittavaikutusten korostumista voitaisiin välttää «Bray GA, Ryan DH. Medical therapy for the patient ...»496.
- Tietyt keskushermostoon vaikuttavat lääkkeet vaikuttavat myös painoon «Bray GA, Ryan DH. Medical therapy for the patient ...»496.
- Tyypin 2 diabetespotilaille valitaan painoneutraaleja ja painonhallintaa tukevia lääkkeitä «Apovian CM, Aronne LJ, Bessesen DH ym. Pharmacolog...»500. Ks. Käypä hoito -suositus Tyypin 2 diabetes interaktiivisen kaavion «https://www.terveysportti.fi/xmedia/hoi/diabeteskaavio/lihava_potilas.html»22 kohta "lihava potilas").
- Kortikosteroidilääkkeitä käyttävillä pyritään mahdollisimman lyhyeen hoitoon ja pieneen annokseen sekä vaihtoehtojen harkitsemiseen.
Lihavuuden leikkaushoito
- Ks. lisätietoa aiheesta «Salminen P, Sallinen V (toim.): Teema Lihavuuskiru...»501.
Leikkaushoidon aiheet
- Kirurgista hoitoa harkitaan aina yksilöllisesti.
- Leikkaushoidon edellytyksenä on asianmukainen aikaisempi konservatiivinen (ei-kirurginen)
hoito.
- Käypä hoito -työryhmän harkitsema sovelias konservatiivinen hoito on esimerkiksi seuraava: terveydenhuollon toimintayksikön toteuttama noin 6 kuukauden yksilö-, ryhmä- tai internetpohjainen hoito, joka on johtanut elämäntapamuutoksiin ja noin 5 %:n suuruiseen laihtumiseen mutta jonka tulos ei ole ollut riittävä terveyden kannalta tai jonka jälkeen paino on noussut uudestaan. Kriteerin tarkoituksena on varmistaa potilaan sitoutuminen hoitoon sekä leikkauksen edellyttämiin ruoka- ja liikuntatottumusten muutoksiin. Hoidosta ei saisi olla kulunut yli 5 vuotta.
- Keskeistä on se, että potilas on osoittanut pystyvänsä tekemään elintapamuutoksia eikä laihtumistulos ole pelkästään esimerkiksi ENE-dieettiin liittyvä painon väheneminen.
- Edellä mainittu konservatiivinen hoito toteutetaan ensisijaisesti perusterveydenhuollossa ennen erikoissairaanhoitoon lähettämistä.
- Keskeisintä potilasvalinnassa ovat potilaan vakaa ja riittävän pitkäaikainen harkinta, potilaan tieto lihavuusleikkauksen jälkeisistä muutoksista ravitsemuksessa ja potilaan sitoutuminen leikkauksen edellyttämiin muutoksiin ruoka- ja liikuntatottumuksissa.
- Leikkaushoidon painoindeksirajat «Fried M, Hainer V, Basdevant A ym. Interdisciplina...»502, «NIH conference. Gastrointestinal surgery for sever...»503:
- Painoindeksi on
- yli 40 kg/m2 tai
- yli 35 kg/m2 ja potilaalla on lihavuuden liitännäissairaus tai sen vaaratekijöitä, kuten tyypin 2 diabetes, hypertensio, uniapnea, kantavien nivelten nivelrikko, munasarjojen monirakkulatauti (PCOS), tai muu sairaus, jonka voidaan olettaa lievittyvän lihavuusleikkauksella (esim. refluksitauti, kun potilaalle suunnitellaan mahalaukun ohitusleikkausta).
- Tyypin 2 diabetesta sairastavalla voidaan lisäksi harkita leikkausta jo painoindeksillä 30–35 kg/m2, jos lihavuuden ja diabeteksen konservatiivinen hoito ei ole tuottanut riittävää tulosta, sillä satunnaistetuissa tutkimuksissa näillä potilailla tulokset ovat olleet vastaavia kuin potilailla, joiden painoindeksi on yli 35 kg/m2 «Lihavuusleikkauksen vaikuttavuus diabetekseen ja painoon on ilmeisesti samankaltainen potilailla, joiden painoindeksi on 30–35 kg/m², kuin potilailla, joiden painoindeksi on yli 35 kg/m².»B.
- Painoindeksinä käytetään leikkausharkintaa edeltävää painoindeksiä. Jos potilas laihduttaa tämän jälkeen niin, että painoindeksi on ennen leikkausta pienempi kuin edellä mainitut rajat, leikkaus voidaan tehdä potilaan niin toivoessa.
- Painoindeksi on
- Lihavuuskirurgiaa suositellaan ensisijaisesti alle 65-vuotiaille potilaille.
- Leikkaukseen liittyvä kuolleisuus on iäkkäillä potilailla hiukan suurempi kuin muilla «Buchwald H, Estok R, Fahrbach K ym. Trends in mort...»504.
- Lihavuusleikkausta voidaan harkita tietyin edellytyksin 13–17-vuotiaille nuorille.
- Ks. kohta Lapset ja nuoret, Leikkaushoito «A10»12.
- Leikkauksen edellytyksenä on, ettei potilaalla ole päihdeongelmaa.
- Ks. AUDIT-kysely alkoholiongelman seulontana «AUDIT-kysely»2.
- Tarvittaessa konsultoidaan päihdeklinikkaa.
- Tupakointi on syytä lopettaa vähintään kuukautta ennen leikkausta. Tupakointi hidastaa GI-saumojen parantumista ja suurentaa leikkauksen riskejä.
- Syömishäiriöissä ja vakavissa mielenterveysongelmissa tulee käyttää erityistä harkintaa ja konsultoida psykiatria.
- Ennen leikkausta arvioidaan potilaan kyky muuttaa ruokailutottumuksiaan leikkauksen
edellyttämällä tavalla.
- Edellytyksiä ovat säännöllinen ruokailu, pienet annoskoot, terveellinen, proteiini-, vitamiini- ja kivennäisainepitoinen ruoka ja herkkujen syömisen hallinta.
- Tunnistetaan tunnesyöminen ja ahminta «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16 ja ohjataan tarvittaessa potilas ravitsemusterapeutin tai psykologin ohjaukseen ennen leikkauspäätöksen tekemistä.
- Onnistumisen kannalta keskeisintä lienee potilaan perinpohjainen harkinta ja valmius huomattavasti aikaisempaa pienempään ateriakokoon, terveelliseen ruokavalioon ja ruumiinkuvan huomattavaan muutokseen «Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen ...»505.
- Kirurgin harkinnan perusteella tarvitaan 2–6 viikon ENE-dieetti välittömästi ennen leikkausta maksan koon pienentämiseksi ja leikkausturvallisuuden parantamiseksi «Holderbaum M, Casagrande DS, Sussenbach S ym. Effe...»506.
- Leikkausta edeltävät muut tutkimukset päätetään paikallisten hoitokäytäntöjen mukaan:
- hoitamattoman uniapnean diagnosointi ja hoito
- gastroskopia (limakalvotilanne, hiatushernia, Barrettin ruokatorvi).
- Ks. Lisäkriteereitä lihavuusleikkausarvioon lähettämiseksi kohdasta Hoidon järjestäminen «A11»13.
Leikkaushoidon toteuttaminen
- Lihavuuden leikkaushoito tulee keskittää yliopistosairaaloihin tai muihin sellaisiin sairaaloihin, joissa on alan asiantuntemusta.
- Sairaaloiden tulee seurata lihavuuden leikkaushoidon tuloksia ja komplikaatioita.
- Lihavuuskirurgisiin yksiköihin on perustettava moniammatillinen lihavuuden hoidon
työryhmä, jossa on ainakin kirurgian, sisätautien, ravitsemusterapian ja fysioterapian
asiantuntemusta.
- Psykologia tai psykiatria konsultoidaan tarvittaessa.
- Ennen leikkausta sisätautilääkäri tai endokrinologi ja kirurgi arvioivat potilaan leikkaushoidon aiheet ja turvallisuuden moniammatillisen työryhmän asiantuntijoita konsultoiden.
- Liikunnan lisäämistä suositellaan kaikille potilaille jo leikkaukseen valmistautuessa.
- Ennen leikkausta ravitsemusterapeutti ohjaa preoperatiivisen ENE-dieetin toteutuksen (jos ENED valitaan) sekä leikkauksen jälkeiset ruokavaliomuutokset «Valtion ravitsemusneuvottelukunta. Sairaalloinen l...»507.
- Erikoissairaanhoidon tulee järjestää seurantakäynnit 12–24 kuukauden ajan leikkauksen
jälkeen
- kirurgille, sisätautilääkärille tai endokrinologille, ravitsemusterapeutille ja fysioterapeutille
- tarvittaessa psykologille tai psykiatrille.
- Erikoissairaanhoidon seurannan loppuessa potilas varaa vuosittain seurantakäynnin perusterveydenhuollon lääkärille. Ks. kohta Seuranta leikkauksen jälkeen «A9»11.
Leikkaushoidon menetelmät
- Suomessa tavallisimmat leikkausmenetelmät ovat mahalaukun ohitusleikkaus ja mahalaukun kavennusleikkaus.
- Leikkaukset tehdään ensisijaisesti laparoskooppisesti.
- Mahalaukun ohitus (gastric bypass, Roux-en-Y, RYGB) (kuva «Lihavuuden leikkaushoidon menetelmät»4):
- Mahalaukku katkaistaan yläosastaan ja tästä osasta muotoillaan 20–30 ml:n suuruinen pussi, johon ravinto pääsee. Suurin osa mahalaukkua, duodenum ja jejunumin alkuosa jäävät siis ravintovirran ulkopuolelle. Mahalaukkupussi avautuu ohutsuoleen (jejunumin alkuosaan). Sappi- ja haimanesteet liittyvät ravintovirtaan 120–150 cm:n päässä sijaitsevan suolistoliitoksen kautta.
- Leikkaus vaikuttaa rajoittamalla kerralla syötävän ruoan määrää ja vähentämällä ruokahalua suolistohormonien lisääntyneen erityksen myötä «le Roux CW, Welbourn R, Werling M ym. Gut hormones...»508, «Beckman LM, Beckman TR, Earthman CP. Changes in ga...»509.
- Mahalaukun kavennus (sleeve gastrectomy) (kuva «Lihavuuden leikkaushoidon menetelmät»4):
- Mahalaukku kavennetaan antrumin proksimaaliosasta lähtien kardiaan saakka noin 5 cm:n levyiseksi. Suurin osa mahalaukun funduksesta ja korpuksesta poistetaan.
- Kavennus vaikuttaa ensisijaisesti rajoittamalla syötävän ruoan määrää «Himpens J, Dapri G, Cadière GB. A prospective rand...»510, mutta myös vähentämällä ruokahalua suolistohormonien lisääntyneen erityksen myötä.
- Kavennusleikkausta harkittaessa on huomioitava leikkauksen jälkeen kehittyvän refluksitaudin ja Barrettin esofaguksen mahdollisuus sekä pitkäaikaistulosten epävarmuus «Himpens J, Dobbeleir J, Peeters G. Long-term resul...»511, «Salminen P, Helmiö M, Ovaska J ym. Effect of Lapar...»512.

Lihavuuden leikkaushoidon menetelmät.
A) Mahalaukun ohitusleikkaus. B) Mahalaukun kavennusleikkaus.
Lähde: Kauhanen S, Helmiö M, Salminen P. Sopivimman lihavuuskirurgisen leikkausmenetelmän valinta. Duodecim 2019;135:1507-12
Ravitsemus ja ruokavalio lihavuusleikkauksen jälkeen
- Lihavuusleikkauksen jälkeinen laihtuminen perustuu siihen, että pienemmän mahalaukun ja lisääntyneen suolistohormonien erityksen myötä ruokahalu vähenee ja kerralla syötävän ruoan määrää on helpompi rajoittaa. Heikentyneen ruokahalun ja tietoisen rajoittamisen myötä ruokailu voi kuitenkin olla laadultaan yksipuolista tai jäädä niin niukaksi, että potilaalle kehittyy aliravitsemustila.
- Leikkaus ei estä uudelleen lihomista, vaan pysyvään laihtumiseen tarvitaan pysyvät painonhallintaa edistävät muutokset ruokailutottumuksiin. Lihavuusleikkauksen jälkeen onkin tärkeää kiinnittää huomiota riittävän pieneen annoskokoon myös vuosia leikkauksen jälkeen sekä riittävään proteiinin, hyvälaatuisten rasvojen, vitamiinien ja kivennäis- ja hivenaineiden saantiin ja syömisen joustavaan hallintaan «Lihavuusleikkauksen jälkeinen ruokailu»44.
- Laihtumista edistävän ja kuitenkin ravintoarvoltaan riittävän ruokailun toteutumiseen tuleekin kiinnittää erityistä huomiota.
- Lihavuusleikkauksen jälkeisestä ruokavalion ohjauksesta ja ruokavalion toteutumisen seurannasta vastaa ravitsemusterapeutti «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513. Ravitsemusohjauksen ajankohdat suunnitellaan muiden seurantakäyntien yhteyteen ja tarvittaessa ravitsemusohjausta tehostetaan potilaskohtaisesti.
- Perusterveydenhuollossa toteutettavassa pitkäaikaisseurannassa (esim. vuosiseurannat) ravitsemusterapeuttia on konsultoitava, jos herää epäily ruokavalion ravitsemuksellisesta riittävyydestä.
- Ravitsemusohjauksessa huomioidaan leikkauksen aiheuttamat muutokset ravitsemustilassa sekä muutostarpeet ruokailutottumuksissa ja syömiskäyttäytymisessä. Ks. lisätietoa «Lihavuusleikkauksen jälkeinen ruokailu»44.
- Keskeisiä ruokailutottumusten muutoksia ovat pienet annoskoot (aluksi 0,5–1 dl/ateria), huolellinen pureskelu, säännöllinen ja tavanomaista tiheämpi ateriointi (6–7 ateriaa/vrk) sekä ruokavalintojen monipuolisuus ja terveellisyys. Juomat nautitaan aterioiden välillä.
- Ensimmäisen kuukauden aikana ruoka on rakennemuutettua, ja se vaihdetaan vaiheittain nestemäisestä sosemaiseen, pehmeään ja normaalirakenteiseen siten, että noin kuukauden jälkeen ruoka on rakenteeltaan tavanomaista.
- Ravintosisällön osalta erityistä huomiota kiinnitetään riittävään proteiinin ja hyvälaatuisen
rasvan sekä vitamiinien ja kivennäis- ja hivenaineiden saantiin. Ruokavalio pidetään
mahdollisimman monipuolisena ja terveyttä edistävänä. Turhia rajoituksia vältetään.
- Riittävän proteiinin saannin on havaittu säästävän lihaskudosta, helpottavan ruokavalion noudattamista ja edistävän laihtumista, koska proteiini pitää hyvin yllä kylläisyyden tunnetta ja lisää jonkin verran energiankulutusta «Martens EA, Westerterp-Plantenga MS. Protein diets...»514. Proteiinin saanti on yleensä riittävää, jos se on keskimäärin 80–130 g/vrk. Yksilöllisesti proteiinin tarpeeksi voidaan arvioida 1,0–1,5 g mukautettua painokiloa kohden. Arvioinnissa huomioidaan myös ylipainon määrä. Ks. lisätietoa aiheesta «Proteiinin tarve painonhallinnassa»30.
- Leikkaus voi heikentää joidenkin ravintoaineiden (B12-vitamiini, kalsium ja rauta) imeytymistä ja aiheuttaa niiden puutosoireita, minkä
vuoksi ruokavaliota täydennetään vitamiini- sekä kivennäis- ja hivenainevalmisteilla.
Kaikille leikatuille suositellaan pysyvästi
- monivitamiinivalmistetta (1 tabletti/vrk)
- 1 mg B12-vitamiinia sisältävää B-vitamiinivalmistetta tai 1 mg/3 kk lihakseen pistettävää valmistetta
- kalsium- (1 000 mg/vrk) ja D-vitamiinilisää (20 µg/vrk eli 800 IU/vrk)
- rautaa (50 mg/vrk, menstruoivat naiset).
- Edellä mainitut vitamiini- ja kivennäisainevalmisteet on mahdollista ostaa erikseen tai lihavuusleikatuille suunniteltuina yhdistelmävalmisteina.
- Osa potilaista tarvitsee lihakseen pistettävän B12-vitamiinilisän, jos suun kautta annettava valmiste ei riitä.
- Raudanpuuteanemia on yleistä myös miehillä. Sen syy tutkitaan ja puutos korjataan suun kautta otettavalla rautalääkkeellä, jonka tarve voi olla pysyvä. Vaikeassa raudanpuutteessa käytetään rautapistoksia.
- Erityistilanteet, joissa voidaan tarvita vitamiini- ja kivennäisainetäydennystä:
- Jos potilas oksentelee, voidaan antaa tiamiinilisä i.v. tai i.m.
- Ks. lisätietoa raskaustoiveen tai lihavuusleikatun raskauden osalta «Lihavuusleikatun naisen raskaus»45.
- Leikkauksen jälkeen voi esiintyä joitakin syömiseen liittyviä ongelmia.
- Pahoinvointi ja oksentelu ovat yleisiä heti leikkauksen jälkeen mutta yleensä hallittavissa annoskoon, huolellisen pureskelun ja säännöllisen syömisen keinoin.
- Niin sanottuja dumping-oireita, kuten hikoilua, heikotusta, sydämentykytystä, vatsavaivoja, pahoinvointia ja ripulia, voi ilmetä. Niitä aiheuttavat erityisesti runsassokeriset juomat ja ruoat, liian nopea syöminen ja suuret annoskoot.
- Suolen tukkeumariski on suurimmillaan kuukauden ajan leikkauksesta, jolloin on hyvä välttää yleisesti tukkeumavaaraa aiheuttavia ruokia. Myöhemmin riittää niiden huolellinen pureskelu
- leikkauksen jälkeinen reaktiivinen hypoglykemia, ks. lisätietoa «Lihavuusleikkauksen jälkeinen hypoglykemia»46.
- Alkoholinkäyttö voi joissain tapauksissa lisääntyä leikkauksen jälkeen «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513. Alkoholinkäyttö tulee arvioida, ja sen mahdolliset negatiiviset vaikutukset leikkauksen jälkeen tulee käydä läpi jokaisen potilaan kanssa.
- Lihavuusleikkaus ei paranna tunnesyömistä tai ahmintaa. Jos niitä esiintyy leikkauksen jälkeen, tilanne tulee arvioida ja järjestää riittävää yksilöllistä hoitoa. Myös ruokailun liiallinen rajoittaminen tulee huomioida ja arvioida, ja tarvittaessa tulee järjestää riittävää yksilöllistä hoitoa. Ks. lisätietoa ruokavaliosta lihavuusleikkauksen jälkeen «Lihavuusleikkauksen jälkeinen ruokailu»44.
- Lihavuusleikkauksella hoidettujen ravitsemustilaa tulee seurata säännöllisesti, ja havaitut puutostilat tulee niistä aiheutuvien vakavien komplikaatioiden ehkäisemiseksi hoitaa.
Fyysinen aktiivisuus lihavuusleikkauksen jälkeen
- Liikunta tehostaa painon vähenemistä ja auttaa säilyttämään laihtumistuloksen lihavuusleikkauksen jälkeen «Livhits M, Mercado C, Yermilov I ym. Exercise foll...»515, «Hassannejad A, Khalaj A, Mansournia MA ym. The Eff...»516, «Ren ZQ, Lu GD, Zhang TZ ym. Effect of physical exe...»517.
- Liikuntaohjauksen tulee kuulua lihavuusleikkauksen jälkeiseen hoitoon, ja potilaan
tulee saada fysioterapeutin ohjausta tarvittaessa myös leikkauksen jälkeisillä seurantakäynneillä
«Chapman N, Hill K, Taylor S ym. Patterns of physic...»518, «Afshar S, Seymour K, Kelly SB ym. Changes in physi...»519, «Crisp AH, Verlengia R, Ravelli MN ym. Changes in P...»520.
- Erityisesti vähän liikkuvat potilaat tarvitsevat liikuntaohjausta, sillä fyysinen aktiivisuus ei automaattisesti lisäänny leikkauksen jälkeen.
- Ohjauksen ja seurannan tavoitteena on rohkaista potilasta lisäämään fyysistä aktiivisuuttaan sekä auttaa potilasta vähentämään päivittäistä paikallaanoloaikaansa.
- Leikkauksen jälkeen potilaalle annetaan toipumisvaiheen liikkumisohjeet ennen kotiutumista.
- Kevyen kestävyysharjoittelun (esim. rauhallinen kävely) voi aloittaa heti kotiutumisen jälkeen, ja liikkumisen kestoa ja tehoa voi lisätä toipumisen edetessä voinnin mukaan.
- Lihasvoimaharjoittelun voi yleensä aloittaa kuukauden kuluttua leikkauksesta tai leikkausalueen parannuttua.
- Toipumisen jälkeen potilailla ei ole liikkumisrajoituksia ja heille suositellaan vähintään
terveysliikuntasuositusten mukaista määrää liikuntaa «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513. Ks. kohta Elintapahoito: fyysinen aktiivisuus «A12»14.
- Yleisten liikuntasuosituksen mukaisesti kunnon ylläpitämiseksi ja parantamiseksi ja monien terveysongelmien vähentämiseksi kohtuukuormitteista kestävyysliikuntaa (esim. reipas kävely) suositellaan 150–300 minuuttia viikossa ja lihasvoima- ja liikehallintaharjoittelua kahdesti viikossa «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513.
- Lihasvoimaharjoittelu 2–3 kertaa viikossa auttaa ehkäisemään laihtumisesta johtuvaa lihaskatoa, joten sen merkitystä on hyvä korostaa «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513.
- Toipumisen jälkeen liikuntaohjaus voidaan toteuttaa samaan tapaan kuin konservatiivisessa hoitomuodossa. Ks. taulukko «Aikuisten lihavuuden elintapahoidon osatekijät ja periaatteet. Näitä periaatteita voidaan soveltaa myös lihavuuden ehkäisyssä...»10.
Seuranta leikkauksen jälkeen
- Lihavuusleikkauksen jälkeen potilaita tulisi seurata vähintään vuoden ajan erikoissairaanhoidossa
«Expertgruppsrekommendationer. Nordiska riktlinjer ...»521 tai leikkaavassa yksikössä.
- Seurantakäynteihin kuuluvat sisätautilääkärin, ravitsemusterapeutin sekä tarvittaessa kirurgin ja fysioterapeutin vastaanottokäynnit.
- Erikoissairaanhoidossa tai leikkaavassa yksikössä potilaille järjestetään yleensä seurantakäynti 2–3, (6,) 12 (ja 24) kuukauden kuluttua leikkauksen jälkeen.
- Jos potilas kokee leikkauksen aiheuttavat muutokset psyykkisesti kuormittaviksi, hänelle tulisi tarjota mahdollisuutta psykologin, psykiatrin tai psykoterapeuttikoulutuksen saaneen ammattihenkilön säännöllisiin tapaamisiin.
- Kun sairaalaseuranta on päättynyt, lihavuusleikkauspotilas tarvitsee vuosittaisen seurannan perusterveydenhuollossa. Perusterveydenhuollon seurantakäyntiin kuuluvat lääkärin ja tarvittaessa ravitsemusterapeutin, fysioterapeutin ja psykologin vastaanotto.
- Seurannan yhteydessä tehtävät laboratoriotutkimukset:
- Laboratoriotutkimukset vaihtelevat keskuksittain ja seuranta-ajankohdittain, mutta
useimmiten määritetään ainakin
- perusverenkuva
- plasman kreatiniini
- plasman kalium ja natrium
- plasman albumiini
- seerumin 25(OH)D-vitamiini, seerumin Ca-albk
- seerumin B12-TC2
- plasman ferritiini
- plasman glukoosi, HbA1c
- plasman lipidit.
- Tarvittaessa voidaan tutkia myös plasman PTH, magnesium, B1-vitamiini sekä seerumin tai erytrosyyttien folaatti.
- Laboratoriotutkimukset vaihtelevat keskuksittain ja seuranta-ajankohdittain, mutta
useimmiten määritetään ainakin
- Ravitsemustilan säännöllinen seuranta on tärkeää, sillä lihavuusleikkauksen jälkeen pitkän ajan seurannassa saattaa ilmaantua puutoksia vitamiineissa, kivennäis- ja hivenaineissa sekä osteoporoosia.
- Leikkauksen jälkeiseen painonhallintaan tulee kiinnittää erityistä huomiota. Potilasta tulee ohjata huomaamaan mahdollinen vähittäinen annoskoon kasvu, joka on yleisin syy painon takaisin nousuun. Painonhallinnassa huomioidaan tavanomaiset konservatiivisen hoidon elintapa-asiat (ks. kohta Elintapahoito «A13»15), alkoholinkäyttö mukaan luettuna.
- Ongelmat:
- ongelmat ruokailussa:
- yksipuolinen ruokavalio tai ruokahaluttomuus. Potilasta ohjataan käyttämään yksilöllisesti sopivia ja maistuvia ruokavalintoja, joilla ruokavalio monipuolistuu.
- voimakas uudelleen lihomisen pelko. Potilasta ohjataan joustavaa suhtautumista painoon ja ruokailuun. Tarvittaessa pyydetään psykiatrin konsultaatio mahdollisen syömishäiriön tunnistamiseksi ja hoitamiseksi.
- lihaskato
- painon takaisin nousu tai vaatimaton laihdutustulos:
- Tilanteen mukaan potilas ohjataan painonhallintaryhmään, yksilöohjaukseen tai internetpohjaiseen ohjelmaan tai harkitaan lihavuuslääkkeen käyttöä.
- Hypoglykemiaoireilu «Salehi M, Vella A, McLaughlin T ym. Hypoglycemia A...»522:
- Lihavuusleikkauksen jälkeisellä reaktiivisella hypoglykemialla tarkoitetaan mahalaukun ohitusleikkauksen jälkeistä, noin 2 tuntia aterian jälkeen ilmaantuvaa hypoglykemiaa, johon liittyy neuroglykopeenisia oireita, joita ovat esimerkiksi hikoilu, vapina, heikkous, uneliaisuus ja sekavuus.
- Lihavuusleikatun hypoglykemia on seurausta muuttuneesta anatomiasta ja glukoosiaineenvaihduntaa säätelevän järjestelmän voimistuneesta vasteesta hiiihydraattien syömiseen (aterianjälkeisen insuliini- ja inkretiinivaikutuksen voimistuminen).
- Oireet häviävät glukoosipitoisuuden suurentuessa.
- Muut syyt on suljettava pois (lääkkeet, insulinooma).
- Hoitona on ruokavalio, erityisesti hiilihydraatin rajoitus 30 g:aan hiilihydraattia ateriaa kohden (20 g hiilihydraattia välipalaa kohden) ja nopeasti sokeristuvien hiilihydraattien minimointi.
- Ks. lisätietoa «Lihavuusleikkauksen jälkeinen hypoglykemia»46.
- raskausajan erityisvaatimukset:
- Ks. lisätietoa «Lihavuusleikatun naisen raskaus»45.
- alkoholin liikakäyttö:
- Riippuvuus voi kehittyä helposti, tavallisesti 2 vuoden kuluessa leikkauksesta.
- Alkoholin liikakäytön terveyshaitoista tulee antaa tietoa riippumatta potilaan leikkausta edeltäneistä alkoholinkäyttötottumuksista.
- mielialaongelmat: itsemurhariski «Peterhänsel C, Petroff D, Klinitzke G ym. Risk of ...»523:
- Lihavuusleikatuilla potilailla itsemurhariski on todennäköisesti suurempi kuin normaaliväestöllä. Potilaan psyykkisen voinnin seuranta seurantakäyntien yhteydessä on siten tärkeää, ja tarvittaessa potilas ohjataan psykiatrille.
- luusto:
- Nikamanulkopuolisten murtumien riski on suurentunut lihavuusleikkauksen jälkeen «Zhang Q, Chen Y, Li J ym. A meta-analysis of the e...»524. Kalsiumin ja D-vitamiinin säännöllistä käyttöä tulee siten korostaa potilaille, ja harkinnan mukaan tehdään luuston tiheysmittaus.
- Jos PTH on suurentunut, tarkistetaan verikokeesta D-vitamiini- ja Ca-ion-pitoisuus, vaihdetaan kalsiumvalmiste Ca-sitraattimuotoiseen ja tarvittaessa selvitetään hyperparatyreoosin mahdollisuus.
- ongelmat ruokailussa:
Leikkaushoidon vaikutus painoon
- Potilailla, jotka ovat vaikeasti (BMI yli 35 kg/m2) tai sairaalloisen lihavia, lihavuuskirurgia saa pitkäaikaisessa seurannassa aikaan
runsaamman laihtumisen kuin konservatiivinen hoito «Lihavuuskirurgia aikaansaa suuremman painonlaskun kuin konservatiivinen hoito vaikeasti ja sairaalloisesti lihavilla potilailla (BMI > 35 kg/m2) pitkäaikaisessa seurannassa.»A.
- Suuressa ruotsalaisessa satunnaistamattomassa hoitotutkimuksessa (SOS-tutkimus) potilaiden
paino on ollut 10 vuoden kuluttua 14–25 % pienempi kuin leikkausta edeltänyt «Sjöström L, Narbro K, Sjöström CD ym. Effects of b...»525.
- 10 vuoden seurannan jälkeen laihdutustulos oli leikatuilla (kolme eri leikkaustekniikkaa) keskimäärin 16,1 % ja painon nousu leikkaamattomilla verrokkipotilailla (konservatiivinen hoito tai pelkkä seuranta terveyskeskuksessa) 1,6 %. 20 vuoden seurannan jälkeen painon lasku kirurgisessa ryhmässä oli 18 % kokonaispainosta ja konservatiivisessa ryhmässä 1 % kokonaispainosta.
- Painon lasku oli riittämätön (alle 5 % alkuperäisestä painosta) ohitusleikkausryhmässä 9 %:lla potilaista.
- Suuressa ruotsalaisessa satunnaistamattomassa hoitotutkimuksessa (SOS-tutkimus) potilaiden
paino on ollut 10 vuoden kuluttua 14–25 % pienempi kuin leikkausta edeltänyt «Sjöström L, Narbro K, Sjöström CD ym. Effects of b...»525.
- Yhdysvaltalaisessa kontrolloidussa, satunnaistamattomassa tutkimuksessa 12 vuoden seurannan jälkeen painon lasku oli keskimäärin 35 kg ja 27 % kokonaispainosta «Adams TD, Davidson LE, Litwin SE ym. Weight and Me...»526.
- Meta-analyysien mukaan mahalaukun ohitusleikkaus on pienentänyt painoa keskimäärin 41 kg, pantaleikkaus 32 kg ja biliopankreaattinen diversio 53 kg 36 kuukauden tai sitä pidemmän seurannan ajaksi «Maggard MA, Shugarman LR, Suttorp M ym. Meta-analy...»527.
- Mahalaukun kavennusleikkaus vähentää painoa 5 vuoden aikana saman verran kuin mahalaukun ohitusleikkaus, ja molemmilla leikkaustavoilla saavutetaan usein diabeteksen remissio «Mahalaukun ohitusleikkaus ja kavennusleikkaus vaikuttavat 5 vuoden seurannassa samankaltaisesti painoon ja molemmilla leikkaustavoilla saavutetaan usein diabeteksen remissio.»A. Luotettavia pitkäaikaisempia seurantoja mahalaukun kavennusleikkauksesta ei ole.
- Ks. teemanumero lihavuuskirurgiasta «Salminen P, Sallinen V (toim.): Teema Lihavuuskiru...»501.
Lihavuusleikkauksen vaikutus lihavuuden liitännäissairauksiin, lisääntymisterveyteen, elämänlaatuun ja kokonaiskuolleisuuteen
Diabetes
- Lihavuusleikkaus vähentää tyypin 2 diabeetikoiden lääkehoidon tarvetta 5 vuoden ajaksi leikkauksesta, jolloin merkittävä osa diabeetikoista on ilman lääkitystä normoglykeemisiä «Lihavuusleikkaus vähentää tyypin 2 diabetesta sairastavien lääkehoidon tarvetta merkittävästi 5 vuoden ajaksi, jolloin osa potilaista on ilman lääkitystä normoglykeemisiä.»A.
- Lihavuusleikkaus ilmeisesti vähentää diabeteksen ilmaantumista ja diabeteksen lääkehoidon tarvetta 10 vuoden ajan «Lihavuusleikkaus ilmeisesti helpottaa diabeteksen hoitoa ja vähentää sen ilmaantuvuutta 8–10 vuoden kuluttua leikkauksesta.»B. Tutkimuksissa potilailla, joilla on ollut diabetes ennen leikkausta, remissio on säilynyt 30–50 %:lla potilaista 10 vuotta tai pitempään. Lihavuusleikkaus parantaa lähes aina diabeteksen hoitotasapainoa ja vähentää insuliinihoidon tarvetta, vaikkei täyttä remissiota saavutettaisi. Lihavuusleikkaus ilmeisesti vähentää diabeteksen mikro- ja makrovaskulaarisia komplikaatioita «Lihavuusleikkaus ilmeisesti vähentää diabeteksen insidenssiä ja vaikeutta sekä kardiovaskulaarisia riskitekijöitä 10–15 vuotta leikkauksen jälkeen.»B.
- Lihavuusleikkauksen vaikuttavuus diabetekseen ja painoon potilailla, joiden painoindeksi on 30–35 kg/m2, on ilmeisesti samankaltainen kuin potilailla, joiden painoindeksi on yli 35 kg/m2 «Lihavuusleikkauksen vaikuttavuus diabetekseen ja painoon on ilmeisesti samankaltainen potilailla, joiden painoindeksi on 30–35 kg/m², kuin potilailla, joiden painoindeksi on yli 35 kg/m².»B. Lihavuusleikkausta voidaan näin ollen harkita diabeetikoille, joiden painoindeksi on 30–35 kg/m2, jos konservatiivinen hoito ei tuota riittävää tulosta diabeteksen ja lihavuuden kannalta.
- Ennen leikkausta diabetesta sairastaneiden diabetesseurantaa tulee jatkaa leikkauksen jälkeen, koska diabetes ei parane kaikilta potilailta ja diabeteslääkityksen tarve voi uusiutua.
- Meta-analyysien mukaan «Buchwald H, Avidor Y, Braunwald E ym. Bariatric su...»528 diabetes on ollut remissiossa noin 90 %:lla mahalaukun ohitusleikkauksen jälkeen ja noin 47 %:lla rajoittavien leikkausten jälkeen.
Munasarjojen monirakkulatauti (PCOS)
- Lihavuusleikkaus saattaa parantaa taudin aiheuttamaa hedelmättömyyttä ja vähentää lihavuuteen liittyviä raskauskomplikaatioita «Lihavuusleikkaus saattaa parantaa lihavuuteen liittyvän infertiliteetin ja vähentää lihavuuteen liittyviä raskauskomplikaatioita.»C.
Raskaus
- Raskautta ei suositella 1–2 vuoden kuluessa leikkauksesta, joskin näyttö raskauden optimaalisesta ajankohdasta on puutteellista «Karmon A, Sheiner E. Timing of gestation after bar...»529, «Shawe J, Ceulemans D, Akhter Z ym. Pregnancy after...»530. Tästä tulisi keskustella hedelmällisessä iässä olevien potilaiden kanssa ennen leikkausta ja varmistaa luotettavan raskaudenehkäisymenetelmän (esim. hormonikierukka) käyttö. On toivottavaa, että paino on tasaantunut ja asianmukaiset ravintolisät ovat säännöllisessä käytössä ennen raskauden ehkäisymenetelmien pois jättämistä.
- Vaikka lihavuusleikkaus vähentää joidenkin lihavuuteen liittyvien raskaus- ja synnytyskomplikaatioiden todennäköisyyttä, se myös lisää tiettyjen komplikaatioiden vaaraa. Laajassa ruotsalaisessa rekisteritutkimuksessa lihavuusleikatuilla äideillä tavattiin vähemmän raskausdiabetesta ja suuripainoisia vastasyntyneitä ja enemmän pienipainoisia vastasyntyneitä kuin leikkausta edeltävän painoindeksin mukaan kaltaistetuilla leikkaamattomilla verrokeilla. Synnynnäisissä epämuodostumissa ei havaittu eroja. Perinataalikuolemia oli leikkausryhmässä 10/596 (1,7 %) ja vertailuryhmässä 17/2356 (0,7 %) «Johansson K, Cnattingius S, Näslund I ym. Outcomes...»531.
- Systemaattisessa katsauksessa ja meta-analyysissä, joka sisälsi 20 kohorttitutkimusta ja 2,8 miljoonaa tutkittavaa, joista lihavuusleikattuja oli 8 364, lihavuusleikatuilla äideillä esiintyi vähemmän raskausdiabetesta (odds ratio, OR 0,20), suurikokoisia vastasyntyneitä (OR 0,31), verenpainekomplikaatioita (pre-eklampsiaa lukuun ottamatta) (OR 0,38), synnytyksen jälkeisiä verenvuotoja (OR 0,32) ja keisarileikkauksia (0,50) kuin verrokeilla, jotka oli kaltaistettu lihavuusleikkausta edeltävän painoindeksin mukaan. Vastasyntyneen pienipainoisuuden (OR 2,16), sikiön kasvuhidastuman (OR 2,16) ja ennenaikaisen synnytyksen (1,35) todennäköisyys oli kuitenkin suurentunut «Kwong W, Tomlinson G, Feig DS. Maternal and neonat...»532.
- Mahalaukun ohitusleikkaukseen liittyy suurempi sikiön pienipainoisuuden riski kuin mahalaukun kavennusleikkaukseen, ja ilmeisesti myös suosituksia pienempi painonnousu raskauden aikana suurentaa riskiä «Shawe J, Ceulemans D, Akhter Z ym. Pregnancy after...»530, «Kwong W, Tomlinson G, Feig DS. Maternal and neonat...»532, «Akhter Z, Rankin J, Ceulemans D ym. Pregnancy afte...»533.
- Riskien huomioimiseksi lihavuusleikatulle odottajalle tehdään alkuraskaudessa neuvolasta lähete erikoissairaanhoitoon äitiyspoliklinikkaseurannan järjestämiseksi.
- Ks. käytännön ohjeita ravintolisistä «Lihavuusleikatun naisen raskaus»45.
Uniapnea
- Lihavuusleikkaus ilmeisesti lievittää obstruktiivisen uniapnean löydöksiä ja oireita, mutta uniapnean hoito on usein tarpeen leikkauksen jälkeenkin «Kirurginen laihdutushoito ilmeisesti lieventää uniapnean vaikeusastetta.»B, «Buchwald H, Avidor Y, Braunwald E ym. Bariatric su...»528.
Elämänlaatu
- Lihavuusleikkaus parantaa sairaalloisen lihavien elämänlaatua 5 vuoden ajaksi «Lihavuusleikkaus parantaa potilaiden elämänlaatua 5 vuoden ajaksi leikkauksen jälkeen.»A ja ilmeisesti parantaa sitä ainakin 10 vuoden ajaksi leikkauksen jälkeen «Lihavuusleikkaus ilmeisesti parantaa potilaiden elämänlaatua 10 vuotta leikkauksen jälkeen.»B.
Kokonaiskuolleisuus
- Lihavuusleikkaus ilmeisesti vähentää potilaiden kokonaiskuolleisuutta «Lihavuuskirurgia ilmeisesti vähentää potilaiden kokonaiskuolleisuutta.»B.
Leikkauskomplikaatiot
- Lihavuusleikkauksen mahdollisia haittavaikutuksia ovat suoliston kiinniketukokset, sisäisten tyrien aiheuttamat suoliston kiertymät (tukokset yhteensä 2–8 %), saumojen ahtaumat (noin 3 %) ja jäännösmahalaukun haavat (noin 4 %) «Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen ...»505.
- Leikkauskuolleisuus oli suuressa ruotsalaisessa SOS-tutkimuksessa 0,25 %. Yleisimmät leikkauskomplikaatiot olivat keuhko-ongelmat (6,1 %), syvät tulehdukset (2,1 %), haavakomplikaatiot (1,8 %), laskimotukos tai keuhkoembolia (0,8 %) ja vuoto-ongelmat (0,5 %) «Sjöström L, Lindroos AK, Peltonen M ym. Lifestyle,...»534.
- Ruotsalaisessa SOREG-rekisterissä «Sundbom M, Hedberg J, Marsk R ym. Substantial Decr...»535, joka sisälsi yli 24 000 potilasta, leikkaukseen liittyvä kuolleisuus oli 0,04 %. Sauman pettämisriski oli 1,8 % ja kokonaiskomplikaatioriski noin 9 %, ja vakaviksi luokiteltuja komplikaatioita oli 3 %:lla potilaista.
- Meta-analyysissa «Chang SH, Stoll CR, Song J ym. The effectiveness a...»536 (16 1756 potilasta vuosilta 2003–2012) leikkaukseen liittyvä kuolleisuus oli 0,08 % ja jokin komplikaatio oli 17 %:lla potilaista. Uusintaleikkauksia tehtiin 7 %:lle potilaista.
- Ks. lisätietoa leikkauksen jälkeisestä oireilusta «Lihavuusleikkauksen jälkeen oireilevan potilaan hoito»47.
- Lihavuusleikkauksen jälkeisistä oireista kannattaa herkästi konsultoida leikannutta yksikköä.
- Ensimmäisen kuukauden aikana ilmenevistä merkittävistä akuuteista vatsaoireista tulisi olla yhteydessä leikanneeseen yksikköön.
- Tiheä oksentelu ei kuulu leikkauksen normaaliin jälkitilaan. Siitä kärsivä potilas tulisi ohjata tutkimuksiin vatsaelinkirurgiseen (yleensä leikanneeseen) yksikköön päivystystapauksena, jos hän on merkittävästi kuivunut, ja hänelle tulisi aloittaa B1-vitamiinin korvaus.
- Päivittäinen kipu ei kuulu leikkauksen normaaliin jälkitilaan.
- Lievemmin ja vaihtelevasti kipeä potilas kannattaa ohjata polikliinisiin selvittelyihin vatsaelinkirurgiseen (yleensä leikanneeseen) yksikköön.
- Hyvin kivulias potilas tulee lähettää päivystystapauksessa sairaalaan.
Leikkaushoidon kustannusvaikuttavuus
- Suomalaisessa systemoidussa katsauksessa «Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen ...»505 lihavuusleikkaus arvioitiin kustannusvaikuttavaksi keskimääräisillä suomalaisilla
potilailla.
- Arvio tehtiin kustannus-utiliteettianalyysina käyttämällä 10 vuoden aikahorisonttia.
- Hoidon vaikuttavuutta mitattiin laatupainotteisina lisäelinvuosina.
- Kustannukset arvioitiin terveydenhuollon näkökulmasta, eli muita lihavuudesta yhteiskunnalle aiheutuneita kustannuksia tai sen hoidon tuottamia kustannussäästöjä ei otettu huomioon.
- Arvio tehtiin kustannus-utiliteettianalyysina käyttämällä 10 vuoden aikahorisonttia.
- Luodussa mallissa mahalaukun ohitusleikkauksella hoidettujen arvioidut kustannukset olivat 10 vuoden aikana 10000 euroa pienemmät kuin tavanomaista (avoterveydenhuollon) seurantaa saaneilla (oletukset: BMI keskimäärin 47 kg/m2, diabetes 55 %:lla potilaista).
- Yhdysvaltalaisessa mallinnuksessa, joka perustui käytettävissä olevaan tutkimustietoon aina 12 vuoden seurantapisteeseen saakka ja jossa huomioitiin vaikuttavuus, komplikaatiot ja kokonaiskustannukset, todettiin, että lihavuuskirurgia on kustannustehokkaampi kuin lihavuuden hoitamattomuus. Mallinnus perustui yhdysvaltalaisiin kustannuksiin ja seurantaohjelmaan, jossa esimerkiksi ohitusleikkauspotilaille laskettiin 9 käyntiä ensimmäisen vuoden ajalle (joka on suurempi määrä kuin Suomessa). Mahalaukun ohitusleikkaus oli kustannusvaikuttavin vaihtoehto muissa potilasryhmissä paitsi potilailla, joiden BMI oli 35–39,9 kg/m2, jolloin kavennusleikkauksen kustannusvaikutus oli hiukan suurempi. QALY-hinta (quality-adjusted life-years) oli ohitusleikkaukselle 5 446 dollaria ja kavennusleikkaukselle 7 655 dollaria verrattuna ei hoitoa -vaihtoehtoon. Mallinnus saattaa aliarvioida lihavuusleikkauksen vaikuttavuutta, koska konservatiivisessa ryhmässä painon oletettiin säilyvän 12 vuoden seuranta-aikana samana ja liitännäissairauksien entisen kaltaisina «Alsumali A, Eguale T, Bairdain S ym. Cost-Effectiv...»537.
Suomalaisen Lääkäriseuran Duodecimin, Suomen Lihavuustutkijat ry:n ja Suomen Lastenlääkäriyhdistys ry:n asettama työryhmä
Lihavuus (lapset, nuoret ja aikuiset) -suosituksen historiatiedot «Lihavuus (lapset, nuoret ja aikuiset), Käypä hoito -suosituksen historiatiedot»48
Puheenjohtajat:
Kirsi Pietiläinen, LT, ETM, kliinisen metabolian professori, ylilääkäri; Lihavuustutkimusyksikkö, Helsingin yliopisto ja Lihavuuskeskus, Vatsakeskus, HUS
Riitta Veijola, LT, lastentautiopin professori, ylilääkäri; Oulun yliopisto ja OYS
Kokoava kirjoittaja:
Katriina Kukkonen-Harjula, LKT, dosentti, liikuntalääketieteen erikoislääkäri, ylilääkäri; Etelä-Karjalan sosiaali- ja terveyspiiri (Eksote), kuntoutus, Käypä hoito -toimittaja
Jäsenet:
Susanna Anglé, PsT, psykoterapeutti, tutkija; Tampereen yliopisto
Mikael Fogelholm, ETT, ravitsemustieteen professori; Helsingin yliopiston elintarvike- ja ravitsemustieteiden osasto
Satu Jyväkorpi, FT, dosentti, tohtoritutkija; Helsingin yliopisto
Jarmo Jääskeläinen, LT, professori, lastentautien erikoislääkäri, lastenendokrinologi; KYS ja Itä-Suomen yliopisto
Marja Kalavainen, FT, laillistettu ravitsemusterapeutti; KYS
Leila Karhunen, FT, dosentti, laillistettu ravitsemusterapeutti, yliopistonlehtori; Itä-Suomen yliopiston kansanterveystieteen ja kliinisen ravitsemustieteen yksikkö
Renja Karhunen, fysioterapeutti; KYS
Miira Klemetti, LT, MPH, erikoistuva lääkäri, postdoctoral research fellow; HYKS Naistenklinikka ja Lunenfeld-Tanenbaum Research Institute, Mount Sinai Hospital, Toronto, Kanada
Vesa Koivukangas, LT, dosentti, gastroenterologisen kirurgian erikoislääkäri, apulaisylilääkäri; OYS
Heli Kuusipalo, ETM, erikoistutkija; Terveyden ja hyvinvoinnin laitos, Kansanterveyden edistämisen yksikkö
Merja Laine, LT, dosentti, yleislääketieteen erikoislääkäri, diabeteksen hoidon erityispätevyys, haavanhoidon erityispätevyys, lääkärikouluttajan erityispätevyys, koulutusylilääkäri; HUS ja Helsingin yliopisto
Satu Männistö, ETT, dosentti, tutkimuspäällikkö; Terveyden ja hyvinvoinnin laitos, Kansanterveyden edistämisen yksikkö
Harri Niinikoski, LT, professori, lastentautien erikoislääkäri, lastenendokrinologi; TYKS ja Turun yliopisto
Timo Partonen, LT, dosentti, psykiatrian erikoislääkäri, tutkimusprofessori; Terveyden ja hyvinvoinnin laitos, Kansanterveysratkaisut, mielenterveys
Tuula Pekkarinen, LT, dosentti, sisätautien ja endokrinologian erikoislääkäri, osastonylilääkäri; Satakunnan keskussairaala, Pori
Timo Strandberg, LKT, professori, sisätautien ja geriatrian erikoislääkäri; Helsingin yliopisto, HYKS Sisätaudit ja kuntoutus ja Oulun yliopiston elinikäisen terveyden tutkimuksen yksikkö
Tuija Tammelin, FT, tutkimusjohtaja; LIKES-tutkimuskeskus
Anna-Maria Teeriniemi, FT, laillistettu ravitsemusterapeutti; KYS
Mika Venojärvi, FT, dosentti, yliopistonlehtori; Itä-Suomen yliopisto, biolääketiede
Asiantuntija:
Marja Vääräsmäki, dosentti, osastonylilääkäri, naistentautien, synnytysten ja perinatologian erikoislääkäri; OYS
17.4.2025 julkaistusta kohdennetusta päivityksestä vastannut työryhmä:
Puheenjohtaja:
Kirsi Pietiläinen, LT, ETM, kliinisen metabolian professori, ylilääkäri; Lihavuustutkimusyksikkö, Helsingin yliopisto ja Painonhallintatalo, Vatsakeskus, HUS
Jäsenet:
Susanna Anglé, PsT, kouluttajapsykoterapeutti; yksityinen palveluntarjoaja ja vapaa tutkija, Turku
Bianca Arrhenius, LT, yleislääketieteen erikoislääkäri, Käypä hoito -toimittaja; Suomalainen Lääkäriseura Duodecim
Mervi Jansson, kokemusasiantuntija, Lihavuusleikatut ry
Anne Juuti, dosentti, gastroenterologisen kirurgian erikoislääkäri, osastonylilääkäri; HUS
Tarja Kaipainen, TtM, laillistettu ravitsemusterapeutti, Käypä hoito -toimittaja; Pohjois-Savon hyvinvointialue ja Suomalainen Lääkäriseura Duodecim
Leila Karhunen, FT, dosentti, laillistettu ravitsemusterapeutti, yliopistonlehtori; Itä-Suomen yliopiston kansanterveystieteen ja kliinisen ravitsemustieteen yksikkö
Miira Klemetti-Pettersson LT, MPH, naistentautien ja synnytysten erikoislääkäri; HUS Naistenklinikka ja Helsingin yliopisto
Merja Laine, LT, dosentti, apulaisprofessori, yleislääketieteen erikoislääkäri, diabeteksen hoidon erityispätevyys, haavanhoidon erityispätevyys, lääkärikouluttajan erityispätevyys, koulutusylilääkäri; HUS ja Helsingin yliopisto; senioritutkija Folkhälsan tutkimuskeskus, Helsinki
Satu Männistö, ETT, dosentti, tutkimuspäällikkö; Terveyden ja hyvinvoinnin laitos, Elintavat ja elinympäristöt - yksikkö
Maija Paukkunen, ft (ylempi AMK), työfysioterapian erikoisasiantuntija, Käypä hoito -toimittaja (fysioterapia); Suomalainen Lääkäriseura Duodecim
Mia Rinta-Jaskari, LT, liikuntalääketieteeseen erikoistuva lääkäri; Oulun yliopistollinen sairaala
Milla Rosengård-Bärlund LKT, sisätautien ja endokrinologian erikoislääkäri, diabeteksen hoidon erityispätevyys, Vatsakeskus, HUS
Timo Strandberg, LKT, emeritusprofessori, sisätautien ja geriatrian erikoislääkäri; Helsingin yliopisto, HYKS Sisätaudit ja kuntoutus ja Oulun yliopiston elinikäisen terveyden tutkimuksen yksikkö
Laura Suojanen, ETM (ravitsemustiede), sairaanhoitaja, psykoterapeutti, väitöskirjatutkija, kehittämispäällikkö; HUS Vatsakeskus ja Helsingin yliopisto
Anna-Maria Teeriniemi, FT, laillistettu ravitsemusterapeutti, Kainuun Hyvinvointialue/ Kuntoutustutkimus ja erityisterapiapalvelut
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 3.3.2020 suosituksen laatimisen yhteydessä.
Sidonnaisuusilmoitukset on tarkistettu 17.4.2025 julkaistun kohdennetun päivityksen yhteydessä niiden kirjoittajien osalta, jotka ovat osallistuneet lihavuuden lääkehoitoa koskevan suositusosan päivittämiseen.
Susanna Anglé: Sivutoimet: Vapaa tutkija. Koulutustoiminta: Duodecim, tekijänoikeuskorvauksia (teoksesta Lihavuus) ja asiantuntijapalkkio (Oppiportin verkkokurssin Motivoiva keskustelu päivitystyöstä).
Bianca Arrhenius: Sivutoimet: Yleislääkäri, Lääkärikeskus Aava. Tutkimus ja kehitystyö: Helsingin yliopisto (syventävien opintojen ohjaus). Koulutustoiminta: Helsingin yliopisto (luentopalkkio) Oulun yliopisto (väitöskirjan esitarkastus).
Mikael Fogelholm: Muut sidonnaisuudet: S-ryhmän yhteiskuntavastuun Advisory Boardin jäsen (ei palkkioita).
Mervi Jansson: Ei aiheeseen liittyviä sidonnaisuuksia.
Anne Juuti: Sivutoimet: Erikoislääkäri Eiran Sairaala. Tutkimus ja kehitystyö: Suomen Akatemia. Koulutustoiminta: Lääkäriliitto (Lääkäripäivät), Gastrokirurgiyhdistys (Operatiiviset päivät). Kongressit ja seminaarit: Viimeisen kolmen vuoden aikana vain HUS kustantamia koulutuksia ja kongresseja. Luottamustoimet terveydenhuollon alalla: Lime Ry hallitus 2009–2012, 2015– ja pj 2011–12 ja 2018–2020 Potilasvahinkovakuutuksen asiantuntijalääkäri 2010–. Muut sidonnaisuudet: Barivita Oy.
Satu Jyväkorpi: Tutkimusrahoitus: Ravitsemuksen tutkimussäätiö, apuraha
Jarmo Jääskeläinen: Luottamustoimet: STM, harvinaissairauksien ohjausryhmä; potilasvahinkovakuutus, pysyvä asiantuntija.
Tarja Kaipainen: Sivutoimet: Tmi Tarja Kaipainen Ravitsemusta ja hyvinvointia. Koulutustoiminta: Mehiläinen Oy Terveystalo Oy. Luottamustoimet terveydenhuollon alalla: Hallituksen puheenjohtaja, Ravitsemusterapeuttien yhdistys ry. Muut sidonnaisuudet: Dieettimedia Oy (toimeksianto ruokavaliolehtinen) Terveystalo Oy, osakkeiden omistus päättyy 30.9.2024.
Marja Kalavainen: Sivutoimet: Itä-Suomen yliopisto, tuntiopetusta; Diabetes-kirja (Duodecim), kirjoittaja.
Leila Karhunen: Toiminta terveydenhuollon ohjaukseen pyrkivissä hankkeissa: Terveydeksi ohjelma: Vähennetään lihavuuden stigmaa -työryhmä (17.12.2024–31.3.2027).
Renja Karhunen: Luento-, koulutus- ja asiantuntijapalkkiot: Pohjois-Savon Sydänyhdistys. Korvaukset koulutus- ja kongressikuluista: Bittium, Sydänfysioterapian ammatillinen täydennyskoulutus. Ohjaushankkeet: Virtuaalisairaala -hanke.
Miira Klemetti-Pettersson: Sivutoimet: Vastaava tutkija, Etelä-Karjalan Keskussairaala, EKHVA. Luottamustoimet terveydenhuollon alalla: Suomen Gynekologiyhdistys ry, Diabetesrekisteri, Diabetic Pregnancy Study Group/EASD.
Vesa Koivukangas: Sivutoimet: Terveystalo, vastaanotto ja leikkauksia. Luottamustoimet: Suomen gastrokirurgit ry puheenjohtaja 2016–2018.
Katriina Kukkonen-Harjula: Korvaukset koulutus- ja kongressikuluista: Viipurin tuberkuloosisäätiön matka-apuraha 2016–2019. Muut sidonnaisuudet: Suomen Lihavuustutkijat ry:n hallituksen jäsen 1/19 alkaen.
Heli Kuusipalo: Ei sidonnaisuuksia.
Merja Laine: Sivutoimet: Senioritutkija, Folkhälsan tutkimuskeskus; Mehiläinen Töölö Diabetesklinikka, diabeteslääkäri (ammatinharjoittaja). Koulutustoiminta: Bayer, Novo Nordisk Farma Oy. Luottamustoimet terveydenhuollon alalla: Suomen Yleislääketieteen säätiön puheenjohtaja, Diabetesliiton lääkärineuvoston puheenjohtaja, Suomen Diabetestutkijat ja Diabetologit varapuheenjohtaja, Suomen Hammaslääkäriliiton ja Diabetesliiton yhteistyöryhmän jäsen, Haavanhoidon erityispätevyys –työryhmän jäsen. Toiminta terveydenhuollon ohjaukseen pyrkivissä hankkeissa: Syventävien opintojen ohjaus, Tohtorikoulutettavien ohjaus, Väitöskirjatutkijoiden seurantaryhmän jäsen. Muut sidonnaisuudet: HippocAItes Oy omistajajäsen.
Satu Männistö: Sivutoimet: Ravitsemustieteen dosentti, Helsingin yliopisto. Kongressit ja seminaarit: Pyydetty esitys. Scandinavian Society of Periodontology’s 50th Anniversary Meeting, Fär-saaret, Tanska, 8/2022 (järjestäjä maksoi matkakulut) Pyydetty esitys. CED/NOF/IADR Oral Health Research Congress, Rodos, Kreikka, 9/2023 (järjestäjä maksoi matkakulut). Pyydetty esitys. Promokids Conference, Bergen, Norja, 11/2023 (järjestäjä maksoi matkakulut). Luottamustoimet terveydenhuollon alalla: 2024–(2025) Varajäsen, Kansallisen syöpästrategian ohjausryhmä, Kansallinen syöpäkeskus FICAN 2023– Jäsen, Suomen syöpärekisterin johtoryhmä, THL 2023–2025 Jäsen, Kansalliset ravitsemussuositukset 2024 työryhmä, Valtion ravitsemusneuvottelukunta 2022– Jäsen, Sugar and Calories Reduction Network, WHO/Eurooppa 2021– Puheenjohtaja, Kansallinen lihavuuden ehkäisyn asiantuntijaryhmä, THL 2020– Jäsen, Kansallisen elintarvikekanta FINELIn ohjausryhmä, THL 2020–(2026) Jäsen, Ravitsemuksen täydentämisen asiantuntijaryhmä, Valtion ravitsemusneuvottelukunta 2019–2023 Jäsen, Pohjoismaisten ravitsemussuositusten 2023 ohjausryhmä, Pohjoismaiden ministerineuvosto 2017–(2026) Jäsen, Valtion ravitsemusneuvottelukunta, Maa- ja metsätalousministeriö 2010- Jäsen, European Salt Action Network, WHO/Europe 2008– Jäsen, Ravitsemuksen asiantuntijaryhmä, Sydänliitto 2025–(2026) Jäsen. Toiminta terveydenhuollon ohjaukseen pyrkivissä hankkeissa: SA/STN Leg4Life SA SUST-360 EU Joint Action EUCanScreen EU Joint Action JA PreventNCD EU Research Zero Hidden Hunger.
Harri Niinikoski: Sivutoimet: TYKS lasten ja nuorten klinikka, erikoislääkäri. Korvaukset koulutus- ja kongressikuluista: Alexion, Sanofi Genzyme, Novo Nordisk, PerkinElmer, Pfizer.
Timo Partonen: Sivutoimet: Annals of Medicine, päätoimittaja. Luento-, koulutus- ja asiantuntijapalkkiot: Helen, Merck Life Science, Speakersforum Finland. Luottamustoimet: Suomen Psykiatriyhdistyksen Lääkehoidon ja biologisen psykiatrian työryhmä, puheenjohtaja. Ohjaushankkeet: Kansallinen itsemurhien ehkäisytyötä koordinoiva verkosto, puheenjohtaja. Muut sidonnaisuudet: Orion osakeomistus.
Maija Paukkunen: Sivutoimet: Työfysioterapeutti, Pihlajalinna Oy; Projektitutkija, Oulun Yliopisto. Koulutustoiminta: Tuki- ja liikuntaelinliitto TULE ry; Suomen Fysioterapeutit; Kuntoutusyrittäjät; Suomen Kipu ry. Luottamustoimet terveydenhuollon alalla: STM:n työterveyshuollon neuvottelukunnan työterveysyhteistyöjaoston jäsen; World Confederation for Physical Therapy (työfysioterapiajaoston Suomen edustaja); Tuki- ja liikuntaelinliitto TULE ry, hallituksen jäsen; Työfysioterapeutit ry, hallituksen jäsen. Toiminta terveydenhuollon ohjaukseen pyrkivissä hankkeissa: Työterveyshuollon ja muiden sote-toimijoiden yhteistyö hyvinvointialueella työkyvyn tukemiseksi; Hyvä käytäntö -konsensussuositus (asiantuntijapaneelin jäsen); Työhön kytkeytyvä kuntoutus työurien pidentäjänä 2020–2023 (työryhmän jäsen); Moniammatillinen työkyvyn arviointi työterveyshuollossa (ohjausryhmän jäsen). Muut sidonnaisuudet: Tutkimusapurahat: Suomen Kulttuurirahasto, Valtion tutkimusrahasto; Suomalainen Lääkäriseura Duodecim; Suomen Kivuntutkimusyhdistys; Suomen Fysioterapeutit; Työfysioterapeutit ry; Avohoidon tutkimussäätiö; Juhani Ahon Lääketieteen tutkimussäätiö.
Tuula Pekkarinen: Sivutoimet: Endokrinologia, vatsakeskus, Meilahden sairaala, HUS, vs osastonlääkäri (20 %), Aava Kamppi, yksityislääkäri 3h/kk. Luento-, koulutus- ja asiantuntijapalkkiot: Alexion, Amgen, Eli Lilly, Kyowa Kirin, Novartis, Novo Nordisk, Sanofi, Suomen Luustoliitto. Korvaukset koulutus- ja kongressikuluista: Amgen, Ipsen, MSD, Novo Nordisk.
Kirsi Pietiläinen: Sivutoimet: Ylilääkäri, HUS, Vatsakeskus, Painonhallintatalo Sisätautien erikoislääkäri, Eiran sairaala, Painonhallintaklinikka. Koulutustoiminta: Astrazeneca, Boehringer Ingelheim, Eli Lilly, Novo Nordisk, Orion, Vivus. Kongressit ja seminaarit: Astrazeneca, Novo Nordisk.
Mia Rinta-Jaskari : Sivutoimet: Ei nykyisiä sivutoimia. Aiemmat sivutoimet: Tutkijatohtori, Lääketieteellinen biokemia ja molekyylilääketiede Oulun yliopisto, Taina Pihlajaniemen ryhmä, tutkimus päättynyt 08/2024, alkanut 2012 kesällä. Liikuntalääkäri, ammatinharjoittaja, toiminimellä JYP U20 pelilääkäritoiminnassa kaudella 2023–2024. Tutkimus ja kehitystyö: Apurahat väitöskirjatyöhön: Instrumentariumin tiedesäätiö, Munuaissäätiö, Suomen Kulttuurirahasto ja Suomen lääketieteen säätiö.
Milla Rosengård-Bärlund: Sivutoimet: Prakticonova (erikoislääkäri, etävastaanotto Pihlajalinnassa). Koulutustoiminta: Sanofi, Eli Lilly, Novo Nordisk, Boehringer Ingelheim, Sandoz, Astra, Orion, Terveystalo, GSK. Kongressit ja seminaarit: Eli Lilly, Novo Nordisk, Novartis, Amgen. Luottamustoimet terveydenhuollon alalla: Diabetesliiton lääkärineuvosto 2017–2023 Endokrinologiyhdistyksen hallituksen jäsen 2020–, Suomen lihavuuslääkärit ry hallituksen varapj 2020–2024.
Timo Strandberg: Sivutoimet: Tutkija, HUS. Tutkimus ja kehitystyö: Amgen, MSD, Novartis, Sankyo. Koulutustoiminta: Orion, Nutricia, Valio, GSK; Duodecim; Lääkärilehti. Kongressit ja seminaarit: Novo Nordisk. Luottamustoimet terveydenhuollon alalla: IAGG-ER; VTKL puheenjohtaja; Luustoliitto, puheenjohtaja.
Laura Suojanen: Sivutoimet: Psykoterapeutti, ravitsemusasiantuntija Eiran sairaala. Koulutustoiminta: Novo Nordisk, Ferring, UKK-instituutti. Luottamustoimet terveydenhuollon alalla: Eli Lilly asiantuntijapaneeli.
Tuija Tammelin: Ei sidonnaisuuksia.
Anna-Maria Teeriniemi: Sivutoimet: Yksittäiset luennot eri organisaatioiden seminaari- tai koulutuspäivillä. Koulutustoiminta: Novo Nordisik, 1 luento. Luottamustoimet terveydenhuollon alalla: ESDN Obesity Committee jäsen. Muut sidonnaisuudet: Virtuaalisairaala-hanke, Lihavuuden hoidon ammattilaisosion tekeminen (TerveyskyläPro). Olin tutkijana Oulun Yliopiston ns PrevMetSyn -tutkimuksessa, jossa kehitettiin ensimmäinen tutkimuskäytössä ollut ICT-pohjainen painonhallintaa edesauttava sovellus, nimeltään Onnikka. Olen edelleen yksi kirjoittaja siitä tehtävissä julkaisuissa. En kuitenkaan ole saanut siitä rahallista hyötyä enkä ole tutkijana Onnikan nykyisin terveydenhuollossa käytössä olevassa versiossa.
Riitta Veijola: Sivutoimet: Oulun yliopistollinen sairaala, ylilääkäri. Tutkimusrahoitus: Janssen Research & Development sponsored clinical trial CNTO148DML1001. A Phase 1b Study to Evaluate SIMPONI (golimumab) Therapy in Children, Adolescents and Young Adults with Pre-Symptomatic Type 1 Diabetes.No personal compensation or interest is included. Luottamustoimet: Medical Research Center Oulu, johtokunnan jäsen; Lastentautien tutkimussäätiö, apurahalautakunnan jäsen; Alma och KA Snellman säätiö, apurahalautakunnan jäsen; Sosiaali- ja terveysministeriö, kliinisten lääketutkimusten EU-asetuksen täytäntöönpanon työryhmä; FinPedMed, lasten lääketutkimusverkoston ohjausryhmän jäsen.
Mika Venojärvi: Ei sidonnaisuuksia.
Kirjallisuusviite
Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lihavuustutkijat ry:n ja Suomen Lastenlääkäriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2025 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»23
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Saari A, Sankilampi U, Hannila ML ym. New Finnish growth references for children and adolescents aged 0 to 20 years: Length/height-for-age, weight-for-length/height, and body mass index-for-age. Ann Med 2011;43:235-48 «PMID: 20854213»PubMed
- Styne DM, Arslanian SA, Connor EL ym. Pediatric Obesity-Assessment, Treatment, and Prevention: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2017;102:709-757 «PMID: 28359099»PubMed
- Pietrobelli A, Faith MS, Allison DB ym. Body mass index as a measure of adiposity among children and adolescents: a validation study. J Pediatr 1998;132:204-10 «PMID: 9506629»PubMed
- Laitinen J, Power C, Järvelin MR. Family social class, maternal body mass index, childhood body mass index, and age at menarche as predictors of adult obesity. Am J Clin Nutr 2001;74:287-94 «PMID: 11522550»PubMed
- Fuentes RM, Notkola IL, Shemeikka S ym. Tracking of body mass index during childhood: a 15-year prospective population-based family study in eastern Finland. Int J Obes Relat Metab Disord 2003;27:716-21 «PMID: 12833116»PubMed
- Cole TJ, Bellizzi MC, Flegal KM ym. Establishing a standard definition for child overweight and obesity worldwide: international survey. BMJ 2000;320:1240-3 «PMID: 10797032»PubMed
- Browning LM, Hsieh SD, Ashwell M. A systematic review of waist-to-height ratio as a screening tool for the prediction of cardiovascular disease and diabetes: 0·5 could be a suitable global boundary value. Nutr Res Rev 2010;23:247-69 «PMID: 20819243»PubMed
- Revicki DA, Israel RG. Relationship between body mass indices and measures of body adiposity. Am J Public Health 1986;76:992-4 «PMID: 3728773»PubMed
- Garrow JS, Webster J. Quetelet's index (W/H2) as a measure of fatness. Int J Obes 1985;9:147-53 «PMID: 4030199»PubMed
- Obesity: preventing and managing the global epidemic. Report of a WHO consultation. World Health Organ Tech Rep Ser 2000;894:i-xii, 1-253 «PMID: 11234459»PubMed
- Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults--The Evidence Report. National Institutes of Health. Obes Res 1998;6 Suppl 2:51S-209S «PMID: 9813653»PubMed
- American Diabetes Association. Standards for medical care in diabetes–2015. Diabetes Care 2015;38(Suppl 1):S1–S94
- Bigaard J, Frederiksen K, Tjønneland A ym. Waist circumference and body composition in relation to all-cause mortality in middle-aged men and women. Int J Obes (Lond) 2005;29:778-84 «PMID: 15917857»PubMed
- Lundqvist A, Jääskeläinen S. Lasten ja nuorten ylipaino ja lihavuus. Tilastoraportti 9/2019. FinLapset. THL 2019; «http://urn.fi/URN:NBN:fi-fe2019042413181»24
- Vuorela N, Saha MT, Salo MK. Change in prevalence of overweight and obesity in Finnish children - comparison between 1974 and 2001. Acta Paediatr 2011;100:109-15 «PMID: 20712840»PubMed
- Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus. Kirjassa: Koponen P, Borodulin K, Lundqvist A, Sääksjärvi K ja Koskinen S, (toim). Terveys, toimintakyky ja hyvinvointi Suomessa – FinTerveys 2017-tutkimus. Terveyden ja hyvinvoinnin laitos (THL), Raportti 4/2018 Helsinki 2018
- Pajunen P, Vartiainen E, Männistö S ym. Intra-individual changes in body weight in population-based cohorts during four decades: the Finnish FINRISK study. Eur J Public Health 2012;22:107-12 «PMID: 21126985»PubMed
- Kunttu K, Pesonen T, Saari J. Korkeakouluopiskelijoiden terveystutkimus 2016. Ylioppilaiden terveydenhoitosäätiön tutkimuksia 48. Arkmedia Oy 2017
- Perinataalitilasto – synnyttäjät, synnytykset ja vastasyntyneet 2017. Tilastoraportti 38/2018, 31.10.2018. Suomen virallinen tilasto, Perinataalitilasto – synnyttäjät, synnytykset ja vastasyntyneet. THL.http://urn.fi/URN:NBN:fi-fe2018103146930
- Castaneda A, Rask S, Koponen P ym. Maahanmuuttajien terveys ja hyvinvointi.Tutkimus venäläis-, somalialais- ja kurditaustaisista Suomessa. Terveyden ja hyvinvoinninlaitoksen raportti 61/2012. Juvenes Print – Suomen Yliopistopaino Oy. Tampere 2012
- Weiste-Paakkanen A, Lämsä R, Kuusio H, (toim.). Suomen romaniväestön osallisuus ja hyvinvointi. Romanien hyvinvointitutkimus Roosan perustulokset 2017-2018. Terveyden ja hyvinvoinninlaitoksen raportti 15/2018. PunaMusta Oy. Helsinki University 2018;
- Sørensen TI. Conference on "Multidisciplinary approaches to nutritional problems". Symposium on "Diabetes and health". Challenges in the study of causation of obesity. Proc Nutr Soc 2009;68:43-54 «PMID: 19079823»PubMed
- Vandevijvere S, Chow CC, Hall KD ym. Increased food energy supply as a major driver of the obesity epidemic: a global analysis. Bull World Health Organ 2015;93:446-56 «PMID: 26170502»PubMed
- Mustajoki P. Ruokaympäristön muutos selittää pääosan väestöjen lihomisesta. Duodecim 2015;131:1345-52 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus=duo12373»25
- Loos RJ. The genetics of adiposity. Curr Opin Genet Dev 2018;50:86-95 «PMID: 29529423»PubMed
- Goodarzi MO. Genetics of obesity: what genetic association studies have taught us about the biology of obesity and its complications. Lancet Diabetes Endocrinol 2018;6:223-236 «PMID: 28919064»PubMed
- den Hoed M, Ekelund U, Brage S ym. Genetic susceptibility to obesity and related traits in childhood and adolescence: influence of loci identified by genome-wide association studies. Diabetes 2010;59:2980-8 «PMID: 20724581»PubMed
- Silventoinen K, Rokholm B, Kaprio J ym. The genetic and environmental influences on childhood obesity: a systematic review of twin and adoption studies. Int J Obes (Lond) 2010;34:29-40 «PMID: 19752881»PubMed
- Pietiläinen KH, Kaprio J, Rissanen A ym. Distribution and heritability of BMI in Finnish adolescents aged 16y and 17y: a study of 4884 twins and 2509 singletons. Int J Obes Relat Metab Disord 1999;23:107-15 «PMID: 10078843»PubMed
- Haworth CM, Carnell S, Meaburn EL ym. Increasing heritability of BMI and stronger associations with the FTO gene over childhood. Obesity (Silver Spring) 2008;16:2663-8 «PMID: 18846049»PubMed
- Wardle J, Carnell S, Haworth CM ym. Evidence for a strong genetic influence on childhood adiposity despite the force of the obesogenic environment. Am J Clin Nutr 2008;87:398-404 «PMID: 18258631»PubMed
- Locke AE, Kahali B, Berndt SI ym. Genetic studies of body mass index yield new insights for obesity biology. Nature 2015;518:197-206 «PMID: 25673413»PubMed
- Russell CG, Taki S, Laws R ym. Effects of parent and child behaviours on overweight and obesity in infants and young children from disadvantaged backgrounds: systematic review with narrative synthesis. BMC Public Health 2016;16:151 «PMID: 26875107»PubMed
- Wang Y, Lim H. The global childhood obesity epidemic and the association between socio-economic status and childhood obesity. Int Rev Psychiatry 2012;24:176-88 «PMID: 22724639»PubMed
- Ball K, Crawford D. Socioeconomic status and weight change in adults: a review. Soc Sci Med 2005;60:1987-2010 «PMID: 15743649»PubMed
- Chen Y, Qian L. Association between lifetime stress and obesity in Canadians. Prev Med 2012;55:464-7 «PMID: 22944151»PubMed
- Parks EP, Kumanyika S, Moore RH ym. Influence of stress in parents on child obesity and related behaviors. Pediatrics 2012;130:e1096-104 «PMID: 23090343»PubMed
- Sinha R, Jastreboff AM. Stress as a common risk factor for obesity and addiction. Biol Psychiatry 2013;73:827-35 «PMID: 23541000»PubMed
- Pervanidou P, Chrousos G. Stress and Pediatric Obesity: Neurobiology and Behavior. Family Relations 65 (February 2016);85-93
- Needham BL, Epel ES, Adler NE ym. Trajectories of change in obesity and symptoms of depression: the CARDIA study. Am J Public Health 2010;100:1040-6 «PMID: 20395582»PubMed
- Lojko D, Buzuk G, Owecki M ym. Atypical features in depression: Association with obesity and bipolar disorder. J Affect Disord 2015;185:76-80 «PMID: 26148463»PubMed
- Lampard AM, Franckle RL, Davison KK. Maternal depression and childhood obesity: a systematic review. Prev Med 2014;59:60-7 «PMID: 24291685»PubMed
- Marmorstein NR, Iacono WG, Legrand L. Obesity and depression in adolescence and beyond: reciprocal risks. Int J Obes (Lond) 2014;38:906-11 «PMID: 24480863»PubMed
- Byrne ML, O'Brien-Simpson NM, Mitchell SA ym. Adolescent-Onset Depression: Are Obesity and Inflammation Developmental Mechanisms or Outcomes? Child Psychiatry Hum Dev 2015;46:839-50 «PMID: 25666100»PubMed
- Lauder W, Mummery K, Jones M ym. A comparison of health behaviours in lonely and non-lonely populations. Psychol Health Med 2006;11:233-45 «PMID: 17129911»PubMed
- Peltzer K, Pengpid S. Overweight and obesity and associated factors among school-aged adolescents in Ghana and Uganda. Int J Environ Res Public Health 2011;8:3859-70 «PMID: 22073017»PubMed
- Pérez-Escamilla R, Obbagy JE, Altman JM ym. Dietary energy density and body weight in adults and children: a systematic review. J Acad Nutr Diet 2012;112:671-84 «PMID: 22480489»PubMed
- Fogelholm M, Anderssen S, Gunnarsdottir I ym. Dietary macronutrients and food consumption as determinants of long-term weight change in adult populations: a systematic literature review. Food Nutr Res 2012;56: «PMID: 22893781»PubMed
- Frantsve-Hawley J, Bader JD, Welsh JA ym. A systematic review of the association between consumption of sugar-containing beverages and excess weight gain among children under age 12. J Public Health Dent 2017;77 Suppl 1:S43-S66 «PMID: 28556932»PubMed
- Bucher Della Torre S, Keller A, Laure Depeyre J ym. Sugar-Sweetened Beverages and Obesity Risk in Children and Adolescents: A Systematic Analysis on How Methodological Quality May Influence Conclusions. J Acad Nutr Diet 2016;116:638-59 «PMID: 26194333»PubMed
- Ovaskainen M, Paturi M, Harald K ym. Aikuisten ruokavalinnat ja sosioekonomiset erot Suomessa. . Sosiaalilääketieteellinen aikakauslehti 2012;49:132-9
- Raulio S, Tapanainen H, Männistö S ym. Ravitsemuksessa eroja koulutusryhmien välillä – Finravinto -tutkimuksen tuloksia. Tutkimuksesta tiiviisti 26, joulukuu 2016. Terveyden ja hyvinvoinnin laitos, Helsinki 2016; «http://urn.fi/URN:ISBN:978-952-302-754-1»26
- Hollands GJ, Shemilt I, Marteau TM ym. Portion, package or tableware size for changing selection and consumption of food, alcohol and tobacco. Cochrane Database Syst Rev 2015;:CD011045 «PMID: 26368271»PubMed
- Syrad H, Llewellyn CH, Johnson L ym. Meal size is a critical driver of weight gain in early childhood. Sci Rep 2016;6:28368 «PMID: 27321917»PubMed
- Kral TV, Hetherington MM. Variability in children's eating response to portion size. A biobehavioral perspective. Appetite 2015;88:5-10 «PMID: 25305465»PubMed
- English L, Lasschuijt M, Keller KL. Mechanisms of the portion size effect. What is known and where do we go from here? Appetite 2015;88:39-49 «PMID: 25447010»PubMed
- Cox DN, Hendrie GA, Carty D. Sensitivity, hedonics and preferences for basic tastes and fat amongst adults and children of differing weight status: A comprehensive review . Food Qual Prefer 2016;48:359-67
- Deglaire A, Méjean C, Castetbon K ym. Associations between weight status and liking scores for sweet, salt and fat according to the gender in adults (The Nutrinet-Santé study). Eur J Clin Nutr 2015;69:40-6 «PMID: 25074389»PubMed
- Lampuré A, Castetbon K, Deglaire A ym. Associations between liking for fat, sweet or salt and obesity risk in French adults: a prospective cohort study. Int J Behav Nutr Phys Act 2016;13:74 «PMID: 27378200»PubMed
- Chaput JP, Leblanc C, Pérusse L ym. Risk factors for adult overweight and obesity in the Quebec Family Study: have we been barking up the wrong tree? Obesity (Silver Spring) 2009;17:1964-70 «PMID: 19360005»PubMed
- Péneau S, Ménard E, Méjean C ym. Sex and dieting modify the association between emotional eating and weight status. Am J Clin Nutr 2013;97:1307-13 «PMID: 23576047»PubMed
- French SA, Epstein LH, Jeffery RW ym. Eating behavior dimensions. Associations with energy intake and body weight. A review. Appetite 2012;59:541-9 «PMID: 22796186»PubMed
- Kral TVE, Moore RH, Chittams J ym. Identifying behavioral phenotypes for childhood obesity. Appetite 2018;127:87-96 «PMID: 29709528»PubMed
- Hays NP, Roberts SB. Aspects of eating behaviors "disinhibition" and "restraint" are related to weight gain and BMI in women. Obesity (Silver Spring) 2008;16:52-8 «PMID: 18223612»PubMed
- van Strien T, Herman CP, Verheijden MW. Eating style, overeating and weight gain. A prospective 2-year follow-up study in a representative Dutch sample. Appetite 2012;59:782-9 «PMID: 22918175»PubMed
- Carr KA, Lin H, Fletcher KD ym. Food reinforcement, dietary disinhibition and weight gain in nonobese adults. Obesity (Silver Spring) 2014;22:254-9 «PMID: 23512958»PubMed
- Ivezaj V, Kalebjian R, Grilo CM ym. Comparing weight gain in the year prior to treatment for overweight and obese patients with and without binge eating disorder in primary care. J Psychosom Res 2014;77:151-4 «PMID: 25077857»PubMed
- van Strien T, Konttinen H, Homberg JR ym. Emotional eating as a mediator between depression and weight gain. Appetite 2016;100:216-24 «PMID: 26911261»PubMed
- Lazarevich I, Irigoyen Camacho ME, Velázquez-Alva MDC ym. Relationship among obesity, depression, and emotional eating in young adults. Appetite 2016;107:639-644 «PMID: 27620648»PubMed
- Hagan KE, Forbush KT, Chen PY. Is dietary restraint a unitary or multi-faceted construct? Psychol Assess 2017;29:1249-1260 «PMID: 27991825»PubMed
- Schaumberg K, Anderson DA, Anderson LM ym. Dietary restraint: what's the harm? A review of the relationship between dietary restraint, weight trajectory and the development of eating pathology. Clin Obes 2016;6:89-100 «PMID: 26841705»PubMed
- de Zwaan M. Binge eating disorder and obesity. Int J Obes Relat Metab Disord 2001;25 Suppl 1:S51-5 «PMID: 11466589»PubMed
- Mitchell JE. Medical comorbidity and medical complications associated with binge-eating disorder. Int J Eat Disord 2016;49:319-23 «PMID: 26311499»PubMed
- Must A, Parisi SM. Sedentary behavior and sleep: paradoxical effects in association with childhood obesity. Int J Obes (Lond) 2009;33 Suppl 1:S82-6 «PMID: 19363515»PubMed
- Jiménez-Pavón D, Kelly J, Reilly JJ. Associations between objectively measured habitual physical activity and adiposity in children and adolescents: Systematic review. Int J Pediatr Obes 2010;5:3-18 «PMID: 19562608»PubMed
- Lake JK, Power C, Cole TJ. Child to adult body mass index in the 1958 British birth cohort: associations with parental obesity. Arch Dis Child 1997;77:376-81 «PMID: 9487953»PubMed
- Danielzik S, Czerwinski-Mast M, Langnäse K ym. Parental overweight, socioeconomic status and high birth weight are the major determinants of overweight and obesity in 5-7 y-old children: baseline data of the Kiel Obesity Prevention Study (KOPS). Int J Obes Relat Metab Disord 2004;28:1494-502 «PMID: 15326465»PubMed
- Lawlor DA, Smith GD, O'Callaghan M ym. Epidemiologic evidence for the fetal overnutrition hypothesis: findings from the mater-university study of pregnancy and its outcomes. Am J Epidemiol 2007;165:418-24 «PMID: 17158475»PubMed
- Salsberry PJ, Reagan PB. Taking the long view: the prenatal environment and early adolescent overweight. Res Nurs Health 2007;30:297-307 «PMID: 17514704»PubMed
- Jääskeläinen A, Pussinen J, Nuutinen O ym. Intergenerational transmission of overweight among Finnish adolescents and their parents: a 16-year follow-up study. Int J Obes (Lond) 2011;35:1289-94 «PMID: 21829157»PubMed
- Mamun AA, Lawlor DA, O'Callaghan MJ ym. Family and early life factors associated with changes in overweight status between ages 5 and 14 years: findings from the Mater University Study of Pregnancy and its outcomes. Int J Obes (Lond) 2005;29:475-82 «PMID: 15753954»PubMed
- Whitaker KL, Jarvis MJ, Beeken RJ ym. Comparing maternal and paternal intergenerational transmission of obesity risk in a large population-based sample. Am J Clin Nutr 2010;91:1560-7 «PMID: 20375189»PubMed
- Li L, Law C, Lo Conte R ym. Intergenerational influences on childhood body mass index: the effect of parental body mass index trajectories. Am J Clin Nutr 2009;89:551-7 «PMID: 19106237»PubMed
- Oken E, Levitan EB, Gillman MW. Maternal smoking during pregnancy and child overweight: systematic review and meta-analysis. Int J Obes (Lond) 2008;32:201-10 «PMID: 18278059»PubMed
- Fogelholm M, Nuutinen O, Pasanen M ym. Parent-child relationship of physical activity patterns and obesity. Int J Obes Relat Metab Disord 1999;23:1262-8 «PMID: 10643682»PubMed
- Dhana K, Haines J, Liu G ym. Association between maternal adherence to healthy lifestyle practices and risk of obesity in offspring: results from two prospective cohort studies of mother-child pairs in the United States. BMJ 2018;362:k2486 «PMID: 29973352»PubMed
- van Dijk SJ, Molloy PL, Varinli H ym. Epigenetics and human obesity. Int J Obes (Lond) 2015;39:85-97 «PMID: 24566855»PubMed
- Hammoud NM, Visser GHA, van Rossem L ym. Long-term BMI and growth profiles in offspring of women with gestational diabetes. Diabetologia 2018;61:1037-1045 «PMID: 29492638»PubMed
- Kaseva N, Vääräsmäki M, Matinolli HM ym. Pre-pregnancy overweight or obesity and gestational diabetes as predictors of body composition in offspring twenty years later: evidence from two birth cohort studies. Int J Obes (Lond) 2018;42:872-879 «PMID: 29146992»PubMed
- Boney CM, Verma A, Tucker R ym. Metabolic syndrome in childhood: association with birth weight, maternal obesity, and gestational diabetes mellitus. Pediatrics 2005;115:e290-6 «PMID: 15741354»PubMed
- Godfrey KM, Sheppard A, Gluckman PD ym. Epigenetic gene promoter methylation at birth is associated with child's later adiposity. Diabetes 2011;60:1528-34 «PMID: 21471513»PubMed
- Godfrey KM, Reynolds RM, Prescott SL ym. Influence of maternal obesity on the long-term health of offspring. Lancet Diabetes Endocrinol 2017;5:53-64 «PMID: 27743978»PubMed
- Patro-Golab B, Zalewski BM, Kolodziej M ym. Nutritional interventions or exposures in infants and children aged up to 3 years and their effects on subsequent risk of overweight, obesity and body fat: a systematic review of systematic reviews. Obes Rev 2016;17:1245-1257 «PMID: 27749991»PubMed
- Pietrobelli A, Agosti M, MeNu Group.. Nutrition in the First 1000 Days: Ten Practices to Minimize Obesity Emerging from Published Science. Int J Environ Res Public Health 2017;14: «PMID: 29194402»PubMed
- EFSA Panel on Nutrition, Novel Foods and Food Allergens (NDA), Castenmiller J, de Henauw S, Hirsch-Ernst K ym. Appropriate age range for introduction of complementary feeding into an infant’s diet. EFSA Journal 2019;17:e05780
- Pearce J, Langley-Evans SC. The types of food introduced during complementary feeding and risk of childhood obesity: a systematic review. Int J Obes (Lond) 2013;37:477-85 «PMID: 23399778»PubMed
- Laine S, Schwab U, Salminen S, Isolauri E. Imeväisen ravitsemuksen merkitys lihavuuden kehittymisessä. Suom Lääkäril 2015;70:37-43
- Rolland-Cachera MF, Deheeger M, Maillot M ym. Early adiposity rebound: causes and consequences for obesity in children and adults. Int J Obes (Lond) 2006;30 Suppl 4:S11-7 «PMID: 17133230»PubMed
- Lagström H, Hakanen M, Niinikoski H ym. Growth patterns and obesity development in overweight or normal-weight 13-year-old adolescents: the STRIP study. Pediatrics 2008;122:e876-83 «PMID: 18829786»PubMed
- Rolland-Cachera MF, Cole TJ. Does the age at adiposity rebound reflect a critical period? Pediatr Obes 2019;14: «PMID: 30253063»PubMed
- Mazarello Paes V, Ong KK, Lakshman R. Factors influencing obesogenic dietary intake in young children (0-6 years): systematic review of qualitative evidence. BMJ Open 2015;5:e007396 «PMID: 26377503»PubMed
- Psaltopoulou T, Tzanninis S, Ntanasis-Stathopoulos I ym. Prevention and treatment of childhood and adolescent obesity: a systematic review of meta-analyses. World J Pediatr 2019;15:350-381 «PMID: 31313240»PubMed
- Kaisari P, Yannakoulia M, Panagiotakos DB. Eating frequency and overweight and obesity in children and adolescents: a meta-analysis. Pediatrics 2013;131:958-67 «PMID: 23569087»PubMed
- Eloranta AM, Lindi V, Schwab U ym. Dietary factors associated with overweight and body adiposity in Finnish children aged 6-8 years: the PANIC Study. Int J Obes (Lond) 2012;36:950-5 «PMID: 22665136»PubMed
- Dallacker M, Hertwig R, Mata J. Parents' considerable underestimation of sugar and their child's risk of overweight. Int J Obes (Lond) 2018;42:1097-1100 «PMID: 29467501»PubMed
- Hammons AJ, Fiese BH. Is frequency of shared family meals related to the nutritional health of children and adolescents? Pediatrics 2011;127:e1565-74 «PMID: 21536618»PubMed
- Draper CE, Grobler L, Micklesfield LK ym. Impact of social norms and social support on diet, physical activity and sedentary behaviour of adolescents: a scoping review. Child Care Health Dev 2015;41:654-67 «PMID: 25809525»PubMed
- Lobstein T, Dibb S. Evidence of a possible link between obesogenic food advertising and child overweight. Obes Rev 2005;6:203-8 «PMID: 16045635»PubMed
- Boyland EJ, Harrold JA, Kirkham TC ym. Food commercials increase preference for energy-dense foods, particularly in children who watch more television. Pediatrics 2011;128:e93-100 «PMID: 21708808»PubMed
- Simmonds M, Llewellyn A, Owen CG ym. Predicting adult obesity from childhood obesity: a systematic review and meta-analysis. Obes Rev 2016;17:95-107 «PMID: 26696565»PubMed
- Shelton NJ, Knott CS. Association between alcohol calorie intake and overweight and obesity in English adults. Am J Public Health 2014;104:629-31 «PMID: 24524529»PubMed
- Sayon-Orea C, Martinez-Gonzalez MA, Bes-Rastrollo M. Alcohol consumption and body weight: a systematic review. Nutr Rev 2011;69:419-31 «PMID: 21790610»PubMed
- Traversy G, Chaput JP. Alcohol Consumption and Obesity: An Update. Curr Obes Rep 2015;4:122-30 «PMID: 25741455»PubMed
- Sun M, Feng W, Wang F ym. Meta-analysis on shift work and risks of specific obesity types. Obes Rev 2018;19:28-40 «PMID: 28975706»PubMed
- Schwartz MW, Seeley RJ, Zeltser LM ym. Obesity Pathogenesis: An Endocrine Society Scientific Statement. Endocr Rev 2017;38:267-296 «PMID: 28898979»PubMed
- Chan RS, Woo J. Prevention of overweight and obesity: how effective is the current public health approach. Int J Environ Res Public Health 2010;7:765-83 «PMID: 20617002»PubMed
- Utley JM, Affuso O, Rucks AC. Adolescent obesity in contextual settings: a scoping study of multilevel and hierarchical examinations. Clin Obes 2016;6:296-304 «PMID: 27627786»PubMed
- Wang Y, Cai L, Wu Y ym. What childhood obesity prevention programmes work? A systematic review and meta-analysis. Obes Rev 2015;16:547-65 «PMID: 25893796»PubMed
- World Health Organization. Report of the Commission on Ending Childhood Obesity. Geneva (CH): 2017
- Kansallisen lihavuusohjelman ohjelmaryhmä. Lihavuus laskuun – Hyvinvointia ravinnosta ja liikunnasta. Kansallinen lihavuusohjelma 2012–2015. Terveyden ja hyvinvoinnin laitos (THL). Ohjaus 13/2013. 58. Helsinki 2013
- Kansallinen lihavuusohjelma. Lihavuus laskuun – Hyvinvointia ravinnosta ja liikunnasta. Toiminta- ja toimeenpanosuunnitelma 2016–2018. Terveyden ja hyvinvoinnin laitos (THL). Työpaperi 18/2016. Helsinki 2016
- Brown T, Moore TH, Hooper L ym. Interventions for preventing obesity in children. Cochrane Database Syst Rev 2019;7:CD001871 «PMID: 31332776»PubMed
- McCrabb S, Lane C, Hall A ym. Scaling-up evidence-based obesity interventions: A systematic review assessing intervention adaptations and effectiveness and quantifying the scale-up penalty. Obes Rev 2019;20:964-982 «PMID: 30868745»PubMed
- Panter J, Tanggaard Andersen P, Aro AR ym. Obesity Prevention: A Systematic Review of Setting-Based Interventions from Nordic Countries and the Netherlands. J Obes 2018;2018:7093260 «PMID: 29808116»PubMed
- Ward DS, Welker E, Choate A ym. Strength of obesity prevention interventions in early care and education settings: A systematic review. Prev Med 2017;95 Suppl:S37-S52 «PMID: 27693295»PubMed
- Li JS, Barnett TA, Goodman E ym. Approaches to the prevention and management of childhood obesity: the role of social networks and the use of social media and related electronic technologies: a scientific statement from the American Heart Association. Circulation 2013;127:260-7 «PMID: 23212719»PubMed
- Antwi F, Fazylova N, Garcon MC ym. The effectiveness of web-based programs on the reduction of childhood obesity in school-aged children: A systematic review. JBI Libr Syst Rev 2012;10:1-14 «PMID: 27820152»PubMed
- Hakanen M, Lagström H, Kaitosaari T ym. Development of overweight in an atherosclerosis prevention trial starting in early childhood. The STRIP study. Int J Obes (Lond) 2006;30:618-26 «PMID: 16446743»PubMed
- Niinikoski H, Lagström H, Jokinen E ym. Impact of repeated dietary counseling between infancy and 14 years of age on dietary intakes and serum lipids and lipoproteins: the STRIP study. Circulation 2007;116:1032-40 «PMID: 17698729»PubMed
- Erkkola M, Fogelholm M, Konttinen H, ym. Ruokaympäristön osatekijät ja ohjauskeinot. Valtioneuvoston selvitys- ja tutkimustoiminnan julkaisusarja
- Marteau TM. Changing minds about changing behaviour. Lancet 2018;391:116-117 «PMID: 29353612»PubMed
- Kolehmainen M, Poutanen K, Absetz P ym. Tuuppaamalla terveyttä:vihjeet vaikuttaviin valintoihin. Suom Lääkäril 2019;74:811-5
- Marteau TM, Hollands GJ, Fletcher PC. Changing human behavior to prevent disease: the importance of targeting automatic processes. Science 2012;337:1492-5 «PMID: 22997327»PubMed
- Arno A, Thomas S. The efficacy of nudge theory strategies in influencing adult dietary behaviour: a systematic review and meta-analysis. BMC Public Health 2016;16:676 «PMID: 27475752»PubMed
- Crockett RA, King SE, Marteau TM ym. Nutritional labelling for healthier food or non-alcoholic drink purchasing and consumption. Cochrane Database Syst Rev 2018;2:CD009315 «PMID: 29482264»PubMed
- Cadario R, Chandon P. Which Healthy Eating Nudges Work Best? A Meta-Analysis of Field Experiments. July 2018 Marketing Science (Forthcoming), DOI: 10.2139/ssrn.3090829
- Shrestha N, Kukkonen-Harjula KT, Verbeek JH ym. Workplace interventions for reducing sitting at work. Cochrane Database Syst Rev 2018;6:CD010912 «PMID: 29926475»PubMed
- NICE. guideline 2015, Preventing excess weight gain. nice.org.uk/guidance/ng7. 2015
- RACP. Evidence review on obesity 2018, Action to prevent obesity and reduce its impact across the life course. racp.edu.au/docs. 2018
- Ramos Salas X. The ineffectiveness and unintended consequences of the public health war on obesity. Can J Public Health 2015;106:e79-81 «PMID: 25955676»PubMed
- Suomalainen Lääkäriseura Duodecim, Suomen Akatemia. Painopiste preventioon. Konsensuslausuma tarttumattomien sairauksien ehkäisystä. 2017. https://www.duodecim.fi/wp-content/uploads/sites/9/2017/04/Konsensuslausuma-2017.pdf «https://www.duodecim.fi/wp-content/uploads/sites/9/2017/04/Konsensuslausuma-2017.pdf»27
- Lindström J, Peltonen M, Eriksson JG ym. Improved lifestyle and decreased diabetes risk over 13 years: long-term follow-up of the randomised Finnish Diabetes Prevention Study (DPS). Diabetologia 2013;56:284-93 «PMID: 23093136»PubMed
- Swinburn BA, Kraak VI, Allender S ym. The Global Syndemic of Obesity, Undernutrition, and Climate Change: The Lancet Commission report. Lancet 2019;393:791-846 «PMID: 30700377»PubMed
- World Health Organization. Global action plan on physical activity 2018–2030: more active people for a healthier world. Geneva: 2018; https://apps.who.int/iris/bitstream/handle/10665/272722/9789241514187-eng.pdf «https://apps.who.int/iris/bitstream/handle/10665/272722/9789241514187-eng.pdf»28
- Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinnin laitos. Kestävää terveyttä ruoasta – kansalliset ravitsemussuositukset 2024. Helsinki: PunaMusta Oy, 2024
- Kanerva N, Harald K, Männistö S ym. Adherence to the healthy Nordic diet is associated with weight change during 7 years of follow-up. Br J Nutr 2018;120:101-110 «PMID: 29936927»PubMed
- Schlesinger S, Neuenschwander M, Schwedhelm C ym. Food Groups and Risk of Overweight, Obesity, and Weight Gain: A Systematic Review and Dose-Response Meta-Analysis of Prospective Studies. Adv Nutr 2019;10:205-218 «PMID: 30801613»PubMed
- Scaglioni S, De Cosmi V, Ciappolino V ym. Factors Influencing Children's Eating Behaviours. Nutrients 2018;10: «PMID: 29857549»PubMed
- DeCosta P, Møller P, Frøst MB ym. Changing children's eating behaviour - A review of experimental research. Appetite 2017;113:327-357 «PMID: 28286164»PubMed
- Small L, Lane H, Vaughan L ym. A systematic review of the evidence: the effects of portion size manipulation with children and portion education/training interventions on dietary intake with adults. Worldviews Evid Based Nurs 2013;10:69-81 «PMID: 22703240»PubMed
- Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinninlaitos. Syödään yhdessä – ruokasuositukset lapsiperheille. 2. uudistettu painos. Terveyden ja hyvinvoinninlaitoksen julkaisu (Kide-sarja). www.vrn.fi. PunaMusta Oy; Helsinki 2019
- Mustonen S, Tuorila H. Sensory education decreases food neophobia score and encourages trying unfamiliar foods in 8–12-year-old children. . Food Qual Prefer 2010;21:353-60
- Blondin SA, Anzman-Frasca S, Djang HC ym. Breakfast consumption and adiposity among children and adolescents: an updated review of the literature. Pediatr Obes 2016;11:333-48 «PMID: 26842913»PubMed
- Dallacker M, Hertwig R, Mata J. The frequency of family meals and nutritional health in children: a meta-analysis. Obes Rev 2018;19:638-653 «PMID: 29334693»PubMed
- Sievert K, Hussain SM, Page MJ ym. Effect of breakfast on weight and energy intake: systematic review and meta-analysis of randomised controlled trials. BMJ 2019;364:l42 «PMID: 30700403»PubMed
- Nelimarkka K, Raulio S, Saarela A ym. Minä valitsen ja ympäristö tukee. Asiakkaiden ruokavalinnat henkilöstöravintolassa. Terveyden ja hyvinvoinnin laitos (THL). Työpaperi 4/2018. Helsinki 2018
- Kongsbak I, Rohden Skov L, Køpke Nielsen B ym. Increasing fruit and vegetable intake among male university students in an ad libitum buffet setting: A choice architectural nudge intervention. Food Quality and Preference 2016;49:183-8
- Sosiaali- ja terveysministeriö. Istu vähemmän - voi paremmin. Kansalliset suositukset istumisen vähentämiseen. Sosiaali- ja terveysministeriön julkaisu. Edita Prima, Helsinki 2015
- Council on Sports Medicine and Fitness., Council on School Health.. Active healthy living: prevention of childhood obesity through increased physical activity. Pediatrics 2006;117:1834-42 «PMID: 16651347»PubMed
- Wu L, Sun S, He Y ym. The effect of interventions targeting screen time reduction: A systematic review and meta-analysis. Medicine (Baltimore) 2016;95:e4029 «PMID: 27399085»PubMed
- Varhaisvuosien fyysisen aktiivisuuden suositukset 2016. Iloa, leikkiä ja yhdessä tekemistä. Opetus- ja kulttuuriministeriö 2016: 21, http://urn.fi/URN:ISBN:978-952-263-410-8 «http://urn.fi/URN:ISBN:978-952-263-410-8»29
- Opetusministeriö ja Nuori Suomi. Fyysisen aktiivisuuden suositus kouluikäisille 7–18-vuotiaille. Helsinki 2008
- 2018 Physical Activity Guidelines Advisory Committee. 2018 Physical Activity Guidelines Advisory Committee Scientific Report. Washington, DC: US Department of Health and Human Services 2018; https://health.gov/paguidelines/second-edition/report.aspx «https://health.gov/paguidelines/second-edition/report.aspx»30
- Ramires VV, Dumith SC, Gonçalves H. Longitudinal Association Between Physical Activity and Body Fat During Adolescence: A Systematic Review. J Phys Act Health 2015;12:1344-58 «PMID: 25409296»PubMed
- The Department of Health and Human Services. The Physical Activity Guidelines for Americans. 2018; https://health.gov/paguidelines/second-edition/pdf/Physical_Activity_Guidelines_2nd_edition.pdf «https://health.gov/paguidelines/second-edition/pdf/Physical_Activity_Guidelines_2nd_edition.pdf»31
- Liikunta. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Käypä hoito -johtoryhmän asettama työryhmä. (viitattu 18.09.2018). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2016
- King A, ym. Part F. Chapter 5. Cardiometabolic health and prevention of weight gain. Kirjassa: 2018 Physical Activity Guidelines Advisory Committee Scientific Report . Washington, DC: U S Department of Health and Human Services 2018;S. F5-1-F-5-36,https://health.gov/paguidelines/second-edition/report.aspx
- Hirshkowitz M, Whiton K, Albert SM ym. National Sleep Foundation's updated sleep duration recommendations: final report. Sleep Health 2015;1:233-243 «PMID: 29073398»PubMed
- Griffiths LJ, Parsons TJ, Hill AJ. Self-esteem and quality of life in obese children and adolescents: a systematic review. Int J Pediatr Obes 2010;5:282-304 «PMID: 20210677»PubMed
- Tsiros MD, Olds T, Buckley JD ym. Health-related quality of life in obese children and adolescents. Int J Obes (Lond) 2009;33:387-400 «PMID: 19255583»PubMed
- Ul-Haq Z, Mackay DF, Fenwick E ym. Meta-analysis of the association between body mass index and health-related quality of life among children and adolescents, assessed using the pediatric quality of life inventory index. J Pediatr 2013;162:280-6.e1 «PMID: 22959137»PubMed
- Sanders RH, Han A, Baker JS ym. Childhood obesity and its physical and psychological co-morbidities: a systematic review of Australian children and adolescents. Eur J Pediatr 2015;174:715-46 «PMID: 25922141»PubMed
- Kim TJ, Roesler NM, von dem Knesebeck O. Causation or selection - examining the relation between education and overweight/obesity in prospective observational studies: a meta-analysis. Obes Rev 2017;18:660-672 «PMID: 28401630»PubMed
- Kim TJ, von dem Knesebeck O. Income and obesity: what is the direction of the relationship? A systematic review and meta-analysis. BMJ Open 2018;8:e019862 «PMID: 29306894»PubMed
- Puhl RM, King KM. Weight discrimination and bullying. Best Pract Res Clin Endocrinol Metab 2013;27:117-27 «PMID: 23731874»PubMed
- Rankin J, Matthews L, Cobley S ym. Psychological consequences of childhood obesity: psychiatric comorbidity and prevention. Adolesc Health Med Ther 2016;7:125-146 «PMID: 27881930»PubMed
- Phelan SM, Burgess DJ, Yeazel MW ym. Impact of weight bias and stigma on quality of care and outcomes for patients with obesity. Obes Rev 2015;16:319-26 «PMID: 25752756»PubMed
- Harjunen H. 2009. Women and Fat. Approaches to the Social Study of Fatness. Jyväskylä Studies in Education, Psychology and Social Research 379. Jyväskylä: University of Jyväskylä
- Mattsson N, Rönnemaa T, Juonala M ym. Childhood predictors of the metabolic syndrome in adulthood. The Cardiovascular Risk in Young Finns Study. Ann Med 2008;40:542-52 «PMID: 18728920»PubMed
- Callo Quinte G, Barros F, Gigante DP ym. Overweight trajectory and cardio metabolic risk factors in young adults. BMC Pediatr 2019;19:75 «PMID: 30857546»PubMed
- Juonala M, Viikari JS, Raitakari OT. Main findings from the prospective Cardiovascular Risk in Young Finns Study. Curr Opin Lipidol 2013;24:57-64 «PMID: 23069987»PubMed
- Juonala M, Magnussen CG, Berenson GS ym. Childhood adiposity, adult adiposity, and cardiovascular risk factors. N Engl J Med 2011;365:1876-85 «PMID: 22087679»PubMed
- Skinner AC, Mayer ML, Flower K ym. Using BMI to determine cardiovascular risk in childhood: how do the BMI cutoffs fare? Pediatrics 2009;124:e905-12 «PMID: 19858150»PubMed
- Zimmet P, Alberti G, Kaufman F ym. The metabolic syndrome in children and adolescents. Lancet 2007;369:2059-61 «PMID: 17586288»PubMed
- Huerta MG, Roemmich JN, Kington ML ym. Magnesium deficiency is associated with insulin resistance in obese children. Diabetes Care 2005;28:1175-81 «PMID: 15855585»PubMed
- Krekoukia M, Nassis GP, Psarra G ym. Elevated total and central adiposity and low physical activity are associated with insulin resistance in children. Metabolism 2007;56:206-13 «PMID: 17224334»PubMed
- Reinehr T, Toschke AM. Onset of puberty and cardiovascular risk factors in untreated obese children and adolescents: a 1-year follow-up study. Arch Pediatr Adolesc Med 2009;163:709-15 «PMID: 19652102»PubMed
- Codoñer-Franch P, Tavárez-Alonso S, Murria-Estal R ym. Nitric oxide production is increased in severely obese children and related to markers of oxidative stress and inflammation. Atherosclerosis 2011;215:475-80 «PMID: 21300354»PubMed
- Chen W, Srinivasan SR, Li S ym. Metabolic syndrome variables at low levels in childhood are beneficially associated with adulthood cardiovascular risk: the Bogalusa Heart Study. Diabetes Care 2005;28:126-31 «PMID: 15616245»PubMed
- Shah S, Kublaoui BM, Oden JD ym. Screening for type 2 diabetes in obese youth. Pediatrics 2009;124:573-9 «PMID: 19620188»PubMed
- Lee JM, Okumura MJ, Davis MM ym. Prevalence and determinants of insulin resistance among U.S. adolescents: a population-based study. Diabetes Care 2006;29:2427-32 «PMID: 17065679»PubMed
- Viner RM, Segal TY, Lichtarowicz-Krynska E ym. Prevalence of the insulin resistance syndrome in obesity. Arch Dis Child 2005;90:10-4 «PMID: 15613503»PubMed
- Wabitsch M, Hauner H, Hertrampf M ym. Type II diabetes mellitus and impaired glucose regulation in Caucasian children and adolescents with obesity living in Germany. Int J Obes Relat Metab Disord 2004;28:307-13 «PMID: 14724655»PubMed
- Saha MT, Keskinen P, Veijola R ym. [Is type 2 diabetes a threat even for Finnish children?]. Duodecim 2003;119:1419-23 «PMID: 14502817»PubMed
- Sinha R, Fisch G, Teague B ym. Prevalence of impaired glucose tolerance among children and adolescents with marked obesity. N Engl J Med 2002;346:802-10 «PMID: 11893791»PubMed
- Shalitin S, Abrahami M, Lilos P ym. Insulin resistance and impaired glucose tolerance in obese children and adolescents referred to a tertiary-care center in Israel. Int J Obes (Lond) 2005;29:571-8 «PMID: 15889115»PubMed
- Uçkun-Kitapçi A, Teziç T, Firat S ym. Obesity and type 2 diabetes mellitus: a population-based study of adolescents. J Pediatr Endocrinol Metab 2004;17:1633-40 «PMID: 15645697»PubMed
- Brickman WJ, Huang J, Silverman BL ym. Acanthosis nigricans identifies youth at high risk for metabolic abnormalities. J Pediatr 2010;156:87-92 «PMID: 19796772»PubMed
- Yu EL, Golshan S, Harlow KE ym. Prevalence of Nonalcoholic Fatty Liver Disease in Children with Obesity. J Pediatr 2019;207:64-70 «PMID: 30559024»PubMed
- Bender R, Jöckel KH, Trautner C ym. Effect of age on excess mortality in obesity. JAMA 1999;281:1498-504 «PMID: 10227319»PubMed
- Jung RT. Obesity as a disease. Br Med Bull 1997;53:307-21 «PMID: 9246838»PubMed
- Lehtovirta M, Pietiläinen KH, Levälahti E ym. Evidence that BMI and type 2 diabetes share only a minor fraction of genetic variance: a follow-up study of 23,585 monozygotic and dizygotic twins from the Finnish Twin Cohort Study. Diabetologia 2010;53:1314-21 «PMID: 20401462»PubMed
- Guh DP, Zhang W, Bansback N ym. The incidence of co-morbidities related to obesity and overweight: a systematic review and meta-analysis. BMC Public Health 2009;9:88 «PMID: 19320986»PubMed
- Loomis AK, Kabadi S, Preiss D ym. Body Mass Index and Risk of Nonalcoholic Fatty Liver Disease: Two Electronic Health Record Prospective Studies. J Clin Endocrinol Metab 2016;101:945-52 «PMID: 26672639»PubMed
- Scheen AJ, Luyckx FH. Obesity and liver disease. Best Pract Res Clin Endocrinol Metab 2002;16:703-16 «PMID: 12468416»PubMed
- Tufik S, Santos-Silva R, Taddei JA ym. Obstructive sleep apnea syndrome in the Sao Paulo Epidemiologic Sleep Study. Sleep Med 2010;11:441-6 «PMID: 20362502»PubMed
- Bixler EO, Vgontzas AN, Lin HM ym. Prevalence of sleep-disordered breathing in women: effects of gender. Am J Respir Crit Care Med 2001;163:608-13 «PMID: 11254512»PubMed
- Wilson PW, D'Agostino RB, Sullivan L ym. Overweight and obesity as determinants of cardiovascular risk: the Framingham experience. Arch Intern Med 2002;162:1867-72 «PMID: 12196085»PubMed
- Romero-Corral A, Montori VM, Somers VK ym. Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: a systematic review of cohort studies. Lancet 2006;368:666-78 «PMID: 16920472»PubMed
- Zheng H, Chen C. Body mass index and risk of knee osteoarthritis: systematic review and meta-analysis of prospective studies. BMJ Open 2015;5:e007568 «PMID: 26656979»PubMed
- Mokdad AH, Ford ES, Bowman BA ym. Prevalence of obesity, diabetes, and obesity-related health risk factors, 2001. JAMA 2003;289:76-9 «PMID: 12503980»PubMed
- Aune D, Norat T, Vatten LJ. Body mass index and the risk of gout: a systematic review and dose-response meta-analysis of prospective studies. Eur J Nutr 2014;53:1591-601 «PMID: 25209031»PubMed
- Everhart JE. Contributions of obesity and weight loss to gallstone disease. Ann Intern Med 1993;119:1029-35 «PMID: 8214980»PubMed
- Ageno W, Becattini C, Brighton T ym. Cardiovascular risk factors and venous thromboembolism: a meta-analysis. Circulation 2008;117:93-102 «PMID: 18086925»PubMed
- Loef M, Walach H. Midlife obesity and dementia: meta-analysis and adjusted forecast of dementia prevalence in the United States and China. Obesity (Silver Spring) 2013;21:E51-5 «PMID: 23401370»PubMed
- Whitmer RA, Gustafson DR, Barrett-Connor E ym. Central obesity and increased risk of dementia more than three decades later. Neurology 2008;71:1057-64 «PMID: 18367704»PubMed
- Kivipelto M, Ngandu T, Fratiglioni L ym. Obesity and vascular risk factors at midlife and the risk of dementia and Alzheimer disease. Arch Neurol 2005;62:1556-60 «PMID: 16216938»PubMed
- Beuther DA, Sutherland ER. Overweight, obesity, and incident asthma: a meta-analysis of prospective epidemiologic studies. Am J Respir Crit Care Med 2007;175:661-6 «PMID: 17234901»PubMed
- Wanahita N, Messerli FH, Bangalore S ym. Atrial fibrillation and obesity--results of a meta-analysis. Am Heart J 2008;155:310-5 «PMID: 18215602»PubMed
- Wang Y, Chen X, Song Y ym. Association between obesity and kidney disease: a systematic review and meta-analysis. Kidney Int 2008;73:19-33 «PMID: 17928825»PubMed
- Bhaskaran K, Douglas I, Forbes H ym. Body-mass index and risk of 22 specific cancers: a population-based cohort study of 5·24 million UK adults. Lancet 2014;384:755-65 «PMID: 25129328»PubMed
- Basen-Engquist K, Chang M. Obesity and cancer risk: recent review and evidence. Curr Oncol Rep 2011;13:71-6 «PMID: 21080117»PubMed
- MacInnis RJ, English DR. Body size and composition and prostate cancer risk: systematic review and meta-regression analysis. Cancer Causes Control 2006;17:989-1003 «PMID: 16933050»PubMed
- Berrington de Gonzalez A, Sweetland S, Spencer E. A meta-analysis of obesity and the risk of pancreatic cancer. Br J Cancer 2003;89:519-23 «PMID: 12888824»PubMed
- Kalliala I, Markozannes G, Gunter MJ ym. Obesity and gynaecological and obstetric conditions: umbrella review of the literature. BMJ 2017;359:j4511 «PMID: 29074629»PubMed
- Larsson SC, Wolk A. Overweight and obesity and incidence of leukemia: a meta-analysis of cohort studies. Int J Cancer 2008;122:1418-21 «PMID: 18027857»PubMed
- Bergström A, Hsieh CC, Lindblad P ym. Obesity and renal cell cancer--a quantitative review. Br J Cancer 2001;85:984-90 «PMID: 11592770»PubMed
- Wolk A, Gridley G, Svensson M ym. A prospective study of obesity and cancer risk (Sweden). Cancer Causes Control 2001;12:13-21 «PMID: 11227921»PubMed
- Harvie M, Hooper L, Howell AH. Central obesity and breast cancer risk: a systematic review. Obes Rev 2003;4:157-73 «PMID: 12916817»PubMed
- Kubo A, Corley DA. Body mass index and adenocarcinomas of the esophagus or gastric cardia: a systematic review and meta-analysis. Cancer Epidemiol Biomarkers Prev 2006;15:872-8 «PMID: 16702363»PubMed
- Larsson SC, Wolk A. Obesity and the risk of gallbladder cancer: a meta-analysis. Br J Cancer 2007;96:1457-61 «PMID: 17375043»PubMed
- Luppino FS, de Wit LM, Bouvy PF ym. Overweight, obesity, and depression: a systematic review and meta-analysis of longitudinal studies. Arch Gen Psychiatry 2010;67:220-9 «PMID: 20194822»PubMed
- Mannan M, Mamun A, Doi S ym. Is there a bi-directional relationship between depression and obesity among adult men and women? Systematic review and bias-adjusted meta analysis. Asian J Psychiatr 2016;21:51-66 «PMID: 27208458»PubMed
- Pereira-Miranda E, Costa PRF, Queiroz VAO ym. Overweight and Obesity Associated with Higher Depression Prevalence in Adults: A Systematic Review and Meta-Analysis. J Am Coll Nutr 2017;36:223-233 «PMID: 28394727»PubMed
- Onyike CU, Crum RM, Lee HB ym. Is obesity associated with major depression? Results from the Third National Health and Nutrition Examination Survey. Am J Epidemiol 2003;158:1139-47 «PMID: 14652298»PubMed
- Raskauden ehkäisy. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Gynekologiyhdistyksen ja Suomen Yleislääketieteen Yhdistyksen asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim, 2017
- Laitinen J, Taponen S, Martikainen H ym. Body size from birth to adulthood as a predictor of self-reported polycystic ovary syndrome symptoms. Int J Obes Relat Metab Disord 2003;27:710-5 «PMID: 12833115»PubMed
- Lim SS, Davies MJ, Norman RJ ym. Overweight, obesity and central obesity in women with polycystic ovary syndrome: a systematic review and meta-analysis. Hum Reprod Update 2012;18:618-37 «PMID: 22767467»PubMed
- Lim SS, Norman RJ, Davies MJ ym. The effect of obesity on polycystic ovary syndrome: a systematic review and meta-analysis. Obes Rev 2013;14:95-109 «PMID: 23114091»PubMed
- Wise MR, Jordan V, Lagas A ym. Obesity and endometrial hyperplasia and cancer in premenopausal women: A systematic review. Am J Obstet Gynecol 2016;214:689.e1-689.e17 «PMID: 26829507»PubMed
- Rich-Edwards JW, Goldman MB, Willett WC ym. Adolescent body mass index and infertility caused by ovulatory disorder. Am J Obstet Gynecol 1994;171:171-7 «PMID: 8030695»PubMed
- Grodstein F, Goldman MB, Cramer DW. Body mass index and ovulatory infertility. Epidemiology 1994;5:247-50 «PMID: 8173001»PubMed
- van der Steeg JW, Steures P, Eijkemans MJ ym. Obesity affects spontaneous pregnancy chances in subfertile, ovulatory women. Hum Reprod 2008;23:324-8 «PMID: 18077317»PubMed
- Luke B, Brown MB, Stern JE ym. Female obesity adversely affects assisted reproductive technology (ART) pregnancy and live birth rates. Hum Reprod 2011;26:245-52 «PMID: 21071489»PubMed
- Nguyen RH, Wilcox AJ, Skjaerven R ym. Men's body mass index and infertility. Hum Reprod 2007;22:2488-93 «PMID: 17636282»PubMed
- Petersen GL, Schmidt L, Pinborg A ym. The influence of female and male body mass index on live births after assisted reproductive technology treatment: a nationwide register-based cohort study. Fertil Steril 2013;99:1654-62 «PMID: 23394781»PubMed
- Stothard KJ, Tennant PW, Bell R ym. Maternal overweight and obesity and the risk of congenital anomalies: a systematic review and meta-analysis. JAMA 2009;301:636-50 «PMID: 19211471»PubMed
- Persson M, Cnattingius S, Villamor E ym. Risk of major congenital malformations in relation to maternal overweight and obesity severity: cohort study of 1.2 million singletons. BMJ 2017;357:j2563 «PMID: 28615173»PubMed
- Brite J, Laughon SK, Troendle J ym. Maternal overweight and obesity and risk of congenital heart defects in offspring. Int J Obes (Lond) 2014;38:878-82 «PMID: 24362506»PubMed
- Metwally M, Ong KJ, Ledger WL ym. Does high body mass index increase the risk of miscarriage after spontaneous and assisted conception? A meta-analysis of the evidence. Fertil Steril 2008;90:714-26 «PMID: 18068166»PubMed
- Torloni MR, Betrán AP, Horta BL ym. Prepregnancy BMI and the risk of gestational diabetes: a systematic review of the literature with meta-analysis. Obes Rev 2009;10:194-203 «PMID: 19055539»PubMed
- Santos S, Voerman E, Amiano P ym. Impact of maternal body mass index and gestational weight gain on pregnancy complications: an individual participant data meta-analysis of European, North American and Australian cohorts. BJOG 2019;126:984-995 «PMID: 30786138»PubMed
- Raskausdiabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Diabetesliiton lääkärineuvoston ja Suomen Gynekologiyhdistys ry:n asettama työryhmä. (viitattu 21.09.2018). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2013
- Chu SY, Callaghan WM, Kim SY ym. Maternal obesity and risk of gestational diabetes mellitus. Diabetes Care 2007;30:2070-6 «PMID: 17416786»PubMed
- HAPO Study Cooperative Research Group. Hyperglycaemia and Adverse Pregnancy Outcome (HAPO) Study: associations with maternal body mass index. BJOG 2010;117:575-84 «PMID: 20089115»PubMed
- Denison FC, Norwood P, Bhattacharya S ym. Association between maternal body mass index during pregnancy, short-term morbidity, and increased health service costs: a population-based study. BJOG 2014;121:72-81; discussion 82 «PMID: 24102880»PubMed
- Wang Z, Wang P, Liu H ym. Maternal adiposity as an independent risk factor for pre-eclampsia: a meta-analysis of prospective cohort studies. Obes Rev 2013;14:508-21 «PMID: 23530552»PubMed
- Cnattingius S, Villamor E, Johansson S ym. Maternal obesity and risk of preterm delivery. JAMA 2013;309:2362-70 «PMID: 23757084»PubMed
- Marchi J, Berg M, Dencker A ym. Risks associated with obesity in pregnancy, for the mother and baby: a systematic review of reviews. Obes Rev 2015;16:621-38 «PMID: 26016557»PubMed
- Räisänen S, Gissler M, Saari J ym. Contribution of risk factors to extremely, very and moderately preterm births - register-based analysis of 1,390,742 singleton births. PLoS One 2013;8:e60660 «PMID: 23577142»PubMed
- Heslehurst N, Vieira R, Hayes L ym. Maternal body mass index and post-term birth: a systematic review and meta-analysis. Obes Rev 2017;18:293-308 «PMID: 28085991»PubMed
- Robinson HE, O'Connell CM, Joseph KS ym. Maternal outcomes in pregnancies complicated by obesity. Obstet Gynecol 2005;106:1357-64 «PMID: 16319263»PubMed
- Anderson V, Chaboyer W, Gillespie B. The relationship between obesity and surgical site infections in women undergoing caesarean sections: an integrative review. Midwifery 2013;29:1331-8 «PMID: 23415366»PubMed
- Pallasmaa N, Ekblad U, Aitokallio-Tallberg A ym. Cesarean delivery in Finland: maternal complications and obstetric risk factors. Acta Obstet Gynecol Scand 2010;89:896-902 «PMID: 20583935»PubMed
- Dresner M, Brocklesby J, Bamber J. Audit of the influence of body mass index on the performance of epidural analgesia in labour and the subsequent mode of delivery. BJOG 2006;113:1178-81 «PMID: 16972861»PubMed
- Vricella LK, Louis JM, Mercer BM ym. Impact of morbid obesity on epidural anesthesia complications in labor. Am J Obstet Gynecol 2011;205:370.e1-6 «PMID: 21864821»PubMed
- von Ungern-Sternberg BS, Regli A, Bucher E ym. Impact of spinal anaesthesia and obesity on maternal respiratory function during elective Caesarean section. Anaesthesia 2004;59:743-9 «PMID: 15270963»PubMed
- Larsen TB, Sørensen HT, Gislum M ym. Maternal smoking, obesity, and risk of venous thromboembolism during pregnancy and the puerperium: a population-based nested case-control study. Thromb Res 2007;120:505-9 «PMID: 17257657»PubMed
- Butwick AJ, Bentley J, Leonard SA ym. Prepregnancy maternal body mass index and venous thromboembolism: a population-based cohort study. BJOG 2019;126:581-588 «PMID: 30500109»PubMed
- Blondon M, Harrington LB, Boehlen F ym. Pre-pregnancy BMI, delivery BMI, gestational weight gain and the risk of postpartum venous thrombosis. Thromb Res 2016;145:151-6 «PMID: 27421192»PubMed
- Lindam A, Johansson S, Stephansson O ym. High Maternal Body Mass Index in Early Pregnancy and Risks of Stillbirth and Infant Mortality-A Population-Based Sibling Study in Sweden. Am J Epidemiol 2016;184:98-105 «PMID: 27358265»PubMed
- Persson M, Johansson S, Villamor E ym. Maternal overweight and obesity and risks of severe birth-asphyxia-related complications in term infants: a population-based cohort study in Sweden. PLoS Med 2014;11:e1001648 «PMID: 24845218»PubMed
- Villamor E, Tedroff K, Peterson M ym. Association Between Maternal Body Mass Index in Early Pregnancy and Incidence of Cerebral Palsy. JAMA 2017;317:925-936 «PMID: 28267854»PubMed
- Aune D, Saugstad OD, Henriksen T ym. Maternal body mass index and the risk of fetal death, stillbirth, and infant death: a systematic review and meta-analysis. JAMA 2014;311:1536-46 «PMID: 24737366»PubMed
- Lisonkova S, Muraca GM, Potts J ym. Association Between Prepregnancy Body Mass Index and Severe Maternal Morbidity. JAMA 2017;318:1777-1786 «PMID: 29136442»PubMed
- Troiano RP, Frongillo EA Jr, Sobal J ym. The relationship between body weight and mortality: a quantitative analysis of combined information from existing studies. Int J Obes Relat Metab Disord 1996;20:63-75 «PMID: 8788324»PubMed
- McGee DL, Diverse Populations Collaboration.. Body mass index and mortality: a meta-analysis based on person-level data from twenty-six observational studies. Ann Epidemiol 2005;15:87-97 «PMID: 15652713»PubMed
- Yu E, Ley SH, Manson JE ym. Weight History and All-Cause and Cause-Specific Mortality in Three Prospective Cohort Studies. Ann Intern Med 2017;166:613-620 «PMID: 28384755»PubMed
- Xu H, Cupples LA, Stokes A ym. Association of Obesity With Mortality Over 24 Years of Weight History: Findings From the Framingham Heart Study. JAMA Netw Open 2018;1:e184587 «PMID: 30646366»PubMed
- Aune D, Sen A, Prasad M ym. BMI and all cause mortality: systematic review and non-linear dose-response meta-analysis of 230 cohort studies with 3.74 million deaths among 30.3 million participants. BMJ 2016;353:i2156 «PMID: 27146380»PubMed
- Lee DH, Keum N, Hu FB ym. Predicted lean body mass, fat mass, and all cause and cause specific mortality in men: prospective US cohort study. BMJ 2018;362:k2575 «PMID: 29970408»PubMed
- Stevens J, Cai J, Pamuk ER ym. The effect of age on the association between body-mass index and mortality. N Engl J Med 1998;338:1-7 «PMID: 9414324»PubMed
- Bhaskaran K, Dos-Santos-Silva I, Leon DA ym. Association of BMI with overall and cause-specific mortality: a population-based cohort study of 3·6 million adults in the UK. Lancet Diabetes Endocrinol 2018;6:944-953 «PMID: 30389323»PubMed
- Han TS, van Leer EM, Seidell JC ym. Waist circumference action levels in the identification of cardiovascular risk factors: prevalence study in a random sample. BMJ 1995;311:1401-5 «PMID: 8520275»PubMed
- Lemieux S, Prud'homme D, Bouchard C ym. A single threshold value of waist girth identifies normal-weight and overweight subjects with excess visceral adipose tissue. Am J Clin Nutr 1996;64:685-93 «PMID: 8901786»PubMed
- Tankó LB, Bagger YZ, Qin G ym. Enlarged waist combined with elevated triglycerides is a strong predictor of accelerated atherogenesis and related cardiovascular mortality in postmenopausal women. Circulation 2005;111:1883-90 «PMID: 15837940»PubMed
- Lee CD, Blair SN, Jackson AS. Cardiorespiratory fitness, body composition, and all-cause and cardiovascular disease mortality in men. Am J Clin Nutr 1999;69:373-80 «PMID: 10075319»PubMed
- Kennedy AB, Lavie CJ, Blair SN. Fitness or Fatness: Which Is More Important? JAMA 2018;319:231-232 «PMID: 29340689»PubMed
- Mikkelsen KL, Heitmann BL, Keiding N ym. Independent effects of stable and changing body weight on total mortality. Epidemiology 1999;10:671-8 «PMID: 10535779»PubMed
- Flynn JT, Kaelber DC, Baker-Smith CM ym. SUBCOMMITTEE ON SCREENING AND MANAGEMENT OF HIGH BLOOD PRESSURE IN CHILDREN. Clinical Practice Guideline for Screening and Management of High Blood Pressure in Children and Adolescents. Pediatrics 2017;140:e20171904 «PMID: 29192011»PubMed
- Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents., National Heart, Lung, and Blood Institute.. Expert panel on integrated guidelines for cardiovascular health and risk reduction in children and adolescents: summary report. Pediatrics 2011;128 Suppl 5:S213-56 «PMID: 22084329»PubMed
- American Diabetes Association.. 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes-2019. Diabetes Care 2019;42:S13-S28 «PMID: 30559228»PubMed
- Rose SA, Poynter PS, Anderson JW ym. Physician weight loss advice and patient weight loss behavior change: a literature review and meta-analysis of survey data. Int J Obes (Lond) 2013;37:118-28 «PMID: 22450855»PubMed
- Stanford FC, Kyle TK. Respectful Language and Care in Childhood Obesity. JAMA Pediatr 2018;172:1001-1002 «PMID: 30193352»PubMed
- Bradbury D, Chisholm A, Watson PM ym. Barriers and facilitators to health care professionals discussing child weight with parents: A meta-synthesis of qualitative studies. Br J Health Psychol 2018;23:701-722 «PMID: 29700900»PubMed
- Lundahl A, Kidwell KM, Nelson TD. Parental underestimates of child weight: a meta-analysis. Pediatrics 2014;133:e689-703 «PMID: 24488736»PubMed
- Zolnierek KB, Dimatteo MR. Physician communication and patient adherence to treatment: a meta-analysis. Med Care 2009;47:826-34 «PMID: 19584762»PubMed
- Charlton CR, Dearing KS, Berry JA ym. Nurse practitioners' communication styles and their impact on patient outcomes: an integrated literature review. J Am Acad Nurse Pract 2008;20:382-8 «PMID: 18638178»PubMed
- McPherson AC, Hamilton J, Kingsnorth S ym. Communicating with children and families about obesity and weight-related topics: a scoping review of best practices. Obes Rev 2017;18:164-182 «PMID: 27888564»PubMed
- Kelleher E, Davoren MP, Harrington JM ym. Barriers and facilitators to initial and continued attendance at community-based lifestyle programmes among families of overweight and obese children: a systematic review. Obes Rev 2017;18:183-194 «PMID: 27862851»PubMed
- Hayes JF, Fitzsimmons-Craft EE, Karam AM ym. Disordered Eating Attitudes and Behaviors in Youth with Overweight and Obesity: Implications for Treatment. Curr Obes Rep 2018;7:235-246 «PMID: 30069717»PubMed
- Golden NH, Schneider M, Wood C ym. Preventing Obesity and Eating Disorders in Adolescents. Pediatrics 2016;138: «PMID: 27550979»PubMed
- US Preventive Services Task Force., Grossman DC, Bibbins-Domingo K ym. Screening for Obesity in Children and Adolescents: US Preventive Services Task Force Recommendation Statement. JAMA 2017;317:2417-2426 «PMID: 28632874»PubMed
- Stewart L, Reilly JJ, Hughes AR. Evidence-based behavioral treatment of obesity in children and adolescents. Child Adolesc Psychiatr Clin N Am 2009;18:189-98 «PMID: 19014866»PubMed
- Braet C, O'Malley G, Weghuber D ym. The assessment of eating behaviour in children who are obese: a psychological approach. A position paper from the European childhood obesity group. Obes Facts 2014;7:153-64 «PMID: 24820848»PubMed
- Beyerlein A, Uusitalo UM, Virtanen SM ym. Intake of Energy and Protein is Associated with Overweight Risk at Age 5.5 Years: Results from the Prospective TEDDY Study. Obesity (Silver Spring) 2017;25:1435-1441 «PMID: 28650578»PubMed
- Pimpin L, Jebb SA, Johnson L ym. Sources and pattern of protein intake and risk of overweight or obesity in young UK twins. Br J Nutr 2018;120:820-829 «PMID: 30132433»PubMed
- STM. ISTU VÄHEMMÄN – VOI PAREMMIN! Kansalliset suositukset istumisen vähentämiseen. 2015;1. painos: http://urn.fi/URN:ISBN:978-952-00-3726-0 «http://urn.fi/URN:ISBN:978-952-00-3726-0»32
- Ohayon M, Wickwire EM, Hirshkowitz M ym. National Sleep Foundation's sleep quality recommendations: first report. Sleep Health 2017;3:6-19 «PMID: 28346153»PubMed
- Tylka TL, Annunziato RA, Burgard D ym. The weight-inclusive versus weight-normative approach to health: evaluating the evidence for prioritizing well-being over weight loss. J Obes 2014;2014:983495 «PMID: 25147734»PubMed
- Ulian MD, Aburad L, da Silva Oliveira MS ym. Effects of health at every size® interventions on health-related outcomes of people with overweight and obesity: a systematic review. Obes Rev 2018;19:1659-1666 «PMID: 30261553»PubMed
- Christie D, Channon S. The potential for motivational interviewing to improve outcomes in the management of diabetes and obesity in paediatric and adult populations: a clinical review. Diabetes Obes Metab 2014;16:381-7 «PMID: 23927612»PubMed
- Mutschler C, Naccarato E, Rouse J ym. Realist-informed review of motivational interviewing for adolescent health behaviors. Syst Rev 2018;7:109 «PMID: 30053903»PubMed
- Vallabhan MK, Jimenez EY, Nash JL ym. Motivational Interviewing to Treat Adolescents With Obesity: A Meta-analysis. Pediatrics 2018;142: «PMID: 30348753»PubMed
- Resnicow K, McMaster F, Bocian A ym. Motivational interviewing and dietary counseling for obesity in primary care: an RCT. Pediatrics 2015;135:649-57 «PMID: 25825539»PubMed
- Colquitt JL, Loveman E, O'Malley C ym. Diet, physical activity, and behavioural interventions for the treatment of overweight or obesity in preschool children up to the age of 6 years. Cochrane Database Syst Rev 2016;3:CD012105 «PMID: 26961576»PubMed
- Mead E, Brown T, Rees K ym. Diet, physical activity and behavioural interventions for the treatment of overweight or obese children from the age of 6 to 11 years. Cochrane Database Syst Rev 2017;6:CD012651 «PMID: 28639319»PubMed
- Al-Khudairy L, Loveman E, Colquitt JL ym. Diet, physical activity and behavioural interventions for the treatment of overweight or obese adolescents aged 12 to 17 years. Cochrane Database Syst Rev 2017;6:CD012691 «PMID: 28639320»PubMed
- Militello LK, Kelly S, Melnyk BM ym. A Review of Systematic Reviews Targeting the Prevention and Treatment of Overweight and Obesity in Adolescent Populations. J Adolesc Health 2018;63:675-687 «PMID: 30314864»PubMed
- Loveman E, Al-Khudairy L, Johnson RE ym. Parent-only interventions for childhood overweight or obesity in children aged 5 to 11 years. Cochrane Database Syst Rev 2015;:CD012008 «PMID: 26690844»PubMed
- Kornet-van der Aa DA, Altenburg TM, van Randeraad-van der Zee CH ym. The effectiveness and promising strategies of obesity prevention and treatment programmes among adolescents from disadvantaged backgrounds: a systematic review. Obes Rev 2017;18:581-593 «PMID: 28273680»PubMed
- Hammersley ML, Jones RA, Okely AD. Parent-Focused Childhood and Adolescent Overweight and Obesity eHealth Interventions: A Systematic Review and Meta-Analysis. J Med Internet Res 2016;18:e203 «PMID: 27443862»PubMed
- Darling KE, Sato AF. Systematic Review and Meta-Analysis Examining the Effectiveness of Mobile Health Technologies in Using Self-Monitoring for Pediatric Weight Management. Child Obes 2017;13:347-355 «PMID: 28471699»PubMed
- Lee J, Piao M, Byun A ym. A Systematic Review and Meta-Analysis of Intervention for Pediatric Obesity Using Mobile Technology. Stud Health Technol Inform 2016;225:491-4 «PMID: 27332249»PubMed
- Keating SR, McCurry MK. Systematic review of text messaging as an intervention for adolescent obesity. J Am Assoc Nurse Pract 2015;27:714-20 «PMID: 25914399»PubMed
- Ameryoun A, Sanaeinasab H, Saffari M ym. Impact of Game-Based Health Promotion Programs on Body Mass Index in Overweight/Obese Children and Adolescents: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Child Obes 2018;14:67-80 «PMID: 29185787»PubMed
- O'Connor EA, Evans CV, Burda BU ym. Screening for Obesity and Intervention for Weight Management in Children and Adolescents: Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2017;317:2427-2444 «PMID: 28632873»PubMed
- Jääskeläinen J, Dalla Valle M. Lasten ja nuorten lihavuuden arviointi ja hoito. Suom Lääkäril 2016;71:2413-20
- Heerman WJ, JaKa MM, Berge JM ym. The dose of behavioral interventions to prevent and treat childhood obesity: a systematic review and meta-regression. Int J Behav Nutr Phys Act 2017;14:157 «PMID: 29141651»PubMed
- Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Lifestyle Interventions for Treating Overweight and Obesity in Children and Adolescents: A Systematic Review and Meta-Analyses. J Obes 2017;2017:5021902 «PMID: 29391949»PubMed
- Seburg EM, Olson-Bullis BA, Bredeson DM ym. A Review of Primary Care-Based Childhood Obesity Prevention and Treatment Interventions. Curr Obes Rep 2015;4:157-73 «PMID: 26213643»PubMed
- Janicke DM, Steele RG, Gayes LA ym. Systematic review and meta-analysis of comprehensive behavioral family lifestyle interventions addressing pediatric obesity. J Pediatr Psychol 2014;39:809-25 «PMID: 24824614»PubMed
- Dalla Valle M, Laatikainen T, Lehikoinen M ym. Paediatric obesity treatment had better outcomes when children were younger, well motivated and did not have acanthosis nigricans. Acta Paediatr 2017;106:1842-1850 «PMID: 28685930»PubMed
- Yackobovitch-Gavan M, Nagelberg N, Demol S ym. Influence of weight-loss diets with different macronutrient compositions on health-related quality of life in obese youth. Appetite 2008;51:697-703 «PMID: 18652862»PubMed
- Phan TT, Chen FF, Pinto AT ym. Impact of Psychosocial Risk on Outcomes among Families Seeking Treatment for Obesity. J Pediatr 2018;198:110-116 «PMID: 29628410»PubMed
- Balantekin KN, Hayes JF, Sheinbein DH ym. Patterns of Eating Disorder Pathology are Associated with Weight Change in Family-Based Behavioral Obesity Treatment. Obesity (Silver Spring) 2017;25:2115-2122 «PMID: 28984076»PubMed
- Steinsbekk S, Jozefiak T, Ødegård R ym. Impaired parent-reported quality of life in treatment-seeking children with obesity is mediated by high levels of psychopathology. Qual Life Res 2009;18:1159-67 «PMID: 20131477»PubMed
- Burchett HED, Sutcliffe K, Melendez-Torres GJ ym. Lifestyle weight management programmes for children: A systematic review using Qualitative Comparative Analysis to identify critical pathways to effectiveness. Prev Med 2018;106:1-12 «PMID: 28865809»PubMed
- Jones HM, Al-Khudairy L, Melendez-Torres GJ ym. Viewpoints of adolescents with overweight and obesity attending lifestyle obesity treatment interventions: a qualitative systematic review. Obes Rev 2019;20:156-169 «PMID: 30375160»PubMed
- Sutcliffe K, Melendez-Torres GJ, Burchett HED ym. The importance of service-users' perspectives: A systematic review of qualitative evidence reveals overlooked critical features of weight management programmes. Health Expect 2018;21:563-573 «PMID: 29537117»PubMed
- Mead E, Atkinson G, Richter B ym. Drug interventions for the treatment of obesity in children and adolescents. Cochrane Database Syst Rev 2016;11:CD012436 «PMID: 27899001»PubMed
- Kendall D, Vail A, Amin R ym. Metformin in obese children and adolescents: the MOCA trial. J Clin Endocrinol Metab 2013;98:322-9 «PMID: 23175691»PubMed
- Järvholm K, Karlsson J, Olbers T ym. Characteristics of adolescents with poor mental health after bariatric surgery. Surg Obes Relat Dis 2016;12:882-890 «PMID: 27134198»PubMed
- Tapsell LC, Lonergan M, Batterham MJ ym. Effect of interdisciplinary care on weight loss: a randomised controlled trial. BMJ Open 2017;7:e014533 «PMID: 28710205»PubMed
- Peckmezian T, Hay P. A systematic review and narrative synthesis of interventions for uncomplicated obesity: weight loss, well-being and impact on eating disorders. J Eat Disord 2017;5:15 «PMID: 28469914»PubMed
- Montesi L, El Ghoch M, Brodosi L ym. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Diabetes Metab Syndr Obes 2016;9:37-46 «PMID: 27013897»PubMed
- Lean ME, Leslie WS, Barnes AC ym. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet 2018;391:541-551 «PMID: 29221645»PubMed
- Lean MEJ, Leslie WS, Barnes AC ym. Durability of a primary care-led weight-management intervention for remission of type 2 diabetes: 2-year results of the DiRECT open-label, cluster-randomised trial. Lancet Diabetes Endocrinol 2019;7:344-355 «PMID: 30852132»PubMed
- Kaukua J, Pekkarinen T, Sane T ym. Health-related quality of life in WHO class II-III obese men losing weight with very-low-energy diet and behaviour modification: a randomised clinical trial. Int J Obes Relat Metab Disord 2002;26:487-95 «PMID: 12075575»PubMed
- Kolotkin RL, Andersen JR. A systematic review of reviews: exploring the relationship between obesity, weight loss and health-related quality of life. Clin Obes 2017;7:273-289 «PMID: 28695722»PubMed
- Samdal GB, Eide GE, Barth T ym. Effective behaviour change techniques for physical activity and healthy eating in overweight and obese adults; systematic review and meta-regression analyses. Int J Behav Nutr Phys Act 2017;14:42 «PMID: 28351367»PubMed
- Absetz P, Hankonen N. How to help patients adopt and maintain a healthy lifestyle? A review of behavioral evidence of determinants and means. Duodecim 2017;133:1015-21 «PMID: 29239585»PubMed
- Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. J Am Coll Cardiol 2014;63:2985-3023 «PMID: 24239920»PubMed
- Tronieri JS, Wadden TA, Chao AM ym. Primary Care Interventions for Obesity: Review of the Evidence. Curr Obes Rep 2019;8:128-136 «PMID: 30888632»PubMed
- Webb VL, Wadden TA. Intensive Lifestyle Intervention for Obesity: Principles, Practices, and Results. Gastroenterology 2017;152:1752-1764 «PMID: 28192109»PubMed
- de Wit LM, Fokkema M, van Straten A ym. Depressive and anxiety disorders and the association with obesity, physical, and social activities. Depress Anxiety 2010;27:1057-65 «PMID: 20734363»PubMed
- Laitinen J, Korkiakangas E, Alahuhta M ym. Feasibility of videoconferencing in lifestyle group counselling. Int J Circumpolar Health 2010;69:500-11 «PMID: 21062570»PubMed
- Semper HM, Povey R, Clark-Carter D. A systematic review of the effectiveness of smartphone applications that encourage dietary self-regulatory strategies for weight loss in overweight and obese adults. Obes Rev 2016;17:895-906 «PMID: 27192162»PubMed
- Stuckey MI, Carter SW, Knight E. The role of smartphones in encouraging physical activity in adults. Int J Gen Med 2017;10:293-303 «PMID: 28979157»PubMed
- Yumuk V, Tsigos C, Fried M ym. European Guidelines for Obesity Management in Adults. Obes Facts 2015;8:402-24 «PMID: 26641646»PubMed
- Ryan DH, Kahan S. Guideline Recommendations for Obesity Management. Med Clin North Am 2018;102:49-63 «PMID: 29156187»PubMed
- Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS AND AMERICAN COLLEGE OF ENDOCRINOLOGY COMPREHENSIVE CLINICAL PRACTICE GUIDELINES FOR MEDICAL CARE OF PATIENTS WITH OBESITY. Endocr Pract 2016;22 Suppl 3:1-203 «PMID: 27219496»PubMed
- Donnelly JE, Blair SN, Jakicic JM ym. American College of Sports Medicine Position Stand. Appropriate physical activity intervention strategies for weight loss and prevention of weight regain for adults. Med Sci Sports Exerc 2009;41:459-71 «PMID: 19127177»PubMed
- Saris WH, Blair SN, van Baak MA ym. How much physical activity is enough to prevent unhealthy weight gain? Outcome of the IASO 1st Stock Conference and consensus statement. Obes Rev 2003;4:101-14 «PMID: 12760445»PubMed
- Swift DL, Johannsen NM, Lavie CJ ym. The role of exercise and physical activity in weight loss and maintenance. Prog Cardiovasc Dis 2014;56:441-7 «PMID: 24438736»PubMed
- Petridou A, Siopi A, Mougios V. Exercise in the management of obesity. Metabolism 2019;92:163-169 «PMID: 30385379»PubMed
- Mustajoki P. Miten potilas motivoituu hoitonsa aktiiviseksi osapuoleksi. Suom Lääkäril 2003;58:4235-7
- Barnes RD, Ivezaj V. A systematic review of motivational interviewing for weight loss among adults in primary care. Obes Rev 2015;16:304-18 «PMID: 25752449»PubMed
- Schwingshackl L, Dias S, Strasser B ym. Impact of different training modalities on anthropometric and metabolic characteristics in overweight/obese subjects: a systematic review and network meta-analysis. PLoS One 2013;8:e82853 «PMID: 24358230»PubMed
- Cava E, Yeat NC, Mittendorfer B. Preserving Healthy Muscle during Weight Loss. Adv Nutr 2017;8:511-519 «PMID: 28507015»PubMed
- Trouwborst I, Verreijen A, Memelink R ym. Exercise and Nutrition Strategies to Counteract Sarcopenic Obesity. Nutrients 2018;10:605. doi: 10.3390/nu10050605 «PMID: 29757230»PubMed
- Aittasalo M. Miten tuen potilasta muuttamaan liikkumistottumuksiaan? Suom Lääkäril 2019;74:2660-2
- Zhang A, Franklin C, Currin-McCulloch J ym. The effectiveness of strength-based, solution-focused brief therapy in medical settings: a systematic review and meta-analysis of randomized controlled trials. J Behav Med 2018;41:139-151 «PMID: 28975531»PubMed
- Bacon L, Stern JS, Van Loan MD ym. Size acceptance and intuitive eating improve health for obese, female chronic dieters. J Am Diet Assoc 2005;105:929-36 «PMID: 15942543»PubMed
- Burke LE, Warziski M, Styn MA ym. A randomized clinical trial of a standard versus vegetarian diet for weight loss: the impact of treatment preference. Int J Obes (Lond) 2008;32:166-76 «PMID: 17700579»PubMed
- Ambrose AF, Paul G, Hausdorff JM. Risk factors for falls among older adults: a review of the literature. Maturitas 2013;75:51-61 «PMID: 23523272»PubMed
- Shieh C, Knisely MR, Clark D ym. Self-weighing in weight management interventions: A systematic review of literature. Obes Res Clin Pract 2016;10:493-519 «PMID: 26896865»PubMed
- Khasteganan N, Lycett D, Furze G ym. Health, not weight loss, focused programmes versus conventional weight loss programmes for cardiovascular risk factors: a systematic review and meta-analysis. Syst Rev 2019;8:200 «PMID: 31400767»PubMed
- Wadden TA, Stunkard AJ, Liebschutz J. Three-year follow-up of the treatment of obesity by very low calorie diet, behavior therapy, and their combination. J Consult Clin Psychol 1988;56:925-8 «PMID: 3204204»PubMed
- Amatruda JM, Richeson JF, Welle SL ym. The safety and efficacy of a controlled low-energy ('very-low-calorie') diet in the treatment of non-insulin-dependent diabetes and obesity. Arch Intern Med 1988;148:873-7 «PMID: 3355307»PubMed
- Mulholland Y, Nicokavoura E, Broom J ym. Very-low-energy diets and morbidity: a systematic review of longer-term evidence. Br J Nutr 2012;108:832-51 «PMID: 22800763»PubMed
- Snel M, Sleddering MA, Vd Peijl ID ym. Quality of life in type 2 diabetes mellitus after a very low calorie diet and exercise. Eur J Intern Med 2012;23:143-9 «PMID: 22284244»PubMed
- Stephenson J, Heslehurst N, Hall J ym. Before the beginning: nutrition and lifestyle in the preconception period and its importance for future health. Lancet 2018;391:1830-1841 «PMID: 29673873»PubMed
- Hanson M, Barker M, Dodd JM ym. Interventions to prevent maternal obesity before conception, during pregnancy, and post partum. Lancet Diabetes Endocrinol 2017;5:65-76 «PMID: 27743974»PubMed
- Oteng-Ntim E, Mononen S, Sawicki O ym. Interpregnancy weight change and adverse pregnancy outcomes: a systematic review and meta-analysis. BMJ Open 2018;8:e018778 «PMID: 29866719»PubMed
- Wallace JM, Bhattacharya S, Horgan GW. Weight change across the start of three consecutive pregnancies and the risk of maternal morbidity and SGA birth at the second and third pregnancy. PLoS One 2017;12:e0179589 «PMID: 28628636»PubMed
- Cnattingius S, Villamor E. Weight change between successive pregnancies and risks of stillbirth and infant mortality: a nationwide cohort study. Lancet 2016;387:558-565 «PMID: 26651225»PubMed
- Villamor E, Cnattingius S. Interpregnancy weight change and risk of preterm delivery. Obesity (Silver Spring) 2016;24:727-34 «PMID: 26833699»PubMed
- Villamor E, Cnattingius S. Interpregnancy weight change and risk of adverse pregnancy outcomes: a population-based study. Lancet 2006;368:1164-70 «PMID: 17011943»PubMed
- Terveyden ja hyvinvoinnin laitos ja Valtion ravitsemusneuvottelukunta. Syödään yhdessä - ruokasuositukset lapsiperheille. Tampere: Juvenes Print – Suomen yliopistopaino Oy 2016;http://urn.fi/URN:ISBN:978-952-302-599-8
- IOM (Institute of Medicine). Weight Gain During Pregnancy: Reexamining the Guidelines. Washington, DC: The National Academies Press 2009
- Goldstein RF, Abell SK, Ranasinha S ym. Association of Gestational Weight Gain With Maternal and Infant Outcomes: A Systematic Review and Meta-analysis. JAMA 2017;317:2207-2225 «PMID: 28586887»PubMed
- Linné Y, Dye L, Barkeling B ym. Long-term weight development in women: a 15-year follow-up of the effects of pregnancy. Obes Res 2004;12:1166-78 «PMID: 15292482»PubMed
- Nehring I, Schmoll S, Beyerlein A ym. Gestational weight gain and long-term postpartum weight retention: a meta-analysis. Am J Clin Nutr 2011;94:1225-31 «PMID: 21918221»PubMed
- Hakulinen T, Otronen K, Kuronen M. Kansallinen imetyksen edistämisen toimintaohjelma vuosille 2018-2022. Terveyden ja hyvinvoinnin laitos (THL). Ohjaus 24/2017. 128 sivua. Helsinki 2017
- Gillman MW, Rifas-Shiman SL, Camargo CA Jr ym. Risk of overweight among adolescents who were breastfed as infants. JAMA 2001;285:2461-7 «PMID: 11368698»PubMed
- Forbes JD, Azad MB, Vehling L ym. Association of Exposure to Formula in the Hospital and Subsequent Infant Feeding Practices With Gut Microbiota and Risk of Overweight in the First Year of Life. JAMA Pediatr 2018;172:e181161 «PMID: 29868719»PubMed
- Hollis JL, Crozier SR, Inskip HM ym. Modifiable risk factors of maternal postpartum weight retention: an analysis of their combined impact and potential opportunities for prevention. Int J Obes (Lond) 2017;41:1091-1098 «PMID: 28337028»PubMed
- Bever Babendure J, Reifsnider E, Mendias E ym. Reduced breastfeeding rates among obese mothers: a review of contributing factors, clinical considerations and future directions. Int Breastfeed J 2015;10:21 «PMID: 26140049»PubMed
- Rasmussen KM, Kjolhede CL. Prepregnant overweight and obesity diminish the prolactin response to suckling in the first week postpartum. Pediatrics 2004;113:e465-71 «PMID: 15121990»PubMed
- Winkvist A, Brantsæter AL, Brandhagen M ym. Maternal Prepregnant Body Mass Index and Gestational Weight Gain Are Associated with Initiation and Duration of Breastfeeding among Norwegian Mothers. J Nutr 2015;145:1263-70 «PMID: 25904732»PubMed
- Guelinckx I, Devlieger R, Bogaerts A ym. The effect of pre-pregnancy BMI on intention, initiation and duration of breast-feeding. Public Health Nutr 2012;15:840-8 «PMID: 22035605»PubMed
- Lim S, O'Reilly S, Behrens H ym. Effective strategies for weight loss in post-partum women: a systematic review and meta-analysis. Obes Rev 2015;16:972-87 «PMID: 26313354»PubMed
- van der Pligt P, Willcox J, Hesketh KD ym. Systematic review of lifestyle interventions to limit postpartum weight retention: implications for future opportunities to prevent maternal overweight and obesity following childbirth. Obes Rev 2013;14:792-805 «PMID: 23773448»PubMed
- Huseinovic E, Bertz F, Leu Agelii M ym. Effectiveness of a weight loss intervention in postpartum women: results from a randomized controlled trial in primary health care. Am J Clin Nutr 2016;104:362-70 «PMID: 27413127»PubMed
- Hagberg L, Winkvist A, Brekke HK ym. Cost-effectiveness and quality of life of a diet intervention postpartum: 2-year results from a randomized controlled trial. BMC Public Health 2019;19:38 «PMID: 30621673»PubMed
- Phelan S, Hagobian T, Brannen A ym. Effect of an Internet-Based Program on Weight Loss for Low-Income Postpartum Women: A Randomized Clinical Trial. JAMA 2017;317:2381-2391 «PMID: 28632867»PubMed
- Haire-Joshu D, Cahill AG, Stein RI ym. Randomized Controlled Trial of Home-Based Lifestyle Therapy on Postpartum Weight in Underserved Women with Overweight or Obesity. Obesity (Silver Spring) 2019;27:535-541 «PMID: 30900408»PubMed
- Dalrymple KV, Flynn AC, Relph SA ym. Lifestyle Interventions in Overweight and Obese Pregnant or Postpartum Women for Postpartum Weight Management: A Systematic Review of the Literature. Nutrients 2018;10(11):1704. doi: 10.3390/nu10111704 «PMID: 30405088»PubMed
- Suominen M, Finne-Soveri H, Hakala P ym. Ravitsemussuositukset ikääntyneille 2010. Edita publishing, Helsinki 2010
- Suominen MH, Jyvakorpi SK, Pitkala KH ym. Nutritional guidelines for older people in Finland. J Nutr Health Aging 2014;18:861-7 «PMID: 25470800»PubMed
- Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinnin laitos. Vireyttä seniorivuosiin – ikääntyneiden ruokasuositus. 4/2020. http://urn.fi/URN:ISBN:978-952-343-472-1 «http://urn.fi/URN:ISBN:978-952-343-472-1»33
- Volkert D, Beck AM, Cederholm T ym. ESPEN guideline on clinical nutrition and hydration in geriatrics. Clin Nutr 2019;38:10-47 «PMID: 30005900»PubMed
- Haywood C, Sumithran P. Treatment of obesity in older persons-A systematic review. Obes Rev 2019;20:588-598 «PMID: 30645010»PubMed
- Batsis JA, Gill LE, Masutani RK ym. Weight Loss Interventions in Older Adults with Obesity: A Systematic Review of Randomized Controlled Trials Since 2005. J Am Geriatr Soc 2017;65:257-268 «PMID: 27641543»PubMed
- Rejeski WJ, Ambrosius WT, Burdette JH ym. Community Weight Loss to Combat Obesity and Disability in At-Risk Older Adults. J Gerontol A Biol Sci Med Sci 2017;72:1547-1553 «PMID: 28064148»PubMed
- Villareal DT, Apovian CM, Kushner RF ym. Obesity in older adults: technical review and position statement of the American Society for Nutrition and NAASO, The Obesity Society. Obes Res 2005;13:1849-63 «PMID: 16339115»PubMed
- Beavers KM, Nesbit BA, Kiel JR ym. Effect of an Energy-Restricted, Nutritionally Complete, Higher Protein Meal Plan on Body Composition and Mobility in Older Adults With Obesity: A Randomized Controlled Trial. J Gerontol A Biol Sci Med Sci 2019;74:929-935 «PMID: 30629126»PubMed
- Prado CM, Siervo M, Mire E ym. A population-based approach to define body-composition phenotypes. Am J Clin Nutr 2014;99:1369-77 «PMID: 24760978»PubMed
- US Preventive Services Task Force., Curry SJ, Krist AH ym. Behavioral Weight Loss Interventions to Prevent Obesity-Related Morbidity and Mortality in Adults: US Preventive Services Task Force Recommendation Statement. JAMA 2018;320:1163-1171 «PMID: 30326502»PubMed
- LeBlanc ES, Patnode CD, Webber EM ym. Behavioral and Pharmacotherapy Weight Loss Interventions to Prevent Obesity-Related Morbidity and Mortality in Adults: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2018;320:1172-1191 «PMID: 30326501»PubMed
- Dombrowski SU, Avenell A, Sniehott FF. Behavioural interventions for obese adults with additional risk factors for morbidity: systematic review of effects on behaviour, weight and disease risk factors. Obes Facts 2010;3:377-96 «PMID: 21196792»PubMed
- Paul-Ebhohimhen V, Avenell A. A systematic review of the effectiveness of group versus individual treatments for adult obesity. Obes Facts 2009;2:17-24 «PMID: 20054200»PubMed
- Lindström J, Ilanne-Parikka P, Peltonen M ym. Sustained reduction in the incidence of type 2 diabetes by lifestyle intervention: follow-up of the Finnish Diabetes Prevention Study. Lancet 2006;368:1673-9 «PMID: 17098085»PubMed
- Teeriniemi AM, Salonurmi T, Jokelainen T ym. A randomized clinical trial of the effectiveness of a Web-based health behaviour change support system and group lifestyle counselling on body weight loss in overweight and obese subjects: 2-year outcomes. J Intern Med 2018;284:534-545 «PMID: 29974563»PubMed
- Tyypin 2 diabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018
- Norris SL, Zhang X, Avenell A ym. Long-term effectiveness of lifestyle and behavioral weight loss interventions in adults with type 2 diabetes: a meta-analysis. Am J Med 2004;117:762-74 «PMID: 15541326»PubMed
- Pascale RW, Wing RR, Butler BA ym. Effects of a behavioral weight loss program stressing calorie restriction versus calorie plus fat restriction in obese individuals with NIDDM or a family history of diabetes. Diabetes Care 1995;18:1241-8 «PMID: 8612437»PubMed
- Gregg EW, Chen H, Wagenknecht LE ym. Association of an intensive lifestyle intervention with remission of type 2 diabetes. JAMA 2012;308:2489-96 «PMID: 23288372»PubMed
- Li G, Zhang P, Wang J ym. The long-term effect of lifestyle interventions to prevent diabetes in the China Da Qing Diabetes Prevention Study: a 20-year follow-up study. Lancet 2008;371:1783-9 «PMID: 18502303»PubMed
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yleislääketieteen yhdistys ry:n asettama työryhmä. Ei-alkoholiperäinen rasvamaksatauti (NAFLD). Käypä hoito -suositus. (viitattu 4.2.2020) www.kaypahoito.fi
- Hsu CC, Ness E, Kowdley KV. Nutritional Approaches to Achieve Weight Loss in Nonalcoholic Fatty Liver Disease. Adv Nutr 2017;8:253-265 «PMID: 28298270»PubMed
- Vilar-Gomez E, Martinez-Perez Y, Calzadilla-Bertot L ym. Weight Loss Through Lifestyle Modification Significantly Reduces Features of Nonalcoholic Steatohepatitis. Gastroenterology 2015;149:367-78.e5; quiz e14-5 «PMID: 25865049»PubMed
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2017
- Schwingshackl L, Dias S, Hoffmann G. Impact of long-term lifestyle programmes on weight loss and cardiovascular risk factors in overweight/obese participants: a systematic review and network meta-analysis. Syst Rev 2014;3:130 «PMID: 25358395»PubMed
- Poobalan A, Aucott L, Smith WC ym. Effects of weight loss in overweight/obese individuals and long-term lipid outcomes--a systematic review. Obes Rev 2004;5:43-50 «PMID: 14969506»PubMed
- Galani C, Schneider H. Prevention and treatment of obesity with lifestyle interventions: review and meta-analysis. Int J Public Health 2007;52:348-59 «PMID: 18368998»PubMed
- Douketis JD, Macie C, Thabane L ym. Systematic review of long-term weight loss studies in obese adults: clinical significance and applicability to clinical practice. Int J Obes (Lond) 2005;29:1153-67 «PMID: 15997250»PubMed
- Noakes M, Clifton PM. Weight loss and plasma lipids. Curr Opin Lipidol 2000;11:65-70 «PMID: 10750696»PubMed
- Aucott L, Gray D, Rothnie H ym. Effects of lifestyle interventions and long-term weight loss on lipid outcomes - a systematic review. Obes Rev 2011;12:e412-25 «PMID: 21371252»PubMed
- Dattilo AM, Kris-Etherton PM. Effects of weight reduction on blood lipids and lipoproteins: a meta-analysis. Am J Clin Nutr 1992;56:320-8 «PMID: 1386186»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2014
- Lavie CJ, Milani RV, Ventura HO. Obesity and cardiovascular disease: risk factor, paradox, and impact of weight loss. J Am Coll Cardiol 2009;53:1925-32 «PMID: 19460605»PubMed
- Ma C, Avenell A, Bolland M ym. Effects of weight loss interventions for adults who are obese on mortality, cardiovascular disease, and cancer: systematic review and meta-analysis. BMJ 2017;359:j4849 «PMID: 29138133»PubMed
- Look AHEAD Research Group., Wing RR, Bolin P ym. Cardiovascular effects of intensive lifestyle intervention in type 2 diabetes. N Engl J Med 2013;369:145-54 «PMID: 23796131»PubMed
- Look AHEAD Research Group., Pi-Sunyer X, Blackburn G ym. Reduction in weight and cardiovascular disease risk factors in individuals with type 2 diabetes: one-year results of the look AHEAD trial. Diabetes Care 2007;30:1374-83 «PMID: 17363746»PubMed
- Uniapnea (obstruktiivinen uniapnea aikuisilla). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Keuhkolääkäriyhdistyksen ja Suomen Unitutkimusseura ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2017
- Astma. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Keuhkolääkäriyhdistys ry:n, Suomen Lastenlääkäriyhdistys ry:n ja Suomen Kliinisen Fysiologian Yhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2012
- Okoniewski W, Lu KD, Forno E. Weight Loss for Children and Adults with Obesity and Asthma. A Systematic Review of Randomized Controlled Trials. Ann Am Thorac Soc 2019;16:613-625 «PMID: 30605347»PubMed
- Polvi- ja lonkkanivelrikko. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ortopediyhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018
- Christensen R, Bartels EM, Astrup A ym. Effect of weight reduction in obese patients diagnosed with knee osteoarthritis: a systematic review and meta-analysis. Ann Rheum Dis 2007;66:433-9 «PMID: 17204567»PubMed
- Goodman NF, Cobin RH, Futterweit W ym. AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS, AMERICAN COLLEGE OF ENDOCRINOLOGY, AND ANDROGEN EXCESS AND PCOS SOCIETY DISEASE STATE CLINICAL REVIEW: GUIDE TO THE BEST PRACTICES IN THE EVALUATION AND TREATMENT OF POLYCYSTIC OVARY SYNDROME - PART 2. Endocr Pract 2015;21:1415-26 «PMID: 26642102»PubMed
- Naderpoor N, Shorakae S, de Courten B ym. Metformin and lifestyle modification in polycystic ovary syndrome: systematic review and meta-analysis. Hum Reprod Update 2015;21:560-74 «PMID: 26060208»PubMed
- Einarsson S, Bergh C, Friberg B ym. Weight reduction intervention for obese infertile women prior to IVF: a randomized controlled trial. Hum Reprod 2017;32:1621-1630 «PMID: 28854592»PubMed
- Lan L, Harrison CL, Misso M ym. Systematic review and meta-analysis of the impact of preconception lifestyle interventions on fertility, obstetric, fetal, anthropometric and metabolic outcomes in men and women. Hum Reprod 2017;32:1925-1940 «PMID: 28854715»PubMed
- Wallace JM, Bhattacharya S, Campbell DM ym. Inter-Pregnancy Weight Change and the Risk of Recurrent Pregnancy Complications. PLoS One 2016;11:e0154812 «PMID: 27145132»PubMed
- Williamson DF, Pamuk E, Thun M ym. Prospective study of intentional weight loss and mortality in never-smoking overweight US white women aged 40-64 years. Am J Epidemiol 1995;141:1128-41 «PMID: 7771451»PubMed
- Williamson DF, Thompson TJ, Thun M ym. Intentional weight loss and mortality among overweight individuals with diabetes. Diabetes Care 2000;23:1499-504 «PMID: 11023143»PubMed
- Field AE, Manson JE, Taylor CB ym. Association of weight change, weight control practices, and weight cycling among women in the Nurses' Health Study II. Int J Obes Relat Metab Disord 2004;28:1134-42 «PMID: 15263922»PubMed
- Hamm P, Shekelle RB, Stamler J. Large fluctuations in body weight during young adulthood and twenty-five-year risk of coronary death in men. Am J Epidemiol 1989;129:312-8 «PMID: 2912043»PubMed
- Blair SN, Shaten J, Brownell K ym. Body weight change, all-cause mortality, and cause-specific mortality in the Multiple Risk Factor Intervention Trial. Ann Intern Med 1993;119:749-57 «PMID: 8363210»PubMed
- Diaz VA, Mainous AG 3rd, Everett CJ. The association between weight fluctuation and mortality: results from a population-based cohort study. J Community Health 2005;30:153-65 «PMID: 15847242»PubMed
- Lissner L, Andres R, Muller DC ym. Body weight variability in men: metabolic rate, health and longevity. Int J Obes 1990;14:373-83 «PMID: 2361814»PubMed
- Gregg EW, Gerzoff RB, Thompson TJ ym. Intentional weight loss and death in overweight and obese U.S. adults 35 years of age and older. Ann Intern Med 2003;138:383-9 «PMID: 12614090»PubMed
- Brownell KD, Rodin J. Medical, metabolic, and psychological effects of weight cycling. Arch Intern Med 1994;154:1325-30 «PMID: 8002684»PubMed
- Lahti-Koski M, Männistö S, Pietinen P ym. Prevalence of weight cycling and its relation to health indicators in Finland. Obes Res 2005;13:333-41 «PMID: 15800292»PubMed
- Webster JD, Hesp R, Garrow JS. The composition of excess weight in obese women estimated by body density, total body water and total body potassium. Hum Nutr Clin Nutr 1984;38:299-306 «PMID: 6469707»PubMed
- Syngal S, Coakley EH, Willett WC ym. Long-term weight patterns and risk for cholecystectomy in women. Ann Intern Med 1999;130:471-7 «PMID: 10075614»PubMed
- Erlinger S. Gallstones in obesity and weight loss. Eur J Gastroenterol Hepatol 2000;12:1347-52 «PMID: 11192327»PubMed
- Zibellini J, Seimon RV, Lee CM ym. Does Diet-Induced Weight Loss Lead to Bone Loss in Overweight or Obese Adults? A Systematic Review and Meta-Analysis of Clinical Trials. J Bone Miner Res 2015;30:2168-78 «PMID: 26012544»PubMed
- Soltani S, Hunter GR, Kazemi A ym. The effects of weight loss approaches on bone mineral density in adults: a systematic review and meta-analysis of randomized controlled trials. Osteoporos Int 2016;27:2655-2671 «PMID: 27154437»PubMed
- Scibora LM, Ikramuddin S, Buchwald H ym. Examining the link between bariatric surgery, bone loss, and osteoporosis: a review of bone density studies. Obes Surg 2012;22:654-67 «PMID: 22271358»PubMed
- Geoffroy M, Charlot-Lambrecht I, Chrusciel J ym. Impact of Bariatric Surgery on Bone Mineral Density: Observational Study of 110 Patients Followed up in a Specialized Center for the Treatment of Obesity in France. Obes Surg 2019;29:1765-1772 «PMID: 30734230»PubMed
- Lu CW, Chang YK, Chang HH ym. Fracture Risk After Bariatric Surgery: A 12-Year Nationwide Cohort Study. Medicine (Baltimore) 2015;94:e2087 «PMID: 26632892»PubMed
- Lalmohamed A, de Vries F, Bazelier MT ym. Risk of fracture after bariatric surgery in the United Kingdom: population based, retrospective cohort study. BMJ 2012;345:e5085 «PMID: 22867649»PubMed
- Nakamura KM, Haglind EG, Clowes JA ym. Fracture risk following bariatric surgery: a population-based study. Osteoporos Int 2014;25:151-8 «PMID: 23912559»PubMed
- Rousseau C, Jean S, Gamache P ym. Change in fracture risk and fracture pattern after bariatric surgery: nested case-control study. BMJ 2016;354:i3794 «PMID: 27814663»PubMed
- da Luz FQ, Hay P, Touyz S ym. Obesity with Comorbid Eating Disorders: Associated Health Risks and Treatment Approaches. Nutrients 2018;10: «PMID: 29954056»PubMed
- National Task Force on the Prevention and Treatment of Obesity. Dieting and the development of eating disorders in overweight and obese adults. Arch Intern Med 2000;160:2581-9 «PMID: 10999971»PubMed
- Amianto F, Ottone L, Abbate Daga G ym. Binge-eating disorder diagnosis and treatment: a recap in front of DSM-5. BMC Psychiatry 2015;15:70 «PMID: 25885566»PubMed
- Syömishäiriöt. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenpsykiatriyhdistyksen ja Suomen Psykiatriyhdistys Ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.9.2019). Saatavilla internetissä: www.kaypahoito.fi
- Wilding JPH, Batterham RL, Calanna S, ym. Once-Weekly Semaglutide in Adults with Overweight or Obesity. N Engl J Med 2021;384(11):989-1002 «PMID: 33567185»PubMed
- Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized, Controlled Trial of 3.0 mg of Liraglutide in Weight Management. N Engl J Med 2015;373:11-22 «PMID: 26132939»PubMed
- Davies MJ, Bergenstal R, Bode B ym. Efficacy of Liraglutide for Weight Loss Among Patients With Type 2 Diabetes: The SCALE Diabetes Randomized Clinical Trial. JAMA 2015;314:687-99 «PMID: 26284720»PubMed
- Wadden TA, Hollander P, Klein S ym. Weight maintenance and additional weight loss with liraglutide after low-calorie-diet-induced weight loss: the SCALE Maintenance randomized study. Int J Obes (Lond) 2013;37:1443-51 «PMID: 23812094»PubMed
- Lincoff AM, Brown-Frandsen K, Colhoun HM, ym. Semaglutide and Cardiovascular Outcomes in Obesity without Diabetes. N Engl J Med 2023;389(24):2221-2232 «PMID: 37952131»PubMed
- Greenway FL, Fujioka K, Plodkowski RA ym. Effect of naltrexone plus bupropion on weight loss in overweight and obese adults (COR-I): a multicentre, randomised, double-blind, placebo-controlled, phase 3 trial. Lancet 2010;376:595-605 «PMID: 20673995»PubMed
- Hollander P, Gupta AK, Plodkowski R ym. Effects of naltrexone sustained-release/bupropion sustained-release combination therapy on body weight and glycemic parameters in overweight and obese patients with type 2 diabetes. Diabetes Care 2013;36:4022-9 «PMID: 24144653»PubMed
- Wadden TA, Foreyt JP, Foster GD ym. Weight loss with naltrexone SR/bupropion SR combination therapy as an adjunct to behavior modification: the COR-BMOD trial. Obesity (Silver Spring) 2011;19:110-20 «PMID: 20559296»PubMed
- Rössner S, Sjöström L, Noack R ym. Weight loss, weight maintenance, and improved cardiovascular risk factors after 2 years treatment with orlistat for obesity. European Orlistat Obesity Study Group. Obes Res 2000;8:49-61 «PMID: 10678259»PubMed
- Sjöström L, Rissanen A, Andersen T ym. Randomised placebo-controlled trial of orlistat for weight loss and prevention of weight regain in obese patients. European Multicentre Orlistat Study Group. Lancet 1998;352:167-72 «PMID: 9683204»PubMed
- Davidson MH, Hauptman J, DiGirolamo M ym. Weight control and risk factor reduction in obese subjects treated for 2 years with orlistat: a randomized controlled trial. JAMA 1999;281:235-42 «PMID: 9918478»PubMed
- Hollander PA, Elbein SC, Hirsch IB ym. Role of orlistat in the treatment of obese patients with type 2 diabetes. A 1-year randomized double-blind study. Diabetes Care 1998;21:1288-94 «PMID: 9702435»PubMed
- Torgerson JS, Hauptman J, Boldrin MN ym. XENical in the prevention of diabetes in obese subjects (XENDOS) study: a randomized study of orlistat as an adjunct to lifestyle changes for the prevention of type 2 diabetes in obese patients. Diabetes Care 2004;27:155-61 «PMID: 14693982»PubMed
- Richelsen B, Tonstad S, Rössner S ym. Effect of orlistat on weight regain and cardiovascular risk factors following a very-low-energy diet in abdominally obese patients: a 3-year randomized, placebo-controlled study. Diabetes Care 2007;30:27-32 «PMID: 17192328»PubMed
- Bray GA, Ryan DH. Medical therapy for the patient with obesity. Circulation 2012;125:1695-703 «PMID: 22474312»PubMed
- Huhn M, Nikolakopoulou A, Schneider-Thoma J ym. Comparative efficacy and tolerability of 32 oral antipsychotics for the acute treatment of adults with multi-episode schizophrenia: a systematic review and network meta-analysis. Lancet 2019;394:939-951 «PMID: 31303314»PubMed
- Bak M, Fransen A, Janssen J ym. Almost all antipsychotics result in weight gain: a meta-analysis. PLoS One 2014;9:e94112 «PMID: 24763306»PubMed
- Serretti A, Mandelli L. Antidepressants and body weight: a comprehensive review and meta-analysis. J Clin Psychiatry 2010;71:1259-72 «PMID: 21062615»PubMed
- Apovian CM, Aronne LJ, Bessesen DH ym. Pharmacological management of obesity: an endocrine Society clinical practice guideline. J Clin Endocrinol Metab 2015;100:342-62 «PMID: 25590212»PubMed
- Salminen P, Sallinen V (toim.): Teema Lihavuuskirurgia. Aikak kirja Duodecim 2019;135:1487-545
- Fried M, Hainer V, Basdevant A ym. Interdisciplinary European guidelines for surgery for severe (morbid) obesity. Obes Surg 2007;17:260-70 «PMID: 17476884»PubMed
- NIH conference. Gastrointestinal surgery for severe obesity. Consensus Development Conference Panel. Ann Intern Med 1991;115:956-61 «PMID: 1952493»PubMed
- Buchwald H, Estok R, Fahrbach K ym. Trends in mortality in bariatric surgery: a systematic review and meta-analysis. Surgery 2007;142:621-32; discussion 632-5 «PMID: 17950357»PubMed
- Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen lihavuuden leikkaushoito. Terveyden ja hyvinvoinnin laitos, Raportti 16/2009. Helsinki 2009;ISBN 978-952-245-084-5
- Holderbaum M, Casagrande DS, Sussenbach S ym. Effects of very low calorie diets on liver size and weight loss in the preoperative period of bariatric surgery: a systematic review. Surg Obes Relat Dis 2018;14:237-244 «PMID: 29239795»PubMed
- Valtion ravitsemusneuvottelukunta. Sairaalloinen lihavuus. Kirjassa: Ravitsemushoito. Suositus sairaaloihin, terveyskeskuksiin, palvelu- ja hoitokoteihin sekä kuntoutuskeskuksiin. Edita Prima Oy Helsinki 2010;162-7
- le Roux CW, Welbourn R, Werling M ym. Gut hormones as mediators of appetite and weight loss after Roux-en-Y gastric bypass. Ann Surg 2007;246:780-5 «PMID: 17968169»PubMed
- Beckman LM, Beckman TR, Earthman CP. Changes in gastrointestinal hormones and leptin after Roux-en-Y gastric bypass procedure: a review. J Am Diet Assoc 2010;110:571-84 «PMID: 20338283»PubMed
- Himpens J, Dapri G, Cadière GB. A prospective randomized study between laparoscopic gastric banding and laparoscopic isolated sleeve gastrectomy: results after 1 and 3 years. Obes Surg 2006;16:1450-6 «PMID: 17132410»PubMed
- Himpens J, Dobbeleir J, Peeters G. Long-term results of laparoscopic sleeve gastrectomy for obesity. Ann Surg 2010;252:319-24 «PMID: 20622654»PubMed
- Salminen P, Helmiö M, Ovaska J ym. Effect of Laparoscopic Sleeve Gastrectomy vs Laparoscopic Roux-en-Y Gastric Bypass on Weight Loss at 5 Years Among Patients With Morbid Obesity: The SLEEVEPASS Randomized Clinical Trial. JAMA 2018;319:241-254 «PMID: 29340676»PubMed
- Busetto L, Dicker D, Azran C ym. Obesity Management Task Force of the European Association for the Study of Obesity Released "Practical Recommendations for the Post-Bariatric Surgery Medical Management". Obes Surg 2018;28:2117-2121 «PMID: 29725979»PubMed
- Martens EA, Westerterp-Plantenga MS. Protein diets, body weight loss and weight maintenance. Curr Opin Clin Nutr Metab Care 2014;17:75-9 «PMID: 24310056»PubMed
- Livhits M, Mercado C, Yermilov I ym. Exercise following bariatric surgery: systematic review. Obes Surg 2010;20:657-65 «PMID: 20180039»PubMed
- Hassannejad A, Khalaj A, Mansournia MA ym. The Effect of Aerobic or Aerobic-Strength Exercise on Body Composition and Functional Capacity in Patients with BMI =35 after Bariatric Surgery: a Randomized Control Trial. Obes Surg 2017;27:2792-2801 «PMID: 28527156»PubMed
- Ren ZQ, Lu GD, Zhang TZ ym. Effect of physical exercise on weight loss and physical function following bariatric surgery: a meta-analysis of randomised controlled trials. BMJ Open 2018;8:e023208 «PMID: 30385445»PubMed
- Chapman N, Hill K, Taylor S ym. Patterns of physical activity and sedentary behavior after bariatric surgery: an observational study. Surg Obes Relat Dis 2014;10:524-30 «PMID: 24462340»PubMed
- Afshar S, Seymour K, Kelly SB ym. Changes in physical activity after bariatric surgery: using objective and self-reported measures. Surg Obes Relat Dis 2017;13:474-483 «PMID: 27771316»PubMed
- Crisp AH, Verlengia R, Ravelli MN ym. Changes in Physical Activities and Body Composition after Roux-Y Gastric Bypass Surgery. Obes Surg 2018;28:1665-1671 «PMID: 29273924»PubMed
- Expertgruppsrekommendationer. Nordiska riktlinjer för monitorering och supplementering med vitaminer/mineraler samt uppföljning efter obesitaskirurgi. http://sfok.se/wp-content/uploads/2013/10/Nordiska-riktlinjer-obesitaskirurgi-april2017.pdf «http://sfok.se/wp-content/uploads/2013/10/Nordiska-riktlinjer-obesitaskirurgi-april2017.pdf»34
- Salehi M, Vella A, McLaughlin T ym. Hypoglycemia After Gastric Bypass Surgery: Current Concepts and Controversies. J Clin Endocrinol Metab 2018;103:2815-2826 «PMID: 30101281»PubMed
- Peterhänsel C, Petroff D, Klinitzke G ym. Risk of completed suicide after bariatric surgery: a systematic review. Obes Rev 2013;14:369-82 «PMID: 23297762»PubMed
- Zhang Q, Chen Y, Li J ym. A meta-analysis of the effects of bariatric surgery on fracture risk. Obes Rev 2018;19:728-736 «PMID: 29334691»PubMed
- Sjöström L, Narbro K, Sjöström CD ym. Effects of bariatric surgery on mortality in Swedish obese subjects. N Engl J Med 2007;357:741-52 «PMID: 17715408»PubMed
- Adams TD, Davidson LE, Litwin SE ym. Weight and Metabolic Outcomes 12 Years after Gastric Bypass. N Engl J Med 2017;377:1143-1155 «PMID: 28930514»PubMed
- Maggard MA, Shugarman LR, Suttorp M ym. Meta-analysis: surgical treatment of obesity. Ann Intern Med 2005;142:547-59 «PMID: 15809466»PubMed
- Buchwald H, Avidor Y, Braunwald E ym. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004;292:1724-37 «PMID: 15479938»PubMed
- Karmon A, Sheiner E. Timing of gestation after bariatric surgery: should women delay pregnancy for at least 1 postoperative year? Am J Perinatol 2008;25:331-3 «PMID: 18493884»PubMed
- Shawe J, Ceulemans D, Akhter Z ym. Pregnancy after bariatric surgery: Consensus recommendations for periconception, antenatal and postnatal care. Obes Rev 2019;20:1507-1522 «PMID: 31419378»PubMed
- Johansson K, Cnattingius S, Näslund I ym. Outcomes of pregnancy after bariatric surgery. N Engl J Med 2015;372:814-24 «PMID: 25714159»PubMed
- Kwong W, Tomlinson G, Feig DS. Maternal and neonatal outcomes after bariatric surgery; a systematic review and meta-analysis: do the benefits outweigh the risks? Am J Obstet Gynecol 2018;218:573-580 «PMID: 29454871»PubMed
- Akhter Z, Rankin J, Ceulemans D ym. Pregnancy after bariatric surgery and adverse perinatal outcomes: A systematic review and meta-analysis. PLoS Med 2019;16:e1002866 «PMID: 31386658»PubMed
- Sjöström L, Lindroos AK, Peltonen M ym. Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery. N Engl J Med 2004;351:2683-93 «PMID: 15616203»PubMed
- Sundbom M, Hedberg J, Marsk R ym. Substantial Decrease in Comorbidity 5 Years After Gastric Bypass: A Population-based Study From the Scandinavian Obesity Surgery Registry. Ann Surg 2017;265:1166-1171 «PMID: 27429019»PubMed
- Chang SH, Stoll CR, Song J ym. The effectiveness and risks of bariatric surgery: an updated systematic review and meta-analysis, 2003-2012. JAMA Surg 2014;149:275-87 «PMID: 24352617»PubMed
- Alsumali A, Eguale T, Bairdain S ym. Cost-Effectiveness Analysis of Bariatric Surgery for Morbid Obesity. Obes Surg 2018;28:2203-2214 «PMID: 29335933»PubMed
- Liu L, Li Z, Ye W, ym. Safety and effects of anti-obesity medications on weight loss, cardiometabolic, and psychological outcomes in people living with overweight or obesity: a systematic review and meta-analysis. EClinicalMedicine 2025;79():103020 «PMID: 39834714»PubMed
- Gadde KM, Allison DB, Ryan DH, ym. Effects of low-dose, controlled-release, phentermine plus topiramate combination on weight and associated comorbidities in overweight and obese adults (CONQUER): a randomised, placebo-controlled, phase 3 trial. Lancet 2011;377(9774):1341-52 «PMID: 21481449»PubMed
- Wilding JPH, Batterham RL, Calanna S, ym. Once-Weekly Semaglutide in Adults with Overweight or Obesity. N Engl J Med 2021;384(11):989-1002 «PMID: 33567185»PubMed
- Jastreboff AM, Aronne LJ, Ahmad NN, ym. Tirzepatide Once Weekly for the Treatment of Obesity. N Engl J Med 2022;387(3):205-216 «PMID: 35658024»PubMed
- Wilding JPH, Batterham RL, Davies M, ym. Weight regain and cardiometabolic effects after withdrawal of semaglutide: The STEP 1 trial extension. Diabetes Obes Metab 2022;24(8):1553-1564 «PMID: 35441470»PubMed
- Rubino D, Abrahamsson N, Davies M, ym. Effect of Continued Weekly Subcutaneous Semaglutide vs Placebo on Weight Loss Maintenance in Adults With Overweight or Obesity: The STEP 4 Randomized Clinical Trial. JAMA 2021;325(14):1414-1425 «PMID: 33755728»PubMed
- Aronne LJ, Sattar N, Horn DB, ym. Continued Treatment With Tirzepatide for Maintenance of Weight Reduction in Adults With Obesity: The SURMOUNT-4 Randomized Clinical Trial. JAMA 2024;331(1):38-48 «PMID: 38078870»PubMed
- Garvey WT, Batterham RL, Bhatta M, ym. Two-year effects of semaglutide in adults with overweight or obesity: the STEP 5 trial. Nat Med 2022;28(10):2083-2091 «PMID: 36216945»PubMed
- McGowan BM, Bruun JM, Capehorn M, ym. Efficacy and safety of once-weekly semaglutide 2·4 mg versus placebo in people with obesity and prediabetes (STEP 10): a randomised, double-blind, placebo-controlled, multicentre phase 3 trial. Lancet Diabetes Endocrinol 2024;12(9):631-642 «PMID: 39089293»PubMed
- Davies M, Færch L, Jeppesen OK, ym. Semaglutide 2·4 mg once a week in adults with overweight or obesity, and type 2 diabetes (STEP 2): a randomised, double-blind, double-dummy, placebo-controlled, phase 3 trial. Lancet 2021;397(10278):971-984 «PMID: 33667417»PubMed
- Rubino DM, Greenway FL, Khalid U, ym. Effect of Weekly Subcutaneous Semaglutide vs Daily Liraglutide on Body Weight in Adults With Overweight or Obesity Without Diabetes: The STEP 8 Randomized Clinical Trial. JAMA 2022;327(2):138-150 «PMID: 35015037»PubMed
- Jastreboff AM, le Roux CW, Stefanski A, ym. Tirzepatide for Obesity Treatment and Diabetes Prevention. N Engl J Med 2025;392(10):958-971 «PMID: 39536238»PubMed
- Garvey WT, Frias JP, Jastreboff AM, ym. Tirzepatide once weekly for the treatment of obesity in people with type 2 diabetes (SURMOUNT-2): a double-blind, randomised, multicentre, placebo-controlled, phase 3 trial. Lancet 2023;402(10402):613-626 «PMID: 37385275»PubMed
- Allison DB, Gadde KM, Garvey WT, ym. Controlled-release phentermine/topiramate in severely obese adults: a randomized controlled trial (EQUIP). Obesity (Silver Spring) 2012;20(2):330-42 «PMID: 22051941»PubMed

