Syömishäiriöt
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sanoma
- Syömishäiriöt ovat yleisiä, oirekuvaltaan ja vaikeusasteeltaan monimuotoisia häiriöitä.
- Syömishäiriöitä esiintyy kaikenikäisillä ihmisillä sukupuoleen, sosioekonomiseen taustaan tai kehon kokoon katsomatta.
- Syömishäiriön vakavuutta ei voi arvioida pelkästään painon perusteella.
- Terveydenhuollossa syömishäiriöt tulee tunnistaa varhaisessa vaiheessa ja hoidon tulee olla aktiivista.
- Syömishäiriötä sairastava ei itse välttämättä tunnista tai tuo esiin oireitaan, minkä vuoksi syömishäiriön mahdollisuudesta tulee kysyä aktiivisesti. Tavallisia oireita ovat esimerkiksi syömisen välttely, valikoivuus tai hallitsemattomuus, aterioiden väliin jättäminen, ruoasta tyhjentäytyminen, rajoittuneen ja joustamattoman ruokavalion noudattaminen, painon nopea lasku tai nousu, salaa syöminen ja liikunnan pakonomaisuus.
- Hoitoa voidaan tarjota kaikilla terveydenhuollon tasoilla. Oleellista on hoitoa tarjoavien ammattilaisten ja tiimien perehtyneisyys syömishäiriöiden hoitoon.
- Läheisten (alaikäisillä huoltajien) mukaan ottaminen hoitoon on keskeistä erityisesti lapsilla ja nuorilla (perhepohjainen hoito).
- Ohjauksen ja neuvonnan (psykoedukaatio) tulee kuulua syömishäiriöiden arviointiin ja hoitoon.
- Syömishäiriön hoitoa ei tule evätä heikon paranemismotivaation vuoksi. Tarvittaessa paranemismotivaatio, "toipumisrohkeus", voidaan valita hoidon kohteeksi.
- Syömishäiriöön liittyvä vajaaravitsemus tulee pyrkiä korjaamaan nopeasti kokonaisvaltainen hoito-ote huomioiden.
- Syömishäiriöiden hoidossa tulee keskittyä potilaan syömiskäyttäytymiseen. Kaikkien syömishäiriöiden hoito pohjautuu säännölliseen, joustavaan, määrältään riittävään ja monipuoliseen syömiseen (täsmäsyöminen).
- Samanaikaiset psyykkiset ja somaattiset sairaudet ja niiden oireet tulee huomioida ja hoitaa aktiivisesti.
- Syömishäiriöpotilailla voi esiintyä hengenvaarallisia somaattisia komplikaatioita ja itsetuhoisuutta, joiden tunnistaminen ja nopea hoitaminen on ensiarvoisen tärkeää.
- Vaikuttavan ja kuolleisuutta vähentävän syömishäiriöiden hoidon edellytyksiä ovat kokonaistilanteeseen nähden riittävä hoito, hoitavan tahon osaaminen, hoitosuhteen laatu sekä terveydenhuollon riittävä resursointi.
- Työryhmä suosittelee, että hyvinvointialueilla on selkeä syömishäiriöiden diagnostiikkaa ja hoitoa koskeva ohjeistus ja paikallisen hoitoketjun kuvaus.
Määritelmät
- Syömishäiriöt ovat yleisiä psyykkisiä häiriöitä, joiden keskeisiin piirteisiin kuuluu poikkeava syömiskäyttäytyminen ja siihen liittyvä ahdistuneisuus sekä psyykkisen, fyysisen tai sosiaalisen toimintakyvyn eriasteinen heikentyminen.
- Tavallisia syömishäiriöitä ovat
- ahmintaoireiset syömishäiriöt, kuten bulimia (bulimia nervosa, ahmimishäiriö) ja BED (binge eating disorder, ahmintahäiriö)
- rajoittavat syömishäiriöt, kuten anoreksia (anorexia nervosa, laihuushäiriö) ja ARFID (avoidant-restrictive food intake disorder, syömisen välttämis- ja rajoittamishäiriö)
- määrittämättömät syömishäiriöt.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Syömishäiriöt»1
- Suosituksen yleiskielinen potilasversio suomeksi «Syömishäiriöt»2 ja ruotsiksi «Ätstörningar»3
- Pelkistetyt ohjeet terveydenhuollon ammattilaiselle ks. kuvat Syömishäiriön arviointi lääkärin vastaanotolla «Syömishäiriön arviointi lääkärin vastaanotolla»1, Epäily syömishäiriöstä «Epäily syömishäiriöstä»2 ja lisätietoa Syömishäiriöoireilun hoito perusterveydenhuollossa – hyvän hoidon keskeiset elementit «Syömishäiriöoireilun hoito perusterveydenhuollossa – hyvän hoidon keskeiset elementit»1.

Syömishäiriön arviointi lääkärin vastaanotolla
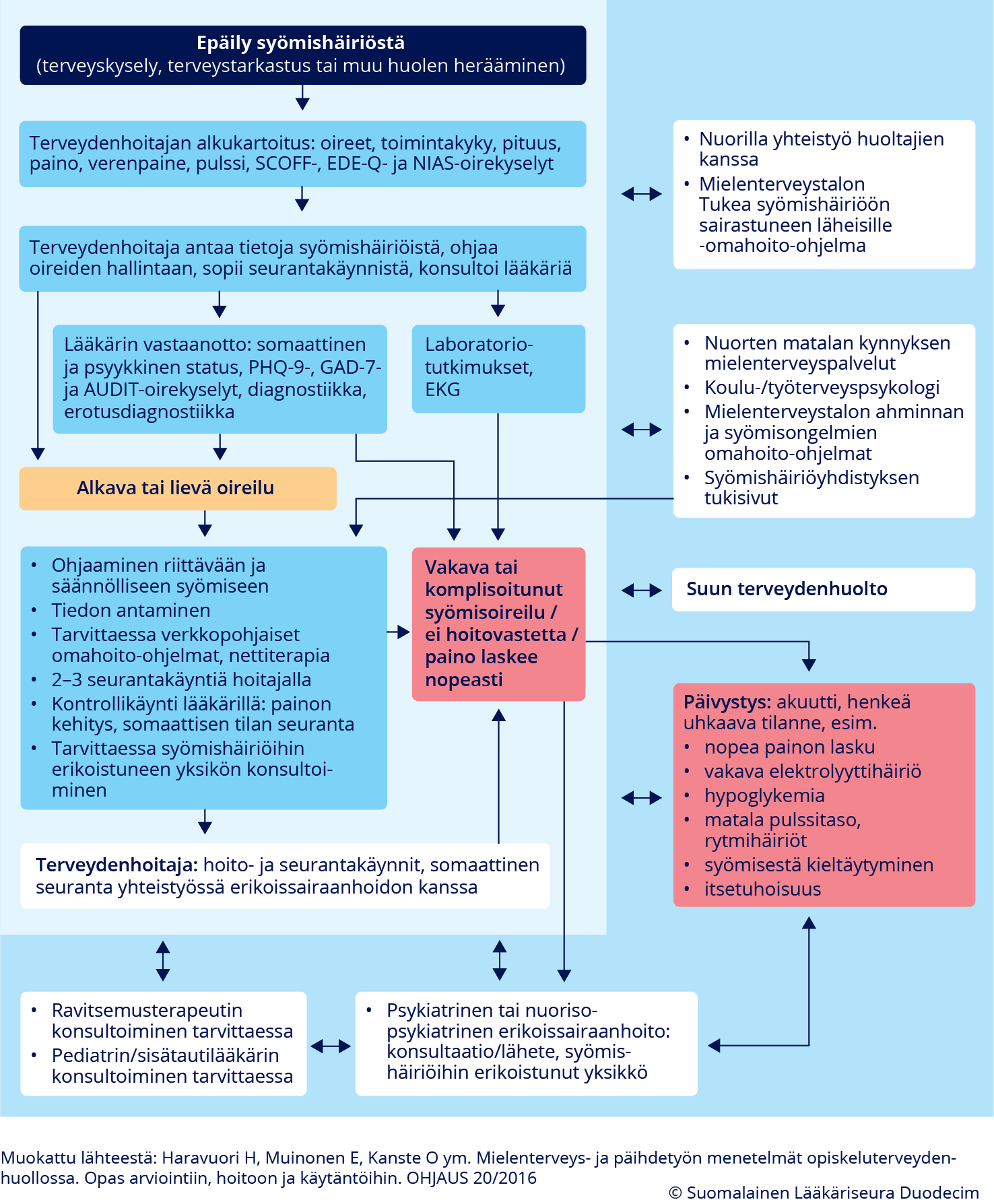
Epäily syömishäiriöstä
Ravitsemushoidon alkuvaiheen toteutus lapsen tai nuoren rajoittavassa syömishäiriössä
Perhepohjaiseen hoitomalliin kuuluvaa ravitsemushoitoa voidaan alkaa toteuttaa heti kun lapsella tai nuorella on todettu rajoittava syömishäiriö.
Lapsen tai nuoren huoltajille annetaan tietoa ravitsemushoidon toteuttamisesta perhepohjaisen hoitomallin mukaisesti mahdollisimman pian esimerkiksi siinä terveydenhuollon yksikössä, jossa perhe asioi ensimmäisen kerran lapsen tai nuoren syömishäiriön vuoksi.
Ravitsemushoidon alkuvaiheen toteutus:
- Lapsen tai nuoren huoltajat ottavat vastuun lapsen tai nuoren ruokailusta sekä riittävästä energiansaannista. Riittävän ravitsemuksen arvioimisen tukena voi käyttää kuvia malliaterioista «Kuvallisia esimerkkejä päivän aterioista ja ohje niiden käyttöön ammattilaisille, sairastuneelle ja läheisille»2 tai ateriasuunnitelmaa.
- Huoltaja annostelee ateriat valmiiksi. Hän tukee lasta tai nuorta ruokailutilanteissa lempeän rauhallisesti ja jämäkästi varmistaen, että ateria tulee syödyksi kokonaisuudessaan. Tilanteen tulee olla sairastuneelle mahdollisimman turvallinen.
- Ruokailun jälkeen on hyvä viettää aikaa yhdessä sairastuneen kanssa, sillä hän saattaa olla hyvin ahdistunut ja pelätä lihomista. Tällöin sairastunut tarvitsee tukea, jotta hän kykenee säätelemään tunnetilaansa hyvinvointia tukevilla keinoilla eikä päädy esimerkiksi toteuttamaan tyhjentäytymiskäyttäytymistä tai liiallista liikuntaa.
Lisämateriaalia ruokailujen toteuttamiseen liittyen ks. Ravitsemusterapeuttien yhdistys ry:n opas Syömishäiriö ruokapöydässä «https://rty.fi/wp-content/uploads/2022/07/syomishairio-ruokapoydassa2025.pdf»1.
Rajaus
- Alle kouluikäisten syömishäiriöt on rajattu suosituksen ulkopuolelle, mutta ARFIDia käsittelevä osio sivuaa ARFIDin ilmenemismuotoja ja hoitoa myös pienillä lapsilla.
- Lihavuutta (Käypä hoito -suositus Lihavuus (lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»4, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»1) ei käsitellä suosituksessa muutoin kuin sen liittyessä syömishäiriöön.
Potilaan kohtaaminen
- Ammattilaisen on tärkeää
- pyrkiä luomaan luottamuksellinen yhteistyösuhde syömishäiriötä sairastavan kanssa
- muistaa että syömishäiriötä sairastavan voi olla vaikeaa puhua oireistaan terveydenhuollon ammattilaisten kanssa
- kysyä syömishäiriöstä ja sen oireista suoraan ja olla erityisen hienotunteinen keskustellessaan potilaan painosta ja kehon koosta
- suhtautua sairastuneeseen ja hänen läheisiinsä myötätuntoisesti, arvostaen ja syyllistämistä välttäen
- ymmärtää hoitoon asettumisen ja oireista luopumisen vaikeuden olevan syömishäiriöön kuuluvia ominaisuuksia, jotka yleensä lievittyvät hoidon edetessä
- olla tietoinen omista kehon kokoon ja ulkonäköihanteisiin liittyvistä asenteistaan.
Esiintyvyys ja ilmaantuvuus
- Syömishäiriöitä esiintyy kaikenikäisillä ihmisillä sukupuoleen, seksuaaliseen suuntautumiseen,
sosioekonomiseen taustaan tai kehon kokoon katsomatta «Syömishäiriöiden esiintyvyys ja ilmaantuvuus»3.
- Syömishäiriöt ovat yleisimpiä nuorilla naisilla ja nuoruusikäisillä tytöillä «Galmiche M, Déchelotte P, Lambert G, ym. Prevalenc...»2, «Schaumberg K, Welch E, Breithaupt L, ym. The Scien...»3, «Silén Y, Keski-Rahkonen A. Worldwide prevalence of...»4, «Mangweth-Matzek B, Hoek HW. Epidemiology and treat...»5 ja seksuaali- ja sukupuolivähemmistöillä «Cao Z, Cini E, Pellegrini D, ym. The association b...»6, «Rasmussen SM, Dalgaard MK, Roloff M, ym. Eating di...»7, «Syömishäiriöt seksuaali- ja sukupuolivähemmistöihin kuuluvilla»4.
- Syömishäiriöitä esiintyy kansainvälisten tutkimusten mukaan myös keski-ikäisillä «Mangweth-Matzek B, Hoek HW. Epidemiology and treat...»5 ja ikäihmisillä «Mangweth-Matzek B, Rupp CI, Hausmann A, ym. Never ...»8, «Gadalla TM. Eating disorders and associated psychi...»9.
- Suomessa syömishäiriön on varhaisaikuisuuteen mennessä sairastanut 10,5 % nuorista
aikuisista (17,9 % nuorista naisista ja 2,4 % miehistä) «Silén Y, Sipilä PN, Raevuori A, ym. DSM-5 eating d...»10.
- Anoreksian esiintyvyys on naisilla 6,2 % ja miehillä 0,3 %.
- Bulimian esiintyvyys on naisilla 2,4 % ja miehillä 0,16 %.
- BEDin esiintyvyys on naisilla 0,6 % ja miehillä 0,3 %.
- Muiden syömishäiriöiden esiintyvyys on naisilla 9 % ja miehillä 1,8 %.
- ARFIDin esiintyvyys on kansainvälisten tutkimusten perusteella lapsuus- ja nuoruusiässä 0,5–15,5 % «Sanchez-Cerezo J, Nagularaj L, Gledhill J, ym. Wha...»11 ja aikuisiässä 0,8–4,5 % «Dinkler L, Bryant-Waugh R. Assessment of avoidant ...»12. Ruotsalaisessa väestötutkimuksessa ARFIDin esiintyvyys 6–12-vuotiailla lapsilla oli 2,0 % «Dinkler L, Wronski ML, Lichtenstein P, ym. Etiolog...»13. Merkittävä osa ARFIDiin sairastuneista on poikia «Linsenmeyer WR, Katz IM, Reed JL, ym. Disordered E...»14.
- Poikien ja miesten syömishäiriöt jäävät usein tunnistamatta «Syömishäiriöt pojilla ja miehillä»5.
- Sairaalahoitoa vaativien syömishäiriöiden ilmaantuvuus lisääntyi 48 % maailmanlaajuisesti COVID-19-pandemian aikana «J Devoe D, Han A, Anderson A, ym. The impact of th...»15.
Etiologia
- Syömishäiriöiden ilmenemiseen vaikuttavat sosiokulttuurinen ympäristö, peritty alttius, muu biologinen ja psykologinen alttius sekä yksilölliset kuormittavat elämäntapahtumat «Barakat S, McLean SA, Bryant E, ym. Risk factors f...»16. Ks. lisätietoa «Syömishäiriöiden etiologiasta»6.
- Sosiokulttuuriset tekijät lisäävät syömishäiriöön sairastumisen riskiä edistämällä
epärealistisia paino- ja kehoihanteita «Sanchez-Cerezo J, Nagularaj L, Gledhill J, ym. Wha...»11, «Barakat S, McLean SA, Bryant E, ym. Risk factors f...»16, «Varela C, Hoyo Á, Tapia-Sanz ME, ym. An update on ...»17.
- Ryhmäpaine, media, sosiaalinen media ja älypuhelinten käyttö välittävät tällaisia ihanteita «Sanchez-Cerezo J, Nagularaj L, Gledhill J, ym. Wha...»11, «Dahlgren CL, Sundgot-Borgen C, Kvalem IL, ym. Furt...»18, «Rodgers RF, Hewett RC, Nowicki GP. A sociocultural...»19, «Vincente-Benito I, Ramírez-Durán MDV. Influence of...»20.
- Sisäistetyt ulkonäköihanteet ja eläminen ympäristössä, jossa ei ole tarjolla riittävästi tukea, tunnevuorovaikutusta ja yhteisöllisyyttä «Varela C, Hoyo Á, Tapia-Sanz ME, ym. An update on ...»17, traumaattiset tai kuormittavat kokemukset ja ihmissuhteet ja ulkonäköön kohdistuva arvostelu ovat yhteydessä suurentuneeseen riskiin «Solmi M, Radua J, Stubbs B, ym. Risk factors for e...»21.
- Syömishäiriöiden molekyyligeneettiset tutkimukset painottuvat anoreksiaan. Genomiikkakonsortion
tutkimuksia ei toistaiseksi ole julkaistu muista syömishäiriöistä «Bulik CM, Coleman JRI, Hardaway JA, ym. Genetics a...»22.
- Genominlaajuisten assosiaatiotutkimusten (GWAS) tulosten perusteella anoreksia tulisi käsitteellistää "metabo-psykiatriseksi" sairaudeksi, jonka keskeiseen etiologiaan kuuluu heikentyneeltä sokerinsiedolta, tyypin 2 diabetekselta ja painon nousulta suojaava metabolinen profiili «Anoreksian suurin genominlaajuinen assosiaatiotutkimus (GWAS)»7, «The Genome-Wide Association Study (GWAS) meta-analysis»8.
- Bulimian ja BEDin geneettiseen etiologiaan taas kuuluu painonnousutaipumus, heikentynyt insuliiniherkkyys ja lisääntynyt alttius tyypin 2 diabetekseen «Hübel C, Abdulkadir M, Herle M, ym. One size does ...»23, «Ilyas A, Hübel C, Stahl D, ym. The metabolic under...»24.
- Neurobiologisissa tutkimuksissa syömishäiriöitä sairastavien eri aivoalueilla ja välittäjäainejärjestelmissä on havaittu poikkeavuuksia. Poikkeavuudet liittyvät syömishäiriön ydinoireisiin, kuten vaikeuteen säädellä syömistä sekä oman kehonkuvan hahmottamiseen «Syömishäiriöt ja neurobiologia»9.
- Syömishäiriöiden riskitekijöitä ja syömishäiriöiltä suojaavia tekijöitä esitetään
lisätietoaineistoissa «Syömishäiriöiden riskitekijöitä»10, «Syömishäiriöiltä suojaavia tekijöitä»11.
- Yksilön sairastumisriskiä voidaan pyrkiä pienentämään tunnistamalla henkilöitä, joiden sairastumisalttius on suuri «Vartanian LR, Hayward LE, Smyth JM, ym. Risk and r...»25.
- Suojatekijöitä voidaan tietoisesti vahvistaa lisäämällä oman kehon arvostusta «Linardon J, McClure Z, Tylka TL, ym. Body apprecia...»26 ja tukemalla intuitiivista syömistä «Cerea S, Iannattone S, Mancin P, ym. Eating disord...»27.
Epäily ja varhainen tunnistaminen
- Syömishäiriön oireita ovat esimerkiksi aterioiden väliin jättäminen, syömisen välttely, valikoivuus tai hallitsemattomuus, rajoittuneen ja joustamattoman ruokavalion noudattaminen, ruoasta tyhjentäytyminen, laihtuminen ja painon muutokset, salaa syöminen ja liikunnan pakonomaisuus (ks. lisätietoa «Syömishäiriöiden mahdollisia varoitusmerkkejä ja oireita»12 ja «Miten kuvata normaalia ja epänormaalia syömistä ja erottaa nämä toisistaan?»13).
- Tunnistaminen mahdollisimman aikaisessa vaiheessa, varhainen puuttuminen ja hoitoon
ohjaus ovat yhteydessä lyhyempään sairastamisaikaan, vähäisempään osastohoidon tarpeeseen
ja parempaan ennusteeseen «Austin A, Flynn M, Shearer J, ym. The First Episod...»28, «Isomaa R, Isomaa AL. And then what happened? A 5-y...»29, «Austin A, Flynn M, Richards K, ym. Duration of unt...»30, «Andrés-Pepiñá S, Plana MT, Flamarique I, ym. Long-...»31.
- Varhaisen puuttumisen hoitomalleista on saatu alustavaa näyttöä Britanniassa ja Suomessa «Austin A, Flynn M, Shearer J, ym. The First Episod...»28, «Isomaa R, Isomaa AL. And then what happened? A 5-y...»29, «Pajari E, Silen Y, Keski-Rahkonen A. Varhainen puu...»32, «Varhaisten puuttumisten hoitomalleista syömishäiriöiden yhteydessä on saatu alustavaa näyttöä»14.
- Terveydenhuollon ammattihenkilöt, läheiset, opettajat ja valmentajat ovat avainasemassa
varhaisessa tunnistamisessa ja hoitoon ohjaamisessa.
- Syömishäiriötä sairastava ei itse välttämättä tunnista tai tuo esiin oireitaan, minkä vuoksi syömishäiriön mahdollisuudesta tulee epäilyn herätessä kysyä aktiivisesti «Grillot CL, Keel PK. Barriers to seeking treatment...»33, «Cachelin FM, Striegel-Moore RH. Help seeking and b...»34.
- Syömishäiriön mahdollisuutta tulee kartoittaa osana potilaan psykiatrista arviota (ks. kohta Samanaikaissairaudet «A2»2).
- Syömishäiriöön sairastunut voi hakeutua vastaanotolle somaattisten oireiden vuoksi.
- Syömishäiriö tulee huomioida samanaikaisena ja erotusdiagnostisena vaihtoehtona «Syömishäiriöiden mahdollisia varoitusmerkkejä ja oireita»12.
- Syömishäiriön mahdollisuutta voi selvittää parilla suoralla kysymyksellä, minkä jälkeen
voi jatkaa tarkentavilla kysymyksillä häiriön luonteesta ja vaikeusasteesta. Kysymykset
tulee suhteuttaa ikätasoon.
- Sopiva aloituskysymys on esimerkiksi: "Oletko itse tai onko joku muu ollut huolissaan syömisestäsi tai painostasi?"
- Syömishäiriöoireilua tunnistavat hyvin myös kysymykset: "Onko sinulla joskus ollut syömishäiriötä?" ja "Onko joku epäillyt sinulla syömishäiriötä?" «Keski-Rahkonen A, Sihvola E, Raevuori A, ym. Relia...»35
- BEDin seulontakysymykset sopivat ahmintaoireilun kartoittamiseen «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»15:
- Onko sinulla päivän aikana joskus tunne, ettet voi lopettaa syömistä, vaikka haluaisitkin?
- Syötkö joskus poikkeuksellisen suuria määriä ruokaa lyhyessä ajassa?
- Tunnetko joskus tällaisen syömisen jälkeen syvää syyllisyyttä tai masennusta?
- Päätätkö joskus tällaisen syömisen jälkeen, että aloitat laihdutuksen tai terveellisen syömisen?
- SCOFF-syömishäiriökysely soveltuu tunnistamaan nuorten naisten anoreksiaa ja bulimiaa
«SCOFF-kysely soveltuu tunnistamaan nuorten naisten anoreksiaa ja bulimiaa .»A. Ks. Mielenterveystalo.fi, SCOFF-syömishäiriökysely «https://www.mielenterveystalo.fi/fi/oirekyselyt/syomishairiokysely-scoff»2.
- Kysely voi tukea kliinistä arviota, mutta ei korvata sitä.
- SCOFF-syömishäiriökyselyä voidaan hyödyntää syömishäiriöoireiden tunnistamisessa koulu- ja opiskeluterveydenhuollossa osana kokonaisvaltaista arviota «Hautala L, Junnila J, Alin J, ym. Uncovering hidde...»36.
- Kasvuikäisillä SCOFF-syömishäiriöseulan kohta 3 (Oletko laihtunut yli kuusi kiloa viimeisten kolmen kuukauden aikana?) ei ole käyttökelpoinen, vaan kasvun taittuminen tai pysähtyminen on aina tutkittava.
- Syömishäiriöoireiden laajempaan kartoitukseen keskinuoruudesta (noin 15–17-vuotiaat) lähtien sopii Suomessa validoitu Eating Disorder Examination Questionnaire, EDE-Q «Isomaa R, Lukkarila IL, Ollila T, ym. Development ...»37. Ks. Mielenterveystalo.fi, ammattilaiset (vaatii kirjautumisen) «https://www.mielenterveystalo.fi/system/files/scales/2022-09/EDE-Q_suomeksi.pdf»3.
- Kansainvälinen konsensustyöryhmä «Austin A, De Silva U, Ilesanmi C, ym. Internationa...»38 suosittaa syömishäiriöiden oireita arvioitavan hoidon alussa ja hoidon aikana EDE-Q- (ks. Mielenterveystalo.fi, ammattilaiset (vaatii kirjautumisen) «https://www.mielenterveystalo.fi/system/files/scales/2022-09/EDE-Q_suomeksi.pdf»3) tai NIAS-oirekyselyllä «Keski-Rahkonen A, Ketvel L, Westerholm S ym. Syöm...»39.
- Lisäksi työryhmä suosittaa syömishäiriöön liittyvien masennus- ja ahdistusoireiden sekä psykososiaalisen toimintakyvyn arviointiin ja seurantaan PHQ-2- tai PHQ-9- ja GAD-2- tai GAD-7-kyselyitä ja Clinical Impairment Assessment- ja WHO Disability Assessment Schedule 2.0 -oirekyselyitä «Austin A, De Silva U, Ilesanmi C, ym. Internationa...»38.
Kliininen kuva: alku, puhkeaminen
- Syömisen häiriintyminen käynnistyy usein elämänmuutoksen, ulkonäköpaineiden, terveellisen tai liikunnallisen elämäntavan tavoittelun tai stressin ja masennuksen laukaisemana «Lin JA, Jhe G, Adhikari R, ym. Triggers for eating...»40.
- Anoreksian ja bulimian tavalliset ensioireet liittyvät tyypillisesti yrityksiin vaikuttaa
kehon painoon, muotoon ja ulkonäköön. BEDin tyypillinen ensioire on syömisen hallitsemattomuus
«Stice E, Onipede ZA, Marti CN. A meta-analytic rev...»41.
- Rajoittavissa syömishäiriöissä kuten anoreksiassa energiatasapaino muuttuu alussa negatiiviseksi laihduttamisen, sairastumisen tai kovan fyysisen rasituksen vuoksi, minkä johdosta ihminen laihtuu ja elimistö alkaa nälkiintyä. Laihtuminen tai alipainon ylläpito on anoreksiassa vähintään jonkin verran itse aiheutettua, vaikka esimerkiksi infektiotautiin sairastuminen voi laukaista prosessin. Nälkiintyminen aiheuttaa fyysisiä ja psyykkisiä oireita (esim. ruokaa koskevat pakkoajatukset, ärtyneisyys, mielialan vaihtelu) ja usein korostaa ja ylläpitää syömishäiriön oireita «Treasure J, Claudino AM, Zucker N. Eating disorder...»42.
- Ahmintaoirein ilmenevä syömishäiriö voi käynnistyä yrityksistä laihtua tai säädellä tunteita tai mielialaa ruoan avulla «Lin JA, Jhe G, Adhikari R, ym. Triggers for eating...»40, «Bray B, Sadowski A, Bray C, ym. Clinical aspects o...»43. Ahminnan laukaisevat tekijät ovat yksilöllisiä (esim. kuormittuminen, epäonnistumisen kokemukset, liian niukka syöminen), ja usein syömishäiriöön liittyy ruokavalion tiukka rajoittaminen ahmintojen ulkopuolella. Ahmintaa seuraavat itseinho, syyllisyys ja pelko painon noususta, jotka johtavat tyhjentäytymiseen tai muuhun syömisen kompensointiin (esim. paasto, pakonomainen liikunta). Nämä puolestaan altistavat uudelle ahminnalle (ns. ahminnan noidankehä).
Diagnoosi
- Suomessa on käytössä ICD-10-tautiluokitus.
- ICD-11-luokituksen sekä yhdysvaltalaisen DSM-5-luokituksen mukaiset syömishäiriöiden diagnoosikriteerit esitetään lisätietoaineistossa «ICD-11-DIAGNOOSI, Syömiskäyttäytymiseen liittyvät häiriöt»16.
Anoreksia (anorexia nervosa, laihuushäiriö) (F50.0)
- Taulukossa «Anoreksian (anorexia nervosa, laihuushäiriö) (F50.0) diagnostiset kriteerit ICD-10-tautiluokituksen mukaan...»1 esitetään anoreksian (anorexia nervosa, laihuushäiriö) (F50.0) diagnostiset kriteerit ICD-10-tautiluokituksen mukaan. Kaikkien kriteerien on täytyttävä. Elleivät kaikki kriteerit täyty, kyseessä on epätyypillinen anoreksia. Ks. kohta epätyypillinen anoreksia «A3»3.
| 1) BMI (body mass index, painoindeksi) lasketaan paino (kg) jaettuna pituuden (m) neliöllä: esim. 65 kg / 1,65 m2 = 23,9. Käytetään 16 vuoden iästä lähtien. | |
| A | Potilaan paino on vähintään 15 % alle pituuden mukaisen keskipainon tai BMI1) on korkeintaan 17,5 kg/m2. Esimurrosikäisten potilaiden paino saattaa kasvun aikana jäädä pituuden mukaisesta keskipainosta ilman, että paino varsinaisesti laskee. Vanhemmilla potilailla tulee tapahtua painon laskua. |
| B | Painon lasku on aiheutettu itse välttämällä "lihottavia" ruokia. Lisäksi saattaa esiintyä liiallista liikuntaa, itse aiheutettua oksentelua sekä ulostuslääkkeiden, nestettä poistavien tai ruokahalua hillitsevien lääkkeiden käyttöä. |
| C | Potilas on mielestään liian lihava ja pelkää lihomista. Kyseessä on ruumiinkuvan vääristymä. Potilas asettaa itselleen alhaisen painotavoitteen. |
| D | Todetaan laaja-alainen hypotalamus-aivolisäke-sukupuolirauhasakselin endokriininen häiriö, joka ilmenee naisilla kuukautisten puuttumisena ja miehillä seksuaalisen mielenkiinnon ja potenssin heikkenemisenä. Jos häiriö alkaa ennen murrosikää, kasvu ja murrosiän fyysiset muutokset viivästyvät tai pysähtyvät. Potilaan toipuessa murrosiän kehitys jatkuu usein normaalisti, mutta tavallista myöhempään. Lisäksi kasvuhormonin ja kortisolin pitoisuudet saattavat olla suurentuneet, kilpirauhashormonin aineenvaihdunta elimistössä saattaa olla muuttunut ja insuliinieritys voi olla poikkeavaa. |
| E | Bulimian kriteerit A ja B eivät täyty. |
Epätyypillinen anoreksia (F50.1)
- Potilaalla on tyypillisiä anoreksian oireita, mutta jokin tai jotkin edellä mainituista diagnostisista kriteereistä (avainoireista) puuttuvat tai avainoireet esiintyvät lieväasteisina.
Bulimia (bulimia nervosa, ahmimishäiriö) (F50.2)
- Taulukossa «Bulimian (bulimia nervosa, ahmimishäiriö) (F50.2) diagnostiset kriteerit ICD-10-tautiluokituksen mukaan...»2 esitetään bulimian (bulimia nervosa, ahmimishäiriö) (F50.2) diagnostiset kriteerit ICD-10-tautiluokituksen mukaan. Kaikkien kriteerien on täytyttävä. Elleivät kaikki kriteerit täyty, kyseessä on epätyypillinen bulimia. Ks. kohta Epätyypillinen bulimia «A4»4.
| A | Potilaalla on toistuvia ahmintoja (vähintään kahdesti viikossa ainakin 3 kuukauden ajan), jolloin hän syö suuria ruokamääriä lyhyessä ajassa. |
| B | Ajattelua hallitsevat syöminen ja voimakas halu tai pakonomainen tarve syödä. |
| C | Potilas pyrkii estämään ruoan "lihottavat" vaikutukset itse aiheutetun oksentelun, ajoittaisen syömättömyyden, ruokahalua hillitsevien lääkkeiden, ulostuslääkkeiden, kilpirauhaslääkkeiden tai nesteenpoistolääkkeiden väärinkäytön avulla. |
| D | Potilaalla on käsitys, että hän on liian lihava, ja hänellä on lihomisen pelko, mikä johtaa usein alipainoisuuteen. Psykopatologian muodostaa sairaalloinen lihavuuden pelko. |
Epätyypillinen bulimia (F50.3)
- Potilaalla on oireita, jotka muistuttavat bulimian oireita, mutta kliininen kokonaiskuva ei täytä bulimia nervosan eli ahmimishäiriön kriteerejä.
Muuhun psyykkiseen häiriöön liittyvä ylensyöminen (F50.4)
- Luokkaan sisältyy esimerkiksi stressiin liittyvä ylensyömistaipumus.
Muuhun psyykkiseen häiriöön liittyvä oksentelu (F50.5)
- Luokkaan sisältyy psyykkisperäinen oksentelu.
BED (binge eating disorder, ahmintahäiriö) (F50.8)
- Taulukossa «BEDin (binge eating disorder, ahmintahäiriö) diagnostiset kriteerit DSM-5-tautiluokituksen mukaan...»3 esitetään BEDin (binge eating disorder, ahmintahäiriö) diagnostiset kriteerit DSM-5-tautiluokituksen mukaan.
- BEDin koodi ICD-10-tautiluokituksessa on F50.8 (muu syömishäiriö) ja ICD-10-CM-päivityksessä F50.81 «International Classification of Diseases, Tenth Re...»44.
| A | Potilaalla on toistuvia ahmintakohtauksia, jolloin hän syö suuria ruokamääriä, jotka selvästi ylittävät muiden syömismäärät vastaavassa ajassa ja tilanteessa, tai hänellä on tunne siitä, ettei kykene hallitsemaan eikä keskeyttämään syömistään. |
| B | Ahmintakohtaukseen liittyy vähintään kolme seuraavista:
|
| C | Ahmintaoireeseen liittyy voimakasta ahdistuneisuutta. |
| D | Ahmintakohtauksia on vähintään kerran viikossa 3 kuukauden ajan. |
| E | Ahmintaan ei liity syömisen epäasianmukaista kompensointia (esim. tyhjentäytymistä, paastoamista, liiallista liikuntaa), eivätkä anoreksian tai bulimian kriteerit samanaikaisesti täyty. |
ARFID (avoidant-restrictive food intake disorder, syömisen välttämis- ja rajoittamishäiriö) (F50.8)
- Tarkoittaa ravinnonsaannin välttämistä tai rajoittamista, joka DSM-5-tautiluokituksen
mukaan
- johtaa riittämättömään ravinnonsaantiin, mikä aiheuttaa painonlaskua, ravintoaineiden puutoksia, tarvetta käyttää kliinisiä täydennysravintovalmisteita tai turvautua letkuravitsemukseen TAI
- aiheuttaa merkittäviä psykososiaalisia haittoja esimerkiksi ruokailutilanteiden välttelyn vuoksi.
- Häiriö ei johdu tietynlaisen kehonmuodon tai painon tavoittelusta, ruoan puutteesta, somaattisesta sairaudesta tai lääkkeiden tai päihteiden käytöstä.
- ARFIDin koodi ICD-10-tautiluokituksessa on F50.8 (muu syömishäiriö) ja ICD-10-CM-päivityksessä F50.82 «International Classification of Diseases, Tenth Re...»44.
Määrittämätön syömishäiriö (F50.9)
- Potilaalla on syömishäiriöön viittaavaa oireilua, johon liittyy kliinisesti merkittävää haittaa, mutta käytettävissä olevien tietojen perusteella oirekuvaa ei voida luokitella muihin syömishäiriöihin. Diagnoosia käytetään erityisesti silloin, kun tarkempi diagnostinen arvio on kesken.
Erotusdiagnostiikka
Rajoittavat syömishäiriöt
- Erotusdiagnostiikassa huomioitavia ovat ruokahalua heikentävät ja laihtumista aiheuttavat
somaattiset ja psykiatriset sairaudet.
- Anoreksiassa laihtuminen tai alipainon ylläpito ei ole tahatonta vaan ajattelua tai toimintaa sävyttää pyrkimys (intentio) näihin. Pyrkimys voi olla heikosti tiedostettua, tai se halutaan salata, jolloin se ilmenee johdonmukaisesti ainoastaan käyttäytymisen tasolla. ARFIDissa pyrkimys laihtua puuttuu.
- Erotusdiagnostisia sairauksia ovat esimerkiksi keliakia, muut imeytymishäiriöt ja tulehdukselliset suolistosairaudet, kilpirauhassairaudet, päihteiden käyttö, masennus ja psykoosisairaus.
Ahmintaoireiset syömishäiriöt
- Erotusdiagnostiikassa huomioitavia ovat ruokahalua lisäävät ja painon nousua aiheuttavat
somaattiset ja psykiatriset sairaudet ja lääkitykset «Mutwalli H, Keeler JL, Bektas S, ym. Eating cognit...»45 (ks. Käypä hoito -suositus Lihavuus (lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»4, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»1).
- Bulimiassa ja BEDissä ahminta ei ole henkilön hallinnassa, se on pakonomaista ja hallitsevaa eikä selity somaattisella sairaudella.
Samanaikaissairaudet
Vajaaravitsemuksen vaikutus samanaikaishäiriöiden diagnostiikkaan
- Psykiatrisia samanaikaishäiriöitä diagnosoitaessa on huomioitava, että
- vajaaravitsemukseen liittyy usein mielialan laskua ja vaihtelua, ahdistuneisuutta sekä joustamattoman, pakonomaisen toiminnan korostumista
- syömishäiriöihin voi myös liittyä lisääntynyttä toimeliaisuutta, joka voidaan joskus virheellisesti tulkita hypomaniaksi, maniaksi tai ADHD:ksi.
Psykiatriset häiriöt
- Syömishäiriöiden tavallisia psykiatrisia samanaikaishäiriöitä (ks. tarkemmin lisätietoaineisto
«Syömishäiriöiden keskeisiä psykiatrisia samanaikaishäiriöitä»17 ovat
- mielialahäiriöt ja ahdistuneisuushäiriöt, ks. Käypä hoito -suositukset Depressio «Depressio»5, «Depressio. Käypä hoito -suositus. Suomalaisen Lääk...»46, Kaksisuuntainen mielialahäiriö «Kaksisuuntainen mielialahäiriö»6, «Kaksisuuntainen mielialahäiriö. Käypä hoito -suosi...»47 ja Ahdistuneisuushäiriöt «Ahdistuneisuushäiriöt»7, «Ahdistuneisuushäiriöt. Käypä hoito -suositus. Suom...»48
- pakko-oireinen häiriö, ks. Käypä hoito -suositus Pakko-oireinen häiriö (OCD) «Pakko-oireinen häiriö (OCD)»8, «Pakko-oireinen häiriö. Käypä hoito -suositus. Suom...»49
- traumaattisille tapahtumille altistuminen ja traumaperäinen stressihäiriö (PTSD), ks. Käypä hoito -suositus Traumaperäinen stressihäiriö «Traumaperäinen stressihäiriö»9, «Traumaperäinen stressihäiriö. Käypä hoito -suositu...»50
- itsetuhoisuus ja itsemurhayritykset, ks. Käypä hoito -suositus Itsemurhien ehkäisy ja itsemurhaa yrittäneen hoito «Itsemurhien ehkäisy ja itsemurhaa yrittäneen hoito»10, «Itsemurhien ehkäisy ja itsemurhaa yrittäneen hoito...»51
- päihteiden ongelmakäyttö, ks. Käypä hoito -suositus Alkoholiongelmat «Alkoholiongelmat»11, «Alkoholiongelmat. Käypä hoito -suositus. Suomalais...»52
- persoonallisuuden piirteet ja persoonallisuushäiriöt, ks. Käypä hoito -suositus Epävakaa
persoonallisuus «Epävakaa persoonallisuus»12, «Epävakaa persoonallisuus. Käypä hoito -suositus. S...»53
- Persoonallisuuden piirteistä korostuvat vaativuus, täydellisyyshakuisuus, ahdistumisherkkyys ja tunne-elämän epävakaus.
- Syömishäiriötä sairastavilla on enemmän persoonallisuushäiriöitä verrattuna terveisiin verrokkeihin «Syömishäiriötä sairastavilla on ilmeisesti enemmän persoonallisuushäiriöitä kuin terveillä verrokeilla.»B.
- Samanaikainen persoonallisuushäiriö saattaa vaikuttaa syömishäiriön hoitoon ja hoidon tuloksellisuuteen «Samanaikainen persoonallisuushäiriö saattaa vaikuttaa aikuisten syömishäiriön hoitoon ja hoidon tuloksellisuuteen.»C.
- aktiivisuuden ja tarkkaavuuden häiriö (ADHD), ks. Käypä hoito -suositus ADHD «ADHD (aktiivisuuden ja tarkkaavuuden häiriö)»13, «ADHD (aktiivisuuden ja tarkkaavuuden häiriö). Käyp...»54
- Syömishäiriöitä sairastavilla on enemmän ADHD:tä verrattuna muihin samanikäisiin «Syömishäiriöitä sairastavilla on ilmeisesti enemmän ADHD:tä verrattuna muihin samanikäisiin.»B.
- ADHD:n oireet, kuten keskittymisen ja toiminnanohjauksen vaikeudet sekä impulsiivisuus, voivat altistaa syömisen säätelyn häiriintymiselle, mikä lisää syömishäiriön kehittymisen riskiä «Syömishäiriöt ja ADHD»18.
- autismikirjon häiriö, ks. Käypä hoito -suositus Autismikirjon häiriö «Autismikirjon häiriö»14, «Autismikirjon häiriö. Käypä hoito -suositus. Suoma...»55
- Syömishäiriöitä sairastavilla on enemmän autismikirjon häiriötä verrattuna muihin samanikäisiin «Syömishäiriöitä sairastavilla on ilmeisesti enemmän autismikirjon häiriötä verrattuna muihin samanikäisiin.»B.
- Autismikirjon piirteet voivat myötävaikuttaa syömishäiriön kehittymiseen «Syömishäiriöt ja autismikirjo»19.
- kehonkuvanhäiriö.
Neuropsykologiset piirteet
- Osalla syömishäiriötä sairastavista on tiedonkäsittelyyn, tarkkaavuuden suuntaamiseen, toiminnanohjaukseen ja sosiaaliseen havaitsemisen liittyviä neuropsykologisia erityispiirteitä.
- Anoreksiaa ja bulimiaa sairastavilla ja niistä toipuneilla on vaikeuksia joustavassa
ajattelussa ja toiminnassa verrattuna samanikäisiin «Anoreksiaa ja bulimiaa sairastavilla ja näistä toipuneilla on ilmeisesti vaikeuksia joustavassa ajattelussa ja toiminnassa verrattuna muihin samanikäisiin.»B.
- Vaikeudet ilmenevät sekä syömishäiriöoireina (huomion kiinnittyminen kehon yksityiskohtiin tai ruoan energiasisältöön) että muilla elämän osa-alueilla (ajattelu- ja toimintatapojen muuttaminen, muutoksiin sopeutuminen), ja ne voivat hankaloittaa hoidosta hyötymistä ja edesauttaa häiriön pitkittymistä «Saure E, Laasonen M, Lepistö-Paisley T, ym. Charac...»56, «King JA, Korb FM, Vettermann R, ym. Cognitive over...»57.
- Anoreksiaa sairastavilla on sentraalisen koherenssin vaikeuksia «Anoreksiaa sairastavilla on ilmeisesti sentraalisen koherenssin vaikeuksia.»B, jotka ilmenevät huomion kiinnittymisenä yksityiskohtiin niin, että kokonaisuuden hahmottaminen kärsii.
Somaattiset sairaudet
- Syömishäiriöitä sairastavien suurentunut autoimmuunisairauksien riski liittyy endokrinologisiin
sairauksiin, kuten diabetekseen, ruoansulatuskanavan sairauksiin sekä muiden elinjärjestelmien
sairauksiin «Raevuori A, Haukka J, Vaarala O, ym. The increased...»58.
- Tyypin 1 diabetesta sairastavan lieväänkin syömishäiriöoireiluun tulee suhtautua vakavasti
diabeteksen lisäsairauksien ja erityisen suuren kuoleman riskin vuoksi «Scheuing N, Bartus B, Berger G, ym. Clinical chara...»59, «Trott M, Driscoll R, Iraldo E, ym. Pathological ea...»60, «Gibbings NK, Kurdyak PA, Colton PA, ym. Diabetic K...»61.
- Syömishäiriöoireilua voidaan kartoittaa DEPS-R-kyselyllä «Markowitz JT, Butler DA, Volkening LK, ym. Brief s...»62.
- Tyypin 1 diabetekseen liittyy syömishäiriötyyppi (diabulimia), jossa diabetesta sairastava rajoittaa insuliiniannoksiaan laihtuakseen tai syömistä kompensoidakseen «Young V, Eiser C, Johnson B, ym. Eating problems i...»63, «Hall R, Keeble L, Sünram-Lea SI, ym. A review of r...»64. Ks. Käypä hoito -suosituksen Insuliininpuutosdiabetes kohta Erityistilanteet, Syömishäiriö «https://www.kaypahoito.fi/hoi50116#s23_6»4, «Insuliininpuutosdiabetes. Käypä hoito -suositus. S...»65.
- Tyypin 1 diabetesta sairastavan lieväänkin syömishäiriöoireiluun tulee suhtautua vakavasti
diabeteksen lisäsairauksien ja erityisen suuren kuoleman riskin vuoksi «Scheuing N, Bartus B, Berger G, ym. Clinical chara...»59, «Trott M, Driscoll R, Iraldo E, ym. Pathological ea...»60, «Gibbings NK, Kurdyak PA, Colton PA, ym. Diabetic K...»61.
- Ruoansulatuskanavan sairauksiin ja toiminnallisiin häiriöihin liittyy usein ruokavalion korostunut tarkkailu ja syömiskäyttäytymisen häiriintyminen «Peters JE, Basnayake C, Hebbard GS, ym. Prevalence...»66. Ks. lisätietoa «Syömishäiriöt ja ruoansulatuskanavan oireet»20.
- Ahmintakirjon syömishäiriöihin liittyy suurentunut lihavuuden ja siihen yhdistyvien
sairauksien riski. Ks. Käypä hoito -suositus Lihavuus (lapset, nuoret ja aikuiset)
«Lihavuus (lapset, nuoret ja aikuiset)»4, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»1.
- BEDiin ja bulimiaan liittyy insuliiniresistenssi «Ilyas A, Hübel C, Stahl D, ym. The metabolic under...»24 ja suurentunut tyypin 2 diabeteksen riski «Raevuori A, Suokas J, Haukka J, ym. Highly increas...»67, «Nieto-Martínez R, González-Rivas JP, Medina-Inojos...»68, joka ei selity pelkästään syömiskäyttäytymisellä tai BMI:llä «Hübel C, Abdulkadir M, Herle M, ym. One size does ...»23, «Ilyas A, Hübel C, Stahl D, ym. The metabolic under...»24, «Olguin P, Fuentes M, Gabler G, ym. Medical comorbi...»69, «Abbott S, Dindol N, Tahrani AA, ym. Binge eating d...»70.
Lisääntymisterveys
Kuukautiskierto
- Kuukautiskierron häiriöt ovat yleisiä anoreksiaa, bulimiaa ja BEDiä sairastavilla
«Olguin P, Fuentes M, Gabler G, ym. Medical comorbi...»69, «Misra M, Klibanski A. Endocrine consequences of an...»71, «Gendall KA, Bulik CM, Joyce PR, ym. Menstrual cycl...»72.
- Myös subkliiniseen ahmintaoireiluun liittyy suurentunut kuukautishäiriöiden riski «Algars M, Huang L, Von Holle AF, ym. Binge eating ...»73.
- Munasarjojen monirakkulaoireyhtymä (PCOS) ja ahmintakirjon syömishäiriöt esiintyvät usein samanaikaisesti «Olguin P, Fuentes M, Gabler G, ym. Medical comorbi...»69, «Thannickal A, Brutocao C, Alsawas M, ym. Eating, s...»74.
- Anoreksiassa kuukautishäiriöiden taustalla on usein toiminnallinen hypotalaaminen amenorrea (funktionaalinen hypotalaaminen amenorrea, FHA), joka liittyy voimakkaaseen laihtumiseen, alipainoon, niukkaan ravitsemukseen, liialliseen liikuntaan ja stressiin. FHA heikentää lisääntymisterveyttä, luustoa, sydän- ja verenkiertoelimistöä sekä mahdollisesti mielenterveyttä ja kognitiota «Luiro-Helve K, Holopainen E. Toiminnallinen hypota...»75.
- Vajaaravitsemustilan korjaaminen, syömiskäyttäytymisen muuttaminen sekä liikuntatottumusten tasapainottaminen ovat ensisijaisia hoidettaessa kuukautiskierron häiriöitä.
- Kuukautiskierto voi palautua viiveellä ravitsemustilan korjaantumisen jälkeen.
- Kuukautiset palaavat valtaosalla anoreksiapotilaista BMI:n tai kehon rasvapitoisuuden normalisoiduttua «Kuukautiset palaavat valtaosalla (80–100 %:lla) anoreksia potilaista BMI:n, kehon painon tai kehon rasvapitoisuuden normalisoiduttua.»A.
- Kuukautiskierron palautuminen edellyttää usein vähintään 2 kg:n painon nousua siihen painoon nähden, jossa vuodot loppuivat «Golden NH, Jacobson MS, Schebendach J, ym. Resumpt...»76.
Hedelmällisyys, raskauden ehkäisy ja hormonaaliset valmisteet
- Anoreksiaa sairastavilla on muuta väestöä vähemmän raskauksia ja lapsia ja korkeampi ensisynnytysikä «Tabler J, Schmitz RM, Geist C, ym. Reproductive Ou...»77, «Linna MS, Raevuori A, Haukka J, ym. Reproductive h...»78.
- Bulimiaa sairastavilla on enemmän lapsettomuushoitoja muuhun väestöön verrattuna «Micali N, dos-Santos-Silva I, De Stavola B, ym. Fe...»79.
- Raskauden ehkäisystä on tärkeää puhua, sillä raskaus on syömishäiriötä sairastavilla muuta väestöä useammin suunnittelematon «Micali N, dos-Santos-Silva I, De Stavola B, ym. Fe...»79, «Bulik CM, Hoffman ER, Von Holle A, ym. Unplanned p...»80.
- Syömishäiriötä sairastavalla voidaan käyttää kaikkia yleisesti käytössä olevia ehkäisymenetelmiä.
Menetelmää valittaessa tulee huomioida seuraavat seikat:
- Kaikki hormonaaliset ehkäisymenetelmät voivat aiheuttaa säännöllisiä tyhjennysvuotoja tai vuodottomuutta ravitsemustilasta riippumatta «ACOG Committee Opinion 2018, American College of O...»81, jolloin kuukautisten palautumista ei voida pitää merkkinä kliinisen tilan korjaantumisesta.
- Tyhjentäytymiskäyttäytyminen (oksentaminen tai laksatiivien käyttö) voi heikentää tablettimuotoisten ehkäisyvalmisteiden tehoa. Tällöin transdermaalinen, vaginaalinen tai pitkävaikutteinen ehkäisyvalmiste (kapseli, hormonikierukka) on suositeltavampi «FSRH CEU Statement: Contraception for Women with E...»82.
- Muihin ehkäisymenetelmiin nähden kuparikierukan ja kondomin etu on, etteivät ne vaikuta hormonikiertoon.
- Vajaaravittujen potilaiden amenorrean hoidoksi ei suositella yhdistelmäehkäisytabletteja «ACOG Committee Opinion 2018, American College of O...»81. Ks. Vältä viisaasti -suositus «Ehkäisytablettien käyttö syömishäiriöpotilailla»21.
Raskaus ja synnytys
- Raskausaikana tulee pyrkiä turvaamaan syömishäiriötä sairastavan odottavan äidin riittävä
ravitsemus.
- Syömishäiriön hoito tulee järjestää niin, että sairastunut kykenee muuttamaan syömiskäyttäytymistään. Päiväosastohoitoa tai ympärivuorokautista osastohoitoa tulee harkita, mikäli riittämättömän ravitsemuksen tai muiden syömishäiriöoireiden arvioidaan olevan riski sikiölle.
- Sairastuneen huoli kehon painosta ja muodosta voi voimistua tai lievittyä raskausaikana. On yleistä, että syömishäiriöoireet vaikeutuvat synnytyksen jälkeen «Easter A, Solmi F, Bye A, ym. Antenatal and postna...»83, «Coker EL, Mitchell-Wong LA, Abraham SF. Is pregnan...»84, «Swann RA, Von Holle A, Torgersen L, ym. Attitudes ...»85, «Knoph C, Von Holle A, Zerwas S, ym. Course and pre...»86.
- Merkittävä osa syömishäiriöstä toipuneista sairastuu uudelleen raskauden aikana tai
pian sen jälkeen «Sollid C, Clausen L, Maimburg RD. The first 20 wee...»87.
- Nopea painonlasku synnytyksen jälkeen on yleistä syömishäiriötä sairastavilla «Zerwas SC, Von Holle A, Perrin EM, ym. Gestational...»88.
- Masennus- ja ahdistusoireet ovat yleisiä raskausaikana ja sen jälkeen «Easter A, Solmi F, Bye A, ym. Antenatal and postna...»83, «Mazzeo SE, Slof-Op't Landt MC, Jones I, ym. Associ...»89, «Meltzer-Brody S, Zerwas S, Leserman J, ym. Eating ...»90.
- Kaikkiin syömishäiriöihin liittyy suurentunut raskaus- ja synnytyskomplikaatioiden
riski «Eating disorders (anorexia, bulimia, BED) are associated with an increased risk of pregnancy and childbirth complications.»A.
- Anoreksiaan liittyy suurentunut ennenaikaisen synnytyksen, sikiön kasvun hidastumisen ja pienipainoisuuden riski «Anorexia nervosa is associated with an increased risk of preterm birth, fetal growth restriction, and low birth weight.»A.
- Bulimiaan liittyy suurentunut raskaudenkeskeytysten, raskauspahoinvoinnin, ennenaikaisten supistusten, ennenaikaisen synnytyksen ja lapsen mikrokefalian riski «Linna MS, Raevuori A, Haukka J, ym. Reproductive h...»78, «Mantel Ä, Hirschberg AL, Stephansson O. Associatio...»91, «Linna MS, Raevuori A, Haukka J, ym. Pregnancy, obs...»92, «Torgersen L, Von Holle A, Reichborn-Kjennerud T, y...»93. Lisäksi keskenmenoja on enemmän, mikä näyttää liittyvän raskaudenaikaiseen syömishäiriöoireiluun «Morgan JF, Lacey JH, Chung E. Risk of postnatal de...»94, «Micali N, Simonoff E, Treasure J. Risk of major ad...»95.
- BEDiin liittyy suurentunut keskenmenon, raskaudenaikaisen korkean verenpaineen, vastasyntyneen suurikokoisuuden ja synnytyksen pitkittymisen riski «Linna MS, Raevuori A, Haukka J, ym. Reproductive h...»78, «Linna MS, Raevuori A, Haukka J, ym. Pregnancy, obs...»92, «Bulik CM, Von Holle A, Siega-Riz AM, ym. Birth out...»96.
- Syömishäiriöön liittyvien raskaus- ja synnytyskomplikaatioiden riski pienenee, kun syömishäiriön hoitoa edellyttävästä vaiheesta kuluu aikaa «The risk of pregnancy and childbirth complications associated with eating disorders appears to decrease as time passes from the phase when eating disorder requires treatment.»B. Riski on kuitenkin suurentunut vuosia hoidon jälkeen.
Äitiyshuolto
- Suositus 1: Ajankohtaisesta syömishäiriöstä kärsivät odottavat äidit (riskiraskaus) tulee ohjata äitiyspoliklinikan seurantaan ja syömishäiriön hoidon piiriin.
- Tausta-aineistossa on lisätietoa syömishäiriön huomioimisesta äitiyshuollossa «Syömishäiriön huomioiminen äitiyshuollossa»22.
- Raskaana olevilta suositellaan kysyttävän: "Oletko sairastanut syömishäiriön tai onko sinulla tällä hetkellä syömishäiriö?"
- Tarvittaessa voidaan arvioida perheen tuen tarve vauvatiimissä tai pikkulapsipsykiatrian poliklinikalla.
- Työryhmä suosittelee toimintamallien kehittämistä syömishäiriöiden tunnistamiseen äitiyshuollossa sekä syömishäiriötä sairastavan odottavan äidin raskauden seurantaan.
Syömishäiriötä sairastavien tai aiemmin sairastaneiden äitien lasten terveys
- Syömishäiriötä sairastavien tai sairastaneiden äitien lapsilla on suurentunut neuropsykiatristen häiriöiden riski «Children of mothers with eating disorders appear to have an increased risk of neuropsychiatric disorders, especially when symptoms are active during pregnancy.»B, «Mantel Ä, Örtqvist AK, Hirschberg AL, ym. Analysis...»97.
- Lapsilla on todettu neurokognitiivisen, psykomotorisen, tunne-elämän sekä käyttäytymisen
kehityksen ongelmia «Koubaa S, Hällström T, Hagenäs L, ym. Retarded hea...»98, «Sadeh-Sharvit S, Levy-Shiff R, Lock JD. Maternal e...»99, «Barona M, Taborelli E, Corfield F, ym. Neurobehavi...»100, «Barona M, Nybo Andersen AM, Micali N. Childhood ps...»101, «Kothari R, Rosinska M, Treasure J, ym. The early c...»102.
- Äidin riittämätön raskaudenaikainen ravitsemus, riittämätön raskaudenaikainen painonkehitys, anemia, pieni ferritiinipitoisuus, stressi, masennus ja ahdistus voivat selittää riskejä «Koubaa S, Hällström T, Brismar K, ym. Biomarkers o...»103, «Micali N, Stahl D, Treasure J, ym. Childhood psych...»104, «Wiegersma AM, Dalman C, Lee BK, ym. Association of...»105, «Georgieff MK. Iron deficiency in pregnancy. Am J O...»106.
- Syömishäiriötä sairastavilla äideillä esiintyy tavallista enemmän vaikeuksia lapsen asianmukaisen ravinnonsaannin turvaamisessa «Martini MG, Barona-Martinez M, Micali N. Eating di...»107.
Luun terveys
- Anoreksiaan liittyy luukato ja suurentunut murtumariski «Frølich J, Winkler LA, Abrahamsen B, ym. Fractures...»108, «Lopes MP, Robinson L, Stubbs B, ym. Associations b...»109, «Solmi M, Veronese N, Correll CU, ym. Bone mineral ...»110.
- Anoreksiassa luukato johtuu pitkittyneestä vajaaravitsemustilasta ja laaja-alaisista
hormonitoimintojen muutoksista sen seurauksena. Vajaaravitsemustila johtaa «Fazeli PK, Klibanski A. Effects of Anorexia Nervos...»111, «Schorr M, Miller KK. The endocrine manifestations ...»112 muun muassa
- tytöillä ja naisilla toiminnalliseen hypotalaamiseen amenorreaan, josta seuraa sukupuolihormonien, erityisesti estrogeenin vaje
- pojilla ja miehillä hypotalaamiseen hypogonadismiin ja pieniin testosteronipitoisuuksiin
- maksan kasvuhormoniresistenssiin ja pieniin IGF-1-pitoisuuksiin
- hyperkortisolismiin
- suurentuneisiin greliiniiptoisuuksiin ja pieniin leptiinipitoisuuksiin.
- Anoreksia puhkeaa usein luuston kehityksen kannalta kriittisessä kehitysvaiheessa,
jolloin luuston mineraalitiheyden kasvu on suurimmillaan «McCormack SE, Cousminer DL, Chesi A, ym. Associati...»113, «Chevalley T, Rizzoli R. Acquisition of peak bone m...»114. Seurauksena voi olla palautumattomasti pienentynyt luuston huippumassa ja pysyvästi
lisääntynyt murtuma-alttius.
- Luuston mineraalimassan huippu saavutetaan noin 20 vuoden iässä, ja noin kolmasosa tästä kertyy murrosiän kasvupyrähdyksen aikana. Aikuispituuden saavuttamisen jälkeen kertyy vielä 7–11 %.
- Anoreksiaa sairastavilla naisilla sairauden ja amenorrean kesto ovat yhteydessä pienempään luuntiheyteen «Solmi M, Veronese N, Correll CU, ym. Bone mineral ...»110.
- Luuntiheys on pienentynyt myös anoreksiaa sairastavilla miehillä «Schorr M, Drabkin A, Rothman MS, ym. Bone mineral ...»115.
- Myös epätyypillinen anoreksia ja ARFID ovat yhteydessä pienentyneeseen luuntiheyteen «Schorr M, Drabkin A, Rothman MS, ym. Bone mineral ...»115, «Tuli S, Singhal V, Slattery M, ym. Bone Density, G...»116, «Sella AC, Becker KR, Slattery M, ym. Low bone mine...»117.
- Bulimia ilman aikaisempaa anoreksiaa tai amenorreaa ei vaikuttane luuntiheyteen «Lopes MP, Robinson L, Stubbs B, ym. Associations b...»109, «Solmi M, Veronese N, Correll CU, ym. Bone mineral ...»110.
Potilaan tutkiminen
- Tavoitteena on
- selvittää, onko kyseessä syömishäiriö
- arvioida, onko potilaalla vajaaravitsemus
- selvittää, onko potilaalla muita samanaikaisia psyykkisiä tai fyysisiä sairauksia tai niiden oireita
- arvioida potilaan iänmukaista psyykkistä kehitystä ja toimintakykyä
- lasten ja nuorten kohdalla arvioida perheen vuorovaikutusta ja vanhempien tai huoltajien toimintakykyä syömishäiriökäyttäytymisen osalta
- tukea ja motivoida sairastunutta (ja hänen perhettään/läheisiään) häiriintyneen syömiskäyttäytymisen muutokseen ja antaa tukea ja konkreettisia neuvoja syömisen korjaamiseksi
- tehdä potilaan – sekä alaikäisellä huoltajien – kanssa hoitosuunnitelma, jonka toteutumista seurataan.
- Kerätään yleislääketieteelliset esitiedot:
- sairaudet, allergiat ja päihteiden käyttö
- aikaisemmat hoidot ja lääkitykset
- suvussa esiintyneet syömishäiriöt ja niiden oireet sekä muu psykiatrinen sairastavuus.
- Selvitetään syömiskäyttäytyminen nykyisin ja aiemmin:
- aterioiden lukumäärä ja sisältö, ruokailuvälit, erityisruokavaliot
- paastoaminen, ahminta, rajoittava ja hallitsematon syöminen; näiden kesto ja frekvenssi
- tyhjentäytymisoireet, muu syömisen kompensoiminen: oksentelu, lääkkeiden käyttö (ulostus-, nesteenpoisto- ja laihdutuslääkkeet); näiden kesto ja frekvenssi
- syömishäiriön laajuuden ja vaikeusasteen arviossa voidaan käyttää apuna standardoituja
itse täytettäviä kyselyjä
- Eating Disorder Examination Questionnaire, EDE-Q «Fairburn CG. Cognitive behavior therapy and eating...»118, «https://www.mielenterveystalo.fi/system/files/scales/2022-09/EDE-Q_suomeksi.pdf»3
- Eating Disorder Inventory, EDI «Garner DM. Eating disorder inventory-3 (EDI-3). Pr...»119
- Binge Eating Scale, BES «Gormally J, Black S, Daston S, ym. The assessment ...»120, «https://www.mielenterveystalo.fi/aikuiset/itsearviointi/Pages/BES.aspx»5.
- Selvitetään liikunta nykyisin ja aiemmin: määrä ja tyyppi.
- Hankitaan lapsen tai nuoren kasvukäyrät, joista arvioidaan yksilöllinen pituuden ja painon suhde ennen sairastumista sekä painon muutoksen nopeus ja määrä. Kasvuikäisen painoa ja sen muutosta tarkastellaan aina suhteessa pituuteen (pituuspaino, iänmukainen BMI tai ISO-BMI).
- Selvitetään aikuisilta kattava painoanamneesi, joka sisältää minimi- ja maksimipainot
(BMI:t) aikuispituuden saavuttamisen jälkeen sekä laihduttamisen ja laihdutusyritykset.
- Määritetään mahdollinen painosuppressio eli erotus elämänaikaisen maksimipainon ja nykypainon välillä.
- Selvitetään kuukautisten alkamisikä, niiden mahdollisen poisjäämisen ajankohta ja
kierron häiriöt.
- Erityisesti viimeinen paino, jonka yhteydessä kuukautiskierto on ollut normaali, voi auttaa ensivaiheen painotavoitteen määrittämisessä.
- Säännöllinen kuukautiskierto ei kaikkien kohdalla tarkoita sitä, että ravitsemustila on riittävä.
Kliininen somaattinen tutkimus
- Alipainoiset potilaat tulee tutkia niin, että potilas on riisuutunut alusvaatteisilleen.
- Mitataan pituus ja paino.
- Potilaan kanssa voidaan tarvittaessa sopia, ettei hän punnitustilanteessa näe painoaan.
- Auskultoidaan keuhkot ja sydän.
- Mitataan verenpaine ja sydämen syke
- Ortostatismin havaitsemiseksi istuen tai maaten mitattuja arvoja verrataan tarvittaessa seisten mitattuihin.
- Tutkitaan suu ja hampaat: suupielten haavaumat ja kiilledefektit sekä limakalvojen kunto (kuivuma).
- Tutkitaan iho: ihonalaisrasva, kimmoisuus, turvotus (raajat, silmäluomet), karvoitus (lanugo), mahdolliset viiltelyjäljet, hankaumat rystysissä (oksentelu).
- Arvioidaan raajojen väri, lämpötila (lämpöraja), pulssit (perifeerinen verenkierto), ihotunto ja refleksit.
- Kasvuikäisillä selvitetään murrosiän vaihe Tannerin asteikolla.
- Palpoidaan vatsa ja arvioidaan virtsarakon täyteläisyys (alipainoisilla mahdollinen nestetankkaus ennen punnitusta).
- Tutkitaan lihasvoima ja liikkuminen:
- ryhti ja lihaskato
- käsien puristusvoima
- kanta-varvaskävely, kyykistyminen ja yhdellä jalalla seisominen
- tutkimuspöydälle siirtyminen
- riisumisen ja pukemisen sujuvuus (motoriikan hidastuminen).
Ravitsemustilan arviointi
- Painoindeksiä (BMI, kg/m2) voidaan käyttää yhtenä aikuisten ravitsemustilan arvioinnin välineenä.
- Vajaaravitsemusta voi olla myös, vaikka BMI olisi normaali tai korkea, esimerkiksi jos henkilö on laihtunut nopeasti tai ruokavalio on hyvin yksipuolinen.
- Alle 18-vuotiailla käytetään kasvukäyrää, josta seurataan pituuskasvun etenemistä sekä pituuteen suhteutettua painoa ja sen suhteellista muutosta. Lisäksi voidaan käyttää pituuspainoa, iän mukaista painoindeksiä tai lasten painoindeksiä (ISO-BMI) «Lasten painoindeksin (ISO-BMI) laskin»1.
- Pituuskasvun taittuminen tai pysähtyminen voi kertoa ravitsemushäiriön vaikeusasteesta, vaikka lapsen tai nuoren painoindeksi olisi normaali.
- Lisätietoaineistossa esitetään taulukot 8–18-vuotiaiden vajaaravitsemustilan arviointiin sekä esimerkki nuoruusikäisen arviosta «Vajaaravitsemustilan arviointi 8 –18-vuotiailla tytöillä ja pojilla»23.
Laboratoriotutkimukset
- Laboratoriolöydökset voivat olla viitealueella vaikeassakin vajaaravitsemuksessa.
- Diagnoosivaiheessa harkittavia laboratoriotutkimuksia (ks. lisätietoaineisto «Tavallisia syömishäiriöpotilaiden laboratoriolöydöksiä»24) ovat muun muassa «Crone C, Fochtmann LJ, Attia E, ym. The American P...»121
- täydellinen verenkuva (TVK)
- munuaisten (Krea) ja maksan toimintakokeet (ALAT, AFOS)
- elektrolyyttipitoisuudet (natrium, kalium, kalsium, fosfaatti ja magnesium)
- kilpirauhasen toimintakokeet (TSH, T4-V) ja keliakiaseulonta
- verensokeri (fB-gluk)
- prealbumiini
- amylaasi
- kortisoli (aamunäyte)
- rasva-arvot (kokonais-, HDL- ja LDL-kolesteroli, triglyseridit)
- elektrokardiogrammi (EKG).
- Muita laboratoriotutkimuksia:
- Amenorrean pitkittyessä voidaan tutkia LH-, FSH-, estradioli- ja prolaktiinipitoisuudet tai munasarjojen ja kohdun kaikukuvaus.
Muita tutkimuksia
- Luuntiheysmittaus (kaksienergiainen röntgenabsorptiometria, DXA) tulee tehdä, jos
luukatoriski on huomattava:
- Vajaaravitsemus tai amenorrea on kestänyt yli 6–12 kuukautta «Gordon CM, Ackerman KE, Berga SL, ym. Functional H...»122, «NICE guideline [NG69]. Eating disorders: recogniti...»123.
- Uusintamittaus tehdään tarvittaessa aikaisintaan vuoden kuluttua, aikuisilla väli voi olla pidempi. Lapsilla ja nuorilla vertailussa käytetään iän ja sukupuolen mukaisia arvoja (Z-luku).
- Pään kuvantamistutkimus (CT, MRI) ja EEG ovat yleensä aiheellisia vain, jos syömishäiriöön liittyy akuutteja neurologisia oireita tai löydöksiä.
Hoito
Hoidon yleiset periaatteet
- Olennaista on, että hoitopaikassa on osaamista syömishäiriöistä ja niitä sairastavien hoidosta.
- Varhainen hoitoon pääsy liittyy parempaan ennusteeseen «Austin A, Flynn M, Shearer J, ym. The First Episod...»28, «Austin A, Flynn M, Richards K, ym. Duration of unt...»30, «Miskovic-Wheatley J, Bryant E, Ong SH, ym. Eating ...»124, «Nazar BP, Gregor LK, Albano G, ym. Early Response ...»125, «McClelland J, Hodsoll J, Brown A, ym. A pilot eval...»126, «Fukutomi A, Austin A, McClelland J, ym. First epis...»127, «Linardon J, Brennan L, de la Piedad Garcia X. Rapi...»128, «Chang PGRY, Delgadillo J, Waller G. Early response...»129.
- Ravitsemushoito kuuluu kaikkien syömishäiriöiden hoitoon sekä avo- että osastohoidossa «Cuerda C, Vasiloglou MF, Arhip L. Nutritional Mana...»130, «Marzola E, Nasser JA, Hashim SA, ym. Nutritional r...»131.
- Läheisten tai perheen mukanaolo hoidossa on tärkeää, ja alaikäisten potilaiden hoidossa
huoltajien mukanaolo on yleensä välttämätöntä.
- Nuoruusikäisille anoreksia- ja bulimiapotilaille suositellaan ensisijaisesti perhepohjaista hoitoa «Hilbert A, Hoek HW, Schmidt R. Evidence-based clin...»132, «Monteleone AM, Pellegrino F, Croatto G, ym. Treatm...»133.
- Hoitosuhteen laadulla on syömishäiriöiden hoidossa korostunut merkitys. Ammattilaisen
vastuulla on pyrkiä luomaan hoitosuhteesta psykologisesti turvallinen. Hoitosuhteen
elementtejä ks. lisätietoaineisto «Hoitosuhteen merkitys syömishäiriöiden hoidossa»25.
- Hyvä yhteistyösuhde mahdollistaa varhaisen tunnistamisen ja hoidon aloittamisen ja ennustaa parempia hoitotuloksia. Toisaalta varhainen oireiden väheneminen ennustaa parempaa hoitosuhdetta hoidon jatkuessa «Graves TA, Tabri N, Thompson-Brenner H, ym. A meta...»134.
- Samanaikaiset psyykkiset häiriöt ja oireet sekä somaattiset sairaudet ja oireet tulee
hoitaa aktiivisesti.
- Moniammatillinen osaaminen ja yhteistyö on eduksi.
- Hoidon tukena voidaan käyttää erilaisia hoitoryhmiä «Syömishäiriöiden hoidossa hyödynnettäviä hoitoryhmiä»26.
- Hoidon tavoitteita
- toipumisvalmiuden rakentaminen ja tukeminen
- ravitsemustilan korjaaminen
- täsmäsyömisen eli säännöllisen, riittävän, monipuolisen ja joustavan syömisen toteutuminen
- rajujen laihdutusyritysten lopettaminen
- saada ahmimiseen, tyhjentäytymiseen ja muunlaiseen syömisen kompensointiin liittyvä käyttäytyminen lakkaamaan
- auttaa potilasta ymmärtämään syömishäiriökäyttäytymisen pitkän ja lyhyen aikavälin terveydelliset ja muut haitat
- syömishäiriöön kuuluvien uskomusten haastaminen
- uusien selviytymis- ja toimintamallien luominen
- auttaa potilasta tunnesäätelyssä ja ahdistuksen lievittämisessä «Ahdistuksensäätely syömishäiriöiden hoidossa»27
- helpottaa syömishäiriöön liittyvien psykologisten, perheperäisten, sosiaalisten ja käyttäytymiseen liittyvien ongelmien työstämistä
- auttaa potilasta saavuttamaan tasapainosempi itsetunto tai minäkuva
- nuoruusikäisillä psykofyysisen, sosiaalisen ja seksuaalisen kehityksen viivästymien korjaaminen tukee iänmukaisten sosiaalisten suhteiden sekä opiskelu- ja työkyvyn palautumista
- ehkäistä sairauden pitkittymistä ja uusiutumista
- Tarvittaessa konsultoidaan syömishäiriöiden hoitoon perehtynyttä hoitoyksikköä tai
tehdään lähete erikoissairaanhoitoon paikallisen hoitopolun mukaisesti. Ks. Terveysportti
Nuorten ja aikuisten syömishäiriöiden hoitoketju pääkaupunkiseudulla (HUS) – Duodecim
«Nuorten ja aikuisten syömishäiriöiden hoitoketju pääkaupunkiseudulla (HUS)»1, Laihuushäiriön hoitoketju (Pirkanmaan HVA) – Duodecim «Laihuushäiriön hoitoketju (Pirkanmaan HVA)»2 (vaatii käyttöoikeuden).
- Lastentautien tai sisätautien yksiköt
- Lastenpsykiatrian, nuorisopsykiatrian tai aikuispsykiatrian yksiköt
- Syömishäiriöiden hoitoon erikoistuneet tertiääriyksiköt
Psykoedukaatio
- Suositus 2: Psykoedukaation tulee kuulua syömishäiriöiden arviointiin ja hoitoon.
- Psykoedukaatio voidaan toteuttaa yksilö- tai ryhmämuotoisesti omana interventionaan tai osana muuta hoitoa «Oliveira CTD, Dias ACG. How can psychoeducation he...»135.
- Psykoedukaatio tarkoittaa tiedon antamista syömishäiriöstä, sen oireista, ylläpitävistä
tekijöistä ja hoidosta. Se perustuu vastavuoroiseen keskusteluun ja yhteisen ymmärryksen
lisäämiseen.
- Potilaan läheiset, alaikäisellä huoltajat, tulee ottaa mukaan.
- Tarjoamalla tietoa syömishäiriöstä voidaan lisätä potilaan ymmärrystä omasta tilanteestaan
ja oireista sekä auttaa hahmottamaan syömishäiriötä ja tunnistamaan varomerkkejä «Fairburn CG. Cognitive behavior therapy and eating...»118, «Motlova LB, Balon R, Beresin EV, ym. Psychoeducati...»136, «Garner DM. Psychoeducational principles in treatm...»137.
- Teemoja kuvataan tarkemmin lisätietoaineistossa «Psykoedukaatio syömishäiriöiden yhteydessä»28, ja psykoedukaatiomateriaalia löytyy lisätietoaineistosta «hoi50101g.pdf»1.
- Psykoedukaatiota voidaan tarjota keskustellen, kirjallisen materiaalin avulla ja ohjaamalla potilas oikean tiedon äärelle, esimerkiksi Syömishäiriöliiton internet-sivuille «https://syomishairioliitto.fi/»6 tai Mielenterveystalon omahoitosivustolle «https://www.mielenterveystalo.fi/fi/omahoito»7.
- Ruokapäiväkirja «Ruokapäiväkirja»29 (ks. ruokapäiväkirjan malli «hoi50101c.pdf»2) tai oirepäiväkirja voi olla hyvä apu- ja itsehoitoväline.
- Ruoka- tai oirepäiväkirjan pitäminen on yleensä hyödyllistä ahmintaoireisille potilaille
ja tukee syömisen hallintaa.
- Anoreksiaa sairastaville ruokapäiväkirjan pitämisestä on harvoin hyötyä.
- Ruoka- tai oirepäiväkirjan avulla voidaan arvioida ruokavaliota, syömiskäyttäytymistä
ja mahdollisia ahmimiskohtauksia.
- Päiväkirjan tarkastelemisessa voi hyödyntää lisätietoaineiston apukysymyksiä «Ruokapäiväkirjan tarkasteleminen»30.
- Ateriarytmi- tai syömisrytmipäiväkirjan avulla on mahdollista hahmottaa syömisen säännöllisyyttä ja ateriarytmiä «hoi50101e.pdf»3.
- Nälän ja kylläisyyden tunteen tunnistamista voi harjoitella kirjaamalla koettu nälkä ennen syömistä ja kylläisyyden tunne syömisen jälkeen «hoi50101f.pdf»4.
- Ruoka- tai oirepäiväkirjan pitäminen on yleensä hyödyllistä ahmintaoireisille potilaille
ja tukee syömisen hallintaa.
- Syömishäiriöoireen psykologisen funktion ymmärrys on tarpeen: oireet eivät ole pelkästään
kärsimystä tuottavia, vaan ne voivat myös antaa turvaa tai lohtua sekä turruttaa vaikeita
tunteita ja ahdistusta.
- Toipumista voi vaikeuttaa pelko häiriöön liittyvän hallinnan tunteen menettämisestä.
- Fysiologiset alttiustekijät saattavat toimia paranemista vastaan.
- Ahmintaoireisissa syömishäiriöissä herkkyys painon nousuun liittyy aineenvaihdunnallisiin tekijöihin, joilla on biologinen perusta.
Motivaatio
- Suositus 3: Syömishäiriön hoitoa ei tule evätä potilaan heikon motivaation vuoksi. Muutosmotivaatio, "toipumisrohkeus", voidaan valita hoidon kohteeksi.
- Motivaatiolla tarkoitetaan halua, pyrkimystä ja kykyä säädellä omaa toimintaa tavoitteen
saavuttamiseksi.
- Kyky motivoitua ei ole tahdonalaisesti täysin säädeltävissä, mutta sen oppiminen on mahdollista «Simpson EH, Balsam PD. The Behavioral Neuroscience...»138.
- Motivaatioon vaikuttaa keskeisesti riittävä tunteiden säätelykyky sekä turvallisuuden kokemus hoitosuhteessa. Potilaan on voitava luottaa selviytyvänsä oireista luopumisen aiheuttamasta ahdistuksesta uskaltaakseen parantua.
- Vähäinen muutosmotivaatio ja syömishäiriöoireisiin liittyvä ambivalenssi ovat keskeisiä
syömishäiriön oireita, eikä niitä voida pitää hoidon esteenä.
- Oiretiedostus ja muutosmotivaatio vahvistuvat monesti, kun vajaaravitsemus korjaantuu.
- Muutosmotivaation vahvistaminen ja sen taustatekijöiden ymmärtäminen on tärkeätä «NICE guideline [NG69]. Eating disorders: recogniti...»123.
- Lasten ja nuorten hoidossa vanhempien tai huoltajien motivaatiolla (hoitoon sitoutuminen) on keskeinen merkitys.
- Vahvempi hoitoa edeltävä motivaatio ennustaa suurempaa yleisten syömishäiriöoireiden
vähenemistä hoidon jälkeen «Voimakkaampi hoitoa edeltävä motivaatio ennustaa suurempaa yleisten syömishäiriöoireiden vähenemistä hoidon jälkeen.»A.
- Heikko muutosmotivaatio on yhteydessä vakavampiin syömishäiriöoireisiin, kehotyytymättömyyteen, nuorempaan ikään ja lyhyempään sairastamisaikaan «Geller J, Brown KE, Zaitsoff SL, ym. Assessing rea...»139, «Zaitsoff SL, Taylor A. Factors related to motivati...»140, «Casasnovas C, Fernández-Aranda F, Granero R, ym. M...»141.
- Motivaatiokeskeiset interventiot saattavat syömishäiriön hoidossa olla tehokkaampia lisäämään muutosmotivaatiota kuin itsehoito tai psykoedukaatio, mutta ne eivät ole tehokkaampia kuin muut aktiiviset psykososiaaliset hoitomuodot (kuten KBT) «Motivaatiokeskeiset interventiot saattavat olla tehokkaampia kasvattamaan muutosmotivaatiota kuin itsehoito tai psykoedukaatio syömishäiriön hoidossa, mutta ne eivät ole tehokkaampia kuin muut aktiiviset psykososiaaliset hoitomuodot (kuten kognitiivis-behavioraalinen terapia (KBT)).»C.
- Motivaatiokeskeiset interventiot voivat vahvistaa motivaatiota ahmimiskäyttäytymisen vähentämiseen. Sen sijaan niiden vaikutuksesta kompensatoriseen tai rajoittavaan käyttäytymiseen on niukasti näyttöä «Knowles L, Anokhina A, Serpell L. Motivational int...»142.
- Ennen itsehoitoa annettu motivaatiokeskeinen interventio, kuten motivoiva haastattelu,
voi parantaa ahmimisoireista kärsivien aikuisten muutosvalmiutta ja minäpystyvyyttä
«Vella-Zarb RA, Mills JS, Westra HA, ym. A Randomiz...»143, «Cassin SE, von Ranson KM, Heng K, ym. Adapted moti...»144, «Dunn EC, Neighbors C, Larimer ME. Motivational enh...»145.
- Motivoivan haastattelun hyödyntämistä kuvataan tarkemmin lisätietoaineistossa «Motivoiva keskustelu syömishäiriöiden hoidossa»31.
- Syömishäiriöön sairastuneen muutosmotivaatiota voidaan lisätä «Fairburn CG. Cognitive behavior therapy and eating...»118, «Waller G, Cordery H, Corstorphine E ym. Cognitive ...»146
- arvioimalla syömishäiriön haittoja ja hyötyjä
- ymmärtämällä oireiden funktionaalisuutta
- asettamalla realistisia muutostavoitteita.
Itsehoito ja omahoito
- Itsehoidon ja omahoidon hyödyt:
- Itsehoito ja omahoito mahdollistavat avun saamisen ilman viiveitä ja kustannustehokkaasti «Lynch FL, Striegel-Moore RH, Dickerson JF, ym. Cos...»147.
- Omahoito voidaan toteuttaa perusterveydenhuollossa «Hay PP, Bacaltchuk J, Stefano S, ym. Psychological...»148.
- Itsehoito ja omahoito soveltuvat erityisesti ahmimisoireista kärsivien ensivaiheen hoidoksi «Perkins SJ, Murphy R, Schmidt U, ym. Self-help and...»149, «Wilson GT, Vitousek KM, Loeb KL. Stepped care trea...»150.
- Nuoruus- ja aikuisikäisten ohjattu itsehoito vähentää ahmintaoireisen syömishäiriön oireita verrattuna hoidon odottamiseen «Nuoruus- ja aikuisikäisten ohjattu itsehoito vähentää ahmintaoireisiin painottuvan syömishäiriön oireita hoitojonossa odottamiseen verrattuna.»A.
- Omahoitointerventio, erityisesti ohjatusti toteutettu, saattaa lievittää syömishäiriöpotilaan läheisten ahdistusta, kuormittuneisuuden tunnetta ja tunnesäätelyn haasteita «Syömishäiriöpotilaan läheisten ahdistusta, kuormittuneisuuden tunnetta ja tunteiden hallinnan vaikeuksia saattaa lievittää omahoitointerventio, erityisesti ohjatusti toteutettuna.»C.
- Kansainvälisiä internetpohjaisia itsehoito-ohjelmia ja terapioita on tarjolla kaikkiin
syömishäiriöihin.
- Terminologiasta ks. lisätietoaineisto «Termit itsehoito ja omahoito»32.
- Ahminnan ja muiden syömisongelmien hoitoon on olemassa suomen- ja ruotsinkielisiä internetpohjaisia omahoito-ohjelmia ja bulimian hoitoon nettiterapiaa, ks. lisätietoaineisto «Termit itsehoito ja omahoito»32.
Psykososiaaliset hoidot ja psykoterapia
- Suositus 4: Psykososiaalinen hoito integroidaan saumattomasti kaikkeen hoitoon alusta lähtien, ja sitä tulee tarjota riittävästi muun hoidon tukena, ei sen vaihtoehtona.
- Psykososiaalisilla hoidoilla ja psykoterapialla viitataan tässä syömishäiriöön keskittyvään psykologiseen hoitoon. Ks. lisätietoa käsitteistä «Psykososiaalinen hoito ja psykoterapia»33.
- Psykososiaalisen hoidon tavoitteena on auttaa potilasta toipumaan ja parantamaan toimintakykyään työstämällä syömishäiriötä ylläpitäviä ajattelumalleja, tunne-elämää, minäkäsitystä ja toimintatapoja.
- Hoidossa on tärkeää keskittyä sekä lievittämään konkreettisia syömishäiriöoireita
että työstämään syömishäiriötä ylläpitäviä psykologisia tekijöitä.
- Syömishäiriöiden psykoterapeuttisen hoidon keskeisiä piirteitä kuvataan tarkemmin lisätietoaineistossa «Syömishäiriöiden psykoterapeuttinen hoito»34.
- Syömishäiriöiden psykososiaalisen hoidon ja psykoterapian tavoitteita kuvataan lisätietoaineistossa «Psykososiaalisen hoidon ja psykoterapian tavoitteet syömishäiriöiden hoidossa»35.
- Psykoterapian soveltuvuutta potilaalle on arvioitava yksilöllisesti «Heinonen E, Kurri K, Melartin T. Sopiiko potilaall...»151.
- Lisätietoa psykoterapian soveltuvuuden arvioinnista ja psykoterapiaan hakeutumisesta ks. «Psykoterapian soveltuvuuden arvioiminen ja psykoterapiaan hakeutuminen syömishäiriöiden yhteydessä»36.
- Erityisesti vakava-asteisissa syömishäiriöissä psykoterapian ei tule olla ainoa hoitomuoto.
- Psykoterapian aloittamisen oikea-aikaisuutta arvioitaessa huomioidaan potilaan valmius
psykoterapeuttiseen työskentelyyn ja somaattinen tila.
- Potilaan valmentaminen ja kannustaminen itsenäisiin käyttäytymisen muutoksiin on olennaista.
- Somaattisen tilan on oltava riittävän vakaa, jotta potilas kykenee työskentelemään
psykologisesti.
- Esimerkiksi alipaino ei yksinään ole este psykoterapian saamiselle, jos työskentelyyn on muuten edellytykset.
- Psykoterapian mahdollisissa ongelmatilanteissa potilaan hoitoon osallistuvien ammattilaisten
tulee viestiä ja tehdä yhteistyötä.
- Jos potilaan tila heikkenee, syömishäiriön hoidosta vastaavan lääkärin arvio on aiheellinen.
- Syömishäiriöiden tavanomaisimmat psykososiaaliset hoitomuodot esitellään tarkemmin lisätietoaineistossa «Psykososiaalisten hoitojen kuvaus ja periaatteet syömishäiriön yhteydessä»37.
Psykoterapiasuuntaukset, terapiamenetelmät ja toteutustavat
- Syömishäiriöiden hoidossa useat psykoterapiamuodot ovat vaikuttavia. Yleisimmin käytettyjä
ovat
- kognitiivis-behavioraalinen terapia, KBT
- kognitiivis-behavioraalisesta terapiasta kehitetty kaikkien syömishäiriöiden hoitoon soveltuva transdiagnostinen hoitomalli (Enhanced Cognitive Behavioural Therapy, CBT-E) «Fairburn CG. Cognitive behavior therapy and eating...»118
- perhepohjainen hoito tai perheterapia
- interpersonaalinen psykoterapia, IPT
- psykodynaaminen psykoterapia.
- Meta-analyysien mukaan eri psykoterapiasuuntauksien välillä ei ole havaittu merkittäviä
vaikuttavuuseroja «Wampold BE, Imel Z. The great psychotherapy debate...»152.
- Oleellista on terapeuttisen yhteistyösuhteen laatu, psykoterapeutin ammattitaito ja vuorovaikutustaidot sekä yhdessä sovitut hoidon tavoitteet «Norcross JC, Wampold BE. Evidence-based therapy re...»153, «Flückiger C, Del Re AC, Wampold BE, ym. The allian...»154.
- Yhteistyösuhde, psykoterapeutin ja potilaan välille muodostuva allianssi, on eräs vahvimmista terapiasta koetun hyödyn ennustajista «Heinonen E, Kurri K, Melartin T. Sopiiko potilaall...»151, «Norcross JC, Wampold BE. Evidence-based therapy re...»153.
- Psykoterapeutilla on tärkeää olla riittävä ymmärrys syömishäiriöstä kärsivän ihmisen kokemusmaailmasta.
- Psykoterapiasuuntausta valittaessa huomioidaan potilaan yksilölliset ominaisuudet (muun muassa itsereflektiokyky, vuorovaikutustaidot, kognitiivinen tyyli), samanaikaishäiriöt, valmius ja soveltuvuus erilaisiin työskentelytapoihin sekä toiveet ja odotukset.
- Hoitovaste saavutetaan usein muutamassa kuukaudessa, mutta yksilölliset erot ovat
suuria.
- Jos potilaalla on vakavia oireita tai samanaikaisia muita psyykkisiä häiriöitä, voidaan tarvita pidempikestoista hoitoa.
- Psykoterapia voidaan toteuttaa joko yksilöhoitona tai ryhmäpsykoterapeutin ohjaamana
ryhmäpsykoterapiana.
- Yksilö- ja ryhmämuotoisen terapian tuloksellisuudessa ei ole havaittu suuria eroja, mutta potilaan yksilölliset ominaisuudet vaikuttavat terapiamuodon valintaan «Hay PP, Bacaltchuk J, Stefano S, ym. Psychological...»148, «Group CBT-E. Kirjassa: Cognitive Behavior Therapy ...»155, «Chen E, Touyz SW, Beumont PJ, ym. Comparison of gr...»156.
- Syömishäiriöiden hoitoryhmistä tarkemmin ks. lisätietoaineisto «Syömishäiriöiden hoidossa hyödynnettäviä hoitoryhmiä»26.
Anoreksia ja muut rajoittavat syömishäiriöt
- Lapsille, nuoruusikäisille tai nuorille aikuisille anoreksiapotilaille suositellaan ensisijaisesti perhepohjaista hoitoa «Crone C, Fochtmann LJ, Attia E, ym. The American P...»121, «NICE guideline [NG69]. Eating disorders: recogniti...»123.
- Aikuisikäisille anoreksiapotilaille suositellaan syömishäiriöön keskittyvää psykoterapiaa «Crone C, Fochtmann LJ, Attia E, ym. The American P...»121, «NICE guideline [NG69]. Eating disorders: recogniti...»123.
- Manualisoitu psykoterapeuttinen hoito ja tavoitteellinen manualisoitu kliininen hoito
ovat aikuisten hoitovaihtoehtoina samanarvoisia «Aikuisten anoreksiassa manualisoitu psykoterapeuttinen hoito ja tavoitteellinen manualisoitu kliininen hoito ovat hoitovaihtoehtoina ilmeisesti samanarvoisia.»B.
- Aikuisten anoreksian hoidossa mikään yksittäinen yksilöterapiamuoto ei ole osoittautunut selkeästi tavanomaista hoitoa paremmaksi «Aikuisten anoreksiassa manualisoitu psykoterapeuttinen hoito ja tavoitteellinen manualisoitu kliininen hoito ovat hoitovaihtoehtoina ilmeisesti samanarvoisia.»B.
- Tutkimusnäyttöä ARFIDin hoidosta on vielä rajallisesti. Hoitointerventioissa on hyödynnetty käyttäytymisterapioita, KBT-menetelmiä, perheterapiaa ja näiden yhdistelmiä «Syömisen välttämis- ja rajoittamishäiriö (ARFID) ja hoitointerventiot»38.
Bulimia, BED ja muut ahmimispiirteiset syömishäiriöt
- Bulimiapotilaille suositellaan syömishäiriöön keskittyvää kognitiivis-behavioraalista terapiaa «Hay PP, Bacaltchuk J, Stefano S, ym. Psychological...»148, «Keel PK, Haedt A. Evidence-based psychosocial trea...»157 «Shapiro JR, Berkman ND, Brownley KA, ym. Bulimia n...»158.
- Nuoruusikäisten bulimiapotilaiden hoitoon kehitetty perhepohjainen hoito on tuloksellista «Perhepohjainen hoito on tehokasta nuoruusikäisten bulimian tai epätyypillisen bulimian hoidossa.»A.
- BED-potilaille suositellaan syömishäiriöön keskittyvää kognitiivis-behavioraalista
terapiaa tai interpersonaalista terapiaa joko yksilöterapiana tai ryhmämuotoisesti
«Crone C, Fochtmann LJ, Attia E, ym. The American P...»121, «NICE guideline [NG69]. Eating disorders: recogniti...»123, «Hay PP, Bacaltchuk J, Stefano S, ym. Psychological...»148.
- Kognitiivis-behavioraalinen terapia (KBT) ja interpersoonallinen psykoterapia (IPT) ovat vaikuttavia BEDin hoidossa «Wilson GT, Wilfley DE, Agras WS, ym. Psychological...»159.
- Tietoisuustaitojen harjoittamisesta (mindfulness) on hyötyä erityisesti ahmintaoireisten syömishäiriöiden hoidossa, ks. lisätietoaineisto «Tietoisuustaitojen ja tietoisen hyväksyvän läsnäolon (mindfulness) harjoittelemisen hyötyjä syömishäiriöiden hoidossa»39.
| Terapiamuoto (englanninkielinen nimi, lyhenne) |
Lyhyt kuvaus | Näyttö | |
|---|---|---|---|
| Perhepohjainen hoito / perheterapia (Family Based Therapy, FBT; Conjoint Family Therapy, CFT; Separated Family Therapy, SFT; Parent-focused Treatment, PFT) |
|
|
|
| Kognitiivis-behavioraalinen terapia, KBT (Cognitive Behavioral Therapy, CBT; Cognitive Behavioral Therapy Enhanced, CBT-E) |
|
|
|
| Psykodynaaminen terapia (Psychodynamic Therapy) |
|
|
|
| Interpersoonallinen psykoterapia IPT (Interpersonal Psychotherapy, IPT) |
|
|
|
| Kognitiivinen remediaatio (Cognitive Remediation Therapy, CRT) |
|
|
|
| Kolmannen aallon terapiat | Kolmannen aallon terapioista DKT, HOT, skeematerapia, myötätuntosuuntautunut terapia ja mindfulness-pohjaiset interventiot |
|
|
| Dialektinen käyttäytymisterapia, DKT (Dialectical Behavior Therapy, DBT) |
|
|
|
| Mindfulness-pohjaiset interventiot (Mindfulness-based Interventions) |
|
|
|
Perheterapia ja perheen kanssa työskentely
- Syömishäiriöpotilaan läheisten (alaikäisillä huoltajien) tukeminen on tärkeää riippumatta siitä, onko perheterapia valittu varsinaiseksi hoitomuodoksi.
- Eri perheterapiamuotojen välillä ei ole voitu osoittaa merkittäviä vaikuttavuuseroja «Fisher CA, Skocic S, Rutherford KA, ym. Family the...»160.
- Perheen kanssa työskennellessä
- huoltajille tai läheisille annetaan tietoa syömishäiriöistä ja tarjotaan konkreettisia keinoja syömishäiriöstä kärsivän perheenjäsenen jokapäiväiseen auttamiseen
- perheenjäseniä tuetaan korjaamaan oireita mahdollisesti ylläpitäviä perheen sisäisiä käyttäytymis- ja vuorovaikutusmalleja.
- Perheenjäsenen syömishäiriö muuttaa usein perheenjäsenten välistä vuorovaikutusta, mikä voi osaltaan vaikuttaa oireilun pitkittymiseen «Treasure J, Schmidt U. The cognitive-interpersonal...»161.
- Nuoruusikäisten anoreksia- ja bulimiapotilaiden ensilinjan hoidoksi suositellaan manualisoitua perhepohjaista hoitoa (family-based treatment, FBT), joka on useissa kontrolloiduissa ja naturalistisissa tutkimuksissa osoittautunut toimivaksi ja kustannustehokkaaksi hoitomuodoksi «Hilbert A, Hoek HW, Schmidt R. Evidence-based clin...»132, «Monteleone AM, Pellegrino F, Croatto G, ym. Treatm...»133.
- FBT on mahdollisesti tehokasta myös aikuisten anoreksiapotilaiden hoidossa «Chen EY, le Grange D, Doyle AC, ym. A Case Series ...»162, «Chen EY, Weissman JA, Zeffiro TA, ym. Family-Based...»163.
- Myös ARFIDin hoitoon on sovellettu perhepohjaista hoitoa sekä vanhempainohjaukseen perustuvaa manualisoitua terapiaa, mutta vaikuttavuusnäyttö on toistaiseksi niukkaa «Lock J, Sadeh-Sharvit S, L'Insalata A. Feasibility...»164, «Shimshoni Y, Lebowitz ER. Childhood Avoidant/Restr...»165.
- Paritapaamisista tai paripsykoterapiasta voi olla hyötyä syömishäiriötä sairastaville aikuisille «Kirby JS, Runfola CD, Fischer MS, ym. Couple-Based...»166.
- Alaikäisten anoreksiapotilaiden huoltajille suunnattu strukturoitu hoitointerventio on liittynyt parempiin hoitotuloksiin verrattuna potilasta osallistuttaviin hoitointerventioihin, kun arvioinnin kohteina ovat olleet potilaan painon nousu, syömishäiriöoireiden lieventyminen sekä psyykkinen vointi hoidon lopussa «Pelkästään anoreksiapotilaan läheisille annettu strukturoitu hoitointerventio johtaa ilmeisesti parempiin hoitotuloksiin kuin potilasta osallistuttavat hoitointerventiot, kun arvioinnin kohteina ovat potilaan painon nousu, syömishäiriöoireiden lieventyminen sekä psyykkinen vointi hoidon lopussa.»B.
Päivystyksellisen somaattisen arvion tarve
- Suositus 5: Syömishäiriöpotilailla voi esiintyä hengenvaarallisia vajaaravitsemustilaan tai tyhjentäytymiskäyttäytymiseen liittyviä somaattisia komplikaatioita. Näiden tunnistaminen ja päivystyksellinen hoito on ensiarvoisen tärkeää.
- Taulukossa «Syömishäiriöpotilaan somaattisen voinnin riskin arviointi....»5 esitetään kaikenikäisten syömishäiriöpotilaiden hengenvaaran riskiin viittaavia löydöksiä ja toimintasuositukset eri tilanteissa.
- Yksikin suureen hengenvaaran riskiin tai useampi kohtalaiseen hengenvaaran riskiin viittaava löydös voi olla aihe päivystykselliseen tai kiireelliseen somaattiseen arvioon ja kliinisen arvion perusteella osastoseurantaan ja hoitoon (taulukko «Syömishäiriöpotilaan somaattisen voinnin riskin arviointi....»5). Myös vakava neutropenia (Neut < 0,5 x 10 E9/l) ja vakava maksan tai munuaisten toimintavajaus ovat aiheita päivystykselliseen arvioon.
- Hoitopaikan ratkaisevat potilaan voinnin vaatimat seurantamahdollisuudet (EKG-monitorointi, päivystyslaboratorio, vierihoito). Erityisesti jos refeeding-oireyhtymän riski arvioidaan suurentuneeksi, tulee ravitsemushoidon aloitus toteuttaa yksikössä, jossa asianmukainen seuranta voidaan järjestää (ks. kuva «Ruokavalion energiamäärän lisääminen ja elektrolyyttitasojen seuranta osastohoidossa refeeding-oireyhtymän riski huomioiden»3). Psykiatrin arviota suositellaan ennen kotiuttamista.

Ruokavalion energiamäärän lisääminen ja elektrolyyttitasojen seuranta osastohoidossa refeeding-oireyhtymän riski huomioiden
| Lyhenteet: ORS = oral rehydration solution, NML = nenä-mahaletku, %mBMI = prosentuaalinen
BMI iän ja sukupuolen mukaisesta mediaani BMI:stä * tarkista automaattitulkinnan tulos manuaalisesti Mukailtu lähteestä: The Royal College of Psychiatrists' Medical Emergencies in Eating Disorders: Guidance on Recognition and Management 2022 / updated 2023 «The Royal College of Psychiatrists. Medical Emerge...»167 |
||||
| Huomioi: | Huolestu: | Hoida: | ||
|---|---|---|---|---|
| Hengenvaaran riski | ||||
| Suuri | Kohtalainen | |||
| Sydän ja verisuonisto | Syke
|
< 40/min hereillä | 40–50/min |
|
EKG
|
Pidentynyt QTc* JA mikä tahansa muu EKG-poikkeavuus |
Pidentynyt QTc* ilman muuta EKG-poikkeavuutta |
|
|
| Verenpaine | Seisten mitattu systolinen paine < 90 mmHg ja toistuvia pyörtymisiä ja systolisen paineen aleneminen > 20 mmHg tai syketason nousu yli 30/min (35/min < 16 v) ortostaattisessa kokeessa |
Seisten mitattu systolinen paine < 90 mmHg ja satunnainen pyörtyminen ja systolisen paineen aleneminen > 15 mmHg tai syketason nousu maks. 30/min (35/min < 16 v) ortostaattisessa kokeessa |
|
|
| Kehon lämpötila | Hypotermia | < 35,5 °C (tärykalvo) < 35,0 °C (kainalo) |
< 36 °C |
|
| Nestetasapaino | Kuivumistila
Tunnista hypovolemia
|
Täydellinen nesteistä kieltäytyminen, vakava (10 %) kuivuma: vähentynyt virtsaneritys, kuivat suun limakalvot, asentoriippuvainen verenpaineen aleneminen, heikentynyt turgor, takypnea, takykardia | Nesteistä kieltäytyminen, kohtalainen (5–10 %) kuivuma: vähentynyt virtsaneritys, kuivat suun limakalvot, asentoriippuvainen verenpaineen aleneminen, normaali turgor, lievä takypnea, lievä takykardia, perifeerinen turvotus |
|
| Elektrolyytti- ja glukoositasapaino | Hypokalemia
|
Kalium < 2,5 mmol/l = vaikea hypokalemia Sairaalalääkärin arviota suositellaan, kun kalium < 3 mmol/l |
|
|
Hyponatremia
|
Natrium < 130 mmol/l ja hyponatremian oireita |
|
||
| Muut elektrolyyttihäiriöt | Hypofosfatemia (huomioi erilaiset viitearvot aikuisilla (ks. Akuutti hoito-opas, Fosfaattiaineenvaihdunnan
häiriöt «Fosfaattiaineenvaihdunnan häiriöt»5 (vaatii käyttöoikeuden)), nuorilla ja lapsilla «Hypofosfatemian hoito syömishäiriöpotilailla ravitsemushoidon aikana»40 Hypomagnesemia Hypokalsemia
|
|
||
| Hypoglykemia Esiintyy vakavassa vajaaravitsemustilassa, mittaa ketoaineet |
Glukoosi < 3 mmol/l ja hypoglykemian oireita |
|
||
| Ravitsemustila | Vakava vajaaravitsemustila | BMI < 13, alle 18-vuotiaalla ISO-BMI < 13 tai %mBMI < 70 % tai BMI SDS < 3 «Vajaaravitsemustilan arviointi 8 –18-vuotiailla tytöillä ja pojilla»23 |
BMI 13–15, alle 18-vuotiaalla ISO-BMI 13–15 tai %mBMI 70–80 % tai BMI SDS -2– -2,9 |
|
| Nopea painon lasku | Painonlasku ≥ 1 kg/vk kahden peräkkäisen viikon aikana alipainoisella potilaalla tai nopea painon lasku (25 % kolmessa kuukaudessa) potilaan painosta huolimatta | Painonlasku 0,5–0,99 kg/vk kahden peräkkäisen viikon aikana alipainoisella potilaalla |
|
|
Osastohoidon tarpeen arvion perusteita
- Osastohoidon tarvetta syömishäiriöissä «Syömishäiriöpotilaan osastohoidon tarpeen arvion perusteita»41 tulee harkita kiireellisesti myös, jos potilaalla on «The Royal College of Psychiatrists. Medical Emerge...»167, «Society for Adolescent Health and Medicine. Medica...»168, «The American Psychiatric Association Practice Guid...»169
- vitaalitoimintojen tai elektrolyyttipitoisuuksien häiriö (lievempi kuin yllä olevassa taulukossa «Syömishäiriöpotilaan somaattisen voinnin riskin arviointi....»5 esitetty)
- lähes täydellinen syömättömyys
- hallitsematon oksentelu
- vaikea psykiatrinen tai somaattinen liitännäissairaus, joka estää tai rajoittaa avohoitoa (esim. vakava masennus, suisidaalisuus, pakko-oireinen häiriö, tyypin 1 diabetes)
- BMI < 15 (aikuiset) tai ≤ 75 % mediaanista (alle 18-vuotiaalla sukupuolen mukaiselta ikä-BMI-käyrältä arvioituna) tai nopea painonlasku > 10 % 6 kuukauden aikana tai > 20 % 12 kuukauden aikana
- vajaaravitsemustilasta johtuva komplikaatio.
- Siihen, tehdäänkö lähete somaattiseen vai psykiatriseen yksikköön, vaikuttavat potilaan somaattinen ja psyykkinen tila sekä paikalliset hoitomahdollisuudet.
- Myös avohoidon riittämättömyys ja lapsen tai nuoren kasvun tai murrosiän kehityksen pysähtyminen ovat aiheita harkita osastohoitoa.
Ravitsemushoito
- Suositus 6: Ravitsemushoito kuuluu kaikkien syömishäiriöiden hoitoon sekä avo- että osastohoidossa «Cuerda C, Vasiloglou MF, Arhip L. Nutritional Mana...»130, «Marzola E, Nasser JA, Hashim SA, ym. Nutritional r...»131.
- Ravitsemushoito pohjautuu täsmäsyömiseen (hyvinvointia edistävä syöminen) «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»170, «Suokas J, Muhonen, M, Viljanen R. Syömishäiriöiden...»171, jolla tarkoitetaan säännöllistä, riittävää, monipuolista ja joustavaa syömistä «Ravitsemusterapeuttien yhdistys ry. Kohti syömisen...»172, «Täsmäsyöminen ja syömishäiriö»42. Käytännössä tämä tarkoittaa
- säännöllistä ateriarytmiä (ateriat ja välipalat vähintään 2–4 tunnin välein, 5–7 ateriaa/vrk)
- riittävää ruoka- ja energiamäärää ja ravintoaineiden saantia
- ruokavalion monipuolisuutta, eli päivittäin syödään usealla aterialla ruoka-aineita ruokakolmion eri ruoka-aineryhmistä (viljavalmisteet, maitovalmisteet tai niitä korvaavat tuotteet, ravintorasvat, juurekset, kasvikset/hedelmät/marjat, proteiinin lähteet, kuten liha, kala, siipikarja, kasviproteiinin lähteet)
- sallivaa ja joustavaa syömistä, johon kuuluu kaikenlaisten, myös energiatiheiden, ruokien syöminen sekä syöminen erilaisissa ruokailu- ja sosiaalisissa tilanteissa.
- Ravitsemushoidon tavoitteena on
- auttaa sairastunutta saavuttamaan ja ylläpitämään hyvä ravitsemustila
- turvata lasten ja nuorten normaali kasvu ja kehitys
- normalisoida syömiskäyttäytyminen
- korjata syömiseen ja ruokiin liittyviä sääntöjä ja uskomuksia
- tukea sairastuneen hyvinvointia edesauttavan painon saavuttamista, ylläpitämistä ja hyväksymistä
- tukea sairastuneen sosiaalista ja psyykkistä hyvinvointia «Cuerda C, Vasiloglou MF, Arhip L. Nutritional Mana...»130.
- Työryhmä suosittelee ravitsemusterapeutin mukanaoloa ravitsemushoidossa.
- Ravitsemusterapeutin panos on osassa tutkimuksista yhdistetty parempiin hoitotuloksiin «Yang Y, Conti J, McMaster CM, ym. Beyond Refeeding...»173.
- Perusterveydenhuollossa tulisi olla vähintään ravitsemusterapeutin konsultaatiomahdollisuus.
- Ravitsemushoito suunnitellaan ja toteutetaan moniammatillisesti, ja sairastuneen huoltajilla tai läheisillä on keskeinen rooli ravitsemushoidon tukemisessa ja toteutuksessa «Cuerda C, Vasiloglou MF, Arhip L. Nutritional Mana...»130, «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»170, erityisesti avohoidossa. Ks. lisätietoa moniammatillisesta ravitsemushoitoprosessista «Moniammatillinen ravitsemushoitoprosessi syömishäiriöissä»43.
- Perhepohjaisessa hoidossa huoltajat vastaavat ravitsemushoidon toteutumisesta kotona ammattilaisten tukemana (ks. perhepohjainen hoito; Ravitsemushoidon alkuvaiheen toteutus lapsen tai nuoren rajoittavassa syömishäiriössä «A1»5 ja Ravitsemusterapeuttien yhdistys ry:n opas syömishäiriö ruokapöydässä «https://rty.fi/wp-content/uploads/2022/07/syomishairio-ruokapoydassa2025.pdf»1.
Ravitsemushoidon toteutus
- Sairastuneelle ohjataan täsmäsyömisen periaatteet. Ravitsemusohjauksen tukena ja sopivien
annosten hahmottamiseksi voidaan käyttää ateriakuvia ja -malleja, yksilöllistä ateriasuunnitelmaa
sekä malliateriointia (ks. ateriamallikuvat hoidossa hyödynnettäväksi «Kuvallisia esimerkkejä päivän aterioista ja ohje niiden käyttöön ammattilaisille, sairastuneelle ja läheisille»2).
- Ateriasuunnitelmasta luovutaan joustavasti, kun täsmäsyöminen toteutuu.
- Erityisruokavaliot huomioidaan ravitsemushoidossa perustelluista syistä turhia rajoituksia välttäen.
- Kliinisen kokemuksen mukaan potilasohjauksessa ja ruoan annostelussa puhutaan ruoasta (ei energiamäärästä, kuten kilokaloreista) ja käytetään yleiskäsitteitä (esim. lasillinen, viipale, lautasmalli), ei ruokien tarkkoja mittoja (esim. gramma, desilitra).
- Kliinisiä täydennysravintovalmisteita voidaan hyödyntää energian ja ravintoaineiden riittävän saannin tukena.
- Ruokavaliota täydennetään tarvittaessa vitamiini- ja kivennäisainevalmisteilla, kuten monivitamiinivalmisteella ja kalsium-D-vitamiinivalmisteella (ks. kappale Syömishäiriöön liittyvän luukadon ehkäisy ja hoito «A5»6), tai muilla täydennyksillä todettujen puutosten mukaan.
- Syömishäiriöiden ravitsemushoitoon on suositeltavaa liittää psykoedukaatiota ruoansulatuskanavan oireista, niiden taustasta, ennusteesta ja mahdollisesta helpottumisesta ravitsemushoidon ja säännöllisen syömisen myötä. Tämä voi lisätä hoitomyöntyvyyttä «Riedlinger C, Mazurak N, Schäffeler N, ym. Gastroi...»174, «Riedlinger C, Schmidt G, Weiland A, ym. Which Symp...»175, «Syömishäiriöt ja ruoansulatuskanavan oireet»20.
Erityistä huomioitavaa ahmintaoireisissa syömishäiriöissä
- Ravitsemus- ja psykologisten interventioiden yhdistelmän vaikuttavuus saattaa olla parempi kuin yksinomaisen ravitsemus- tai psykologisen intervention vaikuttavuus aikuisilla bulimia- ja BED-potilailla «Ravitsemus- ja psykologisten interventioiden yhdistelmän vaikuttavuus saattaa olla parempi kuin yksinomaisen ravitsemus- tai psykologisen intervention vaikuttavuus aikuisilla avohoidon potilailla, joilla on bulimia tai BED.»C.
- Ruoka- tai oirepäiväkirjaa «Ruokapäiväkirja»29 voidaan käyttää ruoankäytön ja oireilun alkuarvioinnissa ja hoidon seurannassa.
- Bulimian ja BEDin ravitsemushoidossa on keskeistä täsmäsyömisen keinoin lopettaa syömisen liiallinen rajoittaminen. Tämä voi mahdollistaa ahmintakierteen lievittymisen «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»170.
- Kun potilaalla on ahmintaoireita, mutta hän ei ole alipainoinen, etsitään ravitsemushoitoon yksilöllinen, elimistön tarvetta vastaava energiataso, joka on kliinisten havaintojen perusteella yleensä vähintään 1 800–2 200 kcal/vrk.
Erityistä huomioitavaa ARFIDissa
- Ravitsemushoidossa on keskeistä turvata riittävä energian ja ravintoaineiden saanti
ja sitä kautta riittävä ravitsemustila sekä tukea lasten ja nuorten iänmukaista kasvua
ja kehitystä.
- Ruokavaliota laajennetaan niin, ettei rajoittaminen aiheuta merkittävää psykososiaalista haittaa «Keski-Rahkonen A, Ketvel L, Westerholm S ym. Syöm...»39.
- Ravintoaineiden puutokset ja vajaaravitsemustila korjataan «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»170, «Kambanis PE, Thomas JJ. Assessment and Treatment o...»176.
- ARFIDissa ravitsemushoidossa etenemisen tahti on hyvin yksilöllinen.
- Keinoina käytetään altistamista uusille ruoka-aineille, kylläisyydentunteelle tai syömisen pelolle.
- Ruokavalion tukena käytetään usein monivitamiini- ja kivennäisainevalmisteita.
- Tarvittaessa akuutissa vaiheessa käytetään kliinisiä täydennysravintovalmisteita tai letkuravitsemusta.
- Ruokapäiväkirjan ja ravintoainelaskennan avulla ravitsemusterapeutti arvioi ruokavalion riittävyyttä ja ravintolisien tarvetta.
- Ravitsemushoidossa voidaan hyödyntää esimerkiksi kognitiivisen käyttäytymisterapian menetelmiä. CBT-AR-työkirjan neljän vaiheen avulla pyritään kohti runsaampaa ravinnonsaantia ja laajempaa ruokavalikoimaa (ks. suomennettu työkirja «hoi50101d.pdf»5) «Thomas JJ, Eddy KT. Cognitive-Behavioral Therapy f...»177, «Thomas JJ, Becker KR, Kuhnle MC, ym. Cognitive-beh...»178.
Kasvis- ja vegaaniruokavaliot syömishäiriöiden ravitsemushoidossa
- Jos syömishäiriötä sairastava noudattaa vegaaniruokavaliota, on tärkeää keskustella
ruokavalion noudattamisen motiiveista ja selvittää ruokavalion aloitusajankohta suhteessa
syömishäiriöoireilun alkamiseen (ks. keskustelun tueksi lisätietoaineisto «Vegaaniruokavalio ja syömishäiriö»44).
- Kasvisruokavalion noudattamisen ja syömishäiriöoireilun välillä on tilastollinen yhteys, ja kasvisruokavalioon siirtyminen voi liittyä syömishäiriöoireiluun «Sergentanis TN, Chelmi ME, Liampas A, ym. Vegetari...»179.
- Vegaaniruokavalion koostaminen ravitsemuksellisesti riittäväksi vaatii ravitsemusterapeutin
erityisosaamista ja enemmän suunnittelua kuin muiden kasviruokavalioiden tai sekaruokavalion.
- Psykoedukaatiossa suositellaan keskusteltavan vegaaniruokavalion mahdollisista haasteista syömishäiriötä sairastavilla (suuret annoskoot, vatsavaivat, riittävän proteiinin, välttämättömien rasvahappojen ja joidenkin vitamiinien ja kivennäisaineiden saannin turvaaminen) «Royal College of Psychiatrists. Consensus statemen...»180.
- Osastohoidossa vegaaniruoka voidaan tilata, mikäli hoitotiimi ja ravitsemusterapeutti arvioivat vegaaniruokavalion toteutuvan ravitsemuksellisesti täysipainoisesti ja tukevan potilaan toipumista «British Dietetic Association’s Mental Health Speci...»181.
Vajaaravitsemustilan korjaaminen
- Suositus 7: Työryhmä suosittelee vajaaravitsemustilan korjaamista nopeasti sekä avo- että osastohoidossa, sillä vajaaravitsemustilan pitkittyminen lisää syömishäiriön pitkittymisen riskiä ja uhkaa lasten ja nuorten iänmukaista kasvua ja kehitystä «Bargiacchi A, Clarke J, Paulsen A, ym. Refeeding i...»182, «Peebles R, Lesser A, Park CC, ym. Outcomes of an i...»183, «Madden S, Miskovic-Wheatley J, Wallis A, ym. A ran...»184, «Calugi S, Chignola E, El Ghoch M, ym. Starvation s...»185, «Mehler PS, Winkelman AB, Andersen DM, ym. Nutritio...»186, «Yager J, Devlin MJ, Halmi KA ym. Guideline Watch. ...»187.
- Ravitsemustilan korjaantuminen tukee vajaaravitsemukseen liittyvistä kognitiivis-affektiivisista oireista toipumista ja siten vahvistaa myös psykologisten hoitojen vaikuttavuutta «Calugi S, Chignola E, El Ghoch M, ym. Starvation s...»185, «Mehler PS, Winkelman AB, Andersen DM, ym. Nutritio...»186, «Yager J, Devlin MJ, Halmi KA ym. Guideline Watch. ...»187.
- Vajaaravitsemusta korjataan avohoidossa ruoka- ja energiamäärää lisäämällä.
- Vajaaravitsemustilan ja painon korjaantuminen on yksilöllistä, ja energiantarve kasvaa ravitsemushoidon aikana aineenvaihdunnan korjaantumisen ja painon lisääntymisen myötä.
- Tavoitteena on vähintään 0,5–2 kg:n painon nousu viikossa. Tämä edellyttää usein energiansaanniksi
vähintään 60 kcal/kg/vrk, mutta määrä voi vaihdella yksilöllisesti.
- Vaikeassa vajaaravitsemustilassa painon korjaantumiseen vaaditaan usein pitkällä aikavälillä suuria energiamääriä, kuten 3 000–4 000 kcal/vrk, joskus enemmänkin «The American Psychiatric Association Practice Guid...»169.
- Anoreksiaa sairastavan energiantarve voi olla poikkeuksellisen suuri vielä tavoitepainon saavuttamisen jälkeenkin, mutta tarve tasoittuu vähitellen, kun saavutetaan ylläpitovaihe.
- Kliinisten havaintojen mukaan osalla potilaista näläntunne on hyvin voimakasta (ns. pohjaton nälkä), jolloin on tärkeää rohkeasti lisätä ruoka- ja energiamäärää. Nälkä lievittyy vähitellen vajaaravitsemustilan korjaantumisen myötä.
- Tarvittaessa liikunnan määrää rajataan energiankulutuksen vähentämiseksi (ks. kohta Liikunnan rajoittaminen «A6»7).
Ravitsemushoito osastohoidossa
- Ravitsemushoidon käytäntöjä osastohoidossa ks. lisätietoaineisto «Syömishäiriöpotilaan ravitsemushoidon käytäntöjä osastohoidossa»45.
- Ravitsemushoitoa aloitettaessa arvioidaan vajaaravittujen potilaiden refeeding-riski
(ks. lisätietoaineisto «Refeeding-oireyhtymä»46 ja kuva «Ruokavalion energiamäärän lisääminen ja elektrolyyttitasojen seuranta osastohoidossa refeeding-oireyhtymän riski huomioiden»3).
- Refeeding-oireyhtymällä tarkoitetaan komplikaatiota, joka voi ilmetä vakavassa vajaaravitsemuksessa,
kun energiansaantia lisätään merkittävästi.
- Hypofosfatemia on varhaisin refeeding-oireyhtymän löydöksistä, mutta muidenkin elektrolyyttien (kalium, magnesium) vajausta esiintyy «Hypofosfatemian hoito syömishäiriöpotilailla ravitsemushoidon aikana»40.
- Hengenvaarallinen elintoimintojen häiriötila (lihasheikkous, rabdomyolyysi, hengitysvajaus, rytmihäiriöt, hematologiset komplikaatiot, delirium) on erittäin harvinainen «da Silva JSV, Seres DS, Sabino K, ym. ASPEN Consen...»188.
- Ruokavalion energiamäärän lisääminen ja elektrolyyttipitoisuuden seuranta osastohoidossa refeeding-oireyhtymän riski huomioiden ks. kuva «Ruokavalion energiamäärän lisääminen ja elektrolyyttitasojen seuranta osastohoidossa refeeding-oireyhtymän riski huomioiden»3.
- Huolellisen seurannan ja tarvittavien elektrolyyttikorjausten myötä vakavaa refeeding-oireyhtymää ei ole kehittynyt nuoruusikäisille anoreksiapotilaille runsasenergiaisenkaan ravitsemushoidon aloitusvaiheessa «Mosuka EM, Murugan A, Thakral A, ym. Clinical Outc...»189, «Runsasenergiaisempi ravitsemushoito on ilmeisesti turvallista ja kustannustehokasta anoreksiaa sairastavien potilaiden vajaa ravitsemustilan korjaamisessa osastohoidossa lyhyellä ja pitkällä (1 v) aikavälillä tarkasteltuna.»B.
- Refeeding-oireyhtymällä tarkoitetaan komplikaatiota, joka voi ilmetä vakavassa vajaaravitsemuksessa,
kun energiansaantia lisätään merkittävästi.
- Osastohoidossa olevien vajaaravittujen syömishäiriöpotilaiden, joiden refeeding-riskiä ei ole arvioitu merkittäväksi, sopiva ja turvallinen energiansaannin lähtötaso on yleensä lapsilla, nuorilla ja nuorilla aikuisilla noin 1 400–2 000 kcal/vrk ja aikuisilla vähintään 30–35 kcal/kg/vrk, ei kuitenkaan alle aiemman energiansaannin ks. «Ruokavalion energiamäärän lisääminen ja elektrolyyttitasojen seuranta osastohoidossa refeeding-oireyhtymän riski huomioiden»3, «The Royal College of Psychiatrists. Medical Emerge...»167.
- Lasten, nuorten ja nuorten aikuisten energiamäärää lisätään esimerkiksi 200 kcal/vrk (aikuisten energiamäärän lisäys 5 kcal/kg/vrk joka toinen päivä), kunnes energiansaanti on vähintään 60 kcal/kg/vrk JA painon nousu vähintään 0,5–2 kg/vk.
- Ravitsemushoidon aloitus aiempiin suosituksiin nähden suuremmalla energiamäärällä on turvallista ja kustannustehokasta anoreksiaa sairastavien potilaiden vajaaravitsemustilan korjaamisessa osastohoidossa «Runsasenergiaisempi ravitsemushoito on ilmeisesti turvallista ja kustannustehokasta anoreksiaa sairastavien potilaiden vajaa ravitsemustilan korjaamisessa osastohoidossa lyhyellä ja pitkällä (1 v) aikavälillä tarkasteltuna.»B, «Garber AK, Cheng J, Accurso EC, ym. Short-term Out...»190.
- Runsasenergiaisempi ravitsemushoito on anoreksiaa sairastavilla todettu hyväksyttäväksi, eikä sen aikana ole havaittu merkittävästi voimakkaampaa ateriointiin liittyvää ahdistuneisuutta tai syömisestä kieltäytymistä verrattuna vähäenergiaisempaan ravitsemushoitoon «Accurso EC, Cheng J, Machen VI, ym. Hospital-based...»191.
- Riittämättömän ravitsemuksen (underfeeding-ilmiö) välttäminen on tärkeää. Underfeeding-ilmiössä vaikeassa vajaaravitsemustilanteessa energiansaantia ei uskalleta lisätä riittävästi «The Royal College of Psychiatrists. Medical Emerge...»167.
Letkuravitsemus
- Suositus 8: Nenä-mahaletkuravitsemushoito voi olla tehokas ja turvallinen tapa lisätä energiansaantia tavanomaisen ravitsemushoidon rinnalla rajoittavissa syömishäiriöissä «Nenä-mahaletkuravitsemus saattaa olla tehokas ja turvallinen tapa lisätä energiansaantia tavanomaisen ravitsemushoidon lisänä rajoittavissa syömishäiriöissä potilaiden iästä riippumatta, mutta tutkimusten perusteella ei voida sanoa, onko se pitkällä aikavälillä yksinomaisena tavanomaista ravitsemushoitoa tehokkaampi tai millainen letkuravitsemuksen toteutustapa on tehokkain.»C.
- Letkuravitsemus voi olla tarpeen tavanomaisen ravitsemushoidon rinnalla, kun «Hindley K, Fenton C, McIntosh J. A systematic revi...»192
- ravinnonsaanti suun kautta jää riittämättömäksi ja ravitsemustilaa tulisi korjata nopeasti
- potilas kieltäytyy syömästä suun kautta
- tarvitaan hengenvaarallisen vajaaravitsemustilan korjaamista.
- Letkuravitsemuksen käytössä on huomioitava tavoite syömiskäyttäytymisen normalisoinnista
pitkällä aikavälillä, eli letkuravitsemuksen rinnalla tulee aina pyrkiä suun kautta
toteutuvaan ruokailuun «Bendall C, Taylor NF. The effect of oral refeeding...»193.
- Letkuravitsemus tulee toteuttaa mahdollisimman lyhytkestoisena ja pyrkiä lopettamaan, kun riittävä ravitsemus suun kautta toteutuu.
- Letkuravitsemuksen käytöstä ja periaatteista tulee keskustella etukäteen potilaan, alaikäisillä myös huoltajien, kanssa.
- Parenteraalista ravitsemusta ei suositella.
Ravitsemustilan seuranta avo- ja osastohoidossa
- Painon nousu on olennainen osa erityisesti vajaaravittujen alipainoisten potilaiden
hoitoa.
- Hoidossa asetetaan yksilöllinen painonnousutavoite, joka on yleisesti 0,5–2 kg viikossa
«The Royal College of Psychiatrists. Medical Emerge...»167, «The American Psychiatric Association Practice Guid...»169. Hoidon edettyä hitaampikin tahti on hyväksyttävää.
- Painon mittaus 1–2 kertaa viikossa riittää. Mittaus satunnaisina päivinä antaa painosta realistisen kuvan.
- Päivittäinen punnitseminen ei ole tarkoituksenmukaista, koska paino vaihtelee suolentoiminnan ja nestetasapainon mukaan «Marzola E, Nasser JA, Hashim SA, ym. Nutritional r...»131.
- Perhepohjaisessa hoidossa painoa tarkastellaan ravitsemustilan mittarina yhdessä perheen kanssa.
- Hoidon alussa osa potilaista voi hyötyä siitä, etteivät he näe painoaan.
- Hoidon edetessä oman painotiedon hyväksyminen voi tukea kokonaisvaltaista paranemista.
- Hoidossa asetetaan yksilöllinen painonnousutavoite, joka on yleisesti 0,5–2 kg viikossa
«The Royal College of Psychiatrists. Medical Emerge...»167, «The American Psychiatric Association Practice Guid...»169. Hoidon edettyä hitaampikin tahti on hyväksyttävää.
- Kasvuikäisten painotavoitetta arvioidaan kasvukäyrien perusteella, eli lapsi tai nuori palautetaan omalle pituutta vastaavalle painokäyrälleen. Tarkan kilomääräisen painotavoitteen asettamista kasvuikäiselle tulee välttää «Society for Adolescent Health and Medicine. Medica...»168.
- Jos potilaalla on aiemmin ollut spontaani kuukautiskierto, paino tulee nostaa vähintään sille tasolle, jolla kuukautiskierto jälleen toimii spontaanisti «Kuukautiset palaavat valtaosalla (80–100 %:lla) anoreksia potilaista BMI:n, kehon painon tai kehon rasvapitoisuuden normalisoiduttua.»A.
Psyykkisten samanaikaishäiriöiden hoito
- Suositus 9: Hoidon alussa kartoitetaan potilaan keskeisiä psyykkisiä ongelmia ja niiden suhdetta toisiinsa «Wade TD, Shafran R, Cooper Z. Developing a protoco...»194. Tämän pohjalta arvioidaan, milloin on mielekästä hoitaa samanaikaishäiriöitä rinnakkain ja integroidusti syömishäiriön kanssa ja milloin peräkkäin.
- Syömishäiriö ja yksi tai useampi samanaikainen muu psyykkinen häiriö voivat olla yhteydessä
toisiinsa ja vaikeuttaa syömishäiriön hoitoa sekä potilaan kokonaistoipumista.
- Mikäli samanaikaishäiriöt ja syömishäiriö ovat yhteydessä toisiinsa, on suositeltavaa hoitaa niitä yhtäaikaisesti.
- Mikäli samanaikaissairaudet tai -oireet näyttävät olevan syömishäiriön seurausta,
voidaan aluksi keskittyä syömishäiriön hoitoon.
- Esimerkiksi mielialaoireet saattavat korjaantua syömishäiriön hoidon myötä, kun taas persoonallisuushäiriö tai autismikirjon häiriö vaativat hoidossa erikseen kohdennettua huomiota.
- Jos syömishäiriön hoito ei etene suunnitellusti, on tärkeää arvioida, ovatko samanaikaiset häiriöt este hoidon etenemiselle, ja tarvittaessa keskittyä myös niihin «Wade TD, Shafran R, Cooper Z. Developing a protoco...»194.
Psykiatrinen päiväsairaala- ja osastohoito
- Psykiatrinen osastohoito on joskus välttämätöntä.
- Syömishäiriötä sairastava saattaa tarvita psykiatrista osastohoitoa muun muassa vaikean vajaaravitsemustilan, terveyttä uhkaavan somaattisen komplikaation, muun vakavan samanaikaisen mielenterveyshäiriön tai psyykkisen kriisitilanteen, kuten itsemurhavaaran tai psykoosin vuoksi. Psykiatrinen osastohoito voi myös olla välttämätöntä, jos hoito ei onnistu avohoidossa tai jos avohoito ei riitä toipumisen käynnistämiseen. Ks. kohta Tahdosta riippumaton psykiatrinen hoito «A7»8, «Syömishäiriöpotilaan osastohoidon tarpeen arvion perusteita»41 sekä taulukko «Syömishäiriöpotilaan somaattisen voinnin riskin arviointi....»5.
- Päätöksen osastohoidosta tulee perustua potilaan tilanteen kokonaisvaltaiseen arvioon. Päätöstä ei tule sitoa kiinteään BMI- tai suhteelliseen painorajaan tai diagnoosiin.
- Kun vertaillaan hoidon vaikutusta kapea-alaisesti painon nousuun tai ahmintojen lievittymiseen vuoden seurannassa, erikoissairaanhoidon hoitopaikkoja (osastohoito, päiväosastohoito, polikliininen hoito) ei voida laittaa paremmuusjärjestykseen hoidettaessa enintään keskivaikeasti sairaita anoreksia- ja bulimiapotilaita «Vertailtaessa hoidon vaikutusta kapea-alaisesti painon nousuun tai ahmintojen lievittymiseen 1 vuoden seurannassa, erikoissairaanhoidon hoitopaikkoja (osastohoito, päiväosastohoito, polikliininen hoito) ei voitane laittaa paremmuusjärjestykseen hoidettaessa enintään keskivaikeasti sairaita anoreksia ja bulimia potilaita.»C.
- Psykiatriseen tai somaattiseen osastohoitoon joutuminen, potilaiden hoidossa pysyminen, hoitovasteen nopeus, perheiden tyytyväisyys hoitoon ja hoidon kustannusvaikuttavuus on syömishäiriöihin erikoistuneissa yksiköissä hoidetuilla raportoitu paremmaksi verrattuna erikoistumattomissa mielenterveyspalveluissa hoidettuihin potilaisiin «Crone C, Fochtmann LJ, Attia E, ym. The American P...»121, «Byford S, Petkova H, Stuart R, ym. Alternative c...»195, «House J, Schmidt U, Craig M, ym. Comparison of spe...»196, «Gowers SG, Clark AF, Roberts C, ym. A randomised c...»197.
- Anoreksiaan hiljattain sairastuneiden nuorten lyhyen osastohoidon yhdistäminen pidempään syömishäiriöön keskittyneeseen päiväsairaalahoitoon saattaa olla yhtä tehokasta kuin pidempi osastohoito. Päiväsairaalahoito saattaa tukea nuoren psykososiaalista sopeutumista hoidon jälkeen «Herpertz-Dahlmann B, Schwarte R, Krei M, ym. Day-p...»198.
- Osastohoitojaksolla tulee olla määritetty hoitotavoite ja jatkosuunnitelma avohoitoa varten.
- Yhteistyön ja hoidon jatkuvuuden somaattisen ja psykiatrisen osastohoidon, päiväsairaala ja avohoidon välillä tulee olla sujuvaa.
- Lasten ja nuorten mahdollisuus koulunkäyntiin ja ikätoverisuhteiden säilyttämiseen tulee huomioida.
Tahdosta riippumaton psykiatrinen hoito
- Jos potilas ilmeisestä hoidon tarpeestaan huolimatta kieltäytyy vapaaehtoisesta psykiatrisesta
osastohoidosta, hänet voidaan määrätä psykiatriseen sairaalahoitoon mielenterveyslain
mukaisten edellytysten täyttyessä «Mielenterveyslaki 14.12.1990/1116. 2 luku. Hoito t...»199.
- Lisätietoaineistossa «Tahdosta riippumaton hoito syömishäiriössä»47 kuvataan tarkemmin syömishäiriöiden tahdosta riippumatonta hoitoa.
- Mielenterveyslain perusteella täysi-ikäisten ja alle 18-vuotiaiden tahdosta riippumattoman hoidon aiheet ovat erilaiset.
- Täysi-ikäisen vakavan syömishäiriön hoidon tarpeen arvio voidaan aloittaa tarkkailulähetteen kautta, jos syömishäiriöön liittyy psykoosi tai deliriumtila (hoidetaan somaattisessa yksikössä) tai jos aikuisen syömishäiriö aiheuttaa henkeä uhkaavan nälkiintymistilan ja tilaan liittyy vakavia fyysisiä komplikaatioita tai vakavia psyykkisiä oireita eikä potilas näe tilannetta totuudenmukaisesti.
- Alaikäisen vakavan syömishäiriön hoidossa tahdosta riippumattoman hoidon edellytykset
voivat täyttyä vakavan mielenterveyshäiriön perusteella, jos
- alaikäinen kieltäytyy hoidosta ja häntä uhkaa hengenvaarallinen somaattinen komplikaatio tai jos syömishäiriö muuten täyttää alaikäisen vakavan mielenterveyshäiriön kriteerit ja alaikäinen kieltäytyy vapaaehtoisesta hoidosta
- avohoidossa ei ponnisteluista huolimatta ole saavutettu tilanteen riittävää korjaantumista.
- Tutkimustieto syömishäiriön tahdosta riippumattoman hoidon hyödyistä ja haitoista
on melko vähäistä ja vaikeasti tulkittavaa muun muassa siksi, että lakien sisällöt
vaihtelevat maittain.
- Tahdosta riippumaton hoito voi olla hengen pelastava «Elzakkers IF, Danner UN, Hoek HW, ym. Compulsory t...»200.
- Pitkäaikaisseurannassa anoreksian vuoksi tahdosta riippumattomasti hoidettujen itsemurha- ja kokonaiskuolleisuus ei eroa vapaaehtoisesti hoidettujen kuolleisuudesta «Atti AR, Mastellari T, Valente S, ym. Compulsory t...»201, «Ward A, Ramsay R, Russell G, ym. Follow-up mortali...»202.
- Tahdosta riippumattoman hoidon vaikutuksesta terapeuttiseen allianssiin on ristiriitaista näyttöä «Elzakkers IF, Danner UN, Hoek HW, ym. Compulsory t...»200, «Douzenis A, Michopoulos I. Involuntary admission: ...»203.
Lääkehoito
- Tutkimukset on tehty pääosin aikuisilla.
- Pääsääntöisesti syömishäiriön lääkehoitoa käytetään psykososiaalisten hoitojen tukena.
Bulimian lääkehoito
- Fluoksetiini on Suomessa ainoa lääke, jonka virallisena käyttöaiheena on bulimia (ahmimishäiriö,
bulimia nervosa). Hoitoannos on 60 mg/vrk, mutta yksilöllisesti annos voi vaihdella välillä 20–60
mg/vrk.
- Hyötyä ei ole osoitettu pidempiaikaisessa käytössä (yli 3 kuukautta), mutta lääkitystä voidaan jatkaa potilailla, joilla hoitovaste on selkeä. Tällöin hoitoajaksi on suositeltu jopa kahta vuotta «Himmerich H, Bentley J, Lichtblau N, ym. Facets of...»204.
- Lääkityksen tarkoitus on auttaa ahmintojen vähentämisessä. Vaste on yleensä huomattavissa 4–8 viikossa. Mikäli vaste jää puuttumaan tai hiipuu, lääkitys tulee lopettaa.
- Muitakin SSRI-lääkkeitä voidaan käyttää «Himmerich H, Kan C, Au K, ym. Pharmacological trea...»205, ja myös niiden hoitoannokset ovat yleensä suurempia kuin masennuksen hoidossa.
- Masennuslääkitys vähentää ahmintaepisodeja 50 %, kun hoidon kesto on 8 viikkoa «Bulimiassa masennuslääkkeiden on osoitettu vähentävän keskeisimpiä oireita eli ahmimista ja oksentelua. Hoitomyöntyvyys on fluoksetiinia käytettäessä ollut parempi kuin trisyklisillä masennuslääkkeillä.»A.
- Masennuslääkkeistä on hyötyä täysi-ikäisten psykoterapeuttisen hoidon lisänä «Antidepressiivisestä lääkehoidosta ilmeisesti on hyötyä psykoterapeuttisen (kognitiivis-behavioraalisen) hoidon lisänä yli 18-vuotiaiden bulimia potilaiden hoidossa.»B.
- SSRI-lääkkeiden lisäksi masennuslääkkeillä tarkoitetaan tässä venlafaksiinia, mirtatsapiinia, tratsodonia, mianseriinia, bupropionia sekä trisyklisiä masennuslääkkeitä ja MAO:n estäjiä.
- Bupropioni on vasta-aiheinen potilailla, joilla on aiemmin diagnosoitu bulimia tai anoreksia (bulimia nervosa tai anorexia nervosa).
- Topiramaatti saattaa vähentää ahmimista ja oksentamista «Topiramaatti saattaa vähentää aikuisten bulimiaa sairastavien ahmimista ja oksentamista lumeeseen verrattuna.»C.
- Lääkettä ei tule käyttää syömishäiriön hoitoon naisilla, jotka voivat tulla raskaaksi.
- Lääkkeen käyttöä rajoittavat mittavat haittavaikutukset.
- Lääkitys aloitetaan annoksella 12,5–25 mg/vrk ja annosta titrataan hitaasti enintään annokseen 200 mg/vrk.
BEDin lääkehoito
- SSRI-lääkkeiden osalta eniten on tutkittu seuraavia lääkeaineita, joista saattaa olla
hyötyä BEDin hoidossa (virallisista käyttöaiheista poikkeava off label -käyttö):
- fluoksetiini annoksella 60 mg/vrk (20–60 mg/vrk) «Fluoxetine, sertraline, citalopram, escitalopram, and fluvoxamine may alleviate symptoms of binge-eating disorder.»C
- sertraliini annoksella 50–200 mg/vrk «Fluoxetine, sertraline, citalopram, escitalopram, and fluvoxamine may alleviate symptoms of binge-eating disorder.»C
- sitalopraami annoksella 20–60 mg/vrk ja essitalopraami annoksella 10–30 mg/vrk «Fluoxetine, sertraline, citalopram, escitalopram, and fluvoxamine may alleviate symptoms of binge-eating disorder.»C
- fluvoksamiini annoksella 50–300 mg/vrk «Fluoxetine, sertraline, citalopram, escitalopram, and fluvoxamine may alleviate symptoms of binge-eating disorder.»C.
- Lisdeksamfetamiini annoksella 50–70 mg/vrk vähentää ahmintojen määrää ja alentaa painoa ylipainoisilla aikuisilla «Lisdexamfetamine reduces binge eating and lowers weight in overweight individuals with BED.»A. Sen on myös osoitettu olevan tehokas relapsien estossa puolen vuoden seurannassa «Hudson JI, McElroy SL, Ferreira-Cornwell MC, ym. E...»206.
- Lisdeksamfetamiinin vaikuttavuus BEDin hoidossa (ahmintojen väheneminen) on parempi
verrattuna toisen polven masennuslääkkeisiin «In patients with binge eating disorder (BED), lisdexamfetamine appears to be more effective than second-generation antidepressants in reducing binge eating.»B.
- Suomessa lisdeksamfetamiinin käyttöaihe on ADHD (Fimean määräämisehto). Lääkehoidon voi aloittaa psykiatrian tai neurologian alan erikoislääkäri, jos lääkkeettömät hoitomuodot eivät yksinään ole riittäviä.
- Lisdeksamfetamiini BEDin hoidossa ks. lisätietoa «Lisdeksamfetamiini BEDin hoidossa»48.
- GLP-1 (glukagonin kaltainen peptidi 1) -analogien (liraglutidi, dulaglutidi) hyödyistä
BEDin hoidossa on alustavaa tutkimusnäyttöä «Allison KC, Chao AM, Bruzas MB, ym. A pilot random...»207, «Da Porto A, Casarsa V, Colussi G, ym. Dulaglutide ...»208, «Robert SA, Rohana AG, Shah SA, ym. Improvement in ...»209, «Richards J, Bang N, Ratliff EL, ym. Successful tre...»210, «GLP-1 (glukagonin kaltainen peptidi 1) -reseptoriagonistit syömishäiriöissä»49.
- Virallisia käyttöaiheita ovat tyypin 2 diabetes (dulaglutidi, eksenatidi, liksisenatidi, liraglutidi) ja lihavuus (liraglutidi, semaglutidi).
- Topiramaatti annoksella 25–400 mg/vrk voi vähentää ahmintaa ja laskea painoa ylipainoisilla
potilailla «Topiramaatti ilmeisesti vähentää ahmintapäivien ja ahmintaepisodien määrää ja laskee painoa aikuisilla ylipainoisilla BED-potilailla lumeeseen verrattuna.»B.
- Käyttö aloitetaan annoksella 12,5–25 mg/vrk ja annosta nostetaan hitaasti enintään annokseen 400 mg/vrk.
- Lääkettä ei tule käyttää syömishäiriön hoitoon naisilla, jotka voivat tulla raskaaksi. Lääkkeen käyttöä rajoittavat mittavat haittavaikutukset.
- Atomoksetiini annoksella 40–120 mg/vrk saattaa hieman vähentää ahmintaa ja laskea
painoa, mutta luotettava tutkimusnäyttö puuttuu «Atomoksetiini saattaa hieman vähentää ahmintaa BEDiä sairastavilla aikuisilla potilailla lumeeseen verrattuna, mutta luotettava näyttö puuttuu.»D.
- Virallinen käyttöaihe on ADHD.
- Naltreksoni-bupropionista annoksella 32 mg SR / 360 mg SR / vrk saattaa olla hyötyä
yksittäisille potilaille BEDin hoidossa «Carbone EA, Caroleo M, Rania M, ym. An open-label ...»211, «White MA, Grilo CM. Bupropion for overweight women...»212, «Grilo CM, Lydecker JA, Morgan PT, ym. Naltrexone +...»213, mutta tutkimusnäyttö on ristiriitaista.
- Lääkitys aloitetaan annoksella 8 mg SR / 90 mg SR / vrk ja annosta suurennetaan asteittain annokseen 2 tablettia x 2.
- Lääkkeellä on useita vasta-aiheita.
- Virallinen käyttöaihe on lihavuus. Ks. Käypä hoito -suositus Lihavuus (lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»4, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»1.
Anoreksian lääkehoito
- Lääkehoitojen hyöty perustuu usein muiden oireiden kuin alipainon lievittymiseen,
ja lääkehoito on virallisista käyttöaiheista poikkeavaa off label -käyttöä.
- Vajaaravittujen potilaiden erityinen herkkyys lääkkeiden haittavaikutuksille tulee huomioida.
- Näyttö atyyppisten antipsykoottien tehosta painon nostamisessa on ristiriitaista.
Ahdistuneisuutta ja pakko-oireita ne voivat vähentää «Atyyppiset antipsykootit eivät näytä aiheuttavan painon nousua anoreksian hoidossa, mutta saattavat vähentää anoreksiaa sairastavan potilaan ahdistuneisuutta, psykoottistyyppistä ajattelua ja pakko-oireita.»C.
- Antipsykoottilääkehoidon seurannassa tulee noudattaa erityistä huolellisuutta.
- Olantsapiini voi auttaa yksittäisten potilaiden painon normalisoinnissa, mutta luotettava
tutkimusnäyttö puuttuu «In individual patients with anorexia nervosa, olanzapine may help with weight normalization (weight gain), although group-level evidence is conflicting.»D.
- Aikuisten aloitusannos on 2,5–5 mg/vrk ja alle 18-vuotiaiden 1,25–2,5 mg/vrk. Hoitoannokset ovat yleensä 2,5–20 mg/vrk ja painottuvat pienempiin annoksiin (2,5–5 mg/vrk).
- Masennuslääkkeistä ei ole hyötyä ravitsemustilan korjaamisessa hoidon alkuvaiheessa «Masennuslääkkeistä ei liene apua anoreksia potilaan ravitsemustilan korjaamisessa hoidon alkuvaiheessa.»B.
- Näyttö fluoksetiinin tehosta normaalipainon saavuttaneiden jatkohoidon tukena on ristiriitaista, ja luotettava tutkimusnäyttö puuttuu «Tutkimustulokset fluoksetiinihoidon merkityksestä normaalipainon saavuttaneilla anoreksia potilailla ovat ristiriitaisia.»D.
ARFIDin lääkehoito
- Systemaattinen tutkimusnäyttö ARFIDin lääkehoidosta puuttuu, ja kaikki lääkehoito
on virallisista käyttöaiheista poikkeavaa off label -käyttöä.
- Vajaaravittujen potilaiden erityinen herkkyys lääkkeiden haittavaikutuksille tulee huomioida.
- Oireita lievittävänä lääkehoitona on kokeiltu muun muassa seuraavia lääkeaineita
«Keski-Rahkonen A, Ketvel L, Westerholm S ym. Syöm...»39 (masennuslääkkeiden hoitoannos ei yleensä ylitä masennuksen hoitoannosta):
- fluoksetiini, jonka aloitusannos on 5 mg/vrk
- essitalopraami, jonka aloitusannos on 2,5 mg/vrk
- fluvoksamiini, jonka aloitusannos on 25 mg/vrk
- mirtatsapiini, jonka aloitusannos on 7,5 mg/vrk
- olantsapiini, jonka aloitusannos on 1,25–2,5 mg/vrk ja hoitoannos harvoin yli 5 mg/vrk
- loratsepaami tarvittaessa tilapäisesti ruokailun yhteydessä 0,5–1 mg, annos harvoin yli 3 mg/vrk
- syproheptadiini, jonka aloitusannos on 2–4 mg/vrk ja hoitoannos 2–32 mg/vrk, ks. «Harrison ME, Norris ML, Robinson A, ym. Use of cyp...»214.
Syömishäiriöön liittyvän luukadon ehkäisy ja hoito
- Luuston kannalta keskeistä on ravitsemustilan nopea korjaus pysyvien vaurioiden minimoimiseksi.
Erityisesti tämä koskee nuoruusikäisiä, joilla luuston huippumassa on vielä saavuttamatta.
- Nuoruusikäisillä painon korjaantuminen on yhteydessä luuntiheyden suurenemiseen «El Ghoch M, Gatti D, Calugi S, ym. The Association...»215.
- Tyttöjen ja naisten painon nostaminen vähintään sille tasolle, jolla spontaani kuukautiskierto toimii, on tärkeää «Kuukautiset palaavat valtaosalla (80–100 %:lla) anoreksia potilaista BMI:n, kehon painon tai kehon rasvapitoisuuden normalisoiduttua.»A.
- Riittävä kalsiumin ja D-vitamiinin saanti tulee ohjata kaikille syömishäiriöpotilaille.
- Pitkittyneissä tilanteissa, joissa riittävillä hoitotoimenpiteillä ravitsemustilaa ei saada korjattua, amerrorrea pitkittyy ja luuston mineraalitiheys on pienentynyt tai ilmenee murtumia, voidaan lääkehoitoa luuston tilanteen vuoksi harkita.
D-vitamiini ja kalsium
- Työryhmä suosittaa anoreksiaa ja ARFIDia sairastaville nuorille ja aikuisille päivittäistä
vähintään 1 000–1 500 mg:n kalsiumin kokonaissaantia ja 20 μg:n D-vitamiinilisän käyttöä
kliiniseen kokemukseen ja osteoporoosin riskiin perustuen.
- Lasten D-vitamiinilisän käyttö perustuu kliiniseen kokemukseen, jonka perusteella sopiva D3-vitamiiniannostus on 10–20 μg/vrk ja kalsiumlisä 500–1 000 mg/vrk, jos kalsiumin saanti ruokavaliosta onriittämätöntä «Nordic Council of Ministers. Nordic Nutrition Reco...»216.
- Kalsiumin lähteenä kannattaa suosia ensisijaisesti ravintoa. Ravitsemusterapeutti voi tarvittaessa arvioida kalsiumlisän tarvetta kalsiumin kokonaissaanti ruokavaliosta huomioiden.
- Muissa syömishäiriöissä kuin anoreksiassa ja ARFIDissa voidaan käyttää väestölle osteoporoosin ehkäisemiseksi suositeltuja kalsium- ja D-vitamiiniannoksia. Ks. Käypä hoito -suositus Osteoporoosi «Osteoporoosi»15, «Osteoporoosi. Käypä hoito -suositus. Suomalaisen L...»217.
- Kalsidiolin eli S-25(OH)D:n pitoisuus kuvaa parhaiten elimistön D-vitamiinin määrää.
Ks. Käypä hoito -suositus Osteoporoosi «Osteoporoosi»15, «Osteoporoosi. Käypä hoito -suositus. Suomalaisen L...»217.
- Yleisesti hyväksytty D-vitamiinipuutoksen raja on alle 50 nmol/l:n kalsidiolipitoisuus.
- Alle 25 nmol/l:n pitoisuus liittyy lapsilla riisitautiin ja aikuisilla osteomalasiaan.
- Tarvittaessa S-25(OH)D-pitoisuuden tavoitearvon saavuttaminen voidaan varmistaa 6–12 viikon kuluttua annosmuutoksesta tehtävällä määrityksellä. Jos pitoisuus suurenee yli 120 nmol/l:n, annos on liian suuri. Osteoporoosipotilaalla tavoitealue on 75–120 nmol/l, ks. Käypä hoito -suositus Osteoporoosi «Osteoporoosi»15, «Osteoporoosi. Käypä hoito -suositus. Suomalaisen L...»217.
Hormonaaliset valmisteet ja luulääkkeet anoreksiaan liittyvässä luukadossa
- Tutkimuksia hormonikorvaushoidon ja luulääkkeiden hyödyistä anoreksiaa sairastavilla on tehty vain tytöillä ja naisilla.
- Transdermaalinen estrogeenikorvaushoito ilmeisesti parantaa postpubertaalisten tyttöjen luuston mineraalitiheyttä lyhyellä aikavälillä tarkasteltuna «Fysiologinen transdermaalinen estrogeenikorvaushoito ilmeisesti parantaa postpubertaalisten tyttöjen luuston mineraalitiheyttä, mutta etinyyliestradioli ehkäisypillerin muodossa ilmeisesti ei ainakaan lyhyellä aikavälillä tarkasteltuna.»B. Näyttö murtumien estosta puuttuu.
- Hormonikorvaushoitoa (transdermaalinen estradioli fysiologisella annoksella (100 µg/vrk, kun pituuskasvu on päättynyt) yhdistettynä sykliseen keltarauhashormoniin) tulisi harkita tilanteessa, jossa toipuminen
kestää pitkään (amenorrea kestänyt yli vuoden ilman merkkiä syömishäiriöstä toipumisesta,
puberteetin merkittävä viivästyminen) ja luuston mineraalitiheys on pieni «Crone C, Fochtmann LJ, Attia E, ym. The American P...»121, «Gordon CM, Ackerman KE, Berga SL, ym. Functional H...»122, «NICE guideline [NG69]. Eating disorders: recogniti...»123
- Tällöin tulisi konsultoida gynekologia tai murrosikäisen kohdalla lastenendokrinologia.
- Mikäli osteoporoosi ehtii kehittyä, ei sen hoitoon fertiili-ikäisille naisille ole toistaiseksi riskittömiä osteoporoosilääkkeitä käytettävissä.
- Etinyyliestradioli ehkäisypillerin muodossa ei lisää luuston mineraalitiheyttä ainakaan lyhyellä aikavälillä tarkasteltuna «Fysiologinen transdermaalinen estrogeenikorvaushoito ilmeisesti parantaa postpubertaalisten tyttöjen luuston mineraalitiheyttä, mutta etinyyliestradioli ehkäisypillerin muodossa ilmeisesti ei ainakaan lyhyellä aikavälillä tarkasteltuna.»B, eikä sitä suositella tässä tarkoituksessa tai pelkästään amenorrean hoitoon «Gordon CM, Ackerman KE, Berga SL, ym. Functional H...»122, «Linardon J, Brennan L, de la Piedad Garcia X. Rapi...»128. Vuotojen palaaminen voi aikaansaada valheellisen kuvan tilanteen normalisoitumisesta, jolloin vajaaravitsemus voi pitkittyä ja luuntiheys edelleen huonontua, ks. Vältä viisaasti -suositus «Ehkäisytablettien käyttö syömishäiriöpotilailla»21.
- Bisfosfonaattihoito ilmeisesti parantaa aikuisten anoreksiapotilaiden luuntiheyttä,
mutta hoidon merkityksestä murtumien ehkäisyssä ja hoidon turvallisuudesta pidemmällä
aikavälillä ei ole riittävästi tietoa «Bisphosphonate treatment appears to improve bone density in adult patients with anorexia nervosa, but there is lack of evidence about the effectiveness on preventing fractures and long-term safety of the treatment.»B.
- Bisfosfonaatit jäävät elimistöön vuosiksi hoitojen jälkeenkin, ja niiden mahdollisesta teratogeenisesta vaikutuksesta raskauden aikana ei ole riittävästi tietoa, joten fertiili-ikäisten naisten hoitoon tulee suhtautua varauksella.
- Bisfosfonaattien laajamittaista käyttöä anoreksiapotilailla ei siten suositella, mutta vaikeissa tapauksissa (esim. toistuvat murtumat) sen käyttöä voidaan harkita aikuisilla, ks. Käypä hoito -suositus Osteoporoosi «Osteoporoosi»15, «Osteoporoosi. Käypä hoito -suositus. Suomalaisen L...»217.
- Muista luustolääkkeistä denosumabi «Denosumab appears to improve bone mineral density in adult patients with anorexia nervosa, but in this patient group there is no research data about preventing fractures or changes in bone density after treatment cessation.»B ja teriparatidi «Teriparatide appears to improve bone mineral density in adult patients with anorexia nervosa, but in this patient group there is no research data about preventing fractures or changes in bone density after treatment cessation.»B yksittäisten tutkimusten perusteella ilmeisesti parantavat aikuisten anoreksiapotilaiden luuston mineraalitiheyttä, mutta tutkimustietoa hoidon tehosta murtumien estossa tai luuntiheyden muutoksista hoidon päätyttyä ei tässä potilasryhmässä ole, eikä näiden lääkkeiden laajamittaista käyttöä siten suositella.
Muut hoidot
Painonhallinta ahmintakirjon syömishäiriöissä
- Suositus 10: Ahmintakirjon syömishäiriöissä keskittyminen terveyttä ja hyvinvointia
edistävien elintapojen lisäämiseen on suositeltavampi lähestymistapa kuin keskittyminen
painon alentamiseen.
- Erityisesti jos potilaalla on taustallaan useita epäonnistuneita laihdutusyrityksiä, voimalliset painon alentamispyrkimykset voivat johtaa ongelmalliseen painokeskeisyyteen.
- Painoneutraalista lähestymistavasta ks. lisätietoaineisto «Painoneutraali lähestymistapa syömishäiriöiden yhteydessä»50.
- Syömishäiriön hoidon lisäksi tulee kuitenkin huomioida painonhallintaan liittyvät
kysymykset, jos potilas niin toivoo ja siihen on lääketieteelliset perusteet.
- Ahmintaoireisissa syömishäiriöissä taipumus painon nousuun ja heikentyneeseen sokerinsietoon sekä kylläisyysvasteen heikkous ovat syömisen säätelyn ongelmiin kietoutuneita, myös etiologian tasolla «Hübel C, Abdulkadir M, Herle M, ym. One size does ...»23, «Olguin P, Fuentes M, Gabler G, ym. Medical comorbi...»69, «Da Porto A, Casarsa V, Colussi G, ym. Dulaglutide ...»208, «Aukan MI, Nymo S, Haagensli Ollestad K, ym. Differ...»219.
- Ahmintaoireilu on yhdistetty myös ruokariippuvuusilmiöön «Ruokariippuvuus (Food addiction) ja syömishäiriöt»51.
- Säännöllinen liikunta vähentää BEDin oireita «Liikunta vähentää tehokkaasti BEDin oireita.»A. Näyttö kattaa erityyppisen ohjatun liikuntaharjoittelun ja arkiaktiivisuuden lisäämisen.
- Nykyinen tai aiempi syömishäiriö ei ole lihavuuden asianmukaisen hoidon este. Ks. Käypä hoito -suosituksen Lihavuus (lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»4, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»1 lisätietoaineisto Syömishäiriöoireiden huomioinen lihavuuden hoidossa «Syömishäiriöoireiden huomioinen lihavuuden hoidossa»52.
- Terapeuttinen työskentely ruoka- ja kehosuhteen parissa on suositeltavaa ennen painonhallinta- ja laihdutusohjelmiin hakeutumista.
- BEDistä ja muista ahmintakirjon syömishäiriöistä kärsiviä henkilöitä voidaan harkiten
ohjata painonhallintaohjelmiin, joissa ammattitaitoisesti ohjataan maltilliseen energiansaannin
vähentämiseen (painonlasku < 0,5 kg/viikko) parantamalla ruokavalion laatua sekä energiankulutuksen
lisäämiseen ja käyttäytymisen muuttamiseen. Ks. Käypä hoito -suosituksen Lihavuus
(lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»4, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»1.
- Tällöin tulee seurata ahmintaoireilua ja varmistaa, että riittävä kylläisyys tulee turvattua laadukkaalla ravinnolla.
- Erityisen tärkeää on varmistaa, etteivät painonhallintapyrkimykset saa aikaan syömishäiriön
pahenemista tai uudelleen aktivoitumista «Peckmezian T, Hay P. A systematic review and narra...»220, «Jebeile H, Libesman S, Melville H, ym. Eating diso...»221.
- Ahmimisoireen ohella on tärkeää huomioida muunlaisen häiriintyneen, esimerkiksi rajoittavan tai kompensatorisen syömiskäyttäytymisen mahdollisuus, ja yksilöllisesti tunnistaa potilaat, joilla laihduttamispyrkimykset pahentavat syömishäiriön oireita.
- BEDiä sairastavilla syömishäiriön oireet eivät ryhmätasolla pahene ammattitaitoisesti ohjattuihin, maltilliseen energiansaannin vähentämiseen tähtääviin interventioihin osallistumisen myötä. Sen sijaan BED-oireisto saattaa lievittyä «da Luz FQ, Hay P, Touyz S, ym. Obesity with Comorb...»222, «National Task Force on the Prevention and Treatmen...»223.
Hampaiden hoito
- Syömishäiriöt heikentävät suun ja hampaiden terveyttä, vaikka oirekuvaan ei liittyisi
oksentelua «Pallier A, Karimova A, Boillot A, ym. Dental and p...»224, «Kisely S, Baghaie H, Lalloo R, ym. Association bet...»225. Oireita ovat:
- ientulehdus ja ienten vetäytyminen
- verenvuoto suun limakalvolta tai ikenistä
- plakin kertyminen ja karies
- eroosio eli hapon aiheuttama hammaskiilteen liukeneminen
- hampaiden lohkeaminen ja irtoaminen
- suun kuivuminen, vähentynyt syljeneritys.
- Syömishäiriöt saattavat aiheuttaa hampaiden vakavaa eroosiota «Eating disorders may be associated with an increased risk of dental erosion.»C.
- Oksentelun ja mahahapon takaisinvirtauksen aiheuttamaa hampaiden kulumista voidaan lievittää huuhtomalla hampaat oksentelun jälkeen vedellä tai happamuutta neutraloivalla liuoksella.
- Hampaiden ja hammasvälien säännöllinen puhdistus ja harjaus aamuin ja illoin runsasfluorisella hammastahnalla, yksilöllisesti harkitut fluoraushoidot sekä remineralisoivien liuosten ja ksylitolin käyttö ovat suositeltavia. Harjaamisliikkeiden tulee olla kevyitä ja hammasharjan pehmeä.
- Happamien juomien ja ruoka-aineiden haitta hampaille on huomioitava.
- Haitallisia ovat useimmat mehut, virvoitusjuomat, urheilu- ja energiajuomat, makuvedet, maustetut kivennäisvedet ja alkoholijuomat. Ruokatuotteista eroosiota voivat aiheuttaa muun muassa etikkaa sisältävät säilykkeet ja kastikkeet ja happamat hedelmät ja marjat.
- Toipumisvaiheessa aktiivisten syömishäiriöoireiden väistyttyä voidaan tarpeen mukaan harkita hampaita korjaavia toimenpiteitä. Nämä vaativat hammaslääkärin arvion ja hoitosuunnitelman.
Liikunta, kehonkuva ja fysioterapia
Kuntouttava liikunta
- Tervettä, myönteistä liikuntasuhdetta tulee tukea ja liikunnasta antaa psykoedukaatiota. Kevyttä liikuntaharjoittelua syömishäiriöiden hoidossa suositellaan sitten, kun sitä voidaan toteuttaa turvallisesti somaattinen tila huomioiden «Hallward L, Di Marino A, Duncan LR. A systematic r...»226, «Quesnel DA, Cooper M, Fernandez-Del-Valle M, ym. M...»227.
- Liikuntasuhteen työstämistä syömishäiriöiden hoidossa kuvataan tarkemmin lisätietoaineistossa «Terveen liikuntasuhteen tukeminen syömishäiriöiden hoidossa»53.
- Kuntouttava liikunta voi tukea syömishäiriöstä toipumista ja fyysistä ja psyykkistä
hyvinvointia «Quesnel DA, Cooper M, Fernandez-Del-Valle M, ym. M...»227.
- Liikunta yhdistettynä riittävään energiansaantiin on tarpeen anoreksiaa sairastavien lihasvoiman palauttamiseksi.
- Mielekkäiden, hyvinvointiin keskittyvien liikuntamuotojen löytyminen tukee kehosuhdetta ja terveyttä.
- Kun vaikea vajaaravitsemustila on korjaantunut ja ravinnonsaanti on riittävää, ohjattua liikuntaa voidaan pitää turvallisena.
Liikunnan rajoittaminen
- Suositus 11: Liikunnan mukauttamista suositellaan, kun kuukautiset puuttuvat tai sukupuolihormonipitoisuudet eivät ole normalisoituneet. Kokonaisvointiin nähden liian kuormittava liikunta voi ylläpitää kuukautishäiriöitä «Gordon CM, Ackerman KE, Berga SL, ym. Functional H...»122.
- Suositus liikunnan rajoittamisesta perustuu arvioon liikunnan motiiveista, määrästä,
hyödyistä ja haitoista. Arviossa huomioitavia tekijöitä ovat «Quesnel DA, Cooper M, Fernandez-Del-Valle M, ym. M...»227:
- pakonomainen liikunta osana syömishäiriön oirekuvaa
- ravitsemustila
- ravitsemushoidon edistyminen
- kuukautiskierto
- verenkuvan muutokset
- sydämen rytmihäiriöt, EKG-muutokset
- verenpaine
- elektrolyyttitasapainon häiriöt
- hypoglykemia
- dehydraatio.
- On tärkeää erottaa toisistaan pakonomainen ja kuntouttava liikunta. Pakonomainen liikunta
on tärkeä hoidon kohde, ja sen hoitoon on kehitetty interventioita «Hallward L, Di Marino A, Duncan LR. A systematic r...»226.
- Syömishäiriötä sairastavilla pakonomainen liikunta on yhteydessä vakavampiin syömishäiriöoireisiin, fyysisiin vammoihin, heikompaan ennusteeseen ja syömishäiriöoireiden uusiutumiseen «Hallward L, Di Marino A, Duncan LR. A systematic r...»226, «Quesnel DA, Cooper M, Fernandez-Del-Valle M, ym. M...»227.
- Kilpa- tai ammattiurheilijan tai näihin rinnastettavan (esim. tanssijat) ollessa kyseessä suositellaan hyödyntämään kliinisen urheilupsykologian ja liikuntalääketieteen osaamista.
- Liikunnan rajoittamiseen sekä mukauttamiseen liittyvän kliinisen päätöksenteon tueksi on kehitetty työkaluja, kuten Safe Excercise at Every Stage (SEES) «Dobinson A, Cooper M, Quesnel D. The safe exercise...»228, «https://static1.squarespace.com/static/5b6112bd365f028c9256b26d/t/5eac82a48b1c8d1dfe26d410/1588363961224/SEES+full+guideline+-+2020.pdf»8 sekä syömishäiriötä sairastaville urheilijoille laadittu versio SEES-Athlete «Quesnel DA, Cooper M, Dobinson A. Safe exercise at...»229, «https://safeexerciseateverystage.squarespace.com/s/Safe-exercise-at-every-stage-Athlete-short-version-76dh.pdf»9.
Kehonkuva
- Syömishäiriön keskiössä on usein myös häiriintynyt suhde omaan kehoon, johon voi liittyä
kielteisiä tai vääristyneitä ajatuksia ja tunteita.
- Kehon merkitys omalle minäkäsitykselle ja omanarvontunnolle on tyypillisesti korostunut «Cunningham ML, Nagata JM, Murray SB. Muscularity-O...»230.
- Kehonkuvatyöskentelystä ja sen menetelmien vaikuttavuudesta syömishäiriöiden hoidossa on vielä niukasti tutkimusnäyttöä. Kielteisen kehosuhteen työstäminen ja myönteisemmän kehonkuvan vahvistaminen ovat kuitenkin tärkeä osa syömishäiriöiden hoitoa.
- Kehosuhteen haasteita, myönteisen kehonkuvan roolia sekä kehonkuvatyöskentelyä syömishäiriöiden hoidossa kuvataan tarkemmin lisätietoaineistossa «Kehosuhteen haasteet ja kehonkuvatyöskentely syömishäiriöiden hoidossa»54.
Fysioterapia
- Fysioterapeuttiset interventiot saattavat vähentää anoreksiaa, bulimiaa ja määrittämättömiä syömishäiriöitä sairastavien syömishäiriö- ja mielialaoireita «Fysioterapeuttiset interventiot saattavat vähentää syömishäiriöitä sairastavien syömishäiriö- ja mielialaoireita.»C.
- Fysioterapian tai psykofyysisen työotteen lisääminen osaksi hoitoa on suositeltavaa,
koska syömishäiriötä sairastavilla on usein
- kielteisiä tai vääristyneitä uskomuksia ja kokemuksia omasta kehostaan
- ongelmallinen suhde liikuntaan, esimerkiksi pakonomaista ja liiallista tai liian vähäistä liikuntaa.
- Tutkittuihin fysioterapeuttisiin interventioihin syömishäiriöiden hoidossa kuuluvat muun muassa ohjattu liikunta ja rentoutuminen sekä kehotietoisuuden tukeminen.
- Fysioterapian tavoite on muun muassa ohjata syömishäiriötä sairastavaa
- turvalliseen ja tasapainoiseen liikkumiseen ja rentoutumiseen
- muokkaamaan kokemuksiaan ja käsityksiään omasta kehostaan.
Pitkäaikaisen vakavan syömishäiriön hoito
- Haastava oirekuva ja useat huolella toteutetut hoitoyritykset, jotka eivät ole korjanneet tilannetta, kuvaavat tätä potilasryhmää «Broomfield C, Stedal K, Touyz S, ym. Labeling and ...»231, «Hay P, Touyz S. Classification challenges in the f...»232.
- Usean hoitoyrityksen jälkeen hoidossa on keskeistä tukea elämänlaatua, fyysisen voinnin vakautta ja kokonaisvaltaista toimintakykyä «Ålgars M, Oshukova S, Suokas J. A novel outpatient...»233.
- Pitkäaikaisen, vakavan syömishäiriön hoidon elementtejä kuvataan lisätietoaineistossa
«Pitkäaikaisen ja vakavan syömishäiriön hoidon elementit»55, «Molin M, von Hausswolff-Juhlin Y, Norring C, ym. C...»234, «Suokas J, Ålgars M. Uusi hoitomalli pitkäaikaisee...»235, «Williams KD, Dobney T, Geller J. Setting the eatin...»236.
- Hoidosta on mahdollista hyötyä, ja toipuminen on edelleen mahdollista «Williams KD, Dobney T, Geller J. Setting the eatin...»236, «Radunz M, Keegan E, Osenk I, ym. Relationship betw...»238.
- Potilas voi tarvittaessa siirtyä takaisin aktiiviseen, toipumiseen tähtäävään hoitoon.
- Hoitokontaktin osalta suositellaan, että se
- on suunniteltu yksilöllisesti
- toteutuu säännöllisesti
- turvaa hoidon jatkuvuuden
- tukee voinnin vakautta.
- Psykiatristen samanaikaishäiriöiden ja muiden oireiden merkitystä on tärkeää arvioida ja hoitaa aktiivisesti «Wonderlich SA, Bulik CM, Schmidt U, ym. Severe and...»239.
- Pitkään syömishäiriötä sairastaneilla esiintyy runsaasti kapea-alaisia neuropsykologisia erityisvaikeuksia ja neuropsykologinen tutkimus voi olla hyödyllinen diagnostiikan tarkentamiseksi ja hoidon tehostamiseksi.
- Neuromodulaatiohoitoja pitkään sairastaneilla potilailla tutkitaan, ks. lisätietoa «Neuromodulaatiohoidot syömishäiriöissä»56, «Kotilahti E, West M, Isomaa R, ym. Treatment inter...»240, «Zhu J, Yang Y, Touyz S, ym. Psychological Treatmen...»241.
- Anoreksiaa sairastavista jopa 20 %:lla häiriö jatkuu pitkäkestoisena.
- Eräs määritelmä pitkäaikaiselle anoreksialle on vähintään 7 vuoden kesto «Broomfield C, Stedal K, Touyz S, ym. Labeling and ...»231, «Hay P, Touyz S. Classification challenges in the f...»232.
- Pitkäaikainen vakava anoreksia on yhteydessä heikentyneeseen elämänlaatuun, somaattisiin
komplikaatioihin, psykiatrisiin liitännäisoireisiin ja suureen kuolleisuuteen «Wonderlich SA, Bulik CM, Schmidt U, ym. Severe and...»239, «Hay PJ, Touyz S, Sud R. Treatment for severe and e...»242.
- Voinnin heikentyessä hoitojakso somaattisella tai psykiatrisella osastolla voi olla aiheellinen «Syömishäiriöpotilaan somaattisen voinnin riskin arviointi....»5.
- Avohoito, päiväsairaalayksikkö ja osastohoito voivat tukea painon korjaantumista ja oireiden lievittymistä ainakin lyhyessä seurannassa «Kotilahti E, West M, Isomaa R, ym. Treatment inter...»240.
- Potilaat saattavat hyötyä syömishäiriöiden kognitiivisesta käyttäytymisterapiasta «Pitkäaikaista anoreksiaa sairastavat saattavat hyötyä syömishäiriöiden kognitiivisesta käyttäytymisterapiasta.»C.
Kokeelliset hoidot
- Syömishäiriöitä sairastavilla on tutkittu seuraavia neuromodulaatiohoitoja: aivojen
sarjoittainen magneettistimulaatio, syväaivostimulaatio ja transkraniaalinen tasavirtastimulaatio.
- Syväaivostimulaatio saattaa auttaa joitakin pitkään anoreksiaa sairastaneita potilaita (painon nousu, psyykkisten oireiden lievittyminen). Bulimiassa näyttö hyödyistä on vähäistä «Neuromodulaatiohoidot syömishäiriöissä»56, «Kotilahti E, West M, Isomaa R, ym. Treatment inter...»240, «Zhu J, Yang Y, Touyz S, ym. Psychological Treatmen...»241.
- Psykedeeliavusteisesta terapiasta on syömishäiriöiden hoidossa käynnissä kontrolloituja tutkimuksia Yhdysvalloissa ja Isossa-Britanniassa. Suomessa useimmat psykoaktiiviset aineet luokitellaan huumausaineiksi. Ks. lisätietoa «Psykedeelit ja syömishäiriöt»57.
Ennuste
- Varhainen hoitoon pääsy, aktiivinen hoito ja tehokas ravitsemustilan korjaaminen liittyvät
parempaan ennusteeseen «Nazar BP, Gregor LK, Albano G, ym. Early Response ...»125, «McClelland J, Hodsoll J, Brown A, ym. A pilot eval...»126, «Fukutomi A, Austin A, McClelland J, ym. First epis...»127, «Hilbert A, Hoek HW, Schmidt R. Evidence-based clin...»132.
- Hoito kannattaa aloittaa oireiden varhaisvaiheessa. Nopea vaste hoitoon «Chang PGRY, Delgadillo J, Waller G. Early response...»129 ja parempi muutosmotivaatio «Sansfaçon J, Booij L, Gauvin L, ym. Pretreatment m...»243 ennustavat parempaa hoitotulosta. Hyvä hoitotulos on helpompi saavuttaa, mikäli painonlasku on ollut vähäisempää ja kehosuhteen ongelmia ja syömishäiriökäyttäytymistä on vähemmän «Vall E, Wade TD. Predictors of treatment outcome i...»244.
- Läheisten saama tuki lisää hoidon vaikuttavuutta «Hannah L, Cross M, Baily H, ym. A systematic revie...»245.
- Syömishäiriöistä toipuminen koostuu eri osa-alueista (somaattinen, sosiaalinen, emotionaalinen, behavioraalinen ja kognitiivinen). Laaja-alainen toipuminen kestää pitkään, ja siksi osittainen toipuminen on hyvin yleistä «Accurso EC, Sim L, Muhlheim L, ym. Parents know be...»246.
- Syömishäiriöiden hoitotulosta tulee arvioida somaattisia toipumisen merkkejä laaja-alaisemmin «Austin A, De Silva U, Ilesanmi C, ym. Internationa...»38. Syömishäiriöistä toipuneet korostavat syömishäiriöoireiden vähenemisen lisäksi toiveikkuuden, itsensä hyväksymisen, läheisten tuen, myönteisten ihmissuhteiden, henkilökohtaisen kasvun, resilienssin, oman identiteetin, merkityksen ja tavoitteiden hahmottamisen, itsemyötätunnon, voimaantumisen ja autonomian keskeisyyttä toipumisessa «de Vos JA, LaMarre A, Radstaak M, ym. Identifying ...»247, «Wetzler S, Hackmann C, Peryer G, ym. A framework t...»248.
- Masennus, liitännäissairaudet, perheongelmat, heikot vuorovaikutustaidot ja hoitomotivaation puute ovat yhteydessä heikompaan hoitotulokseen «Vall E, Wade TD. Predictors of treatment outcome i...»244.
- Toipuminen on haasteellisempaa ja hoidon keskeytyminen todennäköisempää, mikäli syömishäiriö on vahvasti kietoutunut osaksi sairastuneen identiteettiä tai mikäli sairastunut ei koe tulevansa ymmärretyksi hoito- ja vuorovaikutussuhteissaan «Vinchenzo C, Lawrence V, McCombie C. Patient persp...»249.
- Tahdosta riippumaton hoito on yhteydessä samanlaiseen hoitotulokseen kuin tavanomainen hoito; ääritilanteissa tahdosta riippumaton hoito on suositeltavaa «Atti AR, Mastellari T, Valente S, ym. Compulsory t...»201 ja voi pelastaa potilaan hengen. Ks. lisätietoa Tahdosta riippumaton psykiatrinen hoito «Tahdosta riippumaton hoito syömishäiriössä»47.
- Suuri osa syömishäiriöihin liittyvistä ruumiillisista oireista paranee toipumisen myötä, mutta luustomuutokset ja hammasvauriot voivat jäädä pysyviksi «Aranha AC, Eduardo Cde P, Cordás TA. Eating disord...»250, «Meczekalski B, Podfigurna-Stopa A, Katulski K. Lon...»251.
- Meta-analyysin perusteella keskimäärin 46 % syömishäiriöön sairastuneista toipuu ja
25 %:lla oireet ovat pitkäkestoisia. Lapsuus- ja nuoruusiässä sairastuneet toipuvat
muita sairastuneita todennäköisemmin «Solmi M, Monaco F, Højlund M, ym. Outcomes in peop...»252.
- Syömishäiriöiden oirekuva muuttuu usein sairauden aikana, ja rajoittava syömishäiriö muuttuu 30–40 %:lla vähitellen ahmintaoireisiin painottuvaksi «Solmi M, Monaco F, Højlund M, ym. Outcomes in peop...»252, «Serra R, Di Nicolantonio C, Di Febo R, ym. Correct...»253.
- ARFID-oireiden vuoksi sairaalahoitoa saaneiden ennuste vastaa muiden rajoittavien syömishäiriöiden ennustetta tai on sitä suotuisampi «Makhzoumi SH, Schreyer CC, Hansen JL, ym. Hospital...»254, «Fjeldstad M, Kvist T, Sjögren M. Weight Gain in Ad...»255, «Lange CRA, Ekedahl Fjertorp H, Holmer R, ym. Long-...»256, «Kurotori I, Shioda K, Abe T, ym. An Inpatient Obse...»257.
- Valtaosa nuoruusiässä anoreksiaan sairastuneista naisista toipuu, suorittaa korkeakouluopinnot ja siirtyy työelämään «Mustelin L, Raevuori A, Bulik CM, ym. Long-term ou...»258, «Dobrescu SR, Dinkler L, Gillberg C, ym. Anorexia n...»259.
- Syömishäiriön hoito kannattaa kaikissa elämänvaiheissa. Keski-ikäisten ja ikääntyvien naisten kehonkuvan häiriö altistaa psyykkisille oireille ja heikentää elämänlaatua «Kilpela LS, Hooper SC, Straud CL, ym. The Longitud...»260.
- Syömishäiriöihin liittyy 3,5-kertainen ja anoreksiaan 6-kertainen kuolemanriski muuhun
samanikäiseen väestöön nähden «Arcelus J, Mitchell AJ, Wales J, ym. Mortality rat...»261, «Larsen JT, Yilmaz Z, Bulik CM, ym. Diagnosed eatin...»262. Syömishäiriöön liittyvän kuoleman absoluuttinen riski on meta-analyysin perusteella
0,4 % (95 % luottamusväli 0,2–0,7 %) tai 5,2 kuolemaa / 1 000 henkilövuotta «Solmi M, Monaco F, Højlund M, ym. Outcomes in peop...»263.
- Itsemurhakuolleisuus on suurentunut kaikissa syömishäiriössä «Crow SJ, Peterson CB, Swanson SA, ym. Increased mo...»264, ja arviolta viidesosa syömishäiriöön liitetyistä kuolemista «Arcelus J, Mitchell AJ, Wales J, ym. Mortality rat...»261, «Le LK, Barendregt JJ, Hay P, ym. Prevention of eat...»269 johtuu itsemurhasta. Muita tavanomaisia kuolinsyitä ovat vajaaravitsemustilan seuraukset ja päihdekuolemat «Larsen JT, Yilmaz Z, Bulik CM, ym. Diagnosed eatin...»262, «Franko DL, Keshaviah A, Eddy KT, ym. A longitudina...»265.
- Psykiatrinen ja somaattinen samanaikaissairastavuus ovat syömishäiriöitä sairastavilla yhteydessä suurempaan kuolleisuuteen «Søeby M, Gribsholt SB, Clausen L, ym. Overall and ...»266, «Iwajomo T, Bondy SJ, de Oliveira C, ym. Excess mor...»267.
- Hoito syömishäiriöihin erikoistuneissa yksiköissä on yhteydessä anoreksiapotilaiden merkittävästi pienempään kuolleisuuteen verrattua hoitoon yleispsykiatrisissa yksiköissä «Hoito syömishäiriöihin erikoistuneissa yksiköissä on ilmeisesti yhteydessä anoreksiapotilaiden merkittävästi pienempään kuolleisuuteen verrattua hoitoon yleispsykiatrisissa yksiköissä.»B.
Hoidon porrastus
- Suositus 12: Hyvinvointialueilla tulee olla selkeä syömishäiriöiden diagnostiikkaa
ja hoitoa koskeva ohjeistus ja paikallisen hoitoketjun kuvaus.
- Eri toimijoiden osuudet sovitaan niin, että hyvän hoidon osa-alueet mahdollistuvat. Näihin kuuluvat varhaisen tunnistamisen ja puuttumisen mallit (ks. kohta Epäily ja varhainen tunnistaminen «A8»9) sekä syömishäiriön hoidon tehostaminen äkillisesti pahenevissa ja pitkittyneissä tilanteissa.
- Perusterveydenhuollon ja erikoissairaanhoidon välisestä työnjaosta ja yhteistyöstä sovittaessa huomioidaan paikalliset osaajaresurssit ja työnjako. Hoitoon pääsyn on kuitenkin oltava yhdenvertaista.
- Hoitoketjukuvauksessa tulee kuvata
- perusterveydenhuollon vastuutiimit, joiden jäsenet ovat riittävän perehtyneitä syömishäiriöiden hoitomenetelmien, kuten ravitsemushoidon, toteuttamiseen ja jotka vastaavat potilaiden ja heidän läheistensä tiedollisesta ohjaamisesta (psykoedukaatio) ja toimivat yhdyshenkilöinä perusterveydenhuollon ja erikoissairaanhoidon välillä
- erikoissairaanhoidon konsultoivat toimijat (lääkäri tai psykologi tai sairaanhoitaja) tai syömishäiriöyksiköt yhteystietoineen
- alueen muut mahdolliset toimijat, kuten erikoistuneet paikalliset palvelut.
- Työryhmä suosittelee, että syömishäiriöiden hoitoa kehitetään suuntaan, jossa vakavia
syömishäiriöitä sairastavat potilaat hoitaa syömishäiriöiden hoitoon erikoistunut
moniammatillinen tiimi.
- Jokaisessa yliopistosairaalassa tai sen yhteistyöalueella on oltava riittävästi resursoitu syömishäiriöiden hoitoon erikoistunut yksikkö, josta käsin yhteistyöalueen koulutusta koordinoidaan. Yksikössä on oltava tarjolla syömishäiriöiden hoitoon erikoistunutta avohoitoa ja osastohoitoa.
- Alueellisen tarpeen mukaan suositellaan kehittämään matalamman tason erikoistuneita tiimejä tai yksiköitä, joilla on toimiva yhteistyösuhde yliopistosairaalan tai sen yhteistyöalueen syömishäiriöyksikön kanssa.
- Perusteet:
- Hoitotulokset: erityisesti kuolleisuuden selkeä väheneminen, kun syömishäiriöiden hoito on keskitetty syömishäiriöyksiköihin «Hoito syömishäiriöihin erikoistuneissa yksiköissä on ilmeisesti yhteydessä anoreksiapotilaiden merkittävästi pienempään kuolleisuuteen verrattua hoitoon yleispsykiatrisissa yksiköissä.»B.
- Ammattilaisten riittävä osaaminen mahdollistuu: syömishäiriöiden hoito vaatii ymmärrystä syömishäiriöiden psykologiasta ja erityisosaamista, jonka saavuttaminen ja ylläpitäminen on realistista niiden hoitoon erikoistuneessa yksikössä.
- Syömishäiriöiden palvelujärjestelmän kehittämisessä on tärkeää kuunnella kokemusasiantuntijoita. Keskeisiä kehittämiskohteita ovat syömishäiriön varhainen tunnistaminen, palveluiden sujuvoittaminen hoitoviiveiden hallitsemiseksi ja itsetuhoisen potilaan tukeminen «Wade TD, Hart LM, Mitchison D, ym. Driving better ...»268.
Yhdistykset
- Syömishäiriöliitto ja sen jäsenyhdistykset tuottavat tietoa syömishäiriöistä ja tarjoavat
tukea syömishäiriöön sairastuneille, oireileville ja läheisille.
- Toiminta on valtakunnallista ja alueellista; jäsenyhdistysten tarjoama tuki ja toimintamuodot vaihtelevat ja sisältävät esimerkiksi vertaistukea, tukipuhelin- ja chat-toimintaa ja muuta vapaaehtoistoimintaa.
- Suomen Syömishäiriöyhdistys on syömishäiriöitä sairastavien parissa työskenteleville
terveydenhuollon ammattilaisille tarkoitettu yhdistys.
- Yhdistyksen tavoitteena on tarjota koulutusta ja tukea ammattitaidon kehittämistä sekä luoda yhteistyömahdollisuuksia hoitoyksiköiden välille.
Ehkäisy ja terveyden edistäminen
Syömishäiriöiden riskitekijät ja suojatekijät
- Syömishäiriöiden taustalla on tunnistettu suuri määrä riski- ja suojatekijöitä «Syömishäiriöiden riskitekijöitä»10, «Syömishäiriöiltä suojaavia tekijöitä»11.
- Keskeisiä riskitekijöitä ovat peritty alttius, sukupuoli, erilaiset elimelliset tekijät, lapsuuden ja nuoruuden elinympäristö, vähemmistöön kuuluminen, mielenterveys- ja persoonallisuustekijät, kehonkuvaan vaikuttavat tekijät ja kilpaurheilu «Barakat S, McLean SA, Bryant E, ym. Risk factors f...»16.
- Sisäistetyt ulkonäköihanteet ja eläminen ympäristössä, jossa ei ole tarjolla riittävästi tukea, tunnevuorovaikutusta ja yhteisöllisyyttä, lisäävät erityisesti nuorten alttiutta sairastua syömishäiriöön «Varela C, Hoyo Á, Tapia-Sanz ME, ym. An update on ...»17.
- Erilaiset traumaattiset tai kuormittavat kokemukset ja ihmissuhteet sekä ulkonäköön kohdistuva arvostelu näyttävät erityisesti altistavan syömishäiriöille «Solmi M, Radua J, Stubbs B, ym. Risk factors for e...»21.
Ehkäisy
- Syömishäiriöitä voidaan ehkäistä erilaisilla preventio-ohjelmilla «Syömishäiriöön sairastumista voidaan ehkäistä erilaisilla preventio-ohjelmilla.»A.
- Eniten vaikuttavuusnäyttöä on preventio-ohjelmista, jotka kohdistuvat nuoriin ja nuoriin aikuisin, joilla on suurentunut riski sairastua syömishäiriöön (sekundaaripreventio) «Stice E, Onipede ZA, Marti CN. A meta-analytic rev...»41, «Le LK, Barendregt JJ, Hay P, ym. Prevention of eat...»269, «Watson HJ, Joyce T, French E, ym. Prevention of ea...»270, mutta myös primaariprevention vaikuttavuudesta on näyttöä.
- Medialukutaidon ja itsetunnon parantamiseen perustuvat väestötason preventio-ohjelmat (primaaripreventio) saattavat vähentää painoon ja ulkomuotoon liittyviä huolia ja tarvetta laihduttaa ja siten ehkäistä riskiä sairastua syömishäiriöön «Le LK, Barendregt JJ, Hay P, ym. Prevention of eat...»269, «Watson HJ, Joyce T, French E, ym. Prevention of ea...»270.
- Vaikuttavimmat preventiointerventiot ovat vuorovaikutteisia, ammattilaisen tai vertaisen tarjoamia ja kestoltaan useamman tapaamisen mittaisia. Ne ohjaavat kyseenalaistamaan sisäistettyjä ulkonäköihanteita ja hyväksymään oman kehon sellaisena kuin se on «Stice E, Onipede ZA, Marti CN. A meta-analytic rev...»41, «Le LK, Barendregt JJ, Hay P, ym. Prevention of eat...»269.
- Preventio-ohjelmia voidaan toteuttaa esimerkiksi verkossa «Melioli T, Bauer S, Franko DL, ym. Reducing eating...»271, «Zeiler M, Kuso S, Nacke B, ym. Erratum to: Evaluat...»272, kouluissa tai päiväkodeissa «Chua JYX, Tam W, Shorey S. Research Review: Effect...»273, «Pursey KM, Burrows TL, Barker D, ym. Disordered ea...»274, korkeakouluissa «Harrer M, Adam SH, Messner EM, ym. Prevention of e...»275 tai liikuntaharrastajien ja urheilijoiden yhteisöissä «Sandgren SS, Haycraft E, Plateau CR. Nature and ef...»276.
- Tutkimusperustaisena prevention tukena voidaan käyttää esimerkiksi kansainvälisen The Body Projectin kehittämiä vertaisohjausmenetelmiä (itsetuntohanke) «https://www.nationaleatingdisorders.org/the-body-project/»10.
- Terve urheilija- ja Oman elämänsä urheilija -hankkeet ovat keränneet tietoa aktiiviliikkujien syömishäiriöiden preventiosta «https://terveurheilija.fi/terveydenhuolto/urheilijoiden-syomishairiot/»11, «https://syomishairiokeskus.fi/oman-elamansa-urheilija/»12.
- Syömishäiriöön sairastuneiden tertiaaripreventiota on tutkittu niukasti. Kaikkien sairastuneiden hoitoon pääsyn turvaaminen, äitiys- ja lastenneuvoloissa tarjottava syömishäiriöön sairastuneen tuki ja pitkään syömishäiriöitä sairastaneiden erityinen tuki ovat keskeisiä tulevaisuuden kehittämistavoitteita.
Terveystaloustieteellinen näkökulma
- Syömishäiriöiden hoidon kustannusten tarkastelussa on huomioitava Suomen terveydenhuollon
rahoituksen kokonaiskuva. Käytämme terveydenhuoltoon vähemmän rahaa (suhteellisesti
osuutena bruttokansantuotteesta ja erityisesti absoluuttisesti per asukas) kuin muut
Pohjoismaat ja Länsi-Euroopan maat.
- Indeksikorjaus huomioiden psykiatrisen erikoissairaanhoidon menot on 2000-luvun ajan pidetty samalla tasolla huolimatta hoidon kysynnän merkittävästä lisääntymisestä ja mielenterveyden häiriöiden kansanterveydellisen painoarvon kasvusta, erityisesti nuorilla. Samaan aikaan vastaavan somaattisen erikoissairaanhoidon menojen on annettu kasvaa yli 80 % «Kestävää hyvinvointia. Sosiaali- ja terveysministe...»277.
- Psykiatrista hoitojärjestelmää on etenevästi sopeutettu yhä niukkeneviin resursseihin esimerkiksi kiristämällä hoitoon pääsyn ja uloskirjaamisen kriteereitä, lyhentämällä hoitojaksojen kestoa ja vähentämällä osastopaikkoja.
- Syömishäiriöihin liittyy monenlaisia kustannuksia, jotka muodostuvat muun muassa sairauden
hoidon suorista kustannuksista, sairauspäiväkustannuksista, työkyvyttömyyseläkemenoista,
oireiluun liittyvistä kuluista, huoltajien kuluista sekä opiskelu- ja työkyvyn heikentymiseen
ja ennenaikaisiin kuolemiin liittyvistä tuottavuuden menetyksen kustannuksista «Crow SJ, Frisch MJ, Peterson CB, ym. Monetary cost...»278, «Krauth C, Buser K, Vogel H. How high are the costs...»279, «van Hoeken D, Hoek HW. Review of the burden of eat...»280. Kulujen moninaisuuden vuoksi kokonaiskustannusten arviointi on haastavaa.
- Syömishäiriötä sairastavan etuuksia käsitellään lisätietoaineistossa «Kelan etuudet syömishäiriötä sairastavalle potilaalle. Päivitetty 31.10.2025»58.
- Syömishäiriön pitkäaikaiskustannukset voivat muodostua merkittäviksi sairauden varhaisen puhkeamisiän ja pitkittymisen vaaran vuoksi «van Hoeken D, Hoek HW. Review of the burden of eat...»280.
- Syömishäiriöön sairastuneiden terveydenhuollon kulut näyttävät suurenevan diagnoosia edeltävästi «Striegel-Moore RH, DeBar L, Wilson GT, ym. Health ...»281, «Watson HJ, Jangmo A, Smith T, ym. A register-based...»282.
- Syömishäiriöiden varhainen tunnistaminen ja hoitaminen voivat vähentää päiväsairaala- ja sairaalahoidon määrää ja siten hoidon kustannuksia «Austin A, Flynn M, Shearer J, ym. The First Episod...»28, «Toulany A, Wong M, Katzman DK, ym. Cost analysis o...»283.
- Syömishäiriön hoitoon erikoistuneiden yksiköiden toteuttama hoito on kustannusvaikuttavampaa kuin yleispsykiatrinen hoito «The treatment of eating disorders in specialized units appears to be more cost-effective compared to units providing general psychiatric care for adolescents.»B.
- Muissa länsimaissa tehtyjen syömishäiriöiden hoidon kustannuksista ja kustannusvaikuttavuudesta tehtyjen arvioiden vertailu Suomen oloihin on hankalaa erityisesti näiden maiden terveydenhuoltojärjestelmien paremman resursoinnin vuoksi. Lisäksi terveydenhuoltojärjestelmät, hinnoittelu ja resurssien allokointi ovat erilaisia «Terveystaloudellisia näkökulmia ulkomaisissa tutkimuksissa syömishäiriöiden osalta»59.
- Kolmessa suomalaistutkimuksessa on selvitetty syömishäiriöiden hoidon kustannuksia «Terveystaloudellisia näkökulmia syömishäiriöihin liittyen suomalaisissa tutkimuksissa»60.
Laatukriteerit
- Työryhmä ehdottaa, että syömishäiriötä sairastavien hoidon laatua seurataan seuraavilla
kriteereillä:
- Onko hyvinvointialueella paikallinen syömishäiriöiden hoitoketju tai -polku?
- Kuinka suuri osa syömishäiriöpotilaista on riittäväksi arvioidun hoidon piirissä?
- Kuinka suuri osa sovitun työnjaon mukaisesti erikoissairaanhoitoon lähetetyistä syömishäiriöpotilaista pääsee alkuarviointiin 3 viikon kuluessa, ja kuinka nopeasti varsinainen hoito alkaa?
- Kuinka suurella osalla syömishäiriön takia hoidossa olevista on ajan tasalla oleva kirjallinen hoitosuunnitelma, joka on potilaan tai potilaan ja hänen perheensä tiedossa?
- Onko syömishäiriöpotilaalla ja hänen perheellään ongelmatilanteissa sujuva mahdollisuus ottaa yhteys hoitavaan tahoon?
- Kuinka suurelle osalle syömishäiriön takia hoidossa olevista on tarjottu potilas- ja omaisneuvontaa, joka sisältää kirjallista materiaalia?
- Kuinka suuri osa hoidon päättäneistä syömishäiriöpotilaista palaa vuoden kuluessa uuteen, ennalta suunnittelemattomaan hoitoon syömishäiriön takia?
- Syömishäiriöpotilaan hyvän hoidon merkkejä ovat painon ja syömiskäyttäytymisen normaalistuminen sekä ruokaan liittyvän pakonomaisen ajattelun väheneminen.
- Hoidon tehosta kertovat myös muiden psyykkisten oireiden helpottuminen, hyvä sosiaalinen toimintakyky ja ikätasoisen kehityksen eteneminen.
Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenpsykiatriyhdistys ry:n, Suomen Nuorisopsykiatrinen yhdistys ry:n ja Suomen Psykiatriyhdistys ry:n asettama työryhmä
Käypä hoito -suosituksen historiatiedot «Syömishäiriöt, Käypä hoito -suosituksen historiatiedot»61
Puheenjohtaja ja kokoava kirjoittaja:
Anu Raevuori, LT, nuorisopsykiatrian professori, nuorisopsykiatrian ja terveydenhuollon erikoislääkäri, osastonylilääkäri; HUS, Helsingin yliopisto
Jäsenet:
Anu-Maria Fabritius, LL, yleislääketieteen erikoislääkäri; Seinäjoen keskussairaala / Etelä-Pohjanmaan hyvinvointialue
Rasmus Isomaa, VTT, dosentti, psykoterapeutti, erityisasiantuntija; Fredrika-klinikka, Pohjanmaan hyvinvointialue
Anna Keski-Rahkonen, LT, mielenterveyden professori, psykiatrian ja terveydenhuollon erikoislääkäri; Helsingin yliopisto
Jorma Komulainen, LT, dosentti, lastentautien ja lastenendokrinologian erikoislääkäri; asiantuntijalääkäri, Suomalainen Lääkäriseura Duodecim
Tanja Kuiri-Hänninen, LT, lastentautien erikoislääkäri, lastenendokrinologian lisäkoulutusohjelma; KYS / Pohjois-Savon hyvinvointialue
Tanja Laukkala, LT, dosentti, psykiatrian ja terveydenhuollon erikoislääkäri, ylilääkäri, sotilaslääketieteen, vakuutuslääketieteen ja kuntoutuksen erityispätevyys; HUS Psykiatria, Helsingin yliopisto, Käypä hoito -toimittaja
Milla Linna, LT, psykiatrian erikoislääkäri; Keski-Pohjanmaan hyvinvointialue Soite
Katarina Meskanen, PsM, erikoispsykologi, psykoterapeutti; yksityinen palveluntarjoaja
Svetlana Oshukova, LT, psykiatrian ja nuorisopsykiatrian erikoislääkäri; apulaisylilääkäri, Syömishäiriöyksikkö, HUS Psykiatria, Helsingin yliopisto
Anu Ruusunen, FT, dosentti, laillistettu ravitsemusterapeutti, kliininen opettaja; Itä-Suomen yliopisto ja Mielenterveys ja Hyvinvointi, KYS / Pohjois-Savon hyvinvointialue
Emma Saure, PsM, neuropsykologiaan erikoistuva psykologi, FM, filosofian maisteri (neurotiede), väitöskirjatutkija; Helsingin yliopisto
Yasmina Silén, LKT, nuorisopsykiatrian erikoislääkäri, psykoterapeutti, nuorisopsykiatrian kliininen opettaja; HUS, ylilääkäri; THL
Monica Ålgars, FT, kliinisen psykologian dosentti, psykoterapeutti; Helsingin yliopisto, Mehiläinen Oy
Asiantuntijat:
Reita Nyberg, LT, naistentautien erikoislääkäri
Kirsi Pietiläinen, LT, professori
Virpi Björkman, FT, geneetikko
Satu Pirilä, LT, lastentautien erikoislääkäri
Potilaiden osallisuus on toteutettu Käypä hoito -suosituksen Syömishäiriöt yhteydessä kahdella viiteryhmän kokouksella. Lisäksi viiteryhmäläisillä on ollut mahdollisuus antaa suosituksesta lausunto. Viiteryhmän jäsenet eivät ole osallistuneet päätöksentekoon hoitosuosituksen sisällöstä ja muotoiluista.
Potilasviiteryhmän jäsenet:
Jere Ollila, Helsinki
Heli Ervelius-Järvinen, Jokela
Johanna Rapo, Mikkeli
Venla Piitulainen, Joensuu
Eveliina Keinonen, Pirkkala
Julianna Brandt-Smal, Vehmaa
Janne Karppinen, Kajaani
Krista Lindgren, Tampere
Saila Hurme, Helsinki
Katri Mikkilä (SYLI ry)
Ritva Näräkkä (SYLI ry)
Tanja Laukkala, viiteryhmän puheenjohtaja
Edellä mainittujen lisäksi viiteryhmän toimintaan on osallistunut 1 potilaiden edustaja.
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 18.9.2024 julkaistun suosituksen laatimisen yhteydessä.
Anu-Maria Fabritius: Muut sidonnaisuudet: Suomalainen Lääkäriseura Duodecim, apuraha.
Rasmus Isomaa: Sivutoimet: tuntiopettaja; Åbo Akademi, Helsingin yliopisto, Karolinska Institutet. Luottamustoimet terveydenhuollon alalla: Syömishäiriöliitto: hallituksen puheenjohtaja (2020–2024), Nordic Eating Disorder Society: hallituksen puheenjohtaja (2016–2024).
Anna Keski-Rahkonen: Sivutoimet: psykiatrian erikoislääkäri; Neuropsykiatriakeskus Proneuron, seksuaaliterapeutti (NACS); Terapiatalo Quu. Koulutus-, konsultointi- ja asiantuntijatoimintaa: Suomalainen Lääkäriseura Duodecim, tieteellisen kirjoittamisen kurssi. Muut sidonnaisuudet: Kustannus Oy Duodecim, tekijänpalkkioita kirjoista.
Jorma Komulainen: Tutkimus ja kehitystyö: Suomen Akatemia, Strategisen tutkimuksen neuvosto. Koulutustoiminta: Professio, Itä-Suomen yliopisto. Luottamustoimet: Väestöliitto: Hallituksen jäsen (2017–2022) ITLA: Kasvun tuki -aikakausjulkaisun tieteellisen neuvottelukunnan jäsen. Ohjaushankkeet: STM: Palveluvalikoimaneuvosto (pysyvä asiantuntija kesäkuuhun 2024 saakka); STM: Kuntoutukseen ohjautumisen perusteet ohjausryhmän jäsen (2020–2022); Fimea: Lääkeinformaatioverkoston ohjausryhmän jäsen (2024 saakka). Muut sidonnaisuudet: Potilaat mukaan Käypä hoito -suositusten laatimiseen -hanke, työnantajalle rahoitus, rahoittajana STEA. Käypä hoito -suositusten päätoimittaja 30.6.2024 asti.
Tanja Kuiri-Hänninen: Sivutoimet: yliopistotutkija; Itä-Suomen yliopisto. Tutkimusrahoitus: Lastentautien tutkimussäätiö, apuraha, Valtion tutkimusrahoitus. Koulutus-, konsultointi- ja asiantuntijatoiminta: Coronaria, Merck. Korvaukset kongressi- ja seminaarikuluista: Novo Nordisk, Pfizer, Nordic Infucare. Luottamustoimet terveydenhuollon alalla: Suomen endokrinologiyhdistys (hallituksen jäsen).
Tanja Laukkala: Luento-, koulutus- lausunto - ja asiantuntijapalkkiot: HY/HYKS Psykiatria, Suomalainen Lääkäriseura Duodecim, Kustannus Oy Duodecim, Tapaturma-asioiden muutoksenhakulautakunta, FINE, VERVE, Helsingin ja Itä-Suomen yliopistot, Psykiatriyhdistys, Suomen neuropsykoterapiayhdistys ry, Työterveyslaitos, Lääkäripäivät. Käypä hoito -toimittaja 31.7.2024 asti.
Milla Linna: Sivutoimet: psykiatrian erikoislääkäri, Mehiläinen Oy. Koulutus-, konsultointi- ja asiantuntijatoiminta: Solutos Oy. Korvaukset kongressi- ja seminaarikuluista: Mehiläinen Oy. Ohjaushankkeet: Etelän-SYLI ry, FinFami ry.
Katarina Meskanen: Koulutus-, konsultointi- ja asiantuntijatoiminta: Novo Nordisk: koulutuspalkkio Pfizer: koulutuspalkkio. Muut sidonnaisuudet: tekijänoikeuspalkkioita (Kustannus Oy Duodecim, Tuuma-kustannus), asiantuntijapalkkioita (Hogrefe psykologien kustannus, EDI-3:n suomenkielisen version kehittäminen; HUS, bulimian nettiterapian käsikirjoittaminen ja kehittäminen)
Svetlana Oshukova: Sivutoimet: yksityisvastaanotto; Pihlajalinnan etäklinikka, Orton Oy. Koulutus-, konsultointi- ja asiantuntijatoiminta: Suomen Hammaslääkäriseura Apollonia, luento, Suomen Lastenlääkäriyhdistys, luento.
Anu Raevuori: Sivutoimet: yksityislääkäri, Eiran lääkäriasema. Koulutus-, konsultointi- ja asiantuntijatoiminta: Luentopalkkiot: Lundbeck Oy, Tampereen yliopisto, Valtakunnallinen TUVA, HYRIA Riihimäki. Tutkimusapuraha: Gyllenbergin säätiö. Luottamustoimet terveydenhuollon alalla: varapuheenjohtaja, Suomen nuorisopsykiatrisen yhdistyksen hallitus; jäsen, Psykiatriyhdistyksen nuorisopsykiatrian jaos; toimituskunnan jäsen, International Journal of Eating Disorders. Muut sidonnaisuudet: pienosakas Meru Health Oy.
Anu Ruusunen: Sivutoimet: Affiliate Senior Lecturer, Deakin University, Australia. Luottamustoimet terveydenhuollon alalla: FISPEN ry, varapuheenjohtaja 2021–2023, hallituksen jäsen 2019–2023. Ohjaushankkeet: Ravitsemushoitosuositus: kirjoittajaryhmän jäsen. Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinnin laitos (2023). Ravitsemushoitosuositus. Ohjaus 3/2023. THL, Helsinki. Muut sidonnaisuudet: Kustannus Oy Duodecim, tekijänpalkkioita kirjoista. Tutkimusapurahat: Valtion tutkimusrahoitus, Pohjois-Savon hyvinvointialue 2024.
Emma Saure: Sivutoimet: oma toiminimi: Neuropsykologiaan erikoistuva psykologi; psykologi/tutkija; Helsingin yliopiston ja Helsingin yliopistollisen keskussairaalan tutkimusprojektit. Tutkimusrahoitus: Päivikki ja Sakari Sohlbergin säätiö, Yrjö Jahnssonin säätiö, Jalmari ja Rauha Ahokkaan säätiö, Lastentautien tutkimussäätiö. Muu apuraha: Suomalainen Lääkäriseura Duodecim. Koulutus-, konsultointi- ja asiantuntijatoiminta: Hogrefe, luentopalkkioita; Helsingin kaupunki, luentopalkkio; Vantaan kaupunki, luentopalkkio; Helsingin yliopisto ja Helsingin yliopistollinen keskussairaala, luentopalkkio.
Yasmina Silén: Sivutoimet: oma toiminimi: psykoterapia- ja koulutuspalvelut Silén. Koulutus-, konsultointi- ja asiantuntijatoiminta: Duodecim, tieteellisen kirjoittamisen kurssit; Aatos klinikka Oy (työnohjaus 2023); Otsuka Pharma Scandinavia AB:n ja Oy H. Lundbeck Ab:n järjestämä Valtakunnalliset psykiatriaan erikoistuvien päivät (luentopalkkio 2023). Korvaukset kongressi- ja seminaarikuluista: Suomen psykiatriayhdistyksen apuraha 2022 (ulkomaan tieteellistä kongressimatkaa varten); Nuorisolääkäripäivät Tuohilampi vuosina 2022 ja 2023 (Orion Pharma); Suomen syömishäiriöyhdistys kongressiosallistumismaksu 2024. Luottamustoimet terveydenhuollon alalla: Psykiatriayhdistyksen nuorisopsykiatrian jaoksen johtokunnan jäsen 2021–; Suomen syömishäiriöhäiriöyhdistyksen varapuheenjohtaja 2023–; Suomen nuorisolääkärit ry:n hallituksen jäsen v. 2021–1.4.2023.
Monica Ålgars: Sivutoimet: oma toiminimi: psykologin ja psykoterapeutin vastaanotto, tuntiopettaja; Åbo Akademi. Korvaukset kongressikuluista: Suomen syömishäiriöyhdistys ry:n kongressiosallistumismaksu 2022 ja 2024. Luottamustoimet: Suomen syömishäiriöyhdistys ry:n puheenjohtaja 2021–.
Kirjallisuusviite
Syömishäiriöt. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenpsykiatriyhdistys ry:n, Suomen Nuorisopsykiatrinen yhdistys ry:n ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2026 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»13
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lihavuustutkijat ry:n ja Suomen Lastenlääkäriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu 10.2.2024). Saatavilla internetissä: www.kaypahoito.fi
- Galmiche M, Déchelotte P, Lambert G, ym. Prevalence of eating disorders over the 2000-2018 period: a systematic literature review. Am J Clin Nutr 2019;109(5):1402-1413 «PMID: 31051507»PubMed
- Schaumberg K, Welch E, Breithaupt L, ym. The Science Behind the Academy for Eating Disorders' Nine Truths About Eating Disorders. Eur Eat Disord Rev 2017;25(6):432-450 «PMID: 28967161»PubMed
- Silén Y, Keski-Rahkonen A. Worldwide prevalence of DSM-5 eating disorders among young people. Curr Opin Psychiatry 2022;35(6):362-371 «PMID: 36125216»PubMed
- Mangweth-Matzek B, Hoek HW. Epidemiology and treatment of eating disorders in men and women of middle and older age. Curr Opin Psychiatry 2017;30(6):446-451 «PMID: 28825955»PubMed
- Cao Z, Cini E, Pellegrini D, ym. The association between sexual orientation and eating disorders-related eating behaviours in adolescents: A systematic review and meta-analysis. Eur Eat Disord Rev 2023;31(1):46-64 «PMID: 36367345»PubMed
- Rasmussen SM, Dalgaard MK, Roloff M, ym. Eating disorder symptomatology among transgender individuals: a systematic review and meta-analysis. J Eat Disord 2023;11(1):84 «PMID: 37237320»PubMed
- Mangweth-Matzek B, Rupp CI, Hausmann A, ym. Never too old for eating disorders or body dissatisfaction: a community study of elderly women. Int J Eat Disord 2006;39(7):583-6 «PMID: 17078123»PubMed
- Gadalla TM. Eating disorders and associated psychiatric comorbidity in elderly Canadian women. Arch Womens Ment Health 2008;11(5-6):357-62 «PMID: 18791783»PubMed
- Silén Y, Sipilä PN, Raevuori A, ym. DSM-5 eating disorders among adolescents and young adults in Finland: A public health concern. Int J Eat Disord 2020;53(5):520-531 «PMID: 31999001»PubMed
- Sanchez-Cerezo J, Nagularaj L, Gledhill J, ym. What do we know about the epidemiology of avoidant/restrictive food intake disorder in children and adolescents? A systematic review of the literature. Eur Eat Disord Rev 2023;31(2):226-246 «PMID: 36527163»PubMed
- Dinkler L, Bryant-Waugh R. Assessment of avoidant restrictive food intake disorder, pica and rumination disorder: interview and questionnaire measures. Curr Opin Psychiatry 2021;34(6):532-542 «PMID: 34402460»PubMed
- Dinkler L, Wronski ML, Lichtenstein P, ym. Etiology of the Broad Avoidant Restrictive Food Intake Disorder Phenotype in Swedish Twins Aged 6 to 12 Years. JAMA Psychiatry 2023;80(3):260-269 «PMID: 36723946»PubMed
- Linsenmeyer WR, Katz IM, Reed JL, ym. Disordered Eating, Food Insecurity, and Weight Status Among Transgender and Gender Nonbinary Youth and Young Adults: A Cross-Sectional Study Using a Nutrition Screening Protocol. LGBT Health 2021;8(5):359-366 «PMID: 34097472»PubMed
- J Devoe D, Han A, Anderson A, ym. The impact of the COVID-19 pandemic on eating disorders: A systematic review. Int J Eat Disord 2023;56(1):5-25 «PMID: 35384016»PubMed
- Barakat S, McLean SA, Bryant E, ym. Risk factors for eating disorders: findings from a rapid review. J Eat Disord 2023;11(1):8 «PMID: 36650572»PubMed
- Varela C, Hoyo Á, Tapia-Sanz ME, ym. An update on the underlying risk factors of eating disorders onset during adolescence: a systematic review. Front Psychol 2023;14():1221679 «PMID: 38023032»PubMed
- Dahlgren CL, Sundgot-Borgen C, Kvalem IL, ym. Further evidence of the association between social media use, eating disorder pathology and appearance ideals and pressure: a cross-sectional study in Norwegian adolescents. J Eat Disord 2024;12(1):34 «PMID: 38424579»PubMed
- Rodgers RF, Hewett RC, Nowicki GP. A sociocultural model of the relationships between social media use and body image in midlife women. Eat Behav 2024;53():101867 «PMID: 38484477»PubMed
- Vincente-Benito I, Ramírez-Durán MDV. Influence of Social Media Use on Body Image and Well-Being Among Adolescents and Young Adults: A Systematic Review. J Psychosoc Nurs Ment Health Serv 2023;61(12):11-18 «PMID: 37256748»PubMed
- Solmi M, Radua J, Stubbs B, ym. Risk factors for eating disorders: an umbrella review of published meta-analyses. Braz J Psychiatry 2021;43(3):314-323 «PMID: 32997075»PubMed
- Bulik CM, Coleman JRI, Hardaway JA, ym. Genetics and neurobiology of eating disorders. Nat Neurosci 2022;25(5):543-554 «PMID: 35524137»PubMed
- Hübel C, Abdulkadir M, Herle M, ym. One size does not fit all. Genomics differentiates among anorexia nervosa, bulimia nervosa, and binge-eating disorder. Int J Eat Disord 2021;54(5):785-793 «PMID: 33644868»PubMed
- Ilyas A, Hübel C, Stahl D, ym. The metabolic underpinning of eating disorders: A systematic review and meta-analysis of insulin sensitivity. Mol Cell Endocrinol 2019;497():110307 «PMID: 30393006»PubMed
- Vartanian LR, Hayward LE, Smyth JM, ym. Risk and resiliency factors related to body dissatisfaction and disordered eating: The identity disruption model. Int J Eat Disord 2018;51(4):322-330 «PMID: 29394457»PubMed
- Linardon J, McClure Z, Tylka TL, ym. Body appreciation and its psychological correlates: A systematic review and meta-analysis. Body Image 2022;42():287-296 «PMID: 35878528»PubMed
- Cerea S, Iannattone S, Mancin P, ym. Eating disorder symptom dimensions and protective factors: A structural network analysis study. Appetite 2024;197():107326 «PMID: 38552742»PubMed
- Austin A, Flynn M, Shearer J, ym. The First Episode Rapid Early Intervention for Eating Disorders - Upscaled study: Clinical outcomes. Early Interv Psychiatry 2022;16(1):97-105 «PMID: 33781000»PubMed
- Isomaa R, Isomaa AL. And then what happened? A 5-year follow-up of eating disorder patients. Nord J Psychiatry 2014;68(8):567-72 «PMID: 24620817»PubMed
- Austin A, Flynn M, Richards K, ym. Duration of untreated eating disorder and relationship to outcomes: A systematic review of the literature. Eur Eat Disord Rev 2021;29(3):329-345 «PMID: 32578311»PubMed
- Andrés-Pepiñá S, Plana MT, Flamarique I, ym. Long-term outcome and psychiatric comorbidity of adolescent-onset anorexia nervosa. Clin Child Psychol Psychiatry 2020;25(1):33-44 «PMID: 30764636»PubMed
- Pajari E, Silen Y, Keski-Rahkonen A. Varhainen puuttuminen syömishäiriöihin. Duodecim 2023;139(16):1257-62 «https://www.duodecimlehti.fi/duo17795»14
- Grillot CL, Keel PK. Barriers to seeking treatment for eating disorders: The role of self-recognition in understanding gender disparities in who seeks help. Int J Eat Disord 2018;51(11):1285-1289 «PMID: 30488569»PubMed
- Cachelin FM, Striegel-Moore RH. Help seeking and barriers to treatment in a community sample of Mexican American and European American women with eating disorders. Int J Eat Disord 2006;39(2):154-61 «PMID: 16252278»PubMed
- Keski-Rahkonen A, Sihvola E, Raevuori A, ym. Reliability of self-reported eating disorders: Optimizing population screening. Int J Eat Disord 2006;39(8):754-62 «PMID: 16937380»PubMed
- Hautala L, Junnila J, Alin J, ym. Uncovering hidden eating disorders using the SCOFF questionnaire: cross-sectional survey of adolescents and comparison with nurse assessments. Int J Nurs Stud 2009;46(11):1439-47 «PMID: 19446810»PubMed
- Isomaa R, Lukkarila IL, Ollila T, ym. Development and preliminary validation of a Finnish version of the Eating Disorder Examination Questionnaire (EDE-Q). Nord J Psychiatry 2016;70(7):542-6 «PMID: 27152496»PubMed
- Austin A, De Silva U, Ilesanmi C, ym. International consensus on patient-centred outcomes in eating disorders. Lancet Psychiatry 2023;10(12):966-973 «PMID: 37769672»PubMed
- Keski-Rahkonen A, Ketvel L, Westerholm S ym. Syömisen välttämis- ja rajoittamishäiriö (ARFID). Duodecim 2024;140(5):363-71 «https://www.duodecimlehti.fi/lehti/2024/5/duo18131»15
- Lin JA, Jhe G, Adhikari R, ym. Triggers for eating disorder onset in youth with anorexia nervosa across the weight spectrum. Eat Disord 2023;31(6):553-572 «PMID: 37039575»PubMed
- Stice E, Onipede ZA, Marti CN. A meta-analytic review of trials that tested whether eating disorder prevention programs prevent eating disorder onset. Clin Psychol Rev 2021;87():102046 «PMID: 34048952»PubMed
- Treasure J, Claudino AM, Zucker N. Eating disorders. Lancet 2010;375(9714):583-93 «PMID: 19931176»PubMed
- Bray B, Sadowski A, Bray C, ym. Clinical aspects of binge eating disorder: A cross-sectional mixed-methods study of binge eating disorder experts' perspectives. Front Psychiatry 2022;13():1087165 «PMID: 36864846»PubMed
- International Classification of Diseases, Tenth Revision, Clinical Modification (ICD-10-CM); [updated 2017 Aug 18; reviewed 2017 Aug 18; cited 2017 Oct 11]. Saatavilla internetissä: http://www.cdc.gov/nchs/icd/icd10cm.htm
- Mutwalli H, Keeler JL, Bektas S, ym. Eating cognitions, emotions and behaviour under treatment with second generation antipsychotics: A systematic review and meta-analysis. J Psychiatr Res 2023;160():137-162 «PMID: 36804110»PubMed
- Depressio. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- Kaksisuuntainen mielialahäiriö. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Psykiatriyhdistys ry:n ja Suomen Nuorisopsykiatrisen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- Ahdistuneisuushäiriöt. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Psykiatriyhdistys ry:n ja Suomen Nuorisopsykiatrisen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2019 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- Pakko-oireinen häiriö. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2023 (viitattu 31.5.2023). Saatavilla internetissä: www.kaypahoito.fi
- Traumaperäinen stressihäiriö. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n ja Suomen Lastenpsykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- Itsemurhien ehkäisy ja itsemurhaa yrittäneen hoito. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, MIELI Suomen Mielenterveys ry:n, Suomen Psykiatriyhdistyksen, Suomen Nuorisopsykiatrisen yhdistyksen ja Suomen Yleislääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 13.7.2023). Saatavilla internetissä: www.kaypahoito.fi
- Alkoholiongelmat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Päihdelääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2015 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- Epävakaa persoonallisuus. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 13.7.2023). Saatavilla internetissä: www.kaypahoito.fi
- ADHD (aktiivisuuden ja tarkkaavuuden häiriö). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenneurologisen yhdistys ry:n, Suomen Lastenpsykiatriyhdistyksen ja Suomen Nuorisopsykiatrisen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2019 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- Autismikirjon häiriö. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Lastenpsykiatriyhdistyksen, Suomen Nuorisopsykiatrisen Yhdistyksen, Suomen Kehitysvammalääkäreiden, Suomen Lastenneurologisen Yhdistyksen ja Suomen Psykiatriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- Saure E, Laasonen M, Lepistö-Paisley T, ym. Characteristics of autism spectrum disorders are associated with longer duration of anorexia nervosa: A systematic review and meta-analysis. Int J Eat Disord 2020;53(7):1056-1079 «PMID: 32181530»PubMed
- King JA, Korb FM, Vettermann R, ym. Cognitive overcontrol as a trait marker in anorexia nervosa? Aberrant task- and response-set switching in remitted patients. J Abnorm Psychol 2019;128(8):806-812 «PMID: 31657595»PubMed
- Raevuori A, Haukka J, Vaarala O, ym. The increased risk for autoimmune diseases in patients with eating disorders. PLoS One 2014;9(8):e104845 «PMID: 25147950»PubMed
- Scheuing N, Bartus B, Berger G, ym. Clinical characteristics and outcome of 467 patients with a clinically recognized eating disorder identified among 52,215 patients with type 1 diabetes: a multicenter german/austrian study. Diabetes Care 2014;37(6):1581-9 «PMID: 24623022»PubMed
- Trott M, Driscoll R, Iraldo E, ym. Pathological eating behaviours and risk of retinopathy in diabetes: a systematic review and meta-analysis. J Diabetes Metab Disord 2022;21(1):1047-1054 «PMID: 35673454»PubMed
- Gibbings NK, Kurdyak PA, Colton PA, ym. Diabetic Ketoacidosis and Mortality in People With Type 1 Diabetes and Eating Disorders. Diabetes Care 2021;44(8):1783-1787 «PMID: 34172488»PubMed
- Markowitz JT, Butler DA, Volkening LK, ym. Brief screening tool for disordered eating in diabetes: internal consistency and external validity in a contemporary sample of pediatric patients with type 1 diabetes. Diabetes Care 2010;33(3):495-500 «PMID: 20032278»PubMed
- Young V, Eiser C, Johnson B, ym. Eating problems in adolescents with Type 1 diabetes: a systematic review with meta-analysis. Diabet Med 2013;30(2):189-98 «PMID: 22913589»PubMed
- Hall R, Keeble L, Sünram-Lea SI, ym. A review of risk factors associated with insulin omission for weight loss in type 1 diabetes. Clin Child Psychol Psychiatry 2021;26(3):606-616 «PMID: 34121470»PubMed
- Insuliininpuutosdiabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu 9.8.2023). Saatavilla internetissä: www.kaypahoito.fi
- Peters JE, Basnayake C, Hebbard GS, ym. Prevalence of disordered eating in adults with gastrointestinal disorders: A systematic review. Neurogastroenterol Motil 2022;34(8):e14278 «PMID: 34618988»PubMed
- Raevuori A, Suokas J, Haukka J, ym. Highly increased risk of type 2 diabetes in patients with binge eating disorder and bulimia nervosa. Int J Eat Disord 2015;48(6):555-62 «PMID: 25060427»PubMed
- Nieto-Martínez R, González-Rivas JP, Medina-Inojosa JR, ym. Are Eating Disorders Risk Factors for Type 2 Diabetes? A Systematic Review and Meta-analysis. Curr Diab Rep 2017;17(12):138 «PMID: 29168047»PubMed
- Olguin P, Fuentes M, Gabler G, ym. Medical comorbidity of binge eating disorder. Eat Weight Disord 2017;22(1):13-26 «PMID: 27553016»PubMed
- Abbott S, Dindol N, Tahrani AA, ym. Binge eating disorder and night eating syndrome in adults with type 2 diabetes: a systematic review. J Eat Disord 2018;6():36 «PMID: 30410761»PubMed
- Misra M, Klibanski A. Endocrine consequences of anorexia nervosa. Lancet Diabetes Endocrinol 2014;2(7):581-92 «PMID: 24731664»PubMed
- Gendall KA, Bulik CM, Joyce PR, ym. Menstrual cycle irregularity in bulimia nervosa. Associated factors and changes with treatment. J Psychosom Res 2000;49(6):409-15 «PMID: 11182433»PubMed
- Algars M, Huang L, Von Holle AF, ym. Binge eating and menstrual dysfunction. J Psychosom Res 2014;76(1):19-22 «PMID: 24360136»PubMed
- Thannickal A, Brutocao C, Alsawas M, ym. Eating, sleeping and sexual function disorders in women with polycystic ovary syndrome (PCOS): A systematic review and meta-analysis. Clin Endocrinol (Oxf) 2020;92(4):338-349 «PMID: 31917860»PubMed
- Luiro-Helve K, Holopainen E. Toiminnallinen hypotalaaminen amenorrea - merkittävä terveysriski. Duodecim 2023;139(5):359-367 «https://www.duodecimlehti.fi/duo17580»16
- Golden NH, Jacobson MS, Schebendach J, ym. Resumption of menses in anorexia nervosa. Arch Pediatr Adolesc Med 1997;151(1):16-21 «PMID: 9006523»PubMed
- Tabler J, Schmitz RM, Geist C, ym. Reproductive Outcomes Among Women with Eating Disorders or Disordered Eating Behavior: Does Methodological Approach Shape Research Findings? J Womens Health (Larchmt) 2018;27(11):1389-1399 «PMID: 29963940»PubMed
- Linna MS, Raevuori A, Haukka J, ym. Reproductive health outcomes in eating disorders. Int J Eat Disord 2013;46(8):826-33 «PMID: 23996114»PubMed
- Micali N, dos-Santos-Silva I, De Stavola B, ym. Fertility treatment, twin births, and unplanned pregnancies in women with eating disorders: findings from a population-based birth cohort. BJOG 2014;121(4):408-16 «PMID: 24206173»PubMed
- Bulik CM, Hoffman ER, Von Holle A, ym. Unplanned pregnancy in women with anorexia nervosa. Obstet Gynecol 2010;116(5):1136-40 «PMID: 20966699»PubMed
- ACOG Committee Opinion 2018, American College of Obstetricians and Gynecologists Committee Opinion Number 740, June 2018. https://www.acog.org/clinical/clinical-guidance/committee-opinion/articles/2018/06/gynecologic-care-for-adolescents-and-young-women-with-eating-disorders
- FSRH CEU Statement: Contraception for Women with Eating Disorders (May 2021). Published on: 10 May 2021. https://www.fsrh.org/documents/fsrh-ceu-statement-contraception-for-women-with-eating/
- Easter A, Solmi F, Bye A, ym. Antenatal and postnatal psychopathology among women with current and past eating disorders: longitudinal patterns. Eur Eat Disord Rev 2015;23(1):19-27 «PMID: 25345371»PubMed
- Coker EL, Mitchell-Wong LA, Abraham SF. Is pregnancy a trigger for recovery from an eating disorder? Acta Obstet Gynecol Scand 2013;92(12):1407-13 «PMID: 24015979»PubMed
- Swann RA, Von Holle A, Torgersen L, ym. Attitudes toward weight gain during pregnancy: results from the Norwegian mother and child cohort study (MoBa). Int J Eat Disord 2009;42(5):394-401 «PMID: 19115369»PubMed
- Knoph C, Von Holle A, Zerwas S, ym. Course and predictors of maternal eating disorders in the postpartum period. Int J Eat Disord 2013;46(4):355-68 «PMID: 23307499»PubMed
- Sollid C, Clausen L, Maimburg RD. The first 20 weeks of pregnancy is a high-risk period for eating disorder relapse. Int J Eat Disord 2021;54(12):2132-2142 «PMID: 34581449»PubMed
- Zerwas SC, Von Holle A, Perrin EM, ym. Gestational and postpartum weight change patterns in mothers with eating disorders. Eur Eat Disord Rev 2014;22(6):397-404 «PMID: 25201473»PubMed
- Mazzeo SE, Slof-Op't Landt MC, Jones I, ym. Associations among postpartum depression, eating disorders, and perfectionism in a population-based sample of adult women. Int J Eat Disord 2006;39(3):202-11 «PMID: 16498586»PubMed
- Meltzer-Brody S, Zerwas S, Leserman J, ym. Eating disorders and trauma history in women with perinatal depression. J Womens Health (Larchmt) 2011;20(6):863-70 «PMID: 21671774»PubMed
- Mantel Ä, Hirschberg AL, Stephansson O. Association of Maternal Eating Disorders With Pregnancy and Neonatal Outcomes. JAMA Psychiatry 2020;77(3):285-293 «PMID: 31746972»PubMed
- Linna MS, Raevuori A, Haukka J, ym. Pregnancy, obstetric, and perinatal health outcomes in eating disorders. Am J Obstet Gynecol 2014;211(4):392.e1-8 «PMID: 24705128»PubMed
- Torgersen L, Von Holle A, Reichborn-Kjennerud T, ym. Nausea and vomiting of pregnancy in women with bulimia nervosa and eating disorders not otherwise specified. Int J Eat Disord 2008;41(8):722-7 «PMID: 18528877»PubMed
- Morgan JF, Lacey JH, Chung E. Risk of postnatal depression, miscarriage, and preterm birth in bulimia nervosa: retrospective controlled study. Psychosom Med 2006;68(3):487-92 «PMID: 16738083»PubMed
- Micali N, Simonoff E, Treasure J. Risk of major adverse perinatal outcomes in women with eating disorders. Br J Psychiatry 2007;190():255-9 «PMID: 17329747»PubMed
- Bulik CM, Von Holle A, Siega-Riz AM, ym. Birth outcomes in women with eating disorders in the Norwegian Mother and Child cohort study (MoBa). Int J Eat Disord 2009;42(1):9-18 «PMID: 18720472»PubMed
- Mantel Ä, Örtqvist AK, Hirschberg AL, ym. Analysis of Neurodevelopmental Disorders in Offspring of Mothers With Eating Disorders in Sweden. JAMA Netw Open 2022;5(1):e2143947 «PMID: 35040968»PubMed
- Koubaa S, Hällström T, Hagenäs L, ym. Retarded head growth and neurocognitive development in infants of mothers with a history of eating disorders: longitudinal cohort study. BJOG 2013;120(11):1413-22 «PMID: 23834532»PubMed
- Sadeh-Sharvit S, Levy-Shiff R, Lock JD. Maternal eating disorder history and toddlers' neurodevelopmental outcomes: A brief report. Eat Disord 2016;24(2):198-205 «PMID: 26212212»PubMed
- Barona M, Taborelli E, Corfield F, ym. Neurobehavioural and cognitive development in infants born to mothers with eating disorders. J Child Psychol Psychiatry 2017;58(8):931-938 «PMID: 28452420»PubMed
- Barona M, Nybo Andersen AM, Micali N. Childhood psychopathology in children of women with eating disorders. Acta Psychiatr Scand 2016;134(4):295-304 «PMID: 27397508»PubMed
- Kothari R, Rosinska M, Treasure J, ym. The early cognitive development of children at high risk of developing an eating disorder. Eur Eat Disord Rev 2014;22(2):152-6 «PMID: 24375832»PubMed
- Koubaa S, Hällström T, Brismar K, ym. Biomarkers of nutrition and stress in pregnant women with a history of eating disorders in relation to head circumference and neurocognitive function of the offspring. BMC Pregnancy Childbirth 2015;15():318 «PMID: 26613953»PubMed
- Micali N, Stahl D, Treasure J, ym. Childhood psychopathology in children of women with eating disorders: understanding risk mechanisms. J Child Psychol Psychiatry 2014;55(2):124-34 «PMID: 23808622»PubMed
- Wiegersma AM, Dalman C, Lee BK, ym. Association of Prenatal Maternal Anemia With Neurodevelopmental Disorders. JAMA Psychiatry 2019;76(12):1294-1304 «PMID: 31532497»PubMed
- Georgieff MK. Iron deficiency in pregnancy. Am J Obstet Gynecol 2020;223(4):516-524 «PMID: 32184147»PubMed
- Martini MG, Barona-Martinez M, Micali N. Eating disorders mothers and their children: a systematic review of the literature. Arch Womens Ment Health 2020;23(4):449-467 «PMID: 31938867»PubMed
- Frølich J, Winkler LA, Abrahamsen B, ym. Fractures in women with eating disorders-Incidence, predictive factors, and the impact of disease remission: Cohort study with background population controls. Int J Eat Disord 2020;53(7):1080-1087 «PMID: 31922277»PubMed
- Lopes MP, Robinson L, Stubbs B, ym. Associations between bone mineral density, body composition and amenorrhoea in females with eating disorders: a systematic review and meta-analysis. J Eat Disord 2022;10(1):173 «PMID: 36401318»PubMed
- Solmi M, Veronese N, Correll CU, ym. Bone mineral density, osteoporosis, and fractures among people with eating disorders: a systematic review and meta-analysis. Acta Psychiatr Scand 2016;133(5):341-51 «PMID: 26763350»PubMed
- Fazeli PK, Klibanski A. Effects of Anorexia Nervosa on Bone Metabolism. Endocr Rev 2018;39(6):895-910 «PMID: 30165608»PubMed
- Schorr M, Miller KK. The endocrine manifestations of anorexia nervosa: mechanisms and management. Nat Rev Endocrinol 2017;13(3):174-186 «PMID: 27811940»PubMed
- McCormack SE, Cousminer DL, Chesi A, ym. Association Between Linear Growth and Bone Accrual in a Diverse Cohort of Children and Adolescents. JAMA Pediatr 2017;171(9):e171769 «PMID: 28672287»PubMed
- Chevalley T, Rizzoli R. Acquisition of peak bone mass. Best Pract Res Clin Endocrinol Metab 2022;36(2):101616 «PMID: 35125324»PubMed
- Schorr M, Drabkin A, Rothman MS, ym. Bone mineral density and estimated hip strength in men with anorexia nervosa, atypical anorexia nervosa and avoidant/restrictive food intake disorder. Clin Endocrinol (Oxf) 2019;90(6):789-797 «PMID: 30817009»PubMed
- Tuli S, Singhal V, Slattery M, ym. Bone Density, Geometry, Structure and Strength Estimates in Adolescent and Young Adult Women with Atypical Anorexia Nervosa versus Typical Anorexia Nervosa and Normal-Weight Healthy Controls. Nutrients 2023;15(18): «PMID: 37764731»PubMed
- Sella AC, Becker KR, Slattery M, ym. Low bone mineral density is found in low weight female youth with avoidant/restrictive food intake disorder and associated with higher PYY levels. J Eat Disord 2023;11(1):106 «PMID: 37393263»PubMed
- Fairburn CG. Cognitive behavior therapy and eating disorders. New York: The Guilford Press 2008
- Garner DM. Eating disorder inventory-3 (EDI-3). Professional manual 2004. Odessa, FL: Psychological Assessment Resources, 1
- Gormally J, Black S, Daston S, ym. The assessment of binge eating severity among obese persons. Addict Behav 1982;7(1):47-55 «PMID: 7080884»PubMed
- Crone C, Fochtmann LJ, Attia E, ym. The American Psychiatric Association Practice Guideline for the Treatment of Patients With Eating Disorders. Am J Psychiatry 2023;180(2):167-171 «PMID: 36722117»PubMed
- Gordon CM, Ackerman KE, Berga SL, ym. Functional Hypothalamic Amenorrhea: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2017;102(5):1413-1439 «PMID: 28368518»PubMed
- NICE guideline [NG69]. Eating disorders: recognition and treatment. Published: 23 May 2017 Last updated: 16 December 2020. https://www.nice.org.uk/guidance/ng69
- Miskovic-Wheatley J, Bryant E, Ong SH, ym. Eating disorder outcomes: findings from a rapid review of over a decade of research. J Eat Disord 2023;11(1):85 «PMID: 37254202»PubMed
- Nazar BP, Gregor LK, Albano G, ym. Early Response to treatment in Eating Disorders: A Systematic Review and a Diagnostic Test Accuracy Meta-Analysis. Eur Eat Disord Rev 2017;25(2):67-79 «PMID: 27928853»PubMed
- McClelland J, Hodsoll J, Brown A, ym. A pilot evaluation of a novel First Episode and Rapid Early Intervention service for Eating Disorders (FREED). Eur Eat Disord Rev 2018;26(2):129-140 «PMID: 29460477»PubMed
- Fukutomi A, Austin A, McClelland J, ym. First episode rapid early intervention for eating disorders: A two-year follow-up. Early Interv Psychiatry 2020;14(1):137-141 «PMID: 31617325»PubMed
- Linardon J, Brennan L, de la Piedad Garcia X. Rapid response to eating disorder treatment: A systematic review and meta-analysis. Int J Eat Disord 2016;49(10):905-919 «PMID: 27528478»PubMed
- Chang PGRY, Delgadillo J, Waller G. Early response to psychological treatment for eating disorders: A systematic review and meta-analysis. Clin Psychol Rev 2021;86():102032 «PMID: 33915335»PubMed
- Cuerda C, Vasiloglou MF, Arhip L. Nutritional Management and Outcomes in Malnourished Medical Inpatients: Anorexia Nervosa. J Clin Med 2019;8(7): «PMID: 31319585»PubMed
- Marzola E, Nasser JA, Hashim SA, ym. Nutritional rehabilitation in anorexia nervosa: review of the literature and implications for treatment. BMC Psychiatry 2013;13():290 «PMID: 24200367»PubMed
- Hilbert A, Hoek HW, Schmidt R. Evidence-based clinical guidelines for eating disorders: international comparison. Curr Opin Psychiatry 2017;30(6):423-437 «PMID: 28777107»PubMed
- Monteleone AM, Pellegrino F, Croatto G, ym. Treatment of eating disorders: A systematic meta-review of meta-analyses and network meta-analyses. Neurosci Biobehav Rev 2022;142():104857 «PMID: 36084848»PubMed
- Graves TA, Tabri N, Thompson-Brenner H, ym. A meta-analysis of the relation between therapeutic alliance and treatment outcome in eating disorders. Int J Eat Disord 2017;50(4):323-340 «PMID: 28152196»PubMed
- Oliveira CTD, Dias ACG. How can psychoeducation help in the treatment of mental disorders?. Estudos de Psicologia (Campinas) 2023;40:e190183
- Motlova LB, Balon R, Beresin EV, ym. Psychoeducation as an Opportunity for Patients, Psychiatrists, and Psychiatric Educators: Why Do We Ignore It? Acad Psychiatry 2017;41(4):447-451 «PMID: 28536990»PubMed
- Garner DM. Psychoeducational principles in treatment. Kirjassa: Handbook of treatment for eating disorders. Garner DM, Garfinkel PE (toim.). The Guilford Press 1997, s. 47–177
- Simpson EH, Balsam PD. The Behavioral Neuroscience of Motivation: An Overview of Concepts, Measures, and Translational Applications. Curr Top Behav Neurosci 2016;27():1-12 «PMID: 26602246»PubMed
- Geller J, Brown KE, Zaitsoff SL, ym. Assessing readiness for change in adolescents with eating disorders. Psychol Assess 2008;20(1):63-9 «PMID: 18315400»PubMed
- Zaitsoff SL, Taylor A. Factors related to motivation for change in adolescents with eating disorders. Eur Eat Disord Rev 2009;17(3):227-33 «PMID: 19308946»PubMed
- Casasnovas C, Fernández-Aranda F, Granero R, ym. Motivation to change in eating disorders: clinical and therapeutic implications. Eur Eat Disord Rev 2007;15(6):449-56 «PMID: 17960774»PubMed
- Knowles L, Anokhina A, Serpell L. Motivational interventions in the eating disorders: what is the evidence? Int J Eat Disord 2013;46(2):97-107 «PMID: 23001832»PubMed
- Vella-Zarb RA, Mills JS, Westra HA, ym. A Randomized controlled trial of motivational interviewing + self-help versus psychoeducation + self-help for binge eating. Int J Eat Disord 2015;48(3):328-32 «PMID: 24753120»PubMed
- Cassin SE, von Ranson KM, Heng K, ym. Adapted motivational interviewing for women with binge eating disorder: a randomized controlled trial. Psychol Addict Behav 2008;22(3):417-25 «PMID: 18778135»PubMed
- Dunn EC, Neighbors C, Larimer ME. Motivational enhancement therapy and self-help treatment for binge eaters. Psychol Addict Behav 2006;20(1):44-52 «PMID: 16536664»PubMed
- Waller G, Cordery H, Corstorphine E ym. Cognitive Therapy for Eating Disor- ders: A Comprehensive Treatment Guide. Cambridge, England: University Press 2007
- Lynch FL, Striegel-Moore RH, Dickerson JF, ym. Cost-effectiveness of guided self-help treatment for recurrent binge eating. J Consult Clin Psychol 2010;78(3):322-33 «PMID: 20515208»PubMed
- Hay PP, Bacaltchuk J, Stefano S, ym. Psychological treatments for bulimia nervosa and binging. Cochrane Database Syst Rev 2009;2009(4):CD000562 «PMID: 19821271»PubMed
- Perkins SJ, Murphy R, Schmidt U, ym. Self-help and guided self-help for eating disorders. Cochrane Database Syst Rev 2006;(3):CD004191 «PMID: 16856036»PubMed
- Wilson GT, Vitousek KM, Loeb KL. Stepped care treatment for eating disorders. J Consult Clin Psychol 2000;68(4):564-72 «PMID: 10965631»PubMed
- Heinonen E, Kurri K, Melartin T. Sopiiko potilaalleni psykoterapia? Suom lääkäril 2016;71:1072-6
- Wampold BE, Imel Z. The great psychotherapy debate: the evidence for what makes psychotherapy work, 2. painos. New York: Routledge 2015
- Norcross JC, Wampold BE. Evidence-based therapy relationships: research conclusions and clinical practices. Psychotherapy (Chic) 2011;48(1):98-102 «PMID: 21401280»PubMed
- Flückiger C, Del Re AC, Wampold BE, ym. The alliance in adult psychotherapy: A meta-analytic synthesis. Psychotherapy (Chic) 2018;55(4):316-340 «PMID: 29792475»PubMed
- Group CBT-E. Kirjassa: Cognitive Behavior Therapy and Eating Disorders. Fairburn CG (toim.). London, Guilford Press 2008:242-3
- Chen E, Touyz SW, Beumont PJ, ym. Comparison of group and individual cognitive-behavioral therapy for patients with bulimia nervosa. Int J Eat Disord 2003;33(3):241-54; discussion 255-6 «PMID: 12655619»PubMed
- Keel PK, Haedt A. Evidence-based psychosocial treatments for eating problems and eating disorders. J Clin Child Adolesc Psychol 2008;37(1):39-61 «PMID: 18444053»PubMed
- Shapiro JR, Berkman ND, Brownley KA, ym. Bulimia nervosa treatment: a systematic review of randomized controlled trials. Int J Eat Disord 2007;40(4):321-36 «PMID: 17370288»PubMed
- Wilson GT, Wilfley DE, Agras WS, ym. Psychological treatments of binge eating disorder. Arch Gen Psychiatry 2010;67(1):94-101 «PMID: 20048227»PubMed
- Fisher CA, Skocic S, Rutherford KA, ym. Family therapy approaches for anorexia nervosa. Cochrane Database Syst Rev 2019;5(5):CD004780 «PMID: 31041816»PubMed
- Treasure J, Schmidt U. The cognitive-interpersonal maintenance model of anorexia nervosa revisited: a summary of the evidence for cognitive, socio-emotional and interpersonal predisposing and perpetuating factors. J Eat Disord 2013;1():13 «PMID: 24999394»PubMed
- Chen EY, le Grange D, Doyle AC, ym. A Case Series of Family-Based Therapy for Weight Restoration in Young Adults with Anorexia Nervosa. J Contemp Psychother 2010;40(4):219-224 «PMID: 29118457»PubMed
- Chen EY, Weissman JA, Zeffiro TA, ym. Family-Based Therapy for Young Adults with Anorexia Nervosa Restores Weight. Int J Eat Disord 2016;49(7):701-7 «PMID: 27037965»PubMed
- Lock J, Sadeh-Sharvit S, L'Insalata A. Feasibility of conducting a randomized clinical trial using family-based treatment for avoidant/restrictive food intake disorder. Int J Eat Disord 2019;52(6):746-751 «PMID: 30924958»PubMed
- Shimshoni Y, Lebowitz ER. Childhood Avoidant/Restrictive Food Intake Disorder: Review of Treatments and a Novel Parent-Based Approach. J Cogn Psychother 2020;34(3):200-224 «PMID: 32817402»PubMed
- Kirby JS, Runfola CD, Fischer MS, ym. Couple-Based Interventions for Adults With Eating Disorders. Eat Disord 2015;23(4):356-65 «PMID: 26010371»PubMed
- The Royal College of Psychiatrists. Medical Emergencies in Eating Disorders: Guidance on Recognition and Management 2023
- Society for Adolescent Health and Medicine. Medical Management of Restrictive Eating Disorders in Adolescents and Young Adults. J Adolesc Health 2022;71(5):648-654 «PMID: 36058805»PubMed
- The American Psychiatric Association Practice Guideline For The Treatment Of Patients With Eating Disorders, Fourth Edition, 2023
- Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinnin laitos. Ravitsemushoitosuositus. 2023. https://www.julkari.fi/bitstream/handle/10024/146233/URN_ISBN_978-952-343-977-1.pdf?sequence1isAllowedy
- Suokas J, Muhonen, M, Viljanen R. Syömishäiriöiden tunnistaminen ja hoidon pääperiaatteet. Suom Lääkäril 2000;36:3557-64
- Ravitsemusterapeuttien yhdistys ry. Kohti syömisen taitoja – ohje syömishäiriöistä toipumiseen. Dieettimedia Oy. Silverprint 2022
- Yang Y, Conti J, McMaster CM, ym. Beyond Refeeding: The Effect of Including a Dietitian in Eating Disorder Treatment. A Systematic Review. Nutrients 2021;13(12): «PMID: 34960041»PubMed
- Riedlinger C, Mazurak N, Schäffeler N, ym. Gastrointestinal complaints in patients with anorexia nervosa in the timecourse of inpatient treatment. Front Psychiatry 2022;13():962837 «PMID: 36061281»PubMed
- Riedlinger C, Schmidt G, Weiland A, ym. Which Symptoms, Complaints and Complications of the Gastrointestinal Tract Occur in Patients With Eating Disorders? A Systematic Review and Quantitative Analysis. Front Psychiatry 2020;11():195 «PMID: 32425816»PubMed
- Kambanis PE, Thomas JJ. Assessment and Treatment of Avoidant/Restrictive Food Intake Disorder. Curr Psychiatry Rep 2023;25(2):53-64 «PMID: 36640211»PubMed
- Thomas JJ, Eddy KT. Cognitive-Behavioral Therapy for Avoidant/Restrictive Food Intake Disorder: Children, Adolescents, and Adults. Cambridge, UK: Cambridge University Press 2019
- Thomas JJ, Becker KR, Kuhnle MC, ym. Cognitive-behavioral therapy for avoidant/restrictive food intake disorder: Feasibility, acceptability, and proof-of-concept for children and adolescents. Int J Eat Disord 2020;53(10):1636-1646 «PMID: 32776570»PubMed
- Sergentanis TN, Chelmi ME, Liampas A, ym. Vegetarian Diets and Eating Disorders in Adolescents and Young Adults: A Systematic Review. Children (Basel) 2020;8(1): «PMID: 33379220»PubMed
- Royal College of Psychiatrists. Consensus statement on considerations for treating vegan patients with eating disorders. 2019. https://www.rcpsych.ac.uk/docs/default-source/members/faculties/eating-disorders/vegan-patients-eating-disorders-mar19.pdf?sfvrsnbe96d428_2
- British Dietetic Association’s Mental Health Specialist Group. Practice Guidance: Veganism and Eating Disorders 2019
- Bargiacchi A, Clarke J, Paulsen A, ym. Refeeding in anorexia nervosa. Eur J Pediatr 2019;178(3):413-422 «PMID: 30483963»PubMed
- Peebles R, Lesser A, Park CC, ym. Outcomes of an inpatient medical nutritional rehabilitation protocol in children and adolescents with eating disorders. J Eat Disord 2017;5():7 «PMID: 28265411»PubMed
- Madden S, Miskovic-Wheatley J, Wallis A, ym. A randomized controlled trial of in-patient treatment for anorexia nervosa in medically unstable adolescents. Psychol Med 2015;45(2):415-27 «PMID: 25017941»PubMed
- Calugi S, Chignola E, El Ghoch M, ym. Starvation symptoms in patients with anorexia nervosa: a longitudinal study. Eat Disord 2018;26(6):523-537 «PMID: 29737942»PubMed
- Mehler PS, Winkelman AB, Andersen DM, ym. Nutritional rehabilitation: practical guidelines for refeeding the anorectic patient. J Nutr Metab 2010;2010(): «PMID: 20798756»PubMed
- Yager J, Devlin MJ, Halmi KA ym. Guideline Watch. Practice Guideline for the Treatment of Patients With Eating Disorders, 3rd Edition, 2014. https://doi.org/10.1176/appi.focus.120404
- da Silva JSV, Seres DS, Sabino K, ym. ASPEN Consensus Recommendations for Refeeding Syndrome. Nutr Clin Pract 2020;35(2):178-195 «PMID: 32115791»PubMed
- Mosuka EM, Murugan A, Thakral A, ym. Clinical Outcomes of Refeeding Syndrome: A Systematic Review of High vs. Low-Calorie Diets for the Treatment of Anorexia Nervosa and Related Eating Disorders in Children and Adolescents. Cureus 2023;15(5):e39313 «PMID: 37351245»PubMed
- Garber AK, Cheng J, Accurso EC, ym. Short-term Outcomes of the Study of Refeeding to Optimize Inpatient Gains for Patients With Anorexia Nervosa: A Multicenter Randomized Clinical Trial. JAMA Pediatr 2021;175(1):19-27 «PMID: 33074282»PubMed
- Accurso EC, Cheng J, Machen VI, ym. Hospital-based higher calorie refeeding and mealtime distress in adolescents and young adults with anorexia nervosa or atypical anorexia nervosa. Int J Eat Disord 2023;56(6):1219-1227 «PMID: 36919264»PubMed
- Hindley K, Fenton C, McIntosh J. A systematic review of enteral feeding by nasogastric tube in young people with eating disorders. J Eat Disord 2021;9(1):90 «PMID: 34294163»PubMed
- Bendall C, Taylor NF. The effect of oral refeeding compared with nasogastric refeeding on the quality of care for patients hospitalised with an eating disorder: A systematic review. Nutr Diet 2023;80(1):44-54 «PMID: 36254572»PubMed
- Wade TD, Shafran R, Cooper Z. Developing a protocol to address co-occurring mental health conditions in the treatment of eating disorders. Int J Eat Disord 2024;57(6):1291-1299 «PMID: 37278186»PubMed
- Byford S, Petkova H, Stuart R, ym. Alternative community-based models of care for young people with anorexia nervosa: the CostED national surveillance study. Southampton (UK): NIHR Journals Library; 2019 «PMID: 31661200»PubMed
- House J, Schmidt U, Craig M, ym. Comparison of specialist and nonspecialist care pathways for adolescents with anorexia nervosa and related eating disorders. Int J Eat Disord 2012;45(8):949-56 «PMID: 23034735»PubMed
- Gowers SG, Clark AF, Roberts C, ym. A randomised controlled multicentre trial of treatments for adolescent anorexia nervosa including assessment of cost-effectiveness and patient acceptability - the TOuCAN trial. Health Technol Assess 2010;14(15):1-98 «PMID: 20334748»PubMed
- Herpertz-Dahlmann B, Schwarte R, Krei M, ym. Day-patient treatment after short inpatient care versus continued inpatient treatment in adolescents with anorexia nervosa (ANDI): a multicentre, randomised, open-label, non-inferiority trial. Lancet 2014;383(9924):1222-9 «PMID: 24439238»PubMed
- Mielenterveyslaki 14.12.1990/1116. 2 luku. Hoito tahdosta riippumatta (viitattu 30.6.2023). https://www.finlex.fi/fi/laki/ajantasa/1990/19901116#L2
- Elzakkers IF, Danner UN, Hoek HW, ym. Compulsory treatment in anorexia nervosa: a review. Int J Eat Disord 2014;47(8):845-52 «PMID: 24990434»PubMed
- Atti AR, Mastellari T, Valente S, ym. Compulsory treatments in eating disorders: a systematic review and meta-analysis. Eat Weight Disord 2021;26(4):1037-1048 «PMID: 33099675»PubMed
- Ward A, Ramsay R, Russell G, ym. Follow-up mortality study of compulsorily treated patients with anorexia nervosa. Int J Eat Disord 2016;49(4):435 «PMID: 27084799»PubMed
- Douzenis A, Michopoulos I. Involuntary admission: the case of anorexia nervosa. Int J Law Psychiatry 2015;39():31-5 «PMID: 25660351»PubMed
- Himmerich H, Bentley J, Lichtblau N, ym. Facets of shared decision-making on drug treatment for adults with an eating disorder. Int Rev Psychiatry 2019;31(4):332-346 «PMID: 30870048»PubMed
- Himmerich H, Kan C, Au K, ym. Pharmacological treatment of eating disorders, comorbid mental health problems, malnutrition and physical health consequences. Pharmacol Ther 2021;217():107667 «PMID: 32858054»PubMed
- Hudson JI, McElroy SL, Ferreira-Cornwell MC, ym. Efficacy of Lisdexamfetamine in Adults With Moderate to Severe Binge-Eating Disorder: A Randomized Clinical Trial. JAMA Psychiatry 2017;74(9):903-910 «PMID: 28700805»PubMed
- Allison KC, Chao AM, Bruzas MB, ym. A pilot randomized controlled trial of liraglutide 3.0 mg for binge eating disorder. Obes Sci Pract 2023;9(2):127-136 «PMID: 37034559»PubMed
- Da Porto A, Casarsa V, Colussi G, ym. Dulaglutide reduces binge episodes in type 2 diabetic patients with binge eating disorder: A pilot study. Diabetes Metab Syndr 2020;14(4):289-292 «PMID: 32289741»PubMed
- Robert SA, Rohana AG, Shah SA, ym. Improvement in binge eating in non-diabetic obese individuals after 3 months of treatment with liraglutide - A pilot study. Obes Res Clin Pract 2015;9(3):301-4 «PMID: 25870084»PubMed
- Richards J, Bang N, Ratliff EL, ym. Successful treatment of binge eating disorder with the GLP-1 agonist semaglutide: A retrospective cohort study. Obes Pillars 2023;7():100080 «PMID: 37990682»PubMed
- Carbone EA, Caroleo M, Rania M, ym. An open-label trial on the efficacy and tolerability of naltrexone/bupropion SR for treating altered eating behaviours and weight loss in binge eating disorder. Eat Weight Disord 2021;26(3):779-788 «PMID: 32356145»PubMed
- White MA, Grilo CM. Bupropion for overweight women with binge-eating disorder: a randomized, double-blind, placebo-controlled trial. J Clin Psychiatry 2013;74(4):400-6 «PMID: 23656848»PubMed
- Grilo CM, Lydecker JA, Morgan PT, ym. Naltrexone + Bupropion Combination for the Treatment of Binge-eating Disorder with Obesity: A Randomized, Controlled Pilot Study. Clin Ther 2021;43(1):112-122.e1 «PMID: 33218742»PubMed
- Harrison ME, Norris ML, Robinson A, ym. Use of cyproheptadine to stimulate appetite and body weight gain: A systematic review. Appetite 2019;137():62-72 «PMID: 30825493»PubMed
- El Ghoch M, Gatti D, Calugi S, ym. The Association between Weight Gain/Restoration and Bone Mineral Density in Adolescents with Anorexia Nervosa: A Systematic Review. Nutrients 2016;8(12): «PMID: 27916839»PubMed
- Nordic Council of Ministers. Nordic Nutrition Recommendations 2023
- Osteoporoosi. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Endokrinologiyhdistyksen, Suomen Gynekologiyhdistyksen ja Suomen Geriatrit ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 19.8.2024). Saatavilla internetissä: www.kaypahoito.fi
- ACOG Committee Opinion No. 740: Gynecologic Care for Adolescents and Young Women With Eating Disorders. Obstet Gynecol 2018;131(6):e205-e213 «PMID: 29794682»PubMed
- Aukan MI, Nymo S, Haagensli Ollestad K, ym. Differences in gastrointestinal hormones and appetite ratings among obesity classes. Appetite 2022;171():105940 «PMID: 35063622»PubMed
- Peckmezian T, Hay P. A systematic review and narrative synthesis of interventions for uncomplicated obesity: weight loss, well-being and impact on eating disorders. J Eat Disord 2017;5():15 «PMID: 28469914»PubMed
- Jebeile H, Libesman S, Melville H, ym. Eating disorder risk during behavioral weight management in adults with overweight or obesity: A systematic review with meta-analysis. Obes Rev 2023;24(6):e13561 «PMID: 36919475»PubMed
- da Luz FQ, Hay P, Touyz S, ym. Obesity with Comorbid Eating Disorders: Associated Health Risks and Treatment Approaches. Nutrients 2018;10(7): «PMID: 29954056»PubMed
- National Task Force on the Prevention and Treatment of Obesity.. Dieting and the development of eating disorders in overweight and obese adults. Arch Intern Med 2000;160(17):2581-9 «PMID: 10999971»PubMed
- Pallier A, Karimova A, Boillot A, ym. Dental and periodontal health in adults with eating disorders: A case-control study. J Dent 2019;84():55-59 «PMID: 30876949»PubMed
- Kisely S, Baghaie H, Lalloo R, ym. Association between poor oral health and eating disorders: systematic review and meta-analysis. Br J Psychiatry 2015;207(4):299-305 «PMID: 26429686»PubMed
- Hallward L, Di Marino A, Duncan LR. A systematic review of treatment approaches for compulsive exercise among individuals with eating disorders. Eat Disord 2022;30(4):411-436 «PMID: 34029170»PubMed
- Quesnel DA, Cooper M, Fernandez-Del-Valle M, ym. Medical and physiological complications of exercise for individuals with an eating disorder: A narrative review. J Eat Disord 2023;11(1):3 «PMID: 36627654»PubMed
- Dobinson A, Cooper M, Quesnel D. The safe exercise for every stage. 2020. https://static1.squarespace.com/static/5b6112bd365f028c9256b26d/t/5eac82a48b1c8d1dfe26d410/1588363961224/SEES+full+guideline+-+2020.pdf
- Quesnel DA, Cooper M, Dobinson A. Safe exercise at every stage - athlete. 2020. https://static1.squarespace.com/static/5b6112bd365f028c9256b26d/t/5f17b9a37c16870b7bf518ad/1595390373815/Safe+exercise+at+every+stage+-+Athlete+short+version.pdf
- Cunningham ML, Nagata JM, Murray SB. Muscularity-Oriented Disordered Eating in Boys and Men. Kirjassa: Eating Disorders in Boys and Men. Nagata JM, Brown TA, Murray SB ym. (toim.). Springer, Cham 2021. https://doi.org/10.1007/978-3-030-67127-3_3
- Broomfield C, Stedal K, Touyz S, ym. Labeling and defining severe and enduring anorexia nervosa: A systematic review and critical analysis. Int J Eat Disord 2017;50(6):611-623 «PMID: 28444828»PubMed
- Hay P, Touyz S. Classification challenges in the field of eating disorders: can severe and enduring anorexia nervosa be better defined? J Eat Disord 2018;6():41 «PMID: 30555695»PubMed
- Ålgars M, Oshukova S, Suokas J. A novel outpatient treatment model for patients with severe and enduring anorexia nervosa: an observational study of patient characteristics, treatment goals, and treatment course. J Eat Disord 2023;11(1):150 «PMID: 37674214»PubMed
- Molin M, von Hausswolff-Juhlin Y, Norring C, ym. Case management at an outpatient unit for severe and enduring eating disorder patients at Stockholm Centre for Eating Disorders- a study protocol. J Eat Disord 2016;4():24 «PMID: 27800159»PubMed
- Suokas J, Ålgars M. Uusi hoitomalli pitkäaikaiseen laihuushäiriöön. Suom Lääkäril 2017;72:1623
- Williams KD, Dobney T, Geller J. Setting the eating disorder aside: an alternative model of care. Eur Eat Disord Rev 2010;18(2):90-6 «PMID: 20099264»PubMed
- Eddy KT, Tabri N, Thomas JJ, ym. Recovery From Anorexia Nervosa and Bulimia Nervosa at 22-Year Follow-Up. J Clin Psychiatry 2017;78(2):184-189 «PMID: 28002660»PubMed
- Radunz M, Keegan E, Osenk I, ym. Relationship between eating disorder duration and treatment outcome: Systematic review and meta-analysis. Int J Eat Disord 2020;53(11):1761-1773 «PMID: 32856329»PubMed
- Wonderlich SA, Bulik CM, Schmidt U, ym. Severe and enduring anorexia nervosa: Update and observations about the current clinical reality. Int J Eat Disord 2020;53(8):1303-1312 «PMID: 32359125»PubMed
- Kotilahti E, West M, Isomaa R, ym. Treatment interventions for Severe and Enduring Eating Disorders: Systematic review. Int J Eat Disord 2020;53(8):1280-1302 «PMID: 32488936»PubMed
- Zhu J, Yang Y, Touyz S, ym. Psychological Treatments for People With Severe and Enduring Anorexia Nervosa: A Mini Review. Front Psychiatry 2020;11():206 «PMID: 32265758»PubMed
- Hay PJ, Touyz S, Sud R. Treatment for severe and enduring anorexia nervosa: a review. Aust N Z J Psychiatry 2012;46(12):1136-44 «PMID: 22696548»PubMed
- Sansfaçon J, Booij L, Gauvin L, ym. Pretreatment motivation and therapy outcomes in eating disorders: A systematic review and meta-analysis. Int J Eat Disord 2020;53(12):1879-1900 «PMID: 32954512»PubMed
- Vall E, Wade TD. Predictors of treatment outcome in individuals with eating disorders: A systematic review and meta-analysis. Int J Eat Disord 2015;48(7):946-71 «PMID: 26171853»PubMed
- Hannah L, Cross M, Baily H, ym. A systematic review of the impact of carer interventions on outcomes for patients with eating disorders. Eat Weight Disord 2022;27(6):1953-1962 «PMID: 34854029»PubMed
- Accurso EC, Sim L, Muhlheim L, ym. Parents know best: Caregiver perspectives on eating disorder recovery. Int J Eat Disord 2020;53(8):1252-1260 «PMID: 31743480»PubMed
- de Vos JA, LaMarre A, Radstaak M, ym. Identifying fundamental criteria for eating disorder recovery: a systematic review and qualitative meta-analysis. J Eat Disord 2017;5():34 «PMID: 29118983»PubMed
- Wetzler S, Hackmann C, Peryer G, ym. A framework to conceptualize personal recovery from eating disorders: A systematic review and qualitative meta-synthesis of perspectives from individuals with lived experience. Int J Eat Disord 2020;53(8):1188-1203 «PMID: 32181532»PubMed
- Vinchenzo C, Lawrence V, McCombie C. Patient perspectives on premature termination of eating disorder treatment: a systematic review and qualitative synthesis. J Eat Disord 2022;10(1):39 «PMID: 35296356»PubMed
- Aranha AC, Eduardo Cde P, Cordás TA. Eating disorders part II: clinical strategies for dental treatment. J Contemp Dent Pract 2008;9(7):89-96 «PMID: 18997921»PubMed
- Meczekalski B, Podfigurna-Stopa A, Katulski K. Long-term consequences of anorexia nervosa. Maturitas 2013;75(3):215-20 «PMID: 23706279»PubMed
- Solmi M, Monaco F, Højlund M, ym. Outcomes in people with eating disorders: a transdiagnostic and disorder-specific systematic review, meta-analysis and multivariable meta-regression analysis. World Psychiatry 2024;23(1):124-138 «PMID: 38214616»PubMed
- Serra R, Di Nicolantonio C, Di Febo R, ym. Correction to: The transition from restrictive anorexia nervosa to binging and purging: a systematic review and meta‑analysis. Eat Weight Disord 2022;27(2):853 «PMID: 34215964»PubMed
- Makhzoumi SH, Schreyer CC, Hansen JL, ym. Hospital course of underweight youth with ARFID treated with a meal-based behavioral protocol in an inpatient-partial hospitalization program for eating disorders. Int J Eat Disord 2019;52(4):428-434 «PMID: 30779365»PubMed
- Fjeldstad M, Kvist T, Sjögren M. Weight Gain in Adults with Avoidant/Restrictive Food Intake Disorder Compared to Restrictive Anorexia Nervosa-Pilot Findings from a Longitudinal Study. Nutrients 2021;13(3): «PMID: 33799928»PubMed
- Lange CRA, Ekedahl Fjertorp H, Holmer R, ym. Long-term follow-up study of low-weight avoidant restrictive food intake disorder compared with childhood-onset anorexia nervosa: Psychiatric and occupational outcome in 56 patients. Int J Eat Disord 2019;52(4):435-438 «PMID: 30741442»PubMed
- Kurotori I, Shioda K, Abe T, ym. An Inpatient Observational Study: Characteristics And Outcomes Of Avoidant/Restrictive Food Intake Disorder (ARFID) In Children And Adolescents In Japan. Neuropsychiatr Dis Treat 2019;15():3313-3321 «PMID: 31819456»PubMed
- Mustelin L, Raevuori A, Bulik CM, ym. Long-term outcome in anorexia nervosa in the community. Int J Eat Disord 2015;48(7):851-9 «PMID: 26059099»PubMed
- Dobrescu SR, Dinkler L, Gillberg C, ym. Anorexia nervosa: 30-year outcome. Br J Psychiatry 2020;216(2):97-104 «PMID: 31113504»PubMed
- Kilpela LS, Hooper SC, Straud CL, ym. The Longitudinal Associations of Body Dissatisfaction with Health and Wellness Behaviors in Midlife and Older Women. Int J Environ Res Public Health 2023;20(24): «PMID: 38131695»PubMed
- Arcelus J, Mitchell AJ, Wales J, ym. Mortality rates in patients with anorexia nervosa and other eating disorders. A meta-analysis of 36 studies. Arch Gen Psychiatry 2011;68(7):724-31 «PMID: 21727255»PubMed
- Larsen JT, Yilmaz Z, Bulik CM, ym. Diagnosed eating disorders in Danish registers - incidence, prevalence, mortality, and polygenic risk. Psychiatry Res 2024;337():115927 «PMID: 38696971»PubMed
- Solmi M, Monaco F, Højlund M, ym. Outcomes in people with eating disorders: a transdiagnostic and disorder-specific systematic review, meta-analysis and multivariable meta-regression analysis. World Psychiatry 2024;23(1):124-138 «PMID: 38214616»PubMed
- Crow SJ, Peterson CB, Swanson SA, ym. Increased mortality in bulimia nervosa and other eating disorders. Am J Psychiatry 2009;166(12):1342-6 «PMID: 19833789»PubMed
- Franko DL, Keshaviah A, Eddy KT, ym. A longitudinal investigation of mortality in anorexia nervosa and bulimia nervosa. Am J Psychiatry 2013;170(8):917-25 «PMID: 23771148»PubMed
- Søeby M, Gribsholt SB, Clausen L, ym. Overall and cause-specific mortality in anorexia nervosa; impact of psychiatric comorbidity and sex in a 40-year follow-up study. Int J Eat Disord 2024;(): «PMID: 38863340»PubMed
- Iwajomo T, Bondy SJ, de Oliveira C, ym. Excess mortality associated with eating disorders: population-based cohort study. Br J Psychiatry 2021;219(3):487-493 «PMID: 33118892»PubMed
- Wade TD, Hart LM, Mitchison D, ym. Driving better intervention outcomes in eating disorders: A systematic synthesis of research priority setting and the involvement of consumer input. Eur Eat Disord Rev 2021;29(3):346-354 «PMID: 32706169»PubMed
- Le LK, Barendregt JJ, Hay P, ym. Prevention of eating disorders: A systematic review and meta-analysis. Clin Psychol Rev 2017;53():46-58 «PMID: 28214633»PubMed
- Watson HJ, Joyce T, French E, ym. Prevention of eating disorders: A systematic review of randomized, controlled trials. Int J Eat Disord 2016;49(9):833-62 «PMID: 27425572»PubMed
- Melioli T, Bauer S, Franko DL, ym. Reducing eating disorder symptoms and risk factors using the internet: A meta-analytic review. Int J Eat Disord 2016;49(1):19-31 «PMID: 26607683»PubMed
- Zeiler M, Kuso S, Nacke B, ym. Erratum to: Evaluating reach, adoption, implementation and maintenance of internet-based interventions to prevent eating disorders in adolescents: A systematic review. Eur J Public Health 2021;31(Supplement_1):i95 «PMID: 34240160»PubMed
- Chua JYX, Tam W, Shorey S. Research Review: Effectiveness of universal eating disorder prevention interventions in improving body image among children: a systematic review and meta-analysis. J Child Psychol Psychiatry 2020;61(5):522-535 «PMID: 31746023»PubMed
- Pursey KM, Burrows TL, Barker D, ym. Disordered eating, body image concerns, and weight control behaviors in primary school aged children: A systematic review and meta-analysis of universal-selective prevention interventions. Int J Eat Disord 2021;54(10):1730-1765 «PMID: 34245459»PubMed
- Harrer M, Adam SH, Messner EM, ym. Prevention of eating disorders at universities: A systematic review and meta-analysis. Int J Eat Disord 2020;53(6):813-833 «PMID: 31943298»PubMed
- Sandgren SS, Haycraft E, Plateau CR. Nature and efficacy of interventions addressing eating psychopathology in athletes: A systematic review of randomised and nonrandomised trials. Eur Eat Disord Rev 2020;28(2):105-121 «PMID: 31916367»PubMed
- Kestävää hyvinvointia. Sosiaali- ja terveysministeriön virkapuheenvuoro tulevan hallituskauden haasteista ja ratkaisujen suunnista. Sosiaali- ja terveysministeriön julkaisuja 2023:6
- Crow SJ, Frisch MJ, Peterson CB, ym. Monetary costs associated with bulimia. Int J Eat Disord 2009;42(1):81-3 «PMID: 18704919»PubMed
- Krauth C, Buser K, Vogel H. How high are the costs of eating disorders - anorexia nervosa and bulimia nervosa - for German society? Eur J Health Econ 2002;3(4):244-50 «PMID: 15609150»PubMed
- van Hoeken D, Hoek HW. Review of the burden of eating disorders: mortality, disability, costs, quality of life, and family burden. Curr Opin Psychiatry 2020;33(6):521-527 «PMID: 32796186»PubMed
- Striegel-Moore RH, DeBar L, Wilson GT, ym. Health services use in eating disorders. Psychol Med 2008;38(10):1465-74 «PMID: 17976250»PubMed
- Watson HJ, Jangmo A, Smith T, ym. A register-based case-control study of health care utilization and costs in binge-eating disorder. J Psychosom Res 2018;108():47-53 «PMID: 29602325»PubMed
- Toulany A, Wong M, Katzman DK, ym. Cost analysis of inpatient treatment of anorexia nervosa in adolescents: hospital and caregiver perspectives. CMAJ Open 2015;3(2):E192-7 «PMID: 26389097»PubMed

