Depressio
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sanoma
- Depressiosta kärsii vuoden aikana noin 5–7 % suomalaisista.
- Depressioiden tunnistaminen ja erotusdiagnostiikka ovat tärkeitä.
- Hoidon suunnittelussa keskeisiä kysymyksiä ovat
- depression vaikeusasteen arviointi
- ensimmäistä kertaa elämässä esiintyvän masennustilan (F32) ja toistuvan depression (F33) välinen erottelu
- monihäiriöisyyden, itsemurhavaaran ja toimintakyvyn arviointi.
- Yksilöllisessä hoitosuunnitelmassa sovitetaan yhteen potilaan tarpeet, käytettävissä olevat vaikuttavaksi osoitetut hoitomuodot sekä mahdolliset muut tukitoimet.
- Depression akuuttihoidossa keskeisimpiä spesifisiä hoitomuotoja ovat
- vaikuttaviksi osoitetut psykoterapiat
- masennuslääkkeet.
- Lievissä ja keskivaikeissa depressioissa nämä hoidot ovat yhtä tehokkaita ja niitä voidaan käyttää vaihtoehtoisesti tai yhtäaikaisesti. Yhtäaikainen käyttö on yleensä tehokkainta.
- Vaikeissa ja psykoottisissa depressioissa on aina syytä käyttää depressiolääkehoitoa, psykoottisissa yhdessä psykoosilääkkeen kanssa. Psykoottisessa depressiossa sähköhoito on tehokkain hoitomuoto.
- Spesifisten hoitomuotojen ohella elämäntilanteen tutkiminen ja psykososiaalisen tuen tarjoaminen kuuluvat hoidon keskeisiin tehtäviin.
- Depressiosta toipumisen jälkeen potilaan hoitoa ja seurantaa on depression suuren uusiutumisvaaran vuoksi jatkettava noin puolen vuoden ajan.
- Potilaille, joille on ilmaantunut jo elämänsä kolmas depressiojakso, on suositeltavaa jatkaa tehokkaaksi osoittautunutta masennuslääkehoitoa pitkäaikaisena ylläpitohoitona, jotta uusien sairausjaksojen puhkeaminen estyisi.
- Perusterveydenhuollossa hoito kannattaa toteuttaa depression hoidon yhteistoimintamallilla
tai vastaavalla tavalla, jossa toteutuvat
- yleislääkärin, depressiohoitajan ja psykiatrin yhteistyö
- hoidon suunnitelmallisuus
- potilaan seuranta, opastus ja psykososiaalinen tuki.
- Perusterveydenhuollossa tarvitaan psykiatrisia konsultaatioita tukemaan diagnostiikkaa ja hoitoa koskevaa päätöksentekoa.
- Työterveyshuollolla on keskeinen rooli työssäkäyvän depressiopotilaan työkyvyn ylläpitämisessä ja työhön paluun tukemisessa.
- Psykiatrisessa erikoissairaanhoidossa on syytä hoitaa potilaat, jotka kärsivät
- vaikeasta tai psykoottisesta depressiosta
- vakavasti monihäiriöisestä depressiosta
- tavanomaiseen hoitoon huonosti vastanneesta depressiosta tai
- vakavaa itsetuhoisuutta aiheuttavasta depressiosta.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Depressio»1 ja lyhyt abstrakti englanniksi «POIS: Depression»2
- Suosituksen yleiskielinen potilasversio suomeksi «Miten hoitaa depressiota?»3 ja ruotsiksi «Depression - hur behandlas den?»4
Kohderyhmät
- Suosituksen kohderyhmänä ovat depressiopotilaiden hoitoon osallistuvat lääkärit ja
muu henkilökunta
- perusterveydenhuollossa, työterveyshuollossa ja psykiatrisessa erikoissairaanhoidossa
- muilla lääketieteen erikoisaloilla.
Aiheen rajaus
- Suositus koskee tautiluokituksen «Terveyden ja hyvinvoinnin laitos. Psykiatrian luok...»1 masennustiloja F32–F33 (masennustila ja toistuva masennus). Termiä ”depressio” käytetään suosituksessa yläkäsitteenä kuvaamaan molempia.
- Lievä masennustila (F32.0) tai lievä toistuva masennus (F33.0) tulee erottaa yksittäisistä masennusoireista, jotka ovat yleisiä mutteivät riitä perusteeksi masennustiladiagnoosin asettamiselle. Nämä lievät oireet eivät kuulu tämän hoitosuosituksen piiriin.
- Lapsuusiän depressioiden hoito tai kaksisuuntainen mielialahäiriö eivät kuulu tämän suosituksen piiriin.
Diagnostiikka
- Depressio on oireyhtymä. Sen diagnostiikassa keskeistä on yksittäisten masennusoireiden tunnistamisen ohella nimenomaan itse oireyhtymän toteaminen.
- Depressiodiagnoosi perustuu aina haastattelussa todettuihin oireisiin, joiden lukumäärä, vaikeusaste, kesto ja ajallinen vallitsevuus johtavat F32–F33-diagnoosiin (taulukko «ICD-10:n mukaiset masennustilan (F32) oirekriteerit, joita sovelletaan oirekuvan osalta myös toistuvassa masennuksessa (F33). Kriteerejä on selkeyden lisäämiseksi hieman lyhennetty ja muokattu. ...»1). Diagnoosia ei voi tehdä kyselylomakkeella (ks. Vältä viisaasti -suositus «Kyselylomakkeiden käyttö depression diagnosoinnissa»1).
- Depression keskeisimmät muodot jaetaan tautiluokitus ICD-10:ssä «Terveyden ja hyvinvoinnin laitos. Psykiatrian luok...»1
- masennustiloihin (F32)
- toistuvaan masennukseen (F33), jossa potilaalla on esiintynyt masennustila vähintään kerran aiemminkin ja suuri uusiutumisriski on huomioitava.
- Itse masennusoireyhtymän kriteerit ovat kummassakin tapauksessa samat, ja ne esitetään taulukossa «ICD-10:n mukaiset masennustilan (F32) oirekriteerit, joita sovelletaan oirekuvan osalta myös toistuvassa masennuksessa (F33). Kriteerejä on selkeyden lisäämiseksi hieman lyhennetty ja muokattu. ...»1, «Terveyden ja hyvinvoinnin laitos. Psykiatrian luok...»1.
- Oleellista on, että havaittuja depression oireita on esiintynyt päivittäin ja yhtäjaksoisesti vähintään 2 viikon ajan ja että oireet ovat vaikeusasteeltaan kliinisesti merkittäviä.
- Diagnoosi edellyttää, että 10 kriteerioireesta esiintyy vähintään 4.
- Depression vaikeusastetta arvioidaan ICD-10:ssä oireiden lukumäärän mukaan (lievä 4–5, keskivaikea 6–7 ja vaikea 8–10 oiretta) mutta sitä voidaan arvioida myös oiremittareiden (esim. Montgomery–Åsbergin depressioasteikko (MADRS) «hoi50076a.pdf»1, Beckin depressioasteikko (BDI) «BDI-kysely»1, PHQ-9 «PHQ-9 terveyskysely»2) avulla tai masennustilaan liittyvän toimintakyvyn heikkenemisen perusteella.
- Lievään depressioon liittyy subjektiivista kärsimystä, mutta se ei yleensä juuri heikennä potilaan toimintakykyä. Keskivaikea depressio huonontaa yleensä selvästi toimintakykyä, ja vaikeasta depressiosta kärsivä tarvitsee usein apua päivittäisissä toimissaan.
- Psykoottisessa depressiossa esiintyy masennusoireiden lisäksi tavallisesti harhaluuloja, joskus aistiharhoja ja vain harvoin depressiivinen stupor (sulkutila).
| Oirekriteerit | Oirekuva |
|---|---|
| Lievässä masennustilassa oireita on 4–5, keskivaikeassa 6–7 ja vaikeassa 8–10 sekä kaikki kohdasta B. Psykoottisessa esiintyy myös harhaluuloja tai -elämyksiä. | |
| A. Masennusjakso on kestänyt vähintään 2 viikon ajan. | |
| B. Todetaan vähintään 2 seuraavista oireista. | 1. Masentunut mieliala suurimman osan aikaa |
| 2. Kiinnostuksen tai mielihyvän menettäminen asioihin, jotka ovat tavallisesti kiinnostaneet tai tuottaneet mielihyvää | |
| 3. Vähentyneet voimavarat tai poikkeuksellinen väsymys | |
| C. Todetaan jokin tai jotkin seuraavista oireista niin, että oireita on yhteensä (B ja C yhteen laskettuina) vähintään 4. | 4. Itseluottamuksen tai omanarvontunnon väheneminen |
| 5. Perusteettomat tai kohtuuttomat itsesyytökset | |
| 6. Toistuvat kuolemaan tai itsemurhaan liittyvät ajatukset tai itsetuhoinen käyttäytyminen | |
| 7. Subjektiivinen tai havaittu keskittymisvaikeus, joka voi ilmetä myös päättämättömyytenä tai jahkailuna | |
| 8. Psykomotorinen muutos (kiihtymys tai hidastuneisuus), joka voi olla subjektiivinen tai havaittu | |
| 9. Unihäiriöt | |
| 10. Ruokahalun lisääntyminen tai väheneminen, johon liittyy painon muutos | |
Erotusdiagnostiikka
- Depressio tulee erottaa kaksisuuntaisesta mielialahäiriöstä, jossa potilaalla on aiemmin esiintynyt maanisia, hypomaanisia tai sekamuotoisia
(yhtäaikaisia maanisia ja depressiivisiä oireita) sairausjaksoja.
- Kaksisuuntaisen mielialahäiriön hoito eroaa suuresti tavanomaisen masennustilan hoidosta (ks. Käypä hoito -suositus Kaksisuuntainen mielialahäiriö «Kaksisuuntainen mielialahäiriö»5), ja sen akuuttihoito kuuluu psykiatrian erikoislääkärille.
- Depressiopotilaan tilaa arvioitaessa on aina selvitettävä, onko hänellä aiemmin esiintynyt maanisia, hypomaanisia tai sekamuotoisia jaksoja.
- Kaksisuuntaisen mielialahäiriön diagnostiikan apuna on suositeltavaa käyttää aiemmin esiintyneitä maanisia oireita kartoittavaa mielialahäiriökyselyä (MDQ) «Hirschfeld RM, Williams JB, Spitzer RL ym. Develop...»2, «hoi50076b.pdf»2. Seulan positiivisuus antaa aiheen huolelliseen diagnostiseen arvioon (ks. Vältä viisaasti -suositus «Kaksisuuntaisen mielialahäiriön diagnosointi aikuisella ja MDQ-seula»2).
- On myös aiheellista selvittää, etteivät depression oireet johdu suoraan jostakin somaattisesta sairaudesta, kuten foolihapon tai B12-vitamiinin puutoksesta, sydän- tai aivoinfarktista, endokrinologisista häiriöistä (esim. hypotyreoosi), pahanlaatuisesta kasvaimesta tai neurologisesta sairaudesta taikka sairauden lääkehoidosta (esim. glukokortikoidit).
- Lisäksi on suljettava pois potilaan päihteiden käytön (esim. alkoholi, kannabis tai amfetamiini) suoraan aiheuttamat depressiot.
- Somaattisen erotusdiagnostiikan merkitys on erityisen suuri
- sellaisilla iäkkäillä potilailla, joilla ei aiemmin ole esiintynyt depressiota
- potilailla, joiden depression oirekuva on epätavallinen
- potilailla, jotka eivät hyödy depression tavanomaisesta hoidosta.
- Somaattisesti sairaan potilaan tapauksessa ei aina ole helppoa erottaa somaattisen
sairauden ja depression oireita toisistaan.
- Depression affektiiviset ja kognitiiviset oireet (masentunut mieliala, mielihyvän menetys, huonontunut itsetunto, keskittymisvaikeudet, toivottomuus, itsetuhoajatukset, psykoottiset oireet) johtuvat harvemmin suoraan somaattisesta sairaudesta kuin vegetatiiviset oireet (väsymys, psykomotorinen hidastuneisuus, ruokahaluttomuus, laihtuminen).
- Somaattisesti sairaan potilaan tapauksessa on siis syytä kiinnittää huomiota erityisesti kognitiivisiin ja affektiivisiin oireisiin.
- Depressiodiagnoosia ei tehdä, jos kyseessä on lähiomaisen kuolemaan liittyvä normaali surureaktio. Raja surureaktion ja depression välillä on kuitenkin joskus häilyvä.
- Surevan tunteet liittyvät menetettyä läheistä koskeviin muistoihin, kun taas depressiossa potilaan kuva itsestään on negatiivinen ja masennuksen oireet ovat yleistyneet monille elämänalueille.
- Itsetuhoajatukset, selvät psykoottiset tai psykomotoriset oireet, vaikea oirekuva tai masennusoireyhtymän jatkuminen kuukausien ajan eivät enää liity tavalliseen surureaktioon «American Psychiatric Association: Diagnostic and s...»3 ja ovat siten aihe depressiodiagnoosin tekoon ja depression hoitoon.
- Muiden menetysten tai stressitekijöiden olemassaololla, tyypillä tai potilaan tilan psykologisella ymmärrettävyydellä on hoidollista muttei erotusdiagnostista merkitystä. Depressiodiagnoosi tehdään, kun oirekriteerit täyttyvät.
Depression seulonta ja tunnistaminen terveydenhuollossa
- Depression riskiryhmiin kohdistuva seulonta saattaa parantaa depression tunnistamista perusterveydenhuollossa «Depression riskiryhmiin suunnattu seulonta perusterveydenhuollossa saattaa parantaa sairauden tunnistamista.»C.
- Seulonnasta on hyötyä vain silloin, jos
- siihen liittyy tehokas hoito ja mahdollisuus konsultoida erikoislääkäriä
- potilaan hoitomyöntyvyyttä ja hoidon tehoa seurataan.
- Jos seulontaa toteutetaan, se on syytä kohdentaa vain niihin potilasryhmiin, joissa
depression esiintyvyys on todennäköisesti suuri. Näitä ryhmiä ovat muun muassa
- masentuneisuudesta tai ahdistuneisuudesta kärsivät
- aiemmin depression sairastaneet
- hiljattain synnyttäneet naiset
- somaattisista pitkäaikaissairauksista, kiputiloista tai unihäiriöistä kärsivät
- epäselvistä somaattisista oireista kärsivät
- paljon terveyspalveluja käyttävät
- työstressistä tai työuupumuksesta kärsivät
- alkoholin riskikäyttäjät
- muista mielenterveyshäiriöistä, kuten ahdistuneisuus-, syömis- tai päihdehäiriöistä, kärsivät
- itsemurhaa yrittäneet
- pitkäaikaistyöttömät
- sosiaalisesti moniongelmaiset.
- Depression tunnistamisen avuksi on kehitetty monia käyttökelpoisia lyhyitä ja pidempiä seulontamenetelmiä «Williams JW Jr, Pignone M, Ramirez G ym. Identifyi...»4, «Mitchell AJ, Coyne JC. Do ultra-short screening in...»5, «Akena D, Joska J, Obuku EA ym. Comparing the accur...»6.
- Perusterveydenhuollossa seulontamenetelmänä voidaan käyttää esimerkiksi PRIME-MD:n
kahden kysymyksen seulaa «Arroll B, Khin N, Kerse N. Screening for depressio...»7:
- 1. Oletko viimeisen kuukauden aikana usein ollut huolissasi tuntemastasi alakulosta, masentuneisuudesta tai toivottomuudesta?
- 2. Oletko viimeisen kuukauden aikana usein ollut huolissasi kokemastasi mielenkiinnon puutteesta tai haluttomuudesta?
- Jos potilas vastaa vähintään toiseen kysymykseen myöntävästi, kyseessä voi olla depressio «Arroll B, Khin N, Kerse N. Screening for depressio...»7, «Lombardo P, Vaucher P, Haftgoli N ym. The 'help' q...»8 ja asian selvittäminen edellyttää tarkempia tutkimuksia.
- Seulonnassa voidaan käyttää myös muita menetelmiä, esimerkiksi
- PHQ-9-kyselyä «PHQ-9 terveyskysely»2
- Beckin depressiokyselyä «BDI-kysely»1
- suomalaista DEPS-seulaa «DEPS-testi»3
- EPDS-seulaa (Edinburgh Postnatal Depression Scale) juuri synnyttäneille naisille «Edinburgh Postnatal Depression Scale (EPDS)»4
- GDS-15- tai GDS-30-kyselyä (geriatrinen depressioasteikko, Geriatric Depression Scale) yli 65-vuotiaille «https://sumut.fi/valineita-tyohosi/testit/yleismittarit/»1 .
- Riskiryhmiin suunnattu seulonta saattaa lisätä depression tunnistamisen herkkyyttä, mutta se tuo esiin myös vääriä positiivisia tapauksia «Akena D, Joska J, Obuku EA ym. Comparing the accur...»6. Positiivinen tulos ei vielä merkitse depressiota.
- Seulontamenetelmät eivät voi korvata potilaan kliinistä haastattelua. Kliinikoiden tulisi muutenkin olla valppaita tunnistamaan depressio, jos potilas kuuluu johonkin depression riskiryhmään tai hänellä ilmenee depression oirekuvaan kuuluvia oireita «Thombs BD, Ziegelstein RC. Does depression screeni...»9.
Etiologia ja patogeneesi
- Depressiot ovat monitekijäisiä sairauksia, joiden syntyyn liittyy yksilöllisessä suhteessa biologisia, psykologisia ja sosiaalisia vaaratekijöitä «Kendler KS, Gardner CO. Sex differences in the pat...»10, «Klein DN, Kotov R, Bufferd SJ. Personality and dep...»11, «Kupfer DJ, Frank E, Phillips ML. Major depressive ...»12.
- Vaaratekijöistä monet liittyvät pitkäaikaiseen yksilölliseen depressioalttiuteen, kun taas jotkin ovat luonteeltaan laukaisevia.
- Keskeisiä ovat perinnöllinen taipumus, kaltoinkohtelun kaltaiset kehitykselliset vaaratekijät, altistavat persoonallisuuden piirteet ja laukaisevat kielteiset elämäntapahtumat.
- Perinnöllinen alttius on todennäköisesti sitä merkittävämpi tekijä, mitä vaikeampia ja toistuvampia masennusjaksot ovat.
- Depression patogeneesissä ovat oleellisia «Kupfer DJ, Frank E, Phillips ML. Major depressive ...»12, «Disner SG, Beevers CG, Haigh EA ym. Neural mechani...»13
- biologiset (mm. geneettiset, neurokemialliset, neurofysiologiset, neuroendokrinologiset ja kronobiologiset) mekanismit
- psykologiset ja sosiaaliset (masentunutta mielialaa synnyttävät, ylläpitävät ja vahvistavat) mekanismit.
Esiintyvyys väestössä
- Väestötutkimusten perusteella kliinisesti merkittävän depression vuosiesiintyvyys aikuisväestössä ja nuorilla on noin 5–7 % «Pirkola SP, Isometsä E, Suvisaari J ym. DSM-IV moo...»14, «Markkula N, Suvisaari J, Saarni SI ym. Prevalence ...»15 ja yli 65-vuotiailla hieman pienempi.
- Depressiot ovat naisilla noin 1,5–2 kertaa yleisempiä kuin miehillä.
- Vain vähemmistö depressiota potevista hakee aktiivisesti hoitoa terveydenhuollosta «Hämäläinen J, Isometsä E, Sihvo S ym. Use of healt...»16, «Hämäläinen J, Isometsä E, Laukkala T ym. Use of he...»17, «Hämäläinen J, Isometsä E, Sihvo S ym. Treatment of...»18.
- Hoitoa haetaan sitä todennäköisemmin, mitä vaikeampi ja pitkäkestoisempi depressio on ja mitä suurempi siihen liittyvä koettu toimintakyvyn heikkeneminen on. Myös monihäiriöisyys, erityisesti samanaikainen ahdistuneisuushäiriö, lisää hoidon hakemista «Hämäläinen J, Isometsä E, Sihvo S ym. Use of healt...»16, «Hämäläinen J, Isometsä E, Laukkala T ym. Use of he...»17.
- Perusterveydenhuollon potilaista noin 10 %:lla arvioidaan olevan depressio, mutta vain osan tiedetään hakevan siihen aktiivisesti hoitoa, joten masennuksen tunnistaminen on usein vaativa tehtävä «Vuorilehto M, Melartin T, Isometsä E. Depressive d...»19.
- Psykiatrisen erikoissairaanhoidon potilaista noin puolella on depressio «Kyrölä A, Järvelin J....»20, «http://www.julkari.fi/handle/10024/136978»2.
Psykiatrinen monihäiriöisyys
- Depression vuoksi hoitoa hakevista enemmistö kärsii samanaikaisesti myös jostakin
muusta psyykkisestä oireyhtymästä, kuten
- ahdistuneisuushäiriöstä
- persoonallisuushäiriöstä tai
- päihdehäiriöstä.
- Depressiopotilailla esiintyvä samanaikainen ahdistuneisuushäiriö heikentää yleensä psykososiaalista toimintakykyä ja elämänlaatua «McDermut W, Mattia J, Zimmerman M. Comorbidity bur...»21, «Mittal D, Fortney JC, Pyne JM ym. Impact of comorb...»22.
- Tyypillisiä samanaikaisia ahdistuneisuushäiriöitä ovat
- paniikkihäiriö
- sosiaalisten tilanteiden pelko
- muut pelkotilat
- yleistynyt ahdistuneisuushäiriö.
- Näitä häiriöitä esiintyy noin puolella depressiopotilaista «Saha S, Lim CCW, Cannon DL ym. Co-morbidity betwee...»23, «Friborg O, Martinsen EW, Martinussen M ym. Comorbi...»24, «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»25.
- Ahdistuneisuushäiriöt ilmenevät
- kohtauksellisina tai yleistyneinä ahdistuneisuusoireyhtyminä
- usein tilannesidonnaiseen ahdistuneisuuteen liittyvänä välttämiskäyttäytymisenä.
- Lähes puolet depression vuoksi hoitoon hakeutuneista kärsii jonkinlaisesta persoonallisuushäiriöstä tai ainakin depressioalttiuteen ja depression hoitoon vaikuttavista persoonallisuuden piirteistä «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»25. Yleisimpiä ovat estynyt, epävakaa ja vaativa persoonallisuus «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»25 sekä nuorilla käytöshäiriöt. Mitä vaikeampi persoonallisuushäiriö on, sitä enemmän sillä on kliinistä merkitystä «Markowitz JC, Skodol AE, Petkova E ym. Longitudina...»26. Vaativasta, estyneestä tai riippuvaisesta persoonallisuudesta kärsivällä depression kroonistumisen tai uusiutumisen riski on tavallista suurempi «Iacoviello BM, Alloy LB, Abramson LY ym. The role ...»27, «Mulder RT, Joyce PR, Frampton CM ym. Six months of...»28.
- Eniten hoitojen valintaan vaikuttaa epävakaa persoonallisuus, jonka oirekuvaan kuuluvat
muun muassa taipumukset
- mielialan epävakauteen
- identiteetin häilyvyyteen
- myrskyisiin ihmissuhteisiin
- impulsiiviseen käytökseen
- negatiivisten tunneilmaisujen hallitsemattomuuteen
- päihteiden käyttöön ja itsetuhoisiin tekoihin.
- Epävakaasta persoonallisuudesta kärsii noin 10–20 % depressiopotilaista «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»25, «Riihimäki K, Vuorilehto M, Isometsä E. Borderline ...»29.
- Samanaikaista päihderiippuvuutta tai päihteiden – useimmiten alkoholin – väärinkäyttöä, esiintyy noin 10–30 %:lla depressiopotilaista «Saha S, Lim CCW, Cannon DL ym. Co-morbidity betwee...»23, «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»25.
- Aikuisiän aktiivisuuden ja tarkkaavuuden häiriön (ADHD) vuosiesiintyvyys on väestötutkimuksissa yleensä noin 3 % «Simon V, Czobor P, Bálint S ym. Prevalence and cor...»30. Luotettavaa arviota samanaikaisen ADHD:n yleisyydestä suomalaisilla depressiopotilailla ei nykyisin ole, mutta se on todennäköisesti normaaliväestöä suurempi.
- Vakavan psykiatrisen monihäiriöisyyden voidaan katsoa olevan kyseessä, kun depressiopotilaalla on vaikea persoonallisuus- tai päihdehäiriö tai useita muita samanaikaisia mielenterveyden häiriöitä.
Depressio ja työkyvyttömyys ja depression taloudelliset vaikutukset
- Depressio aiheuttaa maailmanlaajuisesti huomattavaa työ- ja toimintakyvyn heikkenemistä «Alonso J, Petukhova M, Vilagut G ym. Days out of r...»31, «Bruffaerts R, Vilagut G, Demyttenaere K ym. Role o...»32, «Global Burden of Disease Study 2013 Collaborators....»33, minkä lisäksi se heikentää elämänlaatua «GBD 2015 DALYs and HALE Collaborators.. Global, re...»34, «Koivumaa-Honkanen H, Tuovinen TK, Honkalampi K ym....»35. Depressio on noussut yhdeksi eniten toimintakyvyn heikkenemistä aiheuttavista sairauksista «GBD 2016 Disease and Injury Incidence and Prevalen...»36.
- Suomessa masennusperusteisten sairauspäivärahakausien ja työkyvyttömyyseläkkeiden määrä kaksinkertaistui 1990-luvun lopulta alkaen. Pitkään jatkunut kasvu kääntyi laskuun 2010-luvulla, mutta sairauspäivärahakausien määrä on uudelleen noussut viime vuosina «Sosiaali- ja terveysministeriö (STM). Masto-hankke...»37, «Honkonen T, Gould R. Masennusperusteisen työkyvytt...»38.
- Vuonna 2018 masennuksen perusteella alkoi noin 30900 sairauspäivärahakautta ja noin 5 400 osasairauspäivärahakautta. Uudelle masennusperusteiselle työkyvyttömyyseläkkeelle (kuntoutustuelle tai toistaiseksi myönnetylle eläkkeelle) siirtyi noin 3 900 henkeä. Kaikkiaan vuoden 2018 lopussa masennuksen vuoksi oli työkyvyttömyyseläkkeellä (kuntoutustuella tai toistaiseksi myönnetyllä) hiukan yli 30 900 henkeä.
- Depression aiheuttamat kustannukset ovat mittavia «Kessler RC. The costs of depression. Psychiatr Cli...»39. Niitä kertyy työkyvyttömyyseläkemenojen ja sairauspäivärahakustannusten lisäksi heikentyneistä työsuorituksista ja hoitojärjestelmän kuluista «Smit F, Cuijpers P, Oostenbrink J ym. Costs of nin...»40, «de Graaf R, Tuithof M, van Dorsselaer S ym. Compar...»41, «Olesen J, Gustavsson A, Svensson M ym. The economi...»42.
- Eläketurvakeskuksen ja Kansaneläkelaitoksen tietojen mukaan vuonna 2018 masennusperusteiset työkyvyttömyyseläkemenot olivat Suomessa 434 miljoonaa euroa ja sairauspäivärahakustannukset 138 miljoonaa euroa.
Ehkäisy
- Yksilötasolla mielenterveyttä edistävät ja masennustilan kehittymisen vaaraa voivat
vähentää esimerkiksi
- kokemus riittävän hyvistä ja merkitsevistä ihmissuhteista, sosiaalisesta tuesta ja osallisuudesta
- kohtalainen määrä liikuntaa «Harvey SB, Øverland S, Hatch SL ym. Exercise and t...»43, «Schuch FB, Vancampfort D, Firth J ym. Physical Act...»44
- riittävästä unesta huolehtiminen «Hickie IB, Naismith SL, Robillard R ym. Manipulati...»45, «Glozier N, O'Dea B, McGorry PD ym. Delayed sleep o...»46
- tupakoinnin välttäminen tai lopettaminen «Taylor G, McNeill A, Girling A ym. Change in menta...»47
- humalahakuisen juomisen ja alkoholin liikakäytön välttäminen «Hämäläinen J, Kaprio J, Isometsä E ym. Cigarette s...»48
- terveellinen ruokavalio «Ruokavalio depression ehkäisyssä»3, «Sánchez-Villegas A, Delgado-Rodríguez M, Alonso A ...»49
- Depressiota ehkäisevät terveydenhuollon interventiot on järkevintä kohdentaa depression
riskiryhmiin eli henkilöihin, joilla
- on depression vaaratekijöitä (valikoiva ehkäisy henkilöille, joilla on depression vaaratekijöitä)
- ilmenee depressiivisiä oireita muttei depression diagnostiset kriteerit täyttävää häiriötä (kohdennettu ehkäisy henkilöille, joilla on suuri sairastumisriski).
- Henkilöillä, joilla on depression vaaratekijöitä, masennustilan kehittymisen vaaraa
voitaneen vähentää (valikoiva ehkäisy) esimerkiksi
- synnyttäneiden äitien psykososiaalisella tuella «Shapiro GD, Fraser WD. ACP Journal Club. Review: p...»50, «Sockol LE, Epperson CN, Barber JP. Preventing post...»51
- somaattisten pitkäaikaissairauksien hyvällä hoidolla «Golden SH, Lazo M, Carnethon M ym. Examining a bid...»52, «Chauvet-Gélinier JC, Trojak B, Vergès-Patois B ym....»53
- kipupotilaiden asianmukaisella hoidolla «Kroenke K, Wu J, Bair MJ ym. Reciprocal relationsh...»54
- alkoholin riskikäyttäjien lyhytneuvonnalla «Jonas DE, Garbutt JC, Amick HR ym. Behavioral coun...»55, «Friedmann PD. Alcohol use in adults. N Engl J Med ...»56
- työttömien sopeutumista ja uutta työllistymistä tukemalla «Vinokur AD, Schul Y. The web of coping resources a...»57, «Vuori J, Silvonen J, Vinokur AD ym. The Työhön Job...»58
- työstressin vähentämisellä ryhmämuotoisten stressinhallintaohjelmien «Stressinhallintamenetelmien vaikutus työstressiin ja masennusoireisiin»4 tai organisaatiotason interventioiden avulla «Bergerman L, Corabian P, Harstall C. Effectiveness...»59.
- Henkilöillä, joilla jo ilmenee masennusoireita ja depressioon sairastumisen riski
on suuri, masennustilan kehittymistä on mahdollista ehkäistä (kohdennettu ehkäisy)
psykologisten interventioiden avulla. Tällaisia interventioita ovat
- mielialanhallintaryhmät (ns. depressiokoulut) «Depression ilmaantumista voidaan ilmeisesti ehkäistä tai viivyttää ryhmämuotoisten psykoedukatiivisten depressiokouluharjoitteiden avulla.»B, «Hetrick SE, Cox GR, Witt KG ym. Cognitive behaviou...»60
- ryhmämuotoiset kognitiivis-behavioraaliset tai interpersonaaliset lyhytterapiat «Ryhmämuotoinen interpersonaalinen terapia (IPT) ja kognitiivis-behavioraalinen terapia saattavat vähentää depression ilmaantumista.»C
- internetvälitteiset tietotekniikka-avusteiset omahoito-ohjelmat «Potilaan itsensä tai terveydenhuollon ammattilaisen ohjaamat tietotekniikka-avusteiset kognitiivis-behavioraalisiin terapioihin pohjautuvat omahoidot ovat hyödyllisiä masennusoireiden hoidossa.»A
- kouluissa toteutettavat kognitiiviset tai interpersonaaliset interventiot «Hetrick SE, Cox GR, Witt KG ym. Cognitive behaviou...»60.
Hoito
Hoidon suunnittelu ja seuranta
- Hoidon lähtökohta on lääkärin kliiniseen tutkimukseen perustuva depression diagnoosi.
- Jos diagnoosi vaikuttaa esimerkiksi oireiden lyhyen keston tai lieväasteisuuden vuoksi epävarmalta, ylihoidon välttämiseksi on suositeltavaa arvioida tilanne uudelleen 1–2 viikon kuluttua ja tehdä depression hoitoa koskevia päätöksiä vasta diagnoosin varmistuttua.
- Yksilöllisessä hoitosuunnitelmassa sovitetaan yhteen potilaan tarpeet, käytettävissä olevat, vaikuttavaksi osoitetut hoitomuodot sekä mahdolliset muut tukitoimet.
- Depression hoito jaetaan kolmeen vaiheeseen, kuva «Depression hoidon vaiheet»1:
- Akuuttivaiheen hoidon tavoitteena on oireettomuus, ja se kestää tämän tavoitteen saavuttamiseen asti.
- Jatkohoidon tavoitteena on estää oireiden palaaminen (relapsi).
- Ylläpitohoidon tavoitteena on ehkäistä uuden sairausjakson puhkeaminen.
- Depression akuuttihoidossa voidaan käyttää
- vaikuttavaksi osoitettua psykoterapiaa
- depressiolääkehoitoa tai
- molempia yhtäaikaisesti taikka
- joissakin tapauksissa sähköhoitoa, kirkasvalohoitoa, transkraniaalista magneettistimulaatiohoitoa tai muita neuromodulaatiohoitoja
- Hoitoon kuuluu aina sairautta ja sen hoitoa koskeva potilasopastus (psykoedukaatio).
- Psykoterapiat ja masennuslääkehoito ovat lievissä ja keskivaikeissa depressioissa yhtä tehokkaita oireiden lievittäjänä. Niiden yhtäaikainen käyttö on kuitenkin selvästi tehokkaampaa kuin pelkästään jommankumman «Psykoterapia ja masennuslääkkeet ovat yhtä tehokkaita oireiden lievittäjiä lievässä ja keskivaikeassa depressiossa. Tehokkainta on niiden yhteiskäyttö.»A ja siksi yleensä suositeltavaa ainakin silloin, kun depressio selvästi heikentää potilaan toimintakykyä.
- Kun masennuslääkehoitoa ja psykoterapiaa käytetään yhtäaikaisesti, on tärkeää huolehtia hoidon kokonaisuuden koordinoinnista ja kummankin hoitomuodon asianmukaisesta seurannasta.
- Muita tarpeellisia psykososiaalisia tai lääkehoitoja voidaan soveltaa yksilöllisesti.
- Depressiopotilaat ilmeisesti hyötyvät säännöllisestä ohjatusta liikuntaharjoittelusta «Säännöllinen ja riittävän usein toteutettu ohjattu liikuntaharjoittelu ilmeisesti parantaa lievän ja keskivaikean depression hoidon tehoa.»B, joten sitä voidaan aina suositella osaksi kokonaishoitoa, ellei lääketieteellisiä vasta-aiheita ole. Liikunta ei kuitenkaan korvaa depression muuta hoitoa.
- Hoitomuodoista riippumatta depressiopotilas tarvitsee säännöllistä seurantaa sekä akuuttivaiheen aikana että vähintään puolen vuoden ajan sen jälkeen.
- Seurantakäynneillä selvitetään hoitosuunnitelman toteutumista, oiretason toipumista ja hoidon tuloksellisuutta.
- Hoidossa tutkitaan potilaan elämäntilannetta, erityisesti mahdollisia depression laukaisseita ja sitä ylläpitäviä kuormittavia tekijöitä, ja tuetaan hänen rakentavia selviytymiskeinojaan. On tärkeää, ettei potilas jää vain hoidon passiivisen vastaanottajan rooliin.
- Depressiota sairastavan aikuisen lasten tilanne ja tuen tai hoidon tarve tulee arvioida (lastensuojelulaki, «http://www.finlex.fi»3).
- Hoitomuodon ja -tahon valintaa ohjaa depression vaikeusasteen (ks. taulukko «Depression vaikeusaste ja keskeiset akuuttivaiheen hoitomuodot ...»2) ohella hoidon saatavuus.
- Muita huomioon otettavia tekijöitä ovat muun muassa
- potilaan omat toiveet hoitoaan kohtaan
- aiempien depressiojaksojen vaikeusaste, erityisesti jos ne ovat olleet nykyistä vaikeampia
- psykiatrinen monihäiriöisyys
- mahdollisten aiempien hoitoyritysten teho ja haitat
- itsemurhavaara (ks. depressio ja itsetuhokäyttäytyminen «A1»2).
- toimintakyky
- somaattinen terveydentila ja somaattiseen sairauteen tarvittava lääkehoito.
| Hoitomuoto | Lievä | Keskivaikea | Vaikea | Psykoottinen |
|---|---|---|---|---|
| + = riittävä vaikuttavuus osoitettu myös yksinomaisena hoitomuotona
(+) = vaikuttavuus yksinomaisena hoitomuotona epävarma tai riittämätön |
||||
| Internetvälitteiset tietotekniikka-avusteiset terapiat (nettiterapiat) | + | + | ||
| Psykoterapiat | + | + | (+) | |
| Masennuslääkkeet | + | + | + | (+) |
| Masennus- ja psykoosilääke yhtäaikaisesti | + | |||
| Sähköhoito (ECT) | + | + | ||
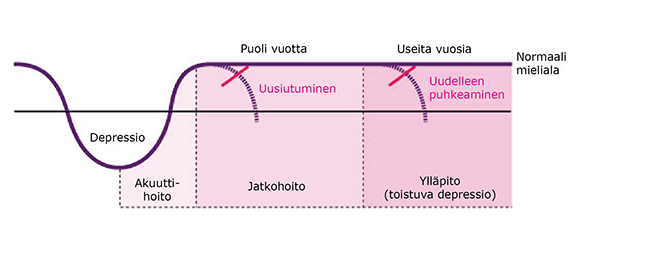
Depression hoidon vaiheet.
Lääkehoito
Akuuttihoito
- Masennustilaa tai toistuvaa masennusta voidaan hoitaa masennuslääkkeiden avulla «Depressioita voidaan hoitaa tehokkaasti masennuslääkkeiden avulla.»A.
- Lääkehoito on sitä tärkeämpää, mitä vaikeammasta depressiosta on kysymys.
- Vaikeassa tai psykoottisessa depressiossa on aina syytä käyttää lääkehoitoa.
- Keskivaikeassa depressiossa masennuslääkehoito on yleensä tarpeen.
- Lievässäkin depressiossa masennuslääkehoito on yleensä hyödyksi.
- Lääkehoidon sijasta tai rinnalla voidaan lievässä ja keskivaikeassa depressiossa käyttää vaikuttavaksi osoitettua psykoterapiaa.
- Noin kaksi kolmasosaa masennuslääkettä säännöllisesti käyttävistä saa selvän vasteen ja noin 40–50 %:lla oireet häviävät melko täydellisesti noin 4–12 viikon aikana «Depressioita voidaan hoitaa tehokkaasti masennuslääkkeiden avulla.»A. Toipuneiden osuus kasvaa ajan myötä.
- Hoitomyöntyvyyden ongelmat ovat keskeinen hoidon tuloksellisuutta rajoittava tekijä.
- Vaikka perusterveydenhuollon ja psykiatrisen erikoissairaanhoidon potilaat eroavat jonkin verran toisistaan monen eri tekijän osalta, depression lääkehoidon tulokset ovat kummassakin ryhmässä samankaltaisia «Masennuslääkkeiden teho on osoitettu myös perusterveydenhuollon masennuspotilailla.»A.
- Lääkevasteet ja -haitat ovat yksilöllisiä. Ryhmätasolla eri masennuslääkkeiden välillä on todennäköisesti vain pieniä eroja tehossa ja siedettävyydessä, mutta trisyklisiä lääkkeitä siedetään muita huonommin «Masennuslääkkeiden väliset pienet tehoerot eivät ilmeisesti ole kliinisesti merkitseviä, mutta siedettävyydessä on todennäköisesti merkitseviä eroja.»B.
- Lääkevalmisteen valinnassa keskeisiä ovat
- havaitut tai odotetut haittavaikutukset «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5 ja potilaan suhtautuminen niihin
- potilaan somaattiset sairaudet
- todennäköiset yhteisvaikutukset muiden potilaan käyttämien lääkkeiden kanssa «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5.
- Potilaan somaattiseen terveyteen ja lääkehoitoon voi liittyä tekijöitä, jotka edellyttävät laboratoriotutkimuksia ennen hoitoa ja hoidon aikana «Penttilä J, Appel H, Rintahaka P, Heikkinen R, Syv...»61.
- Masennuslääkkeitä on käytettävä annoksina, joiden teho on osoitettu kliinisissä kokeissa. Annossuositukset esitetään taulukossa «Suomessa vuonna 2024 käytössä olevat masennuslääkkeet ja niiden annokset aikuispotilaille...»3.
- Useimmilla masennuslääkkeillä pientä aloitusannosta suuremmat annokset kasvattavat hoidosta hyötyvien osuutta. SSRI-ryhmän lääkkeillä annoksen suurentaminen keskialueen yläpuolelle ei kuitenkaan yleensä ole hyödyksi. Osalla masennuslääkkeistä (esim. venlafaksiinilla) hoitovasteen todennäköisyys kasvaa annoksen suurentamisen myötä «Masennuslääkkeen annoksen nostaminen puuttuvan tehon vuoksi on yleensä suositeltavaa.»B.
- Ellei potilas toivu aloitetulla annoksella tai toipuminen on vain osittaista, on yleensä syytä hakea mahdollisimman hyvän tehon ja siedettävyyden yhdistelmän tuottavaa optimiannosta.
- Jos potilaalla esiintyy merkittäviä haittavaikutuksia tai enimmäisannos on jo saavutettu mutta vaste on vielä riittävän ajan jälkeenkin heikko, on syytä vaihtaa toiseen masennuslääkkeeseen.
- Kaikilla masennuslääkkeillä on tunnettuja ja tyypillisiä haittavaikutuksia, ja noin 10–15 %:lla hoidetuista potilaista ne johtavat akuuttivaiheessa lääkityksen keskeyttämiseen «Barbui C, Hotopf M, Freemantle N ym. WITHDRAWN: Tr...»62.
- Eri masennuslääkkeiden tyypillisimpiä haittavaikutuksia esitetään taulukossa «Suomessa vuonna 2024 käytössä olevat masennuslääkkeet ja niiden annokset aikuispotilaille...»3. Joistakin haittavaikutuksista, kuten seksuaalisten toimintojen häiriöistä, painonnoususta tai suolisto-oireista, saattaa tulla merkittävämpiä pitkäaikaishoidossa kuin akuuttivaiheessa.
- Jos potilaan kokemat haittavaikutukset ovat poikkeuksellisen voimakkaita tai luonteeltaan epätyypillisiä tai jos ne tulevat jo pienellä annoksella, voidaan pitoisuusmittauksia tai CYP2C19- tai CYP2D6-genotyyppejä koskevaa tietoa hyödyntää hoitopäätösten tukena «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5.
- Farmakogeneettinen testaus on perusteltua tilanteissa, joissa potilas kokee poikkeuksellisen voimakkaita lääkehaittoja tavanomaisesta masennuslääkehoidosta. Jos potilaan CYP2C19- tai CYP2D6-geenien testitulokset ovat tiedossa, ne on syytä huomioida lääkevalinnoissa ja tiettyjen lääkkeiden annostelussa «CYP2C19- ja CYP2D6-geenitesteihin perustuvan metaboliastatuksen merkitys depressiolääkkeiden annostelussa»6.
- Trisyklisten masennuslääkkeiden oikean annostuksen määrittämisessä on käytettävä apuna pitoisuusmittauksia.
- Toisen polven psykoosilääke ketiapiini on pieninä 50–300 mg:n annoksina tehokas depression hoidossa myös monoterapiana «Toisen polven psykoosilääke ketiapiini on matalalla 50–300 mg annoksella tehokas depression hoidossa myös monoterapiana.»A, mutta tällainen hoito on lääkkeen haittavaikutusten vuoksi suositeltavaa rajata erikoissairaanhoitoon. Ks. Vältä viisaasti -suositus «Ketiapiinimonoterapia masennustilan hoidossa»7.
- Lääkehoitoa saavan potilaan tilaa on koko akuuttivaiheen ajan seurattava toistuvin, säännöllisin tapaamisin 1–3 viikon välein ja tarvittaessa tiiviimminkin, jos esimerkiksi itsemurhavaara arvioidaan merkittäväksi.
- Seurantatapaamisissa on suositeltavaa arvioida hoidon tehoa selvittämällä potilaan tilaa arviointiasteikkojen (esim. Montgomery–Åsbergin depressioasteikon «hoi50076a.pdf»1) tai kyselylomakkeiden (esim. Beckin depressioasteikon «BDI-kysely»1 tai PHQ-9:n «PHQ-9 terveyskysely»2) avulla.
- Akuuttihoidon tavoitteena on täydellinen tai lähes täydellinen oireettomuus (esim. < 5 pistettä PHQ-9:ssä tai < 10 pistettä Beckin 21-kohtaisessa masennuskyselyssä).
- Seurannan aikana arvioidaan saavutettua lääkevastetta. Ellei viitettä alkavasta hoitovasteesta ilmene 4 viikon kuluessa (oirepistemäärän < 20 %:n pieneneminen), on jo yleensä syytä vaihtaa toiseen masennuslääkkeeseen.
- Vastetta on syytä arvioida kriittisesti, kun täyttä hoitoannosta on käytetty 6–12 viikon ajan (kuva «Akuuttivaiheen masennuslääkehoidon vasteen arviointi»2). Seuranta-ajan jatkaminen 8–12 viikkoon voi olla aiheellista, jos ensimmäisten 6–8 viikon aikana on jo ilmennyt osittainen hoitovaste (oirepistemäärän 20–50 %:n pieneneminen). Ellei selvää hoitovastetta (oirepistemäärän > 50 %:n pieneneminen) saavuteta, on tehoton lääke syytä vaihtaa toiseen 12. viikkoon mennessä «Masennuslääkkeen hoitovaste on luotettavasti arvioitavissa 3 kuukauden kuluessa.»A.
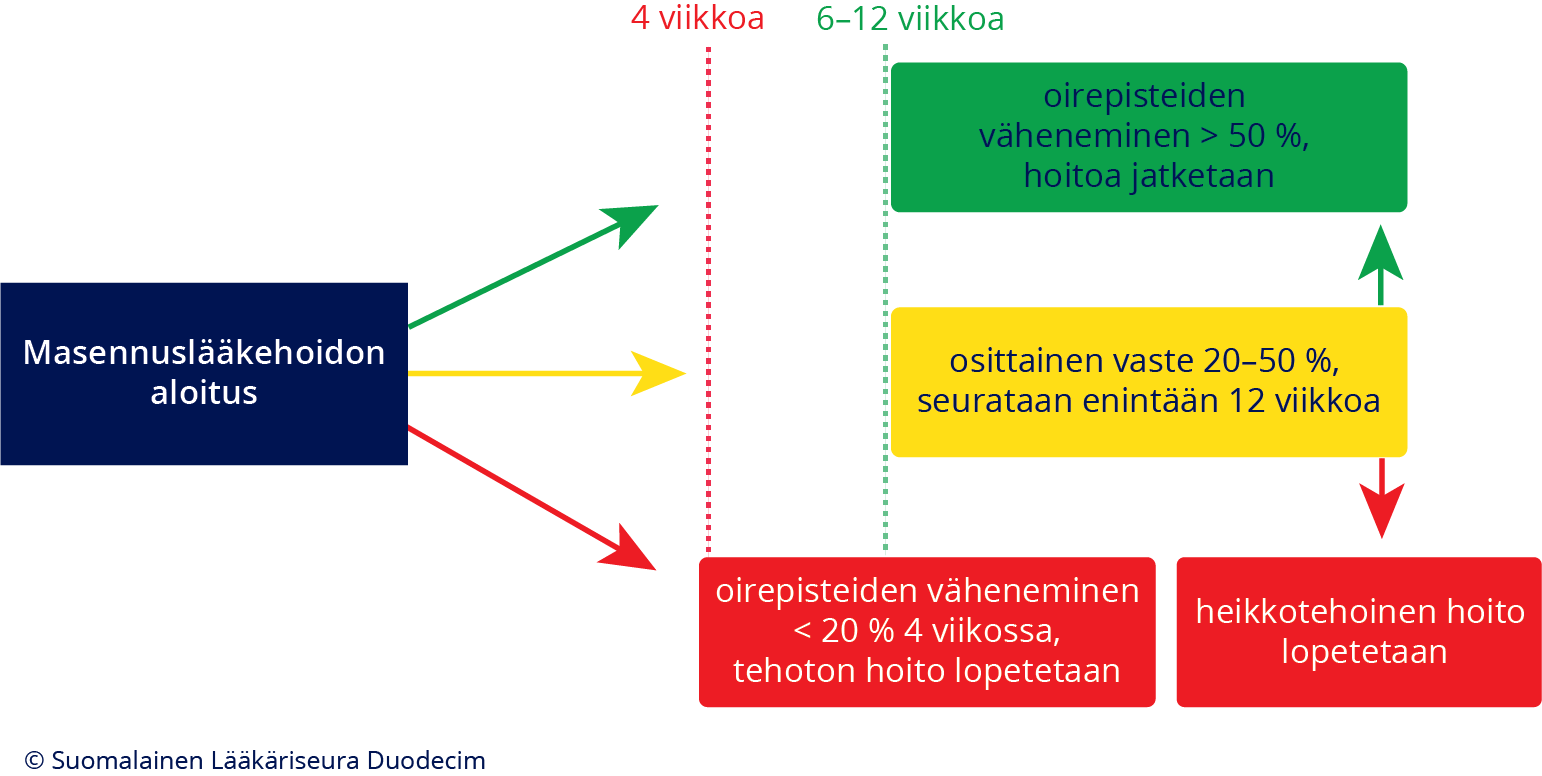
Akuuttivaiheen masennuslääkehoidon vasteen arviointi
Jos depression oirepisteet vähenevät alle 20 % 4 ensimmäisen hoitoviikon aikana, on tehoton hoito syytä lopettaa. Hoitovaste on usein aluksi vain osittainen (20–50 %), mutta kehittyy vähitellen tyydyttäväksi (yli 50 %). Mikäli asianmukaisesti annostellulla masennuslääkkeellä ei saavuteta yli 50 %:n hoitovastetta 6–12 viikon aikana, on yleensä syytä lopettaa heikkotehoinen hoito ja vaihtaa lääkettä. Jos lopetettava lääkehoito oli jo toinen hoitoyritys akuuttivaiheessa, toimitaan sen jälkeen lääkeresistentin depression ohjeiden mukaisesti.
| 1) Käyttö depressioon edellyttää pitoisuusmittauksia. | |||
| Geneerinen nimi | Aloitusannos (mg/vrk) | Hoitoannos (mg/vrk) | Tavallisia haittavaikutuksia |
|---|---|---|---|
| Selektiiviset serotoniinin takaisinoton estäjät (SSRI) | Ryhmälle luonteenomaisia mm. pahoinvointi, suolisto-oireet ja seksuaalitoimintojen häiriöt | ||
| Essitalopraami | 10 | 10–20 | |
| Fluoksetiini | 20 | 20–80 | |
| Fluvoksamiini | 50 | 100–300 | |
| Paroksetiini | 20 | 20–50 | |
| Sertraliini | 50 | 50–200 | |
| Sitalopraami | 20 | 20–40 | |
| Muut depressiolääkkeet | |||
| Agomelatiini | 25 | 25–50 | Päänsärky, huimaus |
| Bupropioni | 150 | 150–300 | Päänsärky, unettomuus, pahoinvointi |
| Duloksetiini | 60 | 60–120 | Pahoinvointi, suun kuivuminen, päänsärky, uneliaisuus |
| Mianseriini | 30 | 30–90 | Väsymys, huimaus |
| Mirtatsapiini | 15–30 | 30–60 | Väsymys, painon nousu |
| Moklobemidi | 300 | 300–900 | Unettomuus, huimaus |
| Tratsodoni | 50–100 | 150–500 | Väsymys, huimaus, rytmihäiriöt |
| Venlafaksiini | 75 | 75–375 | Kuten SSRI-lääkkeillä |
| Vortioksetiini | 10 | 5–20 | Pahoinvointi |
| Trisykliset depressiolääkkeet1) | Ryhmälle luonteenomaisia muun muassa antikolinergiset ja alfa1-salpauksen haittavaikutukset | ||
| Amitriptyliini | 25–50 | 75–300 | |
| Klomipramiini | 25–50 | 75–300 | |
| Nortriptyliini | 25–50 | 50–200 | |
Lääkeresistentti depressio
- Jos kaksi peräkkäistä asianmukaisesti toteutettua lääkehoitoyritystä ei ole johtanut selvään hoitovasteeseen (oirepistemäärän > 50 %:n pieneneminen), kyseessä on niin sanottu lääkeresistentti depressio «European Medicines Agency. Pre-Authorisation Evalu...»63.
- Farmakogeneettisen tiedon hyödyntäminen lisää masennuslääkehoidon tuloksellisuutta depression hoidossa «Farmakogeneettisen tiedon hyödyntäminen lisää masennuslääkehoidon tuloksellisuutta.»A. Farmakogeneettinen CYP2C19- ja CYP2D6-genotyyppien testaus on perusteltua lääkeresistentissä depressiossa mahdollisen poikkeavan lääkemetabolian tunnistamiseksi ja yksilöllistetyn lääkevalinnan ja annostelun toteuttamiseksi.
- Erityisesti silloin, kun potilaan toimintakyky on masennuksen vuoksi selvästi heikentynyt, on psykiatrian erikoislääkärin konsultointi tai potilaan ohjaaminen psykiatriseen erikoissairaanhoitoon paikallaan.
- Lääkeresistentissä depressiossa voidaan perusterveydenhuollossa
- vaihtaa käytössä oleva masennuslääke uuteen masennuslääkkeeseen (lääkkeet ovat tässä suhteessa melko tasaveroisia) «Lääkkeiden odotettavissa olevassa tehossa ei yleensä ole merkittäviä eroja vaihdettaessa tehoton masennuslääke toiseen lääkkeeseen.»B.
- käyttää masennuslääkkeen ohella lisälääkkeenä omega-3-rasvahappoja, jotka näin käytettyinä ovat ilmeisesti tehokkaita. Suurina annoksina omega-3 -rasvahapot voivat kuitenkin hidastaa veren hyytymistä ja lisätä antikoagulanttien vaikutuksia «Omega-3-rasvahapoilla on ilmeisesti tehoa depressiolääkityksen lisälääkityksenä vakavan masennuksen hoidossa, mutta ei ainoana masennuksen lääkehoitona.»B.
- Psykiatrian erikoislääkäri tai asiaan perehtynyt muu lääkäri voi lisäksi vaihtoehtoisesti
- pitoisuusmittausten avulla arvioida masennuslääkkeen annostelua ja hoitomyöntyvyyttä «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5
- yhdistää serotoniinin takaisinoton estäjään toisen polven psykoosilääkkeen: aripipratsolin, ketiapiinin tai risperidonin «Lääkeresistenttiä depressiota voidaan hoitaa yhdistämällä serotoniinin takaisinoton estäjään toisen polven psykoosilääke aripipratsoli, ketiapiini tai risperidoni.»A
- synergistisen vaikutuksen luomiseksi kokeilla potilaalle kahta masennuslääkettä yhtä aikaa «Lääkeresistenttiä depressiota voidaan hoitaa käyttämällä 2 masennuslääkettä yhtä aikaa.»B. Todennäköisesti hyödyllisiä yhdistelmiä ovat esimerkiksi serotoniinin takaisinottoa estävät lääkkeet yhdistettynä mirtatsapiiniin tai mianseriiniin.
- Psykiatrian erikoislääkäri voi myös yhdistää masennuslääkkeeseen litiumin «Lääkeresistenttiä depressiota voidaan hoitaa lisäämällä masennuslääkehoitoon litiumhoito eli ns. litium-augmentaation avulla.»A.
- Lääkeyhdistelmien käyttö edellyttää hoitavalta lääkäriltä perehtyneisyyttä, varovaisuutta ja yhteisvaikutuksiin liittyvien riskien «Boyer EW, Shannon M. The serotonin syndrome. N Eng...»64 tuntemusta.
- Samanaikainen psykoterapeuttinen hoito todennäköisesti lisää hoidon tehoa «Trivedi RB, Nieuwsma JA, Williams JW Jr. Examinati...»65, «Wiles N, Thomas L, Abel A ym. Cognitive behavioura...»66. Ks. kohta Psykoterapeuttinen hoito «A2»3.
- Psykiatrisessa sairaalassa voidaan nopeaan oirelievitykseen pyrittäessä esimerkiksi vaikea-asteiseen (ei-psykoottiseen) depressioon liittyvän itsemurhavaaran yhteydessä käyttää ketamiini-infuusiota «Ketamiini-infuusio on tehokas lääkeresistentin depression hoitomuoto, mutta se on vaikutukseltaan lyhytaikainen.»A. Ketamiinihoito edellyttää perehtyneisyyttä ja anestesiologisen tuen saatavuutta. Hoidolla on merkittäviä sivuvaikutuksia, ja yhden hoitokerran vaikutus kestää vain muutamasta päivästä viikkoihin. Jos potilas selvästi hyötyy hoidosta, ketamiini-infuusioita voidaan antaa toistuvasti 1–2 kertaa viikossa muutaman viikon ajan, lopuksi hoitokertoja harventaen, korkeintaan 12 hoitokertaa.
- Nenän kautta annosteltavalla esketamiinilla saavutetaan depressiossa ja myös lääkeresistentissä depressiossa samantapainen nopea hoitovaste kuin ketamiini-infuusiolla «Masennuslääkkeen kanssa annosteltu intranasaalinen esketamiini on tehokas ja tuottaa nopean hoitovasteen lääkeresistentissä depressiossa.»A, kun se yhdistetään masennuslääkehoitoon. Hoitopäätöksen tekee psykiatri. Potilas annostelee sumutteen terveydenhuollon ammattihenkilön suorassa valvonnassa, hoidon alkuvaiheessa kahdesti viikossa. Annosteluun liittyvien ohimenevien haittavaikutusten vuoksi potilasta on seurattava jokaisen annostelun jälkeen. Hoidon etuja on punnittava sen haittoja ja hintaa vasten. Rajoitettua peruskorvausoikeutta esketamiinivalmisteelle voi hakea Kelasta erikoissairaanhoidon psykiatrisessa yksikössä laaditulla lääkärinlausunnolla «https://www.kela.fi/laake3062?utm_source=uutiskirje&utm_medium=email&utm_campaign=L%C3%A4%C3%A4keinfo»4.
- Toistuvat lääkehoitoyritykset eivät aina ole tuloksellisia. On tärkeää keskustella potilaan kanssa uusien hoitoyritysten odotettavissa olevista hyödyistä ja haitoista sekä hoitoyritysten jatkamisen mielekkyydestä hänen kannaltaan.
Psykoottinen depressio
- Psykoottisessa depressiossa potilaalla esiintyy vaikeiden tavanomaisten masennusoireiden ohella myös harhaluuloja, harhaelämyksiä tai depressiivinen stupor ja hänen todellisuudentajunsa on häiriintynyt.
- Potilaat hoidetaan psykiatrisessa erikoissairaanhoidossa, joko sairaalassa tai intensiivisessä avohoidossa. Tarvittaessa heidät voidaan mielenterveyslain (1116/1990) antamin valtuuksin määrätä tahdosta riippumattomaan hoitoon (ks. mielenterveyslain 2. luku, «http://www.finlex.fi»3).
- Itsemurhavaaraa arvioitaessa on tärkeää tunnistaa tilanteet, joissa depressiopotilaan toivottomuus on psykoottisen asteista ja peruste tahdosta riippumattomaan hoitoon.
- Sähköhoito on tehokkain, turvallinen ja suositeltava hoitomuoto «Aivojen sähköhoito on tehokas hoito vaikea-asteisissa ja psykoottisissa depressioissa.»A.
- Masennuslääkehoito psykoosilääkehoitoon yhdistettynä on myös tehokas hoitomuoto «Psykoottisen depression lääkehoidossa on suositeltavaa käyttää yhtäaikaisesti masennus- ja psykoosilääkettä.»B.
- Vaikeiden psykoosien ja muiden vaikeiden mielenterveyden häiriöiden perusteella myönnettävä lääkkeiden erityiskorvausoikeus 112 tulee depressiopotilailla kyseeseen, kun kyse on psykoottisesta depressiosta. Psykoottisuuden ilmenemismuodot tulee kuvata Kelalle toimitettavassa lääkärinlausunnossa «http://www.kela.fi/laake112»5.
Jatkohoito
- Masennuslääkehoitoa on aina syytä jatkaa noin puolen vuoden ajan vielä akuuttivaiheen jälkeenkin eli siitä ajankohdasta, jolloin potilas on tullut oireettomaksi «Masennuslääkkeet ovat tehokkaita depressiivisen relapsin ehkäisemisessä akuuttihoidon jälkeen.»A. Oireiden uusiutumisen vaara on suuri, jos hoito lopetetaan heti niiden hävitessä.
- Hoitoannosta ei ole syytä pienentää ilman erityistä syytä.
- Ellei hoito jatku ylläpitohoitona ja potilas on ollut puolen vuoden ajan yhtäjaksoisesti oireeton, lääkehoito voidaan sen jälkeen lopettaa.
- Äkillinen SSRI- tai SNRI-lääkehoidon lopettaminen voi osalla potilaista provosoida yleensä 1–7 vuorokauden kuluessa lopettamisesta alkavia vieroitusoireita (huimaus, hikoilu, ahdistuneisuus, univaikeudet, pahoinvointi, päänsärky, sensoriset häiriöt). Oireet ovat tavallisimpia lyhyen puoliintumisajan valmisteilla (paroksetiini, venlafaksiini), ja ne kestävät yleensä 1–3 viikkoa, mutta osalla potilaista pidempään. Masennuslääkehoito on aina suositeltavaa lopettaa asteittain muutaman viikon aikana, koska se pienentää vieroitusoireiden ilmaantumisen riskiä. Jos häiritseviä vieroitusoireita alkaa ilmaantua, on asteittaisessa lopettamisessa syytä edetä hitaammin ja potilaan tilaa seuraten. Lopetettu lääke voidaan tarvittaessa aloittaa pienellä annoksella väliaikaisesti uudelleen ja lopettaa pidemmän ajan kuluessa hyvin pienten annosten kautta «Jha MK, Rush AJ, Trivedi MH. When Discontinuing SS...»67, «Horowitz MA, Taylor D. Tapering of SSRI treatment ...»68.
Ylläpitohoito
- Masennuslääkehoitoa on syytä jatkaa pitkäaikaisena uusiutumisen estohoitona, jos potilas on elämänsä aikana kärsinyt toistuvista, vähintään keskivaikeista depressioista «Ylläpitohoito masennuslääkkeillä vähentää merkittävästi depression uusiutumisen riskiä.»A.
- Päätöksen ylläpitohoidon aloittamisesta ja lopettamisesta voi tehdä joko psykiatrian erikoislääkäri tai yleislääkäri. Päätöksestä tulee kuitenkin herkästi konsultoida erikoislääkäriä.
- Päätöksestä on tärkeää neuvotella myös potilaan kanssa. Hoitoa saavan potilaan täytyy ymmärtää hoidon merkitys ja olla halukas sitoutumaan sen toteutukseen. Päätös hoidon aloittamisesta tai lopettamisesta (tai toteuttamatta jättämisestä) ja sen perusteluista on lisäksi syytä kirjata huolellisesti sairauskertomukseen.
- Ylläpitohoidon aloittaminen on suositeltavaa, kun kyseessä on kolmas elämänaikainen depressiojakso. Jos sairausjaksot ovat olleet vaikeita tai psykoottisia tai niihin on liittynyt vakavaa itsetuhoisuutta taikka pitkäaikaista tai vaikeaa toimintakyvyn heikkenemistä, pitkäaikaista ylläpitohoitoa on syytä harkita jo varhemmin.
- Ylläpitohoidon avulla voidaan pienentää merkittävästi depression uudelleen puhkeamisen todennäköisyyttä, mutta se on mielekästä vain, jos akuuttivaiheessa on todettu hyvä vaste masennuslääkkeeseen.
- Ylläpitohoito toteutetaan samalla lääkeannoksella kuin akuutti- ja jatkohoito.
- Lääkehoidon tehon oletetaan säilyvän useiden vuosien ajan, mutta näyttö hyvin pitkäaikaisen hoidon tehosta puuttuu.
- Ylläpitolääkehoito edellyttää, että potilaan tilaa seurataan vastaanottokäynneillä vähintään vuosittain silloinkin, kun potilas on täysin oireeton. Kun potilas on ollut oireeton usean vuoden ajan, on syytä harkita lääkehoidon varovaisen asteittaisen lopettamisen mahdollisuutta.
- Yhtäjaksoista ylläpitohoitoa on syytä jatkaa sitä pidempään,
- mitä useampia depressiojaksoja potilaalla on esiintynyt
- mitä vaikeampia ne ovat olleet
- mitä suurempi potilaan itsemurhan, työkyvyttömyyden tai muiden vakavien seurausten vaara on niiden aikana ollut
- mitä enemmän depression esi- tai jälkioireita potilaalla on esiintynyt ylläpitohoidon aikana.
- Lääkkeen käytön lopettamiseen liittyy selvä depression uusiutumisen vaara. Toisaalta elinikäinen ylläpitohoito voi varsinkin lievemmissä tapauksissa olla ylimitoitettua.
- Jos lopettamista yritetään, potilaan tilaa on seurattava tavanomaista tiiviimmin, jotta depression mahdollinen uusiutuminen havaittaisiin ja hoito voitaisiin aloittaa viivytyksettä uudelleen. Ennen useita vuosia kestäneen masennuslääkehoidon lopettamista sen annosta on suositeltavaa asteittain pienentää muutaman kuukauden aikana vieroitusoireiden minimoimiseksi. Jos häiritseviä vieroitusoireita ilmaantuu, toimitaan kuten jatkohoitovaiheen päättyessä (ks. edellinen kappale).
- Jos masennusjakso ilmaantuu meneillään olevasta ylläpitohoidosta huolimatta, on syytä harkita lääkkeen annoksen korottamista, lääkkeen vaihtamista tai kohdassa Lääkeresistentti depressio «A7»4 esitettyjä hoitokeinoja.
Muut biologiset hoidot
Sähköhoito
- Sähköhoitoa annetaan yleensä psykiatrisen sairaalahoidon yhteydessä, joskin myös polikliininen sähköhoito on mahdollista. Ennen hoitoa potilas nukutetaan laskimoanestesian avulla «Ohje depression sähköhoidon käytännön toteutuksesta»8.
- Sähköhoito on tehokkain hoitomuoto oirekuvaltaan vaikeassa tai psykoottisessa depressiossa «Aivojen sähköhoito on tehokas hoito vaikea-asteisissa ja psykoottisissa depressioissa.»A.
- Sitä tulee harkita erityisesti silloin, jos
- lääkehoito ei ole tehonnut tai
- muutoin tarvitaan nopeatehoista hoitoa esimerkiksi itsemurhavaaran vuoksi.
- Sähköhoitoa voidaan harkitusti käyttää myös keskivaikean, usealle lääkehoitoyritykselle resistentin depression hoidossa «Sähköhoito (ECT) on hyödyksi lääkeresistentin depression hoidossa.»C.
- Masennuslääkehoitoa on sähköhoidon jälkeen syytä jatkaa tavanomaiseen tapaan akuuttivaiheen jälkeisissä jatkohoito- ja ylläpitovaiheissa.
- Sähköhoitoa voidaan käyttää harvajaksoisena ylläpitohoitona tilanteissa, joissa vaikean tai psykoottisen depression lääkkeellinen ylläpitohoito ei ole tehonnut «Aivojen sähköhoito masennuslääkehoitoon yhdistettynä yli 6 kuukautta kestävänä ylläpitohoitona on tehokas masennuksen uusiutumisvaiheiden estossa.»A.
Kaamosmasennuksen kirkasvalohoito
- Joillakuilla depressiopotilailla masennusjaksoja esiintyy toistuvasti ja lähes yksinomaan
vain pimeän talvikauden aikana niin sanottuna kaamosmasennuksena, joka on vuodenaikamasennuksen
(Seasonal Affective Disorder, SAD) alamuoto. Kirkasvalohoito tehoaa kaamosmasennukseen
hyvin «Kirkasvalohoito on tehokas kaamosmasennuksen hoidossa.»A. Hoitoa annetaan siihen tarkoitetulla laitteella aamuisin (2500–10000 luksin valoteholla)
yleensä 30–60 minuutin ajan
- ensimmäisten parin viikon aikana yleensä päivittäin
- myöhemmin joko kuureina tai jatkuvasti
- ainakin viidesti viikossa talvikauden ajan.
- Kaamosmasennusta on mahdollista hoitaa myös serotoniinin takaisinottoa estävillä masennuslääkkeillä «Kaamosmasennusta lienee mahdollista hoitaa SSRI-ryhmän masennuslääkkeillä.»C.
- Kirkasvalohoidosta saattaa olla hyötyä depression hoitovaihtoehtona muulloinkin kuin kaamosmasennuksessa, mutta tällaisen hoidon rooli on toistaiseksi epäselvä «Kirkasvalohoito lienee tehokasta depression hoidossa muulloinkin kuin kaamosmasennuksessa»C.
Transkraniaalinen magneettistimulaatiohoito
- Aivojen transkraniaalinen magneettistimulaatio (TMS) on turvallinen ja vähän haittavaikutuksia aiheuttava depression hoitomuoto, jonka teho akuuttihoidossa vastaa masennuslääkehoidon tehoa. Sen keskeiset rajoitukset liittyvät toimenpiteen saatavuuteen ja laitekustannuksiin «Transkraniaalinen magneettistimulaatio (TMS) on vaikuttava hoitomuoto depression akuuttihoidossa.»A.
- TMS-hoitoa voidaan kohdentaa erityyppisenä eri aivoalueille. Paras näyttö vaikuttavuudesta on nykyisin suuritaajuuksisesta stimulaatiosta vasemmanpuoleiselle DLPFC (dorsolateraalinen prefrontaalikorteksi) -alueelle.
- TMS tehoaa myös lääkeresistenttiin depressioon «Transkraniaalinen magneettistimulaatio (TMS) on vaikuttava hoitomuoto lääkeresistentissä depressiossa.»A.
Tasavirtastimulaatio
- Aivojen tasavirtastimulaatio (transcranial direct current stimulation, tDCS) on uusi aivojen stimulaatiohoito, jotka toteutetaan yleensä päähän laitettava elektrodimyssyn avulla. Hoitoa annetaan yleensä 20–30 minuuttia kerrallaan, tavallisesti viidesti viikossa noin kolmen viikon ajan, minkä jälkeen hoitoa voidaan jatkaa kertaviikkoisena. Hoidon teho on korkeintaan masennuslääkehoidon veroinen «Aivojen tasavirtastimulaatio (tDCS) on ilmeisesti tehokas depression akuuttihoidossa.»B. Se on yleensä hyvin siedetty, ja sen keskeisin haittavaikutus on päänahan ihoärsytys.
Invasiiviset neuromodulaatiohoidot
- Neuromodulaatioon perustuvia hoitomuotoja, joiden asemaa muulle hoidolle resistentissä
depressiossa punnitaan, ovat
- vagaalinen hermostimulaatio (Vagal Nerve Stimulation, VNS) «Vagaalinen hermostimulaatio (VNS) saattaa olla tehokas kroonisen, lääkeresistentin depression hoitomenetelmä.»C
- syvä aivostimulaatio (Deep Brain Stimulation, DBS) «Syvä aivostimulaatio saattaa olla tehokas hoitomuoto kroonisessa lääkeresistentissä depressiossa.»C
Psykoterapeuttinen hoito
Psykoterapian tavoitteet
- Depressioiden hoidossa psykoterapioiden tavoitteena on saada potilas toipumaan ja
hänen toimintakykynsä paranemaan vaikuttamalla
- masennusta ylläpitäviin mielikuviin
- ajattelumalleihin
- tunne-elämään
- minäkäsitykseen
- toimintatapoihin.
- Psykoterapiat perustuvat teoreettisiin malleihin ja tutkimustietoon mielenterveyden ja käyttäytymisen ongelmista, normaalista ja häiriintyneestä psyykkisestä kehityksestä ja psykoterapian muutosprosesseista ja soveltavat niistä johdettuja kliinisiä käytäntöjä.
Psykoterapiasuuntaukset, terapiamenetelmät ja niiden toteutustavat
- Pääsuuntausten mukaan yleisimmin Suomessa käytetyt, depression hoidossa vaikuttavaksi osoitetut psykoterapiat voidaan jakaa erilaisiin kognitiivisen ja käyttäytymisterapeuttisen terapian muotoihin, psykodynaamisiin terapioihin sekä interpersonaaliseen ja ratkaisukeskeiseen terapiaan.
- Lähes kaikissa psykoterapiasuuntauksissa terapiamenetelmistä on erilaisia sovelluksia, joita luonnehtii tietty käyttöala tai toteutustapa.
- Psykoterapian yleisin toteutustapa on potilaan sanalliseen kerrontaan ja terapeutin ja potilaan vuorovaikutukseen perustuva yksilöterapia. Lisäksi useissa terapiasuuntauksissa on ryhmäterapia- ja pari- ja perheterapiasovelluksia ja osassa luovaan toimintaan (musiikki-, taide- ja kirjallisuusterapia), systemaattiseen potilasopetukseen (psykoedukaatio) ja lähinnä kognitiivisessa terapiassa tietotekniikkaan perustuvia sovelluksia «http://www.mielenterveystalo.fi»6.
- Erilaisia teoreettisia näkökohtia ja tekniikoita yhdistävien uusien terapiamuotojen ja menetelmien käyttö vaikuttaa olevan lisääntymässä.
- Lyhytterapioiden kesto vaihtelee muutamasta käyntikerrasta 20–30 käyntikertaan. Yleisimmin käytetään yhtä 45 minuutin hoitokertaa viikossa.
- Pitkäkestoista terapiaa annetaan tyypillisesti 1–3 kertaa viikossa ja jatketaan vuodesta useaan vuoteen.
Psykoterapian tarpeen arviointi
- Psykoterapian tarpeen arvioinnista vastaa yleensä psykiatrian erikoislääkäri. Poikkeuksena ovat perusterveydenhuollossa toteutettavat lyhyet interventiot ja nettiterapia, jolloin hoidon tarpeen arvioi perusterveydenhuollon lääkäri.
- Psykoterapian tarpeen arvioinnissa on kiinnitettävä huomiota depression ja mahdollisten
muiden psyykkisten häiriöiden arviointiin, potilaan hoitoedellytyksiin ja tarjolla
oleviin terapiaresursseihin. Hoitoon ohjattaessa on syytä keskustella potilaan kanssa
- eri hoitovaihtoehdoista
- niiden vaikuttavuudesta
- arvioidusta soveltuvuudesta potilaalle
- potilaan odotuksista ja toiveista hoitoa kohtaan.
- On tärkeää tukea potilasta terapeutin löytämisessä ja huolehtia hänen hoidostaan ja seurannastaan.
- Työntekijöiden roolit ja vastuunjako tulisi määrittää selkeästi. Erityisesti mahdollisissa ongelmatilanteissa, kuten potilaan tilan kehittyessä epäsuotuisasti, työntekijöiden keskinäinen yhteistyö ja viestintä potilaan tilasta voi tukea merkittävästi hoitosuhdetta ja parantaa hoitoennustetta «Jos potilaan tila kehittyy epäsuotuisasti, yhteistyö terapeutin ja hoitoa seuraavan tahon kanssa systemaattisine palautejärjestelmineen voi tukea merkittävästi hoitosuhdetta ja parantaa hoitoennustetta.»A.
- Potilaan ja terapeutin välisellä yhteistyösuhteella on keskeinen merkitys hoidon onnistumisen kannalta kaikissa psykoterapioissa. Yhteistyösuhteen ja muiden epäspesifisten, kaikille terapiamuodoille yhteisten tekijöiden ja terapeutin ominaisuuksien yhteys masennustilojen hoidon tuloksellisuuteen on yleensä keskeisempi kuin spesifisen terapiamuodon «Psykoterapian yhteistyösuhteella ja terapeuttitekijöillä on keskeinen merkitys hoidon tuloksellisuudelle.»A. Merkityksellisiksi tekijöiksi ovat osoittautuneet etenkin toimiva yhteistyö, terapiasuhteen koettu merkityksellisyys, yhteinen käsitys terapian tavoitteista sekä terapeutin potilaan kokemuksia arvostava suhtautumistapa ja empatiakyky. Edellä mainitut tekijät korostavat tarvetta seurata terapian suotuisaa käynnistymistä ja etenemistä.
- On myös ilmeisesti hyödyksi edistää sosiaalisen tuen ja vertaistuen käyttöä masennuksen hoidon tukena «Erilaiset vertaistuen muodot ja tukihenkilötoiminta saattavat olla hyödyksi depression hoidossa ammatillisen hoidon rinnalla.»C.
- Ennen psykoterapiaan ohjaamista on tarkoituksenmukaista arvioida, olisiko lyhytkestoinen terapia riittävä apu potilaalle vai tarvitaanko todennäköisesti pidempiaikaista terapiaa tai vielä kattavampaa hoitokokonaisuutta. Systemaattisten psykoterapia-arviointimenettelyiden käyttö voi olla tässä hyödyksi «Psykoterapian soveltuvuuden systemaattinen yksilöllinen arviointi saattaa olla hyödyllistä hoitomuodon valinnassa.»C.
- Linkissä on artikkeli (vaatii kirjautumisen), jossa on malli koordinoidusta psykoterapiaan ohjaamisen järjestelmästä ja arviointiprosessista: «https://www.laakarilehti.fi/pdf/2012/SLL372012-2547.pdf»7, «Paunio T, Lindfors O, Kalska H ym. Psykoterapiapro...»69.
- Psykoterapialla voi olla haittavaikutuksia siinä missä kaikilla muillakin ihmisen mieleen vaikuttamiseen pyrkivillä hoidoilla «Psykoterapian haittavaikutukset»9.
Psykoterapia akuutin depression hoidossa
- Lyhytkestoisesta akuuttivaiheen psykoterapiasta on osoitettu olevan eniten hyötyä
depressiopotilaille, joilla
- on esiintynyt vähän aiempia masennusjaksoja
- psykiatriset oireet ovat enintään keskivaikeita
- on vähän monihäiriöisyyttä, kuten samanaikaisia persoonallisuushäiriöitä «Hamilton KE, Dobson KS. Cognitive therapy of depre...»70, «Newton-Howes G, Tyrer P, Johnson T. Personality di...»71.
- Potilaan eräät psykologiset ominaisuudet (mm. psykologinen oivalluskyky, vuorovaikutussuhteiden kehitystaso, minäkuvan eheys ja kohtalaisen hyvä elämänhallinnan kokemus) tukevat yleensä lyhytkestoisen psykoterapian riittävyyttä, samoin potilaan myönteiset odotukset ja motivaatio yleensä terapiaan tai erityisesti johonkin terapiaan «Potilaan erilaisiin psykoterapioihin liittyvien toiveiden huomiointi edistää hoitoon sitoutumista ja parantaa hoidon tuloksellisuutta.»A, «Blenkiron P. Who is suitable for cognitive behavio...»72, «Shahar G, Blatt SJ, Zuroff DC ym. Role of perfecti...»73, «Marttunen M, Valikoski M, Lindfors O ym. Pretreatm...»74, «Laaksonen MA, Knekt P, Lindfors O. Psychological p...»75. On kuitenkin epävarmaa, onko näillä tekijöillä erilainen merkitys eri terapiamuodoissa.
- Lievien ja keskivaikeiden depressioiden akuuttivaiheen hoidossa voidaan käyttää joko
yksin tai yhdessä lääkehoidon kanssa jotain seuraavista tähän mennessä vaikuttavaksi
osoitetuista lyhytkestoisten terapioiden muodoista (taulukko «Keskeiset psykoterapiamuodot depression hoidossa ...»4):
- kognitiivis-behavioraalinen psykoterapia «Kognitiivis-behavioraaliset ja interpersonaaliset lyhytterapiat ovat tuloksellisia depressioiden akuuttivaiheen hoitomuotoja.»A
- käyttäytymisen aktivointi «Positiivisia kokemuksia ja sosiaalista toimintaa aktivoivat käyttäytymisinterventiot ovat hyödyksi masennusoireiden vähentämisessä.»A
- interpersonaalinen terapia «Kognitiivis-behavioraaliset ja interpersonaaliset lyhytterapiat ovat tuloksellisia depressioiden akuuttivaiheen hoitomuotoja.»A
- psykodynaaminen psykoterapia «Psykodynaaminen lyhytpsykoterapia on muiden terapiamuotojen veroinen depressioiden akuuttivaiheen hoitomuoto.»A.
- Ellei kyse ole moniongelmaisista potilaista, voidaan lähinnä lievien depressioiden
hoidossa käyttää myös
- ongelmanratkaisuterapiaa «Lyhyet, pääosin perusterveydenhuollossa käytettävät ongelmanratkaisuterapia ja kognitiivis-behavioraaliset psykoterapiat ovat vaikuttavia depression hoidossa.»A
- ratkaisu- ja voimavarakeskeistä terapiaa «Voimavarasuuntautunut, ratkaisukeskeinen lyhytterapia saattaa olla hyödyllinen depression hoidossa.»C
- hyväksymis- ja omistautumisterapiaa «Hyväksymis- ja omistautumisterapia saattaa olla hyödyksi masennusoireiden vähentämisessä lieväoireisessa ja keskivaikeassa depressiossa.»C.
- Erityisesti perusterveydenhuollossa lievän tai korkeintaan keskivaikean depression hoidossa on hyödyllistä käyttää sen piiriin kehitettyjä 6–8 istunnon psykoterapeuttisia hoitoja «Lyhyet, pääosin perusterveydenhuollossa käytettävät ongelmanratkaisuterapia ja kognitiivis-behavioraaliset psykoterapiat ovat vaikuttavia depression hoidossa.»A.
- Kognitiivis-behavioraalisten,interpersonaalisten, psykodynaamisten ja ongelmanratkaisuterapioiden välillä ei ilmeisesti ole kliinisesti merkittäviä vaikuttavuuseroja «Cuijpers P, Quero S, Noma H ym. Psychotherapies fo...»76.
- Supportiivista terapiaa voidaan käyttää osana kokonaishoitoa «Supportiivisen terapian hyödyt depressioiden hoidossa ovat ilmeisesti muita terapiamuotoja rajallisemmat.»B. On kuitenkin huomioitava, että ellei siihen sisälly tavoitteellista toimintaa ja määriteltyä tekniikkaa uudenlaisten toimintatapojen omaksumiseksi, sen hyödyt ovat ilmeisesti rajallisemmat kuin muiden vaikuttaviksi osoittautuneiden terapioiden.
- Useimmista edellä mainituista terapiasuuntauksista on myös ryhmäterapiasovelluksia, joita voidaan harkita yhtenä vaihtoehtona. Lyhyillä yksilöterapioilla saatetaan saavuttaa hieman parempia tuloksia kuin lyhyillä ryhmäterapioilla, mutta erot eivät pidemmän seurannan jälkeen ole merkittäviä «Lyhyillä ryhmäterapioilla voidaan ilmeisesti hoitaa depressioita yhtä tuloksellisesti tai lähes yhtä tuloksellisesti kuin yksilömuotoisilla lyhytterapioilla.»A. Jos hoitomuodoksi valitaan ryhmäterapia, on erityisesti syytä kiinnittää huomiota yksilölliseen seurantaan.
- Vaikuttaviksi osoittautuneiden terapioiden integratiiviset, teoreettisesti jäsentyneet sovellukset, kuten kognitiivis-analyyttinen terapia (KAT) ja skeematerapia, saattavat myös tehota depressioiden hoidossa. Näiden menetelmien käyttö on aiheellista, jos kyseessä on samanaikainen muu mielenterveyden häiriö, jonka tehosta sen hoidossa on osoitettu olevan hyötyä.
- Pari- ja perheterapialla voidaan ilmeisesti lievittää depressio-oireita, tukea sairastuneen perheenjäseniä ja parantaa parisuhde- ja perheongelmia. Niiden käyttö voi olla aiheellista silloin, kun masentuneisuuteen liittyy merkittäviä parisuhteen tai perheen ongelmia, mutta ne ovat harvoin riittäviä depressioiden yksinomaiseksi hoidoksi ja edellyttävät huolehtimista potilaan yksilöllisestä seurannasta «Pari- ja perheterapialla ilmeisesti voidaan lievittää depressio-oireita ja parantaa parisuhde- ja perheongelmia. Niiden käyttö voi olla perusteltua silloin, kun depressioon liittyy merkittäviä parisuhde- tai perheongelmia.»B.
- Luovia terapiamuotoja (mm. musiikki- ja taidepsykoterapiaa) voidaan käyttää depression muun hoidon tukena erityisesti silloin, kun ne ovat jonkin vaikuttavaksi osoittautuneen terapiamuodon sovelluksia.
- Psykoedukaatio ja itseapuoppaat ovat hyödyllisiä depressioon liittyvien ilmiöiden ymmärtämisessä ja ilmeisesti auttavat vähentämään masennusoireita lieväoireisissa depressioissa «Psykoedukaatio ja sen sovellutus ohjattuna itseapuharjoitteluna ilmeisesti auttavat vähentämään masennusoireita lieväoireisissa masennustiloissa.»B.
- Tietotekniikka-avusteiset, internet- tai mobiilivälitteiset terapiat (nettiterapiat) soveltuvat täydentämään tavanomaista perustason hoitoa ja auttavat vähentämään masennusoireita lievissä ja keskivaikeissa depressioissa «Tietotekniikka-avusteiset internetvälitteiset terapiat (nettiterapiat) auttavat lieventämään masennusoireita lievissä ja keskivaikeissa depressioissa siinä missä kasvokkainenkin psykoterapia.»A.
- Vakiintuneisiin terapiamuotoihin perustuvaa depression lyhytkestoista psykoterapiaa voi lievissä masennustiloissa joissain tapauksissa olla aiheellista toteuttaa puhelimitse tai muun etäyhteyden turvin, jos terapiakäynnit eivät merkittävien ulkoisten esteiden takia ole mahdollisia «Potilaan itsensä tai terveydenhuollon ammattilaisen ohjaamat tietotekniikka-avusteiset kognitiivis-behavioraalisiin terapioihin pohjautuvat omahoidot ovat hyödyllisiä masennusoireiden hoidossa.»A, «Etäyhteydellä toteutetut psykoterapiat»10.
- Jos depressiopotilaan työkyvyttömyys pitkittyy yli 2 kuukautta, samanaikainen masennuslääkehoito on yleensä tarpeen, vaikka potilas saisi asianmukaista psykoterapiaa.
- Keskimäärin puolet potilaista toipuu masennuksesta 4–6 kuukauden lyhytterapian jälkeen, ja valtaosalla hoitovaste on myönteinen «Churchill R, Hunot V, Corney R ym. A systematic re...»77. Merkittävällä osalla potilaista yksi lyhytterapian jakso ei siten ole riittävä pitkäaikaisen oireettomuuden saavuttamiseksi.
- Pitkäkestoiseen psykodynaamiseen tai kognitiivis-behavioraaliseen psykoterapiaan ohjaamista on syytä harkita, jos lyhytterapian ennakoidaan olevan riittämätön esimerkiksi sen takia, että ongelmat ovat ilmeisen monimuotoisia tai potilaan soveltuvuus lyhytterapiaan on huono. Tällöin on syytä soveltaa seuraavassa esille tulevia näkökohtia.
Toistuvan, pitkittyneen ja vaikeahoitoisen depression psykoterapia
- Vaikeissa depressioissa psykoterapiaa ei tule käyttää yksinomaisena hoitomuotona, eikä se yleensä sovellu akuuttivaiheen hoitomuodoksi psykoottisessa depressiossa.
- Psykoterapian ja masennuslääkehoidon yhdistäminen on tehokkaampaa kuin kumpikaan hoitomuoto yksinään «Psykoterapia ja masennuslääkkeet ovat yhtä tehokkaita oireiden lievittäjiä lievässä ja keskivaikeassa depressiossa. Tehokkainta on niiden yhteiskäyttö.»A. Psykoterapian yhdistäminen lääkehoitoon parantaa toipumista vaikeissa ja pitkäkestoisissa keskivaikeissa masennustiloissa, tuottaa myönteisiä psykososiaalisia lisävaikutuksia pelkkään lääkehoitoon nähden ja lisää hoitomyöntyvyyttä.
- Samanaikaiset muut psykiatriset häiriöt, useasti toistuneet masennustilat, vain osittainen toipuminen akuuttivaiheen aikana, heikentynyt psykososiaalinen toimintakyky ja epävakaa persoonallisuus ovat usein yhteydessä tavallista huonompaan hoitoennusteeseen ja masennusjakson uusiutumiseen ja edellyttävät pidempiä tai toistuvia hoitojaksoja sekä tavallista useammin yhdistelmähoitoja tai integroitua hoitomallia.
- Lievissä ja keskivaikeissa depressioissa jo akuuttivaiheen hoito lyhyellä kognitiivis-behavioraalisella psykoterapialla auttaa ehkäisemään depression uusiutumista «Kognitiivis-behavioraaliset ja interpersonaaliset lyhytterapiat ovat tuloksellisia depressioiden akuuttivaiheen hoitomuotoja.»A. Interpersonaalisen ja psykodynaamisen terapian depression uusiutumista ehkäisevä vaikutus ei niukan tutkimustiedon perusteella ilmeisesti merkittävästi poikkea kognitiivisen terapian vaikutuksesta.
- Depression uusiutumista ehkäisevä kognitiivis-behavioraalinen (tietoisuustaitoihin perustuva kognitiivinen psykoterapia mukaan luettuna) «Depressiosta toipuneille potilaille tarkoitettu tietoisuustaitoja hyödyntävä MBCT-terapia vähentää depression uusiutumista vähintään 3 aikaisempaa masennusjaksoa sairastaneilla.»A tai interpersonaalinen ylläpitohoito lääkkeellisen ylläpitohoidon rinnalla (tai joskus sen sijasta) «Depressiosta toipuneille potilaille tarkoitettu jatko- ja ylläpitohoito kognitiivis-behavioraalisella terapialla ja interpersonaalisella terapialla vähentävät depressioiden uusiutumista.»A on ei-psykoottisesta toistuvasta masennustilasta toipuneille potilaille hyödyllistä uusien masennustilojen ehkäisemisessä.
- Kroonisen depression hoitoon kehitetty lyhytkestoinen tai keskipitkä (12–40 käyntikertaa) CBASP-yhdistelmäterapia (Cognitive Behavioral Analysis System of Psychotherapy) on ilmeisesti hyödyllinen pitkäaikaisen masennuksen akuuttihoidossa ja toipuneiden jatkohoidossa, etenkin keskipitkänä ja lääkehoitoon yhdistettynä «Kroonisen depression hoitoon kehitetty CBASP-terapia on ilmeisesti hyödyllinen pitkäaikaisen masennuksen hoitomuoto – etenkin lääkehoitoon yhdistettynä.»B.
- Pitkäkestoinen psykodynaaminen psykoterapia on ilmeisesti käyttökelpoinen depression hoidossa, etenkin silloin kun kyseessä on komplisoitunut tai pitkäaikainen oireilu tai samanaikainen muu mielenterveyshäiriö, kuten persoonallisuushäiriö «Pitkäkestoinen psykoterapia on ilmeisesti perusteltu hoitomuoto depressioiden hoidossa – etenkin silloin, kun depressio liittyy muuhun monimuotoiseen tai pitkäaikaiseen oireiluun, ongelmiin tai persoonallisuushäiriöihin.»B. Pitkäkestoinen kognitiivis-behavioraalinen psykoterapia on ilmeisesti yhtä vaikuttava hoitomuoto depression hoidossa kuin pitkä psykodynaaminen psykoterapia, kun masennustila on toistuva tai siihen liittyy pitkäaikaista oireilua «Pitkäkestoinen kognitiivis-behavioraalinen psykoterapia on ilmeisesti yhtä vaikuttava hoitomuoto masennustilojen hoidossa kuin pitkä psykodynaaminen psykoterapia, kun depressio on toistuva tai siihen liittyy pitkäaikaista oireilua.»B.
- Samanaikaisen epävakaan persoonallisuuden yhteydessä on suositeltavaa hyödyntää sitä varten kehitettyjä hoitomalleja. Ks. Käypä hoito -suositus Epävakaa persoonallisuus «Epävakaa persoonallisuus»6.
- Kognitiivinen remediaatio saattaa olla tehokas depressioon liittyvien kognitiivisten häiriöiden hoidossa, joskin sen osalta tarvitaan vielä lisätutkimuksia «Kognitiivinen remediaatio saattaa olla tehokas depressioon liittyvien kognitiivisten häiriöiden, kuten työmuistin ja tarkkaavuuden häiriöiden hoitomuoto.»C.
Psykoterapiaan ohjautuminen Suomessa
- Psykoterapian järjestäminen on Suomessa terveydenhoitolain perusteella kunnan vastuulla silloin, kun se liittyy sairaanhoitoon. Kunnalla tulisi olla käytettävissään pääasiassa lyhytkestoisia interventioita ja rajatusti pitkäkestoisia terapioita.
- STM:n asettaman palveluvalikoimaneuvoston 2018 antaman suosituksen mukaan vaikuttavaksi todetut psykoterapiat ja psykososiaaliset hoito- ja kuntoutusmenetelmät kuuluvat mielenterveys- ja päihdehäiriöissä terveydenhuollon palveluvalikoimaan kaikissa hoidon ja kuntoutuksen vaiheissa «https://palveluvalikoima.fi/documents/1237350/11049969/Suositus+psykoterapiat+ja+muut+ps+hoito-+ja+kuntoutusmenetelm%C3%A4t_ver+1.0.pdf/bce20c5f-1dd2-e999-a5d5-0e607250fc25/Suositus+psykoterapiat+ja+muut+ps+hoito-+ja+kuntoutusmenetelm%C3%A4t_ver+1.0.pdf»8.
- Julkisen terveydenhuollon psykoterapeuttisista hoitosuhteista voivat vastata lyhyen menetelmäkoulutuksen ja työnohjauksen turvin myös hoito- ja sosiaalialan ammateissa toimivat, joilla ei ole varsinaista psykoterapeutin ammattinimikettä. Joihinkin vaikuttaviin, lyhytkestoisiin psykoterapiamuotoihin (esim. interpersonaalinen) ei ole olemassa omaa ammattinimikkeeseen oikeuttavaa koulutusohjelmaa.
- Laillistettuja työikäisiä psykoterapeutteja oli vuonna 2019 noin 6 200, mutta tietoa aktiivisesti ammatissa toimivien määrästä ei ole. Suuri osa psykoterapeuteista tarjoaa psykoterapiapalveluita osa-aikaisesti. Valvira myöntää psykoterapeutin ammattinimikkeen, pitää yllä terveydenhuollon ammattihenkilöiden keskusrekisteriä (ns. Terhikki-rekisteri) sekä ohjaa ja valvoo yhdessä aluehallintovirastojen kanssa psykoterapeuttien toimintaa. Psykoterapeuteista noin puolet toimii ainakin osin julkisessa terveydenhuollossa ja vajaa kolmannes päätoimisesti yksityisinä ammatinharjoittajina. Psykoterapian saatavuus vaihtelee paljon alueittain. Ks. Kelan Psykoterapeutit Suomessa -julkaisu oheisesta linkistä: «https://helda.helsinki.fi/bitstream/handle/10138/26519/Selosteita74.pdf?sequence=2»9.
- Yksityisen ammatinharjoittajan antamaa psykoterapiaa potilas voi saada kunnan tai sairaanhoitopiirin maksusitoumuksella tai maksamalla sen itse. Jos psykoterapeutti on peruskoulutukseltaan lääkäri, osan kustannuksista voi hakea Kelasta sairaanhoitokorvauksena «https://www.kela.fi/sairaanhoito_laakarinpalkkiot?inheritRedirect=true»10. Psykoterapiakustannukset voidaan tietyin edellytyksin ottaa huomioon vammaisetuutta haettaessa «https://www.kela.fi/vammaistuki-aikuiselle-erityiskustannukset»11.
- Kuntoutuspsykoterapian järjestäminen on Kelan järjestämisvelvollisuuden piirissä. Psykoterapiaa voi saada myös Kelan vaativana lääkinnällisenä kuntoutuksena. Ks. kohta Lääkinnällinen kuntoutus «A3»5.
Depression hoito eri elämänvaiheissa ja erityistilanteissa
Nuorten depressiot
- Nuoruusikäisten (noin 13–22-vuotiaiden) depression hoidon erityispiirteitä ovat nuoruusiän kehityksen tukeminen hoitosuhteessa ja yhteistyö nuoren vanhempien ja tarvittaessa eri verkostojen (koulu, lastensuojelu) kanssa.
- Erikoissairaanhoidon rooli on nuorten depression hoidossa korostuneempi kuin aikuisilla.
- Hoidon aikana seurataan hoidon vaikutusta masennusoireisiin ja nuoren toimintakykyyn (opiskelukyky, sosiaalinen toimintakyky ikätoverisuhteissa ja perheessä) sekä mahdollisia hoidon haittavaikutuksia.
Psykososiaaliset hoitomuodot
- Koulu- ja opiskeluterveydenhuollossa, muussa perusterveydenhuollossa tai työterveyshuollossa arvioidaan nuoren tilaa, masennusoireita ja toimintakykyä sekä selvitetään hänen perhe- ja koulutilannettaan. Lievässä ja komplisoitumattomassa keskivaikeassa depressiossa, jossa nuoren toimintakyky ei ole vakavasti heikentynyt eikä hänellä ole akuuttia itsetuhoisuutta, hoito pyritään aloittamaan perusterveydenhuollossa, tarvittaessa erikoissairaanhoitoa konsultoiden.
- Depressiota koskevan tiedon tarjoaminen nuorelle ja hänen vanhemmilleen sekä koulunkäynnin jatkuvuuden tukeminen tarvittaessa erityisjärjestelyin ovat hyödyksi «Birmaher B, Brent D, AACAP Work Group on Quality I...»78, «Bevan Jones ym, 2018, National Collaborating Centr...»79, «Bevan Jones R, Thapar A, Stone Z ym. Psychoeducati...»80.
- Nuorten lievän ja keskivaikean masennustilan ensisijaisiksi hoitomuodoiksi suositellaan
psykoterapeuttisia hoitoja:
- Kognitiivis-behavioraalinen yksilö- ja ryhmäterapia ovat tehokkaita nuorten depression akuuttihoidossa «Kognitiivis-behavioraalinen yksilö- ja ryhmäterapia (CBT) ovat tehokkaita nuorten depression akuuttihoidossa.»A.
- Nuorille sovellettu interpersonaalinen yksilöpsykoterapia on tehokasta nuorten depression akuuttihoidossa «Interpersonaalinen yksilöpsykoterapia (IPT-A) on tehokas hoito nuorten depressioissa.»A.
- Suomessa nuorten hoidossa yleisesti käytetystä psykodynaamisesta yksilöpsykoterapiasta on karttumassa kontrolloitua tutkimustietoa. Lyhyt psykodynaaminen psykoterapia lienee tehokasta nuorten depression akuuttihoidossa «Lyhyt psykoanalyyttinen psykoterapia lienee tehokas nuorten depression akuuttihoidossa.»C.
- Mindfulnessiin perustuva terapia (MBT) on ilmeisesti tehokas akuuttihoito nuorten depressiossa «Mindfulnessiin perustuva terapia (MBT) on ilmeisesti tehokas akuuttihoito nuorten depressiossa.»B.
- Supportiivinen psykoterapia «Supportiivinen psykoterapia lienee nuorten depression akuuttihoidossa hoidon odottamista tehokkaampaa.»C lienee tehokasta nuorten depression akuuttihoidossa.
- Käyttäytymisaktivaatio lienee tehokas akuuttihoito nuorten depressiossa «Käyttäytymisaktivaatio lienee tehokas akuuttihoito nuorten depressiossa.»C.
- Liikunta lienee muuhun hoitoon liitettynä tehokasta nuorten depression akuuttihoidossa «Liikunta lienee muuhun hoitoon liitettynä tehokas nuorten depression akuuttihoidossa.»C.
- Perheterapia on ilmeisesti tehokasta nuorten depression akuuttihoidossa, erityisesti tilanteissa, joissa perhetekijät selvästi liittyvät nuoren depressioon «Perheterapiaa voidaan soveltaa nuorten depression akuuttihoidossa, etenkin tilanteissa, joissa perhetekijät liittyvät nuoren depressioon.»B.
- Taulukkoon «Keskeiset psykoterapiamuodot nuorten depression hoidossa ...»5 on koottu keskeiset psykoterapiamuodot nuorten depression hoidossa.
| Hoitomuoto ja kuvaus | Tyypillinen kesto ja tiheys | Näytön aste | ||
|---|---|---|---|---|
| Akuutti vaihe | Ylläpito- ja jatkohoitovaihe | |||
| Kognitiivis-behavioraalinen yksilö- tai ryhmäterapia |
||||
| Tavoitteina depressiota aiheuttavien ja ylläpitävien asenne- ja käyttäytymismallien muuttuminen ja ongelmanratkaisukeinojen lisääntyminen | Lyhyt: 10–20 käyntiä, 1 käynti viikossa | «Kognitiivis-behavioraalinen yksilö- ja ryhmäterapia (CBT) ovat tehokkaita nuorten depression akuuttihoidossa.»A | - | |
| Lyhyt/keskipitkä: 12–40 käyntiä | - | «Nuorten depression jatko- ja estohoito CBT:lla ilmeisesti parantaa hoitotulosta ja suojaa relapseilta.»B | ||
| interpersonaalinen yksilöterapia |
||||
| Tavoitteena depressiota aiheuttavien ja ylläpitävien ihmissuhdeongelmien, rooliristiriitojen tai menetysten fokusoitu käsittely | Lyhyt: 12–16 käyntiä, 1 käynti viikossa | «Interpersonaalinen yksilöpsykoterapia (IPT-A) on tehokas hoito nuorten depressioissa.»A | - | |
| Mindfulnessiin (tietoisuustaitoihin) perustuva terapia (yleensä ryhmä) Perustuu meditaatioharjoitteisiin; tavoitteena keskittymisen, tunnesäätelyn, kehotietoisuuden ja itsereflektion kehittyminen |
Lyhyt: 8–12 käyntiä | «Mindfulnessiin perustuva terapia (MBT) on ilmeisesti tehokas akuuttihoito nuorten depressiossa.»B | - | |
| Psykodynaaminen yksilöterapia | ||||
| Tavoitteina depressiolle altistavien kehityksellisten ongelmien selvittely ja minuuden vahvistuminen | Lyhyt: 16–25 käyntiä, 1 käynti viikossa | «Lyhyt psykoanalyyttinen psykoterapia lienee tehokas nuorten depression akuuttihoidossa.»C | - | |
| Perheterapia | ||||
| Joukko erilaisia terapiamenetelmiä. Työskentelyn kohteena on perheen vuorovaikutusverkosto. | Tapaamistiheys ja tapaamisten kesto vaihtelevat, usein tapaamistiheys 1–2 käyntiä kuukaudessa. Tiivis: 1 käynti viikossa | «Perheterapiaa voidaan soveltaa nuorten depression akuuttihoidossa, etenkin tilanteissa, joissa perhetekijät liittyvät nuoren depressioon.»B | - | |
Lääkehoito
- Nuorten potilaiden lievän ja keskivaikean depression hoito suositellaan yleensä aloittamaan psykoterapeuttisilla interventioilla. Ellei hoitovastetta saavuteta aktiivisella psykoterapeuttisella hoidolla 1–2 kuukauden (4–6 vastaanottokäynnin) kuluessa, hoitoon suositellaan liitettäväksi myös masennuslääkehoito «Birmaher B, Brent D, AACAP Work Group on Quality I...»78, «Bevan Jones ym, 2018, National Collaborating Centr...»79, «MacQueen GM, Frey BN, Ismail Z ym. Canadian Networ...»81.
- Varhaisnuorten (noin 13–14-vuotiaiden) depression lääkehoito suositellaan aloittamaan ja varsinaisen depression psykoterapia toteuttamaan pääosin nuorisopsykiatrisessa erikoissairaanhoidossa «Birmaher B, Brent D, AACAP Work Group on Quality I...»78.
- Keski- ja myöhäisnuoruusikäisten (noin 15-vuotiaiden ja sitä vanhempien) masennuslääkehoidon voi aloittaa myös nuorten psyykenlääkehoitoon perehtynyt perusterveydenhuollon lääkäri, tarvittaessa erikoissairaanhoitoa konsultoiden.
- Pelkkää masennuslääkehoitoa ei suositella ensisijaiseksi hoidoksi nuoren lievässä tai keskivaikeassa depressiossa. Ks. Vältä viisaasti -suositus «Nuoruusikäisen lievän ja keskivaikean masennuksen lääkehoito»11.
- Lääkkeen valinnassa 18 vuotta täyttäneisiin pätevät aikuisia koskevat suositukset.
- Alle 18-vuotiaiden depression masennuslääkehoito suositellaan aloittamaan ensisijaisesti fluoksetiinilla «Fluoksetiini, sertraliini ja essitalopraami ovat tehokkaita nuorten depression akuuttihoidossa.»A. Sertraliini ja essitalopraami ovat myös tehokkaita nuorten depression akuuttihoidossa «Fluoksetiini, sertraliini ja essitalopraami ovat tehokkaita nuorten depression akuuttihoidossa.»A. Myös muita SSRI- ja SNRI-ryhmän masennuslääkkeitä voidaan alle 18-vuotiailla kokeilla harkitusti «Muut SSRI- ja SNRI-lääkkeet kuin fluoksetiini, sertraliini ja essitalopraami ovat ilmeisesti tehokkaita nuorten depression akuuttihoidossa.»B.
- Masennuslääkkeen ja kognitiivis-behavioraalisen terapian yhdistäminen lienee nuorilla hyödyllisempää kuin monoterapia «Masennuslääkkeen ja kognitiivis-behavioraalisen psykoterapian yhdistäminen nuorten depression akuuttihoidossa lienee tehokkaampaa kuin monoterapia.»C.
- Trisyklisiä masennuslääkkeitä ei suositella niiden vähäisen tehon, haittavaikutusten ja yliannosten toksisuuden vuoksi. Niitä tulisi käyttää vain erityistapauksissa «Trisykliset masennuslääkkeet saattavat vähentää masennusoireita mutta eivät näytä lisäävän hoitovasteen tai remission saavuttaneiden määrää nuorten depression akuuttihoidossa.»C. Jos trisyklisiä masennuslääkkeitä käytetään, tulee seurata niiden seerumipitoisuutta «Hiemke C, Bergemann N, Clement HW ym. Consensus Gu...»82.
- Myös nuorilla depressiolääkitystä käytetään jatkohoitona noin puolen vuoden ajan relapsin ehkäisemiseksi «Akuuttihoidon jälkeen nuorten depression jatko- ja estohoito fluoksetiinilla parantaa hoitotulosta ja suojaa relapseilta.»A.
- Nuorten potilaiden vaikean depression hoidossa on aiheellista käyttää alusta alkaen depressiolääkitystä, ja se on syytä aloittaa myös keskivaikeassa depressiossa, jos pätevää psykoterapeuttista hoitoa ei ole saatavilla tai se viivästyy «Birmaher B, Brent D, AACAP Work Group on Quality I...»78, «Bevan Jones ym, 2018, National Collaborating Centr...»79, «MacQueen GM, Frey BN, Ismail Z ym. Canadian Networ...»81.
- Nuorten psykoottisen depression hoidossa suositellaan masennuslääkkeen ja psykoosilääkkeen yhdistämistä «Nuorten psykoottisen depression hoidossa masennuslääkehoitoon saattaa olla hyödyksi yhdistää psykoosilääke, vaikka riittävä tutkimusnäyttö puuttuu.»D, «Birmaher B, Brent D, AACAP Work Group on Quality I...»78, «Bevan Jones ym, 2018, National Collaborating Centr...»79.
- Nuorten yhdelle masennuslääkkeelle resistentin depression hoidossa suositellaan vaihtamaan masennuslääke toiseen SSRI-lääkkeeseen ja liittämään hoitoon kognitiivis-behavioraalinen terapia «Nuorten yhdelle SSRI-lääkkeelle resistentin depression hoidossa on ilmeisesti suositeltavaa vaihtaa toiseen SSRI-lääkkeeseen ja liittää hoitoon kognitiivis-behavioraalinen psykoterapia.»B.
- Aivojen sähköhoito lienee tehokasta nuorten vaikean ja hoitoresistentin depression hoidossa «Aivojen sähköhoito lienee tehokas nuorten vaikean ja hoitoresistentin sekä psykoottisen depression hoidossa.»C, «Nationella riktlinjer för vård vid depression och ...»83.
- Myös TMS lienee tehokasta nuorten vaikean ja hoitoresistentin depression hoidossa «TMS lienee tehokas nuorten vaikean ja hoitoresistentin depression hoidossa.»C.
- Kirkasvalohoito lienee tehokasta nuorten kaamosmasennuksen ja lievän depression akuuttihoidossa «Kirkasvalohoito saattaa olla tehokas nuorten kaamosmasennuksen ja lievän depression akuuttihoidossa.»C.
- Masennuslääkkeiden käyttöön voi nuorilla hoidon alkuvaiheessa liittyä itsemurha-ajatusten ja itsetuhoisten tekojen riski «Masennuslääkkeiden käyttöön liittyvä itsetuhoisuuden riski nuorilla»12. Nuorten depressiolääkehoitoa onkin suositeltavaa seurata terveydenhuollon ammattihenkilön vastaanotolla kerran viikossa ainakin kuukauden ajan lääkehoidon aloittamisesta.
Jatko- ja ylläpitohoito
- Myös nuoruusiän depressioon liittyy merkittävä uusiutumisen vaara.
- Nuorten depressioiden jatko- ja uusiutumisen estohoito CBT:llä ilmeisesti parantaa hoitotulosta ja suojaa relapseilta «Nuorten depression jatko- ja estohoito CBT:lla ilmeisesti parantaa hoitotulosta ja suojaa relapseilta.»B.
- Akuuttihoidon jälkeen jatkohoito fluoksetiinilla suojaa relapseilta «Akuuttihoidon jälkeen nuorten depression jatko- ja estohoito fluoksetiinilla parantaa hoitotulosta ja suojaa relapseilta.»A.
- Akuuttihoidon jälkeen jatkohoito fluoksetiinin ja kognitiivis-behavioraalisen terapian yhdistelmällä ilmeisesti suojaa relapseilta paremmin kuin pelkkä fluoksetiini «Nuorten depression akuuttihoidon jälkeen jatkohoito fluoksetiinin ja kognitiivis-behavioraalisen psykoterapian yhdistelmähoidolla ilmeisesti suojaa pelkkää fluoksetiinijatkohoitoa paremmin relapseilta.»B.
- Päätös hoidon lopettamisesta tai jatkamisesta tehdään potilaan kanssa yhteistyössä räätälöidysti siten, että otetaan huomioon hoidon teho, siedettävyys ja relapsiriski.
Iäkkäiden depression hoito
- Vanhuusiässä ilmenevien depressioiden diagnostiikka, arviointi ja hoito ovat yleensä ainakin alle 75-vuotiailla samankaltaisia kuin nuoremmissa ikäryhmissä.
- Iäkkäillä depression seulonnassa voidaan käyttää GDS-15- tai GDS-30-asteikkoa (geriatrinen depressioasteikko, Geriatric Depression Scale) «Geriatrinen depressioasteikko (GDS)»5.
- Jos ensimmäinen depressiojakso tulee vanhuusiässä, on erityisen tarkkaan arvioitava somaattisen sairauden mahdollisuus etiologisena tai myötävaikuttavana tekijänä.
- Tutkimuksia yli 75-vuotiaiden depression hoidosta on edelleen varsin vähän. Suosituksen ohjeita voidaan kuitenkin soveltaa myös heidän hoidossaan, kunhan otetaan huomioon, että ikääntymisen myötä psykiatrisen ja somaattisen hoidon yhdistämisen tarve lisääntyy.
- Ikääntymisen myötä psykoterapiassa korostuvat supportiiviset elementit. Myös lääkkeiden haitta- ja yhteisvaikutusten merkitys korostuu ja iänmukaiseen annokseen on kiinnitettävä erityistä huomiota. Masennuslääkeannokset ovat 65–75-vuotiailla samansuuruisia tai vain vähän pienempiä kuin keski-ikäisillä, kun taas yli 75-vuotiailla käytettävien annosten koko on ½–⅓ keski-ikäisillä käytettävistä annoksista.
- Ikääntyneiden lieviä ja keskivaikeita depressioita voidaan hoitaa psykoterapian avulla «Psykoterapia on tuloksellista iäkkäiden depression akuuttihoidossa.»A. Eniten on tutkittu kognitiivis-behavioraalista psykoterapiaa. Sekä yksilö- että ryhmähoidoista on näyttöä, ja niiden saatavuutta tulisi lisätä. Ryhmämuotoisesta muisteluterapiasta on ilmeisesti myös hyötyä iäkkäiden masennuksen hoidossa «Ryhmämuotoinen muisteluterapia on ilmeisesti tuloksellista iäkkäiden masennuksen hoidossa.»B. Psykoterapiamenetelmiä esitellään taulukossa «Keskeiset psykoterapiamuodot iäkkäiden depression hoidossa ...»6.
- Depressiolääkkeet ovat tehokkaita myös iäkkäiden masennuksen hoidossa, eikä lääkeaineryhmien välillä ole kliinisesti merkittäviä tehoeroja «Masennuslääkkeiden käyttö on ilmeisesti tuloksellista myös iäkkäiden masennusta tahoidettaessa.»B.
- Iäkkäiden depressiossa ylläpitolääkitys on ilmeisesti hyödyllistä «Masennuslääkkeellä toteutettu ylläpitohoito ilmeisesti ehkäisee depression uusiutumisvaiheita iäkkäillä.»B. Sitä harkittaessa on kuitenkin otettava huomioon lisääntyvän lääkekuorman mukanaan tuomat ongelmat.
- Vaikka trisykliset masennuslääkkeet ovat tehokkaita, niitä ei potentiaalisten verenkiertoelimistöön kohdistuvien haittavaikutustensa vuoksi yleensä suositella yli 75-vuotiaiden hoitoon. Jos iäkkäälle potilaalle suunnitellaan trisyklisen lääkkeen käytön aloittamista, kannattaa tarkistaa, ettei hänellä ole sydämen johtumishäiriötä, ja valita mahdollisimman vähän antikolinergisia ja muita haittavaikutuksia aiheuttava valmiste, esimerkiksi nortriptyliini.
- Sähköhoito on todettu tehokkaaksi ja turvalliseksi myös yli 75-vuotiaiden depressiossa «ECT on tehokas hoitomuoto myös iäkkäiden depression hoidossa.»A.
Raskaudenaikaisen depression hoito
- Raskauden aikana ilmenevän depression aikana on syytä käyttää ensisijaisesti psykoterapeuttisia hoitomuotoja, jos se on mahdollista «Kognitiivis-behavioraalinen, interpersonaalinen ja psykodynaaminen psykoterapia ovat ilmeisesti tehokkaita raskaudenaikaisen ja synnytyksenjälkeisen depression hoidossa.»B. Psykoottisissa, vaikeissa ja joskus myös keskivaikeissa depressioissa joudutaan kuitenkin käyttämään masennuslääkehoitoa myös raskauden aikana.
- Hyvän hoitotasapainon tilanteessa lääkehoidon lopettaminen voi altistaa depression uusiutumiselle. Hoitamaton depressio altistaa riskikäyttäytymiselle «Chisolm MS, Payne JL. Management of psychotropic d...»84, ja siihen liittyy suurentunut keisarileikkauksen ja ennenaikaisen synnytyksen riski «Malm H, Sourander A, Gissler M ym. Pregnancy Compl...»85.
- Raskauden aikaiset fysiologiset muutokset (maksametabolian kiihtyminen, lisääntynyt munuaiseritys) voivat vaikuttaa masennuslääkkeiden farmakokinetiikkaan, joten hoitovasteen seuranta on tärkeää «Chisolm MS, Payne JL. Management of psychotropic d...»84. Trisyklisten masennuslääkkeiden käyttöä raskauden aikana ei suositella niiden kolinergisten haittavaikutusten vuoksi.
- Masennuslääkehoitoa ei pidä rutiininomaisesti purkaa ennen laskettua synnytysajankohtaa. Lääkityksen purkamisen hyödyistä ennen synnytystä ei ole näyttöä «Chisolm MS, Payne JL. Management of psychotropic d...»84. Jos purkuun harkinnan jälkeen päädytään, se pitää tehdä tarkassa seurannassa ja äidin loppuraskauden aikaista ja synnytyksenjälkeistä hyvinvointia vaarantamatta.
- Masennuslääkkeiden ei ole osoitettu olevan selvästi teratogeenisia. Rakenteellisia poikkeavuuksia voi syntyä altistuksesta ensimmäisen raskauskolmanneksen aikana. Eniten tietoa on SSRI-lääkkeistä ja venlafaksiinista «Furu K, Kieler H, Haglund B ym. Selective serotoni...»86. Paroksetiinin ja fluoksetiinin käyttöön voi liittyä lievästi suurentunut joidenkin sydänvikojen riski, mutta syy-yhteys on epävarma «Chisolm MS, Payne JL. Management of psychotropic d...»84.
- Sikiöaikainen altistus SSRI-lääkkeelle voi aiheuttaa vastasyntyneelle hengitysvaikeuksina, lisääntyneenä tonuksena ja ärtyneisyytenä ilmeneviä lääkeoireita. Oireiden ilmaantumiseen vaikuttavat lääkkeen lisäksi todennäköisesti perinnölliset, farmakokinetiikkaan liittyvät tekijät «Malm H. Prenatal exposure to selective serotonin r...»87.
- Sikiökautinen altistuminen SSRI-lääkkeille raskauden jälkipuoliskon aikana suurentaa vastasyntyneen keuhkoverenpainetaudin riskin noin kaksinkertaiseksi (absoluuttinen riski noin 0,3 %) «Kieler H, Artama M, Engeland A ym. Selective serot...»88.
- Altistuminen SSRI-lääkkeille sikiökaudella voi vaikuttaa vastasyntyneen aivojen sähköiseen toimintaan «Videman M, Tokariev A, Saikkonen H ym. Newborn Bra...»89, ja on mahdollista, että se suurentaa lapsen riskiä sairastua masennukseen lapsuus- tai nuoruusikäisenä «Malm H, Brown AS, Gissler M ym. Gestational Exposu...»90. Tieto altistuksen vaikutuksesta autismin ja tarkkavaisuushäiriöiden riskiin on ristiriitaista. Laajassa suomalaisessa tutkimuksessa «Malm H, Brown AS, Gissler M ym. Gestational Exposu...»90 yhteyttä ei todettu. Varmoja johtopäätöksiä SSRI-lääkkeiden vaikutuksista lasten pitkäaikaiskehitykseen ei toistaiseksi voi tehdä.
- Raskauden aikaisen masennuslääkehoidon tarve pitää aina arvioida yksilöllisesti ja potilaan kanssa keskustellen. Hoitopäätös perusteluineen on syytä kirjata potilasasiakirjoihin.
Synnytyksenjälkeisen depression hoito
- Synnytyksenjälkeisestä depressiosta kärsii noin 10–15 % synnyttäneistä naisista «Woody CA, Ferrari AJ, Siskind DJ ym. A systematic ...»91.
- Häiriön taustalla on paitsi depression yleisiä vaaratekijöitä myös erilaisia synnytykseen ja äitiyteen liittyviä psykososiaalisia ja hormonaalisia vaaratekijöitä.
- Synnytyksenjälkeistä depressiota on suositeltavaa seuloa esimerkiksi tarkoitukseen kehitetyn Edinburgh Postnatal Depression Scalen (EPDS) avulla «Gibson J, McKenzie-McHarg K, Shakespeare J ym. A s...»92.
- Hoito on samansuuntaista kuin masennuksen hoito yleensäkin.
- Masennuslääkkeistä SSRI-ryhmän lääkkeet ovat suositeltavimpia «SSRI-ryhmän masennuslääkkeet ovat todennäköisesti tehokkaita synnytyksen jälkeisen depression hoidossa.»B.
- Masennuslääkkeen käyttö ei yleensä estä imetystä. Fluoksetiinin puoliintumisaika on pitkä, minkä vuoksi se voi kumuloitua imeväisiin, eikä sitä siksi suositella.
- Psykoterapeuttiset hoitomuodot ovat suositeltavia erityisesti silloin, kun äidin elämäntilanteessa ilmenee depressiolle todennäköisesti altistavia ongelmia. Sekä kognitiivis-behavioraaliset ja interpersonaaliset «Kognitiivis-behavioraalinen, interpersonaalinen ja psykodynaaminen psykoterapia ovat ilmeisesti tehokkaita raskaudenaikaisen ja synnytyksenjälkeisen depression hoidossa.»B että psykodynaamiset «Psykodynaamisesta psykoterapiasta lienee hyötyä raskaudenaikaisen ja synnytyksen jälkeisen depression hoidossa.»C psykoterapiat soveltuvat synnytyksen jälkeisen masennustilan hoitoon.
- Suurin osa synnytyksenjälkeisistä masennusoireyhtymistä on oirekuvaltaan lievempiä kuin tässä suosituksessa käsiteltävät depressiot, ja ne ovat hoidettavissa neuvolan antamalla tuella.
Somaattisesti sairaat depressiopotilaat
- Depressio on yleinen ongelma somaattisista sairauksista kärsivillä. Se myös lisää kuolleisuutta ainakin suurentuneen kardiovaskulaarikuolleisuuden välityksellä «Cuijpers P, Vogelzangs N, Twisk J ym. Comprehensiv...»93. Depressio on myös yhteydessä sydäninfarktin «Rajan S, McKee M, Rangarajan S ym. Association of ...»94, aivoinfarktin «Jonas BS, Mussolino ME. Symptoms of depression as ...»95 ja Alzheimerin taudin ilmaantuvuuteen «Ownby RL, Crocco E, Acevedo A ym. Depression and r...»96.
- Depressiiviset potilaat myös kokevat yleisen terveydentilansa huonommaksi kuin ei-depressiiviset.
- Depression hoidon erityispiirteitä muistisairauksien «Muistisairaudet»7, aivoinfarktin «Aivoinfarkti ja TIA»8 ja Parkinsonin taudin «Parkinsonin tauti»9 yhteydessä käsitellään kunkin mainitun sairauden Käypä hoito -suosituksessa.
- Psykoterapia on osoittautunut hyödylliseksi myös somaattisista sairauksista kärsivien masennuksen hoidossa «Psykoterapia on tehokasta myös somaattisista sairauksista kärsivien potilaiden depression hoidossa.»A.
- Masennuslääkehoito on tehokasta myös somaattiseen sairauteen liittyvässä depressiossa «Masennuslääkehoito on tehokasta myös somaattisen sairauden yhteydessä esiintyvän masennuksen hoidossa.»A.
- Odotettavissa olevat haitta- ja yhteisvaikutukset ovat keskeisin lääkkeen valintaa ohjaava tekijä, minkä vuoksi varsinkin trisyklisiä masennuslääkkeitä on yleensä syytä välttää. Kroonisen kivun hoidossa ne tosin ovat edelleen käyttökelpoisia «Ferreira GE, Abdel-Shaheed C, Underwood M ym. Effi...»97. Itsenäinen kipua lievittävä vaikutus on todettu olevan myös venlafaksiinilla «Rowbotham MC, Goli V, Kunz NR ym. Venlafaxine exte...»98, duloksetiinilla «Goldstein DJ, Lu Y, Detke MJ ym. Duloxetine vs. pl...»99 ja milnasipraanilla «Mease PJ, Clauw DJ, Arnold LM ym. Fibromyalgia syn...»100.
- Trisyklisiä masennuslääkkeitä ei haittavaikutusprofiilinsa vuoksi pidä käyttää sydänpotilailla. Sitalopraamista, sertraliinista, fluoksetiinista ja mirtatsapiinista on osoitettu olevan hyötyä sepelvaltimotautipotilaiden depression hoidossa «Thombs BD, de Jonge P, Coyne JC ym. Depression scr...»101.
Ahdistuneisuushäiriöstä kärsivät depressiopotilaat
- Depression ja ahdistuneisuushäiriön yhtäaikainen esiintyminen on tavallinen kliininen tilanne, jossa on syytä pyrkiä saamaan hallintaan molempien häiriöiden oireet.
- Depressiolääkkeet ovat tehokkaita sekä masennuksen että määräkohteisia pelkoja lukuun ottamatta (ks. Käypä hoito -suositus Ahdistuneisuushäiriöt «Ahdistuneisuushäiriöt»10) lähes kaikkien yksittäisten ahdistuneisuushäiriöiden hoidossa «Masennuslääkkeistä ainakin SSRI -lääkkeet ja venlafaksiini ovat tehokkaita yksittäisten ahdistuneisuushäiriöiden hoidossa.»A. Ne tehoavat myös depressiosta kärsivien ahdistuneisuusoireisiin «Useat masennuslääkkeet tehoavat depressiosta kärsivien ahdistuneisuusoireisiin.»A ja tilanteissa, joissa masennustila ja ahdistuneisuushäiriö esiintyvät yhdessä «Silverstone PH, Salinas E. Efficacy of venlafaxine...»102.
- Serotoniinin takaisinottoa estävät lääkkeet ovat tehokkaita lähes kaikissa ahdistuneisuushäiriöissä, joten niiden ensisijaista käyttöä voidaan suositella. Ks. taulukko «Tiivistelmä monihäiriöisen depressiopotilaan hoidosta ...»7, «Masennuslääkkeistä ainakin SSRI -lääkkeet ja venlafaksiini ovat tehokkaita yksittäisten ahdistuneisuushäiriöiden hoidossa.»A.
- Paniikkihäiriöstä kärsivän depressiopotilaan lääkitys on aiheellista aloittaa pienemmällä annoksella, jotta vältetään hoidon alkuvaiheessa joskus tapahtuva ahdistuneisuuden provosoituminen «Craske MG, Stein MB. Anxiety. Lancet 2016;388:3048...»103.
- Masennuslääkkeen kanssa yhtäaikaisesti käytettävillä toisen polven psykoosilääkkeillä voi olla tehoa depressiopotilaan yleistyneen ahdistuneisuushäiriön, traumaperäisen stressihäiriön (PTSD) ja pakko-oireisen häiriön (OCD) oireisiin «Gao K, Muzina D, Gajwani P ym. Efficacy of typical...»104.
- Myös psykoterapeuttisen hoidon tarvetta ja muotoa arvioitaessa on huomioitava ahdistuneisuushäiriön mahdollisuus.
| Häiriöyhdistelmä | Selektiivinen serotoniinin takaisinoton estäjä | Muu masennuslääke | Lyhytpsykoterapia | Muu mahdollinen hoito |
|---|---|---|---|---|
| Masennustila ja päihderiippuvuus | ++ | - | - | Päihdevieroitus |
| Masennustila ja ahdistuneisuushäiriö | ++ | + | + | |
| Masennustila ja epävakaa persoonallisuus | ++ | - | - | Toisen polven psykoosilääke, mielialaa tasaava lääkehoito, spesifiset psykoterapiat |
Epävakaasta persoonallisuudesta kärsivät depressiopotilaat
- Epävakaa persoonallisuus vaikuttaa olennaisesti depressiopotilaan hoidon suunnitteluun. Ks. Käypä hoito -suositus Epävakaa persoonallisuus «Epävakaa persoonallisuus»6.
- Häiriöön liittyvää itsetuhoisuutta ja muita ilmenemismuotoja on kyetty lievittämään tehokkaasti hoito-ohjelmilla, jotka ovat sisältäneet joko dialektista käyttäytymisterapiaa (DBT) tai mentalisaatioon perustuvaa psykodynaamista psykoterapiaa. Ks. Käypä hoito -suositus Epävakaa persoonallisuus «Epävakaa persoonallisuus»6.
- Hoito on tavallisesti parhaiten toteutettavissa psykiatrisessa erikoissairaanhoidossa.
- Masennustilan lääkehoidossa on syytä suosia SSRI-ryhmän lääkkeitä (taulukko «Tiivistelmä monihäiriöisen depressiopotilaan hoidosta ...»7), «Masennuksen lääkehoidossa SSRI-lääkkeistä on ilmeisesti hyötyä silloin, kun potilas kärsii depression ohella rajatilatyyppisestä persoonallisuushäiriöstä.»B .
- Vaste sähköhoitoon saattaa olla huonompi kuin niillä, joilla ei ole samanaikaista persoonallisuushäiriötä tai joiden häiriö on jokin muu kuin epävakaa persoonallisuus «Feske U, Mulsant BH, Pilkonis PA ym. Clinical outc...»105.
- Kontrolloitujen hoitotutkimusten mukaan persoonallisuushäiriöillä ei näytä olevan negatiivista vaikutusta lääkehoidon tuloksellisuuteen «Kool S, Schoevers R, de Maat S ym. Efficacy of pha...»106.
- Psykoterapian ja lääkehoidon yhdistelmä saattaa olla pelkkää lääkehoitoa tuloksellisempi depressiopotilailla, joilla on samanaikainen persoonallisuushäiriö «Kool S, Dekker J, Duijsens IJ ym. Efficacy of comb...»107.
Päihteitä väärinkäyttävät tai niistä riippuvaiset depressiopotilaat
- Monien päihteiden käyttöön liittyy masennustilan kaltaisia depressiivisiä oireita «Lai HM, Cleary M, Sitharthan T ym. Prevalence of c...»108.
- Yleisimmin käytetty päihde on alkoholi. Sen mahdollisen suurkulutuksen tai väärinkäytön tai alkoholiriippuvuuden tunnistamiseen on syytä kiinnittää erityistä ja toistuvaa huomiota, koska asia ei aina tule esiin hoitokontaktin alussa. Suurkuluttajat voivat hyötyä mini-interventiosta.
- Jos masennusoireista kärsivä on alkoholin suurkuluttaja tai väärinkäyttäjä tai alkoholista riippuvainen, on yleensä aiheellista edellyttää 2–4 viikon pituista päihteetöntä jaksoa depression diagnoosin varmistamiseksi ennen lopullisen hoitomuodon ja hoitopaikan määrittämistä «Schuckit MA. Drug and alcohol abuse. Viides painos...»109. Käytännössä se voi kuitenkin olla vaikeaa esimerkiksi hallitsemattoman alkoholinkäytön tai itsetuhoisuuden takia. Merkittävän masennusoireilun yhteydessä ne ovat aihe potilaan ohjaamiselle konsultaatioon tai hoitoon, joko päihdehuoltoon tai erikoissairaanhoitoon.
- Tilanteen tutkimisessa voidaan anamneesin avulla pyrkiä selvittämään, onko potilaalla aiemmin esiintynyt päihteettömiä jaksoja, joiden aikana hän olisi kärsinyt vakavan masennustilan oireista.
- Satunnainen alkoholinkäyttö ei ole ehdoton vasta-aihe masennuslääkkeiden käytölle, mutta lääkehoitoa aloitettaessa on aina syytä selvittää alkoholinkäytön runsaus ja tarvittaessa maksan toimintakyky.
- Jos epäillään päihteiden hallitsematonta käyttöä, on tarvittaessa oltava aloittamatta lääkitystä, kunnes päihteiden käyttö on päihdehuollon tuella tai muuten saatu ensin hallintaan.
- Samanaikaisesta vakavasta masennustilasta ja alkoholiriippuvuudesta tai pelkästään alkoholiriippuvuudesta kärsivän lääkehoidossa voi SSRI-ryhmän lääkkeistä olla hyötyä masennusoireiden tai alkoholinkäytön tai joskus molempien hallinnassa «Fluyau D, Mitra P, Jain A ym. Selective serotonin ...»110.
- Depression ja alkoholihäiriön hoidosta SSRI-lääkkeen ja opioidiantagonistin yhdistelmälääkehoidolla on alustavaa näyttöä «Fergusson DM, Boden JM, Horwood LJ. Tests of causa...»111.
- Masennuslääkkeen ohella kognitiivis-behavioraalinen psykoterapia voi olla hyödyllinen päihderiippuvaisten depressiopotilaiden hoidossa, ja niiden yhdistelmää voidaan käyttää, ellei pelkkä toinen hoitomuoto riitä «Hesse M. Achieving abstinence by treating depressi...»112.
- Masennuslääkkeet ovat tehokkaita masennustilojen hoidossa samanaikaisesta alkoholin käyttöhäiriöstä huolimatta «Masennuslääkkeet ovat tehokkaita masennustilojen hoidossa samanaikaisesta alkoholin käyttöhäiriöstä huolimatta. Lääkehoitoon liittyy myös lumelääkettä enemmän alkoholin käytön keskeyttämisiä ja kulutuksen vähentämistä.»A.
Depressio ja itsetuhokäyttäytyminen
- Depressio on keskeisin yksittäinen itsemurhan vaaratekijä.
- Psykiatrisessa sairaalahoidossa olleiden, vaikeimmista masennustiloista kärsivien potilaiden itsemurhavaara on noin 20-kertainen normaaliväestöön verrattuna «Isometsä ET. Suicides in Mood Disorders in Psychia...»113.
- Kaikista itsemurhista noin kahden kolmasosan on todettu liittyvän masennustiloihin «Favril L, Yu R, Uyar A ym. Risk factors for suicid...»114, mikä tarkoittaa noin 500:aa masennustilaan liittyvää itsemurhaa Suomessa vuosittain.
- Useimmissa depressioon liittyvissä itsemurhatapauksissa potilas ei ole saanut asianmukaista hoitoa depressioonsa «Isometsä ET, Henriksson MM, Aro HM ym. Suicide in ...»115, «Isacsson G, Holmgren A, Osby U ym. Decrease in sui...»116.
- Itsemurhavaaran arviointi on keskeinen hoidon suunnittelussa huomioitava tekijä.
- Depressiopotilaalta on syytä kysyä itsetuhoajatusten esiintymistä.
- Itsemurhan vaara on sitä suurempi, mitä vaikeammasta masennustilasta on kysymys.
- Muita itsemurhavaaraa merkittävästi lisääviä tekijöitä «Isometsä E. Suicidal behaviour in mood disorders--...»117 ovat
- aiemmat itsemurhayritykset
- lähiomaisen itsemurha
- samanaikainen päihdeongelma
- persoonallisuushäiriö
- miessukupuoli
- syvä toivottomuus
- itsemurhamenetelmän saatavilla olo.
- Itsemurhavaaraa voidaan arvioida myös sen perusteella,
- kuinka intensiivisiä masennustilasta kärsivän itsemurha-ajatukset ovat
- onko potilaalla konkreettinen itsemurhasuunnitelma
- onko hän ryhtynyt valmistelemaan teon toteuttamista.
- Itsetuhoajattelun ja käyttäytymisen arvioinnissa voidaan käyttää arviointiasteikkoa (Columbia Suicide Severity Rating Scale, C-SSRS; «https://www.terveysportti.fi/apps/dtk/loma/article/mul00454»12).
- Itsemurhapäätöksen tehnyt voi kuitenkin olla haluton kertomaan asiasta kenellekään.
- Itsetuhoiset depressiopotilaat hoidetaan yleensä psykiatrisessa erikoissairaanhoidossa.
- Suurimmassa itsemurhavaarassa olevia on syytä hoitaa psykiatrisessa osastohoidossa, ja kaikkia itsetuhoisia potilaita on syytä seurata tiiviisti.
- Mielenterveyslaki sallii tahdosta riippumattoman tarkkailuun ottamisen ja hoidon, kun potilaan todellisuudentaju on häiriintynyt ja hän on vaaraksi itselleen «http://www.finlex.fi»3. On tärkeää arvioida, onko potilaan syvä toivottomuus psykoottisen asteista.
- Depression aktiivinen hoito vähentänee ainakin osatekijänä itsemurhakuolleisuutta «Gusmão R, Quintão S, McDaid D ym. Antidepressant U...»118.
- Masennuslääkitys voi joissakin tapauksissa hoidon alkuvaiheessa erityisesti alle 25-vuotiailla provosoida itsetuhoajattelua «Bridge JA, Iyengar S, Salary CB ym. Clinical respo...»119. Tämä mahdollisuus on pidettävä masennuslääkehoidon yhteydessä mielessä, ja asiaa on arvioitava seurannan yhteydessä.
- Itsemurhaa yrittäneen masennuspotilaan hoitoa kuvataan Käypä hoito -suosituksessa Itsemurhien ehkäisy ja itsemurhaa yrittäneen henkilön hoito «Itsemurhien ehkäisy ja itsemurhaa yrittäneen hoito»11.
Depressiopotilaan toiminta- ja työkyvyn arviointi
Toimintakyvyn arviointi
- Toimintakyvyn arvioinnin laajuus vaihtelee tarkoituksen mukaan. Keskeisiä siinä ovat huolellinen anamneesi ja kliininen tutkimus.
- Mielialahäiriöpotilaiden toimintakyvyn arviointiin on ohjeita Suomalaisen Lääkäriseuran Duodecimin ja Työeläkevakuuttajien (TELA) laatimassa suosituksessa FACULTAS-toimintakyvyn arviointi «https://www.tela.fi/wp-content/uploads/2021/06/14384-Facultas-mielialaha%CC%88irio%CC%88t.pdf»13 ja Toimia-tietokannassa «https://www.terveysportti.fi/apps/dtk/tmi/article/tms00032»14.
- Depressiopotilaan toimintakyky vaihtelee huomattavasti masennuksen ajankohtaisen vaikeusasteen mukaan «Rytsälä HJ, Melartin TK, Leskelä US ym. Functional...»120. Lievään masennustilaan liittyvä toimintakyvyn heikkenemä on yleensä vähäinen.
- Merkittävimmät kognitiivisen toimintakyvyn puutteet masennushäiriöissä näyttävät liittyvän informaation prosessointinopeuden hidastumiseen, tarkkaavuuteen ja toiminnanohjaukseen «Rock PL, Roiser JP, Riedel WJ ym. Cognitive impair...»121.
- Toimintakykyä arvioitaessa on tutkittava sekä senhetkinen toimintakyky että potilaalle luonteenomainen toimintakyvyn vaihtelu pidemmällä aikavälillä. Vertailukohtana on paras pitkäaikainen toimintakyky, joka potilaalla on ollut elämänsä aikana.
- Arvioinnissa on tärkeää selvittää konkreettisesti, mistä toiminnoista potilas selviytyy ja mistä ei ja kuinka tilanne on muuttunut depressiota edeltäneeseen aikaan verrattuna.
- Toimintakykyä arvioidaan usealla eri elämänalueella: omasta itsestä ja hyvinvoinnista huolehtiminen, perhe-elämässä tai muissa ihmissuhteissa selviytyminen, työelämässä yleensä ja erityisesti nykyisessä työssä selviytyminen sekä toiminta vapaa-aikana.
- Toimintakyvyn arvioinnissa voidaan käyttää apuna esimerkiksi terveydenhuollon ammattilaisen täyttämää, haastatteluun ja havainnointiin perustuvaa SOFAS-asteikkoa (DSM-IV) (ks. taulukko «SOFAS-asteikko...»8), joka antaa kokonaisarvion sosiaalisesta ja ammatillisesta toimintakyvystä asteikolla 0–100. Pistemäärä ≤ 50 merkitsee toimintakyvyn vakavaa heikentyneisyyttä. Tavallisimmin SOFAS-asteikkoa käytetään ajankohtaisen toimintakyvyn arviointiin (tarkastelujaksona edeltänyt viikko). Se soveltuu myös toistuvaan arviointiin (ks. tarkemmat ohjeet «https://www.terveysportti.fi/apps/dtk/tmi/article/tmm00088»15).
- Perusterveydenhuollossa arviointivälineenä voidaan käyttää myös PHQ-9-kyselyn kymmenettä kysymystä «Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva ma...»122. Kyselyssä tarkastellaan potilaan kokemien masennukseen liittyvien oireiden lukumäärää ja vallitsevuutta. Lisäksi siihen on lisätty kymmenes kysymys, jolla selvitetään kyselyssä ilmenneiden oireiden vaikutusta toimintakykyyn työssä, arjessa ja sosiaalisessa elämässä «Kroenke K, Spitzer RL, Williams JB. The PHQ-9: val...»123.
- Toimintakyvyn rajoitteiden lisäksi on tärkeä selvittää potilaan jäljellä oleva toimintakyky.
- Depressiopotilas voi kokea toimintakykynsä huonommaksi kuin se todellisuudessa onkaan «Heikman P, Katila H, Kuoppasalmi K. Masennuspotila...»124, «Kalska H, Kähkönen S. Kognitiiviset muutokset yksi...»125.
- Tietoa potilaan toimintakyvystä joudutaan usein hankkimaan monesta eri lähteestä.
- Vaativa toimintakyvyn arviointi edellyttää usein moniammatillista lähestymistapaa.
- Toipumisen myötä psykososiaalinen toimintakyky yleensä palautuu «Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva ma...»122.
- Kognitiivinen toimintakyky korjautuu usein masennuksen oireita hitaammin «Godard J, Baruch P, Grondin S ym. Psychosocial and...»126. Useimmat kognitiivisista häiriöistä korjaantuvat toipumisen myötä, mutta erityisesti vaikeista, psykoottisista ja toistuvista masennusjaksoista kärsineillä kognitiivisia häiriöitä on todettavissa toipumisen jälkeenkin «Bora E, Harrison BJ, Yücel M ym. Cognitive impairm...»127.
- Ajoterveyden arviointi on osa toimintakyvyn arviota. Jos masennuspotilaalle on aloitettu vahvasti sedatiivinen lääkehoito tai hän suunnittelee itsemurhaa ajoneuvolla törmäämällä, tilapäinen ajokielto sairauden akuutissa vaiheessa saattaa olla tarpeen «https://www.traficom.fi/fi/terveydenhuollon-ammattilaisille»16.
| Koodi1 | Merkitys |
|---|---|
| 91–100 | Erinomainen toimintakyky useilla elämänalueilla |
| 81–90 | Hyvä toimintakyky kaikilla elämänalueilla; henkilö ammatillisesti ja sosiaalisesti tehokas |
| 71–80 | Vain vähäistä heikentymistä sosiaalisessa, ammatillisessa tai opiskelun edellyttämässä toimintakyvyssä (esim. harvinainen ihmissuhderistiriita tai tilapäinen jälkeen jääminen koulutyössä) |
| 61–70 | Lieviä vaikeuksia sosiaalisessa, ammatillisessa tai opiskelun edellyttämässä toimintakyvyssä mutta yleisesti hyvä toimintakyky ja joitakin mielekkäitä ihmissuhteita |
| 51–60 | Kohtalaisia vaikeuksia sosiaalisessa, ammatillisessa tai opiskelun edellyttämässä toimintakyvyssä (esim. vain vähän ystäviä tai ristiriitoja ikä- tai työtovereiden kanssa) |
| 41–50 | Vakavaa heikentymistä sosiaalisessa, ammatillisessa tai opiskelun edellyttämässä toimintakyvyssä (esim. ystävien puuttuminen tai kyvyttömyys säilyttää työpaikkaa) |
| 31–40 | Merkittävää heikentymistä useilla elämänalueilla, kuten työssä, koulussa tai perhesuhteissa (esim. masentunut mies, joka välttelee ystäviään, laiminlyö perhettään eikä pysty työhön, tai lapsi, joka pahoinpitelee usein nuorempiaan, on uhmakas kotona eikä menesty koulussa) |
| 21–30 | Toimintakyvyttömyys lähes kaikilla elämänalueilla (esim. pysytteleminen vuoteessa koko päivän, työttömyys ja kodittomuus) |
| 11–20 | Ajoittainen henkilökohtaisen hygienian vähimmäistason laiminlyöminen, kyvyttömyys toimia itsenäisti |
| 1–10 | Jatkuva henkilökohtaisen hygienian vähimmäistason laiminlyöminen; kyvyttömyys toimia vahingoittamatta itseään tai muita tai ilman huomattavaa ulkopuolista tukea (esim. hoitoa tai valvontaa) |
| 0 | Riittämättömät tiedot |
| 1 Käytä mahdollisuuksien mukaan tarkkoja lukuja, esimerkiksi 45, 68 tai 72. Tarkastele sosiaalista ja ammatillista toimintakykyä jatkumolla erinomaisesta toimintakyvystä huomattavasti heikentyneeseen toimintakykyyn. Ota huomioon toimintakyvyn heikentymät, jotka johtuvat fyysisistä tai henkisistä rajoitteista. Vain suoraan henkisistä tai fyysisistä terveysongelmista johtuvat rajoitteet tulee ottaa huomioon. Mahdollisuuksien puutteen ja muiden ympäristöseikkojen aiheuttamia rajoituksia ei oteta huomioon. | |
Työkyvyn arviointi
- Valtaosa depressioon sairastuneista jatkaa työelämässä ilman pitkiä sairauspoissaoloja «Ahola K, Virtanen M, Honkonen T, Isometsä E, Aroma...»128.
- Sairauspoissaolon tarpeen arvioinnista on käytettävissä Käypä hoito -suositus «Sairauspoissaolon tarpeen arviointi»12, «Sairauspoissaolon tarpeen arviointi. Käypä hoito -...»129.
- Depressiopotilaan sairauspoissaolon tarpeeseen ja pituuteen vaikuttavat
- toimintakyky
- työn vaatimukset
- työpaikan mahdollisuudet tarvittaviin työhön liittyviin tukitoimiin tai työjärjestelyihin.
- Lievässä depressiossa sairauspoissaolo ei yleensä ole tarpeen. Keskivaikeassa depressiossa jäljellä olevan toimintakyvyn riittävyys riippuu työn vaatimuksista ja mahdollisuuksista työssä jatkamista tukeviin työjärjestelyihin. Vaikeassa ja psykoottisessa depressiossa jäljellä oleva toimintakyky ei yleensä riitä minkään työn vaatimuksiin.
- Sairauspoissaolon tarvetta arvioitaessa on punnittava mahdollisia hyötyjä ja haittoja
potilaan kannalta:
- Edellyttääkö toipuminen sairauspoissaoloa, tai pahentuuko sairaus ilman sitä?
- Haittaisivatko päivärytmin menetys ja mielekkään toiminnan puute toipumista?
- Lisääntyisikö päihteiden käyttö?
- Vahvistuisiko mahdollinen syrjäytymiskehitys?
- Työssä käyvän depressiopotilaan osalta arvioidaan, onko työpaikalla tarvetta ja mahdollisuuksia potilaan työkykyä edistäviin työjärjestelyihin (esim. siirtyminen tilapäisesti vuorotyöstä päivätyöhön tai asiakastyöstä taustatyöhön) tai muihin työhön liittyviin tukitoimiin. Arviointi on hyvä tehdä työterveysneuvottelussa, johon osallistuvat työntekijä, hänen esimiehensä ja työterveyshuollon edustaja.
- Ellei jäljellä oleva toimintakyky yllä nykyisen työn vaatimuksiin eikä tilapäisiinkään tukitoimiin tai työjärjestelyihin ole mahdollisuutta, sairauspoissaolo on aiheellinen.
- Perusteellisissa työkyvyn ja kuntoutusmahdollisuuksien arvioinneissa lisätutkimuksina voivat olla tarpeen esimerkiksi psykologin, neuropsykologin tai toimintaterapeutin tutkimukset.
- Epäselvissä tilanteissa työkyvyn arvio on tarpeen tehdä siihen erikoistuneessa yksikössä. Joskus myös päiväsairaala- tai muu osastotutkimus on tarpeen.
- Työttömän terveydentilan selvitystarpeen arviointi kuuluu Työ- ja elinkeinotoimistolle (TE-toimistolle), mutta aloitteen voi tehdä myös työtön itse tai selvitystarve voidaan todeta terveys- tai muissa palveluissa. Työttömien terveystarkastusten järjestäminen kuuluu kunnalle.
- Työttömän toimintakykyä arvioitaessa kuvataan, mihin arvioitava pystyy mahdollisista rajoitteistaan huolimatta «Vuokko A, Juvonen-Posti P, Kaukiainen A. Miten lää...»130. Arvio jäljellä olevasta toimintakyvystä ja sen rajoituksista tarvitaan, kun tehdään hoitoa, kuntoutusta ja työkykyä koskevia päätöksiä. Ks. «http://www.thl.fi/toimia/tietokanta/media/files/suositus/2012/03/14/Tyottomat_120314.pdf»17.
Sairauspoissaolokäytännöt ja työhön paluun tuki
- Jos tarvitaan sairauspoissaoloa, tarvitaan myös aktiivista hoitoa ja seurantaa.
- Sairauspoissaolon aikana on luotava suunnitelma työhön paluusta ja huolehdittava asianmukaisesta hoidosta.
- Sairauspoissaolon arvioitu pituus mitoitetaan hoitosuunnitelman, odotettavissa olevan hoitovasteen ja seurantakäyntien mukaan.
- Jos sairauspoissaoloa tarvitaan, ensimmäisen poissaolon on usein tarpeen kestää 2–4 viikkoa, jona aikana on mahdollista saavuttaa vastetta lääkehoitoon. Joskus kuitenkin työkykyyn keskeisesti vaikuttavat oireet voivat lievittyä nopeamminkin.
- Sairauspoissaolon ajaksi kannattaa suositella normaalin päivärytmin ylläpitoa ja asteittaista arkisten toimien lisäämistä.
- Jos työkyvyttömyys pitkittyy yli 60 sairauspäivärahapäivän, Kela tarvitsee B-lausunnon.
- Työterveysneuvottelussa sovitaan sairauspoissaolon aikaisesta yhteydenpidosta työterveyshuoltoon ja työpaikkaan sekä muista työhön paluun tukitoimista «Ahola K. Tue työkykyä - käsikirja esimiestyöhön. H...»131, «Liira J, Juvonen-Posti P, Viikari-Juntura E ym. Ty...»132.
- Työkyvyn ylläpitämiseksi tai kohentamiseksi voidaan hoidon lisäksi tarvita lääkinnällistä (esim. kuntoutuspsykoterapia), ammatillista (esim. työkokeilu) tai sosiaalista kuntoutusta (esim. valmennus arkielämän toimintoihin, perhekuntoutus, päihdekuntoutus). Kuntoutusta varten laaditaan kuntoutussuunnitelma.
- Jos hoitovaste on osittainen, on oleellista, että työpaikalla on mahdollisuus osatyökykyisen työhön paluun tukemiseen.
- Työssä käyvän depressiopotilaan asteittaista työhön paluuta voidaan tukea esimerkiksi osasairauspäivärahalla, jota voi hakea Kelasta, jos työkyvyttömyys pitkittyy yli omavastuuajan (sairastumispäivä ja 9 seuraavaa arkipäivää).
- Ammatillisena kuntoutuksena tehtävä työkokeilu, osakuntoutustuki tai osatyökyvyttömyyseläke voi mahdollistaa osatyökykyisen työhön paluun. Ks. kohta Työkyvyttömyysajan etuudet «A4»6.
- Ks. myös lisätietoa Kelan etuudet depressiota sairastavalle potilaalle «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.
Yhteistyökäytännöt
- Työterveyshuollon, muun terveydenhuollon (terveyskeskus, psykiatrinen erikoissairaanhoito) ja kuntoutuksen toimiva yhteistyö on työkyvyn tukemisessa olennaista. Ks. kuva «Depressiopotilaan sairausloma ja työhönpaluu»3.
- Pitkittyvän työkyvyttömyyden ehkäisemiseksi myös yhteistyö työssä käyvän depressiopotilaan työpaikan kanssa on tärkeää.
- Jos sairauspoissaolo pitkittyy yli 2 kuukauden pituiseksi eikä alkavaakaan hoitovastetta perusterveydenhuollossa (työterveyshuolto, terveyskeskus) ole näkyvissä, on syytä konsultoida psykiatrian erikoislääkäriä.
- Työssä käyvän potilaan sairauspoissaolon pituuden määritys ja työhön paluun suunnittelu on hyvä tehdä työterveyshuollossa, ja siinä huomioidaan mahdollinen psykiatrin kannanotto työ- ja toimintakykyyn.
- Työntekijän on toimitettava Kelaan työterveyslääkärin lausunto työssä jatkamisen mahdollisuuksista viimeistään silloin, kun sairauspäivärahaa on maksettu 90 päivää. Ks. «http://www.kela.fi/takaisintyohon»18.
- Työterveyshuollon on lisäksi tarvittaessa arvioitava työntekijän jäljellä oleva työkyky ja työkyvyttömyyden jatkuessa lääkärin kirjoitettava uusi työterveyshuollon lausunto ennen 150 ja 230 sairauspäivärahapäivää, jotta kuntoutustarve voidaan havaita riittävän ajoissa.
- Työttömän depressiopotilaan osalta yhteistyö työ- ja elinkeinotoimiston (TE-toimisto) kanssa on tarpeen. Lisäksi käytettävissä on Työllistymistä edistävä monialainen yhteispalvelu (TYP), joka on TE-toimiston, kunnan ja Kelan yhteistoimintamalli, ja joka palvelee pidempään työttömänä olleita työnhakijoita (ks. «http://www.te-palvelut.fi»19).
- Ks. myös lisätietoa Kelan etuudet depressiota sairastavalle potilaalle «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.
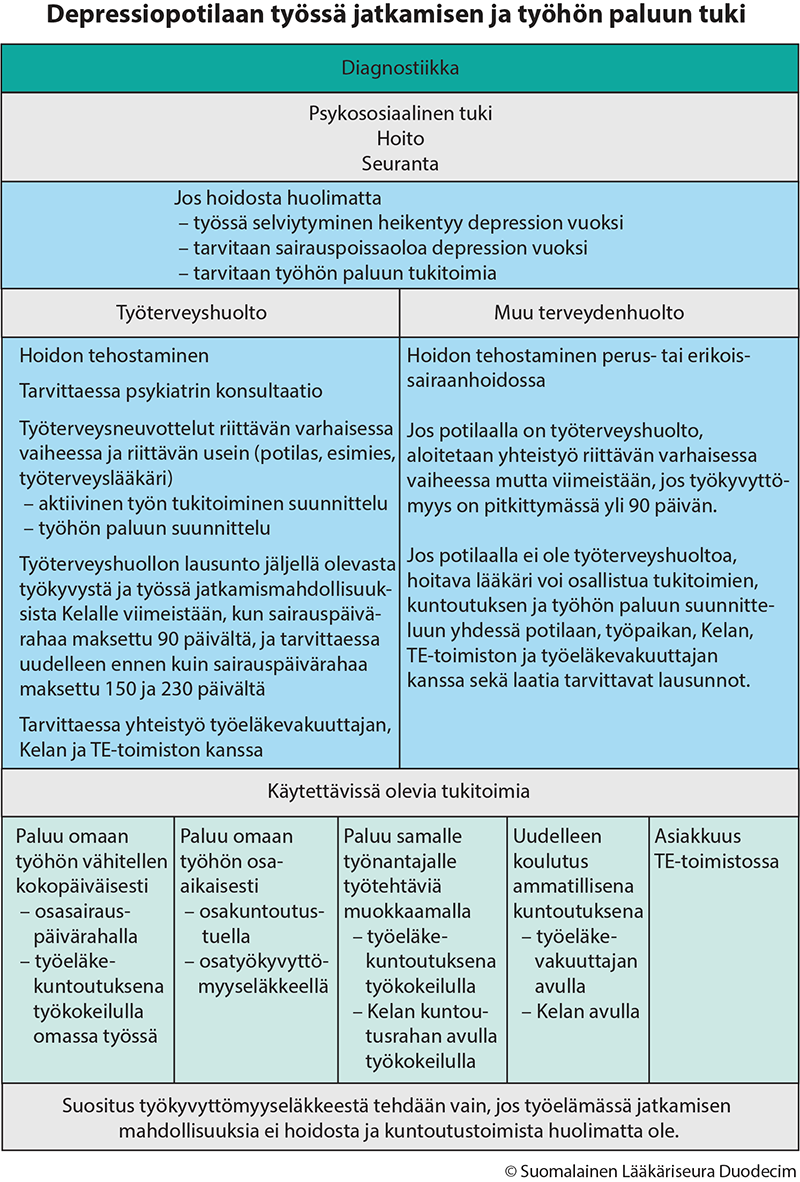
Depressiopotilaan sairausloma ja työhönpaluu. © Suomalainen Lääkäriseura Duodecim
Työkyvyttömyysajan etuudet
- Sairauspäiväraha korvaa alle vuoden kestävän työkyvyttömyyden aiheuttamaa ansionmenetystä. Ks. Sairauspäiväraha «https://www.kela.fi/sairauspaivaraha»20. Osasairauspäivärahan tarkoitus on helpottaa työhön paluuta, jos sairauspoissaolo uhkaa pitkittyä. Ks. «http://www.kela.fi/osasairauspaivaraha»21.
- Sairauspäivärahakaudella työkykyä arvioidaan tavallisesti suhteessa potilaan omaan työhön tai työnhakuammattiin.
- Suomessa on kaksi toisiaan täydentävää lakisääteistä eläkejärjestelmää: kansaneläke- ja työeläkejärjestelmä «Lakisääteiset eläkejärjestelmät»14. Ks. «https://www.kela.fi/tyokyvyttomyyselake-ja-kuntoutustuki»22 ja «http://finlex.fi/fi/laki/ajantasa/2006/20060395#L1P3»23.
- Työkyvyttömyysmääritelmät ovat osin erilaiset julkisen ja yksityisen alan työeläkelaeissa sekä kansaneläkelaissa «Työkyvyttömyysmääritelmät ja työkyvyn arviointi»15.
Lääkinnällinen kuntoutus
- Depressiopotilaiden yleisin kuntoutusmuoto on psykoterapia. Se saattaa edistää työelämässä pysymistä ja sinne siirtymistä «Aaltonen T, Lind J. Miten työkyky muuttuu Kelan tu...»133.
- Psykoterapiaa voi saada julkisen terveydenhuollon kautta tai yksityisiltä psykoterapeuteilta itse maksamalla, terveydenhuollon maksusitoumuksella tai Kelan tukemana.
- Terveydenhuoltolain (1326/2010) 29 §:n mukaan kunnan on järjestettävä potilaan sairaanhoitoon liittyvä lääkinnällinen kuntoutus (mm. toimintakyvyn parantamiseen ja ylläpitämiseen tähtäävät terapiat sekä muut tarvittavat kuntoutumista edistävät toimenpiteet), ellei lääkinnällisen kuntoutuksen järjestäminen ole Kansaneläkelaitoksen kuntoutusetuuksista ja kuntoutusrahaetuuksista annetun lain (566/2005) 9 §:n perusteella Kelan tehtävä.
- Kelan korvaama kuntoutuspsykoterapia on tarkoitettu työ- tai opiskelukyvyn tukemiseksi tai parantamiseksi 16–67-vuotiaille, joilla mielenterveyden häiriö uhkaa työ- tai opiskelukykyä. Kela tarvitsee potilaan oman hakemuksen ja psykiatrian alan erikoislääkärin tai julkisen terveydenhuollon psykiatrisessa yksikössä työskentelevän erikoistuvan lääkärin laatiman kuntoutussuunnitelman tai lausunnon, joiden perusteella arvioidaan kuntoutuspsykoterapian myöntämisen mahdollisuus. Lausunto voidaan laatia aikaisintaan 3 kuukautta kestäneen asianmukaisen hoidon toteuduttua. Hoitosuhteen tulee jatkua myös psykoterapian aikana (ks. «http://www.kela.fi/kuntoutuspsykoterapia»24).
- Psykoterapiaa voi saada myös Kelan vaativana lääkinnällisenä kuntoutuksena. Hoidosta vastaavan julkisen terveydenhuollon lastenpsykiatrian, nuorisopsykiatrian tai psykiatrian erikoislääkärin tai psykiatrisessa yksikössä erikoistuvan lääkärin tulee laatia potilaalle kuntoutussuunnitelma. Psykoterapiakuntoutuksen kohderyhmä ovat alle 65-vuotiaat avohoidossa olevat, joilla mielenterveyden häiriö aiheuttaa huomattavia vaikeuksia arjessa suoriutumisessa ja osallistumisessa ja joilla on vähintään vuoden kestoinen kuntoutustarve. Suositeltavan kuntoutuksen tulee olla perustellusti tarpeellista tukemaan suoriutumista ja osallistumista, ja sille tulee asettaa konkreettiset, kuntoutujalle merkitykselliset tavoitteet (ks. «https://www.kela.fi/terapiat»25).
- Mielenterveyden häiriöitä sairastaville järjestetään kuntoutuskursseja ja sopeutumisvalmennuskursseja, joille voi hakea Kelan harkinnanvaraisena kuntoutuksena (ks. «https://www.kela.fi/kuntoutus-ja-sopeutumisvalmennuskurssit»26) tai Mielenterveyden keskusliiton kautta.
- Ks. myös lisätietoa Kelan etuudet depressiota sairastavalle potilaalle «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.
Ammatillinen kuntoutus
- Ammatillisen kuntoutuksen tavoite on auttaa työllistymistä, työssä pysymistä tai työhön palaamista sairaudesta huolimatta. Ammatillinen kuntoutus on ensisijaista työkyvyttömyyseläkkeeseen nähden.
- Kelan ammatillisen kuntoutuksen pääkohderyhmä ovat nuoret ja työelämään heikosti kiinnittyneet,
joilla sairaus, vika tai vamma heikentää olennaisesti opiskelu- tai työkykyä. Kela
tarvitsee potilaan oman hakemuksen ja lääkärin B-lausunnon «Kelan ammatillinen kuntoutus»16, «https://www.kela.fi/ammatillinen-kuntoutus»27.
- 16–19-vuotias nuori voi saada nuoren kuntoutusrahaa, jos hän työ- ja opiskelukykynsä olennaisen heikentymisen lisäksi tarvitsee erityisiä tukitoimia ja hänen kotikunnassaan on laadittu henkilökohtainen opiskelu- ja kuntoutussuunnitelma (KHOPS) «https://www.kela.fi//nuoren-kuntoutusraha»28
- 1.1.2019 alkaen Kela on järjestänyt ammatillista kuntoutusta 16–29-vuotiaille myös silloin, jos henkilön toimintakyky on olennaisesti heikentynyt jonkin muun syyn kuin sairauden vuoksi. Tällöin lääkärinlausunto ei ole tarpeen ja hakemus tehdään Kelassa «https://www.kela.fi/nuoren-ammatillinen-kuntoutus»29
- Työeläkekuntoutus on työeläkevakuuttajien järjestämää ja kustantamaa ammatillista kuntoutusta, jonka tavoitteena on ehkäistä työkyvyttömyyttä ja parantaa työn tekemisen mahdollisuuksia silloin, kun vakiintuneesti työelämässä oleva ei enää terveydentilansa vuoksi voi jatkaa entisessä työssään. Työeläkelaitos tarvitsee potilaan hakemuksen ja lääkärin B-lausunnon «Työeläkekuntoutus»17, «http://www.finlex.fi/fi/laki/ajantasa/2006/20060395#L1P3»30.
- Työ- ja elinkeinotoimiston toimenpiteillä tuetaan työnhakijoita, joiden sairaus tai vamma vaikeuttaa työllistymistä tai työpaikan säilyttämistä «TE-toimisto ja ammatillinen kuntoutus»18. Ks. «http://www.te-palvelut.fi/te/fi/tyonhakijalle/tukea_tyollistymiseen/vamma_tai_sairaus/index.html»31.
- Kunnan toimenpiteistä depressiopotilaat saattavat hyötyä TE-toimiston asiakkaille tarkoitetusta kuntouttavasta työtoiminnasta ja asiakasyhteistyöryhmässä tehdystä arviosta ja suunnitelmasta. Ks. «http://www.finlex.fi/fi/laki/alkup/2003/20030497»32.
- Ammatillista kuntoutusta järjestävät tahot kerrotaan kuvassa «Ammatillista kuntoutusta järjestävät tahot»4.
- Ks. myös lisätietoa Kelan etuudet masennuspotilaille «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.

Ammatillista kuntoutusta järjestävät tahot. © Suomalainen Lääkäriseura Duodecim
Depression hoito perusterveydenhuollossa ja työterveyshuollossa
Depression tunnistaminen perusterveydenhuollossa
- Depressiopotilaat hakeutuvat perusterveydenhuollon vastaanotolle usein somaattisten oireiden takia. Masennusoireyhtymän tunnistaminen lyhytkestoisessa potilaskontaktissa on usein vaikeaa, varsinkin jos potilas itse ei hahmota kärsivänsä masennuksesta. Vaikea masennustila on helpompi tunnistaa kuin lievä «Thompson C, Ostler K, Peveler RC ym. Dimensional p...»134.
- Perusterveydenhuollon lääkärien on arvioitu tunnistavan kliinisen masennuksen noin 25–40 %:ssa tapauksista yhden käynnin yhteydessä. Tunnistaminen tehostuu, jos hoitokontakti jatkuu samalla lääkärillä ja vastaanottokäynnit ovat riittävän pitkiä, vähintään yli 15 minuutin mittaisia. Lääkärin kokeneisuus auttaa depression tunnistamisessa «Poutanen O. Depressio terveyskeskuspotilaalla. Väi...»135.
- Tunnistamisen helpottamiseksi voidaan käyttää riskiryhmiin kohdennettua seulontaa. Ks. kohta Depression seulonta «A5»7.
- Vaarana on myös lievien ja lyhytkestoisten oireiden ylidiagnosointi «Mitchell AJ, Vaze A, Rao S. Clinical diagnosis of ...»136. Paras keino sen torjumiseksi on huolellinen ja tarvittaessa 1–2 viikon kuluttua toistettava kliininen haastattelu.
Depression hoito perusterveydenhuollossa
- Valtaosa depressiopotilaista voidaan hoitaa perusterveydenhuollossa.
- Hoitosuunnitelma tehdään yhdessä potilaan kanssa (Terveydenhuoltolaki 1326/2010 24 § 3 mom. «https://www.finlex.fi/fi/laki/ajantasa/2010/20101326#L3P24»33).
- Potilaan elämäntilanteen tutkiminen, hoitovaihtoehtoihin liittyvä neuvonta ja ohjaus, psykososiaalinen tuki ja systemaattinen toipumisen seuranta ovat hoidossa keskeisiä.
- Depression lääkehoidon periaatteet ovat samanlaiset hoitopaikasta riippumatta. Potilaan tukeminen sitoutumaan lääkehoitoon ja lääkevasteen seuranta ovat vaikuttavan hoidon edellytyksiä «Wells KB, Sherbourne C, Schoenbaum M ym. Impact of...»137, «Xiao L, Qi H, Zheng W ym. The effectiveness of enh...»138.
- Perusterveydenhuollossa voidaan toteuttaa myös lyhyitä psykoterapeuttisia hoitoja lääkehoidon rinnalla tai ainoana hoitona.
- Perusterveydenhuollon toimintaympäristöä varten on kehitetty lyhyitä, vaikuttaviksi osoittautuneita psykoterapeuttisia hoitomalleja, joiden soveltaminen on suositeltavaa «Lyhyet, pääosin perusterveydenhuollossa käytettävät ongelmanratkaisuterapia ja kognitiivis-behavioraaliset psykoterapiat ovat vaikuttavia depression hoidossa.»A.
- Perusterveydenhuollossa hoidettava, lievästä tai keskivaikeasta depressiosta kärsivä potilas voidaan ohjata lääkärin lähetteellä HUS:n Mielenterveystalo-palvelusivuston kognitiiviseen malliin pohjautuvaan, seitsemän viikkoa kestävään terapiaan (ks. lähettämisohjeet «https://www.mielenterveystalo.fi/nettiterapiat/laheteohjeet/Pages/Masennuksen_laheteohjeet.aspx»34).
- Kun lähete on käsitelty, potilas saa sähköpostiinsa ohjeen siitä, kuinka hän voi kirjautua pankkitunnuksia tai mobiilivarmennetta käyttämällä. Terapiaohjelma toimii suojatussa, tietoturvallisessa ympäristössä. Kullakin potilaalla on tukenaan koulutettu nettiterapeutti, joka on yhteydessä häneen viestein nettiterapiaohjelman kautta. Potilaan hoitovastuu ei siirry hoidon ajaksi HUS:lle, joten lähettäjän tulee seurata potilasta esimerkiksi lääkehoidon osalta. Hoitava lääkäri saa nettiterapiasta kirjallisen hoitopalautteen.
- Saatavilla on myös yksityisen terveydenhuollon tarjoamaa internetvälitteistä masennuksen terapiaa.
Depression hoidon yhteistoimintamalli perusterveydenhuollossa
- Terveyskeskuslääkärin, masennuksen hoitoon perehtyneen sairaanhoitajan (myöh. depressiohoitajan) ja psykiatrin suunnitelmallinen yhteistoiminta – depression hoidon yhteistoimintamalli – parantaa depression hoidon tuloksia perusterveydenhuollossa «Yhteistoimintamallilla toteutettu hoito lisää depression hoidon tuloksellisuutta.»A.
- Depression hoidon yhteistoimintamallissa «Masennuksen hoidon yhteistoimintamalli»19, kuva «Depression hoidon yhteistoimintamalli»5)
- depressiohoitaja koordinoi hoitoa, tukee ja opastaa potilasta sekä seuraa toipumista
- omalääkäri vastaa hoidosta ja tekee hoitopäätökset
- konsultoiva psykiatri ohjaa säännöllisesti depressiohoitajaa ja konsultoi omalääkäreitä.
- Depressiohoitajien työpanos
- tekee mahdolliseksi käyttää enemmän aikaa depressiopotilaan hoitoon
- tukee systemaattista seurantaa ja psykososiaalisen tuen tarjoamista
- auttaa potilasta sitoutumaan hoitoon.
- Yhteistoimintamalli on todennäköisesti kustannusvaikuttava «Masennuksen hoidon yhteistoimintamallin kustannusvaikuttavuus»20.
- Depression hoidon yhteistoimintamallista on kehitetty Suomen oloihin depressiohoitajamalli (kuva «Depression hoidon yhteistoimintamalli»5), jota esitellään tarkemmin sosiaali- ja terveysministeriön ja Terveyden ja hyvinvoinnin laitoksen laatimassa esitteessä «http://www.stm.fi/c/document_library/get_file?folderId=1087418&name=DLFE-10779.pdf»35.
- Vaikkei yhteistoimintamalli olisi sellaisenaan sovellettavissa, on silti suositeltavaa soveltaa sen periaatteita tilanteen mukaan.
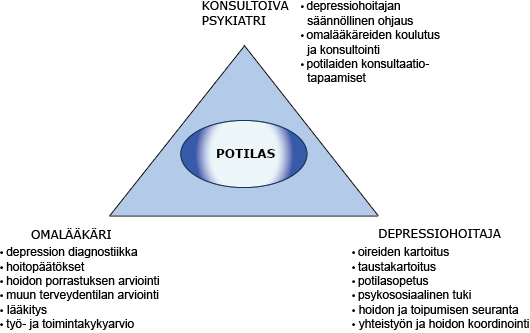
Depression hoidon yhteistoimintamalli. Lähde: STM, THL
Depression hoidon toteutus työterveyshuollossa
- Työterveyshuoltoa varten on kehitetty toimintamalleja depression ehkäisyä ja hoitoa varten «Pirkola S, Honkonen T, Pasternack I ym. Työterveys...»139, «Tuisku K, Rossi H. Masennuksen ehkäisy ja hoito – ...»140, «Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva ma...»141. Ks. «https://www.ttl.fi/tyontekija/tyostressi-ja-uupumus/masennus-ja-tyo/»36 ja «http://www.julkari.fi/handle/10024/134945»37.
- Malleissa keskeisiä ovat moniammatillinen yhteistyö ja selkeä vastuunjako työterveyshuollon toimijoiden (työterveyslääkäri, -hoitaja ja -psykologi) kesken, oikea-aikainen psykiatrin konsultaatioapu sekä suunnitelmallinen ja tavoitteellinen yhteistyö työpaikan ja työterveyshuollon välillä depressiopotilaan työssä jatkamisen ja työhön paluun tukemiseksi.
- Työterveyshuollossa on syytä kiinnittää huomiota työhön liittyviin depression riskitekijöihin, kuten työuupumukseen.
- Depression hoidon lääketieteelliset periaatteet ovat työterveyshuollossa samanlaiset kuin perusterveydenhuollossa. Työterveyshuollossa toteutettavan sairaanhoidon sisältöön vaikuttaa kuitenkin työpaikan ja työterveyshuollon välisen työterveyshuoltosopimuksen sisältö. Mahdollisuus työterveyspsykologin tai psykiatrian erikoislääkärin konsultaatioihin riippuu myös työterveyshuoltosopimuksesta. Näiden tukimuotojen käyntimäärät ovat useimmiten rajattuja.
Psykiatrinen konsultaatio
- Psykiatriset konsultaatiot ja depressiohoitajan psykiatrinen työnohjaus lisäävät depression hoidon tuloksellisuutta perusterveydenhuollossa «Psykiatriset konsultaatiot ja potilaan hoitoa toteuttavan hoitajan (depressiohoitajan) psykiatrinen työnohjaus lisäävät depression hoidon tuloksellisuutta perusterveydenhuollossa.»A.
- Konsultaatio soveltuu tilanteisiin, joissa yleislääkärin tai työterveyslääkärin tietämys
ei yksin riitä mutta potilaan siirtäminen erikoissairaanhoitoon olisi muuten aiheetonta
«Katon W, Von Korff M, Lin E ym. Stepped collaborat...»142. Tällaisia tilanteita ovat esimerkiksi
- erotusdiagnostiset ongelmatilanteet
- lääkitykseen liittyvät ongelmatilanteet
- tilanteet, joissa hoito perusterveydenhuollossa tai työterveyshuollossa ei ole tuottanut tulosta
- psykoterapiatarpeen arviointi
- tilanteet, joissa potilasta uhkaa pitkäaikainen työ- tai toimintakyvyn menetys hoidosta huolimatta.
- Psykiatrisen konsultaatiotoiminnan tehtävänä on
- tukea lääkäreiden ohella myös muiden depressiopotilaita hoitavien ammattilaisten työtä
- ohjata ja tukea säännöllisesti perusterveydenhuollossa tai työterveyshuollossa tapahtuvaa masennuspotilaiden hoitoa.
Perusterveydenhuollon ja psykiatrisen erikoissairaanhoidon yhteistyö
- Depressiopotilas on aiheellista lähettää psykiatriseen erikoissairaanhoitoon, jos
kyseessä on
- vaikea tai psykoottinen depressio (ks. kohta Psykoottinen depressio «A6»8)
- lääkeresistentti depressio (ks. kohta Lääkeresistentti depressio «A7»4)
- vakavasti monihäiriöinen potilas (ks. kohta Psykiatrinen monihäiriöisyys «A8»9)
- itsemurhavaarassa oleva potilas (ks. kohta Depressio ja itsetuhokäyttäytyminen «A1»2)
- tilanne, jossa potilaan työ- tai toimintakyky ei psykiatrian erikoislääkärin konsultaatiotuella annetusta asianmukaisesta hoidosta huolimatta ole palautunut.
- Ks. myös STM:n vuonna 2019 julkaisemat mielialahäiriöiden kiireettömän hoidon perusteet ( «http://julkaisut.valtioneuvosto.fi/handle/10024/161496»38).
- Vastuu psykiatrisessa erikoissairaanhoidossa aloitetusta toistuvan masennuksen ylläpitolääkehoidosta voidaan siirtää perusterveydenhuoltoon tai työterveyshuoltoon, jos välitön uusiutumisriski arvioidaan pieneksi eikä erikoissairaanhoidossa toteutettavan seurannan katsota enää antavan lisähyötyä.
- Ylläpitohoidon asianmukainen seuranta edellyttää yksilöllisen hoito- ja seurantasuunnitelman tekemistä siirron yhteydessä ja niiden toteuttamismahdollisuuksien varmistamista jatkohoitopaikasta.
- Depressiopotilas voidaan harkinnan mukaan siirtää erikoissairaanhoidosta perusterveydenhuoltoon myös tilanteissa, joissa pitkäaikainen oireisto jatkuu mutta erikoissairaanhoidossa annettavan hoidon ei katsota enää antavan merkittävää lisähyötyä.
Laatukriteerit
- Jokaisen depressioon hoitoa hakevan potilaan tulisi saada jotakin vaikuttavaksi osoitettua hoitoa.
- Työryhmä ehdottaa, että depressiopotilaiden hoidon laatua seurattaisiin perusterveydenhuollossa seuraavilla kriteereillä:
- Vastaako diagnosoitujen depressiopotilaiden osuus kaikista hoidetuista epidemiologista kuvaa masennuksen todennäköisestä esiintyvyydestä väestössä?
- Kuinka suurella osalla depressiopotilaista on hoitosuunnitelma?
- Kuinka suuri osa depressiopotilaista on saanut masennuslääkettä?
- Kuinka suurella osalla depressiopotilaista masennuslääkitys on jatkunut yhtäjaksoisesti vähintään puoli vuotta?
- Kuinka suuri osa depressiopotilaista on saanut jotakin psykoterapeuttista tai muuta psykososiaalista hoitoa?
- Kuinka suurella osalla uusista (todetuista) depressiopotilaista suunnitelmallinen seuranta toteutuu?
- Kuinka suuri osa depressiopotilaista saavuttaa seurannassa oiremittareilla arvioituna täyden remission?
- Kuinka tyytyväisiä depressiopotilaat ovat saamaansa hoitoon?
- Psykiatrisen erikoissairaanhoidon osalta työryhmä ehdottaa seuraavia laatukriteereitä:
- Kuinka suurella osalla depressiopotilaista on hoitosuunnitelma?
- Kuinka suuri osa depressiopotilaista on saanut masennuslääkettä?
- Kuinka suurella osalla depressiopotilaista lääkehoito on jatkunut yhtäjaksoisesti vähintään puoli vuotta?
- Kuinka suuri osa potilaista, jotka kärsivät toistuvasta masennuksesta, saa ylläpitohoitoa?
- Kuinka suuri osa depressiopotilaista on saanut jotakin intensiivistä yksilöpsykoterapeuttista hoitoa?
- Kuinka suurella osalla parisuhteessa elävistä potilaista hoitoon on liittynyt pari- tai perhetapaaminen?
- Kuinka suurella osalla depressiopotilaista on seurannassa käytetty hyväksi oiremittareita?
- Kuinka suuri osa depressiopotilaista saavuttaa seurannassa oiremittareilla arvioituna täyden remission?
- Kuinka tyytyväisiä depressiopotilaat ovat saamaansa hoitoon?
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n asettama työryhmä
Depressio-suosituksen historiatiedot «Depressio, Käypä hoito -suosituksen historiatiedot»21
Puheenjohtaja:
Erkki Isometsä, LT, psykiatrian erikoislääkäri, psykoterapeutti, psykiatrian professori; Helsingin yliopisto
Jäsenet:
Elina Kinnunen, psykiatrian erikoislääkäri, psykoterapian, kuntoutuksen ja vakuutuslääketieteen erityispätevyys, asiantuntijalääkäri; Kela
Hannu Koponen, LT, psykiatrian erikoislääkäri, vanhuspsykiatrian professori (emeritus), Helsingin yliopisto
Jarmo Lappalainen, yleislääketieteen erikoislääkäri, terveydenhuollon toimialajohtaja, Kanta-Hämeen hyvinvointialue
Olavi Lindfors, PsT, kliinisen psykologian dosentti, kouluttajapsykoterapeutti, vieraileva tutkija; Terveyden ja hyvinvoinnin laitos
Mauri Marttunen, LT, psykiatrian ja nuorisopsykiatrian erikoislääkäri, professori, emeritus, Helsingin yliopisto, Tutkimusprofessori, emeritus, THL
Sami Pirkola, LT, psykiatrian erikoislääkäri, sosiaalipsykiatrian professori; Tampereen yliopisto
Kari Raaska, LT, psykiatrian ja kliinisen farmakologian erikoislääkäri
Jan-Henry Stenberg, FT, erikoispsykologi, kouluttajapsykoterapeutti (VET), linjajohtaja; HUS Psykiatria, Digitaaliset ja psykososiaaliset hoidot
Arja Tuunainen, LT, biologisen psykiatrian dosentti, kliinisen neurofysiologian ja psykiatrian erikoislääkäri, psykoterapeutti, Käypä hoito -vastuutoimittaja
Asiantuntijat:
Teija Kivekäs, LT, psykiatrian dosentti, psykiatrian erikoislääkäri, psykoterapeutti, kuntoutuksen erityispätevyys, asiantuntijalääkäri; Ilmarinen
Sami Leppämäki, LT, psykiatrian dosentti, psykoterapian erityispätevyys, apulaisylilääkäri; HYKS ja Mehiläinen
Heli Malm, LT, dosentti; Teratologinen tietopalvelu, HUS Akuutti Etäpalvelut, Helsingin yliopisto ja Helsingin yliopistollinen sairaala
Eliisa Mäenpää, LT, työterveyshuollon erikoislääkäri; Terveystalo Oy
Mikko Niemi, farmakogenetiikan professori; Helsingin yliopisto
Sidonnaisuudet
Sidonnaisuusilmoitukset on tarkistettu 3.4.2023 julkaistun kohdennetun päivityksen yhteydessä.
Erkki Isometsä: Sivutoimet: ylilääkäri (osa-aikainen), HUS psykiatria. Luento-, koulutus- ja asiantuntijapalkkiot: Kognitiivisen psykoterapian keskus Luote Oy, Farmasian oppimiskeskus (Farmasian päivät). Luottamustoimet: Suomen Psykiatriyhdistys, puheenjohtaja 2020–21. Ohjaushankkeet: Helsingin yliopisto, psykoterapeuttikoulutuksen johtoryhmä. Muut sidonnaisuudet: Kulukorvauksia tieteellisiltä järjestöiltä International Society for Bipolar Disorders (ISBD) ja International Academy of Suicide Research (IASR), Kulukorvauksia osallistumisesta seminaariin Föreningen Nordenilta. Tekijänpalkkiota Kustannus Oy Duodecimilta.
Elina Kinnunen: Sivutoimet: Asiantuntijalääkäri, Veritas. Muut sidonnaisuudet: Kustannus Oy Duodecim, kirjoittajapalkkioita.
Hannu Koponen: Luentopalkkiot: Oy H. Lundbeck Ab. Muut palkkiot: Kustannus Oy Duodecim, kirjoittajapalkkioita.
Jarmo Lappalainen: Ei sidonnaisuuksia.
Olavi Lindfors: Sivutoimet: Psykoterapeutti, Inter-Psyko Oy. Muut sidonnaisuudet: Inter-Psyko Oy, hallituksen jäsen.
Mauri Marttunen: Luento-, koulutus- ja asiantuntijapalkkiot: Tryg Foundation, HUS, Suomen Psykiatriyhdistys, Pohjois-Savon sairaanhoitopiiri, Suomen Lastenpsykiatriyhdistys ry, Espoon kaupunki, Väinö-Kaarina koti oy, Päijät-Hämeen hyvinvointikuntayhtymä, Helsingin ja Uudenmaan sairaanhoitopiiri. Luottamustoimet: Psykiatrian Tutkimussäätiö, hallituksen puheenjohtaja; Suomen Psykiatriyhdistys, nuorisopsykiatrian jaos, puheenjohtaja; Valvira, pysyvä asiantuntija 31.12. 2020 asti; Helsingin yliopisto, psykoterapeuttikoulutuksen johtokunta, varajäsen; THLn oikeuspsykiatrian lautakunta, varajäsen. Suomen Lääkärilehden tieteellisen neuvottelukunnan jäsen. Ohjaushankkeet: 2019-2020 ”Kouluikäisten mielenterveysongelmien tuki ja hoito perustason palveluissa” -hankkeen ohjausryhmä, jäsen. 2021 - ” NEET nuorten mielenterveysongelmien tuki ja hoito perustason palveluissa” -hankkeen ohjausryhmä, jäsen, THL. Muut sidonnaisuudet: Or-Ma Oy, osaomistaja ja hallituksen puheenjohtaja.
Sami Pirkola: Sivutoimet: Ylilääkäri, Pirkanmaan hyvinvointialue; asiantuntijalääkäri, Ilmarinen, työkyvyttömyyseläkkeet. Luento-, koulutus- ja asiantuntijapalkkiot: Oy Lundbeck Ab/Otsuka, Janssen-Cilag Oy.
Kari Raaska: Muut sidonnaisuudet: ylilääkäri, Sosiaali- ja terveysalan lupa- ja valvontavirasto (Valvira).
Jan-Henry Stenberg: Luento-, koulutus- ja asiantuntijapalkkiot: Bristol Myers Squibb Oy, Oy H. Lundbeck Ab, Professio Oy, Sanofi Oy. Muut sidonnaisuudet: Kustannus Oy Duodecim, kirjoittajapalkkioita.
Arja Tuunainen: Sivutoimet: Yksityislääkäri. Muut sidonnaisuudet: Kustannus Oy Duodecimin tekijänpalkkio.
Kirjallisuusviite
Depressio. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2025 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»39
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Terveyden ja hyvinvoinnin laitos. Psykiatrian luokituskäsikirja. Tautiluokitus ICD-10:n psykiatriaan liittyvät diagnoosit. Luokitukset, termistöt ja tilasto-ohjeet 1/2012. Terveyden ja hyvinvoinnin laitos, Tampere, 2012.
- Hirschfeld RM, Williams JB, Spitzer RL ym. Development and validation of a screening instrument for bipolar spectrum disorder: the Mood Disorder Questionnaire. Am J Psychiatry 2000;157:1873-5 «PMID: 11058490»PubMed
- American Psychiatric Association: Diagnostic and statistical manual of mental disorders. Fifth edition, Text Revision. Washington, DC, American Psychiatric Association, 2022
- Williams JW Jr, Pignone M, Ramirez G ym. Identifying depression in primary care: a literature synthesis of case-finding instruments. Gen Hosp Psychiatry 2002;24:225-37 «PMID: 12100833»PubMed
- Mitchell AJ, Coyne JC. Do ultra-short screening instruments accurately detect depression in primary care? A pooled analysis and meta-analysis of 22 studies. Br J Gen Pract 2007;57:144-51 «PMID: 17263931»PubMed
- Akena D, Joska J, Obuku EA ym. Comparing the accuracy of brief versus long depression screening instruments which have been validated in low and middle income countries: a systematic review. BMC Psychiatry 2012;12:187 «PMID: 23116126»PubMed
- Arroll B, Khin N, Kerse N. Screening for depression in primary care with two verbally asked questions: cross sectional study. BMJ 2003;327:1144-6 «PMID: 14615341»PubMed
- Lombardo P, Vaucher P, Haftgoli N ym. The 'help' question doesn't help when screening for major depression: external validation of the three-question screening test for primary care patients managed for physical complaints. BMC Med 2011;9:114 «PMID: 22005130»PubMed
- Thombs BD, Ziegelstein RC. Does depression screening improve depression outcomes in primary care? BMJ 2014;348:g1253 «PMID: 24496211»PubMed
- Kendler KS, Gardner CO. Sex differences in the pathways to major depression: a study of opposite-sex twin pairs. Am J Psychiatry 2014;171:426-35 «PMID: 24525762»PubMed
- Klein DN, Kotov R, Bufferd SJ. Personality and depression: explanatory models and review of the evidence. Annu Rev Clin Psychol 2011;7:269-95 «PMID: 21166535»PubMed
- Kupfer DJ, Frank E, Phillips ML. Major depressive disorder: new clinical, neurobiological, and treatment perspectives. Lancet 2012;379:1045-55 «PMID: 22189047»PubMed
- Disner SG, Beevers CG, Haigh EA ym. Neural mechanisms of the cognitive model of depression. Nat Rev Neurosci 2011;12:467-77 «PMID: 21731066»PubMed
- Pirkola SP, Isometsä E, Suvisaari J ym. DSM-IV mood-, anxiety- and alcohol use disorders and their comorbidity in the Finnish general population--results from the Health 2000 Study. Soc Psychiatry Psychiatr Epidemiol 2005;40:1-10 «PMID: 15624068»PubMed
- Markkula N, Suvisaari J, Saarni SI ym. Prevalence and correlates of major depressive disorder and dysthymia in an eleven-year follow-up--results from the Finnish Health 2011 Survey. J Affect Disord 2015;173:73-80 «PMID: 25462399»PubMed
- Hämäläinen J, Isometsä E, Sihvo S ym. Use of health services for major depressive and anxiety disorders in Finland. Depress Anxiety 2008;25:27-37 «PMID: 17238158»PubMed
- Hämäläinen J, Isometsä E, Laukkala T ym. Use of health services for major depressive episode in Finland. J Affect Disord 2004;79:105-12 «PMID: 15023485»PubMed
- Hämäläinen J, Isometsä E, Sihvo S ym. Treatment of major depressive disorder in the Finnish general population. Depress Anxiety 2009;26:1049-59 «PMID: 19123456»PubMed
- Vuorilehto M, Melartin T, Isometsä E. Depressive disorders in primary care: recurrent, chronic, and co-morbid. Psychol Med 2005;35:673-82 «PMID: 15918344»PubMed
- Kyrölä A, Järvelin J. Psykiatrinen erikoissairaanhoito 2020: Psykiatristen hoitojaksojen kesto lyheni yhä. THL Tilastoraportti 44, 2021, https://urn.fi/URN:NBN:fi-fe2021121460320 «https://urn.fi/URN:NBN:fi-fe2021121460320»40
- McDermut W, Mattia J, Zimmerman M. Comorbidity burden and its impact on psychosocial morbidity in depressed outpatients. J Affect Disord 2001;65:289-95 «PMID: 11511409»PubMed
- Mittal D, Fortney JC, Pyne JM ym. Impact of comorbid anxiety disorders on health-related quality of life among patients with major depressive disorder. Psychiatr Serv 2006;57:1731-7 «PMID: 17158487»PubMed
- Saha S, Lim CCW, Cannon DL ym. Co-morbidity between mood and anxiety disorders: A systematic review and meta-analysis. Depress Anxiety 2021;38:286-306 «PMID: 33225514»PubMed
- Friborg O, Martinsen EW, Martinussen M ym. Comorbidity of personality disorders in mood disorders: a meta-analytic review of 122 studies from 1988 to 2010. J Affect Disord 2014;152-154:1-11 «PMID: 24120406»PubMed
- Melartin TK, Rytsälä HJ, Leskelä US ym. Current comorbidity of psychiatric disorders among DSM-IV major depressive disorder patients in psychiatric care in the Vantaa Depression Study. J Clin Psychiatry 2002;63:126-34 «PMID: 11874213»PubMed
- Markowitz JC, Skodol AE, Petkova E ym. Longitudinal effects of personality disorders on psychosocial functioning of patients with major depressive disorder. J Clin Psychiatry 2007;68:186-93 «PMID: 17335315»PubMed
- Iacoviello BM, Alloy LB, Abramson LY ym. The role of cluster B and C personality disturbance in the course of depression: a prospective study. J Pers Disord 2007;21:371-83 «PMID: 17685834»PubMed
- Mulder RT, Joyce PR, Frampton CM ym. Six months of treatment for depression: outcome and predictors of the course of illness. Am J Psychiatry 2006;163:95-100 «PMID: 16390895»PubMed
- Riihimäki K, Vuorilehto M, Isometsä E. Borderline personality disorder among primary care depressive patients: a five-year study. J Affect Disord 2014;155:303-6 «PMID: 24268615»PubMed
- Simon V, Czobor P, Bálint S ym. Prevalence and correlates of adult attention-deficit hyperactivity disorder: meta-analysis. Br J Psychiatry 2009;194:204-11 «PMID: 19252145»PubMed
- Alonso J, Petukhova M, Vilagut G ym. Days out of role due to common physical and mental conditions: results from the WHO World Mental Health surveys. Mol Psychiatry 2011;16:1234-46 «PMID: 20938433»PubMed
- Bruffaerts R, Vilagut G, Demyttenaere K ym. Role of common mental and physical disorders in partial disability around the world. Br J Psychiatry 2012;200:454-61 «PMID: 22539779»PubMed
- Global Burden of Disease Study 2013 Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet 2015;386:743-800 «PMID: 26063472»PubMed
- GBD 2015 DALYs and HALE Collaborators.. Global, regional, and national disability-adjusted life-years (DALYs) for 315 diseases and injuries and healthy life expectancy (HALE), 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016;388:1603-1658 «PMID: 27733283»PubMed
- Koivumaa-Honkanen H, Tuovinen TK, Honkalampi K ym. Mental health and well-being in a 6-year follow-up of patients with depression: assessments of patients and clinicians. Soc Psychiatry Psychiatr Epidemiol 2008;43:688-96 «PMID: 18438597»PubMed
- GBD 2016 Disease and Injury Incidence and Prevalence Collaborators.. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet 2017;390:1211-1259 «PMID: 28919117»PubMed
- Sosiaali- ja terveysministeriö (STM). Masto-hankkeen (2008–2011) loppuraportti. Masennusperäisen työkyvyttömyyden vähentämiseen tähtäävän hankkeen toiminta ja ehdotukset. Sosiaali- ja terveysministeriön selvityksiä 2011:15
- Honkonen T, Gould R. Masennusperusteisen työkyvyttömyyden määrä on taittunut. Suom Lääkäril 2011;66:3296–7
- Kessler RC. The costs of depression. Psychiatr Clin North Am 2012;35:1-14 «PMID: 22370487»PubMed
- Smit F, Cuijpers P, Oostenbrink J ym. Costs of nine common mental disorders: implications for curative and preventive psychiatry. J Ment Health Policy Econ 2006;9:193-200 «PMID: 17200596»PubMed
- de Graaf R, Tuithof M, van Dorsselaer S ym. Comparing the effects on work performance of mental and physical disorders. Soc Psychiatry Psychiatr Epidemiol 2012;47:1873-83 «PMID: 22434047»PubMed
- Olesen J, Gustavsson A, Svensson M ym. The economic cost of brain disorders in Europe. Eur J Neurol 2012;19:155-62 «PMID: 22175760»PubMed
- Harvey SB, Øverland S, Hatch SL ym. Exercise and the Prevention of Depression: Results of the HUNT Cohort Study. Am J Psychiatry 2018;175:28-36 «PMID: 28969440»PubMed
- Schuch FB, Vancampfort D, Firth J ym. Physical Activity and Incident Depression: A Meta-Analysis of Prospective Cohort Studies. Am J Psychiatry 2018;175:631-648 «PMID: 29690792»PubMed
- Hickie IB, Naismith SL, Robillard R ym. Manipulating the sleep-wake cycle and circadian rhythms to improve clinical management of major depression. BMC Med 2013;11:79 «PMID: 23521808»PubMed
- Glozier N, O'Dea B, McGorry PD ym. Delayed sleep onset in depressed young people. BMC Psychiatry 2014;14:33 «PMID: 24506941»PubMed
- Taylor G, McNeill A, Girling A ym. Change in mental health after smoking cessation: systematic review and meta-analysis. BMJ 2014;348:g1151 «PMID: 24524926»PubMed
- Hämäläinen J, Kaprio J, Isometsä E ym. Cigarette smoking, alcohol intoxication and major depressive episode in a representative population sample. J Epidemiol Community Health 2001;55:573-6 «PMID: 11449015»PubMed
- Sánchez-Villegas A, Delgado-Rodríguez M, Alonso A ym. Association of the Mediterranean dietary pattern with the incidence of depression: the Seguimiento Universidad de Navarra/University of Navarra follow-up (SUN) cohort. Arch Gen Psychiatry 2009;66:1090-8 «PMID: 19805699»PubMed
- Shapiro GD, Fraser WD. ACP Journal Club. Review: psychosocial and psychological interventions reduce postpartum depression. Ann Intern Med 2013;159:JC8 «PMID: 24026284»PubMed
- Sockol LE, Epperson CN, Barber JP. Preventing postpartum depression: a meta-analytic review. Clin Psychol Rev 2013;33:1205-17 «PMID: 24211712»PubMed
- Golden SH, Lazo M, Carnethon M ym. Examining a bidirectional association between depressive symptoms and diabetes. JAMA 2008;299:2751-9 «PMID: 18560002»PubMed
- Chauvet-Gélinier JC, Trojak B, Vergès-Patois B ym. Review on depression and coronary heart disease. Arch Cardiovasc Dis 2013;106:103-10 «PMID: 23527914»PubMed
- Kroenke K, Wu J, Bair MJ ym. Reciprocal relationship between pain and depression: a 12-month longitudinal analysis in primary care. J Pain 2011;12:964-73 «PMID: 21680251»PubMed
- Jonas DE, Garbutt JC, Amick HR ym. Behavioral counseling after screening for alcohol misuse in primary care: a systematic review and meta-analysis for the U.S. Preventive Services Task Force. Ann Intern Med 2012;157:645-54 «PMID: 23007881»PubMed
- Friedmann PD. Alcohol use in adults. N Engl J Med 2013;368:1655-6 «PMID: 23614598»PubMed
- Vinokur AD, Schul Y. The web of coping resources and pathways to reemployment following a job loss. J Occup Health Psychol 2002;7:68-83 «PMID: 11827235»PubMed
- Vuori J, Silvonen J, Vinokur AD ym. The Työhön Job Search Program in Finland: benefits for the unemployed with risk of depression or discouragement. J Occup Health Psychol 2002;7:5-19 «PMID: 11827233»PubMed
- Bergerman L, Corabian P, Harstall C. Effectiveness of organizational interventions for the prevention of stress in the workplace. Institute of Health Economics, Edmonton AB Canada, Report January 2009:pp I–65
- Hetrick SE, Cox GR, Witt KG ym. Cognitive behavioural therapy (CBT), third-wave CBT and interpersonal therapy (IPT) based interventions for preventing depression in children and adolescents. Cochrane Database Syst Rev 2016;8:CD003380 «PMID: 27501438»PubMed
- Penttilä J, Appel H, Rintahaka P, Heikkinen R, Syvälahti E. Laboratoriotutkimukset psykoosien ja mielialahäiriöiden lääkehoidon aikana. Duodecim 2007;123:812-8
- Barbui C, Hotopf M, Freemantle N ym. WITHDRAWN: Treatment discontinuation with selective serotonin reuptake inhibitors (SSRIs) versus tricyclic antidepressants (TCAs). Cochrane Database Syst Rev 2007;:CD002791 «PMID: 17636706»PubMed
- European Medicines Agency. Pre-Authorisation Evaluation of Medicines for Human Use. London, 17 September 2009. Doc. Ref. EMEA/CHMP/EWP/484366/2009. http://www.ema.europa.eu/docs/en_GB/document_library/Scientific_guideline/2009/10/WC500004861.pdf «http://www.ema.europa.eu/docs/en_GB/document_library/Scientific_guideline/2009/10/WC500004861.pdf»41
- Boyer EW, Shannon M. The serotonin syndrome. N Engl J Med 2005;352:1112-20 «PMID: 15784664»PubMed
- Trivedi RB, Nieuwsma JA, Williams JW Jr. Examination of the utility of psychotherapy for patients with treatment resistant depression: a systematic review. J Gen Intern Med 2011;26:643-50 «PMID: 21184287»PubMed
- Wiles N, Thomas L, Abel A ym. Cognitive behavioural therapy as an adjunct to pharmacotherapy for primary care based patients with treatment resistant depression: results of the CoBalT randomised controlled trial. Lancet 2013;381:375-84 «PMID: 23219570»PubMed
- Jha MK, Rush AJ, Trivedi MH. When Discontinuing SSRI Antidepressants Is a Challenge: Management Tips. Am J Psychiatry 2018;175:1176-1184 «PMID: 30501420»PubMed
- Horowitz MA, Taylor D. Tapering of SSRI treatment to mitigate withdrawal symptoms. Lancet Psychiatry 2019;6:538-546 «PMID: 30850328»PubMed
- Paunio T, Lindfors O, Kalska H ym. Psykoterapiaprosessit nyt ja tulevaisuudessa. Suomen Lääkäril 2012;37:2547–53
- Hamilton KE, Dobson KS. Cognitive therapy of depression: pretreatment patient predictors of outcome. Clin Psychol Rev 2002;22:875-93 «PMID: 12214329»PubMed
- Newton-Howes G, Tyrer P, Johnson T. Personality disorder and the outcome of depression: meta-analysis of published studies. Br J Psychiatry 2006;188:13-20 «PMID: 16388064»PubMed
- Blenkiron P. Who is suitable for cognitive behavioural therapy? J R Soc Med 1999;92:222-9 «PMID: 10472256»PubMed
- Shahar G, Blatt SJ, Zuroff DC ym. Role of perfectionism and personality disorder features in response to brief treatment for depression. J Consult Clin Psychol 2003;71:629-33 «PMID: 12795586»PubMed
- Marttunen M, Valikoski M, Lindfors O ym. Pretreatment clinical and psychosocial predictors of remission from depression after short-term psychodynamic psychotherapy and solution-focused therapy: a 1-year follow-up study. Psychother Res 2008;18:191-9 «PMID: 18815966»PubMed
- Laaksonen MA, Knekt P, Lindfors O. Psychological predictors of the recovery from mood or anxiety disorder in short-term and long-term psychotherapy during a 3-year follow-up. Psychiatry Res 2013;208:162-73 «PMID: 23123046»PubMed
- Cuijpers P, Quero S, Noma H ym. Psychotherapies for depression: a network meta-analysis covering efficacy, acceptability and long-term outcomes of all main treatment types. World Psychiatry 2021;20:283-293 «PMID: 34002502»PubMed
- Churchill R, Hunot V, Corney R ym. A systematic review of controlled trials of the effectiveness and cost-effectiveness of brief psychological treatments for depression. Health Technol Assess 2001;5:1-173 «PMID: 12387733»PubMed
- Birmaher B, Brent D, AACAP Work Group on Quality Issues. ym. Practice parameter for the assessment and treatment of children and adolescents with depressive disorders. J Am Acad Child Adolesc Psychiatry 2007;46:1503-26 «PMID: 18049300»PubMed
- Bevan Jones ym, 2018, National Collaborating Centre for Mental Health. Depression in children and young people: identification and management in primary, community and secondary care. London (UK): National Institute for Health and Care Excellence (NICE); 2015 Mar. 63 p. (Clinical guideline; no. 28)
- Bevan Jones R, Thapar A, Stone Z ym. Psychoeducational interventions in adolescent depression: A systematic review. Patient Educ Couns 2018;101:804-816 «PMID: 29103882»PubMed
- MacQueen GM, Frey BN, Ismail Z ym. Canadian Network for Mood and Anxiety Treatments (CANMAT) 2016 Clinical Guidelines for the Management of Adults with Major Depressive Disorder: Section 6. Special Populations: Youth, Women, and the Elderly. Can J Psychiatry 2016;61:588-603 «PMID: 27486149»PubMed
- Hiemke C, Bergemann N, Clement HW ym. Consensus Guidelines for Therapeutic Drug Monitoring in Neuropsychopharmacology: Update 2017. Pharmacopsychiatry 2018;51:e1 «PMID: 29390205»PubMed
- Nationella riktlinjer för vård vid depression och ångestsyndrom. Stöd för styrning och ledning. Socialstyrelsen, 2017-12-4, https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2017-12-4.pdf «https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2017-12-4.pdf»42
- Chisolm MS, Payne JL. Management of psychotropic drugs during pregnancy. BMJ 2016;532:h5918 «PMID: 26791406»PubMed
- Malm H, Sourander A, Gissler M ym. Pregnancy Complications Following Prenatal Exposure to SSRIs or Maternal Psychiatric Disorders: Results From Population-Based National Register Data. Am J Psychiatry 2015;172:1224-32 «PMID: 26238606»PubMed
- Furu K, Kieler H, Haglund B ym. Selective serotonin reuptake inhibitors and venlafaxine in early pregnancy and risk of birth defects: population based cohort study and sibling design. BMJ 2015;350:h1798 «PMID: 25888213»PubMed
- Malm H. Prenatal exposure to selective serotonin reuptake inhibitors and infant outcome. Ther Drug Monit 2012;34:607-14 «PMID: 23042258»PubMed
- Kieler H, Artama M, Engeland A ym. Selective serotonin reuptake inhibitors during pregnancy and risk of persistent pulmonary hypertension in the newborn: population based cohort study from the five Nordic countries. BMJ 2012;344:d8012 «PMID: 22240235»PubMed
- Videman M, Tokariev A, Saikkonen H ym. Newborn Brain Function Is Affected by Fetal Exposure to Maternal Serotonin Reuptake Inhibitors. Cereb Cortex 2016. PubMed
- Malm H, Brown AS, Gissler M ym. Gestational Exposure to Selective Serotonin Reuptake Inhibitors and Offspring Psychiatric Disorders: A National Register-Based Study. J Am Acad Child Adolesc Psychiatry 2016;55:359-66 «PMID: 27126849»PubMed
- Woody CA, Ferrari AJ, Siskind DJ ym. A systematic review and meta-regression of the prevalence and incidence of perinatal depression. J Affect Disord 2017;219:86-92 «PMID: 28531848»PubMed
- Gibson J, McKenzie-McHarg K, Shakespeare J ym. A systematic review of studies validating the Edinburgh Postnatal Depression Scale in antepartum and postpartum women. Acta Psychiatr Scand 2009;119:350-64 «PMID: 19298573»PubMed
- Cuijpers P, Vogelzangs N, Twisk J ym. Comprehensive meta-analysis of excess mortality in depression in the general community versus patients with specific illnesses. Am J Psychiatry 2014;171:453-62 «PMID: 24434956»PubMed
- Rajan S, McKee M, Rangarajan S ym. Association of Symptoms of Depression With Cardiovascular Disease and Mortality in Low-, Middle-, and High-Income Countries. JAMA Psychiatry 2020;77:1052-1063 «PMID: 32520341»PubMed
- Jonas BS, Mussolino ME. Symptoms of depression as a prospective risk factor for stroke. Psychosom Med 2000;62:463-71 «PMID: 10949089»PubMed
- Ownby RL, Crocco E, Acevedo A ym. Depression and risk for Alzheimer disease: systematic review, meta-analysis, and metaregression analysis. Arch Gen Psychiatry 2006;63:530-8 «PMID: 16651510»PubMed
- Ferreira GE, Abdel-Shaheed C, Underwood M ym. Efficacy, safety, and tolerability of antidepressants for pain in adults: overview of systematic reviews. BMJ 2023;380:e072415 «PMID: 36725015»PubMed
- Rowbotham MC, Goli V, Kunz NR ym. Venlafaxine extended release in the treatment of painful diabetic neuropathy: a double-blind, placebo-controlled study. Pain 2004;110:697-706 «PMID: 15288411»PubMed
- Goldstein DJ, Lu Y, Detke MJ ym. Duloxetine vs. placebo in patients with painful diabetic neuropathy. Pain 2005;116:109-18 «PMID: 15927394»PubMed
- Mease PJ, Clauw DJ, Arnold LM ym. Fibromyalgia syndrome. J Rheumatol 2005;32:2270-7 «PMID: 16265715»PubMed
- Thombs BD, de Jonge P, Coyne JC ym. Depression screening and patient outcomes in cardiovascular care: a systematic review. JAMA 2008;300:2161-71 «PMID: 19001627»PubMed
- Silverstone PH, Salinas E. Efficacy of venlafaxine extended release in patients with major depressive disorder and comorbid generalized anxiety disorder. J Clin Psychiatry 2001;62:523-9 «PMID: 11488362»PubMed
- Craske MG, Stein MB. Anxiety. Lancet 2016;388:3048-3059 «PMID: 27349358»PubMed
- Gao K, Muzina D, Gajwani P ym. Efficacy of typical and atypical antipsychotics for primary and comorbid anxiety symptoms or disorders: a review. J Clin Psychiatry 2006;67:1327-40 «PMID: 17017818»PubMed
- Feske U, Mulsant BH, Pilkonis PA ym. Clinical outcome of ECT in patients with major depression and comorbid borderline personality disorder. Am J Psychiatry 2004;161:2073-80 «PMID: 15514409»PubMed
- Kool S, Schoevers R, de Maat S ym. Efficacy of pharmacotherapy in depressed patients with and without personality disorders: a systematic review and meta-analysis. J Affect Disord 2005;88:269-78 «PMID: 16165217»PubMed
- Kool S, Dekker J, Duijsens IJ ym. Efficacy of combined therapy and pharmacotherapy for depressed patients with or without personality disorders. Harv Rev Psychiatry 2003;11:133-41 «PMID: 12893503»PubMed
- Lai HM, Cleary M, Sitharthan T ym. Prevalence of comorbid substance use, anxiety and mood disorders in epidemiological surveys, 1990-2014: A systematic review and meta-analysis. Drug Alcohol Depend 2015;154:1-13 «PMID: 26072219»PubMed
- Schuckit MA. Drug and alcohol abuse. Viides painos. A clinical guide to diagnosis and treatment. New York, Plenum Publishing Corporation 2000
- Fluyau D, Mitra P, Jain A ym. Selective serotonin reuptake inhibitors in the treatment of depression, anxiety, and post-traumatic stress disorder in substance use disorders: a Bayesian meta-analysis. Eur J Clin Pharmacol 2022;78:931-942 «PMID: 35246699»PubMed
- Fergusson DM, Boden JM, Horwood LJ. Tests of causal links between alcohol abuse or dependence and major depression. Arch Gen Psychiatry 2009;66:260-6 «PMID: 19255375»PubMed
- Hesse M. Achieving abstinence by treating depression in the presence of substance-use disorders. Addict Behav 2004;29:1137-41 «PMID: 15236814»PubMed
- Isometsä ET. Suicides in Mood Disorders in Psychiatric Settings in Nordic National Register-Based Studies. Front Psychiatry 2020;11:721 «PMID: 32848909»PubMed
- Favril L, Yu R, Uyar A ym. Risk factors for suicide in adults: systematic review and meta-analysis of psychological autopsy studies. Evid Based Ment Health 2022;25:148-155 «PMID: 36162975»PubMed
- Isometsä ET, Henriksson MM, Aro HM ym. Suicide in major depression. Am J Psychiatry 1994;151:530-6 «PMID: 8147450»PubMed
- Isacsson G, Holmgren A, Osby U ym. Decrease in suicide among the individuals treated with antidepressants: a controlled study of antidepressants in suicide, Sweden 1995-2005. Acta Psychiatr Scand 2009;120:37-44 «PMID: 19222406»PubMed
- Isometsä E. Suicidal behaviour in mood disorders--who, when, and why? Can J Psychiatry 2014;59:120-30 «PMID: 24881160»PubMed
- Gusmão R, Quintão S, McDaid D ym. Antidepressant Utilization and Suicide in Europe: An Ecological Multi-National Study. PLoS One 2013;8:e66455 «PMID: 23840475»PubMed
- Bridge JA, Iyengar S, Salary CB ym. Clinical response and risk for reported suicidal ideation and suicide attempts in pediatric antidepressant treatment: a meta-analysis of randomized controlled trials. JAMA 2007;297:1683-96 «PMID: 17440145»PubMed
- Rytsälä HJ, Melartin TK, Leskelä US ym. Functional and work disability in major depressive disorder. J Nerv Ment Dis 2005;193:189-95 «PMID: 15729109»PubMed
- Rock PL, Roiser JP, Riedel WJ ym. Cognitive impairment in depression: a systematic review and meta-analysis. Psychol Med 2014;44:2029-40 «PMID: 24168753»PubMed
- Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva masennuksen hoitokäytäntö työterveyshuollossa. Helsinki: Työterveyslaitos 2012
- Kroenke K, Spitzer RL, Williams JB. The PHQ-9: validity of a brief depression severity measure. J Gen Intern Med 2001;16:606-13 «PMID: 11556941»PubMed
- Heikman P, Katila H, Kuoppasalmi K. Masennuspotilaan toimintakyvyn arviointi. Suom Lääkäril 2002;20:2175–80
- Kalska H, Kähkönen S. Kognitiiviset muutokset yksisuuntaisessa masennuksessa. Duodecim 2004;120:1738–44 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus=duo94401»43
- Godard J, Baruch P, Grondin S ym. Psychosocial and neurocognitive functioning in unipolar and bipolar depression: a 12-month prospective study. Psychiatry Res 2012;196:145-53 «PMID: 22370154»PubMed
- Bora E, Harrison BJ, Yücel M ym. Cognitive impairment in euthymic major depressive disorder: a meta-analysis. Psychol Med 2013;43:2017-26 «PMID: 23098294»PubMed
- Ahola K, Virtanen M, Honkonen T, Isometsä E, Aromaa A, Lönnqvist J. Sairauspoissaolot masennushäiriöiden yhteydessä. Terveys 2000 -väestötutkimuksen tuloksia. Suom Lääkäril 2009;38:3081–8
- Sairauspoissaolon tarpeen arviointi. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin Verkostovaliokunnan asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2019 (viitattu 23.9.2019). Saatavilla internetissä: www.kaypahoito.fi
- Vuokko A, Juvonen-Posti P, Kaukiainen A. Miten lääkäri arvioi työttömän toimintakykyä? Suom Lääkäril 2011;48:3659–66
- Ahola K. Tue työkykyä - käsikirja esimiestyöhön. Helsinki: Työterveyslaitos 2011
- Liira J, Juvonen-Posti P, Viikari-Juntura E ym. Työhön paluun tuki. Työterveyshuollon hyvät käytännöt: Työhön paluun tuki. Terveysportti, työterveyden käsikirja. Artikkeli ttk00111 (000.111). Kustannus Oy Duodecim 2012
- Aaltonen T, Lind J. Miten työkyky muuttuu Kelan tukeman psykoterapiakuntoutuksen jälkeen? Rekisteriseuranta Kelan psykoterapiaa saaneiden työ- ja opiskelukyvystä vuosina 2002-2004. Helsinki: Kela, Sosiaali- ja terveysturvan tutkimuksia 95, 2008
- Thompson C, Ostler K, Peveler RC ym. Dimensional perspective on the recognition of depressive symptoms in primary care: The Hampshire Depression Project 3. Br J Psychiatry 2001;179:317-23 «PMID: 11581111»PubMed
- Poutanen O. Depressio terveyskeskuspotilaalla. Väitöskirja. Acta Universitatis Tamperensis, ser A, vol 474, 1996
- Mitchell AJ, Vaze A, Rao S. Clinical diagnosis of depression in primary care: a meta-analysis. Lancet 2009;374:609-19 «PMID: 19640579»PubMed
- Wells KB, Sherbourne C, Schoenbaum M ym. Impact of disseminating quality improvement programs for depression in managed primary care: a randomized controlled trial. JAMA 2000;283:212-20 «PMID: 10634337»PubMed
- Xiao L, Qi H, Zheng W ym. The effectiveness of enhanced evidence-based care for depressive disorders: a meta-analysis of randomized controlled trials. Transl Psychiatry 2021;11:531 «PMID: 34657142»PubMed
- Pirkola S, Honkonen T, Pasternack I ym. Työterveyshuollon hyvät käytännöt: Depressio. Näyttöön perustuva suositus. Duodecim/Terveysportti, työterveyden käsikirja. Artikkeli ttk00100(000.001). Helsinki: Työterveyslaitos 2009
- Tuisku K, Rossi H. Masennuksen ehkäisy ja hoito – työkaluja ja toimintamalleja työterveyshuoltoon. Helsinki: Työterveyslaitos 2010
- Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva masennuksen hoitokäytäntö työterveyshuollossa. Helsinki: Työterveyslaitos 2012
- Katon W, Von Korff M, Lin E ym. Stepped collaborative care for primary care patients with persistent symptoms of depression: a randomized trial. Arch Gen Psychiatry 1999;56:1109-15 «PMID: 10591288»PubMed

