Sepelvaltimotautikohtaus
Päivitysluonnos on lausuntokierroksella 27.3.2026 asti. Suositus on samanaikaisesti Terveysportin käyttäjien tutustuttavana ja arvioitavana. Lausuntoja voi antaa myös Terveysportin kautta «https://www.terveysportti.fi/apps/dtk/ltk/article/hsu00013»1 (vaatii käyttöoikeuden).
Miten viitata Käypä hoito -suositukseen? «K1»1
- Suositus sisältää seuraavat aiemmat Käypä hoito -suositukset:
- Sydäninfarktin diagnostiikka
- Sepelvaltimotautikohtaus: epästabiili angina pectoris ja sydäninfarkti ilman ST-nousuja
- ST-nousuinfarkti.
Keskeinen sanoma
- Sepelvaltimoiden äkillisestä ahtautumisesta tai tukkeutumisesta johtuvia oirekuvia
nimitetään sepelvaltimotautikohtauksiksi. Niihin luetaan
- epästabiili angina pectoris (UAP)
- sydäninfarkti ilman ST-nousuja (NSTEMI)
- ST-nousuinfarkti (STEMI).
- Sydäninfarktin diagnoosi perustuu anamneesiin, kliiniseen taudinkuvaan, EKG-löydöksiin
ja troponiinimääritykseen.
- Työdiagnoosia täydennetään sydämen ultraäänitutkimuksella ja tarvittaessa muilla kuvantamistutkimuksilla.
- Puristava rintatuntemus on sepelvaltimotautikohtauksen tyyppioire. Potilaan iän tai muiden sairauksien vaikutuksesta johtavana oireena voi olla esimerkiksi myös hengenahdistus, yleistilan heikkeneminen, närästys tai ylävatsakipu.
- Kaikissa akuutteja potilaita hoitavissa terveydenhuollon toimipisteissä ja ambulansseissa tulee olla mahdollisuus välittömään 15–16-kytkentäisen EKG:n rekisteröintiin ja analysointiin. EKG tulee olla välittömästi siirrettävissä sähköisesti hoitopäätöksen tekevän lääkärin nähtäväksi.
- Koko maassa tulee olla selkeät alueelliset ensihoidon, perusterveydenhuollon, päivystyksen ja kardiologian vastuuhenkilöiden kesken sovitut hoito-ohjeet.
- Sepelvaltimotautikohtausta epäiltäessä ja hoidettaessa potilaalle tehdään yksilöllinen vaaran arvio ja hoitolinja valitaan sen mukaan.
- STEMI-potilaat ovat aina erityisen suuren vaaran potilaita, ja välitön lääke- ja toimenpidehoito
on heidän ennusteensa kannalta elintärkeää.
- Antitromboottinen lääkitys annetaan paikallisten hoito-ohjeiden mukaisesti.
- NSTEMI:ssä tai UAP:ssä suurimman vaaran potilaat pyritään kuvaamaan vuorokauden sisällä.
- Antitromboottinen lääkitys annetaan paikallisten hoito-ohjeiden mukaisesti.
- Lääkityksen laajuus, erityisesti ADP-reseptorin salpaajan käyttö, riippuu diagnoosista, potilaan vaaran arvioinnista, sepelvaltimoiden varjoainekuvaukseen pääsyn nopeudesta ja potilaan yksilöllisestä verenvuotovaarasta.
- Päätös ADP-reseptorin salpaajan aloituksesta tehdään yleensä vasta sepelvaltimoiden varjoainekuvauksen löydösten perusteella.
- Jos näyttää todennäköiseltä, ettei sepelvaltimoiden varjoainekuvausta ole mahdollista järjestää suurimman vaaran potilaille vuorokauden sisällä, ADP-reseptorin salpaajan aloitusta tulee NSTEMI-potilaille harkita jo ennen toimenpidettä.
- Antitromboottinen lääkitys annetaan paikallisten hoito-ohjeiden mukaisesti.
- Antitromboottisessa lääkityksessä on monta mahdollista yhdistelmää. Lääkkeiden käytöstä tulee olla alueelliset ohjeet.
- Sepelvaltimotautikohtauksen sairastaneen potilaan mobilisointi ja liikunnallinen kuntoutus tulee aloittaa jo varhaisessa vaiheessa sairaalassa.
- Potilaan tulee saada riskitekijöihin, elämäntapoihin ja lääkitykseen liittyvää ohjeistusta ja neuvontaa.
- Potilaille tulee laatia yksilöllinen ja tavoitteellinen hoito- ja kuntoutussuunnitelma.
- Suosituksessa on linkkejä Duodecimin EKG-tietokannan kuviin Terveysportissa. Tietokanta on maksullinen ja vaatii erilliset käyttöoikeudet.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Sepelvaltimotautikohtaus»1
- Suosituksen yleiskielinen potilasversio suomeksi «Sepelvaltimotautikohtaus (sydäninfarkti, ”sydänkohtaus”)»2 ja ruotsiksi «Kranskärlssyndrom, akut (akut koronart syndrom, hjärtinfarkt, "hjärtattack")»3
Tavoitteet
- Suosituksen tavoitteena on
- auttaa havaitsemaan mahdollisimman varhain, kattavasti ja täsmällisesti tapaukset, joissa potilaan akuuttien oireiden aiheuttajana on sepelvaltimotautikohtaus
- tehostaa ja yhdenmukaistaa sepelvaltimotautikohtaukseen sairastuneen diagnostiikkaa, vaaran arviointia ja hoitoa sekä vähentää uusintatapahtumia ja kuolleisuutta.
Kohderyhmät
- Suositus on tarkoitettu perusterveydenhuollossa, työterveyshuollossa, ensihoidossa ja sairaaloissa sydänpotilaita hoitaville lääkäreille ja muille terveydenhuollon ammattilaisille, hätäkeskuspäivystäjille, hoidon järjestelyistä vastaaville tahoille, potilasjärjestöille, farmaseuteille ja proviisoreille, tutkijoille ja kuolinsyitä kirjaaville lääkäreille.
Määritelmät
- Suosituksessa käytettävät lyhenteet löytyvät lisätietoaineistosta «Lyhenteet (Käypä hoito -suositus Sepelvaltimotautikohtaus)»1.
- Sepelvaltimoiden äkillisestä ahtautumisesta tai tukkeutumisesta johtuvia ja siitä
aiheutuvan sydänlihaksen iskemian aiheuttamia oirekuvia nimitetään sepelvaltimotautikohtauksiksi
(acute coronary syndromes) «Sepelvaltimotautikohtaus: epästabiili angina pecto...»1. Niihin luetaan
- epästabiili angina pectoris (UAP)
- sydäninfarkti ilman ST-nousuja (NSTEMI)
- ST-nousuinfarkti (STEMI).
- Jos ahtauma tai hyytymä tukkii suonen vain osittain tai liukenee nopeasti, solutuhoa ei välttämättä kehity. Tällöin kyseessä on epästabiili angina pectoris (UAP).
- Jos sepelvaltimotukos johtaa sydänlihassolujen tuhoutumiseen, kyseessä on sydäninfarkti (NSTEMI tai STEMI).
- Sydäninfarktin diagnoosi edellyttää, että troponiinipitoisuus ylittää viitealueen
ylärajan (99. persentiilin, jonka alapuolelle jää 99 % terveistä), peräkkäisissä näytteissä
todetaan troponiinipitoisuuden muutos (suureneminen tai pieneneminen) ja että jokin
seuraavista ehdoista täyttyy «Thygesen K, Alpert JS, Jaffe AS ym. Third universa...»2:
- Potilaalla on sydänlihaksen iskemiaan sopivat oireet.
- Potilaalla on sydänlihaksen iskemiaan sopivat EKG-muutokset.
- Kuvantamisessa todetaan uusi sydänlihasvaurio.
- Sydäninfarktit luokitellaan etiologisesti viiteen eri tyyppiin, ks. «Sydäninfarktin etiologinen luokittelu»2:
- tyyppi 1: sepelvaltimon seinämän ateroomaplakin repeämä tai eroosio ja siihen liittyvä trombin muodostuminen ja spasmi «Fuster V, Badimon L, Badimon JJ ym. The pathogenes...»3, «Fuster V, Badimon L, Badimon JJ ym. The pathogenes...»4
- tyyppi 2: sydänlihaksen äkillisesti lisääntyneen hapenkulutuksen tai vähentyneen hapensaannin aiheuttama sydänlihasvaurio (aiheuttajana esim. nopea rytmihäiriö, anemia, keuhkopöhö, keuhkokuume tai sepsis)
- tyyppi 3: ennalta diagnosoimattoman sydäninfarktin aiheuttama äkkikuolema
- tyypit 4 ja 5: sepelvaltimoiden PCI-toimenpiteeseen (tyyppi 4) tai ohitusleikkaukseen (tyyppi 5) liittyvä sydänlihasvaurio
- sepelvaltimon dissekaatio ja takotsubo omana ryhmänään.
- Ks. lisätietoa aiheesta «Sydäninfarktin etiologinen luokittelu»2.
- Aiemmin sairastettu sydäninfarkti voidaan todeta kuvantamistutkimuksella, EKG:llä tai patologis-anatomisin löydöksin.
Esiintyvyys
- Aiempina vuosikymmeninä tyypillinen sydäninfarktipotilas oli 40–60-vuotias mies. Sittemmin
esiintymishuippu on siirtynyt vanhempiin ikäryhmiin, ja samalla naisten osuus sairastuneista
on kasvanut. Nykyään sepelvaltimotautikohtaukseen sairastuneista runsas puolet on
yli 75-vuotiaita ja yli 60 % on naisia «Koukkunen H, Salomaa V, Lehto S ym. Coronary event...»5.
- Sairaaloissamme hoidetaan nykyisin vuosittain noin 22000 sepelvaltimotautikohtausta (sisältää sekä ensimmäiset että uusintakohtaukset). Kokonaisuutena kohtauksien määrä on ollut hiljalleen laskussa vuosien aikana «Sepelvaltimotautikohtaukset Suomessa/100 000 henkilöä, ikäryhmä 35–84-vuotiaat»1.
- Merkittävää muutosta ei ole kuitenkaan tapahtunut ensimmäisen vakavan kohtauksen ilmaantuvuudessa nuoremmissa ikäluokissa, etenkään naisilla «Salomaa V. Worrisome trends in the incidence of co...»6.
- Iskeeminen sydänsairaus aiheuttaa lähes 17 % kaikista suomalaisten kuolemista vuosittain. 15–64-vuotiaiden ikäryhmässä se on toiseksi yleisin kuolinsyy syöpäsairauksien jälkeen «Tilastokeskus. Kuolemansyyt. http://tilastokeskus....»7.
- Sairastetun sydäninfarktin jälkeen sairaalaan elossa saapuneilla 35–74-vuotiailla miehillä sydäninfarktin ikävakioitu kuolleisuus ensimmäisen vuoden aikana on ollut viime vuosina 11–19 % ja naisilla 9–18 %.
- Sepelvaltimotautikohtauksen 28 vuorokauden ikävakioitu kohtaustappavuus 35–84-vuotiaiden
ikäryhmässä oli vuonna 2016 miehillä 42 % ja naisilla 32 % (ICD-10 koodit I20–I25).
- Kaksi kolmesta sepelvaltimotautikohtaukseen kuolleesta menehtyy jo kotonaan, matkalla sairaalaan tai ensiavussa «Suomessa vuosina 2008–2017 sepelvaltimotautikohtaukseen kuolleet»2.
- Sairaalasta kotiutumisen jälkeen (29–365) vuorokautta sepelvaltimotautikohtauksesta) kuolleisuus on vähäistä suhteessa alkuvaiheen kuolleisuuteen «Suomessa vuosina 2008–2017 sepelvaltimotautikohtaukseen kuolleet»2.
- Ruotsalaisen SWEDEHEART-laaturekisterin vuosiraportin 2019 mukaan sairaalaan elävänä
saapuneiden alle 80-vuotiaiden potilaiden kuolleisuus sydäninfarktiin vuosina 2017–2018
oli 30 vuorokauden kuluttua sairastumisesta 3,6 % ja 1 vuoden kuluttua 7,8 % «SWEDEHEART Annual Report 2019. Sivut 73 ja 78–9. h...»8.
- STEMI-potilaiden kuolleisuus oli alkuvaiheessa (< 30 vuorokautta sairastumisesta) selkeästi suurempi kuin NSTEMI-potilaiden, mutta 1 vuoden kuluttua sairastumisesta kuolleisuus molemmissa ryhmissä oli lähes samaa tasoa «SWEDEHEART Annual Report 2019. Sivut 73 ja 78–9. h...»8.
- RIKS-HIA-rekisterin mukaan sydäninfarktiin sairastuneiden kuolleisuus vuoden kuluttua tapahtumasta oli vuosina 2003–2009 yli 2-kertainen UAP-potilaisiin nähden «Dudas K, Björck L, Jernberg T ym. Differences betw...»9.
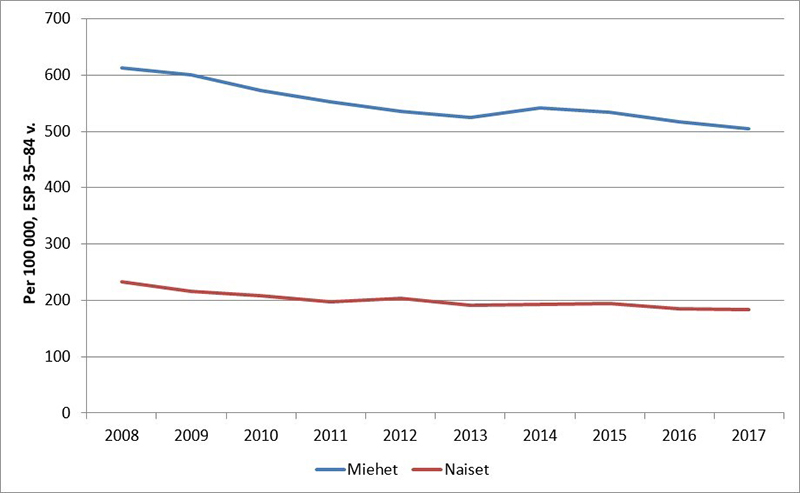
Sepelvaltimotautikohtaukset Suomessa/100 000 henkilöä, ikäryhmä 35–84-vuotiaat. Sepelvaltimotautikohtauksien vuosittaisessa määrässä* voidaan nähdä laskua vuosien kuluessa
*Ikävakioitu Euroopan standardiväestöön (ESP)
Lähde: THL, Sydän- ja verisuonitautirekisteri
© Suomalainen Lääkäriseura Duodecim
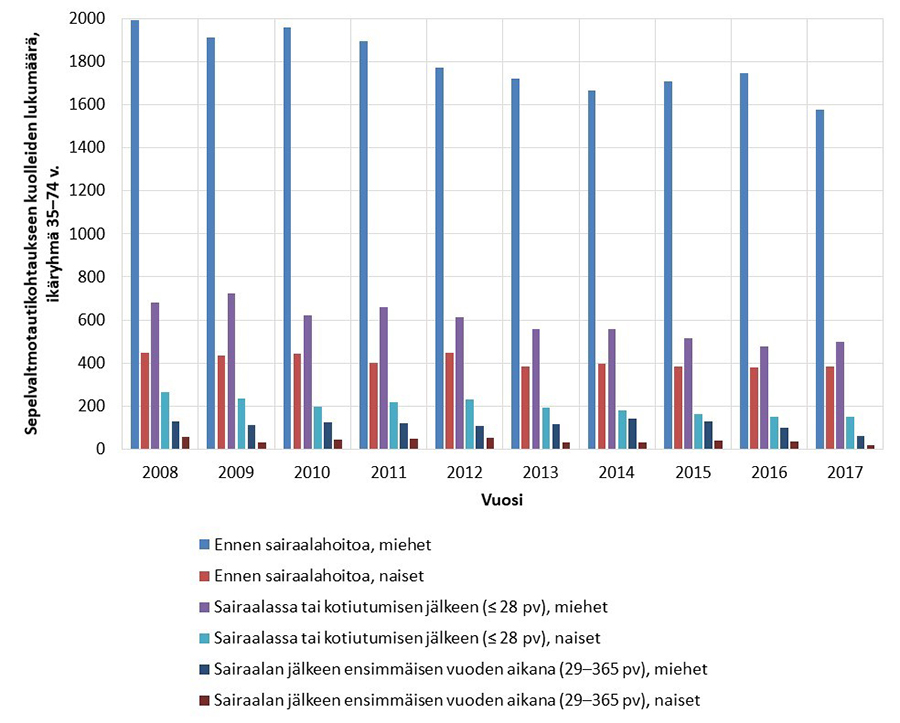
Vuosina 2008–2017 Suomessa sepelvaltimotautikohtaukseen kuolleiden 35–74-vuotiaiden lukumäärät luokiteltuna ennen sairaalahoitoa (kotona, ambulanssissa tai ensiavussa ennen sisäänkirjausta) kuolleisiin, sairaalassa tai pian kotiutumisen jälkeen (≤ 28 päivää) kuolleisiin ja ensimmäisen vuoden aikana kohtauksesta (29–365 päivää) kuolleisiin, miehet/naiset.
Lähde: THL, Sydän- ja verisuonitautirekisteri
© Suomalainen Lääkäriseura Duodecim
Ennuste ja sen arviointi
- Potilaiden pitkän ajan ennuste vaihtelee taudinkuvan, aiempien riskitekijöiden määrän, sosioekonomisen aseman, annetun hoidon sekä omahoitoon ja kuntoutukseen sitoutumisen mukaan.
- Lyhyen aikavälin ennustetta kuvastavat erityisesti troponiinipitoisuus ja EKG.
- Suurentuneen troponiinipitoisuuden yhteydessä kuoleman vaara on 3–8-kertainen niihin potilaisiin nähden, joilla troponiinipitoisuus ei suurene «Vikman S, Airaksinen K, Peuhkurinen K ym. Sepelval...»10, «Heidenreich PA, Alloggiamento T, Melsop K ym. The ...»11, «Morrow DA, Cannon CP, Rifai N ym. Ability of minor...»12.
- EKG:ssä todettava ST-lasku alkuvaiheessa tai seurannan aikana huonontaa lyhyen ja pitkän aikavälin ennustetta «Vikman S, Airaksinen K, Peuhkurinen K ym. Sepelval...»10, «Savonitto S, Ardissino D, Granger CB ym. Prognosti...»13, «Diderholm E, Andrén B, Frostfeldt G ym. ST depress...»14, «Jernberg T, Lindahl B, Wallentin L. ST-segment mon...»15.
- Erilaisia pisteytysjärjestelmiä voidaan käyttää sekä lyhyen että pitkän ajan vaaran arvioimiseksi. Ks. lisätietoa aiheesta «Riskipisteytysjärjestelmä ja sepelvaltimotautikohtauspotilaan lyhyen ja pitkän ajan vaaran arvioiminen»3.
- Vaikka uusintatapahtumien vaara olisi lyhyellä aikavälillä pieni, pitkän aikavälin ennuste voi kuitenkin olla huono ja se tulee arvioida erikseen «Potilaan esitiedot ja sepelvaltimotaudin lyhyen ja pitkän aikavälin vaaraa lisäävät tekijät»4.
- Tulovaiheessa todettava matala verenpaine (systolinen alle 100 mmHg), suuri syketaajuus (yli 100 lyöntiä minuutissa), munuaisten vajaatoiminta, heikentynyt vasemman kammion pumppauskyky, aiemmin sairastetut infarktit, tupakointi, korkea ikä ja diabetes assosioituvat kaikki huonompaan pitkäaikaisennusteeseen «Morrow DA, Antman EM, Charlesworth A ym. TIMI risk...»16, «Lansky AJ, Goto K, Cristea E ym. Clinical and angi...»17, «Eagle KA, Lim MJ, Dabbous OH ym. A validated predi...»18.
- Naissukupuoli on suuremman sairaalakuolleisuuden riskitekijä. Sukupuoliero selittyy todennäköisesti sairastuneiden naisten korkeammalla iällä, liitännäissairauksilla ja kohtauksen joskus epätyypillisillä kliinisillä piirteillä «Liakos M, Parikh PB. Gender Disparities in Present...»19, «Kanic V, Vollrath M, Tapajner A ym. Sex-Related 30...»20. Naisten pitkäaikaisennuste on kuitenkin miehiä parempi «Peters SAE, Colantonio LD, Dai Y ym. Trends in Rec...»21, «Walli-Attaei M, Joseph P, Rosengren A ym. Variatio...»22.
- Gerastenia heikentää ennustetta merkittävästi iästä riippumatta «Dou Q, Wang W, Wang H ym. Prognostic value of frai...»23.
- Verikokeista erityisesti suurentuneet (pro-)BNP-, troponiini- ja kreatiniiniarvot ennustavat pitkäaikaisseurannassa lisääntynyttä kuolleisuutta (ks. lisätietoaineisto «Ennusteeseen vaikuttavat verikokeet»5).
- Rytmihäiriön aiheuttamaa äkkikuolemaa parhaiten ennustavat tekijät ovat vasemman kammion
heikentynyt pumppauskyky, kliininen sydämen vajaatoiminta ja kammiotakykardia «Ponikowski P, Voors AA, Anker SD ym. 2016 ESC Guid...»24.
- Jos vasemman kammion toiminta todetaan heikentyneeksi sairaalassa sydäninfarktin jälkeen, tilanne arvioidaan uudelleen sydämen ultraäänitutkimuksella kardiologin vastaanotolla, vakaassa tilanteessa aikaisintaan 6 viikon kuluttua kotiutumisesta.
- Sydäninfarktin sairastamisen jälkeen uusintatapahtuman riski on suurentunut pitkäaikaisesti.
Ennuste on rekisteriselvitysten perusteella samansuuntainen Suomessa «Piironen M, Ukkola O, Huikuri H ym. Trends in long...»25 ja Ruotsissa «Piironen M, Ukkola O, Huikuri H ym. Trends in long...»25.
- Suomalaisen rekisteritutkimuksen mukaan 24 % sydäninfarktipotilaista sai uusintatapahtuman
(kuolema, sydäninfarkti tai aivotapahtuma) ensimmäisen vuoden kuluessa sydäninfarktiin
sairastumisesta.
- Kolmen vuoden seurannassa uusintatapahtuman sai 37 % tutkituista.
- 2000-luvulla sairastuneiden pitkäaikaisennuste oli parempi kuin 1990-luvulla sairastuneiden «Piironen M, Ukkola O, Huikuri H ym. Trends in long...»25.
- Ruotsalaisessa aineistossa uusintatapahtuman (kuolema, sydäninfarkti tai aivotapahtuma) ensimmäisen vuoden aikana sai 18 % potilaista. Kahden vuoden seurannassa uusintatapahtuman sai 30 % tutkituista «Jernberg T, Hasvold P, Henriksson M ym. Cardiovasc...»26.
- Suomalaisen rekisteritutkimuksen mukaan 24 % sydäninfarktipotilaista sai uusintatapahtuman
(kuolema, sydäninfarkti tai aivotapahtuma) ensimmäisen vuoden kuluessa sydäninfarktiin
sairastumisesta.
Patofysiologia
- Ateroskleroosin kehittymiselle ja valtimotromboosille altistavat riskitekijät suurentavat sydäninfarktiin sairastumisen riskiä. Riskitekijöiden kasaantuminen suurentaa riskiä entisestään.
- Itsenäisiä riskitekijöitä ovat
- ikä
- sukuhistoria: sepelvaltimotauti alle 55-vuotiaalla miespuolisella tai alle 65-vuotiaalla naispuolisella ensimmäisen asteen sukulaisella
- miessukupuoli
- tupakointi (aktiivinen tai passiivinen)
- suuri LDL-kolesterolipitoisuus
- diabetes
- kohonnut verenpaine
- vähäinen liikunta ja runsas istuminen
- krooninen munuaisten vajaatoiminta
- krooniset tulehdukselliset sairaudet, erityisesti reumasairaudet, ks. näytönastekatsaus «Reumasairauksiin (nivelreuma, SLE ja systeeminen skleroosi) ilmeisesti liittyy lisääntynyt sepelvaltimoiden ateroskleroosi.»B / Käypä hoito -suositus Krooninen sepelvaltimo-oireyhtymä.
- Riskitekijät lisäävät sepelvaltimotaudin todennäköisyyttä. Mitä useampia riskitekijöitä potilaalla on, sitä todennäköisemmin oireet johtuvat sepelvaltimotaudista.
- Sepelvaltimotautikohtauksen todennäköisyyttä lisää myös tiedossa oleva muu ateroskleroottinen valtimotauti.
- Osalla potilaista ei ole tiedossa edellä lueteltuja klassisia riskitekijöitä. Sepelvaltimotautikohtauksen mahdollisuus on aina syytä pitää mielessä, kun aikuispotilaalla esiintyy rintakipua.
Työdiagnoosi ja vaaran arvio
- Työdiagnoosin tekeminen alkaa jo potilaan tilannetta vakautettaessa. Sen perusteella
- tunnistetaan sepelvaltimotautikohtaus
- määrätään välitön hoito
- päätetään hoitopaikasta.
- Työdiagnoosit sepelvaltimotautikohtausta epäiltäessä ovat
- STEMI
- NSTEMI tai UAP
- muu sydänperäinen rintakipu
- muu rintakehän alueen kipu.
- Oireiden, kliinisen tutkimuksen, EKG-löydöksen, troponiinimääritysten, sydämen ultraäänitutkimuksen
ja hoidonaikaisen seurannan perusteella kyetään arvioimaan potilaan vaara lyhyellä
aikavälillä (taulukko «Lyhyen aikavälin vaaraa kuvaavat tekijät sepelvaltimotautikohtauspotilailla...»1).
- Tekijät, jotka sepelvaltimotautikohtauksen yhteydessä ennustavat suurta vaaraa lyhyellä aikavälillä, luetellaan taulukossa «Lyhyen aikavälin vaaraa kuvaavat tekijät sepelvaltimotautikohtauspotilailla...»1, «Morrow DA, Antman EM, Charlesworth A ym. TIMI risk...»16, «Eagle KA, Lim MJ, Dabbous OH ym. A validated predi...»18.
- Yksittäiset vaaraa lisäävät tekijät suhteutetaan kokonaisuuteen, ja hoitopäätösten
tulee pohjautua hoidosta saatavaksi arvioituun hyötyyn suhteessa hoidon aiheuttamaan
haittaan.
- Hyvin iäkkäillä monisairailla potilailla hoidon tärkein tavoite on oireiden helpottaminen.
- Suuren vaaran potilaille ei yleensä tarvita sydämen ultraäänitutkimuksen ja varjoainekuvauksen lisäksi muita tutkimuksia.
- Pienen vaaran potilaiden diagnostiikassa ja pidemmän aikavälin vaaraa arvioitaessa käytetään harkinnan mukaan kroonisen sepelvaltimotaudin kajoamattomia diagnostisia tutkimuksia, joita ovat koronaari-TT ja perfuusiotutkimus «Knuuti J, Wijns W, Saraste A ym. 2019 ESC Guidelin...»27.
- Ks. suositeltu tutkimusprotokolla «Sydänperäiseksi epäiltävän rintakivun diagnostiikka»3.
| Suuri vaara | Pieni vaara |
|---|---|
| Toistuva tai pitkittyvä rintakipu | Rintakipu, joka ei uusiudu seurannassa |
| Uusiutuva iskemia | Ei toistuvaa iskemiaa |
| Suurentunut troponiinipitoisuus | Pieni troponiinipitoisuus |
| Iskemiaan viittaavat muutokset EKG:ssä | Ei iskemiaan viittaavia EKG-muutoksia |
| Hemodynaaminen epävakaus (tiheä syke, matala verenpaine) | Hemodynaamisesti vakaa potilas |
| Merkittävä rytmihäiriö (toistuva kammiotakykardia, kammiovärinä tai AV-katkos) | Ei merkittäviä rytmihäiriöitä |
| Iäkäs potilas | Nuori potilas |
| Pitkäaikaissairaus (diabetes, merkittävä munuaisten vajaatoiminta, sydämen vajaatoiminta, aiempi tiedossa oleva sepelvaltimotauti) | Ei pitkäaikaissairauksia |
| Pitkä viive oireiden alusta hoitoon hakeutumiseen | Nopea hoitoon hakeutuminen |
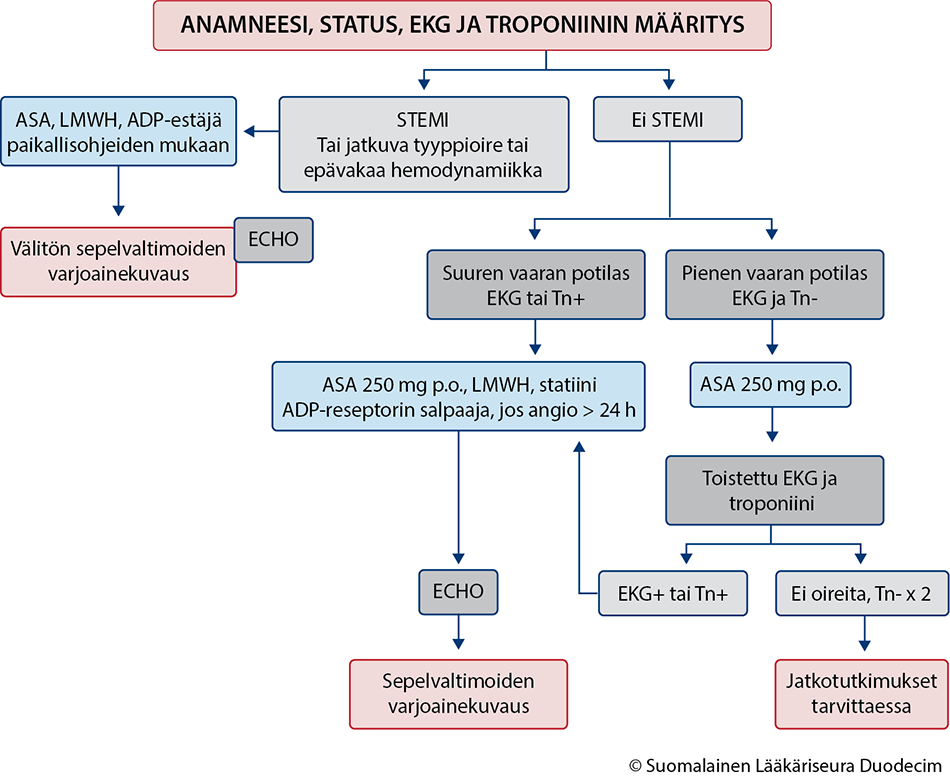
Sydänperäiseksi epäiltävän rintakivun diagnostiikka.
Kaavion PDF-versio «hoi50130b.pdf»
© Suomalainen Lääkäriseura Duodecim
Diagnostiikka
Oireet
- Sepelvaltimotautikohtauksen kliininen kuva on laaja, ja se ulottuu oireettomasta tapahtumasta äkkikuolemaan.
- Yleisin ilmentymä on puristava, rintalastan takainen, painava ja ahdistava rintakipu
tai -tuntemus.
- Kipu voi säteillä yläraajoihin, selkään, niskaan, leukaperiin tai ylävatsaan.
- Hengittäminen tai asennon muutos eivät yleensä vaikuta kipuun.
- Sydäninfarktia voi edeltää lisääntyvä, aiempaa herkemmin esiintyvä vakaa oireilu (ns. crescendo angina) tai epästabiili oire.
- Sepelvaltimotautikohtaukselle tyypillinen rintatuntemus kestää yleensä vähintään muutamia minuutteja.
- Muita oireita voivat olla muun muassa hengenahdistus, hikoilu, pyörrytyksen tai heikotuksen
tunne ja närästys.
- Hengenahdistus, raskas olo, hikisyys ja pahoinvointi, äkillinen yleistilan heikkeneminen ja sekavuus voivat olla sydäninfarktin ainoita oireita erityisesti vanhuksilla ja diabeetikoilla.
- Sepelvaltimotautikohtauksen oireistossa on vain vähän eroa miesten ja naisten välillä
«Rubini Gimenez M, Reiter M, Twerenbold R ym. Sex-s...»28, «Devon HA, Rosenfeld A, Steffen AD ym. Sensitivity,...»29, «van der Meer MG, Backus BE, van der Graaf Y ym. Th...»30, «Brush JE Jr, Krumholz HM, Greene EJ ym. Sex Differ...»31.
- Vaikka tyypillinen rintakipu on molemmilla sukupuolilla tavallisin yksittäinen sepelvaltimotautikohtauksen ilmentymä, oireiden kirjo on naisilla laajempi kuin miehillä.
- Oireet ja kyky tunnistaa ja kuvata oireita voivat vaihdella myös iän ja pitkäaikaissairauksien mukaan.
- Oireet, jotka lisäävät tai vähentävät sepelvaltimotautikohtauksen todennäköisyyttä, luetellaan taulukossa «Sepelvaltimotautikohtauksen todennäköisyyteen vaikuttavia oireita...»2, «Swap CJ, Nagurney JT. Value and limitations of che...»32, «Kardiologia. Airaksinen J, Aalto-Setälä K, Hartika...»33.
| Vaikutus todennäköisyyteen | Oire |
|---|---|
| Mukailtu Kardiologia-oppikirjan (2016) artikkelin Sepelvaltimotautikohtauksen diagnoosi taulukosta 4 «Kardiologia. Airaksinen J, Aalto-Setälä K, Hartika...»33 | |
| Lisäävä | Kivun säteily yläraajoihin tai leukaan |
| Kivun pahentuminen liikkuessa | |
| Hikoilu | |
| Pahoinvointi tai oksentelu | |
| Pahempi kuin aiempi rintakipu | |
| Painon tunne | |
| Vähentävä | Sisäänhengityksessä paheneva kipu |
| Paikallinen kipu | |
| Pistävä kipu | |
| Palpoitavissa oleva kipu | |
| Liikkuminen ei pahenna | |
Kliiniset löydökset
- Sepelvaltimotautikohtaukselle ei ole spesifisiä kliinisiä löydöksiä.
- Kliinisellä tutkimuksella arvioidaan potilaan hemodynaamista tilaa.
- Sympatikotonian ja kivun aiheuttama lievä takykardia ja hypertonia ovat mahdollisia sepelvaltimotautikohtauksen kliinisiä löydöksiä.
- Alaseinäinfarkti voi aiheuttaa hypotoniaa ja bradykardiaa tai täydellisen eteis-kammiokatkoksen vagaalisen heijasteen tai johtoratajärjestelmän iskemian kautta.
- Sydäninfarktin komplikaationa saattaa kehittyä hiippaläppävuoto joko paikallisen iskemian tai nystylihaksen repeämän myötä. Tällöin systolinen sivuääni ei välttämättä kuulu mutta potilaan hemodynaaminen tila huononee nopeasti.
- Hankausääni voi kuulua sydänpussin ärsytyksen yhteydessä (Dresslerin oireyhtymä). Se esiintyy tyypillisesti muutamia päiviä vanhan infarktin yhteydessä.
- Hemodynaamisen romahduksen voi aiheuttaa vapaan seinämän tai kammioväliseinämän repeämä. Jälkimmäinen aiheuttaa voimakkaan pansystolisen sivuäänen «Kardiologia. Airaksinen J, Aalto-Setälä K, Hartika...»34.
- Laaja iskemia, sydänlihasvaurio tai mekaaninen komplikaatio voi johtaa sydämen vaikeaan vajaatoimintaan tai kardiogeeniseen sokkiin. Tähän viittaavat suuri syke- ja hengitystaajuus, hengenahdistus, keuhkojen kosteat rakkularahinat, raajojen viileys, matala verenpaine, sekavuus ja levottomuus. (Ks. kohta Kardiogeeninen sokki «A1»2)
EKG
- EKG on avainasemassa sepelvaltimotautikohtauksen
- diagnoosin teossa
- vaaran arviossa
- hoitomuodon valinnassa «Savonitto S, Fusco R, Granger CB ym. Clinical, ele...»35.
EKG:n rekisteröinti
- Sepelvaltimotautikohtausta epäiltäessä EKG tulee rekisteröidä 10 minuutin sisällä. Lääkärin on tulkittava se välittömästi ja annettava hoitopäätökset viiveettä.
- EKG on avainasemassa sepelvaltimotautikohtauksen diagnostiikassa, hoidon kiireellisyyden
arvioinnissa ja hoitopaikan valinnassa.
- STEMI:ssä diagnoosi ja hoidon onnistuminen perustuvat välittömään EKG:hen ja sen tulkintaan.
- Ensihoidolla ja avoterveydenhuollon toimipisteillä on oltava mahdollisuus toimittaa sähköisesti EKG välittömästi hoitopäätöksen tekevän lääkärin nähtäväksi.
- Jos alkuvaiheen EKG ei ole diagnostinen, rekisteröinti tulee uusia herkästi
- oireen jatkuessa tai vaikeutuessa
- oireen uusiutuessa.
- Vanhoja EKG-tallenteita kannattaa etsiä vertailua varten.
- EKG:n digitaalinen arkistointi tulee saattaa valtakunnallisesti mahdollisimman kattavaksi.
- Sepelvaltimotautikohtausta epäiltäessä tulee aina rekisteröidä 15–16 kytkentää (EKG-12
+ V4R + V7–V9).
- Oikeanpuoleinen rintakytkentä V4R tulee rekisteröidä oikean kammion infarktin tunnistamiseksi.
- Selän puolelta kytkennät V7–V9 tulee rekisteröidä erityisesti sivuseinäinfarktin tunnistamiseksi (EKG:ssä yleensä ST-laskua kytkennöissä V1–V4) «Sivuseinäinfarkti voi näkyä EKG:ssa ainoastaan kytkennöissä V7–V9.»A.
- EKG rekisteröidään
- diagnoosivaiheessa
- tarvittaessa hoitovasteen arvioimiseksi
- tarvittaessa oireen uusiessa
- revaskularisaation jälkeen vaurion laajuuden arvioinnissa
- kotiutusvaiheessa.
Iskemian ilmentyminen EKG:ssä
- Sepelvaltimotautikohtauksessa kivun aikana rekisteröity EKG on harvoin normaali «Saitoh M, Matsuo K, Nomoto S ym. Prognostic signif...»36.
- Sydänlihasiskemia näkyy EKG:ssä ST-nousuna, ST-laskuna tai T-aaltomuutoksina. Ks. taulukko «Akuutin sydänlihasiskemian EKG-ilmentymät, kun EKG ei osoita LVH:ta eikä LBBB:tä...»3.
- STEMI:ssä ST-nousun määrä mitataan J-pisteestä. Ks. kuva «J-piste EKG:ssä»4, taulukko «Akuutin sydänlihasiskemian EKG-ilmentymät, kun EKG ei osoita LVH:ta eikä LBBB:tä...»3.
- J-piste on normaalisti kohonnut miehillä useammin kuin naisilla.
- Miehillä J-piste laskee ikääntymisen myötä.
- Keskenään rinnakkaisia kytkentöjä ovat muun muassa
- etuseinäkytkennät V1–V6, alaseinäkytkennät II, III ja aVF sekä sivuseinäkytkennät I ja aVL sekä lisäkytkennät V7–V9.
- Rintakivun aikana aiemmin negatiivinen T-aalto voi iskemian merkkinä muuttua positiiviseksi (pseudonormalisaatio) «Noble RJ, Rothbaum DA, Knoebel SB ym. Normalizatio...»37.
- NSTEMI:ssä patofysiologia on erilainen, ja se voi vaihdella tapauksittain. EKG:n antama anatominen tieto on rajallisempaa kuin STEMI:ssä.
| Akuutin sydänlihasiskemian EKG-ilmentymä | Löydös | |
|---|---|---|
| LBBB = Vasen haarakatkos (left bundle branch block) LVH = Vasemman kammion hypertrofia (left ventricular hypertrophy) |
||
| ST-nousu | Uusi ST-nousu ≥ 1 mm J-pisteestä mitattuna kahdessa anatomisesti rinnakkaisessa kytkennässä Poikkeukset: Kytkennöissä V2-V3 ST-nousun raja:
Kytkennöissä V4R, V7–V9 ST-nousun raja:
|
|
| ST-lasku ja T-aaltomuutokset | Uusi horisontaalinen tai alaspäin viettävä vähintään 0,5 mm:n ST-lasku tai yli 1 mm:n T-aallon inversio kahdessa anatomisesti rinnakkaisessa kytkennässä | |

J-piste EKG:ssä. J-pisteeksi nimitetään kohtaa, jossa QRS-kompleksi loppuu ja ST-segmentti alkaa (nuoli). ST-nousu mitataan J-pisteen heilahduksena (mm) käyttäen PQ- tai TP-segmenttiä isoelektrisenä tasona (vaakaviiva).
Kuva: Markku Eskola
EKG STEMI:ssä
- Sepelvaltimon tukkeutuessa T-aalto muuttuu nopeasti korkeaksi ja symmetriseksi.
- Ellei suoni aukea, valtaosassa tapauksista kehittyy ST-tason nousu tai sivuseinäinfarktissa ST-tason lasku kytkentöihin V1–V4. Ks. taulukko «Akuutin sydänlihasiskemian EKG-ilmentymät, kun EKG ei osoita LVH:ta eikä LBBB:tä...»3.
- STEMI:ssä voidaan erotella toisistaan preinfarktioireyhtymä ja kehittymässä oleva sydäninfarkti (evolving myocardial infarction), joiden tunnistaminen voi auttaa sekä reperfuusiohoidon valinnassa että hoidon kiireellisyyden arvioinnissa «Eskola MJ, Holmvang L, Nikus KC ym. The electrocar...»38, «Leivo J, Anttonen E, Jolly SS ym. The high-risk EC...»39, «ST-nousuinfarktissa voidaan erotella toisistaan preinfarktisyndrooma ja kehittymässä oleva sydäninfarkti (evolving myocardial infarction), joiden tunnistaminen auttanee sekä reperfuusiohoidon valinnassa, että hoidon kiireellisyyden arvioinnissa.»B. Ks. kuvat «Preinfarktisyndrooma»5, «Kehittyvä infarkti ja positiivinen T-aalto»6 ja «Kehittyvä infarkti ja negatiivinen T-aalto»7 ja lisätietoaineisto «EKG:n dynaamiset muutokset»6.
- Kun infarktin aiheuttanut suoni on avautunut, T-aalto kääntyy kokonaan negatiiviseksi
ja ST-segmentti palautuu yleensä normaaliksi, mikä heijastaa sydänlihassolujen verenkierron
palautumista.
- ST-segmentti voi jäädä koholle, vaikka infarktin aiheuttanut suoni on avautunut, jos mikroverenkierto on hidastunut perifeerisen trombikylvön tai kudosödeeman takia.
- Katso EKG-esimerkit lisätietoaineistosta «EKG-esimerkkejä»7. Huom.! EKG-tietokanta on maksullinen ja vaatii käyttöoikeudet.
- EKG:n tulkintaa vaikeuttavia muutoksia kuvataan lisätietoaineistossa «EKG-tulkintaa vaikeuttavat muutokset»8.
- STEMI:ssä tukossa oleva suoni voidaan määrittää maksimaalisen ST-nousun (iskemian ydinalue) perusteella «Nikus KC, Eskola MJ. EKG sepelvaltimokohtauksen va...»40. Ks. kuvat ja «Morfologisen EKG-tulkinnan periaatteita»8, «Nikus KC, Eskola MJ, Porela P, Airaksinen J. EKG:n...»41. EKG:n anatominen tulkinta edellyttää ST-segmentin nousun esiintymistä «EKG:n anatominen tulkinta»9.
- STEMI:ssä iskemian vahvuutta voidaan arvioida infarktin akuuttivaiheessa rekisteröidystä EKG:stä. Tämä iskemia-aste jaetaan iskemian vahvuuden mukaan kolmeen luokkaan «Iskemia-asteen määrittäminen ST-nousuinfarktissa»10, «Nikus KC, Eskola MJ, Porela P, Airaksinen J. EKG:n...»41.
- Uusi tai oletettavasti uusi LBBB antanee vain vähän lisäarvoa reperfuusiohoidon tarpeen arvioinnissa «Uusi tai oletettavasti uusi vasen haarakatkos (LBBB) antanee vain vähän lisäarvoa arvioitaessa reperfuusiohoidon tarvetta.»B.
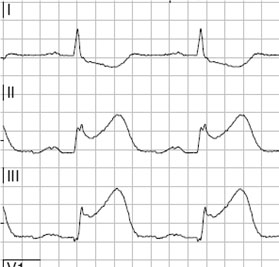
Preinfarktisyndrooma. Alaseinäkytkennöissä II ja III esiintyy preinfarktioireyhtymän merkkinä ST-nousu ja positiivinen T-aalto ilman patologista Q-aaltoa.
Kuva: Markku Eskola
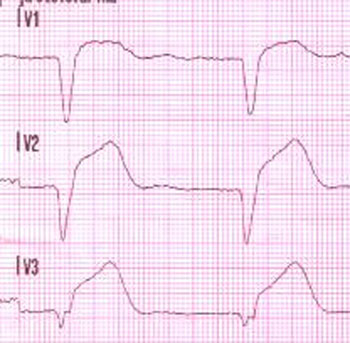
Kehittyvä infarkti ja positiivinen T-aalto
EKG-löydös kuvaa kehittyvää infarktia (evolving myocardial infarction) ilman merkkiä suonen avautumisesta. Etuseinäkytkennöissä V1–V3 todetaan patologinen Q-aalto, ST-nousu ja positiivinen T-aalto. Tässä yhteydessä positiivinen T-aalto viittaa tukossa olevaan infarktisuoneen.
Kuva: Markku Eskola
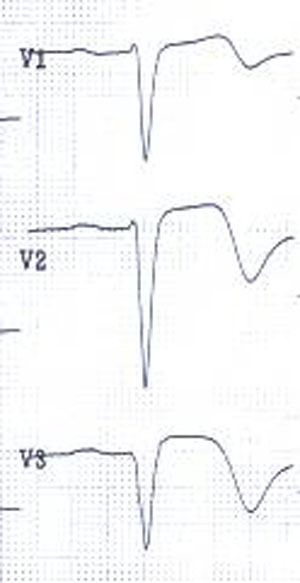
Kehittyvä infarkti ja negatiivinen T-aalto. EKG-löydös kuvaa kehittyvää infarktia (evolving myocardial infarction), jossa negatiivinen T-aalto heijastaa kudostason verenkierron palautumista. ST-segmentti on edelleen kohonnut.
Kuva: Markku Eskola

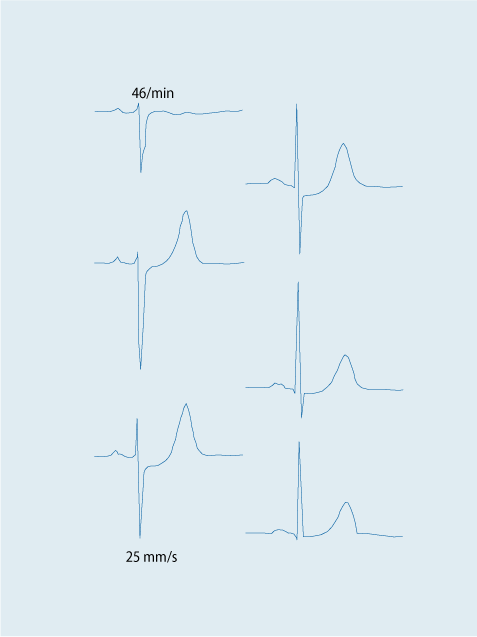
Morfologisen EKG-tulkinnan periaatteita
Kuvassa nähdään kahden eri potilaan akuutin ST-nousuinfarktin EKG-muutokset. Molemmat edustavat tilannetta jossa iskeeminen alue, ja samalla uhkaava sydänlihasvaurio, on suhteellinen iso. Kuvan keskellä esitetään sepelvaltimoanatomia sekä sepelvaltimotautikohtaukselle tyypilliset patofysiologiset muutokset: plakin repeämä ja suonen sisäinen hyytymä. Vasemmanpuoleisessa esimerkissä nähdään ST-välin nousua kytkennöissä II, III ja aVF alaseinäinfarktin merkkinä. Kytkentöjen I ja aVL sekä V1–V3 ST-välin laskut ovat ns. resiprokaalisia muutoksia. On tärkeä huomata kytkentöjen V5 ja V6 ST-välin nousut merkkinä ison dominantin sepelvaltimon tukoksesta, ja näin ollen kertoo kohonneesta lyhyen aikavälin riskistä. On tärkeä huomata että kytkentöjen II, III ja aVF J-piste on yli 50 % R-aallon korkeudesta merkkinä III asteen iskemiasta. Oikealla näkyy esimerkki etuseinäinfarktista, jossa kytkennöissä I ja aVL on nähtävissä ST-välin nousua. Tämä on merkki vasemman eteen laskevan sepelvaltimohaaran (LAD) alkuosan tukoksesta.
Lähde: Nikus K, Eskola M, Porela P, Airaksinen J. EKG:n iskemia-aste uhkaavan ST-nousuinfarktin yksilöllisessä vaaran arvioinnissa. Suomen Lääkärilehti 2008;63:1509-14
Julkaistaan Suomen Lääkärilehden luvalla.
EKG UAP:ssa ja NSTEMI:ssä
- EKG antaa tietoa sepelvaltimotaudin vaikeusasteesta, mutta anatominen tieto on rajallista, jos EKG:stä puuttuu vauriovirtalöydös.
- Sepelvaltimotautikohtauspotilaista 10–15 %:lla EKG on normaali «Nikus K, Pahlm O, Wagner G ym. Electrocardiographi...»42.
- Sepelvaltimotautikohtauksessa kivun aikana rekisteröity EKG on kuitenkin vain harvoin normaali «Saitoh M, Matsuo K, Nomoto S ym. Prognostic signif...»36.
- Pienikin (0,5 mm:n) ST-välin lasku potilaalla, joka kärsii pahentuneesta tai uudesta rintakivusta, viittaa vahvasti iskeemiseen etiologiaan ja lisää uusintatapahtumien vaaraa «Cannon CP, McCabe CH, Stone PH ym. The electrocard...»43.
- Globaali-iskemian tunnusomainen EKG-löydös auttaa tunnistamaan hyvin kiireellistä hoitoa vaativat tapaukset isosta joukosta potilaita,
joilla epäillään tai on todettu sepelvaltimotautikohtaus.
- Vähintään 6 kytkennän ST-lasku, varsinkin jos maksimaalinen muutos kytkennöissä V4–V6 yhdistyy kyseisten kytkentöjen negatiiviseen T-aaltoon sekä kytkennän aVR ST-nousuun, on merkki vaikeasta kolmen suonen taudista tai päärunkotaudista ja suurentuneesta päätetapahtumien riskistä «Vähintään 6 kytkennän ST-lasku, erityisesti jos maksimaalinen muutos on kytkennöissä V4–V6 yhdistettynä kyseisten kytkentöjen negatiiviseen T-aaltoon sekä kytkennän aVR ST-nousuun, on merkki vaikeasta kolmen suonen taudista tai päärunkotaudista sekä suurentuneesta kuolemanvaarasta.»A, «Nikus KC, Eskola MJ. EKG sepelvaltimokohtauksen va...»40, «Nikus K, Pahlm O, Wagner G ym. Electrocardiographi...»42, «Nikus KC, Eskola MJ, Sclarovsky S. Electrocardiogr...»44. Kyseisestä EKG-löydöksestä käytetään termiä globaali-iskemia.
- Rintakytkentöjen ST-lasku ja positiivinen T-aalto viittaavat LAD:n tiukkaan ahtaumaan «Nikus KC, Eskola MJ, Virtanen VK ym. ST-depression...»45. Ks. myös kuva «Paikallinen subendokardiaalinen iskemia EKG:ssä»9, «Nikus KC, Eskola MJ. EKG sepelvaltimokohtauksen va...»40.
- T-aallon negatiivisuus kytkennöissä V1/V2–V3/V4 yhdistettynä kyseisten kytkentöjen isoelektriseen tai minimaalisesti kohonneeseen ST-segmenttiin viittaa etuseinän iskemian jälkitilaan. Jos taudinkuva sopii sepelvaltimotautikohtaukseen, kyseessä on useimmiten LAD:n merkittävä kaventuma tai LAD-tukos yhdistyneenä hyvään kollateraalisuonitukseen yleensä oikeasta sepelvaltimosta «Nikus K, Pahlm O, Wagner G ym. Electrocardiographi...»42.
Paikallinen subendokardiaalinen iskemia EKG:ssä. Paikallinen subendokardiaalinen iskemia kytkennöissä V2–V5, joissa todetaan ST-segmentin lasku ja positiivinen T-aalto (kytkennät V1–V3 vasemmalla ja V4–V6 oikealla puolella).
Lähde: Nikus K, Eskola M. EKG sepelvaltimotautikohtauksen vaaran arvioinnissa. Suomen Lääkärilehti 2004;59:2365-72
Julkaistaan Suomen Lääkärilehden luvalla.
Iskemian tulkinta haarakatkosten yhteydessä
- Oikeassa haarakatkoksessa (RBBB) esiintyy usein ST-T-muutoksia, mikä vaikeuttaa iskemian tulkintaa. ST-nousu tai Q-aalto viittaa kuitenkin vahvasti iskemiaan tai infarktiin.
- Uusi tai oletettavasti uusi LBBB antanee vain vähän lisähyötyä, kun arvioidaan reperfuusiohoidon tarvetta «Uusi tai oletettavasti uusi vasen haarakatkos (LBBB) antanee vain vähän lisäarvoa arvioitaessa reperfuusiohoidon tarvetta.»B.
- Vasen haarakatkos (LBBB) yhdistettynä sydäninfarktin kliiniseen kuvaan viittaa STEMI:iin, erityisesti jos todetaan
- QRS-kompleksin kanssa samansuuntainen (konkordantti) 1 mm suurempi ST-nousu «Tukossa olevaan sepelvaltimoon viittaavat vasen haarakatkos (LBBB) yhdistettynä sydäninfarktin kliiniseen kuvaan erityisesti, jos todetaan QRS-kompleksin kanssa samansuuntainen (konkordantti) ST-nousu > 1 mm tai QRS-kompleksin kanssa konkordantti ST-lasku > 1 mm kytkennöissä V1, V2 tai V3.»B, (kuva «Vasen haarakatkos, jossa on konkordantti 1 mm:ä suurempi ST-nousu kytkennässä V5 ja konkordantti 1 mm:ä suurempi ST-lasku kytkennöissä III ja aVF»10) tai
- QRS-kompleksin kanssa konkordantti 1 mm suurempi ST-lasku kytkennöissä V1, V2 tai V3 «Tukossa olevaan sepelvaltimoon viittaavat vasen haarakatkos (LBBB) yhdistettynä sydäninfarktin kliiniseen kuvaan erityisesti, jos todetaan QRS-kompleksin kanssa samansuuntainen (konkordantti) ST-nousu > 1 mm tai QRS-kompleksin kanssa konkordantti ST-lasku > 1 mm kytkennöissä V1, V2 tai V3.»B, (kuva «Vasen haarakatkos, jossa etuseinäkytkennöissä V2–V4 konkordantti ST-segmentin lasku»11).
- Iskemian tulkinta LBBB:ssä ja kammiotahdistinrytmin aikana on vaikeaa, minkä vuoksi
arvio kiireellisen revaskularisaation tarpeesta tulee tehdä pääosin oireiden ja hemodynaamisten
parametrien perusteella.
- Pelkän ST-nousun korkeuden spesifisyys on erittäin huono.
- Vertailu aiempiin EKG-tallenteisiin on erityisen tärkeää.
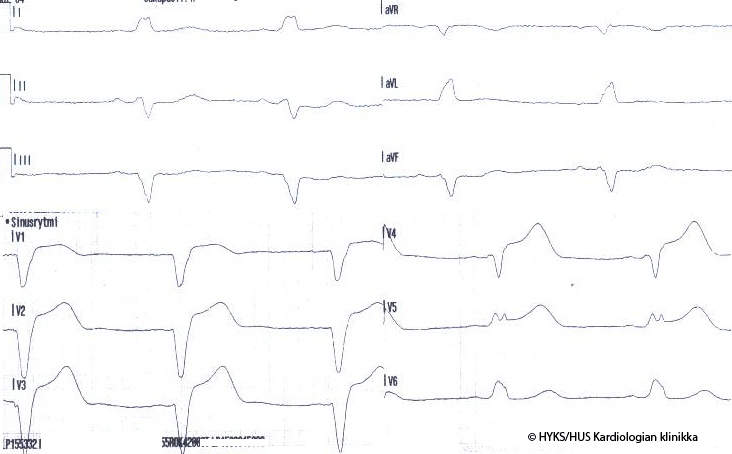
Kuvassa nähdään vasen haarakatkos, jossa on konkordantti 1 mm:ä suurempi ST-nousu kytkennässä V5 ja konkordantti 1 mm:ä suurempi ST-lasku kytkennöissä III ja aVF. Myös kytkennän V3 ST-nousua (6 mm) voidaan pitää viitteellisenä akuutille ST-nousuinfarktille.
© HYKS/HUS Kardiologian klinikka

Kuvassa nähdään vasen haarakatkos, jossa etuseinäkytkennöissä V2–V4 on konkordantti (QRS-kompleksin kanssa samansuuntainen) ST-segmentin lasku, joka on suuruudeltaan yli 1 mm.
Kuva: Markku Eskola
EKG aiemmin sairastetussa sydäninfarktissa
- EKG:ssa nähtävä Q-aalto tai QS-kompleksi on usein merkki sairastetusta infarktista (ks. taulukko «Sairastettuun sydäninfarktiin viittaavat patologisen Q-aallon kriteerit...»4), jos QRS-kompleksin tulkintaa häiritseviä tekijöitä ei ole. Ks. taulukko «EKG:n tulkintaan liittyviä tiloja, jotka aiheuttavat erotusdiagnostisia ongelmia. Ks. myös Terveysportin EKG-tietokannan artikkelit (Huom. tietokannan käyttö on maksullista ja vaatii käyttöoikeudet) , , , sekä kuvat ja ....»5.
- Patologinen Q-aalto voi kehittyä ST-segmentin nousun jälkeen «Edwards WD, Tajik AJ, Seward JB. Standardized nome...»46, «Parkinson J, Bedford DE. Successive changes in the...»47, «HELLERSTEIN HK, KATZ LN. The electrical effects of...»48. Q-aallon kehittyminen voi viedä 2–3 vuorokautta «Sclarovsky S (toim.) Electrocardiography of acute ...»49.
- Muita Q-aallon taustalla olevia syitä ja oireettoman potilaan Q-aallon nimeämistä sairastetuksi infarktiksi kuvataan tarkemmin lisätietoaineistossa «Muita syitä Q-aallolle kuin sydäninfarkti ja oireettoman potilaan Q-aallon nimeäminen sairastetuksi infarktiksi»11.
| Patologisen Q-aallon kriteerit | Mikä tahansa ≥ 20 ms:n pituinen Q-aalto kytkennöissä V2–V3 tai QS-kompleksi kytkennöissä V2 ja V3 |
| ≥ 30 ms:n pituinen ja ≥ 1 mm:n syvyinen Q-aalto tai QS-kompleksi kahdessa rinnakkaisessa kytkennässä I, II, aVL, aVF tai V4–V6; rinnakkaiset kytkennät: I, aVL; V4–V6; II, aVF | |
| R-aalto > 40 ms ja R/S > 1 kytkennöissä V1–V2 yhdistyneenä positiiviseen T-aaltoon |
EKG erotusdiagnostiikassa
- EKG:n tulkinnassa on erityisesti huomioitava muut ST-muutoksia aiheuttavat vakavat tilat, kuten aortan dissekaatio, keuhkoveritulppa ja äkillisesti kohonnutta kallonsisäistä painetta aiheuttavat sairaudet. Ks. taulukko «EKG:n tulkintaan liittyviä tiloja, jotka aiheuttavat erotusdiagnostisia ongelmia. Ks. myös Terveysportin EKG-tietokannan artikkelit (Huom. tietokannan käyttö on maksullista ja vaatii käyttöoikeudet) , , , sekä kuvat ja ....»5.
- Takotsubo-oireyhtymälle ei ole käyttökelpoisia EKG-kriteereitä «Johnson NP, Chavez JF, Mosley WJ 2nd ym. Performan...»50.
- Takotsubo-oireyhtymä voi aiheuttaa esimerkiksi etuseinän STEMI:n kaltaisen EKG-muutoksen.
| ST-nousu ei ole spesifinen sydäninfarktille, ja T-aalto muuttuu herkästi muissakin
tiloissa kuin iskemiassa, joten niiden spesifisyys on heikoin kaikista taulukon EKG-parametreista.
Poikkeava Q-aalto voi esiintyä sydäninfarktin lisäksi muissa tiloissa, jotka johtavat
sydänlihaskuolioon. Myös poikkeavuus sydänlihasmassan paikantumisessa tai sydämen
sähköisessä aktivaatiossa voi johtaa Q-aaltojen syntymiseen. Mukailtu Kardiologia-oppikirjan (2016) taulukosta 24.30b «Kardiologia. Airaksinen J, Aalto-Setälä K, Hartika...»51 |
|
| ST-nousu | Varhainen repolarisaatio |
| Perimyokardiitti | |
| Hypertrofinen kardiomyopatia | |
| Brugadan oireyhtymä | |
| Keuhkoembolia | |
| Vasemman kammion hypertrofia | |
| Hyperkalemia | |
| Hyperkalsemia | |
| Takotsubo | |
| Aortan dissekaatio (ja siihen mahdollisesti liittyvä sepelvaltimon tukkeuma tai dissekaatio) | |
| ST-lasku | Sympatikotonia |
| Hyperventilaatio | |
| Mikrovaskulaarisen verenkierron häiriö | |
| Vasemman kammion hypertrofia | |
| Digitalis | |
| Tiheälyöntisyyskohtauksen jälkitila | |
| Hiippaläpän prolapsi | |
| Takotsubo | |
| T-aaltomuutos | Normaalin variantti |
| Hyperventilaatio | |
| Kohonnut kallonsisäinen paine | |
| Elektrolyyttihäiriö | |
| Akuutti keuhkoverenkierron vastuksen nousu (esim. keuhkoembolia) | |
| Takotsubo | |
| Myokardiitti tai perimyokardiitti | |
| Repolarisaation muisti-ilmiö | |
| Q-aalto | Vasemman kammion hypertrofia (kytkentä V1) |
| Hypertrofinen kardiomyopatia | |
| Oikean kammion paine- ja tilavuuskuormitus | |
| Ilmarinta | |
| Duchennen lihasdystrofia | |
| Sydämen poikkeava asento (kytkennät II, III ja aVF) | |
| Aiemmin sairastettu myokardiitti | |
| Vasemman etuhaarakkeen katkos (oikeanpuoleiset rintakytkennät) | |
| Pre-eksitaatio | |
Troponiinit
- Troponiinit ovat sydänlihassolujen rakenneproteiineja, joita voi vapautua verenkiertoon minkä tahansa sydänlihasvaurion yhteydessä. Ks. taulukko «Troponiinipitoisuuden suureneminen ilman merkittävää ateroskleroottista sepelvaltimotautia ...»6.
- Troponiinien pitoisuusmääritysten avulla täydennetään sepelvaltimotautikohtauksen diagnostiikkaa ja vaaran arviota «Heidenreich PA, Alloggiamento T, Melsop K ym. The ...»11.
- Sydäninfarktin diagnoosi voidaan tehdä, kun sepelvaltimotautikohtaukseen sopivan taudinkuvan yhteydessä todetaan kahdessa peräkkäisessä näytteessä herkän troponiinin pitoisuuden suureneminen tai pieneneminen ja vähintään toinen arvoista ylittää 99. persentiilin mukaisen päätöksenteon raja-arvon «Herkällä troponiinitestillä todettu muutos kahdessa peräkkäisessä näytteessä osoittaa luotettavasti sydäninfarktin, mikäli se sopii kliiniseen oirekuvaan.»A.
- Herkillä troponiinimääritysmenetelmillä pystytään havaitsemaan enemmän suuren vaaran
tapauksia ja siten tarkentamaan potilaiden vaaran arviointia «Mills NL, Churchhouse AM, Lee KK ym. Implementatio...»52, «Hochholzer W, Reichlin T, Twerenbold R ym. Increme...»53.
- Samalla kuitenkin todetaan myös muita kuin sepelvaltimotautikohtauksen aiheuttamia troponiinipitoisuuden nousuja aiempaa useammin. Ks. taulukko «Troponiinipitoisuuden suureneminen ilman merkittävää ateroskleroottista sepelvaltimotautia ...»6.
- Herkillä troponiinitesteillä (hs-TnI tai hs-TnT) voidaan kehittyvä sydäninfarkti todeta
aiempaa nopeammin «Twerenbold R, Neumann JT, Sörensen NA ym. Prospect...»54, «Keller T, Zeller T, Peetz D ym. Sensitive troponin...»55, «Reichlin T, Hochholzer W, Bassetti S ym. Early dia...»56.
- Troponiinipitoisuus on suositeltavaa tutkia tulonäytteestä ja 1–3 tunnin kuluttua
ensimmäisestä näytteestä.
- 75 %:lla NSTEMI-potilaista troponiinipitoisuus on koholla tai muuttunut merkittävästi jo 1 tunnin kuluessa tulonäytteestä «Twerenbold R, Neumann JT, Sörensen NA ym. Prospect...»54. 99 %:lla niistä potilaista, joilla troponiini on negatiivinen 1 tunnin kuluttua tulonäytteestä otetussa näytteessä, se myös jää negatiiviseksi «Twerenbold R, Neumann JT, Sörensen NA ym. Prospect...»54
- 1 tunnin protokollalla kotiutus on nopeampaa ja yhtä turvallista kuin vanhalla 3 tunnin ohjeella «Chew DP, Lambrakis K, Blyth A ym. A Randomized Tri...»57.
- 1 ja 2 tunnin protokollat ja niihin hyväksyttyjä määritysmenetelmiä käsitellään lisätietoaineistossa «Herkät troponiinitestit»12.
- Mittaamattoman pieni herkkä troponiinipitoisuus yhdessä normaalin EKG:n kanssa riittää sydäninfarktin sulkemiseen pois, kun oireesta on kulunut vähintään 2 tuntia ja potilas on oireeton «Mittaamattoman pieni herkkä troponiinipitoisuus yhdessä normaalin EKG:n kanssa riittää sydäninfarktin sulkemiseen pois, kun oireen alusta on vähintään 2 tuntia ja potilas on seurannassa ollut oireeton.»A, «Bandstein N, Ljung R, Johansson M ym. Undetectable...»58.
- Tutkimukset uusitaan kliinisen tarpeen mukaan eli silloin, jos uusia oireita ilmaantuu tai epäily sydäninfarktista on vahva.
- Troponiinipitoisuus on suositeltavaa tutkia tulonäytteestä ja 1–3 tunnin kuluttua
ensimmäisestä näytteestä.
- Suurentunut troponiinipitoisuus osoittaa, että potilaalla on sydänlihasvaurio. Muut kuin iskeemisen sydänlihasvaurion syyt tulee kuitenkin ottaa huomioon. Ks. taulukko «Troponiinipitoisuuden suureneminen ilman merkittävää ateroskleroottista sepelvaltimotautia ...»6.
- Huomattavasti (yli 5-kertaisesti) suurentuneen troponiinipitoisuuden aiheuttajana on useimmiten sydäninfarkti, kun taas lievästi suurentuneen troponiinipitoisuuden taustalla on varsin usein jokin muu äkillinen tai krooninen sairaus «Twerenbold R, Jaffe A, Reichlin T ym. High-sensiti...»59, «Reichlin T, Schindler C, Drexler B ym. One-hour ru...»60, «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Hs-TnT-pitoisuus voi olla suurentunut 7–14 ja hs-TnI-pitoisuus 4–7 vuorokautta kohtauksen
alusta.
- Hs-TnT-nousu voi olla kaksihuippuinen «Laugaudin G, Kuster N, Petiton A ym. Kinetics of h...»62.
- Vaikeaa kroonista sepelvaltimotautia tai munuaisten vajaatoimintaa sairastavalla herkän
troponiinin pitoisuus voi olla suurentunut, mikä voi viitata pitkän aikavälin huonompaan
ennusteeseen «Vavik V, Pedersen EKR, Svingen GFT ym. Usefulness ...»63, «Januzzi JL Jr, Suchindran S, Hoffmann U ym. Single...»64, «Apple FS, Murakami MM, Pearce LA ym. Predictive va...»65, «de Lemos JA, Drazner MH, Omland T ym. Association ...»66.
- Akuutin sydäninfarktin diagnoosiin vaaditaan troponiinipitoisuuden muutos kahden näytteen välillä – muuttumaton suurentunut troponiinipitoisuus on todennäköisesti krooninen löydös.
- Huomattavalla osalla terveistä on mitattavissa suurentuneita herkän troponiinin pitoisuuksia voimakkaan fyysisen rasituksen jälkeen, mikä on tärkeää huomioida erotusdiagnostiikassa «Paana T, Jaakkola S, Bamberg K ym. Cardiac troponi...»67.
- Troponiinin määrityksen tulos tulisi saada tarvittaessa 1 tunnin kuluessa näytteenotosta. Ellei siihen kyetä, tulee harkita vieritestien (ns. pikatestit, point of care -testit) käyttöönottoa.
- Vieritestien antama tulos on pienillä troponiinipitoisuuksilla epäluotettavampi kuin automatisoitujen, herkkien troponiinitestien, koska vieritestien huonomman herkkyyden vuoksi niiden toistettavuus on huonompi. Eri menetelmien erilaiset ominaisuudet ja päätösrajat tulisi ottaa huomioon alueellisesti hoitoketjun päätöksenteossa yhtenäisen diagnostiikan turvaamiseksi.
- STEMI:ssä laboratoriotuloksia ei tule odottaa tai ottaa ennen hoitopäätöstä.
- Kun hoitona on primaari PCI, verikokeet otetaan sepelvaltimoiden varjoainekuvauksen yhteydessä tai vasta sen jälkeen.
| Sydänlihasruhje tai muu sydänlihakseen kohdistuva trauma, esimerkiksi leikkaus, ablaatiohoito, tahdistimen asennus tai kardioversio |
| Sepelvaltimon spasmi |
| Embolinen sydäninfarkti |
| Sepelvaltimon dissekaatio |
| Sydämen akuutti tai krooninen kongestiivinen vajaatoiminta |
| Aortan dissekaatio |
| Aorttaläpän sairaus |
| Hypertrofinen kardiomyopatia |
| Voimakkaasti koholla oleva verenpaine |
| Taky- tai bradyarytmiat tai johtumishäiriöt |
| Takotsubo |
| Rabdomyolyysi |
| Keuhkoembolia, vakava pulmonaalihypertensio |
| Munuaisten vajaatoiminta |
| Akuutti neurologinen sairaus, kuten aivohalvaus tai lukinkalvonalainen verenvuoto |
| Systeemisairaudet, esimerkiksi amyloidoosi, hemokromatoosi, sarkoidoosi ja skleroderma |
| Krooniset inflammatoriset sydänlihassairaudet (sydänsarkoidoosi ja jättisolumyokardiitti) |
| Akuutti sydänlihastulehdus ja endo- tai perikardiittimuutosten ulottuminen sydänlihakseen |
| Lääkkeiden toksisuus ja myrkyt |
| Kriittisesti sairaat potilaat, etenkin hengitysvajauksen tai sepsiksen yhteydessä |
| Palovammat, etenkin sellaiset, joiden laajuus on yli 30 % kehon pinta-alasta |
| Fyysinen rasitus «Paana T, Jaakkola S, Bamberg K ym. Cardiac troponi...»67 |
Kajoamaton kuvantaminen sepelvaltimotautikohtauksen diagnostiikassa
- Kuvantamistutkimusten käyttö sepelvaltimotautikohtauksen diagnostiikassa perustuu sepelvaltimoahtauman, sydänlihaksen toimintahäiriön, solukuoleman tai vaurioalueen sidekudoksen (arven) toteamiseen.
- Sydämen ultraäänitutkimus on kajoamattomista kuvantamistutkimuksista tärkein, ja sen
tulee olla helposti saatavilla. Vasemman kammion heikentynyt systolinen toiminta on
tärkeä ennustetekijä ja ohjaa lääkehoitoa «Ibanez B, James S, Agewall S ym. 2017 ESC Guidelin...»68, «St John Sutton M, Pfeffer MA, Plappert T ym. Quant...»69.
- Tutkimus tulee tehdä jo ennen sepelvaltimoiden varjoainekuvausta, viimeistään toimenpidepöydällä «Neskovic AN, Hagendorff A, Lancellotti P ym. Emerg...»70.
- Ultraäänitutkimuksen tekeminen ei saa viivästyttää revaskularisaatiota.
- Sydämen ultraäänitutkimus tulee tehdä sairaalahoidon aikana kaikille sydäninfarktipotilaille osana kokonaisarviota.
- Ultraäänitutkimuksella nähdään mahdollinen iskemian aiheuttama seinämän liikehäiriö, mutta sen puuttuminen ei sulje pois kehittyvää sydäninfarktia. Aiemmin sairastettu infarkti saattaa näkyä liikehäiriönä tai seinämän ohentumisena.
- Ultraäänitutkimus voi auttaa erottamaan tautitilat, jotka aiheuttavat sydäninfarktia muistuttavan taudinkuvan tai erotusdiagnostisia vaikeuksia tuottavia EKG-muutoksia (aortan dissekaatio, sydänpussitulehdus, takotsubo-oireyhtymä, sydäntamponaatio, keuhkoembolia, läppävika, sydämen vajaatoiminta ja kardiomyopatia).
- Vasemman kammion varjoainekuvausta ei suositella tehtäväksi rutiininomaisesti, mutta se saattaa antaa erotusdiagnostisesti tärkeää tietoa esimerkiksi takotsubossa (tyypillisesti laaja dyskinesia kammion kärjessä).
- Sydämen magneettikuvausta voidaan harkita erotusdiagnostisena tutkimuksena tulehduksellista sydänsairautta epäiltäessä.
- Sepelvaltimoiden tietokonetomografia (sepelvaltimoiden TT) mahdollistaa sepelvaltimoahtaumien toteamisen. Se soveltuu erityisesti kroonisen sepelvaltimotaudin sulkemiseen pois potilailla, joilla taudin todennäköisyys on pieni tai keskisuuri «Knuuti J, Wijns W, Saraste A ym. 2019 ESC Guidelin...»27.
- Sepelvaltimoiden varjoainetehosteinen TT soveltuu todennäköisesti akuutin sepelvaltimotautikohtauksen sulkemiseen pois sellaisilla valikoiduilla potilailla, joilla ei todeta suuren vaaran merkkejä (EKG-muutos ja troponiinipitoisuuden suureneminen) ja sepelvaltimotaudin todennäköisyys on pieni tai keskisuuri «Sepelvaltimoiden tietokonetomografia (TT) soveltuu sellaisten valikoitujen potilaiden akuutin sepelvaltimotautikohtauksen sulkemiseen pois, joista voidaan saada riittävän hyvälaatuinen kuva.»A.
- TT-kuvauksessa todettu sepelvaltimoahtauma ei välttämättä ole potilaan oireiden takana. Erityisesti potilailla, joilla on aiemmin todettu sepelvaltimotauti tai sen todennäköisyys on suuri, tulee harkita muita erotusdiagnostisia tutkimuksia.
- Sepelvaltimoiden TT ei ole vakiintunut kliiniseen käyttöön sepelvaltimotautikohtauksen yhteydessä, eikä sen käyttö vähennä sydäntapahtumien esiintyvyyttä lyhyellä aikavälillä «Sepelvaltimoiden tietokonetomografia (TT) soveltuu sellaisten valikoitujen potilaiden akuutin sepelvaltimotautikohtauksen sulkemiseen pois, joista voidaan saada riittävän hyvälaatuinen kuva.»A, «Foy AJ, Liu G, Davidson WR Jr ym. Comparative effe...»71.
- Sepelvaltimoiden TT:n käyttö edellyttää hyvää asiantuntemusta ja potilaiden huolellista valikointia. Tutkimusta ei suositella potilaille, joilla on nopea ja epäsäännöllinen syke, koska tällöin kuvanlaatu ei todennäköisesti ole diagnostinen.
- Laajalla monileiketietokonetomografialla (Triple Rule-Out) voidaan tarvittaessa diagnosoida tai sulkea pois keuhkoembolia ja aortan dissekaatio rintakivun aiheuttajana.
- Sydänlihasiskemian osoitukseen perustuvia sepelvaltimotaudin diagnostisia tutkimuksia (kliininen kuormituskoe, rasitusultraääni, rasitusmagneettikuvaus, sydänlihasperfuusion isotooppitutkimus SPECT- tai PET-kameralla) voidaan käyttää ahtauttavan sepelvaltimotaudin sulkemiseen pois, kajoavan hoidon tarpeen arviointiin ja kohteen osoittamiseen sellaisilla potilailla, joilla ei todeta suuren vaaran merkkejä (EKG-muutos ja troponiinipäästö), tai täydentämään kajoavaa varjoainekuvausta (esim. kajoavan hoidon tarpeen arviointi monisuonitaudissa). Iskemian kuvantamistutkimuksilla voidaan havaita myös elävä sydänlihas, jonka toiminta voi parantua revaskularisaation jälkeen (viabiliteetti) «Knuuti J, Wijns W, Saraste A ym. 2019 ESC Guidelin...»27.
Erotusdiagnostiikka
- Rintakivun ja EKG-muutosten diagnostiikassa tulisi huomioida etenkin ne erotusdiagnostiset vaihtoehdot, jotka ovat välittömästi henkeä uhkaavat. Ks. taulukko «Sepelvaltimotautikohtauksen erotusdiagnostisia vaihtoehtoja...»7.
- Suurentuneen troponiinipitoisuuden syy tulee selvittää «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61. Muut kuin iskeemisen sydänlihasvaurion syyt tulee ottaa huomioon. Ks. taulukko «Troponiinipitoisuuden suureneminen ilman merkittävää ateroskleroottista sepelvaltimotautia ...»6.
- Tautitiloja, joissa todetaan sydäninfarkti ilman tukkeuttavaa sepelvaltimotautia,
kutsutaan kirjallisuudessa termillä "MINOCA" eli Myocardial Infarction with Non-Obstructive
Coronary Arteries «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61, «Kunadian V, Chieffo A, Camici PG ym. An EAPCI Expe...»72.
- Kyseessä on työdiagnoosi, joka ohjaa jatkotutkimuksia.
| Erotusdiagnoosi | ||
|---|---|---|
| Mukailtu Kardiologia-oppikirjan (2016) taulukosta 24.20 «Kardiologia. Airaksinen J, Aalto-Setälä K, Hartika...»73 | ||
| Henkeä uhkaavat | Aortan dissekaatio | |
| Keuhkoembolia | ||
| Paineilmarinta | ||
| Sydämen tamponaatio | ||
| Kordaruptuura | ||
| Ulkusperforaatio | ||
| Ruokatorven repeämä | ||
| Ei henkeä uhkaavat | Sydänpussi- ja sydänlihastulehdus | |
| Ilmarinta | ||
| Keuhkon tai keuhkopussin tulehdus | ||
| Kostokondraalikipu | ||
| Mondorin oireyhtymä | ||
| Ruokatorvitulehdus | ||
| Ruokatorven kouristus | ||
| Ulkus | ||
| Toiminnalliset kivut | ||
| Alkava vyöruusu | ||
| Hyperventilaatio-oireyhtymä | ||
| Masennus | ||
Lopullinen diagnoosi
- Lopullinen diagnoosi tehdään myöhemmin, kun kaikkien diagnostisten tutkimusten tulokset ovat käytettävissä. Ks. lisätietoaineisto «hoi50130a.pdf»1.
- Sepelvaltimotautikohtauksen lopulliset diagnoosit (ICD10):
- STEMI (I21.0x–I21.3x)
- NSTEMI (I21.4x)
- Jos alkuvaiheen ST-nousu korjaantuu ilman reperfuusiohoitoa, diagnoosi on NSTEMI.
- UAP (I20.0x). Ks. kuva «Sepelvaltimotautikohtauksen luokittelun vuokaavio»12.
- Jos potilaalla todetaan EKG:ssä uusi tai oletettavasti uusi vasen haarakatkos, päädiagnoosiksi
tulee STEMI vain, jos varjoainekuvauksessa todetaan STEMI:hin sopiva sepelvaltimotukos.
- Muussa tapauksessa troponiinipäästön yhteydessä tilanne luokitellaan NSTEMI:ksi. Ks. kuva «Sepelvaltimotautikohtauksen luokittelun vuokaavio»12.
- Vasemman haarakatkoksen sivudiagnoosia (I44.7) tulisi käyttää.
- Takotsubon diagnoosi perustuu kliiniseen kuvaan ja kuvantamislöydökseen (sydämen ultraäänitutkimus,
sepelvaltimoiden varjoainekuvaus ja tarvittaessa vasemman kammion varjoainekuvaus).
- Takotsubo-oireyhtymälle ei ole ICD-10-luokituksessa omaa diagnoosikoodia. Työryhmä suosittelee käytettäväksi ICD-10 koodia I21.90, koska taudinkuva ja diagnostiikka on akuutin sydäntapahtuman tyyppinen.
- Kyseessä on akuutti sairaus, joten termiä kardiomyopatia ei tule käyttää.
- Työryhmä suosittelee, että ICD-10-diagnoosiryhmää I22 käytettäisiin vain lähipäivien (ad 28 vuorokautta) aikana tapahtuviin sydäninfarktin uusiutumisiin.

Sepelvaltimotautikohtauksen luokittelun vuokaavio
Sepelvaltimotautikohtauksen työdiagnoosina on oirekuvan ja EKG:n perusteella joko ST-nousuinfarkti (STEMI) tai sydäninfarkti ilman ST-nousua (NSTEMI) / epästabiili angina pectoris (UAP). Lopullinen diagnoosi määräytyy edellisten lisäksi sydänlihasmerkkiainemäärityksen tuloksen perusteella. Kehittyvässä ST-nousuinfarktissa ei pidä jäädä odottamaan merkkiainevastausta. Takotsubon diagnoosinumero on I21.90.
© Suomalainen Lääkäriseura Duodecim
Sepelvaltimotautikohtauksen alkuvaiheen hoito
- Sepelvaltimotautikohtauksen hoidon tärkeimmät tavoitteet ovat
- oireiden ja sydänlihasiskemian helpottaminen
- haitallisten sydäntapahtumien (kuolema, sydäninfarkti, uusiutuva iskemia) estäminen.
- Samalla on huolehdittava siitä, ettei hoidolla aiheuteta potilaalle uusia haittoja, kuten munuaisten toiminnan häiriöitä tai verenvuoto-ongelmia.
- Sepelvaltimotautikohtauksen hoidosta tulee olla laadittuna alueellinen hoitoketju.
Sepelvaltimotautikohtauksen hoitoketju
Hätäkeskus
- Sepelvaltimotautikohtaukseen sairastuneiden hoitoon hakeutuminen ja ensihoidon aloitus
voidaan tehokkaimmin ja turvallisimmin järjestää ensihoitopalvelun kautta.
- Ensihoitopalvelu aktivoidaan soittamalla yleiseen hätänumeroon 112.
- Hätänumeroon tulisi soittaa heti, jos potilas saa uutena oireena äkillisen voimakkaan rintakivun tai hengenahdistuksen tai hän menettää tajuntansa.
- Jos potilaalla on jo diagnosoitu sepelvaltimotauti, hätänumeroon tulisi soittaa, elleivät lepoon asettuminen ja itsehoitona otettu lyhytvaikutteinen nitraatti (kielenalusresoribletti tai sumute) vie kipua pois muutamassa minuutissa tai jos kipuun liittyy tajunnan menetys, pahoinvointi, oksentelu, kylmänhikisyys tai selvä yleisvoinnin huononeminen.
- Ensiaputoimenpiteiksi voidaan ohjeistaa ehdoton lepo, 250–500 mg asetyylisalisyylihappoa
(ASAa) pureskeltuna (ellei potilaalla ole yliherkkyyttä valmisteelle) sekä oma lyhytvaikutteinen
nitraatti, jos potilas jaksaa istua.
- Sepelvaltimotaudin diagnoosin tekemisen yhteydessä potilaille tulisi antaa selkeät ohjeet lyhytvaikutteisen nitraatin käytöstä (alkuannos ja tarvittaessa 2 lisäannosta 5 minuutin välein).
- Potilasta, jolla epäillään sydäninfarktia, ei pitäisi jättää yksin, ja hätäkeskukseen tulisi soittaa uudestaan, jos potilas menee puhumattomaksi tai hänen vointinsa heikkenee muuten.
- Hätäkeskus tekee protokollansa mukaisen riskinarvion ja hälyttää sen perusteella paikalle sopivan ensihoitoyksikön.
- Ks. lisätietoa hätäkeskuksen ohjeistuksista «Hätäkeskuksen rooli, kun herää epäily sepelvaltimotautikohtauksesta»13.
Sepelvaltimotautikohtauksen ensihoito
- Ensihoidossa tehdään työdiagnoosi ja samalla vaaran arvio esitietojen, kliinisen tutkimuksen ja EKG:n perusteella, ja näiden perusteella valitaan hoitolinja «Sepelvaltimotautikohtaus – hoitopolku»13.
- Sepelvaltimotautikohtauksen ensihoito tulee aloittaa heti ensimmäisen terveydenhuoltokontaktin
(ensihoitoyksikkö, päivystys, lääkäriasema tms.) yhteydessä samalla, kun tehdään diagnostiikkaa
sydänperäiseksi sopivan oireen etiologiasta.
- Hoitohenkilökunnan tulee aloittaa ensihoito jo ennen lääkärin tekemää diagnoosia.
- Ensihoidon tavoitteena on sydämen hapenkulutuksen vähentäminen, hapentarjonnan lisääminen ja hoitostrategian mukaisen veren hyytymiseen vaikuttavan lääkityksen aloittaminen. Ks. taulukko «Yleinen ensihoito sepelvaltimotautikohtauksessa...»8 ja taulukot «Antitromboottisen lääkityksen vaihtoehdot NSTEMI:ssä...»12, «Antitromboottisen lääkityksen vaihtoehdot STEMI:ssä...»11, «Antikoagulanttien annokset sepelvaltimotoimenpiteen jälkeen. Ks. tarvittaessa tarkemmin valmisteyhteenvedoista....»13, joissa esitetään antitromboottinen hoitostrategia STEMI- ja NSTEMI-tilanteissa.
- Nopea oikeaan diagnoosiin pääsy on tärkeää, koska hoitotulos on sitä parempi, mitä
nopeammin potilaalle päästään antamaan sydänlihasiskemiaa vähentävää hoitoa «Kardiologia. Airaksinen J, Aalto-Setälä K, Hartika...»73, «Chan AW, Kornder J, Elliott H ym. Improved surviva...»75.
- STEMI:n diagnosointi oireiden ja EKG:n perusteella jo sairaalan ulkopuolella lyhentää merkittävästi reperfuusiohoidon viivettä ja parantaa potilaan ennustetta «Ducas RA, Labos C, Allen D ym. Association of Pre-...»76, «Nam J, Caners K, Bowen JM ym. Systematic review an...»77.
- Ensihoitajalla tulee olla alueellisesti hyväksytty ohjeisto, joka sallii epäillyn sepelvaltimotautikohtauksen ensihoidon aloituksen välittömästi «Cantor WJ, Hoogeveen P, Robert A ym. Prehospital d...»78.
- Ensihoitopalvelulla ja jokaisessa terveydenhuollon toimipisteessä tulee olla
- valmiudet rekisteröidä 15–16-kytkentäinen EKG (= 12-kytkentäinen EKG + V4R ja V7–V9) ja lähettää se vuorokaudenajasta riippumatta sähköisesti konsultoivan lääkärin tulkittavaksi sekä mahdollisuus konsultoida suoraan reperfuusiohoidosta päättävää lääkäriä, jos EKG:n perusteella epäillään STEMI:ä.
- valmius välittömään kammiovärinän defibrillaatioon ja kammiotakykardian synkronoituun rytminsiirtoon.
- Hoidon ja kuljetuksen aikana EKG:tä tulee monitoroida jatkuvasti. Uusimmat monitoimimonitorit tulostavat automaattisesti uuden EKG:n, jos EKG-johtimet pidetään kiinnitettyinä ja ST-tasoissa tapahtuu muutoksia. Tätä ominaisuutta kannattaa hyödyntää, jos potilaan oireet jatkuvat tai uusiutuvat.
- Ensihoidon tehtävä on tapauskohtaisesti valita alueellisen hoitoonohjausohjeen mukaisesti potilaan hoitopaikka. Epäselvissä tapauksissa hoitopaikasta konsultoidaan alueellisessa hoitoketjussa nimettyä konsultoivaa lääkäriä.
- Jos potilaan tila ei vaadi välitöntä kuljetusta (ensihoito on tarkasti arvioinut potilaan tilan ja oireiston, todennäköisyys ja EKG puhuvat vahvasti sepelvaltimotautikohtausta vastaan tai kyseessä on ohimennyt oireenmukaisesti hoidettava tilanne), tallennettu sähköinen EKG tulisi pystyä tallentamaan potilaan sairauskertomukseen.
| Välittömät hoitotoimenpiteet |
|
| Happi |
|
| Nitraatti |
|
| Asetyylisalisyylihappo (ASA) |
|
| Opiaatti |
|
| Beetasalpaus |
|
| Bentsodiatsepiini |
|
| Pahoinvointilääke |
|
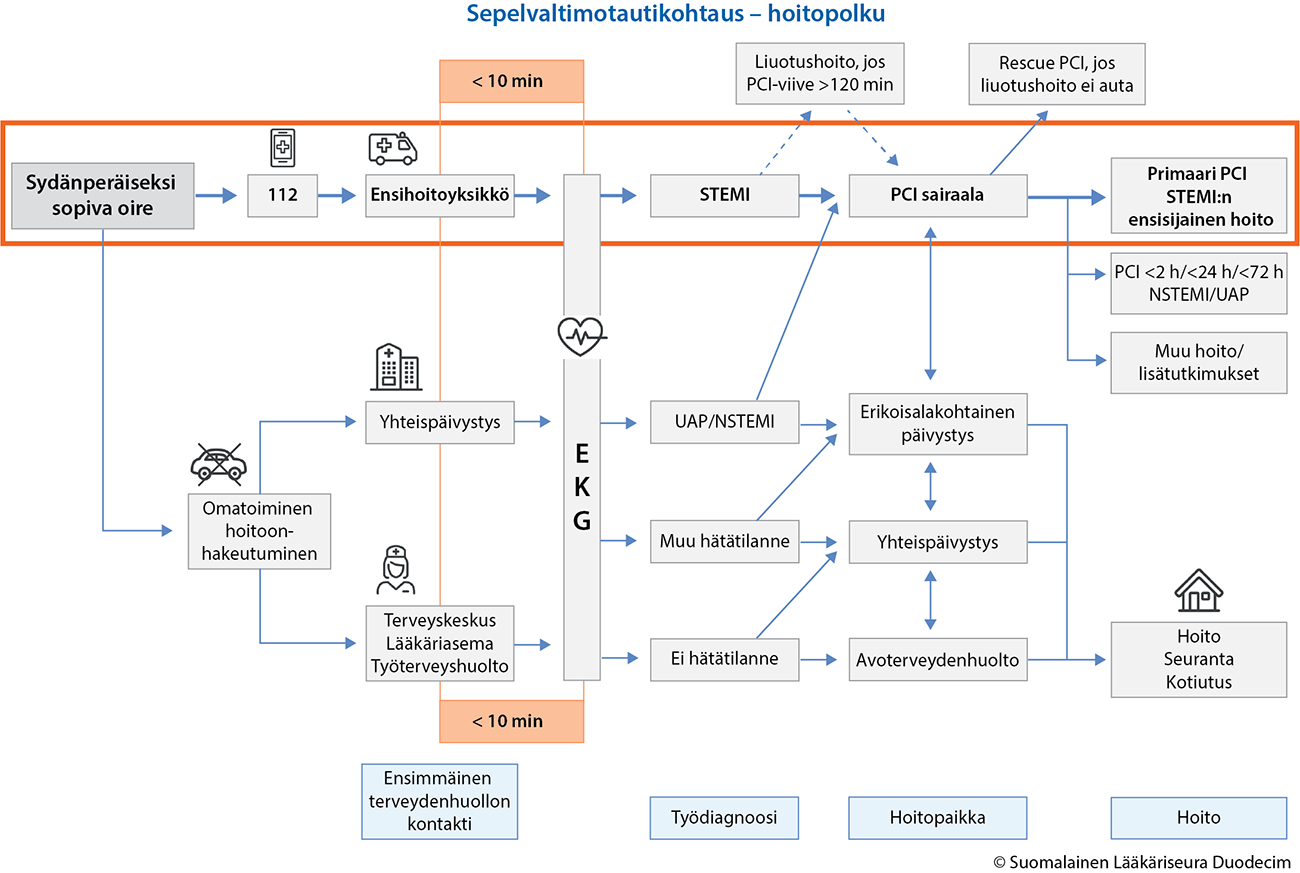
Sepelvaltimotautikohtaus – hoitopolku
Kaavion PDF-versio «hoi50130c.pdf»
© Suomalainen Lääkäriseura Duodecim
Ensihoito päivystyspoliklinikalla
- Aktiivihoidon piirissä oleva potilas, jolla epäillään sepelvaltimotautikohtausta, kuuluu yhteispäivystyksessä erikoissairaanhoitoon.
- Alkuvaiheen hoidosta ks. taulukko «Yleinen ensihoito sepelvaltimotautikohtauksessa...»8.
- Aloitetaan valitun hoitomuodon mukainen veren hyytymiseen vaikuttava lääkitys. Ks. kohta Antitromboottinen lääkitys «A2»3.
- STEMI-epäilyssä päätös reperfuusiohoitomuodon (primaari PCI vai liuotushoito) valinnasta
on kiireellinen. Ks. kohta Reperfuusiohoitomuodon valinta STEMI:ssä «A#»4
- Päätös tehdään alueellisen hoitoketjun ja tarvittaessa tilannekohtaisesti toimenpidekardiologin konsultaation perusteella.
- Samanaikaisesti kartoitetaan mahdolliset vasta-aiheet liuotushoidolle ja muulle antitromboottiselle lääkitykselle. Ks. taulukko «Liuotushoidon vasta-aiheet...»9.
- Ensihoito esitetään taulukoissa «Yleinen ensihoito sepelvaltimotautikohtauksessa...»8 ja «Liuotushoidon toteutus...»10.
- Yleinen ensihoito ja valitun lääkehoidon mukainen ensihoito tapahtuvat samanaikaisesti.
Alkuvaiheen hoito perusterveydenhuollossa
- Alkuvaiheen hoidosta ks. taulukko «Yleinen ensihoito sepelvaltimotautikohtauksessa...»8.
- STEMI-epäilyssä on oltava suoraan yhteydessä hoitopäätöksen tekevään lääkäriin (yleensä päivystävä toimenpidekardiologi) alueellisen hoitoketjun mukaisesti.
- Jos aktiivihoidon piirissä olevalla potilaalla epäillään sepelvaltimotautikohtausta, hänet tulee siirtää sairaalahoitoon.
Reperfuusiohoitomuodon valinta STEMI:ssä
- Jos EKG:ssä todetaan STEMI:iin sopiva löydös, on mahdollisimman nopea reperfuusiohoito aiheellinen
- Potilaan ilmoittamaan oireiden kestoon pohjautuvaa reperfuusiohoidon valintaa käsittelevät tutkimukset antavat ristiriitaisia tuloksia «Pelkästään potilaan ilmoittaman oireiden keston pohjalta ei pitäisi tehdä valintaa eri reperfuusiohoitojen välillä.»A.
- EKG:llä arvioitu iskemian kesto on ilmeisesti potilaan ilmoittamaa oireiden kestoa parempi kriteeri valittaessa reperfuusiohoitoa «EKG:lla arvioitu iskemian kesto on ilmeisesti potilaan ilmoittamaa oireiden kestoa parempi keino arvioitaessa reperfuusiohoidon valintaa.»B.
Primaari PCI
- STEMI-potilaan ensisijainen hoito on primaari PCI (välitön pallolaajennus).
- Primaari PCI -hoitoon menevä STEMI-potilas kuljetetaan suoraan toimenpidesaliin.
- Antikoagulanttia käyttävillä potilailla primaari PCI on aina ensisijainen.
- Jos potilaalla epäillään taudinkuvan perusteella akuuttia STEMI:ä mutta hänellä on EKG:ssa haarakatkos tai tahdistettu rytmi, tulisi ensisijaisesti pyrkiä välittömään sepelvaltimoiden varjoainekuvaukseen.
- Primaari PCI vähentää STEMI-potilaiden kuolleisuutta ja uusintainfarkteja sairaalassa
toteutettuun liuotushoitoon nähden «Välitön pallolaajennus verrattuna sairaalassa toteutettuun liuotushoitoon vähentää kuolleisuutta ja uusintasydäninfarkteja ST-nousuinfarktipotilaalla.»A.
- Primaari PCI saattaa vähentää kuolleisuutta, uusintainfarkteja ja uuden sydäninfarktin aiheuttamia sairaalahoitojaksoja verrattuna tapahtumapaikalla annettuun liuotushoitoon «Välitön pallolaajennus saattaa vähentää kuolleisuutta, uusintasydäninfarkteja ja uuden sydäninfarktin aiheuttamia sairaalahoitojaksoja verrattuna kohteessa annettuun liuotushoitoon.»C.
- Primaari PCI tulisi voida tehdä alle 120 minuutin kuluessa ensimmäisestä hoitokontaktista. Muussa tapauksessa tulee harkita liuotushoidon antamista.
- Uhkaavassa etuseinäinfarktissa tulee harkita liuotushoidon antamista, ellei PCI:tä ole mahdollista tehdä 90 minuutin kuluessa ensimmäisestä kontaktista.
- Hyvin organisoidussa järjestelmässä eivät päivystysaikana tehtävien toimenpiteiden hoitotulokset ole huonompia kuin päiväsaikaan «Casella G, Ottani F, Ortolani P ym. Off-hour prima...»96.
Liuotushoito
- Lääkkeellinen liuotus on toissijainen hoitomuoto, jos primaari PCI ei ole järjestettävissä riittävän nopeasti.
- Liuotushoito tulisi aloittaa 10 minuutin kuluessa STEMI-diagnoosista «Armstrong PW, Gershlick AH, Goldstein P ym. Fibrin...»97.
- Kohteessa annettu liuotushoito vähentää kuolleisuutta sairaalassa annettuun liuotushoitoon verrattuna «Kohteessa annettu liuotushoito vähentää kuolleisuutta sairaalassa annettuun verrattuna.»A.
- Liuotushoito voidaan antaa 12 tuntiin asti oireiden alusta, jos primaari PCI:tä ei saada järjestettyä, mutta liuotushoito menettää tehoaan selvästi 3 tunnin jälkeen oireiden alusta «Ibanez B, James S, Agewall S ym. 2017 ESC Guidelin...»68, «Indications for fibrinolytic therapy in suspected ...»98.
- Yli 12 tunnin päästä kivun alkamisesta hoitoon tulevat STEMI-potilaat eivät hyödy liuotushoidosta, vaan se voi päinvastoin olla heille haitallista verenvuotojen lisääntymisen vuoksi «Indications for fibrinolytic therapy in suspected ...»98, «Randomised trial of late thrombolysis in patients ...»99, «Newby LK, Rutsch WR, Califf RM ym. Time from sympt...»100.
- Liuotushoito toteutetaan tenekteplaasilla tai reteplaasilla. Ks. annostelu taulukosta «Liuotushoidon toteutus...»10 ja vasta-aiheet taulukosta «Liuotushoidon vasta-aiheet...»9.
- Liuotushoidon jälkeen potilas tulee kuljettaa suoraan yksikköön, jossa on valmius välittömään invasiiviseen tutkimukseen.
- Liuotushoidon teho arvioidaan EKG:n ja oireiden avulla. Pelaste- eli rescue-PCI on
aiheellinen, jos vaikuttaa, ettei liuotushoito ole tehonnut.
- Seuranta-EKG tulee rekisteröidä viimeistään 60 minuutin kohdalla liuotushoidon alkamisesta.
- Tarvittaessa rekisteröinti voidaan tehdä jo aiemmin, jotta pelaste-PCI voidaan järjestää viipymättä.
- Rintakivun häviäminen ei luotettavasti kuvaa hoidon tehoa «Califf RM, O'Neil W, Stack RS ym. Failure of simpl...»101.
- ST-nousun korjaantumisella arvioidaan liuotushoidon tehoa, vaikkei se ole täysin luotettava
mittari.
- Ellei ST-nousu kytkennässä, jossa alun perin oli suurin muutos, ole 60 minuutin kuluttua liuotushoidon aloittamisesta laskenut yli 50 %, infarktin aiheuttanut suoni on todennäköisesti edelleen tukossa tai ainakin kudostason hiussuonien virtaus on huono «Van de Werf F, Bax J, Betriu A ym. Management of a...»102.
- Uudesta liuotushoidosta ei ole hyötyä, vaan tällöin tulee mahdollisimman nopeasti suorittaa sepelvaltimoiden varjoainekuvaus ja pallolaajennus (pelaste-PCI).
- Liuotushoidon yhteydessä annettava muu antitromboottinen hoito esitetään taulukossa
«Antitromboottisen lääkityksen vaihtoehdot STEMI:ssä...»11.
- Liuotushoidossa potilaalle annetaan sekä verihiutale-estäjiä (kaikille ASA ja ADP-reseptorin salpaaja klopidogreeli) että antikoagulanttia (joko enoksapariini tai fondaparinuuksi) ja fibrinolyytti eli liuotuslääke.
- Jos potilas on jo saanut prasugreeli- tai tikagrelorilatauksen, liuotushoitoa ei tule antaa kuin vitaali-indikaatiolla (elvytys tai kardiogeeninen sokki).
- Erityisesti iäkkäillä ja verenvuotovaaran potilailla ensisijainen hoitomuoto on välitön
PCI.
- Jos liuotushoitoon päädytään, yli 75-vuotiaille tulee harkita puolikasta tenekteplaasiannosta kallonsisäisen verenvuodon riskin vähentämiseksi «Armstrong PW, Gershlick AH, Goldstein P ym. Fibrin...»97.
- Tehonneen liuotushoidon jälkeen suoritetaan 2–24 tunnin kuluessa sepelvaltimoiden varjoainekuvaus «Ibanez B, James S, Agewall S ym. 2017 ESC Guidelin...»68.
| Ehdottomat vasta-aiheet | Todettu verenvuototaipumus (hyytymishäiriö, trombosytopenia ym.) |
| Merkittävä trauma, pään vamma tai suuri leikkaus 3 edellisen viikon aikana tai neurokirurginen leikkaus edellisen kuukauden aikana | |
| Aiempi aivoverenvuoto ajankohdasta riippumatta | |
| Aivoinfarkti tai hoidettu SAV 6 edellisen kuukauden aikana | |
| Aivokasvain, AV-malformaatio, hoitamaton aivoverisuonen aneurysma | |
| Ruoansulatuskanavan verenvuoto edellisen kuukauden aikana | |
| Perusteltu epäily aortan dissekaatiosta | |
| Tuoreet punktiot, joita ei voida komprimoida (esim. maksabiopsia tai lannepisto) | |
| Suhteelliset vasta-aiheet (varovaisuutta ja harkintaa noudatettava) |
TIA edellisten 6 kuukauden aikana |
| Verenpaine edelleen yli 180/110 mmHg asianmukaisen lääkityksen jälkeen | |
| Antikoagulanttilääkitys hoitoannoksin (esim. apiksabaani, dabigatraani, edoksabaani, rivaroksabaani, varfariini) | |
| Prasugreeli- tai tikagrelorihoito, erityisesti juuri latausannoksen saaneella | |
| Aktiivinen maha- tai pohjukaissuolen haavauma | |
| Pitkälle edennyt maksasairaus (maksakirroosi, portahypertensio) | |
| Raskaus tai synnytys edeltävän viikon aikana | |
| Infektiivinen endokardiitti | |
| Aktiivinen syöpäsairaus |
| Reteplaasi | Tenekteplaasi | |
|---|---|---|
| Reteplaasia annostellaan 10 yksikköä x 2 siten, että bolusten väli on 30 minuuttia. | Tenekteplaasia annostellaan painon mukaan yhtenä boluksena seuraavasti. Yli 75-vuotiaille suositellaan 50 %:n annosta «Armstrong PW, Gershlick AH, Goldstein P ym. Fibrin...»97. | |
| paino (kg) | annos (mg) | |
| < 60 | 30 | |
| 60–69 | 35 | |
| 70–79 | 40 | |
| 80–89 | 45 | |
| ≥ 90 | 50 | |
Akuuttivaihe sairaalassa
- Sepelvaltimotautikohtauspotilaiden jatkohoitopaikka määräytyy ensihoidossa tai ensiavussa
tehtävän vaaran arvion perusteella.
- STEMI-potilaat kuljetetaan suoraan toimenpidesaliin ja toimenpiteen jälkeen sydänvalvontaan.
- Valvontatasoinen hoito on tarpeen potilailla, joilla on jatkuva tai laaja-alainen iskemia tai epävakaa hemodynamiikka.
- Jatkuvaa EKG:n monitorointia tarvitaan STEMI-potilaalla vähintään 48 tunnin ajan ja NSTEMI-potilaalla ainakin varjoainekuvaukseen asti.
- Invasiivinen verenpaineen monitorointi on tarpeen vain, jos potilas on hemodynaamisesti epävakaa tai happeutuminen on heikentynyt.
- Keuhkovaltimokatetrin asettamista harkitaan yksilökohtaisesti kardiogeenisessa sokissa. Sen rutiininomaista käyttöä ei suositella «Binanay C, Califf RM, Hasselblad V ym. Evaluation ...»103.
Kardiogeeninen sokki
- Kardiogeeninen sokki on sydämen vajaatoiminnan ääritilanne, jossa sydämen minuuttitilavuuden pienentyminen aiheuttaa kudosperfuusion merkittävän heikkenemisen.
- Potilas voi olla takykardinen, hypotensiivinen ja sekava. Hengitystaajuus on suurentunut, periferia on viileä ja voidaan todeta hypoksia.
- Esiintyvyys sydäninfarktin yhteydessä on 5–10 % «Combes A, Price S, Slutsky AS ym. Temporary circul...»104.
- Alkuvaiheessa kuolleisuus on 40–50 % «Thiele H, Ohman EM, de Waha-Thiele S ym. Managemen...»105.
- Valtaosalla potilaista on monen suonen sepelvaltimotauti tai vasemman päärungon akuutti
ahtauma.
- PCI lienee ensisijainen revaskularisaatiomuoto, jos sillä saadaan nopeasti riittävän laaja-alainen revaskularisaatio.
- Vaikeassa monisuonitaudissa välitön ohitusleikkaus voi olla tarpeen «Mehta RH, Lopes RD, Ballotta A ym. Percutaneous co...»106.
- Muita syitä voivat olla suuri sydänlihasvaurio, iskemian aiheuttama laaja-alainen
sydänlihaksen herpaantuminen tai rakennekomplikaatio, kuten nystylihaksen, kammioväliseinämän
tai kammion vapaan seinämän repeämä.
- Jos syynä on rakennekomplikaatio, nopea diagnoosi ja operatiivinen hoito ovat välttämättömiä.
- Hemodynamiikka optimoidaan lääkkein ja tarvittaessa mekaanisia tukihoitoja käyttäen.
- Levosimendaanin hyödystä ennusteeseen kardiogeenisen sokin hoidossa ei ole näyttöä, mutta se vaikuttaa parantavan hemodynamiikkaa «Fang M, Cao H, Wang Z. Levosimendan in patients wi...»107.
- Mekaanisten tukihoitojen hyödystä kardiogeenisen sokin hoidosta ei ole kattavaa tutkimusnäyttöä,
mutta käyttöä voidaan harkita erityistilanteissa, kuten PCI:n aikana «Combes A, Price S, Slutsky AS ym. Temporary circul...»104.
- Aortan vastapulsaattorin käyttö ei vähentänyt kuolleisuutta sydäninfarktista johtuvassa kardiogeenisessa sokissa «Thiele H, Zeymer U, Neumann FJ ym. Intraaortic bal...»108.
- Impella® (= väliaikaiseen hoitoon tarkoitettu, pienikokoinen sydämen apupumppu) vähentää vasemman kammion jälkikuormaa ja lisää minuuttivirtausta. Sen käytöstä kardiogeenisen sokin hoidossa ei ole vielä näyttöä.
- VA-ECMO:sta (= ExtraCorporeal Membrane Oxygenation, kehonulkoinen hapetus) ei ole vielä satunnaistettua tutkimusnäyttöä kardiogeenisen sokin hoidossa, mutta tutkimuksia aiheesta on meneillään. Maailmanlaajuisen ECMO-hoidon rekisterin viimeisimmän raportin mukaan kaikista kardiogeenisista sokkipotilaista, jotka päätyivät ECMO-hoitoon, kotiutui 42 % «Thiagarajan RR, Barbaro RP, Rycus PT ym. Extracorp...»109.
Antitromboottinen lääkehoito
- Koska erilaisia antitromboottisten lääkkeiden mahdollisia yhdistelmiä on useampia, lääkkeiden käytöstä tulee olla alueelliset ohjeet.
- Lääkitys tulee räätälöidä potilaskohtaisesti erityisesti vanhuksilla, munuaisten vajaatoimintaa sairastavilla sekä potilailla, joilla on suurentunut verenvuoto- tai tromboosiriski.
- STEMI-potilaille, joille valitaan hoitomuodoksi primaari PCI, tehokas antitromboottinen hoito aloitetaan välittömästi lääkärin tehtyä diagnoosin ja hoitopäätöksen EKG:n perusteella ensikontaktin yhteydessä.
- NSTEMI:ssä tai UAP:ssa antitromboottisen lääkityksen laajuus, erityisesti ADP-reseptorin salpaajan käyttö,
riippuu diagnoosista, potilaan vaaran arvioinnista, sepelvaltimoiden varjoainekuvaukseen
pääsyn nopeudesta ja potilaan yksilöllisestä verenvuotovaarasta.
- Päätös ADP-reseptorin salpaajan aloituksesta tehdään pääsääntöisesti vasta sepelvaltimoiden varjoainekuvauksen löydösten perusteella.
- Mikäli näyttää todennäköiseltä, että sepelvaltimoiden varjoainekuvausta ei ole mahdollista järjestää suurimman vaaran potilaille vuorokauden sisällä, tulee ADP-reseptorin salpaajan aloitusta harkita jo ennen toimenpidettä NSTEMI-potilaille.
- Antitromboottisen lääkityksen annostus eri tilanteissa esitetään taulukoissa «Antitromboottisen lääkityksen vaihtoehdot NSTEMI:ssä...»12, «Antitromboottisen lääkityksen vaihtoehdot STEMI:ssä...»11, «Antikoagulanttien annokset sepelvaltimotoimenpiteen jälkeen. Ks. tarvittaessa tarkemmin valmisteyhteenvedoista....»13.
- Potilailla, jotka ovat suuressa uuden sepelvaltimotautikohtauksen vaarassa, tulee harkita pitkäkestoista antitromboottista yhdistelmähoitoa. Ks. kappale Pitkäkestoinen antitromboottinen lääkitys «A4»5 ja taulukko «Potilasryhmiä ja -piirteitä, joiden osalta tulee harkita pitkäaikaisen antitromboottisen hoidon aloittamista (yli vuoden kuluttua sepelvaltimotautikohtauksesta, ei suurentunutta verenvuotovaaraa). Potilaan verenvuotovaara (ks. kohta Verenvuotovaara ) tulee arvioida ennen hoidon aloittamista ja arvioida hoidon aikana vähintään vuosittain säännöllisesti....»18.
Asetyylisalisyylihappo (ASA)
- Asetyylisalisyylihapon (ASAn) käyttö aloitetaan heti aina, kun epäillään sepelvaltimotautikohtausta,
eikä potilaan ole osoitettu olevan sille yliherkkä «Asetyylisalisyylihappo (ASA) on sepelvaltimotautikohtauksen peruslääke, joka tulee aloittaa jokaiselle potilaalle, jolla epäillään tätä oireyhtymää, jos potilaalla ei ole osoitettua yliherkkyyttä ASAlle.»A.
- Latausannos on 250–500 mg suun kautta tai 250 mg suonensisäisesti. Annos on sama myös antikoagulaatiohoitoa käyttäville.
- ASAa pitkäaikaisesti käyttäville potilaille kannattanee antaa latausannos sepelvaltimotautikohtauksen yhteydessä.
- ASAlle allergisille potilaille aloitetaan pelkkä ADP-reseptorin salpaaja, mieluiten prasugreeli tai tikagrelori mahdollisen klopidogreeliresistenssin vuoksi. Klopidogreelin käyttöä ainoana hoitona ei suositella «Claassens DMF, Vos GJA, Bergmeijer TO ym. A Genoty...»110.
Akuuttivaiheen antikoagulaatiohoito
- Antikoagulaatiolääkitys liitetään ASA-lääkitykseen kaikilla potilailla, joiden työdiagnoosina
on sepelvaltimotautikohtaus.
- Primaari PCI:llä hoidetuilla STEMI-potilailla enoksapariini lienee yhtä turvallinen ja vähintään
yhtä tehokas estämään päätetapahtumia kuin fraktioimaton hepariini «Pienimolekulaarinen hepariini (enoksapariini) lienee yhtä turvallinen ja vähintään yhtä tehokas estämään päätetapahtumia kuin fraktioimaton hepariini välittömällä pallolaajennuksella hoidetuilla ST-nousuinfarktipotilailla.»B.
- Fondaparinuuksia ei suositella STEMI:n yhteydessä «Yusuf S, Mehta SR, Chrolavicius S ym. Effects of f...»111.
- NSTEMI-potilailla pienimolekyylisten hepariinien ryhmässä enoksapariinista on hyvä
tutkimusnäyttö «Cohen M, Demers C, Gurfinkel EP ym. A comparison o...»112, «Antman EM. TIMI 11B. Enoxaparin versus unfractiona...»113, «Low-molecular-weight heparin during instability in...»114, «Long-term low-molecular-mass heparin in unstable c...»115.
- Daltepariinilla ja tintsapariinilla tutkimusnäyttöä on vähemmän tässä tilanteessa.
- NSTEMI- ja UAP-potilailla voidaan pienimolekyylisen hepariinin sijasta vaihtoehtoisesti käyttää myös fondaparinuuksia «Fifth Organization to Assess Strategies in Acute I...»116, «Fondaparinuuksi lienee tehokas ja turvallinen antikoagulantti sepelvaltimotautikohtauksen hoidossa.»B.
- Alkuperäisen enoksapariinin biosimilaareilla ei ole julkaistu merkittäviä tutkimuksia sepelvaltimotautikohtauksen yhteydessä, mutta käytännössä ei ole havaittu niiden olevan alkuperäistä tehottomampia.
- Enoksapariinin voi yleensä lopettaa PCI-hoitoon, ellei sen jatkamiseen ole muuta syytä.
- Primaari PCI:llä hoidetuilla STEMI-potilailla enoksapariini lienee yhtä turvallinen ja vähintään
yhtä tehokas estämään päätetapahtumia kuin fraktioimaton hepariini «Pienimolekulaarinen hepariini (enoksapariini) lienee yhtä turvallinen ja vähintään yhtä tehokas estämään päätetapahtumia kuin fraktioimaton hepariini välittömällä pallolaajennuksella hoidetuilla ST-nousuinfarktipotilailla.»B.
- STEMI:ssä ensimmäinen annos enoksapariinia tai fraktioimatonta hepariinia annetaan
suonensisäisesti heti diagnoosin asettamisen jälkeen. Ks. taulukko «Antitromboottisen lääkityksen vaihtoehdot STEMI:ssä...»11.
- Alkuannos paikallisen hoito-ohjeistuksen mukaisesti ja lisäannos PCI:n yhteydessä toimenpidelääkärin ohjeistuksen mukaisesti.
- Jos NSTEMI-potilaan tiedetään olevan verenvuotovaarassa ennen lääkityksen aloittamista, on syytä odottaa, kunnes laboratoriokokeiden vastaukset on saatu.
- Jos NSTEMI- tai UAP-potilaalla on käytössä oraalinen antikoagulantti, parenteraalista
antikoagulanttia ei anneta ennen varjoainekuvausta.
- Jos varfariinia käyttävällä potilaalla INR on alle 2, harkitaan parenteraalisen antikoagulantin aloitusta.
- Peroraalista antikoagulanttia jatketaan tauotta «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120.
- PCI:n yhteydessä antikoagulanttia käyttäville potilaille on annettava joko enoksapariinia
tai hepariinia suonensisäisesti «Ferguson JJ, Califf RM, Antman EM ym. Enoxaparin v...»121.
- Lisäannos enoksapariinia PCI:n yhteydessä on yleensä 0,3–0,5 mg/kg i.v.
- Bivalirudiinin (suora lyhytvaikutteinen infusoitava trombiininestäjä) rutiininomaista
aloittamista ei voida suositella, koska satunnaistetun tutkimuksen ja laajan meta-analyysin
perusteella se ei ole hepariinia parempi antikoagulantti sepelvaltimotautikohtauspotilaalle
«Erlinge D, Omerovic E, Fröbert O ym. Bivalirudin v...»122, «Zhang S, Gao W, Li H ym. Efficacy and safety of bi...»123.
- Bivalirudiinia voidaan harkita suuren verenvuotovaaran potilaille, kun antikoagulaatiohoidon vaikutus halutaan minimoida pallolaajennuksen jälkeen.
- Suorien antikoagulanttien annostukset PCI:n jälkeen kuvataan taulukossa «Antikoagulanttien annokset sepelvaltimotoimenpiteen jälkeen. Ks. tarvittaessa tarkemmin valmisteyhteenvedoista....»13.
| Lääke | STEMI, primaari PCI | STEMI, liuotushoito | |||
|---|---|---|---|---|---|
| Ei AK-hoitoa | AK-hoito | < 75-vuotias | ≥ 75-vuotias | AK-hoito | |
| ASA | 250–500 mg p.o. (tai 250 mg i.v.), jos ei allergiaa | ||||
| Antikoagulantti | |||||
| Enoksapariini | Yleensä enintään 0,6 mg/kg i.v. | Yleensä enintään 0,5 mg/kg i.v. vasta toimenpidesalissa | Bolus 30 mg i.v. ja 15 min kuluttua liuotushoidosta 1 mg/kg s.c. Tarvittaessa lisäannos toimenpidesalissa |
Ensisijaisesti primaari PCI Ei bolusta ennen liuotushoitoa. 15 minuutin kuluttua liuotushoidosta 0,75 mg/kg s.c. Tarvittaessa lisäannos toimenpidesalissa |
Ensisijaisesti primaari PCI |
| Fraktioimaton hepariini (UFH) | 70–100 IU/kg i.v. | 70–100 IU/kg i.v. vasta toimenpidesalissa | Ei | Ei | Ei |
| Fondaparinuuksi* | Ei | Ei | 2,5 mg i.v.* | Ei | Ensisijaisesti primaari PCI |
| ADP-reseptorin salpaaja | |||||
| Klopidogreeli | 600 mg p.o. | 600 mg p.o. | 300 mg p.o. | 75 mg p.o. «Klopidogreeli ST-nousuinfarktin liuotushoidon yhteydessä käytettynä vähentänee uusintainfarkteja.»B | Ensisijaisesti primaari PCI |
| Prasugreeli | 60 mg p.o. | 60 mg p.o. | Ei | Ei | Ensisijaisesti primaari PCI |
| Tikagrelori | 180 mg p.o. | 180 mg p.o. | Ei | Ei | Ensisijaisesti primaari PCI |
| Fibrinolyytti eli liuotuslääke | Ei | Ei | Ohjeen mukaan | 50 %, jos tenekteplaasi** | Ensisijaisesti primaari PCI |
| Antitromboottinen lääkitys STEMI:ssä. Liuotushoito toteutetaan tenekteplaasilla tai
reteplaasilla, ja sitä tulee harkita, jos primaari PCI:tä ei pystytä järjestämään alle 2 tunnin kuluessa (tai alle 1,5 tunnissa etuseinäinfarktissa). ** Yli 75-vuotiailla tulee harkita puolikasta tenekteplaasiannosta, joka vähentää selvästi kallonsisäisen verenvuodon riskiä. Jos potilas on jo saanut prasugreeli- tai tikagrelorilatauksen, liuotushoitoa ei tulisi antaa kuin vitaali-indikaatiolla (elvytys tai kardiogeeninen sokki). Antikoagulanttia käyttäville potilaille suositellaan primaari PCI:tä STEMI-tilanteessa. Sepelvaltimoiden varjoainekuvauksen tai PCI:n yhteydessä annetaan lisäantikoagulaatio i.v. (esim. UFH) kaikille antikoagulantteja käyttäville potilaille. Enoksapariinin tilalla voidaan harkita fraktioimatonta hepariinia annoksella 70–100 IU/kg i.v. Fondaparinuuksia ei suositella primaari PCI:n yhteydessä. *Fondaparinuuksi aloitetaan annoksella 2,5 mg x 1 s.c. 24 tunnin kuluttua liuotushoidosta ja sitä jatketaan sairaalassaolon ajan. p.o. = suun kautta i.v. = suonensisäisesti s.c. = ihonalaisesti |
|||||
| Lääke | Aloitusannos | Jatkohoito | ||
|---|---|---|---|---|
| * PCI:n yhteydessä on annettava 70–100 IU/kg fraktioimatonta hepariinia, kun käytetään
fondaparinuuksia. ** ADP-reseptorin salpaajaa ei yleensä suositella aloitettavaksi ennen varjoainekuvausta. Aloitusta voidaan harkita, jos sepelvaltimoiden varjoainekuvaus ei onnistu 24 tunnin aikana. Enoksapariini ja fondaparinuuksi voidaan yleensä lopettaa PCI:n jälkeen, jos lääkitykselle ei ole muuta indikaatiota. p.o. = suun kautta i.v. = suonensisäisesti s.c. = ihonalaisesti |
||||
| ≤ 75-vuotias | > 75-vuotias tai eGFR < 30 | AK-hoito | ||
| ASA | 250–500 mg p.o. (tai 250 mg i.v.), jos ei allergiaa | 100 mg x 1 p.o. | ||
| Antikoagulantti | ||||
| Enoksapariini | 1 mg/kg s.c. | 0,75 mg/kg s.c. | Ei, jos INR hoitotasolla tai ei tiedossa tai suora antikoagulantti käytössä | 0,75–1 mg/kg x 2 s.c., yleensä voidaan lopettaa PCI:n jälkeen |
| Fraktioimaton hepariini (UFH) | 70–100 IU/kg i.v. | 70–100 IU/kg i.v. | Ei | - |
| Fondaparinuuksi* | 2,5 mg s.c. | 2,5 mg s.c. | Ei, jos INR hoitotasolla tai ei tiedossa tai suora antikoagulantti käytössä | 2,5 mg x 1 s.c. |
| ADP-reseptorin salpaaja** | ||||
| Klopidogreeli | 600 mg p.o. | 600 mg p.o. | Vain harkinnanvaraisesti | 75 mg x 1 p.o. |
| Prasugreeli | 60 mg p.o. | 60 mg p.o. | Ei | 10 mg x 1 p.o. (5 mg x 1 p.o., jos > 75-vuotias tai < 60 kg) |
| Tikagrelori | 180 mg p.o. | 180 mg p.o. | Vain harkinnanvaraisesti | 90 mg x 2 p.o. |
| Lääke (viite) |
Normaali annos PCI:n jälkeen |
Redusoitu annos PCI:n jälkeen |
Tilanteet, jolloin käytetään redusoitua annosta, ja muut huomiot |
|---|---|---|---|
| Apiksabaani «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119 |
5 mg x 2 | 2,5 mg x 2 | eGFR 15–29 tai kaksi kolmesta seuraavasta: ikä ≥ 80 vuotta paino ≤ 60 kg Krea ≥133 |
| Dabigatraani «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118 |
150 mg x 2 | 110 mg x 2 | ikä ≥ 80 vuotta tai verapamiili käytössä, lisäksi harkinnan mukaan, jos ikä 75–80-vuotta, eGFR 30–50 |
| Edoksabaani «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120 |
60 mg x 1 | 30 mg x 1 | eGFR 15–50 tai paino < 60 kg tai P-glykoproteiinin (P-gp:n) estäjä (siklosporiini, dronedaroni, erytromysiini, ketokonatsoli) käytössä |
| Rivaroksabaani «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117 |
20 mg x 1 | 15 mg x 1 | eGFR 15–49* |
| Varfariini | INR aiemman tavoitteen mukaan (yleensä 2–3) |
INR aiemman tavoitteen mukaan (yleensä 2–3) |
Mekaaninen tekoläppä, mitraalistenoosi, vasemman kammion trombi, hyytymishäiriö tai muu erityinen syy |
ADP-reseptorin salpaajat
- Ryhmän lääkkeissä vaihtoehtoina ovat suun kautta annosteltavat klopidogreeli, prasugreeli ja tikagrelori ja suonensisäisesti annosteltava kangrelori.
- ADP-reseptorin salpaajien keskinäiset erot ovat melko vähäiset. Tärkeintä on, että potilas käyttää jotain näistä suunnitellun ajan.
- Merkittävimmät erot ovat vaikutuksen alkamisen nopeudessa (prasugreeli ja tikagrelori
noin ½–2 tuntia vs. klopidogreeli noin 3–6 tuntia annoksen mukaan).
- Prasugreeli ja tikagrelori estävät klopidogreelia tehokkaammin sydäninfarkteja ja stenttitrombooseja mutta aiheuttavat enemmän verenvuotoja etenkin iäkkäillä ja verenvuotovaarassa olevilla potilailla «Wiviott SD, Braunwald E, McCabe CH ym. Prasugrel v...»124, «Wallentin L, Becker RC, Budaj A ym. Ticagrelor ver...»125, «Gimbel M, Qaderdan K, Willemsen L ym. Clopidogrel ...»126.
- Prasugreelia ja tikagreloria on verrattu keskenään 2 satunnaistetussa tutkimuksessa, mutta niissä saadut tulokset ovat keskenään ristiriitaiset, eikä ole vielä varmaa näyttöä, että toinen olisi toista parempi «Motovska Z, Hlinomaz O, Miklik R ym. Prasugrel Ver...»127, «Motovska Z, Hlinomaz O, Kala P ym. 1-Year Outcomes...»128, «Schüpke S, Neumann FJ, Menichelli M ym. Ticagrelor...»129, «Urban P, Mehran R, Colleran R ym. Defining High Bl...»130, «Navarese EP, Khan SU, Kolodziejczak M ym. Comparat...»131.
- ADP-reseptorin salpaaja aloitetaan STEMI-potilaalle välittömästi, kun hoitomuodoksi
on valittu primaari PCI.
- STEMI:ssä on syytä käyttää ensisijaisesti joko prasugreelia tai tikagreloria.
- NSTEMI-potilaalle ADP-reseptorin salpaaja aloitetaan ennen varjoainekuvausta vain,
jos varjoainekuvausta ei ole mahdollista järjestää 24 tunnin kuluessa sairaalaan tulosta
«Schüpke S, Neumann FJ, Menichelli M ym. Ticagrelor...»129.
- Ennen varjoainekuvausta annetun ADP-reseptorin salpaajan on todettu lisäävän verenvuotovaaraa
vähentämättä iskeemisiä tapahtumia «Schüpke S, Neumann FJ, Menichelli M ym. Ticagrelor...»129, «Montalescot G, Bolognese L, Dudek D ym. Pretreatme...»132, «Labos C, Dasgupta K, Nedjar H ym. Risk of bleeding...»133.
- Jos varjoainekuvaus ei ole mahdollinen 24 tunnin kuluessa, ADP-reseptorin salpaajan aloittamista tulee kuitenkin harkita, jos verenvuotovaara arvioidaan pieneksi ja sepelvaltimotautikohtaus on todennäköinen.
- Erityisesti antikoagulaatiolääkitystä käyttävät potilaat tulee pyrkiä kuvaamaan 24 tunnin kuluessa. Tällöin antikoagulantin lisänä käytetään vain ASAa, kunnes sepelvaltimoiden anatomia on tiedossa.
- Globaalissa iskemiassa ei suositella ADP-reseptorin salpaajan lataamista ennen varjoainekuvausta.
- Epäselvissä tapauksissa on syytä konsultoida paikallisen hoitoketjun mukaisesti kardiologia.
- Ennen varjoainekuvausta annetun ADP-reseptorin salpaajan on todettu lisäävän verenvuotovaaraa
vähentämättä iskeemisiä tapahtumia «Schüpke S, Neumann FJ, Menichelli M ym. Ticagrelor...»129, «Montalescot G, Bolognese L, Dudek D ym. Pretreatme...»132, «Labos C, Dasgupta K, Nedjar H ym. Risk of bleeding...»133.
- ADP-reseptorin salpaajalääkityksen kesto on yleensä 12 kuukautta.
- Suuren verenvuotovaaran potilailla hoidon kesto suunnitellaan yksilöllisesti ja kestoa lyhennetään (ks. kohta Verenvuotovaara «A5»6).
- Stentin asettamisen jälkeen antitromboottista lääkitystä ei saa yleensä tauottaa kokonaan
ensimmäisen 1–3 kuukauden aikana muutoin kuin henkeä uhkaavan verenvuodon takia.
- Ensimmäisen kuukauden aikana kaksoisverihiutale-estäjähoidon (ADP-reseptorin salpaaja + ASA) tauotus suurentaa stenttitromboosin riskin jopa monikymmenkertaiseksi «Kobayashi Y, Lønborg J, Jong A ym. Prognostic Valu...»134.
- Toimenpidekardiologia on syytä konsultoida tauotuksesta ja lääkityksen uudelleen jatkamisesta
- Uudenaikaisia lääkestenttejä käytettäessä ensimmäisen kuukauden jälkeen jatkaminen yhdellä verihiutale-estäjällä näyttää turvalliselta «Valgimigli M, Frigoli E, Heg D ym. Dual Antiplatel...»135, «Windecker S, Latib A, Kedhi E ym. Polymer-based or...»136.
- Jos ADP-reseptorin salpaaja joudutaan vaihtamaan toiseen valmisteeseen kesken hoidon,
annetaan uuden lääkkeen latausannos.
- Lääkevaihdon toteutuksesta ja aikataulusta on olemassa hyvä kansainvälinen katsaus «Angiolillo DJ, Rollini F, Storey RF ym. Internatio...»137.
Klopidogreeli
- Klopidogreelin latausannos on 600 mg suun kautta «Klopidogreelihoito on parasta aloittaa 600 mg aloitusannoksella sepelvaltimotautikohtauksen hoidossa nopean hoitovaikutuksen saamiseksi.»B.
- Klopidogreelia jatketaan annoksella 75 mg kerran päivässä.
- Klopidogreelia voidaan käyttää sepelvaltimotautikohtauksen hoitoon, jos potilaan verenvuotovaara
arvioidaan suurentuneeksi, kuten antikoagulanttia käyttävillä tai iäkkäillä potilailla.
- Antikoagulanttia käyttävillä potilailla klopidogreelista on enemmän tutkimustietoa kuin tikagrelorista «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120, «Dewilde WJ, Oirbans T, Verheugt FW ym. Use of clop...»138.
- Suuressa rekisteritutkimuksessa klopidogreelin käyttö yli 80-vuotiailla sepelvaltimotautikohtauspotilailla liittyi vähäisempään verenvuotovaaraan ja kuolleisuuteen verrattuna tikagreloriin «Szummer K, Montez-Rath ME, Alfredsson J ym. Compar...»139.
- Satunnaistetussa tutkimuksessa klopidogreeli vähensi merkittäviä verenvuotokomplikaatioita yli 70-vuotiailla 29 % vuoden aikana verrattuna tikagreloriin tai prasugreeliin NSTEMI-potilailla (95 % potilaista oli tikagrelorihoidolla) ilman iskeemisten tapahtumien riskin kasvua «Gimbel M, Qaderdan K, Willemsen L ym. Clopidogrel ...»126.
- Klopidogreelin aktivoituminen elimistössä voi olla puutteellista potilailla, joilla on CYP2C19-geenin tietty variantti, mutta siitä huolimatta rutiininomainen trombosyyttifunktion mittaaminen tai CYP2C19-geenivariantin määritys ei ole aiheellista «Doll JA, Neely ML, Roe MT ym. Impact of CYP2C19 Me...»140.
Prasugreeli
- Prasugreelin latausannos on 60 mg suun kautta.
- Prasugreelia jatketaan annoksella 10 mg kerran päivässä.
- Yli 75-vuotiailla ja alle 60 kg painavilla ylläpitoannos on 5 mg kerran päivässä.
- Jos potilaalla on käytössä antikoagulaatiohoito, prasugreelia ei suositella.
- Jos potilas on sairastanut aivoverenvuodon tai iskeemisen aivoverenkiertohäiriön, prasugreeli on vasta-aiheinen «Wiviott SD, Braunwald E, McCabe CH ym. Prasugrel v...»124.
- Välittömällä pallolaajennuksella hoidetuilla STEMI-potilailla prasugreeli latausannoksella 60 mg lienee yhtä tehokas kuin klopidogreeli latausannoksella 300 mg «Välittömällä pallolaajennuksella hoidetuilla STEMI-potilailla prasugreeli latausannoksella 60 mglienee yhtä tehokas kuin klopidogreeli latausannoksella 300 mg.»B.
- UAP- ja NSTEMI-tilanteessa prasugreeli aloitetaan vasta varjoainekuvauksen yhteydessä
juuri ennen PCI:tä «Wiviott SD, Braunwald E, McCabe CH ym. Prasugrel v...»124, «Schüpke S, Neumann FJ, Menichelli M ym. Ticagrelor...»129.
- Prasugreelin aloitus ennen varjoainekuvausta puolitetulla latausannoksella (30 mg) ei vähentänyt iskeemisiä tapahtumia mutta lisäsi verenvuotoja «Montalescot G, Bolognese L, Dudek D ym. Pretreatme...»132.
- Konservatiivisesti hoidetuilla potilailla tehdyssä tutkimuksessa prasugreeli ei ollut klopidogreelia tehokkaampi ja se lisäsi potilaiden verenvuotovaaraa «Roe MT, Armstrong PW, Fox KA ym. Prasugrel versus ...»141.
Tikagrelori
- Tikagrelorin latausannos on 180 mg suun kautta.
- Tikagreloria jatketaan annoksella 90 mg kaksi kertaa päivässä.
- Tikagrelori lienee yhtä tehokas kuin klopidogreeli päätetapahtumien estossa välittömällä pallolaajennuksella hoidetuilla ST-nousuinfarktipotilailla «Tikagrelori lienee yhtä tehokas kuin klopidogreeli päätetapahtumien estossa välittömällä pallolaajennuksella hoidetuilla ST-nousuinfarktipotilailla.»B.
- Tikagrelorilla verenvuotovaara on hieman suurempi kuin klopidogreelilla «Wallentin L, Becker RC, Budaj A ym. Ticagrelor ver...»125.
- Sepelvaltimotautikohtauspotilaalla voidaan harkita 3 kuukauden jälkeen jatkaa turvallisesti
pelkällä tikagrelorilla 12 kuukauteen saakka ilman ASAa «Mehran R, Baber U, Sharma SK ym. Ticagrelor with o...»142, «Kim BK, Hong SJ, Cho YH ym. Effect of Ticagrelor M...»143.
- Merkittävät verenvuodot vähentyivät 1 vuoden kohdalla 44 % (NNT = 32).
- Iskeemisissä tapahtumissa ei ollut ryhmien välillä merkitsevää eroa «Mehran R, Baber U, Sharma SK ym. Ticagrelor with o...»142.
Kangrelori
- Kangrelori on infusoitava reversiibeli ADP-reseptorin salpaaja, jota voidaan käyttää PCI:n yhteydessä ja 4 tuntia sen jälkeen.
- Suuressa meta-analyysissa kangrelori vähensi klopidogreeliin verrattuna yhdistelmäpäätetapahtumia (kuolema, sydäninfarkti, uusi revaskularisaatio tai stenttitrombi, NNT = 111) PCI:n yhteydessä kroonista sepelvaltimotautia tai sepelvaltimotautikohtausta sairastavilla «Steg PG, Bhatt DL, Hamm CW ym. Effect of cangrelor...»144.
- Kangrelori-infuusiota tulee harkita PCI:n yhteydessä, ellei potilas ole saanut luotettavasti ADP-reseptorin salpaajaa suun kautta (esim. elvytetyt tai oksentelevat potilaat).
- Tikagrelorin latausannos voidaan antaa kangrelori-infuusion aikana heti, kun se on mahdollista. Klopidogreeli tai prasugreeli suositellaan annettavaksi vasta infuusion lopettamisen yhteydessä lääkkeiden ristireaktion vuoksi.
Infusoitavat adjuvanttilääkkeet
- Rutiininomaisesti käytetystä glykoproteiini IIb/IIIa:n estäjästä ei ole hyötyä verrattuna
lääkkeen selektiiviseen aloitukseen sepelvaltimoiden varjoainekuvauksen yhteydessä
«De Luca G, Navarese EP, Cassetti E ym. Meta-analys...»145, «Sciahbasi A, Biondi-Zoccai G, Romagnoli E ym. Rout...»146.
- Lääkityksen rutiininomainen aloitus lisää merkittävästi verenvuotovaaraa.
- Kliinisessä käytössä on kaksi suonensisäisesti annosteltavaa tämän ryhmän lääkettä. Ks. lisätietoa aiheesta «PCI:n yhteydessä tarvittaessa käytettäviä keskenään vaihtoehtoisia veren hyytymiseen vaikuttavia lääkkeitä sepelvaltimotautikohtauspotilaalla»15.
- Käytännön työssä lääkkeen aloitusta voidaan harkita sepelvaltimoiden varjoainekuvauksen yhteydessä, jos sepelvaltimossa havaitaan hyytymää ja verenvuotovaaran ei arvioida ylittävän mahdollista hyötyä. Erityistä varovaisuutta tulee verenvuotovaaran takia noudattaa elvytetyillä, iäkkäillä, antikoagulaatiohoitoa käyttävillä potilailla ja tapauksissa, joissa toimenpidereittinä on nivusvaltimo.
- Glykoproteiini IIb/IIIa:n estäjiä ei ole tutkittu satunnaistetuissa tutkimuksissa yhdessä prasugreelin tai tikagrelorin kanssa käytettynä.
- Kangrelorin osalta ks. edellinen kappale.
Invasiivinen arvio ja revaskularisaatio
- Sepelvaltimoiden varjoainekuvauksella varmistetaan sepelvaltimotaudin diagnoosi ja vaikeusaste sekä arvioidaan revaskularisaation tarve.
- Sepelvaltimoiden varjoainekuvauksella voidaan yleensä todeta kohtauksen aiheuttanut suonimuutos ("culprit-leesio") tarvittaessa suonensisäisiä kuvantamistekniikoita käyttäen.
- Epäillyn sepelvaltimotautikohtauksen vuoksi sairaalaan otetuista potilaista 8–19 %:lla ei todeta varjoainekuvauksessa merkittäviä sepelvaltimoahtaumia «Vikman S, Airaksinen K, Peuhkurinen K ym. Sepelval...»10, «Anderson HV, Cannon CP, Stone PH ym. One-year resu...»147.
- Erityisen suuren vaaran ja suuren vaaran sepelvaltimotautikohtauspotilaiden varhainen
varjoainekuvaus ja revaskularisaatio yhdistettynä riittävään antitromboottiseen hoitoon
vähentävät vakavia sydäntapahtumia (kuolema, sydäninfarkti) konservatiiviseen hoitoon
verrattuna «Invasive compared with non-invasive treatment in u...»148 «Cannon CP, Weintraub WS, Demopoulos LA ym. Compari...»149, «Fox KA, Poole-Wilson P, Clayton TC ym. 5-year outc...»150, «Lagerqvist B, Husted S, Kontny F ym. 5-year outcom...»151.
- STEMI-potilaille välitön lääke- ja toimenpidehoito on ennusteen kannalta elintärkeää.
- NSTEMI-potilailla sepelvaltimoiden varjoainekuvaukseen tulee pyrkiä sairaalahoidon
aikana mahdollisimman pikaisesti «NSTEMI-potilailla sepelvaltimoiden varjoainekuvaukseen tulee pyrkiä sairaalahoidon aikana mahdollisimman pikaisesti, viimeistään 72 tunnin kuluessa. Erityisen suuren vaaran potilaille tulee järjestää välitön angiografia.»A:
- Erityisen suuren vaaran potilailla tutkimus on syytä tehdä 2 tunnin kuluessa «NSTEMI-potilailla sepelvaltimoiden varjoainekuvaukseen tulee pyrkiä sairaalahoidon aikana mahdollisimman pikaisesti, viimeistään 72 tunnin kuluessa. Erityisen suuren vaaran potilaille tulee järjestää välitön angiografia.»A.
- Suuren vaaran potilailla tutkimus on syytä tehdä 24 tunnin kuluessa «NSTEMI-potilailla sepelvaltimoiden varjoainekuvaukseen tulee pyrkiä sairaalahoidon aikana mahdollisimman pikaisesti, viimeistään 72 tunnin kuluessa. Erityisen suuren vaaran potilaille tulee järjestää välitön angiografia.»A.
- Jos potilas on oireeton ja vakaa, tutkimus voidaan tehdä myöhemminkin, mutta viimeistään alle 72 tunnissa «NSTEMI-potilailla sepelvaltimoiden varjoainekuvaukseen tulee pyrkiä sairaalahoidon aikana mahdollisimman pikaisesti, viimeistään 72 tunnin kuluessa. Erityisen suuren vaaran potilaille tulee järjestää välitön angiografia.»A. Tällöin tulee harkita ADP-reseptorin salpaajan aloitusta jo odotusajaksi.
- Pienen vaaran UAP-potilaiden lyhyen aikavälin ennuste on hyvä, eikä siihen voida vaikuttaa välittömällä varjoainekuvauksella «Sepelvaltimotautikohtauksessa varhaisesta invasiivisesta hoidosta ei ole ennusteellista hyötyä pienen vaaran UAP-potilailla, joiden lyhyen aikavälin ennuste on muutenkin hyvä.»A.
- Sepelvaltimotautikohtauksen saaneiden vaara menehtyä tai kokea sydänperäinen haittatapahtuma on suurin ensimmäisten päivien aikana kohtauksen jälkeen.
- Varjoainekuvauksen kiireellisyydestä ks. taulukko «Varjoainekuvauksen kiireellisyys....»14.
- Revaskularisaatiohoidon (PCI, ohitusleikkaus) tavoitteena on
- parantaa potilaan ennustetta
- estää iskemian aiheuttamia komplikaatioita
- lievittää rintakipuoireita
- parantaa suorituskykyä.
- Satunnaistettuja tutkimuksia, joissa olisi verrattu ohitusleikkausta ja PCI:tä sepelvaltimotautikohtaukseen
sairastuneilla potilailla, ei ole tehty.
- Käytännön työssä revaskularisaatiomenetelmä valitaan sepelvaltimotautikohtauksen saaneilla samoilla periaatteilla kuin kroonisen vakaaoireisen sepelvaltimotaudin yhteydessä «Neumann FJ, Sousa-Uva M, Ahlsson A ym. 2018 ESC/EA...»152.
- Hoitokäytäntöihin ja revaskularisaatiomenetelmän valintaan vaikuttavat
- sepelvaltimotaudin vaikeusaste ja sepelvaltimoiden anatomia (esim. SYNTAX score)
- toimenpiteeseen liittyvät tekniset näkökohdat
- liitännäissairaudet
- PCI:hin jälkeen tarvittaviin antitromboottisiin lääkkeisiin liittyvä verenvuotovaara
- hoitomyöntyvyys
- potilaan mielipide hoitovaihtoehdoista hänelle annetun informaation jälkeen.
- Hoitopäätös tehdään tarvittaessa kardiologin ja sydänkirurgin yhteistyönä.
- Tapauskohtaisesti neuvotellaan muiden erikoisalojen edustajien kanssa (Heart Team). Tämän toteuttamiseksi tulee olla mahdollisuus siirtää varjoainekuvauksen kuvatiedostot viiveettä Heart Teamin nähtäväksi.
| Välitön | Erittäin kiireellinen (< 2 tuntia) |
Kiireellinen, ensimmäisen vuorokauden aikana (< 24 tuntia) |
Kiireellinen, samalla hoitojaksolla (< 72 tuntia) |
|
|---|---|---|---|---|
| EKG | ST-nousu tai sellainen oire ja EKG-muutos, jonka taustalta sepelvaltimon tukosta ei voida sulkea pois | Globaali-iskemia | ST-lasku, T-inversio | Normaali |
| Hemodynamiikka ja ultraäänilöydös | Kardiogeeninen sokki | Epävakaa, akuutti iskeeminen sydämen vajaatoiminta | Vakaa, mutta ultraäänellä todetaan iskeeminen liikehäiriö | Vakaa, ei poikkeavaa kuvantamislöydöstä |
| Rytmihäiriöt | Elvytetty kammiovärinästä ja STEMI:ä ei voida sulkea pois | Lääkitykselle reagoimaton kammiotakykardia | Toistuva kammiotakykardia | Elvytetty kammiovärinästä, NSTEMI ja neurologisesti toipumassa, ohittunut kammiotakykardia |
| Oire ja kliininen kuva | Jatkuvaa oireilua, eikä STEMI:ä voida sulkea pois, pelaste-PCI |
Jatkuvaa oireilua tai iskeemiset ST-muutokset kivun aikana | Toistuvaa oireilua tai suuri troponiinipäästö Onnistuneen liuotushoidon jälkeen |
Oire väistyy seurannassa, mutta sepelvaltimotautikohtaus on todennäköinen tai varjoainekuvaus on aiheellinen erotusdiagnostiikassa |
PCI:n suorittaminen ja revaskularisaation laajuus
- Sepelvaltimotautikohtauspotilaiden invasiivisissa toimenpiteissä värttinävaltimon käyttö toimenpidereittinä vähentää verenvuoto- ja muita vaskulaarikomplikaatioita sekä kuolleisuutta verrattuna reisivaltimon kautta tehtävään tutkimukseen ja on siten turvallisempi «Sepelvaltimotautikohtauspotilaiden invasiivisissa toimenpiteissä värttinävaltimoreitti on turvallisempi kuin femoralisreitti.»A.
- PCI:ssä tulee suosia uuden sukupolven lääkestenttien asentamista «Palmerini T, Benedetto U, Biondi-Zoccai G ym. Long...»153.
- Vaihtoehtoisesti voidaan käyttää titaanioksidistenttiä, joka TIDES-ACS-tutkimuksessa osoittautui yhtä tehokkaaksi kuin lääkestentti «Tonino PAL, Pijls NHJ, Collet C ym. Titanium-Nitri...»154.
- Erityisesti suuren vuotovaaran potilailla tai pienissä haaroissa voidaan käyttää lääkepalloa
«Rissanen TT, Uskela S, Eränen J ym. Drug-coated ba...»155, «Jeger RV, Farah A, Ohlow MA ym. Drug-coated balloo...»156.
- Lääkepallon käytöstä STEMI:n hoidossa ei ole toistaiseksi tehty satunnaistettua kontrolloitua tutkimusta.
- STEMI:ssä ennen PCI:tä tehty rutiininomainen manuaalinen trombi-imu ei vähennä kuolleisuutta
verrattuna perinteiseen PCI:hin «ST-nousuinfarktissa ennen välitöntä pallolaajennusta tehty rutiininomainen manuaalinen trombi-imu ei vähennä kuolleisuutta verrattuna perinteiseen pallolaajennukseen.»A. Sitä voidaan harkita, jos suonessa on runsas trombikuorma.
- Ks. PCI:n toteutuksesta tarkemmin lisätietoaineistosta «PCI-tekniikka ST-nousuinfarktin hoidossa»16.
- STEMI:n yhteydessä todetussa monisuonitaudissa tulee primaaritoimenpiteessä hoitaa
infarktin aiheuttanut ahtauma ja muut merkittävät ahtaumat joko primaaritoimenpiteen
yhteydessä tai viimeistään lähiviikkoina «STEMIn yhteydessä todetussa monisuonitaudissa tulee primaaritoimenpiteessä hoitaa infarktin aiheuttanut ahtauma ja muut merkittävät ahtaumat joko primaaritoimenpiteen yhteydessä tai viimeistään lähiviikkoina»A.
- Sokkipotilailla hoidetaan ensisijaisesti vain culprit-ahtauma primaaritoimenpiteessä «Thiele H, Akin I, Sandri M ym. PCI Strategies in P...»157.
- Tiukat ahtaumat (yli 90 %) merkittävissä suonihaaroissa voidaan hoitaa ilman erillistä iskemian osoitusta «Neumann FJ, Sousa-Uva M, Ahlsson A ym. 2018 ESC/EA...»152.
- Lievempien ahtaumien (50–90 %) aiheuttama sydänlihasiskemia voidaan arvioida joko
varjoainekuvauksen yhteydessä tehtävällä intrakoronaarisella virtausreservimittauksella
(painevaijerimittaus) tai kajoamattomalla iskemian osoituksella.
- Sepelvaltimotautikohtauksessa monisuonitautia sairastavilla potilailla painevaijerimittaus ennen lääkestenteillä toteutettavaa revaskularisaatiota on turvallista «Akuutissa sepelvaltimotautikohtauksessa monen suonen tautia sairastavilla potilailla sepelvaltimon virtausreservimittaus ennen lääkestenteillä toteutettavaa revaskularisaatiota muuttaa hoitolinjaa 22–38 % potilaista ja on turvallista.»A.
- Painevaijerimittaus voi muuttaa hoitolinjaa jopa kolmasosalla potilaista ja
- merkittävien ahtaumien hoito vähentää suunnittelemattomia toimenpiteitä ja hoitojaksoja «Gershlick AH, Khan JN, Kelly DJ ym. Randomized tri...»158 «Wald DS, Morris JK, Wald NJ ym. Randomized trial o...»159, «Smits PC, Abdel-Wahab M, Neumann FJ ym. Fractional...»160, «Mehta SR, Wood DA, Storey RF ym. Complete Revascul...»161, «Engstrøm T, Kelbæk H, Helqvist S ym. Complete reva...»162.
- Monikeskustutkimuksessa vuoden kohdalla ei ollut eroa ensisijaisessa päätetapahtumassa (kokonaiskuolleisuus, sydäninfarkti tai uusintarevaskularisaatio) angiografiaohjatusti tehdyssä ryhmässä verrattuna painevaijerimittausohjattuun ryhmään (4,2 % vs. 5,5 %, p = 0,31) «Puymirat E, Cayla G, Simon T ym. Multivessel PCI G...»163.
- Tuoreessa tutkimuksessa STEMI-tilanteessa tehdyllä painevaijeritutkimuksella non-culprit suonissa ei kuitenkaan todettu hyötyä verrattuna pelkkään angiografiseen arvioon vuoden seurannan aikana «Puymirat E, Cayla G, Simon T ym. Multivessel PCI G...»163.
- Jos sepelvaltimotaudin hoito edellyttää pikaista ohitusleikkausta, voi pelkkä infarktin aiheuttaneen suonen virtauksen palauttaminen tai parantaminen pallolaajennuksella ilman stenttiä olla riittävä ensivaiheen toimenpide «Widimsky P, Holmes DR Jr. How to treat patients wi...»164.
Myöhään hoitoon hakeutuneen STEMI-potilaan hoito
- Oireiden pitkä kesto (yli 12 tuntia) ei ole este PCI-hoidolle.
- 12–48 tuntia oireiden alusta infarktisuoni tulisi hoitaa vain oireiden jatkuessa «Ndrepepa G, Kastrati A, Mehilli J ym. Mechanical r...»165. Tapauskohtaisesti voidaan harkita infarktisuonen avaamista esimerkiksi erittäin kriittisessä anatomisessa kohdassa tai hemodynaamisista syistä.
- Yli 48 tunnin jälkeen infarktisuonen hoitoa ei suositella ilman iskemiaosoitusta «Hochman JS, Lamas GA, Buller CE ym. Coronary inter...»166.
Sydänkirurgian rooli sepelvaltimotautikohtauksen hoidossa
- Osalla STEMI-potilaista ei PCI:llä voida saavuttaa riittävää revaskularisaatiota.
- Välitöntä ohitusleikkausta tulee harkita, jos PCI ei ole teknisesti mahdollinen tai sen yritys epäonnistuu ja sydäninfarkti on johtamassa laaja-alaiseen sydänlihasvaurioon.
- NSTEMI-potilaista 5–10 %:lla ohitusleikkauksen katsotaan johtavan parempaan pitkäaikaisennusteeseen
«Chang M, Lee CW, Ahn JM ym. Comparison of Outcome ...»167.
- Stabiloituneessa sepelvaltimotautikohtauksessa ohituskirurgian tarve ja mahdollisuudet tulee arvioida kuten kroonisessa sepelvaltimotaudissa «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Heart Team -käsittely on suositeltavaa.
- Erityisesti monisuonitautia sairastavilla diabeetikoilla ohitusleikkauksen katsotaan antavan paremman pitkäaikaisennusteen pallolaajennukseen verrattuna «Farkouh ME, Domanski M, Sleeper LA ym. Strategies ...»168, «Verma S, Farkouh ME, Yanagawa B ym. Comparison of ...»169, «Ramanathan K, Abel JG, Park JE ym. Surgical Versus...»170.
- Jos ohitusleikkaus arvioidaan suositeltavaksi hoitomuodoksi stabiloituneen STEMI:n
tai NSTEMI:n jälkeen, leikkaus pyritään tekemään samalla sairaalahoitojaksolla (0–7
vrk).
- Herkästi oireileville ja hemodynaamisesti epästabiileille potilaille ohitusleikkaus on pyrittävä tekemään päivystysluontoisesti.
- Tarvittaessa leikkausta viivästetään lääkityksestä johtuvan verenvuotovaaran minimoimiseksi.
- ADP-reseptorin salpaaja lopetetaan ennen leikkausta. Tikagrelorin vaikutus häviää yleensä kolmessa, klopidogreelin viidessä ja prasugreelin seitsemässä vuorokaudessa. ASAa, pienimolekyylistä hepariinia ja tarvittaessa glykoproteiini IIb/IIIa:n estäjiä tai kangrerolia voidaan jatkaa operaatioon saakka.
- Sepelvaltimotautikohtauspotilailla myös ohitusleikkauksen jälkeen ADP-reseptorin salpaajan
ja ASAn yhdistelmähoidolla on saatu näyttöä paremmasta tehosta pelkkään ASAan verrattuna.
Ohitusleikkauksen jälkeen tulisi harkita ASAn ja jonkin ADP-reseptorin salpaajan yhdistelmää
12 kuukauden ajan «Cardoso R, Knijnik L, Whelton SP ym. Dual versus s...»171, «Gupta S, Belley-Cote EP, Agahi P ym. Antiplatelet ...»172, «Solo K, Lavi S, Kabali C ym. Antithrombotic treatm...»173 verenvuotovaara ja muu tarvittava lääkitys huomioiden.
- Antikoagulaatiohoitoa käyttäville potilaille aloitetaan vain ASA 100 mg kerran vuorokaudessa antikoagulaatiohoidon lisäksi, ei ADP-reseptorin salpaajaa. ASA lopetetaan vakaassa tilanteessa 12 kuukauden kuluttua leikkauksesta.
Sepelvaltimotautikohtaus ja elvytys
Elvytetyn potilaan invasiivinen arvio
- Potilailla, jotka saavat sydänpysähdyksen sydänlihaksen äkillisen iskemian vuoksi,
on alkurytminä yleensä kammiovärinä.
- Muut alkurytmit (asystole ja pulssiton rytmi, PEA) voivat liittyä subakuutin sydäninfarktin komplikaatioihin (kardiogeeninen sokki, nystylihaksen repeämä, tamponaatio).
- Jos kammiovärinä saadaan hoidettua nopeasti ja potilaan tajunta palaa, noudatetaan normaaleja sepelvaltimotautikohtauksen hoitolinjoja.
- Ellei tajunta palaa, tilanne arvioidaan tapauskohtaisesti:
- STEMI:ssä primaari PCI on suositeltavampi kuin liuotushoito elvytyksen jälkitilaan liittyvän verenvuotoriskin vuoksi.
- Jos EKG:ssa ei todeta ST-nousuja ja potilaan hemodynamiikka on vakaa, välitön varjoainekuvaus ei ole välttämätön vaan se voidaan tehdä myöhemmin potilaan neurologisen ennusteen selvittyä «Lemkes JS, Janssens GN, van der Hoeven NW ym. Coro...»174, «Desch S, Freund A, Akin I ym. Angiography after Ou...»175. Ks. taulukko «Varjoainekuvauksen kiireellisyys....»14.
- Pitkittyvässä kammiovärinäkierteessä voidaan turvautua ECMO-avusteiseen elvytykseen,
jos se on saatavilla ja potilas täyttää hoidon kriteerit (ks. alla).
- Muussa tapauksessa voidaan harkita elvytyksen aikaista liuotushoitoa.
ECMO-avusteinen elvytys (eCPR) sepelvaltimotautikohtauksessa
- ECMO-avusteisella elvytyksellä tarkoitetaan ECMO:n (extracorporeal membrane oxygenation, kehonulkoinen hapetus) asennusta potilaalle elvytyksen aikana.
- ECMO-avusteista elvytystä voidaan harkita hengen pelastavana hoitoyrityksenä valikoiduilla potilailla, joilla epäillään hoidettavissa olevaa (esim. STEMI) sydänpysähdyksen etiologiaa «Ouweneel DM, Schotborgh JV, Limpens J ym. Extracor...»176, «Beyea MM, Tillmann BW, Iansavichene AE ym. Neurolo...»177, «Holmberg MJ, Geri G, Wiberg S ym. Extracorporeal c...»178, «Twohig CJ, Singer B, Grier G ym. A systematic lite...»179, «Bartos JA, Grunau B, Carlson C ym. Improved Surviv...»180.
- Yleensä potilas kuljetetaan painantalaitteella elvyttäen sairaalaan, jossa ECMO asennetaan. ECMO tukee potilaan verenkiertoa ja happeutumista ja toimii siltahoitona sydänpysähdyksen aiheuttaneen sairauden hoitotoimenpiteelle (esim. PCI).
- eCPR-hoidosta on yksi pieni satunnaistettu tutkimus tilanteessa, jossa sairaalan ulkopuolella todettiin defibrillaatioille resistentti kammiovärinä. Verrokkiryhmän potilaista ei kukaan selvinnyt hengissä, kun taas eCPR-ryhmästä 43 % potilaista oli elossa 6 kuukauden kuluttua «Yannopoulos D, Bartos J, Raveendran G ym. Advanced...»181.
- Tehokkaan ja viiveettömän eCPR:n edellytyksenä on, että hoitopolku on ennalta sovittu «Grunau B, Carrier S, Bashir J ym. A comprehensive ...»182.
- Työryhmän suosittelemat hoitokriteerit ja toimintamalli on luotu "expert opinion"- periaatteella «Debaty G, Babaz V, Durand M ym. Prognostic factors...»183, «D'Arrigo S, Cacciola S, Dennis M ym. Predictors of...»184, «Wang J, Ma Q, Zhang H ym. Predictors of survival a...»185, «Michels G, Wengenmayer T, Hagl C ym. Recommendatio...»186, «Grunau B, Kime N, Leroux B ym. Association of Intr...»187.
- ECMO:n hoitokriteerit:
- Elottomuus on nähty tai kuultu.
- Lähtörytmi on defibrilloitava.
- hoitoresistentti tai toistuva kammiovärinä tai kammiotakykardia
- vain erityistä harkintaa käyttäen PEA:ssa (ei asystolessa).
- Potilas on alle 70-vuotias.
- Tiedossa ei ole merkittäviä perussairauksia tai toimintakykyä heikentäviä tekijöitä.
- Aika ilman mitään elvytystä on kestänyt korkeintaan 5 minuuttia (no-flow time).
- Tehokas paineluelvytys on varmistettu kuljetuksen aikana paineluelvytyslaitteen ja
intubaation avulla.
- Tehokkaan elvytyksen merkkinä pulsaatio on tunnettavissa tai nähtävissä painekäyrässä tai potilaalla on todettavissa elonmerkkejä (kakominen, ääntely, oma hengitys).
- ETCO2 > 1,3 kPa.
- Parhaat tulokset saavutetaan, jos ECMO-hoito päästään aloittamaan tunnin sisällä (low
flow time).
- Selviytyminen on mahdollista pidemmälläkin viiveellä, jos elvytys on tehokasta ja potilaalla on välillä tunnettavissa syke tai todetaan muita elonmerkkejä (kakominen, ääntely, oma hengitys).
- Toiminta ECMO:ssa:
- Ensihoito tekee arvion potilaan sopivuudesta hoitoon ja on suoraan yhteydessä ECMO:n
asentamisesta päättävään lääkäriin.
- Erityistä huomiota tulee kiinnittää potilaan toimintakyvyn arvioon.
- Potilas tuodaan suoraan toimenpidesaliin.
- Moniammatillisen hoitotiimi (kardiologi, ensihoitolääkäri, sydänkirurgi, sydänanestesialääkäri) tekee lopullisen päätöksen ECMO:n asennuksesta, kun potilas saapuu.
- Huonoon ennusteeseen ja hoidon hyödyttömyyteen sairaalaan tullessa viittaavat
- laktaattipitoisuus > 18 mmol/l
- pH < 6,8
- PaO2 < 6,7 kPa.
- Ensihoito tekee arvion potilaan sopivuudesta hoitoon ja on suoraan yhteydessä ECMO:n
asentamisesta päättävään lääkäriin.
Rytmihäiriöt sepelvaltimotautikohtauspotilaalla
Takykardiat
- Kammiovärinä
- Kammiovärinä voi olla STEMI:n ensioire.
- Aikainen kammiovärinä (alle 48 tuntia kohtauksen alusta) voi merkitä lisääntynyttä sairaalakuolleisuuden vaaraa, mutta pitkäaikaiskuolleisuuteen sillä ei ole vaikutusta «Newby KH, Thompson T, Stebbins A ym. Sustained ven...»188.
- Myöhäinen (yli 48 tuntia kohtauksen alusta) kammiovärinä lisää sekä sairaalahoidon aikaista että myöhempää kuolleisuutta «Henkel DM, Witt BJ, Gersh BJ ym. Ventricular arrhy...»189.
- Kammiovärinä hoidetaan välittömällä defibrilloinnilla.
- Beetasalpaajaa, amiodaronia tai lidokaiinia voidaan antaa suonensisäisesti infuusiona
estämään toistuvan kammiovärinän uusiutumista.
- Usein kannattaa aloittaa 24 tunnin amiodaroni-infuusio.
- Kammiovärinä syntyy useimmiten kriittisen iskemian seurauksena, minkä vuoksi kammiovärinän uusiutuessa tulee pyrkiä nopeaan revaskularisaatioon.
- Elektrolyyttihäiriöt, etenkin hypomagnesemia ja hypokalemia, tulee korjata kammioperäisten rytmihäiriöiden estämiseksi.
- Yhdenmuotoinen kammiotakykardia
- Pitkäkestoinen yhdenmuotoinen kammiotakykardia (kesto yli 30 sekuntia tai romahduttaa hemodynamiikan alle 30 sekunnissa) lisää sairaalahoidon aikaista ja myöhempää kuolleisuutta riippumatta siitä, missä vaiheessa hoitoa se ilmaantuu «Newby KH, Thompson T, Stebbins A ym. Sustained ven...»188, «Henkel DM, Witt BJ, Gersh BJ ym. Ventricular arrhy...»189.
- Hoito sähköisellä synkronoidulla kardioversiolla on toteutettava kiireellisesti.
- Takykardian uusiutuessa ensisijainen lääkehoito on suonensisäinen amiodaroni.
- Lidokaiini saattaa olla tehokas lisälääke, jos takykardia on iskemian aiheuttama. Beetasalpaajaa tai sotalolia voidaan käyttää, joskin akuutissa sydämen vajaatoiminnassa ja bradykardiassa niitä pitää välttää. Sotalolia ei tule käyttää myöskään silloin, jos QT-aika on pidentynyt. Ks. taulukko «Suonensisäisten rytmilääkkeiden annostelu akuutissa sydäninfarktissa...»15.
- Jatkuvasti toistuvissa takykardioissa voidaan harkita lääkehoidon tukena ylitahdistushoitoa.
- Pitkäkestoinen yhdenmuotoinen kammiotakykardia voi käynnistyä iskemian seurauksena, mutta sen aiheuttajana on aiempi sydänlihaksen arpimuutos.
- Pelkkä iskemian hoito (revaskularisaatio) ei poista pitkäkestoisen kammiotakykardian uusiutumisen riskiä. Hoito on kohdistettava spesifisesti rytmihäiriöön; lääkityksen aloittamisen lisäksi on useimmiten asennettava rytmihäiriötahdistin.
- Lyhytkestoinen kammiotakykardia (kesto alle 30 sekuntia):
- Infarktin akuuttivaiheessa ei yksinään merkitse huonoa ennustetta.
- Hoidoksi riittää rytminseuranta. Beetasalpausta kannattaa harkita.
- Nopeutunut kammiorytmi (accelerated idioventricular rhythm, AIVR; alle 120/min)
- voi esiintyä reperfuusiorytmihäiriönä, mutta se ei ole merkki onnistuneesta reperfuusiosta (kuva «Nopeutunut kammiorytmi eli AIVR»14)
- assosioituu suureen sydänlihasvaurioon ja viivästyneeseen kudostason perfuusion palautumiseen «Terkelsen CJ, Sørensen JT, Kaltoft AK ym. Prevalen...»190.
- Polymorfinen kammiotakykardia
- Tila voi enteillä kammiovärinää.
- Polymorfinen kammiotakykardia on usein kriittisen iskemian tai vaikean vasemman kammion dysfunktion merkki.
- Hoitona on pikainen revaskularisaatio.
- Lääkehoitoina tulevat kysymykseen beetasalpaaja ja amiodaroni, joista amiodaroni on suositeltavampi, jos on hemodynaamisia haasteita.
- Hypokalemia ja hypomagnesemia tulee korjata.
- Kammiolisälyönnit
- ovat yleisiä eivätkä vaadi spesifistä hoitoa.
- Sinustakykardia
- voi johtua hyperdynaamisesta hemodynamiikasta, kivusta, hypovolemiasta tai sydämen vajaatoiminnasta
- voidaan hoitaa beetasalpaajalla tarvittaessa. Ennen hoidon aloitusta on varmistettava, ettei syynä ole hypovolemia tai vaikea sydämen vajaatoiminta.
- Eteisvärinä:
- Sekä uusi että aiempi eteisvärinä ilmentävät sairaalahoidon jälkeistä lisääntynyttä kuoleman vaaraa «Jabre P, Roger VL, Murad MH ym. Mortality associat...»191.
- Tromboembolisten komplikaatioiden riski on suurentunut.
- Kammiovasteeltaan tiheä eteisvärinä voi vaikeuttaa iskemiaa.
- Sykkeen seurannan toteuttamiseksi voidaan käyttää suoneen annettavaa beetasalpaajaa,
verapamiilia tai amiodaronia.
- Verapamiilia ei tule käyttää, jos EF on alentunut.
- IC-ryhmän lääkkeitä ei tule käyttää sinusrytmin palauttamiseksi.
- Jos eteisvärinään liittyy hemodynaamisia ongelmia tai jos se vaikeuttaa iskemian hoitoa, sinusrytmi palautetaan sähköisellä kardioversiolla.
- Ks. tarkemmin lisätietoaineistosta «Akuutin sydäninfarktin yhteydessä esiintyviä taky- ja bradyarytmioita»17.
| Valmiste | Annostelu | Huomattava |
|---|---|---|
| Beetasalpaajat: | ||
| Metoprololi | 2,5–5 mg 2 min:n boluksena, 1–3 annosta | Ei, jos bradykardia, hypotensio, vasospastinen angina tai akuutti vajaatoiminta |
| Esmololi | 0,5–1 mg/kg 1 minuutissa jatkoinfuusio 0,06–0,2 mg/kg/min |
Hyvin lyhytvaikutteinen |
| Lidokaiini | 0,5–1,0 mg/kg boluksena tai hoitoresistentissä tilanteessa infuusiona: 2–4 mg/min |
|
| Amiodaroni | 150–300 mg 10 minuutissa, 150 mg:n lisäannoksia tarvittaessa 6–8 24 tunnissa jatkuva infuusio 900–1 800 mg/vrk |
Voidaan käyttää myös akuutin sydämen vajaatoiminnan yhteydessä |
| Digoksiini | 0,25–0,5 mg boluksena, voidaan uusia 2 tunnin välein 3 kertaa | Eteisvärinän kammiovasteen hidastamiseen (myös sydämen vajaatoiminnassa) |
| Atropiini | 0,5–1,0 mg nopeana boluksena, yhteensä ad 2,0 mg | Vagaalisen heijasteen kumoamiseen |
| Isoprenaliini | Infuusiona 0,05–2,0 μg/kg/min | Annos titrataan sykevasteen mukaan. AV-katkoksen tilapäishoitona (väliaikaista) tahdistinta suunniteltaessa |

Nopeutunut kammiorytmi eli AIVR on yleinen infarktipotilaan rytmihäiriö. Se saattaa liittyä suonen aukenemiseen, mutta voi esiintyä muutenkin. AIVR voi esiintyä pätkinä normaalin rytmin keskellä, mutta se saattaa olla vallitseva rytmi tuntienkin ajan. Tärkeintä on, ettei sitä sekoita potilaan normaaliin rytmiin. Siihen saattaa liittyä AV-dissosiaatio, jolloin P-aallot kulkevat omassa rytmissään, tai joskus retrogradinen johtuminen kammioista eteisiin kuten tässä esimerkissä. Tällöin P-aallot tulevat ST-segmentin päälle. Koska kyseessä on kammioperäinen rytmi, on QRS-morfologia erilainen kuin potilaalla muuten, eikä AIVR:n aikaisesta QRS:stä voi tehdä mitään arviota infarktin koosta Q-aalloilla tai iskemiasta ST-segmentillä.
AIVR ei tavallisesti vaikuta merkittävästi hemodynaamiseen tilanteeseen eikä vaadi yleensä spesifistä hoitoa.
© HYKS/HUS Kardiologian klinikka
Bradykardiat
- Sinusbradykardia:
- Tila esiintyy alaseinäinfarktissa reaktiivisena vagaalisen tonuksen lisääntymisen mekanismilla.
- Yleensä sinusbradykardia menee ohi muutamien tuntien kuluessa eikä vaadi hoitoa.
- Tahdistimen tarve määritetään yleisten periaatteiden perusteella.
- Eteis-kammiokatkos:
- Proksimaalisesta katkoksesta puhutaan, kun katkos paikantuu eteis-kammiosolmukkeen
tasolle (ennen Hisin kimpun lähtökohtaa):
- yleensä alaseinäinfarktissa
- Mobitz 1 -katkos
- menee yleensä itsestään ohi eikä sinänsä merkitse huonoa ennustetta
- pysyvää tahdistinta ei yleensä tarvita.
- Distaalisessa katkoksessa infarktivaurio katkaisee johtumisjärjestelmän eteis-kammiosolmukkeen
distaalipuolelta Hisin kimpusta eteenpäin:
- etuseinäninfarktissa, kun septaalihaarojen verenkierto pysähtyy
- Mobitz 2 -tyypin toisen tai kolmannen asteen (totaaliblokki) katkos
- asystolen ja kammiovärinän riski suuri
- katkos jää useimmiten pysyväksi ja vaatii pysyvän tahdistimen asennuksen
- hemodynaamiikkaa uhkaavissa tilanteissa joudutaan käyttämään myös tilapäistä tahdistusta tai isoprenaliini-infuusiota rytmin ylläpitämiseksi, kun odotetaan pysyvän tahdistimen asennusta
- merkitsee heikentynyttä pitkäaikaisennustetta, ei niinkään itsenäisenä tekijänä vaan sydämen vajaatoiminnan ja kammiorytmihäiriöiden ilmaantumisen vuoksi.
- Proksimaalisesta katkoksesta puhutaan, kun katkos paikantuu eteis-kammiosolmukkeen
tasolle (ennen Hisin kimpun lähtökohtaa):
- Bi- ja trifaskikulaarikatkos:
- Akuutin etuseinäinfarktin yhteydessä bi- ja trifaskikulaarikatkos osoittavat laajaa lihasvauriota.
- Tila voi edetä toisen tai kolmannen asteen katkokseksi, joskin katkos voi myös pysähtyä tälle tasolle.
- Jos ilmenee hetkenkin häiriö eteis-kammiosolmukkeen tasolla, pysyvän tahdistimen asennus on tarpeen.
- Ks. tarkemmin lisätietoaineistosta «Akuutin sydäninfarktin yhteydessä esiintyviä taky- ja bradyarytmioita»17.
Sydäninfarktin komplikaatiot
Mekaaniset komplikaatiot
- Jos sepelvaltimotautikohtauspotilaan hemodynaaminen tila muuttuu äkillisesti tai ilmaantuu uusi sivuääni, on syytä epäillä rakennekomplikaatiota. Tällöin välitön sydämen ultraäänitutkimus on aiheellinen.
- Tyypillisiä komplikaatioita ovat
- akuutti nystylihaksen repeämä ja siitä aiheutuva hiippaläppävuoto
- kammioväliseinän repeämä
- vapaan seinän repeämä ja sydäntamponaatio.
- Hoitona on useimmiten välitön tai kiireellinen kirurgia.
- Varjoainekuvaus pyritään tekemään ennen leikkausta, ellei sitä ole jo tehty.
- Mekaanisten komplikaatioiden kirurgista hoitoa käsitellään tarkemmin lisätietoaineistossa «Avosydänkirurgian rooli ST-nousuinfarktin hoidossa»18.
Kammionsisäinen trombi
- Ison infarktin komplikaationa voi olla kammionsisäinen trombi, jolloin tulisi harkita antikoagulaatiohoitoa ja seurata hoidon tehoa ultraääni- tai tietokonekuvauksella «Ibanez B, James S, Agewall S ym. 2017 ESC Guidelin...»68. Suorien antikoagulanttien tehosta on vain vähäistä tutkimusnäyttöä «Robinson AA, Trankle CR, Eubanks G ym. Off-label U...»192, «Alcalai R, Butnaru A, Moravsky G ym. Apixaban vers...»193.
- Profylaktista antikoagulaatiohoitoa ison etuseinäinfarktinkaan jälkeen ei lisääntyneen verenvuotovaaran takia tule aloittaa sinusrytmissä olevalle sydäninfarktipotilaalle «Le May MR, Acharya S, Wells GA ym. Prophylactic wa...»194.
Perikardiitti
- Sydäninfarktin aiheuttama iso sydänlihasvaurio voi joskus aiheuttaa akuutin perikardiitin.
- Yleensä tyypilliset oireet ja kliiniset löydökset helpottavat diagnoosin tekoa.
- Ks. EKG-esimerkki (EKG-tietokanta, kuva Myoperikardiittipotilaan EKG-kulku «Myoperikardiittipotilaan EKG-kulku»7, Huom.! EKG-tietokanta on maksullinen ja vaatii käyttäjäoikeudet).
- Sydämen kaikututkimus on aiheellinen perikardiumeffuusion toteamiseksi.
Stenttitromboosi
- Stenttitromboosia esiintyy kuukauden kuluessa sepelvaltimotoimenpiteestä 0,5–1,2 %:lla, 1 vuoden kuluessa 0,8–1,6 %:lla ja 4–5 vuoden seurannassa noin 4–5 %:lla potilaista «Doyle B, Rihal CS, O'Sullivan CJ ym. Outcomes of s...»195, «Wenaweser P, Daemen J, Zwahlen M ym. Incidence and...»196 «Laarman GJ, Suttorp MJ, Dirksen MT ym. Paclitaxel-...»197, «Vink MA, Dirksen MT, Suttorp MJ ym. 5-year follow-...»198.
- Jos kaksoisverihiutale-estolääkitys joudutaan kokonaan keskeyttämään ennenaikaisesti
lääkeainestentin asentamisen jälkeen, stenttitromboosin vaara kasvaa ensimmäisen kuukauden
aikana monikymmenkertaiseksi «Généreux P, Rutledge DR, Palmerini T ym. Stent Thr...»210. Ajan kuluessa riski pienenee.
- Lääkeainestentin jälkeen kaksoisverihiutale-estolääkitystä ei pidä kokonaan tauottaa ensimmäisen 3 kuukauden aikana kuin henkeä uhkaavassa verenvuototilanteessa.
- Uudenaikaisia lääkestenttejä käytettäessä ensimmäisen kuukauden jälkeen jatkaminen yhdellä verihiutale-estäjällä näyttää turvalliselta «Valgimigli M, Frigoli E, Heg D ym. Dual Antiplatel...»135, «Windecker S, Latib A, Kedhi E ym. Polymer-based or...»136.
- Toimenpidekardiologia on syytä konsultoida, jos ennenaikaista tauottamista suunnitellaan. Stenttitromboosi aiheuttaa useimmiten STEMI:n, jonka ennuste on huonompi kuin aiemmin hoitamattoman suonen STEMI:ssä «Iakovou I, Schmidt T, Bonizzoni E ym. Incidence, p...»199, «Chechi T, Vecchio S, Vittori G ym. ST-segment elev...»200. Kuuden kuukauden kuolleisuus on 17–25 %.
- Stenttitromboosin hoito PCI:llä on suositeltavaa.
- Rutiinimaisesta uuden stentin asettamisesta ei ole hyötyä «Burzotta F, Parma A, Pristipino C ym. Angiographic...»201.
- Tapausselostuksien perusteella liuotushoidosta voi olla hyötyä, jos PCI:tä ei ole saatavilla.
- Stenttitromboosi voi johtua useasta eri syystä:
- huono lääkemyöntyvyys tai ennenaikainen kaksoisverihiutale-estolääkityksen tauottaminen
- alilaajentunut stentti tai toimenpiteessä tullut suonen seinämän dissekaatio
- Sepelvaltimon sisäisellä ultraäänitutkimuksella (IVUS) tai valokerroskuvauksella (OCT) havaitaan mekaaniset stenttitromboosille altistaneet syyt, kuten alilaajentunut stentti. Näitä tutkimuksia tulisi harkita stenttitromboosin invasiivisen hoidon yhteydessä «Alfonso F. The "vulnerable" stent why so dreadful?...»202, «Holmes DR Jr, Kereiakes DJ, Garg S ym. Stent throm...»203.
- huono lääkevaste klopidogreelille «Claassens DMF, Vos GJA, Bergmeijer TO ym. A Genoty...»110.
- Heikentynyt klopidogreelivaste ennustaa suurentunutta kardiovaskulaarikuoleman, sydäninfarktin ja stenttitromboosin vaaraa sepelvaltimotoimenpiteen jälkeen «Alentunut klopidogreelivaste ennustaa suurentunutta kardiovaskulaarikuoleman, sydäninfarktin ja stenttitromboosin vaaraa sepelvaltimotoimenpiteen jälkeen.»A.
- Jos mekaanista syytä stenttitromboosille ei kyetä osoittamaan, tulee harkita lääkkeen vaihtoa prasugreeliin tai tikagreloriin.
- Huono hoitomyöntyvyys on yleisin selitys huonolle klopidogreelivasteelle «Puurunen M, Mustonen P. [Clopidogrel resistance--a...»204.
Verenvuotovaara
- Verenvuotokomplikaatioiden välttäminen on yhtä tärkeää kuin iskeemisten komplikaatioiden ehkäisy.
- Vakavat verenvuotokomplikaatiot huonontavat sepelvaltimotautikohtauksen ennustetta
yhtä paljon kuin iskeemiset komplikaatiot.
- Verenvuotokomplikaatio lisää kuolleisuuden jopa 7-kertaiseksi muutoin ongelmattoman PCI:n jälkeen «Ndrepepa G, Berger PB, Mehilli J ym. Periprocedura...»205, «Mehran R, Pocock SJ, Stone GW ym. Associations of ...»206, «Palmerini T, Bacchi Reggiani L, Della Riva D ym. B...»207.
- Verenvuotokomplikaatioihin liittyvä huono ennuste selittyy osittain potilaiden muilla sairauksilla tai vaaratekijöillä, mutta hemodynaamisia ongelmia aiheuttavan verenvuodon lisäksi elimistön verenvuotoa hillitsevillä reaktioilla, verensiirroilla, antitromboottisten lääkkeiden käytön lopettamisella ja hemostaattisilla lääkkeillä on merkitystä.
- Antitromboottisten lääkkeiden tauotuksesta tulee neuvotella toimenpidekardiologin
kanssa myös verenvuodon yhteydessä.
- Liian herkkää lääkkeiden tauotusta tulee välttää.
- Jopa 40 %:lla PCI:llä hoidetuista sepelvaltimotautikohtauspotilaista on ainakin 1 verenvuotovaaraa lisäävä tekijä «Ueki Y, Bär S, Losdat S ym. Validation of the Acad...»208.
- Vakavia verenvuotoja ilmenee määritelmän ja potilasryhmän mukaan 2–12 %:lla PCI:llä
hoidetuista potilaista «Ueki Y, Bär S, Losdat S ym. Validation of the Acad...»208.
- Antikoagulaatiohoitoa käyttävistä potilaista jopa 11–44 %:lla todetaan verenvuotoja 1 vuoden kohdalla muiden verenvuotoriskiä suurentavien lääkitysten (ADP-reseptorin salpaaja, ASA) kestosta riippuvasti «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120, «Dewilde WJ, Oirbans T, Verheugt FW ym. Use of clop...»138.
- Verenvuotovaara arvioidaan potilaan esitietojen, kliinisen tutkimuksen, kreatiniinipuhdistuman (eGFR), verenkuvan, maksan toimintakokeiden, hemoglobiinin ja potilaan käyttämän muun lääkityksen perusteella.
- Tärkein verenvuotovaaraa lisäävä tekijä on antikoagulanttihoito «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120, «Dewilde WJ, Oirbans T, Verheugt FW ym. Use of clop...»138, «Jeger RV, Farah A, Ohlow MA ym. Drug-coated balloo...»156.
- Muut verenvuotovaaraa listaavat tekijät on listattu taulukkoon «Verenvuotovaaraa pallolaajennushoidon jälkeen lisääviä tekijöitä (ARC-riskipisteytys). Suuren verenvuotovaaran potilaiksi määritellään potilaat, joilla on joko 1 pääkriteeri tai 2 sivukriteeriä ....»16.
- Lisäksi verenvuotovaaran on kuvattu suurentuneen hätätoimenpiteissä, komplisoituneissa toimenpiteissä, nivusreitin suuria valtimosisäänviejiä käytettäessä, kardiogeenisen sokin, automaattisen elvytyslaitteen ja vastapulsaattorin käytön yhteydessä, GP IIb/IIIa:n estäjiä käytettäessä ja perifeerisessä valtimotaudissa.
- Antikoagulantin ja verihiutale-estäjien yhdistelmä lisää merkittävästi verenvuotovaaraa.
- Yleensä sairaalavaiheen jälkeen käytetään ainoastaan ADP-reseptorin salpaajaa yhdessä antikoagulantin kanssa ilman ASAa 12 kuukauden ajan «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120, «Dewilde WJ, Oirbans T, Verheugt FW ym. Use of clop...»138.
- ADP-reseptorin salpaajista klopidogreeli on ensisijainen tässä tilanteessa. Uudempia
ADP-reseptorin salpaajia voidaan harkita vain, jos iskeeminen vaara arvioidaan erityisen
suureksi. Prasugreelia tai tikagreloria käytettäessä ASAn käyttö lopetetaan sairaalasta kotiin päästessä.
- Tutkimusnäyttö suorien antikoagulanttien ja uusimpien ADP-reseptorin salpaajien yhteiskäytöstä on toistaiseksi erittäin vähäistä «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120.
- Sairaalavaiheen jälkeen ASAa käytetään klopidogreelin rinnalla ensimmäisen kuukauden ajan erityisesti, jos iskeeminen tai stenttitromboosin riski on erityisen suuri ja verenvuotoriski pieni.
- 12 kuukauden kuluttua sepelvaltimotautikohtauksesta käytetään ainoastaan antikoagulanttia, paitsi jos potilaalla on erityisen suuri uusintatapahtumien riski, jolloin lääkitykseen voidaan lisätä ASA.
- Antikoagulanttia käyttävillä potilailla tulisi välttää glykoproteiini IIb/IIIa:n estäjien käyttöä «Lahtela H, Karjalainen PP, Niemelä M ym. Are glyco...»209.
- Suuren verenvuotovaaran potilaalla voidaan myös käyttää 3 kuukauden kaksoisverihiutale-estäjähoidon
jälkeen pelkästään tikagreloria 12 kuukauteen asti, mikä näyttää vähentävän verenvuotokomplikaatioita
«Mehran R, Baber U, Sharma SK ym. Ticagrelor with o...»142, «Kim BK, Hong SJ, Cho YH ym. Effect of Ticagrelor M...»143 lisäämättä iskeemisiä tapahtumia, kuten stenttitromboosin vaaraa.
- Suuren verenvuotovaaran potilailla, joille oli asetettu nykyaikainen sepelvaltimon lääkestentti, voitiin ADP-reseptorin salpaaja turvallisesti tauottaa 1 kuukauden kohdalla pallolaajennushoidosta ilman, että iskeemisen yhdistelmäpäätetapahtuman (kuolema, aivohalvaus tai sydäninfarkti) riski kasvoi merkittävästi vuoden seurannassa. Tauottaminen vähensi kliinisesti merkittäviä verenvuotoja 31 % «Valgimigli M, Frigoli E, Heg D ym. Dual Antiplatel...»135.
- Akuutin verenvuotokomplikaation yhteydessä tulee yksilöllisesti arvioida hyytymiseen
vaikuttavan lääkityksen tauottaminen ja jatkaminen.
- Kaksoisverihiutale-estäjälääkityksen tauottamiseen liittyy suuri stenttitromboosin vaara erityisesti ensimmäisen kuukauden aikana «Généreux P, Rutledge DR, Palmerini T ym. Stent Thr...»210.
- Vakavissa verenvuodoissa pyritään aktiivisesti etsimään ja hoitamaan vuodon syy ja palauttamaan antitromboottinen hoito heti, kun se on turvallista.
- Henkeä uhkaavassa verenvuodossa voidaan antaa verihiutaleita, mutta tikagrelorin osalta
niiden teho näyttää heikommalta «Schoener L, Jellinghaus S, Richter B ym. Reversal ...»211.
- Tikagrelorin voinee ainakin osittain kumota jääplasmalla «Hobl EL, Derhaschnig U, Firbas C ym. Reversal stra...»212.
- Verenvuotovaaraa voidaan vähentää
- suunnittelemalla yksilöllinen antitromboottinen hoito (erityisesti iäkkäille ja lievääkin munuaisten vajaatoimintaa poteville) «Steg PG, Huber K, Andreotti F ym. Bleeding in acut...»213, «Alexander KP, Chen AY, Roe MT ym. Excess dosing of...»214
- suosimalla värttinävaltimoreittiä «Lee MS, Wolfe M, Stone GW. Transradial versus tran...»215, ks. «Sepelvaltimotautikohtauspotilaiden invasiivisissa toimenpiteissä värttinävaltimoreitti on turvallisempi kuin femoralisreitti.»A
- käyttämällä PCI:n tekniikkana lääkepallokäsittelyä stentin asennuksen sijaan «Rissanen TT, Uskela S, Eränen J ym. Drug-coated ba...»155.
- välttämällä verensiirtoja, jos hemoglobiiniarvo on yli 80 g/l «Steg PG, Huber K, Andreotti F ym. Bleeding in acut...»213
- Punasolusiirtojen tarve arvioidaan aina yksilöllisin perustein. Punasolusiirto anemian yhteydessä saattaa paradoksaalisesti heikentää kudosten hapensaantia ja potilaan ennustetta, joten oireettomalla potilaalla tulee rutiininomaista verensiirtoa välttää «Stamler JS, Jia L, Eu JP ym. Blood flow regulation...»219, «Rao SV, Eikelboom JA, Granger CB ym. Bleeding and ...»220.
- Ruoansulatuskanavan verenvuotojen ehkäisyssä PPI-lääkitys tulee aloittaa kaikille verenvuotovaarassa oleville potilaille ja rutiininomaisesti antikoagulattia käyttäville potilaille, joilla on antitromboottinen lääkitys «Steg PG, Huber K, Andreotti F ym. Bleeding in acut...»213 «Bhatt DL, Cryer BL, Contant CF ym. Clopidogrel wit...»216, «Agewall S, Cattaneo M, Collet JP ym. Expert positi...»217, «Chan FK, Ching JY, Hung LC ym. Clopidogrel versus ...»218.
| * Aktiivinen syöpäsairaus tarkoittaa 12 kuukautta ennen pallolaajennushoitoa tehtyä diagnoosia tai meneillään olevia syöpähoitoja (kirurgia, sädehoito tai solunsalpaajahoito). | |
| Pääkriteerit (1 riittää) | Antikoagulaatiohoito |
| Vaikea munuaisten vajaatoiminta (eGFR < 30 ml/min) | |
| Anemia (hemoglobiini < 110 g/l) | |
| Aiempi spontaani punasolujen siirtoon johtanut verenvuoto 6 kk:n kuluessa | |
| Trombosytopenia (< 100 x 109) | |
| Perinnöllinen vuodolle altistava sairaus | |
| Maksakirroosi, johon liittyy portahypertensio | |
| Aktiivinen syöpäsairaus* | |
| Aiempi spontaani kallonsisäinen vuoto | |
| Aiempi traumaattinen kallonsisäinen vuoto (< 12kk) | |
| Kallonsisäinen AV-malformaatio | |
| Tuore kohtalainen tai vaikea iskeeminen aivohalvaus (< 6 kk) | |
| Kiireellinen tuleva leikkaus (< 1 kk), jota ei voida siirtää | |
| Tuore suuri leikkaus tai trauma (< 1 kk) | |
| Sivukriteerit (2 vaaditaan) | Ikä ≥ 75 v |
| Kohtalainen munuaisten vajaatoiminta (eGFR 30–59) | |
| Lievä anemia (110–129 g/l miehillä tai 110–119 g/l naisilla) | |
| Aiempi spontaani sairaalahoitoa tai punasolujen siirtoa vaatinut verenvuoto (6–12 kk aiemmin) (joka ei täytä pääkriteeriä) | |
| Pitkäaikainen NSAID tai kortikosteroidien käyttö | |
| Iskeeminen aivohalvaus, (joka ei täytä pääkriteeriä) | |
Jatkohoito
- Jatkohoidon onnistumisen edellytyksenä on potilaan sitoutuminen sekä näyttöön perustuvaan lääkehoitoonsa että omahoitonsa toteuttamiseen «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61, «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221, «Ambrosetti M, Abreu A, Corrà U ym. Secondary preve...»222.
- Sepelvaltimotaudin riskitekijöiden hoito ja potilaan ohjaaminen, sitouttaminen ja osallistaminen omahoitoon aloitetaan moniammatillisena yhteistyönä sairaalajakson alussa ja sitä jatketaan koko sairaalahoitojakson ajan ja sen jälkeen.
Mobilisointi
- Vuodelepo pyritään minimoimaan komplikaatioiden ehkäisemiseksi ja kuntoutumisen ja toipumisen edistämiseksi «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Liikunnallinen kuntoutus aloitetaan jo varhaisessa vaiheessa sairaalassa, kun hemodynamiikka
on vakaa. Sairaalavaiheessa potilasopetus ja kuntouttavat toimenpiteet korostuvat
«Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221.
- Potilasta hoitava lääkäri määrittää mobilisoinnin turvallisen aloitusajankohdan.
- Harjoittelu toteutetaan akuuttivaiheessa oirekynnyksen alapuolella.
- Toipilasajan alussa (2–4 viikkoa) fyysinen rasitus ohjataan toteuttamaan kevyellä rasituksella, minkä jälkeen rasitusta lisätään maltillisen nousujohteisesti yksilölliset tekijät huomioiden.
- Säännöllinen hyöty- ja kestävyysliikunta sekä lihaskuntoharjoittelu ovat keskeistä toipilasvaiheen jatkuessa (2–16 viikon aikana kotiutumisesta) ja sen jälkeenkin «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221. Ks. myös kohta Vähäinen liikunta «A6»7.
- Potilaiden, joilla on merkittävä vasemman kammion vaurio, tulisi olla vuodelevossa ainakin 12 tuntia sydäninfarktin jälkeen.
- 24–48 tunnin vuodelepo on tarpeen, jos potilaalla on oireita tai merkittäviä rytmihäiriöitä tai hänelle on kehittynyt merkittävä sydänlihasvaurio.
- Kotiuttamisaikataulu on yksilöllinen:
- Komplisoitumattoman sydäninfarktin jälkeen nopea kotiutus (1–3 vrk) on valikoiden
turvallista «Komplisoitumattoman sepelvaltimotautikohtauksen jälkeen nopea kotiutus (1–3 vrk) on valikoiden turvallista.»A.
- Kotiuttamista voidaan harkita, jos potilas on mobilisoitunut, toimenpidekomplikaatioita, merkittäviä rytmihäiriöitä tai sydämen vajaatoimintaa ei ole ja potilas on saanut hyvän ohjauksen kotihoitoon.
- UAP-potilaan kotiuttamista voidaan harkita jo toimenpidepäivänä.
- Vajaatoimintapotilaat ja monisuonitautia sairastavat tarvitsevat pidemmän hoitojakson.
- Komplisoitumattoman sydäninfarktin jälkeen nopea kotiutus (1–3 vrk) on valikoiden
turvallista «Komplisoitumattoman sepelvaltimotautikohtauksen jälkeen nopea kotiutus (1–3 vrk) on valikoiden turvallista.»A.
Potilaan ohjeistus kotiutuessa ja seuranta
- Koska kohtauksen uusiutumisen todennäköisyys on suurin kotiutusta seuraavina viikkoina, potilaalle on annettava selkeät menettelyohjeet mahdollisen sepelvaltimotautikohtaukseen viittaavien oireiden uusiutumisen varalta.
- Suuren infarktin sairastaneita tai vaikeaa sepelvaltimotautia sairastavia tulee seurata
erikoissairaanhoidossa, jossa
- arvioidaan lisärevaskularisaation tarve
- optimoidaan lääkitys
- arvioidaan rytmihäiriötahdistimen tarve.
- Jos potilas siirtyy avoterveydenhuollon seurantaan, ensimmäinen seurantakäynti pyritään järjestämään 1–2 kuukauden kuluttua.
- Kun potilas siirtyy erikoissairaanhoidosta avoterveydenhuollon seurantaan, hänen kanssaan on suositeltavaa tehdä kirjallinen hoitosuunnitelma, josta ilmenevät jatkoseurannan paikka, tarvittavat jatkotutkimukset ja riskitekijöiden tavoitetasot.
- Pysyvä jatkoseuranta toteutetaan yksilöllisesti, vähintään 6–12 kuukauden välein.
- Seurantakäynneillä tulee kiinnittää huomiota potilaan vointiin, arvioida lääkehoidon toteutuminen ja pyrkiä suurentamaan lääkeannokset tavoitemääriinsä. Mahdolliset mielenterveyden ongelmat, kuten masennus, ahdistus ja kuolemanpelko, pyritään havaitsemaan ja arvioidaan suoritus-, työ- ja ajokykyä sekä kuntoutustarvetta.
- Sydänsairauksiin perehtyneen fysioterapeutin tai sairaanhoitajan suorittamaa seurantaa suositellaan 2–4 viikon kohdalla kotiutumisesta suorituskyvyn arvioimiseksi ja lisäohjauksen mahdollistamiseksi.
- Käynnin yhteydessä
- arvioidaan toipumista ja sydämen suorituskykyä sekä kokonaisvaltaista toimintakykyä
- annetaan potilaalle lisää tietoa siitä, kuinka hän voi itse vaikuttaa sepelvaltimotaudin riskitekijöihin ja toteuttaa omahoitoaan
- ohjataan perustellen nousujohteiseen liikunnan lisäämiseen kohti sepelvaltimotautia sairastavan liikuntasuositusta (Ks. Sepelvaltimotautipotilaan liikunnallinen kuntoutus -fysioterapiasuositus «Sepelvaltimotautipotilaan liikunnallinen kuntoutus»8, «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221)
- järjestetään tarvittaessa jatko-ohjaus tai seuranta-aika erikoissairaanhoitoon, perusterveydenhoitoon tai kolmannelle sektorille (käytännöissä alueellisia eroja)
- tehdään yksilöllisen hoitosuunnitelma, joka sisältää tavoitteen asettamisen yhdessä potilaan kanssa
- konsultoidaan tarvittaessa kuntoutussuunnittelijaa tai -ohjaajaa kuntoutustarpeen arvioimiseksi (voi toteutua myös muun terveydenhuollon ammattilaisen konsultaationa; käytännöissä alueellisia eroja).
- Kuntoutustarve tulee arvioida jokaisen kontaktin yhteydessä, ja potilaalle tulee tarjota paikallisesti valittuja kuntoutusohjelmia sekä esimerkiksi Kelan tukemaa kuntoutusta ja kolmannen sektorin palveluita. Ks. kohta Sydänkuntoutus «A7»8.
- Tehtyjen toimenpiteiden vaikutus potilaan vointiin sekä mahdolliset sepelvaltimotaudin etenemiseen viittaavat oireet tulee selvittää.
- Seurannan alkuvaiheessa on tärkeää varmistaa potilaan ymmärrys taudin hoidosta ja
ennusteesta. Alkuvaiheessa korostuu myös omahoidon tukeminen. Kyky ja halu hallita
riskitekijöitä kartoitetaan ja potilasta kannustetaan pysyvään elintapojen muutokseen.
- Sepelvaltimotautipotilaiden riskitekijöiden hoitoon koulutettujen sairaanhoitajien toteuttamalla hoidolla on suotuisa vaikutus potilaiden riskitekijöihin «Sepelvaltimotautipotilaiden hoitoon koulutettujen sairaanhoitajien toteuttamalla hoidolla on suotuisa vaikutus potilaiden riskitekijöihin.»A.
- Sepelvaltimotautipotilaalle suositellaan vuosittaista kausi-influenssarokotusta ja yli 65-vuotiaalle myös pneumokokkirokotetta «Ciszewski A. Cardioprotective effect of influenza ...»223, «Feldman C, Normark S, Henriques-Normark B ym. Path...»224. Ks. lisätietoa aiheesta «Sydäninfarktipotilaiden kausi-influenssa- ja pneumokokkirokotukset»19.
- Omaisille annetaan toimintaohjeet siitä, kuinka menetellä äkillisen rintakivun tai tajuttomuuden yhteydessä, ja heitä kehotetaan osallistumaan elvytyskoulutukseen.
- Kotiuttamisvaiheessa laaditaan tarvittavat lausunnot lääkkeiden korvattavuudesta.
Sepelvaltimotaudin riskitekijöiden hoito
- Riskitekijöiden hoidon tavoitteet on koottu taulukkoon «Sepelvaltimotaudin riskitekijöiden hoidon tavoitteet...»17.
- Sepelvaltimotaudin sekundaaripreventiolla eli riskitekijöiden tehokkaalla hoidolla pyritään estämään uusintatapahtumia, vähentämään potilaan oireita, pienentämään sydämen vajaatoiminnan kehittymisen riskiä tai sen vaikeutumista ja parantamaan potilaan ennustetta.
- Koska sepelvaltimotaudin synty on monisyinen, riskitekijöiden hoidon on oltava kokonaisvaltaista ja myös psykososiaalisiin tekijöihin on kiinnitettävä huomiota.
Verenpaine
- Kohonneen verenpaineen hoidossa on pyrittävä hyvään hoitotasapainoon.
- Hoidon tavoitetaso on 120–130/70–80 mmHg vastaanotolla mitattuna.
- Yli 65-vuotiaille ja erityisesti gerasteniapotilaille hoitotavoite määritellään yksilöllisesti.
- Ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»225, «Piepoli MF, Hoes AW, Agewall S ym. 2016 European G...»231, «Knuuti J, Wijns W, Saraste A ym. 2019 ESC Guidelin...»27.
Dyslipidemiat
- Sepelvaltimotautikohtauksen sairastaneilla tavoite on mahdollisimman pieni LDL-kolesterolipitoisuus, jota tavoitellaan sekä elämäntavoilla (ruokavalio ja liikunta) että lääkehoidolla.
- Sepelvaltimotautikohtauksen sairastaneille suositellaan alle 1,4 mmol/l:n pitoisuutta ja 2 vuoden sisällä uusiutuneen sepelvaltimotautikohtauksen sairastaneille alle 1,0 mmol/l:n pitoisuutta «Mach F, Baigent C, Catapano AL ym. 2019 ESC/EAS Gu...»227.
- Maksimaalinen statiinihoito parantaa sepelvaltimotautikohtauspotilaiden ennustetta ja on siten aiheellinen kaikille LDL-arvoista riippumatta.
- Dyslipidemioiden tehokas lääkkeetön ja lääkkeellinen hoito suuriannoksisella statiinilla (esim. rosuvastatiini ≥ 20 mg/vrk tai atorvastatiini ≥ 40 mg/vrk) ja tarvittaessa herkästi myös etsetimibillä tulee aloittaa jo sairaalavaiheessa.
- Sepelvaltimopotilailla ja erityisesti sepelvaltimotautikohtauksen yhteydessä suuresta statiiniannoksesta (atorvastatiini 80 mg/vrk) on saatu kliinistä lisähyötyä tavanomaiseen statiiniannokseen verrattuna.
- Akuuttia sepelvaltimotapahtumaa seuraavien viikkojen päätetapahtumien vähentämiseksi suuriannoksinen statiinihoito (rosuvastatiini 20–40 mg tai atorvastatiini 40–80 mg) on aiheellista aloittaa sairaalassa viiveettä ja jo ennen sepelvaltimotoimenpidettä «Ma M, Bu L, Shi L ym. Effect of loading dose of at...»232, «Pan Y, Tan Y, Li B ym. Efficacy of high-dose rosuv...»233, «Liakopoulos OJ, Kuhn EW, Slottosch I ym. Statin Th...»234.
- LDL-kolesterolipitoisuus pyritään saamaan mahdollisimman pieneksi. Ks. Käypä hoito
suositus Dyslipidemiat «Dyslipidemiat»5, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»226, «Mach F, Baigent C, Catapano AL ym. 2019 ESC/EAS Gu...»227.
- Jos LDL-kolesterolipitoisuus on lähtötilanteessa erityisen suuri (≥ 3,5 mmol/l), suositellaan
aloittamaan maksimaalisen siedetyn statiinihoidon lisäksi etsetimibi 10 mg kerran
vuorokaudessa jo alkuvaiheessa hoitotavoitteeseen pääsemiseksi.
- Etsetimibin on osoitettu pienentävän kolesterolipitoisuutta ja vähentävän kardiovaskulaaritapahtumia sepelvaltimotautikohtauksen jälkeen, jos LDL-kolesterolin tavoitepitoisuuteen ei ole päästy pelkällä statiinihoidolla «Cannon CP, Blazing MA, Giugliano RP ym. Ezetimibe ...»235.
- Jos LDL-kolesterolipitoisuus on lähtötilanteessa erityisen suuri (≥ 3,5 mmol/l), suositellaan
aloittamaan maksimaalisen siedetyn statiinihoidon lisäksi etsetimibi 10 mg kerran
vuorokaudessa jo alkuvaiheessa hoitotavoitteeseen pääsemiseksi.
- PCSK9:n estäjillä on hyvä näyttö LDL-kolesterolipitoisuuden pienenemisestä. Ne vähentävät
päätetapahtumia sepelvaltimotautikohtauksen sairastaneilla potilailla, erityisesti
jos LDL-kolesterolipitoisuus ei statiinilla ja etsetimibillä pienene alle 2,6 mmol/l:iin.
- Lääkkeet annostellaan ihonalaisesti 2–4 viikon välein. LDL-kolesterolipitoisuus pienenee noin 60 %.
- Evolokumabi vähensi suuren vaaran sepelvaltimotautipotilailla (81 %:lla aiempi sydäninfarkti) kardiovaskulaaritapahtumia 15 % (NNT = 50) 2 vuoden seurannassa «Sabatine MS, Giugliano RP, Keech AC ym. Evolocumab...»236.
- Alirokumabi vähensi sepelvaltimotautikohtauspotilailla kardiovaskulaaritapahtumia 15 % (NNT 63) ja kokonaiskuolleisuutta 15 % (NNT = 167) noin 3 vuoden seurannassa «Schwartz GG, Steg PG, Szarek M ym. Alirocumab and ...»237.
- PCSK9:n estäjillä hoitoa rajoittaa kustannus-hyötysuhde. Ruotsissa SWEDEHEART-rekisterin perusteella yhden uusintainfarktin eston arvioidaan maksavan 846000 €, kun käytetään ESC:n suosituksen ohjeita «Allahyari A, Jernberg T, Hagström E ym. Applicatio...»238.
- Ennen PCSK9:n estäjän käytön aloittamista tulee arvioida riskitekijöiden hoidon toteutuminen
kokonaisuutena ja tarvittaessa korjata merkittävimpiä ongelmia.
- Lääkemyöntyvyys tulee varmistaa.
- Potilaan kokonaisennuste tulee ottaa huomioon.
- Hoitoa PCSK9:n estäjällä voidaan harkita, jos potilaalla on sairastettu sydäninfarkti ja suurimmasta siedetystä statiiniannoksesta ja etsetimibistä huolimatta LDL-pitoisuustavoitteista jäädään selvästi.
Sokeriaineenvaihdunnan häiriöt ja diabetes
- Noin kolmasosalla sepelvaltimotautikohtaukseen sairastuneista on ennestään diabetes, ja lopuista noin 60 %:lla voidaan todeta sokeriaineenvaihdunnan häiriö «Bartnik M, Rydén L, Ferrari R ym. The prevalence o...»239.
- Sokeriaineenvaihdunnan häiriötä tulee sepelvaltimotautikohtaukseen sairastuneilla
seuloa aktiivisesti «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Oireettomilla diagnoosi perustuu joko plasman glukoosipitoisuuden suurentuneeseen paastoarvoon (vähintään 7 mmol/l), 2 tunnin arvoon glukoosirasituskokeessa (yli 11 mmol/l) tai HbA1c:n mittaukseen (≥ 48 mmol/mol, ≥ 6,5 %). Diabeteksen diagnostisten kriteerien osalta viitataan Käypä hoito suositukseen Tyypin 2 diabetes «Tyypin 2 diabetes»6 «Tyypin 2 diabetes. Käypä hoito -suositus. Suomalai...»228.
- Sepelvaltimotautikohtauksen akuutissa vaiheessa veren suurta sokeripitoisuutta tulee herkästi hoitaa insuliini-infuusiolla.
- Veren sokeripitoisuuden tavoitetasoa ei tutkimusten perusteella voida yksiselitteisesti määritellä, mutta liian tiukasta glukoosin seurannasta voi olla haittaa «de Mulder M, Umans VA, Cornel JH ym. Intensive glu...»240.
- Diabeteksen hoidossa pyritään hyvään tasapainoon: HbA1c-pitoisuuden osalta tavoitteena on päästä lääkehoidon aikana alle 53 mmol/mol:n pitoisuuteen (alle 7,0 %), mutta yksilöllisesti voidaan sopia suurempikin tavoitearvo. Ks. Käypä hoito -suositus Tyypin 2 diabetes «Tyypin 2 diabetes»6, «Tyypin 2 diabetes. Käypä hoito -suositus. Suomalai...»228.
- SGLT2:n estäjät ja GLP-1-reseptoriagonistit ovat suositeltavia lääkkeitä tyypin 2
diabeetikoilla, joilla on valtimotauti tai ovat suuressa riskissä valtimotaudille.
- SGLT2:n estäjistä empagliflotsiini ja kanagliflotsiini vähentävät sydän- ja verisuonitautitapahtumia siten, että empagliflotsiini vähentää kardiovaskulaari- ja kokonaiskuolleisuutta ja kanagliflotsiini vähentää sydäninfarkteja tyypin 2 diabetesta sairastavilla valtimotautipotilailla «SGLT2-estäjistä empagliflotsiini ja kanagliflotsiini vähentävät sydän- ja verisuonitautitapahtumia siten, että empagliflotsiini vähentää kardiovaskulaari- ja kokonaiskuolleisuutta, ja kanagliflotsiini vähentää sydäninfarkteja tyypin 2 diabetesta sairastavilla valtimotautipotilailla.»A.
- Dapagliflotsiini vähentää suuressa valtimotautiriskissä olevien tyypin 2 diabeetikkojen sydämen vajaatoimintajaksoja «Wiviott SD, Raz I, Bonaca MP ym. Dapagliflozin and...»241.
- GLP1-reseptoriagonistit (dulaglutidi, liraglutidi ja semaglutidi) vähentävät sydän- ja verisuonitapahtumia diabetesta sairastavilla valtimotautipotilailla «GLP1-reseptoriagonistit (dulaglutidi, liraglutidi ja semaglutidi) vähentävät sydän- ja verisuonitapahtumia diabetesta sairastavilla valtimotautipotilailla.»A.
- Kardiologin tulee ottaa kantaa diabeteksen optimaaliseen hoitoon jo sairaalahoitojakson aikana.
Ylipaino
- Ylipaino on myös sepelvaltimotaudin itsenäinen riskitekijä.
- Normaali painoindeksi (BMI) on 18,5–24,9 kg/m2.
- Ylipainoisilla (BMI 25–29,9 kg/m2) ja lihavilla (BMI yli 30 kg/m2) tavoitteena on vähentää painoa pysyvästi 5–10 %. Ks. Käypä hoito -suositus Lihavuus (lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»7, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»229.
- Sydänterveellinen ruokavalio ja liikunta ovat tärkeä osa ylipainon hoitoa.
- Ravitsemusasiantuntijoiden ja liikkumisen ammattilaisten hyödyntäminen voi edistää tavoitteiden saavuttamista.
Vähäinen liikunta
- Liikkumattomuus on terveydelle haitallista «Liikunta, sepelvaltimotautipotilaan liikunnallinen kuntoutus ja sydänvalmennus»20.
- Vähäinen fyysinen aktiivisuus ja huono fyysinen kunto, erityisesti kardiorespiratorinen kunto, suurentavat ennenaikaisen kuoleman riskiä.
- Runsas istuminen on terveydelle haitallista.
- Oikein toteutetulla liikunnalla on vähän terveyshaittoja.
- Liikunta on vaikuttavaa, turvallista ja tärkeä osa potilaan onnistunutta omahoitoa «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61, «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221.
- Sekundaariprevention toteutumiseksi potilaat tulee ohjata liikkumaan säännöllisesti
«Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61, «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221, «Ambrosetti M, Abreu A, Corrà U ym. Secondary preve...»222.
- Potilaalle suositellaan päivittäistä hyötyliikuntaa
- Arkiliikkumisen lisääminen ja istumisen vähentäminen ovat merkityksellisiä muokatessa arkea aktiivisemmaksi «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221.
- Kestävyysliikuntaa suositellaan vähintään 3–5 päivänä viikossa 30–60 minuuttia kerrallaan kohtuullisella kuormalla.
- Lihaskuntoharjoittelua suositellaan 2 kertaa viikossa «Ambrosetti M, Abreu A, Corrà U ym. Secondary preve...»222, koska se parantaa toimintakykyä, fyysistä kuntoa ja lihasten voimaa ja massaa.
- Myös epäsäännöllisen liikunnan lisääminen on edullista, erityisesti muutoin vähän liikkuvilla «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Potilaalle suositellaan päivittäistä hyötyliikuntaa
Tupakointi
- Tupakoinnin lopettaminen on ensiarvoisen tärkeää «Critchley JA, Capewell S. Mortality risk reduction...»242, «Chow CK, Jolly S, Rao-Melacini P ym. Association o...»243. Ks. lisätietoa aiheesta «Tupakointi ja sepelvaltimotauti»21 ja Käypä hoito -suositus Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito»8, «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito...»230.
- Tupakoinnin lopettaminen vähentää uusintainfarktien vaaraa «Tupakoinnin lopettaminen vähentää uusintainfarktien vaaraa.»A.
- Tupakoinnin lopettamisella potilas voi eniten vaikuttaa omaan sydän- ja verisuonisairauksien ennusteeseensa.
- Parhaan mahdollisen tehon saavuttamiseksi sairaalahoidon aikana aloitetaan tupakoinnin
lopettamiseen tähtäävä intensiivinen potilasohjaus, joka jatkuu tukevana yhteydenpitona
vähintään kuukauden ajan kotiutumisen jälkeen. Tarvittaessa hoitoon liitetään nikotiinikorvaushoito
«Rigotti NA, Clair C, Munafò MR ym. Interventions f...»244.
- Nikotiinikorvaushoito voidaan aloittaa heti, kun hemodynamiikka on vakaa.
- Tupakoimattomuuteen kannustetaan jokaisella seurantakäynnillä.
- Lääkehoidoista varenikliini on tehokas ja turvallinen sepelvaltimotautikohtauksen jälkeen sairaalassa aloitettuna «Windle SB, Dehghani P, Roy N ym. Smoking abstinenc...»245. Bupropioni lisää tupakoimattomuuden todennäköisyyttä, mutta sen teho on varenikliinia heikompi «Windle SB, Dehghani P, Roy N ym. Smoking abstinenc...»245, «Suissa K, Larivière J, Eisenberg MJ ym. Efficacy a...»246, «Grandi SM, Shimony A, Eisenberg MJ. Bupropion for ...»247.
Masennus sydäninfarktin jälkeen
- Masennus ja ahdistuneisuus ovat yleisiä sydäninfarktin sairastaneilla.
- Masennuksesta kärsivillä hoitoon sitoutuminen on tavallista heikompaa ja riskitekijöiden hoito toteutuu huonommin. Sydäninfarktin jälkeen esiintyvä masennus onkin yhteydessä lisääntyneeseen kuolleisuuteen ja suurentuneeseen uusien tapahtumien riskiin «Gehi A, Haas D, Pipkin S ym. Depression and medica...»248, «Zuidersma M, Ormel J, Conradi HJ ym. An increase i...»249, «Lichtman JH, Froelicher ES, Blumenthal JA ym. Depr...»250.
- Masennukseen liittyviä oireita suositellaan arvioimaan seurantakäyntien yhteydessä. Masennuksen seulonnan vaikutuksista elämänlaatuun, masennuksen esiintyvyyteen tai haittatapahtumien vähentymiseen ei ole kuitenkaan näyttöä «Kronish IM, Moise N, Cheung YK ym. Effect of Depre...»251.
- Sydäninfarktin jälkeen esiintyvän masennuksen seulonnassa eniten tutkittu on BDI-II-kysely (Beck Depression Inventory-II). Useiden kyselyiden herkkyys ja tarkkuus ovat kuitenkin hyväksyttävällä tasolla «Nieuwsma JA, Williams JW Jr, Namdari N ym. Diagnos...»252.
- Essitalopraami vähentää masennusoireita eikä se lisää sydämeen liittyviä riskejä sydäninfarktin jälkeen. Myös sitalopraamista, sertraliinista, fluoksetiinista ja mirtatsapiinista on osoitettu olevan hyötyä sepelvaltimotautipotilaiden masennuksen hoidossa «Kim JM, Bae KY, Stewart R ym. Escitalopram treatme...»253, «Hanash JA, Hansen BH, Hansen JF ym. Cardiovascular...»254, «Thombs BD, de Jonge P, Coyne JC ym. Depression scr...»255.
- Trisykliset masennuslääkkeet ovat haittavaikutusprofiilinsa takia ongelmallisia sydänpotilailla. Ks. Käypä hoito -suositus Depressio «Depressio»9, «Depressio. Käypä hoito -suositus. Suomalaisen Lääk...»256.
- Kognitiivis-behavioraalinen terapia yhdistettynä lääkehoitoon on todennäköisesti tehokkaampaa kuin pelkkä lääkehoito «Nieuwsma JA, Williams JW Jr, Namdari N ym. Diagnos...»252.
Seksielämä sepelvaltimotautikohtauksen jälkeen
- Sydänpotilaat murehtivat usein seksielämän jatkamisen turvallisuudesta, ja heillä saattaa olla myös seksuaalihäiriöitä «Steinke EE, Jaarsma T, Barnason SA ym. Sexual coun...»257.
- Äkkikuoleman tai sydäntapahtuman riski on kuitenkin melko pieni.
- Seksi suurentaa akuutin sydäninfarktin riskiä lyhytaikaisesti hieman, mutta se on sydäninfarktin syynä alle 1 % tapahtumista ja äkkikuoleman syynä vain 1–1,7 % tapauksista «Levine GN, Steinke EE, Bakaeen FG ym. Sexual activ...»258.
- Seksi vastaa tyypillisesti 3–5 MET:n kuormaa eli 2 kerrosvälin nousua «Levine GN, Steinke EE, Bakaeen FG ym. Sexual activ...»258. Yleensä, kun 2 kerrosvälin nousu toteutuu oireettomasti, yhdyntä on turvallista.
- Mahdolliset seksuaalihäiriöiden taustasyyt tulee pyrkiä selvittämään.
- Taustasyynä voi olla esimerkiksi valtimotauti, psykososiaalinen ongelma tai lääkitys.
- Seurantakäynneillä potilailta tulisi tiedustella myös mahdollisista seksuaalihäiriöistä ja heille tulisi tarjota neuvontaa tai hoitoa.
- PDE5:n estäjät ovat yleensä turvallisia kroonista sepelvaltimotautia sairastaville,
mutta niiden käyttöä tulee välttää, jos potilaalla on käytössään myös nitraattilääkitys,
sillä yhteiskäytöstä voi seurata merkittävä verenpainetason lasku «Levine GN, Steinke EE, Bakaeen FG ym. Sexual activ...»258.
- Erektiohäiriöissä on hyvä muistaa myös paikallishoidon mahdollisuus.
Lääkehoidon jatkaminen
Antitromboottinen lääkitys
- ASAn käyttöä jatketaan pääsääntöisesti pysyvästi annoksella 100 mg/vrk, ellei sille
ole vasta-aiheita (verenvuotovaara, antikoagulaatiohoito tai allergia) «Asetyylisalisyylihappo (ASA) on sepelvaltimotautikohtauksen peruslääke, joka tulee aloittaa jokaiselle potilaalle, jolla epäillään tätä oireyhtymää, jos potilaalla ei ole osoitettua yliherkkyyttä ASAlle.»A.
- ASAn siedätyshoitoa voidaan harkita erityistilanteissa.
- Enoksapariini- tai fondaparinuuksilääkitys voidaan useimmiten lopettaa PCI:n jälkeen.
- Riskipotilailla jatketaan tarvittaessa laskimotukosprofylaksiaa. Ks. Käypä hoito suositus Laskimotukos ja keuhkoembolia «Syvä laskimotukos ja keuhkoembolia»10, «Laskimotukos ja keuhkoembolia. Käypä hoito -suosit...»259.
- Suurempaa annosta jatketaan erityistapauksissa harkinnan mukaan.
- Jos varjoainekuvauksen jälkeen päädytään ohitusleikkaukseen, pienimolekyylisen hepariinin käyttöä jatketaan leikkaukseen asti.
- Ison transmuraalisen etuseinävaurion yhteydessä lienee hoitoannoksen antaminen sairaalahoidon ajan hyödyllistä.
- ADP-reseptorin salpaajalääkityksen (klopidogreeli, prasugreeli tai tikagrelori) kesto
sepelvaltimotautikohtauksen jälkeen on yleensä 12 kuukautta.
- Jos ASA on vasta-aiheinen, käytetään klopidogreelia pysyvästi.
- Jos ensimmäisenä vuotena on käytetty prasugreelia tai tikagreloria, vaihdetaan pysyväksi lääkitykseksi klopidogreeli.
- Jos ASA on vasta-aiheinen, käytetään klopidogreelia pysyvästi.
- Suuren verenvuotovaaran potilailla on harkittava ASAn tai ADP-reseptorin salpaajan
käytön lyhentämistä. Jos ASAn käyttö lopetetaan varhain, se tulee aloittaa uudelleen
ADP-reseptorin salpaajan loppuessa, paitsi jos antikoagulantin tarve jää pysyväksi.
- Vaihtoehtona 12 kuukauden kaksoisverihiutale-estolle etenkin suuren vuotovaaran potilaalla on ASAn tauottaminen 3 kuukauden kohdalla ja tikagrelorimonoterapian jatkaminen 12 kuukauteen asti «Mehran R, Baber U, Sharma SK ym. Ticagrelor with o...»142, «Kim BK, Hong SJ, Cho YH ym. Effect of Ticagrelor M...»143.
- Hoito ei suurentanut iskeemisten tapahtumien, kuten stenttitromboosin, riskiä, mutta se vähensi merkittävän verenvuodon vaaraa 44 % «Mehran R, Baber U, Sharma SK ym. Ticagrelor with o...»142.
- Antikoagulanttia käyttävien potilaiden antitromboottinen hoito suunnitellaan yksilöllisesti niin, että otetaan huomioon sekä tukos- että vuotovaara «Neumann FJ, Sousa-Uva M, Ahlsson A ym. 2018 ESC/EA...»152, «Lip GY, Huber K, Andreotti F ym. Antithrombotic ma...»260, «Rubboli A, Halperin JL, Airaksinen KE ym. Antithro...»261, «Karjalainen PP, Porela P, Ylitalo A ym. Safety and...»262.
- Suoria antikoagulantteja tulee käyttää varfariinin sijasta PCI:n jälkeen potilailla,
joilla on eteisvärinä, laskimotukos tai keuhkoveritulppa «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120.
- Taulukossa «Antikoagulanttien annokset sepelvaltimotoimenpiteen jälkeen. Ks. tarvittaessa tarkemmin valmisteyhteenvedoista....»13 kuvataan käytettävät suorien antikoagulanttien annokset sepelvaltimotoimenpiteen jälkeen.
- ASA ja ADP-reseptorin salpaaja suurentavat verenvuotoriskiä, minkä vuoksi kolmoishoitoa ei yleensä tule jatkaa kotiutumisen jälkeen tai sen pituus on minimoitava.
- ASA voidaan lopettaa lääkityksestä lähipäivinä tai viimeistään 1 kuukauden kohdalla klopidogreelia käytettäessä «Gibson CM, Mehran R, Bode C ym. Prevention of Blee...»117, «Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithromb...»118, «Lopes RD, Heizer G, Aronson R ym. Antithrombotic T...»119, «Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-ba...»120, «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»263.
- Suuren verenvuotovaaran potilailla pyritään käyttämään uudenaikaisia lääkestenttejä «Urban P, Meredith IT, Abizaid A ym. Polymer-free D...»264, «Varenne O, Cook S, Sideris G ym. Drug-eluting sten...»265 tai lääkepallohoitoa «Rissanen TT, Uskela S, Eränen J ym. Drug-coated ba...»155, jolloin ADP-reseptorin salpaajalääkitystä jatketaan yksilöllisen arvion mukaan, yleensä 3–12 kuukautta, minkä jälkeen jatketaan yleensä pelkkää antikoagulanttia.
- Varfariinia käytetään suorien antikoagulanttien sijasta ASAn ja ADP-reseptorin salpaajan lisäksi, jos potilaalla on mitraalistenoosi, mekaaninen tekoläppä «Steffel J, Verhamme P, Potpara TS ym. The 2018 Eur...»266 tai vasemman kammion trombi «Robinson AA, Trankle CR, Eubanks G ym. Off-label U...»192.
- Prasugreelin ja tikagrelorin yhteiskäytöstä suorien antikoagulanttien tai varfariinin kanssa on niukasti tutkimusnäyttöä.
- Protonipumpun estäjälääkitystä tulee harkita antikoagulantin ja ASAn tai ADP-reseptorin salpaajan yhteiskäytön ajaksi «Agewall S, Cattaneo M, Collet JP ym. Expert positi...»217].
Pitkäkestoinen antitromboottinen lääkitys
- Toista antitromboottista lääkettä ASAn lisäksi sekundaaripreventiossa (yli vuoden jälkeen sepelvaltimotautikohtauksesta) pitäisi harkita potilaille, joilla on suuri tai kohtalainen iskeemisten tapahtumien riski mutta ei suurta verenvuotovaaraa. Ks. taulukko «Potilasryhmiä ja -piirteitä, joiden osalta tulee harkita pitkäaikaisen antitromboottisen hoidon aloittamista (yli vuoden kuluttua sepelvaltimotautikohtauksesta, ei suurentunutta verenvuotovaaraa). Potilaan verenvuotovaara (ks. kohta Verenvuotovaara ) tulee arvioida ennen hoidon aloittamista ja arvioida hoidon aikana vähintään vuosittain säännöllisesti....»18.
- Pitkäaikaista antitromboottista lääkitystä ei tule aloittaa potilaille, joilla on suuri verenvuotovaara, kuten merkittävä verenvuoto ensimmäisen hoitovuoden aikana tai antikoagulaatiohoito. Ks. kohta Verenvuotovaara «A5»6.
- Hoito suunnitellaan yksilöllisesti ja voidaan toteuttaa klopidogreelilla (75 mg kerran
päivässä), tikagrelorilla (60 mg kaksi kertaa päivässä) tai pieniannoksisella rivaroksabaanilla
(2,5 mg kaksi kertaa päivässä) «Yeh RW, Secemsky EA, Kereiakes DJ ym. Development ...»267, «Eikelboom JW, Connolly SJ, Bosch J ym. Rivaroxaban...»268, «Bonaca MP, Bhatt DL, Cohen M ym. Long-term use of ...»269.
- Pitkäkestoinen ASAan yhdistetty klopidogreelihoito, jonka potilasvalinnassa käytettiin iskeemisen riskin arviossa DAPT-laskuria, vähensi vakaaoireisessa sepelvaltimotaudissa iskeemisiä tapahtumia 48 % 18 kuukauden seurannassa suuren vaaran potilailla (DAPT riskipisteet ≥ 2). Merkittävät verenvuodot lisääntyivät 1,3-kertaisesti «Yeh RW, Secemsky EA, Kereiakes DJ ym. Development ...»267.
- Pitkäkestoinen pieniannoksinen rivaroksabaanihoito ASAan yhdistettynä vähensi vakaaoireisessa valtimotaudissa yhdistelmäpäätetapahtumaa 24 % keskimäärin 23 kuukauden seurannassa suuren vaaran potilailla (kardiovaskulaarikuolema, aivohalvaus ja sydäninfarkti). Merkittävät verenvuodot lisääntyivät 1,7-kertaisesti «Eikelboom JW, Connolly SJ, Bosch J ym. Rivaroxaban...»268.
- Pitkäkestoinen tikagrelorihoito ASAan yhdistettynä vähensi vakaaoireisessa sepelvaltimotaudissa yhdistelmäpäätetapahtumaa 15 % kolmen vuoden seurannassa suuren vaaran potilailla (kardiovaskulaarikuolema, aivohalvaus ja sydäninfarkti). Merkittävät verenvuodot lisääntyivät 2,2-kertaisesti «Bonaca MP, Bhatt DL, Cohen M ym. Long-term use of ...»269.
- Pitkäaikainen antitromboottisen hoidon aloittaminen tulee kirjata potilaan riskitietoihin ja ohje menettelystä verenvuototilanteessa tai verenvuotoriskin kasvaessa (yleensä hoidon lopettaminen) sairauskertomukseen. Hoidon jatko tulee arvioida säännöllisesti vähintään vuosittain, ja potilaiden verenkuvaa sekä munuaisten toimintaa mittaavia verikokeita tulee seurata.
| Suuri iskeeminen riski | Kohtalainen iskeeminen riski |
|---|---|
Diffuusi tai monen suonen sepelvaltimotauti ja vähintään 1 seuraavista:
|
Ainakin 1 seuraavista:
|
Verenpaineen hoito
- Jos verenpaine on kohonnut, ACE:n estäjä tai ATR:n salpaaja, beetasalpaaja, diureetti ja kalsiumkanavan salpaaja -pohjaiset hoidot vähentävät sydän- ja verisuonitautitapahtumia «ACE:n estäjä-, ATR-salpaaja-, beetasalpaaja-, diureetti- ja kalsiumkanavan salpaaja pohjaiset hoidot vähentävät sydän- ja verisuonitautitapahtumia.»A.
- Verenpainelääkkeen laskiessa verenpainetta 10/5 mmHg sepelvaltimotautiriski vähenee keskimäärin 22 % «Law MR, Morris JK, Wald NJ. Use of blood pressure ...»270.
ACE:n estäjä, ATR:n salpaaja ja sakubitriili-valsartaani
- ACE:n estäjä tulisi aloittaa kaikille sepelvaltimotautipotilaille, joilla on hypertensio
(ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»225), ejektiofraktio alle 40 %, diabetes tai krooninen munuaisten vajaatoiminta, ellei
potilaalla ole vasta-aiheita (kuten vaikea-asteinen munuaisten vajaatoiminta tai hyperkalemia)
«Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- ACE:n estäjä tulisi aloittaa 24 tunnin kuluessa STEMI:stä, ellei ole vasta-aiheita «ISIS-4: a randomised factorial trial assessing ear...»271.
- ATR:n salpaaja voi korvata ACE:n estäjän niillä sepelvaltimotautipotilailla, joille ACE:n estäjä ei sovi (ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»225).
- Jos potilaalla on oireinen krooninen sydämen vajaatoiminta ja ejektiofraktio on alle
35 %, voidaan harkita ACE:n estäjä- tai ATR:n salpaajalääkityksen vaihtamista sakubitriilin
ja valsartaanin yhdistelmään «McMurray JJ, Packer M, Desai AS ym. Angiotensin-ne...»272.
- Sakubitriili-valsartaanin kanssa ei tule käyttää muita ACE:n estäjiä tai ATR:n salpaajia 36 tunnin varoajalla.
- Paradise-MI-tutkimuksessa sakubitriili-valsartaani ei vähentänyt tilastollisesti merkitsevästi
primaaripäätetapahtumia (kardiovaskulaarikuolema, ensimmäinen sydämen vajaatoiminnasta
johtuva sairaalahoito tai sydämen vajaatoiminta) ramipriiliin verrattuna akuutin sydäninfarktin
sairastaneilla «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»263.
- Primaaripäätetapahtumien lukumäärä oli kuitenkin sakubitriili-valsartaaniryhmässä pienempi, ja kun tarkasteltiin kaikkia kardiovaskulaarikuolemia ja sydämen vajaatoimintatapahtumia (ei vain ensimmäistä vajaatoimintatapahtumaa), sakubitriili-valsartaani osoittautui tehokkaammaksi.
Beetasalpaajat
- Beetasalpaajat ovat tehokkaita sydänlihasiskemian ja siitä aiheutuvien oireiden hoidossa.
- Beetasalpaajien annos pyritään säätämään siten, että leposyke on 55–60/min «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Vasospastisessa angiinassa beetasalpaajia suositellaan välttämään, sillä ne saattavat
pahentaa oireita «Knuuti J, Wijns W, Saraste A ym. 2019 ESC Guidelin...»27.
- Jos beetasalpaajaa tarvitaan, kannattaa valita nebivololi «Kook H, Hong SJ, Yang KS ym. Comparison of nebivol...»273.
- Kalsiumsalpaajat ja nitraatit ovat suositeltavampia «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Beetasalpaajalääkityksen yhdistämisestä muuhun verenpainelääkitykseen ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»225.
- Sairastetun sydäninfarktin jälkeen beetasalpaajien pitkäaikaiskäyttöä tulee harkita
ennustetta parantavan hyödyn vuoksi «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
- Beetasalpaajien on todettu vähentävän kuolleisuutta sekä uusia sydän- ja verisuonitautitapahtumia sydäninfarktin sairastaneilla sydämen vajaatoimintapotilailla «Andersson C, Shilane D, Go AS ym. ß-blocker therap...»274, «Bangalore S, Bhatt DL, Steg PG ym. ß-blockers and ...»275, «Freemantle N, Cleland J, Young P ym. beta Blockade...»276, «Hwang D, Lee JM, Kim HK ym. Prognostic Impact of ß...»277, «Leizorovicz A, Lechat P, Cucherat M ym. Bisoprolol...»278, «Packer M, Bristow MR, Cohn JN ym. The effect of ca...»279, «Poole-Wilson PA, Swedberg K, Cleland JG ym. Compar...»280.
- Beetasalpaajahoitoa suositellaan jatkettavaksi pysyvästi niillä sepelvaltimotautipotilailla, joilla on infarktiarpi, sydämen vajaatoiminta tai oireeton vasemman kammion toimintahäiriö «Freemantle N, Cleland J, Young P ym. beta Blockade...»276.
- Pitkäkestoisesta beetasalpaajahoidosta ei ole osoitettu ennustehyötyä, kun sepelvaltimotautikohtauksesta on kulunut yli 1 vuosi, vasemman kammion toiminta on normaali ja kyseessä on pienen riskin potilas «Pitkäkestoisesta beetasalpaajahoidosta ei ole osoitettu ennustehyötyä, kun sepelvaltimotautikohtauksesta on kulunut yli 1 vuosi, vasemman kammion toiminta on normaali ja kyseessä on pienen riskin potilas.»C.
- Sepelvaltimotautipotilailla, jotka eivät ole sairastaneet sydäninfarktia ja joilla ei ole sydämen vajaatoimintaa, beetasalpaajan suojavaikutuksen suhteen näyttö on puutteellista «Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidel...»61.
Kalsiumkanavan salpaajat
- Kalsiumkanavan salpaajien ei ole osoitettu vaikuttavan sepelvaltimotaudin ennusteeseen,
eikä niiden aloittaminen ole yleensä aiheellista.
- Jos potilas ei siedä beetasalpaajaa, voitaneen vaihtoehtoisesti käyttää sykettä hidastavia kalsiumkanavan salpaajia (verapamiili ja diltiatseemi) rintakipuoireiden helpottamiseen, kunhan potilaalla ei ole vasemman kammion toimintahäiriötä tai merkittävää johtumishäiriötä «Jos potilas ei siedä beetasalpaajaa, voitaneen vaihtoehtoisesti käyttää sykettä hidastavia kalsiumkanavan salpaajia (verapamiili ja diltiatseemi) rintakipuoireiden helpottamiseen, kunhan potilaalla ei ole vasemman kammion toimintahäiriötä tai merkittävää johtumishäiriötä.»B.
- Dihydropyridiiniryhmän kalsiumkanavan salpaajia voidaan käyttää kohonneen verenpaineen hoitoon tai rintakipujen helpottamiseen beetasalpaajien lisänä.
- Amlodipiinia voidaan käyttää turvallisesti hypertension hoitoon «Pitt B, Byington RP, Furberg CD ym. Effect of amlo...»281.
- Kalsiumkanavan salpaajalääkityksen yhdistämisestä muuhun verenpainelääkitykseen ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»225.
Nitraatit
- Pitkävaikutteista nitraattilääkitystä ei tarvita, jos potilaalla ei esiinny akuutin vaiheen jälkeen haittaavaa angina pectoris -oiretta.
- Rintakivun, hypertension ja vajaatoiminnan oireenmukaisessa hoidossa ne voivat usein olla aiheellisia. Erityisesti jos revaskularisaatio jää epätäydelliseksi, nitraattihoito saattaa lieventää oirekuvaa.
- Potilaille on annettava lääkemääräys lyhytvaikutteisesta nitraattivalmisteesta mahdollisesti uusiutuvan rintakipukohtauksen ensihoitolääkkeeksi. Potilasta suositellaan pitämään tätä lääkettä aina mukanaan.
- Jos potilas on käyttänyt PDE5:n estäjiä 24 tunnin (avanafiili, sildenafiili, vardenafiili) tai 48 tunnin (tadalafiili) sisällä, yhteiskäytöstä nitraatin kanssa voi seurata merkittävä verenpainetason lasku.
Spironolaktoni ja eplerenoni
- Spironolaktonia voidaan harkita aloitettavaksi, jos ejektiofraktio on alle 35 %, vaikka sen käytöstä sydäninfarktin jälkeen on ristiriitainen näyttö.
- Sepelvaltimotautikohtauksessa aldosteronin haitallista vaikutusta pyrittiin ehkäisemään ALBATROSS-tutkimuksessa (n = 1 603), mutta hoidolla ei todettu ennustevaikutusta pelkkään standardihoitoon verrattuna «Beygui F, Cayla G, Roule V ym. Early Aldosterone B...»282.
- Muutoin spironolaktoni- tai epleneronihoitoa sepelvaltimotautikohtauksessa koskevat julkaisut ovat anekdotaalisia.
Kipulääkitys
- Tulehduskipulääkkeet ja koksibit lisäävät uusintainfarktin ja kuoleman vaaraa infarktin sairastaneilla, joten niitä tulee mahdollisuuksien mukaan välttää «Schjerning Olsen AM, Fosbøl EL, Lindhardsen J ym. ...»283.
- Ensisijainen kipulääke on parasetamoli.
Erityisryhmät
Monisairaat potilaat ja gerastenia
- Ikä on sepelvaltimotaudin tärkein riskitekijä.
- Yli kolmasosa sepelvaltimotautikohtauspotilaista on yli 75-vuotiaita «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284, ja heistä kaksi kolmannesta on monisairaita vanhuksia «Ekerstad N, Löfmark R, Carlsson P. Elderly people ...»285. Sepelvaltimotautikohtauksen hoidosta tehtyjen laajojen tutkimusten potilaista kuitenkin
vain noin 10 % on ollut yli 75-vuotiaita «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284.
- Heilläkin esiintyy merkitsevästi vähemmän liitännäissairauksia kuin muilla samanikäisillä «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284.
- Päätelmät ikääntyneiden sepelvaltimotautikohtauksen hoidosta perustuvat kontrolloitujen satunnaistutkimusten jälkikäteisiin (post hoc) alaryhmäanalyyseihin. Hoitotutkimusten tulokset eivät siten ole suoraan sovellettavissa ikääntyneisiin. Koska satunnaistettuja tutkimuksia tuskin enää tehdään tässä tarkoituksessa, päätelmiä hoidon vaikuttavuudesta voitaisiin saada ainoastaan laajan kansallisen toimenpiderekisterin avulla «Brieger D, Aliprandi-Costa B. Developments in proc...»286.
Iäkkäiden potilaiden sepelvaltimotautikohtauksen erityispiirteitä
- Sepelvaltimotautikohtauksen oireet ovat ikääntyneillä usein lieviä ja epätyypillisiä.
- Pääoireina ovat usein hengenahdistus (49 %) «Roberts R, Fromm RE. Management of acute coronary ...»287, hikoilu (26 %), pahoinvointi (24 %) ja pyörtyminen (19 %), joskus ainoastaan sekavuus «Brieger D, Eagle KA, Goodman SG ym. Acute coronary...»288.
- EKG:stä puuttuvat usein ST-muutokset (43 %) «Brieger D, Eagle KA, Goodman SG ym. Acute coronary...»288.
- Vajaatoiminta liittyy taudinkuvaan jopa yli 40 %:lla «Brieger D, Eagle KA, Goodman SG ym. Acute coronary...»288.
- Ikääntyneillä sepelvaltimotautikohtausta pitää epäillä huomattavasti herkemmin kuin nuoremmilla.
- Anemia ja kilpirauhasen toimintahäiriöt voivat olla sepelvaltimotautikohtauksen laukaisevia tekijöitä «Brieger D, Eagle KA, Goodman SG ym. Acute coronary...»288.
Hoitomuodon valinta iäkkäillä potilailla
- Invasiivisella hoidolla voidaan vaikuttaa ikääntyneiden suuren vaaran potilaiden elinajanodotteeseen, uusintakohtauksiin, sairaalahoidon tarpeeseen ja elämänlaatuun yhtä paljon kuin nuorempien, jos potilaalla ei ole toimintakykyä merkittävästi haittaavaa muistihäiriötä, aivo-, munuais- tai keuhkosairautta tai elinajanodotetta lyhentävää syöpä- tai yleissairautta «Bach RG, Cannon CP, Weintraub WS ym. The effect of...»289, «Tegn N, Abdelnoor M, Aaberge L ym. Invasive versus...»290.
- Sepelvaltimotautikohtaukseen sairastuneita yli 75-vuotiaita suuren vaaran potilaita on hoidettava invasiivisilla menetelmillä samoin perustein kuin alle 75-vuotiaita «Toimintakykyisiä yli 75-vuotiaita suuren riskin potilaita kannattanee hoitaa sepelvaltimotautikohtauksessa invasiivisilla hoitomenetelmillä samoilla indikaatioilla kuin alle 75-vuotiaita, mikäli heillä ei ole merkittäviä toimenpiteiden komplikaatiovaaraa lisääviä sairauksia.»B, ellei heillä ole merkittäviä toimenpiteiden komplikaatiovaaraa lisääviä sairauksia «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284.
- Itsenäisen toimintakykynsä menettäneillä potilailla keskitytään oireiden hoitoon. Kajoavaan hoitoon turvaudutaan vain, jos oireita ei muutoin saada hallintaan.
- Verenvuotokomplikaatiot heikentävät muutoin hyviä hoitotuloksia «Bach RG, Cannon CP, Weintraub WS ym. The effect of...»289. Jos ikääntynyt, suuren verenvuotovaaran potilas on toipunut sepelvaltimotautikohtauksesta
oireettomaksi ja iskemiamuutokset ovat hävinneet EKG:sta eikä vasemman kammion toimintakyvyssä ole muutosta, pallolaajennushoidosta ja sen
myötä aloitetusta antitromboottisesta lääkityksestä voi olla enemmän haittaa kuin
hyötyä «Savonitto S, Cavallini C, Petronio AS ym. Early ag...»291.
- Sepelvaltimotaudin laajuuden ja akuutin ahtauman selvittäminen varjoainekuvauksella voi auttaa kokonaisvaltaisen hoidon suunnittelussa
- Iäkkäiden verenvuotovaarassa olevien potilaiden PCI-hoidossa voidaan harkita lääkepallon käyttöä «Rissanen TT, Uskela S, Eränen J ym. Drug-coated ba...»155.
- Monisairaiden ikääntyneiden yksilöllisissä hoitopäätöksissä joudutaan usein pidättäytymään kokonaan invasiivisista tutkimuksista ja hoidoista.
- Hoitopäätökset tehdään yhteistyössä potilaan ja tarvittaessa hänen omaistensa kanssa.
Hoidon toteuttaminen
- Antitromboottisen lääkehoidon aiheuttamat verenvuotokomplikaatiot ovat ikääntyneillä
merkittävä ongelma.
- Antitromboottisen hoidon kesto tulee suunnitella yksilöllisesti siten, että huomioidaan vuoto- ja iskemiavaara.
- Mahansuojalääkkeitä on ruoansulatuskanavan verenvuotojen estämiseksi käytettävä herkästi «Agewall S, Cattaneo M, Collet JP ym. Expert positi...»217, «Chan FK, Ching JY, Hung LC ym. Clopidogrel versus ...»218.
- Monilääkitys lisää lääkeinteraktioiden vaaraa.
- Munuaisten vajaatoiminta altistaa lääkeinteraktioille.
- Munuaisten toimintakyky on syytä arvioida ainakin laskennallisen kreatiniinipuhdistuman avulla ennen invasiivisesta hoidosta päättämisestä «Alexander KP, Chen AY, Roe MT ym. Excess dosing of...»214, «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284, «Goldenberg I, Subirana I, Boyko V ym. Relation bet...»293. Ks. GFR-laskuri: «GFR-laskuri»1.
Munuaisten vajaatoiminta
- Munuaisten vajaatoimintaa potevat on suljettu pois useimmista sepelvaltimotautikohtausten hoitoa koskevista tutkimuksista «Coca SG, Krumholz HM, Garg AX ym. Underrepresentat...»292. Noin kolmasosalla sepelvaltimotautikohtauspotilaista on kuitenkin munuaisten toimintahäiriö «Goldenberg I, Subirana I, Boyko V ym. Relation bet...»293, minkä vuoksi sepelvaltimotautikohtauksen invasiivisen hoidon hyödyllisyydestä varsinkaan munuaisten vaikeaa vajaatoimintaa potevilla ei olla varmoja «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284.
- Munuaisten krooninen vajaatoiminta suurentaa kuitenkin erittäin selvästi sydän- ja
verisuonitauti- sekä kokonaiskuolleisuutta «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284, «Goldenberg I, Subirana I, Boyko V ym. Relation bet...»293.
- Myös diabetekseen liittymätön munuaisten lieväkin toimintahäiriö on yhteydessä sepelvaltimotaudin eri ilmenemismuotoihin.
- Toisaalta munuaisten vajaatoiminta lisää myös antikoagulaatiohoitoon ja invasiiviseen
hoitoon liittyvää verenvuotovaaraa.
- Vaara korreloi munuaisten vajaatoiminnan vaikeusasteeseen.
- Troponiinipitoisuudet saattavat suurentua munuaisten vajaatoiminnassa ilman sydänlihasvauriotakin
varsinkin dialyysipotilailla ja aiheuttaa tulkintavirheen vaaran arvioinnissa.
- Toisaalta suurentunut troponiinipitoisuus ilman sydäninfarktia kuvaa huonompaa pitkäaikaisennustetta erityisesti munuaisten vajaatoiminnassa.
- Ks. lisätietoa akuutin munuaisvaurion diagnostiikasta, hoidosta ja ehkäisystä Käypä hoito -suosituksesta Munuaisvaurio (akuutti) «Munuaisvaurio (akuutti)»11, «Munuaisvaurio (akuutti). Käypä hoito -suositus. Su...»294.
Hoidon toteuttaminen
- Kreatiniinipuhdistuman arviointi kuuluu kaikkien iäkkäiden ja pienikokoisten potilaiden
sekä munuaisten vajaatoimintaa potevien sepelvaltimotautikohtauksen hoidon suunnitteluun
«Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284, «Goldenberg I, Subirana I, Boyko V ym. Relation bet...»293.
- Jos kreatiniinipuhdistuma on alle 60 ml/min, verenvuotovaara suurenee merkitsevästi «Subherwal S, Bach RG, Chen AY ym. Baseline risk of...»295. Tällöin on harkittava annosten pienentämistä yksilöllisesti siten, että huomioidaan tromboosivaara.
- Jos kreatiniinipuhdistuma on alle 30 ml/min, pienimolekyylisen hepariinin, fondaparinuksin, glykoproteiini IIb/IIIa:n estäjien ja muiden munuaisten kautta poistuvien lääkkeiden annoksia on muutettava «Steg PG, Huber K, Andreotti F ym. Bleeding in acut...»213.
- Munuaisten toimintahäiriön varhainen toteaminen mahdollistaa optimaalisen nesteytyksen ennen toimenpidehoitoja.
- Fondaparinuuksi saattaa aiheuttaa vähemmän verenvuotokomplikaatioita munuaisten vajaatoimintaa potevilla kuin hepariinivalmisteet «Fifth Organization to Assess Strategies in Acute I...»116, «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284.
- Antikoagulaatiohoito edellyttää erityistä varovaisuutta, jos mitattu tai arvioitu kreatiniinipuhdistuma on alle 30 ml/min «Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines ...»284.
- Sepelvaltimotautikohtauspotilaista jopa 13 %:lle kehittyy munuaisten toimintahäiriö «Marenzi G, Cabiati A, Bertoli SV ym. Incidence and...»296, jonka syy on todennäköisesti monitekijäinen.
- Rutiininomainen nesteytys ennen varjoainekuvausta tai sen jälkeen normovoleemisella
potilaalla ei pienennä munuaisvaurion riskiä, mutta se altistaa dekompensaatiolle
«Chan FK, Ching JY, Hung LC ym. Clopidogrel versus ...»218.
- Suuren vaaran potilaille (taulukko «Erityisen suuri akuutin munuaisvaurion riski...»19) suositellaan nesteytystä 0,9-prosenttisella NaCl:llä tai Ringer-tyyppisillä liuoksilla: 1 ml/kg/h 3–4 tunnin ajan ennen ja 4–6 tuntia jälkeen varjoaineen annon, tai 1,4-prosenttisella Na-bikarbonaatilla 3 ml/kg/h 1 tunnin ajan ennen varjoaineen antoa.
- Hypovolemia tulee kuitenkin korjata nesteytyksellä ennen varjoainekuvausta (Ringer, NaCl tai 1,4-prosenttinen bikarbonaatti).
| eGFR < 45 ml/min/173 m2 |
| Toistuvat varjoaineannokset 48–72 tunnin sisällä |
| Vaikea sepsis |
| Kohonnut intra-abdominaalipaine |
| Vaikea rabdomyolyysi, palovamma tai tuumorilyysioireyhtymä |
| Sytostaattihoidot, joihin liittyy suuri akuutin munuaisvaurion riski |
Sepelvaltimotautikohtauspotilaan ajoterveyden ja työkyvyn arviointi
Työkyky
- Työikäisistä sepelvaltimotautikohtauspotilaista suurin osa palaa takaisin työelämään.
- Potilaalle tulee kertoa alustava ennuste hänen työkyvystään niin pian kuin mahdollista.
- Sairauspoissaolon pituus riippuu vaurion koosta ja työn kuormittavuudesta.
- Pienen ja komplisoitumattoman infarktin jälkeen riittää 2 viikon sairauspoissaolo «Kovoor P, Lee AK, Carrozzi F ym. Return to full no...»298, «Isaaz K, Coudrot M, Sabry MH ym. Return to work af...»299.
- Fyysisesti raskas työ tai vuorotyö voi vaatia helpotettuja työjärjestelyjä.
- Sairauspoissaolo voi olla tarpeen monen suonen tautia sairastaville ennen revaskularisaation täydentämistä.
- Rasituskoe tai spiroergometria voi auttaa jäljellä olevan työkyvyn arvioinnissa.
Liikenneajoneuvon kuljettaminen sepelvaltimotautikohtauksen jälkeen
- Ajokykyyn ja autolla-ajokiellon pituuteen on otettava kantaa potilaan kotiutuessa sairaalasta.
- UAP:
- ryhmät 1 ja 2: 1 viikko.
- NSTEMI tai STEMI «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221, «Ambrosetti M, Abreu A, Corrà U ym. Secondary preve...»222:
- ryhmä 1: ajokieltoa on vähintään 1 viikko.
- ryhmä 2: ajokieltoa on vähintään 6 viikkoa
- Sydämen vajaatoiminta, jäännösiskemia ja kammioperäiset rytmihäiriöt voivat pitkittää ajokieltoa.
- Jos seurantakäynnillä EF < 35 %, ryhmän 2 ajoterveysvaatimukset eivät täyty.
- Ammattiautoilun jatkamisen edellytys on, ettei potilaalla ole rintakipuja tai muita iskemiaan viittaavia oireita (CCS > 2) ja ettei hänelle kehity kliinistä sydämen vajaatoimintaa tai hemodynamiikkaan haitallisesti vaikuttavia kammioperäisiä rytmihäiriöitä. Potilaan suorituskyky saa olla korkeintaan lievästi heikentynyt.
- Rasituskokeella voidaan tarvittaessa arvioida suorituskykyä, rytmihäiriöiden esiintyvyyttä ja iskemiaa.
- Ammattikuljettajien tulee käydä vuosittain lääkärintarkastuksessa. Heidän terveydentilansa pitää täyttää edellä mainitut yleisperiaatteet.
- Ks. lisätietoja ja vaatimusten päivitykset: Traficom.fi (ks. viimeisin päivitys Ajoterveyden arviointiohjeet terveydenhuollon ammattilaisille: «https://www.traficom.fi/fi/saadokset/ajoterveyden-arviointiohjeet-terveydenhuollon-ammattilaisille»2).
Sydänkuntoutus
- Sydänkuntoutuksella tarkoitetaan suunnitelmallista ja moniammatillisesti toteutettavaa kuntoutusohjelmaa, joka on laadittu sepelvaltimotautikohtaukseen sairastuneen toipumisen edistämiseksi. Kuntoutuksella pyritään mahdollisimman hyvään fyysiseen, psyykkiseen ja sosiaaliseen toimintakykyyn «Ambrosetti M, Abreu A, Corrà U ym. Secondary preve...»222, «Taylor RS, Brown A, Ebrahim S ym. Exercise-based r...»302, «Rantala M, Virtanen V. Kannattaako sydänpotilaan k...»303.
- Liikunnallisen kuntoutuksen lisäksi kuntoutuksella tarkoitetaan potilaan tietojen lisäämistä sydänsairaudestaan, sen hoidosta ja hoidon tavoitteista sekä vertaistuen tarjoamista. Sydänkuntoutuksen korvaavaksi termiksi on tämän vuoksi esitetty kattavampaa termiä "sydänvalmennus" «Hekkala AM, Kaikkonen K. Sydänkuntoutuksesta sydän...»304.
- Sepelvaltimotautipotilaiden liikuntapainotteisen kuntoutuksen on osoitettu pienentävän kokonais- ja sydänkuolleisuutta ja vaikuttavan edullisesti sydän- ja verisuonisairauksien vaaratekijöihin «Sepelvaltimotautia sairastavan potilaan liikuntapainotteinen kuntoutus vähentää kokonais- ja sydänkuolleisuutta sekä vaikuttaa edullisesti sydän- ja verisuonisairauksien vaaratekijöiden tasoon.»A, «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221.
- Suomalaisista sydänpotilaista vain pieni osa saa systemaattista kuntoutusta.
- Sekundaariprevention tavoitteiden on todettu toteutuvan Euroopan laajuisesti huonosti. Euroaspire V -tutkimuksen tulosten mukaan verenpaine oli hoitotavoitteessa 42 %:lla potilaista ja LDL-kolesterolipitoisuus vain 29 %:lla potilaista puolen vuoden kuluttua indeksitapahtumasta. Tupakoitsijoista jopa 55 % jatkoi tupakointia sydäntapahtuman jälkeen «Kotseva K, Wood D, De Bacquer D ym. EUROASPIRE IV:...»305.
- Jokaiselle sepelvaltimotautikohtauksen sairastaneelle tulee tehdä yhteistyössä hänen kanssaan yksilöllinen hoito- ja kuntoutussuunnitelma joko jo sairaalassa tai pian kotiutumisen jälkeen.
- Hoito- ja kuntoutussuunnitelman päätavoitteena tulee olla potilaan ohjaus ja sitouttaminen omahoitoon ja riskitekijöiden hallintaan.
- Sairastuneiden kyky ottaa aktiivinen rooli omahoidossaan on tärkeää sairastuvuuteen ja kuolleisuuteen liittyvien riskien pienentämisessä.
- Omahoidon kulmakivet ovat
- lääkehoito ja siitä huolehtiminen
- tupakoimattomuus
- verenpaineen lääkkeellinen ja lääkkeetön hoito
- lipidiprofiili ja painonhallinta
- sydänterveellinen ruokavalio
- säännöllinen liikunta
- riittävä lepo ja uni
- stressinhallinta.
- Ensisijaisesti suositellaan sydänpotilaille suunnattua avokuntoutusta, poikkeustapauksissa
laitoskuntoutusta.
- Lääkärin ja muun hoitoon ja seurantaan osallistuvan henkilöstön tulee arvioida kuntoutuksen tarve ja toteutuneen kuntoutuksen onnistuminen jokaisen seurantakäynnin yhteydessä.
- Työryhmä suosittelee erilaisten valmennusohjelmien kehittämistä ja käyttöönottoa osana digitaalisia hoitopolkuja.
- Potilaalle voidaan tarvittaessa tehdä kliininen kuormituskoe rasituksen aikaisen sydänlihasiskemian
ja rytmihäiriöiden selvittämiseksi tukemaan liikunnallisen kuntoutuksen suunnittelua
ja rohkaisemaan potilasta liikkumaan «Laukkanen J, Nieminen T, Savolainen K ym. Kliinise...»306.
- Kliininen kuormituskoe toteutetaan lääkärin valvonnassa.
- Kliinisessä työssä myös 6 minuutin kävelytesti on käyttökelpoinen erityisesti osana voinnin arviointia, liikunnallisen kuntoutuksen suunnittelua sekä potilaan rohkaisemisessa liikkumaan.
- Liikuntaohjauksessa tulee ottaa huomioon ja arvioida potilaan yksilöllinen vointi,
suorituskyky, motivaatiotaso, liikuntahistoria, tuen tarve, yleiset ja yksilölliset
tavoitteet sekä
- ohjauksen oikea-aikaisuus
- progressiivinen liikunnan lisääminen mahdollisuuksien mukaan
- ohjeiden päivitys tarvittaessa tai tilanteen muuttuessa
- sydäntapahtuman laajuus ja mahdollinen sydämen vajaatoiminta huomioitava
- nitraattivalmisteen käytön ohjaus.
- Kestävyysliikunnan ja lihasvoimaharjoittelun ehdottomista vasta-aiheista ks. «Kestävyysliikunnan ja lihasvoimaharjoittelun ehdottomat vasta-aiheet»23.
- Liikunnallisen kuntoutuksen toteuttamisesta on käytännön ohjeita suosituksessa Sepelvaltimotautipotilaan liikunnallinen kuntoutus: Hyvä fysioterapiakäytäntö «Sepelvaltimotautipotilaan liikunnallinen kuntoutus...»221.
- Kuntoutuksen alueellinen organisointi osana sydänpotilaan hoitoketjua kuuluu sairaanhoitopiirille.
- Käytännön toteutuksesta huolehtivat perusterveydenhuolto ja muun muassa Sydänliitto «https://sydan.fi/apua-ja-tukea/kuntoutus2?eventDistricts=&eventDates=&eventSicknessGroup=&eventTargetGroup=&query=»3.
Alueellinen sepelvaltimotautikohtauspotilaan hoidon ohjaus
- Kansalaisten tietoutta sepelvaltimotaudista ja hätänumeroon sekä toissijaisesti päivystysapu-neuvontanumeroon soittamisen tärkeydestä tulee lisätä.
- Jokaisessa terveydenhuollon toimipisteessä tulee olla kirjalliset, ajantasaiset toimintaohjeet rintakipuisen potilaan hoidosta.
- Sairaanhoitopiirin ensihoidon vastuulääkäri vastaa yhdessä alueen perusterveydenhuollon
ja erikoissairaanhoidon päivystyksestä vastaavien lääkäreiden ja vastuualueen kardiologien
kanssa
- hoitoketjun suunnittelusta
- ohjauksesta
- ajantasaisesta, kirjallisesta hoito-ohjeesta, joka sisältää palveluiden alueellisen saatavuuden.
- Alueellisen hoidon tarkka suunnittelu ja etukäteispäätökset siitä, missä ja miten
tietynlaiset potilaat hoidetaan, ovat hoitoketjun kulmakiviä, joita sairaanhoitopiirien
tai erityisvastuualueiden rajat eivät saa häiritä.
- On pyrittävä huolehtimaan siitä, että koko maan riittävän hyvin kattava kardiologisten päivystyspisteiden verkko saadaan pidetyksi yllä.
- Sepelvaltimotautikohtauksen hoidon viiveettömin ja tehokkain aloitus toteutuu ensihoidossa.
- Toimenpiteiden keskittäminen ja pidentyneet kuljetusmatkat tulee huomioida ensihoidon resursseissa.
- Toimiva hoitoketju edellyttää alueellisesti hyvää suunnitteluyhteistyötä ensihoidon, perusterveydenhuollon ja erikoissairaanhoidon kesken.
- Myös ensihoitoryhmän sisäinen työnjako tulee olla määritelty.
- Diagnostiikan ja hoidon aloituksen viiveitä tulee seurata myös alueellisesti.
- Jos potilas on hakeutunut perusterveydenhuollon tai työterveyshuollon yksikköön (julkinen tai yksityinen), hänet tulee arvioida välittömästi ja hänelle tulee aloittaa akuuttihoito ennen siirtokuljetusta.
- Alueen ensihoitopalveluun tulee kuulua hoitotason ensihoitoyksikkö tai -yksiköitä, joiden lääkevalikoimassa ovat ASA, nitraattisuihke ja -infuusio, opiaatti, beetasalpaaja, pienimolekylaarinen hepariini sekä PCI- ja liuotushoitojen yhteydessä käytettävät lääkkeet tai alueellisten ohjeiden mukaisesti hyytymiseen vaikuttavat lääkkeet, bentsodiatsepiini ja pahoinvointilääke.
- STEMI:n hoitomuodot ovat primaari PCI ja liuotushoito tapahtumapaikalla.
- Kumpi tahansa hoitomuoto viiveettä toteutettuna on parempi kuin hoidotta jättäminen.
- Välitön PCI on STEMI:n paras hoito, jos se on saatavissa riittävän nopeasti riittävän suuren volyymin keskuksessa. Pitkien etäisyyksien vuoksi tämä ei kuitenkaan ole mahdollista kaikkialla Suomessa.
- Osassa maata käytetään pitkien etäisyyksien vuoksi ensisijaisesti tapahtumapaikalla annettavaa liuotushoitoa. Tällöin potilaat tulee kuitenkin liuotushoidon aloittamisen jälkeen toimittaa suoraan sellaiseen sairaalaan, jossa on mahdollisuus päivystysluonteiseen välittömään varjoainekuvaukseen ja PCI-hoitoon, jos liuotushoito vaikuttaa jääneen tehottomaksi.
- Hoitolinjasta riippumatta potilas kuljetetaan lähimpään riittävän suuren volyymin sairaalaan, jossa varjoainekuvaus ja mahdollinen PCI voidaan tehdä ympäri vuorokauden.
- Ensihoidon ilmoitus suoraan vastaanottavaan toimenpideyksikköön nopeuttaa hoitoon pääsyä ja parantaa tuloksia «Young DR, Murinson M, Wilson C ym. Paramedics as d...»307.
- PCI-hoitoon tuleva STEMI-potilas tulee tuoda suoraan toimenpidesaliin.
- Hyvin toimiva hoitoketju ja hoito-ohjeiden mukainen toiminta parantaa sepelvaltimotautikohtauspotilaan hoidon tuloksia «Jernberg T, Johanson P, Held C ym. Association bet...»308.
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä
Sepelvaltimotautikohtaus-suosituksen historiatiedot «Sepelvaltimotautikohtaus, Käypä hoito -suosituksen historiatiedot»24
Puheenjohtaja:
Ilkka Tierala, LL, sisätautien ja kardiologian erikoislääkäri, osastonlääkäri; HYKS Meilahden sairaala, Sydäntutkimusosasto
Kokoava kirjoittaja:
Essi Ryödi, LT, sisätautien ja kardiologian erikoislääkäri, apulaisylilääkäri; TAYS Sydänsairaala
Jäsenet:
Markku Eskola, LT, kardiologian dosentti, sisätautien ja kardiologian erikoislääkäri, sairaalajohtaja, ylilääkäri; TAYS Sydänsairaala
Pertti Jääskeläinen, LT, dosentti, sisätautien ja kardiologian erikoislääkäri, apulaisylilääkäri; KYS Sydänkeskus
Johanna Keränen, sairaanhoitaja; OYS
Heidi Lehtola, LT, kardiologian erikoislääkäri; OYS, kardiologian osasto
Heidi Mahrberg, fysioterapeutti, palveluvastaava; Tays Sydänsairaala
Tuula Meinander, LL, BSc, sisätautien ja kardiologian erikoislääkäri, terveydenhuoltoon erikoistuva lääkäri, osastonylilääkäri; Hämeenlinnan ja Riihimäen Sydänsairaala, Käypä hoito -toimittaja
Ari Palomäki, akuuttilääketieteen professori, sisätautiopin dosentti, sisätautien ja akuuttilääketieteen erikoislääkäri, tulosalueylilääkäri, ylilääkäri; Tampereen yliopisto ja Kanta-Hämeen keskussairaala, konservatiivinen tulosalue ja päivystysklinikka
Mikko Parry, LT, sisätautien ja kardiologian erikoislääkäri; HYKS Sydän- ja keuhkokeskus, kardiologia
Pertti Pasanen, LL, yleislääketieteen erikoislääkäri, apulaisylilääkäri; Kainuun sote-kuntayhtymä, Suomussalmen terveysasema
Pekka Porela, LT, dosentti, kardiologian erikoislääkäri, osastonylilääkäri; TYKS Sydänkeskus
Jyrki Puolakka, LL, anestesiologian erikoislääkäri, osastonlääkäri; HUS Akuutti, Ensihoito, Helsinki
Tuomas Rissanen, LT, dosentti, kardiologian erikoislääkäri, ylilääkäri; Pohjois-Karjalan keskussairaala, Siun Sote, Sydänkeskus
Antti Saraste, apulaisprofessori, kardiologian erikoislääkäri; TYKS Sydänkeskus ja Turun yliopisto
Antti Valtola, LT, kirurgian, sydän- ja rintaelinkirurgian erikoislääkäri, ylilääkäri; KYS Sydänkeskus, Sydän- ja rintaelinkirurgia
Asiantuntijat:
Anna-Mari Hekkala, LT, sisätautien ja kardiologian erikoislääkäri, ylilääkäri, Suomen Sydänliitto ry
Jani Mononen, LL, akuuttilääketieteen erikoislääkäri, osastonylilääkäri, HUS Akuutti, Meilahden yhteispäivystys
Kjell Nikus, LT, professori (emeritus), sisätautien ja kardiologian erikoislääkäri
Arto Pietilä, FM, tilastotieteilijä, THL, Helsinki
Veikko Salomaa, LKT, sisätautien erikoislääkäri, tutkimusprofessori (emeritus), THL, Helsinki
Marjut Varpula, LT, sisätautien ja kardiologian erikoislääkäri, HUS Sydän- ja keuhkokeskus
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 23.3.2022 julkaistun suosituksen laatimisen yhteydessä
Markku Eskola: Luento-, koulutus- ja asiantuntijapalkkiot: Amgen AB, Novo Nordisk, Edwards Lifesciences; Ohjaushankkeet: THL:n kansallinen sepelvaltimotaudin laaturekisteri.
Pertti Jääskeläinen: Sivutoimet: Konsultti, Satucon Oy; muutaman viikon tutkijajaksoja FinHCM-projektissa, KYS Medisiininen keskus ja Itä-Suomen yliopisto; Tutkimusrahoitus: Novartis Oy:n PARADISE-MI-tutkimus; Actelion Oy:n EXPOSURE-tutkimus; Luento-, koulutus- ja asiantuntijapalkkiot: Actelion, AstraZeneca, Bayer, BMS, BMS-Pfizer-allianssi, Boehringer Ingelheim, Cardiome, MSD, Novartis; Korvaukset seminaari- ja kongressikuluista: Actelion, Bayer, Boston Medical, Edwards Lifesciences, Hexacath, MSD, Terumo; Luottamustoimet: Suomen Kardiologisen Seuran hallitus, sihteeri 2016–2018; Muut sidonnaisuudet: Satucon Oy, asiantuntijalääkäri, aiempi osakeomistus (viimeisten 3 vuoden aikana), Orion Oy.
Johanna Keränen: Luento-, koulutus- ja asiantuntijapalkkiot: Sydänliitto, Digi-Tulppa-hankkeessa asiantuntijana, Boehringer Ingelheim, Amgen; Luottamustoimet: Suomen kardiologiset hoitajat, hallitus.
Heidi Lehtola: Sivutoimet: Oulun Sydänkeskus, kardiologian erikoislääkäri; Korvaukset seminaari- ja kongressikuluista: Boston Scientific, Edwards Lifesciences, Medtronic; Luottamustoimet: SKS, Sydänääni-lehden päätoimittaja.
Heidi Mahrberg: Sivutoimet: Toiminimi Heidi Mahrberg, yksityisvastaanotto Tays Sydänsairaalalla; Luento- koulutus- ja asiantuntijapalkkiot: Suomen Sydänliitto, Karpatiat ry, Hämeenmaan Sydänpiiri (nyk. Sydän-Suomen alue ry), Uudenmaan Sydänpiiri, Sydännuoret ja -aikuiset. Luottamustoimet: Käypä hoito, Sepelvaltimotauti-neuvottelukunnan jäsen; Suomen Sydänfysioterapeutit ry, hallituksen puheenjohtaja 2011–2019, hallituksen jäsen 2019–.
Tuula Meinander: Sivutoimet: Tampereen yliopisto, oikeuslääketiede, väitöskirjatutkija; Luento-, koulutus- ja asiantuntijapalkkiot: Suomen Lääkäriliitto, Suomalainen Lääkäriseura Duodecim, Suomen Kardiologinen Seura, Bayer Oy, Boehringer Ingelheim, Terve Media Oy; Korvaukset seminaari- ja kongressikuluista: Bayer Oy, Amgen AB; Luottamustoimet: Käyvän hoidon Sepelvaltimotautineuvottelukunnan sihteeri ja jäsen, Käyvän hoidon Diabetes-neuvottelukunnan sihteeri ja jäsen; Suomen Kardiologinen Seura, Sydänääni-lehden toimittaja ja nettitoimittaja, European Society of Cardiology, eurooppalaisen kardiologikoulutuksen opetussuunnitelman päivitystoimikunnan nuorten kardiologien edustaja, Pohjoismaisen työryhmän jäsen, Guidelines International Network, Tays Sydänsairaala 2018–, luottamusvaltuutettu.
Ari Palomäki: Sivutoimet: Tampereen yliopisto, Lääketieteen ja terveysteknologian tiedekunta, akuuttilääketieteen professori; Tutkimusrahoitus: Bayer Nordic Suomi Oy, Zenicor Medical Systems AB; Luento-, koulutus- ja asiantuntijapalkkiot: Bayer Nordic Suomi Oy, Oy Bristol-Myers Squibb (Finland) Ab, Pfizer Finland Oy, Sanofi Oy; Luottamustoimet: Suomen Akuuttilääketieteen Yhdistys ry:n puheenjohtaja, European Society for Emergency Medicine Councilin jäsen, European Society for Emergency Medicine Research Committeen jäsen, UEMS (European Specialist Association), Section and Board of Emergency Medicinen jäsen; Ohjaushankkeet: Lukuisat kehityshankkeet Kanta-Hämeen maakunnan/sairaanhoitopiirin alueella ja puitteissa, Tähtisairaala-yhteistyö (Kanta-Häme, Pirkanmaa ja Etelä-Pohjanmaa); Muut sidonnaisuudet: Hämeen Kanta Oy:n (ei th-alan toimintaa) hallituksen puheenjohtaja; Suomen lääketieteellinen informaatiopalvelu Oy:n (oma pienyritys muutaman ystävän kanssa, th-alan luentoja ym.) hallituksen puheenjohtaja; PAL Finland Oy:n (tuotekehitys, maahantuonti ja tukkumyynti (mm. sairaalatarvikkeiden – hengityssuojaimet ym. – maahantuontia) hallituksen jäsen.
Mikko Parry: Luento-, koulutus- ja asiantuntijapalkkiot: Boehringer Ingelheim, Bayer; Luottamustoimet: Suomen kardiologisen seuran akuuttijaoksen puheenjohtaja; Ohjaushankkeet: Apotti Oy, Apotti-asiantuntija.
Pertti Pasanen: Ei aiheeseen liittyviä sidonnaisuuksia.
Pekka Porela: Korvaukset seminaari- ja kongressikuluista: Bayer.
Jyrki Puolakka: Ei aiheeseen liittyviä sidonnaisuuksia.
Tuomas Rissanen: Tutkimusrahoitus: Boston Scientific, B. Braun; Luento-, koulutus- ja asiantuntijapalkkiot: Boston Scientific, B. Braun, Abbott, Bayer, BMS, MSD, AstraZeneca, Amgen, Boehringer Ingelheim; Korvaukset seminaari- ja kongressikuluista: Boston Scientific, B. Braun, Abbott, Medtronic, Cardirad; Luottamustoimet: Suomen Kardiologinen Seura, Sydänliitto; Muut sidonnaisuudet: Heart2Save, Amgen.
Essi Ryödi: Sivutoimet: Sydänlääkäri Essi Ryödi Oy, erikoislääkäri, toimitusjohtaja (kardiologin yksityisvastaanotto, luennointi, opetus- ja asiantuntijatehtävät); Tutkimusrahoitus: Duodecim Oy:n kannustusapuraha väitöskirjatyöhön; Luento-, koulutus- ja asiantuntijapalkkiot: NovoNordisk, BMS-Pfizer-allianssi, Bayer, Zora Biosciences, Suomen Kardiologinen Seura, MSD; Korvaukset seminaari- ja kongressikuluista: Boston Scientific, Abbot; Luottamustoimet: Suomen Kardiologisen Seuran hallituksen varasihteeri 2016–2018; Suomen Kardiologisen Seuran hallituksen puheenjohtaja 2018–2020 ja edellinen puheenjohtaja 2020–2022.
Antti Saraste: Sivutoimet: TYKS Sydänkeskus, Turun yliopistollinen keskussairaala, ylilääkäri; Tutkimusrahoitus: Astra Zeneca; Luento-, koulutus- ja asiantuntijapalkkiot: Astra Zeneca, Novartis, Bayer, Abbott, Amgen; Korvaukset seminaari- ja kongressikuluista: Bayer, Abbott, Boehringer Ingelheim; Luottamustoimet: Sydäntutkimussäätiö, Suomen Kardiologinen Seura, European Society of Cardiology.
Ilkka Tierala: Ei aiheeseen liittyviä sidonnaisuuksia.
Antti Valtola: Sivutoimet: Satucon Oy:n konsultti; Luento-, koulutus- ja asiantuntijapalkkiot: Oy Eli Lilly Finland Ab; Korvaukset seminaari- ja kongressikuluista: Abbott Finland Oy, Edwards Lifesciences Nordic Oy, Grex Medical Oy, Johnson & Johnson Finland Oy; Luottamustoimet: Suomen Thoraxkirurgiyhdistyksen hallituksen jäsen; Suomen Kardiologisen Seuran hallituksen jäsen; Muut sidonnaisuudet: Satucon Oy.
Kirjallisuusviite
Sepelvaltimotautikohtaus. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuranasettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2022 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»4
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Sepelvaltimotautikohtaus: epästabiili angina pectoris ja sydäninfarkti ilman ST-nousuja – vaaran arviointi ja hoito. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Duodecim 2003;119:430-41
- Thygesen K, Alpert JS, Jaffe AS ym. Third universal definition of myocardial infarction. Eur Heart J 2012;33:2551-67 «PMID: 22922414»PubMed
- Fuster V, Badimon L, Badimon JJ ym. The pathogenesis of coronary artery disease and the acute coronary syndromes (1). N Engl J Med 1992;326:242-50 «PMID: 1727977»PubMed
- Fuster V, Badimon L, Badimon JJ ym. The pathogenesis of coronary artery disease and the acute coronary syndromes (2). N Engl J Med 1992;326:310-8 «PMID: 1728735»PubMed
- Koukkunen H, Salomaa V, Lehto S ym. Coronary events in persons aged 75 years or older in Finland from 1995 to 2002: the FINAMI study. Am J Geriatr Cardiol 2008;17:78-86 «PMID: 18326953»PubMed
- Salomaa V. Worrisome trends in the incidence of coronary artery disease events among young individuals. Eur J Prev Cardiol 2020;27:1175-1177 «PMID: 31941364»PubMed
- Tilastokeskus. Kuolemansyyt. http://tilastokeskus.fi/til/ksyyt/
- SWEDEHEART Annual Report 2019. Sivut 73 ja 78–9. https://www.ucr.uu.se/swedeheart/dokument-sh/arsrapporter-sh/1-swedeheart-annual-report-2019/
- Dudas K, Björck L, Jernberg T ym. Differences between acute myocardial infarction and unstable angina: a longitudinal cohort study reporting findings from the Register of Information and Knowledge about Swedish Heart Intensive Care Admissions (RIKS-HIA). BMJ Open 2013;3: «PMID: 23288269»PubMed
- Vikman S, Airaksinen K, Peuhkurinen K ym. Sepelvaltimokohtauksen hoito Suomessa. Duodecim 2005;121:753-9
- Heidenreich PA, Alloggiamento T, Melsop K ym. The prognostic value of troponin in patients with non-ST elevation acute coronary syndromes: a meta-analysis. J Am Coll Cardiol 2001;38:478-85 «PMID: 11499741»PubMed
- Morrow DA, Cannon CP, Rifai N ym. Ability of minor elevations of troponins I and T to predict benefit from an early invasive strategy in patients with unstable angina and non-ST elevation myocardial infarction: results from a randomized trial. JAMA 2001;286:2405-12 «PMID: 11712935»PubMed
- Savonitto S, Ardissino D, Granger CB ym. Prognostic value of the admission electrocardiogram in acute coronary syndromes. JAMA 1999;281:707-13 «PMID: 10052440»PubMed
- Diderholm E, Andrén B, Frostfeldt G ym. ST depression in ECG at entry indicates severe coronary lesions and large benefits of an early invasive treatment strategy in unstable coronary artery disease; the FRISC II ECG substudy. The Fast Revascularisation during InStability in Coronary artery disease. Eur Heart J 2002;23:41-9 «PMID: 11741361»PubMed
- Jernberg T, Lindahl B, Wallentin L. ST-segment monitoring with continuous 12-lead ECG improves early risk stratification in patients with chest pain and ECG nondiagnostic of acute myocardial infarction. J Am Coll Cardiol 1999;34:1413-9 «PMID: 10551686»PubMed
- Morrow DA, Antman EM, Charlesworth A ym. TIMI risk score for ST-elevation myocardial infarction: A convenient, bedside, clinical score for risk assessment at presentation: An intravenous nPA for treatment of infarcting myocardium early II trial substudy. Circulation 2000;102:2031-7 «PMID: 11044416»PubMed
- Lansky AJ, Goto K, Cristea E ym. Clinical and angiographic predictors of short- and long-term ischemic events in acute coronary syndromes: results from the Acute Catheterization and Urgent Intervention Triage strategY (ACUITY) trial. Circ Cardiovasc Interv 2010;3:308-16 «PMID: 20647564»PubMed
- Eagle KA, Lim MJ, Dabbous OH ym. A validated prediction model for all forms of acute coronary syndrome: estimating the risk of 6-month postdischarge death in an international registry. JAMA 2004;291:2727-33 «PMID: 15187054»PubMed
- Liakos M, Parikh PB. Gender Disparities in Presentation, Management, and Outcomes of Acute Myocardial Infarction. Curr Cardiol Rep 2018;20:64 «PMID: 29909444»PubMed
- Kanic V, Vollrath M, Tapajner A ym. Sex-Related 30-Day and Long-Term Mortality in Acute Myocardial Infarction Patients Treated with Percutaneous Coronary Intervention. J Womens Health (Larchmt) 2017;26:374-379 «PMID: 28355097»PubMed
- Peters SAE, Colantonio LD, Dai Y ym. Trends in Recurrent Coronary Heart Disease After Myocardial Infarction Among US Women and Men Between 2008 and 2017. Circulation 2021;143:650-660 «PMID: 32951451»PubMed
- Walli-Attaei M, Joseph P, Rosengren A ym. Variations between women and men in risk factors, treatments, cardiovascular disease incidence, and death in 27 high-income, middle-income, and low-income countries (PURE): a prospective cohort study. Lancet 2020;396:97-109 «PMID: 32445693»PubMed
- Dou Q, Wang W, Wang H ym. Prognostic value of frailty in elderly patients with acute coronary syndrome: a systematic review and meta-analysis. BMC Geriatr 2019;19:222 «PMID: 31416442»PubMed
- Ponikowski P, Voors AA, Anker SD ym. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC)Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2016;37:2129-2200 «PMID: 27206819»PubMed
- Piironen M, Ukkola O, Huikuri H ym. Trends in long-term prognosis after acute coronary syndrome. Eur J Prev Cardiol 2017;24:274-280 «PMID: 27856805»PubMed
- Jernberg T, Hasvold P, Henriksson M ym. Cardiovascular risk in post-myocardial infarction patients: nationwide real world data demonstrate the importance of a long-term perspective. Eur Heart J 2015;36:1163-70 «PMID: 25586123»PubMed
- Knuuti J, Wijns W, Saraste A ym. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J 2020;41:407-477 «PMID: 31504439»PubMed
- Rubini Gimenez M, Reiter M, Twerenbold R ym. Sex-specific chest pain characteristics in the early diagnosis of acute myocardial infarction. JAMA Intern Med 2014;174:241-9 «PMID: 24275751»PubMed
- Devon HA, Rosenfeld A, Steffen AD ym. Sensitivity, specificity, and sex differences in symptoms reported on the 13-item acute coronary syndrome checklist. J Am Heart Assoc 2014;3:e000586 «PMID: 24695650»PubMed
- van der Meer MG, Backus BE, van der Graaf Y ym. The diagnostic value of clinical symptoms in women and men presenting with chest pain at the emergency department, a prospective cohort study. PLoS One 2015;10:e0116431 «PMID: 25590466»PubMed
- Brush JE Jr, Krumholz HM, Greene EJ ym. Sex Differences in Symptom Phenotypes Among Patients With Acute Myocardial Infarction. Circ Cardiovasc Qual Outcomes 2020;13:e005948 «PMID: 32063049»PubMed
- Swap CJ, Nagurney JT. Value and limitations of chest pain history in the evaluation of patients with suspected acute coronary syndromes. JAMA 2005;294:2623-9 «PMID: 16304077»PubMed
- Kardiologia. Airaksinen J, Aalto-Setälä K, Hartikainen H ym. (toim.). 3. uudistettu painos. Kustannus Oy Duodecim 2016. s. 444
- Kardiologia. Airaksinen J, Aalto-Setälä K, Hartikainen H ym. (toim.). 3. uudistettu painos. Kustannus Oy Duodecim 2016. ss. 442-55
- Savonitto S, Fusco R, Granger CB ym. Clinical, electrocardiographic, and biochemical data for immediate risk stratification in acute coronary syndromes. Ann Noninvasive Electrocardiol 2001;6:64-77 «PMID: 11174865»PubMed
- Saitoh M, Matsuo K, Nomoto S ym. Prognostic significance of electrocardiographic change during anginal attack in patients with unstable angina. Intern Med 2000;39:369-74 «PMID: 10830175»PubMed
- Noble RJ, Rothbaum DA, Knoebel SB ym. Normalization of abnormal T waves in ischemia. Arch Intern Med 1976;136:391-5 «PMID: 1267547»PubMed
- Eskola MJ, Holmvang L, Nikus KC ym. The electrocardiographic window of opportunity to treat vs. the different evolving stages of ST-elevation myocardial infarction: correlation with therapeutic approach, coronary anatomy, and outcome in the DANAMI-2 trial. Eur Heart J 2007;28:2985-91 «PMID: 17932102»PubMed
- Leivo J, Anttonen E, Jolly SS ym. The high-risk ECG pattern of ST-elevation myocardial infarction: A substudy of the randomized trial of primary PCI with or without routine manual thrombectomy (TOTAL trial). Int J Cardiol 2020;319:40-45 «PMID: 32470531»PubMed
- Nikus KC, Eskola MJ. EKG sepelvaltimokohtauksen vaaran arvioinnissa. Suom Lääkäril 2004;59:2365-72
- Nikus KC, Eskola MJ, Porela P, Airaksinen J. EKG:n iskemia-aste uhkaavan ST-nousuinfarktin yksilöllisessä vaaran arvioinnissa. Suom Lääkäril 2008;63:1509-14
- Nikus K, Pahlm O, Wagner G ym. Electrocardiographic classification of acute coronary syndromes: a review by a committee of the International Society for Holter and Non-Invasive Electrocardiology. J Electrocardiol 2010;43:91-103 «PMID: 19913800»PubMed
- Cannon CP, McCabe CH, Stone PH ym. The electrocardiogram predicts one-year outcome of patients with unstable angina and non-Q wave myocardial infarction: results of the TIMI III Registry ECG Ancillary Study. Thrombolysis in Myocardial Ischemia. J Am Coll Cardiol 1997;30:133-40 «PMID: 9207634»PubMed
- Nikus KC, Eskola MJ, Sclarovsky S. Electrocardiographic presentations of left main or severe triple vessel disease in acute coronary syndromes--an overview. J Electrocardiol 2006;39:S68-72 «PMID: 16934826»PubMed
- Nikus KC, Eskola MJ, Virtanen VK ym. ST-depression with negative T waves in leads V4-V5--a marker of severe coronary artery disease in non-ST elevation acute coronary syndrome: a prospective study of Angina at rest, with troponin, clinical, electrocardiographic, and angiographic correlation. Ann Noninvasive Electrocardiol 2004;9:207-14 «PMID: 15245335»PubMed
- Edwards WD, Tajik AJ, Seward JB. Standardized nomenclature and anatomic basis for regional tomographic analysis of the heart. Mayo Clin Proc 1981;56:479-97 «PMID: 7266059»PubMed
- Parkinson J, Bedford DE. Successive changes in the electrocardiogram after cardiac infarction (coronary thrombosis). Heart 1928;14:195-239
- HELLERSTEIN HK, KATZ LN. The electrical effects of injury at various myocardial locations. Am Heart J 1948;36:184-220 «PMID: 18873258»PubMed
- Sclarovsky S (toim.) Electrocardiography of acute myocardial ischemic syndromes. Martin Dunitz, London 1999
- Johnson NP, Chavez JF, Mosley WJ 2nd ym. Performance of electrocardiographic criteria to differentiate Takotsubo cardiomyopathy from acute anterior ST elevation myocardial infarction. Int J Cardiol 2013;164:345-8 «PMID: 21802749»PubMed
- Kardiologia. Airaksinen J, Aalto-Setälä K, Hartikainen H ym. (toim.). 3. uudistettu painos. Kustannus Oy Duodecim 2016. s. 447
- Mills NL, Churchhouse AM, Lee KK ym. Implementation of a sensitive troponin I assay and risk of recurrent myocardial infarction and death in patients with suspected acute coronary syndrome. JAMA 2011;305:1210-6 «PMID: 21427373»PubMed
- Hochholzer W, Reichlin T, Twerenbold R ym. Incremental value of high-sensitivity cardiac troponin T for risk prediction in patients with suspected acute myocardial infarction. Clin Chem 2011;57:1318-26 «PMID: 21771945»PubMed
- Twerenbold R, Neumann JT, Sörensen NA ym. Prospective Validation of the 0/1-h Algorithm for Early Diagnosis of Myocardial Infarction. J Am Coll Cardiol 2018;72:620-632 «PMID: 30071991»PubMed
- Keller T, Zeller T, Peetz D ym. Sensitive troponin I assay in early diagnosis of acute myocardial infarction. N Engl J Med 2009;361:868-77 «PMID: 19710485»PubMed
- Reichlin T, Hochholzer W, Bassetti S ym. Early diagnosis of myocardial infarction with sensitive cardiac troponin assays. N Engl J Med 2009;361:858-67 «PMID: 19710484»PubMed
- Chew DP, Lambrakis K, Blyth A ym. A Randomized Trial of a 1-Hour Troponin T Protocol in Suspected Acute Coronary Syndromes: The Rapid Assessment of Possible Acute Coronary Syndrome in the Emergency Department With High-Sensitivity Troponin T Study (RAPID-TnT). Circulation 2019;140:1543-1556 «PMID: 31478763»PubMed
- Bandstein N, Ljung R, Johansson M ym. Undetectable high-sensitivity cardiac troponin T level in the emergency department and risk of myocardial infarction. J Am Coll Cardiol 2014;63:2569-2578 «PMID: 24694529»PubMed
- Twerenbold R, Jaffe A, Reichlin T ym. High-sensitive troponin T measurements: what do we gain and what are the challenges? Eur Heart J 2012;33:579-86 «PMID: 22267244»PubMed
- Reichlin T, Schindler C, Drexler B ym. One-hour rule-out and rule-in of acute myocardial infarction using high-sensitivity cardiac troponin T. Arch Intern Med 2012;172:1211-8 «PMID: 22892889»PubMed
- Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J 2021;42:1289-1367 «PMID: 32860058»PubMed
- Laugaudin G, Kuster N, Petiton A ym. Kinetics of high-sensitivity cardiac troponin T and I differ in patients with ST-segment elevation myocardial infarction treated by primary coronary intervention. Eur Heart J Acute Cardiovasc Care 2016;5:354-63 «PMID: 25943557»PubMed
- Vavik V, Pedersen EKR, Svingen GFT ym. Usefulness of Higher Levels of Cardiac Troponin T in Patients With Stable Angina Pectoris to Predict Risk of Acute Myocardial Infarction. Am J Cardiol 2018;122:1142-1147 «PMID: 30146101»PubMed
- Januzzi JL Jr, Suchindran S, Hoffmann U ym. Single-Molecule hsTnI and Short-Term Risk in Stable Patients With Chest Pain. J Am Coll Cardiol 2019;73:251-260 «PMID: 30678753»PubMed
- Apple FS, Murakami MM, Pearce LA ym. Predictive value of cardiac troponin I and T for subsequent death in end-stage renal disease. Circulation 2002;106:2941-5 «PMID: 12460876»PubMed
- de Lemos JA, Drazner MH, Omland T ym. Association of troponin T detected with a highly sensitive assay and cardiac structure and mortality risk in the general population. JAMA 2010;304:2503-12 «PMID: 21139111»PubMed
- Paana T, Jaakkola S, Bamberg K ym. Cardiac troponin elevations in marathon runners. Role of coronary atherosclerosis and skeletal muscle injury. The MaraCat Study. Int J Cardiol 2019;295:25-28 «PMID: 31420104»PubMed
- Ibanez B, James S, Agewall S ym. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2018;39:119-177 «PMID: 28886621»PubMed
- St John Sutton M, Pfeffer MA, Plappert T ym. Quantitative two-dimensional echocardiographic measurements are major predictors of adverse cardiovascular events after acute myocardial infarction. The protective effects of captopril. Circulation 1994;89:68-75 «PMID: 8281697»PubMed
- Neskovic AN, Hagendorff A, Lancellotti P ym. Emergency echocardiography: the European Association of Cardiovascular Imaging recommendations. Eur Heart J Cardiovasc Imaging 2013;14:1-11 «PMID: 23239795»PubMed
- Foy AJ, Liu G, Davidson WR Jr ym. Comparative effectiveness of diagnostic testing strategies in emergency department patients with chest pain: an analysis of downstream testing, interventions, and outcomes. JAMA Intern Med 2015;175:428-36 «PMID: 25622287»PubMed
- Kunadian V, Chieffo A, Camici PG ym. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. Eur Heart J 2020;41:3504-3520 «PMID: 32626906»PubMed
- Kardiologia. Airaksinen J, Aalto-Setälä K, Hartikainen H ym. (toim.). 3. uudistettu painos. Kustannus Oy Duodecim 2016. s. 443
- Boden WE, Eagle K, Granger CB. Reperfusion strategies in acute ST-segment elevation myocardial infarction: a comprehensive review of contemporary management options. J Am Coll Cardiol 2007;50:917-29 «PMID: 17765117»PubMed
- Chan AW, Kornder J, Elliott H ym. Improved survival associated with pre-hospital triage strategy in a large regional ST-segment elevation myocardial infarction program. JACC Cardiovasc Interv 2012;5:1239-46 «PMID: 23257372»PubMed
- Ducas RA, Labos C, Allen D ym. Association of Pre-hospital ECG Administration With Clinical Outcomes in ST-Segment Myocardial Infarction: A Systematic Review and Meta-analysis. Can J Cardiol 2016;32:1531-1541 «PMID: 27707525»PubMed
- Nam J, Caners K, Bowen JM ym. Systematic review and meta-analysis of the benefits of out-of-hospital 12-lead ECG and advance notification in ST-segment elevation myocardial infarction patients. Ann Emerg Med 2014;64:176-86, 186.e1-9 «PMID: 24368054»PubMed
- Cantor WJ, Hoogeveen P, Robert A ym. Prehospital diagnosis and triage of ST-elevation myocardial infarction by paramedics without advanced care training. Am Heart J 2012;164:201-6 «PMID: 22877805»PubMed
- Hofmann R, James SK, Jernberg T ym. Oxygen Therapy in Suspected Acute Myocardial Infarction. N Engl J Med 2017;377:1240-1249 «PMID: 28844200»PubMed
- Sepehrvand N, James SK, Stub D ym. Effects of supplemental oxygen therapy in patients with suspected acute myocardial infarction: a meta-analysis of randomised clinical trials. Heart 2018;104:1691-1698 «PMID: 29599378»PubMed
- Cabello JB, Burls A, Emparanza JI ym. Oxygen therapy for acute myocardial infarction. Cochrane Database Syst Rev 2016;12:CD007160 «PMID: 27991651»PubMed
- Kubica J, Adamski P, Ostrowska M ym. Morphine delays and attenuates ticagrelor exposure and action in patients with myocardial infarction: the randomized, double-blind, placebo-controlled IMPRESSION trial. Eur Heart J 2016;37:245-52 «PMID: 26491112»PubMed
- Bellandi B, Zocchi C, Xanthopoulou I ym. Morphine use and myocardial reperfusion in patients with acute myocardial infarction treated with primary PCI. Int J Cardiol 2016;221:567-71 «PMID: 27420579»PubMed
- Ibrahim K, Goli RR, Shah R ym. Effect of intravenous fentanyl on ticagrelor absorption and platelet inhibition among patients undergoing percutaneous coronary intervention: Design, rationale, and sample characteristics of the PACIFY randomized trial. Contemp Clin Trials 2018;64:8-12 «PMID: 29170073»PubMed
- Hobl EL, Stimpfl T, Ebner J ym. Morphine decreases clopidogrel concentrations and effects: a randomized, double-blind, placebo-controlled trial. J Am Coll Cardiol 2014;63:630-635 «PMID: 24315907»PubMed
- Silvain J, Storey RF, Cayla G ym. P2Y12 receptor inhibition and effect of morphine in patients undergoing primary PCI for ST-segment elevation myocardial infarction. The PRIVATE-ATLANTIC study. Thromb Haemost 2016;116:369-78 «PMID: 27196998»PubMed
- McEvoy JW, Ibrahim K, Kickler TS ym. Effect of Intravenous Fentanyl on Ticagrelor Absorption and Platelet Inhibition Among Patients Undergoing Percutaneous Coronary Intervention: The PACIFY Randomized Clinical Trial (Platelet Aggregation With Ticagrelor Inhibition and Fentanyl). Circulation 2018;137:307-309 «PMID: 29046319»PubMed
- Elgendy IY, Elgendy AY, Mahmoud AN ym. Intravenous ß-blockers for patients undergoing primary percutaneous coronary intervention: A meta-analysis of randomized trials. Int J Cardiol 2016;223:891-897 «PMID: 27584567»PubMed
- Sterling LH, Filion KB, Atallah R ym. Intravenous beta-blockers in ST-segment elevation myocardial infarction: A systematic review and meta-analysis. Int J Cardiol 2017;228:295-302 «PMID: 27866018»PubMed
- Hoedemaker NP, Roolvink V, de Winter RJ ym. Early intravenous beta-blockers in patients undergoing primary percutaneous coronary intervention for ST-segment elevation myocardial infarction: A patient-pooled meta-analysis of randomized clinical trials. Eur Heart J Acute Cardiovasc Care 2020;9:469-477 «PMID: 30759994»PubMed
- Safi S, Sethi NJ, Nielsen EE ym. Beta-blockers for suspected or diagnosed acute myocardial infarction. Cochrane Database Syst Rev 2019;12:CD012484 «PMID: 31845756»PubMed
- Chatterjee S, Chaudhuri D, Vedanthan R ym. Early intravenous beta-blockers in patients with acute coronary syndrome--a meta-analysis of randomized trials. Int J Cardiol 2013;168:915-21 «PMID: 23168009»PubMed
- Bangalore S, Makani H, Radford M ym. Clinical outcomes with ß-blockers for myocardial infarction: a meta-analysis of randomized trials. Am J Med 2014;127:939-53 «PMID: 24927909»PubMed
- Chen ZM, Pan HC, Chen YP ym. Early intravenous then oral metoprolol in 45,852 patients with acute myocardial infarction: randomised placebo-controlled trial. Lancet 2005;366:1622-32 «PMID: 16271643»PubMed
- Kontos MC, Diercks DB, Ho PM ym. Treatment and outcomes in patients with myocardial infarction treated with acute ß-blocker therapy: results from the American College of Cardiology's NCDR(®). Am Heart J 2011;161:864-70 «PMID: 21570515»PubMed
- Casella G, Ottani F, Ortolani P ym. Off-hour primary percutaneous coronary angioplasty does not affect outcome of patients with ST-Segment elevation acute myocardial infarction treated within a regional network for reperfusion: The REAL (Registro Regionale Angioplastiche dell'Emilia-Romagna) registry. JACC Cardiovasc Interv 2011;4:270-8 «PMID: 21435603»PubMed
- Armstrong PW, Gershlick AH, Goldstein P ym. Fibrinolysis or primary PCI in ST-segment elevation myocardial infarction. N Engl J Med 2013;368:1379-87 «PMID: 23473396»PubMed
- Indications for fibrinolytic therapy in suspected acute myocardial infarction: collaborative overview of early mortality and major morbidity results from all randomised trials of more than 1000 patients. Fibrinolytic Therapy Trialists' (FTT) Collaborative Group. Lancet 1994;343:311-22 «PMID: 7905143»PubMed
- Randomised trial of late thrombolysis in patients with suspected acute myocardial infarction. EMERAS (Estudio Multicéntrico Estreptoquinasa Repúblicas de América del Sur) Collaborative Group. Lancet 1993;342:767-72 «PMID: 8103875»PubMed
- Newby LK, Rutsch WR, Califf RM ym. Time from symptom onset to treatment and outcomes after thrombolytic therapy. GUSTO-1 Investigators. J Am Coll Cardiol 1996;27:1646-55 «PMID: 8636549»PubMed
- Califf RM, O'Neil W, Stack RS ym. Failure of simple clinical measurements to predict perfusion status after intravenous thrombolysis. Ann Intern Med 1988;108:658-62 «PMID: 3128953»PubMed
- Van de Werf F, Bax J, Betriu A ym. Management of acute myocardial infarction in patients presenting with persistent ST-segment elevation: the Task Force on the Management of ST-Segment Elevation Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J 2008;29:2909-45 «PMID: 19004841»PubMed
- Binanay C, Califf RM, Hasselblad V ym. Evaluation study of congestive heart failure and pulmonary artery catheterization effectiveness: the ESCAPE trial. JAMA 2005;294:1625-33 «PMID: 16204662»PubMed
- Combes A, Price S, Slutsky AS ym. Temporary circulatory support for cardiogenic shock. Lancet 2020;396:199-212 «PMID: 32682486»PubMed
- Thiele H, Ohman EM, de Waha-Thiele S ym. Management of cardiogenic shock complicating myocardial infarction: an update 2019. Eur Heart J 2019;40:2671-2683 «PMID: 31274157»PubMed
- Mehta RH, Lopes RD, Ballotta A ym. Percutaneous coronary intervention or coronary artery bypass surgery for cardiogenic shock and multivessel coronary artery disease? Am Heart J 2010;159:141-7 «PMID: 20102880»PubMed
- Fang M, Cao H, Wang Z. Levosimendan in patients with cardiogenic shock complicating myocardial infarction: A meta-analysis. Med Intensiva (Engl Ed) 2018;42:409-415 «PMID: 29126662»PubMed
- Thiele H, Zeymer U, Neumann FJ ym. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med 2012;367:1287-96 «PMID: 22920912»PubMed
- Thiagarajan RR, Barbaro RP, Rycus PT ym. Extracorporeal Life Support Organization Registry International Report 2016. ASAIO J 2017;63:60-67 «PMID: 27984321»PubMed
- Claassens DMF, Vos GJA, Bergmeijer TO ym. A Genotype-Guided Strategy for Oral P2Y12 Inhibitors in Primary PCI. N Engl J Med 2019;381:1621-1631 «PMID: 31479209»PubMed
- Yusuf S, Mehta SR, Chrolavicius S ym. Effects of fondaparinux on mortality and reinfarction in patients with acute ST-segment elevation myocardial infarction: the OASIS-6 randomized trial. JAMA 2006;295:1519-30 «PMID: 16537725»PubMed
- Cohen M, Demers C, Gurfinkel EP ym. A comparison of low-molecular-weight heparin with unfractionated heparin for unstable coronary artery disease. Efficacy and Safety of Subcutaneous Enoxaparin in Non-Q-Wave Coronary Events Study Group. N Engl J Med 1997;337:447-52 «PMID: 9250846»PubMed
- Antman EM. TIMI 11B. Enoxaparin versus unfractionated heparin for unstable angina or non-Q-wave myocardial infarction: a double-blind, placebo-controlled, parallel-group, multicenter trial. Rationale, study design, and methods. Thrombolysis in Myocardial Infarction (TIMI) 11B Trial Investigators. Am Heart J 1998;135:S353-60 «PMID: 9628449»PubMed
- Low-molecular-weight heparin during instability in coronary artery disease, Fragmin during Instability in Coronary Artery Disease (FRISC) study group. Lancet 1996;347:561-8 «PMID: 8596317»PubMed
- Long-term low-molecular-mass heparin in unstable coronary-artery disease: FRISC II prospective randomised multicentre study. FRagmin and Fast Revascularisation during InStability in Coronary artery disease. Investigators. Lancet 1999;354:701-7 «PMID: 10475180»PubMed
- Fifth Organization to Assess Strategies in Acute Ischemic Syndromes Investigators., Yusuf S, Mehta SR ym. Comparison of fondaparinux and enoxaparin in acute coronary syndromes. N Engl J Med 2006;354:1464-76 «PMID: 16537663»PubMed
- Gibson CM, Mehran R, Bode C ym. Prevention of Bleeding in Patients with Atrial Fibrillation Undergoing PCI. N Engl J Med 2016;375:2423-2434 «PMID: 27959713»PubMed
- Cannon CP, Bhatt DL, Oldgren J ym. Dual Antithrombotic Therapy with Dabigatran after PCI in Atrial Fibrillation. N Engl J Med 2017;377:1513-1524 «PMID: 28844193»PubMed
- Lopes RD, Heizer G, Aronson R ym. Antithrombotic Therapy after Acute Coronary Syndrome or PCI in Atrial Fibrillation. N Engl J Med 2019;380:1509-1524 «PMID: 30883055»PubMed
- Vranckx P, Valgimigli M, Eckardt L ym. Edoxaban-based versus vitamin K antagonist-based antithrombotic regimen after successful coronary stenting in patients with atrial fibrillation (ENTRUST-AF PCI): a randomised, open-label, phase 3b trial. Lancet 2019;394:1335-1343 «PMID: 31492505»PubMed
- Ferguson JJ, Califf RM, Antman EM ym. Enoxaparin vs unfractionated heparin in high-risk patients with non-ST-segment elevation acute coronary syndromes managed with an intended early invasive strategy: primary results of the SYNERGY randomized trial. JAMA 2004;292:45-54 «PMID: 15238590»PubMed
- Erlinge D, Omerovic E, Fröbert O ym. Bivalirudin versus Heparin Monotherapy in Myocardial Infarction. N Engl J Med 2017;377:1132-1142 «PMID: 28844201»PubMed
- Zhang S, Gao W, Li H ym. Efficacy and safety of bivalirudin versus heparin in patients undergoing percutaneous coronary intervention: A meta-analysis of randomized controlled trials. Int J Cardiol 2016;209:87-95 «PMID: 26882192»PubMed
- Wiviott SD, Braunwald E, McCabe CH ym. Prasugrel versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2007;357:2001-15 «PMID: 17982182»PubMed
- Wallentin L, Becker RC, Budaj A ym. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2009;361:1045-57 «PMID: 19717846»PubMed
- Gimbel M, Qaderdan K, Willemsen L ym. Clopidogrel versus ticagrelor or prasugrel in patients aged 70 years or older with non-ST-elevation acute coronary syndrome (POPular AGE): the randomised, open-label, non-inferiority trial. Lancet 2020;395:1374-1381 «PMID: 32334703»PubMed
- Motovska Z, Hlinomaz O, Miklik R ym. Prasugrel Versus Ticagrelor in Patients With Acute Myocardial Infarction Treated With Primary Percutaneous Coronary Intervention: Multicenter Randomized PRAGUE-18 Study. Circulation 2016;134:1603-1612 «PMID: 27576777»PubMed
- Motovska Z, Hlinomaz O, Kala P ym. 1-Year Outcomes of Patients Undergoing Primary Angioplasty for Myocardial Infarction Treated With Prasugrel Versus Ticagrelor. J Am Coll Cardiol 2018;71:371-381 «PMID: 29154813»PubMed
- Schüpke S, Neumann FJ, Menichelli M ym. Ticagrelor or Prasugrel in Patients with Acute Coronary Syndromes. N Engl J Med 2019;381:1524-1534 «PMID: 31475799»PubMed
- Urban P, Mehran R, Colleran R ym. Defining High Bleeding Risk in Patients Undergoing Percutaneous Coronary Intervention. Circulation 2019;140:240-261 «PMID: 31116032»PubMed
- Navarese EP, Khan SU, Kolodziejczak M ym. Comparative Efficacy and Safety of Oral P2Y12 Inhibitors in Acute Coronary Syndrome: Network Meta-Analysis of 52 816 Patients From 12 Randomized Trials. Circulation 2020;142:150-160 «PMID: 32468837»PubMed
- Montalescot G, Bolognese L, Dudek D ym. Pretreatment with prasugrel in non-ST-segment elevation acute coronary syndromes. N Engl J Med 2013;369:999-1010 «PMID: 23991622»PubMed
- Labos C, Dasgupta K, Nedjar H ym. Risk of bleeding associated with combined use of selective serotonin reuptake inhibitors and antiplatelet therapy following acute myocardial infarction. CMAJ 2011;183:1835-43 «PMID: 21948719»PubMed
- Kobayashi Y, Lønborg J, Jong A ym. Prognostic Value of the Residual SYNTAX Score After Functionally Complete Revascularization in ACS. J Am Coll Cardiol 2018;72:1321-1329 «PMID: 30213322»PubMed
- Valgimigli M, Frigoli E, Heg D ym. Dual Antiplatelet Therapy after PCI in Patients at High Bleeding Risk. N Engl J Med 2021;385:1643-1655 «PMID: 34449185»PubMed
- Windecker S, Latib A, Kedhi E ym. Polymer-based or Polymer-free Stents in Patients at High Bleeding Risk. N Engl J Med 2020;382:1208-1218 «PMID: 32050061»PubMed
- Angiolillo DJ, Rollini F, Storey RF ym. International Expert Consensus on Switching Platelet P2Y12 Receptor-Inhibiting Therapies. Circulation 2017;136:1955-1975 «PMID: 29084738»PubMed
- Dewilde WJ, Oirbans T, Verheugt FW ym. Use of clopidogrel with or without aspirin in patients taking oral anticoagulant therapy and undergoing percutaneous coronary intervention: an open-label, randomised, controlled trial. Lancet 2013;381:1107-15 «PMID: 23415013»PubMed
- Szummer K, Montez-Rath ME, Alfredsson J ym. Comparison Between Ticagrelor and Clopidogrel in Elderly Patients With an Acute Coronary Syndrome: Insights From the SWEDEHEART Registry. Circulation 2020;142:1700-1708 «PMID: 32867508»PubMed
- Doll JA, Neely ML, Roe MT ym. Impact of CYP2C19 Metabolizer Status on Patients With ACS Treated With Prasugrel Versus Clopidogrel. J Am Coll Cardiol 2016;67:936-947 «PMID: 26916483»PubMed
- Roe MT, Armstrong PW, Fox KA ym. Prasugrel versus clopidogrel for acute coronary syndromes without revascularization. N Engl J Med 2012;367:1297-309 «PMID: 22920930»PubMed
- Mehran R, Baber U, Sharma SK ym. Ticagrelor with or without Aspirin in High-Risk Patients after PCI. N Engl J Med 2019;381:2032-2042 «PMID: 31556978»PubMed
- Kim BK, Hong SJ, Cho YH ym. Effect of Ticagrelor Monotherapy vs Ticagrelor With Aspirin on Major Bleeding and Cardiovascular Events in Patients With Acute Coronary Syndrome: The TICO Randomized Clinical Trial. JAMA 2020;323:2407-2416 «PMID: 32543684»PubMed
- Steg PG, Bhatt DL, Hamm CW ym. Effect of cangrelor on periprocedural outcomes in percutaneous coronary interventions: a pooled analysis of patient-level data. Lancet 2013;382:1981-92 «PMID: 24011551»PubMed
- De Luca G, Navarese EP, Cassetti E ym. Meta-analysis of randomized trials of glycoprotein IIb/IIIa inhibitors in high-risk acute coronary syndromes patients undergoing invasive strategy. Am J Cardiol 2011;107:198-203 «PMID: 21211597»PubMed
- Sciahbasi A, Biondi-Zoccai G, Romagnoli E ym. Routine upstream versus selective downstream administration of glycoprotein IIb/IIIa inhibitors in patients with non-ST-elevation acute coronary syndromes: a meta-analysis of randomized trials. Int J Cardiol 2012;155:243-8 «PMID: 21035214»PubMed
- Anderson HV, Cannon CP, Stone PH ym. One-year results of the Thrombolysis in Myocardial Infarction (TIMI) IIIB clinical trial. A randomized comparison of tissue-type plasminogen activator versus placebo and early invasive versus early conservative strategies in unstable angina and non-Q wave myocardial infarction. J Am Coll Cardiol 1995;26:1643-50 «PMID: 7594098»PubMed
- Invasive compared with non-invasive treatment in unstable coronary-artery disease: FRISC II prospective randomised multicentre study. FRagmin and Fast Revascularisation during InStability in Coronary artery disease Investigators. Lancet 1999;354:708-15 «PMID: 10475181»PubMed
- Cannon CP, Weintraub WS, Demopoulos LA ym. Comparison of early invasive and conservative strategies in patients with unstable coronary syndromes treated with the glycoprotein IIb/IIIa inhibitor tirofiban. N Engl J Med 2001;344:1879-87 «PMID: 11419424»PubMed
- Fox KA, Poole-Wilson P, Clayton TC ym. 5-year outcome of an interventional strategy in non-ST-elevation acute coronary syndrome: the British Heart Foundation RITA 3 randomised trial. Lancet 2005;366:914-20 «PMID: 16154018»PubMed
- Lagerqvist B, Husted S, Kontny F ym. 5-year outcomes in the FRISC-II randomised trial of an invasive versus a non-invasive strategy in non-ST-elevation acute coronary syndrome: a follow-up study. Lancet 2006;368:998-1004 «PMID: 16980115»PubMed
- Neumann FJ, Sousa-Uva M, Ahlsson A ym. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J 2019;40:87-165 «PMID: 30165437»PubMed
- Palmerini T, Benedetto U, Biondi-Zoccai G ym. Long-Term Safety of Drug-Eluting and Bare-Metal Stents: Evidence From a Comprehensive Network Meta-Analysis. J Am Coll Cardiol 2015;65:2496-507 «PMID: 26065988»PubMed
- Tonino PAL, Pijls NHJ, Collet C ym. Titanium-Nitride-Oxide-Coated Versus Everolimus-Eluting Stents in Acute Coronary Syndrome: The Randomized TIDES-ACS Trial. JACC Cardiovasc Interv 2020;13:1697-1705 «PMID: 32703593»PubMed
- Rissanen TT, Uskela S, Eränen J ym. Drug-coated balloon for treatment of de-novo coronary artery lesions in patients with high bleeding risk (DEBUT): a single-blind, randomised, non-inferiority trial. Lancet 2019;394:230-239 «PMID: 31204115»PubMed
- Jeger RV, Farah A, Ohlow MA ym. Drug-coated balloons for small coronary artery disease (BASKET-SMALL 2): an open-label randomised non-inferiority trial. Lancet 2018;392:849-856 «PMID: 30170854»PubMed
- Thiele H, Akin I, Sandri M ym. PCI Strategies in Patients with Acute Myocardial Infarction and Cardiogenic Shock. N Engl J Med 2017;377:2419-2432 «PMID: 29083953»PubMed
- Gershlick AH, Khan JN, Kelly DJ ym. Randomized trial of complete versus lesion-only revascularization in patients undergoing primary percutaneous coronary intervention for STEMI and multivessel disease: the CvLPRIT trial. J Am Coll Cardiol 2015;65:963-72 «PMID: 25766941»PubMed
- Wald DS, Morris JK, Wald NJ ym. Randomized trial of preventive angioplasty in myocardial infarction. N Engl J Med 2013;369:1115-23 «PMID: 23991625»PubMed
- Smits PC, Abdel-Wahab M, Neumann FJ ym. Fractional Flow Reserve-Guided Multivessel Angioplasty in Myocardial Infarction. N Engl J Med 2017;376:1234-1244 «PMID: 28317428»PubMed
- Mehta SR, Wood DA, Storey RF ym. Complete Revascularization with Multivessel PCI for Myocardial Infarction. N Engl J Med 2019;381:1411-1421 «PMID: 31475795»PubMed
- Engstrøm T, Kelbæk H, Helqvist S ym. Complete revascularisation versus treatment of the culprit lesion only in patients with ST-segment elevation myocardial infarction and multivessel disease (DANAMI-3—PRIMULTI): an open-label, randomised controlled trial. Lancet 2015;386:665-71 «PMID: 26347918»PubMed
- Puymirat E, Cayla G, Simon T ym. Multivessel PCI Guided by FFR or Angiography for Myocardial Infarction. N Engl J Med 2021;385:297-308 «PMID: 33999545»PubMed
- Widimsky P, Holmes DR Jr. How to treat patients with ST-elevation acute myocardial infarction and multi-vessel disease? Eur Heart J 2011;32:396-403 «PMID: 21118854»PubMed
- Ndrepepa G, Kastrati A, Mehilli J ym. Mechanical reperfusion and long-term mortality in patients with acute myocardial infarction presenting 12 to 48 hours from onset of symptoms. JAMA 2009;301:487-8 «PMID: 19190313»PubMed
- Hochman JS, Lamas GA, Buller CE ym. Coronary intervention for persistent occlusion after myocardial infarction. N Engl J Med 2006;355:2395-407 «PMID: 17105759»PubMed
- Chang M, Lee CW, Ahn JM ym. Comparison of Outcome of Coronary Artery Bypass Grafting Versus Drug-Eluting Stent Implantation for Non-ST-Elevation Acute Coronary Syndrome. Am J Cardiol 2017;120:380-386 «PMID: 28595861»PubMed
- Farkouh ME, Domanski M, Sleeper LA ym. Strategies for multivessel revascularization in patients with diabetes. N Engl J Med 2012;367:2375-84 «PMID: 23121323»PubMed
- Verma S, Farkouh ME, Yanagawa B ym. Comparison of coronary artery bypass surgery and percutaneous coronary intervention in patients with diabetes: a meta-analysis of randomised controlled trials. Lancet Diabetes Endocrinol 2013;1:317-28 «PMID: 24622417»PubMed
- Ramanathan K, Abel JG, Park JE ym. Surgical Versus Percutaneous Coronary Revascularization in Patients With Diabetes and Acute Coronary Syndromes. J Am Coll Cardiol 2017;70:2995-3006 «PMID: 29241487»PubMed
- Cardoso R, Knijnik L, Whelton SP ym. Dual versus single antiplatelet therapy after coronary artery bypass graft surgery: An updated meta-analysis. Int J Cardiol 2018;269:80-88 «PMID: 30072154»PubMed
- Gupta S, Belley-Cote EP, Agahi P ym. Antiplatelet Therapy and Coronary Artery Bypass Grafting: Analysis of Current Evidence With a Focus on Acute Coronary Syndrome. Can J Cardiol 2019;35:1030-1038 «PMID: 31376904»PubMed
- Solo K, Lavi S, Kabali C ym. Antithrombotic treatment after coronary artery bypass graft surgery: systematic review and network meta-analysis. BMJ 2019;367:l5476 «PMID: 31601578»PubMed
- Lemkes JS, Janssens GN, van der Hoeven NW ym. Coronary Angiography after Cardiac Arrest without ST-Segment Elevation. N Engl J Med 2019;380:1397-1407 «PMID: 30883057»PubMed
- Desch S, Freund A, Akin I ym. Angiography after Out-of-Hospital Cardiac Arrest without ST-Segment Elevation. N Engl J Med 2021;385:2544-2553 «PMID: 34459570»PubMed
- Ouweneel DM, Schotborgh JV, Limpens J ym. Extracorporeal life support during cardiac arrest and cardiogenic shock: a systematic review and meta-analysis. Intensive Care Med 2016;42:1922-1934 «PMID: 27647331»PubMed
- Beyea MM, Tillmann BW, Iansavichene AE ym. Neurologic outcomes after extracorporeal membrane oxygenation assisted CPR for resuscitation of out-of-hospital cardiac arrest patients: A systematic review. Resuscitation 2018;130:146-158 «PMID: 30017957»PubMed
- Holmberg MJ, Geri G, Wiberg S ym. Extracorporeal cardiopulmonary resuscitation for cardiac arrest: A systematic review. Resuscitation 2018;131:91-100 «PMID: 30063963»PubMed
- Twohig CJ, Singer B, Grier G ym. A systematic literature review and meta-analysis of the effectiveness of extracorporeal-CPR versus conventional-CPR for adult patients in cardiac arrest. J Intensive Care Soc 2019;20:347-357 «PMID: 31695740»PubMed
- Bartos JA, Grunau B, Carlson C ym. Improved Survival With Extracorporeal Cardiopulmonary Resuscitation Despite Progressive Metabolic Derangement Associated With Prolonged Resuscitation. Circulation 2020;141:877-886 «PMID: 31896278»PubMed
- Yannopoulos D, Bartos J, Raveendran G ym. Advanced reperfusion strategies for patients with out-of-hospital cardiac arrest and refractory ventricular fibrillation (ARREST): a phase 2, single centre, open-label, randomised controlled trial. Lancet 2020;396:1807-1816 «PMID: 33197396»PubMed
- Grunau B, Carrier S, Bashir J ym. A comprehensive regional clinical and educational ECPR protocol decreases time to ECMO in patients with refractory out-of-hospital cardiac arrest. CJEM 2017;19:424-433 «PMID: 28810931»PubMed
- Debaty G, Babaz V, Durand M ym. Prognostic factors for extracorporeal cardiopulmonary resuscitation recipients following out-of-hospital refractory cardiac arrest. A systematic review and meta-analysis. Resuscitation 2017;112:1-10 «PMID: 28007504»PubMed
- D'Arrigo S, Cacciola S, Dennis M ym. Predictors of favourable outcome after in-hospital cardiac arrest treated with extracorporeal cardiopulmonary resuscitation: A systematic review and meta-analysis. Resuscitation 2017;121:62-70 «PMID: 29020604»PubMed
- Wang J, Ma Q, Zhang H ym. Predictors of survival and neurologic outcome for adults with extracorporeal cardiopulmonary resuscitation: A systemic review and meta-analysis. Medicine (Baltimore) 2018;97:e13257 «PMID: 30508912»PubMed
- Michels G, Wengenmayer T, Hagl C ym. Recommendations for extracorporeal cardiopulmonary resuscitation (eCPR): consensus statement of DGIIN, DGK, DGTHG, DGfK, DGNI, DGAI, DIVI and GRC. Clin Res Cardiol 2019;108:455-464 «PMID: 30361819»PubMed
- Grunau B, Kime N, Leroux B ym. Association of Intra-arrest Transport vs Continued On-Scene Resuscitation With Survival to Hospital Discharge Among Patients With Out-of-Hospital Cardiac Arrest. JAMA 2020;324:1058-1067 «PMID: 32930759»PubMed
- Newby KH, Thompson T, Stebbins A ym. Sustained ventricular arrhythmias in patients receiving thrombolytic therapy: incidence and outcomes. The GUSTO Investigators. Circulation 1998;98:2567-73 «PMID: 9843464»PubMed
- Henkel DM, Witt BJ, Gersh BJ ym. Ventricular arrhythmias after acute myocardial infarction: a 20-year community study. Am Heart J 2006;151:806-12 «PMID: 16569539»PubMed
- Terkelsen CJ, Sørensen JT, Kaltoft AK ym. Prevalence and significance of accelerated idioventricular rhythm in patients with ST-elevation myocardial infarction treated with primary percutaneous coronary intervention. Am J Cardiol 2009;104:1641-6 «PMID: 19962468»PubMed
- Jabre P, Roger VL, Murad MH ym. Mortality associated with atrial fibrillation in patients with myocardial infarction: a systematic review and meta-analysis. Circulation 2011;123:1587-93 «PMID: 21464054»PubMed
- Robinson AA, Trankle CR, Eubanks G ym. Off-label Use of Direct Oral Anticoagulants Compared With Warfarin for Left Ventricular Thrombi. JAMA Cardiol 2020;5:685-692 «PMID: 32320043»PubMed
- Alcalai R, Butnaru A, Moravsky G ym. Apixaban versus Warfarin in Patients with Left Ventricular Thrombus, A Prospective Multicenter Randomized Clinical Trial. Eur Heart J Cardiovasc Pharmacother 2021;: «PMID: 34279598»PubMed
- Le May MR, Acharya S, Wells GA ym. Prophylactic warfarin therapy after primary percutaneous coronary intervention for anterior ST-segment elevation myocardial infarction. JACC Cardiovasc Interv 2015;8:155-162 «PMID: 25616920»PubMed
- Doyle B, Rihal CS, O'Sullivan CJ ym. Outcomes of stent thrombosis and restenosis during extended follow-up of patients treated with bare-metal coronary stents. Circulation 2007;116:2391-8 «PMID: 17984377»PubMed
- Wenaweser P, Daemen J, Zwahlen M ym. Incidence and correlates of drug-eluting stent thrombosis in routine clinical practice. 4-year results from a large 2-institutional cohort study. J Am Coll Cardiol 2008;52:1134-40 «PMID: 18804739»PubMed
- Laarman GJ, Suttorp MJ, Dirksen MT ym. Paclitaxel-eluting versus uncoated stents in primary percutaneous coronary intervention. N Engl J Med 2006;355:1105-13 «PMID: 16971717»PubMed
- Vink MA, Dirksen MT, Suttorp MJ ym. 5-year follow-up after primary percutaneous coronary intervention with a paclitaxel-eluting stent versus a bare-metal stent in acute ST-segment elevation myocardial infarction: a follow-up study of the PASSION (Paclitaxel-Eluting Versus Conventional Stent in Myocardial Infarction with ST-Segment Elevation) trial. JACC Cardiovasc Interv 2011;4:24-9 «PMID: 21251625»PubMed
- Iakovou I, Schmidt T, Bonizzoni E ym. Incidence, predictors, and outcome of thrombosis after successful implantation of drug-eluting stents. JAMA 2005;293:2126-30 «PMID: 15870416»PubMed
- Chechi T, Vecchio S, Vittori G ym. ST-segment elevation myocardial infarction due to early and late stent thrombosis a new group of high-risk patients. J Am Coll Cardiol 2008;51:2396-402 «PMID: 18565395»PubMed
- Burzotta F, Parma A, Pristipino C ym. Angiographic and clinical outcome of invasively managed patients with thrombosed coronary bare metal or drug-eluting stents: the OPTIMIST study. Eur Heart J 2008;29:3011-21 «PMID: 18987096»PubMed
- Alfonso F. The "vulnerable" stent why so dreadful? J Am Coll Cardiol 2008;51:2403-6; PMID: 18565396
- Holmes DR Jr, Kereiakes DJ, Garg S ym. Stent thrombosis. J Am Coll Cardiol 2010;56:1357-65 «PMID: 20946992»PubMed
- Puurunen M, Mustonen P. [Clopidogrel resistance--assessment of drug response and clinical significance]. Duodecim 2010;126:1021-8 «PMID: 20593625»PubMed
- Ndrepepa G, Berger PB, Mehilli J ym. Periprocedural bleeding and 1-year outcome after percutaneous coronary interventions: appropriateness of including bleeding as a component of a quadruple end point. J Am Coll Cardiol 2008;51:690-7 «PMID: 18279731»PubMed
- Mehran R, Pocock SJ, Stone GW ym. Associations of major bleeding and myocardial infarction with the incidence and timing of mortality in patients presenting with non-ST-elevation acute coronary syndromes: a risk model from the ACUITY trial. Eur Heart J 2009;30:1457-66 «PMID: 19351691»PubMed
- Palmerini T, Bacchi Reggiani L, Della Riva D ym. Bleeding-Related Deaths in Relation to the Duration of Dual-Antiplatelet Therapy After Coronary Stenting. J Am Coll Cardiol 2017;69:2011-2022 «PMID: 28427576»PubMed
- Ueki Y, Bär S, Losdat S ym. Validation of the Academic Research Consortium for High Bleeding Risk (ARC-HBR) criteria in patients undergoing percutaneous coronary intervention and comparison with contemporary bleeding risk scores. EuroIntervention 2020;16:371-379 «PMID: 32065586»PubMed
- Lahtela H, Karjalainen PP, Niemelä M ym. Are glycoprotein inhibitors safe during percutaneous coronary intervention in patients on chronic warfarin treatment? Thromb Haemost 2009;102:1227-33 «PMID: 19967155»PubMed
- Généreux P, Rutledge DR, Palmerini T ym. Stent Thrombosis and Dual Antiplatelet Therapy Interruption With Everolimus-Eluting Stents: Insights From the Xience V Coronary Stent System Trials. Circ Cardiovasc Interv 2015;8: «PMID: 25940520»PubMed
- Schoener L, Jellinghaus S, Richter B ym. Reversal of the platelet inhibitory effect of the P2Y12 inhibitors clopidogrel, prasugrel, and ticagrelor in vitro: a new approach to an old issue. Clin Res Cardiol 2017;106:868-874 «PMID: 28653184»PubMed
- Hobl EL, Derhaschnig U, Firbas C ym. Reversal strategy in antagonizing the P2Y12 -inhibitor ticagrelor. Eur J Clin Invest 2013;43:1258-61 «PMID: 24112116»PubMed
- Steg PG, Huber K, Andreotti F ym. Bleeding in acute coronary syndromes and percutaneous coronary interventions: position paper by the Working Group on Thrombosis of the European Society of Cardiology. Eur Heart J 2011;32:1854-64 «PMID: 21715717»PubMed
- Alexander KP, Chen AY, Roe MT ym. Excess dosing of antiplatelet and antithrombin agents in the treatment of non-ST-segment elevation acute coronary syndromes. JAMA 2005;294:3108-16 «PMID: 16380591»PubMed
- Lee MS, Wolfe M, Stone GW. Transradial versus transfemoral percutaneous coronary intervention in acute coronary syndromes: re-evaluation of the current body of evidence. JACC Cardiovasc Interv 2013;6:1149-52 «PMID: 24262614»PubMed
- Bhatt DL, Cryer BL, Contant CF ym. Clopidogrel with or without omeprazole in coronary artery disease. N Engl J Med 2010;363:1909-17 «PMID: 20925534»PubMed
- Agewall S, Cattaneo M, Collet JP ym. Expert position paper on the use of proton pump inhibitors in patients with cardiovascular disease and antithrombotic therapy. Eur Heart J 2013;34:1708-13, 1713a-1713b «PMID: 23425521»PubMed
- Chan FK, Ching JY, Hung LC ym. Clopidogrel versus aspirin and esomeprazole to prevent recurrent ulcer bleeding. N Engl J Med 2005;352:238-44 «PMID: 15659723»PubMed
- Stamler JS, Jia L, Eu JP ym. Blood flow regulation by S-nitrosohemoglobin in the physiological oxygen gradient. Science 1997;276:2034-7 «PMID: 9197264»PubMed
- Rao SV, Eikelboom JA, Granger CB ym. Bleeding and blood transfusion issues in patients with non-ST-segment elevation acute coronary syndromes. Eur Heart J 2007;28:1193-204 «PMID: 17456480»PubMed
- Sepelvaltimotautipotilaan liikunnallinen kuntoutus (online). Hyvä fysioterapiakäytäntö -suositus. Suomen Fysioterapeuttien asettama työryhmä. Helsinki: Suomen Fysioterapeutit ry, 2011 (päivitetty 23.5.2016). Saatavilla Internetissä: www.suomenfysioterapeutit.fi
- Ambrosetti M, Abreu A, Corrà U ym. Secondary prevention through comprehensive cardiovascular rehabilitation: From knowledge to implementation. 2020 update. A position paper from the Secondary Prevention and Rehabilitation Section of the European Association of Preventive Cardiology. Eur J Prev Cardiol 2020;:2047487320913379 «PMID: 32223332»PubMed
- Ciszewski A. Cardioprotective effect of influenza and pneumococcal vaccination in patients with cardiovascular diseases. Vaccine 2018;36:202-206 «PMID: 29221893»PubMed
- Feldman C, Normark S, Henriques-Normark B ym. Pathogenesis and prevention of risk of cardiovascular events in patients with pneumococcal community-acquired pneumonia. J Intern Med 2019;285:635-652 «PMID: 30584680»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 14.06.2021). Saatavilla internetissä: www.kaypahoito.fi
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2017 (viitattu 14.06.2021). Saatavilla internetissä: www.kaypahoito.fi
- Mach F, Baigent C, Catapano AL ym. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020;41:111-188 «PMID: 31504418»PubMed
- Tyypin 2 diabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen sisätautilääkäreiden yhdistyksen ja Diabetesliiton lääkärineuvoston asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018 (viitattu 10.11.2019). Saatavilla Internetissä: www.kaypahoito.fi
- Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lihavuustutkijat ry:n ja Suomen Lastenlääkäriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 14.06.2021). Saatavilla internetissä: www.kaypahoito.fi
- Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yleislääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018 (viitattu 10.11.2019). Saatavilla internetissä: www.kaypahoito.fi
- Piepoli MF, Hoes AW, Agewall S ym. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016;37:2315-2381 «PMID: 27222591»PubMed
- Ma M, Bu L, Shi L ym. Effect of loading dose of atorvastatin therapy prior to percutaneous coronary intervention in patients with acute coronary syndrome: a meta-analysis of six randomized controlled trials. Drug Des Devel Ther 2019;13:1233-1240 «PMID: 31354240»PubMed
- Pan Y, Tan Y, Li B ym. Efficacy of high-dose rosuvastatin preloading in patients undergoing percutaneous coronary intervention: a meta-analysis of fourteen randomized controlled trials. Lipids Health Dis 2015;14:97 «PMID: 26306625»PubMed
- Liakopoulos OJ, Kuhn EW, Slottosch I ym. Statin Therapy in Patients Undergoing Coronary Artery Bypass Grafting for Acute Coronary Syndrome. Thorac Cardiovasc Surg 2018;66:434-441 «PMID: 28427094»PubMed
- Cannon CP, Blazing MA, Giugliano RP ym. Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes. N Engl J Med 2015;372:2387-97 «PMID: 26039521»PubMed
- Sabatine MS, Giugliano RP, Keech AC ym. Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease. N Engl J Med 2017;376:1713-1722 «PMID: 28304224»PubMed
- Schwartz GG, Steg PG, Szarek M ym. Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome. N Engl J Med 2018;379:2097-2107 «PMID: 30403574»PubMed
- Allahyari A, Jernberg T, Hagström E ym. Application of the 2019 ESC/EAS dyslipidaemia guidelines to nationwide data of patients with a recent myocardial infarction: a simulation study. Eur Heart J 2020;41:3900-3909 «PMID: 32072178»PubMed
- Bartnik M, Rydén L, Ferrari R ym. The prevalence of abnormal glucose regulation in patients with coronary artery disease across Europe. The Euro Heart Survey on diabetes and the heart. Eur Heart J 2004;25:1880-90 «PMID: 15522466»PubMed
- de Mulder M, Umans VA, Cornel JH ym. Intensive glucose regulation in hyperglycemic acute coronary syndrome: results of the randomized BIOMarker study to identify the acute risk of a coronary syndrome-2 (BIOMArCS-2) glucose trial. JAMA Intern Med 2013;173:1896-904 «PMID: 24018647»PubMed
- Wiviott SD, Raz I, Bonaca MP ym. Dapagliflozin and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med 2019;380:347-357 «PMID: 30415602»PubMed
- Critchley JA, Capewell S. Mortality risk reduction associated with smoking cessation in patients with coronary heart disease: a systematic review. JAMA 2003;290:86-97 «PMID: 12837716»PubMed
- Chow CK, Jolly S, Rao-Melacini P ym. Association of diet, exercise, and smoking modification with risk of early cardiovascular events after acute coronary syndromes. Circulation 2010;121:750-8 «PMID: 20124123»PubMed
- Rigotti NA, Clair C, Munafò MR ym. Interventions for smoking cessation in hospitalised patients. Cochrane Database Syst Rev 2012;:CD001837 «PMID: 22592676»PubMed
- Windle SB, Dehghani P, Roy N ym. Smoking abstinence 1 year after acute coronary syndrome: follow-up from a randomized controlled trial of varenicline in patients admitted to hospital. CMAJ 2018;190:E347-E354 «PMID: 29581161»PubMed
- Suissa K, Larivière J, Eisenberg MJ ym. Efficacy and Safety of Smoking Cessation Interventions in Patients With Cardiovascular Disease: A Network Meta-Analysis of Randomized Controlled Trials. Circ Cardiovasc Qual Outcomes 2017;10: «PMID: 28093398»PubMed
- Grandi SM, Shimony A, Eisenberg MJ. Bupropion for smoking cessation in patients hospitalized with cardiovascular disease: a systematic review and meta-analysis of randomized controlled trials. Can J Cardiol 2013;29:1704-11 «PMID: 24267809»PubMed
- Gehi A, Haas D, Pipkin S ym. Depression and medication adherence in outpatients with coronary heart disease: findings from the Heart and Soul Study. Arch Intern Med 2005;165:2508-13 «PMID: 16314548»PubMed
- Zuidersma M, Ormel J, Conradi HJ ym. An increase in depressive symptoms after myocardial infarction predicts new cardiac events irrespective of depressive symptoms before myocardial infarction. Psychol Med 2012;42:683-93 «PMID: 22571951»PubMed
- Lichtman JH, Froelicher ES, Blumenthal JA ym. Depression as a risk factor for poor prognosis among patients with acute coronary syndrome: systematic review and recommendations: a scientific statement from the American Heart Association. Circulation 2014;129:1350-69 «PMID: 24566200»PubMed
- Kronish IM, Moise N, Cheung YK ym. Effect of Depression Screening After Acute Coronary Syndromes on Quality of Life: The CODIACS-QoL Randomized Clinical Trial. JAMA Intern Med 2020;180:45-53 «PMID: 31633746»PubMed
- Nieuwsma JA, Williams JW Jr, Namdari N ym. Diagnostic Accuracy of Screening Tests and Treatment for Post-Acute Coronary Syndrome Depression: A Systematic Review. Ann Intern Med 2017;167:725-735 «PMID: 29132152»PubMed
- Kim JM, Bae KY, Stewart R ym. Escitalopram treatment for depressive disorder following acute coronary syndrome: a 24-week double-blind, placebo-controlled trial. J Clin Psychiatry 2015;76:62-8 «PMID: 25375836»PubMed
- Hanash JA, Hansen BH, Hansen JF ym. Cardiovascular safety of one-year escitalopram therapy in clinically nondepressed patients with acute coronary syndrome: results from the DEpression in patients with Coronary ARtery Disease (DECARD) trial. J Cardiovasc Pharmacol 2012;60:397-405 «PMID: 22820898»PubMed
- Thombs BD, de Jonge P, Coyne JC ym. Depression screening and patient outcomes in cardiovascular care: a systematic review. JAMA 2008;300:2161-71 «PMID: 19001627»PubMed
- Depressio. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Psykiatriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 14.06.2021). Saatavilla internetissä: www.kaypahoito.fi
- Steinke EE, Jaarsma T, Barnason SA ym. Sexual counselling for individuals with cardiovascular disease and their partners: a consensus document from the American Heart Association and the ESC Council on Cardiovascular Nursing and Allied Professions (CCNAP). Eur Heart J 2013;34:3217-35 «PMID: 23900695»PubMed
- Levine GN, Steinke EE, Bakaeen FG ym. Sexual activity and cardiovascular disease: a scientific statement from the American Heart Association. Circulation 2012;125:1058-72 «PMID: 22267844»PubMed
- Laskimotukos ja keuhkoembolia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 14.06.2021). Saatavilla internetissä: www.kaypahoito.fi
- Lip GY, Huber K, Andreotti F ym. Antithrombotic management of atrial fibrillation patients presenting with acute coronary syndrome and/or undergoing coronary stenting: executive summary--a Consensus Document of the European Society of Cardiology Working Group on Thrombosis, endorsed by the European Heart Rhythm Association (EHRA) and the European Association of Percutaneous Cardiovascular Interventions (EAPCI). Eur Heart J 2010;31:1311-8 «PMID: 20447945»PubMed
- Rubboli A, Halperin JL, Airaksinen KE ym. Antithrombotic therapy in patients treated with oral anticoagulation undergoing coronary artery stenting. An expert consensus document with focus on atrial fibrillation. Ann Med 2008;40:428-36 «PMID: 18608125»PubMed
- Karjalainen PP, Porela P, Ylitalo A ym. Safety and efficacy of combined antiplatelet-warfarin therapy after coronary stenting. Eur Heart J 2007;28:726-32 «PMID: 17267456»PubMed
- Collet JP, Thiele H, Barbato E ym. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J 2021;42:1289-1367 «PMID: 32860058»PubMed
- Urban P, Meredith IT, Abizaid A ym. Polymer-free Drug-Coated Coronary Stents in Patients at High Bleeding Risk. N Engl J Med 2015;373:2038-47 «PMID: 26466021»PubMed
- Varenne O, Cook S, Sideris G ym. Drug-eluting stents in elderly patients with coronary artery disease (SENIOR): a randomised single-blind trial. Lancet 2018;391:41-50 «PMID: 29102362»PubMed
- Steffel J, Verhamme P, Potpara TS ym. The 2018 European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist oral anticoagulants in patients with atrial fibrillation. Eur Heart J 2018;39:1330-1393 «PMID: 29562325»PubMed
- Yeh RW, Secemsky EA, Kereiakes DJ ym. Development and Validation of a Prediction Rule for Benefit and Harm of Dual Antiplatelet Therapy Beyond 1 Year After Percutaneous Coronary Intervention. JAMA 2016;315:1735-49 «PMID: 27022822»PubMed
- Eikelboom JW, Connolly SJ, Bosch J ym. Rivaroxaban with or without Aspirin in Stable Cardiovascular Disease. N Engl J Med 2017;377:1319-1330 «PMID: 28844192»PubMed
- Bonaca MP, Bhatt DL, Cohen M ym. Long-term use of ticagrelor in patients with prior myocardial infarction. N Engl J Med 2015;372:1791-800 «PMID: 25773268»PubMed
- Law MR, Morris JK, Wald NJ. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies. BMJ 2009;338:b1665 «PMID: 19454737»PubMed
- ISIS-4: a randomised factorial trial assessing early oral captopril, oral mononitrate, and intravenous magnesium sulphate in 58,050 patients with suspected acute myocardial infarction. ISIS-4 (Fourth International Study of Infarct Survival) Collaborative Group. Lancet 1995;345:669-85 «PMID: 7661937»PubMed
- McMurray JJ, Packer M, Desai AS ym. Angiotensin-neprilysin inhibition versus enalapril in heart failure. N Engl J Med 2014;371:993-1004 «PMID: 25176015»PubMed
- Kook H, Hong SJ, Yang KS ym. Comparison of nebivolol versus diltiazem in improving coronary artery spasm and quality of life in patients with hypertension and vasospastic angina: A prospective, randomized, double-blind pilot study. PLoS One 2020;15:e0239039 «PMID: 32915892»PubMed
- Andersson C, Shilane D, Go AS ym. ß-blocker therapy and cardiac events among patients with newly diagnosed coronary heart disease. J Am Coll Cardiol 2014;64:247-52 «PMID: 25034059»PubMed
- Bangalore S, Bhatt DL, Steg PG ym. ß-blockers and cardiovascular events in patients with and without myocardial infarction: post hoc analysis from the CHARISMA trial. Circ Cardiovasc Qual Outcomes 2014;7:872-81 «PMID: 25271049»PubMed
- Freemantle N, Cleland J, Young P ym. beta Blockade after myocardial infarction: systematic review and meta regression analysis. BMJ 1999;318:1730-7 «PMID: 10381708»PubMed
- Hwang D, Lee JM, Kim HK ym. Prognostic Impact of ß-Blocker Dose After Acute Myocardial Infarction. Circ J 2019;83:410-417 «PMID: 30464110»PubMed
- Leizorovicz A, Lechat P, Cucherat M ym. Bisoprolol for the treatment of chronic heart failure: a meta-analysis on individual data of two placebo-controlled studies--CIBIS and CIBIS II. Cardiac Insufficiency Bisoprolol Study. Am Heart J 2002;143:301-7 «PMID: 11835035»PubMed
- Packer M, Bristow MR, Cohn JN ym. The effect of carvedilol on morbidity and mortality in patients with chronic heart failure. U.S. Carvedilol Heart Failure Study Group. N Engl J Med 1996;334:1349-55 «PMID: 8614419»PubMed
- Poole-Wilson PA, Swedberg K, Cleland JG ym. Comparison of carvedilol and metoprolol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomised controlled trial. Lancet 2003;362:7-13 «PMID: 12853193»PubMed
- Pitt B, Byington RP, Furberg CD ym. Effect of amlodipine on the progression of atherosclerosis and the occurrence of clinical events. PREVENT Investigators. Circulation 2000;102:1503-10 «PMID: 11004140»PubMed
- Beygui F, Cayla G, Roule V ym. Early Aldosterone Blockade in Acute Myocardial Infarction: The ALBATROSS Randomized Clinical Trial. J Am Coll Cardiol 2016;67:1917-27 «PMID: 27102506»PubMed
- Schjerning Olsen AM, Fosbøl EL, Lindhardsen J ym. Duration of treatment with nonsteroidal anti-inflammatory drugs and impact on risk of death and recurrent myocardial infarction in patients with prior myocardial infarction: a nationwide cohort study. Circulation 2011;123:2226-35 «PMID: 21555710»PubMed
- Hamm CW, Bassand JP, Agewall S ym. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes (ACS) in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2011;32:2999-3054 «PMID: 21873419»PubMed
- Ekerstad N, Löfmark R, Carlsson P. Elderly people with multi-morbidity and acute coronary syndrome: doctors' views on decision-making. Scand J Public Health 2010;38:325-31 «PMID: 19948651»PubMed
- Brieger D, Aliprandi-Costa B. Developments in procedural and disease registries: a focus on coronary artery disease. Curr Opin Cardiol 2013;28:405-10 «PMID: 23703251»PubMed
- Roberts R, Fromm RE. Management of acute coronary syndromes based on risk stratification by biochemical markers: an idea whose time has come. Circulation 1998;98:1831-3 «PMID: 9799199»PubMed
- Brieger D, Eagle KA, Goodman SG ym. Acute coronary syndromes without chest pain, an underdiagnosed and undertreated high-risk group: insights from the Global Registry of Acute Coronary Events. Chest 2004;126:461-9 «PMID: 15302732»PubMed
- Bach RG, Cannon CP, Weintraub WS ym. The effect of routine, early invasive management on outcome for elderly patients with non-ST-segment elevation acute coronary syndromes. Ann Intern Med 2004;141:186-95 «PMID: 15289215»PubMed
- Tegn N, Abdelnoor M, Aaberge L ym. Invasive versus conservative strategy in patients aged 80 years or older with non-ST-elevation myocardial infarction or unstable angina pectoris (After Eighty study): an open-label randomised controlled trial. Lancet 2016;387:1057-1065 «PMID: 26794722»PubMed
- Savonitto S, Cavallini C, Petronio AS ym. Early aggressive versus initially conservative treatment in elderly patients with non-ST-segment elevation acute coronary syndrome: a randomized controlled trial. JACC Cardiovasc Interv 2012;5:906-16 «PMID: 22995877»PubMed
- Coca SG, Krumholz HM, Garg AX ym. Underrepresentation of renal disease in randomized controlled trials of cardiovascular disease. JAMA 2006;296:1377-84 «PMID: 16985230»PubMed
- Goldenberg I, Subirana I, Boyko V ym. Relation between renal function and outcomes in patients with non-ST-segment elevation acute coronary syndrome: real-world data from the European Public Health Outcome Research and Indicators Collection Project. Arch Intern Med 2010;170:888-95 «PMID: 20498417»PubMed
- Munuaisvaurio (akuutti). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Anestesiologiyhdistyksen, Tehohoitolääketieteen alajaoksen ja Suomen Nefrologiyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 14.06.2021). Saatavilla internetissä: www.kaypahoito.fi
- Subherwal S, Bach RG, Chen AY ym. Baseline risk of major bleeding in non-ST-segment-elevation myocardial infarction: the CRUSADE (Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the ACC/AHA Guidelines) Bleeding Score. Circulation 2009;119:1873-82 «PMID: 19332461»PubMed
- Marenzi G, Cabiati A, Bertoli SV ym. Incidence and relevance of acute kidney injury in patients hospitalized with acute coronary syndromes. Am J Cardiol 2013;111:816-22 «PMID: 23273525»PubMed
- Nijssen EC, Rennenberg RJ, Nelemans PJ ym. Prophylactic hydration to protect renal function from intravascular iodinated contrast material in patients at high risk of contrast-induced nephropathy (AMACING): a prospective, randomised, phase 3, controlled, open-label, non-inferiority trial. Lancet 2017;389:1312-1322 «PMID: 28233565»PubMed
- Kovoor P, Lee AK, Carrozzi F ym. Return to full normal activities including work at two weeks after acute myocardial infarction. Am J Cardiol 2006;97:952-8 «PMID: 16563893»PubMed
- Isaaz K, Coudrot M, Sabry MH ym. Return to work after acute ST-segment elevation myocardial infarction in the modern era of reperfusion by direct percutaneous coronary intervention. Arch Cardiovasc Dis 2010;103:310-6 «PMID: 20619241»PubMed
- Report of the Expert Group on Driving and Cardiovascular Disease. Brussels, October 2013. New Standards for Driving and Cardiovascular Diseases. https://ec.europa.eu/transport/road_safety/sites/roadsafety/files/pdf/behavior/driving_and_cardiovascular_disease_final.pdf
- TRAFICOM. Ajoterveyden arviointiohjeet terveydenhuollon ammattilaisille. https://www.traficom.fi/sites/default/files/media/file/Ajoterveysohje_v1.2.pdf
- Taylor RS, Brown A, Ebrahim S ym. Exercise-based rehabilitation for patients with coronary heart disease: systematic review and meta-analysis of randomized controlled trials. Am J Med 2004;116:682-92 «PMID: 15121495»PubMed
- Rantala M, Virtanen V. Kannattaako sydänpotilaan kuntoutus? Duodecim 2008;124:254-60
- Hekkala AM, Kaikkonen K. Sydänkuntoutuksesta sydänvalmennukseen - vanhaa hoitoa uudella tavalla. Duodecim 2020;136:237-9
- Kotseva K, Wood D, De Bacquer D ym. EUROASPIRE IV: A European Society of Cardiology survey on the lifestyle, risk factor and therapeutic management of coronary patients from 24 European countries. Eur J Prev Cardiol 2016;23:636-48 «PMID: 25687109»PubMed
- Laukkanen J, Nieminen T, Savolainen K ym. Kliinisen rasituskokeen käyttö sydänsairauksissa. Suomen Kardiologisen Seuran työryhmän suositus (9/2016). Suom Lääkäril 2016;71:633-40
- Young DR, Murinson M, Wilson C ym. Paramedics as decision makers on the activation of the catheterization laboratory in the presence of acute ST-elevation myocardial infarction. J Electrocardiol 2011;44:18-22 «PMID: 20832811»PubMed
- Jernberg T, Johanson P, Held C ym. Association between adoption of evidence-based treatment and survival for patients with ST-elevation myocardial infarction. JAMA 2011;305:1677-84 «PMID: 21521849»PubMed

