Sömnapné (obstruktiv sömnapné hos vuxna)
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Uniapnea (obstruktiivinen uniapnea aikuisilla) «Uniapnea (obstruktiivinen uniapnea aikuisilla)»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Obstruktiv sömnapné innebär att andningsluftflödet begränsas eller förhindras på grund av förträngning i de övre luftvägarna under sömnen. Om upprepade apnéperioder leder till sömnstörningar och dagtrötthet, talar man om obstruktivt sömnapnésyndrom.
- Ett obehandlat sömnapnésyndrom ökar aktiviteten i det sympatiska nervsystemet, risken för hjärt- och kärlsjukdomar, olycksrisken, behovet av hälso- och sjukvårdstjänster samt förtida dödlighet.
- Kognitiva störningar och minnesstörningar är vanliga hos sömnapnépatienter. Obehandlad sömnapné verkar öka risken för att råka ut för trafikolyckor, oberoende av om patienten känner sig trött eller inte.
- Obstruktivt sömnapnésyndrom bör konstateras och behandlas tidigare än i nuläget, särskilt bland unga vuxna och personer i medelåldern.
- Målet med behandlingen är att lindra symptomen, upprätthålla arbetsförmågan, förbättra livskvaliteten, förebygga och lindra associerade sjukdomar samt förhindra förtida dödlighet. Det är viktigt att använda CPAP-apparaten eller sömnapnéskenan hela natten, eftersom andningsuppehåll under REM-sömnen verkar ha samband med många associerade sjukdomar.
- Sömnapné kan förebyggas genom viktkontroll och genom att under uppväxten med hjälp av tandreglering korrigera utvecklingen av ett bett och käkförhållande som är ogynnsamt med tanke på sömnapné.
- Diagnosen för syndromet grundar sig på anamnes, klinisk undersökning och sömnregistrering. Som orsak till trötthet ska man även särskilt beakta depression, andra sömnstörningar och hypotyreos. Också sömnlöshet tillsammmans med trötthet kan vara ett symptom på sömnapné.
- Till behandlingen av en överviktig sömnapnépatient hör alltid viktkontroll och livsstilshandledning. Vid lindrig sömnapné kan viktminskning räcka som behandling.
- Medelsvår eller svår sömnapné behandlas i första hand med en andningsapparat med övertryck (CPAP-apparat) som används medan man sover.
- Hos utvalda patienter kan sömnapné behandlas med sömnapnéskena, lägesbehandling eller kirurgiska ingrepp.
Avgränsning av ämnet
- I rekommendationen behandlas obstruktivt sömnapnésyndrom hos vuxna (nedan sömnapné) i olika former. Central sömnapné behandlas inte i denna rekommendation.
Mål
- Syftet med rekommendationen är att förbättra identifieringen, behandlingen och uppföljningen av sömnapné samt det förebyggande arbetet.
Målgrupper
- Målgruppen för rekommendationen är yrkesutbildade personer inom hälso- och sjukvården som undersöker och behandlar sömnapnépatienter.
Definitioner
- Med obstruktiv sömnapné hos vuxna avses upprepade, minst tio sekunder långa andningsuppehåll (apné) eller försvagad andning (hypopné) som beror på förträngning i de övre luftvägarna under sömnen.
- Den genomsnittliga förekomsten av apnéer och hypopnéer per timme uttrycks med apné-hypopnéindex (AHI).
- Med partiell förträngning i de övre luftvägarna under sömnen avses långa perioder, över en minut, där begränsningen av inandningsflödet inte leder till andningsuppehåll eller omedelbart uppvaknande, utan andningsförsöken, ofta högljudd snarkning och koldioxidhalten ökar småningom.
- Andningsuppehåll är förknippade med minskad syremättnad i blodet, och slutar vanligen med korta omedvetna uppvaknanden.
- När sömnapnén är förknippad med symtom (tabell «Förekomsten av symtom hos sömnapnépatienter. Siffrorna baserar sig huvudsakligen på symtom som patienterna själva uppgett....»1) talar man om obstruktivt sömnapnésyndrom.
- De förkortningar som används i rekommendationen presenteras i tilläggsmaterialet «Käypä hoito -suosituksessa Uniapnea käytettyjä termejä ja lyhenteitä»1.
Epidemiologi
- Minst 4 % av männen och 2 % av kvinnorna lider av sömnapné med symtom «Young T, Palta M, Dempsey J ym. The occurrence of ...»4, «Telakivi T, Partinen M, Koskenvuo M ym. Periodic b...»12, «Gislason T, Almqvist M, Eriksson G ym. Prevalence ...»13, «Bixler EO, Vgontzas AN, Lin HM ym. Prevalence of s...»14, «Young T, Finn L, Austin D ym. Menopausal status an...»15, «Ip MS, Lam B, Tang LC ym. A community study of sle...»16, «Partinen M, Hublin C. Epidemiology of sleep disord...»17, «Bixler EO, Vgontzas AN, Lin HM ym. Excessive dayti...»18. Enligt nyare epidemiologiska utredningar lider 17 % av männen och 9 % av kvinnorna i medelåldern av medelsvår eller svår sömnapné «Peppard PE, Young T, Barnet JH ym. Increased preva...»19. Det finns inga epidemiologiska undersökningar på befolkningsnivå om incidensen och prevalensen av partiell förträngning i de övre luftvägarna under sömnen, men störningen torde vara minst lika vanlig som egentlig sömnapné «Polo-Kantola P, Rauhala E, Helenius H ym. Breathin...»20, «Frey WC, Pilcher J. Obstructive sleep-related brea...»21, «Anttalainen U, Saaresranta T, Kalleinen N ym. CPAP...»22.
- I finländska big data-material var prevalensen för sömnapné 3,7–4,2 % och incidensen under ett år 0,6 % «Palomäki M, Saaresranta T, Anttalainen U ym. Multi...»23, «Strausz S, Havulinna AS, Tuomi T ym. Obstructive s...»24
- Sömnapné är vanligast hos 40–65-åringar «Partinen M, Hublin C. Epidemiology of sleep disord...»17.
- Sömnapné är vanligare bland förare av tunga fordon än bland genomsnittet «Howard ME, Desai AV, Grunstein RR ym. Sleepiness, ...»25, «Pack AI, Maislin G, Staley B ym. Impaired performa...»26, «Talmage JB, Hudson TB, Hegmann KT ym. Consensus cr...»27.
- Efter klimakteriet ökar förekomsten av sömnapné bland kvinnor till samma nivå som bland män «Uniapnea ja vaihdevuodet»2, «Bixler EO, Vgontzas AN, Lin HM ym. Prevalence of s...»14, «Young T, Finn L, Austin D ym. Menopausal status an...»15, «Young T, Evans L, Finn L ym. Estimation of the cli...»28. Bland postmenopausala kvinnor som använder hormonersättningsbehandling verkar sömnapné dock förekomma lika lite som bland premenopausala «Bixler EO, Vgontzas AN, Lin HM ym. Prevalence of s...»14, «Shahar E, Redline S, Young T ym. Hormone replaceme...»29.
- Sömnapné förekommer bland över 25 % av dem som lider av förhöjt blodtryck «Fletcher EC, DeBehnke RD, Lovoi MS ym. Undiagnosed...»30, «Williams AJ, Houston D, Finberg S ym. Sleep apnea ...»31, «Gislason T, Benediktsdóttir B, Björnsson JK ym. Sn...»32, «Martikainen K, Partinen M, Urponen H ym. Natural e...»33, «Young T, Peppard P, Palta M ym. Population-based s...»34, «Ip Mary SM, Tsang WT, Lam WK ym. Obstructive sleep...»35, «Ip M, Chung KF, Chan KN ym. Previously unrecognize...»36, «Nieto FJ, Young TB, Lind BK ym. Association of sle...»37, «Gottlieb DJ, Redline S, Nieto FJ ym. Association o...»38, «Bradley TD, Floras JS. Obstructive sleep apnoea an...»39.
- Enligt AHI är incidensen av medelsvår eller svår sömnapné under 5 års uppföljning i genomsnitt cirka 7,5 % och av lindrig eller svårare sömnapné hos cirka 16 % hos vuxna som inte tidigare har haft sömnapné «Tishler PV, Larkin EK, Schluchter MD ym. Incidence...»40.
- Obehandlad svår sömnapné ökar särskilt risken för att dö av hjärt- och kärlsjukdomar med 3–6 gånger «Marti S, Sampol G, Muñoz X ym. Mortality in severe...»41, «He J, Kryger MH, Zorick FJ ym. Mortality and apnea...»42, «Lavie P, Lavie L, Herer P. All-cause mortality in ...»43, «Lavie P, Herer P, Lavie L. Mortality risk factors ...»44. Risken för förtida död verkar förhöjd i synnerhet bland män under 50 år «Marti S, Sampol G, Muñoz X ym. Mortality in severe...»41, «He J, Kryger MH, Zorick FJ ym. Mortality and apnea...»42, «Lavie P, Lavie L, Herer P. All-cause mortality in ...»43 och bland dem som har högt AHI «Lavie P, Lavie L, Herer P. All-cause mortality in ...»43, «Marin JM, Carrizo SJ, Vicente E ym. Long-term card...»45. Enligt vissa undersökningar kan den högre dödligheten i sömnapné bland kvinnor jämfört med bland män förklaras av en riklig mängd associerade sjukdomar «Morrish E, Shneerson JM, Smith IE. Why does gender...»46. Mer information om ämnet finns i tilläggsmaterialet «Uniapnea ja vaihdevuodet»2.
- Bland sömnapnépatienter som får behandling är risken för förtida död inte förhöjd «Marti S, Sampol G, Muñoz X ym. Mortality in severe...»41, «He J, Kryger MH, Zorick FJ ym. Mortality and apnea...»42.
- Lindrig och medelsvår obehandlad sömnapné (AHI < 30) ökar inte avsevärt den totala dödligheten eller den kardiovaskulära dödligheten «Lievä ja keskivaikea hoitamaton uniapnea (AHI < 30) ei lisää merkitsevästi kokonaiskuolleisuutta eikä kardiovaskulaarikuolleisuutta.»A.
- Obehandlad snarkning varje natt eller nästan varje natt samt lindrig eller medelsvår sömnapné förvärras främst i samband med viktökning hos unga personer och personer i medelåldern. Hos äldre verkar det som om förvärrad obehandlad sömnapné saknar klinisk betydelse, då AHI är mindre än 30/timme och personens vikt inte ökar under uppföljningen «Hoitamattoman uniapnean luonnollinen kulku»3.
- Sömnapné som enligt AHI bedömts som lindrig är vanlig, men prevalensen för sömnapné som orsakar symtom utgör endast en bråkdel av prevalensen för lindrig sömnapné. Enligt kliniska material verkar det som om även sömnapné med lindriga symtom har samband med associerade sjukdomar, och adekvat behandling verkar vara till nytta. Forskningsmaterialet om CPAP-behandling vid lindrig sömnapné är dock litet «Lievä oireinen uniapnea»4.
Patofysiologi
- När en människa somnar slappnar musklerna som stöder de övre luftvägarna av. I de strukturellt trånga övre luftvägarna kan muskelavslappningen under sömnen leda till att luftflödet helt eller delvis förhindras. Förträngning i de övre luftvägarna leder till upprepade obstruktiva andningsuppehåll, dvs. apné- eller hypopnéperioder, som i allmänhet kräver att man vaknar upp och att muskelspänningen återhämtar sig. Vid partiell förträngning i de övre luftvägarna kan andningsrörelserna fortsätta under en lång tid så att de gradvis blir kraftigare, vilket leder till att patienten snarkar högt mot det ökade motståndet i de övre luftvägarna.
- Ett andningsuppehåll vara i upp till en dryg minut. Under REM-sömnen är apnéerna och hypopnéerna i allmänhet längre än under andra sömnstadier och syremättnaden minskar mer i samband med dem.
- Andningsuppehåll slutar vanligen med ett högljutt rosslande, en högljudd snarkning och tung andning, tills de övre luftvägarna åter täpps till när personen somnar om igen.
- Återkommande apné-hypopnéperioder och uppvaknanden i samband med det stör sömnen. Sömnbrist och fragmentarisk sömn anses vara orsaken till dagtrötthet hos sömnapnépatienter.
- Den periodiska variationen i syremättnaden antas öka risken för hjärt- och kärlsjukdomar samt typ 2-diabetes genom aktivering av sympatiska nervsystemet, försämring av endotelets förmåga att utvidga blodkärl, lindrig systemisk inflammation, ökad produktion av syreradikaler, ökad benägenhet för blodkoagulation och metaboliska störningar «Shamsuzzaman AS, Gersh BJ, Somers VK. Obstructive ...»47, «Ip MS, Tse HF, Lam B ym. Endothelial function in o...»48, «Trzepizur W, Gagnadoux F, Abraham P ym. Microvascu...»49, «Ryan S, Taylor CT, McNicholas WT. Selective activa...»50, «Shamsuzzaman AS, Winnicki M, Lanfranchi P ym. Elev...»51, «Minoguchi K, Tazaki T, Yokoe T ym. Elevated produc...»52, «Narkiewicz K, Kato M, Phillips BG ym. Nocturnal co...»53.
- I samband med apné-hypopnéperioderna stiger också koldioxidens partialtryck i artärblodet och de kraftigare andningsförsöken leder till en ökad variation i trycket i bröstkorgen och i blodtrycket «Bradley TD, Floras JS. Obstructive sleep apnoea an...»39.
- Partiell långvarig förträngning i de övre luftvägarna är ett vanligt fenomen vid djup sömn. När de övre luftvägarna sjunker ihop och avsevärt börjar begränsa luftflödet, ändras luftflödesprofilen i tryckgivaren i näsan under inandningen från normal rund till platt (bild «Rajoittuneen ilmavirran arviointi ilmavirtakanavalta»1). Partiell förträngning förekommer också om CPAP-apparatens behandlingstryck är otillräckligt.
- Sömnapné som förekommer främst under REM-sömnen verkar vara vanligare hos kvinnor än hos män «REM-unipainotteisen uniapnean yleisyys sukupuolittain»5. AHI under REM-sömnen verkar ha större samband med associerade sjukdomar «REM-unenaikaisen apnea-hypopneaindeksin yhteys uniapnean oheissairastavuuteen»6.
- Fenotypning av sömnapné kan öppna nya behandlingsmöjligheter för planering av individuell behandling «Uniapnean fenotyypitys saattaa avata uusia hoitomahdollisuuksia»7.
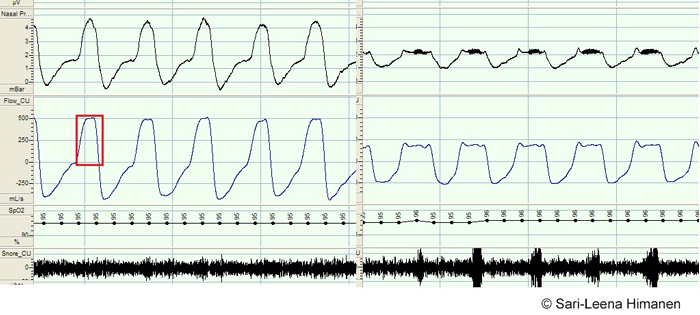
Rajoittuneen ilmavirran arviointi ilmavirtakanavalta. © Sari-Leena Himanen
Faktorer som ökar risken för sömnapné
- Två av tre sömnapnépatienter är feta eller överviktiga. Övervikt mångfaldigar förekomsten av sömnapné. Bland personer vars viktindex är över 40 kg/m2 (se BMI-räknaren «Kehon painoindeksi (BMI)»1), har i genomsnitt över 50 % sömnapné «Marshall NS, Wong KK, Phillips CL ym. Is sleep apn...»54. Även lindrig bukfetma är förknippad med sömnapné «Newman AB, Nieto FJ, Guidry U ym. Relation of slee...»55, «Martinez-Rivera C, Abad J, Fiz JA ym. Usefulness o...»56.
- Risken för män att insjukna i sömnapné är dubbelt så stor som för premenopausala kvinnor «Schwab J. Sex differences and sleep apnoea. Thorax...»57. Orsakerna kan vara bland annat skillnader i musklernas funktion i de övre luftvägarna, fettansamling i de övre luftvägarna, strukturen på mjukvävnaderna i de övre luftvägarna och den hormonella regleringen av andningen «Al Lawati NM, Patel SR, Ayas NT. Epidemiology, ris...»58.
- En tredjedel av sömnapnépatienterna är normalviktiga. Hos dem kan avvikelser i ansiktsförhållandena eller bettet öka risken för att utveckla sömnapné «Tietyt kasvojen ja ylähengitysteiden rakenteelliset poikkeavuudet ilmeisesti liittyvät obstruktiiviseen uniapneaan aikuisilla.»B.
- Om underkäken till exempel på grund av långvarig munandning eller tonsillhypertrofi i tillväxtåldern har vuxit mer nedåt än framåt, blir den övre tandbågen smal, tungan sitter längre bak och andningsvägarna blir förträngda «Solow B, Kreiborg S. Soft-tissue stretching: a pos...»59, «Linder-Aronson S. Respiratory function in relation...»60, «Solow B, Siersbaek-Nielsen S, Greve E. Airway adeq...»61, vilket ökar risken för andningsstörningar under sömnen «Guilleminault C, Pelayo R, Leger D ym. Recognition...»62, «Shintani T, Asakura K, Kataura A. Evaluation of th...»63, «Kawashima S, Peltomäki T, Sakata H ym. Craniofacia...»64, «Zettergren-Wijk L, Forsberg CM, Linder-Aronson S. ...»65.
- Hos personer med hypotyreos är sömnapné vanligare än normalt, särskilt om patienten har andra riskfaktorer för sömnapné «Saaresranta T, Polo O. Hormones and breathing. Che...»66, «Bottini P, Tantucci C. Sleep apnea syndrome in end...»67. Hypotyreos försämrar andningscentralens reaktioner på hypoxemi och hyperkapni, vilket leder till hypoventilation «Saaresranta T, Polo O. Hormones and breathing. Che...»66. Behandling av hypotyreos kan förbättra sömnapnén «Saaresranta T, Polo O. Hormones and breathing. Che...»66. Hos sömnapnépatienter förekommer sannolikt inte mer hypotyreos än normalt «Saaresranta T, Polo O. Hormones and breathing. Che...»66.
- Androgenbehandling eller en tumör som utsöndrar testosteron kan öka risken för sömnapné «Liu PY, Yee B, Wishart SM ym. The short-term effec...»68, «Dexter DD, Dovre EJ. Obstructive sleep apnea due t...»69, «Burschtin O, Wang J. Testosterone Deficiency and S...»70.
- Hos patienter med barnreumatism torde sömnapné förekomma oftare än hos befolkningen i genomsnitt. Detta har att göra med att underkäken är liten «Shoda N, Seichi A, Takeshita K ym. Sleep apnea in ...»71.
- Sömnapné förekommer hos över hälften av akromegalipatienterna «Grunstein RR, Ho KY, Sullivan CE. Sleep apnea in a...»72.
- Flera läkemedel som påverkar det centrala nervsystemet, såsom bensodiazepiner, och förtäring av alkohol före läggdags förslappar musklerna i de övre luftvägarna och höjer tröskeln för att vakna till. Efter att ha druckit alkohol kan antalet apnéer och deras varaktighet öka «Roehrs T, Roth T. Sleep, sleepiness, sleep disorde...»73. En ökad totalkonsumtion av alkohol verkar i sig öka risken för sömnapné åtminstone hos män «Peppard PE, Austin D, Brown RL. Association of alc...»74. Det finns motstridiga undersökningsresultat om effekten av bensodiazepinderivat på sömnapné «Lavie P. Insomnia and sleep-disordered breathing. ...»3. En del av de läkemedel som används vid behandling av psykiska störningar ökar aptiten och kan i och med viktökning öka risken för sömnapné.
- Rökning torde öka risken för sömnapné «Deleanu OC, Pocora D, Mihalcuta S ym. Influence of...»75.
- Viktökning under graviditeten, högläge för mellangärdet och vätskeansamling ökar risken för andningsstörningar under sömnen hos gravida «Uniapnea ja raskaus»8.
- Hos feta gravida mammor kan uppkomsten av sömnapné öka, men en normal flerbördsgraviditet ökar inte risken för sömnapné «Maasilta P, Bachour A, Teramo K ym. Sleep-related ...»76, «Nikkola E, Ekblad U, Ekholm E ym. Sleep in multipl...»77, «Louis J, Auckley D, Miladinovic B ym. Perinatal ou...»78.
- Obehandlad sömnapné hos mamman är en riskfaktor för det ofödda barnet «Franklin KA, Holmgren PA, Jönsson F ym. Snoring, p...»79, «Facco FL, Kramer J, Ho KH ym. Sleep disturbances i...»80, «Facco FL, Parker CB, Reddy UM ym. Association Betw...»81. Sömnapné hos gravida behandlas på samma sätt som hos andra.
- Partiell förträngning i de övre luftvägarna under sömnen torde vara vanligare hos preeklampsipatienter än hos friska gravida «Connolly G, Razak AR, Hayanga A ym. Inspiratory fl...»82, «Yinon D, Lowenstein L, Suraya S ym. Pre-eclampsia ...»83.
- Förträngning i de övre luftvägarna under sömnen förekommer mångdubbelt oftare hos personer med polycystiskt ovariesyndrom än hos premenopausala kvinnor i allmänhet «Vgontzas AN, Legro RS, Bixler EO ym. Polycystic ov...»84, «Fogel RB, Malhotra A, Pillar G ym. Increased preva...»85. Av dem som har polycystiskt ovariesyndrom bör man fråga om de har symtom på sömnapné.
- Efter klimakteriet har kvinnor mer sömnapné än före klimakteriet. Se tilläggsmaterial «Uniapnea ja vaihdevuodet»2.
- Sömnapné förekommer släktvis, men hittills vet man lite om den genetiska grunden «Riha RL, Gislasson T, Diefenbach K. The phenotype ...»86.
Associerade sjukdomar
- Hos personer som lider av sömnapné och partiell förträngning i de övre luftvägarna under sömnen förekommer ofta många andra sjukdomar samtidigt. Detta beror delvis på samma riskfaktorer, såsom övervikt, men en del av sjukdomarna beror på andningsstörningar under sömnen.
- Kända associerade sjukdomar och riskfaktorer vid sömnapné har sammanställts i tilläggsmaterialet «Uniapnean liitännäissairaudet»9, «Psykiatriset sairaudet ja uniapnea»10, «Uniapnean liitännäissairaudet – psykiatriset sairaudet»11.
Hjärt- och kärlsjukdomar
- Hos personer med hjärt- och kärlsjukdomar förekommer sömnapné 2–3 gånger oftare än hos personer som inte har hjärt- och kärlsjukdomar, även om gemensamma riskfaktorer beaktas. Förekomsten av förhöjt blodtryck, typ 2-diabetes, ischemiska hjärtsjukdomar och hjärninfarkt är större hos sömnapnépatienter än hos personer som inte har sömnapné «Somers VK, White DP, Amin R ym. Sleep apnea and ca...»87.
- Hos överviktiga personer i medelåldern kan snarkning varje natt vara förknippad med förhöjt blodtryck (se tilläggsmaterial «Kohonnut verenpaine ja kuorsaus»12), och sömnapné kan till och med tredubbla förekomsten av förhöjt blodtryck «Uniapnea ja kohonnut verenpaine»13.
- Sömnapnépatienter under 50 år har oftare än andra förhöjt blodtryck eller kroniskt förmaksflimmer. Bland dem är risken för förtida död större än bland äldre sömnapnépatienter «Somers VK, White DP, Amin R ym. Sleep apnea and ca...»87.
- Sömnapné kan mångfaldiga förekomsten av kranskärlssjukdom hos personer i medelåldern, och hos personer med kranskärlssjukdom kan incidensen för en ny hjärtinfarkt eller risken för förtida död mångdubblas. Se tilläggsmaterial «Uniapnea, sepelvaltimotauti ja sydäninfarkti»14.
- Risken för sömnapnépatienter att få en hjärtinfarkt medan de sover kan vara sex gånger högre än under andra tider på dygnet och risken för nattlig hjärtinfarkt är nästan fem gånger högre än hos andra hjärtinfarktpatienter «Kuniyoshi FH, Garcia-Touchard A, Gami AS ym. Day-n...»88.
- Sömnapné kan öka risken för vänsterkammarhypertrofi och diastolisk hjärtsvikt. Hjärtsvikt kan vara förknippat med central sömnapné och obstruktiv sömnapné. Se tilläggsmaterial «Uniapnea ja sydämen vajaatoiminta»15.
- Sömnapné kan öka risken för förmaksflimmer hos personer i medelåldern. Se tilläggsmaterial «Uniapnea ja eteisvärinä»16.
- Sömnapné kan öka förekomsten av hjärninfarkt hos personer i medelåldern och som är äldre än det «Uniapnea ja aivoinfarktin ilmaantuminen keski-ikäisillä tai vanhemmilla henkilöillä»17.
- Sömnapné kan höja lungartärtrycket. Om patienten har både sömnapné och kronisk lungsjukdom är risken för pulmonell arteriell hypertension större än i en situation där patienten endast har en av dessa. Se tilläggsmaterial «Uniapnea ja pulmonaalihypertensio»18.
- Med hypoxibelastning avses både frekvensen för fallen i syresaturering (oxygen desaturation index, ODI) och syrebristens längd och djup under saturationsvärdet 90 %. Hypoxibelastning verkar förutspå ökad dödlighet och risk för hjärt- och kärlsjukdomar «Uniapneapotilaiden happivajekuorman ennustearvo»19.
Andra associerade sjukdomar
- Kliniska undersökningar av och enkätundersökningar med astmapatienter visar att de uppvisar symtom på sömnapné i högre grad än vad de statistiskt slumpmässigt borde oberoende av BMI. Inget orsakssamband har konstaterats mellan sjukdomarna. Obehandlad sömnapné kan vara bakomliggande orsak till dålig vårdbalans för astma «Astma ja uniapnea»20.
- Gemensamma riskfaktorer som övervikt och rökning kan förklara samtidig förekomst av sömnapné och KOL. Behandling av sömnapné torde ha en positiv effekt på KOL-patientens tillstånd, dödlighet och livskvalitet. Det lönar sig att ha båda sjukdomar i åtanke om vårdresponsen för KOL inte är optimal och KOL-patienten har symtom som tyder på sömnapné «McNicholas WT. Chronic obstructive pulmonary disea...»89, «Jen R, Li Y, Owens RL ym. Sleep in Chronic Obstruc...»90, «Khatri SB, Ioachimescu OC. The intersection of obs...»91.
- Sömnapné kan ge långvarig hosta «Chan K, Ing A, Birring SS. Cough in obstructive sl...»92.
- Snarkning och sömnapné kan öka risken för diabetes typ 2 hos personer i medelåldern. Se tilläggsmaterial «Uniapnea, kuorsaus ja tyypin 2 diabetes»21.
- Förekomsten av sömnapné verkar vara förhöjd bland patienter med psykiatriska sjukdomar «Psykiatriset sairaudet ja uniapnea»10, «Uniapnean liitännäissairaudet – psykiatriset sairaudet»11. Å andra sidan verkar det förekomma i genomsnitt mera psykiatriska sjukdomar hos sömnapné patienter. Mekanismerna bakom sambanden mellan psykiatriska sjukdomar och sömnapné är ännu inte tillräckligt kända «Psykiatriset sairaudet ja uniapnea»10. Möjligheten att sömnapné förekommer bör beaktas hos patienter som lider av en vårdresistent psykiatrisk sjukdom.
- Gastroesofageal reflux (GER) har i vissa undersökningar observerats i större utsträckning hos personer med sömnapné än hos genomsnittet, men en stark sammanhörande faktor har varit övervikt och inget orsakssamband mellan GER och sömnapné har kunnat påvisas.
- Sömnapné kan vara en riskfaktor för cancer eller ge en försämrad prognos vid cancer. I en del av undersökningarna har risken varit större hos personer under 65 år och hos manliga sömnapnépatienter «Syöpä ja uniapnea»22.
- Det finns ett statistiskt samband mellan sömnapné och Alzheimers sjukdom «Uniapnea ja dementia»23.
Diagnostik
- Diagnosen grundar sig på anamnes, klinisk undersökning och fynd från sömn- eller nattpolygrafi «Uniapnean diagnostiset kriteerit amerikkalaisen hoitosuosituksen mukaan»24.
- Behandlingsförsök för sömnapnépatienter kan med stor sannolikhet genomföras inom den specialiserade sjukvården utan nattpolygrafi, förutsatt att man beaktar anvisningarna för den regionala vårdkedjan «http://www.stopbang.ca/translation/pdf/seswe.pdf»1, «gvr00089a.pdf»1. Innan behandlingen inleds ska man dock göra en arteriell blodgasanalys eller mäta koldioxidnivån genom huden och mäta syremättnaden i artärblodet med pulsoximeter för att utesluta hypoventilering i samband med fetma «gvr00089a.pdf»1. De diagnostiska kriterierna för sömnapnépatienter över 65 år är desamma som för yngre sömnapnépatienter «Bloom HG, Ahmed I, Alessi CA ym. Evidence-based re...»93, «Launois SH, Pépin JL, Lévy P. Sleep apnea in the e...»94.
- Sömnapné är lättare att hitta med de nya diagnostikkriterierna från American Academy of Sleep Medicine (AASM), men om man använder dem kan också antalet falska positiva fall öka «Uusien AASM-kriteerien vaikutus epidemiologisiin tutkimustuloksiin»25.
- Utöver symtom på sömnapné ska man redan inom primärvården fästa uppmärksamhet vid yrke och arbetsskift (bedömning av risken för olycksfall i arbetet eller trafikolyckor), längden av sömnen, alkoholanvändning, rökning, mängden av motionen, näring, användning av stimulerande medel (t.ex. kaffe och energidrycker), kognitiva funktioner, affektiva symtom, allergier och associerade sjukdomar. Symtomen på depression och sömnapné kan delvis vara mycket likartade, varvid symtomen på någondera sjukdomen felaktigt kan tolkas som att de beror bara den ena. Eftersom depression och sömnapné är vanliga har patienterna ofta båda dessa.
- Den kliniska svårighetsgraden på sömnapné bestäms enligt den internationella klassificeringen av tre delfaktorer (sömnighet på grund av sömnapné, AHI och syremättnad i artärblodet) utgående från den svåraste «Bedömning av den kliniska svårighetsgraden för sömnapné enligt den internationella klassificeringen baserad på tre delfaktorer (sömnighet på grund av sömnapné, AHI och syresaturationen i artärblod) utgående från den svåraste , ....»2), «Sleep-related breathing disorders in adults: recom...»95, «Institute for Clinical Systems Improvement (ICSI)....»96, «National institute for Health and Clinical Excelle...»97. Bedömningen av sömnlöshetens svårighetsgrad grundar sig på hur sömnigheten stör patientens dagliga liv och inte till exempel på poäng i enkäter eller testresultat. Se enkäterna i avsnittet Differentialdiagnostik. Sömnapné som enligt AHI bedöms som lindrig kan orsaka betydande olägenheter om patienten är mycket trött och sömnig på grund av den dåliga nattsömn som sömnapnén orsakar. Å andra sidan gör avsaknaden av sömnighet inte sömnapnén lindrig om andningsuppehåll förekommer i riklig mängd och patienten konstateras ha överaktivitet i det sympatiska nervsystemet.
| Svårighetsgrad | Sömnighet | Syremättnad (%) | Apné-hypopnéindex |
|---|---|---|---|
| Lindrig | Förekommer endast när personen är stilla, inte nödvändigtvis dagligen, och orsakar endast små olägenheter i det sociala livet och arbetslivet | SaO2 i genomsnitt ≥ 90 och minimum ≥ 85 | 5–15 |
| Medelsvår | Dagligen när aktiviteten är låg och situationen kräver måttlig koncentration (t.ex. att köra bil, delta i ett möte, se på film) | SaO2 i genomsnitt < 90 och minimum ≥ 70 | > 15–30 |
| Svår | I dagliga uppgifter som kräver aktivitet eller tydlig koncentration (t.ex. att köra
bil, delta i en diskussion, äta, promenera). Orsakar betydande olägenheter i det sociala livet och i arbetet |
SaO2 i genomsnitt < 90 och minimum < 70 | > 30 |
Symtom
- Symtomen på sömnapné räknas upp i tabell «Förekomsten av symtom hos sömnapnépatienter. Siffrorna baserar sig huvudsakligen på symtom som patienterna själva uppgett....»1.
- Ett centralt symtom är dagtrötthet, som framträder särskilt som sömnighet eller narkolepsi.
- Ibland är det svårt för patienten att identifiera tröttheten, eftersom symtomet kan ha utvecklats gradvis eller kan kopplas till exempelvis mycket arbete, stress i arbetet eller skiftarbete.
- Vid långvarig kronisk sömnbrist utjämnas dagtröttheten till en rimlig nivå men samtidigt försämras den kognitiva prestationsförmågan avsevärt. Dagtröttheten och prestationsförmågan är alltså inte direkt kopplade till varandra «Van Dongen HP, Maislin G, Mullington JM ym. The cu...»98.
- En del patienter upplever tröttheten som utmattning eller till och med som sömnlöshet i stället för sömnighet. Det kan bero på ökad sympatisk aktivitet i samband med själva sömnapnén eller associerade sjukdomar. Hos sömnapnépatienten är samtidig (komorbid) sömnlöshet vanlig: i genomsnitt 30–50 % av patienterna med sömnapné har samtidigt symtom på sömnlöshetssymtom i någon form «COMISA – samanaikainen unettomuushäiriö ja diagnosoitu uniapnea»26.
- Enkäten Epworth Sleepiness Scale (ESS) är känsligare för män än för kvinnor «Baldwin CM, Kapur VK, Holberg CJ ym. Associations ...»99. Kvinnor beskriver ofta sin trötthet som utmattning eller passivitet «Lin CM, Davidson TM, Ancoli-Israel S. Gender diffe...»100. Personer med partiell förträngning av de övre luftvägarna under sömnen är trots lägre AHI lika trötta som personer med "klassisk" sömnapné «Anttalainen U, Polo O, Vahlberg T ym. Women with p...»101.
- Minnesstörningar, koncentrationssvårigheter och affektiva störningar är mycket vanliga hos sömnapnépatienter. När man undersöker minnesstörningar hos i synnerhet en ung eller medelålders patient ska man också ha sömnapné i åtanke.
- Alla sömnapnépatienter snarkar inte. Till denna grupp hör till exempel personer som genomgått en operation för att utvidga svalget. De som sover ensamma vet inte heller alltid om att de snarkar.
Klinisk undersökning
- I den kliniska undersökningen fästs uppmärksamhet vid auskultationsfynd för hjärta
och lungor, blodtryck, viktindex och midjemått. Se God medicinsk praxis-rekommendationen
Lihavuus (aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»2 (på finska); Fetma (vuxna) «Fetma (barn, unga och vuxna)»3 (på svenska). Dessutom fästs särskild uppmärksamhet vid sådant som ökar risken för
sömnapné:
- täppt näsa (allergisk snuva, polyper, sned skiljevägg, tidigare trauman)
- storleken på tunga och tonsiller
- mjuka gommens längd och slapphet (uttänjd, förtjockad och fårad uvula är ofta tecken på snarkning)
- avvikelser i ansiktet och käkarna samt deras förhållanden (bild «Ansiktsprofiler och bettförhållanden»2) och bettfel (särskilt liten underkäke eller retrognati, mycket liten eller förstorad höjd på underansiktet, stora överbett, öppet bett)
- halsens struktur (kort och tjock hals).
- Bedömningen av den kognitiva prestationsförmågan och den psykiska situationen är central med tanke på patientens arbets- och funktionsförmåga.
- Misstankar om andra predisponerande sjukdomar, såsom hypotyreos, reumatism, akromegali eller kyfoskolios, dokumenteras.
- Inom den specialiserade sjukvården utreds vid behov bland annat följande:
- Hos en specialist på öron-, näs- och halssjukdomar utreds eventuella förträngningar i de övre luftvägarna genom undersökningar av näsa, mun, svalg och struphuvud. Förträngning i svalget kan bedömas med den så kallade Mallampati-klassificeringen (bild «Mallampati-klassificering»3). Endoskopi av svalget och struphuvudet via näsan med hjälp av fiberoskop kan ge mer information särskilt om förträngningar orsakade av tungroten och slappt struplock (floppy epiglottis). Fiberoskopiundersökning kan också göras för på en sederad patient så att patienten ligger ner (drug induced sleep endoscopy, DISE).
- En tandregleringsspecialist och en mun- och käkkirurg bedömer vid behov skallens strukturer, käkförhållandena och bettet.
- Särskilt förstorad höjd på underansiktet, smalt avstånd mellan hårda gommen och svalgets bakre vägg samt liten orofaryngeal volym i de övre luftvägarna torde ha samband med sömnapné «Tietyt kasvojen ja ylähengitysteiden rakenteelliset poikkeavuudet ilmeisesti liittyvät obstruktiiviseen uniapneaan aikuisilla.»B. Hos överviktiga sömnapnépatienter hör divergens i de kefalometriska nivåerna i huvudet och käkarna, extension av huvudet och eventuellt en stor tunga och mjuk gom ihop med sömnapné. Läs mer i tilläggsmaterialet «Apneakiskohoidosta hyötyvien potilaiden fenotyypitys»27.
- Ett lågt beläget tungben är förknippat med sömnapné oberoende av viktindex «Kieliluun alhainen sijainti ilmeisesti liittyy uniapneaan ainakin miehillä.»B.
- Utöver klinisk undersökning och endoskopier kan faktorer som orsakar förträngningar i de övre luftvägarna vid behov undersökas med hjälp av en lateralbild av skallen (2D), tredimensionellt med hjälp av volymtomografi (CBCT), datortomografi och magnetundersökning.
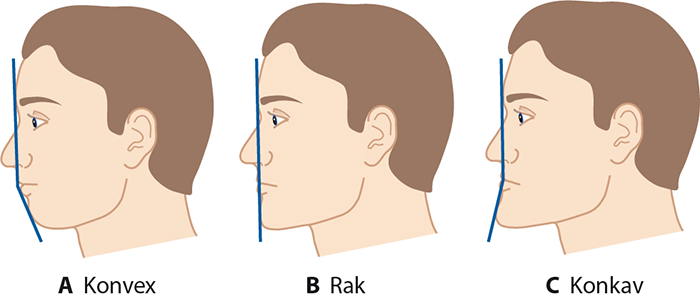
En konvex profil (bild A) visar disproportion mellan käkarna, där antingen maxilla (överkäken) ligger för långt fram eller mandibula (underkäken) är liten eller ligger för långt bak. Då är bettförhållandet i allmänhet distalt. När över- och underkäken är balanserade i förhållande till varandra är ansiktsprofilen rak (bild B). En konkav profil (bild C) är i sin tur kopplad till en maxilla som är liten eller ligger långt bak eller en mandibula som är stor eller ligger för långt fram. Då är bettförhållandet i allmänhet mesialt.
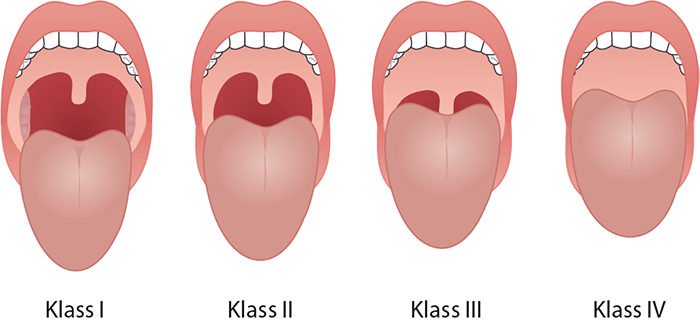
Med hjälp av Mallampati-klassificeringen kan luftrummet i svalget bedömas vid en klinisk undersökning. Sannolikheten för apnéer ökar ju högre klassen är.
Klinisk neurofysiologisk undersökning
- För diagnostik av sömnapné används i allmänhet nattpolygrafi, som kan utföras i laboratorium eller som registrering hemma. I särskilda fall, när man inte bara vill ha information om andningen under sömnen utan också om sömnkvaliteten, används sömnpolygrafi som omfattar EEG.
- Enligt internationell standard används termen AHI när sömnpolygrafi används för att diagnostisera andningshändelser. Om nattpolygrafi används i diagnostiken används i stället för termen AHI termen respiratory event index, REI «Berry RB, Brooks R, Gamaldo CE, Harding SM, Lloyd ...»102, som beskriver antalet andningsuppehåll.
- Obstruktiv apné bestäms genom att påvisa en minskning av luftflödet med minst 90 % som varar i minst 10 sekunder «Berry RB, Budhiraja R, Gottlieb DJ ym. Rules for s...»103. Samtidigt mäts andningsrörelserna till exempel med töjningsgivare som placerats runt bröstkorgen och buken. Ett konstaterat andningsuppehåll är obstruktivt om andningsrörelserna fortsätter under apnén. Andningsuppehållet är centralt om inga andningsrörelser förekommer under uppehållet.
- Vid blandat andningsuppehåll konstateras i allmänhet ett centralt andningsuppehåll först, varefter andningsförsöken börjar och uppehållet blir obstruktivt. Blandade andningsuppehåll är i allmänhet ett tecken på förträngning i de övre luftvägarna.
- Tryckgivare vid näsandning verkar vara den känsligaste mätaren av luftflödet «Nenähengityksen nenäpaineanturi näyttää olevan ilmavirtauksen herkin mittari.»C. AHI beräknat från tryckgivare är högre och tillförlitligare än från en termistor.
- I samband med en 10 sekunder lång andningshändelse vid hypopné minskar tryckgivarens luftflödessignal med minst 30 % och medför en minskning av syremättnaden i artärblodet (SaO2) med minst 3 % eller uppvaknande «Berry RB, Budhiraja R, Gottlieb DJ ym. Rules for s...»103.
- Med tryckgivare kan man även registrera snarkning, munandning och långvarig begränsning av luftflödet, till skillnad från med termistor «Hernández L, Ballester E, Farré R ym. Performance ...»104.
- När de övre luftvägarna sjunker ihop och avsevärt börjar begränsa luftflödet, ändras luftflödessignalen i tryckgivaren i näsan under inandningen från normal rund till platt (bild «Rajoittuneen ilmavirran arviointi ilmavirtakanavalta»1).
- I praktiken förekommer apnéer och hypopnéer i allmänhet vid lätt eller REM-sömn. Vid djup sömn framträder förträngningen ofta som en långvarig partiell förträngning i de övre luftvägarna, varvid signalen från tryckgivaren jämnas ut för en längre tid. Motsvarande partiell förträngning förekommer om CPAP-apparatens behandlingstryck är otillräckligt.
- Ballistokardiografiska metoder kan också ge en uppfattning om partiell förträngning i de övre luftvägarna «Rauhala E, Himanen SL, Saastamoinen A ym. Prolonge...»105.
- Sömnapné kan inte uteslutas med enbart en pulsoximeter som varar hela natten «Koko yön kestävällä pulssioksimetrirekisteröinnillä ei voida sulkea pois obstruktiivista uniapneaa.»C. Se även Avstå klokt-rekommendationen: Användning av pulsoximeter vid screeningdiagnostik för sömnapné «Pulssioksimetrin käyttö uniapnean seulontadiagnostiikassa»28: Ställ inte diagnosen obstruktiv sömnapné enbart utifrån en oximeterregistrering som görs hemma.
- Vid klinisk diagnostik rekommenderas alltid mätning av tryckvariation i näsandningen för mätning av hypopné. Genom att använda tryckgivare kan man också upptäcka en långvarig partiell förträngning, varvid luftflödet och dynamiken i de övre luftvägarna kan bedömas noggrannare.
- Med en apparat som har tryckgivare av näsandning och pulsoximeter får man en bra kongruens med sömnpolygrafi (sensitivitet 85–94 % och specificitet 91–94 %) vid diagnostisering av medelsvår sömnapne (AHI ≥15/h) «Ayappa I, Norman RG, Seelall V ym. Validation of a...»106. Undersökningens tillförlitlighet kan förbättras genom att mäta hur kraftiga andningsförsöken är med hjälp av andningsbälten.
- Om fyndet från en nattpolygrafi är lindrigt eller normalt, även om patienten kliniskt sett verkar ha sömnapné, måste undersökningen upprepas med nattpolygrafi eller sömnpolygrafi eller patienten genomgå ett behandlingsförsök med en självjusterande CPAP-apparat. Ett normalt fynd kan förklaras av att patienten har sovit sämre än normalt under registreringsnatten. Patienten kan också drabbas av långvarig partiell förträngning och därför ska formen på tryckgivarens luftflödessignal tas upp i utlåtandet. Subjektiva symtom på långvarig partiell förträngning i de övre luftvägarna kan vara bland annat ökad trötthet dagtid, utmattning och försämrad livskvalitet. Symtomen kan lindras med CPAP-behandling «Anttalainen U, Tenhunen M, Rimpilä V ym. Prolonged...»107.
Neuropsykologisk undersökning
- Den kognitiva funktionsförmågan är försämrad hos en del sömnapnépatienter, och det har ett samband med nedsatt arbetsförmåga och ökad olycksrisk. Neuropsykologiska undersökningar ska övervägas särskilt när patientens arbete kräver bra precision, minne och exekutiva funktioner. Vid bedömning av kognitiva funktioner är klinisk undersökning och anamnes primära. Frågetest kan också användas. Förändringar förekommer i den kognitiva processeringshastigheten, förmågan att upprätthålla uppmärksamheten, i exekutiva funktioner, i att lära sig nya saker och i minnet, rumsgestaltningen och den psykomotoriska prestationen. Sömnapnépatienternas kognitiva funktionsförmåga bedöms vid behov med en omfattande neuropsykologisk undersökning som en del av bedömningen av arbetsförmågan och differentialdiagnostiken. Se tilläggsmaterial «Kognitiivisen toimintakyvyn muutokset ja uniapnea»29.
Differentialdiagnostik
- Vid differentialdiagnostik av trötthet ska man utöver sömnapné även beakta frivilligt vakande, andra sömnstörningar och sjukdomar och tillstånd som orsakar trötthet, såsom depression, utbrändhet, hypotyreos och klimakteriet. Se tilläggsmaterial «Väsymyksen erotusdiagnostiikka»30.
- Olika enkäter kan användas som hjälpmedel. Se till exempel databasen Toimia «https://www.thl.fi/fi/web/toimintakyky/etusivu/toimia-tietokanta»2.
- Sömnighetsenkäten Epworth Sleepiness Scale, ESS «Johns MW. A new method for measuring daytime sleep...»108 (se frågeformulär «hoi50088c.pdf»2) är ingen objektiv mätare av vakenhet, och ett lågt poängantal i ESS-enkäten utesluter inte kliniskt betydande trötthet och försämrad vakenhet. Patientens trötthet ska alltid i första hand utredas genom en intervju.
- Screeningblankett för psykisk belastning General Health Questionnaire-12 GHQ-12 «Goldberg DP, Gater R, Sartorius N ym. The validity...»109: se frågeformulär «https://www.terveysportti.fi/apps/dtk/tmi/article/tmm00102?toc=802599»3 (kräver användningstillstånd).
- Symtomenkät för depression Becks depressionsskala BDI «Beck AT. Depression: Causes and Treatment. Philade...»110: se BDI-enkät «BDI-kysely»2, depressionsscreeningen DEPS «Salokangas RK, Stengård E, Poutanen O. DEPS - uusi...»111: se frågeformulär «hoi50088d.pdf»3 och Patient Health Questionnaire PHQ-9 «Kroenke K, Spitzer RL, Williams JB. The PHQ-9: val...»112: se PHQ-9 hälsoenkät «PHQ-9 terveyskysely»3. Se även God medicinsk praxis-rekommendationen Depressio «Depressio»4 (på finska); Depression «Depression»5 (på svenska).
- Screeningblankett för sömnstörningar Basic Nordic Sleep Questionnaire «Partinen M, Gislason T. Basic Nordic Sleep Questio...»113, «Partinen M, Huovinen M. Terve Uni. WSOY, Helsinki,...»114: se frågeformulär «hoi50088a.pdf»4.
- STOP-Bang-enkäten (Snoring – Tired – Observed – Pressure – Body Mass Index – Age – Neck Size - Gender) för att bedöma sannolikheten för sömnapné, se frågeformuläret «http://www.stopbang.ca/translation/pdf/seswe.pdf»1, «Chung F, Abdullah HR, Liao P. STOP-Bang Questionna...»115, «Chung F, Subramanyam R, Liao P ym. High STOP-Bang ...»116, «Chung F, Yang Y, Brown R ym. Alternative scoring m...»117.
- För att utesluta andra faktorer som orsakar trötthet och associerade sjukdomar är det skäl att undersöka åtminstone lilla blodbilden, långtidssockret samt lipid- och tyreotropinhalterna i serum och EKG redan innan patienten skickas till den specialiserade sjukvården. Vid utredning av associerade sjukdomar kan det också behövas röntgenundersökning av lungorna och bihålorna eller flödesvolymspirometri.
- Inom den specialiserade sjukvården är det skäl att med låg tröskel göra en arteriell blodgasanalys på patienter som misstänks ha kronisk ventilationsbrist (sjuklig fetma, svår muskel-nervrelaterad sjukdom eller KOL).
Remiss till den specialiserade sjukvården och kriterier för icke-brådskande vård
- En icke-brådskande remiss förutsätter minst två av de symtom som räknas upp nedan
«www.terveysportti.fi > Kirjasto > Hoidon perusteet...»118 (www.terveysportti.fi > Kirjasto > Hoitoon pääsyn perusteet > Keuhkosairaudet ja
> Korva-, nenä- ja kurkkutaudit «https://www.terveysportti.fi/apps/dtk/hpt?toc=800600»4):
- dagtrötthet
- avvikande insomning
- långvarig ljudlig snarkning
- andningsuppehåll konstaterade av annan person
- morgonhuvudvärk (ackumulering av koldioxid under sömnen)
- upprepade uppvaknanden nattetid med kvävningskänsla
- minnesstörning eller affektiv störning med möjlig koppling till sömnapné
- misstanke om ventilationsbrist i samband med fetma.
- Undersökningar av sömnapné bör inledas i brådskande ordning
- om en patient med symtom har ett yrke som kräver särskild vakenhet (t.ex. yrkeschaufförer, lokförare, piloter eller flygledare)
- om patienten har svår hjärt- och kärlsjukdom
- om man misstänker sömnapné hos en gravid kvinna
- före ingrepp som genomförs i anestesi.
- Ett exempel på saker som ska beaktas vid undersökning av sömnapnépatienter presenteras i tilläggsmaterialet «Uniapneapotilasta perusterveydenhuollossa tutkittaessa huomioitavia asioita (keskeiset merkitty lihavoinnilla)»31.
- Arbetsfördelningen mellan den specialiserade sjukvården och primärvården skiljer sig från ort till ort.
- De allmänna principerna för hänvisning av remiss till olika specialiteter är följande
(här har man beaktat att nattpolygrafi har gjorts innan remissen skickades):
- Om resultatet av nattpolygrafin inte förklarar patientens symtom är det motiverat att utreda andra sjukdomar.
- Om patienten har lindriga symtom och lindrig sömnapné eller partiell förträngning i de övre luftvägarna under sömnen upptäcks vid nattpolygrafi, hänvisas patienten inom primärvården till viktminskning och lägesbehandling.
- Om man inte får tillräcklig respons på dessa behandlingar, skickas patienten till en klinik för öron-, näs- och halssjukdomar eller mun- och käksjukdomar (viktindex under 30–35 kg/m2) eller en klinik för lungsjukdomar (viktindex över 30–35 kg/m2).
- Om nattpolygrafin visar medelsvår eller svår sömnapné eller om patienten har ett yrke som kräver särskild vakenhet, skickas han eller hon i första hand till en klinik för lungsjukdomar.
Behandlingsformer och vårdrespons
- Vuxna sömnapnépatienter med symtom vårdas enligt samma principer oberoende av ålder «Bloom HG, Ahmed I, Alessi CA ym. Evidence-based re...»93, «Launois SH, Pépin JL, Lévy P. Sleep apnea in the e...»94.
- För äldre personer har behandlingen av sömnapné sannolikt ingen prognostisk betydelse, men det är viktigt att förbättra funktionsförmågan oberoende av ålder «Uniapnea iäkkäillä»32.
- Se diagram över val av behandlingsalternativ för sömnapné «gvr00089a.pdf»1, (bild av diagrammet «Diagram över valet av behandlingsalternativ för sömnapné»4).
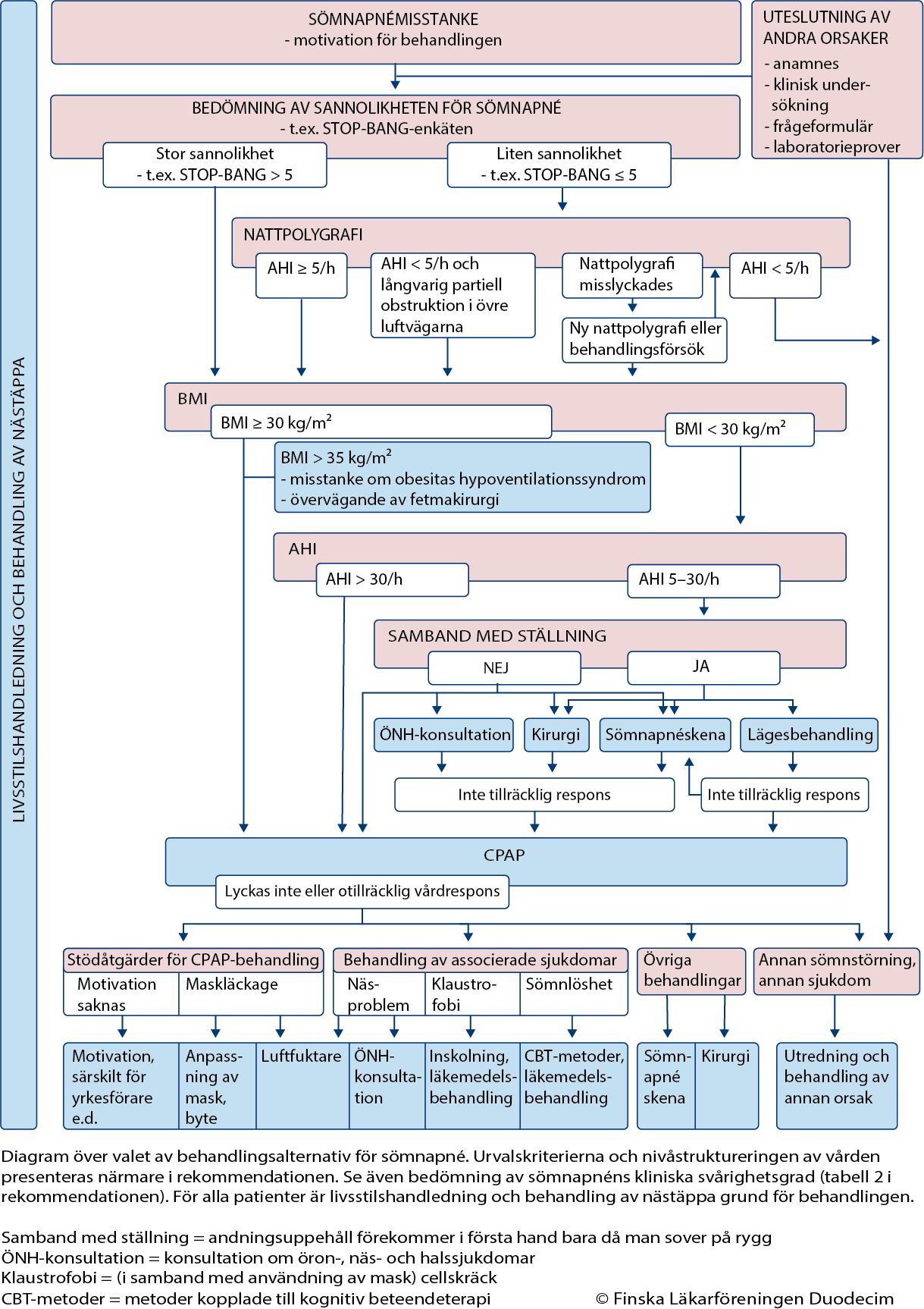
Diagram över valet av behandlingsalternativ för sömnapné.
Utskriftsversion av diagrammet (PDF) «gvr00089a.pdf»1
Livsstilsbehandlingar
- Livsstilsförändringar som minskar övervikt och andra riskfaktorer för hjärt- och kärlsjukdomar är en central del i behandlingen av sömnapné. Primärvården har huvudansvaret för handledningen vid livsstilsbehandling. För mer information om livsstilsbehandling se «Uniapnea ja elintapahoito»33.
- Livsstilsbehandling lindrar svårighetsgraden för sömnapné «Elintapahoidot lieventävät uniapnean vaikeusastetta.»A.
- Regelbunden motion lindrar uppenbarligen svårighetsgraden för sömnapné och dess symtom «Säännöllinen liikuntaharjoittelu ilmeisesti lieventää uniapnean vaikeusastetta ja oireita.»B. Lindrad sömnapné observeras oberoende av viktförändring «Carneiro-Barrera A, Díaz-Román A, Guillén-Riquelme...»119.
- Behandling med kompressionsstrumpor lindrar uppenbarligen sömnapnéns svårighetsgrad «Kompressiosukkahoito ilmeisesti lieventää uniapnean vaikeusastetta.»B. Användning av strumporna under vaken tid minskar vätskeansamlingen från nedre extremiteterna till halsområdet i liggande ställning.
- Eftersom användning av sömnmedel och lugnande läkemedel och intag av alkohol före läggdags kan öka mängden apnéer och deras längd, rekommenderar man att patienten ska undvika dessa «Lavie P. Insomnia and sleep-disordered breathing. ...»3, «Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical g...»127.
- Rökfrihet rekommenderas också för att minska slemhinnesvullnaden.
- Lägesbehandling är till nytta vid lindrig och medelsvår sömnapné som är lägesberoende, men den har inte lika bra effekt som CPAP-behandling «Srijithesh PR, Aghoram R, Goel A ym. Positional th...»128. Lägesbehandling kan också förbättra dagtrötthet, humöret och kognitiva funktioner «Jokic R, Klimaszewski A, Crossley M ym. Positional...»126.
- Behandling av samtidig (komorbid) sömnlöshet med läkemedelsfria metoder inom kognitiv beteendeterapi (CBTi-metoder) förbättrar kvaliteten på nattsömnen hos sömnapnépatienten, behandlingsföljsamheten för CPAP-behandlingen och funktionsförmågan på dagen «Uniapneapotilaan samanaikaisen (komorbidin) unettomuuden hoitaminen lääkkeettömin kognitiivisen käyttäytymisterapian menetelmin (CBTi-menetelmät) parantaa uniapneapotilaiden yöunen laatua, CPAP-hoitoon sitoutumista ja päiväaikaista toimintakykyä.»A.
CPAP-behandling
- CPAP (continuous positive airway pressure) avser ett kontinuerligt luftvägstryck som produceras med en extern tryckbärande apparat och leds till luftvägarna via en slang och mask. Med hjälp av tillräckligt lufttryck är det möjligt att hålla de övre luftvägarna öppna under sömnen.
- CPAP-behandling är den primära behandlingen av sömnapné särskilt hos personer med medelsvåra eller svåra symtom och hos personer med AHI över 15/h. Se tabell «Bedömning av den kliniska svårighetsgraden för sömnapné enligt den internationella klassificeringen baserad på tre delfaktorer (sömnighet på grund av sömnapné, AHI och syresaturationen i artärblod) utgående från den svåraste , ....»2.
- Kriterierna för CPAP-behandling presenteras i tilläggsmaterial «CPAP-hoidon aiheet»34, diagram «gvr00089a.pdf»1.
- Behandlingen kan genomföras med både standardtryck och självjusterande apparat (auto-adjusting
positive airway pressure, APAP).
- En CPAP-apparat med standardtryck är minst lika effektiv som en självjusterande vid behandling av subjektiv dagtrötthet «Vakiopaineinen CPAP-laite on vähintään yhtä tehokas kuin itsesäätyvä laite subjektiivisen päiväväsymyksen hoidossa.»A och det är ingen skillnad på användarnas följsamhet i behandlingen «Itsesäätyvä CPAP-laite ei eroa hoitoon sitoutumisen kannalta merkittävästi vakiopaineisesta CPAP-laitteesta.»B.
- Att lätta på utandningen vid CPAP-behandling (t.ex. med ventilator med två trycknivåer eller C-flex-funktion) verkar inte heller förbättra följsamheten i behandlingen «Uloshengityksen keventäminen CPAP-hoidossa (esimerkiksi kaksoispaineventilaattorilla tai C-flex-toiminnolla) ei näyttäisi parantavan hoitoon sitoutumista.»B.
- En självjusterande CPAP-apparat kan också ha ogynnsamma kardiovaskulära effekter «Patruno V, Aiolfi S, Costantino G ym. Fixed and au...»129, «Patruno V, Tobaldini E, Bianchi AM ym. Acute effec...»130, «Pépin JL, Tamisier R, Baguet JP ym. Fixed-pressure...»131.
- Behandlingen har ett dos-responsförhållande: Ju mer apparaten används när man sover, desto bättre vårdrespons får man. I allmänhet rekommenderas minst 4 timmars genomsnittlig användning per natt «CPAP-hoidolla on annosvastesuhde: mitä enemmän laitetta nukkuessa käytetään, sitä parempi hoitovaste saadaan. Yleensä suositellaan vähintään 4 tunnin keskimääräistä käyttöä yössä.»C.
Effekter av CPAP-behandling
- CPAP-behandling
- sänker AHI åtminstone hos medelålders sömnapnépatienter «CPAP-hoito vähentää apnea-hypopneaindeksiä keski-ikäisillä uniapneaa sairastavilla.»A
- minskar den dagtrötthet som sömnapnépatienterna upplever «Uniapnean hoitona käytettävä CPAP-hoito vähentää subjektiivista päiväväsymystä.»A. Trots adekvat vård lider minst 6 % av sömnapnépatienterna av resttrötthet «Dongol EM, Williams AJ. Residual excessive sleepin...»132. Enligt enkätundersökningar torde CPAP-behandlingen förbättra livskvaliteten samt den objektivt uppmätta vakenheten och benägenheten att somna «CPAP-hoito saattaa lisätä objektiivista hereillä pysymistä ja vähentänee objektiivisesti mitattua nukahtamisalttiutta.»C. Förbättrad livskvalitet verkar ha samband med minskad trötthet dagtid «CPAP-hoito ilmeisesti parantaa keskivaikeaa ja vaikeaa uniapneaa sairastavien potilaiden elämänlaatua. Elämänlaadun koheneminen näyttää olevan yhteydessä päiväaikaisen väsymyksen vähenemiseen.»B
- lindrar i synnerhet förändringar i uppmärksamheten och minnet, men förändringar i exekutiva funktioner, konstruktiv verksamhet och psykomotorik kan kvarstå trots god behandlingsrespons (se tilläggsmaterial «Kognitiivisen toimintakyvyn muutokset ja uniapnea»29)
- kan minska antalet urineringar och urinmängden nattetid och minska halten av förmakspeptid (atrial natriuretic peptide, ANP) i plasma «Kiely JL, Murphy M, McNicholas WT. Subjective effi...»133, «Rodenstein DO, D'Odemont JP, Pieters T ym. Diurnal...»134, «Krieger J, Laks L, Wilcox I ym. Atrial natriuretic...»135, «Svatikova A, Shamsuzzaman AS, Wolk R ym. Plasma br...»136, «Fitzgerald MP, Mulligan M, Parthasarathy S. Noctur...»137, «Margel D, Shochat T, Getzler O ym. Continuous posi...»138. Se tilläggsmaterial «CPAP-hoidon vaikutus yölliseen virtsaneritykseen»35.
- kan bota morgonhuvudvärk. Se tilläggsmaterial «CPAP-hoidon vaikutus aamupäänsärkyyn»36.
- sänker inte sömnapnépatientens vikt, utan vikten stiger snarare en aning «CPAP-hoidon vaikutus painonhallintaan»37
- minskar systemisk inflammatorisk respons «Ryan S, Taylor CT, McNicholas WT. Systemic inflamm...»139
- förbättrar endotelfunktionen «Obstruktiivisen uniapnean CPAP-hoito parantaa endoteelin toimintaa.»A
- minskar sympatikotoni «Obstruktiiviseen uniapneaan liittyvä lisääntynyt sympatikotonia ilmeisesti vähenee pitkäaikaisen CPAP-hoidon aikana.»B
- vid användning minst 4 timmar per natt sänks förhöjt blodtryck i kliniskt signifikant grad åtminstone hos överviktiga manliga patienter som lider av dagtrötthet «Vähintään 4 tuntia yössä käytetty CPAP-hoito laskee kohonnutta verenpainetta kliinisesti merkittävästi päiväväsyneillä lihavilla uniapneapotilailla.»A
- kan förhindra kranskärlssjukdomar och hjärninfarkter åtminstone hos män med sömnapné «CPAP-hoito saattaa estää sepelvaltimotautitapahtumia ja aivoinfarkteja ainakin uniapneaa sairastavilla miehillä.»C
- verkar ha en gynnsam effekt på funktionen i hjärtats vänstra kammare och kan därmed lindra hjärtsvikt hos sömnapnépatienter «Lévy P, Pépin JL, Arnaud C ym. Intermittent hypoxi...»140, «Egea CJ, Aizpuru F, Pinto JA ym. Cardiac function ...»141, «Mansfield DR, Gollogly NC, Kaye DM ym. Controlled ...»142
- torde förhindra återfall av förmaksflimmer hos patienter med sömnapné och återkommande förmaksflimmer «CPAP-hoito estänee eteisvärinän uusiutumista uniapneasta ja toistuvasta eteisvärinästä kärsivillä potilailla.»C och torde förhindra återfall av långsamma rytmrubbningar i hjärtat «Uniapnean CPAP-hoito estänee sydämen hitaiden rytmihäiriöiden uusiutumista.»C
- torde minska lungartärtrycket hos i övrigt friska manliga patienter med minst medelsvår obstruktiv sömnapné «Uniapnean tehokas CPAP-hoito pienentänee keuhkovaltimopainetta keskivaikeaa – vaikeaa obstruktiivista uniapneaa sairastavilla muuten terveillä miespuolisilla potilailla.»C
- kan minska återfall av hjärninfarkt «Martínez-García MA, Galiano-Blancart R, Román-Sánc...»143, «Doherty LS, Kiely JL, Swan V ym. Long-term effects...»144
- kan förbättra glukosbalansen och insulinresistensen särskilt hos personer med dagtrötthet, i synnerhet om apparaten används i mer än 4 timmar per dygn «CPAP-hoito ilmeisesti parantaa erityisesti päiväväsyneiden uniapneapotilaiden glukoositasapainoa ja insuliiniresistenssiä varsinkin, jos käyttötunteja on vuorokaudessa enemmän kuin neljä.»B
- kan lindra nattlig GER genom att minska variationen i det inre trycket i bröstkorgen och därmed förhindra nedsatt funktion i matstrupens slutarmuskel «Gerson LB, Fass R. A systematic review of the defi...»145
- kan lindra sömnapnépatienters depressionssymtom «Uniapnean CPAP-hoito saattaa lieventää masennusoireita.»C
- kan lindra sömnapnépatienters kronisk smärtsymtom «Uniapnea ja krooninen kipu»38.
Biverkningar av CPAP-behandling
- Olägenheter i anslutning till användningen räknas upp i tabell «Biverkningar av CPAP-behandling och faktorer som påverkar hur behandlingen lyckas....»3.
- I inledningsskedet orsakar masken panikkänsla hos en del patienter. Då kan det underlätta anpassningen om masken byts ut mot en annan typ. Behandlingen kan också lyckas bättre efter några månaders medicinering mot paniksyndrom.
- Symtom i de övre luftvägarna är vanliga hos sömnapnépatienter både innan behandlingen inleds och under CPAP-behandlingen «Brander PE, Soirinsuo M, Lohela P. Nasopharyngeal ...»146, «Lojander J, Brander PE, Ammälä K. Nasopharyngeal s...»147, «Kreivi HR, Virkkula P, Lehto J ym. Frequency of up...»148, «Kreivi HR, Maasilta P, Bachour A. Persistence of U...»149. Nästäppa på natten beror i allmänhet på att näsan torkar om det finns ett betydande luftläckage via munnen under CPAP-behandlingen. Nästäppa nattetid kan minskas med hjälp av en varmluftfuktare från den specialiserade sjukvården eller en näs-munmask «Richards GN, Cistulli PA, Ungar RG ym. Mouth leak ...»150. En del patienter får vasomotorisk rinit (klar vätska som rinner från näsborrarna) i början av CPAP-behandlingen. Symptomet minskar vanligen när användningen av CPAP-apparaten ökar gradvis. Symtom med koppling till uttorkning av slemhinnorna i de övre luftvägarna hos sömnapnépatienter, särskilt muntorrhet, verkar minska i och med CPAP-behandlingen «Kreivi HR, Virkkula P, Lehto J ym. Frequency of up...»148, «Kreivi HR, Maasilta P, Bachour A. Persistence of U...»149.
- Användning av luftfuktare vid CPAP-behandling har uppenbarligen ingen betydande inverkan på acceptansen, toleransen och kompliansen för behandlingen hos patienter som har minst medelsvår sömnapné «Kostuttimen käyttö CPAP-hoidossa ei ilmeisesti merkittävästi vaikuta hoidon hyväksyttävyyteen, siedettävyyteen tai hoitomyöntyvyyteen potilailla, joilla on keskivaikea tai vaikea uniapnea.»B, men kan lindra symtomen i övre luftvägarna «Kostuttimen käyttö CPAP-hoidossa vähentänee ylähengitystieoireita.»B.
- Användningen av luftfuktare vid CPAP-behandling påverkar uppenbarligen inte följsamheten i behandlingen och toleransen hos patienter som har minst medelsvår sömnapné «Kostuttimen käyttö CPAP-hoidossa ei ilmeisesti merkittävästi vaikuta hoidon hyväksyttävyyteen, siedettävyyteen tai hoitomyöntyvyyteen potilailla, joilla on keskivaikea tai vaikea uniapnea.»B, men kan lindra symtom i de övre luftvägarna «Kostuttimen käyttö CPAP-hoidossa vähentänee ylähengitystieoireita.»B.
- På basis av klinisk erfarenhet verkar lokala behandlingspreparat som används för att behandla näsan (nässteroider, koksaltdroppar, nässköljning med koksalt, A-vitamindroppar, näsoljor, antikolinergika) vara till hjälp för att minska nässymtomen, men forskningsevidens saknas. Det rekommenderas att medicinering med nässteroider inleds med låg tröskel «Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical g...»127, «Gordon P, Sanders MH. Sleep.7: positive airway pre...»151, «Engleman HM, Wild MR. Improving CPAP use by patien...»152, men övertygande bevis på dess effekt saknas «Ryan S, Doherty LS, Nolan GM ym. Effects of heated...»153.
Följsamhet
- Att förbinda sig till CPAP-behandling «CPAP-hoitoon sitoutuminen»39 är liktydigt med att till exempel förbinda sig till blodtrycksmedicinering, och följsamheten varierar mellan 50 % och 84 % «Anttalainen U, Saaresranta T, Kalleinen N ym. CPAP...»22, «Grote L, Hedner J, Grunstein R ym. Therapy with nC...»166, «Sin DD, Mayers I, Man GC ym. Long-term compliance ...»167. Följsamheten är svag hos patienter med lindriga symtom «Rosenthal L, Gerhardstein R, Lumley A ym. CPAP the...»168, «Engleman HM, Kingshott RN, Wraith PK ym. Randomize...»169.
- Noggrann handledning är nödvändig för att behandlingen ska lyckas. Genom patientundervisning som grundar sig på beteendeterapi kan man förbättra följsamheten hos den som lider av svår sömnapné när det gäller att förbinda sig till CPAP-behandling «Haniffa M, Lasserson TJ, Smith I. Interventions to...»170, «Wozniak DR, Lasserson TJ, Smith I. Educational, su...»171, «Bakker JP, Wang R, Weng J ym. Motivational Enhance...»172. Även genom intensifierad patientundervisning är det sannolikt möjligt att förbättra följsamheten i CPAP-behandlingen hos personer med svår sömnapné «Wozniak DR, Lasserson TJ, Smith I. Educational, su...»171.
Sömnapnéskena
- Med tandtekniska redskap (sömnapnéskena) kan man behandla i synnerhet normalviktiga eller överviktiga och feta patienter (viktindex 25–35 kg/m2) med lindrig och medelsvår sömnapné samt patienter som trots försök och vårdhandledning inte kan behandlas med CPAP.
- Med sömnapnéskenorna flyttas underkäken och tungans muskulatur framåt, vilket öppnar svalgets luftrum vid tungrotsnivå. Samtidigt aktiveras svalgmuskulaturen, vilket orsakar lokal vävnadsspänning «Petri N, Svanholt P, Solow B ym. Mandibular advanc...»173. Ökad vävnadsspänning förhindrar också att mjuka gommen glider ner och täpper till andningsvägarna.
- CPAP-behandling har enligt objektiva mätare uppenbarligen bättre effekt än sömnapnéskena vid sömnapné hos vuxna. Däremot har de jämförbar effekt på subjektiva symtom. Behandlingsföljsamheten är bättre för sömnapnéskenan. Individuellt övervägande är viktigt vid valet av behandlingsform «CPAP-hoito on ilmeisesti apneakiskohoitoa tehokkaampi aikuisten uniapneassa objektiivisten mittareiden perusteella. Sen sijaan subjektiivisia oireita ne saattavat hoitaa yhtäläisesti.»B.
- Bedömningen av apnéskenans lämplighet och dess tillverkning görs inom munhälsovården enligt regional nivåstrukturering och praxis.
- En individuellt anpassad sömnapnéskena som tillverkas efter bedömning av en tandläkare är effektivare än en skena som formas med värme. Se tilläggsmaterial «Yksilöllisesti valmistettu ja lämpömuovattava apneakisko uniapnean hoidossa»40.
- Sömnapnéskenans effekt baserar sig på att underkäken flyttas framåt «Petri N, Svanholt P, Solow B ym. Mandibular advanc...»173.
- Användning av sömnapnéskenor
- kan förbättra syremättnaden i artärblodet hos vuxna sömnapnépatienter «Apneakiskon käyttö saattaa parantaa valtimoveren happikyllästeisyyttä obstruktiivista uniapneaa sairastavilla aikuisilla.»C
- verkar minska sömnigheten, på samma sätt som CPAP-behandling «Sekä uniapneakisko että CPAP-hoito ilmeisesti vähentävät jossain määrin päiväaikaista uneliaisuutta.»B
- kan sänka förhöjt blodtryck åtminstone hos män «Uniapneakiskon käyttö saattaa laskea kohonnutta verenpainetta uniapneapotilailla.»C
- kan lindra depressionssymtom med koppling till sömnapné «Uniapneakisko saattaa lievittää masennusoireita.»C.
- kan förbättra sömnapnépatientens livskvalitet «Uniapneakiskon käyttö saattaa parantaa uniapneapotilaan elämänlaatua.»C.
- Sömnapnéskenan ger inget bra behandlingsresultat för patienter med kraftigt öppet bett och en så kallad öppnande ansiktstyp. För mer information om patienter som har nytta av behandling med sömnapnéskena se «Apneakiskohoidosta hyötyvien potilaiden fenotyypitys»27.
- Tänder som är i dåligt skick ska behandlas innan sömnapnéskenan tillverkas.
- Tandalveolerna ska ge tillräckligt stöd för skenan, och därmed ska inte en skena tillverkas till patienter som har en tandköttssjukdom eller saknar ett stort antal tänder.
- Sömnapnéskenor har ofta kortvariga och långvariga biverkningar som beror på dess egenskaper och underkäkens protrusionsgrad. Se tilläggsmaterial «Apneakiskon lyhyt- ja pitkäaikaiset haittavaikutukset»41. De vanligaste kortvariga biverkningarna är ökad salivutsöndring när skenan är i munnen samt ömhet i tänderna och käklederna främst på morgnarna. Långvarig användning av sömnapnéskena kan minska överbett i och med att framtänderna lutar, utvidga den nedre tandbågen och minska tandkontakterna på sidorna «Apneakiskon lyhyt- ja pitkäaikaiset haittavaikutukset»41.
- Behandling med sömnapnéskena torde inte orsaka utveckling eller förvärrade symtom av smärta och funktionsstörningar i käksystemet (TMD) «Apneakiskohoidolla ei liene vaikutusta purentaelimistön kipu ja toimintahäiriö (TMD) -oireiden kehittymiseen tai pahenemiseen.»C. Vid bedömning av graden för framflyttning av käken vid behandling med sömnapnéskena är rekommendationen att hålla fast vid en protrusionsgrad som ger tillräcklig effekt på apnésymtomen. Om patienten redan vid inledningen av behandlingen har svår smärta och funktionsstörningar i käksystemet, rekommenderas konsultation av en bettfysiolog innan behandlingen med apnéskena inleds.
- Användning av sömnapnéskena som stöd för CPAP-behandling kan bidra till att sänka CPAP-apparatens optimala trycknivå hos patienter som på grund av högt tryck inte kan använda enbart CPAP-apparat «Apneakiskon käyttö CPAP-laitehoidon tukena saattaa auttaa alentamaan CPAP-laitteen optimaalista painetasoa potilailla, joille CPAP-laite korkean paineen vuoksi yksistään ei sovellu.»C.
- En sömnapnéskena kan öka volymen i de övre luftvägarna för vuxna med obstruktiv sömnapné «Apneakisko ilmeisesti lisää obstruktiivista uniapneaa sairastavien aikuisten ylähengitysteiden volyymia.»B.
- Vid sömnapnébehandling påverkas behandlingens framgång förutom av att underkäken flyttas framåt även av andra faktorer «Apneakiskohoidossa alaleuan eteenpäin tuonnin määrällä ei ilmeisesti ole vaikutusta hoidon onnistumiseen.»B, såsom ålder, kön, BMI, halsens omkrets, rökning, alkoholkonsumtion och AHI i utgångsläget. Se också mer information om fenotypning «Apneakiskohoidosta hyötyvien potilaiden fenotyypitys»27.
- Behandlingsföljsamheten torde vara bättre med en individuellt tillverkad apnéskena än med en skena som inte tillverkats individuellt «Hoitoon sitoutuminen lienee parempi kustomoiduilla kuin ei-kustomoiduilla apneakiskoilla.»C.
- Kefalometrisk analys kan inte rekommenderas för att förutspå resultatet av behandling med sömnapnéskena «Kefalometrinen analyysi apneakiskohoidon hoitotuloksen ennustamisessa»42.
Kirurgisk behandling
- Om konservativ behandling av sömnapné (livsstilsbehandlingar, sömnapnéskenor eller CPAP) inte är tillräcklig, patienten inte tål behandlingen eller har betydande strukturella faktorer i svalget eller ansiktet som ökar risken för sömnapné, kan kirurgi i de övre luftvägarna eller ansiktet övervägas. Operationen kan vara inriktad på en nivå (t.ex. näsan, svalget, mjuka gommen, tungroten) eller flera olika nivåer samtidigt (flernivåkirurgi).
- Forskningsevidensen om operationens effekter på behandlingen av sömnapné är bristfälliga och motstridiga.
- Andra operationsbehandlingar än fetmakirurgi och käkkirurgi kan i första hand användas vid sömnapné hos patienter med normal vikt eller lindrig övervikt (viktindex under 30 kg/m2).
Kirurgi i övre luftvägarna
- I behandlingen av sömnapné kan man använda
- utvidgande åtgärder (t.ex. tonsilloperation, uvulopalatofaryngoplastik (UPPP), osteotomi av käken)
- hjälpåtgärder (t.ex. borttagning av näspolyper, korrigering av nässkiljeväggen)
- åtgärder förbi de övre luftvägarna (trakeostomi).
- Kirurgi som vidgar näsan minskar symtomen på sömnapné men endast få objektiva fynd «Nenän avaava kirurgia saattaa helpottaa uniapnean oireita, mutta uniapnean objektiivisiin löydöksiin toimenpiteillä on vain vähän vaikutusta. Leikkaukset voivat vähentää tarvittavaa CPAP-hoidon painetasoa ja lisätä CPAP-hoitoon sitoutumista.»B.
- Operationer som vidgar näsan kan förbättra patientens följsamhet i CPAP-behandling «Nenän avaava kirurgia saattaa helpottaa uniapnean oireita, mutta uniapnean objektiivisiin löydöksiin toimenpiteillä on vain vähän vaikutusta. Leikkaukset voivat vähentää tarvittavaa CPAP-hoidon painetasoa ja lisätä CPAP-hoitoon sitoutumista.»B.
- Betydande hypertrofi på tonsillerna är sällsynt hos vuxna, till skillnad från hos barn, men orsakar ofta andningsstörningar under sömnen. Hos vuxna som snarkar och konstateras ha stora tonsiller är det skäl att registrera nattpolygrafi och göra en symtomenkät med tanke på sömnapné.
- Tonsillektomi kan ha en gynnsam effekt på sömnapné «Tonsillektomia voi olla tehokas uniapnean hoito myös aikuisilla, joilla todetaan suuret nielurisat.»D.
- Laserassisterad operation av mjuka gommen och uvula hjälper inte nämnvärt vid behandling av obstruktiv sömnapné «Pehmeän suulaen ja uvulan laseravusteisesta leikkauksesta ei liene merkitsevää apua lievän obtruktiivisen uniapnean hoidossa.»C. Se även Avstå klokt-rekommendationen: Laserassisterad uvulopalatoplastik (LAUP) och sömnapné «Laseravusteinen uvulopalatoplastia (LAUP) ja uniapnea»43: Behandla inte lindrig obstruktiv sömnapné med laserassisterad operation av mjuk gommen och uvula.
- Med radiofrekvenskirurgi (RFA) kan luftrummet i de övre luftvägarna vidgas vid näsmusslorna, den mjuka gommen och tungroten. Då förs en nålelektrod in i den mjuka vävnaden genom vilken man leder högfrekvent växelström till vävnaden och orsakar en lokal vävnadsskada med hjälp av värmereaktionen. När inflammationen läker blidas ärr, vävnaden blir stelare och dess volym minskar. Flernivåbehandling innebär samtidig värmebehandling i olika områden.
- Enfasig RFA i mjuka gommen är inte effektiv vid behandling av lindrig sömnapné «Pehmeän suulaen yksivaiheinen radiotaajuuskirurgia ei näyttäisi tehoavan lievässa uniapneassa.»C, (se även Avstå klokt-rekommendationen : Radiofrekvenskirurgi (RFA) vid behandling av sömnapné «Radiotaajuuskirurgia (RFA) uniapnean hoidossa»44: Behandla inte lindrig eller medelsvår sömnapné med radiofrekvenskirurgi utan särskilda skäl.) RFA på flera nivåer i svalget kan däremot minska symtomen och förbättra livskvaliteten åtminstone kortvarigt vid behandling av lindrig och medelsvår sömnapné, men torde inte ha någon effekt på AHI «Nielun alueen monitasoradiotaajuuskirurgia (RFA) voi vähentää oireita ja parantaa elämänlaatua lievän – keskivaikean uniapnean hoidossa, mutta 2–5 kuukauden mittaisessa seurannassa sillä ei liene vaikutusta AHIin.»B.
- Flernivåkirurgi (multilevel surgery) kan vara till nytta för sömnapnépatienter, hos vilka konservativ behandling misslyckas eller hos patienter som inte tolererar denna. Särskilt åtgärder som omfattar tungbasen är förknippad med ökad risk för negativa verkningar. Hos noggrant utvalda patienter verkar resultaten av flernivåkirugi vara bättre än med ennivåkirurgi «Monitasokirurgiasta (multilevel surgery) saattaa olla hyötyä uniapneapotilaille, joilla konservatiivinen hoito epäonnistuu tai jotka eivät siedä sitä. Etenkin toimenpiteisiin, joissa kielen kantaa käsitellään, liittyy lisääntynyt haittatapahtumien vaara.»C.
- Jämfört med de konservativa behandlingarna (livsstilsförändringar, CPAP, sömnapnéskena) finns det inga forskningsdata om fördelarna med kirurgisk behandling som baserar sig på långvariga undersökningar «Aikuisten obstruktiivisen uniapnean hoidossa ylähengitysteiden ja kasvojen alueen kirurgisen hoidon eduista konservatiivisiin hoitoihin verrattuna ei ole pitkäaikaisiin tutkimuksiin perustuvaa näyttöä.»B.
- Uvulopalatofaryngoplastik kan minska symtomen på sömnapné mer än konservativ behandling, men inga objektiva fynd har gjorts hos manliga patienter under 65 år under en ettårig uppföljning «Uvulopalatopharyngoplastia vähentää konservatiivista hoitoa enemmän uniapnean oireita, mutta ei objektiivisia löydöksiä alle 65-vuotiailla miespotilailla vuoden mittaisen seurannan aikana.»C.
- Med trakeostomi kan man helt förbigå de övre luftvägarna. Sömnapné försvinner dock sällan helt ens efter en trakeostomi. Orsaken kan vara bland annat hög övervikt, hypoventilationssyndrom samt problem med trakeostomikanylen (t.ex. att den torkar eller problem med beläggning) «Trakeostomia ilmeisesti vähentää merkitsevästi uniapnean oireita, löydöksiä ja sydänkuolleisuutta.»B.
- Mer information om olika operationer finns i tilläggsmaterialet «Uniapnean leikkaushoidoista»45.
Käkkirurgi
- För behandling av medelsvår och svår sömnapné kan även osteotomi av käken övervägas.
- Ett svårt bettfel ger orsak till käkortopedisk behandling även vid lindrig sömnapné.
- Över- eller underkäken separat eller båda tillsammans kan flyttas framåt kirurgiskt, vilket gör att luftrummet i svalget ökar och andningsuppehållen under sömnen kan minska. Käkosteotomier kan ge det bästa resultatet när det ställe i svalget där förträngningen finns är på samma nivå som tungroten i det nedre svalget (Fujita typ III «Uniapnean leikkaushoidoista»45).
- Om förträngningarna endast finns i området kring mjuka gommen är effekten av käkosteotomier liten. Eventuell sömnapné hos en patient som ska genomgå ortodontisk kirurgi ska diagnostiseras före operationen.
- Osteotomi av käken är i allmänhet förknippad med tandreglering med fast apparatur. Ortodontisk kirurgisk behandling med underhållsfaser för bettet kan ta upp till flera år beroende på behovet och omfattningen av behandlingen. Den genomförs i samarbete mellan en tandregleringsspecialist och en mun- och käkkirurg. Ortodontisk kirurgisk behandling kan i vissa fall genomföras även utan prekirurgisk ortodontisk behandling (Surgery First Approach, SFA). Med SFA-metoden kan man ofta förkorta den ortodontiska kirurgiska behandlingen betydligt. SFA lämpar sig särskilt för patienter som har breda och relativt jämna tandbågar.
- En tillräckligt radikalt genomförd samtidig framflyttning av över- och underkäken kan bota obstruktiv sömnapné. Operationen kan vara till nytta i synnerhet för patienter som inte har fått någon respons vid konservativ behandling och som har tydliga anatomiska avvikelser i ansiktet, munnen och svalget som ökar benägenheten för sömnapné «Ylä- ja alaleukaa eteenpäin tuovat kirurgiset toimenpiteet ovat ilmeisesti tehokkaita obstruktiivisen uniapnean hoidossa.»B.
Fetmakirurgi
- En fetmaoperation kan övervägas om viktindexet överstiger 35 kg/m2. Se God medicinsk praxis-rekommendationen Lihavuus (aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»2 (på finska); Fetma (vuxna) «Fetma (barn, unga och vuxna)»3 (på svenska) och BMI-räknaren «http://www.terveyskirjasto.fi/xmedia/pgr/bmilaskuri.htm»5.
- - Kirurgisk behandling av fetma lindrar uppenbarligen sömnapnéns svårighetsgrad «Kirurginen laihdutushoito ilmeisesti lieventää uniapnean vaikeusastetta.»B.
Nervstimulerande behandling
- Aktivering av genioglossus-muskeln genom stimulering av hypoglossus-nerven under sömnen kan minska andningsuppehållen hos vuxna som lider av medelsvår–svår sömnapné genom att öppna övre luftvägarna under sömnen «Genioglossus-hermon unenaikainen aktivaatio hypoglossus-hermon stimulaatiolla saattaa vähentää hengityskatkoksia keskivaikeaa–vaikeaa uniapneaa sairastavilla aikuisilla avaamalla unen aikana ylähengitysteitä.»C.
Tunghållare
- Tunghållare är ett möjligt behandlingsalternativ för patienter hos vilka CPAP-behandling, sömnapnéskena eller kirurgisk behandling inte är lämplig. Med tunghållare kan man också undvika eventuella biverkningar som orsakas av att sömnapnéskenan flyttar käken framåt, såsom bettförändringar eller funktionsstörningar i tuggorganet. Det finns inte ännu tillräckligt med information om långvarig användning av tunghållare, dess effekt och biverkningar för att användning av den ska kunna rekommenderas, och den används inte i Finland «Kielikoje obstruktiivisen uniapnean hoitokeinona»46.
Träning av musklerna i övre luftvägarna
- Träning av musklerna i övre luftvägarna kan ha en viss effekt på symtomen vid sömnapné, såsom trötthet dagtid eller sömnkvaliteten jämfört med placebo «Ylähengitysteitä auki pitävien lihasten harjoituksen vaikutus uniapnean oireisiin»47. De undersökningar som har utförts hittills har varit små och kortvariga i fråga om både interventionen och uppföljningen, och därmed saknas övertygande evidens fortfarande.
Läkemedelsbehandling
- En nässteroid kan minska AHI och förbättra vakenheten dagtid hos snuviga patienter «Kiely JL, Nolan P, McNicholas WT. Intranasal corti...»174.
- I behandlingen av sömnapné har man prövat flera läkemedel, såsom selektiva serotoninupptagshämmare, protriptylin, klonidin, antikolinergika, teofyllinpreparat, acetazoliamid, östrogen och progestiner samt syre. Undersökningarna har varit små och resultaten motstridiga, och det finns tillsvidare inga övertygande bevis för deras nytta «Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical g...»127, «Ryan S, Doherty LS, Nolan GM ym. Effects of heated...»153, «Hedner J, Grote L, Zou D. Pharmacological treatmen...»175, «Smith I, Lasserson TJ, Wright J. Drug therapy for ...»176.
- Hos kvinnor i klimakterieåldern som använder hormonbehandling förekommer sömnapné i mindre utsträckning än hos kvinnor som inte använder hormonbehandling, men orsakssambandet har ännu inte bevisats «Bixler EO, Vgontzas AN, Lin HM ym. Prevalence of s...»14.
- Behandlingen av en sjukdom som ökar benägenheten för sömnapné (såsom behandling av hypotyreos med tyroxin eller behandling av kronisk snuva med lokalsteroider) lindrar ofta även sömnapné «Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical g...»127, «Hedner J, Grote L, Zou D. Pharmacological treatmen...»175, «Jha A, Sharma SK, Tandon N ym. Thyroxine replaceme...»177, «British Thoracic Society. Management of obstructiv...»178.
- Europeiska läkemedelsmyndigheten (EMA) rekommenderar inte användning av modafinil vid sömnapné, men det kan komma i fråga i speciella situationer «Modafiniili parantaa sellaisten CPAP-hoidossa olevien uniapneapotilaiden päiväaikaista vireystasoa, jotka ovat merkittävästi väsyneitä, vaikka he käyttävät CPAP-hoitoa.»A.
- Solriamfetol minskar i jämförelse med placebo överdriven sömnighet vid obstruktiv
sömnapné med i genomsnitt nästan fyra ESS-poäng (Epworth Sleepiness Scale) och förlänger
insomningsfördröjningen dagtid med i genomsnitt cirka 10 minuter, åtminstone vid kortvarig
användning «Solriamfetoli vähentää lumelääkkeeseen verrattuna obstruktiivisessa uniapneassa liiallista uneliaisuutta keskimäärin lähes 4 ESS-pisteen (Epworth Sleepiness Scale, ESS) verran ja pidentää päiväaikaista nukahtamisviivettä keskimäärin noin 10 minuutilla ainakin lyhytaikaisessa käytössä.»A.
- Solriamfetol kan användas vid optimal CPAP-behandling för att behandla avvikande sömnighet dagtid, när andra orsaker till trötthet först noggrant har uteslutits eller behandlats på behörigt sätt.
- Trots att man rekommenderar att sömnapnépatienter ska undvika att använda sömnmedel
och lugnande läkemedel, kan kortvarig användning av dem vara motiverad.
- Kortvarig användning av kortverkande bensodiazepiner som liknar sömnläkemedel (Z-läkemedel) kan i vissa fall komma i fråga för sömnapnépatienter i början av CPAP-behandlingen och förbindningen till behandlingen för att främja patientens insomning «Lyhytvaikutteisten bentsodiatsepiinien kaltaisten unilääkkeiden (Z-lääkkeiden) lyhytaikainen käyttö saattaa tulla joissakin tapauksissa kyseeseen uniapneapotilaiden CPAP-hoidon aloituksessa ja hoitoon sitoutu misessa potilaan nukahtamisen edistämiseksi.»C.
Körhälsa och arbetsförmåga
Krav på körhälsa
- Risken för att en sömnapnépatient som lider av betydande trötthet dagtid ska råka ut för en trafikolycka är förhöjd oberoende av sömnapnéns svårighetsgrad baserad på mätningar av andningsuppehåll och sänkt syremättnad «Merkittävästä päiväaikaisesta väsymyksestä kärsivän uniapneapotilaan vaara joutua liikenneonnettomuuteen on lisääntynyt riippumatta uniapnean vaikeusasteesta hengityskatkosten ja happikyllästeisyyden laskujen perusteella mitattuna.»A.
- Sannolikt kan man inte på ett tillförlitligt sätt bedöma sömnapnépatientens vakenhetsgrad med tanke på körförmågan enbart utgående från poängen från ESS-enkäten (Epworth Sleepiness Scale) «hoi50088c.pdf»2, r «Ainoastaan matalien ESS-kyselyn (Epworth Sleepiness Scale) pistemäärien perusteella ei ilmeisesti voida arvioida luotettavasti uniapneapotilaan ajovireyttä ajokykyä ajatellen .»B.
- Under CPAP-behandling förlängs sömnlatensen vid sömnlatenstest (MSLT «Nukahtamisviivetesti (MSLT)»48) och test för mätning av vakenhetsgrad (MWT «Hereilläpysymistesti (MWT)»49), prestationen i körsimuleringstester förbättras och risken för trafikolyckor verkar minska «Ellen RL, Marshall SC, Palayew M ym. Systematic re...»179, «Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea a...»180, «McDaid C, Griffin S, Weatherly H ym. Continuous po...»181.
- Transport- och kommunikationsverkets (Traficom) anvisningar finns på Traficoms webbplats (www «https://www.trafi.fi/liikennejarjestelma/liikenne_ja_terveys/tieliikenne_ja_terveys/ajoterveysohjeet_laakarille»6). Även intyg för körkort finns på Traficoms webbplats.
- Vid medelsvår och svår sömnapné (AHI ≥ 15) ska läkaren alltid bedöma sömnapnépatientens
förmåga att hålla sig vaken innan ett positivt utlåtande ges. Hälsoförutsättningarna
för körkortstillstånd uppfylls inte för
- personbilsförare som på grund av sömnapné har svår narkolepsi av bestående karaktär dagtid som inte reagerar på behandling
- yrkesförare (förare av tunga fordon, dvs. i kategori C, C1, D eller D1 samt förare med körkortstillstånd för fordonskombination i kategori CE, C1E, DE eller D1E och yrkeskörtillstånd för personbil) som har en störning i vakenhetstillståndet av bestående karaktär som beror på sömnapné och som inte reagerar på behandling (eller som inte klarar CPAP-behandling).
- Vid bedömning av störningar i vakenhetstillståndet kan objektiva mätningar av vakenhetstillståndet och körsimuleringstest «Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea a...»180, «Alonderis A, Barbé F, Bonsignore M ym. Medico-lega...»182 samt ett frivilligt 90-minuters test av körförmågan användas «TRAFI. Ajoterveyden arviointiohjeet lääkäreille. L...»183 (www «https://www.trafi.fi/liikennejarjestelma/liikenne_ja_terveys/tieliikenne_ja_terveys/ajoterveysohjeet_laakarille»6).
- Korrelationen mellan sömnlatensundersökningarna och körprestationen är inte överensstämmande «Univiivetutkimusten korrelaatio ajosuoriutumiseen ei ole yhdenmukainen.»C. När det gäller prestationen verkar MWT vara mer tillförlitligt än MSLT «Arand D, Bonnet M, Hurwitz T ym. The clinical use ...»184, «Philip P, Sagaspe P, Taillard J ym. Maintenance of...»185.
- I ett EU-direktiv ges anvisningar om att om en sömnapnépatient har AHI ≥ 15 ska graden av trötthet (förmågan att bibehålla vakenhetsnivån) bedömas en gång per år för förare i körkortsgrupp R2 och taxiförare och vart tredje år för R1-förare. Nya objektiva mätningar av vakenheten eller ett nytt test av körförmågan på medicinska grunder ska göras om föraren har haft tillbud på grund av trötthet eller om det finns andra tecken på försämrad vakenhet «Bonsignore MR, Randerath W, Riha R ym. New rules o...»186. Nya objektiva mätningar av vakenhetsnivån eller ett nytt frivilligt 90-minuters test av körförmågan ska göras, om föraren har haft tillbud på grund av trötthet eller om det finns andra tecken på försämrad vakenhet «Bonsignore MR, Randerath W, Riha R ym. New rules o...»186. En nationell tillämpningsanvisning för bedömning av körhälsan hos en sömnapnépatient (på finska) finns bland annat på Egentliga Finlands sjukvårdsdistrikts webbplats för Åucs Sömn- och andningscenter «http://www.vsshp.fi/uhk»7.
Bedömning av arbetsförmågan
- Bedömningen av arbetsförmågan ska alltid grunda sig på en övergripande utredning där man utöver benägenheten att somna och vakenheten även beaktar den kognitiva prestationsförmågan, kardiovaskulära, neurologiska och psykiatriska faktorer samt arbetets krav. Eftersom sömnbrist förvärrar sömnapné «Persson HE, Svanborg E. Sleep deprivation worsens ...»123, ska man se till att sömnen är tillräcklig särskilt i skiftarbete och vid behov till exempel genom arbetsarrangemang eller omskolning göra det möjligt för sömnapnépatienten att arbeta dagtid.
- Personer med svår dagtrötthet som misstänks ha sömnapné och som arbetar i ett yrke som kräver absolut uppmärksamhet ska undersökas utan dröjsmål och behandling av sömnapné ska inledas (www.terveysportti.fi > Kirjasto > Hoidon perusteet > Keuhkosairaudet ja kiireellisen hoidon kriteerit «https://www.terveysportti.fi/apps/dtk/hpt?toc=800600»4, «www.terveysportti.fi > Kirjasto > Hoidon perusteet...»118).
- Arbets- och funktionsförmågan, behovet av sjukfrånvaro, återgången till arbetet samt förutsättningarna för medicinsk och yrkesinriktad rehabilitering bedöms individuellt och grundligare först när effekten av sömnapnébehandlingen har uppnåtts och kan bedömas «Brander PE, Hermanson T. Keuhkosairaudet ja ajokyv...»187, (www «https://www.thl.fi/fi/web/toimintakyky/etusivu/toimia-tietokanta»2). Huvudansvaret ligger hos företagshälsovården.
- Obehandlad sömnapné är i allmänhet ett hinder för att arbeta i ett yrke som kräver absolut uppmärksamhet «Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea a...»180, «Alonderis A, Barbé F, Bonsignore M ym. Medico-lega...»182, «Brander PE, Hermanson T. Keuhkosairaudet ja ajokyv...»187.
- Tack vare behandlingen kan en symtomfri sömnapnépatient i allmänhet fortsätta i sitt arbete «Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea a...»180, «Alonderis A, Barbé F, Bonsignore M ym. Medico-lega...»182.
- För personer som utför arbete som kräver absolut uppmärksamhet ska resultatet av andra behandlingsåtgärder (viktminskning, kirurgi, sömnapnéskena) säkerställas genom sömnregistrering och vid behov genom objektiva mätningar av vakenhetstillståndet innan man tar ställning till kör- och arbetsförmågan «Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea a...»180.
- Även effekten av CPAP-behandling ska vid behov (t.ex. hos yrkesförare) säkerställas genom mätningar av vakenhetstillståndet. Om CPAP-behandlingen genomförs väl och patienten inte har subjektiv dagtrötthet, behövs i allmänhet inga mätningar av vakenhetstillståndet «Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea a...»180.
Bedömning före anestesi och planering av behandling
- Sömnapné är vanlig hos patienter som kommer till operationer, och det har inte blivit diagnostiserat tidigare hos betydande del av dem «Chung SA, Yuan H, Chung F. A systemic review of ob...»188, «Finkel KJ, Searleman AC, Tymkew H ym. Prevalence o...»189.
- Sömnapné med associerade problem (övervikt, trånga övre luftvägar, hjärt- och kärlsjukdomar, diabetes, lungproblem) ökar risken för komplicerad intubation «Gross JB, Bachenberg KL, Benumof JL ym. Practice g...»190, «den Herder C, Schmeck J, Appelboom DJ ym. Risks of...»191 samt risk vid anestesi och operationer. Se tilläggsmaterial «Uniapneapotilaan perioperatiivinen arviointi ja anestesia»50. Sömnapné bör beaktas både i bedömningen före operationen och i den peri- och postoperativa uppföljningen «den Herder C, Schmeck J, Appelboom DJ ym. Risks of...»191.
- Riskens storlek påverkas av sömnapnéns svårighetsgrad, det planerade kirurgiska ingreppet och den anestesiform som behövs samt behovet av smärtstillande läkemedel efter operationen «Chung SA, Yuan H, Chung F. A systemic review of ob...»188.
- I bedömningen före operationen bör man fästa uppmärksamhet vid symtom och fynd som tyder på sömnapné och vid behov – särskilt om man misstänker svår sömnapné – hänvisa patienten till sömnundersökningar och inleda behandling av sömnapné före den planerade operationen «Gross JB, Bachenberg KL, Benumof JL ym. Practice g...»190.
- Efter operationen rekommenderas kontinuerlig uppföljning med pulsoximeter tills syremättnaden hålls på över 90 % utan extra syre. Om det är möjligt ska patienten undvika att ligga på rygg. Man ska förhålla sig försiktigt till användningen av opiater och sedativa och sträva efter att minska behovet av dem med hjälp av andra smärtstillande läkemedel och bedövningar «Gross JB, Bachenberg KL, Benumof JL ym. Practice g...»190.
- Perioperativ CPAP-behandling kan minska riskerna med operation och anestesi hos sömnapnépatienter. Forskningsevidens saknas dock «Chung SA, Yuan H, Chung F. A systemic review of ob...»188.
- Patienter som använder CPAP-behandling rekommenderas fortsätta behandlingen även i samband med operationer «Gross JB, Bachenberg KL, Benumof JL ym. Practice g...»190, «den Herder C, Schmeck J, Appelboom DJ ym. Risks of...»191.
- Särskilt hos överviktiga patienter bör man på grund av koldioxidretention överväga behandling med ventilator med två trycknivåer i stället för CPAP-behandling.
Uppföljning
- Behandlingen av sömnapné med lindriga symtom följs upp inom primärvården, vid behov med konsultation av den specialiserade sjukvården (www.terveysportti.fi > Kirjasto > Hoidon perusteet > Keuhkosairaudet «https://www.terveysportti.fi/apps/dtk/hpt?toc=800600»4, «www.terveysportti.fi > Kirjasto > Hoidon perusteet...»118.
- Under uppföljningen fästs särskild uppmärksamhet vid symtom på sömnapné, fynd och viktkontroll.
- Primärvården har huvudansvaret för behandlingen och uppföljningen av associerade sjukdomar.
- Uppföljning av patienter med sömnapnéskena och korrigering av skenor utförs inom primärvården enligt enhetliga grunder för icke-brådskande vård «http://urn.fi/URN:ISBN:978-952-00-4036-9»8. Skenans skick, subjektiva effekt, lämplig protrusionsgrad i käken, patientens bett och tuggorganets funktion bör följas upp minst en gång per år eller enligt behov.
- Uppföljningstabellen för sömnapnéskenor finns i tilläggsmaterialet «Apneakiskon lyhyt- ja pitkäaikaiset haittavaikutukset»41.
CPAP-behandling
- American Thoracic Society rekommenderar att CPAP-behandlingen följs upp så länge apparaten används «Schwab RJ, Badr SM, Epstein LJ ym. An official Ame...»198. Handledningen om CPAP-behandlingen, utvärderingen och uppföljningen av behandlingsresultatet genomförs åtminstone i inledningsskedet inom den specialiserade sjukvården. CPAP-apparaten och tillhörande masker är ett hjälpmedel för behandling av sömnapné. Bestämmelser om överlåtelse av apparater «Sosiaali- ja terveysministeriön asetus lääkinnälli...»199 och underhåll samt undervisning i och uppföljning av användningen av dem «Laki terveydenhuollon laitteista ja tarvikkeista 2...»200 gäller. Enligt detta är hälso- och sjukvården skyldig att handleda användningen av CPAP-apparaten när behandlingen inleds och även att vid uppföljningsbesök vid behov se till att apparaten justeras och övervaka att patienten använder den på korrekt sätt.
- Det förekommer skillnader mellan sjukvårdsdistriktens praxis för långtidsuppföljning.
- Distansuppföljning av CPAP-behandling kan minska sjukskötarens arbete, och mobilapplikationer verkar öka antalet timmar för användning av apparaten «CPAP-hoidon langaton etäseuranta»51.
- Trådlös distansuppföljning av CPAP-behandling kan reducera sjukskötarens arbete «CPAP-hoidon langaton etäseuranta»51.
- Problemen uppstår vanligen under de första veckorna eller månaderna efter att behandlingen inletts, då patienten ofta behöver mer stöd och uppföljning. Uppföljningen sköts i allmänhet av specialutbildade sjukskötare med läkarkonsultation vid behov «Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical g...»127, «Gordon P, Sanders MH. Sleep.7: positive airway pre...»151, «Engleman HM, Wild MR. Improving CPAP use by patien...»152.
- Om en patient som behandlas arbetar i ett yrke som kräver särskild uppmärksamhet, ska CPAP-behandlingens framgång, effekt och följsamheten i behandlingen regelbundet bedömas inom den specialiserade sjukvården «Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea a...»180, «Alonderis A, Barbé F, Bonsignore M ym. Medico-lega...»182, «Brander PE, Hermanson T. Keuhkosairaudet ja ajokyv...»187 eller företagshälsovården.
- I uppföljningen fäster man särskild uppmärksamhet vid att symptomen på sömnapné försvinner, sömnkvaliteten, följsamheten i behandlingen (antalet timmar apparaten används), viktminskning och viktkontroll (viktindex), problem med behandlingen och lösningar på dem samt apparaternas och tillbehörens skick «Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical g...»127, «Gordon P, Sanders MH. Sleep.7: positive airway pre...»151.
- Rutinmässiga sömnregistreringar under CPAP-behandling är onödiga. Om den genomsnittliga syremättnaden innan man påbörjar CPAP-behandlingen är under 90 %, bör man följa syremättnadsnivån med oximetri under natten och observera patientens koldioxidnivå under CPAP-behandlingen antingen genom mätning av blodgaser när patienten är vaken eller med registrering av hudkoldioxid dagtid eller nattetid.
- Sömnregistreringsuppföljning eller ny bestämning av CPAP-trycket behövs i specialfall,
till exempel
- om CPAP-behandlingen inte minskar symtomen som tros bero på sömnapné
- om symtomen ökar på nytt efter bra vårdrespons i det inledande skedet
- om patienten går kännbart upp eller ner i vikt
- om sömnapnén är förknippad med kronisk hypoventilation och patienten eventuellt skulle ha bättre nytta av en ventilator med två trycknivåer än av CPAP
- i vissa situationer för att bedöma arbetsförmågan och körhälsan.
Andra behandlingsformer
- De behandlande enheterna eller specialister (insatta tandläkare eller specialisttandläkare, specialister i öron-, näs- och halssjukdomar) bedömer resultaten av användningen av sömnapnéskenor och kirurgiska behandlingar av de övre luftvägarna eller ansiktet.
- Vårdresponsen ska kontrolleras objektivt genom sömnregistrering «Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical g...»127 och vid behov ska patienten hänvisas till annan vård om önskad respons inte har uppnåtts.
Rehabilitering
- CPAP-apparaten klassificeras som medicinskt rehabiliteringsredskap och patienten får tillgång till den gratis genom ett låneavtal.
- Till sömnapnépatienternas medicinska rehabilitering hör samma åtgärder som vid andra kroniska sjukdomar. Se tilläggsmaterial «Uniapneaa sairastavien kuntoutus»52.
- Åtgärder för yrkesinriktad rehabilitering kan behövas om sömnapnépatienten arbetar i ett yrke som kräver exceptionell uppmärksamhet.
- Det finns inga forskningsdata om nyttan med rehabiliteringsprogram för sömnapnépatienter.
- Med tanke på klientavgifterna för sömnapnéskenan är det enligt indikationerna för icke-brådskande vård väsentligt huruvida patienten har medelsvår eller svår sömnapné som uppfyller kriterierna för specialiserad sjukvård eller lindrig sömnapné med lindriga symtom «http://urn.fi/URN:ISBN:978-952-00-4036-9»8. Dessutom ska man bedöma huruvida sömnapnéskenan kan lämnas ut som hjälpmedel vid medicinsk rehabilitering «https://www.kuntaliitto.fi/sosiaali-ja-terveysasiat/terveydenhuolto/suun-terveydenhuolto/uniapneakiskohoitojen-asiakasmaksukaytannoista-suun-terveydenhuollon»9.
- Efter bedömning av huruvida behandling med apnéskena är lämplig för en patient som har medelsvårt eller svårt sömnapnésyndrom som uppfyller kriterierna för specialiserad sjukvård kan patienten hänvisas till basnivån för behandling med sömnapnéskena på en hälsovårdscentral, om basnivåns resurser och den behandlande tandläkarens kompetens inom sömnapné möjliggör detta.
- Till vissa patienter med medelsvår eller svår sömnapné kan sömnapnéskena beviljas som medicinsk rehabilitering, om grunderna för utlämning uppfylls. En apnéskena som utlämnas i form av medicinsk rehabilitering är avgiftsfri för patienten, liksom även kontrollbesöken gällande apnéskenan samt underhåll och korrigering av skenan (se nationella grunder för överlämnande av hjälpmedel i medicinsk rehabilitering «https://julkaisut.valtioneuvosto.fi/handle/10024/162395»10).
Kostnader
- Sömnapnépatienternas användning av hälso- och sjukvårdstjänster och kostnaderna för den är förhöjda redan flera år före diagnosen, men minskar under behandlingen. Kostnaderna är högre för kvinnor med sömnapné än för män och förklaras inte med sömnapnéns svårighetsgrad som fastställts enligt AHI. Se tilläggsmaterial «Uniapneapotilaiden terveyspalvelujen käyttö ja siitä aiheutuvat kustannukset»53.
- CPAP-behandlingen är kostnadseffektiv jämfört med annan sedvanlig behandling eller placebobehandling hos sömnapnépatienter med medelsvår eller svår trötthet, och kan vara kostnadseffektiv även vid lindrigare sömnapné «McDaid C, Griffin S, Weatherly H ym. Continuous po...»181. Lönsamheten för CPAP-behandling av sömnapnépatienter är klart större än till exempel nyttan av flutikasonbehandling i förhållande till placebo vid behandling av KOL eller akut ballongvidgning i förhållande till trombolysbehandling vid hjärtinfarkt «AlGhanim N, Comondore VR, Fleetham J ym. The econo...»201. Se tilläggsmaterial «Uniapnea ja kustannukset»54.
- Sömnapné som diagnostiserats av läkare har samband med långa perioder av sjukfrånvaro och invalidpensioner. I genomsnitt är risken för över 9 dagars sjukfrånvaro 1,6 gånger större hos män och 1,9 gånger högre hos kvinnor än hos friska personer under 3–5 år efter att sömnapnén diagnostiserats. Demografiska faktorer och kroniska sjukdomar förklarar bara delvis den förhöjda risken för arbetsoförmåga «Sjösten N, Kivimäki M, Oksanen T ym. Obstructive s...»202. Se tilläggsmaterial «Sairauspoissaolojen ja työkyvyttömyyseläkkeiden riski uniapneapotilailla»55.
- Män löper en 1,6-faldig och kvinnor en 1,8-faldig risk för förlorade arbetsdagar under 5 år före diagnosen sömnapné, och det kan inte förklaras med andra kroniska sjukdomar «Sjösten N, Vahtera J, Salo P ym. Increased risk of...»203. Se tilläggsmaterial «Sairauspoissaolojen ja työkyvyttömyyseläkkeiden riski uniapneapotilailla»55.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Finlands Lungläkarförening och Finska Sömnforskningssällskapet rf.
För mer information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Uniapnea (obstruktiivinen uniapnea aikuisilla)»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Tanja Eriksson
Litteratur
Sömnapné (obstruktiv sömnapné hos vuxna). God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Finlands Lungläkarförening och Finska Sömnforskningssällskapet rf. Helsingfors: Finska Läkarföreningen Duodecim, 2022 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»11
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Bassiri AG, Guilleminault C. Clinical features and evaluation of obstructive sleep apnea-hypopnea syndrome. Kirjassa: Principles and Practice of Sleep Medicine. Kryger MH, Roth T, Dement WC (toim.) 3. painos. W.B. Saunders 2000, s. 869-78
- Zanation AM, Senior BA. The relationship between extraesophageal reflux (EER) and obstructive sleep apnea (OSA). Sleep Med Rev 2005;9:453-8 «PMID: 16182575»PubMed
- Lavie P. Insomnia and sleep-disordered breathing. Sleep Med 2007;8 Suppl 4:S21-5 «PMID: 18346673»PubMed
- Young T, Palta M, Dempsey J ym. The occurrence of sleep-disordered breathing among middle-aged adults. N Engl J Med 1993;328:1230-5 «PMID: 8464434»PubMed
- Loh NK, Dinner DS, Foldvary N ym. Do patients with obstructive sleep apnea wake up with headaches? Arch Intern Med 1999;159:1765-8 «PMID: 10448780»PubMed
- Neau JP, Paquereau J, Bailbe M ym. Relationship between sleep apnoea syndrome, snoring and headaches. Cephalalgia 2002;22:333-9 «PMID: 12110108»PubMed
- Engleman HM, Douglas NJ. Sleep. 4: Sleepiness, cognitive function, and quality of life in obstructive sleep apnoea/hypopnoea syndrome. Thorax 2004;59:618-22 «PMID: 15223874»PubMed
- Flemons WW, Reimer MA. Development of a disease-specific health-related quality of life questionnaire for sleep apnea. Am J Respir Crit Care Med 1998;158:494-503 «PMID: 9700127»PubMed
- Saunamäki T, Jehkonen M. Depression and anxiety in obstructive sleep apnea syndrome: a review. Acta Neurol Scand 2007;116:277-88 «PMID: 17854419»PubMed
- Birring SS, Ing AJ, Chan K ym. Obstructive sleep apnoea: a cause of chronic cough. Cough 2007;3:7 «PMID: 17605822»PubMed
- Lee KK, Birring SS. Cough and sleep. Lung 2010;188 Suppl 1:S91-4 «PMID: 19823913»PubMed
- Telakivi T, Partinen M, Koskenvuo M ym. Periodic breathing and hypoxia in snorers and controls: validation of snoring history and association with blood pressure and obesity. Acta Neurol Scand 1987;76:69-75 «PMID: 3630648»PubMed
- Gislason T, Almqvist M, Eriksson G ym. Prevalence of sleep apnea syndrome among Swedish men--an epidemiological study. J Clin Epidemiol 1988;41:571-6 «PMID: 3385458»PubMed
- Bixler EO, Vgontzas AN, Lin HM ym. Prevalence of sleep-disordered breathing in women: effects of gender. Am J Respir Crit Care Med 2001;163:608-13 «PMID: 11254512»PubMed
- Young T, Finn L, Austin D ym. Menopausal status and sleep-disordered breathing in the Wisconsin Sleep Cohort Study. Am J Respir Crit Care Med 2003;167:1181-5 «PMID: 12615621»PubMed
- Ip MS, Lam B, Tang LC ym. A community study of sleep-disordered breathing in middle-aged Chinese women in Hong Kong: prevalence and gender differences. Chest 2004;125:127-34 «PMID: 14718431»PubMed
- Partinen M, Hublin C. Epidemiology of sleep disorders. Kirjassa: Principles and Practice of Sleep Medicine. Kryger MH, Roth T, Dement WC (toim.) 4. painos. Elsevier 2005, s. 626-47
- Bixler EO, Vgontzas AN, Lin HM ym. Excessive daytime sleepiness in a general population sample: the role of sleep apnea, age, obesity, diabetes, and depression. J Clin Endocrinol Metab 2005;90:4510-5 «PMID: 15941867»PubMed
- Peppard PE, Young T, Barnet JH ym. Increased prevalence of sleep-disordered breathing in adults. Am J Epidemiol 2013;177:1006-14 «PMID: 23589584»PubMed
- Polo-Kantola P, Rauhala E, Helenius H ym. Breathing during sleep in menopause: a randomized, controlled, crossover trial with estrogen therapy. Obstet Gynecol 2003;102:68-75 «PMID: 12850609»PubMed
- Frey WC, Pilcher J. Obstructive sleep-related breathing disorders in patients evaluated for bariatric surgery. Obes Surg 2003;13:676-83 «PMID: 14627460»PubMed
- Anttalainen U, Saaresranta T, Kalleinen N ym. CPAP adherence and partial upper airway obstruction during sleep. Sleep Breath 2007;11:171-6 «PMID: 17287956»PubMed
- Palomäki M, Saaresranta T, Anttalainen U ym. Multimorbidity and overall comorbidity of sleep apnoea: a Finnish nationwide study. ERJ Open Res 2022;8: «PMID: 35677395»PubMed
- Strausz S, Havulinna AS, Tuomi T ym. Obstructive sleep apnoea and the risk for coronary heart disease and type 2 diabetes: a longitudinal population-based study in Finland. BMJ Open 2018;8:e022752 «PMID: 30327404»PubMed
- Howard ME, Desai AV, Grunstein RR ym. Sleepiness, sleep-disordered breathing, and accident risk factors in commercial vehicle drivers. Am J Respir Crit Care Med 2004;170:1014-21 «PMID: 15317672»PubMed
- Pack AI, Maislin G, Staley B ym. Impaired performance in commercial drivers: role of sleep apnea and short sleep duration. Am J Respir Crit Care Med 2006;174:446-54 «PMID: 16690976»PubMed
- Talmage JB, Hudson TB, Hegmann KT ym. Consensus criteria for screening commercial drivers for obstructive sleep apnea: evidence of efficacy. J Occup Environ Med 2008;50:324-9 «PMID: 18332782»PubMed
- Young T, Evans L, Finn L ym. Estimation of the clinically diagnosed proportion of sleep apnea syndrome in middle-aged men and women. Sleep 1997;20:705-6 «PMID: 9406321»PubMed
- Shahar E, Redline S, Young T ym. Hormone replacement therapy and sleep-disordered breathing. Am J Respir Crit Care Med 2003;167:1186-92 «PMID: 12531779»PubMed
- Fletcher EC, DeBehnke RD, Lovoi MS ym. Undiagnosed sleep apnea in patients with essential hypertension. Ann Intern Med 1985;103:190-5 «PMID: 4014900»PubMed
- Williams AJ, Houston D, Finberg S ym. Sleep apnea syndrome and essential hypertension. Am J Cardiol 1985;55:1019-22 «PMID: 3984861»PubMed
- Gislason T, Benediktsdóttir B, Björnsson JK ym. Snoring, hypertension, and the sleep apnea syndrome. An epidemiologic survey of middle-aged women. Chest 1993;103:1147-51 «PMID: 8131455»PubMed
- Martikainen K, Partinen M, Urponen H ym. Natural evolution of snoring: a 5-year follow-up study. Acta Neurol Scand 1994;90:437-42 «PMID: 7892764»PubMed
- Young T, Peppard P, Palta M ym. Population-based study of sleep-disordered breathing as a risk factor for hypertension. Arch Intern Med 1997;157:1746-52 «PMID: 9250236»PubMed
- Ip Mary SM, Tsang WT, Lam WK ym. Obstructive sleep apnea syndrome: an experience in Chinese adults in Hong Kong. Chin Med J (Engl) 1998;111:257-60 «PMID: 10374429»PubMed
- Ip M, Chung KF, Chan KN ym. Previously unrecognized obstructive sleep apnea in Chinese subjects with essential hypertension. Lung 1999;177:391-400 «PMID: 10541889»PubMed
- Nieto FJ, Young TB, Lind BK ym. Association of sleep-disordered breathing, sleep apnea, and hypertension in a large community-based study. Sleep Heart Health Study. JAMA 2000;283:1829-36 «PMID: 10770144»PubMed
- Gottlieb DJ, Redline S, Nieto FJ ym. Association of usual sleep duration with hypertension: the Sleep Heart Health Study. Sleep 2006;29:1009-14 «PMID: 16944668»PubMed
- Bradley TD, Floras JS. Obstructive sleep apnoea and its cardiovascular consequences. Lancet 2009;373:82-93 «PMID: 19101028»PubMed
- Tishler PV, Larkin EK, Schluchter MD ym. Incidence of sleep-disordered breathing in an urban adult population: the relative importance of risk factors in the development of sleep-disordered breathing. JAMA 2003;289:2230-7 «PMID: 12734134»PubMed
- Marti S, Sampol G, Muñoz X ym. Mortality in severe sleep apnoea/hypopnoea syndrome patients: impact of treatment. Eur Respir J 2002;20:1511-8 «PMID: 12503712»PubMed
- He J, Kryger MH, Zorick FJ ym. Mortality and apnea index in obstructive sleep apnea. Experience in 385 male patients. Chest 1988;94:9-14 «PMID: 3289839»PubMed
- Lavie P, Lavie L, Herer P. All-cause mortality in males with sleep apnoea syndrome: declining mortality rates with age. Eur Respir J 2005;25:514-20 «PMID: 15738297»PubMed
- Lavie P, Herer P, Lavie L. Mortality risk factors in sleep apnoea: a matched case-control study. J Sleep Res 2007;16:128-34 «PMID: 17309772»PubMed
- Marin JM, Carrizo SJ, Vicente E ym. Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet 2005;365:1046-53 «PMID: 15781100»PubMed
- Morrish E, Shneerson JM, Smith IE. Why does gender influence survival in obstructive sleep apnoea? Respir Med 2008;102:1231-6 «PMID: 18617382»PubMed
- Shamsuzzaman AS, Gersh BJ, Somers VK. Obstructive sleep apnea: implications for cardiac and vascular disease. JAMA 2003;290:1906-14 «PMID: 14532320»PubMed
- Ip MS, Tse HF, Lam B ym. Endothelial function in obstructive sleep apnea and response to treatment. Am J Respir Crit Care Med 2004;169:348-53 «PMID: 14551167»PubMed
- Trzepizur W, Gagnadoux F, Abraham P ym. Microvascular endothelial function in obstructive sleep apnea: Impact of continuous positive airway pressure and mandibular advancement. Sleep Med 2009;10:746-52 «PMID: 19147401»PubMed
- Ryan S, Taylor CT, McNicholas WT. Selective activation of inflammatory pathways by intermittent hypoxia in obstructive sleep apnea syndrome. Circulation 2005;112:2660-7 «PMID: 16246965»PubMed
- Shamsuzzaman AS, Winnicki M, Lanfranchi P ym. Elevated C-reactive protein in patients with obstructive sleep apnea. Circulation 2002;105:2462-4 «PMID: 12034649»PubMed
- Minoguchi K, Tazaki T, Yokoe T ym. Elevated production of tumor necrosis factor-alpha by monocytes in patients with obstructive sleep apnea syndrome. Chest 2004;126:1473-9 «PMID: 15539715»PubMed
- Narkiewicz K, Kato M, Phillips BG ym. Nocturnal continuous positive airway pressure decreases daytime sympathetic traffic in obstructive sleep apnea. Circulation 1999;100:2332-5 «PMID: 10587337»PubMed
- Marshall NS, Wong KK, Phillips CL ym. Is sleep apnea an independent risk factor for prevalent and incident diabetes in the Busselton Health Study? J Clin Sleep Med 2009;5:15-20 «PMID: 19317376»PubMed
- Newman AB, Nieto FJ, Guidry U ym. Relation of sleep-disordered breathing to cardiovascular disease risk factors: the Sleep Heart Health Study. Am J Epidemiol 2001;154:50-9 «PMID: 11434366»PubMed
- Martinez-Rivera C, Abad J, Fiz JA ym. Usefulness of truncal obesity indices as predictive factors for obstructive sleep apnea syndrome. Obesity (Silver Spring) 2008;16:113-8 «PMID: 18223622»PubMed
- Schwab J. Sex differences and sleep apnoea. Thorax 1999;54:284-5 «PMID: 10092685»PubMed
- Al Lawati NM, Patel SR, Ayas NT. Epidemiology, risk factors, and consequences of obstructive sleep apnea and short sleep duration. Prog Cardiovasc Dis 2009;51:285-93 «PMID: 19110130»PubMed
- Solow B, Kreiborg S. Soft-tissue stretching: a possible control factor in craniofacial morphogenesis. Scand J Dent Res 1977;85:505-7 «PMID: 271349»PubMed
- Linder-Aronson S. Respiratory function in relation to facial morphology and the dentition. Br J Orthod 1979;6:59-71 «PMID: 295672»PubMed
- Solow B, Siersbaek-Nielsen S, Greve E. Airway adequacy, head posture, and craniofacial morphology. Am J Orthod 1984;86:214-23 «PMID: 6591801»PubMed
- Guilleminault C, Pelayo R, Leger D ym. Recognition of sleep-disordered breathing in children. Pediatrics 1996;98:871-82 «PMID: 8909480»PubMed
- Shintani T, Asakura K, Kataura A. Evaluation of the role of adenotonsillar hypertrophy and facial morphology in children with obstructive sleep apnea. ORL J Otorhinolaryngol Relat Spec 1997;59:286-91 «PMID: 9279869»PubMed
- Kawashima S, Peltomäki T, Sakata H ym. Craniofacial morphology in preschool children with sleep-related breathing disorder and hypertrophy of tonsils. Acta Paediatr 2002;91:71-7 «PMID: 11883823»PubMed
- Zettergren-Wijk L, Forsberg CM, Linder-Aronson S. Changes in dentofacial morphology after adeno-/tonsillectomy in young children with obstructive sleep apnoea--a 5-year follow-up study. Eur J Orthod 2006;28:319-26 «PMID: 16648209»PubMed
- Saaresranta T, Polo O. Hormones and breathing. Chest 2002;122:2165-82 «PMID: 12475861»PubMed
- Bottini P, Tantucci C. Sleep apnea syndrome in endocrine diseases. Respiration 2003;70:320-7 «PMID: 12915757»PubMed
- Liu PY, Yee B, Wishart SM ym. The short-term effects of high-dose testosterone on sleep, breathing, and function in older men. J Clin Endocrinol Metab 2003;88:3605-13 «PMID: 12915643»PubMed
- Dexter DD, Dovre EJ. Obstructive sleep apnea due to endogenous testosterone production in a woman. Mayo Clin Proc 1998;73:246-8 «PMID: 9511783»PubMed
- Burschtin O, Wang J. Testosterone Deficiency and Sleep Apnea. Urol Clin North Am 2016;43:233-7 «PMID: 27132581»PubMed
- Shoda N, Seichi A, Takeshita K ym. Sleep apnea in rheumatoid arthritis patients with occipitocervical lesions: the prevalence and associated radiographic features. Eur Spine J 2009;18:905-10 «PMID: 19365641»PubMed
- Grunstein RR, Ho KY, Sullivan CE. Sleep apnea in acromegaly. Ann Intern Med 1991;115:527-32 «PMID: 1883121»PubMed
- Roehrs T, Roth T. Sleep, sleepiness, sleep disorders and alcohol use and abuse. Sleep Med Rev 2001;5:287-297 «PMID: 12530993»PubMed
- Peppard PE, Austin D, Brown RL. Association of alcohol consumption and sleep disordered breathing in men and women. J Clin Sleep Med 2007;3:265-70 «PMID: 17561593»PubMed
- Deleanu OC, Pocora D, Mihalcuta S ym. Influence of smoking on sleep and obstructive sleep apnea syndrome. Pneumologia 2016;65:28-35 «PMID: 27209838»PubMed
- Maasilta P, Bachour A, Teramo K ym. Sleep-related disordered breathing during pregnancy in obese women. Chest 2001;120:1448-54 «PMID: 11713118»PubMed
- Nikkola E, Ekblad U, Ekholm E ym. Sleep in multiple pregnancy: breathing patterns, oxygenation, and periodic leg movements. Am J Obstet Gynecol 1996;174:1622-5 «PMID: 9065141»PubMed
- Louis J, Auckley D, Miladinovic B ym. Perinatal outcomes associated with obstructive sleep apnea in obese pregnant women. Obstet Gynecol 2012;120:1085-92 «PMID: 23090526»PubMed
- Franklin KA, Holmgren PA, Jönsson F ym. Snoring, pregnancy-induced hypertension, and growth retardation of the fetus. Chest 2000;117:137-41 «PMID: 10631211»PubMed
- Facco FL, Kramer J, Ho KH ym. Sleep disturbances in pregnancy. Obstet Gynecol 2010;115:77-83 «PMID: 20027038»PubMed
- Facco FL, Parker CB, Reddy UM ym. Association Between Sleep-Disordered Breathing and Hypertensive Disorders of Pregnancy and Gestational Diabetes Mellitus. Obstet Gynecol 2017;129:31-41 «PMID: 27926645»PubMed
- Connolly G, Razak AR, Hayanga A ym. Inspiratory flow limitation during sleep in pre-eclampsia: comparison with normal pregnant and nonpregnant women. Eur Respir J 2001;18:672-6 «PMID: 11716173»PubMed
- Yinon D, Lowenstein L, Suraya S ym. Pre-eclampsia is associated with sleep-disordered breathing and endothelial dysfunction. Eur Respir J 2006;27:328-33 «PMID: 16452588»PubMed
- Vgontzas AN, Legro RS, Bixler EO ym. Polycystic ovary syndrome is associated with obstructive sleep apnea and daytime sleepiness: role of insulin resistance. J Clin Endocrinol Metab 2001;86:517-20 «PMID: 11158002»PubMed
- Fogel RB, Malhotra A, Pillar G ym. Increased prevalence of obstructive sleep apnea syndrome in obese women with polycystic ovary syndrome. J Clin Endocrinol Metab 2001;86:1175-80 «PMID: 11238505»PubMed
- Riha RL, Gislasson T, Diefenbach K. The phenotype and genotype of adult obstructive sleep apnoea/hypopnoea syndrome. Eur Respir J 2009;33:646-55 «PMID: 19251800»PubMed
- Somers VK, White DP, Amin R ym. Sleep apnea and cardiovascular disease: an American Heart Association/american College Of Cardiology Foundation Scientific Statement from the American Heart Association Council for High Blood Pressure Research Professional Education Committee, Council on Clinical Cardiology, Stroke Council, and Council On Cardiovascular Nursing. In collaboration with the National Heart, Lung, and Blood Institute National Center on Sleep Disorders Research (National Institutes of Health). Circulation 2008;118:1080-111 «PMID: 18725495»PubMed
- Kuniyoshi FH, Garcia-Touchard A, Gami AS ym. Day-night variation of acute myocardial infarction in obstructive sleep apnea. J Am Coll Cardiol 2008;52:343-6 «PMID: 18652941»PubMed
- McNicholas WT. Chronic obstructive pulmonary disease and obstructive sleep apnoea-the overlap syndrome. J Thorac Dis 2016;8:236-42 «PMID: 26904264»PubMed
- Jen R, Li Y, Owens RL ym. Sleep in Chronic Obstructive Pulmonary Disease: Evidence Gaps and Challenges. Can Respir J 2016;2016:7947198 «PMID: 27445564»PubMed
- Khatri SB, Ioachimescu OC. The intersection of obstructive lung disease and sleep apnea. Cleve Clin J Med 2016;83:127-40 «PMID: 26871389»PubMed
- Chan K, Ing A, Birring SS. Cough in obstructive sleep apnoea. Pulm Pharmacol Ther 2015;35:129-31 «PMID: 26068465»PubMed
- Bloom HG, Ahmed I, Alessi CA ym. Evidence-based recommendations for the assessment and management of sleep disorders in older persons. J Am Geriatr Soc 2009;57:761-89 «PMID: 19484833»PubMed
- Launois SH, Pépin JL, Lévy P. Sleep apnea in the elderly: a specific entity? Sleep Med Rev 2007;11:87-97 «PMID: 17276106»PubMed
- Sleep-related breathing disorders in adults: recommendations for syndrome definition and measurement techniques in clinical research. The Report of an American Academy of Sleep Medicine Task Force. Sleep 1999;22:667-89 «PMID: 10450601»PubMed
- Institute for Clinical Systems Improvement (ICSI). Diagnosis and treatment of obstructive sleep apnea. Bloomington (MN). March 2005
- National institute for Health and Clinical Excellence. Continuous positive airway pressure for the treatment of obstructive sleep apnoea/hypopnoea syndrome. NICE technology appraisal guidance 139. March 2008
- Van Dongen HP, Maislin G, Mullington JM ym. The cumulative cost of additional wakefulness: dose-response effects on neurobehavioral functions and sleep physiology from chronic sleep restriction and total sleep deprivation. Sleep 2003;26:117-26 «PMID: 12683469»PubMed
- Baldwin CM, Kapur VK, Holberg CJ ym. Associations between gender and measures of daytime somnolence in the Sleep Heart Health Study. Sleep 2004;27:305-11 «PMID: 15124727»PubMed
- Lin CM, Davidson TM, Ancoli-Israel S. Gender differences in obstructive sleep apnea and treatment implications. Sleep Med Rev 2008;12:481-96 «PMID: 18951050»PubMed
- Anttalainen U, Polo O, Vahlberg T ym. Women with partial upper airway obstruction are not less sleepy than those with obstructive sleep apnea. Sleep Breath 2013;17:873-6 «PMID: 22733532»PubMed
- Berry RB, Brooks R, Gamaldo CE, Harding SM, Lloyd RM, Marcus CL and Vaughn BV for the American Academy of Sleep Medicine. The AASM Manual for the scoring of sleep and associated events. Rules, terminology and technical specifications, Version 2.3. www.aasmnet.org. Darien, Illinois: American Academy of Sleep Medicine, 2016
- Berry RB, Budhiraja R, Gottlieb DJ ym. Rules for scoring respiratory events in sleep: update of the 2007 AASM Manual for the Scoring of Sleep and Associated Events. Deliberations of the Sleep Apnea Definitions Task Force of the American Academy of Sleep Medicine. J Clin Sleep Med 2012;8:597-619 «PMID: 23066376»PubMed
- Hernández L, Ballester E, Farré R ym. Performance of nasal prongs in sleep studies : spectrum of flow-related events. Chest 2001;119:442-50 «PMID: 11171721»PubMed
- Rauhala E, Himanen SL, Saastamoinen A ym. Prolonged spiking in the Emfit sensor in patients with sleep-disordered breathing is characterized by increase in transcutaneous carbon dioxide. Physiol Meas 2007;28:1163-73 «PMID: 17906385»PubMed
- Ayappa I, Norman RG, Seelall V ym. Validation of a self-applied unattended monitor for sleep disordered breathing. J Clin Sleep Med 2008;4:26-37 «PMID: 18350959»PubMed
- Anttalainen U, Tenhunen M, Rimpilä V ym. Prolonged partial upper airway obstruction during sleep - an underdiagnosed phenotype of sleep-disordered breathing. Eur Clin Respir J 2016;3:31806 «PMID: 27608271»PubMed
- Johns MW. A new method for measuring daytime sleepiness: the Epworth sleepiness scale. Sleep 1991;14:540-5 «PMID: 1798888»PubMed
- Goldberg DP, Gater R, Sartorius N ym. The validity of two versions of the GHQ in the WHO study of mental illness in general health care. Psychol Med 1997;27:191-7 «PMID: 9122299»PubMed
- Beck AT. Depression: Causes and Treatment. Philadelphia: University of Pennsylvania Press, 1972
- Salokangas RK, Stengård E, Poutanen O. DEPS - uusi väline depression seulontaan. Duodecim 1994;110:1141-8 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?duo40242»12
- Kroenke K, Spitzer RL, Williams JB. The PHQ-9: validity of a brief depression severity measure. J Gen Intern Med 2001;16:606-13 «PMID: 11556941»PubMed
- Partinen M, Gislason T. Basic Nordic Sleep Questionnaire (BNSQ): a quantitated measure of subjective sleep complaints. J Sleep Res 1995;4:150-155 «PMID: 10607192»PubMed
- Partinen M, Huovinen M. Terve Uni. WSOY, Helsinki, 4. painos, 2009, s. 255
- Chung F, Abdullah HR, Liao P. STOP-Bang Questionnaire: A Practical Approach to Screen for Obstructive Sleep Apnea. Chest 2016;149:631-8 «PMID: 26378880»PubMed
- Chung F, Subramanyam R, Liao P ym. High STOP-Bang score indicates a high probability of obstructive sleep apnoea. Br J Anaesth 2012;108:768-75 «PMID: 22401881»PubMed
- Chung F, Yang Y, Brown R ym. Alternative scoring models of STOP-bang questionnaire improve specificity to detect undiagnosed obstructive sleep apnea. J Clin Sleep Med 2014;10:951-8 «PMID: 25142767»PubMed
- www.terveysportti.fi > Kirjasto > Hoidon perusteet > Keuhkosairaudet ja > Korva-, nenä- ja kurkkutaudit
- Carneiro-Barrera A, Díaz-Román A, Guillén-Riquelme A ym. Weight loss and lifestyle interventions for obstructive sleep apnoea in adults: Systematic review and meta-analysis. Obes Rev 2019;20:750-762 «PMID: 30609450»PubMed
- Chirinos JA, Gurubhagavatula I, Teff K ym. CPAP, weight loss, or both for obstructive sleep apnea. N Engl J Med 2014;370:2265-75 «PMID: 24918371»PubMed
- Redolfi S, Arnulf I, Pottier M ym. Attenuation of obstructive sleep apnea by compression stockings in subjects with venous insufficiency. Am J Respir Crit Care Med 2011;184:1062-6 «PMID: 21836140»PubMed
- White LH, Lyons OD, Yadollahi A ym. Effect of below-the-knee compression stockings on severity of obstructive sleep apnea. Sleep Med 2015;16:258-64 «PMID: 25620198»PubMed
- Persson HE, Svanborg E. Sleep deprivation worsens obstructive sleep apnea. Comparison between diurnal and nocturnal polysomnography. Chest 1996;109:645-50 «PMID: 8617071»PubMed
- Peppard PE, Young T. Exercise and sleep-disordered breathing: an association independent of body habitus. Sleep 2004;27:480-4 «PMID: 15164902»PubMed
- Giebelhaus V, Strohl KP, Lormes W ym. Physical Exercise as an Adjunct Therapy in Sleep Apnea-An Open Trial. Sleep Breath 2000;4:173-176 «PMID: 11894204»PubMed
- Jokic R, Klimaszewski A, Crossley M ym. Positional treatment vs continuous positive airway pressure in patients with positional obstructive sleep apnea syndrome. Chest 1999;115:771-81 «PMID: 10084491»PubMed
- Epstein LJ, Kristo D, Strollo PJ Jr ym. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. J Clin Sleep Med 2009;5:263-76 «PMID: 19960649»PubMed
- Srijithesh PR, Aghoram R, Goel A ym. Positional therapy for obstructive sleep apnoea. Cochrane Database Syst Rev 2019;5:CD010990 «PMID: 31041813»PubMed
- Patruno V, Aiolfi S, Costantino G ym. Fixed and autoadjusting continuous positive airway pressure treatments are not similar in reducing cardiovascular risk factors in patients with obstructive sleep apnea. Chest 2007;131:1393-9 «PMID: 17494789»PubMed
- Patruno V, Tobaldini E, Bianchi AM ym. Acute effects of autoadjusting and fixed continuous positive airway pressure treatments on cardiorespiratory coupling in obese patients with obstructive sleep apnea. Eur J Intern Med 2014;25:164-8 «PMID: 24373628»PubMed
- Pépin JL, Tamisier R, Baguet JP ym. Fixed-pressure CPAP versus auto-adjusting CPAP: comparison of efficacy on blood pressure in obstructive sleep apnoea, a randomised clinical trial. Thorax 2016;71:726-33 «PMID: 27091542»PubMed
- Dongol EM, Williams AJ. Residual excessive sleepiness in patients with obstructive sleep apnea on treatment with continuous positive airway pressure. Curr Opin Pulm Med 2016;22:589-94 «PMID: 27583668»PubMed
- Kiely JL, Murphy M, McNicholas WT. Subjective efficacy of nasal CPAP therapy in obstructive sleep apnoea syndrome: a prospective controlled study. Eur Respir J 1999;13:1086-90 «PMID: 10414408»PubMed
- Rodenstein DO, D'Odemont JP, Pieters T ym. Diurnal and nocturnal diuresis and natriuresis in obstructive sleep apnea. Effects of nasal continuous positive airway pressure therapy. Am Rev Respir Dis 1992;145:1367-71 «PMID: 1596005»PubMed
- Krieger J, Laks L, Wilcox I ym. Atrial natriuretic peptide release during sleep in patients with obstructive sleep apnoea before and during treatment with nasal continuous positive airway pressure. Clin Sci (Lond) 1989;77:407-11 «PMID: 2530023»PubMed
- Svatikova A, Shamsuzzaman AS, Wolk R ym. Plasma brain natriuretic peptide in obstructive sleep apnea. Am J Cardiol 2004;94:529-32 «PMID: 15325948»PubMed
- Fitzgerald MP, Mulligan M, Parthasarathy S. Nocturic frequency is related to severity of obstructive sleep apnea, improves with continuous positive airways treatment. Am J Obstet Gynecol 2006;194:1399-403 «PMID: 16579944»PubMed
- Margel D, Shochat T, Getzler O ym. Continuous positive airway pressure reduces nocturia in patients with obstructive sleep apnea. Urology 2006;67:974-7 «PMID: 16635510»PubMed
- Ryan S, Taylor CT, McNicholas WT. Systemic inflammation: a key factor in the pathogenesis of cardiovascular complications in obstructive sleep apnoea syndrome? Thorax 2009;64:631-6 «PMID: 19561283»PubMed
- Lévy P, Pépin JL, Arnaud C ym. Intermittent hypoxia and sleep-disordered breathing: current concepts and perspectives. Eur Respir J 2008;32:1082-95 «PMID: 18827154»PubMed
- Egea CJ, Aizpuru F, Pinto JA ym. Cardiac function after CPAP therapy in patients with chronic heart failure and sleep apnea: a multicenter study. Sleep Med 2008;9:660-6 «PMID: 17904420»PubMed
- Mansfield DR, Gollogly NC, Kaye DM ym. Controlled trial of continuous positive airway pressure in obstructive sleep apnea and heart failure. Am J Respir Crit Care Med 2004;169:361-6 «PMID: 14597482»PubMed
- Martínez-García MA, Galiano-Blancart R, Román-Sánchez P ym. Continuous positive airway pressure treatment in sleep apnea prevents new vascular events after ischemic stroke. Chest 2005;128:2123-9 «PMID: 16236864»PubMed
- Doherty LS, Kiely JL, Swan V ym. Long-term effects of nasal continuous positive airway pressure therapy on cardiovascular outcomes in sleep apnea syndrome. Chest 2005;127:2076-84 «PMID: 15947323»PubMed
- Gerson LB, Fass R. A systematic review of the definitions, prevalence, and response to treatment of nocturnal gastroesophageal reflux disease. Clin Gastroenterol Hepatol 2009;7:372-8; quiz 367 «PMID: 19111949»PubMed
- Brander PE, Soirinsuo M, Lohela P. Nasopharyngeal symptoms in patients with obstructive sleep apnea syndrome. Effect of nasal CPAP treatment. Respiration 1999;66:128-35 «PMID: 10202316»PubMed
- Lojander J, Brander PE, Ammälä K. Nasopharyngeal symptoms and nasal continuous positive airway pressure therapy in obstructive sleep apnoea syndrome. Acta Otolaryngol 1999;119:497-502 «PMID: 10445068»PubMed
- Kreivi HR, Virkkula P, Lehto J ym. Frequency of upper airway symptoms before and during continuous positive airway pressure treatment in patients with obstructive sleep apnea syndrome. Respiration 2010;80:488-94 «PMID: 20881373»PubMed
- Kreivi HR, Maasilta P, Bachour A. Persistence of Upper-Airway Symptoms During CPAP Compromises Adherence at 1 Year. Respir Care 2016;61:652-7 «PMID: 26732141»PubMed
- Richards GN, Cistulli PA, Ungar RG ym. Mouth leak with nasal continuous positive airway pressure increases nasal airway resistance. Am J Respir Crit Care Med 1996;154:182-6 «PMID: 8680678»PubMed
- Gordon P, Sanders MH. Sleep.7: positive airway pressure therapy for obstructive sleep apnoea/hypopnoea syndrome. Thorax 2005;60:68-75 «PMID: 15618587»PubMed
- Engleman HM, Wild MR. Improving CPAP use by patients with the sleep apnoea/hypopnoea syndrome (SAHS). Sleep Med Rev 2003;7:81-99 «PMID: 12586532»PubMed
- Ryan S, Doherty LS, Nolan GM ym. Effects of heated humidification and topical steroids on compliance, nasal symptoms, and quality of life in patients with obstructive sleep apnea syndrome using nasal continuous positive airway pressure. J Clin Sleep Med 2009;5:422-7 «PMID: 19961025»PubMed
- Rolfe I, Olson LG, Saunders NA. Long-term acceptance of continuous positive airway pressure in obstructive sleep apnea. Am Rev Respir Dis 1991;144:1130-3 «PMID: 1952444»PubMed
- Pépin JL, Leger P, Veale D ym. Side effects of nasal continuous positive airway pressure in sleep apnea syndrome. Study of 193 patients in two French sleep centers. Chest 1995;107:375-81 «PMID: 7842764»PubMed
- Stauffer JL, Fayter N, MacLurg BJ. Conjunctivitis from nasal CPAP apparatus. Chest 1984;86:802 «PMID: 6386364»PubMed
- Nino-Murcia G, McCann CC, Bliwise DL ym. Compliance and side effects in sleep apnea patients treated with nasal continuous positive airway pressure. West J Med 1989;150:165-9 «PMID: 2658326»PubMed
- Kribbs NB, Pack AI, Kline LR ym. Objective measurement of patterns of nasal CPAP use by patients with obstructive sleep apnea. Am Rev Respir Dis 1993;147:887-95 «PMID: 8466125»PubMed
- Hoffstein V, Viner S, Mateika S ym. Treatment of obstructive sleep apnea with nasal continuous positive airway pressure. Patient compliance, perception of benefits, and side effects. Am Rev Respir Dis 1992;145:841-5 «PMID: 1554212»PubMed
- Strumpf DA, Harrop P, Dobbin J ym. Massive epistaxis from nasal CPAP therapy. Chest 1989;95:1141 «PMID: 2651038»PubMed
- Massie CA, McArdle N, Hart RW ym. Comparison between automatic and fixed positive airway pressure therapy in the home. Am J Respir Crit Care Med 2003;167:20-3 «PMID: 12406840»PubMed
- Krieger J. Long-term compliance with nasal continuous positive airway pressure (CPAP) in obstructive sleep apnea patients and nonapneic snorers. Sleep 1992;15:S42-6 «PMID: 1470808»PubMed
- Waldhorn RE, Herrick TW, Nguyen MC ym. Long-term compliance with nasal continuous positive airway pressure therapy of obstructive sleep apnea. Chest 1990;97:33-8 «PMID: 2403899»PubMed
- Rauscher H, Popp W, Wanke T ym. Acceptance of CPAP therapy for sleep apnea. Chest 1991;100:1019-23 «PMID: 1914550»PubMed
- Meslier N, Lebrun T, Grillier-Lanoir V ym. A French survey of 3,225 patients treated with CPAP for obstructive sleep apnoea: benefits, tolerance, compliance and quality of life. Eur Respir J 1998;12:185-92 «PMID: 9701435»PubMed
- Grote L, Hedner J, Grunstein R ym. Therapy with nCPAP: incomplete elimination of Sleep Related Breathing Disorder. Eur Respir J 2000;16:921-7 «PMID: 11153593»PubMed
- Sin DD, Mayers I, Man GC ym. Long-term compliance rates to continuous positive airway pressure in obstructive sleep apnea: a population-based study. Chest 2002;121:430-5 «PMID: 11834653»PubMed
- Rosenthal L, Gerhardstein R, Lumley A ym. CPAP therapy in patients with mild OSA: implementation and treatment outcome. Sleep Med 2000;1:215-220 «PMID: 10828432»PubMed
- Engleman HM, Kingshott RN, Wraith PK ym. Randomized placebo-controlled crossover trial of continuous positive airway pressure for mild sleep Apnea/Hypopnea syndrome. Am J Respir Crit Care Med 1999;159:461-7 «PMID: 9927358»PubMed
- Haniffa M, Lasserson TJ, Smith I. Interventions to improve compliance with continuous positive airway pressure for obstructive sleep apnoea. Cochrane Database Syst Rev 2004;4:CD003531 «PMID: 15495057»PubMed
- Wozniak DR, Lasserson TJ, Smith I. Educational, supportive and behavioural interventions to improve usage of continuous positive airway pressure machines in adults with obstructive sleep apnoea. Cochrane Database Syst Rev 2014;1:CD007736 «PMID: 24399660»PubMed
- Bakker JP, Wang R, Weng J ym. Motivational Enhancement for Increasing Adherence to CPAP: A Randomized Controlled Trial. Chest 2016;150:337-45 «PMID: 27018174»PubMed
- Petri N, Svanholt P, Solow B ym. Mandibular advancement appliance for obstructive sleep apnoea: results of a randomised placebo controlled trial using parallel group design. J Sleep Res 2008;17:221-9 «PMID: 18482111»PubMed
- Kiely JL, Nolan P, McNicholas WT. Intranasal corticosteroid therapy for obstructive sleep apnoea in patients with co-existing rhinitis. Thorax 2004;59:50-5 «PMID: 14694248»PubMed
- Hedner J, Grote L, Zou D. Pharmacological treatment of sleep apnea: current situation and future strategies. Sleep Med Rev 2008;12:33-47 «PMID: 18201662»PubMed
- Smith I, Lasserson TJ, Wright J. Drug therapy for obstructive sleep apnoea in adults. Cochrane Database Syst Rev 2006;2:CD003002 «PMID: 16625567»PubMed
- Jha A, Sharma SK, Tandon N ym. Thyroxine replacement therapy reverses sleep-disordered breathing in patients with primary hypothyroidism. Sleep Med 2006;7:55-61 «PMID: 16198143»PubMed
- British Thoracic Society. Management of obstructive sleep apnoea/hypopnoea syndrome in adults: A national clinical guideline. Scottish Intercollegiate Guidelines Network 2003, Edinburg, UK. ISBN1899893334
- Ellen RL, Marshall SC, Palayew M ym. Systematic review of motor vehicle crash risk in persons with sleep apnea. J Clin Sleep Med 2006;2:193-200 «PMID: 17557495»PubMed
- Hartenbaum N, Collop N, Rosen IM ym. Sleep apnea and commercial motor vehicle operators: statement from the joint Task Force of the American College of Chest Physicians, American College of Occupational and Environmental Medicine, and the National Sleep Foundation. J Occup Environ Med 2006;48:S4-37 «PMID: 16985410»PubMed
- McDaid C, Griffin S, Weatherly H ym. Continuous positive airway pressure devices for the treatment of obstructive sleep apnoea-hypopnoea syndrome: a systematic review and economic analysis. Health Technol Assess 2009;13:iii-iv, xi-xiv, 1-119, 143-274 «PMID: 19103134»PubMed
- Alonderis A, Barbé F, Bonsignore M ym. Medico-legal implications of sleep apnoea syndrome: driving license regulations in Europe. Sleep Med 2008;9:362-75 «PMID: 17765641»PubMed
- TRAFI. Ajoterveyden arviointiohjeet lääkäreille. Liikenteen turvallisuusvirasto 112016. 2016.
- Arand D, Bonnet M, Hurwitz T ym. The clinical use of the MSLT and MWT. Sleep 2005;28:123-44 «PMID: 15700728»PubMed
- Philip P, Sagaspe P, Taillard J ym. Maintenance of Wakefulness Test, obstructive sleep apnea syndrome, and driving risk. Ann Neurol 2008;64:410-6 «PMID: 18688799»PubMed
- Bonsignore MR, Randerath W, Riha R ym. New rules on driver licensing for patients with obstructive sleep apnoea: EU Directive 2014/85/EU. Eur Respir J 2016;47:39-41 «PMID: 26721963»PubMed
- Brander PE, Hermanson T. Keuhkosairaudet ja ajokyvyn heikentyminen - Suomen Keuhkolääkäriyhdistyksen suositus. Suomen Lääkäril 2006;61:1127-32
- Chung SA, Yuan H, Chung F. A systemic review of obstructive sleep apnea and its implications for anesthesiologists. Anesth Analg 2008;107:1543-63 «PMID: 18931212»PubMed
- Finkel KJ, Searleman AC, Tymkew H ym. Prevalence of undiagnosed obstructive sleep apnea among adult surgical patients in an academic medical center. Sleep Med 2009;10:753-8 «PMID: 19186102»PubMed
- Gross JB, Bachenberg KL, Benumof JL ym. Practice guidelines for the perioperative management of patients with obstructive sleep apnea: a report by the American Society of Anesthesiologists Task Force on Perioperative Management of patients with obstructive sleep apnea. Anesthesiology 2006;104:1081-93; quiz 1117-8 «PMID: 16645462»PubMed
- den Herder C, Schmeck J, Appelboom DJ ym. Risks of general anaesthesia in people with obstructive sleep apnoea. BMJ 2004;329:955-9 «PMID: 15499112»PubMed
- Aarab G, Lobbezoo F, Hamburger HL ym. Effects of an oral appliance with different mandibular protrusion positions at a constant vertical dimension on obstructive sleep apnea. Clin Oral Investig 2010;14:339-45 «PMID: 19536571»PubMed
- Doff MH, Finnema KJ, Hoekema A ym. Long-term oral appliance therapy in obstructive sleep apnea syndrome: a controlled study on dental side effects. Clin Oral Investig 2013;17:475-82 «PMID: 22562077»PubMed
- Martínez-Gomis J, Willaert E, Nogues L ym. Five years of sleep apnea treatment with a mandibular advancement device. Side effects and technical complications. Angle Orthod 2010;80:30-6 «PMID: 19852636»PubMed
- Perez CV, de Leeuw R, Okeson JP ym. The incidence and prevalence of temporomandibular disorders and posterior open bite in patients receiving mandibular advancement device therapy for obstructive sleep apnea. Sleep Breath 2013;17:323-32 «PMID: 22477031»PubMed
- Ramar K, Dort LC, Katz SG ym. Clinical Practice Guideline for the Treatment of Obstructive Sleep Apnea and Snoring with Oral Appliance Therapy: An Update for 2015. J Clin Sleep Med 2015;11:773-827 «PMID: 26094920»PubMed
- Ueda H, Almeida FR, Lowe AA ym. Changes in occlusal contact area during oral appliance therapy assessed on study models. Angle Orthod 2008;78:866-72 «PMID: 18298224»PubMed
- Schwab RJ, Badr SM, Epstein LJ ym. An official American Thoracic Society statement: continuous positive airway pressure adherence tracking systems. The optimal monitoring strategies and outcome measures in adults. Am J Respir Crit Care Med 2013;188:613-20 «PMID: 23992588»PubMed
- Sosiaali- ja terveysministeriön asetus lääkinnällisen kuntoutuksen apuvälineiden luovutuksesta 12.2011. «https://www.finlex.fi/fi/laki/alkup/2011/20111363»13
- Laki terveydenhuollon laitteista ja tarvikkeista 24.6.2010/629. «http://www.finlex.fi/fi/laki/alkup/2010/20100629»14
- AlGhanim N, Comondore VR, Fleetham J ym. The economic impact of obstructive sleep apnea. Lung 2008;186:7-12 «PMID: 18066623»PubMed
- Sjösten N, Kivimäki M, Oksanen T ym. Obstructive sleep apnoea syndrome as a predictor of work disability. Respir Med 2009;103:1047-55 «PMID: 19246183»PubMed
- Sjösten N, Vahtera J, Salo P ym. Increased risk of lost workdays prior to the diagnosis of sleep apnea. Chest 2009;136:130-136 «PMID: 19318680»PubMed
- Aiello KD, Caughey WG, Nelluri B ym. Effect of exercise training on sleep apnea: A systematic review and meta-analysis. Respir Med 2016;116:85-92 «PMID: 27296826»PubMed
- Alchanatis M, Tourkohoriti G, Kakouros S ym. Daytime pulmonary hypertension in patients with obstructive sleep apnea: the effect of continuous positive airway pressure on pulmonary hemodynamics. Respiration 2001;68:566-72 «PMID: 11786710»PubMed
- Alonso-Fernández A, García-Río F, Arias MA ym. Effects of CPAP on oxidative stress and nitrate efficiency in sleep apnoea: a randomised trial. Thorax 2009;64:581-6 «PMID: 19074930»PubMed
- Andrén A, Hedberg P, Walker-Engström ML ym. Effects of treatment with oral appliance on 24-h blood pressure in patients with obstructive sleep apnea and hypertension: a randomized clinical trial. Sleep Breath 2013;17:705-12 «PMID: 22821223»PubMed
- Antic NA, Catcheside P, Buchan C ym. The effect of CPAP in normalizing daytime sleepiness, quality of life, and neurocognitive function in patients with moderate to severe OSA. Sleep 2011;34:111-9 «PMID: 21203366»PubMed
- Arias MA, García-Río F, Alonso-Fernández A ym. Pulmonary hypertension in obstructive sleep apnoea: effects of continuous positive airway pressure: a randomized, controlled cross-over study. Eur Heart J 2006;27:1106-13 «PMID: 16497687»PubMed
- Ayas NT, Patel SR, Malhotra A ym. Auto-titrating versus standard continuous positive airway pressure for the treatment of obstructive sleep apnea: results of a meta-analysis. Sleep 2004;27:249-53 «PMID: 15124718»PubMed
- Baisch A, Maurer JT, Hörmann K. The effect of hyoid suspension in a multilevel surgery concept for obstructive sleep apnea. Otolaryngol Head Neck Surg 2006;134:856-61 «PMID: 16647548»PubMed
- Ballester E, Badia JR, Hernández L ym. Nasal prongs in the detection of sleep-related disordered breathing in the sleep apnoea/hypopnoea syndrome. Eur Respir J 1998;11:880-3 «PMID: 9623691»PubMed
- Barbé F, Durán-Cantolla J, Sánchez-de-la-Torre M ym. Effect of continuous positive airway pressure on the incidence of hypertension and cardiovascular events in nonsleepy patients with obstructive sleep apnea: a randomized controlled trial. JAMA 2012;307:2161-8 «PMID: 22618923»PubMed
- Barnes M, McEvoy RD, Banks S ym. Efficacy of positive airway pressure and oral appliance in mild to moderate obstructive sleep apnea. Am J Respir Crit Care Med 2004;170:656-64 «PMID: 15201136»PubMed
- Bartolucci ML, Bortolotti F, Raffaelli E ym. The effectiveness of different mandibular advancement amounts in OSA patients: a systematic review and meta-regression analysis. Sleep Breath 2016;20:911-9 «PMID: 26779903»PubMed
- Batool-Anwar S, Goodwin JL, Kushida CA ym. Impact of continuous positive airway pressure (CPAP) on quality of life in patients with obstructive sleep apnea (OSA). J Sleep Res 2016;25:731-738 «PMID: 27242272»PubMed
- Bazzano LA, Khan Z, Reynolds K ym. Effect of nocturnal nasal continuous positive airway pressure on blood pressure in obstructive sleep apnea. Hypertension 2007;50:417-23 «PMID: 17548722»PubMed
- Becker H, Brandenburg U, Peter JH ym. Reversal of sinus arrest and atrioventricular conduction block in patients with sleep apnea during nasal continuous positive airway pressure. Am J Respir Crit Care Med 1995;151:215-8 «PMID: 7812557»PubMed
- Black JE, Hirshkowitz M. Modafinil for treatment of residual excessive sleepiness in nasal continuous positive airway pressure-treated obstructive sleep apnea/hypopnea syndrome. Sleep 2005;28:464-71 «PMID: 16171291»PubMed
- Borel JC, Gakwaya S, Masse JF ym. Impact of CPAP interface and mandibular advancement device on upper airway mechanical properties assessed with phrenic nerve stimulation in sleep apnea patients. Respir Physiol Neurobiol 2012;183:170-6 «PMID: 22772315»PubMed
- Bouloukaki I, Giannadaki K, Mermigkis C ym. Intensive versus standard follow-up to improve continuous positive airway pressure compliance. Eur Respir J 2014;44:1262-74 «PMID: 24993911»PubMed
- Boyd SB, Walters AS, Waite P ym. Long-Term Effectiveness and Safety of Maxillomandibular Advancement for Treatment of Obstructive Sleep Apnea. J Clin Sleep Med 2015;11:699-708 «PMID: 25766718»PubMed
- Brevetti G, Silvestro A, Schiano V ym. Endothelial dysfunction and cardiovascular risk prediction in peripheral arterial disease: additive value of flow-mediated dilation to ankle-brachial pressure index. Circulation 2003;108:2093-8 «PMID: 14530195»PubMed
- Buchwald H, Avidor Y, Braunwald E ym. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004;292:1724-37 «PMID: 15479938»PubMed
- Bäck LJ, Liukko T, Rantanen I ym. Radiofrequency surgery of the soft palate in the treatment of mild obstructive sleep apnea is not effective as a single-stage procedure: A randomized single-blinded placebo-controlled trial. Laryngoscope 2009;119:1621-7 «PMID: 19504550»PubMed
- Camacho M, Certal V, Brietzke SE ym. Tracheostomy as treatment for adult obstructive sleep apnea: a systematic review and meta-analysis. Laryngoscope 2014;124:803-11 «PMID: 24549987»PubMed
- Campos-Rodriguez F, Queipo-Corona C, Carmona-Bernal C ym. Continuous Positive Airway Pressure Improves Quality of Life in Women with Obstructive Sleep Apnea. A Randomized Controlled Trial. Am J Respir Crit Care Med 2016;194:1286-1294 «PMID: 27181196»PubMed
- Carlson JT, Hedner J, Elam M ym. Augmented resting sympathetic activity in awake patients with obstructive sleep apnea. Chest 1993;103:1763-8 «PMID: 8404098»PubMed
- Carlson JT, Hedner JA, Sellgren J ym. Depressed baroreflex sensitivity in patients with obstructive sleep apnea. Am J Respir Crit Care Med 1996;154:1490-6 «PMID: 8912770»PubMed
- Celermajer DS, Sorensen KE, Gooch VM ym. Non-invasive detection of endothelial dysfunction in children and adults at risk of atherosclerosis. Lancet 1992;340:1111-5 «PMID: 1359209»PubMed
- Chan SY, Mancini GB, Kuramoto L ym. The prognostic importance of endothelial dysfunction and carotid atheroma burden in patients with coronary artery disease. J Am Coll Cardiol 2003;42:1037-43 «PMID: 13678927»PubMed
- Chaouat A, Weitzenblum E, Kessler R ym. Five-year effects of nasal continuous positive airway pressure in obstructive sleep apnoea syndrome. Eur Respir J 1997;10:2578-82 «PMID: 9426098»PubMed
- Chen L, Pei JH, Chen HM. Effects of continuous positive airway pressure treatment on glycaemic control and insulin sensitivity in patients with obstructive sleep apnoea and type 2 diabetes: a meta-analysis. Arch Med Sci 2014;10:637-42 «PMID: 25276145»PubMed
- Comondore VR, Cheema R, Fox J ym. The impact of CPAP on cardiovascular biomarkers in minimally symptomatic patients with obstructive sleep apnea: a pilot feasibility randomized crossover trial. Lung 2009;187:17-22 «PMID: 18795367»PubMed
- Corretti MC, Anderson TJ, Benjamin EJ ym. Guidelines for the ultrasound assessment of endothelial-dependent flow-mediated vasodilation of the brachial artery: a report of the International Brachial Artery Reactivity Task Force. J Am Coll Cardiol 2002;39:257-65 «PMID: 11788217»PubMed
- Cossellu G, Biagi R, Sarcina M ym. Three-dimensional evaluation of upper airway in patients with obstructive sleep apnea syndrome during oral appliance therapy. J Craniofac Surg 2015;26:745-8 «PMID: 25974784»PubMed
- Craig S, Pepperell JC, Kohler M ym. Continuous positive airway pressure treatment for obstructive sleep apnoea reduces resting heart rate but does not affect dysrhythmias: a randomised controlled trial. J Sleep Res 2009;18:329-36 «PMID: 19549077»PubMed
- Cross MD, Mills NL, Al-Abri M ym. Continuous positive airway pressure improves vascular function in obstructive sleep apnoea/hypopnoea syndrome: a randomised controlled trial. Thorax 2008;63:578-83 «PMID: 18390635»PubMed
- Dattilo DJ, Drooger SA. Outcome assessment of patients undergoing maxillofacial procedures for the treatment of sleep apnea: comparison of subjective and objective results. J Oral Maxillofac Surg 2004;62:164-8 «PMID: 14762748»PubMed
- Dinges DF, Weaver TE. Effects of modafinil on sustained attention performance and quality of life in OSA patients with residual sleepiness while being treated with nCPAP. Sleep Med 2003;4:393-402 «PMID: 14592280»PubMed
- Duong M, Jayaram L, Camfferman D ym. Use of heated humidification during nasal CPAP titration in obstructive sleep apnoea syndrome. Eur Respir J 2005;26:679-85 «PMID: 16204601»PubMed
- Elam M, McKenzie D, Macefield V. Mechanisms of sympathoexcitation: single-unit analysis of muscle vasoconstrictor neurons in awake OSAS subjects. J Appl Physiol (1985) 2002;93:297-303 «PMID: 12070217»PubMed
- El-Solh AA, Moitheennazima B, Akinnusi ME ym. Combined oral appliance and positive airway pressure therapy for obstructive sleep apnea: a pilot study. Sleep Breath 2011;15:203-8 «PMID: 21063793»PubMed
- Engleman HM, Martin SE, Deary IJ ym. Effect of continuous positive airway pressure treatment on daytime function in sleep apnoea/hypopnoea syndrome. Lancet 1994;343:572-5 «PMID: 7906330»PubMed
- Engleman HM, Martin SE, Kingshott RN ym. Randomised placebo controlled trial of daytime function after continuous positive airway pressure (CPAP) therapy for the sleep apnoea/hypopnoea syndrome. Thorax 1998;53:341-5 «PMID: 9708223»PubMed
- Epstein LJ, Dorlac GR. Cost-effectiveness analysis of nocturnal oximetry as a method of screening for sleep apnea-hypopnea syndrome. Chest 1998;113:97-103 «PMID: 9440575»PubMed
- Faccenda JF, Mackay TW, Boon NA ym. Randomized placebo-controlled trial of continuous positive airway pressure on blood pressure in the sleep apnea-hypopnea syndrome. Am J Respir Crit Care Med 2001;163:344-8 «PMID: 11179104»PubMed
- Farré R, Rigau J, Montserrat JM ym. Relevance of linearizing nasal prongs for assessing hypopneas and flow limitation during sleep. Am J Respir Crit Care Med 2001;163:494-7 «PMID: 11179129»PubMed
- Fatouleh R, McKenzie DK, Macefield VG. Respiratory modulation of muscle sympathetic nerve activity in obstructive sleep apnoea. Exp Physiol 2014;99:1288-98 «PMID: 24887112»PubMed
- Fava C, Dorigoni S, Dalle Vedove F ym. Effect of CPAP on blood pressure in patients with OSA/hypopnea a systematic review and meta-analysis. Chest 2014;145:762-771 «PMID: 24077181»PubMed
- Ferguson KA, Heighway K, Ruby RR. A randomized trial of laser-assisted uvulopalatoplasty in the treatment of mild obstructive sleep apnea. Am J Respir Crit Care Med 2003;167:15-9 «PMID: 12502473»PubMed
- Foster GD, Borradaile KE, Sanders MH ym. A randomized study on the effect of weight loss on obstructive sleep apnea among obese patients with type 2 diabetes: the Sleep AHEAD study. Arch Intern Med 2009;169:1619-26 «PMID: 19786682»PubMed
- Friedman M, Tanyeri H, Lim JW ym. Effect of improved nasal breathing on obstructive sleep apnea. Otolaryngol Head Neck Surg 2000;122:71-4 «PMID: 10629486»PubMed
- Furuhashi A, Yamada S, Shiomi T ym. Effective three-dimensional evaluation analysis of upper airway form during oral appliance therapy in patients with obstructive sleep apnoea. J Oral Rehabil 2013;40:582-9 «PMID: 23692649»PubMed
- Gallegos L, Dharia T, Gadegbeku AB. Effect of continuous positive airway pressure on type 2 diabetes mellitus and glucose metabolism. Hosp Pract (1995) 2014;42:31-7 «PMID: 24769782»PubMed
- Giles TL, Lasserson TJ, Smith BH ym. Continuous positive airways pressure for obstructive sleep apnoea in adults. Cochrane Database Syst Rev 2006;3:CD001106 «PMID: 16855960»PubMed
- Gokce N, Keaney JF Jr, Hunter LM ym. Predictive value of noninvasively determined endothelial dysfunction for long-term cardiovascular events in patients with peripheral vascular disease. J Am Coll Cardiol 2003;41:1769-75 «PMID: 12767663»PubMed
- Golpe R, Jiménez A, Carpizo R ym. Utility of home oximetry as a screening test for patients with moderate to severe symptoms of obstructive sleep apnea. Sleep 1999;22:932-7 «PMID: 10566911»PubMed
- Gotsopoulos H, Kelly JJ, Cistulli PA. Oral appliance therapy reduces blood pressure in obstructive sleep apnea: a randomized, controlled trial. Sleep 2004;27:934-41 «PMID: 15453552»PubMed
- Greenburg DL, Lettieri CJ, Eliasson AH. Effects of surgical weight loss on measures of obstructive sleep apnea: a meta-analysis. Am J Med 2009;122:535-42 «PMID: 19486716»PubMed
- Gulati A, Oscroft N, Chadwick R ym. The impact of changing people with sleep apnea using CPAP less than 4 h per night to a Bi-level device. Respir Med 2015;109:778-83 «PMID: 25933913»PubMed
- Gupta MA, Simpson FC, Lyons DC. The effect of treating obstructive sleep apnea with positive airway pressure on depression and other subjective symptoms: A systematic review and meta-analysis. Sleep Med Rev 2016;28:55-68 «PMID: 26454823»PubMed
- Harbison J, O'Reilly P, McNicholas WT. Cardiac rhythm disturbances in the obstructive sleep apnea syndrome: effects of nasal continuous positive airway pressure therapy. Chest 2000;118:591-5 «PMID: 10988177»PubMed
- Hedner J, Darpö B, Ejnell H ym. Reduction in sympathetic activity after long-term CPAP treatment in sleep apnoea: cardiovascular implications. Eur Respir J 1995;8:222-9 «PMID: 7758555»PubMed
- Hedner J, Ejnell H, Sellgren J ym. Is high and fluctuating muscle nerve sympathetic activity in the sleep apnoea syndrome of pathogenetic importance for the development of hypertension? J Hypertens Suppl 1988;6:S529-31 «PMID: 3241251»PubMed
- Heitman SJ, Atkar RS, Hajduk EA ym. Validation of nasal pressure for the identification of apneas/hypopneas during sleep. Am J Respir Crit Care Med 2002;166:386-91 «PMID: 12153976»PubMed
- Herer B, Roche N, Carton M ym. Value of clinical, functional, and oximetric data for the prediction of obstructive sleep apnea in obese patients. Chest 1999;116:1537-44 «PMID: 10593773»PubMed
- Holmqvist F, Guan N, Zhu Z ym. Impact of obstructive sleep apnea and continuous positive airway pressure therapy on outcomes in patients with atrial fibrillation-Results from the Outcomes Registry for Better Informed Treatment of Atrial Fibrillation (ORBIT-AF). Am Heart J 2015;169:647-654.e2 «PMID: 25965712»PubMed
- Horstmann S, Hess CW, Bassetti C ym. Sleepiness-related accidents in sleep apnea patients. Sleep 2000;23:383-9 «PMID: 10811382»PubMed
- Hussain SF, Fleetham JA. Overnight home oximetry: can it identify patients with obstructive sleep apnea-hypopnea who have minimal daytime sleepiness? Respir Med 2003;97:537-40 «PMID: 12735672»PubMed
- Iftikhar IH, Hays ER, Iverson MA ym. Effect of oral appliances on blood pressure in obstructive sleep apnea: a systematic review and meta-analysis. J Clin Sleep Med 2013;9:165-74 «PMID: 23372472»PubMed
- Imadojemu VA, Mawji Z, Kunselman A ym. Sympathetic chemoreflex responses in obstructive sleep apnea and effects of continuous positive airway pressure therapy. Chest 2007;131:1406-13 «PMID: 17494791»PubMed
- Inoue Y, Miki M, Tabata T. Findings of the Maintenance of Wakefulness Test and its relationship with response to modafinil therapy for residual excessive daytime sleepiness in obstructive sleep apnea patients adequately treated with nasal continuous positive airway pressure. Sleep Med 2016;27-28:45-48 «PMID: 27938918»PubMed
- Ip S, D'Ambrosio C, Patel K ym. Auto-titrating versus fixed continuous positive airway pressure for the treatment of obstructive sleep apnea: a systematic review with meta-analyses. Syst Rev 2012;1:20 «PMID: 22587875»PubMed
- Johansson K, Neovius M, Lagerros YT ym. Effect of a very low energy diet on moderate and severe obstructive sleep apnoea in obese men: a randomised controlled trial. BMJ 2009;339:b4609 «PMID: 19959590»PubMed
- Karimi M, Hedner J, Häbel H ym. Sleep apnea-related risk of motor vehicle accidents is reduced by continuous positive airway pressure: Swedish Traffic Accident Registry data. Sleep 2015;38:341-9 «PMID: 25325460»PubMed
- Kato M, Roberts-Thomson P, Phillips BG ym. Impairment of endothelium-dependent vasodilation of resistance vessels in patients with obstructive sleep apnea. Circulation 2000;102:2607-10 «PMID: 11085964»PubMed
- Kawahara S, Akashiba T, Akahoshi T ym. Nasal CPAP improves the quality of life and lessens the depressive symptoms in patients with obstructive sleep apnea syndrome. Intern Med 2005;44:422-7 «PMID: 15942087»PubMed
- Kingshott RN, Vennelle M, Coleman EL ym. Randomized, double-blind, placebo-controlled crossover trial of modafinil in the treatment of residual excessive daytime sleepiness in the sleep apnea/hypopnea syndrome. Am J Respir Crit Care Med 2001;163:918-23 «PMID: 11282766»PubMed
- Kohler M, Craig S, Pepperell JCT ym. CPAP improves endothelial function in patients with minimally symptomatic OSA: results from a subset study of the MOSAIC trial. Chest 2013;144:896-902 «PMID: 23702567»PubMed
- Kohler M, Stoewhas AC, Ayers L ym. Effects of continuous positive airway pressure therapy withdrawal in patients with obstructive sleep apnea: a randomized controlled trial. Am J Respir Crit Care Med 2011;184:1192-9 «PMID: 21836134»PubMed
- Komada Y, Nishida Y, Namba K ym. Elevated risk of motor vehicle accident for male drivers with obstructive sleep apnea syndrome in the Tokyo metropolitan area. Tohoku J Exp Med 2009;219:11-6 «PMID: 19713679»PubMed
- Lam B, Sam K, Mok WY ym. Randomised study of three non-surgical treatments in mild to moderate obstructive sleep apnoea. Thorax 2007;62:354-9 «PMID: 17121868»PubMed
- Li L, Wang ZW, Li J ym. Efficacy of catheter ablation of atrial fibrillation in patients with obstructive sleep apnoea with and without continuous positive airway pressure treatment: a meta-analysis of observational studies. Europace 2014;16:1309-14 «PMID: 24696222»PubMed
- Li W, Xiao L, Hu J. The comparison of CPAP and oral appliances in treatment of patients with OSA: a systematic review and meta-analysis. Respir Care 2013;58:1184-95 «PMID: 23287015»PubMed
- Lim J, Lasserson TJ, Fleetham J ym. Oral appliances for obstructive sleep apnoea. Cochrane Database Syst Rev 2006;1:CD004435 «PMID: 16437488»PubMed
- Lin HC, Friedman M, Chang HW ym. The efficacy of multilevel surgery of the upper airway in adults with obstructive sleep apnea/hypopnea syndrome. Laryngoscope 2008;118:902-8 «PMID: 18300704»PubMed
- Lojander J, Maasilta P, Partinen M ym. Nasal-CPAP, surgery, and conservative management for treatment of obstructive sleep apnea syndrome. A randomized study. Chest 1996;110:114-9 «PMID: 8681614»PubMed
- Lojander J, Räsänen P, Sintonen H ym. Effect of nasal continuous positive airway pressure therapy on health-related quality of life in sleep apnoea patients treated in the routine clinical setting of a university hospital. J Int Med Res 2008;36:760-70 «PMID: 18652772»PubMed
- Mador MJ, Krauza M, Pervez A ym. Effect of heated humidification on compliance and quality of life in patients with sleep apnea using nasal continuous positive airway pressure. Chest 2005;128:2151-8 «PMID: 16236868»PubMed
- Marcussen L, Henriksen JE, Thygesen T. Do Mandibular Advancement Devices Influence Patients' Snoring and Obstructive Sleep Apnea? A Cone-Beam Computed Tomography Analysis of the Upper Airway Volume. J Oral Maxillofac Surg 2015;73:1816-26 «PMID: 25970514»PubMed
- Marklund M, Carlberg B, Forsgren L ym. Oral Appliance Therapy in Patients With Daytime Sleepiness and Snoring or Mild to Moderate Sleep Apnea: A Randomized Clinical Trial. JAMA Intern Med 2015;175:1278-85 «PMID: 26030264»PubMed
- Marshall NS, Barnes M, Travier N ym. Continuous positive airway pressure reduces daytime sleepiness in mild to moderate obstructive sleep apnoea: a meta-analysis. Thorax 2006;61:430-4 «PMID: 16467072»PubMed
- Martínez-García MA, Capote F, Campos-Rodríguez F ym. Effect of CPAP on blood pressure in patients with obstructive sleep apnea and resistant hypertension: the HIPARCO randomized clinical trial. JAMA 2013;310:2407-15 «PMID: 24327037»PubMed
- Martínez-García MÁ, Chiner E, Hernández L ym. Obstructive sleep apnoea in the elderly: role of continuous positive airway pressure treatment. Eur Respir J 2015;46:142-51 «PMID: 26022945»PubMed
- Marvisi M, Vento MG, Balzarini L ym. Continuous positive airways pressure and uvulopalatopharyngoplasty improves pulmonary hypertension in patients with obstructive sleep apnoea. Lung 2015;193:269-74 «PMID: 25680417»PubMed
- Massie CA, Hart RW, Peralez K ym. Effects of humidification on nasal symptoms and compliance in sleep apnea patients using continuous positive airway pressure. Chest 1999;116:403-8 «PMID: 10453869»PubMed
- McDaid C, Durée KH, Griffin SC ym. A systematic review of continuous positive airway pressure for obstructive sleep apnoea-hypopnoea syndrome. Sleep Med Rev 2009;13:427-36 «PMID: 19362029»PubMed
- McEvoy RD, Antic NA, Heeley E ym. CPAP for Prevention of Cardiovascular Events in Obstructive Sleep Apnea. N Engl J Med 2016;375:919-31 «PMID: 27571048»PubMed
- McMahon JP, Foresman BH, Chisholm RC. The influence of CPAP on the neurobehavioral performance of patients with obstructive sleep apnea hypopnea syndrome: a systematic review. WMJ 2003;102:36-43 «PMID: 12679970»PubMed
- Mitchell LJ, Davidson ZE, Bonham M ym. Weight loss from lifestyle interventions and severity of sleep apnoea: a systematic review and meta-analysis. Sleep Med 2014;15:1173-83 «PMID: 25192671»PubMed
- Muñoz A, Mayoralas LR, Barbé F ym. Long-term effects of CPAP on daytime functioning in patients with sleep apnoea syndrome. Eur Respir J 2000;15:676-81 «PMID: 10780758»PubMed
- Naismith SL, Winter VR, Hickie IB ym. Effect of oral appliance therapy on neurobehavioral functioning in obstructive sleep apnea: a randomized controlled trial. J Clin Sleep Med 2005;1:374-80 «PMID: 17564405»PubMed
- Nambu Y, Nagasaka Y, Fujita E ym. Effect of mandibular advancement splint on psycho-intellectual derangements in patients with sleep apnea syndrome. Tohoku J Exp Med 1999;188:119-32 «PMID: 10526873»PubMed
- Narkiewicz K, Pesek CA, Kato M ym. Baroreflex control of sympathetic nerve activity and heart rate in obstructive sleep apnea. Hypertension 1998;32:1039-43 «PMID: 9856970»PubMed
- Neelapu BC, Kharbanda OP, Sardana HK ym. Craniofacial and upper airway morphology in adult obstructive sleep apnea patients: A systematic review and meta-analysis of cephalometric studies. Sleep Med Rev 2017;31:79-90 «PMID: 27039222»PubMed
- Neill AM, Wai HS, Bannan SP ym. Humidified nasal continuous positive airway pressure in obstructive sleep apnoea. Eur Respir J 2003;22:258-62 «PMID: 12952257»PubMed
- Nerfeldt P, Nilsson BY, Uddén J ym. Weight reduction improves nocturnal respiration in obese sleep apnoea patients-A randomized controlled pilot study. Obes Res Clin Pract 2008;2:71-142 «PMID: 24351730»PubMed
- Nguyen PK, Katikireddy CK, McConnell MV ym. Nasal continuous positive airway pressure improves myocardial perfusion reserve and endothelial-dependent vasodilation in patients with obstructive sleep apnea. J Cardiovasc Magn Reson 2010;12:50 «PMID: 20815898»PubMed
- Nieto FJ, Herrington DM, Redline S ym. Sleep apnea and markers of vascular endothelial function in a large community sample of older adults. Am J Respir Crit Care Med 2004;169:354-60 «PMID: 14551166»PubMed
- Noda A, Nakata S, Koike Y ym. Continuous positive airway pressure improves daytime baroreflex sensitivity and nitric oxide production in patients with moderate to severe obstructive sleep apnea syndrome. Hypertens Res 2007;30:669-76 «PMID: 17917313»PubMed
- Noda A, Yagi T, Yokota M ym. Daytime sleepiness and automobile accidents in patients with obstructive sleep apnea syndrome. Psychiatry Clin Neurosci 1998;52:221-2 «PMID: 9628162»PubMed
- Pack AI, Black JE, Schwartz JR ym. Modafinil as adjunct therapy for daytime sleepiness in obstructive sleep apnea. Am J Respir Crit Care Med 2001;164:1675-81 «PMID: 11719309»PubMed
- Palma JA, Iriarte J, Fernandez S ym. Long-term continuous positive airway pressure therapy improves cardiac autonomic tone during sleep in patients with obstructive sleep apnea. Clin Auton Res 2015;25:225-32 «PMID: 26001693»PubMed
- Pamidi S, Wroblewski K, Stepien M ym. Eight Hours of Nightly Continuous Positive Airway Pressure Treatment of Obstructive Sleep Apnea Improves Glucose Metabolism in Patients with Prediabetes. A Randomized Controlled Trial. Am J Respir Crit Care Med 2015;192:96-105 «PMID: 25897569»PubMed
- Pang KP, Siow JK, Tseng P. Safety of multilevel surgery in obstructive sleep apnea: a review of 487 cases. Arch Otolaryngol Head Neck Surg 2012;138:353-7 «PMID: 22431863»PubMed
- Parra O, Sánchez-Armengol Á, Capote F ym. Efficacy of continuous positive airway pressure treatment on 5-year survival in patients with ischaemic stroke and obstructive sleep apnea: a randomized controlled trial. J Sleep Res 2015;24:47-53 «PMID: 25040553»PubMed
- Patel SR, White DP, Malhotra A ym. Continuous positive airway pressure therapy for treating sleepiness in a diverse population with obstructive sleep apnea: results of a meta-analysis. Arch Intern Med 2003;163:565-71 «PMID: 12622603»PubMed
- Peker Y, Glantz H, Eulenburg C ym. Effect of Positive Airway Pressure on Cardiovascular Outcomes in Coronary Artery Disease Patients with Nonsleepy Obstructive Sleep Apnea. The RICCADSA Randomized Controlled Trial. Am J Respir Crit Care Med 2016;194:613-20 «PMID: 26914592»PubMed
- Philip P, Chaufton C, Taillard J ym. Maintenance of Wakefulness Test scores and driving performance in sleep disorder patients and controls. Int J Psychophysiol 2013;89:195-202 «PMID: 23727627»PubMed
- Philip P, Sagaspe P, Lagarde E ym. Sleep disorders and accidental risk in a large group of regular registered highway drivers. Sleep Med 2010;11:973-9 «PMID: 20961809»PubMed
- Phillips CL, Grunstein RR, Darendeliler MA ym. Health outcomes of continuous positive airway pressure versus oral appliance treatment for obstructive sleep apnea: a randomized controlled trial. Am J Respir Crit Care Med 2013;187:879-87 «PMID: 23413266»PubMed
- Pizza F, Contardi S, Ferlisi M ym. Daytime driving simulation performance and sleepiness in obstructive sleep apnoea patients. Accid Anal Prev 2008;40:602-9 «PMID: 18329412»PubMed
- Pizza F, Contardi S, Mondini S ym. Daytime sleepiness and driving performance in patients with obstructive sleep apnea: comparison of the MSLT, the MWT, and a simulated driving task. Sleep 2009;32:382-91 «PMID: 19294958»PubMed
- Powell NB, Zonato AI, Weaver EM ym. Radiofrequency treatment of turbinate hypertrophy in subjects using continuous positive airway pressure: a randomized, double-blind, placebo-controlled clinical pilot trial. Laryngoscope 2001;111:1783-90 «PMID: 11801946»PubMed
- Povitz M, Bolo CE, Heitman SJ ym. Effect of treatment of obstructive sleep apnea on depressive symptoms: systematic review and meta-analysis. PLoS Med 2014;11:e1001762 «PMID: 25423175»PubMed
- Pradhan PS, Gliklich RE, Winkelman J. Screening for obstructive sleep apnea in patients presenting for snoring surgery. Laryngoscope 1996;106:1393-7 «PMID: 8914907»PubMed
- Prinsell JR. Maxillomandibular advancement surgery in a site-specific treatment approach for obstructive sleep apnea in 50 consecutive patients. Chest 1999;116:1519-29 «PMID: 10593771»PubMed
- Quadri F, Boni E, Pini L ym. Exercise tolerance in obstructive sleep apnea-hypopnea (OSAH), before and after CPAP treatment: Effects of autonomic dysfunction improvement. Respir Physiol Neurobiol 2017;236:51-56 «PMID: 27840271»PubMed
- Quera Salva MA, Barbot F, Hartley S ym. Sleep disorders, sleepiness, and near-miss accidents among long-distance highway drivers in the summertime. Sleep Med 2014;15:23-6 «PMID: 24286897»PubMed
- Qureshi WT, Nasir UB, Alqalyoobi S ym. Meta-Analysis of Continuous Positive Airway Pressure as a Therapy of Atrial Fibrillation in Obstructive Sleep Apnea. Am J Cardiol 2015;116:1767-73 «PMID: 26482182»PubMed
- Rakotonanahary D, Pelletier-Fleury N, Gagnadoux F ym. Predictive factors for the need for additional humidification during nasal continuous positive airway pressure therapy. Chest 2001;119:460-5 «PMID: 11171723»PubMed
- Rao A, Tey BH, Ramalingam G ym. Obstructive sleep apnoea (OSA) patterns in bariatric surgical practice and response of OSA to weight loss after laparoscopic adjustable gastric banding (LAGB). Ann Acad Med Singapore 2009;38:587-7 «PMID: 19652849»PubMed
- Rich J, Raviv A, Raviv N ym. All-cause mortality and obstructive sleep apnea severity revisited. Otolaryngol Head Neck Surg 2012;147:583-7 «PMID: 22687326»PubMed
- Ruhle KH, Franke KJ, Domanski U ym. Quality of life, compliance, sleep and nasopharyngeal side effects during CPAP therapy with and without controlled heated humidification. Sleep Breath 2011;15:479-85 «PMID: 20503074»PubMed
- Sagaspe P, Taillard J, Chaumet G ym. Maintenance of wakefulness test as a predictor of driving performance in patients with untreated obstructive sleep apnea. Sleep 2007;30:327-30 «PMID: 17425229»PubMed
- Sajkov D, Wang T, Saunders NA ym. Continuous positive airway pressure treatment improves pulmonary hemodynamics in patients with obstructive sleep apnea. Am J Respir Crit Care Med 2002;165:152-8 «PMID: 11790646»PubMed
- Salord N, Fortuna AM, Monasterio C ym. A Randomized Controlled Trial of Continuous Positive Airway Pressure on Glucose Tolerance in Obese Patients with Obstructive Sleep Apnea. Sleep 2016;39:35-41 «PMID: 26350474»PubMed
- Sarkhosh K, Switzer NJ, El-Hadi M ym. The impact of bariatric surgery on obstructive sleep apnea: a systematic review. Obes Surg 2013;23:414-23 «PMID: 23299507»PubMed
- Schwarz EI, Puhan MA, Schlatzer C ym. Effect of CPAP therapy on endothelial function in obstructive sleep apnoea: A systematic review and meta-analysis. Respirology 2015;20:889-95 «PMID: 26073295»PubMed
- Sériès F, Kimoff RJ, Morrison D ym. Prospective evaluation of nocturnal oximetry for detection of sleep-related breathing disturbances in patients with chronic heart failure. Chest 2005;127:1507-14 «PMID: 15888821»PubMed
- Sériès F, Marc I. Nasal pressure recording in the diagnosis of sleep apnoea hypopnoea syndrome. Thorax 1999;54:506-10 «PMID: 10335004»PubMed
- Serra-Torres S, Bellot-Arcís C, Montiel-Company JM ym. Effectiveness of mandibular advancement appliances in treating obstructive sleep apnea syndrome: A systematic review. Laryngoscope 2016;126:507-14 «PMID: 26228493»PubMed
- Sforza E, Lugaresi E. Daytime sleepiness and nasal continuous positive airway pressure therapy in obstructive sleep apnea syndrome patients: effects of chronic treatment and 1-night therapy withdrawal. Sleep 1995;18:195-201 «PMID: 7610316»PubMed
- Sharples LD, Clutterbuck-James AL, Glover MJ ym. Meta-analysis of randomised controlled trials of oral mandibular advancement devices and continuous positive airway pressure for obstructive sleep apnoea-hypopnoea. Sleep Med Rev 2016;27:108-24 «PMID: 26163056»PubMed
- Shechter M, Issachar A, Marai I ym. Long-term association of brachial artery flow-mediated vasodilation and cardiovascular events in middle-aged subjects with no apparent heart disease. Int J Cardiol 2009;134:52-8 «PMID: 18479768»PubMed
- Siccoli MM, Pepperell JC, Kohler M ym. Effects of continuous positive airway pressure on quality of life in patients with moderate to severe obstructive sleep apnea: data from a randomized controlled trial. Sleep 2008;31:1551-8 «PMID: 19014075»PubMed
- Simpson PJ, Hoyos CM, Celermajer D ym. Effects of continuous positive airway pressure on endothelial function and circulating progenitor cells in obstructive sleep apnoea: a randomised sham-controlled study. Int J Cardiol 2013;168:2042-8 «PMID: 23453448»PubMed
- Smith I, Lasserson TJ. Pressure modification for improving usage of continuous positive airway pressure machines in adults with obstructive sleep apnoea. Cochrane Database Syst Rev 2009;4:CD003531 «PMID: 19821310»PubMed
- Somers VK, Dyken ME, Clary MP ym. Sympathetic neural mechanisms in obstructive sleep apnea. J Clin Invest 1995;96:1897-904 «PMID: 7560081»PubMed
- Soose RJ, Woodson BT, Gillespie MB ym. Upper Airway Stimulation for Obstructive Sleep Apnea: Self-Reported Outcomes at 24 Months. J Clin Sleep Med 2016;12:43-8 «PMID: 26235158»PubMed
- Strollo PJ Jr, Gillespie MB, Soose RJ ym. Upper Airway Stimulation for Obstructive Sleep Apnea: Durability of the Treatment Effect at 18 Months. Sleep 2015;38:1593-8 «PMID: 26158895»PubMed
- Strollo PJ Jr, Soose RJ, Maurer JT ym. Upper-airway stimulation for obstructive sleep apnea. N Engl J Med 2014;370:139-49 «PMID: 24401051»PubMed
- Sun X, Luo J, Xiao Y. Continuous positive airway pressure is associated with a decrease in pulmonary artery pressure in patients with obstructive sleep apnoea: a meta-analysis. Respirology 2014;19:670-4 «PMID: 24810973»PubMed
- Sundaram S, Bridgman SA, Lim J ym. Surgery for obstructive sleep apnoea. Cochrane Database Syst Rev 2005;4:CD001004 «PMID: 16235277»PubMed
- Teichtahl H, Cunnington D, Cherry G ym. Scoring polysomnography respiratory events: the utility of nasal pressure and oro-nasal thermal sensor recordings. Sleep Med 2003;4:419-25 «PMID: 14592283»PubMed
- Thomas AJ, Chavoya M, Terris DJ. Preliminary findings from a prospective, randomized trial of two tongue-base surgeries for sleep-disordered breathing. Otolaryngol Head Neck Surg 2003;129:539-46 «PMID: 14595277»PubMed
- Thurnheer R, Xie X, Bloch KE. Accuracy of nasal cannula pressure recordings for assessment of ventilation during sleep. Am J Respir Crit Care Med 2001;164:1914-9 «PMID: 11734446»PubMed
- Tregear S, Reston J, Schoelles K ym. Obstructive sleep apnea and risk of motor vehicle crash: systematic review and meta-analysis. J Clin Sleep Med 2009;5:573-81 «PMID: 20465027»PubMed
- Tuomilehto H, Gylling H, Peltonen M ym. Sustained improvement in mild obstructive sleep apnea after a diet- and physical activity-based lifestyle intervention: postinterventional follow-up. Am J Clin Nutr 2010;92:688-96 «PMID: 20702607»PubMed
- Tuomilehto H, Seppä J, Uusitupa M ym. Weight reduction and increased physical activity to prevent the progression of obstructive sleep apnea: A 4-year observational postintervention follow-up of a randomized clinical trial. [corrected]. JAMA Intern Med 2013;173:929-30 «PMID: 23589169»PubMed
- Tuomilehto HP, Seppä JM, Partinen MM ym. Lifestyle intervention with weight reduction: first-line treatment in mild obstructive sleep apnea. Am J Respir Crit Care Med 2009;179:320-7 «PMID: 19011153»PubMed
- Waradekar NV, Sinoway LI, Zwillich CW ym. Influence of treatment on muscle sympathetic nerve activity in sleep apnea. Am J Respir Crit Care Med 1996;153:1333-8 «PMID: 8616563»PubMed
- Vázquez JC, Tsai WH, Flemons WW ym. Automated analysis of digital oximetry in the diagnosis of obstructive sleep apnoea. Thorax 2000;55:302-7 «PMID: 10722770»PubMed
- Weaver TE, Grunstein RR. Adherence to continuous positive airway pressure therapy: the challenge to effective treatment. Proc Am Thorac Soc 2008;5:173-8 «PMID: 18250209»PubMed
- Weaver TE, Maislin G, Dinges DF ym. Relationship between hours of CPAP use and achieving normal levels of sleepiness and daily functioning. Sleep 2007;30:711-9 «PMID: 17580592»PubMed
- Verse T, Baisch A, Maurer JT ym. Multilevel surgery for obstructive sleep apnea: short-term results. Otolaryngol Head Neck Surg 2006;134:571-7 «PMID: 16564374»PubMed
- Verse T, Kroker BA, Pirsig W ym. Tonsillectomy as a treatment of obstructive sleep apnea in adults with tonsillar hypertrophy. Laryngoscope 2000;110:1556-9 «PMID: 10983961»PubMed
- Verse T, Maurer JT, Pirsig W. Effect of nasal surgery on sleep-related breathing disorders. Laryngoscope 2002;112:64-8 «PMID: 11802040»PubMed
- West SD, Nicoll DJ, Wallace TM ym. Effect of CPAP on insulin resistance and HbA1c in men with obstructive sleep apnoea and type 2 diabetes. Thorax 2007;62:969-74 «PMID: 17557769»PubMed
- Woodson BT, Soose RJ, Gillespie MB ym. Three-Year Outcomes of Cranial Nerve Stimulation for Obstructive Sleep Apnea: The STAR Trial. Otolaryngol Head Neck Surg 2016;154:181-8 «PMID: 26577774»PubMed
- Woodson BT, Steward DL, Weaver EM ym. A randomized trial of temperature-controlled radiofrequency, continuous positive airway pressure, and placebo for obstructive sleep apnea syndrome. Otolaryngol Head Neck Surg 2003;128:848-61 «PMID: 12825037»PubMed
- Worsnop CJ, Miseski S, Rochford PD. Routine use of humidification with nasal continuous positive airway pressure. Intern Med J 2010;40:650-6 «PMID: 19460056»PubMed
- Xu T, Li T, Wei D ym. Effect of automatic versus fixed continuous positive airway pressure for the treatment of obstructive sleep apnea: an up-to-date meta-analysis. Sleep Breath 2012;16:1017-26 «PMID: 22139138»PubMed
- Yamamoto H, Akashiba T, Kosaka N ym. Long-term effects nasal continuous positive airway pressure on daytime sleepiness, mood and traffic accidents in patients with obstructive sleep apnoea. Respir Med 2000;94:87-90 «PMID: 10714485»PubMed
- Young T, Finn L, Peppard PE ym. Sleep disordered breathing and mortality: eighteen-year follow-up of the Wisconsin sleep cohort. Sleep 2008;31:1071-8 «PMID: 18714778»PubMed
- Zaghi S, Holty JE, Certal V ym. Maxillomandibular Advancement for Treatment of Obstructive Sleep Apnea: A Meta-analysis. JAMA Otolaryngol Head Neck Surg 2016;142:58-66 «PMID: 26606321»PubMed
- Zhu Y, Long H, Jian F ym. The effectiveness of oral appliances for obstructive sleep apnea syndrome: A meta-analysis. J Dent 2015;43:1394-402 «PMID: 26485532»PubMed
- Zimmerman ME, Arnedt JT, Stanchina M ym. Normalization of memory performance and positive airway pressure adherence in memory-impaired patients with obstructive sleep apnea. Chest 2006;130:1772-8 «PMID: 17166995»PubMed

