Alaraajojen tukkiva valtimotauti
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sanoma
- Alaraajojen tukkiva valtimotauti on yksi ateroskleroosin kolmesta tavallisimmasta
ilmentymästä.
- Tutkimusten mukaan alaraajojen valtimotauti tunnetaan huonommin kuin kaksi muuta tärkeää ateroskleroosin ilmentymää eli sepelvaltimo- ja aivovaltimotauti. Tämä seikka heikentää alaraajojen valtimotaudin diagnostiikkaa, riskitekijöiden hallintaa ja hoidon saatavuutta.
- Alaraajojen valtimotautiin liittyy suuri sydän- ja aivoinfarktiriski.
- Sepelvaltimotautia tai aivovaltimotautia sairastavista suurin sydän- ja verisuonitapahtumien vaara on potilailla, joilla on myös alaraajojen tukkiva valtimotauti.
- Jalkahaavan huonon paranemisen taustalla on noin puolella diabeetikoista muiden tekijöiden lisäksi alaraajojen tukkiva valtimotauti.
- Tukkivan valtimotaudin esiintyvyys lisääntyy väestön ikääntyessä ja diabeteksen yleistyessä. Lievä iskemia on usein oireeton.
- Alaraajojen tukkiva valtimotauti on kroonisen alaraajaiskemian (hapenpuutteen) tärkein
syy.
- Vähän liikkuvilla pitkällekin edennyt alaraajojen tukkiva valtimotauti voi olla oireeton.
- Katkokävely on oireena hankala, mutta alaraajaan tuleva kipu on vaaraton ja potilaita tuleekin kannustaa kävelemään kivusta huolimatta
- Katkokävelyoire on kuitenkin usein merkki yleistyneestä valtimotaudista.
- Lepokipu, parantumaton haava tai kuolio on merkki kroonisesta raajaa uhkaavasta iskemiasta ja aina yleistyneestä valtimotaudista.
- Ajoissa toteutetulla hoidolla on ratkaiseva vaikutus potilaan ennusteeseen.
- Aiemmin liikuntakykyiselle potilaalle amputaatio on usein kohtalokas, koska suurin osa amputaatioon joutuvista potilaista on iäkkäitä ja monisairaita, minkä vuoksi proteesikävelijäksi kuntoutumiseen ei ole edellytyksiä. Suuri osa potilaista joutuukin amputaation seurauksena ulkopuolisen avun varaan.
- Diagnostiikan kulmakiviä ovat
- tyypilliset riskitekijät ja niiden perusteella taudin epäily
- tyypilliset oireet (katkokävely tai leposärky)
- jalkaterän valtimosykkeiden puuttuminen
- poikkeava nilkka-olkavarsipainesuhde (ABI) ≤ 0,9 tai > 1,4.
- matala varvaspaine tai pieni varvas-olkavarsipainesuhde (TBI)
- hitaasti paraneva haava tai kuolio.
- Hoidon tavoitteita ovat
- ateroskleroosin riskitekijöiden seulonta (mm. piilevä diabetes) ja hallinta valtimotaudin etenemisen hidastamiseksi ja kokonaisennusteen parantamiseksi
- alaraajan valtimoverenkierron parantaminen, silloin kun kajoava hoito on aiheellinen
- potilaan toimintakyvyn ja elämänlaadun kohentaminen
- iskeemisen kivun lievittäminen
- haavojen ehkäisy ja parantaminen
- amputaation välttäminen, etenkin jalkaterän yläpuolelta
- potilaan autonomian säilyttäminen ja laitoshoidon välttäminen.
- Valtimotaudin riskitekijöiden tunnistaminen ja hoidon aloittaminen ovat keskeisiä kaikilla terveydenhuollon portailla.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Alaraajojen tukkiva valtimotauti»1
- Suosituksen yleiskielinen potilasversio suomeksi «Alaraajojen tukkiva valtimotauti huonontaa jalkojen verenkiertoa»2 ja ruotsiksi «Benartärsjukdom försämrar blodcirkulationen i benen»3
Aiheen rajaus
- Tässä suosituksessa käsitellään alaraajojen oireettoman tukkivan alaraajavaltimotaudin, katkokävelyn ja kroonisen raajaa uhkaavan iskemian diagnostiikkaa ja hoitoa sekä kardiovaskulaaristen tapahtumien ehkäisyä.
- Akuuttia alaraajaiskemiaa käsitellään vain siltä osin kuin kyseessä on akutisoitunut krooninen iskemia, joka on syntynyt joko tukkivan valtimotaudin aiheuttaman ahtauman paikallisen tromboosiin tai verisuoniohitteen äkillinen tukkeutuminen seurauksena. Suosituksessa ei käsitellä muusta syystä syntynyttä äkillistä alaraajaiskemiaa, jolloin etiologiana useimmiten on embolia tai trauma.
Tavoitteet
- Suosituksen tavoitteena on
- parantaa oireettoman valtimotaudin tunnistamista ja kardiovaskulaaristen tapahtumien ehkäisyä
- auttaa tunnistamaan tapaukset, joissa potilaat voidaan hoitaa perusterveydenhuollossa
- auttaa tunnistamaan krooninen raajaa uhkaava iskemia ja kiireelliseen erikoissairaanhoitoon ohjauksen tarve
- nopeuttaa kroonisen raajaa uhkaavan iskemian tunnistamista (diabeettisen) jalkahaavan aiheuttajana
- auttaa tunnistamaan tapaukset, joissa katkokävelypotilaat kannattaa lähettää kajoavan hoidon arvioon
- luoda yhtenäisiä käytäntöjä alaraajojen tukkivan valtimotaudin tutkimukseen ja hoitoon.
Kohderyhmä
- Suosituksen kohderyhmänä ovat kaikki alaraajojen tukkivan valtimotaudin hoitoon osallistuvat terveydenhuollon ammattilaiset ja alan opiskelijat.
Määritelmät
- Alaraajojen tukkivalla valtimotaudilla tarkoitetaan alaraajaan johtavien valtimoiden
ateroskleroosia siihen liittyvine aterotrombooseineen.
- Myös nimityksiä alaraaja-ASO (arteriosklerosis obliterans), (ahtauttava) ääreisvaltimotauti (peripheral arterial (occlusive) disease; PA(O)D) ja alaraajojen valtimotauti (lower extremity arterial disease; LEAD) käytetään kirjallisuudessa.
- Alaraajojen tukkiva valtimotauti voidaan jakaa oireettomaan ja oireiseen valtimotautiin.
- Oireettomassa valtimotaudissa valtimon seinämissä on atersleroosimuutoksia mutta potilaalla ei ole oireita.
- Oireinen alaraajojen tukkiva valtimotauti ilmenee katkokävelynä tai kroonisena raajaa uhkaavana iskemiana (leposärky tai iskeeminen kudosvaurio (haava tai kuolio)).
- Tukkiva valtimotauti on yleisin kroonisen alaraajaiskemian aiheuttaja.
- Harvinaisia syitä voivat olla verisuonien rakennepoikkeama, valtimoseinämän muu sairaus, krooninen embolisaatio ja hyytymishäiriö «Katkokävelyn erotusdiagnostiikka»1.
- Alaraajojen tukkiva valtimotauti on hitaasti tai hyppäyksittäin etenevä tautiprosessi.
- Oireet johtuvat kudosten hapen puutteesta (iskemiasta, ks. määritelmät «Kroonisen alaraajaiskemian määritelmiä»2).
Alaraajaiskemian vaikeusasteen määritys
- Fontainen ja Rutherfordin luokitukset ovat kliinisessä työssä vanhastaan käytettyjä
alaraajaiskemian vaikeusasteen määritysmenetelmiä, jotka ovat käyttökelpoisia perusterveydenhuollossa.
Ks. lisätietoa «Alaraajaiskemian vaikeusasteen luokittelu»3.
- Luokitukset määrittävät alaraajojen tukkivan valtimotaudin vaikeusastetta kliinisen oirekuvan perusteella ja auttava tunnistamaan kroonisen alaraajaa uhkaavan iskemian.
- Kroonisessa raajaa uhkaavassa iskemiassa tulisi käyttää WifI-luokitusta, kun erikoissairaanhoidossa arvioidaan amputaation vaaraa ja revaskularisaation hyötyä.
- WIfI-luokitus on tarkempi kroonisen raajaa uhkaavan iskemian määritysmenetelmä, joka huomioi kudosvaurion laajuuden, iskemian vaikeusasteen ja jalan infektiotilanteen. Ks. «Alaraajaiskemian vaikeusasteen luokittelu»3 taulukko 3. WIfI-luokitus (kudosvaurio, iskemia ja jalkainfektio), «Mills JL Sr, Conte MS, Armstrong DG ym. The Societ...»1.
- Erotusdiagnostisista syistä valtimoverenkierron vajaatoiminta tulee varmistaa objektiivisesti (tarkemmin kohdissa ABI ja varvaspaineet verisuonilaboratoriossa ja Transkutaaninen happiosapaine (TcPO2), koska samantapaisia oireita voivat aiheuttaa myös iskemiasta johtumattomat syyt.
- Global Vascular Guidelines on the Management of CLTI -dokumentissa «Conte MS, Bradbury AW, Kolh P ym. Global vascular ...»2 esitellään GLASS-luokitus kroonisen rajaa uhkaavan iskemian vaikeusasteen arviointiin sekä suonensisäisen valtimotoimenpiteen välittömän onnistumisen ja 1 vuoden auki pysyvyyden arviointiin silloin, kun erikoissairaanhoidossa arvioidaan kajoavan hoidon aiheellisuutta ja muotoa «Valtimomuutosten anatominen luokitus, valtimoreittitavoite ja raajakohtainen aukipysyvyys»4.
Epidemiologia
- Yli 200 miljoonaa ihmistä maailmassa ja 40 miljoonaa ihmistä Euroopassa sairastaa alaraajojen tukkivaa valtimotautia, kun mukaan lasketaan myös oireettomat potilaat «Tukkivan valtimotaudin esiintyvyys maailmanlaajuisesti»1, «Shu J, Santulli G. Update on peripheral artery dis...»3.
- Esiintyvyys on lisääntynyt lähes neljänneksen vuosina 2000–2010, mikä johtuu pääasiassa väestön ikääntymisestä ja riskitekijöiden, erityisesti diabeteksen, esiintyvyyden kasvusta «Fowkes FG, Rudan D, Rudan I ym. Comparison of glob...»4.
- Alaraajojen tukkivan valtimotaudin epidemiologiset selvitykset perustuvat kyselytutkimuksiin
sekä kliinisiin ja kliinisfysiologisiin tutkimuksiin.
- Selvitysten luotettavuus riippuu käytetystä menetelmästä.
- Tavallisimmin objektiivisena kriteerinä käytetään nilkan ja olkavarren systolisten verenpaineiden suhdetta (ABI) ≤ 0,9 «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Criqui MH, Abraham P ym. Measurement an...»6, «Management of peripheral arterial disease (PAD). T...»7.
- Esiintyvyys kasvaa ikääntymisen myötä «Tukkivan valtimotaudin esiintyvyys maailmanlaajuisesti»1.
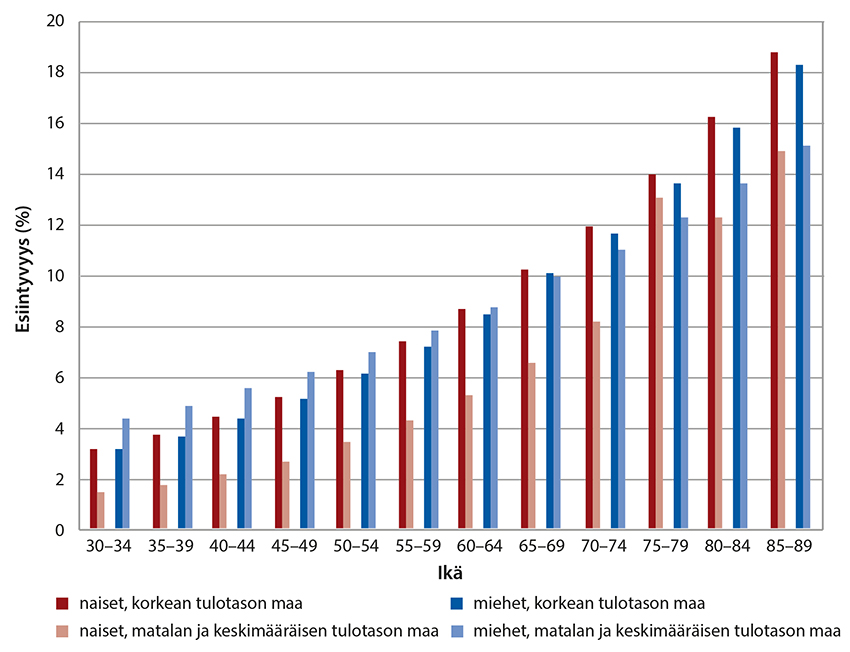
Tukkivan valtimotaudin esiintyvyys maailmanlaajuisesti. Ääreisvaltimotaudin esiintyvyys iän ja sukupuolen mukaan matalan, keskimääräisen ja korkean tulotason maissa.
Mukailtu lähteestä Conte M et al. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg. 2019;69:3S-125S.e40
Oireeton alaraajojen tukkiva valtimotauti
- Suurin osa alaraajojen tukkivaa valtimotautia sairastavista on oireettomia tai vähäoireisia «Fowkes FG, Rudan D, Rudan I ym. Comparison of glob...»4, «Alahdab F, Wang AT, Elraiyah TA ym. A systematic r...»8, «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9, «Hirsch AT, Criqui MH, Treat-Jacobson D ym. Periphe...»10.
- Oireettoman tai vähäoireisen alaraajojen tukkivan valtimotaudin esiintyvyys lienee
3–5-kertainen (1:3–1:5) «Alahdab F, Wang AT, Elraiyah TA ym. A systematic r...»8, «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9, «Hirsch AT, Criqui MH, Treat-Jacobson D ym. Periphe...»10, «Sigvant B, Wiberg-Hedman K, Bergqvist D ym. A popu...»11 katkokävelyoireen perusteella arvioituun verrattuna. Ks. lisätietoa «Alaraajojen valtimotaudin vallitsevuus»5.
- Suomessa esiintyvyys 45–70-vuotiailla oireettomilla naisilla ja miehillä on arvioiden mukaan 5 % «Heikkilä A, Venermo M, Kautiainen H ym. Short stat...»12.
- Esiintyvyys yli 65-vuotiailla on noin 20–30 % terveyskeskuskohortissa «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9, «Oksala NK, Viljamaa J, Saimanen E ym. Modified ank...»13.
- Oireettomilla ja vähäoireisilla on kuitenkin todettu olevan heikompi liikkumiskyky kuin potilailla, joilla ei ole alaraajojen tukkivaa valtimotautia «McDermott MM, Fried L, Simonsick E ym. Asymptomati...»14.
Katkokävely
- Laajoissa epidemiologisissa tutkimuksissa katkokävelyn esiintyvyys on ollut 40-vuotiailla miehillä noin 1 % mutta yli 65-vuotiailla jopa 8 %. Ks. lisätietoa «Alaraajojen valtimotaudin vallitsevuus»5.
- Alle 85-vuotiailla miehillä esiintyvyys on suurempi kuin naisilla (suhdeluku vaihtelee eri aineistoissa), mutta yli 85-vuotiailla tilanne on päinvastainen. Ks. lisätietoa «Alaraajojen valtimotaudin vallitsevuus»5.
Krooninen raajaa uhkaava iskemia
- Kroonisen raajaa uhkaavan iskemian esiintyvyydeksi on arvioitu 1,2–1,3 % «Nehler MR, Duval S, Diao L ym. Epidemiology of per...»15.
- Vuotuiseksi ilmaantuvuudeksi on arvioitu 500–1 000 tapausta miljoonaa asukasta kohti
«Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5.
- Arvio on epätarkka, koska se perustuu sairaalahoitojen ja amputaatioiden määriin «Catalano M. Epidemiology of critical limb ischaemi...»17 ja riippuu valitusta väestöpohjasta.
- Vain joka toisella kroonista raajaa uhkaavaa iskemiaa sairastavalla on esiintynyt sitä edeltänyttä katkokävelyä «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Mätzke S, Lepäntalo M. Claudication does not alway...»18.
- Krooninen raajaa uhkaava iskemia edustaa alaraajan tukkivan valtimotaudin jäävuoren huippua. Ks. kuva «Eriasteisen alaraajojen valtimotaudin vallitsevuus»2.
- Suomessa tehdään vuosittain 180 sääri- tai reisiamputaatiota miljoonaa asukasta kohden. Näistä 85 % tehdään verenkiertoperäisistä syistä ja puolella potilaista on diabetes «Behrendt CA, Sigvant B, Szeberin Z ym. Internation...»19, «Ikonen TS, Sund R, Venermo M ym. Fewer major amput...»20.
- Joka neljännen kroonisen säärihaavan taustalla on osatekijänä iskemia, suurimmassa osassa yhdessä laskimovajaatoiminnan kanssa «Treiman GS, Copland S, McNamara RM ym. Factors inf...»21, «Sarkar PK, Ballantyne S. Management of leg ulcers....»22, «Moffatt CJ, Franks PJ. A prerequisite underlining ...»23, «Kulkarni SR, Gohel MS, Whyman MR ym. Significance ...»24. Ks. myös Käypä hoito -suositus Krooninen alaraajahaava «Krooninen alaraajahaava»4, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»25.

Eriasteisen alaraajojen valtimotaudin vallitsevuus. Alaraajojen tukkivan valtimotaudin vallitsevuus suomalaisessa väestössä.
Mukailtu lähteestä Leng GC, Fowkes FGR. Epidemiology and risk factors for peripheral arterial disease. Kirjassa: Beard JD, Gaines PA. Vascular and endovascular surgery. 2. painos. Saunders, London 2001;26.
Lupa kuvan käyttöön: Mauri Lepäntalo
Erityiskorvattua lääkehoitoa sepelvaltimotaudin vuoksi saaneiden määrä päivitetty vuoden 2018 tietoihin.
Riskitekijät
- Alaraajojen tukkivan valtimotaudin riskitekijöitä (kuva «Ääreisvaltimotaudin riskitekijät matalan, keskimääräisen ja korkean tulotason maissa»3) ovat kiistattomasti tupakointi, diabetes, munuaisten vajaatoiminta, ikääntyminen,
hyperkolesterolemia ja verenpainetauti.
- Tupakointi on tärkein yksittäinen ääreisvaltimotaudin riskitekijä.
- Myös passiivinen tupakointi suurentaa alaraajojen tukkivan valtimotaudin riskiä «He Y, Lam TH, Jiang B ym. Passive smoking and risk...»26, «Lu L, Mackay DF, Pell JP. Association between leve...»27, «Lu L, Mackay DF, Pell JP. Secondhand smoke exposur...»28.
- Tupakoinnin määrä askivuosina korreloi taudin vaikeusasteeseen, amputaatioriskiin, verisuonisiirteiden tukkeutumisriskiin sekä kuoleman riskiin «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Criqui MH, Aboyans V. Epidemiology of peripheral a...»16. Ks. lisätietoa «Alaraajojen tukkivan valtimotaudin riskitekijät»6.
- Diabetes ja sen huono hoitotasapaino suurentavat alaraajojen tukkivan valtimotaudin
riskiä «Althouse AD, Abbott JD, Forker AD ym. Risk factors...»29: on esitetty, että jokainen prosenttiyksikön (11 mmol/mol) suurenema sokerihemoglobiinin
(HbA1C) arvossa suurentaa riskiä 15–18 % «Selvin E, Marinopoulos S, Berkenblit G ym. Meta-an...»30. Ks. Käypä hoito -suositus Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»5, «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31.
- Koska glukoosiaineenvaihdunnan häiriöt ovat valtimotaudin vaaratekijöitä, valtimotautipotilaiden glukoosimetabolia tulee aina selvittää «Selvin E, Marinopoulos S, Berkenblit G ym. Meta-an...»30, «Gregg EW, Gu Q, Williams D ym. Prevalence of lower...»32. Ks. tarkemmin Käypä hoito -suositus Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»5, «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31.
- Diabetes lisää myös sen todennäköisyyttä, että katkokävely etenee krooniseksi raajaa uhkaavaksi iskemiaksi «Jude EB, Oyibo SO, Chalmers N ym. Peripheral arter...»33, (kuva «Kroonisen raajaa uhkaavan iskemian riskitekijät»4).
- Kroonista raajaa uhkaavaa iskemiaa sairastavista joka toisella on diabetes.
- Ks. myös Käypä hoito -suosituksen Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»5, «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31 kohta Diabeetikon jalkaongelmien ja niiden riskitekijöiden epidemiologia.
- Diabeetikoista 15 %:lle tulee jossain elämänsä vaiheessa jalkahaava, ja 14–24 % niistä johtaa amputaatioon. Valtaosa amputaatioista on estettävissä varhaisella diagnoosilla, oikealla hoidolla ja potilaan omatoimisella ehkäisyllä «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Armstrong DG, Lavery LA. Diabetic foot ulcers: pre...»34, «Nathan DM, Cleary PA, Backlund JY ym. Intensive di...»35, «Intensive blood-glucose control with sulphonylurea...»36, «Lavery LA, Armstrong DG, Wunderlich RP ym. Diabeti...»37, «Larsson J, Eneroth M, Apelqvist J ym. Sustained re...»38, «Jeffcoate WJ, Chipchase SY, Ince P ym. Assessing t...»39.
- Perifeerinen neuropatia altistaa haavan kehittymiselle iskemian lisäksi tai itsenäisenä riskitekijänä. Ks. tarkemmin Käypä hoito -suositus Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»5, «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31.
- 60 %:lla potilaista, joilla on ollut iskeemisiä diabeettisia haavoja, ei ole esiintynyt sitä edeltävää katkokävelyä
- Sosioekonominen asema on myös yhteydessä amputaation vaaraan. Alhaisissa sosioekonomisissa luokissa amputaatioiden ilmaantuvuus on suurempi kuin korkeammissa.
- Munuaisten vajaatoiminta (eGFR < 60 ml/min ja valkuaisvirtsaisuus) lisää alaraajojen tukkivan valtimotaudin ilmaantuvuuden moninkertaiseksi verrattuna munuaisten vajaatoimintaa sairastamattomiin (eGFR ≥ 90 ml/min) «Matsushita K, Ballew SH, Coresh J ym. Measures of ...»40.
- Reuma on tulehdussairaus, joka kiihdyttää valtimotaudin kehittymistä «Khanna NN, Jamthikar AD, Gupta D ym. Rheumatoid Ar...»41.
- Veren suuri triglyseridi- ja LDL-partikkeleiden pitoisuus sekä pieni HDL-kolesterolipitoisuus ovat alaraajojen tukkivan valtimotaudin riskitekijöitä «Aday AW, Lawler PR, Cook NR ym. Lipoprotein Partic...»42.
- Korkea verenpaine on itsenäinen alaraajojen tukkivan valtimotaudin riskitekijä «Criqui MH, Vargas V, Denenberg JO ym. Ethnicity an...»43, «Joosten MM, Pai JK, Bertoia ML ym. Associations be...»44.
- Tietyt hyytymishäiriöt (kuten fosfolipidivasta-aineoireyhtymä «Lam EY, Taylor LM Jr, Landry GJ ym. Relationship b...»45 ja APC-resistenssi) ja krooninen alaraaja iskemia saattavat liittyä toisiinsa, mutta tutkimusnäyttöä syysuhteesta on varsin vähän. Ks. lisätietoa «Alaraajojen tukkivan valtimotaudin riskitekijät»6.
- Liikunta sen sijaan suojaa tukkivan valtimotaudin ilmaantumiselta «Stein RA, Rockman CB, Guo Y ym. Association betwee...»46.
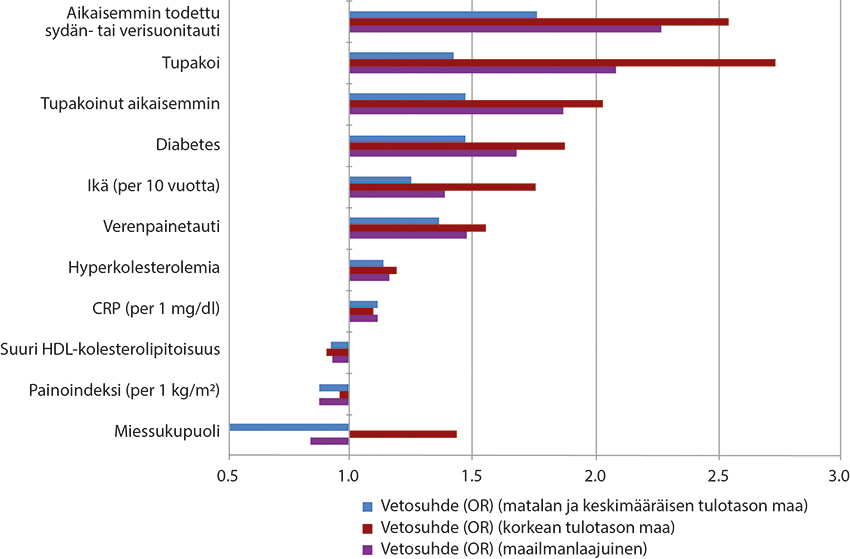
Ääreisvaltimotaudin riskitekijät matalan, keskimääräisen ja korkean tulotason maissa.
Mukailtu lähteestä Conte M ym. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg. 2019;69:3S-125S.e40

Kroonisen raajaa uhkaavan iskemian riskitekijät
Modifioitu TASC II:n (Norgren L ym. Eur J Vasc Endovasc Surg 2007;33(Suppl 1):S1-75) mukaan.
© Maarit Venermo
Ennuste
Kroonisen alaraajaiskemian luonnollinen kulku ja ennuste
- Alaraajojen tukkivan valtimotaudin luonnollista kulkua on vaikea tutkia, sillä suuri osa potilaista on oireettomia ja oireisille potilaille, erityisesti kroonista raajaa uhkaavaa iskemiaa sairastaville, tehdään usein revaskularisaatio raajan pelastamiseksi. Ks. lisätietoa «Alaraajojen tukkivan valtimotaudin luonnollinen kulku»7.
- Potilaan kokonaisennuste on verrattavissa sepelvaltimotautia sairastavan ennusteeseen.
- Alaraajojen tukkivaa valtimotautia sairastavista noin puolet (40–60 %) kuolee sepelvaltimotautiin, 10–20 % aivovaltimotautiin ja 10 % muuhun verisuonitapahtumaan «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Armstrong DG, Lavery LA. Diabetic foot ulcers: pre...»34.
- Kardiovaskulaaristen riskitekijöiden optimaalisella hoidolla, erityisesti statiineilla, antitromboottisella lääkityksellä sekä tupakoinnin lopettamisella, voidaan parantaa tukkivaa valtimotautia sairastavien kokonaisennustetta.
- Nilkka-olkavarsipainesuhde ja varvaspaine ennustanevat valtimotaudin kulkua paremmin kuin kliiniset oireet «Nilkka-olkavarsi painesuhde ja varvaspaine ennustanevat valtimotaudin kulkua paremmin kuin kliiniset oireet.»C.
- Oireista alaraajojen tukkivaa valtimotautia sairastavan ennuste korreloi iskemian vaikeusasteeseen, nilkka-olkavarsipainesuhteeseen ja varvaspaineeseen. Ks. lisätietoa «Alaraajojen tukkivan valtimotaudin luonnollinen kulku»7.
Katkokävelytasoisen kroonisen alaraajaiskemian kulku ja ennuste
- Katkokävelypotilaiden 5 vuoden kumulatiivinen kardiovaskulaarinen kuolleisuus (13 %) on selvästi suurempi kuin oireetonta tukkivaa valtimotautia sairastavien (9 %) tai verrokkiväestön (5 %) «Sigvant B, Lundin F, Wahlberg E. The Risk of Disea...»47.
- Viiden vuoden seurannassa 75 %:lla katkokävelyoire pysyy samanlaisena tai lievittyy ja 25 %:lla oirekuva pahenee. Noin 5–20 %:lle kehittyy krooninen raajaa uhkaava iskemia, ja näistä 4–27 %:lle joudutaan tekemään korkea amputaatio «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Sigvant B, Lundin F, Wahlberg E. The Risk of Disea...»47, «Dormandy J, Heeck L, Vig S. Predicting which patie...»48.
- Tupakointi suurentaa katkokävelyn riskiä kehittyä krooniseksi raajaa uhkaavaksi iskemiaksi.
- Tupakointi huonontaa revaskularisaation pitkäaikaistuloksia.
Kroonisen raajaa uhkaavan iskemian kulku ja ennuste
- Krooninen raajaa uhkaava iskemia on merkki vaikeasta yleistyneestä aterotromboottisesta taudista, ja siihen liittyy kolminkertainen sydäninfarktin, aivoinfarktin tai kardiovaskulaarisen kuoleman riski verrattuna katkokävelytasoiseen iskemiaan «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Abu Dabrh AM, Steffen MW, Undavalli C ym. The natu...»49.
- Vuoden kuluessa noin viidesosa kroonista raajaa uhkaava iskemiaa sairastavista kuolee «Abu Dabrh AM, Steffen MW, Undavalli C ym. The natu...»49.
- Ellei verenkiertoa parantavaa toimenpidettä tehdä, kroonisen raajaa uhkaavan iskemian arvioidaan johtavan vuoden kuluessa 20–25 %:lla potilaista raajan menetykseen «Abu Dabrh AM, Steffen MW, Undavalli C ym. The natu...»49. Ks. lisätietoa «Alaraajojen tukkivan valtimotaudin luonnollinen kulku»7.
- Diabetes, vaikea munuaisten vajaatoiminta, infektio ja kudosvaurio huonontavat kroonisen raajaa uhkaavan iskemian ennustetta ja suurentavat amputaatioriskiä «Spillerova K, Biancari F, Leppäniemi A ym. Differe...»50, «Söderström M, Aho PS, Lepäntalo M ym. The influenc...»51.
- Diabeetikoilla amputaation riski on 5–10-kertainen verrattuna diabetesta sairastamattomiin «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Ikonen TS, Sund R, Venermo M ym. Fewer major amput...»20.
- Kuolio suurentaa amputaatioriskiä enemmän kuin lepokipu tai haava «Sen P, Demirdal T, Emir B. Meta-analysis of risk f...»52.
Diagnostiikka
Diagnostiikan haasteet
- Alaraajojen tukkiva valtimotauti on alidiagnosoitu.
- Lääkärit tunnistavat alaraajojen tukkivan valtimotaudin paljon huonommin kuin sepelvaltimo- tai aivovaltimotaudin, koska suurella osalla potilaista tauti on oireeton tai oireet ovat epätyypillisiä «Hirsch AT, Criqui MH, Treat-Jacobson D ym. Periphe...»10, «Cacoub PP, Abola MT, Baumgartner I ym. Cardiovascu...»53.
- Oireet ilmaantuvat vasta, kun valtimomuutokset ovat hemodynaamisesti merkittäviä ja valtimotauti on jo edennyt kliinisesti merkittäväksi sairaudeksi.
- Potilaat saattavat sekoittaa alaraajaiskemian oireet muista syistä johtuviin jalkakipuihin, mikä hidastaa hoitoon hakeutumista «Lovell M, Harris K, Forbes T ym. Peripheral arteri...»54, «Hirsch AT, Murphy TP, Lovell MB ym. Gaps in public...»55.
- Diagnostiikka ja taudin vaikeusasteen määritys eivät voi perustua pelkästään esitietoihin,
vaan diagnostiikan kulmakivenä ovat sykepalpaatio ja nilkka-olkavarsipainesuhde. Ks.
lisätietoa «Nilkka-olkavarsipainesuhteen mittaus (ABI) perusterveydenhuollossa»8, Lääkärin tietokannat; video: ABI-mittaus «ABI-mittaus»1 ja video: Nilkkapaineen mittaus «Nilkkapaine- ja ABI-mittaus»2 (vaatii käyttöoikeuden).
- Vain yhdellä viidestä tukkivaa valtimotautia sairastavasta esiintyy katkokävelyoireita «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9.
- Vaikeakin tauti saattaa olla oireeton, etenkin jos liikkuminen on vähäistä, kuten usein vanhuksilla.
- Diabeetikolla iskemian oireet saattavat puuttua, koska neuropatia vähentää kivun aistimista.
- Muut suorituskykyä rajoittavat tekijät, kuten keuhkoahtaumatauti tai sydämen vajaatoiminta, saattavat tyystin peittää iskemian oireet.
Esitiedot ja oireet
- Anamneesin tulee sisältää seuraavat esitiedot:
- sukuanamneesi valtimotaudin osalta «Valentine RJ, Guerra R, Stephan P ym. Family histo...»56, «Wassel CL, Loomba R, Ix JH ym. Family history of p...»57, «Khaleghi M, Isseh IN, Bailey KR ym. Family history...»58
- aikaisemmin todetut kardiovaskulaariset riskitekijät ja liitännäissairaudet, lääkitys sekä eri valtimoalueiden oireet
- tupakointi (askivuodet), kävelykyky, fyysinen aktiivisuus ja liikkumisen apuvälineet «European Association of Cardiovascular Prevention ...»59.
- Oirekartoitukseen kuuluvat muun muassa seuraavat asiat:
- oireiston alku (äkillinen tai vähittäinen), kesto, vaikeusaste (ks. iskemian vaikeusasteen määritys «A3»2) ja sen muutos, anatominen sijainti (pakara, reisi, pohje tai jalkaterä), puolisuus, vaikutus toimintakykyyn
- oirekuvan tarkka luonnehdinta
- oireen liittyminen rasitukseen, leposärky, yösärky, jalan asennon vaikutus oireeseen.
- Potilaan toimintakyky ja selviytyminen arjen askareista tulee kartoittaa.
Katkokävely
- Katkokävely on oire alaraajan rasituksen aikaisesta hapenpuutteesta.
- Oire toistuu yleensä samanlaisena ja on sairaudelle tyypillinen: kipu, väsyminen tai puutuminen toisessa tai kummassakin alaraajassa pakottaa pysähtymään tai hiljentämään vauhtia. Ks. lisätietoa «Alaraajojen tukkivasta valtimotaudista johtuvan katkokävelyoireen määrittäminen»9.
- Katkokävelykivun paikka vaihtelee tukoksen korkeuden mukaan: kipu aistitaan valtimomuutoksen
distaalipuolella hapenpuutteesta kärsivissä lihaksissa.
- Lerichen oireyhtymä (distaalisen aortan tukos) aiheuttaa klassisen triadin: klaudikaatio, erektiohäiriö ja nivuspulssien puuttuminen.
- Lonkkavaltimon ahtauma tai tukos aiheuttaa kivun pakaraan, reiteen tai pohkeeseen ja reisivaltimon ahtauma tai tukos tyypillisesti pohkeeseen.
- säärivaltimon ahtauma tai tukos saattaa aiheuttaa kävellessä kivun tai tunnottomuuden jalkapohjaan.
- Kipu häviää yleensä 5–15 minuutissa pysähtymisen jälkeen mutta uusiutuu, jos kävelyä
jatketaan.
- Kiirehtiminen tai kävely ylämäkeen pahentaa kipua.
- Joskus kipu hellittää, kun kävelyä hidastetaan.
- Oire ei ala koskaan levossa.
- Katkokävelyoiretta voidaan kartoittaa myös kyselykaavakkeilla (esim. Edinburgh Claudication Questionnaire, Walking Impairment Questionnaire (WIQ) «hoi50083d.pdf»1).
- Anamneesissa oleellisinta on selvittää, miten paljon katkokävely vaikuttaa työkykyyn, toimintakykyyn ja elämänlaatuun.
- Valtimoperäisen katkokävelyn erotusdiagnostiikassa «Katkokävelyn erotusdiagnostiikka»1 on huomioitava muun muassa spinaalistenoosi, iskiashermon kompressio, nivelrikot, laskimoperäinen klaudikaatio, polvitaivevaltimon pinnetila, lihasaitio-oireyhtymä ja sydänperäiset syyt.
Krooninen raajaa uhkaava iskemia
- Kroonisessa raajaa uhkaavassa iskemiassa keskeisimmät oireet ja löydökset ovat lepokipu ja kudosvaurio (haava tai kuolio).
- Lepokipu:
- Hapenpuutteesta johtuva lepokipu ilmaantuu jalan ääreisosiin perfuusiopaineen laskiessa kriittiseksi.
- Lepokipu ilmaantuu tyypillisesti yöllä vaaka-asennossa jalan perfuusiopaineen pienentyessä, kun sydämen minuuttitilavuus ja hydrostaattinen paine ovat pienimmillään.
- Kipua lievittää jalan riiputtaminen alaspäin, istuva asento tai pystyasentoon nousu (potilas usein tulkitsee kävelyn auttavan).
- Lepokipu voi ilmaantua äkillisesti ilman sitä edeltävää katkokävelyä.
- Lepokipu ja katkokävely voivat esiintyä samanaikaisesti.
- Diabeetikoilla krooninen raajaa uhkaava iskemia voi olla kivuton neuropatian vuoksi. Ks. Käypä hoito -suositus Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»5, «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31.
- Jos varvaspaine on yli 50 mmHg (erikoissairaanhoidossa suonilaboratoriossa mitattu), muut jalkaterän kivun syyt tulee sulkea pois. Ks. lisätietoa «Kroonisen raajaa uhkaavan iskemian erotusdiagnostiikka»10.
- Haava tai kuolio:
- Haava tai kuolio voi ilmaantua itsestään tai vähäpätöisenkin vamman seurauksena: laukaisevana tekijänä saattaa olla kengän aiheuttama painauma tai hankaus tai jalkojen lämmittäminen esimerkiksi lämpöpatteria vasten.
- Tyypillisesti potilas ei kiinnitä huomiota syntyneeseen vammaan ennen kudosvaurion ilmaantumista.
- Infektio komplisoi usein haavaa tai kuoliota.
- Alaraajahaavan erotusdiagnostiikassa huomioitavia asioita esitellään lisäaineistossa «Kroonisen raajaa uhkaavan iskemian erotusdiagnostiikka»10.
- Taustalla voi olla sekamuotoinen etiologia: tukkiva valtimotauti yhdessä laskimovajaatoiminnan tai neuropatian kanssa.
- Hyytymishäiriöitä kroonisen raajaa uhkaavan iskemian taustalla on epäiltävä, jos potilas
on nuori (alle 40-vuotias), suvussa on esiintynyt tukoksia ja tukos on tullut ilman
selviä riskitekijöitä. Naisilla keskenmenojen ja muiden raskauskomplikaatioiden esiintyminen
voi viitata fosfolipidivasta-aineoireyhtymään.
- Tukosalttiuden arvioimisessa on merkityksellistä, onko aterotromboosi tai embolia ilmaantunut antitromboottisen lääkityksen aikana vai ilman lääkitystä. Tämä on syytä kirjata sairauskertomukseen.
- Valtimotukoksen ilmaantuminen antikoagulaatiolääkityksen aikana tai kaksoisverihiutale-estolääkityksen aikana viittaa vahvaan tukosalttiuteen. Tällöin myös syövän mahdollisuus on muistettava.
- Tukkivan valtimotaudin lisäksi kroonista raajaa uhkaavaa iskemiaa voivat aiheuttaa myös muut harvinaisemmat valtimoa ahtauttavat prosessit. Ks. lisätietoa «Katkokävelyn erotusdiagnostiikka»1.
Kliininen tutkimus ja löydökset
- Kardiovaskulaarinen tila:
- Potilaasta tulee tutkia kardiovaskulaarinen kliininen tila, jossa selvitetään sydämen rytmi (mm. eteisvärinä suurentaa emboliariskiä) ja sivuäänet (mm. aorttastenoosi).
- Alaraajojen valtimosykkeet tulee palpoida nivusista (a. femoralis communis), polvitaipeista
(a. poplitea) sekä ennen kaikkea sisäkehräksen takaa (a. tibialis posterior eli ATP)
ja jalkapöydän päältä (a. dorsalis pedis eli ADP).
- Käytännössä molempien jalkaterän valtimosykkeiden (ADP ja ATP) kiistaton palpoituminen sulkee pois merkittävän valtimotaudin «Lundin M, Wiksten JP, Peräkylä T ym. Distal pulse ...»60, «Khan NA, Rahim SA, Anand SS ym. Does the clinical ...»61.
- Palpaation tulos riippuu tutkijasta, tutkittavasta ja tutkimusoloista.
- Palpaation epävarma tulos tulee varmistaa dopplertutkimuksen avulla tehdyllä painemittauksella. On vaarallisempaa erehtyä pitämään heikentynyttä verenkiertoa normaalina ja aiheuttaa mahdollinen hoidon viivästyminen kuin tehdä lisätutkimuksia tukkivan valtimotaudin sulkemiseksi pois.
- Kaikututkimusta vatsa-aortan aneurysman sulkemiseksi pois voidaan harkita kroonista
alaraajaiskemiaa sairastavilla «Mani K, Alund M, Björck M ym. Screening for abdomi...»62, «Langbein WE, Collins EG, Orebaugh C ym. Increasing...»63.
- Vatsa-aortan aneurysmien esiintyvyys yli 60-vuotiailla kriittistä iskemiaa sairastavilla miehillä on 2–5-kertainen verrattuna terveeseen verrokkiväestöön «Alund M, Mani K, Wanhainen A. Selective screening ...»64, «Wolf YG, Otis SM, Schwend RB ym. Screening for abd...»65, «Jamrozik K, Norman PE, Spencer CA ym. Screening fo...»66.
- 65–74-vuotiaiden miesten yhdistetty vatsa-aortan aneurysman, perifeerisen valtimotaudin ja verenpainetaudin seulonta vähentää kokonaiskuolleisuutta «65–74-vuotiaiden miesten yhdistetty vatsa-aortan aneurysman, perifeerisen valtimotaudin ja verenpainetaudin seulonta ilmeisesti vähentää kokonaiskuolleisuutta.»B.
- Alaraajan tutkiminen ja löydökset:
- Kroonisessa raajaa uhkaavassa iskemiassa kudosperfuusiota voidaan arvioida karkeasti
kliinisen kuvan perusteella
- jalkaterän värimuutokset (kalpeus), kapillaaritäyttö (hidastunut) ja lämpötila (viileä)
- Infektio ja autonomisen hermoston neuropatia voivat peittää näitä löydöksiä.
- lihasten ja ihon atrofia, kynsimuutokset ja karvoituksen puuttuminen
- alaraajaa kohotettaessa kalpenevan jalan punoitus, kun jalkaa riiputetaan alaspäin
(Ratschowin testi)
- Mitä myöhemmin ja voimakkaammin punoitus ilmaantuu, sitä pahempi iskemia alaraajassa on «Cheng X, Mao JM, Xu X ym. Post-occlusive reactive ...»67, «Cisek PL, Eze AR, Comerota AJ ym. Microcirculatory...»68.
- Kudosvaurio (haava tai kuolio) sijaitsee iskeemisessä raajassa yleensä kärkiosissa tai painealueella (varpaiden kärjissä, sivuilla tai välissä, luu-ulokkeiden kohdalla tai kantapäässä).
- Haava voi sijaita myös epätyypillisesti säären alueella. Valtimoperäisen säärihaavan taustalla saattaa olla myös jokin muu altistava tekijä, kuten trauma, tai myötävaikuttavana tekijänä laskimoiden vajaatoiminta tai sidekudostauti «Kroonisen raajaa uhkaavan iskemian erotusdiagnostiikka»10.
- Diabeetikolla tulee testata jalkaterän tunto neuropatian toteamiseksi (monofilamenttitesti)
ja kiinnittää erityishuomio infektion poissulkemiseen.
- Diabeetikkojen jalkojen erityispiirteinä ovat neuropatiasta johtuva kivuttomuus iskemiasta huolimatta ja autosympatektomian aiheuttamasta ihonalaisesta oikovirtauksesta johtuva jalan lämpimyys ja punoitus.
- Diabeetikolla (tai immunosuprimoiduilla potilailla) kudosvaurioon liittyvä infektio voi olla puutteellisen tulehdusreaktion vuoksi salakavalan vähäoireinen.
- Kroonisessa raajaa uhkaavassa iskemiassa kudosperfuusiota voidaan arvioida karkeasti
kliinisen kuvan perusteella
Laboratoriotutkimukset
- Laboratoriotutkimuksilla pyritään kartoittamaan alaraajojen tukkivan valtimotaudin
riskitekijöitä (diabetes, hyperkolesterolemia, munuaisten vajaatoiminta), ja hoitotoimenpiteissä
huomioitavia asioita (anemia) ja toisaalta seuraamaan hoitovastetta:
- P-Gluk (tarvittaessa HbA1C tai glukoosirasituskoe)
- Kol, HDL-Kol, LDL-Kol, Trigly
- S-Krea ja eGFR
- perusverenkuva
- virtsan albumiinin ja kreatiniini suhde (U-AlbKrea).
Nilkkapaine ja nilkka-olkavarsipainesuhde (ABI)
- Nilkasta ja olkavarresta mitattujen systolisten verenpaineiden suhde (ankle-brachial index, ABI) on yksinkertainen, edullinen ja objektiivinen alaraajaiskemian tutkimus- ja seulontamenetelmä «Aboyans V, Criqui MH, Abraham P ym. Measurement an...»6, «Korhonen P, Aarnio P. Valtimotaudin riski voidaan ...»69, «Xu D, Zou L, Xing Y ym. Diagnostic value of ankle-...»70.
- Tavallisimmin mittauksessa distaalisena ilmaisimena käytetään dopplerlaitetta. Perusterveydenhuollossa tulee olla ABI-mittausta varten tarvittava välineistö. Ks. lisätietoa «Nilkka-olkavarsipainesuhteen mittaus (ABI) perusterveydenhuollossa»8.
- Mittauksen yksinkertaisin suoritus (ks. Lääkärin tietokantojen artikkeli Dopplerstetoskoopin käyttö diagnostiikassa «Kunnamo I. Dopplerstetoskoopin käyttö diagnostiika...»79 (Lääkärin käsikirjan artikkeli «Dopplerstetoskoopin käyttö diagnostiikassa»3 ja sen videomateriaali (vaatii käyttöoikeuden)). ABI-mittaus tulisi suorittaa rutiinimaisesti tukkivaa valtimotautia epäiltäessä eikä potilasta tulisi lähettää erikoissairaanhoitoon ilman ABI-mittausta
- ABI-mittausta suositellaan kertaluonteisesti potilaille, joilla on suurentunut alaraajojen
tukkivan valtimotaudin riski. Näitä ovat
- kaikki potilaat, joilla on pohjekipua kävellessä
- diabeetikot ja tupakoitsijat sekä vatsa-aortan aneurysmaa tai kroonista munuaisten vajaatoimintaa sairastavat «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71.
- Mittaustulosten tulkinta:
- ABI-arvoa ≤ 0,9 pidetään yleisesti merkkinä alaraajan huonontuneesta valtimokierrosta. Ks. lisätietoa «ABI-arvoa alle 0,90 pidetään yleisesti merkkinä heikentyneestä valtimokierrosta»11.
- Alaraajaiskemian diagnostiikassa alle 0,90:n ABI-arvolla on 75 %:n herkkyys ja 86 %:n tarkkuus «Aboyans V, Criqui MH, Abraham P ym. Measurement an...»6, «Xu D, Zou L, Xing Y ym. Diagnostic value of ankle-...»70.
- Herkkyys on huonompi diabeetikoilla ja vaikeaa munuaisten vajaatoimintaa sairastavilla valtimoiden seinämiä jäykistävän mediaskleroosin vuoksi.
- Luotettavan viitealueen yläraja on 1,4. Tätä suuremmat arvot johtuvat usein mediaskleroosista (pseudohypertensio), mutta ne ovat myös merkki yleistyneestä valtimotaudista. Ks. lisätietoa «Alaraajojen tukkivan valtimotaudin tunnistaminen mediaskleroosia epäiltäess»12, «Suominen V, Rantanen T, Venermo M ym. Prevalence a...»72, «Aboyans V, Ho E, Denenberg JO ym. The association ...»73.
- Alle 0,4 ABI-arvo tai alle 50 mmHg:n nilkkapaine viittaa krooniseen raajaa uhkaavaan iskemiaan «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, mutta mittaustulos tulee suhteuttaa oireisiin ja löydöksiin.
- Mediaskleroosissa ja silloin, jos valtimotauti on pääasiassa jalkaterässä, varvaspaine
tai varvas-olkavarsipainesuhde (toe-brachial index, TBI)) antavat luotettavamman kuvan
alaraajan verenkierrosta kuin ABI «Tehan PE, Santos D, Chuter VH. A systematic review...»75. Ks. lisätietoa «Alaraajojen tukkivan valtimotaudin tunnistaminen mediaskleroosia epäiltäess»12
- Pelkän ABI-mittauksen perusteella jopa 42 % kroonista raajaa uhkaavaa iskemiaa sairastavista jää diagnosoimatta
- Jos nilkkavaltimot eivät komprimoidu tai ABI-arvo on yli 1,4, tarvitaan muita tutkimuksia (ks. kohdat ABI ja varvaspainemittaus erikoissairaanhoidon verisuonilaboratoriossa «A4»3, Transkutaaninen happiosapaine «A5»4) verenkierron arvioimiseksi (ks. lisätietoa «Alaraajojen tukkivan valtimotaudin tunnistaminen mediaskleroosia epäiltäess»12). Myös diabeetikon ABI-arvoihin 0,9–1,4 tulee suhtautua varauksellisesti. ABI-arvo (alle 0,90 tai yli 1,4) on myös vahva yleistyneen ateroskleroosin ja kardiovaskulaarisen sairastavuuden markkeri «Ankle Brachial Index Collaboration., Fowkes FG, Mu...»76, «Criqui MH, McClelland RL, McDermott MM ym. The ank...»77, «Sepelvaltimotaudin ja aivovaltimotaudin esiintyvyys alaraajojen tukkivaa valtimotautia sairastavilla (nilkka-olkavarsipainesuhde, ABI ≤ 0,9)»5.
- Normaali ABI-arvo ei sulje pois alaraajaiskemiaa, jos kliininen epäily on vahva. Tällöin tulee tehdä muita testejä diagnostiikan tueksi (ks. ABI ja varvaspaineet verisuonilaboratoriossa «A4»3, Transkutaaninen happiosapaine «A5»4).
- Pelkkä pieni ABI-arvo ilman merkittäviä oireita ei ole aihe lähettää potilasta erikoissairaanhoitoon, mutta se kertoo, että potilaan kardiovaskulaarinen riski on suurentunut.
- ABI-mittauksessa on hyvä muistaa tavallisimmat virhelähteet, jotka tulee huomioida
tulosten tulkinnassa
- Paksut tai turvonneet raajat tai liian kapea mansetti voivat aiheuttaa virheellisen suuria verenpainearvoja «Thulesius O, Gjöres JE. Use of Doppler shift detec...»78.
- Vasospasmi ja matala verenpaine saattavat aiheuttaa virheellisen pieniä verenpainearvoja.
- Automaattimittarit soveltuvat lähinnä valtimotaudin seulontaan perusterveydenhuollossa, eivätkä ne ole käyttökelpoisia merkittävää valtimotautia sairastavilla. Ks. lisätietoa «Nilkka-olkavarsipainesuhteen mittaus (ABI) perusterveydenhuollossa»8, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
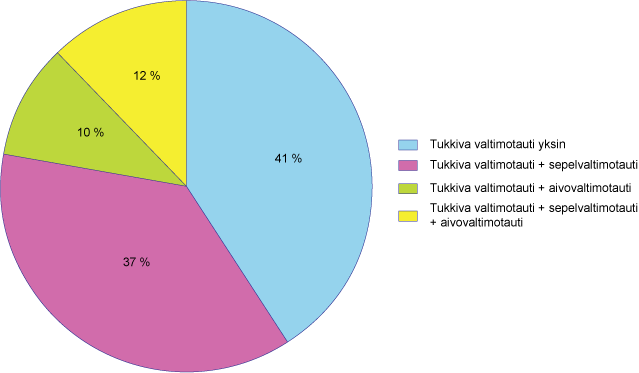
Sepelvaltimotaudin ja aivovaltimotaudin esiintyvyys alaraajojen tukkivaa valtimotautia sairastavilla (nilkka-olkavarsipainesuhde, ABI ≤ 0,9). Painotetut keskiarvot laskettu REACH-, CAPRIE-, Aronowin ja Ahnin tutkimuksista.
Kuva: Maarit Venermo ja Mauri Lepäntalo
ABI ja varvaspaineet erikoissairaanhoidon verisuonilaboratoriossa
- Kroonisen raajaa uhkaavan iskemian diagnoosi tulee varmistaa ABI-mittauksella ja varvaspaineen määrityksellä tai transkutaanisen happiosapaineen mittauksella. Näiden puuttuminen ei kuitenkaan saa viivästyttää potilaan kuvantamista ja hoitoa.
- Verisuonilaboratoriossa systoliset nilkka- ja varvaspaineet mitataan tähän tarkoitukseen kehitetyllä pletysmografisella tai laserdopplermenetelmään perustuvalla laitteistolla.
- Absoluuttinen varvaspaine soveltuu paremmin kriittisen iskemian tutkimiseen kuin TBI «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Kun kliinisenä ilmentymänä on leposärky, alle 0,4:n ABI-arvo, alle 50 mmHg:n nilkkapaine ja alle 30 mmHg:n varvaspaine viittaavat krooniseen raajaa uhkaavaan iskemiaan «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Jos potilaalla on kudosvaurio, raja-arvoina pidetään WIfI-luokituksen mukaisesti alle 0,8:n ABI-arvoa, alle 100 mmHg:n nilkkapainetta ja alle 60 mmHg:n varvaspainetta «Conte MS, Bradbury AW, Kolh P ym. Global vascular ...»2.
- Kannettavat varvaspainemittarit ovat hyvä lisä verenkierron arvioimiseen. Jos kuitenkin potilaalla on huonosti paraneva haava, suositellaan erikoissairaanhoidossa tehtävää tarkempaa arviota «Widmer LW, Vikatmaa P, Aho P ym. Reliability and r...»80.
Transkutaaninen happiosapaine (TcPO2)
- Alaraajaiskemian vaikeusastetta voidaan arvioida myös mittaamalla hapen osapainetta kudoksissa ihon läpi. Iholle kiinnitettävä lämmitettävä mittausanturi aiheuttaa verisuonten laajenemisen ja hapen diffuusion ihon pinnalle, josta hapen osapaine on mitattavissa.
- Transkutaanisen happiosapaineen mittaamista voidaan käyttää kroonisen raajaa uhkaavan iskemian diagnosoinnissa silloin, kun nilkkapaineet tai varvaspaineet ovat epäluotettavan korkeat eikä varvaspainemittaus ole mahdollista (esim. varvasamputaation jälkitilassa).
- Yli 55 mmHg:n TcPO2-arvoa voidaan pitää normaalina arvona ja kroonisen raajaa uhkaavan iskemian raja-arvona pidetään 30 mmHg:n painetta «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Transkutaanisen happiosapaineen avulla voidaan ilmeisesti ennustaa haavan paranemista
etenkin diabeetikoilla «Transkutaanisen happiosapaineen (TcPO2) avulla voidaan ilmeisesti ennustaa haavan paranemista etenkin diabe testa sairastavilla.»B.
- Jos TcPO2 on alle 10 mmHg, haava ei todennäköisesti parane.
- Jos TcPO2 on yli 40 mmHg, haava todennäköisesti paranee.
- Jos TcPO2 on 10–40 mmHg, provokaatiotestit antavat lisätietoa.
- Provokaatiotestien perusteella haava saattaa parantua, jos
- 60 %:n happi-inhalaatiossa TcPO2 nousee yli 10 mmHg tai yli 50 % lähtötasosta
- jalka koholla TcPO2 laskee alle 10 mmHg lähtötasosta.
- jalkaa roikotettaessa istuma-asennossa TcPO2 nousee >10 mmHg
- Erityistilanteissa, kuten revaskularisaatiotuloksen arvioinnissa haavapotilailla, ja tutkimuskäytössä voidaan käyttää myös muita verenkierron mittausmenetelmiä «Alaraajan valtimoverenkierron muut mittausmenetelmät»13.
Kävelytesti
- Kävelymatolla tehty kävelytesti on käyttökelpoinen ja objektiivinen tutkimus klaudikaatiotasoisen
iskemian erotusdiagnostiikassa «Kävelytesti alaraajaiskemian erotusdiagnostiikassa»14.
- Joskus lievän katkokävelyn taustalla on tukkiva valtimotauti, vaikka sykelöydös ja levossa mitattu ABI-arvo olisivat normaaleja «Collins TC, Suarez-Almazor M, Peterson NJ. An abse...»81, «Stein R, Hriljac I, Halperin JL ym. Limitation of ...»82, «Guo X, Li J, Pang W ym. Sensitivity and specificit...»83, «Niazi K, Khan TH, Easley KA. Diagnostic utility of...»84.
- Kävelymattotestissä mitattavista muuttujista rasituksen jälkeinen ABI-arvon pieneneminen on diagnostinen ja luotettavimmin toistettavissa alaraajojen valtimotaudin diagnostiikassa «Kävelymattotestissä mitattavista muuttujista rasituksen jälkeinen ABI:n lasku lienee diagnostinen ja luotettavimmin toistettavissa alaraajojen valtimotaudin diagnostiikassa.»C.
- Nilkkapaineen yli 20 %:n lasku rasituksen jälkeen viittaa hemodynaamisesti merkittävään valtimotautiin «Peräkylä T, Tikkanen H, von Knorring J ym. Poor re...»85.
- Jos potilas ei pysty suorittamaan kävelytestiä kävelymatolla, vaihtoehtoisesti voidaan käyttää polkupyöräergometria tai pohjelihasergometria, jossa potilas rasittaa pohjelihaksia jalan plantaarifleksiolla.
- Diabeetikolla tulee ottaa huomioon mediaskleroosin mahdolliset vaikutukset ABI:n luotettavuuteen.
Kuvantamistutkimukset
- Kuvantamistutkimukset ovat yleensä aiheellisia vain, jos suunnitellaan kajoavaa hoitoa.
- Käytettävä menetelmä valitaan potilaskohtaisesti edut, haitat ja paikalliset voimavarat huomioon ottaen.
- Vaihtoehtoina ovat dupleksikaikukuvaus, varjoainetehosteinen magneettiangiografia,
TT-angiografia ja digitaalinen subtraktioangiografia (DSA).
- Dupleksikaikukuvaus verisuonikirurgin tekemänä antaa lisätietoa diagnostiikassa ja auttaa hoidon suunnittelussa.
- Kajoamaton kuvantamistutkimus on ensisijainen, ellei suunnitella samanaikaista endovaskulaarista hoitoa «Kuvantamistutkimukset alaraajojen tukkivaa valtimotautia epäiltäessä»15.
- Jos suunnitellaan jo kliinisen tutkimuksen perusteella endovaskulaarista hoitoa, kuvantamiseen käytetään DSA:ta, jolloin hoito voidaan toteuttaa varjoainekuvauksen yhteydessä.
- Jos halutaan tutkia jalkaterän valtimoita esimerkiksi ohitusleikkausta suunniteltaessa, DSA on paras menetelmä.
- Dupleksikaikututkimuksen, varjoainetehosteisen magneettiangiografian ja CT-angiografian diagnostinen varmuus on ilmeisesti verrattavissa DSA:han (herkkyys ja tarkkuus ≥ 80 %) yli 50 %:n ahtaumissa ja valtimotukoksissa polven yläpuolella «Dupleksikaikututkimuksen, varjoainetehosteisen magneettiangiografian ja CT-angiografian diagnostinen varmuus on ilmeisesti verrattavissa DSA:han (sensitiivisyys ja spesifisyys ≥ 80 %) yli 50 % ahtaumissa ja valtimotukoksissa polven yläpuolella.»B.
- Munuaisten vajaatoiminta tulee huomioida aina varjoaine kuvausten yhteydessä muun
muassa arvioimalla vaihtoehtoisen kuvantamistavan mahdollisuus, minimoimalla varjoaine
määrä ja tarvittaessa huolehtimalla nestetasapainosta. Ks. lisätietoa «Kuvantamistutkimukset alaraajojen tukkivaa valtimotautia epäiltäessä»15.
- Varjoaineeton magneettiangiografia ja dupleksikaikukuvaus eivät vaurioita munuaisia.
- Hiilidioksidiangiografia ei vaurioita munuaisia, ja sitä suositellaan normaalin DSA:n sijasta silloin, kun potilaalle ei haluta antaa jodivarjoainetta.
Hoito
Kardiovaskulaaristen riskitekijöiden hoito
- Alaraajojen tukkiva valtimotauti on merkki yleistyneestä ateroskleroosista ja suurentuneesta sydän- ja verisuonitapahtumien riskistä «Sepelvaltimotaudin ja aivovaltimotaudin esiintyvyys alaraajojen tukkivaa valtimotautia sairastavilla (nilkka-olkavarsipainesuhde, ABI ≤ 0,9)»5, joten riskitekijöiden tehostettu hallinta on aiheellinen potilaan oireista riippumatta. Ks. lisätietoa «Ääreisvaltimotautia sairastavien muut aterotromboottiset ilmentymät ja niiden vaikutus potilaan kokonaisennusteeseen»16, taulukko «Kardiovaskulaaristen riskitekijöiden hoidon tavoitteet kroonisessa alaraajaiskemiassa ...»1.
- Tupakoivia potilaita tulee ohjata tehokkaasti tupakoinnin lopettamiseen. Ks. Käypä hoito -suositus Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito»6, «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito...»86 ja lisätietoa «Tupakointi ja krooninen alaraajaiskemia»17.
- Statiinihoito on aiheellinen kaikille tukkivaa valtimotautia sairastaville, ellei
potilaalla ole vasta-aiheita tai muuta syytä olla aloittamatta lääkitys «Lipidilääkitys ja alaraajaiskemia»18. LDL-pitoisuuden tulee pienentyä vähintään 50 %, ja sen tavoite on alle 1,4 mmol/l
«Mach F, Baigent C, Catapano AL ym. 2019 ESC/EAS Gu...»87. Ks. Käypä hoito -suositus Dyslipidemiat «Dyslipidemiat»7.
- Jos tavoitteeseen ei päästä, hoitoon voidaan liittää etsetimibi. Ks. Käypä hoito -suositus Dyslipidemiat «Dyslipidemiat»7, «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»88, «Kumbhani DJ, Steg PG, Cannon CP ym. Statin therapy...»89, «Murphy SA, Cannon CP, Blazing MA ym. Reduction in ...»90 ja lisätietoa «Lipidilääkitys ja alaraajaiskemia»18.
- Veren rasvapitoisuuksia pienentävät PCSK9:n estäjät «Bonaca MP, Nault P, Giugliano RP ym. Low-Density L...»91 vähentävät sydän- ja verisuonisairastavuutta ateroskleroosia sairastavilla, joilla statiini jo on käytössä. Tämän lääkeryhmän käyttöä rajoittaa suosituksen kirjoitushetkellä sen hinta. Valmisteet voivat olla rajoitetusti peruskorvattavia tietyin edellytyksin «http://www.kela.fi»1.
- Diabeetikoilla makrovaskulaaristen komplikaatioiden ehkäisy on erityisen tärkeää.
- Tukkivaa valtimotautia sairastavan diabeetikon kokonaisvaltaisella vaaratekijöiden hoidolla voidaan vaikuttaa edullisesti sekä kokonaiskuolleisuuteen «Valtimotautikuoleman vaaran vähentäminen ääreisvaltimotautia sairastavilla diabeetikoilla»19 että ääreisvaltimotapahtumiin «Heikkinen M, Salmenperä M, Lepäntalo A ym. Diabete...»92.
- Diabeetikoilla glukoositasapainon hoidossa tulee pyrkiä alle 53 mmol/mol:n HbA1c-arvoon (7,0 %), joskin yksilöllinen HbA1c-tavoite riskit huomioiden (mm. hypoglykemia, ikä, painonnousu) on asetettava «Davies MJ, D'Alessio DA, Fradkin J ym. Management ...»93, «Introduction: Standards of Medical Care in Diabete...»94. Ks. Käypä hoito -suositus Tyypin 2 diabetes «Tyypin 2 diabetes»8, «Armstrong EJ, Ryan MP, Baker ER ym. Risk of major ...»95.
- Sydän- ja verisuonitautia sairastavalla diabeetikolla GLP-1-agonisti ja SGLT2:n estäjä vähentävät sairastavuutta ja kuolleisuutta «Davies MJ, D'Alessio DA, Fradkin J ym. Management ...»93, «Verma S, Mazer CD, Al-Omran M ym. Cardiovascular O...»96. Jälkimmäisen lääkeryhmän osalta on noudatettava yksilöllistä harkintaa, jos potilaalla on jalkahaava tai suuri amputaation riski «Buse JB, Wexler DJ, Tsapas A ym. 2019 update to: M...»97. SGLT2:n estäjä tulee keskeyttää yleensä suurempien verisuonitoimenpiteiden ja akuutin sairaalahoidon aikana normoglykeemisen diabeettisen ketoasidoosin riskin vuoksi
- Verenpainetauti on keskeinen valtimotaudin riskitekijöitä, jotka tulee hoitaa.
- Kohonneen verenpaineen hoidossa tavoite on alle 130/80 mmHg (kotitaso < 125/80 mmHg), jos se voidaan haitoitta saavuttaa. Vähimmäistavoite on alle 140/90 mmHg (kotitaso < 135/85 mmHg). (ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»9, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»98, «Williams B, Mancia G, Spiering W ym. 2018 ESC/ESH ...»99.
- Verenpainelääkkeeksi voidaan valita ACE:n estäjä tai ATR:n salpaaja, kalsiumkanavan salpaaja tai diureetti yksittäisenä lääkkeenä tai mieluummin yhdistelmähoitona «Williams B, Mancia G, Spiering W ym. 2018 ESC/ESH ...»99.
- Paras näyttö on ACE:n estäjien tehosta tukkivaa valtimotautia sairastavien kokonaisennusteen parantamisessa «Heart Outcomes Prevention Evaluation Study Investi...»100, minkä perusteella ACE:n estäjiä ja ATR:n salpaajia suositellaan ensisijaisiksi lääkkeiksi «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71 «Heart Outcomes Prevention Evaluation Study Investi...»100, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «ONTARGET Investigators., Yusuf S, Teo KK ym. Telmi...»102, «Armstrong EJ, Chen DC, Singh GD ym. Angiotensin-co...»103.
- Beetasalpaajia ei suositella ensisijaislääkkeeksi, ellei niille ole toista käyttöaihetta. Ne eivät kuitenkaan ole vasta-aiheisia ääreisvaltimotautia sairastavilla «Paravastu SC, Mendonca DA, Da Silva A. Beta blocke...»104, «Aronow WS, Ahn C. Effect of beta blockers on incid...»105. Ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»9, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»98.
Antitromboottinen hoito
- Oireetonta tukkivaa alaraajojen valtimotautia sairastavat :
- Primaaripreventiossa asetyylisalisyylihaposta ei ole havaittu olevan hyötyä oireetonta alaraajan tukkivaa valtimotautia sairastaville «Primaaripreventiossa asetyylisalisyylihaposta (ASA) ei ole osoitettu hyötyä oireetonta alaraajan tukkivaa valtimotautia sairastaville.»A, «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «Fowkes FG, Price JF, Stewart MC ym. Aspirin for pr...»106, «Belch J, MacCuish A, Campbell I ym. The prevention...»107.
- Verihiutaleiden estäjiä ei siten suositella käytettäväksi, jos potilas on oireeton, aiempaa oireilua ei ole ollut eikä revaskularisaatiotoimenpiteitä ole tehty «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «Fowkes FG, Price JF, Stewart MC ym. Aspirin for pr...»106, «Belch J, MacCuish A, Campbell I ym. The prevention...»107.
- Antitromboottista hoitoa käytetään kuitenkin, jos alaraajojen osalta oireettomalla potilaalla on samanaikainen sepelvaltimo-, kaulavaltimo-, aivo- tai muiden verisuonten valtimotauti. Tällöin hoito määräytyy kyseisen valtimotaudin hoitosuositusten perusteella «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «Fowkes FG, Price JF, Stewart MC ym. Aspirin for pr...»106, «Belch J, MacCuish A, Campbell I ym. The prevention...»107. Ks. Käypä hoito -suositukset Aivoinfarkti ja TIA «Aivoinfarkti ja TIA»10, «Aivoinfarkti ja TIA. Käypä hoito -suositus. Suomal...»108, Sepelvaltimotautikohtaus: epästabiili angina pectoris ja sydäninfarkti ilman ST-nousuja «Sepelvaltimotautikohtaus»11, «Sepelvaltimotautikohtaus: epästabiili angina pecto...»109, Krooninen sepelvaltimo-oireyhtymä «Krooninen sepelvaltimo-oireyhtymä»12, «Stabiili sepelvaltimotauti. Käypä hoito -suositus....»110 ja ST-nousuinfarkti «Sepelvaltimotautikohtaus»11, «ST-nousuinfarkti. Käypä hoito -suositus. Suomalais...»111.
- Oireista tukkivaa alaraajojen valtimotautia sairastavat:
- Sekundaaripreventiossa asetyylisalisyylihappo estää noin neljäsosan kardiovaskulaarisista tapahtumista alaraajojen tukkivaa valtimotautia sairastavilla «Sekundaaripreventiossa asetyylisalisyylihappo (ASA) estää noin neljäsosan kardiovaskulaarisista tapahtumista alaraajojen tukkivaa valtimotautia sairastavilla.»A.
- Asetyylisalisyylihappoa (ASA) tai klopidogreelia tulee käyttää tukostapahtumien sekundaaripreventiossa kaikilla oireista alaraajojen tukkivaa valtimotautia sairastavilla, ellei sille ole vasta-aiheita «Antithrombotic Trialists' (ATT) Collaboration., Ba...»112, «CAPRIE Steering Committee. A randomised, blinded, ...»113.
- Tikagrelorin ei merkittävästi eroa teholtaan klopidogreelista alaraajan tukkivaa valtimotautia sairastavilla «Hiatt WR, Fowkes FG, Heizer G ym. Ticagrelor versu...»114.
- Erityistilanteissa käytetään niin sanottua kaksoisverihiutale-estoa eli ASAn ja ADP-reseptorin
salpaaja (klopidogreeli, tikagrelori) yhdistelmää
- määräaikaisena endovaskulaaristen toimenpiteiden ja leikkausten jälkeen (ks. kohta revaskularisoitujen potilaiden liitännäishoito «A1»5).
- pidempiaikaisena, jos potilaalle ilmaantuu tukoskomplikaatioita ASA-lääkityksen aikana eikä tukokselle ole mekaanista selkeää syytä ja muut riskitekijät (glukoositasapaino, tupakointi, dyslipidemia, verenpaine) ovat hallinnassa «Sobel M, Verhaeghe R. Antithrombotic therapy for p...»115
- muihin käyttöaiheisiin, esimerkiksi akuutin sepelvaltimokohtauksen tai stentin asennuksen jälkeen.
- ASAn (100 mg x 1) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2) yhdistelmähoito
vähentää kuolleisuutta, sydän- ja verisuonitapahtumia ja haitallisia raajatapahtumia
alaraajan tukkivaa valtimotautia sairastavilla, joilla on stabiili koronaaritauti
«ASA:n (100 mg x 1/vrk) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2/vrk) yhdistelmähoito vähentää kuolleisuutta, sydän- ja verisuonitapahtumia ja haitallisia raajatapahtumia alaraajan tukkivaa valtimotautia sairastavilla potilailla, joilla on stabiili koronaaritauti.»A, «Eikelboom JW, Connolly SJ, Bosch J ym. Rivaroxaban...»116, «Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban...»117.
- Yhdistelmähoito suurentaa vuotokomplikaation riskiä, joten hoidon aloitus tulee arvioida
yksilöllisesti.
- Vuotokomplikaatiot ovat useimmiten ruoansulatuskanavaperäisiä. Henkeä uhkaavien vuotojen tai aivoverenvuotojen vaara ei ollut suurempi yhdistelmähoidossa kuin ASA-hoidossa.
- Yhdistelmähoitoa tulisi erityisesti harkita oireista alaraajojen tukkivaa valtimotautia
sairastavilla, joilla on
- koronaaritauti
- sairastettu aivoinfarkti
- krooninen raajaa uhkaava iskemia.
- Ennen lääkityksen aloittamista tulee arvioida potilaan vuotoriski, vuotoanamneesi, vuodoille altistavat sairaudet (mm. maksan vajaatoiminta) ja muu hyytymiseen vaikuttava lääkitys.
- Lääkitysyhdistelmää ei tulisi käyttää potilailla, joilla on suurentunut vuotoriski (esim. aiempi vuoto, iäkkäät, anemia, pienipainoisuus).
- Yhdistelmähoito suurentaa vuotokomplikaation riskiä, joten hoidon aloitus tulee arvioida
yksilöllisesti.
- Jos potilas tarvitsee pysyvää antikoagulaatiohoitoa muusta syystä, tulisi pitkäaikaista yhdistelmähoitoa antikoagulantilla ja verihiutaleiden estäjällä välttää, jollei potilaan tukosriski ole erittäin suuri.
- Potilaan antitromboottisen lääkehoidon hyödyt ja haitat on arvioitava vuosittain. Arvion tulisi kattaa perusverikokeiden (PVK, Krea, maksa-arvot) lisäksi ilmenneiden vuoto- ja tukosoireiden sekä komplianssin kartoitukset. Mahdollisten vuoto-oireiden osalta arvioidaan niiden vaikeusaste.
| Tupakoinnin lopetus1 | LDL-kolesteroliarvo2 | Verenpaine3 | Glukoositasapaino HbA1c4 |
|---|---|---|---|
| 1Kaikille lääkkeetön ja tarvittaessa farmakologinen hoito. 2Kaikille potilaille statiini, jollei vasta-aiheita. Tarvittaessa etsetimibi tai PCSK9:n estäjä. 3Korkea ikä ei vaikuta tavoitteisiin, joskin yli 80-vuotiailla käytännön hoitotavoite voi olla < 150/90 mmHg. 4Edellyttää, ettei hankalaa hypoglykemiataipumusta tai painon merkittävää nousua esiinny näin hoidettaessa. Yksilöllisesti voidaan käyttää matalampaakin tavoitetta. |
|||
| Kyllä | 50 %:n pienenemä ja < 1,4 mmol/l | < 130/80 mmHg, jos tavoite voidaan haitoitta saavuttaa < 140/90 mmHg on vähimmäistavoite |
≤ 53 mmol/mol (7 %) |
Katkokävelyn hoito
Konservatiivinen hoito
- Suurin osa katkokävelypotilaista voidaan hoitaa konservatiivisesti ilman verisuonitoimenpidettä.
- Konservatiivisessa hoidossa oleellista on kardiovaskulaaristen riskitekijöiden hoito «hoi50083c.pdf»2. Ks. kappale Kardiovaskulaaristen riskitekijöiden hoito «A2»6.
- Säännöllinen liikunta ja kävelyharjoitukset pidentävät kävelymatkaa «Säännöllinen liikunta pidentää katkokävelypotilaan kävelymatkaa.»A.
- Ensisijainen hoito on säännöllinen liikunta.
- Potilas tulee ohjata vähintään kolme kertaa viikossa tehtävään kävelyharjoitukseen, jonka kestoa pidennetään toimintakyvyn parantuessa 30 minuutista 60 minuuttiin.
- Harjoituksen aikana potilaan tulisi kävellä, kunnes kipu on kohtalaista, sitten levätä, kunnes kipu lievittyy, ja kävellä uudelleen kohtalaisen kivun tasolle toistetusti niin monta kertaa kuin 30–60 minuutissa on mahdollista.
- Ohjattu toistuva liikunta parantaa potilaan liikuntakykyä enemmän kuin ohjaamaton liikunta «Vähintään 3 kuukauden ajan jatkunut ohjattu liikunta katkokävelypotilailla lisää merkittävästi kävelymatolla mitattua kävelymatkaa verrattuna sekä ohjeistettuun kotona tapahtuvaan liikuntaan että annettuun kävelysuositukseen.»B, «Hageman D, Fokkenrood HJ, Gommans LN ym. Supervise...»118.
- Sauvakävely lisää kävelymatkaa ja parantaa harjoittelukestävyyttä «Bulinska K, Kropielnicka K, Jasinski T ym. Nordic ...»119, «Spafford C, Oakley C, Beard JD. Randomized clinica...»120.
- Potilaille tulee antaa yksilölliset ohjeet, koska katkokävelypotilailla on usein muitakin liikuntakykyyn ja -harjoitteluun vaikuttavia sairauksia. Ks. Käypä hoito -suositus Liikunta «Liikunta (ylläpito lopetettu)»13, «Liikunta. Käypä hoito -suositus. Suomalaisen Lääkä...»121.
- Ensisijainen hoito on säännöllinen liikunta.
- Statiineilla on ilmeisesti positiivinen vaikutus katkokävelypotilaan kävelymatkaan
«Statiineilla on ilmeisesti positiivinen vaikutus katkokävelypotilaan kävelymatkaan.»B, «Momsen AH, Jensen MB, Norager CB ym. Drug therapy ...»122, «Aung PP, Maxwell HG, Jepson RG ym. Lipid-lowering ...»123.
- Statiini on aiheellinen kaikille valtimotautia sairastaville potilaille «Lipidilääkitys ja alaraajaiskemia»18
- Joidenkin lääkeaineiden on todettu lieventävän katkokävelyoireita. Ks. lisätietoa «Lääkehoitojen vaikutus katkokävelyn oireisiin»20.
- Riittävällä nesteytyksellä (> 2,5 litraa/vrk) saattaa olla katkokävelymatkaa pidentävä vaikutus «Fernández S, Parodi JC, Moscovich F ym. Reversal o...»124. Runsasta nesteen nauttimista suositeltaessa tulee ottaa huomioon potilaan mahdollinen sydämen- ja munuaisten vajaatoiminta.
Kajoavan hoidon aiheet
- Konservatiiviseen hoitoon reagoimaton ja elämää haittaavaa katkokävely – erityisesti,
kun se on aortofemoraalisen alueen tukoksen aiheuttama – on kajoavan hoidon aihe «Sosiaali- ja terveysministeriön ohjeet kiireettömän hoidon perusteisiin»21, «hoi50083c.pdf»2.
- Jos 6 kuukauden konservatiivisen hoidon (joka sisältää kävelyharjoitukset, tupakoinnin lopettamisen ja asianmukaisen lääkehoidon) jälkeen katkokävely huonontaa edelleen merkittävästi elämänlaatua, potilaan voi lähettää kajoavan hoidon arvioon.
- Kajoavaa hoitoa harkitessa tulee ottaa huomioon tukosten sijainti ja vaikeusaste, jotka vaikuttavat toimenpiteen laajuuteen ja tuloksiin sekä hoitovaihtoehtoihin liittyvät riskit.
- Kajoavan hoidon jälkeen säännöllinen liikunta on suositeltava hoitotuloksen ylläpitämiseksi «hoi50083c.pdf»2. Tällä yhdistelmähoidolla saadaan pelkkään ohjattuun liikuntaan tai kajoavaan hoitoon verrattuna merkittävä parannus kävelykykyyn «Pandey A, Banerjee S, Ngo C ym. Comparative Effica...»125.
- Myös sitoutuminen konservatiiviseen hoitoon (asianmukainen lääkehoito, tupakoimattomuus) parantaa kajoavan hoidon pitkäaikaistuloksia
- Sosiaali- ja terveysministeriö on antanut ohjeet kiireettömän hoidon perusteisiin «Sosiaali- ja terveysministeriön ohjeet kiireettömän hoidon perusteisiin»21.
Kroonisen raajaa uhkaavan iskemian hoito
- Kroonisessa raajaa uhkaavassa iskemiassa hoidon kulmakivi on kudosperfuusion parantaminen revaskularisaatiolla (ks. valtimoverenkiertoa parantava kajoava hoito «A6»7) aina kun se on mahdollista ja mielekästä (ks. hoitomuodon valinta kroonisessa raajaa uhkaavassa iskemiassa «A7»8).
- Optimaalinen kardiovaskulaaristen riskitekijöiden hoito aloitetaan välittömästi kokonaisennusteen parantamiseksi «hoi50083b.pdf»3.
- Infektiot hoidetaan kohdistetulla antibioottihoidolla.
- Iskeemisen kivun lievitys edellyttää usein parasetamolin lisäksi mietoja (tramadoli
tai buprenorfiini) tai jopa vahvoja opioideja (oksikodoni tai morfiini).
- NSAID-lääkkeitä tulee välttää niiden haittavaikutusten vuoksi.
- Lääkehoidolla ei liene amputaatioita vähentävää vaikutusta, tai se on kroonisessa rajaa uhkaavassa iskemiassa marginaalinen «Lääkehoidolla ei liene amputaatioita vähentävää vaikutusta tai se on marginaalinen kroonisessa raajaa uhkaavassa iskemiassa.»C.
Hoitomuodon valinta kroonisessa raajaa uhkaavassa iskemiassa
- Revaskularisaatioon tulee pyrkiä aina kun se on mahdollista, jos potilas on omatoiminen ja potilaan raaja on sillä säästettävissä toimintakykyisenä.
- Diabeetikon jalkahaavan paranemista vaikeuttavat usein myös neuropatia ja infektio, minkä takia revaskularisaatio saattaa olla aiheellinen, täyttyvätpä kroonisen raajaa uhkaavan iskemian painekriteerit tai eivät «Mills JL Sr. Open bypass and endoluminal therapy: ...»126, «Faglia E, Clerici G, Caminiti M ym. Predictive val...»127, «Apelqvist J, Bakker K, van Houtum WH ym. Practical...»128, ,.
- Hoitomuodon valintaan vaikuttavat potilaan yleistila ja elinajan ennuste, valtimomuutosten sijainti ja laajuus, ohitemateriaalin saatavuus, iskeemisen kudosvaurion laajuus sekä toimenpiteestä odotettavissa oleva hyöty ja siihen liittyvät riskit «hoi50083b.pdf»3.
- Ellei revaskularisaatio ole mahdollinen, valikoiduissa tapauksissa voidaan harkita
prostasykliinianalogi (ilopropsti) -infuusiota.
- Prostasykliinianalogi (iloprosti) -infuusio saattaa lievittää iskeemistä leposärkyä ja edistää iskeemisen haavan paranemista, mutta sillä ei ole amputaatioita vähentävää vaikutusta «Vietto V, Franco JV, Saenz V ym. Prostanoids for c...»131.
- Konservatiivista hoitolinjaa (kivunhoito, infektioiden hallinta ja haavan paikallishoito)
voidaan noudattaa, jos revaskularisaatio ei tule kyseeseen ja jos
- potilaalla on leposärkytasoinen krooninen raajaa uhkaava iskemia ja kivut ovat kipulääkityksellä hallinnassa
- kyseessä on iskeeminen kudosvaurio, joka ei osoita etenemisen merkkejä (esim. infektoitumaton haava tai kuiva, rajautunut kuolio).
- Primaariamputaatio (reisi- tai sääriamputaatio) on ensisijainen ratkaisu, jos raajassa
on etenevä kuolio ja
- raajassa on henkeä uhkaava infektio, jota ei muuten saada hallintaan
- potilas on liikuntakyvytön eikä raajan menetys huononna tilannetta
- kuolio sijaitsee jalkaterän kantavalla pinnalla tai ulottuu yli transmetatarsaalisen amputaatiolinjan eikä potilas sovellu mikrovaskulaariseen kielekerekonstruktioon
- verisuonikirurgi on jo arvioinut, ettei revaskularisaatio ole mahdollinen.
- Joillakuilla potilailla palliatiivinen hoito on parempi ratkaisu kuin korkea amputaatio.
- Näitä ovat huonon ennusteen potilaat, joilla amputaatioon liittyvä leikkausriski on kohtuuttoman suuri.
Valtimoverenkiertoa parantava kajoava hoito
- Kajoava hoito on joko kirurgista tai suonensisäistä. Samassa toimenpiteessä voidaan käyttää molempia hoitomuotoja (ns. hybriditoimenpide).
- Suonensisäinen ja kirurginen hoito ovat useimmiten toisiaan täydentäviä, harvoin vaihtoehtoisia «Adam DJ, Beard JD, Cleveland T ym. Bypass versus a...»132.
- Kaikissa revaskularisaatioissa hoidettavaa valtimoa syöttävässä valtimossa tulee olla riittävä virtaus. Tarvittaessa tulevaa virtausta voidaan parantaa suonensisäisellä toimenpiteellä, joka voidaan tehdä ennen leikkausta tai sen aikana «Demasi RJ, Snyder SO, Wheeler JR ym. Intraoperativ...»133, «Silva MB Jr, Hobson RW 2nd, Jamil Z ym. A program ...»134, «Liu C, Guan H, Li Y ym. Combined intraoperative il...»135, «Sinci V, Kalaycioglu S, Halit V ym. Long-term effe...»136.
- Kaikkien revaskularisaatioiden edellytyksenä on riittävä ulosvirtaussuoni tukoksen tai ahtauman distaalipuolella.
- Kriittisessä iskemiassa lienee hyötyä siitä, että jalkaterään saadaan yhtenäinen valtimolinja «Kroonisessa raajaa uhkaavassa iskemiassa lienee hyödyllistä aikaansaada yhtenäinen valtimolinja jalkaterään.»C.
- On myös viitteitä siitä, että jos saavutetaan revaskularisaatio haava-alueelle niin sanotun angiosomiajattelun mukaan, haava paranee nopeammin kuin jos revaskularisoidaan muu kuin haava-angiosomi «Spillerova K, Biancari F, Leppäniemi A ym. Differe...»50, «Angiosomi-periaate kroonisen alaraajan elinkelpoisuutta uhkaavan iskemian revaskularisaatiossa»22.
- Katkokävelypotilaalle revaskularisaatiotoimenpiteitä ei tulisi tehdä säären valtimoihin, koska niiden haitat saattavat ylittää hyödyn.
Kajoavan hoitomuodon valinta
- Jos avokirurgiasta ja suonensisäisestä hoidosta on odotettavissa yhtä hyvä tulos,
valitaan vähemmän kajoava eli suonensisäinen.
- On kuitenkin huomioitava, ettei suonensisäinen hoito saa vaarantaa mahdollista tulevaa ohituskirurgiaa.
- Hoitomuotojen vertailu on vaikeaa, koska vain pieni osa potilaista soveltuu yhtäläisesti sekä kirurgiseen että suonensisäiseen hoitoon «Adam DJ, Beard JD, Cleveland T ym. Bypass versus a...»132.
- Kroonisen raajaa uhkaavan iskemian hoitostrategioita verrattaessa tärkein lopputulosmuuttuja on potilaan säilyminen elossa amputaatiotta (ilman reisi- tai sääriamputaatiota).
- Revaskularisaatiomuodon valinnassa tulee myös huomioida revaskularisaatiotekniikoiden pitkäaikaistulokset, sillä uusintatoimenpiteet saavutetun tuloksen ylläpitämiseksi ovat tyypillisiä etenkin suonensisäisen hoidon jälkeen.
- Pallolaajennusta tulee harkita ensimmäiseksi hoitovaihtoehdoksi, kun kysymyksessä on lyhyt valtimomuutos tai potilaan elinajanennuste on lyhyt ja leikkausriski on suuri «Adam DJ, Beard JD, Cleveland T ym. Bypass versus a...»132, «hoi50083b.pdf»3.
- Leikkausta tulee harkita ensimmäisenä hoitovaihtoehtona pitkissä, diffuuseissa valtimomuutoksissa,
kun polvitaivevaltimon ulosvirtausvaltimot ovat tukossa ja leikkausriski on kohtuullinen,
kunhan potilaalla on ohitusmateriaaliksi sopiva laskimo «hoi50083b.pdf»3.
- Nivusen alapuolisten rekonstruktioiden (kuva «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6) tärkein aihe on krooninen raajaa uhkaava iskemia.
- Aortoiliakaalitason ahtaumat, jotka eivät ulotu femoraalitasolle, hoidetaan yleensä suonensisäisesti «hoi50083c.pdf»2.
- Femoraalitasolle ulottuvissa aortoiliakaalitason muutoksissa ensisijainen hoitovaihtoehto on usein hybriditoimenpide (iliacan PTA tai stenttaus yhdistettynä femoraaliendarterektomiaan) «Antoniou GA, Sfyroeras GS, Karathanos C ym. Hybrid...»137, «Dosluoglu HH, Lall P, Cherr GS ym. Role of simple ...»138, «Matsagkas M, Kouvelos G, Arnaoutoglou E ym. Hybrid...»139.
- Aortan alaosan ja lonkkavaltimoiden laaja-alaisissa tukoksissa suositellaan kirurgista hoitoa, kunhan potilas on hyväkuntoinen «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Management of peripheral arterial disease (PAD). T...»7, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, (kuva «Keskimääräinen viiden vuoden auki pysyvyys (%) aortoiliakaalisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»7).
- Jos muutoksia on pelkästään arteria femoralis communiksen tasolla, kirurginen hoito on ensisijainen.
- Reisivaltimon (SFA) lyhyissä (< 20–25 cm) «Conte MS, Bradbury AW, Kolh P ym. Global vascular ...»2, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74 tukoksissa suonensisäinen hoito on usein ensisijainen «hoi50083c.pdf»2.
- Reisivaltimon pitkissä tukoksissa ohitusleikkauksella saatetaan saavuttaa pitkäaikaisempi hyöty kuin suonensisäisellä hoidolla «Reisivaltimon pitkissä tukoksissa kirurgisella ohitusleikkauksella saatetaan saavuttaa pitkäaikaisempi hyöty kuin suonensisäisellä toimenpiteellä.»C.
- Reisivaltimon pitkissä tukoksissa (> 25 cm) femoropopliteaalinen ohitus on suositeltavaa leikkauskelpoisilla potilailla, joilla on käyttökelpoinen laskimo siirteeksi,
joilla on tukoksen alapuolella käyttökelpoinen ulosvirtausvaltimo ohituksen distaalisaumaa
varten ja joiden elinajan ennuste on > 2 vuotta «Bradbury AW, Adam DJ, Bell J ym. Bypass versus Ang...»140, «hoi50083c.pdf»2.
- Potilaille, jotka eivät ole leikkauskelpoisia, suonensisäistä hoitoa voidaan harkita myös pidemmissä (> 25 cm) femoropopliteaalialueen tukoksissa «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Säären valtimoiden tukoksissa suonensisäisen hoidon ja ohitusleikkauksen keskinäisestä paremmuudesta ei ole näyttöä «Suonensisäisen hoidon ja avoimen ohituskirurgian tuloksissa ei liene eroa kroonista raajaa uhkaavaa iskemiaa hoidettaessa, mutta tutkimusnäyttö on niukkaa. Jos potilaan elinajanennuste on yli 2 vuotta ja potilaan oma laskimo on käytettävissä ohitusmateriaaliksi, kirurginen hoito saattaa olla suositeltava ensisijainen hoitomuoto.»C.
- Yksittäiset hoitoa edellyttävät lyhyet ahtaumat tai tukokset säären valtimoissa hoidetaan yleensä pallolaajennuksella, jos syöttävät valtimot ovat avoimet tai niihin on saatavissa hyvä virtaus suonensisäisellä toimenpiteellä.
- Jos polven alapuolisissa valtimorungoissa on yli 5 cm:n tukoksia, omalla laskimolla
tehdyllä ohitusleikkauksella saavutettaneen pitkäaikaisempi hyöty kuin suonensisäisellä
toimenpiteellä.
- Jos käyttökelpoista laskimoa ei ole tai leikkausriski on erityisen suuri, suonensisäistä hoitoa voidaan yrittää laajemmissakin säärivaltimoiden tukoksissa.
- Diabeetikoilla polven yläpuoliset valtimot ovat usein avonaiset ja muutokset painottuvat säären valtimorunkoihin «Diehm N, Shang A, Silvestro A ym. Association of c...»141.
- Huolimatta laaja-alaisesta säärivaltimoiden tukkivasta valtimotaudista, jalkaterän valtimot (a. dorsalis pedis ja a. plantaris) saattavat olla diabeetikoilla avoimet «Conrad MC. Large and small artery occlusion in dia...»142, «STRANDNESS DE Jr, PRIEST RE, GIBBONS GE. COMBINED ...»143, jolloin reisi- tai polvitaivevaltimosta jalkaterän valtimoon tehtävillä ohituksilla voidaan saavuttaa hyvä pitkäaikaistulos «Saarinen E, Kauhanen P, Söderström M ym. Long-term...»144.
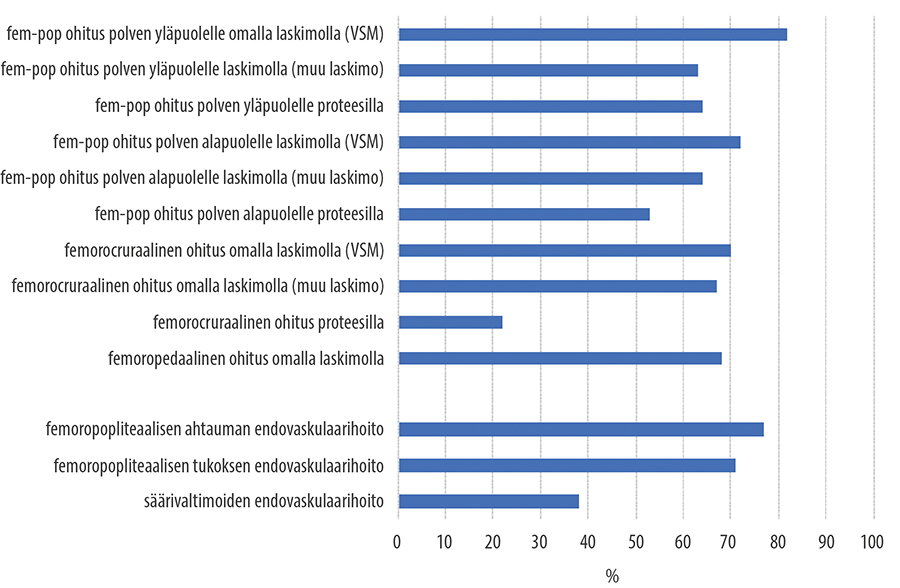
Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla.
© Maarit Venermo
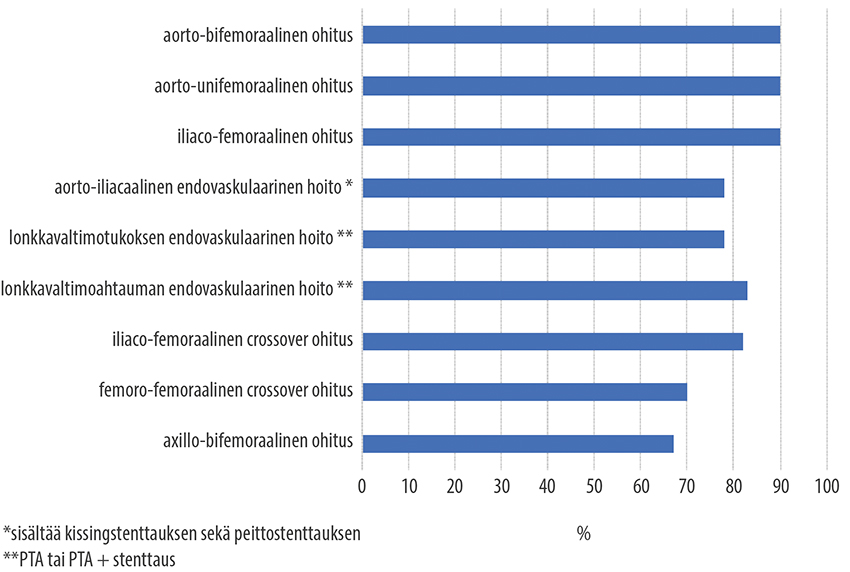
Keskimääräinen viiden vuoden auki pysyvyys (%) aortoiliakaalisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla.
© Maarit Venermo
Suonensisäinen hoito
- Suonensisäinen hoito tehdään läpivalaisuohjauksessa.
- Perustekniikat ovat pallolaajennus (percutaneous transluminal angioplasty, PTA) ja stenttaus (metalliverkon asentaminen laajennettuun suonisegmentin sisälle).
- Valtimotukos rekanalisoidaan ohjainvaijeri-katetriyhdistelmällä joko suonen luumenissa pysyen tai tarvittaessa subintimaalitilan kautta.
- Lonkkavaltimoiden tukoksissa voidaan suositella stentin käyttöä pallolaajennuksen yhteydessä «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, «Lonkkavaltimoiden tukoksissa pallolaajennus ja stenttaus ilmeisesti johtaa parempaan hemodynaamiseen tulokseen kuin pelkkä pallolaajennus.»B.
- Femoropopliteaalialueella primaarinen stenttaus ilmeisesti parantaa lyhyen aikavälin primaarista suonen auki pysyvyyttä, mutta se ei tarjoa pitkäaikaista etua selektiiviseen stenttaukseen yhdistettyyn PTA:han verrattuna «Primaarinen stenttaus ilmeisesti parantaa lyhyen aikavälin primaarista suonen aukipysyvyyttä mutta se ei tarjoa pitkäaikaista etua selektiiviseen stenttaukseen yhdistettyyn PTA:han verrattuna femoropopliteaalialueella.»B.
- Stenttiä suositellaan, kun
- pallolaajennuksen jälkeen valtimoon jää merkittävä residuaalistenoosi tai virtausta heikentävä dissektoituma
- Pitkissä tukoksissa primaarinen stenttaus saattaa olla PTA:ta parempi menetelmä «Schillinger M, Sabeti S, Loewe C ym. Balloon angio...»145, «Schillinger M, Sabeti S, Dick P ym. Sustained bene...»146.
- Polven alapuolisten valtimoiden alueella stenttaus lienee aiheellinen vain lyhyissä leesioissa, kun tulos on pallolaajennuksen jälkeen hemodynaamisesti epätyydyttävä.
- Lääkepinnotteinen stentti pysyy säärivaltimoissa paremmin auki kuin paljas metallistentti «Spreen MI, Martens JM, Knippenberg B ym. Long-Term...»147.
- Lääkepallot ja lääkestentit näyttävät vähentävän hoidetun alueen uudelleen ahtautumista femoropopliteaalisuonissa «Dake MD, Ansel GM, Jaff MR ym. Durable Clinical Ef...»148, mutta näyttö niiden turvallisuudesta on toistaiseksi puutteellista «Katsanos K, Spiliopoulos S, Kitrou P ym. Risk of D...»149, minkä vuoksi niiden käyttö tulisi rajata valikoituihin tapauksiin, esimerkiksi restenoosien hoitoon.
- Katetri- tai laseraterektomia, kryoplastia ja litotripsia voivat valmistaa tukosta paremmin pallolaajennukseen ja stenttaukseen sopivaksi, mutta niiden vaikutuksista pitkäaikaistuloksiin ei ole tutkimuksia.
- Komplikaatioiden ilmaantuvuus on 4–8 %. Suurin osa niistä on tromboembolisia tai punktiopaikan komplikaatioita. Komplikaatioiden kokonaismäärä on oleellisesti sama PTA- ja stenttaustoimenpiteissä «Bosch JL, Hunink MG. Meta-analysis of the results ...»150, «Matsi PJ, Manninen HI. Complications of lower-limb...»151, «Romiti M, Albers M, Brochado-Neto FC ym. Meta-anal...»152.
- Kliininen tulos tulee varmistaa objektiivisesti ABI- tai varvaspainemittauksin ja tarvittaessa dupleksikaikututkimuksella.
Kirurginen hoito
- Kirurgisia revaskularisaatiotoimenpiteitä ovat ohitusleikkaus, suonen sisäkalvon ja sen alaisen plakin poisto (endarterektomia) ja verisuonen laajennus paikalla (patch angioplastia).
- Endarterektomiaa yksin tai yhdistettynä laajennuspaikkauksella käytetään femoralis
communiksen tukoksissa ja ahtaumissa.
- Paikkamateriaalina käytetään yleensä ensisijaisesti omaa laskimoa tai biologista laajennuspaikkaa.
- Femoraalibifurkaation endarterektomia on yleisin hybriditoimenpiteessä tehty avoleikkaus, jolloin siihen yhdistetään joko aortoiliakaalisuonten tai infrainguinaalisten valtimoiden suonensisäinen hoito.
- Ohitusleikkauksessa valtimotukoksen ohittava siirre saa syöttönsä tukoksen yläpuolella (inflow), ja se yhdistetään tukoksen distaalipuolella olevaan avoimeen valtimoon (outflow).
- Aortoiliakaalisuonten laaja-alaiset tukokset hoidetaan useimmiten anatomista kulkua
noudattavalla aortobifemoralisella ohituksella, kunhan potilaan leikkausriski on pieni.
- Ohitemateriaalina käytetään dacron- tai PTFE-proteesia.
- Jos anatominen aortofemoraalinen rekonstruktio on vasta-aiheinen yleisten tai paikallisten
riskien takia eikä suonensisäinen hoito ole mahdollinen, epäanatominen rekonstruktio
voi antaa hyväksyttävän auki pysyvyyden ja mahdollisuuden jalan säästymiseen raajaa
uhkaavassa iskemiassa.
- Molemminpuolisessa lonkkavaltimotukoksessa voidaan ihonalaisella proteesilla rakentaa solisvaltimosta syöttö kumpaankin reisivaltimoon (axillo-bifemoraalinen ohitus)
- Valikoiduissa tapauksissa toisen puolen lonkkavaltimotukoksen ohittamiseksi voidaan tehdä epäanatominen proteesiohitus reisi- tai lonkkavaltimosta toisen puolen reisivaltimoon (iliaco- tai femorofemoraalinen cross-over-ohitus)
- Nivusen alapuoliset ohitukset pysyvät huonommin auki kuin nivusen yläpuoliset ohitukset.
Mitä pienempään suoneen ja mitä distaalisemmaksi ohitus joudutaan viemään, sitä huonommin se pysyy auki (kuva «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6).
- Polven alapuolisiin valtimoihin tehtävissä ohituksissa ohitusmateriaalin valinta on
ratkaiseva. Potilaan oma laskimo pysyy parhaiten auki. Ks. kuva «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6.
- Vena saphena magna on auki pysyvyydeltään ylivoimainen «Klinkert P, Post PN, Breslau PJ ym. Saphenous vein...»153, «Arvela E, Venermo M, Söderström M ym. Outcome of i...»154.
- Säären ja jalkaterän valtimo-ohituksissa tulisi aina käyttää potilaan omaa laskimoa.
- Ellei hyvälaatuista vena saphena magnaa ole käytettävissä, polven alapuolisissa ohituksissa voidaan käyttää siirteenä myös käsilaskimoita (vena cephalica, vena basilica), vena saphena parvaa tai useasta pätkästä koottua laskimosiirrettä «Arvela E, Venermo M, Söderström M ym. Outcome of i...»154, «Arvela E, Söderström M, Albäck A ym. Arm vein cond...»155, (Graftinvalinta-vuokaavio «hoi50083a.pdf»4).
- Femoropopliteaalisissa ohituksissa voidaan käyttää verisuoniproteeseja (PTFE tai polyesteri),
ellei hyvälaatuista laskimosiirrettä ole käytettävissä.
- Hepariinipinnoitus näyttää parantavan femoropopliteaalisten PTFE-proteesiohitusten auki pysyvyyttä «Lindholt JS, Gottschalksen B, Johannesen N ym. The...»156.
- Polven alapuolisiin valtimoihin tehtävissä ohituksissa ohitusmateriaalin valinta on
ratkaiseva. Potilaan oma laskimo pysyy parhaiten auki. Ks. kuva «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6.
Revaskularisoitujen potilaiden liitännäishoito
- Lääkityksen valintaan vaikuttavat potilaan muut sairaudet sekä tukos- ja verenvuotoalttius, joten hoito suunnitellaan yksilöllisesti niiden perusteella.
- Nivusen alapuolisen laskimo- ja proteesiohituksen yhteydessä ASA-lääkitys tulee aloittaa jo ennen toimenpidettä ja sen tulee jatkua pysyvänä hoitona «Sobel M, Verhaeghe R. Antithrombotic therapy for p...»115. Jos potilas ei siedä ASAa, se korvataan klopidogreelilla.
- ASAn (100 mg x 1/vrk) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2/vrk) yhdistelmähoito vähentää pelkkää ASAa (100 mgx1/vrk) tehokkaammin yhteenlaskettua akuutin alaraajaiskemian, verisuoniperäisen amputaation, sydäninfarktin, iskeemisen aivohalvauksen ja kardiovaskulaarisen kuoleman ilmaantuvuutta alaraajan verenkiertoa parantavan toimenpiteen jälkeen 3 vuoden seurannassa «ASAn (100 mg x 1/vrk) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2/vrk) yhdistelmähoito ilmeisesti vähentää pelkkää ASAa (100 mg x 1/vrk) tehokkaammin yhteenlaskettua akuutin alaraajaiskemian, verisuoniperäisen amputaation, sydäninfarktin, iskeemisen aivohalvauksen ja kardiovaskulaarisen kuoleman ilmaantuvuutta alaraajan verenkiertoa parantavan toimenpiteen jälkeen 3 vuoden seurannassa.»B, «Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban...»117.
- Hoito endovaskulaarisen toimenpiteen jälkeen:
- Eurooppalaisen hoitosuosituksen mukaan vähintään yhden kuukauden kaksoisverihiutale-estohoito (ASA + klopidogreeli) on suositeltavaa «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, mutta potilaan suurentunut tukosriski, sepelvaltimotauti ja infrainguinaalisen valtimon hoito puoltavat lääkityksen keston pidentämistä. Kaksoisverihiutale-estolääkityksen jälkeen pysyväksi lääkitykseksi valitaan joko ASA tai klopidogreeli.
- Jos kyseessä on aikaisemmin revaskularisoidun valtimosegmentin uusintahoito tukoksen takia, suositellaan ASAn (100 mg x 1/vrk) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2/vrk) yhdistelmähoitoa pysyvänä lääkityksenä ja hoitoon voidaan liittää klopidogreeli (75 mg x 1) 1 kuukauden ajaksi toimenpiteen jälkeen
- Hoito leikkauksen jälkeen:
- Valtimoverenkiertoa parantavan leikkauksen jälkeen suositellaan ASAn (100 mg x 1/vrk) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2/vrk) yhdistelmähoitoa pysyvänä lääkityksenä kunhan potilaan vuotoriski ei ole kohonnut «Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban...»117.
- Jos vuotoriski on normaalia korkeampi, ASA ja rivaroksabaanin yhdistelmän sijaan suositellaan käytettäväksi ASAa tai klopidogreeliä yksinään, kunhan potilaalla ei ole vasta-aiheita näiden lääkkeiden käytölle
- ASAn ja klopidogreelin yhdistelmän ei ole todettu olevan merkittävästi pelkkää ASAa tehokkaampi, paitsi polven alapuolisissa proteesiohituksissa «Belch JJ, Dormandy J, CASPAR Writing Committee. ym...»157.
- Suuren tukosriskin potilaalla tai aikaisemman graftitukoksen jälkeen nivusen alapuolisessa ohituksessa kaksoisverihiutale-estoa tai antikoagulaatiohoitoa ASAaan kombinoituna voi harkita.
Iskeemisen kudosvaurion hoito
- Kroonisen alaraajahaavan ja diabeettisen haavan hoitoperiaatteista ks. Käypä hoito -suositukset Krooninen alaraajahaava «Krooninen alaraajahaava»4, «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»25 ja Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»5, «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31.
- Iskeemisen kudosvaurion hoidon perusta on iskemian tunnistaminen varhaisessa vaiheessa.
- Koska haavan taustalla voi olla monia tekijöitä, haava ei välttämättä parane, vaikka
nilkka- ja varvaspaineet ylittäisivät kroonisen raajaa uhkaavan iskemian raja-arvot
(50–70 mmHg) «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Jalkaterähaavapotilaalla voi olla diagnosoimaton hoitoa vaativa glukoosiaineenvaihdunnan häiriö, joka hoitamattomana heikentää haavan paranemista «Gregg EW, Gu Q, Williams D ym. Prevalence of lower...»32.
- Haavan paraneminen vaatii huomattavasti paremman kudosten happeutumisen kuin ihon säilyminen ehjänä.
- Infektio hoidetaan asianmukaisella mikrobilääkityksellä, minkä lisäksi arvioidaan välittömän revision tarve. Revision yhteydessä haavapohjasta otetaan bakteeriviljelynäyte ja kuumeiselta potilaalta veriviljelynäytteet, joiden perusteella infektion voidaan myöhemmin hoitaa kohdennetulla antimikrobilääkityksellä.
- Keskivaikeassa tai vaikeassa (septisessä) jalkainfektiossa on arvioitava välittömän
leikkaushoidon tarve (kirurginen puhdistus ja revisio, märkäontelon tyhjennys ja alaraajan
eriasteiset amputaatiot).
- Syvän jalkainfektion välitön kirurginen hoito saattaa vähentää nilkan yläpuolisten amputaatioiden tarvetta «Chang BB, Darling RC 3rd, Paty PS ym. Expeditious ...»158, «Faglia E, Clerici G, Caminiti M ym. The role of ea...»159.
- Jos raajassa on iskeeminen etenevä infektio, tulee infektoituneen kudoksen revisio ja tarvittaessa jalkaterän alueen amputaatio tehdä välittömästi ja pyrkiä revaskularisaatioon 48 tunnin kuluessa «Faglia E, Clerici G, Caminiti M ym. The role of ea...»159.
- Alipainehoidon aloittaminen välittömästi haavan puhdistuksen jälkeen saattaa parantaa haavan paranemista «Langer V, Bhandari PS, Rajagopalan S ym. Negative ...»160, «Yao M, Fabbi M, Hayashi H ym. A retrospective coho...»161.
- Ylipainehappihoito saattaa edistää haavan paranemista diabetesta sairastavilla potilailla, joilla on parantumaton neuropaattinen haava ja korkeintaan kohtalainen valtimoverenkierron vajaatoiminta «Conte MS, Bradbury AW, Kolh P ym. Global Vascular ...»162.
- Ylipainehappihoito ei pienennä amputaatioriskiä, eikä sitä tulisi käyttää revaskularisaation vaihtoehtona «Conte MS, Bradbury AW, Kolh P ym. Global Vascular ...»162.
Preoperatiivinen valmistelu ja perioperatiivinen valvonta
- Kajoavaan – erityisesti kirurgiseen – hoitoon liittyy komplikaatioita ja kuolleisuutta, joten siitä mahdollisesta saatavaa hyötyä tulee aina verrata riskeihin.
- Riskien huolellinen preoperatiivinen kartoitus ja perioperatiivinen valvonta ovat
aiheellisia «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163.
- Kroonisen raajaa uhkaavan iskemian vuoksi leikattava potilas on aina suuren riskin potilas.
- Keskeisiä ongelmia ovat aterotromboosin ilmentymät muissa elinryhmissä, ennen kaikkea sepelvaltimoissa sekä aivojen ja munuaisten verenkierrossa.
- Sydäntutkimukset tulee herkästi tehdä ennen leikkausta ennen kaikkea sydänoireisilla potilailla.
- Mahdollinen anemia tulisi selvittää ja hoitaa ennen leikkausta tai kiireellisissä toimenpiteissä välittömästi sen jälkeen.
- Perioperatiivinen sydäninfarkti (PMI) on usein oireeton. Leikkauksen yhteydessä mitattu sydänlihasmerkkiaine (troponiini) auttaa tunnistamaan PMI:n, ja sitä voidaan käyttää ennen kaikkea suuren riskin potilailla «Biccard BM, Scott DJA, Chan MTV ym. Myocardial Inj...»164.
- Jos potilaan verenpaine on huomattavasti kohonnut (> 180/110 mmHg), se tulisi laskea mieluiten normotensiiviselle tasolle ennen leikkausta «Poldermans D, Boersma E, Bax JJ ym. The effect of ...»165, «POISE Study Group., Devereaux PJ, Yang H ym. Effec...»166, «Leikkausta edeltävä arviointi. Käypä hoito -suosit...»184.
- Diabeetikoilla veren glukoositasapainon optimointi ennen toimenpidettä ja sen jälkeen vähentää merkitsevästi leikkauksenjälkeisiä infektioita ja tukosalttiutta. Ks. Käypä hoito -suositus Tyypin 2 diabetes «Tyypin 2 diabetes»8, «Armstrong EJ, Ryan MP, Baker ER ym. Risk of major ...»95.
- Sairaalahoidon aikainen hyperglykemia on merkittävä sairaalakuolleisuuden riskitekijä.
- Hyperglykemian (veren glukoosipitoisuus yli 10 mmol/l) korjaaminen tasolle 8–10 mmol/l saattaa vähentää sairaalapotilaiden kuolleisuutta.
- Hyvin tiukkaan tasapainoon (plasman glukoosipitoisuus 4,6–6 mmol/l) pyrkiminen on kuitenkin epäedullista.
- Glukoositasapaino pyritään optimoimaan jo ennen elektiivistä toimenpidettä «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163. ks. taulukko «Kardiovaskulaaristen riskitekijöiden hoidon tavoitteet kroonisessa alaraajaiskemiassa ...»1 ja Tyypin 2 diabetes «Tyypin 2 diabetes»8.
- Statiini aloitetaan mahdollisuuksien mukaan (> 2 viikkoa) ennen toimenpidettä «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163, «Schouten O, Boersma E, Hoeks SE ym. Fluvastatin an...»167.
- Lieväkin munuaisten vajaatoiminta (eGFR< 60 ml/m3) suurentaa leikkaus- ja komplikaatioriskiä, ja riskit kasvavat suhteessa vajaatoiminnan asteeseen. Nefrotoksiset lääkeaineet on tauotettava ennen leikkausta ja riittävästä nesteytyksestä on huolehdittava perioperatiivisen akuutin munuaisvaurion (AKI) estämiseksi. Ks. Käypä hoito -suositus Munuaisvaurio (akuutti) «Munuaisvaurio (akuutti)»14, «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163.
- Tupakoinnin lopettamiseen tulee kannustaa. Jopa 4 viikkoa ennen leikkausta tapahtunut lopettaminen vähentää leikkauksen jälkeisiä komplikaatioita «Leikkausta edeltävä arviointi. Käypä hoito -suosit...»184.
- Keuhkosairautta sairastavalle tai sitä epäiltäessä tehdään spirometria ja hoitotasapainotus tarvittaessa «Leikkausta edeltävä arviointi. Käypä hoito -suosit...»184.
Seuranta revaskularisaation jälkeen
- Kaikkien revaskularisaatiotoimenpiteiden jälkeen hoitotulos tulee varmistaa heti, ensisijaisesti nilkka- ja varvaspainemittauksin.
- Noin 30 %:iin siirteistä kehittyy neointimaalisen hyperplasian aiheuttama ahtauma ensimmäisen vuoden aikana, minkä takia nivusen alapuolisia laskimo-ohituksia suositellaan seurattavaksi (kliininen kuva, ABI-arvo ja varvaspaine ja saatavuuden mukaan venagraftin UÄ) vähintään 2 vuoden ajan.
- Ultraääniseurannasta saattaa olla hyötyä laskimo-ohitteiden seurannassa erityisesti diabeetikoilla ja suuren tukosriskin ohitteissa «Venermo M, Sprynger M, Desormais I ym. Editor's Ch...»168, «Ultraääniseurannasta saattaa olla hyötyä laskimo-ohitteiden seurannassa erityisesti diabeetikoilla ja suuren tukosriskin ohitteessa.»C.
- Jos ohitus on tehty hyvälaatuisella vena saphena magna -siirteellä ja varhainen ultraäänilöydös
on normaali, pitkäaikaisen ultraääniseurannan hyödystä ei ole vahvaa näyttöä «Dick F, Ricco JB, Davies AH ym. Chapter VI: Follow...»169.
- Tietyissä tapauksissa tiiviimmästä ja pidemmästä ultraääniseurannasta voi olla hyötyä:
- riskigraftit (useasta kappaleesta koottu laskimosiirre, yläraajalaskimosiirre, pienikaliiberinen tai paksuseinäinen laskimo) «Arvela E, Venermo M, Söderström M ym. Outcome of i...»154, «Arvela E, Söderström M, Albäck A ym. Arm vein cond...»155
- suurentunut graftitukosriski (tupakointi, diabetes, infrapopliteaalinen ohitus, uusinta ohitus, huono run-off) «McBride OMB, Mofidi R, Griffiths GD ym. Developmen...»170.
- Tietyissä tapauksissa tiiviimmästä ja pidemmästä ultraääniseurannasta voi olla hyötyä:
- Proteesiohitusten tukkeutuminen on huonosti ennustettavissa, minkä johdosta proteesiohituspotilaiden rutiinimaista ultraääniseurantaa ei suositella.
- Nivusen alapuolisen suonensisäisen hoidon jälkeisestä dupleksiultraääniseurannasta on hyötyä restenoosien havaitsemisessa, ja sillä saattaa olla kliinistä merkitystä uusintatoimenpiteiden suunnittelussa etenkin potilailla, joilla on iskeeminen kudospuutos «Saarinen E, Laukontaus SJ, Albäck A ym. Duplex sur...»171.
- Taudin riskitekijöiden hallinnalla ja antitromboottisella hoidolla on tärkeä merkitys.
- Erityisesti suuren tukosriskin potilailla tulee varmistaa tehokkaan ja turvallisen antitromboottisen hoidon toteutuminen.
- Elintapaohjaus ja hoitomyöntyvyyden varmistaminen (erityisesti tupakoimattomuuden osalta) ovat ensiarvoisen tärkeitä.
- Kroonisen raajaa uhkaavan iskemian aiheuttaman kudosvaurion paranemista revaskularisaatiotoimenpiteen
jälkeen tulee seurata ja paikallishoitaa säännöllisesti, kunnes vaurio on parantunut.
- Jos kliininen vaste toimenpiteeseen on huono tai paranemisessa tapahtuu käänne huonompaan, pallolaajennuksen tai ohitussiirteen säilyminen avoinna tulee varmistaa dupleksikaikukuvaustutkimuksella, magneettiangiografialla tai katetriangiografialla.
- Erityisesti laskimo-ohituksen jälkeinen epäily jalan iskemiasta edellyttää päivystysluonteista tilannearviota.
- Onnistuneenkin hoidon jälkeen uusia kriittisen iskemian oireita ilmaantuu 25–50 %:lle potilaista samaan tai toiseen raajaan «Luther M. Treatment of chronic critical leg ischae...»172, «Cheshire NJ, Noone MA, Wolfe JH. Re-intervention a...»173, «Taylor SM, Kalbaugh CA, Blackhurst DW ym. Determin...»174, «Seeger JM, Pretus HA, Carlton LC ym. Potential pre...»175, «Seeger JM, Pretus HA, Carlton LC ym. Potential pre...»175, «Bodily KC, Burgess EM. Contralateral limb and pati...»177.
- Potilailla, joilla on hoidettu krooninen raajaa uhkaava iskemia, tulee oireiden uusiutuessa olla mahdollisuus päästä nopeasti verisuonikirurgin arvioon.
- Potilaalle tulee turvata laadukkaiden apuvälineiden saanti ja niihin liittyvä kuntoutus.
Alaraajojen tukkivan valtimotaudin hoidon porrastus
Perusterveydenhuolto
- Ensidiagnostiikka kuuluu aina perusterveydenhuoltoon.
- Kaikkien vanhusten ja diabetespotilaiden parissa työskentelevien terveydenhuollon ammattilaisten tulisi tiedostaa alaraajojen tukkivan valtimotaudin mahdollisuus näissä riskiryhmissä, jos potilaalla on siihen viittaavia oireita ja löydöksiä.
- Oireettomalle potilaalle, jolla todetaan pienentynyt ABI-arvo, aloitetaan valtimotaudin ehkäisevä konservatiivinen hoito ja seuranta. Ks. kohta Kardiovaskulaaristen riskitekijöiden hoito «A2»6.
- Katkokävelypotilaalle aloitetaan konservatiivinen hoito (ks. kohdat Kardiovaskulaaristen
riskitekijöiden hoito «A2»6 ja Katkokävelyn konservatiivinen hoito «A8»9) ja seuranta.
- Katkokävelyn valtimotautietiologia varmistetaan ABI-mittauksin.
- Selvitetään, kuinka paljon oire haittaa päivittäisiä toimia ja työkykyä ja huonontaa
elämänlaatua.
- Elämänlaatuun vaikuttavat katkokävelyn vaikeusaste ja muut samanaikaiset sairaudet «Keo H, Grob E, Guggisberg F ym. Long-term effects ...»178, «Regensteiner JG, Hiatt WR, Coll JR ym. The impact ...»179.
- Erikoissairaanhoidon arviota vaativat, erityisesti kroonista raajaa uhkaavaa iskemiaa sairastavat potilaat lähetetään viiveettä erikoissairaanhoitoon.
- Kajoavasti hoidettujen alaraajojen tukkivaa valtimotautia sairastavien potilaiden konservatiivista hoitoa jatketaan ja hoitoon sitoutumista seurataan (asianmukainen lääkehoito, tupakoimattomuuteen ja liikuntaan kannustaminen).
- Kroonisen raajaa uhkaavan iskemian revaskularisaation jälkeen haavoja hoidetaan ja niiden paranemista seurataan säännöllisesti alueellisen porrastuksen mukaisesti «Lepäntalo M, Ahokas T, Heinänen T ym. Haavapotilaa...»180.
Kiireetön hoito erikoissairaanhoidossa
- Kliinisen tutkimuksen perusteella erikoissairaanhoitoon voidaan lähettää potilaat,
joille kajoava hoito voi olla aiheellinen «Sosiaali- ja terveysministeriön ohjeet kiireettömän hoidon perusteisiin»21. Lähettämisen kriteereitä ovat
- toiminta- tai työkykyä merkittävästi haittaava, 6 kuukauden konservatiiviseen hoitoon reagoimaton katkokävely, jonka valtimotautiperäisyys on varmistettu ABI-mittauksin
- erotusdiagnostiset ongelmat, joissa oireen mahdollinen verenkiertoperäisyys vaatii lisäselvittelyjä erikoissairaanhoidossa.
Kiireellinen hoito erikoissairaanhoidossa
- Kroonisen raajaa uhkaavan iskemian kiireellinen hoito verisuonikirurgisessa yksikössä on aiheellista aina, kun ensisijainen hoidon tavoite on alaraajan säästyminen edes osittaisen liikuntakyvyn säilyttämiseksi «Vuorisalo S, Venermo M, Ikonen T ym. Mitä tiedetää...»181.
- Kiireellisen lähetteen aihe on myös diabeetikon jalkahaava, joka ei muutaman viikon optimaalisella konservatiivisella hoidolla osoita paranemisen merkkejä.
- Laitoshoidossa oleva vuodepotilas ei hyödy korjaavasta valtimokirurgiasta. Näillä potilailla kroonisen raajaa uhkaavan iskemian aiheuttama etenevä kuolio, infektio tai hallitsematon kipu ovat reisiamputaation aiheita. Toimenpidepäätös tulee tehdä yhteisymmärryksessä potilaan ja tarvittaessa myös hänen omaisensa kanssa.
Verisuonikirurginen päivystyshoito erikoissairaanhoidossa
- Akutisoitunut krooninen alaraajaiskemia, aiemman valtimoahtauman trombosoituminen
tai epäily verisuonisiirteen ahtautumisesta tai tukkeutumisesta ovat aiheita päivystysluonteiseen
verisuonikirurgiseen arvioon ja hoitoon:
- Oireet ovat samantyyppisiä kuin akuutissa iskemiassa mutta usein lievempiä.
- Joskus oireena on äkillisesti alkanut klaudikaatio.
- Potilaat, joille on tehty nivusen alapuolinen ohitus, tulee lähettää erikoissairaanhoitoon
päivystyspotilaina, jos epäillään ohitteen tuoretta tukkeutumista.
- Laskimo-ohitteen tukos tulisi hoitaa muutaman päivän kuluessa, jotta ohite voitaisiin pelastaa.
- Proteesiohitus voidaan liuottaa auki noin 2 viikon kuluessa tukkeutumisesta.
- Oireet ovat samantyyppisiä kuin akuutissa iskemiassa mutta usein lievempiä.
- Diabeetikon jalkainfektio ("septinen jalka"):
- Diabeetikon jalkainfektio voi edetä tunneissa hengenvaaralliseksi yleisinfektioksi.
- Diabeetikon vakavakin jalkainfektio saattaa näyttää päällepäin yllättävän viattomalta.
- Diabeetikon jalkainfektio edellyttää päivystysluonteista sairaalahoitoa, johon kuuluvat suonensisäinen antibioottihoito ja usein välitön kirurginen revisio ja pikainen revaskularisaatio. Ks. Käypä hoito -suositus Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»5, «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31.
- Varpaiden tyvinivelten tasolle nopeasti edennyt kuolio voi johtaa laajaan kudostuhoon jalkaterän alueella.
Läheteohjeet
- Lähetetietoihin tulee kirjata selkeästi lähettämisen syy
- Tärkeitä esitietoja ovat valtimotaudin riskitekijät ja niiden hoito (erityisesti tieto tupakoinnista), lääkitys, verenpainetaso, perusverikokeiden tulokset (perusverenkuva, kreatiniini, verenglukoosi, mielellään HbA1c ja kolesteroliarvot), tiedot potilaan liikunta- ja toimintakyvystä sekä tiedot mahdollisista aiemmista valtimoverenkiertoa parantavista toimenpiteistä ja laskimotoimenpiteistä.
- Oireista on oleellista kuvata vaikeusaste (katkokävely vai krooninen raajaa uhkaava iskemia) ja oireiden kesto sekä niiden aiheuttama haitta.
- Hyvässä lähetteessä mainitaan kliinisten tutkimuslöydösten (sykepalpaatio- ja iskemialöydökset) lisäksi ABI-mittauksen tulos.
Kustannukset
- Kotona itsenäisesti selviävän iäkkään potilaan verisuonirekonstruktion kokonaiskustannukset ovat pienemmät kuin amputaation aiheuttamat, koska alaraaja-amputaatio johtaa usein laitoshoitoon «Luther M. Surgical treatment for chronic critical ...»182. Tätä tukee «Armstrong EJ, Ryan MP, Baker ER ym. Risk of major ...»183.
- Laitospotilaalle, joka ei liiku aktiivisesti, amputaatio on kroonisessa raajaa uhkaavassa iskemiassa halvempi vaihtoehto kuin rekonstruktio.
Sosiaaliturva
- Alaraajojen tukkivaa valtimotautia sairastavien sosiaaliturva ei eroa muita pitkäaikaissairauksia
koskevasta lakisääteisestä sosiaaliturvasta.
- Sosiaaliturvaan kuuluu monia etuisuuksia, palveluita ja tukia (Internet-linkit: Kela «http://www.kela.fi/»2, Sydänliitto / Sydänsairaudet ja sosiaaliturva «http://www.sydanliitto.fi»3, Sosiaaliturvaopas pitkäaikaissairaille ja vammaisille henkilöille «https://sosiaaliturvaopas.fi/opas/»4).
- Potilaan yksilöllinen tilanne määrittää sen, miten sosiaaliturvan ja -palveluiden kokonaisuutta sopivimmin käytetään hänen hyväkseen.
- Erityistilanteissa kannattaa hyödyntää sosiaalityöntekijöiden asiantuntemusta. Sosiaalityöntekijän tulisi myös olla mukana perusterveydenhuollon moniammatillisessa tiimissä, jotta sosiaaliturvan ja vammaispalvelulain mukaiset asiat tulevat huomioiduiksi.
- Tukkiva valtimotauti huonontaa liikkumiskykyä, etenkin jos joudutaan turvautumaan
amputaatioihin. Potilas voi tarvita liikkumisen apuvälineitä ja kotiin tehtäviä kodin
muutostöitä toimintakyvyn ja kotona pärjäämisen ylläpitämiseksi.
- Apuvälineet myöntää yleensä kunta, joten asiassa voi olla alueellisia eroja.
- Potilas voi tarvita myös kuntoutuspalveluita, kuten fysioterapiaa.
- Vertaistukea potilaille tarjoavat myös potilasyhdistykset (esim. Suomen amputoidut ry).
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verisuonikirurgisen Yhdistyksen asettama työryhmä
Alaraajojen tukkiva valtimotauti -suosituksen historiatiedot «Alaraajojen tukkiva valtimotauti, Käypä hoito -suosituksen historiatiedot»23
Puheenjohtaja:
Maarit Venermo, LT verisuonikirurgian professori, osastonylilääkäri; Helsingin yliopisto ja HYKS:n verisuonikirurgian klinikka
Kokoava kirjoittaja:
Eva Saarinen, LT, dosentti, verisuonikirurgian erikoislääkäri; Tampereen yliopisto ja TAYS Verisuonikeskus
Jäsenet:
Daniel Gordin, dosentti, sisätautien ja nefrologian erikoislääkäri; kliininen tutkija Suomen Akatemia, HYKS Vatsakeskus, nefrologia, Folkhälsanin tutkimuskeskus, Helsingin yliopisto
Harri Hakovirta, LT, kirurgian professori, ylilääkäri; Turun yliopisto, TYKS verisuonikirurgia ja Satasairaala
Arto Heikkilä, LT, yleislääketieteen erikoislääkäri; Helsingin kaupunki, Puistolan terveysasema
Petteri Kauhanen, LT, verisuonikirurgian erikoislääkäri; HYKS Vatsakeskus, verisuonikirurgia
Aino Lepäntalo, LT, kliinisen hematologian erikoislääkäri; HUS
Antti Malmivaara, LKT, professori, fysiatrian erikoislääkäri; Käypä hoito -toimittaja
Hannu Manninen, LKT, toimenpideradiologian professori, ylilääkäri; Itä-Suomen yliopisto ja KYS, radiologia
Kimmo Mäkinen, LT, dosentti, ylilääkäri; KYS Sydänkeskus
Pekka Romsi, LT, thorax- ja verisuonikirurgian erikoislääkäri, osastonylilääkäri; OYS, verisuonikirurgian vastuuyksikkö, operatiivinen tulosalue
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 18.2.2021 julkaistun suosituksen laatimisen yhteydessä.
Daniel Gordin: Sivutoimet: Joslin Diabetes Center, Harvard Medical school, USA, postdoc tutkija. Luento-, koulutus- ja asiantuntijapalkkiot: AstraZeneca, Fresenius, GE Healthcare, Novo Nordisk. Korvaukset seminaari- ja kongressikuluista: CVRx, Sanofi Avendis. Luottamustoimet: European Diabetic Nephropathy Study Group, sihteeri 2018–2020. Ohjaushankkeet: Duodecim Käypä hoito -toimikunnan asiantuntija.
Harri Hakovirta: Sivutoimet: Yksityisvastaanotto (Terveystalo). Tutkimusrahoitus: W.L. Gore matka-apuraha, Medtronic matka-apuraha. Luento-, koulutus- ja asiantuntijapalkkiot: Bayer.
Arto Heikkilä: Sivutoimet: Terveystalo, yleislääkäri.
Petteri Kauhanen: Ei sidonnaisuuksia.
Aino Lepäntalo: Sivutoimet: HYKSin Oy, el. Tutkimusrahoitus: Takeda. Luento-, koulutus- ja asiantuntijapalkkiot: Bayer, Bristol-Myers Squibb, Takeda. Korvaukset seminaari- ja kongressikuluista: CSL Behring, Pfizer, Leo Pharma. Luottamustoimet: Potilasvahinkolautakunta.
Antti Malmivaara: Luottamustoimet: European Academy of Rehabilitation Medicine; Cochrane Rehabilitation, Executive Committee, Chair of the Methodology Committee; Cochrane Back and Neck Review Group, Editorial Board, Sairaala ORTON, tieteellisen yksikön johtoryhmä. Ohjaushankkeet: STM, Palveluvalikoimaneuvosto ja sen Tules-jaos.
Hannu Manninen: Sivutoimet: KYS, Radiologia, ylilääkäri.
Kimmo Mäkinen: Sivutoimet: Pihlajalinna OY ja Mehiläinen Oy, yksityislääkäri. Luento-, koulutus- ja asiantuntijapalkkiot: Bayer Oy. Muut sidonnaisuudet: Osakas Satucon Oy.
Pekka Romsi: Sivutoimet: Yksityisvastaanotto (Terveystalo OY). Tutkimusrahoitus: Bayer AG (Voyager PAD -tutkimus), Faron Pharmaceuticals Ltd. (INFORAA-tutkimus). Korvaukset seminaari- ja kongressikuluista: Perimed, WL Gore.
Eva Saarinen: Sivutoimet: Tampereen yliopisto, verisuonikirurgian koulutusvastuulääkäri. Luento-, koulutus- ja asiantuntijapalkkiot: WL Gore. Luottamustoimet: Suomen Verisuonikirurginen yhdistys, puheenjohtaja; Suomen Kirurgiyhdistys, hallituksen jäsen; Suni-säätiö, hallituksen jäsen; Tamvasc ry, hallituksen jäsen.
Maarit Venermo: Sivutoimet: Helsingin yliopisto, verisuonikirurgian professori. Tutkimusrahoitus: Bayer (Principal Investigator Voyager-tutkimuksessa). Luento-, koulutus- ja asiantuntijapalkkiot: WL Gore, Cook, Amgen, Medtromic. Luottamustoimet: Potilasvakuutuskeskus, asiantuntija; Suni-säätiö, puheenjohtaja; Suomen Angiologiayhdistys, hallituksen jäsen. Muut sidonnaisuudet: Orion, Sanofi, Mehiläinen, Pihlajalinna.
Kirjallisuusviite
Alaraajojen tukkiva valtimotauti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verisuonikirurgisen Yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»5
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Mills JL Sr, Conte MS, Armstrong DG ym. The Society for Vascular Surgery Lower Extremity Threatened Limb Classification System: risk stratification based on wound, ischemia, and foot infection (WIfI). J Vasc Surg 2014;59:220-34.e1-2 «PMID: 24126108»PubMed
- Conte MS, Bradbury AW, Kolh P ym. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg 2019;69:3S-125S.e40 «PMID: 31159978»PubMed
- Shu J, Santulli G. Update on peripheral artery disease: Epidemiology and evidence-based facts. Atherosclerosis 2018;275:379-381 «PMID: 29843915»PubMed
- Fowkes FG, Rudan D, Rudan I ym. Comparison of global estimates of prevalence and risk factors for peripheral artery disease in 2000 and 2010: a systematic review and analysis. Lancet 2013;382:1329-40 «PMID: 23915883»PubMed
- Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). Eur J Vasc Endovasc Surg 2007;33 Suppl 1:S1-75 «PMID: 17140820»PubMed
- Aboyans V, Criqui MH, Abraham P ym. Measurement and interpretation of the ankle-brachial index: a scientific statement from the American Heart Association. Circulation 2012;126:2890-909 «PMID: 23159553»PubMed
- Management of peripheral arterial disease (PAD). TransAtlantic Inter-Society Consensus (TASC). Eur J Vasc Endovasc Surg 2000;19 Suppl A:Si-xxviii, S1-250 «PMID: 10957904»PubMed
- Alahdab F, Wang AT, Elraiyah TA ym. A systematic review for the screening for peripheral arterial disease in asymptomatic patients. J Vasc Surg 2015;61:42S-53S «PMID: 25721066»PubMed
- Diehm C, Schuster A, Allenberg JR ym. High prevalence of peripheral arterial disease and co-morbidity in 6880 primary care patients: cross-sectional study. Atherosclerosis 2004;172:95-105 «PMID: 14709362»PubMed
- Hirsch AT, Criqui MH, Treat-Jacobson D ym. Peripheral arterial disease detection, awareness, and treatment in primary care. JAMA 2001;286:1317-24 «PMID: 11560536»PubMed
- Sigvant B, Wiberg-Hedman K, Bergqvist D ym. A population-based study of peripheral arterial disease prevalence with special focus on critical limb ischemia and sex differences. J Vasc Surg 2007;45:1185-91 «PMID: 17543683»PubMed
- Heikkilä A, Venermo M, Kautiainen H ym. Short stature in men is associated with subclinical peripheral arterial disease. Vasa 2016;45:486-490 «PMID: 27598046»PubMed
- Oksala NK, Viljamaa J, Saimanen E ym. Modified ankle-brachial index detects more patients at risk in a Finnish primary health care. Eur J Vasc Endovasc Surg 2010;39:227-33 «PMID: 19969474»PubMed
- McDermott MM, Fried L, Simonsick E ym. Asymptomatic peripheral arterial disease is independently associated with impaired lower extremity functioning: the women's health and aging study. Circulation 2000;101:1007-12 «PMID: 10704168»PubMed
- Nehler MR, Duval S, Diao L ym. Epidemiology of peripheral arterial disease and critical limb ischemia in an insured national population. J Vasc Surg 2014;60:686-95.e2 «PMID: 24820900»PubMed
- Criqui MH, Aboyans V. Epidemiology of peripheral artery disease. Circ Res 2015;116:1509-26 «PMID: 25908725»PubMed
- Catalano M. Epidemiology of critical limb ischaemia: north Italian data. Eur J Med 1993;2:11-4 «PMID: 8257998»PubMed
- Mätzke S, Lepäntalo M. Claudication does not always precede critical leg ischemia. Vasc Med 2001;6:77-80 «PMID: 11530968»PubMed
- Behrendt CA, Sigvant B, Szeberin Z ym. International Variations in Amputation Practice: A VASCUNET Report. Eur J Vasc Endovasc Surg 2018;56:391-399 «PMID: 29859821»PubMed
- Ikonen TS, Sund R, Venermo M ym. Fewer major amputations among individuals with diabetes in Finland in 1997-2007: a population-based study. Diabetes Care 2010;33:2598-603 «PMID: 20807872»PubMed
- Treiman GS, Copland S, McNamara RM ym. Factors influencing ulcer healing in patients with combined arterial and venous insufficiency. J Vasc Surg 2001;33:1158-64 «PMID: 11389412»PubMed
- Sarkar PK, Ballantyne S. Management of leg ulcers. Postgrad Med J 2000;76:674-82 «PMID: 11060140»PubMed
- Moffatt CJ, Franks PJ. A prerequisite underlining the treatment programme. Risk factors associated with venous disease. Prof Nurse 1994;9:637-40, 642 «PMID: 8058813»PubMed
- Kulkarni SR, Gohel MS, Whyman MR ym. Significance of limb trauma as an initiating factor in chronic leg ulceration. Phlebology 2008;23:130-6 «PMID: 18467622»PubMed
- Krooninen alaraajahaava. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- He Y, Lam TH, Jiang B ym. Passive smoking and risk of peripheral arterial disease and ischemic stroke in Chinese women who never smoked. Circulation 2008;118:1535-40 «PMID: 18809795»PubMed
- Lu L, Mackay DF, Pell JP. Association between level of exposure to secondhand smoke and peripheral arterial disease: cross-sectional study of 5,686 never smokers. Atherosclerosis 2013;229:273-6 «PMID: 23880175»PubMed
- Lu L, Mackay DF, Pell JP. Secondhand smoke exposure and intermittent claudication: a Scotland-wide study of 4231 non-smokers. Heart 2013;99:1342-5 «PMID: 23872592»PubMed
- Althouse AD, Abbott JD, Forker AD ym. Risk factors for incident peripheral arterial disease in type 2 diabetes: results from the Bypass Angioplasty Revascularization Investigation in type 2 Diabetes (BARI 2D) Trial. Diabetes Care 2014;37:1346-52 «PMID: 24595631»PubMed
- Selvin E, Marinopoulos S, Berkenblit G ym. Meta-analysis: glycosylated hemoglobin and cardiovascular disease in diabetes mellitus. Ann Intern Med 2004;141:421-31 «PMID: 15381515»PubMed
- Diabeetikon jalkaongelmat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Diabetesliiton lääkärineuvoston, Suomen Endokrinologiyhdistyksen ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2009 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Gregg EW, Gu Q, Williams D ym. Prevalence of lower extremity diseases associated with normal glucose levels, impaired fasting glucose, and diabetes among U.S. adults aged 40 or older. Diabetes Res Clin Pract 2007;77:485-8 «PMID: 17306411»PubMed
- Jude EB, Oyibo SO, Chalmers N ym. Peripheral arterial disease in diabetic and nondiabetic patients: a comparison of severity and outcome. Diabetes Care 2001;24:1433-7 «PMID: 11473082»PubMed
- Armstrong DG, Lavery LA. Diabetic foot ulcers: prevention, diagnosis and classification. Am Fam Physician 1998;57:1325-32, 1337-8 «PMID: 9531915»PubMed
- Nathan DM, Cleary PA, Backlund JY ym. Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes. N Engl J Med 2005;353:2643-53 «PMID: 16371630»PubMed
- Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998;352:837-53 «PMID: 9742976»PubMed
- Lavery LA, Armstrong DG, Wunderlich RP ym. Diabetic foot syndrome: evaluating the prevalence and incidence of foot pathology in Mexican Americans and non-Hispanic whites from a diabetes disease management cohort. Diabetes Care 2003;26:1435-8 «PMID: 12716801»PubMed
- Larsson J, Eneroth M, Apelqvist J ym. Sustained reduction in major amputations in diabetic patients: 628 amputations in 461 patients in a defined population over a 20-year period. Acta Orthop 2008;79:665-73 «PMID: 18839374»PubMed
- Jeffcoate WJ, Chipchase SY, Ince P ym. Assessing the outcome of the management of diabetic foot ulcers using ulcer-related and person-related measures. Diabetes Care 2006;29:1784-7 «PMID: 16873780»PubMed
- Matsushita K, Ballew SH, Coresh J ym. Measures of chronic kidney disease and risk of incident peripheral artery disease: a collaborative meta-analysis of individual participant data. Lancet Diabetes Endocrinol 2017;5:718-728 «PMID: 28716631»PubMed
- Khanna NN, Jamthikar AD, Gupta D ym. Rheumatoid Arthritis: Atherosclerosis Imaging and Cardiovascular Risk Assessment Using Machine and Deep Learning-Based Tissue Characterization. Curr Atheroscler Rep 2019;21:7 «PMID: 30684090»PubMed
- Aday AW, Lawler PR, Cook NR ym. Lipoprotein Particle Profiles, Standard Lipids, and Peripheral Artery Disease Incidence. Circulation 2018;138:2330-2341 «PMID: 30021845»PubMed
- Criqui MH, Vargas V, Denenberg JO ym. Ethnicity and peripheral arterial disease: the San Diego Population Study. Circulation 2005;112:2703-7 «PMID: 16246968»PubMed
- Joosten MM, Pai JK, Bertoia ML ym. Associations between conventional cardiovascular risk factors and risk of peripheral artery disease in men. JAMA 2012;308:1660-7 «PMID: 23093164»PubMed
- Lam EY, Taylor LM Jr, Landry GJ ym. Relationship between antiphospholipid antibodies and progression of lower extremity arterial occlusive disease after lower extremity bypass operations. J Vasc Surg 2001;33:976-82 «PMID: 11331837»PubMed
- Stein RA, Rockman CB, Guo Y ym. Association between physical activity and peripheral artery disease and carotid artery stenosis in a self-referred population of 3 million adults. Arterioscler Thromb Vasc Biol 2015;35:206-12 «PMID: 25359858»PubMed
- Sigvant B, Lundin F, Wahlberg E. The Risk of Disease Progression in Peripheral Arterial Disease is Higher than Expected: A Meta-Analysis of Mortality and Disease Progression in Peripheral Arterial Disease. Eur J Vasc Endovasc Surg 2016;51:395-403 «PMID: 26777541»PubMed
- Dormandy J, Heeck L, Vig S. Predicting which patients will develop chronic critical leg ischemia. Semin Vasc Surg 1999;12:138-41 «PMID: 10777240»PubMed
- Abu Dabrh AM, Steffen MW, Undavalli C ym. The natural history of untreated severe or critical limb ischemia. J Vasc Surg 2015;62:1642-51.e3 «PMID: 26391460»PubMed
- Spillerova K, Biancari F, Leppäniemi A ym. Differential impact of bypass surgery and angioplasty on angiosome-targeted infrapopliteal revascularization. Eur J Vasc Endovasc Surg 2015;49:412-9 «PMID: 25747173»PubMed
- Söderström M, Aho PS, Lepäntalo M ym. The influence of the characteristics of ischemic tissue lesions on ulcer healing time after infrainguinal bypass for critical leg ischemia. J Vasc Surg 2009;49:932-7 «PMID: 19223145»PubMed
- Sen P, Demirdal T, Emir B. Meta-analysis of risk factors for amputation in diabetic foot infections. Diabetes Metab Res Rev 2019;35:e3165 «PMID: 30953392»PubMed
- Cacoub PP, Abola MT, Baumgartner I ym. Cardiovascular risk factor control and outcomes in peripheral artery disease patients in the Reduction of Atherothrombosis for Continued Health (REACH) Registry. Atherosclerosis 2009;204:e86-92 «PMID: 19054514»PubMed
- Lovell M, Harris K, Forbes T ym. Peripheral arterial disease: lack of awareness in Canada. Can J Cardiol 2009;25:39-45 «PMID: 19148341»PubMed
- Hirsch AT, Murphy TP, Lovell MB ym. Gaps in public knowledge of peripheral arterial disease: the first national PAD public awareness survey. Circulation 2007;116:2086-94 «PMID: 17875966»PubMed
- Valentine RJ, Guerra R, Stephan P ym. Family history is a major determinant of subclinical peripheral arterial disease in young adults. J Vasc Surg 2004;39:351-6 «PMID: 14743135»PubMed
- Wassel CL, Loomba R, Ix JH ym. Family history of peripheral artery disease is associated with prevalence and severity of peripheral artery disease: the San Diego population study. J Am Coll Cardiol 2011;58:1386-92 «PMID: 21920269»PubMed
- Khaleghi M, Isseh IN, Bailey KR ym. Family history as a risk factor for peripheral arterial disease. Am J Cardiol 2014;114:928-32 «PMID: 25107577»PubMed
- European Association of Cardiovascular Prevention and Rehabilitation Committee for Science Guidelines., EACPR., Corrà U ym. Secondary prevention through cardiac rehabilitation: physical activity counselling and exercise training: key components of the position paper from the Cardiac Rehabilitation Section of the European Association of Cardiovascular Prevention and Rehabilitation. Eur Heart J 2010;31:1967-74 «PMID: 20643803»PubMed
- Lundin M, Wiksten JP, Peräkylä T ym. Distal pulse palpation: is it reliable? World J Surg 1999;23:252-5 «PMID: 9933695»PubMed
- Khan NA, Rahim SA, Anand SS ym. Does the clinical examination predict lower extremity peripheral arterial disease? JAMA 2006;295:536-46 «PMID: 16449619»PubMed
- Mani K, Alund M, Björck M ym. Screening for abdominal aortic aneurysm among patients referred to the vascular laboratory is cost-effective. Eur J Vasc Endovasc Surg 2010;39:208-16 «PMID: 19942460»PubMed
- Langbein WE, Collins EG, Orebaugh C ym. Increasing exercise tolerance of persons limited by claudication pain using polestriding. J Vasc Surg 2002;35:887-93 «PMID: 12021703»PubMed
- Alund M, Mani K, Wanhainen A. Selective screening for abdominal aortic aneurysm among patients referred to the vascular laboratory. Eur J Vasc Endovasc Surg 2008;35:669-74 «PMID: 18258461»PubMed
- Wolf YG, Otis SM, Schwend RB ym. Screening for abdominal aortic aneurysms during lower extremity arterial evaluation in the vascular laboratory. J Vasc Surg 1995;22:417-21; discussion 421-3 «PMID: 7563402»PubMed
- Jamrozik K, Norman PE, Spencer CA ym. Screening for abdominal aortic aneurysm: lessons from a population-based study. Med J Aust 2000;173:345-50 «PMID: 11062788»PubMed
- Cheng X, Mao JM, Xu X ym. Post-occlusive reactive hyperemia in patients with peripheral vascular disease. Clin Hemorheol Microcirc 2004;31:11-21 «PMID: 15272149»PubMed
- Cisek PL, Eze AR, Comerota AJ ym. Microcirculatory compensation to progressive atherosclerotic disease. Ann Vasc Surg 1997;11:49-53 «PMID: 9061139»PubMed
- Korhonen P, Aarnio P. Valtimotaudin riski voidaan arvioida ABI-mittauksella. Suom Lääkäril 2009;64:3202-7. http://www.laakarilehti.fi/files/nostot/nosto39_1.pdf
- Xu D, Zou L, Xing Y ym. Diagnostic value of ankle-brachial index in peripheral arterial disease: a meta-analysis. Can J Cardiol 2013;29:492-8 «PMID: 22926041»PubMed
- Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS): Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteriesEndorsed by: the European Stroke Organization (ESO)The Task Force for the Diagnosis and Treatment of Peripheral Arterial Diseases of the European Society of Cardiology (ESC) and of the European Society for Vascular Surgery (ESVS). Eur Heart J 2018;39:763-816 «PMID: 28886620»PubMed
- Suominen V, Rantanen T, Venermo M ym. Prevalence and risk factors of PAD among patients with elevated ABI. Eur J Vasc Endovasc Surg 2008;35:709-14 «PMID: 18313338»PubMed
- Aboyans V, Ho E, Denenberg JO ym. The association between elevated ankle systolic pressures and peripheral occlusive arterial disease in diabetic and nondiabetic subjects. J Vasc Surg 2008;48:1197-203 «PMID: 18692981»PubMed
- Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Choice - 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS). Eur J Vasc Endovasc Surg 2018;55:305-368 «PMID: 28851596»PubMed
- Tehan PE, Santos D, Chuter VH. A systematic review of the sensitivity and specificity of the toe-brachial index for detecting peripheral artery disease. Vasc Med 2016;21:382-9 «PMID: 27165712»PubMed
- Ankle Brachial Index Collaboration., Fowkes FG, Murray GD ym. Ankle brachial index combined with Framingham Risk Score to predict cardiovascular events and mortality: a meta-analysis. JAMA 2008;300:197-208 «PMID: 18612117»PubMed
- Criqui MH, McClelland RL, McDermott MM ym. The ankle-brachial index and incident cardiovascular events in the MESA (Multi-Ethnic Study of Atherosclerosis). J Am Coll Cardiol 2010;56:1506-12 «PMID: 20951328»PubMed
- Thulesius O, Gjöres JE. Use of Doppler shift detection for determining peripheral arterial blood pressure. Angiology 1971;22:594-603 «PMID: 5121560»PubMed
- Kunnamo I. Dopplerstetoskoopin käyttö diagnostiikassa. Lääkärin tietokannat 16.8.2018, ykt00144
- Widmer LW, Vikatmaa P, Aho P ym. Reliability and repeatability of toe pressures measured with laser Doppler and portable and stationary photoplethysmography devices. Ann Vasc Surg 2012;26:404-10 «PMID: 22285350»PubMed
- Collins TC, Suarez-Almazor M, Peterson NJ. An absent pulse is not sensitive for the early detection of peripheral arterial disease. Fam Med 2006;38:38-42 «PMID: 16378257»PubMed
- Stein R, Hriljac I, Halperin JL ym. Limitation of the resting ankle-brachial index in symptomatic patients with peripheral arterial disease. Vasc Med 2006;11:29-33 «PMID: 16669410»PubMed
- Guo X, Li J, Pang W ym. Sensitivity and specificity of ankle-brachial index for detecting angiographic stenosis of peripheral arteries. Circ J 2008;72:605-10 «PMID: 18362433»PubMed
- Niazi K, Khan TH, Easley KA. Diagnostic utility of the two methods of ankle brachial index in the detection of peripheral arterial disease of lower extremities. Catheter Cardiovasc Interv 2006;68:788-92 «PMID: 17039537»PubMed
- Peräkylä T, Tikkanen H, von Knorring J ym. Poor reproducibility of exercise test in assessment of claudication. Clin Physiol 1998;18:187-93 «PMID: 9649906»PubMed
- Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yleislääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Mach F, Baigent C, Catapano AL ym. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020;41:111-188 «PMID: 31504418»PubMed
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2017 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Kumbhani DJ, Steg PG, Cannon CP ym. Statin therapy and long-term adverse limb outcomes in patients with peripheral artery disease: insights from the REACH registry. Eur Heart J 2014;35:2864-72 «PMID: 24585266»PubMed
- Murphy SA, Cannon CP, Blazing MA ym. Reduction in Total Cardiovascular Events With Ezetimibe/Simvastatin Post-Acute Coronary Syndrome: The IMPROVE-IT Trial. J Am Coll Cardiol 2016;67:353-361 «PMID: 26821621»PubMed
- Bonaca MP, Nault P, Giugliano RP ym. Low-Density Lipoprotein Cholesterol Lowering With Evolocumab and Outcomes in Patients With Peripheral Artery Disease: Insights From the FOURIER Trial (Further Cardiovascular Outcomes Research With PCSK9 Inhibition in Subjects With Elevated Risk). Circulation 2018;137:338-350 «PMID: 29133605»PubMed
- Heikkinen M, Salmenperä M, Lepäntalo A ym. Diabetes care for patients with peripheral arterial disease. Eur J Vasc Endovasc Surg 2007;33:583-91 «PMID: 17368940»PubMed
- Davies MJ, D'Alessio DA, Fradkin J ym. Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2018;41:2669-2701 «PMID: 30291106»PubMed
- Introduction: Standards of Medical Care in Diabetes 2018. Diabetes Care 2018;41:S1-S2 «PMID: 29222369»PubMed
- Armstrong EJ, Ryan MP, Baker ER ym. Risk of major amputation or death among patients with critical limb ischemia initially treated with endovascular intervention, surgical bypass, minor amputation, or conservative management. J Med Econ 2017;20:1148-1154 «PMID: 28760065»PubMed
- Verma S, Mazer CD, Al-Omran M ym. Cardiovascular Outcomes and Safety of Empagliflozin in Patients With Type 2 Diabetes Mellitus and Peripheral Artery Disease: A Subanalysis of EMPA-REG OUTCOME. Circulation 2018;137:405-407 «PMID: 29133602»PubMed
- Buse JB, Wexler DJ, Tsapas A ym. 2019 update to: Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2020;63:221-228 «PMID: 31853556»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Williams B, Mancia G, Spiering W ym. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018;39:3021-3104 «PMID: 30165516»PubMed
- Heart Outcomes Prevention Evaluation Study Investigators., Yusuf S, Sleight P ym. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. N Engl J Med 2000;342:145-53 «PMID: 10639539»PubMed
- Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 AHA/ACC Guideline on the Management of Patients With Lower Extremity Peripheral Artery Disease: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation 2017;135:e686-e725 «PMID: 27840332»PubMed
- ONTARGET Investigators., Yusuf S, Teo KK ym. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med 2008;358:1547-59 «PMID: 18378520»PubMed
- Armstrong EJ, Chen DC, Singh GD ym. Angiotensin-converting enzyme inhibitor or angiotensin receptor blocker use is associated with reduced major adverse cardiovascular events among patients with critical limb ischemia. Vasc Med 2015;20:237-44 «PMID: 25835349»PubMed
- Paravastu SC, Mendonca DA, Da Silva A. Beta blockers for peripheral arterial disease. Cochrane Database Syst Rev 2013;:CD005508 «PMID: 24027118»PubMed
- Aronow WS, Ahn C. Effect of beta blockers on incidence of new coronary events in older persons with prior myocardial infarction and symptomatic peripheral arterial disease. Am J Cardiol 2001;87:1284-6 «PMID: 11377356»PubMed
- Fowkes FG, Price JF, Stewart MC ym. Aspirin for prevention of cardiovascular events in a general population screened for a low ankle brachial index: a randomized controlled trial. JAMA 2010;303:841-8 «PMID: 20197530»PubMed
- Belch J, MacCuish A, Campbell I ym. The prevention of progression of arterial disease and diabetes (POPADAD) trial: factorial randomised placebo controlled trial of aspirin and antioxidants in patients with diabetes and asymptomatic peripheral arterial disease. BMJ 2008;337:a1840 «PMID: 18927173»PubMed
- Aivoinfarkti ja TIA. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Neurologinen yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Sepelvaltimotautikohtaus: epästabiili angina pectoris ja sydäninfarkti ilman ST-nousuja. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Stabiili sepelvaltimotauti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2015 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- ST-nousuinfarkti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2011 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Antithrombotic Trialists' (ATT) Collaboration., Baigent C, Blackwell L ym. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet 2009;373:1849-60 «PMID: 19482214»PubMed
- CAPRIE Steering Committee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). CAPRIE Steering Committee. Lancet 1996;348:1329-39 «PMID: 8918275»PubMed
- Hiatt WR, Fowkes FG, Heizer G ym. Ticagrelor versus Clopidogrel in Symptomatic Peripheral Artery Disease. N Engl J Med 2017;376:32-40 «PMID: 27959717»PubMed
- Sobel M, Verhaeghe R. Antithrombotic therapy for peripheral artery occlusive disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest 2008;133:815S-843S «PMID: 18574279»PubMed
- Eikelboom JW, Connolly SJ, Bosch J ym. Rivaroxaban with or without Aspirin in Stable Cardiovascular Disease. N Engl J Med 2017;377:1319-1330 «PMID: 28844192»PubMed
- Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban in Peripheral Artery Disease after Revascularization. N Engl J Med 2020;382:1994-2004 «PMID: 32222135»PubMed
- Hageman D, Fokkenrood HJ, Gommans LN ym. Supervised exercise therapy versus home-based exercise therapy versus walking advice for intermittent claudication. Cochrane Database Syst Rev 2018;4:CD005263 «PMID: 29627967»PubMed
- Bulinska K, Kropielnicka K, Jasinski T ym. Nordic pole walking improves walking capacity in patients with intermittent claudication: a randomized controlled trial. Disabil Rehabil 2016;38:1318-24 «PMID: 26305413»PubMed
- Spafford C, Oakley C, Beard JD. Randomized clinical trial comparing Nordic pole walking and a standard home exercise programme in patients with intermittent claudication. Br J Surg 2014;101:760-7 «PMID: 24760745»PubMed
- Liikunta. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Käypä hoito -johtoryhmän asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Momsen AH, Jensen MB, Norager CB ym. Drug therapy for improving walking distance in intermittent claudication: a systematic review and meta-analysis of robust randomised controlled studies. Eur J Vasc Endovasc Surg 2009;38:463-74 «PMID: 19586783»PubMed
- Aung PP, Maxwell HG, Jepson RG ym. Lipid-lowering for peripheral arterial disease of the lower limb. Cochrane Database Syst Rev 2007;:CD000123 «PMID: 17943736»PubMed
- Fernández S, Parodi JC, Moscovich F ym. Reversal of Lower-Extremity Intermittent Claudication and Rest Pain by Hydration. Ann Vasc Surg 2018;49:1-7 «PMID: 29481920»PubMed
- Pandey A, Banerjee S, Ngo C ym. Comparative Efficacy of Endovascular Revascularization Versus Supervised Exercise Training in Patients With Intermittent Claudication: Meta-Analysis of Randomized Controlled Trials. JACC Cardiovasc Interv 2017;10:712-724 «PMID: 28385410»PubMed
- Mills JL Sr. Open bypass and endoluminal therapy: complementary techniques for revascularization in diabetic patients with critical limb ischaemia. Diabetes Metab Res Rev 2008;24 Suppl 1:S34-9 «PMID: 18384110»PubMed
- Faglia E, Clerici G, Caminiti M ym. Predictive values of transcutaneous oxygen tension for above-the-ankle amputation in diabetic patients with critical limb ischemia. Eur J Vasc Endovasc Surg 2007;33:731-6 «PMID: 17296318»PubMed
- Apelqvist J, Bakker K, van Houtum WH ym. Practical guidelines on the management and prevention of the diabetic foot: based upon the International Consensus on the Diabetic Foot (2007) Prepared by the International Working Group on the Diabetic Foot. Diabetes Metab Res Rev 2008;24 Suppl 1:S181-7 «PMID: 18442189»PubMed
- Apelqvist J, Bakker K, van Houtum WH ym. The development of global consensus guidelines on the management of the diabetic foot. Diabetes Metab Res Rev 2008;24 Suppl 1:S116-8 «PMID: 18442162»PubMed
- Hinchliffe RJ, Valk GD, Apelqvist J ym. A systematic review of the effectiveness of interventions to enhance the healing of chronic ulcers of the foot in diabetes. Diabetes Metab Res Rev 2008;24 Suppl 1:S119-44 «PMID: 18442185»PubMed
- Vietto V, Franco JV, Saenz V ym. Prostanoids for critical limb ischaemia. Cochrane Database Syst Rev 2018;1:CD006544 «PMID: 29318581»PubMed
- Adam DJ, Beard JD, Cleveland T ym. Bypass versus angioplasty in severe ischaemia of the leg (BASIL): multicentre, randomised controlled trial. Lancet 2005;366:1925-34 «PMID: 16325694»PubMed
- Demasi RJ, Snyder SO, Wheeler JR ym. Intraoperative iliac artery stents: combination with infra-inguinal revascularization procedures. Am Surg 1994;60:854-9 «PMID: 7978681»PubMed
- Silva MB Jr, Hobson RW 2nd, Jamil Z ym. A program of operative angioplasty: endovascular intervention and the vascular surgeon. J Vasc Surg 1996;24:963-71; discussion 971-3 «PMID: 8976350»PubMed
- Liu C, Guan H, Li Y ym. Combined intraoperative iliac artery stents and femoro-popliteal bypass for multilevel atherosclerotic occlusive disease. Chin Med Sci J 2001;16:165-8 «PMID: 12899330»PubMed
- Sinci V, Kalaycioglu S, Halit V ym. Long-term effects of combined iliac dilatation and distal arterial surgery. Int Surg 2000;85:13-7 «PMID: 10817424»PubMed
- Antoniou GA, Sfyroeras GS, Karathanos C ym. Hybrid endovascular and open treatment of severe multilevel lower extremity arterial disease. Eur J Vasc Endovasc Surg 2009;38:616-22 «PMID: 19616976»PubMed
- Dosluoglu HH, Lall P, Cherr GS ym. Role of simple and complex hybrid revascularization procedures for symptomatic lower extremity occlusive disease. J Vasc Surg 2010;51:1425-1435.e1 «PMID: 20488323»PubMed
- Matsagkas M, Kouvelos G, Arnaoutoglou E ym. Hybrid procedures for patients with critical limb ischemia and severe common femoral artery atherosclerosis. Ann Vasc Surg 2011;25:1063-9 «PMID: 22023941»PubMed
- Bradbury AW, Adam DJ, Bell J ym. Bypass versus Angioplasty in Severe Ischaemia of the Leg (BASIL) trial: A survival prediction model to facilitate clinical decision making. J Vasc Surg 2010;51:52S-68S «PMID: 20435262»PubMed
- Diehm N, Shang A, Silvestro A ym. Association of cardiovascular risk factors with pattern of lower limb atherosclerosis in 2659 patients undergoing angioplasty. Eur J Vasc Endovasc Surg 2006;31:59-63 «PMID: 16269257»PubMed
- Conrad MC. Large and small artery occlusion in diabetics and nondiabetics with severe vascular disease. Circulation 1967;36:83-91 «PMID: 6027218»PubMed
- STRANDNESS DE Jr, PRIEST RE, GIBBONS GE. COMBINED CLINICAL AND PATHOLOGIC STUDY OF DIABETIC AND NONDIABETIC PERIPHERAL ARTERIAL DISEASE. Diabetes 1964;13:366-72 «PMID: 14210680»PubMed
- Saarinen E, Kauhanen P, Söderström M ym. Long-term Results of Inframalleolar Bypass for Critical Limb Ischaemia. Eur J Vasc Endovasc Surg 2016;52:815-822 «PMID: 27707633»PubMed
- Schillinger M, Sabeti S, Loewe C ym. Balloon angioplasty versus implantation of nitinol stents in the superficial femoral artery. N Engl J Med 2006;354:1879-88 «PMID: 16672699»PubMed
- Schillinger M, Sabeti S, Dick P ym. Sustained benefit at 2 years of primary femoropopliteal stenting compared with balloon angioplasty with optional stenting. Circulation 2007;115:2745-9 «PMID: 17502568»PubMed
- Spreen MI, Martens JM, Knippenberg B ym. Long-Term Follow-up of the PADI Trial: Percutaneous Transluminal Angioplasty Versus Drug-Eluting Stents for Infrapopliteal Lesions in Critical Limb Ischemia. J Am Heart Assoc 2017;6: «PMID: 28411244»PubMed
- Dake MD, Ansel GM, Jaff MR ym. Durable Clinical Effectiveness With Paclitaxel-Eluting Stents in the Femoropopliteal Artery: 5-Year Results of the Zilver PTX Randomized Trial. Circulation 2016;133:1472-83; discussion 1483 «PMID: 26969758»PubMed
- Katsanos K, Spiliopoulos S, Kitrou P ym. Risk of Death Following Application of Paclitaxel-Coated Balloons and Stents in the Femoropopliteal Artery of the Leg: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. J Am Heart Assoc 2018;7:e011245 «PMID: 30561254»PubMed
- Bosch JL, Hunink MG. Meta-analysis of the results of percutaneous transluminal angioplasty and stent placement for aortoiliac occlusive disease. Radiology 1997;204:87-96 «PMID: 9205227»PubMed
- Matsi PJ, Manninen HI. Complications of lower-limb percutaneous transluminal angioplasty: a prospective analysis of 410 procedures on 295 consecutive patients. Cardiovasc Intervent Radiol 1998;21:361-6 «PMID: 9853140»PubMed
- Romiti M, Albers M, Brochado-Neto FC ym. Meta-analysis of infrapopliteal angioplasty for chronic critical limb ischemia. J Vasc Surg 2008;47:975-981 «PMID: 18372148»PubMed
- Klinkert P, Post PN, Breslau PJ ym. Saphenous vein versus PTFE for above-knee femoropopliteal bypass. A review of the literature. Eur J Vasc Endovasc Surg 2004;27:357-62 «PMID: 15015183»PubMed
- Arvela E, Venermo M, Söderström M ym. Outcome of infrainguinal single-segment great saphenous vein bypass for critical limb ischemia is superior to alternative autologous vein bypass, especially in patients with high operative risk. Ann Vasc Surg 2012;26:396-403 «PMID: 22285375»PubMed
- Arvela E, Söderström M, Albäck A ym. Arm vein conduit vs prosthetic graft in infrainguinal revascularization for critical leg ischemia. J Vasc Surg 2010;52:616-23 «PMID: 20615645»PubMed
- Lindholt JS, Gottschalksen B, Johannesen N ym. The Scandinavian Propaten(®) trial - 1-year patency of PTFE vascular prostheses with heparin-bonded luminal surfaces compared to ordinary pure PTFE vascular prostheses - a randomised clinical controlled multi-centre trial. Eur J Vasc Endovasc Surg 2011;41:668-73 «PMID: 21376643»PubMed
- Belch JJ, Dormandy J, CASPAR Writing Committee. ym. Results of the randomized, placebo-controlled clopidogrel and acetylsalicylic acid in bypass surgery for peripheral arterial disease (CASPAR) trial. J Vasc Surg 2010;52:825-33, 833.e1-2 «PMID: 20678878»PubMed
- Chang BB, Darling RC 3rd, Paty PS ym. Expeditious management of ischemic invasive foot infections. Cardiovasc Surg 1996;4:792-5 «PMID: 9013012»PubMed
- Faglia E, Clerici G, Caminiti M ym. The role of early surgical debridement and revascularization in patients with diabetes and deep foot space abscess: retrospective review of 106 patients with diabetes. J Foot Ankle Surg 2006;45:220-6 «PMID: 16818148»PubMed
- Langer V, Bhandari PS, Rajagopalan S ym. Negative pressure wound therapy as an adjunct in healing of chronic wounds. Int Wound J 2015;12:436-42 «PMID: 23855645»PubMed
- Yao M, Fabbi M, Hayashi H ym. A retrospective cohort study evaluating efficacy in high-risk patients with chronic lower extremity ulcers treated with negative pressure wound therapy. Int Wound J 2014;11:483-8 «PMID: 23163962»PubMed
- Conte MS, Bradbury AW, Kolh P ym. Global Vascular Guidelines on the Management of Chronic Limb-Threatening Ischemia. Eur J Vasc Endovasc Surg 2019;58:S1-S109.e33 «PMID: 31182334»PubMed
- Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ESA Guidelines on non-cardiac surgery: cardiovascular assessment and management: The Joint Task Force on non-cardiac surgery: cardiovascular assessment and management of the European Society of Cardiology (ESC) and the European Society of Anaesthesiology (ESA). Eur Heart J 2014;35:2383-431 «PMID: 25086026»PubMed
- Biccard BM, Scott DJA, Chan MTV ym. Myocardial Injury After Noncardiac Surgery (MINS) in Vascular Surgical Patients: A Prospective Observational Cohort Study. Ann Surg 2018;268:357-363 «PMID: 28486392»PubMed
- Poldermans D, Boersma E, Bax JJ ym. The effect of bisoprolol on perioperative mortality and myocardial infarction in high-risk patients undergoing vascular surgery. Dutch Echocardiographic Cardiac Risk Evaluation Applying Stress Echocardiography Study Group. N Engl J Med 1999;341:1789-94 «PMID: 10588963»PubMed
- POISE Study Group., Devereaux PJ, Yang H ym. Effects of extended-release metoprolol succinate in patients undergoing non-cardiac surgery (POISE trial): a randomised controlled trial. Lancet 2008;371:1839-47 «PMID: 18479744»PubMed
- Schouten O, Boersma E, Hoeks SE ym. Fluvastatin and perioperative events in patients undergoing vascular surgery. N Engl J Med 2009;361:980-9 «PMID: 19726772»PubMed
- Venermo M, Sprynger M, Desormais I ym. Editor's Choice - Follow-up of Patients After Revascularisation for Peripheral Arterial Diseases: A Consensus Document From the European Society of Cardiology Working Group on Aorta and Peripheral Vascular Diseases and the European Society for Vascular Surgery. Eur J Vasc Endovasc Surg 2019;58:641-653 «PMID: 31685166»PubMed
- Dick F, Ricco JB, Davies AH ym. Chapter VI: Follow-up after revascularisation. Eur J Vasc Endovasc Surg 2011;42 Suppl 2:S75-90 «PMID: 22172475»PubMed
- McBride OMB, Mofidi R, Griffiths GD ym. Development of a Decision Tree to Streamline Infrainguinal Vein Graft Surveillance. Ann Vasc Surg 2016;36:182-189 «PMID: 27354322»PubMed
- Saarinen E, Laukontaus SJ, Albäck A ym. Duplex surveillance after endovascular revascularisation for critical limb ischaemia. Eur J Vasc Endovasc Surg 2014;47:418-21 «PMID: 24560305»PubMed
- Luther M. Treatment of chronic critical leg ischaemia--a cost benefit analysis. Ann Chir Gynaecol Suppl 1997;213:1-142 «PMID: 9373713»PubMed
- Cheshire NJ, Noone MA, Wolfe JH. Re-intervention after vascular surgery for critical leg ischaemia. Eur J Vasc Surg 1992;6:545-50 «PMID: 1397351»PubMed
- Taylor SM, Kalbaugh CA, Blackhurst DW ym. Determinants of functional outcome after revascularization for critical limb ischemia: an analysis of 1000 consecutive vascular interventions. J Vasc Surg 2006;44:747-55; discussion 755-6 «PMID: 16926083»PubMed
- Seeger JM, Pretus HA, Carlton LC ym. Potential predictors of outcome in patients with tissue loss who undergo infrainguinal vein bypass grafting. J Vasc Surg 1999;30:427-35 «PMID: 10477635»PubMed
- Tarry WC, Walsh DB, Birkmeyer NJ ym. Fate of the contralateral leg after infrainguinal bypass. J Vasc Surg 1998;27:1039-47; discussion 1047-8 «PMID: 9652466»PubMed
- Bodily KC, Burgess EM. Contralateral limb and patient survival after leg amputation. Am J Surg 1983;146:280-2 «PMID: 6881456»PubMed
- Keo H, Grob E, Guggisberg F ym. Long-term effects of supervised exercise training on walking capacity and quality of life in patients with intermittent claudication. Vasa 2008;37:250-6 «PMID: 18690592»PubMed
- Regensteiner JG, Hiatt WR, Coll JR ym. The impact of peripheral arterial disease on health-related quality of life in the Peripheral Arterial Disease Awareness, Risk, and Treatment: New Resources for Survival (PARTNERS) Program. Vasc Med 2008;13:15-24 «PMID: 18372434»PubMed
- Lepäntalo M, Ahokas T, Heinänen T ym. Haavapotilaan hoitopolku HYKS:n sairaanhoitoalueella. Duodecim 2009;125:457-65 «http://www.duodecimlehti.fi/duo97876»6
- Vuorisalo S, Venermo M, Ikonen T ym. Mitä tiedetään verisuonikirurgian vaikuttavuudesta? Duodecim 2009;125:448-55 «http://www.duodecimlehti.fi/duo97875»7
- Luther M. Surgical treatment for chronic critical leg ischaemia: a 5 year follow-up of socioeconomic outcome. Eur J Vasc Endovasc Surg 1997;13:452-9 «PMID: 9166267»PubMed
- Armstrong EJ, Ryan MP, Baker ER ym. Risk of major amputation or death among patients with critical limb ischemia initially treated with endovascular intervention, surgical bypass, minor amputation, or conservative management. J Med Econ 2017;20:1148-1154 «PMID: 28760065»PubMed
- Leikkausta edeltävä arviointi. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Anestesiologiyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim 2014

