Benartärsjukdom
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Alaraajojen tukkiva valtimotauti «Alaraajojen tukkiva valtimotauti»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Benartärsjukdom är en av de tre vanligaste manifestationerna av ateroskleros.
- Forskning visar att benartärsjukdom är mindre känd än de två andra viktiga manifestationerna av ateroskleros, nämligen kranskärlssjukdom och hjärnartärsjukdom. Detta faktum i sig försämrar diagnostiken, hanteringen av riskfaktorer och tillgången på vård när det gäller benartärsjukdom.
- Benartärsjukdom är kopplat till en stor risk för hjärt- och hjärninfarkter.
- De patienter som har kranskärls- eller hjärnartärsjukdom och som också har benartärsjukdom löper den största risken för hjärt- och blodkärlshändelser.
- Benartärsjukdom, tillsammans med övriga faktorer, är orsaken till ungefär hälften av alla bensår som läker dåligt hos diabetiker.
- Förekomsten av benartärsjukdom ökar med att befolkningen åldras och att diabetes blir allt vanligare. Lindrig nedreextremitetsischemi är ofta asymtomatisk.
- Benartärsjukdom är den främsta orsaken till kronisk ischemi (syrebrist) i de nedre
extremiteterna.
- Hos personer som inte rör sig mycket kan t.o.m. långt framskriden benartärsjukdom vara asymtomatisk.
- Intermittent hälta är ett besvärligt symtom, men smärtan som patienterna upplever i nedre extremiteten är ofarlig, och därför ska patienterna uppmanas att promenera trots smärtan.
- Intermittent hälta är dock ofta ett tecken på generaliserad artärsjukdom.
- Vilovärk, ett sår som inte läker eller nekros är tecken på kronisk ischemi som hotar extremiteten och alltid ett tecken på generaliserad artärsjukdom.
- Behandling som påbörjas i tid är avgörande för patientens prognos.
- För en patient som tidigare kunnat gå är amputation ofta ödesdigert, eftersom de flesta patienter som behöver amputation är äldre och multisjuka, och därför finns det inte förutsättningar för rehabilitering att kunna gå med protes. En stor del av patienterna behöver utomstående hjälp efter amputation.
- Hörnstenarna i diagnostiken är
- typiska riskfaktorer och misstanke om sjukdom relaterad till dessa
- typiska symtom (intermittent hälta eller vilovärk)
- avsaknad av arteriella pulser i fotbladet
- avvikande ankel-/armtrycksindex (ABI) ≤ 0,9 eller > 1,4
- lågt tåblodtryck eller lågt tå-armtrycksindex (TBI)
- långsamt läkande sår eller nekros.
- Mål för behandlingen är
- screening av riskfaktorer för ateroskleros (bland annat latent diabetes) och åtgärder för att bromsa artärsjukdomsprogressionen och förbättra totalprognosen
- att förbättra den arteriella cirkulationen i nedre extremiteten när invasiv behandling är indicerad
- att förbättra patientens funktionsförmåga och livskvalitet
- att lindra ischemisk smärta
- att förhindra sår och läka sår
- att undvika amputation, framför allt proximalt om fotbladet
- att bevara patientens autonomi och undvika sluten vård.
- Det centrala på alla hälso- och sjukvårdsnivåer är att identifiera riskfaktorer för artärsjukdom och att påbörja behandling.
Ämnets avgränsning
- I den här rekommendationen avhandlas diagnostik och behandling av asymtomatisk benartärsjukdom, intermittent hälta och kronisk extremitetshotande ischemi samt prevention av kardiovaskulära händelser.
- Akut extremitetsischemi avhandlas bara vad gäller akutiserad kronisk ischemi som uppstått till följd antingen av lokal ocklusion p.g.a. benartärsjukdom eller plötslig ocklusion av blodkärlsbypass. Rekommendationen behandlar inte akut extremitetsischemi av andra orsaker, där etiologin ofta är emboli eller trauma.
Mål
- Målet med rekommendationen är
- att förbättra identifieringen av asymtomatisk artärsjukdom och att förhindra kardiovaskulära händelser
- att bidra till identifieringen av de patienter som kan skötas inom primärvården
- att bidra till identifieringen av patienter med kronisk extremitetshotande ischemi och som bör remitteras för brådskande specialsjukvård
- att påskynda identifieringen av patienter med kronisk extremitetshotande ischemi som orsakar (diabetiska) bensår
- att bidra till identifieringen av patienter med intermittent hälta som bör remitteras för bedömning av invasiv behandling
- att skapa en enhetlig praxis för undersökning och behandling av benartärsjukdom.
Målgrupp
- Rekommendationens målgrupp är all hälso- och sjukvårdspersonal som deltar i behandlingen av benartärsjukdom samt alla som forskar inom området.
Definitioner
- Med benartärsjukdom avses ateroskleros i nedreextremitetsartärerna jämte associerade
aterotromboser.
- I litteraturen används också benämningarna ASO i nedre extremiteterna (arteriosclerosis obliterans), (obstruktiv) perifer kärlsjukdom (peripheral arterial (occlusive) disease; PA(O)D) och kärlsjukdom i nedre extremiteterna (lower extremity arterial disease; LEAD).
- Benartärsjukdom kan indelas i asymtomatisk och symtomatisk artärsjukdom.
- Vid asymtomatisk artärsjukdom förekommer aterosklerosförändringar i kärlväggarna, men patienten uppvisar inga symtom.
- Symtomatisk benartärsjukdom manifesteras som intermittent hälta eller kronisk extremitetshotande ischemi (vilovärk eller ischemisk vävnadsskada (sår eller nekros)).
- Benartärsjukdom är den vanligaste orsaken till kronisk ischemi i de nedre extremiteterna.
- Sällsynta orsaker kan utgöras av blodkärlsmissbildningar, någon annan sjukdom i kärlväggen, kronisk embolisering och koagulationsrubbningar «Katkokävelyn erotusdiagnostiikka»1.
- Sjukdomsprocessen vid benartärsjukdom är långsam eller progredierar etappvis.
- Symtomen beror på syrebrist i vävnaden (ischemi, se definitionerna «Kroonisen alaraajaiskemian määritelmiä»2).
Bestämning av svårighetsgraden av ischemi i nedre extremiteterna
- Fontaines och Rutherfords klassificeringar är metoder inom primärvården för att fastställa
svårighetsgraden av ischemi i de nedre extremiteterna och som sedan gammalt har använts
i det kliniska arbetet. Se mer information «Alaraajaiskemian vaikeusasteen luokittelu»3.
- Klassificeringarna fastställer svårighetsgraden vid benartärsjukdom utifrån en klinisk symtombild och gör det lättare att identifiera kronisk extremitetshotande ischemi.
- WIfl-klassificeringen används vid kronisk extremitetshotande ischemi för bedömning av risken för amputation och nyttan av revaskularisering inom specialsjukvården.
- Wlfl-klassificeringen är en mer noggrann metod för bestämning av kronisk extremitetshotande ischemi. I den tas hänsyn till vävnadsskadans omfattning, svårighetsgraden av ischemin och infektionstillståndet i benet. Se «Alaraajaiskemian vaikeusasteen luokittelu»3 tabell 3. WIfI-klassificering (vävnadsskada, ischemi och beninfektion), «Mills JL Sr, Conte MS, Armstrong DG ym. The Societ...»1.
- Av differentialdiagnostiska orsaker ska den arteriella insufficiensen säkerställas objektivt (mer ingående beskrivet i avsnitten ABI och tåtryck i blodkärlslaboratorium och Transkutant partialtryck för syre (TcPO2)), eftersom omständigheter som inte är kopplade till ischemi kan också orsaka samma slags symtom.
- I dokumentet Global Vascular Guidelines on the Management of CLTI «Conte MS, Bradbury AW, Kolh P ym. Global vascular ...»2 presenteras GLASS-klassificeringen för bedömning av svårighetsgraden av kronisk extremitetshotande ischemi, av hur väl en endovaskulär artäråtgärd lyckats omedelbart efter åtgärden och av blodkärlets öppenhet efter 1 år, då man inom specialsjukvården bedömer om och hurdan invasiv behandling som är indicerad «Valtimomuutosten anatominen luokitus, valtimoreittitavoite ja raajakohtainen aukipysyvyys»4.
Epidemiologi
- Mer än 200 miljoner människor i världen, varav 40 miljoner i Europa, har benartärsjukdom, om man också räknar med asymtomatiska patienter «Tukkivan valtimotaudin esiintyvyys maailmanlaajuisesti»1, «Shu J, Santulli G. Update on peripheral artery dis...»3.
- Förekomsten har ökat med nästan en fjärdedel under åren 2000–2010, vilket i huvudsak beror på befolkningens åldrande och den ökade förekomsten av riskfaktorer, särskilt diabetes «Fowkes FG, Rudan D, Rudan I ym. Comparison of glob...»4.
- De epidemiologiska utredningarna av benartärsjukdom bygger på enkätundersökningar
och på kliniska och klinisk fysiologiska undersökningar.
- Utredningarnas tillförlitlighet beror på vilken metod som används.
- Det vanligaste objektiva kriteriet är relationen mellan det systoliska blodtrycket i ankeln och överarmen (ABI) ≤ 0,9 «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Criqui MH, Abraham P ym. Measurement an...»6, «Management of peripheral arterial disease (PAD). T...»7.
- Förekomsten ökar med åldern «Tukkivan valtimotaudin esiintyvyys maailmanlaajuisesti»1.
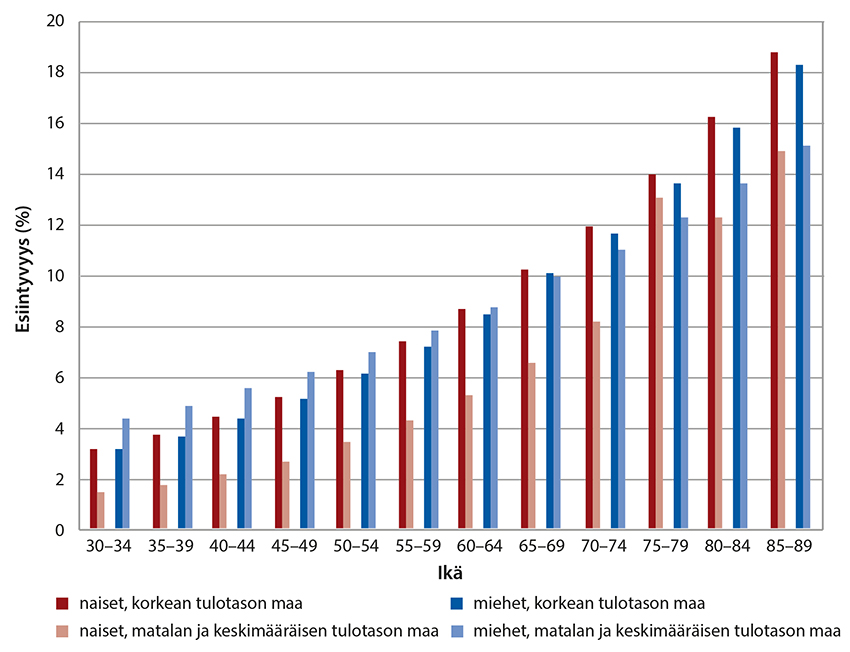
Tukkivan valtimotaudin esiintyvyys maailmanlaajuisesti. Ääreisvaltimotaudin esiintyvyys iän ja sukupuolen mukaan matalan, keskimääräisen ja korkean tulotason maissa.
Mukailtu lähteestä Conte M et al. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg. 2019;69:3S-125S.e40
Asymtomatisk benartärsjukdom
- De flesta med benartärsjukdom har inga eller endast lindriga symtom «Fowkes FG, Rudan D, Rudan I ym. Comparison of glob...»4, «Alahdab F, Wang AT, Elraiyah TA ym. A systematic r...»8, «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9, «Hirsch AT, Criqui MH, Treat-Jacobson D ym. Periphe...»10.
- Förekomsten av benartärsjukdom utan eller med lindriga symtom torde vara 3–5 gånger
större (1:3–1:5) «Alahdab F, Wang AT, Elraiyah TA ym. A systematic r...»8, «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9, «Hirsch AT, Criqui MH, Treat-Jacobson D ym. Periphe...»10, «Sigvant B, Wiberg-Hedman K, Bergqvist D ym. A popu...»11än förekomsten av symtomgivande benartärsjukdom (intermittent hälta). Se mer information «Alaraajojen valtimotaudin vallitsevuus»5.
- I Finland är förekomsten av benartärsjukdom hos asymtomatiska kvinnor och män mellan 45 och 70 år uppskattningsvis 5 % «Heikkilä A, Venermo M, Kautiainen H ym. Short stat...»12.
- Förekomsten hos personer över 65 år är ungefär 20–30 % bland hälsocentralpatienterna «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9, «Oksala NK, Viljamaa J, Saimanen E ym. Modified ank...»13.
- Personer med inga eller lindriga symtom kan dock ha sämre rörelseförmåga än personer utan benartärsjukdom «McDermott MM, Fried L, Simonsick E ym. Asymptomati...»14.
Intermittent hälta ("fönstertittarsjuka")
- Omfattande epidemiologiska studier visar att förekomsten av intermittent hälta hos 40-åriga män är ungefär 1 % och inte mindre än 8 % hos personer över 65 år. Se mer information «Alaraajojen valtimotaudin vallitsevuus»5.
- Förekomsten hos män under 85 år är högre än hos kvinnor i samma ålder (relationen varierar i olika undersökningar), men för personer över 85 år är förhållandet det motsatta. Se mer information «Alaraajojen valtimotaudin vallitsevuus»5.
Kronisk extremitetshotande ischemi
- Förekomsten av kronisk extremitetshotande ischemi bedöms vara 1,2–1,3 % «Nehler MR, Duval S, Diao L ym. Epidemiology of per...»15.
- Den årliga incidensen torde vara 500–1 000 fall per en miljon invånare «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5.
- Uppskattningen är inexakt, då den baseras på kvantitativ information om sjukhusvård och amputationer «Catalano M. Epidemiology of critical limb ischaemi...»17och beror på befolkningsunderlaget.
- Bara varannan person med kronisk extremitetshotande ischemi har haft intermittent hälta innan «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Mätzke S, Lepäntalo M. Claudication does not alway...»18.
- Kronisk extremitetshotande ischemi är bara toppen av isberget när det gäller benartärsjukdom. Se bild «Eriasteisen alaraajojen valtimotaudin vallitsevuus»2.
- I Finland görs varje år 180 underbens- eller låramputationer per miljon invånare. Av dessa görs 85 % på grund av blodcirkulationsrelaterade orsaker, och hälften av patienterna har diabetes «Behrendt CA, Sigvant B, Szeberin Z ym. Internation...»19, «Ikonen TS, Sund R, Venermo M ym. Fewer major amput...»20.
- Ischemi är en delfaktor bakom vart fjärde kroniska underbenssår, oftast i samverkan med venös insufficiens «Treiman GS, Copland S, McNamara RM ym. Factors inf...»21, «Sarkar PK, Ballantyne S. Management of leg ulcers....»22, «Moffatt CJ, Franks PJ. A prerequisite underlining ...»23, «Kulkarni SR, Gohel MS, Whyman MR ym. Significance ...»24. Se även God medicinsk praxis-rekommendationen Krooninen alaraajahaava «Krooninen alaraajahaava»2 (på finska), «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»25; Kroniska sår i nedre extremiteter «Kroniska sår i nedre extremiteter»3 (på svenska).

Eriasteisen alaraajojen valtimotaudin vallitsevuus. Alaraajojen tukkivan valtimotaudin vallitsevuus suomalaisessa väestössä.
Mukailtu lähteestä Leng GC, Fowkes FGR. Epidemiology and risk factors for peripheral arterial disease. Kirjassa: Beard JD, Gaines PA. Vascular and endovascular surgery. 2. painos. Saunders, London 2001;26.
Lupa kuvan käyttöön: Mauri Lepäntalo
Erityiskorvattua lääkehoitoa sepelvaltimotaudin vuoksi saaneiden määrä päivitetty vuoden 2018 tietoihin.
Riskfaktorer
- Obestridliga riskfaktorer för benartärsjukdom (bild «Ääreisvaltimotaudin riskitekijät matalan, keskimääräisen ja korkean tulotason maissa»3) är rökning, diabetes, njurinsufficiens, åldrande, hyperkolesterolemi och hypertoni.
- Rökning är den främsta enskilda riskfaktorn för perifer kärlsjukdom.
- Även passiv rökning ökar risken för benartärsjukdom «He Y, Lam TH, Jiang B ym. Passive smoking and risk...»26, «Lu L, Mackay DF, Pell JP. Association between leve...»27, «Lu L, Mackay DF, Pell JP. Secondhand smoke exposur...»28..
- Antalet konsumerade paketår (packår) korrelerar med benartärsjukdomens svårighetsgrad, amputationsrisken, risken för ocklusioner i blodkärlstransplantat och mortalitet «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Criqui MH, Aboyans V. Epidemiology of peripheral a...»16. Se mer information «Alaraajojen tukkivan valtimotaudin riskitekijät»6.
- Diabetes och dålig diabetesbalans ökar risken för benartärsjukdom «Althouse AD, Abbott JD, Forker AD ym. Risk factors...»29: det heter att varje ökning av glykohemoglobinvärdet (HbA1C) på en (1) procentenhet (11 mmol/mol) ökar risken för benartärsjukdom med 15–18 % «Selvin E, Marinopoulos S, Berkenblit G ym. Meta-an...»30. Se God medicinsk praxis-rekommendationen Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»4 (på finska), «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31; Fotkomplikationer hos diabetiker «Fotkomplikationer hos diabetiker»5 (på svenska).
- Eftersom rubbningar av glukosämnesomsättningen är en riskfaktor för artärsjukdom ska glukosmetabolismen hos artärsjukdomspatienter alltid utredas «Selvin E, Marinopoulos S, Berkenblit G ym. Meta-an...»30, «Gregg EW, Gu Q, Williams D ym. Prevalence of lower...»32. Se God medicinsk praxis-rekommendationen Diabeetikon jalkaongelmat för mer information «Diabetekseen liittyvät jalkaongelmat»4 (på finska), «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31; Fotkomplikationer hos diabetiker «Fotkomplikationer hos diabetiker»5 (på svenska)
- Diabetes ökar också sannolikheten för progression av intermittent hälta till kronisk extremitetshotande ischemi «Jude EB, Oyibo SO, Chalmers N ym. Peripheral arter...»33, (bild «Kroonisen raajaa uhkaavan iskemian riskitekijät»4).
- Varannan person med kronisk extremitetshotande ischemi har också diabetes.
- Se också God medicinsk praxis-rekommendationen Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»4 (på finska), «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31, avsnittet Diabeetikon jalkaongelmien ja niiden riskitekijöiden epidemiologia; Fotkomplikationer hos diabetiker «Fotkomplikationer hos diabetiker»5 (på svenska) avsnittet Epidemiologi och riskfaktorer för fotkomplikationer hos diabetiker.
- Den livslånga risken för bensår bland diabetiker uppgår till 15 %, och 14–24 % av dessa bensårspatienter behöver amputation. De flesta amputationer kan dock förhindras genom tidig diagnos, korrekt behandling och preventiva åtgärder från patienten själv «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Armstrong DG, Lavery LA. Diabetic foot ulcers: pre...»34, «Nathan DM, Cleary PA, Backlund JY ym. Intensive di...»35, «Intensive blood-glucose control with sulphonylurea...»36, «Lavery LA, Armstrong DG, Wunderlich RP ym. Diabeti...»37, «Larsson J, Eneroth M, Apelqvist J ym. Sustained re...»38, «Jeffcoate WJ, Chipchase SY, Ince P ym. Assessing t...»39.
- Perifer neuropati utgör en tilläggsrisk eller en självständig risk för bensår. Se God medicinsk praxis-rekommendationen Diabeetikon jalkaongelmat för mer information «Diabetekseen liittyvät jalkaongelmat»4 (på finska), «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31; Fotkomplikationer hos diabetiker «Fotkomplikationer hos diabetiker»5 (på svenska).
- 60 % av patienterna med ischemiska, diabetiska bensår har ingen intermittent hälta innan.
- Patientens socioekonomiska ställning relaterar också till risken för amputation. Incidensen för amputationer är högre i de lägsta socioekonomiska klasserna än i de högre klasserna.
- Njursvikt (eGFR < 60 ml/min och proteinuri) ökar incidensen för artärsjukdom mångfaldigt jämfört med patienter utan njursvikt (eGFR ≥ 90 ml/min) «Matsushita K, Ballew SH, Coresh J ym. Measures of ...»40.
- Reuma är en inflammatorisk sjukdom som påskyndar utvecklingen av artärsjukdomar «Khanna NN, Jamthikar AD, Gupta D ym. Rheumatoid Ar...»41.
- Hypertriglyceridemi och höga halter av LDL-partiklar samt låga halter av HDL-partiklar i blodcirkulationen är riskfaktorer för benartärsjukdom «Aday AW, Lawler PR, Cook NR ym. Lipoprotein Partic...»42.
- Högt blodtryck är i sig en riskfaktor för benartärsjukdom «Criqui MH, Vargas V, Denenberg JO ym. Ethnicity an...»43, «Joosten MM, Pai JK, Bertoia ML ym. Associations be...»44.
- Vissa koagulationsrubbningar (såsom antifosfolipidsyndrom «Lam EY, Taylor LM Jr, Landry GJ ym. Relationship b...»45 och APC-resistens) kan vara kopplade till kronisk ischemi i nedre extremiteterna, men dokumenterad forskning om orsakssambandet är sparsam. Se mer information «Alaraajojen tukkivan valtimotaudin riskitekijät»6.
- Däremot är motion preventivt mot benartärsjukdom «Stein RA, Rockman CB, Guo Y ym. Association betwee...»46.
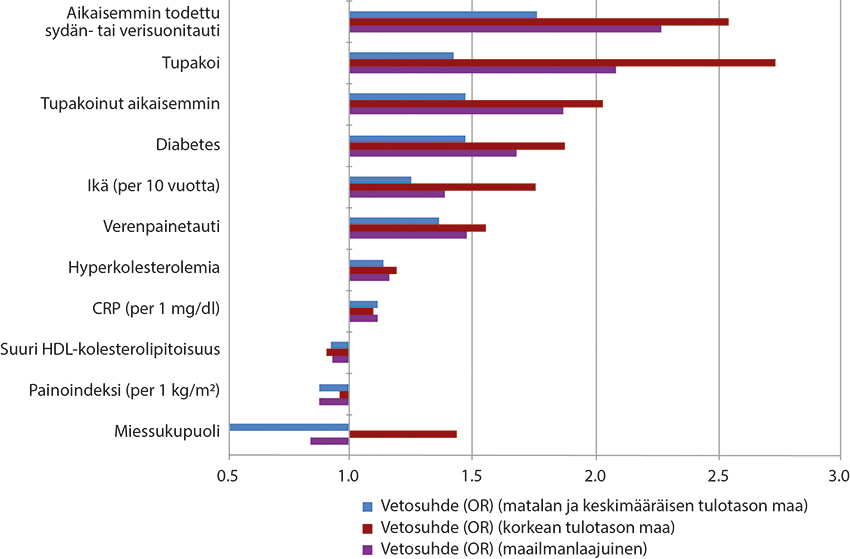
Ääreisvaltimotaudin riskitekijät matalan, keskimääräisen ja korkean tulotason maissa.
Mukailtu lähteestä Conte M ym. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg. 2019;69:3S-125S.e40

Kroonisen raajaa uhkaavan iskemian riskitekijät
Modifioitu TASC II:n (Norgren L ym. Eur J Vasc Endovasc Surg 2007;33(Suppl 1):S1-75) mukaan.
© Maarit Venermo
Prognos
Kronisk ischemi i nedre extremiteterna: naturligt förlopp och prognos
- Det är svårt att undersöka det naturliga förloppet för benartärsjukdom, eftersom en stor del av patienterna saknar symtom och de patienter som har symtom (särskilt de med extremitetshotande ischemi) ofta genomgår revaskularisering för att rädda extremiteten. Se mer information «Alaraajojen tukkivan valtimotaudin luonnollinen kulku»7.
- Den övergripande prognosen för patienter med benartärssjukdom kan jämföras med prognosen för patienter med kranskärlssjukdom.
- Ungefär hälften (40–60 %) av alla patienter med benartärsjukdom avlider på grund av kranskärlssjukdom, 10–20 % på grund av hjärnartärsjukdom och 10 % på grund av någon annan kardiovaskulär händelse «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Armstrong DG, Lavery LA. Diabetic foot ulcers: pre...»34.
- Genom optimal behandling av de kardiovaskulära riskfaktorerna (särskilt behandling med statiner), antitrombotisk medicinering och rökstopp kan totalprognosen förbättras för patienter med benartärsjukdom.
- Ankel-armtrycksindexet och tåblodtrycket torde vara mera träffsäkra prognostiska markörer för artärsjukdomens förlopp än de kliniska symtomen «Nilkka-olkavarsi painesuhde ja varvaspaine ennustanevat valtimotaudin kulkua paremmin kuin kliiniset oireet.»C.
- Prognosen hos patienter med benartärsjukdom korrelerar med ischemins svårighetsgrad, ankel-armtrycksindexet och tåblodtrycket. Se mer information «Alaraajojen tukkivan valtimotaudin luonnollinen kulku»7.
Förlopp och prognos av kronisk nedreextremitetsischemi hos patienter med intermittent hälta
- Den kumulativa kardiovaskulära femårsdödligheten för patienter med intermittent hälta (13 %) är klart högre än för asymtomatiska patienter med benartärsjukdom (9 %) eller för kontroller (5 %) «Sigvant B, Lundin F, Wahlberg E. The Risk of Disea...»47.
- Bland patienter med intermittent hälta förblir symtomen med intermittent hälta oförändrade eller lindras hos 75 % och försvåras hos 25 % under en uppföljningstid på fem år. Ungefär 5–20 % utvecklar kronisk extremitetshotande ischemi och av dessa genomgår 4–27 % hög extremitetsamputation «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Sigvant B, Lundin F, Wahlberg E. The Risk of Disea...»47, «Dormandy J, Heeck L, Vig S. Predicting which patie...»48.
- Rökning ökar risken för att intermittent hälta utvecklas till kronisk extremitetshotande ischemi.
- Rökning försämrar det långvariga resultatet av revaskularisering.
Förlopp och prognos av kronisk extremitetshotande ischemi
- Kronisk extremitetshotande ischemi är ett tecken på en svår, generaliserad, aterotrombotisk sjukdom. Den är associerad med trefaldig risk för hjärtinfarkt, stroke eller kardiovaskulär död jämfört med ischemi som ger intermittent hälta «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Abu Dabrh AM, Steffen MW, Undavalli C ym. The natu...»49.
- Ungefär en femtedel av alla som har kronisk extremitetshotande ischemi avlider inom ett år «Abu Dabrh AM, Steffen MW, Undavalli C ym. The natu...»49.
- Om ingen åtgärd som förbättrar blodcirkulationen görs, leder kronisk extremitetshotande ischemi till att uppskattningsvis ca 20–25 % av patienterna förlorar extremiteten inom ett år «Abu Dabrh AM, Steffen MW, Undavalli C ym. The natu...»49. Se mer information «Alaraajojen tukkivan valtimotaudin luonnollinen kulku»7.
- Diabetes, svår njursvikt, infektioner och vävnadsskador försämrar prognosen för kronisk extremitetshotande ischemi och ökar risken för amputation «Spillerova K, Biancari F, Leppäniemi A ym. Differe...»50, «Söderström M, Aho PS, Lepäntalo M ym. The influenc...»51.
- För diabetiker är risken för amputation 5–10 gånger så hög som för patienter som inte har diabetes «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Ikonen TS, Sund R, Venermo M ym. Fewer major amput...»20.
- Nekros ökar amputationsrisken mer än vilovärk eller bensår «Sen P, Demirdal T, Emir B. Meta-analysis of risk f...»52.
Diagnostik
Diagnostiska utmaningar
- Benartärsjukdomen är ett underdiagnostiserat tillstånd.
- Läkare är betydligt sämre på att identifiera benartärsjukdom än kranskärls- eller hjärnartärsjukdom, då de flesta patienter har inga eller otypiska symtom «Hirsch AT, Criqui MH, Treat-Jacobson D ym. Periphe...»10, «Cacoub PP, Abola MT, Baumgartner I ym. Cardiovascu...»53.
- Patienter uppvisar inte symtom i nedre extremiteterna förrän kärlförändringarna är hemodynamiskt betydande och artärsjukdomen progredierat och blivit en kliniskt signifikant sjukdom.
- Patienterna kan missta sig och tycka att ischemisymtomen i de nedre extremiteterna är värk i benen av andra orsaker, vilket leder till fördröjningar i vården «Lovell M, Harris K, Forbes T ym. Peripheral arteri...»54, «Hirsch AT, Murphy TP, Lovell MB ym. Gaps in public...»55.
- Diagnostiken och fastställandet av sjukdomens svårighetsgrad kan inte baseras bara
på anamnesen, utan de diagnostiska hörnstenarna är palpering av pulserna och ankel-armtrycksindex.
Se mer information «Nilkka-olkavarsipainesuhteen mittaus (ABI) perusterveydenhuollossa»8, Lääkärin tietokannat; videon: ABI-mätning «ABI-mittaus»1 och videon: Mätning av ankeltryck «Nilkkapaine- ja ABI-mittaus»2 (kräver behörighet).
- Bara en av fem personer med benartärsjukdom uppvisar symtom i form av intermittent hälta «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Diehm C, Schuster A, Allenberg JR ym. High prevale...»9.
- Även en svår sjukdom kan vara asymtomatisk, särskilt om patienten rör sig lite, vilket ofta är fallet för äldre personer.
- Det kan hända att diabetiker inte uppvisar några symtom på ischemi, då nedreextremitetsneuropati minskar smärtförnimmelsen.
- Andra faktorer som begränsar prestationsförmågan, till exempel kroniskt obstruktiv lungsjukdom eller hjärtinsufficiens, kan dölja ischemisymtomen totalt.
Anamnes och symtom
- Anamnesen ska innehålla följande uppgifter:
- släktanamnes vad gäller artärsjukdomar «Valentine RJ, Guerra R, Stephan P ym. Family histo...»56, «Wassel CL, Loomba R, Ix JH ym. Family history of p...»57, «Khaleghi M, Isseh IN, Bailey KR ym. Family history...»58
- konstaterade kardiovaskulära riskfaktorer och associerade sjukdomar, medicinering samt symtom inom olika artärområden
- rökning (paketår), gångförmåga, fysisk aktivitet och mobilitetshjälpmedel «European Association of Cardiovascular Prevention ...»59.
- Symtomkartläggningen ska innehålla bland annat följande:
- symtomens början (plötsligt eller stegvis), varaktighet, svårighetsgrad (se definition av svårighetsgraden av ischemi) och förändring, anatomisk lokalisation (skinka, lår, vad eller fotblad), sida, inverkan på funktionsförmågan
- noggrann beskrivning av symtombilden
- huruvida symtomet är kopplat till ansträngning, vilovärk, nattvärk, hur positioneringen av foten påverkar symtomet.
- Patientens funktionsförmåga och förmåga att klara av vardagliga sysslor kartläggs.
Intermittent hälta
- Intermittent hälta ("fönstertittarsjuka") är ett symtom på syrebrist i nedre extremiteten vid ansträngning.
- Symtomet återkommer ofta på samma sätt och är typiskt för sjukdomen: smärta, trötthet eller domning i endera eller båda nedre extremiteter tvingar patienten att stanna eller gå långsammare. Se mer information «Alaraajojen tukkivasta valtimotaudista johtuvan katkokävelyoireen määrittäminen»9.
- Lokalisationen av smärtan vid intermittent hälta varierar enligt lokalisationen av
ocklusionen: smärtan förekommer distalt om artärförändringen i muskeln med syrebrist.
- Leriches syndrom (distal ocklusion i aorta) orsakar en klassisk triad: klaudikation, erektionsproblem och avsaknad av ljumskpuls.
- En förträngning eller ocklusion av höftartären orsakar smärta i skinkan, låret eller vaden, och en förträngning eller ocklusion av lårartären leder vanligtvis till symtom i vaden.
- En förträngning eller ocklusion i skenbensartären kan orsaka smärta eller känselbortfall i fotsulan vid gång.
- Smärtan går oftast över 5–15 minuter efter att patienten stannat men återkommer då
patienten fortsätter gå.
- Att gå snabbt eller i uppförsbacke försvårar smärtan.
- Ibland lindras smärtan när patienten drar ner på takten.
- Symtomet börjar aldrig i vila.
- Symtom på intermittent hälta kan också kartläggas med en frågeblankett (t.ex. Edinburgh Claudication Questionnaire, Walking Impairment Questionnaire (WIQ) «hoi50083d.pdf»1).
- Det viktigaste i anamnesen är att ta reda på hur mycket den intermittenta hältan påverkar arbetsförmågan, funktionsförmågan och livskvaliteten.
- Differentialdiagnostiska alternativ till arteriellt betingad intermittent hälta «Katkokävelyn erotusdiagnostiikka»1 är bland andra spinalstenos, kompression av ischiasnerven, artros, venöst baserad klaudikation, förträngning av knävecksartär, muskelkompartmentsyndrom och relaterade kardiella orsaker.
Kronisk extremitetshotande ischemi
- Vid kronisk extremitetshotande ischemi är de centrala symtomen och fynden vilovärk och vävnadsskada (sår eller nekros).
- Vilovärk:
- Vilovärk som beror på syrebrist blir kritisk i fotens mest distala delar när perfusionstrycket sjunker.
- Vilovärk förekommer oftast på natten i horisontalläge när perfusionstrycket i foten sjunker, och när hjärtats minutvolym och hydrostatiska tryck är som lägst.
- Värken lindras genom att patienten riktar foten nedåt, sätter sig upp eller ställer sig att stå (patienter tycker oftast att det hjälper att gå).
- Vilovärken kan uppkomma plötsligt utan att patienten tidigare haft intermittent hälta.
- Vilovärk och intermittent hälta kan förekomma samtidigt.
- Hos diabetiker kan kronisk extremitetshotande ischemi vara smärtfri på grund av neuropati. Se God medicinsk praxis-rekommendationen Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»4 (på finska), «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31; Fotkomplikationer hos diabetiker «Fotkomplikationer hos diabetiker»5 (på svenska).
- Om tåtrycket överstiger 50 mmHg (uppmätt i angiologiskt laboratorium inom specialsjukvården) ska andra orsaker till smärtan i foten uteslutas. Se mer information «Kroonisen raajaa uhkaavan iskemian erotusdiagnostiikka»10.
- Sår eller nekros:
- Sår eller nekros kan uppstå spontant eller till följd av något obetydligt trauma. En utlösande faktor kan vara t.ex. att skon trycker eller gnider mot foten eller att patienten värmt sina fötter mot ett värmeelement.
- Vanligtvis tänker patienten inte på att det uppstått en skada innan skadan på själva vävnaden är uppenbar.
- Sår eller nekros kompliceras ofta av infektion.
- Omständigheter som bör beaktas i differentialdiagnostiken för sår i nedre extremiteterna ingår i extramaterialet «Kroonisen raajaa uhkaavan iskemian erotusdiagnostiikka»10.
- Etiologin kan vara multipel: benartärsjukdom jämte venös insufficiens eller neuropati.
- Koagulationsrubbning som orsak till kronisk extremitetshotande ischemi bör misstänkas
om patienten är ung (under 40 år), om det har funnits ocklusioner i släkten och om
ocklusionen har uppstått trots att patienten saknar uppenbara riskfaktorer. Hos kvinnor
kan missfall och andra graviditetskomplikationer tyda på antifosfolipidsyndrom.
- Vid bedömning av tendensen till ocklusion är det av betydelse om aterotrombosen eller embolin uppkommit under pågående antitrombotisk medicinering eller utan medicinering. Detta bör registreras i sjukjournalen.
- Om en arteriell ocklusion uppstår under pågående antikoagulationsmedicinering eller dubbel trombocythämning, tyder det på en kraftig ocklusionstendens. Då bör också möjligheten att patienten har cancer beaktas.
- Utöver ocklusiv artärsjukdom kan kronisk extremitetshotande ischemi också bero på andra, mer sällsynta artärförträngande processer. Se mer information «Katkokävelyn erotusdiagnostiikka»1.
Klinisk undersökning och fynd
- Det kardiovaskulära tillståndet:
- Patientens kardiovaskulära kliniska tillstånd ska undersökas, särskilt hjärtrytmen (bland annat förmaksflimmer ökar risken för emboli) och biljud (bland annat aortastenos).
- De arteriella pulserna i de nedre extremiteterna ska palperas vid ljumskarna (a. femoralis
communis), knävecket (a. poplitea) och framförallt bakom den inre fotknölen (a. tibialis
posterior, ATP) och på fotryggen (a. dorsalis pedis, ADP).
- I praktiken utesluter obestridligt positivt palperingsfynd av arteriell puls (ADP och ATP) i båda fötterna betydande artärsjukdom «Lundin M, Wiksten JP, Peräkylä T ym. Distal pulse ...»60, «Khan NA, Rahim SA, Anand SS ym. Does the clinical ...»61.
- Resultatet av palpationen beror på den som undersöker patienten, på patienten själv och på förhållandena vid undersökningstillfället.
- Ett osäkert palperingsresultat ska säkerställas genom tryckmätning under dopplerregistrering. Det är farligare att missta sig att tro att nedsatt blodcirkulation är normal vilket leder till eventuellt fördröjd behandling än att göra kompletterande undersökningar för att utesluta benartärsjukdom.
- För personer med kronisk ischemi i nedre extremiteterna kan ultraljudsundersökning
övervägas för att utesluta aneurysm av bukaortan «Mani K, Alund M, Björck M ym. Screening for abdomi...»62, «Langbein WE, Collins EG, Orebaugh C ym. Increasing...»63.
- Förekomsten av aneurysmer av bukaortan hos män som är över 60 år och har kritisk ischemi är 2–5 gånger högre än hos den friska kontrollbefolkningen «Alund M, Mani K, Wanhainen A. Selective screening ...»64, «Wolf YG, Otis SM, Schwend RB ym. Screening for abd...»65, «Jamrozik K, Norman PE, Spencer CA ym. Screening fo...»66.
- Kombinerad screening för aneurysm av bukaortan, perifer artärsjukdom och hypertoni hos män mellan 65 och 74 år minskar den totala dödligheten «65–74-vuotiaiden miesten yhdistetty vatsa-aortan aneurysman, perifeerisen valtimotaudin ja verenpainetaudin seulonta ilmeisesti vähentää kokonaiskuolleisuutta.»B.
- Undersökning och fynd i nedre extremiteten:
- Vid kronisk extremitetshotande ischemi kan vävnadsperfusionen bedömas grovt utifrån
den kliniska bilden:
- färgförändringar i foten (blekhet), kapillär återfyllnad (fördröjd) och temperatur (sval).
- Infektioner och neuropati i det autonoma nervsystemet kan dölja dessa fynd.
- muskel- och hudatrofi, nagelförändringar och avsaknad av behåring
- blek extremitet i uppsträckt position blir röd när den får hänga nedåt (Raschows test).
- Ju senare rodnaden uppstår och ju kraftigare den är, desto svårare är ischemin i nedre extremiteten «Cheng X, Mao JM, Xu X ym. Post-occlusive reactive ...»67, «Cisek PL, Eze AR, Comerota AJ ym. Microcirculatory...»68.
- Vid kronisk extremitetshotande ischemi kan vävnadsperfusionen bedömas grovt utifrån
den kliniska bilden:
- En vävnadsskada (sår eller nekros) i den ischemiska extremiteten är ofta lokaliserad till den yttersta delen av foten eller i områden utsatta för tryck (tåspetsarna, sidan av tårna eller mellan tårna, vid benutskotten eller hälen).
- I otypiska fall kan sår också finnas på underbenet. Då kan någon annan riskfaktor bakom sådant arteriellt baserat underbenssår föreligga, till exempel trauma, eller någon samverkande faktor såsom venös insufficiens eller bindvävssjukdom «Kroonisen raajaa uhkaavan iskemian erotusdiagnostiikka»10.
- Hos diabetiker testas känseln i foten med tanke på eventuell neuropati (monofilamenttest)
och fötterna undersöks särskilt för att utesluta infektion.
- Ett särdrag för diabetikers fötter är smärtfrihet trots ischemi, vilket beror på neuropati. Ett annat särdrag är varma och rodnande fötter vilket beror på subkutan shuntning av blodet på grund av autosympatektomi.
- Hos diabetiker (eller immunsupprimerade patienter) kan en infektion orsakad av vävnadsskada ge väldigt ringa symtom på grund av svag inflammationsreaktion.
Laboratorieundersökningar
- Laboratorieundersökningar utförs i syfte att kartlägga riskfaktorerna för benartärsjukdom
(diabetes, hyperkolesterolemi, njurinsufficiens), att identifiera omständigheter som
bör beaktas vid vårdåtgärder (anemi) och att följa upp terapisvaret:
- P-Gluk (vid behov HbA1C eller glukosbelastningsprov)
- Kol, HDL-Kol, LDL-Kol, Trigly
- S-Krea och eGFR
- blodstatus ("liten blodbild")
- albumin-kreatininförhållandet i urin (U-AlbKrea).
Ankeltryck och ankel-armtrycksindex (ABI)
- Förhållandet mellan de systoliska blodtrycksvärdena mätt från ankeln och överarmen (ankle-brachial index, ABI) är en enkel, billig och objektiv undersöknings- och screeningmetod för ischemi i nedre extremiteter «Aboyans V, Criqui MH, Abraham P ym. Measurement an...»6, «Korhonen P, Aarnio P. Valtimotaudin riski voidaan ...»69, «Xu D, Zou L, Xing Y ym. Diagnostic value of ankle-...»70.
- Vanligtvis används en dopplerpenna som distal detektor vid mätningen. Primärvården ska ha den utrustning som behövs för en ABI-mätning. Se mer information «Nilkka-olkavarsipainesuhteen mittaus (ABI) perusterveydenhuollossa»8.
- Så görs mätningen enklast: se artikeln Dopplerstetoskoopin käyttö diagnostiikassa i Lääkärin tietokannat «Kunnamo I. Dopplerstetoskoopin käyttö diagnostiika...»79 (artikel «Dopplerstetoskoopin käyttö diagnostiikassa»3 i Lääkärin käsikirja och relaterat videomaterial (kräver behörighet). ABI-mätning ska göras rutinmässigt vid misstanke om benartärsjukdom, och patienten bör inte remitteras till specialsjukvården utan resultat av ABI-mätning.
- ABI-mätning rekommenderas för patienter med ökad risk för benartärsjukdom. Dessa patienter
är
- alla patienter som får ont i vaden när de går
- diabetiker och rökare samt personer med bukaortaaneurysm eller kronisk njurinsufficiens «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71.
- Så tolkas mätresultaten:
- ABI-värdet ≤ 0,9 ses generellt sett som ett tecken på nedsatt arteriell cirkulation. Se mer information «ABI-arvoa alle 0,90 pidetään yleisesti merkkinä heikentyneestä valtimokierrosta»11.
- Vid diagnostiken av ischemi i nedre extremiteterna ger ett ABI-värde under 0,90 en sensitivitet på 75 % och en specificitet på 86 % «Aboyans V, Criqui MH, Abraham P ym. Measurement an...»6, «Xu D, Zou L, Xing Y ym. Diagnostic value of ankle-...»70.
- Sensitiviteten är sämre hos diabetiker och hos patienter med svår njursvikt på grund av mediaskleros som gör att artärväggarna blir stelare.
- En tillförlitlig övre gräns för referensvärdet är 1,4. Större värden än så beror oftast på mediaskleros (pseudohypertension), men är också ett tecken på generaliserad artärsjukdom. Se mer information «Alaraajojen tukkivan valtimotaudin tunnistaminen mediaskleroosia epäiltäess»12, «Suominen V, Rantanen T, Venermo M ym. Prevalence a...»72, «Aboyans V, Ho E, Denenberg JO ym. The association ...»73.
- Ett ABI-värde under 0,4 eller ett ankeltryck under 50 mmHg tyder på kronisk extremitetshotande ischemi «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, men mätresultatet ska sättas i förhållande till symtom och fynd.
- Vid mediaskleros och hos patienter med artärsjukdom i huvudsak i foten ger tåtrycket
eller tå-armtrycksindex (toe-brachial index, TBI) en mer tillförlitlig bild av blodcirkulationen
i den nedre extremiteten än ABI-värdet «Tehan PE, Santos D, Chuter VH. A systematic review...»75. Se mer information «Alaraajojen tukkivan valtimotaudin tunnistaminen mediaskleroosia epäiltäess»12
- Hela 42 % av alla som har kronisk extremitetshotande ischemi blir inte diagnostiserade enbart på basis av en ABI-mätning.
- Om ankelartärerna inte går att komprimeras eller om ABI-värdet ligger över 1,4 behövs andra undersökningar (se punkterna ABI och tåtryck i blodkärlslaboratorium inom den specialiserade sjukvården, Transkutant partialtryck för syre) för att bedöma blodcirkulationen (se mer information «Alaraajojen tukkivan valtimotaudin tunnistaminen mediaskleroosia epäiltäess»12). Man bör också förhålla sig försiktigt till ABI-värden kring 0,9–1,4 hos diabetiker. ABI-värdet (under 0,90 eller över 1,4) är också en tydlig markör på generaliserad ateroskleros och kardiovaskulär sjukdom «Ankle Brachial Index Collaboration., Fowkes FG, Mu...»76, «Criqui MH, McClelland RL, McDermott MM ym. The ank...»77, «Sepelvaltimotaudin ja aivovaltimotaudin esiintyvyys alaraajojen tukkivaa valtimotautia sairastavilla (nilkka-olkavarsipainesuhde, ABI ≤ 0,9)»5.
- Ett normalt ABI-värde utesluter inte ischemi i nedre extremiteterna, om den kliniska misstanken är stark. Då behövs alternativa tester till stöd för diagnostiken (se ABI och tåtryck i blodkärlslaboratorium inom den specialiserade sjukvården, Transkutant partialtryck för syre).
- Bara ett lågt ABI-värde utan betydande symtom ger inte orsak att remittera patienten till specialsjukvården, men det visar att den kardiovaskulära risken för patienten är förhöjd.
- Vid ABI-mätning är det bra att komma ihåg de vanligaste felkällorna, som beaktas när
man tolkar resultaten:
- Tjocka eller svullna extremiteter eller en alltför smal överarmsmanschett kan orsaka felaktigt höga blodtrycksvärden «Thulesius O, Gjöres JE. Use of Doppler shift detec...»78.
- Vasospasm och lågt blodtryck kan ge felaktigt låga blodtrycksvärden.
- Automatmätare passar främst för screening av artärsjukdom inom primärvården. De är olämpliga för personer med betydande artärsjukdom. Se mer information «Nilkka-olkavarsipainesuhteen mittaus (ABI) perusterveydenhuollossa»8, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
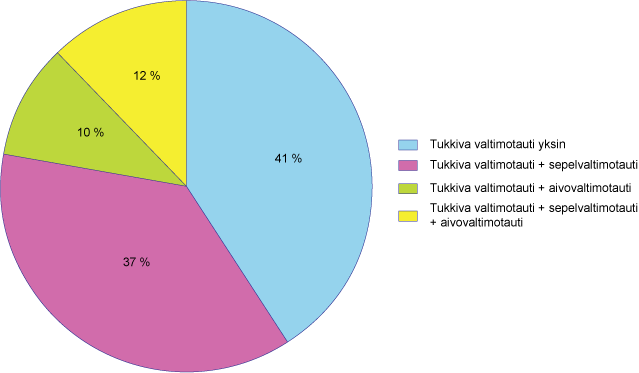
Sepelvaltimotaudin ja aivovaltimotaudin esiintyvyys alaraajojen tukkivaa valtimotautia sairastavilla (nilkka-olkavarsipainesuhde, ABI ≤ 0,9). Painotetut keskiarvot laskettu REACH-, CAPRIE-, Aronowin ja Ahnin tutkimuksista.
Kuva: Maarit Venermo ja Mauri Lepäntalo
ABI och tåtryck i blodkärlslaboratorium inom specialsjukvården
- Diagnosen kronisk extremitetshotande ischemi ska säkerställas genom mätning av ABI, tåtryck eller transkutant partialtryck för syre. Om dessa saknas får dock ingen fördröjning av bilddiagnostik och vård av patienten ske.
- Systoliska ankel- och tåtryck mäts i angiologiskt laboratorium med pletysmografisk utrustning eller utrustning baserad på laserdopplerteknik för detta syfte.
- Det absoluta tåtrycket är mer lämpligt än TBI när det gäller undersökning av kritisk ischemi «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- När den kliniska manifestationen är vilovärk, tyder ett ABI-värde under 0,4, ett ankeltryck under 50 mmHg och ett tåtryck under 30 mmHg på kronisk extremitetshotande ischemi «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Om patienten har en vävnadsskada bör WIfI-klassificeringens referensvärden användas, nämligen ABI-värde under 0,8, ankeltryck under 100 mmHg och tåtryck under 60 mmHg «Conte MS, Bradbury AW, Kolh P ym. Global vascular ...»2.
- Mobila tåtrycksmätare är ett bra komplement för att bedöma blodcirkulationen. Om patienten har ett sår som läker dåligt, rekommenderas dock en mer ingående bedömning inom specialsjukvården «Widmer LW, Vikatmaa P, Aho P ym. Reliability and r...»80.
Transkutant partialtryck för syre (TcPO2)
- Svårighetsgraden av ischemi i de nedre extremiteterna kan också bedömas genom att mäta partialtrycket för syre i vävnaden transkutant (genom huden). En uppvärmd sensor som fästs på huden gör att blodkärlen vidgar sig och gör att syre diffunderar till hudytan, och då kan syrets partialtryck mätas.
- Man kan använda mätning av det transkutana partialtrycket för syre för diagnostiken av kronisk extremitetshotande ischemi när ankel- eller tåtrycksvärdena är otillförlitligt höga eller när det inte är möjligt att göra en mätning av tåtrycket (till exempel på grund av tåamputation).
- Ett TcPO2-värde över 55 mmHg anses vara normalt och gränsvärdet för kronisk extremitetshotande ischemi anses vara ett tryck på 30 mmHg «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Med hjälp av värdet för det transkutana partialtrycket för syre torde det vara möjligt
att prognostisera sårläkning, särskilt för diabetiker «Transkutaanisen happiosapaineen (TcPO2) avulla voidaan ilmeisesti ennustaa haavan paranemista etenkin diabe testa sairastavilla.»B.
- Om TcPO2 ligger under 10 mmHg kommer såret sannolikt inte att läka.
- Om TcPO2 ligger över 40 mmHg kommer såret sannolikt att läka.
- Om TcPO2 ligger mellan 10 och 40 mmHg ger provokationstest mer information.
- Baserat på provokationstest kan såret läka, om
- TcPO2 vid 60 % syreinhalation överstiger 10 mmHg eller ökar med mer än 50 % av ursprungsvärdet
- TcPO2 med benet upphöjt sjunker med mindre än 10 mmHg från ursprungsnivån
- TcPO2 stiger >10 mmHg när patienten låter benet hänga ned i sittande position.
- Vid särskilda tillfällen, till exempel när man bedömer resultatet av revaskularisering och inom forskning, kan också andra metoder användas för att mäta blodcirkulationen «Alaraajan valtimoverenkierron muut mittausmenetelmät»13.
Gångtest
- Ett gångtest på gångmatta är en användbar och objektiv undersökning för differentialdiagnostik
av ischemi hos patienter med klaudikation «Kävelytesti alaraajaiskemian erotusdiagnostiikassa»14.
- Ibland är det benartärsjukdom som ligger bakom lindrig intermittent hälta, även om pulsfynden och ABI-värdet vid vila är normala «Collins TC, Suarez-Almazor M, Peterson NJ. An abse...»81, «Stein R, Hriljac I, Halperin JL ym. Limitation of ...»82, «Guo X, Li J, Pang W ym. Sensitivity and specificit...»83, «Niazi K, Khan TH, Easley KA. Diagnostic utility of...»84.
- Av variablerna som kan mätas vid gångmattstest är ett reducerat ABI-värde efter ansträngning diagnostiskt och kan upprepas mest tillförlitligt när det gäller diagnostik av benartärsjukdom «Kävelymattotestissä mitattavista muuttujista rasituksen jälkeinen ABI:n lasku lienee diagnostinen ja luotettavimmin toistettavissa alaraajojen valtimotaudin diagnostiikassa.»C.
- En reduktion av ankeltrycket med mera än 20 % efter ansträngning tyder på hemodynamiskt betydande artärsjukdom «Peräkylä T, Tikkanen H, von Knorring J ym. Poor re...»85.
- Om patienten inte kan utföra test på gångmatta kan man alternativt använda sig av cykelergometri eller vadmuskelergometri, där patienten belastar vadmusklerna genom plantarflexion av foten.
- När det gäller diabetiker kan tillförlitligheten av ABI-värdet påverkas av mediaskleros.
Bilddiagnostiska undersökningar
- Vanligtvis är det motiverat med bilddiagnostiska undersökningar endast om invasiv
behandling planeras.
- Bildmetoden väljs patientspecifikt med hänsyn till fördelar, nackdelar och lokala resurser.
- Alternativen är duplexultraljud, magnetresonansangiografi (MR-angiografi) med kontrastmedel,
DT-angiografi och digital subtraktionsangiografi (DSA).
- Duplexultraljud utfört av blodkärlskirurg ger ytterligare information för diagnostiken och är till hjälp när man planerar behandling.
- Primärt görs icke-invasiv bilddiagnostik om man inte planerar samtidig endovaskulär behandling «Kuvantamistutkimukset alaraajojen tukkivaa valtimotautia epäiltäessä»15.
- Om man redan utifrån den kliniska undersökningen planerar endovaskulär behandling, används DSA. Då kan behandlingen ske i samband med kontrastmedelsundersökningen.
- DSA är den bästa metoden om man vill undersöka fotartärerna till exempel inför bypassoperation.
- Den diagnostiska tillförlitligheten för duplexultraljud, MR-angiografi med kontrastmedel och CT-angiografi torde vara jämförbar med DSA (sensitivitet och specificitet ≥ 80 %) då det gäller förträngningar på över 50 % och arteriella ocklusioner ovanför knänivå «Dupleksikaikututkimuksen, varjoainetehosteisen magneettiangiografian ja CT-angiografian diagnostinen varmuus on ilmeisesti verrattavissa DSA:han (sensitiivisyys ja spesifisyys ≥ 80 %) yli 50 % ahtaumissa ja valtimotukoksissa polven yläpuolella.»B.
- Hos patienter med njursvikt måste kontrastmedlet som används i samband med bilddiagnostiken
noga övervägas, bland annat genom att bedöma möjligheten till en alternativ bilddiagnostisk
metod, genom att minimera mängden kontrastmedel och genom att kontrollera vätskebalansen
vid behov. Se mer information «Kuvantamistutkimukset alaraajojen tukkivaa valtimotautia epäiltäessä»15.
- Duplexultraljud och MR-angiografi utan kontrastmedel skadar inte njurarna.
- Koldioxidangiografi skadar inte njurarna, och rekommenderas i stället för reguljär DSA-undersökning då jodkontrastmedel skulle undvikas.
Behandling
Behandling av kardiovaskulära riskfaktorer
- Benartärsjukdom är ett tecken på generaliserad ateroskleros och ökad risk för hjärt- och kärlhändelser «Sepelvaltimotaudin ja aivovaltimotaudin esiintyvyys alaraajojen tukkivaa valtimotautia sairastavilla (nilkka-olkavarsipainesuhde, ABI ≤ 0,9)»5. Därför är det motiverat med intensifierad hantering av riskfaktorer oavsett patientens symtom. Se mer information «Ääreisvaltimotautia sairastavien muut aterotromboottiset ilmentymät ja niiden vaikutus potilaan kokonaisennusteeseen»16, tabell «Behandlingsmål för kardiovaskulära riskfaktorer vid kronisk ischemi i nedre extremiteter...»1.
- Patienter som röker ska få effektiv handledning i att sluta röka. Se God medicinsk praxis-rekommendationen Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito»6 (på finska), «Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito...»86 och mer information «Tupakointi ja krooninen alaraajaiskemia»17.
- Statinbehandling är motiverat för alla patienter med benartärsjukdom, om inga kontraindikationer
eller andra anledningar till att inte påbörja medicinering föreligger «Lipidilääkitys ja alaraajaiskemia»18. LDL-halten ska minska åtminstone med 50 % från ursprungskoncentrationen, och målet
är en koncentration under 1,4 mmol/l «Mach F, Baigent C, Catapano AL ym. 2019 ESC/EAS Gu...»87. Se God medicinsk praxis-rekommendationen Dyslipidemiat «Dyslipidemiat»7 (på finska); Dyslipidemier «Dyslipidemier»8 (på svenska).
- Om målet inte uppnås, kan behandlingen kompletteras med ezetimib. Se God medicinsk praxis-rekommendationen Dyslipidemiat «Dyslipidemiat»7 (på finska); Dyslipidemier «Dyslipidemier»8 (på svenska), «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»88, «Kumbhani DJ, Steg PG, Cannon CP ym. Statin therapy...»89, «Murphy SA, Cannon CP, Blazing MA ym. Reduction in ...»90 och mer information «Lipidilääkitys ja alaraajaiskemia»18.
- PCSK9-hämmarna reducerar fetthalten i blodet «Bonaca MP, Nault P, Giugliano RP ym. Low-Density L...»91och minskar prevalensen för hjärt- och kärlsjukdomar hos personer med ateroskleros, om de redan behandlas med statiner. Användningen av den här läkemedelsgruppen begränsas då denna rekommendation skrivs av det höga priset. Preparaten kan dock vara begränsat grundersättningsgilla under vissa förutsättningar: «http://www.kela.fi»1.
- För diabetiker är det väldigt viktigt att förebygga makrovaskulära komplikationer.
- Genom övergripande behandlingar av riskfaktorer för diabetiker med benartärsjukdom kan man reducera både den totala mortaliteten «Valtimotautikuoleman vaaran vähentäminen ääreisvaltimotautia sairastavilla diabeetikoilla»19 och perifera artärhändelser «Heikkinen M, Salmenperä M, Lepäntalo A ym. Diabete...»92.
- Behandlingen av glukosbalansen hos diabetiker strävar till ett HbA1c-värde under 53 mmol/mol (7,0 %), men målsättningen för HbA1c är individuell och beror på riskerna (bland annat hypoglykemi, ålder, viktuppgång) «Davies MJ, D'Alessio DA, Fradkin J ym. Management ...»93, «Introduction: Standards of Medical Care in Diabete...»94. Se God medicinsk praxis-rekommendationen Tyypin 2 diabetes «Tyypin 2 diabetes»9 (på finska), «Armstrong EJ, Ryan MP, Baker ER ym. Risk of major ...»95.
- För diabetiker med hjärt- och kärlsjukdomar minskar GLP-1-agonister och SGLT2-hämmare morbiditet och mortalitet «Davies MJ, D'Alessio DA, Fradkin J ym. Management ...»93, «Verma S, Mazer CD, Al-Omran M ym. Cardiovascular O...»96. Beträffande den senare läkemedelsgruppen ska indikationen övervägas individuellt, om patienten har bensår eller löper stor risk för amputation «Buse JB, Wexler DJ, Tsapas A ym. 2019 update to: M...»97. Behandling med SGLT2-hämmare ska nämligen oftast avbrytas vid större blodkärlsåtgärder och under akut sjukhusvård på grund av risken för normoglykemisk diabetisk ketoacidos.
- Hypertoni är en central riskfaktor för artärsjukdom, och den ska behandlas.
- Målet för behandlingen av högt blodtryck är en blodtrycksnivå under 130/80 mmHg (för hemmamätningar < 125/80 mmHg), om det kan uppnås utan negativa effekter. En trycknivå på under 140/90 mmHg (nivå hemma < 135/85 mmHg) är ett minimum. Se God medicinsk praxis-rekommendationen Kohonnut verenpaine «Kohonnut verenpaine»10 (på finska); Högt blodtryck «Högt blodtryck»11 (på svenska), «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»98, «Williams B, Mancia G, Spiering W ym. 2018 ESC/ESH ...»99.
- Lämpliga antihypertensiva läkemedel är ACE-hämmare eller ATR-blockerare, kalciumkanalblockerare eller diuretika som monoterapi, eller hellre som kombinationsbehandling «Williams B, Mancia G, Spiering W ym. 2018 ESC/ESH ...»99.
- Den bästa evidensen för förbättrad totalprognos hos patienter med benartärsjukdom finns för ACE-hämmare «Heart Outcomes Prevention Evaluation Study Investi...»100, och därför rekommenderas ACE-hämmare och ATR-blockerare som förstahandspreparat «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71 «Heart Outcomes Prevention Evaluation Study Investi...»100, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «ONTARGET Investigators., Yusuf S, Teo KK ym. Telmi...»102, «Armstrong EJ, Chen DC, Singh GD ym. Angiotensin-co...»103.
- Betablockerare rekommenderas inte som primär blodtrycksmedicin, såvida inte patienten har någon annan sjukdom som indicerar användning av betablockerare. Betablockerarna är dock inte kontraindicerade för personer med perifera kärlsjukdomar «Paravastu SC, Mendonca DA, Da Silva A. Beta blocke...»104, «Aronow WS, Ahn C. Effect of beta blockers on incid...»105. Se God medicinsk praxis-rekommendationen Kohonnut verenpaine «Kohonnut verenpaine»10 (på finska); Högt blodtryck «Högt blodtryck»11 (på svenska), «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»98.
Antitrombotisk behandling
- Personer med asymtomatisk benartärsjukdom:
- För primärprevention har man inte observerat att acetylsalicylsyra skulle ha någon effekt för patienter med asymtomatisk benartärsjukdom «Primaaripreventiossa asetyylisalisyylihaposta (ASA) ei ole osoitettu hyötyä oireetonta alaraajan tukkivaa valtimotautia sairastaville.»A, «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «Fowkes FG, Price JF, Stewart MC ym. Aspirin for pr...»106, «Belch J, MacCuish A, Campbell I ym. The prevention...»107.
- Därför rekommenderas inte trombocythämmare om patienten inte har eller har haft symtom eller inte har genomgått några revaskulariseringsåtgärder «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «Fowkes FG, Price JF, Stewart MC ym. Aspirin for pr...»106, «Belch J, MacCuish A, Campbell I ym. The prevention...»107.
- Antitrombotisk behandling används dock om en patient utan symtom i nedre extremiteterna samtidigt har artärsjukdom i kranskärl, halspulsådror, hjärnartärer eller andra artärer. Då fastställs behandlingen enligt behandlingsrekommendationen för artärsjukdomen i fråga «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Gu...»71, «Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 A...»101, «Fowkes FG, Price JF, Stewart MC ym. Aspirin for pr...»106, «Belch J, MacCuish A, Campbell I ym. The prevention...»107. Se God medicinsk praxis-rekommendationen Aivoinfarkti ja TIA «Aivoinfarkti ja TIA»12 (på finska); Hjärninfarkt och TIA «Hjärninfarkt och TIA»13 (på svenska), «Aivoinfarkti ja TIA. Käypä hoito -suositus. Suomal...»108, Sepelvaltimotautikohtaus: epästabiili angina pectoris ja sydäninfarkti ilman ST-nousuja «Sepelvaltimotautikohtaus»14 (på finska), «Sepelvaltimotautikohtaus: epästabiili angina pecto...»109, Krooninen sepelvaltimo-oireyhtymä «Krooninen sepelvaltimo-oireyhtymä»15 (på finska), «Stabiili sepelvaltimotauti. Käypä hoito -suositus....»110 och ST-nousuinfarkti «Sepelvaltimotautikohtaus»14 (på finska), «ST-nousuinfarkti. Käypä hoito -suositus. Suomalais...»111.
- Personer med symtomatisk benartärsjukdom:
- För sekundärprevention förhindrar acetylsalicylsyra (ASA) ungefär en fjärdedel av alla kardiovaskulära händelser hos personer med benartärsjukdom «Sekundaaripreventiossa asetyylisalisyylihappo (ASA) estää noin neljäsosan kardiovaskulaarisista tapahtumista alaraajojen tukkivaa valtimotautia sairastavilla.»A.
- Acetylsalicylsyra eller klopidogrel används för sekundärprevention av ocklusionshändelser hos alla patienter med benartärsjukdom om inga kontraindikationer föreligger «Antithrombotic Trialists' (ATT) Collaboration., Ba...»112, «CAPRIE Steering Committee. A randomised, blinded, ...»113.
- Det finns ingen betydande skillnad i effekt mellan tikagrelor och klopidogrel för personer med benartärsjukdom «Hiatt WR, Fowkes FG, Heizer G ym. Ticagrelor versu...»114.
- I särskilda fall används så kallad dubbel trombocythämning, alltså en kombination
av ASA och ADP-receptorhämmare (klopidogrel, tikagrelor)
- under en bestämd tid efter endovaskulära åtgärder och operationer (se punkten associerad behandling för revaskulariserade patienter).
- under längre tid, om patienten uppvisar ocklusionskomplikationer under behandlingen med ASA och det inte finns någon tydlig mekanisk orsak till ocklusionen och om andra riskfaktorer (glukosbalans, rökning, dyslipidemi, blodtryck) är under kontroll «Sobel M, Verhaeghe R. Antithrombotic therapy for p...»115
- vid andra indikationer, till exempel efter akut kranskärlsanfall eller efter stentinsättning.
- Kombinationsbehandling med ASA (100 mg x 1) och rivaroxaban i låg dos (2,5 mg x 2)
minskar mortalitet, hjärt- och blodkärlshändelser samt skadliga extremitetshändelser
hos personer med benartärsjukdom och stabil koronarsjukdom «ASA:n (100 mg x 1/vrk) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2/vrk) yhdistelmähoito vähentää kuolleisuutta, sydän- ja verisuonitapahtumia ja haitallisia raajatapahtumia alaraajan tukkivaa valtimotautia sairastavilla potilailla, joilla on stabiili koronaaritauti.»A, «Eikelboom JW, Connolly SJ, Bosch J ym. Rivaroxaban...»116, «Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban...»117.
- Kombinationsbehandling ökar risken för blödningskomplikationer, och därför måste en
individuell bedömning göras huruvida sådan behandling ska påbörjas.
- Blödningskomplikationer uppstår ofta i mag- och tarmkanalen. Risken för livshotande blödningar eller hjärnblödningar är inte större vid kombinationsbehandling än vid ASA-behandling.
- Kombinationsbehandling ska övervägas särskilt för patienter med benartärsjukdom som
- har koronarsjukdom
- har haft stroke
- har kronisk extremitetshotande ischemi.
- Innan medicineringen påbörjas ska patientens blödningsrisk, blödningsanamnes, sjukdomar som utsätter patienten för blödningar (bland annat leverinsufficiens) och annan medicinering som påverkar koagulationen bedömas.
- Kombinationsbehandling bör inte användas för patienter med förhöjd blödningsrisk (till exempel tidigare blödning, äldre personer, patienter med anemi, låg kroppsvikt).
- Kombinationsbehandling ökar risken för blödningskomplikationer, och därför måste en
individuell bedömning göras huruvida sådan behandling ska påbörjas.
- Om en patient behöver antikoagulationsbehandling av någon annan anledning, ska långvarig kombinationsbehandling med antikoagulantia och trombocythämmare undvikas, om inte risken för ocklusioner är mycket hög.
- För- och nackdelarna med antitrombotisk läkemedelsbehandling ska bedömas årsvis för varje patient. Bedömningen ska omfatta grundläggande blodprover (blodstatus, kreatinin, levervärden) samt kartläggningar av blödnings- och ocklusionssymtom och behandlingsföljsamhet. När det gäller eventuella blödningssymtom bedömer man deras svårighetsgrad.
| Sluta röka1 | LDL-kolesterolvärde2 | Blodtryck3 | Glukosbalans HbA1c4 |
|---|---|---|---|
| Ja | 50 % minskning och < 1,4 mmol/l | < 130/80 mmHg, om målet kan uppnås utan negativa effekter < 140/90 mmHg är minimimålet |
≤ 53 mmol/mol (7 %) |
| 1Icke-medicinsk och vid behov farmakologisk behandling för alla. 2Statin för alla patienter utan kontraindikationer. Vid behov ezetimib eller PCSK9-hämmare. 3Hög ålder påverkar inte målen, även om målet för behandlingen hos personer över 80 år i praktiken kan vara < 150/90 mmHg. 4Förutsätter att ingen någon svår hypoglykemitendens eller betydande viktökning under behandlingen förekommer. Individuella mål kan vara lägre. |
|||
Behandling av intermittent hälta
Konservativ behandling
- De flesta patienter med intermittent hälta kan behandlas konservativt utan blodkärlsåtgärder.
- När det gäller den konservativa behandlingen är det väsentligt att behandla patientens kardiovaskulära riskfaktorer «gvr00059a.pdf»2. Se avsnittet Behandling av kardiovaskulära riskfaktorer.
- Regelbunden motion och gångövningar gör att patienten kan gå längre sträckor «Säännöllinen liikunta pidentää katkokävelypotilaan kävelymatkaa.»A.
- Den primära behandlingen är regelbunden motion.
- Patienten ska handledas i gångträning minst tre gånger i veckan. Längden på träningarna förlängs från 30 minuter till 60 minuter i takt med att funktionsförmågan förbättras.
- Under träningen ska patienten gå tills smärtan är relativt stark, sedan vila tills smärtan går över, och sedan gå på nytt tills smärtan blir relativt stark. Detta upprepas så många gånger som möjligt under 30–60 minuter.
- Upprepad motion under handledning förbättrar patientens rörelseförmåga bättre än motion utan handledning «Vähintään 3 kuukauden ajan jatkunut ohjattu liikunta katkokävelypotilailla lisää merkittävästi kävelymatolla mitattua kävelymatkaa verrattuna sekä ohjeistettuun kotona tapahtuvaan liikuntaan että annettuun kävelysuositukseen.»B, «Hageman D, Fokkenrood HJ, Gommans LN ym. Supervise...»118.
- Att gå med gångstavar gör att sträckan blir längre och förbättrar träningsuthålligheten «Bulinska K, Kropielnicka K, Jasinski T ym. Nordic ...»119, «Spafford C, Oakley C, Beard JD. Randomized clinica...»120.
- Patienten ska få individuella anvisningar, eftersom patienter med intermittent hälta ofta har också andra sjukdomar som påverkar rörelseförmågan och träningen. Se God medicinsk praxis-rekommendationen Liikunta «Liikunta (ylläpito lopetettu)»16 (på finska); Motion «»17 (på svenska), «Liikunta. Käypä hoito -suositus. Suomalaisen Lääkä...»121.
- Den primära behandlingen är regelbunden motion.
- Statiner har tydligen en positiv inverkan på gångsträckan hos patienter med intermittent
hälta «Statiineilla on ilmeisesti positiivinen vaikutus katkokävelypotilaan kävelymatkaan.»B, «Momsen AH, Jensen MB, Norager CB ym. Drug therapy ...»122, «Aung PP, Maxwell HG, Jepson RG ym. Lipid-lowering ...»123.
- Det är motiverat att ordinera statiner för alla patienter med artärsjukdomar «Lipidilääkitys ja alaraajaiskemia»18
- Man har också konstaterat att vissa läkemedel lindrar symtomen på intermittent hälta. Se mer information «Lääkehoitojen vaikutus katkokävelyn oireisiin»20.
- Tillräckligt vätskeintag (> 2,5 liter/dygn) kan förlänga gångsträckan för patienter med intermittent hälta «Fernández S, Parodi JC, Moscovich F ym. Reversal o...»124. När man rekommenderar patienter att dricka mycket ska eventuell hjärt- och njursvikt hos patienterna beaktas.
Indikationer för invasiv behandling
- Intermittent hälta som stör patientens liv och som inte gått att behandla konservativt
– särskilt om orsaken till hältan är en ocklusion i det aortofemorala området – behandlas
invasivt «Sosiaali- ja terveysministeriön ohjeet kiireettömän hoidon perusteisiin»21, «gvr00059a.pdf»2.
- Om den intermittenta hältan efter 6 månaders konservativ behandling (som innefattar gångträning, rökstopp och adekvat läkemedelsbehandling) fortfarande försämrar livskvaliteten på ett betydande sätt, kan patienten remitteras för bedömning av invasiv behandling.
- När invasiv behandling övervägs, ska hänsyn tas till ocklusionernas lokalisering och svårighetsgrad, vilka kan påverka omfattningen, riskerna och resultaten av den invasiva behandlingen.
- Efter det invasiva ingreppet rekommenderas fortsatt regelbunden motion för att bibehålla behandlingsresultatet «gvr00059a.pdf»2. Genom denna kombinationsbehandling förbättras gångförmågan betydligt bättre än med antingen enbart handledd motion eller enbart invasiv behandling «Pandey A, Banerjee S, Ngo C ym. Comparative Effica...»125.
- God följsamhet med den konservativa behandlingen (adekvat läkemedelsbehandling, rökfrihet) förbättrar också den invasiva behandlingens långtidsresultat.
- Social- och hälsovårdsministeriet har utgett anvisningar för grunderna för icke brådskande vård «Sosiaali- ja terveysministeriön ohjeet kiireettömän hoidon perusteisiin»21.
Behandling av kronisk extremitetshotande ischemi
- Hörnstenen för behandlingen av kronisk extremitetshotande ischemi är att förbättra vävnadsperfusionen genom revaskularisering (invasiv behandling som förbättrar den arteriella blodcirkulationen). Detta ska alltid göras när det är möjligt och meningsfullt (se val av behandlingsform vid kronisk extremitetshotande ischemi).
- För att förbättra totalprognosen påbörjas omedelbart optimal behandling av patientens kardiovaskulära riskfaktorer «gvr00059b.pdf»3.
- Infektioner behandlas med riktad antibiotikabehandling.
- Ischemisk smärtlindring kräver ofta, utöver paracetamol, lindriga opioider (tramadol
eller buprenorfin) eller till och med starka opioider (oxikodon eller morfin).
- NSAID-läkemedel bör undvikas på grund av biverkningarna.
- Läkemedelsbehandling verkar inte ha någon eller endast marginell amputationsminskande effekt vid kronisk extremitetshotande ischemi «Lääkehoidolla ei liene amputaatioita vähentävää vaikutusta tai se on marginaalinen kroonisessa raajaa uhkaavassa iskemiassa.»C.
Val av behandlingsform vid kronisk extremitetshotande ischemi
- Om patienten klarar av sin vardag och hens extremitet kan räddas genom revaskularisering, bör revaskularisering alltid övervägas om det är möjligt.
- Läkningen av bensår hos diabetiker försvåras ofta också av neuropati och infektioner, och därför kan det vara motiverat med revaskularisering, oavsett om patienten uppfyller de klinisk fysiologiska tryckkriterierna för kronisk extremitetshotande ischemi eller inte «Mills JL Sr. Open bypass and endoluminal therapy: ...»126, «Faglia E, Clerici G, Caminiti M ym. Predictive val...»127, «Apelqvist J, Bakker K, van Houtum WH ym. Practical...»128, ,.
- Valet av behandlingsform påverkas av patientens allmäntillstånd och livstidsprognos, kärlförändringarnas lokalisering och omfattning, tillgängligheten på bypassmaterial, omfattningen av ischemisk vävnadsskada, den förväntade nyttan av åtgärden och de åtgärdsrelaterade riskerna «gvr00059b.pdf»3.
- Om revaskularisering inte är möjlig kan man i utvalda fall överväga infusion av prostacyklinanalog
(iloprost).
- Infusion av prostacyklinanalog (iloprost) kan lindra den ischemiska vilovärken och främja läkningen av ischemiska sår, men minskar inte behovet av amputationer «Vietto V, Franco JV, Saenz V ym. Prostanoids for c...»131.
- Man kan välja en konservativ behandlingslinje (smärtlindring, infektionshantering
och lokal sårbehandling) om revaskularisering inte är aktuell och om
- patienten har kronisk extremitetshotande ischemi med vilovärk och smärtorna kan hanteras med analgetika
- det handlar om ischemisk vävnadsskada som inte visar tecken på att progrediera (till exempel ett sår som inte är infekterat eller en torr, begränsad nekros).
- Primäramputation (lår- eller underbensamputation) är den primära lösningen om extremiteten
uppvisar progredierande nekros och
- om det finns en livshotande infektion i extremiteten som inte går att få under kontroll på annat sätt
- om patienten inte kan röra sig och tillståndet inte försämras av att förlora extremiteten
- om nekrosen sitter på en bärande yta på foten eller sträcker sig över den transmetatarsala amputationslinjen och patienten inte lämpar sig för mikrovaskulär lambårekonstruktion
- om en blodkärlskirurg redan har bedömt att revaskularisering inte är möjlig.
- För vissa patienter är palliativ vård en bättre lösning än hög amputation.
- Detta gäller patienter med dålig prognos, där operationsrisken av en amputation är orimlig.
Invasiv behandling som förbättrar den arteriella cirkulationen
- Den invasiva behandlingen är antingen kirurgisk eller endovaskulär. Vid en och samma operation kan båda behandlingsformer användas (så kallad hybridåtgärd).
- Endovaskulär och kirurgisk behandling kompletterar oftast varandra och är sällan ömsesidigt uteslutande «Adam DJ, Beard JD, Cleveland T ym. Bypass versus a...»132.
- Vid alla revaskulariseringar ska det finnas tillräckligt gott flöde i den artär som försörjer artären som behandlas. Vid behov kan man förbättra det inkommande flödet genom en endovaskulär åtgärd före eller under själva operationen «Demasi RJ, Snyder SO, Wheeler JR ym. Intraoperativ...»133, «Silva MB Jr, Hobson RW 2nd, Jamil Z ym. A program ...»134, «Liu C, Guan H, Li Y ym. Combined intraoperative il...»135, «Sinci V, Kalaycioglu S, Halit V ym. Long-term effe...»136.
- En förutsättning för all revaskularisering är att det finns ett tillräckligt bra utflödeskärl distalt om ocklusionen eller förträngningen.
- Vid kritisk ischemi torde det vara till nytta att få en enhetlig artärlinje till fotbladet «Kroonisessa raajaa uhkaavassa iskemiassa lienee hyödyllistä aikaansaada yhtenäinen valtimolinja jalkaterään.»C.
- Det finns också indicier som talar för att om man uppnår revaskularisering i sårområdet enligt det så kallade angiosomkonceptet, läker såret snabbare än om man revaskulariserar i något annat område än sårets angiosom «Spillerova K, Biancari F, Leppäniemi A ym. Differe...»50, «Angiosomi-periaate kroonisen alaraajan elinkelpoisuutta uhkaavan iskemian revaskularisaatiossa»22.
- För patienter med intermittent hälta bör man inte göra revaskulariseringar i underbenets artärer, då nackdelarna kan här överväga fördelarna.
Val av invasiv behandlingsform
- Om man kan förvänta sig ett lika bra resultat av öppen kirurgisk behandling som av
endovaskulär behandling, väljs den minst invasiva behandlingen, alltså den endovaskulära.
- Man bör dock ta i betraktande, att den endovaskulära behandlingen inte får riskera en eventuell senare bypass.
- Det är svårt att jämföra behandlingsformerna, då det bara är en liten del av patienterna som lämpar sig lika bra för kirurgisk som för endovaskulär behandling «Adam DJ, Beard JD, Cleveland T ym. Bypass versus a...»132.
- När man jämför behandlingsstrategierna för kronisk extremitetshotande ischemi är den viktigaste variabeln med tanke på slutresultatet att patienten överlever utan lår- eller underbensamputation.
- Vid val av revaskulariseringsform ska revaskulariseringsteknikernas långsiktiga resultat också beaktas, då man vanligtvis måste utföra nya åtgärder för att bevara det uppnådda resultatet, särskilt efter endovaskulär behandling.
- Ballongvidgning bör övervägas som det första behandlingsalternativet, när det handlar om en kort artärförändring eller när patientens livstidsprognos är kort och operationsrisken hög «Adam DJ, Beard JD, Cleveland T ym. Bypass versus a...»132, «gvr00059b.pdf»3.
- Operation ska övervägas som första behandlingsalternativ vid långa, diffusa artärförändringar,
när knävecksartärens utflödesartärer är ockluderade och operationsrisken är relativt
hög och om patienten har en ven som är lämplig som bypassmaterial «gvr00059b.pdf»3.
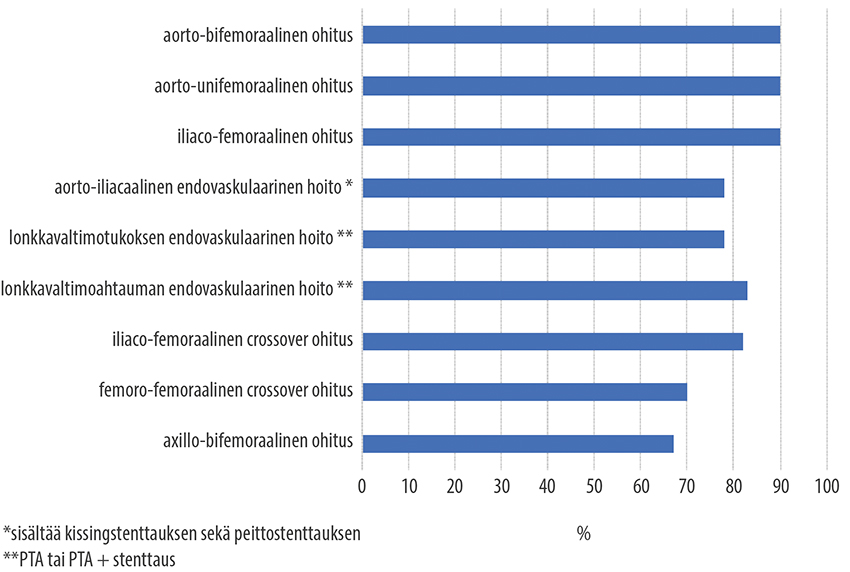
- Den främsta orsaken till rekonstruktioner under ljumsken (bild «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6) är kronisk extremitetshotande ischemi.
- Förträngningar på aortoiliakal nivå, som inte sträcker sig till femoral nivå, behandlas oftast endovaskulärt «gvr00059a.pdf»2.
- Förändringar på aortoiliakal nivå som sträcker sig till femoral nivå behandlas primärt med en hybridåtgärd (stentning eller PTA av iliaca kombinerat med femoral endarterektomi) «Antoniou GA, Sfyroeras GS, Karathanos C ym. Hybrid...»137, «Dosluoglu HH, Lall P, Cherr GS ym. Role of simple ...»138, «Matsagkas M, Kouvelos G, Arnaoutoglou E ym. Hybrid...»139.
- Vid omfattande ocklusion i distala aortan och höftartärerna rekommenderas kirurgisk behandling om patienten är i gott skick «Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society...»5, «Management of peripheral arterial disease (PAD). T...»7, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, (bild «Keskimääräinen viiden vuoden auki pysyvyys (%) aortoiliakaalisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»7).
- Om förändringarna finns endast i nivå med arteria femoralis communis, är kirurgisk behandling det primära alternativet.
- Vid korta ocklusioner i lårartären (SFA) (< 20–25 cm) «Conte MS, Bradbury AW, Kolh P ym. Global vascular ...»2, «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74 är endovaskulär behandling oftast den primära behandlingen «gvr00059a.pdf»2.
- Vid långa ocklusioner i lårartären kan man uppnå en mer durabel nytta genom bypassoperation än genom endovaskulär behandling «Reisivaltimon pitkissä tukoksissa kirurgisella ohitusleikkauksella saatetaan saavuttaa pitkäaikaisempi hyöty kuin suonensisäisellä toimenpiteellä.»C.
- Vid långa ocklusioner (> 25 cm) i lårartären rekommenderas femoropopliteal bypass
för patienter som klarar av en operation, som har en användbar ven för transplantation,
som har en användbar utflödesartär distalt om ocklusionen för sutur av bypassen och
som har en förväntad överlevnad på > 2 år «Bradbury AW, Adam DJ, Bell J ym. Bypass versus Ang...»140, «gvr00059a.pdf»2.
- För patienter som inte kan genomgå en operation kan man också överväga endovaskulär behandling vid längre (> 25 cm) ocklusioner i det femoropopliteala området «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- Vid ocklusioner av underbensartären finns ingen dokumentation huruvida endovaskulär behandling eller bypassoperation är att föredra «Suonensisäisen hoidon ja avoimen ohituskirurgian tuloksissa ei liene eroa kroonista raajaa uhkaavaa iskemiaa hoidettaessa, mutta tutkimusnäyttö on niukkaa. Jos potilaan elinajanennuste on yli 2 vuotta ja potilaan oma laskimo on käytettävissä ohitusmateriaaliksi, kirurginen hoito saattaa olla suositeltava ensisijainen hoitomuoto.»C.
- Enstaka korta förträngningar eller ocklusioner i underbensartärer som kräver vård behandlas oftast med ballongvidgning, om de försörjande artärerna är öppna, eller om man kan uppnå ett bra flöde genom endovaskulära åtgärder.
- Om det finns ocklusioner på över 5 cm i artärstammarna under knät torde man uppnå
en mer långsiktig nytta med bypassoperation med autolog ventransplantation än med
en endovaskulär åtgärd.
- Om det inte finns någon användbar ven eller om operationsrisken är mycket hög, kan man försöka genomföra endovaskulär behandling även av mer omfattande ocklusioner i underbensartärerna.
- Hos diabetiker är artärerna ovanför knänivå ofta öppna och förändringarna är koncentrerade kring underbenets artärstammar «Diehm N, Shang A, Silvestro A ym. Association of c...»141.
- Trots omfattande benartärsjukdom i underbensartärerna kan diabetiker ha öppna artärer i foten (a. dorsalis pedis och a. plantaris) «Conrad MC. Large and small artery occlusion in dia...»142, «STRANDNESS DE Jr, PRIEST RE, GIBBONS GE. COMBINED ...»143, och då kan man uppnå ett bra långvarigt resultat med bypass från lår- eller knävecksartären till fotartären «Saarinen E, Kauhanen P, Söderström M ym. Long-term...»144.
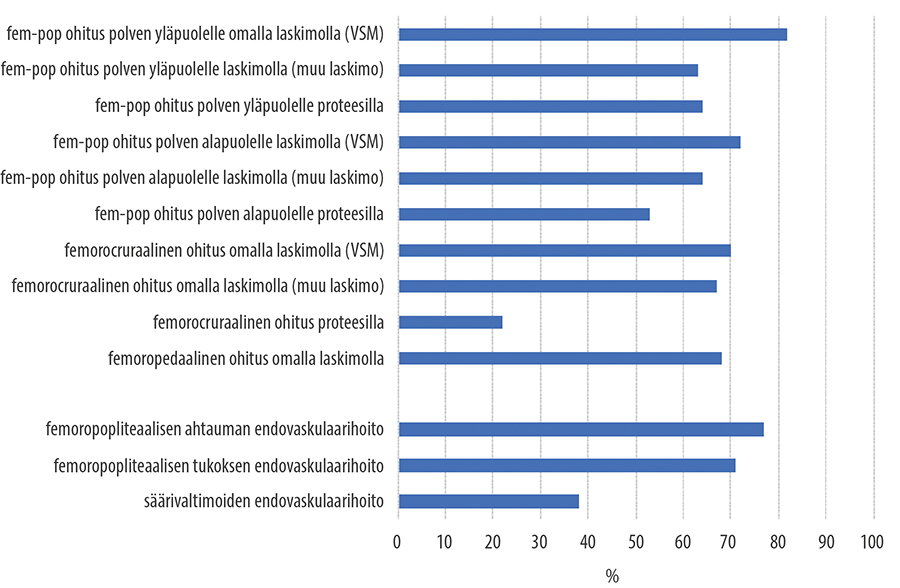
Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla.
© Maarit Venermo
Keskimääräinen viiden vuoden auki pysyvyys (%) aortoiliakaalisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla.
© Maarit Venermo
Endovaskulär behandling
- Endovaskulär behandling görs under röntgengenomlysning.
- Grundteknikerna är ballongvidgning (percutaneous transluminal angioplasty, PTA) och stentning (att sätta in ett metallnät inuti ett utvidgat kärlsegment).
- En arteriell ocklusion rekanaliseras med en kombination av vajer och kateter antingen intraluminellt eller, vid behov, subintimalt.
- Vid ocklusion i höftartärerna kan stentning rekommenderas i samband med ballongvidgningen «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, «Lonkkavaltimoiden tukoksissa pallolaajennus ja stenttaus ilmeisesti johtaa parempaan hemodynaamiseen tulokseen kuin pelkkä pallolaajennus.»B.
- I det femoropopliteala området förbättrar primär stentning uppenbarligen kärlets öppenhet primärt på kort sikt, men primär stentning erbjuder inte någon långvarig fördel jämfört med selektiv stentning kombinerat med PTA «Primaarinen stenttaus ilmeisesti parantaa lyhyen aikavälin primaarista suonen aukipysyvyyttä mutta se ei tarjoa pitkäaikaista etua selektiiviseen stenttaukseen yhdistettyyn PTA:han verrattuna femoropopliteaalialueella.»B.
- Stent rekommenderas
- när betydande residualstenos eller dissektion kvarstår som försämrar flödet i en artär efter ballongvidgning.
- Vid långa ocklusioner kan primär stentning vara en bättre metod än PTA «Schillinger M, Sabeti S, Loewe C ym. Balloon angio...»145, «Schillinger M, Sabeti S, Dick P ym. Sustained bene...»146.
- När det gäller artärer under knänivå torde stentning vara motiverat bara för behandling av korta lesioner, då resultatet är hemodynamiskt otillfredsställande efter ballongvidgning.
- En läkemedelsavgivande stent håller sig bättre öppen än en metallstent i underbensartärer «Spreen MI, Martens JM, Knippenberg B ym. Long-Term...»147.
- Det verkar som om läkemedelsballonger och läkemedelsavgivande stentar minskar förekomsten av restenosering i det behandlade området i femoropopliteala kärl «Dake MD, Ansel GM, Jaff MR ym. Durable Clinical Ef...»148, men den dokumenterade säkerheten vad gäller dessa är tills vidare bristfällig «Katsanos K, Spiliopoulos S, Kitrou P ym. Risk of D...»149, och därför bör användningen av dessa begränsas till särskilda fall, till exempel för att behandla restenos.
- Kateter- eller laseraterektomi, kryoplastik och litotripsi kan bereda ocklusionen för att bättre lämpa sig för ballongvidgning och stentning, men det finns ingen forskning vad gäller långvariga resultat av dessa tekniker.
- Förekomsten av komplikationer är 4–8 %, varav de flesta är tromboemboliska komplikationer eller komplikationer kring punktionsstället. Den totala förekomsten av komplikationer är i stort sett densamma för PTA och stentning «Bosch JL, Hunink MG. Meta-analysis of the results ...»150, «Matsi PJ, Manninen HI. Complications of lower-limb...»151, «Romiti M, Albers M, Brochado-Neto FC ym. Meta-anal...»152.
- Det kliniska resultatet ska säkerställas objektivt med ABI- eller tåtrycksmätningar och vid behov med duplexultraljudsundersökning.
Kirurgisk behandling
- De kirurgiska revaskulariseringsåtgärder som finns att tillgå är bypassoperation, avlägsnande av den inre hinnan i kärlet och placket under den (endarterektomi) samt lokal vidgning av blodkärl med patch (patch angioplastik).
- Endarterektomi separat eller kombinerat med vidgande patch används vid ocklusion och
förträngningar av femoralis communis.
- Som patchmaterial används vanligen primärt en autolog ven eller biologisk vidgande patch.
- Endarterektomi vid femoralbifurkationen är den vanligaste öppna operationen som görs som en hybridåtgärd, då den kombineras med endovaskulär behandling antingen av aortoiliakala kärl eller av infrainguinala artärer.
- Vid bypassoperationer får transplantatet som leds förbi den arteriella ocklusionen sin försörjning proximalt om ocklusionen (inflow), och den kopplas samman med den öppna artären på den distala sidan av ocklusionen (outflow).
- Omfattande ocklusioner av aortoiliakala kärl behandlas vanligtvis genom aortobifemoral
bypass som följer den anatomiska gången, förutsatt att patientens operationsrisk är
låg.
- Som bypassmaterial används dacron- eller PTFE-proteser.
- Om anatomisk aortofemoral rekonstruktion är kontraindicerad på grund av generella
eller lokala risker och om endovaskulär behandling inte är möjlig, kan en icke-anatomisk
rekonstruktion ge acceptabel kärlöppenhet och möjlighet att bevara extremiteten som
hotas av ischemi.
- Vid dubbelsidig höftartärsocklusion kan man med hjälp av en subkutan protes åstadkomma blodförsörjning från nyckelbensartären till båda lårartärerna (axillo-bifemoral bypass)
- I särskilda fall kan man passera en höftartärocklusion på ena sidan genom en icke-anatomisk protesbypass som sträcker sig från lår- eller höftartären på ena sidan till lårartären på andra sidan (iliaco-bypass eller femorofemoral cross-over-bypass).
- Kärlöppenheten efter bypassåtgärder under ljumsknivå förblir sämre än efter bypassåtgärder
ovanför ljumsken. Ju mindre kärl och ju distalare bypassen måste göras, desto sämre
blir kärlöppenheten (bild «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6).
- För bypassåtgärder som görs i artärer nedanför knänivå är valet av bypassmaterial
avgörande. En av patientens egna vener ger den bästa kärlöppenheten. Se bild «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6.
- Vena saphena magna är överlägsen när det gäller kärlöppenhet «Klinkert P, Post PN, Breslau PJ ym. Saphenous vein...»153, «Arvela E, Venermo M, Söderström M ym. Outcome of i...»154.
- Vid arteriell bypass i underben och fötter bör man alltid använda patientens egna vener.
- Om det inte finns någon vena saphena magna av god kvalitet att använda, kan man som transplantat vid bypass under knänivå också använda vener från övre extremiteten (vena cephalica, vena basilica), vena saphena parva eller ventransplantat som fogats samman av flera bitar «Arvela E, Venermo M, Söderström M ym. Outcome of i...»154, «Arvela E, Söderström M, Albäck A ym. Arm vein cond...»155, (flödeschema för val av graft «hoi50083a.pdf»4).
- Vid femoropopliteal bypass kan man använda blodkärlsproteser (PTFE eller polyester),
om man inte har tillgång till något ventransplantat av god kvalitet.
- Beläggning av heparin ser ut att förbättra kärlöppenheten vid femoropopliteal PTFE-protesbypass «Lindholt JS, Gottschalksen B, Johannesen N ym. The...»156.
- För bypassåtgärder som görs i artärer nedanför knänivå är valet av bypassmaterial
avgörande. En av patientens egna vener ger den bästa kärlöppenheten. Se bild «Keskimääräinen sekundaarinen (eli lisätoimenpiteillä avustettu) 5 vuoden auki pysyvyys (%) nivusen alapuolisen tukkivan valtimotaudin revaskularisaation jälkeen eri tekniikoilla»6.
Associerad behandling för patienter efter revaskularisering
- Vilken medicinering som väljs beror på patientens övriga sjukdomar och tendens till ocklusioner och blödningar, och behandlingen planeras individuellt utifrån detta.
- I samband med ven- och protesbypassåtgärder under ljumsknivå bör ASA-medicinering påbörjas redan före åtgärden och fortsätta permanent «Sobel M, Verhaeghe R. Antithrombotic therapy for p...»115. Om patienten inte tål ASA används klopidogrel.
- En kombinationsbehandling med ASA (100 mg x 1/dygn) och rivaroxaban i låg dos (2,5 mg x 2/dygn) minskar mer effektivt än enbart ASA (100 mg x 1/dygn) den sammanlagda incidensen av akut nedreextremitetsischemi, blodkärlsrelaterad amputation, hjärtinfarkt, ischemisk stroke och kardiovaskulär död under 3 års uppföljning efter en blodcirkulationsförbättrande åtgärd i nedre extremiteten «ASAn (100 mg x 1/vrk) ja pieniannoksisen rivaroksabaanin (2,5 mg x 2/vrk) yhdistelmähoito ilmeisesti vähentää pelkkää ASAa (100 mg x 1/vrk) tehokkaammin yhteenlaskettua akuutin alaraajaiskemian, verisuoniperäisen amputaation, sydäninfarktin, iskeemisen aivohalvauksen ja kardiovaskulaarisen kuoleman ilmaantuvuutta alaraajan verenkiertoa parantavan toimenpiteen jälkeen 3 vuoden seurannassa.»B, «Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban...»117.
- Behandling efter endovaskulär åtgärd:
- Enligt europeiska behandlingsrekommendationer rekommenderas minst en månads dubbel trombocythämning (ASA + klopidogrel) «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74, men om patienten har förhöjd ocklusionsrisk, kranskärlssjukdom eller infrainguinal artärbehandling talar detta för förlängd medicinering. Efter avslutad medicinering med dubbel trombocythämning väljs antingen ASA eller klopidogrel som permanent medicinering.
- Om det gäller en ny behandling av ett artärsegment som redan tidigare revaskulariserats på grund av ocklusion, rekommenderas kombinationsbehandling bestående av ASA (100 mg x 1/dygn) och rivaroxaban i låg dos (2,5 mg x 2/dygn) och behandlingen kan kompletteras med klopidogrel (75 mg x 1) i en månad efter åtgärden.
- Behandling efter operation:
- För att förbättra den arteriella cirkulationen efter operation rekommenderas kombinationsbehandling med ASA (100 mg x 1/dygn och rivaroxaban i låg dos (2,5 mg x 2/dygn) som permanent behandling såvida patientens blödningsrisk inte är förhöjd «Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban...»117.
- Om blödningsrisken är högre än normalt rekommenderas att man istället för kombinationsbehandling med ASA och rivaroxaban använder ASA eller klopidogrel som monoterapi, om inte patienten har kontraindikationer mot dessa läkemedel
- Man har inte konstaterat att kombinationen med ASA och klopidogrel skulle vara märkbart mer effektivt än bara ASA, förutom vid protesbypass under knänivå «Belch JJ, Dormandy J, CASPAR Writing Committee. ym...»157.
- Hos patienter med hög ocklusionsrisk eller tidigare graftocklusioner kan man vid bypass under ljumsknivå överväga antingen dubbel trombocythämning eller antikoaguleringsbehandling med ASA.
Behandling av ischemisk vävnadsskada
- Vad gäller behandlingsprinciperna för kroniskt sår i nedre extremiteterna och diabetiskt sår, se God medicinsk praxis-rekommendationen Krooninen alaraajahaava «Krooninen alaraajahaava»2 (på finska), «Krooninen alaraajahaava. Käypä hoito -suositus. Su...»25; Kroniska sår i nedre extremiteter «Kroniska sår i nedre extremiteter»3 (på svenska) och Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»4 (på finska), «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31; Fotkomplikationer hos diabetiker «Fotkomplikationer hos diabetiker»5 (på svenska).
- Grunden för behandling av en ischemisk vävnadsskada är tidig identifiering av ischemin.
- Eftersom det kan finnas många faktorer som ligger bakom såret, läker såret inte nödvändigtvis
även om ankel- och tåtrycken överstiger gränsvärdena för kronisk extremitetshotande
ischemi (50–70 mmHg) «Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Ch...»74.
- En patient med sår på fotbladet kan ha odiagnostiserad men behandlingskrävande rubbning av glukosmetabolismen som obehandlad försämrar sårläkningen «Gregg EW, Gu Q, Williams D ym. Prevalence of lower...»32.
- För att läkas, behöver sår en klart bättre vävnadssyresättning än den som behövs för att hålla huden intakt.
- Infektioner behandlas med adekvat antimikrobmedicinering, och dessutom bedöms behovet av omedelbar revision. I samband med revisionen tas bakterieodlingsprov från sårbotten och, då det häller patienter med feber, blododlingar. Utifrån dessa kan man senare behandla infektionen med riktad antimikrobmedicinering.
- Vid medelsvår eller svår (septisk) infektion i foten ska behovet av omedelbar operativ
behandling bedömas (kirurgisk debridering och revision, abscessevakuering och amputation
i någon grad av nedre extremitet).
- Omedelbar kirurgisk behandling av djup fotinfektion kan minska behovet av amputation över ankelnivå «Chang BB, Darling RC 3rd, Paty PS ym. Expeditious ...»158, «Faglia E, Clerici G, Caminiti M ym. The role of ea...»159.
- Om det finns en ischemisk, progredierande infektion i extremiteten ska revision av den infekterade vävnaden och, vid behov, amputation vid fotbladsområdet göras omedelbart, och man ska sträva efter revaskularisering inom 48 timmar «Faglia E, Clerici G, Caminiti M ym. The role of ea...»159.
- Att omedelbart påbörja undertrycksbehandling efter sårdebridering kan förbättra sårläkningen «Langer V, Bhandari PS, Rajagopalan S ym. Negative ...»160, «Yao M, Fabbi M, Hayashi H ym. A retrospective coho...»161.
- Övertrycksbehandling med syrgas främjar sårläkningen hos patienter med diabetes som har ett neuropatiskt sår som inte läks samt måttligt svår eller lindrigare insufficiens av den arteriella cirkulationen «Conte MS, Bradbury AW, Kolh P ym. Global Vascular ...»162.
- Övertrycksbehandlingen minskar inte risken för amputation, och ska inte användas som alternativ till revaskularisering «Conte MS, Bradbury AW, Kolh P ym. Global Vascular ...»162.
Preoperativ förberedelse och perioperativ övervakning
- Invasiv behandling – särskilt kirurgisk sådan – är associerad med komplikationer och mortalitet, och därför ska den eventuella nyttan av behandlingen alltid balanseras med riskerna.
- Noggrann preoperativ kartläggning av riskerna och perioperativ övervakning behövs «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163.
- En patient som ska opereras på grund av kronisk extremitetshotande ischemi är alltid en högriskpatient.
- Väsentliga problem utgörs av aterotrombosmanifestationer i andra organgrupper, framför allt i kranskärlen och i blodcirkulationen i hjärnan och njurarna.
- Alla patienter som uppvisar hjärtsymtom ska genomgå hjärtundersökningar före operationen.
- Eventuell anemi ska utredas och behandlas före operationen eller, om det är frågan om brådskande åtgärd, omedelbart efter den.
- En perioperativ hjärtinfarkt (PMI) är ofta asymtomatisk. Bestämning av hjärtmuskelmarkörämneshalten i blodet (troponin) i samband med operationen gör det lättare att identifiera eventuell PMI, och detta är särskilt användbart för högriskpatienter «Biccard BM, Scott DJA, Chan MTV ym. Myocardial Inj...»164.
- Om patientens blodtryck är märkbart förhöjt (> 180/110 mmHg), ska det helst sjunka till en normotensiv nivå före operationen «Poldermans D, Boersma E, Bax JJ ym. The effect of ...»165, «POISE Study Group., Devereaux PJ, Yang H ym. Effec...»166, «Leikkausta edeltävä arviointi. Käypä hoito -suosit...»184.
- Genom att optimera glukosbalansen i blodet hos diabetiker före och efter en åtgärd minskas risken för postoperativa infektioner och tromboser signifikant. Se God medicinsk praxis-rekommendationen Tyypin 2 diabetes «Tyypin 2 diabetes»9 (på finska), «Armstrong EJ, Ryan MP, Baker ER ym. Risk of major ...»95.
- Hyperglykemi under sjukhusvistelsen är en signifikant riskfaktor för sjukhusmortalitet.
- Korrigering av hyperglykemi (blodglukoshalten över 10 mmol/l) till en nivå på 8–10 mmol/l kan minska sjukhusmortaliteten.
- Det är dock inte till fördel att eftersträva alltför sträng glukosbalans (plasmaglukoshalten 4,6–6 mmol/l).
- Glukosbalansen bör optimeras före elektiva åtgärder «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163, se tabell «Behandlingsmål för kardiovaskulära riskfaktorer vid kronisk ischemi i nedre extremiteter...»1 och Tyypin 2 diabetes «Tyypin 2 diabetes»9 (på finska).
- Statinbehandling påbörjas före åtgärden (> 2 veckor), om möjligt «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163, «Schouten O, Boersma E, Hoeks SE ym. Fluvastatin an...»167.
- Även lindrig njursvikt (eGFR< 60 ml/m3) ökar operations- och komplikationsrisken, och riskerna ökar i proportion till graden av njursvikt. Uppehåll i behandlingen med nefrotoxiska läkemedel före operationen är indicerad och ett tillräckligt vätskeintag för patienten måste garanteras för att förhindra akut perioperativ njurskada (AKI). Se God medicinsk praxis-rekommendationen Munuaisvaurio (akuutti) «Munuaisvaurio (akuutti)»18 (på finska), «Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ES...»163; Njurskada (akut) «Njurskada (akut)»19 (på svenska).
- Patienten ska uppmuntras att sluta röka. Rökstopp så sent som 4 veckor före operationen reducerar risken för postoperativa komplikationer.
- Patienter med konstaterad eller misstänkt lungsjukdom bör göra spirometri och vid behov ska lungsjukdomen balanseras.
Uppföljning efter revaskularisering
- Behandlingsresultatet ska säkerställas omedelbart efter alla revaskulariseringsåtgärder, i första hand genom ankel- och tåtrycksmätningar.
- I ungefär 30 % av de vaskulära transplantaten utvecklas under det första året förträngning orsakad av neointimal hyperplasi, och därför rekommenderas uppföljning efter venösa bypassåtgärder under ljumsknivå (klinisk status, ABI-värde och tåtryck och – om tillgänglig – ultraljudsundersökning av venagraften) i minst 2 års tid.
- Ultraljudsuppföljning kan vara till nytta efter venös bypass, särskilt för diabetiker och ifall att bypassen är behäftad med stor ocklusionsrisk «Venermo M, Sprynger M, Desormais I ym. Editor's Ch...»168, «Ultraääniseurannasta saattaa olla hyötyä laskimo-ohitteiden seurannassa erityisesti diabeetikoilla ja suuren tukosriskin ohitteessa.»C.
- Om bypassen har gjorts med ett vena saphena magna-transplantat av god kvalitet och
om det tidiga ultraljudsfyndet är normalt, saknas stark evidens för nyttan av långvarig
ultraljudsuppföljning «Dick F, Ricco JB, Davies AH ym. Chapter VI: Follow...»169.
- I särskilda fall kan man ha nytta av mer intensiv och längre ultraljudsuppföljning:
- vid användning av riskgrafter (ventransplantat som samlats från flera venfragment, ventransplantat från övre extremitet, finkalibrig ven eller ven med tjock vägg) «Arvela E, Venermo M, Söderström M ym. Outcome of i...»154, «Arvela E, Söderström M, Albäck A ym. Arm vein cond...»155
- vid förhöjd risk för graftocklusion (rökning, diabetes, infrapopliteal bypass, ny bypass, dålig run-off) «McBride OMB, Mofidi R, Griffiths GD ym. Developmen...»170.
- I särskilda fall kan man ha nytta av mer intensiv och längre ultraljudsuppföljning:
- Det är svårt att prognostisera risken för ocklusion i protesbypass, och därför rekommenderas inte rutinmässig ultraljudsuppföljning av protesbypasspatienter.
- Man har nytta av duplex ultraljudsuppföljning efter endovaskulär behandling inferiort om ljumsknivån då det gäller att upptäcka restenos, och detta kan vara av klinisk betydelse när man planerar reoperation särskilt hos patienter med ischemisk vävnadsbrist «Saarinen E, Laukontaus SJ, Albäck A ym. Duplex sur...»171.
- Kontroll av riskfaktorerna för ocklusiv artärsjukdom och antitrombotisk behandling
är mycket viktiga.
- Särskilt för patienter med hög risk för ocklusion måste effektiv och säker antitrombotisk behandling säkerställas.
- Handledning i korrekta levnadsvanor och garanti av patientens behandlingsföljsamhet (särskilt rökstopp) är oerhört viktigt.
- Man ska lokalbehandla och uppfölja regelbundet läkningen av vävnadsskada som orsakats
av kronisk extremitetshotande ischemi efter revaskularisering och lokalbehandla skadan
tills den läkt.
- Om det kliniska svaret på åtgärden är svagt eller om en vändning i läkningen sker till det sämre, ska kärlöppenheten kontrolleras efter ballongvidgningen eller i bypasstransplantatet genom duplex ultraljudsundersökning, MR-angiografi eller kateterangiografi.
- Misstanke om ischemi i extremiteten särskilt efter venös bypass kräver jourmässig bedömning.
- Även efter framgångsrik behandling uppvisar 25–50 % av patienterna nya symtom på kritisk ischemi i samma eller den andra extremiteten «Luther M. Treatment of chronic critical leg ischae...»172, «Cheshire NJ, Noone MA, Wolfe JH. Re-intervention a...»173, «Taylor SM, Kalbaugh CA, Blackhurst DW ym. Determin...»174, «Seeger JM, Pretus HA, Carlton LC ym. Potential pre...»175, «Seeger JM, Pretus HA, Carlton LC ym. Potential pre...»175, «Bodily KC, Burgess EM. Contralateral limb and pati...»177.
- Patienter som har behandlats för kronisk extremitetshotande ischemi ska vid symtomrecidiv ha möjlighet till snabb bedömning av blodkärlskirurg.
- Tillgången på högkvalitativa hjälpmedel jämte rehabilitering bör säkerställas patienten.
Nivåstrukturering för behandling av benartärsjukdom
Primärvården
- Den primära diagnostiken sker alltid inom primärvården.
- All hälso- och sjukvårdspersonal som arbetar med äldre patienter och diabetespatienter ska vara medvetna om förekomsten av eventuell benartärsjukdom i dessa riskgrupper, om patienten har symtom och fynd som är förenliga med benartärsjukdom.
- För asymtomatiska patienter med nedsatt ABI-värde påbörjas preventiv konservativ behandling av artärsjukdomen och uppföljning arrangeras. Se punkten Behandling av kardiovaskulära riskfaktorer.
- För patienter med intermittent hälta påbörjas konservativ behandling (se punkterna
Behandling av kardiovaskulära riskfaktorer och Konservativ behandling och uppföljning
av intermittent hälta).
- ABI-mätningar utförs för att påvisa att artärsjukdom är etiologin bakom patientens intermittenta hälta.
- Symtomets inverkan på patientens arbetsförmåga, dagliga funktioner och livskvaliteten
utreds.
- Livskvaliteten påverkas av svårighetsgraden av den intermittenta hältan och av andra samtidiga sjukdomar «Keo H, Grob E, Guggisberg F ym. Long-term effects ...»178, «Regensteiner JG, Hiatt WR, Coll JR ym. The impact ...»179.
- Patienter som behöver bedömning inom specialsjukvården, särskilt patienter med kronisk extremitetshotande ischemi, remitteras utan dröjsmål till specialsjukvården.
- Den konservativa behandlingen av patienter med benartärsjukdom som behandlats invasivt fortsätter, och de uppföljs med tanke på behandlingsföljsamhet (adekvat läkemedelsbehandling, rökstopp och uppmuntran till motion).
- Efter revaskularisering av kronisk extremitetshotande ischemi behandlas och uppföljs såren regelbundet med tanke på läkning. Här följs den lokala nivåstruktureringen «Lepäntalo M, Ahokas T, Heinänen T ym. Haavapotilaa...»180.
Icke brådskande vård inom specialsjukvården
- På basis av den kliniska undersökningen kan patienter remitteras till specialsjukvården
ifall invasiv behandling kan bli aktuell för dem «Sosiaali- ja terveysministeriön ohjeet kiireettömän hoidon perusteisiin»21. Kriterierna för remittering är följande:
- intermittent hälta, där 6 månaders konservativ behandling inte gett effekt, och där hältan på ett betydande sätt stör patientens funktions- eller arbetsförmåga och där man genom ABI-mätningar konstaterat att det rör sig om artärsjukdom
- differentialdiagnostiska problem där kompletterande utredningar inom specialsjukvården behövs för att fastställa om symtomet eventuellt är associerat med blodcirkulationen.
Brådskande vård inom specialsjukvården
- Brådskande behandling av kronisk extremitetshotande ischemi vid en blodkärlskirurgisk enhet är alltid motiverad, då det primära målet med behandlingen är att bevara nedre extremiteten i syfte att spara patientens rörelseförmåga åtminstone partiellt «Vuorisalo S, Venermo M, Ikonen T ym. Mitä tiedetää...»181.
- Det är också motiverat med brådskande remiss av diabetiker med bensår om såren saknar tecken på läkning efter några veckors optimal konservativ behandling.
- En sängliggande patient inom den slutna vården drar ingen nytta av reparativ artärkirurgi. Om patienten har progredierande nekros, infektion eller okontrollerad smärta orsakad av kronisk extremitetshotande ischemi, är detta indikationer för låramputation. Beslutet om amputation ska fattas i samförstånd med patienten och vid behov med patientens anhöriga.
Jourmässig blodkärlskirurgisk vård inom specialsjukvården
- Akut kronisk ischemi i en nedre extremitet, trombosbildning i en känd artärförträngning
eller misstanke om förträngning eller ocklusion i ett blodkärlstransplantat är indikationer
för blodkärlskirurgisk bedömning och jourmässig behandling:
- Symtomen liknar dem vid akut ischemi, men är oftast lindrigare.
- Ibland är det besvärande symtomet klaudikation som börjat plötsligt.
- Patienter som har genomgått bypassoperation under ljumsknivå ska remitteras jourmässigt
till specialsjukvården, om misstanke om färsk ocklusion i bypassen föreligger.
- För att bypassen ska kunna räddas, ska ocklusion i en venös bypass behandlas inom några dagar.
- En ocklusion i en protetisk bypass kan trombolyseras framgångsrikt under cirka två veckor efter ocklusionen.
- Symtomen liknar dem vid akut ischemi, men är oftast lindrigare.
- Fotinfektion hos diabetiker ("septisk fot"):
- En fotinfektion hos en diabetiker kan på ett par timmar progrediera till livsfarlig allmäninfektion.
- T.o.m. en allvarlig fotinfektion hos en diabetiker kan utåt se förvånansvärt oskyldig ut.
- En fotinfektion hos diabetiker kräver jourmässig sjukhusvård med intravenös antibiotikabehandling och ofta omedelbar kirurgisk revision och snabb revaskularisering. Se God medicinsk praxis-rekommendationen Diabeetikon jalkaongelmat «Diabetekseen liittyvät jalkaongelmat»4 (på finska), «Diabeetikon jalkaongelmat. Käypä hoito -suositus. ...»31; Fotkomplikationer hos diabetiker «Fotkomplikationer hos diabetiker»5 (på svenska).
- Nekros som snabbt progredierat till tårnas basleder kan leda till omfattande vävnadsskador i fotbladet.
Remissanvisningar
- I remissuppgifterna ska man tydligt ange remissorsaken.
- Bland de viktiga anamnestiska uppgifterna finns riskfaktorerna för artärsjukdom och behandlingen av dessa (särskilt uppgifter om rökning), medicinering, blodtrycksnivå, resultat av grundläggande blodprov (blodstatus, kreatinin, blodglukos, gärna HbA1c och kolesterolvärden), uppgifter om patientens rörelse- och funktionsförmåga samt uppgifter om eventuella tidigare åtgärder som gjorts för att förbättra den arteriella cirkulationen samt venösa åtgärder.
- Det är väsentligt att symtomens svårighetsgrad beskrivs (intermittent hälta eller kronisk extremitetshotande ischemi) och hur länge symtomen har förekommit samt hurdan olägenhet de inneburit.
- En bra remiss innehåller uppgifter om de kliniska undersökningsfynden (pulspalpations- och ischemifynd) och resultaten från ABI-mätning.
Kostnader
- De totala kostnaderna för blodkärlsrekonstruktion av en äldre patient som klarar sig självständigt hemma är mindre än kostnaderna för amputation, emedan amputation av en nedre extremitet ofta leder till att patienten måste få sluten vård «Luther M. Surgical treatment for chronic critical ...»182. Detta vinner stöd av «Armstrong EJ, Ryan MP, Baker ER ym. Risk of major ...»183.
- För patienter inom sluten vård som inte rör sig aktivt är amputation vid kronisk extremitetshotande ischemi ett mera förmånligt alternativ än rekonstruktion.
Socialskydd
- Socialskyddet för personer med benartärsjukdom skiljer sig inte från det lagstadgade
socialskyddet som patienter med andra långtidssjukdomar har.
- Socialskyddet omfattar många förmåner, tjänster och stöd (webblänkar: FPA «http://www.kela.fi/»2, Hjärtförbundet/Hjärtsjukdomar och socialskydd «http://www.sydanliitto.fi»3, Socialskyddsguiden för långtidssjuka och handikappade «https://sosiaaliturvaopas.fi/opas/»4).
- Patientens individuella tillstånd avgör hur man bäst använder socialskyddstjänsterna på ett övergripande sätt så att de är lämpliga för den specifika patienten.
- I särskilda fall kan man ha nytta av att konsultera en socialarbetare. En socialarbetare bör också ingå i det mångprofessionella teamet inom primärvården där hen bevakar ärenden som rör patienternas socialskydd och ställning enligt handikapplagen.
- Ocklusiv artärsjukdom försämrar patientens rörelseförmåga, särskilt efter amputation.
Patienten kan behöva hjälpmedel för att röra sig och hemmet kan behöva justeringar
för att patientens funktionsförmåga och förmåga att klara sig där på egen hand ska
kunna upprätthållas.
- Oftast är det kommunen som beviljar hjälpmedel, och därför kan regionala skillnader förekomma.
- Patienten kan också behöva rehabiliteringstjänster, till exempel fysioterapi.
- Det finns också patientföreningar som erbjuder kamratstöd (t.ex. Suomen amputoidut r.f.).
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Föreningen för kärlkirurgi i Finland
För mera information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Alaraajojen tukkiva valtimotauti»1 (på finska)
Översättare: AAC Global Oy
Granskning av översättningen: Robert Paul
Litteratur
Benartärsjukdom. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Föreningen för kärlkirurgi i Finland. Helsingfors: Finska Läkarföreningen Duodecim, 2021 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»5
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Mills JL Sr, Conte MS, Armstrong DG ym. The Society for Vascular Surgery Lower Extremity Threatened Limb Classification System: risk stratification based on wound, ischemia, and foot infection (WIfI). J Vasc Surg 2014;59:220-34.e1-2 «PMID: 24126108»PubMed
- Conte MS, Bradbury AW, Kolh P ym. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg 2019;69:3S-125S.e40 «PMID: 31159978»PubMed
- Shu J, Santulli G. Update on peripheral artery disease: Epidemiology and evidence-based facts. Atherosclerosis 2018;275:379-381 «PMID: 29843915»PubMed
- Fowkes FG, Rudan D, Rudan I ym. Comparison of global estimates of prevalence and risk factors for peripheral artery disease in 2000 and 2010: a systematic review and analysis. Lancet 2013;382:1329-40 «PMID: 23915883»PubMed
- Norgren L, Hiatt WR, Dormandy JA ym. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). Eur J Vasc Endovasc Surg 2007;33 Suppl 1:S1-75 «PMID: 17140820»PubMed
- Aboyans V, Criqui MH, Abraham P ym. Measurement and interpretation of the ankle-brachial index: a scientific statement from the American Heart Association. Circulation 2012;126:2890-909 «PMID: 23159553»PubMed
- Management of peripheral arterial disease (PAD). TransAtlantic Inter-Society Consensus (TASC). Eur J Vasc Endovasc Surg 2000;19 Suppl A:Si-xxviii, S1-250 «PMID: 10957904»PubMed
- Alahdab F, Wang AT, Elraiyah TA ym. A systematic review for the screening for peripheral arterial disease in asymptomatic patients. J Vasc Surg 2015;61:42S-53S «PMID: 25721066»PubMed
- Diehm C, Schuster A, Allenberg JR ym. High prevalence of peripheral arterial disease and co-morbidity in 6880 primary care patients: cross-sectional study. Atherosclerosis 2004;172:95-105 «PMID: 14709362»PubMed
- Hirsch AT, Criqui MH, Treat-Jacobson D ym. Peripheral arterial disease detection, awareness, and treatment in primary care. JAMA 2001;286:1317-24 «PMID: 11560536»PubMed
- Sigvant B, Wiberg-Hedman K, Bergqvist D ym. A population-based study of peripheral arterial disease prevalence with special focus on critical limb ischemia and sex differences. J Vasc Surg 2007;45:1185-91 «PMID: 17543683»PubMed
- Heikkilä A, Venermo M, Kautiainen H ym. Short stature in men is associated with subclinical peripheral arterial disease. Vasa 2016;45:486-490 «PMID: 27598046»PubMed
- Oksala NK, Viljamaa J, Saimanen E ym. Modified ankle-brachial index detects more patients at risk in a Finnish primary health care. Eur J Vasc Endovasc Surg 2010;39:227-33 «PMID: 19969474»PubMed
- McDermott MM, Fried L, Simonsick E ym. Asymptomatic peripheral arterial disease is independently associated with impaired lower extremity functioning: the women's health and aging study. Circulation 2000;101:1007-12 «PMID: 10704168»PubMed
- Nehler MR, Duval S, Diao L ym. Epidemiology of peripheral arterial disease and critical limb ischemia in an insured national population. J Vasc Surg 2014;60:686-95.e2 «PMID: 24820900»PubMed
- Criqui MH, Aboyans V. Epidemiology of peripheral artery disease. Circ Res 2015;116:1509-26 «PMID: 25908725»PubMed
- Catalano M. Epidemiology of critical limb ischaemia: north Italian data. Eur J Med 1993;2:11-4 «PMID: 8257998»PubMed
- Mätzke S, Lepäntalo M. Claudication does not always precede critical leg ischemia. Vasc Med 2001;6:77-80 «PMID: 11530968»PubMed
- Behrendt CA, Sigvant B, Szeberin Z ym. International Variations in Amputation Practice: A VASCUNET Report. Eur J Vasc Endovasc Surg 2018;56:391-399 «PMID: 29859821»PubMed
- Ikonen TS, Sund R, Venermo M ym. Fewer major amputations among individuals with diabetes in Finland in 1997-2007: a population-based study. Diabetes Care 2010;33:2598-603 «PMID: 20807872»PubMed
- Treiman GS, Copland S, McNamara RM ym. Factors influencing ulcer healing in patients with combined arterial and venous insufficiency. J Vasc Surg 2001;33:1158-64 «PMID: 11389412»PubMed
- Sarkar PK, Ballantyne S. Management of leg ulcers. Postgrad Med J 2000;76:674-82 «PMID: 11060140»PubMed
- Moffatt CJ, Franks PJ. A prerequisite underlining the treatment programme. Risk factors associated with venous disease. Prof Nurse 1994;9:637-40, 642 «PMID: 8058813»PubMed
- Kulkarni SR, Gohel MS, Whyman MR ym. Significance of limb trauma as an initiating factor in chronic leg ulceration. Phlebology 2008;23:130-6 «PMID: 18467622»PubMed
- Krooninen alaraajahaava. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- He Y, Lam TH, Jiang B ym. Passive smoking and risk of peripheral arterial disease and ischemic stroke in Chinese women who never smoked. Circulation 2008;118:1535-40 «PMID: 18809795»PubMed
- Lu L, Mackay DF, Pell JP. Association between level of exposure to secondhand smoke and peripheral arterial disease: cross-sectional study of 5,686 never smokers. Atherosclerosis 2013;229:273-6 «PMID: 23880175»PubMed
- Lu L, Mackay DF, Pell JP. Secondhand smoke exposure and intermittent claudication: a Scotland-wide study of 4231 non-smokers. Heart 2013;99:1342-5 «PMID: 23872592»PubMed
- Althouse AD, Abbott JD, Forker AD ym. Risk factors for incident peripheral arterial disease in type 2 diabetes: results from the Bypass Angioplasty Revascularization Investigation in type 2 Diabetes (BARI 2D) Trial. Diabetes Care 2014;37:1346-52 «PMID: 24595631»PubMed
- Selvin E, Marinopoulos S, Berkenblit G ym. Meta-analysis: glycosylated hemoglobin and cardiovascular disease in diabetes mellitus. Ann Intern Med 2004;141:421-31 «PMID: 15381515»PubMed
- Diabeetikon jalkaongelmat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Diabetesliiton lääkärineuvoston, Suomen Endokrinologiyhdistyksen ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2009 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Gregg EW, Gu Q, Williams D ym. Prevalence of lower extremity diseases associated with normal glucose levels, impaired fasting glucose, and diabetes among U.S. adults aged 40 or older. Diabetes Res Clin Pract 2007;77:485-8 «PMID: 17306411»PubMed
- Jude EB, Oyibo SO, Chalmers N ym. Peripheral arterial disease in diabetic and nondiabetic patients: a comparison of severity and outcome. Diabetes Care 2001;24:1433-7 «PMID: 11473082»PubMed
- Armstrong DG, Lavery LA. Diabetic foot ulcers: prevention, diagnosis and classification. Am Fam Physician 1998;57:1325-32, 1337-8 «PMID: 9531915»PubMed
- Nathan DM, Cleary PA, Backlund JY ym. Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes. N Engl J Med 2005;353:2643-53 «PMID: 16371630»PubMed
- Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998;352:837-53 «PMID: 9742976»PubMed
- Lavery LA, Armstrong DG, Wunderlich RP ym. Diabetic foot syndrome: evaluating the prevalence and incidence of foot pathology in Mexican Americans and non-Hispanic whites from a diabetes disease management cohort. Diabetes Care 2003;26:1435-8 «PMID: 12716801»PubMed
- Larsson J, Eneroth M, Apelqvist J ym. Sustained reduction in major amputations in diabetic patients: 628 amputations in 461 patients in a defined population over a 20-year period. Acta Orthop 2008;79:665-73 «PMID: 18839374»PubMed
- Jeffcoate WJ, Chipchase SY, Ince P ym. Assessing the outcome of the management of diabetic foot ulcers using ulcer-related and person-related measures. Diabetes Care 2006;29:1784-7 «PMID: 16873780»PubMed
- Matsushita K, Ballew SH, Coresh J ym. Measures of chronic kidney disease and risk of incident peripheral artery disease: a collaborative meta-analysis of individual participant data. Lancet Diabetes Endocrinol 2017;5:718-728 «PMID: 28716631»PubMed
- Khanna NN, Jamthikar AD, Gupta D ym. Rheumatoid Arthritis: Atherosclerosis Imaging and Cardiovascular Risk Assessment Using Machine and Deep Learning-Based Tissue Characterization. Curr Atheroscler Rep 2019;21:7 «PMID: 30684090»PubMed
- Aday AW, Lawler PR, Cook NR ym. Lipoprotein Particle Profiles, Standard Lipids, and Peripheral Artery Disease Incidence. Circulation 2018;138:2330-2341 «PMID: 30021845»PubMed
- Criqui MH, Vargas V, Denenberg JO ym. Ethnicity and peripheral arterial disease: the San Diego Population Study. Circulation 2005;112:2703-7 «PMID: 16246968»PubMed
- Joosten MM, Pai JK, Bertoia ML ym. Associations between conventional cardiovascular risk factors and risk of peripheral artery disease in men. JAMA 2012;308:1660-7 «PMID: 23093164»PubMed
- Lam EY, Taylor LM Jr, Landry GJ ym. Relationship between antiphospholipid antibodies and progression of lower extremity arterial occlusive disease after lower extremity bypass operations. J Vasc Surg 2001;33:976-82 «PMID: 11331837»PubMed
- Stein RA, Rockman CB, Guo Y ym. Association between physical activity and peripheral artery disease and carotid artery stenosis in a self-referred population of 3 million adults. Arterioscler Thromb Vasc Biol 2015;35:206-12 «PMID: 25359858»PubMed
- Sigvant B, Lundin F, Wahlberg E. The Risk of Disease Progression in Peripheral Arterial Disease is Higher than Expected: A Meta-Analysis of Mortality and Disease Progression in Peripheral Arterial Disease. Eur J Vasc Endovasc Surg 2016;51:395-403 «PMID: 26777541»PubMed
- Dormandy J, Heeck L, Vig S. Predicting which patients will develop chronic critical leg ischemia. Semin Vasc Surg 1999;12:138-41 «PMID: 10777240»PubMed
- Abu Dabrh AM, Steffen MW, Undavalli C ym. The natural history of untreated severe or critical limb ischemia. J Vasc Surg 2015;62:1642-51.e3 «PMID: 26391460»PubMed
- Spillerova K, Biancari F, Leppäniemi A ym. Differential impact of bypass surgery and angioplasty on angiosome-targeted infrapopliteal revascularization. Eur J Vasc Endovasc Surg 2015;49:412-9 «PMID: 25747173»PubMed
- Söderström M, Aho PS, Lepäntalo M ym. The influence of the characteristics of ischemic tissue lesions on ulcer healing time after infrainguinal bypass for critical leg ischemia. J Vasc Surg 2009;49:932-7 «PMID: 19223145»PubMed
- Sen P, Demirdal T, Emir B. Meta-analysis of risk factors for amputation in diabetic foot infections. Diabetes Metab Res Rev 2019;35:e3165 «PMID: 30953392»PubMed
- Cacoub PP, Abola MT, Baumgartner I ym. Cardiovascular risk factor control and outcomes in peripheral artery disease patients in the Reduction of Atherothrombosis for Continued Health (REACH) Registry. Atherosclerosis 2009;204:e86-92 «PMID: 19054514»PubMed
- Lovell M, Harris K, Forbes T ym. Peripheral arterial disease: lack of awareness in Canada. Can J Cardiol 2009;25:39-45 «PMID: 19148341»PubMed
- Hirsch AT, Murphy TP, Lovell MB ym. Gaps in public knowledge of peripheral arterial disease: the first national PAD public awareness survey. Circulation 2007;116:2086-94 «PMID: 17875966»PubMed
- Valentine RJ, Guerra R, Stephan P ym. Family history is a major determinant of subclinical peripheral arterial disease in young adults. J Vasc Surg 2004;39:351-6 «PMID: 14743135»PubMed
- Wassel CL, Loomba R, Ix JH ym. Family history of peripheral artery disease is associated with prevalence and severity of peripheral artery disease: the San Diego population study. J Am Coll Cardiol 2011;58:1386-92 «PMID: 21920269»PubMed
- Khaleghi M, Isseh IN, Bailey KR ym. Family history as a risk factor for peripheral arterial disease. Am J Cardiol 2014;114:928-32 «PMID: 25107577»PubMed
- European Association of Cardiovascular Prevention and Rehabilitation Committee for Science Guidelines., EACPR., Corrà U ym. Secondary prevention through cardiac rehabilitation: physical activity counselling and exercise training: key components of the position paper from the Cardiac Rehabilitation Section of the European Association of Cardiovascular Prevention and Rehabilitation. Eur Heart J 2010;31:1967-74 «PMID: 20643803»PubMed
- Lundin M, Wiksten JP, Peräkylä T ym. Distal pulse palpation: is it reliable? World J Surg 1999;23:252-5 «PMID: 9933695»PubMed
- Khan NA, Rahim SA, Anand SS ym. Does the clinical examination predict lower extremity peripheral arterial disease? JAMA 2006;295:536-46 «PMID: 16449619»PubMed
- Mani K, Alund M, Björck M ym. Screening for abdominal aortic aneurysm among patients referred to the vascular laboratory is cost-effective. Eur J Vasc Endovasc Surg 2010;39:208-16 «PMID: 19942460»PubMed
- Langbein WE, Collins EG, Orebaugh C ym. Increasing exercise tolerance of persons limited by claudication pain using polestriding. J Vasc Surg 2002;35:887-93 «PMID: 12021703»PubMed
- Alund M, Mani K, Wanhainen A. Selective screening for abdominal aortic aneurysm among patients referred to the vascular laboratory. Eur J Vasc Endovasc Surg 2008;35:669-74 «PMID: 18258461»PubMed
- Wolf YG, Otis SM, Schwend RB ym. Screening for abdominal aortic aneurysms during lower extremity arterial evaluation in the vascular laboratory. J Vasc Surg 1995;22:417-21; discussion 421-3 «PMID: 7563402»PubMed
- Jamrozik K, Norman PE, Spencer CA ym. Screening for abdominal aortic aneurysm: lessons from a population-based study. Med J Aust 2000;173:345-50 «PMID: 11062788»PubMed
- Cheng X, Mao JM, Xu X ym. Post-occlusive reactive hyperemia in patients with peripheral vascular disease. Clin Hemorheol Microcirc 2004;31:11-21 «PMID: 15272149»PubMed
- Cisek PL, Eze AR, Comerota AJ ym. Microcirculatory compensation to progressive atherosclerotic disease. Ann Vasc Surg 1997;11:49-53 «PMID: 9061139»PubMed
- Korhonen P, Aarnio P. Valtimotaudin riski voidaan arvioida ABI-mittauksella. Suom Lääkäril 2009;64:3202-7. http://www.laakarilehti.fi/files/nostot/nosto39_1.pdf
- Xu D, Zou L, Xing Y ym. Diagnostic value of ankle-brachial index in peripheral arterial disease: a meta-analysis. Can J Cardiol 2013;29:492-8 «PMID: 22926041»PubMed
- Aboyans V, Ricco JB, Bartelink MEL ym. 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS): Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteriesEndorsed by: the European Stroke Organization (ESO)The Task Force for the Diagnosis and Treatment of Peripheral Arterial Diseases of the European Society of Cardiology (ESC) and of the European Society for Vascular Surgery (ESVS). Eur Heart J 2018;39:763-816 «PMID: 28886620»PubMed
- Suominen V, Rantanen T, Venermo M ym. Prevalence and risk factors of PAD among patients with elevated ABI. Eur J Vasc Endovasc Surg 2008;35:709-14 «PMID: 18313338»PubMed
- Aboyans V, Ho E, Denenberg JO ym. The association between elevated ankle systolic pressures and peripheral occlusive arterial disease in diabetic and nondiabetic subjects. J Vasc Surg 2008;48:1197-203 «PMID: 18692981»PubMed
- Aboyans V, Ricco JB, Bartelink MEL ym. Editor's Choice - 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS). Eur J Vasc Endovasc Surg 2018;55:305-368 «PMID: 28851596»PubMed
- Tehan PE, Santos D, Chuter VH. A systematic review of the sensitivity and specificity of the toe-brachial index for detecting peripheral artery disease. Vasc Med 2016;21:382-9 «PMID: 27165712»PubMed
- Ankle Brachial Index Collaboration., Fowkes FG, Murray GD ym. Ankle brachial index combined with Framingham Risk Score to predict cardiovascular events and mortality: a meta-analysis. JAMA 2008;300:197-208 «PMID: 18612117»PubMed
- Criqui MH, McClelland RL, McDermott MM ym. The ankle-brachial index and incident cardiovascular events in the MESA (Multi-Ethnic Study of Atherosclerosis). J Am Coll Cardiol 2010;56:1506-12 «PMID: 20951328»PubMed
- Thulesius O, Gjöres JE. Use of Doppler shift detection for determining peripheral arterial blood pressure. Angiology 1971;22:594-603 «PMID: 5121560»PubMed
- Kunnamo I. Dopplerstetoskoopin käyttö diagnostiikassa. Lääkärin tietokannat 16.8.2018, ykt00144
- Widmer LW, Vikatmaa P, Aho P ym. Reliability and repeatability of toe pressures measured with laser Doppler and portable and stationary photoplethysmography devices. Ann Vasc Surg 2012;26:404-10 «PMID: 22285350»PubMed
- Collins TC, Suarez-Almazor M, Peterson NJ. An absent pulse is not sensitive for the early detection of peripheral arterial disease. Fam Med 2006;38:38-42 «PMID: 16378257»PubMed
- Stein R, Hriljac I, Halperin JL ym. Limitation of the resting ankle-brachial index in symptomatic patients with peripheral arterial disease. Vasc Med 2006;11:29-33 «PMID: 16669410»PubMed
- Guo X, Li J, Pang W ym. Sensitivity and specificity of ankle-brachial index for detecting angiographic stenosis of peripheral arteries. Circ J 2008;72:605-10 «PMID: 18362433»PubMed
- Niazi K, Khan TH, Easley KA. Diagnostic utility of the two methods of ankle brachial index in the detection of peripheral arterial disease of lower extremities. Catheter Cardiovasc Interv 2006;68:788-92 «PMID: 17039537»PubMed
- Peräkylä T, Tikkanen H, von Knorring J ym. Poor reproducibility of exercise test in assessment of claudication. Clin Physiol 1998;18:187-93 «PMID: 9649906»PubMed
- Tupakka- ja nikotiiniriippuvuuden ehkäisy ja hoito. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yleislääketieteen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Mach F, Baigent C, Catapano AL ym. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020;41:111-188 «PMID: 31504418»PubMed
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2017 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Kumbhani DJ, Steg PG, Cannon CP ym. Statin therapy and long-term adverse limb outcomes in patients with peripheral artery disease: insights from the REACH registry. Eur Heart J 2014;35:2864-72 «PMID: 24585266»PubMed
- Murphy SA, Cannon CP, Blazing MA ym. Reduction in Total Cardiovascular Events With Ezetimibe/Simvastatin Post-Acute Coronary Syndrome: The IMPROVE-IT Trial. J Am Coll Cardiol 2016;67:353-361 «PMID: 26821621»PubMed
- Bonaca MP, Nault P, Giugliano RP ym. Low-Density Lipoprotein Cholesterol Lowering With Evolocumab and Outcomes in Patients With Peripheral Artery Disease: Insights From the FOURIER Trial (Further Cardiovascular Outcomes Research With PCSK9 Inhibition in Subjects With Elevated Risk). Circulation 2018;137:338-350 «PMID: 29133605»PubMed
- Heikkinen M, Salmenperä M, Lepäntalo A ym. Diabetes care for patients with peripheral arterial disease. Eur J Vasc Endovasc Surg 2007;33:583-91 «PMID: 17368940»PubMed
- Davies MJ, D'Alessio DA, Fradkin J ym. Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2018;41:2669-2701 «PMID: 30291106»PubMed
- Introduction: Standards of Medical Care in Diabetes-2018. Diabetes Care 2018;41:S1-S2 «PMID: 29222369»PubMed
- Armstrong EJ, Ryan MP, Baker ER ym. Risk of major amputation or death among patients with critical limb ischemia initially treated with endovascular intervention, surgical bypass, minor amputation, or conservative management. J Med Econ 2017;20:1148-1154 «PMID: 28760065»PubMed
- Verma S, Mazer CD, Al-Omran M ym. Cardiovascular Outcomes and Safety of Empagliflozin in Patients With Type 2 Diabetes Mellitus and Peripheral Artery Disease: A Subanalysis of EMPA-REG OUTCOME. Circulation 2018;137:405-407 «PMID: 29133602»PubMed
- Buse JB, Wexler DJ, Tsapas A ym. 2019 update to: Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2020;63:221-228 «PMID: 31853556»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Williams B, Mancia G, Spiering W ym. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018;39:3021-3104 «PMID: 30165516»PubMed
- Heart Outcomes Prevention Evaluation Study Investigators., Yusuf S, Sleight P ym. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. N Engl J Med 2000;342:145-53 «PMID: 10639539»PubMed
- Gerhard-Herman MD, Gornik HL, Barrett C ym. 2016 AHA/ACC Guideline on the Management of Patients With Lower Extremity Peripheral Artery Disease: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation 2017;135:e686-e725 «PMID: 27840332»PubMed
- ONTARGET Investigators., Yusuf S, Teo KK ym. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med 2008;358:1547-59 «PMID: 18378520»PubMed
- Armstrong EJ, Chen DC, Singh GD ym. Angiotensin-converting enzyme inhibitor or angiotensin receptor blocker use is associated with reduced major adverse cardiovascular events among patients with critical limb ischemia. Vasc Med 2015;20:237-44 «PMID: 25835349»PubMed
- Paravastu SC, Mendonca DA, Da Silva A. Beta blockers for peripheral arterial disease. Cochrane Database Syst Rev 2013;:CD005508 «PMID: 24027118»PubMed
- Aronow WS, Ahn C. Effect of beta blockers on incidence of new coronary events in older persons with prior myocardial infarction and symptomatic peripheral arterial disease. Am J Cardiol 2001;87:1284-6 «PMID: 11377356»PubMed
- Fowkes FG, Price JF, Stewart MC ym. Aspirin for prevention of cardiovascular events in a general population screened for a low ankle brachial index: a randomized controlled trial. JAMA 2010;303:841-8 «PMID: 20197530»PubMed
- Belch J, MacCuish A, Campbell I ym. The prevention of progression of arterial disease and diabetes (POPADAD) trial: factorial randomised placebo controlled trial of aspirin and antioxidants in patients with diabetes and asymptomatic peripheral arterial disease. BMJ 2008;337:a1840 «PMID: 18927173»PubMed
- Aivoinfarkti ja TIA. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Neurologinen yhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Sepelvaltimotautikohtaus: epästabiili angina pectoris ja sydäninfarkti ilman ST-nousuja. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Stabiili sepelvaltimotauti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2015 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- ST-nousuinfarkti. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2011 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Antithrombotic Trialists' (ATT) Collaboration., Baigent C, Blackwell L ym. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet 2009;373:1849-60 «PMID: 19482214»PubMed
- CAPRIE Steering Committee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). CAPRIE Steering Committee. Lancet 1996;348:1329-39 «PMID: 8918275»PubMed
- Hiatt WR, Fowkes FG, Heizer G ym. Ticagrelor versus Clopidogrel in Symptomatic Peripheral Artery Disease. N Engl J Med 2017;376:32-40 «PMID: 27959717»PubMed
- Sobel M, Verhaeghe R. Antithrombotic therapy for peripheral artery occlusive disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest 2008;133:815S-843S «PMID: 18574279»PubMed
- Eikelboom JW, Connolly SJ, Bosch J ym. Rivaroxaban with or without Aspirin in Stable Cardiovascular Disease. N Engl J Med 2017;377:1319-1330 «PMID: 28844192»PubMed
- Bonaca MP, Bauersachs RM, Anand SS ym. Rivaroxaban in Peripheral Artery Disease after Revascularization. N Engl J Med 2020;382:1994-2004 «PMID: 32222135»PubMed
- Hageman D, Fokkenrood HJ, Gommans LN ym. Supervised exercise therapy versus home-based exercise therapy versus walking advice for intermittent claudication. Cochrane Database Syst Rev 2018;4:CD005263 «PMID: 29627967»PubMed
- Bulinska K, Kropielnicka K, Jasinski T ym. Nordic pole walking improves walking capacity in patients with intermittent claudication: a randomized controlled trial. Disabil Rehabil 2016;38:1318-24 «PMID: 26305413»PubMed
- Spafford C, Oakley C, Beard JD. Randomized clinical trial comparing Nordic pole walking and a standard home exercise programme in patients with intermittent claudication. Br J Surg 2014;101:760-7 «PMID: 24760745»PubMed
- Liikunta. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Käypä hoito -johtoryhmän asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2016 (viitattu 15.5.2020). Saatavilla internetissä: www.kaypahoito.fi
- Momsen AH, Jensen MB, Norager CB ym. Drug therapy for improving walking distance in intermittent claudication: a systematic review and meta-analysis of robust randomised controlled studies. Eur J Vasc Endovasc Surg 2009;38:463-74 «PMID: 19586783»PubMed
- Aung PP, Maxwell HG, Jepson RG ym. Lipid-lowering for peripheral arterial disease of the lower limb. Cochrane Database Syst Rev 2007;:CD000123 «PMID: 17943736»PubMed
- Fernández S, Parodi JC, Moscovich F ym. Reversal of Lower-Extremity Intermittent Claudication and Rest Pain by Hydration. Ann Vasc Surg 2018;49:1-7 «PMID: 29481920»PubMed
- Pandey A, Banerjee S, Ngo C ym. Comparative Efficacy of Endovascular Revascularization Versus Supervised Exercise Training in Patients With Intermittent Claudication: Meta-Analysis of Randomized Controlled Trials. JACC Cardiovasc Interv 2017;10:712-724 «PMID: 28385410»PubMed
- Mills JL Sr. Open bypass and endoluminal therapy: complementary techniques for revascularization in diabetic patients with critical limb ischaemia. Diabetes Metab Res Rev 2008;24 Suppl 1:S34-9 «PMID: 18384110»PubMed
- Faglia E, Clerici G, Caminiti M ym. Predictive values of transcutaneous oxygen tension for above-the-ankle amputation in diabetic patients with critical limb ischemia. Eur J Vasc Endovasc Surg 2007;33:731-6 «PMID: 17296318»PubMed
- Apelqvist J, Bakker K, van Houtum WH ym. Practical guidelines on the management and prevention of the diabetic foot: based upon the International Consensus on the Diabetic Foot (2007) Prepared by the International Working Group on the Diabetic Foot. Diabetes Metab Res Rev 2008;24 Suppl 1:S181-7 «PMID: 18442189»PubMed
- Apelqvist J, Bakker K, van Houtum WH ym. The development of global consensus guidelines on the management of the diabetic foot. Diabetes Metab Res Rev 2008;24 Suppl 1:S116-8 «PMID: 18442162»PubMed
- Hinchliffe RJ, Valk GD, Apelqvist J ym. A systematic review of the effectiveness of interventions to enhance the healing of chronic ulcers of the foot in diabetes. Diabetes Metab Res Rev 2008;24 Suppl 1:S119-44 «PMID: 18442185»PubMed
- Vietto V, Franco JV, Saenz V ym. Prostanoids for critical limb ischaemia. Cochrane Database Syst Rev 2018;1:CD006544 «PMID: 29318581»PubMed
- Adam DJ, Beard JD, Cleveland T ym. Bypass versus angioplasty in severe ischaemia of the leg (BASIL): multicentre, randomised controlled trial. Lancet 2005;366:1925-34 «PMID: 16325694»PubMed
- Demasi RJ, Snyder SO, Wheeler JR ym. Intraoperative iliac artery stents: combination with infra-inguinal revascularization procedures. Am Surg 1994;60:854-9 «PMID: 7978681»PubMed
- Silva MB Jr, Hobson RW 2nd, Jamil Z ym. A program of operative angioplasty: endovascular intervention and the vascular surgeon. J Vasc Surg 1996;24:963-71; discussion 971-3 «PMID: 8976350»PubMed
- Liu C, Guan H, Li Y ym. Combined intraoperative iliac artery stents and femoro-popliteal bypass for multilevel atherosclerotic occlusive disease. Chin Med Sci J 2001;16:165-8 «PMID: 12899330»PubMed
- Sinci V, Kalaycioglu S, Halit V ym. Long-term effects of combined iliac dilatation and distal arterial surgery. Int Surg 2000;85:13-7 «PMID: 10817424»PubMed
- Antoniou GA, Sfyroeras GS, Karathanos C ym. Hybrid endovascular and open treatment of severe multilevel lower extremity arterial disease. Eur J Vasc Endovasc Surg 2009;38:616-22 «PMID: 19616976»PubMed
- Dosluoglu HH, Lall P, Cherr GS ym. Role of simple and complex hybrid revascularization procedures for symptomatic lower extremity occlusive disease. J Vasc Surg 2010;51:1425-1435.e1 «PMID: 20488323»PubMed
- Matsagkas M, Kouvelos G, Arnaoutoglou E ym. Hybrid procedures for patients with critical limb ischemia and severe common femoral artery atherosclerosis. Ann Vasc Surg 2011;25:1063-9 «PMID: 22023941»PubMed
- Bradbury AW, Adam DJ, Bell J ym. Bypass versus Angioplasty in Severe Ischaemia of the Leg (BASIL) trial: A survival prediction model to facilitate clinical decision making. J Vasc Surg 2010;51:52S-68S «PMID: 20435262»PubMed
- Diehm N, Shang A, Silvestro A ym. Association of cardiovascular risk factors with pattern of lower limb atherosclerosis in 2659 patients undergoing angioplasty. Eur J Vasc Endovasc Surg 2006;31:59-63 «PMID: 16269257»PubMed
- Conrad MC. Large and small artery occlusion in diabetics and nondiabetics with severe vascular disease. Circulation 1967;36:83-91 «PMID: 6027218»PubMed
- STRANDNESS DE Jr, PRIEST RE, GIBBONS GE. COMBINED CLINICAL AND PATHOLOGIC STUDY OF DIABETIC AND NONDIABETIC PERIPHERAL ARTERIAL DISEASE. Diabetes 1964;13:366-72 «PMID: 14210680»PubMed
- Saarinen E, Kauhanen P, Söderström M ym. Long-term Results of Inframalleolar Bypass for Critical Limb Ischaemia. Eur J Vasc Endovasc Surg 2016;52:815-822 «PMID: 27707633»PubMed
- Schillinger M, Sabeti S, Loewe C ym. Balloon angioplasty versus implantation of nitinol stents in the superficial femoral artery. N Engl J Med 2006;354:1879-88 «PMID: 16672699»PubMed
- Schillinger M, Sabeti S, Dick P ym. Sustained benefit at 2 years of primary femoropopliteal stenting compared with balloon angioplasty with optional stenting. Circulation 2007;115:2745-9 «PMID: 17502568»PubMed
- Spreen MI, Martens JM, Knippenberg B ym. Long-Term Follow-up of the PADI Trial: Percutaneous Transluminal Angioplasty Versus Drug-Eluting Stents for Infrapopliteal Lesions in Critical Limb Ischemia. J Am Heart Assoc 2017;6: «PMID: 28411244»PubMed
- Dake MD, Ansel GM, Jaff MR ym. Durable Clinical Effectiveness With Paclitaxel-Eluting Stents in the Femoropopliteal Artery: 5-Year Results of the Zilver PTX Randomized Trial. Circulation 2016;133:1472-83; discussion 1483 «PMID: 26969758»PubMed
- Katsanos K, Spiliopoulos S, Kitrou P ym. Risk of Death Following Application of Paclitaxel-Coated Balloons and Stents in the Femoropopliteal Artery of the Leg: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. J Am Heart Assoc 2018;7:e011245 «PMID: 30561254»PubMed
- Bosch JL, Hunink MG. Meta-analysis of the results of percutaneous transluminal angioplasty and stent placement for aortoiliac occlusive disease. Radiology 1997;204:87-96 «PMID: 9205227»PubMed
- Matsi PJ, Manninen HI. Complications of lower-limb percutaneous transluminal angioplasty: a prospective analysis of 410 procedures on 295 consecutive patients. Cardiovasc Intervent Radiol 1998;21:361-6 «PMID: 9853140»PubMed
- Romiti M, Albers M, Brochado-Neto FC ym. Meta-analysis of infrapopliteal angioplasty for chronic critical limb ischemia. J Vasc Surg 2008;47:975-981 «PMID: 18372148»PubMed
- Klinkert P, Post PN, Breslau PJ ym. Saphenous vein versus PTFE for above-knee femoropopliteal bypass. A review of the literature. Eur J Vasc Endovasc Surg 2004;27:357-62 «PMID: 15015183»PubMed
- Arvela E, Venermo M, Söderström M ym. Outcome of infrainguinal single-segment great saphenous vein bypass for critical limb ischemia is superior to alternative autologous vein bypass, especially in patients with high operative risk. Ann Vasc Surg 2012;26:396-403 «PMID: 22285375»PubMed
- Arvela E, Söderström M, Albäck A ym. Arm vein conduit vs prosthetic graft in infrainguinal revascularization for critical leg ischemia. J Vasc Surg 2010;52:616-23 «PMID: 20615645»PubMed
- Lindholt JS, Gottschalksen B, Johannesen N ym. The Scandinavian Propaten(®) trial - 1-year patency of PTFE vascular prostheses with heparin-bonded luminal surfaces compared to ordinary pure PTFE vascular prostheses - a randomised clinical controlled multi-centre trial. Eur J Vasc Endovasc Surg 2011;41:668-73 «PMID: 21376643»PubMed
- Belch JJ, Dormandy J, CASPAR Writing Committee. ym. Results of the randomized, placebo-controlled clopidogrel and acetylsalicylic acid in bypass surgery for peripheral arterial disease (CASPAR) trial. J Vasc Surg 2010;52:825-33, 833.e1-2 «PMID: 20678878»PubMed
- Chang BB, Darling RC 3rd, Paty PS ym. Expeditious management of ischemic invasive foot infections. Cardiovasc Surg 1996;4:792-5 «PMID: 9013012»PubMed
- Faglia E, Clerici G, Caminiti M ym. The role of early surgical debridement and revascularization in patients with diabetes and deep foot space abscess: retrospective review of 106 patients with diabetes. J Foot Ankle Surg 2006;45:220-6 «PMID: 16818148»PubMed
- Langer V, Bhandari PS, Rajagopalan S ym. Negative pressure wound therapy as an adjunct in healing of chronic wounds. Int Wound J 2015;12:436-42 «PMID: 23855645»PubMed
- Yao M, Fabbi M, Hayashi H ym. A retrospective cohort study evaluating efficacy in high-risk patients with chronic lower extremity ulcers treated with negative pressure wound therapy. Int Wound J 2014;11:483-8 «PMID: 23163962»PubMed
- Conte MS, Bradbury AW, Kolh P ym. Global Vascular Guidelines on the Management of Chronic Limb-Threatening Ischemia. Eur J Vasc Endovasc Surg 2019;58:S1-S109.e33 «PMID: 31182334»PubMed
- Kristensen SD, Knuuti J, Saraste A ym. 2014 ESC/ESA Guidelines on non-cardiac surgery: cardiovascular assessment and management: The Joint Task Force on non-cardiac surgery: cardiovascular assessment and management of the European Society of Cardiology (ESC) and the European Society of Anaesthesiology (ESA). Eur Heart J 2014;35:2383-431 «PMID: 25086026»PubMed
- Biccard BM, Scott DJA, Chan MTV ym. Myocardial Injury After Noncardiac Surgery (MINS) in Vascular Surgical Patients: A Prospective Observational Cohort Study. Ann Surg 2018;268:357-363 «PMID: 28486392»PubMed
- Poldermans D, Boersma E, Bax JJ ym. The effect of bisoprolol on perioperative mortality and myocardial infarction in high-risk patients undergoing vascular surgery. Dutch Echocardiographic Cardiac Risk Evaluation Applying Stress Echocardiography Study Group. N Engl J Med 1999;341:1789-94 «PMID: 10588963»PubMed
- POISE Study Group., Devereaux PJ, Yang H ym. Effects of extended-release metoprolol succinate in patients undergoing non-cardiac surgery (POISE trial): a randomised controlled trial. Lancet 2008;371:1839-47 «PMID: 18479744»PubMed
- Schouten O, Boersma E, Hoeks SE ym. Fluvastatin and perioperative events in patients undergoing vascular surgery. N Engl J Med 2009;361:980-9 «PMID: 19726772»PubMed
- Venermo M, Sprynger M, Desormais I ym. Editor's Choice - Follow-up of Patients After Revascularisation for Peripheral Arterial Diseases: A Consensus Document From the European Society of Cardiology Working Group on Aorta and Peripheral Vascular Diseases and the European Society for Vascular Surgery. Eur J Vasc Endovasc Surg 2019;58:641-653 «PMID: 31685166»PubMed
- Dick F, Ricco JB, Davies AH ym. Chapter VI: Follow-up after revascularisation. Eur J Vasc Endovasc Surg 2011;42 Suppl 2:S75-90 «PMID: 22172475»PubMed
- McBride OMB, Mofidi R, Griffiths GD ym. Development of a Decision Tree to Streamline Infrainguinal Vein Graft Surveillance. Ann Vasc Surg 2016;36:182-189 «PMID: 27354322»PubMed
- Saarinen E, Laukontaus SJ, Albäck A ym. Duplex surveillance after endovascular revascularisation for critical limb ischaemia. Eur J Vasc Endovasc Surg 2014;47:418-21 «PMID: 24560305»PubMed
- Luther M. Treatment of chronic critical leg ischaemia--a cost benefit analysis. Ann Chir Gynaecol Suppl 1997;213:1-142 «PMID: 9373713»PubMed
- Cheshire NJ, Noone MA, Wolfe JH. Re-intervention after vascular surgery for critical leg ischaemia. Eur J Vasc Surg 1992;6:545-50 «PMID: 1397351»PubMed
- Taylor SM, Kalbaugh CA, Blackhurst DW ym. Determinants of functional outcome after revascularization for critical limb ischemia: an analysis of 1000 consecutive vascular interventions. J Vasc Surg 2006;44:747-55; discussion 755-6 «PMID: 16926083»PubMed
- Seeger JM, Pretus HA, Carlton LC ym. Potential predictors of outcome in patients with tissue loss who undergo infrainguinal vein bypass grafting. J Vasc Surg 1999;30:427-35 «PMID: 10477635»PubMed
- Tarry WC, Walsh DB, Birkmeyer NJ ym. Fate of the contralateral leg after infrainguinal bypass. J Vasc Surg 1998;27:1039-47; discussion 1047-8 «PMID: 9652466»PubMed
- Bodily KC, Burgess EM. Contralateral limb and patient survival after leg amputation. Am J Surg 1983;146:280-2 «PMID: 6881456»PubMed
- Keo H, Grob E, Guggisberg F ym. Long-term effects of supervised exercise training on walking capacity and quality of life in patients with intermittent claudication. Vasa 2008;37:250-6 «PMID: 18690592»PubMed
- Regensteiner JG, Hiatt WR, Coll JR ym. The impact of peripheral arterial disease on health-related quality of life in the Peripheral Arterial Disease Awareness, Risk, and Treatment: New Resources for Survival (PARTNERS) Program. Vasc Med 2008;13:15-24 «PMID: 18372434»PubMed
- Lepäntalo M, Ahokas T, Heinänen T ym. Haavapotilaan hoitopolku HYKS:n sairaanhoitoalueella. Duodecim 2009;125:457-65 «http://www.duodecimlehti.fi/duo97876»6
- Vuorisalo S, Venermo M, Ikonen T ym. Mitä tiedetään verisuonikirurgian vaikuttavuudesta? Duodecim 2009;125:448-55 «http://www.duodecimlehti.fi/duo97875»7
- Luther M. Surgical treatment for chronic critical leg ischaemia: a 5 year follow-up of socioeconomic outcome. Eur J Vasc Endovasc Surg 1997;13:452-9 «PMID: 9166267»PubMed
- Armstrong EJ, Ryan MP, Baker ER ym. Risk of major amputation or death among patients with critical limb ischemia initially treated with endovascular intervention, surgical bypass, minor amputation, or conservative management. J Med Econ 2017;20:1148-1154 «PMID: 28760065»PubMed
- Leikkausta edeltävä arviointi. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Anestesiologiyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim 2014. Saatavilla: www.kaypahoito.fi

