Raskaudenaikainen kohonnut verenpaine ja pre-eklampsia
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sanoma
- Pre-eklampsian määritelmä on raskausviikon 20+0 jälkeen ilmenevä verenpaineen nousu (systolinen verenpaine ≥ 140 mmHg tai diastolinen verenpaine ≥ 90 mmHg) ja proteinuria tai proteinurian puuttuessa ainakin yksi seuraavista: trombosytopenia, maksan transaminaasipitoisuuden suureneminen, kreatiniinipitoisuuden suureneminen, neurologiset oireet (esim. päänsärky, näköhäiriöt) tai sikiön kasvunhidastuma.
- Alkuraskauden aikana neuvolassa kartoitetaan pre-eklampsian kliiniset riskitekijät.
- Riskiryhmiin kuuluville suositellaan pieniannoksisen asetyylisalisyylihapon (mini-ASA) aloittamista raskausviikolla 12+0(–16+0). Mini-ASA suositellaan aloitettavaksi avoterveydenhuollossa. Ks. video Mini-ASA pre-eklampsian ehkäisyssä «Mini-ASA pre-eklampsian ehkäisyssä (video)»1.
- Kohonneen verenpaineen, proteinurian ja muiden pre-eklampsian oireiden ilmaantumista seulotaan kaikilta odottajilta läpi raskauden.
- Raskaudenaikaiseen kohonneeseen verenpaineeseen ja pre-eklampsiaan suositellaan verenpainelääkityksen aloittamista viimeistään, kun systolinen verenpaine on ≥ 150 mmHg tai diastolinen verenpaine ≥ 100 mmHg.
- Ensisijaisiksi verenpainelääkkeiksi suositellaan labetalolia tai nifedipiiniä.
- Vaikea-asteista pre-eklampsiaa sairastava potilas lähetetään päivystykselliseen arvioon erikoissairaanhoitoon.
- Magnesiumsulfaatti-infuusio suositellaan aloitettavaksi vaikea-asteista pre-eklampsiaa sairastaville.
- Raskaudenaikainen verenpaineen nousu tulee ottaa huomioon, kun arvioidaan myöhempää sydän- ja verisuonitautiriskiä. Ks. video Pre-eklampsian myöhäisvaikutukset «Pre-eklampsian myöhäisvaikutukset (video)»2.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Raskaudenaikainen kohonnut verenpaine ja pre-eklampsia»1
- Suosituksen yleiskielinen potilasversio suomeksi «Raskaudenaikainen kohonnut verenpaine ja pre-eklampsia»2 ja ruotsiksi «Preeklampsi och högt blodtryck under graviditeten»3
Keskeiset termit ja lyhenteet
- Oheiseen taulukkoon «Suosituksessa mainitut keskeiset termit ja lyhenteet...»1 on kerätty suosituksessa mainitut keskeiset termit ja lyhenteet.
| Termi tai lyhenne | Selite |
|---|---|
| ACE | angiotensiinikonvertaasi |
| AEDV | absent end-diastolic velocity (napavaltimon diastolisen verenvirtauksen katkos) |
| ALAT | alaniiniaminotransferaasi |
| ASA | asetyylisalisyylihappo |
| AUmb | sikiön napavaltimo |
| BMI | painoindeksi |
| DV | ductus venosus (laskimotiehyt) |
| eklampsia | pre-eklampsiaan liittyvä kouristus |
| HELLP-oireyhtymä | hemolyysi, suurentunut transaminaasipitoisuus, pieni trombosyyttipitoisuus |
| Hb | hemoglobiini |
| Krea | kreatiniini |
| KTG | kardiotokografia |
| LD | laktaattidehydrogenaasi |
| magnesium-neuroprotektio | äidille annettu magnesiuminfuusio, jonka tarkoituksena on suojata ennenaikaisena syntyvää lasta neurologiselta vammautumiselta |
| MAP | keskiverenpaine |
| MEOWS | modified early obstetric warning score (obstetrisen potilaan kriittistä tilaa ennakoivat merkit) |
| Mg | magnesium |
| MoM | keskiluvun kerrannainen |
| NNT | number needed to treat (kuinka monta potilasta on hoidettava, jotta yksi hyötyisi hoidosta) |
| PAPP-A | raskauteen liittyvä plasman proteiini A |
| PAD | patologisanatominen diagnoosi |
| PlGF | istukkakasvutekijä (istukan kasvutekijä) |
| PVK | pieni verenkuva |
| REDV | reversed end-diastolic velocity (napavaltimon käänteinen diastolinen virtaus) |
| SaO2 | happisaturaatio |
| SD | standardipoikkeama |
| sFlt-1 | verisuoniendoteelikasvutekijän liukoinen reseptori |
| SLE | systeeminen lupus erytematosus, yleistynyt punahukka |
| STV | sikiön sykkeen lyhytaikainen vaihtelu |
| Tromb | verihiutaleet |
| U-AlbKre | albumiinin ja kreatiniinin suhde virtsasta |
| U-ProKre | proteiinin ja kreatiniinin suhde virtsasta |
Aiheen rajaus
- Suosituksessa pyritään vastaamaan työryhmän asettamiin raskaudenaikaisen kohonneen verenpaineen ja pre-eklampsian seulontaa, ehkäisyä, diagnostiikkaa, hoitoa sekä äidin ja lapsen raskaudenjälkeisen terveydentilan seurantaa käsitteleviin kysymyksiin.
Suosituksen tavoitteet
- Suosituksen tavoitteena on yhtenäistää ja kehittää raskaudenaikaisen kohonneen verenpaineen ja pre-eklampsian ehkäisyä, diagnostiikkaa ja hoitoa Suomessa. Lisäksi annetaan suosituksia raskauden jälkeiseen terveydentilan seurantaan.
Kohderyhmä
- Suosituksen ensisijainen kohderyhmä ovat raskaana olevia hoitavat terveydenhuollon ammattilaiset.
- Suositus on tarkoitettu myös kaikille terveydenhuollon ammattihenkilöille, jotka kohtaavat raskaudenaikaista kohonnutta verenpainetta tai pre-eklampsiaa sairastaneita ja näistä raskauksista syntyneitä lapsia.
Määritelmät
Raskauteen liittyvän kohonneen verenpaineen ryhmittely
- Krooninen verenpainetauti:
- Systolinen verenpaine ≥ 140 mmHg tai diastolinen verenpaine ≥ 90 mmHg tai verenpainelääkitys ennen raskausviikkoa 20+0.
- Liitännäispre-eklampsia (superimposed):
- Krooniseen verenpainetautiin liittyy merkittävä proteinuria tai proteinurian puuttuessa ainakin yksi seuraavista uutena löydöksenä: trombosytopenia, transaminaasipitoisuuden suureneminen, kreatiniinipitoisuuden suureneminen, neurologiset oireet tai sikiön kasvunhidastuma ensi kertaa raskausviikon 20+0 jälkeen.
- Raskaushypertensio ilman proteinuriaa:
- Systolinen verenpaine ≥ 140 mmHg tai diastolinen verenpaine ≥ 90 mmHg raskausviikon 20+0 jälkeen, jos potilaan verenpaine on aiemmin ollut normaali.
- Pre-eklampsia:
- Systolinen verenpaine ≥ 140 mmHg tai diastolinen verenpaine ≥ 90 mmHg, proteinuria tai proteinurian puuttuessa ainakin yksi seuraavista uutena löydöksenä: trombosytopenia, transaminaasipitoisuuden suureneminen, kreatiniinipitoisuuden suureneminen, neurologiset oireet tai sikiön kasvunhidastuma raskausviikon 20+0 jälkeen, jos potilaan verenpaine on aiemmin ollut normaali.
- HELLP-oireyhtymä (vaikea-asteinen pre-eklampsian muoto):
- Hemolyysi, suurentunut transaminaasipitoisuus ja pieni trombosyyttipitoisuus
- Eklampsia:
- Pre-eklampsiaan liittyvä kouristus
- "Valkotakkihypertensio":
- Vastaanotolla systolinen verenpaine ≥ 140 mmHg tai diastolinen verenpaine ≥ 90 mmHg, mutta kotimittauksissa normaali verenpaine < 135/85 mmHg.
- Varhain alkava pre-eklampsia: diagnoosi tai synnytys ennen raskausviikkoa 34+0.
- Myöhään alkava pre-eklampsia: diagnoosi tai synnytys 34+0 raskausviikolla tai sen jälkeen.
- Ennenaikaiseen synnytykseen johtava pre-eklampsia: synnytys ennen raskausviikkoa 37+0.
- Vaikea verenpaineen nousu: systolinen verenpaine ≥ 160 mmHg tai diastolinen verenpaine ≥ 110 mmHg (tässä hoitosuosituksessa vaikean verenpaineen nousun raja on saatettu joissakin kohdissa asettaa turvallisuuden vuoksi matalammalle).
- Vaikea-asteinen pre-eklampsia: vaikea verenpaineen nousu ja proteinuria tai uutena löydöksenä hemolyysi, trombosytopenia, transaminaasipitoisuuden suureneminen, kreatiniinipitoisuuden suureneminen, sikiön kasvunhidastuma tai pre-eklampsian oireet (päänsärky, näköhäiriöt, oikeanpuoleinen ylävatsakipu, pahoinvointi, oksentelu, yleinen huonovointisuus).
- Lievä pre-eklampsia -käsitettä ei suositella käytettäväksi, koska pre-eklampsia voi milloin tahansa muuttua vaikea-asteiseksi.
Esiintyvyys
- Maailmanlaajuisesti pre-eklampsia on tärkeimpiä synnyttäjien ja vastasyntyneiden sairastumisen ja kuoleman syitä «Duley L. The global impact of pre-eclampsia and ec...»1.
- Suomessa kohonnut verenpaine (> 140/90 mmHg) todetaan 6–7 %:lla raskaana olevista naisista. Pre-eklampsiaan sairastuu synnyttäjistä 2–3 %, ja eklampsian ilmaantuvuus on 1,5/10 000 synnytystä «Jaatinen N, Ekholm E. Eclampsia in Finland; 2006 t...»2.
- Pre-eklampsian etiologiaa ei täysin tunneta, mutta istukan tiedetään olevan välttämätön sairauden kehittymiselle. Istukan syntyminen on pre-eklampsian paranemisen edellytys. Joissakin tapauksissa pre-eklampsia tai eklampsia voi ilmaantua tai oireet voivat vaikeutua vasta synnytyksen jälkeen.
- Mitään pre-eklampsialle tunnusomaista verisuonen endoteelin toimintahäiriötä aiheuttavaa yksittäistä tekijää ei ole tunnistettu «Verisuoniendoteelikasvutekijät pre-eklampsiassa»3, «Roberts JM, Hubel CA. The two stage model of preec...»3.
- Alttius sairastua pre-eklampsiaan kulkee perheittäin «Cnattingius S, Reilly M, Pawitan Y ym. Maternal an...»4, «Laivuori H, Lahermo P, Ollikainen V ym. Susceptibi...»5.
Riskitekijät
- Pre-eklampsiaa ennustavia kliinisiä riskitekijöitä on koottu taulukkoon «Pre-eklampsian kliiniset riskitekijät. Ks. myös lisätietoa aiheesta Pre-eklampsian riskitekijät ....»2.
Seulonta
Suositus 1. Pre-eklampsiaan sairastuvien seulomisen alkuraskaudessa suositellaan pohjautuvan kliinisiin riskitekijöihin.
- Alkuraskaudessa neuvolassa kartoitetaan pre-eklampsian kliiniset riskitekijät.
- Kliinisten riskitekijöiden perusteella tunnistetaan 20–40 % tapauksista, joissa raskaana oleva sairastuu ennenaikaiseen synnytykseen (ennen raskausviikkoa 37+0) johtavaan pre-eklampsiaan (ks. taulukko «Pre-eklampsian kliiniset riskitekijät. Ks. myös lisätietoa aiheesta Pre-eklampsian riskitekijät ....»2) «Al-Rubaie Z, Askie LM, Ray JG ym. The performance ...»10, «Henderson JT, Thompson JH, Burda BU, Cantor A, Bei...»11, «O'Gorman N, Wright D, Poon LC ym. Multicenter scre...»12, «Tan MY, Wright D, Syngelaki A ym. Comparison of di...»13, «Sovio U, Smith G. Evaluation of a simple risk scor...»14, «Sandström A, Snowden JM, Höijer J ym. Clinical ris...»15.
- Kliinisten riskitekijöiden perusteella tunnistetaan 12–30 % tapauksista, joissa raskaana oleva sairastuu täysiaikaiseen synnytykseen (raskausviikolla 37+0 tai sen jälkeen) johtavaan pre-eklampsiaan «Al-Rubaie Z, Askie LM, Ray JG ym. The performance ...»10, «O'Gorman N, Wright D, Poon LC ym. Multicenter scre...»12, «Sandström A, Snowden JM, Höijer J ym. Clinical ris...»15.
- Kliinisiä riskitekijöitä käyttämällä 60–80 % varhain alkavasta ja vielä suurempi osa myöhään alkavasta pre-eklampsiasta jää tunnistamatta «Al-Rubaie Z, Askie LM, Ray JG ym. The performance ...»10, «Henderson JT, Thompson JH, Burda BU, Cantor A, Bei...»11, «O'Gorman N, Wright D, Poon LC ym. Multicenter scre...»12, «Tan MY, Wright D, Syngelaki A ym. Comparison of di...»13, «Sovio U, Smith G. Evaluation of a simple risk scor...»14, «Sandström A, Snowden JM, Höijer J ym. Clinical ris...»15. Tämän vuoksi verenpaineen mittausta sekä proteinurian ja pre-eklampsian oireiden seulontaa on jatkettava kaikilla raskaana olevilla läpi raskauden.
- Uudet seulontamenetelmät, joissa kliinisiin riskitekijöihin yhdistetään alkuraskauden keskiverenpaine, verestä määritettäviä biomarkkereita sekä kohtuvaltimoiden doppler-virtausmittaukset, ilmeisesti parantavat pelkkiin kliinisiin riskitekijöihin nähden tarkkuutta havaita tapaukset, joissa naisella on riski ennenaikaiseen synnytykseen johtavaan pre-eklampsiaan «Screening method combining clinical risk factors, biomarkers and uterine artery Doppler measurements probably increases the accuracy to identify women at risk to preterm pre-eclampsia compared to methods based on clinical risk factors or other simple models during the first trimester of pregnancy.»B.
- Työryhmä ei nykytiedon perusteella päädy suosittamaan uusia seulontamenetelmiä, koska ne eivät täytä yleisiä seulonnalta vaadittavia kriteereitä pre-eklampsian ilmaantuvuuden ollessa valikoimattomassa väestössä pieni ja väärien positiivisten tulosten määrän ollessa suuri. Näiden seulontamenetelmien sovellettavuudesta suomalaiseen terveydenhuoltojärjestelmään ja seulonnan kustannusvaikuttavuudesta on ristiriitaista tutkimusnäyttöä, eikä haitoista ole riittävää tutkimusnäyttöä. Tätä suositusta varten tehdyssä kustannuslaskelmassa pre-eklampsian riskiarvio yhdistelmätesteillä kasvattaisi kustannuksia 4–10-kertaisiksi verrattuna pelkkään kliinisiin riskitekijöihin perustuvaan riskiarvioon «Pre-eklampsian seulonnan kustannukset»5.
Ehkäisy
Mini-ASA
Suositus 2. Niille raskaana oleville, joilla on pre-eklampsian riskitekijöitä, suositellaan pieniannoksista asetyylisalisyylihappoa (mini-ASA) annoksella 100 mg/vrk. Ks. myös taulukko «Suositus mini-ASAn käytön aloittamisesta pre-eklampsian ehkäisemiseksi. ...»3.
- Raskaudenaikainen mini-ASAn käyttö vähentää pre-eklampsiaa, ennenaikaisia synnytyksiä, sikiö- ja neonataalikuolemia sekä sikiön kasvuhäiriöitä niillä naisilla, joilla on pre-eklampsian riskitekijöitä «Raskaudenaikainen mini-ASAn käyttö vähentää pre-eklampsiaa, ennenaikaisia synnytyksiä, sikiö- ja neonataalikuolleisuutta sekä sikiön kasvuhäiriöitä niillä naisilla, joilla on pre-eklampsian riskitekijöitä.»A. Ks. myös taulukko «Suositus mini-ASAn käytön aloittamisesta pre-eklampsian ehkäisemiseksi. ...»3. Ks. video MiniASA pre-eklampsian ehkäisyssä «Mini-ASA pre-eklampsian ehkäisyssä (video)»1.
- Mini-ASA ehkäisee erityisesti ennenaikaiseen synnytykseen (ennen raskausviikkoa 37+0) johtavaa pre-eklampsiaa «Rolnik DL, Wright D, Poon LC ym. Aspirin versus Pl...»16.
- NNT on 61 estämään ennenaikaiseen synnytykseen johtava pre-eklampsia «Duley L, Meher S, Hunter KE ym. Antiplatelet agent...»17.
- Suositeltu annos on 100 mg kerran vuorokaudessa iltaisin «Ayala DE, Ucieda R, Hermida RC. Chronotherapy with...»18, «Roberge S, Nicolaides K, Demers S ym. The role of ...»19.
- Mini-ASA suositellaan aloitettavaksi avoterveydenhuollossa.
- Lääkitys tulisi aloittaa raskausviikolla 12+0(–16+0). Ehkäisyteho on sitä parempi, mitä aiemmin mini-ASAn käyttö aloitetaan «Mini-ASAn aloitusajankohta pre-eklampsian ehkäisyssä»6.
- Mini-ASA pidentää hyytymisaikaa, joten lääkitys tulee lopettaa raskausviikolla 36+0 tai välittömästi ennenaikaisen synnytyksen uhatessa.
- Mini-ASA tauotetaan, jos raskauden aikana ilmaantuu emätinverenvuotoa.
- Mini-ASAn käyttö ei estä epiduraali- tai spinaalipuudutusta.
- Mini-ASAn vasta-aiheita:
- ASA-allergia tai sairastettu mahahaava
- verenvuodolle altistava sairaus
- vaikea maksan tai munuaisten vajaatoiminta (glomerulussuodatus alle 30 ml/min)
- Mini-ASAn riskejä:
- 1–2/1000 ASAn käyttäjistä saa maha-suolikanavan verenvuodon.
- Mini-ASAn aiheuttamista riskeistä synnytyksenaikaiseen verenvuotoon on ristiriitaista tutkimustietoa. Ks. lisätietoa mini-ASAn haitoista ja riskeistä raskauden aikana «Mini-ASAn haitat ja riskit raskauden aikana»7.
Kalsium
- Cochrane-katsauksen mukaan raskaana olevan kalsiumlisä (≥ 1 g/vrk) saattaa vähentää pre-eklampsiaa naisilla, joilla kalsiumin saanti ravinnosta on vähäistä «Raskaana olevan kalsiumlisä (≥ 1 g/vrk) saattaa vähentää pre-eklampsiaa naisilla, joilla kalsiumin saanti ravinnosta on vähäistä.»C. Tämä koskee erityisesti naisia, joilla on lisäksi suurentunut riski sairastua pre-eklampsiaan «Hofmeyr GJ, Lawrie TA, Atallah ÁN ym. Calcium supp...»43.
- Kalsiumin riittävästä saannista raskauden aikana on huolehdittava.
- Suomessa väestö saa keskimäärin riittävästi kalsiumia, mutta jos saanti ravinnosta ei ole riittävää, noudatetaan kalsiumlisän osalta THL:n ohjeistusta yksilöllisen arvion mukaan: 500 mg, jos ruokavaliossa on vähän maitovalmisteita tai kalsiumilla täydennettyjä elintarvikkeita, ja 1 000 mg, jos ruokavalioon ei kuulu lainkaan maitovalmisteita tai kalsiumilla täydennettyjä elintarvikkeita.
- Ks. lisätietoa aiheesta: THL:n artikkeli «https://thl.fi/fi/web/elintavat-ja-ravitsemus/ravitsemus/ravitsemussuositukset/raskaus-ja-imetysaika»1, «THL. Artikkeli Raskaus- ja imetysaika ...»44 ja Syödään yhdessä – ruokasuositukset lapsiperheille «https://www.julkari.fi/handle/10024/137459»2.
Muut
- B6- «Salam RA, Zuberi NF, Bhutta ZA. Pyridoxine (vitami...»45, C- «Rumbold A, Ota E, Nagata C ym. Vitamin C supplemen...»46, D- «Palacios C, Trak-Fellermeier MA, Martinez RX ym. R...»47 ja E-vitamiinilisät «Rumbold A, Ota E, Hori H ym. Vitamin E supplementa...»48 eivät näytä pienentävän pre-eklampsian riskiä.
- Suolan käytön rajoittaminen verrattuna normaaliin ruokavalioon ei ilmeisesti pienennä pre-eklampsian riskiä «Suolan käytön rajoittaminen verrattuna normaaliin ruokavalioon ei ilmeisesti pienennä pre-eklampsian riskiä.»B, eikä sen erityinen rajoittaminen ole aiheellista pre-eklampsian tai raskaudenaikaisen kohonneen verenpaineen ehkäisemiseksi. Ravitsemussuositusten mukaista suolan määrää voidaan pitää riittävänä.
- Säännöllinen fyysinen aktiivisuus ja aerobinen liikunta ennen raskautta ja raskausaikana saattavat pienentää raskaudenaikaisen kohonneen verenpaineen ja pre-eklampsian riskiä «Säännöllinen fyysinen aktiivisuus ja aerobinen liikunta ennen raskautta ja raskausaikana saattavat vähentää riskiä raskaudenaikaiseen kohonneeseen verenpaineeseen ja pre-eklampsiaan verrattuna matalaan fyysiseen aktiivisuuteen.»C.
- Raskaana olevia tulee ohjata pysymään fyysisesti aktiivisina eikä rajoittamaan normaalia liikuntaa raskauden takia. Ks. «https://ukkinstituutti.fi/liikkuminen/liikkumisen-suositukset/liikkumisen-suositus-raskauden-aikana/»3.
Diagnostiikka
- Raskaudenaikaisen verenpaineen nousun ja pre-eklampsian diagnostiset kriteerit on esitetty kohdassa Määritelmät.
- Verenpaineen kohoaminen tulisi todentaa toistetussa mittauksessa.
- Verenpainetason seurannassa voidaan käyttää kotimittauksia.
- Ks. lisätietoa aiheesta artikkelista Verenpaineen kotiseuranta raskausaikana «Verenpaineen kotiseuranta raskausaikana»8.
Raskauden seuranta
Suositus 3. Pre-eklampsiaa epäiltäessä avoterveydenhuollossa riittävät verenpaineen mittaaminen, virtsan liuskatesti proteinurian selvittämiseksi ja oireiden kartoitus.
- Oireettomassa raskaushypertensiossa tai pre-eklampsiassa, jossa on lievä tai kohtalainen verenpaineen nousu, ei ole selvää näyttöä laboratoriokokeiden hyödyllisyydestä, kun arvioidaan taudin vaikeutumista «Pre-eklampsian laboratoriodiagnostiikka»9, «van der Tuuk K, Koopmans CM, Groen H ym. Predictio...»49. Neuvolaseurannassa ja erikoissairaanhoitoon lähettämisen arvioon riittävät verenpaineen mittaaminen, virtsan liuskatesti ja oireiden kartoitus.
- Pelkkä turvotus ilman verenpaineen nousua ei yleensä viittaa pre-eklampsiaan, ja sitä voidaan vielä seurata neuvolassa.
- Päivystyksellisen erikoissairaanhoitoon lähettämisen aiheet (yksi riittää):
- vaikea verenpaineen nousu (≥ 150–160 mmHg/105–110 mmHg)
- oireinen pre-eklampsia
- huoli sikiön voinnista
- Muissa tapauksissa kiireellinen lähete on yleensä riittävä. Tällöin raskaana olevaa ohjeistetaan seuraamaan vointiaan, koska pre-eklampsia saattaa äkillisesti muuttua vaikea-asteiseksi.
- Seurantaohjeet raskaana olevalle:
- Verenpaineen kotimittaukset ovat suositeltavia. Verenpaineen kotiseuranta on luotettava tapa seurata verenpainetta. Tutkimustietoon pohjautuvia ohjeita kotiseurannan tiheydeksi tai rajoiksi ei voida antaa, vaan se on suunniteltava yksilöllisesti «Verenpaineen kotiseuranta raskausaikana»8.
- Ohjaa raskaana oleva olemaan välittömästi yhteydessä erikoissairaanhoitoon seuraavien
oireiden ilmaantuessa:
- poikkeava päänsärky, joka ei helpota parasetamolilla
- näköhäiriöt (silmien valonarkuus, kirkkaat välähdykset, mustat pilkut näkökentässä tai näön sumeneminen)
- ylävatsakipu (tyypillisesti oikealla)
- huonovointisuus, pahoinvointi, oksentelu ja levottomuus
- hengenahdistus
- nopeasti lisääntynyt turvotus erityisesti kasvoissa ja ylävartalolla (ja samanaikainen virtsantulon heikkeneminen)
- epäily sikiön liikkeiden vähenemisestä.
- Ks. hoitokaaviot hoidon etenemisestä pre-eklampsiassa (pre-eklampsian hoitokaavio «Pre-eklampsian hoitokaavio»1, tulostettava PDF «hoi50128a.pdf»1) sekä kroonisessa verenpainetaudissa ja raskaushypertensiossa (verenpainetaudin ja raskaushypertension hoitokaavio «Kroonisen verenpainetaudin ja raskaushypertension hoitokaavio»2, tulostettava PDF «hoi50128b.pdf»2).
Suositus 4. Raskaudenaikaisen verenpaineen nousun ja pre-eklampsian hoidon suunnittelu ja seuranta kuuluvat erikoissairaanhoitoon yhteistyössä avoterveydenhuollon kanssa.
- Kaikkiin raskaudenaikaisiin verenpaineen nousun muotoihin liittyy vaikean verenpaineen nousun, pre-eklampsiaksi etenemisen ja istukkaperäisen sikiön kasvunhidastuman riski (ks. taulukko «Komplikaatioiden esiintyminen raskaudenaikaisessa kohonneessa verenpaineessa ja pre-eklampsiassa....»4). Tämän vuoksi suositellaan, että hoito suunnitellaan erikoissairaanhoidossa.
- Noin joka kolmannella pre-eklampsia vaikeutuu (ja aiheuttaa yleisimmin vaikean verenpaineen nousun, munuaisten vajaatoiminnan tai HELLP-oireyhtymän) seurannan aikana «van der Tuuk K, Koopmans CM, Groen H ym. Predictio...»49.
- Oireettoman raskaushypertension tai pre-eklampsian vaikeutumisen riskitekijöitä ovat äidin korkea ikä, ensisynnyttäjyys, varhaisemmat raskausviikot, aiemmat keskenmenot tai sikiökuolema, muu kuin eurooppalainen etninen tausta ja systolinen verenpaine > 155 mmHg «van der Tuuk K, Koopmans CM, Groen H ym. Predictio...»49, «Koopmans CM, Zwart JJ, Groen H ym. Risk indicators...»50.
- Ks. hoitokaaviot hoidon etenemisestä pre-eklampsiassa (pre-eklampsian hoitokaavio «Pre-eklampsian hoitokaavio»1, tulostettava PDF «hoi50128a.pdf»1) sekä kroonisessa verenpainetaudissa ja raskaushypertensiossa (kroonisen verenpainetaudin ja raskaushypertension hoitokaavio «Kroonisen verenpainetaudin ja raskaushypertension hoitokaavio»2, tulostettava PDF «hoi50128b.pdf»2).

Pre-eklampsian hoitokaavio. Avaa kaavion tulostettava versio tästä linkistä «hoi50128a.pdf»1
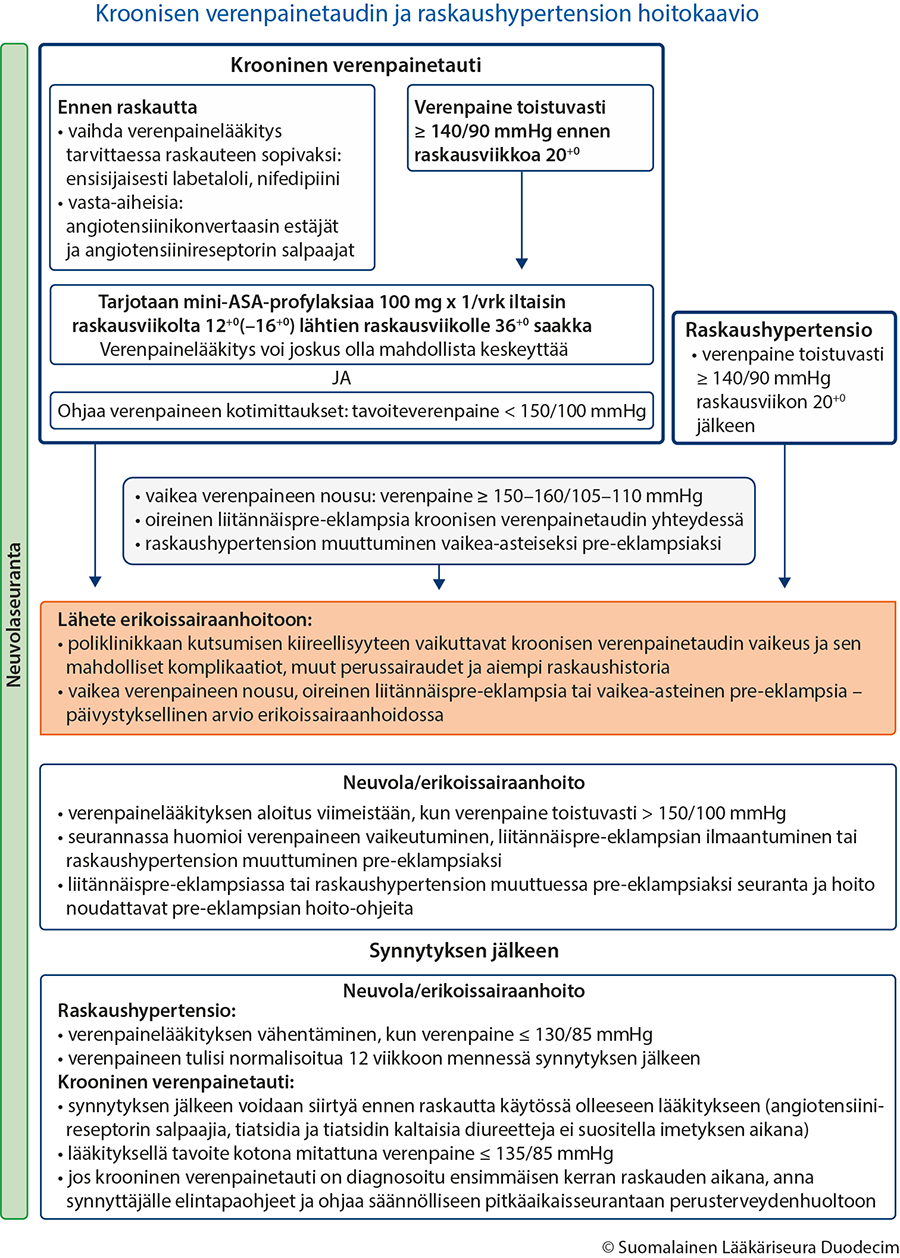
Kroonisen verenpainetaudin ja raskaushypertension hoitokaavio. Avaa kaavion tulostettava versio tästä linkistä «hoi50128b.pdf»2
Lievä tai kohtalainen verenpaineen nousu (140–159/90–109 mmHg)
- Raskaushypertensiossa ja kroonisessa verenpainetaudissa proteinuria tulee sulkea pois jokaisella seurantakäynnillä. Verikokeita suositellaan otettavaksi, jos verenpaineen nousu vaikeutuu tai epäillään pre-eklampsiaa.
- Jos raskaana oleva on oireeton, pre-eklampsiassa suositellaan erikoissairaanhoidossa laboratoriokokeita otettavaksi 1–2 kertaa viikossa:
- pieni verenkuva (PVK)
- alaniiniaminotransferaasi (ALAT)
- virtsan proteiinimääritys (U-AlbKre tai U-ProKre). Ks. Virtsan proteiinimääritykset «A3»2.
- Oireettoman raskaushypertension tai pre-eklampsian vaikeutumisen ennustamiseksi loppuraskaudessa (raskausviikoilla 36+0–41+0) laboratoriokokeiden merkitys on proteinurian ilmaantumista lukuun ottamatta vähäinen «Pre-eklampsian laboratoriodiagnostiikka»9. Tämän vuoksi raskautta seurataan synnytykseen asti tehostetusti.
- Normaali laboratoriokoetulos ei sulje pois pre-eklampsian vaikeutumista.
- Kokoaikainen vuodelepo (jalkeilla vain WC:ssä käyntien ajan) verrattuna osittaiseen
vuodelepoon sairaalassa tai osittainen vuodelepo sairaalassa verrattuna normaaliin
aktiivisuuteen kotona eivät ilmeisesti ehkäise huomattavaa verenpaineen kohoamista
tai pre-eklampsian kehittymistä «Täydellinen vuodelepo verrattuna osittaiseen vuodelepoon sairaalassa tai osittainen vuodelepo sairaalassa verrattuna normaaliin aktiivisuuteen kotona eivät ilmeisesti ehkäise huomattavaa verenpaineen kohoamista tai pre-eklampsian kehittymistä.»B.
- Vuodelepoa ei suositella kohonneen raskaudenaikaisen verenpaineen ensisijaiseksi tai rutiininomaiseksi hoidoksi.
- Useimmiten polikliininen seuranta riittää, kun verenpaine on lievästi tai kohtalaisesti kohonnut, raskaana oleva on oireeton, laboratoriokokeissa ei todeta vaikea-asteista pre-eklampsiaa ja sikiön voinnin seuranta voidaan toteuttaa polikliinisesti.
- Raskaana olevalle tulee antaa seurantaohjeet siitä, milloin hänen tulee olla yhteydessä erikoissairaanhoitoon poliklinikkakäyntien välillä. Ks. Seurantaohjeet raskaana olevalle «A4»3.
Suositus 5. Jos epäillään pre-eklampsiaa verenpaineen kohoamisen yhteydessä, PlGF:n tai sFlt-1:PlGF-suhteen määrittäminen saattaa auttaa hoidon suunnittelussa.
- Pre-eklampsiaa epäiltäessä PlGF-mittaus saattaa nopeuttaa diagnostiikkaa, parantaa synnyttäjien ennustetta ja auttaa ennenaikaisen synnytyksen ennakoimisessa «Epäiltäessä pre-eklampsiaa PlGF-mittaus saattaa nopeuttaa diagnostiikkaa, parantaa synnyttäjien ennustetta ja auttaa ennenaikaisen synnytyksen ennakoimisessa.»C.
- Pre-eklampsiaa epäiltäessä sFlt-1:PlGF-suhteen määrittäminen saattaa tarkentaa diagnostiikkaa ja auttaa valmistautumisessa ennenaikaiseen synnytykseen «Epäiltäessä pre-eklampsiaa sFlt-1:PlGF-suhteen määrittäminen saattaa tarkentaa diagnostiikkaa ja auttaa valmistautumisessa ennenaikaiseen synnytykseen.»C.
- Testeistä saatava hyöty liittyy niiden käyttöön kliinisen arvioinnin rinnalla poissulkutestinä ennen 37+0 raskausviikkoa ja erittäin pienen PlGF-pitoisuuden suureen positiiviseen ennustearvoon ennenaikaisen synnytykseen valmistautumisessa «PIGF- ja sFlt-1:PIGF-testien indikaatiot ja tulkinta»10.
- Testeistä on ilmeisesti kustannushyötyä, jos ne pystytään toteuttamaan päivystyksellisesti
ja niiden perusteella arvioidaan hoidon ja seurannan tarvetta.
- Varhaista pre-eklampsiaa epäiltäessä PlGF:n tai sFlt-1:PlGF-suhteen määrittäminen ilmeisesti pienentää kustannuksia «Epäiltäessä varhaista pre-eklampsiaa PlGF:n tai sFlt-1:PlGF-suhteen määrittäminen ilmeisesti pienentää kustannuksia.»B.
- Jos testejä käytetään, ne tulee keskittää erikoissairaanhoitoon.
- Testien käyttöönoton hyödyllisyyteen liittyy epävarmuutta, joka johtuu tutkimusnäytön puutteesta suomalaisessa terveydenhuollossa (hoitoonohjaus- ja seurantakriteerien mahdolliset eroavaisuudet).
- Ks. lisätietoa aiheesta Verisuoniendoteelikasvutekijät pre-eklampsiassa «Verisuoniendoteelikasvutekijät pre-eklampsiassa»3.
Suositus 6. Synnyttäjä tulee ottaa erikoissairaanhoitoon vuodeosastoseurantaan, kun todetaan vaikea verenpaineen nousu tai vaikea-asteinen pre-eklampsia tai kun epäillään pre-eklampsian pahenemista.
Vaikea verenpaineen nousu (≥ 160/110 mmHg)
- Kun todetaan vaikea-asteinen pre-eklampsia tai vaikea verenpaineen nousu, synnyttäjä kuuluu vuodeosastoseurantaan erikoissairaanhoidossa.
- Seurannan tarkoituksena on havaita tai estää pre-eklampsiaan liittyvät vaikeat komplikaatiot (HELLP, munuaisten vajaatoiminta, keuhko- ja aivoödeema, aivoverenkiertohäiriö, sydäninfarkti).
- Synnyttäjän vointia vuodeosastolla seurattaessa tulee huomioida seuraavat asiat:
- Oireista huomioidaan päänsärky, näköhäiriöt, ylävatsakipu, pahoinvointi ja oksentelu. Lisäksi tarkkaillaan verenpainetta, virtsamäärää (> 30 ml/h), painon nousua, happisaturaatiota ja jänneheijasteita.
- Laboratoriotutkimuksilla pyritään seuraamaan mahdollisten komplikaatioiden kehittymistä tai arvioimaan niiden vaikeusastetta. Peruslaboratorionäytteiksi suositellaan PVK, Krea ja ALAT.
- Komplikaatioita epäiltäessä, niiden ilmaantuessa tai HELLP-oireyhtymässä suositellaan laajempia laboratorionäytteitä, esimerkiksi APTT, INR, antitrombiini-3, fibrinogeeni, fibriinin D-dimeerit (FIDD), Na, K, LD, haptoglobiini, bilirubiini, uraatti ja albumiini.
- Sydänoireiden ilmetessä suositellaan määritettäväksi troponiini ja natriureettinen peptidi (pro-BNP) sekä tutkittavaksi EKG.
- Keskushermostokomplikaatioita epäiltäessä suositellaan kuvantamistutkimuksia. Tyypillisiä pre-eklampsian neurologisiin oireisiin liittyviä aivojen kuvantamislöydöksiä ovat keskushermoston takaosiin painottuva aivoödeema (PRES = posteriorinen reversiibeli enkefalopatia -oireyhtymä) ja aivoverisuonten poikkeava supistuminen (aivojen korjaantuva vasokonstriktio -oireyhtymä).
- Vaikea-asteisessa pre-eklampsiassa oireiden puuttuminen (päänsärky, näköhäiriöt, rintakipu, hengenahdistus), normaali SpO2 (> 93 %) ja normaalit laboratoriokoetulokset (Tromb, Krea, ALAT, LD) antavat kohtalaisen negatiivisen ennustearvon (80–90 %:ssa pre-eklampsia ei vaikeudu) äidin komplikaatioiden arvioinnissa 2 vuorokaudeksi eteenpäin «Pre-eklampsian laboratoriodiagnostiikka»9.
- Erityisesti HELLP-oireyhtymän komplisoimassa pre-eklampsiassa taudinkuva voi olla epätyypillinen. Erotusdiagnostiikassa on hyvä muistaa harvinaiset tromboottiset mikroangiopatiat tai muut vastaavan tyyppisiä laboratoriolöydöksiä aiheuttavat raskauskomplikaatiot, kuten akuutti rasvamaksa «HELLP-oireyhtymän erotusdiagnostiikka: tromboottiset mikroangiopatiat (TMA)»11.
- Tarvittaessa pre-eklampsian erotusdiagnostiikassa on huomioitava myös muut kohonneen verenpaineen tai proteinurian syyt: munuaisvaltimon ahtauma, hyperaldosteronismi, runsas lakritsin syönti, feokromosytooma (kohtauksellisia hypertensiivisiä kriisejä), hyperkalsemia, tyreotoksikoosi, SLE ja glomerulonefriitti «Pre-eklampsian erotusdiagnostiikka»12.
Virtsan proteiinimääritykset
- Pre-eklampsian vaikeusastetta on vanhastaan määritetty virtsan proteiinimäärän avulla, mutta tutkimustiedon perusteella sen merkitys raskauden ennusteen suhteen on aiempaa vähäisempi.
- Proteinurian ilmaantuminen ilmeisesti ennakoi kohtalaisesti vaikea-asteisen pre-eklampsian kehittymistä «Proteinurian ilmaantuminen (mitattuna 24 tunnin virtsankeräyksellä, kertavirtsanäytteen proteiini-kreatiniinisuhteella tai albumiini-kreatiniinisuhteella) ilmeisesti ennakoi kohtalaisesti vaikea-asteisen pre-eklampsian kehittymistä.»B.
- Jos proteinuria (+ tai enemmän) todetaan virtsan liuskatestillä, suositellaan käytettäväksi
U-ProKre- «Brown MA, Magee LA, Kenny LC ym. The hypertensive ...»60 tai U-AlbKre-suhteen «Waugh J, Hooper R, Lamb E ym. Spot protein-creatin...»61 määritystä proteinurian varmistamiseksi (ks. taulukko «Muuntotaulukko U-AlbKre- ja U-ProKre-suhteen muuntamiseksi virtsan 24 tunnin proteinuriaksi....»5).
- Proteinuria pystytään sulkemaan pois luotettavasti kertavirtsanäytteen liuskatestillä tai määrittämällä U-ProKre (< 30 mg/mmol) tai U-AlbKre (< 8 mg/mmol, raja-arvo vakiintumaton) «Waugh J, Hooper R, Lamb E ym. Spot protein-creatin...»61, «Morris RK, Riley RD, Doug M ym. Diagnostic accurac...»62.
- Kertavirtsanäyte voidaan ottaa mihin aikaan vuorokaudesta tahansa, mutta aamuvirtsassa pitoisuudet ovat usein hieman pienemmät ja pitoisuusvaihtelu suurempaa, mikä heikentää diagnostista tarkkuutta «Verdonk K, Niemeijer IC, Hop WC ym. Variation of u...»63, «Wikström AK, Wikström J, Larsson A ym. Random albu...»64.
- Kertavirtsanäytteen U-ProKre ja U-AlbKre korreloivat kohtalaisen hyvin 24 tunnin proteinuriaan «Cade TJ, Gilbert SA, Polyakov A ym. The accuracy o...»65, mutta makroproteinuriassa (> 1–2 g/vrk) korrelaatio heikkenee «Waugh J, Hooper R, Lamb E ym. Spot protein-creatin...»61, «Morris RK, Riley RD, Doug M ym. Diagnostic accurac...»62, «Wikström AK, Wikström J, Larsson A ym. Random albu...»64, «Pasternak Y, Lifshitz D, Shulman Y ym. Diagnostic ...»66. Tuolloin 24 tunnin proteinurian määrittäminen voi olla luotettavampi kuin kertavirtsanäytteen U-AlbKre tai U-ProKre «Wikström AK, Wikström J, Larsson A ym. Random albu...»64, «Cade TJ, Gilbert SA, Polyakov A ym. The accuracy o...»65, «Pasternak Y, Lifshitz D, Shulman Y ym. Diagnostic ...»66.
- Proteinurian määrä pre-eklampsiassa ei näytä ennakoivan äidin tai sikiön vakavia komplikaatioita
(eklampsia, HELLP-oireyhtymä, istukan ennenaikainen irtoaminen, sikiön kasvuhidastuma,
kohtukuolema, neonataalikuolema, keskosuuteen liittyvät komplikaatiot tai vastasyntyneen
tehohoitoon joutuminen) «Proteinurian määrä pre-eklampsiassa ei näytä ennakoivan äidin tai sikiön vakavia komplikaatioita (eklampsia, HELLP-oireyhtymä, ablaatio, sikiön kasvuhidastuma, kohtukuolema, neonataalikuolema, keskosuuteen liittyvät komplikaatiot tai vastasyntyneen tehohoitoon joutuminen).»C, «Thangaratinam S, Coomarasamy A, O'Mahony F ym. Est...»67.
- Rutiininomaista proteinurian seurantaa pre-eklampsian vaikeusasteen määrittämiseksi ei suositella, kun proteinuria on kerran todettu «Thangaratinam S, Coomarasamy A, O'Mahony F ym. Est...»67.
- Proteinurian määrittäminen yhdessä plasman albumiinin kanssa voi auttaa tilanteissa, joissa diagnoosi on epäselvä, synnyttäjän vointi muuttuu tai halutaan arvioida keuhkoödeemariskiä tai munuaiskomplikaatioita «Morikawa M, Mayama M, Saito Y ym. Severe proteinur...»68, «Martell-Claros N, Abad-Cardiel M, García-Donaire J...»69, «Brown MA, Buddle ML. Hypertension in pregnancy: ma...»70, «De Castro I, Easterling TR, Bansal N ym. Nephrotic...»71, «Seong WJ, Chong GO, Hong DG ym. Clinical significa...»72.
| Kertavirtsanäytteen U-AlbKre (mg/mmol) | Kertavirtsanäytteen U-ProKre (mg/mmol) |
24 tunnin proteinuria (g/vrk) | Lisätietoa |
|---|---|---|---|
| 1)raja-arvo vakiintumaton Lähde: Proteinuria-laskuri «Proteinuria-laskuri»1 |
|||
| Alle 81) «Waugh J, Hooper R, Lamb E ym. Spot protein-creatin...»61 | Alle 30 | Alle 0,3 | |
| 30 | 50 | 0,5 | |
| 60 | 100 | 1,0 | Kertavirtsanäytteen U-AlbKre- ja U-ProKre-arvojen toistettavuus heikkenee. |
| 90 | 150 | 1,5 | |
| 120 | 200 | 2,0 | |
| 150 | 250 | 2,5 | |
Suositus 7. Kaikille pre-eklampsiaa tai raskaudenaikaista kohonnutta verenpainetta sairastaville tulee tarjota psykososiaalista tukea «Pre-eklampsiaa tai kohonnutta raskaudenaikaista verenpainetta sairastavan naisen psykososiaalinen tukeminen»13.
- Raskauskomplikaatiot vaikuttavat naisen kokemukseen raskaudesta, synnytyksestä ja äitiydestä. Stressitaso voi olla kohonnut, ja mahdollinen sairaalahoito ja erossaolo läheisistä ovat synnyttäjälle emotionaalisesti kuormittavia.
- Keskeiset psykososiaalisen tukemisen keinot ovat
- riittävän tiedon tarjoaminen
- tarjotun tiedon ymmärtämisen varmistaminen
- puolison tai tukihenkilön läsnäolon salliminen ja yhteydenpidon mahdollistaminen perheeseen ja ystäviin
- omakätilön, -hoitajan tai -lääkärin nimeäminen mahdollisuuksien mukaan
- päätöksentekoon osallistaminen
- fyysisen kontaktin mahdollistaminen vauvaan heti syntymän jälkeen ja äidin ja vastasyntyneen erottamisen välttäminen
- vanhempien etukäteinen tutustuminen vastasyntyneiden teho-osastoon, jos vastasyntyneen arvellaan tarvitsevan tehohoitoa.
Lääke- ja nestehoito
Verenpainelääkkeet
Suositus 8. Verenpainelääkkeen käytön aloittamista suositellaan viimeistään silloin, kun systolinen verenpaine on toistuvasti ≥ 150 mmHg tai diastolinen verenpaine ≥ 100 mmHg.
- Lievässä tai kohtalaisessa verenpaineen nousussa raskauden aikana verenpainelääkitys ilmeisesti puolittaa vaikeiden verenpaineen nousujen riskin, mutta se ei näytä pienentävän pre-eklampsian, sikiö- tai neonataalikuolemien, pienipainoisena syntymisen tai ennenaikaisten synnytysten riskiä «Lievässä tai kohtalaisessa verenpaineen nousussa raskauden aikana verenpainelääkitys ilmeisesti puolittaa riskin vaikeisiin verenpaineen nousuihin, mutta se ei näyttäisi pienentävän riskiä pre-eklampsiaan, sikiö- tai neonataalikuolemiin, pienipainoisena syntymiseen tai ennenaikaisiin synnytyksiin.»B.
- Vaikea verenpaineen nousu (160/110 mmHg) tulee hoitaa välittömästi.
Suositus 9. Verenpainelääkityksen tavoitteena on systolisen verenpaineen lasku < 150 mmHg:iin ja diastolisen verenpaineen lasku 80–100 mmHg:iin komplisoitumattomassa tilanteessa.
- Lievästi tai kohtalaisesti kohonneen verenpaineen normalisoiminen ilmeisesti vähentää vaikeiden verenpaineen nousujen esiintymistä, mutta se ei näytä vähentävän vastasyntyneen tai äidin komplikaatioita «Verenpaineen normalisoiminen ilmeisesti vähentää vaikeiden verenpaineen nousujen esiintymistä, mutta se ei näyttäisi vähentävän vastasyntyneen tai äidin komplikaatioita verrattuna kohtalaiseen verenpainetasoon, kun verenpaine on lievästi tai kohtalaisesti koholla raskauden aikana.»B.
- Raskauden aikana kohdun veritilavuus korreloi lineaarisesti äidin verenpainetasoon, koska kohtuverenkierto on maksimaalisesti laajentunut eikä siinä ole osoitettu olevan merkittävää autoregulaatiota. On osoitettu, että verenpainelääkityksellä saavutettu keskiverenpaineen lasku heikentää sikiön kasvua «von Dadelszen P, Ornstein MP, Bull SB ym. Fall in ...»73. Tämä on erityisen tärkeä huomioida tilanteessa, jossa kohdun tai istukan verenkierto on poikkeava, jolloin liiallinen äidin verenpaineen lasku voi johtaa sikiön ahdinkotilan kehittymiseen.
- Systolisen veranpaineen tavoitetaso < 150 mmHg perustuu tavoitteeseen pienentää verenpaineen nousun huippuihin liittyvää raskaana olevan aivoverenvuotoriskiä.
- Tyypin 1 diabeteksessa verenpainetavoite on < 140/80 mmHg ja < 130/80 mmHg, jos diabeettiseen tai ei-diabeettiseen nefropatiaan liittyy albuminuria (U-AlbKre > 30 mg/mmol) ja tavoite on saavutettavissa haitoitta. Ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»74.
- Kansainvälisissä suosituksissa verenpainerajat lääkityksen aloittamisen ja tavoitteen suhteen vaihtelevat «Kansainvälisiä suosituksia verenpainerajoista lääkityksen aloittamiseksi ja verenpainelääkkeistä raskauden aikana»14.
- Lievässä tai kohtalaisessa raskaudenaikaisessa verenpaineen nousussa beetasalpaajat (sisältäen labetalolin) ja kalsiumkanavan salpaajat ovat ilmeisesti vaikutukseltaan samankaltaisia «Lievässä tai kohtalaisessa raskaudenaikaisessa verenpaineen nousussa beetasalpaajat (sisältäen labetalolin) ja kalsiumkanavan salpaajat ovat ilmeisesti vaikutukseltaan samankaltaisia.»B. Verenpainelääkkeiksi suositellaan ensisijaisesti alfa-beetasalpaajaa (labetaloli) tai kalsiumkanavan salpaajaa (nifedipiini). Toissijaisesti suositellaan beetasalpaajia (metoprololi, bisoprololi) tai kalsiumkanavan salpaajista amlodipiinia. Βeetasalpaajien käyttöön on liitetty riski vastasyntyneen pieneen syntymäpainoon raskauden kestoon nähden «Magee LA, Duley L. Oral beta-blockers for mild to ...»75.
- Ks. esimerkkejä verenpainelääkkeistä ja niiden annoksista lievästi tai kohtalaisesti kohonneen verenpaineen hoidossa raskauden aikana taulukosta «Esimerkkejä verenpainelääkkeistä ja niiden annoksista lievästi tai kohtalaisesti kohonneen verenpaineen hoidossa raskauden aikana. Taulukko on muotoiltu muun muassa lähteistä ja ....»6.
| Lääke | Lääkeryhmä | Tavallisesti käytetyt annokset | Huomiot |
|---|---|---|---|
| labetaloli | alfa-beetasalpaaja | 100–400 mg x 3/vrk |
|
| nifedipiini | kalsiumkanavan salpaaja | 10–30 mg x 2/vrk (12 tunnin vaikutusaika) |
|
| metoprololi | selektiivinen beetasalpaaja | 47,5–95 mg x 1/vrk |
|
| bisoprololi | selektiivinen beetasalpaaja | 2,5–5 mg x 1(–2)/vrk | |
| amlodipiini | kalsiumkanavan salpaaja | 5–10 mg x 1/vrk |
|
- Suun kautta annetun nifedipiinin tehokkuus vaikeassa raskaudenaikaisessa verenpaineen nousussa lienee samankaltainen kuin suonensisäisesti annostellun labetalolin «Suun kautta annetun nifedipiinin tehokkuus lienee samankaltainen kuin suonensisäisesti annostellun labetalolin vaikeassa raskaudenaikaisessa verenpaineen nousussa.»C. Vaikean verenpaineen hoidossa voidaan käyttää suun kautta annosteltavaa pitkävaikutteista nifedipiiniä tai suonensisäisesti labetalolia, dihydralatsiinia tai nikardipiinia «Äidille annettavien verenpainetta alentavien lääkkeiden sikiövaikutukset»15.
- Ks. esimerkkejä verenpainelääkkeistä ja niiden annoksista vaikean verenpaineen nousun hoidossa raskaana olevalla «Vaikean verenpaineen nousun lääkehoito raskauden aikana»16.
- ACE:n estäjät ja angiotensiinireseptorin salpaajat suurentavat sikiön epämuodostumariskiä, ja niiden käyttö on vasta-aiheista raskauden aikana.
- Tromboosiprofylaksian käyttöaiheet ovat samat kuin muilla raskaana olevilla.
Magnesiumsulfaatti
Suositus 10. Magnesiumsulfaatti-infuusio aloitetaan vaikea-asteista pre-eklampsiaa sairastaville.
- Magnesiumsulfaatti ehkäisee eklampsiaa pre-eklampsiaa sairastavilla potilailla «Magnesiumsulfaatti ehkäisee eklampsiaa pre-eklampsiaa sairastavilla potilailla.»A.
- Magnesiumsulfaatin ja kalsiumkanavan salpaajan yhteiskäytössä on noudattava varovaisuutta (hypotoniariski).
- Magnesiumsulfaatti vähentää eklampsian riskin noin puoleen (RR 0,4, 95 % luottamusväli 0,29–0,58) «Duley L, Gülmezoglu AM, Henderson-Smart DJ ym. Mag...»78.
- Magnesiumsulfaatin antoa ei ole tarpeen keskeyttää keisarileikkauksen ajaksi «Graham NM, Gimovsky AC, Roman A ym. Blood loss at ...»79.
- Vaikea-asteista pre-eklampsiaa sairastavilla synnytyksen jälkeisen eklampsian ehkäisemisessä 6–12 tunnin magnesiumsulfaatti-infuusio on ilmeisesti yhtä tehokas kuin 24 tunnin infuusio «Vaikea-asteista pre-eklampsiaa sairastavilla synnytyksen jälkeisen eklampsian ehkäisemisessä 6–12 tunnin magnesiuminfuusio on ilmeisesti yhtä tehokas kuin 24 tunnin infuusio.»B. Magnesiumsulfaatti-infuusiota jatketaan 6–24 tuntia synnytyksen jälkeen (ks. «Vaikea-asteista pre-eklampsiaa sairastavilla synnytyksen jälkeisen eklampsian ehkäisemisessä 6–12 tunnin magnesiuminfuusio on ilmeisesti yhtä tehokas kuin 24 tunnin infuusio.»B).
Suositus 11. Eklampsian ensisijainen hoito on magnesiumsulfaatti-infuusio. Se voidaan aloittaa jo ensihoidossa.
- Raskauskouristus eli eklampsia on äidin henkeä uhkaava pre-eklampsian komplikaatio. Magnesiumsulfaatti estää uusintakouristuksia ja vähentää eklampsiaan liittyvää äitikuolleisuutta tehokkaammin kuin diatsepaami «Duley L, Henderson-Smart DJ, Walker GJ ym. Magnesi...»80.
- Jos magnesiumsulfaattia ei heti ole saatavilla, ensihoidoksi voidaan antaa intranasaalisesti tai bukkaalisesti midatsolaamia tai rektiolina diatsepaamia. Ks. Käypä hoito -suositus Epileptinen kohtaus (pitkittynyt; status epilepticus) «Pitkittynyt epileptinen kohtaus ja status epilepticus»5.
Nestehoito
Suositus 12. Vaikea-asteisessa pre-eklampsiassa laskimonsisäisen nestehoidon tulee keuhko- ja aivoödeemariskin vuoksi olla potilaskohtaisesti tavoiteohjattua «Pre-eklampsiapotilaan nestehoito»17.
- Pre-eklampsia johtaa äidin verisuonten endoteelin yleistyneeseen toiminnanhäiriöön. Verisuonten läpäisevyyden (permeabiliteetin) lisääntyminen aiheuttaa turvotuksia. Tämä saattaa johtaa myös keuhko- tai aivokudoksen turvotukseen, jota verisuonten voimakas supistuminen vaikeuttaa.
- Pre-eklampsiapotilaan suonensisäinen nestetilavuus ei yleensä ole pienentynyt, toisin kuin aiemmin on oletettu «Crozier TM, Wallace EM, Parkin WG. Haemodynamic as...»81, «de Haas S, Ghossein-Doha C, van Kuijk SM ym. Physi...»82.
- Pre-eklampsiapotilas voi olla hypo-, normo- tai hypervoleeminen, joten hänen nestetasapainoaan tulee arvioida yksilöllisesti «Crozier TM, Wallace EM, Parkin WG. Haemodynamic as...»81, «de Haas S, Ghossein-Doha C, van Kuijk SM ym. Physi...»82. Vaikea-asteisessa pre-eklampsiassa hemodynaamiset muutokset tekevät nestetasapainon arvioinnista ongelmallista. Parhaaseen lopputulokseen päästään synnytyslääkärin ja anestesiologin tiiviillä yhteistyöllä.
- Vaikka vaikea hyponatremia on harvinaista pre-eklampsiassa, huomattava osa potilaista on lievästi hyponatreemisia, joten hypotonisia liuoksia on nestehoidossa syytä välttää «Xodo S, Cecchini F, Celante L ym. Preeclampsia and...»83.
- Koska nesteenpoistolääkkeiden käyttöä ei raskauden aikana suositella «Olesen C, de Vries CS, Thrane N ym. Effect of diur...»84, on nesterajoitus tärkein tapa ehkäistä keuhko- ja aivoturvotusta. Laskimonsisäisten perusnesteiden käytöksi suositellaan korkeintaan 1 ml/kg/tunti tai 80 ml/tunti «NICE guideline 2019. Hypertension in pregnancy: di...»85.
- Furosemidin yksittäisten annosten käyttöä voidaan kuitenkin harkita jo ennen synnytystä ja vapaammin synnytyksen jälkeen «Veena P, Perivela L, Raghavan SS. Furosemide in po...»86, «Al-Balas M, Bozzo P, Einarson A. Use of diuretics ...»87.
Sikiön voinnin seuranta kasvunhidastumassa
Suositus 13. Kasvunhidastumassa sikiön voinnin seurantaan suositellaan verenvirtausmittauksia ja analysoivaa kardiotokografiaa «Synnytys sikiöindikaatioilla»18.
- Istukan vajaatoiminnan yhteydessä ennen raskausviikkoa 32+0 sikiön voinnin seuranta perustuu laskimotiehyen (ductus venosus, DV) verenvirtausprofiilin tutkimiseen ultraäänen avulla sekä analysoivasta kardiotokografiasta (KTG) saatuun sikiön sykkeen lyhytaikaiseen vaihteluun (short-term variation, STV). Ks. taulukko «Sikiön indikaatiot synnytykselle...»7.
- Analysoivan KTG:n käyttö istukan vajaatoiminnassa sikiön voinnin seurantaan perustuu sen objektiivisuuteen, etenkin varhaisilla raskausviikoilla, jolloin konventionaalisen KTG:n tulkinta on erityisen ongelmallista (ks. «Synnytys sikiöindikaatioilla»18). Katsauksessa, jossa arvioitiin vastasyntyneen neurologista kehitystä 2 vuoden iässä, konventionaalinen KTG-seuranta johti huonoimpaan lopputulokseen «Ganzevoort W, Thornton JG, Marlow N ym. Comparativ...»88.
- Napa-arterian verenvirtausprofiili heijastelee istukan tertiäärivillusten lukumäärää, eikä se sinällään kuvasta sikiön hyvinvointia. Sikiön hyvinvoinnin arvioimiseksi ductus venosuksen verenvirtausprofiili on käyttökelpoinen.
- Tutkimukset eivät ota kantaa siihen, kuinka usein sikiön monitorointi tulisi tehdä. On arvioitu, että kun raskaus on kestänyt alle 32+0 raskausviikkoa, päivittäinen poikkeavan STV:n tai muiden käyrämuutosten riski on noin 4–7 %, joten sen perusteella päivittäinen monitorointi takaisi optimaalisimman tuloksen.
- Mitä vaikeampi istukan vajaatoiminta on, sitä tiheämpää monitoroinnin tulisi olla. Jos napavaltimon diastolinen virtaus on käänteinen, sikiön hyvinvointi on selvitettävä päivittäin.
Synnytysajankohta ja synnytys
- Jos synnyttäjän ja sikiön vointi säilyvät pre-eklampsiassa (ei vaikea-asteinen pre-eklampsia)
vakaina, pyritään välttämään vastasyntyneen ennenaikaisuuteen liittyviä ongelmia jatkamalla
raskautta raskausviikkoon 37+0, jolloin suositellaan synnytystä. Jos raskauden seurantaa jatketaan, huomioidaan
pre-eklampsian vaikeutumisen mahdollisuus seurantaa suunniteltaessa.
- Pre-eklampsiassa varhainen synnytys seurantaan verrattuna ilmeisesti vähentää äidin vakavaa sairastavuutta, mutta suurentaa vastasyntyneen riskiä saada hengitysoireyhtymä ennen raskausviikkoja 36+0–37+0 «Pre-eklampsiassa varhainen synnytys seurantaan verrattuna ilmeisesti vähentää äidin vakavaa sairastavuutta, mutta suurentaa vastasyntyneen riskiä saada hengitysoireyhtymä ennen raskausviikkoja 36 +0 –37 +0 .»B.
- Kroonisessa verenpainetaudissa ja raskaushypertensiossa ei ole vahvaa näyttöä varhaisen synnytyksen hyödyistä, jos synnyttäjän ja sikiön vointi säilyvät vakaina. Kansainvälisissä suosituksissa synnytystä suositellaan raskausviikoilla 38+0– 40+0.
- Vaikea-asteisessa pre-eklampsiassa pyritään stabiloimaan synnyttäjän vointi alentamalla verenpainetta, huolehtimalla kivunlievityksestä ja kartoittamalla mahdolliset komplikaatiot.
- Vastasyntyneen ennusteen parantamiseksi glukokortikoidien antamista suositellaan ennen raskausviikkoa 35+0. Ks. Käypä hoito -suositus Ennenaikainen synnytys «Ennenaikainen synnytys»6, «Ennenaikainen synnytys. Suomalaisen Lääkäriseuran ...»89.
- Lisäksi ennen raskausviikkoa 32+0 tapahtuvan synnytyksen yhteydessä äidille suositellaan annettavaksi suonensisäisesti magnesiumsulfaattia keskosena syntyvän lapsen CP-vamman riskin pienentämiseksi, ellei magnesiumsulfaattia tarvita muuten pre-eklampsian hoidossa. Ks. Käypä hoito -suositus Ennenaikainen synnytys «Ennenaikainen synnytys»6, «Ennenaikainen synnytys. Suomalaisen Lääkäriseuran ...»89.
- Ennen raskausviikkoa 32+0 tapahtuvat synnytykset ja synnytykset, joissa sikiön painoksi arvioidaan ≤ 1500 g, tulee keskittää yliopistosairaaloihin. Ks. Käypä hoito -suositus Ennenaikainen synnytys «Ennenaikainen synnytys»6, «Ennenaikainen synnytys. Suomalaisen Lääkäriseuran ...»89.
- Jos synnyttäjän ja sikiön vointi on vakaa, vaikea-asteisessa pre-eklampsiassa voidaan
ennen raskausviikkoa 34+0 edetä tiiviissä seurannassa siten, että huomioidaan sikiön vointi (taulukko «Sikiön indikaatiot synnytykselle...»7) ja pre-eklampsian etenemiseen viittaavat oireet ja löydökset (Ks. Kiireellistä synnytystä
suositellaan «A1»4), jolloin synnytykseen tulee pyrkiä.
- Jos synnyttäjän ja sikiön vointi on vakaa, synnytysajankohdan päättäminen äidin tai sikiön voinnin perusteella saattaa rutiininomaiseen varhaiseen synnyttämiseen verrattuna vähentää vastasyntyneen sairastavuutta lisäämättä merkitsevästi synnyttäjän vakavaa sairastavuutta ennen raskausviikkoa 34+0 vaikea-asteisessa pre-eklampsiassa «Synnyttäjän ja sikiön voinnin ollessa vakaita synnytysajankohdan päättäminen äidin tai sikiön voinnin perusteella verrattuna rutiininomaiseen varhaiseen synnyttämiseen saattaa vähentää vastasyntyneen sairastavuutta lisäämättä merkitsevästi synnyttäjän vakavaa sairastavuutta ennen raskausviikkoa 34 +0 vaikea-asteisessa pre-eklampsiassa.»C.
- Vaikea-asteisessa pre-eklampsiassa raskausviikolla 34+0 tai sen jälkeen pyritään synnytykseen, kun synnyttäjän vointi on stabiloitu ja sikiötä kypsyttävä glukokortikoidi on annettu.
- Päätös synnytysajankohdasta vaatii aina pohdintaa ennenaikaisuudesta aiheutuvien riskien ja raskauden jatkamisesta aiheutuvien riskien välillä. Synnytysajankohdasta neuvotellaan tarvittaessa vastasyntyneitä hoitavan lastenlääkärin kanssa.
- Synnytystä sikiön indikaatioilla glukokortikoidien (ja ennen raskausviikkoa 32+0 magnesium-neuroprotektion) annon jälkeen suositellaan taulukon «Sikiön indikaatiot synnytykselle...»7 mukaan.
- Ks. myös lisätietoa Synnytys sikiöindikaatioilla «Synnytys sikiöindikaatioilla»18.
| Muuttuja | Löydös | Raskausviikot |
|---|---|---|
| Aumb = arteria umbilicalis REDV = reversed end-diastolic velocity AEDV = absent end-diastolic velocity DV = ductus venosus STV = short term variation ms = millisekunti |
||
| Aumb | REDV | > 32+0 |
| AEDV | > 34+0 | |
| DV | A-aalto perustasossa tai takaisinvirtaus | Kaikki viikot |
| aKTG STV |
< 2,6 ms | 26+0–28+6 |
| < 3,0 ms | 29+0–31+6 | |
- Kiireellistä synnytystä suositellaan, jos todetaan
- kontrolloimaton vaikea lääkkeisiin reagoimaton verenpaine
- äidillä hapettumisongelma (esim. happisaturaatio < 90 % tai keuhkoödeema)
- etenevä HELLP-oireyhtymä tai yksittäisinä löydöksinä etenevä maksan toimintahäiriö, hemolyysi tai trombosytopenia
- neurologiset oireet: vaikea lääkitykseen reagoimaton päänsärky, toistuvat näköhäiriöt ja eklampsia
- kipulääkkeisiin reagoimaton epigastrinen tai oikean ylävatsan kipu
- istukan ennenaikainen irtoaminen
- paheneva munuaisten vajaatoiminta (Krea > 110 µmol/l tai > kaksinkertainen suureneminen lähtötasoon nähden)
- sydäninfarkti
- aivoverenkiertohäiriö.
- Alatiesynnytys saattaa vähentää äidin sairastavuutta lisäämättä vastasyntyneen sairastavuutta keisarileikkaukseen verrattuna vaikea-asteiseen pre-eklampsiaan sairastuneilla naisilla «Alatiesynnytys saattaa vähentää äidin sairastavuutta lisäämättä vastasyntyneen sairastavuutta keisarileikkaukseen verrattuna vaikea-asteiseen pre-eklampsiaan sairastuneilla naisilla.»C. Synnytystapaa valittaessa tulee ottaa huomioon kokonaisuutena äidin synnytyshistoria ja synnyttäneisyys, kohdunsuun kypsyys, raskausviikot, sikiön vointi, pre-eklampsian löydökset ja synnytyksen kiireellisyys.
- Alatiesynnytyksen kivunlievitykseksi suositellaan epiduraalipuudutusta.
- Epiduraalisella kivunhoidolla saattaa olla suotuisia vaikutuksia istukkaverenkiertoon, jos riittävästä verenpainetasosta huolehditaan. Tehdyt tutkimukset ovat kuitenkin aineistoiltaan pieniä, ja luotettava tutkimusnäyttö aiheesta on vähäistä «Epiduraalisella kivunhoidolla saattaa olla suotuisia vaikutuksia istukkaverenkiertoon, jos riittävästä verenpainetasosta huolehditaan. Tehdyt tutkimukset ovat kuitenkin aineistoiltaan pieniä, ja luotettava tutkimusnäyttö on vähäistä.»D.
Synnytyksen jälkeen sairaalassa
- Synnytyksen jälkeisestä hyvästä kivun hoidosta on huolehdittava.
- Lievemmissä pre-eklampsian tautimuodoissa ibuprofeenin käyttö ei näytä suurentavan synnytyksen jälkeisen vaikean hypertension riskiä parasetamoliin verrattuna, mutta luotettava tutkimusnäyttö aiheesta puuttuu «Lievemmissä pre-eklampsian tautimuodoissa ibuprofeenin käyttö parasetamoliin verrattuna ei näyttäisi suurentavan synnytyksenjälkeisen vaikean hypertension riskiä, mutta luotettava tutkimusnäyttö puuttuu.»D. Näyttö vaikea-asteista pre-eklampsiaa sairastavan synnyttäjän haitattomimmasta keisarileikkauksen jälkeisestä kivunhoidosta puuttuu. Kipua tulee kuitenkin hoitaa tehokkaasti, ja kipulääkitys sovitetaan yksilöllisesti pyrkien noudattamaan hoitoyksikön tavanomaista kivunhoito-ohjeistusta, ellei vasta-aiheita ole «Ahonen J. Pre-eklampsia ja HELLP: pre-eklampsiapot...»90.
Suositus 14. Kaikille pre-eklampsiaan sairastuneille suositellaan synnytyksen jälkeen verenpaineen ja sykkeen seurantaa vuodeosastolla olon ajan «Synnytyksen jälkeinen sairastavuus ja sen ehkäiseminen»19.
- Pre-eklampsiaan sairastuneen raskaudenaikaista verenpainelääkitystä jatketaan synnytyksen jälkeen.
Verenpaineen ja sykkeen seurantaa suositellaan koko vuodeosastolla olon ajan.
- Lääkityksen purkamisessa ei tule kiirehtiä. Verenpaineen fysiologinen nousu ajoittuu 3.–6. synnytyksen jälkeiseen vuorokauteen.
- Lääkitystä voidaan vähentää, kun verenpaine säilyy ≤ 130/85 mmHg:ssä.
- Jos aiempaa verenpainelääkitystä ei ole, sen aloittamista suositellaan, kun verenpaine on toistuvasti ≥ 150/100 mmHg «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»74.
- Jos synnyttäjän verenpaine on ≥ 160/110 mmHg, vointi on epävakaa tai hänellä on vaikea-asteinen pre-eklampsia, suositellaan laajempaa fysiologisten parametrien (esim. MEOWS «Lewis G (toim.) Saving Mothers’ Lives: Reviewing M...»91, «Singh S, McGlennan A, England A ym. A validation s...»92) ja laboratorionäytteiden seurantaa.
- Kotiutusvaiheessa pre-eklampsiaan sairastuneen tulisi olla oireeton, laboratoriotutkimuksissa todettujen poikkeavuuksien paranemassa ja verenpaineen < 150/100 mmHg lääkittynä tai ilman verenpainelääkettä.
- Raskaushypertensiossa päivittäistä verenpaineen mittausta suositellaan muutaman vuorokauden ajan.
- Tarvittaessa jatketaan ennen synnytystä aloitettua verenpainelääkitystä. Annosta pienennetään, kun verenpaine on ≤ 130/85 mmHg.
- Kroonisessa verenpainetaudissa päivittäistä verenpaineen mittausta suositellaan muutaman vuorokauden ajan synnytyksen
jälkeen.
- Tarvittaessa verenpainelääke vaihdetaan ennen raskautta käytössä olleeseen lääkkeeseen, siten että huomioidaan lääkkeiden turvallisuus imetyksen osalta.
- Angiotensiinireseptorin salpaajia, tiatsidia tai tiatsidin kaltaisia diureetteja ei suositella imetyksen aikana.
- ACE:n estäjistä suositellaan enalapriilia, koska se annostellaan kerran päivässä.
- Verenpainetavoite synnytyksen jälkeen on ainakin < 140/90 mmHg (kotona < 135/85 mmHg) «NICE guideline 2019. Hypertension in pregnancy: di...»85. Ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4 «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»74.
Suositus 15. Äidin kohonneen verenpaineen ja verenpainelääkityksen vaikutukset vastasyntyneen vointiin on otettava huomioon.
- Vastasyntyneen ongelmat liittyvät suurelta osin mahdolliseen ennenaikaisuuteen tai kohdunsisäiseen kasvuhäiriöön. Näitä vastasyntyneen ongelmia ei käsitellä tässä suosituksessa.
- Hypertensiivisistä raskauksista syntyneillä hypoglykemia on tavallista.
- Alfa- ja beetasalpaajaa tai beetasalpaajaa käyttäneiden äitien vastasyntyneillä harvasykkeisyys ja hypoglykemia ovat tavallisempia kuin muilla «Clark SM, Dunn HE, Hankins GD. A review of oral la...»93, «Bateman BT, Patorno E, Desai RJ ym. Late Pregnancy...»94, «Meidahl Petersen K, Jimenez-Solem E, Andersen JT y...»95.
- Hypoglykemian ehkäisystä, seurannasta ja hoidosta on yksityiskohtaiset ohjeet. Ks. Käypä hoito -suositus Raskausdiabetes «Raskausdiabetes»7, «Raskausdiabetes. Käypä hoito -suositus. Suomalaise...»96.
- Pre-eklampsiaraskauksista syntyneillä vastasyntyneillä on muita useammin neutropeniaa ja trombosytopeniaa, mikä vaikeuttaa infektiodiagnostiikkaa. Useimmilla vastasyntyneillä ne korjaantuvat itsestään «Marins LR, Anizelli LB, Romanowski MD ym. How does...»97.
Suositus 16. Kun raskautta on komplisoinut kohonnut verenpaine tai pre-eklampsia, imetykseen liittyy enemmän ongelmia kuin normaaliraskauden jälkeen. Imetysongelmat voivat johtua vauvan ennenaikaisuudesta tai viivästyneestä imetyksen aloittamisesta. Imetystä ja maidoneritystä tulee siten tukea yksilöllisesti ja tehostetusti «Pre-eklampsiaa tai kohonnutta raskaudenaikaista verenpainetta sairastavan äidin imetyksen tukeminen»20.
Seuranta synnytyksen jälkeen
Suositus 17. Jälkitarkastuksessa mitataan verenpaine ja virtsan proteiinit. Sen lisäksi tulee tarjota tietoa tulevien raskauksien riskeistä ja ohjausta oman terveyden seurannasta «Äidin raskauden jälkeinen seuranta kohonneen raskaudenaikaisen verenpaineen ja pre-eklampsian jälkeen»21, «Pre-eklampsiaa tai kohonnutta raskaudenaikaista verenpainetta sairastaneen naisen jälkitarkastukseen liittyvät erityispiirteet»22.
- Jälkitarkastuksen suorittavalla ja jatkotutkimusten tarvetta arvioivalla terveydenhuollon ammattilaisella tulee olla riittävästi tietoa raskauden kulusta. Myös jatkotutkimusten tarvetta tulee osata arvioida.
- Virtsan proteiinipitoisuuden ja verenpaineen tulisi normalisoitua raskaushypertensioon tai pre-eklampsiaan sairastuneilla 6–12 viikon kuluessa synnytyksestä. Jos verenpaine on kohonnut (> 140/90 mmHg), kehotetaan verenpaineen omaseurantaan, annetaan elintapaohjausta sydän- ja verisuonitautien riskien pienentämiseksi ja ohjataan säännölliseen pitkäaikaisseurantaan perusterveydenhuoltoon. Ks. Käypä hoito -suositus Kohonnut verenpaine «Kohonnut verenpaine»4, «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»74.
- Synnyttäneillä, joilla on kohonnut verenpaine, suositellaan Käypä hoito -suosituksen Kohonnut verenpaine «Kohonnut verenpaine. Käypä hoito -suositus. Suomal...»74 mukaista ruokavaliota. Myös dyslipidemioiden hoitoon sisällytetään aina elintapahoito Käypä hoito -suosituksen mukaisesti (Ks. Käypä hoito -suositus Dyslipidemiat «Dyslipidemiat»8).
- Ylipainoisilla ja lihavilla raskauden jälkeinen painonhallinta on tärkeää myöhäisempien aineenvaihduntasairauksien (metabolinen oireyhtymä) riskin ja mahdollisten tulevien raskauksien kannalta «Kawakita T, Downs SK, Franco S ym. Interpregnancy ...»98, «Tabet M, Banna S, Luong L ym. Pregnancy Outcomes a...»99.
- Mahdollisen lihavuuden hoidossa noudatetaan Käypä hoito -suositusta Lihavuus (lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»9, «Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito...»100.
- Jos verenpaine on jälkitarkastuksessa normaali, suositellaan vuosittaista verenpaineen seurantaa «Giorgione V, Ridder A, Kalafat E ym. Incidence of ...»101.
- Fosfolipidivasta-aineoireyhtymän (FLVA; fosfolipidivasta-ainetasot koholla toistuvasti
12 viikon välein tehtävässä seurannassa) sulkemista pois suositellaan, jos todetaan
- varhainen pre-eklampsia (synnytys ennen raskausviikkoa 34+0), vaikea sikiön kasvuhidastuma (< -2 SD), HELLP tai pelkkä trombosytopenia (B-Tromb < 80 x 109)
- toistuvia alkuraskauden keskenmenoja, keski- tai loppuraskauden kohdunsisäinen sikiökuolema ja istukkainfarkti
- Fosfolipidivasta-aineoireyhtymän toteamiseksi tai sulkemiseksi pois määritetään lupusantikoagulantti-, beeta2-glykoproteiini 1- ja kardiolipiinivasta-aineet
- Synnytyksen jälkitarkastuksessa todettavat tutkimusaiheet esitetään taulukossa «Tutkimusaiheet jälkitarkastuksessa...»8.
| HELLP = hemolyysi, suurentunut transaminaasipitoisuus, pieni trombosyyttipitoisuus rv = raskausviikko SD = standardipoikkeama *Ensimmäinen näyte voidaan ottaa lapsivuodeosastolta käsin |
Fosfolipidivasta-ainetutkimus ja harkinnan mukaan sisätautien tai hematologian poliklinikan
konsultaatio fosfolipidivasta-aineoireyhtymän sulkemiseksi pois*:
|
Lähete sisätautien tai endokrinologian poliklinikalle sekundaarisen hypertension sulkemiseksi
pois:
|
Lähete sisätautien tai nefrologian poliklinikkaan nefropatian sulkemiseksi pois:
|
- Pre-eklampsian sairastaneille äideille tulee antaa riittävästi tietoa tulevien raskauksien riskeistä ja suurentuneesta sydän- ja verisuonitautiriskistä «Äidin raskauden jälkeinen seuranta kohonneen raskaudenaikaisen verenpaineen ja pre-eklampsian jälkeen»21, «Gamble DT, Brikinns B, Myint PK ym. Hypertensive D...»102. Ks. taulukko «Sydän- ja verisuonisairauksiin sairastumisen riski naisilla, joilla on todettu raskaudenaikainen kohonnut verenpaine tai pre-eklampsia...»9 ja kappale Äidin ja lapsen myöhempi terveys «A2»5. Ks. video Pre-eklampsian myöhäisvaikutukset «Pre-eklampsian myöhäisvaikutukset (video)»2.
- Arviolta joka viides pre-eklampsian tai raskaushypertension sairastanut nainen sairastuu
seuraavassa raskaudessa hypertensiiviseen raskaushäiriöön, joka on tavallisesti lievempi
ja alkaa myöhemmillä raskausviikoilla. Toistumisriski on sitä suurempi, mitä aikaisemmin
raskaushäiriö on kehittynyt edellisessä raskaudessa. HELLP-oireyhtymän sairastaneista
yli kolmannes sairastuu seuraavassa raskaudessa hypertensiiviseen raskaushäiriöön
«van Oostwaard MF, Langenveld J, Schuit E ym. Recur...»103.
- Kaikille pre-eklampsiaan sairastuneille suositellaan seuraavassa raskaudessa mini-ASAa, ellei synnyttäjällä ole siihen vasta-aiheita (ks. taulukko «Suositus mini-ASAn käytön aloittamisesta pre-eklampsian ehkäisemiseksi. ...»3).
| Myöhemmän sydän- ja verisuonisairauden riski | Mikä tahansa raskaudenaikainen verenpaineen nousu | Pre-eklampsia | Raskaushypertensio | Krooninen hypertensio |
|---|---|---|---|---|
| Sydän- ja verisuonitautikuolema, sydäninfarkti tai aivoverenkiertohäiriö | Riski suurentunut (noin 2-kertaiseksi) | Riski suurentunut (noin 1,5–3-kertaiseksi) | Riski suurentunut (noin 1,5–3-kertaiseksi) | Riski suurentunut (noin 1,7-kertaiseksi) |
| Sydän- ja verisuonitautikuolleisuus | Riski suurentunut (noin 2-kertaiseksi) | Riski suurentunut (noin 2-kertaiseksi) | Ei tietoa | Ei tietoa |
| Aivoverenkiertohäiriö | Riski suurentunut (noin 1,5-kertaiseksi) | Riski suurentunut (noin 2–3-kertaiseksi) | Riski saattaa olla suurentunut | Riski suurentunut (noin 1,8-kertaiseksi) |
| Hypertensio | Riski suurentunut (noin 2–4-kertaiseksi) | Riski suurentunut (noin 2–5-kertaiseksi) | Riski suurentunut (noin 2–4-kertaiseksi) | - |
| Alkuperäinen taulukko, lähde: «NICE guideline 2019. Hypertension in pregnancy: di...»85. Lupa taulukon käyttöön saatu. | ||||
Äidin ja lapsen myöhempi terveys
Suositus 18. Raskaudenaikainen kohonnut verenpaine tulee ottaa huomioon elintapaohjauksessa ja tulevaa sydän- ja verisuonitautiriskiä arvioitaessa.
- Pre-eklampsian sairastaneilla naisilla on
- 2–6-kertainen riski sairastua sydän- ja verisuonitauteihin verrattuna naisiin, joilla ei ole ollut pre-eklampsiaa «Pre-eklampsian sairastaneilla äideillä on 2–6-kertainen riski sairastua sydän- ja verisuonitauteihin verrattuna äiteihin, joilla ei ole ollut pre-eklampsiaa.»A, (ks. myös taulukko «Sydän- ja verisuonisairauksiin sairastumisen riski naisilla, joilla on todettu raskaudenaikainen kohonnut verenpaine tai pre-eklampsia...»9), ks. video Pre-eklampsian myöhäisvaikutukset «Pre-eklampsian myöhäisvaikutukset (video)»2
- noin 4-kertainen riski sairastua sydämen vajaatoimintaan, 3-kertainen riski kohonneeseen verenpaineeseen ja 2-kertainen riski iskeemiseen sydänsairauteen, aivoverenkiertohäiriöön ja sydän- ja verisuoniperäiseen kuolemaan verrattuna naisiin, joilla verenpaine on ollut raskauden aikana normaali «Bellamy L, Casas JP, Hingorani AD ym. Pre-eclampsi...»104, «Brown MC, Best KE, Pearce MS ym. Cardiovascular di...»105, «Al-Balas M, Bozzo P, Einarson A. Use of diuretics ...»87.
- Sairastettuun pre-eklampsiaan liittyvä suhteellinen riski on suurimmillaan 10 vuoden ajan synnytyksen jälkeen ja on senkin jälkeen suurempi kuin naisilla, joilla ei ole ollut pre-eklampsiaa «Wu P, Haththotuwa R, Kwok CS ym. Preeclampsia and ...»106.
- Sydän- ja verisuonitautien vaaraa ennustavat
- varhainen tai vaikea-asteinen pre-eklampsia «Mongraw-Chaffin ML, Cirillo PM, Cohn BA. Preeclamp...»107, «Giguère Y, Charland M, Thériault S ym. Linking pre...»108
- toistuva pre-eklampsia «Brouwers L, van der Meiden-van Roest AJ, Savelkoul...»109.
- Glukoosi-, insuliini-, triglyseridi-, LDL- (low-density lipoprotein) ja kokonaiskolesterolipitoisuudet ovat suurempia pre-eklampsian sairastaneilla naisilla kuin naisilla, joiden verenpaine on ollut raskauden aikana normaali. HDL (high-density lipoprotein) -kolesterolipitoisuuden on havaittu olevan pienempi. Pre-eklampsian sairastaneilla voi esiintyä myös mikroalbuminuriaa «Hermes W, Ket JC, van Pampus MG ym. Biochemical ca...»110.
- Toistaiseksi ei ole tieteellistä konsensusta siitä, milloin ja millä tutkimuksilla äitien seuranta tulisi raskauden jälkeen aloittaa «Gamble DT, Brikinns B, Myint PK ym. Hypertensive D...»102.
- Aikaisemmin on osoitettu onnistuneesti, että sydän- ja verisuonitautien riskitekijät ovat muokattavissa elintapamuutosten avulla ja voivat auttaa lykkäämään tai ehkäisemään sydän- ja verisuonitauteja riskipopulaatioissa «Appel LJ, Moore TJ, Obarzanek E ym. A clinical tri...»111.
- Raskauden jälkeisellä verkkopohjaisella elintapahoidolla saattaa olla edullisia vaikutuksia pre-eklampsian sairastaneiden äitien sydän- ja verisuonitautiriskin pienentämisessä «Raskauden jälkeisellä verkkopohjaisella elintapahoidolla saattaa olla edullisia vaikutuksia pre-eklampsian sairastaneiden äitien sydän- ja verisuonitautiriskin pienentämisessä.»C.
- Pre-eklampsiaraskauksista syntyneillä on lapsuuden aikana ja aikuisiässä keskimäärin muita korkeampi verenpaine ja suurempi painoindeksi «Children and adults born from a pregnancy complicated by pre-eclampsia probably have higher blood pressure and higher body mass index than others.»B. Tyypillisesti systolisen verenpaineen ero on noin 5 mmHg ja painoindeksin alle 1 kg/m2.
- Hypertensioraskauksista syntyneillä aikuisilla on suomalaistutkimuksessa todettu noin 1,4-kertainen ja pre-eklampsiaraskaudesta syntyneillä noin 2-kertainen aivoverenkiertohäiriön riski «Kajantie E, Eriksson JG, Osmond C ym. Pre-eclampsi...»112.
- Hypertensioraskauksista syntyneet suoriutuvat ilmeisesti keskimäärin hieman muita heikommin kognitiivista suoriutumista mittaavissa testeissä, ja heillä on ilmeisesti noin 1,3-kertainen autismikirjon häiriöiden ja ADHD:n riski ja noin 1,5-kertainen skitsofrenian riski «Children and adults born from a pregnancy complicated by maternal hypertension probably gain on average somewhat lower scores in cognitive tests and seem to have higher rates of autism-spectrum disorders (95 % confidence interval of OR 1.1-1.»B. Syysuhdetta ei tunneta.
- Jos autismikirjon häiriöiden lapsuusiän esiintyvyydeksi oletetaan 1,5 % «Lyall K, Croen L, Daniels J ym. The Changing Epide...»113, ADHD:n 5 % (ks. Käypä hoito -suositus ADHD (aktiivisuuden ja tarkkaavuuden häiriö) «ADHD (aktiivisuuden ja tarkkaavuuden häiriö)»10, «ADHD (aktiivisuuden ja tarkkaavuuden häiriö). Käyp...»114) ja skitsofrenian elämänaikaiseksi esiintyvyydeksi 1,3 % «Perälä J, Suvisaari J, Saarni SI ym. Lifetime prev...»115, 1000 syntyvästä lapsesta 15:lla todettaisiin jossakin vaiheessa autismikirjon häiriö, 50:llä ADHD ja 13:lla skitsofrenia. Tuhannesta lapsesta, joiden äidillä on raskaudenaikainen kohonnut verenpaine, autismikirjon häiriö todettaisiin vastaavasti 20:llä, ADHD 65:llä ja skitsofrenia 20:llä. Absoluuttinen riski jää pieneksi, ja sitä havainnollistavat infograafit «ADHD:n, autismikirjon häiriöiden ja skitsofrenian riski lapsella, kun äidillä on ollut raskaudenaikainen kohonnut verenpaine»3.
- Työryhmä suosittelee, että hypertensiivisestä raskaudesta syntyneitä seurataan neuvolassa voimassa olevien neuvolaseurantojen mukaisesti. Työryhmä suosittelee, että lasten ja aikuisten huolelliseen anamneesiin kuuluu kysymyksiä varhaisvaiheista (esim. syntymäpaino, raskauden kesto ja mahdolliset raskaushäiriöt).

ADHD:n, autismikirjon häiriöiden ja skitsofrenian riski lapsella, kun äidillä on ollut raskaudenaikainen kohonnut verenpaine
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Gynekologiyhdistyksen asettama työryhmä
Raskaudenaikainen kohonnut verenpaine ja pre-eklampsia -suosituksen historiatiedot «Raskaudenaikainen kohonnut verenpaine ja pre-eklampsia, Käypä hoito -suosituksen historiatiedot»23
Puheenjohtaja:
Hannele Laivuori, LKT, naistentaudit ja synnytykset, perinnöllisyyslääketiede, professori, ylilääkäri; Tampereen yliopiston lääketieteen ja terveysteknologian tiedekunta ja PSHP, TAYS Naistentautien ja synnytysten vastuualue
Kokoava kirjoittaja:
Kati Tihtonen, LT, dosentti, naistentaudit ja synnytykset, lisäkoulutusohjelma perinatologiasta, apulaisylilääkäri; PSHP, TAYS Naistentautien ja synnytysten vastuualue
Jäsenet:
Eeva Ekholm, LT, dosentti, naistentaudit ja synnytykset, osastonylilääkäri; TYKS Raskaus ja synnytys
Tiina Jääskeläinen, FT, dosentti, laillistettu ravitsemusterapeutti, yliopistotutkija, yliopistonlehtori; Helsingin yliopisto
Risto Kaaja, LKT, sisätautien erikoislääkäri, diabeteshoidon erityispätevyys, Clinical Hypertension Specialist (ESH), sisätautiopin professori (emeritus), tutkijalääkäri; Turun yliopisto ja TYKS (2020 alkaen)
Eero Kajantie, LT, erikoislääkäri (lastentaudit, perinnöllisyyslääketiede, terveydenhuolto), elämänkaarilääketieteen professori, tutkimuspäällikkö; Oulun yliopisto ja THL
Elina Keikkala, LT, naistentautien ja synnytysten erikoislääkäri, vs. erikoislääkäri; Oulun yliopistollinen sairaala (OYS), synnytykset ja naistentaudit
Hannakaisa Niela-Vilén, TtT, dosentti, kätilö, erikoistutkija; Turun yliopiston hoitotieteen laitos
Terhi Puhto, LL, anestesiologian ja tehohoidon erikoislääkäri, Master in Obstetric Anaesthesia (SSAI); OYS Anestesiaklinikka
Juha Räsänen, LT, synnytys- ja naistentaudit, osastonylilääkäri, professori; HYKS Naistenklinikka ja Helsingin yliopisto
Sari Standen, terveydenhoitaja YAMK, terveydenhoitaja; Helsingin kaupunki, Viiskulman äitiys- ja lastenneuvola
Arja Tuunainen, LT, dosentti, kliinisen neurofysiologian ja psykiatrian erikoislääkäri Suomalainen Lääkäriseura Duodecim; Käypä hoito -toimittaja
Pia Villa, LT, dosentti, naistentautien ja synnytysten erikoislääkäri; HYKS Naistenklinikka
Asiantuntijat:
Jouni Ahonen, dosentti, anestesiologian ja tehohoidon erikoislääkäri; HUS, AteK Naistenklinikka
Mervi Haapsamo, LT, perinatologi, naistentautien ja synnytysten erikoislääkäri; OYS Synnytysten ja naistentautien klinikka
Susanna Mennander, LL, anestesiologian ja tehohoidon erikoislääkäri; PSHP
Suvi Mäklin, TtM, erikoistutkija; Terveyden ja hyvinvoinnin laitos, Terveystaloustiede ja palveluiden oikeudenmukaisuus
Sidonnaisuudet
Sidonnaisuusilmoitukset on kerätty 2.12.2021 julkaistun suosituksen laatimisen yhteydessä.
Eeva Ekholm: Sivutoimet: Yksityislääkäri Terveystalo. Muut sidonnaisuudet: Lääkäri Terveystalo.
Tiina Jääskeläinen: Luottamustoimet: Puheenjohtaja, Ravitsemusterapeuttien yhdistys ry 27.5.2021 saakka.
Risto Kaaja: Sivutoimet: Ylilääkäri (ent.), TYKS, äpkl:n ja diabetespkl. Tutkimusrahoitus: Novo Nordisk, Liragest-tutkimus, projektin rahoitus. Luento-, koulutus- ja asiantuntijapalkkiot: Erasmus Teacher Exchange program, University of Otago, Christchurch, Uusi-Seelanti. Korvaukset seminaari- ja kongressikuluista: EASD (European Association of Study of Diabetes), Munchen, MSD; EASD, Barcelona, Sanofi.
Eero Kajantie: Sivutoimet: Lastentautiopin professori, Norjan teknis-luonnontieteellinen yliopisto NTNU; Asiantuntija, Pohjois-Pohjanmaan sairaanhoitopiiri; Erikoislääkäri, Etelä-Karjalan keskussairaala; Erikoislääkäri, Länsi-Pohjan keskussairaala; Viimeisen 3 vuoden aikana lisäksi: Erikoislääkäri, Etelä-Savon keskussairaala; Erikoislääkäri, Oulaskankaan sairaala. Tutkimusrahoitus: Kilpailtu tutkimusapuraha Novo Nordiskin säätiö (Novo Nordisk Fonden).
Elina Keikkala: Sivutoimet: Kliinikkotutkija, Suomen Akatemia (OYS); erikoislääkäri Lääkärikeskus Gyneko, Oulu. Muut sidonnaisuudet: Osakas, Lääkärikeskus Gyneko, Oulu.
Hannele Laivuori: Sivutoimet: Ylilääkäri, Naistenklinikka, TAYS Tutkimuskoordinaattori, Suomen molekyylilääketieteen instituutti, Helsinki Institute of Life Science, Helsingin yliopisto. Luento-, koulutus- ja asiantuntijapalkkiot: Orion. Luottamustoimet: Pirkanmaan sairaanhoitopiiri, Erityisvastuualueen tutkimustoimikunta; International Society for the Study of Hypertension in Pregnancy, International Committee; Suomen Gynekologiyhdistys, varapuheenjohtaja. Muut sidonnaisuudet: Sosiaali- ja terveysministeriön johtaman 1+MillionGenomes-aloitteen kansallinen koordinaatioryhmä; WG3 Common standards and minimal dataset for clinical and phenotypic data FinnGen -hanke; Naisten terveyden ja reproduktion asiantuntijatyöryhmän johtaja; Julkaisufoorumin jäsen (paneeli 13)
Hannakaisa Niela-Vilén: Luento-, koulutus- ja asiantuntijapalkkiot: Kätilölehden toimituskunnan jäsen.
Terhi Puhto: Luento-, koulutus- ja asiantuntijapalkkiot: Orion Pharma. Luottamustoimet: Anestesiologi-yhdistyksen obstetrisen anestesian alajaoksen puheenjohtaja 2016–2020.
Juha Räsänen: Sivutoimet: Professori, Helsingin yliopisto.
Sari Standen: Ei sidonnaisuuksia.
Kati Tihtonen: Tutkimusrahoitus: Takeda, lääkelahjoitus tutkimukseen.
Arja Tuunainen: Sivutoimet: Yksityislääkäri. Muut sidonnaisuudet: Kustannus Oy Duodecimin tekijänpalkkio.
Pia Villa: Sivutoimet: Yksityislääkäri, Terveystalo. Luento-, koulutus- ja asiantuntijapalkkiot: Roche Diagnostics Oy.
Kirjallisuusviite
Raskaudenaikainen kohonnut verenpaine ja pre-eklampsia. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Gynekologiyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2021 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»4
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Duley L. The global impact of pre-eclampsia and eclampsia. Semin Perinatol 2009;33:130-7 «PMID: 19464502»PubMed
- Jaatinen N, Ekholm E. Eclampsia in Finland; 2006 to 2010. Acta Obstet Gynecol Scand 2016;95:787-92 «PMID: 26919049»PubMed
- Roberts JM, Hubel CA. The two stage model of preeclampsia: variations on the theme. Placenta 2009;30 Suppl A:S32-7 «PMID: 19070896»PubMed
- Cnattingius S, Reilly M, Pawitan Y ym. Maternal and fetal genetic factors account for most of familial aggregation of preeclampsia: a population-based Swedish cohort study. Am J Med Genet A 2004;130A:365-71 «PMID: 15384082»PubMed
- Laivuori H, Lahermo P, Ollikainen V ym. Susceptibility loci for preeclampsia on chromosomes 2p25 and 9p13 in Finnish families. Am J Hum Genet 2003;72:168-77 «PMID: 12474145»PubMed
- Duckitt K, Harrington D. Risk factors for pre-eclampsia at antenatal booking: systematic review of controlled studies. BMJ 2005;330:565 «PMID: 15743856»PubMed
- Bartsch E, Medcalf KE, Park AL ym. Clinical risk factors for pre-eclampsia determined in early pregnancy: systematic review and meta-analysis of large cohort studies. BMJ 2016;353:i1753 «PMID: 27094586»PubMed
- Johnson S, Liu B, Kalafat E ym. Maternal and Perinatal Outcomes of White Coat Hypertension During Pregnancy: A Systematic Review and Meta-Analysis. Hypertension 2020;76:157-166 «PMID: 32450741»PubMed
- Storgaard M, Loft A, Bergh C ym. Obstetric and neonatal complications in pregnancies conceived after oocyte donation: a systematic review and meta-analysis. BJOG 2017;124:561-572 «PMID: 27592694»PubMed
- Al-Rubaie Z, Askie LM, Ray JG ym. The performance of risk prediction models for pre-eclampsia using routinely collected maternal characteristics and comparison with models that include specialised tests and with clinical guideline decision rules: a systematic review. BJOG 2016;123:1441-52 «PMID: 27225348»PubMed
- Henderson JT, Thompson JH, Burda BU, Cantor A, Beil T, Whitlock EP. Screening for Preeclampsia: A Systematic Evidence Review for the U.S. Preventive Services Task Force. Evidence Synthesis No. 148. AHRQ Publication No. 14-05211-EF-1. Rockville, MD: Agency for Healthcare Research and Quality 2017 «PMID: 28813128»PubMed
- O'Gorman N, Wright D, Poon LC ym. Multicenter screening for pre-eclampsia by maternal factors and biomarkers at 11-13 weeks' gestation: comparison with NICE guidelines and ACOG recommendations. Ultrasound Obstet Gynecol 2017;49:756-760 «PMID: 28295782»PubMed
- Tan MY, Wright D, Syngelaki A ym. Comparison of diagnostic accuracy of early screening for pre-eclampsia by NICE guidelines and a method combining maternal factors and biomarkers: results of SPREE. Ultrasound Obstet Gynecol 2018;51:743-750 «PMID: 29536574»PubMed
- Sovio U, Smith G. Evaluation of a simple risk score to predict preterm pre-eclampsia using maternal characteristics: a prospective cohort study. BJOG 2019;126:963-970 «PMID: 30801934»PubMed
- Sandström A, Snowden JM, Höijer J ym. Clinical risk assessment in early pregnancy for preeclampsia in nulliparous women: A population based cohort study. PLoS One 2019;14:e0225716 «PMID: 31774875»PubMed
- Rolnik DL, Wright D, Poon LC ym. Aspirin versus Placebo in Pregnancies at High Risk for Preterm Preeclampsia. N Engl J Med 2017;377:613-622 «PMID: 28657417»PubMed
- Duley L, Meher S, Hunter KE ym. Antiplatelet agents for preventing pre-eclampsia and its complications. Cochrane Database Syst Rev 2019;2019: «PMID: 31684684»PubMed
- Ayala DE, Ucieda R, Hermida RC. Chronotherapy with low-dose aspirin for prevention of complications in pregnancy. Chronobiol Int 2013;30:260-79 «PMID: 23004922»PubMed
- Roberge S, Nicolaides K, Demers S ym. The role of aspirin dose on the prevention of preeclampsia and fetal growth restriction: systematic review and meta-analysis. Am J Obstet Gynecol 2017;216:110-120.e6 «PMID: 27640943»PubMed
- Hoffman MK, Goudar SS, Kodkany BS ym. Low-dose aspirin for the prevention of preterm delivery in nulliparous women with a singleton pregnancy (ASPIRIN): a randomised, double-blind, placebo-controlled trial. Lancet 2020;395:285-293 «PMID: 31982074»PubMed
- Bramham K, Parnell B, Nelson-Piercy C ym. Chronic hypertension and pregnancy outcomes: systematic review and meta-analysis. BMJ 2014;348:g2301 «PMID: 24735917»PubMed
- Lisonkova S, Joseph KS. Incidence of preeclampsia: risk factors and outcomes associated with early- versus late-onset disease. Am J Obstet Gynecol 2013;209:544.e1-544.e12 «PMID: 23973398»PubMed
- Heilmann L, Schorsch M, Hahn T ym. Antiphospholipid syndrome and pre-eclampsia. Semin Thromb Hemost 2011;37:141-5 «PMID: 21370215»PubMed
- Hui D, Hladunewich MA. Chronic Kidney Disease and Pregnancy. Obstet Gynecol 2019;133:1182-1194 «PMID: 31135733»PubMed
- Zhang JJ, Ma XX, Hao L ym. A Systematic Review and Meta-Analysis of Outcomes of Pregnancy in CKD and CKD Outcomes in Pregnancy. Clin J Am Soc Nephrol 2015;10:1964-78 «PMID: 26487769»PubMed
- Ekbom P, Damm P, Feldt-Rasmussen B ym. Pregnancy outcome in type 1 diabetic women with microalbuminuria. Diabetes Care 2001;24:1739-44 «PMID: 11574435»PubMed
- Vestgaard M. Hypertensive disorders in pregnant women with pre-existing diabetes - exploring the impact of home blood pressure, anti-hypertensive treatment and vitamin D. Thesis 2020 «https://research.regionh.dk/rigshospitalet/en/publications/hypertensive-disorders-in-pregnant-women-with-preexisting-diabetes--exploring-the-impact-of-home-blood-pressure-antihypertensive-treatment-and-vitamin-d(38244179-023c-4676-a531-4084462935eb).html»5.
- Mostello D, Kallogjeri D, Tungsiripat R ym. Recurrence of preeclampsia: effects of gestational age at delivery of the first pregnancy, body mass index, paternity, and interval between births. Am J Obstet Gynecol 2008;199:55.e1-7 «PMID: 18280450»PubMed
- Wikström AK, Stephansson O, Cnattingius S. Previous preeclampsia and risks of adverse outcomes in subsequent nonpreeclamptic pregnancies. Am J Obstet Gynecol 2011;204:148.e1-6 «PMID: 21055722»PubMed
- Ness RB, Sibai BM. Shared and disparate components of the pathophysiologies of fetal growth restriction and preeclampsia. Am J Obstet Gynecol 2006;195:40-9 «PMID: 16813742»PubMed
- Staff AC, Benton SJ, von Dadelszen P ym. Redefining preeclampsia using placenta-derived biomarkers. Hypertension 2013;61:932-42 «PMID: 23460278»PubMed
- Bujold E, Roberge S, Nicolaides KH. Low-dose aspirin for prevention of adverse outcomes related to abnormal placentation. Prenat Diagn 2014;34:642-8 «PMID: 24799357»PubMed
- Lie RT, Rasmussen S, Brunborg H ym. Fetal and maternal contributions to risk of pre-eclampsia: population based study. BMJ 1998;316:1343-7 «PMID: 9563982»PubMed
- Luo ZC, An N, Xu HR ym. The effects and mechanisms of primiparity on the risk of pre-eclampsia: a systematic review. Paediatr Perinat Epidemiol 2007;21 Suppl 1:36-45 «PMID: 17593196»PubMed
- Mbah AK, Kornosky JL, Kristensen S ym. Super-obesity and risk for early and late pre-eclampsia. BJOG 2010;117:997-1004 «PMID: 20482533»PubMed
- Young OM, Twedt R, Catov JM. Pre-pregnancy maternal obesity and the risk of preterm preeclampsia in the American primigravida. Obesity (Silver Spring) 2016;24:1226-9 «PMID: 26865510»PubMed
- Skjaerven R, Vatten LJ, Wilcox AJ ym. Recurrence of pre-eclampsia across generations: exploring fetal and maternal genetic components in a population based cohort. BMJ 2005;331:877 «PMID: 16169871»PubMed
- Serrano NC, Quintero-Lesmes DC, Dudbridge F ym. Family history of pre-eclampsia and cardiovascular disease as risk factors for pre-eclampsia: the GenPE case-control study. Hypertens Pregnancy 2020;39:56-63 «PMID: 31910697»PubMed
- Trogstad LI, Eskild A, Magnus P ym. Changing paternity and time since last pregnancy; the impact on pre-eclampsia risk. A study of 547 238 women with and without previous pre-eclampsia. Int J Epidemiol 2001;30:1317-22 «PMID: 11821338»PubMed
- Laine K, Murzakanova G, Sole KB ym. Prevalence and risk of pre-eclampsia and gestational hypertension in twin pregnancies: a population-based register study. BMJ Open 2019;9:e029908 «PMID: 31278106»PubMed
- Smith GC, Stenhouse EJ, Crossley JA ym. Early pregnancy levels of pregnancy-associated plasma protein a and the risk of intrauterine growth restriction, premature birth, preeclampsia, and stillbirth. J Clin Endocrinol Metab 2002;87:1762-7 «PMID: 11932314»PubMed
- Dugoff L, Hobbins JC, Malone FD ym. First-trimester maternal serum PAPP-A and free-beta subunit human chorionic gonadotropin concentrations and nuchal translucency are associated with obstetric complications: a population-based screening study (the FASTER Trial). Am J Obstet Gynecol 2004;191:1446-51 «PMID: 15507981»PubMed
- Hofmeyr GJ, Lawrie TA, Atallah ÁN ym. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane Database Syst Rev 2018;10:CD001059 «PMID: 30277579»PubMed
- THL. Artikkeli Raskaus- ja imetysaika «https://thl.fi/fi/web/elintavat-ja-ravitsemus/ravitsemus/ravitsemussuositukset/raskaus-ja-imetysaika»1.
- Salam RA, Zuberi NF, Bhutta ZA. Pyridoxine (vitamin B6) supplementation during pregnancy or labour for maternal and neonatal outcomes. Cochrane Database Syst Rev 2015;:CD000179 «PMID: 26039815»PubMed
- Rumbold A, Ota E, Nagata C ym. Vitamin C supplementation in pregnancy. Cochrane Database Syst Rev 2015;:CD004072 «PMID: 26415762»PubMed
- Palacios C, Trak-Fellermeier MA, Martinez RX ym. Regimens of vitamin D supplementation for women during pregnancy. Cochrane Database Syst Rev 2019;10:CD013446 «PMID: 31581312»PubMed
- Rumbold A, Ota E, Hori H ym. Vitamin E supplementation in pregnancy. Cochrane Database Syst Rev 2015;:CD004069 «PMID: 26343254»PubMed
- van der Tuuk K, Koopmans CM, Groen H ym. Prediction of progression to a high risk situation in women with gestational hypertension or mild pre-eclampsia at term. Aust N Z J Obstet Gynaecol 2011;51:339-46 «PMID: 21806572»PubMed
- Koopmans CM, Zwart JJ, Groen H ym. Risk indicators for eclampsia in gestational hypertension or mild preeclampsia at term. Hypertens Pregnancy 2011;30:433-46 «PMID: 20822426»PubMed
- Abalos E, Duley L, Steyn DW ym. Antihypertensive drug therapy for mild to moderate hypertension during pregnancy. Cochrane Database Syst Rev 2018;10:CD002252 «PMID: 30277556»PubMed
- Magee LA, von Dadelszen P. State-of-the-Art Diagnosis and Treatment of Hypertension in Pregnancy. Mayo Clin Proc 2018;93:1664-1677 «PMID: 30392546»PubMed
- Folk DM. Hypertensive Disorders of Pregnancy: Overview and Current Recommendations. J Midwifery Womens Health 2018;63:289-300 «PMID: 29764001»PubMed
- Jim B, Sharma S, Kebede T ym. Hypertension in pregnancy: a comprehensive update. Cardiol Rev 2010;18:178-89 «PMID: 20539101»PubMed «PMID: 20539101»PubMed
- Saudan P, Brown MA, Buddle ML ym. Does gestational hypertension become pre-eclampsia? Br J Obstet Gynaecol 1998;105:1177-84 «PMID: 9853766»PubMed
- Brown MA, Mangos G, Davis G ym. The natural history of white coat hypertension during pregnancy. BJOG 2005;112:601-6 «PMID: 15842284»PubMed «PMID: 15842284»PubMed
- Fishel Bartal M, Lindheimer MD, Sibai BM. Proteinuria during pregnancy: definition, pathophysiology, methodology, and clinical significance. Am J Obstet Gynecol 2020;: «PMID: 32882208»PubMed
- McCowan LM, Buist RG, North RA ym. Perinatal morbidity in chronic hypertension. Br J Obstet Gynaecol 1996;103:123-9 «PMID: 8616127»PubMed
- Sibai BM, Anderson GD. Pregnancy outcome of intensive therapy in severe hypertension in first trimester. Obstet Gynecol 1986;67:517-22 «PMID: 3960423»PubMed
- Brown MA, Magee LA, Kenny LC ym. The hypertensive disorders of pregnancy: ISSHP classification, diagnosis & management recommendations for international practice. Pregnancy Hypertens 2018;13:291-310 «PMID: 29803330»PubMed
- Waugh J, Hooper R, Lamb E ym. Spot protein-creatinine ratio and spot albumin-creatinine ratio in the assessment of pre-eclampsia: a diagnostic accuracy study with decision-analytic model-based economic evaluation and acceptability analysis. Health Technol Assess 2017;21:1-90 «PMID: 29064366»PubMed
- Morris RK, Riley RD, Doug M ym. Diagnostic accuracy of spot urinary protein and albumin to creatinine ratios for detection of significant proteinuria or adverse pregnancy outcome in patients with suspected pre-eclampsia: systematic review and meta-analysis. BMJ 2012;345:e4342 «PMID: 22777026»PubMed
- Verdonk K, Niemeijer IC, Hop WC ym. Variation of urinary protein to creatinine ratio during the day in women with suspected pre-eclampsia. BJOG 2014;121:1660-5 «PMID: 24762212»PubMed
- Wikström AK, Wikström J, Larsson A ym. Random albumin/creatinine ratio for quantification of proteinuria in manifest pre-eclampsia. BJOG 2006;113:930-4 «PMID: 16827832»PubMed
- Cade TJ, Gilbert SA, Polyakov A ym. The accuracy of spot urinary protein-to-creatinine ratio in confirming proteinuria in pre-eclampsia. Aust N Z J Obstet Gynaecol 2012;52:179-82 «PMID: 22335428»PubMed
- Pasternak Y, Lifshitz D, Shulman Y ym. Diagnostic accuracy of random urinary protein-to-creatinine ratio for proteinuria in patients with suspected pre-eclampsia. Arch Gynecol Obstet 2021;304:109-115 «PMID: 33386413»PubMed
- Thangaratinam S, Coomarasamy A, O'Mahony F ym. Estimation of proteinuria as a predictor of complications of pre-eclampsia: a systematic review. BMC Med 2009;7:10 «PMID: 19317889»PubMed
- Morikawa M, Mayama M, Saito Y ym. Severe proteinuria as a parameter of worse perinatal/neonatal outcomes in women with preeclampsia. Pregnancy Hypertens 2020;19:119-126 «PMID: 31972468»PubMed
- Martell-Claros N, Abad-Cardiel M, García-Donaire J ym. Hypoalbuminemia as a risk factor of preeclampsia- eclampsia in high risk pregnancy. J Hypertens 2019;37:e240
- Brown MA, Buddle ML. Hypertension in pregnancy: maternal and fetal outcomes according to laboratory and clinical features. Med J Aust 1996;165:360-5 «PMID: 8890841»PubMed
- De Castro I, Easterling TR, Bansal N ym. Nephrotic syndrome in pregnancy poses risks with both maternal and fetal complications. Kidney Int 2017;91:1464-1472 «PMID: 28233609»PubMed
- Seong WJ, Chong GO, Hong DG ym. Clinical significance of serum albumin level in pregnancy-related hypertension. J Obstet Gynaecol Res 2010;36:1165-73 «PMID: 21040199»PubMed
- von Dadelszen P, Ornstein MP, Bull SB ym. Fall in mean arterial pressure and fetal growth restriction in pregnancy hypertension: a meta-analysis. Lancet 2000;355:87-92 «PMID: 10675164»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020. Saatavilla internetissä: www.kaypahoito.fi
- Magee LA, Duley L. Oral beta-blockers for mild to moderate hypertension during pregnancy. Cochrane Database Syst Rev 2003;:CD002863 «PMID: 12917933»PubMed
- Svensk förening för Obstetrik och Gynekologi (SFOG). Svenska riktlinjer preeklampsi 2019 «https://www.sfog.se/start/raadriktlinjer/sfog-riktlinjer/»6.
- Lowe SA, Bowyer L, Lust K ym. SOMANZ guidelines for the management of hypertensive disorders of pregnancy 2014. Aust N Z J Obstet Gynaecol 2015;55:e1-29 «PMID: 26412014»PubMed
- Duley L, Gülmezoglu AM, Henderson-Smart DJ ym. Magnesium sulphate and other anticonvulsants for women with pre-eclampsia. Cochrane Database Syst Rev 2010;:CD000025 «PMID: 21069663»PubMed
- Graham NM, Gimovsky AC, Roman A ym. Blood loss at cesarean delivery in women on magnesium sulfate for preeclampsia. J Matern Fetal Neonatal Med 2016;29:1817-21 «PMID: 26135780»PubMed
- Duley L, Henderson-Smart DJ, Walker GJ ym. Magnesium sulphate versus diazepam for eclampsia. Cochrane Database Syst Rev 2010;:CD000127 «PMID: 21154341»PubMed
- Crozier TM, Wallace EM, Parkin WG. Haemodynamic assessment in pregnancy and pre-eclampsia: A Guytonian approach. Pregnancy Hypertens 2015;5:177-81 «PMID: 25943641»PubMed
- de Haas S, Ghossein-Doha C, van Kuijk SM ym. Physiological adaptation of maternal plasma volume during pregnancy: a systematic review and meta-analysis. Ultrasound Obstet Gynecol 2017;49:177-187 «PMID: 28169502»PubMed «PMID: 28169502»PubMed
- Xodo S, Cecchini F, Celante L ym. Preeclampsia and low sodium: A retrospective cohort analysis and literature review. Pregnancy Hypertens 2021;23:169-173 «PMID: 33421847»PubMed
- Olesen C, de Vries CS, Thrane N ym. Effect of diuretics on fetal growth: A drug effect or confounding by indication? Pooled Danish and Scottish cohort data. Br J Clin Pharmacol 2001;51:153-7 «PMID: 11259987»PubMed
- NICE guideline 2019. Hypertension in pregnancy: diagnosis and management «http://www.nice.org.uk/guidance/ng133»7.
- Veena P, Perivela L, Raghavan SS. Furosemide in postpartum management of severe preeclampsia: A randomized controlled trial. Hypertens Pregnancy 2017;36:84-89 «PMID: 27835048»PubMed
- Al-Balas M, Bozzo P, Einarson A. Use of diuretics during pregnancy. Can Fam Physician 2009;55:44-5 «PMID: 19155365»PubMed
- Ganzevoort W, Thornton JG, Marlow N ym. Comparative analysis of 2-year outcomes in GRIT and TRUFFLE trials. Ultrasound Obstet Gynecol 2020;55:68-74 «PMID: 31125465»PubMed
- Ennenaikainen synnytys. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Gynekologiyhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018. Saatavilla internetissä: www.kaypahoito.fi
- Ahonen J. Pre-eklampsia ja HELLP: pre-eklampsiapotilaan anestesia ja analgesia. Kirjassa: Anestesiologia, teho-, ensi- ja kivun hoito, toim. Klaus Olkkola, Kai Kiviluoma, Teijo Saari, Minna Tallgren, Ari Uusaro, Arvi Yli-Hankala. 4., uudistettu painos 2021.
- Lewis G (toim.) Saving Mothers’ Lives: Reviewing Maternal Deaths to Make Motherhood Safer 2003–2005. The Seventh Confidential Enquiry into Maternal Deaths in the United Kingdom. London: CEMACH, 2007 «https://www.oaa-anaes.ac.uk/assets/_managed/editor/File/Reports/2003-2005_saving_mothers_full_report.pdf»8.
- Singh S, McGlennan A, England A ym. A validation study of the CEMACH recommended modified early obstetric warning system (MEOWS). Anaesthesia 2012;67:12-8 «PMID: 22066604»PubMed
- Clark SM, Dunn HE, Hankins GD. A review of oral labetalol and nifedipine in mild to moderate hypertension in pregnancy. Semin Perinatol 2015;39:548-55 «PMID: 26344738»PubMed
- Bateman BT, Patorno E, Desai RJ ym. Late Pregnancy ß Blocker Exposure and Risks of Neonatal Hypoglycemia and Bradycardia. Pediatrics 2016;138: «PMID: 27577580»PubMed
- Meidahl Petersen K, Jimenez-Solem E, Andersen JT ym. ß-Blocker treatment during pregnancy and adverse pregnancy outcomes: a nationwide population-based cohort study. BMJ Open 2012;2: «PMID: 22815467»PubMed
- Raskausdiabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Diabetesliiton lääkärineuvoston ja Suomen Gynekologiyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2013. Saatavilla internetissä: www.kaypahoito.fi
- Marins LR, Anizelli LB, Romanowski MD ym. How does preeclampsia affect neonates? Highlights in the disease's immunity. J Matern Fetal Neonatal Med 2019;32:1205-1212 «PMID: 29113524»PubMed
- Kawakita T, Downs SK, Franco S ym. Interpregnancy body mass index change and risk of hypertensive disorders in pregnancy. J Matern Fetal Neonatal Med 2020;:1-6 «PMID: 32928011»PubMed
- Tabet M, Banna S, Luong L ym. Pregnancy Outcomes after Preeclampsia: The Effects of Interpregnancy Weight Change. Am J Perinatol 2020; «PMID: 32521560»PubMed
- Lihavuus (lapset, nuoret ja aikuiset). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lihavuustutkijat ry:n ja Suomen Lastenlääkäriyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2020. Saatavilla internetissä: www.kaypahoito.fi
- Giorgione V, Ridder A, Kalafat E ym. Incidence of postpartum hypertension within 2 years of a pregnancy complicated by pre-eclampsia: a systematic review and meta-analysis. BJOG 2021;128:495-503 «PMID: 32981216»PubMed
- Gamble DT, Brikinns B, Myint PK ym. Hypertensive Disorders of Pregnancy and Subsequent Cardiovascular Disease: Current National and International Guidelines and the Need for Future Research. Front Cardiovasc Med 2019;6:55 «PMID: 31157237»PubMed
- van Oostwaard MF, Langenveld J, Schuit E ym. Recurrence of hypertensive disorders of pregnancy: an individual patient data metaanalysis. Am J Obstet Gynecol 2015;212:624.e1-17 «PMID: 25582098»PubMed
- Bellamy L, Casas JP, Hingorani AD ym. Pre-eclampsia and risk of cardiovascular disease and cancer in later life: systematic review and meta-analysis. BMJ 2007;335:974 «PMID: 17975258»PubMed
- Brown MC, Best KE, Pearce MS ym. Cardiovascular disease risk in women with pre-eclampsia: systematic review and meta-analysis. Eur J Epidemiol 2013;28:1-19 «PMID: 23397514»PubMed
- Wu P, Haththotuwa R, Kwok CS ym. Preeclampsia and Future Cardiovascular Health: A Systematic Review and Meta-Analysis. Circ Cardiovasc Qual Outcomes 2017;10: «PMID: 28228456»PubMed
- Mongraw-Chaffin ML, Cirillo PM, Cohn BA. Preeclampsia and cardiovascular disease death: prospective evidence from the child health and development studies cohort. Hypertension 2010;56:166-71 «PMID: 20516394»PubMed
- Giguère Y, Charland M, Thériault S ym. Linking preeclampsia and cardiovascular disease later in life. Clin Chem Lab Med 2012;50:985-93 «PMID: 22107134»PubMed
- Brouwers L, van der Meiden-van Roest AJ, Savelkoul C ym. Recurrence of pre-eclampsia and the risk of future hypertension and cardiovascular disease: a systematic review and meta-analysis. BJOG 2018;125:1642-1654 «PMID: 29978553»PubMed
- Hermes W, Ket JC, van Pampus MG ym. Biochemical cardiovascular risk factors after hypertensive pregnancy disorders: a systematic review and meta-analysis. Obstet Gynecol Surv 2012;67:793-809 «PMID: 23233052»PubMed
- Appel LJ, Moore TJ, Obarzanek E ym. A clinical trial of the effects of dietary patterns on blood pressure. DASH Collaborative Research Group. N Engl J Med 1997;336:1117-24 «PMID: 9099655»PubMed
- Kajantie E, Eriksson JG, Osmond C ym. Pre-eclampsia is associated with increased risk of stroke in the adult offspring: the Helsinki birth cohort study. Stroke 2009;40:1176-80 «PMID: 19265049»PubMed
- Lyall K, Croen L, Daniels J ym. The Changing Epidemiology of Autism Spectrum Disorders. Annu Rev Public Health 2017;38:81-102 «PMID: 28068486»PubMed
- ADHD (aktiivisuuden ja tarkkaavuuden häiriö). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenneurologisen yhdistys ry:n, Suomen Lastenpsykiatriyhdistyksen ja Suomen Nuorisopsykiatrisen yhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2019. Saatavilla internetissä: www.kaypahoito.fi
- Perälä J, Suvisaari J, Saarni SI ym. Lifetime prevalence of psychotic and bipolar I disorders in a general population. Arch Gen Psychiatry 2007;64:19-28 «PMID: 17199051»PubMed

