Kohdunkaulan, emättimen ja ulkosynnytinten solumuutokset
Miten viitata Käypä hoito -suositukseen? «K1»1
Keskeinen sisältö
- Kohdunkaulasyövän ilmaantuvuus on suurin hedelmällisessä iässä olevilla naisilla.
- Valtakunnallinen kohdunkaulasyövän seulontaohjelma kohdistetaan 5 vuoden välein kunnittain (25)30–65-vuotiaisiin naisiin.
- Seulontaohjelmassa ensisijaisena seulontatestinä on kaksi vaihtoehtoa, joko high-risk HPV (hrHPV, ihmisen papilloomavirus) -testi tai papakoe.
- Suomessa tehdään paljon ohjelman ulkopuolista spontaaniseulontaa, erityisesti alle 25-vuotiaille, joiden seulonta ei ole vaikuttavaa. Seulontaluonteista papakoetta- tai hrHPV-testiä ei pitäisi ottaa alle 20-vuotiailta naisilta lainkaan.
- Organisoituun seulontaan osallistumista pitää kannustaa sen paremman kustannusvaikuttavuuden takia. Myös ohjelman ulkopuoliset papakokeet ja hrHPV-testit ja jatkotutkimukset tulee rekisteröidä organisoidun seulonnan tapaan.
- Kohdunkaulasyövän ehkäisyyn pyritään lisäksi kansallisella HPV-rokotusohjelmalla, joka aloitettiin tyttöjen osalta vuonna 2013 ja joka laajeni syksystä 2020 kattamaan myös pojat. Myös rokotettujen seulonta on tarpeellista.
- Kohdunkaulan solumuutosten diagnoosi ja hoito perustuvat sytologiaan (irtosolunäyte), kolposkopiaan (kohdunkaulan tähystys suurentavalla optiikalla) ja sen yhteydessä otettujen kudosnäytteiden histopatologiseen tutkimukseen.
- Histologisia LSIL-muutoksia ja sitä lievempiä muutoksia seurataan yleensä ilman hoitoa, koska niistä suurin osa paranee itsestään, erityisesti nuorilla naisilla.
- Histologiset HSIL- ja sitä vahvemmat muutokset yleensä hoidetaan (muutosalueen kirurginen poisto).
- Hoito tehdään kolposkopiaohjauksessa.
- Syövän riski on muutosten yhteydessä selvästi suurentunut, myös hoidon jälkeen.
Tiivistelmä ja potilasversio
- Suosituksen tiivistelmä «Kohdunkaulan, emättimen ja ulkosynnytinten solumuutokset»1
- Suosituksen yleiskielinen potilasversio suomeksi «Kohdunkaulan solu- ja kudosmuutokset, papa ja HPV»2 ja ruotsiksi «Cell- och vävnadsförändringar i livmoderhalsen, cellprov och HPV»3
Taulukot
- Taulukko 1. Suosituksessa käytettyjä termejä ja lyhenteitä «Suosituksessa käytettyjä termejä ja lyhenteitä....»1
- Taulukko 2. Kohdunkaulan, emättimen ja ulkosynnytinten levy- ja lieriöepiteelisolujen histologisten muutosten vanha WHO 2003 -luokitus ja uusi WHO 2014 -luokitus. Uuden luokituksen kohdalla on tieto siitä, mitkä muutokset on ilmoitettava Suomen Syöpärekisteriin. «Kohdunkaulan, emättimen ja ulkosynnytinten levy- ja lieriöepiteelisolujen histologisten muutosten vanhat WHO:n luokitukset vuosilta 2003, 2014 ja 2020 ja työryhmän suositus niistä käytettävistä ICD-10 koodeista. Uusimman luokituksen kohdalla on tieto siitä, mitkä muutokset on ilmoitettava Suomen Syöpärekisteriin. ...»2
- Taulukko 3. Kohdunkaulan levyepiteelin histologisten ja sytologisten luokitusten ja HPV-kategorian vastaavuus «Kohdunkaulan HPV:stä riippuvaisten levyepiteelin histologisten ja sytologisten luokitusten ja HPV-kategorian vastaavuus...»3
- Taulukko 4. Papakokeen käyttöaiheet avoterveydenhuollossa «Papakokeen käyttöaiheet avoterveydenhuollossa...»4
- Taulukko 5. HrHPV-testin käyttöaiheet avoterveydenhuollossa «HrHPV-testin käyttöaiheet avoterveydenhuollossa...»5
- Taulukko 6. Bethesda-järjestelmä 2014 «Bethesda-järjestelmä 2014 2...»6
- Taulukko 7. Kolposkopian aiheet ja kiireellisyys «Kolposkopian aiheet ja kiireellisyys...»7
- Taulukko 8. Toimenpidesuositukset todettaessa papalöydöksiä, joissa ei ole selvää dysplasiaa «Toimenpidesuositukset todettaessa papalöydöksiä, joissa ei ole selvää dysplasiaa...»8
- Taulukko 9. Kolposkopialöydösten luokittelu Swede score -kolposkopiaindeksin mukaan «Kolposkopialöydösten luokittelu Swede score -kolposkopiaindeksin mukaan ...»9
Kaaviot
- Kaavio 1A. Hoitamattomat alle 30 vuotiaat potilaat – lievien levyepiteelimuutosten seuranta «hoi50049a.pdf»1, «Hoitamattomat alle 30-vuotiaat potilaat – lievien levyepiteelimuutosten seuranta»1
- Kaavio 1B. Hoitamattomat yli 30 vuotiaat potilaat – lievien levyepiteelimuutosten seuranta «hoi50049b.pdf»2, «Hoitamattomat yli 30-vuotiaat potilaat – lievien levyepiteelimuutosten seuranta»2
- Kaavio 1C. Toistuva hrHPV-positiivisuus primaariseulonnassa, 30 vuotta täyttäneet naiset «hoi50049l.pdf»3, «Toistuva hrHPV-positiivisuus primaariseulonnassa, 30 vuotta täyttäneet naiset»3
- Kaavio 2. Vahvojen levyepiteelimuutosten seuranta «hoi50049c.pdf»4, «Vahvojen levyepiteelimuutosten seuranta»4
- Kaavio 3. Lieriöepiteelimuutosten hoito ja seuranta «hoi50049d.pdf»5, «Lieriöepiteelimuutosten hoito ja seuranta»5
- Kaavio 4. Kohdunkaulan hoitamattoman LSIL (CIN 1) -muutoksen seuranta «hoi50049e.pdf»6, «Kohdunkaulan hoitamattoman LSIL (CIN1) -muutoksen seuranta»6
- Kaavio 5. Hoidettujen kohdunkaulan levyepiteelimuutosten seuranta «hoi50049f.pdf»7, «Hoidettujen kohdunkaulan levyepiteelimuutosten seuranta»7
- Kaavio 6. Hoidettujen kohdunkaulan lieriöepiteelisolumuutosten seuranta «hoi50049g.pdf»8, «Hoidettujen kohdunkaulan lieriöepiteelisolumuutosten seuranta»8
- Kaavio 7. Solumuutosten seuranta ja hoito raskauden aikana ja synnytyksen jälkeen «hoi50049h.pdf»9, «Solumuutosten seuranta ja hoito raskauden aikana ja synnytyksen jälkeen»9
- Kaavio 8. Emättimen kudosmuutosten hoito ja seuranta «hoi50049i.pdf»10, «Emättimen kudosmuutosten hoito ja seuranta»10
- Kaavio 9. Hoidettujen ulkosynnyttimien HSIL- ja dVIN-muutosten seuranta «hoi50049k.pdf»11, «Hoidettujen ulkosynnyttimien HSIL- ja dVIN-muutosten seuranta»11
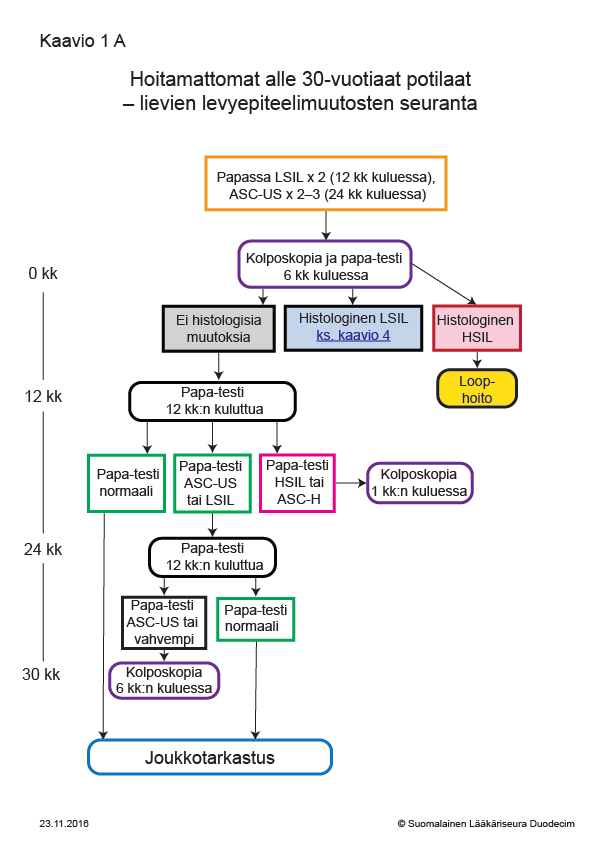
Hoitamattomat alle 30-vuotiaat potilaat – lievien levyepiteelimuutosten seuranta
Kaavion tulostettava versio «hoi50049a.pdf»1
© Suomalainen Lääkäriseura Duodecim
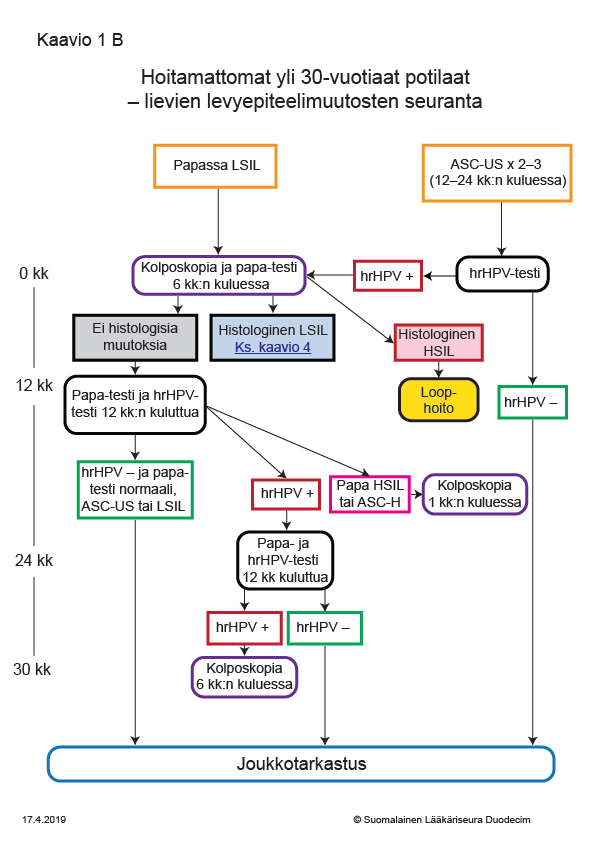
Hoitamattomat yli 30-vuotiaat potilaat – lievien levyepiteelimuutosten seuranta
Kaavion tulostettava versio «hoi50049b.pdf»2
© Suomalainen Lääkäriseura Duodecim
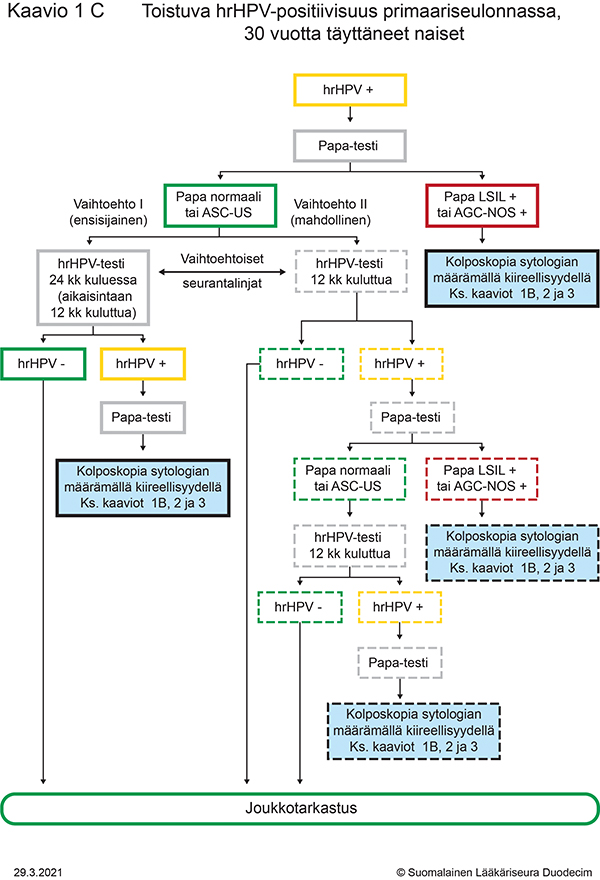
Toistuva hrHPV-positiivisuus primaariseulonnassa, 30 vuotta täyttäneet naiset
Kaavion tulostettava versio «hoi50049l.pdf»3
© Suomalainen Lääkäriseura Duodecim

Vahvojen levyepiteelimuutosten seuranta
Kaavion tulostettava versio «hoi50049c.pdf»4
© Suomalainen Lääkäriseura Duodecim

Lieriöepiteelimuutosten hoito ja seuranta
Kaavion tulostettava versio «hoi50049d.pdf»5
© Suomalainen Lääkäriseura Duodecim
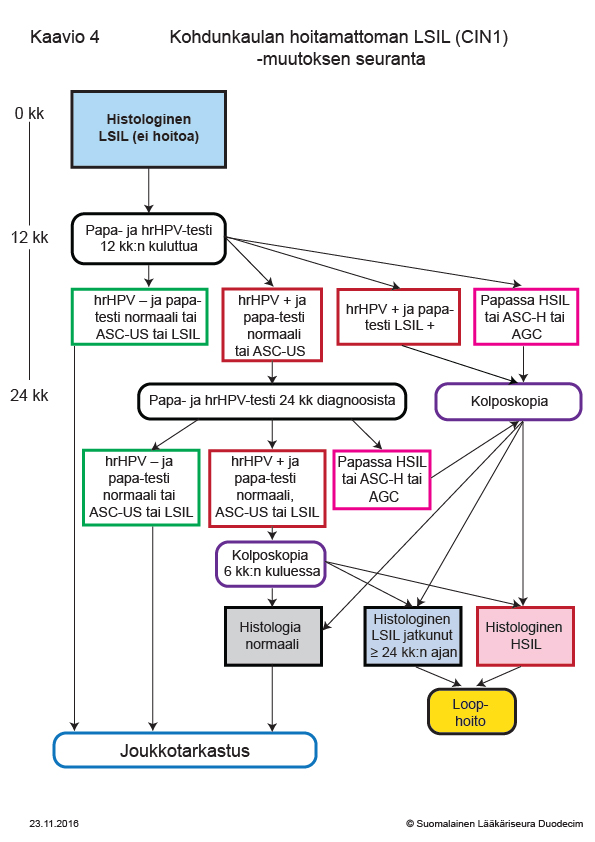
Kohdunkaulan hoitamattoman LSIL (CIN1) -muutoksen seuranta
Kaavion tulostettava versio «hoi50049e.pdf»6
© Suomalainen Lääkäriseura Duodecim

Hoidettujen kohdunkaulan levyepiteelimuutosten seuranta
Kaavion tulostettava versio «hoi50049f.pdf»7
© Suomalainen Lääkäriseura Duodecim

Hoidettujen kohdunkaulan lieriöepiteelisolumuutosten seuranta
Kaavion tulostettava versio «hoi50049g.pdf»8
© Suomalainen Lääkäriseura Duodecim

Solumuutosten seuranta ja hoito raskauden aikana ja synnytyksen jälkeen
Kaavion tulostettava versio «hoi50049h.pdf»9
© Suomalainen Lääkäriseura Duodecim

Emättimen kudosmuutosten hoito ja seuranta
Kaavion tulostettava versio «hoi50049i.pdf»10
© Suomalainen Lääkäriseura Duodecim
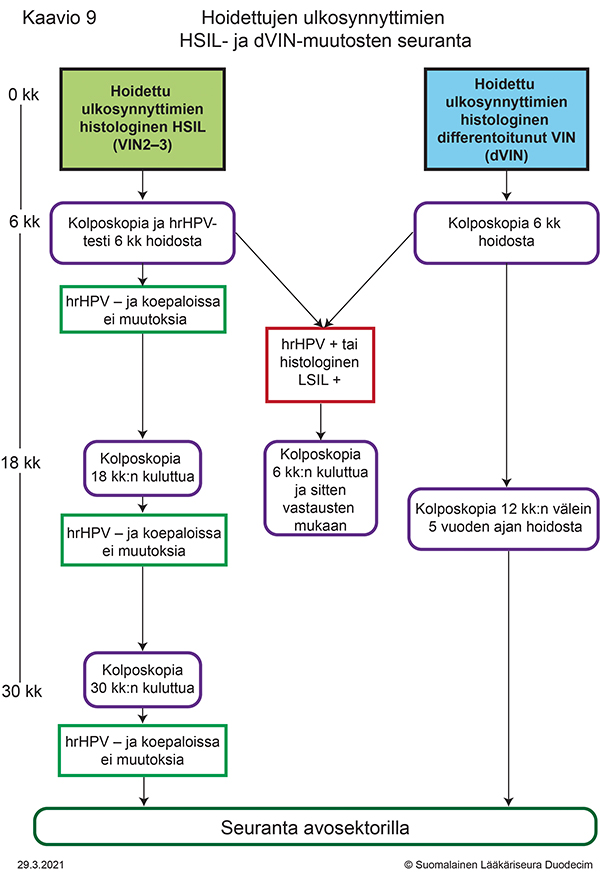
Hoidettujen ulkosynnyttimien HSIL- ja dVIN-muutosten seuranta
Kaavion tulostettava versio «hoi50049k.pdf»11
© Suomalainen Lääkäriseura Duodecim
| Termi tai lyhenne | Selite |
|---|---|
| Papanäyte | gynekologinen irtosolunäyte |
| Papatesti eli papakoe | sytologin arvio gynekologisesta irtosolunäytteestä |
| Sytologia: | |
| ASC-H | atyyppiset levyepiteelisolut, HSIL ei suljettavissa pois (atypical squamous cells, cannot exclude HSIL) |
| ASC-US | atyyppiset levyepiteelisolut, merkitys epäselvä (atypical squamous cells of undetermined significance) |
| AGC-FN | atyyppiset lieriösolut, neoplasia todennäköinen (atypical glandular cells, favor neoplasia) |
| AGC-NOS | muutoin määrittämättömät atyyppiset rauhassolut (atypical glandular cells not otherwise specified) |
| HSIL | vahva-asteinen levyepiteelimuutos (high-grade squamous intraepithelial lesion) |
| LSIL | lieväasteinen levyepiteelimuutos (low-grade squamous intraepithelial lesion) |
| LSIL+ tai HSIL+ |
LSIL+ sisältää LSIL- ja vahvemmat muutokset (LSIL, HSIL, AIS)
HSIL+ sisältää HSIL- ja vahvemmat muutokset (HSIL, AIS) |
| Histologia: | |
| AIS | kohdunkaulan pintasyöpä (adenocarcinoma in situ) |
| CIN | kohdunkaulan epiteelin atypia (cervical intraepithelial neoplasia) CIN 1 = lievä kypsymishäiriö (dysplasia levis) CIN 2 = vähäinen kypsymishäiriö (dysplasia moderata) CIN 3 = vahva kypsymishäiriö (dysplasia gravis, carcinoma in situ) |
| HSIL | vahva-asteinen levyepiteelimuutos (high-grade squamous intraepithelial lesion) |
| LSIL | lieväasteinen levyepiteelimuutos (low-grade squamous intraepithelial lesion) |
| VAIN | emättimen epiteelin atypia (vaginal intraepithelial neoplasia) VAIN 1 = lievä kypsymishäiriö (dysplasia levis) VAIN 2 = kohtalainen kypsymishäiriö (dysplasia moderata) VAIN 3 = vahva kypsymishäiriö (dysplasia gravis, carcinoma in situ) |
| VIN | Ulkosynnyttimien epiteelin atypia (vulvar intraepithelial neoplasia) VIN 1 = lievä kypsymishäiriö (dysplasia levis) VIN 2 = kohtalainen kypsymishäiriö (dysplasia moderata) VIN 3 = vahva kypsymishäiriö (dysplasia gravis, carcinoma in situ) |
| dVIN | Differentiated type vulvar intraepithelial neoplasia (dVIN) |
| gAIS | Adenocarcinoma in situ, gastric-type |
| LEGH | Lobular endocervical glandular hyperplasia |
| SMILE | Stratified mucin-producing intraepithelial lesion |
| Muita sytologiaan ja histologiaan liittyviä lyhenteitä: | |
| HPV | Ihmisen papilloomavirus (Human papilloma virus) |
| IFCPC | International Federation of Cervical Pathology and Colposcopy |
| EFC | European Federation for Colposcopy |
| RCI | Reidin kolposkopiaindeksi |
| TBS | The Bethesda System |
| Sähkösilmukka- eli loop-hoito: | |
| LEEP | loop electrosurgical excision procedure |
| LLETZ | large loop excision of the transformation zone |
- Ks. lisätietoa myös Duodecimin Oppiportin verkkokurssilta ”Osaatko ehkäistä kohdunkaulan syöpää?” «https://www.oppiportti.fi/op/dvk00098»1 (maksullinen, vaatii käyttöoikeuden).
Tavoitteet
- Suosituksen tavoitteena on yhtenäistää kohdunkaulan, emättimen ja ulkosynnytinten solu- ja kudosmuutosten diagnostiikkaa, hoitoa ja seurantaa Suomessa sekä turvata toiminnan laadukkuus.
Kohderyhmät
- Suositus on tarkoitettu perusterveydenhuoltoon ja erikoissairaanhoitoon.
- Erityisesti kohderyhmänä ovat seulonnasta vastaavat henkilöt sekä mainittuja solu- ja kudosmuutoksia diagnosoivat, hoitavat ja seuraavat lääkärit.
Rajaus
- Suositus on rajattu koskemaan eriasteisia solumuutoksia kohdunkaulassa ja sitä ulommissa synnytinelimissä.
Luokittelu ja ilmoittaminen Syöpärekisteriin
Luokittelu
- Kohdunkaulan, emättimen ja ulkosynnytinten levy- ja lieriöepiteelisolujen histologisten muutosten luokitus ja sen kehitys esitetään taulukossa «Kohdunkaulan, emättimen ja ulkosynnytinten levy- ja lieriöepiteelisolujen histologisten muutosten vanhat WHO:n luokitukset vuosilta 2003, 2014 ja 2020 ja työryhmän suositus niistä käytettävistä ICD-10 koodeista. Uusimman luokituksen kohdalla on tieto siitä, mitkä muutokset on ilmoitettava Suomen Syöpärekisteriin. ...»2.
- Kohdunkaulan levyepiteelin histologisten ja sytologisten luokitusten ja HPV-kategorian vastaavuus esitetään taulukossa «Kohdunkaulan HPV:stä riippuvaisten levyepiteelin histologisten ja sytologisten luokitusten ja HPV-kategorian vastaavuus...»3.
- Ks. lisätietoa levyepiteelisolumuutosten luokittelusta «Levyepiteelisolumuutosten luokittelu»2.
| *Ilmoitettava Syöpärekisteriin (ks. Syöpärekisteri www «https://syoparekisteri.fi/tiedonkeruu/ilmoituspalvelu/»2) | ||||
| WHO 2003 | WHO 2014 | WHO 2020 | ICD-10 (suositus) |
|
|---|---|---|---|---|
| Kohdunkaula, levyepiteeli | ||||
| CIN 1 | LSIL | LSIL | N87.0 | |
| CIN 2 | HSIL | HSIL* | N87.2 | |
| CIN 3 | HSIL | HSIL* | N87.2 | |
| Kohdunkaula, lieriöepiteeli | ||||
| Glandular dysplasia | AIS | HPV-taustaiset:
AIS (usual type)* SMILE* |
D06.0 | |
| AIS | AIS | HPV:stä riippumattomat: AIS, gastrinen tyyppi (gAIS)* Atypical LEGH* |
D06.0 | |
| Emätin | ||||
| VAIN 1 | LSIL | LSIL | N89.0 | |
| VAIN 2 | HSIL | HSIL* | N89.2 | |
| VAIN 3 | HSIL | HSIL* | N89.2 | |
| Ulkosynnyttimet | ||||
| VIN 1 | LSIL | LSIL | N90.0 | |
| VIN 2 | HSIL | HSIL* | N90.2 | |
| VIN 3 | HSIL | HSIL* | N90.2 | |
| Differentiated-VIN (dVIN) | dVIN | dVIN* | D07.1 | |
HPV = ihmisen papilloomavirus (Human papilloma virus) AGC-FN = (atypical glandular cells, favour neoplasia) ASC-US = (atypical squamous cells of undetermined significance) ASC-H = (atypical squamous cells, high-grade cannot be ruled out) LSIL = (low grade squamous intraepithelial lesion) HSIL = (high grade squamous intraepithelial lesion) AGC-NOS = (atypical glandular cells, not otherwise specified) |
||||
| Histologia (WHO 2014/2020) | Histologia (WHO 2003) | Sytologia (Bethesda 2014) | HPV-kategoria | |
|---|---|---|---|---|
| LSIL | CIN 1 | LSIL (ASC-US) | Pieni ja suuri riski | |
| HSIL | CIN 2 | HSIL (ASC-H) | Suuri riski | |
| HSIL | CIN 3 | HSIL (ASC-H) | Suuri riski | |
| AIS | AIS | AGC-FN (AGC-NOS) | Suuri riski | |
Syöpien ja niiden esiasteiden ilmoittaminen Syöpärekisteriin
- Suomen Syöpärekisteriin (www «https://syoparekisteri.fi/tiedonkeruu/ilmoituspalvelu/»2) tulee ilmoittaa syövät ja syövän esiasteet, mieluiten sähköisesti (ks. taulukko
«Kohdunkaulan, emättimen ja ulkosynnytinten levy- ja lieriöepiteelisolujen histologisten
muutosten vanhat WHO:n luokitukset vuosilta 2003, 2014 ja 2020 ja työryhmän suositus
niistä käytettävistä ICD-10 koodeista. Uusimman luokituksen kohdalla on tieto siitä,
mitkä muutokset on ilmoitettava Suomen Syöpärekisteriin. ...»2).
- Suomessa kohdunkaulan esiastemuutoksia (histologinen HSIL tai in situ -karsinooma) ilmoitetaan Syöpärekisteriin vuosittain yhteensä noin 2 000 tapausta, joista AIS-muutoksia noin 100 tapausta vuodessa «https://syoparekisteri.fi/tilastot/tautitilastot/»3, «Suomen Syöpärekisteri, tietokantaversio 2.9, tarka...»1, «Suomen Syöpärekisteri, https://tilastot.syoparekis...»2. Kohdunkaulasyövän esiasteen elämänaikainen riski on noin 5 %, eli noin viidellä naisella sadasta todetaan elämänsä aikana kohdunkaulasyövän esiaste.
- Vuosina 2016–2019 noin 76 % kohdunkaulasyövän esiasteista rekisteröitiin 30-vuotiailla tai sitä vanhemmilla, ja vastaavasti noin 7 % alle 25-vuotiailla «https://syoparekisteri.fi/tilastot/tautitilastot/»3.
- Emättimen syöpien esiasteita (histologinen HSIL) ilmoitetaan Syöpärekisteriin noin 70–80 tapausta vuodessa. Ulkosynnytinten syöpien esiasteita ilmoitetaan noin 115 tapausta vuodessa «Suomen Syöpärekisteri, https://tilastot.syoparekis...»2. Näistä dVIN muutoksia on noin 10 % tapauksista, loput käytännössä HSIL-muutoksia «Suomen Syöpärekisteri, tietokantaversio 2.9, tarka...»1.
- Ilmoituksissa saattaa edelleen olla puutteita.
Esiintyvyys
Kohdunkaulasyöpä
- Kohdunkaulasyöpä on maailmanlaajuisesti naisten neljänneksi yleisin syöpä. Vuonna
2018 siihen sairastui arviolta 570000 ja kuoli 311000 naista «Parkin DM, Whelan SL, Ferlay J, Teppo L, Thomas DB...»3, «World Health Organisation (WHO) Mortality Databank...»4, «Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torr...»5, «Ferlay J, Ervik M, Lam F, Colombet M, Mery L, Piñe...»6. Ks. WHO:n internetsivut «https://gco.iarc.fr/today/online-analysis-table»4 ja «https://gco.iarc.fr/today/data/factsheets/cancers/23-Cervix-uteri-fact-sheet.pdf»5.
- Vain noin 12 % tapauksista todettiin korkean tulotason maissa «Ferlay J, Ervik M, Lam F, Colombet M, Mery L, Piñe...»6.
- Syöpärekisterin tietojen mukaan Suomessa
- vuonna 2018 Suomessa todettiin 171 uutta kohdunkaulasyöpätapausta ja tautiin kuoli 57 naista «Suomen Syöpärekisteri, https://tilastot.syoparekis...»2, «https://syoparekisteri.fi/tilastot/tautitilastot/»3, «https://nordcan.iarc.fr/en»6. Syöpärekisterin mukaan levyepiteelikarsinoomia on 100–110 tapausta vuodessa, adenokarsinoomia todetaan noin 50–60 tapausta ja muita tai määrittämättömiä karsinoomia noin 10 tapausta «Suomen Syöpärekisteri, tietokantaversio 2.9, tarka...»1. Noin 5 naista tuhannesta sairastuu jossain elämänsä vaiheessa kohdunkaulasyöpään «https://syoparekisteri.fi/tilastot/tautitilastot/»3, «https://nordcan.iarc.fr/en»6.
- nykyään seulonnan avulla estetään yli 80 % syöpätapauksista ja -kuolemista «Anttila A, Pukkala E, Söderman B ym. Effect of org...»7, «International Agency for Research on Cancer. Cervi...»8 (ks. kohta Seulonta «A1»2).
- kohdunkaulasyövän ilmaantuvuus on suurentunut 1990-luvun loppupuolelta alle 40-vuotiailla naisilla, ja se on nyt seulontaa edeltävällä tasolla «https://syoparekisteri.fi/tilastot/tautitilastot/»3, «https://nordcan.iarc.fr/en»6, «Anttila A. Kohdunkaulansyövän seulonnan kohdistami...»9, «Nieminen P, Hakama M, Tarkkanen J ym. Effect of ty...»10, «Engholm G, Ferlay J, Christensen N, Kejs AMT, Joha...»11, «Engholm G, Ferlay J, Christensen N ym. NORDCAN--a ...»12.
- Suhteellinen kohdunkaulasyöpäpotilaiden 5 vuoden elossaolo-osuus on noin 71 % «Quinn MA, Benedet JL, Odicino F ym. Carcinoma of t...»13, «https://syoparekisteri.fi/tilastot/tautitilastot/»3.
Emättimen ja ulkosynnyttimien syövät
- Emättimen syöpiä todettiin vuonna 2018 Suomessa 25 tapausta ja ulkosynnyttimien syöpiä 120 tapausta, «Suomen Syöpärekisteri, https://tilastot.syoparekis...»2. Näihin tauteihin kuoli vastaavasti 16 ja 38 naista. Ks. Suomen Syöpärekisteri www «https://syoparekisteri.fi/tilastot/tautitilastot/»3, «Suomen Syöpärekisteri, https://tilastot.syoparekis...»2.
- Syöpärekisterissä emättimen syövistä levyepiteelikarsinoomia on noin 64 %, adenokarsinoomia 16 % ja melanoomia 10 % «Suomen Syöpärekisteri, tietokantaversio 2.9, tarka...»1.
- Syöpärekisterissä ulkosynnyttimien syövistä noin 84 % on levyepiteelikarsinoomia, 10 % adenokarsinoomia (käytännössä Pagetin tauti) ja 4 % melanoomia «Suomen Syöpärekisteri, tietokantaversio 2.9, tarka...»1.
Kohdunkaulasyövän ja sen esiasteiden riskitekijät ja luonnollinen kulku
Riskitekijät
- HPV-infektio on kohdunkaulasyövän keskeinen, muttei yksinään riittävä etiologinen tekijä «zur Hausen H. Papillomaviruses causing cancer: eva...»14,
- HPV-tyyppejä on kuvattu 170 «de Villiers EM. Cross-roads in the classification ...»15.
- Niistä noin 40 pystyy aiheuttamaan infektion genitaalialueella.
- HPV:t voidaan ryhmitellä sen mukaan, miten vahva niiden yhteys levyepiteelikarsinoomaan ja sen esiasteisiin on.
- Suuren riskin (onkogeeninen tai high risk HPV, hr-HPV) tyyppejä ovat 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 ja 59, «IARC Working group on the Evaluation of Carsinogen...»16.
- hrHPV-infektio ei ole sama asia kuin kohdunkaulasyövän esiaste.
- Syövän esiasteiden synty edellyttää suuren riskin HPV-infektion pitkittymistä.
- Ks. kappale HPV-infektion luonnollinen kulku «A2»3.
- Ks. lisätietoa HPV:stä «Lisätietoa kohdunkaulasyövän ja sen esiasteiden riskitekijöistä»3.
- HPV-infektion pitkittymiseen ja syövän esiasteiden kehittymiseen sekä syövän riskiin
vaikuttavat muut tulehdukselliset, kemialliset, hormonaaliset, immunologiset ja geneettiset
tekijät. Näitä ovat muun muassa
- tupakointi «Tupakointi on ilmeisesti kohdunkaulasyövän itsenäinen riskitekijä.»B
- muut gynekologiset infektiot, erityisesti klamydia «Anttila T, Saikku P, Koskela P ym. Serotypes of Ch...»17, «Smith JS, Bosetti C, Muñoz N ym. Chlamydia trachom...»18
- yhdyntöjen varhainen aloittamisikä «Deacon JM, Evans CD, Yule R ym. Sexual behaviour a...»19, «Burger MP, Hollema H, Gouw AS ym. Cigarette smokin...»20, «Plummer M, Herrero R, Franceschi S ym. Smoking and...»21
- seksikumppaneiden runsaus «Deacon JM, Evans CD, Yule R ym. Sexual behaviour a...»19, «Burger MP, Hollema H, Gouw AS ym. Cigarette smokin...»20, «Plummer M, Herrero R, Franceschi S ym. Smoking and...»21
- seksikumppaneiden riskinen sukupuolikäyttäytyminen «Franceschi S, Castellsagué X, Dal Maso L ym. Preva...»22, «Castellsagué X, Ghaffari A, Daniel RW ym. Prevalen...»23, «Castellsagué X, Bosch FX, Muñoz N ym. Male circumc...»24, «Winer RL, Lee SK, Hughes JP ym. Genital human papi...»25, «Thomas DB, Ray RM, Pardthaisong T ym. Prostitution...»26
- immunosuppressio tai HIV-infektio «Birkeland SA, Storm HH, Lamm LU ym. Cancer risk af...»27, «Frisch M, Biggar RJ, Goedert JJ. Human papillomavi...»28.
- Yhdistelmäehkäisypillereiden pitkäaikaisen käytön aiheuttamasta riskistä on ristiriitaista
tietoa.
- Kaikissa näissä tutkimuksissa on ongelmana vakiointi iän, kuukautisten alkamisen, seksuaalisen aktiivisuuden, seksikumppaneiden lukumäärän, muiden infektioiden, tupakoinnin ja HPV-infektoiden ja tyypin suhteen. Näyttö suuntaan tai toiseen on siis epävarmaa «Moreno V, Bosch FX, Muñoz N ym. Effect of oral con...»29, «Marks M, Gravitt PE, Gupta SB ym. Combined oral co...»30, «Nielsen A, Kjaer SK, Munk C ym. Persistence of hig...»31, «Molano M, Van den Brule A, Plummer M ym. Determina...»32, «Moscicki AB, Ma Y, Farhat S ym. Redetection of cer...»33.
HPV-infektion luonnollinen kulku
- Valtaosa HPV-infektioista paranee itsestään.
- HPV-infektion keskimääräinen kesto 13–23-vuotiailla naisilla on 8 kuukautta. Jopa 90 % infektioista paranee 2 vuodessa «HPV-infektion keskimääräinen kesto 13–23-vuotiailla naisilla on kahdeksan kuukautta ja jopa 90 % infektioista paranee kahdessa vuodessa.»B.
- Suomalaisessa aineistossa 25-vuotiaista naisista noin 50 %:lla infektio parani 6 vuodessa «Louvanto K, Syrjänen KJ, Rintala MA ym. Genotype-s...»34.
- Suuren riskin HPV-tartunta kestää yleensä kauemmin kuin pienen riskin HPV- tartunta «Korkean riskin HPV-tartunta kestää yleensä kauemmin kuin matalan riskin HPV-tartunta.»B.
- Irtosolunäytteessä todetuista HPV:hen viittaavista muutoksista (ASC-US ja LSIL) keskimäärin 85–91 % paranee keskimäärin 36–54 kuukauden seurannassa ilman hoitoa «Irtosolunäytteessä todetuista HPV:een viittaavista muutoksista (ASC-US – LSIL) paranee keskimäärin 85-91 % keskimäärin 36-54 kuukauden seurannassa.»A.
- Koepalan otto muutoksesta voi vähentää etenemistä ja lisätä spontaania paranemista «Nasiell K, Nasiell M, Vaclavinková V. Behavior of ...»35.
- Pitkittynyt HPV-infektio suurentaa esiastemuutosten kehittymisen riskiä.
- Yli 6 kuukautta kestänyt, erityisesti suuren riskin HPV-tulehdus, suurentaa riskiä saada histologinen HSIL-muutos «Yli 6 kuukautta kestänyt erityisesti korkean riskin HPV-tulehdus lisää riskiä saada histologinen HSIL.»A.
- Aika HPV-infektion toteamisesta in situ karsinooman kehittymiseen on yleensä vähintään 7 vuotta, useimmiten pitempi «Ylitalo N, Josefsson A, Melbye M ym. A prospective...»36.
Kohdunkaulasyövän esiasteiden luonnollinen kulku
- Histologinen LSIL (entinen CIN 1/HPV)
- Potilas paranee usein itsestään ilman hoitoa muutaman vuoden seurannassa, ja vain noin 10 % tapauksista etenee HSIL-muutokseksi «Histologiset LSIL-muutokset (CIN 1) paranevat usein itsestään ilman hoitoa muutaman vuoden seurannan aikana. Vain noin kymmenen prosenttia progessoituu HSIL-muutoksiksi.»A, «Holowaty P, Miller AB, Rohan T ym. Natural history...»37, «Cox JT, Schiffman M, Solomon D ym. Prospective fol...»38, «Guido R, Schiffman M, Solomon D ym. Postcolposcopy...»39.
- Pahanlaatuistumisen riski suurenee ikääntymisen myötä «van Oortmarssen GJ, Habbema JD. Epidemiological ev...»40.
- Histologinen HSIL (entinen CIN 2 ja 3)
- 30–60-vuotiailla naisilla 16–39 % histologisista HSIL-muutoksista kehittyisi hoitamattomina syöviksi 5–12-vuoden kuluessa «van Oortmarssen GJ, Habbema JD. Epidemiological ev...»40, «Hakama M, Räsänen-Virtanen U. Effect of a mass scr...»41. 35-vuotiaiden ja tätä vanhempien esiasteista jopa 60 % kehittyisi syöviksi elämän aikana «van Oortmarssen GJ, Habbema JD. Epidemiological ev...»40.
- Spontaania paranemista voi tapahtua noin kolmanneksella «Vahvoissa esiastemuutoksissa (HSIL /aiemmin CIN 3, dysplasia gravis, Ca in situ) syöpäriskiksi on arvioitu olevan ainakin 12 %.»B.
- Vahvojen esiastemuutosten syöpäriskin on arvioitu olevan ainakin 12 % «Vahvoissa esiastemuutoksissa (HSIL /aiemmin CIN 3, dysplasia gravis, Ca in situ) syöpäriskiksi on arvioitu olevan ainakin 12 %.»B.
- Nuoremmilla naisilla spontaani paranemistaipumus on suurempi. Heillä HSIL-muutoksista 3–12 kuukauden aikana seurannassa paranee 20–71 % «Nuoremmilla naisilla spontaani paranemistaipumus on suurempi ja heillä 3 kuukauden – vuoden aikana HSIL -muutoksista paranee seurannassa 20-71%.»B.
- Noin 60 % rekurrensseista todetaan ensimmäisen 2 vuoden aikana hoidon jälkeen «Noin 60 %, persistenssistä tai rekurrenssistä, todetaan ensimmäisen 2 vuoden aikana hoidon jälkeen.»B.
- Lieriösolumuutokset ja adenokarsinooma in situ (AIS):
- Valtaosa AIS-muutoksista on HPV-taustaisia. Näihin kuuluvat AIS (usual type) ja SMILE (stratified mucin-producing intraepithelial lesion).
- Pieni osa neoplastisista in situ -tasoisista lieriösolumuutoksista on HPV:stä riippumattomia, tärkeimpänä AIS:n gastrinen tyyppi (gAIS) ja atyyppinen lobulaarinen endoservikaalinen rauhashyperplasia (Atypical LEGH).
- Muutosten luonnollista kulkua ei tunneta tarkkaan «Krivak TC, Rose GS, McBroom JW ym. Cervical adenoc...»42.
Seulonta
- Kohdunkaulasyövän seulonnan tavoitteena on vähentää tautia ja sen aiheuttamia kuolemia (www «https://syoparekisteri.fi/seulonta/»7).
- Suomessa kohdunkaulasyöpää ehkäisevä seulontaohjelma kohdistuu 30–65-vuotiaisiin naisiin 5 vuoden välein (Valtioneuvoston asetus seulonnoista 2011 ja Valtioneuvoston asetus
- seulonnoista annetun valtioneuvoston asetuksen 2 §:n muuttamisesta 2021), www «https://syoparekisteri.fi/seulonta/»7, «https://www.finlex.fi/fi/laki/alkup/2011/20110339»8, «https://www.finlex.fi/fi/laki/alkup/2018/20180908»9, «https://finlex.fi/fi/laki/alkup/2021/20210752»10.
- Joissain kunnissa seulotaan myös 25-vuotiaita.
- Organisoidulla väestöpohjaisella tavanmukaisella seulonnalla voidaan ehkäistä yli 80 % kohdunkaulasyövistä ja niiden aiheuttamista kuolemista «Organisoidulla väestöpohjaisella perinteisellä seulonnalla voidaan ehkäistä yli 80 % kohdunkaulansyövistä ja niiden aiheuttamista kuolemista.»A.
- Seulonta on Suomessa alkanut 1960-luvulla.
- Kohdunkaulasyövän ilmaantuvuus on suurentunut 1990-luvun loppupuolelta alle 40-vuotiailla naisilla, ja se on nyt seulontaa edeltävällä tasolla «Anttila A. Kohdunkaulansyövän seulonnan kohdistami...»9, «Nieminen P, Hakama M, Tarkkanen J ym. Effect of ty...»10, «Engholm G, Ferlay J, Christensen N, Kejs AMT, Joha...»11, «Engholm G, Ferlay J, Christensen N ym. NORDCAN--a ...»12. Kuolleisuus kohdunkaulasyöpään ei ole kuitenkaan suurentunut «Makkonen P, Heinävaara S, Sarkeala T ym. Impact of...»43.
- EU:n seulontasuosituksen mukaan seulonta tulisi aloittaa 25–30-vuoden iässä ja sitä
tulisi jatkaa vähintään 60 vuoden ikään 3–5 vuoden seulontavälein «Arbyn M, Anttila A, Jordan J ym. European guidelin...»44.
- Alle 25-vuotiaiden seulonta ei vähennä kohdunkaulasyövän ilmaantuvuutta «Alle 25-vuotiaiden seulonnalla ei näyttäisi olevan syöpäriskiä pienentävää vaikutusta.»B, «Arbyn M, Anttila A, Jordan J ym. European guidelin...»44.
- Seulonnan aloittaminen valtakunnallisesti 25-vuotiaista THL:n ja EU:n suositusten alarajan «Arbyn M, Anttila A, Jordan J ym. European guidelin...»44, «THL. Terveyden ja hyvinvoinnin laitoksen asettaman...»45 mukaisesti saattaisi vähentää liiallista nuorten naisten spontaaniseulontaa Suomessa.
- 25–29-vuotiaiden naisten seulonta ei kuitenkaan vähennä kohdunkaulasyövän ilmaantuvuutta tai kuolleisuutta «Alle 30-vuotiaiden naisten seulonta ei näyttäisi vähentävän kohdunkaulasyövän ilmaantuvuutta tai kuolleisuutta tautiin.»B.
- 65-vuotiaiden seulonta vähentää kohdunkaulasyövän ilmaantuvuutta. Myös kohdunkaulasyövän
kuolleisuus vähenee 5 vuoden seurannassa «65-vuotiaiden kohdunkaulan irtosolunäytteen seulonta ilmeisesti liittyy ei-seulottuja pienempään kohdunkaulansyövän ilmaantuvuuteen ja kuolleisuuteen siihen.»B, «Melnikow J, Henderson JT, Burda BU ym. Screening f...»46, «Pankakoski M, Anttila A, Sarkeala T ym. Effectiven...»47, «US Preventive Services Task Force., Curry SJ, Kris...»48.
- Työryhmä suosittaa, että seulonta ulotettaisiin valtakunnallisesti 65-vuotiaisiin.
- Seulontanäyte otetaan kuten diagnostinenkin näyte. Irtosolunäytteen otto kuvataan
kappaleessa Irtosolunäytteen otto «A3»4.
- Seulontaohjelmassa voidaan käyttää papakoetta tai 30 vuotta täyttäneessä tai sitä
vanhemmassa naisväestössä hrHPV-tyyppien primaaritestausta.
- hrHPV-seulonta vähentää syövän ilmaantuvuutta vähintään yhtä paljon kuin sytologinen seulonta «Korkean riskin HPV-määrityksellä on parempi herkkyys (eli testi tunnistaa solumuutokset herkemmin), mutta jonkin verran huonompi tarkkuus (eli jonkin verran enemmän vääriä positiivisia) kuin perinteisellä Papa-seulonnalla. HPV-seulonta vähentää kohdunkaulasyövän ilmaantuvuutta vähintään yhtä paljon kuin sytologinen seulonta.»A
- hrHPV-seulonta voi lisätä lievempien HSIL-muutosten (entinen CIN 2) ylidiagnostiikkaa varsinkin alle 35-vuotiailla naisilla ja vielä enemmän alle 30-vuotiailla «HPV-seulonta voi lisätä lievempien HSIL-muutosten (entinen CIN 2) ylidiagnostiikkaa varsinkin alle 35-vuotiailla naisilla, ja vielä enemmänalle 30-vuotiailla alle 30-vuotiailla.»A.
- hrHPV-kotinäytteenoton avulla saadaan suurennetuksi kohdunkaulansyövän seulontaan osallistuvien osuutta niiden naisten joukossa, jotka eivät osallistu kutsukirjeiden perusteella «Kotinäytteenoton avulla saadaan nostatettua kohdunkaulansyövän seulonnan osallistuvuusosuutta niiden naisten joukossa, jotka eivät osallistu kutsukirjeiden perusteella.»A.
- Ks. lisätietoa hrHPV-testin käytöstä seulonnassa «Lisätietoa uusista näytteenottotekniikoista»4.
- Seulontaan osallistunut saa vastauksen kirjeitse kotiin «Lisätietoa kohdunkaulan syövän seulonnan organisoinnin, suunnittelun, arvioinnin ja seulontakutsun osalta»5, «Lisätietoa kohdunkaulansyövän seulonnan käytännön järjestelyistä»6, www «https://syoparekisteri.fi/seulonta/syopaseulontojen-jarjestaminen/»11.
- Seulontaohjelmassa voidaan käyttää papakoetta tai 30 vuotta täyttäneessä tai sitä
vanhemmassa naisväestössä hrHPV-tyyppien primaaritestausta.
- Raskaus, imetys tai kohdunpoisto eivät ole esteitä seulontanäytteeseen osallistumiselle
(ks. kohdat Irtosolunäytteen otto «A3»4 ja Raskaus «A4»5).
- Kohdunpoiston jälkeen solumuutoksia voi edelleen ilmaantua emättimeen ja ulkosynnyttimiin
sekä kohdunnapukkaan, ellei sitä ole leikkauksessa poistettu.
- Jos ennen kohdunpoistoa on hoidettu vahva solumuutos, seulonta on emättimen ja ulkosynnyttimien syövän suurentuneen riskin takia tärkeää «Kalliala I, Anttila A, Pukkala E ym. Risk of cervi...»49, «Jakobsson M, Pukkala E, Paavonen J ym. Cancer inci...»50.
- Kohdunpoiston jälkeen solumuutoksia voi edelleen ilmaantua emättimeen ja ulkosynnyttimiin
sekä kohdunnapukkaan, ellei sitä ole leikkauksessa poistettu.
- Myös HPV-rokotteen saaneiden tulisi osallistua seulontoihin, sillä rokotteet estävät vain osan HPV-infektioista. Ks. kohta Kohdunkaulasyövän ehkäisy: HPV-rokotteet «A5»6.
- Oleellinen osa seulontaa ovat seulontalöydösten jatkotutkimukset ja löydettyjen esiasteiden
hoito.
- Esiasteiden hoidolla pystytään estämään 95–99 % kohdunkaulasyövistä «Kalliala I, Anttila A, Pukkala E ym. Risk of cervi...»49.
- Jatkotutkimuksiin (kolposkopiaan) lähetetään papakokeeseen perustuvassa seulonnassa noin yksi sadasta seulotusta. Seurantaa vaativia solumuutoksia todetaan keskimäärin noin 5 %:lla, ja vaihtelu on seulontalaboratorioittain ja -alueittain 2 %:n ja – 12 %:n välillä, «https://syoparekisteri.fi/tilastot/seulontatilastot»12, «Anttila A. Kohdunkaulansyövän seulonnan kohdistami...»9, «Nieminen P, Hakama M, Tarkkanen J ym. Effect of ty...»10, «Anttila A, Näveri T, Sarkeala T. Kohdunkaulan syöv...»51
- Vuosittain hoidetaan noin 2 000 kohdunkaulasyövän esiastetta «THL. Terveyden ja hyvinvoinnin laitoksen asettaman...»45, «Suomen Syöpärekisteri, https://tilastot.syoparekis...»2, «Suomen Syöpärekisteri, https://tilastot.syoparekis...»52, joista seulontaohjelmassa noin 800 eli 5 naisella 1 000 seulottua kohti. Lisäksi histologisia LSIL-muutoksia löytyy yksistään seulontaohjelmassa noin 700 tapausta vuodessa ja runsaasti myös seulontaohjelman ulkopuolella. Syöpiä löytyy yksi tapaus noin 10000:ta seulottua kohti. Ks. Suomen Syöpärekisteri www «https://syoparekisteri.fi/tilastot/seulontatilastot»12.
- Syöpäseulonnan toteuttaja toimittaa tiedot seulontaan kutsuttavista, toteutuneista seulontatutkimuksista ja niiden tuloksista Suomen Syöpärekisterin joukkotarkastusrekisteriin. Ks. lisätietoa «Lisätietoa seulontojen rekisteröinnistä»7.
- Lisätietoa irtosolukokeella tehtävän seulonnan vaikuttavuudesta on lisätietoaineistossa «Lisätietoa irtosolukokeella tehtävän seulonnan vaikuttavuudesta»8.
Seulontaohjelman ulkopuolella otetut papakokeet
- Suomessa noin kaksi kolmasosaa kaikista papakokeista otetaan seulontaohjelman ulkopuolella «Monto K, Nieminen P. Gynekologisten irtosolunäytte...»53, «Salo H, Nieminen P, Kilpi T ym. Divergent coverage...»54.
- Taulukossa «Papakokeen käyttöaiheet avoterveydenhuollossa...»4 kerrotaan papakokeen käyttöaiheet avoterveydenhuollossa.
- Spontaaniseulonta saattaa vähentää kohdunkaulasyövän ilmaantuvuutta ja kuolleisuutta, mutta kuitenkin organisoitua seulontaa vähemmän «Spontaaniseulonta saattaa vähentää kohdunkaulasyövän ilmaantuvuutta ja kuolleisuutta kuitenkin organisoitua seulontaa vähemmän.»C.
- Osa esiasteista löytyy edelleen seulontaohjelman kohdeikää nuoremmilla naisilla tehdyn spontaanin papakokeen takia. Tässä iässä esiasteet tyypillisesti paranevat itsestään «THL. Terveyden ja hyvinvoinnin laitoksen asettaman...»45, «Salo H, Nieminen P, Kilpi T ym. Divergent coverage...»54.
- Alle 25-vuotiaille naisille tehdystä testauksesta on aiheutunut myös haittaa ja kustannuksia «THL. Terveyden ja hyvinvoinnin laitoksen asettaman...»45, «Salo H, Nieminen P, Kilpi T, Auranen K, Leino T, V...»55, «Salo H, Nieminen P, Kilpi T ym. Divergent coverage...»56. Ks. myös Vältä viisaasti -suositus «Nuorten naisten Papa-näytteet»9: Vältä suuntaamattoman Papa-kokeen ottamista oireettomilta nuorilta (alle 25-vuotiailta) naisilta, sillä kohdunkaulan solumuutokset palautuvat heillä useimmiten itsestään.
- Spontaanitestausta tehdään myös yli 65-vuotiailla, seulontakohdeiän ylittäneillä naisilla «Thomas DB, Ray RM, Pardthaisong T ym. Prostitution...»26.
Oireettomien naisten testaus 25–29-vuotiailla, jos nainen ei ole osallistunut joukkoseulontaan,
ja lääkärin arvion perusteella testi katsotaan tarpeelliseksi
|
Oireettomien naisten testaus ≥ 30-vuotiailla 65. ikävuoteen saakka, jos nainen ei
ole osallistunut joukkoseulontaan ja edellisestä seulontatestistä on 5 vuotta tai
enemmän
|
Diagnostinen papakoe (oireiselle yli 20-vuotiaalle naiselle), kun siihen on kliininen
aihe, kuten
|
Milloin ohjelman ulkopuolinen testaus on tarpeen?
- Jos seulontaikäinen nainen ei ole käynyt seulontaohjelman testauksessa viimeiseen 5 vuoteen tai ei halua osallistua ohjelmaan, ohjelman ulkopuolinen testaus on tarpeen. Testausväli on sama kuin ohjelmassa. Testauksessa voidaan käyttää hrHPV-testiä ≥ 30-vuotiailla naisilla, jos testauksen ja sen jälkeisten toimien laadunvarmistus on toteutettu yhteneväisesti seulontaohjelman kanssa. Jos hrHPV-testi on positiivinen ja papakokeen tulos on normaali tai ASCUS, otetaan uusi hrHPV-testi 13–24 kuukauden kuluttua. Jos papassa on LSIL tai vahvempi muutos, potilas ohjataan kolposkopiaan.
- Seulontaiän ylittäneille on syytä tehdä hrHPV-testi tai papakoe korkeintaan 5 vuoden välein, jos seulontahistorian aikana on hoidettu esiastemuutos «Arbyn M, Anttila A, Jordan J ym. European guidelin...»44, «Meijer CJ, Berkhof J, Castle PE ym. Guidelines for...»57.
- Työryhmä suosittaa, että ellei naisen kotikunta kutsu 65-vuotiaita seulontaan, viimeinen seulontanäyte otetaan perusterveydenhuollossa 65-vuotiaana.
- Kohdunkaulasyövän riskiä ehkäisevässä seulontatarkoituksessa papakoetta ei ole tarvetta tehdä ennen 25 vuoden ikää.
HrHPV-testin seulontaohjelman ulkopuolinen käyttö
- Ks. lisätietoa taulukosta «HrHPV-testin käyttöaiheet avoterveydenhuollossa...»5. HrHPV-testin käyttöaiheet avoterveydenhuollossa.
Oireettomien naisten testaus ≥ 30-vuotiailla 65 ikävuoteen asti, jos nainen ei ole
osallistunut joukkoseulontaan ja edellisestä seulontatestistä on ≥ 5 vuotta
|
Papakokeessa toistuva ASC-US ≥ 30-vuotiaalla naisella:
|
Seulontaluonteisten näytteiden rekisteröinti
- Työryhmä suosittaa, että otetut näytteet ja niistä johtuneet kolposkopiat, diagnoosit ja hoidot rekisteröitäisiin joukkotarkastusnäytteiden tapaan niiden vaikuttavuuden arvioimiseksi. Ks. liite «Lisätietoa seulontojen rekisteröinnistä»7.
Kohdunkaulasyövän ehkäisy: HPV-rokotteet
- Käytössä on kolme infektioita ehkäisevää HPV-rokotetta «Muñoz N, Manalastas R Jr, Pitisuttithum P ym. Safe...»58, «Paavonen J, Naud P, Salmerón J ym. Efficacy of hum...»59, «GlaxoSmithKline Vaccine HPV-007 Study Group., Roma...»60, «Muñoz N, Kjaer SK, Sigurdsson K ym. Impact of huma...»61, «European Medicines Agency. Cervarix. Procedural st...»62, «European Medicines Agency. Gardasil. Procedural st...»63, «Joura EA, Giuliano AR, Iversen OE ym. A 9-valent H...»64.
- Rokote estää 93–100 % rokotteen sisältämien HPV-tyyppien aiheuttamista vahvoista esiastemuutoksista (histologinen HSIL) nuorilla naisilla, joilla ei aiemmin ole ollut HPV-infektiota «Sekä nelivalenttinen että kaksivalenttinen rokote antavat 93–100% ja ainakin 3–4 vuotta kestävän suojan kohdunkaulasyövän vahvoja esiasteita (HSIL) vastaan rokotettaessa teini-ikäisiä tyttöjä ja nuoria naisia, jotka eivät ole infektoituneet rokotusajankohtaan mennessä onkogeenisillä papilloomaviruksilla. Molempien rokotteiden teho on 30–44%, jos mukana on infektoituneita tutkittavia.»A, «Muñoz N, Manalastas R Jr, Pitisuttithum P ym. Safe...»58, «GlaxoSmithKline Vaccine HPV-007 Study Group., Roma...»60, «Rowhani-Rahbar A, Mao C, Hughes JP ym. Longer term...»66.
- Rokotteiden teho vastaaviin vahvoihin esiastemuutoksiin (histologinen HSIL) on 30–44 %, kun rokotettavissa on mukana myös HPV-infektoituneita naisia «Sekä nelivalenttinen että kaksivalenttinen rokote antavat 93–100% ja ainakin 3–4 vuotta kestävän suojan kohdunkaulasyövän vahvoja esiasteita (HSIL) vastaan rokotettaessa teini-ikäisiä tyttöjä ja nuoria naisia, jotka eivät ole infektoituneet rokotusajankohtaan mennessä onkogeenisillä papilloomaviruksilla. Molempien rokotteiden teho on 30–44%, jos mukana on infektoituneita tutkittavia.»A, «Muñoz N, Manalastas R Jr, Pitisuttithum P ym. Safe...»58, «GlaxoSmithKline Vaccine HPV-007 Study Group., Roma...»60, «European Medicines Agency. Gardasil. Procedural st...»63, «Kjaer SK, Sigurdsson K, Iversen OE ym. A pooled an...»65.
- HPV-rokotteet (sekä bi- että nelivalenttiset) estävät Suomessa ja Ruotsissa tehtyjen tutkimusten mukaan myös kohdunkaulan syöpää «Luostarinen T, Apter D, Dillner J ym. Vaccination ...»67, «Lei J, Ploner A, Elfström KM ym. HPV Vaccination a...»68.
- Rokotteilla on tehoa myös anogenitaalisten HPV-infektioiden ja esiastemuutosten estossa nuorilla naisilla ja miehillä «GlaxoSmithKline Vaccine HPV-007 Study Group., Roma...»60, «Harper DM, Franco EL, Wheeler CM ym. Sustained eff...»69, «Harper DM, Franco EL, Wheeler C ym. Efficacy of a ...»70, «Koutsky LA, Ault KA, Wheeler CM ym. A controlled t...»71, «Garland SM, Hernandez-Avila M, Wheeler CM ym. Quad...»72, «Ault KA, Future II Study Group. Effect of prophyla...»73, «FUTURE II Study Group. Quadrivalent vaccine agains...»74, «Palefsky J ym. HPV Vaccine against Anal HPV Infec...»75, «Giuliano AR, Palefsky JM, Goldstone S ym. Efficacy...»76.
- Bivalentilla rokotteella on todettu tehoa suunielualueen HPV-infektioiden esiintyvyyteen «Lehtinen M, Apter D, Eriksson T ym. Effectiveness ...»77.
- Paras vaikutus on yleensä saavutettu koulupohjaisella rokoteohjelmalla ja riittävällä
rokotekattavuudella «HPV-rokotteen ottaminen kansalliseen rokoteohjelmaan vähentää tehokkaasti HPV:n aiheuttamia kohdunsuun vaikea-asteisia muutoksia sekä kondyloomia.»A.
- Ristikkäis- ja laumasuojaa on todettu myös rokotekattavuuden mukaan «Gertig DM, Brotherton JM, Budd AC ym. Impact of a ...»78, «Baldur-Felskov B, Dehlendorff C, Munk C ym. Early ...»79, «Pollock KG, Kavanagh K, Potts A ym. Reduction of l...»80, «Drolet M, Bénard É, Boily MC ym. Population-level ...»81, «Lehtinen M, Dillner J. Clinical trials of human pa...»82.
- Rokotteet on todettu turvallisiksi «Muñoz N, Manalastas R Jr, Pitisuttithum P ym. Safe...»58, «GlaxoSmithKline Vaccine HPV-007 Study Group., Roma...»60, «WHO. Global Advisory Committee on Vaccine Safety, ...»83, «Arnheim-Dahlström L, Pasternak B, Svanström H ym. ...»84, «Scheller NM, Svanström H, Pasternak B ym. Quadriva...»85, www «http://www.who.int/vaccine_safety/committee/GACVS_HPV_statement_17Dec2015.pdf»13, «Beibei L ym. Efficacy and Safety of Prophylactic V...»86, «Skufca J, Ollgren J, Artama M ym. The association ...»87.
- Suomessa aloitettiin vuoden 2013 syksyllä HPV-rokoteohjelma, joka syksyllä 2020 laajeni
koskemaan myös poikia. Kohdeväestönä ovat 10–12-vuotiaat, 5.–6.luokilla olevat tytöt
ja pojat.
- Rokoteohjelman kattavuus ei ole toistaiseksi saavuttanut tavoitetasoa (yli 80 %), vaan se on kunnittain ja alueittain jäänyt 60–70 prosentin tienoille.
- Ks. rokotusrekisteri www «https://www.thl.fi/roko/rokotusrekisteri/atlas/atlas.html?show=hpvraportit2015»14
- Ks. lisätietoa HPV-rokotteista «Lisätietoa HPV-rokotteista»10.
- Myös poikien rokottaminen on hyödyllistä sekä laumasuojan että poikien henkilökohtaisen hyödyn takia (esim. anaali-, penis- ja tonsillasyöpien esto) (THL raportti 28/2011, THL raportti 2019).
- Linkitystutkimukset ovat tärkeitä muun muassa rokotteiden mahdollisten haittavaikutusten luotettavan tutkimuksen kannalta «Arnheim-Dahlström L, Pasternak B, Svanström H ym. ...»84, «Anttila A, Arbyn M, De Vuyst H, Dillner J, Dillner...»88.
Rokote ja seulonta
- Nykyinen kohdeikä ja seulontavälimäärittely ovat toistaiseksi valideja myös rokotetuille, vaikka HPV-rokote on rokoteohjelmassa.
- Ennen kuin rokotetut ikäkohortit saavuttavat seulontaiän, on tärkeää kehittää ja uudistaa seulontaohjelmaa «Herweijer E, Leval A, Ploner A ym. Association of ...»89, «Pollock KG, Kavanagh K, Potts A ym. Reduction of l...»90, «Kavanagh K, Pollock KG, Potts A ym. Introduction a...»91, «Lehtinen M, Nieminen P, Paavonen J. Pitäisikö Papa...»92.
Diagnostiikka, kohdunkaula
- Kohdunkaulan solu- ja kudosmuutosten diagnostiikka perustuu sytologiaan (papakoe)
tai HPV-testiin sekä niitä täydentäviin kolposkopiaan ja histologisiin näytteisiin.
- Pelkän sytologisen löydöksen tai HPV-testin perusteella ei ole mahdollista määrittää luotettavasti taustalla olevan muutoksen luonnetta ja vaikeusastetta. Ks. Epiteelimuutosten histologinen luokitus «Lisätietoa epiteelimuutosten histologisesta luokituksesta»11.
- Jos eri menetelmillä (sytologia, kolposkopia, histopatologia) saatu tieto on keskenään ristiriitaista, on seurattava potilasta tai uusittava diagnostiset toimenpiteet.
- Emättimen ja ulkosynnyttimien diagnostiikka esitetään kappaleissa Emättimen esiastemuutokset «A6»7 ja Ulkosynnyttimien esiastemuutokset «A7»8.
Gynekologinen irtosolunäytetesti (papakoe)
Irtosolutestauksen aiheet
- Seulonnasta, ks. myös «Irtosolukokeen osuvuus»12
- Diagnostinen papakoe tulee ottaa, kun siihen on kliininen aihe, kuten
- toistuvat yhdyntäverenvuodot, välivuodot tai jatkuva valkovuoto, sillä ne voivat olla kohdunkaulasyövän oireita «Naisilla, joilla esiintyy yhdynnän jälkeistä veristä vuotoa, lienee kohonnut kohdunkaulansyövän ja CIN-riski.»C
- kohdunnapukan makroskooppiset kondyloomat tai muut muutokset
- emättimen ja ulkosynnyttimien pitkittyneet vaivat.
- Huomioidaan yksilölliset riskitekijät (ks. kohta Riskitekijät «A8»9).
- Sukupuolitautien testaus ja muu gynekologinen infektiodiagnostiikka tulee muistaa (ks. Käypä hoito -suositus Seksitaudit «Seksitaudit»4) «Anttila T, Saikku P, Koskela P ym. Serotypes of Ch...»17, «Smith JS, Bosetti C, Muñoz N ym. Chlamydia trachom...»18.
- Papakokeen otto alle 20-vuotiailla ei ole aiheellista, koska HPV-infektion keskimääräinen kesto oireettomilla 13–23-vuotiailla naisilla on 8 kuukautta ja jopa 90 % infektioista paranee 2 vuodessa «HPV-infektion keskimääräinen kesto 13–23-vuotiailla naisilla on kahdeksan kuukautta ja jopa 90 % infektioista paranee kahdessa vuodessa.»B.
- Papamuutosten seurannassa ja esiastemuutosten hoitojen jälkeen näytteiden väli on lyhempi kuin seulonnassa. Ks. erillinen ohjeisto kappaleesta Toimenpiteet kohdunkaulan solu- ja kudosmuutoksissa «A17»10.
Irtosolunäytteenotto
- Papakokeen ottoon liittyviä käytännön näkökohtia «Papakokeen ottoon liittyviä käytännön näkökohtia»13.
- Seulonta- tai seurantanäytettä ei mielellään oteta kuukautisten tai kliinisesti todetun
kolpiitin tai servisiitin yhteydessä.
- Kyseiset oireet eivät kuitenkaan ole este näytteenotolle, jos näytettä ei seuraavina
päivinä varmasti saada.
- Kuukautis- tai valkovuoto pyyhitään pois ennen näytteenottoa.
- Raskaus, imetys (tai kohdunpoisto) eivät ole esteitä näytteenotolle.
- Myös kohdunkaulakanavan harjanäytteen ottaminen on turvallista raskauden kestosta riippumatta.
- Kyseiset oireet eivät kuitenkaan ole este näytteenotolle, jos näytettä ei seuraavina
päivinä varmasti saada.
Irtosolunäytteen esitarkastus ja vastaaminen
- Suomessa kaikissa gynekologisen irtosolunäytteen sytologian raportoinneissa käytetään Bethesda 2014 -luokitusta «Nayar R, Wilbur, D. (Eds.) The Bethesda System for...»93, «Bethesda-järjestelmä 2014 2...»6.
- Ks. lisätietoa irtosolunäytteen esitarkastuksesta «Irtosolunäytteen esitarkastus»14.
- Ks. lisätietoa irtosolunäytteen vastaamisesta ja Bethesda 2014 -luokituksesta «Lisätietoa gynekologisen irtosolunäytteen vastaamisesta ja Bethesda –luokituksesta»15.
| Luokitus | Vastaus | Kuva |
|---|---|---|
| Näytetyyppi | Sivelyvalmiste, nestepapa | |
| Näytteen edustavuus | Riittävä | |
| Riittävä, lieriösolut puuttuvat | ||
| Tulkinta epävarma (syy) | ||
| Ei tulkittavissa (syy) | ||
| Yleinen luokitus | Ei epiteelisoluatypiaa | |
| Epiteelisoluatypia | ||
| Muu muutos, ks. lausunto | ||
| Normaalista poikkeavat mikrobit | Bakteerivaginoosi, clue-soluja | |
| Sekafloora | ||
| Sieni | ||
| Actinomyces | ||
| Trichomonas vaginalis | ||
| Herpes | ||
| Reaktiiviset muutokset | Tulehdus | «Tulehduksen aiheuttamia solumuutoksia irtosolunäytteessä»12 |
| Regeneraatio | «Regeneraatio irtosolunäytteessä»13 | |
| Sädetysmuutos | ||
| Ehkäisykierukan aiheuttama muutos | ||
| Muut ei-neoplastiset muutokset | Endometriaalisia soluja yli 50-vuotiaalla | |
| Lieriösoluja kohdunpoiston jälkeen | ||
| Atrofia | ||
| Sytolyysi | ||
| Levyepiteeliatypia | ASC-US | «ASC-US irtosolunäytteessä»14 |
| ASC-H (HSIL-muutosta ei voida sulkea pois) | «ASC-H irtosolunäytteessä»15 | |
| LSIL (lievä epiteelivaurio)1 | «LSIL irtosolunäytteessä»16 | |
| HSIL (vahva epiteelivaurio) | «HSIL irtosolunäytteessä»17 | |
| Levyepiteelikarsinooma | «Levyepiteelikarsinooma irtosolunäytteessä»18 | |
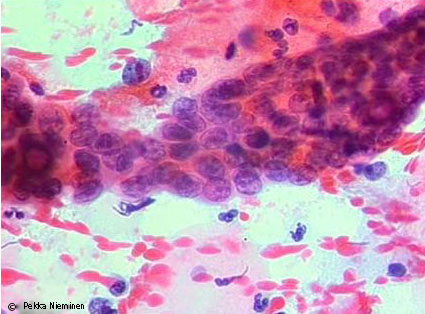
| Lieriöepiteeli | AGC-NOS endoserviksin soluissa, merkitys epäselvä | «Lievä endocervixin lieriöatypia (AGC-NOS) irtosolunäytteessä»19 |
| AGC-FN endoserviksin soluissa, epäily neoplasiasta | «Vahva endocervixin Endocervix (AGC-FN) irtosolunäytteessä»20 | |
| Endometriumin soluissa, merkitys epäselvä | ||
| Endometriumin soluissa, epäily neoplasiasta | ||
| Alkuperä ei määritettävissä, merkitys epäselvä | ||
| Alkuperä ei määritettävissä, epäily neoplasiasta | ||
| Adenokarsinooma in situ | ||
| Adenokarsinooma | ||
| Hormonivaikutus | Kypsyysindeksi | |
| Vastaa ikää ja esitietoja | ||
| Ei vastaa ikää ja esitietoja (syy) | ||
| Ei voida tulkita (syy) | ||
| 1Joskus kiistattoman LSIL-löydöksen lisäksi näytteessä voi olla niukka löydös, joka
sopisi tätä vahvempaan muutokseen muttei ole HSIL:n suhteen diagnostinen. Tällaisessa
tilanteessa löydös voidaan raportoida LSIL ja ASC-H. 2Taulukko on osin mukailtu versio Suomessa tavanmukaisesti raportoitujen asioiden osalta. |
||
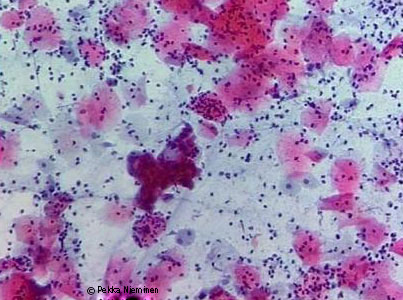
Tulehduksen aiheuttamia solumuutoksia irtosolunäytteessä
© Pekka Nieminen
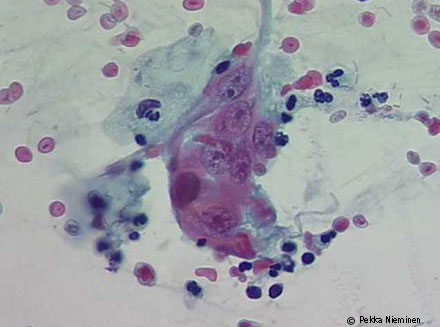
Regeneraatio irtosolunäytteessä
© Pekka Nieminen
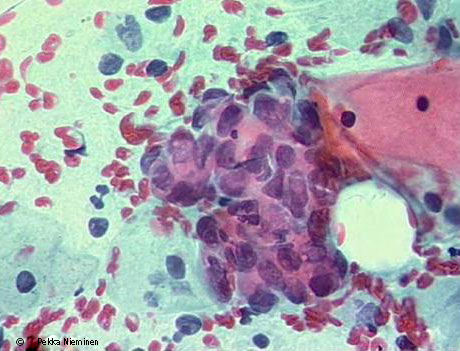
ASC-US irtosolunäytteessä
© Pekka Nieminen
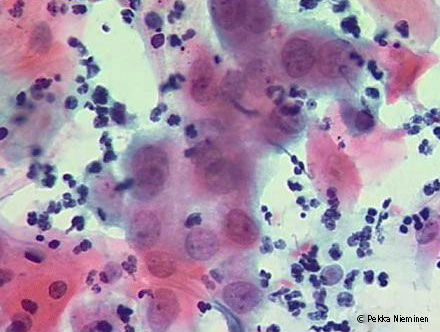
ASC-H irtosolunäytteessä
© Pekka Nieminen
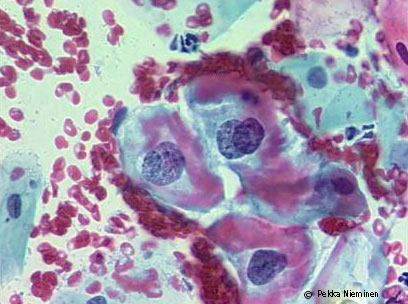
LSIL irtosolunäytteessä
© Pekka Nieminen
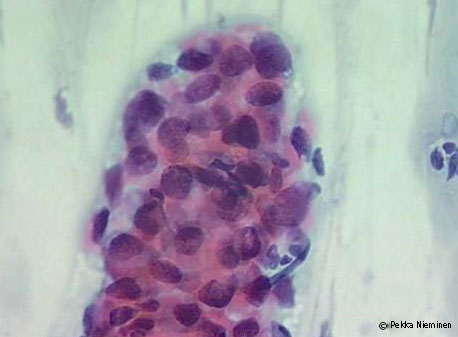
HSIL irtosolunäytteessä
© Pekka Nieminen
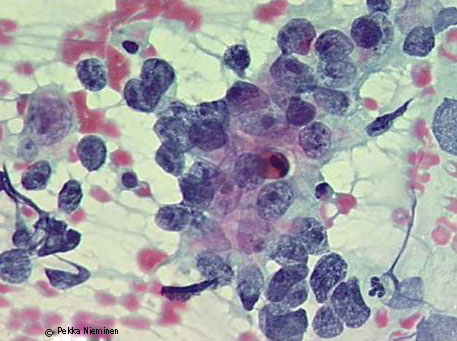
Levyepiteelikarsinooma irtosolunäytteessä
© Pekka Nieminen
Lievä endocervixin lieriöatypia (AGC-NOS) irtosolunäytteessä
© Pekka Nieminen
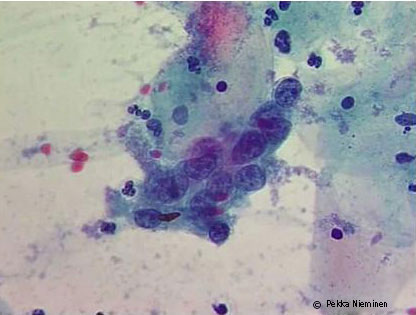
© Pekka Nieminen
Irtosolunäytevastauksen tulkinta ja sen aiheuttamat toimenpiteet
- Sytologia on normaali:
- Ilmoitetaan diagnoosilla "Ei epiteelisoluatypiaa" tai NILM (negative for intraepithelial lesion or malignancy).
- Normaalia maitohappobakteeriflooraa ei ilmoiteta erikseen.
- Soluatypiat (sekä levy- että lieriösoluatypiat) ovat aina jatkoselvittelyiden aihe.
- Lievien levyepiteelimuutosten (ASC-US, LSIL) aiheuttamat toimenpiteet esitetään alle 30-vuotiaiden osalta kaaviossa 1A «hoi50049a.pdf»1 ja 30 vuotta täyttäneiden osalta kaaviossa 1B «hoi50049b.pdf»2 sekä taulukossa «Kolposkopian aiheet ja kiireellisyys...»7.
- Vahvojen levyepiteelimuutosten (ASC-H, HSIL, syöpä) aiheuttamat toimenpiteet esitetään kaaviossa 2 «hoi50049c.pdf»4 ja taulukossa «Kolposkopian aiheet ja kiireellisyys...»7.
- Lieriösolumuutosten (AGC-NOS ja AGC-FN) aiheuttamat toimenpiteet esitetään taulukossa «Kolposkopian aiheet ja kiireellisyys...»7 ja kaaviossa 3 «hoi50049d.pdf»5.
- Ks. lisätietoa sekä levyepiteelimuutosten «Irtosolunäytevastauksen tulkinta ja sen aiheuttamat toimenpiteet levyepiteelisoluatypioissa»16, «Levyepiteeliatypiat indikaationa kolposkopiaan»17, «ASC-US-löydöksen jatkotutkimuksena voidaan käyttää toistettua sytologista tutkimusta tai korkean riskin papilloomavirusinfektion osoitusta HC II -menetelmällä, joista jälkimmäinen on sensitiivisempi. Suomalaiseen käytäntöön soveltuva vaihtoehto vähintään 35-vuotiailla naisilla on toistuvan ASC-US-löydöksen varmistus HC II -menetelmällä ennen kolposkopiaan lähettämistä.»A että lieriösolumuutosten aiheuttamista toimenpiteistä «Irtosolunäytevastauksen tulkinta ja sen aiheuttamat toimenpiteet lieriösoluatypioissa»18, «hrHPV-testi antaa lisähyötyä sytologiselle AGC-löydökselle.»B.
- Muiden irtosolunäytevastauksessa todettujen löydösten (ei epiteelisoluatypiaa) aiheuttamat toimenpiteet esitetään taulukossa «Toimenpidesuositukset todettaessa papalöydöksiä, joissa ei ole selvää dysplasiaa...»8.
- Yleensä regeneraatiolöydös ei vaadi jatkotoimenpiteitä. Irtosolunäytteessä näkyvä vahva regeneraatio voi kuitenkin muistuttaa kohdunkaulan adenokarsinoomaa. Tämän vuoksi sytologi saattaa joskus suosittaa seurantanäytettä tai kolposkopiaa regeneraation yhteydessä «Nieminen P. Miten Papalausuntoa tulee lukea? Duode...»94.
| 130 vuotta täyttäneet lähetetään kolposkopiaan, joka pitää tehdä viimeistään 6 kuukauden
kuluttua. Alle 30-vuotiaat taas lähetetään kolposkopiaan sytologin suosituksen mukaan
tai jos löydös seurantanäytteessä 6–12 kuukauden kuluttua on ASC-US tai vahvempi.
2Sytologin suosituksen mukaan tai jos seurantanäyte 4–6 kuukauden kuluttua ei ole normaali |
||
| Kolposkopian aihe | Kiireellisyys | |
|---|---|---|
| Makroskooppinen epäily syövästä | Heti (1–7 vrk) | |
| Solumuutokset: | Karsinooma | Heti (1–7 vrk) |
| HSIL | Kuukauden kuluessa | |
| LSIL1 | Sytologin suosituksen mukaan1 | |
| ASC-H | Kuukauden kuluessa | |
| Toistuva ASC-US (2–3 kertaa 12–24 kuukauden aikana) Toistuva ASC-US ja hrHPV-positiivisuus 30-vuotta täyttäneellä naisella |
6 kuukauden kuluessa | |
| Lieriöatypia endoserviksissä, epäily neoplasiasta (AGC-FN) tai AIS | Kuukauden kuluessa | |
| Lieriöatypia endoserviksissä, merkitys epäselvä (AGC-NOS) | 2 kuukauden kuluessa tai sytologin suosituksen mukaan2 | |
| Lieriöatypia endometriumin soluissa (jos endometriumnäyte ja kaikukuvaus eivät selvitä tilannetta) | Kuukauden kuluessa | |
| Regeneraatio ja sytologi suosittaa kolposkopiaa | Harkinnan mukaan | |
| Toistuva tulehduksellinen muutos hoidosta huolimatta (12 kuukauden ajan) | Harkinnan mukaan | |
| Epäselvät vuotovaivat: | Toistuvat yhdynnänjälkeiset vuodot | Harkinnan mukaan |
| Menopausaalivuoto (ensin kaikukuvaus ja endometriumnäyte) | Harkinnan mukaan | |
| Toistuva hrHPV-positiivisuus yli 12 kuukauden ajan | 6 kuukauden kuluessa | |
| Selvittämätön vuoto | Harkinnan mukaan | |
| Emättimen ja ulkosynnyttimien pitkittyneet vaivat: | Kondyloomat | Harkinnan mukaan |
| Hilseilevä emätintulehdus (DIV = deskvamoiva inflammatorinen vaginiitti) | Harkinnan mukaan | |
| Haavainen vulvovaginiitti | Harkinnan mukaan | |
| Tuumorit | Harkinnan mukaan | |
| Haavaumat | Harkinnan mukaan | |
| Löydös | Toimenpide |
|---|---|
| Riittävä, lieriösolut puuttuvat | Uusi näyte harkinnan perusteella |
| Näytteen tulkinta epävarma | Uusi näyte harkinnan perusteella |
| Näyte ei ole tutkittavissa | Uusi näyte |
| Muutokset, joissa ei ole epiteeliatypiaa: | |
| Tulehdus | Tarvittaessa mikrobispesifinen hoito ja seuranta kliinisen tarpeen tai sytologin suosituksen mukaan |
| Regeneraatio | Tarvittaessa seurantanäyte tai kolposkopia sytologin suosituksen mukaan |
| Atrofinen vaginiitti | Paikallinen estrogeenihoito suotavaa, seurantanäyte sytologin suosituksen mukaan |
| Sädetyksen aiheuttama muutos | Seurantanäyte 4–12 kuukauden kuluttua; kolposkopia, jos muutos on vahva tai toistuva; sytologin suosituksen mukaan |
Irtosolukokeen osuvuus
- Irtosolukokeen luonteen vuoksi sen herkkyys ja tarkkuus eivät ole ihanteelliset.
- Tutkimuksen herkkyys tunnistaa syövän esiasteita on 30–90 % «Yksittäisen papakokeen sensitiivisyys ja spesifisyys lienee tyydyttävä.»B.
- HSIL-muutoksissa herkkyys ja tarkkuus ovat kuitenkin noin 90 % «HSIL-muutoksissa irtosolunäytteen sensitiivisyys ja spesifisyys on 90 % luokkaa.»B.
- Sytologinen löydös ei välttämättä ole diagnostinen histologisen muutoksen suhteen «Kinney WK, Manos MM, Hurley LB ym. Where's the hig...»95.
- Jatkotutkimusten määrä riippuu olennaisesti sytologisten tutkimusten tasosta, joten laadunvalvontaan tulee kiinnittää erityistä huomiota.
- Laboratorioiden laatusertifioinnit saattavat olla tässä avuksi.
Kolposkopia
- Kolposkopialla tarkoitetaan kohdunkaulan, emättimen ja ulkosynnyttimien alueen tutkimista
suurentavalla optisella laitteella. Ks. lisätietoaineisto «Kolposkopian toteutuksesta»19. Kolposkopistin tulisi olla asianmukaisesti kouluttautunut ja mielellään sertifioitu
(ks. liite «Suomen Kolposkopiayhdistyksen (SKY) myöntämä kolposkopiasertifikaatti (SKYKS)»20 Suomen Kolposkopiayhdistyksen koulutusohjelmasta ja sertifikaatista).
- Kolposkopian herkkyys levyepiteeliatypioiden diagnostiikassa on 96 % ja tarkkuus 48 % «Kolposkopian sensitiivisyys levyepiteeliatypioiden diagnostiikassa on 96 % ja spesifisyys on 48 %.»B.
- Kolposkopian tarkkuus paranee muutoksen vaikeusasteen lisääntyessä «Mikäli tyydytään pelkkään kolposkopiaan ilman koepaloja, saattaa jopa 56 % mikroinvasiivisista ja 30 % invasiivisista muutoksista jäädä toteamatta.»B, «Lievien levyepiteelimuutosten vuoksi tehty normaali kolposkopialöydös on melko luotettava dysplasian poissulkemiseksi»B, «Persistoivissa HSIL-muutoksissa löytyy usein CIN 2 tai CIN 3, vaikka kolposkopia olisi normaali.»B.
- Irtosolukokeen tuloksen on oltava tiedossa ennen kolposkopiaa.
- Jos irtosolunäytteen tulos on tiedossa, kolposkopian tarkkuus paranee muutoksen vaikeuden lisääntyessä «Jos irtosolukokeen tulos on tiedossa, kolposkopian tarkkuus paranee muutoksen vaikeusasteen lisääntyessä.»C.
- Kun irtosolukokeen ja kolposkopian tulos yhdistetään, histologisen HSIL- ja sitä vaikeampien muutosten diagnostiikka parantuu «Yhdistämällä irtosolukokeen ja kolposkopian löydökset keskivaikean tai vaikean dysplasian diagnostiikka parantuu.»B.
- Kolposkopian yhteydessä otetaan yleensä kudosnäytteitä.
- Näytteenottoa käsitellään lisätietoaineistossa «Näytteen laatu»21.
- Laaja-alaisesta muutoksesta on suositeltavaa ottaa useita kudosnäytteitä, jotka kohdistetaan kolposkooppisesti vakavimmilta vaikuttaviin alueisiin.
- Jos epäillään histologista HSIL-muutosta tai lieriösolumuutosta ja muutos ulottuu kohdun kaulakanavan sisäosaan (muuntumisalue tyyppi 3 (TZ 3)), suositellaan biopsioiden sijaan näytteen ottamista sähkösilmukalla (select and treat) «Baldauf JJ, Dreyfus M, Ritter J ym. An analysis of...»96.
- Tapauksissa, joissa on tyydytty pelkkään kolposkopiaan ilman näytteenottoa, on tutkimusten mukaan jäänyt toteamatta jopa yli puolet mikroinvasiivisista ja kolmannes invasiivisista muutoksista «Mikäli tyydytään pelkkään kolposkopiaan ilman koepaloja, saattaa jopa 56 % mikroinvasiivisista ja 30 % invasiivisista muutoksista jäädä toteamatta.»B.
- Jos kudosnäytettä ei oteta, syy siihen tulee aina ilmoittaa.
- Invasiivisen taudin mahdollisuus tulee muistaa ja biopsia- tai sähkösilmukkakonisaationäyte
tulee aina ottaa, jos
- kolposkopian perusteella epäillään histologista HSIL-tasoista tai vaikeampaa muutosta
- kolposkopialöydös vaikuttaa lievältä mutta irtosolunäytteessä todetaan HSIL tai vaikeampi muutos
- muutos on endoservikaalinen. Ks. lisätietoa aiheesta «Kohdunkaulakanavan muutokset kolposkopiassa»22.
- Jos potilas on postmenopausaalinen tai muutoin todetaan limakalvoatrofia, paikallisestrogeenia kannattaa käyttää ainakin 2 viikon ajan ennen kolposkopiaa (työryhmän mielipide). Paikallishoito saattaa vähentää TZ 3:n esiintyvyyttä ja toimenpiteen jälkeistä stenosoitumista
- Kansainväliset suositukset ohjeistavat HIV-näytteenottoon silloin, kun diagnosoidaan vähintään HSIL/CIN 2 -muutos «HIV Indicator Conditions. http://hiveurope.eu/Fina...»97, «HIV-testing-guidelines-2020.pdf (bhiva.org) ...»98. Esiastemuutoksen hoitotulokset olivat myös huonompia ja uusimisriski suurempi, jos potilaalla on diagnosoimaton HIV-infektio «Carlander C, Wagner P, van Beirs A ym. Suppressive...»99.
- HIV-testauksen katsotaan olevan kustannusvaikuttavaa, jos diagnosoimattomien HIV-positiivisten määrä väestössä ylittää 0,1 % «HIV Indicator Conditions. http://hiveurope.eu/Fina...»97. Testi kannattanee siis ottaa kolposkopian yhteydessä ainakin niiltä maahanmuuttajataustaisilta naisilta, jotka tulevat maista, jossa HIV-infektio on yleinen «Carlander C, Marrone G, Brännström J ym. Assessing...»100.
Kolposkopian aiheet
- Kohdunkaulan lieriö- ja levyepiteelisolumuutokset kolposkopian aiheina esitetään taulukossa «Kolposkopian aiheet ja kiireellisyys...»7 ja kaavioissa 1A «hoi50049a.pdf»1, 1B «hoi50049b.pdf»2, 2 «hoi50049c.pdf»4 ja 3 «hoi50049d.pdf»5.
- Muita kolposkopian aiheita ovat
- toistuva hrHPV-positiivisuus primaariseulonnassa (vähintään 30-vuotiailla naisilla), kuvattu tarkemmin kaaviossa 1C «hoi50049l.pdf»3
- kohdunnapukan makroskooppiset kondyloomat
- makroskooppinen epäily tuumorista iästä riippumatta
- toistuvat yhdynnän jälkeiset veriset vuodot, välivuodot tai jatkuva valkovuoto, sillä
ne voivat olla kohdunkaulasyövän oireita «Naisilla, joilla esiintyy yhdynnän jälkeistä veristä vuotoa, lienee kohonnut kohdunkaulansyövän ja CIN-riski.»C
- Tällöin harkinnan mukaan tehdään myös gynekologinen kliininen ja kaikututkimus ja otetaan kohdunkaulan irtosolunäyte ja kohdun limakalvonäyte.
- irtosolunäytteessä todettu toistuva tulehduksellinen muutos hoidosta huolimatta tai
toistuva vahva regeneraatio
- Tällöin tehdään harkinnan mukaan kolposkopia sytologin suosituksen perusteella «Irtosolunäytteessä todettuun toistuvaan tulehdusmuutokseen saattaa liittyä kohonnut kohdunkaulansyövän riski.»C.
- emättimen ja ulkosynnyttimien pitkittyneet vaivat.
- Ks. lisätietoa «Lisätietoa Kolposkopian laatuvaatimuksista»23, «Levy- ja lieriöepiteelimuutokset irtosolunäytteessä kolposkopian aiheina»24, «ASC-US-löydöksen jatkotutkimuksena voidaan käyttää toistettua sytologista tutkimusta tai korkean riskin papilloomavirusinfektion osoitusta HC II -menetelmällä, joista jälkimmäinen on sensitiivisempi. Suomalaiseen käytäntöön soveltuva vaihtoehto vähintään 35-vuotiailla naisilla on toistuvan ASC-US-löydöksen varmistus HC II -menetelmällä ennen kolposkopiaan lähettämistä.»A, «Levyepiteeliatypiat indikaationa kolposkopiaan»17, «Histologiset LSIL-muutokset (CIN 1) paranevat usein itsestään ilman hoitoa muutaman vuoden seurannan aikana. Vain noin kymmenen prosenttia progessoituu HSIL-muutoksiksi.»A, «Rutiinimaisesta endoserviksi-näytteenotosta ei ilmeisesti ole hyötyä.»B, «Lieriöepiteelimuutokset kolposkopian aiheena»25, «Kohdunkaulansyövän riski on kohonnut hoidetun esiasteen jälkeen.»A.
Kolposkopian kiireellisyys
- Ks. myös taulukko «Kolposkopian aiheet ja kiireellisyys...»7.
- Epäily syövästä: heti
- Korrelaatio irtosolunäytteen perusteella epäillyn invaasion ja histologisesti todetun
invasiivisen syövän välillä on suuri (positiivinen ennustearvo on selvästi yli 50 %)
«Johnson SJ, Wadehra V. How predictive is a cervica...»101.
- HSIL:
- kolposkopia yhden kuukauden kuluessa lähettämisestä. Ks. kohta Syövän esiasteiden luonnollinen kulku ja lisätietoa aiheesta «Levyepiteeliatypiat indikaationa kolposkopiaan»17.
- ASC-H:
- kolposkopia yhden kuukauden kuluessa lähettämisestä
- LSIL:
- kolposkopia viimeistään 6 kuukauden kuluttua lähettämisestä. Ks. käyttöaiheet, «LSIL tai toistuva ASC-US irtosolunäytteessä (6–12 kuukauden välein otetuissa näytteissä) voi viitata vaikea-asteisemman muutoksen kehittymiseen.»A.
- toistuva ASC-US. Ks. käyttöaiheet.
- kolposkopia 6 kuukauden kuluessa lähettämisestä «LSIL tai toistuva ASC-US irtosolunäytteessä (6–12 kuukauden välein otetuissa näytteissä) voi viitata vaikea-asteisemman muutoksen kehittymiseen.»A
- AGC-FN, epäily lieriöepiteelisolujen neoplasiasta:
- AGC-NOS, lieriöepiteelin merkitykseltään epäselvä atypia
- toistuva hrHPV-positiivisuus 24 kuukauden kuluessa (kuitenkin aikaisintaan 12 kuukauden),
vaikka papakokeen tulos on normaali tai ASC-US.
- kolposkopia 6 kuukauden kuluessa lähettämisestä.
- HSIL:
- Korrelaatio irtosolunäytteen perusteella epäillyn invaasion ja histologisesti todetun
invasiivisen syövän välillä on suuri (positiivinen ennustearvo on selvästi yli 50 %)
«Johnson SJ, Wadehra V. How predictive is a cervica...»101.
Kolposkopian toteuttaminen
- Potilaskertomukseen tulee kirjata
- lähettämisen syy
- sytologisen muutoksen aste
- kuvaus kolposkopialöydöksistä IFCPC:n (International Federation of Cervical Pathology and Colposcopy) luokituksen mukaan käyttämällä apuna esimerkiksi Swedescorea «Kolposkopialöydösten luokittelu Swede score -kolposkopiaindeksin mukaan ...»9
- kolposkooppinen diagnoosi, myös PAD-lähetteeseen
- mielellään (digitaalinen) kuva leesiosta.
- Kolposkopiassa tarkastelu kohdistuu ennen kaikkea kohdunnapukan muuntumisalueen (transformation zone, TZ) ja junktion huolelliseen tutkimiseen, mutta myös muut kohdunkaulan osat, kohdunkaulakanava, emätin ja ulkosynnyttimet tarkastetaan.
- Transformaatiovyöhyke jaetaan (IFCPC) luokittelun mukaan kolmeen tyyppiin; kuva «Transformaatiovyöhykkeet»21
- tyyppi I, TZ 1. Muutosalue (suuri tai pieni) on täysin ektoservikaalinen. Junktio on kokonaan näkyvissä.
- tyyppi II, TZ 2. Muutos sijaitsee osittain kohdun kaulakanavassa, mutta junktio saadaan kokonaan näkyviin. Joskus mukana on myös suuri tai pieni ektoservikaalinen osuus.
- tyyppi III, TZ 3. Muutos sijaitsee osittain tai kokonaan kohdun kaulakanavassa ja junktiota ei saada kokonaan näkyviin. Joskus mukana on myös suuri tai pieni ektoservikaalinen osuus
- Rutiinimaisesta endoserviksnäytteen otosta (kaavinta) ei ilmeisesti ole hyötyä «Rutiinimaisesta endoserviksi-näytteenotosta ei ilmeisesti ole hyötyä.»B.
- Ks. lisätietoa kolposkopiasta ja sen laatuvaatimuksista «Lisätietoa kolposkopian luonteesta»26.
| Tulkinta:
8 pistettä tai enemmän viittaa histologiseen HSIL:ään (aik. CIN 2 tai vaikeampaan muutokseen) (herkkyys 38 %, tarkkuus 95 %, positiivinen ennustearvo 83 % ja negatiivinen ennustearvo 70 %) «Bowring J, Strander B, Young M ym. The Swede score...»102, «Strander B, Ellström-Andersson A, Franzén S ym. Th...»103. |
|||
| 0 pistettä | 1 piste | 2 pistettä | |
| Leesion reunat | Epäselvät tai hahtuvaiset reunat, satelliitit | Terävä mutta epäsäännöllinen muoto, kulmikkaat, rosoiset reunat, ”karttamainen” | Terävät, tasaiset tai kuoriutuvat reunat. Leesion sisäinen reuna |
| Väri | Läpinäkyvä, hento vaaleus | Keskimääräinen, maitomainen vaaleus | Vahva, samea, vaaleus, harmahtava, kellertävä |
| Verisuonet | Hento, säännöllinen suonitus sekä punktaatti tai mosaikismi | Ei suonitusta | Karkea punktaatti tai mosaikismi, epäsäännöllisyys |
| Muutoksen koko | < 5 mm | 5–15 mm tai 2 neljännestä | > 15 mm, 3 tai 4 neljännestä tai rajautuu endoservikaalisesti |
| Jodivärjäys | Ruskea | Läiskäisesti tai hennosti keltainen | Selkeän keltainen |
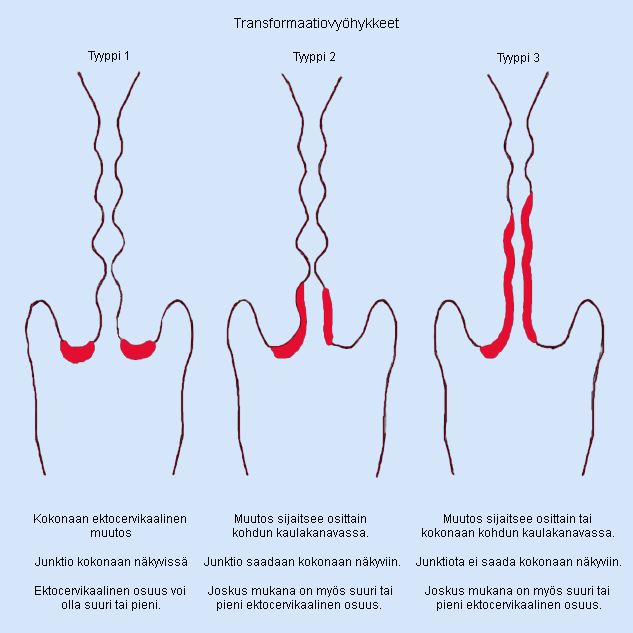
Transformaatiovyöhykkeet.
Lähde: Bentley J ym. Colposcopic Management of Abnormal Cervical Cytology and Histology. J Obstet Gynaecol Can 2012;34:1188-1202. Kuva julkaistaan hoitosuosituksessa Elsevier-kustantajan luvalla.
Histopatologinen tutkimus
- Kolposkopiassa otettujen biopsianäytteiden histologinen tutkimus kuvastaa kohdunsuun todellista tilannetta yleensä paremmin kuin sytologinen löydös, mutta leikkausnäytteistä (konus, kohtu) saatu diagnoosi voi jopa yli kolmasosassa tapauksista poiketa kolposkopianäytteen diagnoosista «Heatley MK, Bury JP. The correlation between the g...»104.
- Sytologisessa ja histologisessa diagnostiikassa tutkimustuloksen toistettavuus on yleisesti kohtalaisen hyvä mutta lievien muutosten (histologinen LSIL) osalta huono «Sytologisen ja histopatologisen tutkimuksen toistettavuus on yleisesti kohtuullisen hyvä, mutta lieväasteisissa muutoksissa heikko.»B.
- Kolposkopianäytteet tulee ottaa vahvimmalta vaikuttavan muutoksen alueelta (ks. Kolposkopialöydösten luokittelu taulukko «Kolposkopialöydösten luokittelu Swede score -kolposkopiaindeksin mukaan ...»9). Ks. myös lisätietoaineistot «Lisätietoa epiteelimuutosten histologisesta luokituksesta»11 ja «p16-immunohistokemiallisen tutkimuksen aihe ja tulkinta»27.
- Luotettava histopatologinen tutkimus edellyttää riittävän kokoisia (yli 3 mm:n) näytteitä.
- Myös stroomaa eli tukikudosta tulee olla mukana. Ks. myös lisätietoaineisto «Lisätietoa histopatologisesta tutkimuksesta kolposkopian yhteydessä»28.
- PAD-lausunnossa tulee ilmoittaa (erityisesti sähkösilmukkanäytteen osalta)
- preparaatin mitat
- sisältyykö preparaattiin junktio tai muuntumisalue
- levyepiteelin kypsymishäiriöt tai muut muutokset
- kypsymishäiriön aste
- resektiomarginaalit tai muutoksen ulottuminen resektiopinnalle
- mahdollisen invaasion suurin syvyys ja invasiivisen komponentin läpimitta.
-
- lieriösolumuutokset ja niiden yhteydessä myös
- preparaatissa olevan endoservikaalisen limakalvosegmentin korkeus (etäisyys junktiosta kraniaaliseen resektiopintaan)
- se, ulottuuko preparaatti syvyyssuunnassa kryptojen (rauhasten) pohjaan asti
- lieriömuutoksen tyyppi (epäspesifinen atypia, AIS, gastrinen AIS)
- resektiomarginaalit tai muutoksen ulottuminen resektiopinnalle.
- lieriösolumuutokset ja niiden yhteydessä myös
Toimenpiteet kohdunkaulan solu- ja kudosmuutoksissa
- Hoitopäätös pitää tehdä sytologian, kolposkopian ja histologian yhteistuloksen perusteella.
- Taudin hyvä taipumus parantua itsestään tulee huomioida, joten hoitolinja voi usein olla konservatiivinen.
- Hoito tehdään aina kolposkopiaohjauksessa
- Nuorten naisten hoito vaatii erityistä harkintaa.
- Yleensä histologisen diagnoosin tulee olla selvillä ennen hoitoa (poikkeuksena välitön
hoito (select and treat)), ja hoito tehdään aina kolposkopiaohjauksessa. Välitön hoito
saattaa etenkin synnyttämättömillä naisilla aiheuttaa turhia toimenpiteitä enemmän
kuin biopsiatulosten jälkeen toteutettu hoito «Välitön sähkösilmukkahoito (select and treat) on suositeltava hoitomuoto potilaille, joilla Papa-kokeessa on todettu sytologinen HSIL-löydös ja kolposkopiassa todetaan high grade dysplasiaan sopiva muutoksia.»B.
- Välitön hoito (select and treat) voidaan tehdä, jos
- papakokeessaon vahva solumuutos (HSIL) ja kolposkooppinen löydös vastaa vahvaa muutosta (HSIL)
- potilaalla on TZ 3- (junktio ei kokonaan näy) ja HSIL- tai ASC-H-löydös
- Välitön hoito tehdään, jos papakokeessa on AGC-FN-muutos.
- Välitön hoito (select and treat) voidaan tehdä, jos
- Hoidon tarkoituksena on poistaa muuntumis- ja muutosalue kokonaan.
- Poistettu alue toimitetaan histologiseen arviointiin (ks. kohta Histopatologinen tutkimus «A9»11), «Sähkösilmukkakonisaatio on suositeltavin eksisiotoimenpide dysplasia-muutosten hoidossa, sillä se mahdollistaa hyvän histologisen tutkimuksen.»A.
- Kudoksia tuhoavaa hoitoa (laservaporisaatio, jäädytyshoito) käytetään vain silloin, kun siihen on erityiset perusteet (ks. Hoitomenetelmän valinta «A19»12).
- Potilaalla täytyy olla histologinen HSIL-diagnoosi biopsiassa tai konuksessa > 85 %:ssa hoidoista. Ks. laatukriteerit «Lisätietoa histopatologisesta tutkimuksesta kolposkopian yhteydessä»28.
- Poistetun konuksen reunojen täytyy olla vapaat histologisesta HSIL-muutoksesta yli 80 %:ssa. Ks. laatukriteerit «Lisätietoa histopatologisesta tutkimuksesta kolposkopian yhteydessä»28.
- Hoito tehdään yleensä paikallispuudutuksessa poliklinikassa. Leikkaussalioloja tai anestesiaa tarvitaan vain poikkeustapauksissa.
Hoidon ja toimenpiteiden aiheet
- Hoidon aiheet esitetään kaavioissa 2 «hoi50049c.pdf»4, 3 «hoi50049d.pdf»5 ja 4 «hoi50049e.pdf»6.
Levyepiteelimuutokset
- Histologinen LSIL-muutos, (aiempi CIN 1, sisältää muutokset, condyloma planum tai atypia condylomatosa), Kaavio
4 «hoi50049e.pdf»6.
- Muutosta ei yleensä hoideta, sillä spontaanin paranemisen todennäköisyys on noin 90 % (ks. kohta HPV-infektion luonnollinen kulku «A2»3). Lievät esiasteet paranevat yleensä hyvin erityisesti nuorilla naisilla (ks. kohta HPV-infektion luonnollinen kulku «A2»3) «Irtosolunäytteessä todetuista HPV:een viittaavista muutoksista (ASC-US – LSIL) paranee keskimäärin 85-91 % keskimäärin 36-54 kuukauden seurannassa.»A, «Histologiset LSIL-muutokset (CIN 1) paranevat usein itsestään ilman hoitoa muutaman vuoden seurannan aikana. Vain noin kymmenen prosenttia progessoituu HSIL-muutoksiksi.»A, «HPV-infektion keskimääräinen kesto 13–23-vuotiailla naisilla on kahdeksan kuukautta ja jopa 90 % infektioista paranee kahdessa vuodessa.»B.
- Muutos voidaan hoitaa, jos histologinen LSIL persistoi yli 24 kuukautta.
- Ks. seuranta kaaviosta 4 «hoi50049e.pdf»6.
- Jos histologista LSIL-muutosta edeltävä irtosolunäyte oli HSIL tai ASC-H, tehdään 6 kuukauden kuluttua uusi kolposkopia ja otetaan hrHPV-testi ja papakoe. Ks. kaavio 2 «hoi50049c.pdf»4.
- Jos kolposkopia on epätyydyttävä, TZ3 (junktio ei näy), histologinen LSIL tulee hoitaa sähkösilmukkakonisaatiolla vahvemman muutoksen sulkemiseksi pois.
- Ks. myös Vältä viisaasti -suositus «Kohdunkaulan lievien solumuutosten (LSIL / CIN1) hoito»29: Vältä kohdunkaulan LSIL-muutosten (CIN1) hoitoa, sillä nämä infektiomuutokset paranevat usein itsestään ilman hoitoa muutaman vuoden seurannan aikana.
- Histologinen HSIL-muutos:
- Hoito on aiheellinen, koska spontaani paraneminen on harvinaisempaa ja eteneminen todennäköisempää. Ks. kohta Syövän esiasteiden luonnollinen kulku «Nuoremmilla naisilla spontaani paranemistaipumus on suurempi ja heillä 3 kuukauden – vuoden aikana HSIL -muutoksista paranee seurannassa 20-71%.»B, «Vahvoissa esiastemuutoksissa (HSIL /aiemmin CIN 3, dysplasia gravis, Ca in situ) syöpäriskiksi on arvioitu olevan ainakin 12 %.»B.
- Jos kolposkopia on epätyydyttävä (junktio ei näy, TZ 3), ainoa hyväksyttävä hoitomenetelmä on eksisio, mieluiten sähkösilmukkahoito (select and treat).
- Uusiutunut histologinen HSIL-muutos (CIN 2–3) hoidetaan eksisiolla, mieluiten sähkösilmukkahoidolla.
- Nuorten, alle 31-vuotiaiden histologinen HSIL, joka tarkistetusti vastaa aiempaa CIN 2 -muutosta ja ulottuu korkeintaan kahteen neljästä segmentistä, voidaan jättää hoitamatta. Näitä potilaita tulee seurata huolellisesti 6 kuukauden välein korkeintaan 2 vuoden ajan. Tässä potilasryhmässä CIN 2 muutoksilla on 60 %:n todennäköisyys regressoitua «Tainio K, Athanasiou A, Tikkinen KAO ym. Clinical ...»105.
- Hoidettu histologinen HSIL-muutos jatkuu konuspreparaatin reunoihin.
- Potilasta seurataan yleensä hrHPV-testillä ja papakokeella välittömän uuden hoidon sijasta «HPV-positiivisuus hoidon jälkeen ennustaa ilmeisesti hoidon epäonnistumista paremmin kuin konuksen reunoihin ulottuva esiastemuutos.»B. Ks. kohta Seuranta «A11»13.
- Residuaalin tai uusiutuman riski on suurentunut (ektoservikaalisissa 5 %, endoservikaalisissa
12 %), tai dysplasia ulottuu kaikkiin marginaaleihin (22 %) «HPV-positiivisuus hoidon jälkeen ennustaa ilmeisesti hoidon epäonnistumista paremmin kuin konuksen reunoihin ulottuva esiastemuutos.»B.
- hrHPV-testi on herkempi uusiutumisen osoittaja kuin papakoe «hrHPV-testin käyttö hoidon jälkeisessä seurannassa lisää herkkyyttä todeta residuaali tai uusiutunut esiastemuutos pelkkään sytologiaan verrattuna»A. Kolposkopian merkityksestä seurannassa ei ole näyttöä, eikä se ole välttämätön, jos hrHPV-testi muuttuu negatiiviseksi hoidon jälkeen.
- Jos potilaalla ei ole enää raskaustoiveita ja histologinen HSIL-muutos ulottuu endoservikaaliseen
leikkauspintaan tai kaikkiin leikkauspintoihin, voidaan harkita uutta sähkösilmukkahoitoa
«HPV-positiivisuus hoidon jälkeen ennustaa ilmeisesti hoidon epäonnistumista paremmin kuin konuksen reunoihin ulottuva esiastemuutos.»B.
- Jos potilaalla ei ole enää raskaustoiveita, HPV-testi on toistuvasti positiivinen ja TZ 3 voidaan harkita uutta sähkösilmukkahoitoa «HPV-positiivisuus hoidon jälkeen ennustaa ilmeisesti hoidon epäonnistumista paremmin kuin konuksen reunoihin ulottuva esiastemuutos.»B.
- Jos potilas on yli 50-vuotias ja toistuvissa sähkösilmukkanäytteissä histologinen HSIL-muutos ulottuu alueen reunaan asti, harkitaan kohdun poistoa «Dysplasian uusiutumisriski kasvaa iän noustessa.»B.
Lieriösolumuutokset
- Irtosolunäytteessä on AGC-NOS, kohdunkaulakanavan merkitykseltään epäselvä lieriösoluatypia, «Lievä endocervixin lieriöatypia (AGC-NOS) irtosolunäytteessä»19 eikä kolposkopiassa, hrHPV-testissä ja koepaloissa ole löydöksiä.
- Suositellaan hrHPV-testiä ja papakoetta 12 kuukauden kuluttua. Jos molemmat ovat negatiivisia, potilas voi siirtyä joukkoseulontaan «Massad LS, Einstein MH, Huh WK ym. 2012 updated co...»106,
- Jos kolposkopiassa on AIS, se hoidetaan sähkösilmukkahoidolla. Konuksen koon suhteen tulisi pyrkiä yli 15 mm syvyyteen, jotta muutosalue todennäköisemmin tavoitetaan kokonaisuudessaan. Kaavio 3 «hoi50049d.pdf»5. Mikäli potilaalla ei ole raskaustoivetta, suositeltava hoito tämän jälkeen on kohdunpoisto.
- Irtosolunäytteessä on AGC-FN, kohdunkaulakanavan lieriösoluatypia, jonka perusteella epäillään neoplasiaa, mutta kolposkopiassa ei todeta spesifistä löydöstä.
- Adenokarsinooma in situ (AIS) hoidetaan aina «Adenokarsinooma in situ (AIS) hoidetaan aina.»A, «Adenokarsinooma in situ (AIS) -diagnoosi varmistetaan konisaatiolla.»B, «Jos fertiliteetti halutaan säilyttää, voidaan adenokarsinooma in situ (AIS) hoitaa konisaatiolla, kunhan konisaatin marginaalit ja endoservikaalinen näyte ovat tautivapaat.»A, «AIS:n ensisijainen hoito on kohdun poisto, ellei fertiliteettiä haluta säilyttää.»B. Jos potilaalla ei ole raskaustoivetta, suositeltava hoito diagnostisen loop-hoidon
jälkeen on kohdunpoisto.
- Jos päädytään fertiliteetin säästävään hoitoon, AIS-muutos ei saa yltää konuksen leikkauspintoihin (positiiviset marginaalit). Tässä tilanteessa sähkösilmukkahoito täytyy uusia siten, että leikkauspinnat ovat vapaat taudista «Salani R, Puri I, Bristow RE. Adenocarcinoma in si...»107, «Baalbergen A, Helmerhorst TJ. Adenocarcinoma in si...»108, «Teoh D, Musa F, Salani R ym. Diagnosis and Managem...»109.
- HPV:stä riippumattomien AIS-muutosten hoitolinja on suositeltavaa päättää moniammatillisessa kokouksessa.
Vaihtoehtoisia ja vasta-aiheisia hoitomenetelmiä
- Välitöntä hoitoa eli kolposkopiassa niin sanottua "Katso ja hoida" (see and treat) -menetelmää ei tule käyttää rutiininomaisesti, koska siitä seuraa liikaa turhia hoitoja «”See and treat” ei ole hyväksyttävä hoitomenetelmä rutiinikäytössä, jos potilaalla on papakokeessa sytologinen LSIL-löydös, koska siitä seuraa liikaa turhia hoitoja.»A, «Lisätietoa välittömästä hoidosta (select and treat)»30.
- Kudoksia tuhoavaa hoitoa (laservaporisaatio, jäädytyshoito) käytetään vain silloin, kun siihen on erityiset perusteet. Ks. lisätietoaineisto «Lisätietoa välittömästä hoidosta (select and treat)»30.
- Podofylliiniä ja podofylliinitoksiinia ei tule käyttää emättimen ja kohdunkaulan hoidoissa.
- Kohdunpoistoa ei tule käyttää ensisijaisena hoitona (AIS:ää lukuun ottamatta), ellei siihen ole myös muita syitä «AIS:n ensisijainen hoito on kohdun poisto, ellei fertiliteettiä haluta säilyttää.»B, «Hysterektomiaa ei suositella ensisijaisena CIN:n hoitona.»B.
Hoidon jälkeen uusiutuvien epiteelisolumuutosten hoito
- Hoidon tarpeen ratkaisee muutoksen vaikeusaste. Ks. kohta Hoidon aiheet «A10»14.
- Uusiutuvan HSIL-taudin hoidossa ainoa hyväksyttävä menetelmä on eksisio, mieluiten sähkösilmukkahoito «Anderson MC. Invasive carcinoma of the cervix foll...»110.
Hoidon komplikaatiot
- Kipu toimenpiteen aikana:
- Kohdunsuuhun kohdistuvien toimenpiteiden aikana 2–18 % potilaista kokee voimakasta kipua «Martin-Hirsch PP, Paraskevaidis E, Bryant A ym. Su...»111, «Berget A, Andreasson B, Bock JE ym. Outpatient tre...»112, «Townsend DE, Richart RM. Cryotherapy and carbon di...»113, «Gunasekera PC, Phipps JH, Lewis BV. Large loop exc...»114, «Oyesanya OA, Amerasinghe CN, Manning EA. Outpatien...»115.
- Verenvuoto toimenpiteen aikana:
- Kaikkiin toimenpidetekniikoihin liittyy toimenpidettä häiritsevää verenvuotoa 2–12 %:lla potilaista «Martin-Hirsch PP, Paraskevaidis E, Bryant A ym. Su...»111, «Berget A, Andreasson B, Bock JE ym. Outpatient tre...»112, «Bostofte E, Berget A, Falck Larsen J ym. Conizatio...»116, «Kristensen GB, Jensen LK, Hølund B. A randomized t...»117, «Partington CK, Turner MJ, Soutter WP ym. Laser vap...»118.
- Toimenpiteeseen liittyvää vuotoa voidaan vähentää hyvällä toimenpidetekniikalla ja
puudutteeseen yhdistetyllä vasokonstriktorilla.
- Vasopressiini vähentää verenvuotoa toimenpiteen aikana «Martin-Hirsch PL, Kitchener H. Interventions for p...»119.
- Traneksaamihapon vaikutuksesta primaarivuotoon ei ole tarpeeksi näyttöä «Martin-Hirsch PL, Kitchener H. Interventions for p...»119.
- Verenvuoto toimenpiteen jälkeen:
- Pitkittynyttä vuotoa kohdunsuun hoidon jälkeen esiintyy alle 1–15 %:lla potilaista. Eri toimenpiteet eivät todennäköisesti eroa toisistaan vuotoriskin osalta «Martin-Hirsch PP, Paraskevaidis E, Bryant A ym. Su...»111, «Santesso N, Mustafa RA, Wiercioch W ym. Systematic...»120.
- Valkovuoto toimenpiteen jälkeen:
- Sisäsynnytintulehdus (pelvic inflammatory disease, PID) on harvinainen toimenpiteisiin liittyvä komplikaatio «Santesso N, Mustafa RA, Wiercioch W ym. Systematic...»120, «Ferenczy A. Comparison of cryo- and carbon dioxide...»121.
- Kohdunkaulan ahtautumista on tavattu 2–37 %:lla «Hoidon komplikaatiot ja kohdunkaulan ahtautuminen»31.
Hoidon vaikutus lisääntymisterveyteen
- Hoidot eivät vaikuta hedelmällisyyteen «Kohdunkaulan hoidot eivät vaikuta heikentävän hedelmällisyyttä.»C.
- Vaikutus myöhempien raskauksien kulkuun:
- Hoidot voivat suurentaa ennenaikaisen synnytyksen riskiä «LEEP-hoito voi ilmeisesti lisätä ennenaikaisen synnytyksen riskiä.»B. Hoidetun kudospalan tilavuus ja syvyys vaikuttavat ennenaikaisuuden riskiin «Ennenaikaisuuden riski lisääntyy poistetun kudospalan suuruuden lisääntyessä.»C.
Ennuste kohdunkaulan solu- ja kudosmuutoksissa
Hoidon jälkeinen esiasteen tai syövän kehittymisen riski
- Kohdunkaulasyöpään sairastumisen riski on 2–5-kertainen väestön keskimääräiseen sairastuvuuteen verrattuna «Kalliala I, Athanasiou A, Veroniki AA ym. Incidenc...»122, «Kohdunkaulansyövän riski on kohonnut hoidetun esiasteen jälkeen.»A.
- Noin 60 % persistenteistä tapauksista ja uusiutumista todetaan ensimmäisten 24 kuukauden kuluessa hoidosta «Noin 60 %, persistenssistä tai rekurrenssistä, todetaan ensimmäisen 2 vuoden aikana hoidon jälkeen.»B.
- Riski suurenee iän mukana «Dysplasian uusiutumisriski kasvaa iän noustessa.»B.
- hrHPV-testi on herkin hoidon jälkeisen uusiutumisen osoittaja «hrHPV-testin käyttö hoidon jälkeisessä seurannassa lisää herkkyyttä todeta residuaali tai uusiutunut esiastemuutos pelkkään sytologiaan verrattuna»A, «High risk HPV positivity after treatment and persistence of the same HPV genotype before and after treatment, particularly genotype HPV16, seems to increase the risk of recurrent cervical intraepithelial neoplasia grade 2 or higher.»C.
- Uusiutuminen on hieman todennäköisempi hoidetuissa lieriöatypioissa kuin vahvoissa levyepiteelimuutoksissa. Lisäksi lieriösolumuutokset voivat uusiutua varsin pitkän ajan kuluttuakin «Cuschieri K, Bhatia R, Cruickshank M ym. HPV testi...»123, «Costa S, Venturoli S, Negri G ym. Factors predicti...»124.
- Riski on esiasteesta riippumatta merkitsevästi suurentunut vielä 20 vuotta hoidon jälkeen «Kohdunkaulansyövän riski on kohonnut hoidetun esiasteen jälkeen.»A
- HPV 16/18-genotyypityksestä hoidon seurannassa ei ole riittävästi tietoa.
- HPV 16 -positiivisilla naisilla uusiutumisriski on 5 vuoden seurannassa 66 %
- Myös hr-HPV-positiivisilla mutta HPV 16 -negatiivisilla naisilla uusiutumisriski on 29 % «Kocken M, Helmerhorst TJ, Berkhof J ym. Risk of re...»125.
- Myös emätin- ja vulvakarsinoomien riski on suurentunut naisilla, joilta on hoidettu esiastemuutos «Kalliala I, Athanasiou A, Veroniki AA ym. Incidenc...»122, «Kohdunkaulansyövän riski on kohonnut hoidetun esiasteen jälkeen.»A, «Noin 60 %, persistenssistä tai rekurrenssistä, todetaan ensimmäisen 2 vuoden aikana hoidon jälkeen.»B.
Seuranta, kohdunkaula
Seuranta sähkösilmukkahoidon jälkeen
- Kaikkia hoidettuja potilaita tulee seurata solumuutosten uusiutumisriskin vuoksi hrHPV-testillä ja papakokeella.
- Seurannan kesto ja tapa määräytyvät hoidetun muutoksen vaikeusasteen perusteella.
- Hoidettujen histologisten LSIL- ja HSIL-muutosten jälkeinen seuranta esitetään kaaviossa 5 «hoi50049f.pdf»7
- Hoidetun AIS-muutoksen jälkeinen seuranta esitetään kaaviossa 6 «hoi50049g.pdf»8.
- Kolposkopia ei todennäköisesti tuo lisäarvoa hoidon jälkeiseen seurantaan hrHVP-testiin ja papakokeeseen nähden, eikä sitä suositella rutiininomaisessa seurannassa hoidon jälkeen «Heinonen A, Jakobsson M, Kiviharju M ym. Role of C...»126.
- Muutoksen jatkuminen poistetun kudospalan reunaan liittyy suurentuneeseen HSIL-muutoksen uusiutumisriskiin, mutta hrHPV-positiivisuus on marginaalipositiivisuutta herkempi tunnistamaan tapaukset, joissa potilaalla on uusiutumisriski «Arbyn M, Redman CWE, Verdoodt F ym. Incomplete exc...»127.
- HPV 16/18-genotyypityksestä hoidon seurannassa ei ole riittävästi tietoa.
- HPV 16 -positiivisilla naisilla residiiviriski on 5 vuoden seurannassa 66 %
- Myös hr-HPV positiivisilla mutta HPV 16 -negatiivisilla naisilla uusiutumisriski on 29 % «Kocken M, Helmerhorst TJ, Berkhof J ym. Risk of re...»125.
- Jatkossa papakokeiden tai hrHPV-testien väli ei saa olla yli 5 vuotta, ja seurantaa tulisi jatkaa vähintään 20 vuoden ajan, vaikka se jatkuisi yli 65 vuoden iän «Strander B, Andersson-Ellström A, Milsom I ym. Lon...»128.
- Seurantayksikkö määräytyy alueellisten ohjeiden mukaan, mutta työryhmä suosittaa, että ensimmäinen seurantakäynti tehtäisiin kuitenkin hoidosta vastanneeseen yksikköön «Lisätietoa loop-hoidon jälkeisestä seurannasta»32.
- Kohdunpoiston jälkeen seurataan samoilla ohjeilla.
Seuranta diagnostisen kolposkopian jälkeen (ei sähkösilmukkahoitoa)
- Diagnostisen kolposkopian jälkeinen seuranta esitetään kaavioissa:
- lievien levyepiteelimuutosten jälkeen (ks. kaavio 1A «hoi50049a.pdf»1, kaavio1B «hoi50049b.pdf»2)
- vahvojen levyepiteelimuutosten jälkeen (ks. kaavio 2 «hoi50049c.pdf»4)
- LSIL (CIN 1) -muutoksen jälkeen (ks. kaavio 4 «hoi50049e.pdf»6), ks. myös lisätietoaineisto «Lisätietoa seurannasta kohdunkaulan lievien solumuutosten johdosta tehdyn diagnostisen kolposkopian jälkeen, kun loop-hoitoa ei tehdä»33.
- Tilanteista, joissa selittämätön vaikea solumuutos (HSIL tai vahva lieriösoluatypia)
toistuu, ei ole riittävää tutkimusnäyttöä.
- Yhteiskokoukset kolposkopistin ja patologin kanssa ovat tällöin tarpeen. Ks. kolposkopian laatu «Lisätietoa Kolposkopian laatuvaatimuksista»23.
- Vaginan solumuutosten poissulkemiseksi kolposkopia huolellisella jodivärjäyksellä tulisi olla tehtynä.
- Yleensä suositellaan diagnostista sähkösilmukkahoitoa ja lisänäytteitä.
Diagnostisen kolposkopian jälkeinen toistuva hrHPV-positiivisuus eikä histologisesti todettua muutosta
- Toistuvan hrHPV-positiivisuuden seuranta normaalin kolposkopian jälkeen suositellaan toteutettavaksi kuten kaaviossa 1B «hoi50049b.pdf»2. Seuranta toteutetaan hrHPV-testillä ja papakokeella vuosittain ja seurantakolposkopia tehdään 2,5 vuotta ensimmäisestä kolposkopiasta, ellei papavastauksen perusteella ole syytä tehdä kolposkopiaa jo aiemmin «Elfgren K, Elfström KM, Naucler P ym. Management o...»129.
- Erityisesti tyyppispesifinen persistoiva hrHPV-infektio näyttää suurentavan esiastemuutoksen kehittymisen riskiä seurannassa. HPV-genotyypitystä voidaan harkita osana seurantaa hrHPV-positiivisilla naisilla, joilla papakokeen tulos on normaali «Elfgren K, Elfström KM, Naucler P ym. Management o...»129.
- Jos hrHPV-positiivisuus toistuu yhtäjaksoisesti vähintään 4 vuotta ja erityisesti
jos sama genotyyppi todetaan toistuvasti, diagnostista loop-hoitoa voidaan harkita.
- Tarvittaessa loop-hoitoa voidaan harkita jo aiemmin, ellei muuntumisalue ole kokonaan näkyvissä «Elfgren K, Elfström KM, Naucler P ym. Management o...»129.
Erikoistilanteet, kohdunkaula
Raskaus
- Ks. kaavio 7 «hoi50049h.pdf»9.
- Raskauden aikana esiintyy saman verran muutoksia irtosolunäytteessä kuin keskimäärin saman ikäisessä väestössä «Palle C, Bangsbøll S, Andreasson B. Cervical intra...»130.
- ASC-US irtosolunäytteessä:
- Otetaan seurantanäyte synnytyksen jälkeen.
- LSIL irtosolunäytteessä:
- Alle 30-vuotiailla uusi irtosolunäyte otetaan synnytyksen jälkeen.
- 30 vuotta täyttäneille (työryhmän suositus) tehdään kolposkopia raskauden aikana tai viimeistään 2–3 kuukautta synnytyksen jälkeen lääkärin harkinnan mukaan «Raskauden aikainen kolposkopiaa edellyttävä muutos (LSIL tai vahvempi) on syytä kontrolloida kolposkooppisesti 6–12 viikon kuluttua synnytyksestä.»C ja «CIN 2–3 -tasoisten muutosten progressio raskauden aikana on harvinaista, ja muutoksen spontaanin regression todennäköisyys on suuri.»B. Seurantakolposkopia suositellaan tehtäväksi 2–3 kuukautta synnytyksestä, jos raskauden aikana on todettu kolposkopiaa edellyttävä muutos (LSIL > 30-vuotiailla tai ASC-H, HSIL).
- Jos kolposkopiassa todetaan histologinen LSIL, suositellaan kolposkopiaseurantaa 2–3 kuukautta synnytyksen jälkeen.
- LSIL kolposkooppisena diagnoosina:
- Biopsia ei ole suositeltava.
- HSIL tai lieriösolumuutos irtosolunäytteessä:
- Tehdään kolposkopia invaasion sulkemiseksi pois.
- HSIL histologisessa näytteessä:
- Seurantakolposkopia ja -irtosolunäyte otetaan raskausviikolla 30–32 ja hoito tehdään 2–3 kuukautta synnytyksen jälkeen.
- Spontaanin paranemisen todennäköisyys on suuri, 40–70 %, ja muutoksen eteneminen raskauden aikana on harvinaista «Economos K, Perez Veridiano N, Delke I ym. Abnorma...»131, «Coppola A, Sorosky J, Casper R ym. The clinical co...»132, «Serati M, Uccella S, Laterza RM ym. Natural histor...»133, «Flannelly G. The management of women with abnormal...»134, «Hunter MI, Monk BJ, Tewari KS. Cervical neoplasia ...»135, «CIN 2–3 -tasoisten muutosten progressio raskauden aikana on harvinaista, ja muutoksen spontaanin regression todennäköisyys on suuri.»B.
- Konisaatio (sähkösilmukka) tulisi raskauden aikana rajoittaa vain tilanteisiin, joissa
ei voida sulkea pois invasiivista muutosta «Konisaatio hoidollisena toimenpiteenä raskauden aikana tulisi rajoittaa vain tilanteisiin, joissa ei voida poissulkea invasiivista muutosta.»B.
- Konisaatioihin liittyvien komplikaatioiden (vuoto, ennenaikainen synnytys) riski on raskauden aikana suurentunut «Sadler L, Saftlas A, Wang W ym. Treatment for cerv...»136.
- Kohdunkaulan kaavintanäytettä ei tule ottaa raskauden aikana.
HIV-positiivisuus
- HIV-positiivisilla naisilla kohdunsuun solumuutosten esiintyvyys on noin 3-kertainen HIV-negatiivisiin naisiin verrattuna «HIV-positiivisilla naisilla kohdunsuun solumuutosten esiintyvyys on noin 3-kertainen HIV-negatiivisiin naisiin verrattuna. Kuitenkaan riski saada histologinen HSIL-muutos 5 vuoden seurannassa ei ole suurentunut HIV-negatiivisiin naisiin verrattuna, mikäli papakoe ja hrHPV-testi ovat negatiivisia lähtötilanteessa.»A.
- Riski saada histologinen HSIL-muutos 5 vuoden seurannassa ei kuitenkaan ole suurentunut HIV-negatiivisiin naisiin verrattuna, jos papakoe ja hrHPV-testi ovat lähtötilanteessa negatiiviset.
- Alle 30-vuotiaat naiset (ks. kaaviot 1A «hoi50049a.pdf»1, 2 «hoi50049c.pdf»4, 3 «hoi50049d.pdf»5, 4 «hoi50049e.pdf»6):
- Papakoe tehdään HIV-diagnoosin yhteydessä. Jos sen tulos on normaali, koe tehdään vuosittain 3 vuoden ajan, minkä jälkeen siirrytään 3 vuoden seulontaväliin.
- Naisilla, jotka ovat olleet HIV-positiivisia lapsesta saakka, papakoe tulisi tehdä vuoden kuluttua yhdyntöjen alkamisesta tai viimeistään 21-vuoden iässä.
- Jos papakokeen tulos on ASC-US ja hrHPV-testi on positiivinen, tehdään kolposkopia.
- Jos papakokeen tulos on ASC-US eikä hrHPV-testiä tehdä, suositellaan uutta papakoetta 6–12 kuukauden kuluttua, ja jos sen tuloksena on ASC-US tai vahvempi muutos, ohjelmoidaan kolposkopia.
- Jos irtosolukokeessa ilmenee LSIL tai vahvempi muutos, ohjelmoidaan kolposkopia.
- 30 vuotta täyttäneet naiset (ks. kaaviot 1B «hoi50049b.pdf»2, 2 «hoi50049c.pdf»4, 3 «hoi50049d.pdf»5, 4 «hoi50049e.pdf»6):
- HIV-diagnoosin yhteydessä tehdään papakoe ja sen jälkeen vuosittain 3 vuoden ajan. Jos tehdään myös hrHPV-testi ja sen tulos on negatiivinen, voidaan siirtyä suoraan 3 vuoden seulontaväliin (eli välitesti viisivuotisseulontojen välissä). Jos HrHPV-testin tulos on positiivinen ja papakokeen negatiivinen, tehdään hrHPV-testi vuoden kuluttua.
- Jos irtosolukokeessa ilmenee ASC-US ilman HPV-testausta, tehdään seurantakoe 6–12 kuukauden kuluttua.
- Jos irtosolukokeessa on LSIL tai vahvempi muutos, ohjelmoidaan kolposkopia.
- Eurooppalaisen suosituksen mukaan HIV-positiivisten naisten kolposkopiat tulisi keskittää HIV-infektioiden hoitoon erikoistuneisiin yksiköihin «Arbyn M, Anttila A, Jordan J ym. European guidelin...»44.
- Kohdunkaulan solumuutokset hoidetaan kuten HIV-negatiivisilla naisilla.
- Ks. lisätietoa «Papa-seuranta ja kolposkopian indikaatiot HIV-positiivisilla naisilla»34. Ks. myös näytönastekatsaus «Antiviraalisella lääkityksen (HAART-hoidon) vaikutus HIV-positiivisten potilaiden HPV-infektion ja kohdunkaulakanavan solumuutosten luonnolliseen kulkuun on epäselvä.»B.
- HPV-rokotus on turvallinen ja aiheuttaa immunologisen vasteen HIV-positiivisilla naisilla ja miehillä. Immunologinen vaste voi olla voimakkaampi, jos CD4-taso on korkea. Profylaktista HPV-rokotusta suositellaan annettavaksi kaikille 13–27-vuotiaille HIV-positiivisille naisille ja miehille «Kojic EM, Kang M, Cespedes MS ym. Immunogenicity a...»137, «Rainone V, Giacomet V, Penagini F ym. Human papill...»138, «Money DM, Moses E, Blitz S ym. HIV viral suppressi...»139.
Immunosuppressoidut potilaat (muu kuin HIV)
- Immunosuppressoiduilla potilailla on suurentunut riski saada kohdunkaulasyövän esiastemuutoksia ja kohdunkaulasyöpä. Suurentunut riski on todettu elinsiirtopotilailla sekä immunosuppresiivista lääkitystä saavilla inflammatorista suolistosairautta sairastavilla ja reumapotilailla sekä SLE-potilailla.
- Tyyppi I diabeteksessa tutkimusnäyttö suurentuneesta kohdunkaulasyövän riskistä on vajaa.
- Vuonna 2019 julkaistussa systemaattisessa katsauksessa «Moscicki AB, Flowers L, Huchko MJ ym. Guidelines f...»140 amerikkalainen asiantuntija paneeli suosittaa tihentynyttä kohdunkaulan syövän seulontaa elinsiirtopotilaille, immunosuppressiivista lääkitystä saaville tulehduksellista suolistosairautta sairastaville, SLE-potilaille sekä immunosuppressiivista lääkitystä saaville reumapotilaille.
- Näille potilaille suositellaan samanlaista seurantaa kuin HIV-positiivisille naisille
(eli välitesti viisivuotisseulontojen välissä). Jos seuranta alkaa ennen joukkoseulontojen
alkamista (< 30-vuotiaana), tehdään papakoe seurannan alussa vuosittain 3 vuoden ajan,
minkä jälkeen voidaan siirtyä 3 vuoden seulontaväliin.
- Jos immunosuppressiivinen lääkitys on aloitettu ennen 21 vuoden ikää, seulonta suositellaan aloitettavaksi vuoden kuluttua sukupuolielämän alettua.
- Tulehduksellista suolistosairautta sairastaville ja reumapotilaille, joilla ei ole käytössä immunosuppressiivista lääkitystä sekä diabeetikoille suositellaan seurantaa normaaliväestön seulontaohjeiden mukaisesti.
Emättimen esiastemuutokset
Riskitekijät ja luonnollinen kulku
- Riskitekijät ovat samat kuin kohdunkaulan esiastemuutoksissa «Daling JR, Madeleine MM, Schwartz SM ym. A populat...»141. Ks. kohta Riskitekijät «A8»9.
- Suuren riskin HPV on vahvojen emättimen esiastemuutosten taustalla 96 %:ssa. Yleisimpiä ovat HPV 16 ja 18 «Alemany L, Saunier M, Tinoco L ym. Large contribut...»142.
- Emättimen ja kohdunkaulan sekä ulkosynnyttimien esiastemuutokset esiintyvät usein samanaikaisesti. Ks. kohta Emättimen ja ulkosynnyttimien syövät.
- Hoidetun kohdunkaulan esiastemuutoksen jälkeen emättimen syövän riski on suurentunut «Kalliala I, Anttila A, Pukkala E ym. Risk of cervi...»49.
- Aiempi lantion alueen sädehoito suurentaa emättimen esiastemuutosten riskiä «Rome RM, England PG. Management of vaginal intraep...»143, «Sillman FH, Fruchter RG, Chen YS ym. Vaginal intra...»144.
- Luonnollinen kulku tunnetaan huonosti «dVIN:n malignisoitumisriski on suurempi kuin vulvan HSIL (uVIN):n.»B.
- Yli puolet emättimen esiastemuutoksista paranee ilmeisesti itsestään. Todennäköisyys on suurempi lievissä muutoksissa «Yli puolet emättimen esiastemuutoksista (histologinen LSIL-HSIL) saattaa parantua spontaanisti, todennäköisyyden ollessa selvästi suurin lievissä muutoksissa.»C.
- Vajaalle 10 %:lle potilaista, joilla on vahva emättimen esiastemuutos (aiemmin VAIN 3), saattaa seurannassa kehittyä emättimen syöpä. Aiheesta tehtyjen tutkimusten aineistot ovat olleet pieniä ja seuranta-ajat lyhyitä «Potilailla, joilla on vahva emättimen esiastemuutos (histologinen HSIL), saattaa seurannassa kehittyä emättimen syöpä vajaassa 10 %:ssa.»C.
Kliininen kuva ja diagnostiikka
- Esiasteet löytyvät yleensä irtosolukokeen poikkeavan tuloksen vuoksi tehdyssä kolposkopiassa.
- Noin puolet muutoksista on multifokaalisia «Diakomanolis E, Stefanidis K, Rodolakis A ym. Vagi...»145, «Dodge JA, Eltabbakh GH, Mount SL ym. Clinical feat...»146, «Jentschke M, Hoffmeister V, Soergel P ym. Clinical...»147.
- Noin 80 % muutoksista sijaitsee emättimen pohjukassa «Diakomanolis E, Stefanidis K, Rodolakis A ym. Vagi...»145, «Dodge JA, Eltabbakh GH, Mount SL ym. Clinical feat...»146, «Boonlikit S, Noinual N. Vaginal intraepithelial ne...»148.
- Diagnoosi perustuu kolposkopian yhteydessä otettuihin kudosnäytteisiin.
- Kolposkopiassa muutosten väri ja verisuonikuvioitus kuvataan kuten kohdunsuun tarkastelussa.
Mosaikismi on harvinaista «Boonlikit S, Noinual N. Vaginal intraepithelial ne...»148.
- Etikkavaaleat muutokset ovat litteitä tai vähän koholla ja tarkkarajaisia eivätkä värjäydy jodilla. Muutokset voivat olla poimuisia tai keratinisoituneita.
- Vahvoissa muutoksissa on useammin sekä etikkavaaleutta että punktaattia «Boonlikit S, Noinual N. Vaginal intraepithelial ne...»148.
- Emättimen levyepiteelimuutokset luokitellaan histologisen kuvan perusteella samoin
perustein kuin kohdunkaulan esiastemuutokset «Kurman RJ, Carcangiu ML, Herrington CS, Young RH (...»149.
- Infektiiviset muutokset:
- Low-grade squamous intraepithelial lesion LSIL (aiempi HPV/VAIN 1)
- Esiastemuutokset:
- High-grade squamous intraepithelial lesion HSIL (aiempi VAIN 2–3)
- Infektiiviset muutokset:
Hoito
- Tavoitteena on estää emättimen syövän kehittyminen.
- Infektiivisiä muutoksia (histologinen LSIL, aiempi HPV/VAIN 1) ei tarvitse hoitaa, koska niillä on hyvä taipumus parantua itsestään «Yli puolet emättimen esiastemuutoksista (histologinen LSIL-HSIL) saattaa parantua spontaanisti, todennäköisyyden ollessa selvästi suurin lievissä muutoksissa.»C, kaavio 8 «hoi50049i.pdf»10.
- Jos infektiivinen muutos säilyy pitkään (> 2 vuotta), hoitolinja valitaan yksilöllisesti «Frega A, Sopracordevole F, Assorgi C ym. Vaginal i...»150.
- Tavallisin hoitomuoto esiastemuutoksissa (histologinen HSIL) on laservaporisaatio.
- Sillä hoidetaan kokonaan näkyvissä olevat, laajat tai multifokaaliset muutokset «Benedet JL, Wilson PS, Matisic JP. Epidermal thick...»151.
- Riittävä hoitosyvyys on noin 2 mm, ja hoito tulisi tehdä riittävin tervekudosmarginaalein (7–10 mm) «Wang Y, Kong WM, Wu YM ym. Therapeutic effect of l...»152.
- Kaksi kolmasosaa tapauksista paranee kertahoidolla. Tarvittaessa hoito voidaan toistaa «Rome RM, England PG. Management of vaginal intraep...»143, «Campagnutta E, Parin A, De Piero G ym. Treatment o...»153, «Audet-Lapointe P, Body G, Vauclair R ym. Vaginal i...»154, «Diakomanolis E, Rodolakis A, Sakellaropoulos G ym....»155, «Yalcin OT, Rutherford TJ, Chambers SK ym. Vaginal ...»156.
- Hoidon harvinaisia komplikaatioita ovat verenvuoto, infektiot ja emättimen ahtautuminen.
- Jos laserhoitoa ei voida tehdä tai se ei ole tehonnut, imikimodivoidetta voidaan käyttää
hoitona.
- Kun käytetään imikimodivoidetta emättimeen, täydellinen hoitovaste on saatu 57–86 %:ssa histologisissa LSIL-HSIL-muutoksissa (aiempi VAIN 1–3) «de Witte CJ, van de Sande AJ, van Beekhuizen HJ ym...»157, «Imikimodivoide emättimen ja ulkosynnyttimien solumuutosten hoidossa»35.
- Imikimodivoiteen annostelu kuvataan lisätietoaineistossa «Imikimodivoide emättimen ja ulkosynnyttimien solumuutosten hoidossa»35.
- Eksisionaalinen hoito voidaan valita, kun syöpää ei voida sulkea pois ja tarvitaan
histologinen varmistus tai kun kohdunpoiston jälkeen todetaan histologinen HSIL emättimen
pohjukassa ja muutos jatkuu leikkausarpeen «Audet-Lapointe P, Body G, Vauclair R ym. Vaginal i...»154.
- Hoitotulos on 65–80 %, kun histologinen HSIL-muutos (aiempi VAIN 3) poistetaan kirurgisesti «Benedet JL, Sanders BH. Carcinoma in situ of the v...»158, «Curtis P, Shepherd JH, Lowe DG ym. The role of par...»159.
- Laservaporisaatio ja eksisionaalinen hoito saattavat olla yhtä tehokkaita LSIL- ja HSIL-muutosten hoidossa «Laservaporisaatio ja ekskisionaalinen hoito saattavat olla yhtä tehokkaitaLSIL- ja HSIL -muutosten hoidossa.»C.
- Multifokaalinen muutos uusiutuu useammin, ja uusiutuminen todetaan keskimäärin 2 vuoden kuluessa «Diakomanolis E, Rodolakis A, Sakellaropoulos G ym....»155, «Indermaur MD, Martino MA, Fiorica JV ym. Upper vag...»160.
- Uusiutuminen on yleisempää potilailla, joilla on hrHPV-infektio «Jentschke M, Hoffmeister V, Soergel P ym. Clinical...»147, «Frega A, French D, Piazze J ym. Prediction of pers...»161. Yleensä sama virustyyppi persistoi «Jentschke M, Hoffmeister V, Soergel P ym. Clinical...»147, «Frega A, French D, Piazze J ym. Prediction of pers...»161.
- Uusiutuneen muutoksen hoito valitaan samoin perustein kuin primaaritilanteessa.
Seuranta
- Histologisen HSIL-muutoksen riski uusiutua ja edetä syöväksi hoidon jälkeen on 2–5 %, mikä on 10 kertaa suurempi kuin kohdunkaulan histologisissa muutoksissa «Frega A, Sopracordevole F, Assorgi C ym. Vaginal i...»150, «Frega A, French D, Piazze J ym. Prediction of pers...»161.
- Hoidon jälkeen histologisella LSIL/HSIL-muutoksella on 33 %:n uusiutumisriski. Uusiutuminen on yleisempää, jos taustalla on hrHPV-infektio, syöpä muualla gynekologissa elimissä tai immunosuppressiivinen lääkitys «Frega A, Sopracordevole F, Assorgi C ym. Vaginal i...»150.
- Infektiivisten muutosten (histologinen LSIL, aiempi HPV/VAIN 1) seurantana tehdään
kolposkopia, papakoe ja hrHPV-testi 12 kuukauden välein.
- Jos hrHPV on negatiivinen ensimmäisessä seurannassa, potilas voi siirtyä avohoitoon ja joukkoseulontaan.
- Emättimen histologisia HSIL-muutoksia tulisi hoidon jälkeen seurata kolposkopioin
alussa puolen vuoden välein (ks. kaavio 8 «hoi50049i.pdf»10).
- Jos ensimmäisen seurantakolposkopian yhteydessä (6 kk) otettu suuren riskin HPV-testi on negatiivinen ja kolposkooppinen löydös on normaali, riittää vuosittainen kolposkopia 3 vuoden ajan. Sen jälkeen potilas voi siirtyä joukkoseulontaan.
- Jos suuren riskin HPV-testi on hoidon jälkeisellä käynnillä positiivinen, potilasta tulee seurata kolposkooppisesti puolen vuoden välein, kunnes hrHPV-testi on negatiivinen, tai 3 vuoden ajan. Sen jälkeen vuosittaiset papakokeet avoterveydenhuollossa ovat suositeltavia, koska histologiset HSIL-muutokset uusiutuvat pitkänkin ajan kuluttua «Jentschke M, Hoffmeister V, Soergel P ym. Clinical...»147, «Fehr MK, Baumann M, Mueller M ym. Disease progress...»162.
- Silloinkin jos imikimodihoidon jälkeen hrHPV-testi on positiivinen mutta papakoe on normaali, potilaista 69 % muuttuu hrHPV-negatiivisiksi vuoden sisällä «Lin CT, Qiu JT, Wang CJ ym. Topical imiquimod trea...»163.
Ulkosynnyttimien esiastemuutokset
Vulvan esiastemuutosten luokittelu
- Ulkosynnyttimien esiastemuutokset jaetaan intraepiteliaalisiin levyepiteelimuutoksiin ja harvinaisempiin ei-levyepiteliaalisiin muutoksiin.
- Ulkosynnyttimien levyepiteelimuutokset jaetaan edelleen HPV-taustaisiin ja HPV:stä riippumattomiin.
-
- HPV-taustaiset luokitellaan histologisen kuvan perusteella samoin perustein kuin kohdunkaulan
esiastemuutokset «Kurman RJ, Carcangiu ML, Herrington CS, Young RH (...»164
- infektiiviset muutokset:
- Low-grade squamous intraepithelial lesion, LSIL (HPV-atypia, kondylooma, VIN 1)
-
- esiastemuutokset:
- High grade squamous intraepithelial lesion, HSIL (VIN usual type, VIN 2-3)
- HPV:stä riippumaton esiaste:
- Differentiated type vulvar intraepithelial neoplasia (dVIN)
- HPV-taustaiset luokitellaan histologisen kuvan perusteella samoin perustein kuin kohdunkaulan
esiastemuutokset «Kurman RJ, Carcangiu ML, Herrington CS, Young RH (...»164
- Ulkosynnyttimien ei-levyepiteliaalisia neoplastisia muutoksia, joihin ei sisälly stroomainvaasiota, ovat muun muassa Pagetin tauti ja melanooma in situ.
HPV-taustaiset levyepiteelimuutokset: riskitekijät ja luonnollinen kulku
- Vulvan histologisten HPV-muutosten riskitekijät ovat samat kuin kohdunkaulan esiastemuutosten «de Bie RP, van de Nieuwenhof HP, Bekkers RL ym. Pa...»167, «Preti M, Igidbashian S, Costa S ym. VIN usual type...»168.
- Vulvan HPV-muutokset liittyvät usein muihin genitaalialueen HPV-taustaisiin esiastemuutoksiin
«Goffin F, Mayrand MH, Gauthier P ym. High-risk hum...»171
- 10–75 %:lla ulkosynnyttimien esiastemuutoksiin liittyy kohdunkaulan eriasteisia muutoksia «de Bie RP, van de Nieuwenhof HP, Bekkers RL ym. Pa...»167, «van Esch EM, Dam MC, Osse ME ym. Clinical characte...»172.
- Histologinen HSIL:
- HSIL-muutosten ilmaantuvuus on kasvussa. Ikävakioitu ilmaantuvuus on nykyisin 2,1/100000 naisvuotta «van de Nieuwenhof HP, van der Avoort IA, de Hullu ...»170
- HSIL-muutoksissa HPV 16 -virusta on todettu 71–78 %:ssa ja HPV 18:aa noin 5–6 %:ssa tapauksista «De Vuyst H, Clifford GM, Nascimento MC ym. Prevale...»174, «Insinga RP, Liaw KL, Johnson LG ym. A systematic r...»175, «Smith JS, Backes DM, Hoots BE ym. Human papillomav...»176.
- HSIL-muutoksen riski muuttua syöväksi on noin 6 % «van de Nieuwenhof HP, Massuger LF, van der Avoort ...»173.
- Histologinen LSIL:
- LSIL-muutoksen aiheuttaa vulvassa yleisimmin joko HPV 6 tai HPV 11 (31–43 %), mutta sen taustalla on heterogeeninen joukko eri HPV-tyyppejä «De Vuyst H, Clifford GM, Nascimento MC ym. Prevale...»174, «Insinga RP, Liaw KL, Johnson LG ym. A systematic r...»175, «Smith JS, Backes DM, Hoots BE ym. Human papillomav...»176. HPV 16 -virusta on löydetty 7–24 %:ssa VIN 1 -muutoksia.
- LSIL-muutoksen luonnollinen kulku tunnetaan puutteellisesti, eikä sen progredioimista
HSIL-muutokseksi vulvan alueella ole dokumentoitu vakuuttavasti.
- HPV-tyyppien eroaminen LSIL- ja HSIL-muutoksissa puhuu progressiota vastaan, mutta se lienee mahdollista ainakin, jos LSIL-muutoksen taustalta todetaan HPV 16 -positiivisuus.
- Tavalliset kondyloomat liittyvät tyypillisesti pienen riskin virustyyppeihin HPV 6 ja HPV 11.
HPV-taustaiset levyepiteelimuutokset: kliininen kuva ja diagnostiikka
- Tavalliset kondyloomat diagnosoidaan kliinisen kuvan ja anamneesin perusteella, jolloin
kolposkopiaa ja koepalaa ei tarvita. Ks. Käypä hoito -suositus Seksitaudit «Seksitaudit»4, «Seksitaudit. Suomalaisen Lääkäriseuran Duodecimin ...»177.
- Ikääntyneemmillä naisilla tulee eksofyyttisten kondyloomamaisten muutoksen erotusdiagnostiikassa kuitenkin huomioida verrukoottinen karsinooma (Buschke–Löwensteinin tuumori).
- Muiden vulvamuutosten diagnoosi perustuu kolposkopiaan ja etikkahappopenslaukseen, jossa odotetaan keratinisoituneen levyepiteelin värjäytymistä «Cardosi RJ, Bomalaski JJ, Hoffman MS. Diagnosis an...»181.
- Nuorilla naisilla muutokset ovat usein multifokaalisia ja monimuotoisia (kuva «VIN 1 muutos»22 ja kuva «Vulvan histologinen HSIL»23).
- HSIL-muutosten diagnoosi on aina histologinen.
- Kolposkooppisesti vahvimmista muutoksista otetaan useita näytteitä.
- Näytteiden tulee olla riittävän syviä (vähintään 3–4 mm). Näyte otetaan paikallispuudutuksessa 3–4 mm:n stanssilla edustavimmalta muutosalueelta.
VIN 1 muutos
© Pekka Nieminen
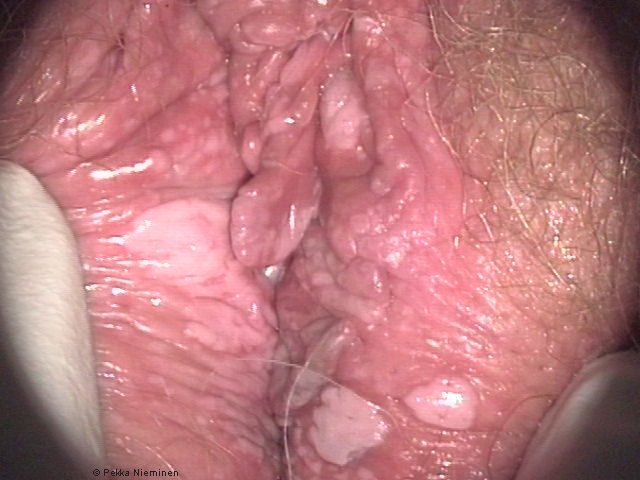
Vulvan histologinen HSIL
© Pekka Nieminen
HPV-taustaiset levyepiteelimuutokset: hoito ja seuranta
- Infektiivisiä HPV-muutoksia (histologinen LSIL, kondylooma mukaan lukien) ei välttämättä
tarvitse hoitaa.
- Jos muutos on oireinen, hoitolinja valitaan yksilöllisesti. Soveltuvia hoitovaihtoehtoja
ovat podofyllotoksiinipenslaus, imikimodivoidehoito, jäädytys- eli kryohoito ja valikoiduissa
tapauksissa laservaporisaatio tai muutoksen kirurginen poisto. Ks. Käypä hoito -suositus
Seksitaudit «Seksitaudit»4, «Seksitaudit. Suomalaisen Lääkäriseuran Duodecimin ...»177.
- Jos muutos on multifokaalinen, imikimodivoidehoito saattaa auttaa oireisiin ja parantaa muutokset «Imikimodihoito saattaa auttaa oireisiin ja parantaa muutokset ulkosynnyttimien histologisissa LSIL/HSIL-muutoksissa»C ja «Imikimodivoide emättimen ja ulkosynnyttimien solumuutosten hoidossa»35.
- Muutosten uusiutuminen hoidon jälkeen on tavallista «Nelson EL, Bogliatto F, Stockdale CK. Vulvar Intra...»182.
- Infektiivisten muutosten paranemista voidaan seurata avoterveydenhuollossa. Pitkittyvissä (> 2 v) ja epätyypillisen näköisissä muutoksissa suositellaan lähetettä kolposkopiaan. Ks. Käypä hoito -suositus Seksitaudit «Seksitaudit»4, «Seksitaudit. Suomalaisen Lääkäriseuran Duodecimin ...»177.
- Jos muutos on oireinen, hoitolinja valitaan yksilöllisesti. Soveltuvia hoitovaihtoehtoja
ovat podofyllotoksiinipenslaus, imikimodivoidehoito, jäädytys- eli kryohoito ja valikoiduissa
tapauksissa laservaporisaatio tai muutoksen kirurginen poisto. Ks. Käypä hoito -suositus
Seksitaudit «Seksitaudit»4, «Seksitaudit. Suomalaisen Lääkäriseuran Duodecimin ...»177.
- HSIL-muutos hoidetaan aina. Tavoitteena estää ulkosynnyttimien syövän kehittyminen.
- HSIL-muutoksen hoito voidaan toteuttaa poistamalla muutos kudosnäytteeksi (veitsi, leikkaava elektrokoagulaatio, laser), laservaporisaatiolla tai paikallisella imikimodi-voiteella.
- Eksisionaalinen hoito:
- Paikallinen eksisio on suositeltava hoito «Kirurginen eksision jälkeen HSIL (VIN) -muutoksen uusiutuminen saattaa olla vähäisempää kuin laservaporisaation jälkeen.»C. Etuna mahdollisen invasiivisen muutoksen löytyminen.
- Eksisio tehdään vähintään 5 mm:n marginaalilla näkyvästä muutoksesta «Modesitt SC, Waters AB, Walton L ym. Vulvar intrae...»183.
- Laservaporisaatio:
- Hoito soveltuu nuorille potilaille ja multippeleihin muutoksiin. Hoidon etuna on säästävä tulos ja haittana hidas paraneminen.
- Paikallinen imikimodilääkehoito:
- Jopa 80 %:lla potilaista saatetaan saada täydellinen hoitovaste «Imikimodihoito saattaa auttaa oireisiin ja parantaa muutokset ulkosynnyttimien histologisissa LSIL/HSIL-muutoksissa»C, «Imikimodivoide emättimen ja ulkosynnyttimien solumuutosten hoidossa»35.
- Hoito soveltuu etenkin laajoihin muutoksiin, kun invasiivinen tauti on suljettu pois.
- Hoito toteutetaan kolmasti viikossa paikallisesti 3 kuukauden ajan, minkä jälkeen tehdään seurantakolposkopia. Hoito voidaan aloittaa annostelemalla lääke kerran viikossa ja suurentamalla sitten annostelua 3 annokseen viikossa. Jos sivuoireet ovat vahvoja, annostelua voidaan harventaa «Imikimodivoide emättimen ja ulkosynnyttimien solumuutosten hoidossa»35.
- Hoidon jälkeen vulvan HSIL-muutoksia tulisi seurata kolposkopioin ensimmäisen vuoden
ajan puolivuosittain ja sen jälkeen vuosittain «Management of vulvar intraepithelial neoplasia. Co...»190, kaavio 9 «hoi50049k.pdf»11.
- Jos histologisen HSIL-muutoksen hoidon jälkeen ensimmäisessä seurannassa (6 kk) hrHPV-testi ja biopsiat ovat negatiiviset, seuraava seurantakäynti on vuoden kuluttua ja kokonaisseuranta-aika on 3 vuotta, jos hrHPV-testi ja biopsiat pysyvät negatiivisina «van Esch EM, Dam MC, Osse ME ym. Clinical characte...»172.
- Jos hrHPV-testi on positiivinen, tehdään seurantakolposkopia 6 ja 12 kuukauden kuluttua ja sen jälkeen vuosittain. Jatkoseuranta tehdään muuten biopsioiden mukaan (modifioitu lähteestä ISSVD World congress summary «SUMMARY of the Twenty-third World Congress of the ...»191).
- Hoidon jälkeen HSIL-muutos uusiutuu merkittävällä osalla potilaista
- Uusiutumisriski on eksisiohoidolla 16–42 %, laserhoidolla 23–67 % ja imikimodihoitoa saaneilla noin 10 % «Mathiesen O, Buus SK, Cramers M. Topical imiquimod...»186, «Tainio K, Jakobsson M, Louvanto K ym. Randomised t...»187, «Imikimodivoide emättimen ja ulkosynnyttimien solumuutosten hoidossa»35 ja «VIN-muutoksen uusiminen saattaa olla yleisempää laserhoidon kuin paikallisen eksision jälkeen.»C.
- Uusiutumisriski on suurempi, jos eksisioidun muutoksen tai laseroidun alueen reunalle jää esiastemuutosta «Jos poistetun muutoksen reunoille jää esiastemuutosta, uusiutumisen riski on 3-kertainen.»C
- Tauti uusiutuu useammin laserhoidon kuin paikallisen eksision jälkeen «VIN-muutoksen uusiminen saattaa olla yleisempää laserhoidon kuin paikallisen eksision jälkeen.»C.
- Multifokaalisten muutosten hoidon jälkeen uusiutumisriski on suurempi kuin yksittäisten muutosten hoidon jälkeen «Multifokaalisten muutosten hoidon jälkeen uusimisriski voi olla suurempi kuin yksittäisen muutoksen hoidon jälkeen.»D.
- Uusiutuneet HSIL-muutokset hoidetaan samojen periaatteiden mukaan kuin primaarileesiot «Cardosi RJ, Bomalaski JJ, Hoffman MS. Diagnosis an...»181
- Seurantana avohoidossa ovat kliininen tutkimus ja papakoe. Jos on oireilevia alueita (kutina, kirvely, haavauma), potilas voidaan lähettää kolposkopiakonsultaatioon.
dVIN eli HPV:stä riippumaton levyepiteelimuutos
- dVIN-muutosten osuus kaikista ulkosynnyttimien esiastemuutoksista on 2–5 % «van de Nieuwenhof HP, van der Avoort IA, de Hullu ...»170
- dVIN diagnosoidaan pääosin postmenopausaalisilla naisilla «van de Nieuwenhof HP, Massuger LF, van der Avoort ...»173, «Day T, Marzol A, Pagano R ym. Clinicopathologic Di...»192, ja se assosioituu vulvan kroonisiin dermatooseihin, erityisesti valkojäkälään «Day T, Marzol A, Pagano R ym. Clinicopathologic Di...»192, «Yang B, Hart WR. Vulvar intraepithelial neoplasia ...»193
- dVIN-muutokset ovat tyypillisesti oireisia unifokaalisia valkoisia tai punavalkoisia plakkeja «Day T, Marzol A, Pagano R ym. Clinicopathologic Di...»192.
- dVIN diagnosoidaan histologisesti.
- Kolposkooppisesti vahvimmista muutoksista otetaan useita näytteitä.
- Näyte otetaan mahdollisuuksien mukaan veneviillosta edustavimman muutoksen reuna-alueelta. Pienten muutosten kohdalla kannattaa pyrkiä koko muutoksen poistoon
- dVIN-muutokseen liittyy merkittävä syöpäriski (ainakin 30 %), ja se progredioi HSIL-muutosta
nopeammin «van de Nieuwenhof HP, Massuger LF, van der Avoort ...»173, «Thuijs NB, van Beurden M, Bruggink AH ym. Vulvar i...»194. dVIN diagnosoidaan usein yhtäaikaisesti vulvan levyepiteelikarsinooman kanssa «Thuijs NB, van Beurden M, Bruggink AH ym. Vulvar i...»194.
- dVIN-muutos ei kuitenkaan sulje pois yhtäaikaisen HPV-peräisen vulvamuutoksen mahdollisuutta.
- dVIN-muutokset hoidetaan aina
- Hoito on aina ensisijaisesti eksisionaalinen «Kokka F, Singh N, Faruqi A ym. Is differentiated v...»178, «Preti M, Scurry J, Marchitelli CE ym. Vulvar intra...»184
- Hoidon jälkeen potilasta seurataan kolposkopioin. Ensimmäinen seurantakolposkopia tehdään 6 kuukauden kuluttua hoidosta, minkä jälkeen se toistetaan vuoden välein yhteensä 5 vuoden ajan. Tämänkin jälkeen seurantaa on syytä jatkaa avohoidossa vuosittaisin seurannoin «Management of vulvar intraepithelial neoplasia. Co...»190.
- dVIN-muutoksen uusimistaajuus tai progressioriski hoidon jälkeen lienee suuri, eräässä
tutkimuksessa 86 % «McAlpine JN, Kim SY, Akbari A ym. HPV-independent ...»195
- Jos dVIN-potilaalla on myös valkojäkälä, tämän aktiivinen hoito on kliinisen kokemuksen mukaan erittäin tärkeää.
- dVIN-muutoksen lisäksi on kuvattu muitakin HPV:stä riippumattomia levyepiteelin mahdollisia esiastemuutoksia (mm. differentiated exophytic vulvar intraepithelial lesion (DEVIL)), vulvar acanthosis with altered differentiation (VAAD), mutta näiden asema on toistaiseksi vakiintumaton «Jenkins TM, Mills AM. Putative precancerous lesion...»196.
- Tilanteissa, joissa dVIN-kriteerit näytteessä eivät täyty (pieni näyte, osittaisia dVIN-piirteitä), joudutaan joskus tyytymään kuvailevaan histopatologiseen diagnoosiin (atypia levyepiteelissä). Tällöin on suositeltavaa ottaa kliinisen harkinnan mukaan kookkaampi koepala, poistaa muutos kokonaan tai seurata sitä tiiviisti.
Valkojäkälän ja punajäkälän diagnosointi, hoito ja seuranta
- Valkojäkälä voidaan diagnosoida kliinisen kuvan perusteella joko perusterveydenhuollossa
tai erikoissairaanhoidossa. Koepala tulee olla ottaa erotusdiagnostisissa ongelmissa
tai jos hoitovaste on huono – erityisesti koska valkojäkälän ja dVIN-muutoksen välillä
on assosiaatio «Yang B, Hart WR. Vulvar intraepithelial neoplasia ...»193.
- Jos potilas lähetetään valkojäkälädiagnoosin tekoa varten erikoissairaanhoitoon, paikallishoidoksi ei tule aloittaa erittäin vahvaa kortisonivoidetta, sillä sen käyttö peittää diagnostiset löydökset.
- Diagnoosin varmennuttua hoitona käytetään kortisonivoidetta pääasiassa pitkäaikaisesti.
- Hoidon tavoitteena on lievittää oireita ja ehkäistä arpeutumista.
- Vahvaa (mometasoni) tai erittäin vahvaa (klobetasoli) kortisonivoidetta käytetään
1–2 kertaa päivässä 1–3 kuukauden ajan. Lievemmissä tapauksissa annostelua harvennetaan
ensimmäisen kuukauden jälkeen.
- Jos oireet uusiutuvat, aloitetaan uusi 3 kuukauden hoitojakso ja sen jälkeen jatketaan ylläpitoannoksella esimerkiksi 2–3 kertaa viikossa.
- Kalsineuriinin estäjiä (takrolimuusi, pimekrolimuusi) voidaan käyttää toissijaisena hoitona.
- Hoitovasteen seuranta tehdään 3 kuukauden kohdalla.
- Ulkosynnytinalueen valkojäkälään liittyy enintään 4 %:n ulkosynnytinalueen levyepiteelikarsinooman riski «Spekreijse JJ, Streng BMM, Vermeulen RFM ym. The r...»197. dVIN-muutos näyttää liittyvän valkojäkälään «Yang B, Hart WR. Vulvar intraepithelial neoplasia ...»193, ja tämänhetkisen hypoteesin mukaisesti levyepiteelikarsinooma saattaa kehittyä valkojäkälästä dVIN-muutoksen kautta «Pouwer AW, VAN DEN Einden LCG, VAN DER Linden M ym...»198. Hyvin hoidetussa valkojäkälässä syöpäriski saattaa olla pienempi «Lee A, Bradford J, Fischer G. Long-term Management...»189.
- Potilaita tulee informoida pahanlaatuistumisriskistä.
- Hoitotasapainossa olevia potilaita seurataan perusterveydenhuollossa esimerkiksi vuosittain. Potilaiden omaseuranta on myös tärkeää. Valkojäkälästä on julkaistu Näin hoidan -artikkeli «Halonen P, Jakobsson M, Hiltunen-Back E. Ulkosynny...»200.
- Ulkosynnytinalueella todetaan punajäkälän kolmea eri alatyyppiä: erosiivista (yleisin), hypertrofista ja klassista. Erosiivinen punajäkälä voi myös affisioida emättimen limakalvoa, ja sen diagnosointi kuuluu erikoissairaanhoitoon: diagnoosiin tarvitaan sekä tyypillinen kliininen kuva että histologinen varmennus «Day T, Wilkinson E, Rowan D ym. Clinicopathologic ...»201.
- Erosiivisen punajäkälän hoitona käytetään erittäin vahvaa kortisonivoidetta ulkosynnytinalueelle tai emättimen limakalvolle samaan tapaan kuin valkojäkälässä. Toisinaan tarvitaan myös systeemisiä hoitoja «Ioannides D, Vakirlis E, Kemeny L ym. European S1 ...»202. Erosiivista punajäkälää sairastavien hoito ja seuranta toteutetaan erikoissairaanhoidossa moniammatillisesti.
- Ulkosynnytinalueen punajäkälän syöpäriski on kiistanalainen – enintään 1 % «Kennedy CM, Peterson LB, Galask RP. Erosive vulvar...»203, «Cooper SM, Wojnarowska F. Influence of treatment o...»204. Hoidon vaikutuksesta syöpäriskiin ei ole tietoa.
Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kolposkopiayhdistyksen asettama työryhmä
Kohdunkaulan, emättimen ja ulkosynnytinten solumuutokset -suosituksen historiatiedot «Kohdunkaulan, emättimen ja ulkosynnytinten solumuutokset, Käypä hoito -suosituksen historiatiedot»36
Puheenjohtaja:
Pekka Nieminen, LKT, dosentti, osastonylilääkäri; naistentautien ja synnytysten erikoislääkäri; HUS Naistentaudit ja synnytykset ja Helsingin yliopisto
Jäsenet:
Ahti Anttila, VTK, FT, dosentti, Joukkotarkastusrekisterin tutkimusjohtaja; Suomen Syöpärekisteri, Helsinki
Karoliina Aro, LT, naistentautien ja synnytysten erikoislääkäri, osastonlääkäri; HUS Naistenklinikka
Pia Halonen, LT, naistentautien ja synnytysten erikoislääkäri; HUS Naistentaudit ja synnytykset
Annu Heinonen, LT, naistentautien ja synnytysten erikoislääkäri, osastonlääkäri; HUS Naistenklinikka
Maija Jakobsson, LT, dosentti, naistentautien ja synnytysten erikoislääkäri, ylilääkäri; Hyvinkään sairaala
Ilkka Kalliala, LT, dosentti, naistentautien ja synnytysten erikoislääkäri, vs. kliininen opettaja; HUS Naistentaudit ja synnytykset ja Helsingin yliopisto
Laura Kotaniemi-Talonen, LT, naistentautien ja synnytysten erikoislääkäri, kliininen opettaja; TAYS ja Tampereen yliopisto
Tanja Laukkala, LT, dosentti, psykiatrian erikoislääkäri, Käypä hoito -toimittaja
Karolina Louvanto, LT, dosentti, erikoislääkäri, naistentaudit ja synnytysoppi; Tampereen yliopisto ja TAYS
Johanna Palmroth, naistentautien, synnytysten ja gynekologisen onkologian erikoislääkäri; Siun sote, naistentaudit
Virpi Rantanen, LT, dosentti, naistentautien ja synnytysten ja gynekologisen onkologian erikoislääkäri; TYKS:n naistenklinikka
Marjut Rintala, LT, naistentautien, synnytysten ja gynekologisen onkologian erikoislääkäri; TYKS:n naistenklinikka
Marja Simojoki, LT, gynekologisen sädehoidon, naistentautien ja synnytysten erikoislääkäri; OYS
Anni Virtanen, LT, HUS Diagnostiikkakeskus, HUSLAB, patologia, erikoistuva lääkäri
Asiantuntijat:
Eija Hiltunen-Back, LT, iho- ja sukupuolitautien erikoislääkäri; HYKS Iho- ja allergiasairaala
Tuire Sannisto, LT, ylilääkäri, yleislääketieteen erikoislääkäri; Tampereen kaupunki, sosiaali- ja terveyspalvelut, lasten, nuorten ja perheiden palvelut
Sidonnaisuudet:
Sidonnaisuusilmoitukset on tarkistettu 29.3.2021 julkaistun kohdennetun päivityksen yhteydessä.
Ahti Anttila: Ohjaushankkeet: Syöpäseulontojen kansallisen ohjausryhmän asettama kohdunkaulasyövän seulonnan asiantuntijatyöryhmä; EU:n terveysohjelman tukemat yhteistoimintahankkeet Cancer Control ja Innovative Partnership for Action Against Cancer, sisältäen syöpäseulontojen ohjauksen kehittämisen
Karoliina Aro: Tutkimusrahoitus: Astra Zeneca. Luento-, koulutus- ja asiantuntijapalkkiot: Gedeon Richter. Korvaukset koulutus- ja kongressikuluista: Tesaro Bio. Luottamustoimet: Suomen Kolposkopiayhdistys ry:n hallituksen jäsen.
Pia Halonen: Sivutoimet: Lääkärikeskus Aava, yksityislääkäri Luottamustoimet: European College for the Study of Vulval Disease -järjestön hallituksen jäsen.
Annu Heinonen: Sivutoimet: Lääkärikeskus Aava, naistentautien erikoislääkäri.
Maija Jakobsson: Sivutoimet: Lääkärikeskus Aava, ammatinharjoittaja, oman osakeyhtön (Tuumori Oy, Jyväskylä) kautta. Luottamustoimet: Suomen Kolposkopiayhdistys ry:n hallituksen jäsen; NFOG, sihteeri 12/19 saakka; Suomen gynekologit alaosaston johtokunnan varajäsen.
Ilkka Kalliala: Sivutoimet: Department of Surgery and Cancer, Imperial College London, Honorary Clinical Lecturer , 4/2018–. Luottamustoimet: Suomen Kolposkopiayhdistys ry:n hallituksen jäsen; Cochrane Collaborationin jäsen.
Laura Kotaniemi-Talonen: Luottamustoimet: Suomen Kolposkopiayhdistys ry:n hallituksen puheenjohtaja. Muut sidonnaisuudet: Asiantuntijapalkkiot, Stragen Finland Oy.
Tanja Laukkala: Sivutoimet: Yksityislääkäri. Luento-, koulutus- ja asiantuntijapalkkiot: FINE, Tapaturma-asioiden muutoksenhakulautakunta. Luottamustoimet: Toimia-verkosto, Itsemurhien ehkäisyverkosto THL. Muut sidonnaisuudet: HUS psykiatria, Palveluvalikoimaneuvosto, Kela.
Karolina Louvanto: Sivutoimet: Mehiläinen, yksityislääkäri.
Pekka Nieminen: Sivutoimet: Bulevardin Klinikka ja Pihlajalinna, yksityisvastaanotto. Luottamustoimet: European Federation for Colposcopy: President.
Johanna Palmroth: Tutkimusrahoitus: MSD, GSK. Molemmissa yhtiöissä ollut HPV-rokote -tutkijalääkärinä (faasi III). Luento-, koulutus- ja asiantuntijapalkkiot: MSD ja GSK. Korvaukset koulutus- ja kongressikuluista: MSD ja GSK, Roche. Ohjaushankkeet: Suomen Kolposkopiayhdistys ry:n rahastonhoitaja.
Virpi Rantanen: Sivutoimet: Terveystalo, ammatinharjoittaja (yksityislääkäri).
Marjut Rintala: Sivutoimet: Turun Gynekologikeskus, naistentautien, synnytysten ja gynekologisen onkologian erikoislääkäri. Luottamustoimet: Suomen Gynekologisen Onkologian Erikoislääkärit. Muut sidonnaisuudet: Turun Gynekologikeskuksen osakas.
Marja Simojoki: Sivutoimet: Gyneko, erikoislääkäri. Luento-, koulutus- ja asiantuntijapalkkiot: AstraZeneca. Korvaukset koulutus- ja kongressikuluista: NSGO kongressi, Roche Oy.
Anni Virtanen: Sivutoimet: Suomen Syöpärekisteri, vastaava lääkäri; Helsingin yliopisto, tutkija. Ohjaushankkeet: Kansallinen syöpäseulontojen ohjausryhmä.
Kirjallisuusviite
Kohdunkaulan, emättimen ja ulkosynnytinten solumuutokset. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kolposkopiayhdistyksen asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2023 (viitattu pp.kk.vvvv). Saatavilla internetissä: www.kaypahoito.fi
Tarkemmat viittausohjeet: «http://www.kaypahoito.fi/web/kh/viittaaminen»15
Vastuun rajaus
Käypä hoito -suositukset ja Vältä viisaasti -suositukset ovat asiantuntijoiden laatimia yhteenvetoja yksittäisten sairauksien diagnostiikan ja hoidon vaikuttavuudesta. Suositukset toimivat lääkärin tai muun terveydenhuollon ammattilaisen päätöksenteon tukena hoitopäätöksiä tehtäessä. Ne eivät korvaa lääkärin tai muun terveydenhuollon ammattilaisen omaa arviota yksittäisen potilaan parhaasta mahdollisesta diagnostiikasta, hoidosta ja kuntoutuksesta hoitopäätöksiä tehtäessä.
Tiedonhakukäytäntö
Systemaattinen kirjallisuushaku on hoitosuosituksen perusta. Lue lisää artikkelista khk00007
Kirjallisuutta
- Suomen Syöpärekisteri, tietokantaversio 2.9, tarkasteluvuodet 2015–2019. https://syoparekisteri.fi/
- Suomen Syöpärekisteri, https://tilastot.syoparekisteri.fi/syovat, datan päiväys 02.10.2020, sovelluksen versio 2020-11-06-001 «https://tilastot.syoparekisteri.fi/syovat»16
- Parkin DM, Whelan SL, Ferlay J, Teppo L, Thomas DB. Cancer incidence in Five Continents Vol. VIII. IARC Scientific Publications No. 155. International Agency for Research on Cancer & International Association of Cancer Registries, Lyon France, 2002
- World Health Organisation (WHO) Mortality Databank, Geneva. WHO Statistical information system. www.who.int/research/ «http://www.who.int/researchh/»17
- Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torre LA, Jemal A. Global Cancer Statistics 2018: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. Full text available at: https://onlinelibrary.wiley.com/doi/full/10.3322/caac.21492 «https://onlinelibrary.wiley.com/doi/full/10.3322/caac.21492»18
- Ferlay J, Ervik M, Lam F, Colombet M, Mery L, Piñeros M, Znaor A, Soerjomataram I, Bray F. Global Cancer Observatory: Cancer Today. 2018, Lyon, France: International Agency for Research on Cancer. Available from: https://gco.iarc.fr/today, accessed 27.2.2019 «https://gco.iarc.fr/today»19
- Anttila A, Pukkala E, Söderman B ym. Effect of organised screening on cervical cancer incidence and mortality in Finland, 1963-1995: recent increase in cervical cancer incidence. Int J Cancer 1999;83:59-65 «PMID: 10449609»PubMed
- International Agency for Research on Cancer. Cervical cancer screening. IARC Handbooks of cancer prevention, vol 10. IARC/WHO, Lyon 2005. www.iarc.fr/ «http://www.iarc.fr/»20
- Anttila A. Kohdunkaulansyövän seulonnan kohdistaminen ja vaikuttavuus. Suom Lääkäril 2000;55:2185-8
- Nieminen P, Hakama M, Tarkkanen J ym. Effect of type of screening laboratory on population-based occurrence of cervical lesions in Finland. Int J Cancer 2002;99:732-6 «PMID: 12115508»PubMed
- Engholm G, Ferlay J, Christensen N, Kejs AMT, Johannesen TB, Khan S, Leinonen MK, Milter MC, Ólafsdóttir E, Petersen T, Trykker H, Storm HH. NORDCAN: Cancer Incidence, Mortality, Prevalence and Survival in the Nordic Countries, Version 7.2 (16.12.2015). Association of the Nordic Cancer Registries. Danish Cancer Society. Available from http://www.ancr.nu «http://www.ancr.nu, accessed on day/month/year»21
- Engholm G, Ferlay J, Christensen N ym. NORDCAN--a Nordic tool for cancer information, planning, quality control and research. Acta Oncol 2010;49:725-36 «PMID: 20491528»PubMed
- Quinn MA, Benedet JL, Odicino F ym. Carcinoma of the cervix uteri. FIGO 26th Annual Report on the Results of Treatment in Gynecological Cancer. Int J Gynaecol Obstet 2006;95 Suppl 1:S43-103 «PMID: 17161167»PubMed
- zur Hausen H. Papillomaviruses causing cancer: evasion from host-cell control in early events in carcinogenesis. J Natl Cancer Inst 2000;92:690-8 «PMID: 10793105»PubMed
- de Villiers EM. Cross-roads in the classification of papillomaviruses. Virology 2013;445:2-10 «PMID: 23683837»PubMed
- IARC Working group on the Evaluation of Carsinogenic Risks to Humans. Biological agents. Volume 100 B. A review of human carcinogens. IARC Monogr Eval Carcinog Risks Hum 2012;100:255-268
- Anttila T, Saikku P, Koskela P ym. Serotypes of Chlamydia trachomatis and risk for development of cervical squamous cell carcinoma. JAMA 2001;285:47-51 «PMID: 11150108»PubMed
- Smith JS, Bosetti C, Muñoz N ym. Chlamydia trachomatis and invasive cervical cancer: a pooled analysis of the IARC multicentric case-control study. Int J Cancer 2004;111:431-9 «PMID: 15221973»PubMed
- Deacon JM, Evans CD, Yule R ym. Sexual behaviour and smoking as determinants of cervical HPV infection and of CIN3 among those infected: a case-control study nested within the Manchester cohort. Br J Cancer 2000;83:1565-72 «PMID: 11076670»PubMed
- Burger MP, Hollema H, Gouw AS ym. Cigarette smoking and human papillomavirus in patients with reported cervical cytological abnormality. BMJ 1993;306:749-52 «PMID: 8387842»PubMed
- Plummer M, Herrero R, Franceschi S ym. Smoking and cervical cancer: pooled analysis of the IARC multi-centric case--control study. Cancer Causes Control 2003;14:805-14 «PMID: 14682438»PubMed
- Franceschi S, Castellsagué X, Dal Maso L ym. Prevalence and determinants of human papillomavirus genital infection in men. Br J Cancer 2002;86:705-11 «PMID: 11875730»PubMed
- Castellsagué X, Ghaffari A, Daniel RW ym. Prevalence of penile human papillomavirus DNA in husbands of women with and without cervical neoplasia: a study in Spain and Colombia. J Infect Dis 1997;176:353-61 «PMID: 9237700»PubMed
- Castellsagué X, Bosch FX, Muñoz N ym. Male circumcision, penile human papillomavirus infection, and cervical cancer in female partners. N Engl J Med 2002;346:1105-12 «PMID: 11948269»PubMed
- Winer RL, Lee SK, Hughes JP ym. Genital human papillomavirus infection: incidence and risk factors in a cohort of female university students. Am J Epidemiol 2003;157:218-26 «PMID: 12543621»PubMed
- Thomas DB, Ray RM, Pardthaisong T ym. Prostitution, condom use, and invasive squamous cell cervical cancer in Thailand. Am J Epidemiol 1996;143:779-86 «PMID: 8610687»PubMed
- Birkeland SA, Storm HH, Lamm LU ym. Cancer risk after renal transplantation in the Nordic countries, 1964-1986. Int J Cancer 1995;60:183-9 «PMID: 7829213»PubMed
- Frisch M, Biggar RJ, Goedert JJ. Human papillomavirus-associated cancers in patients with human immunodeficiency virus infection and acquired immunodeficiency syndrome. J Natl Cancer Inst 2000;92:1500-10 «PMID: 10995805»PubMed
- Moreno V, Bosch FX, Muñoz N ym. Effect of oral contraceptives on risk of cervical cancer in women with human papillomavirus infection: the IARC multicentric case-control study. Lancet 2002;359:1085-92 «PMID: 11943255»PubMed
- Marks M, Gravitt PE, Gupta SB ym. Combined oral contraceptive use increases HPV persistence but not new HPV detection in a cohort of women from Thailand. J Infect Dis 2011;204:1505-13 «PMID: 21964399»PubMed
- Nielsen A, Kjaer SK, Munk C ym. Persistence of high-risk human papillomavirus infection in a population-based cohort of Danish women. J Med Virol 2010;82:616-23 «PMID: 20166190»PubMed
- Molano M, Van den Brule A, Plummer M ym. Determinants of clearance of human papillomavirus infections in Colombian women with normal cytology: a population-based, 5-year follow-up study. Am J Epidemiol 2003;158:486-94 «PMID: 12936904»PubMed
- Moscicki AB, Ma Y, Farhat S ym. Redetection of cervical human papillomavirus type 16 (HPV16) in women with a history of HPV16. J Infect Dis 2013;208:403-12 «PMID: 23599313»PubMed
- Louvanto K, Syrjänen KJ, Rintala MA ym. Genotype-specific clearance of genital human papillomavirus (HPV) infections among mothers in the Finnish family HPV study. J Clin Microbiol 2010;48:2665-71 «PMID: 20554830»PubMed
- Nasiell K, Nasiell M, Vaclavinková V. Behavior of moderate cervical dysplasia during long-term follow-up. Obstet Gynecol 1983;61:609-14 «PMID: 6835614»PubMed
- Ylitalo N, Josefsson A, Melbye M ym. A prospective study showing long-term infection with human papillomavirus 16 before the development of cervical carcinoma in situ. Cancer Res 2000;60:6027-32 «PMID: 11085523»PubMed
- Holowaty P, Miller AB, Rohan T ym. Natural history of dysplasia of the uterine cervix. J Natl Cancer Inst 1999;91:252-8 «PMID: 10037103»PubMed
- Cox JT, Schiffman M, Solomon D ym. Prospective follow-up suggests similar risk of subsequent cervical intraepithelial neoplasia grade 2 or 3 among women with cervical intraepithelial neoplasia grade 1 or negative colposcopy and directed biopsy. Am J Obstet Gynecol 2003;188:1406-12 «PMID: 12824970»PubMed
- Guido R, Schiffman M, Solomon D ym. Postcolposcopy management strategies for women referred with low-grade squamous intraepithelial lesions or human papillomavirus DNA-positive atypical squamous cells of undetermined significance: a two-year prospective study. Am J Obstet Gynecol 2003;188:1401-5 «PMID: 12824969»PubMed
- van Oortmarssen GJ, Habbema JD. Epidemiological evidence for age-dependent regression of pre-invasive cervical cancer. Br J Cancer 1991;64:559-65 «PMID: 1911199»PubMed
- Hakama M, Räsänen-Virtanen U. Effect of a mass screening program on the risk of cervical cancer. Am J Epidemiol 1976;103:512-7 «PMID: 1274953»PubMed
- Krivak TC, Rose GS, McBroom JW ym. Cervical adenocarcinoma in situ: a systematic review of therapeutic options and predictors of persistent or recurrent disease. Obstet Gynecol Surv 2001;56:567-75 «PMID: 11524622»PubMed
- Makkonen P, Heinävaara S, Sarkeala T ym. Impact of organized and opportunistic Pap testing on the risk of cervical cancer in young women - A case-control study from Finland. Gynecol Oncol 2017;147:601-606 «PMID: 28942994»PubMed
- Arbyn M, Anttila A, Jordan J ym. European guidelines for quality assurance on cervical cancer screening. 2. painos. Brussels: European Community, 2008
- THL. Terveyden ja hyvinvoinnin laitoksen asettaman papilloomavirustautien torjuntatyöryhmän selvitys. Helsinki: Terveyden ja hyvinvoinnin laitos. Raportti 4/2011. (Viitattu 27.5.2013). http://www.julkari.fi/handle/10024/80336 «http://www.julkari.fi/handle/10024/80336»22
- Melnikow J, Henderson JT, Burda BU ym. Screening for Cervical Cancer With High-Risk Human Papillomavirus Testing: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2018;320:687-705 «PMID: 30140883»PubMed
- Pankakoski M, Anttila A, Sarkeala T ym. Effectiveness of cervical cancer screening at age 65 - A register-based cohort study. PLoS One 2019;14:e0214486 «PMID: 30913262»PubMed
- US Preventive Services Task Force., Curry SJ, Krist AH ym. Screening for Cervical Cancer: US Preventive Services Task Force Recommendation Statement. JAMA 2018;320:674-686 «PMID: 30140884»PubMed
- Kalliala I, Anttila A, Pukkala E ym. Risk of cervical and other cancers after treatment of cervical intraepithelial neoplasia: retrospective cohort study. BMJ 2005;331:1183-5 «PMID: 16293840»PubMed
- Jakobsson M, Pukkala E, Paavonen J ym. Cancer incidence among Finnish women with surgical treatment for cervical intraepithelial neoplasia, 1987-2006. Int J Cancer 2011;128:1187-91 «PMID: 20473918»PubMed
- Anttila A, Näveri T, Sarkeala T. Kohdunkaulan syövän seulonnassa suuria alueellisia eroja. Suom Lääkäril 2014; 35: 2121-2126a
- Suomen Syöpärekisteri, https://tilastot.syoparekisteri.fi/seulonta, päivitetty 20.05.0011
- Monto K, Nieminen P. Gynekologisten irtosolunäytteiden vuosittainen kokonaismäärä ja raportointitavat Suomessa. Suom Lääkäril 2005;18-19:2093
- Salo H, Nieminen P, Kilpi T ym. Divergent coverage, frequency and costs of organised and opportunistic Pap testing in Finland. Int J Cancer 2014;135:204-13 «PMID: 24347441»PubMed
- Salo H, Nieminen P, Kilpi T, Auranen K, Leino T, Vänskä S, Tiihonen P, Lehtinen M, Anttila A. Seulontaohjelman ulkopuolinen Papatestaus ei vastaa suosituksia (Divergent coverage, frequency and costs of organised and opportunistic Pap testing in Finland). Suom Lääkäril 2014;69:2447-55A
- Salo H, Nieminen P, Kilpi T ym. Divergent coverage, frequency and costs of organised and opportunistic Pap testing in Finland. Int J Cancer 2014;135:204-13 «PMID: 24347441»PubMed
- Meijer CJ, Berkhof J, Castle PE ym. Guidelines for human papillomavirus DNA test requirements for primary cervical cancer screening in women 30 years and older. Int J Cancer 2009;124:516-20 «PMID: 18973271»PubMed
- Muñoz N, Manalastas R Jr, Pitisuttithum P ym. Safety, immunogenicity, and efficacy of quadrivalent human papillomavirus (types 6, 11, 16, 18) recombinant vaccine in women aged 24-45 years: a randomised, double-blind trial. Lancet 2009;373:1949-57 «PMID: 19493565»PubMed
- Paavonen J, Naud P, Salmerón J ym. Efficacy of human papillomavirus (HPV)-16/18 AS04-adjuvanted vaccine against cervical infection and precancer caused by oncogenic HPV types (PATRICIA): final analysis of a double-blind, randomised study in young women. Lancet 2009;374:301-14 «PMID: 19586656»PubMed
- GlaxoSmithKline Vaccine HPV-007 Study Group., Romanowski B, de Borba PC ym. Sustained efficacy and immunogenicity of the human papillomavirus (HPV)-16/18 AS04-adjuvanted vaccine: analysis of a randomised placebo-controlled trial up to 6.4 years. Lancet 2009;374:1975-85 «PMID: 19962185»PubMed
- Muñoz N, Kjaer SK, Sigurdsson K ym. Impact of human papillomavirus (HPV)-6/11/16/18 vaccine on all HPV-associated genital diseases in young women. J Natl Cancer Inst 2010;102:325-39 «PMID: 20139221»PubMed
- European Medicines Agency. Cervarix. Procedural steps taken and scientific information after the authorisation. EMA/620356/2012. Available from (accessed: 10/04/2015):http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-Procedural_steps_taken_and_scientific_information_after_authorisation/human/000721/WC500024639.pdf. «http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-Procedural_steps_taken_and_scientific_information_after_authorisation/human/000721/WC500024639.pdf»23
- European Medicines Agency. Gardasil. Procedural steps taken and scientific information after the authorisation. EMA/391688/2012. Available from (accessed 10/04/2015): http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Procedural_steps_taken_and_scientific_information_after_authorisation/human/000703/WC500021147.pdf. «http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Procedural_steps_taken_and_scientific_information_after_authorisation/human/000703/WC500021147.pdf»24
- Joura EA, Giuliano AR, Iversen OE ym. A 9-valent HPV vaccine against infection and intraepithelial neoplasia in women. N Engl J Med 2015;372:711-23 «PMID: 25693011»PubMed
- Kjaer SK, Sigurdsson K, Iversen OE ym. A pooled analysis of continued prophylactic efficacy of quadrivalent human papillomavirus (Types 6/11/16/18) vaccine against high-grade cervical and external genital lesions. Cancer Prev Res (Phila) 2009;2:868-78 «PMID: 19789295»PubMed
- Rowhani-Rahbar A, Mao C, Hughes JP ym. Longer term efficacy of a prophylactic monovalent human papillomavirus type 16 vaccine. Vaccine 2009;27:5612-9 «PMID: 19647066»PubMed
- Luostarinen T, Apter D, Dillner J ym. Vaccination protects against invasive HPV-associated cancers. Int J Cancer 2018;142:2186-2187 «PMID: 29280138»PubMed
- Lei J, Ploner A, Elfström KM ym. HPV Vaccination and the Risk of Invasive Cervical Cancer. N Engl J Med 2020;383:1340-1348 «PMID: 32997908»PubMed
- Harper DM, Franco EL, Wheeler CM ym. Sustained efficacy up to 4.5 years of a bivalent L1 virus-like particle vaccine against human papillomavirus types 16 and 18: follow-up from a randomised control trial. Lancet 2006;367:1247-55 «PMID: 16631880»PubMed
- Harper DM, Franco EL, Wheeler C ym. Efficacy of a bivalent L1 virus-like particle vaccine in prevention of infection with human papillomavirus types 16 and 18 in young women: a randomised controlled trial. Lancet 2004;364:1757-65 «PMID: 15541448»PubMed
- Koutsky LA, Ault KA, Wheeler CM ym. A controlled trial of a human papillomavirus type 16 vaccine. N Engl J Med 2002;347:1645-51 «PMID: 12444178»PubMed
- Garland SM, Hernandez-Avila M, Wheeler CM ym. Quadrivalent vaccine against human papillomavirus to prevent anogenital diseases. N Engl J Med 2007;356:1928-43 «PMID: 17494926»PubMed
- Ault KA, Future II Study Group. Effect of prophylactic human papillomavirus L1 virus-like-particle vaccine on risk of cervical intraepithelial neoplasia grade 2, grade 3, and adenocarcinoma in situ: a combined analysis of four randomised clinical trials. Lancet 2007;369:1861-8 «PMID: 17544766»PubMed
- FUTURE II Study Group. Quadrivalent vaccine against human papillomavirus to prevent high-grade cervical lesions. N Engl J Med 2007;356:1915-27 «PMID: 17494925»PubMed
- Palefsky J ym. HPV Vaccine against Anal HPV Infection and Anal Intraepithelial Neoplasia. N Engl J Med 2011; 365:1576-1585
- Giuliano AR, Palefsky JM, Goldstone S ym. Efficacy of quadrivalent HPV vaccine against HPV Infection and disease in males. N Engl J Med 2011;364:401-11 «PMID: 21288094»PubMed
- Lehtinen M, Apter D, Eriksson T ym. Effectiveness of the AS04-adjuvanted HPV-16/18 vaccine in reducing oropharyngeal HPV infections in young females-Results from a community-randomized trial. Int J Cancer 2020;147:170-174 «PMID: 31736068»PubMed
- Gertig DM, Brotherton JM, Budd AC ym. Impact of a population-based HPV vaccination program on cervical abnormalities: a data linkage study. BMC Med 2013;11:227 «PMID: 24148310»PubMed
- Baldur-Felskov B, Dehlendorff C, Munk C ym. Early impact of human papillomavirus vaccination on cervical neoplasia--nationwide follow-up of young Danish women. J Natl Cancer Inst 2014;106:djt460 «PMID: 24552678»PubMed
- Pollock KG, Kavanagh K, Potts A ym. Reduction of low- and high-grade cervical abnormalities associated with high uptake of the HPV bivalent vaccine in Scotland. Br J Cancer 2014;111:1824-30 «PMID: 25180766»PubMed
- Drolet M, Bénard É, Boily MC ym. Population-level impact and herd effects following human papillomavirus vaccination programmes: a systematic review and meta-analysis. Lancet Infect Dis 2015;15:565-80 «PMID: 25744474»PubMed
- Lehtinen M, Dillner J. Clinical trials of human papillomavirus vaccines and beyond. Nat Rev Clin Oncol 2013;10:400-10 «PMID: 23736648»PubMed
- WHO. Global Advisory Committee on Vaccine Safety, report of meeting held 11-12 December. Wkly Epidemiol Rec, vol. 89, no. 7, pp. 53-60.
- Arnheim-Dahlström L, Pasternak B, Svanström H ym. Autoimmune, neurological, and venous thromboembolic adverse events after immunisation of adolescent girls with quadrivalent human papillomavirus vaccine in Denmark and Sweden: cohort study. BMJ 2013;347:f5906 «PMID: 24108159»PubMed
- Scheller NM, Svanström H, Pasternak B ym. Quadrivalent HPV vaccination and risk of multiple sclerosis and other demyelinating diseases of the central nervous system. JAMA 2015;313:54-61 «PMID: 25562266»PubMed
- Beibei L ym. Efficacy and Safety of Prophylactic Vaccines against Cervical HPV Infection and Diseases among Women: A Systematic Review & Meta-Analysis. BMC Infect Dis. 2011; 11: 13
- Skufca J, Ollgren J, Artama M ym. The association of adverse events with bivalent human papilloma virus vaccination: A nationwide register-based cohort study in Finland. Vaccine 2018;36:5926-5933 «PMID: 30115524»PubMed
- Anttila A, Arbyn M, De Vuyst H, Dillner J, Dillner L, Franceschi S, Patnick J, Ronco G, Segnan N, Suonio E, Törnberg S & von Karsa L (eds.). European guidelines for quality assurance in cervical cancer screening. Second edition, Supplements. Office for Official Publications of the European Union, Luxembourg 2015 saatavana http://bookshop.europa.eu/en/european-guidelines-for-quality-assurance-in-cervical-cancer-screening-pbEW0115451/ «http://bookshop.europa.eu/en/european-guidelines-for-quality-assurance-in-cervical-cancer-screening-pbEW0115451/»25
- Herweijer E, Leval A, Ploner A ym. Association of varying number of doses of quadrivalent human papillomavirus vaccine with incidence of condyloma. JAMA 2014;311:597-603 «PMID: 24519299»PubMed
- Pollock KG, Kavanagh K, Potts A ym. Reduction of low- and high-grade cervical abnormalities associated with high uptake of the HPV bivalent vaccine in Scotland. Br J Cancer 2014;111:1824-30 «PMID: 25180766»PubMed
- Kavanagh K, Pollock KG, Potts A ym. Introduction and sustained high coverage of the HPV bivalent vaccine leads to a reduction in prevalence of HPV 16/18 and closely related HPV types. Br J Cancer 2014;110:2804-11 «PMID: 24736582»PubMed
- Lehtinen M, Nieminen P, Paavonen J. Pitäisikö Papa-kokeesta luopua? Suom Lääkär 2016; 71:1115
- Nayar R, Wilbur, D. (Eds.) The Bethesda System for Reporting Cervical Cytology. Definitions, Criteria, and Explanatory Notes. Springer. ISBN 978-3-319-11074-5, 2015
- Nieminen P. Miten Papalausuntoa tulee lukea? Duodecim 1998;114:1138-43
- Kinney WK, Manos MM, Hurley LB ym. Where's the high-grade cervical neoplasia? The importance of minimally abnormal Papanicolaou diagnoses. Obstet Gynecol 1998;91:973-6 «PMID: 9611007»PubMed
- Baldauf JJ, Dreyfus M, Ritter J ym. An analysis of the factors involved in the diagnostic accuracy of colposcopically directed biopsy. Acta Obstet Gynecol Scand 1997;76:468-73 «PMID: 9197451»PubMed
- HIV Indicator Conditions. http://hiveurope.eu/Finalised-Projects/Guidance-HIV-Indicator-Conditions «http://hiveurope.eu/Finalised-Projects/Guidance-HIV-Indicator-Conditions»26
- HIV-testing-guidelines-2020.pdf (bhiva.org) «https://www.bhiva.org/HIV-testing-guidelines»27
- Carlander C, Wagner P, van Beirs A ym. Suppressive antiretroviral therapy associates with effective treatment of high-grade cervical intraepithelial neoplasia. AIDS 2018;32:1475-1484 «PMID: 29746299»PubMed
- Carlander C, Marrone G, Brännström J ym. Assessing cervical intraepithelial neoplasia as an indicator disease for HIV in a low endemic setting: a population-based register study. BJOG 2017;124:1680-1687 «PMID: 28235246»PubMed
- Johnson SJ, Wadehra V. How predictive is a cervical smear suggesting invasive squamous cell carcinoma? Cytopathology 2001;12:144-50 «PMID: 11380555»PubMed
- Bowring J, Strander B, Young M ym. The Swede score: evaluation of a scoring system designed to improve the predictive value of colposcopy. J Low Genit Tract Dis 2010;14:301-5 «PMID: 20885156»PubMed
- Strander B, Ellström-Andersson A, Franzén S ym. The performance of a new scoring system for colposcopy in detecting high-grade dysplasia in the uterine cervix. Acta Obstet Gynecol Scand 2005;84:1013-7 «PMID: 16167921»PubMed
- Heatley MK, Bury JP. The correlation between the grade of dyskaryosis on cervical smear, grade of cervical intraepithelial neoplasia (CIN) on punch biopsy and the final histological diagnosis on cone biopsies of the cervix. Cytopathology 1998;9:93-9 «PMID: 9577735»PubMed
- Tainio K, Athanasiou A, Tikkinen KAO ym. Clinical course of untreated cervical intraepithelial neoplasia grade 2 under active surveillance: systematic review and meta-analysis. BMJ 2018;360:k499 «PMID: 29487049»PubMed
- Massad LS, Einstein MH, Huh WK ym. 2012 updated consensus guidelines for the management of abnormal cervical cancer screening tests and cancer precursors. Obstet Gynecol 2013;121:829-46 «PMID: 23635684»PubMed
- Salani R, Puri I, Bristow RE. Adenocarcinoma in situ of the uterine cervix: a metaanalysis of 1278 patients evaluating the predictive value of conization margin status. Am J Obstet Gynecol 2009;200:182.e1-5 «PMID: 19019325»PubMed
- Baalbergen A, Helmerhorst TJ. Adenocarcinoma in situ of the uterine cervix--a systematic review. Int J Gynecol Cancer 2014;24:1543-8 «PMID: 25238167»PubMed
- Teoh D, Musa F, Salani R ym. Diagnosis and Management of Adenocarcinoma in Situ: A Society of Gynecologic Oncology Evidence-Based Review and Recommendations. Obstet Gynecol 2020;135:869-878 «PMID: 32168211»PubMed
- Anderson MC. Invasive carcinoma of the cervix following local destructive treatment for cervical intraepithelial neoplasia. Br J Obstet Gynaecol 1993;100:657-63 «PMID: 8369250»PubMed
- Martin-Hirsch PP, Paraskevaidis E, Bryant A ym. Surgery for cervical intraepithelial neoplasia. Cochrane Database Syst Rev 2013;12:CD001318 «PMID: 24302546»PubMed
- Berget A, Andreasson B, Bock JE ym. Outpatient treatment of cervical intra-epithelial neoplasia. The CO2 laser versus cryotherapy, a randomized trial. Acta Obstet Gynecol Scand 1987;66:531-6 «PMID: 3321872»PubMed
- Townsend DE, Richart RM. Cryotherapy and carbon dioxide laser management of cervical intraepithelial neoplasia: a controlled comparison. Obstet Gynecol 1983;61:75-8 «PMID: 6401855»PubMed
- Gunasekera PC, Phipps JH, Lewis BV. Large loop excision of the transformation zone (LLETZ) compared to carbon dioxide laser in the treatment of CIN: a superior mode of treatment. Br J Obstet Gynaecol 1990;97:995-8 «PMID: 2252879»PubMed
- Oyesanya OA, Amerasinghe CN, Manning EA. Outpatient excisional management of cervical intraepithelial neoplasia. A prospective, randomized comparison between loop diathermy excision and laser excisional conization. Am J Obstet Gynecol 1993;168:485-8 «PMID: 8438914»PubMed
- Bostofte E, Berget A, Falck Larsen J ym. Conization by carbon dioxide laser or cold knife in the treatment of cervical intra-epithelial neoplasia. Acta Obstet Gynecol Scand 1986;65:199-202 «PMID: 3090849»PubMed
- Kristensen GB, Jensen LK, Hølund B. A randomized trial comparing two methods of cold knife conization with laser conization. Obstet Gynecol 1990;76:1009-13 «PMID: 2234708»PubMed
- Partington CK, Turner MJ, Soutter WP ym. Laser vaporization versus laser excision conization in the treatment of cervical intraepithelial neoplasia. Obstet Gynecol 1989;73:775-9 «PMID: 2649822»PubMed
- Martin-Hirsch PL, Kitchener H. Interventions for preventing blood loss during the treatment of cervical intraepithelial neoplasia. Cochrane Database Syst Rev 2000;:CD001421 «PMID: 10796789»PubMed
- Santesso N, Mustafa RA, Wiercioch W ym. Systematic reviews and meta-analyses of benefits and harms of cryotherapy, LEEP, and cold knife conization to treat cervical intraepithelial neoplasia. Int J Gynaecol Obstet 2016;132:266-71 «PMID: 26643302»PubMed
- Ferenczy A. Comparison of cryo- and carbon dioxide laser therapy for cervical intraepithelial neoplasia. Obstet Gynecol 1985;66:793-8 «PMID: 3934610»PubMed
- Kalliala I, Athanasiou A, Veroniki AA ym. Incidence and mortality from cervical cancer and other malignancies after treatment of cervical intraepithelial neoplasia: a systematic review and meta-analysis of the literature. Annals of Oncology 2020;31:213-27
- Cuschieri K, Bhatia R, Cruickshank M ym. HPV testing in the context of post-treatment follow up (test of cure). J Clin Virol 2016;76 Suppl 1:S56-61 «PMID: 26525202»PubMed
- Costa S, Venturoli S, Negri G ym. Factors predicting the outcome of conservatively treated adenocarcinoma in situ of the uterine cervix: an analysis of 166 cases. Gynecol Oncol 2012;124:490-5 «PMID: 22188786»PubMed
- Kocken M, Helmerhorst TJ, Berkhof J ym. Risk of recurrent high-grade cervical intraepithelial neoplasia after successful treatment: a long-term multi-cohort study. Lancet Oncol 2011;12:441-50 «PMID: 21530398»PubMed
- Heinonen A, Jakobsson M, Kiviharju M ym. Role of Colposcopy after Treatment for Cervical Intraepithelial Neoplasia. Cancers (Basel) 2020;12: «PMID: 32599929»PubMed
- Arbyn M, Redman CWE, Verdoodt F ym. Incomplete excision of cervical precancer as a predictor of treatment failure: a systematic review and meta-analysis. Lancet Oncol 2017;18:1665-1679 «PMID: 29126708»PubMed
- Strander B, Andersson-Ellström A, Milsom I ym. Long term risk of invasive cancer after treatment for cervical intraepithelial neoplasia grade 3: population based cohort study. BMJ 2007;335:1077 «PMID: 17959735»PubMed
- Elfgren K, Elfström KM, Naucler P ym. Management of women with human papillomavirus persistence: long-term follow-up of a randomized clinical trial. Am J Obstet Gynecol 2017;216:264.e1-264.e7 «PMID: 27825977»PubMed
- Palle C, Bangsbøll S, Andreasson B. Cervical intraepithelial neoplasia in pregnancy. Acta Obstet Gynecol Scand 2000;79:306-10 «PMID: 10746847»PubMed
- Economos K, Perez Veridiano N, Delke I ym. Abnormal cervical cytology in pregnancy: a 17-year experience. Obstet Gynecol 1993;81:915-8 «PMID: 8497355»PubMed
- Coppola A, Sorosky J, Casper R ym. The clinical course of cervical carcinoma in situ diagnosed during pregnancy. Gynecol Oncol 1997;67:162-5 «PMID: 9367700»PubMed
- Serati M, Uccella S, Laterza RM ym. Natural history of cervical intraepithelial neoplasia during pregnancy. Acta Obstet Gynecol Scand 2008;87:1296-300 «PMID: 18951206»PubMed
- Flannelly G. The management of women with abnormal cervical cytology in pregnancy. Best Pract Res Clin Obstet Gynaecol 2010;24:51-60 «PMID: 19805007»PubMed
- Hunter MI, Monk BJ, Tewari KS. Cervical neoplasia in pregnancy. Part 1: screening and management of preinvasive disease. Am J Obstet Gynecol 2008;199:3-9 «PMID: 18585520»PubMed
- Sadler L, Saftlas A, Wang W ym. Treatment for cervical intraepithelial neoplasia and risk of preterm delivery. JAMA 2004;291:2100-6 «PMID: 15126438»PubMed
- Kojic EM, Kang M, Cespedes MS ym. Immunogenicity and safety of the quadrivalent human papillomavirus vaccine in HIV-1-infected women. Clin Infect Dis 2014;59:127-35 «PMID: 24723284»PubMed
- Rainone V, Giacomet V, Penagini F ym. Human papilloma virus vaccination induces strong human papilloma virus specific cell-mediated immune responses in HIV-infected adolescents and young adults. AIDS 2015;29:739-43 «PMID: 25849837»PubMed
- Money DM, Moses E, Blitz S ym. HIV viral suppression results in higher antibody responses in HIV-positive women vaccinated with the quadrivalent human papillomavirus vaccine. Vaccine 2016;34:4799-806 «PMID: 27544584»PubMed
- Moscicki AB, Flowers L, Huchko MJ ym. Guidelines for Cervical Cancer Screening in Immunosuppressed Women Without HIV Infection. J Low Genit Tract Dis 2019;23:87-101 «PMID: 30907775»PubMed
- Daling JR, Madeleine MM, Schwartz SM ym. A population-based study of squamous cell vaginal cancer: HPV and cofactors. Gynecol Oncol 2002;84:263-70 «PMID: 11812085»PubMed
- Alemany L, Saunier M, Tinoco L ym. Large contribution of human papillomavirus in vaginal neoplastic lesions: a worldwide study in 597 samples. Eur J Cancer 2014;50:2846-54 «PMID: 25155250»PubMed
- Rome RM, England PG. Management of vaginal intraepithelial neoplasia: A series of 132 cases with long-term follow-up. Int J Gynecol Cancer 2000;10:382-390 «PMID: 11240702»PubMed
- Sillman FH, Fruchter RG, Chen YS ym. Vaginal intraepithelial neoplasia: risk factors for persistence, recurrence, and invasion and its management. Am J Obstet Gynecol 1997;176:93-9 «PMID: 9024096»PubMed
- Diakomanolis E, Stefanidis K, Rodolakis A ym. Vaginal intraepithelial neoplasia: report of 102 cases. Eur J Gynaecol Oncol 2002;23:457-9 «PMID: 12440826»PubMed
- Dodge JA, Eltabbakh GH, Mount SL ym. Clinical features and risk of recurrence among patients with vaginal intraepithelial neoplasia. Gynecol Oncol 2001;83:363-9 «PMID: 11606098»PubMed
- Jentschke M, Hoffmeister V, Soergel P ym. Clinical presentation, treatment and outcome of vaginal intraepithelial neoplasia. Arch Gynecol Obstet 2016;293:415-9 «PMID: 26232937»PubMed
- Boonlikit S, Noinual N. Vaginal intraepithelial neoplasia: a retrospective analysis of clinical features and colpohistology. J Obstet Gynaecol Res 2010;36:94-100 «PMID: 20178533»PubMed
- Kurman RJ, Carcangiu ML, Herrington CS, Young RH (Eds.) WHO classification of tumours of female reproductive organs, Fourth edition. International Agency for Research on Cancer, Lyon (2014), pp. 208-211
- Frega A, Sopracordevole F, Assorgi C ym. Vaginal intraepithelial neoplasia: a therapeutical dilemma. Anticancer Res 2013;33:29-38 «PMID: 23267125»PubMed
- Benedet JL, Wilson PS, Matisic JP. Epidermal thickness measurements in vaginal intraepithelial neoplasia. A basis for optimal CO2 laser vaporization. J Reprod Med 1992;37:809-12 «PMID: 1453403»PubMed
- Wang Y, Kong WM, Wu YM ym. Therapeutic effect of laser vaporization for vaginal intraepithelial neoplasia following hysterectomy due to premalignant and malignant lesions. J Obstet Gynaecol Res 2014;40:1740-7 «PMID: 24888942»PubMed
- Campagnutta E, Parin A, De Piero G ym. Treatment of vaginal intraepithelial neoplasia (VAIN) with the carbon dioxide laser. Clin Exp Obstet Gynecol 1999;26:127-30 «PMID: 10459459»PubMed
- Audet-Lapointe P, Body G, Vauclair R ym. Vaginal intraepithelial neoplasia. Gynecol Oncol 1990;36:232-9 «PMID: 2404839»PubMed
- Diakomanolis E, Rodolakis A, Sakellaropoulos G ym. Conservative management of vaginal intraepithelial neoplasia (VAIN) by laser CO2. Eur J Gynaecol Oncol 1996;17:389-92 «PMID: 8933838»PubMed
- Yalcin OT, Rutherford TJ, Chambers SK ym. Vaginal intraepithelial neoplasia: treatment by carbon dioxide laser and risk factors for failure. Eur J Obstet Gynecol Reprod Biol 2003;106:64-8 «PMID: 12475584»PubMed
- de Witte CJ, van de Sande AJ, van Beekhuizen HJ ym. Imiquimod in cervical, vaginal and vulvar intraepithelial neoplasia: a review. Gynecol Oncol 2015;139:377-84 «PMID: 26335596»PubMed
- Benedet JL, Sanders BH. Carcinoma in situ of the vagina. Am J Obstet Gynecol 1984;148:695-700 «PMID: 6702936»PubMed
- Curtis P, Shepherd JH, Lowe DG ym. The role of partial colpectomy in the management of persistent vaginal neoplasia after primary treatment. Br J Obstet Gynaecol 1992;99:587-9 «PMID: 1525101»PubMed
- Indermaur MD, Martino MA, Fiorica JV ym. Upper vaginectomy for the treatment of vaginal intraepithelial neoplasia. Am J Obstet Gynecol 2005;193:577-80; discussion 580-1 «PMID: 16098901»PubMed
- Frega A, French D, Piazze J ym. Prediction of persistent vaginal intraepithelial neoplasia in previously hysterectomized women by high-risk HPV DNA detection. Cancer Lett 2007;249:235-41 «PMID: 17070990»PubMed
- Fehr MK, Baumann M, Mueller M ym. Disease progression and recurrence in women treated for vulvovaginal intraepithelial neoplasia. J Gynecol Oncol 2013;24:236-41 «PMID: 23875073»PubMed
- Lin CT, Qiu JT, Wang CJ ym. Topical imiquimod treatment for human papillomavirus infection in patients with and without cervical/vaginal intraepithelial neoplasia. Taiwan J Obstet Gynecol 2012;51:533-8 «PMID: 23276555»PubMed
- Kurman RJ, Carcangiu ML, Herrington CS, Young RH (toim.) WHO classification of tumours of female reproductive organs, Fourth edition. International Agency for Research on Cancer, Lyon (2014), pp. 230-234
- Sideri Sideri M, Spinaci L, Spolti N ym. Evaluation of CO(2) laser excision or vaporization for the treatment of vulvar intraepithelial neoplasia. Gynecol Oncol 1999;75:277-81 «PMID: 10525386»PubMed
- Husseinzadeh N, Recinto C. Frequency of invasive cancer in surgically excised vulvar lesions with intraepithelial neoplasia (VIN 3). Gynecol Oncol 1999;73:119-20 «PMID: 10094891»PubMed
- de Bie RP, van de Nieuwenhof HP, Bekkers RL ym. Patients with usual vulvar intraepithelial neoplasia-related vulvar cancer have an increased risk of cervical abnormalities. Br J Cancer 2009;101:27-31 «PMID: 19513077»PubMed
- Preti M, Igidbashian S, Costa S ym. VIN usual type-from the past to the future. Ecancermedicalscience 2015;9:531 «PMID: 25987900»PubMed
- Planner RS, Hobbs JB. Intraepithelial and invasive neoplasia of the vulva in association with human papillomavirus infection. J Reprod Med 1988;33:503-9 «PMID: 2841459»PubMed
- van de Nieuwenhof HP, van der Avoort IA, de Hullu JA. Review of squamous premalignant vulvar lesions. Crit Rev Oncol Hematol 2008;68:131-56 «PMID: 18406622»PubMed
- Goffin F, Mayrand MH, Gauthier P ym. High-risk human papillomavirus infection of the genital tract of women with a previous history or current high-grade vulvar intraepithelial neoplasia. J Med Virol 2006;78:814-9 «PMID: 16628584»PubMed
- van Esch EM, Dam MC, Osse ME ym. Clinical characteristics associated with development of recurrence and progression in usual-type vulvar intraepithelial neoplasia. Int J Gynecol Cancer 2013;23:1476-83 «PMID: 24257562»PubMed
- van de Nieuwenhof HP, Massuger LF, van der Avoort IA ym. Vulvar squamous cell carcinoma development after diagnosis of VIN increases with age. Eur J Cancer 2009;45:851-6 «PMID: 19117749»PubMed
- De Vuyst H, Clifford GM, Nascimento MC ym. Prevalence and type distribution of human papillomavirus in carcinoma and intraepithelial neoplasia of the vulva, vagina and anus: a meta-analysis. Int J Cancer 2009;124:1626-36 «PMID: 19115209»PubMed
- Insinga RP, Liaw KL, Johnson LG ym. A systematic review of the prevalence and attribution of human papillomavirus types among cervical, vaginal, and vulvar precancers and cancers in the United States. Cancer Epidemiol Biomarkers Prev 2008;17:1611-22 «PMID: 18628412»PubMed
- Smith JS, Backes DM, Hoots BE ym. Human papillomavirus type-distribution in vulvar and vaginal cancers and their associated precursors. Obstet Gynecol 2009;113:917-924 «PMID: 19305339»PubMed
- Seksitaudit. Suomalaisen Lääkäriseuran Duodecimin ja Sukupuolitautien Vastustamisyhdistys ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018 (viitattu 22.1.2021). Saatavilla internetissä: www.kaypahoito.fi
- Kokka F, Singh N, Faruqi A ym. Is differentiated vulval intraepithelial neoplasia the precursor lesion of human papillomavirus-negative vulval squamous cell carcinoma? Int J Gynecol Cancer 2011;21:1297-305 «PMID: 21946295»PubMed
- Cooper SM, Wojnarowska F. Influence of treatment of erosive lichen planus of the vulva on its prognosis. Arch Dermatol 2006;142:289-94 «PMID: 16549703»PubMed
- Moore RA, Edwards JE, Hopwood J ym. Imiquimod for the treatment of genital warts: a quantitative systematic review. BMC Infect Dis 2001;1:3 «PMID: 11401728»PubMed
- Cardosi RJ, Bomalaski JJ, Hoffman MS. Diagnosis and management of vulvar and vaginal intraepithelial neoplasia. Obstet Gynecol Clin North Am 2001;28:685-702 «PMID: 11766145»PubMed
- Nelson EL, Bogliatto F, Stockdale CK. Vulvar Intraepithelial Neoplasia (VIN) and Condylomata. Clin Obstet Gynecol 2015;58:512-25 «PMID: 26133495»PubMed
- Modesitt SC, Waters AB, Walton L ym. Vulvar intraepithelial neoplasia III: occult cancer and the impact of margin status on recurrence. Obstet Gynecol 1998;92:962-6 «PMID: 9840558»PubMed
- Preti M, Scurry J, Marchitelli CE ym. Vulvar intraepithelial neoplasia. Best Pract Res Clin Obstet Gynaecol 2014;28:1051-62 «PMID: 25106700»PubMed
- Junge J, Poulsen H, Horn T ym. Prognosis of vulvar dysplasia and carcinoma in situ with special reference to histology and types of human papillomavirus (HPV). APMIS 1997;105:963-71 «PMID: 9463515»PubMed
- Mathiesen O, Buus SK, Cramers M. Topical imiquimod can reverse vulvar intraepithelial neoplasia: a randomised, double-blinded study. Gynecol Oncol 2007;107:219-22 «PMID: 17655918»PubMed
- Tainio K, Jakobsson M, Louvanto K ym. Randomised trial on treatment of vaginal intraepithelial neoplasia-Imiquimod, laser vaporisation and expectant management. Int J Cancer 2016;139:2353-8 «PMID: 27428506»PubMed
- Guideline on Lichen Sclerosus. Developed by the Guideline Subcommittee of the European Dermatology Forum, 2014. http://www.euroderm.org/edf/index.php/edf-guidelines «http://www.euroderm.org/edf/index.php/edf-guidelines»28
- Lee A, Bradford J, Fischer G. Long-term Management of Adult Vulvar Lichen Sclerosus: A Prospective Cohort Study of 507 Women. JAMA Dermatol 2015;151:1061-7 «PMID: 26070005»PubMed
- Management of vulvar intraepithelial neoplasia. Committee Opinion No. 509. American College of Obstetricians and Gynecologists. (Reaffirmed 2014) Obstet Gynecol 2011;118:1192–4.
- SUMMARY of the Twenty-third World Congress of the ISSVD. July 27-29, 2015
- Day T, Marzol A, Pagano R ym. Clinicopathologic Diagnosis of Differentiated Vulvar Intraepithelial Neoplasia and Vulvar Aberrant Maturation. J Low Genit Tract Dis 2020;24:392-398 «PMID: 32976294»PubMed
- Yang B, Hart WR. Vulvar intraepithelial neoplasia of the simplex (differentiated) type: a clinicopathologic study including analysis of HPV and p53 expression. Am J Surg Pathol 2000;24:429-41 «PMID: 10716158»PubMed
- Thuijs NB, van Beurden M, Bruggink AH ym. Vulvar intraepithelial neoplasia: Incidence and long-term risk of vulvar squamous cell carcinoma. Int J Cancer 2021;148:90-98 «PMID: 32638382»PubMed
- McAlpine JN, Kim SY, Akbari A ym. HPV-independent Differentiated Vulvar Intraepithelial Neoplasia (dVIN) is Associated With an Aggressive Clinical Course. Int J Gynecol Pathol 2017;36:507-516 «PMID: 28319571»PubMed
- Jenkins TM, Mills AM. Putative precancerous lesions of vulvar squamous cell carcinoma. Semin Diagn Pathol 2021;38:27-36 «PMID: 32948383»PubMed
- Spekreijse JJ, Streng BMM, Vermeulen RFM ym. The risk of developing squamous cell carcinoma in patients with anogenital lichen sclerosis: A systematic review. Gynecol Oncol 2020;157:671-677 «PMID: 32089333»PubMed
- Pouwer AW, VAN DEN Einden LCG, VAN DER Linden M ym. Clonal Relationship Between Lichen Sclerosus, Differentiated Vulvar Intra-epithelial Neoplasia and Non HPV-related Vulvar Squamous Cell Carcinoma. Cancer Genomics Proteomics 2020;17:151-160 «PMID: 32108037»PubMed
- Lee A, Bradford J, Fischer G. Long-term Management of Adult Vulvar Lichen Sclerosus: A Prospective Cohort Study of 507 Women. JAMA Dermatol 2015;151:1061-7 «PMID: 26070005»PubMed
- Halonen P, Jakobsson M, Hiltunen-Back E. Ulkosynnytinten valkojäkälä. Duodecim. 2019;135(3):297-302
- Day T, Wilkinson E, Rowan D ym. Clinicopathologic Diagnostic Criteria for Vulvar Lichen Planus. J Low Genit Tract Dis 2020;24:317-329 «PMID: 32205763»PubMed
- Ioannides D, Vakirlis E, Kemeny L ym. European S1 guidelines on the management of lichen planus: a cooperation of the European Dermatology Forum with the European Academy of Dermatology and Venereology. J Eur Acad Dermatol Venereol 2020;34:1403-1414 «PMID: 32678513»PubMed
- Kennedy CM, Peterson LB, Galask RP. Erosive vulvar lichen planus: a cohort at risk for cancer? J Reprod Med 2008;53:781-4 «PMID: 19004404»PubMed
- Cooper SM, Wojnarowska F. Influence of treatment of erosive lichen planus of the vulva on its prognosis. Arch Dermatol 2006;142:289-94 «PMID: 16549703»PubMed

