Depression
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Depressio «Depressio»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Ungefär 5–7 procent av finländarna lider av depression varje år.
- Identifiering av depression och differentialdiagnostik är viktiga.
- Centrala frågor i planeringen av vården är
- bedömning av depressionens svårighetsgrad
- åtskillnad av depressiv episod (F32) som förekommer för första gången i livet och recidiverande depression (F33)
- bedömning av komorbiditet, självmordsrisk och funktionsförmåga.
- I den individuella vårdplanen samordnas patientens behov, tillgängliga effektiva vårdformer samt eventuella andra stödåtgärder.
- De viktigaste specifika behandlingsformerna vid akut depression är
- psykoterapier som visat sig vara effektiva
- antidepressiva läkemedel.
- Vid lindrig och medelsvår depression är dessa behandlingar lika effektiva och kan användas alternativt eller samtidigt. Samtidig användning är oftast effektivast.
- Vid svåra och psykotiska depressioner är det alltid skäl att använda depressionsläkemedel, vid psykotiska tillsammans med psykosläkemedel. Vid psykotisk depression är elbehandling (ECT) den effektivaste behandlingsformen.
- Vid sidan av de specifika behandlingsformerna är det centralt att i vården undersöka livssituationen och erbjuda psykosocialt stöd.
- Efter en återhämtning från depression ska vården och uppföljningen av patienten fortsätta i ca ett halvt år på grund av den stora risken för återfall.
- För patienter som redan har drabbats av en tredje depressionsperiod rekommenderas fortsatt effektiv behandling med antidepressiva läkemedel som långvarig underhållsbehandling för att förhindra att nya sjukdomsperioder bryter ut.
- Inom primärvården lönar det sig att genomföra vården enligt en samarbetsmodell för
behandling av depression eller på motsvarande sätt genom
- samarbete mellan allmänläkare, depressionsskötare och psykiater
- behandlingens planmässighet
- uppföljning av patienten, handledning och psykosocialt stöd.
- Inom primärvården behövs psykiatriska konsultationer för att stöda diagnostik- och vårdbeslut.
- Företagshälsovården har en central roll i upprätthållandet av arbetsförmågan hos en arbetande depressionspatient och i stödet för återgång till arbetet.
- Inom den psykiatriska specialiserade sjukvården är det skäl att vårda patienter med
- svår eller psykotisk depression
- allvarlig depression med komorbiditet
- depression med dålig respons från sedvanlig behandling eller
- depression som orsakar allvarlig självdestruktivitet.
Målgrupper
- Rekommendationens målgrupp är läkare och övrig personal som deltar i vården av patienter
med depression
- inom primärvården, företagshälsovården och den psykiatriska specialiserade sjukvården
- inom övriga medicinska specialiteter.
Avgränsning av ämnet
- Rekommendationen gäller depressionstillstånd F32–F33 (depressiv episod och recidiverande depression) i sjukdomsklassifikationen «Terveyden ja hyvinvoinnin laitos. Psykiatrian luok...»1. Termen "depression" används som överordnat begrepp i rekommendationen för att beskriva båda.
- Lindrig depressiv episod (F32.0) eller lindrig recidiverande depression (F33.0) ska skiljas från enstaka depressionssymtom som är vanliga men inte tillräckliga som grund för diagnosen depression. Dessa lindriga symtom omfattas inte av denna vårdrekommendation.
- Behandling av depression i barndomen eller bipolär sjukdom omfattas inte av denna rekommendation.
Diagnostik
- Depression är ett syndrom. I diagnostiken är det viktigt att förutom identifiera enskilda depressionssymtom att uttryckligen även konstatera syndromet.
- Depressionsdiagnosen grundar sig alltid på symtom som konstaterats i en intervju och vars antal, svårighetsgrad, varaktighet och tidsmässiga dominans leder till en F32–F33-diagnos (tabell «Symtomkriterier på depressiv episod (F32) enligt ICD-10, som tillämpas för symtombildens del även vid recidiverande depression (F33). Kriterierna har förkortats en aning och ändrats något för att öka tydligheten....»1). Diagnosen kan inte ställas utifrån ett frågeformulär (se Avstå klokt-rekommendationen «Kyselylomakkeiden käyttö depression diagnosoinnissa»1: Ställ inte diagnosen depression enbart utifrån symtomenkäten. Diagnosen grundar sig på symtom som konstaterats under en intervju).
- De centrala formerna av depression delas i sjukdomsklassificeringen ICD-10 in i «Terveyden ja hyvinvoinnin laitos. Psykiatrian luok...»1
- depressiva episoder (F32)
- recidiverande depression (F33), där patienten har haft en depressiv episod minst en gång tidigare och har en stor risk för återfall.
- Kriterierna för själva depressionssyndromet är desamma i båda fallen och de presenteras i tabell «Symtomkriterier på depressiv episod (F32) enligt ICD-10, som tillämpas för symtombildens del även vid recidiverande depression (F33). Kriterierna har förkortats en aning och ändrats något för att öka tydligheten....»1, «Terveyden ja hyvinvoinnin laitos. Psykiatrian luok...»1.
- Det väsentliga är att observerade depressionssymtom har förekommit dagligen och oavbrutet i minst 2 veckor och att symtomen till sin svårighetsgrad är av klinisk betydelse.
- Diagnosen förutsätter förekomsten av minst 4 av de 10 kriterierna.
- Depressionens svårighetsgrad bedöms i ICD-10 enligt antalet symtom (lindrig 4–5, medelsvår 6–7 och svår 8–10 symtom) men den kan också bedömas utgående från symtommätare (t.ex. Montgomery–Åsbergs depressionsskala (MADRS) «hoi50076a.pdf»1 (på finska), «https://psykiatristod.se/download/18.18a7cdc416d6d4515e27bb74/1571637786412/MADRS.pdf»1 (på svenska), Becks depressionsskala (BDI) «BDI-kysely»1 (på finska), «https://www.mielenterveystalo.fi/sv/aikuiset/itsearviointi/Pages/BDI.aspx»2 (på svenska), PHQ-9 «PHQ-9 terveyskysely»2 (på finska), «https://psykiatristod.se/download/18.18a7cdc416d6d4515e27bb74/1571637786412/MADRS.pdf»1 (på svenska)) eller på basis av försvagad funktionsförmåga i anslutning till depression.
- Lindrig depression är förknippad med subjektivt lidande, men den försämrar i allmänhet inte i någon större utsträckning patientens funktionsförmåga. Medelsvår depression försämrar i allmänhet funktionsförmågan klart och den som lider av svår depression behöver ofta hjälp med sina dagliga sysslor.
- Vid psykotisk depression förekommer förutom depressionssymtom vanligen vanföreställningar, ibland hallucinationer och endast sällan depressiv stupor (katatoni).
| Symtomkriterier | Symtombild |
|---|---|
| A. Den depressiva episoden har varat i minst 2 veckor. | |
| B. Minst 2 av följande symtom konstateras. | 1. Deprimerad sinnesstämning under största delen av tiden |
| 2. Bortfall av intresse och känsla av välbehag för sådant som vanligen har intresserat eller gett välbehag | |
| 3. Minskad energi eller exceptionell trötthet | |
| C. Ett eller några av följande symtom konstateras så att det totala antalet symtom (B och C sammanlagt) är minst 4. | 4. Minskat självförtroende eller minskad självaktning |
| 5. Ogrundade eller oskäliga självanklagelser | |
| 6. Upprepade tankar om död eller självmord eller självdestruktivt beteende | |
| 7. Subjektiv eller observerad koncentrationssvårighet som även kan ta sig uttryck i obeslutsamhet eller ältande | |
| 8. Psykomotorisk förändring (excitation eller retardation) som kan vara subjektiv eller observerad | |
| 9. Sömnstörningar | |
| 10. Ökad eller minskad aptit med viktförändring | |
| Vid lindrig depression förekommer 4–5 symtom, vid medelsvår 6–7 och svår 8–10 symtom samt alla i punkt B. I psykotisk depression förekommer även vanföreställningar eller villfarelser. | |
Differentialdiagnostik
- Depression ska avskiljas från bipolär sjukdom, där patienten tidigare har haft maniska, hypomaniska eller blandade sjukdomsperioder
(samtidiga maniska och depressiva symtom).
- Behandlingen av bipolär sjukdom skiljer sig stort från behandlingen av en normal depressiv episod (se God medicinsk praxis-rekommendationen Kaksisuuntainen mielialahäiriö «Kaksisuuntainen mielialahäiriö»2 (på finska); Bipolär sjukdom «Bipolär sjukdom»3 (på svenska)) och den akuta behandlingen av bipolär sjukdom ankommer på en specialist i psykiatri.
- När man bedömer tillståndet hos en patient med depression ska man alltid utreda om patienten tidigare har haft maniska, hypomaniska eller blandade perioder.
- Som hjälp för diagnostiken av bipolär sjukdom rekommenderas en enkät om affektiva störningar (MDQ) «Hirschfeld RM, Williams JB, Spitzer RL ym. Develop...»2, «hoi50076b.pdf»2 (på finska), «https://psykiatristod.se/download/18.298d3d1f16d8b550c94442ee/1571821955839/MDQ.pdf»3 (på svenska) som kartlägger maniska symtom som förekommit tidigare. En positiv screening ger anledning till en detaljerad diagnostisk bedömning (se Avstå klokt-rekommendationen «Kaksisuuntaisen mielialahäiriön diagnosointi aikuisella ja MDQ-seula»2: Ställ inte diagnosen bipolär sjukdom enbart utifrån resultaten från MDQ-symtomkartläggningen).
- Det är också motiverat att utreda att depressionssymtomen inte direkt beror på någon somatisk sjukdom, såsom brist på folsyra eller B12-vitamin, hjärt- eller hjärninfarkt, endokrinologiska störningar (t.ex. hypotyreos), malign tumör eller neurologisk sjukdom eller läkemedelsbehandling av sjukdom (t.ex. glukokortikoider).
- Dessutom ska depressioner som direkt orsakas av patientens användning av berusningsmedel (t.ex. alkohol, cannabis eller amfetamin) uteslutas.
- Den somatiska differentialdiagnostikens betydelse är särskilt stor hos
- äldre patienter utan tidigare depression
- patienter med ovanliga depressionssymtom
- patienter som inte har nytta av sedvanlig behandling av depression.
- När det gäller en somatiskt sjuk patient är det inte alltid lätt att skilja mellan
symtomen på somatisk sjukdom och depression.
- Affektiva och kognitiva symtom på depression (deprimerad sinnesstämning, förlust av välbefinnande, nedsatt självkänsla, koncentrationssvårigheter, förtvivlan, självdestruktiva tankar, psykotiska symtom) beror mer sällan direkt på en somatisk sjukdom än vegetativa symtom (trötthet, psykomotorisk långsamhet, aptitlöshet, viktminskning).
- När det gäller somatiskt sjuka patienter är det alltså skäl att fästa särskild uppmärksamhet vid kognitiva och affektiva symtom.
- En depressionsdiagnos görs inte om det är fråga om en normal sorgereaktion i samband med en nära anhörigs död. Gränsen mellan en sorgereaktion och depression är dock ibland svävande.
- Den sörjandes känslor är förknippade med minnen av en förlorad anhörig. Vid depression däremot är patientens bild av sig själv negativ och depressionssymtomen har blivit allt vanligare på många livsområden.
- Självdestruktiva tankar, tydliga psykotiska eller psykomotoriska symtom, en svår symtombild eller fortsatt depressionssyndrom i månader är inte längre förknippade med en vanlig sorgereaktion «American Psychiatric Association: Diagnostic and s...»3 och är därmed en indikation för en diagnos på depression och för depressionsbehandling.
- Förekomsten eller typen av andra förluster eller stressfaktorer eller den psykologiska förståelsen av patientens tillstånd har en terapeutisk men ingen differentialdiagnostisk betydelse. Depressionsdiagnosen ställs när symtomkriterierna uppfylls.
Screening och identifiering av depression inom hälso- och sjukvården
- Screeningen av riskgrupper för depression kan förbättra identifieringen av depression inom primärvården «Depression riskiryhmiin suunnattu seulonta perusterveydenhuollossa saattaa parantaa sairauden tunnistamista.»C.
- Screening är till nytta endast om
- den är förknippad med effektiv behandling och möjlighet att konsultera specialistläkare
- patientens följsamhet och behandlingens effekt följs upp.
- Om screening genomförs är det skäl att rikta den endast till de patientgrupper där
förekomsten av depression sannolikt är hög. Sådana grupper är bland annat
- personer med depression eller ångest
- personer som tidigare haft depression
- kvinnor som nyligen fött barn
- personer med kroniska somatiska sjukdomar, smärttillstånd eller sömnstörningar
- personer med oklara somatiska symtom
- personer som använder många hälsovårdstjänster
- personer som lider av stress eller utbrändhet i arbetet
- riskanvändare av alkohol
- personer som lider av andra psykiska störningar, såsom ångest-, ät- eller missbruksstörningar
- personer med självmordsförsök
- långtidsarbetslösa
- socialt flerproblematiska.
- För att identifiera depression har man utvecklat många användbara korta och längre screeningmetoder «Williams JW Jr, Pignone M, Ramirez G ym. Identifyi...»4, «Mitchell AJ, Coyne JC. Do ultra-short screening in...»5, «Akena D, Joska J, Obuku EA ym. Comparing the accur...»6.
- Som screeningmetod inom primärvården kan man till exempel använda en screening med
två frågor från PRIME-MD «Arroll B, Khin N, Kerse N. Screening for depressio...»7:
- 1. Har du under den senaste månaden ofta varit oroad över att du känner dig nedstämd, deprimerad eller förtvivlad?
- 2. Har du under den senaste månaden ofta varit oroad över att du saknar intresse eller känner dig apatisk?
- Om patienten svarar jakande på minst ena frågan kan det vara fråga om depression «Arroll B, Khin N, Kerse N. Screening for depressio...»7, «Lombardo P, Vaucher P, Haftgoli N ym. The 'help' q...»8. Då krävs noggrannare undersökningar för att utreda saken.
- Vid screeningen kan även andra metoder användas, till exempel
- PHQ-9-enkäten «PHQ-9 terveyskysely»2 (på finska), «https://viss.nu/download/18.668ca5111744c9a9eed82aaf/1610623941602/PHQ-9_svensk.pdf»4 (på svenska)
- Becks depressionsenkät «BDI-kysely»1 (på finska), «https://www.mielenterveystalo.fi/sv/aikuiset/itsearviointi/Pages/BDI.aspx»2 (på svenska)
- finländska DEPS-screeningen «DEPS-testi»3
- EPDS-screening (Edinburgh Postnatal Depression Scale) för kvinnor som precis fött barn «Edinburgh Postnatal Depression Scale (EPDS)»4
- GDS-15- eller GDS-30-enkäten (geriatrisk depressionsskala, Geriatric Depression Scale) för personer över 65 år «Geriatrinen depressioasteikko (GDS)»5.
- Screening riktad till riskgrupper kan öka känsligheten för identifiering av depression, men den tar fram även felaktiga positiva fall «Akena D, Joska J, Obuku EA ym. Comparing the accur...»6. Ett positivt resultat innebär ännu inte depression.
- Screeningmetoderna kan inte ersätta en klinisk intervju av patienten. Klinikerna ska även i övrigt vara vaksamma för att identifiera depression om patienten tillhör någon riskgrupp för depression eller om patienten får symtom som hör till symtombilden för depression «Thombs BD, Ziegelstein RC. Does depression screeni...»9.
Etiologi och patogenes
- Depressioner är multifaktoriella sjukdomar vars uppkomst är förknippad med biologiska, psykologiska och sociala riskfaktorer i ett individuellt förhållande «Kendler KS, Gardner CO. Sex differences in the pat...»10, «Klein DN, Kotov R, Bufferd SJ. Personality and dep...»11, «Kupfer DJ, Frank E, Phillips ML. Major depressive ...»12.
- Många av riskfaktorerna har att göra med långvarig individuell depressionskänslighet, medan vissa är utlösande till sin natur.
- Centrala är ärftlig benägenhet, utvecklingsrelaterade riskfaktorer såsom vanvård, predisponerande personlighetsdrag och utlösande negativa livshändelser.
- Ärftlig benägenhet är sannolikt en desto viktigare faktor ju svårare och återkommande depressionsperioderna är.
- Väsentliga i depressionens patogenes är «Kupfer DJ, Frank E, Phillips ML. Major depressive ...»12, «Disner SG, Beevers CG, Haigh EA ym. Neural mechani...»13
- biologiska (bl.a. genetiska, neurokemiska, neurofysiologiska, neuroendokrinologiska och kronobiologiska) mekanismer
- psykologiska och sociala mekanismer (som skapar, upprätthåller och stärker deprimerad sinnesstämning).
Prevalens bland befolkningen
- Enligt befolkningsundersökningar är den kliniskt betydande depressionens årliga förekomst hos den vuxna befolkningen och hos unga cirka 5–7 % «Pirkola SP, Isometsä E, Suvisaari J ym. DSM-IV moo...»14, «Markkula N, Suvisaari J, Saarni SI ym. Prevalence ...»15 och hos personer över 65 år något mindre.
- Depression är ca 1,5–2 gånger vanligare hos kvinnor än hos män.
- Endast en minoritet av de som lider av depression söker aktivt vård inom hälso- och sjukvården «Hämäläinen J, Isometsä E, Sihvo S ym. Use of healt...»16, «Hämäläinen J, Isometsä E, Laukkala T ym. Use of he...»17, «Hämäläinen J, Isometsä E, Sihvo S ym. Treatment of...»18.
- Vård söks med större sannolikhet ju svårare och långvarigare depressionen är och ju större den upplevda försämringen av funktionsförmågan är. Även komorbiditet, särskilt samtidigt ångestsyndrom, ökar uppsökandet av vård «Hämäläinen J, Isometsä E, Sihvo S ym. Use of healt...»16, «Hämäläinen J, Isometsä E, Laukkala T ym. Use of he...»17.
- Ungefär 10 % av patienterna inom primärvården bedöms ha depression, men endast en del av patienterna uppsöker aktivt vård för depression, alltså är det ofta en krävande uppgift att identifiera depression «Salokangas RK, Poutanen O, Stengård E ym. Prevalen...»19, «Vuorilehto M, Melartin T, Isometsä E. Depressive d...»20.
- Ungefär hälften av patienterna inom den psykiatriska specialiserade sjukvården har depression «Vainio, S., Järvelin, J., Kääriäinen, S., Passoja,...»21, «http://www.julkari.fi/handle/10024/136978»5.
Psykiatrisk komorbiditet
- Majoriteten av de som uppsöker vård på grund av depression lider samtidigt också av
något annat psykiskt syndrom, såsom
- ångestsyndrom
- personlighetsstörning eller
- missbruksproblem.
- Ett samtidigt ångestsyndrom hos patienter med depression försämrar i allmänhet den psykosociala funktionsförmågan och livskvaliteten «Gaynes BN, Magruder KM, Burns BJ ym. Does a coexis...»22, «Brown C, Schulberg HC, Madonia MJ ym. Treatment ou...»23, «McDermut W, Mattia J, Zimmerman M. Comorbidity bur...»24, «Mittal D, Fortney JC, Pyne JM ym. Impact of comorb...»25.
- Typiska samtidiga ångestsyndrom är
- paniksyndrom
- social fobi
- andra rädslor
- generaliserat ångestsyndrom.
- Dessa störningar förekommer hos cirka hälften av patienter med depression «Hasin DS, Sarvet AL, Meyers JL ym. Epidemiology of...»26, «Friborg O, Martinsen EW, Martinussen M ym. Comorbi...»27, «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»28.
- Ångestsyndrom framträder
- som anfallsvis uppträdande eller generaliserade ångestsyndrom
- ofta som undvikande beteende i samband med situationsbunden ångest.
- Nästan hälften av dem som söker vård på grund av depression lider av någon form av personlighetsstörning eller åtminstone av personlighetsdrag som påverkar depressionskänsligheten och behandlingen av depression «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»28, «Sanderson WC, Wetzler S, Beck AT ym. Prevalence of...»29. De vanligaste är ängslig, instabil och anankastisk personlighet «Fava M, Alpert JE, Borus JS ym. Patterns of person...»30 samt beteendestörningar hos unga. Ju svårare personlighetsstörning, desto större klinisk betydelse har den «Markowitz JC, Skodol AE, Petkova E ym. Longitudina...»31. Hos personer som lider av anankastisk, ängslig eller osjälvständig personlighet är risken för att depressionen blir kronisk eller återkommer större än vanligt «Iacoviello BM, Alloy LB, Abramson LY ym. The role ...»32, «Mulder RT, Joyce PR, Frampton CM ym. Six months of...»33.
- Valet av behandling påverkas mest av instabil personlighet, vars symtombild består
bland annat av benägenhet för
- instabilitet i sinnesstämningen
- ombytlighet i identiteten
- stormiga människorelationer
- impulsivt beteende
- okontrollerbara negativa känslouttryck
- användning av berusningsmedel och självdestruktiva handlingar.
- Cirka 10–20 % av patienter med depression «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»28, «Riihimäki K, Vuorilehto M, Isometsä E. Borderline ...»34 lider av instabil personlighet.
- Samtidigt rusmedelsberoende eller missbruk av rusmedel – oftast alkohol – förekommer hos ca 10–30 % av patienter med depression «Hasin DS, Sarvet AL, Meyers JL ym. Epidemiology of...»26, «Melartin TK, Rytsälä HJ, Leskelä US ym. Current co...»28.
- I befolkningsundersökningar är den årliga prevalensen av uppmärksamhetsstörning med hyperaktivitet (ADHD) i vuxen ålder i allmänhet ca 3 % «Simon V, Czobor P, Bálint S ym. Prevalence and cor...»35. Det finns för närvarande ingen tillförlitlig bedömning av förekomsten av samtidig ADHD hos finländska patienter med depression, men den är sannolikt större än hos normalbefolkningen.
- Allvarlig psykiatrisk komorbiditet kan anses vara i fråga om en patient med depression har en svår personlighets- eller missbruksstörning eller flera andra samtidiga mentala störningar.
Depression och arbetsoförmåga samt depressionens ekonomiska effekter
- Depression orsakar globalt en betydande nedsättning i arbets- och funktionsförmågan «Alonso J, Petukhova M, Vilagut G ym. Days out of r...»36, «Bruffaerts R, Vilagut G, Demyttenaere K ym. Role o...»37, «Global Burden of Disease Study 2013 Collaborators....»38 och försämrar dessutom livskvaliteten «GBD 2015 DALYs and HALE Collaborators.. Global, re...»39, «Koivumaa-Honkanen H, Tuovinen TK, Honkalampi K ym....»40. Depression har blivit en av de sjukdomar som mest orsakar nedsatt funktionsförmåga «GBD 2016 Disease and Injury Incidence and Prevalen...»41.
- I Finland har antalet sjukdagpenningsperioder och invalidpensioner fördubblats på grund av depression från och med slutet av 1990-talet. Den långvariga tillväxten började minska på 2010-talet, men antalet sjukdagpenningsperioder har ökat på nytt under de senaste åren «Sosiaali- ja terveysministeriö (STM). Masto-hankke...»42, «Honkonen T, Gould R. Masennusperusteisen työkyvytt...»43.
- År 2018 inleddes cirka 30 900 sjukdagpenningsperioder och cirka 5 400 perioder med partiell sjukdagpenning på grund av depression. Ungefär 3 900 personer övergick till en ny invalidpension på grund av depression (rehabiliteringsstöd eller pension som beviljats tills vidare). Sammanlagt var något över 30 900 personer invalidpensionerade (med rehabiliteringsstöd eller tills vidare beviljad pension) på grund av depression i slutet av 2018.
- Kostnaderna som orsakas av depression är omfattande «Kessler RC. The costs of depression. Psychiatr Cli...»44. Utöver invalidpensionsutgifter och sjukdagpenningskostnader orsakas kostnader av försämrade arbetsprestationer och kostnader för vårdsystemet «Smit F, Cuijpers P, Oostenbrink J ym. Costs of nin...»45, «de Graaf R, Tuithof M, van Dorsselaer S ym. Compar...»46, «Olesen J, Gustavsson A, Svensson M ym. The economi...»47.
- Enligt uppgifter från Pensionsskyddscentralen och Folkpensionsanstalten uppgick de depressionsbaserade invalidpensionsutgifterna i Finland till 434 miljoner euro år 2018 och kostnaderna för sjukdagpenningen till 138 miljoner euro.
Prevention
- På individnivå kan man främja den mentala hälsan och minska risken för depressiva
episoder till exempel genom
- erfarenhet av tillräckligt goda och betydelsefulla människorelationer, socialt stöd och delaktighet
- måttlig mängd motion «Harvey SB, Øverland S, Hatch SL ym. Exercise and t...»48, «Schuch FB, Vancampfort D, Firth J ym. Physical Act...»49
- tillräcklig sömn «Hickie IB, Naismith SL, Robillard R ym. Manipulati...»50, «Glozier N, O'Dea B, McGorry PD ym. Delayed sleep o...»51
- att undvika eller sluta röka «Taylor G, McNeill A, Girling A ym. Change in menta...»52
- att undvika berusningsdrickande och överkonsumtion av alkohol «Hämäläinen J, Kaprio J, Isometsä E ym. Cigarette s...»53
- hälsosam kost «Ruokavalio depression ehkäisyssä»3, «Sánchez-Villegas A, Delgado-Rodríguez M, Alonso A ...»54
- Det är förnuftigast att rikta interventioner inom hälso- och sjukvården som förebygger
depression till riskgrupper, dvs. personer
- med riskfaktorer för depression (selektiv prevention för personer med riskfaktorer för depression)
- med depressiva symtom men inga störningar som uppfyller de diagnostiska kriterierna för depression (indikerad prevention för personer som löper stor risk att insjukna).
- Hos personer med riskfaktorer för depression torde risken för en utveckling av depression
minskas (selektiv prevention) till exempel med
- psykosocialt stöd till mammor som har fött barn «Shapiro GD, Fraser WD. ACP Journal Club. Review: p...»55, «Sockol LE, Epperson CN, Barber JP. Preventing post...»56
- god behandling av somatiska kroniska sjukdomar «Golden SH, Lazo M, Carnethon M ym. Examining a bid...»57, «Chauvet-Gélinier JC, Trojak B, Vergès-Patois B ym....»58
- ändamålsenlig vård av smärtpatienter «Kroenke K, Wu J, Bair MJ ym. Reciprocal relationsh...»59
- kortvarig rådgivning för riskanvändare av alkohol «Jonas DE, Garbutt JC, Amick HR ym. Behavioral coun...»60, «Friedmann PD. Alcohol use in adults. N Engl J Med ...»61
- stöd för anpassning och ny sysselsättning för arbetslösa «Vinokur AD, Schul Y. The web of coping resources a...»62, «Vuori J, Silvonen J, Vinokur AD ym. The Työhön Job...»63
- minskning av arbetsstress med hjälp av stresshanteringsprogram i gruppform «Stressinhallintamenetelmien vaikutus työstressiin ja masennusoireisiin»4 eller interventioner på organisationsnivå «Bergerman L, Corabian P, Harstall C. Effectiveness...»64.
- Hos personer som redan har depressionssymtom och risken för att insjukna i depression
är stor är det möjligt att förebygga utvecklingen av en depressiv episod (indikerad
prevention) med hjälp av psykologiska interventioner. Sådana interventioner är
- kontroll av sinnesstämningen i grupp (s.k. depressionsskolor) «Depression ilmaantumista voidaan ilmeisesti ehkäistä tai viivyttää ryhmämuotoisten psykoedukatiivisten depressiokouluharjoitteiden avulla.»B, «Hetrick SE, Cox GR, Witt KG ym. Cognitive behaviou...»65
- kognitiv beteendeterapi eller interpersonella korttidsterapier i grupp «Ryhmämuotoinen interpersonaalinen terapia (IPT) ja kognitiivis-behavioraalinen terapia saattavat vähentää depression ilmaantumista.»C
- internetbaserade datorstödda egenvårdsprogram «Potilaan itsensä tai terveydenhuollon ammattilaisen ohjaamat tietotekniikka-avusteiset kognitiivis-behavioraalisiin terapioihin pohjautuvat omahoidot ovat hyödyllisiä masennusoireiden hoidossa.»A
- kognitiva eller interpersonella interventioner som genomförs i skolorna «Hetrick SE, Cox GR, Witt KG ym. Cognitive behaviou...»65.
Vård
Planering och uppföljning av vården
- Utgångspunkten för vården är en depressionsdiagnos som grundar sig på en klinisk läkarundersökning.
- Om diagnosen till exempel verkar osäker på grund av symtomens korta varaktighet eller lindriga grad, rekommenderas att man för att undvika överbehandling gör en ny bedömning av situationen efter 1–2 veckor och fattar beslut om depressionsbehandling först när diagnosen har fastställts.
- I den individuella vårdplanen samordnas patientens behov, tillgängliga effektiva vårdformer samt eventuella andra stödåtgärder.
- Behandlingen av depression delas in i tre faser, bild «Faser i behandlingen av depression»1:
- Målet med behandlingen i den akuta fasen är symtomfrihet och den pågår tills detta mål uppnås.
- Målet med den fortsatta behandlingen är att förhindra att symtomen återkommer (relaps).
- Målet med underhållsbehandlingen är att förhindra att en ny sjukdomsperiod bryter ut.
- Vid akut behandling av depression kan man använda
- psykoterapi som visat sig vara effektiv
- behandling med antidepressiva läkemedel eller
- båda samtidigt eller
- i vissa fall elbehandling, ljusterapi, transkranial magnetstimulation eller andra neuromodulationsbehandlingar
- I vården ingår alltid patienthandledning om sjukdomen och dess behandling (psykoedukation).
- Psykoterapi och behandling med antidepressiva läkemedel är lika effektiva för att lindra symtom vid lindriga och medelsvåra depressioner. Samtidig användning av dessa är dock betydligt effektivare än enbart någotdera «Psykoterapia ja masennuslääkkeet ovat yhtä tehokkaita oireiden lievittäjiä lievässä ja keskivaikeassa depressiossa. Tehokkainta on niiden yhteiskäyttö.»A och därför rekommenderas de i allmänhet åtminstone när depressionen klart försämrar patientens funktionsförmåga.
- När behandling med antidepressiva läkemedel och psykoterapi används samtidigt är det viktigt att samordna behandlingen som helhet och att följa upp båda behandlingsformerna på lämpligt sätt.
- Andra nödvändiga psykosociala behandlingar eller läkemedelsbehandlingar kan tillämpas individuellt.
- Patienter med depression har uppenbarligen nytta av regelbunden handledd motionsträning «Säännöllinen ja riittävän usein toteutettu ohjattu liikuntaharjoittelu ilmeisesti parantaa lievän ja keskivaikean depression hoidon tehoa.»B, alltså den kan alltid rekommenderas som en del av helhetsvården om det inte finns några medicinska kontraindikationer. Motion ersätter dock inte annan behandling av depression.
- Oberoende av behandlingsform behöver patienter med depression regelbunden uppföljning både under den akuta fasen och minst ett halvt år efter det.
- Under uppföljningsbesöken utreds förverkligandet av vårdplanen, återhämtningen av symtomnivån och vårdresponsen.
- I vården undersöks patientens livssituation, särskilt eventuella utlösande och upprätthållande belastningsfaktorer, och man stöder patientens konstruktiva överlevnadsmetoder. Det är viktigt att patienten inte blir passiv mottagare av vården.
- Situationen och behovet av stöd eller vård hos barn till en vuxen som lider av depression ska bedömas (barnskyddslagen, «http://www.finlex.fi»6).
- Valet av vårdform och -instans styrs förutom av depressionens svårighetsgrad (se tabell «Depressionens svårighetsgrad och centrala behandlingsformer i den akuta fasen...»2) även av tillgången till vård.
- Andra faktorer som bör beaktas är bland annat
- patientens egna önskemål om sin vård
- svårighetsgraden för tidigare depressionsperioder, särskilt om de har varit svårare än i nuläget
- psykiatrisk komorbiditet
- respons och biverkningar av eventuella tidigare behandlingsförsök
- risk för självmord (se depression och självdestruktivt beteende)
- funktionsförmåga
- det somatiska hälsotillståndet och den läkemedelsbehandling som behövs för den somatiska sjukdomen.
| Behandlingsform | Lindrig | Medelsvår | Svår | Psykotisk |
|---|---|---|---|---|
| Internetbaserad datorstödd terapi (nätterapier) | + | + | ||
| Psykoterapi | + | + | (+) | |
| Antidepressiva läkemedel | + | + | + | (+) |
| Antidepressiva läkemedel och psykosläkemedel samtidigt | + | |||
| Elbehandling (ECT) | + | + | ||
| + = tillräcklig respons har påvisats också som exklusiv behandlingsform (+) = respons som exklusiv behandlingsform är osäker eller otillräcklig |
||||
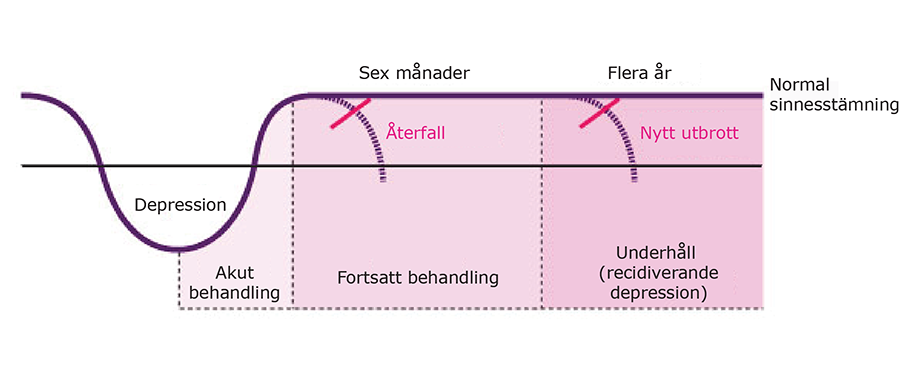
Faser i behandlingen av depression.
Läkemedelsbehandling
Akut behandling
- Depressionstillstånd eller upprepad depression kan behandlas med antidepressiva läkemedel «Depressioita voidaan hoitaa tehokkaasti masennuslääkkeiden avulla.»A.
- Ju svårare depression det är fråga om, desto viktigare är läkemedelsbehandlingen.
- Vid svår eller psykotisk depression är det alltid skäl att använda läkemedelsbehandling.
- Vid medelsvår depression är behandling med antidepressiva läkemedel i allmänhet nödvändig.
- Även vid lindrig depression är behandlingen med antidepressiva läkemedel i allmänhet till nytta.
- I stället för eller parallellt med läkemedelsbehandling kan man vid lindrig och medelsvår depression använda psykoterapi som visat sig vara effektiv.
- Cirka två tredjedelar av patienter som använder antidepressiva läkemedel uppnår tydlig respons, och hos cirka 40–50 % försvinner symtomen nästan helt inom cirka 4–12 veckor «Depressioita voidaan hoitaa tehokkaasti masennuslääkkeiden avulla.»A. Andelen som återhämtar sig ökar med tiden.
- Problem med följsamheten är en central faktor som begränsar vårdresultatet.
- Även om patienterna inom primärvården och den psykiatriska specialiserade sjukvården i viss mån skiljer sig från varandra i fråga om många olika faktorer, är resultatet av läkemedelsbehandlingen av depression i båda grupperna likartade «Masennuslääkkeiden teho on osoitettu myös perusterveydenhuollon masennuspotilailla.»A.
- Läkemedelsresponsen och -biverkningarna är individuella. På gruppnivå finns det sannolikt endast små skillnader i effekt och tolerans mellan olika antidepressiva läkemedel, men toleransen för tricykliska läkemedel är sämre än för andra «Masennuslääkkeiden väliset pienet tehoerot eivät ilmeisesti ole kliinisesti merkitseviä, mutta siedettävyydessä on todennäköisesti merkitseviä eroja.»B.
- Det centrala vid valet av läkemedelspreparat är
- observerade eller förväntade biverkningar «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5 och patientens inställning till dem
- patientens somatiska sjukdomar
- sannolika interaktioner med andra läkemedel som patienten använder «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5.
- Patientens somatiska hälsa och läkemedelsbehandling kan vara förknippade med faktorer som kräver laboratorieundersökningar före och under behandlingen «Penttilä J, Appel H, Rintahaka P, Heikkinen R, Syv...»66.
- Antidepressiva läkemedel ska användas i doser vars effekt har påvisats i kliniska prövningar. Dosrekommendationer presenteras i tabell 3.
- De flesta antidepressiva läkemedlen ökar andelen de som drar nytta av behandlingen med doser som är högre än en liten startdos. Med läkemedlen i SSRI-gruppen är det dock i allmänhet inte till någon nytta att öka dosen ovanför mittområdet. Hos en del av depressionsläkemedlen (t.ex. venlafaxin) ökar sannolikheten för vårdrespons i takt med att dosen ökas «Masennuslääkkeen annoksen nostaminen puuttuvan tehon vuoksi on yleensä suositeltavaa.»B.
- Om patienten inte återhämtar sig med den påbörjade dosen eller om återhämtningen endast är partiell är det i allmänhet skäl att hitta en optimal dos som ger maximal effekt och tolerans.
- Om patienten har betydande biverkningar eller om den maximala dosen redan har uppnåtts men responsen är svag även efter tillräckligt lång tid, är det skäl att byta till ett annat antidepressivt läkemedel.
- Alla depressionsläkemedel har kända och typiska biverkningar och hos cirka 10–15 % av de vårdade patienterna leder de i den akuta fasen till att medicineringen avbryts «Barbui C, Hotopf M, Freemantle N ym. WITHDRAWN: Tr...»67.
- De vanligaste biverkningarna av olika antidepressiva läkemedel presenteras i tabell «Antidepressiva läkemedel som används i Finland 2024 och deras doser för vuxna patienter...»3. Vissa biverkningar, såsom störningar i sexuella funktioner, viktökning eller tarmsymtom, kan bli mer betydande inom den långvariga behandlingen än i den akuta fasen.
- Om de biverkningar som patienten upplever är exceptionellt kraftiga eller atypiska, eller om de framkommer redan med en liten dos, kan koncentrationsmätningar eller information om CYP2C19- eller CYP2D6-genotyper utnyttjas som stöd för vårdbeslut «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5.
- Farmakogenetisk testning är motiverad i situationer där patienten upplever exceptionellt kraftiga läkemedelsbiverkningar av sedvanlig behandling med antidepressiva läkemedel. Om man känner till testresultaten av patientens CYP2C19- eller CYP2D6-gener är det skäl att beakta dem vid val av läkemedel och doseringen av vissa läkemedel «CYP2C19- ja CYP2D6-geenitesteihin perustuvan metaboliastatuksen merkitys depressiolääkkeiden annostelussa»6.
- Vid fastställande av rätt dosering av tricykliska depressionsläkemedel ska man använda koncentrationsmätningar till hjälp.
- Ketiapin, som hör till andra generationens psykosläkemedel, är i små doser på 50–300 mg effektivt vid behandling av depression även som monoterapi «Toisen polven psykoosilääke ketiapiini on matalalla 50–300 mg annoksella tehokas depression hoidossa myös monoterapiana.»A, men på grund av läkemedlets biverkningar rekommenderas att sådan behandling begränsas till den specialiserade sjukvården. Se rekommendationen Vältä viisaasti «Ketiapiinimonoterapia masennustilan hoidossa»7: Undvik behandling av depression enbart med ketiapin utan särskilda grunder och konsultation med psykiater.
- Tillståndet hos en patient som får läkemedelsbehandling ska under hela den akuta fasen följas upp med återkommande, regelbundna möten med 1–3 veckors mellanrum och vid behov tätare, om till exempel självmordsrisken bedöms vara betydande.
- Vid uppföljningsmötena rekommenderas en bedömning av behandlingens effekt genom att utreda patientens tillstånd med hjälp av bedömningsskalor (t.ex. Montgomery-Åsbergs depressionsskala «hoi50076a.pdf»1 (på finska), «https://psykiatristod.se/download/18.18a7cdc416d6d4515e27bb74/1571637786412/MADRS.pdf»1 (på svenska)) eller enkätformulär (t.ex. Becks depressionsskala «BDI-kysely»1 (på finska), «https://www.mielenterveystalo.fi/sv/aikuiset/itsearviointi/Pages/BDI.aspx»2 (på svenska) eller PHQ-9 «PHQ-9 terveyskysely»2 (på finska), «https://viss.nu/download/18.668ca5111744c9a9eed82aaf/1610623941602/PHQ-9_svensk.pdf»4 (på svenska).
- Målet med den akuta behandlingen är fullständig eller nästan fullständig symtomfrihet (t.ex. < 5 poäng i PHQ-9 eller < 10 poäng i Becks depressionsenkät med 21 punkter).
- Under uppföljningen bedöms den uppnådda läkemedelsresponsen. Om det inte framkommer tecken på begynnande vårdrespons (minskning av antalet symtompoäng < 20 %) inom fyra veckor, är det i allmänhet redan skäl att byta till ett annat antidepressivt läkemedel.
- Responsen bör bedömas kritiskt när den fullständiga behandlingsdosen har använts i 6–12 veckor. Det kan vara motiverat att förlänga uppföljningstiden till 8–12 veckor om det under de första 6–8 veckorna redan framkommit partiell vårdrespons (minskning av antalet symtompoäng med 20–50 %). Om man inte uppnår tydlig vårdrespons (minskning av symtompoäng med > 50 %) är det skäl att byta ut det ineffektiva läkemedlet före den 12:e veckan «Masennuslääkkeen hoitovaste on luotettavasti arvioitavissa 3 kuukauden kuluessa.»A.
| Generiskt namn | Startdos (mg/dygn) | Behandlingsdos (mg/dygn) | Vanliga biverkningar |
|---|---|---|---|
| Selektiva serotoninupptagshämmare (SSRI) | Karaktäristiska för gruppen är bl.a. illamående, tarmsymtom och störningar i sexuella funktioner | ||
| Escitalopram | 10 | 10–20 | |
| Fluoxetin | 20 | 20–80 | |
| Fluvoxamin | 50 | 100–300 | |
| Paroxetin | 20 | 20–50 | |
| Sertralin | 50 | 50–200 | |
| Citalopram | 20 | 20–40 | |
| Övriga antidepressiva läkemedel | |||
| Agomelatin | 25 | 25–50 | Huvudvärk, yrsel |
| Bupropion | 150 | 150–300 | Huvudvärk, sömnlöshet, illamående |
| Duloxetin | 60 | 60–120 | Illamående, muntorrhet, huvudvärk, sömnighet |
| Mianserin | 30 | 30–90 | Trötthet, yrsel |
| Mirtazapin | 15–30 | 30–60 | Trötthet, viktökning |
| Moklobemid | 300 | 300–900 | Sömnlöshet, yrsel |
| Trazodon | 50–100 | 150–500 | Trötthet, yrsel, rytmstörningar |
| Venlafaxin | 75 | 75–375 | Som med SSRI-läkemedel |
| Vortioxetin | 10 | 5–20 | Illamående |
| Tricykliska antidepressiva läkemedel1) | Karakteristiska för gruppen är bland annat antikolinerga biverkningar och biverkningar av alfa1-blockad | ||
| Amitriptylin | 25–50 | 75–300 | |
| Klomipramin | 25–50 | 75–300 | |
| Nortriptylin | 25–50 | 50–200 | |
| 1) Användning för depression förutsätter mätningar av koncentrationen. | |||
Läkemedelsresistent depression
- Om två på varandra följande på behörigt sätt genomförda läkemedelsförsök inte har lett till en tydlig vårdrespons (minskning av antalet symtompoäng med > 50 %) är det fråga om en så kallad läkemedelsresistent depression «European Medicines Agency. Pre-Authorisation Evalu...»68.
- Utnyttjandet av farmakogenetisk information ökar effekten av behandling med antidepressiva läkemedel vid behandling av depression «Farmakogeneettisen tiedon hyödyntäminen lisää masennuslääkehoidon tuloksellisuutta.»A. Testning av farmakogenetiska CYP2C19- och CYP2D6-genotyper är motiverad vid läkemedelsresistent depression för att identifiera eventuell avvikande läkemedelsmetabolism och för att genomföra ett individualiserat läkemedelsval och dosering.
- I synnerhet när patientens funktionsförmåga är klart nedsatt på grund av depression är det på sin plats att konsultera en specialist i psykiatri eller hänvisa patienten till psykiatrisk specialiserad sjukvård.
- I läkemedelsresistent depression kan man inom primärvården
- byta ut det använda depressionsläkemedlet mot ett nytt depressionsläkemedel (läkemedlen är i detta avseende relativt jämlika) «Lääkkeiden odotettavissa olevassa tehossa ei yleensä ole merkittäviä eroja vaihdettaessa tehoton masennuslääke toiseen lääkkeeseen.»B.
- använda vid sidan av depressionsläkemedlet omega-3- fettsyror som tilläggsläkemedel, som vid användning på detta sätt uppenbarligen är effektiva. I stora doser kan omega-3-fettsyrorna dock bromsa blodkoaguleringen och öka effekten av antikoagulanter «Omega-3-rasvahapoilla on ilmeisesti tehoa depressiolääkityksen lisälääkityksenä vakavan masennuksen hoidossa, mutta ei ainoana masennuksen lääkehoitona.»B.
- En specialist i psykiatri eller en annan läkare som är insatt i ärendet kan dessutom
alternativt
- bedöma doseringen av depressionsläkemedlet och patientföljsamheten med hjälp av koncentrationsmätningar «Lääkkeiden haitta- ja yhteisvaikutukset, lääkeaineiden pitoisuusmittaukset ja CYP-genotyyppien määrittäminen»5
- kombinera selektiva serotoninupptagshämmaren med andra generationens psykosläkemedel: aripiprazol, ketiapin eller risperidon «Lääkeresistenttiä depressiota voidaan hoitaa yhdistämällä serotoniinin takaisinoton estäjään toisen polven psykoosilääke aripipratsoli, ketiapiini tai risperidoni.»A
- pröva två depressionsläkemedel samtidigt för patienten för att skapa en synergistisk effekt «Lääkeresistenttiä depressiota voidaan hoitaa käyttämällä 2 masennuslääkettä yhtä aikaa.»B. Till exempel läkemedel som hämmar serotoninupptag i kombination med mirtazapin eller mianserin är sannolikt användbara kombinationer.
- En specialistläkare i psykiatri kan också kombinera litium «Lääkeresistenttiä depressiota voidaan hoitaa lisäämällä masennuslääkehoitoon litiumhoito eli ns. litium-augmentaation avulla.»A med det antidepressiva läkemedlet.
- Användningen av läkemedelskombinationer förutsätter att den behandlande läkaren är förtrogen och försiktig med läkemedlen samt känner till riskerna med interaktione «Boyer EW, Shannon M. The serotonin syndrome. N Eng...»69
- Samtidig psykoterapeutisk behandling ökar sannolikt behandlingens effekt «Trivedi RB, Nieuwsma JA, Williams JW Jr. Examinati...»70, «Wiles N, Thomas L, Abel A ym. Cognitive behavioura...»71. Se punkten Psykoterapeutisk behandling.
- På psykiatriska sjukhus kan man vid strävan efter snabb symtomlindring till exempel i samband med risken för självmord vid svår (icke-psykotisk) depression använda ketamininfusion «Ketamiini-infuusio on tehokas lääkeresistentin depression hoitomuoto, mutta se on vaikutukseltaan lyhytaikainen.»A. Ketaminbehandling förutsätter förtrogenhet med och tillgång till anestesiologiskt stöd. Behandlingen har betydande biverkningar och effekten av en behandling varar endast från några dagar till veckor. Om patienten har klar nytta av behandlingen kan ketamininfusioner ges upprepade gånger 1–2 gånger i veckan under några veckor och sedan slutligen minska behandlingsfrekvensen; högst 12 behandlingar.
- Med esketamin som doseras via näsan uppnås vid depression och även vid läkemedelsresistent depression en snabb vårdrespons av samma typ som med ketamininfusion «Masennuslääkkeen kanssa annosteltu intranasaalinen esketamiini on tehokas ja tuottaa nopean hoitovasteen lääkeresistentissä depressiossa.»A, när det kombineras med behandling med antidepressiva läkemedel. Vårdbeslutet fattas av en psykiater. Patienten doserar sprayen under direkt övervakning av en yrkesutbildad person inom hälso- och sjukvården, i början av behandlingen två gånger i veckan. På grund av övergående biverkningar vid dosering bör patienten observeras efter varje dosering. Vårdfördelarna ska vägas mot dess nackdelar och pris. Man kan ansöka om rätt till begränsad grundersättning för esketaminpreparatet från FPA med ett läkarintyg från en psykiatrisk enhet inom specialsjukvården «https://www.kela.fi/laake3062?utm_source=uutiskirje&utm_medium=email&utm_campaign=L%C3%A4%C3%A4keinfo»7
- Upprepade läkemedelsbehandlingsförsök ger inte alltid resultat. Det är viktigt att diskutera med patienten om de förväntade för- och nackdelarna med nya behandlingsförsök samt om det är meningsfullt för patienten att fortsätta med behandlingsförsöken.
Psykotisk depression
- Vid psykotisk depression har patienten utöver svåra sedvanliga depressionssymtom även vanföreställningar, hallucinationer eller depressiv stupor och störningar i realitetsuppfattningen.
- Patienterna vårdas inom den psykiatriska specialiserade sjukvården, antingen på sjukhus eller inom intensiv öppenvård. Vid behov kan patienten med stöd av mentalvårdslagen (1116/1990) förordnas vård oberoende av patientens vilja (se mentalvårdslagen 2 kap, «http://www.finlex.fi»6).
- Vid bedömningen av självmordsrisken är det viktigt att identifiera situationer där förtvivlan hos en patient med depression är psykotisk och en grund för vård oberoende av patientens vilja.
- Elbehandling är den effektivaste behandlingsformen som även är säker och rekommenderad «Aivojen sähköhoito on tehokas hoito vaikea-asteisissa ja psykoottisissa depressioissa.»A.
- Behandling med antidepressiva läkemedel i kombination med psykosläkemedel är också en effektiv behandlingsform «Psykoottisen depression lääkehoidossa on suositeltavaa käyttää yhtäaikaisesti masennus- ja psykoosilääkettä.»B.
- Specialersättningsgilla läkemedel 112 som beviljas på grund av svåra psykoser och andra svåra mentala störningar kommer i fråga för patienter med depression när det är fråga om psykotisk depression. Psykotiska uttrycksformer ska beskrivas i ett läkarutlåtande till FPA «http://www.kela.fi/laake112»8.
Fortsatt behandling
- Det är alltid skäl att fortsätta behandlingen med antidepressiva läkemedel ännu i ca ett halvt år efter den akuta fasen, dvs. från den tidpunkt då patienten blivit symtomfri «Masennuslääkkeet ovat tehokkaita depressiivisen relapsin ehkäisemisessä akuuttihoidon jälkeen.»A. Risken för att symtomen återkommer är stor om behandlingen avslutas genast när de försvinner.
- Det finns ingen anledning att minska behandlingsdosen utan särskilda skäl.
- Om behandlingen inte fortsätter som underhållsbehandling och patienten har varit symtomfri i ett halvt år utan avbrott kan läkemedelsbehandlingen avslutas.
- Om SSRI- eller SNRI-läkemedelsbehandlingen avslutas plötsligt, kan detta hos en del patienter provocera abstinenssymtom som börjar vanligtvis inom 1–7 dygn efter avslutad behandling (yrsel, svettning, ångest, sömnsvårigheter, illamående, huvudvärk, sensoriska störningar). Symtomen är vanligast vid preparat med kort halveringstid (paroxetin, venlafaxin) och de varar i allmänhet i 1–3 veckor, men hos en del patienter längre. Det rekommenderas alltid att behandlingen med antidepressiva läkemedel avslutas stegvis under några veckor, eftersom det minskar risken för uppkomst av abstinenssymtom. Om störande abstinenssymtom uppkommer är det skäl att avsluta läkemedelsbehandlingen långsammare och följa upp patientens tillstånd. Ett avslutat läkemedel kan vid behov inledas på nytt tillfälligt med en liten dos och avslutas under en längre tid genom mycket små doser «Jha MK, Rush AJ, Trivedi MH. When Discontinuing SS...»72, «Horowitz MA, Taylor D. Tapering of SSRI treatment ...»73.
Underhållsbehandling
- Det är skäl att fortsätta behandlingen med antidepressiva läkemedel som långvarig förebyggande behandling om patienten under sin livstid har lidit av återkommande, minst medelsvår depression «Ylläpitohoito masennuslääkkeillä vähentää merkittävästi depression uusiutumisen riskiä.»A.
- Beslut om inledande och avslutande av underhållsbehandling kan fattas antingen av en specialist i psykiatri eller av en allmänläkare. En specialist ska dock konsulteras med låg tröskel om beslutet.
- Det är också viktigt att förhandla om beslutet med patienten. En patient som får vård måste förstå betydelsen av vården och vara villig att förbinda sig till att genomföra den. Dessutom är det skäl att noggrant anteckna beslutet om att inleda eller avsluta vården (eller att inte genomföra den) och motiveringen till beslutet i patientjournalen.
- Det rekommenderas att underhållsbehandlingen inleds när det är fråga om en tredje livslång depressionsperiod. Om sjukdomsperioderna har varit svåra eller psykotiska eller förknippats med allvarlig självdestruktivitet eller långvarig eller svår nedsättning av funktionsförmågan är det skäl att redan tidigare överväga långvarig underhållsbehandling.
- Med hjälp av underhållsbehandling kan man avsevärt minska sannolikheten för att depressionen bryter ut på nytt, men det är meningsfullt endast om en bra respons på depressionsläkemedlet har konstaterats i den akuta fasen.
- Underhållsbehandlingen genomförs med samma läkemedelsdos som den akuta och fortsatta behandlingen.
- Läkemedelsbehandlingens effekt förväntas kvarstå i flera år, men det saknas bevis på effekten av en mycket långvarig behandling.
- Underhållsmedicinering förutsätter att patientens tillstånd följs upp minst varje år under mottagningsbesöken även när patienten är helt symtomfri. När patienten har varit symtomfri i flera år är det skäl att överväga möjligheten att försiktigt avsluta läkemedelsbehandlingen stegvis.
- Det är skäl att fortsätta den oavbrutna underhållsbehandlingen desto längre
- ju fler depressionsperioder patienten har haft
- ju svårare de har varit
- ju större risken för självmord, arbetsoförmåga eller andra allvarliga följder varit under perioderna
- ju fler för- eller följdsymtom av depression patienten har haft under underhållsbehandlingen.
- Det finns en tydlig risk för att depressionen återkommer när läkemedlet avslutas. Å andra sidan kan livslång underhållsbehandling i synnerhet i lindrigare fall vara överdimensionerad.
- Om man försöker avsluta behandlingen ska patientens tillstånd följas närmare än vanligt för att man ska kunna upptäcka ett eventuellt återfall av depression och utan dröjsmål kunna inleda behandlingen på nytt. Innan behandlingen med antidepressiva läkemedel som pågått i flera år avslutas rekommenderas att dosen minskas gradvis under några månader för att minimera abstinenssymtomen. Om störande abstinenssymtom uppträder går man till väga på samma sätt som vid avslutande av den fortsatta behandlingen (se föregående punkt).
- Om depressionsperioden framkommer trots den pågående underhållsbehandlingen är det skäl att överväga att höja läkemedelsdosen, byta ut läkemedlet eller de behandlingsmetoder som presenteras i punkten Läkemedelsresistent depression.
Övriga biologiska behandlingar
Elbehandling (ECT)
- ECT ges i allmänhet i samband med psykiatrisk sjukhusvård, även om också poliklinisk ECT är möjlig. Före behandlingen sövs patienten ner med hjälp av intravenös anestesi «Ohje depression sähköhoidon käytännön toteutuksesta»8.
- ECT är den effektivaste behandlingsformen vid svår eller psykotisk depression «Aivojen sähköhoito on tehokas hoito vaikea-asteisissa ja psykoottisissa depressioissa.»A.
- Detta ska övervägas särskilt om
- läkemedelsbehandlingen inte har haft någon effekt eller
- det i övrigt behövs behandling med snabb effekt till exempel på grund av självmordsrisk.
- ECT kan också efter övervägande användas vid behandling av medelsvår depression som är resistent mot flera läkemedelsförsök «Sähköhoito (ECT) on hyödyksi lääkeresistentin depression hoidossa.»C.
- Efter ECT är det skäl att fortsätta behandlingen med antidepressiva läkemedel som vanligt i de fortsatta behandlings- och underhållsfaserna efter den akuta fasen.
- ECT kan användas som underhållsbehandling i glesa perioder i situationer där den medicinska underhållsbehandlingen av svår eller psykotisk depression inte har haft effekt «Aivojen sähköhoito masennuslääkehoitoon yhdistettynä yli 6 kuukautta kestävänä ylläpitohoitona on tehokas masennuksen uusiutumisvaiheiden estossa.»A.
Ljusbehandling av vinterdepression
- Hos vissa patienter med depression förekommer depressionsperioder upprepade gånger
och nästan uteslutande under den mörka vintersäsongen som s.k. vinterdepression, en
underform av årstidsbunden depression (Seasonal Affective Disorder, SAD). Ljusbehandlingen
har en bra effekt på vinterdepression «Kirkasvalohoito on tehokas kaamosmasennuksen hoidossa.»A. Behandlingen ges med en anordning som är avsedd för ändamålet på morgonen (2 500–10
000 lux ljusstyrka) i regel i 30–60 minuter
- under de första två veckorna vanligen dagligen
- senare antingen i kurer eller kontinuerligt
- minst fem gånger i veckan under vintersäsongen.
- Vinterdepression kan också behandlas med selektiva serotoninupptagshämmande antidepressiva läkemedel «Kaamosmasennusta lienee mahdollista hoitaa SSRI-ryhmän masennuslääkkeillä.»C.
- Ljusbehandling kan vara till nytta som ett alternativ till behandling av depression även vid andra tillfällen än vid vinterdepression, men en sådan behandling har tills vidare en oklar roll «Kirkasvalohoito lienee tehokasta depression hoidossa muulloinkin kuin kaamosmasennuksessa»C.
Transkranial magnetstimulation
- Transkranial magnetstimulation av hjärnan (TMS) är en säker behandling av depression som orsakar få biverkningar och vars effekt vid akutbehandling motsvarar effekten av behandling med antidepressiva läkemedel. De centrala begränsningarna gäller tillgången till behandlingen och utrustningskostnaderna «Transkraniaalinen magneettistimulaatio (TMS) on vaikuttava hoitomuoto depression akuuttihoidossa.»A.
- TMS-behandlingen kan inriktas i olika typer till olika hjärnområden. Det bästa beviset på effekt är numera en stimulering med hög frekvens i vänstra DLPFC-området (dorsolaterala prefrontala kortex).
- TMS har även effekt på läkemedelsresistent depression «Transkraniaalinen magneettistimulaatio (TMS) on vaikuttava hoitomuoto lääkeresistentissä depressiossa.»A.
Likströmsstimulering
- Likströmsstimulering av hjärnan (transcranial direct current stimulation, tDCS) är en ny stimuleringsbehandling av hjärnan som vanligen genomförs med hjälp av elektrodmössa som sätts på huvudet. Behandlingen ges i allmänhet 20–30 minuter åt gången, vanligen fem gånger i veckan i cirka tre veckor, varefter behandlingen kan fortsätta en gång i veckan. Behandlingens effekt är högst jämförbar med behandling med antidepressiva läkemedel «Aivojen tasavirtastimulaatio (tDCS) on ilmeisesti tehokas depression akuuttihoidossa.»B. Den tolereras vanligtvis väl och den centrala biverkningen är hudirritation i hårbotten.
Invasiva neuromodulationsbehandlingar
- De behandlingsformer som baserar sig på neuromodulation och vars ställning övervägs
vid depression som är resistent mot annan behandling är
- vagal nervstimulering (Vagal Nerve Stimulation, VNS) «Vagaalinen hermostimulaatio (VNS) saattaa olla tehokas kroonisen, lääkeresistentin depression hoitomenetelmä.»C
- djup hjärnstimulering (Deep Brain Stimulation, DBS) «Syvä aivostimulaatio saattaa olla tehokas hoitomuoto kroonisessa lääkeresistentissä depressiossa.»C
Psykoterapeutisk behandling
Psykoterapins mål
- Vid behandling av depression är målet med psykoterapin att få patienten att återhämta
sig och förbättra sin funktionsförmåga genom att påverka
- föreställningar som upprätthåller depression
- tankemodeller
- känslolivet
- jaguppfattningen
- handlingsmönster.
- Psykoterapin grundar sig på teoretiska modeller och forskningsdata om mentala problem och beteendeproblem, normal och störd psykisk utveckling och psykoterapins förändringsprocesser och tillämpar klinisk praxis som härletts ur dessa.
Psykoterapiinriktningar, terapimetoder och hur de genomförs
- Enligt huvudinriktningarna kan de psykoterapier som oftast används i Finland och som visat sig vara effektiva i behandlingen av depression indelas i olika former av kognitiv och beteendeterapeutisk terapi, psykodynamisk terapi samt interpersonell och lösningsfokuserad terapi.
- I nästan alla psykoterapiinriktningar finns det olika tillämpningar av terapimetoderna som karaktäriseras av ett visst användningsområde eller ett visst sätt att genomföra dem.
- Det vanligaste sättet att genomföra psykoterapi är individuell terapi som baserar sig på patientens verbala berättande och terapeutens och patientens interaktion. I flera terapiinriktningar finns dessutom tillämpningar för gruppterapi, par- och familjeterapi och i en del av dem tillämpningar som baserar sig på kreativ verksamhet (musik-, konst- och litteraturterapi), systematisk patientundervisning (psykoedukation) och närmast inom kognitiv terapi på datateknik «http://www.mielenterveystalo.fi»9.
- Användningen av nya terapiformer och metoder som kombinerar olika teoretiska aspekter och tekniker verkar öka.
- Korttidsterapiernas längd varierar från några besök till 20–30 besök. Oftast används en behandling på 45 minuter per vecka.
- Långvarig terapi ges vanligtvis 1–3 gånger i veckan och fortsätter från ett till flera år.
Bedömning av behovet av psykoterapi
- I allmänhet ansvarar en specialist i psykiatri för bedömningen av behovet av psykoterapi. Undantag är korta interventioner och nätterapi inom primärvården, varvid behovet av vård bedöms av en läkare inom primärvården.
- Vid bedömningen av behovet av psykoterapi ska uppmärksamhet fästas vid bedömningen
av depression och eventuella andra psykiska störningar, patientens vårdförutsättningar
och tillgängliga terapiresurser. Vid hänvisning till vård är det skäl att diskutera
med patienten
- olika behandlingsalternativ
- behandlingsalternativens effektivitet
- den uppskattade tillämpligheten av behandlingsalternativen för patienten
- patientens förväntningar och vårdönskemål.
- Det är viktigt att stödja patienten i att hitta en terapeut och ta hand om patientens vård och uppföljning.
- De anställdas roller och ansvarsfördelningen bör definieras tydligt. Särskilt i eventuella problemsituationer, såsom när patientens tillstånd utvecklas ogynnsamt, kan samarbetet mellan de anställda och kommunikationen om patientens tillstånd stöda vårdrelationen i betydande grad och förbättra vårdprognosen «Jos potilaan tila kehittyy epäsuotuisasti, yhteistyö terapeutin ja hoitoa seuraavan tahon kanssa systemaattisine palautejärjestelmineen voi tukea merkittävästi hoitosuhdetta ja parantaa hoitoennustetta.»A.
- Samarbetsförhållandet mellan patienten och terapeuten har en central betydelse för att behandlingen ska lyckas i alla psykoterapier. Samverkan och andra ospecifika faktorer som är gemensamma för alla terapiformer och terapeutens egenskaper är i allmänhet viktigare för resultatrik behandling av depression än «Psykoterapian yhteistyösuhteella ja terapeuttitekijöillä on keskeinen merkitys hoidon tuloksellisuudelle.»A i den specifika terapiformen. Viktiga faktorer har visat sig vara i synnerhet ett fungerande samarbete, den upplevda betydelsen av terapirelationen, en gemensam uppfattning om terapins mål samt ett förhållningssätt som uppskattar patienternas erfarenheter samt empatiförmåga. Ovan nämnda faktorer betonar behovet av att följa upp terapins gynnsamma start och framskridande.
- Det är uppenbarligen också till nytta att främja användningen av socialt stöd och kamratstöd för att stödja behandlingen av depression «Erilaiset vertaistuen muodot ja tukihenkilötoiminta saattavat olla hyödyksi depression hoidossa ammatillisen hoidon rinnalla.»C.
- Innan patienten hänvisas till psykoterapi är det bra att bedöma om kortvarig terapi skulle vara en tillräcklig hjälp för patienten eller om det sannolikt behövs långvarigare terapi eller en ännu mer omfattande vårdhelhet. Användningen av systematiska utvärderingsmetoder för psykoterapi kan vara till nytta «Psykoterapian soveltuvuuden systemaattinen yksilöllinen arviointi saattaa olla hyödyllistä hoitomuodon valinnassa.»C.
- Bakom länken finns en artikel (kräver inloggning) som innehåller en modell för ett samordnat system för hänvisning till psykoterapi och en utvärderingsprocess: «https://www.laakarilehti.fi/pdf/2012/SLL372012-2547.pdf»10, «Paunio T, Lindfors O, Kalska H ym. Psykoterapiapro...»74
- Psykoterapi kan ha biverkningar på samma sätt som alla andra behandlingar som strävar efter att påverka människans sinne «Psykoterapian haittavaikutukset»9.
Psykoterapi för behandling av akut depression
- Kortvarig psykoterapi i den akuta fasen har visat sig vara till störst nytta för patienter
med depression
- som tidigare haft få depressionsperioder
- vars psykiatriska symtom är högst medelsvåra
- som har lite komorbiditet, såsom samtidiga personlighetsstörningar «Sotsky SM, Glass DR, Shea MT ym. Patient predictor...»75, «Hamilton KE, Dobson KS. Cognitive therapy of depre...»76, «Newton-Howes G, Tyrer P, Johnson T. Personality di...»77.
- Vissa psykologiska egenskaper hos patienten (bl.a. psykologisk insiktsförmåga, interaktionsrelationernas utvecklingsnivå, jagbildens integritet och måttligt bra livskompetenserfarenhet) stöder i allmänhet en tillräcklig kortvarig psykoterapi, likaså patientens positiva förväntningar och motivation i allmänhet till terapi eller till någon särskild terapi «Potilaan erilaisiin psykoterapioihin liittyvien toiveiden huomiointi edistää hoitoon sitoutumista ja parantaa hoidon tuloksellisuutta.»A, «Blenkiron P. Who is suitable for cognitive behavio...»78, «Simons AD, Lustman PJ, Wetzel RD, Murphy GE. Predi...»79, «Shahar G, Blatt SJ, Zuroff DC ym. Role of perfecti...»80, «Marttunen M, Valikoski M, Lindfors O ym. Pretreatm...»81, «Laaksonen MA, Knekt P, Lindfors O. Psychological p...»82. Det är dock osäkert om dessa faktorer har olika betydelse i olika terapiformer.
- Vid behandling av lindriga och medelsvåra depressioner i den akuta fasen kan man antingen
ensam eller tillsammans med läkemedelsbehandling använda någon av följande former
av kortvarig terapi som hittills visat sig vara effektiv (tabell «Centrala psykoterapiformer vid behandling av depression...»4):
- kognitiv beteendeterapi «Kognitiivis-behavioraaliset ja interpersonaaliset lyhytterapiat ovat tuloksellisia depressioiden akuuttivaiheen hoitomuotoja.»A
- aktivering av beteende «Positiivisia kokemuksia ja sosiaalista toimintaa aktivoivat käyttäytymisinterventiot ovat hyödyksi masennusoireiden vähentämisessä.»A
- interpersonell terapi «Kognitiivis-behavioraaliset ja interpersonaaliset lyhytterapiat ovat tuloksellisia depressioiden akuuttivaiheen hoitomuotoja.»A
- psykodynamisk psykoterapi «Psykodynaaminen lyhytpsykoterapia on muiden terapiamuotojen veroinen depressioiden akuuttivaiheen hoitomuoto.»A.
- Om det inte är fråga om patienter med många problem kan man närmast vid behandling
av lindriga depressioner även använda
- problemlösningsterapi «Lyhyet, pääosin perusterveydenhuollossa käytettävät ongelmanratkaisuterapia ja kognitiivis-behavioraaliset psykoterapiat ovat vaikuttavia depression hoidossa.»A
- lösnings- och resurscentrerad terapi «Voimavarasuuntautunut, ratkaisukeskeinen lyhytterapia saattaa olla hyödyllinen depression hoidossa.»C
- acceptans- och engagemangsterapi «Hyväksymis- ja omistautumisterapia saattaa olla hyödyksi masennusoireiden vähentämisessä lieväoireisessa ja keskivaikeassa depressiossa.»C.
- Särskilt inom primärvården är det nyttigt att vid behandling av lindrig eller högst medelsvår depression använda psykoterapeutiska behandlingar med 6–8 sessioner som utvecklats för den «Lyhyet, pääosin perusterveydenhuollossa käytettävät ongelmanratkaisuterapia ja kognitiivis-behavioraaliset psykoterapiat ovat vaikuttavia depression hoidossa.»A.
- Det finns uppenbarligen inga kliniskt betydande skillnader mellan kognitiv beteendeterapi, interpersonell, psykodynamisk och problemlösningsterapi «Cuijpers P, van Straten A, Andersson G ym. Psychot...»83.
- Supportiv terapi kan användas som en del av helhetsbehandlingen «Supportiivisen terapian hyödyt depressioiden hoidossa ovat ilmeisesti muita terapiamuotoja rajallisemmat.»B. Man bör dock beakta att om den inte innehåller målinriktad verksamhet och definierad teknik för att tillägna sig nya tillvägagångssätt, är fördelarna med den uppenbarligen mer begränsade än med andra terapier som visat sig vara effektiva.
- Av de flesta ovan nämnda terapiinriktningarna finns det också gruppterapitillämpningar som kan övervägas som ett alternativ. Med kort individuell terapi kan man uppnå något bättre resultat än med kort gruppterapi, men efter en längre uppföljning är skillnaderna inte betydande «Lyhyillä ryhmäterapioilla voidaan ilmeisesti hoitaa depressioita yhtä tuloksellisesti tai lähes yhtä tuloksellisesti kuin yksilömuotoisilla lyhytterapioilla.»A. Om gruppterapi väljs som behandlingsform bör särskild uppmärksamhet fästas vid individuell uppföljning.
- Integrativa, teoretiskt strukturerade tillämpningar av terapier som visat sig vara effektiva, såsom kognitiv analytisk terapi (KAT) och schematerapi, kan också effektivera behandlingen av depressioner. Det är motiverat att använda dessa metoder om det är fråga om en annan samtidig mental störning i vars behandling metodens effekt har bevisats..
- Med par- och familjeterapi kan man uppenbarligen lindra depressionssymtomen, stöda den insjuknades familjemedlemmar och lindra parrelations- och familjeproblem. Det kan vara befogat att använda dessa när depressionen är förknippad med betydande problem i parförhållandet eller familjen, men de är sällan tillräckliga för att enbart behandla depressioner och förutsätter att patienten följs upp individuellt «Pari- ja perheterapialla ilmeisesti voidaan lievittää depressio-oireita ja parantaa parisuhde- ja perheongelmia. Niiden käyttö voi olla perusteltua silloin, kun depressioon liittyy merkittäviä parisuhde- tai perheongelmia.»B.
- Kreativa terapiformer (bl.a. musik- och konstpsykoterapi) kan användas som stöd för annan behandling av depression, särskilt när de är tillämpningar av någon terapiform som visat sig vara effektiv.
- Psykoedukation och självhjälpsguider är användbara för att förstå depressionsrelaterade fenomen och hjälper uppenbarligen till att minska depressionssymtom vid depression med lindriga symtom «Psykoedukaatio ja sen sovellutus ohjattuna itseapuharjoitteluna ilmeisesti auttavat vähentämään masennusoireita lieväoireisissa masennustiloissa.»B.
- Datorstödd, internet- eller mobilbaserad terapi(nätterapi) lämpar sig för att komplettera den sedvanliga behandlingen på basnivå och hjälper till att minska depressionssymtomen vid lindrig och medelsvår depression «Tietotekniikka-avusteiset internetvälitteiset terapiat (nettiterapiat) auttavat lieventämään masennusoireita lievissä ja keskivaikeissa depressioissa siinä missä kasvokkainenkin psykoterapia.»A.
- Kortvarig depressionspsykoterapi som baserar sig på etablerade terapiformer kan i lindriga depressionstillstånd i vissa fall vara befogad att genomföra per telefon eller med hjälp av annan distansförbindelse, om terapibesöken på grund av betydande yttre hinder inte är möjliga «Potilaan itsensä tai terveydenhuollon ammattilaisen ohjaamat tietotekniikka-avusteiset kognitiivis-behavioraalisiin terapioihin pohjautuvat omahoidot ovat hyödyllisiä masennusoireiden hoidossa.»A, «Etäyhteydellä toteutetut psykoterapiat»10.
- Om en patient med depression blir arbetsoförmögen i mer än 2 månader, är en samtidig behandling med antidepressiva läkemedel i allmänhet nödvändig även om patienten får lämplig psykoterapi.
- I genomsnitt återhämtar sig hälften av patienterna från depression efter 4–6 månaders korttidsterapi och största delen av patienterna har en positiv vårdrespons «Churchill R, Hunot V, Corney R ym. A systematic re...»84. För en betydande del av patienterna är således en period av korttidsterapi inte tillräcklig för att uppnå långvarig symtomfrihet.
- Det är skäl att överväga en hänvisning till långvarig psykodynamisk psykoterapi eller kognitiv beteendeterapi om korttidsterapi förväntas vara otillräcklig till exempel på grund av att problemen är uppenbart mångformiga eller om patientens lämplighet för korttidsterapi är dålig. Då är det skäl att tillämpa de synpunkter som framkommer nedan.
Psykoterapi för återkommande, långvarig och svårbehandlad depression
- Vid svår depression ska psykoterapi inte användas som exklusiv behandlingsform, och den lämpar sig i allmänhet inte som behandlingsform i den akuta fasen av psykotisk depression.
- Kombinationen av psykoterapi och behandling med antidepressiva läkemedel är effektivare än enbart endera behandlingsformen «Psykoterapia ja masennuslääkkeet ovat yhtä tehokkaita oireiden lievittäjiä lievässä ja keskivaikeassa depressiossa. Tehokkainta on niiden yhteiskäyttö.»A. Kombinationen av psykoterapi med läkemedelsbehandling förbättrar återhämtningen i svåra och långvariga medelsvåra depressionstillstånd, ger positiva psykosociala tilläggseffekter i förhållande till enbart läkemedelsbehandling och ökar följsamheten.
- Samtidiga andra psykiatriska störningar, ofta återkommande depressionstillstånd, endast partiell återhämtning under den akuta fasen, nedsatt psykosocial funktionsförmåga och instabil personlighet har ofta samband med en sämre behandlingsprognos än normalt och en återkommande depressionsperiod och kräver längre eller upprepade vårdperioder samt oftare än vanligt kombinerade behandlingar eller en integrerad behandlingsmodell.
- Vid lindriga och medelsvåra depressioner kan redan den akuta behandlingen med kort kognitiv beteendeterapi hjälpa till att förebygga återfall av depression «Kognitiivis-behavioraaliset ja interpersonaaliset lyhytterapiat ovat tuloksellisia depressioiden akuuttivaiheen hoitomuotoja.»A. Enligt knappa forskningsdata avviker den depressionsförebyggande effekten av interpersonell och psykodynamisk terapi uppenbarligen inte avsevärt från den kognitiva terapins effekt.
- Kognitiv beteendeterapi (inklusive kognitiv psykoterapi baserad på färdigheter i medveten närvaro) «Depressiosta toipuneille potilaille tarkoitettu tietoisuustaitoja hyödyntävä MBCT-terapia vähentää depression uusiutumista vähintään 3 aikaisempaa masennusjaksoa sairastaneilla.»A som förebygger återfall av depression eller interpersonell underhållsbehandling vid sidan av medicinsk underhållsbehandling (eller ibland i stället) «Depressiosta toipuneille potilaille tarkoitettu jatko- ja ylläpitohoito kognitiivis-behavioraalisella terapialla ja interpersonaalisella terapialla vähentävät depressioiden uusiutumista.»A är nyttig för patienter som återhämtat sig från icke-psykotisk depression för förebyggande av återfall .
- Kortvarig eller medellång (12–40 besök) CBASP-kombinationsterapi (Cognitive Behavioral Analysis System of Psychotherapy) som utvecklats för behandling av kronisk depression är uppenbarligen till nytta vid akut behandling av långvarig depression och fortsatt vård av patienter som återhämtat sig, särskilt som medellång terapi och i kombination med läkemedelsbehandling «Kroonisen depression hoitoon kehitetty CBASP-terapia on ilmeisesti hyödyllinen pitkäaikaisen masennuksen hoitomuoto – etenkin lääkehoitoon yhdistettynä.»B.
- Långvarig psykodynamisk psykoterapi är uppenbarligen användbar vid behandling av depression, särskilt när det är fråga om komplicerade eller långvariga symtom eller en annan samtidig mental störning, såsom personlighetsstörning «Pitkäkestoinen psykoterapia on ilmeisesti perusteltu hoitomuoto depressioiden hoidossa – etenkin silloin, kun depressio liittyy muuhun monimuotoiseen tai pitkäaikaiseen oireiluun, ongelmiin tai persoonallisuushäiriöihin.»B. Långvarig kognitiv beteendeteterapi är uppenbarligen en lika effektiv behandlingsform vid behandling av depression som långvarig psykodynamisk psykoterapi när depressionstillståndet är återkommande eller medför långvariga symtom «Pitkäkestoinen kognitiivis-behavioraalinen psykoterapia on ilmeisesti yhtä vaikuttava hoitomuoto masennustilojen hoidossa kuin pitkä psykodynaaminen psykoterapia, kun depressio on toistuva tai siihen liittyy pitkäaikaista oireilua.»B.
- I samband med samtidig instabil personlighet rekommenderas att man utnyttjar de behandlingsmodeller som utvecklats för detta. Se God medicinsk praxis-rekommendationen Epävakaa persoonallisuus «Epävakaa persoonallisuus»4 (på finska); Emotionellt instabil personlighet «Emotionellt instabil personlighet»5 (på svenska).
- Kognitiv remediering kan vara effektiv vid behandling av kognitiva störningar i samband med depression, även om ytterligare undersökningar behövs för detta «Kognitiivinen remediaatio saattaa olla tehokas depressioon liittyvien kognitiivisten häiriöiden, kuten työmuistin ja tarkkaavuuden häiriöiden hoitomuoto.»C.
Remittering till psykoterapi i Finland
- Kommunen ansvarar med stöd av hälso- och sjukvårdslagen för ordnande av psykoterapi i Finland när den hänför sig till sjukvård. Kommunen borde ha tillgång till huvudsakligen kortvariga interventioner och en begränsad mängd långvariga terapier.
- Enligt rekommendationen 2018 från tjänsteutbudsrådet som tillsatts av SHM hör psykoterapier och psykosociala vård- och rehabiliteringsmetoder som konstaterats vara effektiva till hälso- och sjukvårdens tjänsteutbud vid mentala störningar och missbruksproblem i alla faser av vården och rehabiliteringen «https://palveluvalikoima.fi/documents/1237350/11049969/Suositus+psykoterapiat+ja+muut+ps+hoito-+ja+kuntoutusmenetelm%C3%A4t_ver+1.0.pdf/bce20c5f-1dd2-e999-a5d5-0e607250fc25/Suositus+psykoterapiat+ja+muut+ps+hoito-+ja+kuntoutusmenetelm%C3%A4t_ver+1.0.pdf»11.
- Ansvar för psykoterapeutiska vårdrelationer inom den offentliga hälso- och sjukvården kan med hjälp av kort metodutbildning och arbetshandledning även innehas av personer som arbetar inom vård- och socialbranschen och som inte har någon egentlig yrkesbeteckning som psykoterapeut. Det finns inget eget utbildningsprogram som berättigar till en yrkesbeteckning för vissa effektiva, kortvariga psykoterapiformer (t.ex. interpersonell).
- År 2019 fanns det cirka 6 200 legitimerade psykoterapeuter i arbetsför ålder, men det finns ingen information om antalet aktiva yrkesverksamma. En stor del av psykoterapeuterna erbjuder psykoterapitjänster på deltid. Valvira beviljar yrkesbeteckningen psykoterapeut, upprätthåller centralregistret för yrkesutbildade personer inom hälso- och sjukvården (det s.k. Terhikki-registret) samt styr och övervakar tillsammans med regionförvaltningsverken psykoterapeuternas verksamhet. Ungefär hälften av psykoterapeuterna arbetar åtminstone delvis inom den offentliga hälso- och sjukvården och en knapp tredjedel är privata yrkesutövare på heltid. Tillgången till psykoterapi varierar mycket regionalt. Se FPA:s publikation Psykoterapeutit Suomessa via länken nedan: «https://helda.helsinki.fi/bitstream/handle/10138/26519/Selosteita74.pdf?sequence=2»12.
- En patient kan få psykoterapi som ges av en privat yrkesutövare genom en betalningsförbindelse från kommunen eller sjukvårdsdistriktet eller genom att betala den själv. Om psykoterapeuten har grundläggande utbildning som läkare kan en del av kostnaderna ansökas från FPA som sjukvårdsersättning «https://www.kela.fi/sairaanhoito_laakarinpalkkiot?inheritRedirect=true»13. Kostnaderna för psykoterapi kan under vissa förutsättningar beaktas vid ansökan om handikappförmån «https://www.kela.fi/vammaistuki-aikuiselle-erityiskustannukset»14.
- Ordnandet av rehabiliterande psykoterapi omfattas av FPA:s skyldighet att ordna rehabilitering. Psykoterapi kan också fås som krävande medicinsk rehabilitering vid FPA. Se punkten Medicinsk rehabilitering.
Behandling av depression i olika livsskeden och specialsituationer
Depressioner hos unga
- Särdrag för behandling av depression hos ungdomar (ca 13–22-åringar) är stödjande av utvecklingen i ungdomsåldern i vårdrelationen och samarbete med föräldrarna och vid behov med olika nätverk (skolan, barnskyddet).
- Den specialiserade sjukvårdens roll i behandlingen av depression bland unga är mer framträdande än bland vuxna.
- Behandlingens effekt på depressionssymtomen och den ungas funktionsförmåga följs upp (studieförmågan, sociala funktionsförmågan i förhållanden med jämnåriga och i familjen) samt eventuella biverkningar av behandlingen.
Psykosociala behandlingsformer
- Inom skol- och studerandehälsovården, den övriga primärvården eller företagshälsovården bedöms den ungas tillstånd, depressionssymtom och funktionsförmåga. Även familje- och skolsituationen utreds. I lindrig och okomplicerad medelsvår depression där den ungas funktionsförmåga inte försvagats kraftigt och hen inte har akut självdestruktivitet, strävar man efter att inleda behandlingen inom primärvården genom att vid behov konsultera den specialiserade sjukvården.
- Att erbjuda information om depression till den unga och dennes föräldrar samt att stödja skolgångens kontinuitet vid behov via specialarrangemang är till nytta «Birmaher B, Brent D, AACAP Work Group on Quality I...»85, «Bevan Jones ym, 2018, National Collaborating Centr...»86, «Sanford M, Boyle M, McCleary L ym. A pilot study o...»87.
- Som primära behandlingsformer för lindrig och medelsvår depression hos unga rekommenderas
psykoterapeutiska behandlingar:
- Kognitiv beteendeterapi som individuell terapi och gruppterapi är effektiv vid akutbehandling av depression hos unga «Kognitiivis-behavioraalinen yksilö- ja ryhmäterapia (CBT) ovat tehokkaita nuorten depression akuuttihoidossa.»A.
- Interpersonell individuell psykoterapi som tillämpas på unga är effektiv vid akutbehandling av depression hos unga «Interpersonaalinen yksilöpsykoterapia (IPT-A) on tehokas hoito nuorten depressioissa.»A.
- Kontrollerad forskningsdata om psykodynamisk individuell psykoterapi som allmänt används i vården av unga samlas in i Finland. Kortvarig psykodynamisk psykoterapi torde vara effektiv vid akutbehandling av depression hos unga «Lyhyt psykoanalyyttinen psykoterapia lienee tehokas nuorten depression akuuttihoidossa.»C.
- Mindfulnessbaserad terapi (MBT) är uppenbarligen en effektiv akut behandling i depression hos unga «Mindfulnessiin perustuva terapia (MBT) on ilmeisesti tehokas akuuttihoito nuorten depressiossa.»B.
- Supportiv psykoterapi «Supportiivinen psykoterapia lienee nuorten depression akuuttihoidossa hoidon odottamista tehokkaampaa.»C torde vara effektiv vid akutbehandling av depressioner hos unga.
- Beteendeaktivering torde vara en effektiv akut behandling i depressioner hos unga «Käyttäytymisaktivaatio lienee tehokas akuuttihoito nuorten depressiossa.»C.
- Motion torde vara effektiv i samband med övrig akutbehandling av depressioner hos unga «Liikunta lienee muuhun hoitoon liitettynä tehokas nuorten depression akuuttihoidossa.»C.
- Familjeterapi är uppenbarligen effektiv vid akut behandling av depression hos unga, i synnerhet i situationer där familjefaktorerna tydligt anknyter till depression hos den unga «Perheterapiaa voidaan soveltaa nuorten depression akuuttihoidossa, etenkin tilanteissa, joissa perhetekijät liittyvät nuoren depressioon.»B.
- I tabell «Centrala psykoterapiformer vid behandling av depression hos unga...»5 sammanställs de centrala psykoterapiformerna i behandlingen av depression hos unga.
| Behandlingsform och beskrivning | Typisk längd och frekvens | Evidensgrad | |
|---|---|---|---|
| Akut fas | Underhållsfas och fortsatt vård | ||
| Kognitiv beteendeterapiindividuell terapi eller gruppterapi | |||
| Målen är förändrade attityds- och beteendemodeller som orsakar och upprätthåller depression och fler problemlösningsmetoder | Kort: 10–20 besök, 1 besök per vecka | «Kognitiivis-behavioraalinen yksilö- ja ryhmäterapia (CBT) ovat tehokkaita nuorten depression akuuttihoidossa.»A | - |
| Kort/medellång: 12–40 besök | - | «Nuorten depression jatko- ja estohoito CBT:lla ilmeisesti parantaa hoitotulosta ja suojaa relapseilta.»B | |
| Interpersonell individuell terapi | |||
| Målet är en fokuserad behandling av problem med mänskliga relationer, rollkonflikter eller förluster som orsakar och upprätthåller depression | Kort: 12–16 besök, 1 besök per vecka | «Interpersonaalinen yksilöpsykoterapia (IPT-A) on tehokas hoito nuorten depressioissa.»A | - |
| Terapi baserad på mindfulness (färdigheter i medveten närvaro) (vanligen gruppterapi) Grundar sig på meditationsövningar; målet är att utveckla koncentration, känsloreglering, kroppsmedvetenhet och självreflektion |
Kort: 8–12 besök | «Mindfulnessiin perustuva terapia (MBT) on ilmeisesti tehokas akuuttihoito nuorten depressiossa.»B | - |
| Psykodynamisk individuell terapi | |||
| Målet är att utreda utvecklingsrelaterade problem som ökar risken för depression och stärka jaget | Kort: 16–25 besök, 1 besök per vecka | «Lyhyt psykoanalyyttinen psykoterapia lienee tehokas nuorten depression akuuttihoidossa.»C | - |
| Familjeterapi | |||
| En mängd olika terapimetoder. Målet för arbetet är familjens nätverk för interaktion. | Besöksfrekvensen och längden på besöken varierar, ofta 1–2 besök per månad. Tät: 1 besök per vecka | «Perheterapiaa voidaan soveltaa nuorten depression akuuttihoidossa, etenkin tilanteissa, joissa perhetekijät liittyvät nuoren depressioon.»B | - |
Läkemedelsbehandling
- Behandling av lindrig och medelsvår depression hos unga patienter rekommenderas i allmänhet att inledas med psykoterapeutiska interventioner. Om vårdrespons inte uppnås med aktiv psykoterapeutisk behandling inom 1–2 månader (4–6 mottagningsbesök) rekommenderas även behandling med antidepressiva läkemedel «Birmaher B, Brent D, AACAP Work Group on Quality I...»85, «Bevan Jones ym, 2018, National Collaborating Centr...»86, «MacQueen GM, Frey BN, Ismail Z ym. Canadian Networ...»88.
- Läkemedelsbehandling av depression hos yngre tonåringar (ca 13–14-åringar) och psykoterapi för den egentliga depressionen rekommenderas att inledas och att genomföras huvudsakligen inom den ungdomspsykiatriska specialiserade sjukvården «Birmaher B, Brent D, AACAP Work Group on Quality I...»85.
- Läkemedelsbehandlingen av depression hos unga i medel- och senare tonåren (ca 15-åringar och äldre) kan också inledas av en primärvårdsläkare som specialiserat sig i psykofarmaka för ungdomar genom att vid behov konsultera den specialiserade sjukvården.
- Enbart behandling med antidepressiva läkemedel rekommenderas inte som primär behandling vid lindrig eller medelsvår depression hos en ung person. Se Avstå klokt-rekommendationen «Nuoruusikäisen lievän ja keskivaikean masennuksen lääkehoito»11: Undvik behandling med antidepressiva läkemedel som primär behandling vid lindrig eller medelsvår depression hos unga.
- Vid val av läkemedel för 18 år fyllda gäller samma rekommendationer som för vuxna.
- Läkemedelsbehandling med antidepressiva läkemedel för personer under 18 år rekommenderas i första hand att inledas med fluoxetin «Fluoksetiini, sertraliini ja essitalopraami ovat tehokkaita nuorten depression akuuttihoidossa.»A. Sertralin och escitalopram är också effektiva vid akut behandling av depression hos unga «Fluoksetiini, sertraliini ja essitalopraami ovat tehokkaita nuorten depression akuuttihoidossa.»A. Även andra antidepressiva läkemedel i SSRI- och SNRI-gruppen kan prövas efter övervägande hos personer under 18 år «Muut SSRI- ja SNRI-lääkkeet kuin fluoksetiini, sertraliini ja essitalopraami ovat ilmeisesti tehokkaita nuorten depression akuuttihoidossa.»B.
- Kombinationen av antidepressiva läkemedel och kognitiv beteendeterapi torde vara mer nyttig för unga än monoterapi «Masennuslääkkeen ja kognitiivis-behavioraalisen psykoterapian yhdistäminen nuorten depression akuuttihoidossa lienee tehokkaampaa kuin monoterapia.»C.
- Tricykliska antidepressiva medel rekommenderas inte på grund av deras låga effekt, biverkningar och toxicitet vid överdosering. De bör endast användas i specialfall «Trisykliset masennuslääkkeet saattavat vähentää masennusoireita mutta eivät näytä lisäävän hoitovasteen tai remission saavuttaneiden määrää nuorten depression akuuttihoidossa.»C. Om tricykliska antidepressiva medel används ska deras serumkoncentration «Hiemke C, Bergemann N, Clement HW ym. Consensus Gu...»89 följas upp.
- Även hos unga används antidepressiva medel som fortsatt behandling i cirka ett halvt år för att förebygga relaps «Akuuttihoidon jälkeen nuorten depression jatko- ja estohoito fluoksetiinilla parantaa hoitotulosta ja suojaa relapseilta.»A.
- Vid behandling av svår depression hos unga patienter är det motiverat att ända från början använda antidepressiv läkemedelsbehandling, och det är också skäl att inleda behandlingen vid medelsvår depression om det inte finns tillgång till kompetent psykoterapeutisk behandling eller om den fördröjs «Birmaher B, Brent D, AACAP Work Group on Quality I...»85, «Bevan Jones ym, 2018, National Collaborating Centr...»86, «MacQueen GM, Frey BN, Ismail Z ym. Canadian Networ...»88.
- Vid behandling av psykotisk depression hos unga rekommenderas en kombination av antidepressiva läkemedel och psykosläkemedel «Nuorten psykoottisen depression hoidossa masennuslääkehoitoon saattaa olla hyödyksi yhdistää psykoosilääke, vaikka riittävä tutkimusnäyttö puuttuu.»D, «Birmaher B, Brent D, AACAP Work Group on Quality I...»85, «Bevan Jones ym, 2018, National Collaborating Centr...»86, «Geller B, Cooper TB, Farooki ZQ ym. Dose and plasm...»90.
- Vid behandling av depression som är resistent för ett antidepressivt läkemedel hos unga rekommenderas att man byter ut antidepressiva medlet mot ett annat SSRI-läkemedel och kopplar kognitiv beteendeterapi till behandlingen «Nuorten yhdelle SSRI-lääkkeelle resistentin depression hoidossa on ilmeisesti suositeltavaa vaihtaa toiseen SSRI-lääkkeeseen ja liittää hoitoon kognitiivis-behavioraalinen psykoterapia.»B.
- Elbehandling av hjärnan torde vara effektiv vid behandling av svår och behandlingsresistent depression hos unga «Aivojen sähköhoito lienee tehokas nuorten vaikean ja hoitoresistentin sekä psykoottisen depression hoidossa.»C, «Nationella riktlinjer för vård vid depression och ...»91.
- Även TMS torde vara effektiv vid behandling av svår och behandlingsresistent depression hos unga «TMS lienee tehokas nuorten vaikean ja hoitoresistentin depression hoidossa.»C.
- Ljusterapi torde vara effektiv vid akutbehandling av vinterdepression och lindrig depression hos unga «Kirkasvalohoito saattaa olla tehokas nuorten kaamosmasennuksen ja lievän depression akuuttihoidossa.»C.
- Hos unga kan användningen av antidepressiva medel i början av behandlingen vara förknippad med risken för självmordstankar och självdestruktiva handlingar «Masennuslääkkeiden käyttöön liittyvä itsetuhoisuuden riski nuorilla»12. Det rekommenderas att antidepressiv läkemedelsbehandling för ungdomar följs upp på mottagningen hos en yrkesperson inom hälso- och sjukvården en gång per vecka åtminstone i en månad efter att läkemedelsbehandlingen inletts.
Fortsatt behandling och underhållsbehandling
- Även depression i ungdomen medför en betydande risk för återfall.
- Profylaktisk behandling av depressioner hos unga med CBT förbättrar uppenbarligen vårdresultatet och skyddar mot relaps «Nuorten depression jatko- ja estohoito CBT:lla ilmeisesti parantaa hoitotulosta ja suojaa relapseilta.»B.
- Efter den akuta behandlingen skyddar en fortsatt behandling med fluoxetin mot relaps «Akuuttihoidon jälkeen nuorten depression jatko- ja estohoito fluoksetiinilla parantaa hoitotulosta ja suojaa relapseilta.»A.
- Efter den akuta behandlingen skyddar en kombination av fortsatt behandling med fluoxetin och kognitiv beteendeterapi uppenbarligen mot relaps bättre än enbart fluoxetin «Nuorten depression akuuttihoidon jälkeen jatkohoito fluoksetiinin ja kognitiivis-behavioraalisen psykoterapian yhdistelmähoidolla ilmeisesti suojaa pelkkää fluoksetiinijatkohoitoa paremmin relapseilta.»B.
- Beslut om att avsluta eller fortsätta behandlingen fattas i samarbete med patienten anpassat så att behandlingens effekt, tolerans och risken för återfall tas i beaktande.
Behandling av depression hos äldre
- Diagnostiken, bedömningen och behandlingen av depression som framträder i ålderdomen är i allmänhet likartade åtminstone hos personer under 75 år som i yngre åldersgrupper.
- För äldre personer kan man vid screening av depression använda GDS-15- eller GDS-30-skalan (geriatrisk depressionsskala, Geriatric Depression Scale) «Geriatrinen depressioasteikko (GDS)»5.
- Om den första depressionsperioden framträder under ålderdomen ska man särskilt noggrant bedöma möjligheten av en somatisk sjukdom som en etiologisk eller bidragande faktor.
- Det finns fortfarande mycket få undersökningar om behandling av depression hos personer över 75 år. Anvisningarna i rekommendationen kan dock tillämpas även i deras vård, förutsatt att man beaktar att behovet av att kombinera psykiatrisk och somatisk vård ökar med åldern.
- I och med åldrandet framhävs de supportiva elementen i psykoterapin. Betydelsen av läkemedlens biverkningar och samverkningar framhävs också och särskild uppmärksamhet ska fästas vid en åldersenlig dos. Hos 65–75-åringar är doserna av antidepressiva läkemedel lika stora eller endast något mindre än hos medelålders, medan doserna för personer över 75 år är ½–⅓ av doserna för personer i medelåldern.
- Lindrig och medelsvår depression hos äldre kan behandlas med psykoterapi «Psykoterapia on tuloksellista iäkkäiden depression akuuttihoidossa.»A. Kognitiv beteendeterapi har undersökts mest. Det finns evidens på både individuella behandlingar och gruppbehandlingar och tillgången till dem borde ökas. Minnesterapi i grupp är uppenbarligen också till nytta vid behandling av depression hos äldre «Ryhmämuotoinen muisteluterapia on ilmeisesti tuloksellista iäkkäiden masennuksen hoidossa.»B. Psykoterapimetoder presenteras i tabell «Centrala psykoterapiformer vid behandling av depression hos äldre...»6.
- Antidepressiva läkemedel är effektiva även vid behandling av depression hos äldre personer, och det finns inga kliniskt betydande skillnader i effekt mellan läkemedelsgrupperna «Masennuslääkkeiden käyttö on ilmeisesti tuloksellista myös iäkkäiden masennusta tahoidettaessa.»B.
- Vid depression hos äldre är underhållsmedicineringen uppenbarligen nyttig «Masennuslääkkeellä toteutettu ylläpitohoito ilmeisesti ehkäisee depression uusiutumisvaiheita iäkkäillä.»B. När man överväger detta måste man dock beakta de problem som den ökade läkemedelsbelastningen medför.
- Även om tricykliska antidepressiva medel är effektiva rekommenderas de i allmänhet inte för behandling av personer över 75 år på grund av läkemedlens potentiella biverkningar i cirkulationsorganen. Om man planerar att inleda ett tricykliskt läkemedel för en äldre patient lönar det sig att kontrollera att patienten inte har en retledningsstörning och välja ett preparat som orsakar så lite antikolinerga och andra biverkningar som möjligt, till exempel nortriptylin.
- Elbehandling har konstaterats vara effektiv och säker även vid depression hos personer över 75 år «ECT on tehokas hoitomuoto myös iäkkäiden depression hoidossa.»A.
Behandling av depression under graviditet
- Vid depression under graviditet är det bäst att i första hand använda psykoterapeutiska behandlingsformer, om det är möjligt «Kognitiivis-behavioraalinen, interpersonaalinen ja psykodynaaminen psykoterapia ovat ilmeisesti tehokkaita raskaudenaikaisen ja synnytyksenjälkeisen depression hoidossa.»B. Vid psykotisk, svår och ibland även vid medelsvår depression är man dock tvungen att använda antidepressiva läkemedel även under en graviditet.
- I en situation med god terapeutisk balans kan avslutande av läkemedelsbehandlingen öka risken för återfall av depression. Obehandlad depression utsätter för riskbeteende «Chisolm MS, Payne JL. Management of psychotropic d...»92och medför ökad risk för kejsarsnitt och prematur förlossning «Malm H, Sourander A, Gissler M ym. Pregnancy Compl...»93.
- Fysiologiska förändringar under graviditeten (ökad levermetabolism, ökad njursekretion) kan påverka farmakokinetiken hos antidepressiva läkemedel och därför är det viktigt att följa upp vårdresponsen «Chisolm MS, Payne JL. Management of psychotropic d...»92. Användning av tricykliska antidepressiva läkemedel under graviditeten rekommenderas inte på grund av deras kolinergiska biverkningar.
- Behandling med antidepressiva läkemedel ska inte rutinmässigt avvecklas före den beräknade förlossningsdagen. Det finns inga bevis på fördelarna med att avveckla medicineringen före förlossningen «Chisolm MS, Payne JL. Management of psychotropic d...»92. Om beslut om avveckling fattas efter övervägande, ska den göras under noggrann uppföljning och utan att äventyra mammans välbefinnande under resten av graviditeten och efter förlossningen.
- Antidepressiva medel har inte påvisats vara tydligt teratogena. Strukturella avvikelser kan uppstå vid exponering under den första trimestern. Mest information finns om SSRI-läkemedel och venlafaxin [R94]. Användningen av paroxetin och fluoxetin kan medföra en lindrigt förhöjd risk för vissa hjärtfel, men orsakssambandet är osäkert «Chisolm MS, Payne JL. Management of psychotropic d...»92.
- Exponering för SSRI-läkemedel under fostertiden kan orsaka läkemedelssymtom hos nyfödda såsom andningssvårigheter, ökad tonus och irritation. Förutom läkemedlet påverkas symtomens uppkomst sannolikt av ärftliga, farmakokinetiska faktorer «Malm H. Prenatal exposure to selective serotonin r...»95.
- Fostrets exponering för SSRI-läkemedel under den senare hälften av graviditeten fördubblar risken för pulmonell hypertension hos nyfödda (absoluta risken ca 0,3 %) «Kieler H, Artama M, Engeland A ym. Selective serot...»96.
- Exponering för SSRI-läkemedel under fosterperioden kan påverka hjärnans elektriska funktion hos den nyfödda «Videman M, Tokariev A, Saikkonen H ym. Newborn Bra...»97 och det är möjligt att den ökar risken för att barnet insjuknar i depression i barndomen eller under ungdomsåren «Malm H, Brown AS, Gissler M ym. Gestational Exposu...»98. Informationen om exponeringens inverkan på risken för autism och uppmärksamhetsstörningar är motstridig. I en omfattande finländsk undersökning «Malm H, Brown AS, Gissler M ym. Gestational Exposu...»98 konstaterades inget samband. Hittills kan man inte dra några säkra slutsatser om SSRI-läkemedlens inverkan på barnens långsiktiga utveckling.
- Behovet av antidepressiv läkemedelsbehandling under graviditeten ska alltid bedömas individuellt och i samtal med patienten. Vårdbeslutet med motiveringar bör antecknas i patientjournalerna.
Behandling av depression efter förlossning
- Förlossningsdepression drabbar cirka 10–15 % av kvinnor som fött barn «O'Hara MW, Zekoski EM, Philipps LH ym. Controlled ...»99.
- Bakom störningen ligger förutom allmänna riskfaktorer för depression även olika psykosociala och hormonella riskfaktorer i samband med förlossning och moderskap.
- Förlossningsdepression rekommenderas att screenas till exempel med hjälp av Edinburgh Postnatal Depression Scale (EPDS) «Gibson J, McKenzie-McHarg K, Shakespeare J ym. A s...»100 som utvecklats för ändamålet.
- Behandlingen är liknande som behandling av depression i allmänhet.
- Av antidepressiva läkemedlen rekommenderas läkemedel i SSRI-gruppen «SSRI-ryhmän masennuslääkkeet ovat todennäköisesti tehokkaita synnytyksen jälkeisen depression hoidossa.»B.
- Användningen av antidepressiva läkemedel hindrar i allmänhet inte amning. Fluoxetinets halveringstid är lång och kan därför kumuleras till spädbarn och rekommenderas därför inte.
- Psykoterapeutiska behandlingsformer rekommenderas särskilt när det i moderns livssituation förekommer problem som sannolikt ökar risken för depression. Både kognitiv beteendeterapi och interpersonella «Kognitiivis-behavioraalinen, interpersonaalinen ja psykodynaaminen psykoterapia ovat ilmeisesti tehokkaita raskaudenaikaisen ja synnytyksenjälkeisen depression hoidossa.»B samt psykodynamiska «Psykodynaamisesta psykoterapiasta lienee hyötyä raskaudenaikaisen ja synnytyksen jälkeisen depression hoidossa.»C psykoterapier lämpar sig för behandling av depressionstillstånd efter förlossningen.
- Största delen av depressionssymtomen efter förlossningen är lindrigare till symtombilden än depressionerna som behandlas i denna rekommendation, och de kan behandlas med stöd av rådgivningen.
Somatiskt sjuka patienter med depression
- Depression är ett vanligt problem för personer med somatiska sjukdomar. Den ökar också dödligheten åtminstone genom ökad kardiovaskulär dödlighet «Cuijpers P, Vogelzangs N, Twisk J ym. Comprehensiv...»101. Depression har också samband med förekomsten av hjärtinfarkt «Pratt LA, Ford DE, Crum RM ym. Depression, psychot...»102, hjärninfarkt «Jonas BS, Mussolino ME. Symptoms of depression as ...»103 och Alzheimers sjukdom «Ownby RL, Crocco E, Acevedo A ym. Depression and r...»104.
- Depressiva patienter upplever också att deras allmänna hälsotillstånd är sämre än hos icke-depressiva.
- Särdragen i behandlingen av depression i samband med minnessjukdomar (Muistisairaudet «Muistisairaudet»6 (på finska)), hjärninfarkt (Aivoinfarkti ja TIA «Aivoinfarkti ja TIA»7 (på finska); Hjärninfarkt och TIA «Hjärninfarkt och TIA»8 (på svenska)) och Parkinsons sjukdom (Parkinsonin tauti «Parkinsonin tauti»9 (på finska); Parkinsons sjukdom «Parkinsons sjukdom»10 (på svenska)) behandlas i God medicinsk praxis-rekommendationen för respektive sjukdom.
- Psykoterapi har visat sig vara till nytta även vid behandling av depression hos personer med somatiska sjukdomar «Psykoterapia on tehokasta myös somaattisista sairauksista kärsivien potilaiden depression hoidossa.»A.
- Antidepressiv läkemedelsbehandling är effektiv även vid depression med anknytning till en somatisk sjukdom «Masennuslääkehoito on tehokasta myös somaattisen sairauden yhteydessä esiintyvän masennuksen hoidossa.»A.
- De förväntade biverkningarna och samverkningarna är den viktigaste faktorn som styr valet av läkemedel, och därför är det i allmänhet skäl att undvika särskilt tricykliska depressionsläkemedel. Vid behandling av kronisk smärta är de dock fortfarande användbara «Saarto T, Wiffen PJ. Antidepressants for neuropath...»105. Självständig smärtlindrande effekt har konstaterats även med venlafaxin «Rowbotham MC, Goli V, Kunz NR ym. Venlafaxine exte...»106, duloxetin «Goldstein DJ, Lu Y, Detke MJ ym. Duloxetine vs. pl...»107 och milnacipran «Mease PJ, Clauw DJ, Arnold LM ym. Fibromyalgia syn...»108.
- På grund av sin biverkningsprofil ska tricykliska depressionsläkemedel inte användas för hjärtpatienter. Citalopram, sertralin, fluoxetin och mirtazapin har visat sig vara till nytta vid behandling av depression hos patienter med kranskärlssjukdom «Thombs BD, de Jonge P, Coyne JC ym. Depression scr...»109.
Patienter med depression och ångestsyndrom
- Förekomsten av samtidig depression och ångestsyndrom är en vanlig klinisk situation där man bör försöka få kontroll över symtomen på båda störningar.
- Antidepressiva läkemedel är effektiva förutom vid depression, även vid behandling av nästan alla enskilda ångestsyndrom (se God medicinsk praxis-rekommendationen Ahdistuneisuushäiriöt «Ahdistuneisuushäiriöt»11 (på finska); Ångestsyndrom «Ångestsyndrom»12 (på svenska)), med undantag av specifika fobier «Masennuslääkkeistä ainakin SSRI -lääkkeet ja venlafaksiini ovat tehokkaita yksittäisten ahdistuneisuushäiriöiden hoidossa.»A. De har också effekt på ångestsymtom hos patienter med depression «Useat masennuslääkkeet tehoavat depressiosta kärsivien ahdistuneisuusoireisiin.»A och i situationer där depressionstillstånd och ångestsyndrom förekommer samtidigt «Silverstone PH, Salinas E. Efficacy of venlafaxine...»110.
- Selektiva serotoninupptagshämmande läkemedel är effektiva vid nästan alla ångestsyndrom och därför kan den primära användningen av dem rekommenderas. Se tabell «Sammanfattning av behandling av patienter med depression och komorbiditet...»7, «Masennuslääkkeistä ainakin SSRI -lääkkeet ja venlafaksiini ovat tehokkaita yksittäisten ahdistuneisuushäiriöiden hoidossa.»A.
- Det är skäl att inleda medicineringen av en patient med depression som även har paniksyndrom med en mindre dos för att undvika en eventuell provokation av ångest i början av behandlingen «Craske MG, Stein MB. Anxiety. Lancet 2016;388:3048...»111.
- Andra generationens psykosläkemedel som används samtidigt med antidepressiva läkemedel kan ha effekt på symtom på generaliserat ångestsyndrom, posttraumatiskt stressyndrom (PTSD) och tvångssyndrom (OCD) «Gao K, Muzina D, Gajwani P ym. Efficacy of typical...»112 hos en patient med depression.
- Även vid bedömningen av behovet och formen av psykoterapeutisk behandling ska risken för ångestsyndrom beaktas.
| Syndrom | Selektiv serotoninupptagshämmare | Annat depressionsläkemedel | Kortpsykoterapi | Annan eventuell behandling |
|---|---|---|---|---|
| Depression och drogberoende | ++ | - | - | Rusmedelsavvänjning |
| Depressiv episod och ångestsyndrom | ++ | + | + | |
| Depressiv episod och instabil personlighet | ++ | - | - | Andra generationens psykosläkemedel, läkemedelsbehandling som utjämnar sinnesstämningen, specifika psykoterapier |
Patienter med depression och instabil personlighet
- Instabil personlighet har en väsentlig inverkan på planeringen av vården av patienter med depression. Se God medicinsk praxis-rekommendationen Epävakaa persoonallisuus «Epävakaa persoonallisuus»4 (på finska); Emotionellt instabil personlighet «Emotionellt instabil personlighet»5 (på svenska).
- Självdestruktivitet och andra uttrycksformer i samband med störningen har kunnat lindras effektivt med behandlingsprogram som har innehållit antingen dialektisk beteendeterapi (DBT) eller psykodynamisk psykoterapi som grundar sig på mentalisering. Se God medicinsk praxis-rekommendationen Epävakaa persoonallisuus «Epävakaa persoonallisuus»4 (på finska); Emotionellt instabil personlighet «Emotionellt instabil personlighet»5 (på svenska).
- Vården kan vanligtvis genomföras bäst inom den psykiatriska specialiserade sjukvården.
- Vid läkemedelsbehandling av depressionstillstånd är det skäl att favorisera läkemedlen i SSRI-gruppen (tabell «Centrala psykoterapiformer vid behandling av depression hos unga...»5), «Masennuksen lääkehoidossa SSRI-lääkkeistä on ilmeisesti hyötyä silloin, kun potilas kärsii depression ohella rajatilatyyppisestä persoonallisuushäiriöstä.»B.
- Respons på ECT kan vara sämre än hos personer utan samtidig personlighetsstörning eller med annan störning än instabil personlighet «Feske U, Mulsant BH, Pilkonis PA ym. Clinical outc...»113.
- Enligt kontrollerade vårdstudier verkar personlighetsstörningar inte ha någon negativ inverkan på läkemedelsbehandlingens resultat «Kool S, Schoevers R, de Maat S ym. Efficacy of pha...»114.
- En kombination av psykoterapi och läkemedelsbehandling kan vara mer resultatrik än enbart läkemedelsbehandling hos patienter med depression och samtidig personlighetsstörning «Kool S, Dekker J, Duijsens IJ ym. Efficacy of comb...»115.
Patienter med depression som missbrukar eller är beroende av rusmedel
- Många rusmedel ger depressiva symtom som liknar depression «Schuckit MA, Tipp JE, Bergman M ym. Comparison of ...»116.
- Det vanligaste rusmedlet är alkohol. Det är skäl att fästa särskild och upprepad uppmärksamhet vid identifieringen av eventuell storkonsumtion, missbruk eller beroende av alkohol, eftersom detta inte alltid kommer fram i början av vårdkontakten. Storkonsumenterna kan dra nytta av en miniintervention.
- Om en person med depressionssymtom är storkonsument, missbrukare eller beroende av alkohol är det i allmänhet befogat att kräva en 2–4 veckor lång drogfri period för att säkerställa diagnosen på depression innan den slutliga behandlingsformen och vårdplatsen fastställs «Schuckit MA. Drug and alcohol abuse. Viides painos...»117. I praktiken kan det dock vara svårt till exempel på grund av okontrollerad alkoholkonsumtion eller självdestruktivitet. I samband med betydande depressionssymtom är de ett skäl att hänvisa patienten till konsultation eller vård, antingen missbrukarvård eller specialiserad sjukvård.
- Vid undersökning av situationen kan man med hjälp av anamnesen försöka utreda om patienten tidigare har haft drogfria perioder med symtom på allvarlig depression.
- Sporadisk alkoholkonsumtion är inte en absolut kontraindikation för användningen av antidepressiva läkemedel, men när läkemedelsbehandlingen inleds är det alltid skäl att utreda hur riklig alkoholkonsumtionen är och vid behov leverns funktionsförmåga.
- Om man misstänker en okontrollerad användning av rusmedel ska man vid behov inte inleda medicineringen förrän användningen av rusmedel är under kontroll med stöd av missbrukarvården eller på annat sätt.
- Vid läkemedelsbehandling av personer med samtidigt allvarligt depressionstillstånd och alkoholberoende eller enbart alkoholberoende kan läkemedlen i SSRI-gruppen vara till nytta för att kontrollera depressionssymtomen eller alkoholbruket eller ibland båda «Naranjo CA, Knoke DM. The role of selective seroto...»118.
- Det finns preliminär evidens på behandling av depression och alkoholstörning med en kombination av SSRI-läkemedel och en opioidantagonist «Fergusson DM, Boden JM, Horwood LJ. Tests of causa...»119.
- Vid sidan av depressionsläkemedlet kan kognitiv beteendeterapi vara till nytta vid behandling av rusmedelspatienter med depression och kombinationen av dessa kan användas om inte endast den ena behandlingsformen räcker «Hesse M. Achieving abstinence by treating depressi...»120.
- Depressionsläkemedlen är effektiva i behandlingen av depressionstillstånd trots en samtidig alkoholanvändningsstörning «Masennuslääkkeet ovat tehokkaita masennustilojen hoidossa samanaikaisesta alkoholin käyttöhäiriöstä huolimatta. Lääkehoitoon liittyy myös lumelääkettä enemmän alkoholin käytön keskeyttämisiä ja kulutuksen vähentämistä.»A.
Depression och självdestruktivt beteende
- Depression är den viktigaste enskilda riskfaktorn för självmord.
- Självmordsrisken för patienter som fått psykiatrisk sjukhusvård och lider av mycket svåra depressionstillstånd är cirka 20 gånger större än för den normala befolkningen «Harris EC, Barraclough B. Suicide as an outcome fo...»121, «Osby U, Brandt L, Correia N ym. Excess mortality i...»122.
- Av alla självmord har cirka två tredjedelar konstaterats ha samband med depressionstillstånd «Gao K, Muzina D, Gajwani P ym. Efficacy of typical...»112, vilket innebär cirka 500–600 självmord med anknytning till depression i Finland varje år.
- I de flesta självmordsfall med anknytning till depression har patienten inte fått lämplig behandling för sin depression «Isometsä ET, Henriksson MM, Aro HM ym. Suicide in ...»124, «Isacsson G, Holmgren A, Osby U ym. Decrease in sui...»125.
- En bedömning av självmordsrisken är en central faktor vid vårdplaneringen.
- Patienter med depression bör tillfrågas om förekomsten av självdestruktiva tankar.
- Ju svårare depressionstillstånd, desto större är risken för självmord.
- Andra faktorer som avsevärt ökar risken för självmord «Isometsä E. Suicidal behaviour in mood disorders--...»126 är
- tidigare självmordsförsök
- en nära anhörigs självmord
- samtidiga missbruksproblem
- personlighetsstörning
- manligt kön
- djup förtvivlan
- tillgång till självmordsmetod.
- Risken för självmord kan också bedömas utifrån
- hur intensiva självmordstankarna är hos personer med depression
- om patienten har en konkret självmordsplan
- om patienten har börjat förbereda genomförandet av gärningen.
- Vid bedömningen av självdestruktiva tankar och beteende kan en bedömningsskala användas (Columbia Suicide Severity Rating Scale, C-SSRS; «http://www.terveysportti.fi/dtk/loma/koti?p_artikkeli=mul00454&p_haku=C-SSRS»15).
- Den som fattat självmordsbeslutet kan dock vara ovillig att berätta det för någon.
- Självdestruktiva patienter med depression vårdas i allmänhet inom den psykiatriska specialiserade sjukvården.
- Personer som löper störst risk för självmord bör vårdas på en psykiatrisk avdelning och alla självdestruktiva patienter bör övervakas noggrant.
- Mentalvårdslagen tillåter observation och vård oberoende av patientens vilja när patientens verklighetsuppfattning är störd och patienten är en fara för sig själv «http://www.finlex.fi»6. Det är viktigt att bedöma om patientens djupa förtvivlan är psykotisk.
- Aktiv behandling av depression torde åtminstone som en delfaktor minska självmordsdödligheten «Gusmão R, Quintão S, McDaid D ym. Antidepressant U...»127.
- Depressionsläkemedel kan i vissa fall i början av behandlingen provocera självdestruktivt tänkande särskilt hos personer under 25 år «Bridge JA, Iyengar S, Salary CB ym. Clinical respo...»128. Denna möjlighet ska beaktas i samband med behandling med antidepressiva läkemedel och saken ska bedömas i samband med uppföljningen.
- Behandlingen av en patient med depression som har försökt begå självmord beskrivs i God medicinsk praxis-rekommendationen Itsemurhien ehkäisy ja itsemurhaa yrittäneen hoito «Itsemurhien ehkäisy ja itsemurhaa yrittäneen hoito»13 (på finska); Förebyggande av självmord och vård av patient som försökt begå självmord «Förebyggande av självmord och vård av patient som försökt begå självmord»14 (på svenska).
Bedömning av funktions- och arbetsförmågan hos en patient med depression
Bedömning av funktionsförmågan
- Omfattningen av bedömningen av funktionsförmågan varierar enligt syfte. De viktigaste faktorerna är en noggrann anamnes och klinisk undersökning.
- Anvisningar för bedömning av funktionsförmågan hos patienter med affektiva störningar finns i den Finska Läkarföreningen Duodecims och Arbetspensionsförsäkrarnas (TELA) rekommendation FACULTAS-bedömning av funktionsförmågan «https://www.tela.fi/wp-content/uploads/2021/06/14384-Facultas-mielialaha%CC%88irio%CC%88t.pdf»16 och Toimia-databas «https://www.terveysportti.fi/apps/dtk/tmi/article/tms00032»17.
- Funktionsförmågan hos en patient med depression varierar avsevärt beroende på depressionens aktuella svårighetsgrad «Rytsälä HJ, Melartin TK, Leskelä US ym. Functional...»129. En nedsättning i funktionsförmågan i samband med lindrig depression är i allmänhet liten.
- De största bristerna i den kognitiva funktionsförmågan vid depressionsstörningar verkar ha att göra med en långsammare processeringshastighet av information, uppmärksamheten och exekutiva funktionerna «Rock PL, Roiser JP, Riedel WJ ym. Cognitive impair...»130.
- Vid bedömning av funktionsförmågan ska både den aktuella funktionsförmågan och den för patienten karakteristiska variationen i funktionsförmågan undersökas på längre sikt. Jämförelsepunkten är den bästa långvariga funktionsförmågan som patienten har haft under sitt liv.
- I bedömningen är det viktigt att konkret utreda vilka funktioner patienten klarar av och vilka inte och hur situationen har förändrats jämfört med tiden före depressionen.
- Funktionsförmågan bedöms inom flera olika livsområden: att ta hand om sig själv och sitt välbefinnande, att klara sig i familjelivet eller andra människorelationer, arbetslivet i allmänhet och i synnerhet i det nuvarande arbetet samt i fritidssysslor.
- I bedömningen av funktionsförmågan kan man ta hjälp av till exempel en SOFAS-skala (DSM-IV) som fyllts av en yrkesutbildad person inom hälso- och sjukvården och som baserar sig på intervjuer och observationer (se tabell «SOFAS-skala...»8) och som ger en helhetsbedömning av den sociala och yrkesmässiga funktionsförmågan på skalan 0–100. Poängtalet ≤ 50 innebär att funktionsförmågan är allvarligt nedsatt. Vanligtvis används SOFAS-skalan för bedömning av den aktuella funktionsförmågan (granskningsperioden är föregående vecka). Den lämpar sig även för upprepad utvärdering (se mer detaljerade anvisningar «https://www.terveysportti.fi/apps/dtk/tmi/article/tmm00088»18).
- Inom primärvården kan även den tionde frågan i PHQ-9-enkäten «Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva ma...»131 användas som bedömningsverktyg. I enkäten granskas antalet symtom med anknytning till depression som patienten upplever och deras dominans. Dessutom har en tionde fråga lagts till om hur symtomen i enkäten påverkar funktionsförmågan i arbetet, vardagen och det sociala livet «Kroenke K, Spitzer RL, Williams JB. The PHQ-9: val...»132.
- Utöver begränsningarna i funktionsförmågan är det viktigt att utreda patientens återstående funktionsförmåga.
- En patient med depression kan uppleva att funktionsförmågan är sämre än vad den i verkligheten är «Heikman P, Katila H, Kuoppasalmi K. Masennuspotila...»133, «Kalska H, Kähkönen S. Kognitiiviset muutokset yksi...»134.
- Information om patientens funktionsförmåga måste ofta inhämtas från många olika källor.
- Krävande bedömning av funktionsförmågan förutsätter ofta ett multiprofessionellt tillvägagångssätt.
- I och med återhämtningen återställs i allmänhet den psykosociala funktionsförmågan «Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva ma...»131.
- Den kognitiva funktionsförmågan korrigeras ofta långsammare än depressionssymtomen «Godard J, Baruch P, Grondin S ym. Psychosocial and...»135. De flesta kognitiva störningar korrigeras i och med återhämtningen, men särskilt hos personer som lider av svåra, psykotiska och upprepade depressionsperioder kan kognitiva störningar konstateras även efter återhämtningen «Bora E, Harrison BJ, Yücel M ym. Cognitive impairm...»136.
- Bedömningen av körhälsan utgör en del av bedömningen av funktionsförmågan. Om man för en patient med depression har påbörjat en starkt sedativ läkemedelsbehandling eller patienten planerar självmord genom att kollidera med ett fordon, kan ett tillfälligt körförbud i sjukdomens akuta fas vara nödvändigt «https://www.traficom.fi/fi/liikenne/tieliikenne/ajoterveysohjeet-terveydenhuollon-ammattilaisille»19.
| Kod1 | Betydelse |
|---|---|
| 91–100 | Utmärkt funktionsförmåga inom många livsområden |
| 81–90 | God funktionsförmåga inom alla livsområden; personen är yrkesmässigt och socialt effektiv |
| 71–80 | Endast en liten försämring i den sociala eller yrkesmässiga funktionsförmågan eller den funktionsförmåga som studierna förutsätter (t.ex. en sällsynt människorelationskonflikt eller tillfällig eftersläpning i skolarbetet) |
| 61–70 | Lindriga svårigheter med den sociala eller yrkesmässiga funktionsförmågan eller den funktionsförmåga som studierna förutsätter, men allmänt taget god funktionsförmåga och vissa meningsfulla mänskliga relationer |
| 51–60 | Måttliga svårigheter med den sociala, yrkesmässiga eller studierelaterade funktionsförmågan (t.ex. få vänner eller konflikter med ålders- eller arbetskamrater) |
| 41–50 | Allvarlig försämring av den sociala eller yrkesmässiga funktionsförmågan eller den funktionsförmåga som studierna förutsätter (t.ex. avsaknad av vänner eller oförmåga att behålla en arbetsplats) |
| 31–40 | Betydande försämring inom flera livsområden, såsom arbete, skola eller familjeförhållanden (t.ex. en deprimerad man som undviker sina vänner, försummar sin familj och inte kan arbeta, eller ett barn som ofta misshandlar yngre barn, är trotsig hemma och klarar sig inte i skolan) |
| 21–30 | Funktionshinder inom nästan alla livsområden (t.ex. att stanna i sängen hela dagen, arbetslöshet och hemlöshet) |
| 11–20 | Tidvis försummande av miniminivån på personlig hygien, oförmåga att agera självständigt |
| 1–10 | Kontinuerlig försummelse av miniminivån för personlig hygien; oförmåga att agera utan att skada sig själv eller andra eller utan betydande utomstående stöd (t.ex. vård eller övervakning) |
| 0 | Otillräckliga uppgifter |
| 1 Använd om möjligt exakta siffror, t.ex. 45, 68 eller 72. Granska den sociala och yrkesmässiga funktionsförmågan med kontinuum från utmärkt funktionsförmåga till betydligt nedsatt funktionsförmåga. Beakta nedsättningarna i funktionsförmågan till följd av fysiska eller psykiska begränsningar. Endast begränsningar som direkt beror på psykiska eller fysiska hälsoproblem ska beaktas. Begränsningar som beror på bristande möjligheter och andra miljöfaktorer beaktas inte. | |
Bedömning av arbetsförmågan
- Största delen av dem som insjuknat i depression fortsätter i arbetslivet utan långa sjukfrånvaroperioder «Ahola K, Virtanen M, Honkonen T, Isometsä E, Aroma...»137.
- För bedömning av behovet av sjukfrånvaro finns en God medicinsk praxis-rekommendation tillgänglig Sairauspoissaolon tarpeen arviointi «Sairauspoissaolon tarpeen arviointi»15 (på finska), «Sairauspoissaolon tarpeen arviointi. Käypä hoito -...»138; Bedömning av behovet av sjukfrånvaro «Bedömning av behovet av sjukfrånvaro»16 (på svenska).
- Behovet och längden av sjukfrånvaro för en patient med depression påverkas av
- funktionsförmågan
- arbetskraven
- arbetsplatsens möjligheter till nödvändiga arbetsrelaterade stödåtgärder eller arbetsarrangemang.
- Vid lindrig depression är sjukfrånvaro i allmänhet inte nödvändig. Vid medelsvår depression beror den återstående funktionsförmågans tillräcklighet på arbetets krav och möjligheter till arbetsarrangemang som stöder fortsatt arbete. Vid svår och psykotisk depression räcker den återstående funktionsförmågan i allmänhet inte till för att uppfylla kraven i något arbete.
- Vid bedömningen av behovet av sjukfrånvaro ska eventuella fördelar och nackdelar övervägas:
- Förutsätter återhämtningen sjukfrånvaro eller förvärras sjukdomen utan den?
- Skulle förlusten av en dagsrytm och brist på meningsfulla aktiviteter skada återhämtningen?
- Skulle användningen av berusningsmedel öka?
- Skulle en eventuell marginaliseringsutveckling stärkas?
- I fråga om en arbetande patient med depression görs en bedömning om det på arbetsplatsen finns behov och möjligheter till arbetsarrangemang som främjar arbetsförmågan (t.ex. tillfällig övergång från skiftarbete till dagarbete eller från kundarbete till bakgrundsarbete) eller till andra arbetsrelaterade stödåtgärder. Det är bra att göra bedömningen vid en nätverksmöte där arbetstagaren, chefen och en representant för företagshälsovården deltar.
- Om den återstående funktionsförmågan inte når upp till det nuvarande arbetets krav och det inte heller finns möjlighet till tillfälliga stödåtgärder eller arbetsarrangemang är sjukfrånvaro befogad.
- Vid grundliga bedömningar av arbetsförmågan och rehabiliteringsmöjligheterna kan ytterligare undersökningar behövas till exempel av en psykolog, neuropsykolog eller ergoterapeut.
- I oklara situationer är det nödvändigt att bedöma arbetsförmågan vid en enhet som är specialiserad på detta. Ibland behövs också dagsjukhus- eller annan avdelningsundersökning.
- Arbets- och näringsbyrån (TE-byrån) har ansvaret för att bedöma utredningsbehovet av en arbetslös persons hälsotillstånd, men initiativet kan också tas av den arbetslösa själv eller så kan behovet av utredning konstateras i hälsovårds- och andra tjänster. Det ankommer på kommunen att ordna hälsoundersökningar för arbetslösa.
- Vid bedömningen av en arbetslös persons funktionsförmåga beskrivs vad personen kan klara av trots sina eventuella begränsningar «Vuokko A, Juvonen-Posti P, Kaukiainen A. Miten lää...»139. En bedömning av den återstående funktionsförmågan och dess begränsningar behövs när beslut om vård, rehabilitering och arbetsförmåga fattas. Se «http://www.thl.fi/toimia/tietokanta/media/files/suositus/2012/03/14/Tyottomat_120314.pdf»20.
Sjukfrånvaropraxis och stöd för återgång till arbetet
- Vid behov av sjukfrånvaro behövs också aktiv vård och uppföljning.
- Under sjukfrånvaron ska man utarbeta en plan för återgång till arbetet och se till att vården är ändamålsenlig.
- Sjukfrånvarons uppskattade längd dimensioneras enligt vårdplanen, den förväntade vårdresponsen och uppföljningsbesöken.
- Om sjukfrånvaro behövs är det ofta nödvändigt att den första frånvaron varar i 2–4 veckor, under vilken tid det är möjligt att få respons på läkemedelsbehandlingen. Ibland kan dock symtom som har en central inverkan på arbetsförmågan lindras snabbare.
- Under sjukfrånvaron lönar det sig att rekommendera att man upprätthåller en normal dagsrytm och stegvis utökar de vardagliga sysslorna.
- Om arbetsoförmågan varar i mer än 60 sjukdagpenningsdagar behöver FPA ett B-utlåtande.
- Vid nätverksmötet kommer man överens om kontakten under sjukfrånvaron med företagshälsovården och arbetsplatsen samt om andra stödåtgärder för återgång till arbetet «Ahola K. Tue työkykyä - käsikirja esimiestyöhön. H...»140, «Liira J, Juvonen-Posti P, Viikari-Juntura E ym. Ty...»141.
- För att upprätthålla eller förbättra arbetsförmågan kan man utöver vård också behöva medicinsk (t.ex. rehabiliterande psykoterapi), yrkesinriktad (t.ex. arbetsprövning) eller social rehabilitering (t.ex. träning i vardagslivets funktioner, familjerehabilitering, missbrukarrehabilitering). En rehabiliteringsplan utarbetas för rehabiliteringen.
- Om vårdresponsen är partiell är det viktigt att arbetsplatsen har möjlighet att stödja partiellt arbetsföra att återvända till arbetet.
- En gradvis återgång till arbetet för en arbetande patient med depression kan stödjas till exempel med partiell sjukdagpenning som kan sökas hos FPA om arbetsoförmågan förlängs över självrisktiden (insjukningsdagen och 9 därpå följande vardagar).
- Arbetsprövning som genomförs som yrkesinriktad rehabilitering, partiellt rehabiliteringsstöd eller delinvalidpension kan göra det möjligt för partiellt arbetsföra att återgå till arbetet. Se punkten Förmåner under tiden för arbetsoförmåga.
- Se även tilläggsuppgifter i punkten FPA:s förmåner för patienter med depression «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.
Samarbetspraxis
- Ett fungerande samarbete mellan företagshälsovården, den övriga hälso- och sjukvården (hälsovårdscentralen, den psykiatriska specialiserade sjukvården) och rehabiliteringen är väsentligt för att stödja arbetsförmågan. Se bild «Depressiopotilaan sairausloma ja työhönpaluu»2.
- För att förebygga långvarig arbetsoförmåga är det också viktigt att samarbeta med en arbetande depressionspatients arbetsplats.
- Om sjukfrånvaron förlängs till över 2 månader och inte ens en begynnande vårdrespons inom primärvården (företagshälsovården, hälsovårdscentralen) finns inom synhåll, är det skäl att konsultera en specialist i psykiatri.
- Det är bra att fastställa längden på sjukfrånvaron för en arbetande patient och planera återgången till arbetet inom företagshälsovården och beakta ett eventuellt ställningstagande av en psykiater till arbets- och funktionsförmågan.
- Arbetstagaren ska lämna in företagsläkarens utlåtande om möjligheterna att fortsätta arbeta till FPA senast när sjukdagpenning har betalats i 90 dagar. Se «http://www.kela.fi/takaisintyohon»21.
- Företagshälsovården bör dessutom vid behov bedöma arbetstagarens återstående arbetsförmåga. Om arbetsoförmågan fortsätter bör en läkare skriva ett nytt utlåtande från företagshälsovården innan 150 och 230 sjukdagpenningsdagar har uppnåtts, för att rehabiliteringsbehovet skall framgå i tillräckligt god tid.
- För en arbetslös patient med depression behövs samarbete med arbets- och näringsbyrån (TE-byrån). Dessutom finns en Sektorsövergripande samservice som främjar sysselsättningen (TYP), som är en samarbetsmodell mellan arbets- och näringsbyrån, kommunen och FPA och som betjänar arbetssökande som varit arbetslösa en längre tid (se «http://www.te-palvelut.fi»22).
- Se även tilläggsuppgifter i punkten FPA:s förmåner för patienter med depression «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.
Depressiopotilaan sairausloma ja työhönpaluu. © Suomalainen Lääkäriseura Duodecim
Förmåner under tiden för arbetsoförmåga
- Sjukdagpenning ersätter inkomstbortfall på grund av arbetsoförmåga som varar mindre än ett år. Läs mer om sjukdagpenning «https://www.kela.fi/sairauspaivaraha»23. Syftet med partiell sjukdagpenning är att underlätta återgången till arbetet om sjukfrånvaron hotar att dra ut på tiden. Se «http://www.kela.fi/osasairauspaivaraha»24.
- Under sjukdagpenningsperioden bedöms arbetsförmågan vanligtvis i förhållande till patientens eget arbete eller jobbsökaryrket.
- I Finland finns två lagstadgade pensionssystem som kompletterar varandra: folkpensions- och arbetspensionssystemet «Lakisääteiset eläkejärjestelmät»14. Se «https://www.kela.fi/tyokyvyttomyyselake-ja-kuntoutustuki»25 och «http://finlex.fi/fi/laki/ajantasa/2006/20060395#L1P3»26.
- Definitionerna av arbetsoförmåga är delvis olika i arbetspensionslagarna för den offentliga och privata sektorn samt i folkpensionslagen «Työkyvyttömyysmääritelmät ja työkyvyn arviointi»15.
Medicinsk rehabilitering
- Den vanligaste rehabiliteringsformen för patienter med depression är psykoterapi. Den kan bidra till en övergång till arbetslivet och att man fortsätter i arbetslivet «Aaltonen T, Lind J. Miten työkyky muuttuu Kelan tu...»142.
- Psykoterapi kan fås via den offentliga hälso- och sjukvården eller från privata psykoterapeuter genom att själva betala för terapin, genom en betalningsförbindelse från hälso- och sjukvården eller med stöd av FPA.
- Enligt 29 § i hälso- och sjukvårdslagen (1326/2010) ska kommunen ordna medicinsk rehabilitering i anslutning till patientens sjukvård (bl.a. terapi som syftar till att förbättra och upprätthålla funktionsförmågan samt andra nödvändiga rehabiliteringsfrämjande åtgärder), om inte ordnandet av medicinsk rehabilitering enligt 9 § i lagen om Folkpensionsanstaltens rehabiliteringsförmåner och rehabiliteringspenningförmåner (566/2005) är FPA:s uppgift.
- Rehabiliterande psykoterapi som ersätts av FPA är avsedd att stödja eller förbättra arbets- eller studieförmågan hos 16–67-åringar som hotas av psykiska störningar. FPA behöver patientens egen ansökan och en rehabiliteringsplan eller ett utlåtande av en specialist inom psykiatri eller en specialiserande läkare som arbetar vid en psykiatrisk enhet inom den offentliga hälso- och sjukvården. Utgående från dessa bedöms möjligheten att bevilja rehabiliterande psykoterapi. Utlåtandet kan upprättas tidigast efter att den ändamålsenliga vården har pågått i tre månader. Vårdrelationen ska fortsätta även under psykoterapin (se «http://www.kela.fi/kuntoutuspsykoterapia»27).
- Psykoterapi kan också fås som krävande medicinsk rehabilitering vid FPA. Barnpsykiatrin, ungdomspsykiatrin eller en specialist inom psykiatri eller en specialiserande läkare på en psykiatrisk enhet inom den offentliga hälso- och sjukvården som ansvarar för vården ska göra upp en rehabiliteringsplan för patienten. Målgruppen för psykoterapirehabiliteringen är personer under 65 år i öppenvård, som har en mental störning som orsakar betydande svårigheter att klara av och delta i vardagen och som har ett rehabiliteringsbehov på minst ett år. Den rekommenderade rehabiliteringen ska motiverat vara nödvändig för att stöda prestationen och deltagandet, och konkreta mål som är betydelsefulla för rehabiliteringsklienten ska ställas upp för den (se «https://www.kela.fi/terapiat»28).
- För personer med mentala störningar ordnas rehabiliteringskurser och anpassningskurser för vilka man kan ansöka om FPA:s behovsprövade rehabilitering (se «https://www.kela.fi/kuntoutus-ja-sopeutumisvalmennuskurssit»29) eller via Centralförbundet för Mental Hälsa.
- Se även tilläggsuppgifter i punkten FPA:s förmåner för patienter med depression «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.
Yrkesinriktad rehabilitering
- Målet med yrkesinriktad rehabilitering är att hjälpa personen att få arbete, stanna kvar i arbetet eller återvända till arbetet trots sjukdom. Yrkesinriktad rehabilitering är primär i förhållande till invalidpension.
- Den huvudsakliga målgruppen för FPA:s yrkesinriktade rehabilitering är unga och personer
som har en svag anknytning till arbetslivet och som har en sjukdom, ett lyte eller
en skada som väsentligt försämrar studie- eller arbetsförmågan. FPA behöver patientens
egen ansökan och läkarens B-utlåtande «Kelan ammatillinen kuntoutus»16, «https://www.kela.fi/ammatillinen-kuntoutus»30.
- 16–19-åringar kan få rehabiliteringspenning för unga om de utöver en väsentlig försämring av sin arbets- och studieförmåga behöver särskilda stödåtgärder och en individuell studie- och rehabiliteringsplan har utarbetats i deras hemkommun «https://www.kela.fi//nuoren-kuntoutusraha»31
- Från och med 1.1.2019 har FPA ordnat yrkesinriktad rehabilitering för 16–29-åringar också om personens funktionsförmåga har försämrats väsentligt av någon annan orsak än sjukdom. Då behövs inget läkarutlåtande och ansökan görs hos FPA «https://www.kela.fi/nuoren-ammatillinen-kuntoutus»32
- Arbetspensionsrehabilitering är yrkesinriktad rehabilitering som ordnas och bekostas av arbetspensionsförsäkrare och vars mål är att förebygga arbetsoförmåga och förbättra möjligheterna att utföra arbete när en person som är etablerad i arbetslivet på grund av sitt tidigare hälsotillstånd inte längre kan fortsätta i sitt tidigare arbete. Arbetspensionsanstalten behöver patientens ansökan och läkarens B-utlåtande «Työeläkekuntoutus»17, «http://www.finlex.fi/fi/laki/ajantasa/2006/20060395#L1P3»33.
- Arbets- och näringsbyråns åtgärder stöder arbetssökande vars sjukdom eller skada försvårar sysselsättningen eller bevarandet av arbetsplatsen «TE-toimisto ja ammatillinen kuntoutus»18. Se «http://www.te-palvelut.fi/te/fi/tyonhakijalle/tukea_tyollistymiseen/vamma_tai_sairaus/index.html»34.
- Av kommunens åtgärder kan patienter med depression dra nytta av arbetsverksamhet i rehabiliteringssyfte som är avsedd för arbets- och näringsbyråns klienter och av den bedömning och plan som gjorts upp i klientsamarbetsgruppen. Se «http://www.finlex.fi/fi/laki/alkup/2003/20030497»35.
- Instanser som ordnar yrkesinriktad rehabilitering anges i bild «Ammatillista kuntoutusta järjestävät tahot»3.
- Se även tilläggsuppgifter i punkten FPA:s förmåner för patienter med depression «Kelan etuudet depressiota sairastavalle potilaalle. Päivitetty 31.10.2025»13.

Ammatillista kuntoutusta järjestävät tahot. © Suomalainen Lääkäriseura Duodecim
Behandling av depression inom primärvården och företagshälsovården
Identifiering av depression inom primärvården
- Patienter med depression söker sig ofta till primärvårdens mottagning på grund av somatiska symtom. Det är ofta svårt att identifiera depressionssyndrom vid kortvarig patientkontakt, särskilt om patienten själv inte uppfattar att han eller hon lider av depression. Ett svårt depressionstillstånd är lättare att identifiera än ett lindrigt «Thompson C, Ostler K, Peveler RC ym. Dimensional p...»143.
- Primärvårdens läkare har bedömts identifiera klinisk depression i cirka 25–40 % av fallen i samband med ett besök. Identifieringen effektiveras om vårdkontakten fortsätter hos samma läkare och mottagningsbesöken är minst 15 minuter långa. Läkarens erfarenhet hjälper vid identifiering av depression «Poutanen O. Depressio terveyskeskuspotilaalla. Väi...»144.
- För att underlätta identifieringen kan man använda screening riktad till riskgrupper. Se punkten Screening av depression.
- Risken finns också att lindriga och kortvariga symtom överdiagnostiseras «Mitchell AJ, Vaze A, Rao S. Clinical diagnosis of ...»145. Det bästa sättet att bekämpa detta är en noggrann klinisk intervju som upprepas vid behov efter 1–2 veckor.
Behandling av depression inom primärvården
- Största delen av patienter med depression kan vårdas inom primärvården.
- Vårdplanen utarbetas tillsammans med patienten (Hälso- och sjukvårdslagen 1326/2010 24 § 3 mom. «https://www.finlex.fi/fi/laki/ajantasa/2010/20101326#L3P24»36).
- I vården är det viktigt att undersöka patientens livssituation, ge råd och handledning om vårdalternativ, ge psykosocialt stöd och systematiskt följa upp återhämtningen.
- Principerna för läkemedelsbehandling av depression är likadana oberoende av vårdplats. Stödjande av patienten att förbinda sig till läkemedelsbehandling och uppföljning av läkemedelsresponsen är förutsättningar för effektiv behandling «Wells KB, Sherbourne C, Schoenbaum M ym. Impact of...»146, «Katon W, Von Korff M, Lin E ym. Collaborative mana...»147.
- Inom primärvården kan man också genomföra korta psykoterapeutiska behandlingar parallellt med läkemedelsbehandlingen eller som enda behandling.
- För primärvårdens verksamhetsmiljö har man utvecklat korta psykoterapeutiska behandlingsmodeller som visat sig vara effektiva. Det rekommenderas att dessa tillämpas «Lyhyet, pääosin perusterveydenhuollossa käytettävät ongelmanratkaisuterapia ja kognitiivis-behavioraaliset psykoterapiat ovat vaikuttavia depression hoidossa.»A.
- En patient som vårdas inom primärvården och lider av lindrig eller medelsvår depression kan hänvisas med remiss av en läkare till en terapi som baserar sig på en kognitiv modell på HUS webbplats Psykporten och som pågår i sju veckor (se anvisningarna för remittering «https://www.mielenterveystalo.fi/nettiterapiat/laheteohjeet/Pages/Masennuksen_laheteohjeet.aspx»37).
- När remissen har behandlats får patienten i sin e-post anvisningar om inloggning med bankkoder eller mobilcertifikat. Terapiprogrammet fungerar i en skyddad, datasäker miljö. Varje patient har en utbildad internetterapeut som stöd som kontaktar patienten via nätterapiprogrammet. Patientens vårdansvar överförs inte till HUS under vården, alltså ska remitteraren följa med patienten till exempel i fråga om läkemedelsbehandlingen. Den behandlande läkaren får skriftlig vårdrespons om nätterapin.
- Det finns också internetbaserad depressionsterapi som erbjuds av den privata hälso- och sjukvården.
Samarbetsmodell för behandling av depression inom primärvården
- Systematiskt samarbete mellan hälsocentralläkaren, sjukskötaren som är insatt i behandling av depression (nedan depressionsskötare) och psykiatern – samarbetsmodellen för behandling av depression – förbättrar resultaten av behandlingen av depression inom primärvården «Yhteistoimintamallilla toteutettu hoito lisää depression hoidon tuloksellisuutta.»A.
- Samarbetsmodellen för behandling av depression «Masennuksen hoidon yhteistoimintamalli»19, bild «Depression hoidon yhteistoimintamalli»4)
- depressionsskötaren koordinerar behandlingen, stöder och handleder patienten samt följer upp återhämtningen
- egenläkaren ansvarar för vården och fattar vårdbesluten
- den konsulterande psykiatern handleder regelbundet depressionsskötaren och konsulterar egenläkare.
- Depressionsskötarnas arbetsinsats
- gör det möjligt att använda mer tid för behandling av patienter med depression
- stöder systematisk uppföljning och tillhandahållande av psykosocialt stöd
- hjälper patienten att förbinda sig till vården.
- Samarbetsmodellen är sannolikt kostnadseffektiv «Masennuksen hoidon yhteistoimintamallin kustannusvaikuttavuus»20.
- Samarbetsmodellen för behandling av depression har gett upphov till en depressionsskötarmodell för finländska förhållanden av (bild «Depression hoidon yhteistoimintamalli»4). Modellen presenteras närmare i social- och hälsovårdsministeriets och Institutet för hälsa och välfärds broschyr «http://www.stm.fi/c/document_library/get_file?folderId=1087418&name=DLFE-10779.pdf»38.
- Även om samarbetsmodellen inte kan tillämpas som sådan rekommenderas att dess principer tillämpas enligt situationen.
Depression hoidon yhteistoimintamalli. Lähde: STM, THL
Behandling av depression inom företagshälsovården
- För företagshälsovården har man utvecklat verksamhetsmodeller för förebyggande och behandling av depression «Pirkola S, Honkonen T, Pasternack I ym. Työterveys...»148, «Tuisku K, Rossi H. Masennuksen ehkäisy ja hoito – ...»149, «Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva ma...»150. Se «https://www.ttl.fi/tyontekija/tyostressi-ja-uupumus/masennus-ja-tyo/»39 och «http://www.julkari.fi/handle/10024/134945»40.
- Det centrala i modellerna är multiprofessionellt samarbete och en tydlig ansvarsfördelning mellan företagshälsovårdens aktörer (företagsläkare, företagshälsovårdare och -psykolog), konsultationshjälp av en psykiater i rätt tid samt ett planmässigt och målinriktat samarbete mellan arbetsplatsen och företagshälsovården för att stödja patienten med depression att fortsätta arbeta och återvända till arbetet.
- Inom företagshälsovården är det skäl att fästa uppmärksamhet vid depressionens riskfaktorer i anslutning till arbetet, såsom utbrändhet.
- De medicinska principerna för behandling av depression är likadana inom företagshälsovården som inom primärvården. Innehållet i företagshälsovårdsavtalet mellan arbetsplatsen och företagshälsovården inverkar dock på innehållet i den sjukvård som genomförs. Möjligheten att konsultera en företagspsykolog eller en specialist i psykiatri beror också på företagshälsovårdsavtalet. Antalet besök inom dessa stödformer är oftast begränsat.
Psykiatrisk konsultation
- Psykiatriska konsultationer och depressionsskötarens psykiatriska arbetshandledning ökar effekten av depressionsbehandlingen inom primärvården «Psykiatriset konsultaatiot ja potilaan hoitoa toteuttavan hoitajan (depressiohoitajan) psykiatrinen työnohjaus lisäävät depression hoidon tuloksellisuutta perusterveydenhuollossa.»A.
- Konsultationen lämpar sig för situationer där allmänläkarens eller företagsläkarens
kunskaper i sig inte räcker till, men det annars vore oskäligt att förflytta patienten
till den specialiserade sjukvården «Katon W, Von Korff M, Lin E ym. Stepped collaborat...»151. Sådana situationer är till exempel
- differentialdiagnostiska problemsituationer
- läkemedelsrelaterade problemsituationer
- situationer där vården inom primärvården eller företagshälsovården inte har gett resultat
- bedömning av behovet av psykoterapi
- situationer där patienten hotas av en långvarig förlust av arbets- eller funktionsförmågan trots vård.
- Den psykiatriska konsultationsverksamhetens uppgift är att
- stödja både läkare och andra yrkesutbildade personer som vårdar patienter med depression
- handleda och stödja regelbundet vården av patienter med depression inom primärvården eller företagshälsovården.
Samarbete mellan primärvården och den psykiatriska specialiserade sjukvården
- Patienter med depression bör remitteras till psykiatrisk specialiserad sjukvård om
det är fråga om
- svår eller psykotisk depression (se punkten Psykotisk depression)
- läkemedelsresistent depression (se punkten Läkemedelsresistent depression)
- en patient med allvarlig komorbiditet (se punkten Psykiatrisk komorbiditet)
- en patient som löper risk för självmord (se punkten Depression och självdestruktivt beteende)
- en situation där patientens arbets- eller funktionsförmåga inte har återställts trots adekvat vård med konsultationsstöd från specialistläkare i psykiatri.
- Se även SHM:s grunder för icke-brådskande vård av affektiva störningar som publicerats 2019 ( «http://julkaisut.valtioneuvosto.fi/handle/10024/161496»41).
- Ansvaret för den underhållsbehandling av återkommande depression som påbörjats inom den psykiatriska specialiserade sjukvården kan överföras till primärvården eller företagshälsovården, om den omedelbara återfallsrisken bedöms vara liten och uppföljningen inom den specialiserade sjukvården inte längre anses ge tilläggsnytta.
- En ändamålsenlig uppföljning av underhållsbehandlingen förutsätter att en individuell vård- och uppföljningsplan görs upp i samband med överföringen och att möjligheterna att genomföra dem säkerställs på platsen för fortsatt vård.
- En patient med depression kan enligt övervägande förflyttas från den specialiserade sjukvården till primärvården även i situationer där långvariga symtom fortsätter men behandlingen inom den specialiserade sjukvården inte längre anses ge någon betydande tilläggsnytta.
Kvalitetskriterier
- Varje patient som söker behandling för depression ska få behandling som påvisats vara effektiv.
- Arbetsgruppen föreslår att kvaliteten på vården av patienter med depression ska följas
upp inom primärvården enligt följande kriterier:
- Motsvarar andelen patienter som diagnostiserats med depression den epidemiologiska bilden på den sannolika förekomsten av depression bland befolkningen?
- Hur stor del av patienter med depression har en vårdplan?
- Hur stor andel av patienter med depression har fått antidepressiva läkemedel?
- Hos hur stor del av patienter med depression har depressionsläkemedlet fortgått oavbrutet i minst ett halvt år?
- Hur stor andel av patienter med depression har fått någon psykoterapeutisk eller annan psykosocial behandling?
- Hur stor del av nya (konstaterade) patienter med depression har systematisk uppföljning?
- Hur stor andel av patienter med depression uppnår full remission i uppföljningen enligt symtommätare?
- Hur nöjda är patienter med depression med den vård de får?
- Beträffande den psykiatriska specialiserade sjukvården föreslår arbetsgruppen följande kvalitetskriterier:
- Hur stor del av patienter med depression har en vårdplan?
- Hur stor andel av patienter med depression har fått antidepressiva läkemedel?
- Hos hur stor del av patienter med depression har läkemedelsbehandlingen fortgått oavbrutet i minst ett halvt år?
- Hur stor andel av patienterna med återkommande depression får underhållsbehandling?
- Hur stor andel av patienter med depression har fått någon intensiv individuell psykoterapeutisk behandling?
- För hur stor andel av patienterna som lever i ett parförhållande har behandlingen omfattat ett par- eller familjemöte?
- För hur stor andel av patienterna med depression har symtommätare använts i uppföljningen?
- Hur stor andel av patienter med depression uppnår full remission i uppföljningen enligt skattningsskalor?
- Hur nöjda är patienter med depression med den vård de får?
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Psykiatriföreningen i Finland rf
För mer information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Depressio»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: Tove Hertzberg
Litteratur
Depression. God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim och Psykiatriföreningen i Finland rf. Helsingfors: Finska Läkarföreningen Duodecim, 2024 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»42
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Terveyden ja hyvinvoinnin laitos. Psykiatrian luokituskäsikirja. Tautiluokitus ICD-10:n psykiatriaan liittyvät diagnoosit. Luokitukset, termistöt ja tilasto-ohjeet 1/2012. Terveyden ja hyvinvoinnin laitos, Tampere, 2012.
- Hirschfeld RM, Williams JB, Spitzer RL ym. Development and validation of a screening instrument for bipolar spectrum disorder: the Mood Disorder Questionnaire. Am J Psychiatry 2000;157:1873-5 «PMID: 11058490»PubMed
- American Psychiatric Association: Diagnostic and statistical manual of mental disorders. Fifth edition. Arlington, VA, American Psychiatric Association, 2013.
- Williams JW Jr, Pignone M, Ramirez G ym. Identifying depression in primary care: a literature synthesis of case-finding instruments. Gen Hosp Psychiatry 2002;24:225-37 «PMID: 12100833»PubMed
- Mitchell AJ, Coyne JC. Do ultra-short screening instruments accurately detect depression in primary care? A pooled analysis and meta-analysis of 22 studies. Br J Gen Pract 2007;57:144-51 «PMID: 17263931»PubMed
- Akena D, Joska J, Obuku EA ym. Comparing the accuracy of brief versus long depression screening instruments which have been validated in low and middle income countries: a systematic review. BMC Psychiatry 2012;12:187 «PMID: 23116126»PubMed
- Arroll B, Khin N, Kerse N. Screening for depression in primary care with two verbally asked questions: cross sectional study. BMJ 2003;327:1144-6 «PMID: 14615341»PubMed
- Lombardo P, Vaucher P, Haftgoli N ym. The 'help' question doesn't help when screening for major depression: external validation of the three-question screening test for primary care patients managed for physical complaints. BMC Med 2011;9:114 «PMID: 22005130»PubMed
- Thombs BD, Ziegelstein RC. Does depression screening improve depression outcomes in primary care? BMJ 2014;348:g1253 «PMID: 24496211»PubMed
- Kendler KS, Gardner CO. Sex differences in the pathways to major depression: a study of opposite-sex twin pairs. Am J Psychiatry 2014;171:426-35 «PMID: 24525762»PubMed
- Klein DN, Kotov R, Bufferd SJ. Personality and depression: explanatory models and review of the evidence. Annu Rev Clin Psychol 2011;7:269-95 «PMID: 21166535»PubMed
- Kupfer DJ, Frank E, Phillips ML. Major depressive disorder: new clinical, neurobiological, and treatment perspectives. Lancet 2012;379:1045-55 «PMID: 22189047»PubMed
- Disner SG, Beevers CG, Haigh EA ym. Neural mechanisms of the cognitive model of depression. Nat Rev Neurosci 2011;12:467-77 «PMID: 21731066»PubMed
- Pirkola SP, Isometsä E, Suvisaari J ym. DSM-IV mood-, anxiety- and alcohol use disorders and their comorbidity in the Finnish general population--results from the Health 2000 Study. Soc Psychiatry Psychiatr Epidemiol 2005;40:1-10 «PMID: 15624068»PubMed
- Markkula N, Suvisaari J, Saarni SI ym. Prevalence and correlates of major depressive disorder and dysthymia in an eleven-year follow-up--results from the Finnish Health 2011 Survey. J Affect Disord 2015;173:73-80 «PMID: 25462399»PubMed
- Hämäläinen J, Isometsä E, Sihvo S ym. Use of health services for major depressive and anxiety disorders in Finland. Depress Anxiety 2008;25:27-37 «PMID: 17238158»PubMed
- Hämäläinen J, Isometsä E, Laukkala T ym. Use of health services for major depressive episode in Finland. J Affect Disord 2004;79:105-12 «PMID: 15023485»PubMed
- Hämäläinen J, Isometsä E, Sihvo S ym. Treatment of major depressive disorder in the Finnish general population. Depress Anxiety 2009;26:1049-59 «PMID: 19123456»PubMed
- Salokangas RK, Poutanen O, Stengård E ym. Prevalence of depression among patients seen in community health centres and community mental health centres. Acta Psychiatr Scand 1996;93:427-33 «PMID: 8831858»PubMed
- Vuorilehto M, Melartin T, Isometsä E. Depressive disorders in primary care: recurrent, chronic, and co-morbid. Psychol Med 2005;35:673-82 «PMID: 15918344»PubMed
- Vainio, S., Järvelin, J., Kääriäinen, S., Passoja, S. Psykiatrinen erikoissairaanhoito 2017. THL Tilastoraportti 33, 2018, http://www.julkari.fi/handle/10024/136978 «http://www.julkari.fi/handle/10024/136978»5
- Gaynes BN, Magruder KM, Burns BJ ym. Does a coexisting anxiety disorder predict persistence of depressive illness in primary care patients with major depression? Gen Hosp Psychiatry 1999;21:158-67 «PMID: 10378109»PubMed
- Brown C, Schulberg HC, Madonia MJ ym. Treatment outcomes for primary care patients with major depression and lifetime anxiety disorders. Am J Psychiatry 1996;153:1293-300 «PMID: 8831437»PubMed
- McDermut W, Mattia J, Zimmerman M. Comorbidity burden and its impact on psychosocial morbidity in depressed outpatients. J Affect Disord 2001;65:289-95 «PMID: 11511409»PubMed
- Mittal D, Fortney JC, Pyne JM ym. Impact of comorbid anxiety disorders on health-related quality of life among patients with major depressive disorder. Psychiatr Serv 2006;57:1731-7 «PMID: 17158487»PubMed
- Hasin DS, Sarvet AL, Meyers JL ym. Epidemiology of Adult DSM-5 Major Depressive Disorder and Its Specifiers in the United States. JAMA Psychiatry 2018;75:336-346 «PMID: 29450462»PubMed
- Friborg O, Martinsen EW, Martinussen M ym. Comorbidity of personality disorders in mood disorders: a meta-analytic review of 122 studies from 1988 to 2010. J Affect Disord 2014;152-154:1-11 «PMID: 24120406»PubMed
- Melartin TK, Rytsälä HJ, Leskelä US ym. Current comorbidity of psychiatric disorders among DSM-IV major depressive disorder patients in psychiatric care in the Vantaa Depression Study. J Clin Psychiatry 2002;63:126-34 «PMID: 11874213»PubMed
- Sanderson WC, Wetzler S, Beck AT ym. Prevalence of personality disorders in patients with major depression and dysthymia. Psychiatry Res 1992;42:93-9 «PMID: 1603885»PubMed
- Fava M, Alpert JE, Borus JS ym. Patterns of personality disorder comorbidity in early-onset versus late-onset major depression. Am J Psychiatry 1996;153:1308-12 «PMID: 8831439»PubMed
- Markowitz JC, Skodol AE, Petkova E ym. Longitudinal effects of personality disorders on psychosocial functioning of patients with major depressive disorder. J Clin Psychiatry 2007;68:186-93 «PMID: 17335315»PubMed
- Iacoviello BM, Alloy LB, Abramson LY ym. The role of cluster B and C personality disturbance in the course of depression: a prospective study. J Pers Disord 2007;21:371-83 «PMID: 17685834»PubMed
- Mulder RT, Joyce PR, Frampton CM ym. Six months of treatment for depression: outcome and predictors of the course of illness. Am J Psychiatry 2006;163:95-100 «PMID: 16390895»PubMed
- Riihimäki K, Vuorilehto M, Isometsä E. Borderline personality disorder among primary care depressive patients: a five-year study. J Affect Disord 2014;155:303-6 «PMID: 24268615»PubMed
- Simon V, Czobor P, Bálint S ym. Prevalence and correlates of adult attention-deficit hyperactivity disorder: meta-analysis. Br J Psychiatry 2009;194:204-11 «PMID: 19252145»PubMed
- Alonso J, Petukhova M, Vilagut G ym. Days out of role due to common physical and mental conditions: results from the WHO World Mental Health surveys. Mol Psychiatry 2011;16:1234-46 «PMID: 20938433»PubMed
- Bruffaerts R, Vilagut G, Demyttenaere K ym. Role of common mental and physical disorders in partial disability around the world. Br J Psychiatry 2012;200:454-61 «PMID: 22539779»PubMed
- Global Burden of Disease Study 2013 Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet 2015;386:743-800 «PMID: 26063472»PubMed
- GBD 2015 DALYs and HALE Collaborators.. Global, regional, and national disability-adjusted life-years (DALYs) for 315 diseases and injuries and healthy life expectancy (HALE), 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016;388:1603-1658 «PMID: 27733283»PubMed
- Koivumaa-Honkanen H, Tuovinen TK, Honkalampi K ym. Mental health and well-being in a 6-year follow-up of patients with depression: assessments of patients and clinicians. Soc Psychiatry Psychiatr Epidemiol 2008;43:688-96 «PMID: 18438597»PubMed
- GBD 2016 Disease and Injury Incidence and Prevalence Collaborators.. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet 2017;390:1211-1259 «PMID: 28919117»PubMed
- Sosiaali- ja terveysministeriö (STM). Masto-hankkeen (2008–2011) loppuraportti. Masennusperäisen työkyvyttömyyden vähentämiseen tähtäävän hankkeen toiminta ja ehdotukset. Sosiaali- ja terveysministeriön selvityksiä 2011:15
- Honkonen T, Gould R. Masennusperusteisen työkyvyttömyyden määrä on taittunut. Suom Lääkäril 2011;66:3296–7
- Kessler RC. The costs of depression. Psychiatr Clin North Am 2012;35:1-14 «PMID: 22370487»PubMed
- Smit F, Cuijpers P, Oostenbrink J ym. Costs of nine common mental disorders: implications for curative and preventive psychiatry. J Ment Health Policy Econ 2006;9:193-200 «PMID: 17200596»PubMed
- de Graaf R, Tuithof M, van Dorsselaer S ym. Comparing the effects on work performance of mental and physical disorders. Soc Psychiatry Psychiatr Epidemiol 2012;47:1873-83 «PMID: 22434047»PubMed
- Olesen J, Gustavsson A, Svensson M ym. The economic cost of brain disorders in Europe. Eur J Neurol 2012;19:155-62 «PMID: 22175760»PubMed
- Harvey SB, Øverland S, Hatch SL ym. Exercise and the Prevention of Depression: Results of the HUNT Cohort Study. Am J Psychiatry 2018;175:28-36 «PMID: 28969440»PubMed
- Schuch FB, Vancampfort D, Firth J ym. Physical Activity and Incident Depression: A Meta-Analysis of Prospective Cohort Studies. Am J Psychiatry 2018;175:631-648 «PMID: 29690792»PubMed
- Hickie IB, Naismith SL, Robillard R ym. Manipulating the sleep-wake cycle and circadian rhythms to improve clinical management of major depression. BMC Med 2013;11:79 «PMID: 23521808»PubMed
- Glozier N, O'Dea B, McGorry PD ym. Delayed sleep onset in depressed young people. BMC Psychiatry 2014;14:33 «PMID: 24506941»PubMed
- Taylor G, McNeill A, Girling A ym. Change in mental health after smoking cessation: systematic review and meta-analysis. BMJ 2014;348:g1151 «PMID: 24524926»PubMed
- Hämäläinen J, Kaprio J, Isometsä E ym. Cigarette smoking, alcohol intoxication and major depressive episode in a representative population sample. J Epidemiol Community Health 2001;55:573-6 «PMID: 11449015»PubMed
- Sánchez-Villegas A, Delgado-Rodríguez M, Alonso A ym. Association of the Mediterranean dietary pattern with the incidence of depression: the Seguimiento Universidad de Navarra/University of Navarra follow-up (SUN) cohort. Arch Gen Psychiatry 2009;66:1090-8 «PMID: 19805699»PubMed
- Shapiro GD, Fraser WD. ACP Journal Club. Review: psychosocial and psychological interventions reduce postpartum depression. Ann Intern Med 2013;159:JC8 «PMID: 24026284»PubMed
- Sockol LE, Epperson CN, Barber JP. Preventing postpartum depression: a meta-analytic review. Clin Psychol Rev 2013;33:1205-17 «PMID: 24211712»PubMed
- Golden SH, Lazo M, Carnethon M ym. Examining a bidirectional association between depressive symptoms and diabetes. JAMA 2008;299:2751-9 «PMID: 18560002»PubMed
- Chauvet-Gélinier JC, Trojak B, Vergès-Patois B ym. Review on depression and coronary heart disease. Arch Cardiovasc Dis 2013;106:103-10 «PMID: 23527914»PubMed
- Kroenke K, Wu J, Bair MJ ym. Reciprocal relationship between pain and depression: a 12-month longitudinal analysis in primary care. J Pain 2011;12:964-73 «PMID: 21680251»PubMed
- Jonas DE, Garbutt JC, Amick HR ym. Behavioral counseling after screening for alcohol misuse in primary care: a systematic review and meta-analysis for the U.S. Preventive Services Task Force. Ann Intern Med 2012;157:645-54 «PMID: 23007881»PubMed
- Friedmann PD. Alcohol use in adults. N Engl J Med 2013;368:1655-6 «PMID: 23614598»PubMed
- Vinokur AD, Schul Y. The web of coping resources and pathways to reemployment following a job loss. J Occup Health Psychol 2002;7:68-83 «PMID: 11827235»PubMed
- Vuori J, Silvonen J, Vinokur AD ym. The Työhön Job Search Program in Finland: benefits for the unemployed with risk of depression or discouragement. J Occup Health Psychol 2002;7:5-19 «PMID: 11827233»PubMed
- Bergerman L, Corabian P, Harstall C. Effectiveness of organizational interventions for the prevention of stress in the workplace. Institute of Health Economics, Edmonton AB Canada, Report January 2009:pp I–65
- Hetrick SE, Cox GR, Witt KG ym. Cognitive behavioural therapy (CBT), third-wave CBT and interpersonal therapy (IPT) based interventions for preventing depression in children and adolescents. Cochrane Database Syst Rev 2016;8:CD003380 «PMID: 27501438»PubMed
- Penttilä J, Appel H, Rintahaka P, Heikkinen R, Syvälahti E. Laboratoriotutkimukset psykoosien ja mielialahäiriöiden lääkehoidon aikana. Duodecim 2007;123:812-8
- Barbui C, Hotopf M, Freemantle N ym. WITHDRAWN: Treatment discontinuation with selective serotonin reuptake inhibitors (SSRIs) versus tricyclic antidepressants (TCAs). Cochrane Database Syst Rev 2007;:CD002791 «PMID: 17636706»PubMed
- European Medicines Agency. Pre-Authorisation Evaluation of Medicines for Human Use. London, 17 September 2009. Doc. Ref. EMEA/CHMP/EWP/484366/2009. http://www.ema.europa.eu/docs/en_GB/document_library/Scientific_guideline/2009/10/WC500004861.pdf «http://www.ema.europa.eu/docs/en_GB/document_library/Scientific_guideline/2009/10/WC500004861.pdf»43
- Boyer EW, Shannon M. The serotonin syndrome. N Engl J Med 2005;352:1112-20 «PMID: 15784664»PubMed
- Trivedi RB, Nieuwsma JA, Williams JW Jr. Examination of the utility of psychotherapy for patients with treatment resistant depression: a systematic review. J Gen Intern Med 2011;26:643-50 «PMID: 21184287»PubMed
- Wiles N, Thomas L, Abel A ym. Cognitive behavioural therapy as an adjunct to pharmacotherapy for primary care based patients with treatment resistant depression: results of the CoBalT randomised controlled trial. Lancet 2013;381:375-84 «PMID: 23219570»PubMed
- Jha MK, Rush AJ, Trivedi MH. When Discontinuing SSRI Antidepressants Is a Challenge: Management Tips. Am J Psychiatry 2018;175:1176-1184 «PMID: 30501420»PubMed
- Horowitz MA, Taylor D. Tapering of SSRI treatment to mitigate withdrawal symptoms. Lancet Psychiatry 2019;6:538-546 «PMID: 30850328»PubMed
- Paunio T, Lindfors O, Kalska H ym. Psykoterapiaprosessit nyt ja tulevaisuudessa. Suomen Lääkäril 2012;37:2547–53
- Sotsky SM, Glass DR, Shea MT ym. Patient predictors of response to psychotherapy and pharmacotherapy: findings in the NIMH Treatment of Depression Collaborative Research Program. Am J Psychiatry 1991;148:997-1008 «PMID: 1853989»PubMed
- Hamilton KE, Dobson KS. Cognitive therapy of depression: pretreatment patient predictors of outcome. Clin Psychol Rev 2002;22:875-93 «PMID: 12214329»PubMed
- Newton-Howes G, Tyrer P, Johnson T. Personality disorder and the outcome of depression: meta-analysis of published studies. Br J Psychiatry 2006;188:13-20 «PMID: 16388064»PubMed
- Blenkiron P. Who is suitable for cognitive behavioural therapy? J R Soc Med 1999;92:222-9 «PMID: 10472256»PubMed
- Simons AD, Lustman PJ, Wetzel RD, Murphy GE. Predicting response to cognitive therapy of depression: the role of learned resourcefulness. Cogn Therapy and Res 1985;9:79-89
- Shahar G, Blatt SJ, Zuroff DC ym. Role of perfectionism and personality disorder features in response to brief treatment for depression. J Consult Clin Psychol 2003;71:629-33 «PMID: 12795586»PubMed
- Marttunen M, Valikoski M, Lindfors O ym. Pretreatment clinical and psychosocial predictors of remission from depression after short-term psychodynamic psychotherapy and solution-focused therapy: a 1-year follow-up study. Psychother Res 2008;18:191-9 «PMID: 18815966»PubMed
- Laaksonen MA, Knekt P, Lindfors O. Psychological predictors of the recovery from mood or anxiety disorder in short-term and long-term psychotherapy during a 3-year follow-up. Psychiatry Res 2013;208:162-73 «PMID: 23123046»PubMed
- Cuijpers P, van Straten A, Andersson G ym. Psychotherapy for depression in adults: a meta-analysis of comparative outcome studies. J Consult Clin Psychol 2008;76:909-22 «PMID: 19045960»PubMed
- Churchill R, Hunot V, Corney R ym. A systematic review of controlled trials of the effectiveness and cost-effectiveness of brief psychological treatments for depression. Health Technol Assess 2001;5:1-173 «PMID: 12387733»PubMed
- Birmaher B, Brent D, AACAP Work Group on Quality Issues. ym. Practice parameter for the assessment and treatment of children and adolescents with depressive disorders. J Am Acad Child Adolesc Psychiatry 2007;46:1503-26 «PMID: 18049300»PubMed
- Bevan Jones ym, 2018, National Collaborating Centre for Mental Health. Depression in children and young people: identification and management in primary, community and secondary care. London (UK): National Institute for Health and Care Excellence (NICE); 2015 Mar. 63 p. (Clinical guideline; no. 28)
- Sanford M, Boyle M, McCleary L ym. A pilot study of adjunctive family psychoeducation in adolescent major depression: feasibility and treatment effect. J Am Acad Child Adolesc Psychiatry 2006;45:386-495 «PMID: 16601642»PubMed
- MacQueen GM, Frey BN, Ismail Z ym. Canadian Network for Mood and Anxiety Treatments (CANMAT) 2016 Clinical Guidelines for the Management of Adults with Major Depressive Disorder: Section 6. Special Populations: Youth, Women, and the Elderly. Can J Psychiatry 2016;61:588-603 «PMID: 27486149»PubMed
- Hiemke C, Bergemann N, Clement HW ym. Consensus Guidelines for Therapeutic Drug Monitoring in Neuropsychopharmacology: Update 2017. Pharmacopsychiatry 2018;51:e1 «PMID: 29390205»PubMed
- Geller B, Cooper TB, Farooki ZQ ym. Dose and plasma levels of nortriptyline and chlorpromazine in delusionally depressed adolescents and of nortriptyline in nondelusionally depressed adolescents. Am J Psychiatry 1985;142:336-8 «PMID: 3970271»PubMed
- Nationella riktlinjer för vård vid depression och ångestsyndrom. Stöd för styrning och ledning. Socialstyrelsen, 2017-12-4, https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2017-12-4.pdf «https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2017-12-4.pdf»44
- Chisolm MS, Payne JL. Management of psychotropic drugs during pregnancy. BMJ 2016;532:h5918 «PMID: 26791406»PubMed
- Malm H, Sourander A, Gissler M ym. Pregnancy Complications Following Prenatal Exposure to SSRIs or Maternal Psychiatric Disorders: Results From Population-Based National Register Data. Am J Psychiatry 2015;172:1224-32 «PMID: 26238606»PubMed
- Furu K, Kieler H, Haglund B ym. Selective serotonin reuptake inhibitors and venlafaxine in early pregnancy and risk of birth defects: population based cohort study and sibling design. BMJ 2015;350:h1798 «PMID: 25888213»PubMed
- Malm H. Prenatal exposure to selective serotonin reuptake inhibitors and infant outcome. Ther Drug Monit 2012;34:607-14 «PMID: 23042258»PubMed
- Kieler H, Artama M, Engeland A ym. Selective serotonin reuptake inhibitors during pregnancy and risk of persistent pulmonary hypertension in the newborn: population based cohort study from the five Nordic countries. BMJ 2012;344:d8012 «PMID: 22240235»PubMed
- Videman M, Tokariev A, Saikkonen H ym. Newborn Brain Function Is Affected by Fetal Exposure to Maternal Serotonin Reuptake Inhibitors. Cereb Cortex 2016;: PubMed
- Malm H, Brown AS, Gissler M ym. Gestational Exposure to Selective Serotonin Reuptake Inhibitors and Offspring Psychiatric Disorders: A National Register-Based Study. J Am Acad Child Adolesc Psychiatry 2016;55:359-66 «PMID: 27126849»PubMed
- O'Hara MW, Zekoski EM, Philipps LH ym. Controlled prospective study of postpartum mood disorders: comparison of childbearing and nonchildbearing women. J Abnorm Psychol 1990;99:3-15 «PMID: 2307763»PubMed
- Gibson J, McKenzie-McHarg K, Shakespeare J ym. A systematic review of studies validating the Edinburgh Postnatal Depression Scale in antepartum and postpartum women. Acta Psychiatr Scand 2009;119:350-64 «PMID: 19298573»PubMed
- Cuijpers P, Vogelzangs N, Twisk J ym. Comprehensive meta-analysis of excess mortality in depression in the general community versus patients with specific illnesses. Am J Psychiatry 2014;171:453-62 «PMID: 24434956»PubMed
- Pratt LA, Ford DE, Crum RM ym. Depression, psychotropic medication, and risk of myocardial infarction. Prospective data from the Baltimore ECA follow-up. Circulation 1996;94:3123-9 «PMID: 8989119»PubMed
- Jonas BS, Mussolino ME. Symptoms of depression as a prospective risk factor for stroke. Psychosom Med 2000;62:463-71 «PMID: 10949089»PubMed
- Ownby RL, Crocco E, Acevedo A ym. Depression and risk for Alzheimer disease: systematic review, meta-analysis, and metaregression analysis. Arch Gen Psychiatry 2006;63:530-8 «PMID: 16651510»PubMed
- Saarto T, Wiffen PJ. Antidepressants for neuropathic pain. Cochrane Database Syst Rev 2005;:CD005454 «PMID: 16034979»PubMed
- Rowbotham MC, Goli V, Kunz NR ym. Venlafaxine extended release in the treatment of painful diabetic neuropathy: a double-blind, placebo-controlled study. Pain 2004;110:697-706 «PMID: 15288411»PubMed
- Goldstein DJ, Lu Y, Detke MJ ym. Duloxetine vs. placebo in patients with painful diabetic neuropathy. Pain 2005;116:109-18 «PMID: 15927394»PubMed
- Mease PJ, Clauw DJ, Arnold LM ym. Fibromyalgia syndrome. J Rheumatol 2005;32:2270-7 «PMID: 16265715»PubMed
- Thombs BD, de Jonge P, Coyne JC ym. Depression screening and patient outcomes in cardiovascular care: a systematic review. JAMA 2008;300:2161-71 «PMID: 19001627»PubMed
- Silverstone PH, Salinas E. Efficacy of venlafaxine extended release in patients with major depressive disorder and comorbid generalized anxiety disorder. J Clin Psychiatry 2001;62:523-9 «PMID: 11488362»PubMed
- Craske MG, Stein MB. Anxiety. Lancet 2016;388:3048-3059 «PMID: 27349358»PubMed
- Gao K, Muzina D, Gajwani P ym. Efficacy of typical and atypical antipsychotics for primary and comorbid anxiety symptoms or disorders: a review. J Clin Psychiatry 2006;67:1327-40 «PMID: 17017818»PubMed
- Feske U, Mulsant BH, Pilkonis PA ym. Clinical outcome of ECT in patients with major depression and comorbid borderline personality disorder. Am J Psychiatry 2004;161:2073-80 «PMID: 15514409»PubMed
- Kool S, Schoevers R, de Maat S ym. Efficacy of pharmacotherapy in depressed patients with and without personality disorders: a systematic review and meta-analysis. J Affect Disord 2005;88:269-78 «PMID: 16165217»PubMed
- Kool S, Dekker J, Duijsens IJ ym. Efficacy of combined therapy and pharmacotherapy for depressed patients with or without personality disorders. Harv Rev Psychiatry 2003;11:133-41 «PMID: 12893503»PubMed
- Schuckit MA, Tipp JE, Bergman M ym. Comparison of induced and independent major depressive disorders in 2,945 alcoholics. Am J Psychiatry 1997;154:948-57 «PMID: 9210745»PubMed
- Schuckit MA. Drug and alcohol abuse. Viides painos. A clinical guide to diagnosis and treatment. New York, Plenum Publishing Corporation 2000
- Naranjo CA, Knoke DM. The role of selective serotonin reuptake inhibitors in reducing alcohol consumption. J Clin Psychiatry 2001;62 Suppl 20:18-25 «PMID: 11584871»PubMed
- Fergusson DM, Boden JM, Horwood LJ. Tests of causal links between alcohol abuse or dependence and major depression. Arch Gen Psychiatry 2009;66:260-6 «PMID: 19255375»PubMed
- Hesse M. Achieving abstinence by treating depression in the presence of substance-use disorders. Addict Behav 2004;29:1137-41 «PMID: 15236814»PubMed
- Harris EC, Barraclough B. Suicide as an outcome for mental disorders. A meta-analysis. Br J Psychiatry 1997;170:205-28 «PMID: 9229027»PubMed
- Osby U, Brandt L, Correia N ym. Excess mortality in bipolar and unipolar disorder in Sweden. Arch Gen Psychiatry 2001;58:844-50 «PMID: 11545667»PubMed
- Henriksson MM, Aro HM, Marttunen MJ ym. Mental disorders and comorbidity in suicide. Am J Psychiatry 1993;150:935-40 «PMID: 8494072»PubMed
- Isometsä ET, Henriksson MM, Aro HM ym. Suicide in major depression. Am J Psychiatry 1994;151:530-6 «PMID: 8147450»PubMed
- Isacsson G, Holmgren A, Osby U ym. Decrease in suicide among the individuals treated with antidepressants: a controlled study of antidepressants in suicide, Sweden 1995-2005. Acta Psychiatr Scand 2009;120:37-44 «PMID: 19222406»PubMed
- Isometsä E. Suicidal behaviour in mood disorders--who, when, and why? Can J Psychiatry 2014;59:120-30 «PMID: 24881160»PubMed
- Gusmão R, Quintão S, McDaid D ym. Antidepressant Utilization and Suicide in Europe: An Ecological Multi-National Study. PLoS One 2013;8:e66455 «PMID: 23840475»PubMed
- Bridge JA, Iyengar S, Salary CB ym. Clinical response and risk for reported suicidal ideation and suicide attempts in pediatric antidepressant treatment: a meta-analysis of randomized controlled trials. JAMA 2007;297:1683-96 «PMID: 17440145»PubMed
- Rytsälä HJ, Melartin TK, Leskelä US ym. Functional and work disability in major depressive disorder. J Nerv Ment Dis 2005;193:189-95 «PMID: 15729109»PubMed
- Rock PL, Roiser JP, Riedel WJ ym. Cognitive impairment in depression: a systematic review and meta-analysis. Psychol Med 2014;44:2029-40 «PMID: 24168753»PubMed
- Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva masennuksen hoitokäytäntö työterveyshuollossa. Helsinki: Työterveyslaitos 2012
- Kroenke K, Spitzer RL, Williams JB. The PHQ-9: validity of a brief depression severity measure. J Gen Intern Med 2001;16:606-13 «PMID: 11556941»PubMed
- Heikman P, Katila H, Kuoppasalmi K. Masennuspotilaan toimintakyvyn arviointi. Suom Lääkäril 2002;20:2175–80
- Kalska H, Kähkönen S. Kognitiiviset muutokset yksisuuntaisessa masennuksessa. Duodecim 2004;120:1738–44 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus=duo94401»45
- Godard J, Baruch P, Grondin S ym. Psychosocial and neurocognitive functioning in unipolar and bipolar depression: a 12-month prospective study. Psychiatry Res 2012;196:145-53 «PMID: 22370154»PubMed
- Bora E, Harrison BJ, Yücel M ym. Cognitive impairment in euthymic major depressive disorder: a meta-analysis. Psychol Med 2013;43:2017-26 «PMID: 23098294»PubMed
- Ahola K, Virtanen M, Honkonen T, Isometsä E, Aromaa A, Lönnqvist J. Sairauspoissaolot masennushäiriöiden yhteydessä. Terveys 2000 -väestötutkimuksen tuloksia. Suom Lääkäril 2009;38:3081–8
- Sairauspoissaolon tarpeen arviointi. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin Verkostovaliokunnan asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2019 (viitattu 23.9.2019). Saatavilla internetissä: www.kaypahoito.fi
- Vuokko A, Juvonen-Posti P, Kaukiainen A. Miten lääkäri arvioi työttömän toimintakykyä? Suom Lääkäril 2011;48:3659–66
- Ahola K. Tue työkykyä - käsikirja esimiestyöhön. Helsinki: Työterveyslaitos 2011
- Liira J, Juvonen-Posti P, Viikari-Juntura E ym. Työhön paluun tuki. Työterveyshuollon hyvät käytännöt: Työhön paluun tuki. Terveysportti, työterveyden käsikirja. Artikkeli ttk00111 (000.111). Kustannus Oy Duodecim 2012
- Aaltonen T, Lind J. Miten työkyky muuttuu Kelan tukeman psykoterapiakuntoutuksen jälkeen? Rekisteriseuranta Kelan psykoterapiaa saaneiden työ- ja opiskelukyvystä vuosina 2002-2004. Helsinki: Kela, Sosiaali- ja terveysturvan tutkimuksia 95, 2008
- Thompson C, Ostler K, Peveler RC ym. Dimensional perspective on the recognition of depressive symptoms in primary care: The Hampshire Depression Project 3. Br J Psychiatry 2001;179:317-23 «PMID: 11581111»PubMed
- Poutanen O. Depressio terveyskeskuspotilaalla. Väitöskirja. Acta Universitatis Tamperensis, ser A, vol 474, 1996
- Mitchell AJ, Vaze A, Rao S. Clinical diagnosis of depression in primary care: a meta-analysis. Lancet 2009;374:609-19 «PMID: 19640579»PubMed
- Wells KB, Sherbourne C, Schoenbaum M ym. Impact of disseminating quality improvement programs for depression in managed primary care: a randomized controlled trial. JAMA 2000;283:212-20 «PMID: 10634337»PubMed
- Katon W, Von Korff M, Lin E ym. Collaborative management to achieve treatment guidelines. Impact on depression in primary care. JAMA 1995;273:1026-31 «PMID: 7897786»PubMed
- Pirkola S, Honkonen T, Pasternack I ym. Työterveyshuollon hyvät käytännöt: Depressio. Näyttöön perustuva suositus. Duodecim/Terveysportti, työterveyden käsikirja. Artikkeli ttk00100(000.001). Helsinki: Työterveyslaitos 2009
- Tuisku K, Rossi H. Masennuksen ehkäisy ja hoito – työkaluja ja toimintamalleja työterveyshuoltoon. Helsinki: Työterveyslaitos 2010
- Kaila E, Väisänen A, Leino T. ToMaHok – Toimiva masennuksen hoitokäytäntö työterveyshuollossa. Helsinki: Työterveyslaitos 2012
- Katon W, Von Korff M, Lin E ym. Stepped collaborative care for primary care patients with persistent symptoms of depression: a randomized trial. Arch Gen Psychiatry 1999;56:1109-15 «PMID: 10591288»PubMed

