Fetma (barn, unga och vuxna)
Hur kan man hänvisa till God medicinsk praxis-rekommendationen? «K1»1
Den här svenskspråkiga God medicinsk praxis-rekommendationen har översatts från den finska God medicinsk praxis-rekommendationen (Käypä hoito -suositus Lihavuus (lapset, nuoret ja aikuiset) «Lihavuus (lapset, nuoret ja aikuiset)»1). Om det finns skillnader i texterna gäller den uppdaterade finskspråkiga versionen.
Huvudsakligen finns evidenssammandragen och bakgrundsmaterialen samt internetlänkarna på finska.
Centrala rekommendationer
- Rekommendationen gäller förebyggande och behandling av fetma hos barn, unga och vuxna.
- Fetma är en kronisk sjukdom där mängden fettvävnad i kroppen är för stor.
- Det är viktigt att förebygga och behandla fetma i alla åldersgrupper, eftersom fetma har betydande fysiska, psykiska, sociala och ekonomiska konsekvenser för både individer och samhället.
- Målet med förebyggandet och behandlingen av fetma är att förhindra att fetma förvärras,
hjälpa patienten att kontrollera vikten, förebygga och behandla fetmarelaterade sjukdomar
samt förbättra arbets- och funktionsförmågan och livskvaliteten.
- Behandlingen av fetma ska vara en fast del av hälso- och sjukvårdsverksamheten. Detta förutsätter att regionala multiprofessionella vårdprogram och vårdkedjor skapas, att personalen kontinuerligt utbildas samt att bantnings- och viktkontrollgrupper ordnas. Största delen av behandlingen av fetma genomförs inom primärvården.
- Vården utgår från patienten: patienten själv och i fråga om barn och unga involveras dessutom familjen i planeringen av vården och uppmuntras till egenvård.
- Barn och unga:
- Mammans fetma under graviditeten och flera därmed förknippade störningar främjar benägenheten till fetma hos det barn som föds.
- Fetma i barndomen har en betydande tendens att fortsätta även i vuxen ålder. Det är
viktigt att följa viktutvecklingen under hela barndomen och ungdomen.
- För att bedöma fetma hos barn används både längdvikt och viktindex (ISO-BMI dvs. viktindex som motsvarar en vuxen).
- Det är viktigt att tidigt identifiera barns fetma, eftersom tidig vård är effektivast.
- Den specialiserade sjukvården ska konsulteras om barnets fetma är svår, om det uppstår misstanke om en sjukdom som orsakar fetma eller om det konstateras tecken på associerade sjukdomar till fetman.
- Fetmarelaterade sjukdomar och andra riskfaktorer för artärsjukdom kan konstateras redan i barndomen och de kan minskas med hjälp av livsstilsförändringar.
- Förebyggande och vård av fetma hos barn och unga grundar sig på stöd för livsstilsförändringar.
- Det primära vårdmålet är bestående förändringar i levnadsvanorna
- Det sekundära vårdmålet är att uppnå det individuella viktmålet.
- Vuxna:
- Till helhetsbedömningen av fetma hör förutom viktindexet (BMI, body mass index) även mätning av midjemåttet samt utredning av fetmaassocierade sjukdomar och deras centrala riskfaktorer.
- Inom hälso- och sjukvården ska fetma förebyggas och behandlas särskilt aktivt hos
- personer med associerade sjukdomar eller riskfaktorer utöver fetma
- personer med svår fetma (BMI ≥ 35 kg/m2)
- kvinnor som är feta och planerar graviditet eller är gravida eller har svårigheter att bli gravida
- Den primära vårdformen är systematisk livsstilshandledning (livsstilsvård) som genomförs flera gånger. I handledningen beaktas matvanor, motion, sömn, rusmedel, psykiskt välbefinnande och resurser samt behandlas tankar, känslor, attityder och beteenden i anslutning till ätande och viktkontroll.
- Hos vuxna kan metoder som stöder livsstilsvård vara en diet med mycket lågt energiinnehåll (VLED, very low energy diet) och medicinering.
- Patienter med många eller svårbehandlade sjukdomar skickas till den specialiserade sjukvården om behandlingen inom primärvården inte ger önskat resultat.
- Sjuklig fetma kan behandlas kirurgiskt om en adekvat konservativ (icke-kirurgisk) behandling inte ger bestående viktminskning.
Mål och målgrupper
- Rekommendationen gäller barn, unga och vuxna. Målet är att främja identifieringen, förebyggandet och vården av fetma och relaterade sjukdomar i Finland.
- Rekommendationen är avsedd för yrkesutbildade personer inom hälso- och sjukvården från primärvården till den specialiserade sjukvården samt för alla som kan främja förverkligandet av levnadsvanor som stöder hälsan och viktkontrollen.
Definition och klassificering av fetma
Barn och unga
- Fetma hos barn och unga kan i kliniskt arbete bedömas med hjälp av längdvikt eller viktindex (body mass index, BMI) (tabell «Kriterier för övervikt och fetma hos finländska barn och unga som lämpar sig för kliniskt bruk...»1), «Saari A, Sankilampi U, Hannila ML ym. New Finnish ...»1, «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Med längdviktprocent som används i Finland avses en avvikelse från medelvikten för barn av samma kön.
- Det internationellt mest använda sättet att bedöma övervikt och fetma är att räkna
ut BMI, som även hos barn korrelerar med mängden fettvävnad i kroppen «Pietrobelli A, Faith MS, Allison DB ym. Body mass ...»3.
- Hos barn förändras kroppens sammansättning och fettvävnaden och därmed även BMI-referensvärdena med åldern. Förändringen är annorlunda för flickor och pojkar «Laitinen J, Power C, Järvelin MR. Family social cl...»4, «Fuentes RM, Notkola IL, Shemeikka S ym. Tracking o...»5.
- Eftersom barnets BMI förändras i takt med tillväxt och utveckling är det på basis
av enbart BMI-värdet svårt att bedöma en eventuell avvikelse, så viktutvecklingen
ska bedömas från viktindexkurvan.
- Med åldersenliga BMI-kurvor har BMI-persentilgränserna för övervikt och fetma för barn fastställts så att motsvarande BMI-värden 25 kg/m2 och 30 kg/m2 vid 18 års ålder även gäller för 2–18-åringar «Cole TJ, Bellizzi MC, Flegal KM ym. Establishing a...»6.
- I Finland är det skäl att använda tillväxtkurvor som baserar sig på finländskt material och som avviker något från de internationella kurvorna «Saari A, Sankilampi U, Hannila ML ym. New Finnish ...»1.
- Barnets BMI-värde kan omvandlas till ISO-BMI, dvs. ett viktindex som motsvarar en
vuxen med hjälp av en räknare «Lasten painoindeksin (ISO-BMI) laskin»1.
- ISO-BMI beskriver ett viktindex som barnet i framtiden kommer att ha som vuxen om hans eller hennes viktindex hålls kvar på samma ställe när barnet blir äldre.
- Vid användning av ISO-BMI kan man tillämpa gränserna för övervikt och fetma hos vuxna 25 kg/m2 ja 30 kg/m2 (tabell «Kriterier för övervikt och fetma hos finländska barn och unga som lämpar sig för kliniskt bruk...»1). Med svår fetma avses ett tillstånd där ISO-BMI > 35 kg/m2.
- Det är viktigt att observera förändring i barnets viktkurva. En kontinuerlig ökning tyder på fetma och hos personer som passerar gränsen för övervikt förutspås fetma (tabell «Kriterier för övervikt och fetma hos finländska barn och unga som lämpar sig för kliniskt bruk...»1).
- Med midjemåttet kan man uppskatta mängden visceral fettvävnad som samlats i bukhålan. För finländska barn finns tills vidare inga referensvärden för midjemåttet, men i internationella undersökningar har relationen < 0,5 mellan midjemåttet och längden ansetts vara normalt «Browning LM, Hsieh SD, Ashwell M. A systematic rev...»7.
| Övervikt | Fetma | |
|---|---|---|
| ISO-BMI (≥ 2 år)* | 25–29,9 kg/m2 | ≥ 30 kg/m2 |
| Längdvikt < 7 år | 10–20 % | > 20% |
| Längdvikt ≥ 7 år | 20–40 % | > 40 % |
| * För barn över 2 år beskriver ISO-BMI (viktindex som motsvarar en vuxen) det viktindex som barnet i framtiden kommer att ha som vuxen om viktindexet hålls på samma nivå jämfört med jämnåriga «Saari A, Sankilampi U, Hannila ML ym. New Finnish ...»1 | ||
Vuxna
- Fetma är en kronisk sjukdom där mängden fettvävnad har ökat för mycket på grund av obalans i energitillförseln och energiförbrukningen.
- Fetma kan klassificeras enligt viktindex och midjemått.
- Se mer information om midjemått «Painoindeksi ja vyötärön ympärys»1 och bild «Mätpunkt för midjemått»1.
- I helhetsbedömningen av svårighetsgraden för fetma beaktas förekomsten av associerade sjukdomar.
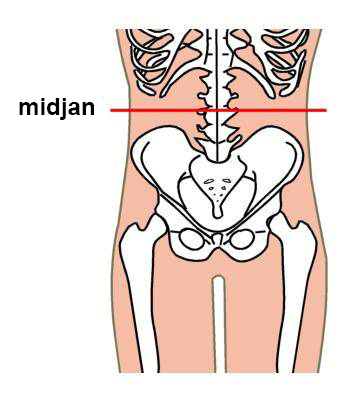
Mätpunkt för midjemått. Den horisontella mätnivån ligger halvvägs mellan nedre kanten av det lägsta revbenet och övre kanten av tarmbenet.
Beräkning av viktindex (BMI)
- BMI (vikt (kg) dividerat med längden i meter i kvadrat (m2) (se tabell «Klassificering av fetma hos vuxna enligt viktindex (BMI, kg/m2)...»2) är en användbar mätare av relativ vikt «Painoindeksi ja vyötärön ympärys»1 och har i allmänhet en stark koppling till mängden fettvävnad «Revicki DA, Israel RG. Relationship between body m...»8, «Garrow JS, Webster J. Quetelet's index (W/H2) as a...»9.
- Viktindexet bedömer uppenbarligen att mängden fettvävnad i kroppen oftare är för liten än för stor «Painoindeksi ilmeisesti arvioi kehon rasvakudoksen määrän yleisemmin liian pieneksi kuin liian suureksi. Painoindeksi on siis spesifi, mutta ei kovin sensitiivinen liiallisen rasvan määrän osoitin.»B. Viktindex är en specifik men inte särskilt känslig indikator på överflödig fettmängd.
- Enligt internationell överenskommelse börjar övervikt vid BMI-värdet 25 kg/m2,, eftersom en överskridning av den ökar risken för många sjukdomar «Obesity: preventing and managing the global epidem...»10, «Clinical Guidelines on the Identification, Evaluat...»11.
- Hos personer med asiatisk bakgrund klassificeras redan BMI 23 kg/m2 som övervikt, eftersom associerade sjukdomar hos dem förekommer med lägre BMI-värden «American Diabetes Association. Standards for medic...»12 än i andra grupper «Obesity: preventing and managing the global epidem...»10, «Clinical Guidelines on the Identification, Evaluat...»11.
- BMI 30 kg/m2 är ett internationellt godkänt gränsvärde för fetma, och värden över det innebär
en betydlig förstorad risk för sjuklighet.
- För personer med asiatisk bakgrund är motsvarande gränsvärde för fetma BMI 27,5 kg/m2.
- Viktindexet skiljer inte mellan viktökning på grund av svullnader och ovanligt stor muskelmassa, men de kan bedömas i en klinisk studie.
- För personer över 65 år rekommenderas BMI 23–29 kg/m2. Se punkten Viktkontroll av personer över 65 år.
| Normal vikt | Övervikt* | |||
|---|---|---|---|---|
| Fetma* | ||||
| Svår fetma | Sjuklig fetma | |||
| 18,5–24,9 | 25,0–29,9 | 30,0–34,9 | 35,0–39,9 | 40 eller över |
| * BMI-gränser för personer med asiatisk bakgrund: Den nedre gränsen för övervikt är BMI 23 kg/m2 och den nedre gränsen för fetma 27,5 kg/m2 | ||||
Mätning av midjemått
- Överflödig fettvävnad (visceralfett) som samlats i bukhålan och inre organen visar sig som en ökning av midjemåttet, dvs. bukfetma.
- Visceralfett är metaboliskt sett aktivare än underhudens fettvävnad (t.ex. ansamling i höft och lår). Det är också farligare för hälsan än underhudsfett «Bigaard J, Frederiksen K, Tjønneland A ym. Waist c...»13.
- Mätningen av midjemåttet kompletterar definitionen av BMI, särskilt när BMI är < 30
kg/m2. Läs mer om ämnet «Painoindeksi ja vyötärön ympärys»1 och bild «Mätpunkt för midjemått»1.
- I kliniskt arbete kan den nedre gränsen för betydande bukfetma anses vara 100 cm för män och 90 cm för kvinnor. Dessa följer de internationella gränsvärdena för bestämning av metabolt syndrom. Läs mer om ämnet «Painoindeksi ja vyötärön ympärys»1.
Bedömning av kroppens sammansättning
- Fettvävnadens andel av vikten ("fettprocent") och mängden muskelmassa kan bedömas om det finns ett tydligt kliniskt behov av bedömningen och det finns en tillförlitlig mätare för kroppssammansättning.
- Ett kliniskt behov kan förekomma till exempel vid bedömning inför fetmaoperation eller annan snabb viktminskning och en eventuell muskelförlust.
- DEXA (mätning av hela kroppen baserad på röntgenabsorptionsmätning med dubbel energi) hör till de mest tillförlitliga mätmetoderna för kroppssammansättning.
- Bioimpedansmätningar (BIA) ska man förhålla sig med reservation till eftersom vätskehalten i kroppen och därmed kroppens sammansättning varierar lätt från dag till dag. Ekvationerna i kommersiella apparater varierar också, så genom att byta utrustning får man i allmänhet också olika resultat.
Förekomst av fetma
Barn och unga
- Hittills har det funnits få uppgifter som omfattar hela Finland om förekomsten av
övervikt och fetma bland barn och unga. I takt med att täckningen för det riksomfattande
registret över vårdanmälningar inom primärvårdens öppenvård (Avohilmo) förbättras,
kan man i framtiden få årligen uppdaterad riksomfattande och kommunspecifik information
om förekomsten av fetma hos barn och unga och om förändringar i utvecklingen.
- Avohilmo samlar in längd- och viktuppgifter från barnrådgivningarna och skolhälsovården. Enligt uppgifter från 2018 var 27 procent av pojkarna i åldern 2–16 år och 18 procent av flickorna minst överviktiga när viktindex som motsvarade vuxna (ISO-BMI) användes för bedömningen. Andelen feta pojkar var 8 % och andelen flickor 4 %. I fråga om övervikt och fetma observerades skillnader mellan kommunerna. I undersökningen deltog de kommuner där tillväxtuppgifternas täckning var minst 50 procent (cirka hälften av alla kommuner) «Lundqvist A, Jääskeläinen S. Lasten ja nuorten yli...»14.
- Enligt enkäten Hälsa i skolan «https://thl.fi/fi/web/lapset-nuoret-ja-perheet/tutkimustuloksia/terveys-ja-toimintakyky»1 som samlades in 2019 var 20 procent av pojkarna i årskurs 8–9 i grundskolan och 14 procent av flickorna åtminstone överviktiga. Andelen överviktiga pojkar (27 %) och flickor (22 %) som studerar vid yrkesläroanstalter var större än andelen överviktiga gymnasieelever (18 % och 14 %). Resultaten grundar sig på de längd- och viktuppgifter som de själva uppgett.
- Under de senaste decennierna har övervikt och fetma bland barn och unga ökat i Finland och i världen «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «Vuorela N, Saha MT, Salo MK. Change in prevalence ...»15. Utgående från de uppmätta längd- och viktuppgifterna för finländska barn i Avohilmo blev övervikt dock inte vanligare bland barn i åldern 2–16 år under åren 2014–2018 «Lundqvist A, Jääskeläinen S. Lasten ja nuorten yli...»14.
Vuxna
- Enligt resultaten av den nationella undersökningen FinHälsa 2017 finns det uppskattningsvis
2,5 miljoner vuxna som fyllt 30 år som är överviktiga (BMI minst 25 kg/m2) «Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus...»16, och cirka en miljon av dem är feta (BMI minst 30 kg/m2). Resultaten baserar sig på uppmätta vikt- och längduppgifter.
- Männens viktindex var i genomsnitt 27,7 kg/m2 och kvinnornas 27,5 kg/m2.
- Andelen överviktiga män var 72 procent och andelen kvinnor 63 procent. Var fjärde man (26 %) och kvinna (28 %) var fet. Det fanns cirka 6 procent svårt feta män (BMI minst 35 kg/m2) och 1 procent sjukligt feta män (BMI minst 40 kg/m2). Motsvarande andelar bland kvinnor var 10 procent och 3 procent (tabell «Fördelningen (%) av viktindexet (kg/m2) enligt åldersklass för män och kvinnor, undersökningen FinHälsa 2017 ...»3).
- Nästan hälften av finländarna hade bukfetma (midjemått för kvinnor > 90 cm och för män > 100 cm).
- Betraktat enligt åldersgrupp gick männens genomsnittliga viktökning nedåt när de var 70 år. För kvinnor skedde ingen motsvarande nedgång; det genomsnittliga viktindexet var över 28 kg/m2 i alla de högsta åldersgrupperna (minst 50 år).
- Det fanns skillnader mellan utbildningsgrupperna i fråga om förekomsten av fetma. En tredjedel av dem med grundläggande utbildning var feta, medan mindre än en fjärdedel av dem med högskoleutbildning var det.
- Viktindexet för personer i arbetsför ålder och midjemåttet började stiga efter en jämnare fas mellan 2011 och 2017.
- Fetma var vanligare bland kvinnor som fyllt 65 år än bland kvinnor i arbetsför ålder. Bland männen var andelen lika stor. Över 50 procent av männen och kvinnorna som fyllt 65 år hade bukfetma. Midjemåttet för kvinnor ökade mellan 2011 och 2017. Däremot förblev kvinnornas viktindex och männens midjemått oförändrade.
- Av männen som var minst 80 år var 71 procent överviktiga och 17 procent feta. Motsvarande siffror för kvinnor var 78 procent och 35 procent.
- Om det rekommenderade BMI-värdet för personer som fyllt 65 år är 23–29 kg/m2, avviker andelen övervikt och fetma från ovan.
- Vuxna finländares genomsnittliga viktindex och midjemått ökade inom FINRISKI-undersökningens forskningsområden under åren 1992–2017 (n = 31 400). År 1997 var cirka 15 procent av männen och kvinnorna feta (BMI ≥ 30 kg/m2), medan andelen 2017 var 23 procent. Resultaten baserar sig på uppmätta vikt- och längduppgifter. Den genomsnittliga årliga viktökningen bland personer i arbetsför ålder i Finland var 300–500 g «Pajunen P, Vartiainen E, Männistö S ym. Intra-indi...»17.
- Av de män som studerade vid högskolorna var 36 procent och av kvinnorna 26 procent åtminstone överviktiga. 8 procent av både männen och kvinnorna var feta. Övervikt var vanligare bland yrkeshögskolestuderande än bland universitetsstuderande «Kunttu K, Pesonen T, Saari J. Korkeakouluopiskelij...»18. Resultaten baserade sig på självanmälda längd- och viktuppgifter.
- Enligt självanmälda uppgifter om längd och vikt i THL:s perinatala statistik var 38 procent av alla föderskor åtminstone överviktiga 2017 och 14 procent var feta. Motsvarande andelar bland föderskor som fyllt 35 år var 43 procent och 17 procent «Perinataalitilasto – synnyttäjät, synnytykset ja v...»19, «http://urn.fi/URN:NBN:fi-fe2018103146930»2.
- I Finland har det gjorts få undersökningar om etniska grupper och befolkningen med invandrarbakgrund. Undersökningen om invandrarnas hälsa och välfärd och undersökningen om romernas välbefinnande visade att etniska grupper kan ha särskilda hälsobehov som olika aktörer bör beakta «Castaneda A, Rask S, Koponen P ym. Maahanmuuttajie...»20, «Weiste-Paakkanen A, Lämsä R, Kuusio H, (toim.). Su...»21. Till exempel hos kvinnor med somalisk och kurdisk bakgrund var övervikt och fetma vanliga. Övervikt och fetma var också vanligare bland dem som deltog i undersökningen om romernas välbefinnande än bland hela befolkningen i genomsnitt. Resultaten baserade sig på uppmätta vikt- och längduppgifter. Kvinnor från Mellanöstern och Afrika motionerade lite. Personer med afrikansk bakgrund använde också lite färska grönsaker, frukter och bär.
| 30–39 | 40–49 | 50–59 | 60–69 | 70–79 | 80+ | 30+ åra) | |
|---|---|---|---|---|---|---|---|
| Män | |||||||
| < 18,5 | 0,1 | 1,2 | . | 0,4 | 0,8 | . | 0,4 |
| 18,5–24,9 | 38,0 | 25,8 | 22,8 | 25,6 | 25,2 | 29,4 | 27,7 |
| 25,0–29,9 | 39,7 | 49,1 | 43,3 | 44,1 | 52,3 | 53,8 | 45,8 |
| 30,0–34,9 | 16,7 | 17,8 | 26,0 | 23,8 | 17,9 | 13,4 | 20,2 |
| 35,0–39,9 | 4,1 | 5,2 | 5,9 | 4,8 | 3,3 | 2,5 | 4,6 |
| ≥ 40,0 | 1,4 | 0,9 | 2,0 | 1,3 | 0,6 | 0,9 | 1,3 |
| Kvinnor | |||||||
| < 18,5 | 1,4 | 0,8 | 0,6 | 1,5 | 0,7 | 1,0 | 1,0 |
| 18,5–24,9 | 54,4 | 40,1 | 33,3 | 28,9 | 24,8 | 21,4 | 35,7 |
| 25,0–29,9 | 26,1 | 35,4 | 34,7 | 39,8 | 42,1 | 42,6 | 35,8 |
| 30,0–34,9 | 10,6 | 15,9 | 20,2 | 18,6 | 23,4 | 25,5 | 18,0 |
| 35,0–39,9 | 5,0 | 5,2 | 7,6 | 7,0 | 7,2 | 7,8 | 6,5 |
| ≥ 40,0 | 2,5 | 2,7 | 3,8 | 4,3 | 1,8 | 1,8 | 3,0 |
| p < 0,001 b) | |||||||
| a) åldersstandardiserad b) samverkan mellan kön och ålder |
|||||||
Bakgrunds- och riskfaktorer för fetma
- Fetma är en följd av långvarig överdriven energitillförsel i förhållande till energiförbrukningen. I praktiken är bakgrundsfaktorerna till fetma mångsidiga och påverkas av många individuella och samhälleliga faktorer.
- Uppkomsten av en miljö som medför exponering för fetma påverkas av flera faktorer
som har att göra med samhällets strukturer och funktioner. Miljön i växelverkan med
människans biologiska och psykologiska egenskaper samt sociala och ekonomiska förhållanden
utsätter många för en hälsoskadlig viktökning.
- Bakgrunden till att befolkningen blir tjockare är framför allt att livsmiljön och levnadsvanorna ändras så att de främjar viktökning. Levnadsvanorna påverkas både av människan själv och av en miljö som ökar risken för fetma. Bland annat exponeras man för fetma genom minskad arbets- och vardagsmotion samt enkel tillgång till mat som innehåller rikligt med energi, omfattande produktsortiment, förmånliga priser samt stora portions- och förpackningsstorlekar «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «Sørensen TI. Conference on "Multidisciplinary appr...»22, «Vandevijvere S, Chow CC, Hall KD ym. Increased foo...»23.
- Till och med största delen av befolkningens fetma under de senaste 30–40 åren kan förklaras av att matmiljön lockar till ett överdrivet energiintag «Mustajoki P. Ruokaympäristön muutos selittää pääos...»24. Enbart livsstilshandledning och utveckling av vårdsystemet är således inte längre tillräckligt, utan för att dämpa fetmaepidemin behövs också mer omfattande samhälleliga åtgärder.
- Av ovan nämnda skäl rekommenderar Världshälsoorganisationen (WHO) att man inför skatter på bland annat tillsatt socker, salt och mättat fett i sina medlemsländer, i syfte att minska hälsoskillnaderna mellan olika befolkningsgrupper.
Arv
- Största delen av cirka 500 genområden som har konstaterats vara kopplade till fetma framträder i hjärnan «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25. De misstänks påverka regleringen av aptiten «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25. Av dessa gener är många en del av den leptin-melanocortin-signalvägen, till exempel MC4-receptorgenfel, som förklarar cirka 3 procent av den svåra fetma som finns i Finland. En del av generna påverkar uppkomsten av fettvävnad i olika delar av kroppen «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25.
- Arvsmassan kan förklara en del (30–70 %) av viktskillnaderna mellan människor «Loos RJ. The genetics of adiposity. Curr Opin Gene...»25, «Goodarzi MO. Genetics of obesity: what genetic ass...»26.
- Enskilda genförändringar som ökar risken för fetma är sällsynta. De kan förekomma särskilt hos personer som har blivit överviktiga tidigt, till och med i spädbarnsåldern, och som har haft svår fetma därefter «Lihavuutta aiheuttavat yhden geenin mutaatiot»2, «den Hoed M, Ekelund U, Brage S ym. Genetic suscept...»27.
- När det gäller vanlig fetma har arvsmassan en komplicerad roll. En stor mängd gener kan påverka benägenheten att bli fet, men vid uppkomsten av fetma har livsmiljön och levnadsvanorna en avgörande effekt «Silventoinen K, Rokholm B, Kaprio J ym. The geneti...»28, «Pietiläinen KH, Kaprio J, Rissanen A ym. Distribut...»29, «Haworth CM, Carnell S, Meaburn EL ym. Increasing h...»30, «Wardle J, Carnell S, Haworth CM ym. Evidence for a...»31, «Locke AE, Kahali B, Berndt SI ym. Genetic studies ...»32.
Psykosociala faktorer
- Fetma är vanligare i de lägre socioekonomiska grupperna. Sambandet ses både hos barn
och vuxna, men de faktorer som förklarar sambandet är bristfälligt kända «Laitinen J, Power C, Järvelin MR. Family social cl...»4, «Russell CG, Taki S, Laws R ym. Effects of parent a...»33, «Wang Y, Lim H. The global childhood obesity epidem...»34.
- På basis av utbildning eller inkomster löper barn till föräldrar som tillhör en lägre socioekonomisk grupp större risk att bli feta.
- Hos vuxna är särskilt socioekonomiskt låg arbetsställning och utbildning kopplad till fetma «Ball K, Crawford D. Socioeconomic status and weigh...»35.
- Både egen stress och stress i familjen ökar risken för matvanor som ökar risken för fetma och viktökning «Chen Y, Qian L. Association between lifetime stres...»36, «Parks EP, Kumanyika S, Moore RH ym. Influence of s...»37, «Sinha R, Jastreboff AM. Stress as a common risk fa...»38, «Pervanidou P, Chrousos G. Stress and Pediatric Obe...»39, «Perheolot ja lasten lihavuus»3.
- Både egen depression och depression i familjen ökar risken för viktökning och bukfetma «Needham BL, Epel ES, Adler NE ym. Trajectories of ...»40, «Lojko D, Buzuk G, Owecki M ym. Atypical features i...»41, «Lampard AM, Franckle RL, Davison KK. Maternal depr...»42, «Marmorstein NR, Iacono WG, Legrand L. Obesity and ...»43, «Byrne ML, O'Brien-Simpson NM, Mitchell SA ym. Adol...»44.
- Ensamhet har ett statistiskt samband med ett större viktindex och övervikt. Sambandet har setts både hos barn och vuxna «Lauder W, Mummery K, Jones M ym. A comparison of h...»45, «Peltzer K, Pengpid S. Overweight and obesity and a...»46.
- De psykosociala faktorerna i samband med fetma är komplicerade och ofta kan samma saker vara både orsaker till och följder av fetma.
Matvanor och ätbeteende
- En högre energitäthet i kosten är kopplad till en för stor viktökning «Pérez-Escamilla R, Obbagy JE, Altman JM ym. Dietar...»47.
- Viktökningen förutspås av den rikliga konsumtionen av kött, fiberfattiga spannmålsprodukter, godsaker och sockrade drycker «Fogelholm M, Anderssen S, Gunnarsdottir I ym. Diet...»48, «Frantsve-Hawley J, Bader JD, Welsh JA ym. A system...»49, «Bucher Della Torre S, Keller A, Laure Depeyre J ym...»50.
- De socioekonomiska faktorernas koppling till fetma förmedlas åtminstone delvis genom matvanor: män och kvinnor med låg inkomst använder mer sällan grönsaker och oftare sockrade läskedrycker än medel- eller höginkomsttagare «Wang Y, Lim H. The global childhood obesity epidem...»34, «Ovaskainen M, Paturi M, Harald K ym. Aikuisten ruo...»51, «Raulio S, Tapanainen H, Männistö S ym. Ravitsemuks...»52.
- Matens stora serverings- och portionsstorlekar leder till att man äter mer «Hollands GJ, Shemilt I, Marteau TM ym. Portion, pa...»53 och de är kopplade till övervikt «Syrad H, Llewellyn CH, Johnson L ym. Meal size is ...»54, «Kral TV, Hetherington MM. Variability in children'...»55, «English L, Lasschuijt M, Keller KL. Mechanisms of ...»56.
- Smakpreferenser, särskilt en stark förkärlek för fett, har kopplats till ökad risk för fetma «Cox DN, Hendrie GA, Carty D. Sensitivity, hedonics...»57, «Deglaire A, Méjean C, Castetbon K ym. Associations...»58, «Lampuré A, Castetbon K, Deglaire A ym. Association...»59.
- Vissa aspekter av ätbeteendet, såsom okontrollerat ätande, känsloätande «Chaput JP, Leblanc C, Pérusse L ym. Risk factors f...»60, «Péneau S, Ménard E, Méjean C ym. Sex and dieting m...»61, hetsätning, starkt upplevd belöningsgrad av mat och kraftig aptit, är kopplade till
fetma «Chaput JP, Leblanc C, Pérusse L ym. Risk factors f...»60, «Péneau S, Ménard E, Méjean C ym. Sex and dieting m...»61, «French SA, Epstein LH, Jeffery RW ym. Eating behav...»62, «Kral TVE, Moore RH, Chittams J ym. Identifying beh...»63, «Hays NP, Roberts SB. Aspects of eating behaviors "...»64, «van Strien T, Herman CP, Verheijden MW. Eating sty...»65, «Carr KA, Lin H, Fletcher KD ym. Food reinforcement...»66, «Ivezaj V, Kalebjian R, Grilo CM ym. Comparing weig...»67, «Lihavien lasten syömiskäyttäytyminen»4
- Känsloätande förmedlar sambandet mellan depression och fetma särskilt hos kvinnor «van Strien T, Konttinen H, Homberg JR ym. Emotiona...»68, «Lazarevich I, Irigoyen Camacho ME, Velázquez-Alva ...»69.
- Det finns motstridiga forskningsresultat om sambandet mellan en medveten begränsning av ätandet och en överdriven viktökning. Karaktären hos den medvetna begränsningen av ätandet (bl.a. hård vs. flexibel), de övriga särdragen i ätandet och självregleringsförmågan förklarar sannolikt de observerade skillnaderna «Hagan KE, Forbush KT, Chen PY. Is dietary restrain...»70, «Schaumberg K, Anderson DA, Anderson LM ym. Dietary...»71.
- Hetsätningsstörning (binge eating disorder, BED) ökar risken för fetma och fetmarelaterade metabolitiska sjukdomar «de Zwaan M. Binge eating disorder and obesity. Int...»72, «Mitchell JE. Medical comorbidity and medical compl...»73.
- Kännetecknande för ätbeteendet är både ärftliga faktorer och uppväxtmiljön «Kral TVE, Moore RH, Chittams J ym. Identifying beh...»63.
- Vissa läkemedel kan påverka kontrollen av ätandet och leda till fetma. Se punkt om andra läkemedel som ska beaktas vid behandling och förebyggande av fetma.
Fysisk aktivitet
- Låg fysisk aktivitet är kopplad till övervikt och fetma «Must A, Parisi SM. Sedentary behavior and sleep: p...»74, «Jiménez-Pavón D, Kelly J, Reilly JJ. Associations ...»75.
- Mycket sittande och annat stillastående (sedentary behaviour) under den vakna tiden kan främja utvecklingen av fetma «Runsas istuminen ja muu paikallaanolo (sedentary behaviour) valveillaoloaikana saattavat edistää lihavuuden kehittymistä.»C. Med stillastående avses verksamhet som förbrukar lite energi (högst 1,5 gånger viloenergiförbrukningen).
Sömn
- Knapp sömn (förkortad eller kortare än enligt åldern) ökar risken för fetma «Niukka (lyhentynyt tai iänmukaista lyhyempi) uni altistaa aikuiset ja lapset lihomiselle.»A.
Barns och ungas särdrag
- Familjens betydelse för utvecklingen av fetma hos barn och unga är central.
- Föräldrarnas fetma är uppenbarligen en betydande riskfaktor för fetma i barndomen «Vanhempien lihavuus on ilmeisesti lapsuusiän lihavuuden riskitekijä.»B.
- Mammans eller båda föräldrarnas övervikt före graviditeten och föräldrarnas fetma eller viktuppgång efter barnets födelse ökar risken för övervikt «Laitinen J, Power C, Järvelin MR. Family social cl...»4, «Lake JK, Power C, Cole TJ. Child to adult body mas...»76, «Danielzik S, Czerwinski-Mast M, Langnäse K ym. Par...»77, «Lawlor DA, Smith GD, O'Callaghan M ym. Epidemiolog...»78, «Salsberry PJ, Reagan PB. Taking the long view: the...»79, «Jääskeläinen A, Pussinen J, Nuutinen O ym. Interge...»80, «Mamun AA, Lawlor DA, O'Callaghan MJ ym. Family and...»81, «Whitaker KL, Jarvis MJ, Beeken RJ ym. Comparing ma...»82, «Li L, Law C, Lo Conte R ym. Intergenerational infl...»83.
- Föräldrarnas levnadsvanor före och efter barnets födelse är kopplade till fetma i
barndomen. En del av sambanden kan förklaras av epigenetiska förändringar, men även
hemmet har viktig betydelse som den miljö där levnadsvanorna utvecklas.
- Mammans rökning under graviditeten verkar öka risken för övervikt hos barnet «Oken E, Levitan EB, Gillman MW. Maternal smoking d...»84.
- Barn till föräldrar med låg rörlighet rör sig mindre än genomsnittet och har ökad risk för fetma i barndomen «Fogelholm M, Nuutinen O, Pasanen M ym. Parent-chil...»85.
- Barn vars mammor har ett normalt viktindex och hälsosamma levnadsvanor (hälsofrämjande kost, liten eller måttlig alkoholkonsumtion, rökfrihet) löper mindre risk för fetma «Dhana K, Haines J, Liu G ym. Association between m...»86.
- Mammans fetma under graviditeten, överdriven viktökning under graviditeten och graviditetsdiabetes ökar benägenheten för fetma hos det barn som föds. De bakomliggande faktorerna är ännu bristfälligt kända, men sannolikt påverkar åtminstone epigenetiska mekanismer «van Dijk SJ, Molloy PL, Varinli H ym. Epigenetics ...»87, «Hammoud NM, Visser GHA, van Rossem L ym. Long-term...»88, «Kaseva N, Vääräsmäki M, Matinolli HM ym. Pre-pregn...»89, «Boney CM, Verma A, Tucker R ym. Metabolic syndrome...»90, «Godfrey KM, Sheppard A, Gluckman PD ym. Epigenetic...»91, «Godfrey KM, Reynolds RM, Prescott SL ym. Influence...»92.
- Näringen i spädbarnsåldern är kopplad till fetma i barndomen «Patro-Golab B, Zalewski BM, Kolodziej M ym. Nutrit...»93, «Pietrobelli A, Agosti M, MeNu Group.. Nutrition in...»94.
- Amning kan förebygga senare fetma hos barnet «Imetys saattaa ehkäistä lapsen myöhempää lihomista.»C.
- Tidtabellen för att börja med tillskottsmat är inte kopplad till fetma när man följer rekommendationerna för att börja med extra mat (d.v.s. man börjar bekanta sig med smakportioner vid 4–6 månaders ålder) «EFSA Panel on Nutrition, Novel Foods and Food Alle...»95.
- Rikligt intag av energi och protein (särskilt mjölkprotein) i spädbarnsåldern kan vara kopplat till en senare ökning av kroppens fettvävnad «Pearce J, Langley-Evans SC. The types of food intr...»96, «Laine S, Schwab U, Salminen S, Isolauri E. Imeväis...»97.
- Stor viktökning hos barn under de två första åren och en tidig vändning av viktindexet (adiposity rebound) förutspår en risk för övervikt senare i barndomen «Rolland-Cachera MF, Deheeger M, Maillot M ym. Earl...»98, «Lagström H, Hakanen M, Niinikoski H ym. Growth pat...»99, «Rolland-Cachera MF, Cole TJ. Does the age at adipo...»100.
- Barnets och familjens matvanor har ett samband med fetma i barndomen.
- Användningen av mat som belöning samt föräldrarnas modell med ohälsosamma måltider, bristfälliga näringskunskaper, svag ekonomisk situation och tidsbrist «Mazarello Paes V, Ong KK, Lakshman R. Factors infl...»101 ökar måltider som främjar barnets fetma.
- Antalet dagliga måltider och familjemåltider har samband med barns och ungdomars vikt
«Psaltopoulou T, Tzanninis S, Ntanasis-Stathopoulos...»102.
- I metaanalysen av 11 undersökningar (n=18 849) hade ett större antal dagliga måltider eller måltider samband med 22 procent lägre sannolikhet för övervikt eller fetma «Kaisari P, Yannakoulia M, Panagiotakos DB. Eating ...»103. Även i den finländska tvärsnittsundersökningen var 3 huvudmåltider (frukost, lunch, middag) kopplad till mindre övervikt hos barn «Eloranta AM, Lindi V, Schwab U ym. Dietary factors...»104.
- Enligt en systematisk översikt och en metaanalys som omfattade 57 undersökningar (203 706 personer undersöktes) kan en högre frekvens av familjemåltider vara kopplad till ett mindre viktindex bland barn och unga «Perheaterioiden useus saattaa olla yhteydessä lasten ja nuorten ravitsemukselliseen terveyteen.»C. Föräldrarnas socioekonomiska ställning påverkade sambandet mellan mängden familjemåltider och viktindexet. Måltidernas förekomstgrad hade ett starkare samband med viktindexet, om inte socioekonomisk ställning beaktades i analysen «Dallacker M, Hertwig R, Mata J. Parents' considera...»105. Enligt metaanalysen av 8 undersökningar (n=44 016) minskade sannolikheten för övervikt hos barn eller unga med 12 procent jämfört med barn eller unga som åt familjemåltider färre än 3 gånger i veckan «Hammons AJ, Fiese BH. Is frequency of shared famil...»106. Enligt metaanalysen i 3 undersökningar (n=104 353) minskade sannolikheten för stört ätbeteende med 35 procent vid familjemåltider minst 5 gånger i veckan jämfört med unga med högst 1 familjemåltid i veckan «Hammons AJ, Fiese BH. Is frequency of shared famil...»106.
- Även dagvården och förskolan har betydelse som handledare för barnens matvanor «Mazarello Paes V, Ong KK, Lakshman R. Factors infl...»101. När barnet växer ökar kamratkretsens inverkan på matvanorna «Draper CE, Grobler L, Micklesfield LK ym. Impact o...»107.
- Reklam för produkter med hög energitäthet i barnprogram verkar ha ett samband med förekomsten av övervikt hos barn «Lobstein T, Dibb S. Evidence of a possible link be...»108. Matreklam ökar i synnerhet preferensen hos barn som tittar mycket på TV för energitäta produkter «Boyland EJ, Harrold JA, Kirkham TC ym. Food commer...»109.
- Övervikt och fetma som konstaterats i barndomen och ungdomen förutspår senare risk för övervikt «Lapsuus- ja nuoruusiässä todettu ylipainoisuus ja lihavuus ennustavat myöhempää ylipainoisuuden riskiä.»A. Feta barn och unga löper femfaldig risk för fetma i vuxen ålder jämfört med andra barn «Simmonds M, Llewellyn A, Owen CG ym. Predicting ad...»110. Av de feta barnen är 55 procent feta också när de är unga, och av de feta ungdomarna är 88 procent feta som vuxna. Å andra sidan har 70 procent av de feta vuxna inte varit feta i barndomen eller ungdomen.
De vuxnas särdrag
- Ju mer energi man får av alkohol, desto större är sannolikheten för fetma «Shelton NJ, Knott CS. Association between alcohol ...»111. Särskilt de som konsumerar stora mängder alkohol och dricker stora mängder i taget är benägna att gå upp i vikt «Sayon-Orea C, Martinez-Gonzalez MA, Bes-Rastrollo ...»112. Forskningsbevisen på sambanden mellan alkohol och vikt är dock motstridiga och det finns många blandande faktorer i undersökningarna. Sannolikt lever de som använder alkohol högst måttligt i genomsnitt även i övrigt på ett hälsofrämjande sätt, vilket kan skydda mot fetma «Traversy G, Chaput JP. Alcohol Consumption and Obe...»113.
- Skiftarbete är kopplat till ökad vikt. Särskilt de som utför nattarbete löper större risk än andra att utveckla fetma, särskilt bukfetma «Sun M, Feng W, Wang F ym. Meta-analysis on shift w...»114. Arbetstiderna påverkar hälsan genom kombinationen av arbete och annat liv och genom sömn och återhämtning, och de hänför sig till skiftarbete, övertidsarbete och tid som är bunden till arbetet. Även sömnstörningar är klart vanligare hos personer som utför skiftarbete och oregelbundet arbete än hos personer som utför dagarbete. Resejobb och å andra sidan även arbetsuppgifter som kräver mycket sittande (stillasittande) kan minska den fysiska aktiviteten och göra det svårare att få rätt rytm mellan måltiderna och därmed leda till fetma.
Förebyggande av fetma
Allmänt
- Målet med att förebygga övervikt och fetma hos barn, unga och vuxna är att kontrollera viktökningen.
- Det är lättare att förebygga viktökning än att banta och upprätthålla bantningsresultatet «Schwartz MW, Seeley RJ, Zeltser LM ym. Obesity Pat...»115. Målet på lång sikt är att förbättra hälsan, arbetsförmågan och få fler funktionsdugliga levnadsår.
- I förebyggandet av fetma har såväl individer, familjer, hälsovård som samhället ansvar «Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus...»16, «Chan RS, Woo J. Prevention of overweight and obesi...»116, «Utley JM, Affuso O, Rucks AC. Adolescent obesity i...»117, «Wang Y, Cai L, Wu Y ym. What childhood obesity pre...»118.
- Lyckade förebyggande åtgärder kräver omfattande samarbete mellan olika aktörer i samhället «Psaltopoulou T, Tzanninis S, Ntanasis-Stathopoulos...»102, «Wang Y, Cai L, Wu Y ym. What childhood obesity pre...»118, «World Health Organization. Report of the Commissio...»119. Sådana aktörer är i synnerhet hälso- och sjukvård, småbarnspedagogik och skolor, mattjänster, idrottsväsendet, samhällsplanering, social- och hälsovårdsorganisationer, livsmedelsindustrin, handel samt beslutsfattare som bedriver närings-, motions- och hälsopolitik. Mål för olika aktörer för att förebygga fetma och förslag till praktiska åtgärder har samlats i handlingsplanen för det nationella fetmaprogrammet «Kansallisen lihavuusohjelman ohjelmaryhmä. Lihavuu...»120, «Kansallinen lihavuusohjelma. Lihavuus laskuun – Hy...»121.
- Hittills har de förebyggande åtgärderna inte räckt till för att stoppa ökningen av
fetma på befolkningsnivå «Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus...»16. Effekterna på vikten av motions- och näringsinventeringar som syftar till att förebygga
fetma har tillsvidare varit mycket anspråkslösa, i synnerhet bland ungdomar över 12
år «Brown T, Moore TH, Hooper L ym. Interventions for ...»122. Det finns få undersökningar av hög kvalitet «McCrabb S, Lane C, Hall A ym. Scaling-up evidence-...»123.
- Den systematiska översikten «Panter J, Tanggaard Andersen P, Aro AR ym. Obesity...»124 av insatserna i Norden och Nederländerna visade att resultaten av insatserna i samfund (kommuner, skolor, arbetsplatser) var anspråkslösa. Endast sex av de 33 undersökningarna visade en gynnsam förändring i deltagarnas BMI.
- Barn
- I den systematiska översikten «Ward DS, Welker E, Choate A ym. Strength of obesit...»125 av de förebyggande interventionerna inom småbarnspedagogiken och den inledande undervisningen konstaterades att mångsidiga och branschövergripande interventioner som barnens föräldrar deltog i hade viss effekt.
- Utnyttjandet av nya preventions- och behandlingsmetoder vid sidan av de traditionella kan vara mer engagerande och resultatrikt ur barns och ungas synvinkel «Li JS, Barnett TA, Goodman E ym. Approaches to the...»126, «Antwi F, Fazylova N, Garcon MC ym. The effectivene...»127.
- Livsstilshandledning i syfte att förebygga ateroskleros som inleddes i tidig barndom hade en gynnsam inverkan på förekomsten av övervikt och fetma hos flickor men inte hos pojkar, då barnen följdes upp till 10 års ålder «Hakanen M, Lagström H, Kaitosaari T ym. Developmen...»128, «Niinikoski H, Lagström H, Jokinen E ym. Impact of ...»129. Redan att få fetman att avstanna hos barn och unga kan ha positiv betydelse med tanke på risken för artärsjukdomar «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2
- Aktörerna har också andra metoder till sitt förfogande för att minska de ogynnsamma effekterna på viktkontrollen av den (obesogena) miljön som främjar fetma «Erkkola M, Fogelholm M, Konttinen H, ym. Ruokaympä...»130. Metoderna kan bland annat grunda sig på rekommendationer om näring, motion och sömn, lagstiftning och beskattning. Dessutom kan man utveckla en hälsosammare matmiljö för barn genom att begränsa marknadsföringen av ohälsosamma livsmedel särskilt i den digitala miljön.
- Man kan också påverka människors levnadsvanor genom att ändra deras valmiljö «Marteau TM. Changing minds about changing behaviou...»131. Tillvägagångssättet kallas också nudging «Kolehmainen M, Poutanen K, Absetz P ym. Tuuppaamal...»132.
- Hälsofrämjande metoder är till exempel att ändra på sättet att servera mat eller hyllordningen för livsmedel i affären, minska storleken på serveringen och portionerna, märka livsmedel på förpackningen och bygga upp miljön så att den främjar motion «Marteau TM, Hollands GJ, Fletcher PC. Changing hum...»133.
- Enligt systematiska översikter ökade åtgärderna som grundade sig på nudging de vuxnas val av hälsofrämjande mat med 15 procent «Arno A, Thomas S. The efficacy of nudge theory str...»134 och minskade energiintaget med cirka 10 procent «Hollands GJ, Shemilt I, Marteau TM ym. Portion, pa...»53, «Crockett RA, King SE, Marteau TM ym. Nutritional l...»135 eller 130 kcal/dygn «Cadario R, Chandon P. Which Healthy Eating Nudges ...»136. De mest effektiva åtgärderna gällde portions- och serveringsstorleken samt valens lätthet «Cadario R, Chandon P. Which Healthy Eating Nudges ...»136. Överviktiga eller feta granskades dock inte separat.
- Enligt en systematisk översikt som utredde effekten av en bearbetning av arbetsmiljön minskade ibruktagandet av elbord sittandet med 57–100 minuter per dag hos personer som arbetar sittande, men överviktiga eller feta granskades inte separat «Shrestha N, Kukkonen-Harjula KT, Verbeek JH ym. Wo...»137.
- Tills vidare har inga forskningsresultat publicerats om effekterna av stickprovsåtgärderna på viktutvecklingen.
- Hälso- och sjukvårdens uppgifter:
- Uppgiften är att identifiera och definiera strukturer och åtgärder som stöder arbetet för att förebygga fetma.
- Uppgiften är att fungera som expert i mångfasetterat förebyggande arbete.
- Vid främjandet av levnadsvanor som gynnar viktkontroll fungerar stöd i rätt tid och uppföljning av vikten bättre än att betona ohälsosamma levnadsvanor och riskerna med fetma «NICE. guideline 2015, Preventing excess weight gai...»138, «RACP. Evidence review on obesity 2018, Action to p...»139, «Ramos Salas X. The ineffectiveness and unintended ...»140. Det centrala är ett motiverande, kundorienterat handledningsgrepp och beaktande av valfriheten. Handledningskompetensen för yrkesutbildade personer inom hälso- och sjukvården bör utvecklas för att livsstilshandledningen ska vara så mångsidig och individuell som möjligt.
- I ett så tidigt skede som möjligt erbjuds övergripande stöd som främjar välmåendet
inför viktökningen och dess orsaker.
- Barns och ungas viktutveckling följs upp på rådgivningsbyråerna och inom skolhälsovården. Målet är att få ett nationellt omfattande och uppdaterat register med uppgifter om barns och ungas växande, med hjälp av vilket man kommunvis kan följa utvecklingen av övervikt och fetma hos barn och unga, och utnyttja det bland annat i planeringen och allokeringen av förebyggande åtgärder.
- Målet är att varje vuxen ska känna till sitt viktindex (BMI) och sin midjemått samt förstå deras betydelse för den egna hälsan «Kansallisen lihavuusohjelman ohjelmaryhmä. Lihavuu...»120. Detta förutsätter att vikten registreras i patientdatasystemen och att informationen följs upp aktivt.
- Hälso- och sjukvårdens uppgift är att kartlägga hälsotillståndet på ett övergripande sätt, upptäcka personer som löper risk att fetma och hänvisa dem till förebyggande åtgärder och vårdåtgärder.
- Inom hälso- och sjukvården följs vikten hos personer som hör till riskgrupperna för
icke smittsamma sjukdomar (till exempel förhöjt blodtryck, typ 2-diabetes, sömnapné
och psykiska problem) «Suomalainen Lääkäriseura Duodecim, Suomen Akatemia...»141.
- I den finländska undersökningen av förebyggandet av typ 2-diabetes observerades de gynnsamma effekterna av hälsofrämjande livsstilsförändringar (målet är minst 5 % viktminskning, kost enligt rekommendationerna samt minst 4 timmars motion per vecka) ännu efter 13 uppföljningsår «Lindström J, Peltonen M, Eriksson JG ym. Improved ...»142. De som deltog i undersökningen hade i utgångsläget risk för diabetes.
- I livsstilshandledningen beaktas livsskeden som är lämpliga för livsstilsförändringar
som stöder viktkontrollen och man använder den livsstilshandledning som är lämpligast
för individen.
- Sådana livsskeden är bland annat planering av graviditet, graviditet, småbarnstid, skolstart, en ung person som flyttar hemifrån, arbetslöshet, sjukdom, klimakteriet, pensionering eller andra livsskeden som ofta är förknippade med stigande viktutveckling. I livsstilshandledningen beaktas också de händelser och förändringar i barnets, den ungas och familjens liv som kan vara förknippade med känslighet för fetma. Sådana är bland annat föräldrarnas skilsmässa, familjens flytt till en annan ort, en ung persons hobby upphör, hemmasittande, mentala problem och familjens låga inkomster.
- Grupper som faller utanför den systematiska förebyggande hälso- och sjukvården (t.ex. unga vuxna utan studie- eller arbetsplats, personer med invalidpension, arbetslösa, invandrare och äldre) kräver att alla aktörer identifierar och handleder behovet av att förebygga fetma samt samarbetar och handleder aktörerna i fråga om de avgiftsfria och lågtröskeltjänster som erbjuds av social- och hälsovårdsorganisationerna.
- På senare tid har fetma också kopplats till klimatförändringen och hållbar utveckling «Swinburn BA, Kraak VI, Allender S ym. The Global S...»143, «World Health Organization. Global action plan on p...»144. Hälsofrämjande kost är en central del av uppnåendet av målen för hållbar utveckling «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»145. Den centrala betydelsen av fetma för klimatförändringen är att människor äter mer än nödvändigt, vilket ökar koldioxidavtrycket. Förutom klimatförändringen har detta också ha betydelse för matens hela miljöpåverkan.
- Livsstilsbehandlingens delfaktorer (matvanor, fysisk aktivitet och sömn) som lämpar sig för att förebygga fetma och principerna beskrivs i tabell «Delfaktorer och principer för livsstilsbehandling för barn och unga, vilka också kan tillämpas i förebyggandet av fetma...»7 (barn och unga) och tabell «Delfaktorer och principer för livsstilsbehandling av fetma hos vuxna. Dessa principer kan också tillämpas vid förebyggande av fetma...»10 (vuxna).
Matvanor och ätbeteende
- Hälsofrämjande kost, regelbunden måltidsrytm och lämpliga portionsstorlekar är centrala
faktorer i viktkontrollen. De näringsrekommendationer som statens näringsdelegation
gav för olika åldrar och befolkningsgrupper samt för massbespisning 2014 «http://www.vrn.fi»3 utgör grunden för hälsofrämjande kost och viktkontroll.
- Val av mat som främjar den vardagliga hälsan utgör grunden för kosten.
- Energitätheten hos en diet som är inriktad på vegetabiliska produkter är i allmänhet liten, vilket underlättar viktkontrollen «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»145.
- En hälsofrämjande kost kan genomföras med bekanta livsmedel och mat som hör till den finländska kosten «Kanerva N, Harald K, Männistö S ym. Adherence to t...»146.
- Den systematiska litteraturöversikten visade att förverkligandet av måltider som innehåller mycket fiber (t.ex. fullkorn), frukt, nötter och mer allmänt kosten enligt näringsrekommendationerna förutspår en mindre vikthöjning hos vuxna «Fogelholm M, Anderssen S, Gunnarsdottir I ym. Diet...»48. I den andra systematiska översikten och metaanalysen var även den rikligare konsumtionen av baljväxter kopplad till en mindre risk för fetma och fiskkonsumtionen till en mindre midjemått «Schlesinger S, Neuenschwander M, Schwedhelm C ym. ...»147.
- Ätbeteendet har en genetisk och biologisk grund, men den påverkas starkt av miljön och psykologiska faktorer «French SA, Epstein LH, Jeffery RW ym. Eating behav...»62. Redan tidiga erfarenheter av olika smaker påverkar hur matvanor och smakupplevelser bildas.
- Barn:
- Småbarnspedagogiken (familjen, småbarnspedagogiken och skolan) har en central inverkan
på barnens ätbeteende «Scaglioni S, De Cosmi V, Ciappolino V ym. Factors ...»148.
- Föräldrarna påverkar barnens matvanor, -attityder och -beteende genom matutbudet och modellerna i hemmet «Draper CE, Grobler L, Micklesfield LK ym. Impact o...»107, «DeCosta P, Møller P, Frøst MB ym. Changing childre...»149.
- En del föräldrar behöver stöd från rådgivningen eller skolhälsovården och information om lämpliga åldersrelaterade matportioner och reglering av ätandet «Small L, Lane H, Vaughan L ym. A systematic review...»150.
- Man bör fästa uppmärksamhet vid antalet mellanmål och deras kvalitet, eftersom de
ofta innehåller rikligt med fett, socker och salt «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»151.
- Kvaliteten på barnens mellanmål och måltider kan förbättras och ätandet kan motverkas med Sapere-metoden för matfostran, som är en funktionell metod för matfostran inom småbarnspedagogiken som utnyttjar alla sinnen «Mustonen S, Tuorila H. Sensory education decreases...»152.
- Regelbunden måltidsrytm hjälper dig att äta måttligt vid enskilda måltider och minskar småätande och hetsätning «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»145. Vilka måltidsintervall som är lämpliga är dock individuella och kulturbundna.
- Regelbundet ätande av frukost kan förebygga risken för övervikt och fetma hos barn och unga «Aamupalan syöminen saattaa olla yhteydessä vähentyneeseen ylipainon ja lihavuuden riskiin lapsilla ja nuorilla.»C, «Blondin SA, Anzman-Frasca S, Djang HC ym. Breakfas...»153, «Dallacker M, Hertwig R, Mata J. The frequency of f...»154. Att äta tillsammans med familjen kan vara kopplat till barns och ungas näringsmässiga hälsa «Perheaterioiden useus saattaa olla yhteydessä lasten ja nuorten ravitsemukselliseen terveyteen.»C, «Hammons AJ, Fiese BH. Is frequency of shared famil...»106.
- Läs mer om matvanor som stöder barnens viktkontroll «Painonhallintaa tukevat ruokailutottumukset lapsilla»5.
- Småbarnspedagogiken (familjen, småbarnspedagogiken och skolan) har en central inverkan
på barnens ätbeteende «Scaglioni S, De Cosmi V, Ciappolino V ym. Factors ...»148.
- Vuxna
- Frukostens gynnsamma inverkan på viktkontrollen har observerats i tvärsnittsundersökningar men enligt en systematisk översikt inte i randomiserade undersökningar «Sievert K, Hussain SM, Page MJ ym. Effect of break...»155.
- Mindre tallrikar samt portions- och förpackningsstorlekar minskar energiintaget med i genomsnitt 140–230 kcal/dygn «Hollands GJ, Shemilt I, Marteau TM ym. Portion, pa...»53. Måltidens portionssammansättning kan modifieras genom att salladen läggs på huvudtallriken i stället för en separat salladstallrik «Nelimarkka K, Raulio S, Saarela A ym. Minä valitse...»156. Dessutom påverkar matens serveringsordning i massbespisningen de val som gjorts; konsumtionen av hälsosammare alternativ ökar när de placeras i början av linjen «Kongsbak I, Rohden Skov L, Køpke Nielsen B ym. In...»157.
Fysisk aktivitet
- Viktkontrollen främjas av daglig vardagsaktivitet, mindre sittande och annat stillasittande samt motion på fritiden.
- Det är hälso- och sjukvårdspersonalens uppgift att föra motionsvanorna på tal, registrera uppgifter och uppmuntra till fysisk aktivitet. Särskilt stöd ges till personer som inte är fysiskt aktiva eller som inte rör sig enligt motionsrekommendationerna. Det är också bra att utnyttja de tjänster som kommunerna, tredje sektorn och den privata sektorns motionsrådgivning erbjuder.
- Vardagsaktiviteten kan ökas till exempel genom att välja trappor i stället för hiss samt genom att röra sig åtminstone delvis till fots eller med cykel.
- I de nationella rekommendationerna för att minska sittande och annat stillasittande betonas pauser i stillasittandet när det är möjligt och att arbeta i varierande positioner «Sosiaali- ja terveysministeriö. Istu vähemmän - vo...»158.
- Världshälsoorganisationen WHO har publicerat en handlingsplan för åren 2018–2030 «World Health Organization. Global action plan on p...»144 för att öka den fysiska aktiviteten. Planen innehåller fyra mål och 20 politiska åtgärder i anslutning till dem som beaktar ett aktivt samhälle, en aktiv miljö, fysiskt aktiva medborgare och specialgrupper.
- I den amerikanska rekommendationen betonas betydelsen av ökad motion i hem, skolor, samfund och föreningar för att förebygga fetma hos barn «Council on Sports Medicine and Fitness., Council o...»159.
- Barn
- Rikligt sittande och annat stillasittande (sedentary behavior) kan främja utvecklingen
av fetma hos barn «Runsas istuminen ja muu paikallaanolo (sedentary behaviour) valveillaoloaikana saattavat edistää lihavuuden kehittymistä.»C.
- Interventioner som syftade till att minska skärmtiden minskade skärmtiden bland vuxna och sänkte viktindexet, men hos barn och unga observerades inte någon likadan förändring i viktindexet i forskningsöversikten «Wu L, Sun S, He Y ym. The effect of interventions ...»160.
- I den finländska rekommendationen om fysisk aktivitet under de första åren för barn under 8 år rekommenderas varje dag minst 3 timmar fysisk aktivitet av alla slag, som omfattar ett par timmar lätt motion och vistelse utomhus samt en timme rask och fartfylld aktivitet. Motion engagerar barnet och tränar mångsidigt på de motoriska färdigheterna. Dessutom uppmanas man att undvika långa, över en timmes perioder av sittande «Varhaisvuosien fyysisen aktiivisuuden suositukset ...»161.
- I den finländska rekommendationen om fysisk aktivitet bland barn i skolåldern rekommenderas minst 1–2 timmar motion per dag på ett mångsidigt sätt och på ett sätt som är lämpligt med tanke på åldern. Att sitta i över 2 timmar ska undvikas och som skärmtid framför underhållningsmedia rekommenderas högst 2 timmar om dagen «Varhaisvuosien fyysisen aktiivisuuden suositukset ...»161.
- Fysisk aktivitet främjar viktkontroll hos 3–17-åringar «Varhaisvuosien fyysisen aktiivisuuden suositukset ...»161.
- En större mängd motion är förknippad med en mindre risk för att mängden övervikt och fettvävnad ackumuleras hos 3–6-åringar. Det finns inte tillräckligt med information för att exakt kunna bedöma hur mycket motion som behövs för att minska vikten och fettvävnaden. Med tanke på konsekvenserna för folkhälsan är det dock viktigt att barnen ökar sin rörlighet till cirka 3 timmar per dag (inkluderar lätt och fartfylld motion) om de rör sig mindre än så.
- En större mängd motion är kopplad till mindre kroppsvikt och fettvävnad samt vid uppföljning till en mindre ökning av vikt och fettvävnad bland 7–17-åringar.
- Tung motion (t.ex. motion som motsvarar joggning eller löpning) är nyttigare med tanke på en positiv utveckling av vikten och fettvävnaden än lättare motion (t.ex. motion som motsvarar gång «Ramires VV, Dumith SC, Gonçalves H. Longitudinal A...»164).
- Rikligt sittande och annat stillasittande (sedentary behavior) kan främja utvecklingen
av fetma hos barn «Runsas istuminen ja muu paikallaanolo (sedentary behaviour) valveillaoloaikana saattavat edistää lihavuuden kehittymistä.»C.
- Vuxna
- Den amerikanska motionsrekommendationen rekommenderar relativt belastande uthållighetsmotion
för vuxna (t.ex. rask promenad) minst 150–300 minuter i veckan eller tung motion (t.ex.
löpning) 75–150 minuter i veckan samt dessutom styrketräning två gånger i veckan «The Department of Health and Human Services. The P...»165, «Liikunta. Käypä hoito -suositus. Suomalaisen Lääk...»166.
- Rekommendationerna är dock inte avsedda för att minska övervikt.
- I den systematiska litteraturöversikten visade man att stora fysisk aktivitet är kopplad till en mindre viktökning än vanligt vid 1–22 års uppföljning, då relativt belastande motion utövades minst 2 timmar och 30 minuter i veckan «The Department of Health and Human Services. The P...»165, «King A, ym. Part F. Chapter 5. Cardiometabolic hea...»167.
- UKK-instituutti har utarbetat rekommendationer för rörlighet som grundar sig på ovan nämnda rekommendationer från Förenta staternas hälsovårdsministerium «The Department of Health and Human Services. The P...»165. I dem betonas lätt fysisk aktivitet så ofta som möjligt, pauser i stillasittandet alltid i mån av möjlighet och en sömn som återställer tillräckligt mycket «https://www.ukkinstituutti.fi/liikkumisensuositus/aikuisten-liikkumisen-suositus»4.
- Den amerikanska motionsrekommendationen rekommenderar relativt belastande uthållighetsmotion
för vuxna (t.ex. rask promenad) minst 150–300 minuter i veckan eller tung motion (t.ex.
löpning) 75–150 minuter i veckan samt dessutom styrketräning två gånger i veckan «The Department of Health and Human Services. The P...»165, «Liikunta. Käypä hoito -suositus. Suomalaisen Lääk...»166.
Sömn
- Viktkontrollen främjas av sömn varje natt av tillräckligt lång och god kvalitet samt
en regelbunden sömn- och vakenhetsrytm i fråga om sovtider och uppvakningstider «Unihäiriöt lihavuudessa»6.
- Läs mer om metoder som underlättar insomning och om regelbunden sömn- och vakenhetsrytm «Lisää unta painonhallinnan tueksi»7.
- Interventionerna i viktkontroll har sällan gällt enbart sömn, utan oftast har förbättringen av sömnen i dessa randomiserade undersökningar varit en av flera livsstilsförändringar som eftersträvas samtidigt «Univelka ja sen vaikutus painoon»8.
- Hälso- och sjukvårdspersonalen har i uppgift att föra sovvanorna på tal, anteckna uppgifterna och uppmuntra patienterna att sova tillräckligt. Särskilt stöd ges till dem som sover för lite (sömnbrist) eller vars sömn- och vakenhetsrytm är anmärkningsvärt oregelbunden (t.ex. social jetlag). Åtgärder som förebygger fetma ska riktas till dem som utför skiftarbete och i synnerhet nattarbete.
- För barn är den lämpliga mängden sömn individuell, för barn i skolåldern 8–11 timmar per dygn och för yngre barn mer «Hirshkowitz M, Whiton K, Albert SM ym. National Sl...»168.
- För vuxna rekommenderas regelbunden 7–9 timmars nattsömn «Riittävä uni»9.
Fetmans inverkan på hälsan och välbefinnandet
Psykosociala effekter av fetma
- Fetma och viktökning försämrar den hälsorelaterade fysiska livskvaliteten «Lihavuus ja painon nousu heikentävät terveyteen liittyvää fyysistä elämänlaatua.»A, «Griffiths LJ, Parsons TJ, Hill AJ. Self-esteem and...»169, «Tsiros MD, Olds T, Buckley JD ym. Health-related q...»170, «Ul-Haq Z, Mackay DF, Fenwick E ym. Meta-analysis o...»171, «Sanders RH, Han A, Baker JS ym. Childhood obesity ...»172. Sambandet är dosresponsivt. Däremot är sambandet mellan fetma och psykisk livskvalitet i anslutning till hälsa svagare eller oklart.
- Övervikt och fetma verkar också ha samband med psykisk illamående, till exempel depression, livskvalitet som upplevs som sämre, störningar i känslolivet och beteendet samt svagare självkänsla, särskilt hos barn «Lihavien lasten psyykkinen hyvinvointi»10.
- Enligt en systematisk översikt är feta personer oftare lägre utbildade än normalviktiga «Kim TJ, Roesler NM, von dem Knesebeck O. Causation...»173 och deras inkomstnivå är lägre «Kim TJ, von dem Knesebeck O. Income and obesity: w...»174 än normalviktiga jämförelsepersoners. Detta kan bland annat förklaras av stigma och fördomar med anknytning till fetma samt den diskriminering som dessa leder till och bristen på stöd och uppmuntran i studierna och arbetslivet.
- Feta barn och vuxna upplever diskriminering, fördomar och mobbning även inom andra livsområden, såsom media och relationer «Puhl RM, King KM. Weight discrimination and bullyi...»175, «Rankin J, Matthews L, Cobley S ym. Psychological c...»176.
- Negativa attityder mot fetma, medvetna eller omedvetna, förekommer också inom hälso- och sjukvården «Phelan SM, Burgess DJ, Yeazel MW ym. Impact of wei...»177.
- Upplevelser av diskriminering i samband med fetma och bemötande av fördomar kan försvåra viktkontrollen «Lihavien leimaaminen ja lihavuuden hoito»11.
- Fetma och psykosociala faktorer i anslutning till fetma har också granskats ur andra perspektiv än medicinska, bland annat ur samhällsvetenskapliga perspektiv. Fetma får olika betydelser i olika sammanhang «Harjunen H. 2009. Women and Fat. Approaches to the...»178. Till exempel i fråga om utmaningen att föra frågan om fetma på tal för en yrkesutbildad person torde det till en del vara fråga om att yrkespersonen endast ser saken som en hälsofråga, medan fetman för en patient kan vara en känslodominerad sak kopplad till hela livet eller en identitetsfråga «Painon puheeksi ottaminen lihavan potilaan hoidossa»12.
Fetmarelaterade sjukdomar hos barn och unga
- Till fetma i barndomen hör ämnesomsättningsförändringar som är riskfaktorer för artärsjukdomar
«Mattsson N, Rönnemaa T, Juonala M ym. Childhood pr...»179. De flesta barn och unga som är feta kan förutom fetma konstateras ha andra riskfaktorer
för artärsjukdomar och risken för dem ökar när fetman förvärras «Valtaosalla lihavista lapsista ja nuorista on todettavissa lihavuuden lisäksi muita valtimosairauksien riskitekijöitä, ja niiden riski kasvaa lihavuuden vaikeutuessa.»A.
- Fetma i barndomen har samband med riskfaktorer för artärsjukdomar (t.ex. förhöjt blodtryck, avvikande blodfettvärden och störningar i sockeromsättningen) som vuxen «Callo Quinte G, Barros F, Gigante DP ym. Overweigh...»180. Risken minskar om en person som varit fet som barn uppnår normal vikt som vuxen «Juonala M, Viikari JS, Raitakari OT. Main findings...»181, «Juonala M, Magnussen CG, Berenson GS ym. Childhood...»182.
- Den tydligaste förändringen i lipoproteinhalterna i blodet är att HDL-kolesterolhalten minskar och triglyceridhalten ökar. Total- och LDL-kolesterolhalterna ökar något «Skinner AC, Mayer ML, Flower K ym. Using BMI to de...»183.
- I internationella rekommendationer rekommenderas att barn och unga som är feta genomgår screeningundersökningar för att konstatera ämnesomsättningsförändringar (tabell «Kliniska fynd och anvisningar för undersökning av barn och unga...»5).
- Fetma och höga halter av triglycerid, insulin och känslig CRP som konstaterats i ungdomen
ökar risken för metabolt syndrom i vuxen ålder «Mattsson N, Rönnemaa T, Juonala M ym. Childhood pr...»179.
- Definitionen av metabolt syndrom i barn- och ungdomen är dock inte etablerad «Zimmet P, Alberti G, Kaufman F ym. The metabolic s...»184.
- Även om insulinhalten är högre hos feta barn än hos barn med normal vikt «Huerta MG, Roemmich JN, Kington ML ym. Magnesium d...»185, «Krekoukia M, Nassis GP, Psarra G ym. Elevated tota...»186, ökar halten fasteglukos och HbA1c-halten i allmänhet först vid svår fetma «Skinner AC, Mayer ML, Flower K ym. Using BMI to de...»183.
- Rutinmässig bestämning av insulinhalten i plasma rekommenderas dock inte, eftersom den är förknippad med variationer i ålder, pubertetsutveckling och problem med analysmetoden «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Förhöjt blodtryck, särskilt systoliskt blodtryck, ökar ganska tidigt när vikten ökar «Skinner AC, Mayer ML, Flower K ym. Using BMI to de...»183.
- I och med fetma ökar tjockleken på halsartären «Reinehr T, Toschke AM. Onset of puberty and cardio...»187.
- Redan i barndomen har fetma koppling till lindrig inflammationsreaktion och oxidativ stress som är riskfaktorer för artärsjukdom «Codoñer-Franch P, Tavárez-Alonso S, Murria-Estal R...»188, «Chen W, Srinivasan SR, Li S ym. Metabolic syndrome...»189.
- Fetma är den viktigaste enskilda riskfaktorn för insulinresistens och typ 2-diabetes hos barn och unga oberoende av kön, ålder och etnisk bakgrund «Shah S, Kublaoui BM, Oden JD ym. Screening for typ...»190, «Lee JM, Okumura MJ, Davis MM ym. Prevalence and de...»191, «Viner RM, Segal TY, Lichtarowicz-Krynska E ym. Pre...»192, «Wabitsch M, Hauner H, Hertrampf M ym. Type II diab...»193, «Saha MT, Keskinen P, Veijola R ym. [Is type 2 diab...»194, «Sinha R, Fisch G, Teague B ym. Prevalence of impai...»195, «Shalitin S, Abrahami M, Lilos P ym. Insulin resist...»196, «Uçkun-Kitapçi A, Teziç T, Firat S ym. Obesity and ...»197. Läs mer om typ 2-diabetes hos feta barn och unga «Tyypin 2 diabetes lihavilla lapsilla ja nuorilla»13.
- Hudpigmenteringen acanthosis nigricans i armhålor och nacke (mörka böjveck) är vanligt hos svårt feta tonåringar. Det kan anses vara ett kliniskt yttre tecken på betydande insulinresistens «Brickman WJ, Huang J, Silverman BL ym. Acanthosis ...»198, bild «Acanthosis nigricans (mörkt böjveck) i nacken på pojke i tonåren»2.
- Fettlever är uppenbarligen vanlig hos överviktiga eller feta barn och unga «Lihavilla nuorilla ilmeisesti esiintyy kohonneita ALAT-arvoja sopien rasvamaksaan.»B, «Yu EL, Golshan S, Harlow KE ym. Prevalence of Nona...»199.
- Risken för att senare insjukna i astma är uppenbarligen större hos barn och unga som
är feta än hos normalviktiga «Lihavat lapset ovat ilmeisesti normaalipainoisia suuremmassa riskissä sairastua myöhemmin astmaan.»B.
- Det är dock oklart vilket som har större betydelse för utvecklingen av astmasymtom, fetma eller livsstil med mycket sittande (låg fysisk aktivitet).
- Barn med astma kan löpa större risk för fetma än friska, men rätt behandling av astman minskar risken.
- Förekomsten av andningsstörningar under sömnen är uppenbarligen större i synnerhet hos feta barn över 8 år än hos normalviktiga barn «Lihavilla lapsilla, etenkin yli 8-vuotiailla, esiintyy unenaikaisia hengityshäiriöitä ilmeisesti useammin kuin normaalipainoisilla, ja lihavuus on niiden itsenäinen riskitekijä.»B.

Acanthosis nigricans i nacken. Hudförändring i samband med insulinresistens hos tonåring med konstaterad typ 2-diabetes.
Källa: Lääkärikirja Duodecim -kuvat, 24.9.2013, Sirpa Tenhola, Artikkelin tunnus: ldk00611, Kustannus Oy Duodecim
Fetmarelaterade sjukdomar hos vuxna
- Fetma ökar avsevärt risken för många sjukdomar och syndrom.
- Hur stor risken för sjukdomar är beror på graden av fetma och den fysiska konditionen.
- Risken höjs särskilt av fetma med betoning på midjan och tidig fetma «Bender R, Jöckel KH, Trautner C ym. Effect of age ...»200.
- Associerade fetmasjukdomar indelas i metaboliska, mekaniska och psykiska problem ("fetma 3M"), bild «Hälsorisker vid fetma»3
- De viktigaste metaboliska associerade sjukdomarna är typ 2-diabetes, fettlever och kranskärlssjukdom, mekaniska associerade sjukdomar obstruktiv sömnapné och artros och psykiska problem depression.
- Ökningen av risken för associerade sjukdomar på grund av fetma jämfört med normalviktiga presenteras i tabell «Risk för fetmarelaterade sjukdomar hos vuxna jämfört med normalviktiga...»4.
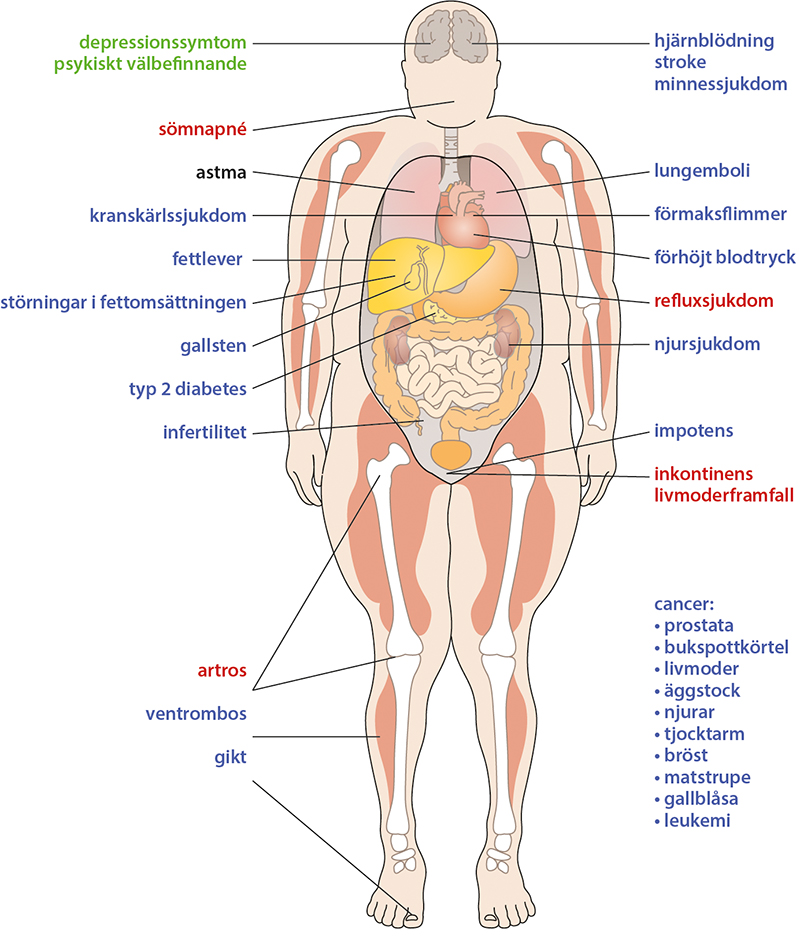
Hälsoproblem med anknytning till fetma. Bilden visar metaboliska konsekvenser av fetma med blå text, mekaniska med röd text och psykiska med grön text. Astma i svart har både metaboliska och mekaniska faktorer.
Bilden har redigerats från källan: Pitkäaikaissairaudet-tietokanta. Lihavuus. Terveysportti, Duodecim. Lihavuuteen liittyvät terveyshaitat. kuva 6.05. Bildens ursprung: Teckning av Tiina Ripatti. Innehållet i databasen finns också tryckt i Pietiläinen K, Mustajoki P, Borg P (red.). Lihavuus. Kustannus oy Duodecim, 2015, 1:a upplagan
Fetma och reproduktiv hälsa
- Fetma ökar risken för flera störningar i den reproduktiva hälsan.
- Problem med att förebygga graviditet:
- Fetma ska beaktas vid valet av hormonell preventivmetod. Se God medicinsk praxis-rekommendationen Raskauden ehkäisy «Raskauden ehkäisy»2 (på finska), «Raskauden ehkäisy. Käypä hoito -suositus. Suomalai...»236; Antikonception - Förhindra oönskad graviditet «Förebyggande av graviditet»3 (på svenska).
- Menstruationsrubbningar:
- Över hälften av kvinnorna med polycystiskt ovarialsyndrom (PCOS) i äggstockarna är överviktiga eller feta, och bukfetma är typiskt för dem. Fetma kan öka symtomen och fynden av PCOS, såsom menstruationsrubbningar och hyperandrogeni «Laitinen J, Taponen S, Martikainen H ym. Body size...»237, «Lim SS, Davies MJ, Norman RJ ym. Overweight, obesi...»238, «Lim SS, Norman RJ, Davies MJ ym. The effect of obe...»239.
- Förekomsten av hyperplasi och cancer i livmoderslemhinnan är större hos kvinnor med blödningsstörningar som är feta redan före klimakteriet «Wise MR, Jordan V, Lagas A ym. Obesity and endomet...»240.
- Infertilitet:
- Kvinnans fetma ökar i synnerhet risken för infertilitet orsakad av ovulationsstörning «Rich-Edwards JW, Goldman MB, Willett WC ym. Adoles...»241, «Grodstein F, Goldman MB, Cramer DW. Body mass inde...»242 men kan också försämra sannolikheten för spontan graviditet eller framgångsrika fertilitetsbehandlingar, även om det inte finns någon ovulationsstörning «van der Steeg JW, Steures P, Eijkemans MJ ym. Obes...»243, «Luke B, Brown MB, Stern JE ym. Female obesity adve...»244.
- Kvinnans fetma kan vara ett hinder för att påbörja assisterad befruktning till exempel på grund av risken för foster- och graviditetskomplikationer.
- Även en mans fetma kan ha en ogynnsam inverkan på fertiliteten och en lyckad provrörsbefruktning «Nguyen RH, Wilcox AJ, Skjaerven R ym. Men's body m...»245, «Petersen GL, Schmidt L, Pinborg A ym. The influenc...»246.
- Foster- och graviditetskomplikationer:
- Mammans fetma är en självständig riskfaktor för allvarliga missbildningar hos fostret. Risken för missbildningar är större ju mer övervikt mamman har «Stothard KJ, Tennant PW, Bell R ym. Maternal overw...»247, «Persson M, Cnattingius S, Villamor E ym. Risk of m...»248, «Brite J, Laughon SK, Troendle J ym. Maternal overw...»249.
- Mammans fetma ökar risken för missfall «Metwally M, Ong KJ, Ledger WL ym. Does high body m...»250.
- Mammans övervikt och fetma ökar risken för graviditetsdiabetes «Torloni MR, Betrán AP, Horta BL ym. Prepregnancy B...»251, «Santos S, Voerman E, Amiano P ym. Impact of matern...»252, «Raskausdiabetes. Käypä hoito -suositus. Suomalaise...»253, «Chu SY, Callaghan WM, Kim SY ym. Maternal obesity ...»254.
- Mammans övervikt och fetma ökar risken för stark fostertillväxt «Kalliala I, Markozannes G, Gunter MJ ym. Obesity a...»225, «Santos S, Voerman E, Amiano P ym. Impact of matern...»252, «HAPO Study Cooperative Research Group. Hyperglycae...»255.
- Blodtrycksstörningar under graviditet (hypertension, gestationshypertension och preeklampsi) är vanligare hos mammor som är överviktiga eller feta «Kalliala I, Markozannes G, Gunter MJ ym. Obesity a...»225, «Santos S, Voerman E, Amiano P ym. Impact of matern...»252, «HAPO Study Cooperative Research Group. Hyperglycae...»255, «Denison FC, Norwood P, Bhattacharya S ym. Associat...»256, «Wang Z, Wang P, Liu H ym. Maternal adiposity as an...»257.
- Fetma ökar särskilt risken för iatrogen för tidig förlossning. Spontana förtida förlossningar förekommer också i större utsträckning än genomsnittet hos kvinnor som är feta «Cnattingius S, Villamor E, Johansson S ym. Materna...»258, «Marchi J, Berg M, Dencker A ym. Risks associated w...»259, «Räisänen S, Gissler M, Saari J ym. Contribution of...»260.
- Fetma är en riskfaktor för överburen graviditet «Cnattingius S, Villamor E, Johansson S ym. Materna...»258, «Marchi J, Berg M, Dencker A ym. Risks associated w...»259, «Räisänen S, Gissler M, Saari J ym. Contribution of...»260.
- Sannolikheten för överviktiga och feta mammor att föda genom planerat eller akut kejsarsnitt är större jämfört med normalviktiga «Denison FC, Norwood P, Bhattacharya S ym. Associat...»256, «Robinson HE, O'Connell CM, Joseph KS ym. Maternal ...»262. Fetma ökar risken för infektioner och andra komplikationer efter kejsarsnitt «Anderson V, Chaboyer W, Gillespie B. The relations...»263, «Pallasmaa N, Ekblad U, Aitokallio-Tallberg A ym. C...»264.
- Fetma ökar risken för anestesikomplikationer i samband med förlossning «Dresner M, Brocklesby J, Bamber J. Audit of the in...»265, «Vricella LK, Louis JM, Mercer BM ym. Impact of mor...»266, «von Ungern-Sternberg BS, Regli A, Bucher E ym. Imp...»267.
- Risken för tromboemboliska komplikationer under graviditets- och barnsängstiden är större ju större moderns BMI är «Larsen TB, Sørensen HT, Gislum M ym. Maternal smok...»268, «Butwick AJ, Bentley J, Leonard SA ym. Prepregnancy...»269, «Blondon M, Harrington LB, Boehlen F ym. Pre-pregna...»270.
- Foster och nyfödda till feta mödrar har uppenbarligen ökad risk för komplikationer i samband med asfyxi, CP-skada och dödsfall «Lindam A, Johansson S, Stephansson O ym. High Mate...»271, «Persson M, Johansson S, Villamor E ym. Maternal ov...»272, «Villamor E, Tedroff K, Peterson M ym. Association ...»273, «Aune D, Saugstad OD, Henriksen T ym. Maternal body...»274.
- De livshotande komplikationerna, intensivvården och moderskapsdödligheten ökar i takt med ökad övervikt. I synnerhet svår och sjuklig fetma är en betydande riskfaktor «Lisonkova S, Muraca GM, Potts J ym. Association Be...»275.
Fetmarelaterad dödlighet
- Fetma ökar risken för förtida död mest i ytterligheten av viktindexfördelningen.
- Dödligheten ökar tydligt när viktindexet överstiger värdet 30 kg/m2 «Troiano RP, Frongillo EA Jr, Sobal J ym. The relat...»276, «McGee DL, Diverse Populations Collaboration.. Body...»277, «Yu E, Ley SH, Manson JE ym. Weight History and All...»278, «Xu H, Cupples LA, Stokes A ym. Association of Obes...»279. Jämfört med viktindexet 23 kg/m2 är dödligheten hos icke-rökare 1,2 gånger (relative risk) med viktindexet 30 kg/m2, 2,5 gånger med viktindexet 40 kg/m2 och 4 gånger med viktindexet 45 kg/m2 «Aune D, Sen A, Prasad M ym. BMI and all cause mort...»280.
- Ökningen av dödligheten har särskilt att göra med den stora mängden fettvävnad «Lee DH, Keum N, Hu FB ym. Predicted lean body mass...»281.
- Sambandet mellan fetma mätt med viktindex och dödlighet verkar försvinna hos personer över 75 år «Stevens J, Cai J, Pamuk ER ym. The effect of age o...»282.
- Prognosen för livslängden för feta 40-åringar är cirka 4 år kortare än för normalviktiga «Bhaskaran K, Dos-Santos-Silva I, Leon DA ym. Assoc...»283.
- Överskridningen av gränsvärdena för midjetjocklek (midjemått cirka 100 cm hos män och cirka 90 cm hos kvinnor) innebär en betydlig ökad risk för död och sjukdomar. Redan ett lindrigare förstorat midjemått innebär ökad risk för sjukdomar «Han TS, van Leer EM, Seidell JC ym. Waist circumfe...»284, «Lemieux S, Prud'homme D, Bouchard C ym. A single t...»285, «Tankó LB, Bagger YZ, Qin G ym. Enlarged waist comb...»286.
- Förutom fetma påverkar uthållighetskonditionen (beskriver blodcirkulations- och andningsorganens funktion vid belastning) dödligheten: en smal person i dåligt skick löper större risk att dö av artärsjukdomar än en person med övervikt med bra kondition «Lee CD, Blair SN, Jackson AS. Cardiorespiratory fi...»287, «Kennedy AB, Lavie CJ, Blair SN. Fitness or Fatness...»288, «Huono kestävyyskunto normaalipainoisella on suurempi kokonaiskuolleisuuden sekä sydän- ja verisuonitautikuolleisuuden riski kuin lihavuus hyväkuntoisella. Toisaalta, vaikka hyvä kunto ja suuri fyysinen aktiivisuus vähentävät lihavuuden aiheuttamaa riskiä sairastua tyypin 2 diabetekseen, on lihavan hyväkuntoisen riski kuitenkin suurempi kuin huonokuntoisen normaalipainoisen.»A.
- Viktförändringar och dödlighet har ett U-format samband «Mikkelsen KL, Heitmann BL, Keiding N ym. Independe...»289.
Behandling av fetma hos barn och unga
Ordnande av vård
- Primärvården har huvudansvaret för att förebygga och behandla fetma.
- Hälso- och sjukvården kan fungera i praktiska arrangemang i samarbete med kommunen och externa tjänsteleverantörer.
- Behandlingen organiseras enligt den lokala och regionala vårdkedjan. Ett multiprofessionellt
team ansvarar för utarbetandet och underhållet av dessa.
- Behovet av vårdresurser kan bedömas genom att följa upp andelen feta barn i åldersklassen.
- I vården betonas vårdvillighet, familjecentrering, klientorientering, målinriktning, verksamhetens kontinuitet och multiprofessionell sakkunskap.
- Behandlingen kan genomföras i grupp eller individuellt eller som en kombination av dessa.
- Screening och förebyggande av fetma samt att föra fetma på tal i rätt tid är en del av rådgivningsbyråernas och skolhälsovårdens hälsofrämjande arbete.
- Handledning som stöder förändringar i familjernas levnadssätt och beteende ordnas inom primärvården som ett multiprofessionellt samarbete.
- I behandlingen av fetma är det skäl att åtminstone använda sakkunskap inom medicin, näringslära, beteendevetenskap och fysioterapi.
- Näringsterapeuten ska vara med i varje behandlingsteam för fetma som expert på vårdplanering.
- Dessutom ansvarar en annan yrkesutbildad person inom hälso- och sjukvården som är väl insatt i vården för genomförandet.
- Till näringsterapeuten ska man skicka
- barnpatienter inom primärvården enligt den lokala vårdkedjan, varvid kriterierna för remittering kan vara kriterier som grundar sig på vikt eller viktutveckling eller kriterier som grundar sig på fetmarelaterade sjukdomar
- barn och unga som vårdas inom den specialiserade sjukvården på grund av fetma.
- Konsultation och vård inom den specialiserade sjukvården omfattar i synnerhet barn
och unga som är svårt feta eller vars differentialdiagnostik av fetma kräver ytterligare
undersökningar eller som har fetmarelaterade sjukdomar.
- Regionala vårdkedjor styr remitteringen till den specialiserade sjukvården.
- Kriterierna för remittering till den specialiserade sjukvården är
- svår fetma (ISO-BMI ≥ 35 kg/m2) eller mycket snabb viktuppgång
- långsammare längdtillväxt och samtidig fetma före slutet av puberteten
- fördröjd psykisk utveckling eller avvikande drag i ansiktet eller extremiteterna
- förhöjt blodtryck
- dyslipidemi
- avvikande glukosomsättning
- förhöjt ALAT-värde (> 80 U/l)
- andningsstörningar under sömnen
- oregelbunden menstruation, svår akne eller hirsutism hos flickor
- bedömning av fetmaoperation efter puberteten.
Anamnes och undersökning
- Barnets eller den ungas familjeförhållanden, skolförhållanden, eventuella andra symtom och sjukdomar, läkemedel som används samt sjukdomar i släkten utreds.
- Levnadsvanorna kartläggs till exempel med hjälp av en motiverande intervju.
- kort enkät «hoi50124b.pdf»1
- motiverande intervju, se «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Utvecklingen av längd och vikt bedöms med hjälp av tillväxtkurvor.
- Syftet med den kliniska undersökningen är att hitta fynd som tyder på associerade sjukdomar till fetma och att identifiera i sig sällsynta endokrina sjukdomar och fetmasyndrom.
- Blodtrycket mäts på höger överarm. Manschettens storlek ska kontrolleras: gummipåsens
bredd ska vara minst 40 procent av överarmens längd och längden minst 80 procent av
den tjockaste punktens omkrets.
- Blodtrycket tolkas med hjälp av referensvärden för kön, ålder och längd «Flynn JT, Kaelber DC, Baker-Smith CM ym. SUBCOMMIT...»290.
- Mörka böjveck (acanthosis nigricans) som tyder på insulinresistens kontrolleras i armhålorna och halsområdet «Acanthosis nigricans (mörkt böjveck) i nacken på pojke i tonåren»2.
- Sköldkörteln palperas för att konstatera struma orsakad av autoimmuntyreoidit.
- Ryggens hållning och rörligheten, felställningar och ömhet i de nedre extremiteternas leder undersöks.
- Ett barn vars pubertetsutveckling ännu inte har börjat kan ha tecken på androgenpåverkan (vanligen svettning i armhålorna och fett hår), som hos en flicka under 8 år och en pojke under 9 år är tecken på till prematur adrenarke.
- Pubertetsutvecklingen bedöms på Tannerskalan.
- Den begynnande utvecklingen av bröstkörteln hos flickor och konstaterandet av gynekomasti hos pojkar kräver utöver inspektion och även palpation för att man ska kunna urskilja körtelvävnaden från fettvävnaden.
- Hos en flicka ska man beakta förekomsten av behåring i ansiktet eller spridningen
av könshår på buken eller låren (hirsutism).
- Svår akne hos en flicka i puberteten kan också tyda på hyperandrogenism med koppling till äggstockarna.
- Om barnet har svår huvudvärk ska ögonbottnen undersökas med tanke på pseudotumor cerebri.
- Kliniska fynd och anvisningar för undersökning av barn och unga beskrivs i tabell «Kliniska fynd och anvisningar för undersökning av barn och unga...»5.
| Fynd | Anvisningar |
|---|---|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| 2 h OGTT, 2 timmars sockerbelastningsprov; P-Gluk, plasmans glukos; T2DM, typ 2-diabetes;
ADA, American Diabetes Association; WHO, Världshälsoorganisationen * Mammans graviditet föregås av diabetes, T2DM hos släkting i första eller andra ledet, etnisk bakgrund förknippad med ökad diabetesrisk, tecken på insulinresistens, såsom acanthosis nigricans, hypertension, dyslipidemi, polycystiskt ovariesyndrom och låg födelsevikt (SGA) «American Diabetes Association.. 2. Classification ...»292. |
|
Allmänna principer för vården
- En förutsättning för vården är att
- barnet har fetma eller
- barnet är överviktigt och dess längdvikt, ISO-BMI eller ålder i förhållande till BMI på tillväxtkurvan fortsätter att stiga eller
- barnet är överviktigt och har tecken på associerade sjukdomar.
- Det är viktigt att i ett tidigt skede identifiera risken för fetma och uppmuntra till hälsosamma levnadsvanor, eftersom det är svårt med viktkontroll för ett barn som redan har gått upp i vikt «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Syftet med behandlingen är att förbättra funktionsförmågan och livskvaliteten samt att förebygga och behandla riskfaktorer och sjukdomar i anslutning till fetma. Förutsättningar för att uppnå målet är bestående levnadsvanor som stöder viktkontrollen.
- Behandlingen ska vara tillräckligt individuell «Lasten lihavuuden hoidon yksilöllisyys»15. Barnets, den ungas och familjens delaktighet och motivation grundar sig på beaktande av individuella behov och önskemål.
Föra på tal och approach
- Sättet att ta upp ärendet har en betydande inverkan på patientens viktkontroll och
strävan efter detta «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293, «Stanford FC, Kyle TK. Respectful Language and Care...»294, (tabell «Föra barns och ungas fetma på tal och vårdgrepp...»6).
- Inom hälso- och sjukvården upplevs det ofta som en utmaning att föra barnets vikt på tal med föräldrarna «Bradbury D, Chisholm A, Watson PM ym. Barriers and...»295.
- Detta kan försvåras av föräldrarnas bristande förmåga att identifiera sitt barns övervikt «Lundahl A, Kidwell KM, Nelson TD. Parental underes...»296.
- Se tilläggsmaterial «Painon puheeksi ottaminen lihavan potilaan hoidossa»12.
- När man för på tal är det bra att sträva efter sensitivitet och positiv inställning. Som hjälp för att föra övervikt på tal kan man använda den i Finland utvecklade Handboken om övervikt hos barn i rådgivnings- och skolåldern - handbok för yrkesutbildade som arbetar med barnfamiljer «http://urn.fi/URN:ISBN:978-952-343-322-9»5.
- För att vården ska lyckas ska både barnet och hans eller hennes familj vara villiga
att få behandling.
- Det primära är att skapa ett gott samarbete genom familjecentrerad växelverkan «Zolnierek KB, Dimatteo MR. Physician communication...»297, «Charlton CR, Dearing KS, Berry JA ym. Nurse practi...»298, «McPherson AC, Hamilton J, Kingsnorth S ym. Communi...»299.
- Familjerna kan ha en negativ stämpel på fetma, förbud mot fetma och logistiska hinder som hindrar dem från att delta i viktkontrollprogrammet «Kelleher E, Davoren MP, Harrington JM ym. Barriers...»300.
- Om familjen är redo och villig ges information om vårdmöjligheterna och familjen hänvisas till vård.
- Om familjen inte orkar förbättra viktkontrollen hänvisas familjen vid behov till psykiskt eller socialt stöd. Uppföljningen av tillväxten fortsätter enligt ålder och dessutom kan man komma överens om extra uppföljningsbesök.
- I vården eftersträvas bestående levnadsvanor som främjar hela familjens hälsa. Tillsammans med familjen uppställs mål för livsstilsförändringar och familjemedlemmarna stöds i genomförandet av förändringarna «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «US Preventive Services Task Force., Grossman DC, B...»303. Familjen styrs till måttliga förändringsmål. Familjens färdigheter, resurser och behov beaktas när man kommer överens om målen.
- Livsstilsförändringar kan syfta till att bibehålla eller minska längdvikt eller åldersrelaterad BMI. Målet kan också vara att minska viktökningen. Strävan efter normalvikt är ofta inte realistisk. När vikten sjunker minskar det växande barnets övervikt, men detta sker också när vikten förblir oförändrad eller stiger måttligt, varvid längdvikten eller åldersrelaterat BMI minskar.
- Vid svår fetma eller associerade fetmasjukdomar, om barnet håller på att sluta växa, kan målet för viktminskningen vara till exempel 7 procent av utgångsvikten «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2, «US Preventive Services Task Force., Grossman DC, B...»303.
- Om viktkurvan länge har varit stigande kan det vara ett betydande resultat att få viktökningen att avstanna. Om ett barn eller en ung person har en tendens till hetsätning, betydande viktpendling ("jojo") eller flera misslyckade viktkontrollförsök är målet i första hand att upprätthålla längdvikten eller vikten.
- Ätstörningar och andra problem med ätbeteendet, till exempel hetsätning och känsloätande, ska beaktas eftersom de kan försvåra behandlingen «Syömishäiriöoireet ovat yleisiä lihavilla lapsilla ja nuorilla. Ne tulee huomioida hoidossa, sillä ne saattavat vaikeuttaa hoitoa.»C, «Lihavien lasten syömiskäyttäytyminen»4. En eventuell hetsätningsbenägenhet ska utredas innan behandlingen inleds, särskilt hos unga «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16. Det lönar sig också att kartlägga okontrollerat ätande av barn «Tunnesyöminen lapsilla ja nuorilla»17.
| Föra på tal och diskutera «McPherson AC, Hamilton J, Kingsnorth S ym. Communi...»299 |
|
| Välmåendeorienterad approach i vården «Hayes JF, Fitzsimmons-Craft EE, Karam AM ym. Disor...»301, «Golden NH, Schneider M, Wood C ym. Preventing Obes...»302 |
|
| Väckande av vårdvillighet och förändringsberedskap |
|
| Kartläggning av familjesituationen och överenskommelse om hur den framskrider |
|
Livsstilsbehandling
- I livsstilsbehandling ingår (se tabell «Delfaktorer och principer för livsstilsbehandling för barn och unga, vilka också kan
tillämpas i förebyggandet av fetma...»7)
- utredning av familjesituationen och levnadsvanorna
- främja livsstilsförändringar och motivation samt ställa upp mål
- matvanor som främjar viktkontroll och stärkande av kontrollen över ätandet
- öka den fysiska aktiviteten och minska stillasittandet
- tillräcklig sömn och vila
- uppföljning av vikten
- långsiktig vårdplan.
- Det centrala är att stärka familjens beredskap för egenvård.
- Valet av vårdform påverkas av familjens behov, önskemål och färdigheter samt barnets eller den ungas grad av fetma och samtidiga sjukdomar. Behandlingsformer som lämpar sig för barn och unga är miniintervention, dvs. egen viktkontroll eller strukturerad livsstilsbehandling med flera handledningstillfällen. Som stöd för dem kan man använda mobilapplikationer och textmeddelanden.
- Vid sidan av viktkontroll bör man fästa uppmärksamhet vid livskvaliteten, det psykiska och fysiska välbefinnandet och funktionsförmågan samt uppkomsten av en positiv kroppsbild.
- Varje yrkesutbildad person som deltar i vården ska ha tillräckliga kunskaper om levnadsvanor som främjar viktkontroll och stöd för beteendeförändringar och en uppmuntrande attityd «Stewart L, Reilly JJ, Hughes AR. Evidence-based be...»304.
| Levnadsvanor som främjar välbefinnande och viktkontroll |
|---|
| Utredning av familjesituationen och levnadsvanorna |
|
| Främja livsstilsförändringar och motivation och ställa upp mål |
|
| Matvanor som främjar viktkontroll och stärkande av ätkontrollen |
|
| Öka den fysiska aktiviteten och minska stillasittandet |
|
| Tillräcklig sömn och vila |
|
| Viktkontroll |
|
| Långsiktig vårdplan |
|
Miniintervention
- Målet med miniinterventionen är att motivera och stödja familjen till egen viktkontroll «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293. Dessutom ska familjen alltid ha möjlighet till handledning i viktkontroll som ordnas av hälso- och sjukvården.
- Miniinterventionen genomförs genom läkarbesök eller besök hos hälsovårdare eller en separat tid som reserverats för detta ändamål hos en annan yrkesutbildad person inom hälso- och sjukvården. Genomförandet av miniinterventionen kan stödas med hjälp av några uppföljningsbesök.
- I miniinterventionen ingår «Lihavuuden mini-interventio»20
- att föra vikten och livsstilen på tal patientorienterat «Painon puheeksi ottaminen lihavan potilaan hoidossa»12 (Handbok, «http://urn.fi/URN:ISBN:978-952-343-322-9»5)
- bedömning av viktsituationen (längd, vikt, längdvikt, BMI, midjemått)
- diskussion om levnadsvanor och vikt, faktorer som inverkar på dem samt deras inverkan på barnets eller den ungas välbefinnande.
Strukturerad livsstilsbehandling
- I strukturerad livsstilsbehandling erbjuds familjen flera handledningstillfällen i grupp, individuellt eller en kombination av dessa. Handledningen kan genomföras som närhandledning, på distans eller via internet.
- Vid planeringen av vården är det viktigt att vara medveten om att familjen har huvudansvaret för viktkontrollen från början av vården. I vården används samma metoder för patientorienterad handledning som vid miniintervention enligt individuella behov, situation och möjligheter.
- Innehållet i individuell handledning planeras i samarbete med familjen. Grupphandledningens betoning väljs enligt gruppens behov. Även deltagarna i grupphandledning ställer upp sina förändringsmål individuellt.
- För att behandlingen ska vara motiverande bör man i handledningen beakta individuella behov «Lasten lihavuuden hoidon yksilöllisyys»15.
Viktneutral approach
- När målet är att bibehålla längdvikten kan man välja en viktneutral inställning till handledningen.
- Approachen fokuserar särskilt på att förbättra livskvaliteten, främja hälsan, öka hälsofrämjande levnadsvanor och minska hälsoriskerna oberoende av vikt «Tylka TL, Annunziato RA, Burgard D ym. The weight-...»310. Centrala principer är ett helhetsbetonat (socialt, emotionellt, psykiskt, fysiskt) välbefinnande som eftersträvas genom intuitivt ätande (identifiera och lyssna på hunger och mättnad) och glädjefylld motion. Det är också viktigt att man värdesätter och respekterar människor av alla storlekar.
- Det finns ganska få forskningsrön om tillvägagångssättet och endast för vuxna (se punkten Viktneutral approach för vuxna). Undersökningar tyder dock på att det i synnerhet kan främja deltagarnas psykiska välbefinnande (bl.a. depression och upplevd stress minskar och självkänslan och livskvaliteten förbättras) «Ulian MD, Aburad L, da Silva Oliveira MS ym. Effec...»311.
Stöd för livsstilsförändringar
- Utgångspunkten för livsstilsförändringarna är familjens livssituation, resurser och ork samt familjemedlemmarnas syn på behovet av och möjligheterna till livsstilsförändringar.
- Som konkreta verktyg kan man använda metoder som kartlägger och väcker motivation till förändring (se «hoi50124c.pdf»2 för föräldrar och «hoi50124d.pdf»3 för unga). Dessa kan upprepas i uppföljningen av behandlingen.
- Med hjälp av patientorienterade verksamhetssätt, såsom motiverande intervju och lösningsorienterad
handledning, kan man främja hälsosamt beteende «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14. De lämpar sig också för behandling av fetma hos barn och unga «Christie D, Channon S. The potential for motivatio...»312, «Mutschler C, Naccarato E, Rouse J ym. Realist-info...»313, «Vallabhan MK, Jimenez EY, Nash JL ym. Motivational...»314. Till exempel finns det preliminära bevis på att en motiverande intervju är kopplad
till viktminskning hos barn som är feta «Resnicow K, McMaster F, Bocian A ym. Motivational ...»315.
- I ett motiverande, patientorienterat handledningsgrepp undviks övertalning, dispyter och motsättningar. Det är viktigt att lyssna och betona patientens och familjens eget ansvar och valfrihet till exempel genom att uppmuntra till att hitta egna lösningar «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Som stöd för familjernas livsstilsförändringar och som stöd för yrkespersonalens arbete
finns elektroniskt material:
- Neuvokas perhe: «https://neuvokasperhe.fi/lasten-ylipaino»6
- Terveyskylän Lastentalo: «https://www.terveyskyla.fi/lastentalo»7.
Effekterna av livsstilsbehandling och faktorer i anslutning till den
- Överviktiga och feta barn i lek-, förskole- och lågstadieåldern, familjecentrerade viktkontrollinterventioner «Ylipainoisten ja lihavien leikki-, esikoulu- ja alakouluikäisten lasten perhekeskeiset painonhallintainterventiot ovat ilmeisesti vaikuttavaa hoitoa, kun ruokailu- ja liikuntatottumuksia kohennetaan käyttäytymisen muutosta tukevien menetelmien avulla.»B samt viktkontrollinterventioner för överviktiga och feta unga (12–17-åringar) «Ylipainoisten ja lihavien nuorten (12–17-vuotiaiden) painonhallintainterventiot ovat ilmeisesti vaikuttavaa hoitoa, kun ruokailu- ja liikuntatottumuksia kohennetaan käyttäytymisen muutosta tukevien menetelmien avulla.»B är uppenbarligen effektiv behandling när mat- och motionsvanor förbättras med metoder som stöder förändrat beteende «Colquitt JL, Loveman E, O'Malley C ym. Diet, physi...»316, «Mead E, Brown T, Rees K ym. Diet, physical activit...»317, «Al-Khudairy L, Loveman E, Colquitt JL ym. Diet, ph...»318.
- Nästan alla barn (under 12 år) «Colquitt JL, Loveman E, O'Malley C ym. Diet, physi...»316, «Mead E, Brown T, Rees K ym. Diet, physical activit...»317 och flera av de ungas vårdprogram «Al-Khudairy L, Loveman E, Colquitt JL ym. Diet, ph...»318 har varit familjecentrerade.
- De flesta vårdprogram för barn och unga har bestått av många delfaktorer, de har alltså främjat förändringar i mat- och motionsvanorna med hjälp av psykologiska metoder.
- Effekten av enskilda delfaktorer kan inte urskiljas. Dessutom har innehållet i behandlingens delfaktorer varierat i olika undersökningar «Militello LK, Kelly S, Melnyk BM ym. A Review of S...»319.
- Vårdprogrammet för barn mellan 5 och 11 år som är överviktiga eller feta kan vara lika effektfullt när det endast gäller föräldrar eller föräldrar och barn «Loveman E, Al-Khudairy L, Johnson RE ym. Parent-on...»320, även om bevisen är begränsade och approachen torde vara svår att tillämpa i vårt land.
- Eftersom familjens socioekonomiska ställning har ett omvänt samband med förekomsten av fetma är det viktigt att undersöka effekten av behandlingen av fetma i familjer med låg socioekonomisk ställning. I fyra av fem undersökningar som ingick i den systematiska översikten minskade behandlingen av fetma signifikant viktindexet för unga vars familjer hade en låg socioekonomisk ställning «Kornet-van der Aa DA, Altenburg TM, van Randeraad-...»321. Det rekommenderas att de unga tas med i planeringen och genomförandet av programmet, liksom till exempel att hobbyer inkluderas i vårdprogrammet.
- Det finns otillräckliga undersökningar om användningen av elektroniska kanaler, smarttelefoner
och spel i fråga om viktkontroll bland barn och unga, och kvaliteten på flera undersökningar
är dålig. Man ska alltså förhålla sig reserverat till forskningsbevisen om metodernas
effekter.
- Förebyggande eller behandling av övervikt och fetma hos barn som riktar sig till föräldrarna via elektroniska kanaler (som Internet) har inte konstaterats vara en effektiv behandling «Hammersley ML, Jones RA, Okely AD. Parent-Focused ...»322.
- Enligt en annan systematisk översikt verkade den mobila hälsotekniken (t.ex. smarttelefonapplikationer, textmeddelanden) ha en liten men betydande effekt på vården av barns fetma när tekniken användes för att kontrollera levnadsvanor, i allmänhet som tillägg till det övriga viktkontrollprogrammet «Darling KE, Sato AF. Systematic Review and Meta-An...»323. Enligt en annan systematisk översikt hade användningen av mobil teknik (t.ex. smarttelefon, textmeddelanden) i behandlingen av barns fetma ingen inverkan på vikten, men det främjade att de hölls kvar i vårdprogrammet «Lee J, Piao M, Byun A ym. A Systematic Review and ...»324.
- Det är svårt att bedöma den självständiga effekten av användningen av textmeddelanden i behandlingen av ungas fetma, eftersom de i huvudsak har använts som en del av en behandling som består av flera delfaktorer «Lee J, Piao M, Byun A ym. A Systematic Review and ...»324. Man känner inte heller till den rekommenderade tidpunkten för att skicka textmeddelanden eller innehållet i dem, men det har konstaterats att de unga godkänner användningen av dem.
- Ett program för hälsofrämjande som utgår från spel (t.ex. "exergaming") kan vara effektivt som behandling av barn och unga som är överviktiga eller feta. Effektiviteten kan öka om spel används som en del av det övriga viktkontrollprogrammet «Ameryoun A, Sanaeinasab H, Saffari M ym. Impact of...»326.
- Behandlingens effekt kan vara kopplad till dess intensitet.
- I den systematiska översikten konstaterades ett samband mellan effekten av behandlingen av övervikt eller fetma och kontakttiden för behandlingsprogrammet (= antalet träffar x deras längd) «O'Connor EA, Evans CV, Burda BU ym. Screening for ...»327. Vårdprogram med en kontakttid på minst 26 timmar minskade vanligen barnens och ungdomarnas vikt inom 6–12 månader med 0,2 BMI-SDS-enheter (standard deviation score) «Jääskeläinen J, Dalla Valle M. Lasten ja nuorten l...»328, medan viktminskningen i jämförelsegruppen var liten eller ingen alls «O'Connor EA, Evans CV, Burda BU ym. Screening for ...»327. I den andra systematiska översikten om förebyggande och behandling av fetma konstaterades däremot ingen koppling mellan kontakttid eller behandlingsprogrammets längd och effekt «Heerman WJ, JaKa MM, Berge JM ym. The dose of beha...»329. I undersökningarna som ingick i översikten var behandlingens kontakttid i genomsnitt 27,7 timmar (SD 32,2) och längd 26 veckor (SD 23,4).
- Det rekommenderas att behandlingsprogrammet för fetma ska innehålla en kontakttid på minst 26 timmar «US Preventive Services Task Force., Grossman DC, B...»303 och upprepas tillräckligt ofta «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2. Det har också framförts att en effektiv behandling inte kan ges en minimikontakttid eller -längd «Heerman WJ, JaKa MM, Berge JM ym. The dose of beha...»329.
- Behandlingens effekt kan vara kopplad till platsen där vården genomförs.
- Behandlingsprogrammets effekt kan öka när det genomförs i en specialiserad enhet «Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Li...»330.
- De program för förebyggande och vård av fetma hos barn som genomförts inom primärvården har haft en anspråkslös effekt «Seburg EM, Olson-Bullis BA, Bredeson DM ym. A Revi...»331. De mest effektiva interventionerna har i huvudsak varit vårdprogram och innehållit flera delfaktorer samt iakttagelser av levnadsvanorna.
- Även på individnivå känner man lite till faktorerna som har samband med behandlingens
effekt.
- Åldern hos barn som deltar i vårdprogrammet kan vara kopplad till behandlingens effekt.
- I den systematiska översikten konstaterades ett positivt samband mellan barnens ålder och behandlingens effektivitet «Janicke DM, Steele RG, Gayes LA ym. Systematic rev...»332.
- Å andra sidan var effekten av det finländska programmet för viktkontroll «Dalla Valle M, Laatikainen T, Lehikoinen M ym. Pae...»333 inom den specialiserade sjukvården bättre hos barn under 10 år än hos feta barn under 10 år. Vården var mest effektiv bland barn i åldern 2–6 år.
- Hos unga kan psykiskt välbefinnande i början av behandlingen förutspå en större viktminskning under behandlingen «Yackobovitch-Gavan M, Nagelberg N, Demol S ym. Inf...»334.
- Familjens psykosociala belastning (t.ex. beteendeproblem hos barnet, psykiska problem hos en förälder, familjens ekonomiska problem) hade ett samband med avbrytandet av viktkontrollprogrammet och mindre genomslagskraft i kohortstudien «Phan TT, Chen FF, Pinto AT ym. Impact of Psychosoc...»335. Innan viktkontrollprogrammet inleds ska man sträva efter att identifiera familjernas behov av psykosocialt stöd.
- Före viktkontrollprogrammet konstaterades att kraftigt stört ätande hade ett samband med mindre genomslagskraft för programmet «Balantekin KN, Hayes JF, Sheinbein DH ym. Patterns...»336.
- De emotionella hinder i den egna verksamheten som 7–12-åriga barns föräldrar rapporterade i vårdundersökningen (t.ex. skuld över att begränsa fett- eller sockerhaltig mat eller skärmtid) blev den enda faktorn i de uppmätta attityderna, som förklarade en mindre viktminskning för barnen «Steinsbekk S, Jozefiak T, Ødegård R ym. Impaired p...»337.
- Åldern hos barn som deltar i vårdprogrammet kan vara kopplad till behandlingens effekt.
- Det finns få forskningsrön om behandlingens långvariga effekt hos barn som är överviktiga
eller feta.
- Behandlingens förmånliga effekter kan synas i en uppföljning på 6, 12 och 24 månader «Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Li...»330.
- För att uppnå ett långvarigt behandlingsresultat har ett så kallat underhållsprogram föreslagits enligt vårdmodellen för långtidssjukdomar «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Genom kvalitativa undersökningar har man utrett vilka erfarenheter deltagarna, handledarna
och representanterna för intressentgrupperna har av faktorer som ökar och minskar
effekten av vården.
- De vårdprogram som påverkar barnens fetma har innehållit träning av nya levnadsvanor i praktiken, att ta med hela familjen samt socialt stöd till vuxna och barn «Burchett HED, Sutcliffe K, Melendez-Torres GJ ym. ...»338. Stöd och ett positivt grepp från professionella har hjälpt barnens föräldrar att fortsätta behandlingen «Lasten ja nuorten painonhallintaohjelmien vaikuttavuus»21, «Kelleher E, Davoren MP, Harrington JM ym. Barriers...»300.
- De unga har upplevt att det är viktigt med aktiva program för viktkontroll som planerats för den egna åldersgruppen samt stöd som de fått i dem och i sin närmaste krets «Jones HM, Al-Khudairy L, Melendez-Torres GJ ym. Vi...»339, «Lasten ja nuorten painonhallintaohjelmien vaikuttavuus»21.
- För deltagarna i viktkontrollprogrammet kan en hälsosam måltid och motion ge upphov till en upplevelse av fördelarna med livsstilsförändringar samt en känsla av förmåga och självreglering för att fortsätta med dem «Jones HM, Al-Khudairy L, Melendez-Torres GJ ym. Vi...»339, «Lasten ja nuorten painonhallintaohjelmien vaikuttavuus»21.
- Bedömningen av resultaten av vårdundersökningarna försvåras av de varierande konstellationerna i behandlings- och kontrollgrupperna. Behandlings- och kontrollgrupperna har varierat i undersökningarna i fråga om målgruppen, varaktigheten, kontakttiden, genomförandesättet och -platsen samt innehållet. De huvudreaktionsvariabler som används vid bedömningen av effekten är oenhetliga (t.ex. BMI, BMI-SDS). Dessutom har det i många undersökningar funnits många som avbrutit undersökningen «Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Li...»330. I undersökningarna har man ofta konstaterat ett brett variationsintervall inom interventionsgrupperna «O'Connor EA, Evans CV, Burda BU ym. Screening for ...»327. Betydelsen av andra eventuella faktorer som påverkar vårdresultatet har ofta beaktats bristfälligt.
Läkemedelsbehandling
- Läkemedelsbehandling av fetma hos barn och unga kan komma i fråga som tillägg till behandling av levnadsvanor främst hos unga över 12 år «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2
- Läkemedelsbehandlingen ska genomföras under övervakning av en specialist i barnsjukdomar som är insatt i behandlingen av fetma och den ersätter inte handledning i livsstilsförändring.
- - Barn och unga som får ett läkemedel för behandling av fetma ska få näringshandledning, och regelbunden uppföljning ska ordnas för dem «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Det finns få långvariga forskningsrön om läkemedelsbehandling av fetma hos barn och unga «Mead E, Atkinson G, Richter B ym. Drug interventio...»341.
- Metformin
- är ett primärläkemedel vid typ 2-diabetes och kan komma i fråga även hos unga med fördiabetes samt hos feta flickor med polycystiskt ovariesyndrom «Kendall D, Vail A, Amin R ym. Metformin in obese c...»342. Läkemedlet har ingen indikation för enbart fetma.
- hjälper uppenbarligen kortvarig viktkontroll hos feta barn, men behandlingsresultatet vid behandling över 6 månader är sämre «Metformiini ilmeisesti auttaa lihavien lasten lyhyen aikajakson painonhallinnassa, mutta hoitotulos yli 6 kuukautta kestävässä hoidossa on huonompi.»B. Viktminskningen kan orsakas av aptitlöshet i samband med metforminbehandling och tarmrelaterade biverkningar. Gradvis höjning av dosen minskar biverkningarna.
- Orlistat
- förbättrar uppenbarligen viktminskningsresultatet hos svårt feta ungdomar, men största delen avbryter på grund av biverkningar av behandlingen inom 3 månader «Orlistaatti ilmeisesti parantaa laihdutustulosta vaikeasti lihavilla nuorilla, mutta suurin osa keskeyttää hoidon haittavaikutusten vuoksi.»B, «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- GLP-1-analogerna liraglutid och semaglutid
- Sänker viktindexet påtagligt mer än placebo hos feta ungdomar i åldern 12–17 år «Elintapahoitoon yhdistetty GLP-1-analogihoito (liraglutidi tai semaglutidi) laskee painoa merkitsevästi elintapahoitoon yhdistettyä lumelääkettä enemmän yli 12-vuotiaiden nuorten lihavuuden hoidossa.»A.
- Liraglutid har en indikation för behandling av fetma hos minst 12 år gamla barn och är begränsat grundersättningsgillt med denna indikation. Se mer information «https://www.kela.fi/lakemedel3051»8.
Operationsbehandling
- För patienter i ungdomsåldern (13–18 år) kan man överväga fetmakirurgi om den konservativa behandlingen av fetma inte har varit framgångsrik och fetman avsevärt försämrar den ungas livskvalitet eller orsakar associerade sjukdomar.
- Vid bedömning av unga i fråga om fetmakirurgi iakttas samma principer som för vuxna.
- Operationsbehandling kan övervägas om den unga personens ISO-BMI är över 35 kg/m2 och han eller hon har typ 2-diabetes, sömnapné, förhöjt blodtryck eller annan svår associerad sjukdom «Styne DM, Arslanian SA, Connor EL ym. Pediatric Ob...»2.
- Operationsbehandling kan övervägas även utan fetmarelaterade sjukdomar om ISO-BMI är över 40 kg/m2 och fetma orsakar svår skada på livskvaliteten.
- Före fetmakirurgin ska den unga vårdas konservativt enligt samma principer som vuxna.
- Före fetmakirurgin ska den unga bedömas multiprofessionellt under ledning av en pediatriker som är insatt i ämnet. I operationsprövningen av 16–17-åringar deltar antingen en pediatriker eller en läkare i inremedicin eller en endokrinolog som är insatt i behandlingen av fetma.
- Den unga ska vara tillräckligt mogen för att själv överväga fetmakirurgi och ha en pubertetsutveckling på nivån Tanner 4–5.
- När en ung person genomgår en operationsprövning ska man noggrant bedöma helhetssituationen, familjens stöd, den ungas psykologiska mognad och möjligheten att ta hand om fortsatt vård även vid eventuella komplikationer.
- Patienten ska vara bunden till de förändringar i kosten och motionen som fetmakirurgin förutsätter samt till regelbunden uppföljning.
- En ung person får inte ha missbruksproblem och rökning bör avslutas en månad före operationen.
- Efter en fetmaoperation finns det risk för problem med sinnesstämningen «Järvholm K, Karlsson J, Olbers T ym. Characteristi...»343.
- Resultaten av fetmakirurgi hos unga är uppenbarligen motsvarande som hos vuxna «Lihavuuskirurgia ilmeisesti aikaansaa samankaltaisen painonlaskun nuoruusikäisillä (13–18-vuotiailla) kuin aikuisilla.»B, även om det torde vara fler unga än vuxna som genomgått reoperationer.
- Operationerna görs alltid i specialiserade enheter som har ett multiprofessionellt vårdteam.
- Efter fetmaoperationen ska uppföljningen fortsätta under hela livet enligt samma principer som hos vuxna.
Behandling av fetma hos vuxna
Ordnande av vård
- Behandlingen av fetma ska vara en fast del av hälso- och sjukvårdsverksamheten på samma sätt som behandlingen av andra kroniska sjukdomar, såsom diabetes och förhöjt blodtryck. Detta förutsätter att regionala multiprofessionella vårdprogram och vårdkedjor skapas, att personalen kontinuerligt utbildas samt att bantnings- och viktkontrollgrupper organiseras.
- Största delen av behandlingen av fetma sker inom primärvården (hälsovårdscentraler och företagshälsovård), där hälso- och sjukvårdspersonal som är insatta i fetmabehandling ansvarar för genomförandet.
- Se punkt Kriterier för remittering till specialiserad sjukvård.
- Vårdplanen för fetma görs upp tillsammans med patienten. Viktkontroll förutsätter långvarig egenkontroll och möjlighet till hälso- och sjukvårdsstöd även efter ett lyckat bantningsresultat. Hur förändringarna i levnadsvanorna lyckas och upprätthålls ska följas upp och stödas i samband med hälso- och sjukvårdens kontakter.
- För vuxna är olika behandlingsalternativ livsstilsbehandling, diet med mycket lågt energiinnehåll (VLED), läkemedel och fetmaoperation.
- Behandlingen kan genomföras genom individuella möten ansikte mot ansikte, viktkontrollgrupper, distansmottagning eller med hjälp av internetbaserade vårdformer (t.ex. Terveyskylän Painonhallintatalo «https://www.terveyskyla.fi/painonhallinta/»9).
- Grupphandledningen ska vara regelbunden hälso- och sjukvårdsverksamhet, vars genomförande ska säkerställas med tillräckliga person- och tidsresurser som behövs för grupphandledningen.
- Behandlingen av fetma är multiprofessionell, vilket förbättrar behandlingens resultat «Tapsell LC, Lonergan M, Batterham MJ ym. Effect of...»344, «Peckmezian T, Hay P. A systematic review and narra...»345, «Montesi L, El Ghoch M, Brodosi L ym. Long-term wei...»346. Både inom primärvården och den specialiserade sjukvården ingår i teamet läkare, sjukskötare eller hälsovårdare och näringsterapeut som är väl insatta i behandlingen av fetma. Dessutom ska gruppen bestå av en psykolog och en fysioterapeut eller någon annan expert på motion, eller så kan de konsulteras. Även familje- och socialarbetare samt ergoterapeuter kan konsulteras vid behov. Barnmorskan är en central person på mödra- och familjerådgivningen.
- De som arbetar med fetma ska ha åtminstone grundläggande kunskaper om fetma och faktorer som påverkar fetma samt kunskaper om individuell handledning och grupphandledning. Deras inställning till personer med fetma ska vara positiv.
- Största delen av behandlingen kan genomföras under ledning av en skötare eller näringsterapeut.
- I näringsmässiga specialfall konsulteras alltid näringsterapeut. Läs mer om remittering till näringsterapeut som en del av behandlingen av fetma «Ravitsemusterapeutille lähettäminen osana lihavuuden hoitoa»22.
- Även konsultation hos psykolog är nödvändig för många patienter både för att identifiera eventuella psykiska problem i bakgrunden och för att förbättra kontrollen över ätandet och för att bearbeta den psykologiska bördan på grund av fetma.
- Alla former av behandling av fetma (livsstilsbehandling, VLED och läkemedelsbehandling), med undantag av operationer, kan genomföras inom primärvården.
- Operationsbehandlingen av fetma koncentreras till universitetssjukhus eller andra sjukhus som är insatta i operationsbehandling
- Remisser till den specialiserade sjukvården (även remisser för bedömning av fetmaoperationer) görs till den regionala endokrinologiska polikliniken eller internmedicinska polikliniken.
- Kriterierna för remittering till den specialiserade sjukvården hos vuxna är
- 1. bedömning av fetmaoperation efter livsstilsbehandling (se Tilläggskriterierna nedan och Indikationerna för operationsbehandling) eller
- 2. svår fetma eller svåra associerade sjukdomar till fetma, vars behandling inom primärvården inte är möjligt eller inte har gett resultat
- samt utöver punkterna 1 och 2:
- BMI ≥ 35 kg/m2 om patienten har en associerad fetmasjukdom (såsom typ 2-diabetes eller dess förstadium, förhöjt blodtryck, metabolt syndrom, fettlever, sömnapné, artros i de bärande lederna, polycystiskt ovariesyndrom), eller BMI ≥ 40 kg/m2 utan associerade sjukdomar och
- patienten är villig och redo att behandla fetman.
- Ytterligare kriterier för remittering till fetmakirurgi:
- En bedömning av fetma kan också övervägas om patienten har typ 2-diabetes och BMI ≥ 30 kg/m2 och konservativ behandling av fetma och diabetes inte har gett ett tillräckligt resultat.
- Innan patienten skickas till fetmaoperationsbedömningen borde patienten ha gått ner cirka 5 procent av sin vikt för att verifiera patientens engagemang i de livsstilsförändringar som krävs för fetmaoperationen samt samarbetet med hälso- och sjukvården.
- Se närmare kriterier för fetmakirurgi i punkten Ämnen för operationsbehandling.
- Om remissen returneras från den specialiserade sjukvården till primärvården ska primärvården ordna ändamålsenlig fetmabehandling. Vid behov kan den specialiserade sjukvården konsulteras om ordnande av vård.
Undersökning av patienten
- I tabell «Undersökning av fetma och helhetsbedömning ...»8 sammanställs sådant som ska utredas när en patient med övervikt eller fetma vårdas.
| Undersökning/information | Frågor som ska utredas och mer information |
|---|---|
| Vikt, längd, midjemått | «Painoindeksi ja vyötärön ympärys»1 |
| Ålder | Se punkten Viktkontroll för personer över 65 år |
| Levnadsvanor |
|
| Typ 2-diabetes | Test för diabetesrisk «http://www.diabetes.fi/diabetestietoa/diabeteksen_ehkaisy/riskitesti»10 |
| Släktanamnes |
|
| Lipid- och glukosomsättning |
|
| Blodtryck | |
| Andra sjukdomar | Fettlever:
Ätstörningar TULES (hur påverkar man rörligheten och ökningen av den) |
| Misstanke om sömnapné | Nattpolygrafi |
| Misstanke om endokrinologisk sjukdom |
|
| Beredskap för egenvård | Vilja och resurser för viktminskning eller viktkontroll |
Mål och allmänna principer för vården
- Inom hälso- och sjukvården är syftet med behandlingen av fetma att förebygga och behandla fetmarelaterade sjukdomar eller sjukdomar som förvärras på grund av fetma samt förbättra arbets- och funktionsförmågan och livskvaliteten.
- Målet med behandlingen av fetma är positiva bestående livsstilsförändringar och därmed
tillräcklig viktminskning (minst 5 %) eller upprätthållande av den nuvarande vikten
(viktkontroll). En minskning på minst 5 procent av vikten leder uppenbarligen till
gynnsamma ämnesomsättningsförändringar «Vähintään 5 %:n painon alenemisella ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia, ja se on realistinen saavuttaa. Hyöty painonlaskusta on selkein lihavilla henkilöillä, joilla on glukoosiaineenvaihdunnan häiriö.»B, och är realistisk.
- Målen ställs upp tillsammans med patienten och närmålet antecknas i patientjournalen. Målet att minska vikten ska vara tillräckligt lågt för att det ska vara möjligt att uppnå det. Uppnåendet av målet uppmuntrar patienten att fortsätta med viktkontrollen.
- Om vikten har stigit länge kan det vara ett betydande resultat att stoppa viktuppgången.
- Strävan efter normalvikt är ofta inte realistisk, särskilt inte när personerna har svår och sjuk fetma (se Avstå klokt-rekommendationen «Normaalipaino laihdutustavoitteena»24). För feta patienter (viktindex BMI > 30 kg/m2) är målet med viktminskningen i allmänhet inte att sträva efter ett normalt viktindex (BMI < 25 kg/m2). Den yrkesutbildade personen inom hälso- och sjukvården har till uppgift att hjälpa patienten att ställa realistiska mål).
- Förbättringen av associerade sjukdomar, särskilt typ 2-diabetes, eller en förbättring av behandlingsbalansen är direkt kopplad till viktminskningens omfattning «Lean ME, Leslie WS, Barnes AC ym. Primary care-led...»347, «Lean MEJ, Leslie WS, Barnes AC ym. Durability of a...»348.
- Förutom lindring av associerade sjukdomar kan viktminskning förbättra funktionsförmågan och livskvaliteten «Kaukua J, Pekkarinen T, Sane T ym. Health-related ...»349, «Kolotkin RL, Andersen JR. A systematic review of r...»350.
Grunderna för urval till vård
- Grunder för urval till vård:
- fetmans omfattning:
- ju mer övervikt, desto större risk för sjukdomar och fler andra olägenheter
- bukfetma:
- ökad risk för insjuknande i samband med visceralfett; se punkten Fetmarelaterade sjukdomar hos vuxna
- associerade sjukdomar eller riskfaktorer för sådana:
- typ 2-diabetes eller förstadium till det
- förhöjt blodtryck
- dyslipidemi
- fettlever
- sömnapné
- kranskärlssjukdom
- artros i bärande leder
- astma
- polycystiskt ovariesyndrom (PCOS)
- tidpunkt för diagnosen:
- En gynnsam utgångspunkt för behandlingen av fetma är en sjukdom vars svårighetsgrad kan lindras genom viktminskning (särskilt för en person som nyligen insjuknat i typ 2-diabetes, och som är fet, bör alltid erbjudas fetmabehandling).
- ålder:
- Ju yngre patienten är, desto viktigare är det att förebygga fetma eller viktökning och behandla fetma.
- Hos personer över 65 år är det motiverat att behandla fetma endast om viktminskningen bedöms ha en positiv inverkan på hälsan och funktionsförmågan.
- önskan om graviditet, graviditet eller amning:
- Frågor om graviditetsplaner ska ställas när behandlingen av fetma planeras. Om kvinnan inte önskar graviditet, ska pålitligt preventivmedel säkerställas så att fetmans inverkan på valet av metod beaktas (se God medicinsk praxis-rekommendationen Raskauden ehkäisy «Raskauden ehkäisy»2 (på finska), «Raskauden ehkäisy. Käypä hoito -suositus. Suomalai...»236; Antikonception - Förhindra oönskad graviditet «Förebyggande av graviditet»3).
- övervikt i hela familjen; livsstilsvård för feta föräldrar stöder vård och förebyggande av övervikt hos barn
- patientens beredskap och vilja till vård.
- fetmans omfattning:
Val av behandlingsmetod
- Valet av behandlingsmetod påverkas av patientens egna önskemål, livssituation, resurser, fetma och samtidiga sjukdomar.
- Vårdmetoden väljs alltid genom samtal med patienten.
- De behandlingsmetoder som föreslås är (tabell «Urvalsprinciper för behandlingsmetod för fetma hos vuxna (++ primär, + eventuell behandlingsform)...»9)
- motivering till självständig fetmabehandling, det vill säga miniintervention «Lihavuuden mini-interventio»20 eller
- målinriktad livsstilsvård med flera handledningstillfällen. Kontinuiteten i vårdrelationen
är också viktig.
- Livsstilsbehandling kan genomföras som individuell handledning eller grupphandledning och med hjälp av internetunderlag och distanshandledningsteknik.
- Om målet är viktminskning kan man vid sidan av livsstilsbehandling använda diet med mycket lågt energiinnehåll (VLED), medicinering eller operationsbehandling.
- Både under planeringen och genomförandet av behandlingen är det viktigt att utreda om patienten har tankemodeller som ökar risken för ätstörningar och symtom på ätstörningar, eftersom sträng viktminskning kan provocera ätstörningsrelaterat tänkande och beteende. En eventuell hetsätningsbenägenhet ska utredas innan behandlingen inleds «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16.
| Viktindex (BMI) och tilläggsfaktorer | Miniintervention eller livsstilsbehandling | VLED a) och livsstilsbehandling | Medicinering + livsstilsbehandling | Operation b) + livsstilsbehandling |
|---|---|---|---|---|
| BMI 25–29,9 kg/m2 | ++ | |||
| Dessutom bukfetma eller associerade sjukdomarc) | ++ | + d) | ||
| BMI 30–34,9 kg/m2 | ++ | + | + | |
| Dessutom associerade sjukdomar c) | ++ | + | + | + om typ 2-diabetes b) |
| BMI 35–39,9 kg/m2 | ++ | + | + | |
| Dessutom associerade sjukdomarc) | ++ | + | + | + |
| BMI 40 kg/m2 eller mer | ++ | + | + | + |
| a) VLED, diet med mycket lågt energiinnehåll b) Se avsnittet om Ämnen för operationsbehandling. BMI 30–34,9 kg/m2 gäller typ 2-diabetes. c) typ 2-diabetes eller dess förstadium, förhöjt blodtryck, metabolt syndrom, fettlever, sömnapné, artros i bärande leder, polycystiskt ovariesyndrom (PCOS) eller andra sjukdomar associerade till fetma d) BMI minst 27 kg/m2 (med undantag av orlistat minst 28 kg/m2) Hos personer med asiatisk bakgrund är gränsvärdet för övervikt BMI 23 kg/m2 och gränsvärdet för fetma 27,5 kg/m2. |
||||
Föra fetma på tal och genomföra behandlingen
- Behovet av behandling av fetma tas upp med iakttagande av god praxis för att föra det på tal (t.ex. fråga–berätta–fråga) «Painon puheeksi ottaminen lihavan potilaan hoidossa»12. Att en yrkesutbildad person inom hälso- och sjukvården för behandlingen av fetma på tal har en betydande inverkan på patientens viktkontroll och strävan efter den «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293. Det centrala är att undvika skuldbeläggning. Fetma och behandlingen av fetma diskuteras positivt och uppmuntrande med patienten genom ett patientcentrerat arbetssätt, till exempel en motiverande intervju «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14, «Samdal GB, Eide GE, Barth T ym. Effective behaviou...»351, «Absetz P, Hankonen N. How to help patients adopt a...»352.
- THL, HUS och Hjärtförbundet har publicerat en kort guide om att föra vikten på tal, se «http://urn.fi/URN:NBN:fi-fe2021082343809»12.
- Med patientcentrerat samtal avses att man avstår från sina egna förhandsantaganden om patienten, ställer frågor och visar intresse. Det är viktigt att utreda vad patienten själv anser om sin vikt och vad han eller hon eventuellt redan har gjort eller prövat för att få kontroll över sin vikt.
- Om patienten är intresserad får han eller hon information om de vårdmöjligheter som erbjuds (tabell «Urvalsprinciper för behandlingsmetod för fetma hos vuxna (++ primär, + eventuell behandlingsform)...»9) och funderar tillsammans på vilka alternativ som kommer i fråga i hans eller hennes fall.
- För patienter som är villiga att behandla fetman och för patienter som är redo för fetmabehandling reserveras ett besök hos en expert inom hälso- och sjukvården som är insatt i fetmabehandling för så kallad miniintervention i behandlingen av fetma «Lihavuuden mini-interventio»20 eller planmässig livsstilsbehandling.
- Om patienten inte är villig att behandla fetman får han eller hon information om var han eller hon kan ta kontakt om han eller hon senare upplever att han eller hon behöver behandling. Patientens avvisande reaktion är sällan ett tecken på brist på vårdmotivation. Snarare kan det vittna om att det väcks svåra känslor av misstron på att det skulle lyckas eller att vikten förs på tal. Det lönar sig att betrakta ett avvisande förhållningssätt som en upplevelse som råder just då, till exempel på grund av livssituationen. En inställning som förstår patienten och uppskattar patientens valfrihet kan bidra till att öka patientens egen motivation och förändringsberedskap.
- Om patienten har en tendens till hetsätning rekommenderas inte sträng viktminskning utan målet är i första hand viktkontroll och övning i precisionsätande (regelbundet, tillräckligt, mångsidigt, tolerant). En eventuell hetsätningsbenägenhet bör utredas innan behandlingen inleds «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16.
- Behovet av en långsiktig vårdplan, uppföljning och effektivering av vården framhävs särskilt när viktpendling ligger i bakgrunden.
- Vid viktkontroll och viktminskning är en central uppgift för den yrkesutbildade personen att stärka patientens beredskap för egenvård.
- Förutom mat- och motionsvanor granskas även andra faktorer som påverkar vikten och viktkontrollen, såsom sömn, livssituation och resurser, samt faktorer som påverkar kontrollen över ätandet, såsom känsloätande och hetsätning.
Miniintervention
- Målet med miniinterventionen är att motivera patienten till självständig fetmabehandling, vilket redan i sig kan hjälpa patienten «Rose SA, Poynter PS, Anderson JW ym. Physician wei...»293. Patienten ska dock alltid ha möjlighet till andra behandlingsalternativ för fetma.
- Miniinterventionen genomförs i samband med ett läkarbesök eller så reserveras separat tid för en yrkesutbildad person inom hälso- och sjukvården som är insatt i ärendet. Genomförandet av miniinterventionen kan vid behov stödas med hjälp av några uppföljningsbesök. Planen och genomförandet av miniinterventionen registreras i patientdatasystemet.
- I miniinterventionen ingår «Lihavuuden mini-interventio»20
- att föra fetma och levnadsvanor på tal patientorienterat «Painon puheeksi ottaminen lihavan potilaan hoidossa»12
- bedömning av fetma (vikt, längd, BMI, midjemått, associerade sjukdomar och registrering av dessa uppgifter i patientdatasystemet)
- diskussion om fetma, faktorer som påverkar fetma och dess inverkan på patientens välbefinnande
- konkret plan för egenvård
- presentation av lokala metoder för viktkontroll och viktminskning som stöd för och genomförande av viktkontroll och viktminskning (beaktar även tjänster som erbjuds av folkhälsoorganisationer, tredje sektorn och andra aktörer)
- skriftligt och elektroniskt material som stöd för livsstilsförändringar och viktkontroll (se mer om ämnet «Ylipainoisille ja terveydenhuoltohenkilöstölle suositeltavaa kirjallisuutta»25).
Livsstilsbehandling
- Med livsstilsbehandling avses en behandlingsform för fetma där patienten erbjuds flera handledningsomgångar i frågor som gäller livsstilen som är centrala för patientens viktkontroll, antingen i grupp eller individuellt. Handledningen kan genomföras som närhandledning, på distans eller via internet.
- Vid planeringen av behandlingen är det viktigt att vara medveten om att patienten är huvudansvarig för sin bantning och viktkontroll och att han eller hon uppmuntras till detta från början av behandlingen. Vid planeringen av vården används metoder för patientorienterad handledning «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Målet med livsstilsvården är att enligt det individuella behovet, situationen och
möjligheterna
- upprätthålla den nuvarande vikten (viktkontroll) eller
- uppnå minst 5 procents viktminskning (bantning) och upprätthålla uppnådd vikt.
- En sådan viktminskning leder uppenbarligen till gynnsamma ämnesomsättningsförändringar «Vähintään 5 %:n painon alenemisella ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia, ja se on realistinen saavuttaa. Hyöty painonlaskusta on selkein lihavilla henkilöillä, joilla on glukoosiaineenvaihdunnan häiriö.»B, och är realistisk.
- Strävan efter normalvikt är ofta inte realistisk, i synnerhet inte hos personer med svår och sjuklig fetma (se Avstå-kloktrekommendationen «Normaalipaino laihdutustavoitteena»24).
- Vid sidan av viktkontroll eller viktminskning ska man i vården fästa uppmärksamhet
vid
- livskvalitet samt psykisk och fysisk funktionsförmåga
- för behandling av associerade fetmasjukdomar och därmed förknippade riskfaktorer, inklusive risken för utveckling av ätstörningar.
Genomförande av livsstilsbehandling
- Livsstilsbehandling kan genomföras som multiprofessionell individuell handledning eller grupphandledning. Individuell handledning och grupphandledning kan vara lika effektiva «Ryhmä- ja yksilöneuvonta saattavat olla yhtä tehokkaita lihavuuden hoidossa.»C. Att få och ge kamratstöd, utbyta erfarenheter och lära sig tillsammans samt kostnadseffektivitet talar för grupphandledning.
- Det är motiverat att genomföra vården som individuell handledning om det inte finns lämplig grupphandledning eller om patienten har orsaker med anknytning till hälsa eller tidsanvändning, psykiska orsaker eller andra orsaker på basis av vilka grupphandledning inte är ett lämpligt alternativ.
- Det finns utbildning för individuell handledning och grupphandledning i bantning och viktkontroll. Läs mer om ämnet «Painonhallintaan liittyvä koulutus»26
- Antalet handledningsbesök och behandlingstiden för livsstilsvård diskuteras individuellt.
Antalet handledningsbesök och behandlingstiden påverkas av fetma, associerade sjukdomar,
andra sjukdomar och tillgängliga resurser.
- Rekommenderat antal handledningstillfällen under de första 6–12 månaderna är 1–2 träffar per månad, i början varje vecka, sammanlagt 14 gånger eller mer «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353. Även med färre besök än så kan man uppnå resultat, men viktminskning är vanligen mer anspråkslös «Tronieri JS, Wadden TA, Chao AM ym. Primary Care I...»354.
- Även om det inte råder enighet om uppföljningens optimala längd bevaras i allmänhet bantningsresultatet bättre om möjligheten till uppföljning fortsätter även därefter «Webb VL, Wadden TA. Intensive Lifestyle Interventi...»355. Uppföljningen kan också genomföras på distans, till exempel per telefon. Även i samband med behandlingen av associerade sjukdomar fortsätter viktuppföljningen naturligtvis.
- Handledningsinnehållet och -metoderna inom livsstilsbehandlingen ska planeras så att de lämpar sig individuellt så att patientens livssituation, resurser och kognitiva kapacitet beaktas. Till exempel hos personer med depressions- och ångeststörningar är den fysiska och sociala aktiviteten mindre än hos friska personer «de Wit LM, Fokkema M, van Straten A ym. Depressive...»356, vilket ska beaktas i handledningen. Detta gäller planering och genomförande av både individuell och gruppvård.
- Viktminskning och viktkontroll kan också genomföras via internet eller till exempel
som distanshandledning via video. Deras resultat varierar beroende på metod och innehåll,
men de kan ge nya möjligheter att genomföra eller effektivisera livsstilsvården.
- Internetbaserade behandlingsprogram för fetma stöder uppenbarligen viktminskning och viktkontroll «Internet-pohjaiset lihavuuden hoito-ohjelmat ilmeisesti tukevat laihdutusta ja painonhallintaa.»B.
- Videoförmedlad livsstilshandledning har genomförts både som individuell handledning och grupphandledning. Videoförmedlad grupphandledning var lika effektiv som grupphandledning ansikte mot ansikte «Laitinen J, Korkiakangas E, Alahuhta M ym. Feasibi...»357. Videoförmedlad handledning kan vara en beaktansvärd metod till exempel i glesbygden där avstånden är långa.
- Smarttelefonapplikationer kan vara nyttiga hjälpmedel för viktkontroll «Semper HM, Povey R, Clark-Carter D. A systematic r...»358, «Stuckey MI, Carter SW, Knight E. The role of smart...»359.
- Behandlingen av fetma förutsätter långvarig egenkontroll även efter lyckad viktminskning. Hur förändringarna i levnadsvanorna lyckas och upprätthålls ska följas upp och stödas i samband med hälso- och sjukvårdens kontakter. Ju längre uppföljningen pågår, desto bättre upprätthålls bantningsresultatet «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Webb VL, Wadden TA. Intensive Lifestyle Interventi...»355.
- Handledarens stöd visade sig vara det viktigaste och mest nyttiga styrelementet när deltagarnas erfarenheter undersöktes i viktkontrollprogrammen. En god relation till handledaren och i grupprogrammen även till andra deltagare verkade öka förändringsmotivationen «Osallistujien näkökulma: mikä painonhallintaohjelmissa auttaa?»27.
Innehållet i livsstilsbehandling
- I individuell handledning planeras innehållet i livsstilsvården i samarbete med patienten.
- Grupphandledning kan genomföras med olika innehåll, där betoningen väljs enligt gruppens behov. Grupphandledning kan stödas med korta individuella besök på mottagningen. Även målen för grupphandledningen fastställs individuellt.
- Patienten hänvisas till måttliga mål för livsstilsförändringarna och stöds i genomförandet av dem. För att identifiera individuella förändringsbehov kan man använda påståendena i den validerade 6-FQ-enkäten (six-factor questionnaire) «Validoitu 6-FQ-kysely potilaslähtöisen ja yksilöllisen elintapaohjauksen työkaluna»18. I enkäten har sex typiska faktorer som försvårar viktkontrollen specificerats: uppskattning av lättheten, brådska, mottaglighet för frestelser, utmaningar med att motionera, brist på självrespekt och svartvitt tänkande. Det är inte väsentligt att exakt poängsätta påståendena, utan det är viktigt att diskutera ämnena så att patienten själv kan förstå vilka de personliga utmaningarna är.
- Framgången påverkas av individuella faktorer, så även handledningen ska beakta individuella behov och även psykologiska faktorer ska beaktas. Det är viktigt att stödja självbestämmandekänslan hos dem som ska handledas, tron på att lyckas och en positiv kroppsbild, eftersom de verkar förutse viktminskningen och dess varaktighet «Painonhallinnan onnistumisen psykologisia tekijöitä»28.
- I livsstilsbehandlingen ingår (tabell «Delfaktorer och principer för livsstilsbehandling av fetma hos vuxna. Dessa principer
kan också tillämpas vid förebyggande av fetma...»10)
- kartläggning av patientens situation
- att främja livsstilsförändringar och motivation samt ställa upp mål
- att stärka kontrollen över ätandet
- matvanor som stöder viktkontroll
- att öka den fysiska aktiviteten och minska stillasittandet
- tillräcklig sömn
- uppföljning av vikten.
Livsstilsbehandling: matvanor och kontroll över ätandet
- Livsstilsbehandlingen för fetma omfattar alltid en väsentlig granskning av matvanorna och identifiering och styrning av tankar, känslor, attityder och handlingsmodeller som främjar och förhindrar viktkontroll (se tabell «Delfaktorer och principer för livsstilsbehandling av fetma hos vuxna. Dessa principer kan också tillämpas vid förebyggande av fetma...»10). Måltider som stöder viktminskning och viktkontroll kan genomföras på många sätt «Painonhallintaa tukevat aikuisten ruokailutottumukset aikuisilla»29.
- Det centrala syftet med förändringen i matvanorna är att förbättra kontrollen över ätandet (t.ex. regelbunden kost, äta långsamt, grönsaksätande, tillräckligt proteinintag), minska näringsfattiga energikällor och trygga tillgången på tillräckligt med näringsämnen (vitaminer, mineralämnen och spårämnen, protein och fett av god kvalitet).
- Viktkontrollen stöds bäst av matvanor som även på lång sikt är realistiska och beaktar
patientens hälsotillstånd och personliga preferenser. Med tanke på en lyckad viktkontroll
är det viktigare än energinäringsämnessammansättningen i kosten att den eftersträvade
hälsofrämjande kosten förverkligas «Painonhallinnan onnistumisen näkökulmasta ruokavalion tiettyä energiaravintoainekoostumusta tärkeämpää on se, että ruokavalio toteutuu.»A.
- Matvanor enligt näringsrekommendationerna «https://www.ruokavirasto.fi/teemat/terveytta-edistava-ruokavalio/ravitsemus–ja-ruokasuositukset/»13 stöder viktkontroll ur ett helhetshälsoperspektiv.
- När målet är att minska vikten ska energimängden i kosten vara mindre än energiförbrukningen.
I praktiken är det sällan nödvändigt med exakta energibegränsningar, utan både viktminskning
och måltider som stöder permanent viktkontroll förverkligas genom att
- äta regelbundet
- äta lugnt
- gynna livsmedel med låg energitäthet, särskilt grönsaker
- minska portionsstorlekarna på mat som innehåller mycket energi
- minska användningen av drycker som innehåller rikligt med socker eller alkohol
- se till att matvalen är mångsidiga
- äta tillräckligt med protein.
- Om det behövs en noggrannare energibegränsning är det viktigt att begränsningen inte är för sträng för att stödja kontrollen av ätandet. Kost som innehåller mindre än 1 200 kcal (5,0 MJ) per dygn rekommenderas inte om det inte är fråga om en diet med mycket lågt energiinnehåll (VLED).
- Oberoende av mängden energi i kosten är det viktigt att se till att proteinintaget är tillräckligt men ändå rimligt, eftersom proteinet har flera positiva effekter som stöder viktminskning och senare viktkontroll «Proteiinin tarve painonhallinnassa»30.
- De nuvarande matvanorna kan bedömas genom intervjuer, matdagbok eller olika förfrågningar
om matanvändning som finns till exempel på webbplatsen Terveyskylä Pro (Virtuaalikeskukset/Lihavuuden
hoito/Ohjausmateriaali, kräver åtkomsträtt) «https://ammattilaiset.terveyskyla.fi/oppaat-ja-valmennukset»14 punkt 1.9 i materialbanken Bedömning av ätbeteendet.
- De anställda vid universitetssjukvårdsdistrikten loggar in i tjänsten med organisationskod.
- Övriga yrkesutbildade personer inom hälso- och sjukvården loggar in i tjänsten med BRC-identitetskort (certifikatkort för hälsovården).
Livsstilsbehandling: fysisk aktivitet
- Att föra fysisk aktivitet på tal, regelbunden motionsträning och ökad daglig aktivitet hör till livsstilsbehandlingen för fetma «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Yumuk V, Tsigos C, Fried M ym. European Guidelines...»360, «Ryan DH, Kahan S. Guideline Recommendations for Ob...»361, «Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASS...»362. Se tabell «Delfaktorer och principer för livsstilsbehandling av fetma hos vuxna. Dessa principer kan också tillämpas vid förebyggande av fetma...»10.
- Med tanke på hälsan är den bästa motionsformen den som man själv gillar och kan genomföra regelbundet.
- Enligt den allmänna motionsrekommendationen för befolkningen «2018 Physical Activity Guidelines Advisory Committ...»163 rekommenderas uthållighetsmotion med måttlig belastning (t.ex. rask promenad) för
att upprätthålla och förbättra konditionen och minska många hälsoproblem 150–300 minuter
i veckan och muskelstyrketräning och motionsträning två gånger i veckan.
- Det lönar sig att dela upp motionen på flera veckodagar, helst varje veckodag.
- I ovan nämnda rekommendation är uthållighetsmotion med måttlig belastning 150 minuter
i veckan den så kallade minimimängden och 300 minuter i veckan den optimala mängden.
- Om man kan och vill motionera tungt, såsom löpning, är den så kallade minimimängden per vecka 75 minuter och den optimala mängden 150 minuter.
- Se principerna för muskelstyrketräning «Lihasvoimaharjoittelun periaatteet»31.
- Många överviktiga och feta behöver mer motion än de allmänna motionsrekommendationerna
för att kontrollera eller minska sin vikt «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Ryan DH, Kahan S. Guideline Recommendations for Ob...»361, «Donnelly JE, Blair SN, Jakicic JM ym. American Col...»363, «Saris WH, Blair SN, van Baak MA ym. How much physi...»364.
- En kliniskt betydande viktminskning (≥ 5 %) är svår att uppnå enbart genom att öka den fysiska aktiviteten, utan det behövs också en förändring i matvanorna «Swift DL, Johannsen NM, Lavie CJ ym. The role of e...»365. Det säkerställs att viktminskning uppnås när mängden uthållighetsmotion är 225–420 minuter i veckan «Donnelly JE, Blair SN, Jakicic JM ym. American Col...»363, «Saris WH, Blair SN, van Baak MA ym. How much physi...»364, «Swift DL, Johannsen NM, Lavie CJ ym. The role of e...»365.
- Efter lyckad bantning rekommenderas 200–300 minuter uthållighetsmotion i veckan «Donnelly JE, Blair SN, Jakicic JM ym. American Col...»363, «Saris WH, Blair SN, van Baak MA ym. How much physi...»364.
- Även om viktminskningen är liten ger ökad fysisk aktivitet många hälsofördelar och
bättre uthållighet och muskelkondition «Petridou A, Siopi A, Mougios V. Exercise in the ma...»366.
- Ökad fysisk aktivitet hjälper till att bibehålla bantningsresultatet bättre än att minska energiintaget enbart på basis av kosten «King A, ym. Part F. Chapter 5. Cardiometabolic hea...»167, «Swift DL, Johannsen NM, Lavie CJ ym. The role of e...»365.
- Måttligt belastande (t.ex. rask promenad) eller tung (t.ex. löpning) uthållighetsmotion utan kosthandledning ger en viktminskning på 2–3 procent på 6 månader för personer som är överviktiga eller feta om de motionerar 3–5 gånger i veckan «Kohtuukuormitteinen tai raskas kestävyysliikunta ilman ruokavalio-ohjausta aikaansaa 2–3 % suuruisen painon vähenemisen 6 kuukaudessa, jos liikuntaa harrastetaan 3–5 kertaa viikossa.»A.
- Motion i kombination med en energifattig kost förbättrar uppenbarligen bantningsresultatet med några kilogram under 3–6 månader jämfört med enbart kost «Kestävyysliikuntaharjoittelu yhdistettynä niukkaenergiaiseen ruokavalioon lisää painon vähenemistä enintään muutaman kilogramman pelkkään niukkaenergiaiseen ruokavalioon verrattuna.»A.
- Uthållighetsmotion med måttlig belastning i kombination med muskelstyrketräning torde
vara det effektivaste sättet att åstadkomma gynnsamma förändringar i kroppens sammansättning
för personer som är överviktiga eller feta «Schwingshackl L, Dias S, Strasser B ym. Impact of ...»369. Vid viktminskning strävar man efter att minska mängden fettvävnad och samtidigt
spara fettfri vävnad, som huvudsakligen består av muskelvävnad.
- Muskelstyrketräning hjälper till att förebygga muskelförlust orsakad av viktminskning «Cava E, Yeat NC, Mittendorfer B. Preserving Health...»370, «Trouwborst I, Verreijen A, Memelink R ym. Exercise...»371.
- Med tillräckligt proteinintag och muskelstyrketräning kan muskelförlusten förebyggas nästan helt och hållet hos feta personer i åldern 50–80 år i samband med viktminskning med hjälp av kosten «Lihasvoimaharjoittelu säilyttää lähes kokonaan kehon rasvattoman painon energiarajoitukseen perustuvan dieetin aikana lihavilla ikääntyneillä naisilla ja miehillä.»A.
- Muskelstyrketräning kan minska den muskelförlust som orsakas av en diet med mycket lågt energiinnehåll (VLED) «Voimaharjoittelu vaikeasti lihavilla miehillä ja naisilla»32.
- Se principerna för muskelstyrketräning «Lihasvoimaharjoittelun periaatteet»31.
- Inom motionsrådgivningen får patienten konkreta råd och uppmuntras till måttlig ökning
av mängden motion så att den dagliga energiförbrukningen ökar. Målet är att motionen
ska bli regelbunden.
- Även en liten ökning av den dagliga fysiska aktiviteten är bättre än att ingen förändring alls sker.
- Att minska stillasittande beteende (sedentary behaviour) är ett av målen för motionsrådgivningen «Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASS...»362. Med stillasittande avses verksamhet där energiförbrukningen är liten (högst 1,5 gånger av viloämnesomsättningen).
- Anvisningar för hur motionsrådgivningen ska genomföras och den fysiska aktiviteten ökas presenteras i tabell «Delfaktorer och principer för livsstilsbehandling av fetma hos vuxna. Dessa principer kan också tillämpas vid förebyggande av fetma...»10. Läs mer om motionsrådgivningen «Aittasalo M. Miten tuen potilasta muuttamaan liikk...»372.
- Motionsträning ensam eller i kombination med näringshandledning hjälper uppenbarligen till att förebygga överdriven viktökning under graviditet «Dalrymple KV, Flynn AC, Relph SA ym. Lifestyle Int...»409.
Livsstilsbehandling: sömn
- Livsstilsbehandling för fetma omfattar en kort kartläggning av sovvanor (tabell «Delfaktorer och principer för livsstilsbehandling av fetma hos vuxna. Dessa principer kan också tillämpas vid förebyggande av fetma...»10) och eventuella sömnsvårigheter «Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TO...»353, «Yumuk V, Tsigos C, Fried M ym. European Guidelines...»360, «Ryan DH, Kahan S. Guideline Recommendations for Ob...»361, «Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASS...»362.
- För att lösa problemen hjälper det att föra en dagbok för sömn och vakenhet «gvr00021a.pdf»4.
- Patienten antecknar i sömndagboken i minst en veckas tid att han eller hon lägger sig och vaknar samt bedömer samtidigt kvaliteten på sin nattsömn (på skalan 0–10). I sömn- och vakenhetsdagboken kan man dessutom anteckna tidpunkterna för måltider och motion samt andra saker som påverkar sömnen.
- Sömnbehovet är individuellt. När man vaknar pigg på morgonen och håller sig pigg på
dagen utan att sova på dagen, har nattsömnen varit både tillräckligt lång och av tillräckligt
hög kvalitet och uppfyllt sömnbehovet.
- Den genomsnittliga nattsömnlängden varierar vanligen hos vuxna mellan 6 och 9 timmar «Riittävä uni»9. Rekommendationen är att sova 7–9 timmar varje natt. Patienten ska reservera ett antal timmar som motsvarar hans eller hennes sömnbehov för nattsömn, vilket kräver planering och kontroll av tidsanvändningen.
- Förutom mängden nattsömn har även nattsömnens kvalitet betydelse «Riittävä uni»9.
- Nattsömnens kvalitet kan förbättras genom att både sova och vakna regelbundet. Tiden för läggdags ska då vara sådan att patienten har möjlighet att sova tillräckligt länge på natten.
- Att patienten vaknar regelbundet vid samma tid på morgnarna oberoende av hur länge han eller hon sov föregående natt, gör småningom sömnrytmen mer regelbunden och förbättrar nattsömnens kvalitet.
- Viktkontrollen kan stödas genom att förbättra nattsömnen. Där hjälper det med lockande metoder för att somna och en regelbunden sömn- och vakenhetsrytm «Lisää unta painonhallinnan tueksi»7. När dessa anvisningar ges till patienten är det bra att ge råd om hur man för sömn- och vakenhetsdagbok «gvr00021a.pdf»4.
- Sömnapné
- Med tanke på fetma är sömnapné den kliniskt mest centrala sömnstörningen «Unihäiriöt lihavuudessa»6. Hos en patient som är överviktig eller fet ska man ta reda på om patienten har sömnapné.
Risken för sömnapné kartläggs utifrån anamnes och klinisk undersökning «Ylipainoisen potilaan uniapneatutkimus»33.
- Uppmärksamhet bör också fästas vid störningar i sömn- och vakenhetsrytmen «Uni-valverytmin häiriöt»34.
- Viktminskning kan lindra andningsstörningar under sömnen och sömnstörningar till följd av dessa «Unihäiriöt ja laihduttaminen»35. Målet för sömnapnépatienterna är en viktminskning på minst 7–11 procent.
- Även om behandlingen av sömnapné med hjälp av en CPAP-apparat genomförs enligt rekommendationerna, sjunker patientens vikt inte nödvändigtvis «Ylipainoisen potilaan uniapneatutkimus»33. I behandlingen av sömnapné ingår därför alltid viktminskning och livsstilsbehandling «CPAP-hoidon vaikutus painonhallintaan»36.
- Viktminskning efter en fetmaoperation är betydande och långvarig, vilket lindrar fynd och symtom av obstruktiv sömnapné men avlägsnar sällan helt behovet av behandling av sömnapné «Kirurginen laihdutushoito ilmeisesti lieventää uniapnean vaikeusastetta.»B.
- Med tanke på fetma är sömnapné den kliniskt mest centrala sömnstörningen «Unihäiriöt lihavuudessa»6. Hos en patient som är överviktig eller fet ska man ta reda på om patienten har sömnapné.
Risken för sömnapné kartläggs utifrån anamnes och klinisk undersökning «Ylipainoisen potilaan uniapneatutkimus»33.
| Centrala innehåll i livsstilsbehandlingen |
|---|
| Kartläggning av patientens situation |
|
| Främja livsstilsförändringar och motivation och ställa upp mål |
|
| Stärk kontrollen över ätandet |
|
| Matvanor som stöder viktkontroll |
|
| Öka den fysiska aktiviteten och minska stillasittandet |
|
| Tillräcklig sömn |
|
| Viktuppföljning |
|
Approacher som lämpar sig för handledning av livsstilsförändringar vid fetma
- Psykologiska och beteendebaserade interventioner effektiverar behandlingen av fetma och förbättrar engagemanget i behandlingen «Psykologiset ja käyttäytymisteorioihin perustuvat interventiot tehostavat lihavuuden hoitoa ja parantavat hoitoon sitoutumista.»A.
- Psykologiska approacher som utnyttjas i handledningen är bland annat motiverande intervjuer, lösningsfokuserade arbetssätt och kognitiv beteendeterapi. Syftet med dessa är att främja patientens beredskap för egenvård och att ta ansvar för sitt eget välbefinnande.
- En motiverande intervju är en patientcentrerad handledningsteknik, vars användning har konstaterats ha en positiv inverkan på genomförandet av beteendeförändringar «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14. Med hjälp av den kan man stöda patientens motivation till förändring, planera nödvändiga förändringar själv samt förbinda sig till dem «Mustajoki P. Miten potilas motivoituu hoitonsa akt...»367. Användningen av motiverande intervjuer kan effektivera viktminskande effekter av viktkontrollprogram «Christie D, Channon S. The potential for motivatio...»312, «Barnes RD, Ivezaj V. A systematic review of motiva...»368.
- Lösningsfokuserat arbete är ett handlingssätt som lämpar sig för allt handledningsarbete och som fäster uppmärksamhet vid patientens önskemål, styrkor och framgångar. Användningen har observerats främja patienternas psykosociala välbefinnande (t.ex. humör) och ett gynnsamt hälsobeteende (t.ex. matvanor) «Zhang A, Franklin C, Currin-McCulloch J ym. The ef...»373, «Motivoiva haastattelu ja ratkaisukeskeinen työskentelytapa»14.
- Med kognitiv beteendeterapi avses terapeutiskt arbete där man särskilt granskar hur patienten bygger upp sitt tänkande och sina slutsatser. Metoder som lånats från kognitiv-behavioral psykoterapi är till exempel arbete med att förändra tankar och beteendeanalys, och användningen av dessa kräver särskild förtrogenhet hos handledaren. Metoderna har konstaterats stöda viktminskning och varaktig viktkontroll som en del av den övriga livstidsinterventionen, öka den psykologiska tillfredsställelsen samt minska stress, ångest och förbättra självkänslan. Läs mer om «Kognitiivisen käyttäytymisterapian vaikutus painonhallintaan»37.
- Till de kognitiva metoderna hör också att öva på så kallade medvetenhetsfärdigheter samt Acceptance and Commitment Therapy. Man har observerat att kombinationen av medvetenhet och livsstilsinterventioner har en positiv inverkan på i synnerhet förändringar i ätbeteendet bland annat i fråga om känsloätande och därmed också hjälper till med viktkontroll. Mer information «Tietoisuustaidot osana painonhallinnan ohjausta»38.
- Mer väsentliga än de metoder som används i handledningen kan vara handledarens interaktionsfärdigheter. De som deltagit i viktkontrollprogrammen har upplevt handledarens egenskaper, till exempel vänlighet och förmåga att lyssna och uppmuntra, som den viktigaste och mest motiverande faktorn i handledningen «Osallistujien näkökulma: mikä painonhallintaohjelmissa auttaa?»27.
Viktneutral approach
- Om målet är att bibehålla den nuvarande vikten och förebygga viktökning kan man välja en viktneutral approach för handledningen. Den kallas också Health At Every Size®.
- Ett viktneutralt förhållningssätt är ett bra val om patienten har svår hetsätning eller flera misslyckade bantningsförsök «Bacon L, Stern JS, Van Loan MD ym. Size acceptance...»374.
- Det viktneutrala tillvägagångssättet fokuserar särskilt på att förbättra livskvaliteten och främja hälsan samt på att öka hälsosamma levnadsvanor och minska hälsoriskerna oberoende av den nuvarande vikten «Tylka TL, Annunziato RA, Burgard D ym. The weight-...»310. Den centrala principen för angreppssättet är ett helhetsbetonat (socialt, emotionellt, psykiskt och fysiskt) välbefinnande som eftersträvas genom intuitivt ätande (identifiering och lyssnande av hunger och mättnad) och glädjefylld motion. Det är också viktigt att man värdesätter och respekterar kroppar av olika storlek.
- Enligt en systematisk översikt över 14 undersökningar som representerade en viktneutral approach har handledning enligt approachen en förmånlig inverkan på ätbeteendet (bl.a. medveten kontroll av ätandet och minskad hetsätning), energiintag, kostkvalitet samt i synnerhet psykiskt välbefinnande (minskad depression och upplevd stress samt förbättrad självkänsla, allmän välfärd och livskvalitet) «Ulian MD, Aburad L, da Silva Oliveira MS ym. Effec...»311. Även i kliniska variabler som beskriver hälsan, såsom riskfaktorer för artärsjukdomar (bl.a. blodtryck, lipider), har man observerat förändringar som är gynnsamma för hälsan «Ulian MD, Aburad L, da Silva Oliveira MS ym. Effec...»311, «Khasteganan N, Lycett D, Furze G ym. Health, not w...»378.
Diet med mycket lågt energiinnehåll (VLED)
- Som stöd för livsstilsbehandling av fetma kan man vid sidan av annan livsstilsbehandling genomföra några veckor (högst 16 veckor) så kallad diet med mycket lågt energiinnehåll; VLED eller VLECD, very low energy/calorie diet) «ENE-dieetin käytännön toteutus»39.
- Under VLED går patienten vanligen ned 1,5–2,5 kg per vecka, men viktminskningen avtar mot slutet av dieten. Bantningsresultatet under 8–16 veckor är vanligen 15–21 kg.
- Med dieten kan viktminskning effektiveras och sjukdomar associerade till fetma minskas
«ENE-dieetillä voidaan tehostaa laihtumista ja vähentää lihavuuteen liittyviä liitännäissairauksia, mutta saavutettu laihtumistulos tarvitsee pysyäkseen rinnalle myös elintapahoitoa.»A. Den ska inte genomföras som den enda behandlingen av fetma, det vill säga utan lämplig
livsstilshandledning och uppföljning. Som enda behandlingsformen resulterar den i
kortvarig viktminskning «Wadden TA, Stunkard AJ, Liebschutz J. Three-year f...»379.
- För att bibehålla det uppnådda bantningsresultatet behövs ett planenligt avslutande av VLED «ENE-dieetin käytännön toteutus»39. Parallellt med detta inleds en långsiktig livsstilsbehandling.
- Det rekommenderas att VLED genomförs i under utvärdering och handledning av en yrkesutbildad person inom hälso- och sjukvården, eftersom den inte lämpar sig för alla och om den genomförs fel kan orsaka hälsorisker.
- VLED-dietens lämplighet ska bedömas innan den inleds och vid behov ska lämpligheten säkerställas genom konsultation med läkare.
- Effekterna av dieten på patientens medicinering ska bedömas och läkaren ska vid behov göra ändringar i dem. Mer information «ENE-dieetin vasta-aiheet, lääkitysmuutokset ja haittavaikutukset»40.
- VLED har också vissa biverkningar som ska diskuteras med patienten på förhand.
- VLED lämpar sig inte som behandlingsform för fetma hos
- typ 1-diabetiker
- normalviktiga (viktindex < 25 kg/m2)
- gravida eller ammande kvinnor
- patienter med klinisk obehandlad ätstörning
- VLED lämpar sig inte för patienter som har betydande svårigheter att hantera ätandet även om de inte har någon klinisk diagnos. Kostens lämplighet ska övervägas även när patienten tidigare har haft ätstörningar.
- patienter med svår akut sjukdom såsom instabil angina pectoris, hjärncirkulationsstörning, betydande njur- eller leversjukdom eller svår infektion.
- Lämpligheten hos VLED ska övervägas närmare om
- patienten är under 18 eller över 65 år
- patientens viktindex är 25–30 kg/m2
- patienten har gikt eller gallsten
- patienten har svårt att bli gravid.
- Dieten VLED bygger på minskad energitillförsel. VLED-preparaten innehåller cirka 800 kcal energi per dygn, 35–80 gram kolhydrater, cirka 60 g protein, minst tre gram nödvändiga fettsyror samt nödvändiga vitaminer och spårämnen. På grund av den låga proteinmängden rekommenderas förutom VLED-preparaten även proteintillskott (20–70 g/dygn) enligt kroppens storlek. Läs mer om proteinbehovet «Proteiinin tarve painonhallinnassa»30.
- VLED kan genomföras med kommersiella preparat eller vanlig mat «ENE-dieetin käytännön toteutus»39.
- Användningstiden för VLED är 4–10 veckor och högst 16 veckor. Periodens längd beror på fetmans omfattning: ju svårare fetma det är fråga om, desto längre användningstid är möjlig. VLED avslutas stegvis under 2–5 veckor «ENE-dieetin käytännön toteutus»39, varvid man småningom övergår till att äta vanlig mat så att energimängderna ökas måttligt. Även under denna tid är det viktigt att följa vikten och ge handledning i hur matvanorna förändras och hur man hanterar ätandet. Se exempel på avslutandet av VLED och planen för om vikten ökar igen «ENE-dieetin käytännön toteutus»39.
- Efter VLED behöver patienten fortfarande livsstilshandledning och uppföljning för att utveckla bestående mat- och motionsvanor som främjar viktkontroll och förhållandet till mat «Painonhallintaa tukevat aikuisten ruokailutottumukset aikuisilla»29. Det är fortfarande möjligt att gå ner i vikt efter perioden med VLED, men framför allt är det viktigt att försöka bevara det uppnådda bantningsresultatet med en hälsofrämjande kost.
- Undersökningar av VLEDs säkerhet och effekt begränsas till patienter i vuxen ålder (BMI över 30 kg/m2) «Amatruda JM, Richeson JF, Welle SL ym. The safety ...»380, «Mulholland Y, Nicokavoura E, Broom J ym. Very-low-...»381. De VLED-preparat som de i dag använder har visat sig vara säkra om anvisningarna följs.
- Över 65 år:
- Det finns bristfällig information om VLED-dietbehandling av personer över 65 år «Ikääntyneiden ravitsemus, lihavuus ja laihdutus – yleisiä näkökohtia»41.
- Försiktighet rekommenderas särskilt på grund av muskelförlust och uttorkning. Säkerhet, tillräcklig proteintillförsel «Proteiinin tarve painonhallinnassa»30 och motion samt uppföljning av patienten ska alltid ombesörjas.
- Snabb viktminskning med VLED, lindring av symptomen på associerade sjukdomar och förbättring av metabolismen kan minska behovet av medicinering och förbättra den fysiska funktionsförmågan och livskvaliteten. Effekterna av VLED hos typ 2-diabetiker beskrivs i referenserna «Lean MEJ, Leslie WS, Barnes AC ym. Durability of a...»348, «Snel M, Sleddering MA, Vd Peijl ID ym. Quality of ...»382.
- Mer information och närmare guider för handledare finns på adressen Terveyskylä Pro/Virtuaalikeskukset/Lihavuuden
hoito «https://ammattilaiset.terveyskyla.fi/oppaat-ja-valmennukset/»15 (kräver åtkomsträtt).
- De anställda vid universitetssjukvårdsdistrikten loggar in i tjänsten med organisationskod.
- Övriga yrkesutbildade personer inom hälso- och sjukvården loggar in i tjänsten med BRC-identitetskort.
Viktkontroll och graviditet
- Hälso- och sjukvårdens och samhällets resurser bör framför allt inriktas på förebyggande och vård av fetma före graviditeten, eftersom nyttan av interventioner under graviditeten i förebyggandet av graviditets- och förlossningskomplikationer enligt nuvarande forskning är begränsad «Stephenson J, Heslehurst N, Hall J ym. Before the ...»383, «Hanson M, Barker M, Dodd JM ym. Interventions to p...»384.
- Viktökning mellan graviditeter är vanligt hos både normalviktiga och överviktiga kvinnor, så även detta bör förebyggas för att minska komplikationsrisken under kommande graviditeter «Oteng-Ntim E, Mononen S, Sawicki O ym. Interpregna...»385, «Wallace JM, Bhattacharya S, Horgan GW. Weight chan...»386, «Cnattingius S, Villamor E. Weight change between s...»387, «Villamor E, Cnattingius S. Interpregnancy weight c...»388, «Villamor E, Cnattingius S. Interpregnancy weight c...»389.
- Kvinnor i fertil ålder eller kvinnor som redan planerar en graviditet och som är överviktiga eller feta bör erbjudas information om de gynnsamma effekterna av viktminskning och viktkontroll på fertiliteten och på sannolikheten för graviditets- och förlossningskomplikationer i samband med lämpliga hälso- och sjukvårdskontakter (t.ex. besök med anknytning till viktkontroll, familjeplanering, barnlöshet eller gynekologiska ämnen).
- För att stöda hela familjens hälsosamma levnadsvanor och förebygga fetma hänvisas kvinnor som önskar graviditet och som är överviktiga eller feta till lämplig behandling av fetma (se tabell «Urvalsprinciper för behandlingsmetod för fetma hos vuxna (++ primär, + eventuell behandlingsform)...»9) i så god tid som möjligt före den önskade tidpunkten för graviditetens början.
- Mödrarådgivningens uppgift är att erbjuda gravida information om vikten av hälsosam kost, motion och viktkontroll för att främja mammans, barnets och hela familjens hälsa samt anvisningar och metoder för att genomföra dessa. Samtalet och livsstilsrådgivningen styrs av samma principer som beskrivs ovan för vuxna patienter. Se punkten Föra fetma på tal och genomföra behandlingen.
- Vid rådgivning om viktkontroll och levnadssätt för gravida och nyförlösta är det särskilt viktigt att försöka väcka moderns eller föräldrarnas egen vilja till förändring och motivation att förbinda sig att ta hand om inte bara sin egen utan också barnets och hela familjens hälsa. Rådgivningen ska genomföras på ett motiverande och uppmuntrande sätt genom att diskutera så att man beaktar individuella livssituationer, resurser och ork och ser upp för en attityd som leder till skuld.
- En förälders ätstörningar kan påverka barnens ätbeteende och bör därför sållas ut
och vid behov kartläggas hos väntande mödrar:
- Se till exempel SCOFF-screening «https://www.mielenterveystalo.fi/aikuiset/itsearviointi/Pages/SCOFF.aspx»16
- Folsyretillskott (400 µg/dygn) bör påbörjas redan vid planeringen av graviditeten (minst 2 månader innan preventivmedlet utelämnas) eller, om så inte är fallet, genast efter att graviditeten konstaterats, och det fortsätter fram till den 12 graviditetsveckan. Om kvinnans viktindex är ≥ 30 kg/m2, kan man enligt läkarens övervägande vid behov använda en högre dosering «Terveyden ja hyvinvoinnin laitos ja Valtion ravits...»390.
- Om behandlingen av fetma inte har inletts redan före graviditeten inleds livsstilsbehandlingen
senast i början av graviditeten. Livsstilshandledning under graviditeten är uppenbarligen
till nytta för att begränsa viktökningen under graviditeten oberoende av moderns viktindex
«Raskaudenaikainen elämäntapahoito ilmeisesti auttaa rajoittamaan raskaudenaikaista painonnousua.»B.
- Se motionsrekommendationerna vid graviditet (God medicinsk praxis-rekommendationen Liikunta «Liikunta»4 (på finska); Motion «»5 (på svenska)), «Liikunta. Käypä hoito -suositus. Suomalaisen Lääk...»166.
- Se allmänna näringsrekommendationer för graviditet «Terveyden ja hyvinvoinnin laitos ja Valtion ravits...»390 och punkten om rekommendationer för näringsbehandling i God medicinsk praxis-rekommendationen om Raskausdiabetes «Raskausdiabetes»6 (på finska)).
- Som viktökning under graviditeten rekommenderas 7–11 kg för kvinnor som är överviktiga (BMI 25–29,9 kg/m2) och 5–9 kg för kvinnor som är feta (BMI ≥ 30 kg/m2) «IOM (Institute of Medicine). Weight Gain During Pr...»391. En viktökning som är mindre än rekommendationen kan utsätta fostret för låg födelsevikt och förtidig förlossning, medan en större viktökning är förknippad med ökad risk för fostertillväxt, kejsarsnitt och blodtryckskomplikationer «Goldstein RF, Abell SK, Ranasinha S ym. Associatio...»392 samt risk för övervikt efter graviditet «Linné Y, Dye L, Barkeling B ym. Long-term weight d...»393, «Nehring I, Schmoll S, Beyerlein A ym. Gestational ...»394.
- Föderskor vars viktindex före graviditeten eller i början av graviditeten är ≥ 40 kg/m2 (enligt prövning även ≥ 35 kg/m2 i kombination med en viktökning under graviditeten som klart överskrider ovan nämnda rekommendationer) skickas till förlossningssjukhusets mödrapoliklinik för bedömning av förlossningssättet, inklusive konsultation med anestesiläkare under graviditetsveckan 36–37.
- På förlossningssjukhuset och rådgivningen uppmuntras amning, vilket kan vara till nytta både för moderns viktkontroll och för att förebygga fetma hos barnet «Hakulinen T, Otronen K, Kuronen M. Kansallinen ime...»395, «Gillman MW, Rifas-Shiman SL, Camargo CA Jr ym. Ris...»396, «Forbes JD, Azad MB, Vehling L ym. Association of E...»397, «Hollis JL, Crozier SR, Inskip HM ym. Modifiable ri...»398.
- En föderska som är överviktig eller fet kan behöva intensifierad amningshandledning och -stöd. De kan av hormonella skäl ha långsammare mjölkstigning och amningen kan av mekaniska orsaker vara svårare (t.ex. stora bröst). Dessa faktorer kan innebära att amningen uteblir och att den blir kortvarig «Bever Babendure J, Reifsnider E, Mendias E ym. Red...»399, «Rasmussen KM, Kjolhede CL. Prepregnant overweight ...»400, «Winkvist A, Brantsæter AL, Brandhagen M ym. Matern...»401, «Guelinckx I, Devlieger R, Bogaerts A ym. The effec...»402.
- Uppföljningen av moderns välbefinnande (inklusive viktkontroll) bör fortsätta även efter graviditeten, först i samband med efterkontrollen av förlossningen och senare i kombination med barnets rådgivningsbesök och eventuella besök på preventivmedelsrådgivningen.
- Forskningsbevisen på den optimala tidpunkten och metoderna för livsstilshandledning
och handledning för viktkontroll efter förlossningen är otillräckliga, men man har
uppnått positiva resultat med metoder som innehåller individuellt stöd och uppföljning
samt näringshandledning eller kombinerar närings- och motionshandledning «Lim S, O'Reilly S, Behrens H ym. Effective strateg...»403, «van der Pligt P, Willcox J, Hesketh KD ym. Systema...»404, «Huseinovic E, Bertz F, Leu Agelii M ym. Effectiven...»405, «Hagberg L, Winkvist A, Brekke HK ym. Cost-effectiv...»406.
- Handledning för viktminskning och viktkontroll där man utnyttjar mobil- och internetbaserade metoder samt andra metoder som kan genomföras hemma kan i synnerhet i livssituationen efter förlossningen vara ett genomförbart alternativ «Phelan S, Hagobian T, Brannen A ym. Effect of an I...»407, «Haire-Joshu D, Cahill AG, Stein RI ym. Randomized ...»408, «Dalrymple KV, Flynn AC, Relph SA ym. Lifestyle Int...»409.
- Efter avslutad amning väljs lämplig fetmabehandling som vanligt (se tabell «Urvalsprinciper för behandlingsmetod för fetma hos vuxna (++ primär, + eventuell behandlingsform)...»9).
Viktkontroll hos personer över 65 år
- Äldre vuxna, över 65 år, är en heterogen grupp – ju äldre personer det är fråga om desto mer heterogen. Det är alltså viktigt att beakta personens funktionsförmåga, eventuell gerasteni (ålderdomsskörhet) och sjukdomar «Suominen M, Finne-Soveri H, Hakala P ym. Ravitsem...»410, «Suominen MH, Jyvakorpi SK, Pitkala KH ym. Nutritio...»411. Läs mer om näring, fetma och viktminskning hos personer över 65 år «Ikääntyneiden ravitsemus, lihavuus ja laihdutus – yleisiä näkökohtia»41 och den färska nationella rekommendationen «Valtion ravitsemusneuvottelukunta ja Terveyden ja ...»412.
- För personer över 65 år som är normalviktiga (viktindex 23–29 kg/m2) rekommenderas viktstabilitet, hälsofrämjande kost och motion «Volkert D, Beck AM, Cederholm T ym. ESPEN guidelin...»413.
- En minskning av övervikt hos personer över 65 år kan i allmänhet komma i fråga om viktindexet är ≥ 35 kg/m2 eller i vissa fall när BMI är ≥ 30 kg/m2. Behovet av att minska övervikt har att göra med vissa sjukdomar, såsom typ 2-diabetes, sjukdomar i stöd- och rörelseorganen eller brister i funktionsförmågan, vars negativa effekter man strävar efter att mildra genom viktminskning.
- Enligt en systematisk översikt över personer över 60 år ska vårdlösningarna för personer i denna ålder inte grunda sig enbart på ålder utan också på en bedömning av helhetssituationen «Haywood C, Sumithran P. Treatment of obesity in ol...»414.
- Viktminskning som grundar sig på förändrade levnadsvanor kan förbättra rörelseförmågan
och konditionen samt livskvaliteten hos överviktiga personer över 65 år «Elintapojen muuttamiseen perustuvat laihdutusinterventiot saattavat parantaa liikuntakykyä ja kuntoa sekä elämänlaatua ylipainoisilla yli 60-vuotiailla.»C.
- Den bästa evidensen på fördelarna med viktminskning för den fysiska funktionsförmågan och livskvaliteten hos personer över 65 år har erhållits för interventioner som kombinerar motion och näring.
- Den fysiska funktionsförmågan har förbättrats betydligt mer när viktminskning har kombinerats med hälsofrämjande kost och motion. Då har även muskel- och benmassan bibehållits «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415, «Rejeski WJ, Ambrosius WT, Burdette JH ym. Communit...»416, «Villareal DT, Apovian CM, Kushner RF ym. Obesity i...»417, «Beavers KM, Nesbit BA, Kiel JR ym. Effect of an En...»418.
- Kost, med vilken man på ett måttligt sätt minskar energiintaget och ser till att man får tillräckligt med protein och näringsämnen, kan i kombination med motion i form av muskelstyrketräning förebygga sarkopeni (dvs. minskad muskelmassa och muskelstyrka) och benförlust «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415.
- Proteinhaltig kost som tillgodoser näringsbehoven kan eventuellt bibehålla musklerna när den innehåller 1,2–1,5 g protein/kg kroppsvikt/dygn samtidigt som energiintaget begränsas «Beavers KM, Nesbit BA, Kiel JR ym. Effect of an En...»418.
- Viktminskningen bör genomföras långsamt och bör syfta till en viktminskning på minst 5 procent (vanligtvis 5–10%) inom cirka ett halvt år «Volkert D, Beck AM, Cederholm T ym. ESPEN guidelin...»413.
- För personer som lider av sarkopenisk fetma rekommenderas en särskilt måttlig energibegränsning, eftersom en långsammare viktminskning sparar muskelvävnad.
- En diet med mycket lågt energiinnehåll (VLED) rekommenderas allmänt inte för viktminskning
hos personer över 65 år, eftersom den är förknippad med stora risker (sarkopeni, minskad
benmassa).
- Det finns knappt några belägg för nyttan av en diet med mycket lågt energiinnehåll (VLED) i behandlingen av fetma hos äldre patienter.
- Undersökningarna om viktminskning hos personer över 65 år är mycket heterogena «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415.
- Ingen bantningsundersökning av personer över 65 år har gjorts inom primärvården, så undersökningarnas tillämpbarhet är dålig «Batsis JA, Gill LE, Masutani RK ym. Weight Loss In...»415, «Rejeski WJ, Ambrosius WT, Burdette JH ym. Communit...»416, «Villareal DT, Apovian CM, Kushner RF ym. Obesity i...»417.
- Största delen av bantningsundersökningarna bland personer över 65 år har varit kortvariga (12 veckor–6 månader). Det behövs också undersökningar om långvariga effekter av viktminskning.
- Ingen undersökning har gjorts under den egentliga ålderdomen (börjar vid 75–80 års ålder).
- I synnerhet hos den äldsta åldersgruppen ska yrkesutbildade personer inom hälso- och sjukvården från fall till fall bedöma behovet av bantning, fördelarna och nackdelarna och beakta förebyggandet av en minskning av sarkopeni och benmassa samt den eventuella inverkan bantning har på hälsan som helhet.
- Vid viktminskning vid sarkopenisk fetma finns det många risker: om den förlorade vikten kommer tillbaka eller fettvävnaden ökar i förhållande till muskelvävnaden är slutresultatet sämre än utgångsläget och den fysiska funktionsförmågan sämre än tidigare «Villareal DT, Apovian CM, Kushner RF ym. Obesity i...»417, «Prado CM, Siervo M, Mire E ym. A population-based ...»419.
- Man kan inte heller ge rekommendationer om fetmaoperationer som grundar sig på randomiserade
forskningsrön.
- Individuella lösningar särskilt om intensiv viktminskning (VLED, kirurgi) bör fattas i samarbete med geriatriker och utifrån en geriatrisk helhetsbedömning.
Inverkan av livsstilsbehandling av fetma på vikten
- Med en välgenomförd livsstilsbehandling kan man minska övervikt och fetma samt därmed förknippade riskfaktorer för sjukdomar «US Preventive Services Task Force., Curry SJ, Kris...»420, «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
- En sänkning med minst 5 procent kommer uppenbarligen att leda till gynnsamma ämnesomsättningsförändringar, och det är realistiskt att uppnå «Vähintään 5 %:n painon alenemisella ilmeisesti saavutetaan edullisia aineenvaihdunnallisia muutoksia, ja se on realistinen saavuttaa. Hyöty painonlaskusta on selkein lihavilla henkilöillä, joilla on glukoosiaineenvaihdunnan häiriö.»B. Viktminskningen gynnar tydligast feta personer med störningar i glukosomsättningen.
- En metaanalys av vårdundersökningarna (BMI ≥ 25 kg/m2 och långtidssjukdomar, såsom diabetes, utesluten) visade att viktminskningen hos dem som deltog i livsstilsvården var i genomsnitt 2,4 kg mer än för jämförelsegrupperna (95 % konfidensintervall 1,9–2,8 kg, 67 undersökningar, 22 065 personer) efter 12–18 månader. På grund av skillnaderna mellan livsstilsbehandlingarna och skillnaderna i genomförandet av undersökningarna kan man inte säga vilka faktorer som var centrala för att lyckas «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
- I den andra metaanalysen undersöktes livsstilsbehandlingens inverkan på personer (genomsnittlig BMI ≥ 30 kg/m2) som hade minst en fetmaassocierad sjukdom. Viktminskningen efter 12 månader var i genomsnitt 2,9 kg mer än för kontrollgrupperna (95 % konfidensintervall 1,5–4,3 kg, 15 undersökningar, 4 048 personer) «Dombrowski SU, Avenell A, Sniehott FF. Behavioural...»422.
- Det torde inte vara någon skillnad i effekten av livsstilsbehandlingen med tanke på om den genomförs som grupp- eller individuell handledning «Ryhmä- ja yksilöneuvonta saattavat olla yhtä tehokkaita lihavuuden hoidossa.»C, «Paul-Ebhohimhen V, Avenell A. A systematic review ...»423, «Lindström J, Ilanne-Parikka P, Peltonen M ym. Sust...»424.
- Internetbaserade behandlingsprogram för fetma stöder uppenbarligen viktminskning och viktkontroll kostnadseffektivt «Internet-pohjaiset lihavuuden hoito-ohjelmat ilmeisesti tukevat laihdutusta ja painonhallintaa.»B Programmen kan användas både självständigt och i kombination med gruppbehandlingsprogram «Teeriniemi AM, Salonurmi T, Jokelainen T ym. A ran...»425.
- Läs mer om typbilden för en lyckad bantare «Painonhallinnan onnistumisen psykologisia tekijöitä»28, «Painonhallinnassa pitkäkestoisesti onnistumisen piirteitä»42.
Inverkan av viktminskning på sjukdomar, reproduktiv hälsa och dödsrisk
- Det finns rikligt med kliniska bevis och erfarenhet av de positiva effekterna av viktminskning på sjukdomar. Nedan presenteras randomiserade behandlingsundersökningar som i allmänhet har pågått i minst ett år.
Diabetes och dess förstadium
- Se rekommendationen God medicinsk praxis om Tyypin 2 diabetes «Tyypin 2 diabetes»7 (på finska), «Tyypin 2 diabetes. Käypä hoito -suositus. Suomalai...»426.
- Typ 2-diabetes:
- Viktminskningen är kopplad till en bättre glukosbalans «Laihtuminen on yhteydessä parempaan glukoositasapainoon ylipainoisilla tyypin 2 diabetesta sairastavilla.»A, «Norris SL, Zhang X, Avenell A ym. Long-term effect...»427 och minskar behovet av diabetesmedicinering hos överviktiga typ 2-diabetiker «Lean ME, Leslie WS, Barnes AC ym. Primary care-led...»347, «Pascale RW, Wing RR, Butler BA ym. Effects of a be...»428.
- Den brittiska undersökningen DiRECT (Diabetes remission Clinical Trial) «Lean ME, Leslie WS, Barnes AC ym. Primary care-led...»347, «Lean MEJ, Leslie WS, Barnes AC ym. Durability of a...»348 undersökte effekten av det intensiva viktkontrollprogrammet på viktminskning och
diabetes hos 298 personer med typ 2-diabetes (ålder 20–65 år, diabetes som varat mindre
än 6 år, BMI 27–45 kg/m2 och ingen insulinbehandling).
- De undersökta använde ett näringspreparat som innehöll cirka 800 kcal/dygn i 3–5 månader, övergick till mat under 2–8 veckor och fick därefter stöd för viktkontroll varje månad fram till 24 månader.
- Efter 12 månader var den genomsnittliga viktminskningen 10,0 (SD 8,0) kg i testgruppen och 1,0 (SD 3,7) kg i jämförelsegruppen och efter 24 månader 7,6 (SD 6,5) kg och 2,3 (SD 5,2) kg.
- I testgruppen uppnådde 46 procent av de undersökta personerna diabetesremission efter 12 månader och 36 procent efter 24 månader. I jämförelsegruppen var motsvarande siffror 4 procent och 3 procent.
- Både efter 12 och 24 månader var remissionen av diabetes större ju större viktminskningen var.
- Den amerikanska multicenterundersökningen Look AHEAD (Action for Health in Diabetes)
«Gregg EW, Chen H, Wagenknecht LE ym. Association o...»429 undersökte effekterna av intensiv livsstilsbehandling på artärhändelser hos 5 145
personer med typ 2-diabetes (ålder 45–76 år, BMI i genomsnitt 35,8 kg/m2 och diabetes som varat i 5 år). Målet var en bestående viktminskning på minst 7 procent.
- Viktminskningen var efter ett år i genomsnitt 8,6 procent vid intensivvård och 0,7 procent vid normal behandling, och då var diabetes i remission (utan läkemedelsbehandling normoglykemi eller nedsatt tolerans för glukos) hos 11,5 procent av gruppen i intensivvård och 2,0 procent av den normala behandlingsgruppen.
- För fyra år var motsvarande viktminskningar 4,7 procent och 0,8 procent och remissionstalen 7,3 procent och 2,0 procent.
- Även glukosbalansen förbättrades betydligt mer i intensivgruppen med mindre läkemedelsbehandling jämfört med normal behandling.
- Förstadium till diabetes:
- Redan en liten (3–5 kg) viktminskning genom att ändra levnadsvanorna halverar risken för att insjukna i typ 2-diabetes i 7–10 års uppföljning hos personer med nedsatt glukostolerans «Jo varsin vähäinen (3–5 kg) laihtuminen elintapoja muuttamalla lähes puolittaa tyypin 2 diabeteksen sairastumisriskin 7–10 vuoden seurannassa henkilöillä, joilla on heikentynyt glukoosinsieto.»A, «Li G, Zhang P, Wang J ym. The long-term effect of ...»430. I metaanalysen av vårdundersökningarna (patienternas BMI ≥ 25 kg/m2 och personer med kroniska sjukdomar uteslutits) av personer som deltog i livsstilsbehandling och hade försämrad glukostolerans, hade risken för att insjukna i typ 2-diabetes minskat med 33 procent under 1–9 år (RR 0,67, 95 % konfidensintervall 0,51–0,89, 9 undersökningar, 3 140 personer) «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
Fettlever
- Se rekommendationen God medicinsk praxis om icke-alkoholrelaterad fettleversjukdom (NAFLD) «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
- Viktminskning rekommenderas för patienter med fettlever «Hsu CC, Ness E, Kowdley KV. Nutritional Approaches...»432.
- Viktminskningen har ett direkt samband med minskningen av fetthalten i levern och även korrigeringen av graden av inflammation och fibros.
- En livsstilsintervention där leverbiopsier togs före och efter en årlig intervention visade att en viktminskning på 10 procent ledde till en minskning av fetthalten i levern hos alla patienter, en minskning av fettleverinflammationen hos 90 procent av patienterna och en minskning av fibrosgraden hos 45 procent av patienterna «Vilar-Gomez E, Martinez-Perez Y, Calzadilla-Bertot...»433.
Dyslipidemi
- Se God medicinsk praxis-rekommendationen Dyslipidemiat «Dyslipidemiat»8 (på finska), «Dyslipidemiat. Käypä hoito -suositus. Suomalaisen ...»434; Dyslipidemier «Dyslipidemier»9 (på svenska).
- Viktminskning har en gynnsam effekt på dyslipidemi «Schwingshackl L, Dias S, Hoffmann G. Impact of lon...»435, «Poobalan A, Aucott L, Smith WC ym. Effects of weig...»436. Den gynnsamma effekten varar upp till 3 år «Galani C, Schneider H. Prevention and treatment of...»437, «Douketis JD, Macie C, Thabane L ym. Systematic rev...»438.
- Effekterna av viktminskning på lipoproteinerna i blodet har samband med många faktorer, såsom hur viktminskningen och viktkontrollen har genomförts (kost, energiförbrukning som orsakas av motion) och om blodfettvärdena mäts under den aktiva viktminskningen eller först i viktkontrollstadiet «Poobalan A, Aucott L, Smith WC ym. Effects of weig...»436, «Noakes M, Clifton PM. Weight loss and plasma lipid...»439.
- I den systematiserade översikten «Aucott L, Gray D, Rothnie H ym. Effects of lifesty...»440 hade viktminskningen en effekt på minskningen av den totala kolesterolhalten på cirka 1,3 procent/ minskat kg och en minskning av triglycerid på cirka 1,6 procent/minskat kg på 2–3 år hos feta patienter (genomsnittligt BMI < 35 kg/m2). I undersökningar på över 3 år uppnåddes inga gynnsamma effekter på lipider. Även andra faktorer än viktminskningen torde ha en betydande inverkan på längre sikt.
- Viktminskning minskar triglyceridhalten i blodet och ökar HDL-kolesterolhalten hos
överviktiga dyslipidemipatienter.
- Vid viktminskning kan HDL-kolesterolhalten till en början minska, men vid viktkontroll kan den öka «Noakes M, Clifton PM. Weight loss and plasma lipid...»439, «Dattilo AM, Kris-Etherton PM. Effects of weight re...»441.
- Viktminskning kan minska LDL-kolesterolhalten, men vid viktkontroll återgår den vanligen till utgångsvärdet om inte andelen mättade fetter i kosten har minskat permanent «Noakes M, Clifton PM. Weight loss and plasma lipid...»439, «Dattilo AM, Kris-Etherton PM. Effects of weight re...»441.
Förhöjt blodtryck
- Se God medicinsk praxis-rekommendationen om Kohonnut verenpaine «Kohonnut verenpaine»10 (på finska), «Kohonnut verenpaine. Käypä hoito -suositus. Suoma...»442; Högt blodtryck «Högt blodtryck»11 (på svenska).
- En genomsnittlig viktminskning på 4 kg med hjälp av en energifattig kost sänker uppenbarligen blodtrycket hos överviktiga hypertensiva patienter med cirka 6/3mmHg «Vähäenergiaisen ruokavalion avulla saavutettu keskimääräin 4,1 kg:n suuruinen laihtuminen ilmeisesti alentaa ylipainoisten hypertensiivisten henkilöiden verenpainetta noin 6/3 mmHg.»B.
- För långvarig gynnsam effekt på blodtrycket behövs förutom viktminskning även bestående förändringar i näringskvaliteten, såsom minskad användning av salt.
Artärsjukdomar
- Viktminskningen fördröjer förloppet för artärsjukdomar «Galani C, Schneider H. Prevention and treatment of...»437, «Douketis JD, Macie C, Thabane L ym. Systematic rev...»438, «Lavie CJ, Milani RV, Ventura HO. Obesity and cardi...»443.
- Look AHEAD-undersökningen «Look AHEAD Research Group., Wing RR, Bolin P ym. C...»445, «Look AHEAD Research Group., Pi-Sunyer X, Blackburn...»446 utredde intensiv livsstilsbehandling, vars mål är en bestående viktminskning på minst 7 procent som minskar artärhändelserna jämfört med vanlig behandling hos personer med typ 2-diabetes (5 145 personer, ålder 45–76 år, BMI > 25 kg/m2). Det konstaterades ingen skillnad mellan grupperna i fråga om artärer när undersökningen avbröts (medianen för uppföljningstiden var 9,6 år). Viktminskningen efter 1 år var i genomsnitt 8,6 procent i intensiv- och 0,7 procent i gruppen för vanlig vård. När undersökningen avslutades var motsvarande siffror 6,0 procent och 3,5 procent. Användningen av blodtrycksläkemedel, statiner och insulin var mindre i intensivgruppen. Intensivgruppen hade också mindre urininkontinens, sömnapné och depression än vid vanlig behandling. Livskvaliteten förbättrades vad gäller fysisk verksamhet, rörlighet och sexualverksamhet i intensivgruppen jämfört med kontrollgruppen.
Sömnapné
- Se God medicinsk praxis-rekommendationen om Uniapnea (obstruktiivinen uniapnea aikuisilla) «Uniapnea (obstruktiivinen uniapnea aikuisilla)»12 (på finska), «Uniapnea (obstruktiivinen uniapnea aikuisilla). Kä...»447; Sömnapné (obstruktiv sömnapné hos vuxna) «Sömnapné (obstruktiv sömnapné hos vuxna)»13 (på svenska).
- Viktminskning och viktkontroll hos överviktiga sömnapnépatienter utgör grunden för vården.
- Viktminskning lindrar sömnapnéns svårighetsgrad hos personer som är överviktiga eller feta «Elintapahoidot lieventävät uniapnean vaikeusastetta.»A.
- Se tilläggsmaterial «Unihäiriöt ja laihduttaminen»35 och «Ylipainoisen potilaan uniapneatutkimus»33.
Astma
- Se God medicinsk praxis-rekommendationen Astma «Astma»14 (på finska), «Astma. Käypä hoito -suositus. Suomalaisen Lääkäris...»448.
- En systematisk översikt över randomiserade kontrollerade livsstilsinsatsers som syftar till viktminskning hos feta vuxna med astma «Okoniewski W, Lu KD, Forno E. Weight Loss for Chil...»449 (6 undersökningar, N=502, längd 8 veckor–18 månader, viktminskning 1,8–14,5 %) visade att livskvaliteten och andningsfunktionerna (FEV1, FVC, TLC) förbättrades.
Knä- och höftledsartros
- Se God medicinsk praxis-rekommendationen Polvi- ja lonkkanivelrikko «Polvi- ja lonkkanivelrikko»15 (på finska), «Polvi- ja lonkkanivelrikko. Käypä hoito -suositus....»450; Knä- och höftledsartros «Knä- och höftledsartros»16 (på svenska).
- Viktminskning kan lindra smärtan och förbättra funktionsförmågan hos personer som lider av knäartros «Christensen R, Bartels EM, Astrup A ym. Effect of ...»451. Det kombinerade bantnings- och motionsprogrammet förbättrar uppenbarligen den objektiva funktionsförmågan hos överviktiga och feta knäledspatienter och minskar den subjektiva funktionsnedsättningen «Polvi- ja lonkkanivelrikko. Käypä hoito -suositus....»450.
- Även om viktminskning kan minska risken för artros finns det inga vetenskapliga bevis från randomiserade behandlingsstudier för att det stoppar eller botar ledsjukdomar «Polvi- ja lonkkanivelrikko. Käypä hoito -suositus....»450.
Reproduktiv hälsa
- Även en liten viktminskning kan göra menstruationscykeln regelbunden hos kvinnor med polycystiskt ovariesyndrom «Goodman NF, Cobin RH, Futterweit W ym. AMERICAN AS...»452, «Naderpoor N, Shorakae S, de Courten B ym. Metformi...»453.
- Livsstilsbehandling kan öka de spontana graviditeterna hos feta kvinnor i fertilitetsbehandling «Goodman NF, Cobin RH, Futterweit W ym. AMERICAN AS...»452, «Naderpoor N, Shorakae S, de Courten B ym. Metformi...»453.
- Viktminskning mellan graviditeter kan minska risken för blodtryckskomplikationer, graviditetsdiabetes, kejsarsnitt och stor fostertillväxt under nästa graviditet «Wallace JM, Bhattacharya S, Horgan GW. Weight chan...»386, «Villamor E, Cnattingius S. Interpregnancy weight c...»389, «Wallace JM, Bhattacharya S, Campbell DM ym. Inter-...»456.
Dödsrisk
- I metaanalysen av livsstilsundersökningar med viktminskning som mål, där patienternas BMI var > 25 kg/m2 och långtidssjukdomar, såsom diabetes, hade uteslutits, skilde sig inte risken för förtida död hos personer som fått livsstilsbehandling från kontrollgruppen «LeBlanc ES, Patnode CD, Webber EM ym. Behavioral a...»421.
- Metaanalysen av randomiserade behandlingsstudier visade att livsstilsbehandling med
viktminskning som mål (bestod av kost med lite fett och lite mättat fett (< 10 E %)
med eller utan motion) minskade risken för förtida död hos personer vars BMI var ≥
30 kg/m2, jämfört med vanlig behandling «Ma C, Avenell A, Bolland M ym. Effects of weight l...»444. Den relativa risken minskade med 18 procent (54 undersökningar, 30 206 personer,
685 händelser, RR 0,82, 95 % konfidensintervall 0,71–0,95). Under undersökningarnas
medianlängd (2 år) konstaterades i genomsnitt 6 dödsfall färre per 1 000 personer
som genomgått livsstilsbehandling (95 % konfidensintervall 2–10).
- Med livsstilsbehandling konstaterades ingen inverkan på dödsfall i samband med artärsjukdomar eller cancer eller på uppkomsten av nya artärhändelser eller cancer.
- Enligt befolkningsstudier minskar viktminskning risken för för tidig död hos feta typ 2-diabetiker och överviktiga som har andra fetmaassocierade sjukdomar «Williamson DF, Pamuk E, Thun M ym. Prospective stu...»457, «Williamson DF, Thompson TJ, Thun M ym. Intentional...»458.
Eventuella biverkningar av viktminskning
Viktpendling (weight cycling)
- Viktpendling (weight cycling, "jojo") är vanligt bland personer som bantar.
- Personer som har pendlat mycket i vikt ("jojobantare") går vanligtvis upp mer i vikt i uppföljningen än personer som inte har pendlat i vikt «Field AE, Manson JE, Taylor CB ym. Association of ...»459. Det är oklart om vikten under årens lopp stiger på grund av viktpendlingen eller om viktökningen beror på den bakomliggande benägenheten till fetma som man försöker kompensera med upprepad (ibland misslyckad) viktminskning.
- När den nuvarande vikten eller viktökningen har beaktats statistiskt har viktvariationer inte självständigt observerats öka risken för typ 2-diabetes eller riskfaktorerna för artärsjukdomar «Painonvaihtelijat lihovat seurannassa enemmän kuin henkilöt, joilla ei painonvaihteluita. Kun tämä on huomioitu, lihavien henkilöiden painonvaihtelut eivät itsenäisesti lisää valtimotaudin riskitekijöitä.»A.
- Undersökningar har gett motstridiga resultat om effekten av stora viktpendlingar på dödligheten: i vissa har dödligheten ökat «Hamm P, Shekelle RB, Stamler J. Large fluctuations...»460, «Blair SN, Shaten J, Brownell K ym. Body weight cha...»461, «Diaz VA, Mainous AG 3rd, Everett CJ. The associati...»462, i andra inte «Field AE, Manson JE, Taylor CB ym. Association of ...»459, «Lissner L, Andres R, Muller DC ym. Body weight var...»463, «Gregg EW, Gerzoff RB, Thompson TJ ym. Intentional ...»464.
- Stora viktpendlingar i vuxen ålder har samband med psykiska symtom och ätstörningar «Brownell KD, Rodin J. Medical, metabolic, and psyc...»465, «Lahti-Koski M, Männistö S, Pietinen P ym. Prevalen...»466.
- Vid behandling av fetma är det viktigt att försöka förhindra återhämtningen av vikten så att resultatet av viktminskningen och de hälsofördelar som uppnås med hjälp av den kan bevaras. Detta kan främjas enligt individuella behov med stöd för viktkontroll som ges tillräckligt länge.
Muskelförlust
- Vid viktminskning strävar man efter att minska mängden fettvävnad så att man samtidigt bibehåller muskelvävnad. På så sätt upprätthålls muskelmassan, vilket förbättrar grundämnesomsättningen (viloenergiförbrukningen). Grundämnesomsättningen minskar när man äter mindre, särskilt om det uppstår muskelförlust. Då försvåras viktkontrollen.
- Muskelförlust sker särskilt lätt under fetmaoperationen och diet med mycket lågt energiinnehåll (VLED), då vikten sjunker snabbt och proteinintaget kan vara bristfälligt.
- Låg fysisk aktivitet under viktminskning påskyndar muskelförlusten.
- Muskelförlust är särskilt skadlig för äldre personer.
- Man har uppskattat att cirka 20–25 procent av den förlorade vikten vid viktminskning får vara muskelmassa (fettfri vävnad) «Webster JD, Hesp R, Garrow JS. The composition of ...»467, eftersom detta är ett normalt relationstal för andelen fettfri vävnad per kilogram extra vikt.
- Det lönar sig att diskutera risken för muskelförlust med patienten och det lönar sig att uppskatta muskelförlusten på mottagningen, även om den är en grov uppskattning(t.ex. testning av muskelkrafterna i extremiteterna). På grund av variationen i vätskehalten i kroppen ska man förhålla sig reserverat till de värden som bioimpedansmätare ger.
- Högre energibegränsning, snabbare viktminskning och låg fysisk aktivitet kan öka muskelförlusten
under viktminskning «Suurempi energiarajoitus, nopeampi painonlasku ja vähäinen fyysinen aktiivisuus saattavat lisätä lihaskatoa laihdutuksen aikana.»C.
- Risken för alltför stor muskelförlust kan vara stor om
- energibegränsningen är sträng (under 1 500 kcal/dygn) och viktminskningen snabb (över 1 kg per vecka)
- bantarens fysiska aktivitet är ringa eller
- kosten kontinuerligt innehåller för lite protein (under 60 g/dygn) i förhållande till behovet «Proteiinin tarve painonhallinnassa»30.
- Risken för alltför stor muskelförlust kan vara stor om
- För att minska muskelförlusten rekommenderas
- måttlig viktnedgångstakt (cirka 0,5–1 kg per vecka)
- motion, särskilt styrketräning
- säkerställande av tillräcklig proteinmängd i kosten. Läs mer om ämnet «Proteiinin tarve painonhallinnassa»30.
Gallstenssjukdom
- Stora viktvariationer hos feta kan öka risken för gallstenssjukdom «Proteiinin tarve painonhallinnassa»30.
- Under viktminskning förekommer gallstenar hos cirka 10 procent av dem som har använt
kost med lågt energiinnehåll och 30 procent av dem som genomgått fetmaoperation «Erlinger S. Gallstones in obesity and weight loss....»469.
- Cirka en tredjedel av gallstenarna är symtomfria.
- Det är vanligare att gallstenar bildas om vikten sjunker > 25 procent, viktminskningen är > 1,5 kg per vecka eller kosten har mycket lågt energiinnehåll och låg fetthalt.
Osteoporos
- Vid viktminskning med hjälp av livsstilsförändringar eller en kost med lågt energiinnehåll
minskar uppenbarligen mineralmängden i skelettet och bentätheten något «Laihduttaminen ruokavaliolla ilmeisesti pienentää hieman luuston kivennäisainemäärää ja -tiheyttä, mutta painon palautuessa myös luuston kivennäisainemäärä ja -tiheys palautuvat kohti alkutilannetta.»B. Förändringens betydelse för utvecklingen av osteoporos eller benbrott är okänd.
- Bentätheten under viktminskning är mer systematisk i övre delen av lårbenet än i ländryggen «Zibellini J, Seimon RV, Lee CM ym. Does Diet-Induc...»470, «Soltani S, Hunter GR, Kazemi A ym. The effects of ...»471.
- Om vikten återkommer återhämtar sig också mängden mineral och mineraltätheten i skelettet uppenbarligen mot utgångsläget «Laihduttaminen ruokavaliolla ilmeisesti pienentää hieman luuston kivennäisainemäärää ja -tiheyttä, mutta painon palautuessa myös luuston kivennäisainemäärä ja -tiheys palautuvat kohti alkutilannetta.»B.
- Efter fetmaoperation minskar bentätheten «Scibora LM, Ikramuddin S, Buchwald H ym. Examining...»472 kliniskt betydligt (> 0,03 g/cm2) hos upp till 60 procent av patienterna «Geoffroy M, Charlot-Lambrecht I, Chrusciel J ym. I...»473. Risken för fraktur är uppenbarligen högre i och med den minskade bentätheten i samband med fetmaoperation «Lu CW, Chang YK, Chang HH ym. Fracture Risk After ...»474, «Lalmohamed A, de Vries F, Bazelier MT ym. Risk of ...»475, «Nakamura KM, Haglind EG, Clowes JA ym. Fracture ri...»476, «Rousseau C, Jean S, Gamache P ym. Change in fractu...»477.
- Rikligt intag av proteiner eller kalcium eller båda kan minska skelettförändringar under viktminskning, men det är oklart om fysisk aktivitet har gynnsam betydelse «Runsas proteiinien ja/tai kalsiumin saanti saattavat vähentää laihduttamisen aikana tapahtuvia luustomuutoksia. Fyysisen aktiivisuuden merkitys on epäselvä.»C.
- Befolkningsrekommendationer för kalcium och D-vitamin:
- D-vitamintillskott (minst 400 IU/dygn, dvs. 10 µg/dygn) rekommenderas för personer som riskerar osteoporos, i synnerhet personer i postmenopausåldern, vid behov även mätning av vitaminhalten.
- Efter fetmaoperation är rekommendationen för kalcium 1 000 mg/dygn och rekommendationen för D-vitamin 1 200 IU/dygn, dvs. 30 µg/dygn. (uppnås vanligen med multivitamin med dosen 400 IU/dygn och med kalcium-D-preparat med dosen 800 IU/dygn). Se punkt Uppföljning efter operationen.
- Oftast är behovet av D-vitamin dock större än ovan nämnda rekommendationer och därför är det nödvändigt att följa upp blodvärdena.
Ätstörningar
- Viktminskning kan komplicera inställningen till mat och ätande, vilket kan uppträda som olika symtom på ätstörningar. Eftersom symtom på ätstörningar är vanliga hos feta ungdomar «Syömishäiriöoireet ovat yleisiä lihavilla lapsilla ja nuorilla. Ne tulee huomioida hoidossa, sillä ne saattavat vaikeuttaa hoitoa.»C och hos vuxna «Syömishäiriöoireiden huomioinen lihavuuden hoidossa»43 ska de beaktas eftersom de kan försvåra behandlingen.
- Program för bantning och viktkontroll där man yrkeskunnigt ger handledning i att minska energiintaget, öka energiförbrukningen och ändra beteendet ökar inte risken för att insjukna i ätstörningar «da Luz FQ, Hay P, Touyz S ym. Obesity with Comorbi...»478, «National Task Force on the Prevention and Treatmen...»479.
- Personer som lider av hetsätningsstörning (binge eating disorder, BED) ska inte uteslutas
från yrkeskunnigt styrda bantningsprogram, men man ska komma ihåg att hänvisa dem
till lämplig behandling av ätstörningar när bantningsprogrammets kort- eller långvariga
resultat är ovanligt dåligt.
- Läs mer om screeningfrågor om hetsätning «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16.
- I vården av en person som lider av hetsätningsstörning är det primära målet att få ett slut på hetsätningsbeteendet och först därefter gå ner i vikt «Amianto F, Ottone L, Abbate Daga G ym. Binge-eatin...»480.
- I fråga om personer som lider av hetsätning och andra symtom på ätstörningar kan man överväga att sträva efter välbefinnande också med hjälp av en viktneutral approach. Se punkten Viktneutral approach.
- Se God medicinsk praxis-rekommendationen Syömishäiriöt «Syömishäiriöt»17 (på finska), «Syömishäiriöt. Käypä hoito -suositus. Suomalaisen ...»481.
Läkemedelsbehandling av fetma
- Läkemedelsbehandling av fetma kan användas vid sidan om livsstilshandledning, om viktindexet är minst 30 kg/m2 eller alternativt minst 27 kg/m2 (vid användning av orlistat 28 kg/m2) och patienten har sjukdomar associerade till fetma.
- Med läkemedelsbehandling av fetma strävar man efter att förbättra mättnadskänslan, effektivera viktminskningen, lindra associerade sjukdomar och förbättra livskvaliteten.
- Innan läkemedelsbehandling påbörjas krävs en noggrann bedömning (anamnes och undersökning av patienten) och senare regelbunden uppföljning av läkemedlets effekt och säkerhet. I uppföljningen är det också viktigt att se till att livsstilsbehandlingen förverkligas.
- Vid sidan av läkemedelsbehandling behövs alltid livsstilsbehandling. Livsstilsbehandlingen innehåller en individuell plan som beaktar matvanor, motion, sömn och psykologiska faktorer. Vården kan genomföras individuellt, i grupp, på distans eller digitalt. Det rekommenderas att den första uppföljningen görs senast inom en månad efter att läkemedelsbehandlingen påbörjats.
- Fetmaläkemedel som beviljats försäljningstillstånd är: kombinationspreparat med naltrexon och bupropion, liraglutid, semaglutid, tirzepatid, kombinationspreparat med fentermin och topiramat samt orlistat.
- Alla läkemedlen förutom orlistat dämpar aptiten. Orlistat förhindrar absorptionen av fett från maten.
- När livsstilsbehandling kombineras med läkemedelsbehandling uppnås i genomsnitt en viktminskning på 4–17,8 % under 12–18 månader, vilket är 2,6–21,2 kg mer än vid användning av placebo «Liu L, Li Z, Ye W, ym. Safety and effects of anti-...»538, «Greenway FL, Fujioka K, Plodkowski RA ym. Effect o...»487, «Gadde KM, Allison DB, Ryan DH, ym. Effects of low-...»539, «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483, «Wilding JPH, Batterham RL, Calanna S, ym. Once-Wee...»482, «Jastreboff AM, Aronne LJ, Ahmad NN, ym. Tirzepatid...»541.
- Den maximala behandlingsresponsen uppnås vanligtvis inom 6–18 månader. Vid användning av effektivare läkemedel kan det ta längre tid att uppnå maximal behandlingsrespons.
- Om behandlingen inte medför någon betydande nytta (till exempel om aptiten inte minskar, vikten inte minskar eller associerade sjukdomar inte lindras) inom 3–6 månader, ska man överväga byte till ett annat läkemedel eller andra behandlingsalternativ.
- I läkemedelsstudier av fetma har det både i läkemedels- och placebogrupperna «Wilding JPH, Batterham RL, Davies M, ym. Weight re...»542 observerats en betydande viktökning efter att medicineringen avslutats samt då personer
i läkemedelsgruppen övergått till att använda placebo «Rubino D, Abrahamsson N, Davies M, ym. Effect of C...»543, «Aronne LJ, Sattar N, Horn DB, ym. Continued Treatm...»544. Detta indikerar att behandlingen bör vara långvarig eller möjligtvis permanent.
- Det är fortfarande oklart i vilket skede av behandlingen och för vilka patientgrupper man skulle kunna rekommendera att läkemedelsbehandlingen avslutas. Då man överväger att avsluta behandlingen, ska dosen minskas småningom genom att effektivera livsstilsbehandlingen och följa viktutvecklingen. Om vikten börjar öka på nytt, kan man återgå till att använda medicineringen.
- Det finns uppföljningsdata om effekten och säkerheten av orlistat från fyra års tid, av liraglutid och tirzepatid från tre års tid, av semaglutid och fentermin-topiramat från två års tid och av naltrexon-bupropion från ett år.
GLP-1-receptoragonister
- Liraglutid och semaglutid är receptoragonister av hormonet glukagonliknande peptid 1 (GLP-1) och de verkar som ett GLP-1-hormon som utsöndras från tarmen. Receptoragonisterna ökar bukspottskörtelns insulinproduktion och minskar utsöndringen av glukagon samt leverns endogena glukosproduktion, vilket minskar glukoshalten i blodet. Dessutom minskar de aptiten. GLP-1-receptoragonister används både som diabetesläkemedel och som läkemedel mot fetma. De är även nyttiga vid behandling av prediabetes.
Liraglutid
- Liraglutid är en GLP-1-receptoragonist som injiceras en gång per dag.
- Liraglutiddosen för behandling av fetma är 3,0 mg/dygn. För behandling av typ 2-diabetes är dosen 1,2–1,8 mg/dygn.
- Startdosen är 0,6 mg. Dosen ökas gradvis till 1,2–1,8–2,4–3,0 mg med 1–2 veckors intervall «Påbörjande av läkemedel mot fetma och ökning av dosen...»11.
- Om det förekommer illamående, kraftig aptitlöshet eller andra biverkningar, ska dosökningen ske långsammare.
- Liraglutid minskar vikten både hos personer utan diabetes och personer med typ 2-diabetes och förbättrar viktminskningens varaktighet jämfört med placebo «Liraglutidi 3,0 mg s.c.»A.
- I undersökningar som pågått i ett år har liraglutid 3,0 mg/dygn i kombination med normal livsstilsbehandling minskat vikten med 8,0 % och i kombination med intensiv beteendeterapi med 11,5 %. I placebogruppen var motsvarande viktminskning 2,6 % och 6,1 % «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483.
- I en undersökning av viktminskningens varaktighet uppnåddes först en viktminskning på 6 % med en kost med lågt energiinnehåll. Efter 56 veckor hade vikten minskat ytterligare med 6,2 % i läkemedelsgruppen och med 0,2 % i placebogruppen «Wadden TA, Hollander P, Klein S ym. Weight mainten...»485.
- Efter 56 veckor uppnådde 63 % av liraglutid-gruppen och 27 % av placebogruppen en viktminskning på 5 %, medan 33 % respektive 11 % uppnådde en viktminskning på 10 % «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483.
- Efter tre år var viktminskningen 6,1 % i liraglutid-gruppen och 1,9 % i placebogruppen «Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized,...»483.
- Liraglutid och viktminskningen som den medför kan förhindra att prediabetes utvecklas till typ 2-diabetes hos personer med övervikt.
- Liraglutid främjar viktminskning och förbättrar glukosbalansen hos personer med typ 2-diabetes. I en studie med diabetiker medförde liraglutid 3,0 mg en genomsnittlig viktminskning på 6,0 %, liraglutid 1,8 mg en viktminskning på 4,7 % och placebo en viktminskning på 2,0 %. Alla grupper fick livsstilsbehandling.
- De vanligaste biverkningarna är illamående, kräkningar, diarré, förstoppning, halsbränna och andra magbesvär. Illamåendet lindras oftast inom några månader efter att dosökningen avslutats. Uppkomsten av biverkningar kan minskas genom en långsam dosökning.
- Liraglutid rekommenderas inte för gravida eller ammande kvinnor.
- Liraglutid är ett begränsat grundersättningsgillt läkemedel för behandling av fetma. Läs mer på FPA:s webbplats «https://www.kela.fi/laake3051»17.
Semaglutid
- Semaglutid är en GLP-1-receptoragonist som injiceras en gång i veckan.
- Semaglutiddosen för behandling av fetma är 2,4 mg/vecka. Vid behandling av typ 2-diabetes är semaglutiddosen 1,0 mg/vecka. För behandling av diabetes finns också ett semaglutidpreparat i tablettform.
- Startdosen är 0,25 mg en gång i veckan. Dosen ökas gradvis till 0,25–0,5–1,0–1,7–2,4 mg med cirka en månads intervall «Påbörjande av läkemedel mot fetma och ökning av dosen...»11. Om det förekommer illamående, kraftig aptitlöshet eller andra biverkningar, ska dosökningen ske långsammare.
- I undersökningar som pågått i 68 veckor minskade semaglutid 2,4 mg/vecka i genomsnitt vikten med 14,9 % och i kombination med intensiv beteendeterapi med 16,0 %. Motsvarande viktminskning i placebogruppen var 2,4 % och 5,7 % «Wilding JPH, Batterham RL, Calanna S, ym. Once-Wee...»540.
- Efter 56 veckor uppnådde 86 % av semaglutid-gruppen och 32 % av placebogruppen en viktminskning på 5 %, medan 69 % och 12 % uppnådde en viktminskning på 10 % «Wilding JPH, Batterham RL, Calanna S, ym. Once-Wee...»482.
- Efter två år var viktminskningen 15,2 % i läkemedelsgruppen och 2,6 % i placebogruppen «Garvey WT, Batterham RL, Bhatta M, ym. Two-year ef...»545.
- Semaglutid och viktminskningen som den medför normaliserade glukoshalten i blodet hos 81 % av de personer som hade fetma och prediabetes «McGowan BM, Bruun JM, Capehorn M, ym. Efficacy and...»546. I placebogruppen var motsvarande andel 14 %.
- Semaglutid 2,4 mg/vecka främjar viktminskning och förbättrar glukosbalansen hos personer med typ 2-diabetes «Davies M, Færch L, Jeppesen OK, ym. Semaglutide 2·...»547. Personer med diabetes som använt semaglutid 2,4 mg påvisade en viktminskning på 9,6 %. Motsvarande viktminskning var 7,0% hos de som använt 1,0 mg och 3,4 % i placebogruppen. Alla grupper fick livsstilssbehandling.
- I en undersökning där man direkt jämförde viktminskningen hos personer som använt liraglutid 3,0 mg/dygn och semaglutid 2,4 mg/vecka observerades att vikten minskade i genomsnitt 6,4 % i liraglutidgruppen, 15,8 % i semaglutidgruppen och 1,9% i placebogruppen (enbart med en omställning av levnadsvanorna) «Rubino DM, Greenway FL, Khalid U, ym. Effect of We...»548.
- Kardiovaskulär säkerhet och effekt jämfört med placebo har påvisats hos personer utan diabetes som använt semaglutid 2,4 mg «Lincoff AM, Brown-Frandsen K, Colhoun HM, ym. Sema...»486. Risken för allvarliga hjärtrelaterade händelser var betydligt mindre i läkemedelsgruppen (6,5 %) än i placebogruppen (8,0 %).
- Vanliga biverkningar är illamående, förstoppning, diarré, halsbränna och andra magbesvär. Uppkomsten av biverkningar kan minskas genom en långsam dosökning.
- Semaglutid rekommenderas inte för gravida eller ammande kvinnor.
- Semaglutid är för närvarande inte ett grundersättningsgillt läkemedel för behandling av fetma.
- I fråga om detta läkemedel bedöms forskningsrönen i samband med nästa uppdatering av God medicinsk praxis-rekommendationen.
Tirzepatid
- Tirzepatid är receptoragonist för både GLP-1 och glukosberoende insulinotrop peptid (GIP) och verkar på samma sätt som GLP-1- och GIP-hormoner som utsöndras från tarmen. Läkemedlet minskar glukoshalten i blodet och dämpar aptiten. Tirzepatid används både som diabetesläkemedel och som läkemedel mot fetma. Läkemedlet är även till nytta vid behandlingen av prediabetes.
- Tirzepatid används som subkutan injektion en gång i veckan.
- I behandlingen av fetma och typ 2-diabetes används samma dosstyrka.
- Startdosen är 2,5 mg en gång i veckan. Dosen ökas gradvis med 2,5 mg med cirka en månads intervaller. Om det förekommer illamående, kraftig aptitlöshet eller andra biverkningar, ska dosökningen ske långsammare. Rekommenderad underhållsdos är 5, 10 eller 15 mg «Påbörjande av läkemedel mot fetma och ökning av dosen...»11.
- I undersökningar som pågått i 72 veckor minskade tirzepatid 15 mg/vecka tillsammans med vanlig livsstilsbehandling vikten med 20,9 % och tillsammans med intensiv beteendeterapi med 24,3 %. Motsvarande viktminskning i placebogrupperna var 3,1 % och 4,5 %.
- Efter 56 veckor uppnådde 91 % av tirzepatid-gruppen och 35 % av placebogruppen en viktminskning på 5 %, medan 83 % och 19 % uppnådde en viktminskning på 10 % «Jastreboff AM, Aronne LJ, Ahmad NN, ym. Tirzepatid...»541.
- Efter tre år var viktminskningen 19,7 % i tirtsepatid 15 mg-gruppen och 1,3 % i placebogruppen «Jastreboff AM, le Roux CW, Stefanski A, ym. Tirzep...»549.
- I en studie där personer med fetma och prediabetes behandlades med tirtsepatid 15 mg normaliserades glukoshalten i blodet hos 93 % i interventionsgruppen. I placebogruppen var motsvarande andel 58,9 %. Diabetes bröt ut hos 1,3 % av dem som hörde till tirzepatid-gruppen och hos 13,7 % av dem som hörde till placebogruppen «Jastreboff AM, le Roux CW, Stefanski A, ym. Tirzep...»549.
- Tirzepatid 15 mg/vecka främjar viktminskning och förbättrar glukosbalansen hos personer med typ 2-diabetes «Garvey WT, Frias JP, Jastreboff AM, ym. Tirzepatid...»550. Diabetiker som använde tirzepatid påvisade en genomsnittlig viktminskning på 14,7 % medan placebogruppens vikt minskade i genomsnitt 3,2 % enbart genom en omställning av levnadsvanorna.
- Vanliga biverkningar av tirzepatid är illamående, förstoppning, diarré, halsbränna och andra magbesvär. Uppkomsten av biverkningar kan minskas genom en långsam dosökning.
- Tirzepatid rekommenderas inte för gravida eller ammande kvinnor.
- Tirzepatid är för närvarande inte ett grundersättningsgillt läkemedel för behandling av fetma.
- I fråga om detta läkemedel bedöms forskningsrönen i samband med nästa uppdatering av God medicinsk praxis-rekommendationen.
Fentermin-topiramat
- Kombinationen av fentermin och topiramat minskar aptiten via delvis okända mekanismer. Fentermin ökar frisättningen av noradrenalin. Effekten av topiramat antas grunda sig på aktivering av GABA-A-receptorer, inhibition av kolsyraanhydrasenzym och antagonisering av glutamatreceptorer.
- Fentermin-topiramat-tabletten tas en gång per dygn på morgonen.
- Startdosen är 3,75 mg/23 mg i två veckor. Den rekommenderade underhållsdosen är 7,5 mg/46 mg. Övergång till högre doser (11,25 mg/69 mg och 15 mg/92 mg) sker enligt separat övervägande «Påbörjande av läkemedel mot fetma och ökning av dosen...»11. Om läkemedlet avslutas, ska höga doser (15 mg/92 mg) minskas gradvis på grund av risken för kramper.
- Under ett års uppföljning var viktminskningen bland dem som hörde till läkemedelsgrupperna 5,1 % med dosen 3,75/23 mg, 7,8 % med dosen 7,5/46 mg och 9,8–10,9 % med dosen 15/92 mg «Gadde KM, Allison DB, Ryan DH, ym. Effects of low-...»539, «Allison DB, Gadde KM, Garvey WT, ym. Controlled-re...»551. I placebogruppen var den genomsnittliga viktminsk¬ningen 1,2–1,6 %.
- Under två års uppföljning var viktminskningen bland personer som hörde till läkemedels-grupperna 9,3 % med dosen 7,5/46 mg, 10,5 % med dosen 15/92 mg och 1,8 % i placebogruppen.
- Vanliga biverkningar är illamående, magbesvär, muntorrhet, förstoppning, parestesier, huvudvärk, yrsel, sömnlöshet, psykiska störningar, kognitiva störningar och hjärtklappning. Uppkomsten av biverkningar kan minskas genom en långsam dosökning.
- Fentermin-topiramat kan orsaka fosterskador och därför ska en person i fertil ålder använda mycket tillförlitliga preventivmetoder i samband med läkemedlet. Fentermin-topiramat kan också minska effekten av p-piller med etinylöstrogen.
- Läkarens checklista över kontraindikationer, se «https://fimea.fi/documents/147152901/159469570/ED-11-003-01_Qsiva_HCP+Guide_Checklist+(Fillable+Form)_FI.pdf/98525d8f-d83f-eac5-309e-260478ffc6e9/ED-11-003-01_Qsiva_HCP+Guide_Checklist+(Fillable+Form)_FI.pdf?t=1729257849171»18.
- Fentermin-topiramat är för närvarande inte ett grundersättningsgillt läkemedel för behandling av fetma.
- I fråga om detta läkemedel bedöms forskningsrönen i samband med nästa uppdatering av God medicinsk praxis-rekommendationen.
Naltrexon-bupropion
- Bupropion hämmar återupptaget av dopamin och noradrenalin och naltrexon fungerar som opioidreceptorns antagonist. Läkemedlet dämpar aptiten.
- Startdosen för naltrexon-bupropion (8 mg SR/90 mg SR) är en tablett per dag och dosen höjs gradvis, till exempel med 1–2 veckors intervall till underhållsdosen 2 tabletter 2 gånger per dag «Påbörjande av läkemedel mot fetma och ökning av dosen...»11.
- Naltrexon-bupropion (8 mg SR/90 mg SR) 2 tabletter 2 gånger per dag minskar vikten både hos personer utan diabetes och personer med typ 2-diabetes jämfört med placebo «Naltreksoni-bupropioni (N 8 mg SR / B 90 mg SR) 2 tablettia 2 kertaa päivässä suun kautta annosteltuna vähentää painoa lumeeseen verrattuna lihavilla potilailla, sekä ei-diabeetikoilla että tyypin 2 diabeetikoilla.»A.
- I en undersökning som pågått i ett år minskade naltrexon-bupropion 32/360 mg vikten med 6,1–6,4 %. I placebogruppen sjönk vikten i genomsnitt med 1,3–1,9 %.
- Av personerna i naltrexon-bupropion-gruppen uppnådde 48 % och i placebogruppen 16 % en viktminskning på 5 %, medan 25 % och 7 % uppnådde en viktminskning på 10 % «Greenway FL, Fujioka K, Plodkowski RA ym. Effect o...»487.
- I en studie som innehöll mycket intensiv livsstilshandledning var viktminskningen i naltrexon-bupropion-gruppen i genomsnitt 9,3 % i placebogruppen 5,1 % «Wadden TA, Foreyt JP, Foster GD ym. Weight loss wi...»489 då uppföljningen varade ett år.
- Hos personer med typ 2-diabetes sjönk vikten med 5 % i naltrexon-bupropion-gruppen och med 1,8 % i placebogruppen «Hollander P, Gupta AK, Plodkowski R ym. Effects of...»488.
- De vanligaste biverkningarna är illamående, kräkningar, förstoppning, muntorrhet, huvudvärk, yrsel, sömnlöshet och förhöjt blodtryck. Illamåendet kan dämpas genom en långsammare dosökning. Det lönar sig att ta kvällsdosen redan i början av kvällen eftersom läkemedlet kan orsaka sömnlöshet.
- Naltrexon-buproprion rekommenderas inte för gravida eller ammande kvinnor.
- Läkarens checklista, se «https://fimea.fi/documents/147152901/159469402/NAMY+12+Formulär+FI_B+V.+02+13.02.2020+-+to+FIMEA.pdf/518889ee-1cbe-58b4-0bc4-a8fb2520ce14/NAMY+12+Formulär+FI_B+V.+02+13.02.2020+-+to+FIMEA.pdf?t=1590666612816»19
- Naltrexon-bupropion är ett begränsat grundersättningsgillt läkemedel vid behandling av fetma. Se närmare «https://www.kela.fi/lakemedel3055»20.
Orlistat
- Läkemedlet blockerar bukspottkörtelns lipasenzym, det vill säga minskar absorberingen av fetter från maten.
- Läkemedlet används med dosen 60 mg tre gånger per dag (receptfritt preparat) eller 120 mg tre gånger per dag (receptbelagt preparat). Orlistat tas i samband med huvudmåltiderna. För att förebygga biverkningar krävs att kosten har en låg fetthalt.
- Under två års uppföljning minskade vikten i genomsnitt 7 % med dosen på 60 mg tre gånger per dag och 8 % med dosen 120 mg tre gånger per dag. Viktminskningen med enbart kostbehandling var i genomsnitt 5 % «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490
- Orlistat främjar viktminskning hos vuxna och förebygger att vikten åter ökar efter en viktminsk-ning. Skillnaden mellan placebo och dosen 120 mg tre gånger per dag är i genomsnitt 3 kg under 1–4 års behandling «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490, «Sjöström L, Rissanen A, Andersen T ym. Randomised ...»491, «Davidson MH, Hauptman J, DiGirolamo M ym. Weight c...»492, «Hollander PA, Elbein SC, Hirsch IB ym. Role of orl...»493, «Torgerson JS, Hauptman J, Boldrin MN ym. XENical i...»494, «Richelsen B, Tonstad S, Rössner S ym. Effect of or...»495.
- Andelen personer vars vikt minskade med över 10 % av utgångsvikten var i orlistat-gruppen 12 %-enheter större än i placebogruppen «Orlistaatti edistää laihtumista ja estää laihtumisen jälkeistä painon suurenemista (ero lumelääkkeeseen 3–4 kg). Yleisimmät haittavaikutukset olivat rasvaiset/öljyiset ulosteet, ulostamispakko ja tuhriminen, joita esiintyi 15–30 %:lla orlistaattia käyttäneistä potilaista.»A.
- LDL-kolesterolhalten i blodet minskar mer än man kunde anta utifrån viktminskningen «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490.
- Viktminskning i samband med användning av orlistat verkar förebygga incidensen av typ 2-diabetes hos personer med övervikt «Orlistaatin käyttö ilmeisesti pienentää tyypin 2 diabeteksen ilmaantuvuutta lihavilla verrattuna lumeeseen, erityisesti jos glukoosinsieto on heikentynyt.»B. Effekten är störst hos överviktiga personer med nedsatt glukostolerans.
- De vanligaste biverkningarna är fet eller oljig avföring, avföringsträngning och avförings¬läckage, som förekommer hos 15–30 % av dem som använder orlistat «Orlistaatti edistää laihtumista ja estää laihtumisen jälkeistä painon suurenemista (ero lumelääkkeeseen 3–4 kg). Yleisimmät haittavaikutukset olivat rasvaiset/öljyiset ulosteet, ulostamispakko ja tuhriminen, joita esiintyi 15–30 %:lla orlistaattia käyttäneistä potilaista.»A. Biverkningar uppkommer vanligen i början av behandlingen och i anslutning till för fet mat «Rössner S, Sjöström L, Noack R ym. Weight loss, we...»490, «Sjöström L, Rissanen A, Andersen T ym. Randomised ...»491, «Davidson MH, Hauptman J, DiGirolamo M ym. Weight c...»492, «Hollander PA, Elbein SC, Hirsch IB ym. Role of orl...»493, «Torgerson JS, Hauptman J, Boldrin MN ym. XENical i...»494.
- Eftersom orlistat minskar absorptionen av fett i tarmen kan det vid långvarig användning orsaka bristtillstånd av fettlösliga vitaminer. Därför rekommenderas multivitaminpreparat vid orlistat-behandling (1 tablett per dag före läggdags, inte samtidigt med orlistat). Rekommendationen gäller även orlistat som säljs som egenvårdspreparat.
- Läkemedlet är inte grundersättningsgillt vid behandling av fetma.
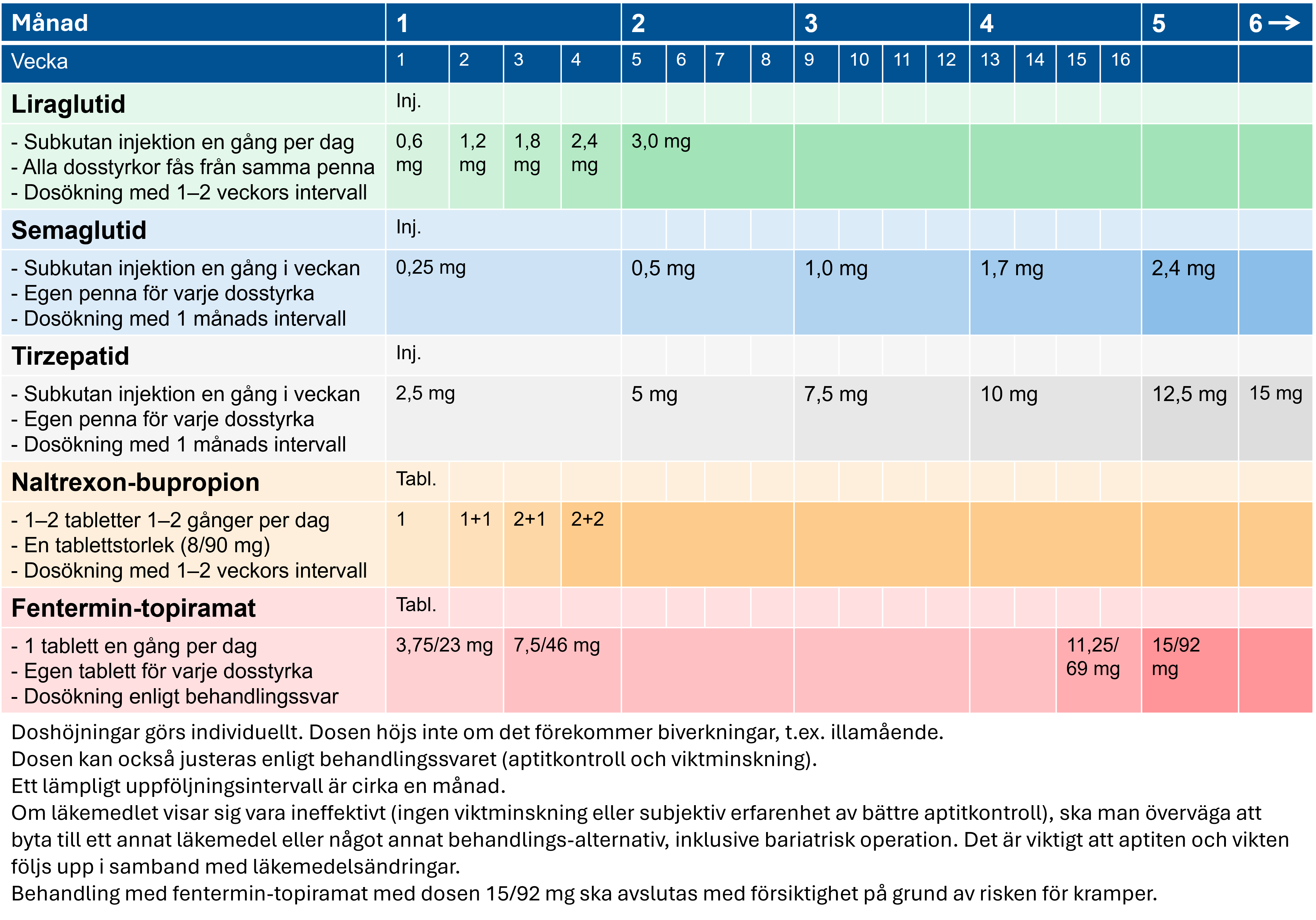
Andra läkemedel som ska beaktas vid behandling och förebyggande av fetma
- Vissa läkemedel kan påverka kontrollen av ätandet och leda till fetma.
- Vissa läkemedel som påverkar det centrala nervsystemet påverkar även vikten «Bray GA, Ryan DH. Medical therapy for the patient ...»496.
- Vid ordination av antidepressiva läkemedel (mirtazapin, paroxetin, amitriptylin), psykosläkemedel (olanzapin, sertindol, ketiapin, klozapin, paliperidon, risperidon), litium eller epilepsiläkemedel (karbamazepin, valproinsyra) som predisponerar för viktuppgång, är det skäl att berätta för patienten och ge råd om viktkontroll «Bray GA, Ryan DH. Medical therapy for the patient ...»496, «Huhn M, Nikolakopoulou A, Schneider-Thoma J ym. Co...»497, «Bak M, Fransen A, Janssen J ym. Almost all antipsy...»498, «Serretti A, Mandelli L. Antidepressants and body w...»499.
- Depressionsläkemedel (bupropion) eller epilepsiläkemedel (lamotrigin, topiramat, zonisamid) som predisponerar för viktminskning ska också beaktas för att man ska kunna undvika att betoningen på eventuella biverkningar av viktminskning framhävs «Bray GA, Ryan DH. Medical therapy for the patient ...»496.
- Vissa läkemedel som påverkar det centrala nervsystemet påverkar även vikten «Bray GA, Ryan DH. Medical therapy for the patient ...»496.
- För typ 2-diabetespatienter väljs viktneutrala läkemedel och läkemedel som stöder viktkontrollen «Apovian CM, Aronne LJ, Bessesen DH ym. Pharmacolog...»500. Se det interaktiva schemat i God medicinsk praxis-rekommendationen för Tyypin 2 diabetes «https://www.terveysportti.fi/xmedia/hoi/diabeteskaavio/lihava_potilas.html»21 punkten "lihava potilas").
- Hos dem som använder kortikosteroidläkemedel eftersträvas så kort behandling och låg dos som möjligt samt övervägande av alternativ.
Operationsbehandling av fetma
- Läs mer om ämnet «Salminen P, Sallinen V (toim.): Teema Lihavuuskiru...»501.
Operationsbehandlingens teman
- Kirurgisk behandling övervägs alltid individuellt.
- En förutsättning för operationsbehandling är ändamålsenlig tidigare konservativ (icke-kirurgisk)
behandling.
- Den lämpliga konservativa behandling som arbetsgruppen för God medicinsk praxis överväger är till exempel följande: individuell, grupp- eller internetbaserad behandling genomförd av en enhet inom hälso- och sjukvården som har lett till livsstilsförändringar och en viktminskning på cirka 5 procent, men vars resultat inte har varit tillräckligt för hälsan eller efter vilken vikten har ökat på nytt. Syftet med kriteriet är att säkerställa patientens engagemang i vården samt de förändringar i mat- och motionsvanorna som operationen förutsätter. Det får inte ha gått mer än fem år sedan behandlingen.
- Det centrala är att patienten har visat att han eller hon kan göra livsstilsförändringar och att bantningsresultatet inte enbart är en viktminskning till exempel i samband med VLED-diet.
- Ovan nämnda konservativa vård genomförs i första hand inom primärvården innan den skickas till den specialiserade sjukvården.
- Det viktigaste i valet av patient är en stabil och tillräckligt långvarig prövning av patienten, patientens kännedom om förändringar i näringen efter fetmaoperationen och patientens engagemang i de förändringar i mat- och motionsvanorna som operationen förutsätter.
- Operationsbehandlingens viktindexgränser «Fried M, Hainer V, Basdevant A ym. Interdisciplina...»502, «NIH conference. Gastrointestinal surgery for sever...»503:
- Viktindex är
- över 40 kg/m2 eller
- över 35 kg/m2 och patienten har en associerad fetmasjukdom eller dess riskfaktorer, såsom typ 2-diabetes, hypertension, sömnapné, artros i de bärande lederna, polycystiskt ovariesyndrom (PCOS) eller någon annan sjukdom som kan antas lindras genom fetmaoperation (t.ex. refluxsjukdom, när patienten planeras få en bypassoperation i magsäcken).
- För en person som lider av typ 2-diabetes kan man dessutom överväga operation med viktindex 30–35 kg/m2, om den konservativa behandlingen av fetma och diabetes inte har gett ett tillräckligt resultat, eftersom resultaten i randomiserade undersökningar har varit motsvarande för dessa patienter som för patienter vars viktindex är över 35 kg/m2 «Lihavuusleikkauksen vaikuttavuus diabetekseen ja painoon on ilmeisesti samankaltainen potilailla, joiden painoindeksi on 30–35 kg/m², kuin potilailla, joiden painoindeksi on yli 35 kg/m².»B.
- Som viktindex används det viktindex som föregår operationsprövningen. Om patienten därefter bantar så att viktindexet före operationen är lägre än ovan nämnda gränser, kan operationen göras om patienten så önskar.
- Viktindex är
- Fetmakirurgi rekommenderas i första hand för patienter under 65 år.
- Dödligheten i samband med operationen är något större hos äldre patienter än hos andra «Buchwald H, Estok R, Fahrbach K ym. Trends in mort...»504.
- En fetmaoperation kan övervägas under vissa förutsättningar för ungdomar i åldern
13–17 år.
- Se punkten Barn och unga, Operationsbehandling.
- En förutsättning för operationen är att patienten inte har missbruksproblem.
- Se AUDIT-enkäten som screening av alkoholproblem «AUDIT-kysely»2.
- Vid behov konsulteras en missbruksklinik.
- Rökning bör avslutas minst en månad före operationen. Rökning gör att GI-fogarna läker långsammare och ökar riskerna med operationen.
- Vid ätstörningar och allvarliga psykiska problem ska man använda sig av särskilt övervägande och konsultera psykiater.
- Före operationen bedöms patientens förmåga att ändra sina matvanor på det sätt som
operationen förutsätter.
- Förutsättningar är regelbundna måltider, små portionsstorlekar, hälsosam mat som innehåller proteiner, vitaminer och mineralämnen och kontroll över ätandet av godsaker.
- Känsloätande och hetsätning «Ahminnan ja tunnesyömisen huomioiminen osana lihavuuden hoitoa»16 identifieras och patienten hänvisas vid behov till näringsterapeuten eller psykologen innan operationsbeslutet fattas.
- För att lyckas torde det viktigaste vara patientens grundliga övervägande och beredskap för en betydligt mindre måltidsstorlek än tidigare, en hälsosam kost och en betydande förändring i kroppsbilden «Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen ...»505.
- Utifrån kirurgens övervägande behövs 2–6 veckors VLED omedelbart före operationen för att minska leverns storlek och förbättra operationssäkerheten «Holderbaum M, Casagrande DS, Sussenbach S ym. Effe...»506.
- Beslut om övriga undersökningar före operationen fattas enligt lokal vårdpraxis:
- diagnostisering och behandling av obehandlad sömnapné
- gastroskopi (slemhinnetillstånd, hiatusherni, Barretts esofagus).
- Se Tilläggskriterier för remittering till fetmakirurgi under punkt Vårdarrangemang.
Genomförande av operationsbehandling
- Behandlingen av fetmaoperationer ska koncentreras till universitetssjukhus eller andra sjukhus med sakkunskap inom området.
- Sjukhusen ska följa resultaten och komplikationerna av operationsbehandling av fetma.
- En multiprofessionell arbetsgrupp för behandling av fetma ska inrättas vid fetmakirurgiska
enheter. Arbetsgruppen ska åtminstone ha sakkunskap om kirurgi, inremedicin, näringsterapi
och fysioterapi.
- Psykologi eller psykiatri konsulteras vid behov.
- Före operationen bedömer en inremedicinsk läkare eller endokrinolog och kirurg patientens indikation för operationsbehandling och säkerheten genom att konsultera experter från den multiprofessionella arbetsgruppen.
- Alla patienter rekommenderas mer motion redan när de förbereder sig för operationen.
- Före operationen styr näringsterapeuten genomförandet av den preoperativa VLED-dieten (om VLED väljs) samt kostförändringarna efter operationen «Valtion ravitsemusneuvottelukunta. Sairaalloinen l...»507.
- Den specialiserade sjukvården ska ordna uppföljningsbesök 12–24 månader efter operationen
- till kirurg, inremedicinsk läkare eller endokrinolog, näringsterapeut och fysioterapeut
- vid behov till psykolog eller psykiater.
- När uppföljningen av den specialiserade sjukvården upphör bokar patienten årligen ett uppföljningsbesök hos en läkare inom primärvården. Se punkten Uppföljning efter operationen.
Metoder för operationsbehandling
- De vanligaste operationsmetoderna i Finland är bypassoperation av magsäcken och gastric sleeve-operation.
- Operationerna görs i första hand med laparoskopi.
- Bypass av magsäcken (gastric bypass, Roux-en-Y, RYGB) (bild «Metoder för kirurgisk behandling av fetma»4):
- Magsäcken skärs av i övre delen och en påse på 20–30 ml utformas av denna del dit maten kommer. Största delen av magsäcken, duodenum och början av jejunum hamnar alltså utanför näringsflödet. Magsäckspåsen går till tunntarmen (början av jejunum). Gall- och bukspottkörtelvätskorna förenas till näringsflödet via en tarmanslutning på 120–150 cm:s avstånd.
- Operationen påverkar genom att begränsa mängden mat som äts på en gång och minska aptiten genom ökad utsöndring av tarmhormoner «le Roux CW, Welbourn R, Werling M ym. Gut hormones...»508, «Beckman LM, Beckman TR, Earthman CP. Changes in ga...»509.
- Gastric sleeve (sleeve gastrectomy) (bild «Metoder för kirurgisk behandling av fetma»4):
- Magsäcken avsmalnas från den proximala delen av antrum till cardia till en bredd på cirka 5 cm. Största delen av magsäckens fundus och corpus avlägsnas.
- Gastric sleeve påverkar i första hand genom att begränsa mängden mat som äts «Himpens J, Dapri G, Cadière GB. A prospective rand...»510, men också genom att minska aptiten genom ökad utsöndring av tarmhormoner.
- När man överväger operationen ska man beakta risken för refluxsjukdom och Barretts esofagus som utvecklas efter operationen samt osäkerheten i de långsiktiga resultaten «Himpens J, Dobbeleir J, Peeters G. Long-term resul...»511, «Salminen P, Helmiö M, Ovaska J ym. Effect of Lapar...»512.
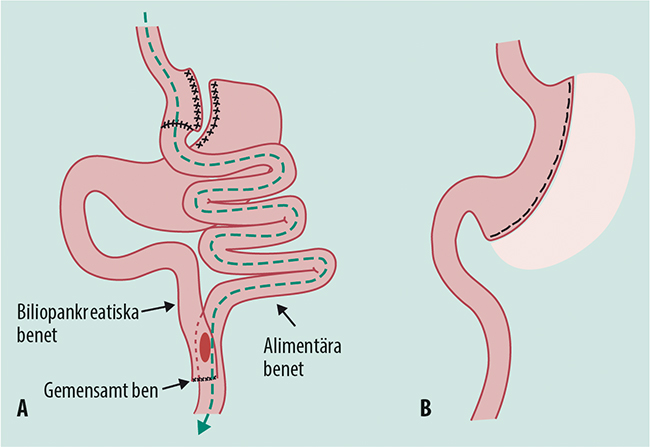
Metoder för kirurgisk behandling av fetma.
A) Gastric bypass-operation. B) Gastric sleeve-operation.
Källa: Kauhanen S, Helmiö M, Salminen P. Sopivimman lihavuuskirurgisen leikkausmenetelmän valinta. Duodecim 2019;135:1507-12
Näring och kost efter fetmaoperation
- Viktminskningen efter fetmaoperationen grundar sig på att aptiten minskar i och med mindre magsäck och ökad utsöndring av tarmhormoner och att det är lättare att begränsa mängden mat som äts på en gång. I och med den försvagade aptiten och den medvetna begränsningen kan måltiderna dock vara av ensidig kvalitet eller så knappa att patienten får undernäring.
- Operationen hindrar inte att man blir fet på nytt, utan för en bestående viktminskning behövs bestående förändringar i matvanorna som främjar viktkontrollen. Efter fetmaoperationen är det viktigt att fästa uppmärksamhet vid en tillräckligt liten portionsstorlek även flera år efter operationen samt vid tillräcklig tillgång till protein, fetter av god kvalitet, vitaminer och mineral- och spårämnen och flexibel kontroll av ätandet av dem «Lihavuusleikkauksen jälkeinen ruokailu»44.
- Särskild uppmärksamhet bör fästas vid måltider som främjar viktminskning och ändå har ett tillräckligt näringsvärde.
- Näringsterapeuten ansvarar för koststyrningen efter fetmaoperationen och uppföljningen av hur kosten genomförs «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513. Tidpunkterna för näringsvägledningen planeras i samband med andra uppföljningsbesök och vid behov effektiveras näringshandledningen patientspecifikt.
- Vid långtidsuppföljning inom primärvården (t.ex. årsuppföljningar) ska näringsterapeut konsulteras om det uppstår misstankar om näringsbrist i kosten.
- I näringshandledningen beaktas de förändringar i näringstillståndet som operationen orsakar samt behovet av ändringar i matvanorna och ätbeteendet. Mer information «Lihavuusleikkauksen jälkeinen ruokailu»44.
- Centrala förändringar i matvanorna är små portionsstorlekar (först 0,5–1 dl/måltid), omsorgsfullt tuggande, regelbundna och tätare måltider (6–7 måltider/dygn) samt mångsidiga och hälsosamma matval. Drycker intas mellan måltiderna.
- Under den första månaden är maten konsistensförändrad och byts stegvis från flytande till puréformad, mjuk och normal konsistens, så att maten efter ungefär en månad är normal till sin konsistens.
- När det gäller näringsinnehållet fästs särskild uppmärksamhet vid tillräcklig tillgång
till protein och fett av god kvalitet samt vitaminer och mineral- och spårämnen. Kosten
hålls så mångsidig som möjligt och främjar hälsan. Onödiga begränsningar undviks.
- Man har observerat att tillräckligt proteinintag sparar muskelvävnad, underlättar iakttagandet av kosten och främjar viktminskning, eftersom proteinet upprätthåller mättnadskänslan och ökar energiförbrukningen i viss mån «Martens EA, Westerterp-Plantenga MS. Protein diets...»514. Proteinintaget är i allmänhet tillräckligt om det i genomsnitt är 80–130 g/dygn. Tillräckligt med protein kan uppskattas individuellt till 1,0–1,5 g per kilo anpassad vikt. Vid bedömningen beaktas också mängden övervikt. Läs mer om ämnet «Proteiinin tarve painonhallinnassa»30.
- Operationen kan försämra absorptionen av vissa näringsämnen (B12-vitamin, kalcium och järn) och orsaka bristsymtom, varför kosten kompletteras med
vitamin-, mineral- och spårämnespreparat. För alla opererade rekommenderas permanent
- multivitaminpreparat (1 tablett/dygn)
- 1 mg B-vitaminpreparat som innehåller B12-vitamin eller 1 mg/3 mån preparat som injiceras i muskeln
- kalcium- (1 000 mg/dygn) och D-vitamintillskott (20 µg/dygn dvs. 800 IU/dygn)
- järn (50 mg/dygn, menstruerande kvinnor).
- Ovan nämnda vitamin- och mineralpreparat kan köpas separat eller som kombinationer avsedda för fetmaopererade.
- En del patienter behöver ett B12-vitamintillskott i muskeln om preparatet som ges oralt inte räcker.
- Järnbristanemi är också vanligt hos män. Dess orsak undersöks och bristen korrigeras med ett järnläkemedel som tas oralt och som kan behövas permanent. Vid svår järnbrist används järninjektioner.
- Särskilda situationer där vitamin- och mineralkomplettering kan behövas:
- Om patienten kräks kan tiamintillägg i.v. ges (intravenöst) eller i.m (intramuskulärt).
- Läs mer om önskan om graviditet eller om graviditet hos fetmaopererad «Lihavuusleikatun naisen raskaus»45.
- Efter operationen kan det förekomma vissa ätproblem.
- Illamående och kräkningar är vanliga genast efter operationen men kan i allmänhet kontrolleras med hjälp av portionsstorlek, omsorgsfullt tuggande och regelbundet ätande.
- Så kallade dumping-symtom, såsom svettning, svaghet, hjärtklappning, magbesvär, illamående och diarré, kan förekomma. Dessa orsakas särskilt av drycker och livsmedel med stora mängder socker, för snabbt ätande och stora portionsstorlekar.
- Risken för förstoppning i tarmen är störst under en månad efter operationen, då det är bra att undvika mat som allmänt medför risk för förstoppning. Senare räcker det med att tugga noggrant
- reaktiv hypoglykemi efter operationen, se mer information «Lihavuusleikkauksen jälkeinen hypoglykemia»46.
- Alkoholkonsumtionen kan i vissa fall öka efter operationen «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513. Alkoholkonsumtionen ska bedömas och dess eventuella negativa effekter efter operationen ska gås igenom med varje patient.
- Fetmaoperationen förbättrar inte känsloätande eller hetsätning. Om de förekommer efter operationen ska situationen bedömas och tillräcklig individuell vård ordnas. Även överdriven begränsning av måltiderna ska beaktas och bedömas, och vid behov ska tillräcklig individuell vård ordnas. Läs mer om kosten efter fetmaoperationen «Lihavuusleikkauksen jälkeinen ruokailu»44.
- Näringstillståndet hos personer som behandlats med fetmakirurgi ska följas upp regelbundet och de observerade bristerna ska behandlas för att förebygga allvarliga komplikationer till följd av dem.
Fysisk aktivitet efter fetmaoperation
- Motion effektiverar viktminskningen och hjälper till att bevara viktminskningen efter fetmaoperationen «Livhits M, Mercado C, Yermilov I ym. Exercise foll...»515, «Hassannejad A, Khalaj A, Mansournia MA ym. The Eff...»516, «Ren ZQ, Lu GD, Zhang TZ ym. Effect of physical exe...»517.
- Motionshandledning ska höra till behandlingen efter fetmaoperationen och patienten
ska vid behov få handledning av fysioterapeuten även vid uppföljningsbesök efter operationen
«Chapman N, Hill K, Taylor S ym. Patterns of physic...»518, «Afshar S, Seymour K, Kelly SB ym. Changes in physi...»519, «Crisp AH, Verlengia R, Ravelli MN ym. Changes in P...»520.
- Särskilt patienter som rör sig lite behöver motionshandledning, eftersom den fysiska aktiviteten inte automatiskt ökar efter operationen.
- Syftet med handledningen och uppföljningen är att uppmuntra patienten att öka sin fysiska aktivitet och hjälpa patienten att minska sin dagliga närvaro.
- Efter operationen får patienten rörelseanvisningar för återhämtningsfasen före utskrivning.
- En lätt uthållighetsövning (t.ex. lugn promenad) kan inledas genast efter utskrivning, och motionstiden och -effekten kan ökas allteftersom återhämtningen framskrider enligt tillståndet.
- Muskelstyrketräning kan i allmänhet inledas en månad efter operationen eller efter att operationsområdet har läkt.
- Efter återhämtningen har patienterna inga rörelsebegränsningar och de rekommenderas
åtminstone motion enligt rekommendationerna för hälsomotion «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513. Se punkten Livsstilsvård: fysisk aktivitet.
- Enligt den allmänna motionsrekommendationen rekommenderas uthållighetsmotion med måttlig belastning (t.ex. rask gång) för att upprätthålla och förbättra konditionen och minska många hälsoproblem 150–300 minuter i veckan och styrketräning och motionsträning två gånger i veckan «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513.
- Muskelstyrketräning 2–3 gånger i veckan hjälper till att förebygga muskelförlust på grund av viktminskning, så det är bra att betona dess betydelse «Busetto L, Dicker D, Azran C ym. Obesity Managemen...»513.
- Efter återhämtningen kan motionshandledningen genomföras på samma sätt som i en konservativ vårdform. Se tabell «Delfaktorer och principer för livsstilsbehandling av fetma hos vuxna. Dessa principer kan också tillämpas vid förebyggande av fetma...»10.
Uppföljning efter operationen
- Efter fetmaoperationen bör patienterna följas i minst ett år inom den specialiserade
sjukvården «Expertgruppsrekommendationer. Nordiska riktlinjer ...»521 eller vid den opererande enheten.
- Till uppföljningsbesöken hör besök hos inremedicinsk läkare, näringsterapeut samt vid behov besök hos kirurg och fysioterapeut.
- Inom den specialiserade sjukvården eller vid den opererande enheten ordnas vanligen ett uppföljningsbesök för patienterna 2–3, (6,) 12 (och 24) månader efter operationen.
- Om patienten upplever de förändringar som operationen orsakar som psykiskt belastande ska han eller hon erbjudas möjlighet till regelbundna möten med en psykolog, psykiater eller en yrkesutbildad person med psykoterapeututbildning.
- Efter avslutad sjukhusuppföljning behöver patienten som genomgått fetmaoperation årlig uppföljning inom primärvården. Till uppföljningsbesöket inom primärvården hör mottagning av läkare och vid behov näringsterapeut, fysioterapeut och psykolog.
- Laboratorieundersökningar som görs i samband med uppföljningen:
- Laboratorieundersökningarna varierar mellan olika centraler och uppföljningstidpunkter,
men oftast fastställs åtminstone
- liten blodbild
- plasmakreatinin
- plasmakalium och natrium
- plasmaalbumin
- 25(OH)D-vitamin i serum, Ca-ion i serum
- B12-vitamin i serum
- plasmaferritin
- plasmaglukos, HbA1c
- plasmalipider.
- Vid behov kan även PTH, magnesium, vitamin B1 samt folat av serum eller erytrocyter undersökas.
- Laboratorieundersökningarna varierar mellan olika centraler och uppföljningstidpunkter,
men oftast fastställs åtminstone
- Regelbunden uppföljning av näringstillståndet är viktig, eftersom det efter en fetmaoperation kan förekomma brister i vitaminer, mineral- och spårämnen samt osteoporos i uppföljningen på lång sikt.
- Särskild uppmärksamhet ska fästas vid viktkontrollen efter operationen. Patienten ska uppmanas att upptäcka en eventuell gradvis ökning av portionsstorleken, vilket är den vanligaste orsaken till att vikten stiger igen. Vid viktkontroll beaktas vanliga livsstilsärenden inom konservativ vård (se punkten Livsstilsvård), inklusive alkoholbruk.
- Problem:
- problem vid måltider:
- ensidig kost eller aptitlöshet. Patienten instrueras att använda individuellt lämpliga och läckra kostval som gör kosten mångsidigare.
- stark rädsla för att bli fet igen. Patienten styrs till en flexibel inställning till vikt och måltider. Vid behov ombeds en psykiater konsultera för att identifiera och behandla en eventuell ätstörning.
- muskelförlust
- viktökning eller anspråkslös viktminskning:
- Beroende på situationen hänvisas patienten till en viktkontrollgrupp, individuell handledning eller ett internetbaserat program eller så övervägs användningen av ett fetmaläkemedel.
- Hypoglykemisymtom «Salehi M, Vella A, McLaughlin T ym. Hypoglycemia A...»522:
- Med reaktiv hypoglykemi efter en fetmaoperation avses en hypoglykemi efter en gastric bypassoperation som uppträder cirka 2 timmar efter en måltid och som är förknippad med neuroglukopena symtom, såsom svettning, darrningar, svaghet, sömnighet och förvirring.
- Hypoglykemi hos en fetmaopererad person är en följd av förändrad anatomi och förstärkt respons från systemet som reglerar glukosomsättningen mot kolhydrater (ökad effekt av insulin och inkretin efter måltid).
- Symtomen försvinner när glukoshalten ökar.
- Övriga orsaker ska uteslutas (läkemedel, insulinom).
- Behandlingen är kost, särskilt begränsning av kolhydrater till 30 g kolhydrater per måltid (20 g kolhydrater per mellanmål) och minimering av snabba kolhydrater.
- Mer information «Lihavuusleikkauksen jälkeinen hypoglykemia»46.
- särskilda krav under graviditeten:
- Mer information «Lihavuusleikatun naisen raskaus»45.
- överkonsumtion av alkohol:
- Beroendet kan utvecklas lätt, vanligtvis inom 2 år efter operationen.
- Information om hälsorisker vid överkonsumtion av alkohol ska ges oberoende av patientens alkoholkonsumtionsvanor före operationen.
- mentala problem: självmordsrisk «Peterhänsel C, Petroff D, Klinitzke G ym. Risk of ...»523:
- Hos fetmaopererade patienter är självmordsrisken sannolikt större än hos normalbefolkningen. Det är således viktigt att följa upp patientens psykiska tillstånd i samband med uppföljningsbesöken och vid behov hänvisas patienten till psykiater.
- skelettet:
- Risken för extravertebrala frakturer är högre efter fetmaoperation «Zhang Q, Chen Y, Li J ym. A meta-analysis of the e...»524. Regelbunden användning av kalcium och D-vitamin ska alltså betonas hos patienterna, och efter övervägande ska bentäthetsmätning göras.
- Om PTH är förhöjt kontrolleras D-vitamin- och Ca-ion-halten i blodprovet, kalciumpreparatet byts ut mot Ca-citrat och vid behov utreds möjligheten till hyperparatyreos.
- problem vid måltider:
Operationsbehandlingens inverkan på vikten
- Hos patienter med svår (BMI över 35 kg/m2) eller sjuklig fetma leder fetmakirurgi vid långvarig uppföljning till större viktminskning
än konservativ behandling «Lihavuuskirurgia aikaansaa suuremman painonlaskun kuin konservatiivinen hoito vaikeasti ja sairaalloisesti lihavilla potilailla (BMI > 35 kg/m2) pitkäaikaisessa seurannassa.»A.
- I en stor svensk randomiserad studie (SOS-undersökning) har patientens vikt efter
10 år varit 14–25% lägre än före operationen «Sjöström L, Narbro K, Sjöström CD ym. Effects of b...»525
- Efter 10 års uppföljning var bantningsresultatet i genomsnitt 16,1 procent på opererade (tre olika operationstekniker) och viktökningen hos icke-opererade kontrollpatienter (konservativ behandling eller enbart uppföljning på hälsovårdscentralen) 1,6 procent. Efter 20 års uppföljning var viktminskningen i den kirurgiska gruppen 18 procent av den totala vikten och i den konservativa gruppen 1 procent av den totala vikten.
- Viktminskningen var otillräcklig (under 5 % av den ursprungliga vikten) för 9 procent av patienterna i bypassgruppen.
- I en stor svensk randomiserad studie (SOS-undersökning) har patientens vikt efter
10 år varit 14–25% lägre än före operationen «Sjöström L, Narbro K, Sjöström CD ym. Effects of b...»525
- I en amerikansk kontrollerad, orandomiserad undersökning efter 12 års uppföljning var viktminskningen i genomsnitt 35 kg och 27 procent av den totala vikten «Adams TD, Davidson LE, Litwin SE ym. Weight and Me...»526.
- Enligt metaanalyserna har gastric bypass minskat vikten med i genomsnitt 41 kg, gastriskt band 32 kg och biliopankreatisk diversion 53 kg under 36 månader eller längre uppföljning «Maggard MA, Shugarman LR, Suttorp M ym. Meta-analy...»527.
- Gastric sleeve-operation av magsäcken minskar vikten under 5 år lika mycket som bypassoperation av magsäcken, och med båda operationssätten uppnås ofta diabetesremission «Mahalaukun ohitusleikkaus ja kavennusleikkaus vaikuttavat 5 vuoden seurannassa samankaltaisesti painoon ja molemmilla leikkaustavoilla saavutetaan usein diabeteksen remissio.»A. Det finns inga tillförlitliga mer långvariga uppföljningar av magsäcksreduktion.
- Se temanumret om fetmakirurgi «Salminen P, Sallinen V (toim.): Teema Lihavuuskiru...»501.
Inverkan av fetmaoperation på fetmaassocierade sjukdomar, reproduktiv hälsa, livskvalitet och total dödlighet
Diabetes
- Fetmaoperationen minskar behovet av läkemedelsbehandling av typ 2-diabetiker i 5 år efter operationen, varvid en betydande del av diabetikerna är normoglykemiska utan medicinering «Lihavuusleikkaus vähentää tyypin 2 diabetesta sairastavien lääkehoidon tarvetta merkittävästi 5 vuoden ajaksi, jolloin osa potilaista on ilman lääkitystä normoglykeemisiä.»A.
- Fetmaoperationen minskar sannolikt förekomsten av diabetes och behovet av läkemedelsbehandling av diabetes i 10 års tid «Lihavuusleikkaus ilmeisesti helpottaa diabeteksen hoitoa ja vähentää sen ilmaantuvuutta 8–10 vuoden kuluttua leikkauksesta.»B. I undersökningar har remission hos patienter med diabetes före operationen bevarats hos 30–50 procent av patienterna i 10 år eller längre. Fetmaoperationen förbättrar nästan alltid behandlingsbalansen av diabetes och minskar behovet av insulinbehandling även om full remission inte uppnås. Fetmaoperationen minskar uppenbarligen mikro- och makrovaskulära komplikationer av diabetes «Lihavuusleikkaus ilmeisesti vähentää diabeteksen insidenssiä ja vaikeutta sekä kardiovaskulaarisia riskitekijöitä 10–15 vuotta leikkauksen jälkeen.»B.
- Fetmaoperationens effekt på diabetes och vikt hos patienter vars viktindex är 30–35 kg/m2 är uppenbarligen likadan som hos patienter vars viktindex är över 35 kg/m2 «Lihavuusleikkauksen vaikuttavuus diabetekseen ja painoon on ilmeisesti samankaltainen potilailla, joiden painoindeksi on 30–35 kg/m², kuin potilailla, joiden painoindeksi on yli 35 kg/m².»B. En fetmaoperation kan således övervägas för diabetiker vars viktindex är 30–35 kg/m2, om konservativ behandling inte ger ett tillräckligt resultat med tanke på diabetes och fetman.
- Före operationen ska diabetesuppföljningen av diabetespatienter fortsätta efter operationen, eftersom diabetes inte går i remission hos alla patienter och behovet av diabetesmedicinering kan förnyas.
- Enligt metaanalyser «Buchwald H, Avidor Y, Braunwald E ym. Bariatric su...»528 har diabetes varit i remission hos cirka 90 procent efter gastric bypass och cirka 47 procent efter restriktiva operationer.
Polycystiskt ovariesyndrom (PCOS)
- Fetmaoperationen kan förbättra den infertilitet som sjukdomen orsakar och minska graviditetskomplikationerna i samband med fetma «Lihavuusleikkaus saattaa parantaa lihavuuteen liittyvän infertiliteetin ja vähentää lihavuuteen liittyviä raskauskomplikaatioita.»C.
Graviditet
- Graviditet rekommenderas inte inom 1–2 år efter operationen, även om evidens för den optimala tidpunkten för graviditeten är bristfälligt «Karmon A, Sheiner E. Timing of gestation after bar...»529, «Shawe J, Ceulemans D, Akhter Z ym. Pregnancy after...»530. Detta bör diskuteras med patienter i fertil ålder före operationen och en tillförlitlig preventivmetod (t.ex. hormonspiral) bör säkerställas. Det är önskvärt att vikten är jämn och att lämpliga kosttillskott används regelbundet innan preventionsmetoderna för att förebygga graviditet utesluts.
- Även om fetmaoperationen minskar sannolikheten för vissa fetmarelaterade graviditets- och förlossningskomplikationer ökar den också risken för vissa komplikationer. I en omfattande svensk registerundersökning påträffades hos mammor som opererats för fetma färre fall av graviditetsdiabetes och stora nyfödda och fler nyfödda med låg vikt än hos oopererade jämförelsepersoner som likställdes enligt viktindexet före operationen. Inga skillnader observerades i de medfödda missbildningarna. Antalet perinatala dödsfall i operationsgruppen 10/596 (1,7 %) och i jämförelsegruppen 17/2356 (0,7 %) «Johansson K, Cnattingius S, Näslund I ym. Outcomes...»531.
- I den systematiska översikten och metaanalysen, som innehöll 20 kohortundersökningar och 2,8 miljoner undersökta, varav 8 364 genomgått fetmaoperation, förekom mindre graviditetsdiabetes hos opererade mammor (odds ratio, OR 0,20), färre stora nyfödda (OR 0,31), blodtryckskomplikationer (med undantag av preeklampsi) (OR 0,38), blödningar efter förlossningen (OR 0,32) och kejsarsnitt (0,50) än i jämförelsegruppen som likställdes enligt viktindexet före operationen. Sannolikheten för låg vikt hos den nyfödda (OR 2,16), tillväxtretardation hos fostret (OR 2,16) och förtidig förlossning (1,35) hade dock ökat «Kwong W, Tomlinson G, Feig DS. Maternal and neonat...»532.
- Bypassoperation av magsäcken medför en större risk för låg vikt hos fostret än en gastric sleeve-operation, och en viktökning som är mindre än rekommendationerna under graviditeten ökar risken «Shawe J, Ceulemans D, Akhter Z ym. Pregnancy after...»530, «Kwong W, Tomlinson G, Feig DS. Maternal and neonat...»532, «Akhter Z, Rankin J, Ceulemans D ym. Pregnancy afte...»533.
- För att beakta riskerna görs under den tidiga graviditeten en remiss från rådgivningen för den fetmaopererade gravida till den specialiserade sjukvården för att ordna uppföljning på mödrapolikliniken.
- Se praktiska anvisningar om kosttillskott «Lihavuusleikatun naisen raskaus»45.
Sömnapné
- Fetmaoperation lindrar uppenbarligen fynd av och symtom på obstruktiv sömnapné, men behandlingen av sömnapné är ofta nödvändig även efter operationen «Kirurginen laihdutushoito ilmeisesti lieventää uniapnean vaikeusastetta.»B, «Buchwald H, Avidor Y, Braunwald E ym. Bariatric su...»528.
Livskvalitet
- Fetmaoperationen förbättrar livskvaliteten för sjukligt feta i 5 år «Lihavuusleikkaus parantaa potilaiden elämänlaatua 5 vuoden ajaksi leikkauksen jälkeen.»A och förbättrar uppenbarligen livskvaliteten i minst 10 år efter operationen «Lihavuusleikkaus ilmeisesti parantaa potilaiden elämänlaatua 10 vuotta leikkauksen jälkeen.»B.
Total dödlighet
- Fetmaoperationen minskar uppenbarligen patienternas totala dödlighet «Lihavuuskirurgia ilmeisesti vähentää potilaiden kokonaiskuolleisuutta.»B.
Operationskomplikationer
- Eventuella biverkningar av fetmaoperationen är obstruktioner i tarmen, tarmvred som orsakas av inre bråck (obstruktioner sammanlagt 2–8 %), förträngningar i fogarna (cirka 3 %) och sår i återstoden av magsäcken (cirka 4 %) «Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen ...»505.
- Operationsdödligheten var 0,25 procent i den stora svenska SOS-undersökningen. De vanligaste operationskomplikationerna var lungproblem (6,1 %), djupa inflammationer (2,1 %), sårkomplikationer (1,8 %), ventrombos eller lungemboli (0,8 %) och problem med blödningar (0,5 %) «Sjöström L, Lindroos AK, Peltonen M ym. Lifestyle,...»534.
- I det svenska SOREG-registret «Sundbom M, Hedberg J, Marsk R ym. Substantial Decr...»535, som innehöll över 24 000 patienter, var dödligheten i samband med operationen 0,04 procent. Risken för att fogen inte håller var 1,8 procent och den totala komplikationsrisken cirka 9 procent, och 3 procent av patienterna hade allvarliga komplikationer.
- I meta-analysen «Chang SH, Stoll CR, Song J ym. The effectiveness a...»536 (16 1756 patienter från åren 2003–2012) var dödligheten i samband med operationen 0,08 procent och någon komplikation hos 17 procent av patienterna. 7 procent av patienterna genomgick nya operationer.
- Läs mer om symtomen efter operationen, «Lihavuusleikkauksen jälkeen oireilevan potilaan hoito»47.
- Det lönar sig att konsultera den opererade enheten om minsta symtom efter fetmaoperationen.
- Vid betydande akuta magsymtom under den första månaden bör den opererande enheten kontaktas.
- Täta kräkningar ingår inte i operationens normala eftertillstånd. En patient som lider av detta bör hänvisas till en bukkirurgisk (vanligen den opererade) enhet som jourfall om patienten är avsevärt uttorkad och han eller hon bör få ersättning för vitamin B1.
- Daglig smärta ingår inte i operationens normala följdtillstånd.
- Det lönar sig att hänvisa patienter med lindrigare och varierande smärta till polikliniska undersökningar vid den bukkirurgiska (vanligen den opererande) enheten.
- En patient med mycket smärtor ska vid jourfall remitteras till sjukhus.
Operationsbehandlingens kostnadseffektivitet
- I den finländska systematiska översikten «Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen ...»505 bedömdes fetmaoperationen vara kostnadseffektiv för genomsnittliga finländska patienter.
- Bedömningen gjordes som en kostnads-utilitetsanalys med hjälp av en tioårig tidshorisont.
- Behandlingens effekt mättes under de kvalitetsinriktade tilläggslevnadsåren.
- Kostnaderna bedömdes ur hälso- och sjukvårdens synvinkel, det vill säga andra kostnader som orsakas samhället av fetma eller de kostnadsbesparingar som vården medför beaktades inte.
- Bedömningen gjordes som en kostnads-utilitetsanalys med hjälp av en tioårig tidshorisont.
- I den skapade modellen var de uppskattade kostnaderna för personer som genomgått en bypassoperation under 10 år 10 000 euro lägre än för personer som fått normal (öppen hälsovård) uppföljning (antaganden: BMI i genomsnitt 47 kg/m2, diabetes hos 55 % av patienterna).
- I den amerikanska modelleringen, som grundade sig på tillgänglig forskningsinformation fram till 12 års uppföljningspunkt och där man beaktade effektivitet, komplikationer och totalkostnader, konstaterades att fetmakirurgi är mer kostnadseffektiv än obehandlad fetma. Modelleringen grundade sig på amerikanska kostnader och ett uppföljningsprogram där till exempel patienter med bypassoperation fick 9 besök under det första året (vilket är mer än i Finland). Bypassoperation var det mest kostnadseffektiva alternativet i andra patientgrupper förutom för patienter med BMI 35–39,9 kg/m2, då gastric sleeve-operationens kostnadseffekt var något större. QALY-priset (quality-adjusted life-years) var 5 446 dollar för bypassoperation och 7 655 dollar för gastric sleeve jämfört med alternativet icke-behandling. Modelleringen kan underskatta effekten av fetmaoperationen, eftersom man i den konservativa gruppen antog att vikten under den 12 år långa uppföljningstiden skulle förbli densamma och vara lika som tidigare vid associerade sjukdomar «Alsumali A, Eguale T, Bairdain S ym. Cost-Effectiv...»537.
Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Förening för Obesitasforskning i Finland rf och Barnläkarföreningen i Finland rf
För mera information om arbetsgruppsmedlemmar samt anmälan om intressekonflikter, se «Lihavuus (lapset, nuoret ja aikuiset)»1 (på finska)
Översättare: Lingsoft Language Services Oy
Granskning av översättningen: André Heikius
Litteratur
Fetma (barn, unga och vuxna). God medicinsk praxis-rekommendation. Arbetsgrupp tillsatt av Finska Läkarföreningen Duodecim, Förening för Obesitasforskning i Finland rf och Barnläkarföreningen i Finland rf. Helsingfors: Finska Läkarföreningen Duodecim, 2025 (hänvisning dd.mm.åååå). Tillgänglig på internet: www.kaypahoito.fi
Närmare anvisningar: «https://www.kaypahoito.fi/sv/god-medicinsk-praxis/nyttjanderattigheter/citering»22
Ansvarsbegränsning
God medicinsk praxis- och Avstå klokt-rekommendationerna är sammandrag gjorda av experter gällande diagnostik och behandling av bestämda sjukdomar. Rekommendationerna fungerar som stöd när läkare eller andra yrkesutbildade personer inom hälso- och sjukvården ska fatta behandlingsbeslut. De ersätter inte läkarens eller annan hälsovårdspersonals egen bedömning av vilken diagnostik, behandling och rehabilitering som är bäst för den enskilda patienten då behandlingsbeslut fattas.
Litteratur
- Saari A, Sankilampi U, Hannila ML ym. New Finnish growth references for children and adolescents aged 0 to 20 years: Length/height-for-age, weight-for-length/height, and body mass index-for-age. Ann Med 2011;43:235-48 «PMID: 20854213»PubMed
- Styne DM, Arslanian SA, Connor EL ym. Pediatric Obesity-Assessment, Treatment, and Prevention: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2017;102:709-757 «PMID: 28359099»PubMed
- Pietrobelli A, Faith MS, Allison DB ym. Body mass index as a measure of adiposity among children and adolescents: a validation study. J Pediatr 1998;132:204-10 «PMID: 9506629»PubMed
- Laitinen J, Power C, Järvelin MR. Family social class, maternal body mass index, childhood body mass index, and age at menarche as predictors of adult obesity. Am J Clin Nutr 2001;74:287-94 «PMID: 11522550»PubMed
- Fuentes RM, Notkola IL, Shemeikka S ym. Tracking of body mass index during childhood: a 15-year prospective population-based family study in eastern Finland. Int J Obes Relat Metab Disord 2003;27:716-21 «PMID: 12833116»PubMed
- Cole TJ, Bellizzi MC, Flegal KM ym. Establishing a standard definition for child overweight and obesity worldwide: international survey. BMJ 2000;320:1240-3 «PMID: 10797032»PubMed
- Browning LM, Hsieh SD, Ashwell M. A systematic review of waist-to-height ratio as a screening tool for the prediction of cardiovascular disease and diabetes: 0·5 could be a suitable global boundary value. Nutr Res Rev 2010;23:247-69 «PMID: 20819243»PubMed
- Revicki DA, Israel RG. Relationship between body mass indices and measures of body adiposity. Am J Public Health 1986;76:992-4 «PMID: 3728773»PubMed
- Garrow JS, Webster J. Quetelet's index (W/H2) as a measure of fatness. Int J Obes 1985;9:147-53 «PMID: 4030199»PubMed
- Obesity: preventing and managing the global epidemic. Report of a WHO consultation. World Health Organ Tech Rep Ser 2000;894:i-xii, 1-253 «PMID: 11234459»PubMed
- Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults--The Evidence Report. National Institutes of Health. Obes Res 1998;6 Suppl 2:51S-209S «PMID: 9813653»PubMed
- American Diabetes Association. Standards for medical care in diabetes–2015. Diabetes Care 2015;38(Suppl 1):S1–S94
- Bigaard J, Frederiksen K, Tjønneland A ym. Waist circumference and body composition in relation to all-cause mortality in middle-aged men and women. Int J Obes (Lond) 2005;29:778-84 «PMID: 15917857»PubMed
- Lundqvist A, Jääskeläinen S. Lasten ja nuorten ylipaino ja lihavuus. Tilastoraportti 9/2019. FinLapset. THL 2019; «http://urn.fi/URN:NBN:fi-fe2019042413181»23
- Vuorela N, Saha MT, Salo MK. Change in prevalence of overweight and obesity in Finnish children - comparison between 1974 and 2001. Acta Paediatr 2011;100:109-15 «PMID: 20712840»PubMed
- Lundqvist A, Männistö S, Jousilahti P ym. Lihavuus. Kirjassa: Koponen P, Borodulin K, Lundqvist A, Sääksjärvi K ja Koskinen S, (toim). Terveys, toimintakyky ja hyvinvointi Suomessa – FinTerveys 2017-tutkimus. Terveyden ja hyvinvoinnin laitos (THL), Raportti 4/2018 Helsinki 2018
- Pajunen P, Vartiainen E, Männistö S ym. Intra-individual changes in body weight in population-based cohorts during four decades: the Finnish FINRISK study. Eur J Public Health 2012;22:107-12 «PMID: 21126985»PubMed
- Kunttu K, Pesonen T, Saari J. Korkeakouluopiskelijoiden terveystutkimus 2016. Ylioppilaiden terveydenhoitosäätiön tutkimuksia 48. Arkmedia Oy 2017
- Perinataalitilasto – synnyttäjät, synnytykset ja vastasyntyneet 2017. Tilastoraportti 38/2018, 31.10.2018. Suomen virallinen tilasto, Perinataalitilasto – synnyttäjät, synnytykset ja vastasyntyneet. THL.http://urn.fi/URN:NBN:fi-fe2018103146930
- Castaneda A, Rask S, Koponen P ym. Maahanmuuttajien terveys ja hyvinvointi.Tutkimus venäläis-, somalialais- ja kurditaustaisista Suomessa. Terveyden ja hyvinvoinninlaitoksen raportti 61/2012. Juvenes Print – Suomen Yliopistopaino Oy. Tampere 2012
- Weiste-Paakkanen A, Lämsä R, Kuusio H, (toim.). Suomen romaniväestön osallisuus ja hyvinvointi. Romanien hyvinvointitutkimus Roosan perustulokset 2017-2018. Terveyden ja hyvinvoinninlaitoksen raportti 15/2018. PunaMusta Oy. Helsinki University 2018;
- Sørensen TI. Conference on "Multidisciplinary approaches to nutritional problems". Symposium on "Diabetes and health". Challenges in the study of causation of obesity. Proc Nutr Soc 2009;68:43-54 «PMID: 19079823»PubMed
- Vandevijvere S, Chow CC, Hall KD ym. Increased food energy supply as a major driver of the obesity epidemic: a global analysis. Bull World Health Organ 2015;93:446-56 «PMID: 26170502»PubMed
- Mustajoki P. Ruokaympäristön muutos selittää pääosan väestöjen lihomisesta. Duodecim 2015;131:1345-52 «http://www.duodecimlehti.fi/web/guest/etusivu/artikkeli?tunnus=duo12373»24
- Loos RJ. The genetics of adiposity. Curr Opin Genet Dev 2018;50:86-95 «PMID: 29529423»PubMed
- Goodarzi MO. Genetics of obesity: what genetic association studies have taught us about the biology of obesity and its complications. Lancet Diabetes Endocrinol 2018;6:223-236 «PMID: 28919064»PubMed
- den Hoed M, Ekelund U, Brage S ym. Genetic susceptibility to obesity and related traits in childhood and adolescence: influence of loci identified by genome-wide association studies. Diabetes 2010;59:2980-8 «PMID: 20724581»PubMed
- Silventoinen K, Rokholm B, Kaprio J ym. The genetic and environmental influences on childhood obesity: a systematic review of twin and adoption studies. Int J Obes (Lond) 2010;34:29-40 «PMID: 19752881»PubMed
- Pietiläinen KH, Kaprio J, Rissanen A ym. Distribution and heritability of BMI in Finnish adolescents aged 16y and 17y: a study of 4884 twins and 2509 singletons. Int J Obes Relat Metab Disord 1999;23:107-15 «PMID: 10078843»PubMed
- Haworth CM, Carnell S, Meaburn EL ym. Increasing heritability of BMI and stronger associations with the FTO gene over childhood. Obesity (Silver Spring) 2008;16:2663-8 «PMID: 18846049»PubMed
- Wardle J, Carnell S, Haworth CM ym. Evidence for a strong genetic influence on childhood adiposity despite the force of the obesogenic environment. Am J Clin Nutr 2008;87:398-404 «PMID: 18258631»PubMed
- Locke AE, Kahali B, Berndt SI ym. Genetic studies of body mass index yield new insights for obesity biology. Nature 2015;518:197-206 «PMID: 25673413»PubMed
- Russell CG, Taki S, Laws R ym. Effects of parent and child behaviours on overweight and obesity in infants and young children from disadvantaged backgrounds: systematic review with narrative synthesis. BMC Public Health 2016;16:151 «PMID: 26875107»PubMed
- Wang Y, Lim H. The global childhood obesity epidemic and the association between socio-economic status and childhood obesity. Int Rev Psychiatry 2012;24:176-88 «PMID: 22724639»PubMed
- Ball K, Crawford D. Socioeconomic status and weight change in adults: a review. Soc Sci Med 2005;60:1987-2010 «PMID: 15743649»PubMed
- Chen Y, Qian L. Association between lifetime stress and obesity in Canadians. Prev Med 2012;55:464-7 «PMID: 22944151»PubMed
- Parks EP, Kumanyika S, Moore RH ym. Influence of stress in parents on child obesity and related behaviors. Pediatrics 2012;130:e1096-104 «PMID: 23090343»PubMed
- Sinha R, Jastreboff AM. Stress as a common risk factor for obesity and addiction. Biol Psychiatry 2013;73:827-35 «PMID: 23541000»PubMed
- Pervanidou P, Chrousos G. Stress and Pediatric Obesity: Neurobiology and Behavior. Family Relations 65 (February 2016);85-93
- Needham BL, Epel ES, Adler NE ym. Trajectories of change in obesity and symptoms of depression: the CARDIA study. Am J Public Health 2010;100:1040-6 «PMID: 20395582»PubMed
- Lojko D, Buzuk G, Owecki M ym. Atypical features in depression: Association with obesity and bipolar disorder. J Affect Disord 2015;185:76-80 «PMID: 26148463»PubMed
- Lampard AM, Franckle RL, Davison KK. Maternal depression and childhood obesity: a systematic review. Prev Med 2014;59:60-7 «PMID: 24291685»PubMed
- Marmorstein NR, Iacono WG, Legrand L. Obesity and depression in adolescence and beyond: reciprocal risks. Int J Obes (Lond) 2014;38:906-11 «PMID: 24480863»PubMed
- Byrne ML, O'Brien-Simpson NM, Mitchell SA ym. Adolescent-Onset Depression: Are Obesity and Inflammation Developmental Mechanisms or Outcomes? Child Psychiatry Hum Dev 2015;46:839-50 «PMID: 25666100»PubMed
- Lauder W, Mummery K, Jones M ym. A comparison of health behaviours in lonely and non-lonely populations. Psychol Health Med 2006;11:233-45 «PMID: 17129911»PubMed
- Peltzer K, Pengpid S. Overweight and obesity and associated factors among school-aged adolescents in Ghana and Uganda. Int J Environ Res Public Health 2011;8:3859-70 «PMID: 22073017»PubMed
- Pérez-Escamilla R, Obbagy JE, Altman JM ym. Dietary energy density and body weight in adults and children: a systematic review. J Acad Nutr Diet 2012;112:671-84 «PMID: 22480489»PubMed
- Fogelholm M, Anderssen S, Gunnarsdottir I ym. Dietary macronutrients and food consumption as determinants of long-term weight change in adult populations: a systematic literature review. Food Nutr Res 2012;56: «PMID: 22893781»PubMed
- Frantsve-Hawley J, Bader JD, Welsh JA ym. A systematic review of the association between consumption of sugar-containing beverages and excess weight gain among children under age 12. J Public Health Dent 2017;77 Suppl 1:S43-S66 «PMID: 28556932»PubMed
- Bucher Della Torre S, Keller A, Laure Depeyre J ym. Sugar-Sweetened Beverages and Obesity Risk in Children and Adolescents: A Systematic Analysis on How Methodological Quality May Influence Conclusions. J Acad Nutr Diet 2016;116:638-59 «PMID: 26194333»PubMed
- Ovaskainen M, Paturi M, Harald K ym. Aikuisten ruokavalinnat ja sosioekonomiset erot Suomessa. . Sosiaalilääketieteellinen aikakauslehti 2012;49:132-9
- Raulio S, Tapanainen H, Männistö S ym. Ravitsemuksessa eroja koulutusryhmien välillä – Finravinto -tutkimuksen tuloksia. Tutkimuksesta tiiviisti 26, joulukuu 2016. Terveyden ja hyvinvoinnin laitos, Helsinki 2016; «http://urn.fi/URN:ISBN:978-952-302-754-1»25
- Hollands GJ, Shemilt I, Marteau TM ym. Portion, package or tableware size for changing selection and consumption of food, alcohol and tobacco. Cochrane Database Syst Rev 2015;:CD011045 «PMID: 26368271»PubMed
- Syrad H, Llewellyn CH, Johnson L ym. Meal size is a critical driver of weight gain in early childhood. Sci Rep 2016;6:28368 «PMID: 27321917»PubMed
- Kral TV, Hetherington MM. Variability in children's eating response to portion size. A biobehavioral perspective. Appetite 2015;88:5-10 «PMID: 25305465»PubMed
- English L, Lasschuijt M, Keller KL. Mechanisms of the portion size effect. What is known and where do we go from here? Appetite 2015;88:39-49 «PMID: 25447010»PubMed
- Cox DN, Hendrie GA, Carty D. Sensitivity, hedonics and preferences for basic tastes and fat amongst adults and children of differing weight status: A comprehensive review . Food Qual Prefer 2016;48:359-67
- Deglaire A, Méjean C, Castetbon K ym. Associations between weight status and liking scores for sweet, salt and fat according to the gender in adults (The Nutrinet-Santé study). Eur J Clin Nutr 2015;69:40-6 «PMID: 25074389»PubMed
- Lampuré A, Castetbon K, Deglaire A ym. Associations between liking for fat, sweet or salt and obesity risk in French adults: a prospective cohort study. Int J Behav Nutr Phys Act 2016;13:74 «PMID: 27378200»PubMed
- Chaput JP, Leblanc C, Pérusse L ym. Risk factors for adult overweight and obesity in the Quebec Family Study: have we been barking up the wrong tree? Obesity (Silver Spring) 2009;17:1964-70 «PMID: 19360005»PubMed
- Péneau S, Ménard E, Méjean C ym. Sex and dieting modify the association between emotional eating and weight status. Am J Clin Nutr 2013;97:1307-13 «PMID: 23576047»PubMed
- French SA, Epstein LH, Jeffery RW ym. Eating behavior dimensions. Associations with energy intake and body weight. A review. Appetite 2012;59:541-9 «PMID: 22796186»PubMed
- Kral TVE, Moore RH, Chittams J ym. Identifying behavioral phenotypes for childhood obesity. Appetite 2018;127:87-96 «PMID: 29709528»PubMed
- Hays NP, Roberts SB. Aspects of eating behaviors "disinhibition" and "restraint" are related to weight gain and BMI in women. Obesity (Silver Spring) 2008;16:52-8 «PMID: 18223612»PubMed
- van Strien T, Herman CP, Verheijden MW. Eating style, overeating and weight gain. A prospective 2-year follow-up study in a representative Dutch sample. Appetite 2012;59:782-9 «PMID: 22918175»PubMed
- Carr KA, Lin H, Fletcher KD ym. Food reinforcement, dietary disinhibition and weight gain in nonobese adults. Obesity (Silver Spring) 2014;22:254-9 «PMID: 23512958»PubMed
- Ivezaj V, Kalebjian R, Grilo CM ym. Comparing weight gain in the year prior to treatment for overweight and obese patients with and without binge eating disorder in primary care. J Psychosom Res 2014;77:151-4 «PMID: 25077857»PubMed
- van Strien T, Konttinen H, Homberg JR ym. Emotional eating as a mediator between depression and weight gain. Appetite 2016;100:216-24 «PMID: 26911261»PubMed
- Lazarevich I, Irigoyen Camacho ME, Velázquez-Alva MDC ym. Relationship among obesity, depression, and emotional eating in young adults. Appetite 2016;107:639-644 «PMID: 27620648»PubMed
- Hagan KE, Forbush KT, Chen PY. Is dietary restraint a unitary or multi-faceted construct? Psychol Assess 2017;29:1249-1260 «PMID: 27991825»PubMed
- Schaumberg K, Anderson DA, Anderson LM ym. Dietary restraint: what's the harm? A review of the relationship between dietary restraint, weight trajectory and the development of eating pathology. Clin Obes 2016;6:89-100 «PMID: 26841705»PubMed
- de Zwaan M. Binge eating disorder and obesity. Int J Obes Relat Metab Disord 2001;25 Suppl 1:S51-5 «PMID: 11466589»PubMed
- Mitchell JE. Medical comorbidity and medical complications associated with binge-eating disorder. Int J Eat Disord 2016;49:319-23 «PMID: 26311499»PubMed
- Must A, Parisi SM. Sedentary behavior and sleep: paradoxical effects in association with childhood obesity. Int J Obes (Lond) 2009;33 Suppl 1:S82-6 «PMID: 19363515»PubMed
- Jiménez-Pavón D, Kelly J, Reilly JJ. Associations between objectively measured habitual physical activity and adiposity in children and adolescents: Systematic review. Int J Pediatr Obes 2010;5:3-18 «PMID: 19562608»PubMed
- Lake JK, Power C, Cole TJ. Child to adult body mass index in the 1958 British birth cohort: associations with parental obesity. Arch Dis Child 1997;77:376-81 «PMID: 9487953»PubMed
- Danielzik S, Czerwinski-Mast M, Langnäse K ym. Parental overweight, socioeconomic status and high birth weight are the major determinants of overweight and obesity in 5-7 y-old children: baseline data of the Kiel Obesity Prevention Study (KOPS). Int J Obes Relat Metab Disord 2004;28:1494-502 «PMID: 15326465»PubMed
- Lawlor DA, Smith GD, O'Callaghan M ym. Epidemiologic evidence for the fetal overnutrition hypothesis: findings from the mater-university study of pregnancy and its outcomes. Am J Epidemiol 2007;165:418-24 «PMID: 17158475»PubMed
- Salsberry PJ, Reagan PB. Taking the long view: the prenatal environment and early adolescent overweight. Res Nurs Health 2007;30:297-307 «PMID: 17514704»PubMed
- Jääskeläinen A, Pussinen J, Nuutinen O ym. Intergenerational transmission of overweight among Finnish adolescents and their parents: a 16-year follow-up study. Int J Obes (Lond) 2011;35:1289-94 «PMID: 21829157»PubMed
- Mamun AA, Lawlor DA, O'Callaghan MJ ym. Family and early life factors associated with changes in overweight status between ages 5 and 14 years: findings from the Mater University Study of Pregnancy and its outcomes. Int J Obes (Lond) 2005;29:475-82 «PMID: 15753954»PubMed
- Whitaker KL, Jarvis MJ, Beeken RJ ym. Comparing maternal and paternal intergenerational transmission of obesity risk in a large population-based sample. Am J Clin Nutr 2010;91:1560-7 «PMID: 20375189»PubMed
- Li L, Law C, Lo Conte R ym. Intergenerational influences on childhood body mass index: the effect of parental body mass index trajectories. Am J Clin Nutr 2009;89:551-7 «PMID: 19106237»PubMed
- Oken E, Levitan EB, Gillman MW. Maternal smoking during pregnancy and child overweight: systematic review and meta-analysis. Int J Obes (Lond) 2008;32:201-10 «PMID: 18278059»PubMed
- Fogelholm M, Nuutinen O, Pasanen M ym. Parent-child relationship of physical activity patterns and obesity. Int J Obes Relat Metab Disord 1999;23:1262-8 «PMID: 10643682»PubMed
- Dhana K, Haines J, Liu G ym. Association between maternal adherence to healthy lifestyle practices and risk of obesity in offspring: results from two prospective cohort studies of mother-child pairs in the United States. BMJ 2018;362:k2486 «PMID: 29973352»PubMed
- van Dijk SJ, Molloy PL, Varinli H ym. Epigenetics and human obesity. Int J Obes (Lond) 2015;39:85-97 «PMID: 24566855»PubMed
- Hammoud NM, Visser GHA, van Rossem L ym. Long-term BMI and growth profiles in offspring of women with gestational diabetes. Diabetologia 2018;61:1037-1045 «PMID: 29492638»PubMed
- Kaseva N, Vääräsmäki M, Matinolli HM ym. Pre-pregnancy overweight or obesity and gestational diabetes as predictors of body composition in offspring twenty years later: evidence from two birth cohort studies. Int J Obes (Lond) 2018;42:872-879 «PMID: 29146992»PubMed
- Boney CM, Verma A, Tucker R ym. Metabolic syndrome in childhood: association with birth weight, maternal obesity, and gestational diabetes mellitus. Pediatrics 2005;115:e290-6 «PMID: 15741354»PubMed
- Godfrey KM, Sheppard A, Gluckman PD ym. Epigenetic gene promoter methylation at birth is associated with child's later adiposity. Diabetes 2011;60:1528-34 «PMID: 21471513»PubMed
- Godfrey KM, Reynolds RM, Prescott SL ym. Influence of maternal obesity on the long-term health of offspring. Lancet Diabetes Endocrinol 2017;5:53-64 «PMID: 27743978»PubMed
- Patro-Golab B, Zalewski BM, Kolodziej M ym. Nutritional interventions or exposures in infants and children aged up to 3 years and their effects on subsequent risk of overweight, obesity and body fat: a systematic review of systematic reviews. Obes Rev 2016;17:1245-1257 «PMID: 27749991»PubMed
- Pietrobelli A, Agosti M, MeNu Group.. Nutrition in the First 1000 Days: Ten Practices to Minimize Obesity Emerging from Published Science. Int J Environ Res Public Health 2017;14: «PMID: 29194402»PubMed
- EFSA Panel on Nutrition, Novel Foods and Food Allergens (NDA), Castenmiller J, de Henauw S, Hirsch-Ernst K ym. Appropriate age range for introduction of complementary feeding into an infant’s diet. EFSA Journal 2019;17:e05780
- Pearce J, Langley-Evans SC. The types of food introduced during complementary feeding and risk of childhood obesity: a systematic review. Int J Obes (Lond) 2013;37:477-85 «PMID: 23399778»PubMed
- Laine S, Schwab U, Salminen S, Isolauri E. Imeväisen ravitsemuksen merkitys lihavuuden kehittymisessä. Suom Lääkäril 2015;70:37-43
- Rolland-Cachera MF, Deheeger M, Maillot M ym. Early adiposity rebound: causes and consequences for obesity in children and adults. Int J Obes (Lond) 2006;30 Suppl 4:S11-7 «PMID: 17133230»PubMed
- Lagström H, Hakanen M, Niinikoski H ym. Growth patterns and obesity development in overweight or normal-weight 13-year-old adolescents: the STRIP study. Pediatrics 2008;122:e876-83 «PMID: 18829786»PubMed
- Rolland-Cachera MF, Cole TJ. Does the age at adiposity rebound reflect a critical period? Pediatr Obes 2019;14: «PMID: 30253063»PubMed
- Mazarello Paes V, Ong KK, Lakshman R. Factors influencing obesogenic dietary intake in young children (0-6 years): systematic review of qualitative evidence. BMJ Open 2015;5:e007396 «PMID: 26377503»PubMed
- Psaltopoulou T, Tzanninis S, Ntanasis-Stathopoulos I ym. Prevention and treatment of childhood and adolescent obesity: a systematic review of meta-analyses. World J Pediatr 2019;15:350-381 «PMID: 31313240»PubMed
- Kaisari P, Yannakoulia M, Panagiotakos DB. Eating frequency and overweight and obesity in children and adolescents: a meta-analysis. Pediatrics 2013;131:958-67 «PMID: 23569087»PubMed
- Eloranta AM, Lindi V, Schwab U ym. Dietary factors associated with overweight and body adiposity in Finnish children aged 6-8 years: the PANIC Study. Int J Obes (Lond) 2012;36:950-5 «PMID: 22665136»PubMed
- Dallacker M, Hertwig R, Mata J. Parents' considerable underestimation of sugar and their child's risk of overweight. Int J Obes (Lond) 2018;42:1097-1100 «PMID: 29467501»PubMed
- Hammons AJ, Fiese BH. Is frequency of shared family meals related to the nutritional health of children and adolescents? Pediatrics 2011;127:e1565-74 «PMID: 21536618»PubMed
- Draper CE, Grobler L, Micklesfield LK ym. Impact of social norms and social support on diet, physical activity and sedentary behaviour of adolescents: a scoping review. Child Care Health Dev 2015;41:654-67 «PMID: 25809525»PubMed
- Lobstein T, Dibb S. Evidence of a possible link between obesogenic food advertising and child overweight. Obes Rev 2005;6:203-8 «PMID: 16045635»PubMed
- Boyland EJ, Harrold JA, Kirkham TC ym. Food commercials increase preference for energy-dense foods, particularly in children who watch more television. Pediatrics 2011;128:e93-100 «PMID: 21708808»PubMed
- Simmonds M, Llewellyn A, Owen CG ym. Predicting adult obesity from childhood obesity: a systematic review and meta-analysis. Obes Rev 2016;17:95-107 «PMID: 26696565»PubMed
- Shelton NJ, Knott CS. Association between alcohol calorie intake and overweight and obesity in English adults. Am J Public Health 2014;104:629-31 «PMID: 24524529»PubMed
- Sayon-Orea C, Martinez-Gonzalez MA, Bes-Rastrollo M. Alcohol consumption and body weight: a systematic review. Nutr Rev 2011;69:419-31 «PMID: 21790610»PubMed
- Traversy G, Chaput JP. Alcohol Consumption and Obesity: An Update. Curr Obes Rep 2015;4:122-30 «PMID: 25741455»PubMed
- Sun M, Feng W, Wang F ym. Meta-analysis on shift work and risks of specific obesity types. Obes Rev 2018;19:28-40 «PMID: 28975706»PubMed
- Schwartz MW, Seeley RJ, Zeltser LM ym. Obesity Pathogenesis: An Endocrine Society Scientific Statement. Endocr Rev 2017;38:267-296 «PMID: 28898979»PubMed
- Chan RS, Woo J. Prevention of overweight and obesity: how effective is the current public health approach. Int J Environ Res Public Health 2010;7:765-83 «PMID: 20617002»PubMed
- Utley JM, Affuso O, Rucks AC. Adolescent obesity in contextual settings: a scoping study of multilevel and hierarchical examinations. Clin Obes 2016;6:296-304 «PMID: 27627786»PubMed
- Wang Y, Cai L, Wu Y ym. What childhood obesity prevention programmes work? A systematic review and meta-analysis. Obes Rev 2015;16:547-65 «PMID: 25893796»PubMed
- World Health Organization. Report of the Commission on Ending Childhood Obesity. Geneva (CH): 2017
- Kansallisen lihavuusohjelman ohjelmaryhmä. Lihavuus laskuun – Hyvinvointia ravinnosta ja liikunnasta. Kansallinen lihavuusohjelma 2012–2015. Terveyden ja hyvinvoinnin laitos (THL). Ohjaus 13/2013. 58. Helsinki 2013
- Kansallinen lihavuusohjelma. Lihavuus laskuun – Hyvinvointia ravinnosta ja liikunnasta. Toiminta- ja toimeenpanosuunnitelma 2016–2018. Terveyden ja hyvinvoinnin laitos (THL). Työpaperi 18/2016. Helsinki 2016
- Brown T, Moore TH, Hooper L ym. Interventions for preventing obesity in children. Cochrane Database Syst Rev 2019;7:CD001871 «PMID: 31332776»PubMed
- McCrabb S, Lane C, Hall A ym. Scaling-up evidence-based obesity interventions: A systematic review assessing intervention adaptations and effectiveness and quantifying the scale-up penalty. Obes Rev 2019;20:964-982 «PMID: 30868745»PubMed
- Panter J, Tanggaard Andersen P, Aro AR ym. Obesity Prevention: A Systematic Review of Setting-Based Interventions from Nordic Countries and the Netherlands. J Obes 2018;2018:7093260 «PMID: 29808116»PubMed
- Ward DS, Welker E, Choate A ym. Strength of obesity prevention interventions in early care and education settings: A systematic review. Prev Med 2017;95 Suppl:S37-S52 «PMID: 27693295»PubMed
- Li JS, Barnett TA, Goodman E ym. Approaches to the prevention and management of childhood obesity: the role of social networks and the use of social media and related electronic technologies: a scientific statement from the American Heart Association. Circulation 2013;127:260-7 «PMID: 23212719»PubMed
- Antwi F, Fazylova N, Garcon MC ym. The effectiveness of web-based programs on the reduction of childhood obesity in school-aged children: A systematic review. JBI Libr Syst Rev 2012;10:1-14 «PMID: 27820152»PubMed
- Hakanen M, Lagström H, Kaitosaari T ym. Development of overweight in an atherosclerosis prevention trial starting in early childhood. The STRIP study. Int J Obes (Lond) 2006;30:618-26 «PMID: 16446743»PubMed
- Niinikoski H, Lagström H, Jokinen E ym. Impact of repeated dietary counseling between infancy and 14 years of age on dietary intakes and serum lipids and lipoproteins: the STRIP study. Circulation 2007;116:1032-40 «PMID: 17698729»PubMed
- Erkkola M, Fogelholm M, Konttinen H, ym. Ruokaympäristön osatekijät ja ohjauskeinot. Valtioneuvoston selvitys- ja tutkimustoiminnan julkaisusarja
- Marteau TM. Changing minds about changing behaviour. Lancet 2018;391:116-117 «PMID: 29353612»PubMed
- Kolehmainen M, Poutanen K, Absetz P ym. Tuuppaamalla terveyttä:vihjeet vaikuttaviin valintoihin. Suom Lääkäril 2019;74:811-5
- Marteau TM, Hollands GJ, Fletcher PC. Changing human behavior to prevent disease: the importance of targeting automatic processes. Science 2012;337:1492-5 «PMID: 22997327»PubMed
- Arno A, Thomas S. The efficacy of nudge theory strategies in influencing adult dietary behaviour: a systematic review and meta-analysis. BMC Public Health 2016;16:676 «PMID: 27475752»PubMed
- Crockett RA, King SE, Marteau TM ym. Nutritional labelling for healthier food or non-alcoholic drink purchasing and consumption. Cochrane Database Syst Rev 2018;2:CD009315 «PMID: 29482264»PubMed
- Cadario R, Chandon P. Which Healthy Eating Nudges Work Best? A Meta-Analysis of Field Experiments. July 2018 Marketing Science (Forthcoming), DOI: 10.2139/ssrn.3090829
- Shrestha N, Kukkonen-Harjula KT, Verbeek JH ym. Workplace interventions for reducing sitting at work. Cochrane Database Syst Rev 2018;6:CD010912 «PMID: 29926475»PubMed
- NICE. guideline 2015, Preventing excess weight gain. nice.org.uk/guidance/ng7. 2015
- RACP. Evidence review on obesity 2018, Action to prevent obesity and reduce its impact across the life course. racp.edu.au/docs. 2018
- Ramos Salas X. The ineffectiveness and unintended consequences of the public health war on obesity. Can J Public Health 2015;106:e79-81 «PMID: 25955676»PubMed
- Suomalainen Lääkäriseura Duodecim, Suomen Akatemia. Painopiste preventioon. Konsensuslausuma tarttumattomien sairauksien ehkäisystä. 2017. https://www.duodecim.fi/wp-content/uploads/sites/9/2017/04/Konsensuslausuma-2017.pdf «https://www.duodecim.fi/wp-content/uploads/sites/9/2017/04/Konsensuslausuma-2017.pdf»26
- Lindström J, Peltonen M, Eriksson JG ym. Improved lifestyle and decreased diabetes risk over 13 years: long-term follow-up of the randomised Finnish Diabetes Prevention Study (DPS). Diabetologia 2013;56:284-93 «PMID: 23093136»PubMed
- Swinburn BA, Kraak VI, Allender S ym. The Global Syndemic of Obesity, Undernutrition, and Climate Change: The Lancet Commission report. Lancet 2019;393:791-846 «PMID: 30700377»PubMed
- World Health Organization. Global action plan on physical activity 2018–2030: more active people for a healthier world. Geneva: 2018; https://apps.who.int/iris/bitstream/handle/10665/272722/9789241514187-eng.pdf «https://apps.who.int/iris/bitstream/handle/10665/272722/9789241514187-eng.pdf»27
- Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinnin laitos. Kestävää terveyttä ruoasta – kansalliset ravitsemussuositukset 2024. Helsinki: PunaMusta Oy, 2024
- Kanerva N, Harald K, Männistö S ym. Adherence to the healthy Nordic diet is associated with weight change during 7 years of follow-up. Br J Nutr 2018;120:101-110 «PMID: 29936927»PubMed
- Schlesinger S, Neuenschwander M, Schwedhelm C ym. Food Groups and Risk of Overweight, Obesity, and Weight Gain: A Systematic Review and Dose-Response Meta-Analysis of Prospective Studies. Adv Nutr 2019;10:205-218 «PMID: 30801613»PubMed
- Scaglioni S, De Cosmi V, Ciappolino V ym. Factors Influencing Children's Eating Behaviours. Nutrients 2018;10: «PMID: 29857549»PubMed
- DeCosta P, Møller P, Frøst MB ym. Changing children's eating behaviour - A review of experimental research. Appetite 2017;113:327-357 «PMID: 28286164»PubMed
- Small L, Lane H, Vaughan L ym. A systematic review of the evidence: the effects of portion size manipulation with children and portion education/training interventions on dietary intake with adults. Worldviews Evid Based Nurs 2013;10:69-81 «PMID: 22703240»PubMed
- Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinninlaitos. Syödään yhdessä – ruokasuositukset lapsiperheille. 2. uudistettu painos. Terveyden ja hyvinvoinninlaitoksen julkaisu (Kide-sarja). www.vrn.fi. PunaMusta Oy; Helsinki 2019
- Mustonen S, Tuorila H. Sensory education decreases food neophobia score and encourages trying unfamiliar foods in 8–12-year-old children. . Food Qual Prefer 2010;21:353-60
- Blondin SA, Anzman-Frasca S, Djang HC ym. Breakfast consumption and adiposity among children and adolescents: an updated review of the literature. Pediatr Obes 2016;11:333-48 «PMID: 26842913»PubMed
- Dallacker M, Hertwig R, Mata J. The frequency of family meals and nutritional health in children: a meta-analysis. Obes Rev 2018;19:638-653 «PMID: 29334693»PubMed
- Sievert K, Hussain SM, Page MJ ym. Effect of breakfast on weight and energy intake: systematic review and meta-analysis of randomised controlled trials. BMJ 2019;364:l42 «PMID: 30700403»PubMed
- Nelimarkka K, Raulio S, Saarela A ym. Minä valitsen ja ympäristö tukee. Asiakkaiden ruokavalinnat henkilöstöravintolassa. Terveyden ja hyvinvoinnin laitos (THL). Työpaperi 4/2018. Helsinki 2018
- Kongsbak I, Rohden Skov L, Køpke Nielsen B ym. Increasing fruit and vegetable intake among male university students in an ad libitum buffet setting: A choice architectural nudge intervention. Food Quality and Preference 2016;49:183-8
- Sosiaali- ja terveysministeriö. Istu vähemmän - voi paremmin. Kansalliset suositukset istumisen vähentämiseen. Sosiaali- ja terveysministeriön julkaisu. Edita Prima, Helsinki 2015
- Council on Sports Medicine and Fitness., Council on School Health.. Active healthy living: prevention of childhood obesity through increased physical activity. Pediatrics 2006;117:1834-42 «PMID: 16651347»PubMed
- Wu L, Sun S, He Y ym. The effect of interventions targeting screen time reduction: A systematic review and meta-analysis. Medicine (Baltimore) 2016;95:e4029 «PMID: 27399085»PubMed
- Varhaisvuosien fyysisen aktiivisuuden suositukset 2016. Iloa, leikkiä ja yhdessä tekemistä. Opetus- ja kulttuuriministeriö 2016: 21, http://urn.fi/URN:ISBN:978-952-263-410-8 «http://urn.fi/URN:ISBN:978-952-263-410-8»28
- Opetusministeriö ja Nuori Suomi. Fyysisen aktiivisuuden suositus kouluikäisille 7–18-vuotiaille. Helsinki 2008
- 2018 Physical Activity Guidelines Advisory Committee. 2018 Physical Activity Guidelines Advisory Committee Scientific Report. Washington, DC: US Department of Health and Human Services 2018; https://health.gov/paguidelines/second-edition/report.aspx «https://health.gov/paguidelines/second-edition/report.aspx»29
- Ramires VV, Dumith SC, Gonçalves H. Longitudinal Association Between Physical Activity and Body Fat During Adolescence: A Systematic Review. J Phys Act Health 2015;12:1344-58 «PMID: 25409296»PubMed
- The Department of Health and Human Services. The Physical Activity Guidelines for Americans. 2018; https://health.gov/paguidelines/second-edition/pdf/Physical_Activity_Guidelines_2nd_edition.pdf «https://health.gov/paguidelines/second-edition/pdf/Physical_Activity_Guidelines_2nd_edition.pdf»30
- Liikunta. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Käypä hoito -johtoryhmän asettama työryhmä. (viitattu 18.09.2018). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2016
- King A, ym. Part F. Chapter 5. Cardiometabolic health and prevention of weight gain. Kirjassa: 2018 Physical Activity Guidelines Advisory Committee Scientific Report . Washington, DC: U S Department of Health and Human Services 2018;S. F5-1-F-5-36,https://health.gov/paguidelines/second-edition/report.aspx
- Hirshkowitz M, Whiton K, Albert SM ym. National Sleep Foundation's updated sleep duration recommendations: final report. Sleep Health 2015;1:233-243 «PMID: 29073398»PubMed
- Griffiths LJ, Parsons TJ, Hill AJ. Self-esteem and quality of life in obese children and adolescents: a systematic review. Int J Pediatr Obes 2010;5:282-304 «PMID: 20210677»PubMed
- Tsiros MD, Olds T, Buckley JD ym. Health-related quality of life in obese children and adolescents. Int J Obes (Lond) 2009;33:387-400 «PMID: 19255583»PubMed
- Ul-Haq Z, Mackay DF, Fenwick E ym. Meta-analysis of the association between body mass index and health-related quality of life among children and adolescents, assessed using the pediatric quality of life inventory index. J Pediatr 2013;162:280-6.e1 «PMID: 22959137»PubMed
- Sanders RH, Han A, Baker JS ym. Childhood obesity and its physical and psychological co-morbidities: a systematic review of Australian children and adolescents. Eur J Pediatr 2015;174:715-46 «PMID: 25922141»PubMed
- Kim TJ, Roesler NM, von dem Knesebeck O. Causation or selection - examining the relation between education and overweight/obesity in prospective observational studies: a meta-analysis. Obes Rev 2017;18:660-672 «PMID: 28401630»PubMed
- Kim TJ, von dem Knesebeck O. Income and obesity: what is the direction of the relationship? A systematic review and meta-analysis. BMJ Open 2018;8:e019862 «PMID: 29306894»PubMed
- Puhl RM, King KM. Weight discrimination and bullying. Best Pract Res Clin Endocrinol Metab 2013;27:117-27 «PMID: 23731874»PubMed
- Rankin J, Matthews L, Cobley S ym. Psychological consequences of childhood obesity: psychiatric comorbidity and prevention. Adolesc Health Med Ther 2016;7:125-146 «PMID: 27881930»PubMed
- Phelan SM, Burgess DJ, Yeazel MW ym. Impact of weight bias and stigma on quality of care and outcomes for patients with obesity. Obes Rev 2015;16:319-26 «PMID: 25752756»PubMed
- Harjunen H. 2009. Women and Fat. Approaches to the Social Study of Fatness. Jyväskylä Studies in Education, Psychology and Social Research 379. Jyväskylä: University of Jyväskylä
- Mattsson N, Rönnemaa T, Juonala M ym. Childhood predictors of the metabolic syndrome in adulthood. The Cardiovascular Risk in Young Finns Study. Ann Med 2008;40:542-52 «PMID: 18728920»PubMed
- Callo Quinte G, Barros F, Gigante DP ym. Overweight trajectory and cardio metabolic risk factors in young adults. BMC Pediatr 2019;19:75 «PMID: 30857546»PubMed
- Juonala M, Viikari JS, Raitakari OT. Main findings from the prospective Cardiovascular Risk in Young Finns Study. Curr Opin Lipidol 2013;24:57-64 «PMID: 23069987»PubMed
- Juonala M, Magnussen CG, Berenson GS ym. Childhood adiposity, adult adiposity, and cardiovascular risk factors. N Engl J Med 2011;365:1876-85 «PMID: 22087679»PubMed
- Skinner AC, Mayer ML, Flower K ym. Using BMI to determine cardiovascular risk in childhood: how do the BMI cutoffs fare? Pediatrics 2009;124:e905-12 «PMID: 19858150»PubMed
- Zimmet P, Alberti G, Kaufman F ym. The metabolic syndrome in children and adolescents. Lancet 2007;369:2059-61 «PMID: 17586288»PubMed
- Huerta MG, Roemmich JN, Kington ML ym. Magnesium deficiency is associated with insulin resistance in obese children. Diabetes Care 2005;28:1175-81 «PMID: 15855585»PubMed
- Krekoukia M, Nassis GP, Psarra G ym. Elevated total and central adiposity and low physical activity are associated with insulin resistance in children. Metabolism 2007;56:206-13 «PMID: 17224334»PubMed
- Reinehr T, Toschke AM. Onset of puberty and cardiovascular risk factors in untreated obese children and adolescents: a 1-year follow-up study. Arch Pediatr Adolesc Med 2009;163:709-15 «PMID: 19652102»PubMed
- Codoñer-Franch P, Tavárez-Alonso S, Murria-Estal R ym. Nitric oxide production is increased in severely obese children and related to markers of oxidative stress and inflammation. Atherosclerosis 2011;215:475-80 «PMID: 21300354»PubMed
- Chen W, Srinivasan SR, Li S ym. Metabolic syndrome variables at low levels in childhood are beneficially associated with adulthood cardiovascular risk: the Bogalusa Heart Study. Diabetes Care 2005;28:126-31 «PMID: 15616245»PubMed
- Shah S, Kublaoui BM, Oden JD ym. Screening for type 2 diabetes in obese youth. Pediatrics 2009;124:573-9 «PMID: 19620188»PubMed
- Lee JM, Okumura MJ, Davis MM ym. Prevalence and determinants of insulin resistance among U.S. adolescents: a population-based study. Diabetes Care 2006;29:2427-32 «PMID: 17065679»PubMed
- Viner RM, Segal TY, Lichtarowicz-Krynska E ym. Prevalence of the insulin resistance syndrome in obesity. Arch Dis Child 2005;90:10-4 «PMID: 15613503»PubMed
- Wabitsch M, Hauner H, Hertrampf M ym. Type II diabetes mellitus and impaired glucose regulation in Caucasian children and adolescents with obesity living in Germany. Int J Obes Relat Metab Disord 2004;28:307-13 «PMID: 14724655»PubMed
- Saha MT, Keskinen P, Veijola R ym. [Is type 2 diabetes a threat even for Finnish children?]. Duodecim 2003;119:1419-23 «PMID: 14502817»PubMed
- Sinha R, Fisch G, Teague B ym. Prevalence of impaired glucose tolerance among children and adolescents with marked obesity. N Engl J Med 2002;346:802-10 «PMID: 11893791»PubMed
- Shalitin S, Abrahami M, Lilos P ym. Insulin resistance and impaired glucose tolerance in obese children and adolescents referred to a tertiary-care center in Israel. Int J Obes (Lond) 2005;29:571-8 «PMID: 15889115»PubMed
- Uçkun-Kitapçi A, Teziç T, Firat S ym. Obesity and type 2 diabetes mellitus: a population-based study of adolescents. J Pediatr Endocrinol Metab 2004;17:1633-40 «PMID: 15645697»PubMed
- Brickman WJ, Huang J, Silverman BL ym. Acanthosis nigricans identifies youth at high risk for metabolic abnormalities. J Pediatr 2010;156:87-92 «PMID: 19796772»PubMed
- Yu EL, Golshan S, Harlow KE ym. Prevalence of Nonalcoholic Fatty Liver Disease in Children with Obesity. J Pediatr 2019;207:64-70 «PMID: 30559024»PubMed
- Bender R, Jöckel KH, Trautner C ym. Effect of age on excess mortality in obesity. JAMA 1999;281:1498-504 «PMID: 10227319»PubMed
- Jung RT. Obesity as a disease. Br Med Bull 1997;53:307-21 «PMID: 9246838»PubMed
- Lehtovirta M, Pietiläinen KH, Levälahti E ym. Evidence that BMI and type 2 diabetes share only a minor fraction of genetic variance: a follow-up study of 23,585 monozygotic and dizygotic twins from the Finnish Twin Cohort Study. Diabetologia 2010;53:1314-21 «PMID: 20401462»PubMed
- Guh DP, Zhang W, Bansback N ym. The incidence of co-morbidities related to obesity and overweight: a systematic review and meta-analysis. BMC Public Health 2009;9:88 «PMID: 19320986»PubMed
- Loomis AK, Kabadi S, Preiss D ym. Body Mass Index and Risk of Nonalcoholic Fatty Liver Disease: Two Electronic Health Record Prospective Studies. J Clin Endocrinol Metab 2016;101:945-52 «PMID: 26672639»PubMed
- Scheen AJ, Luyckx FH. Obesity and liver disease. Best Pract Res Clin Endocrinol Metab 2002;16:703-16 «PMID: 12468416»PubMed
- Tufik S, Santos-Silva R, Taddei JA ym. Obstructive sleep apnea syndrome in the Sao Paulo Epidemiologic Sleep Study. Sleep Med 2010;11:441-6 «PMID: 20362502»PubMed
- Bixler EO, Vgontzas AN, Lin HM ym. Prevalence of sleep-disordered breathing in women: effects of gender. Am J Respir Crit Care Med 2001;163:608-13 «PMID: 11254512»PubMed
- Wilson PW, D'Agostino RB, Sullivan L ym. Overweight and obesity as determinants of cardiovascular risk: the Framingham experience. Arch Intern Med 2002;162:1867-72 «PMID: 12196085»PubMed
- Romero-Corral A, Montori VM, Somers VK ym. Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: a systematic review of cohort studies. Lancet 2006;368:666-78 «PMID: 16920472»PubMed
- Zheng H, Chen C. Body mass index and risk of knee osteoarthritis: systematic review and meta-analysis of prospective studies. BMJ Open 2015;5:e007568 «PMID: 26656979»PubMed
- Mokdad AH, Ford ES, Bowman BA ym. Prevalence of obesity, diabetes, and obesity-related health risk factors, 2001. JAMA 2003;289:76-9 «PMID: 12503980»PubMed
- Aune D, Norat T, Vatten LJ. Body mass index and the risk of gout: a systematic review and dose-response meta-analysis of prospective studies. Eur J Nutr 2014;53:1591-601 «PMID: 25209031»PubMed
- Everhart JE. Contributions of obesity and weight loss to gallstone disease. Ann Intern Med 1993;119:1029-35 «PMID: 8214980»PubMed
- Ageno W, Becattini C, Brighton T ym. Cardiovascular risk factors and venous thromboembolism: a meta-analysis. Circulation 2008;117:93-102 «PMID: 18086925»PubMed
- Loef M, Walach H. Midlife obesity and dementia: meta-analysis and adjusted forecast of dementia prevalence in the United States and China. Obesity (Silver Spring) 2013;21:E51-5 «PMID: 23401370»PubMed
- Whitmer RA, Gustafson DR, Barrett-Connor E ym. Central obesity and increased risk of dementia more than three decades later. Neurology 2008;71:1057-64 «PMID: 18367704»PubMed
- Kivipelto M, Ngandu T, Fratiglioni L ym. Obesity and vascular risk factors at midlife and the risk of dementia and Alzheimer disease. Arch Neurol 2005;62:1556-60 «PMID: 16216938»PubMed
- Beuther DA, Sutherland ER. Overweight, obesity, and incident asthma: a meta-analysis of prospective epidemiologic studies. Am J Respir Crit Care Med 2007;175:661-6 «PMID: 17234901»PubMed
- Wanahita N, Messerli FH, Bangalore S ym. Atrial fibrillation and obesity--results of a meta-analysis. Am Heart J 2008;155:310-5 «PMID: 18215602»PubMed
- Wang Y, Chen X, Song Y ym. Association between obesity and kidney disease: a systematic review and meta-analysis. Kidney Int 2008;73:19-33 «PMID: 17928825»PubMed
- Bhaskaran K, Douglas I, Forbes H ym. Body-mass index and risk of 22 specific cancers: a population-based cohort study of 5·24 million UK adults. Lancet 2014;384:755-65 «PMID: 25129328»PubMed
- Basen-Engquist K, Chang M. Obesity and cancer risk: recent review and evidence. Curr Oncol Rep 2011;13:71-6 «PMID: 21080117»PubMed
- MacInnis RJ, English DR. Body size and composition and prostate cancer risk: systematic review and meta-regression analysis. Cancer Causes Control 2006;17:989-1003 «PMID: 16933050»PubMed
- Berrington de Gonzalez A, Sweetland S, Spencer E. A meta-analysis of obesity and the risk of pancreatic cancer. Br J Cancer 2003;89:519-23 «PMID: 12888824»PubMed
- Kalliala I, Markozannes G, Gunter MJ ym. Obesity and gynaecological and obstetric conditions: umbrella review of the literature. BMJ 2017;359:j4511 «PMID: 29074629»PubMed
- Larsson SC, Wolk A. Overweight and obesity and incidence of leukemia: a meta-analysis of cohort studies. Int J Cancer 2008;122:1418-21 «PMID: 18027857»PubMed
- Bergström A, Hsieh CC, Lindblad P ym. Obesity and renal cell cancer--a quantitative review. Br J Cancer 2001;85:984-90 «PMID: 11592770»PubMed
- Wolk A, Gridley G, Svensson M ym. A prospective study of obesity and cancer risk (Sweden). Cancer Causes Control 2001;12:13-21 «PMID: 11227921»PubMed
- Harvie M, Hooper L, Howell AH. Central obesity and breast cancer risk: a systematic review. Obes Rev 2003;4:157-73 «PMID: 12916817»PubMed
- Kubo A, Corley DA. Body mass index and adenocarcinomas of the esophagus or gastric cardia: a systematic review and meta-analysis. Cancer Epidemiol Biomarkers Prev 2006;15:872-8 «PMID: 16702363»PubMed
- Larsson SC, Wolk A. Obesity and the risk of gallbladder cancer: a meta-analysis. Br J Cancer 2007;96:1457-61 «PMID: 17375043»PubMed
- Luppino FS, de Wit LM, Bouvy PF ym. Overweight, obesity, and depression: a systematic review and meta-analysis of longitudinal studies. Arch Gen Psychiatry 2010;67:220-9 «PMID: 20194822»PubMed
- Mannan M, Mamun A, Doi S ym. Is there a bi-directional relationship between depression and obesity among adult men and women? Systematic review and bias-adjusted meta analysis. Asian J Psychiatr 2016;21:51-66 «PMID: 27208458»PubMed
- Pereira-Miranda E, Costa PRF, Queiroz VAO ym. Overweight and Obesity Associated with Higher Depression Prevalence in Adults: A Systematic Review and Meta-Analysis. J Am Coll Nutr 2017;36:223-233 «PMID: 28394727»PubMed
- Onyike CU, Crum RM, Lee HB ym. Is obesity associated with major depression? Results from the Third National Health and Nutrition Examination Survey. Am J Epidemiol 2003;158:1139-47 «PMID: 14652298»PubMed
- Raskauden ehkäisy. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Gynekologiyhdistyksen ja Suomen Yleislääketieteen Yhdistyksen asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim, 2017
- Laitinen J, Taponen S, Martikainen H ym. Body size from birth to adulthood as a predictor of self-reported polycystic ovary syndrome symptoms. Int J Obes Relat Metab Disord 2003;27:710-5 «PMID: 12833115»PubMed
- Lim SS, Davies MJ, Norman RJ ym. Overweight, obesity and central obesity in women with polycystic ovary syndrome: a systematic review and meta-analysis. Hum Reprod Update 2012;18:618-37 «PMID: 22767467»PubMed
- Lim SS, Norman RJ, Davies MJ ym. The effect of obesity on polycystic ovary syndrome: a systematic review and meta-analysis. Obes Rev 2013;14:95-109 «PMID: 23114091»PubMed
- Wise MR, Jordan V, Lagas A ym. Obesity and endometrial hyperplasia and cancer in premenopausal women: A systematic review. Am J Obstet Gynecol 2016;214:689.e1-689.e17 «PMID: 26829507»PubMed
- Rich-Edwards JW, Goldman MB, Willett WC ym. Adolescent body mass index and infertility caused by ovulatory disorder. Am J Obstet Gynecol 1994;171:171-7 «PMID: 8030695»PubMed
- Grodstein F, Goldman MB, Cramer DW. Body mass index and ovulatory infertility. Epidemiology 1994;5:247-50 «PMID: 8173001»PubMed
- van der Steeg JW, Steures P, Eijkemans MJ ym. Obesity affects spontaneous pregnancy chances in subfertile, ovulatory women. Hum Reprod 2008;23:324-8 «PMID: 18077317»PubMed
- Luke B, Brown MB, Stern JE ym. Female obesity adversely affects assisted reproductive technology (ART) pregnancy and live birth rates. Hum Reprod 2011;26:245-52 «PMID: 21071489»PubMed
- Nguyen RH, Wilcox AJ, Skjaerven R ym. Men's body mass index and infertility. Hum Reprod 2007;22:2488-93 «PMID: 17636282»PubMed
- Petersen GL, Schmidt L, Pinborg A ym. The influence of female and male body mass index on live births after assisted reproductive technology treatment: a nationwide register-based cohort study. Fertil Steril 2013;99:1654-62 «PMID: 23394781»PubMed
- Stothard KJ, Tennant PW, Bell R ym. Maternal overweight and obesity and the risk of congenital anomalies: a systematic review and meta-analysis. JAMA 2009;301:636-50 «PMID: 19211471»PubMed
- Persson M, Cnattingius S, Villamor E ym. Risk of major congenital malformations in relation to maternal overweight and obesity severity: cohort study of 1.2 million singletons. BMJ 2017;357:j2563 «PMID: 28615173»PubMed
- Brite J, Laughon SK, Troendle J ym. Maternal overweight and obesity and risk of congenital heart defects in offspring. Int J Obes (Lond) 2014;38:878-82 «PMID: 24362506»PubMed
- Metwally M, Ong KJ, Ledger WL ym. Does high body mass index increase the risk of miscarriage after spontaneous and assisted conception? A meta-analysis of the evidence. Fertil Steril 2008;90:714-26 «PMID: 18068166»PubMed
- Torloni MR, Betrán AP, Horta BL ym. Prepregnancy BMI and the risk of gestational diabetes: a systematic review of the literature with meta-analysis. Obes Rev 2009;10:194-203 «PMID: 19055539»PubMed
- Santos S, Voerman E, Amiano P ym. Impact of maternal body mass index and gestational weight gain on pregnancy complications: an individual participant data meta-analysis of European, North American and Australian cohorts. BJOG 2019;126:984-995 «PMID: 30786138»PubMed
- Raskausdiabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Diabetesliiton lääkärineuvoston ja Suomen Gynekologiyhdistys ry:n asettama työryhmä. (viitattu 21.09.2018). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2013
- Chu SY, Callaghan WM, Kim SY ym. Maternal obesity and risk of gestational diabetes mellitus. Diabetes Care 2007;30:2070-6 «PMID: 17416786»PubMed
- HAPO Study Cooperative Research Group. Hyperglycaemia and Adverse Pregnancy Outcome (HAPO) Study: associations with maternal body mass index. BJOG 2010;117:575-84 «PMID: 20089115»PubMed
- Denison FC, Norwood P, Bhattacharya S ym. Association between maternal body mass index during pregnancy, short-term morbidity, and increased health service costs: a population-based study. BJOG 2014;121:72-81; discussion 82 «PMID: 24102880»PubMed
- Wang Z, Wang P, Liu H ym. Maternal adiposity as an independent risk factor for pre-eclampsia: a meta-analysis of prospective cohort studies. Obes Rev 2013;14:508-21 «PMID: 23530552»PubMed
- Cnattingius S, Villamor E, Johansson S ym. Maternal obesity and risk of preterm delivery. JAMA 2013;309:2362-70 «PMID: 23757084»PubMed
- Marchi J, Berg M, Dencker A ym. Risks associated with obesity in pregnancy, for the mother and baby: a systematic review of reviews. Obes Rev 2015;16:621-38 «PMID: 26016557»PubMed
- Räisänen S, Gissler M, Saari J ym. Contribution of risk factors to extremely, very and moderately preterm births - register-based analysis of 1,390,742 singleton births. PLoS One 2013;8:e60660 «PMID: 23577142»PubMed
- Heslehurst N, Vieira R, Hayes L ym. Maternal body mass index and post-term birth: a systematic review and meta-analysis. Obes Rev 2017;18:293-308 «PMID: 28085991»PubMed
- Robinson HE, O'Connell CM, Joseph KS ym. Maternal outcomes in pregnancies complicated by obesity. Obstet Gynecol 2005;106:1357-64 «PMID: 16319263»PubMed
- Anderson V, Chaboyer W, Gillespie B. The relationship between obesity and surgical site infections in women undergoing caesarean sections: an integrative review. Midwifery 2013;29:1331-8 «PMID: 23415366»PubMed
- Pallasmaa N, Ekblad U, Aitokallio-Tallberg A ym. Cesarean delivery in Finland: maternal complications and obstetric risk factors. Acta Obstet Gynecol Scand 2010;89:896-902 «PMID: 20583935»PubMed
- Dresner M, Brocklesby J, Bamber J. Audit of the influence of body mass index on the performance of epidural analgesia in labour and the subsequent mode of delivery. BJOG 2006;113:1178-81 «PMID: 16972861»PubMed
- Vricella LK, Louis JM, Mercer BM ym. Impact of morbid obesity on epidural anesthesia complications in labor. Am J Obstet Gynecol 2011;205:370.e1-6 «PMID: 21864821»PubMed
- von Ungern-Sternberg BS, Regli A, Bucher E ym. Impact of spinal anaesthesia and obesity on maternal respiratory function during elective Caesarean section. Anaesthesia 2004;59:743-9 «PMID: 15270963»PubMed
- Larsen TB, Sørensen HT, Gislum M ym. Maternal smoking, obesity, and risk of venous thromboembolism during pregnancy and the puerperium: a population-based nested case-control study. Thromb Res 2007;120:505-9 «PMID: 17257657»PubMed
- Butwick AJ, Bentley J, Leonard SA ym. Prepregnancy maternal body mass index and venous thromboembolism: a population-based cohort study. BJOG 2019;126:581-588 «PMID: 30500109»PubMed
- Blondon M, Harrington LB, Boehlen F ym. Pre-pregnancy BMI, delivery BMI, gestational weight gain and the risk of postpartum venous thrombosis. Thromb Res 2016;145:151-6 «PMID: 27421192»PubMed
- Lindam A, Johansson S, Stephansson O ym. High Maternal Body Mass Index in Early Pregnancy and Risks of Stillbirth and Infant Mortality-A Population-Based Sibling Study in Sweden. Am J Epidemiol 2016;184:98-105 «PMID: 27358265»PubMed
- Persson M, Johansson S, Villamor E ym. Maternal overweight and obesity and risks of severe birth-asphyxia-related complications in term infants: a population-based cohort study in Sweden. PLoS Med 2014;11:e1001648 «PMID: 24845218»PubMed
- Villamor E, Tedroff K, Peterson M ym. Association Between Maternal Body Mass Index in Early Pregnancy and Incidence of Cerebral Palsy. JAMA 2017;317:925-936 «PMID: 28267854»PubMed
- Aune D, Saugstad OD, Henriksen T ym. Maternal body mass index and the risk of fetal death, stillbirth, and infant death: a systematic review and meta-analysis. JAMA 2014;311:1536-46 «PMID: 24737366»PubMed
- Lisonkova S, Muraca GM, Potts J ym. Association Between Prepregnancy Body Mass Index and Severe Maternal Morbidity. JAMA 2017;318:1777-1786 «PMID: 29136442»PubMed
- Troiano RP, Frongillo EA Jr, Sobal J ym. The relationship between body weight and mortality: a quantitative analysis of combined information from existing studies. Int J Obes Relat Metab Disord 1996;20:63-75 «PMID: 8788324»PubMed
- McGee DL, Diverse Populations Collaboration.. Body mass index and mortality: a meta-analysis based on person-level data from twenty-six observational studies. Ann Epidemiol 2005;15:87-97 «PMID: 15652713»PubMed
- Yu E, Ley SH, Manson JE ym. Weight History and All-Cause and Cause-Specific Mortality in Three Prospective Cohort Studies. Ann Intern Med 2017;166:613-620 «PMID: 28384755»PubMed
- Xu H, Cupples LA, Stokes A ym. Association of Obesity With Mortality Over 24 Years of Weight History: Findings From the Framingham Heart Study. JAMA Netw Open 2018;1:e184587 «PMID: 30646366»PubMed
- Aune D, Sen A, Prasad M ym. BMI and all cause mortality: systematic review and non-linear dose-response meta-analysis of 230 cohort studies with 3.74 million deaths among 30.3 million participants. BMJ 2016;353:i2156 «PMID: 27146380»PubMed
- Lee DH, Keum N, Hu FB ym. Predicted lean body mass, fat mass, and all cause and cause specific mortality in men: prospective US cohort study. BMJ 2018;362:k2575 «PMID: 29970408»PubMed
- Stevens J, Cai J, Pamuk ER ym. The effect of age on the association between body-mass index and mortality. N Engl J Med 1998;338:1-7 «PMID: 9414324»PubMed
- Bhaskaran K, Dos-Santos-Silva I, Leon DA ym. Association of BMI with overall and cause-specific mortality: a population-based cohort study of 3·6 million adults in the UK. Lancet Diabetes Endocrinol 2018;6:944-953 «PMID: 30389323»PubMed
- Han TS, van Leer EM, Seidell JC ym. Waist circumference action levels in the identification of cardiovascular risk factors: prevalence study in a random sample. BMJ 1995;311:1401-5 «PMID: 8520275»PubMed
- Lemieux S, Prud'homme D, Bouchard C ym. A single threshold value of waist girth identifies normal-weight and overweight subjects with excess visceral adipose tissue. Am J Clin Nutr 1996;64:685-93 «PMID: 8901786»PubMed
- Tankó LB, Bagger YZ, Qin G ym. Enlarged waist combined with elevated triglycerides is a strong predictor of accelerated atherogenesis and related cardiovascular mortality in postmenopausal women. Circulation 2005;111:1883-90 «PMID: 15837940»PubMed
- Lee CD, Blair SN, Jackson AS. Cardiorespiratory fitness, body composition, and all-cause and cardiovascular disease mortality in men. Am J Clin Nutr 1999;69:373-80 «PMID: 10075319»PubMed
- Kennedy AB, Lavie CJ, Blair SN. Fitness or Fatness: Which Is More Important? JAMA 2018;319:231-232 «PMID: 29340689»PubMed
- Mikkelsen KL, Heitmann BL, Keiding N ym. Independent effects of stable and changing body weight on total mortality. Epidemiology 1999;10:671-8 «PMID: 10535779»PubMed
- Flynn JT, Kaelber DC, Baker-Smith CM ym. SUBCOMMITTEE ON SCREENING AND MANAGEMENT OF HIGH BLOOD PRESSURE IN CHILDREN. Clinical Practice Guideline for Screening and Management of High Blood Pressure in Children and Adolescents. Pediatrics 2017;140:e20171904 «PMID: 29192011»PubMed
- Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents., National Heart, Lung, and Blood Institute.. Expert panel on integrated guidelines for cardiovascular health and risk reduction in children and adolescents: summary report. Pediatrics 2011;128 Suppl 5:S213-56 «PMID: 22084329»PubMed
- American Diabetes Association.. 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes-2019. Diabetes Care 2019;42:S13-S28 «PMID: 30559228»PubMed
- Rose SA, Poynter PS, Anderson JW ym. Physician weight loss advice and patient weight loss behavior change: a literature review and meta-analysis of survey data. Int J Obes (Lond) 2013;37:118-28 «PMID: 22450855»PubMed
- Stanford FC, Kyle TK. Respectful Language and Care in Childhood Obesity. JAMA Pediatr 2018;172:1001-1002 «PMID: 30193352»PubMed
- Bradbury D, Chisholm A, Watson PM ym. Barriers and facilitators to health care professionals discussing child weight with parents: A meta-synthesis of qualitative studies. Br J Health Psychol 2018;23:701-722 «PMID: 29700900»PubMed
- Lundahl A, Kidwell KM, Nelson TD. Parental underestimates of child weight: a meta-analysis. Pediatrics 2014;133:e689-703 «PMID: 24488736»PubMed
- Zolnierek KB, Dimatteo MR. Physician communication and patient adherence to treatment: a meta-analysis. Med Care 2009;47:826-34 «PMID: 19584762»PubMed
- Charlton CR, Dearing KS, Berry JA ym. Nurse practitioners' communication styles and their impact on patient outcomes: an integrated literature review. J Am Acad Nurse Pract 2008;20:382-8 «PMID: 18638178»PubMed
- McPherson AC, Hamilton J, Kingsnorth S ym. Communicating with children and families about obesity and weight-related topics: a scoping review of best practices. Obes Rev 2017;18:164-182 «PMID: 27888564»PubMed
- Kelleher E, Davoren MP, Harrington JM ym. Barriers and facilitators to initial and continued attendance at community-based lifestyle programmes among families of overweight and obese children: a systematic review. Obes Rev 2017;18:183-194 «PMID: 27862851»PubMed
- Hayes JF, Fitzsimmons-Craft EE, Karam AM ym. Disordered Eating Attitudes and Behaviors in Youth with Overweight and Obesity: Implications for Treatment. Curr Obes Rep 2018;7:235-246 «PMID: 30069717»PubMed
- Golden NH, Schneider M, Wood C ym. Preventing Obesity and Eating Disorders in Adolescents. Pediatrics 2016;138: «PMID: 27550979»PubMed
- US Preventive Services Task Force., Grossman DC, Bibbins-Domingo K ym. Screening for Obesity in Children and Adolescents: US Preventive Services Task Force Recommendation Statement. JAMA 2017;317:2417-2426 «PMID: 28632874»PubMed
- Stewart L, Reilly JJ, Hughes AR. Evidence-based behavioral treatment of obesity in children and adolescents. Child Adolesc Psychiatr Clin N Am 2009;18:189-98 «PMID: 19014866»PubMed
- Braet C, O'Malley G, Weghuber D ym. The assessment of eating behaviour in children who are obese: a psychological approach. A position paper from the European childhood obesity group. Obes Facts 2014;7:153-64 «PMID: 24820848»PubMed
- Beyerlein A, Uusitalo UM, Virtanen SM ym. Intake of Energy and Protein is Associated with Overweight Risk at Age 5.5 Years: Results from the Prospective TEDDY Study. Obesity (Silver Spring) 2017;25:1435-1441 «PMID: 28650578»PubMed
- Pimpin L, Jebb SA, Johnson L ym. Sources and pattern of protein intake and risk of overweight or obesity in young UK twins. Br J Nutr 2018;120:820-829 «PMID: 30132433»PubMed
- STM. ISTU VÄHEMMÄN – VOI PAREMMIN! Kansalliset suositukset istumisen vähentämiseen. 2015;1. painos: http://urn.fi/URN:ISBN:978-952-00-3726-0 «http://urn.fi/URN:ISBN:978-952-00-3726-0»31
- Ohayon M, Wickwire EM, Hirshkowitz M ym. National Sleep Foundation's sleep quality recommendations: first report. Sleep Health 2017;3:6-19 «PMID: 28346153»PubMed
- Tylka TL, Annunziato RA, Burgard D ym. The weight-inclusive versus weight-normative approach to health: evaluating the evidence for prioritizing well-being over weight loss. J Obes 2014;2014:983495 «PMID: 25147734»PubMed
- Ulian MD, Aburad L, da Silva Oliveira MS ym. Effects of health at every size® interventions on health-related outcomes of people with overweight and obesity: a systematic review. Obes Rev 2018;19:1659-1666 «PMID: 30261553»PubMed
- Christie D, Channon S. The potential for motivational interviewing to improve outcomes in the management of diabetes and obesity in paediatric and adult populations: a clinical review. Diabetes Obes Metab 2014;16:381-7 «PMID: 23927612»PubMed
- Mutschler C, Naccarato E, Rouse J ym. Realist-informed review of motivational interviewing for adolescent health behaviors. Syst Rev 2018;7:109 «PMID: 30053903»PubMed
- Vallabhan MK, Jimenez EY, Nash JL ym. Motivational Interviewing to Treat Adolescents With Obesity: A Meta-analysis. Pediatrics 2018;142: «PMID: 30348753»PubMed
- Resnicow K, McMaster F, Bocian A ym. Motivational interviewing and dietary counseling for obesity in primary care: an RCT. Pediatrics 2015;135:649-57 «PMID: 25825539»PubMed
- Colquitt JL, Loveman E, O'Malley C ym. Diet, physical activity, and behavioural interventions for the treatment of overweight or obesity in preschool children up to the age of 6 years. Cochrane Database Syst Rev 2016;3:CD012105 «PMID: 26961576»PubMed
- Mead E, Brown T, Rees K ym. Diet, physical activity and behavioural interventions for the treatment of overweight or obese children from the age of 6 to 11 years. Cochrane Database Syst Rev 2017;6:CD012651 «PMID: 28639319»PubMed
- Al-Khudairy L, Loveman E, Colquitt JL ym. Diet, physical activity and behavioural interventions for the treatment of overweight or obese adolescents aged 12 to 17 years. Cochrane Database Syst Rev 2017;6:CD012691 «PMID: 28639320»PubMed
- Militello LK, Kelly S, Melnyk BM ym. A Review of Systematic Reviews Targeting the Prevention and Treatment of Overweight and Obesity in Adolescent Populations. J Adolesc Health 2018;63:675-687 «PMID: 30314864»PubMed
- Loveman E, Al-Khudairy L, Johnson RE ym. Parent-only interventions for childhood overweight or obesity in children aged 5 to 11 years. Cochrane Database Syst Rev 2015;:CD012008 «PMID: 26690844»PubMed
- Kornet-van der Aa DA, Altenburg TM, van Randeraad-van der Zee CH ym. The effectiveness and promising strategies of obesity prevention and treatment programmes among adolescents from disadvantaged backgrounds: a systematic review. Obes Rev 2017;18:581-593 «PMID: 28273680»PubMed
- Hammersley ML, Jones RA, Okely AD. Parent-Focused Childhood and Adolescent Overweight and Obesity eHealth Interventions: A Systematic Review and Meta-Analysis. J Med Internet Res 2016;18:e203 «PMID: 27443862»PubMed
- Darling KE, Sato AF. Systematic Review and Meta-Analysis Examining the Effectiveness of Mobile Health Technologies in Using Self-Monitoring for Pediatric Weight Management. Child Obes 2017;13:347-355 «PMID: 28471699»PubMed
- Lee J, Piao M, Byun A ym. A Systematic Review and Meta-Analysis of Intervention for Pediatric Obesity Using Mobile Technology. Stud Health Technol Inform 2016;225:491-4 «PMID: 27332249»PubMed
- Keating SR, McCurry MK. Systematic review of text messaging as an intervention for adolescent obesity. J Am Assoc Nurse Pract 2015;27:714-20 «PMID: 25914399»PubMed
- Ameryoun A, Sanaeinasab H, Saffari M ym. Impact of Game-Based Health Promotion Programs on Body Mass Index in Overweight/Obese Children and Adolescents: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Child Obes 2018;14:67-80 «PMID: 29185787»PubMed
- O'Connor EA, Evans CV, Burda BU ym. Screening for Obesity and Intervention for Weight Management in Children and Adolescents: Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2017;317:2427-2444 «PMID: 28632873»PubMed
- Jääskeläinen J, Dalla Valle M. Lasten ja nuorten lihavuuden arviointi ja hoito. Suom Lääkäril 2016;71:2413-20
- Heerman WJ, JaKa MM, Berge JM ym. The dose of behavioral interventions to prevent and treat childhood obesity: a systematic review and meta-regression. Int J Behav Nutr Phys Act 2017;14:157 «PMID: 29141651»PubMed
- Elvsaas IKØ, Giske L, Fure B ym. Multicomponent Lifestyle Interventions for Treating Overweight and Obesity in Children and Adolescents: A Systematic Review and Meta-Analyses. J Obes 2017;2017:5021902 «PMID: 29391949»PubMed
- Seburg EM, Olson-Bullis BA, Bredeson DM ym. A Review of Primary Care-Based Childhood Obesity Prevention and Treatment Interventions. Curr Obes Rep 2015;4:157-73 «PMID: 26213643»PubMed
- Janicke DM, Steele RG, Gayes LA ym. Systematic review and meta-analysis of comprehensive behavioral family lifestyle interventions addressing pediatric obesity. J Pediatr Psychol 2014;39:809-25 «PMID: 24824614»PubMed
- Dalla Valle M, Laatikainen T, Lehikoinen M ym. Paediatric obesity treatment had better outcomes when children were younger, well motivated and did not have acanthosis nigricans. Acta Paediatr 2017;106:1842-1850 «PMID: 28685930»PubMed
- Yackobovitch-Gavan M, Nagelberg N, Demol S ym. Influence of weight-loss diets with different macronutrient compositions on health-related quality of life in obese youth. Appetite 2008;51:697-703 «PMID: 18652862»PubMed
- Phan TT, Chen FF, Pinto AT ym. Impact of Psychosocial Risk on Outcomes among Families Seeking Treatment for Obesity. J Pediatr 2018;198:110-116 «PMID: 29628410»PubMed
- Balantekin KN, Hayes JF, Sheinbein DH ym. Patterns of Eating Disorder Pathology are Associated with Weight Change in Family-Based Behavioral Obesity Treatment. Obesity (Silver Spring) 2017;25:2115-2122 «PMID: 28984076»PubMed
- Steinsbekk S, Jozefiak T, Ødegård R ym. Impaired parent-reported quality of life in treatment-seeking children with obesity is mediated by high levels of psychopathology. Qual Life Res 2009;18:1159-67 «PMID: 20131477»PubMed
- Burchett HED, Sutcliffe K, Melendez-Torres GJ ym. Lifestyle weight management programmes for children: A systematic review using Qualitative Comparative Analysis to identify critical pathways to effectiveness. Prev Med 2018;106:1-12 «PMID: 28865809»PubMed
- Jones HM, Al-Khudairy L, Melendez-Torres GJ ym. Viewpoints of adolescents with overweight and obesity attending lifestyle obesity treatment interventions: a qualitative systematic review. Obes Rev 2019;20:156-169 «PMID: 30375160»PubMed
- Sutcliffe K, Melendez-Torres GJ, Burchett HED ym. The importance of service-users' perspectives: A systematic review of qualitative evidence reveals overlooked critical features of weight management programmes. Health Expect 2018;21:563-573 «PMID: 29537117»PubMed
- Mead E, Atkinson G, Richter B ym. Drug interventions for the treatment of obesity in children and adolescents. Cochrane Database Syst Rev 2016;11:CD012436 «PMID: 27899001»PubMed
- Kendall D, Vail A, Amin R ym. Metformin in obese children and adolescents: the MOCA trial. J Clin Endocrinol Metab 2013;98:322-9 «PMID: 23175691»PubMed
- Järvholm K, Karlsson J, Olbers T ym. Characteristics of adolescents with poor mental health after bariatric surgery. Surg Obes Relat Dis 2016;12:882-890 «PMID: 27134198»PubMed
- Tapsell LC, Lonergan M, Batterham MJ ym. Effect of interdisciplinary care on weight loss: a randomised controlled trial. BMJ Open 2017;7:e014533 «PMID: 28710205»PubMed
- Peckmezian T, Hay P. A systematic review and narrative synthesis of interventions for uncomplicated obesity: weight loss, well-being and impact on eating disorders. J Eat Disord 2017;5:15 «PMID: 28469914»PubMed
- Montesi L, El Ghoch M, Brodosi L ym. Long-term weight loss maintenance for obesity: a multidisciplinary approach. Diabetes Metab Syndr Obes 2016;9:37-46 «PMID: 27013897»PubMed
- Lean ME, Leslie WS, Barnes AC ym. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet 2018;391:541-551 «PMID: 29221645»PubMed
- Lean MEJ, Leslie WS, Barnes AC ym. Durability of a primary care-led weight-management intervention for remission of type 2 diabetes: 2-year results of the DiRECT open-label, cluster-randomised trial. Lancet Diabetes Endocrinol 2019;7:344-355 «PMID: 30852132»PubMed
- Kaukua J, Pekkarinen T, Sane T ym. Health-related quality of life in WHO class II-III obese men losing weight with very-low-energy diet and behaviour modification: a randomised clinical trial. Int J Obes Relat Metab Disord 2002;26:487-95 «PMID: 12075575»PubMed
- Kolotkin RL, Andersen JR. A systematic review of reviews: exploring the relationship between obesity, weight loss and health-related quality of life. Clin Obes 2017;7:273-289 «PMID: 28695722»PubMed
- Samdal GB, Eide GE, Barth T ym. Effective behaviour change techniques for physical activity and healthy eating in overweight and obese adults; systematic review and meta-regression analyses. Int J Behav Nutr Phys Act 2017;14:42 «PMID: 28351367»PubMed
- Absetz P, Hankonen N. How to help patients adopt and maintain a healthy lifestyle? A review of behavioral evidence of determinants and means. Duodecim 2017;133:1015-21 «PMID: 29239585»PubMed
- Jensen MD, Ryan DH, Apovian CM ym. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. J Am Coll Cardiol 2014;63:2985-3023 «PMID: 24239920»PubMed
- Tronieri JS, Wadden TA, Chao AM ym. Primary Care Interventions for Obesity: Review of the Evidence. Curr Obes Rep 2019;8:128-136 «PMID: 30888632»PubMed
- Webb VL, Wadden TA. Intensive Lifestyle Intervention for Obesity: Principles, Practices, and Results. Gastroenterology 2017;152:1752-1764 «PMID: 28192109»PubMed
- de Wit LM, Fokkema M, van Straten A ym. Depressive and anxiety disorders and the association with obesity, physical, and social activities. Depress Anxiety 2010;27:1057-65 «PMID: 20734363»PubMed
- Laitinen J, Korkiakangas E, Alahuhta M ym. Feasibility of videoconferencing in lifestyle group counselling. Int J Circumpolar Health 2010;69:500-11 «PMID: 21062570»PubMed
- Semper HM, Povey R, Clark-Carter D. A systematic review of the effectiveness of smartphone applications that encourage dietary self-regulatory strategies for weight loss in overweight and obese adults. Obes Rev 2016;17:895-906 «PMID: 27192162»PubMed
- Stuckey MI, Carter SW, Knight E. The role of smartphones in encouraging physical activity in adults. Int J Gen Med 2017;10:293-303 «PMID: 28979157»PubMed
- Yumuk V, Tsigos C, Fried M ym. European Guidelines for Obesity Management in Adults. Obes Facts 2015;8:402-24 «PMID: 26641646»PubMed
- Ryan DH, Kahan S. Guideline Recommendations for Obesity Management. Med Clin North Am 2018;102:49-63 «PMID: 29156187»PubMed
- Garvey WT, Mechanick JI, Brett EM ym. AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS AND AMERICAN COLLEGE OF ENDOCRINOLOGY COMPREHENSIVE CLINICAL PRACTICE GUIDELINES FOR MEDICAL CARE OF PATIENTS WITH OBESITY. Endocr Pract 2016;22 Suppl 3:1-203 «PMID: 27219496»PubMed
- Donnelly JE, Blair SN, Jakicic JM ym. American College of Sports Medicine Position Stand. Appropriate physical activity intervention strategies for weight loss and prevention of weight regain for adults. Med Sci Sports Exerc 2009;41:459-71 «PMID: 19127177»PubMed
- Saris WH, Blair SN, van Baak MA ym. How much physical activity is enough to prevent unhealthy weight gain? Outcome of the IASO 1st Stock Conference and consensus statement. Obes Rev 2003;4:101-14 «PMID: 12760445»PubMed
- Swift DL, Johannsen NM, Lavie CJ ym. The role of exercise and physical activity in weight loss and maintenance. Prog Cardiovasc Dis 2014;56:441-7 «PMID: 24438736»PubMed
- Petridou A, Siopi A, Mougios V. Exercise in the management of obesity. Metabolism 2019;92:163-169 «PMID: 30385379»PubMed
- Mustajoki P. Miten potilas motivoituu hoitonsa aktiiviseksi osapuoleksi. Suom Lääkäril 2003;58:4235-7
- Barnes RD, Ivezaj V. A systematic review of motivational interviewing for weight loss among adults in primary care. Obes Rev 2015;16:304-18 «PMID: 25752449»PubMed
- Schwingshackl L, Dias S, Strasser B ym. Impact of different training modalities on anthropometric and metabolic characteristics in overweight/obese subjects: a systematic review and network meta-analysis. PLoS One 2013;8:e82853 «PMID: 24358230»PubMed
- Cava E, Yeat NC, Mittendorfer B. Preserving Healthy Muscle during Weight Loss. Adv Nutr 2017;8:511-519 «PMID: 28507015»PubMed
- Trouwborst I, Verreijen A, Memelink R ym. Exercise and Nutrition Strategies to Counteract Sarcopenic Obesity. Nutrients 2018;10:605. doi: 10.3390/nu10050605 «PMID: 29757230»PubMed
- Aittasalo M. Miten tuen potilasta muuttamaan liikkumistottumuksiaan? Suom Lääkäril 2019;74:2660-2
- Zhang A, Franklin C, Currin-McCulloch J ym. The effectiveness of strength-based, solution-focused brief therapy in medical settings: a systematic review and meta-analysis of randomized controlled trials. J Behav Med 2018;41:139-151 «PMID: 28975531»PubMed
- Bacon L, Stern JS, Van Loan MD ym. Size acceptance and intuitive eating improve health for obese, female chronic dieters. J Am Diet Assoc 2005;105:929-36 «PMID: 15942543»PubMed
- Burke LE, Warziski M, Styn MA ym. A randomized clinical trial of a standard versus vegetarian diet for weight loss: the impact of treatment preference. Int J Obes (Lond) 2008;32:166-76 «PMID: 17700579»PubMed
- Ambrose AF, Paul G, Hausdorff JM. Risk factors for falls among older adults: a review of the literature. Maturitas 2013;75:51-61 «PMID: 23523272»PubMed
- Shieh C, Knisely MR, Clark D ym. Self-weighing in weight management interventions: A systematic review of literature. Obes Res Clin Pract 2016;10:493-519 «PMID: 26896865»PubMed
- Khasteganan N, Lycett D, Furze G ym. Health, not weight loss, focused programmes versus conventional weight loss programmes for cardiovascular risk factors: a systematic review and meta-analysis. Syst Rev 2019;8:200 «PMID: 31400767»PubMed
- Wadden TA, Stunkard AJ, Liebschutz J. Three-year follow-up of the treatment of obesity by very low calorie diet, behavior therapy, and their combination. J Consult Clin Psychol 1988;56:925-8 «PMID: 3204204»PubMed
- Amatruda JM, Richeson JF, Welle SL ym. The safety and efficacy of a controlled low-energy ('very-low-calorie') diet in the treatment of non-insulin-dependent diabetes and obesity. Arch Intern Med 1988;148:873-7 «PMID: 3355307»PubMed
- Mulholland Y, Nicokavoura E, Broom J ym. Very-low-energy diets and morbidity: a systematic review of longer-term evidence. Br J Nutr 2012;108:832-51 «PMID: 22800763»PubMed
- Snel M, Sleddering MA, Vd Peijl ID ym. Quality of life in type 2 diabetes mellitus after a very low calorie diet and exercise. Eur J Intern Med 2012;23:143-9 «PMID: 22284244»PubMed
- Stephenson J, Heslehurst N, Hall J ym. Before the beginning: nutrition and lifestyle in the preconception period and its importance for future health. Lancet 2018;391:1830-1841 «PMID: 29673873»PubMed
- Hanson M, Barker M, Dodd JM ym. Interventions to prevent maternal obesity before conception, during pregnancy, and post partum. Lancet Diabetes Endocrinol 2017;5:65-76 «PMID: 27743974»PubMed
- Oteng-Ntim E, Mononen S, Sawicki O ym. Interpregnancy weight change and adverse pregnancy outcomes: a systematic review and meta-analysis. BMJ Open 2018;8:e018778 «PMID: 29866719»PubMed
- Wallace JM, Bhattacharya S, Horgan GW. Weight change across the start of three consecutive pregnancies and the risk of maternal morbidity and SGA birth at the second and third pregnancy. PLoS One 2017;12:e0179589 «PMID: 28628636»PubMed
- Cnattingius S, Villamor E. Weight change between successive pregnancies and risks of stillbirth and infant mortality: a nationwide cohort study. Lancet 2016;387:558-565 «PMID: 26651225»PubMed
- Villamor E, Cnattingius S. Interpregnancy weight change and risk of preterm delivery. Obesity (Silver Spring) 2016;24:727-34 «PMID: 26833699»PubMed
- Villamor E, Cnattingius S. Interpregnancy weight change and risk of adverse pregnancy outcomes: a population-based study. Lancet 2006;368:1164-70 «PMID: 17011943»PubMed
- Terveyden ja hyvinvoinnin laitos ja Valtion ravitsemusneuvottelukunta. Syödään yhdessä - ruokasuositukset lapsiperheille. Tampere: Juvenes Print – Suomen yliopistopaino Oy 2016;http://urn.fi/URN:ISBN:978-952-302-599-8
- IOM (Institute of Medicine). Weight Gain During Pregnancy: Reexamining the Guidelines. Washington, DC: The National Academies Press 2009
- Goldstein RF, Abell SK, Ranasinha S ym. Association of Gestational Weight Gain With Maternal and Infant Outcomes: A Systematic Review and Meta-analysis. JAMA 2017;317:2207-2225 «PMID: 28586887»PubMed
- Linné Y, Dye L, Barkeling B ym. Long-term weight development in women: a 15-year follow-up of the effects of pregnancy. Obes Res 2004;12:1166-78 «PMID: 15292482»PubMed
- Nehring I, Schmoll S, Beyerlein A ym. Gestational weight gain and long-term postpartum weight retention: a meta-analysis. Am J Clin Nutr 2011;94:1225-31 «PMID: 21918221»PubMed
- Hakulinen T, Otronen K, Kuronen M. Kansallinen imetyksen edistämisen toimintaohjelma vuosille 2018-2022. Terveyden ja hyvinvoinnin laitos (THL). Ohjaus 24/2017. 128 sivua. Helsinki 2017
- Gillman MW, Rifas-Shiman SL, Camargo CA Jr ym. Risk of overweight among adolescents who were breastfed as infants. JAMA 2001;285:2461-7 «PMID: 11368698»PubMed
- Forbes JD, Azad MB, Vehling L ym. Association of Exposure to Formula in the Hospital and Subsequent Infant Feeding Practices With Gut Microbiota and Risk of Overweight in the First Year of Life. JAMA Pediatr 2018;172:e181161 «PMID: 29868719»PubMed
- Hollis JL, Crozier SR, Inskip HM ym. Modifiable risk factors of maternal postpartum weight retention: an analysis of their combined impact and potential opportunities for prevention. Int J Obes (Lond) 2017;41:1091-1098 «PMID: 28337028»PubMed
- Bever Babendure J, Reifsnider E, Mendias E ym. Reduced breastfeeding rates among obese mothers: a review of contributing factors, clinical considerations and future directions. Int Breastfeed J 2015;10:21 «PMID: 26140049»PubMed
- Rasmussen KM, Kjolhede CL. Prepregnant overweight and obesity diminish the prolactin response to suckling in the first week postpartum. Pediatrics 2004;113:e465-71 «PMID: 15121990»PubMed
- Winkvist A, Brantsæter AL, Brandhagen M ym. Maternal Prepregnant Body Mass Index and Gestational Weight Gain Are Associated with Initiation and Duration of Breastfeeding among Norwegian Mothers. J Nutr 2015;145:1263-70 «PMID: 25904732»PubMed
- Guelinckx I, Devlieger R, Bogaerts A ym. The effect of pre-pregnancy BMI on intention, initiation and duration of breast-feeding. Public Health Nutr 2012;15:840-8 «PMID: 22035605»PubMed
- Lim S, O'Reilly S, Behrens H ym. Effective strategies for weight loss in post-partum women: a systematic review and meta-analysis. Obes Rev 2015;16:972-87 «PMID: 26313354»PubMed
- van der Pligt P, Willcox J, Hesketh KD ym. Systematic review of lifestyle interventions to limit postpartum weight retention: implications for future opportunities to prevent maternal overweight and obesity following childbirth. Obes Rev 2013;14:792-805 «PMID: 23773448»PubMed
- Huseinovic E, Bertz F, Leu Agelii M ym. Effectiveness of a weight loss intervention in postpartum women: results from a randomized controlled trial in primary health care. Am J Clin Nutr 2016;104:362-70 «PMID: 27413127»PubMed
- Hagberg L, Winkvist A, Brekke HK ym. Cost-effectiveness and quality of life of a diet intervention postpartum: 2-year results from a randomized controlled trial. BMC Public Health 2019;19:38 «PMID: 30621673»PubMed
- Phelan S, Hagobian T, Brannen A ym. Effect of an Internet-Based Program on Weight Loss for Low-Income Postpartum Women: A Randomized Clinical Trial. JAMA 2017;317:2381-2391 «PMID: 28632867»PubMed
- Haire-Joshu D, Cahill AG, Stein RI ym. Randomized Controlled Trial of Home-Based Lifestyle Therapy on Postpartum Weight in Underserved Women with Overweight or Obesity. Obesity (Silver Spring) 2019;27:535-541 «PMID: 30900408»PubMed
- Dalrymple KV, Flynn AC, Relph SA ym. Lifestyle Interventions in Overweight and Obese Pregnant or Postpartum Women for Postpartum Weight Management: A Systematic Review of the Literature. Nutrients 2018;10(11):1704. doi: 10.3390/nu10111704 «PMID: 30405088»PubMed
- Suominen M, Finne-Soveri H, Hakala P ym. Ravitsemussuositukset ikääntyneille 2010. Edita publishing, Helsinki 2010
- Suominen MH, Jyvakorpi SK, Pitkala KH ym. Nutritional guidelines for older people in Finland. J Nutr Health Aging 2014;18:861-7 «PMID: 25470800»PubMed
- Valtion ravitsemusneuvottelukunta ja Terveyden ja hyvinvoinnin laitos. Vireyttä seniorivuosiin – ikääntyneiden ruokasuositus. 4/2020. http://urn.fi/URN:ISBN:978-952-343-472-1 «http://urn.fi/URN:ISBN:978-952-343-472-1»32
- Volkert D, Beck AM, Cederholm T ym. ESPEN guideline on clinical nutrition and hydration in geriatrics. Clin Nutr 2019;38:10-47 «PMID: 30005900»PubMed
- Haywood C, Sumithran P. Treatment of obesity in older persons-A systematic review. Obes Rev 2019;20:588-598 «PMID: 30645010»PubMed
- Batsis JA, Gill LE, Masutani RK ym. Weight Loss Interventions in Older Adults with Obesity: A Systematic Review of Randomized Controlled Trials Since 2005. J Am Geriatr Soc 2017;65:257-268 «PMID: 27641543»PubMed
- Rejeski WJ, Ambrosius WT, Burdette JH ym. Community Weight Loss to Combat Obesity and Disability in At-Risk Older Adults. J Gerontol A Biol Sci Med Sci 2017;72:1547-1553 «PMID: 28064148»PubMed
- Villareal DT, Apovian CM, Kushner RF ym. Obesity in older adults: technical review and position statement of the American Society for Nutrition and NAASO, The Obesity Society. Obes Res 2005;13:1849-63 «PMID: 16339115»PubMed
- Beavers KM, Nesbit BA, Kiel JR ym. Effect of an Energy-Restricted, Nutritionally Complete, Higher Protein Meal Plan on Body Composition and Mobility in Older Adults With Obesity: A Randomized Controlled Trial. J Gerontol A Biol Sci Med Sci 2019;74:929-935 «PMID: 30629126»PubMed
- Prado CM, Siervo M, Mire E ym. A population-based approach to define body-composition phenotypes. Am J Clin Nutr 2014;99:1369-77 «PMID: 24760978»PubMed
- US Preventive Services Task Force., Curry SJ, Krist AH ym. Behavioral Weight Loss Interventions to Prevent Obesity-Related Morbidity and Mortality in Adults: US Preventive Services Task Force Recommendation Statement. JAMA 2018;320:1163-1171 «PMID: 30326502»PubMed
- LeBlanc ES, Patnode CD, Webber EM ym. Behavioral and Pharmacotherapy Weight Loss Interventions to Prevent Obesity-Related Morbidity and Mortality in Adults: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2018;320:1172-1191 «PMID: 30326501»PubMed
- Dombrowski SU, Avenell A, Sniehott FF. Behavioural interventions for obese adults with additional risk factors for morbidity: systematic review of effects on behaviour, weight and disease risk factors. Obes Facts 2010;3:377-96 «PMID: 21196792»PubMed
- Paul-Ebhohimhen V, Avenell A. A systematic review of the effectiveness of group versus individual treatments for adult obesity. Obes Facts 2009;2:17-24 «PMID: 20054200»PubMed
- Lindström J, Ilanne-Parikka P, Peltonen M ym. Sustained reduction in the incidence of type 2 diabetes by lifestyle intervention: follow-up of the Finnish Diabetes Prevention Study. Lancet 2006;368:1673-9 «PMID: 17098085»PubMed
- Teeriniemi AM, Salonurmi T, Jokelainen T ym. A randomized clinical trial of the effectiveness of a Web-based health behaviour change support system and group lifestyle counselling on body weight loss in overweight and obese subjects: 2-year outcomes. J Intern Med 2018;284:534-545 «PMID: 29974563»PubMed
- Tyypin 2 diabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018
- Norris SL, Zhang X, Avenell A ym. Long-term effectiveness of lifestyle and behavioral weight loss interventions in adults with type 2 diabetes: a meta-analysis. Am J Med 2004;117:762-74 «PMID: 15541326»PubMed
- Pascale RW, Wing RR, Butler BA ym. Effects of a behavioral weight loss program stressing calorie restriction versus calorie plus fat restriction in obese individuals with NIDDM or a family history of diabetes. Diabetes Care 1995;18:1241-8 «PMID: 8612437»PubMed
- Gregg EW, Chen H, Wagenknecht LE ym. Association of an intensive lifestyle intervention with remission of type 2 diabetes. JAMA 2012;308:2489-96 «PMID: 23288372»PubMed
- Li G, Zhang P, Wang J ym. The long-term effect of lifestyle interventions to prevent diabetes in the China Da Qing Diabetes Prevention Study: a 20-year follow-up study. Lancet 2008;371:1783-9 «PMID: 18502303»PubMed
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Yleislääketieteen yhdistys ry:n asettama työryhmä. Ei-alkoholiperäinen rasvamaksatauti (NAFLD). Käypä hoito -suositus. (viitattu 4.2.2020) www.kaypahoito.fi
- Hsu CC, Ness E, Kowdley KV. Nutritional Approaches to Achieve Weight Loss in Nonalcoholic Fatty Liver Disease. Adv Nutr 2017;8:253-265 «PMID: 28298270»PubMed
- Vilar-Gomez E, Martinez-Perez Y, Calzadilla-Bertot L ym. Weight Loss Through Lifestyle Modification Significantly Reduces Features of Nonalcoholic Steatohepatitis. Gastroenterology 2015;149:367-78.e5; quiz e14-5 «PMID: 25865049»PubMed
- Dyslipidemiat. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2017
- Schwingshackl L, Dias S, Hoffmann G. Impact of long-term lifestyle programmes on weight loss and cardiovascular risk factors in overweight/obese participants: a systematic review and network meta-analysis. Syst Rev 2014;3:130 «PMID: 25358395»PubMed
- Poobalan A, Aucott L, Smith WC ym. Effects of weight loss in overweight/obese individuals and long-term lipid outcomes--a systematic review. Obes Rev 2004;5:43-50 «PMID: 14969506»PubMed
- Galani C, Schneider H. Prevention and treatment of obesity with lifestyle interventions: review and meta-analysis. Int J Public Health 2007;52:348-59 «PMID: 18368998»PubMed
- Douketis JD, Macie C, Thabane L ym. Systematic review of long-term weight loss studies in obese adults: clinical significance and applicability to clinical practice. Int J Obes (Lond) 2005;29:1153-67 «PMID: 15997250»PubMed
- Noakes M, Clifton PM. Weight loss and plasma lipids. Curr Opin Lipidol 2000;11:65-70 «PMID: 10750696»PubMed
- Aucott L, Gray D, Rothnie H ym. Effects of lifestyle interventions and long-term weight loss on lipid outcomes - a systematic review. Obes Rev 2011;12:e412-25 «PMID: 21371252»PubMed
- Dattilo AM, Kris-Etherton PM. Effects of weight reduction on blood lipids and lipoproteins: a meta-analysis. Am J Clin Nutr 1992;56:320-8 «PMID: 1386186»PubMed
- Kohonnut verenpaine. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2014
- Lavie CJ, Milani RV, Ventura HO. Obesity and cardiovascular disease: risk factor, paradox, and impact of weight loss. J Am Coll Cardiol 2009;53:1925-32 «PMID: 19460605»PubMed
- Ma C, Avenell A, Bolland M ym. Effects of weight loss interventions for adults who are obese on mortality, cardiovascular disease, and cancer: systematic review and meta-analysis. BMJ 2017;359:j4849 «PMID: 29138133»PubMed
- Look AHEAD Research Group., Wing RR, Bolin P ym. Cardiovascular effects of intensive lifestyle intervention in type 2 diabetes. N Engl J Med 2013;369:145-54 «PMID: 23796131»PubMed
- Look AHEAD Research Group., Pi-Sunyer X, Blackburn G ym. Reduction in weight and cardiovascular disease risk factors in individuals with type 2 diabetes: one-year results of the look AHEAD trial. Diabetes Care 2007;30:1374-83 «PMID: 17363746»PubMed
- Uniapnea (obstruktiivinen uniapnea aikuisilla). Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Keuhkolääkäriyhdistyksen ja Suomen Unitutkimusseura ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2017
- Astma. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Keuhkolääkäriyhdistys ry:n, Suomen Lastenlääkäriyhdistys ry:n ja Suomen Kliinisen Fysiologian Yhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim 2012
- Okoniewski W, Lu KD, Forno E. Weight Loss for Children and Adults with Obesity and Asthma. A Systematic Review of Randomized Controlled Trials. Ann Am Thorac Soc 2019;16:613-625 «PMID: 30605347»PubMed
- Polvi- ja lonkkanivelrikko. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ortopediyhdistys ry:n asettama työryhmä. (viitattu 4.2.2020). Saatavilla internetissä: www.kaypahoito.fi. Helsinki: Suomalainen Lääkäriseura Duodecim, 2018
- Christensen R, Bartels EM, Astrup A ym. Effect of weight reduction in obese patients diagnosed with knee osteoarthritis: a systematic review and meta-analysis. Ann Rheum Dis 2007;66:433-9 «PMID: 17204567»PubMed
- Goodman NF, Cobin RH, Futterweit W ym. AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS, AMERICAN COLLEGE OF ENDOCRINOLOGY, AND ANDROGEN EXCESS AND PCOS SOCIETY DISEASE STATE CLINICAL REVIEW: GUIDE TO THE BEST PRACTICES IN THE EVALUATION AND TREATMENT OF POLYCYSTIC OVARY SYNDROME - PART 2. Endocr Pract 2015;21:1415-26 «PMID: 26642102»PubMed
- Naderpoor N, Shorakae S, de Courten B ym. Metformin and lifestyle modification in polycystic ovary syndrome: systematic review and meta-analysis. Hum Reprod Update 2015;21:560-74 «PMID: 26060208»PubMed
- Einarsson S, Bergh C, Friberg B ym. Weight reduction intervention for obese infertile women prior to IVF: a randomized controlled trial. Hum Reprod 2017;32:1621-1630 «PMID: 28854592»PubMed
- Lan L, Harrison CL, Misso M ym. Systematic review and meta-analysis of the impact of preconception lifestyle interventions on fertility, obstetric, fetal, anthropometric and metabolic outcomes in men and women. Hum Reprod 2017;32:1925-1940 «PMID: 28854715»PubMed
- Wallace JM, Bhattacharya S, Campbell DM ym. Inter-Pregnancy Weight Change and the Risk of Recurrent Pregnancy Complications. PLoS One 2016;11:e0154812 «PMID: 27145132»PubMed
- Williamson DF, Pamuk E, Thun M ym. Prospective study of intentional weight loss and mortality in never-smoking overweight US white women aged 40-64 years. Am J Epidemiol 1995;141:1128-41 «PMID: 7771451»PubMed
- Williamson DF, Thompson TJ, Thun M ym. Intentional weight loss and mortality among overweight individuals with diabetes. Diabetes Care 2000;23:1499-504 «PMID: 11023143»PubMed
- Field AE, Manson JE, Taylor CB ym. Association of weight change, weight control practices, and weight cycling among women in the Nurses' Health Study II. Int J Obes Relat Metab Disord 2004;28:1134-42 «PMID: 15263922»PubMed
- Hamm P, Shekelle RB, Stamler J. Large fluctuations in body weight during young adulthood and twenty-five-year risk of coronary death in men. Am J Epidemiol 1989;129:312-8 «PMID: 2912043»PubMed
- Blair SN, Shaten J, Brownell K ym. Body weight change, all-cause mortality, and cause-specific mortality in the Multiple Risk Factor Intervention Trial. Ann Intern Med 1993;119:749-57 «PMID: 8363210»PubMed
- Diaz VA, Mainous AG 3rd, Everett CJ. The association between weight fluctuation and mortality: results from a population-based cohort study. J Community Health 2005;30:153-65 «PMID: 15847242»PubMed
- Lissner L, Andres R, Muller DC ym. Body weight variability in men: metabolic rate, health and longevity. Int J Obes 1990;14:373-83 «PMID: 2361814»PubMed
- Gregg EW, Gerzoff RB, Thompson TJ ym. Intentional weight loss and death in overweight and obese U.S. adults 35 years of age and older. Ann Intern Med 2003;138:383-9 «PMID: 12614090»PubMed
- Brownell KD, Rodin J. Medical, metabolic, and psychological effects of weight cycling. Arch Intern Med 1994;154:1325-30 «PMID: 8002684»PubMed
- Lahti-Koski M, Männistö S, Pietinen P ym. Prevalence of weight cycling and its relation to health indicators in Finland. Obes Res 2005;13:333-41 «PMID: 15800292»PubMed
- Webster JD, Hesp R, Garrow JS. The composition of excess weight in obese women estimated by body density, total body water and total body potassium. Hum Nutr Clin Nutr 1984;38:299-306 «PMID: 6469707»PubMed
- Syngal S, Coakley EH, Willett WC ym. Long-term weight patterns and risk for cholecystectomy in women. Ann Intern Med 1999;130:471-7 «PMID: 10075614»PubMed
- Erlinger S. Gallstones in obesity and weight loss. Eur J Gastroenterol Hepatol 2000;12:1347-52 «PMID: 11192327»PubMed
- Zibellini J, Seimon RV, Lee CM ym. Does Diet-Induced Weight Loss Lead to Bone Loss in Overweight or Obese Adults? A Systematic Review and Meta-Analysis of Clinical Trials. J Bone Miner Res 2015;30:2168-78 «PMID: 26012544»PubMed
- Soltani S, Hunter GR, Kazemi A ym. The effects of weight loss approaches on bone mineral density in adults: a systematic review and meta-analysis of randomized controlled trials. Osteoporos Int 2016;27:2655-2671 «PMID: 27154437»PubMed
- Scibora LM, Ikramuddin S, Buchwald H ym. Examining the link between bariatric surgery, bone loss, and osteoporosis: a review of bone density studies. Obes Surg 2012;22:654-67 «PMID: 22271358»PubMed
- Geoffroy M, Charlot-Lambrecht I, Chrusciel J ym. Impact of Bariatric Surgery on Bone Mineral Density: Observational Study of 110 Patients Followed up in a Specialized Center for the Treatment of Obesity in France. Obes Surg 2019;29:1765-1772 «PMID: 30734230»PubMed
- Lu CW, Chang YK, Chang HH ym. Fracture Risk After Bariatric Surgery: A 12-Year Nationwide Cohort Study. Medicine (Baltimore) 2015;94:e2087 «PMID: 26632892»PubMed
- Lalmohamed A, de Vries F, Bazelier MT ym. Risk of fracture after bariatric surgery in the United Kingdom: population based, retrospective cohort study. BMJ 2012;345:e5085 «PMID: 22867649»PubMed
- Nakamura KM, Haglind EG, Clowes JA ym. Fracture risk following bariatric surgery: a population-based study. Osteoporos Int 2014;25:151-8 «PMID: 23912559»PubMed
- Rousseau C, Jean S, Gamache P ym. Change in fracture risk and fracture pattern after bariatric surgery: nested case-control study. BMJ 2016;354:i3794 «PMID: 27814663»PubMed
- da Luz FQ, Hay P, Touyz S ym. Obesity with Comorbid Eating Disorders: Associated Health Risks and Treatment Approaches. Nutrients 2018;10: «PMID: 29954056»PubMed
- National Task Force on the Prevention and Treatment of Obesity. Dieting and the development of eating disorders in overweight and obese adults. Arch Intern Med 2000;160:2581-9 «PMID: 10999971»PubMed
- Amianto F, Ottone L, Abbate Daga G ym. Binge-eating disorder diagnosis and treatment: a recap in front of DSM-5. BMC Psychiatry 2015;15:70 «PMID: 25885566»PubMed
- Syömishäiriöt. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Lastenpsykiatriyhdistyksen ja Suomen Psykiatriyhdistys Ry:n asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2014 (viitattu 15.9.2019). Saatavilla internetissä: www.kaypahoito.fi
- Wilding JPH, Batterham RL, Calanna S, ym. Once-Weekly Semaglutide in Adults with Overweight or Obesity. N Engl J Med 2021;384(11):989-1002 «PMID: 33567185»PubMed
- Pi-Sunyer X, Astrup A, Fujioka K ym. A Randomized, Controlled Trial of 3.0 mg of Liraglutide in Weight Management. N Engl J Med 2015;373:11-22 «PMID: 26132939»PubMed
- Davies MJ, Bergenstal R, Bode B ym. Efficacy of Liraglutide for Weight Loss Among Patients With Type 2 Diabetes: The SCALE Diabetes Randomized Clinical Trial. JAMA 2015;314:687-99 «PMID: 26284720»PubMed
- Wadden TA, Hollander P, Klein S ym. Weight maintenance and additional weight loss with liraglutide after low-calorie-diet-induced weight loss: the SCALE Maintenance randomized study. Int J Obes (Lond) 2013;37:1443-51 «PMID: 23812094»PubMed
- Lincoff AM, Brown-Frandsen K, Colhoun HM, ym. Semaglutide and Cardiovascular Outcomes in Obesity without Diabetes. N Engl J Med 2023;389(24):2221-2232 «PMID: 37952131»PubMed
- Greenway FL, Fujioka K, Plodkowski RA ym. Effect of naltrexone plus bupropion on weight loss in overweight and obese adults (COR-I): a multicentre, randomised, double-blind, placebo-controlled, phase 3 trial. Lancet 2010;376:595-605 «PMID: 20673995»PubMed
- Hollander P, Gupta AK, Plodkowski R ym. Effects of naltrexone sustained-release/bupropion sustained-release combination therapy on body weight and glycemic parameters in overweight and obese patients with type 2 diabetes. Diabetes Care 2013;36:4022-9 «PMID: 24144653»PubMed
- Wadden TA, Foreyt JP, Foster GD ym. Weight loss with naltrexone SR/bupropion SR combination therapy as an adjunct to behavior modification: the COR-BMOD trial. Obesity (Silver Spring) 2011;19:110-20 «PMID: 20559296»PubMed
- Rössner S, Sjöström L, Noack R ym. Weight loss, weight maintenance, and improved cardiovascular risk factors after 2 years treatment with orlistat for obesity. European Orlistat Obesity Study Group. Obes Res 2000;8:49-61 «PMID: 10678259»PubMed
- Sjöström L, Rissanen A, Andersen T ym. Randomised placebo-controlled trial of orlistat for weight loss and prevention of weight regain in obese patients. European Multicentre Orlistat Study Group. Lancet 1998;352:167-72 «PMID: 9683204»PubMed
- Davidson MH, Hauptman J, DiGirolamo M ym. Weight control and risk factor reduction in obese subjects treated for 2 years with orlistat: a randomized controlled trial. JAMA 1999;281:235-42 «PMID: 9918478»PubMed
- Hollander PA, Elbein SC, Hirsch IB ym. Role of orlistat in the treatment of obese patients with type 2 diabetes. A 1-year randomized double-blind study. Diabetes Care 1998;21:1288-94 «PMID: 9702435»PubMed
- Torgerson JS, Hauptman J, Boldrin MN ym. XENical in the prevention of diabetes in obese subjects (XENDOS) study: a randomized study of orlistat as an adjunct to lifestyle changes for the prevention of type 2 diabetes in obese patients. Diabetes Care 2004;27:155-61 «PMID: 14693982»PubMed
- Richelsen B, Tonstad S, Rössner S ym. Effect of orlistat on weight regain and cardiovascular risk factors following a very-low-energy diet in abdominally obese patients: a 3-year randomized, placebo-controlled study. Diabetes Care 2007;30:27-32 «PMID: 17192328»PubMed
- Bray GA, Ryan DH. Medical therapy for the patient with obesity. Circulation 2012;125:1695-703 «PMID: 22474312»PubMed
- Huhn M, Nikolakopoulou A, Schneider-Thoma J ym. Comparative efficacy and tolerability of 32 oral antipsychotics for the acute treatment of adults with multi-episode schizophrenia: a systematic review and network meta-analysis. Lancet 2019;394:939-951 «PMID: 31303314»PubMed
- Bak M, Fransen A, Janssen J ym. Almost all antipsychotics result in weight gain: a meta-analysis. PLoS One 2014;9:e94112 «PMID: 24763306»PubMed
- Serretti A, Mandelli L. Antidepressants and body weight: a comprehensive review and meta-analysis. J Clin Psychiatry 2010;71:1259-72 «PMID: 21062615»PubMed
- Apovian CM, Aronne LJ, Bessesen DH ym. Pharmacological management of obesity: an endocrine Society clinical practice guideline. J Clin Endocrinol Metab 2015;100:342-62 «PMID: 25590212»PubMed
- Salminen P, Sallinen V (toim.): Teema Lihavuuskirurgia. Aikak kirja Duodecim 2019;135:1487-545
- Fried M, Hainer V, Basdevant A ym. Interdisciplinary European guidelines for surgery for severe (morbid) obesity. Obes Surg 2007;17:260-70 «PMID: 17476884»PubMed
- NIH conference. Gastrointestinal surgery for severe obesity. Consensus Development Conference Panel. Ann Intern Med 1991;115:956-61 «PMID: 1952493»PubMed
- Buchwald H, Estok R, Fahrbach K ym. Trends in mortality in bariatric surgery: a systematic review and meta-analysis. Surgery 2007;142:621-32; discussion 632-5 «PMID: 17950357»PubMed
- Ikonen TS, Anttila H, Gylling H ym. Sairaalloisen lihavuuden leikkaushoito. Terveyden ja hyvinvoinnin laitos, Raportti 16/2009. Helsinki 2009;ISBN 978-952-245-084-5
- Holderbaum M, Casagrande DS, Sussenbach S ym. Effects of very low calorie diets on liver size and weight loss in the preoperative period of bariatric surgery: a systematic review. Surg Obes Relat Dis 2018;14:237-244 «PMID: 29239795»PubMed
- Valtion ravitsemusneuvottelukunta. Sairaalloinen lihavuus. Kirjassa: Ravitsemushoito. Suositus sairaaloihin, terveyskeskuksiin, palvelu- ja hoitokoteihin sekä kuntoutuskeskuksiin. Edita Prima Oy Helsinki 2010;162-7
- le Roux CW, Welbourn R, Werling M ym. Gut hormones as mediators of appetite and weight loss after Roux-en-Y gastric bypass. Ann Surg 2007;246:780-5 «PMID: 17968169»PubMed
- Beckman LM, Beckman TR, Earthman CP. Changes in gastrointestinal hormones and leptin after Roux-en-Y gastric bypass procedure: a review. J Am Diet Assoc 2010;110:571-84 «PMID: 20338283»PubMed
- Himpens J, Dapri G, Cadière GB. A prospective randomized study between laparoscopic gastric banding and laparoscopic isolated sleeve gastrectomy: results after 1 and 3 years. Obes Surg 2006;16:1450-6 «PMID: 17132410»PubMed
- Himpens J, Dobbeleir J, Peeters G. Long-term results of laparoscopic sleeve gastrectomy for obesity. Ann Surg 2010;252:319-24 «PMID: 20622654»PubMed
- Salminen P, Helmiö M, Ovaska J ym. Effect of Laparoscopic Sleeve Gastrectomy vs Laparoscopic Roux-en-Y Gastric Bypass on Weight Loss at 5 Years Among Patients With Morbid Obesity: The SLEEVEPASS Randomized Clinical Trial. JAMA 2018;319:241-254 «PMID: 29340676»PubMed
- Busetto L, Dicker D, Azran C ym. Obesity Management Task Force of the European Association for the Study of Obesity Released "Practical Recommendations for the Post-Bariatric Surgery Medical Management". Obes Surg 2018;28:2117-2121 «PMID: 29725979»PubMed
- Martens EA, Westerterp-Plantenga MS. Protein diets, body weight loss and weight maintenance. Curr Opin Clin Nutr Metab Care 2014;17:75-9 «PMID: 24310056»PubMed
- Livhits M, Mercado C, Yermilov I ym. Exercise following bariatric surgery: systematic review. Obes Surg 2010;20:657-65 «PMID: 20180039»PubMed
- Hassannejad A, Khalaj A, Mansournia MA ym. The Effect of Aerobic or Aerobic-Strength Exercise on Body Composition and Functional Capacity in Patients with BMI =35 after Bariatric Surgery: a Randomized Control Trial. Obes Surg 2017;27:2792-2801 «PMID: 28527156»PubMed
- Ren ZQ, Lu GD, Zhang TZ ym. Effect of physical exercise on weight loss and physical function following bariatric surgery: a meta-analysis of randomised controlled trials. BMJ Open 2018;8:e023208 «PMID: 30385445»PubMed
- Chapman N, Hill K, Taylor S ym. Patterns of physical activity and sedentary behavior after bariatric surgery: an observational study. Surg Obes Relat Dis 2014;10:524-30 «PMID: 24462340»PubMed
- Afshar S, Seymour K, Kelly SB ym. Changes in physical activity after bariatric surgery: using objective and self-reported measures. Surg Obes Relat Dis 2017;13:474-483 «PMID: 27771316»PubMed
- Crisp AH, Verlengia R, Ravelli MN ym. Changes in Physical Activities and Body Composition after Roux-Y Gastric Bypass Surgery. Obes Surg 2018;28:1665-1671 «PMID: 29273924»PubMed
- Expertgruppsrekommendationer. Nordiska riktlinjer för monitorering och supplementering med vitaminer/mineraler samt uppföljning efter obesitaskirurgi. http://sfok.se/wp-content/uploads/2013/10/Nordiska-riktlinjer-obesitaskirurgi-april2017.pdf «http://sfok.se/wp-content/uploads/2013/10/Nordiska-riktlinjer-obesitaskirurgi-april2017.pdf»33
- Salehi M, Vella A, McLaughlin T ym. Hypoglycemia After Gastric Bypass Surgery: Current Concepts and Controversies. J Clin Endocrinol Metab 2018;103:2815-2826 «PMID: 30101281»PubMed
- Peterhänsel C, Petroff D, Klinitzke G ym. Risk of completed suicide after bariatric surgery: a systematic review. Obes Rev 2013;14:369-82 «PMID: 23297762»PubMed
- Zhang Q, Chen Y, Li J ym. A meta-analysis of the effects of bariatric surgery on fracture risk. Obes Rev 2018;19:728-736 «PMID: 29334691»PubMed
- Sjöström L, Narbro K, Sjöström CD ym. Effects of bariatric surgery on mortality in Swedish obese subjects. N Engl J Med 2007;357:741-52 «PMID: 17715408»PubMed
- Adams TD, Davidson LE, Litwin SE ym. Weight and Metabolic Outcomes 12 Years after Gastric Bypass. N Engl J Med 2017;377:1143-1155 «PMID: 28930514»PubMed
- Maggard MA, Shugarman LR, Suttorp M ym. Meta-analysis: surgical treatment of obesity. Ann Intern Med 2005;142:547-59 «PMID: 15809466»PubMed
- Buchwald H, Avidor Y, Braunwald E ym. Bariatric surgery: a systematic review and meta-analysis. JAMA 2004;292:1724-37 «PMID: 15479938»PubMed
- Karmon A, Sheiner E. Timing of gestation after bariatric surgery: should women delay pregnancy for at least 1 postoperative year? Am J Perinatol 2008;25:331-3 «PMID: 18493884»PubMed
- Shawe J, Ceulemans D, Akhter Z ym. Pregnancy after bariatric surgery: Consensus recommendations for periconception, antenatal and postnatal care. Obes Rev 2019;20:1507-1522 «PMID: 31419378»PubMed
- Johansson K, Cnattingius S, Näslund I ym. Outcomes of pregnancy after bariatric surgery. N Engl J Med 2015;372:814-24 «PMID: 25714159»PubMed
- Kwong W, Tomlinson G, Feig DS. Maternal and neonatal outcomes after bariatric surgery; a systematic review and meta-analysis: do the benefits outweigh the risks? Am J Obstet Gynecol 2018;218:573-580 «PMID: 29454871»PubMed
- Akhter Z, Rankin J, Ceulemans D ym. Pregnancy after bariatric surgery and adverse perinatal outcomes: A systematic review and meta-analysis. PLoS Med 2019;16:e1002866 «PMID: 31386658»PubMed
- Sjöström L, Lindroos AK, Peltonen M ym. Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery. N Engl J Med 2004;351:2683-93 «PMID: 15616203»PubMed
- Sundbom M, Hedberg J, Marsk R ym. Substantial Decrease in Comorbidity 5 Years After Gastric Bypass: A Population-based Study From the Scandinavian Obesity Surgery Registry. Ann Surg 2017;265:1166-1171 «PMID: 27429019»PubMed
- Chang SH, Stoll CR, Song J ym. The effectiveness and risks of bariatric surgery: an updated systematic review and meta-analysis, 2003-2012. JAMA Surg 2014;149:275-87 «PMID: 24352617»PubMed
- Alsumali A, Eguale T, Bairdain S ym. Cost-Effectiveness Analysis of Bariatric Surgery for Morbid Obesity. Obes Surg 2018;28:2203-2214 «PMID: 29335933»PubMed
- Liu L, Li Z, Ye W, ym. Safety and effects of anti-obesity medications on weight loss, cardiometabolic, and psychological outcomes in people living with overweight or obesity: a systematic review and meta-analysis. EClinicalMedicine 2025;79():103020 «PMID: 39834714»PubMed
- Gadde KM, Allison DB, Ryan DH, ym. Effects of low-dose, controlled-release, phentermine plus topiramate combination on weight and associated comorbidities in overweight and obese adults (CONQUER): a randomised, placebo-controlled, phase 3 trial. Lancet 2011;377(9774):1341-52 «PMID: 21481449»PubMed
- Wilding JPH, Batterham RL, Calanna S, ym. Once-Weekly Semaglutide in Adults with Overweight or Obesity. N Engl J Med 2021;384(11):989-1002 «PMID: 33567185»PubMed
- Jastreboff AM, Aronne LJ, Ahmad NN, ym. Tirzepatide Once Weekly for the Treatment of Obesity. N Engl J Med 2022;387(3):205-216 «PMID: 35658024»PubMed
- Wilding JPH, Batterham RL, Davies M, ym. Weight regain and cardiometabolic effects after withdrawal of semaglutide: The STEP 1 trial extension. Diabetes Obes Metab 2022;24(8):1553-1564 «PMID: 35441470»PubMed
- Rubino D, Abrahamsson N, Davies M, ym. Effect of Continued Weekly Subcutaneous Semaglutide vs Placebo on Weight Loss Maintenance in Adults With Overweight or Obesity: The STEP 4 Randomized Clinical Trial. JAMA 2021;325(14):1414-1425 «PMID: 33755728»PubMed
- Aronne LJ, Sattar N, Horn DB, ym. Continued Treatment With Tirzepatide for Maintenance of Weight Reduction in Adults With Obesity: The SURMOUNT-4 Randomized Clinical Trial. JAMA 2024;331(1):38-48 «PMID: 38078870»PubMed
- Garvey WT, Batterham RL, Bhatta M, ym. Two-year effects of semaglutide in adults with overweight or obesity: the STEP 5 trial. Nat Med 2022;28(10):2083-2091 «PMID: 36216945»PubMed
- McGowan BM, Bruun JM, Capehorn M, ym. Efficacy and safety of once-weekly semaglutide 2·4 mg versus placebo in people with obesity and prediabetes (STEP 10): a randomised, double-blind, placebo-controlled, multicentre phase 3 trial. Lancet Diabetes Endocrinol 2024;12(9):631-642 «PMID: 39089293»PubMed
- Davies M, Færch L, Jeppesen OK, ym. Semaglutide 2·4 mg once a week in adults with overweight or obesity, and type 2 diabetes (STEP 2): a randomised, double-blind, double-dummy, placebo-controlled, phase 3 trial. Lancet 2021;397(10278):971-984 «PMID: 33667417»PubMed
- Rubino DM, Greenway FL, Khalid U, ym. Effect of Weekly Subcutaneous Semaglutide vs Daily Liraglutide on Body Weight in Adults With Overweight or Obesity Without Diabetes: The STEP 8 Randomized Clinical Trial. JAMA 2022;327(2):138-150 «PMID: 35015037»PubMed
- Jastreboff AM, le Roux CW, Stefanski A, ym. Tirzepatide for Obesity Treatment and Diabetes Prevention. N Engl J Med 2025;392(10):958-971 «PMID: 39536238»PubMed
- Garvey WT, Frias JP, Jastreboff AM, ym. Tirzepatide once weekly for the treatment of obesity in people with type 2 diabetes (SURMOUNT-2): a double-blind, randomised, multicentre, placebo-controlled, phase 3 trial. Lancet 2023;402(10402):613-626 «PMID: 37385275»PubMed
- Allison DB, Gadde KM, Garvey WT, ym. Controlled-release phentermine/topiramate in severely obese adults: a randomized controlled trial (EQUIP). Obesity (Silver Spring) 2012;20(2):330-42 «PMID: 22051941»PubMed

